Папиллярный рак щитовидной железы — прогноз, операция, лечение
Пациентов приводит в ужас диагноз «рак», но злокачественные новообразования щитовидки имеют самые благоприятные прогнозы из всех карцином органов. Папиллярный рак щитовидной железы назван из-за сходства с вайями – листьями папоротника или пальмы на гистологическом срезе. Подобно небольшим листовым пластинкам сложного листа, этот вид карциномы имеет множественные сосочки (папилли).
Папиллярный рак развивается крайне медленно, поэтому пациент, обнаруживший ее в ходе обследования, имеет все шансы на успешное лечение.
Четыре из пяти заболевших карциномой щитовидки, обнаруживают у себя папиллярную форму новообразования. Патология возникает и развивается из тиреоидных клеток эндокринного органа. Злокачественная опухоль развивается крайне медленно, поэтому пациент, обнаруживший ее в ходе обследования, имеет все шансы на успешное лечение.
Процент переболевших папиллярной формой карциномы и продолжающих активную жизненную деятельность очень высокий.
Метастазы папиллярной карциномы обнаруживаются только в лимфатических узлах на шее, если лечения на предыдущих стадиях не проводилось. Симптомы патологии практически отсутствуют. Сложности при лечении выявляются тогда, когда капсула карциномы срастается со щитовидной железой, что случается крайне редко.
Почему развивается папиллярная форма рака?
Достоверных источников генеза патологии не выявлено, но некоторые факторы, по мнению онкологов, провоцируют развитие опухоли. Факторы риска не являются специфическими для этой формы рака, так как способствуют образованию любой из 4 типов карцином щитовидной железы.

Спровоцировать развитие рака может с высоким постоянным радиационным фоном.
Поскольку папиллярный рак щитовидной железы чаще других типов диагностируется у населения, отметим все группы провоцирующих факторов для образования любой карциномы щитовидки:
- Наследственный характер патологических изменений в щитовидной железе. Онкология в генеалогии не является обязательным условием образованием карциномы у потомков, аутоиммунный характер болезни способствует образованию зоба щитовидки, доброкачественный характер которого может переродиться в злокачественный.
- Онкология щитовидки у предшествующих поколений.
- Высокий постоянный радиационный фон или разовое облучение дозой радиации, превышающей нормальный естественный фон.
- Облучение при бластозах кровеносной и лимфатической систем.
- Йодный дефицит в потребляемых продуктах питания и питьевой воде.
- Синдром множественной гамартомы, которая запускает пусковой механизм развития рака щитовидки.
Для развития патологии нельзя сбрасывать со счетов контингент, наиболее подверженный перерождениям фолликулов щитовидки в злокачественный тип. Это женщины репродуктивного возраста, хотя мужчины и пожилые люди не полностью исключаются из группы риска. Пожилым свойственны более опасные формы рака, ухудшающие прогноз заболевания.
Симптомы папиллярной опухоли
Болезни щитовидки развиваются годами, не проявляя себя в начальных стадиях заметными симптомами.

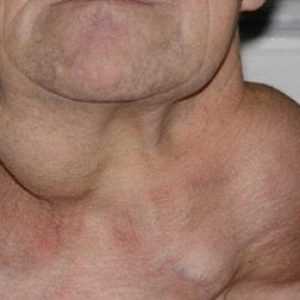
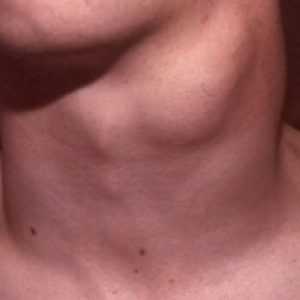
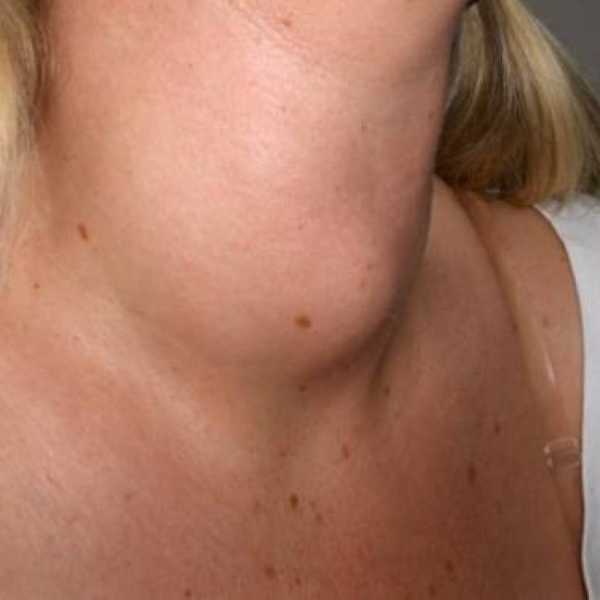
Единственный момент, на который могут обратить внимание пациенты – образование узлового типа в области щитовидки.
Внутреннее состояние больных и ощущения также меняются не сразу. Не исключением их этих правил является рак. Единственный момент, на который могут обратить внимание пациенты – образование узлового типа в области щитовидки, нащупываемое пальцами, иногда достаточно заметное визуально.
Появление узла не гарантирует обнаружения болезненных ощущений, а сигнализирует о необходимости незамедлительного обращения к эндокринологу, чтобы вовремя установить его этиологию и дифференцирование диагноза. Остальные симптомы могут отсутствовать, лишь разрастание узла обнаружит себя сдавливанием трахеи и пищевода, отчего впоследствии замечается в виде изменения тембра голоса, болезненных ощущений в горле и затруднениях при попытке глотания.
Иногда карцинома не прощупывается даже при пальпации эндокринологом, единственная возможность для пациента заподозрить папиллярный рак щитовидки – увеличение шейных лимфатических узлов из-за миграции в их структуру злокачественных клеток или возбудителей инфекции.
Набухшие лимфатические узлы не стоит рассматривать, как метастазированные органы папиллярного рака.
В большинстве случаев они задерживают инфекцию при простудных вирусных, бактериальных и грибковых заболеваниях. Если после лечения оториноларингологом антибиотиками и противовирусными препаратами узлы остаются в размере больше, чем в норме, обращаются к эндокринологу за осмотром и направлением на ультразвуковое исследование эндокринного органа.

К эндокринологу больной идет на осмотр и может получить направление на ультразвуковое исследование эндокринного органа.
Степени болезни
- Карцинома первой степени характеризуется отсутствием увеличения лимфатических узлов и метастаз в других органах при любых размерах опухоли.
- Опухоль второй степени не предполагает конкретных размеров, если пациент находится в возрасте до 45 лет. Более старшие пациенты, имеющие узел 1 см и более, относятся к больным второй степенью папиллярного рака. Эта стадия рака не исключает появление метастаз в лимфатических узлах шеи.
- Увеличенные лимфоузлы являются специфической чертой папиллярного рака третьей степени.
- Четвертая степень папиллярной карциномы характеризуется обязательным метастазированием в органы и близлежащие ткани, причем размер карциномы и лимфоузлов с метастазами не берется во внимание при определении стадии. Наименее благоприятный прогноз складывается на четвертой стадии, но о смертельном приговоре не упоминается, пока не испробованы все методы лечения.
Чем раньше определена степень заболевания и предприняты все лечебные мероприятия, необходимые для этой стадии, тем более благоприятным выносится прогноз заболевания.
Диагностика карциномы
В 19 и 20 веках диагностировать папиллярную карциному было непросто. В настоящее время диагностический инструментарий позволяет вовремя выявить опухоль и составить прогноз болезни.
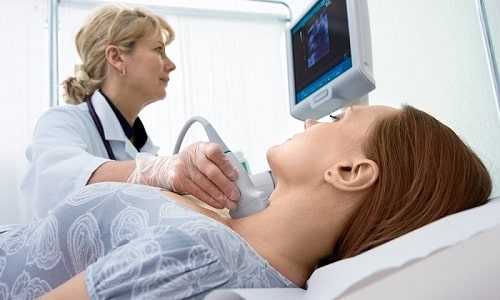
Ультразвуковое исследование открывает возможность проследить за состоянием щитовидки и ее структурой в динамике.
Наибольшее распространение получили следующие диагностические методики:
- Ультразвуковое исследование открывает возможность проследить за состоянием щитовидки и ее структурой в динамике. Узловые образования на экране монитора различимы по структуре и наполнению, поэтому позволяют медицинскому специалисту различить наполнение узла. Если узлы заполнены жидкостью, то щитовидка имеет одно или несколько кистозных образований. При отсутствии жидкости в образовании говорят о солидном узле, злокачественный характер которого не исключается. Исследование не вторгается физическим способом в железистую ткань эндокринного органа, поэтому считается безопасным и не приносящим болезненных ощущений. К недостаткам метода относят невозможность определения доброкачественности или злокачественности новообразования.
- После определения типа узлового образования проводится аспирационная биопсия тонкоигольным способом. Шприц с тонкой иглой вводится внутрь узла и проводится забор тканевой жидкости, подлежащим дальнейшему исследованию в лабораторных условиях (гистология органа). Только этот метод дает достоверные данные о злокачественном или доброкачественном характере узла.
- Анализ крови не дает прямого указания на папиллярный рак щитовидной железы, однако при выявлении повышенной концентрации тиреотропного гормона служит сигналом о нарушениях функциональности щитовидки. Выявленные гормональные отклонения анализом крови подлежат дальнейшему исследованию другими методиками.
- Иногда требуется исследование с помощью магнитно-резонансной томографии, реже – компьютерной томографии. Радиоизотопное сканирование дает представление о холодном или горячем узле. Холодный узел чаще бывает злокачественным и говорит о повышенной выработке гипофизом тиреотропного гормона. Горячий узел редко оказывается раковым, он выявляет снижение секреции гипофизарного тиреотропина.
Лечение папиллярного рака
Папиллярный рак не чувствителен к воздействию химиотерапевтических препаратов и радиологическому облучению.
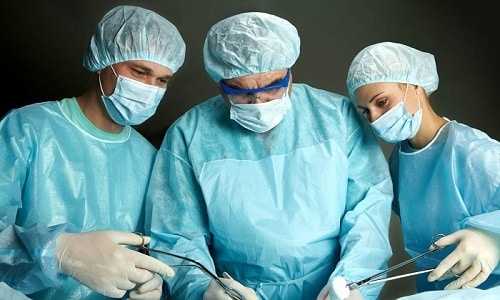
В большинстве случаев лечения остается единственный выход – операционное вмешательство, которое может полностью удалить железу.
В большинстве случаев лечения остается единственный выход – операционное вмешательство, которое может полностью удалить железу или отдельную долю. После операции необходимо провести ряд лечебных мероприятий, поэтому все лечение складывается из трех этапов:
- Тотальная или частичная эктомия.
- Введение радиационного изотопа йода.
- Лекарственная терапия.
Тотальная тиреоэктомия
Удалению подлежит вся ткань щитовидки вместе с перешейком. Если обнаружены метастазы в лимфатических узлах, последние подлежат иссечению. Продолжительность операции занимает до 200-250 минут. Надрез делается в коже шейной области, под щитовидной железой, откуда извлекается почти вся ткань. Чтобы не повредить возвратный нерв, посылающий импульсы к гортани, на нем оставляют небольшое количество клеток.
Впоследствии приходится проводить компенсацию гормонами синтетического происхождения при отсутствии тиреоидных клеток, продуцирующих естественные тироксин и трийодтиронин.
Частичная тиреоэктомия
При размерах опухоли, не превышающих 1 см, отсутствии метастаз и локализации опухоли в одной из долей при полном отсутствии в другой, выполняют частичную эктомию железы, удаляя лишь патологическую структуру. Длительность операции составляет 100-120 минут.
Оставшиеся клетки компенсируют недостаток выработки тиреоидных гормонов, перекладывая на себя функции утраченных клеток, поэтому гипотиреоза, как правило, не возникает. Полностью заместительная терапия, в зависимости, от анализов крови после операции, не исключается.

Полностью заместительная терапия, в зависимости, от анализов крови после операции, не исключается.
Послеоперационный период
Хотя операция на щитовидке относится к разряду сложных операций, пациент не ограничивает себя в послеоперационном периоде в качестве и количестве пищи, питья. Обычно пациенты остаются в клинике до следующего дня с целью наблюдения и недопущения возможных последствий операции, к которым относится повреждение возвратного нерва. В любом случае, последствия отека связочного аппарата гортани будут сказываться на тембре голоса.
Полностью голос восстановится спустя 3-6 месяцев.
Хирурги со стажем оставляют немного ткани щитовидки, в толще которой локализуются околощитовидные железы, регулирующие обмен кальция и фосфора в организме. После операции поврежденные околощитовидные железы обнаруживают себя состоянием гипопаратиреоза.
Второй этап лечения
Радиоактивный изотоп йода, при введении его в кровь, поражает тиреоциты. После операции количество тиреоцитов невелико, но часть их остается даже при тщательном удалении (основа для паращитовидных желез, остатки на возвратном нерве и т.д.). Изотоп радиоактивного йода уничтожает метастазы, если таковые были в костях и легких, лимфоузлах. В оставшихся фолликулах щитовидки могут возобновиться процессы злокачественного преобразования, поэтому после операции «зачистка» радиоактивным йодом обязательна.
Лекарственная терапия
Заместительная терапия после операции необходима пациенту весь его остаток жизни, так как секретируемых гормонов в отсутствии тиреоидных клеток у него не будет.

Из препаратов Т4 лучше себя зарекомендовали синтетические аналоги, представленные широким ассортиментом.
Из препаратов Т4 лучше себя зарекомендовали синтетические аналоги, представленные широким ассортиментом, чем искусственные (высушенная щитовидка свиней). Превосходство синтетических лекарств обусловлено точным соблюдением дозировки и типа препарата.
Рецидивы папиллярного рака
Хотя рецидив наблюдается редко, они может иметь место через несколько лет, даже десятилетий.
При раннем диагностировании рецидива папиллярного рака он может быть успешно вылечен.
Но нельзя забывать о возрасте пациента с рецидивом, поэтому постоянное наблюдение и прохождение диагностических исследований предотвратит пациента от повторного оперативного вмешательства или летального исхода.
Прогноз заболевания
Благоприятный прогноз при папиллярном раке объясняется редким распространением метастаз за пределы шеи, в основном метастазами могут поражаться шейные лимфатические узлы. 19 из 20 пациентов с удаленной раковой опухолью папиллярного типа живут еще 5 лет. 17 из 20 эктомированных после папиллярной карциномы проживают десятилетие, три четверти больных не обнаруживают рецидивов более 15 лет.
Если редкая форма папиллярной карциномы с проникновением в кости и легкие случилась, с помощью операции и действия радиоактивным йодом пациентам удается победить ее. Даже в последнем случае прогноз остается хорошим.
oshhitovidke.ru
Папиллярная карцинома щитовидной железы — излечиваемая форма рака
Опухолевые заболевания остаются малоизученными и трудно поддающимися лечению. Многие виды рака звучат приговором для больных, так как выживаемость после постановки диагноза редко превышает 5 лет. Но есть среди злокачественных опухолей достаточно изученные. В отношении которых, отработана методика лечения и прогноз настолько благоприятен, что перенесшие операцию пациенты продолжают жить полноценной жизнью 15-20-25 лет, не вспоминая о посещавших их страхах. Одна из таких форм — папиллярная карцинома щитовидной железы.
Опухоли делятся на доброкачественные – образующиеся во многих тканях организма и если и доставляющие неприятности то не влекущие вследствие своего развития фатальных последствий, и злокачественные – в большинстве своем представленные раком, саркомой, лейкозом. Отличие доброкачественных от злокачественных заключается в структуре клеток. Злокачественные состоят из незрелых клеток, которые имеют тенденцию к быстрому, неконтролируемому росту.

За счет стремительного деления и быстрого роста тела опухоли кровеносные сосуды не поспевают за ней. В результате, периферийные участки опухоли начинают испытывать недостаток питания и отмирают с образованием язв и очагов некроза. Другая грозная опасность злокачественных новообразований – склонность к метастазированию – отрыва от основной опухоли отдельных клеток, которые током крови или лимфы заносятся в другие органы и в них дают начало новым колониям раковых клеток – метастазам.
В этом отношении благоприятный прогноз папиллярной карциномы щитовидной железы обусловлен её медленным ростом, редким метастазированием в отдаленные органы и восприимчивостью к радиоактивному изотопу йода-131 который успешно убивает опухолевые клетки, не затрагивая здоровые.
Как образуется эта опухоль
Предвестником почти всех заболеваний щитовидки являются доброкачественные опухоли – аденомы, зоб, узловые образования. Даже киста может послужить источником образования мутировавших клеток, которые со временем превратятся в раковые. Точные механизмы, отделяющие грань, за которой вполне здоровая и нормально функционирующая клетка перерождается в раковую, не изучены до сих пор. Поэтому, о возбудителе или конкретной причине, запускающей развитие рака, в настоящее время не говорят. Речь ведут о факторах, которые могут спровоцировать рост опухоли, но не являются обязательными для её развития.

- На первом месте находятся наследственные факторы. Риск развития онкологической патологии у лиц, имеющих в анамнезе больных раком родственников в десятки раз выше;
- Большую роль в развитии карциномы играют гормональные факторы. Не случайно это заболевание в несколько раз чаше встречается у женщин, нежели у мужчин. Женский организм с момента полового созревания и вплоть до угасания деятельности яичников ежемесячно подвергается гормональным колебаниям. Кроме месячных циклов кардинальная перестройка организма происходит во время беременности и в период лактации;
- Третий фактов – воздействие ионизирующего излучения, способность которого провоцировать развитее рака, установлена давно;
- К провоцирующим факторам относится недостаток в рационе йода – обязательного компонента тиреогормонов;
- Условно способствующими росту карциномы признаются: стрессы, плохая экология, профессиональные вредности, потребление алкоголя и табакокурение.
Из каких тканей развивается?
Папиллярная карцинома относится к категории высокодифференцированных опухолей, причем она гормонально активна. Даже незрелые клетки способны продуцировать гормоны, вызывая побочные симптомы гипертиреоза. Она является продуктом мутации железистых клеток, вырабатывающих гормоны Т3 и Т4. Развивается на месте уже имеющейся доброкачественной аденомы или узла. Чаще всего одиночная локализуется в одной из долей. Гораздо реже — на перешейке между долями. В большинстве случаев окружена плотной капсулой, сквозь которую долго не прорастает. Не склонна к метастазированию. В поздних стадиях образует метастазы на стороне поражения, преимущественно в лимфатических узлах. Только в стадии распада метастазирует в отдаленные органы: кости, легкие почки, головной мозг. Лечение папиллярной карциномы щитовидной железы на ранних стадиях достигает 98-99% положительного результата.
Классификация карцином щитовидной железы
Даже в рамках одной группы карциномы могут отличаться по строению, которое положено в основу их классификации:
- Микроскопическая (микрокарцинома) – наиболее встречающаяся форма, составляющая около 70-80% от общего числа подобных образований. Имеет небольшие размеры – до 10 мм. Окружена плотной оболочкой, очень редко метастазирует в соседние органы. Развивается медленно. Не склонна к прорастанию в соседние органы;
- Солидная – форма папиллярной карциномы развивающейся под воздействием ионизирующего излучения. Небольшая по размеру, плотной консистенции. Агрессивно прорастает в соседние органы и дает множественные метастазы в шейные лимфатические узлы и отдаленные органы;
- Папиллярно-фолликулярная – состоит из структур, морфологически близких здоровой железистой ткани. Окружена капсулой. Разрастается медленно. Метастазирует в близлежащие шейные узлы.
- Онкоцитарная – самая агрессивная, но и наиболее редкая форма папиллярного рака щитовидки (менее 5%). Агрессивный рост и склонность к метастазированию по всему телу – отличительные особенности этой формы. Самый неблагоприятный прогноз после операции у онкоцитарной папиллярной карциномы щитовидной железы.
Симптомы папиллярного рака
На начальных стадиях развития все формы рака щитовидки протекают бессимптомно. Только гормонально-активные опухоли производящие избыток гормонов диагностируются по появлению признаков гипертиреоза. Внешние проявления появляются на стадии, когда размер опухоли достигает более 10 мм в диаметре. Тогда её можно пропальпировать. Вначале она безболезненная и подвижная. По мере роста становится малоподвижной.

Из внешних признаков появляются:
- Затруднение дыхания;
- Сухой кашель;
- Боль при глотании;
- Осиплость голоса;
- Косметический дефект – асимметрия или чрезвычайная раздутость шеи.
prothyroid.ru
что это, причины и лечение
Папиллярный рак щитовидной железы не считается сложным и опасным заболеванием. Он вполне хорошо лечится и пациенты, прошедшие лечение, живут потом долго и счастливо. Процесс образования и роста опухоли длится довольно долго, можно сказать, годами. И обнаруживаются или на осмотре у эндокринолога или узел начинает беспокоить болезненными ощущениями.
Что такое папиллярная карцинома щитовидной железы?
Из всех онкологических заболеваний щитовидной железы, большую часть, а именно, около 80% занимают папиллярные карциномы. Представляет собой эта форма рака достаточно плотную массу или же кисту на щитовидке. Может давать метастазы в соседние шейные лимфатические узлы, это происходит не часто, а в случаях, когда злокачественность опухоли долго не обнаруживается. Метастазы в другие органы (кости, легкие, печень) случаются крайне редко.
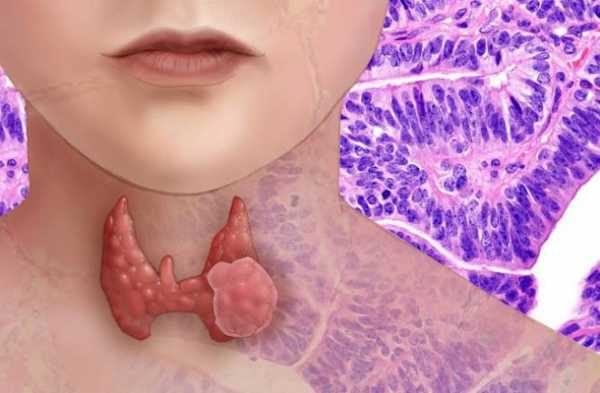
Своеобразие данного вида опухоли:
- Заболевают люди в возрасте от 30 до 50 лет;
- У женщин обнаруживается в три раза чаще, чем у мужской половины общества;
- Опухоли до 1,5 сантиметров легко поддаются лечению;
- Провоцирующим фактором к развитию злокачественности зачастую является радиоактивное облучение.
- Этот вид онкологического заболевания отличает от других то, что он легко и эффективно лечится современными методами терапии.
- Развивается заболевание не стремительно, а очень долго. И это позволяет его обнаружить до появления метастаз.
- Метастазы в органы случаются крайне редко. Это единичные случаи за медицинскую практику.
Около 90% людей перенесших папиллярную карциному щитовидной железы преодолевают десятилетний барьер выживаемости.
Причины заболевания
Онкологические заболевания – эта та группа болезней, о причинах которых, говорить очень сложно. Что служит фактором для перерождения нормальных здоровых клеток в злокачественные, до сих пор так и не становится понятным. Существует масса теорий и предположений, но точного ответа так и не могут дать врачи на этот вопрос. Какие же предпосылки выделяют онкологи для рака щитовидной железы?
- Генетические изменения, передающиеся по наследственности;
- Недостаток йода в организме;
- Плохая экология;
- Облучение радиацией.
Признаки
Сначала больной человек не ощущает никаких изменений, никакого дискомфорта. Затем образуется небольшой узелок на щитовидной железе. По началу он не вызывает болезненности и других дискомфортных ощущений. И только после значительного увеличения его, он начинает воздействовать на соседние органы: гортань, трахею, пищевод, голосовые связки.
Может меняться голос, появится затрудненное глотание и дыхание, болевые ощущения в горле. Часто наблюдается увеличение лимфатических узлов. Больной начинает худеть, хотя изменений в питание не возникает. Иногда возникает покраснение кожи в области щитовидной железы.
Симптомы
Симптомы при папиллярном раке довольно размыты и не специфичны. Начинаются они с неприятных ощущений в районе шеи, небольшая болезненность и ощущение чего-то лишнего. Далее появляется:
- Изменение голоса;
- Возникает боль при пальпации узла;
- Лимфатические узлы увеличиваются.
Лечение папиллярной карциномы щитовидной железы
Лечение папиллярной карциномы щитовидной железы строится в несколько этапов. В зависимости от диагноза, степени поражения, сопутствующих заболеваний и возраста больного, онкологи на консилиуме определяют ход лечения и рекомендуют его больному. Для каждого пациента с онкологическим заболеванием строится индивидуальная схема лечения. Чаще всего применяются следующие терапии при борьбе с папиллярной карциномой:
- Тиреоидэктомия. Хирургическое вмешательство по удалению железы и прилегающих к ней лимфатических узлов. Может быть полное удаление щитовидной железы и частичное, оно называется субтотальная тиреоидэктомия.
- Гормонотерапия. После операции у больного наблюдается хронический дефицит гормонов, которые ранее вырабатывала щитовидная железа. На замену им приходят лекарственные препараты, способные восполнить нехватку гормонов в организме.
- Йодотерапия. При наличии метастаз назначают приём радиактивного йода, способного разрушать очаги метастаз. Этот метод значительно улучшает самочувствие больных людей.
- Паллиативная терапия. При невозможности проведения хирургического вмешательства и проведения йодотерапии, онкологи обычно прибегают к паллиативному методу лечения больного. Он включает в себя химиотерапию, лучевую терапию и трахеостомию, операцию восстанавливающую дыхание.
Профилактика
Существует ли профилактика рака? Можно много говорить об этом, но если задуматься и посетить онко клиники в областных центрах, то ответ приходит сам собой. С каждым годом ученые находят все больше препаратов для лечения и профилактики онкологических заболеваний, но число заболевших, не только не снижается, но и растет.
Рак – сложное заболевание и понять природу его появления так и не удается даже светилам медицины. Множество теорий возникновения рака существует сегодня, они по разному разъясняют причины образования раковых клеток, но многие сходятся в одно, следует соблюдать следующие правила, чтоб минимизировать риск заболевания:
- Избегать облучения рентгеновскими лучами и другими аппаратами, работающими с радиацией.
- Для проживания выбирать места с чистой экологической средой.
- Пройти обследование на наличие наследственных генов, провоцирующих образование раковых клеток.
- Питание должно быть разнообразным, насыщенным витаминами, микроэлементами, а также содержать йод.
- Следить за своим здоровьем в целом, лечить хронические и гормональные заболевания вовремя.
- Не употреблять спиртные напитки и отказаться от курения.
- Не поддаваться стрессам и негативным аспектам.
- Соблюдать режим дня и достаточное время уделять отдыху.
- Следить за изменениями в своем состоянии здоровья и своевременно обращаться к врачу.
Постановка диагноза «папиллярный рак щитовидной железы» — это не приговор. Следует не опускать рук, а с достоинством принять вызов судьбы и начать лечение. Положительные эмоции и уверенность в победе пойдут на пользу больному.
onkologpro.ru
Папиллярная карцинома щитовидной железы: выживаемость, прогноз
 Папиллярная карцинома щитовидной железы — один из частых видов злокачественных новообразований этого органа.
Папиллярная карцинома щитовидной железы — один из частых видов злокачественных новообразований этого органа.
Опухоль растет медленно.
Если болезнь была обнаружена на ранней стадии, то прогноз выживаемости оптимистичный.
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Что представляет эта опухоль
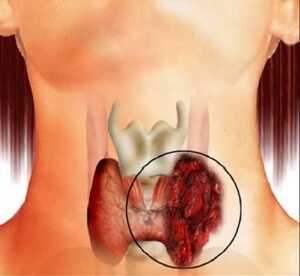 Папиллярная карцинома различается медленно протекающим митозом клеток. Она достаточно долго развивается и неактивно пускает метастазы в соседние органы.
Папиллярная карцинома различается медленно протекающим митозом клеток. Она достаточно долго развивается и неактивно пускает метастазы в соседние органы.
Чаще метастазы поражают близлежащие лимфоузлы и редко проникают в отдаленные органы. На ранней стадии это единичное образование в тканях щитовидки.
Иногда у больных встречаются и мультифокальные опухоли, то есть те, имеющие несколько центров роста. Новообразование имеет плотную консистенцию, опухоль до 1 сантиметра считается скрытой, она не прощупывается вручную.
Небольшие участки пораженной раком ткани подвижны, по мере развития злокачественного процесса и прорастания опухоли в лимфоузлы, они будут неподвижными.
Иногда новообразование появляется глубоко внутри органа и скрыто нормальной тканью.
Причины появления заболевания
Достоверно выявить факторы, влияющие на злокачественное перерождение щитовидки, ученым не удалось.
У людей, родственники которых страдали заболеваниями щитовидки и онкоболезнями, повышенный риск развития карциномы.
Постоянные переживания, стрессы, физические нагрузки, плохая экология или питание, другие болезни щитовидной железы по некоторым этим тоже приводят к развитию рака.
Вредные условия труда, работа с тяжелыми металлами, воздействие ионизирующего излучения — все эти факторы могут спровоцировать образование рака железы.
Классификация видов карциномы
 Есть несколько видов злокачественных опухолей щитовидной железы:
Есть несколько видов злокачественных опухолей щитовидной железы:
- Папиллярная карцинома — самая излечиваемая форма заболевания. Встречается в 85 % случаев.
- Фолликулярная карцинома — заболевание имеет более агрессивное течение, лимфатические узлы поражаются реже, но зато опухоль может активно прорастать в сосуды и метастазировать в другие органы человека:
- Головной мозг;
- Легкие;
- Печень.
Имеет менее благоприятный прогноз, чем папиллярная форма. На ее долю приходится 7 % новообразований.
- Медуллярная форма — встречается намного реже, чем 2 названных типа рака. По статистике на долю такой карциномы приходится всего 6% опухолей. Эта форма новообразований хуже поддается лечению, чем фолликулярный или папиллярный рак.
- Анапластический рак — самая тяжелая и плохо поддающаяся лечению опухоль. Встречается редко и в основном у пожилых пациентов. Не обнаруживается на начальных стадиях, чаще ее выявляют тогда, когда имеются уже отдаленные метастазы.
Видео
Симптомы и их проявления
На начальных стадиях заболевания пациента не беспокоят какие-то негативные симптомы.
Первыми признаками болезни чаще будут:
- Уплотнения в области органа;
- Проблемы с голосом;
- Болезненные узлы в области шеи;
- Увеличенные лимфоузлы;
- Затрудненное глотание и дыхание.
Эти симптомы появляются далеко не у каждого больного. Все зависит от локализации опухоли. Например, проблемы с глотанием пищи возникают, если она начинает пережимать ткани пищевода.
На поздних стадиях начинает появляться четкий сосудисто-венозный рисунок на шее и в области железы.

Необходимые исследования для диагностики
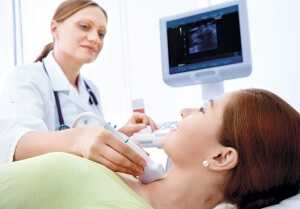 Наличие опухоли может заподозрить врач-эндокринолог, то, только если она достигла более 1 сантиметра в диаметре.
Наличие опухоли может заподозрить врач-эндокринолог, то, только если она достигла более 1 сантиметра в диаметре.
Она не должна располагаться глубоко внутри железы, прикрытая здоровыми тканями, что усложняет диагностику заболевания.
Заподозрить рак врачу помогает пальпация шейных лимфатических узлов. Они увеличиваются в размерах, что свидетельствует о перерождении лимфоидной ткани в злокачественную.
Для диагностики карциномы и определения типа рака используются методы:
- Исследование с помощью радиоактивного йода. При папиллярной онкологии ткани опухоли накапливают радиоактивный йод.
- УЗИ позволяет выявить наличие очага опухоли, но отличить доброкачественную опухоль от злокачественной на УЗИ не всегда удается.
- Магнитно-резонансная томография позволяет отличить агрессивное новообразование от кисты или аденомы железы.
- Анализ крови на гормоны позволяет определить гормональный статус.

Для диагностики карциномы железы наиболее информативным методом будет тонкоигольная биопсия, в ходе которой врач берет из опухоли кусочек ткани на гистологический анализ.
Наличие папиллярных клеток будет свидетельствовать об этой форме рака.
Сложность лечения рака
 При обнаружении новообразования, даже если опухоль имеет незначительные размеры, врач рекомендует провести операцию.
При обнаружении новообразования, даже если опухоль имеет незначительные размеры, врач рекомендует провести операцию.
На начальных стадиях рака при отсутствии метастазов в лимфоузлы операция заключается в удалении пораженных тканей органа.
На более поздних этапах развития патологии может потребоваться удаление части железы, всего органа и близлежащих лимфатических узлов. После оперативного вмешательства проводят терапию радиоактивным йодом, чтобы окончательно уничтожить оставшиеся перерожденные клетки.
Если железа после операции не может работать или полностью отсутствуют, то пациенту в течение всей его жизни нужно кушать тиреоидные препараты.
Раз в год, а иногда и чаще больным, перенесшим операцию по поводу карциномы, нужно обследоваться.
Оно включает:
- Посещение врача-эндокринолога;
- Прохождение УЗИ;
- Сдачу крови на тиреоглобулин.
Повышенный уровень этого онкомаркера может свидетельствовать о наличии оставшихся после операции скоплений раковых клеток.
Прогноз течения рака щитовидной
Эта форма рака хорошо поддается лечению. Средняя 10-летняя выживаемость при папиллярной карциноме составляет порядка 90 %.
При наличии не уничтоженных метастазов в тканях и органах у пациентов, прошедших курс лечения, высок риск развития рецидива заболевания, но риск смерти остается незначительным.
При папиллярном раке 1 и 2 стадии 5-летняя выживаемость составляет 100 %. При карциноме 3 стадии — 93 %. При 4 стадии заболевания — 51 %. При наличии метастазов основной опухоли в костную ткань или легкие, риск смерти от онкологического заболевания несколько повышается.
Пациенты до 45 лет намного реже умирают от онкологии щитовидной железы, чем больные более старшего возраста. После операции удаления карциномы качество жизни остается прежним, человек не утрачивает работоспособность.
В случае удаления части или всего органа полностью, придется принимать гормональные препараты. Возможна непреходящая осиплость голоса, если при операции были задеты нервные волокна или голосовые связки.
Папиллярный рак — заболевание, имеющее в целом благоприятный прогноз. Важно при возникновении первых симптомов болезни немедленно обратиться к врачу.
Диета при папиллярной карциноме
При любом серьезном заболевании врачи, с учетом его специфики, составляют подходящую диету. Она должна служить для поддержания сил организма, не нанося дополнительного вреда, чего не может гарантировать наше обычное, повседневное питание.
Соблюдая принципы этой диеты, больной должен есть хотя бы 3 раза в день — ведь в случае злокачественных опухолей нередки случаи резкого снижения или полной потери аппетита.
Принципы и запрещенные продукты:
- Есть как можно больше овощей и фруктов, особенно зеленых и красных;
- Исключить нужно любую пищу с повышенным содержанием йода — йодированную соль, куриные желтки и желтки любых яиц, сою, бобовые, фасоль;
- Мучные изделия стоит убрать из рациона — не насовсем, конечно, они при карциномах разрешены, но все же кушать их нужно как можно реже;
- С газированными напитками, кофе, стоит быть осторожными;
- Мясо и мясные продукты разрешены, но злоупотреблять ими не стоит, как и рыбой;
- Морепродукты же находятся под запретом, особенно морская капуста.
Четкого рациона для больного просто нет. Меньше соли и сахара, меньше йода — вот и весь принцип. Большая часть продуктов не может повлиять на течение этого заболевания, поэтому они относятся к разряду разрешенных. Да и многие запрещенные продукты нельзя использовать в пищу только частично — к примеру, запрет на куриные желтки не распространяется на белок, его можно варить или жарить.
Главный принцип — не прекращать есть, как бы плохо вы себя не чувствовали. Потеря аппетита — это нормально, ведь организм переживает огромный стресс, и идти у него на поводу — это значит ослаблять себя и лишаться сил бороться с болезнью.
Лечение народными средствами
Для любого заболевания есть бабушкины методики лечения, которые замечательно гармонируют с традиционным врачебным способом устранения патологии. Если воспользоваться как советами врачей, так и древними народными методиками, лечение только ускорится.
Рецептов народной медицины много, но большая часть из них основана на овощах и фруктов; намного реже для лечения рака народ использовал травы.
- Отвар на яблочных семечках — 10 яблочных семян и столовую ложку тертой мякоти заливали стаканом кипятка, проваривали еще десять минут и пили, когда остынет. Такое средство необходимо делать каждый день, и пить по одному стакану во время всего периода заболевания. Оно подходит для профилактики — этот отвар не будет вреден и для тех, кто здоров, вероятность возникновения опухоли понизит.
- Популярен сок свежей капусты, который, сперва, стоит выжать с помощью соковыжималки, после развести водой в пропорции 1:2, и пить по несколько стаканов в день.
- Картофельный отвар, как ни странно, может использоваться для лечения. Это скорее поддерживающее и очищающее средство, оно полезно в ситуациях, когда организм переживает настолько сильный стресс.
- Отличным средством является смесь калины и ноготков — их следует взять в равных частях и варить на медленном огне в течение 20 минут. Такое средство необходимо принимать по половине стакана 3 раза в день перед едой.
- Одним из лучших травяных сборов для лечения является сбор, состоящий из равных частей лобистока, дурнишника и мелиссы. Нужно взять по 50 г порошка каждого растения, смешать, и залить их двумя стаканами воды, затем варить до кипения. Остудить и пить по стакану 2 раза в день.
Народные средства хороши тем, что они проверены и не так уж часто дают осечки. Но никогда не нужно забывать и о традиционной медицинской помощи, она тоже необходима.
Возможные послеоперационные осложнения
Хирургическое вмешательство редко проходит для организма бесследно. Часто, напротив, оперативная помощь оказывается большим стрессом, возникают серьезные осложнения.
К примеру, если у Вас негативная реакция на общий наркоз, вы можете еще долго плохо себя чувствовать, внутренние органы так же подвергаются стрессу, в результате, может заболеть сердце, затрудниться дыхание, работа почек и печени.
Общий наркоз выводить почкам, поэтому они могут пострадать сильнее всего.
Это операция на горле, поэтому на время может пропасть или сильно охрипнуть голос. Это не потому, что врачи могут задеть голосовые связки, просто организм пытается купировать пережитый стресс.
Постоперационными повреждениями будут:
- Повреждение самой щитовидной железы, проявляется покалыванием в горле, онемением вокруг губ, спазмами, судорогами и тревожностью;
- Повреждение возвратного нерва, которое проявляется огрубением голоса, или, напротив, его ослаблением, пациент может перейти на шепот, затрудненное дыхание, из-за чего назначают трахеостомию;
- Постоперационное кровотечение, проявлениями которого являются утолщение шеи, отечность, синюшность швов;
- Инфицирование постоперационной раны, выражающееся повышением температуры, отечностью кожи, болью в шве, может произойти вздутие шва — под ним иногда собирается гной.
Каждое из этих осложнений купируется и не является абсолютным, то есть, это действительно осложнения, не представляющие серьезной опасности.
Профилактика возникновения болезни
Точная причина рака не установлена, единой профилактики этого заболевания просто не существует: только общие принципы, которые могут снизить риск возникновения карциномы. Это, правильное питание. В пище не должно быть повышенного содержания йода и солей, питаться следует умеренно.
Следует постараться не подвергать горло высоким температурам, физическим повреждениям — это плохо сказывается на состоянии щитовидки. Бывает так, что после физического повреждения, ткань, начиная восстанавливаться, в процессе изменялась и становилась злокачественной опухолью. Нужно быть бережным к своему телу.
Можно пить травяные отвары, о которых говорилось выше, в пище должны содержаться свежие овощи и фрукты, зеленые и красные — в приоритете, их необходимо есть как минимум раз в 2 дня, а лучше — каждый день.
Укроп, петрушка, зеленый лук так же должны присутствовать на Вашем столе в свежем виде.
fdmed.ru
Папиллярный рак щитовидной железы: причины, симптомы, лечение
Наименее распространённым онкологическим заболеванием является рак щитовидной железы, на него приходится около 5% всех раковых опухолей, в среднем в мире ежегодно подобный диагноз ставится около 300 000 пациентов. Чаще всего патология диагностируется у людей в возрасте 30-60 лет, причем у женщин в 2,5 раза чаще, чем у мужчин.
Большинство новообразований щитовидной железы, более 70%, перерастают в папиллярный рак (папиллярную карциному), патология относится к разряду неагрессивных и чаще всего имеет благоприятный прогноз. Опухоль разрастается медленно и достаточно хорошо поддается лечению.
Причины возникновения папиллярного рака щитовидной железы
К сожалению, современная медицина не имеет точного ответа на опрос – что становится провоцирующим фактором для появления папиллярной формы рака щитовидной железы, причины возникновения не выявлены до сих пор. Иногда рак является врожденной патологией, но чаще всего опухоль возникает в результате соматических мутаций. Существует ряд факторов, наличие которых увеличивают вероятность возникновения патологии, к ним относятся:
- доброкачественные опухоли органа;
- зоб;
- дефицит йода;
- проживание в экологически загрязненных регионах;
- радиационное воздействие на организм;
- гормональные нарушения;
- лучевая терапия;
- вторичный рак;
- стресс;
- курение, алкоголь и наркомания;
- патологии эндокринной системы;
- снижение иммунитета;
- хронические заболевания ЖКТ;
- рак щитовидки в семье;
- синдром Каудена;
- лучевая терапия гемобластозов.
К повышенной группе риска относят женщины 45-60 лет, особенно проживающие в экологически загрязненной местности.
Симптомы
-

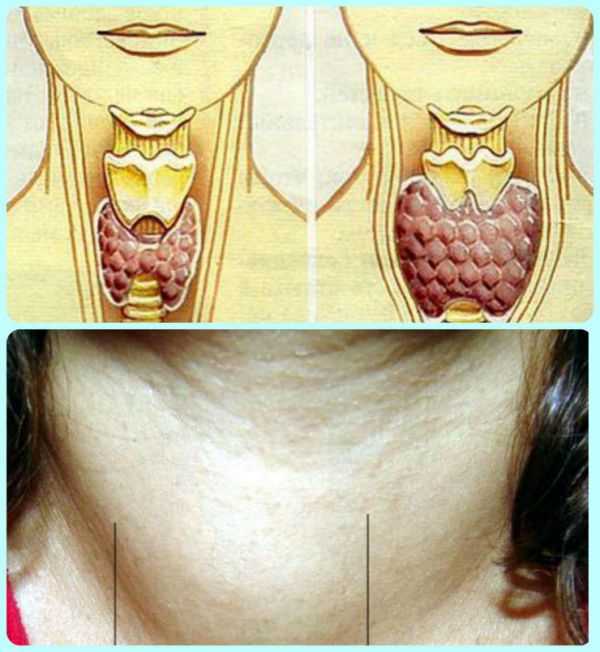
- На фото папиллярная карцинома щитовидной железы
Папиллярный рак щитовидной железы (ПРЩЖ) развивается очень медленно, причем на первом этап клинические симптомы практически полностью отсутствуют. Очень часто первым проявлением на который обращает внимание человек, является небольшое уплотнение или узел, расположенный в щитовидной железе (см. фото выше), оно постепенно растет и со временем его можно увидеть и нащупать пальцами. Однако иногда у пациентов проявляется и клиническая симптоматика, во многом схожая с ангиной, бронхитом, фарингитом и ларингитом:
- боль в области щитовидной железы;
- трудности и болевые ощущения при глотании;
- затруднение дыхания;
- отек лимфатических узлов на шее;
- одышка;
- измененный голос;
- кашель;
- резкая потеря веса.
С увеличением опухоли в размере более яркими становятся и клинические симптомы, так как, разрастаясь, узел, начинает сдавливать трахею и пищевод. Иногда карцинома никак не проявляется себя и даже не прощупывается при пальпации врачом, единственным проявлением в таком случае может являться увеличение шейных лимфоузлов, это происходит из-за проникновения в их структуры раковых клеток. Увеличенные лимфоузлы тогда становятся поводом для консультации онколога, если после проведения антибактериальной терапии они не уменьшаются.
На поздних стадиях у пациента возникает деформация шеи и расширение подкожных вен, если рак начинает местазироваться, то могут возникнуть такие проявления:
- метастазы в легких – у пациента может возникнуть кровавый кашель;
- метастазы в костях – кости становятся очень ломкими.
У детей патология протекает более агрессивно, чем у взрослых, и часто метастазы появляются не только в лимфоузлах, но и в отдаленных органах.
Стадии ПРЩЖ
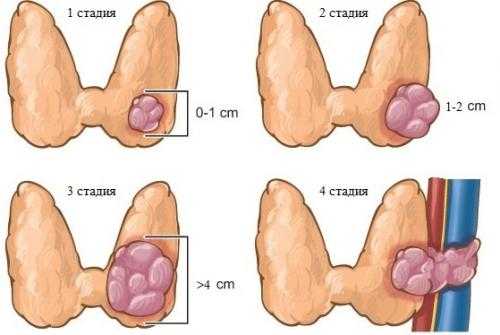
Лечение и прогноз заболевания зависит от степени прогрессирования заболевания. Существует классификация степени папиллярного рака щитовидной железы, в зависимости от запущенности процесса:
- Для первой степени характерным является сохранение структуры железы, узел существует отдельно, его размер не более 2 см. Метастазы отсутствуют. Лимфоузлы не увеличены.
- Опухоль на второй стадии достигает в размере 4 см, ближе к концу второй стадии появляются метастазы в лимфоузлах шеи. У пациентов до 45 лет опухоль может быть менее 2 см.
- На третьей стадии новообразование становится боле 4 см и начинает прорастать в соседние ткани, выходя за пределы самой железы. Метастазы в лимфоузлах присутствуют с двух сторон, за счет чего их размер существенно увеличивается. Щитовидная железа становится деформированной.
- При четвертой стадии папиллярного рака деформация щитовидной железы приводит к ее неподвижности, метастазы папиллярного рака щитовидной железы могут появляться в отдаленных органах и системах. На данной стадии врач уже не берет в расчет размер опухоли и лимфоузлов. Прогноз наименее благоприятный.
В зависимости от результатов проведенного гистологического исследования карцинома подразделяется на несколько подвидов:
- папиллярная карцинома;
- микрокарцинома – еще называют скрытым видом рака, редко вырастает более 10 мм;
- папиллярно-фолликулярная карцинома – инкапсулированное образование, с высокой степенью метастазирования;
- солидный, так называют злокачественное новообразование, развывшееся у людей получивших высокую дозу радиоактивного излучения. Этому виду рака свойственно появление метастазов в лимфе и кровотоке;
- онкоцитарный – редкая патология, встречается менее чем у 5% пациентов, считается наиболее агрессивным, метастазы могут появиться в любом из органов и систем организма;
- диффузно-склеротический, встречается реже 1% всех раковых заболеваний щитовидной железы. Как правило, диагностируется у детей 6-15 лет. Новообразование обычно довольно крупных размеров с множеством очагов, возможно появление метастазов не только в лимфоузлах, но и в легких;
- светлоклеточный – наименее изученный вид рака щитовидной железы, так как встречается реже 0,3%. Характерно произрастание метастазов в почках;
- высококлеточный – самый агрессивный из видов, характерен быстрый рост раковых клеток и распространение их на соседние органы;
- смешанный вид – чаще всего встречается именно он – почти в 50% случаев.
Кроме гистологических характеристик папиллярный рак щитовидной железы подразделяется на:
- инкапсулированный – опухоль заключена в капсулу;
- не инкапсулированный.
Диагностика
Диагноз может быть установлен только после проведения целого комплекса диагностических процедур. Как правило больной направляется на осмотр эндокринолога, после того как терапевтом во время осмотра было выявлено появление бугристого узла в области щитовидной железы, либо же быстрый рост уже имеющейся доброкачественной опухоли щитовидной железы. Основными диагностическими мероприятиями являются:
- УЗИ щитовидной железы. Благодаря исследованию можно рассмотреть структуры железы, наличие на нем узла. Недостатком является тот факт, что метод не дает понятия о доброкачественной или злокачественной природе опухоли;
- радиоизотопное сканирование. В зависимости от температуры узлов определяется природа опухоли – горячие, скорее всего, являются доброкачественные, а холодные выделяющие большее количество гормонов чаще всего злокачественные. Метод используется редко;
- ларингоскопия – проводится для оценки распространения первичного новообразования;
- бронхоскопия – проводится для оценки уровня сужения трахеи;
- тонкоигольная биопсия. Проводится под контролем УЗИ, в узел вводится микроигла, и происходит забор жидкости, которую изучают в лаборатории. Благодаря ей определяется природа образования.
При необходимости больным проводят специфические исследования такие как:
- кровь на гормоны щитовидной железы;
- кровь на онкомаркеры Т3 и Т4, тироксин;
- контрастная рентгенография пищевода;
- сцинтиграфию костей;
- КТ и МРТ органов грудной клетки.
Фолликулярно папиллярный рак щитовидной железы
Фолликулярнао папиллярный рак щитовидной железы занимает второе место среди злокачественных образований щитовидной железы, чаще всего диагностируется у женщин 50-60 лет с йододифецитом. Растет опухоль очень медленно и редко дает метастазы в легкие или кости. Отдельные метастазы могут быть выявлены в печени и головном мозгу.
Фолликулярная разновидность считается более агрессивной, чем папиллярный рак, несмотря на то, что лимфоузлы никогда не затрагивает. Иногда прорастает в сосуды.
В отличие от папиллярного рака у фолликулярного варианта основная причина возникновения известна. Заболевание, как правило, возникает на фоне существующего зоба, хронического воспалительного процесса в железе, аденоме щитовидной железы, так же причиной может стать воспалительные или онкологические заболевания репродуктивной системы у женщин.
Фолликулярный вариант характеризуется выраженной слабостью, апатией, утомляемостью, резкими скачками настроения, отсутствием аппетита, снижением массы тела, анемией, бледностью кожных покровов, гипертермией.
Существует четыре степени патологии:
- Т1 – диаметр новообразования не более 20 мм;
- Т2 – размер достигает 40 мм;
- Т3 – диаметр превышает 40 мм, но ограничен органом;
- Т4 – онкопатология поражает соседние органы – гортань, трахею, гортанный нерв, сонную артерию или фасции шеи.
Диагностика заболевания проводится так же, как и при подозрении на папиллярный рак железы, обязательным является МРТ головного мозга.
Лечение папиллярного рака щитовидной железы
Современная медицина предлагает только один действенный метод устранения папиллярного новообразования – хирургическое вмешательство, к сожалению, радиологическое излучение и химиотерапия никак не влияет на опухоль щитовидной железы. В зависимости от возраста больного и стадии, на котором было обнаружено заболевание, онколог определяет, есть ли необходимость в удалении всей железы или ее небольшого участка.
Все лечение патологии можно условно разделить на три этапа:
- Эктомия.
- Терапия радиоактивным йодом.
- Терапия лекарственными препаратами.
Кроме щитовидной железы так же удалению могут подлежать и лимфоузлы – в том случае если в них были обнаружены метастазы. Операция относится к разряду сложных и продолжается около 4 часов.
Если размер опухоли не более 10 мм, новообразование является односторонним и без метастазов, то щитовидная железа удаляется частично. Обычно данная операция проводится на 1 и 2 стадии заболевания. После оперативного вмешательства пациент практически сразу возвращается к привычной жизни, заместительная терапия не требуется, однако существует ограничение в употреблении некоторых продуктов питания.
На втором этапе пациенту назначается терапия радиоактивным йодом – 131. Он способен накапливаться в местах скопления раковых клеток и приводит к их гибели. Иногда пациенту необходимо прием сразу нескольких курсов йода.
В редких случаях пациентам назначается химиотерапия – это происходит тогда когда проведение оперативного вмешательства невозможно, а у пациента были выявлены метастазы папиллярного рака щитовидной железы. Лечение очень длительное.
Если щитовидная железа была удалена полностью, то пациенту назначается пожизненная компенсационная гормональная терапия.
Питание после операции
Сказать наверняка, сколько живут люди после операции по удалению щитовидной железы сложно, однако важно приложить все усилия, чтобы продлить это время как можно на много дольше, для этого пациент должен придерживаться специфического питания. Категорически запрещены монодиеты и вегетарианство. Рацион должен быть разнообразным, и включать в себя:
- рыбу, особенно красную, хек, тунец, сельдь;
- морепродукты: мидии, устрицы, креветки;
- морская капуста;
- нежирные сорта мяса;
- яйца;
- зелень;
- семечки и орехи;
- грибы;
- крупы;
- растительные масла: льняное, кукурузное, кунжутное;
- травяные чаи, фреши.
Для людей перенёсших удаление щитовидной железы важно выпивать в день не менее 2,5 литра жидкости в день.
Прогноз для больных
Пациенты с диагнозом папиллярный рак щитовидной железы в большинстве случаев имеют благоприятный прогноз.
В том случае, если метастазы отсутствовали, то продолжительность жизни свыше 5 лет после операции составляет свыше 95%, до 10 лет доживают 87%, и около 75% живут с подобным диагнозом свыше 15 лет.
Если у пациента были обнаружены метастазы в костях, то процент вероятной смертности увеличивается, однако смертность пациентов до 50 лет встречается крайне редко, такие пациенты, как правило, живут после операции более 5 лет. Высокая летальность присутствует в том случае, если был обнаружен рецидив первичной опухоли. Если же рак был обнаружен на 3 стадии, то процент пятилетней выживаемости снижается до 75, а при 4 стадии до 50.
К сожалению, у пожилой категории пациентов, старше 60 лет прогноз плохой, так как в этом случае опухоль часто перерождается в анаплазированную разновидности опухоли, для которой характерным является большой процент смертности.
Если у пациента был обнаружен фолликулярно папиллярный рак щитовидной железы, то прогноз так же благоприятный, почти 90% пациентов достигают пятилетней выживаемости. Если рак был обнаружен на 1 или 2 стадии, то до 5 лет доживают 99% больных. У пациентов с 3 группой процент пятилетнего выживания достигает 71%, а с 4 – 51%.
Осложнения
Осложнения после оперативного вмешательства и дальнейшей терапии встречаются крайне редко – не чаще чем у 2 пациентов из 100. Среди осложнений могут быть:
- повреждение возвратного нерва голосовых связок – что приводит к хрипоте;
- повреждение паратиреоидных желез, из-за чего нарушается обмен кальция в организме, пациент пожизненно должен принимать препараты кальция;
- кровотечения;
- отеки.
Если во время операции было произведено сильное повреждение обратного нерва, у пациента наблюдается постоянное нарушения дыхания, либо же был выставлен диагноз гипотиреоз, то пациенту дается инвалидность.
Рецидивы ПРЩЖ встречаются редко, однако все же могут возникать как через несколько лет после течения, так и через десятилетия.
Всем пациентом после проведенного лечения необходимо находиться на диспансерном учете у онколога и эндокринолога, и посещать его раз в 6-9 месяцев с обязательным УЗИ.
Профилактика
К сожалению, не существует средств, которые дают 100% гарантию, что у пациента не возникнет папиллярный рак щитовидной железы, так как точные причины возникновения патологии не выявлены. Однако существует ряд факторов, которые могут снизить риск появления онкологических заболеваний щитовидной железы.
- избегать радиоактивных излучений,
- не проводить рентгенологические исследования без назначения врача,
- контролировать уровень гормонов и йода в организме,
- для женщин старше 30 лет проходить ежегодные УЗИ обследования щитовидной железы.
- отказаться от алкоголя и сигарет.
Важно помнить, что папиллярный рак щитовидной железы можно и нужно лечить, более того он излечивается практически в 90% случаях, поэтому при первых симптомах необходимо обратиться к врачу и полностью придерживаться всех его рекомендаций по лечению.
Видеозаписи по теме
gormoon.ru
Папиллярный рак щитовидной железы: лечение, прогноз после операции
Папиллярный рак щитовидной железы (ПРЩЖ) – недоброкачественные образования щитовидки, состоящие из тироцитов (секреторных клеток железы). Отличаются медленным прогрессированием и благоприятным течением в 90% случаев. Плотный болезненный узел имеет сосочковый поверхностный слой. При его прощупывании возникают болезненные ощущения. По мере прогрессирования рака железа увеличивается в объеме, что ведет к ухудшению самочувствия – нарушению глотания, дыхательной недостаточности, увеличению регионарных лимфоузлов.
Причины возникновения
Папиллярная карцинома щитовидной железы редко провоцирует вторичные раковые образования в отдаленных органах. Составляет 75% злокачественных поражений щитовидки. Диагностируется преимущественно у пациентов людей возрастом 30-50 лет. Раку в 2.5 раза больше подвержены женщины.
Причины опухолевого поражения эндокринной железы точно не определены. Согласно статистике, рак провоцируется соматическими мутациями. У большинства заболевших обнаруживаются мутации определенных генов:
- RET/PTC – 20% случаев;
- BRAF – 45-70% случав.
Онкологи выделяют ряд факторов, провоцирующих беспорядочное деление тироцитов – секреторных клеток железы:
- токсический зоб;
- йододефицит;
- неблагоприятная экология;
- пролиферирующая цистаденома;
- гормональный дисбаланс;
- аутоиммунный тиреоидит;
- климактерический период;
- злоупотребление оральными контрацептивами;
- радиотерапия;
- генетическая предрасположенность;
- несбалансированное питание;
- пагубные привычки;
- полипы прямой кишки;
- синдром Каудена;
- длительная депрессия.
 Папиллярный рак щитовидки – благоприятная в плане прогнозов онкологическая болезнь. В 90% случаев она поддается лечению. Однако у детей протекает в более тяжелой форме, иногда дает метастазы в почки, легкие, мозг.
Папиллярный рак щитовидки – благоприятная в плане прогнозов онкологическая болезнь. В 90% случаев она поддается лечению. Однако у детей протекает в более тяжелой форме, иногда дает метастазы в почки, легкие, мозг.В группу риска входят женщины после 45 лет с очагами хронической инфекции. Частые рецидивы воспалений снижают противоопухолевый иммунитет. В результате возрастает вероятность перехода в рак доброкачественных образований железы – кист, аденом.
Особенности папиллярного рака щитовидки
У 96% больных раком щитовидной железы выявляются одиночные новообразования. Лишь изредка формируются множественные узлы. Они относятся к категории фолликулярно-папиллярных бескапсульных образований диаметром от 1 мм до 5-7 см.
При микроскопическом исследовании в новообразованиях обнаруживаются структуры, которые похожи на стебли с множественными ответвлениями. Их основание представлено соединительнотканными тяжами с развитой сосудистой сетью. Стебли устланы кубическим и цилиндрическим эпителием. Отмечается небольшое число митозов – деления клеток.
Папиллярная аденокарцинома щитовидной железы иногда имеет атипичное строение:
- сосудистые сетки в стеблях отсутствуют;
- клетки эпителия атрофированы;
- в центре опухоли присутствуют отложения солей кальция или рубцы.
Метастазирование – образование вторичных опухолей – происходит лимфогенным путем. Если они прорастают в кровеносные сосуды, выявляются метастазы в других внутренних органах. Их основу составляют раковые клетки фолликулярной части новообразований.
 Папиллярные элементы рака не синтезируют гормоны, а фолликулярные часто обладают гормональной активностью.
Папиллярные элементы рака не синтезируют гормоны, а фолликулярные часто обладают гормональной активностью.Степени и разновидности
Папиллярно-фолликулярный рак щитовидной железы подразделяют на 2 типа – отграниченный (инкапсулярный) и инфильтративный (неинкапсулярный). В первом случае опухоль локализуется внутри органа, поэтому почти не прорастает в другие анатомические структуры. Инфильтративный рак склонен к инвазивному росту (прорастанию в соседние ткани).
В зависимости от особенностей строения узелковых образований различают несколько видов рака щитовидки:
- Скрытый. Диаметр микрокарциномы не превышает 10 мм. Она медленно растет и редко выходит за границы железы.
- Фолликулярный. Этот вид рака выявляется у 30% больных ПРЩЖ. Новообразования прорастают в другие органы только в 15% случаев.
- Солидный. Чаще выявляются у больных, которые перенесли радиотерапию или подверглись радиационному излучению. Опухоль склонна к инвазивному росту, выходу за пределы железы. У 1/3 больных при этой форме рака выявляются метастазы в печени и легких.
- Онкоцитарный. Одна из самых агрессивных форм рака выявляется только у 5% пациентов с ПРЩЖ. Новообразования внедряются в кровеносные и лимфатические сосуды, из-за чего нередко диагностируются вторичные опухоли в отдаленных органах.
- Диффузно-склеротический. Крупные злокачественные узлы чаще обнаруживаются у детей и подростков. Характеризуются формированием фиброзно-кистозных очагов во всех слоях железы.
- Светлоклеточный. Малоизученная форма рака встречается редко. При запоздалом лечении метастазирует в почечную ткань.
- Высококлеточный. Раковые опухоли отличаются быстрым ростом. Нередко выявляются вторичные опухоли в костной ткани, мозге.
- Смешанный. Эта форма рака выявляется у 50% пациентов. В опухоли выявляются клетки сразу нескольких типов других новообразований.
 Фолликулярный вариант папиллярного рака имеет наиболее благоприятный прогноз. Новообразования растут медленно, поэтому вторичные опухоли во внутренних органах выявляются нечасто.
Фолликулярный вариант папиллярного рака имеет наиболее благоприятный прогноз. Новообразования растут медленно, поэтому вторичные опухоли во внутренних органах выявляются нечасто.Стадии рака щитовидки:
- 1 стадия. Внутри железы обнаруживается небольшой узелок, который не повреждает капсулу и не деформирует орган. Вторичные новообразования отсутствуют.
- 2а стадия. Рак провоцирует асимметрию органа. Но злокачественные узлы не выходят за его границы. Вторичные новообразования отсутствуют.
- 2б стадия. Опухоль проникает в лимфатические сосуды. Выявляются метастазы в подчелюстных, затылочных, околоушных и других лимфоузлах.
- 3 стадия. Рак поражает капсулу железы. Крупные новообразования сдавливают близко расположенные анатомические структуры – яремную вену, пищевод, языкоглоточный нерв, гортань. Обнаруживаются двусторонние вторичные опухоли в шейных лимфоузлах.
- 4 стадия. Раковые новообразования поражают сосуды и другие органы. При обследовании выявляются метастазы в мозге, печени, легочной ткани.
Особенности терапии рака щитовидки зависят от его типа, клеточного состава новообразований, скорости их разрастания и склонности к метастазированию в другие органы.
Симптомы заболевания
Папиллярный рак длительное время протекает малосимптомно. Часто пациенты обращаются к врачу при случайном прощупывании узелков на шее. Они локализуются нижней части щитовидки. Значительно реже поражается перешеек железы.
Характерные проявления рака железы:
- осиплость голоса;
- першение в горле;
- сухой кашель;
- подвижные уплотнения в железе;
- болезненность лимфоузлов.
На первой стадии ПРЩЖ прощупываются небольшие узелки с ровной поверхностью. При прогрессировании патологии они увеличиваются в диаметре, становятся неподвижными и поражают большую часть железы. При гормонально активных опухолях возникают жалобы на:
- снижение веса;
- сердцебиение;
- жидкий стул;
- снижение либидо;
- быструю утомляемость;
- тремор рук;
- боль в груди;
- резкие смены настроения.
 Ухудшение памяти, запоры, сухость кожи, апатия и увеличение веса – явные признаки гипофункции щитовидки на фоне ракового поражения.
Ухудшение памяти, запоры, сухость кожи, апатия и увеличение веса – явные признаки гипофункции щитовидки на фоне ракового поражения.Асимметричность шеи указывает на сильное разрастание новообразований в железе. При сдавливании тканей возникают жалобы на проблемы с дыханием, затрудненное глотание. На 3-4 стадиях обнаруживаются вторичные опухоли в костях, мозге, почках.
Как устанавливают диагноз
Диагноз устанавливает эндокринолог с учетом жалоб на состояние здоровья, данных аппаратного обследования и лабораторных тестов. Если при пальпации шеи обнаруживается узел в области щитовидной железы, назначаются диагностические процедуры:
- Сцинтиграфия. После введения в организм радиоактивных изотопов делают несколько снимков железы. По степени накопления в тканях препарата определяют распространенность онкопроцесса, вовлеченность в него соседних органов, сосудов.
- УЗИ железы. При обследовании определяют локализацию узлов, их количество, размеры и форму.
- Тонкоигольная биопсия. После забора тканей выполняется гистологический анализ, в ходе которого определяют форму рака щитовидки.
- КТ-обследование. По послойным снимкам внутренних органов уточняют наличие вторичных опухолей.
- Анализ на гормоны. Увеличение содержания трийодтиронина или тироксина указывает на повышенную гормональную активность опухолей в железе.
 Паралич голосовых связок – один из признаков прорастания новообразований в возвратный нерв. В этом случае нужно пройти дополнительное обследование – ларингоскопию, бронхоскопию, рентгенографию пищевода.
Паралич голосовых связок – один из признаков прорастания новообразований в возвратный нерв. В этом случае нужно пройти дополнительное обследование – ларингоскопию, бронхоскопию, рентгенографию пищевода.Поверхностные узлы диаметром от 0.5 см прощупываются при первичном обследовании. Но чтобы выявить наличие вторичных новообразований, выполняют МРТ органов грудины, сцинтиграфию костей.
Лечение папиллярного рака щитовидной железы
Рак эндокринной железы лечится хирургическим путем. Чтобы предупредить повторное разрастание новообразований, дополнительно назначают:
- радиотерапию;
- цитостатики;
- химиотерапию.
Объем операции зависит от стадии онкопроцесса, размера новообразований, наличия метастазов. На 3-4 стадиях рака обязательно выполняют лучевую терапию, которая нацелена на уничтожение атипичных клеток во всем организме.
Современные методы лечения:
- Субтотальная резекция – вырезание раковых образований вместе с поврежденной частью железы. Назначается при 1 и 2 степени рака без признаков метастазирования в лимфатические узлы.
- Тиреоидэктомия – радикальная операция по удалению железы с перешейком. Выполняется при тотальном поражении органа, наличии в нем множественных узелков.
- Лимфаденэктомия – операция по вырезанию лимфатических узлов. Показана при наличии в них вторичных опухолевых образований.
Рак практически нельзя вылечить без операции. После хирургического вмешательства пациенты проходят радиотерапию, лечение радиоактивным йодом или цитостатиками. Дополнительные методики применяются для уничтожения в организме раковых клеток.
 Больным с удаленной железой назначается заместительная гормональная терапия. Для нормальной работы эндокринной и других систем они принимают заменители гормонов щитовидки – тироксина и трийодтиронина.
Больным с удаленной железой назначается заместительная гормональная терапия. Для нормальной работы эндокринной и других систем они принимают заменители гормонов щитовидки – тироксина и трийодтиронина.Прогноз терапии
Прогноз при ПРЩЖ благоприятный. Чтобы выяснить, сколько живут после операции, определяют:
- форму онкологического заболевания;
- наличие отдаленных метастазов.
На прогноз влияет и возраст больного.
При отсутствии вторичных опухолей на протяжении 5 лет с момента диагностирования рака выживаемость составляет 98%, до 10 лет – 88%, до 15-17 лет – 75%. ПРЩЖ с метастазами в легких труднее поддается терапии. При 3 стадии прогноз выживаемости сильно ухудшается – пятилетний порог преодолевает не более 35% пациентов. Но некоторым больным удается добиться длительной ремиссии.
Если опухоль прорастает в окружающие ткани и провоцирует паралич добавочного нерва, человеку дают инвалидность.
Папиллярный рак щитовидки – онкологическая болезнь, которая без своевременного лечения приводит к летальному исходу. Чтобы избежать негативных последствий, нужно обратиться к врачу при обнаружении в железе любых уплотнений. Больным, которые перенесли операцию, нужно 1-2 раза в год обследоваться у эндокринолога, проходить УЗИ щитовидки.
Загрузка…schitovidka.info
Папиллярная карцинома щитовидной железы — Resultmed

Папиллярный рак или папиллярная карцинома щитовидной железы (ПКЩЖ) является наиболее распространенной формой высоко дифференцированного рака щитовидной железы и наиболее распространенной формой рака щитовидной железы, возникающей в результате воздействия радиации.
Папиллярная карцинома появляется в виде неправильной твердой или кистозной массы или узла в нормальной паренхиме щитовидной железы.
Информация, которую вы найдете ниже:
- 1. Варианты папиллярного рака щитовидной железы.
- 2. Участие генов в развития папиллярного рака.
- 3. Смертность и заболеваемость папиллярным раком щитовидной железы.
- 4. Диагностика папиллярного рака щитовидной железы.
- 5. Лечение папиллярного рака в Израиле.
- Хирургическое лечение.
- Медикаментозное лечение.
- 6. Прогноз лечения.
Несмотря на свои хорошо дифференцированные характеристики, папиллярная карцинома минимально инвазивна. Но на самом деле, эти опухоли могут легко распространяться и на другие органы. Папиллярные опухоли имеют склонность к проникновению в лимфатические сосуды, но с меньшей вероятностью поражают кровеносные сосуды.
1. Варианты папиллярного рака щитовидной железы
У папиллярного рака есть несколько гистологических вариантов, которые демонстрируют разные модели поведения. Например, папиллярная карцинома с высокими клетками является редким, но относительно агрессивным вариантом, который с большей вероятностью демонстрирует инвазию, метастазирование и рецидив. Напротив, инкапсулированный фолликулярный вариант без капсулярной или сосудистой инвазии представляет настолько малый риск, что Американская ассоциация щитовидной железы рекомендовала, чтобы он больше не считался раком, а вместо этого был реклассифицирован как неинвазивное фолликулярное новообразование щитовидной железы с папилляроподобными ядерными элементами.
Ожидаемая продолжительность жизни пациентов с папиллярной карциномой также зависит от их возраста. Прогноз лучше для молодых пациентов, чем для пациентов старше 45 лет.
Из пациентов с папиллярным раком около 11% имеют метастазы вне шеи и средостения. Несколько лет назад метастазы в лимфатические узлы в области шеи считались аберрантными («нештатными»), поскольку они содержали хорошо дифференцированный папиллярный рак щитовидной железы, но в настоящее время известно, что метастазы в лимфатические узлы шеи являются частым явлением при этом заболевании.
Аспирационная тонкоигольная биопсия (FNAB) считается лучшей диагностической процедурой первой линии для узла щитовидной железы. Хирургическая операция является окончательным лечением папиллярного рака щитовидной железы. Приблизительно через 4-6 недель после хирургического удаления щитовидной железы пациентам может быть рекомендована радиойодтерапия для выявления и уничтожения метастазов и остаточных тканей в щитовидной железе.
2. Участие генов в развития папиллярного рака
При папиллярной карциноме щитовидной железы было выявлено несколько хромосомных перестроек. RET fusion белки (семейство RET / PTC), по-видимому, играют онкогенную роль примерно в 20% папиллярных карцином щитовидной железы, причем RET / PTC1, RET / PTC2 и RET / PTC3 составляют большинство случаев. Кроме того, NTRK1 и протоонкоген MET могут быть сверхэкспрессированы и / или усилены.
Данные исследований также свидетельствуют о том, что физиологические регуляторы роста тиреоцитов, такие как интерлейкин-1 и интерлейкин-8 или другие цитокины (например, инсулиноподобный фактор роста-1, трансформирующий фактор роста-бета, эпидермальный фактор роста), могут играть роль в патогенезе этого рака.
Мутация в гене BRAF, приводящая к белку BRAF V60E, характерна для папиллярной карциномы щитовидной железы. Мутация BRAF V600E связана с агрессивными клинико-патологическими характеристиками папиллярной карциномы щитовидной железы, включая метастазы в лимфатические узлы, инвазию щитовидной железы, отсутствию реакции на лечение радиоактивным йодом и рецидиву заболевания. Существует также четкая связь между облучением (от лучевой терапии) и частотой возникновения папиллярного рака щитовидной железы. Исследования показывают, что папиллярный рак щитовидной железы у пациентов, подвергшихся облучению в результате чернобыльской аварии, может быть полностью отличен от спорадических папиллярных раков щитовидной железы у пациентов без истории облучения, на основе паттернов экспрессии генов с участием семи генов (SFRP1, MMP1, ESM1, KRTAP2-1, COL13A1, BAALC, PAGE1).
Щитовидная железа особенно чувствительна к воздействию ионизирующего излучения. Как случайное, так и медицинское воздействие ионизирующего излучения связано с повышенным риском развития рака щитовидной железы.
Воздействие диагностических рентгеновских лучей не увеличивает риск развития рака щитовидной железы. Однако пациенты, которые получают лучевую терапию для определенных типов рака головы и шеи, особенно в детском возрасте, могут иметь повышенный риск развития рака щитовидной железы.
В отличие от медуллярного рака щитовидной железы, папиллярный рак щитовидной железы не является частью синдрома множественной эндокринной неоплазии. Однако необычные семейные синдромы, такие как семейный аденоматозный полипоз (FAP), синдром Гарднера и болезнь Каудена, могут быть связаны с папиллярными опухолями щитовидной железы примерно в 5% случаев.
Рак щитовидной железы составляет только 1,5% всех случаев рака у взрослых и 3% всех случаев рака у детей. Однако, у женщин рак щитовидной железы занимает пятое место среди самых распространенных видов рака, составляя 6% всех случаев. Кроме того, в последние десятилетия растет число новых случаев заболевания.
Из всех видов рака щитовидной железы в 74-80% случаев встречается папиллярный рак. Частота фолликулярной карциномы выше в регионах, где распространен зоб.
3. Смертность и заболеваемость папиллярным раком щитовидной железы
В отличие от многих других видов рака, рак щитовидной железы почти всегда излечим. Большинство раковых заболеваний щитовидной железы растут медленно и связаны с очень благоприятным прогнозом. Средняя выживаемость после 10 лет выше 90% и составляет 100% у очень молодых пациентов с минимальным неметастатическим заболеванием. Отдаленное распространение (в легкие или
www.resultmed.com