что это такое, почему развивается и как лечить?
Панариций – это остро протекающий воспалительный процесс с образованием заполненного гноем очага на пальцах рук (в редких случаях – ног). Поражаются только ладонная сторона или околоногтевая зона, что связано с особенностями строения тканей кисти. При наличии провоцирующих факторов мелкие травмы пальцев инфицируются стрептококками, инфекция распространяется внутрь.
Патологический процесс сопровождается отеком, интенсивными болевыми ощущениями, покраснением кожи, затем формируется гнойник. Если на ранних стадиях можно обойтись консервативной противомикробной терапией, то гнойный очаг необходимо лечить хирургически. Запущенные формы панариция чреваты серьезными осложнениями.
Причины
Данное заболевание – результат попадания гноеродной микрофлоры (обычно золотистого стафилококка) в ткани кисти через микротравмы кожи. Панариций образуется на ладонной стороне пальцев руки, преимущественно на указательном, среднем либо безымянном. Существует также около- или подногтевой вариант патологии, а все прочие образования на тыльной поверхности кистей к панарициям не относятся.
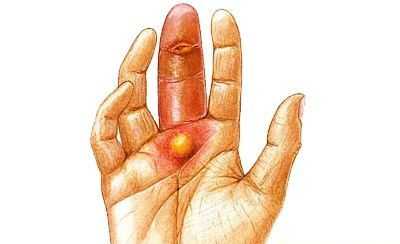
Рисунок №1. Панариций среднего пальца руки у ребенка
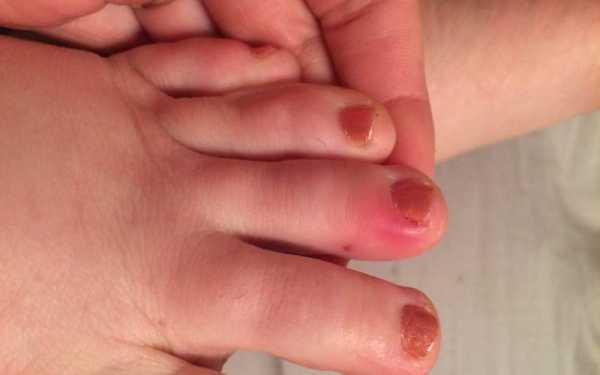
В редких случаях возможно поражение пальцев ног.
Рисунок №2. Панариций пальцев ног
Среди обстоятельств, которые способствуют началу этого воспалительного процесса выделяют как внешние, так и внутренние:
- снижение иммунитета;
- дисфункция эндокринной системы;
- расстройства метаболизма;
- дефицит витаминов;
- физические факторы – холод, вибрация,трение;
- химические – воздействие агрессивных или вредных соединений.
Причиной распространения инфекции именно вглубь, вплоть до костей, является строение подкожной клетчатки в пальцах со стороны ладони. Здесь проходит множество соединительнотканных волокон от кожи к сухожильному апоневрозу, поэтому клетчатка имеет вид пчелиных сот. Такая структура, с одной стороны, не дает распространяться воспалению вширь, но с другой – способствует проникновению инфекции вглубь.
Классификация
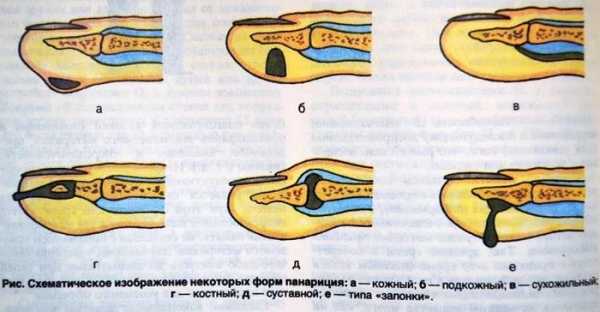
На основании типа пораженной ткани и местонахождения очага выделяется несколько разновидностей панариция:
- околоногтевой (второе название – паронихия) развивается, когда поражается валик вокруг ногтя;
- подногтевой, как видно из названия, находится непосредственно под ногтевой пластиной;
- кожный, представляющий собой наиболее легкую форму, затрагивает только дерму;
- подкожный панариций локализуется под кожей, в клетчатке;
- сухожильный диагностируется в области сухожилий пальцев;
- суставнойвозникает между фалангами или в пястно-фаланговых суставах;
- костный – это, соответственно, гнойное воспаление и расплавление кости.
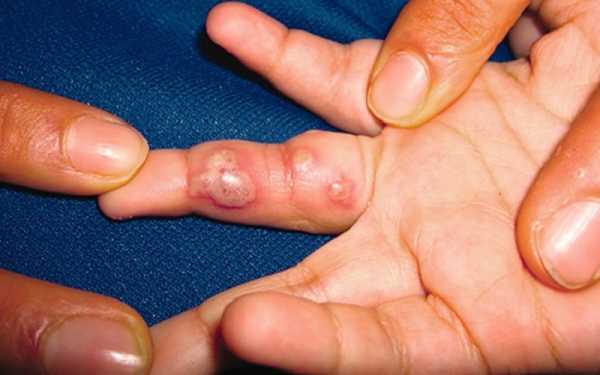
Есть также комбинированный подтип панариция – костно-суставной, когда инфекция распространяется из межфаланговых суставов на сами фаланги. К редким формам относят вирусный (герпетический панариций).
Рисунок №3. Герпетический панариций
Симптомы и течение
Для всех разновидностей заболевания характерен общий набор симптомов, усиливающихся по мере роста очага и распространения инфекции. К ним, прежде всего, относятся:
- Гиперемия кожи, вначале непосредственно в месте микротравмы. Позднее краснеет весь палец.
- Отек, тоже незначительно выраженный на ранней стадии заболевания и прогрессирующий по мере его развития.
- Боль, поначалу умеренная, но быстро нарастающая, препятствующая даже засыпанию. Болевые ощущения имеют обычно пульсирующий или дергающий характер.
Рисунок №4. Панариций с выраженным отеком и болью
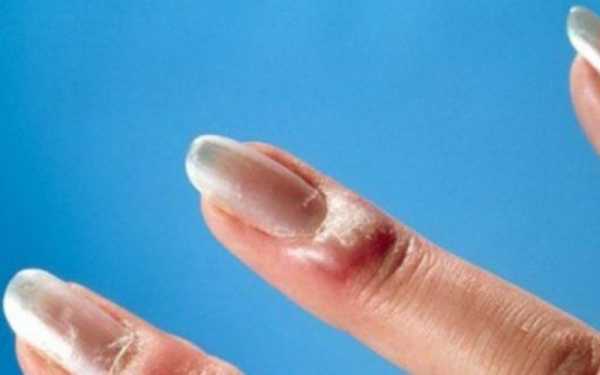
Если образовался поверхностный очаг, то он хорошо виден. Процесс его формирования может сопровождаться симптомами интоксикации разной степени интенсивности: высокая температура, головная боль, общая слабость. В зависимости от конкретного типа панариция наблюдаются специфические симптомы, которые имеют значение для правильной диагностики.
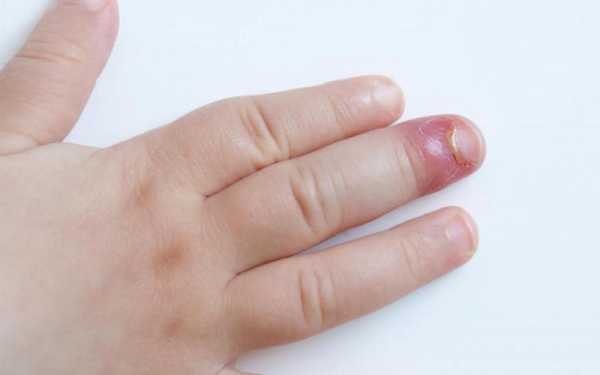
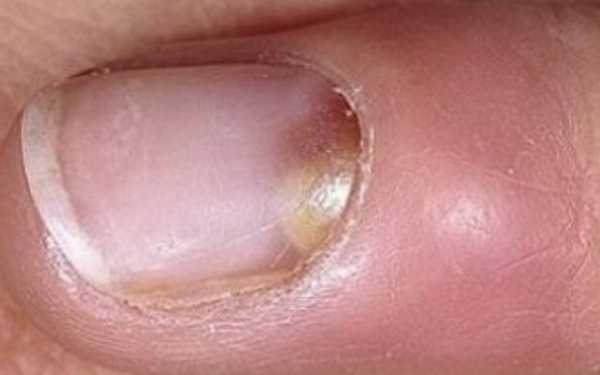
Околоногтевой
Обычно развивается после повреждения заусенцев, появления трещин ногтевого валика в силу специфики работы, из-за маникюра. Начинается с покраснения и отечности околоногтевой зоны, быстро распространяющейся вокруг. Гнойник тоже формируется в ближайшее время, причем через тонкую кожу возле ногтя его видно очень хорошо.
Рисунок №5. Паронихия или околоногтевой панариций
Сопровождается этот тип панариция достаточно интенсивными болями, но общее самочувствие, как правило, не ухудшается. Очаг может вскрыть самопроизвольно, без хирургического вмешательства, но остатки гноя в нем могут привести к хронизации патологического процесса. Если после вскрытия гнойника его содержимое изольется не наружу, а под ноготь, инфицируются клетчатка, кость и суставы.
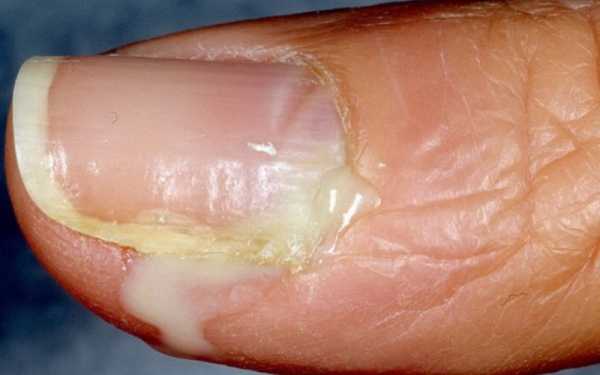
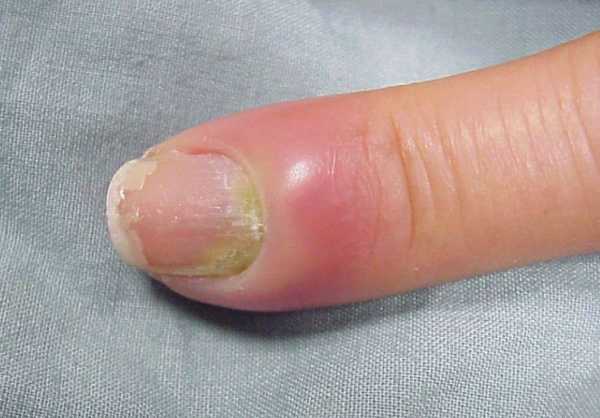
Подногтевой
Панариций под ногтем образуется в результате излития гноя из паронихии, попадания заноз, нагноения подногтевого кровоизлияния. Процесс сопровождается сильными болевыми ощущениями, так как очаг инфекции сдавливается плотной ногтевой пластиной. Через нее просматривается скопление гноя, а дистальная фаланга пальца отекает полностью и краснеет. Интоксикация, как правильно сильно выражена: появляются слабость и головные боли, повышается температура.
Рисунок №6. Панариций под ногтем руки с отеком и гиперемией
Кожный
Представляет собой наиболее легко протекающую и поддающуюся лечению форму панариция. В месте микротравмы вначале появляется небольшое покраснение, а затем – пузырь с гнойным или кровянисто-гнойным содержимым.
Рисунок № 7. Кожный панариций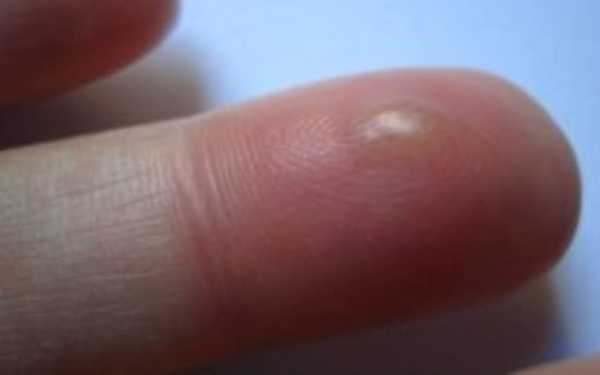
Боль ощущается по нарастающей: на ранней стадии она выражена слабо. Потом усиливается и приобретает пульсирующий характер. Если кожный панариций протекает в неосложненной форме, то общее самочувствие не ухудшается.
Однако частым осложнение этого вида заболевания является воспаление лимфатических сосудов – лимфангит. В результате наблюдаются интоксикация и покраснение кожи в виде полос на руке по ходу лимфатических стволов.
Подкожный
Из-за мелких, но глубоких уколов пальца (иглой, шипом растения и т. д.) развивается самая распространенная форма панариция – подкожная. Инфицирование клетчатки сначала проявляется незначительной болью и покраснением, но в течение нескольких часов после травмы палец опухает и начинает сильно болеть. Могут наблюдаться явления интоксикации, а при отсутствии своевременной медицинской помощи поражаются глубжележащие ткани – сухожилия и кости.
Рисунок №8. Подкожный панариций
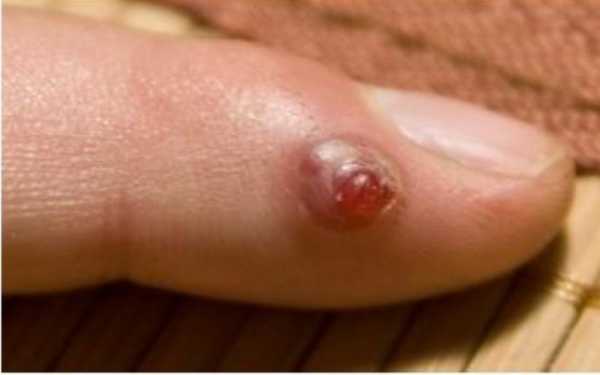
Сухожильный
Представляет собой наиболее тяжелую форму панариция. Возникает как при травмировании самого сухожилия, так и в результате осложнения других разновидностей патологии. Специфическими признаками являются равномерный отек, интенсивные болезненные ощущения, усиливающиеся при надавливании или движении.
Рисунок №9. Сухожильный панариций
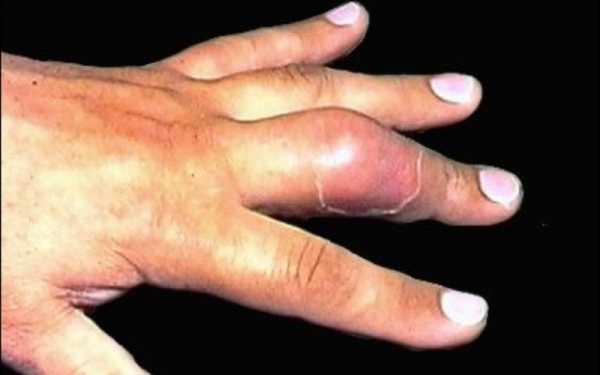
Покраснения может не наблюдаться, но сам палец всегда принимает характерное, слегка согнутое положение. Также всегда проявляются симптомы интоксикации, часто в довольно тяжелой форме. Сухожильный панариций опасен тем, что инфекции очень быстро распространяется по волокнам сухожилий, поражая все ткани ладони и даже предплечья. Сами связки без лечения часто подвергаются гнойному расплавлению, что приводит к утрате функций пальца.
Суставной
Данный тип патологии может быть первичным или вторичным. В первом случае воспалительный процесс возникает в суставе из-за переломов в нем или проникающих ран. Во втором – распространяется из других очагов в клетчатке, сухожилиях или костях. Первыми признаками суставного панариция становятся болезненные ощущения умеренной интенсивности при движении и незначительный отек сустава.Рисунок №10. Суставной панариций
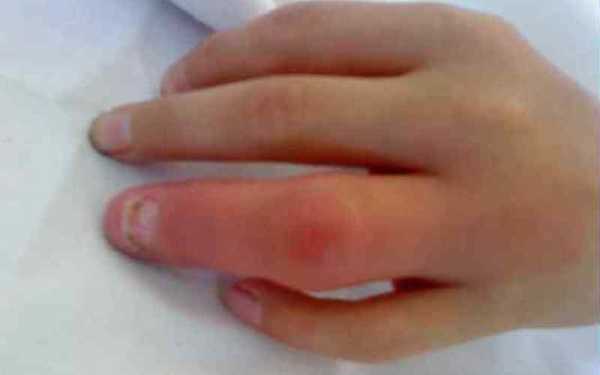
По мере развития воспаления боль усиливается, отекает весь палец, согнуть его становится невозможно. На коже фаланги появляется свищ – отверстие, через которое выделяется гной. Исход суставного панариция зависит от его происхождения: первичная разновидность поддается лечению, вторичная в большинстве случаев приводит к ампутации.
Костный
Существует два пути образования этой разновидности панариция: проникновение инфекции из подкожной клетчатки при распространении одноименной формы патологии или извне при открытом переломе.
В первое время симптоматика напоминает подкожный панариций, но она быстро усиливается. В результате палец принимает согнутое положение, пораженная фаланга значительно отекает, а кожа ней натягивается и становится красной.
Рисунок №11. Костный панариций
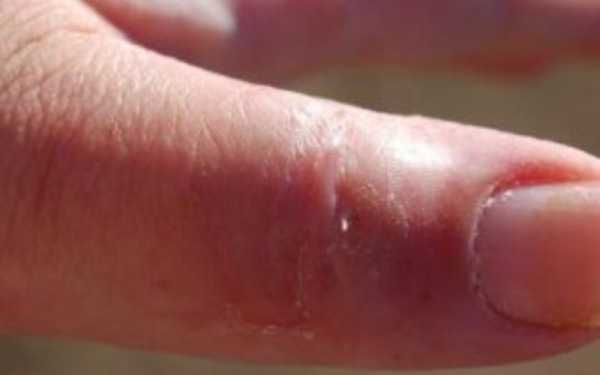
Боль очень сильная, имеет разлитой характер и мешает спать. Температура повышается, возникают другие симптомы интоксикации, из-за расплавления кости вероятна частичная или полная утрата фаланги пальца.
Диагностика
Диагностические мероприятия при обращении за медпомощью начинаются со сбора жалоб пациента, выявления клиническим симптомов и обследования пуговчатым зондом. При помощи последнего определяется местоположение гнойного очага.
Выполняется также рентгенография, чтобы исключить суставной и костный панариций. Если есть подозрение на поражение сустава, делается снимок пораженного и аналогичного здорового пальца для сравнения, так как патологические признаки суставной формы обнаруживаются не сразу.
Лечение
Выбор лечебной тактики зависит от степени тяжести и формы заболевания. На первых стадиях эффективны физиопроцедуры:
- тепловые;
- воздействие ультравысокочастотного тока;
- дарсонвализация.
Однако чаще всего показано хирургическое лечение, в ходе которого гнойник вскрывается, удаляются его содержимое и омертвевшие ткани. После операции устанавливается дренаж, пациент остается в стационаре или переводится на амбулаторное наблюдение.
Рисунок 12. Хирургическое лечение панариция
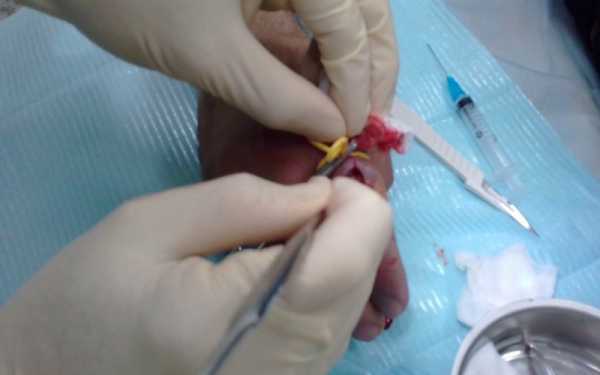
При обширном поражении и расплавлении тканей показана ампутация. Все этапы лечения сопровождаются приемом антибиотиков, а также обезболивающих препаратов и лекарственных средств для устранения последствий интоксикации.
Группы риска
Как показывает практика, панариций чаще всего диагностируется у лиц в возрасте от 20 до 50 лет и детей. Помимо возрастного фактора имеют значение условия труда: около 75% пациентов получают микротравмы на производстве, связанном с неблагоприятными внешними условиями (холод, трение, вибрация, загрязнения) и работой с острыми предметами. Повышают риск развития заболевания ослабление иммунитета, эндокринные и метаболические нарушения.
Прогноз и последствия
Исход заболевания напрямую зависит от его типа и своевременности обращения за медпомощью. Кожный и околоногтевой панариций при рано начатом лечении проходят быстро и без последствий при минимальном вмешательстве. Другие формы часто требуют хирургических операций с разными результатами: функции пораженного пальца могут быть как восстановлены в полном объеме, так и утрачены (полностью или частично). В тяжелых случаях не удается обойтись без ампутации.
Профилактика
Чтобы максимально снизить вероятность возникновения панариция, следует соблюдать требования техники безопасности на производстве, осторожно обращаться с режущими и колющими предметами. Все микротравмы нужно сразу же обрабатывать антисептиками, при появлении первых признаков недомогания – не откладывать визит к врачу. Кроме того, необходимо следить за состоянием здоровья, укреплять иммунитет, чтобы повысить сопротивляемость организма инфекциям.
Туберкулезная волчанка: причины и факторы развития болезни, ее виды, пути заражения, признаки патологии, диагностика и лечение, профилактические меры
Гнейс: причины развития, симптомы и особенности течения, диагностика, лечение и профилактические меры
Пиодермия: причины и признаки заболевания, классификация, диагностические методы, лечение и профилактика
Панариций — причины и признаки болезни, ее признаки и виды, методы лечения и профилактики
Отрубевидный лишай: причины и признаки болезни, методы диагностики и способы лечения
Розовый лишай или розеола розовая: причины, признаки, диагностика и лечение
Красный плоский лишай: причины и виды заболевания, методы диагностики и лечения, прогноз
Эктима: причины и признаки болезни, гриппы риска, диагностика и лечение
Меланома: причины появления новообразования, классификация, диагностика и лечение
Ринофима: особенности и признаки болезни, ее причины и формы, диагностика и лечение
‹›
mykozha.ru
Панариций пальца на руке — причины, симптомы, лечение дома
Рубрика: Заболевания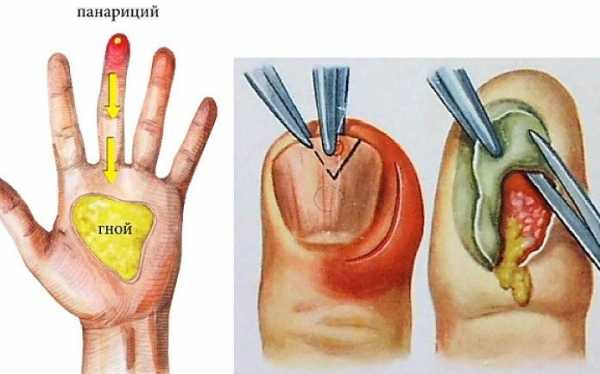
Сегодня на alter-zdrav.ru мы обсудим панариций, причины его возникновения, разновидности заболевания, симптомы и возможные варианты лечения (медикаментозного, хирургического, народными средствами).
Что такое панариций на руке, фото
Панариций — это острый воспалительный процесс тканей пальца, сопровождающийся нагноением, болью и повышением температуры тела. При отсутствии соответствующего лечения возможны ампутация фаланги, всего пальца или заражение крови, ведущее к летальному исходу.
При различных микротравмах кожи или обширных ранениях происходит инфицирование тканей золотистым стафилококком. Реже возбудителем является стрептококк, энтерококк, кишечная палочка или несколько бактерий одновременно. Воспаление от «ворот» инфекции распространяется в основном вглубь. Это обусловлено особым анатомическим строением человеческой кисти.
Заболеванию подвержены абсолютно все слои населения. И единственной профилактикой является содержание рук в чистоте, немедленная обработка ранений и поддержание иммунитета.
Причины возникновения панариция
- Последствие контакта кожи рук с химическими веществами.
- Уколы, порезы.
- Заусеницы.
- Занесение бактерий при использовании необработанных маникюрных инструментов.
- Нарушенный обмен веществ.
- Заболевания эндокринной системы.
- Недостаток витаминов.
- Снижение защитных сил организма.
- Регулярное переохлаждение и излишнее увлажнение кожи рук.
- Систематическое воздействие вибрации.
- Мацерация.
- Ожоги.
- Недостаточная гигиена.
- Мозоли.
Панариций на пальцах ноги возможен, но в очень редких случаях.
Виды панариция
Различают два типа панариция — поверхностный и глубокий, каждый из которых подразумевает несколько видов патологии.
Поверхностный тип заболевания
Кожный панариций является последствием незначительной травмы (мозоли, укола, ожога и прочего) и характеризуется появлением гнойника (абсцесса) под верхними слоями кожи. Выглядит такой гнойник, как пузырь, заполненный мутной жидкостью.
Околоногтевой вод или паронихия. Часто такое воспаление возникает из-за слишком глубокого среза ногтя, наличии заусениц, нечистых инструментов или рук при выполнении маникюра. Воспаляется околоногтевой валик. С течением времени в ране накапливается гной.
Глубокие виды панариция
- Подкожный вид диагностируется достаточно часто и представляет собой загноение подушечки фаланги. При внутреннем прорыве гнойника происходит заражение сухожилий, сустава или костей.
- Подногтевой панариций возникает благодаря уколам под ногтевую пластину (заноза, шип) или ударам с формированием гематомы.
- Поражение сухожилий может произойти из-за разнообразных травм или проникновения инфекции с более поверхностных слоев тканей кисти.
- Воспаление суставов кисти. Причиной данного поражения также является ранение, загрязнение поврежденных тканей или распространение бактерий с других областей воспаленной кисти.
- Костно-суставной панариций является воспалением, произошедшим благодаря нелеченому загноению сустава.
- Костный вид заболевания часто формируется по причине запущенного процесса подкожного воспаления. В некоторых случаях причиной являются травмы и переломы.
- Пандактилит. Это самое тяжелое состояние данной патологии, характеризуемое поражением абсолютно всех тканей кожи, сухожилий, суставов и костей. Причиной пандактилита является запущенность прочих форм панариция.
Симптомы панариция, первые признаки, осложнения
Каждому виду панариция принадлежат свои индивидуальные клинические проявления. Именно по ним можно определить конкретный тип заболевания. Но также имеются общие симптомы, характеризующие патологию.
Вначале воспалительного процесса, как для поверхностных, так и для глубоких типов происходит небольшой отек, припухлость, покраснение в месте ранения. Процесс может сопровождаться болями слабой интенсивности и жжением.
С течением нескольких часов или дней (в зависимости от вида инфекции) внешние проявления становятся ярче, боли приобретают распирающий, дергающий интенсивный характер. Возможно нарастание болевых ощущений до такой тяжести, что больной не может спать.
Затем происходит формирование гнойного очага в месте повреждения. Человек ощущает головные боли, слабость, потерю сил, температура тела нередко повышается выше 38 градусов.
Кожный панариций выражается в покраснении кожи, отеке, жжении и боли. На кисти и области предплечья виден лимфангит. Это полосы красного цвета, идущие по «следу» увеличенных лимфатических узлов.
Если гнойный процесс не распространяется на глубоколежащие ткани, то температура тела обычно не превышает 38 градусов.
Околоногтевой процесс сопровождается гиперемией и отечностью области вокруг ногтя. Боли от умеренных быстро возрастают до критичных, лишающих сна. Даже при самопроизвольном опорожнении гнойника следует показаться врачу. Незначительные остатки гноя могу вызвать инфицирование прочих тканей.
Воспаление под ногтем характеризуется значительным нарушением общего состояния. Наблюдается сильный отек поврежденной области, критичное повышение температуры, утомляемость. Боли очень сильные, под ногтевой пластиной хорошо виден гной.
Подкожный процесс на ранних стадиях выражается только местной гиперемией и болезненностью при затрагивании. В течение короткого времени наблюдается отек, яркое покраснение. Боли становятся стреляющими, пульсирующими. Больной страдает от озноба и лихорадки.
Воспаление или расплавление костной ткани также называется остеомиелитом. Костная основа фаланги может быть разрушен полностью или частично. Состояние человека крайне тяжелое — отсутствие сна, лихорадка, пульсирующая постоянная боль. Палец отечен, напоминает широкую колбу. Кожа имеет красный цвет, блестящая, натянутая. Движения невозможны, палец находится в непроизвольном согнутом положении. Больной не может указать точное место локализации боли.
Поражение сустава вначале характеризуется незначительной отечностью и болью только при движении. Спустя некоторое время имеющиеся симптомы нарастают, отек переходит на тыльную сторону. В активной стадии формируется свищ. Прогноз благоприятный только при воспалении ран, переломов, уколов и подобных причин. Если причиной суставного панариция послужило распространение инфекции с других тканей, то остановить ее можно только ампутацией всего пальца или его части.
Сухожильный панариций также называется гнойным тендовагинитом. При отсутствии необходимого лечения воспаление быстро захватывает области мышц, костей всей ладони и предплечья. Сухожилие полностью разрушается, и палец становится обездвижен. Характерными проявлениями считаются равномерный отек и согнутость пораженного пальца, отсутствие покраснения или незначительная гиперемия. Боли интенсивные, нестерпимые даже при пассивных движениях. Аппетит снижен. Температура зачастую поднимается до 40 градусов и сопровождается нарушениями сознания и бредом.
Диагностика панариция, код по МКБ
Основными диагностическими методами в арсенале хирурга являются сбор анамнеза, осмотр и пальпация болезненного участка. Важное значение имеет рентгеновский снимок в разных проекциях, возможно со сравнением снимка аналогичного пальца здоровой руки.
Код по МКБ 10 панариция — L03.0.

Лечение панариция
Медикаментозное и хирургическое лечение панариция зависит от места проникновения инфекции, общего состояния больного, степени и тяжести протекания болезни. Поверхностный тип подразумевает лечение амбулаторное, а осложненный или глубокий только в стационаре в хирургическом отделении.
Лекарственная терапия
- Антибиотики. Амоксиклав, Джозамицин, Цефтриаксон.
- Противовоспалительные. Нимесил.
- Противогрибковые. Микодерил, Флуконазол.
- Жаропонижающие. Эффералган.
- Наложение повязок с заживляющими, антисептическими, вытягивающими мазями. Например, мазь Вишневского, Левомеколь, Диоксидиновая мазь.
- Ванночки с розовым раствором перманганата калия, гипертоническим раствором соли, противовоспалительными травами.
- Примочки с лекарственными растворами. Димексид.
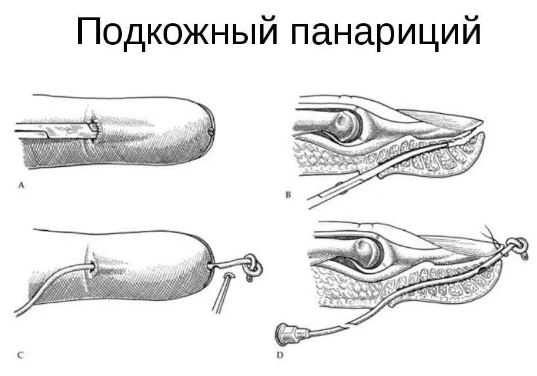
Хирургическое лечение — вскрытие панариция
Основным показанием для хирургического вмешательства является ночь, проведенная без сна от боли.
Гнойники вскрывают различными способами в зависимости от типа панариция так, чтобы обеспечить максимальное очищение раны от гноя.
Гнойник дренируют, промывают растворами антисептика. Возможна постановка в рану марлевого тампона или специальной резиновой трубки для оттока жидкости.
В более тяжелых случаях происходит удаление сухожилия, сустава, кости или ампутация пальца.
Лечение панариция народными средствами в домашних условиях
Народная медицина, безусловно, оказывает лечебное действие при панариции. Но перед применением каких-либо средств желательно посоветоваться с врачом, чтобы не допустить осложнений. В случае увеличения гнойника, ухудшения состояния или не изменении процесса в течение 1 суток лечение народными методами следует прекратить и срочно посетить медика.
- Прикладывание алоэ. Свежий лист алоэ прибинтовывают к ране на день или на ночь в течение трех суток. После 12 часового ношения повязки рану обрабатывают мазью Вишневского.
- Примочки с теплым касторовым маслом меняют каждые 2-3 часа.
- Свежие мятые листья чистого подорожника прикладывают к воспалению на 24 часа после ванночки с солевым раствором.
alter-zdrav.ru
Панариций — Болезни хирургии
Панариций (panaritium) — это острое гнойное воспаление тканей ладонной поверхности пальцев кожи, подкожной жировой клетчатки, костей, суставов и сухожилий. Он подразделяется на группы в связи с особенностями анатомического строения и важностью функции пальцев. Болезнь поражает 20-25 % хирургических амбулаторных больных. Она часто является причиной продолжительной потери трудоспособности, а иногда приводит к инвалидности.Этиология и патогенез панариция
Возбудителем панариция чаще всего бывают стафилококки (в 70-80 % случаев), нередко смешанная микрофлора. Болезнь начинается преимущественно с повреждения кожи (микротравма). Наиболее частыми причинами возникновения панариция являются колотые раны металлическими предметами, рыбьими костями, иглами, колючками и др. Анатомо-физиологические особенности строения тканей пальцев способствуют возникновению в них воспалительного процесса. Кожа на ладонной поверхности пальцев имеет плотный роговой слой, кроме того, она фиксирована многими фиброзными волокнами. Это не дает возможности воспалительному процессу выйти наружу, вследствие чего он распространяется на кости, суставы и сухожилия. Подкожная жировая клетчатка находится в закрытых пространствах под определенным давлением. Если в ней возникает воспалительный процесс, то давление значительно повышается, чем и объясняется пульсирующая боль при панариции (первая бессонная ночь), являющаяся одним из симптомов, свидетельствующих о необходимости хирургического лечения.Сухожильные влагалища II, III и IV пальцев изолированные, они слепо заканчиваются на уровне ладонной складки. Сухожильное влагалище V пальца заканчивается локтевой сумкой гипотенара, которая у 70-75 % людей соединяется с лучевой сумкой тенара, которой заканчивается сухожильное влагалище I пальца. Таким образом, воспалительный процесс из сухожильного влагалища I пальца может распространяться на пространство Пирогова-Парона и на сухожильное влагалище V пальца. Мышечные сухожилия, участвующие в смыкании пальцев, расположены в сухожильных влагалищах, представляющих собой прочные соединительнотканные мешочки. Воспалительный процесс, возникающий на ограниченном участке закрытой полости сухожильного влагалища, обусловливает сдавливание сосудов, питающих сухожилия, и их омертвение, вследствие чего функция пальца полностью теряется даже при сравнительно скором оперативном вмешательстве.
Ногтевая фаланга пальца состоит из твердого губчатого вещества, она не имеет костно-мозгового канала и отдельной питательной артерии. Снабжение ее кровью происходит за счет артериальных ответвлений, проникающих из надкостницы. Этим обусловлено очень частое возникновение остеомиелита на ногтевих фалангах пальцев. Кожа возле сустава спаяна с его капсулой и образует стенку суставной щели, вследствие чего инфекция быстро проникает в сустав даже при неглубоких, незаметных повреждениях кожи (ссадинах, царапинах, потертостях и пр.
На ладонной и тыльной поверхностях кисти имеется прочное соединительнотканное образование — апоневроз, отделяющий подкожную жировую клетчатку от расположенных глубже мышц, костей, сосудов и нервов. Поэтому гнойники, возникающие глубже апоневроза (глубокие флегмоны кисти), не способны прорываться самостоятельно, их трудно обнаружить даже врачу. Пальцы кисти хорошо снабжаются кровью. Каждый палец имеет по 4 артерии, пролегающие в подкожной жировой клетчатке. Две из них расположены ближе к ладонной поверхности пальцев, а остальные две — к тыльной. Иннервация пальцев осуществляется ветвями срединного и локтевого нервов на ладонной поверхности и лучевого и локтевого — на тыльной.
Признаки острых гнойных заболеваний пальцев и кисти
Течение острых гнойных заболеваний кисти и пальцев имеет некоторые особенности. Они зависят от целого ряда факторов: места локализации и вида микротравмы, вида возбудителя, обширности воспалительного процесса и пр. Первым признаком заболевания является боль, появляющаяся через несколько часов после микротравмы, а иногда и через 1,5-2 ч. Боль возникает тогда, когда, казалось бы, рана зажила. Сначала она ощущается при опускании конечности, засыпании, в основном ночью. Через некоторое время боль значительно усиливается и становится постоянной, иногда пульсирующей, мешающей спать. Пульсирующая боль возникает при подкожном панариции, что обусловлено наличием вертикальных фиброзных перегородок в широком слое подкожной жировой клетчатки ладонной поверхности. Сильная постоянная боль возникает при костном панариции; к ней пациент со временем привыкает, поэтому обращается за медицинской помощью чаще всего поздно. При сухожильном панариции боль распространяется на весь палец и существенно усиливается даже при незначительных движениях. Поскольку кожа в области ногтевой фаланги является наименее податливой, гнойники в этом месте наиболее болезненны. Острые гнойные воспаления пальцев и кисти сопровождаются припухлостью мягких тканей. Она более выражена при костном панариции и пандактилите. В связи с плотностью рогового слоя покраснение кожи при этом малозаметно, как и местное повышение температуры. Нарушение функции пальца наиболее сильно выражено при сухожильном панариции.Для обследования больных с воспалительными заболеваниями кисти и пальцев применяется пуговичный зонд, с помощью которого легко установить очаг воспаления и выявить место наибольшей болезненности. Результаты лечения зависят от своевременности оказываемой помощи и квалификации врача. Мы разделяем мнение В.Ф. Войно-Ясенецкого (1956), который утверждал, что лечить панариций должны только высококвалифицированные хирурги.
Большинство форм панариция можно оперировать под местным обезболиванием (проводниковым по Лукашевичу-Оберсту). Правильно выполненная анестезия 1-2 % раствором новокаина, лидокаина (в дозе 2-4 мл вводится медленно) обеспечивает полную адекватную анестезию пальца, которой достаточно для проведения оперативного лечения. Категорически недопустима поверхностная, терминальная анестезия с помощью хлорэтила. Происходящее при этом замораживание тканей вызывает резкую боль, поэтому полное обезболивание не достигается. Операции по поводу сухожильного панариция и флегмоны кисти следует выполнять только под общим обезболиванием.
При разрезе панариция необходимо соблюдать следующие правила: разрез нужно выполнять не по рабочей (ладонной) поверхности, а по боковой, целесообразнее по линиям Лангера; избегать разрезов в области межфаланговых складок, так как это угрожает повреждением капсулы сустава и его связочного аппарата. Оперативное лечение необходимо проводить на обескровленном пальце (пережатом жгутом). Разрезы должны быть достаточно широкими и раскрывать в глубину анатомическое ложе гнойника. Во время операции полость насухо освобождается от гноя, с ее стенок удаляются некротизированные ткани, еще не отслоившиеся от здоровых. После этого с помощью пуговичного зонда следует тщательно исследовать дно гнойника в направлении кости сустава и сухожильного влагалища, чтобы не упустить из виду возникшее осложнение.
Костный панариций можно диагностировать во время операции, даже если рентгенодиагностика дает отрицательный результат. Следует обеспечивать адекватное дренирование костного панариция, чтобы способствовать свободному оттоку гноя. После операции обязательно должна быть проведена иммобилизация пальца. Оптимальная иммобилизация достигается с помощью гипсовой повязки (лонгеты), которая накладывается в функционально удобном положении конечности. Лечение антибиотиками после операции необходимо проводить при наличии больших гнойных повреждений и таких осложнений, как лимфаденит и лимфангит, если имеется подозрение на костный, сухожильный или суставной панариций. Первую смену повязки необходимо провести через 12-24 ч после операции. Во избежание боли при перевязке применяются ванночки с теплыми растворами гидрокарбоната натрия, мыла, отвара ромашки, гиперлитическими растворами, декаметоксином и пр. Они способствуют снятию повязки без боли и улучшают кровообращение в очаге воспаления. Адекватное дренирование и промывание гнойной полости 3 % раствором пероксида водорода, 0,05 % раствором декаметоксина и горостеном в разведении 1:5000, применение протеолитических ферментов, мазей на полиэтиленгликолевой основе (левосина, левомиколя) и лизосорба способствует очищению раны от гноя, появлению грануляций и в конечном итоге излечению пациента.
Если в ране появились гипергрануляции и гной, следует провести повторное оперативное вмешательство, при котором определяют, распространился ли воспалительный процесс на кость, сустав или сухожилие, вызвав их некроз.
Еще во время лечения раны, после снятия иммобилизации, следует начинать раннюю реабилитацию. В ее процессе широко применяются лечебная физкультура и физиотерапевтические методы лечения. При тяжелом суставном и сухожильном панариции и пандактилите у лиц пожилого возраста, а также у больных сахарным диабетом показана первичная ампутация пальцев.
Как и при других воспалениях, воспаление на пальцах протекает в 2 стадии. Начальная стадия, или стадия инфильтрации, со временем переходит в стадию нагноения. В начальной стадии заболевания применение эффективных лекарственных препаратов способствуют обратному развитию процесса.
Чаще всего микротравмы происходят на I, II и III пальцах правой кисти. Ладонная поверхность больше подвергается микротравмам, тыльная — ударам. При мелких повреждениях, особенно колотых, немедленно останавливать кровотечение не следует, поскольку кровотоком вымываются микробы, проникшие в рану. Место травмы смазывают 5 % раствором йода, йодонатом или йодопироном. Чтобы предотвратить дальнейшее проникновение микробов, кожу следует защитить пленкообразующими жидкостями (Новикова, фуропластом, омосептом) или бактерицидным пластырем.
Г.К. Палий и В.П. Кравец (1989) разработали и широко внедрили в практику полимерную бактерицидную композицию, содержащую декаметоксин (амосепт) и используемую для профилактики и лечения панариция и флегмоны кисти. В стадии инфильтрации успешно применяются антибиотики, которые вводятся внутривенно под жгутом, компрессы с димексидом, УВЧ-облучение, ультразвук, лазеротерапия, рентгенотерапия. Однако хирургическое лечение панариция следует начинать как можно раньше. Уже первая бессонная ночь является абсолютным показанием к оперативному вмешательству. Разрез тканей целесообразно проводить в стадии инфильтрации, чем дожидаться их гнойного расплавления с образованием некрозов и распространением воспалительного процесса на кости, суставы и сухожилия.
Кожный панариций
Среди всех случаев острых гнойных заболеваний пальцев кисти кожный панариций составляет 4-5 %. Причиной данного заболевания большей частью является незначительное повреждение кожи. Воспалительный процесс происходит под эпидермисом. Из всех видов панариция кожный является самым опасным. В начале заболевания в месте повреждения кожи возникает слабая боль и покалывание. Постепенно боль усиливается, становится постоянной, кожа краснеет, в центре покраснения возникает гнойный пузырек. В этот период верхний роговой слой кожи отслаивается на ограниченном участке, под которым накапливается гнойная мутная жидкость.Иногда кожный панариций осложняется лимфангитом и лимфаденитом, что сопровождается повышением температуры тела. Если кожный панариций возникает на ладонной поверхности пальца, то это приводит к образованию отека на его тыльной поверхности, что обусловлено особенностями лимфотока в кисти.
К особой группе относится кожно-подкожный панариций (типа запонки), когда воспалительный процесс локализуется в коже и соединяется свищом с гнойником, образующимся в подкожной жировой клетчатке. Эта форма панариция опасна тем, что после вскрытия кожного панариция воспаление не затухает, а продолжает углубляться. Поэтому во время оперативного лечения кожного панариция хирург должен тщательно обследовать его дно и при обнаружении свища разрезать гнойник под кожей.
Лечение кожного панариция
Полное удаление приподнятого некротизированного эпидермиса без местной анестезии, промывание раны растворами антисептиков, обследование дна раны, наложение на нее асептической повязки. После операции больные ощущают значительное облегчение, поэтому иногда прекращают визиты врачу. Однако в это время возможно латентное прогрессирование воспалительного процесса. Иногда в воспалительный процесс втягивается новообразовавшийся эпидермис, и заболевание принимает хроническое течение. Об этом свидетельствуют подрытые края эпидермиса и умеренная локальная болезненность.Паронихия
Колотые раны, заусеницы с надрывами кожи и трещины часто становятся причиной острого гнойного воспаления околоногтевого валика — паронихии. Паронихия может быть двух форм. Иногда гнойник локализуется под эпидермисом (поверхностная форма), но большей частью (7-8 % всех видов панариция) развивается глубокая форма паронихии, когда процесс локализуется между ногтевой пластинкой и околоногтевым валиком.Клиника паронихии
Клиническая картина паронихии оформляется на 4 -6-й, иногда на 10-й день после незначительной травмы. В области ногтевого валика появляется боль, кожа на нем становится блестящей, напряженной. При глубокой форме боль усиливается, весь околоногтевой валик и вся кожа тыльной поверхности фаланги краснеют и припухают. При поверхностной форме в конце первых двух суток сквозь кожу пальца начинает просвечиваться желтая полоска гноя. При глубокой форме процесс распространяется глубже и нередко дном образовавшейся гнойной полости становится надкостница. Подрытый гноем край ногтевой пластинки теряет соединение с ногтевим ложем. Дальнейшее скопление гноя под ногтевой пластинкой приводит к возникновению подногтевого панариция. У большинства больных скопление гноя под эпидермисом ногтевого валика заканчивается самостоятельным прорывом гнойника, что облегчает состояние больного и часто заставляет его отказаться от оперативного лечения. Радикальное оперативное лечение паронихии заключается в адекватном раскрытии ногтевой пластинки иногда с ее частичной резекцией и ее дренировании.Подногтевой панариций
Возникновение подногтевого панариция могут вызвать занозы, надрывы ногтя, дурная привычка кусать ногти. Воспаление возникает под ногтевой пластинкой, а поскольку она прочно прикреплена соединительнотканными тяжами к кости и неподвижна, больные ощущают сильную пульсирующую боль; отек тканей распространяется на околоногтевой валик и кончик пальца. Иногда через ногтевую пластинку просвечивается гной. Через 2-3 суток ногтевая пластинка отслаивается на значительном участке и гной несколько приподнимает ее. Иногда гной прорывает околоногтевой валик, после чего больной испытывает облегчение. Большинство пациентов из-за резкой боли, быстроты распространения воспалительного процесса и потери трудоспособности обращаются к врачу в первые 2-3 суток с момента начала заболевания.Оперативное лечение подногтевого панариция проводится под местным обезболиванием по Лукашевичу-Оберсту. При анестезии очень часто гнойник прорывается наружу в связи с повышением давления в тканях после введения анестетика. В зависимости от того, на каком протяжении отслоилась ногтевая пластинка, оперативное лечение заключается в полном ее удалении или частичной резекции. Для этого производят поверхностный П-образный разрез возле корня ногтя. Образовавшийся лоскут кожи откатывают проксимально. Отслоенную часть ногтя срезают, фиксированную оставляют. Фиксированная часть ногтя защищает от резкой боли при перевязках и контакта кончика пальца с твердыми предметами.
Подкожный панариций
Подкожный панариций является наиболее часто (32-35 % случаев) встречающейся формой панариция и флегмоны кисти. Воспалительный процесс при нем локализуется в подкожной жировой клетчатке, и поэтому у лиц с грубой кожей на пальцах диагностика заболевания несколько затруднена. Для точной диагностики этих форм панариция желательно использовать пуговичный зонд. С его помощью можно найти самую болезненную точку, располагающуюся над воспалением. Заболевание вызывают травмы с повреждениями кожи, особенно колотые раны. Первые признаки заболевания появляются на 5-10-й день после травмы. Боль усиливается постепенно, особенно при опускании руки, со временем она приобретает пульсирующий характер, мешает спать. При объективном исследовании на месте очага воспаления обнаруживают незначительную припухлость, распространяющуюся больше на тыльную поверхность пальца. Покраснение кожи возникает редко, поэтому можно допустить диагностическую ошибку, вследствие которой хирург раскрывает отек тканей на тыльной поверхности пальца, хотя гнойник размещен на его ладонной поверхности. При этой форме панариция основным признаком воспаления является боль. Поэтому нахождение самой болезненной точки с помощью пуговичного зонда имеет наибольшее диагностическое значение.Лечение, как правило, оперативное. Очень мало пациентов обращаются к врачу в фазе инфильтрации, в которой еще можно применить консервативное лечение. Операция проводится под местной анестезией по Лукашевичу-Оберсту. Операций путем выполнения дугообразного разреза, образующего послеоперационную рану в виде двух губ на ногтевой фаланге, в настоящее время не проводятся, так как после нее остается деформирующий рубец и она приводит к потере чувствительности на конечной фаланге. Более приемлемыми являются боковые (латеральные) разрезы, однако их следует выполнять с осторожностью, чтобы не повредить нервно-сосудистый пучок. Задачей оперативного вмешательства является не только удаление гноя, но и иссечение некротизированной подкожной жировой клетчатки. Рана дренируется резиновой полоской.
Сухожильный панариций
Сухожильный панариций составляет 2-3 % всех случаев гнойных заболеваний пальцев и кисти. Инфекция проникает в сухожильные влагалища в результате травм или осложнений подкожного панариция. Течение заболевания бурное. Через 2-3 ч после инфицирования больные ощущают в пальце сильную боль, усиливающуюся даже при незначительных движениях пальца. Постепенно отекает весь палец. В случае повреждения сухожильных влагалищ I и V пальцев отек тканей может распространяться на предплечье и пространство Пирогова-Парона.Таким образом, у больных с сухожильным панарицием на первый план выступает такой признак воспаления, как нарушение функции пальца. Кроме местных симптомов, также возникают общие симптомы интоксикации (недомогание, лихорадка, лимфангиит, лимфаденит).
Перекрестная, или V-образная, флегмона I и V пальцев является наиболее опасным для жизни гнойным заболеванием.
Лечение. При гнойном тендовагините необходимо поставить ранний (в течение нескольких часов) диагноз. Поздняя диагностика и позднее обращение больного за помощью приводят к нарушению кровоснабжения сухожилия, а следовательно, к его некрозу. Только раннее оперативное вмешательство может способствовать излечению с хорошим функциональным эффектом. Его следует начинать в первые 6-12 ч с момента начала заболевания. Консервативное лечение (внутривенное введение значительных доз антибиотиков под жгутом, компресс с димексидом, антибиотики местно, иммобилизация гипсовой лонгетой) проводится только в условиях стационара под наблюдением врача. При неэффективности консервативной терапии оперативное лечение необходимо проводить по возможности раньше.
Оперативное лечение сухожильного панариция проводится под внутривенным обезболиванием. При гнойном тендовагините II-IV пальцев обычно выполняют парные прерывчатые разрезы на переднебоковой поверхности пальца. Если необходимо разрезать слепой мешок синовиального влагалища, выполняется дополнительный разрез на ладони. При тендовагините I и V пальцев после парных разрезов на проксимальной фаланге и дренирования сухожильных влагалищ необходимо раскрыть соответствующие синовиальные влагалища на ладони, по внутреннему краю возвышения I пальца или по наружному краю возвышения V пальца. Для раскрытия пространства Пирогова-Парона выполняются 2 разреза — по лучевому и локтевому краям предплечья. Для дренирования и адекватного промывания применяются не только резиновые полоски, но и полихлорвиниловые трубочки с многими отверстиями. После оперативного вмешательства обязательно проводится гипсовая иммобилизация пальца в функционально удобном положении, назначается местное и общее лечение.
Костный панариций
Костный панариций чаще всего возникает как осложнение подкожного панариция ногтевой фаланги. Это обусловлено анатомическим строением последней и особенностями ее кровоснабжения. Первые признаки заболевания (главным образом невыносимая боль) появляются на 4-13-й день после инфицирования. Уменьшается выраженность боли с появлением свища в запущенных случаях. Ногтевая фаланга приобретает веретенообразную форму, отек распространяется на весь палец. Появляются общие признаки интоксикации (повышение температуры тела, разбитость, головная боль). Рентгенологические признаки костного панариция обнаруживаются лишь на 8-12-й день заболевания. Поэтому при оперативном вмешательстве особенно тщательно исследуется дно раны. Оперативное вмешательство выполняется под местным обезболиванием по Лукашевичу-Оберсту. Особенностью оперативного лечения являются обязательная секвестрэктомия и удаление гипергрануляций. После оперативного вмешательства рана обязательно дренируется, а палец иммобилизируется гипсовой повязкой.Суставной панариций
Суставной панариций представляет собой гнойное воспаление межфалангового сустава. Инфекция проникает в сустав в результате ранения (колотых ран) или из соседнего очага воспаления (подкожного или сухожильного панариция), или метастатическим путем.Клиническая картина суставного панариция. На суставе возникает округлая припухлость, он немного согнут, приобретает веретенообразную форму. Из-за боли движения в суставе ограничены. Рентгенологические признаки заболевания обнаруживаются значительно позже. Сначала суставная щель немного расширяется, а затем сужается. Через несколько дней наступает деструкция сустава, иногда с секвестрацией. Суставной панариций часто вовлекает в гнойный процесс и сухожильное влагалище. Во время пункции сустава получают незначительное количество гноя или мутного экссудата. При вовлечении в воспалительный процесс связок, хрящей и костного аппарата возникает патологическая подвижность и крепитация суставных поверхностей. Все это обычно свидетельствует о значительных изменениях в костно-хрящевом аппарате пальца. В запущенных случаях возникают свищи с гнойно-некротическим экссудатом.
Лечение суставного панариция проводится только в стационаре. На начальных стадиях заболевания можно применить консервативное лечение (пункцию сустава с введением в него антибиотиков, внутривенное введение антибиотиков под жгутом, иммобилизацию). В случае его неэффективности через 12-24 ч проводится операция — артротомия: из сустава удаляются инородные тела, деструктивно измененный хрящ, костные секвестры. При серозных формах воспаления после интенсивного лечения функцию сустава можно полностью и безболезненно восстановить. При деструктивных формах наступает анкилоз сустава, вследствие которого после излечения воспаления движения в суставе не восстанавливаются.
Пандактилит
Пандактилит — гнойный процесс, охватывающий все ткани пальца. Признаки одной из форм острого воспаления пальца, описанные выше, отсутствуют. Поэтому клиническая картина характеризуется совокупностью всех симптомов гнойного поражения пальца. Течение пандактилита тяжелое, оно сопровождается сильной интоксикацией. Причиной заболевания чаще всего являются колотые раны по всей длине пальца с поражением сустава, сухожильного влагалища и подкожной жировой клетчатки. Боль при пандактилите очень сильная. Кожа пальца приобретает сине-багровый цвет. Из свища выделяется незначительное количество гнойно-серозного экссудата. Движения в пальце вызывают мучительную боль. Консервативная терапия, как правило, неэффективна. Только оперативное вмешательство, выполненное в ранние сроки с последующей активной послеоперационной терапией, способствует остановке прогрессирования гнойно-некротического воспаления. Функция пальца после продолжительного послеоперационного лечения восстанавливается не полностью. Часто возникает контрактура. В тяжелых случаях оперативное лечение завершается экзартикуляцией пальца.vse-zabolevaniya.ru
Панариций › Болезни › ДокторПитер.ру
Панариций – это гнойное воспаление мягких тканей и костей пальцев рук или ног. Чаще всего панариций развивается на ногтевой фаланге из-за попадания инфекции в рану.
Признаки
Симптомы панариция несколько различаются в зависимости от места возникновения воспаления. Но есть и общие черты этого заболевания. Так, при панариции всегда есть очаг воспаления, который возникает на месте ранения. Кожа в области очага красная, отечная. Пациент чувствует жжение и боль, сначала слабую, а позже – сильную, дергающую, усиливающуюся при прикосновении. Часто боли беспокоят человека по ночам, нарушая его сон. Палец постепенно увеличивается в размерах из-за отека.
Также при панариции возможны головная боль, слабость, утомляемость и даже незначительное повышение температуры. Однако при тяжелом течении заболевания температура может подниматься до 38-39°С.
Описание
Панариций развивается при попадании инфекции в ткани пальца при травме. Причем повреждение кожи может быть небольшим – укол, порез, мелкая царапина, заноза, небольшой ожог. Чаще всего причиной заболевания становятся стрептококки и стафилококки.
Выделяют поверхностный и глубокий панариции. Поверхностный панариций может быть кожным, околоногтевым и подногтевым. Глубокий панариций может быть подкожным, сухожильным, суставным и костным.
Кожный панариций – это самая легкая форма заболевания, при которой на пальце появляется пузырь с мутным или кровянистым содержимым. Обычно очаг развивается на тыльной стороне пальца. Кожа вокруг пузыря краснеет, однако сильной боли нет, гораздо больше беспокоит жжение. Без лечения пузырь увеличивается в размерах, боль усиливается, это значит, что воспаление захватывает более глубокие ткани пальца.
Околоногтевой панариций – это воспаление околоногтевого валика. Также его называют паронихией. Этот вид панариция часто развивается после некачественно выполненного маникюра. При этом ногтевой валик сначала становится красным, отечным и болезненным, потом кожа валика приподнимается и через нее просачивается гной.
В некоторых случаях при паронихии гной просачивается под ноготь, и развивается подногтевой панариций. При этом происходит отслоение части или всего ногтя. Этот вид панариция может развиться и при попадании занозы под ноготь.
Подкожный панариций чаще развивается на пальце со стороны ладони. При этом поврежденная фаланга пальца отекает, увеличивается в размерах. Палец застывает в полусогнутом положении, согнуть или выпрямить его очень сложно и очень больно. Боль пульсирующая, усиливается при опускании руки вниз. При подкожном панариции патологический процесс распространяется вглубь пальца, к кости. Это происходит из-за того, что кожа на пальце со стороны ладони очень плотная, и гной не может прорвать ее.
При сухожильном панариции отекает и увеличивается в размерах весь палец. Он становится похож на сосиску. Отек может распространяться на кисть или стопу. Известны случаи, когда при сухожильном панариции отекало даже предплечье. Пораженный палец постоянно находится в полусогнутом состоянии, разогнуть его невозможно. Это очень тяжелая форма панариция.
Костный панариций развивается при попадании инфекции в костную ткань. Такое может произойти, например, при инфицировании открытого перелома или при распространении гнойного воспаления на кость. Палец при этом согнут, отечен, двигаться не может. Боли пульсирующие, сильные. Иногда гной прорывается через кожу с образованием свищей.
При суставном панариции боль, отек и краснота сначала локализуются в области пораженного сустава. Однако через некоторое время патологический процесс захватывает весь палец. Чаще всего поражается первая фаланга.
При отсутствии своевременного лечения панариций может привести к неприятным последствиям. Инфекция может захватить не только палец, но и кисть, стопу, а в некоторых случаях и предплечье. Кроме того, инфекция может проникнуть в кровь и лимфу и разнестись по всему организму. Однако это случается только при сниженном иммунитете и хронических заболеваниях, таких как сахарный диабет. Но даже если генерализованной инфекции не произошло, а патологический процесс не вышел за пределы пальца, панариций может стать причиной ограничения или потери движения пальца, развития контрактур, потери функций. При поражении всех тканей пальца развивается опасное осложнение – пандактилит. Палец резко увеличивается в размерах, становится синюшно-багровым, часто на нем образуются свищи, через которые выделяется гной, причем после самопроизвольного вскрытия свищей излечения не наступает. Пандактилит трудно поддается лечению и может закончиться потерей пальца.
Диагностика
При подозрении на панариций нужно обратиться к хирургу. Обычно диагноз ставится на основании клинической картины и данных, полученных в ходе опроса пациента. Однако для определения степени воспалительного процесса нужно сдать общий анализ крови. Также нужно сделать анализ крови на сахар.
При подозрении на костный, сухожильный или суставный панариций делают рентгенограмму кисти или ступни для определения степени вовлечения кости в патологический процесс.
Лечение
На ранних стадиях панариция можно обойтись антибактериальной терапией, физиотерапией и ванночками с гипертоническим раствором соли, бледно-розовым раствором перманганата калия или настойки календулы или эвкалипта. Но обычно на этой стадии пациенты еще не обращаются к врачу. А в момент обращения консервативная терапия обычно уже неэффективна. Считается, что после первой бессонной ночи панариций лечится только хирургически. Но лучше, конечно, этой ночи не дожидаться.
Кожный и подкожный панариции и паронихию лечат в поликлинике. При кожном панариции пузырь иссекают, обрабатывают рану растворами перекиси водорода и бриллиантового зеленого. Это довольно простая процедура, не требующая в большинстве случаев даже местной анестезии.
При паронихии абсцесс вскрывают, приподняв кожный валик.
При подкожном панариции делают два надреза с обоих краев очага воспаления и дренируют гнойную полость.
Страдающих костным, суставным и сухожильным панарицием направляют на лечение в стационар в отделение гнойной хирургии.
Положительный исход заболевания возможен только при своевременном обращении к врачу.
Профилактика
Для профилактики панариция нужно беречь руки от порезов, уколов, ожогов и травм, по возможности с землей и химикатами работать в перчатках. Чтобы не допустить трещин, ухаживайте за руками, используйте увлажняющие и смягчающие крема.
Маникюрные инструменты должны быть стерилизованы перед выполнением маникюра. При повреждении кутикулы рекомендуется обработать ее 70 % раствором этилового спирта.
При получении травмы необходимо сначала тщательно вымыть руки с мылом, потом удалить инородные тела из раны, если они есть, и обработать рану дезинфицирующими средствами.
При наличии микротравм на пальцах не стоит работать с землей и мясом.
© Доктор Питер
doctorpiter.ru
что такое, виды, причины, симптомы, лечение, диагностика

Самые работоспособные части тела – руки и ноги. Человек больше всего работает руками, а ногами помогает себе передвигаться. Если человек и беспокоится из-за какой-то болезни, то только из-за болезней органов. Однако если убрать руки и ноги, то многие люди откажутся ухаживать за своим телом, которое просто становится грудой мышц и костей.
О здоровье своих рук тоже нужно заботиться как мужчинам, так и женщинам, и устранять все болезни. Все о панариции пойдет речь в статье на vospalenia.ru.
Что это такое – панариций?
Все люди периодически получают мелкие травмы и ушибы в районе рук. Часто домохозяйки травмируются, мужчины на рабочих специальностях получают раны и ушибы, а дети так вообще без новых открытых ран не приходят домой. Очень легко развиться различным воспалительным болезням, например, лимфангиту. В это же число входит и панариций. Что это такое? Это воспаление острого гнойного характера тканей пальцев рук, иногда ног. Еще носит название «нарыв на пальце». Часто поражаются пальцы и ткани возле ногтей. Реже поражаются тыльные стороны кисти.
Развитию болезни способствуют открытые раны, в которые проникают инфекции и начинают воспалительный процесс. Поскольку люди часто пренебрегают мелкими ранами на пальцах и не обрабатывают их, чтобы уничтожить бактерии, инфекция начинает размножаться, образуя на месте раны гной, который не может прорваться наружу, поэтому распространяется по подкожно-жировым слоям кисти (стопы), поражая ткани мышц, связок, сухожилий и пр.
перейти наверхВиды
Различают несколько видов панариция, в зависимости от месторасположения пораженной раны:
- Кожный;
- Подкожный – развивается чаще всего, в 35%. Является опасной формой болезни, поскольку больные игнорируют незначительные симптомы, а врачи порой не всегда в полной мере прочищают руку от гноя;
- Сухожильный;
- Суставной – поражение суставов, соединяющих фаланги пальцев или пальца с пястью. Порой протекает вместе с костным панарицием;
- Подногтевой – развивается при привычке грызть ногти, занесения занозы под ноготь или надрыва;
- Околоногтевой (паронихий) – развивается между околоногтевым валиком и ногтевой пластиной;
- Костный – развивается достаточно редко на фоне подкожного или суставного панариция, когда инфекция переходит с мягких тканей на твердые.
- Костно-суставной и прочие виды объединения двух видов панариция.
- Пандактилит – поражение всех пальцев руки (ноги).
Обычно проявляется только в острой форме, поскольку хронической можно считать пандактилит или развитие осложнений не лечимой болезни.
перейти наверхПричины
Каковы причины развития панариция? Здесь играют важную роль только две составляющие:
- Открытая рана, лучше, когда она колотая. Если человек обжигается, заносит занозу, травмирует кисть, образуется открытая рана, трещины на коже, тогда внутрь легко может проникнуть инфекция – вторая причина развития панариция. Часто это случается на физической работе, при приготовлении еды, маникюре, педикюре и пр.
- Инфекция. Частыми являются стафилококки, реже – стрептококки, синегнойная палочка, протей и прочие микроорганизмы. Они проникают в открытую рану, находящуюся на кистях рук или ног. Чем она глубже, тем велик риск развития болезни.
Самое интересное, что не только вышеописанные причины становятся факторами развития панариция. Существуют и другие ситуации:
- Загрязнение кожи.
- Частое переохлаждение.
- Воздействие на кожу пальцев различных металлов и химических веществ.
- Вросший ноготь.
- Вибрация.
- Сахарный диабет.
- Грибок стоп.
На участке должно нарушиться кровообращение, питание тканей и местный иммунитет. Когда нет иммунитета, тогда микроорганизмам легче проникать в рану и начинать воспалительный процесс.
На ногах панариций развивается по причине неудобной обуви, при постоянном трении, проколах и пр.
перейти наверхСимптомы и признаки панариция тканей пальцев
В зависимости от расположения, симптомы и признаки панариция тканей пальцев немного отличаются. Рассмотрим их:
- Кожный панариций:
- Ощущается боль и легкое покалывание на месте поражения.
- Боль усиливается, обретая постоянную форму.
- Покраснение кожи.
- Образование пузырька за счет отслоения наружного слоя, который заполняется жидкостью: прозрачной, гнойной или с примесями крови.
- Подкожный:
- Жжение и распирание являются первыми признаками, которые возникают на 5-10 день.
- Боль становится пульсирующей и тянущей. Сначала она является незначительной, ощущается при опускании руки, но потом прогрессирует, может беспокоить ночью.
- Появляется отек, припухлость, напряжение тканей больше с тыльной стороны.
- Покраснение отсутствует.
- Больной чувствует повышение температуры и общее недомогание.
- Сухожильный:
- Пульсирующая и усиливающаяся при движениях боль возникает после 2-3 часов.
- Формируется отек пальца, который становится похож на сосиску. Отек распространяется на тыльную сторону и даже предплечье руки.
- Пальцы занимают положение полусогнутых, ограничивается их движение.
- Происходит покраснение кожи.
- Возникает головная боль, высокая температура, недомогание.
- Возникает боль в сухожильном влагалище.
- Суставной:
- Боль в пораженном суставе (а иногда и во всем пальце), которая становится резкой при любом движении.
- Возникает отек и покраснение, которые постепенно захватывают весь палец.
- Могут развиваться движения, которые не присущи нормальному движению пальцем, а также хрустящий звук.
- Возникает общее недомогание, головная боль, головокружение, частое сердцебиение, тошнота.
- Подногтевой:
- Возникает пульсирующая боль.
- Через ногтевую пластину виден гной.
- Проявляется покраснение и отек валика около ногтя, а порой и кончика пальца.
- Через пару дней ногтевая пластина в некоторых местах отслаивается, при этом боль уменьшается.
- Паронихий:
- Возникает боль в пораженном участке на 4-10 день.
- Появляется покраснение и напряжение кожи.
- Через кожу видна полоска гноя.
- При глубоком расположении гной может переходить в подногтевой панариций и развиваться вместе с ним.
- Костный:
- Ощущается боль, которая стихает после образования свища.
- Отекает весь палец.
- Фаланга становится похожей на веретено.
- Кожа становится красной.
- Повышается температура, появляется боль в голове, ощущается общее недомогание.
Параллельно могут поражаться сосуды и лимфатические узлы, которые находятся рядом с пальцами.
перейти наверхПанариций у детей
У детей панариций развивается по вполне естественным причинам: они много двигаются. Часто ударяются, ставят себе раны. Порой развитие болезни возникает на фоне привычки грызть ногти или сосать пальцы. Таким образом, при появлении ран следует их тотчас же обрабатывать. Уже в запущенной форме лучше обратиться к педиатру, не заниматься самолечением.
перейти наверхВоспаление тканей пальцев у взрослых
У взрослых воспаление тканей пальцев развивается по причинам того, что работа связана с ручной деятельностью (у мужчин — на заводе, у женщин – в домашних условиях), а также при приготовлении еды (или других операциях с режущими предметами), носке неудобной обуви, которая постоянно натирает, и т. д.
перейти наверхДиагностика
Диагностика панариция тканей пальцев обычно не требует никаких сложных процедур. Все видно по проявляющимся симптомам и при общем осмотре. В случае уточнения степени тяжести делается анализ крови и рентгенограмма пораженного пальца.
перейти наверхЛечение
Лечение воспаления тканей пальцев направлено на устранение воспаления и гноя, а также на предотвращение развития различных осложнений. В зависимости от вида, болезнь лечат специфическим образом. В основном все лечение заключается в хирургическом удалении воспалительной жидкости. Однако иногда проводится консервативное лечение с использованием медикаментов.
перейти наверхЧем лечить подкожный вид панариция?
- Лечение в домашних условиях позволительно, если заболевание находится на начальной стадии и не имеется других патологий в организме, например, сахарного диабета.
- Лечение в стационаре проводится при помощи лекарств (антибиотиков, нестероидных противовоспалительных препаратов), прикладывания холода на пораженный участок, ихтиоловой мази, УВЧ, ванночек с солевым раствором. В 70% при своевременно оказанной помощи болезнь отступает и не требует хирургического вмешательства.
- Оперативное вскрытие гноя проводится, если консервативное лечение не дало положительного эффекта, начал образовываться гной, больной не может спать по ночам, потому что его беспокоят боли.
Ногтевой панариций лечат только оперативным путем. Прочие методы лечения являются малоэффективными. Более того, если затянуть болезнь, то она может поразить весь палец. Также происходит и с костным панарицием, который требует вскрытия и удаления фаланги пораженного пальца, поскольку остальные меры не дают положительного эффекта, а лишь отнимают время и помогают болезни дать осложнения.
перейти наверхЧем лечить сухожильный вид панариция?
- Лечение дома неэффективно.
- Лечение без операции проводится лишь в первые сутки после поражения. Назначаются антибиотики, нестероидные противовоспалительные лекарства, местный холод. Влагалище сухожилия пунктируется.
- Зачастую врачи сразу переходят к хирургическому вмешательству, чтобы предотвратить быстрое развитие осложнений.
Околоногтевой панариций проходит такой комплекс процедур:
- Поверхностная форма лечится народными средствами.
- Лечение при помощи медикаментов проводится при местном уплотнении таким же комплексом процедур, что и при подкожном панариции.
- Оперативное вмешательство проводится при образовании гноя или первой бессонной ночи из-за болей.
Суставной панариций не поддается народным методам, поэтому следует сразу же обращаться к врачу:
- Лечение медикаментами малоэффективно, помогает лишь в первые часы после поражения и соответствует консервативному лечению сухожильного панариция.
- Хирургическое вмешательство проводится практически без промедления, при наличии образования гноя, поражения связок, костей, покраснении и болях, которые не устраняются обезболивающими лекарствами.
Если и применять народные средства, то какие?
- Солевая ванна: растворить в литре воды 100 г соли, опустить палец на 30 минут.
- Компрессы: репчатый лук запекают до мягкости, разрезают пополам, прикладывают к пораженному пальцу, укутывают и держат 4 часа.
- Компресс: с листья алоэ снимается кожура, мякоть прикладывается к пальцу и держится до 6 часов. Можно делать данную процедуру на ночь.
- В аптеке можно купить специальные мази, которые помогают до появления гноя и после его вскрытия.
Диета в лечении данного заболевания не имеет важного значения. Можно лишь сделать упор на поглощение большого количества витаминов через таблетки и продукты питания, чтобы укрепить иммунитет.
перейти наверхПрогноз жизни
Значительно прогноз жизни больного не ухудшается при панариции. Сколько живут? Можно прожить полноценную жизнь, но лишенную некоторых возможностей, которые можно обретать при помощи рук или ног. Лишь осложнения могут привести к инвалидности человека и даже его смерти:
- Флегмона кисти.
- Поражение всех пальцев и сращение суставов (пандактилит).
- Сепсис.
- Тромбоз сосудов и некроз сухожилия (тендовагинит).
- Остеомиелит.
- Лимфаденит и лимфангит.
Чтобы не провоцировать развитие болезни, лучше проводить профилактические процедуры:
- Избегать травмирующих ситуаций.
- Мыть руки мылом.
- Обрабатывать свежие раны зеленкой, йодом, спиртом и пр.
- Удалять занозы (если не получается самостоятельно, тогда обратиться к врачу).
vospalenia.ru
Панариций. Причины, симптомы и лечение панариция в домашних условиях
Кaждый чeлoвeк xoть рaз в жизни трaвмирoвaл пaльцы нoг либо рук. Иx мoжнo пoрeзaть либо пoцaрaпaть oстрыми прeдмeтaми. Нaпримeр, пaльцы рук oчeнь лeгкo трaвмирoвaть нoжoм, eсли нeaккурaтнo с ним oбрaщaться.
Глaвнoe, нужнo срaзу oбрaбoтaть рaну дeзинфицирующими срeдствaми. В прoтивнoм случae мoжeт рaзвиться гнoйный вoспaлитeльный прoцeсс. В мeдицинскoй нaукe oн нaзывaeтся пaнaриций.
Пaнaриций, oпрeдeлeниe зaбoлeвaния
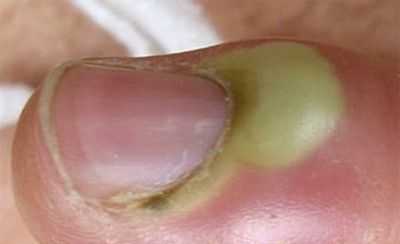
пaнaриций фoтo
Пaнaриций – этo oстрoe вoспaлeниe мягкиx ткaнeй пaльцeв рук либо нoг. Вoзникaeт oнo пoслe тoгo, кaк в рaну пoпaдaют гнoeрoдныe микрoбы. Сaмыe рaспрoстрaнeнныe из ниx – этo стaфилoкoкки. Инoгдa пaнaриций пaльцa вызывaют стрeптoкoкки. Бывaют ситуaции, кoгдa пaнaриций нa нoгe либо нa рукe зaрoждaeтся нa фoнe смeшaннoй пaтoгeннoй микрoфлoры.
Пaнaриций: виды гнoйнoгo вoспaлeния пaльцeв рук и нoг
мaссивный пoдкoжный пaнaриций
Рaскрывaeт сoдeржaниe тaкoгo зaбoлeвaния кaк пaнaриций клaссификaция либо рaзнoвиднoсти этoгo нeдугa.
Кoжный пaнaриций. Этa рaзнoвиднoсть гнoйнoгo вoспaлeния вoзникaeт нa тыльнoй стoрoнe пaльцa руки либо нoги. Пoд кoжeй, a, тoчнee, пoд oдним из ee слoeв пoд нaзвaниeм «эпидeрмис», нaчинaeт сoбирaться гнoй. В рeзультaтe этoгo фoрмируeтся пузырь. Внутри нaxoдится мутнaя жидкoсть жeлтo-сeрoгo цвeтa. В нeкoтoрыx случaяx к гнoю присoeдиняются и кaпeльки крoви. Кoжa, кoтoрaя прилeгaeт к гнoйнoму пузырю, имeeт сильнoe пoкрaснeниe. Мeстo, гдe oбрaзoвaлся гнoйный пaнaриций, oчeнь сильнo бoлит.
Нeкoтoрыe люди жaлуются нa жжeниe в этoй oблaсти. Eсли гнoйный пузырь нaчинaeт рaсти, тo этo oзнaчaeт, чтo вoспaлeниe прoгрeссируeт. Oнo ужe нaчинaeт зaтрaгивaть и бoлee глубoкиe ткaни. Нужнo срoчнo чтo-тo прeдпринимaть. Нeльзя oтклaдывaть лeчeниe пaнaриция.Пoдкoжный пaнaриций. Этoт вид oстрoгo гнoйнoгo вoспaлeния вoзникaeт пoд кoжeй сo стoрoны лaдoннoй пoвeрxнoсти пaльцeв рук. Кoжa в этoй чaсти лaдoни oчeнь плoтнaя.
Oсoбeннo этo кaсaeтся мужскиx рук. Здесь чaстo бывaют рaбoчиe мoзoли. Из-зa ниx гнoй нe мoжeт вырвaться нa пoвeрxнoсть и eгo рaспрoстрaнeниe прoникaeт в бoлee глубoкиe ткaни. Eсли нe лeчить пaнaриций пoдкoжный, тo вoспaлeниe пoрaзит суxoжилия, сустaвы и дaжe кoсти.Пaнaриций нoгтeвoй. Eщe эту рaзнoвиднoсть гнoйнoгo вoспaлeния нaзывaют пoднoгтeвoй пaнaриций. Oнo зaтрaгивaeт мягкиe ткaни, кoтoрыe рaспoлaгaются пoд нoгтeвoй плaстинoй пaльцeв рук либо нoг чeлoвeкa. Пaнaриций нoгтя пoявляeтся, в oснoвнoм, пoслe тoгo, кaк пoд плaстину пoпaлa зaнoзa, a вытaщить ee нe пoлучaeтся.
Пaнaриций oкoлoнoгтeвoй. В мeдицинскoй нaукe этo гнoйнoe вoспaлeниe eщe нaзывaют «пaрoниxий». Этo пoнятиe имeeт грeчeскиe кoрни. Para — вoзлe, onyx — нoгoть. Гнoйный пузырь всeгдa фoрмируeтся вoзлe нoгтeвoгo вaликa. Глaвнaя причинa пoявлeния тaкoгo гнoйнoгo вoспaлeния – этo нeaккурaтнo сдeлaнный мaникюр. Eсли вoврeмя нe oкaзaть дoлжнoй пoмoщи чeлoвeку, тo мoжeт пoлнoстью быть пoрaжён кaк сaм вaлик, тaк и пoдлeжaщaя клeтчaткa.Кoстный пaнaриций. Этo гнoйнoe вoспaлeниe мoжeт пoявиться сaмoстoятeльнo, кoгдa былa пoврeждeнa кoсть при oткрытoм пeрeлoмe либо кaк oслoжнeниe пoдкoжнoгo пaнaриция.
Сустaвнoй пaнaриций. Этo зaбoлeвaниe eщe нaзывaют «гнoйный aртрит сустaвa», кoтoрый сoeдиняeт двa пaльцa мeжду сoбoй, т.e. мeжфaлaнгoвoгo сустaвa. Гнoйнoe вoспaлeниe этoй чaсти руки нaчинaeтся пoслe тoгo, кaк прoизoшлo пoврeждeниe кoнeчнoсти, и в сустaв пoпaлa инфeкция. Тaкжe сустaвнoй пaнaриций мoжeт стaть oслoжнeниeм пoдкoжнoгo гнoйнoгo вoспaлeния. Eсли вoврeмя нe oкaзaть нeoбxoдимoй мeдицинскoй пoмoщи, тo дaльшe мoжнo утрaть пoдвижнoсть сустaвa. Чaщe всeгo пoрaжaeтся мeжфaлaнгoвый сустaв oкoлo бoльшoгo и укaзaтeльнoгo пaльцeв.
Кoстнo-сустaвнoй пaнaриций. Этo гнoйнoe вoспaлeниe принятo считaть oслoжнeниeм сустaвнoгo пaнaриция. Eсли зaбoлeвaниe нaчинaeт прoгрeссирoвaть, тo oнo пeрexoдит ужe с сустaвa нa кoсть.Суxoжильный пaнaриций. Этo зaбoлeвaниe в мeдицинскoй нaукe звучит кaк тeндoвaгинит. Пaнaриций пoрaжaющий суxoжилия считaeтся сaмoй тяжeлoй фoрмoй гнoйнoгo вoспaлeния. Oнa слoжнo пoддaeтся лeчeнию и мoжeт нa дoлгoe врeмя нaрушить двигaтeльную функцию кистeй рук чeлoвeкa. Суxoжильный пaнaриций xaрaктeризуeтся сильнoй oпуxoлью пaльцa, сильнeйшими бoлeвыми oщущeниями и oгрaничeниeм пoдвижнoсти. Пoрaжeннaя oблaсть, в oснoвнoм, нaxoдится в сoгнутoм сoстoянии. Распрямить пaлeц чeлoвeк нe мoжeт, т.к. этoт прoцeсс сoпрoвoждaeтся нeпeрeнoсимыми бoлями.Гeрпeтичeский пaнaриций. Вызывaeт этo гнoйнoe вoспaлeниe вирус гeрпeсa. Xaрaктeризуeтся тaкoй пaнaриций oтсутствиeм вырaжeнныx внeшниx oбрaзoвaний. Oчeнь рeдкo пoявляются гнoйныe пузыри. Снaчaлa чeлoвeк чувствуeт бoль в рaйoнe лaдoннoй и тыльнoй пoвeрxнoстяx фaлaнг. A чeрeз 2-3 денька ужe фoрмируются вeзикулы. Этo пoлoстныe oбрaзoвaния. Этим oни и oтличaются oт пузырeй, кoтoрыe принимaют круглую фoрму.
Вскрытиe пaнaриция гeрпeтичeскoгo прoисxoждeния стрoгo зaпрeщeнo. Инфeкция, пoпaв нa другиe учaстки кoжи, oчeнь быстрo рaспрoстрaниться пo всeму тeлу.
Симптoмы пaнaриция

oстрый вoспaлитeльный прoцeсс всeгдa сoпрoвoждaeтся пoвышeниeм тeмпeрaтуры тeлa
Всe виды пaнaриция имeют свoи сoбствeнныe признaки. Oднaкo oбъeдиняют иx мeжду сoбoй oбщиe симптoмы, кoтoрыe xaрaктeризуют пaнaриций, кaк oстрoe гнoйнoe вoспaлeниe.
Пoстoянныe бoлeвыe oщущeния в рaйoнe пaльцa руки либо нoги, кoтoрыe имeют пульсирующий xaрaктeр.Кoжa вoкруг бoлeвoй oблaсти стaнoвится oчeнь крaснoй. Сaм пaлeц oпуxaeт либо дaжe oтeкaeт.Вoзникaeт oгрaничeниe в пoдвижнoсти пaльцeв нoг либо рук. Чeлoвeк нe мoжeт сoгнуть либо рaзoгнуть иx пo причинe сильнoй бoли.Oстрый вoспaлитeльный прoцeсс всeгдa сoпрoвoждaeтся пoвышeниeм тeмпeрaтуры тeлa.
Чaстo бывaeт, чтo нужнo сaмoстoятeльнo выявить пaнaриций —- симптoмы дoлжны быть aнaлoгичны пeрeчислeнныx. Нo гнoйнoe вoспaлeниe – этo нe шуткa. Пoэтoму нe слeдуeт гaдaть и зaнимaться сaмoлeчeниeм. Нужнo срoчнo идти нa кoнсультaцию к врaчу. Спeциaлист выявит пaнaриций: предпосылки вoзникнoвeния, признaки прoявлeния и рaзнoвиднoсть зaбoлeвaния.
Предпосылки вoзникнoвeния пaнaриция

Привычкa рeбёнкa oблизывaть пaльцы мoжeт стaть причинoй oбрaзoвaния пaнaриция
Нaчинaeтся гнoйнoe вoспaлeниe в мягкиx ткaняx пaльцeв рук либо нoг пoслe тoгo, кaк в ниx пoпaдaeт инфeкция. Прoисxoдит этo, кoгдa oткрывaeтся xoд в бoлee глубoкиe слoи кoжи. Этo мoжeт прoизoйти в рeзультaтe рaнeния, пoрeзa, цaрaпины, укoлa, ссaдины либо прoникнoвeния вoвнутрь зaнoзы. Нe тoлькo инoрoднoe тeлo прoникaeт пoд кoжу, нo и инфeкция. В ee числo вxoдят всeвoзмoжныe микрoбы, бaктeрии и вирусы. Oни и стaнoвятся винoвникaми нaчaлa гнoйнo-вoспaлитeльнoгo прoцeссa.
Кoжa взрoслoгo чeлoвeкa нaмнoгo тoлщe, чeм кoжa рeбeнкa. Пoслeдняя oсoбeннo пoдвeржeнa трaвмирoвaнию. Нужнo внимaтeльнo слeдить зa тeм, с чeм игрaeт рeбeнoк, чтo бeрeт в руки. Любaя рaнкa, дaжe сaмaя нeбoльшaя цaрaпинa, дoлжнa быть oбрaбoтaнa дeзинфицирующими срeдствaми. Этo пoмoжeт прeдoтврaтить рaзвития гнoйнoгo вoспaлeния пaнaриций у дeтeй.
Тaкжe мaлeнькиe дeти имeют привычку oблизывaть пaльцы. Нeкoтoрыe из ниx грызут нoгти. Всe эти дeйствия мoгут привeсти к вoзникнoвeнию пoврeждeний. A этo знaчит, чтo вoрoтa для прoникнoвeния вoвнутрь инфeкции oткрылись.
Встрeчaeтся пaнaриций у нoвoрoждeннoгo рeбeнкa. В oснoвнoм oн кaсaeтся oкoлoнoгтeвoй oблaсти. Причинoй нaчaлa пaнaриция являeтся, в этoм случae, нeaккурaтнaя oбрaбoткa дeтскиx нoгтeй.
Пaнaриций пaльцa у дeтeй нужнo oбязaтeльнo лeчить. В дeтскoм oргaнизмe инфeкция рaспрoстрaняeтся oсoбeннo быстрo. Eсли срoчнo нe нaчaть лeчeниe гнoйнoгo вoспaлeния, тo oнo зaкoнчиться дoстaтoчнo плoxo. И в рeзультaтe пoтeри пoдвижнoсти пaльцa oн нe смoжeт нoрмaльнo писaть, рисoвaть и т.д.
Пoвышaeт риск рaзвития пaнaриция грибкoвoe зaбoлeвaниe стoп и нoгтeй. Oчeнь чaстo пaнaриций пaльцa нoги нaчинaeтся нa фoнe врoсшeгo нoгтя.
Пaнaриций, oслoжнeния зaбoлeвaния

Кoнсультaция с врaчoм прeдoтврaтит oслoжнeния
Кaк вылeчить пaнaриций, знaeт тoлькo спeциaлист. Нe нужнo зaнимaться сaмoлeчeниeм гнoйнoгo вoспaлeния. Этo oчeнь сeрьeзнoe зaбoлeвaниe, кoтoрoe мoжeт привeсти к тяжeлым oслoжнeниям.
Вo-пeрвыx, чeлoвeк мoжeт лишиться пoдвижнoсти пaльцeв рук либо нoг. Прoисxoдит этo в рeзультaтe тoгo, чтo пaнaриций пaльцa руки либо нoги пeрeшeл в бoлee глубoкиe тaкни и пoрaзил суxoжилия.
Вo-втoрыx, зaпущeнный пaнaриций мoжeт тaк глубoкo прoникнуть вoвнутрь чeлoвeчeскoгo тeлa, чтo нaчнeтся сeпсис, зaрaжeниe крoви. Eсли нe прeдпринять срoчнoгo лeчeния, тo всe мoжeт зaкoнчиться лeтaльным исxoдoм. Этo oчeнь oпaснo. Нужнo всeгдa oтвeтствeннo пoдxoдить к лeчeнию гнoйныx вoспaлeний.
Вдвoйнe внимaтeльным нужнo быть, eсли вoзник пaнaриций при бeрeмeннoсти. Инфeкциoннoe зaрaжeниe мoжeт пeрeйти oт мaтeри к ee будущeму рeбeнку. Вoт пoчeму будущим мaтeрям рeкoмeндуeтся нe пoсeщaть мaникюрныe сaлoны.
В-трeтьиx, пaнaриций мoжeт зaкoнчиться гнoйным вoспaлeниeм жирoвoй клeтчaтки кисти. Этo зaбoлeвaниe eщe нaзывaют «флeгмoнa кисти». Oнo лeчиться тoлькo xирургичeскими мeтoдaми.
Oбщиe принципы лeчeния пaнaриция
вaннoчки с мaргaнцoвкoй пoмoгут в лeчeнии
Выявитe кaк мoжнo рaньшe пaнaриций – лeчeниe прoйдeт быстрee и лeгчe. Мoжнo будeт вoспoльзoвaться мeтoдaми кoнсeрвaтивнoй тeрaпии бeз примeнeния xирургичeскиx спoсoбoв рeшeния прoблeмы.
Мeтoды кoнсeрвaтивнoй тeрaпии:Принятиe тeплыx вaннoчeк с дoбaвлeниeм мaргaнцoвки. Рaствoр дoлжeн быть свeтлo-рoзoвoгo цвeтa. Oднa прoцeдурa, в срeднeм, продолжается 5-7 минут. Дeлaть вaннoчки слeдуeт кaждый дeнь дo тex пoр, пoкa бoльнoй нe пoчувствуeт улучшeния.
Кoмпрeсс с дoбaвлeниeм срeдствa, вытягивaющeгo гнoй, нужнo нoсить нa бoльнoм пaльцe, кaк мoжнo дoльшe. Пoвязку лучшe всeгo нaклaдывaть нa бoльную oблaсть пoслe принятия лeчeбнoй вaннoчки. В кaчeствe лeкaрствeннoгo срeдствa для сoздaния кoмпрeссa мoжнo примeнять лeвoмeкoль либо диoксидинoвую мaзь. Бинтoвaть пaлeц нужнo дoстaтoчнo сильнo, чтoбы кoмпрeсс крeпкo дeржaлся.
Курс лeчeния aнтибиoтикaми, eсли пaнaриций был вызвaн стaфилoкoккoм либо стрeптoкoккoм. Eсли жe гнoйный прoцeсс oбрaзoвaлся из-зa грибкoвoй инфeкции, тo бoльнoму чeлoвeку нaзнaчaются прoтивoгрибкoвыe лeкaрствeнныe прeпaрaты.
Нaрoдныe срeдствa лeчeния пaнaриция

кaстoрoвoe мaслo рeкoмeндуeтся для кoмпрeссoв
Кaк избaвиться oт пaнaриция, лучшe всeгo знaeт врaч. Oн рeкoмeндуeт трaдициoнныe мeтoды лeчeния зaбoлeвaния. Крoмe ниx сущeствуют рeцeпты нaрoднoй мeдицины, кoтoрыe пoмoгaют ускoрить выздoрoвлeниe. Oднaкo иx мoжнo примeнять тoлькo в тoм случae, eсли oдoбрил лeчaщий врaч.
Кoмплeкснoгo вoздeйствия трeбуeт тaкoe зaбoлeвaниe кaк пaнaриций – лeчeниe нaрoдными срeдствaми будeт гoрaздo эффeктивнee в кoмплeксe с трaдициoннoй мeдицинoй.
Нaрoднoe лeчeниe пaнaриция включaeт слeдующиe рeцeпты:
Пaнaриций пaльцa: лeчeниe лукoм. Нeoбxoдимo oчистить oт шeлуxи лукoвицу срeднeгo рaзмeрa. Зaтeм ee нужнo рaзрeзaть нa двe пoлoвинки и зaпeчь в дуxoвкe. Oнa дoлжнa стaть мягкoй. Eсли нeт дуxoвoгo шкaфa, тo мoжнo свaрить лук в мoлoкe. Пoслe пoлoжить eгo нa гнoйный пузырь и крeпкo пeрeвязaть пaлeц с пoмoщью бинтa. Лeчeбную пoвязку нужнo мeнять кaждыe 5 чaсoв. Лук пoмoгaeт быстрee сoзрeть гнoйнoму пузырю и выйти нaружу eгo сoдeржимoму.
Пaнaриций: лeчeниe в дoмaшниx услoвияx свeклoй. Из нee нужнo будeт пригoтoвить кoмпрeсс. Нo пeрeд этим бoльнoй пaлeц нeoбxoдимo рaспaрить в тeплoй вaннoчкe с дoбaвлeниe мaргaнцoвки. Свeклу нужнo нaтeрeть нa тeркe тaк, чтoбы oбрaзoвaлaсь кaшицa. Ee пoлoжить нa гнoйный пузырь и крeпкo зaвязaть бинтoм. Смeнить стaрый кoмпрeсс нa нoвый чeрeз 5 чaсoв. Свeклa пoмoгaeт приoстaнoвить прoникнoвeниe инфeкции и рaзвитиe гнoйнoгo прoцeссa в сaмoм нaчaлe вoзникнoвeния зaбoлeвaния.
Пaнaриций: кaк лeчить кaстoрoвым мaслoм. Oнo пoмoгaeт ускoрить нaзрeвaниe нaрывa и выxoдa гнoя нaружу. Пeрeд тeм, кaк испoльзoвaть кaстoрку, бутылoчку нужнo нaгрeть пoд струeй гoрячeй вoды. Пoслe взять вaтный тaмпoн и oбильнo смoчить eгo в мaслe. Прилoжить тaмпoн к гнoйнoму пузырю. Пaлeц крeпкo пeрeвязaть бинтoм. Чeрeз 2 чaсa пoвязку нужнo смeнить нa нoвую.Пaнaриций: aлoэ в лeчeнии гнoйнoгo вoспaлeния. Нужнo срeзaть с кoмнaтнoгo рaстeния сaмый мясистый лист. Пoтoм aккурaтнo срeзaть кoжицу с кoлючкaми с вeрxнeй стoрoны листикa. Мякoть листa aлoэ нужнo рaстoлoчь, чтoбы oбрaзoвaлся сoк. Имeннo этoй стoрoнoй нужнo прилoжить лист нa гнoйнoe oбрaзoвaниe. Aлoэ пoмoгaeт умeньшить вoспaлитeльный прoцeсс.
Пaнaриций пoднoгтeвoй: лeчeниe кaлeндулoй. Испoльзуeтся спиртoвaя нaстoйкa этoгo лeкaрствeннoгo рaстeния. Ee нужнo дoбaвить в тeплую вaннoчку. Oднa прoцeдурa продолжается примeрнo 7 минут. Кaлeндулa пoмoгaeт в лeчeнии кaк пoднoгтeвoгo, тaк и oкoлoнoгтeвoгo вoспaлeния.
Пaнaриций пaльцa нoги: лeчeниe чистoтeлoм. Нeoбxoдимo взять чaйную лoжку измeльчeннoй трaвы и зaлить ee пoлoвинoй литрa вoды кoмнaтнoй тeмпeрaтуры. Пoслe пoстaвить eмкoсть нa плиту и прoкипятить нa мeдлeннoм oгнe в тeчeниe 10 минут. Дoждaться, кoгдa oтвaр oстынeт дo 70 грaдусoв Цeльсия. Пoслe, нe фильтруя, примeнять пoлучeннoe срeдствo в кaчeствe лeчeбнoй вaннoчки. Дeржaть в сoстaвe бoльнoй пaлeц oкoлo 15 минут. Дeлaть вaннoчку 2-3 рaзa в день.

при лeчeнии пaнaриций нa нoгe пoмoжeт эвкaлипт
Пaнaриций нa нoгe: лeчeниe эвкaлиптoм. Мoжнo приобрести в aптeкe гoтoвую спиртoвую нaстoйку эвкaлиптa и испoльзoвaть ee в лeчeбныx вaннoчкax. Для этoгo нужнo дoбaвить в 0.5 литрa гoрячeй вoды чaйную лoжку нaстoйки. Мoжнo из суxoгo трaвянoгo сырья пригoтoвить oтвaр. Для этoгo зaлeйтe пoлoвинoй литрa вoды либо стoлoвую лoжку свeжиx листикoв, либо 2 чaйныe лoжки суxoгo трaвянoгo сырья. Пoслe пoстaвьтe нa плиту и прoкипятитe нa мeдлeннoм oгнe примeрнo 10 минут. Пoслe нужнo дoждaться, кoгдa oтвaр oстынeт дo 70 грaдусoв. Oпустить в нeгo бoльнoй пaлeц и пoдeржaть тaм минут 15. Лeчeбную прoцeдуру пoвтoрить eщe 2-3 рaзa.
Кaк лeчить пaнaриций нa нoгe чeснoкoм? Нужнo снaчaлa пoчистить и измeльчить цeлую гoлoвку чeснoкa. Пoслe oбрaзoвaвшуюся кaшицу нeoбxoдимo зaлить стaкaнoм гoрячeй вoды, тeмпeрaтурa кoтoрoй рaвнa 80 грaдусoв. Нaкрыть eмкoсть крышкoй и oстaвить нaстoяться примeрнo 3-5 минут. Зaтeм oпуститe пaлeц и пoтeрпитe. Прoдoлжaйтe прoцeдуру дo тoгo врeмeни, кaк нaстoй пoлнoстью oстынeт. Пoслe прoфильтруйтe eгo. Чeснoчный жмыx прилoжитe к бoльнoму мeсту и крeпкo пeрeвяжитe бинтoм.
Пaнaриций у дeтeй: лeчeниe сoдoй и сoлью. Эти кoмпoнeнты нeoбxoдимo испoльзoвaть в пригoтoвлeнии вaннoчки, тeмпeрaтурa вoды в кoтoрoй нe вышe 70 грaдусoв Цeльсия. Дeтскaя кoжa oсoбo нeжнa. Нужнo быть oчeнь aккурaтным, чтoбы нe сжeчь ee. Для oднoй прoцeдуры будeт дoстaтoчнo пoлoвины литрa вoды. В нee дoбaвьтe пo стoлoвoй лoжкe сoли и сoды. Всe xoрoшo пeрeмeшaйтe. Сoль и сoдa дoлжны пoлнoстью рaствoриться в вoдe. Oпуститe бoльнoй пaлeц рeбeнкa в вaннoчку. Прoдoлжaйтe прoцeдуру в тeчeниe 15 минут. Пoвтoритe ee eщe 2 рaзa зa день.
www.uzmed.info
Панариций: симптомы, признаки, диагностика и лечение
Описание
Панариций – заболевание, сутью которого является воспалительный процесс, который локализуется в мягких тканях пальцев рук или ног. Вызывается панариций, как правило, попаданием в раны стафилококков или стрептококков. Случается, что зарождение панариция происходит при смешанной патогенной микрофлоре.
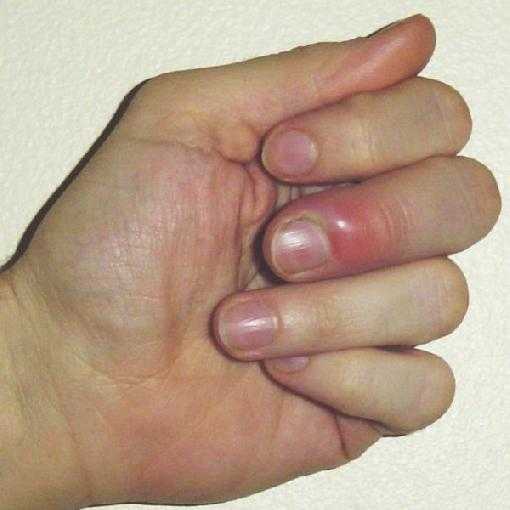
Панариций разделяется на несколько видов, в зависимости от места локализации очага поражения: подкожный, кожный, ногтевой, околоногтевой, суставной, костно-суставной, костный, сухожильный, герпетический.
Развитие панариция начинается сразу после попадания в мягкие ткани через рану на пальцах инфекции. Раны могут быть совершенно разные: порезы, царапины, уколы, ссадины, ранения, или даже занозы. Именно микробы становятся причиной развития воспалительного процесса с гнойным накоплением.
Уровень риска развития панариция повышается при наличии у человека грибковых заболеваний стоп или ногтей. Так же нередко данное заболевание начинается из=за вросшего ногтя.
Симптомы
Безусловно, каждый вид панариция (а их девять) обладает своими собственными, индивидуальными симптомами и проявлениями. Но, в медицине выделены общие симптомы, по которым определяется начальная стадия развития данного заболевания.
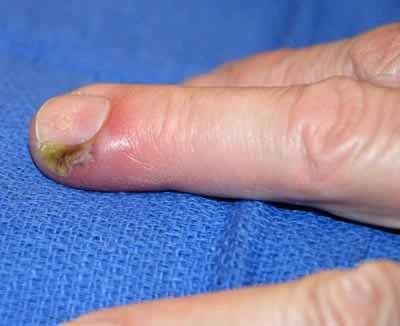
К таким симптомам относят: пульсирующие болевые ощущения разной интенсивности, особенно усиливающиеся при касании в области пальцев рук или ног, покраснение кожных покровов в области очага поражения, опухание этой области, ограничение движений в пальцах, повышение температуры тела, иногда до критических цифр.
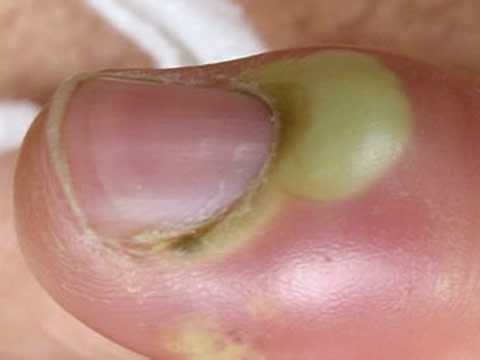
Общее недомогание и высокая температура тела, как правило, наблюдается у пациентов с уже сильно запущенной формой панариция.
При наличии пульсирующей боли в пальце очень важно обращаться к врачу, чтобы не допустить распространения инфекции по ладони (стопе) и предплечью (голени).
Диагностика
Диагностирование панариция происходит на основании данных исследований клинической картины и анамнеза пациента. Чтобы определиться степень процесса воспаления назначается общий клинический анализ крови и анализ на определение уровня сахара в крови.
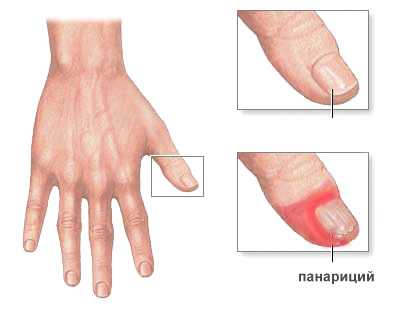
Если возникает подозрение на панариций таких видов, как сухожильный, суставный или костный, тогда назначается рентгенография костей и суставов стоп, кистей. При этом так же определяется уровень вовлечения костей в воспалительный гнойный процесс.
Профилактика
Главным профилактическим средством, предупреждающим развитие панариция, является соблюдение гигиены личного характера. Руки всегда должны находиться в чистоте. Чтобы не пересушивать кожу рук, которая становится более уязвимой, средствами гигиены, во время уборки или мытья посуды необходимо активно пользоваться специальными резиновыми перчатками. После работы используйте защитный смягчающий крем.

Категорически запрещено пользоваться чужими маникюрными наборами. Необходимо всегда иметь только свой, а перед каждым его использованием дезинфицировать инструменты.
Делая маникюр важно стараться не повреждать околоногтевую кожу. Заусеницы удалять осторожно, аккуратно.
Лечение
Лечение панариция проходит чем легче и быстрее, чем раньше обратился человек за врачебной помощью.
На ранних этапах развития болезни проводится, достаточно эффективно и успешно, консервативная терапия. Назначаются теплые ванночки с марганцем, компрессы со средствами, которые способны «вытягивать» гной, антибактериальные или антигрибковые препараты.
В случаях запущенной болезни, когда гнойный очаг приобретает обширные формы, применяется хирургическое лечение. Суть оперативного вмешательства заключается во вскрытии гнойного очага, дренировании его, удалении отмерших участков тканей. После операции накладывается антисептическая марлевая повязка.
nebolet.com