Отек легких — причины, продолжительность жизни, лечение, исход
В формировании отека легких имеет значение процесс выхода жидкости из капилляров в легочную ткань. Причем данное содержимое называют транссудатом. Нарушается газообмен в легких, происходит уплотнение легочных органов.
Преимущественно имеет значение кислородное голодание легочной ткани. При этом требуется оказание срочной медицинской помощи. Выделяют несколько видов отека легкого. Первый вид патологии легких связан с сердечными нарушениями.
Именно поэтому выделяют кардиогенный отек легких. Также уместен следующий вид отека легких. К другому виду заболевания относят респираторный отек легких. Причем данный вид отека легких зависит от различных факторов.
И наконец, третий вид отека легких называют смешанный. То есть непосредственно в патологический процесс вовлечены многие факторы. В данном случае заболевания, не связанные с первым и вторым видом отека.
Что это такое?
Отек легких – патологический процесс в результате, которого происходит увеличение и снижение давления в легочных капиллярах. Течение заболевания различное. Имеют значение некоторых варианты течения болезни:
- молниеносное течение;
- острое течение;
- подострое;
- затяжное.
Молниеносный отек легкого – бурное развитие патологического процесса, который сопровождается тканевым поражением и выявлением транссудата. Молниеносный отек легкого всегда заканчивается летальным исходом. Острое течение отека легких – быстрое нарастание симптомов, при котором большое значение имеет оказание неотложной помощи.
Подострое течение отека легких – это изменчивость симптомов болезни. Причем болезнь может протекать нарастанием клинических симптомов. Или же наоборот – стиханием симптомов.
Затяжное течение отека легких – длительный процесс заболевания. Причем может протекать скрыто. В некоторых случаях отсутствует четкая клиническая картина. Что является неблагоприятным фактором при диагностике.
перейти наверхПричины
Этиологические признаки отека легких разнообразны. Большое значение имеет факт наличия различных заболеваний. В том числе заболеваний сердечно-сосудистой системы. К ним относят следующие патологии:
- кардиосклероз;
- острый инфаркт миокарда;
- аритмии;
- сердечная недостаточность.
В том числе причинами отека легких могут быть заболевания, связанные с органами дыхания. Преимущественно бронхиальная астма, туберкулез, пневмония. Причем только при наличии тяжелого течения данных заболеваний. Например, при отсутствии должной медикаментозной терапии.

Также причинами отека легких могут быть инфекционные заболевания. Например, грипп, корь, дифтерия, коклюш и многие другие. Наиболее тяжелые заболевания почек могут вызвать отек легких.
Нередко отек легких может быть вызван интоксикациями организма. Причем имеют значения интоксикации алкогольного характера и связанные с приемом лекарственных препаратов.
перейти наверхСимптомы
В симптоматике отека легких имеют значения периоды, предшествующие заболеванию. К ним относят некоторые состояния больного, при которых улучшается его самочувствие. Например, больной может ощущаться некоторую слабость, головокружение, головную боль.
Иногда может проявляться кашель, стеснение в грудной клетке. Причем данным состояниям предшествует определенный период времени. Данный период времени обычно характеризуется небольшим промежутком, от несколько минут до несколько часов.
Клинические признаки отека легких обычно проявляются в ночные часы, иногда в утреннее время. Имеют место физические напряжения, причем интенсивного характера. Также играет роль повышенное психоэмоциональное напряжение. Редко может влиять переохлаждение, обычно при наличии других заболеваний.
К общим симптомам заболевания относят цианоз губ, холодный пот, повышение артериального давления. Имеет значение тахикардия. В более тяжелой стадии отека легких выявляется:
- дыхательная недостаточность;
- одышка;
- набухание вен шеи.
Изо рта больного нередко выделяется пена. Отек легких сопровождается различными осложнениями. В том числе больному свойственна заторможенность, спутанность сознания. Иногда может развиться кома.
Смертельный исход возникает при отеке легких в результате асфиксии. То есть непосредственного удушья больного. Этому предшествует состояние снижения артериального давления, поверхностность дыхания.
Более подробно на сайте: bolit.info
Данная информация является информативной!
перейти наверхДиагностика
В диагностике заболевания имеет значение проведенный анамнез. Сбор анамнеза включает исследование возможных причин болезни. В том числе наличие определенных клинических признаков. Также в диагностике используется метод объективного осмотра пациента, в том числе субъективных признаков.
Диагностика отека легких включает исследования лабораторные, биохимические, инструментальные. К наиболее необходимым методам диагностики отека легких относят:
- исследование газов крови;
- электрокардиографию;
- ультразвуковая диагностика сердца;
- рентгенография органов грудной клетки.
Исследование газов крови позволяет выявить нарушения газообмена в легких. Причем данное изменение на начальном этапе характеризуется определенным признаком. В дальнейшем состояние нарушенного газообмена заметно ухудшается.
При электрокардиографии выявляется патология левого желудочка. Причем данная патология характеризуется увеличением размера левого желудочка. Нередко обнаруживаются аритмии. На ультразвуковой диагностике обнаруживается снижение сократимости левого желудочка.
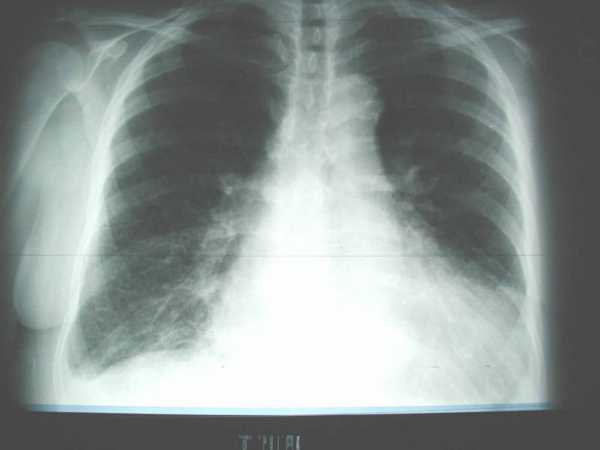
Рентгенография органов грудной клетки позволяет наиболее точно поставить диагноз. Расширяются границы сердца. Это позволяет выявить отек легкого. Что свидетельствует о наиболее тяжелой патологии.
В диагностике отека легкого имеет значение консультация некоторых специалистов. Причем это зависит от наличия основной патологии. В данном случае консультация предполагает осмотр кардиолога, пульмонолога, терапевта.
перейти наверхПрофилактика
Предупредить отек легких можно. Это зависит от лечения основного заболевания. Причем необходимо избегать влияния токсических факторов. Например, исключение чрезмерного употребления организма.
Необходимо в профилактике придерживаться определенных мер. Прежде всего, не допускать осложнения инфекционных заболеваний. Если инфекция проникает в организм человека, то важно срочно начать медикаментозную терапию. Так как инфекционный процесс может перерасти в хроническую стадию.
Известно, что хроническая стадия заболевания длиться довольно долго. Инфекции и вирусы могут находиться в организме человека и вызывать неблагоприятные последствия. В том числе поражать другие органы и системы.
Имеет значение и применение лекарственных препаратов. Например, при наличии аллергической реакции препарат важно отменить. Так как вызванная аллергией реакция может быть крайне неблагоприятной. К таким реакциям относят анафилактический шок.
В результате анафилактического шока возникает отек легких. Большое значение в профилактике заболевания имеет и тяжело протекающая беременность. Например, при состоянии эклампсии у беременных. Если данное состояние не устранить, то развивается отек легких.
Решающую роль играет сердечнососудистая патология. Например, тяжелые состояния при инфаркте миокарда. Именно поэтому большое значение уделяют данным патологиям, лечат вовремя и проводят своевременную диагностику.
перейти наверхЛечение
При отеке легких необходимо оказать незамедлительную медицинскую помощь. Для этого вводят необходимые медицинские препараты. К лекарственным средствам относят:
- пеногасители;
- морфин;
- гепарин;
- лазикс;
- нитроглицерин.
Данные препараты позволяют купировать наиболее тяжелую симптоматику отека легких. Наркотические препараты подавляют болевые ощущения. Мочегонные средства устраняют гипертензию. Нитроглицерин купирует стенокардию.
Если отек легких сопровождается повышением артериального давления, то целесообразно предпринять следующую методику:
- усадить больного с опущенными ногами;
- ввести внутривенно пентамин;
- ввести клофелин на физиологическом растворе внутривенно струйно.
Если артериальная гипертензия наиболее выраженная, то больному оказывают следующую помощь:
- укладывают с приподнятым головным концом;
- внутривенно медленно капельно вводят дофамин;
- если отек легких усиливается, то назначают нитроглицерин внутривенно капельно.
В дальнейшем больного необходимо госпитализировать в реанимационное отделение. Или же в палату интенсивной терапии кардиологического отделения. Большое значение имеет транспортировка больного.
Транспортировка, строго лежа на носилках. Обязательно с приподнятым головным концом. Или же сидя на носилках с применением оксигенотерапии.
перейти наверхУ взрослых
Отек легких у взрослых возникает на фоне различных заболеваний. Отек легких возникает одинаково и у мужчин, и у женщин. Причем в разной возрастной категории. Отек легких у пожилых имеет более серьезное течение.
Заболевание у женщин нередко связано с тяжело протекающей беременностью. Особенно при наличии приступов эклампсии. Также отек легких у женщин связан с патологией яичников. Особенно при их стимуляции повышенного характера.
Известно, что яичники имеют гормональную природу заболевания. Поэтому часто данные нарушения вызывают серьезный сбой в системе организма. Причинами отека легких у мужчин может быть сердечная патология. В том числе развитие инфаркта миокарда.
Для мужчин чаще характерна сердечная патология. Причем на фоне алкогольной интоксикации болезнь усугубляется. Поэтому возникает отек легких. В этиологии болезни у взрослых играют роль данные заболевания:
- нарушения головного мозга;
- оперативные вмешательства;
- ожоги.
Нередко причиной отека легких у взрослых служит отравление никотином. Поэтому необходимо выделить данную причину. Как ни странно вредные привычки могут вызвать обширную интоксикацию организма.
Некоторые септические состояния также вызывают отек легких. Необходимо предотвратить нагноительные процессы. Нередко сепсис может быть вторичным фактором. Поэтому взрослым целесообразно провести исследование различных органов. В том числе повысить реактивность организма.
перейти наверхУ детей
Отек легких у детей чаще всего развивается в период новорожденности. Данная патология связана с тяжелой гипоксией. Гипоксия вызвана различными нарушениями:
- при токсикозе беременных;
- инфекционное поражение;
- вирусное поражение.
Причем играет роль фактор недоношенности. Именно недоношенные дети имеют ряд патологии. В отличие от детей, родившихся в срок дети недоношенные чаще подвержены негативному влиянию внешних факторов. Недоношенные дети в зоне риска по отеку легких.

Недаром за недоношенными детьми устанавливается контроль. Применяются методы лечения, имеет значение палата недоношенного ребенка. В ней создаются соответствующие условия.
В старшей возрастной категории отек легких может развиваться вследствие острого ларингита, наличия аденоидов. Аспирация инородными телами в дошкольном возрасте вызвана неосознанностью ребенка. Ребенок может проглотить часть игрушки, при этом возникает асфиксия.
При неоказании должной помощи ребенку состояние усложняется наличием отека легких. Поэтому лечебные мероприятия должны производиться незамедлительно. Суицид подростков также вызывает отек легких.
Известно, что суицид подростков наиболее актуальное явление в современном мире. Повешение вызывает непосредственный отек легких. В дальнейшем наступает смертельный исход.
Родители при наличии отека легких у ребенка срочно должны вызвать скорую помощь. Методы оказания доврачебной помощи идентичны методам оказания помощи у взрослых. Поэтому следует срочно предпринять необходимые меры. Однако без квалифицированного специалиста лечебная терапия неэффективна!
перейти наверхПрогноз
При отеке легких прогноз чаще всего неблагоприятный. Это связано с течением заболевания. А также с наличием основной патологии. Нередко прогноз наихудший.
Следует выделить, что прогноз ухудшается при остром течении отека легких. При наличии анафилактического шока прогноз также неблагоприятный. Чем раньше выявлено заболевание, тем своевременнее должно проводиться лечение.
Лечение основного заболевания способствует благоприятному прогнозированию. Также своевременная диагностика на начальной стадии заболевания способствует благоприятному прогнозированию. Это наиболее необходимые профилактики осложнений.
перейти наверхИсход
Смертельный исход в большинстве случаев связан с анафилактическим шоком. Острая стадия отека легких также имеет неблагоприятные исходы. Смертность при отеке легких высока.
Выздоровление наступает редко, если не устранено основное заболевание. Если же удалось устранить основную патологию, то можно добиться полного выздоровления. Поэтому лечите основное заболевание!
Нередко после отека легких возникают осложнения. В данном случае различают следующие последствия отека легких:
- застойная пневмония;
- пневмосклероз.
Продолжительность жизни
Для того чтобы избежать повторного возникновения отека легких необходимо следовать лечебной терапии основного заболевания. Это не только увеличивает продолжительность жизни, но и заметно улучшает ее качество. Продолжительность жизни зависит и от состояния организма человека.
Если состояние ослабленное, в виду наличия инфекций, то предпринимают соответствующие меры. Отек легких нередко способствует развитию осложнений. Это снижает длительность жизни.
В большинстве случаев жизнь больного сокращается при наличии анафилактических реакций. К тому же, если отек легких находится на острой стадии течения болезни. Поэтому лечите заболевание при проявлении начальных признаков развития данного состояния!
bolit.info
Отек легких — симптомы, причины, лечение отёка лёгкого, первая помощь, профилактика
Легкие – это парный орган дыхательной системы организма, располагающийся в грудной клетке, участвующий в газообмене.
Легкие находятся в плевральных мешках и отделены друг от друга средостением. Через каждое легкое проходят бронх, артерия и вена, лимфатические сосуды. Нарушения в согласованной деятельности этих составляющих приводят к развитию тяжелых состояний, связанных с дыхательной недостаточностью.
Бронхи, делимые в легких на сегментарные и бронхиолы (самые мелкие и тонкие отделы бронхов), впадают в дыхательные пути, заканчивающиеся альвеолами (мешочками) и выполняют функцию проведения воздуха. Система кровообращения в легких представлена артериальной и венозной кровью, которая подобна бронхиальному дереву делится на более мелкие сосуды, подходя к каждой клетке легкого. В газообмене участвуют непосредственно стенки легочных альвеол и стенки капилляров, окружающих альвеолы.
Что такое отёк лёгких. Причины возникновения.

Отек легкого – это внезапно возникающее состояние, характеризующееся накоплением жидкости в легких, сопровождающееся нарушением газообмена и развитием дыхательной недостаточности.
Механизм развития отека легкого:
- Наличие повышенного гидростатического давления (повышенного объема крови) по причине которого нарушается проницаемость капиллярной стенки и происходит выход жидкой части крови в ткань легкого.
- Неспособность лимфатической системы справиться с дренажной функцией, в результате чего происходит пропитывание альвеол жидкостью.
- Снижение онкотического давления, возникающего при низком уровне белка, приводит к изменению разницы между онкотическим далением крови и межклеточной жидкости, для выравнивания которой происходит выход жидкости из сосудистого русла в межклеточное пространство.
- Повреждение альвеокапилярной мембраны, что приводит к выходу жидкости в окружающее пространство (легочную ткань).
- Потеря функциональной способности легкими, наполненными жидкостью.
Причины отёка лёгкого:
- Заболевания сердечно-сосудистой системы в стадии декомпенсации (инфаркт миокарда, хроническая сердечная недостаточность, пороки митрального клапана) и дыхательной системы (эмфизема легких, бронхиальная астма), сопровождающееся застоем в малом круге кровообращения.
- ТЭЛА (тромбоэмболия легочной артерии), которая зачастую является грозным осложнением варикозной болезни, гипертонической болезни.
- Действие токсинов, способных нарушать целостность альвеокапилярной мембраны.
- Заболевания, приводящие к снижению уровня белка в кровяном русле (заболевания почек и печени).
- Травмы грудной клетки, сопровождающиеся нарушением вентиляции легких (синдром сдавления грудной клетки или пневмоторакс).
- Бесконтрольная инфузия (введение) растворов в организм через кровяное русло.
Симптомы и признаки отёка лёгкого
В зависимости от причины возникновения отека легких они бывают 2 типов:
- Гидростатический, вызванный повышением гидростатического давления и выходом жидкой части крови в легочную ткань.
- Мембранозный, вызванный нарушением целостности стенки альвеолы и капилляра.
Клиническая картина отека легких развивается внезапно, преимущественно в ночное время суток с мучительного удушья, усиливающегося в положении лежа. Пациент занимает вынужденное сидячее положение. Одышка в состоянии покоя сопровождается давящей болью в грудной клетке. Нарушение газообмена и накопление углекислого газа приводит к стимуляции дыхательного центра, что сопровождается появлением поверхностного, частого дыхания, слышного на расстоянии.
Нехватка кислорода приводит к учащению сердцебиения. При развитом приступе наблюдается кашель с выраженными хрипами и выделением розовой пенистой мокроты. Страдает и общее состояние пациента: кожа бледная с синюшно-серым оттенком, покрыта холодным потом, сознание спутано, пульс слабый, нитевидный (еле прощупываемый). Вены в области шеи набухают, что связано с формированием застоя в малом круге кровообращения.
Лечение заболевания

Отек легкого – это неотложное состояние, требующее немедленного оказания медицинской помощи, причем желательно в условиях стационара.
Достационарная медицинская помощь включает в себя следующие мероприятия:
- Придание пациенту полусидячего положения тела
- Применение окисгеннотерапии (насыщение кислородом)
- Наложение жгутов на верхнюю треть бедра на 30 минут (не сильно: не до исчезновения пульсации) с целью снижения притока крови к сердцу и снижения застойных явлений в малом круге кровообращения
- Нитроглицерин подъязычно
- Купирование боли анальгетиками (преимущественно наркотическими)
- Применение мочегонных препаратов для снижения застойных явлений в малом круге кровообращения
- Срочная транспортировка пациента в стационар.
Стационарная помощь направлена на:
- Устранение причины, вызванной отек легкого
- Гепарин при ТЭЛА
- Глюкокортикоиды при бронхоспазме
- Инфузия замороженной плазмы при недостатке белка в крови
- Антибиотики при инфекционной природе
- Купирование болевого синдрома
- Нормализацию АД, дыхания
- Снижение застойных явлений в малом круге кровообращения.
Все препараты, используемые в условиях стационара, вводятся через катетеризированную подключичную вену по причине неотложности состояния и возможности при несвоевременной оказанной помощи привести к летальному исходу.
Профилактика
Профилактика отека легких заключается в раннем выявлении заболеваний, приводящих к возникновению столь грозного состояния и назначению эффективного лечения их. Особое значение в развитии отека легких имеют заболевания сердечно-сосудистой (ишемическая болезнь сердца, гипертензивная болезнь, аритмии и пороки сердца) и дыхательной (эмфизема легких, бронхиальная астма) систем.
Именно поэтому актуален прием всех лекарственных средств, позволяющих стабилизировать патологический процесс, не провоцируя развитие осложнений, таких как отек легких. Важно также 2 раза в год посещать своего лечащего врача для контроля эффективности мероприятий по устранению осложнений и выполнять все его рекомендации, вплоть до соблюдения диеты, режима дозированных физических нагрузок и отдыха, а также отказа от всех вредных привычек, повышающих фактор риска заболевания.
Видео
Отёк лёгких в передаче Елены Малышевой «Жить здорово!».
Частые вопросы от пациентов
Как оказывается первая помощь при отеке легких?
Вызывается бригада скорой помощи для адекватной медицинской помощи. До приезда врача пациенту можно дать нитроглицерин под язык, придать полусидячее положение, наложить жгуты на нижние конечности в области верхней трети бедра и приложить горчичники на икроножные мышцы. Данные мероприятия несколько уменьшат застойные явления в малом круге кровообращения и облегчат состояние пациента.
Какие могут быть осложнения отека легких?
Может развиться гипоксия (нехватка кислорода), тяжелый приступ дыхательной недостаточности. При неоказании помощи может наступить летальный исход.
Какие могут быть последствия отека легких у новорожденных?
Прогнозировать последствия отёка лёгких очень сложно. Однако стоит учитывать, что при несвоевременности оказанной помощи может возникнуть и летальный исход. Поэтому к данному заболевания необходимо относиться крайне внимательно.
Выводы
Отек легких – это угрожающее жизни пациента состояние, поэтому при первых признаках одышки стоит обратиться за медицинской помощью. Учитывая факт, что отек легкого – это состояние, развивающееся на фоне хронических заболеваний, важно придерживаться всех рекомендаций лечащего врача с целью недопущения усугубления уже имеющихся болезней пациента и развития грозных осложнений, таких как отек легкого.
www.immed.ru
Отёк лёгкого — это… Что такое Отёк лёгкого?
Отёк лёгких — это состояние, при котором содержание жидкости в легочном интерстиции превышает нормальный уровень. Характеризуется аккумуляцией внесосудистой жидкости в легких вследствие увеличения разницы между гидростатическим и коллоидно-осмотическим давлениями в легочных капиллярах.
Этиология отека легких
Различают гидростатический и мембраногенный отёк лёгких, происхождение которых различно.
Гидростатический отёк лёгких возникает при заболеваниях, при которых внутрикапилярное гидростатическое давление крови повышается до 7-10 мм рт. ст., что ведет к выходу жидкой части крови в интерстиций в количестве, превышающим возможность ее удаления через лимфатические пути.
Мембраногенный отек легких развивается в случаях первичного повышения проницаемости капилляров легких, которое может возникать при различных синдромах.
Причины гидростатического отека легких
| Факторы, повышающие уровень внутрикапилярного давления | Механизмы повышения внутрикапилярного давления |
|---|---|
| Дисфункция сердца | Уменьшение сократимости левого желудочка, митральный стеноз, применение некоторых лекарственных препаратов, чрезмерное увеличение ОЦК, нарушения ритма сердца |
| Нарушение легочно-венозного кровообращения | Первичная венозная констрикция, нейрогенная легочная веноконстрикция. |
| Легочная эмболия | Попадание в сосуды воздушных пузырей, тромбов, жировых капель, септических эмболов. |
| Обструкция воздухоносных путей | Бронхиальная астма, закупорка воздухоносных путей инородными телами. |
| Обструкция лимфатических сосудов | Пневмоторакс, опухоли легких, положительное давление в воздухоносных путях |
Причины мембраногенного отека легких
| Синдром | Причины развития |
|---|---|
| Респираторный дистресс-синдром | Сепсис, травма грудной клетки, панкреатит, пневмония. |
| Аспирационный | Заброс в дыхательные пути желудочного содержимого, воды и др. |
| Ингаляционный | Токсические газы (озон, хлор, фосген), дым, пары ртути, воды и др. |
| Интоксикационный | Бактериальные эндотоксины, почечная недостаточность. |
Патофизиология отека легких
Механизм развития
Важным механизмом противоотечной защиты легких является резорбция жидкости из альвеол, обусловленная главным образом активным транспортом ионов натрия из альвеолярного пространства с водой по осмотическому градиенту. Транспорт ионов натрия регулируется апикальными натриевыми каналами, базолатеральной Na-К-АТФ-аэой и, возможно, хлоридными каналами. Na-К-АТФ-аза локализована в альвеолярном эпителии. Результаты исследований свидетельствуют о ее активной роли в развитии отека легкого. Механизмы альвеолярной резорбции жидкости нарушаются при развитии отека.
В норме у взрослого человека в интерстициальное пространство легких фильтруется приблизительно 10-20 мл жидкости в час. В альвеолы эта жидкость не попадает благодаря аэрогематическому барьеру. Весь ультрафильтрат выводится через лимфатическую систему. Объем фильтрующейся жидкости зависит согласно закону Франка-Стерлинга от таких факторов: гидростатического давления крови в легочных капиллярах (РГК) и в интерстициальной жидкости (РГИ) коллоидно-осмотического (онкотического) давления крови (РКК) и интерстициальной жидкости (РКИ), проницаемости альвеолярно-капиллярной мембраны:
Vf = Kf ((Pгк — Pги) — sigma (Pкк — Pки)),
- Vf — скорость фильтрации;
- Kf — коэффициент фильтрации, отражающий проницаемость мембраны;
- sigma — коэффициент отражения альвеолярно-капиллярной мембраны;
- (РГК — РГИ) — разница гидростатических давлений внутри капилляра и в интерстиции;
- (РКК — РКИ) — разница коллоидно-осмотических давлений внутри капилляра и в интерстиции.
В норме РГК составляет 10 мм рт. ст., а РКК 25 мм рт. ст., поэтому не происходит фильтрации в альвеолы.
Проницаемость капиллярной мембраны для белков плазмы является важным фактором для обмена жидкостей. Если мембрана становится более проницаемой, белки плазмы оказывают меньшее влияние на фильтрацию жидкости, поскольку при этом уменьшается разница концентраций. Коэффициент отражения (sigma) принимает значения от 0 до 1.
Ргк не следует путать с давлением заклинивания в легочных капиллярах (ДЗЛК), которое больше соответствует давлению в левом предсердии. Для тока крови РГК должно быть выше ДЗЛК, хотя в норме градиент между этими показателями небольшой — до 1-2 мм рт. ст. Определение РГК, которое в норме приблизительно равно 8 мм рт. ст., сопряжено с некоторыми трудностями.
При застойной сердечной недостаточности давление в левом предсердии возрастает в результате снижения сократительной способности миокарда. Это способствует повышению РГК. Если его значение велико, жидкость быстро выходит в интерстиций и возникает отек легких. Описанный механизм отека легких часто называют «кардиогенным». При этом повышается и ДЗЛК. Легочная гипертензия приводит к увеличению легочного венозного сопротивления, при этом РГК также может возрастать, в то время как ДЗЛК падает. Таким образом, при некоторых состояниях гидростатический отек может развиваться даже на фоне нормального или сниженного ДЗЛК. Кроме того, при некоторых патологических состояниях, таких как сепсис и ОРДС, к отеку легких может привести повышение давления в легочной артерии, даже в тех случаях, когда ДЗЛК остается нормальным или сниженным.
Умеренное увеличение Vf не всегда сопровождается отеком легких, поскольку в легких существуют механизмы защиты. Прежде всего к таким механизмам относится увеличение скорости лимфотока.
Причины возникновения
Поступающая в интерстиций легких жидкость удаляется лимфатической системой. Увеличение скорости поступления жидкости в интерстиций компенсируется увеличением скорости лимфотока вследствие значительного снижения сопротивления лимфатичесих сосудов и небольшого увеличения тканевого давления. Однако если жидкость проникает в интерстиций быстрее, чем она может быть удалена с помощью лимфатического дренажа, то развивается отек. Нарушение функции лимфосистемы легких также приводит к замедлению эвакуации отечной жидкости и способствует развитию отека. Такая ситуация может возникнуть в результате резекции легких с множественным удалением лимфоузлов, при обширной лимфангиоме легких, после трансплантации легких.
Любой фактор, приводящий к снижению скорости лимфотока, увеличивает вероятность образования отека. Лимфатические сосуды легкого впадают в вены на шее, которые, в свою очередь, впадают в верхнюю полую вену. Таким образом, чем выше уровень центрального венозного давления, тем большее сопротивление приходится преодолевать лимфе при ее дренировании в венозную систему. Поэтому скорость лимфотока при нормальных условиях непосредственно зависит от величины центрального венозного давления. Увеличение его может значительно снизить скорость лимфотока, что способствует развитию отека. Этот факт имеет большое клиническое значение, поскольку многие терапевтические мероприятия у больных в критическом состоянии, например вентиляция с постоянным положительным давлением, инфузионная терапия и применение вазоактивных препаратов, приводят к повышению центрального венозного давления и, таким образом, увеличивают склонность к развитию отека легких. Определение оптимальной тактики инфузионной терапии как в количественном, так и в качественном аспекте является важным моментом лечения.
Эндотоксемия нарушает функцию лимфатической системы. При сепсисе, интоксикации другой этиологии даже небольшое повышение ЦВД может привести к развитию тяжелого отека легких.
Хотя повышенное ЦВД усугубляет процесс накопления жидкости при отеке легких, вызванном увеличением давления в левом предсердии или повышенной проницаемостью мембраны, однако мероприятия по снижению ЦВД представляют риск для сердечно-сосудистой системы больных в критическом состоянии. Альтернативой могут стать мероприятия, позволяющие ускорить отток лимфатической жидкости из легких, например, дренирование грудного лимфатического протока.
Повышению разницы между РГК и РГИ способствуют обширные резекции легочной паренхимы (пневмонэктомии, особенно справа, двусторонние резекции). Риск отека легких у таких больных, особенно в раннем послеоперационном периоде, высок.
Из уравнения Э. Старлинга следует, что снижение разницы между РГК и РГИ, наблюдаемое при уменьшении концентрации белков крови, прежде всего альбуминов, также будет способствовать возникновению отека легких. Отек легких может развиваться при дыхании в условиях резко увеличенного динамического сопротивления дыхательных путей (ларингоспазм, обструкция гортани, трахеи, главных бронхов инородным телом, опухолью, неспецифическим воспалительным процессом, после хирургического сужения их просвета), когда на его преодоление затрачивается сила сокращения дыхательных мышц, при этом значительно снижается внутригрудное и внутриальвеолярное давление, что приводит к стремительному повышению градиента гидростатического давления, увеличению выхода жидкости из легочных капилляров в интерстиций и затем в альвеолы. В таких случаях компенсация кровообращения в легких требует времени и выжидательной тактики, хотя иногда необходимо применить ИВЛ. Одним из наиболее трудных для коррекции является отек легких, связанный с нарушением проницаемости альвеолярно-капиллярной мембраны, что характерно для ОРДС.
Этот вид отека легких возникает в некоторых случаях внутричерепной патологии. Патогенез его не совсем ясен. Возможно, этому способствует повышение активности симпатической нервной системы, массивный выброс катехоламинов, особенно норадреналина. Вазоактивные гормоны могут вызвать непродолжительное по времени, но значительное по силе повышение давления в легочных капиллярах. Если такой скачок давления достаточно продолжителен или значителен, происходит выход жидкости из легочных капилляров, несмотря на действие противоотечных факторов. При этом виде отека легких следует как можно быстрее устранить гипоксемию, поэтому показания к использованию ИВЛ в данном случае шире. Отек легких может возникнуть и при отравлении наркотическими средствами. Причиной могут быть нейрогенные факторы и эмболизация малого круга кровообращения.
Последствия возникновения
Небольшое избыточное накопление жидкости в легочном интерстиции переносится организмом хорошо, однако при значительном увеличении объема жидкости происходит нарушение газообмена в легких. На ранних этапах накопление избытка жидкости в легочном интерстиции приводит к снижению эластичности легких, и они становятся более жесткими. Исследование функций легких на этом этапе выявляет наличие рестриктивных расстройств. Одышка является ранним признаком увеличения количества жидкости в легких, она особенно типична для пациентов со сниженной эластичностью легких. Скопление жидкости в интерстиции легких снижает их растяжимость (compliance), тем самым увеличивая работу дыхания. Для снижения эластического сопротивления дыханию больной дышит поверхностно.
Основной причиной гипоксемии при отеке легких является снижение скорости диффузии кислорода через альвеолярно-капиллярную мембрану (увеличивается расстояние диффузии), при этом повышается альвеолярно-артериальная разница по кислороду. Усиливает гипоксемию при отеке легких также нарушение вентиляционно-перфузионных соотношений. Заполненные жидкостью альвеолы не могут участвовать в газообмене, что приводит к возникновению в легких участков со сниженным показателем вентиляция/перфузия, увеличению фракции шунтируемой крови. Углекислый газ гораздо быстрее (примерно в 20 раз) диффундирует через альвеолярно-капиллярную мембрану, кроме того, нарушение соотношения вентиляция/перфузия мало отражается на элиминации углекислого газа, поэтому гиперкапния наблюдается только на терминальном этапе отека легких и является показанием к переводу на искуственную вентиляцию легких.
Клинические проявления кардиогенного отека легких
Отек легких в своем развитии проходит две фазы, при повышении давления в венах легких более 25-30 мм рт. ст. возникает транссудация жидкой части крови сначала в интерстициальное пространство (интерстициальный отек легких) и затем в альвеолы (альвеолярный отек легких). При альвеолярном ОЛ происходит вспенивание: из 100 мл плазмы может образоваться до 1-1,5 л пены.
Приступы сердечной астмы (интерстициальный отек легких) чаще наблюдаются во время сна (пароксизмальная ночная одышка). Пациенты жалуются на чувство нехватки воздуха, выраженную одышку, при аускультации выслушивается жесткое дыхание с удлиненным выдохом, появляются сухие рассеянные, а после свистящие хрипы, кашель, что иногда дает повод для ошибочных суждений по поводу «смешанной» астмы.
При возникновении альвеолярного ОЛ пациенты жалуются на инспираторное удушье, резкую нехватку воздуха, «ловят» ртом воздух. Эти симптомы усиливаются при положении лежа, что вынуждает больных садиться или стоять (вынужденное положение — ортопноэ). Объективно могут определяться цианоз, бледность, профузный пот, альтернация пульса, акцент II тона над легочной артерией, протодиастолический ритм галопа (дополнительный тон в ранней диастоле). Нередко развивается компенсаторная артериальная гипертензия. Аускультативно выслушиваются влажные мелко- и среднепузырчатые хрипы сначала в нижних отделах, а затем над всей поверхностью легких. Позже возникают крупнопузырчатые хрипы из трахеи и крупных бронхов, слышные на расстоянии; обильная пенистая, иногда с розовым оттенком, мокрота. Дыхание становится клокочущим.
Бледность кожных покровов и гипергидроз свидетельствуют о периферической вазоконстрикции и централизации кровообращения при значительном нарушении функции левого желудочка. Изменения со стороны ЦНС могут носить характер выраженного беспокойства и тревоги или спутанности и угнетения сознания.
Могут быть жалобы на боль в грудной клетке при ОИМ или расслаивающей аневризме аорты с острой аортальной регургитацией. Показатели АД могут проявляться как гипертензией (вследствии гиперактивации симпато-адреналовой системы или развития ОЛ на фоне гипертонического криза), так и гипотензией (по причине тяжелой левожелудочковой недостаточности и возможного кардиогенного шока).
При диагностике сердечной астмы учитывают возраст пациента, данные анамнеза (наличие заболеваний сердца, хронической недостаточности кровообращения). Важную информацию о наличии хронической недостаточности кровообращения, ее возможных причинах и степени тяжести можно получить путем целенаправленного сбора анамнеза и в процессе осмотра.
Сердечную астму иногда приходится дифференцировать от одышки при тромбоэмболии ветвей легочной артерии и реже — от приступа бронхиальной астмы.
Дополнительные методы исследования: ЭКГ: нарушение ритма сердца, ОИМ, гипертрофия левых отделов сердца.
Пульсоксиметрия: наблюдается снижение артериальной сатурации гемоглобина кислородом ниже 90 %.
Краткая характеристика лекарственных препаратов применяемых для лечения отека легких
1. Респираторная поддержка (оксигенотерапия, ПДКВ (PEEP), ППДДП (CPAP), ВЧ ВВЛ, ИВЛ)
1) Уменьшение гипоксии — основного патогенетического механизма прогрессирования ОЛ
2) Повышение внутриальвеолярного даления — препятствует транссудации жидкости из альвеолярных капилляров, ограничивая венознвй возврат в грудную клетку.
Показана при любом ОЛ. Ингаляция увлажненного кислорода или кислорода с парами спирта 2-6 л/мин.
2. Нитраты (нитроглицерин, изосорбида динитрат) Нитраты уменьшают венозный застой в легких без повышения потребности миокарда в кислороде. В низких дозах вызывают только венодилатацию, но с повышением дозы расширяют артерии, в том числе и коронарные. В адекватно подобранных дозах вызывают пропорциональную вазодилатацию венозного и артериального русла, уменьшая как преднагрузку, так и постнагрузку на левый желудочек, без ухудшения тканевой перфузии.
Пути введения: ингаляция по 1 дозе повторно через 3-5минут; в/в болюсно 12,5-25 мкг, затем инфузия в нарастающих дозах до получения эффекта. Показания: отек легких, отекл легких на фоне острого инфаркта миокрада, острый инфаркт миокарда. Противопоказания: острый инфаркт миокарда правого желудочка, относительные — ГКМП, аортальный и митральный стенозы, гипотензия (САД < 90 мм рт. ст.), тахикардия > 110 ударов в минуту. Примечание: Артериальное давление (АД) снижать не более 10 мм рт. ст. у пациентов с исходным нормальным АД и не более 30 % у пациентов с артериальной гипертензией.
3. Диуретики (фуросемид). Фуросемид имеет две фазы действия: первая — венодиллатация, развивается задолго, до развития второй фазы — диуретическое действие, что обуславливает уменьшение преднагрузки и снижения ДЗЛА.
4. Наркотические анальгетики (морфин). Снимает психотический стресс, тем самым уменьшая гиперкатохоламинемию и непродуктивную одышку, так же вызывает умеренную венодилатацию, в результате чего уменьшается преднагрузка, уменьшается работа дыхательной мускулатуры, соответсвенно снижается «цена дыхания».
5. Ингибиторы АПФ (эналаприлат (энап Р), капотен)). Являются вазодилататорами резистивных сосудов (артериол), уменьшают постнагрузку на левый желудочек. Уменьшая уровень ангеотензина II снижают секрецию альдостерона корой надпочечников, что уменьшает реабсорбциюках, тем самым снижается ОЦК.
6. Инотропные препараты (дофамин). В зависимости от дозы оказывает следующие эффекты: 1-5 мкг/кг/мин — почечная доза, усиление диуреза, 5-10 мкг/кг/мин — бета-миметический эффект, увеличение сердечного выброса, 10-20 мкг/кг/мин — альфа-миметический эффект, прессорный эффект.
Тактика лечения кардиогенного отека легких
- Лечение отека легких всегда должно проводиться на фоне ингаляции увлажненного кислорода 2-6 л/мин.
- При наличии бронхообструкции производят ингаляцию бета-адреномиметиков (сальбутамол, беротек), введение эуфиллина опасно из-за его проаритмогенного действия.
1. Лечение отека легких у больных с гемодинамически значимой тахиаритмией.
Гемодинамически значимая тахиаритмия — это такая тахиаритмия на фоне которой развивается нестабильность гемодинамики, синкопальное состояние, приступ сердечной астмы или отек легких, ангинозный приступ.
Подобное состояние является прямым показанием для проведения немедленной интенсивной терапии.
Если пациент в сознании проводится премедикация диазепамом (реланиум) 10-30 мг или 0,15-0,25 мг/кг массы тела в/в дробно медленно, возможно применение наркотических анальгетиков.
Начальная энергия электрического разряда дефибрилятора, при устранении аритмий, не связанных с остановкой кровообращения
| Вид аритмии | Бифазная форма разряда | Монофазная форма разряда |
|---|---|---|
| Фибрилляция предсердий | 120—150 Дж | 200 Дж |
| Трепетание предсердий | 70-120 Дж | 100(50)Дж |
| Пароксизмальная суправентрикулярная тахикардия | 70-120 Дж | 100(50)Дж |
| Тахикардия с широкими комплексами QRS | 120—150 Дж | 200 Дж |
При устранении желудочковой тахикардии применяют несинхронизированную дефибрилляцию. После стабилизации состояния проводится лечение взависимости от вызвавшей тахиаритмию причины.
2. Лечение ОЛ у больных с гемодинамически значимой брадиаритмией
Атропин по 0,75-1 мг в/в, при необходимости повторно до 3 мг. При резистентности брадикардии к атропину эуфиллин 240 мг в/в или допамин 2-10 мкг/кг/мин в/в капельно или адреналин 2-10 мкг/мин в/в капельно.
Наиболее эффективным средством неотложного лечения брадиаритмий является электрокардиостимулляция. После стабилизации состояния проводится лечение взависимости от вызвавшей брадиаритмию причины.
3. Лечение ОЛ у больных на фоне гипертонического криза
Нитроглицерин или изокет спрей по 1 дозе повторно распылить в полости рта.
Нитроглицерин или изокет в/в капельно в нарастающей дозе до снижения АД или уменьшения явлений левожелудочковой недостаточности.
Фуросемид 40-80 мг в/в, при необходимости повторно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие. Эналаприлат (Энап Р) 1,25-5 мг в/в, при отсутствии острого коронарного синдрома. Вместо эналаприлата возможен прием капотена сублингвально в дозе 12,5-25 мг. Морфин 10 мг в/в дробно.
Пеногашение производится ингаляции 30 % раствора этилового спирта. Также применяют в/в введение 5мл 96 % этилового спирта с 15 мл 5 % глюкозы. При необходимости, особенно при бурном пенообразовании производится интратрахеальное введение 2-3 мл 96 % этилового спирта, путем пункции тонкой иглой трахеи. При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина.
4. Лечение ОЛ у больных без выраженного изменения АД
Нитроглицерин или изокет спрей по 1 дозе повторно распылить в полости рта. Нитроглицерин или изокет в/в капельно в нарастающей дозе до снижения АД или уменьшения явлений левожелудочковой недостаточности.
Фуросемид 40-60 мг в/в, при необходимости повторно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие.
Морфин 10 мг в/в дробно Пеногашение см. выше При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина.
5. Лечение ОЛ у больных при пониженном АД (САД < 90 мм рт.ст.) Дофамин или добутамин в возрастающих дозах до стабилизации САД на уровне 90-100 мм рт. ст.
После стабилизации АД параллельно с инфузией дофамина или добутамина производится в/в введение морфина и нитроглицерина (или изокета). Пеногашение см. выше
6. Лечение ОЛ у больных при остром коронарном синдроме.
Первым этапом выполняются стандартные мероприятия по терапии ОКС: Морфин 10 мг в/в дробно Аспирин 250—500 мг разжевать Гепарин 5000 ЕД в/в В дальнейшем выбирается схема лечения исходя из уровня АД см. выше.
7. Лечение ОЛ у больных с митральным стенозом.
Фуросемид 40-60 мг в/в, при необходимости повторно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие. Обычно ОЛ у этой категории больных возникает на фоне тахикардии, поэтому для урежения ЧСС применяются бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20-40 мг сублингвально до урежения ЧСС на уровне 60-70 в минуту. Или при наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина. Морфин 10 мг в/в дробно Пеногашение см. выше
Нитроглицерин и другие периферические вазодилататоры относительно противопоказаны, так как могут вызвать чрезмерное снижение артериального давления, увеличить ЧСС и застой в легких.
8. Лечение ОЛ у больных гипертрофической кардиомиопатией
Во время ОЛ у больных с гипертрофической кардиомиопатией, как правило отмечаются тахикардия и гипотония. Для оказания неотложной помощи основные препараты — бета-адреноблокаторы, для урежения ЧСС применяются бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20-40 мг сублингвально до урежения ЧСС на уровне 60-70 в минуту. Для повышения АД и уменьшения степени обструкции в/в вводят мезатон.
Быстродействующие диуретики используют с осторожностью!
Нитроглицерин и другие периферические вазодилататоры при обструктивной форме гипертрофической кардиомиопатйи противопоказаны!
9. Лечение ОЛ у больных с аортальным стенозом
Для оказания неотложной помощи в случае отека легких назначают добутамин, а при артериальной гипотеизии — дофамин. В нетяжелых случаях, особенно при тахисистолической форме мерцания предсердий, применяют сердечные гликозиды. Быстродействующие диуретики используют с осторожностью!
Нитроглицерин и другие периферические вазодилататоры относительно противопоказаны!
10. Лечение ОЛ у больных с митральной недостаточностью
Для уменьшения степени митральной регургитации вводятся периферические вазодиллятаторы артериолярного или спешанного типов — эналаприлат, капотен.
Также для урежения ЧСС применяются бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20-40 мг сублингвально до урежения ЧСС на уровне 60-70 в минуту. Или при наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина.
Список использованной литературы
1. П. Х. Джанашия, Н. М. Шевченко, С. В. Олишевко. «Неотложная кардиология» – М.: Издательство БИНОМ, 2008.
2. В. В. Руксин «Неотложная кардиология» — 4-е изд. — СПб.: «Невский диалект», 2001.
3. Руководство по скорой медицинской помощи / под ред. С. Ф. Багненко, А. Л. Верткина, А. Г. Мирошниченко, М. Ш. Хубутии. – М.: ГЭОТАР-Медиа, 2007.
4. Руководство по интенсивной терапии / под ред. А. И. Трещенского, Ф. С. Глумчера. – К.: Вища школа, 2004.
5. А. Л. Сыркин. «Инфаркт миокарда» — 3-е изд. – М.: Медицинское информационное агенство, 2003.
6. С. Н. Терещенко, Н. А. Джаиани, М. Ю. Жук, И. В. Жиров. Отек легких: диагностика и лечение на догоспитальном этапе. Методические рекомендации. Кафедра СМП МГМСУ, 2007.
7. С. Н. Терещенко, И. В. Жиров. Лечение неотложных состояний в кардиологии. Методические рекомендации. Кафедра СМП МГМСУ, 2007.
8. В. В. Михайлов. Основы патологической физиологии: Руководство для врачей. – М.: Медицина, 2001.
Ссылки
— Классификация, физиология, клиническая картина и лечение отека легких на фельдшер.ру
| Болезни органов дыхания (J00-J99), респираторные заболевания | |
|---|---|
| Болезни верхних дыхательных путей (также Инфекции верхних дыхательных путей, Простуда) | |
| Голова | Носовые пазухи: Синусит Нос: Ринит (Вазомоторный ринит, Атрофический ринит, Сенная лихорадка) · Полип носа · Искривление носовой перегородки Миндалины: Тонзиллит · Гипертрофия аденоидов · Перитонзиллярный абсцесс |
| Шея | Глотка: Фарингит (Острый фарингит) Гортань: Ларингит · Круп · Ларингоспазм Голосовые связки: Узелки голосовых связок Надгортанник: Эпиглоттит Трахея: Трахеит · Стеноз трахеи |
| Болезни нижних дыхательных путей | |
| Болезни бронхов | острые: Острый бронхит хронические: Хронический бронхит · ХОБЛ · Эмфизема лёгких · Диффузный панбронхиолит · Бронхиальная астма (Астматический статус, Аспириновая бронхиальная астма, Бронхиальная астма тяжелого течения) · Бронхоэктатическая болезнь неуточненные: Бронхит · Бронхиолит (Облитерирующий бронхиолит) |
| Пневмония | по возбудителю: Вирусная (ТОРС) · Бактериальная (Пневмококковая) · Микоплазменная · Легочные микозы · Паразитическая (Пневмоцистная) по механизму возникновения: Химическая пневмония (Синдром Мендельсона) · Аспирационная пневмония · Госпитальная пневмония · Внебольничная пневмония |
| Интерстициальные болезни лёгких | Саркоидоз · Идиопатический фиброзирующий альвеолит · Экзогенный аллергический альвеолит · Лёгочный альвеолярный протеиноз · Альвеолярный микролитиаз |
| Профессиональные болезни лёгких | Пневмокониоз (Асбестоз, Баритоз, Бокситный фиброз, Бериллиоз, Синдром Каплана, Халикоз, Легкое угольщика, Сидероз, Силикоз) Гиперсенситивный пневмонит (Багассоз, Биссиноз, Легкое птицевода, Легкое фермера) |
| Другие болезни лёгких | ОРДС · Отёк лёгких · Эозинофильная пневмония · Аллергический бронхолёгочный аспергиллёз · Ателектаз · Лёгочная эмболия · Лёгочная гипертензия |
| Болезни плевры и средостения | |
| Гнойные заболевания | Абсцесс лёгкого · Эмпиема плевры |
| Болезни плевры | Плеврит · Пневмоторакс · Легочный выпот (Гидроторакс, Гемоторакс, Хилоторакс) |
| Болезни средостения | Медиастинит · Эмфизема средостения |
Wikimedia Foundation. 2010.
dic.academic.ru
Отек легких, его последствия и лечение
Человеческий организм подобен очень сложному механизму, для успешного функционирования которого очень важно, чтобы все без исключения его органы и системы были здоровы. Но, к огромному сожалению, человеческий организм крайне уязвим – существует огромное количество самых различных заболеваний и патологий. Причем очень часто невозможно предугадать, с какой стороны ждать беды.
В данной статье мы поговорим о таком явлении, как отек легких, последствия которого крайне тяжелы. И, что самое страшное, до сих пор всегда установить причину, спровоцировавшую отек легких в каждом конкретном случае, не удается даже самым опытным врачам. Однако определенную тенденцию отследить все же можно.
Что такое отек легких и каковы его симптомы?
Как известно, именно при помощи легких организм человека снабжается жизненно необходимым ему кислородом. В том же случае, если в легких по тем или иным причинам будет иметь место переизбыток крови, давление в легочных капиллярах в значительной степени повышается. Как неизбежное следствие, жидкость проникает в альвеолы, нарушая тем самым нормальный процесс газообмена.
О том, почему такое может произойти, мы поговорим немного позже. А сейчас давайте разберемся, как же определить, что у человека развился именно отек легких, а не какая-либо другая патология легких. Своевременная постановка диагноза очень и очень важна, ведь в подобных случаях счет идет даже не на часы, а на минуты. И очень важно как можно быстрей распознать проблему и вызвать бригаду «скорой помощи».
Хотя, справедливости ради, необходимо отметить тот факт, что острый отек легких развивается далеко не во всех случаях. Примерно в 50% имеет место медленное прогрессирование отека легких – в данном случае прогноз более благоприятный, так как у врачей больше времени, чтобы помочь больному человеку. Итак:
Симптомы медленно развивающегося отека легких:
В том случае, если отек легких развивается постепенно, человек все чаще и чаще будет отмечать у себя появление одышки. Причем первое время одышка будет появляться только при физических нагрузках, но со временем уровень физической нагрузки, способный привести к развитию одышки, будет снижаться. На тяжелых стадиях одышка будет мучить человека даже в состоянии полного физического покоя.
Кроме того, при отеке легких у больных людей практически во всех случаях врачи отмечают тахипное. Этим термином называется учащенное дыхание, без видимых на то причин. Причем учащенное дыхание развивается синхронно с одышкой. Сначала оно появляется во время физических нагрузок, потом и в спокойном состоянии. Подобное явление ни в коем случае недопустимо оставлять без внимания, так как учащенное дыхание может свидетельствовать о различных других заболеваниях. Да и при отеке легких учащенное дыхание возникает только на достаточно запущенных стадиях.
Очень часто больные люди жалуются на приступы головокружения, частота которых увеличивается по мере развития отека. Кроме того, общая картина заболевания дополняется повышенной утомляемостью, сонливостью, ухудшением общего самочувствия человека. Все эти симптомы должны насторожить больного человека и его родственников. При первых же признаках необходимо как можно быстрее обратиться за помощью к врачам.
При осмотре и обследовании больного человека врачи чаще всего выявляют гипоксию – пониженное содержание в крови кислорода. И, как следствие, очень быстро развивается кислородное голодание – из-за чего страдают очень многие внутренние органы и системы. Поэтому могут возникнуть самые различные заболевания – поэтому предсказать их все просто нереально.
При прослушивании врачом легких больного при помощи стетоскопа очень часто слышны нетипичные звуки – хрипение и бульканье. Возникают они как раз из-за того, что в альвеолах легких больного человека скапливается излишнее количество жидкости. Хотя, разумеется, степень выраженности этих симптомов зависит только от стадии заболевания.
Симптомы острого отека легких:
В том случае, если отек легких у человека развивается молниеносно, симптомов гораздо больше и проявляются они иначе. Как правило, в большинстве случаев отек легких развивается в ночное время суток, когда человек спит. Неожиданно просыпаясь, человек ощущает сильное удушье. Больной выглядит очень взволнованно – он садится в кровати, начинает дышать крайне тяжело, пыхтя. Спустя пару минут появляется отрывистый судорожный кашель. Первые несколько минут у больного откашливается мокрота обычной консистенции, но по мере прогрессирования отека она становится все более и более жидкой, превращаясь практически в воду.
Дышать больному человеку становится все труднее и труднее – он привлекает к этому процессу уже даже вспомогательные дыхательные мышцы. Нижняя граница легких практически все время приступа располагается у самой нижней точки, как при глубоком вдохе. Если в этот момент послушать больного при помощи стетоскопа, можно услышать сильнейшие хрипы, свистящие и булькающие звуки. Хотя в особо тяжелых случаях для этого и стетоскоп не нужен – достаточно просто наклониться над больным человеком пониже.
Кровяное давление при этом чаще всего бывает либо в пределах нормы, либо, напротив, повышенное. Особенно в тех случаях, когда именно повышенное артериальное давление становится первопричиной отека легких. Такое тоже встречается, хоть и редко. Однако это не касается венозного давления – оно всегда понижено.
Лицо больного человека бледнеет, появляется ярко выраженный цианоз. Очень часто выступает липкий холодный пот. Эмоциональное состояние больного человека также весьма изменяется – он испытывает не просто волнение, а самый настоящий панический страх перед смертью. Этот страх ни в коем случае нельзя оставлять без внимания – он только усугубляет тяжесть течения приступа. Необходимо постараться успокоить больного человека, внушить ему уверенность в благополучном исходе.
Продолжительность приступа – примерно 25 – 30 минут. И очень важно как можно быстрее оказать больному квалифицированную медицинскую помощь. В противном случае очень велик риск смерти человека во время приступа.
Обойтись без медицинской помощи при отеке легких просто невозможно, чем бы он ни был вызван. Больной человек должен быть госпитализирован в отделение интенсивной терапии как можно быстрее, особенно в том случае, если отек развивается остро. Хотя в некоторых случаях возможно и амбулаторное лечение – если процесс хронический и вялотекущий. Так, например, чаще всего происходит, если причиной хронического отека является застойная сердечная недостаточностью. Однако и в этом случае больной человек должен регулярно наблюдаться у лечащего врача, который будет контролировать состояние и при необходимости корректировать курс лечения.
Как правило, подобные больные люди наблюдаются у таких врачей, как терапевт – специалист по заболеваниям внутренних органов, кардиолог – специалист по заболеваниям сердечно-сосудистой системы, либо же пульмонолог – специалист по легочным заболеваниям. Все зависит только от того, какая именно причина стала виновницей развития отека легких.
Диагностика отека легких
Для правильной постановки диагноза врачи используют самые различные методики. Одной их ведущих уже многие годы было и остается рентгенографическое исследование грудной клетки. При исследовании снимка здоровых легких они выглядят как светлая область, имеющая затемнения только в районе сердца и крупных кровеносных сосудов.
Если же у человека развился отек легких, просветление легочных полей крайне неравномерно. В особо тяжелых случаях наблюдается значительное помутнение, а рисунок легких визуализируется крайне плохо. Затенение на снимке легких – это именно заполнение легочных альвеол жидкостью. Хотя, справедливости ради, необходимо заметить – рентгенологическое обследование больного человека может рассказать только про наличие или отсутствие отека легких. А вот установить первопричину, которая и привела к развитию отека, при помощи рентгеновского снимка просто невозможно.
Для того чтобы достоверно определить причину развития легочного отека, врачи должны провести тщательный анализ клинической картины течения приступа. Зачастую подробное исследование данных осмотра больного человека, его рассказ и общее обследование позволяют получить все необходимую для выявления первопричины отека информацию.
Существуют многие методы диагностики отека легких, однако рассказывать про них более подробно не имеет смысла, так как эта информация будет понятна только медицинским работникам. Для простого же человека подобный рассказ будет лишь набором медицинских терминов.
Лечение отека легких
Как уже понятно из всего вышесказанного – отек легких является крайне серьезной патологией. И оставлять ее без внимания – подвергать жизнь больного человека серьезной опасности. Однако самостоятельно никаких мер предпринимать нельзя. Все лечение должно назначаться и проводиться медицинскими работниками.
Лечение назначается с учетом очень многих факторов: степень тяжести отека легких, причины, вызвавшие отек. Так, например, если отек имеет кардиогенную природу происхождения, применяются препараты для лечения сердечной недостаточности. Наиболее часто наблюдается отек легких при инсульте. Кроме того, проводится целый курс лечения сердечной патологии.
В том случае, если отек все же продолжает прогрессировать, помимо препаратов для лечения сердечной недостаточности чаще всего назначаются диуретики – мочегонные препараты. В некоторых случаях и этих мер оказывается недостаточно. И больного человека все равно приходится госпитализировать в стационар для более интенсивного лечения.
В том же случае, если отек легких вызван, например, какой-либо серьезной инфекцией, обязательна активная интенсивная антибактериальная или противовирусная терапия. Если проблема заключается в почках, все меры должны быть направлены на устранение почечной недостаточности. Только при условии комплексной терапии можно справиться с почечной недостаточностью.
В случае же развития острого отека врачи вынуждены прибегать к интенсивной терапии. Практически во всех случаях проводится ингаляция кислорода, а в особо тяжелых – искусственная вентиляция легких. Эта мера сама по себе не поможет устранить отеки легких, но даст врачам время для того, чтобы выяснить причину и начать необходимое лечение. Очень часто именно эти отвоеванные врачами у болезни часы помогают сохранить человеку жизнь.
До прибытия бригады «скорой помощи» можно попытаться оказать больному человеку первую помощь. Заключается она в обеспечении свободного доступа свежего воздуха к больному человеку. Откройте все окна, расстегните воротники, освободите человека от стягивающей одежды и ремней. Это единственное, что можно сделать самостоятельно в подобной ситуации. Но очень часто эта простая мера позволяет спасти человеку жизнь.
Как избежать отека легких?
Отек легких крайне опасен не только для здоровья, но и для жизни человека. В том случае, если отек продлится очень долго, велик риск развития сильной гипоксии – кислородного голодания. И в первую очередь очень сильно страдает головной мозг и центральная нервная система. И чем все может все обернуться – догадаться несложно: от легких вегетативных расстройств до тяжелых поражений нервной системы. Поэтому все врачи в один голос призывают людей постараться максимально снизить риск развития подобного осложнения.
Конечно же, полностью исключить возможность развития отека легких невозможно, однако предпринять некоторые меры все же стоит. Во-первых, если человек страдает от сердечных заболеваний, он должен находиться под постоянным медицинским контролем. Недопустимо пренебрегать приемом лекарственных средств и выполнением рекомендаций врачей.
Не стоит также забывать о том, что в ряде случаев причиной отека легких может стать тот или иной аллерген. Поэтому человек, знающий о своей аллергической предрасположенности, должен всячески избегать контактов с аллергенами. В противном случае риск отека легких увеличивается многократно. Кстати говоря – аллергики должны постоянно иметь при себе антигистаминные препараты, на случай внезапного аллергического приступа.
В том случае, если человек работает во вредных условиях, связанных с вдыханием различных химических веществ, он также должен предпринимать меры предосторожности – работать в респираторе, соблюдать все правила и регулярно посещать профилактические осмотры. При первых же симптомах отека легких человек должен как можно быстрее обратиться за помощью к врачу.
И напоследок хотелось бы напомнить о такой опасности, как курение. Очень часто при отеках легких врачи находят первопричину – вдыхание ядовитых паров, инфекции, сердечные заболевания. Однако практически никто не связывает данное явление с тем, что больной человек систематически курит. А ведь никотин является самым настоящим катализатором для всех патологических процессов, причем не только в легких человека, но и во всем организме.
Поэтому в том случае, если у больного человека есть хоть малейшие предпосылки к развитию отека легких, ему необходимо как можно быстрее избавиться от столь пагубной привычки. Конечно же, бросить курить не так уж и просто, однако вполне реально. Было бы желание. Ведь здоровье человека – это самое дорогое, что есть. И человек очень часто своими собственными поступками ухудшает самочувствие.
jlady.ru
причины, симптомы и неотложная помощь
Отёком лёгких называют неотложное состояние, возникающее внезапно и характеризующееся накоплением в лёгких жидкости, с затруднением газообмена, развитием общей гипоксии и удушья.
Принято выделять два типа отека легких(в зависимости от этиологии):
- Мембранозный отек (токсический отек легких): возникает на фоне токсического действия, характеризуется нарушением целостности капилляров и альвеол легких, с проникновением их содержимого за пределы сосудистого русла.
- Гидростатический отек (острый отек легких): развивается из-за повышенного внутрисосудистого гидростатического давления вследствие развития патологических состояний, приводящих к проникновению жидкой составляющей крови сосудистого русла в интерстициальное пространство.
Причины развития у человека
- Воздействие токсинов в результате бактериальных инфекций, острых воспалительных процессов, сепсиса, передозировки наркотиками, лекарственными препаратами. При этом нарушается целостность мембран капилляров и альвеол и наблюдается выход жидкости во внесосудистое пространство.
- Заболевания сердца декомпенсированного типа с развитием застойных явлений в малом кругу кровообращения.
- Предрасположенность к тромбообразованию. При отрыве тромба он может закупоривать легочную артерию (с развитием тромбоэмболии легочной артерии) и провоцировать повышение гидростатического давления внутри капилляров.
- Снижение белка в крови и уровня онкотического давления при некоторых патологиях (болезнях печени, почек).
- Развитие пневмоторакса, плеврита, травм грудной клетки.
- Нарушение мозгового кровообращения.
- Почечная недостаточность.
Признаки и симптомы проявления
Отек легких сопровождается выраженными симптомами, которые, как правило, возникают внезапно и преимущественно в ночное время. Наблюдается нехватка воздуха, приступы удушья, одышка. Дыхание становится жестким с удлинением фазы выдоха. Впоследствии развиваются хрипы и кашель. Больному трудно лежать и он занимает сидячее положение тела в поиске позы, облегчающей симптомы заболевания.
Из-за резкого недостатка кислорода возникает сильная загрудинная боль. Дыхание становится поверхностным, клокочущим, выделяется пенистая мокрота, часто розового цвета.
Состояние пациента крайне тревожное и возбужденное, появляется спутанность сознания. Кожные покровы приобретают бледно-синюшный оттенок. Пульс напряжен вначале, а потом практически не прощупывается. Вены в области шеи становятся распухшими и объемными. Артериальное давление может быть как повышенным, так и низким. При неоказании первой медицинской помощи пациент погибает.
Неотложная помощь при отеке легких
Для лучшего доступа воздуха освободите шею от сдавливающих предметов одежды (галстуков, шарфов, свитеров), помогите человеку принять вертикальное положение тела, с опущенным ножным концом.
Лечение отека легкого требует реанимационных мероприятий, самостоятельно предпринимать никаких действий не стоит — они могут только навредить человеку.
В отделении реанимации проводится интубация легких или оксигенотерапия с подачей медицинского увлажненного кислорода. Показано кратковременное наложение венозных жгутов на область верхней трети бедер. При этом пульс должен прощупываться. Это позволяет несколько снизить стремительное повышение давления в малом круге кровообращения. Наркотические анальгетики используются с целью купирования болевого приступа.
Для предотвращения застоя крови в легких показано употребление нитратов (сублингвального приема нитроглицерина). Если при отеке легких наблюдаются множественные влажные хрипы, то нитраты вводят внутривенным путем, с постоянным контролем за изменением уровня артериального давления. Для ускоренной разгрузки малого круга кровообращения назначаются диуретики (фуросемид).
Для уменьшения одышки и спазма сосудов применяют седуксен, морфин, оксибутират натрия. Пациентам с бронхиальной астмой, инсультами введение морфина противопоказано. Оксибутират натрия должен вводиться в течение 10 минут. Обычно его используют при гипотонии.
При инфекционных заболеваниях применяются антибактериальные препараты. Глюкокортикоиды используют во время выраженного бронхоспазма. Если отек легкого развивается в результате тромбоэмболии легочной артерии, то внутривенно для снижения тромбообразования, вводится гепарин.
Профилактика отека
Профилактика заключается в своевременном лечении тех заболеваний, которые провоцируют нарушение целостности альвеол и капилляров. Следует соблюдать осторожность при использовании медикаментов и работе на вредном производстве, при непосредственном контакте с ядохимикатами и отравляющими веществами.
Пациентам, страдающим хроническими формами сердечной недостаточности, показано постоянное соблюдение диеты в питании. Необходимо ограничить или совсем отказаться от поваренной соли и контролировать объем выпитой жидкости и выделенной мочи. При этом исключить употреблении жирной пищи, тяжелых физических нагрузок и все, что так или иначе провоцирует развитие одышки.
Хронические патологии легочных структур также достаточно часто провоцируют отек легких. Для предотвращения этого пациенты должны придерживаться всех врачебных предписаний: регулярно обследоваться, укреплять иммунитет, препятствовать развитию острых респираторно-вирусных инфекций, отказаться от табакокурения и приема алкоголя, своевременно лечить вирусные заболевания, периодически проходить курс лечения в условиях стационара.
Периодическое наблюдение у грамотного специалиста, активная пропаганда профилактических мероприятий, сознательность пациента позволят предотвратить развитие такого опасного для жизни симптома, как отек легких.
www.internet-medicina.ru
не допустите развития страшной болезни!
Острая легочная недостаточность или отек легких – это серьезное нарушение газообмена в органах, как следствие попадания транссудата из капилляров в легочную ткань. То есть жидкость попадает в легкие. Отек легких является патологическим состоянием, сопровождающимся острым дефицитом кислорода во всем организме.
Причины отека легких
Различают отек легких по причинам и времени развития
Существуют различные формы отека по причинам развития болезни и по времени ее развития.
Виды по быстроте развития
- Острое развитие. Заболевание проявляется в течение 2-3-х часов.
- Затяжной отек легких. Болезнь длится долго, иногда сутки и более.
- Молниеносное течение. Наступает абсолютно внезапно. Летальный итог, как неизбежность, наступает через несколько минут.
Существует ряд классических основных причин возникновения отека легких.
Так, некардиогенный отек вызывают разного рода причины, не связанные с сердечной деятельностью. Это могут быть заболевания печени, почек, отравления токсинами, травмы.
Кардиогенный отек вызывают заболевания сердца. Обычно такой вид заболевания возникает на фоне инфаркта миокарда, аритмии, пороков сердца, нарушения кровообращения.
Предрасполагающие факторы
- Сепсис. Токсины при этом попадают в кровоток.
- Пневмония на основе разного рода инфекций или травм.
- Превышение доз некоторых медикаментозных препаратов.
- Радиационное поражение органов.
- Передозировка наркотиков.
- Любые болезни сердца, особенно в период их обострения.
- Частые приступы гипертонии.
- Легочные заболевания, например, бронхиальная астма, эмфизема.
- Тромбофлебит и варикозное расширение вен, сопровождающиеся тромбоэмболией.
- Низкий уровень белка в крови, проявляющий себя при циррозе печени или при других патологиях печени и почек.
- Резкое изменение давления воздуха при подъеме на большую высоту.
- Обострение геморрагического панкреатита.
- Попадание инородного тела в дыхательные пути.
Все эти факторы суммарно или по одному могут явиться сильным толчком для возникновения отека легких. При возникновении данных заболеваний или состояний необходимо контролировать состояние здоровья пациента. Следить за его дыханием и общей жизнедеятельностью.
Из предложенного видео узнайте, каким образом мы наносим вред своим легким.
Диагностика
Для принятия необходимых первых реанимационных мер и для лечения больного требуется правильная диагностика заболевания.
При визуальном осмотре при приступе удушья и отека легких необходимо обратить внимание на внешний вид пациента и положение его тела.
Во время приступа явно выделяется возбуждение и испуг. А шумное дыхание с хрипами и свистом отчетливо слышно на расстоянии.
Во время осмотра наблюдается ярко выраженная тахикардия или брадикардия, а сердце плохо прослушивается из-за клокочущего дыхания.
После осмотра пациента рекомендуется провести ЭКГ
В дополнение к обычному осмотру часто проводят ЭКГ и пульсоксиметрию. На основании этих методов обследования врач ставит диагноз.
На электрокардиограмме в случае отека легких регистрируется нарушение ритма сердца. А при методе определения насыщенности крови кислородом выделяется резкое снижение уровня кислорода.
Обязательно используется рентгенография грудной клетки. В сложных случаях наблюдается помутнение на снимке, что сигнализирует о заполнении жидкостью альвеол легких.
Для определения основной причины болезни необходимо знать клинику заболевания. В некоторых случаях делается прямое измерение АД в сосудах легких. Для этого в крупные вены груди или шеи вводят специальный катетер, позволяющий с точностью до 99% определить причины и степень развития отека легких.
Дополнительные методы диагностирования
- Биохимический анализ крови
- УЗИ сердца
- Коагулограмма
- Эхо КГ
- Катетеризация легочной артерии
Опытный врач, даже терапевт, может без сложного обследования поставить диагноз и определить тяжесть состояния:
- Кожа сухая – не тяжелое состояние
- Лоб с небольшой испариной – средняя степень тяжести
- Мокрая грудная клетка – тяжелое состояние
- Спутанность сознания и полностью мокрое тело, включая грудь и живот, – крайне тяжелое состояние
Если возникают спорные вопросы, то проводят консультации пульмонолога и кардиолога, создается консилиум и комплексно принимается решение по лечению заболевания, а также меры по предотвращению асфиксии.
Отек легких: симптомы
Обычно заболевание развивается внезапно, в ночное время, часто в период сна. Если приступ молниеносный, развивающийся не в стационарных условиях, то спасти больного без экстренной «скорой помощи» невозможно, так как транссудат, богатый белком, образует во время приступа взбитую плотную пену, которая приводит к уменьшению дыхательной активности и кислородному голоданию.
Но такое развитие заболевания случается редко. Чаще отек легких развивается постепенно, иногда с предшествующими признаками.
Симптоматика
Такие симптомы могут проявлять себя за пару минут до отека или за несколько часов до этого.
Приступ может быть спровоцирован внешними факторами
Спровоцировать приступ может стресс, переохлаждение, психоэмоциональное перенапряжение, резкое падение, физическая нагрузка.
В начале приступа возникающее удушье и кашель принуждает больного присесть или прилечь. При этом появляется посинение губ, ногтей, век.
Возникает нервная лихорадка, а кожные покровы приобретают серый оттенок. А на поверхность выступает холодный пот. Появляется признак психического возбуждения и двигательное беспокойство.
Каждый раз приступ сопровождается повышением артериального давления и тахикардией. Во время приступа в дыхании задействована дополнительная мускулатура. Дыхание учащается до 30 раз в минуту. Усиливается одышка, мешающая говорить.
Дыхание больного становится усиленным, стридорозным, свистящим, без хрипов. На шее набухают вены. Лицо приобретает одутловатый вид. При кашле выделяется розовая пена. А пульс во время кашля резко учащается, доходя до 160 ударов в минуту.
В тяжелых случаях возможна спутанность сознания, коматозное состояние. Пульс становится нитевидным, а дыхание периодичное, редкое и поверхностное. При развитии асфиксии наступает летальный исход.
При возникновении таких симптомов следует экстренно обратиться за неотложной помощью, вызвав «скорую помощь». Только своевременные медицинские мероприятия помогут больному избежать асфиксии и смерти. В таких случаях медлить нельзя.
Последствия
Последствия отека легких могут быть различными. Если помощь оказана своевременно, квалифицированно, то тяжелых осложнений не предвидится.

После отека легких человека могут беспокоить симптомы пневмонии
Возможно, некоторый период будут присутствовать признаки застойной пневмонии, пневмофиброз, боли в сердце. Существует вероятность развития хронических заболеваний дыхательных путей.
Однако, часто, несмотря на своевременные современные методы лечения и диагностики, в 50% случаев отек легких в совокупности с присоединившимся инфарктом миокарда приводит к летальному исходу.
В остальных случаях затяжной гипоксии происходят некоторые необратимые процессы в нервной системе и структуре головного мозга.
Если имеет место поражение ЦНС в виде вегетативных расстройств, то нет предмета для особого беспокойства. В случаях деструктуризации мозга возможны необратимые процессы, ведущие к смерти больного.
Чем раньше купирован приступ легочной недостаточности, тем лучше прогноз для больного. Во избежание тяжелых последствий требуются соблюдение рекомендаций врача, соблюдение диет, предупреждение контакта с аллергенами, отказ от вредных привычек, особенно от курения.
Отек легких: лечение
Лечение больного при отеке легких проводится в условиях стационара в отделении интенсивной терапии. Лечение во многом зависит от состояния больного и его индивидуальных особенностей организма.
Принципы лечения
- Снижение возбудимости дыхания
- Повышение сокращений сердечной мышцы
- Разгрузка кровообращения по малому кругу
- Насыщение крови кислородом – оксигенотерапия – ингаляции из смеси кислорода и спирта
- Успокоение нервной системы, применяя седативные препараты
- Устранение жидкости из легких, применяя мочегонные препараты
- Лечение основного заболевания
- Использование антибиотиков в случае присоединения вторичной инфекции
- Применение препаратов улучшающих работу сердца
При лечении отека легких используется широкий спектр препаратов
В условиях стационарного лечения применяют следующие препараты:
- Наркотические анальгетики и нейролептики, например, Морфин, Фентанил дробно, внутривенно.
- Диуретики, например, Лазикс, Фуросемид.
- Кардиотонические гликозиды, к примеру, Строфантин, Коргликон.
- Бронхиальные спазмалитики: Эуфиллин, Аминофиллин.
- Гормональные препараты – глюкокортикоиды, например Преднизолон струйно внутривенно.
- Антибиотические препараты широкого спектра действия. Наиболее популярно использование Ципрофлоксатина и Имипенема.
- При низком уровне белка в крови применяют инфузно плазму донорской крови.
- Если отек вызван тромбоэмболией, обязательно используют внутривенно Гепарин.
- При снижении артериального давления используют Добутамин или Дофамин.
- При низком сердцебиении применяют Атропин.
Все дозы и количество препаратов разного назначения прописываются больному индивидуально. Все зависит от возраста больного и специфики болезни, от состояния иммунитета пациента. До врачебного назначения нельзя применять данные препараты, так как это усугубит ситуацию.
После снятия приступа и восстановления функций дыхания возможно применение лечения народными средствами. Их применение можно начинать после консультаций с врачом при отсутствии его запрета.
Эффективным методом в таком лечении является применение отваров, настоев и чаев, дающих отхаркивающий эффект. Именно это поможет вывести из организма серозную жидкость.
Во время лечения обязательно надо направить действия на улучшение не только физического и физиологического состояния больного. Надо вывести человека из стрессового состояния, улучшив его эмоциональное положение.
Любое лечение во время отека легкого должно проходить под строгим контролем лечащего врача. В первый период терапии все препараты вводятся внутривенно, так как орально принимать лекарственные средства весьма затруднительно.
Оказание неотложной помощи
Существует ряд неотложных мер по оказанию самой первой помощи человеку с отеком легких. Отсутствие такой помощи может ухудшить состояние больного.
Первая помощь:
- Необходимо придать больному сидячее положение, при этом необходимо спустить его ноги на пол.
- Организовать прямой доступ свежего воздуха, что поможет дыханию.
- Ноги поместить в горячую воду, ножные ванны расширят сосуды.
- Дать больному возможность свободно дышать, сняв плотную и сжимающую одежду.
- Следить за дыханием и пульсом, каждые 5 минут измерять артериальное давление.
- Дать больному вдыхать пары спирта.
- Обязательно необходимо восстановить психическое и эмоциональное состояние больного.
- При низком давлении дать нитроглицерин.
- Применить венозные жгуты на нижние конечности.
- Обеспечить доступ к крупной вене по приезду врачей.

Первая помощь необходима до приезда скорой помощи
Данные мероприятия осуществляются до приезда «скорой помощи». Бригада неотложной помощи до врачебного осмотра и диагностирования проводит некоторые меры до приезда в больницу. Обычно это:
- Отсасывание пены и вдыхание паров спирта
- Вывод лишней жидкости
- Обезболивание при болевом синдроме или шоке
- Подкожное введение раствора камфары
- Применение кислородной подушки для обогащения дыхания кислородом
- Кровопускание
- Регулирование давления
Остальные меры производят уже в стационаре под руководством специалистов.
После полной стабилизации состояния пациента начинается уже лечение больного, которое направлено на устранение причин возникновения отека.
Недопущение кислородного голодания – это первоочередная задача врачей. Иначе последствия приступа будут необратимыми.
Слаженная работа работников неотложной помощи и правильные действия близких людей помогут избежать тяжелого осложнения и последствий после приступа дыхательной недостаточности.
Отек легких: прогноз

Прогноз после отека легких не всегда благоприятный
Надо понимать, что прогноз после перенесенного отека легких редко бывает благоприятным. Выживаемость, как уже говорилось, составляет не более 50%.
При этом у многих наблюдается после лечения некоторые отклонения. Если же отек легких наступил на фоне инфаркта миокарда, то смертность превышает 90%.
В случае выживаемости необходимо более года наблюдаться у врачей. Требуется обязательно применить эффективную терапию для излечения основного заболевания, по причине которого произошел отек легких.
Если первопричина не устранена, то существует 100% вероятность рецидива.
Любая терапия направлена на снятие отека и предотвращения его рецидива.
Только правильные и своевременные меры в лечении могут дать благоприятный прогноз. Ранняя патогенетическая терапия на начальной стадии, своевременное выявление заболевания, лежащего в основе, и правильное лечение помогут дать благоприятный прогноз на исход болезни.
Профилактика отека легких
Профилактическими мерами в борьбе с отеком легких является своевременное лечение заболеваний, вызывающих отеки. Устранение причин – это и есть профилактика.
Здоровый образ жизни, соблюдение правил безопасности при работе с вредными веществами, ядами и токсинами, соблюдение дозировки препаратов, отсутствие злоупотреблений алкоголем, наркотиками и перееданием – все это профилактические меры, которые помогут избежать приступов легочной недостаточности.
При наличии хронических заболеваний, при гипертонии следует выполнять добросовестно все предписания врача.
Дополнительной мерой профилактики является ведение здорового образа жизни, правильное питание и активная жизненная позиция.
Невозможно гарантированно исключить момент возникновения приступа, так как нельзя сделать гарантированную страховку от инфицирования или травмы, однако можно сократить риск его наступления. Следует помнить, что своевременно оказанная помощь при отеке легких – это спасенная жизнь.6
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
doctoram.net
Отек легких — это… Что такое Отек легких?
Отёк лёгких — это состояние, при котором содержание жидкости в легочном интерстиции превышает нормальный уровень. Характеризуется аккумуляцией внесосудистой жидкости в легких вследствие увеличения разницы между гидростатическим и коллоидно-осмотическим давлениями в легочных капиллярах.
Этиология отека легких
Различают гидростатический и мембраногенный отёк лёгких, происхождение которых различно.
Гидростатический отёк лёгких возникает при заболеваниях, при которых внутрикапилярное гидростатическое давление крови повышается до 7-10 мм рт. ст., что ведет к выходу жидкой части крови в интерстиций в количестве, превышающим возможность ее удаления через лимфатические пути.
Мембраногенный отек легких развивается в случаях первичного повышения проницаемости капилляров легких, которое может возникать при различных синдромах.
Причины гидростатического отека легких
| Факторы, повышающие уровень внутрикапилярного давления | Механизмы повышения внутрикапилярного давления |
|---|---|
| Дисфункция сердца | Уменьшение сократимости левого желудочка, митральный стеноз, применение некоторых лекарственных препаратов, чрезмерное увеличение ОЦК, нарушения ритма сердца |
| Нарушение легочно-венозного кровообращения | Первичная венозная констрикция, нейрогенная легочная веноконстрикция. |
| Легочная эмболия | Попадание в сосуды воздушных пузырей, тромбов, жировых капель, септических эмболов. |
| Обструкция воздухоносных путей | Бронхиальная астма, закупорка воздухоносных путей инородными телами. |
| Обструкция лимфатических сосудов | Пневмоторакс, опухоли легких, положительное давление в воздухоносных путях |
Причины мембраногенного отека легких
| Синдром | Причины развития |
|---|---|
| Респираторный дистресс-синдром | Сепсис, травма грудной клетки, панкреатит, пневмония. |
| Аспирационный | Заброс в дыхательные пути желудочного содержимого, воды и др. |
| Ингаляционный | Токсические газы (озон, хлор, фосген), дым, пары ртути, воды и др. |
| Интоксикационный | Бактериальные эндотоксины, почечная недостаточность. |
Патофизиология отека легких
Механизм развития
Важным механизмом противоотечной защиты легких является резорбция жидкости из альвеол, обусловленная главным образом активным транспортом ионов натрия из альвеолярного пространства с водой по осмотическому градиенту. Транспорт ионов натрия регулируется апикальными натриевыми каналами, базолатеральной Na-К-АТФ-аэой и, возможно, хлоридными каналами. Na-К-АТФ-аза локализована в альвеолярном эпителии. Результаты исследований свидетельствуют о ее активной роли в развитии отека легкого. Механизмы альвеолярной резорбции жидкости нарушаются при развитии отека.
В норме у взрослого человека в интерстициальное пространство легких фильтруется приблизительно 10-20 мл жидкости в час. В альвеолы эта жидкость не попадает благодаря аэрогематическому барьеру. Весь ультрафильтрат выводится через лимфатическую систему. Объем фильтрующейся жидкости зависит согласно закону Франка-Стерлинга от таких факторов: гидростатического давления крови в легочных капиллярах (РГК) и в интерстициальной жидкости (РГИ) коллоидно-осмотического (онкотического) давления крови (РКК) и интерстициальной жидкости (РКИ), проницаемости альвеолярно-капиллярной мембраны:
Vf = Kf ((Pгк — Pги) — sigma (Pкк — Pки)),
- Vf — скорость фильтрации;
- Kf — коэффициент фильтрации, отражающий проницаемость мембраны;
- sigma — коэффициент отражения альвеолярно-капиллярной мембраны;
- (РГК — РГИ) — разница гидростатических давлений внутри капилляра и в интерстиции;
- (РКК — РКИ) — разница коллоидно-осмотических давлений внутри капилляра и в интерстиции.
В норме РГК составляет 10 мм рт. ст., а РКК 25 мм рт. ст., поэтому не происходит фильтрации в альвеолы.
Проницаемость капиллярной мембраны для белков плазмы является важным фактором для обмена жидкостей. Если мембрана становится более проницаемой, белки плазмы оказывают меньшее влияние на фильтрацию жидкости, поскольку при этом уменьшается разница концентраций. Коэффициент отражения (sigma) принимает значения от 0 до 1.
Ргк не следует путать с давлением заклинивания в легочных капиллярах (ДЗЛК), которое больше соответствует давлению в левом предсердии. Для тока крови РГК должно быть выше ДЗЛК, хотя в норме градиент между этими показателями небольшой — до 1-2 мм рт. ст. Определение РГК, которое в норме приблизительно равно 8 мм рт. ст., сопряжено с некоторыми трудностями.
При застойной сердечной недостаточности давление в левом предсердии возрастает в результате снижения сократительной способности миокарда. Это способствует повышению РГК. Если его значение велико, жидкость быстро выходит в интерстиций и возникает отек легких. Описанный механизм отека легких часто называют «кардиогенным». При этом повышается и ДЗЛК. Легочная гипертензия приводит к увеличению легочного венозного сопротивления, при этом РГК также может возрастать, в то время как ДЗЛК падает. Таким образом, при некоторых состояниях гидростатический отек может развиваться даже на фоне нормального или сниженного ДЗЛК. Кроме того, при некоторых патологических состояниях, таких как сепсис и ОРДС, к отеку легких может привести повышение давления в легочной артерии, даже в тех случаях, когда ДЗЛК остается нормальным или сниженным.
Умеренное увеличение Vf не всегда сопровождается отеком легких, поскольку в легких существуют механизмы защиты. Прежде всего к таким механизмам относится увеличение скорости лимфотока.
Причины возникновения
Поступающая в интерстиций легких жидкость удаляется лимфатической системой. Увеличение скорости поступления жидкости в интерстиций компенсируется увеличением скорости лимфотока вследствие значительного снижения сопротивления лимфатичесих сосудов и небольшого увеличения тканевого давления. Однако если жидкость проникает в интерстиций быстрее, чем она может быть удалена с помощью лимфатического дренажа, то развивается отек. Нарушение функции лимфосистемы легких также приводит к замедлению эвакуации отечной жидкости и способствует развитию отека. Такая ситуация может возникнуть в результате резекции легких с множественным удалением лимфоузлов, при обширной лимфангиоме легких, после трансплантации легких.
Любой фактор, приводящий к снижению скорости лимфотока, увеличивает вероятность образования отека. Лимфатические сосуды легкого впадают в вены на шее, которые, в свою очередь, впадают в верхнюю полую вену. Таким образом, чем выше уровень центрального венозного давления, тем большее сопротивление приходится преодолевать лимфе при ее дренировании в венозную систему. Поэтому скорость лимфотока при нормальных условиях непосредственно зависит от величины центрального венозного давления. Увеличение его может значительно снизить скорость лимфотока, что способствует развитию отека. Этот факт имеет большое клиническое значение, поскольку многие терапевтические мероприятия у больных в критическом состоянии, например вентиляция с постоянным положительным давлением, инфузионная терапия и применение вазоактивных препаратов, приводят к повышению центрального венозного давления и, таким образом, увеличивают склонность к развитию отека легких. Определение оптимальной тактики инфузионной терапии как в количественном, так и в качественном аспекте является важным моментом лечения.
Эндотоксемия нарушает функцию лимфатической системы. При сепсисе, интоксикации другой этиологии даже небольшое повышение ЦВД может привести к развитию тяжелого отека легких.
Хотя повышенное ЦВД усугубляет процесс накопления жидкости при отеке легких, вызванном увеличением давления в левом предсердии или повышенной проницаемостью мембраны, однако мероприятия по снижению ЦВД представляют риск для сердечно-сосудистой системы больных в критическом состоянии. Альтернативой могут стать мероприятия, позволяющие ускорить отток лимфатической жидкости из легких, например, дренирование грудного лимфатического протока.
Повышению разницы между РГК и РГИ способствуют обширные резекции легочной паренхимы (пневмонэктомии, особенно справа, двусторонние резекции). Риск отека легких у таких больных, особенно в раннем послеоперационном периоде, высок.
Из уравнения Э. Старлинга следует, что снижение разницы между РГК и РГИ, наблюдаемое при уменьшении концентрации белков крови, прежде всего альбуминов, также будет способствовать возникновению отека легких. Отек легких может развиваться при дыхании в условиях резко увеличенного динамического сопротивления дыхательных путей (ларингоспазм, обструкция гортани, трахеи, главных бронхов инородным телом, опухолью, неспецифическим воспалительным процессом, после хирургического сужения их просвета), когда на его преодоление затрачивается сила сокращения дыхательных мышц, при этом значительно снижается внутригрудное и внутриальвеолярное давление, что приводит к стремительному повышению градиента гидростатического давления, увеличению выхода жидкости из легочных капилляров в интерстиций и затем в альвеолы. В таких случаях компенсация кровообращения в легких требует времени и выжидательной тактики, хотя иногда необходимо применить ИВЛ. Одним из наиболее трудных для коррекции является отек легких, связанный с нарушением проницаемости альвеолярно-капиллярной мембраны, что характерно для ОРДС.
Этот вид отека легких возникает в некоторых случаях внутричерепной патологии. Патогенез его не совсем ясен. Возможно, этому способствует повышение активности симпатической нервной системы, массивный выброс катехоламинов, особенно норадреналина. Вазоактивные гормоны могут вызвать непродолжительное по времени, но значительное по силе повышение давления в легочных капиллярах. Если такой скачок давления достаточно продолжителен или значителен, происходит выход жидкости из легочных капилляров, несмотря на действие противоотечных факторов. При этом виде отека легких следует как можно быстрее устранить гипоксемию, поэтому показания к использованию ИВЛ в данном случае шире. Отек легких может возникнуть и при отравлении наркотическими средствами. Причиной могут быть нейрогенные факторы и эмболизация малого круга кровообращения.
Последствия возникновения
Небольшое избыточное накопление жидкости в легочном интерстиции переносится организмом хорошо, однако при значительном увеличении объема жидкости происходит нарушение газообмена в легких. На ранних этапах накопление избытка жидкости в легочном интерстиции приводит к снижению эластичности легких, и они становятся более жесткими. Исследование функций легких на этом этапе выявляет наличие рестриктивных расстройств. Одышка является ранним признаком увеличения количества жидкости в легких, она особенно типична для пациентов со сниженной эластичностью легких. Скопление жидкости в интерстиции легких снижает их растяжимость (compliance), тем самым увеличивая работу дыхания. Для снижения эластического сопротивления дыханию больной дышит поверхностно.
Основной причиной гипоксемии при отеке легких является снижение скорости диффузии кислорода через альвеолярно-капиллярную мембрану (увеличивается расстояние диффузии), при этом повышается альвеолярно-артериальная разница по кислороду. Усиливает гипоксемию при отеке легких также нарушение вентиляционно-перфузионных соотношений. Заполненные жидкостью альвеолы не могут участвовать в газообмене, что приводит к возникновению в легких участков со сниженным показателем вентиляция/перфузия, увеличению фракции шунтируемой крови. Углекислый газ гораздо быстрее (примерно в 20 раз) диффундирует через альвеолярно-капиллярную мембрану, кроме того, нарушение соотношения вентиляция/перфузия мало отражается на элиминации углекислого газа, поэтому гиперкапния наблюдается только на терминальном этапе отека легких и является показанием к переводу на искуственную вентиляцию легких.
Клинические проявления кардиогенного отека легких
Отек легких в своем развитии проходит две фазы, при повышении давления в венах легких более 25-30 мм рт. ст. возникает транссудация жидкой части крови сначала в интерстициальное пространство (интерстициальный отек легких) и затем в альвеолы (альвеолярный отек легких). При альвеолярном ОЛ происходит вспенивание: из 100 мл плазмы может образоваться до 1-1,5 л пены.
Приступы сердечной астмы (интерстициальный отек легких) чаще наблюдаются во время сна (пароксизмальная ночная одышка). Пациенты жалуются на чувство нехватки воздуха, выраженную одышку, при аускультации выслушивается жесткое дыхание с удлиненным выдохом, появляются сухие рассеянные, а после свистящие хрипы, кашель, что иногда дает повод для ошибочных суждений по поводу «смешанной» астмы.
При возникновении альвеолярного ОЛ пациенты жалуются на инспираторное удушье, резкую нехватку воздуха, «ловят» ртом воздух. Эти симптомы усиливаются при положении лежа, что вынуждает больных садиться или стоять (вынужденное положение — ортопноэ). Объективно могут определяться цианоз, бледность, профузный пот, альтернация пульса, акцент II тона над легочной артерией, протодиастолический ритм галопа (дополнительный тон в ранней диастоле). Нередко развивается компенсаторная артериальная гипертензия. Аускультативно выслушиваются влажные мелко- и среднепузырчатые хрипы сначала в нижних отделах, а затем над всей поверхностью легких. Позже возникают крупнопузырчатые хрипы из трахеи и крупных бронхов, слышные на расстоянии; обильная пенистая, иногда с розовым оттенком, мокрота. Дыхание становится клокочущим.
Бледность кожных покровов и гипергидроз свидетельствуют о периферической вазоконстрикции и централизации кровообращения при значительном нарушении функции левого желудочка. Изменения со стороны ЦНС могут носить характер выраженного беспокойства и тревоги или спутанности и угнетения сознания.
Могут быть жалобы на боль в грудной клетке при ОИМ или расслаивающей аневризме аорты с острой аортальной регургитацией. Показатели АД могут проявляться как гипертензией (вследствии гиперактивации симпато-адреналовой системы или развития ОЛ на фоне гипертонического криза), так и гипотензией (по причине тяжелой левожелудочковой недостаточности и возможного кардиогенного шока).
При диагностике сердечной астмы учитывают возраст пациента, данные анамнеза (наличие заболеваний сердца, хронической недостаточности кровообращения). Важную информацию о наличии хронической недостаточности кровообращения, ее возможных причинах и степени тяжести можно получить путем целенаправленного сбора анамнеза и в процессе осмотра.
Сердечную астму иногда приходится дифференцировать от одышки при тромбоэмболии ветвей легочной артерии и реже — от приступа бронхиальной астмы.
Дополнительные методы исследования: ЭКГ: нарушение ритма сердца, ОИМ, гипертрофия левых отделов сердца.
Пульсоксиметрия: наблюдается снижение артериальной сатурации гемоглобина кислородом ниже 90 %.
Краткая характеристика лекарственных препаратов применяемых для лечения отека легких
1. Респираторная поддержка (оксигенотерапия, ПДКВ (PEEP), ППДДП (CPAP), ВЧ ВВЛ, ИВЛ)
1) Уменьшение гипоксии — основного патогенетического механизма прогрессирования ОЛ
2) Повышение внутриальвеолярного даления — препятствует транссудации жидкости из альвеолярных капилляров, ограничивая венознвй возврат в грудную клетку.
Показана при любом ОЛ. Ингаляция увлажненного кислорода или кислорода с парами спирта 2-6 л/мин.
2. Нитраты (нитроглицерин, изосорбида динитрат) Нитраты уменьшают венозный застой в легких без повышения потребности миокарда в кислороде. В низких дозах вызывают только венодилатацию, но с повышением дозы расширяют артерии, в том числе и коронарные. В адекватно подобранных дозах вызывают пропорциональную вазодилатацию венозного и артериального русла, уменьшая как преднагрузку, так и постнагрузку на левый желудочек, без ухудшения тканевой перфузии.
Пути введения: ингаляция по 1 дозе повторно через 3-5минут; в/в болюсно 12,5-25 мкг, затем инфузия в нарастающих дозах до получения эффекта. Показания: отек легких, отекл легких на фоне острого инфаркта миокрада, острый инфаркт миокарда. Противопоказания: острый инфаркт миокарда правого желудочка, относительные — ГКМП, аортальный и митральный стенозы, гипотензия (САД < 90 мм рт. ст.), тахикардия > 110 ударов в минуту. Примечание: Артериальное давление (АД) снижать не более 10 мм рт. ст. у пациентов с исходным нормальным АД и не более 30 % у пациентов с артериальной гипертензией.
3. Диуретики (фуросемид). Фуросемид имеет две фазы действия: первая — венодиллатация, развивается задолго, до развития второй фазы — диуретическое действие, что обуславливает уменьшение преднагрузки и снижения ДЗЛА.
4. Наркотические анальгетики (морфин). Снимает психотический стресс, тем самым уменьшая гиперкатохоламинемию и непродуктивную одышку, так же вызывает умеренную венодилатацию, в результате чего уменьшается преднагрузка, уменьшается работа дыхательной мускулатуры, соответсвенно снижается «цена дыхания».
5. Ингибиторы АПФ (эналаприлат (энап Р), капотен)). Являются вазодилататорами резистивных сосудов (артериол), уменьшают постнагрузку на левый желудочек. Уменьшая уровень ангеотензина II снижают секрецию альдостерона корой надпочечников, что уменьшает реабсорбциюках, тем самым снижается ОЦК.
6. Инотропные препараты (дофамин). В зависимости от дозы оказывает следующие эффекты: 1-5 мкг/кг/мин — почечная доза, усиление диуреза, 5-10 мкг/кг/мин — бета-миметический эффект, увеличение сердечного выброса, 10-20 мкг/кг/мин — альфа-миметический эффект, прессорный эффект.
Тактика лечения кардиогенного отека легких
- Лечение отека легких всегда должно проводиться на фоне ингаляции увлажненного кислорода 2-6 л/мин.
- При наличии бронхообструкции производят ингаляцию бета-адреномиметиков (сальбутамол, беротек), введение эуфиллина опасно из-за его проаритмогенного действия.
1. Лечение отека легких у больных с гемодинамически значимой тахиаритмией.
Гемодинамически значимая тахиаритмия — это такая тахиаритмия на фоне которой развивается нестабильность гемодинамики, синкопальное состояние, приступ сердечной астмы или отек легких, ангинозный приступ.
Подобное состояние является прямым показанием для проведения немедленной интенсивной терапии.
Если пациент в сознании проводится премедикация диазепамом (реланиум) 10-30 мг или 0,15-0,25 мг/кг массы тела в/в дробно медленно, возможно применение наркотических анальгетиков.
Начальная энергия электрического разряда дефибрилятора, при устранении аритмий, не связанных с остановкой кровообращения
| Вид аритмии | Бифазная форма разряда | Монофазная форма разряда |
|---|---|---|
| Фибрилляция предсердий | 120—150 Дж | 200 Дж |
| Трепетание предсердий | 70-120 Дж | 100(50)Дж |
| Пароксизмальная суправентрикулярная тахикардия | 70-120 Дж | 100(50)Дж |
| Тахикардия с широкими комплексами QRS | 120—150 Дж | 200 Дж |
При устранении желудочковой тахикардии применяют несинхронизированную дефибрилляцию. После стабилизации состояния проводится лечение взависимости от вызвавшей тахиаритмию причины.
2. Лечение ОЛ у больных с гемодинамически значимой брадиаритмией
Атропин по 0,75-1 мг в/в, при необходимости повторно до 3 мг. При резистентности брадикардии к атропину эуфиллин 240 мг в/в или допамин 2-10 мкг/кг/мин в/в капельно или адреналин 2-10 мкг/мин в/в капельно.
Наиболее эффективным средством неотложного лечения брадиаритмий является электрокардиостимулляция. После стабилизации состояния проводится лечение взависимости от вызвавшей брадиаритмию причины.
3. Лечение ОЛ у больных на фоне гипертонического криза
Нитроглицерин или изокет спрей по 1 дозе повторно распылить в полости рта.
Нитроглицерин или изокет в/в капельно в нарастающей дозе до снижения АД или уменьшения явлений левожелудочковой недостаточности.
Фуросемид 40-80 мг в/в, при необходимости повторно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие. Эналаприлат (Энап Р) 1,25-5 мг в/в, при отсутствии острого коронарного синдрома. Вместо эналаприлата возможен прием капотена сублингвально в дозе 12,5-25 мг. Морфин 10 мг в/в дробно.
Пеногашение производится ингаляции 30 % раствора этилового спирта. Также применяют в/в введение 5мл 96 % этилового спирта с 15 мл 5 % глюкозы. При необходимости, особенно при бурном пенообразовании производится интратрахеальное введение 2-3 мл 96 % этилового спирта, путем пункции тонкой иглой трахеи. При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина.
4. Лечение ОЛ у больных без выраженного изменения АД
Нитроглицерин или изокет спрей по 1 дозе повторно распылить в полости рта. Нитроглицерин или изокет в/в капельно в нарастающей дозе до снижения АД или уменьшения явлений левожелудочковой недостаточности.
Фуросемид 40-60 мг в/в, при необходимости повторно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие.
Морфин 10 мг в/в дробно Пеногашение см. выше При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина.
5. Лечение ОЛ у больных при пониженном АД (САД < 90 мм рт.ст.) Дофамин или добутамин в возрастающих дозах до стабилизации САД на уровне 90-100 мм рт. ст.
После стабилизации АД параллельно с инфузией дофамина или добутамина производится в/в введение морфина и нитроглицерина (или изокета). Пеногашение см. выше
6. Лечение ОЛ у больных при остром коронарном синдроме.
Первым этапом выполняются стандартные мероприятия по терапии ОКС: Морфин 10 мг в/в дробно Аспирин 250—500 мг разжевать Гепарин 5000 ЕД в/в В дальнейшем выбирается схема лечения исходя из уровня АД см. выше.
7. Лечение ОЛ у больных с митральным стенозом.
Фуросемид 40-60 мг в/в, при необходимости повторно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие. Обычно ОЛ у этой категории больных возникает на фоне тахикардии, поэтому для урежения ЧСС применяются бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20-40 мг сублингвально до урежения ЧСС на уровне 60-70 в минуту. Или при наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина. Морфин 10 мг в/в дробно Пеногашение см. выше
Нитроглицерин и другие периферические вазодилататоры относительно противопоказаны, так как могут вызвать чрезмерное снижение артериального давления, увеличить ЧСС и застой в легких.
8. Лечение ОЛ у больных гипертрофической кардиомиопатией
Во время ОЛ у больных с гипертрофической кардиомиопатией, как правило отмечаются тахикардия и гипотония. Для оказания неотложной помощи основные препараты — бета-адреноблокаторы, для урежения ЧСС применяются бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20-40 мг сублингвально до урежения ЧСС на уровне 60-70 в минуту. Для повышения АД и уменьшения степени обструкции в/в вводят мезатон.
Быстродействующие диуретики используют с осторожностью!
Нитроглицерин и другие периферические вазодилататоры при обструктивной форме гипертрофической кардиомиопатйи противопоказаны!
9. Лечение ОЛ у больных с аортальным стенозом
Для оказания неотложной помощи в случае отека легких назначают добутамин, а при артериальной гипотеизии — дофамин. В нетяжелых случаях, особенно при тахисистолической форме мерцания предсердий, применяют сердечные гликозиды. Быстродействующие диуретики используют с осторожностью!
Нитроглицерин и другие периферические вазодилататоры относительно противопоказаны!
10. Лечение ОЛ у больных с митральной недостаточностью
Для уменьшения степени митральной регургитации вводятся периферические вазодиллятаторы артериолярного или спешанного типов — эналаприлат, капотен.
Также для урежения ЧСС применяются бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20-40 мг сублингвально до урежения ЧСС на уровне 60-70 в минуту. Или при наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0,25 мг дигоксина.
Список использованной литературы
1. П. Х. Джанашия, Н. М. Шевченко, С. В. Олишевко. «Неотложная кардиология» – М.: Издательство БИНОМ, 2008.
2. В. В. Руксин «Неотложная кардиология» — 4-е изд. — СПб.: «Невский диалект», 2001.
3. Руководство по скорой медицинской помощи / под ред. С. Ф. Багненко, А. Л. Верткина, А. Г. Мирошниченко, М. Ш. Хубутии. – М.: ГЭОТАР-Медиа, 2007.
4. Руководство по интенсивной терапии / под ред. А. И. Трещенского, Ф. С. Глумчера. – К.: Вища школа, 2004.
5. А. Л. Сыркин. «Инфаркт миокарда» — 3-е изд. – М.: Медицинское информационное агенство, 2003.
6. С. Н. Терещенко, Н. А. Джаиани, М. Ю. Жук, И. В. Жиров. Отек легких: диагностика и лечение на догоспитальном этапе. Методические рекомендации. Кафедра СМП МГМСУ, 2007.
7. С. Н. Терещенко, И. В. Жиров. Лечение неотложных состояний в кардиологии. Методические рекомендации. Кафедра СМП МГМСУ, 2007.
8. В. В. Михайлов. Основы патологической физиологии: Руководство для врачей. – М.: Медицина, 2001.
Ссылки
— Классификация, физиология, клиническая картина и лечение отека легких на фельдшер.ру
| Болезни органов дыхания (J00-J99), респираторные заболевания | |
|---|---|
| Болезни верхних дыхательных путей (также Инфекции верхних дыхательных путей, Простуда) | |
| Голова | Носовые пазухи: Синусит Нос: Ринит (Вазомоторный ринит, Атрофический ринит, Сенная лихорадка) · Полип носа · Искривление носовой перегородки Миндалины: Тонзиллит · Гипертрофия аденоидов · Перитонзиллярный абсцесс |
| Шея | Глотка: Фарингит (Острый фарингит) Гортань: Ларингит · Круп · Ларингоспазм Голосовые связки: Узелки голосовых связок Надгортанник: Эпиглоттит Трахея: Трахеит · Стеноз трахеи |
| Болезни нижних дыхательных путей | |
| Болезни бронхов | острые: Острый бронхит хронические: Хронический бронхит · ХОБЛ · Эмфизема лёгких · Диффузный панбронхиолит · Бронхиальная астма (Астматический статус, Аспириновая бронхиальная астма, Бронхиальная астма тяжелого течения) · Бронхоэктатическая болезнь неуточненные: Бронхит · Бронхиолит (Облитерирующий бронхиолит) |
| Пневмония | по возбудителю: Вирусная (ТОРС) · Бактериальная (Пневмококковая) · Микоплазменная · Легочные микозы · Паразитическая (Пневмоцистная) по механизму возникновения: Химическая пневмония (Синдром Мендельсона) · Аспирационная пневмония · Госпитальная пневмония · Внебольничная пневмония |
| Интерстициальные болезни лёгких | Саркоидоз · Идиопатический фиброзирующий альвеолит · Экзогенный аллергический альвеолит · Лёгочный альвеолярный протеиноз · Альвеолярный микролитиаз |
| Профессиональные болезни лёгких | Пневмокониоз (Асбестоз, Баритоз, Бокситный фиброз, Бериллиоз, Синдром Каплана, Халикоз, Легкое угольщика, Сидероз, Силикоз) Гиперсенситивный пневмонит (Багассоз, Биссиноз, Легкое птицевода, Легкое фермера) |
| Другие болезни лёгких | ОРДС · Отёк лёгких · Эозинофильная пневмония · Аллергический бронхолёгочный аспергиллёз · Ателектаз · Лёгочная эмболия · Лёгочная гипертензия |
| Болезни плевры и средостения | |
| Гнойные заболевания | Абсцесс лёгкого · Эмпиема плевры |
| Болезни плевры | Плеврит · Пневмоторакс · Легочный выпот (Гидроторакс, Гемоторакс, Хилоторакс) |
| Болезни средостения | Медиастинит · Эмфизема средостения |
Wikimedia Foundation. 2010.
dic.academic.ru