почему возникает и как его предотвратить
29 окт. 2021 г., 14:10
Обо всём этом нам рассказал заведующий неврологическим отделением рошальского стационара Шатурской областной больницы Шарифбег Мирзоев
Шарифбег Сафаралиевич, что за враг — инсульт?
— Инсульт — это остро возникшее нарушение мозгового кровообращения, которое приводит к повреждению и гибели клеток мозга. Сегодня, к сожалению, это заболевание не имеет возрастных ограничений.
Почему именно молодые оказываются под ударом?
— Прежде всего из-за бешеного ритма современной жизни: постоянные стрессы, отсутствие отдыха и вредные привычки, включая переедание, курение, алкоголь, наркотики. Гиподинамия вместо физкультуры и спорта. Многие игнорируют собственные болезни, о которых им уже известно. Так, постоянно повышенное давление очень быстро приводит к потере сосудами головного мозга былой эластичности. Зачастую это и является причиной геморрагического инсульта.
Какие виды инсультов встречаются?
— Ишемические, когда происходит спазм или закупорка сосуда головного мозга (тромб) — клеточки повреждаются и могут погибнуть. И геморрагические, когда сосуд лопнул — кровь излилась в мозг и повредила его. По статистике, на 4-5 ишемических инсультов приходится 1 геморрагический.
По каким признакам можно понять, что случился инсульт?
— В зависимости от локализации очага поражения симптомами инсульта могут быть слабость, двоение в глазах, нарушение чувствительности, координации или речи, спутанность сознания. Инсульт называют также «острым нарушением мозгового кровообращения», «апоплексией», «ударом». Практически всегда симптомами развития инсультов являются: внезапная выраженная головная боль и/или болезненность лица, слабость мимических мышц, сопровождающиеся нарушениями зрения (до полной слепоты) или слуха (чувство заложенности), рвота; головокружение, нарушение координации движений, шаткость походки, падения; • кратковременная потеря сознания с последующим развитием нарушений речи (афазия), параличи (конечностей, лица, языка), нарушения глотания, нарушения памяти и повышенная забывчивость; судорожные припадки; • потеря сознания с выраженной гиперемией лица на стороне поражения (при геморрагическом инсульте) с нарушениями дыхания (шумное, частое дыхание) и развитием сопорозного или коматозного состояния.
Что важно знать при оказании первой помощи при инсульте? Какими должны быть действия на доврачебном этапе?
— Срочно вызовите «скорую помощь». Если человек в сознание, уложите его таким образом, чтобы плечи и голова находились слегка повыше тела, это снизит давление крови на головной мозг. Постарайтесь избежать передвижения пациента, так как это может усугубить его состояние.
Обеспечьте больному свободу дыхания, то есть снимите с него, если есть, тугой пояс, узкую одежду, также обеспечьте приток свежего воздуха в помещение, где располагается больной. Не давайте больному ничего есть и пить. У человека может быть нарушена функция глотания и пища или жидкость могут попасть в дыхательные пути. Ни в коем случае не давайте пострадавшему никаких лекарственных препаратов до приезда бригады скорой помощи! Важно знать, что в домашних условиях нельзя пытаться привести больного в сознание, используя нашатырный спирт или другие лекарственные препараты, особенно при наличии судорог – возможно усугубление состояния больного и прогрессирование неврологической симптоматики. По прибытии врачей необходимо сообщить полную картину события. Ваша речь должна быть быстрой, но внятной. Слова должны быть короткими, но по максимуму информативными. Чем быстрее будет оказана квалифицированная медицинская помощь, тем благоприятнее будет прогноз и исход заболевания.
По прибытии врачей необходимо сообщить полную картину события. Ваша речь должна быть быстрой, но внятной. Слова должны быть короткими, но по максимуму информативными. Чем быстрее будет оказана квалифицированная медицинская помощь, тем благоприятнее будет прогноз и исход заболевания.
Имеет ли значение временной фактор?
— Безусловно, счет идет на минуты: чем быстрее будет оказана медицинская помощь, тем легче будут последствия. При инсульте успеть помочь больному необходимо в общей сложности за 4-4,5 часа, если предпринять необходимые лечебные мероприятия в этот промежуток времени можно избежать большинства осложнений.
Сколько может занять реабилитация?
— Медицинская реабилитация после инсульта должна начинаться сразу после стабилизации жизненно важных функций организма (в первую очередь гемодинамических показателей) и неврологического статуса и быть направлена восстановление двигательных, чувствительных, координаторных, речевых расстройств, высших психических функций — память, внимание, мышление.
Процесс реабилитации долгий и подчас трудный, речь идет о годе и даже более. При выписке из больницы больному даются рекомендации, которые он должен выполнять, чтобы инсульт не повторился. Многие направляются на реабилитацию в специализированные медицинские учреждения.
Более чем у трети больных, перенесших инсульт, наблюдается речевые нарушения. Я предлагаю своим пациентам специальные упражнения для восстановления речи.
Шарифбег Сафаралиевич, что делать, чтобы всё-таки инсульт не случился?
— Волшебной пилюли не существует. Вне зависимости от возраста необходима профилактическая работа: отказ от вредных привычек, здоровый образ жизни, достаточная физическая активность. Ежедневные динамические аэробные физические нагрузки в течение 30-60 минут и более, например, прогулки быстрым шагом, катание на лыжах, велосипеде или плавание. Если есть гипертония, показана диета с пониженным содержанием соли, то есть исключить соленья, копчености, сосиски, колбасы, мясо в панировке, консервы, чипсы, сухарики.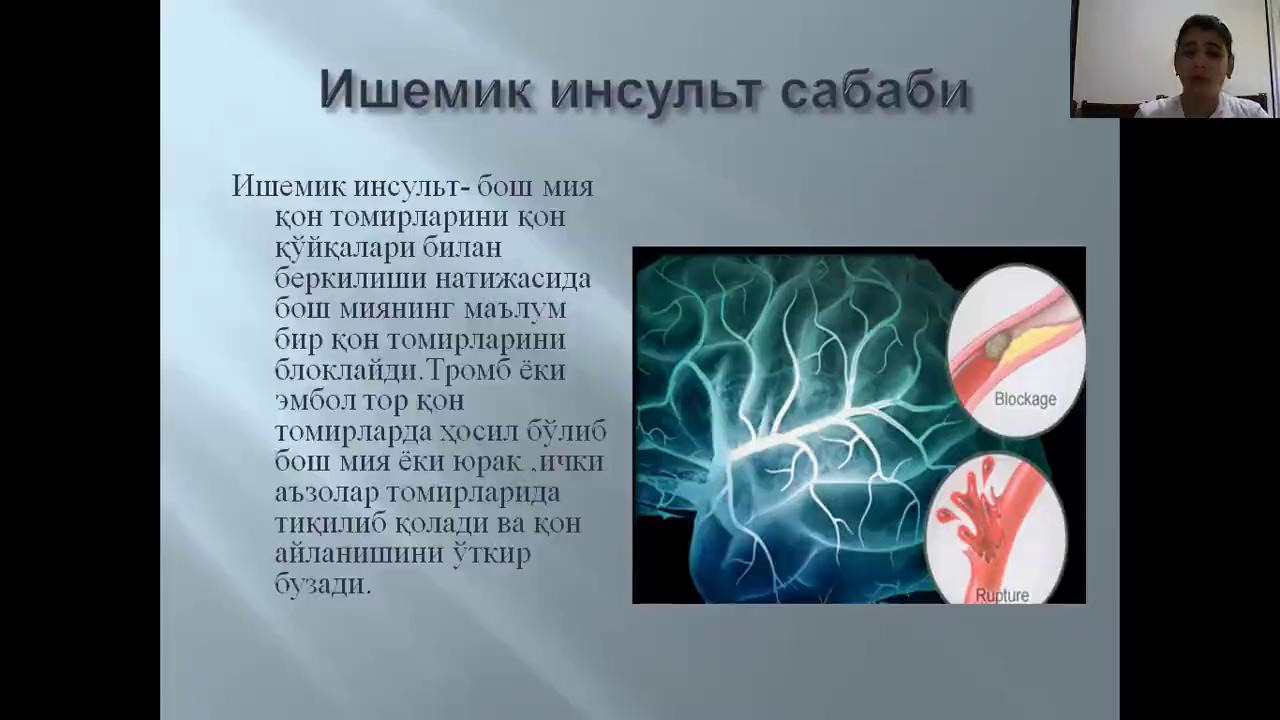
Регулярно осуществляйте контроль за давлением и обязательный прием рекомендованных врачом препаратов. И, конечно, не забывайте проходить диспансеризацию.
Олеся Комарова
Источник: http://inroshal.ru/o-lyudyah/intervyu/insult-pochemu-voznikaet-i-kak-ego-predotvratit
Какие сигналы предшествуют инсульту? | Статьи клиники Медсервис
В некоторых случаях, например, при некоторых травмах (переломы позвоночника на шейном уровне, далее травмы черепно-мозговые) инсульт не предсказать. При этом, он может быть геморрагическим от прорыва сосуда или ишемическим при его сжатии. Но чаще всего инсульт является следствием заболеваний сердца, гипертонической болезни, ишемической болезни нарушений ритма сердца.
Гипертоническая болезнь. Та или иная система начинает страдать от недостатка кровотока. В ответ на это организм накачивает сердечную мышцу, чтобы эту систему поддержать. В итоге казалось бы реакция компенсаторная становится патологической и давление у человека увеличивается. В ответ на это накачиваются и мышцы периферических сосудов. Поражаются при этом органы мишени гипертонической болезни, а это почки, глаза, центральная нервная система, само сердце (ишемическая болезнь)
Другие ситуации – аритмии, сахарный диабет, заболевания ревматические, когда воспаляются стенки сосудов, гематологические заболевания, то есть заболевания системы крови с патологической вязкостью, что тоже может тоже приводить к формированию тромбов прямо непосредственно в головном мозге.
Ну и глобальная вещь — это атеросклеротическая болезнь, потому что атеросклеротическая болезнь — это болезнь всего организма в целом. Это нарушенный жировой обмен, повышенное количество холестерина в крови. Начинаться атеросклеротическая болезнь может с любого органа. У кого-то начинается с конечностей, что больше характерно для мужчин, у кого-то с венечных сосудов сердца.
Это нарушенный жировой обмен, повышенное количество холестерина в крови. Начинаться атеросклеротическая болезнь может с любого органа. У кого-то начинается с конечностей, что больше характерно для мужчин, у кого-то с венечных сосудов сердца.
Главное, чтобы подобные проблемы известны были человеку заранее. Чтобы он с ними не повстречался, когда лег в сосудистый центр и у него обнаружили высокий сахар, или впервые поставили гипертонию. Нужно регулярно проходить медицинский осмотр. Это может быть медосмотр с работы, это может программа диспансеризации. Советую не пренебрегать подобной возможностью, потому что базовые вещи там могут выявить.
Не нужно думать, что такие вещи, как полный анализ крови, сахар, холестерин, ЭКГ, флюрография легких — это очень слабо. Это на самом деле очень даже много. И многие предвестники может выявить уже на данном этапе.
Ну а теперь непосредственно об инсульте. Как таковое прединсультное состояние — это вещь трудно предсказуемая. Потому он называется острым нарушением мозгового кровообращения, все происходит внезапно. Очень редко инсульт возникает из-за постепенно растущей атеросклеротической бляшки, и она становится все больше, больше и больше, и сосуд закупоривается постепенно, а явление прединсультное, разного рода онемение, небольшая слабость, может пациентом заранее чувствоваться. Это редкий случай, когда врач, проведя при этом обследование сосудов, то же УЗИ, может заметить этот процесс. Тогда будет проведена определенная операция, в результате которой будет убрана эта бляшка.
Потому он называется острым нарушением мозгового кровообращения, все происходит внезапно. Очень редко инсульт возникает из-за постепенно растущей атеросклеротической бляшки, и она становится все больше, больше и больше, и сосуд закупоривается постепенно, а явление прединсультное, разного рода онемение, небольшая слабость, может пациентом заранее чувствоваться. Это редкий случай, когда врач, проведя при этом обследование сосудов, то же УЗИ, может заметить этот процесс. Тогда будет проведена определенная операция, в результате которой будет убрана эта бляшка.
В большинстве случаев из-за эмбола или оторвавшейся бляшки, при резком спазме или резко сформировавшийся тромбе непосредственно уже в головном мозге предсказать инсульт почти невозможно.
Можно сказать одно. Почти все проблемы, возникающие так или иначе на фоне факторов риска, почти все проблемы инсультного характера возникают на фоне перенесенного человеком стресса. Стресс усиливает спазм сосудов.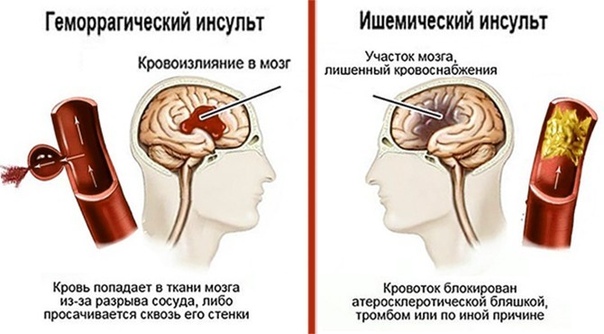 И при дефиците, когда может всего лишь
И при дефиците, когда может всего лишь
10% осталось от диаметра сосуда, мозг функционирует нормально. Но если эти 10% перекрылись в момент спазма, функционально зажался сосуд, то происходит инсульт. Важнейший фактор это стресс. А стресса в нашей жизни сейчас очень много.
Люди, берегите свои нервы! Научитесь относиться по-особому к определенным жизненным обстоятельствам, не живите в условиях конфликта, как бытового, так и профессионального, постарайтесь, насколько это возможно, менее серьезно относиться к тем проблемам, которые вас окружают, рационализировать их, подходить к ним как-то, пытаться решать их заранее, не оставлять все на потом. Вот что я хотел бы пожелать. Потому что стресс — это виновник многих бед, и в том числе инсульта.
Сергей Булдаков, врач невролог клиники «Медсервис», рассказывает о профилактике инсульта
Профилактика инсульта — Сургутская клиническая травматологическая больница
Инсульт — это острое нарушение мозгового кровообращения за счет разрыва, спазма или закупорки сосудов мозга, в результате чего повреждается вещество головного мозга.
Геморрагический инсульт – повреждение вещества мозга в результате кровоизлияния при разрыве кровеносного сосуда головного мозга. Геморрагический инсульт возникает на фоне повышенного артериального давления, снижения эластичности стенок сосудов головного мозга.
Ишемический инсульт – повреждение вещества мозга в результате спазма или закупорки кровеносного сосуда. Длительный спазм сосуда головного мозга может быть следствием воздействия таких факторов, как стрессы, резкие колебания атмосферного давления или микроклимата, переутомление, вредные привычки (употребление алкоголя, курение), избыточный вес, резкое колебание уровня сахара в крови.
Факторы повышенного риска:
- инсульт или инфаркт миокарда у одного и более кровных родственников;
- диагностирована склонность к микротромбообразованию;
- наличие артериальной гипертонии, стенокардии, дисциркулярной энцефалопатии;
- сахарный диабет;
- курение и злоупотребление алкоголем;
- нарушение липидного обмена, избыточный вес;
- наличие нарушений мозгового кровообращения: нейроциркуляторная дистония, транзиторные ишемические атаки, гипертонический церебральный криз.

Основные симптомы инсульта
- внезапное онемение или слабость мышц лица, руки или ноги, особенно на одной стороне тела;
- неожиданно появившиеся затруднения артикуляции или восприятия речи, текста;
- резкое ухудшение зрения одного или обоих глаз;
- внезапное нарушение координации движений, шаткость походки, головокружение;
- внезапная резкая и необъяснимая головная боль.
При возникновении одного из вышеперечисленных симптомов необходимо вызвать скорую медицинскую помощь!
Действия до приезда скорой помощи:
- уложить больного в постель в положении на боку;
- обеспечить больному покой;
- измерить артериальное давление;
- соблюдать осторожность при приеме медикаментозных средств: резкое снижение давления (ниже 160/90 мм рт. ст.) может усилить ишемию мозга;
- дать больному 2-4 таблетки глицина под язык.
Профилактика инсульта
В целях профилактики необходим правильный режим труда и отдыха, рациональное питание и полноценный сон, благоприятный психологический климат в семье и на работе, своевременное лечение сердечнососудистых заболеваний.
Необходимо соблюдать ряд правил, чтобы не дать развиться инсульту:
1. Контролируйте свое артериальное давление.
Если верхнее число артериального давления постоянно выше 140 или нижнее число постоянно выше 90, то обязательно проконсультируйтесь с врачом.
2. Регулярно проходите электрокардиографическое исследование.
Если у Вас диагностируют мерцание предсердий (нерегулярные сердечные сокращения, нарушающие сердечную функцию, при которых кровь может застаиваться и сворачиваться, а сердечные сокращения могут отделить часть тромба в общий кровоток), то это может привести к нарушению мозгового кровообращения.
3. Избавьтесь от вредных привычек.
Курение удваивает риск инсульта. Избыточный прием алкоголя повышает риск развития инсульта.
4. Контролируйте уровень холестерина в крови.
Увеличение содержания холестерина повышает риск развития инсульта.
5. Строго придерживайтесь рекомендаций врача при наличии диабета.
Это заболевание повышает риск развития инсульта, но, контролируя течение, можно снизить этот фактор.
6. Ведите активный образ жизни.
Регулярные физические упражнения, ежедневная прогулка в течение 30 минут (велосипедные прогулки, плавание, танцы и т.д.) помогут снизить риск возникновения инсульта.
7. Употребляйте в пищу еду с низким содержанием соли и жира.
При уменьшении количества соли и жира в пище снижается артериальное давление и, соответственно, риск развития инсульта. Рекомендуется сбалансированное питание с преобладанием фруктов, овощей, круп и умеренным количеством протеина.
8. Проводите своевременную диагностику и лечение заболеваний.
Инсульт может быть вызван проблемами, связанными с работой сердца, с артериями и венами, кровью.
Желаем Вам крепкого здоровья!
Подготовлено заведующей кабинетом медицинской профилактики
БУ «ОКБ «Травматологический центр» Е.В. Петровой.
Симптомы инсульта у кошек
Симптомы инсульта у кошек. Лечение. (812) 607-68-62
Инсульт для кошек – явление широко распространённое. Так что же становится причиной инсульта у кошек? Самая распространённая причина связана с внезапным сокращением подачи кислорода в головной мозг, что вызывает повреждение клеток головного мозга. Это – ишемический инсульт. Инсульт у кошек может быть также вызван кровоизлиянием в головном мозге. Это – геморрагический инсульт. С прекращением подачи крови в головной мозг, его функции нарушаются, и может возникнуть даже разрушение головного мозга. Всё это сопровождается определёнными симптомами.
Так что же становится причиной инсульта у кошек? Самая распространённая причина связана с внезапным сокращением подачи кислорода в головной мозг, что вызывает повреждение клеток головного мозга. Это – ишемический инсульт. Инсульт у кошек может быть также вызван кровоизлиянием в головном мозге. Это – геморрагический инсульт. С прекращением подачи крови в головной мозг, его функции нарушаются, и может возникнуть даже разрушение головного мозга. Всё это сопровождается определёнными симптомами.
Вот 8 симптомов инсульта у кошек, которые нужно знать.
1. Наклонённая голова.
Инсульт у кошек, прежде всего, может сопровождаться наклоном головы под необычным углом. Часто это – наклон головы набок. Кошка может также перемещать голову из стороны в сторону. Причина этого кроется в слабости мышц. Это состояние может сохраняться несколько недель после инсульта.
2. Потеря равновесия.
Проворная, легко двигающаяся кошка может неожиданно стать неуклюжей. Неустойчивость, потеря равновесия, шаткая походка и падения – очевидные последствия инсульта у кошки. Кошка может также передвигаться очень медленно или перемещаться неуверенно кругами по дому.
Неустойчивость, потеря равновесия, шаткая походка и падения – очевидные последствия инсульта у кошки. Кошка может также передвигаться очень медленно или перемещаться неуверенно кругами по дому.
3. Некоординированность движений (атаксия).
Потеря контроля над мышцами из-за инсульта может вызвать атаксию у кошек. В результате кошка не сможет совершать обычные, рутинные действия из-за слабости в лапах.
4. Временная слепота.
У кошки может развиться временная слепота. Кошка будет натыкаться на предметы, легко пугаться и испытывать трудности с поисками чашек с едой и водой. Заметить слепоту у кошек не всегда легко, так как у них хорошо развиты другие органы чувств, компенсирующие потерю зрения.
5. Изменения поведения.
Поведение кошки после инсульта заметно меняется. Кошка может пребывать в замешательстве и будет легко пугаться действий и людей. Кошка может даже избегать хозяина и животных, живущих в доме.
6. Вялость.
Вялость.
Обычно активная кошка может неожиданно стать апатичной и выглядеть измождённой. Кошка может также перестать обращать внимание на то, что раньше её привлекало.
7. Потеря аппетита.
Из-за слабости лицевых мышц кошка может испытывать трудности с пережёвыванием пищи и может даже терять сознание во время еды. Слабость горловых мышц может создавать трудности во время проглатывания пищи, вследствие чего кошка может подавиться и задохнуться.
8. Самопроизвольные испражнения.
Часть брюшных мышц также может быть затронута инсультом. В результате могут возникнуть самопроизвольные испражнения даже без понимания этого и без привычных усилий.
ПРОКОНСУЛЬТИРУЙТЕСЬ У ВЕТЕРИНАРА (812) 607-68-62
Инсульт правой стороны: последствия и лечение
Содержание:
- Симптомы правостороннего инсульта
- Причины появления
- Диагностика инсульта правой стороны
- Методы лечения
- Профилактика
- Реабилитация
- Жизнь после инсульта
Инсульт правой стороны — резкое нарушение кровоснабжения тканей головного мозга, которое происходит приступами. Результат — пораженные отделы не могут выполнять основные функции, наступают тяжелые последствия для всего организма. Опасность заключается в гибели нервных клеток, это вызывает необратимые процессы. Пациент теряет привычные способности, может стать инвалидом, впасть в кому, умереть.
Результат — пораженные отделы не могут выполнять основные функции, наступают тяжелые последствия для всего организма. Опасность заключается в гибели нервных клеток, это вызывает необратимые процессы. Пациент теряет привычные способности, может стать инвалидом, впасть в кому, умереть.
Симптомы правостороннего инсульта
Инсульт на правую сторону — катастрофа, потому что страдают центры, которые отвечают за чувствительность, координацию, моторику, тонус мышц. Человек теряет двигательные способности. Правосторонние центры выполняют функцию регуляторов активности всех левосторонних органов, конечностей. Поэтому инсульт правосторонний и его последствия отражаются на подвижности левой руки, ноги, глаза, уха.
Основные функции полушария:
- понимание речи;
- пространственное восприятие;
- осязание;
- интуиция;
- слух, речь;
- письмо, чтение;
- математические способности.
Опасные последствия инсульта на правую сторону можно минимизировать, если вовремя распознать симптомы катастрофы, немедленно обратиться за медицинской помощью.
Признаки болезни:
- Потеря чувствительности левых конечностей.
- Поражаются лицевые мышцы — отвисание нижней губы, века слева, аномальная улыбка, невозможность полностью открыть рот, сдвиг языка.
- Зрение, слух теряют остроту и четкость.
- Поражение правого полушария при инсульте сопровождается появлением психических реакций — вялость, апатия, агрессия, утрата эмоциональности.
- Пациент не может оценить реальные размеры предметов.
- Потеря памяти.
- Резкий рост артериального давления — признак правостороннего инсульта.
- Рвота, сильная тошнота, головокружение.
- Покалывание, онемение, мурашки по телу.
- Паралич.
- Потеря координации, равновесия, ориентации.
- Сигналы вегетативной системы — сильное потоотделение, одышка, сердцебиение, покраснение лица.
- Утрата способности концентрироваться.
Головная боль — тревожный симптом инсульта правого полушария. Она резкая, интенсивная, не снимается обычными спазмолитиками, доводит пациента до потери сознания.
Причины появления
Инфаркт мозга всегда связан с повреждением кровеносных сосудов или нарушением нормальной проходимости таковых. Меняется динамика крови, ее состав. Катастрофа поражает бассейн средней (правой) мозговой артерии, провоцирует экзогенные и эндогенные факторы.
Инсульт правого полушария возникает из-за:
- Постоянного приема алкоголя, наркотиков, табакокурения.
- Интенсивных физические нагрузок, частых стрессов.
- Гипертонии, гипотонии.
- Лишнего веса, при котором резко повышается уровень холестерина.
- Черепно-мозговых травм.
- Аневризмы, атеросклероза, опухолей.
- Болезней почек, сосудов мозга, сердца.
- Приема контрацептивов гормонального типа без контроля— причина правостороннего инсульта у женщин, сопровождаемого тяжелыми последствиями.
- Наследственные или врожденные патологии сердца (порок), эндокринной системы, крови — причина кровоизлияния в мозг у детей.
В зависимости от типа удара, меняются провоцирующие кровоизлияние факторы:
| Разновидность патологии | Причины | Последствия |
Ишемический инсульт правого полушария — нарушение кровяного потока, который направляется к головному мозгу. Происходит частичная или полная закупорка сосудов. Происходит частичная или полная закупорка сосудов. | Густая кровь, эмболия, тромбозы, атеросклеротические и холестериновые бляшки, компрессия сосудов, артериальная гипертензия, скачки давления, проблемы с сердцем. Напряжение во время родов, сильный эмоциональный всплеск. | Мозг не получает нужного количества кислорода. Гибнут, голодают нервные клетки, некроз тканей. |
| Тип геморрагического инсульта правого полушария головного мозга считается быстротекущим, агрессивным. Катастрофа, связанная с разрывом кровеносных сосудов, питающих ткани. | Высокие показатели артериального давления, гипертонический криз, внутричерепное давление. Измененная структура сосудов, перенесенные травмы головы. | Быстрый отек мозга, кома, инвалидность, паралич. Микроинсульт, когда поражается небольшой очаг, но точечно. |
Правосторонний инсульт у мужчин, женщин, детей провоцирует потерю важнейших навыков для нормальной жизни. Восстановление длится долго, часто приходится учиться заново ходить, разговаривать, писать, возвращать чувствительность в конечностях верхних, нижних.
Диагностика инсульта правой стороны
При проявлении первых симптомов нужно пройти немедленное обследование, это касается также пациентов, находящихся в группе риска. Геморрагический и ишемический инсульт правого полушария диагностирует невролог, устанавливая очаговые признаки кровоизлияния. При необходимости назначают прием у нейрохирурга. Для получения полной клинической картины, выявления типа патологии, размера пораженной области тканей назначают:
- Липидограмма — анализ на уровень холестерина.
- МРТ.
- Исследование показателей крови — свертываемость, состав, химия, общие характеристики.
- Компьютерная томография.
- Анализ мочи.
Одновременно назначают обследования, позволяющие спрогнозировать возможность кровоизлияния по состоянию основных систем организма:
- ОГР — рентгенографическое исследование грудной клетки.
- УЗИ — сосудистая система, сердечная мышца.
- ЭКГ.
- Кровяное давление — мониторинг.

По результатам комплексного обследования, невролог дает прогноз лечения инсульта правого полушария головного мозга, назначает соответствующую схему применения медикаментов.
Методы лечения
Терапия инфаркта мозга разбивается на два этапа. Это восстановительный период и помощь в острый момент патологии (осуществляется только в стационаре). Если диагностирован сильный отек, есть риск тяжелых последствий для пациента, утрата двигательной активности, проводится хирургическое вмешательство.
Чтобы минимизировать последствия инсульта правой стороны и повысить эффективность лечения, назначают:
- Базовую терапию — при ишемическом типе патологии вводят тромболитики, медикаменты, разжижающие кровь, уменьшающие сворачиваемость. При геморрагическом — препараты, которые быстро сужают сосуды, останавливают кровь, чтобы уменьшить область поражения мозга.
- Введение препаратов гипотензивного вида — избавляют от компрессии нервных волокон, которые пострадали из-за развития отека.

- Меры для восстановления утраченных нервных связей — нейропротекторы.
- Мозговое кровообращение — для нормализации применяют вазоактивные средства.
- Состояние сосудов — терапия с применением антиоксидантов для повышения проницаемости стенок.
- Расстройство по лакунарному типу — медикаменты для снижения артериального давления, вазоактивные средства, нейропротекторы.
- Развитие гемореологической окклюзии — назначают антиагреганты, декстранамы и ангиопротекторы.
В момент острой фазы очень важно постоянно поддерживать нормальное дыхание, ритм сердца, температуру тела. Интенсивная рвота, судороги, приступы эпилепсии — немедленно купируются.
Эффективность лечения инсульта зависит от скорости начала терапии. Если обратиться за медицинской помощью не позже 3-5 часов после кровоизлияния, можно избежать необратимых процессов, ускорить последующее восстановление.
Профилактика
Чтобы не попасть в группу риска, необходимо вести здоровый образ жизни, проходить обследования. Отказаться от употребления продуктов, провоцирующих рост уровня холестерина, сахара.
Отказаться от употребления продуктов, провоцирующих рост уровня холестерина, сахара.
Меры профилактики:
- Исключить курение табака, употребление алкоголя — требуется при появлении опасных симптомов, обнаружении тревожной клинической картины.
- Снизить уровень эмоционального напряжения, избегать стрессов, резких всплесков.
- Физическая активность — недопустимы перегрузки, изнурительные тренировки без должного восстановления.
- Постоянный мониторинг артериального давления.
- Здоровый рацион — без вредных продуктов с высоким содержанием жиров, правильный баланс, избавление от лишнего веса. Это актуально для мужчин, которые достигли среднего возраста — группа риска.
При выявлении болезней, которые могут спровоцировать удар ишемический или геморрагический, немедленно нужно пройти курс лечения.
Реабилитация
Длительность и качество восстановления после болезни трудно спрогнозировать. Все зависит от тяжести поражения мозговых структур, особенностей организма. Комплексная реабилитация под наблюдением специалистов — важнейший фактор, который помогает избавиться от функциональных расстройств. Возможно восстановление в условиях дома, но в этом случае нет шанса комплексного применения эффективных мер для пациента:
Комплексная реабилитация под наблюдением специалистов — важнейший фактор, который помогает избавиться от функциональных расстройств. Возможно восстановление в условиях дома, но в этом случае нет шанса комплексного применения эффективных мер для пациента:
- Лечебный, восстановительный массаж — необходим для возвращения утраченной двигательной функции конечностей как с правой, так и с левой стороны. Проводят манипуляции с нарастающей интенсивностью, аккуратно воздействуют на мышцы, расслабляя их, избавляя от зажимов, болезненных спазмов.
- Эмоциональный и физический покой — пострадавший должен пребывать в атмосфере, которая стимулирует желание, возможность лечиться.
- ЛФК под руководством опытных реабилитологов — такой подход позволяет избавиться от парализации, вернуть нормальную координацию движений, восстановить утраченные функции, полностью контролировать тело.
- Диетический режим питания — его разрабатывают специалисты, исключая опасные факторы, провоцирующие рост уровня холестерина, появления бляшек в сосудах.

- Отказ от курения, употребления спиртных напитков, наркотиков.
- Попутное лечение хронических заболеваний, которые негативно влияют на сосудистую систему.
- Сеансы с неврологом, физиотерапевтом, психологом.
Если реабилитация происходит в домашних условиях, пациенту, который парализован, каждые 2 часа необходимо менять положение тела. Это минимизирует риск появления пролежней, не позволит мышцам быстро атрофироваться в комплексе с массажем. Нужно организовать ровную поверхность, без бугров, складок постели.
После перенесенной болезни врач может рекомендовать посещать бассейн, чтобы укрепить мышцы и иммунитет, избавиться от спазмов. Полезно освоить дыхательные упражнения, насыщающие кровь кислородом. Пешие прогулки помогут быстрее восстановить физическую форму, укрепить мускулатуру, справиться с одышкой, избавиться от лишнего веса.
Жизнь после инсульта
Кровоизлияние в мозг редко проходит без опасных последствий для организма. Перенесенная катастрофа повлияла на все органы, системы, поэтому жизнь после нее должна подчиняться новым правилам. Меры позволят избежать обширного удара и минимизировать риск рецидива.
Перенесенная катастрофа повлияла на все органы, системы, поэтому жизнь после нее должна подчиняться новым правилам. Меры позволят избежать обширного удара и минимизировать риск рецидива.
Пострадавший обязан:
- Не допускать ярких психоэмоциональных всплесков.
- Контролировать, лечить стрессовые расстройства.
- Не перегружать организм физическими нагрузками, изнуряющими упражнениями, не поднимать тяжести.
- Соблюдать диету.
- Не допускать набор веса — лишние килограммы провоцируют повышение давления.
- Отказаться от работы, которая требует ежедневных психических и физических перенапряжений.
- Постоянно контролировать уровень артериального давления — при стабильно высоких цифрах проконсультироваться с врачом.
- Проходить периодические обследования не реже 1 раза за 6 месяцев — прием у невролога, кардиолога, терапевта. При наличии хронических заболеваний обратиться к профильному специалисту.
- Анализировать принимаемые препараты — их должен назначать только врач, а пациент обязан проинформировать его о перенесенном ишемическом или геморрагическом ударе.

Жизнь после инфаркта мозга может быть на достойном уровне. Пациент учится себя полностью обслуживать, восстанавливается речь, умение передвигаться, ориентироваться в пространстве. Но, чтобы ускорить процесс, не допустить рецидива, стоит обратиться за помощью к профессионалам.
Как ковид доводит до инфаркта и инсульта | Коронавирус
У заболевших CoViD-19 многократно возрастает риск инфаркта миокарда и ишемического инсульта, заявили учёные из Университета Умео в Швеции. Они сравнили число случаев таких приступов среди 86 тысяч пациентов с коронавирусом и почти 350 тысяч незаражённых. Выяснилось, что в первую неделю после появления симптомов ковида опасность инфаркта возрастает в три-восемь раз, инсульта — в три-шесть раз. За две недели после заболевания сердечный приступ случился у 56 инфицированных — против 26 случаев у людей без ковида за всё время исследования (данные собирали с февраля по середину сентября 2020 года). При этом пациентов, уже ранее переживших инфаркт или инсульт, в расчёт не брали.
Стоит отметить, что в группе исследованных людей с ковидом средний возраст составил 48 лет и больше половины из них (57%) — женщины. При этом приступы чаще случались у мужчин. На этот счёт есть два предположения: либо мужчинам вредят их половые гормоны, либо — бОльшая склонность к никотину, алкоголю и прочим излишествам.
Интересно, что опасность инфарктов и инсультов замечена и у больных «родственной» ковиду инфекцией — атипичной пневмонией SARS. А вот на фоне гриппа, например, такие катастрофы случаются в шесть-семь раз реже, чем на фоне «короны». Из этого учёные делают вывод, что серьёзные проблемы с сердцем и сосудами возникают не просто из-за тяжёлой нагрузки на организм из-за болезни, а именно из-за специфических особенностей вируса SARS-CoV-2. Исследователи считают, что здесь может быть замешана гипертрофированная реакция иммунитета на коронавирус — так называемый цитокиновый шторм. Это такая беда, при которой защитная система организма уничтожает не только патогены, но и собственные клетки человека. Кроме того, по мнению учёных, какую-то роль играет то, что этот вирус делает с рецепторами АСЕ-2, за которые, собственно, цепляется своими «шипами», чтобы попасть в клетку.
Кроме того, по мнению учёных, какую-то роль играет то, что этот вирус делает с рецепторами АСЕ-2, за которые, собственно, цепляется своими «шипами», чтобы попасть в клетку.
Надо сказать, инфаркт миокарда и ишемический инсульт по своей природе очень похожи. Миокард — это сердечная мышца. А инфаркт — это, по сути, омертвение, некроз. И происходит он по очень простой причине: не поступает кислород. А почему не поступает? Плохой кровоток. Слабый. Сердечная мышца умирает с голоду. А при ишемическом инсульте ровно то же самое происходит с мозгом. Это инфаркт мозга. Причина одна и та же — где-то в сосудах образовались пробки, кровь не идёт. Нет притока крови — нет кислорода. Без него клетки мозга могут продержаться примерно часов 50. Потом погибают невозвратно. Поэтому на всякий случай напомним хотя бы некоторые симптомы того, что в мозге происходит кислородная блокада, и надо срочно вызывать скорую.
- «Кривая улыбка»: один угол губы опущен
- Человек не может ровно поднять обе руки
- Человек не может высунуть язык
- Глаза двигаются несинхронно
- Речь невнятная
- В глазах двоится
- Одна сторона онемела
А ещё шведские учёные обратили внимание, что при ковиде часто бывает мерцательная аритмия. Это значит, что сердце бьётся с нерегулярными интервалами. Предсердия не делают один нормальный толчок примерно раз в секунду, а мелко-мелко дрожат, это очень хорошо видно по соответствующей ряби на кардиограмме. Такое случается, например, от того, что при очень высоком давлении сердечная мышца с таким мощным потоком крови просто не справляется, она дрожит от напряжения, она ослабела. Но бывает, что она ослабела просто потому, что её плохо кормят: недополучает кислород из-за скудного кровоснабжения. Всё к одному.
Это значит, что сердце бьётся с нерегулярными интервалами. Предсердия не делают один нормальный толчок примерно раз в секунду, а мелко-мелко дрожат, это очень хорошо видно по соответствующей ряби на кардиограмме. Такое случается, например, от того, что при очень высоком давлении сердечная мышца с таким мощным потоком крови просто не справляется, она дрожит от напряжения, она ослабела. Но бывает, что она ослабела просто потому, что её плохо кормят: недополучает кислород из-за скудного кровоснабжения. Всё к одному.
Коронавирус вызывает сгущение крови, подчеркнул в интервью Лайфу кардиолог, сердечно-сосудистый хирург Владимир Хорошев. Он также рассказал, что эта инфекция поражает клетки внутренней поверхности кровеносных сосудов.
— Внутренняя выстилка артерий при ковиде утолщается, возникает отёк, некая специфическая воспалительная реакция. Это происходит во внутренней выстилке всех этих сосудов, начиная от самых крупных подвздошных, бедренных и коронарных артерий и кончая мельчайшими капиллярами, которыми пронизаны все ткани человеческого организма, кроме роговицы, — объяснил врач.
Кроме того, по его словам, ковид влияет на состояние позвоночника. Кардиолог напомнил, что в шести из семи шейных позвонков проходят позвоночные артерии. Их две, и вдвоём они обеспечивают головному мозгу 40–44% артериальной крови. Считай, половину.
— При ковиде резко ухудшается состояние соединительной ткани, в частности хрящевой ткани. В позвоночнике, особенно в шейном отделе, расположены наиболее тонкие межпозвонковые диски, и они уплощаются. Ведь питание их ухудшается. И, следовательно, уменьшается высота шейного отдела позвоночника. А раз она уменьшается, значит, позвоночные артерии приобретают патологическую извитость. И наряду с ухудшением текучести крови из-за этой патологической извитости возникает дополнительное ухудшение притока крови к головному мозгу,— говорит Владимир Хорошев.
Врач добавил, что ковид особенно опасен для тех, у кого изначально есть проблемы с сосудами: атеросклероз, тромбозы, ишемическая болезнь сердца и так далее. Но «корона», по его мнению, может навредить и совершенно здоровым сердцам и сосудам: инфекция чаще всего распространяется в лёгких, а значит, ухудшает снабжение кислородом всего организма в целом. И при всём этом наука пока не в курсе дела, является ли риск постковидного инфаркта и инсульта временным или остаётся с человеком всю оставшуюся жизнь.
Но «корона», по его мнению, может навредить и совершенно здоровым сердцам и сосудам: инфекция чаще всего распространяется в лёгких, а значит, ухудшает снабжение кислородом всего организма в целом. И при всём этом наука пока не в курсе дела, является ли риск постковидного инфаркта и инсульта временным или остаётся с человеком всю оставшуюся жизнь.
— Ковид — совершенно новое заболевание. Я думаю, в ближайшие семь-восемь лет, а то и больше, и нейрофизиологи, и кардиологи, и трансфузиологи будут получать всё новые и новые данные о ковиде. И каждый новый штамм будет давать новые клинические проявления, — заключил врач.
Комментариев: 0
Для комментирования авторизуйтесь!
АвторизоватьсяРеабилитация после инсульта : этапы восстановления
Симптомы и признаки
Общемозговые симптомы инсульта:
-
сильная головная боль;
-
тошнота и рвота;
-
потеря ориентации во времени и пространстве.

Также выделяют очаговые признаки. Они зависят от того, какая именно часть мозга пострадала. Проявления очаговой симптоматики:
-
утрата мышечной силы или полная парализация одной из сторон тела;
-
парализация мимических мышц;
-
расстройства речи.
Геморрагический инсульт развивается стремительнее ишемического. В редких случаях у пациента возникают эпилептические приступы.
Как долго длится восстановление после инсульта
Период восстановления после инсульта занимает от нескольких недель до года. Если по прошествии 12 месяцев какие-то нарушения сохраняются – скорее всего, они останутся с человеком на всю жизнь, избавиться от них окончательно не получится.
Реабилитация – строго индивидуальный процесс, назвать конкретные сроки невозможно. От каких факторов зависят сроки восстановления:
От каких факторов зависят сроки восстановления:
-
возраст пациента;
-
своевременность обращения за медицинской помощью;
-
исходное состояние здоровья пациента;
-
наличие сопутствующих и хронических заболеваний;
-
объем поражения мозговых тканей;
-
какой по счету инсульт, первый или повторный;
-
стабильность артериального давления.
Для пациента младше 50 лет, который пережил первый инсульт, потребуется 3–5 месяцев интенсивного лечения. В пожилом возрасте требуется не менее 8 месяцев, ведь метаболические процессы в организме замедляются. Если инсульт произошел уже в третий раз, восстановление займет минимум год, а при третьем инсульте значительно повышается риск летального исхода.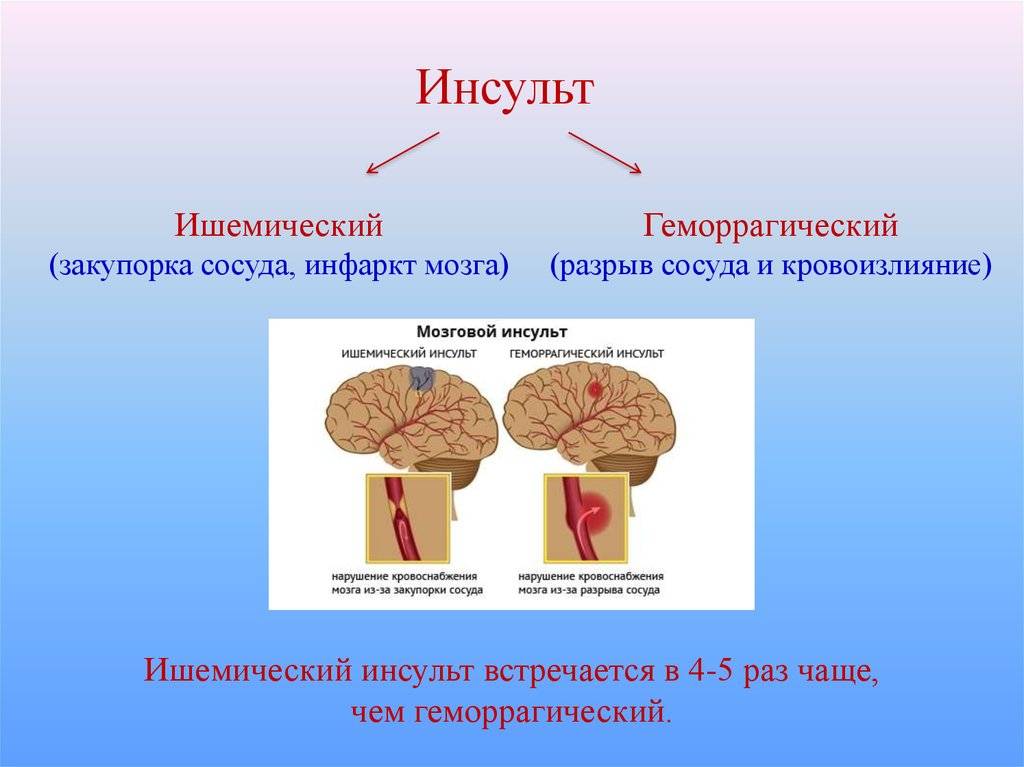 Основная причина инвалидизации после перенесенного инсульта – это двигательные нарушения.
Основная причина инвалидизации после перенесенного инсульта – это двигательные нарушения.
Этапы реабилитации после инсульта
Процесс восстановления пациентов разделяется на несколько периодов:
-
I этап. Начинается с момента госпитализации. Острый период длится 21 день, когда пациент проходит интенсивное лечение. Врачи нормализуют его артериальное давление и сердечную деятельность, назначают кортикостероиды, антикоагулянты, противосудорожные препараты. По показаниям может быть проведено оперативное вмешательство – трепанация черепа. Период с 3 недель до 3 месяцев после инсульта называют ранним восстановительным периодом. На первом этапе необходимо вернуть пациенту способность занимать вертикальное положение. Ему показана кинезитерапия – вариант лечебной физкультуры, а также дыхательная гимнастика. Первый этап занимает 3 месяца.
-
II этап. Продолжается с 3 до 6 месяцев.
 Его цель – достижение максимальной активности парализованных конечностей и мышц. Реабилитация может проходить в домашних условиях или в специализированном центре.
Его цель – достижение максимальной активности парализованных конечностей и мышц. Реабилитация может проходить в домашних условиях или в специализированном центре.
-
III этап. Длится с 6 месяцев до 1 года. В поздний восстановительный период необходимо вернуть пациенту бытовые навыки, восстановить его психологический комфорт. Если пациенту предстоит проживать в квартире одному – он должен быть в состоянии самостоятельно себя обслуживать, готовить пищу, совершать гигиенические процедуры. В этот период большое значение имеет поддержка родственников.
На всех этапах важен организованный подход, непрерывность, последовательность и интенсивность действий.
Средства и методы восстановления
Реабилитация должна проводиться по нескольким направлениям. Восстановление мозга после инсульта невозможно без приема ряда медикаментов. Также необходимо восстанавливать двигательную функцию, бытовые навыки, поработать над психоэмоциональным состоянием.
Медикаментозная реабилитация
Цель медикаментозной реабилитации – восстановление функций пострадавших зон головного мозга, улучшение мозгового кровообращения, стимуляция метаболических процессов между нейронами.
Для этого используют:
-
ноотропы – вещества, стимулирующие работу нейромедиаторов;
-
биогенные стимуляторы – препараты растительного происхождения, обладающие биологической активностью;
-
антихолинэстеразные препараты – они улучшают нервно-мышечную проводимость;
-
миорелаксанты – препараты для снятия спастики в мышцах;
-
антигипертензивные препараты – препятствуют повышению давления;
-
витамины группы В.
Курс лечения может быть рассчитан как на несколько недель, так и на 6–12 месяцев.
Восстановление двигательных функций (ЛФК)
ЛФК улучшает кровообращение в органах и тканях, улучшает обмен веществ. Гимнастика начинается с выполнения элементарных упражнений, постепенно они становятся сложнее.
Первые тренировки желательно проводить с инструктором по лечебной физкультуре. В дальнейшем упражнения после инсульта для восстановления ходьбы и прочих двигательных навыков можно повторять в домашних условиях. Некоторые медицинские центры предлагают пациентам занятия на тренажерах, которых могут быть механическими или роботизированными. Многофункциональные тренажеры подходят даже лежачим больным.
На что делается упор при проведении ЛФК:
-
восстановление двигательной активности кистей рук, моторики пальцев;
-
разработка плечевого сустава;
-
разработка нижних конечностей;
-
занятие сидячего и полусидячего положения;
-
ходьба.

Самые простые упражнения для восстановления после инсульта – это сборка пазлов, рисование простых фигур, застегивание пуговиц.
С помощью ЛФК можно восстановить даже зрительную функцию. Зрительная гимнастика необходима при параличе глазодвигательного нерва.
Психологическая и социальная реабилитация
Большое количество пациентов после инсульта сталкивается с психологическими проблемами. Из-за резкого изменения образа жизни может развиться клиническая депрессия, генерализованное тревожное расстройство, а некоторые страдают от вспышек агрессии.
Для коррекции психологического состояния применяют конгнитивно-поведенческую терапию и другие психотерапевтические техники. По показаниям могут быть назначены антидепрессанты.
Социальная реабилитация подразумевает поиск возможности трудоустройства на прежнее рабочее место, а если пациент получил группу инвалидности – поиск трудовой деятельности, которая была бы ему по силам.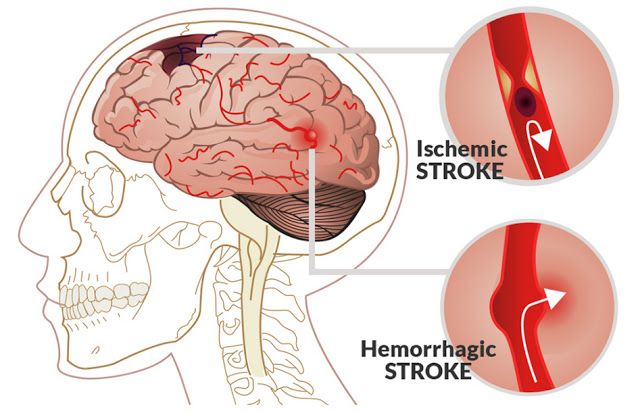
Восстановление после инсульта в домашних условиях
Некоторое время после инсульта человек должен провести в стационаре. Этот период продлится минимум 21 день – примерно столько длится интенсивная терапия и ранний реабилитационный период. Только после ее окончания можно забрать больного домой.
Пребывание в частном реабилитационном центре не всегда представляется возможным, поэтому многие пациенты проходят реабилитацию в домашних условиях. При выписке из лечебного учреждения им выдают выписной эпикриз, где описаны все рекомендации по уходу. Также там должны быть сведения о необходимом оборудовании и инвентаре.
Цели домашней реабилитации такие же, как и при работе с узкими специалистами в реабилитационных центрах:
-
восстановление двигательных навыков;
-
восстановление бытовых навыков;
-
стимуляция речевой функции;
-
психологическая поддержка.

Крайне важно продолжать прием назначенных медикаментов. Заниматься с пациентом можно самостоятельно или приглашать специалистов на дом.
Уход за больным после инсульта
Особенности домашнего ухода за больными после инсульта зависят от их состояния. Если пациент полностью или частично парализован, нужно обеспечить ему бытовой комфорт. Что потребуется приобрести для этого:
-
ортопедический матрас и подушки;
-
валики для ног и шеи;
-
нагрудник;
-
судно;
-
специальные столовые приборы;
-
прикроватный столик.
Также можно установить и закрепить специальные поручни и прочие приспособления, которые помогут самостоятельно приподниматься, садиться, вставать с кровати.
У лежачих больных каждый день необходимо проводить профилактику образования пролежней, своевременно менять постельное белье, делать лечебный массаж.
Как предотвратить риск повторного инсульта
Около трети всех случившихся инсультов являются повторными. Поскольку главная причина сосудистой катастрофы — гемодинамические нарушения, профилактические меры заключаются в их коррекции. Для этого важен:
-
Контроль артериального давления. Желательно, чтобы показатели не превышали цифр 140/90. Именно с этой черты начинается начальная степень артериальной гипертензии. При этом нельзя назначать себе препараты для снижения давления самостоятельно. Целесообразно уменьшить количество соли в рационе – в больших количествах соль провоцирует скачки АД.
-
Контроль уровня холестерина. Для этого нужно сдавать анализ крови на липидограмму.
 В ней будет отображен уровень общего холестерина, холестерина липопротеинов высокой и низкой плотности, триглицеридов.
В ней будет отображен уровень общего холестерина, холестерина липопротеинов высокой и низкой плотности, триглицеридов.
-
Антитромботическая терапия. Необходимо принимать препараты, препятствующие образованию тромбов. Подбирать их самостоятельно нельзя. Такие лекарства должен назначать врач.
Также следует отказаться от вредных привычек, включить в рацион продукты с пониженным содержанием холестерина. Нужно ограничить животные жиры и соль, увеличить употребление овощей и фруктов.
Занятия спортом допускаются при строгом контроле артериального давления. В моменты наивысшей нагрузки его верхние показатели не должны превышать 180 мм рт. ст.
Состояния, повышающие риск инсульта
Высокое кровяное давление является основной причиной инсульта. Это происходит, когда давление крови в артериях слишком высокое.
Многие распространенные заболевания могут увеличить ваши шансы на инсульт.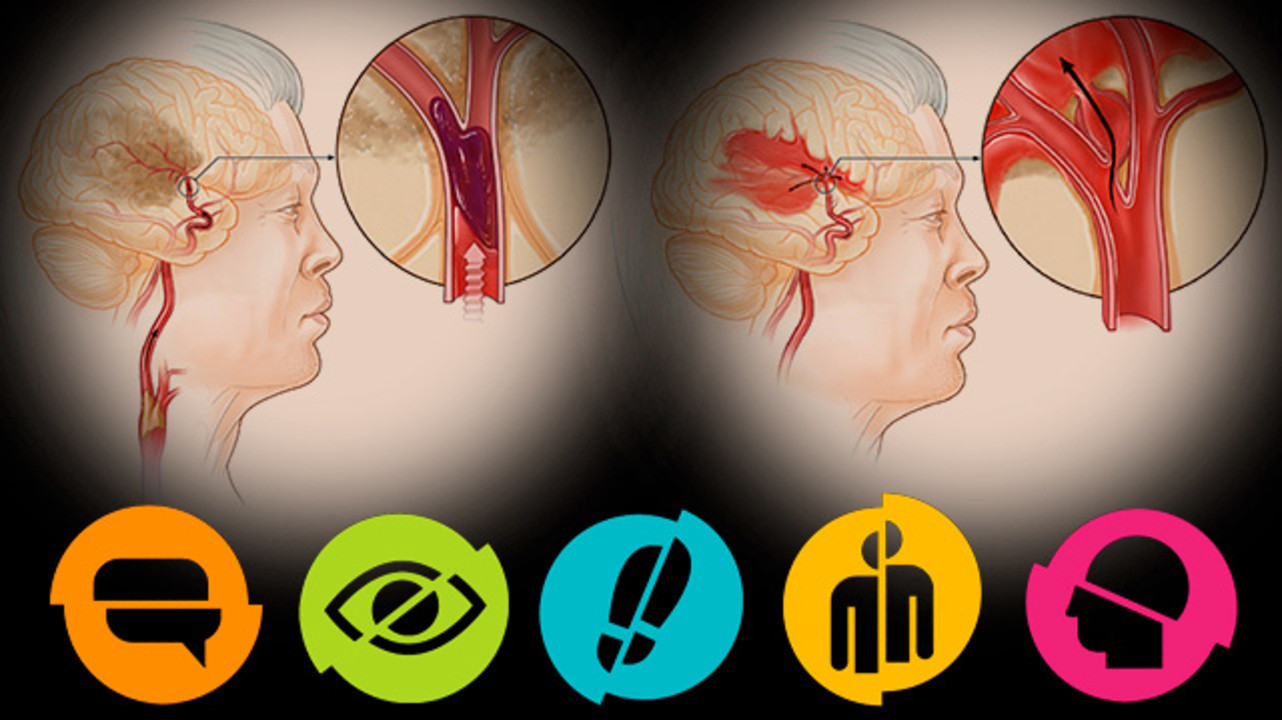 Работайте со своей командой здравоохранения, чтобы контролировать свой риск.
Работайте со своей командой здравоохранения, чтобы контролировать свой риск.
Предшествующий инсульт или транзиторная ишемическая атака
Если у вас уже был инсульт или транзиторная ишемическая атака (ТИА), также известная как «мини-инсульт», ваши шансы на повторный инсульт выше.
Высокое кровяное давление
Высокое кровяное давление является основной причиной инсульта. Это происходит, когда давление крови в артериях и других кровеносных сосудах слишком высокое.
Часто симптомы высокого кровяного давления отсутствуют. Чаще проверяйте артериальное давление. Если у вас высокое кровяное давление, снижение артериального давления с помощью изменения образа жизни или лекарств также может снизить риск инсульта.
Высокий уровень холестерина
Холестерин — воскообразное жироподобное вещество, вырабатываемое печенью или содержащееся в некоторых продуктах питания.Ваша печень вырабатывает достаточно для нужд вашего тела, но мы часто получаем больше холестерина из пищи, которую едим. Если мы потребляем больше холестерина, чем может использовать организм, лишний холестерин может накапливаться в артериях, в том числе в артериях головного мозга. Это может привести к сужению артерий, инсульту и другим проблемам.
Если мы потребляем больше холестерина, чем может использовать организм, лишний холестерин может накапливаться в артериях, в том числе в артериях головного мозга. Это может привести к сужению артерий, инсульту и другим проблемам.
Анализ крови может сказать вашему врачу, если у вас высокий уровень холестерина и триглицеридов (связанный вид жира) в крови.
Болезнь сердца
Снижение риска инсульта
Изучите ABCS профилактики инсульта:
A спирин: аспирин может помочь снизить риск инсульта.
B lood Давление: Контролируйте свое кровяное давление.
C холестерин: Контролируйте уровень холестерина.
S курение: бросить курить или не начинать.
Узнайте больше об ABCS на веб-сайте Million Hearts ® внешний значок.
Распространенные заболевания сердца могут увеличить риск инсульта. Например, ишемическая болезнь сердца увеличивает риск инсульта, поскольку бляшки накапливаются в артериях и блокируют приток богатой кислородом крови к мозгу. Другие сердечные заболевания, такие как дефекты сердечных клапанов, нерегулярное сердцебиение (включая мерцательную аритмию) и увеличенные камеры сердца, могут вызывать образование тромбов, которые могут отрываться и вызывать инсульт.
Другие сердечные заболевания, такие как дефекты сердечных клапанов, нерегулярное сердцебиение (включая мерцательную аритмию) и увеличенные камеры сердца, могут вызывать образование тромбов, которые могут отрываться и вызывать инсульт.
Диабет
Диабет увеличивает риск инсульта. Ваше тело нуждается в глюкозе (сахаре) для получения энергии. Инсулин — это гормон, вырабатываемый поджелудочной железой, который помогает переносить глюкозу из пищи, которую вы едите, в клетки вашего тела. Если у вас диабет, ваше тело не вырабатывает достаточно инсулина, не может использовать свой собственный инсулин так, как должно, или и то, и другое.
Диабет вызывает накопление сахара в крови и препятствует поступлению кислорода и питательных веществ в различные части тела, включая мозг. Высокое кровяное давление также часто встречается у людей с диабетом. Высокое кровяное давление является основной причиной инсульта и основной причиной повышенного риска инсульта у людей с диабетом. 1
1
Поговорите со своим врачом о способах контроля диабета.
Серповидноклеточная анемия
Серповидноклеточная анемия – это заболевание крови, связанное с ишемическим инсультом , поражающее в основном чернокожих и латиноамериканских детей.Заболевание заставляет некоторые эритроциты принимать аномальную серповидную форму. Инсульт может произойти, если серповидные клетки застревают в кровеносном сосуде и блокируют приток крови к мозгу.
Узнайте больше о серповидно-клеточной анемии на внешней иконке Национального института сердца, легких и крови.
Узнайте, какие шаги вы можете предпринять, чтобы предотвратить инсульт.
Артикул
- Национальный институт неврологических расстройств и инсульта. (2009). Инсульт: проблемы, прогресс и обещания внешний значок . Bethesda, MD: Национальные институты здравоохранения.
Что вызывает инсульт? Признаки, симптомы и факторы риска
Инсульт является 5-й -й -й ведущей причиной смерти в США и ведущей причиной длительной нетрудоспособности. К счастью, многие инсульты можно предотвратить, если принять правильные меры на раннем этапе. Чтобы помочь в этом, важно знать, что вызывает инсульт, какие факторы риска увеличивают ваши шансы на инсульт и какие шаги вы можете предпринять для профилактики.Знание этой информации может свести к минимуму повреждение головного мозга и потенциально спасти жизнь.
К счастью, многие инсульты можно предотвратить, если принять правильные меры на раннем этапе. Чтобы помочь в этом, важно знать, что вызывает инсульт, какие факторы риска увеличивают ваши шансы на инсульт и какие шаги вы можете предпринять для профилактики.Знание этой информации может свести к минимуму повреждение головного мозга и потенциально спасти жизнь.
Чтобы помочь вам понять различные факторы, связанные с инсультом, в этой статье мы обсудим:
Что вызывает инсульт?
Инсульт — это неврологическое повреждение, вызванное нарушением кровотока в головном мозге. Это может быть вызвано разрывом или закупоркой артерии, ведущей к мозгу или внутри него.
Существует два типа инсульта (ишемический и геморрагический), и они различаются по причинам, вызвавшим их.Ишемический инсульт, который является наиболее распространенным типом инсульта, возникает, когда сгусток крови или отложения бляшек закупоривают артерию в головном мозге, останавливая перфузию крови в соответствующей области (областях) мозга. Напротив, геморрагические инсульты относятся к инсультам, вызванным разрывом артерии, который вызывает кровотечение в головном мозге или в областях, окружающих мозг. Это кровотечение создает избыточное давление в пораженной области головного мозга, что приводит к его сдавливанию.
Напротив, геморрагические инсульты относятся к инсультам, вызванным разрывом артерии, который вызывает кровотечение в головном мозге или в областях, окружающих мозг. Это кровотечение создает избыточное давление в пораженной области головного мозга, что приводит к его сдавливанию.
Инсульт является опасным для жизни состоянием, так как клетки мозга не могут нормально функционировать без богатой кислородом крови.Быстрое лечение необходимо для восстановления нормального кровотока в головном мозге, иначе клетки мозга продолжают умирать.
Ишемические инсульты часто лечат препаратами, растворяющими тромбы, такими как аспирин или tPA. Геморрагические инсульты часто требуют хирургического вмешательства для восстановления разорванной артерии и уменьшения отека внутри черепа. Чтобы свести к минимуму повреждение головного мозга, важно быстро восстановить приток крови к пораженному участку мозга.
Пока инсульт не вылечен, нейроны (клетки головного мозга) повреждаются из-за недостатка богатой кислородом крови. Это вызывает необратимое повреждение головного мозга в пораженных областях. К счастью, мозг устойчив и способен к излечению за счет нейропластичности. Процесс реабилитации предназначен для облегчения заживления мозга и максимально возможного восстановления функций.
Это вызывает необратимое повреждение головного мозга в пораженных областях. К счастью, мозг устойчив и способен к излечению за счет нейропластичности. Процесс реабилитации предназначен для облегчения заживления мозга и максимально возможного восстановления функций.
Теперь, когда вы понимаете, что вызывает инсульт, давайте обсудим ранние признаки инсульта и когда обращаться за помощью.
Предупреждающие признаки инсульта
Самый эффективный способ свести к минимуму ущерб, вызванный инсультом, — выявить инсульт на его ранних стадиях и как можно скорее обратиться за неотложной медицинской помощью.Это может помочь предотвратить прогрессирование инсульта и потенциально спасти жизнь.
Когда у кого-то инсульт, часто возникают следующие ранние предупреждающие признаки:
- поникс лица в половине лица
- слабость в одной руке и / или ноге
- Squurred или нарушается речь
- расщепление головной боли
- Vertigo
- головокружение
- внезапное видение проблемы
штрихов часто связаны с людьми старший возраст.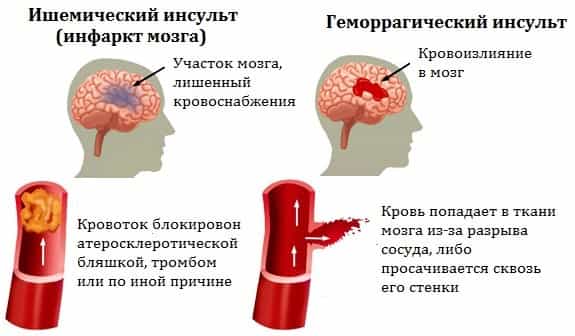 Однако это привело к предвзятости, когда инсульт у молодого человека может остаться незамеченным или неправильно диагностированным. Если вы обеспокоены тем, что у близкого человека случился инсульт, не позволяйте врачам использовать возраст как причину, чтобы отмахнуться от него без хорошего альтернативного объяснения.
Однако это привело к предвзятости, когда инсульт у молодого человека может остаться незамеченным или неправильно диагностированным. Если вы обеспокоены тем, что у близкого человека случился инсульт, не позволяйте врачам использовать возраст как причину, чтобы отмахнуться от него без хорошего альтернативного объяснения.
Если вы заметили или стали свидетелем каких-либо предупреждающих признаков инсульта, важно немедленно позвонить по телефону 9-1-1! Потерянное время — потерянный мозг. Чем дольше вы ждете, тем дольше мозг лишен крови и тем выше вероятность его повреждения.
Основные причины инсульта
Профилактика инсульта начинается с осведомленности. Сначала вы должны понять, каковы основные факторы риска инсульта, чтобы вы могли принять меры, если какой-либо из них относится к вам. Устранив факторы риска на ранней стадии, вы можете снизить вероятность возникновения инсульта.
Многие хронические заболевания повышают риск инсульта. Чтобы помочь в профилактике инсульта, вы узнаете о 5 основных причинах инсульта ниже.
Если у вас есть какой-либо из этих факторов риска инсульта, сейчас самое время поговорить с врачом о наилучших вариантах лечения.
1. Гипертония (высокое кровяное давление)
Гипертония является основной причиной инсульта, так как создает дополнительную нагрузку на стенки артерий. При слишком сильном давлении на стенки артерий возрастает риск их разрыва, который может вызвать геморрагический инсульт.
Кроме того, высокое кровяное давление может усилить повреждение стенок артерий, что может привести к закупорке сосудов, что может привести к ишемическому инсульту.
Этот анализ показал, что на основе данных 30 исследований около 64% пациентов с инсультом имели гипертонию.Поддержание артериального давления на нормальном уровне снизит нагрузку на сердечно-сосудистую систему и значительно снизит риск инсульта.
2. Высокий уровень холестерина
Наличие высокого уровня холестерина также является ведущим фактором риска инсульта.
Ваше тело нуждается в определенном количестве холестерина для производства жизненно важных веществ, таких как гормоны и витамин D. Только ограниченное количество холестерина требуется из продуктов питания, так как печень уже производит 80% холестерина, необходимого организму. Регулярное употребление определенных продуктов, богатых холестерином, может привести к тому, что уровень холестерина станет слишком высоким.
Важно различать два типа холестерина, которые вы можете употреблять в пищу, поскольку они оказывают противоположное воздействие на сердечно-сосудистую систему.
Холестерин ЛПНП, или «плохой» холестерин, содержится во многих продуктах, включая жирные мясные продукты. Потребление холестерина ЛПНП приводит к накоплению жировых отложений, называемых бляшками, в артериях, что делает артерии более узкими и более склонными к тромбообразованию. Это значительно увеличивает риск инсульта.
«Хороший» холестерин ЛПВП способен переносить часть вредного холестерина обратно в печень, ограничивая воздействие плохого холестерина.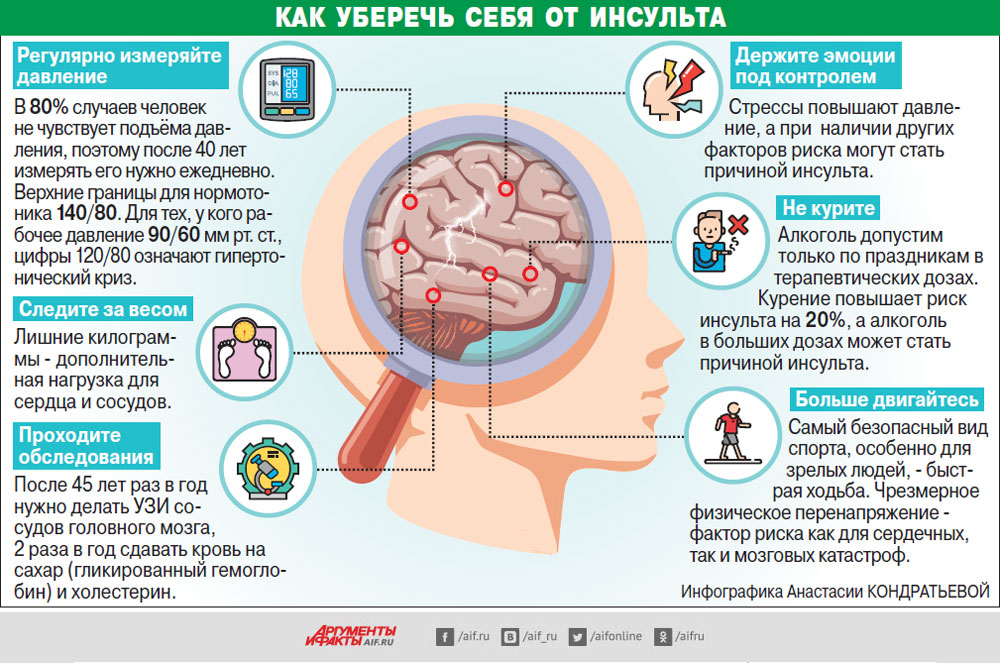 Холестерин ЛПВП содержится в таких продуктах, как орехи, рыба и оливковое масло.
Холестерин ЛПВП содержится в таких продуктах, как орехи, рыба и оливковое масло.
Сосредоточение внимания на ограничении потребления вредного холестерина и увеличении потребления продуктов с хорошим холестерином может снизить риск возникновения инсульта.
3. Диабет
У людей с диабетом вероятность инсульта в 1,5 раза выше, чем у людей без диабета.
Диабет — это нарушение обмена веществ, характеризующееся высоким уровнем сахара в крови (также называемым глюкозой в крови), вызванным недостатком инсулина, вырабатываемым организмом, или резистентностью к инсулину.Высокий уровень глюкозы в крови может способствовать накоплению жировых отложений внутри артерий. Это может привести к повреждению нервов и кровеносных сосудов, что может привести к сердечным заболеваниям и инсульту.
4. Ожирение
Ожирение является общепризнанным фактором риска ишемического инсульта, который характеризуется наличием индекса массы тела (ИМТ) выше 30. Фактически предполагается, что на каждую единицу увеличения ИМТ увеличивается риск возникновения инсульта. на 6%.
на 6%.
Кроме того, доказано, что количество жира в организме, особенно вокруг талии, является лучшим предиктором риска инсульта, чем только ИМТ.Жир, расположенный вокруг талии, называется висцеральной жировой тканью, и его слишком много связано с резистентностью к инсулину, высоким уровнем холестерина и гипертонией, которые являются основными факторами риска инсульта.
5. Курение
Курение сужает артерии, сгущает кровь и увеличивает риск образования тромбов в артериях. Каждый из этих факторов сам по себе представляет риск инсульта, поэтому неудивительно, что курение удваивает риск инсульта.
Отказавшись от курения, вы поможете своей крови свободно течь по всему телу, что является ключом к предотвращению инсульта и здоровому образу жизни.
Советы по лечению основных причин инсульта
Часто инсульты можно предотвратить, изменив свой образ жизни и контролируя ранее существовавшие заболевания.
Вот несколько наиболее эффективных советов по профилактике инсульта:
- Принимайте любые лекарства, которые прописал врач , например, лекарства от высокого уровня холестерина или высокого кровяного давления
- Уменьшите потребление натрия , если у вас высокое кровяное давление
- Регулярно контролируйте кровяное давление с помощью тонометра в домашних условиях
- Уменьшите потребление «плохого» холестерина , если у вас высокий уровень холестерина в крови
- Увеличьте потребление «хорошего» холестерина , употребляя в пищу орехи, бобовые, оливковое масло и рыбу
- Увеличьте уровень физической активности , если вы ведете малоподвижный образ жизни образ жизни
- Соблюдайте здоровую диету и контролируйте порции , если врач рекомендует вам похудеть
- Включите регулярные аэробные упражнения в свой распорядок дня , если вы еще этого не сделали
- Бросьте курить , поскольку курение напрямую влияет на вашу кровь Ограничение потребления алкоголя
Пока со многими факторами риска инсульта можно справиться естественным путем без фармацевтического вмешательства, более тяжелые состояния могут потребовать дополнительной поддержки. Поговорите со своим врачом о лекарствах, таких как статины, антикоагулянты и антигипертензивные препараты, которые могут помочь вам справиться с гипертонией, высоким уровнем холестерина и диабетом.
Поговорите со своим врачом о лекарствах, таких как статины, антикоагулянты и антигипертензивные препараты, которые могут помочь вам справиться с гипертонией, высоким уровнем холестерина и диабетом.
Понимание того, что вызывает инсульт: ключевые моменты
Инсульты вызываются закупоркой или разрывом артерии в головном мозге. Из-за нарушения притока крови к этой области мозга нейроны начинают умирать, что приводит к необратимому повреждению головного мозга.
Чтобы свести к минимуму ущерб, важно знать ранние признаки инсульта и немедленно обращаться за медицинской помощью.Кроме того, сосредоточение внимания на выборе здорового образа жизни может значительно снизить риск инсульта.
Мы надеемся, что эта статья помогла вам понять, что вызывает инсульт, и как лучше всего свести к минимуму вероятность его возникновения.
Что вызывает инсульт? — Scientific American
Постоянная активность нервных клеток в головном мозге требует постоянной подачи химической энергии. Нервные клетки, также называемые нейронами, получают эту энергию, расщепляя глюкозу в ходе длинной серии реакций.Большая часть энергии возникает в результате последних нескольких реакций, для которых требуется кислород. Мозг получает как глюкозу, так и кислород через кровь, которая перекачивается к мозгу сердцем через артерии на шее. (Пульс крови в одной из этих артерий, сонной, можно прощупать, слегка надавив пальцами на шею сбоку). Артерии разветвляются в головном мозге, неся кровь по органу и через него.
Нервные клетки, также называемые нейронами, получают эту энергию, расщепляя глюкозу в ходе длинной серии реакций.Большая часть энергии возникает в результате последних нескольких реакций, для которых требуется кислород. Мозг получает как глюкозу, так и кислород через кровь, которая перекачивается к мозгу сердцем через артерии на шее. (Пульс крови в одной из этих артерий, сонной, можно прощупать, слегка надавив пальцами на шею сбоку). Артерии разветвляются в головном мозге, неся кровь по органу и через него.
Если снабжение клеток мозга кислородом недостаточно, нейроны не могут полностью расщеплять глюкозу.В результате они не получают достаточно энергии для своей деятельности; кроме того, частичное расщепление глюкозы приводит к образованию вредных отходов. Эти условия не только препятствуют нормальному функционированию нервных клеток, но также могут повредить и убить их. Дальнейшее повреждение может произойти позже, когда восстанавливается кровоток (реперфузионное повреждение) и образуются свободные радикалы. В любом случае, это повреждение вызывает нарушение работы мозга, что проявляется в виде признаков и симптомов инсульта.
В любом случае, это повреждение вызывает нарушение работы мозга, что проявляется в виде признаков и симптомов инсульта.
Инсульты также называют нарушениями мозгового кровообращения (ИЦС), поскольку они возникают в результате аномалий в сердце или кровеносных сосудах, которые вызывают либо снижение притока крови к областям головного мозга, либо кровоизлияния в самом мозге.Первые называются ишемическими инсультами, вторые – геморрагическими. Инсульты классифицируются на основе времени появления признаков и симптомов, которые сильно различаются в зависимости от того, где и насколько сильно поврежден мозг. Ишемический инсульт, признаки и симптомы которого исчезают в течение 24 часов, называется транзиторной ишемической атакой (ТИА). ТИА часто повторяются из-за снижения притока крови к той же области мозга, что в конечном итоге может привести к более серьезным инсультам. При обратимом ишемическом неврологическом дефиците (RIND) признаки и симптомы исчезают медленнее.При прогрессирующем инсульте признаки и симптомы развиваются постепенно и со временем ухудшаются. Если признаки и симптомы развиваются быстро и с течением времени практически не улучшаются или улучшаются совсем, это означает, что произошел завершенный инсульт.
Если признаки и симптомы развиваются быстро и с течением времени практически не улучшаются или улучшаются совсем, это означает, что произошел завершенный инсульт.
Большинство инсультов возникает в результате атеросклероза артерий либо внутри головного мозга, либо от сердца к мозгу. Атеросклероз приводит к ишемическим инсультам, делая артерии узкими, шероховатыми, жесткими и слабыми. Узость напрямую снижает кровоток. Шероховатость уменьшает кровоток, вызывая образование сгустков крови (тромбов), которые частично или полностью блокируют сосуд.Ригидность вызывает неадекватный кровоток, препятствуя расширению артерий, когда область мозга становится более активной и нуждается в большем количестве кислорода или когда артериальное давление падает. Слабость артерий может привести к уменьшению кровотока, если слабая область выпячивается наружу, образуя аневризму. Хотя область с аневризмой изначально шире, чем обычно, кровь, циркулирующая в аневризме, может свернуться. По мере увеличения сгустка он может частично или полностью блокировать кровоток через артерию. Сгустки крови в артериях могут оторваться от стенки сосуда (эмболизировать) — в этом случае текущая кровь может протолкнуть их в более мелкие артерии, где они полностью блокируют кровоток.Эмболы, образованные атеросклеротическими бляшками, также могут блокировать артерии.
Сгустки крови в артериях могут оторваться от стенки сосуда (эмболизировать) — в этом случае текущая кровь может протолкнуть их в более мелкие артерии, где они полностью блокируют кровоток.Эмболы, образованные атеросклеротическими бляшками, также могут блокировать артерии.
Атеросклероз артерий внутри сердца (коронарных артерий) также может привести к ишемическому инсульту, сначала уменьшая приток крови к сердечной мышце. Когда сердце становится слабее, приток крови к мозгу уменьшается. Если сердечный приступ происходит вблизи внутренней поверхности сердца, это может вызвать шероховатость и образование сгустка внутри сердца (пристеночный тромб). Сердце, ослабленное атеросклерозом, также может выпячиваться наружу (вентрикулярная аневризма), что приводит к образованию тромбов.В любом случае тромб из сердца может эмболировать в артерии, ведущие в мозг или через него. Затем следует ишемия, когда эмбол блокирует артерию. Иногда развивается много эмболов, вызывающих множественные инсульты.
Когда атеросклероз ослабляет артерию в головном мозге, артерия может лопнуть, вызывая кровоизлияние в мозг. Врожденные дефекты артерий головного мозга также могут приводить к геморрагическим инсультам. Эти типы инсультов могут развиваться несколькими путями. Область, к которой артерия несла кровь, сразу становится ишемизированной.В то же время кровь, бьющая из артерии, может напрямую повредить нервные клетки. Действительно, гемоглобин, просачивающийся из умирающих эритроцитов, повреждает и убивает нейроны. Частично это повреждение связано со свободными радикалами, образующимися в присутствии железа в гемоглобине.
По мере увеличения массы крови (гематомы) именно давление на окружающие нейроны повреждает и убивает их. Кроме того, увеличивающаяся гематома может смещать мозг к одной стороне черепа. И по мере того, как мозг перемещается по неровному основанию черепа, клетки мозга, а также нервы и сосуды, прикрепленные к мозгу, получают больше повреждений.Поскольку череп представляет собой жесткий контейнер, дальнейшее увеличение гематомы вызывает повышение давления во всем черепе, что приводит к большему повреждению нейронов и гибели. Воспаление развивается в поврежденных областях, что приводит к отеку головного мозга, дополнительному повышению внутричерепного давления и большему повреждению и гибели нейронов. По мере повышения внутричерепного давления сосуды головного мозга сдавливаются, вызывая усиление ишемии по всему мозгу. Если внутричерепное давление становится достаточно высоким, части мозга могут быть вытеснены наружу через отверстия черепа, такие как большое затылочное отверстие в основании черепа.
Воспаление развивается в поврежденных областях, что приводит к отеку головного мозга, дополнительному повышению внутричерепного давления и большему повреждению и гибели нейронов. По мере повышения внутричерепного давления сосуды головного мозга сдавливаются, вызывая усиление ишемии по всему мозгу. Если внутричерепное давление становится достаточно высоким, части мозга могут быть вытеснены наружу через отверстия черепа, такие как большое затылочное отверстие в основании черепа.
Подробнее о причинах инсульта от Гарольда Адамса, профессора неврологии Университета Айовы:
Термин «инсульт» включает ряд заболеваний кровеносных сосудов головного мозга. Приблизительно 20 процентов инсультов называются кровоизлияниями, во время которых происходит разрыв кровеносного сосуда и кровотечение в мозг или вокруг него. Ведущими причинами кровоизлияний являются высокое кровяное давление, нарушения кровоточивости (склонность к кровотечениям) и аномалии кровеносных сосудов, включая волдыри (аневризмы) или сплетения кровеносных сосудов (сосудистые мальформации).
Остальные 80 процентов инсультов происходят из-за инфарктов. В этой ситуации кровеносный сосуд блокируется, и кровь не может достичь области мозга. Область мозга, которая не получает достаточного количества крови, умирает из-за недостатка кислорода и других жизненно важных питательных веществ. Инфаркт головного мозга очень похож на инфаркт в сердце или сердечный приступ. Наиболее частой причиной инфаркта головного мозга является уплотнение артерий (атеросклероз). Однако ряд других состояний, в том числе болезни сердца, при которых образуются сгустки крови, перемещающиеся в мозг (эмболия), другие заболевания кровеносных сосудов и заболевания крови, способствующие свертыванию, также могут привести к инфаркту мозга.
Что происходит с организмом при инсульте? Мозг — это самый совершенный компьютер из когда-либо созданных. Точно так же, как компьютер может потерять часть своих программ из-за неисправного чипа или схемы, мозг также может потерять функциональность из-за повреждения, вызванного инсультом. Поскольку мозг контролирует электронные схемы, составляющие нервную систему, его повреждение приводит к таким проблемам, как потеря речи, паралич, потеря зрения, нарушение равновесия и потеря чувствительности. Клинические данные сильно различаются в зависимости от локализации и степени повреждения головного мозга, вызванного инсультом.Очень тяжелый инсульт может даже привести к потере сознания. Как следует из названия инсульта, событие обычно происходит внезапно. Пациента можно буквально сбить с ног.
Поскольку мозг контролирует электронные схемы, составляющие нервную систему, его повреждение приводит к таким проблемам, как потеря речи, паралич, потеря зрения, нарушение равновесия и потеря чувствительности. Клинические данные сильно различаются в зависимости от локализации и степени повреждения головного мозга, вызванного инсультом.Очень тяжелый инсульт может даже привести к потере сознания. Как следует из названия инсульта, событие обычно происходит внезапно. Пациента можно буквально сбить с ног.
Причины криптогенного инсульта – Клиника Кливленда
При инсульте лечение обычно зависит от того, что вызвало проблемы с притоком крови к мозгу. В некоторых случаях, несмотря на тщательное обследование, причина инсульта может быть неочевидной или быть «криптогенной» (неизвестного происхождения).
Cleveland Clinic — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Политика
Хотя это может быть неприятно, продолжающиеся исследования помогают нам понять эту медицинскую тайну, предлагая новые методы обнаружения и лечения.
Невролог Ирэн Катзан, доктор медицинских наук, объясняет, что вам нужно знать о криптогенном инсульте, и как вы можете предотвратить инсульт в целом.
Как часто случаются криптогенные инсульты?
Ишемические инсульты составляют 85 % всех инсультов.Эти инсульты случаются, когда артерия, ведущая к мозгу, блокируется, как правило, тромбом. Около 25 % ишемических инсультов являются криптогенными, что означает, что тесты не показывают окончательную причину.
Остальные 15 % инсультов считаются геморрагическими инсультами, которые случаются при разрыве ослабленного кровеносного сосуда в головном мозге.
Какие есть средства от криптогенного инсульта?
Несмотря на то, что проводятся исследования, помогающие найти наиболее эффективные методы лечения, врачи лечат большинство людей с криптогенными инсультами аспирином — тем, который вы найдете в аптечке обычного человека.
По-прежнему важно знать признаки инсульта , чтобы вы могли немедленно обратиться за медицинской помощью. «Вы не узнаете, есть ли у вас инсульт, пока он у вас есть. И секунды имеют значение для начального лечения всех типов инсульта, даже если причина, в конечном счете, неизвестна», — говорит доктор Катзан.
Если вы считаете, что у вас или у кого-то из ваших знакомых случился инсульт, немедленно позвоните по номеру 911. Затем врач может решить, что это за инсульт и как лучше всего его лечить.
Можно ли найти причину криптогенного инсульта?
«Один из способов, которым врачи уменьшают количество криптогенных инсультов, — это тщательная оценка», — говорит доктор.— говорит Катзан.
«Уровень медицинской оценки после инсульта имеет решающее значение, и диагноз криптогенного инсульта может зависеть от того, насколько интенсивны усилия, чтобы выяснить причину инсульта», — добавляет она.
Врачи обычно делают следующее, чтобы найти причину инсульта:
- Оцените свое сердце.

- Следите за своим сердечным ритмом.
- Проверьте кровеносные сосуды головы и шеи.
- Изучите ткани головного мозга с помощью визуализации мозга.
Доктор Катзан предлагает убедиться, что ваш врач выполняет эти четыре шага. Обратитесь за вторым мнением, если вы не уверены, что врачи сделали все возможное, чтобы выяснить, что вызвало ваш инсульт.
Какова роль мерцательной аритмии в возникновении инсульта?
«Фибрилляция предсердий (ФП), распространенный тип нерегулярного сердцебиения, может вызывать некоторые криптогенные инсульты, — говорит доктор Катзан. Однако диагностика инсульта затруднена, если ФП возникает периодически, а не постоянно.Другими словами, этого может не произойти, пока вас осматривают врачи.
По мнению доктора Катцана, ключ к классификации меньшего количества инсультов как криптогенных может заключаться в лучшем или более непрерывном мониторинге (14 дней и более) ФП после инсульта. Не всегда возможно постоянно наблюдать за человеком в больнице, пока его сердцебиение не станет нерегулярным. Тем не менее, носимые устройства могут обеспечить более длительный и менее навязчивый мониторинг.
Тем не менее, носимые устройства могут обеспечить более длительный и менее навязчивый мониторинг.
Как снизить риск инсульта
При инсульте лучшее лекарство — профилактика.Есть шаги, которые вы можете предпринять, чтобы помочь предотвратить инсульты.
Чтобы предотвратить инсульт, важно снизить риск. Лучше всего выбирать здоровую пищу, снижать вес и заниматься физическими упражнениями, чтобы избежать высокого уровня холестерина и высокого кровяного давления, которые повышают риск инсульта.
«Если у вас высокий уровень холестерина или высокое кровяное давление, акцент, — говорит доктор Катзан, — делается на контроле проблемы». По ее словам, помимо выбора здорового образа жизни важно следовать плану лечения, назначенному врачом.
Что вызывает инсульт? | Everyday Health
Инсульт является пятой по значимости причиной смерти в Соединенных Штатах и основной причиной инвалидности среди взрослых американцев.
По данным Центров по контролю и профилактике заболеваний (CDC), ежегодно регистрируется около 795 000 инсультов. (1)
(1)
Доступны методы лечения, которые могут уменьшить ущерб от инсульта. Своевременное лечение может помочь предотвратить необратимую инвалидность.
Знание признаков и симптомов инсульта может помочь спасти жизнь.
Поскольку инсульт повреждает головной мозг, люди, перенесшие инсульт, могут не знать об этом.
У людей, перенесших инсульт, больше шансов выжить, если кто-то из окружающих распознает признаки и быстро примет меры, позвонив по номеру 911.
Общие признаки инсульта
затронутый.
Признаки и симптомы инсульта как у мужчин, так и у женщин могут включать:
- Внезапное онемение, слабость или неспособность двигать лицом, рукой или ногой (особенно на одной стороне тела)
- Спутанность сознания
- Проблемы с речью или понимание речи
- Проблемы со зрением одним или обоими глазами
- Головокружение, проблемы при ходьбе или потеря равновесия или координации
- Внезапная сильная головная боль (часто описываемая как «самая сильная головная боль в моей жизни»)
- Проблемы с дыханием
- Потеря сознания
БЫСТРО!
Изучение этой простой аббревиатуры поможет вам запомнить признаки и симптомы инсульта.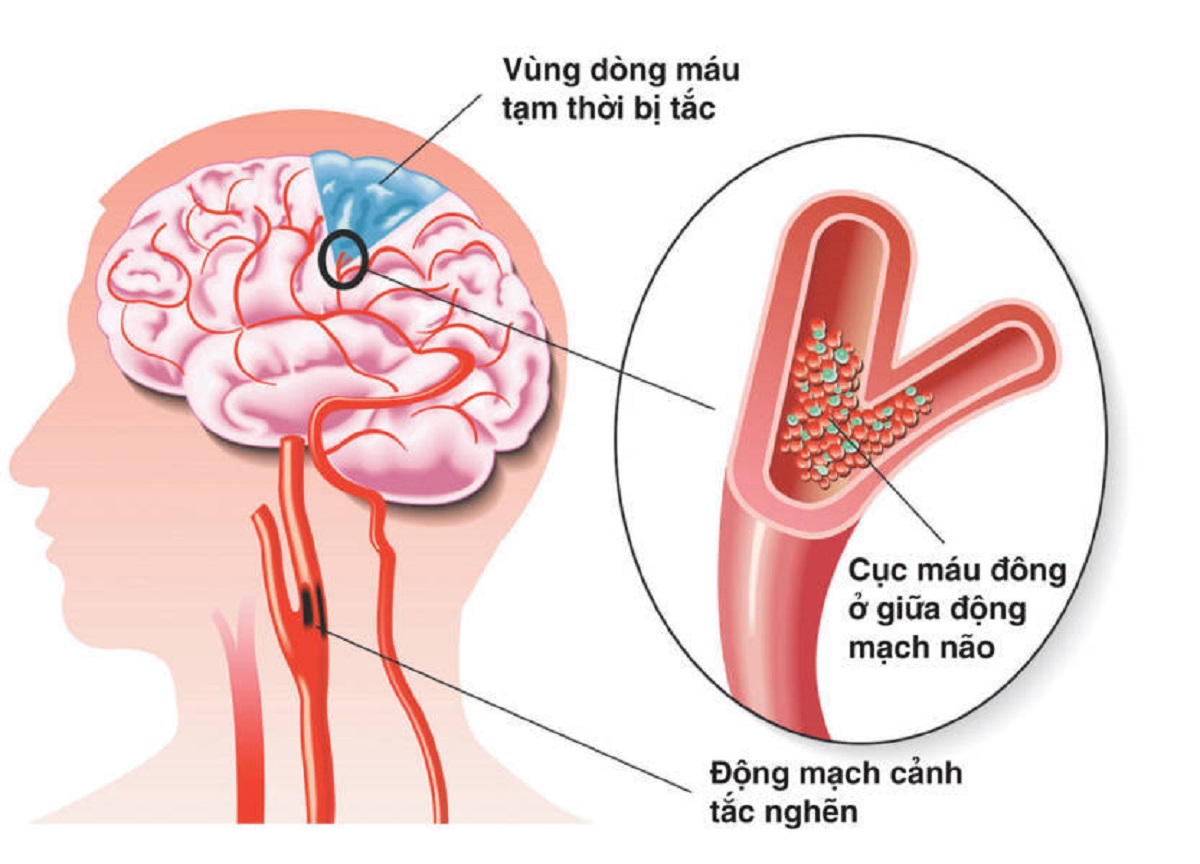
Если вы считаете, что у вас или у кого-то из окружающих вас случился инсульт, немедленно позвоните по номеру 911.
- Опущение лица Попросите человека улыбнуться. Улыбка неровная?
- Слабость рук Попросите человека поднять обе руки. Кто-то дрейфует вниз?
- Проблемы с речью Речь невнятная или ее трудно понять? Попросите человека повторить простое предложение, например: «Небо голубое». Правильно ли повторено предложение?
- Время звонить 911 Звоните 911, если у кого-то проявляются какие-либо из этих симптомов, даже если симптомы исчезли.Проверьте время, чтобы узнать, когда впервые появились симптомы. (2)
Симптомы у женщин отличаются
Инсульт является третьей по значимости причиной смерти у женщин (и пятой по значимости причиной смерти у мужчин). По данным Национальной ассоциации инсульта, каждый год инсульт у женщин случается на 55 000 больше, чем у мужчин. (3)
(3)
Симптомы инсульта у женщин могут отличаться от симптомов у мужчин. К ним относятся:
- обморок
- сложности или одышка
- внезапные изменения в поведенческих изменений
- агитация
- галлюцинация
- Тошнота или рвота
- Судороги
- HICCUPS (3)
- HICCUPS (3)
анализы крови и сканирования могут помочь сделать Диагностика
Ваш врач диагностирует инсульт на основании нескольких факторов, включая симптомы, историю болезни, данные физического осмотра и диагностические тесты.
Для диагностики инсульта можно использовать следующие исследования головного мозга и сердца:
- Компьютерная томография головного мозга (КТ головного мозга) использует рентгеновские лучи для получения изображений головного мозга.
- Магнитно-резонансная томография (МРТ головного мозга) использует магниты и радиоволны, чтобы показать изменения в тканях головного мозга.
- Ультразвуковое исследование сонных артерий, или ангиография сонных артерий, показывает внутреннюю часть артерий, снабжающих кровью головной мозг.

- Электрокардиограмма (ЭКГ) — это исследование сердца, которое помогает выявить проблемы с сердцем, которые могли привести к инсульту.
- Эхокардиография создает изображение сердца, чтобы показать, насколько хорошо оно работает.
Анализы крови также могут использоваться для диагностики инсульта. (4)
Типы и причины инсульта
Инсульт возникает, когда блокируется кровь, несущая кислород к мозгу. Существует два основных типа инсульта: ишемический и геморрагический.
Ишемические инсульты вызываются тромбами, которые блокируют приток крови к мозгу. На этот вид инсульта приходится 87 процентов всех случаев.
Закупорки могут образовываться, когда артерии, снабжающие кровью мозг, сужаются из-за скопления бляшек.
Бляшка представляет собой комбинацию жира, холестерина и других веществ, которые накапливаются на внутренней оболочке стенки артерии. Это состояние часто называют атеросклерозом или «уплотнением артерий». (5)
Геморрагический инсульт вызывается кровоизлиянием в головной мозг или вокруг него. Они составляют около 13 процентов случаев инсульта.
Они составляют около 13 процентов случаев инсульта.
Кровотечение происходит, когда ослабленный кровеносный сосуд в мозгу разрывается и вытекает в окружающие ткани мозга.
Кровотечение может оказать слишком большое давление на клетки крови в головном мозге, вызывая повреждения.
Два типа ослабленных кровеносных сосудов могут вызвать геморрагический инсульт:
- Аневризма, слабое место неправильной формы в кровеносном сосуде
- Артериовенозные мальформации (АВМ), скопления аномально сформированных кровеносных сосудов (6)
Некоторые факторы риска Можно лечить
Определенные факторы окружающей среды, заболевания и образ жизни повышают риск инсульта.
Некоторые факторы риска можно лечить или контролировать, в то время как другие факторы риска нельзя.
Факторы, которые нельзя изменить, включают:
- Семейный анамнез Инсульт часто встречается в семьях. Ваш риск инсульта может быть выше, если бабушка или дедушка, родитель или родной брат перенесли инсульт в прошлом.

- Возраст Инсульт чаще всего встречается у взрослых старше 65 лет. По данным Американской ассоциации инсульта, вероятность инсульта удваивается за каждое десятилетие жизни после 55 лет.
- Пол У женщин больше инсультов, чем у мужчин, и каждый год от инсультов погибает больше женщин, чем мужчин.
- Раса Афроамериканцы, выходцы из Латинской Америки, американские индейцы и коренные жители Аляски имеют более высокий риск инсульта, чем неиспаноязычные белые или азиаты.
- Личная история Перенесенный ранее инсульт увеличивает ваши шансы на повторный. (7,8)
Факторы риска инсульта, которые можно изменить, включают:
- Высокое кровяное давление Высокое кровяное давление является основным фактором риска инсульта.Он может повредить и ослабить артерии по всему телу, так что они легче разрываются или закупориваются.
- Высокий уровень холестерина Холестерин – это жировое вещество, которое способствует образованию бляшек в артериях, которые могут блокировать приток крови к мозгу.

- Болезнь сердца Ишемическая болезнь сердца, скопление бляшек в артериях, может увеличить риск инсульта. То же самое можно сказать и о других сердечных заболеваниях, включая дефекты сердечных клапанов и нерегулярное сердцебиение (мерцательная аритмия).
- Диабет Диабет не только увеличивает риск инсульта, многие люди с этим заболеванием также имеют высокое кровяное давление, высокий уровень холестерина и избыточный вес, что еще больше увеличивает риск.
- Серповидноклеточная анемия Серповидноклеточная анемия – это наследственная форма анемии, обычно диагностируемая в младенчестве, при которой не хватает здоровых эритроцитов для переноса достаточного количества кислорода к остальным частям тела. Состояние повышает риск инсульта, если серповидные клетки блокируют приток крови к мозгу.Врачи могут использовать специальный безболезненный ультразвуковой аппарат, чтобы оценить, какие дети подвержены большему риску инсульта.
 Регулярные переливания крови могут снизить риск инсульта. (9)
Регулярные переливания крови могут снизить риск инсульта. (9)
Другие факторы риска инсульта
Определенные привычки и условия образа жизни также могут увеличить риск инсульта.
Эти факторы риска включают в себя:
2Дополнительный отчет Эшли Уэлч.
Что вызывает инсульт у молодых пациентов?
Ллойд-Джонс Д., Адамс Р., Карнетон М. и др. Статистика сердечно-сосудистых заболеваний и инсульта — обновление за 2009 год: отчет Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсульта. Тираж . 2009 г., 27 января. 119 (3): 480-6. [Медлайн].
Адамс Х.П. младший, Бендиксен Б.Х., Каппелле Л.Дж., Биллер Дж., Лав Б.Б., Гордон Д.Л. Классификация подтипов острого ишемического инсульта. Определения для использования в многоцелевом клиническом исследовании. ТОСТ. Испытание Org 10172 в лечении острого инсульта. Ход . 1993 24 января (1): 35-41. [Медлайн].
Thrift AG, Dewey HM, Macdonell RA, McNeil JJ, Donnan GA. Частота основных подтипов инсульта: первоначальные результаты исследования заболеваемости инсультом в Северо-Восточном Мельбурне (NEMESIS). Ход . 2001 г. 32 августа (8): 1732-8. [Медлайн].
Доннан Г.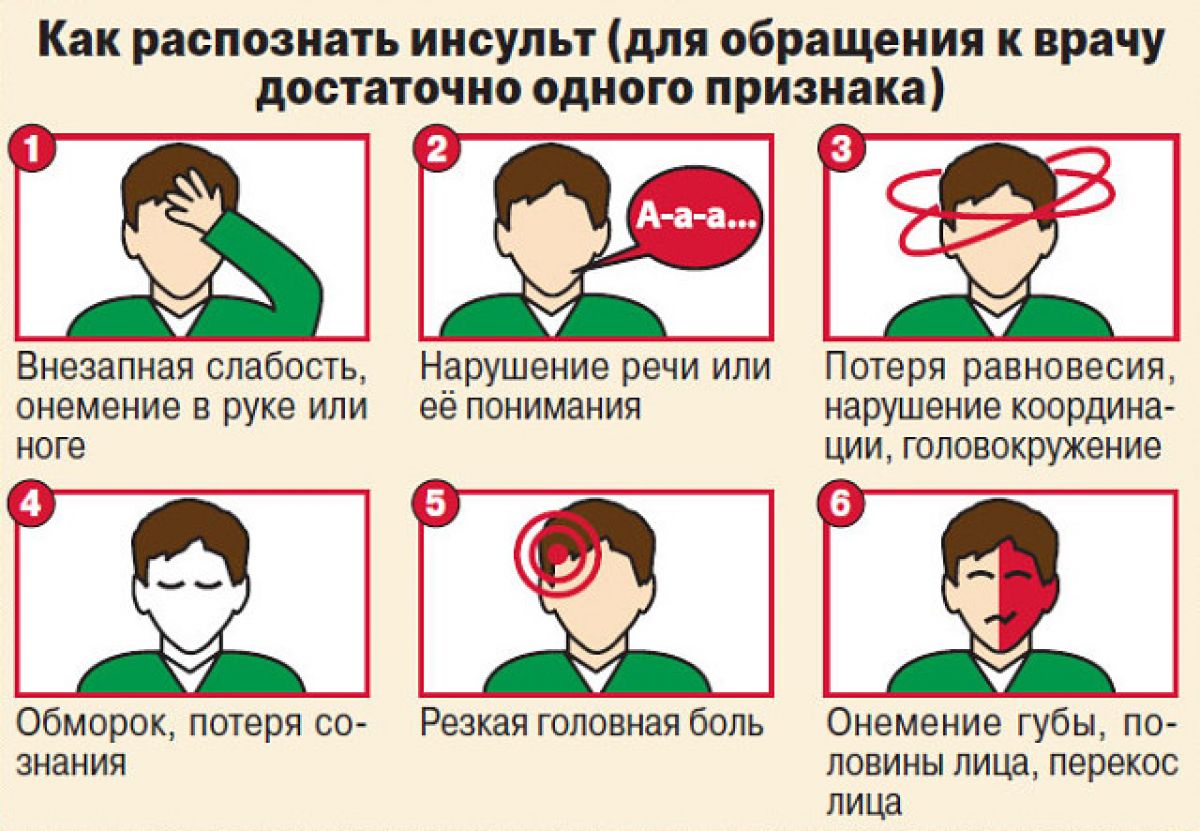 А., Фишер М., Маклеод М., Дэвис С.М. Гладить. Ланцет . 2008 г., 10 мая. 371(9624):1612-23. [Медлайн].
А., Фишер М., Маклеод М., Дэвис С.М. Гладить. Ланцет . 2008 г., 10 мая. 371(9624):1612-23. [Медлайн].
Маллинз М.Е., Лев М.Х., Шеллингерхаут Д., Гонсалес Р.Г., Шефер П.В. Внутричерепное кровоизлияние, осложняющее острый инсульт: насколько распространен геморрагический инсульт при начальной КТ головы и как часто в конечном итоге подтверждается первоначальный клинический диагноз острого инсульта? AJNR Am J Нейрорадиол .2005 г. 26 октября (9): 2207-12. [Медлайн].
Nighoghossian N, Hermier M, Adeleine P, Blanc-Lasserre K, Derex L, Honnorat J. Старые микрокровоизлияния являются потенциальным фактором риска церебрального кровотечения после ишемического инсульта: Т2-взвешенное МРТ головного мозга с градиентным эхом. Ход . 2002 г. 33 марта (3): 735-42. [Медлайн].
Активатор тканевого плазминогена при остром ишемическом инсульте. Группа по изучению инсульта Национального института неврологических расстройств и инсульта rt-PA. N Английский J Med . 1995, 14 декабря. 333(24):1581-7. [Медлайн].
Группа по изучению инсульта Национального института неврологических расстройств и инсульта rt-PA. N Английский J Med . 1995, 14 декабря. 333(24):1581-7. [Медлайн].
Kim JY, Ryu JH, Schellingerhout D, Sun IC, Lee SK, Jeon S и др. Прямая визуализация церебральных тромбоэмболов с использованием компьютерной томографии и золотых наночастиц, нацеленных на фибрин. Тераностика . 2015. 5 (10): 1098-114. [Медлайн].
Юань Дж., Янкнер Б.А. Апоптоз в нервной системе. Природа . 2000 г., 12 октября. 407 (6805): 802-9. [Медлайн].
Гото О., Асано Т., Коиде Т., Такакура К.Ишемический отек головного мозга после окклюзии средней мозговой артерии у крысы. I: Динамика содержания воды в головном мозге, натрия и калия и проницаемости гематоэнцефалического барьера для 125I-альбумина. Ход .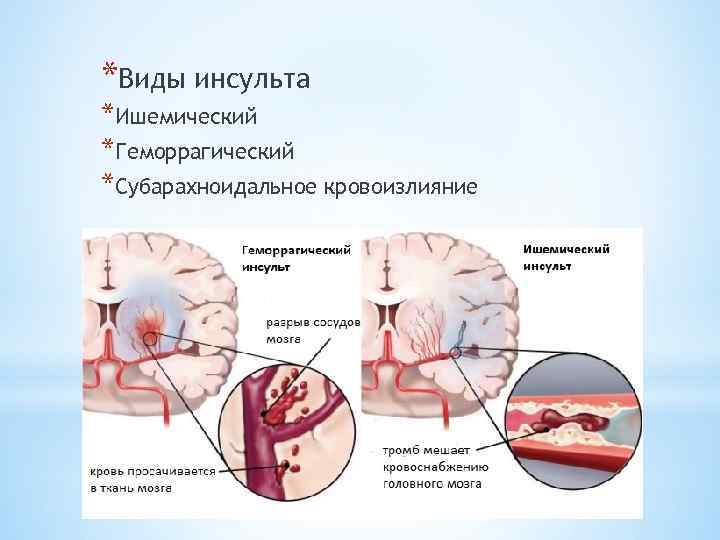 1985 январь-февраль. 16(1):101-9. [Медлайн].
1985 январь-февраль. 16(1):101-9. [Медлайн].
Белл Б.А., Саймон Л., Брэнстон Н.М. CBF и временные пороги формирования ишемического отека мозга и эффект реперфузии у павианов. Дж Нейрохирург . 1985 янв. 62(1):31-41. [Медлайн].
Гонсалес Р.Г. Терапия острого ишемического инсульта под контролем визуализации: от «время — мозг» к «физиология — мозг». AJNR Am J Нейрорадиол . 27 апреля 2006 г. (4): 728-35. [Медлайн].
Дзядковяк Э., Хойдак-Лукасевич Дж., Гузинский М., Нога Л., Парадовски Б. Полезность классификации TOAST и прогностическое значение пирамидных симптомов в острой фазе мозжечкового ишемического инсульта. Мозжечок . 2016 апр.15 (2): 159-64. [Медлайн].
Чанг Дж.В., Пак С.Х., Ким Н., Ким В.Дж., Пак Дж.Х., Ко И. и др. Испытание ORG 10172 в классификации лечения острого инсульта (TOAST) и сосудистой территории очагов ишемического инсульта, диагностированных с помощью диффузионно-взвешенной визуализации. J Am Heart Assoc . 11 августа 2014 г. 3 (4): [Medline].
и др. Испытание ORG 10172 в классификации лечения острого инсульта (TOAST) и сосудистой территории очагов ишемического инсульта, диагностированных с помощью диффузионно-взвешенной визуализации. J Am Heart Assoc . 11 августа 2014 г. 3 (4): [Medline].
Фишер СМ. Капсулярные инфаркты: основные сосудистые поражения. Арка Нейрол . 1979 фев. 36(2):65-73. [Медлайн].
Горовиц Д.Р., Турим С., Вайнбергер Дж.М., Рудольф С.Х.Механизмы лакунарного инфаркта. Ход . 1992 март 23 (3): 325-7. [Медлайн].
Фишер СМ. Лакунарные инсульты и инфаркты: обзор. Неврология . 1982 г. 32 августа (8): 871-6. [Медлайн].
Wessels T, Wessels C, Ellsiepen A, Reuter I, Trittmacher S, Stolz E. Вклад диффузионно-взвешенной визуализации в определение этиологии инсульта. AJNR Am J Нейрорадиол . 2006 27 января (1): 35-9. [Медлайн].
AJNR Am J Нейрорадиол . 2006 27 января (1): 35-9. [Медлайн].
Ро Дж.К., Канг Д.В., Ли С.Х., Юн Б.В., Чанг К.Х.Значение острого множественного инфаркта головного мозга при диффузионно-взвешенной визуализации. Ход . 2000 31 марта (3): 688-94. [Медлайн].
Дердейн С.П., Хосла А., Видин Т.О., Фрич С.М., Карпентер Д.Л., Грабб Р.Л. младший. Тяжелые гемодинамические нарушения и пограничная зона — инфаркт области. Радиология . 2001 г., июль 220 (1): 195-201. [Медлайн].
Pollanen MS, Deck JH. Направленная эмболизация является альтернативной причиной инфаркта головного мозга. Медицинская лаборатория Arch Pathol . 1989 окт. 113(10):1139-41. [Медлайн].
Маллинз М.Е., Лев М.Х., Шеллингерхаут Д., Гонсалес Р.Г., Шефер П. В. Внутричерепное кровоизлияние, осложняющее острый инсульт: насколько распространен геморрагический инсульт при начальной КТ головы и как часто в конечном итоге подтверждается первоначальный клинический диагноз острого инсульта? AJNR Am J Нейрорадиол . 2005 г. 26 октября (9): 2207-12. [Медлайн].
В. Внутричерепное кровоизлияние, осложняющее острый инсульт: насколько распространен геморрагический инсульт при начальной КТ головы и как часто в конечном итоге подтверждается первоначальный клинический диагноз острого инсульта? AJNR Am J Нейрорадиол . 2005 г. 26 октября (9): 2207-12. [Медлайн].
Лайден П.Д., Зивин Дж.А. Геморрагическая трансформация после ишемии головного мозга: механизмы и частота возникновения. Цереброваскулярная мозговая метаб Rev . 1993. 5(1):1-16. [Медлайн].
Albers GW, Amarenco P, Easton JD, Sacco RL, Teal P. Антитромботическая и тромболитическая терапия ишемического инсульта: Седьмая конференция ACCP по антитромботической и тромболитической терапии. Сундук . 2004 г., сентябрь 126 (3 Дополнение): 483S-512S. [Медлайн].
Дубей Н., Бакши Р., Васай М., Дмоховски Дж. Гипоплотность на ранней компьютерной томографии предсказывает кровотечение после внутривенного введения тканевого активатора плазминогена при остром ишемическом инсульте. J Нейровизуализация . 2001 г. 11 апреля (2): 184-8. [Медлайн].
Гипоплотность на ранней компьютерной томографии предсказывает кровотечение после внутривенного введения тканевого активатора плазминогена при остром ишемическом инсульте. J Нейровизуализация . 2001 г. 11 апреля (2): 184-8. [Медлайн].
Auer RN, Sutherland GR. Первичное внутримозговое кровоизлияние: патофизиология. Can J Neurol Sci . 32 декабря 2005 г. Приложение 2: S3-12. [Медлайн].
Thrift AG, Donnan GA, McNeil JJ. Эпидемиология внутримозговых кровоизлияний. Эпидемиол Ред. . 1995. 17(2):361-81. [Медлайн].
Гокаскалан ZL и Нараян РК. Внутричерепное кровоизлияние у гипертоника. Нейроимитационная клиника N Am . 1992. 2:171-186.
Ким Э.Ю., На Д.Г., Ким С.С., Ли К.Х., Рю Дж.В., Ким Х.К. Прогнозирование геморрагической трансформации при остром ишемическом инсульте: роль диффузионно-взвешенной визуализации и раннего паренхиматозного усиления. AJNR Am J Нейрорадиол . 2005 май. 26(5):1050-5. [Медлайн].
AJNR Am J Нейрорадиол . 2005 май. 26(5):1050-5. [Медлайн].
Распространенность инсульта — США, 2005 г. MMWR Morb Mortal Wkly Rep . 2007 18 мая. 56(19):469-74. [Медлайн].
Фейгин В.Л., Лоуз К.М., Беннетт Д.А., Андерсон К.С. Эпидемиология инсульта: обзор популяционных исследований заболеваемости, распространенности и летальности в конце 20 века. Ланцет Нейрол . 2003 янв. 2 (1): 43-53. [Медлайн].
Барбур В., Такоре С. Улучшение времени доступа к компьютерной томографии для потенциальных кандидатов на тромболизис при инсульте — роль отделения неотложной помощи. BMJ Qual Improv Rep . 2017. 6 (1): [Медлайн].
Лозано Р., Нагави М., Форман К. и др. Глобальная и региональная смертность от 235 причин смерти для 20 возрастных групп в 1990 и 2010 гг. : систематический анализ для исследования глобального бремени болезней, 2010 г. Lancet . 2012, 15 декабря. 380 (9859): 2095-128. [Медлайн].
: систематический анализ для исследования глобального бремени болезней, 2010 г. Lancet . 2012, 15 декабря. 380 (9859): 2095-128. [Медлайн].
Мюррей С.Дж., Вос Т., Лозано Р. и др. Годы жизни с поправкой на инвалидность (DALY) для 291 заболевания и травмы в 21 регионе, 1990-2010 гг.: систематический анализ для исследования глобального бремени болезней 2010 г. Ланцет . 2012, 15 декабря. 380 (9859): 2197-223. [Медлайн].
Кришнамурти Р.В., Фейгин В.Л., Форузанфар М.Х. и др. Глобальное и региональное бремя первого в истории ишемического и геморрагического инсульта в 1990–2010 гг.: результаты исследования глобального бремени болезней, 2010 г. Lancet Glob Health . 1 ноября 2013 г. (5): e259-81. [Медлайн].
Хэнки Г.Дж. Глобальное и региональное бремя инсульта. Ланцет Глоб Здоровье . 2013 ноябрь.1 (5): e239-40. [Медлайн].
2013 ноябрь.1 (5): e239-40. [Медлайн].
Mozaffarian D, Benjamin EJ, Go AS, et al. Статистика сердечных заболеваний и инсультов — обновление за 2015 год: отчет Американской кардиологической ассоциации. Тираж . 2015 27 января. 131 (4): e29-322. [Медлайн].
Yang Q, Tong X, Schieb L, Vaughan A, Gillespie C, Wiltz JL, et al. Основные показатели жизнедеятельности: последние тенденции смертности от инсульта — США, 2000–2015 гг. MMWR Morb Mortal Wkly Rep . 2017 8 сентября.66 (35):933-939. [Медлайн].
Центры по контролю и профилактике заболеваний (CDC). Распространенность инсульта — США, 2006–2010 гг. MMWR Morb Mortal Wkly Rep . 2012 25 мая. 61 (20): 379-82. [Медлайн].
Giller CA, Mathews D, Walker B, Purdy P, Roseland AM. Прогноз толерантности к окклюзии сонных артерий с помощью транскраниальной допплерографии. Дж Нейрохирург . 1994 г., июль 81 (1): 15-9. [Медлайн].
Прогноз толерантности к окклюзии сонных артерий с помощью транскраниальной допплерографии. Дж Нейрохирург . 1994 г., июль 81 (1): 15-9. [Медлайн].
Ааслид Р., Марквальдер Т.М., Норнес Х.Неинвазивная транскраниальная ультразвуковая допплерография скорости кровотока в базальных мозговых артериях. Дж Нейрохирург . 1982 г., декабрь 57(6):769-74. [Медлайн].
Адамс Х., Адамс Р., Дель Зоппо Г., Гольдштейн Л.Б. Руководство по раннему ведению пациентов с ишемическим инсультом: руководство 2005 г. обновляет научное заявление Совета по инсульту Американской кардиологической ассоциации/Американской ассоциации по инсульту. Ход . 2005 г. 36 апреля (4): 916-23. [Медлайн].
Lehman LL, Watson CG, Kapur K, Danehy AR, Rivkin MJ. Предикторы инсульта после транзиторной ишемической атаки у детей. Ход . 2016 Янв. 47 (1): 88-93. [Медлайн].
Ход . 2016 Янв. 47 (1): 88-93. [Медлайн].
Джонс С., Колла С., Харт А., Синха С., Бэтти Р., Коннолли Д.Дж. Наглядный обзор изображений при педиатрическом инсульте. Постград Мед J . 2016 27 июня. [Medline].
Шрамм П., Шеллингер П.Д., Клотц Э., Калленберг К., Фибах Дж.Б., Калкенс С.Сравнение исходных изображений перфузионной компьютерной томографии и компьютерной томографической ангиографии с перфузионно-взвешенной визуализацией и диффузионно-взвешенной визуализацией у пациентов с острым инсультом длительностью менее 6 часов. Ход . 2004 г. 35 июля (7): 1652-8. [Медлайн].
Саур Д., Кучински Т., Гржиска У., Эккерт Б., Эггерс С., Нисен В. Чувствительность и согласованность между КТ и диффузионно-взвешенной МРТ при сверхостром инсульте. AJNR Am J Нейрорадиол .2003 май. 24(5):878-85. [Медлайн].
24(5):878-85. [Медлайн].
Гао Дж., Парсонс М.В., Кавано Х., Леви К.Р., Эванс Т.Дж., Лин Л. и др. Видимость ранних ишемических изменений на КТ в значительной степени связана со временем от начала инсульта до исходного сканирования после первых 3 часов от начала инсульта. Дж Ход . 2017 19 сентября (3): 340-346. [Медлайн].
ван Ситерс Т., Бисселс Г.Дж., Нистен Дж.М., ван дер Шааф И.С., Данкбаар Дж.В., Хорш А.Д. и др. Достоверность визуальной оценки бесконтрастных КТ, исходных изображений КТ-ангиографии и КТ-перфузии у больных с подозрением на ишемический инсульт. PLoS One . 2013. 8 (10): e75615. [Медлайн].
Bouchez L, Sztajzel R, Vargas MI, Machi P, Kulcsar Z, Poletti PA, et al. Выбор КТ при остром инсульте. Евро J Радиол . 2017 ноябрь 96:153-161. [Медлайн].
Чой П., Срикант В., Фан Т. «Затуманивание», приводящее к нормальной МРТ через 3 недели после ишемического инсульта. BMJ Case Rep . 2011 9 июня. 2011: [Medline].
Марки МП. КТ при ишемическом инсульте. Клиника нейровизуализации N Am . 1998 8 августа (3): 515-23. [Медлайн].
Фрелих А.М., Шрадер Д., Клотц Э., Шрамм Р., Вассер К., Кнаут М. и др. 4D КТ-ангиография более точно определяет объем внутричерепных тромбов, чем однофазная КТ-ангиография. AJNR Am J Нейрорадиол . 2013 34 октября (10): 1908-13. [Медлайн].
[Медлайн].
Раух Р.А., Базан С. 3-й, Ларссон Э.М., Джинкинс М.Р. Гиперплотные средние мозговые артерии, выявленные на КТ как ложный признак окклюзии сосудов. AJNR Am J Нейрорадиол . 1993 май-июнь. 14 (3): 669-73. [Медлайн].
Kucinski T, Vaterlein O, Glauche V, Fiehler J, Klotz E, Eckert B. Корреляция кажущегося коэффициента диффузии и компьютерной томографической плотности при остром ишемическом инсульте. Ход . 2002 г. 33 июля (7): 1786-91. [Медлайн].
Hammoud K, Lanfranchi M, Li SX, Mehan WA. Какова диагностическая ценность МРТ головы после отрицательной КТ головы у пациентов с ЭД с симптомами, нетипичными для инсульта? Эмердж Радиол . 2016 авг. 23 (4): 339-44. [Медлайн].
Тойода К., Ида М., Фукуда К. Ослабленный жидкостью внутриартериальный сигнал восстановления инверсии: ранний признак острейшей церебральной ишемии. AJNR Am J Нейрорадиол .2001 июнь-июль. 22(6):1021-9. [Медлайн].
AJNR Am J Нейрорадиол .2001 июнь-июль. 22(6):1021-9. [Медлайн].
Schaefer PW, Hassankhani A, Putman C, et al. Характеристика и эволюция аномалий диффузионной МРТ у пациентов с инсультом, подвергающихся внутриартериальному тромболизису. AJNR Am J Нейрорадиол . 2004 июнь-июль. 25(6):951-7. [Медлайн].
Тодо К., Сакаи Н., Коно Т., Хоши Т., Имамура Х., Адачи Х. и др. Программа инсульта провинции Альберта Ранняя оценка по шкале времени по шкале КТ предсказывает исход после эндоваскулярной терапии у пациентов с острым ишемическим инсультом: ретроспективное одноцентровое исследование. J Инсульт Цереброваскулярная патология . 2017, 4 декабря. [Medline].
Mourand I, Abergel E, Mantilla D, Ayrignac X, Sacagiu T, Eker OF, et al. Благоприятная реваскуляризирующая терапия у пациентов с ASPECTS ≤ 5 на DWI при инсульте переднего кровообращения. Ж Нейроинтерв Хирург . 2017, 27 октября. [Medline].
Ж Нейроинтерв Хирург . 2017, 27 октября. [Medline].
Барбер П.А., Демчук А.М., Чжан Дж., Бьюкен А.М. Валидность и надежность количественной компьютерной томографии в прогнозировании исхода острейшего инсульта до проведения тромболитической терапии.Исследовательская группа АСПЕКТЫ. Ранняя КТ-оценка программы инсульта Альберты. Ланцет . 2000 г., 13 мая. 355 (9216): 1670-4. [Медлайн].
Мирвальд Р., Сларт Р. Х., ван Дам Г. М., Луйкс Г. Дж., Тио Р. А., Зибрегтс С. Дж. ПЭТ/ОФЭКТ: от уязвимости сонных артерий до жизнеспособности мозга. Евро J Радиол . 2010 апр. 74(1):104-9. [Медлайн].
Сантос Э.М., Маркеринг Х.А., Беркхемер О.А., ван Цвам В.Х., ван дер Лугт А., Майои С.Б. и др. Разработка и подтверждение внутричерепной сегментации тромба при КТ-ангиографии у пациентов с острым ишемическим инсультом. PLoS One . 2014. 9(7):e101985. [Медлайн]. [Полный текст].
PLoS One . 2014. 9(7):e101985. [Медлайн]. [Полный текст].
Демчук А.М., Гоял М., Йейттс С.Д., Карроззелла Дж., Фостер Л.Д., Кази Э. и др. Реканализация и клинический исход участков окклюзии при исходной КТ-ангиографии в исследовании интервенционного лечения инсульта III. Радиология . 2014 5 июня. 132649. [Medline].
Santos EMM, d’Esterre CD, Treurniet KM, Niessen WJ, Najm M, Goyal M, et al. Дополнительные преимущества многофазной КТА для оценки проницаемости тромба. Нейрорадиология . 2018 60 января (1): 71-79. [Медлайн]. [Полный текст].
Уильямс Л.С., Йылмаз Э.Ю., Лопес-Юнес А.М. Ретроспективная оценка тяжести исходного инсульта по шкале инсульта NIH. Ход . 2000 г. 31 апреля (4): 858-62. [Медлайн].
Heit JJ, Pastena GT, Nogueira RG, Yoo AJ, Leslie-Mazwi TM, Hirsch JA и др.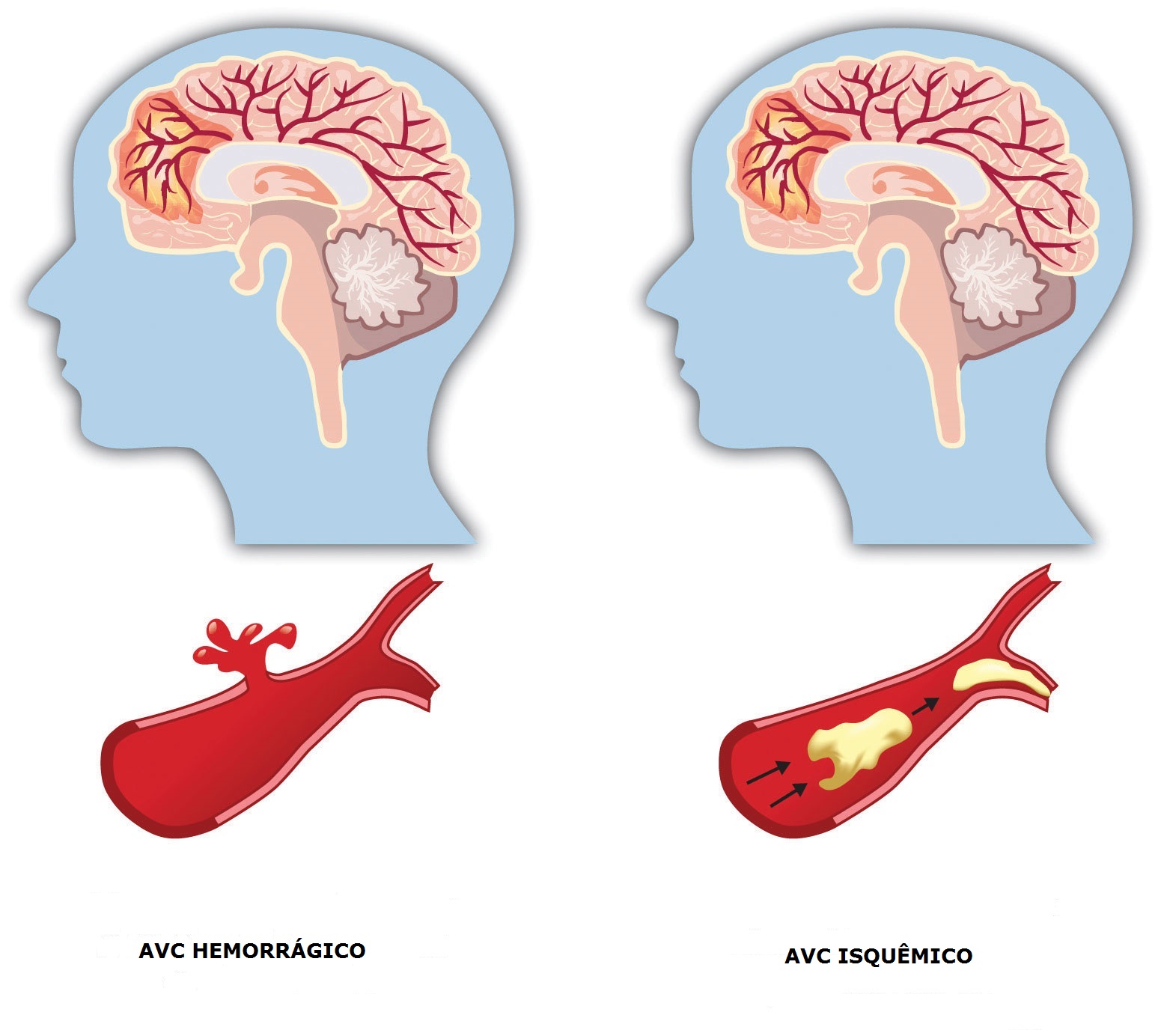 Церебральная ангиография для оценки пациентов с субарахноидальным кровоизлиянием без КТ-ангиограммы: 11-летний опыт. AJNR Am J Нейрорадиол . 3 сентября 2015 г. [Medline].
Церебральная ангиография для оценки пациентов с субарахноидальным кровоизлиянием без КТ-ангиограммы: 11-летний опыт. AJNR Am J Нейрорадиол . 3 сентября 2015 г. [Medline].
Шетти С.К., Лев М.Х. КТ перфузии при остром инсульте. Клиника нейровизуализации N Am . 2005 г., 15 августа (3): 481-501, ix. [Медлайн].
Бивард А., Леви С., Кришнамурти В., МакЭлдафф П., Митефф Ф., Спратт Н.Дж. и др. Перфузионная компьютерная томография для помощи в принятии решения о тромболизисе при инсульте. Мозг . 2015 июль 138 (часть 7): 1919-31. [Медлайн].
Гонсалес Р.Г., Шефер П.В., Буонанно Ф.С., Швамм Л.Х., Будзик Р.Ф., Рордорф Г.Диффузионно-взвешенная МРТ: диагностическая точность у пациентов, визуализированных в течение 6 часов после появления симптомов инсульта. Радиология . 1999 янв. 210(1):155-62. [Медлайн].
210(1):155-62. [Медлайн].
Борисч И., Хорн М., Бутц Б., Зоргер Н., Драгански Б., Хельшер Т. Предоперационная оценка стеноза сонной артерии: сравнение МР-ангиографии с контрастным усилением и дуплексной сонографии с цифровой субтракционной ангиографией. AJNR Am J Нейрорадиол . 2003 июнь-июль. 24(6):1117-22. [Медлайн].
Рубин Г.Д., Рофский Н.М. КТ и МР-ангиография: комплексная оценка сосудов . 1. Липпинкотт Уильямс и Уилкинс; 2009. Церебральные артерии и вены: 381-441.
Иствуд Д.Д., Лев М.Х., Ажари Т., Ли Т.И., Барбориак Д.П., Делонг Д.М. КТ перфузионное сканирование с анализом деконволюции: пилотное исследование у пациентов с острым инсультом средней мозговой артерии. Радиология . 2002 г., янв. 222(1):227-36. [Медлайн].
Schaefer PW, Roccatagliata L, Ledezma C, Hoh B, Schwamm LH, Koroshetz W. Перфузионная количественная КТ-перфузия определяет пороговые значения спасательной полутени у пациентов с острым инсультом, получающих внутриартериальную терапию. AJNR Am J Нейрорадиол . 2006 27 января (1): 20-5.[Медлайн].
Винтермарк М., Маедер П., Тиран Дж. П., Шнайдер П., Меули Р. Количественная оценка региональных мозговых кровотоков с помощью перфузионной КТ при низких скоростях введения: критический обзор лежащих в основе теоретических моделей. Евро Радиол . 2001. 11(7):1220-30. [Медлайн].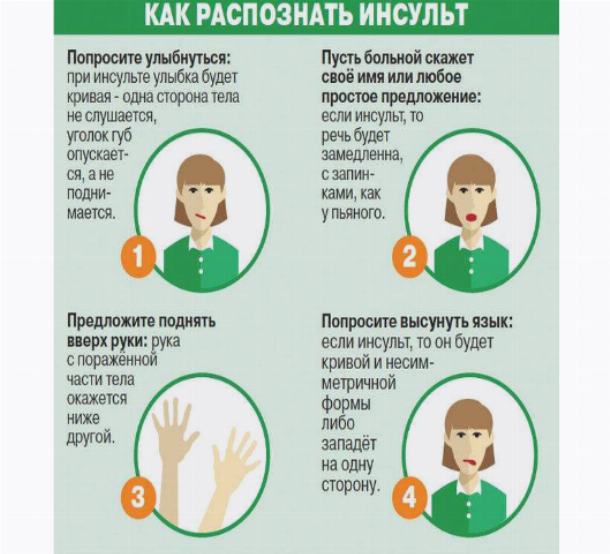
Набави Д.Г., Сеник А., Краен Р.А., Гелб А.В., Беннетт Д.Д., Козак Р. КТ-оценка церебральной перфузии: экспериментальная проверка и начальный клинический опыт. Радиология . 1999 г., октябрь 213 (1): 141-9. [Медлайн].
Оливот Дж.М., Млынаш М., Клейнман Дж.Т., Страка М., Венкатасубраманян С., Баммер Р. и другие. МРТ-профиль перигематомной области при остром внутримозговом кровоизлиянии. Ход . 2010 41 ноября (11): 2681-3. [Медлайн].
Wijman CA, Venkatasubramanian C, Bruins S, Fischbein N, Schwartz N. Полезность ранней МРТ в диагностике и лечении острого спонтанного внутримозгового кровоизлияния. Цереброваскулярная дис . 2010. 30 (5): 456-63. [Медлайн].
Kidwell CS, Chalela JA, Saver JL и др. Сравнение МРТ и КТ для выявления острого внутримозгового кровоизлияния.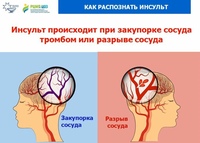 ЯМА . 2004 20 октября. 292 (15): 1823-30. [Медлайн].
ЯМА . 2004 20 октября. 292 (15): 1823-30. [Медлайн].
Ногучи К., Огава Т., Инугами А., Фудзита Х., Хатазава Дж., Симосегава Э. МРТ острого инфаркта мозга: сравнение FLAIR и Т2-взвешенного быстрого спин-эхо. Нейрорадиология .1997 июнь 39 (6): 406-10. [Медлайн].
Пауэрс В.Дж., Грабб Р.Л. мл., Дарриет Д., Райхл М.Э. Мозговой кровоток и скорость церебрального метаболизма потребности в кислороде для церебральной функции и жизнеспособности у людей. J Мозговой кровоток Metab . 1985 г., декабрь 5(4):600-8. [Медлайн].
Aso K, Ogasawara K, Sasaki M, Kobayashi M, Suga Y, Chida K. Предоперационная цереброваскулярная реактивность на ацетазоламид, измеренная с помощью ОФЭКТ перфузии головного мозга, позволяет прогнозировать развитие церебральных ишемических поражений, вызванных микроэмболами, во время каротидной эндартерэктомии. Eur J Nucl Med Mol Imaging . 2009 г. 36 февраля (2): 294-301. [Медлайн].
Eur J Nucl Med Mol Imaging . 2009 г. 36 февраля (2): 294-301. [Медлайн].
Торрес-Москеда Ф., Хе Дж., Йе И.Б., Швамм Л.Х., Лев М.Х., Шефер П.В. Инструмент классификации острого ишемического инсульта, включающий КТ- или МР-ангиографию: Бостонская шкала визуализации острого инсульта. AJNR Am J Нейрорадиол . 29 июня 2008 г. (6): 1111-7. [Медлайн].
Вальдшнеп RJ Jr, Short J, Do HM, Jensen ME, Kallmes DF. Визуализация острого субарахноидального кровоизлияния с последовательностью восстановления инверсии с ослаблением жидкости в животной модели: сравнение с КТ без контрастного усиления. AJNR Am J Нейрорадиол . 2001 22 октября (9): 1698-703. [Медлайн].
Оппенгейм С., Логак М., Дормонт Д., Лехериси С., Манай Р., Самсон Ю. Диагностика острого ишемического инсульта с инверсионным восстановлением с ослаблением жидкости и диффузионно-взвешенными последовательностями. Нейрорадиология . 2000 авг. 42(8):602-7. [Медлайн].
Нейрорадиология . 2000 авг. 42(8):602-7. [Медлайн].
Чандра В., Пандай Р., Лаксминараян Р. и др. Неврологические расстройства. Джеймисон Д.Т. и соавт. Приоритеты борьбы с болезнями в развивающихся странах .2. Издательство Оксфордского университета и Всемирный банк; 2006. 627-643.
Минемацу К., Ли Л., Фишер М., Сотак К.Х., Дэвис М.А., Фиандака М.С. Диффузионно-взвешенная магнитно-резонансная томография: быстрое и количественное выявление очаговой ишемии головного мозга. Неврология . 1992 янв. 42(1):235-40. [Медлайн].
Copen WA, Yoo AJ, Rost NS, Morais LT, Schaefer PW, Gonzalez RG, et al. У пациентов с подозрением на острый инсульт карты мозгового кровотока на основе КТ перфузии не могут заменить ДВИ при измерении ядра ишемии. PLoS One . 2017. 12 (11):e0188891. [Медлайн].
Вилела П., Роули Х.А. Ишемия головного мозга: методы КТ и МРТ при остром ишемическом инсульте. Евро J Радиол . 2017 ноябрь 96:162-172. [Медлайн].
Каронен Дж.О., Партанен П.Л., Ваннинен Р.Л., Вайнио П.А., Аронен Х.Дж. Эволюция паттернов МР-контрастирования в течение первой недели после острого ишемического инсульта. AJNR Am J Нейрорадиол . 2001 янв. 22(1):103-11. [Медлайн].
Элстер А.Д., Муди Д.М. Ранний инфаркт головного мозга: усиление действия гадопентетата димеглюмина. Радиология . 1990, декабрь 177(3):627-32. [Медлайн].
Кейт М.П., Риаз П., Джоя Л., Сивакумар Л., Джиракатил Т., Бак Б. и др. Динамическая эволюция диффузионно-взвешенных изображений у пациентов с малым ишемическим инсультом. Ход . 2015 авг. 46 (8): 2318-21. [Медлайн].
2015 авг. 46 (8): 2318-21. [Медлайн].
Sorensen AG, Copen WA, Ostergaard L, Buonanno FS, Gonzalez RG, Rordorf G.Сверхострый инсульт: одновременное измерение относительного церебрального объема крови, относительного церебрального кровотока и среднего времени транзита через ткани. Радиология . 1999 фев. 210(2):519-27. [Медлайн].
Браун П.Б., Цвибель В.Дж., звоните Г.К. Степень стеноза шейной сонной артерии и полушарный инсульт: результаты дуплексного УЗИ. Радиология . 1989 фев. 170(2):541-3. [Медлайн].
Кэрролл Б.А. Дуплексная сонография у пациентов с полушарными симптомами. J УЗИ Мед . 1989 8 октября (10): 535-40. [Медлайн].
Ван Энгелен А., Ваннаронг Т., Паррага Г., Ниссен В.Дж., Фенстер А., Спенс Д.Д. и др. Трехмерная структура каротидной ультразвуковой бляшки предсказывает сосудистые события. Ход . 2014 г., 17 июля. [Medline].
Ход . 2014 г., 17 июля. [Medline].
Качински Дж., Хоум Р., Шилдс К., Уолтерс М., Уайтли В., Уордлоу Дж. и др. Воспроизводимость транскраниальной допплерографии средней мозговой артерии. Кардиоваскулярный УЗИ .2018 11 сент. 16 (1):15. [Медлайн]. [Полный текст].
де Вирхилио К., Тузи К., Арнелл Т., Льюис Р.Дж., Донайр К.Е., Бейкер Д.Д. Скрининг бессимптомного стеноза сонных артерий у пациентов с атеросклерозом нижних конечностей: проспективное исследование. Энн Васк Сург . 1997 г., 11 июля (4): 374–377. [Медлайн].
Грант Э.Г., Бенсон С.Б., Монета Г.Л., Александров А.В., Бейкер Д.Д., Блат Э.И. Стеноз сонных артерий: серая шкала и ультразвуковая допплеровская диагностика — Консенсус Общества радиологов в ультразвуковой конференции. Радиология . 2003 ноябрь 229(2):340-6. [Медлайн].
Smith WS, Sung G, Saver J, Budzik R, Duckwiler G, Liebeskind DS. Механическая тромбэктомия при остром ишемическом инсульте: окончательные результаты исследования Multi MERCI. Ход . 39 апреля 2008 г. (4): 1205-12. [Медлайн].
Bose A, Henkes H, Alfke K, Reith W, Mayer TE, Berlis A. Система Penumbra: механическое устройство для лечения острого инсульта, вызванного тромбоэмболией. AJNR Am J Нейрорадиол . 2008 авг. 29 (7): 1409-13. [Медлайн].
Мартин П.Дж., Эневолдсон Т.П., Хамфри П.Р. Причины ишемического инсульта у молодых. Постград Мед J . 1997 янв. 73(855):8-16. [Медлайн].
Молинье А.Дж., Керр Р.С., Ю. Л.М., Кларк М., Снид М., Ярнольд Дж.А. Международное исследование субарахноидальной аневризмы (ISAT) нейрохирургического клипирования по сравнению с эндоваскулярной спиралью у 2143 пациентов с разрывом внутричерепных аневризм: рандомизированное сравнение влияния на выживаемость, зависимость, судороги, повторное кровотечение, подгруппы и окклюзию аневризмы. Ланцет . 2005 3-9 сентября. 366 (9488): 809-17. [Медлайн].
Бирн СП. Дискуссия об аневризме «клип или спираль». Acta Neurochir (Вена) . 2006 фев. 148(2):115-20. [Медлайн].
Дельгадо А.Л., Яхроми Б., Мюллер Н. и др. Эндоваскулярная терапия церебрального вазоспазма: двухлетний опыт ангиопластики и/или внутриартериального введения никардипина и верапамила. Acta Neurochir Suppl . 2008. 104:347-351.
Hui FK, Obuchowski NA, John S, Toth G, Katzan I, Wisco D, et al.АСПЕКТЫ расхождений между КТ и МРТ: анализ и последствия для протоколов сортировки при остром ишемическом инсульте. Ж Нейроинтерв Хирург . 2016, 17 февраля. [Medline].
Agis D, Goggins MB, Oishi K, Oishi K, Davis C, Wright A, et al. Изображение размера и места инсульта с помощью расширенной шкалы инсульта Национального института здравоохранения. Ход . 2016 июнь 47 (6): 1459-65. [Медлайн].
Грант Э.Г., Дуеринкс А.Дж., Эль Саден С.М., Мелани М.Л., Хатаут Г.М., Циммерман П.Т.Возможность использования дуплексного УЗИ для количественной оценки стенозов внутренних сонных артерий: правда или вымысел? Радиология . 2000 янв. 214(1):247-52. [Медлайн].
Chappell FM, Wardlaw JM, Young GR, Gillard JH, Roditi GH, Yip B. Стеноз сонной артерии: точность неинвазивных тестов — метаанализ данных отдельных пациентов. Радиология . 2009 май. 251(2):493-502. [Медлайн].
Дерекс Л., Томсик Т.А., Бротт Т.Г., Левандовски К.А., Франкель М.Р., Кларк В.Исход пациентов с инсультом без ангиографически выявленной артериальной окклюзии в течение четырех часов после появления симптомов. AJNR Am J Нейрорадиол . 2001 г. 22 апреля (4): 685-90. [Медлайн].
Ингалл Т.Дж., О’Фаллон В.М., Асплунд К., Голдфранк Л.Р., Герцберг В.С., Луис Т.А. Результаты повторного анализа тканевого активатора плазминогена NINDS для лечения острого ишемического инсульта. Ход . 2004 г. 35 октября (10): 2418-24. [Медлайн].
Sims JR, Rordorf G, Smith EE, Koroshetz WJ, Lev MH, Buonanno F.Артериальная окклюзия, выявленная с помощью КТ-ангиографии, позволяет прогнозировать оценку инсульта по шкале NIH и неотложные исходы после внутривенного введения tPA. AJNR Am J Нейрорадиол . 2005 г. 26 февраля (2): 246-51. [Медлайн].
Хаке В., Доннан Г., Фиески К., Касте М., фон Куммер Р., Бродерик Дж. П. Связь исхода с ранним лечением инсульта: объединенный анализ исследований инсульта ATLANTIS, ECASS и NINDS rt-PA. Ланцет . 2004 г. 6 марта. 363 (9411): 768-74. [Медлайн].
Бивард А., Леви С., Спратт Н., Парсонс М.Перфузионная КТ при остром инсульте: комплексный анализ инфаркта и полутени. Радиология . 2013 май. 267 (2): 543-50. [Медлайн].
Хандельвал П., Явагал Д.Р., Сакко Р.Л. Вмешательство при остром ишемическом инсульте. J Am Coll Cardiol . 2016 7 июня. 67 (22): 2631-44. [Медлайн].
Powers WJ, Rabinstein AA, Ackerson T, Adeoye OM, Bambakidis NC, Becker K, et al. Руководство по раннему ведению пациентов с острым ишемическим инсультом, 2018 г.: руководство для медицинских работников от Американской кардиологической ассоциации/Американской ассоциации инсульта. Ход . 2018 март 49 (3): e46-e110. [Медлайн].
Vahedi K, Hofmeijer J, Juettler E, Vicaut E, George B, Algra A. Ранняя декомпрессивная хирургия при злокачественном инфаркте средней мозговой артерии: объединенный анализ трех рандомизированных контролируемых исследований. Ланцет Нейрол . 2007 6 марта (3): 215-22. [Медлайн].
Накадзима М., Кимура К., Огата Т., Такада Т., Учино М., Минемацу К. Взаимосвязь между ангиографическими данными и оценкой по шкале инсульта Национального института здравоохранения в случаях острейшего каротидного ишемического инсульта. AJNR Am J Нейрорадиол . 2004 г. 25 февраля (2): 238-41. [Медлайн].
Рибо М., Молина К.А., Ровира А., Кинтана М., Дельгадо П., Монтанер Дж. Безопасность и эффективность лечения инсульта внутривенным введением тканевого активатора плазминогена в 3–6-часовом окне с использованием мультимодального транскраниального протокола выбора допплера/МРТ. Ход . 2005 г. 36 марта (3): 602-6. [Медлайн].
Albers GW, Thijs VN, Wechsler L, Kemp S, Schlaug G, Skalabrin E. Профили магнитно-резонансной томографии предсказывают клинический ответ на раннюю реперфузию: оценка диффузионной и перфузионной визуализации для понимания эволюции инсульта (DEFUSE). Энн Нейрол . 2006 ноябрь 60 (5): 508-17. [Медлайн].
Маркс М.П., Оливот Дж.М., Кемп С., Лансберг М.Г., Баммер Р., Векслер Л.Р. Пациенты с острым инсультом, получавшие внутривенный tPA через 3-6 часов после начала инсульта: корреляция между данными МР-ангиографии и перфузионно- и диффузионно-взвешенной визуализацией в исследовании DEFUSE. Радиология . 2008 ноябрь 249(2):614-23. [Медлайн].
Адамс Х.П. мл., дель Зоппо Г., Альбертс М.Дж., Бхатт Д.Л., Брасс Л., Фурлан А.Рекомендации по раннему лечению взрослых с ишемическим инсультом: рекомендации Совета по инсульту Американской кардиологической ассоциации/Американской ассоциации инсульта, Совета по клинической кардиологии, Совета по сердечно-сосудистой радиологии и интервенционным вмешательствам, а также Атеросклеротических заболеваний периферических сосудов и результатов качества медицинской помощи в междисциплинарных исследованиях. Группы: Американская академия неврологии подтверждает ценность этого руководства как учебного пособия для неврологов. Ход . 2007 май.38(5):1655-711. [Медлайн].
Rodrigues FB, Neves JB, Caldeira D, Ferro JM, Ferreira JJ, Costa J. Эндоваскулярное лечение и только медикаментозное лечение ишемического инсульта: систематический обзор и метаанализ. БМЖ . 2016 18 апр. 353:i1754. [Медлайн].
Nogueira RG, Jadhav AP, Haussen DC, et al. Тромбэктомия через 6–24 часа после инсульта с несоответствием между дефицитом и инфарктом. N Английский J Med . 2018 4 января. 378 (1): 11-21.[Медлайн].
Альберс Г.В., Маркс М.П., Кемп С. и др. Тромбэктомия при инсульте в сроки от 6 до 16 часов с отбором по перфузионной визуализации. N Английский J Med . 2018 22 февраля. 378 (8): 708-718. [Медлайн].
Смит Т.П., Энтерлайн Д.С. Эндоваскулярное лечение спазма сосудов головного мозга. J Vasc Interv Radiol . 2000 май. 11(5):547-59. [Медлайн].
Чжао Дж., Лин Х., Саммерс Р., Ян М., Казинс Б.Г., Цуй Дж. Современные стратегии лечения внутричерепных аневризм: обзор. Ангиология . 2018 Янв. 69 (1): 17-30. [Медлайн].
Лонг Б., Койфман А., Руньон М.С. Субарахноидальное кровоизлияние: обновления в диагностике и лечении. Emerg Med Clin North Am . 2017 35 ноября (4): 803-824. [Медлайн].
Фишер К.М., Кистлер Д.П., Дэвис Д.М. Связь спазма сосудов головного мозга с субарахноидальным кровоизлиянием, визуализируемая при компьютерном томографическом сканировании. Нейрохирургия . 1980 6 января (1): 1-9. [Медлайн].
Линфанте И., Ллинас Р.Х., Каплан Л.Р., Варах С.МРТ-признаки внутримозгового кровоизлияния в течение 2 часов после появления симптомов. Ход . 1999 30 ноября (11): 2263-7. [Медлайн].
[Руководство] Группа экспертов по неврологической визуализации: Salmela MB, Mortazavi S, Jagadeesan BD, et al. Критерии соответствия ACR ® Цереброваскулярное заболевание. J Am Coll Radiol . 2017 май. 14 (5S): S34-S61. [Медлайн]. [Полный текст].
Хаке В., Альберс Г., Аль-Рави Й., Богуславский Дж., Давалос А., Элиазив М.Испытание десмотеплазы при остром ишемическом инсульте (DIAS): исследование II фазы на основе МРТ с 9-часовым окном тромболизиса острого инсульта с внутривенным введением десмотеплазы. Ход . 2005 г. 36 января (1): 66-73. [Медлайн].
Бедерсон Дж. Б., Коннолли Э. С. мл., Батджер Х. Х., Дейси Р. Г., Дион Дж. Э., Дирингер М. Н. Рекомендации по ведению аневризматического субарахноидального кровоизлияния: заявление для медицинских работников от специальной писательской группы Совета по инсульту Американской кардиологической ассоциации. Ход . 2009 март 40 (3): 994-1025. [Медлайн].
Иствуд Д.Д., Энгельтер С.Т., Макфолл Д.Ф., Делонг Д.М., Провензал Д.М. Количественная оценка динамики интенсивности сигнала инфаркта на диффузионно-взвешенных изображениях. AJNR Am J Нейрорадиол . 2003 г. 24 апреля (4): 680-7. [Медлайн].
Иствуд Д.Д., Лев М.Х., Винтермарк М., Фитцек С., Барбориак Д.П., Делонг Д.М. Корреляция ранней динамической КТ-визуализации перфузии с МРТ-диффузией всего мозга и перфузионной визуализацией при остром полушарном инсульте. AJNR Am J Нейрорадиол . 2003 24 октября (9): 1869-75. [Медлайн].
Хёффнер Э.Г., Дело I, Джайн Р., Гуджар С.К., Шах Г.В., Девейкис Дж.П. КТ головного мозга: техника и клиническое применение. Радиология . 2004 г., июнь 231(3):632-44. [Медлайн].
Канал Э., Баркович А.Дж., Белл С. и др. Руководство ACR по безопасным методам МРТ: 2007 г. AJR Am J Roentgenol . 2007 июнь 188(6):1447-74. [Медлайн].
Винтермарк М., Фишбейн Н.Дж., Смит В.С., Ко Н.У., Квист М., Диллон В.П.Точность динамической перфузионной КТ с деконволюцией в выявлении острого полушарного инсульта. AJNR Am J Нейрорадиол . 2005 г. 26 января (1): 104-12. [Медлайн].
Fyfe I. Инсульт: КТ идентифицирует пациентов в окне лечения инсульта. Нат Рев Нейрол . 2017 13 января (1):4-5. [Медлайн].
фон Куммер Р., Альберс Г.В., Мори Э., Руководящие комитеты DIAS. Программа клинических испытаний десмотеплазы при остром ишемическом инсульте (DIAS). Int J Ход .2012 7 октября (7): 589-96. [Медлайн].
фон Куммер Р., Мори Э., Труелсен Т., Дженсен Дж. С., Гроннинг Б. А., Фибах Дж. Б. и другие. Десмотеплаза через 3–9 часов после окклюзионного инсульта крупной артерии: исследование DIAS-4 (исследование эффективности и безопасности десмотеплазы для лечения острого ишемического инсульта). Ход . 2016 Декабрь 47 (12): 2880-2887. [Медлайн].
Leigh R, Christensen S, Campbell BC, Marks MP, Albers GW, Lansberg MG, et al. Нарушение гематоэнцефалического барьера до лечения и постэндоваскулярное внутричерепное кровоизлияние. Неврология . 2016 19 июля. 87 (3): 263-9. [Медлайн].
Что вызывает инсульт? | Центр реабилитации после черепно-мозговой травмы
Ишемический инсульт и транзиторная ишемическая атакаИшемический инсульт или транзиторная ишемическая атака (ТИА) возникает, если артерия, которая доставляет богатую кислородом кровь в мозг, блокируется. Многие заболевания могут увеличить риск ишемического инсульта или ТИА.
Например, атеросклероз (ath-er-o-skler-O-sis) — это заболевание, при котором на внутренних стенках артерий откладывается жировое вещество, называемое бляшками.Бляшка затвердевает и сужает артерии, что ограничивает приток крови к тканям и органам (таким как сердце и мозг).
Бляшка в артерии может треснуть или разорваться. Тромбоциты (PLATE-lets), которые представляют собой дискообразные клеточные фрагменты, прилипают к месту повреждения бляшки и слипаются, образуя тромбы. Эти сгустки могут частично или полностью блокировать артерию.
Бляшка может образовываться в любой артерии тела, в том числе в артериях сердца, головного мозга и шеи.Две основные артерии на каждой стороне шеи называются сонными (ka-ROT-id) артериями. Эти артерии снабжают кровью, обогащенной кислородом, мозг, лицо, кожу головы и шею.
Когда в сонных артериях образуются бляшки, такое состояние называется заболеванием сонных артерий. Заболевание сонных артерий вызывает многие ишемические инсульты и ТИА, которые происходят в Соединенных Штатах.
Эмболический инсульт (разновидность ишемического инсульта) или ТИА также может произойти, если тромб или кусочек бляшки отрывается от стенки артерии.Сгусток или бляшка могут пройти через кровоток и застрять в одной из артерий головного мозга. Это останавливает кровоток через артерию и повреждает клетки головного мозга.
Заболевания сердца и заболевания крови также могут вызывать образование тромбов, что может привести к инсульту или ТИА. Например, фибрилляция предсердий (A-tre-al fi-bri-LA-shun) или ФП является частой причиной эмболического инсульта.
При ФП верхние камеры сердца сокращаются очень быстро и нерегулярно. В результате часть крови застаивается в сердце.Объединение увеличивает риск образования тромбов в камерах сердца.
Ишемический инсульт или ТИА также могут возникать из-за поражений, вызванных атеросклерозом. Эти поражения могут образовываться в мелких артериях головного мозга и блокировать приток крови к мозгу.
Геморрагический инсультВнезапное кровоизлияние в мозг может вызвать геморрагический инсульт. Кровотечение вызывает отек головного мозга и повышение внутричерепного давления. Отек и давление повреждают клетки и ткани головного мозга.
Примеры состояний, которые могут вызвать геморрагический инсульт, включают высокое кровяное давление, аневризмы и артериовенозные (ar-TEER-e-o-VE-nus) мальформации (АВМ).
«Кровяное давление» — это сила давления крови на стенки артерий, когда сердце перекачивает кровь. Если артериальное давление повышается и остается высоким с течением времени, это может повредить организм во многих отношениях.
Аневризмы представляют собой баллонообразные выпячивания в артерии, которые могут растягиваться и лопаться. АВМ представляют собой сплетения поврежденных артерий и вен, которые могут разорваться в головном мозге.Высокое кровяное давление может увеличить риск геморрагического инсульта у людей с аневризмами или АВМ.
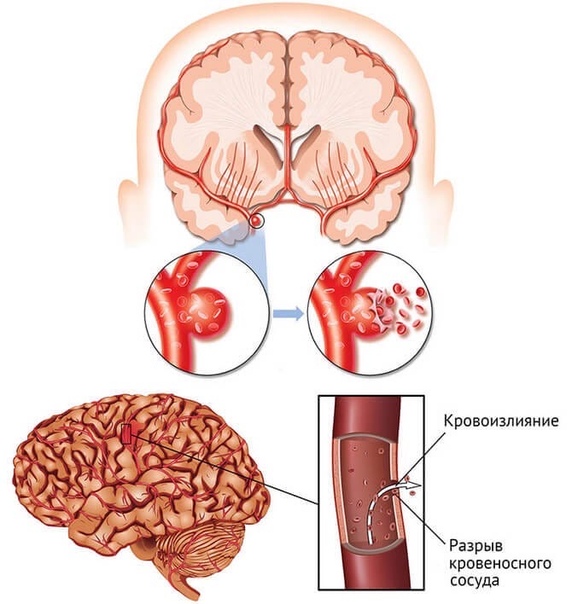

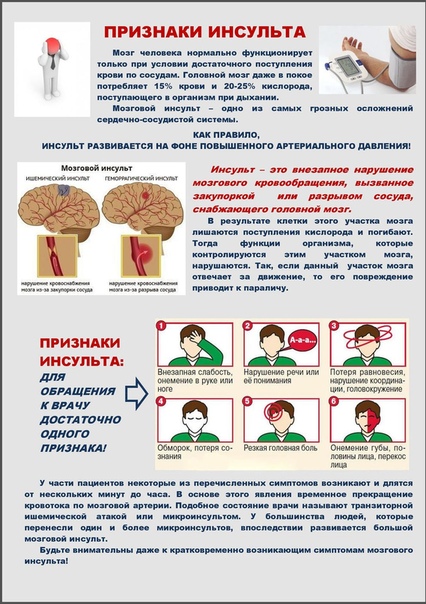


 Его цель – достижение максимальной активности парализованных конечностей и мышц. Реабилитация может проходить в домашних условиях или в специализированном центре.
Его цель – достижение максимальной активности парализованных конечностей и мышц. Реабилитация может проходить в домашних условиях или в специализированном центре.

 В ней будет отображен уровень общего холестерина, холестерина липопротеинов высокой и низкой плотности, триглицеридов.
В ней будет отображен уровень общего холестерина, холестерина липопротеинов высокой и низкой плотности, триглицеридов.

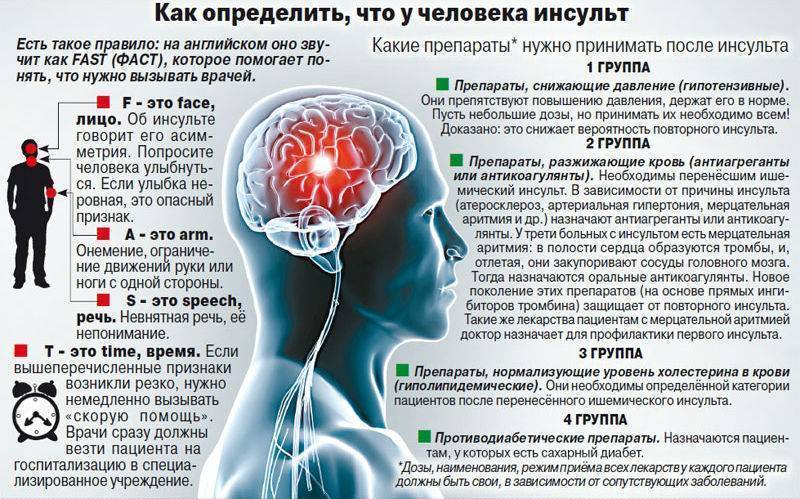


 Регулярные переливания крови могут снизить риск инсульта. (9)
Регулярные переливания крови могут снизить риск инсульта. (9)