Остеомиелит челюсти — причины, симптомы, диагностика
В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
Почему развивается это заболевание, как вовремя его распознать и в чем заключается лечение – рассмотрим подробнее в нашей статье.
Из-за чего возникает заболевание
Главный виновник недуга – патогенные микроорганизмы. Преимущественно это стрептококки и анаэробные бактерии, которые присутствуют в ротовой полости человека. Именно они запускают инфекционный процесс, который поражает челюсть. Но как болезнетворные бактерии попадают именно в костную ткань? Существует несколько способов:
- Запущенный кариозный процесс, который разрушил твердые ткани зуба и добрался до пульпы.

- Травма зуба – трещина, дефект пломбы, надлом. Но не каждое механическое повреждение станет очагом инфекции. Повреждение должно быть серьезным и глубоким. Сюда также относится перелом челюсти. Но в этом случае обычно причиной воспаления становится стафилококковая инфекция.
- Хронический инфекционный очаг в другом органе. Вредоносные бактерии способны пробраться к челюсти по лимфатическим узлам или кровеносным сосудам из близлежащего органа (ухо, горло, нос).
Чаще всего заболевание диагностируется на нижней челюсти, так как зубы нижнего ряда больше подвержены кариесу и различным травматическим воздействиям.
Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
К другим провоцирующим болезнь факторам относят:
- курение;
- злоупотребление алкоголем;
- диабет;
- голодание или плохое питание;
- сифилис;
- курсы химиотерапии.

Если острое развитие болезни не вылечить до конца, то развивается хронический остеомиелит челюсти. Он тяжелее поддается консервативной терапии, а также чаще приводит к осложнениям.
Классификация патологии
В зависимости от способа инфекционного заражения, выделяют следующие виды:
- Гематогенный – бактерии распространяются по кровеносной системе из других инфекционных очагов. Такой путь характерен для вторичного остеомиелита верхней челюсти, который развивается на фоне другого заболевания. Это может быть скарлатина, гнойный отит, тонзиллит, заболевания гортани. Сначала инфекция поражает костную ткань челюсти, а потом только зубы и десны.
- Одонтогенный – внешний путь заражения. Причиной является инфицированная пульпа или корень зуба. К предрасполагающим факторам относят запущенные стоматологические заболевания. Это пульпит, периодонтит, наличие кистозных образований, альвеолит.

- Травматический – переломы и травмы челюстного сустава с повреждением мягких тканей и наличием отломков зубного ряда. Часто возникает из-за позднего обращения за врачебной помощью.
По течению и характеру проявления симптомов патология может быть острой, подострой и хронической. По площади распространения выделяют локальную (ограниченную) и расплывчатую (диффузную) формы.
Остеомиелит верхней челюсти: симптомы и диагностика
Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.
Далее присоединяются следующие проявления:
- по мере распространения инфекции боль усиливается, и охватывает область нескольких зубов или всю челюсть;
- отек и покраснение десны;
- подвижность зуба;
- локальная боль в области виска, в ухе;
- онемение подбородка;
- затрудненность процессов глотания и жевания;
- нарушения речи из-за онемения или жжения челюсти;
- гнилостный запах изо рта;
- увеличение лимфатических узлов как реакция на сильное воспаление;
- изменение формы лица (отек со стороны патологического процесса).

Симптоматика возникает постепенно при хроническом течении.
Острый остеомиелит нижней челюсти развивается резко. Сопровождается высокой температурой тела, ознобом. Если нарушается отток гнойного содержимого, то формируются гнойные абсцессы, возможно образование околочелюстных флегмон. Такие образования опасны, и требуют оперативного вмешательства. Нередко эту стоматологическую патологию путают с другим острым инфекционным заболеванием — эпидемическим паротитом (свинкой).
Важно! При резком ухудшении здоровья необходимо вызвать бригаду скорой помощи.
В среднем острый период длится 7–14 дней. Затем симптоматика стихает, и начинается подострый период. Он возникает после образования свищевого хода для выделения гноя из очага инфекции. В эту фазу общее состояние улучшается, боль становится терпимой. Но подвижность зубов не только сохраняется, но и усугубляется. Это приводит к проблемам с пережевыванием пищи и становится фактором риска для развития желудочно-кишечных заболеваний.
Подострая форма нередко переходит в хроническую с вялым течением, которое может продолжаться несколько месяцев. Исходом становится отторжение всех некротизированных участков костной ткани с образованием секвестров (фрагментов омертвевшей ткани). Они удаляются через образовавшийся свищ. Это благоприятный исход, при котором все же необходим осмотр и лечение у специалиста. Однако зачастую отток гнойного содержимого затруднен, что приводит к поражению мягких тканей, деформации челюсти и распространению гнойного процесса.
К какому врачу обращаться: диагностика заболевания
При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При необходимости он направит вас к узкому специалисту – ортодонту, хирургу или ортопеду.
Начальная стадия патологии может еще не визуализироваться при помощи рентгенологических методов диагностики.
Врач обращает внимание на следующие моменты:
- Степень подвижности зубов.
- Состояние слизистой оболочки ротовой полости и десен.
- Наличие болезненного синдрома при простукивании.
Так как остеомиелит – это гнойный инфекционный процесс, затрагивающий многие процессы в организме, то целесообразно назначение лабораторных общих анализов крови и мочи. Также для точного определения типа патогенного возбудителя проводится бакпосев гнойного содержимого.
При запущенной форме заболевания (хроническая или подострая стадия) изменения костной ткани уже значительны и заметны, поэтому рекомендуется рентген или компьютерная томография челюсти. Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
При наличии свищевого хода с гнойным содержимым, берется биоматериал для лабораторного исследования. Это необходимо для исключения актиномикоза челюстно-лицевой области.
Это необходимо для исключения актиномикоза челюстно-лицевой области.
Важно! Острую форму остеомиелита необходимо дифференцировать от похожих патологий: гнойный периостит, нагноившаяся киста, острый периодонтит. Поэтому здесь важен опыт и профессионализм врача.
Прогноз и возможные осложнения
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.
- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи.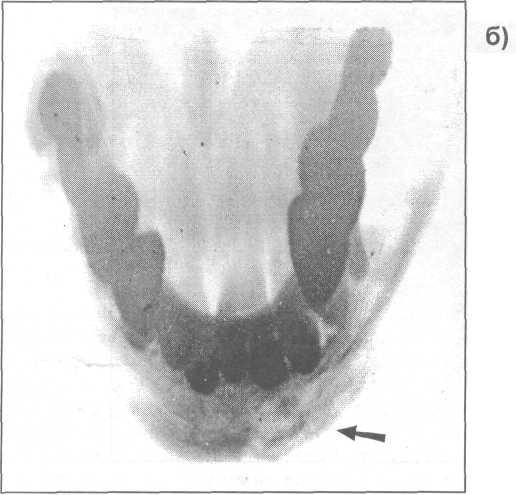 Промедление нередко заканчивается летальным исходом для пациента.
Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Методы лечения
Эффективность лечения зависит от причины возникновения болезни. Поэтому важно провести не только стоматологическое обследование пациента, а также выявить другие возможные инфекционные очаги. Для этого рекомендуется консультация узких специалистов.
Консервативная терапия:
- Санация ротовой полости антисептическими препаратами. Это помогает предотвратить распространение инфекционного процесса на соседние ткани и зубы.
 Также осуществляется удаление всех отмерших участков мягких тканей.
Также осуществляется удаление всех отмерших участков мягких тканей. - Прием противовоспалительных препаратов. Цель – уменьшить общую интоксикацию. организма.
- Если имеется перелом с отломками челюсти, то необходима их срочная иммобилизация. При наличии зуба в щели перелома, проводится его удаление.
Обязательным пунктом является прием антибактериальных препаратов, независимо от причины возникновения. В редких случаях врач может рекомендовать процедуру внутрикостного промывания. Этот метод эффективен при угрозе развития осложнений, так как позволяет быстро купировать патологический процесс и предотвратить его распространение.
При наличии свища требуется оперативное вмешательство. Если на рентгене видны множественные участки отмершей костной ткани (секвестры), то проводится секвестрэктомия. Суть которой удалить все патологические ткани кости. Проводится эта процедура под местным или общим обезболиванием, это зависит от площади поражения.
При незначительной подвижности зубов требуется время для их укрепления. Зачастую после полного излечения, десны укрепляются и зубы встают на место. Но это редкий случай. Обычно зубы требуют ортодонтического лечения, которое заключается в шинировании.
После устранения основных симптомов рекомендуется физиотерапия. Также эффективен прием витаминных комплексов и иммуномодуляторов.
Основная профилактика остеомиелита заключается в своевременном обращении к стоматологу и лечении заболеваний ротовой полости. Также важно заботиться об общем здоровье – укреплять иммунитет, не запускать хронические заболевания, стараться избегать травмоопасных ситуаций.
Остеомиелит Челюсти-Острый Остеомиелит • OHI-S
Остеомиелит челюсти – это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях, на фоне предварительной сенсибилизации организма.Разберём каждый пункт определения.
Процесс инфекционный, вызывается смешанной микрофлорой, в основном золотистым и белым стафилококками, а также стрептококками, пневмококками, кишечной и тифозной палочками. К слову, остеомиелит других костей скелета человека вызывается одним возбудителем, который заносится в кость гематогенным путём. Чаще всего это стафилококки или стрептококки. Поэтому остеомиелит челюсти имеет свои отличительные особенности в течении и клинической картине, связанные с разнообразием возбудителей.
Воспаление костного мозга проходит с образованием гноя и некрозом костной ткани.
Кроме поражения самой кости могут воспаляться и прилежащие мягкие ткани, такие как десна, слизистая оболочка полости рта, жевательные и мимические мышцы, слюнные железы, кожные покровы лица. В тяжёлых случаях развиваются флегмоны и абсцессы мягких тканей лица. Тем самым, к болезненному течению остеомиелита присоединяется ещё и клиническая картина поражения мягких тканей.
Большую роль в развитии остеомиелита играет общее состояние здоровья человека. Не каждый периодонтит или периостит переходит в остеомиелит. Ослабление защитных сил организма увеличивает риск развития остеомиелита.
Остеомиелит челюсти встречается чаще, чем поражение других костей человеческого скелета. Это обусловлено наличием нескольких факторов, которые могут привести к воспалению альвеолярного отростка верхней и тела и нижней челюсти:
- Зубы. При осложнениях кариеса, а именно острых хронических апикальных периодонтитах, инфекция через канал зуба попадает далее в пространство кости и со временем приводит к воспалению костного мозга. А так как зубов несколько, то и роль этого фактора возрастает пропорционально их количеству.
- Хорошее кровоснабжение челюстно-лицевой области. К примеру, в теле и альвеолярном отростке верхней челюсти имеется большое количество сосудов и их анастомозов, что повышает риск гематогенного заноса инфекции в челюсть.

- Полости. Вблизи зубочелюстной системы расположены полости (верхнечелюстная пазуха, полость рта, полость носа), из которых возбудители инфекции могут попадать в костное вещество и вызывать дальнейшие осложнения. Сами полости от кости отграничены тонким слоем мягких тканей, что не сильно препятствует дальнейшему распространению инфекции из полости в челюсть.
- Травмы. Лицо часто подвергается травмам различного характера: бытовые и спортивные травмы, переломы челюстей, ушибы. При переломах челюстей несвоевременно и неадекватно оказанная помощь может привести к попаданию в рану инфекции и дальнейшему развитию воспаления или к несращению отломков и возникновению травматического остеомиелита.
Классификация остеомиелита челюстей
Классификация остеомиелита челюстей:
- По этиологии:
- Инфекционный
- Одонтогенный;
- Неодонтогенный.
- Неинфекционный:
- Травматический;
- Инфекционный
- По течению:
- Острый;
- Хронический;
- Обострение хронического.

- По локализации:
- Верхней челюсти;
- Нижней челюсти.
- По распространённости:
- Ограниченный;
- Диффузный.
Острый остеомиелит челюсти
Острый остеомиелит челюсти, как было указано в классификации, может быть инфекционного (одонтогенный и неодонтогенный) и неинфекционного происхождения – травматический.
Рассмотрим наиболее часто встречаемый острый остеомиелит челюсти — одонтогенный.
Острый одонтогенный остеомиелит челюсти
Острый одонтогенный остеомиелит развивается как осложнение хронического апикального периодонтита (в период обострения) или острого гнойного периостита.
Острый одонтогенный остеомиелит: симптомы
Симптомы острого одонтогенного остеомиелита делятся на общие и местные.
Общие симптомы связаны с тяжелой интоксикацией организма. У пациента повышена температура до 39-40°С, в течение суток температура может изменяться на 2-3 градуса. Пациент жалуется на головную боль, слабость, потерю аппетита. При тяжёлом течении остеомиелита пациент может жаловаться на тошноту, рвоту, запор.
Пациент жалуется на головную боль, слабость, потерю аппетита. При тяжёлом течении остеомиелита пациент может жаловаться на тошноту, рвоту, запор.
Местные:
- Асимметрия лица, вызванная отёком мягких тканей,
- Бледность кожных покровов,
- Регионарные лимфатические узлы воспалены на стороне поражения, болезненны при пальпации,
- Затруднение открывания рта, глотания слюны и пищи,
- Обложенный язык, неприятный запах изо рта,
- Подвижность нескольких зубов,
- Боль при перкуссии причинного зуба и рядом стоящих интактных зубов,
- Десна отёчна и гиперемирована с двух сторон (вестибулярной и оральной),
- Часто осложняется абсцессами и флегмонами близлежащих мягких тканей.
Диагностика остеомиелита челюсти
Диагностика остеомиелита челюсти проводится комплексно, по показателям клинических и лабораторных исследований. Так же стоит уделить внимание дифференциальной диагностике.
Клинические исследования проводятся врачом-стоматологом при осмотре, им выявляются общие и местные симптомы заболевания, указанные выше.
Лабораторные исследования:
- Изменения в крови:
- СОЭ повышено до 40-70 мм\ч,
- Лейкоцитоз, сдвиг лейкоцитарной формулы влево (при лейкопении прогноз неблагоприятный, иммунитет не справляется с воспалением самостоятельно),
- Положительная проба на С-реактивный белок,
- Уменьшение количества альбуминов, повышение содержания глобулинов,
- Показатели активности щелочной и кислой фосфатазы растут пропорционально тяжести заболевания.
2.Изменения в моче:
- Появление белка, клеток крови,
- Гиалиновые и зернистые цилиндры.
На рентгенограмме нет каких-либо изменений в кости, кроме уже имеющихся воспалительных процессов около верхушки корня или нескольких корней причинного зуба в первую неделю заболевания. Чаще всего — «языки пламени» хронического гранулирующего периодонтита. К концу второй недели кость становится прозрачнее из-за процессов деструкции.
Дифференциальная диагностика проводится с другими видами остеомиелита (гематогенным, травматическим), острым периоститом, добро- и злокачественными новообразованиями, поражением тканей полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.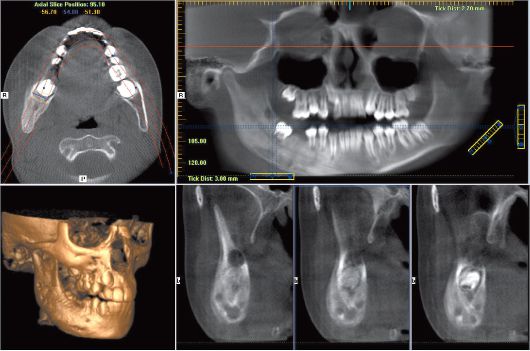
Острый одонтогенный остеомиелит нижней челюсти
Острый одонтогенный остеомиелит нижней челюсти встречается чаще поражения верхней челюсти, что связано с особенностями ее анатомического строения.
Чаще причинными зубами выступают моляры и премоляры, и в таком случае заболевание имеет диффузный характер. При периодонтите резцов может развиться ограниченный остеомиелит.
Деструкция кости происходит в крупных масштабах, что нередко приводит к патологическим переломам челюсти.
Кроме поражения альвеолярной части нижней челюсти и её тела, воспалению могут быть подвержены ветвь и отростки нижней челюсти. Гнойно-некротический процесс в этих структурах челюсти отличается неблагоприятным прогнозом, выраженными общими симптомами заболевания.
Ещё одной особенностью являются частые осложнения со стороны мягких тканей, окружающих нижнюю челюсть. Это объясняется большим количеством мышц, непосредственно прилегающих к кости, и наличием многочисленных клетчаточных пространств.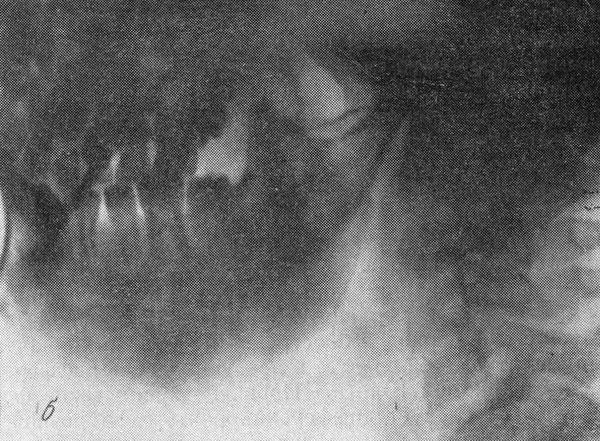
Острый одонтогенный остеомиелит верхней челюсти
Особенности течения острого одонтогенного остеомиелита верхней челюсти обусловлены анатомическим строением кости. Само заболевание развивается реже, чем на нижней челюсти. Причинными зубами являются моляры и премоляры. Инфекция от них также может приводить к воспалению гайморовых пазух. При развитии остеомиелита от резцов воспалительный отёк распространяется на верхнюю губу, иногда на перегородку и крылья носа. Если причинным зубом оказался клык – воспаляется вся подглазничная область.
Остеомиелит верхней челюсти развивается быстрее, чем нижней челюсти, протекает легче, реже осложняется флегмонами и абсцессами мягких тканей. Нехарактерно появление свищей на коже.
Все это обусловлено меньшей плотностью кости, хорошей васкуляризацией, отсутствием непосредственно прилежащих к кости мышц.
Острый одонтогенный остеомиелит верхней челюсти может распространяться с альвеолярного отростка на твёрдое нёбо при поражении латеральных резцов и нёбных корней моляров.
Лечение острого одонтогенного остеомиелита челюсти
Лечение острого одонтогенного остеомиелита челюсти проводится комплексно – консервативно и хирургически.
Главную роль играют хирургические манипуляции. В момент обращения пациента обязательно удаляется очаг инфекции в полости рта – зуб. Также проводится первичная хирургическая обработка воспалённой области. Обеспечивается отток гнойного экссудата периостотомией и наложением дренажа. Далее пациент проходит наблюдение у челюстно-лицевого хирурга, приходит на перевязки, следует рекомендациям врача.
За ними следует консервативное лечение:
- Антибиотики с учётом проведённых посевов + предпочтение тропным к костной ткани (линкомицин, клиндамицин, доксициклин),
- Антигистаминные препараты,
- Анальгетики, антипиретики,
- Дезинтоксикационная терапия,
- Покой, постельный режим,
- Индивидуально подобранные упражнения ЛФК, физиотерапию.
Острый гематогенный остеомиелит челюсти
Острый гематогенный остеомиелит челюсти развивается при поражении костного мозга инфекцией, занесённой в кость по сосудам от первичного очага, находящегося за пределами челюстно-лицевой области.
Также микроорганизмы могут попадать в челюсть контактным путём из воспалительных очагов на коже лица (фурункулы, рожа).
Трудность своевременной диагностики приводит к переходу острой стадии течения заболевания в хроническую.
Лечение будет проводиться так же, как и при одонтогенном остеомиелите, только удаление первичного очага проводит общий хирург.
Острый травматический остеомиелит челюсти
Острый травматический остеомиелит челюсти чаще возникает на нижней челюсти.
Предрасполагающие факторы:
1) Наличие зубов в линии перелома кости,
2) Инфицирование раны (закрытые переломы почти никогда не осложняются остеомиелитом),
3) Неправильно выполненная иммобилизация отломков (поздно, недостаточно длительно, наличие препятствий).
Лечением является повторная иммобилизация отломков с устранением причины развития воспаления.
Исходы и осложнения острого остеомиелита
Исходы:
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Переход острого остеомиелита в хронический,
- Деформация челюсти,
- Перелом челюсти, — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнение остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Сепсис,
- Летальный исход.
Статью написал Кульба В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
симптомы, причины и лечение остеомиелита челюстных костей
Сильнейшая пульсирующая боль в зубе, сложность в пережевывании пищи, лихорадка, общее плохое самочувствие, отек тканей десны и слизистой рта, спазмы жевательных мышц – все это признаки серьезного заболевания, которое называется остеомиелитом челюсти. Сложная и опасная болезнь без адекватного лечения приводит к негативным последствиям, вплоть до летального исхода в отдельных случаях.
Что такое остеомиелит челюсти?
Остеомиелит – это патологический процесс, который часто встречается в стоматологии. Суть заболевания в гнойно-некротических процессах, затрагивающих кости челюсти.
Причиной развития болезни является микрофлора. Стрептококки, стафилококки, присутствующие во рту каждого человека, запускают воспалительные процессы. Инфекция быстро распространяется и поражает ткани челюстно-лицевой системы.
Чтобы микроорганизмы проникли в костную ткань, необходимы определенные условия. К ним можно отнести:
· запущенный кариес, разрушивший коронку и добравшийся до пульпы;
· механическое повреждение зуба – надлом, трещину;
· некачественную пломбу или ее дефект;
· лучевую терапию.
Важно: Не каждый из описанных случаев приводит к развитию такого серьезного заболевания, как челюстной остеомиелит. Однако риск очень велик.
Есть еще одна причина, которая может привести к болезни. Это хронический очаг инфекции в близлежащих органах – в ушах, в горле, в носу. Бактерии по кровеносным сосудам проникают к костям челюсти и начинают активное размножение. Если у человека ослабленный иммунитет, сахарный диабет, нарушения свертываемости крови, риск развития остеомиелита гораздо выше. Ведь раны при таких заболеваниях заживают сложнее, и патогенная микрофлора прекрасно себя чувствует.
Статистика: Наиболее часто патология развивается на нижней челюсти. Это объясняется тем, что зубные элементы в нижнем ряду наиболее подвержены механическим травмам и кариозным процессам.
Есть некоторые факторы, которые повышают риск развития заболевания. Это:
· наличие вредных привычек;
· тонкая зубная эмаль;
· употребление алкоголя;
· некачественное питание;
· химиотерапия.
Важно: Если лечение начато не вовремя, а также в случае симптоматического лечения или бесконтрольного приема антибиотиков может развиться хронический остеомиелит челюсти. В этом случае терапия затянется, часто возникают осложнения.
Классификация остеомиелита челюсти
По способу заражения остеомиелит челюстных костей классифицируют таким образом:
· Гематогенный тип вызывает инфекция, которая проникает в кости челюсти по кровотоку из близлежащих инфицированных органов. При этом типе патология развивается на фоне иной болезни – гнойного воспаления наружного или среднего уха, ангины, скарлатины, гайморита. Инфекция сначала распространяется на кости, а лишь потом поражает десны.
· Одонтогенный остеомиелит кости челюсти вызывают бактерии, которые попадают через внешние пути – через инфицированную пульпу или поврежденный зубной корень.
· Травматический тип заболевания вызывают переломы челюсти, при которых рана инфицируется.
По клинической картине и симптоматике разделяют острый остеомиелит челюсти, подострый или хронический вид. Также бывает локальная и распространенная форма болезни.
Остеомиелит челюсти: симптомы
С момента инфицирования и до того, как появятся первые выраженные симптомы заболевания, проходит много времени. Первыми проявлениями при остеомиелите становятся боли в челюсти не только во время пережевывания пищи, но и в состоянии покоя. Начинается периостит. По мере распространения инфекции:
· боль усиливается, отдает в ухо, височную часть;
· мягкие ткани полости рта отекают, десна становится болезненной;
· зубы с воспаленной стороны демонстрируют подвижность;
· пережевывать пищу и даже глотать ее становится сложно;
· при поражении нижней челюсти часто наблюдается онемение подбородка;
· появляется неприятный запах из ротовой полости;
· из-за скованности челюсти наблюдается затруднение речи;
· из-за сильного воспаления увеличиваются близлежащие лимфатические узлы;
· опухоль мягких тканей приводит к изменению овала лица.
Если остеомиелит челюсти развивается стремительно, у пациента поднимается температура тела, развивается гнойный абсцесс. Далее образуется свищевой ход, через который гной вытекает наружу. Острая бактериальная инфекция мягких тканей требует срочного медицинского вмешательства.
Важно: Из-за схожести симптомов стоматологическую патологию иногда путают с эпидемическим паротитом.
Очень важно! Острые воспалительные процессы, сопровождаемые нагноениями, требуют незамедлительного обращения к врачу. Категорически не рекомендуется пробовать решить проблему, снять симптоматику народными методами в домашних условиях.
Иногда пациенты используют обезболивающие препараты, чтобы снять симптоматику. Как только завершается острый период, продолжительность которого около двух недель, заболевание переходит в подострую стадию. Она начинается, когда гной выходит через свищевой ход. Отек незначительно уменьшается, боль утихает. Однако зубы продолжают шататься, жевать больно. Нередко в подострой форме происходит утрата одного или нескольких зубов.
На следующем этапе остеомиелит нижней челюсти или верхней челюстной кости принимает хроническую форму. Симптоматика этого периода вялая. Но через пару недель отмершие ткани костей отторгаются. Благоприятным считается исход, при котором отмершая ткань с гнойным экссудатом будет самостоятельно выходить через свищевой ход. Но если отток гноя не происходит, развивается обширный абсцесс.
Диагностика остеомиелита челюсти
Если у вас возникла боль в челюсти, если зубы обрели подвижность, наблюдается отек десен, необходимо обратиться к стоматологу. После осмотра специалист может привлечь к консультации и лечению ортодонта или хирурга. Если пациент обращается в кабинет дантиста на начальной стадии, симптомы могут быть нечеткими, смазанными. Чтобы подтвердить или исключить болезнь, врач может назначить рентген.
Во время осмотра стоматолог обращает снимание на следующие проявления:
· Состояние десен.
· Подвижность зубов.
· Болезненность при простукивании.
Обнаружив у пациента признаки остеомиелита челюсти, врач может назначить лабораторные исследования образцов крови. Ведь гнойный инфекционный процесс в организме может затрагивать работу ряда систем и органов. Обязательно проводится бактериологический посев экссудата, чтобы определить тип возбудителя и его чувствительность к антибиотикам.
Важно: Если есть возможность сделать компьютерную томографию челюсти, это будет очень кстати. Этот метод диагностики поможет выявить очаги мертвой ткани, оценить масштабы воспалительного процесса.
Осложнения остеомиелита челюсти
Своевременная постановка диагноза и вовремя начатое лечение способствует полному выздоровлению. Если эти факторы не сложились, остеомиелит верхней челюсти грозит сепсисом, гнойными воспалениями глазницы, гайморитом. При патологии нижней челюсти часто развивается воспаление головного мозга, поражение лицевой вены, абсцесс легкого. Любое из этих состояний требует незамедлительной врачебной помощи, ведь существует риск смерти пациента.
При вялом течении хронической формы часто случаются надломы скуловой кости, повреждение челюстного сустава. Часто формируется рубцовые контрактуры жевательной мускулатуры. В результате развивается ограниченность подвижность челюсти.
Как лечить остеомиелит челюсти?
Как лечение остеомиелита нижней челюсти, так и терапия костей верхней челюсти может проводиться консервативно. Врач может назначить:
· Санацию полости рта антисептическими растворами.
· Удаление мертвых костных тканей, десен.
· Препараты, снимающие воспаления, и антибиотики.
· Лечение кариеса, восстановление поврежденных пломб.
Если уже образовался свищ, проводится операция. Под наркозом удаляются все патологические ткани. Подвижные зубы подвергаются шинированию. Лечение предусматривает прием комплекса витаминов и препаратов, повышающих иммунитет.
Частые вопросы и ответы стоматологов про остеомиелит челюсти☝
Кто чаще всего болеет остеомиелитом челюсти ❓
Часто заболевание встречается у мужчин, что является последствием пагубных привычек. Но треть всех больных – это дети. У ребенка заболевание связано с кариесом. Также инфекция может попасть в десну после удаления зуба, при смене молочных зубов на постоянные зубные элементы.
Есть ли способ предупредить развитие остеомиелита ❓
Лучшим способом профилактики заболевания является регулярное посещение стоматолога. Своевременно поставленный диагноз позволит на ранних стадиях провести лечение патологий ротовой полости. Соответственно распространение инфекции будет предупреждено. Также следует бережно относиться к зубам, избегать ситуаций, которые могут привести к травме зуба, десен.
Можно ли вылечить остеомиелит таблетками ❓
Только на начальных стадиях это возможно. К сожалению, пациенты на этом этапе болезни редко обращаются к врачу, так как заболевание развивается бессимптомно. Операция нужна, чтобы ликвидировать гнойные очаги в костях, убрать отмершие ткани мягких тканей.
Если зубы здоровы, остеомиелит может развиться ❓
Такой риск существует, если инфекция проникает в костную ткань с кровотоком из других органов.
Остеомиелит челюсти у детей: симптомы, причины, последствия
Главным признаком острого остеомиелита является боль, которая может проявляться по-разному. Она может концентрироваться в определенной точке или ощущаться распространенной по всей области челюсти. Иногда бывает так: ребенок испытывает спазмы при жевании, ему трудно глотать, а отек мешает открывать рот полностью. Обнаружение подобных симптомов требует срочного осмотра у специалиста.
Гораздо сложнее с маленькими детьми, которые не могут выразить словами, что их беспокоит. В этом случае тревогу следует бить уже при самых общих признаках: слабости, вялости, отказа от пищи, бледности, нарушении сна. Сразу нужно измерить температуру, проверить полость рта на наличие отеков или покраснений, присмотреться к контуру лица, чтобы обнаружить или, наоборот, исключить асимметрию. При наличии любого из перечисленных симптомов нужно показать малыша врачу.
Хронический остеомиелит у детей
Детям для развития хронической стадии достаточно нескольких дней, а то и меньше, поэтому так важно показать их врачу и начать лечение как можно скорее.
После диагностирования остеомиелита у ребенка нужно быть начеку, нельзя прекращать назначенный курс терапии только потому, что симптомы уменьшились или даже, на первый взгляд, исчезли. Хроническую стадию можно сравнить с бомбой замедленного действия: при отсутствии прежней боли и лихорадки может происходить разрушение костной ткани. Скорее всего, ребенок будет продолжать испытывать слабость и переутомление, кроме того, в области челюсти может прощупываться уплотнение, нажатие на которое все-таки будет сопровождаться болью. Также при пальпации области шеи и под челюстью можно обнаружить увеличение лимфоузлов.
Явный сигнал со стороны организма — появление свищей во рту. Свищ представляет собой либо закрытый «мешочек» с гнойным содержимым, похожий на прыщ, либо отверстие, через которое вытекает гной. В запущенных случаях отверстия каналов для выведения гноя могут находиться не только на слизистой, но и на коже.
Это наиболее распространенный вариант развития событий. Однако у ребенка может случиться первичный тип хронического остеомиелита, которому не предшествует острая стадия. Тогда на начальном этапе можно заметить лишь недомогание, слабость и увеличение лимфоузлов. Болезненные ощущения могут присутствовать, но не такие явные, как при остром или вторичном хроническом заболевании.
Если не обращать внимания на перечисленные симптомы и вовремя не обратиться к врачу, то есть риск обнаружить болезнь, когда уже начнется деформация кости и изменение формы челюсти.
Последствия заболевания и реабилитация
Запущенный гнойный процесс затрагивает не только челюсть, но и переходит в челюстные пазухи и орбиты. У маленьких детей воспаление нередко затрагивает даже черепную ямку. Это приводит к дополнительным серьезным заболеваниям, таким как гнойные синуситы и менингиты. При отсутствии лечения воспаление будет распространяться все дальше и дальше, захватывая области на шее и грудной клетке, образуя флегмоны. Одним из тяжелых исходов является заражение крови.
Характерным для детей осложнением хронического остеомиелита является гибель зачатков постоянных зубов. Наличие в челюсти фрагментов омертвевшей твердой ткани способно привести к некрозу.
Деформация челюсти или задержка ее роста и, как следствие, изменение формы лица — это не единственные заметные со стороны осложнения. Остеомиелит челюсти может не только препятствовать функционированию жевательного аппарата, но и довольно заметно влиять на внешность. Из-за дефектов костной ткани могут не формироваться постоянные зубы, а из-за ослабления структуры челюсть может подвергаться частым переломам. Последнее грозит еще и формированием ложных суставов. В дальнейшем могут быть такие «отголоски», как болезни височно-нижнечелюстного сустава (артриты и артрозы).
Реабилитация у детей после изменения формы кости и гибели зачатков зубов происходит постепенно. В период, когда еще формируются кости черепа, оперативное вмешательство сводят к минимуму — зубные протезы ставят временные, также избегают операций из серии пластической хирургии. Зато применяют физиотерапевтические процедуры, способствующие нормализации работы височно-нижнечелюстного сустава. После окончания формирования черепа при необходимости можно делать пластические операции и постоянное протезирование зубов.
Кроме того, дети, у которых был диагностирован остеомиелит челюсти, должны состоять на учете у стоматолога и два раза в год обязательно его посещать.
Диагностика
Диагностика проводится поэтапно. Сначала собираются данные при осмотре пациента. Врач отмечает покраснение, отеки, наличие уплотнений, проверяет устойчивость зубов в лунке. По синюшности слизистой выясняет, где находится очаг воспаления, а путем пальпации определяет наличие гнойных масс.
Выводы врача требуют рентгенографического подтверждения. На снимке будет видно местоположение очага остеомиелита, участков деструкции и уплотнения кости, некротических фрагментов и омертвевших зачатков зубов. Однако в сложных случаях остеомиелита кости обычного рентгена может быть недостаточно и пациента направят на томографию. Кроме того, при наличии свищей может потребоваться фистулография, в процессе которой в каналы с гнойным отделяемым вводят специальное вещество, а затем проводят их рентгеноскопию.
Пациента могут дополнительно направить на анализы крови и мочи, чтобы удостовериться в повышении уровня содержания белков и лейкоцитов, что подтвердит диагноз. С помощью анализа крови также следят за течением болезни, определяя начало ремиссии.
Лечение
После диагностирования остеомиелита лечение включает в себя устранение омертвевших участков и гноя, а также антибиотикотерапию для уничтожения гнилостной микрофлоры.
Если у пациента определен одонтогенный остеомиелит, то удаляют зуб, который стал очагом инфекции. В этом случае гной обычно выходит естественным образом из лунки, но врач может сделать дополнительное отверстие для оттока, если того требует ситуация.
После удаления вскрывают надкостницу для устранения образовавшихся абсцессов. Полости очищают от некротизированных масс, обрабатывают антибиотиками и антисептиками. Терапия предусматривает также применение иммуностимулирующих средств, способствующих восстановлению организма.
При остеомиелите детей госпитализируют, так как им необходим врачебный присмотр и лечение, которое может быть обеспечено именно в отделении хирургии. Чем раньше будет произведена операция, тем вероятнее скорое выздоровление, и наоборот, промедление в этих случаях может грозить серьезными осложнениями.
При хроническом остеомиелите тоже предусмотрено операционное вмешательство для удаления омертвевших частей, например зачатков постоянных зубов. Некротизированные фрагменты должны быть извлечены, иначе они будут поддерживать воспалительные процессы. Однако на первом месте будет медикаментозная терапия: устранение инфекции с помощью антибиотиков, нейтрализация аллергической реакции антигистаминными препаратами и стимуляция иммунитета укрепляющими средствами. Кроме того, применяются такие методики, как лазерная физиотерапия.
Остеомиелит челюсти классификация. Остеомиелит челюсти симптомы. Хронический остеомиелит челюсти лечение.
Что это такое и как лечить?
Остеомиелит — воспаление костного мозга с тенденцией к прогрессированию. Это то, что отличает его от широко распространенного зубочелюстного абсцесса, «сухой лунки» и «остита», наблюдаемых при инфицированных переломах. Остеомиелит затрагивает соседние корковые пластинки и часто периостальные ткани.
В эпоху преантибиотиков остеомиелит нижней челюсти не был редкостью. С появлением антибиотиков заболевание стали выявлять реже. Но в последние годы противомикробные препараты стали менее эффективными, и болезнь снова появилась.
Кто лечит остеомиелит челюсти?
Челюстно-лицевой хирург. Не смотря на современную терапию, остеомиелит челюсти может требовать многократных операций и приводить к длительному лечению с потерей зубов или челюстной кости.
Остеомиелит челюсти. Причины
В челюстно-лицевой области остеомиелит возникает в основном в результате непрерывного распространения одонтогенных инфекций или в результате травмы. Первичный гематогенный остеомиелит в челюстно-лицевой области встречается редко, как правило, у очень молодых людей. Так, встречается остеомиелит челюсти после удаления зуба, лечения корневых каналов или при переломах верхней или нижней челюсти. Это первоначальное поражение приводит к воспалительному процессу, вызванному бактериями.
Заболеваемость остеомиелитом намного выше в нижней челюсти из-за плотных, плохо васкуляризованных кортикальных пластинок и кровоснабжения. Остеомиелит верхней челюсти встречается гораздо реже из-за отличного кровоснабжения из нескольких питающих сосудов. Кроме того, верхнечелюстная кость менее плотная, чем нижняя.
Сниженная защита пациента, как местная, так и системная, может в значительной степени способствовать развитию остеомиелита. Остеомиелит может быть связан с множеством системных заболеваний, включая диабет, аутоиммунные состояния, злокачественные новообразования, недоедание и синдром приобретенного иммунодефицита. Лекарства, связанные с риском возникновения остеомиелита: стероиды, химиотерапевтические препараты, бисфосфонаты. Лучевая терапия (вызывает т.н. лучевой остеомиелит челюсти), остеопороз и патология костей могут изменить кровоснабжение этой области и стать потенциальным плацдармом для развития остеомиелита.
Остеомиелит челюсти. Классификация
Остеомиелит подразделяется на острый и хронический в зависимости от длительности заболевания.
1. Острый остеомиелит челюсти
a. Непрерывный фокус
b. Прогрессивный
c. Гематогенный
2. Хронический остеомиелит челюсти.
a. Рецидивирующий мультифокальный
b. Гарре
c. Гнойный или негнойный
d. Склерозирующий
Остеомиелит челюсти. Симптомы
Как и любую инфекцию челюстно-лицевой области, остеомиелит нижней и остеомиелит верхней челюсти сопровождают симптомы:
- боль
- отек и покраснение на поверхности кожи
- аденопатия
- высокая температура
- парестезия нижнего альвеолярного нерва
- тризм
- недомогание
- свищи
Боль при остеомиелите часто описывается как глубокая и ноющая, которая часто не соответствует клинической картине.
При остром остеомиелите очень часто наблюдаются припухлость и эритема вышележащих тканей, которые указывают на начальную фазу воспалительного процесса в подлежащей кости.
Лихорадка часто сопровождает острый остеомиелит, тогда как при хроническом остеомиелите она бывает относительно редко.
Парестезия нижнего альвеолярного нерва является классическим признаком давления на нижний альвеолярный нерв в результате воспалительного процесса в костном мозге нижней челюсти.
Тризм может присутствовать при воспалительной реакции в жевательных мышцах.
У пациента обычно наблюдается недомогание или чувство общей слабости, которые могут сопровождать любую системную инфекцию.
Наконец, как внутриротовые, так и внеротовые свищи обычно присутствуют при хронической фазе остеомиелита челюстно-лицевой области.
Остеомиелит челюсти. Диагностика
Часто пациентам назначают лабораторную диагностику в рамках первоначального обследования. В острой фазе остеомиелита часто наблюдается лейкоцитоз со смещением влево, что характерно для любой острой инфекции. Но лейкоцитоз относительно редко встречается в хронических фазах остеомиелита.
У пациента также может быть повышена скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). И СОЭ, и СРБ очень чувствительны. Почти всем пациентам будет выполнена визуализация челюстно-лицевой области.
Компьютерная томография (КТ) стала стандартом при оценке патологии челюстно-лицевой области, такой как остеомиелит. Она обеспечивает трехмерное изображение. КТ может дать очень подробные изображения ранней корковой эрозии кости при остеомиелите. Часто наряду с патологическими переломами можно увидеть степень поражения и костных секвестров. КТ-сканирование, как и обычное рентгенологическое обследование, показывает изменения, когда деминерализация кости достигает от 30 до 50%, что существенно задерживает диагностику остеомиелита. Магнитно-резонансная томография (МРТ) обычно считается более ценной при оценке поражения мягких тканей челюстно-лицевой области. Однако МРТ может помочь в ранней диагностике остеомиелита.Таким образом, МРТ может помочь в выявлении ранних стадий остеомиелита.
Остеомиелит челюсти. Лечение
Первым шагом в лечении остеомиелита является правильная диагностика этого состояния. Предварительный диагноз устанавливается на основании клинической оценки и рентгенологического обследования.
Лечение остеомиелита челюстно-лицевой области требует как консервативных, так и хирургических методов. На поздних стадиях антибиотикотерапия редко бывает эффективной, поэтому в подавляющем большинстве случаев остеомиелита требуется хирургическое вмешательство.
При остеомиелите верхней или остеомиелите нижней челюсти, как правило, применяется классическое лечение - секвестрэктомия. Цель состоит в том, чтобы удалить некротические или плохо васкуляризованные костные секвестры в инфицированной области и улучшить кровоток. Секвестрэктомия включает удаление инфицированных и бессосудистых кусков кости — обычно кортикальных пластинок в инфицированной области. Визуальная оценка имеет решающее значение на этих этапах, но помогает так же лучевая диагностика, которая показывает костную протяженность патологии. Часто бывает необходимо удалить зубы, прилегающие к области некроза.
Поддержка ослабленной области с помощью фиксирующего устройства (внешний фиксатор или пластина реконструктивного типа) часто используются для предотвращения патологического перелома.
Последствия остеомиелита
Остеомиелит предполагает продолжающийся и потенциально сложный клинический сценарий лечения. Многие пациенты получат комбинацию консервативного и хирургического лечения для адекватного излечения. Некоторым пациентам придется перенести обширную и потенциально обезображивающую операцию, чтобы справиться с болезнью.
Рекомендации после лечения
Динамическое наблюдение челюстно-лицевого хирурга в течение полугода и ежегодное диспансерное посещение стоматолога.
Остеомиелит челюсти — симптомы и лечение в Москве
Гнойное расплавление костной ткани челюсти называется остеомиелитом. Заболевание имеет инфекционную природу, прогрессирующий воспалительный процесс приводит к постепенному некрозу кости. Процесс протекает с выраженным нарушением общего самочувствия, болевым синдромом, при отсутствии своевременного лечения остеомиелит челюсти может привести к необратимым последствиям.
Заболевание характерно для лиц молодого и среднего возраста и встречается чаще у пациентов мужского пола. В большинстве случаев поражается нижняя челюсть. Большое количество случаев остеомиелита имеет одонтогенную природу, то есть являются следствием своевременно нелеченных заболеваний зубов.
Виды остеомиелита
Большое значение имеет классификация остеомиелитов по причине возникновения. Выделяют три формы:
- гематогенную;
- травматическую;
- одонтогенную.
В первом случае инфекция с током крови попадает в ткани челюсти с током крови. Ее источником является очаг, который может быть локализован в любом органе. При травматической форме инфекция попадает извне через входные ворота, образующиеся вследствие нарушения целостности тканей челюстно-лицевой области. Одонтогенный остеомиелит — следствие запущенного периодонтита, периостита или других воспалительных заболеваний ротовой полости.
В зависимости от характера течения патологического процесса выделяют острый, подострый и хронический остеомиелит. Хронический остеомиелит может протекать с образованием секвестров и выраженной деструкцией костной ткани, либо без этих явлений.
Заболевание может быть локализовано в конкретном участке челюсти или приобретать разлитой характер, в последнем случае поражение является практически тотальным.
По виду возбудителя выделяют заболевания, вызванные одним видом бактерий либо ассоциацией нескольких возбудителей. Наибольшее эпидемиологическое значение имеют золотистый стафилококк, гемолитический стрептококк группы В, синегнойная палочка.
Причины возникновения остеомиелита
У 80% пациентов остеомиелит является следствием запущенных стоматологических заболеваний. К сожалению, не все вовремя лечат кариес, допуская развитие пульпита и периодонтита. Инфекция может распространяться и проникать в костную ткань. Следствием такого процесса является остеомиелит.
Гематогенная форма заболевания может возникнуть с большой вероятностью при наличии гнойно-воспалительных процессов в области головы и шеи. Гнойные отиты, фурункулы являются источником инфекции, которая через кровеносное русло мигрирует в ткань челюсти.
Травма челюстно-лицевой зоны — это риск проникновения инфекции. Переломы челюстей, тяжелые травмы, полученные при ДТП, пулевые ранения часто приводят к гнойному расплавлению костной ткани.
Симптомы остеомиелита
Острая форма заболевания начинается внезапно. У пациента резко повышается температура, прогрессирует слабость, исчезает аппетит. Возникает боль в области очага поражения. Если в самом начале заболевания она носит локальный характер, то со временем быстро распространяется по всей челюсти, иррадиирует в голову, ухо. Если зуб в области поражения еще есть, он начинает шататься, из-под десны может выделяться гной, вследствие чего изо рта появляется неприятный запах. Десна отекает, вслед за ней отек распространяется на щеку, губу. Открыть рот, а тем более принимать пищу в этот период невозможно.
Если процесс развивается на нижней челюсти, у большинства пациентов нарушается иннервация. Чувствительность в области подбородка и губы исчезает. При поражении верхней челюсти гной может прорываться в гайморовы пазухи, глазницы.
При осмотре отмечается асимметрия и отечность лица, пальпируются увеличенные регионарные лимфоузлы.
Хронический остеомиелит может быть следствием острого процесса либо возникать первично. Заболевание протекает длительно, сопровождается интоксикацией, образованием свищей, через которые выходит гной. Процесс заканчивается деформацией либо патологическим переломом челюсти.
Последствия заболевания могут быть необратимыми, а в ряде случаев даже фатальными. При малейшем подозрении на остеомиелит нужно немедленно обратиться за стоматологической помощью. Осложнения остеомиелита с трудом поддаются лечению, поэтому лучше принять меры на начальной стадии.
Диагностика остеомиелита
Заподозрить остеомиелит можно по жалобам пациента и данным клинического осмотра. При острой форме симптомы ярко выражены и практически не оставляют сомнений в диагнозе. Важную роль в диагностике заболевания играет рентгенографическое исследование и компьютерная томография. Снимок позволяет оценить степень поражения челюсти, установить его точную локализацию.
Общий анализ крови указывает на воспалительный процесс в организме. Для остеомиелита характерен выраженный лейкоцитоз и повышение СОЭ. Для дифференцировки возбудителя производится посев из гнойного очага.
Лечение остеомиелита челюсти
Тактика лечения зависит от характера течения, стадии и причины заболевания. В любом случае необходима радикальная ликвидация очага инфекции. Это может быть как больной зуб, так и воспаление другой локализации. Первичная хирургическая обработка, промывание растворами антисептиков и хороший дренаж создают оптимальные условия для выздоровления.
У большинства больных остеомиелитом выражены общеклинические симптомы. Для улучшения самочувствия используются обезболивающие, жаропонижающие препараты, проводится дезинтоксикационная терапия.
С целью уничтожения возбудителя назначают антибиотики. Предпочтение отдают препаратам широкого спектра действия: пенициллинам, цефалоспоринам, макролидам. Препараты назначаются системно, продолжительным курсом.
Если заболевание имеет хроническое течение и протекает с образованием секвестров, необходимо их хирургическое удаление. Дефекты костной ткани замещают с помощью специальных материалов.
Часто при остеомиелите возникает риск возникновения патологического перелома челюсти. В таких случаях необходимо наложить шину. Это поможет значительно уменьшить объемы повреждения.
Лечить остеомиелит нужно длительно и комплексно. Только грамотно назначенное лечение может остановить распространение процесса.
После снятия воспаления у некоторых пациентов приходится бороться с такими осложнениями, как переломы челюсти, анкилозы, контрактуры жевательных мышц. Если вовремя не принять меры по ликвидации гнойного очага, может развиться гнойный синусит, менингит, абсцесс мозга. Эти состояния являются жизнеугрожающими. В ведущих клиниках Москвы проводят эффективное лечение остеомиелита, обеспечивающее быстрое выздоровление и благоприятный исход.
Профилактика остеомиелита
Укрепление иммунитета, профилактика и своевременное лечение заболеваний ротовой полости являются надежными методами предотвращения остеомиелита. Если вы следите за своим здоровьем и регулярно посещаете стоматолога, это опасное заболевание обойдет вас стороной.
Одонтогенный остеомиелит нижней челюсти — Детская челюстно-лицевая хирургия
Острый одонтогенный остеомиелит челюстей у детей
Острый остеомиелит — гнойное воспаление кости (одновременно всех ее структурных компонентов) с развитием остеонекроза.
Острый одонтогенный остеомиелит челюстей у детей чаще возникает в возрасте 7–12 лет, что можно связать с наибольшей частотой кариеса зубов и его осложнениями именно в этот период. В основе механизма развития острого остеомиелита лежит гнойный процесс, приводящий к расплавлению костного вещества и его резорбции (рассасыванию).
Причина заболевание — разрушенный или пораженный кариесом зуб. Заболевание протекает в тем более тяжелой форме, чем меньше возраст ребенка. У детей резко выражена общая интоксикация. Тяжелые формы одонтогенного остеомиелита челюстей чаще встречаются у детей 3-7 лет, что связано с незаконченным формированием иммунитета, быстрой истощаемостью резервов организма и развитием вторичного иммунодефицита.
Клиническая картина
Заболевание обычно начинается остро и как самостоятельная форма (иногда остеомиелит является дальнейшим развитием периостита челюсти), температура тела повышается до 38–39 °С, появляются озноб, общая слабость и недомогание. Отмечается бледность кожи и слизистых оболочек. Ребенок становится капризным и беспокойным, отмечаются выраженные нарушения сна и аппетита.
Местные клинические проявления напоминают периостит челюсти (см. статью «Периоститы челюстей у детей»).
Вокруг зуба-источника инфекции появляется выраженное воспаление, наблюдается патологическая подвижность его и соседних с ним здоровых! зубов. Из под краев десны может выделяться гной. В окружающих челюсть тканях развиваются разлитые гнойные периоститы и субпериостальные абсцессы, лимфадениты, флегмоны.
При остеомиелите верхней челюсти в воспалительный процесс могут вовлекаться гайморова пазуха, глазница и среднее ухо. Воспалительный процесс иногда приобретает диффузный характер с поражением и гибелью зачатков зубов. Рентгенологические изменения в пораженной челюсти выявляются только на 7-й (а, как правило, даже на 10-й) день от начала заболевания. В дальнейшем на снимках выявляется, что возникает и в течение 3–4 недель нарастает деструкция (разрушение) челюсти с формированием секвестров (омертвевших участков костной ткани). Вместе с тем, помимо идущей деструкции, начинается образование новой костной ткани. Это ведет к увеличению толщины кости, уплотнению ее структуры и постепенному исчезновению участков деструкции. Спустя продолжительное время (в основном, через 4–6 месяцев) избыточные костные наслоения начинают рассасываться, и кость приобретает прежние форму и структуру.
При более тяжелой — гнойно-некротической форме остеомиелита происходит частичное рассасывание и отторжение (секвестрация) некротизированных костных тканей с последующим замещением получившегося дефекта кости ново костью или соединительнотканным рубцом. При развитии гнойно-некротического воспаления в мягких тканях (гнилостно-некротические флегмоны) процесс секвестрации погибших тканей занимает около 2–3 недель. А если продолжительность периода секвестрации превышает вышеуказанный срок или после наступившего клинического выздоровления происходит обострение воспалительного процесса, то можно говорить о возникновении хронического остеомиелита.
При постановке диагноза «остеомиелит» необходимо срочно госпитализировать больного для проведения интенсивной антибактериальной противовоспалительной терапии и неотложного оперативного вмешательства.
Лечение
1. Ребенок должен быть госпитализирован.
2. При поступлении ребенка в стационар проводится удаление зуба-источника инфекции, обнажение челюсти с 2-х сторон и дренирование окружающих челюсть мягких тканей после вскрытия абсцессов или флегмон.
3. Проводится инфузионная, дезинтоксикационная, антибактериальная противовоспалительная терапия. В тяжелых случаях переливается эриртоцитарная масса и плазма, гамма-глобулин, антистафилококковый анатоксин.
4. Активно проводится физиотерапевтическое лечение.
Нерациональная терапия приводит к тому, что болезнь принимает затяжной характер. Причинами развития тяжелых форм острого остеомиелита являются несвоевременное удаление зуба-источника инфекции, отсутствие других ранних хирургических вмешательств, нерациональное лечение таких детей в поликлинике. Мерами профилактики тяжелых форм остеомиелита могут служить ранняя диагностика и своевременная неотложная терапия.
Локализованный остеомиелит нижней челюсти, вторичный по отношению к стоматологическому лечению: отчет о случае
J Dent Res Dent Clin Dent Prospects. 2009 Весна; 3 (2): 67–69.
Саид Незафати
1 Доцент кафедры челюстно-лицевой хирургии стоматологического факультета Тебризского университета медицинских наук, Тебриз, Иран
Мохаммад Али Гавими
2 Аспирант кафедры челюстно-лицевой хирургии стоматологического факультета Тебризского университета медицинских наук, Тебриз, Иран
Амир Саид Явари
2 Аспирант кафедры челюстно-лицевой хирургии стоматологического факультета Тебризского университета медицинских наук, Тебриз, Иран
1 Доцент кафедры челюстно-лицевой хирургии стоматологического факультета Тебризского университета медицинских наук, Тебриз, Иран
2 Аспирант кафедры челюстно-лицевой хирургии стоматологического факультета Тебризского университета медицинских наук, Тебриз, Иран
Поступило 19 марта 2009 г .; Принята в печать 11 мая 2009 г.
Авторские права © 2009 Авторы; Тебризский университет медицинских наук Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution 3.0 (http://creativecommons.org/licenses/by/3.0/), которая разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.Abstract
Остеомиелит челюстей после стоматологического лечения — редкое заболевание, которое обычно возникает у пациентов с ослабленным иммунитетом как местно, так и в целом.Представлен случай некроза альвеолярной кости в результате попадания в пародонт омертвевшей мышьяковой пасты. В этой статье обсуждаются процедуры и результаты лечения.
Ключевые слова: Мышьяк, локализованный остеомиелит, остеомиелит нижней челюсти, девитализатор пульпы
Введение
Остеомиелит челюстей теперь определяется наличием обнаженной кости во рту, которая не заживает после соответствующего вмешательства. 1 Остеомиелит — это воспаление коры и костного мозга, которое развивается в челюсти обычно после хронической инфекции. 2-4 Заболеваемость остеомиелитом резко снизилась после введения антибиотиков. 5 Кроме того, остеомиелит скелета головы и шеи встречается редко, особенно челюстей. 3,4
Лекарства, связанные с остеомиелитом, — это стероиды, химиотерапевтические агенты, бисфосфонаты и другие токсичные терапевтические агенты. 1,6-10 Местные условия, которые отрицательно влияют на кровоснабжение или приводят к некрозу тканей, также могут предрасполагать хозяина к инфекции костей или локализованному остеомиелиту. 10,11
Остеомиелит диагностируется на основании анамнеза пациента, клинических обследований, а также хирургических и рентгенологических данных. Гистопатологические исследования могут соответствовать диагнозу, а микробиологические тесты могут быть полезны. 6,7
Остеомиелит имеет ряд клинических проявлений в зависимости от вирулентности инфекционных организмов, резистентности хозяина и реакции надкостницы на воспаление. 12 Остеомиелит нижней челюсти после обычного стоматологического лечения редко упоминается в литературе. 10,11 В этой статье описывается случай здорового пациента, у которого после лечения корневых каналов развился остеомиелит нижней челюсти.
История болезни
24-летний пациент мужского пола без каких-либо системных нарушений был направлен в отделение челюстно-лицевой хирургии Тебризского университета медицинских наук, Тебриз, Иран, в декабре 2008 года из-за боли в левой нижней челюсти и отека. Пациент не имел соответствующей истории болезни, за исключением курения в течение 5 лет. Первый моляр левой нижней челюсти был удален за 5 недель до обследования.За три дня до удаления зуба была проведена пульпотомия с использованием девитализатора пульпы на основе мышьяка. Этот материал обычно используется для ускорения некроза пульпы и последующего облегчения боли некоторыми неакадемическими специалистами. Через четыре дня после удаления пациент почувствовал сильную боль в левой нижней челюсти, которая постепенно усиливалась.
Клинические обследования выявили спонтанную боль в нижней челюсти, болезненность и плохо зажившую лунку с обнажением альвеолярной кости. ().Свищ на прилегающей слизистой или коже не обнаружен. Лунка для удаления и окружающая кость имели вид изъеденной молью, и на обычных рентгеновских снимках и компьютерной томографии были доказательства образования секвестра. ( и ).
Клинический вид обнаженной кости после удаления зуба.
Рис. 2. Предоперационный рентгенологический вид лунки экстракции (а). Некротизированная кость была окружена рентгенопрозрачной полосой (стрелка) (b).
а
б
Предоперационная аксиальная компьютерная томография лунки экстракта и окружающей кости.
Гематологический профиль показал увеличение количества лейкоцитов; однако количество эритроцитов было нормальным. Скорость оседания эритроцитов (СОЭ) увеличилась (40 мм в первый час).
После клинического диагноза остеомиелита пациенту внутривенно вводили пенициллин 3 000 000 единиц каждые 3 часа, и он был назначен в операционную для секвестрэктомии и обследования. Открытая кость была удалена, выполнено дополнительное выскабливание и орошение.Некротизированная кость была отправлена на гистопатологическое исследование. Послеоперационный период протекал без осложнений, пациент был выписан из больницы с пероральным приемом пенициллина 500 мг 4 раза в день в течение следующих двух недель. Гистопатологический вид показал некротическую кость с острыми воспалительными клетками. (). При первом послеоперационном осмотре через месяц после операции у пациента не было симптомов. Пациент отказался от контрольного послеоперационного рентгена.
Рисунок 4. (а) Гистопатологический вид костного сегмента с фиброваскулярной тканью и инфильтрацией острого воспалительного процесса. ячеек (× 10).(b) Некротическая кость с острыми воспалительными клетками (× 40).
a
b
Обсуждение
Остеомиелит челюстей — редкое заболевание, которое связано с множеством системных заболеваний, включая диабет, аутоиммунные состояния, злокачественные новообразования, недоедание и синдром приобретенного иммунодефицита. Лекарства, связанные с остеомиелитом, — это стероиды, химиотерапевтические препараты и бисфосфонаты. 3
Существует множество терапевтических материалов, влияющих на метаболизм костей. 7,9 Некоторые из них традиционно используются в старой стоматологии. Один из примеров — соединения на основе мышьяка. Эти материалы популярны среди практикующих врачей, не знакомых с новыми методами анестезии современной стоматологии. В прошлом местная анестезия была менее надежной, и использование девитализирующих паст было установившейся практикой. Мышьяк снижает чувствительность пульпы, некротизируя нервные окончания пульпы зуба. Однако мышьяк и его соединения чрезвычайно токсичны и потенциально канцерогены при контакте с твердыми и мягкими тканями тела.Во время подготовки полости следует проявлять осторожность, чтобы не проколоть дно пульпарной камеры, так как это может обеспечить простой и прямой путь утечки материала. Чтобы избежать риска некроза мышьяка, производитель настоятельно рекомендует не оказывать давления на гранулу или во время герметизации полости временным цементом.
Наблюдаемый в этом случае остеомиелит возник после конденсации триоксида мышьяка в полости пульпы и каналах зуба.Вероятно, что материал вышел за верхушку зуба после сильной конденсации или, возможно, материал проник в перидентальные ткани из-за неплотной или неподходящей временной пломбы. Лечение остеомиелита челюстей включает устранение причины, разрез и дренирование, секвестрэктомию, соусеризацию, декортикацию, резекцию челюсти, антибиотики и гипербарический кислород. 5
Основным лечением локализованного остеомиелита у пациента без каких-либо системных состояний является устранение этиологии заболевания, а также антибактериальная терапия для предотвращения послеоперационной инфекции. 3 Антибактериальную терапию следует начинать как можно раньше, и ее можно изменить по результатам антибиотикограммы. 13 В данном случае план лечения включал удаление локализованной некротизированной кости и секвестра. Перед операцией была назначена антибактериальная терапия пенициллином внутривенно и продолжена после операции для предотвращения послеоперационной инфекции. Оценки после лечения показали полное заживление.
Заключение
Соединениям мышьяка нет места в современной стоматологической практике, и стоматологов следует предупреждать об их потенциальных опасностях и побочных эффектах.
Ссылки
1. Reid IR. Остеонекроз челюсти: у кого и почему. Кость. 2009; 44: 4–10. [PubMed] [Google Scholar] 2. Yeoh SC, Macmahon S, Schifter M. Хронический гнойный остеомиелит нижней челюсти: клинический случай. Ост Дент Дж. 2005; 50: 200–3. [PubMed] [Google Scholar] 3. Кушнер Г. М., Альперт Б. Остеомиелит и остеорадионекроз. В: Miloro M, Ghali GE, Larsen PE, Waite PD, eds. Принципы челюстно-лицевой хирургии Петерсона. 2-е изд. Лондон: BC Decker; 2003. 313-21 [Google Scholar] 4.Фонсека Р.Дж., Турви Т.А., Беттс, штат Нью-Джерси. Челюстно-лицевая хирургия. 1-е изд. Филадельфия: У. Б. Сондерс; 2000. 485-90 [Google Scholar] 5. Барри С.П., Райан С.Д., Стассен Л.Ф. Остеомиелит верхней челюсти вторичный по отношению к остеопетрозу: сообщение о 2 случаях у сестер. J Oral Maxillofac Surg. 2007; 65: 144–7. [PubMed] [Google Scholar] 6. Сенел Ф.К., Сараджоглу ТЕКИН У., Дурмус А., Багис Б. Тяжелый остеомиелит нижней челюсти, связанный с использованием неазотсодержащего бисфосфоната (динатрия клодроната): отчет о случае.J Oral Maxillofac Surg. 2007; 65: 562–5. [PubMed] [Google Scholar] 7. Димитракопулос I, Магопулос С., Каракас Д. Бисфосфонат-индуцированный аваскулярный остеонекроз челюстей: клинический отчет об 11 случаях. Int J Oral Maxillofac Surg. 2006; 35: 588–93. [PubMed] [Google Scholar] 8. Dimitrakopoulos I, Magopoulos C, Katopodi T. Остеомиелит нижней челюсти у пациента с пикнодизостозом: отчет о 50-летнем ошибочном диагнозе. J Oral Maxillofac Surg. 2007; 65: 580–5. [PubMed] [Google Scholar] 9. Хино С., Мурасе Р., Теракадо Н., Синтани С., Хамакава Х.Реакция диффузного склерозирующего остеомиелита нижней челюсти на алендронат: последующее исследование с помощью сцинтиграфии 99mtc. Int J Oral Maxillofac Surg. 2005; 34: 576–8. [PubMed] [Google Scholar] 10. Явуз М.С., Кая Г.С., Ялчин Э., Арас М.Х. Некроз костей нижней челюсти, вызванный использованием пасты из мышьяка во время эндодонтического лечения: два сообщения о клинических случаях. Инт Эндод Дж. 2008; 41: 633–7. [PubMed] [Google Scholar] 11. Озмерич Н. Локализованный некроз альвеолярной кости после применения мышьяковой пасты: описание случая. Инт Эндод Дж. 2002; 35: 295–99.[PubMed] [Google Scholar] 12. Джонс Дж., Амесс Т.Р., Робинсон П.Д. Лечение хронического склерозирующего остеомиелита нижней челюсти кальцитонином: сообщение о двух случаях. Br J Oral Maxillofac Surg. 2005; 43: 173–6. [PubMed] [Google Scholar] 13. Кловер MJ, Барнард JD, Томас GJ, Бреннан PA. Остеомиелит нижней челюсти при беременности. Br J Oral Maxillofac Surg. 2005; 43: 261–3. [PubMed] [Google Scholar]Быстро прогрессирующий остеомиелит нижней челюсти
Острый остеомиелит существует как трудно поддающееся лечению заболевание, которое обычно проявляется системными симптомами, такими как лихорадка или недомогание, а также местное покраснение или припухлость.В данной статье описан случай острого остеомиелита нижней челюсти, который быстро прогрессировал без типичных симптомов. У пациента цирроз печени, что должно быть одним из системных факторов, влияющих на иммунный надзор и метаболизм. Актиномикотические друзы и филаменты были обнаружены из секвестра. Считалось, что они играют роль в быстром прогрессировании остеомиелита без типичных симптомов. Нет данных о местных рецидивах через 24 месяца после операции.
1. Введение
Острый остеомиелит челюстей не часто встречается в современной практике челюстно-лицевой хирургии. Вообще говоря, это может быть связано с тем, что наше общество стало более заботиться о своем здоровье, что привело к повышению осведомленности о питании, а также к более раннему и лучшему доступу к медицинскому обслуживанию, чем в прошлом [1, 2]. Однако острый остеомиелит существует как рефрактерное заболевание и сейчас, которое обычно проявляется такими системными симптомами, как лихорадка, недомогание или высокий уровень СРБ, а также местное покраснение, отек или выделения гноя.Известно, что остеомиелит можно отнести к одному или нескольким предрасполагающим системным заболеваниям [3]. У пациентов с ослабленным иммунитетом легко ожидать слабых острых воспалительных реакций. Было зарегистрировано немного случаев, таких как остеомиелит челюстей с плохими острыми воспалительными реакциями и быстрым прогрессированием. В данной статье описан случай острого остеомиелита нижней челюсти с циррозом печени, который быстро прогрессировал без типичных симптомов.
2.История болезни
В нашу больницу поступил 77-летний мужчина с постэкстракционным кровотечением и спонтанной болью в лунке первого моляра левой нижней челюсти. В анамнезе пациентка в течение 1 месяца наблюдалась спонтанная боль в области первого моляра нижней челюсти слева. В соседней стоматологической клинике было проведено восстановительное лечение. Однако, поскольку боль продолжалась, зуб был окончательно удален 19 января 2011 года. На следующий день он посетил нашу больницу.
При первом осмотре у него не было ни припухлости на щеке, ни парестезии нижней губы.Постэкстракционное кровотечение первого моляра нижней челюсти уже купировано. Вместо этого сгусток отсутствовал, а лунка открывала бледную альвеолярную кость (рис. 1 (а)). Покраснение или припухлость регионарной десны, подвижность и перкуторная боль в соседних зубах отсутствовали. Панорамная рентгенограмма не показала ни аномальной консолидации, ни плохо очерченной структуры губчатой кости вокруг лунки (рис. 1 (b)). Клинический диагноз: задержка заживления послеоперационной раны. Количество лейкоцитов (WBC) было в пределах нормы, а уровень C-реактивного белка (CRP) немного повысился до 1.41 мг / дл. Клинические признаки острого воспаления были скудными (рис. 2). Информация о том, что пациент страдает невирусным циррозом печени в течение 6 лет и не имеет лечения, в то время не предоставлялась. Аспартатаминотрансфераза (AST) и аланинаминотрансфераза (ALT) также были в пределах нормы. Кларитромицин (КАМ) вводили в течение недели, но его спонтанная боль не уменьшилась. Подвижность соседних зубов и некроз десны вокруг лунки присутствовали через 10 дней после первого посещения.Проведена биопсия лунки и извлечение второго премоляра левой нижней челюсти, по результатам которой злокачественных новообразований не выявлено. CAM вводили еще 10 дней. Компьютерная томография (КТ) через 14 дней после первого посещения показала абсорбцию кортикальной кости в области левого моляра нижней челюсти (рис. 3). Через 29 дней после первого посещения под общей анестезией были выполнены секвестрэктомия и кортикэктомия области левого моляра нижней челюсти и удаление первого премоляра и второго моляра левой нижней челюсти.Место операции было заполнено марлей с пастой из диметилизопропилазулена и клиндамицина. На следующий день началось использование гипербарического кислорода (ГБО) (2 атмосферы, 90 минут в день) в общей сложности 20 раз. Пациенту вводили пенициллин внутривенно в течение недели. После секвестрэктомии спонтанная боль стала терпимой, а клинических признаков воспаления, таких как отек десен или дренаж, было мало. Через 42 дня после операции у него появилась опухоль на щеке. Пациенту вводили пиперациллин и клиндамицин внутривенно.Через сорок пять дней после операции нижняя челюсть была сломана в месте операции, и компьютерная томография показала резорбцию кости в передних зубах нижней челюсти. Актиномикотические друзы и нити были обнаружены в секвестре в месте перелома (рис. 4). Сегментарная резекция и реконструкция были выполнены через 49 дней после первой операции. Actinomyces из резецированной нижней челюсти больше не обнаруживалось.
Признаков местного рецидива через 24 месяца после лечения не обнаружено.
3. Обсуждение
Остеомиелит челюстей возникает в связи с распространением гематогенных микробов, лекарственными или радиационными либо местными одонтогенными или недонтогенными процессами [1]. Шафер утверждает, что зубная инфекция является наиболее частой причиной остеомиелита челюстей [4]. В данном случае панорамная рентгенограмма во время предварительной экстракции первого моляра левой нижней челюсти не показала ни аномальной консолидации, ни плохо очерченной структуры трабекулярной кости вокруг зуба, а ход нижней альвеолярной артерии был четким.Считалось, что остеомиелит возник после удаления, но причина спонтанной боли, которая была причиной удаления, была неясна.
Панорамная рентгенограмма при первом посещении нашей больницы также не показала отклонений от нормы. Из-за клинических проявлений отсутствия подвижности соседних зубов, парестезии в левой нижней губе или опухших десен вокруг лунки первым диагнозом было просто отсроченное заживление удаленной раны в виде сухой лунки. Однако воспаление быстро прогрессировало, поэтому мы повторно диагностировали его как острый остеомиелит нижней челюсти.При остром остеомиелите нарушение сосудов, вызванное инфекционным процессом, происходит на ранней стадии заболевания, что делает излечение маловероятным, если не будет назначено лечение с применением соответствующего антибиотика в течение первых 3 дней после появления симптомов [1]. Ранняя диагностика — ключ к предотвращению прогрессирования болезни.
Острый остеомиелит челюсти часто сопровождается такими симптомами, как лихорадка, недомогание, целлюлит лица, тризм и значительный лейкоцитоз.В нашем случае, хотя он начался как острый остеомиелит, лейкоциты не были заметными, а уровень СРБ увеличился лишь незначительно (рис. 2), и не было ни выделений гноя, ни отека щеки непосредственно перед переломом нижней челюсти. Быстро прогрессирующий остеомиелит, устойчивый к лечению без типичных симптомов, подобных этому случаю, встречается крайне редко [5]. Остеомиелит без типичных симптомов задерживает окончательный диагноз и может привести к прогрессированию воспаления. Системные факторы, такие как сахарный диабет, агранулоцитоз, лейкемия, тяжелая анемия, недоедание или злоупотребление алкоголем, влияют на иммунный надзор и приводят к ухудшению остеомиелита [1].Классификация остеомиелита длинных костей Черни-Мадера основана на анатомии костной инфекции и физиологии хозяина [3]. Cierny описал, что не только анатомическая классификация, но также состояние хозяина, региональная васкуляризация, местная среда и степень некроза будут влиять на естественное течение болезни. В данном случае у пациента был цирроз печени. Цирроз печени является одним из системных факторов классификации, влияющих на иммунный надзор и метаболизм.Оценка этого пациента по шкале Чайлд-Пью [6] составила 8 баллов, а оценка — B, значительный функциональный компромисс при первой операции (таблица 1). Степень Чайлд-Пью может использоваться у пациентов с циррозом печени для оценки тяжести клинического состояния [7]. Таким образом, считалось, что ослабленный иммунитет вызывает слабые острые воспалительные реакции, а системный ущерб играет роль в бессимптомном и быстром прогрессировании остеомиелита.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Идентификация ответственных микроорганизмов может быть чрезвычайно сложной.Простое удаление мазка из подозрительной области нецелесообразно. Процесс получения подходящего материала для посева чреват потенциальной опасностью заражения из близлежащего участка полости рта. В нашем случае актиномикотические друзы и филаменты были обнаружены в секвестре места перелома, а не в резецированном образце нижней челюсти. Было неясно, способствовало ли их присутствие развитию остеомиелита или они представляли вторичную инфекцию некротизированной кости. Однако нельзя отрицать, что он способствует развитию остеомиелита, как BRONJ [8–10].Маркс идентифицировал Actinomyces и другие привередливые организмы, такие как Eikenella и Arachnia , в качестве патогенов некоторых из наиболее устойчивых форм остеомиелита челюстей [11]. Эти организмы, по всей вероятности, были контаминантами с первоначальной инвазией одонтогенных микроорганизмов, но стали известны только после того, как неоптимальные терапевтические средства не смогли уничтожить все потенциальные патогены [2]. Робинсон и др. [12] описали, что при актиномикотическом остеомиелите у детей клинические проявления часто незначительны.Вовлечение Actinomyces может быть одной из причин того, что в нашем случае остеомиелит прогрессировал без типичных симптомов.
В этой статье мы сообщаем о случае бессимптомного и быстрого прогрессирования остеомиелита нижней челюсти. В зависимости от предрасполагающих факторов остеомиелит быстро прогрессирует без типичных симптомов. Коррекция основных предрасполагающих факторов, ранняя диагностика и оценка терапевтического ответа на комплексный подход к лечению по мере необходимости могут предложить наилучшее течение болезни.
Конфликт интересов
Этот документ не публиковался и не рассматривался для публикации в другом месте. Все авторы прочитали статью и одобрили эту заявку. Авторы сообщают об отсутствии конфликта интересов. Раскрытие информации или финансовая поддержка.
Авторские права
Авторские права © 2013 Юкико Кусуяма и др. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Как вести пациентов с остеомиелитом?
Некроз челюсти (остеомиелит)
Остеомиелит является частым последствием хронической периапикальной инфекции, а также может быть вызван патологиями, которые затрудняют кровоснабжение, вызывая ишемию. Это приводит к отмиранию и некрозу костей. Он может иметь острый или хронический характер; Прежде всего разница между острой и хронической формами заключается в произвольном сроке в месяц после начала заболевания. Острая форма является более распространенной и находится в центре внимания этого сценария неотложной помощи.
Презентация
Население
- Пациенты с плохой гигиеной полости рта (тяжелая периапикальная или пародонтальная инфекция) или проникающими контаминированными повреждениями (открытые переломы и огнестрельные ранения)
- Пациенты с системными заболеваниями, такими как болезнь Педжета или остеопетроз (редко)
- Пациенты с костной патологией (фиброзная дисплазия и др.)
- Гематогенный посев из удаленного участка или в случае сепсиса (редко)
Знаки
- Глубокая пульсирующая боль, которая может отдавать в челюсть или лоб
- Припухлость (сначала мягкая из-за отека, но позже припухлость становится твердой с поражением надкостницы)
- Незаживающая некротическая кость, которая может быть покрыта или не покрыта воспаленной слизистой оболочкой полости рта
- Затруднение при жевании и открывании рта (из-за отека)
- Образование секвестра
- Тризм
- Лихорадка
- Галитоз
- Внеротовые дренажные пазухи
- Лимфаденопатия
- Чаще встречается на нижней челюсти, чем на верхней челюсти (поскольку верхняя челюсть имеет более высокую кровеносность).
Симптомы
- Болезненность пораженных зубов
- Прилегающая десна эритематозная, опухшая и болезненная
- Онемение или парестезия нижней губы при поражении нижней челюсти
- Тяжесть боли может варьироваться от легкой до сильной, в зависимости от стадии остеомиелита (в острой стадии боль сильная)
Расследование
- Получить подробную историю:
- При наличии боли узнайте о ее возникновении, местонахождении, интенсивности и характере боли.
- Спросите о лихорадке или изменении чувствительности губ (исключите парестезию).
- Спросите о лекарствах пациента, в основном о бисфосфонатах. Когда / почему была начата терапия и как долго она назначается?
- Спросите об истории лучевой терапии.
- Спросите о любых сопутствующих заболеваниях или состояниях; сосредоточить внимание на иммунодефицитных заболеваниях, таких как лейкемия, сахарный диабет и нейтропения.
- Спросите о дисфагии или одышке, которые могут указывать на неизбежное нарушение дыхательных путей.
- Спросите об аллергии на лекарства.
- Выполните полное внеротовое и внутриротовое обследование (осмотрите все поверхности слизистой оболочки полости рта):
- Экстраоральный экзамен:
- Завершите обследование лимфатических узлов головы и шеи.
- Обратите внимание на любые дренажные пазухи полости рта или шрамы.
- Обратите внимание на любые колебания, которые можно устранить путем разреза и дренирования.
- Изучите степень отека и посмотрите, не нарушены ли дыхательные пути.Внутриротовой экзамен:
- Проверьте наличие опухоли костей и выполните двузначную пальпацию на предмет расширения кортикальных пластинок. Если корковые пластинки расширены и истончены, это крепитация яичной скорлупы.
- Пальпируйте, чтобы проверить непрерывность нижней границы нижней челюсти. При патологическом переломе будет ступенчатая деформация.
- Проверьте, нет ли онемения губ и чувствительности в мягких тканях, что указывает на поражение нервов.
- Проверьте наличие дренажных пазух или шрамов; при дренировании пазух направьте гной на микробный посев и чувствительность.
- В зависимости от случая посоветуйте один или комбинацию следующих методов визуализации:
- Обычная рентгенография: периапикальная, панорамная или иногда окклюзионная рентгенография для визуализации расширения кортикальных пластинок.
- Компьютерная томография (КТ): использование контраста зависит от конкретного случая. КТ превосходит магнитно-резонансную томографию (МРТ) для обнаружения секвестров.
- МРТ: иногда используйте изображения с подавлением жира, чтобы увидеть структуры костного мозга при подозрении на остемомиелит из-за его высокого разрешения и способности обнаруживать образцы костного мозга.МРТ очень чувствительна для выявления остеомиелита уже через 3-5 дней после начала инфекции.
- Сканирование костей: используется для ранней диагностики поражений с минимальной потерей костной массы. Он может помочь обнаружить остеомиелит за 10–14 дней до того, как изменения будут видны на простых рентгенограммах. Сцинтиграфия костей высокочувствительна, но имеет низкую специфичность, и трудно различить разные патологии. Он используется в качестве вспомогательного средства, и для назначения таких исследований требуется направление к специалисту и консультация.
- Могут быть рекомендованы исследования крови (общий анализ крови с дифференциалом в случае активной бактериальной инфекции; поиск нейтрофилов).
- Рентгенологические исследования:
- На начальных стадиях могут отсутствовать какие-либо рентгенологические изменения, поскольку требуется 30–40% деминерализация, чтобы поражение стало очевидным на рентгенограмме.
- Первоначально наблюдается потеря трабекулярного рисунка кости и участков просветления. При большей деструкции кости может быть визуализирована нечеткая рентгенопрозрачность.
- Области мертвой кости становятся плотными (склеротическими) и отделяются от неповрежденной кости челюсти. Это называется секвестра.
- В некоторых случаях по краям образуется новая кость, которая называется оберткой.
- Процесс отмирания и ремоделирования костей приводит к появлению участков рентгеноконтрастности и рентгеноконтрастности, которые на рентгенограммах обычно описываются как «изъеденные молью».
- Интерпретация расширенных методов визуализации должна выполняться только сертифицированным специалистом.У молодых людей иногда может быть образование новой поднадкостничной кости, которое проявляется в виде тонкой рентгеноконтрастной линии вдоль нижней границы нижней челюсти, которая придает вид «луковой кожицы» (остеомиелит Гарре).
- Иногда у детей и молодых людей вместо разрушения кости возникает склероз кости вокруг места периапикальной или пародонтальной инфекции. Это связано с периапикальной инфекцией низкой степени или сильной защитой хозяина. Локализованная равномерная плотность, связанная с зубом с расширенной периодонтальной связкой или периапикальным пространством.
- При постановке диагноза или во время последующего наблюдения после лечения следует оценивать как клинические, так и рентгенологические особенности. На начальных стадиях заболевания рентгенологические признаки могут отсутствовать (только сканирование костей будет иметь положительную горячую точку). После лечения кость постепенно реконструируется в течение 6–12 месяцев, сохраняя рентгенографические характеристики даже после успешного лечения.
Диагностика
Диагноз остеомиелита подтверждается на основании истории болезни пациента, клинических симптомов и рентгенологических данных.
Дифференциальная диагностика
- Остеорадионекроз
- Бисфосфонатный остеонекроз челюсти
Лечение
Обычная начальная обработка
- Удалите источник инфекции (например, удалите или проведите лечение корневых каналов поврежденного зуба).
- Назначьте антибиотики: сначала эмпирическое лечение, но назначьте специфические антибиотики на основании данных о культуре и чувствительности.
- Рекомендуемый антибиотик — калий пенициллин V, 500 мг (по 1 таблетке 4 раза в день в течение 7 дней).
- В качестве альтернативы назначьте амоксициллин, 500 мг (1 таблетка 3 раза в день в течение 7 дней) или клиндамицин, 150 мг или 300 мг (1 капсула 4 раза в день в течение 7 дней).
- Для обезболивания прописать анальгетики (ацетаминофен, 325 мг, 6 раз в день). Максимальная кумулятивная доза парацетамола составляет 4 г за 24 часа). При сильной боли пациентам может потребоваться опиоидная анальгезия (оксикодон 5 мг с ацетаминофеном 325 мг [Percocet®] по 1 таблетке 4–6 раз в день).
- При тяжелых инфекциях назначают амоксициллин / клавуланат калия (Аугментин®), 500 мг (по 1 таблетке 3 раза в день). Рассмотрите возможность внутривенного введения антибиотиков (пенициллин G, калий, от 12 до 24 миллионов единиц в день, в зависимости от инфекции и ее тяжести, вводимые в равных дозах 4–6 раз в день). Следите за судорогами, гиперкалиемией и функцией почек при высоких дозах (от 10 до 100 миллионов единиц в день) пенициллина G калия. Рассмотрите возможность госпитализации, если есть признаки и симптомы сепсиса или нарушения дыхательных путей.
- При анаэробных инфекциях назначают клиндамицин (далацин) 150–300 мг (по 1 таблетке 4 раза в день в течение 10 дней). Если вы подозреваете, что анаэробы имеют пародонтальное происхождение, рассмотрите возможность комбинации амоксициллина 500 мг с метронидазолом 250 мг 3 раза в день.
- Посоветуйте пациенту соблюдать местную гигиену в областях обнаженной кости (хлоргексидина глюконат 0,12%, 20 мл в течение 30 секунд 3 раза в день).
- Если зуб является источником инфекции, рассмотрите возможность эндодонтического лечения или удаления (наряду с санацией кости).
- Обширное поражение может потребовать секвестэктомии, декортикации, резекции и реконструкции кости, для чего важно направление к хирургу-стоматологу.
Совет
Обучайте пациентов правилам гигиены полости рта.
Предлагаемые ресурсы
- Невилл Б.В., Дамм Д.Д., Аллен С.М., Буко Дж. Э., редакторы. Патология полости рта и челюстно-лицевой области. 3-е изд. Сент-Луис: Сондерс Эльзевьер; 2009.
- Белый SC, Pharoah MJ. Рентгенология: принципы и интерпретация .6-е изд. Мосби; 2008.
АВТОР
Д-р Олак — научный сотрудник Программы профилактики рака полости рта Британской Колумбии, Ванкувер, Британская Колумбия. |
Благодарность: я благодарен доктору Мишель Уильямс за ее помощь в создании и редактировании этой статьи. Мишель была специалистом по оральной медицине и клиническим профессором стоматологии в Университете Британской Колумбии и руководителем программы по профилактике рака полости рта Британской Колумбии.Она скончалась в январе 2015 года.
Первичный хронический остеомиелит нижней челюсти: консервативный подход
Фон
Остеомиелит определяется как воспалительное состояние кости, которое начинается как инфекция костномозговой полости, быстро распространяется на гаверсовы системы и в конечном итоге затрагивает надкостницу инфицированных областей.1 Первичный хронический остеомиелит (ПКЯ) — редкое, но серьезное заболевание. -известное негнойное воспалительное заболевание неизвестной этиологии.Маркс и Меркури определили острый остеомиелит как продолжающийся менее 4 недель, а хронический остеомиелит как продолжающийся более 4 недель2.
PCO поражает исключительно нижнюю челюсть без особых возрастных предпочтений.3 Клинические признаки варьируются от ограниченного открывания рта и регионарной лимфаденопатии до снижения чувствительности нижних альвеолярных нервов (симптом Винсента). Отсутствие гноя, интра- или экстраорального свища или секвестрации строго характеризует ПКЯ и отличает первичный от острого и вторичного хронического остеомиелита.Иногда PCO может быть связан с хроническим рецидивирующим мультифокальным остеомиелитом и синдромом SAPHO (синовит, угри, пустулез, гиперостоз и остит) 4
Маркс в своем радиологическом исследовании показал смешанную радиоплотность на ранних стадиях ПКЯ с последующими только склеротическими изменениями на более поздних стадиях.5 На ранних стадиях смешанная радиоплотность указывает на участки склероза и остеолиза с различной степенью надкостничных реакций. Иммунологическое исследование показывает лишь незначительное или умеренное повышение С-реактивного белка, скорости оседания эритроцитов и количества лимфоцитов.6 Гистопатологические особенности включают наличие пагетоидных костных образований, лимфоцитов, плазматических клеток (что свидетельствует о хроническом воспалении) и различное количество мозгового фиброза 7, 8
Мы лечили ПКЯ нижней челюсти путем декортикации кости. Хотя хирургическое лечение само по себе не может гарантировать абсолютного излечения, предлагается декортикация с удалением некротической ткани на ранних стадиях и имеет хороший прогноз.9–11
Презентация кейса
Женщина 28 лет обратилась в отделение с жалобами на повторяющиеся эпизоды припухлости левой нижней челюсти (рис. 1), перемежающуюся умеренную боль во всем левом боку и парестезию левой нижней губы в течение 1 месяца.Три года назад у нее, по-видимому, не было симптомов, когда она заметила небольшую диффузную опухоль на левой стороне нижней челюсти. Отек периодически повторялся в течение последних 3 лет. В анамнезе не было травм, инфекций или системных заболеваний. Она много раз проходила медикаментозную терапию из-за своей жалобы, но без особой пользы. При клиническом осмотре был замечен твердый, твердый, диффузный и умеренно болезненный отек, распространяющийся от угла рта до угла нижней челюсти с левой стороны.При внутриротовом осмотре щечная кортикальная пластинка увеличилась в размере от левого нижнечелюстного клыка до области второго моляра, а вестибюль буккального отдела был облитерирован. Признаков инфекции, пародонтита или кариеса не было.
Рисунок 1Легкая припухлость вне рта на левой стороне лица.
Расследования
КТ с коническим лучом (КЛКТ) пораженной области выявила смешанную картину с частичной потерей нормальной костной структуры, а также склерозом и формированием поднадкостничной кости, что наводит на мысль о хроническом остеомиелите.На КЛКТ было выявлено большое расширение тела нижней челюсти и надкостница (рисунки 2 и 3).
Рисунок 2Предоперационная трехмерная компьютерная томография, показывающая значительное увеличение размера нижней челюсти.
Рис. 3. КТ, показывающий смешанную картину без секвестрации.
Исследование крови выявило повышенную скорость оседания эритроцитов. Была проведена инцизионная биопсия, и гистопатологические данные выявили различные стадии хронического воспаления, лимфоцитоза и некоторые области образования поднадкостничной кости.
Дифференциальный диагноз
PCO был диагностирован на основании поражения нижней челюсти, сильного отека, отсутствия гноя и экстра- или внутриротовой фистулы, коварного течения и полного набора зубов без кариеса или патологии или любых других внутриротовых очагов. инфекции. Доброкачественные опухоли, такие как оссифицирующая и неосифицирующая фиброма и фиброзная дисплазия, были исключены клиническими, радиологическими и гистопатологическими исследованиями.
Лечение
Было запланировано хирургическое вмешательство, и была проведена декортикация кости от левого премоляра нижней челюсти до области второго моляра с удалением первого и второго моляров из-за плохой поддержки кости в этой области (рис. 4).Пациенту были прописаны антибиотики, и он регулярно посещал контрольные визиты.
Рис. 4Интраоперационная фотография, показывающая декортикацию с сохранением подбородочного нерва.
Результат и дальнейшие действия
Пациент не имел симптомов через 2 года после операции, и сканирование КЛКТ (рис. 5) выявило умеренные области радиопрозрачности и репаративного образования кости ниже области премоляра и сравнительно нормальную плотную кость в области моляра, что свидетельствует о неполном заживлении кости, хотя клинически не было. признак болезни.
Рис. 5 КТ с коническим лучомчерез 2 года после операции, демонстрирующая регресс патологии.
Обсуждение
ПКЯ челюстей — сложное клиническое явление, которое представляет собой как диагностическую, так и терапевтическую проблему, особенно у молодых пациентов. Цюрихская классификационная система подразделяет ПКЯ на начало у взрослых, раннее начало (в зависимости от возраста на момент обращения) и связанный синдром. Он характеризуется как строго негнойное хроническое воспаление костей челюсти без образования гноя, экстра- или внутриротовой фистулы или секвестрации.Отсутствие этих симптомов в большинстве случаев четко отличает первичный остеомиелит от острого и вторичного хронического. Наш случай идеально вписывается в подкатегорию раннего начала PCO. Поражение нижней челюсти, сильная припухлость, отсутствие гноя и экстра- или внутриротовой фистулы, коварное течение и полный комплект зубов без кариеса или патологии, или любые другие очаги внутриротовой инфекции настоятельно указывают на ЗКЯ. Доброкачественные опухоли, такие как оссифицирующая и неосифицирующая фиброма и фиброзная дисплазия, были исключены клиническими, радиологическими и гистопатологическими исследованиями.
Как ортопантомограмма, так и КЛКТ показали смешанную рентгеноплотность на ранних стадиях, за которой следовали только склеротические изменения на более поздних стадиях. Иммунологическое исследование выявило лишь незначительное или умеренное повышение С-реактивного белка, скорости оседания эритроцитов и количества лимфоцитов, что было аналогично результатам исследования Эриха.12 При гистопатологическом исследовании было обнаружено различное количество хронических воспалительных клеток с многочисленными лимфоцитами и лимфоцитами. отсутствие секвестра. Хирургическое лечение в сочетании с антибиотиками и нестероидными противовоспалительными препаратами приносит пользу и значительно улучшает качество жизни пациента.13 В нашем случае была проведена внутриротовая декортикация, назначены антибиотики и пациент был вызван на плановые контрольные осмотры. Пациент полностью избавился от симптомов и не предъявлял никаких жалоб через 2 года наблюдения. Мы рекомендуем, чтобы хирургическая декортикация и эмпирическая антибактериальная терапия рассматривались как лечение выбора по сравнению с применением только антибиотиков или периферической / сегментарной остеотомии. Пациенты должны находиться под наблюдением, поскольку рецидивы являются частым явлением.
Очки обучения
Хирургическую декортикацию и эмпирическую терапию антибиотиками следует рассматривать как метод выбора при первичном хроническом остеомиелите, поскольку он менее агрессивен и более приемлем с функциональной и эстетической точки зрения.
После декортикации имплантаты можно использовать для реабилитации пациентов.
Пациенты должны находиться под наблюдением, поскольку рецидивы являются частым явлением.
Руководство по физиотерапии остеомиелита челюсти
Руководство по выбору PT
Остеомиелит — это поражение кости. Височно-нижнечелюстной сустав редко поражается остеомиелитом, но когда он есть, он требует немедленного вмешательства. Отсутствие подвижности челюсти и шеи может возникнуть во время и после инфекции, а физиотерапия поможет улучшить подвижность челюсти, чтобы восстановить способность есть, говорить и чистить зубы.
Что такое остеомиелит челюсти?
Остеомиелит — это инфекция костей, чаще всего поражающая кости конечностей, позвоночника и таза. Височно-нижнечелюстной сустав (ВНЧС) редко поражается этим заболеванием, но когда оно есть, могут возникнуть серьезные проблемы с костями лица и челюсти.
Обычно инфекция возникает в результате попадания бактерий в организм в результате несоблюдения правил гигиены полости рта или хирургических вмешательств на ротовой полости, например, при удалении корневых каналов.Это также может произойти после перелома челюсти. Остеомиелит челюсти чаще встречается у мужчин, чем у женщин, и чаще встречается в нижней челюсти (кость нижней челюсти), чем в верхней челюсти (кости, в которой расположены верхние зубы). Люди с диабетом, алкоголизмом или другими заболеваниями, влияющими на иммунную систему, подвергаются большему риску. Риск также может повышаться после недавней операции перед оральной операцией или травмы челюсти.
Чтобы вылечить инфицированную кость, организм отправляет в эту область белые кровяные тельца; однако постоянное присутствие лейкоцитов рядом с костью фактически приводит к ее разрушению.Инфекция ограничивает приток крови к пораженному участку и вызывает гибель костей («некроз»).
Признаки и симптомы
Остеомиелит челюсти может вызвать:
- Лихорадка
- Боль в челюсти
- Отек лица
- Нежность на ощупь
- Жесткость челюсти
- Дренаж пазух носа
- Потеря зуба
- Гной (густая, обычно желто-белая жидкость)
- Пальпируемая шишка на кости челюсти
- Усталость
- Лихорадка
- Головная боль или боль в шее
Во время острой стадии остеомиелита у вас будет усиливающаяся постоянная боль в челюсти и давление в носовых пазухах, на которое не влияет движение челюсти.Если у вас хронический остеомиелит, у вас может быть жесткость челюсти и шеи, а также трудности с приемом пищи и разговором.
Как это диагностируется?
Обычно назначают серию анализов крови для проверки на повышенное количество лейкоцитов. Это состояние часто неправильно диагностируется, потому что его симптомы похожи на другие проблемы с челюстью, черепом или лицом. Изменения костей и воспаление также могут наблюдаться на медицинских изображениях (рентген, УЗИ, КТ или МРТ) челюсти.
Если будет установлено, что причиной вашей боли является остеомиелит, ваш врач назначит антибиотики, чтобы избавиться от инфекции. Иногда возникает затруднение при открывании рта, обычно из-за повреждения тканей воспалением. В этих случаях физиотерапия поможет восстановить подвижность и уменьшить боль в области челюсти. Ваш врач или стоматолог сообщит вашему физиотерапевту, какие именно области были поражены инфекцией. Затем физиотерапевт может помочь вам восстановить нормальное движение и подвижность этих структур, уменьшить боль и научиться говорить, есть и поддерживать гигиену полости рта.
Чем может помочь физиотерапевт?
Ваш физиотерапевт может помочь восстановить естественное движение вашей челюсти и уменьшить боль; но сначала нужно подействовать антибиотики. После того, как вы закончите прием антибиотиков, у вас может появиться боль и ограничение движений в области ВНЧС и шейного отдела позвоночника. У вас также могут быть головные боли.
Во время вашего первого посещения физиотерапевта терапевт:
- Просмотрите свою историю болезни и обсудите любые предыдущие операции, переломы или другие травмы головы, шеи или челюсти
- Проведите физический осмотр челюсти и шеи
- Оцените свою осанку и движение шеи
- Осмотрите ВНЧС, чтобы узнать, насколько хорошо может открываться ваш рот и есть ли какие-либо отклонения в движении челюсти в результате остеомиелита
Терапевт может положить руку вам в рот, чтобы исследовать движения вашей челюсти.
После обследования физиотерапевт подберет подходящие методы лечения для улучшения подвижности челюсти и снятия боли.
Улучшение движения челюсти
Физиотерапевты используют умелые движения рук, называемые мануальной терапией, для увеличения подвижности и облегчения боли в тканях и суставах. Ваш терапевт также может использовать мануальную терапию, чтобы «растянуть» челюсть до:
- Восстановить нормальную гибкость суставов и мышц (чтобы вы не чувствовали себя «зажатыми»)
- Разрушение рубцовой ткани («спайки»), которое может возникнуть, когда болезнь или травма ограничивают движение на определенный период времени
Ваш физиотерапевт может научить вас специальным упражнениям с низкой нагрузкой.Эти упражнения не оказывают большого давления на ВНЧС, но могут укрепить мышцы челюсти и восстановить более естественные и безболезненные движения. Терапевт также научит вас упражнениям, которые помогут увеличить раскрытие челюсти и улучшить работу челюсти.
Облегчите свою боль
В дополнение к мануальной терапии, если у вас сильная боль, ваш физиотерапевт может использовать такие методы лечения, как электрическая стимуляция или ультразвук, чтобы уменьшить боль.
Можно ли предотвратить эту травму или состояние?
Профилактика инфекций начинается с ведения здорового образа жизни.Лучше всего ваше тело борется с инфекциями, когда вы правильно отдыхаете, питаетесь и соблюдаете гигиену, например мытье рук и чистку зубов.
Если вам требуется хирургическая операция на полости рта, стоматолог или врач могут помочь вам избежать заражения. Однако после любой операции вам следует принимать антибиотики в соответствии с предписаниями, так как во рту у каждого человека присутствует значительное количество бактерий. Эти бактерии не представляют угрозы в нормальных условиях.
После любой процедуры вам дадут инструкции о том, как ухаживать за заживающей зоной.Например, после удаления зуба мудрости вы можете предотвратить инфекцию, следуя указаниям о том, как и когда очищать эту область, и используя марлю для упаковки раны. Возможно, вам придется изменить свой рацион, чтобы защитить пораженный участок, и дать возможность открытым ранам во рту зажить.
Если вы заметили какие-либо признаки и симптомы инфекции или что-то не так с вашим ртом и челюстью, позвонив в офис, вы можете избежать развития каких-либо проблем.
Реальный жизненный опыт
Примерно через 2 недели после пероральной процедуры по удалению зубов мудрости Дана начинает замечать усиление жесткости челюсти с болью и давлением перед ухом.Она предполагает, что это связано с тем, что во время процедуры ее рот оставался открытым в течение длительного периода времени. Однако со временем боль усиливается. У Даны появляется субфебрильная температура и утомляемость. Обеспокоенная, она звонит своему челюстно-лицевому хирургу.
Хирург-стоматолог консультируется с семейным врачом Даны, который назначает анализы крови. Результаты показывают повышенное количество лейкоцитов. Врачи хотят увидеть состояние кости, а рентген показывает значительный отек костей и суставов в области левой челюсти.Они диагностируют у Даны остеомиелит и назначают ей антибиотики. Через несколько дней Дана больше не болеет и не чувствует себя плохо. Однако жесткость ее челюсти увеличивается, и она разочарована тем, что не может жевать и открывать рот очень далеко. Когда она звонит своему врачу, он отправляет ее к физиотерапевту.
Дана записывается на прием к Дженнифер, физиотерапевту, специализирующемуся на проблемах челюсти и шеи. Физиотерапевт задает вопросы о ее недавнем медицинском и хирургическом анамнезе и просматривает изображения, чтобы отметить пораженные ткани.Дженнифер измеряет, насколько хорошо и насколько двигаются челюсть и шея Даны. Физиотерапевт ощупывает шею Даны, сторону ее лица и во рту, чтобы определить, почему сковывает челюсть. Дженнифер двигает челюстью Даны и надавливает на ее мышцы.
Терапевт просит ее выполнить дома определенные техники растяжки и укрепляющие упражнения. Встречи проводились пару раз в неделю в течение первых 2 недель, и как только ее челюсть стала более гибкой, Дана делала больше упражнений для челюсти дома и наблюдала за ней каждые 10-14 дней.
Теперь Дана может без проблем съесть бутерброд в гастрономе или почистить зубы.
Эта история основана на реальном случае. Ваш случай может быть другим. Ваш физиотерапевт разработает программу лечения для вашего конкретного случая.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения пациентов с остеомиелитом.Вы можете рассмотреть:
- Физиотерапевт, имеющий опыт лечения людей с ортопедическими или опорно-двигательными проблемами. Некоторые физиотерапевты занимаются черепно-лицевым фокусом, что означает, что они сосредотачиваются на двигательных расстройствах, связанных с черепом и структурами лица, и часто специализируются на лечении височно-нижнечелюстного сустава (челюстного сустава).
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью Find a PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии, чтобы помочь вам найти физиотерапевтов с конкретным клиническим опытом в вашем географическом регионе.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг):
- Получите рекомендации от семьи и друзей или от других поставщиков медицинских услуг.
- При обращении в клинику физиотерапии для записи на прием спросите об опыте физиотерапевтов в оказании помощи людям с остеомиелитом.
- Во время первого посещения физиотерапевта будьте готовы описать свои симптомы как можно подробнее и сказать, что их усугубляет.
Дальнейшее чтение
Американская ассоциация физиотерапии (APTA) считает, что потребители должны иметь доступ к информации, которая могла бы помочь им принимать решения в области здравоохранения, а также подготовить их к посещению врача.
APTA определила, что следующие статьи предоставляют одни из лучших научных данных о лечении остеомиелита челюсти физиотерапевтом.В статьях сообщается о последних исследованиях и дается обзор стандартов практики лечения ВНЧС как в США, так и за рубежом. Заголовки статей связаны либо с рефератом статьи в PubMed, либо с бесплатным полным текстом, чтобы вы могли прочитать его или распечатать копию и принести с собой к своему врачу.
Furto ES, Cleland JA, Whitman JM, Olson KA. Мануальные физиотерапевтические вмешательства и упражнения для пациентов с височно-нижнечелюстными расстройствами. Кранио .2006; 24: 283-291. Резюме статьи на PubMed.
Уче С., Могьорос Р., Чанг А. и др. Остеомиелит челюсти: ретроспективный анализ. Интернет-журнал инфекционных болезней. 2009; 7 (2) Свободная статья.
Эртас У, Тозоглу С., Гурсан Н. Хронический остеомиелит: 20 лет после перелома нижней челюсти. Дент Травматол . 2004. 20: 106–108. Резюме статьи на PubMed.
Микелотти А., Де Вихер А., Стинкс М., Фарелла М. Режимы домашних упражнений для лечения неспецифических заболеваний височно-нижнечелюстного сустава. Дж. Орал Rehabil . 2005. 32: 779–785. Резюме статьи на PubMed.
* PubMed — это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации (NCBI). PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Отредактировано Jennifer Miller, PT, сертифицированным клиническим специалистом по спортивной физиотерапии. Автор: Эрик С. Фурто, PT, DPT. Рецензировано редколлегией.
Остеомиелит челюстей — обзор
Общие аспекты
Остеомиелит буквально означает «воспаление костного мозга», хотя иногда в основном поражается поднадкостничная кость.
Гематогенный остеомиелит — это инфекция, вызванная посевом бактерий из крови, поражающая один вид микроорганизма (обычно бактерия), встречается в основном у детей и чаще всего встречается в быстрорастущих и сильно сосудистых метафизах растущих костей.
Прямой или непрерывный прививочный остеомиелит обычно вызывается травмой или хирургическим вмешательством и, как правило, затрагивает несколько микроорганизмов.
Острый остеомиелит челюстей в первую очередь поражает нижнюю челюсть, как правило, у взрослых, и по сути является остеолитическим деструктивным процессом, но остеобластический ответ типичен для склерозирующего остеомиелита. У детей может развиться пролиферативный периостит. Факторами, предрасполагающими к развитию остеомиелита, являются источники, из которых бактерии могут распространяться на кости, от:
- ■
местных одонтогенных инфекций (наиболее частая причина)
- ■
других смежных структур (напр.г. средний отит, тонзиллит, гнойный сиаладенит)
- ■
гематогенное распространение организмов (редко в отношении челюстей).
Когда возникает остеомиелит нижней челюсти, это может быть признаком основного изнурительного заболевания, такого как сахарный диабет, иммунный дефект, аутовоспалительное состояние или алкоголизм. Альтернативно, это может быть связано со снижением кровоснабжения, например, после облучения, или с редкими состояниями костей, такими как болезнь Педжета или остеопетроз.
Staphylococcus aureus — наиболее распространенный организм, вызывающий остеомиелит челюсти, но иногда встречаются стрептококки (как α-, так и β-гемолитические) и анаэробные организмы (например, Bacteroides и Peptostreptococcus вида). При остром остеомиелите микроорганизмы вызывают острое воспаление в костномозговой ткани и, как следствие, отек и экссудация вызывают вытеснение гноя под давлением через костно-мозговое вещество, в результате чего внутрикостный кровеносный сосуд (т.е.е. нижняя зубная артерия) тромбоз, снижающий кровоснабжение кости, которая затем некроза. В конце концов, гной прорывается через кортикальную пластинку и выводится через пазухи кожи или слизистой оболочки. Когда гной проникает в кору, он может распространяться поднадкостнично, обнажая надкостницу и тем самым еще больше уменьшая кровоснабжение. Некротические кусочки кости превращаются в секвестры, окруженные гноем, которые либо выделяются самопроизвольно, либо остаются и продолжают инфекцию. Надкостница откладывает новую кость, образуя оболочку, покрывающую инфицированную и секвестрированную кость.Обертка может предотвратить выделение секвестра. Наконец, если образуется небольшая новая кость, может произойти патологический перелом.
Общее ведение
Диагноз является клиническим и подтверждается визуализацией, которая в установленных случаях показывает заметное разрушение и секвестрацию костей. Однако, поскольку рентгенографические изменения видны только после значительной декальцификации кости, ранние случаи могут быть не обнаружены; в них изотопное сканирование костей с использованием дифосфоната технеция может показать повышенное поглощение.Анализы крови показывают лейкоцитоз с нейтрофилией и повышенную скорость оседания эритроцитов (СОЭ).
Лечение проводится антибиотиками и обычно дренированием. Пенициллин был препаратом выбора, но, поскольку многие стафилококки в настоящее время устойчивы к пенициллину, можно использовать флуклоксациллин или фузидиевую кислоту. Линкомицин и клиндамицин также повышают уровень костной ткани, но из-за высокой частоты возникновения псевдомембранозного колита в настоящее время рассматриваются как препараты второго ряда. Метронидазол дает хороший уровень костной ткани и показан при анаэробных инфекциях.Отвод гноя осуществляется в соответствии с рекомендациями, используемыми при других инфекциях. Когда мертвая кость обнажается во рту, ее часто можно оставить для секвестрации без хирургического вмешательства, но следует провести секвестрэктомию, если отделенная мертвая кость не отделяется; Для этого может потребоваться декортикация нижней челюсти, а также дренаж. Гипербарический кислород является эффективным вспомогательным средством при стойком остеомиелите, особенно при поражении анаэробных организмов.
Острый остеомиелит верхней челюсти встречается редко и обычно наблюдается у младенцев, предположительно потому, что недостаточное развитие антрального отдела в этом возрасте означает, что верхняя челюсть представляет собой плотную кость.
Хронический остеомиелит проявляется периодической болью и припухлостью, которые облегчаются отхождением гноя через давно существующие пазухи. Разрушение костей локализовано, и часто один секвестр может быть источником хронической инфекции. Удаление секвестра и выскабливание связанной грануляционной ткани обычно приводит к полному разрешению.
Фокальный склерозирующий остеомиелит обычно протекает бессимптомно и выявляется случайно при рентгенологическом исследовании.Чаще всего у молодых людей возникает плотная рентгеноконтрастная область склеротической кости, вызванная образованием эндостальной кости, обычно связанной с апикальной областью моляра нижней челюсти. Это, по-видимому, ответ на слабую инфекцию у хозяина с высоким иммунитетом. После удаления зуба инфекция обычно проходит (но склеротическая кость часто остается).
Диффузный склерозирующий остеомиелит — это склеротическая эндостальная реакция, которая, как и фокальный склерозирующий остеомиелит, является ответом на инфекцию низкой степени тяжести.Однако пораженная область кости широко распространена и иногда включает большую часть нижней челюсти, а иногда и верхней челюсти. Иногда инфекция возникает в аномально остеосклеротической нижней челюсти, например, при болезни Педжета, остеопетрозе или фиброзной дисплазии. Периодические отеки, боли и выделения гноя могут продолжаться годами. Ведение затруднено из-за обширного характера болезненного процесса. Применяются длительные антибиотики, выскабливание и ограниченная секвестрэктомия.
Пролиферативный периостит ( остеомиелит Гарре ) чаще встречается у детей, чем у взрослых.Клеточная остеогенная надкостница ребенка реагирует на инфекцию низкой степени тяжести, такую как апикальная инфекция первого нижнего коренного зуба, разрастанием и отложением поднадкостничной новой кости. Поднадкостничная кость может располагаться слоями, радиологически создавая внешний вид луковой кожи, что может имитировать саркому Юинга. Эндостальная кость, однако, может казаться совершенно нормальной, но в тяжелых случаях рентгенологически также оказывается изъеденной молью. Удаление источника инфекции обычно сопровождается полным излечением, хотя последующее ремоделирование кости может занять значительное время.
Остеомиелит у двух пациентов: трудно поддающееся лечению заболевание
Остеомиелит челюсти — относительно редкое воспалительное заболевание в развитых странах. 8 Этиология неизвестна, и теории включают бактериальную инфекцию (зубная или бактериемия из отдаленных очагов), сосудистая недостаточность (локализованный эндартериит), аутоиммунное заболевание 7 или травма. 9 Состояния, изменяющие кровоснабжение кости, такие как облучение, злокачественные новообразования, остеопороз, остеопетроз и болезнь Педжета, предрасполагают к остеомиелиту.Системные заболевания, такие как диабет, анемия и недоедание, которые вызывают сопутствующее изменение защитных сил организма, сильно влияют на течение остеомиелита. 10 Заболеваемость резко снизилась с введением антибиотиков и улучшением общего состояния здоровья населения вместе с доступом к медицинской и стоматологической помощи. 11,12,13
Челюсти отличаются от других костей тела тем, что наличие зубов создает прямой путь для инфекционных и воспалительных агентов, которые проникают в кость посредством кариеса и заболеваний пародонта. 14 Оральная кость оказалась особенно устойчивой к инфекциям, несмотря на воздействие флоры полости рта. 15 Это еще раз подтверждает редкость остеомиелита нижней челюсти.
Microbiology
Остеомиелит длинных костей обычно связывают с Staphylococcus aureus , тогда как при остеомиелите нижней челюсти его обычно считают полимикробным заболеванием. 8 Поиск инфекционного этиологического агента PCO побудил некоторых исследователей исследовать микробиологические образцы, взятые из хирургических образцов.Бактериологические и серологические исследования показали, что возбудителями являются Propionibacterium acnes , 16 Actinomyces видов или Eikenella corrodens 17 , но культуры из костных поражений часто показывают отрицательные результаты 18,19 и отсутствие специфических микроорганизмов. был идентифицирован как доминирующий этиологический агент. 11,12,13 Таким образом, показана разница между остеомиелитом длинных костей и нижней челюсти. Если в длинных костях инфекция передается через Staphylococcus aureus , который обычно передается с кровотоком, оказалось, что это не так, когда поражена нижняя челюсть.
Визуализация
При рассмотрении визуализации при остеомиелите остается большой выбор. Для диагностики этого состояния может быть достаточно простой панорамной рентгенограммы. Однако заболевание может проявиться на рентгенограмме только на последних стадиях. Взвешенные изображения MRI T1 обычно лучше, поскольку воспаленная ткань создает сигнал низкой интенсивности в обычно ярком сигнале жира, содержащегося в костном мозге. 2 МРТ не показывает специфических особенностей, позволяющих поставить диагноз, но показывает степень поражения и может быть полезным при мониторинге болезни. 20,21 Использование конусно-лучевой КТ позволяет получить изображение высокого качества выбранной области. Это изображение использовалось для описанных выше случаев, и оказалось, что оно дает точную и подробную информацию.
Дифференциальный диагноз
Дифференциальный диагноз PCO, которому еще предстоит диагностировать, включает злокачественные и доброкачественные образования, обсуждаемые Eyrich et al ., 6 Baltensperger et al . 22 и Субрие и др. . 23 К доброкачественным относятся оссифицирующая и неосифицирующая фиброма, инфекция слюнных желез (ювенильный рецидивирующий паротит или хронический рецидивирующий сиаладенит) и неспецифический хронический лимфаденит.К злокачественным образованиям, которые следует учитывать из-за коварной природы PCO, относятся саркома Юинга, остеосаркома, хондросаркома, неходжкинская лимфома и метастатическое заболевание.
Патогенез
Разнообразные методы лечения PCO отражают недостаточное понимание этиологии этого заболевания. Считается, что относительно бессосудистая и ишемическая природа инфицированной области и секвестра создает область пониженного давления кислорода, а также область, через которую антибиотики не могут проникнуть.Пониженное давление кислорода эффективно снижает бактерицидную активность полиморфолейкоцитов, а также способствует преобразованию ранее аэробной инфекции в анаэробную. Скорость диффузии антибиотиков в мертвую кость настолько мала, что зачастую невозможно достичь организмов независимо от внешней концентрации. Это может привести к неэффективным концентрациям антибиотиков в очаге инфекции, несмотря на то, что уровни в сыворотке крови указывают на терапевтические концентрации. 24
Лечение
Лечение варьируется от ряда простых неинвазивных подходов до более инвазивного и радикального лечения.Нехирургический подход включает: антибиотики, 23 НПВП, 23 гипербарическая оксигенотерапия, 25 лечение бисфосфонатами, 15,23 и миорелаксанты. 18 После неудачи нехирургического подхода хирургическое вмешательство, которое следует рассмотреть, включает только декортикацию, 25 декортикацию с костной пластикой, 26 частичную (краевую) резекцию, 27 и сегментарную резекцию. 23,27 К сожалению, консервативное лечение неизменно может привести к множественным рецидивам заболевания, а агрессивное лечение может привести к значительной сопутствующей патологии с последующей необходимостью реконструктивной хирургии 7 , что ставит перед клиницистом дилемму.
Выдающимися клиническими характеристиками этих двух случаев были интенсивный и неконтролируемый характер боли с небольшими сопутствующими физическими признаками или без них. Воспалительные показатели в норме. Расхождение между признаками и симптомами было настолько большим, что клиницист усомнился в правдивости истории болезни пациента. Комбинация МРТ и КЛКТ помогли отличить изменения в кости. Урок, извлеченный из этих случаев, заключается в том, что на ранних стадиях хронического остеомиелита идентификация болезни во многом зависит от клинической оценки, а не от гематологических и рентгенологических тестов.Другой характеристикой было нежелание инфекции реагировать на стандартный режим приема пероральных антибиотиков, возможно, из-за теории патогенеза, предложенной ранее. Для излечения инфекции требуются достаточно длительные курсы внутривенного введения антибиотиков. Пероральные антибиотики кажутся неэффективными.
Роль внутрикостной инъекции в индукции остеомиелита остается неясной. В опубликованной литературе описаны симптомы боли и отека после введения внутрикостной инъекции в послеоперационный период. 28,29,30 Кроме того, Replogle et al . 29 сообщил о гнойном образовании после внутрикостной инъекции, который прошел через 14 дней после введения без каких-либо осложнений. Эта форма анальгезии не упоминается в медицинской литературе по поводу остеомиелита. Однако во втором случае это было очевидно как подстрекательский фактор. Остается загадкой, почему у здорового взрослого пациента может развиться остеомиелит после простой внутриротовой инъекции.


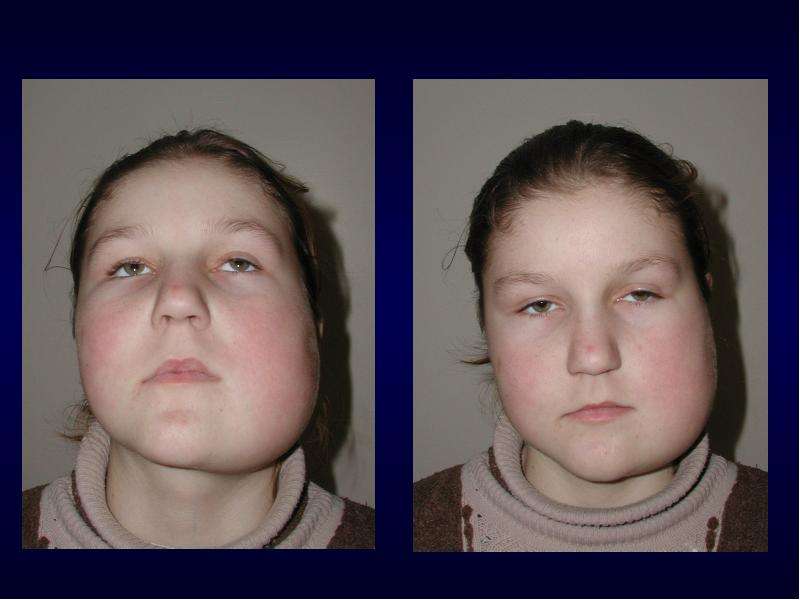
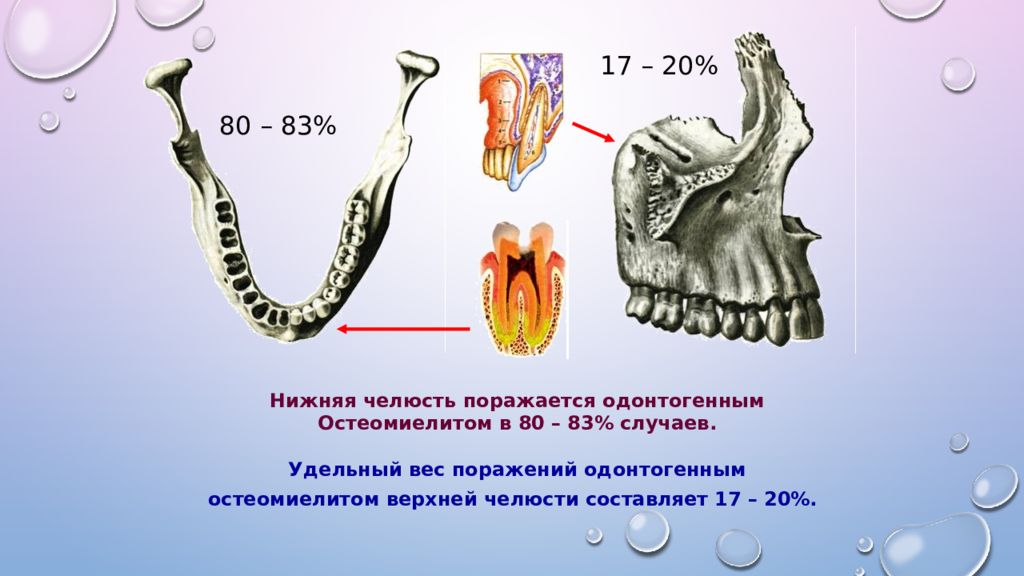
 Также осуществляется удаление всех отмерших участков мягких тканей.
Также осуществляется удаление всех отмерших участков мягких тканей.
