Правильный подход к лечению заболеваний позвоночника – это своевременная и достоверная диагностика МРТ позвоночника
Внезапно появляющаяся боль в области шеи, груди или спины нас вынуждает обратиться в медицинское учреждение. Какому специалисту доверить свое здоровье?
06.07.2017
Выбор специалиста должен исходить от причин возникновения болей: травма, ушиб, поднятие тяжестей, неловкое движение, переохлаждение и тд. Многие по незнанию сразу обращаются к мануальному терапевту. Цель проводимых манипуляций мануальных терапевтов — устранить болевой синдром. В некоторых случаях, без должной диагностики, действия мануального терапевта могут спровоцировать ухудшение. К примеру, незначительная протрузия межпозвонкового диска без сдавления нервных корешков может перерасти в межпозвонковую грыжу, которая, в свою очередь, может воздействовать на нервные окончания, проходящие артерии позвоночного столба и т.д. Также неумелые действия могут привести к компрессионному перелому позвонков с разными степенями тяжести. Эти изменения являются необратимыми.
Эти изменения являются необратимыми.
Рассмотрим клинический случай. Женщина 42 года, находясь на отдыхе на юге, обратилась к мануальному терапевту с жалобами на возникшую острую боль между лопатками после физической нагрузки при резком повороте тела. Была начата мануальная терапия без рентгенографии или МРТ позвоночника. После второго сеанса почувствовала ухудшение состояния, появились пронизывающие острые боли в области лопаток, ограничение подвижности.
Вернувшись с отдыха, направилась на диагностику в Современный Центр МРТ Домодедово. Результат исследования: «МРТ-картина компрессионного перелома тела Th5 позвонка (неосложненного). Нарушение статики шейного и грудного отдела позвоночника. Начальные дегенеративные изменения шейно-грудного отдела позвоночника с наличием минимальной протрузии межпозвонкового диска С4-С5 размером до 1,5 мм (без невральной компрессии и стеноза позвоночного канала).»
В данном случае, вероятно, неграмотные действия мануального терапевта привели к компрессионному перелому позвонка грудного отдела позвоночника без смещения.
Важно понимать, перед любыми манипуляциями на позвоночнике необходимо провести диагностику. На сегодняшний день МРТ является самым информативным методом исследования позвоночника. Грамотный мануальный терапевт никогда не проводит свои манипуляции без исследования МРТ. Процессы, вызывающие боли в спине, могут быть разными: протрузии, грыжи межпозвонковых дисков, воспалительные заболевания, остеопороз, метастатическое поражение, опухоли. В некоторых случаях мануальная терапия не только не показана, а может нанести непоправимый вред.
МРТ позвоночника позволяет оценить состояние позвонков, межпозвонковых дисков, спинного мозга, нервных корешков, кровеносных сосудов и диагностировать различные патологические процессы: грыжи межпозвонковых дисков, воспаление, травмы, опухоли и т.д..
Пройдите МРТ позвоночника качественно и недорого у наших партнеров в центре МРТ Домодедово на улице Текстильщиков, д. 2. МРТ исследования проходят на современном мощном оборудовании Siemens Magnetom Quantum. Описания МРТ исследований проводят врачи-рентгенологи с огромным опытом работы из ведущих клиник Москвы, кандидаты медицинских наук.
2. МРТ исследования проходят на современном мощном оборудовании Siemens Magnetom Quantum. Описания МРТ исследований проводят врачи-рентгенологи с огромным опытом работы из ведущих клиник Москвы, кандидаты медицинских наук.
Возврат к списку
ООО Лебгок-здоровье. Медицина нового поколения. Старый Оскол
Темой для сегодняшнего разговора я выбрала ту проблему, с которой в повседневной практике наиболее часто встречаемся мы, неврологи. Актуальность боли в спине высока — ежегодно она регистрируется у 15-25% взрослого населения страны. В возрасте от 30 до 45 лет боли в спине являются одной из наиболее частых причин потери трудоспособности. При этом только 40% больных обращаются за врачебной помощью. Известно также, что у трети пациентов впоследствии острая боль переходит в хроническую, которая сохраняется более 12 нед.
Почему болит спина?
Как только первый человек встал с четверенек и гордо поднял голову, он обрек всех своих потомков на страдания, связанные с позвоночником. Позвоночник у четвероногих животных располагается горизонтально и служит для уравновешивания всех частей тела. Такой позвоночник долго остается в идеальном состоянии, может выдержать любой стресс, напряжение и воздействие неблагоприятных факторов. У человека позвоночник стал выполнять роль стержня, или колонны, и превратился в ту часть тела, которую очень легко вывести из строя. Многочисленные современные исследования показали, что патологические изменения в позвоночнике присущи не отдельным людям или группам людей, а всему человечеству, как биологическому виду. Эти изменения приводят к тому, что к пятидесяти годам заболеваниями позвоночника страдают приблизительно 80% мужчин и 60% женщин, а начало клинических проявлений болезни падает на самый трудоспособный период жизни, в среднем на 35 лет. Наиболее частой причиной боли в спине являются дорсопатии.
Позвоночник у четвероногих животных располагается горизонтально и служит для уравновешивания всех частей тела. Такой позвоночник долго остается в идеальном состоянии, может выдержать любой стресс, напряжение и воздействие неблагоприятных факторов. У человека позвоночник стал выполнять роль стержня, или колонны, и превратился в ту часть тела, которую очень легко вывести из строя. Многочисленные современные исследования показали, что патологические изменения в позвоночнике присущи не отдельным людям или группам людей, а всему человечеству, как биологическому виду. Эти изменения приводят к тому, что к пятидесяти годам заболеваниями позвоночника страдают приблизительно 80% мужчин и 60% женщин, а начало клинических проявлений болезни падает на самый трудоспособный период жизни, в среднем на 35 лет. Наиболее частой причиной боли в спине являются дорсопатии.
Дорсопатия – что это такое? Причины и механизм ее развития
Дорсопатии — группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в спине и конечностях невисцеральной этиологии.
Термин дорсопатия с латинского языка переводится как болезнь спины. Позвоночник представляет собой сложную структуру, которая выдерживает значительные нагрузки, связанные с вертикальным положением тела человека. До 30 лет в организме превалируют процессы анаболизма (синтез и восстановление тканей), в дальнейшем происходит процесс инволюции и дегенеративных изменений тканей хребта, в первую очередь хрящей межпозвоночных дисков. Это приводит к деформации позвонков, ущемлению спинномозговых корешков, воспалению околопозвоночных мышц и тканей.
Какие факторы способствуют возникновению дорсопатии?
- Наследственность – высокая вероятность развития этой патологии у детей, родители которых страдали заболеваниями позвоночника.
- Повышенная статическая нагрузка на позвоночный столб– лица определенных профессий, связанных с длительным стоянием (хирурги, парикмахеры). В этих случаях процесс развивается в поясничном отделе позвоночника.
- Сильная одномоментная нагрузка на позвоночник, связанная с подъемом значительных тяжестей
- Врожденные искривления позвоночника
- Нарушения обмена веществ в организме
- Злоупотребление алкоголем и табакокурение
- Хронические инфекции
- Недостаточное и несбалансированное питание
- Малоподвижный образ жизни
Все причинные факторы приводят к изменению высоты межпозвоночных дисков, изменению формы тел позвонков и воспалению околопозвоночных тканей со спазмом поперечнополосатой мускулатуры и ущемлением нервных волокон спинного мозга. Как следствие эти процессы становятся необратимыми
Как следствие эти процессы становятся необратимыми
Симптомы дорсопатии
Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, напряжение и болезненность на стороне поражения в мышцах шеи, надплечья, спины и конечностей;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- чувство онемения и ломоты в конечностях, парезы (нарушения чувствительности), слабость в мышцах (вплоть до паралича), со снижением рефлексов и гипотрофиями мышц рук и/или ног;
- спазмы мышц, ограничение подвижности, уменьшение объема движений;
- локальные изменения мягких тканей: сосудистые, дистрофические изменения, нейромио- и нейроостеофиброз.
В зависимости от локализации дорсопатии возможны следующие симптомы:
- при дорсопатии шейного отдела позвоночника: боли, чувство онемения в руках, плечах; головные боли. Возможны также жалобы на шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами.
 В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии).
В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии). - при дорсопатии грудного отдела позвоночника: боль в области грудной клетки, в области сердца и других внутренних органов;
- при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- при поражении нервных корешков (грыжи межпозвонковых дисков, остеохондроз, спондилолистез, спондилоартроз): стреляющая боль и нарушение чувствительности, ощущение « ползанья мурашек» в нижних конечностях, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
Диагностика при дорсопатии
Диагностика дорсопатии не представляет особых сложностей. Определяет болезнь врач-невропатолог на основании жалоб пациента и неврологических тестов. Для уточнения диагноза назначается рентгенологическое исследование позвоночника. Более детальную информацию дает ультразвуковой метод (УЗИ), компьютерная (КТ) и магнитно-резонансная томография (МРТ). Часто с этой проблемой сталкиваются врачи других специальностей. В этой ситуации врач обязательно направит пациента на консультацию или на лечение к неврологу.
Для уточнения диагноза назначается рентгенологическое исследование позвоночника. Более детальную информацию дает ультразвуковой метод (УЗИ), компьютерная (КТ) и магнитно-резонансная томография (МРТ). Часто с этой проблемой сталкиваются врачи других специальностей. В этой ситуации врач обязательно направит пациента на консультацию или на лечение к неврологу.
Лечение дорсопатии
Рассмотрим лечение трёх основных видов дорсопатий: шейного, грудного и спинного отделов позвоночника:
При лечении острой дорсопатии следует ожидать значительного регресса боли в течение 1-2 нед. Долгое время существовавшая установка об ограничении двигательной активности, вплоть до строгого постельного режима, в настоящее время несколько пересмотрена: при умеренной боли рекомендуется частичное ограничение, а при интенсивной — срок постельного режима сокращается до 1-3 дней. Это необходимо для того, чтобы полностью снять нагрузку на позвоночник;
- для устранения болевого синдрома и снятия мышечного напряжения назначаются противовоспалительные препараты нестероидного типа.
 Экстренное обезболивание и снятие мышечных спазмов достигается также назначением анальгетиков и миорелаксантов;
Экстренное обезболивание и снятие мышечных спазмов достигается также назначением анальгетиков и миорелаксантов; - противовоспалительные и разогревающие мази способствуют снятию воспаления в пораженных участках.
- для устранения нарушения обменных процессов в тканях, их недостаточного кровоснобжения при компрессионном синдроме назначаются противоишемические препараты
Особое место в терапии дорсопатий, преимущественно при стенозах и артрозах фасеточных суставов, занимают препараты хондропротекторного ряда, они способствуют торможению дегенеративного процесса и снижают вероятность хронизации боли. В неврологической практике отдается предпочтение препаратам для парентерального введения.
Таким образом, медикаментозное лечение дорсопатий является сложной задачей, требующей глубоких знаний патогенеза, клинических проявлений болезни. Врач также должен придерживаться алгоритмов, разработанных с учетом стадии процесса.
Врач также должен придерживаться алгоритмов, разработанных с учетом стадии процесса.
Одновременно успешно находят применение дополнительные методики, такие как иглорефлексотерапия, которая используется для лечения дорсопатий, а также огромного ряда других заболеваний; различные виды мануальной терапии; физиотерапевтические методики — электро-, магнито-, свето-, грязелечение.
В заключении необходимо подчеркнуть, что эффективная терапия поражений позвоночного столба подразумевает комбинацию препаратов различных групп, а также использование различных медикаментозных и немедикаментозных воздействий.
Оперативное вмешательство требуется при грыже и протрузии диска (выбухании без разрыва фиброзного кольца). К решению об оперативном лечении приходят врач и пациент совместно. Существуют абсолютные и относительные показания к операции.
Решение об оперативном вмешательстве принимается в следующих случаях:
- Сдавление конского хвоста (так называется пучок поясничных, крестцовых и копчиковых корешков спинномозговых нервов) с нижним парапарезом и тазовыми ( то есть нарушениями мочеиспускания и дефекации) нарушениями
- Нарастающий парез ( прогрессирующее снижение силы в конечности)
- Тяжелый болевой синдром, не поддающийся консервативному лечению в течение трех-шести месяцев
В заключении должна сказать, что эффективность лечения боли в спине в большой степени зависит от самого пациента, потому что ведущим способом максимально затормозить процессы, происходящие в позвоночнике со временем, является лечебная физкультура. Больному необходимо набраться терпения, настойчивости, иметь огромное желание поправиться и действовать в этом направлении изо всех сил.
Больному необходимо набраться терпения, настойчивости, иметь огромное желание поправиться и действовать в этом направлении изо всех сил.
Я же со своей стороны поздравляю всех с наступившим Новым Годом и желаю благополучия, гармонии, счастья в семьях, но самое главное — будьте здоровы!
Автор статьи — Проценко Марина Петровна: врач — невролог высшей категории. Стаж работы — 15 лет. С 2011 по 2015 гг занималась врачебной деятельностью в крупных медицинских учреждкниях г Москва, в том числе в Центре Дикуля В.И Занимается лечением и диагностикой вертеброгенных, ортопедических и неврологических медицинских проблем, заболеваний нервной системы взрослых и детей. Автор печатных работ по проблемам лечения болей в нижней части спины, депрессивных состояний. Владеет методикой рефлексотерапии. Постоянно повышает свой профессиональный уровень, посещая врачебные и научные конференции.
Статика и динамика позвоночника при остеохондрозе
Статика и динамика позвоночника при остеохондрозе
Этиология остеохондроза недостаточно выяснена.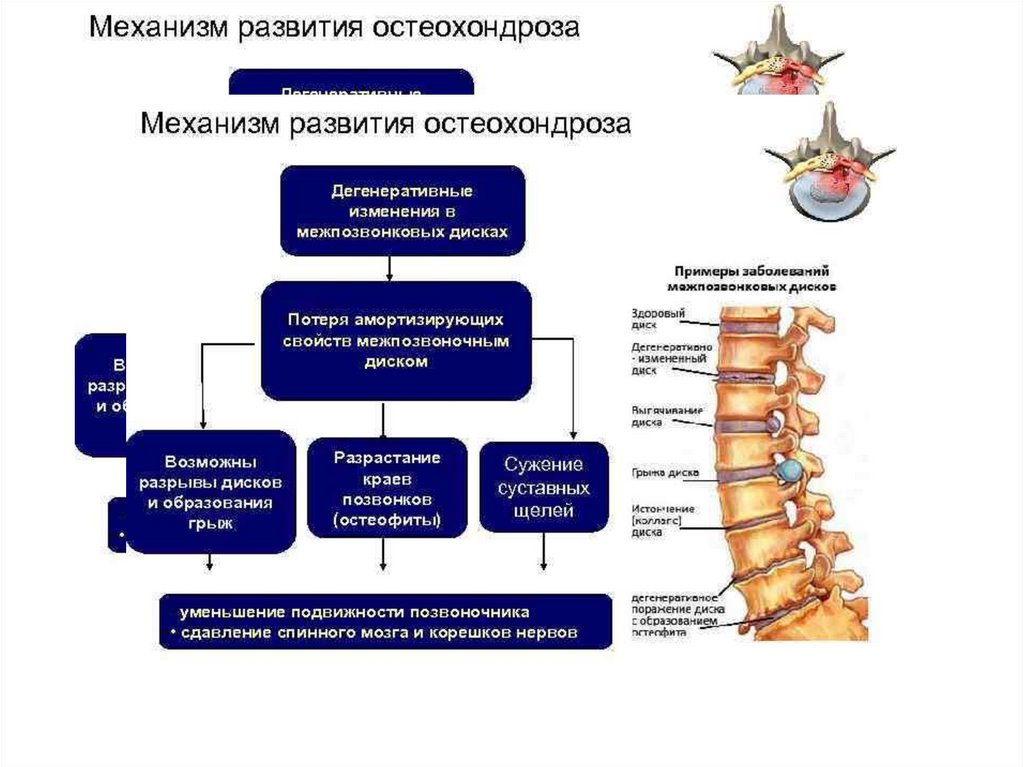 Наибольшее значение придают наследственной предрасположенности, возрастным изменениям в межпозвонковых дисках, их острой или хронической травме, нарушениям сегментарного кровообращения. В патогенезе остеохондроза важную роль играют изменения пульпозного ядра, в частности его дегидратация. Последняя ведет к потере диском амортизационных функций, изменению условий нагрузки на фиброзое кольцо и к его постепенному разрушению.
Наибольшее значение придают наследственной предрасположенности, возрастным изменениям в межпозвонковых дисках, их острой или хронической травме, нарушениям сегментарного кровообращения. В патогенезе остеохондроза важную роль играют изменения пульпозного ядра, в частности его дегидратация. Последняя ведет к потере диском амортизационных функций, изменению условий нагрузки на фиброзое кольцо и к его постепенному разрушению.В развитии остеохондроза различают несколько периодов. Каждый из них характеризуется определенными анатомо-морфологическими изменениями в диске, смежных телах позвонков и межпозвонковых суставах.
В первом периоде образуются трещины во внутренних слоях фиброзного кольца и в студенистом ядре. Последнее начинает проникать в эти трещины и раздражать нервные окончания в периферических слоях фиброзного кольца и в сдавленной задней продольной связке. Клинически этот период проявляется болями в пораженном отделе позвоночника, более или менее постоянными (люмбалгия, цервикалгия), либо прострелами — люмбаго. Этому периоду свойствен ряд рефлекторно-болевых синдромов: плечелопаточный болевой синдром, синдром передней лестничной мышцы, синдром грушевидной мышцы, синдром судорожного стягивания икроножных мышц-крампи, боли в области сердца.
Этому периоду свойствен ряд рефлекторно-болевых синдромов: плечелопаточный болевой синдром, синдром передней лестничной мышцы, синдром грушевидной мышцы, синдром судорожного стягивания икроножных мышц-крампи, боли в области сердца.
Второй период связан с дальнейшим разрушением фиброзного кольца и ухудшением фиксации позвонков между собой. Появляется несвойственная позвоночнику подвижность — псевдоспондилолистез в поясничном отделе, подвывих — в шейном. В целом это состояние характеризуется как нестабильность позвоночника. В клинической картине преобладают боли в том или ином отделе позвоночника, усиливающиеся при неудобных или длительно сохраняемых позах, чаще физических нагрузках, ощущается дискомфорт.
Затем следует период разрыва фиброзного кольца (третий период). Студенистое ядро выдавливается (пролабирует) за пределы фиброзного кольца — и образуется грыжа диска. Пролабирование происходит чаще в сторону позвоночного канала, при этом сдавливаются корешки спинномозговых нервов, сосудов, сдавливается спинной мозг, что раздражающе действует на рецепторы задней продольной связки. Патологическая импульсация из данной зоны, как и на других стадиях процесса, приводит к мышечно-тоническим, нервно-сосудистым и дистрофическим рефлекторным проявлениям заболевания. Им способствует и импульсация из соответствующих межпозвоиковых суставов, в которых развивается дистрофический процесс в условиях сближения смежных позвонков, и возникает спондилоартроз. Клинический синдром в этот период характеризуется то выраженной фиксированной деформацией пораженного отдела в форме кифоза, лордоза или сколиоза, то недостаточной фиксацией, что сопровождается более четкими явлениями выпадения со стороны сдавливаемых корешков, сосудов или спинного мозга.
Патологическая импульсация из данной зоны, как и на других стадиях процесса, приводит к мышечно-тоническим, нервно-сосудистым и дистрофическим рефлекторным проявлениям заболевания. Им способствует и импульсация из соответствующих межпозвоиковых суставов, в которых развивается дистрофический процесс в условиях сближения смежных позвонков, и возникает спондилоартроз. Клинический синдром в этот период характеризуется то выраженной фиксированной деформацией пораженного отдела в форме кифоза, лордоза или сколиоза, то недостаточной фиксацией, что сопровождается более четкими явлениями выпадения со стороны сдавливаемых корешков, сосудов или спинного мозга.
Четвертый (заключительный) период характеризуется распространением дегенеративного процесса на желтые связки, межостистые связки и другие образования позвоночника. Продолжается процесс уплощения межпозвонкового диска, в нем начинается рубцевание — и в конечном счете может наступить его фиброз. Продолжается развитие деформирующего артроза в межпозвонковых и унковертебральных (полулунных) суставах. Эпидуральная жировая ткань превращается в жировую клетчатку, аналогичную подкожной жировой клетчатке, между желтыми связками в твердой оболочке спинного мозга развиваются рубцы. Клиническая картина в этот период может быть достаточно пестрой, поскольку отдельные диски поражены в разной степени. При неосложненном течении остеохондроза фиброз диска может означать достаточно стойкую ремиссию в течении заболевания. Остеохондроз на разных стадиях может сочетаться с проявлениями деформирующего спондилеза.
Эпидуральная жировая ткань превращается в жировую клетчатку, аналогичную подкожной жировой клетчатке, между желтыми связками в твердой оболочке спинного мозга развиваются рубцы. Клиническая картина в этот период может быть достаточно пестрой, поскольку отдельные диски поражены в разной степени. При неосложненном течении остеохондроза фиброз диска может означать достаточно стойкую ремиссию в течении заболевания. Остеохондроз на разных стадиях может сочетаться с проявлениями деформирующего спондилеза.
Неврологические проявления в какой-то степени зависят от периода, а также развиваются в связи с рядом иных вертебральных и особенно экстравертебральных факторов. В течении заболевания различают стадии обострения и ремиссии. Стадия обострения, в свою очередь, делится на фазу прогрессирования, стационарную фазу и фазу регрессирования. В острой стадии возникают острые боли с последующей иррадиацией в руку, поясницу или ногу.
Компрессионные синдромы, формирующиеся на поясничном уровне чаще за счет разрыва диска, обусловлены сдавлением корешков, дополнительных радикуломедуллярных артерий. Синдром сдавления на шеечном уровне чаще формируется за счет задних и заднебоковых унковертебральных разрастании и обусловлен сдавлением корешков спинно-мозговых нервов и позвоночной артерии с ее симпатическим позвоночным сплетением.
Синдром сдавления на шеечном уровне чаще формируется за счет задних и заднебоковых унковертебральных разрастании и обусловлен сдавлением корешков спинно-мозговых нервов и позвоночной артерии с ее симпатическим позвоночным сплетением.
Для шейного остеохондроза характерны боли сдавливающего, рвущего, иногда жгучего характера, локализующиеся в шее, затылке, в области плеча и лопаток. Наряду с этим могут наблюдаться нарушения чувствительности и двигательные расстройства в зоне иннервации соответствующих шейных корешков. Шейная миелопатия, возникающая при нарушении кровообращения в спинном мозге, чаще всего проявляется синдромами амиотрофического бокового склероза или спинального глиоза.
При грудном остеохондрозе вертеброгенные, в частности дискогенные корешковые и спинальные, синдромы наблюдаются редко. Межреберные невралгии чаще возникают в результате других патологических процессов (опоясывающего лишая, опухоли позвоночника). При грудной, так же как и при нижнешейной, локализации остеохондроза могут быть псевдоангинозные боли в области сердца за грудиной с типичной иррадиацией.
При поясничном остеохондрозе наиболее частыми неврологическими проявлениями являются боли (люмбалгии), люмбаго (прострел), корешковые боли и расстройства чувствительности в ногах, часто снижение сухожильных рефлексов и вегетативно-трофические расстройства. В некоторых случаях возможны синдромы поражения эпиконуса, конского хвоста.
Рефлекторные проявления остеохондроза формируются во всех периодах остеохондроза и наиболее часто выражаются следующими синдромами.
Вертебральные синдромы — острые шейные или поясничные боли (прострелы), подострые или хронические боли (цервикалгия и люмбалгия) с нередкой контрактурой паравертебральных мышц с изменением физиологических изгибов. К ним относятся и пояснично-тазобедренная разгибательная регидность (фиксированный лордоз и ограничение сгибания в тазобедренных суставах), а на шейном уровне — вынужденное положение головы за счет асимметричной контрактуры позвоночных мышц, как нижнешейных, так и верхнешейных, особенно нижней косой мышцы головы. Болезненны капсулы межпозвонковых суставов: и на шейном уровне, и места прикрепления лестничных мышц к поперечным отросткам позвонков (надэрбовские точки). Синдромы контрактуры мышц, начинающихся на позвоночнике и прикрепляющихся к другим костям, например скаленус-синдром или пириформус-синдром.
Болезненны капсулы межпозвонковых суставов: и на шейном уровне, и места прикрепления лестничных мышц к поперечным отросткам позвонков (надэрбовские точки). Синдромы контрактуры мышц, начинающихся на позвоночнике и прикрепляющихся к другим костям, например скаленус-синдром или пириформус-синдром.
Синдромы контрактуры мышц плечевого пояса, таза или конечностей — мышечно-тонические, цервикои пельвиомембральные; например синдром плечелопаточного периартроза (с контрактурой мышц, приводящих плечо, — грудных и большой круглой).
Рефлекторные нейроваскулярные синдромы, чаще с вазоспазмом и реже с вазодилатацией, проявляются чувством зябкости и парестезиями в конечности, изменением окраски, отечностью. Сюда следует включить и подгрушевидный синдром перемежающейся хромоты, боли в ноге, усиливающиеся при ходьбе (за счет вазоспастической ишемии ноги при воздействии напряженной грушевидной мышцы на симпатические волокна нижней ягодичной артерии и седалищного нерва). К данной группе относится и упомянутый выше синдром позвоночной артерии. На грудном уровне дискогенные компрессионные синдромы редки, а вертеброгенные боли в грудной клетке (синдром передней грудной стенки, лопаточно-реберный, болевые синдромы) обусловлены чаще раздражением капсул позвоночно-реберных и поперечно-реберных суставов.
На грудном уровне дискогенные компрессионные синдромы редки, а вертеброгенные боли в грудной клетке (синдром передней грудной стенки, лопаточно-реберный, болевые синдромы) обусловлены чаще раздражением капсул позвоночно-реберных и поперечно-реберных суставов.
Автор: В.И. Дикуль
Дегенеративно-дистрофические заболевания позвоночника — Клиники Беларуси
Дегенеративно-дистрофические заболевания позвоночника – это совокупность хронических заболеваний, характеризующихся развитием дегенеративных изменений в различных тканях позвоночника, что приводит к поражению структур позвоночника и проявляется развитием болевого синдрома и неврологического дефицита.
Среди дегенеративно-дистрофических заболеваний позвоночника различают: остеохондроз, спондилоартроз, спондилез, грыжи межпозвонковых дисков, дегенеративный спондилолистез. Перечисленные заболевания, зачастую, развиваются совместно на фоне общего дегенеративно-дистрофического поражения позвоночника.
По мере нарастания дегенеративных изменений возникают стенозы (сужения) позвоночного и корешковых каналов, что приводит к компрессии (сдавлению) невральных структур, располагающихся в этих анатомических образованиях позвоночника.
Клинические проявления данной патологии бывают самыми разнообразными: от ощущения легкого дискомфорта, онемения, чувства «бегания мурашек» до выраженного болевого синдрома, потери чувствительности, слабости мышц и нарушения функции тазовых органов. По мере прогрессирования заболевания и нарастания симптомов человек лишается возможности свободно передвигаться и обслуживать себя.
В Республике Беларусь обследование пациентов с дегенеративно-дистрофическими заболеваниями проводят согласно мировым стандартам и с использованием новейшего оборудования. Выполняют цифровую рентгенографию отделов позвоночника, в том числе функциональную (при наличии показаний), с целью оптимальной визуализации пораженных сегментов позвоночника выполняют рентгеновскую компьютерную томографию (РКТ), магнитно-резонансную томографию (МРТ) с внутривенным контрастным усилением. Благодаря применению электронейромиографии удается не только уточнить уровень поражения, но и оценить степень патологических изменений невральных структур позвоночника.
Благодаря применению электронейромиографии удается не только уточнить уровень поражения, но и оценить степень патологических изменений невральных структур позвоночника.
Консервативное лечение дегенеративно-дистрофических заболеваний позвоночника проводят под наблюдением невролога. В случаях ухудшения состояния, отсутствия эффекта от проводимой терапии осмотр производит врач-вертебролог, который определяет показания для хирургического лечения.
На сегодня в Республике Беларусь применяют следующие хирургические методы лечения дегенеративно-дистрофических заболеваний позвоночника:
• Удаление грыж межпозвонковых дисков путем интер- (геми)ламинэктомии;
• Лазерная вапоризация грыж межпозвонковых дисков;
• Медиальная фасетэктомия, фораминотомия;
• Заднебоковая декомпрессия, передняя декомпрессия, в том числе эндоскопическая;
• Стабилизирующие операции с использованием титановых имплантов, транспедикулярных фиксаторов, межостистых стабилизаторов;
• Трансплантация ауто-, аллокости.
Одна операция может включать несколько хирургических методов, например, заднебоковая декомпрессия чаще всего дополняется установкой транспедикулярного фиксатора, передняя декомпрессия – спондилодезом костными ауто- и аллотрансплантатами и установкой межтелового титанового имплантата. Операция удаления грыжи межпозвонкового диска наряду с интер- (геми)ламинэктомией при сопутствующем спондилоартрозе может включать медиальную фасетэктомию и фораминотомию.
В Республике Беларусь широкое распространение получили методы малоинвазивной хирургии позвоночника, которые включают различные техники эндоскопии с видеоассистенцией, пункционную лазерную вапоризацию грыж межпозвонковых дисков, чрезкожную установку стабилизирующих металлоконструкций под контролем хирургической компьютерной навигации.
Выбор метода хирургического лечения дегенеративно-дистрофических заболеваний позвоночника зависит от типа патологии, общего состояния пациента и многих других факторов. У каждого из этих методов есть свой перечень показаний и противопоказаний, в зависимости от которого хирург выбирает оптимальный метод хирургического лечения для конкретного пациента.
Примерная стоимость услуги
| Удаление грыжи межпозвонкового диска | операция | От 1 800 до 2 500 долларов США |
| Ляминэктомия декомпрессивная, менингомиелорадикулолиз, радикулолиз | операция | От 2 200 до 4 000 долларов США |
Мануальная терапия шейного отдела: цены, отзывы
Самое распространенное заболевание шейного отдела – остеохондроз. Дегенеративно-дистрофические процессы могут наблюдаться у пациентов молодого возраста, что связано с сидячей работой, малоподвижным образом жизни, увлечением гаджетами, связанным с высокими нагрузками на этот отдел. Даже на ранних стадиях заболевания оно требует своевременного вмешательства врача, ведь от состояния шеи во многом зависят функции головного мозга и всего тела.
Мануальная терапия шейного отдела позвоночника – один из самых безопасных методов лечения, который можно использовать в качестве самостоятельных или дополнить основной курс (например, медикаментозное воздействие). Он применяется при грыжах, протрузии, остеохондрозе, спазме шейной мускулатуры, болях, связанных с напряжением и в других случаях.
Он применяется при грыжах, протрузии, остеохондрозе, спазме шейной мускулатуры, болях, связанных с напряжением и в других случаях.
Показания к лечению
Нарушение функций шейного отдела позвоночника приводит к появлению целого ряда неспецифических симптомов. К мануальному терапевту вы можете обратиться при следующих признаках:
-
спазмы, повышенный тонус мышц шеи, плеч;
-
болевой синдром при поворотах головы и в покое;
-
хруст в шее при наклонах, поворотах головы;
-
незначительные нарушения координации, головокружения;
-
шум в ушах, нарушения слуха, искажение звуков;
-
постоянные головные боли;
-
мушки и сеточки перед глазами;
-
снижение работоспособности, утомляемость;
-
нарушения памяти, снижение концентрации внимания;
-
нарушения сна, сонливость утром.

Первым этапом может выступать обращение к врачу-терапевту или неврологу. Мануальному терапевту необходимо предоставить результаты обследований, только после этого он сможет разработать индивидуальную схему лечения. Важно помнить, что готовых решений здесь не используется: каждый случай индивидуален и требует определенного комплекса техник воздействия.
Порядок проведения
Шейные позвонки подвижнее и меньше. Костные структуры их тоньше, чем у позвонков других отделов. К тому же в этой области проходят кровеносные сосуды, снабжающие кровью головной мозг. Поэтому воздействовать на этот отдел может только опытный квалифицированный специалист.
Мануальная терапия шеи представляет собой воздействие руками. Набор конкретных техник зависит от состояния пациента и его заболевания. Сеанс начинается с оценки состояния позвонков, проведения коротких тестов, определения мышечного тонуса. На основании полученной информации врач подбирает приемы, которые окажут наилучший терапевтический эффект и будут комфортными и безболезненными.
Длительность сеанса – от 10 до 30 минут. Состояние может потребовать от 3 до 15–20 сеансов, при этом специалист составит и согласует график посещения. Обычно достаточно двух визитов в неделю, реже процедуры проводятся через день. Пациентам молодого возраста обычно требуется меньшее число сеансов, что связано со сравнительной прочностью костной ткани, эластичностью связок и мышц. Работая с пожилыми пациентами, опытный мануальный терапевт проявляет особую аккуратность, чтобы не допустить травм и повреждений.
Эффекты мануальной терапии шейного отдела
Результатом мануальной терапии шеи являются анатомически верное положение позвонков отдела, улучшение кровоснабжения тканей и головного мозга, нормализация тонуса сосудов и мышц. С помощью этого метода возможно улучшить снабжение тканей кислородом и необходимыми веществами, предупредить дегенеративные процессы, улучшить подвижность, купировать неприятные симптомы. Болевой синдром проходит уже после первых сеансов, а к концу курса удается зарегистрировать стойкий положительный эффект: купирование вестибулярной симптоматики, нормализацию слуха и зрения, повышение работоспособности, улучшение познавательных процессов.
Мануальная терапия как дополнительный метод
Если заболевание сильно запущено или сопровождается сопутствующими патологиями, мануальная терапия шейных позвонков может дополнять другие методы лечения. Выяснить состояние, степень заболевания (например, при грыжах) можно с помощью рентгенографических методов, МРТ. В ряде случаев потребуется лабораторная диагностика с целью определения воспалительного процесса, инфекций, которые могут стать причиной недуга.
Мануальная терапия может дополнять курс общеукрепляющего массажа, медикаментозного метода, проводиться после оперативных вмешательств (после полного заживления тканей и осмотра врачом).
Кому противопоказана
Мануальное воздействие на шейный отдел позвоночника не проводится при наличии следующих заболеваний:
-
злокачественные опухоли;
-
туберкулез;
-
тяжелые соматические заболевания, обострение хронических недугов;
-
свежие травмы, недавно перенесенный инсульт или инфаркт;
-
психические заболевания;
-
тяжелые заболевания сердца и сосудов;
-
остеомиелит;
-
остеопороз 3-й или 4-й стадии.

Важно предупредить врача о состоянии своего здоровья. Выделяют также относительные противопоказания, при которых мануальная терапия возможна, окончательное решение о необходимости применения этого метода принимает специалист.
Условия эффективности
Чтобы мануальное воздействие принесло желаемые результаты, важно соблюсти несколько условий:
-
обращайтесь только в надежную клинику: обязательно наличие лицензии на оказание таких услуг, желательно предварительно изучить отзывы;
-
мануальный терапевт должен иметь высшее медицинское образование, а также сертификаты и/или документы, подтверждающие владение техниками данного метода;
-
предоставьте врачу снимки, выписки, результаты диагностики и врачебных заключений, если обращались со своим заболеванием к другим специалистам ранее.
Мануальную терапию шейного отдела должен проводить только врач. Желательно, чтобы он был травматологом-ортопедом или неврологом по основному образованию, потому что это направление тесно связано с данными специализациями.
Желательно, чтобы он был травматологом-ортопедом или неврологом по основному образованию, потому что это направление тесно связано с данными специализациями.
Эффективная коррекция возможна при расслаблении пациента. Поэтому важно выбрать специалиста, которому вы будете доверять, это одно из важных условий.
Врач точно определит, с каким характером нарушений он имеет дело. Обратимые подлежат сравнительно быстрой коррекции. При наличии хронических заболеваний, протекающих долгое время, потребуется больше времени и усилий.
Мануальная терапия шеи в клинике «Семейный доктор»
Сеансы мануальной терапии шейного отдела проводят опытные специалисты – врачи мануальные терапевты, врачи-неврологи, травматологи-ортопеды с соответствующей подготовкой. Мы предлагаем своим пациентам профессиональную диагностику: современное оснащение оборудованием позволяет нам получить точные результаты обследования в короткие сроки. В каждом конкретном случае составляется индивидуальная схема терапии. Контроль эффективности лечения проводится при каждом приеме – врач обязательно уточнит, каких результатов уже удалось достичь, насколько улучшилось самочувствие.
Контроль эффективности лечения проводится при каждом приеме – врач обязательно уточнит, каких результатов уже удалось достичь, насколько улучшилось самочувствие.
Если у вас есть заболевания шейного отдела позвоночника или вы наблюдаете характерные для них симптомы, обратитесь в клинику «Семейный доктор».
Запишитесь на прием по телефону единого контакт-центра +7 (495) 775 75 66, через форму онлайн-записи и в регистратуре клиники.
Стоимость
врач мануальный терапевт
врач травматолог-ортопед, мануальный терапевт, ведущий специалист клиники
врач-невролог, мануальный терапевт
Лордоз шейного отдела: лечение, причины, симптомы
Шейный лордоз — это не совсем диагноз, а, скорее, обозначение нормального положения шейного отдела позвоночника.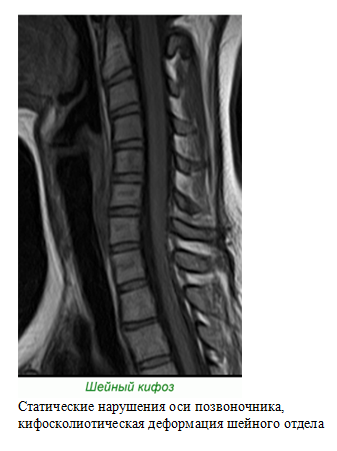 В норме он должен иметь определенный изгиб. Но в том случае, когда такой изгиб слишком сглажен или же наоборот — превышает допустимые пределы, говорят о заболеваниях. Это гиполордоз и гиперлордоз. То есть, когда мы говорим про шейный лордоз в контексте заболевания, то подразумеваем одно из этих состояний — как правило, у них есть свои причины, о которых необходимо знать.
В норме он должен иметь определенный изгиб. Но в том случае, когда такой изгиб слишком сглажен или же наоборот — превышает допустимые пределы, говорят о заболеваниях. Это гиполордоз и гиперлордоз. То есть, когда мы говорим про шейный лордоз в контексте заболевания, то подразумеваем одно из этих состояний — как правило, у них есть свои причины, о которых необходимо знать.
Причины гиполордоза
Сглаженный лордоз шейного отдела позвоночника может вызываться рядом причин:
- Остеохондроз. Это заболевание, связанное с постепенным разрушением позвоночных дисков. Оно довольно распространено и поначалу может не иметь симптомов. Впоследствии остеохондроз проявляется болями, невозможностью повернуть голову в ту или иную сторону, ощущением «мурашек» и онемения в руках, на кончиках пальцев.
- Травмы ШОП (шейного отдела позвоночника). Если во время травм один из позвонков выедет вперед, то будет наблюдаться как раз сглаживание лордоза шеи.
 Не заметить это нельзя, потому что проблема сопровождается острыми болями и сильным дискомфортом. Сложнее в тех случаях, когда травма дает отложенные симптомы. Например, после падения, удара или других повреждений шея может заболеть только через пять-семь дней.
Не заметить это нельзя, потому что проблема сопровождается острыми болями и сильным дискомфортом. Сложнее в тех случаях, когда травма дает отложенные симптомы. Например, после падения, удара или других повреждений шея может заболеть только через пять-семь дней. - Спондилолистез (смещение позвонка) нетравматичного характера. Причиной этой проблемы являются разные факторы: наследственность, слабые мышцы, аномалии строения позвоночника и т. д.
Чем конкретно обусловлено выпрямление лордоза шейного отдела позвоночника, можно определить далеко не всегда. Но комплексная диагностика позволяет подобрать правильное лечение для каждого пациента. Если беспокоят боли или дискомфорт в шее, следует немедленно обратиться к неврологу за помощью.
Причины гиперлордоза
Если сглаженный лордоз шейного отдела позвоночника предполагает, что естественный изгиб уменьшается, то в данном случае он, наоборот, увеличивается — в результате пациент тоже испытывает боли и разные виды дискомфортных ощущений. Причинами такой проблемы могут быть:
Причинами такой проблемы могут быть:
- Болезнь Бехтерева. Это очень сложное заболевание, при котором позвоночник срастается в одно целое, то есть межпозвонковые суставы, которые должны быть подвижными, зарастают. Человек скрючивается, сгибается и не может свободно двигаться. Такая болезнь прогрессирует с возрастом, а потому чаще всего встречается на пике у пожилых людей.
- Нестабильность ШОП. Если вовремя обратить свое внимание на гиперлордоз по этой причине, то произошедшие изменения можно исправить и вернуть человека к комфортной жизни. Чаще всего нестабильность шейного отдела встречается у людей с травмами, слабым тонусом мышц, в пожилом или детском возрасте. Серьезное значение имеет и профессия, от этой проблемы чаще страдают люди, которые либо постоянно наклоняют голову, либо постоянно поднимают ее вверх. В зоне риска одинаково находятся и стоматологи и, например, маляры.
- Псориатический артрит. Это аутоиммунное заболевание, которое не так просто диагностировать.
 При развитии болезнь может поражать любые участки позвоночника.
При развитии болезнь может поражать любые участки позвоночника.
Очевидно, что для лечения шейного лордоза такого типа важен не только сам факт проблемы с ШОП. Не на последнем месте тут будут стоять и причины, потому что некоторые из них очень серьезные и требуют дополнительного лечения.
Симптомы
Что касается симптомов при выпрямлении шейного лордоза и гиперлордозе, то они очень простые: болевые ощущения разных видов, ограниченность движений, дискомфорт в шейном отделе позвоночника и визуальные изменения ШОП. Причем боль может отдавать в другие части тела (преимущественно в руки).
Диагностика
Для постановки самого диагноза врачу не нужно много данных. Как правильно, после визуального осмотра и рентгена специалист — в данном случае это вертебролог (невролог или терапевт) — уже сможет определить, что именно не так. Но диагностика необходима для того, чтобы понять причину заболевания и не упустить опасное состояние, если оно есть, но скрыто. Для этих целей используются:
Для этих целей используются:
В зависимости от результатов обследования станет понятно, какое лечение шейного лордоза показано конкретному пациенту.
Лечение
Оно проводится комплексно и включает следующее:
- Выбор конкретного двигательного режима. Все зависит от ситуации: иногда (например, после травм) пациента сильно ограничивают в активности. В других ситуациях ему наоборот показана специальная лечебная гимнастика, которая подбирается индивидуально.
- Использование разных медикаментов — чаще всего при шейном лордозе это обезболивающие, противовоспалительные и витамины.
- Массаж. Рекомендуется избегать таких вариантов массажа, который направлен на изменение положения позвонков — особенно в неумелых руках это чревато травмами. Если пациент соглашается на такое вмешательство, он должен быть уверен, что перед ним специалист высокого класса. Лучше всего остановиться на массаже, который направлен на поддержание тонуса мышц, улучшение кровообращения в области шеи.

- Хирургическое вмешательство. Этот вариант лечения шейного лордоза встречается довольно редко, поскольку у операции есть немалые риски. Ее назначают лишь в том случае, если у человека очень тяжелая травма или наблюдается такая боль, которая не дает возможности нормально жить.
Чем раньше пациент с лордозом шейного отдела позвоночника или с гиперлордозом обратится за помощью, тем выше шансы, что он сможет восстановить функциональность шейного отдела и избавиться от неприятных ощущений.
Профилактика
В данном случае профилактика сводится к тому, чтобы вести здоровый образ жизни, заботиться о своей осанке, постоянно двигаться, развивать адекватную гибкость тела и подвижность суставов, а также вовремя лечить все проблемы, связанные с опорно-двигательным аппаратом. Также не стоит игнорировать разные травмы шеи и других отделов позвоночника — важно сразу обращаться за помощью к травматологам.
Вопросы и ответы
Кто лечит шейный лордоз?
Как правило, из-за неприятных ощущений и болей в шее посещение клиники начинается с визита к терапевту или неврологу, которые дают дальнейшие рекомендации. Также устранением лордоза шейного отдела занимаются травматологи, хирурги и врачи узкой специальности — вертебрологи.
Также устранением лордоза шейного отдела занимаются травматологи, хирурги и врачи узкой специальности — вертебрологи.
Можно ли вернуть красивый вид шеи, убрать искривление в ту или иную сторону?
Если не произошло сращение позвонков, при должном усилии и соблюдении рекомендаций специалистов шею можно привести в нормальное состояние. Она не только перестанет болеть, но и будет гораздо лучше выглядеть.
Чем опасен шейный лордоз?
Шейный лордоз постепенно прогрессирует. Может дойти до того, что едущие позвонки передавят нервные окончания и сосуды, что приведет к крайне негативным последствиям: вплоть до того, что нарушится питание сердца, мозга, пострадает мочеполовая система. Например, может начаться произвольное мочеиспускание. Чтобы не доводить до таких проблем, необходимо вовремя обращаться за помощью и решать проблему тогда, когда негативные изменения еще являются обратимыми или когда, их можно затормозить.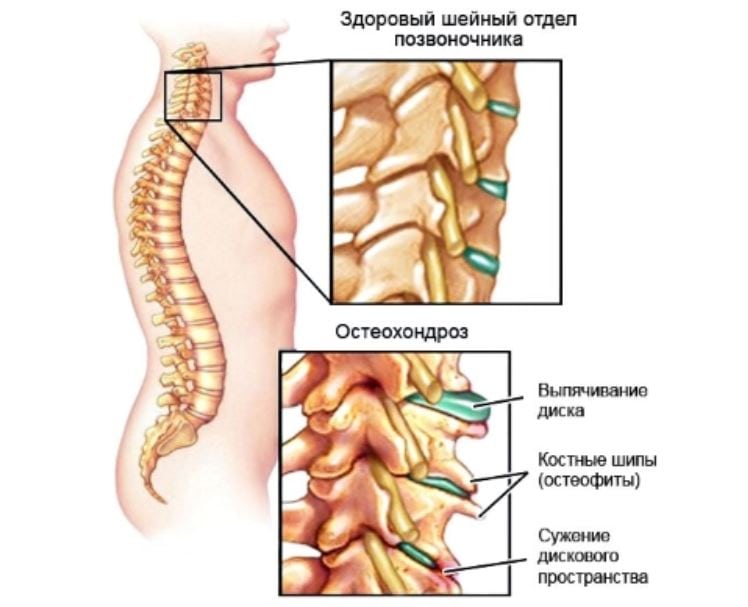
Патофизиологические механизмы развития патобиомеханических нарушений при вертеброгенных заболеваниях нервной системы
S.A. Lihachev, A.V. Borisenko, U.A. Lukashevich
PATHOPHYSIOLOGYCAL MECHANISMS EVOLUTION PATHOBIOMEHANICAL DISORDERS IN VERTEBRAL DESEASES OF NERVOUS SYSTEM
Заболевания периферической нервной системы, обусловленные остеохондрозом позвоночника в течение длительного времени остаются одной из основных причин временной нетрудоспособности у лиц трудоспособного возраста [7].
У всех больных неврологическими проявлениями остеохондроза позвоночника (НПОП) при неврологическом и нейроортопедическом обследовании выявляются различные патобиомеханические нарушения (ПБМН) в виде изменений статики, объема активных и пассивных движений отделов позвоночника и в отдельных позвоночно-двигательных сегментах (ПДС), крестцово-подвздошных сочленений, функциональных блокад ПДС, постурального дисбаланса скелетных мышц, нейродистрофических изменений в мышцах и фиброзных тканях. Количество и выраженность ПБМН часто определяет клиническую картину заболевания. Часто менее выраженные нарушения могут обнаруживаться у лиц, не предъявляющих на момент обследования жалоб на боль в спине [3,8,11.13,14,19].
Количество и выраженность ПБМН часто определяет клиническую картину заболевания. Часто менее выраженные нарушения могут обнаруживаться у лиц, не предъявляющих на момент обследования жалоб на боль в спине [3,8,11.13,14,19].
Лечебный эффект применяемых при лечении НПОП лекарственных препаратов, методов физиотерапии обусловлен уменьшением болевого синдрома, улучшением кровообращения, снятием отека в области дискорадикулярного конфликта, воздействием на другие известные патогенетические механизмы НПОП. При применении медикаментозной и физиотерапии, как правило, не учитываются патофизиологические механизмы развития ПБМН, не оценивается их влияние на функционирование опорно-двигательного аппарата (ОДА) в целом и отдельных его звеньев [30].
ОДА представляет собой биомеханическую систему (БМС), состоящую из разнообразных рычагов, приводимых в действие мышцами. Структурными элементами ОДА являются кости, суставы, мышцы, связки и другие анатомические образования, объединенные в кинематические звенья.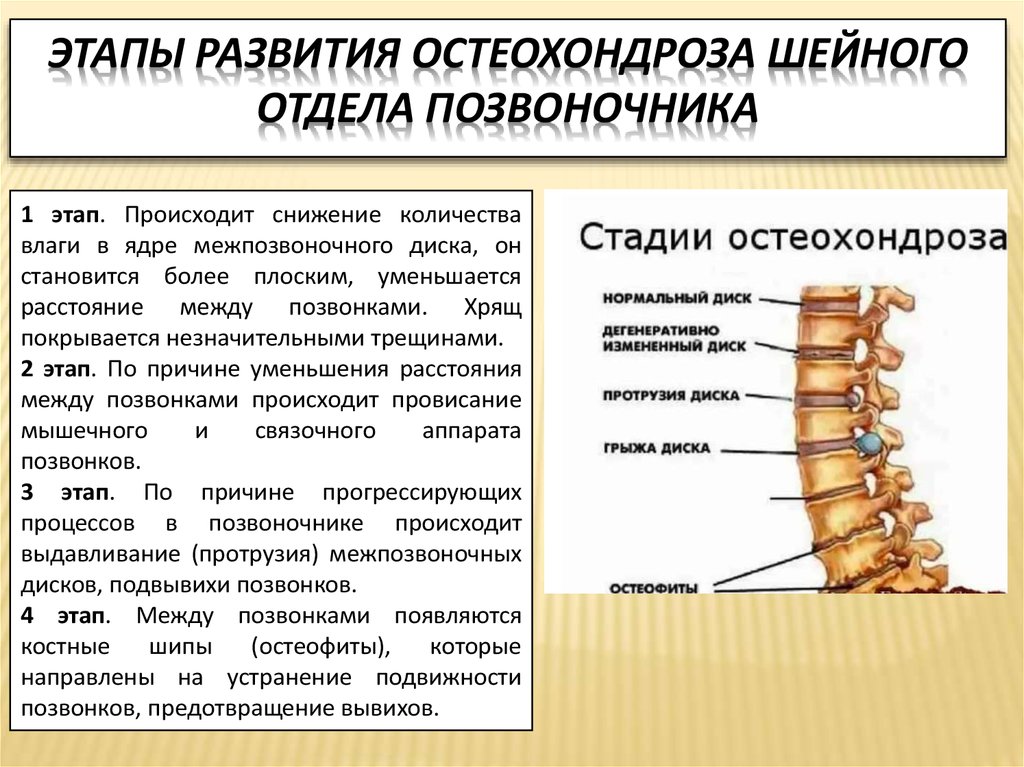 Основными задачами БМС являются поддержание равновесия тела в различных позах и при выполнении движений [8].
Основными задачами БМС являются поддержание равновесия тела в различных позах и при выполнении движений [8].
Условиями нормального функционирования БМС являются:
- Функциональная и структурная полноценность всех составляющих ОДА элементов;
- Адекватная работа механизмов поддержания равновесия в системе в различных условиях;
- Наличие функционального и структурного резерва, обеспечивающего устойчивость системы и ее способность находиться в равновесии в экстремальных условиях;
- Возможность перераспределения нагрузок между элементами ОДА для компенсации возникающих функциональных и структурных дефектов;
- Способность системы в покое и в движении выбирать такое взаиморасположение структурных элементов, при которых равновесие поддерживается без больших мышечных напряжений, а в статических положениях может сохраняться достаточно продолжительно [1,8,22,26].
Структурная и функциональная полноценность ОДА обеспечивают наличие взаимодополняющих характеристик системы — стабильность и достаточную мобильность. Мобильность обеспечивается движениями отдельных суставов в различных направлениях, зависит от количества и анатомического строения суставов, участвующих в движении и объединенных в кинематическую цепочку, скоординированной работой мышц, достаточной эластичностью мышц и соединительнотканных структур (связок, сухожилий, капсул суставов, фасций). Стабильность обеспечивается свойствами коллагена, входящего в состав соединительнотканных структур, силой, тонусом, координацией работы и постуральным балансом скелетных мышц [13,32,33].
Мобильность обеспечивается движениями отдельных суставов в различных направлениях, зависит от количества и анатомического строения суставов, участвующих в движении и объединенных в кинематическую цепочку, скоординированной работой мышц, достаточной эластичностью мышц и соединительнотканных структур (связок, сухожилий, капсул суставов, фасций). Стабильность обеспечивается свойствами коллагена, входящего в состав соединительнотканных структур, силой, тонусом, координацией работы и постуральным балансом скелетных мышц [13,32,33].
Ключевыми анатомическими образованиями, играющими важное значение в сохранении равновесия, равномерном распределении тяжести тела на обе ноги в покое, при ходьбе и движениях, осуществляющих амортизацию ударов при ходьбе, беге и адаптацию к неровностям почвы являются стопа, поясничный отдел позвоночника, таз, крестцово-подвздошный сустав, кинематическая цепь таз-нижняя конечность, позвоночник, шея, постуральная мускулатура [1,17,22,26].
Нейрофизиологические механизмы функционирования опорно-двигательного аппарата и формирования патобиомеханических нарушений.
Выполнение движений и координация обеспечивается взаимодействием двигательных центров коры головного мозга, экстрапирамидной и мозжечковой систем, ретикулярной формацией, сегментарным аппаратом спинного мозга. Для осуществления адекватной регуляции в процессе выполнения различных движений участвуют вестибулярная, зрительная и проприоцептивная афферентации. Согласованная работа двигательных центров и систем, осуществляющих и координирующих движение обеспечивает необходимое соответствие между позой и целенаправленными движениями тела. Сегментарный аппарат спинного мозга представляет собой совокупность взаимосвязанных нервных структур, обеспечивающих сложную и разнообразную рефлекторную деятельность спинного мозга, участвует в регуляции тонуса, длины мышц и в осуществлении разнообразных двигательных программ. В его состав входят заднекорешковые волокна (Iа — волокна мышечного веретена, Iб — волокна сухожильного аппарата Гольджи), вставочные нейроны и их интерсегментарные проводники, крупные двигательные нейроны собственных ядер передних рогов (?- и ?-мотонейроны), начальная часть их аксонов (?- и ?-аксоны), составляющих передние корешковые волокна. Морфологической основой рефлекторной деятельности спинного мозга являются рефлекторные дуги. Рефлекторная дуга состоит из сенсорных афферентных волокон, центральных нейронов спинномозгового ганглия, мотонейронов переднего рога и двигательных аксонов, заканчивающихся на скелетных мышцах. В спинном мозге сенсорные афферентные волокна образуют множество связей с мотонейронами, главным образом через интернейроны. При изменении нейронной активности, вызываемой спинальными афферентами, запускаются спинальные рефлексы, составляющие элементарные позные и двигательные программы и определяющие в зависимости от того, какие связи задействованы активацию или торможение определенных движений. Выделяют моносинаптические спинальные рефлексы (рефлекс торможения, регулирующий длину мышц), дисинаптические (рефлекс реципрокного антагонистического торможения), полисинаптические (оборонительные сгибательный и перекрестный разгибательный рефлексы, рефлекс возвратного пресинаптического торможения и др.) [8,25].
Морфологической основой рефлекторной деятельности спинного мозга являются рефлекторные дуги. Рефлекторная дуга состоит из сенсорных афферентных волокон, центральных нейронов спинномозгового ганглия, мотонейронов переднего рога и двигательных аксонов, заканчивающихся на скелетных мышцах. В спинном мозге сенсорные афферентные волокна образуют множество связей с мотонейронами, главным образом через интернейроны. При изменении нейронной активности, вызываемой спинальными афферентами, запускаются спинальные рефлексы, составляющие элементарные позные и двигательные программы и определяющие в зависимости от того, какие связи задействованы активацию или торможение определенных движений. Выделяют моносинаптические спинальные рефлексы (рефлекс торможения, регулирующий длину мышц), дисинаптические (рефлекс реципрокного антагонистического торможения), полисинаптические (оборонительные сгибательный и перекрестный разгибательный рефлексы, рефлекс возвратного пресинаптического торможения и др.) [8,25].
Моносинаптический рефлекс растяжения участвует в регуляции длины мышц. В ответ на растяжение мышцы происходит активация мышечных веретен, возбуждение по Iа волокнам передается на ?-мотонейронов и происходит сокращение мышцы, противодействующее ее растяжению. Рефлекторное поддержание мышечной длины важно для сохранения тонуса постуральных мышц.
Волокна мышечного веретена образуют не только моносинаптические связи с гомонимными ?-мотонейронами в составе рефлекторных дуг рефлекса растяжения, но и тормозные связи через интернейроны с ?-мотонейронами-антагонистами. Это самая короткая тормозная рефлекторная дуга, способствующая тому, что ?-мотонейроны каждой мышцы-антагониста в паре, тормозятся во время активизации другого компонента пары.
Сокращение мышцы может происходить не только в результате активизации ?-мотонейрона вызванного растяжением мышцы, но и при активизации ?-мотонейронов, приводящей к сокращению интрафузальных волокон мышечного веретена, раздражению рецепторов волокон Ia и передачей возбуждения на ?-мотонейрон. Этот механизм получил название ?-петли. Считается, что ?-петля предотвращает расслабление мышечных веретен во время сокращения экстрафузальных мышечных волокон, обеспечивает поддержание адекватного возбуждения рецепторов и сохранение стабилизирующего эффекта рефлекса растяжения во время движения.
Этот механизм получил название ?-петли. Считается, что ?-петля предотвращает расслабление мышечных веретен во время сокращения экстрафузальных мышечных волокон, обеспечивает поддержание адекватного возбуждения рецепторов и сохранение стабилизирующего эффекта рефлекса растяжения во время движения.
Рефлекс возвратного пресинаптического торможения осуществляется за счет активности тормозных интернейронов Реншоу, к которым отходят коллатерали от аксонов ?-мотонейрона до выхода их из спинного мозга, аксоны которых, в свою очередь образуют тормозные синапсы на этих мотонейронах. Торможение происходит по принципу обратной связи, т.к. интернейроны Реншоу тормозят те мотонейроны, которые вызвали их возбуждение. Этот вид торможения служит для предотвращения неконтролируемых колебаний активности мотонейронов.
Рефлекторные дуги полисинаптических рефлексов включают два и более связанных между собой центральных нейронов. Для них характерны следующие особенности. При росте количества и усилении активности реагирующих на стимул периферических рецепторов, благодаря временному и пространственному облегчению быстрее достигается надпороговый уровень возбуждения центральных органов. Повторяющиеся болевые стимулы могут приводить к снижению порога рефлекса, укорочению времени рефлекса, расширению рецептивного поля [8,25].
Повторяющиеся болевые стимулы могут приводить к снижению порога рефлекса, укорочению времени рефлекса, расширению рецептивного поля [8,25].
Рефлекторные дуги не изолированы друг от друга. На их интернейронах происходит широкая конвергенция сигналов от разных источников. Кроме того, на эти интернейроны оказывают тормозное и возбуждающее влияние другие афференты и высшие двигательные центры.
В спинном мозге действуют также восходящие и нисходящие сегментарные рефлекторные пути. Проприоспинальные нейроны, тела которых находятся в сером веществе спинного мозга служат интернейронами, а их аксоны спускаются или поднимаются на различные расстояния в составе проприоспинальных трактов, никогда не покидая спинного мозга. Образованные некоторыми из них, независимые функциональные группы отвечают за выполнение автоматических программ спинного мозга запускаемых на разных уровнях спинного мозга и способствуют координации движений. Благодаря этим рефлексам и автоматическим программам спинной мозг способен обеспечивать сложные согласованные движения в ответ на соответствующий сигнал с периферии или от вышележащих отделов ЦНС [5,8,10,16].
По современным представлениям ведущую роль в патогенезе ПБМН при НПОП играют структурные и функциональные нарушения в различных частях локомоторной системы, вызванные использованием при выполнении движений неоптимальных двигательных программ (неоптимального двигательного стереотипа). В последнее время значительная роль отводиться дисбалансу постуральных мышц. Постуральный дисбаланс способствует тому, что сохранение различных поз и выполнение движений происходит с неоптимальной нагрузкой на структурные элементы локомоторной системы (мышцы, связки, суставы, суставные капсулы, диски.) Защищаясь от перегрузок слабых звеньев, система включаются компенсаторные механизмы адаптации, механизм перепрограммирования всей мышечно-скелетной системы. Система перепрограммирования представляет собой сеть цепных реакций, как проявление реакции всей мышечно-скелетной системы на существующую проблему. Эти изменения проявляются изменениями динамического стереотипа. В результате, изменяется осанка, нарушается синергическое распределение активности мышц различного назначения в поддержании позы и обеспечении различных движений. Клинически выявляются укороченные и вялые мышцы, триггерные точки в мышцах и фиброзных тканях, изменения объема движений в различных отделах позвоночника, периферических суставах, функциональные блокады ПДС. На первых этапах эти функциональные нарушения носят саногенетический характер. Длительно сохраняясь, они способствуют развитию дистрофических изменений в мышцах, связках, капсулах сустава, межпозвонковых дисках, суставных поверхностях. Функциональная стадия заболевания переходит в стадию структурных изменений. Среди причин приводящих к развитию ПБМН также выделяют:
Клинически выявляются укороченные и вялые мышцы, триггерные точки в мышцах и фиброзных тканях, изменения объема движений в различных отделах позвоночника, периферических суставах, функциональные блокады ПДС. На первых этапах эти функциональные нарушения носят саногенетический характер. Длительно сохраняясь, они способствуют развитию дистрофических изменений в мышцах, связках, капсулах сустава, межпозвонковых дисках, суставных поверхностях. Функциональная стадия заболевания переходит в стадию структурных изменений. Среди причин приводящих к развитию ПБМН также выделяют:
- врожденное генетически детерминированное повышение эластичности соединительнотканных структур;
- статодинамические перегрузки при выполнении различных видов профессиональной деятельности;
- травму;
- длительно существующую гипомобильность;
- воспаление;
- болевые синдромы, вызванные повреждением кожи, нервных стволов, заболеваниями внутренних органов;
- поражение центров регуляции движений при дегенеративных заболеваниях ЦНС [4,5,9,12,18,23,24,28,32,33,34].

С современных позиций промежуточным результатом изменений рефлекторных двигательных программ является, так называемая «малая межпозвонковая дисфункция» ММД) (A. Marcus) или «функциональный блок» (H.Wolff). Межпозвонковая дисфункция представляет собой обратимое уменьшение или утрату, свойственной для данного сустава пассивной подвижности (объема пассивных движений), «игры сустава» или функции в суставном комплексе (соединительная ткань, хрящ, синовиальная оболочка) без видимой патологии. Суставная дисфункция выявляется при исследовании пассивной подвижности в суставе и по степени выраженности может быть от легкого ограничения движения до слабого подвывиха. При этом один или более векторов пассивных движений в суставе уменьшаются, за счет уменьшения объема движения до упругого барьера и резерва движения до жесткого барьера («игры сустава»). Для ММД типично наличие, по меньшей мере, одного безболезненного или почти безболезненного, свободного направления движения. Подвывих предполагает наличие структурных изменений в капсуле сустава, вплоть до ее разрыва с развитием травматического синовиита. Описанные изменения и часто развивающаяся при этом нестабильность облегчают и соответственно учащают возможность возникновение дисфункции в ПДС. Дисфункция и нестабильность представляют собой первые две фазы суставного дегенеративного процесса. Третьей фазой является фаза стабилизации [2,8,11,20,32,33].
Описанные изменения и часто развивающаяся при этом нестабильность облегчают и соответственно учащают возможность возникновение дисфункции в ПДС. Дисфункция и нестабильность представляют собой первые две фазы суставного дегенеративного процесса. Третьей фазой является фаза стабилизации [2,8,11,20,32,33].
Считается, что ММД это результат комплексного ноциреактивного патологического рефлекторного процесса, в который вовлечены один или несколько сегментов, включая, все структуры участвующие в образовании ПДС, в том числе и мышечная система. При ММД имеет место мышечное сокращение коротких глубоких паравертебральных мышц, вызванное болевыми и/или иными афферентами, которые индуцируют данный сегментарный или метамерный эффект через ?- и ?- мотонейроны. Через ?- и ?-мотонейроны стимулируются фазические мышцы, в частности короткие глубокие мышцы-вращатели позвоночного столба, моно- и олигосегментарные аутохтонные мышцы, иннервируемые дорсальными ветвями спинальных нервов, а также мышцы конечностей иннервируемые из вентральных ветвей спинальных нервов, антагонисты которых тормозятся интернейронами Реншоу [27,29,32,33,34].
Ноцицепторы обнаруживаются в коже, висцеральных органах, скелетных и сердечных мышцах и связаны с кровеносными сосудами. Они проводят информацию о повреждениях в задний рог спинного мозга, где первичная афферентация передается преимущественно на интернейроны [4,10,25,30].
Существуют 3 основных типа периферических дистальных сенсорных нейронов, различающихся по диаметру афферентных волокон и стимулам, вызывающим их активацию. Высокопороговые А-? механорецепторы активируются интенсивной механической стимуляцией, сенсорная афферентация от них проводиться тонкими миелинизированными А-?-волокнами, со скоростью проведения 5-50 м/с. А-? механотерморецепторы активируются интенсивной механической и температурной стимуляцией (более 45?С), скорость проведения сенсорной афферентации от них 3-20 м/с. Полимодальные ноцицепторы реагируют на интенсивную механическую стимуляцию, температуру около 42°С и химическое раздражение. Эти рецепторы иннервируются тонкими немиелинизированными С-волокнами со скоростью проведения 0,5-2 м/с. Считается, что точно локализованная боль проводиться по быстропроводящим волокнам. Они активизируются как легким прикосновением, так и интенсивным раздражением. Их активность соответствует интенсивности стимула. Болевое раздражение этих рецепторов может быть точно локализовано. Плохо локализованная боль проводиться С-волокнами [5,8,10,31].
Считается, что точно локализованная боль проводиться по быстропроводящим волокнам. Они активизируются как легким прикосновением, так и интенсивным раздражением. Их активность соответствует интенсивности стимула. Болевое раздражение этих рецепторов может быть точно локализовано. Плохо локализованная боль проводиться С-волокнами [5,8,10,31].
Раздражение ноцицепторов вызывает поток афферентных нервных импульсов, которые через узел заднего корешка попадают в задний рог спинной мозга. Перед вхождением в спинной мозг, волокна заднего корешка делятся на две части. Первая, занимающая более медианное положение содержит толстые миелинизированные волокна, вторая, занимающая латеральное положение содержит тонкие миелинизированные А-?- и немиелинизированные С- волокна. После входа в спинной мозг А-волокна заднего корешка разделяются на восходящие и нисходящие ветви, затем проникают в серое вещество спинного мозга и оканчиваются на нейронах заднего рога. Выделяют три группы нейронов серого вещества, получающих ноцицептивную афферентацию с периферии. Это, прежде всего, специфические ноцицептивные нейроны, получающие афферентацию от высокопороговых А-?- и С-полимодальных ноцицепторов. Вторая группа — нейроны широкого динамического диапазона (НШДД), возбуждающиеся, как ноцицептивными, так и неноцицептивными стимулами от низкопороговых А-?-механорецепторов, высокопороговых А-?-ноцицепторов и С-полимодальных ноцицепторов. Совокупность этих нейронов, в функциональном отношении можно рассматривать как своеобразный первичный центральный интегративный центр сбора и обработки разномодальных возбуждающих или тормозных влияний, исходящих из периферических и центральных отделов нервной системы. После обработки ноцицептивные сигналы через интернейроны передаются на мотонейроны передних и боковых рогов, вызывая рефлекторые моторные или вегетативные реакции. Интернейроны третьей группы расположены в так называемой желатинозной субстанции или II пластине по Rexed. Они активируются ноцицептивными и неноцицептивными стимулами, а также центральными нисходящими влияниями со стороны супраспинальных отделов головного мозга.
Это, прежде всего, специфические ноцицептивные нейроны, получающие афферентацию от высокопороговых А-?- и С-полимодальных ноцицепторов. Вторая группа — нейроны широкого динамического диапазона (НШДД), возбуждающиеся, как ноцицептивными, так и неноцицептивными стимулами от низкопороговых А-?-механорецепторов, высокопороговых А-?-ноцицепторов и С-полимодальных ноцицепторов. Совокупность этих нейронов, в функциональном отношении можно рассматривать как своеобразный первичный центральный интегративный центр сбора и обработки разномодальных возбуждающих или тормозных влияний, исходящих из периферических и центральных отделов нервной системы. После обработки ноцицептивные сигналы через интернейроны передаются на мотонейроны передних и боковых рогов, вызывая рефлекторые моторные или вегетативные реакции. Интернейроны третьей группы расположены в так называемой желатинозной субстанции или II пластине по Rexed. Они активируются ноцицептивными и неноцицептивными стимулами, а также центральными нисходящими влияниями со стороны супраспинальных отделов головного мозга. Активность интернейронов желатинозной субстанции может изменять возбудимость нейронов первых двух групп [10,27,29]. На рис.1 представлена схема ноцицептивной системы.
Активность интернейронов желатинозной субстанции может изменять возбудимость нейронов первых двух групп [10,27,29]. На рис.1 представлена схема ноцицептивной системы.
Ноцицептивная афферентация от I и II групп нейронов направляется к головному мозгу по восходящим спино-таламическому, спино-ретикулярному и др. путям. Нервные импульсы, проходящие по латеральному спино-таламическому пути приходят в соматосенсорную кору.
Кроме ноцицептивной афферентации и другие виды афферентаций из поврежденных тканей ПДС, или соседнего ПДС приходящие к НШДД могут приводить к активизации двигательной системы с развитием функциональных блокад и активации симпатической нервной системы. Как только сумма афферентаций превышает определенный порог, происходит активация НШДД.
ЦНС также реагирует на сумму афферентаций, благодаря спиноталамическому пути. Мозг не всегда может точно идентифицировать происхождение афферентации из-за свойства конвергенции, которое присуще НШДД.
Кроме локальной мышечной реакции, следствием многофункциональной конвергенции НШДД является ошибочное восприятие локализации боли со стороны ЦНС и спроецированная боль.
Тормозящее влияние на НШДД оказывает проприоцептивная афферентация проходящая по толстым миелинизированным волокнам. Доказано, что достаточный уровень проприоцепции — необходимое условие торможения ноцицептивных сигналов [10,27,29].
Как подчеркивалось выше, при выраженной длительно существующей обратимой сегментарной дисфункции происходят структурные изменения в инертных тканях сустава, глубоких паравертебральных и постуральных мышцах и развивается так называемая первичная гипералгезия. При первичной гиперальгезии выявляется боль, провоцируемая движениями во всех возможных направлениях движения сустава. Первичная гипералгезия сопровождается гипералгезией и гиперактивностью ноцирецепторов. При этом происходит хронификация дисфункции с развитием структурных изменений в мягких тканях, ведущая, к накоплению ноцицептивных афферентов. При хроническом раздражении различные популяции суставных механорецепторов с высоким или низким порогом могут превращаться в постоянные ноцирецепторы с низким порогом [8,32,33].
При длительно существующей сегментарной межпозвонковой дисфункции происходит генерализация процесса на уровне пораженного ПДС, региона позвоночника, всего позвоночника или всей локомоторной системы. При этом, дегенератавные изменения развиваются в инертных тканях сустава, глубоких паравертебральных и постуральных мышцах, распространяются на другие ПДС, регионы позвоночника, отделы опорно-двигательного аппарата. Этот процесс называется первичной генерализаций [8,27,29].
Структурные изменения в инертных тканях сустава, сухожилиях и мышцах приводят также к дисбалансу, качественному изменению, снижению общего уровня проприоцептивной аффрерентации, что также способствует хронификации ММД.
Достаточная нагрузка и оптимальная подвижность сустава необходимы для сохранения и поддержания морфофункциональных характеристик соединительнотканных структур участвующих в образовании сустава, в связи с относительно недостаточным кровообращением в местах прикрепления связок, сухожилий и капсулы суставов.
Длительно существующая дисфункция, нефизиологическая поза, неподвижность, недостаток активности, генетические и другие индивидуальные факторы приводят к механическому и клеточному стрессу в связках и других тканях сустава. Они теряют свои эластические характеристики, что способствует уменьшению стабильности сустава. Это, в свою очередь приводит к увеличению степени дегенерации в суставном комплексе.
При длительно существующей суставной неподвижности может происходить капсулярный выпот, уменьшение толерантности связок к нагрузкам и даже деминерализации соединительнотканных структур. В синовиальной оболочке суставов при неподвижности на 30-40% уменьшается количество глюкозоаминогликанов и воды, достаточное количество которой необходимо для осуществления диффузии метаболитов, газов и электролитов между капиллярами и клетками соединительной ткани, поддержания тургора тканей. Потеря воды способствует увеличению трения между микрофибрилами коллагена, при этом увеличивается возможность их сцепления (cross-linking) между собой, образования спаек и деформации сустава. Вследствие неподвижности накапливаются промежуточные продукты метаболизма, развивается мышечная атрофия с увеличением относительного количества соединительной ткани и происходит дискоординация работы нейромышечного комплекса [15,32,33].
Вследствие неподвижности накапливаются промежуточные продукты метаболизма, развивается мышечная атрофия с увеличением относительного количества соединительной ткани и происходит дискоординация работы нейромышечного комплекса [15,32,33].
Наряду с дегенеративным процессом, в инертных тканях развивается местное асептическое воспаление с высвобождением серотонина, простогландинов и других медиаторов воспаления, которые в свою очередь приводят к рефлекторному раздражению связок, сухожилий и спазму мышц [10,16,27,29,32,33].
>Методом коррекции ПБМН является современная мануальная терапия (МТ), которая объединяет в себе диагностические и лечебные техники и приемы. Диагностические приемы позволяют выявлять и оценивать выраженность ПБМН. Лечебные техники МТ направлены на устранение ПБМН, восстановление морфофункциональных характеристик локомоторной системы, отдельных ее составных частей [8,11,19,20,21,32].
ЛИТЕРАТУРА
- Бернштейн Н.А. Физиология движений и активность.
 — М.:Наука, 1999.
— М.:Наука, 1999. - Борисов И.А., Лихачев С.А., Борисенко А.В. Глоссарий мануального терапевта: учебн. пособие. — Витебск, 2004.
- Васильева Л.Ф. Мануальная диагностика и терапия (клиническая биомеханика и патобиомеханика. — СПб:ИКФ «Фолиант», 1999.
- Васильева Л.Ф. Гипотония мышцы, мышечный дисбаланс и боль // Прикладная кинезиология. — 2004. — №2. — С. 9-13.
- Данилов А.Б., Давыдов О.С. Нейропатическая боль. — М.:Боргес, 2007.
- Забаровский В.К. Механизмы действия мануальной терапии // Медицинские новости. — 2007. — №1. С. 7-12.
- Здравоохранение в Республике Беларусь: офиц. стат. сб. за 2006г. — Минск: ГУ РНМБ, 2007.
- Иваничев Г.А. Мануальная медицина. — М.:МЕДпресс, 1998.
- Иваничев Г.А., Барташевич В.В., Камзеев В.Д. Начальные стадии спондилогенного распространенного миофасциального болевого синдрома шейной локализации // Мануальная терапия. — 2005. — №1(17). — С. 59-64.
- Кукушкин М.
 Л., Хитров Н.К. Общая патология боли. М.: Медицина, 2004.
Л., Хитров Н.К. Общая патология боли. М.: Медицина, 2004. - Левит К., Захсе И., Янда В. Мануальная терапия / пер. с анг. — М.:Медицина, 1993.
- Левит К.Э. Функция и дисфункция. Основные вопросы диагностики и лечения в мануальной терапии // Мануальная терапия. — 2005. — №1(17). — С. 53-58.
- Лихачев С.А., Борисенко А.В., Борисов И.А. Мануальная терапия неврологических проявлений шейного остеохондроза. — Витебск, 2001.
- Михайлов В.П. Боль в спине: механизмы патогенеза и саногенеза. — Новосибирск: СО РАМН, 1999.
- Никонов С.В. Дискогенная болезнь: морфофункциональное и патофизиологическое обоснование диагноза // Мануальная терапия. — 2001. — №3. — С. 8-16.
- Ничипуренко Н.И. Патофизиологические и нейрохимические механизмы боли // Медицинские новости. — 2000. — №8. — С. 25-29.
- Новосельцев С.В., Симкин Д.Б. Крестец. Анатомо-функциональные взаимосвязи и роль в биомеханике тела человека // Мануальная терапия. — 2008. — №3(31). — С. 89-99.
- Симонс Д.Г., Трэвелл Дж.Г., Симонс Л.С. Миофасциальные боли и дисфункции: руководство по триггерным точкам. В 2 томах. Т. 1 / пер. с анг. — М.:Медицина, 2005.
- Ситель А.Б. Мануальная терапия. — М.:Издатцентр, 1998.
- Ситель А.Б., Скоромец А.А., Гойденко В.С., Карпеев А.А., Васильева Л.Ф., Саморуков А.Е. Мануальная терапия, диагностика и лечение заболеваний опорно-двигательного аппарата // Мануальная терапия. — 2003. — №4(12). — С. 4-21.
- Ситель А.Б., Тетерина Е.Б. Методы мануальной терапии (специфические и неспецифические техники, показания и противопоказания // Мануальная терапия. — 2008. — №1(29). — С. 3-21.
- Скворцов Д.В. Клинический анализ движений. Анализ походки. — НПЦ — «Стимул», 1996.
- Стефаниди А.В. Патогенез мышечно-фасциальной боли при нарушении в афферентном звене постуральной системы // Мануальная терапия. — 2008. — №3(31). — С. 81-88.
- Стефаниди А.В. Динамика мышечно-фасциального болевого синдрома поясничной локализации после коррекции дисфункции структур, содержащих больше всего проприоцепторов // Мануальная терапия. — 2008. — №4(32). — С. 51-57.
- Триумфов А.В. Топическая диагностика заболеваний нервной системы. — М.:Медпресс-информ, 2003.
- Филатов В.И. Клиническая биомеханика. — Л., 1980.
- Хейман В. Сегментарная дисфункция и структурное повреждение. Нейрофизиологические механизмы диагностики // Мануальная терапия. — 2007. — №2(26). — С. 6-11.
- Шитиков Т.А. О роли патобиомеханической концепции клинических проявлений нейроортопедической патологии // Мануальная терапия. — 2003. — №4(12). — С. 48-54.
- Эйманн В., Бьони У., Лошер Г. Фундаментальные исследования в медицине // Мануальная медицина. 2006. — №3(23). — С. 10-23.
- Яхно Н.Н., Штульман Д.Р. Болезни нервной системы: руководство для врачей: в 2 т. — Т. 1. М.:Медицина, 2003.
- Barker R., Barasi S., Neal M. Neuroscience at glance. — Blackwell, 2008.
- Boyling J.D., Palastanga N. Grieve’s Modern Manual Therapy. — Edinburg, 1994.
- Marcus A. Muskuloskeletal Disorders. — California, 1999.
- McGill S. Low Back Disorders. — Canada, 2002
Дегенеративная болезнь межпозвонковых дисков (остеохондроз Распространенность, географическая изменчивость и Радиологические корреляты у мужчин и женщин в возрасте 50 и старше
1 Отделение радиологии и ядерной медицины, Свободный университет, Берлин, Германия
2 Медицинский университет, Кембридж, CB2 0QQ U.K
3 NIHR Подразделение биомедицинских исследований опорно-двигательного аппарата, Манчестерский академический научный центр здравоохранения, Манчестер, и Центр эпидемиологии Великобритании по исследованию артрита, Манчестер, США.К
4 Департамент общественного здравоохранения и первичной медико-санитарной помощи, Исследовательская лаборатория Strangeways, Кембридж, CB1 8RN U.K
5 Klinik fur Innere Medezin IV Jena Германия
6 Госпиталь Сан-Жуан, Порту, Португалия
7 Королевская национальная больница ревматических заболеваний, Бат, Великобритания
8 Больница общего профиля Астурии, Овьедо, Испания
9 Университетская больница, Лёвен, Бельгия
10 Кафедра метаболизма человека, Шеффилдский университет, Шеффилд, Великобритания
11 Госпиталь PKP, Варшава, Польша
12 Лаборатория исследования опорно-двигательного аппарата, Афинский университет, Афины, Греция
13 Институт ревматических болезней, Пьештяны, Словакия
14 Кафедра эпидемиологии и внутренней медицины, Университет Эразмус, Роттердам, Нидерланды
15 Кафедра медицины и гипертонии, Поморский медицинский университет, Щецин, Польша
16 Институт клинической медицины Университета Сиены, Сиена, Италия
17 Национальный институт ревматологии и физиотерапии, Университет Земмельвейса, Будапешт, Венгрия
18 Отделение ортопедии и радиологии, Общая больница Мальме, Швеция
19 Школа медицины и стоматологии, Университет Абердина, U.К.
20 Med Klinik & Polyklinik Bochum, Германия
21 Школа медицинских наук, Манчестерский университет, Oxford Road, Manchester, M13 9PL U.K.
22 Королевская больница Корнуолла, Труро, Великобритания
23 NIHR Отделение костно-мышечных биомедицинских исследований, Отделение ортопедии, ревматологии и костно-мышечной системы Наффилда, Windmill Road, Oxford, OX3 7LD, U.K.
24 MRC Lifecourse Epidemiology Unit, Southampton SO16 6YD, UK
* Адрес для корреспонденции: Dr J Reeve, NIHR, Отделение биомедицинских исследований опорно-двигательного аппарата, Научно-исследовательский центр Botnar и Институт скелетно-мышечных наук, Отделение ортопедии и опорно-двигательного аппарата Наффилда Наук, Windmill Road, Оксфорд, OX3 7LD, U.K. [email protected] (нет факса)‡ Координаторы проектов EVOS и EPOS.
▽ Главные исследователи центров, участвующих в обоих EVOS и исследовательские группы EPOS: Aberdeen UK — Reid DM; Афины, Греция — Lyritis G; Bath UK — Бхалла АК; Берлин, Германия — Felsenberg D, Бэнзер Д., Райзингер В.; Бохум, Германия — Schatz H; Будапешт Венгрия — Плохо ГРАММ; Кембриджшир Великобритания — Тодд CJ; Эрфурт, Германия — Kragl G; Грац, Австрия — Вебер К; Харроу Великобритания — Рив Дж; Гейдельберг, Германия Scheidt-Nave C; Йена, Германия — Abendroth K; Левен Бельгия — Декекер Дж; Лион, Франция — Delmas PD † ; Любек, Германия — Raspe H; Мальме, Швеция — Johnell O † ; Манчестер Великобритания — О’Нил TW; Москва Россия — Беневоленская Л; Порту, Португалия — Аросо А; Овьедо, Испания — Cannata J; Пьештяны Словакия — Масарик П; Прага, Чешская Республика — Гавелка S † ; Роттердам, Нидерланды — Pols H; Сиена Италия — Nuti R; Щецин Польша — Мязговский Т; Труро Великобритания — Вульф AD; Варшава Польша — Хошовски К; Ярославль Россия — Ершова О. Загреб, Хорватия — Яич I † .
† Умерший
(PDF) Распространенность шейного спондилеза и скелетно-мышечных симптомов среди кули в городе Бангладеш
73Md H. MAHBUB и др.: Спондилез шейки матки и цервикальный спондилез 2000, в то время как у 9000 спондилез скелетно-мышечной системы 9000, тогда как у 9000 спондилезы шейки матки 2000, тогда как у 9000 спондилезы — 9000 симптомы
среди популяции всех кули. Наше исследование
также показало, что в 35,9% случаев имелось ограничение
движения шейного отдела позвоночника.Этот результат
хорошо согласуется с результатами исследования
Ahmed et al.
У большинства кули с шейным спондилезом боли
в шее и ограничение подвижности шейного отдела позвоночника
отсутствовали. Корреляция рентгенологических изменений при шейном спондилезе
с клиническими симптомами низкая
21, 22)
.
Многие люди с рентгенологическим подтверждением цервикального спондилеза
могут быть полностью бессимптомными
3)
.
Различия в исходных размерах цервикального канала позвоночника
считаются причиной такого несоответствия
1, 2, 23)
.
Все вышеперечисленные данные указывают на то, что шейный
спондилез связан с классным занятием. Повторяющаяся нагрузка
на голову, вероятно, влияет на возникновение
и скорость дегенерации шейного отдела позвоночника. Однако результаты
настоящего исследования следует интерпретировать в свете ограничений этого исследования.Место исследования
выбрано специально, поэтому распространенность шейного спондилеза
среди изученных кули не может быть обобщена. Кроме того, поскольку
только работающих кули были включены в настоящее исследование
, распространенность шейного спондилеза среди
этой профессиональной группы могла быть недооценена. Мы должны подчеркнуть, что очевидным ограничением
нашего исследования является
, что ни одна контрольная группа, не подвергавшаяся нагрузке на голову
, не использовалась в качестве эталонной популяции для сравнения распространенности шейного спондилеза
.Определенная информация
была записана согласно утверждениям
респондентов, например, возраст, продолжительность занятия как прохладно.
Проверить эти данные не удалось, так как отсутствуют подлежащие повторной обработке записи
. По замыслу, это было перекрестное исследование, поэтому установить причинно-следственную связь невозможно. Ограниченные национальные данные
также ограничили исследование при сравнении результатов.
Заключение
Высокая распространенность шейного спондилеза и
скелетно-мышечных симптомов среди профессиональных кули
может быть связана с практикой ношения
тяжелых грузов на голове.Следовательно, необходимы дальнейшие исследования контрольного исследования случая
с использованием большой выборки населения с
более совершенными радиологическими инструментами, чтобы исследовать
этой проблемы среди кули и изучить превентивные меры
.
Ссылки
1) KB Jumah и PK Nyame: Связь между нагрузкой
на голову и шейным спондилезом у
жителей Ганы. West Afr J Med 13, 181–182 (1994)
2) WF Lestini и SW Wiesel: Патогенез
шейного спондилеза.Clin Orthop 12, 69–93 (1989)
3) JM Jr Fenlin: Патология дегенеративного заболевания шейного отдела позвоночника
. Orthop Clin North Am 2, 371–387 (1971)
4) HJ Jager, L Gordon-Harris, UM Mehring, GF Goetz
и KD Mathias: Дегенеративные изменения шейного отдела позвоночника
и нагрузка на голову . Скелетная радиология
26, 475–481 (1997)
5) Л. Леви: шея Портера. Br Med J 2, 16–19 (1968)
6) Э. Хартвиг, М. Шультейс, С. Крамер, В. Эльберт, Л. Кинзил
и М. Крамер: профессиональные заболевания 2108.
Дегенеративные изменения шейного отдела позвоночника как критерий причинности
в оценке дискогенных
заболеваний по BeKV 2108. Unfallchirurg 106,
306–312 (2003)
7) BM McCormack and PR Weinstein: Cervical
спондилез. Обновление. West J Med 165, 43–51 (1996)
8) JG Heller: Синдромы дегенеративного заболевания шейки матки
. Orthop Clin North Am 23, 381–394 (1992)
9) WF Young: шейная спондилотическая миелопатия:
частая причина дисфункции спинного мозга у пожилых
человек.Am Fam Physician 62, 1064–1070 (2000)
10) Ф. Е. Валергакис: Шейный спондилез: наиболее частая причина
потери положения и вибрационного чувства. Гериатрия
31, 51–56 (1976)
11) C Czech, R. Czech, A Seibt и AD Freude: Функциональные
изменения шейного отдела позвоночника и плечевого пояса
у рабочих, занятых в текстильном шитье. Z Gesamte Hyg
36, 61–64 (1990)
12) M Joosab, M Torode и PV Rao: Предварительные выводы
о влиянии нагрузки на структурную целостность
шейного отдела позвоночника.Surg Radio Anat 16, 393–398 (1994)
13) Л. Куоринка, Б. Джонсон, А. Килбом, Х. Винтерберг, Ф.
Биринг-Соренсен, Г. Андерссон и К. Йоргенсен:
Стандартизированные скандинавские вопросники для анализа
скелетно-мышечных симптомов. Appl Ergonom 18, 233–
237 (1987)
14) JH Kellgren и JS Lawrence: Остеоартроз и дисковая дегенерация
у городского населения. Ann Rheum Dis
17, 388–397 (1958)
15) JE Zejda и B Stasiow: дегенеративные изменения шейного отдела позвоночника
изменения (сужение межпозвонковых пространств и
остеофитов) у шахтеров.Int J Occup Med Environ
Health 16, 49–53 (2003)
16) Дж. Дж. Эчарри и Ф. Форриол: Влияние осевой нагрузки на шейный отдел позвоночника
: исследование конголезских лесоносцев. Int
Orthop 26, 141–144 (2002)
17) М. Хагберг и Д.Х. Вегман: уровни распространенности и соотношение шансов
заболеваний плеча и шеи в различных профессиональных группах
. Br J Ind Med 44, 602–610 (1987)
18) JM Bremner, JS Lawrence и WE Mial: Дегенеративная
болезнь суставов у сельского населения Ямайки.Ann
Rheum Dis 27, 326–332 (1968)
19) G Pallis, AM Jones and JD Spillane: Цервикальный спондилез.
Заболеваемость и осложнения. Brain 77, 274 (1954)
20) З. Ахмед, М. Хан и Н. Ислам: шейный спондилез.
Asian Med J 25, 271–277 (1992)
21) MD Connell и SW Wiesel: Естественная история и патогенез
шейного диска. Orthop Clin
North Am 23, 369–380 (1992)
22) JS Lawrence: Дегенерация диска: частота и связь
с симптомами.Ann Rheum Dis 28, 121–138
(1969)
23) HH Bohlmann и SE Emery: Патофизиология
шейного спондилеза и миелопатии. Spine 13, 843–
846 (1989)
Остеохондроз лошадей — обзор
Питание, гормональные факторы и скорость роста
С самого начала исследования ОК у лошадей много усилий было посвящено факторам питания. Исследования можно условно разделить на исследования минералов и микроэлементов, в основном меди и цинка, в меньшей степени кальция и фосфора, а также уровня пищевой энергии.Последний фактор тесно связан со скоростью роста, фактором, в значительной степени инкриминируемым патогенезом ОК у большого числа видов. Однако скорость роста определяется не только потреблением энергии, но и генетической предрасположенностью.
Интерес к микроэлементам повысился после сообщения о взаимосвязи между низкими уровнями меди в сыворотке и концентрацией церулоплазмина (белок, переносящий медь, присутствующий в крови) и ОК. 86 Исследования следили за эффектом преднамеренного кормления диетами с низким содержанием меди 87 и возможной ролью цинка в возникновении относительного дефицита меди. 88 Считалось, что этот механизм действует через фермент лизилоксидазу, медьзависимый фермент, который необходим для образования поперечных связей коллагена. Цинк и кадмий могут противодействовать меди, вытесняя ее из участков связывания сульфгидрила на металлотионеине. 89
Эпидемиологические исследования диетических уровней минеральных веществ и микроэлементов и возникновения ортопедических заболеваний, связанных с развитием, в Огайо и Кентукки, казалось, дали дополнительные доказательства ключевой роли меди. 90 Первоначальная рекомендация Национального исследовательского совета (NRC) 91 о 10 ppm меди в сухом веществе, которая была основана на исследовании с ограниченным количеством лошадей, 92 была оспорена, и были начаты исследования добавок. В некоторой степени они дали положительные результаты, 93-95 , но они, безусловно, не были достаточно убедительными, чтобы определить дефицит меди как единственную причину ОК. 96 Было рекомендовано более высокое содержание меди в рационе от 20 до 25 частей на миллион 95 или 50 частей на миллион 97 , но позже они были подвергнуты сомнению после исследований, показавших, что уровень меди равен 4.От 3 до 8,6 частей на миллион на пастбище было достаточно для здорового развития костей и хрящей. 98 Доказательства в пользу добавления меди беременным кобылам неоднозначны. Хотя одно исследование показало увеличение концентрации меди в печени новорожденных жеребят после пренатального введения кобыл на поздних сроках беременности 99 и отметило (незначительное) уменьшение повреждений суставного хряща в возрасте 5 месяцев, 98 другое исследование, проведенное в той же стране. (Новая Зеландия) не смогли продемонстрировать оба эффекта. 100 Однако в обоих исследованиях поражения были минимальными, и клинических ОК не наблюдалось. Это означает, что если есть какое-либо влияние на возникновение поражений, оно будет незначительным. Однако это не означает, что добавление меди беременным кобылам или новорожденным жеребятам, которое также может повышать содержание меди в печени, 101 , может не иметь клинических преимуществ, поскольку другое исследование показало, что существует связь между концентрацией меди в печени новорожденных и концентрацией меди в печени. разрешение поражений, но не было корреляции с первоначальным возникновением. 53 Из этого исследования был сделан вывод, что медь положительно влияет на восстановление поражений ОК, но не на их патогенез. Эта концепция может объяснить многие противоречивые и неубедительные выводы, сделанные ранее. Следовательно, медь сохраняет клинически важную роль, потому что это результат как патогенетического процесса, так и последующего процесса восстановления, который определяет возможные и клинически важные поражения. Хотя предложенный механизм действия меди через лизилоксидазу подвергается сомнению, 102 все еще существуют механистические доказательства роли меди, потому что in vitro исследования дали дополнительную информацию о роли меди, которая, по-видимому, обладает хондрозащитным действием. эффект за счет снижения активности протеиназ катепсина B и катепсина D. 103
Высокие уровни кальция не влияли на частоту ОК у жеребят, но высокие уровни (в четыре раза превышающие рекомендацию NRC) фосфора приводили к значительно большему количеству поражений. 104 Предполагалось, что механизмом будет индукция вторичного гиперпаратиреоза, который приведет к усилению остеопороза и последующему ослаблению субхондральной кости. Исследование интересно тем, что изучали жеребят в возрасте от 2,5 до 6,5 месяцев, который, как теперь известно, является периодом, когда динамический процесс ОК является очень активным.
Диетические энергетические уровни участвовали в патогенезе ОК на протяжении десятилетий. 105 Это было в основном, но не исключительно, в связи с высокими темпами роста. В ранних скандинавских исследованиях было заявлено, что ОК в первую очередь встречается у крупных быстрорастущих животных, будь то бройлеры, быки, собаки, свиньи или лошади. 8,48 Позже литература стала более неоднозначной по вопросу темпов роста. Некоторые авторы не обнаружили связи со скоростью роста, 14,106,107 , но другие сообщили о большей распространенности у лошадей с более высоким ростом в холке 15,34 или у лошадей, имеющих более высокий среднесуточный привес. 108 Иногда это было верно только в течение ограниченного периода развития. 109 В исследовании, в котором нормальный уровень питания сравнивался с увеличением на 120–150% всех компонентов диеты, быстрый рост был связан с большим количеством поражений ОК, независимо от того, был ли быстрый рост Скорость определялась более высоким уровнем питания или генетической предрасположенностью. 54
Хотя данные о влиянии скорости роста противоречивы, и концепция высокой скорости роста, оказывающей давление на процесс эндохондральной оссификации и, таким образом, приводящей к нарушениям, может быть слишком упрощенной, есть существенные доказательства других механизмов.Избыточный уровень энергии, особенно при употреблении в пищу легкоусвояемых углеводов, 110,111 приводит к сильной постпрандиальной гиперинсулинемии. Инсулин и его производные инсулиноподобный фактор роста-1 (IGF-1) и IGF-II оказывают прямое влияние на процесс эндохондральной оссификации, действуя как митогены для хондроцитов и стимулируя выживание хондроцитов или подавляя апоптоз. 112 Многие современные лошади чрезмерно кормятся и имеют низкий уровень активности, что, как и у людей, может привести к ожирению и инсулинорезистентности.Последнее состояние было связано со многими патологическими состояниями, включая ламинит и ОК. 113
Инсулин также стимулирует быстрое удаление из кровотока гормонов щитовидной железы T 3 и T 4 , 114 , которые участвуют в заключительных стадиях дифференцировки хондроцитов и в метафизарной инвазии роста хрящи кровеносными сосудами. 115 Фактически, ОК-положительные жеребята имеют значительно более низкую активность IGF-1, чем ОК-отрицательные жеребята. 116 Таким образом, высокие уровни углеводов могут вызвать преходящий относительный гипотиреоз и, следовательно, замедление созревания растущего хряща. Известно, что гипотиреоз у лошадей вызывает поражения скелета, хотя они не эквивалентны тем, которые наблюдаются при ОК. 117
Интересно, что влияние углеводов на уровень гормонов щитовидной железы может быть продемонстрировано у отъемышей, но не проявляется у годовалых. 118 Было возможно вызвать хрящевые поражения, придерживаясь диет с высоким уровнем усвояемой энергии. 104,119 Кроме того, у лошадей с ОК был более высокий постпрандиальный ответ глюкозы и инсулина на корм с высоким содержанием зерна, чем у нормальных лошадей. 120
Еще одно свидетельство важности содержания углеводов в кормах — исследование, проведенное в Кентукки и посвященное влиянию сезона на возникновение ОК. У ранних жеребят, по-видимому, была значительно более высокая частота ОК в суставах TC, но у поздних жеребят более высокая частота в суставах FP.Этот, казалось бы, противоречивый эффект сезона можно объяснить разными окнами уязвимости этих суставов, которые, по-видимому, совпадают с весенними и осенними пиками высокоэнергетической ценности травы. 31
Вряд ли можно сомневаться в том, что описанный здесь патогенетический механизм играет определенную роль в развитии ОК у лошадей. Однако маловероятно, что это единственный механизм, потому что многие поражения, вызванные назначением высокоуглеводных диет, были похожи, но не всегда были идентичны тем, которые наблюдаются при клинических ОК.Кроме того, в пластине роста было замечено множество повреждений, 107 , и в отличие от других видов, клинический ОК редко, если вообще когда-либо, наблюдается в пластине роста у лошади.
Columbia Health
SVR — CUIMC
SVR — CUIMC
SVR — CUIMC
SVR — CUIMC
SVR — CUIMC
SVR — CUIMC
SVR — CUIMC
СВР — Морнингсайд
СВР — Морнингсайд
СВР — Морнингсайд
СВР — Морнингсайд
СВР — Морнингсайд
СВР — Барнард
СВР — Барнард
СВР — Барнард
СВР — Барнард
SVR — CUIMC — Drop-In
SVR — CUIMC — Drop-In
SVR — CUIMC — Drop-In
SVR — CUIMC — Drop-In
SVR — CUIMC — Drop-In
SVR — CUIMC — Drop-In
SVR — CUIMC — Drop-In
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Страховая касса — Часы приема-сдачи
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Медицинские услуги
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для людей с ограниченными возможностями: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Услуги для инвалидов CUIMC: виртуально и лично (только по предварительной записи)
Подставка для решения проблем: 613 Джером Грин Холл
Подставка для решения проблем: 613 Джером Грин Холл
Подставка для решения проблем: 613 Джером Грин Холл
Подставка для решения проблем: 100 Carman Hall
Подставка для решения проблем: 100 Carman Hall
Главный офис CPS
Главный офис CPS
Прием для экстренной помощи в связи с психическим здоровьем: Лернер 5
Прием для экстренной помощи в связи с психическим здоровьем: Лернер 5
Подставка для решения проблем: Межкультурный ресурсный центр
Подставка для решения проблем: Межкультурный ресурсный центр
Подставка для решения проблем: Межкультурный ресурсный центр
Служба поддержки для решения проблем: Broadway Residence Hall
Служба поддержки для решения проблем: Broadway Residence Hall
Подводка для решения проблем: 600 Вт.113-я улица
Подставка для решения проблем: 600 W. 113th St.
Подставка для решения проблем: 600 W. 113th St.
Служба поддержки для решения проблем: 210 Восточный кампус
Служба поддержки для решения проблем: 210 Восточный кампус
Служба поддержки для решения проблем: 210 Восточный кампус
Подставка для решения проблем: 208 Юрис Холл
Подставка для решения проблем: 208 Юрис Холл
Подставка для решения проблем: 530 Mudd Hall
Подставка для решения проблем: 530 Mudd Hall
Дроп-ин для решения проблем: 610 Дом международных отношений
Дроп-ин для решения проблем: 610 Дом международных отношений
Дроп-ин для решения проблем: 610 Дом международных отношений
Подсказка по вопросам сексуальной и гендерной идентичности: Лернер 5
Подсказка по вопросам сексуальной и гендерной идентичности: Лернер 5
Подсказка по вопросам сексуальной и гендерной идентичности: Лернер 5
Подставка для решения проблем: 502 Lerner Hall (только для мультикультурных организаций)
Подставка для решения проблем: 502 Lerner Hall (только для мультикультурных организаций)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Алиса! Пропаганда здоровья (часы работы)
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Виртуальные часы приема GHAP
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Часы работы GHAP (виртуально, по предварительной записи)
Все офисы закрыты.
 В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии).
В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии). Экстренное обезболивание и снятие мышечных спазмов достигается также назначением анальгетиков и миорелаксантов;
Экстренное обезболивание и снятие мышечных спазмов достигается также назначением анальгетиков и миорелаксантов;

 Не заметить это нельзя, потому что проблема сопровождается острыми болями и сильным дискомфортом. Сложнее в тех случаях, когда травма дает отложенные симптомы. Например, после падения, удара или других повреждений шея может заболеть только через пять-семь дней.
Не заметить это нельзя, потому что проблема сопровождается острыми болями и сильным дискомфортом. Сложнее в тех случаях, когда травма дает отложенные симптомы. Например, после падения, удара или других повреждений шея может заболеть только через пять-семь дней.

 — М.:Наука, 1999.
— М.:Наука, 1999. Л., Хитров Н.К. Общая патология боли. М.: Медицина, 2004.
Л., Хитров Н.К. Общая патология боли. М.: Медицина, 2004.