Лечение и профилактика поясничного остеохондроза в Ярославле
Остеохондроз поясничного отдела позвоночника — комплекс дистрофических нарушений (расстройств питания и кровообращения) в межпозвоночных дисках поясничного отдела позвоночника.
В поясничном отделе расположены 5 массивных позвонков. Клинические проявления зависят от того, какие именно межпозвоночные диски поражены. У каждого межпозвоночного сегмента имеется своя “зона ответственности”, к которой он направляет нервные окончания, которые начинаются в месте выхода из позвоночника (у основания остистых отростков) нервным корешком.
Между позвонками имеется гибкая и амортизирующая “вставка” – межпозвоночный диск, который компенсирует нагрузку и обеспечивает гибкость позвоночника. Именно его разрушение и обуславливает все симптомы поясничного остеохондроза.
На поясничный отдел приходится основная нагрузка, особенно в моменты наклонов и поднятия тяжестей. Даже в сидячем положении на этот отдел приходится сильная нагрузка.
Стадии развития поясничного остеохондроза
1 степень – доклиническая
Симптомы: остеохондроз 1 степени, как правило, проявляется уплотнениями межпозвонковых дисков в поясничного отдела. Основными симптомами на этом этапе является незначительная боль при поворотах или наклонах. Иногда симптомы имеют более обостренный и краткосрочный характер из-за резких движений или значительной нагрузки.
1 степень наиболее проявляет себя при долгом сидении в неправильной позе (наиболее характерно для офисных работников ), так как поясничная зона находит под постоянным напряжением, что приводит к незначительным растяжениям и болевым ноющим симптомам.
2 степень – дискогенного радикулита
Симптомы: На 2 этапе развития заболевания остеохондроз характеризуется уменьшением просвета межпозвонковых дисков, тем самым вызывая постоянные характерные боли и онемение конечностей и паховой области.
3 степень – сосудисто-корешковая
Симптомы: 3 и последний этап развития заболевания является наиболее опасным и сложным в лечении, так как его появление характеризуется возникновения межпозвонковых грыж или протрузий. Это происходит в связи с полным разрушением фиброзного кольца и вытеканием его содержимого в межпозвонковую область. Симптомы 3 степени четко выражены, сопровождаются острыми спазматическими или постоянными болями. Уменьшается подвижность, возникают проблемы с внутренними органами, увеличиваются позывы мочеиспускания.
4 степень – появление рубцовой ткани в межпозвонковых дисках
 Происходит снижение подвижности поясничного отдела у позвоночника. Нарушение функций внутренних органов и органов малого таза явно выражено.
Происходит снижение подвижности поясничного отдела у позвоночника. Нарушение функций внутренних органов и органов малого таза явно выражено.Проявления поясничного остеохондроза
В соответствии с наиболее полной классификацией, выделяют ряд специфических синдромов, актуальных для поясничного остеохондроза. В частности к ним относятся синдромы следующие:
- рефлекторные синдромы – к ним относится люмбоишалгия, люмбалгия и люмбаго;
- корешковые синдромы – вертеброгенный (или дискогенный) крестцово-поясничный радикулит, течение которого сопровождается преимущественно повреждением первого крестцового корешка или корешка пятого поясничного;
- корешково-сосудистые синдромы – проявляющаяся в виде процесса сдавливания сосудов радикулоишемия (в частности сдавливанию подлежат вены или артерии), при этом сдавливание производится одновременно с корешком.
Люмбалгия в частности подразумевает под собой хронического типа боль, возникающую постепенным образом после длительного принятия неудобного положения телом или после длительного сидения, а также после воздействия, оказываемого на организм и конкретную область после физической нагрузки.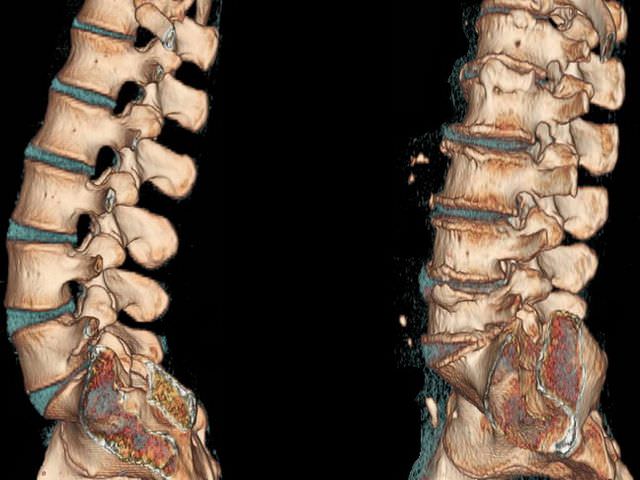
Люмбаго проявляется в виде острой поясничной боли, характеризующейся как «прострел», преимущественно люмбаго возникает в момент подъема тяжестей или при неудачном в выполнении движении. Иногда люмбаго также отмечается после кашля или чихания.
Корешковые синдромы (радикулиты) себя проявляют в виде сдавливания корешков (одного или двух) в комплексе с сопутствующей этому симптоматикой. В частности это корешковая боль, нарушения чувствительной и двигательной функций. По части чувствительной функции речь идет о выпадении функциональности корешка, подвергшегося повреждению, а по части функции двигательной нарушения отмечаются в слабости сгибателей/разгибателей стопы или большого пальца.
Радикулоишемия появляется на фоне сдавления, отмечаемого в области сосредоточения корешково-спинальных артерий. В клинике проявлений отмечаются грубые формы двигательных нарушений (в форме парезов и параличей), а также нарушений чувствительных, возникающих в том или ином варианте как при слабых в своей выраженности болевых ощущениях, так и при их отсутствии (что также возможно, хотя и в более редких случаях).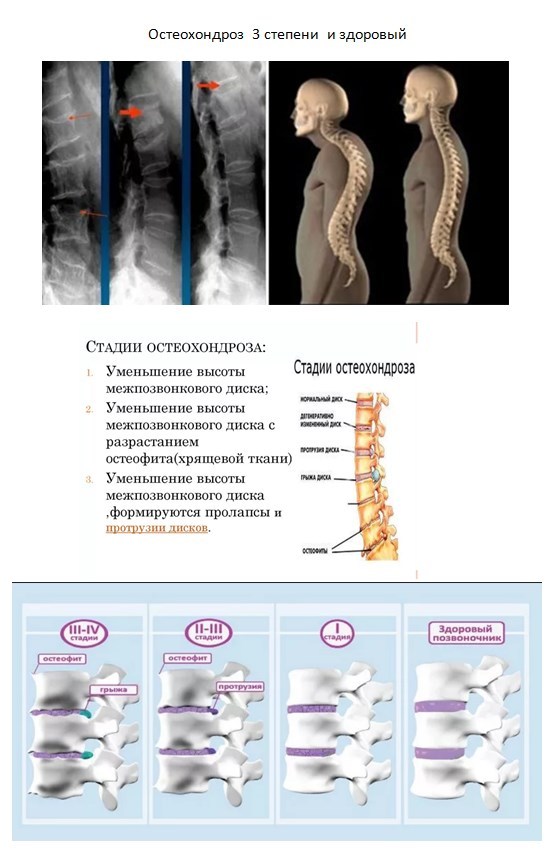
Лечение поясничного остеохондроза
Основные упражнения лечебной физкультуры при поясничном остеохондрозе направлены на устранение болевого синдрома, тренировку силы и эластичности мышц спины, укрепление позвоночника, снижение уровня компрессии нервных корешков, улучшение кровообращения в области пораженных межпозвоночных дисков.
Комплексы упражнений ЛФК будут зависеть от текущей формы остеохондроза: острый или подострый период, период ремиссии.
Высококвалифицированные специалисты ФОЦ “Прогресс” применяют авторские методики для профилактики, коррекции и лечения поясничного остеохондроза, дающие прекрасный результат даже в сложных случаях.
Помните – самолечение несостоятельно, оно только немного оттягивает неблагоприятные последствия!
Не доводите остеохондроз до тяжелой и запущенной стадии!
Ждем вас в нашем Центре!
остеохондроз поясничного отдела позвоночника
Остеохондроз пояснично-крестцового отдела – причина таких болевых синдромов, как люмбаго, люмбалгия, ишиас, радикулит. Его главная опасность состоит в высокой вероятности образования межпозвоночной грыжи. Кроме того, пояснично-крестцовый остеохондроз может стать причиной импотенции и провоцирующим фактором гинекологических заболеваний.
Его главная опасность состоит в высокой вероятности образования межпозвоночной грыжи. Кроме того, пояснично-крестцовый остеохондроз может стать причиной импотенции и провоцирующим фактором гинекологических заболеваний.
Использовать при остеохондрозе мази, компрессы и другие средства самолечения — значит игнорировать заболевание, что очень опасно. Между тем остеохондроз поясничного отдела позвоночника можно успешно вылечить.
Причина остеохондроза пояснично-крестцового отдела – износ межпозвоночных дисков из-за избыточных нагрузок и нарушения обменных процессов. Первые обычно связаны с избыточным весом и сидячим образом жизни, минимальной физической активностью. Нарушение обменных процессов, как правило, происходит из-за мышечных спазмов в поясничной области. Эти спазмы стягивают позвоночник и ухудшают его кровоснабжение.
Остеохондроз поясничного отдела – хроническое заболевание, в развитии которого можно выделить три стадии.
Остеохондроз первой стадии проявляется незначительными болями в пояснице при наклонах, особенно в сочетании с поднятием тяжести и поворотами тела.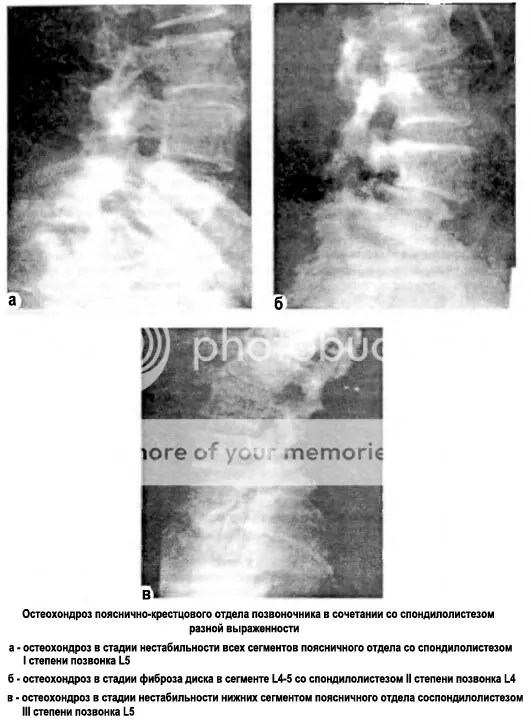
Остеохондроз 2 степени поясничного отдела имеет более выраженные симптомы. Прежде всего, это боль в области поясницы, которая распространяется на ногу, пронизывая ее от ягодицы до голени. Болевой синдром имеет интенсивный характер при обострении, которое сменяется периодом постоянной ноющей боли. Поясничный остеохондроз 2 степени отличается тем, что к боли присоединяется онемение в ноге, пальцах ступни, чувство покалывания и ползания мурашек в ноге и другие симптомы, связанные с защемлением нерва и нарушением иннервации.
Третья — тяжелая стадия, которая означает разрыв фиброзного кольца, разрушение структуры диска и выдавливание его ядра наружу с образованием межпозвоночной грыжи. Кроме того, пояснично-крестцовый остеохондроз может стать причиной импотенции и провоцирующим фактором гинекологических заболеваний.
Следует отметить, что медикаментозное лечение поясничного остеохондроза 2-ой и 3-ей степени противовоспалительными и обезболивающими средствами может лишь облегчить симптомы, но нисколько не замедляет развитие заболевания. В этом смысле оно скорее вредит, нежели помогает, поскольку создает обманчивое ощущение улучшения. Между тем такая отсрочка может в конечном итоге обойтись в разы дороже своевременного лечения.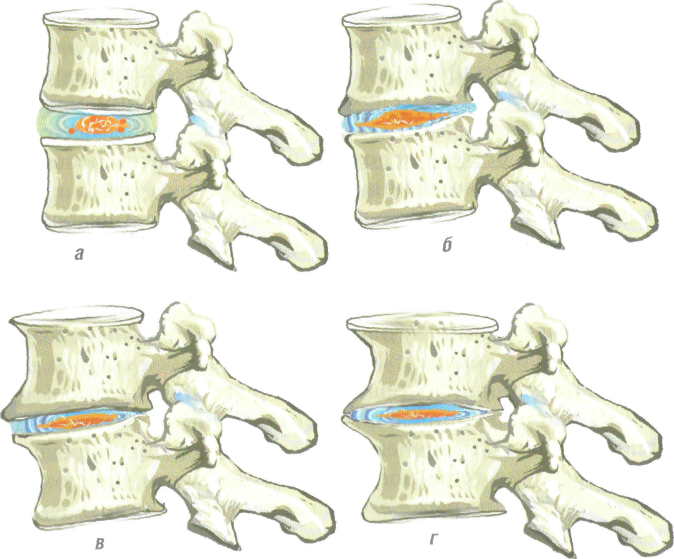
Методы оздоровления, применяемые при остеохондрозе специалистами клиники Ревита
Острая боль при пояснично-крестцовом остеохондрозе снимается за 1-2 сеанса, но для надежного устранения боли и воспаления, достижения долговременных результатов и предупреждения развития заболевания необходим комплексный курс лечения.
Основа оздоровления при поясничного остеохондроза состоит в расслаблении напряженных мышц поясницы, снятии воспаления, восстановлении правильного положения межпозвонковых дисков, восстановлении питания межпозвонковых дисков и ускорении их естественной регенерации.
95-99%
эффективность
оздоровления
20
опыт специалистов более 20 лет
41
положительный отзыв на портале medbooking
Точечный китайский массаж при остеохондрозе позвоночника
Является главным методом оздоровления всех видов остеохондроза, поясничного остеохондроза в том числе. С его помощью врач традиционной китайской медицины устраняет мышечные спазмы и глубоко расслабляет мышцы спины и поясницы. Тем самым он устраняет главную причину боли и основной фактор развития заболевания.
С его помощью врач традиционной китайской медицины устраняет мышечные спазмы и глубоко расслабляет мышцы спины и поясницы. Тем самым он устраняет главную причину боли и основной фактор развития заболевания.
Мануальная терапия при остеохондрозе позвоночника
Мануальная терапия при остеохондрозе позвоночника разгружает позвоночник, восстанавливает нормальный ток крови по сосудам и питание проблемного участка позвоночника. Мягкое вытягивание, выполняемое вручную, увеличивает высоту зазоров между позвонками, что снижает нагрузку на межпозвоночные диски и облегчает их восстановление.
Иглоукалывание при остеохондрозе позвоночника
Оказывает обезболивающий и противовоспалительный эффект. Введение тонких игл в биоактивные точки снимает напряжение, устраняет боль и воспаление. Быстро и эффективно снимает отечность, воспаление и боль, вызванную защемлением нерва, помогает устранить мышечный спазм.
Мышечно-фасциальная терапия при остеохондрозе позвоночника
В подострой стадии остеохондроза позвоночника и в стадии ремиссии пациенты поддерживают нормальное состояние позвоночника мышечно- фасциальным массажем по авторской методике Валерия Авдеенко.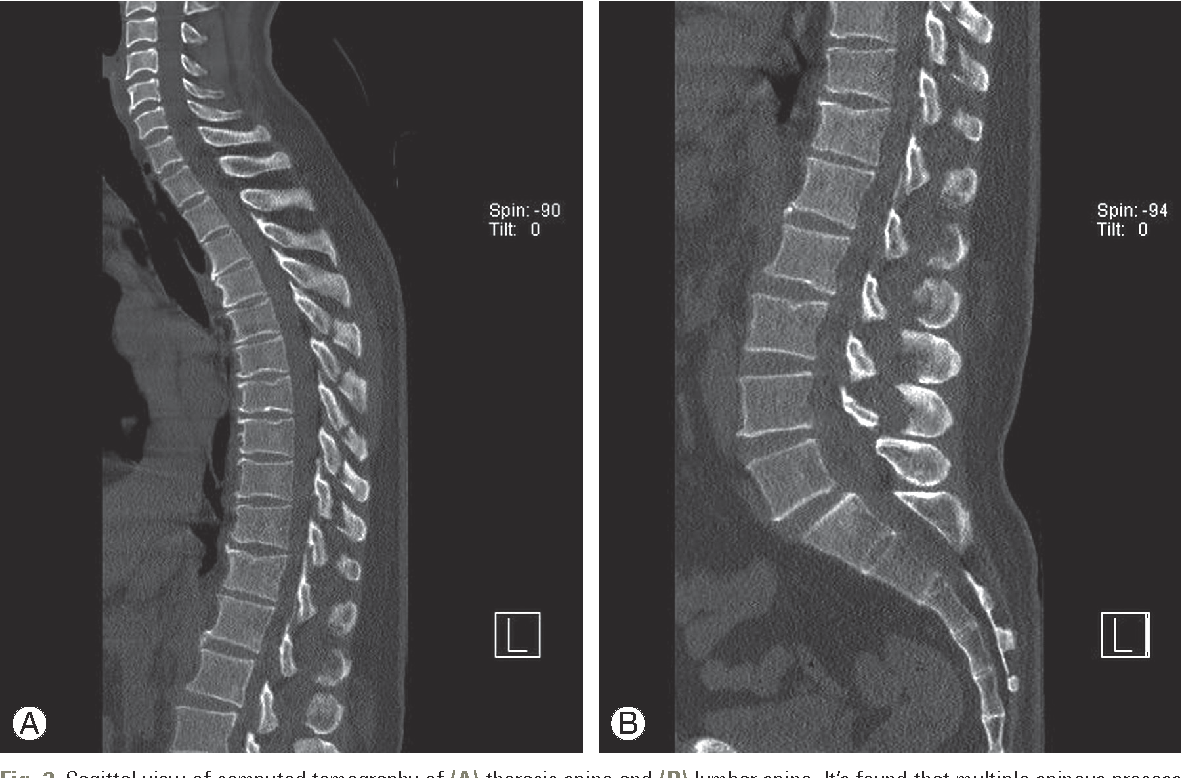
Фитотерапия при остеохондрозе позвоночника
Нормализует артериальное давление, повышает текучесть крови и улучшает кровообращение, устраняет застойные явления и сосудистые отеки, оказывает мягкое противовоспалительное действие и закрепляет результаты проведенного лечения. Является дополнением к основным оздоровительным процедурам.
Остеохондроз пояснично-крестцового отдела
Остеохондроз пояснично-крестцового отдела
World Travel Real EstateОстеохондроз пояснично-крестцового отдела
Он встречается чрезвычайно часто, как у мужчин, занятых тяжелым физическим трудом, так и у женщин, сидящих за столом или за компьютером. Особенность этого заболевания возраст пациентов от 30 до 50 лет.
Прежде всего, пациентов беспокоят боли в области поясницы, крестца, нижних конечностей. Боль в пояснице называется люмбалгия, боль в пояснице и конечностях — люмбоишиалгия, боль только в конечностях — ишиалгия. Вне периода обострения боль ноющая, тупая. Она усиливается при движениях в позвоночнике, при длительном вынужденном положении туловища. После отдыха в положении лежа боль уменьшается и стихает. Если пациент поднимает тяжесть, а иногда просто после неловкого движения, переохлаждения, стрессовой ситуации боли обостряются, становятся сильными.
Она усиливается при движениях в позвоночнике, при длительном вынужденном положении туловища. После отдыха в положении лежа боль уменьшается и стихает. Если пациент поднимает тяжесть, а иногда просто после неловкого движения, переохлаждения, стрессовой ситуации боли обостряются, становятся сильными.
В области поясницы возникает мышечное напряжение. Организм пытается с помощью напряжения мышц удержать пораженный сегмент позвоночника в неподвижном состоянии. Иногда в области поясницы возникает искривление позвоночника (сколиоз). Это тоже следствие напряжения мышц. Движения в поясничном отделе позвоночника резко ограничиваются. Иногда больной не может сидеть из-за боли, поворачиваться в постели.
При обострении заболевания пациент сохраняет вынужденную позу, которая уменьшает боль. В зависимости от пораженного нервного корешка обнаруживаются снижение чувствительности в тех областях кожи, которые иннервирует этот корешок. Появляется сухость кожи больной конечности, шелушение, кожа может быть синюшного оттенка.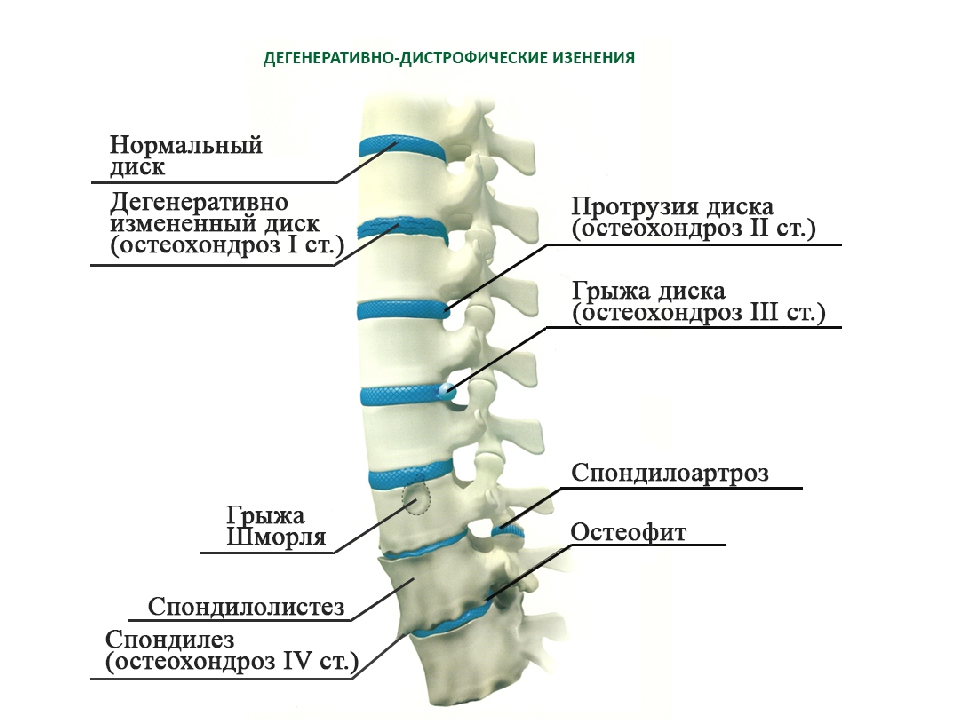
При осмотре обнаруживается сколиоз в поясничной области или уменьшение поясничного лордоза (изгиба позвоночника в поясничной области дугой назад), напряжение мышц в поясничной области в виде валика, болезненность при надавливании на остистые отростки пораженных позвонков. Если надавить на голову или плечи пациента, боль возникает в области поясничного отдела позвоночника.
Для уточнения диагноза проводят рентгеновские снимки поясничного отдела позвоночника в двух проекциях. Грыжи диска на рентгенограмме не видны, поскольку это мягкая ткань и она прозрачна для рентгеновского излучения, поэтому в таких случаях проводится компьютерная и магниторезонансная томография.
Среди некорешковых (рефлекторных) проявлений поясничного остеохондроза выделяют люмбаго, люмбалгию и люмбоишалгию.
Люмбаго («прострел») — острая интенсивная боль в поясничной области, возникающая внезапно во время подъема тяжести, кашля, чиханья. Многие больные могут показать болевую точку. При осмотре обнаруживают резкое ограничение движений поясничной области, сглаженность лордоза, умеренное напряжение и болезненность мышц в этой области.
Люмбалгия — подострая или хроническая тупая ноющая боль в поясничной области. Возникает после физической нагрузки, длительного пребывания в неудобной позе, охлаждения, ОРВИ и т. д. Боль носит тупой характер и усиливается при физической нагрузке, наклонах, поворотах туловища, после длительного пребывания в положении стоя, сидя или ходьбе. Выявляют уплощение поясничного лордоза или рефлекторный поясничный кифоз («сгорбленность»), ограничение движений, легкую болезненность паравертебральных (околопозвоночных) точек в поясничной области.
Люмбоишиалгия — боль в поясничной области, отдающая в одну или обе ноги.
Различают следующие ее формы:
— мышечно-тоническая. Преобладают напряжение (спазм) поясничных мышц,
— изменение поясничного изгиба, резкое ограничение движений в поясничном отделе;
— вегетативно-сосудистая. Характерно сочетание боли жгучего характера с онемением ноги, особенно стопы, ощущением жара, холода или зябкости в ней. Неприятные болевые ощущения возникают при переходе из горизонтального положения в вертикальное;
— нейродистрофическая. Боль носит жгучий характер и обычно усиливается в ночное время. На ноге проявляются истончение кожи, гиперкератоз стоп (утолщение кожи на ступнях), иногда язвы;
Боль носит жгучий характер и обычно усиливается в ночное время. На ноге проявляются истончение кожи, гиперкератоз стоп (утолщение кожи на ступнях), иногда язвы;
при дискогенной люмбоишиалгии возможны сочетания мышечно-тонической формы с нейродистрофической или вегетативно-сосудистой с нейродистрофической.
Люмбоишиалгия проявляется рядом клинических синдромов:
синдром грушевидной мышцы. Она находится под большой ягодичной мышцей, осуществляет отвод бедра в сторону и поворот стопы носком наружу. Рефлекторное напряжение в мышце вызвано обычно раздражением первого крестцового корешка. При ее спазме зажимается седалищный нерв, и больного беспокоят боли по задней поверхности ягодичной области, обязательно отдающие по задней поверхности бедра и, в зависимости от тяжести, могущие достигать подколенной области. После сидения боли, как правило, усиливаются (особенно при сидении за рулем) и уменьшаются после вставания и непродолжительной ходьбы. Кроме этого, боли могут усиливаться при долгом стоянии или долгой ходьбе. При спазме грушевидной мышцы больной обычно не хромает, это может начинаться только при выраженном болевом синдроме, когда просто больно двигать ногой;
При спазме грушевидной мышцы больной обычно не хромает, это может начинаться только при выраженном болевом синдроме, когда просто больно двигать ногой;
синдром крестцово-подвздошного периартроза проявляется болью в нижнепоясничном отделе спины (не только позвоночника) обычно как поперечная «болевая полоса», включающая верхнюю половину крестца. Боль ноющая, иногда напоминает суставную;
кокцигодиния характеризуется периодически возникающей ноющей болью, которая локализуется в области копчика. Боль усиливается при длительном сидении (особенно на жестком стуле), при тяжелой физической работе и во время менструации. Более чем в половине случаев боль отдает в крестец, прямую кишку, промежность, а также в правое или левое бедро. Иногда затруднено разведение ног. У женщин наблюдается в 2,5 раза чаще, чем у мужчин;
синдром тазобедренного периартрита (перикоксартрит) развивается сначала в соединительной ткани около тазобедренных суставов, а затем и в самом суставе. В начальный период боль проецируется в поясницу, крестец или паховую область, а иногда в голеностопный сустав или пятку. Некоторые больные жалуются на повышенную утомляемость при ходьбе, они не могут бегать. В дальнейшем не удается присесть на корточки из-за боли в бедре, появляется затруднение при подъеме на высокую ступеньку;
Некоторые больные жалуются на повышенную утомляемость при ходьбе, они не могут бегать. В дальнейшем не удается присесть на корточки из-за боли в бедре, появляется затруднение при подъеме на высокую ступеньку;
синдром канала малоберцового нерва. Больных беспокоит ноющая нерезкая боль в середине и нижней части голени и по наружно-верхнему краю стопы. Чаще отмечается онемение кожи на наружной поверхности голени, реже по наружному краю стопы. Боль носит глубинный характер и иногда переходит в зуд. При осмотре определяются уплотнения и гипотрофия мышц на голени, очаги нейрофибриоза в верхней части мышцы (плотные бляшки размером до копеечной монеты). При обострении поясничнокрестцового радикулита боль локализуется в передне-наружной части голени, анев пояснице;
калькано-ахиллодиния развивается при сдавлении грыжей корешков пятого
поясничного и первого крестцового позвонков. Больные жалуются на боль в пятке, изредка — на боль в ахилловом сухожилии. Иногда боль усиливается ночью. При осмотре определяются нерезкая болезненность в пяточной кости, небольшое утолщение (отечность) и болезненность ахиллова сухожилия. Этот синдром может быть похож на пяточные шпоры.
При осмотре определяются нерезкая болезненность в пяточной кости, небольшое утолщение (отечность) и болезненность ахиллова сухожилия. Этот синдром может быть похож на пяточные шпоры.
Чаще всего проявляется остеохондроз четвертого и пятого поясничных межпозвонковых дисков. Для проведения правильного лечения необходима точная диагностика пораженного нервного корешка, частичного или полного поражения тех нервов, которые образуются из корешков пояснично-крестцового сплетения.
Дальнейшее развитие нелеченного остеохондроза приводит к сдавлению и воспалению корешков — начинается радикулит пояснично-крестцового отдела. Корешковые синдромы при поражении корешков определенных позвонков см. в разделе «Пояснично-крестцовый радикулит».
При обострении болей в поясничной области назначается постельный режим в течение 3 дней. Для уменьшения боли назначаются обезболивающие и нестероидные противовоспалительные препараты (диклофенак, вольтарен, окситен, ксефокам, нимесулид и др.), мочегонные (фуросемид), венотоники (эуфиллин, троксевазин, анавенол), витамины группы В, никотиновая кислота, трентал. Затем может быть назначена ходьба с помощью костылей для разгрузки позвоночника, сухое и подводное вытяжение грузами. Проводятся паравертебральные новокаиновые блокады и блокады с глюкокортикоидами длительного действия (обезболивание вокруг болезненных позвонков).
Затем может быть назначена ходьба с помощью костылей для разгрузки позвоночника, сухое и подводное вытяжение грузами. Проводятся паравертебральные новокаиновые блокады и блокады с глюкокортикоидами длительного действия (обезболивание вокруг болезненных позвонков).
Назначается физиотерапевтическое лечение (ультрафиолетовое облучение, диадинамические и синусоидальные токи, электрофорез лекарственных веществ, лазеротерапия). Обязательно назначается лечебная физкультура, причем разработаны комплексы как для стадии обострения, так и после стихания острых болей.
Хороший эффект дает санаторно-курортное лечение (радоновые, сероводородные, йодобромные ванны в условиях климатических курортов).
Операции назначаются, если у пациента не удается снять боль консервативными методами в течение длительного времени, при развитии нарушений мочеиспускания и дефекации, при парезах (ослабленной функции) мышц нижних конечностей. Грыжу диска удаляют, позвоночный сегмент укрепляют.
Занятия физической культурой должны быть систематическими и регулярными. Только в этом случае можно рассчитывать на максимальный положительный эффект. При этом необходимо учитывать свои возможности, состояние здоровья, уровня тренированности и рекомендации лечащего врача.
Только в этом случае можно рассчитывать на максимальный положительный эффект. При этом необходимо учитывать свои возможности, состояние здоровья, уровня тренированности и рекомендации лечащего врача.
Упражнения для восстановления подвижности пояснично-крестцового отдела:
— Стоя на коленях, упереться ладонями в пол. Вдохнуть и медленно одновременно поднимать выпрямленную правую руку и левую ногу. Держать эту позу 5-7 секунд. Дыхание произвольное. Выполнить то же самое для левой руки и правой ноги.
Цель упражнения: продержаться в этой позе как можно дольше, постепенно доведя время до 1-2 минут.
— Встать на колени у стула, положить вытянутые руки на сиденье. Сделать глубокий вдох, втянуть мышцы живота и выгнуть спину. Выдохнуть, расслабиться, прогнуть спину. Выполнять 8-10 раз.
— Встать на колени, упереться ладонями в пол. Вдохнуть и медленно, не отрывая рук от
пола, повернуть корпус вправо. Выдохнуть, вернуться в исходную позицию. Повторить это упражнение для левой стороны. По мере уменьшения скованности увеличивать амплитуду наклонов в стороны.
Повторить это упражнение для левой стороны. По мере уменьшения скованности увеличивать амплитуду наклонов в стороны.
Все эти упражнения помогают только в том случае, если их выполняют систематически, а не раз от раза!
TransportПоясничный остеохондроз позвоночника — симптомы, лечение
Остеохондроз от греческого «osteon» — кости и «chondron» — изменение в хряще. Заболевание вызывает дегенеративные изменения межпозвоночном диска. Высота диска уменьшается, физиологические функции теряются, появляется нестабильности и изменения в позвоночном суставе. По мере прогрессирования заболевания, происходит реакция в торцевой пластине позвоночника. Эту реакцию можно разделить на 3 стадии:
- Отек
- Изменения в жировой ткани
- Склероз
Поясничный остеохондроз — симптомы
Болезнь проявляется в виде непрекращающейся боли в спине, на которую трудно повлиять. Симптомы могут ощущаться только в поясничном и пояснично-крестцовом отделе позвоночника, а могут перейти в другие участки тела, например, в ноги. Боль может проявляться и в спокойном состоянии, и во время усилий. Симптомы могут напоминать корешковые, такие как при радикулите. Чаще всего диагностическая картина смешивается, так как под влияние попадают большое количество нервных окончаний. Врач сможет диагностировать остеохондроз поясничного отдела позвоночника, симптомы которого, на основании осмотра, истории болезни и некоторых анализов, покажут более точную степень заболевания.
Боль может проявляться и в спокойном состоянии, и во время усилий. Симптомы могут напоминать корешковые, такие как при радикулите. Чаще всего диагностическая картина смешивается, так как под влияние попадают большое количество нервных окончаний. Врач сможет диагностировать остеохондроз поясничного отдела позвоночника, симптомы которого, на основании осмотра, истории болезни и некоторых анализов, покажут более точную степень заболевания.
Причины поясничного и пояснично-крестцового остеохондроза
Наши диски начинают терять свои свойства, когда нам исполняется 20 лет. Уменьшение жидкости приводит к уменьшению расстояния между позвонками. Это не означает, что диск потерял свою способность амортизировать и не позволять позвонкам соприкасаться. Все дело в том, что при постоянной и не равномерной нагрузке, суставы шаг за шагов становятся менее стабильными. В последствии появляется сильное напряжение и развивается склероз или спондилез.
Как лечить остеохондроз пояснично-крестцового отдела позвоночника
Виды лечения зависят от тяжести симптомов. На начальных этапах лучшим выбором будет физиотерапия. Вот основные методы нехирургического лечения:
На начальных этапах лучшим выбором будет физиотерапия. Вот основные методы нехирургического лечения:
- Физиотерапия, такая как ультразвук, электростимуляция, термообработка и другие
- Обезболивающие препараты — обычно используются сильные виды обезболивающих, такие как опиаты и мышечные релаксанты
- Инъекции
- Специальные упражнения, вызывающие расслабление
На практике не редко применяется хирургическое лечение остеохондроза пояснично-крестцового отдела позвоночника. Бывают ситуации, когда обычные методы больше не помогают. В таких случаях необходима операция. Веской причиной может стать паралич мочевого пузыря или прямой кишки, причиной которого послужило сужение позвоночного канала. Доступны следующие методы хирургического лечения:
- Минимальная инвазивная имплантация протеза межпозвоночного диска
- Минимальная инвазивная хирургия для увеличения ширины позвоночного канала
- Хирургическая операция, при которой проводится слияние позвонков.

Смотрите также: Остеохондроз шейного отдела позвоночника
Предлагаем вам ознакомиться с линейкой аппаратов ЭСМА для медицины.
Остеохондроз пояснично-крестцового отдела позвоночника. Люмбалгия
Особенности заболевания
При патологии человек может работать, ходить и жить относительно нормальной жизнью. Однако сложности возникают при наклоне тела вперед или резком изменении положения туловища. Интенсивность болевых ощущений также изменяется при продолжительном стоянии или сидении. Основными симптомами недуга являются следующие признаки:
- ограничение движений при наклонах и поворотах тела;
- напряженность мышц в районе поясницы;
- нарастание боли по утрам, а также после продолжительного стояния (сидения) в одном положении.
Причины возникновения
Боли, характерные для люмбалгии, могут быть вызваны компрессией (сдавливанием) нервных корешков поясничного отдела или нестабильностью всего позвоночника. Нужно учитывать, что описываемый недуг – это не отдельное заболевание, поэтому лечение заключается не только в купировании болевого синдрома, но и в устранении причины, которая привела к нему.
Нужно учитывать, что описываемый недуг – это не отдельное заболевание, поэтому лечение заключается не только в купировании болевого синдрома, но и в устранении причины, которая привела к нему.
Способы лечения люмбалгии
Люмбалгия обычно возникает на фоне остеохондроза пояснично-крестцового отдела, поэтому лечение должно быть направлено на устранение именно этого заболевания.
При проявлении симптомов необходимо сразу же обратиться к специалисту, который установит точный диагноз, уберет болевой синдром и назначит правильный курс терапии. Лечение обычно включает в себя комплекс следующих мероприятий:
- определенные техники мануальной терапии;
- фармакопунктура;
- иглорефлексотерапия;
- курс классического массажа;
- лечебная гимнастика и т. д.
Если вас беспокоят ноющие или любые другие боли в пояснице, обращайтесь в нашу клинику. Мы быстро определим точную причину их возникновения, снимем болевой синдром и назначим курс лечения, который гарантированно вернет вас к полноценной и здоровой жизни. Звоните и записывайтесь на прием к врачу, чтобы избавиться от болей и вести полноценную жизнь.
Звоните и записывайтесь на прием к врачу, чтобы избавиться от болей и вести полноценную жизнь.
Кифосколиоз — StatPearls — NCBI Bookshelf
Продолжение обучения
Кифосколиоз — это заболевание грудопоясничного отдела позвоночника, при котором нормальная кривизна чрезмерно отклонена в нескольких плоскостях. Его осложнения варьируются в зависимости от множества факторов, включая возраст начала и основное заболевание, которое способствует его проявлению. Эти осложнения могут варьироваться от легких до тяжелых, поэтому настоятельно рекомендуется обучение тому, как эти структурные изменения могут привести к физическим ограничениям.В этом задании описывается оценка и лечение кифосколиоза, а также рассматривается роль межпрофессиональной команды в улучшении ухода за пациентами с этим заболеванием.
Цели:
Опишите типичную клиническую картину пациента с кифосколиозом.
Объясните обследование пациентов с кифосколиозом.

Ознакомьтесь с вариантами лечения кифосколиоза.
Введение
Кифосколиоз определяется как отклонение от нормальной кривизны позвоночника в сагиттальной и коронарной плоскостях и может включать ротацию оси позвоночника.[1] Сколиоз взрослых определяется как боковое отклонение более чем на 10 градусов в коронарной плоскости, измеренное по углу Кобба. Боковые отклонения менее 10 градусов могут быть связаны с изменением положения тела. Кифоз и лордоз относятся к искривлению позвоночника в сагиттальной плоскости. При осмотре позвоночника сбоку можно увидеть нормальную степень лордоза (искривление назад) как в шейном, так и в поясничном отделах позвоночника в диапазоне от 35 до 80 градусов; тогда как грудной отдел позвоночника имеет естественную степень кифоза (искривление вперед), как правило, от 30 до 50 градусов.[2] Степень грудного кифоза увеличивается с возрастом с 20 до 29 степеней у лиц моложе 40 лет, 53 степеней у лиц в возрасте от 60 до 74 лет и 66 степеней у пациентов старше 75 лет. [3]
[3]
Хотя кифосколиоз чаще всего возникает в области грудопоясничного отдела позвоночника, его можно отметить и в шейно-грудном отделе. Умеренный кифосколиоз представляет собой угол Кобба в пределах от 25 до 100 градусов, тогда как тяжелый кифосколиоз представляет собой угол Кобба более 100 градусов.На аномалии искривления и его клинические последствия влияют тяжесть и локализация искривления, количество задействованных позвонков и степень осевой ротации.[4] Это может повлиять как на потребление энергии, так и на функцию легких.
Этиология
Причина кифосколиоза является многофакторной и зависит от демографических данных пациента.[3] Для упрощения причины могут быть классифицированы как идиопатические, вторичные или врожденные.
- Идиопатические причины составляют подавляющее большинство случаев и остаются многофакторными с неясной этиологией.[5]
- Вторичные и связанные с заболеванием причины включают дегенеративные и старческие изменения, воспалительные заболевания, посттравматические переломы, ятрогенные послеоперационные изменения и повторяющиеся микротравмы от чрезмерной нагрузки.
 Поскольку диски естественным образом дегенерируют, эти изменения могут привести к изменениям нормальной биомеханики позвоночника, что приведет к усилению переднего заклинивания. Другие причины включают инфекционную этиологию, нервно-мышечную (церебральный паралич, мышечную дистрофию, полиомиелит, атаксию Фрейдриха, спинальную мышечную атрофию, расщепление позвоночника и т. д.).) и соединительнотканные источники (синдром Элерса-Данлоса, хондродисплазия, синдром Марфана и др.) [6].
Поскольку диски естественным образом дегенерируют, эти изменения могут привести к изменениям нормальной биомеханики позвоночника, что приведет к усилению переднего заклинивания. Другие причины включают инфекционную этиологию, нервно-мышечную (церебральный паралич, мышечную дистрофию, полиомиелит, атаксию Фрейдриха, спинальную мышечную атрофию, расщепление позвоночника и т. д.).) и соединительнотканные источники (синдром Элерса-Данлоса, хондродисплазия, синдром Марфана и др.) [6].- Болезнь Шейерманна, также известная как ювенильный кифоз или ювенильная дискогенная болезнь, представляет собой медленно прогрессирующее заболевание позвоночника, чаще всего поражающее подростков и характеризующееся заклиниванием 3 или более соседних позвонков под углом более 5 градусов.[7] При этом заболевании кифоз обусловлен остеохондрозом вторичных центров окостенения позвонков. На рентгенограммах можно обнаружить сужение замыкательной пластинки и узлы Шморля.
Врожденные источники могут возникать в результате пороков развития или сегментации позвоночника во время эмбрионального развития и могут быть связаны с аномалиями спинного мозга или мочевыводящих путей.
 Дефекты могут включать аномалии ребер, отсутствие позвонков или полупозвонков.
Дефекты могут включать аномалии ребер, отсутствие позвонков или полупозвонков.- Функциональные причины обычно обратимы и могут быть связаны с мышечными спазмами или неправильным положением тела, тогда как структурные причины обычно необратимы.[6]
Эпидемиология
Учитывая его многофакторный характер и большое количество заболеваний и патологий, имеющих компонент кифосколиоза, точная эпидемиология этого заболевания неизвестна.Частота и демографические данные могут быть лучше оценены, если они адаптированы к основной причине, которая может способствовать его проявлению. Распространенной причиной ювенильного кифосколиоза является болезнь Шейерманна, заболеваемость которой в США составляет от 0,4% до 8%, чаще встречается у мальчиков и обычно поражает детей в возрасте от 13 до 16 лет.
Патофизиология
Патофизиология кифосколиоза зависит от основной этиологии.
Анамнез и физикальный осмотр
Дети с кифосколиозом часто не имеют симптомов при первоначальном обращении и могут быть доставлены на обследование членом семьи, который обеспокоен неровными плечами или бедрами, выступанием части позвоночника или лопатки, неровной талией или изменение походки. У детей хроническая боль или неврологические признаки слабости, покалывания или потери контроля над кишечником/мочевым пузырем встречаются редко и требуют более тщательного изучения.[11] Тщательный анамнез должен включать детали тенденций роста, возраст начала изменений, неврологические изменения и психосоциальное воздействие. У очень маленьких детей направление к специалисту-ортопеду или нейрохирургу может помочь успокоить беспокойство родителей и обеспечить более тщательное наблюдение и более раннее вмешательство по мере необходимости.
У детей хроническая боль или неврологические признаки слабости, покалывания или потери контроля над кишечником/мочевым пузырем встречаются редко и требуют более тщательного изучения.[11] Тщательный анамнез должен включать детали тенденций роста, возраст начала изменений, неврологические изменения и психосоциальное воздействие. У очень маленьких детей направление к специалисту-ортопеду или нейрохирургу может помочь успокоить беспокойство родителей и обеспечить более тщательное наблюдение и более раннее вмешательство по мере необходимости.
Пожилые пациенты могут обращаться на первоначальный осмотр с различными основными жалобами, которые могут включать осевые боли в спине, проблемы с косметикой или прогрессивное ухудшение дыхательной функции.Как и у детей, следует собрать тщательный анамнез, а также провести скрининг изменений неврологического или психосоциального здоровья.
Физикальное обследование должно начинаться с тщательной проверки роста, общей анатомии/симметрии, положения позвоночника, гибкости и двигательной активности. Следует отметить, что коррекция кифоза путем гиперэкстензии позвонков исключает болезнь Шейерманна. Оценка кожи на наличие гипер/гипопигментации, ямочек или пучков волос может помочь исключить сопутствующие состояния, такие как нейрофиброматоз, миеломенингоцеле и т. д.[11][12]
Следует отметить, что коррекция кифоза путем гиперэкстензии позвонков исключает болезнь Шейерманна. Оценка кожи на наличие гипер/гипопигментации, ямочек или пучков волос может помочь исключить сопутствующие состояния, такие как нейрофиброматоз, миеломенингоцеле и т. д.[11][12]
Для выполнения теста Адама на изгиб вперед пациент стоит лицом к медицинскому работнику, выпрямив ноги и расставив их на ширине плеч. Затем пациент наклоняется вперед в талии до 90-градусного сгибания бедра, руки висят на полу, а ладони сложены вместе. Инклинометр вдоль грудопоясничного отдела позвоночника можно использовать для оценки асимметрии из-за вращения или выступов. Обследование также включает в себя оценку пациента сбоку, когда пациент переходит из поясничного сгибания в вертикальное положение, а затем в поясничное разгибание.Детям, которые не могут самостоятельно выполнить тест Адама на сгибание вперед, опекун или попечитель может помочь провести обследование в положении лежа на спине или модифицированное обследование. Если при обследовании отмечается асимметрия, в дополнение к клиническим данным могут быть получены рентгенографические изображения, поскольку часто асимметрия в 7 (или более) градусов, отмеченная при обследовании, может коррелировать с искривлением позвоночника в 20 градусов при визуализации.
Если при обследовании отмечается асимметрия, в дополнение к клиническим данным могут быть получены рентгенографические изображения, поскольку часто асимметрия в 7 (или более) градусов, отмеченная при обследовании, может коррелировать с искривлением позвоночника в 20 градусов при визуализации.
Оценка должна также включать оценку силы, рефлексов, чувствительности, диапазона движений всех суставов, несоответствия длины конечностей и анализ походки.Исследования показали прямую связь между прогрессированием кифосколиоза и снижением силы мышц-разгибателей позвоночника.[3] Пациенты могут плохо выполнять функциональные оценки по вставанию со стула, тесту 6-минутной ходьбы, скорости ходьбы и тесту вставать и идти на время.
Оценка
В дополнение к тщательному сбору анамнеза и физикальному обследованию ключом к полному обследованию является функциональная оценка. Исследования показали, что тест с 6-минутной ходьбой имеет более высокую корреляцию с тяжестью деформации, чем тестирование функции легких или параметры газов артериальной крови. [13]
[13]
Как отмечалось ранее, рентгенографическое изображение помогает определить степень искривления позвоночника и является важным компонентом полной оценки. Всесторонняя визуализация позвоночника должна включать в себя прямую переднезаднюю и боковую проекцию шейного, грудного и поясничного отделов с целью минимизации любого несоответствия длины конечностей, которое может способствовать чрезмерному искривлению. Угол Кобба можно использовать для оценки тяжести кифосколиоза, риска прогрессирования и способов вмешательства.Кифоз определяется как угол Кобба более 40 градусов в грудопоясничном отделе позвоночника. На PA рентгенограмме позвоночника угол Кобба измеряется путем пересечения линии, параллельной самой краниальной верхней замыкательной пластинке в определенной дуге, и линии, параллельной самой нижней замыкательной пластинке в каудальном направлении на конкретной дуге. Обычно для вычисления угла кривизны можно использовать перпендикулярные линии.[1] В анатомически эффективных моделях можно провести отвесную линию от тела позвонка С7 до задне-верхнего угла тела позвонка S1. [6] Когда отвесная линия проходит впереди головки бедренной кости, позвоночник находится в положительном сагиттальном балансе. Отрицательный сагиттальный баланс отмечается, когда отвесная линия проходит кзади от головки бедренной кости.
[6] Когда отвесная линия проходит впереди головки бедренной кости, позвоночник находится в положительном сагиттальном балансе. Отрицательный сагиттальный баланс отмечается, когда отвесная линия проходит кзади от головки бедренной кости.
Подростковый идиопатический сколиоз — это состояние, при котором наблюдаются структурные аномалии позвоночника в коронарной, сагиттальной и аксиальной плоскостях. В 1983 году была создана классификация Кинга для описания пяти типов искривлений грудного отдела и артродеза позвоночника, рекомендованного для определенных уровней позвонков.[14] По мере развития хирургических методов и оборудования были выявлены ограничения Классификации Кинга, и система потеряла популярность. Классификация Lenke была создана в 2001 году и подчеркивает сагиттальную плоскость в дополнение к коронарной плоскости. Система организована по трем основным параметрам: тип кривой (1-6), модификатор сагиттального грудного отдела (-, N или +), модификатор поясничного отдела позвоночника (A, B, C).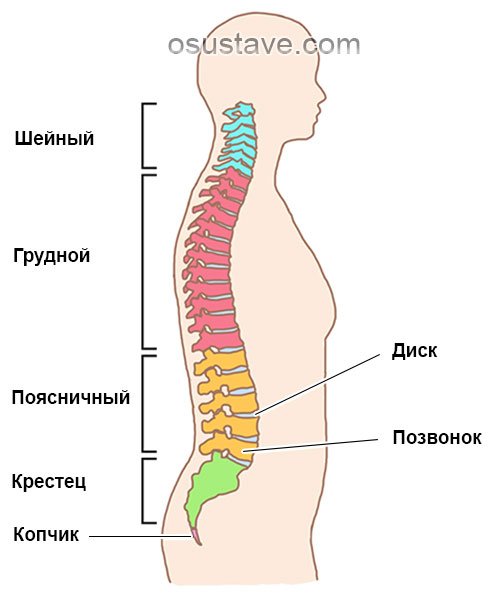 Дальнейшие подробности об этих классификациях и их критериях выходят за рамки этого текста.[14]
Дальнейшие подробности об этих классификациях и их критериях выходят за рамки этого текста.[14]
Если необходимо дальнейшее обследование, сканирование минеральной плотности кости или МРТ могут облегчить переход к возможному хирургическому вмешательству. Исследования показали взаимосвязь между увеличением угла Кобба и плохими результатами тестирования функции легких (PFT) [15].
Структурные аномалии часто влияют на функцию легких, что приводит к снижению толерантности к физической нагрузке и вентиляции. Обследование может выявить асимметричное расширение грудной клетки и плохую способность к вдоху вследствие рестриктивных изменений.Исследование функции легких может выявить снижение функциональной остаточной емкости легких (ФОЕ), форсированной жизненной емкости легких (ФЖЕЛ) и ОФВ1. Развитие легочного сердца имеет неблагоприятный прогноз и более высокий риск летального исхода. Эхокардиограмма может помочь в оценке легочной артериальной гипертензии.[16]
Лечение/управление
Предпочтительный метод лечения зависит от основной причины, возраста, тяжести деформации и наличия или отсутствия неврологического дефицита. Лечение обычно начинается консервативно и может прогрессировать до такой степени, что потребуется хирургическое вмешательство. У более молодых пациентов кифосколиоз может быть случайной находкой, практически не влияющей на функцию. Однако, если патология достаточно значительна, чтобы вызвать боль, неврологические изменения, проблемы с косметикой или проблемы с прогрессированием, рекомендуется дальнейшее обследование и направление к специалисту.
Лечение обычно начинается консервативно и может прогрессировать до такой степени, что потребуется хирургическое вмешательство. У более молодых пациентов кифосколиоз может быть случайной находкой, практически не влияющей на функцию. Однако, если патология достаточно значительна, чтобы вызвать боль, неврологические изменения, проблемы с косметикой или проблемы с прогрессированием, рекомендуется дальнейшее обследование и направление к специалисту.
У пациентов, которым рекомендовано консервативное лечение, лечение может включать:
Наблюдение: у бессимптомных пациентов или у пациентов с минимальным поражением врачи могут просто внимательно следить за течением времени.Лечение может включать серийные визуализирующие исследования и функциональные оценки для отслеживания искривления и тяжести симптомов с течением времени.
Лечение боли: Консервативное лечение боли включает использование НПВП. Из-за риска нарушения дыхания врачи и их пациенты должны использовать более сильные обезболивающие (например, наркотики).
 Также часто назначают миорелаксанты, такие как циклобензаприн, однако возникающую в результате вялость следует обсуждать и контролировать.
Также часто назначают миорелаксанты, такие как циклобензаприн, однако возникающую в результате вялость следует обсуждать и контролировать.- Респираторная терапия. Структурные аномалии, такие как уменьшение объема легких вследствие рестриктивной грудной стенки, снижение податливости и ограниченные движения диафрагмы, могут привести к рестриктивному заболеванию легких и привести к хронической гиперкапнической дыхательной недостаточности и альвеолярной гиповентиляции.[17] Гипоксемия, возникающая в результате этих изменений, может привести к рефлекторной вазоконстриктивной реакции, ведущей к легочной гипертензии, которая диагностируется с помощью катетеризации правых отделов сердца.Поэтому клиницисты должны знать об этой особенности заболевания. Пациентов следует обследовать на наличие в анамнезе апноэ во сне, дневной усталости, храпа и т. д. У пациентов с хронической дыхательной недостаточностью, вторичной по отношению к тяжелому кифосколиозу, лечением выбора является неинвазивная вентиляция с перемежающимся положительным давлением (NIPPV).
 Физиотерапия грудной клетки, бронходилататоры и диуретики также могут быть рассмотрены у тех пациентов, у которых развилась гиперкапния или легочное сердце. У пациентов с легочной артериальной гипертензией в литературе отмечается использование антагонистов эндотелиновых рецепторов и ингаляционных простаноидов.Следует рассмотреть возможность иммунизации против гриппа и пневмококка. Лечение ухудшения дыхания может быть трудным и сложным, и состояние пациентов, как правило, продолжает ухудшаться, несмотря на лечение.[18]
Физиотерапия грудной клетки, бронходилататоры и диуретики также могут быть рассмотрены у тех пациентов, у которых развилась гиперкапния или легочное сердце. У пациентов с легочной артериальной гипертензией в литературе отмечается использование антагонистов эндотелиновых рецепторов и ингаляционных простаноидов.Следует рассмотреть возможность иммунизации против гриппа и пневмококка. Лечение ухудшения дыхания может быть трудным и сложным, и состояние пациентов, как правило, продолжает ухудшаться, несмотря на лечение.[18] Кардиологическое лечение: В клиниках следует выполнить трансторакальную эхокардиографию (ТТЭ), чтобы исключить сердечную этиологию и оценить перегрузку правого желудочка, при которой систолическое давление в правом желудочке будет повышено.
- Фиксация: Фиксация используется у пациентов с незрелым скелетом, чтобы обратить вспять или предотвратить прогрессирующие аномалии.Ортопедическая фиксация может быть как мягкой, так и жесткой, и в зависимости от искривления позвоночника она может варьироваться от шейного отдела позвоночника до крестцового отдела позвоночника.
 Продолжительность использования, жесткость конструкции зависят от потребностей позвоночника.[19] Фиксация может обеспечить поддержку ослабленной мускулатуры и корректирующее давление на ненормальное искривление. Одним из методов производства брекетов является использование систем автоматизированного проектирования (CAD) и автоматизированного производства (CAM) для изготовления из пенополиуретановой модели брекетов из полиэтилена (PE) или полипропилена (PP).[20]
Продолжительность использования, жесткость конструкции зависят от потребностей позвоночника.[19] Фиксация может обеспечить поддержку ослабленной мускулатуры и корректирующее давление на ненормальное искривление. Одним из методов производства брекетов является использование систем автоматизированного проектирования (CAD) и автоматизированного производства (CAM) для изготовления из пенополиуретановой модели брекетов из полиэтилена (PE) или полипропилена (PP).[20] - Физиотерапия и физические упражнения. Недавний метаанализ показывает, что программы упражнений, включающие программы растяжки и/или укрепления, оказывают большое статистически значимое влияние на улучшение грудного кифоза.[21] Однако эти программы оказывают минимальное влияние на улучшение поясничного лордотического искривления. В этих программах упражнений могут также использоваться специальные методы, такие как пилатес, тренировка Уильяма (растяжка и укрепление), теория Кендалла (локальные корректирующие упражнения, направленные на укрепление ослабленных мышц и растяжение укороченной мускулатуры).
 [22] Целевые программы упражнений могут быть эффективны для пожилых пациентов с гиперкифозом.
[22] Целевые программы упражнений могут быть эффективны для пожилых пациентов с гиперкифозом. - Стимуляцию спинного мозга (SCS) можно рассматривать для пациентов с хронической болью в спине, которая не поддается консервативным вмешательствам. Это может быть подходящим для пациентов, которые считаются плохими кандидатами на хирургическое вмешательство, или для тех, кто не хочет корректирующей хирургии. Кроме того, это может быть вариантом для пациентов с синдромом неудачной операции на позвоночнике.[23] SCS — это минимально инвазивная техника, которая использует доставку электрических импульсов к спинному мозгу, чтобы прервать передачу болевых сигналов в головной мозг.Исследования по использованию СКС при кифосколиозе отсутствуют, поэтому показатели успеха, оптимальная частота и осложнения остаются неопределенными [24].
- Йога может облегчить боль в некоторых случаях, однако следует соблюдать осторожность, чтобы избежать экстремальных гиперфлексий и гиперэкстензий, особенно у пациентов с остеопенией или остеопорозом.
 [25] Обширная информация об использовании йоги кажется ограниченной, поскольку в нескольких исследованиях это состояние указано как отвечающее критериям исключения.
[25] Обширная информация об использовании йоги кажется ограниченной, поскольку в нескольких исследованиях это состояние указано как отвечающее критериям исключения. Изменение образа жизни: изменение привычек и отказ от курения, а также оптимизация массы тела могут уменьшить тяжесть симптомов и улучшить качество жизни.
Эмоциональное: клиницисты также должны часто контролировать эмоциональное состояние пациента и проводить скрининг на тревогу и депрессию.
У пациентов с неврологическими изменениями может быть оправдано оперативное лечение.[12] Эта популяция особенно чувствительна к периоперационным препаратам и побочным эффектам из-за функциональных ограничений и длительной иммобилизации.[9] Хирургическая коррекция гипермобильности позвоночника может включать артродез и использование аппаратных средств, таких как стержни, проволоки и винты, тогда как остеотомия может использоваться для снятия жесткости позвоночника.У пациентов без неврологических нарушений такие процедуры, как вертебропластика и кифопластика, в последнее время набирают популярность в качестве средства увеличения позвонков. Оперативное лечение может быть показано тем пациентам, у которых консервативная терапия оказалась неэффективной, у которых наблюдается непреодолимая боль, у которых начались неврологические изменения, или у тех пациентов, у которых наблюдается стойкое прогрессирование, несмотря на фиксацию.
Оперативное лечение может быть показано тем пациентам, у которых консервативная терапия оказалась неэффективной, у которых наблюдается непреодолимая боль, у которых начались неврологические изменения, или у тех пациентов, у которых наблюдается стойкое прогрессирование, несмотря на фиксацию.
Хирургия сколиоза:[26]
Обычно искривления больше 45 и 50 градусов лечат хирургическим путем.
Существует два метода хирургического вмешательства:
Операции спондилодеза — Задний или передний спондилодез
Операции без спондилодеза — Они включают инструментальный или неинструментальный эпифизеодез на выпуклой стороне дуги сколиоза. Клиновая торакостомия может привести к синдрому грудной недостаточности из-за сочетания ребер и искривлений, которые можно исправить с помощью вертикальных расширяемых протезов титановых ребер (VEPTR).
Хирургия кифоза:[6]
Различные коррекционные остеотомии при кифозе включают:
Остеотомия Смита-Петерсона (клиновидная остеотомия задней колонны с открытием передней колонны) – используется при кифозе Шейерманна и синдроме плоской спины
Остеотомия Понте (задняя замыкающая клиновидная остеотомия) — для лечения кифоза Шейерманна
Резекция позвоночника
В послеоперационном периоде необходимо внимательно следить за состоянием пациента, чтобы оптимизировать контроль боли и оценить любые неврологические изменения. Хирургия обычно не рекомендуется пожилым пациентам, учитывая их профиль высокого риска и плохое здоровье костей, однако ее можно тщательно рассмотреть как вариант для пациентов, страдающих значительными пороками развития.
Хирургия обычно не рекомендуется пожилым пациентам, учитывая их профиль высокого риска и плохое здоровье костей, однако ее можно тщательно рассмотреть как вариант для пациентов, страдающих значительными пороками развития.
Дифференциальный диагноз
Кифосколиоз может быть идиопатическим и отмечаться у здоровых людей. У детей результаты могут быть легкими, и их следует наблюдать с течением времени, чтобы оценить прогрессирование искривления. Вместо дифференциальной диагностики кифосколиоза может быть более полезным рассмотреть основную причину, способствующую его проявлению, или совокупность симптомов, в которых он проявляется.Как упоминалось выше, изменения кожи могут играть роль в выявлении сопутствующих состояний, таких как нейрофиброматоз и миеломенингоцеле. Некоторые другие условия, которые следует рассмотреть, включают в себя:
Остеопороз
1
Scheuermann Embement
1
Идиопатический кифолог
подростковый идиопатический сколиоз (AIS)
Inflile Idiopathic Scoliosis с кифозом
Гиперкефоз
- 1
- Инфекция
- Echinococcus Granulesus
- 7) [27]
Опухоли
1Fridreich Ataxia
60005
Прогноз
Прогноз для кифосколиоза является осторожным и зависит от основной этиологии, способствующей прогрессированию заболевания. Кифосколиоз, осложненный легочной гипертензией, связан с высокой смертностью.[18]
Кифосколиоз, осложненный легочной гипертензией, связан с высокой смертностью.[18]
Осложнения
Кифосколиоз увеличивает риск смертности от всех причин.
- У женщин тяжесть кифосколиоза коррелирует с повышенным риском переломов позвонков даже у женщин без переломов в анамнезе [3].
При изменении биомеханики пациенты подвержены изменениям походки и повышенному риску падений.
Структурные аномалии часто влияют на функцию легких, что приводит к снижению толерантности к физической нагрузке и вентиляции.Дисфункция может включать обструктивное заболевание (например, ателектаз или чрезмерную секрецию дыхательных путей из-за неспособности очистить продукцию), рестриктивные изменения легких, аномальную ночную вентиляцию или гипоксемию. Исследование функции легких может выявить снижение функциональной остаточной емкости легких (ФОЕ), форсированной жизненной емкости легких (ФЖЕЛ) и ОФВ1. Как и выше, у пациентов с хронической дыхательной недостаточностью, вторичной по отношению к тяжелому кифосколиозу, лечением выбора является неинвазивная перемежающаяся вентиляция с положительным давлением (NIPPV).
 Развитие легочного сердца имеет неблагоприятный прогноз и более высокий риск летального исхода.
Развитие легочного сердца имеет неблагоприятный прогноз и более высокий риск летального исхода.Кожные проявления могут включать осложнения, вторичные по отношению к повреждениям в точках давления, образованных аномальным искривлением.
- В случаях, приводящих к прогрессированию, компрессия спинного мозга может привести к разрушительным осложнениям, таким как парапарез или параплегия в результате неврологического дефицита.[12] В дальнейшем прогрессирование заболевания может привести к усилению мышечной атрофии и контрактур конечностей.Давление в спинномозговом канале может быть прямо пропорционально выраженности переднего угла наклона позвоночника. Прогрессирование искривления может привести к сосудистой недостаточности спинного мозга и неврологическому ухудшению. Искривление также может вызвать уплощение спинного мозга, что может привести к демиелинизации переднего канатика и атрофии переднего рога.[28]
- Кроме того, хирургические осложнения могут также привести к неврологическим нарушениям, вторичным по отношению к проблеме восстановления стабильности позвоночника при трехмерных деформациях.
 [24] Внезапное начало параплегии после хирургической коррекции коррекции кифосколиоза хорошо описано в литературе.[28]
[24] Внезапное начало параплегии после хирургической коррекции коррекции кифосколиоза хорошо описано в литературе.[28]
Сдерживание и обучение пациентов
Пациенты должны быть информированы о том, как эти структурные изменения могут привести к физическим ограничениям, повышенному риску падений, снижению силы, снижению легочной функции и увеличению смертности.[3]
Улучшение результатов работы медицинской бригады
Лечение кифосколиоза является сложной задачей.Чтобы получить хорошие результаты, цель состоит в том, чтобы свести к минимуму структурные аномалии и прогрессирование, а также оптимизировать функциональные возможности и независимость. Первоначально лечение кифосколиоза в основном осуществляется первичным поставщиком и, вероятно, включает консервативные методы лечения, включающие наблюдение, физиотерапию, обезболивание, фиксацию и т. д. требуется хирург или специалист, и может быть показано оперативное лечение.Таким образом, межпрофессиональная команда, которая обеспечивает целостный, унифицированный и совместный подход к принятию решений, может оптимизировать уход за пациентами и помочь сохранить функциональные способности. В эту группу могут входить, помимо прочего: пациент, семья, основной поставщик услуг, терапевты, хирурги, ортопеды, пульмонологи и/или неврологи.
В эту группу могут входить, помимо прочего: пациент, семья, основной поставщик услуг, терапевты, хирурги, ортопеды, пульмонологи и/или неврологи.
Ссылки
- 1.
- Папалиодис Д.Н., Бонанни П.Г., Робертс Т.Т., Хешам К., Ричардсон Н., Чейни Р.А., Лоуренс Дж.П., Карл А.Л., Лавель В.Ф. Компьютерные измерения угла Кобба: новый алгоритм.Int J Spine Surg. 2017;11:21. [Бесплатная статья PMC: PMC5537975] [PubMed: 28765805]
- 2.
- Ailon T, Smith JS, Shaffrey CI, Lenke LG, Brodke D, Harrop JS, Fehlings M, Ames CP. Дегенеративная деформация позвоночника. Нейрохирургия. 2015 Октябрь 77 Дополнение 4:S75-91. [PubMed: 26378361]
- 3.
- Айлон Т., Шаффри К.И., Ленке Л.Г., Харроп Дж.С., Смит Дж.С. Прогрессирующий спинальный кифоз у стареющего населения. Нейрохирургия. 2015 Октябрь 77 Дополнение 4:S164-72. [PubMed: 26378354]
- 4.
- Джохари Дж., Шарифудин М.А., Аб Рахман А., Омар А.С., Абдулла А.Т., Нор С., Лам В.К., Юсоф М.И.
 Взаимосвязь между функцией легких и степенью деформации позвоночника, расположением апикальных позвонков и возрастом у подростков с идиопатическим сколиозом. Singapore Med J. 2016, январь; 57 (1): 33–8. [Бесплатная статья PMC: PMC4728701] [PubMed: 26831315]
Взаимосвязь между функцией легких и степенью деформации позвоночника, расположением апикальных позвонков и возрастом у подростков с идиопатическим сколиозом. Singapore Med J. 2016, январь; 57 (1): 33–8. [Бесплатная статья PMC: PMC4728701] [PubMed: 26831315] - 5.
- Chang DG, Yang JH, Lee JH, Kim YH, Kim JH, Suh SW, Ha KY, Suk SI. Врожденный кифосколиоз у монозиготных близнецов: десятилетнее наблюдение после резекции задней части позвоночника (PVCR): клинический случай. Медицина (Балтимор). 2016 Апрель;95(17):e3499.[Статья PMC бесплатно: PMC4998715] [PubMed: 27124052]
- 6.
- Яман О, Далбайрак С. Кифоз и обзор литературы. Турк Нейрохирург. 2014;24(4):455-65. [PubMed: 25050667]
- 7.
- Gokce E, Beyhan M. Результаты рентгенологического исследования болезни Шейермана. Мир J Радиол. 2016 28 ноября; 8 (11): 895-901. [Бесплатная статья PMC: PMC5120249] [PubMed: 27928471]
- 8.
- Рогани Т., Завие М.К., Маншади Ф.Д., Кинг Н., Кацман В.
 Возрастной гиперкифоз: обновленная информация о его потенциальных причинах и клинических последствиях — повествовательный обзор.Старение Clin Exp Res. 2017 авг; 29 (4): 567-577. [Бесплатная статья PMC: PMC5316378] [PubMed: 27538834]
Возрастной гиперкифоз: обновленная информация о его потенциальных причинах и клинических последствиях — повествовательный обзор.Старение Clin Exp Res. 2017 авг; 29 (4): 567-577. [Бесплатная статья PMC: PMC5316378] [PubMed: 27538834] - 9.
- Ахуджа В., Гомбар С., Сингла Д. Редкий случай постполиомиелитного четырехпаретического пациента с тяжелым кифосколиозом. J Anaesthesiol Clin Pharmacol. 2015 г., апрель-июнь; 31(2):266-8. [Статья бесплатно PMC: PMC4411853] [PubMed: 25948920]
- 10.
- Имагама С., Каваками Н., Цудзи Т., Охара Т., Исигуро Н. Кифосколиоз, связанный с врожденным нервно-мышечным заболеванием с однородными волокнами типа 1.Eur Spine J. 2012 Jun;21 Suppl 4:S499-504. [Бесплатная статья PMC: PMC3369050] [PubMed: 22193842]
- 11.
- Шихан Д.Д., Грейхак Дж. Детский сколиоз и кифоз: обзор диагностики, лечения и хирургического лечения. Педиатр Энн. 01 декабря 2017 г .; 46 (12): e472-e480. [PubMed: 29227524]
- 12.
- Сингх К.
 , Самартзис Д., Ан Х.С. Нейрофиброматоз I типа с выраженным дистрофическим кифосколиозом и его оперативное лечение симультанным передне-задним доступом: клинический случай и обзор литературы.Spine J. 2005 г., июль-август; 5(4):461-6. [PubMed: 15996618]
, Самартзис Д., Ан Х.С. Нейрофиброматоз I типа с выраженным дистрофическим кифосколиозом и его оперативное лечение симультанным передне-задним доступом: клинический случай и обзор литературы.Spine J. 2005 г., июль-август; 5(4):461-6. [PubMed: 15996618] - 13.
- Menon B, Aggarwal B. Влияние деформации позвоночника на легочную функцию, значения газов артериальной крови и переносимость физических нагрузок при грудном кифосколиозе. Нейронауки (Эр-Рияд). 2007 Октябрь; 12 (4): 293-8. [PubMed: 21857548]
- 14.
- Слэттери С., Верма К. Краткая классификация: Классификация Lenke для подросткового идиопатического сколиоза. Clin Orthop Relat Relat Res. 2018 ноябрь;476(11):2271-2276. [Бесплатная статья PMC: PMC6259994] [PubMed: 30179943]
- 15.
- Вилламор Г.А., Андрас Л.М., Реддинг Г., Чан П., Ян Дж., Скэггс Д.Л. Сравнение максимальной произвольной вентиляции и форсированной жизненной емкости легких у подростков с идиопатическим сколиозом. Деформация позвоночника.
 2019 сен;7(5):729-733. [PubMed: 31495472]
2019 сен;7(5):729-733. [PubMed: 31495472] - 16.
- Августин Д.С., Коутс-Брэдшоу Л.Д., Уиллис Дж., Харкнесс А., Ринг Л., Грапса Дж., Коглан Г., Кей Н., Оксборо Д., Робинсон С., Сандовал Дж., Рана Б.С., Сива А., Нихояннопулос П., Ховард Л.С., Фокс К., Бхаттачарья С., Шарма В., Стидс Р.П., Мэтью Т.Эхокардиографическая оценка легочной гипертензии: протокол рекомендаций Британского общества эхокардиографии. Эхо Рес Практ. 2018 сен;5(3):G11-G24. [Бесплатная статья PMC: PMC6055509] [PubMed: 30012832]
- 17.
- Huang SW, Wu CL, Lin CC, Hung CL, Kuo LK, Weng YL, Lee SY. Влияние длительной прерывистой ночной неинвазивной вентиляции с положительным давлением на пациента с тяжелым кифосколиозом и гипоксемией. BMJ Case Rep. 2009; 2009 [бесплатная статья PMC: PMC3029826] [PubMed: 21686653]
- 18.
- Теллерманн Дж., Саблинскис М., Мачадо П.Р.Р., Саблинскис К., Скриде А. Долгосрочный ответ на вазоактивное лечение в случае легочной гипертензии, связанной с кифосколиозом.
 Am J Case Rep. 13 октября 2019 г .; 20: 1505-1508. [PMC бесплатная статья: PMC6808734] [PubMed: 31606732]
Am J Case Rep. 13 октября 2019 г .; 20: 1505-1508. [PMC бесплатная статья: PMC6808734] [PubMed: 31606732] - 19.
- Карими М.Т., Рабчук Т. Консервативное лечение сколиоза: обзор литературы. J Краниовертебр Соединение позвоночника. 2018 янв-март;9(1):3-8. [Бесплатная статья PMC: PMC5934961] [PubMed: 29755230]
- 20.
- Вайс Х.Р., Турнавитис Н., Нэн Х., Борисов М., Пол Л. Рабочий процесс настройки сколиозной скобы CAD/CAM при подготовке с использованием 3D-печати. Open Med Inform J. 2017;11:44-51. [Бесплатная статья PMC: PMC5688385] [PubMed: 29204227]
- 21.
- Гонсалес-Гальвес Н., Хеа-Гарсия Г.М., Маркос-Пардо П.Дж. Влияние программ упражнений на кифоз и угол лордоза: систематический обзор и метаанализ. ПЛОС Один. 2019;14(4):e0216180. [Бесплатная статья PMC: PMC6488071] [PubMed: 31034509]
- 22.
- Feng Q, Wang M, Zhang Y, Zhou Y. Влияние программы корректирующих функциональных упражнений на постуральный грудной кифоз у подростков: рандомизированное контролируемое исследование.
 Клиника реабилитации. 2018 Январь; 32 (1): 48-56. [PubMed: 28610442]
Клиника реабилитации. 2018 Январь; 32 (1): 48-56. [PubMed: 28610442] - 23.
- Atallah J, Armah FA, Wong D, Weis PA, Fahy BG. Применение стимулятора спинного мозга для лечения поясничной радикулопатии у больного с выраженным кифосколиозом. Врач боли. 2008 г., июль-август; 11(4):555-9. [PubMed: 186]
- 24.
- Moens M, De Smedt A, Goudman L, Mariën P, Nijs J, Herregodts P, Brouns R.Терапия HF10 при хронической боли в спине у пациентов с неоперированным кифосколиозом: важность предоперационной оценки. Боль Мед. 2017 01 февраля; 18 (2): 392-294. [PubMed: 28204731]
- 25.
- Lee M, Huntoon EA, Sinaki M. Травмы мягких тканей и костей, связанные с практикой йоги: биомеханический анализ и последствия для управления. Мэйо Клин Proc. 2019 март; 94(3):424-431. [PubMed: 30792066]
- 26.
- Яман О., Далбайрак С. Идиопатический сколиоз. Турк Нейрохирург.2014;24(5):646-57. [PubMed: 25269032]
- 27.
- Thaler M, Gabl M, Lechner R, Gstöttner M, Bach CM.
 Тяжелый кифосколиоз после первичной инфекции позвоночника Echinococcus granulosus. Eur Spine J. 2010 Sep;19(9):1415-22. [Бесплатная статья PMC: PMC2989289] [PubMed: 20514501]
Тяжелый кифосколиоз после первичной инфекции позвоночника Echinococcus granulosus. Eur Spine J. 2010 Sep;19(9):1415-22. [Бесплатная статья PMC: PMC2989289] [PubMed: 20514501] - 28.
- Lim JW, Sharma V, Kim HS. Постепенное неврологическое ухудшение после операции по коррекции кифосколиоза: клинический случай. Asian Spine J. 2012 Jun;6(2):140-4. [Бесплатная статья PMC: PMC3372550] [PubMed: 22708019]
Лечение сколиоза и стеноза при низкопоясничной дегенерации
По материалам презентации Dr.Охенеба Боачи-Аджеи. Эта статья написана для специалистов в области здравоохранения, но может быть интересна и пациентам. Вы также можете найти непрерывное медицинское образование HSS по этой теме в HSS eAcademy®.
Обзор
Когда мы говорим о сколиозе, мы имеем в виду искривление позвоночника, но внутри искривления в позвоночнике происходит так много изменений, особенно у взрослых пациентов, что это становится чем-то иным, чем старый добрый сколиоз.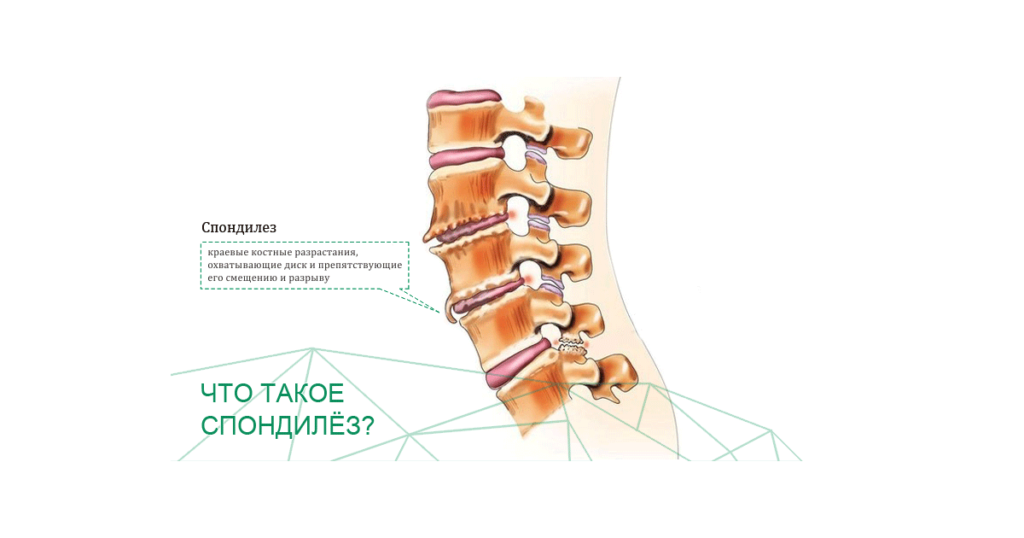 Сегодня утром я собираюсь больше рассказать о группе пациентов, у которых не только сколиоз, но и некоторые аномалии, связанные с дегенерацией поясничного и пояснично-крестцового отделов позвоночника.
Сегодня утром я собираюсь больше рассказать о группе пациентов, у которых не только сколиоз, но и некоторые аномалии, связанные с дегенерацией поясничного и пояснично-крестцового отделов позвоночника.
Если мы посмотрим на сколиоз, определяемый как искривление позвоночника у взрослых, то он распространен примерно у 25% населения. Фактическая заболеваемость, вероятно, неизвестна; возможно, около 500 000 пациентов со сколиозом взрослых в этой стране.
Таблицы: Краткие факты о сколиозе у взрослых
(Проведите пальцем влево, если необходимо просмотреть дополнительный контент.)
| Заболеваемость Костюк (Spine, 1981) |
|---|
| 5 000 ИВП |
| от 3% до 9% поясничный/грудопоясничный отдел |
| 25% > 25 градусов |
| Этиология |
|---|
| Идиопатический (наиболее распространенный) |
| Нервно-мышечная врожденная |
| Марфан |
| Нейрофиброматоз |
| Естествознание – развитие кривой Weinstein & Ponseti (1983) |
|---|
| Риск прогрессирования – грудные искривления: 50–75 градусов |
Риск прогрессирования – искривления поясничного отдела:
|
В подростковой возрастной группе заболеваемость составляет от 2% до 3% населения, поэтому, если экстраполировать эту цифру, заболеваемость, вероятно, составит от 5% до 10% среди старшего населения. Наиболее распространенной этиологией является идиопатическая, она чаще встречается у женщин, чем у мужчин, и является перенесенным подростковым сколиозом, который чаще встречается у девочек — по крайней мере, 10 к 1 по сравнению с мальчиками.
Наиболее распространенной этиологией является идиопатическая, она чаще встречается у женщин, чем у мужчин, и является перенесенным подростковым сколиозом, который чаще встречается у девочек — по крайней мере, 10 к 1 по сравнению с мальчиками.
Существуют также врожденные и нервно-мышечные заболевания, которые могут привести к сколиозу, а также дегенеративный сколиоз, который определяется как сколиоз, возникающий во взрослом возрасте в результате дегенеративных изменений позвоночника, поражающих фасеточные суставы и межпозвонковые диски.У этих пациентов не было сколиоза, когда они были молодыми, и их трудно идентифицировать, потому что, если у вас нет предыдущих рентгеновских снимков или предыдущих оценок, вы никогда не узнаете, было ли это началом во взрослом возрасте или уже существовавшим сколиозом. Очевидно, есть много людей с 10-градусным или 15-градусным искривлением поясничного или грудного отдела позвоночника, которые их никогда не беспокоят, и они очень хорошо себя чувствуют. Итак, когда они достигают возраста 50 лет и у них появляется 10-градусный поясничный сколиоз с дегенеративными изменениями и перемещением, является ли это настоящим дегенеративным сколиозом или идиопатическим с дегенеративными изменениями? Это сложно.Нейрофиброматоз — еще одно заболевание, которое может вызвать сколиоз.
Итак, когда они достигают возраста 50 лет и у них появляется 10-градусный поясничный сколиоз с дегенеративными изменениями и перемещением, является ли это настоящим дегенеративным сколиозом или идиопатическим с дегенеративными изменениями? Это сложно.Нейрофиброматоз — еще одно заболевание, которое может вызвать сколиоз.
Таблица: Краткие факты о дегенеративном сколиозе у взрослых
(Проведите пальцем влево, если необходимо просмотреть дополнительный контент.)
| Этиология | Патогенез |
|---|---|
|
|
Прогрессия изучалась несколькими исследователями. Это исследование, которое выделяется на сегодняшний день. Исследование было проведено в Айове компанией Ponseti and Associates. Если есть сильная ротация, расположенная в правой выпуклости, а также если положение L5 наклонено, то это означает, что имеется косой отросток от крестца. Это выводит туловище из равновесия, и пациенты имеют тенденцию прогрессировать с трансляцией выше уровня L5.
Это исследование, которое выделяется на сегодняшний день. Исследование было проведено в Айове компанией Ponseti and Associates. Если есть сильная ротация, расположенная в правой выпуклости, а также если положение L5 наклонено, то это означает, что имеется косой отросток от крестца. Это выводит туловище из равновесия, и пациенты имеют тенденцию прогрессировать с трансляцией выше уровня L5.
Также, если туловище смещено, то центр тяжести находится вне средней линии, поэтому отвес не проходит через центральную крестцовую линию к средней части крестца.Поэтому существует также сегментарная дегенерация и нестабильность. Дегенеративный сколиоз наблюдается у пациентов, которым ранее делали рентген, чтобы подтвердить отсутствие сколиоза. Послеоперационная пояснично-крестцовая деформация может быть результатом ламинэктомии, нестабильности или спондилолистеза. Это состояние, вероятно, встречается примерно у 6% населения в целом. Вот классическая поза пациента с декомпенсацией туловища и дегенеративным сколиозом, у которого на рентгенограммах выявляется наклон L5 и деформация туловища. Это не характерно для идиопатического сколиоза.
Это не характерно для идиопатического сколиоза.
Пациенты с идиопатическим сколиозом, как правило, имеют кривые баланса. В патогенез дегенеративного сколиоза входит асимметричная дегенерация межпозвонкового диска с перегрузкой вогнутости позвоночника. По мере перегрузки дугоотростчатых суставов развиваются остеофиты, что приводит к поступательному смещению позвоночника и косому наклону таза.
Сколиоз у пожилых
Факторы риска
- остеопороз
- остеомаляция
- 30% Оч.50-54 (>10 градусов)
- 10% разработка de novo
Винн-Дэвис, 1969 г.; Робин, 1982
Идиопатический сколиоз у взрослых: повышенная тяжесть и прогрессирование боли при сколиозе по сравнению с контрольной группой
Факты
- симптоматический
- прогрессирующая деформация
- прооперированных пациентов улучшили результаты в отношении боли, функции, самооценки и выполнения задач
- боль механическая, стенотическая или корешковая
Kostuik et al. , Spine, 1981; Джексон и Симмонс, Spine
, Spine, 1981; Джексон и Симмонс, Spine
Dickson et al JBJS, 1995; Ху и др., JSD, 1996
Есть и другие пациенты пожилого возраста (от 66 до 75 лет), которые могут иметь или не иметь в анамнезе сколиоз, и у которых развилась прогрессирующая деформация в результате метаболического заболевания костей, такого как остеопороз или остеомаляция.Исследования показали, что около 30% пациентов в возрасте от 50 до 54 лет с искривлением в 10 градусов и более имеют некоторую деформацию в результате одного из этих заболеваний. Значительная деформация мешает этому пациенту функционировать и даже поддерживать адекватное питание. Я наблюдал нескольких пациентов, которые не могли полноценно поесть из-за закупорки содержимого брюшной полости, вызванной деформацией. Экскурсия диафрагмы очень ограничена, поэтому желудку не нужно много времени, чтобы наполниться, и они начинают недоедать и терять вес, как этот пациент.Я прооперировал нескольких пациентов с этим заболеванием, и они действительно хорошо набрали вес и смогли функционировать.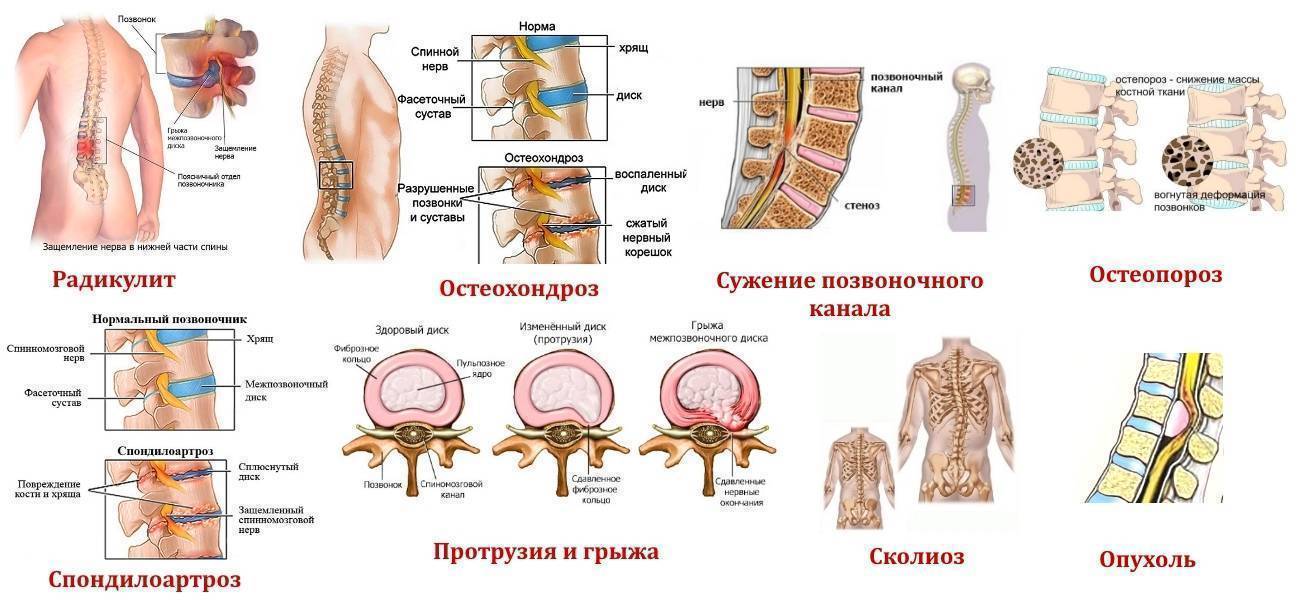
Характер боли при идиопатической сколиозе, 1
Винтер и др., COOR, 1988
Выпуклость поясничных/грудопоясничных дуг
- повышенная мышечная активность
Что касается пациентов с повышенной тяжестью и прогрессированием, симптомы могут присутствовать у пациентов со сколиозом, который прогрессировал, и у тех, у кого сколиоз не прогрессировал.Сколиоз — это описательный термин, который мы используем для описания позвоночника, который вращается, искривляется и перемещается. На процесс накладываются дегенеративные изменения, которые могут вызвать стеноз и повлиять на нервные корешки, и эти изменения не исчезают даже после 75 лет, как вы видите у этого пациента.
Поскольку позвоночник является подвижной структурой органа, он не срастается спонтанно до достижения возраста 70-80 лет. Таким образом, эти пациенты испытывают длительный период агонии. Они также достигают точки, когда они становятся неоперабельными из-за возраста и связанных с ними факторов риска, включая низкую плотность костей. Очень сложно стабилизировать искривление или попытаться его выпрямить. Это слишком рискованно. Так что при прогрессирующих деформациях лучше всего вмешиваться рано, в 40-50 лет.
Очень сложно стабилизировать искривление или попытаться его выпрямить. Это слишком рискованно. Так что при прогрессирующих деформациях лучше всего вмешиваться рано, в 40-50 лет.
Боль, возникающая при сколиозе, бывает механической, стенотической или корешковой. Один из способов определить тип боли с клинической точки зрения — понаблюдать за тем, как пациент сидит. Если этот пациент отпускает руки, ее туловище проваливается, и в этот момент у нее появляется боль через 10–15 минут.
Характер боли при идиопатической сколиозе, 2
Винтер и др., COOR, 1988
- вогнутость пояснично-крестцовой фракционной дуги
- дегенеративные фасетки
Здесь показана пациентка, применяющая продольное вытяжение позвоночника для снятия некоторых механических напряжений, вызывающих боль.Некоторые пациенты принимают эту позу стоя, пытаясь собраться, чтобы немного уменьшить давление на позвоночник. Это ее рентген. Вопрос откуда болит? Больные даже младшей группы могут указать на локализацию боли на выпуклости позвоночника. Эта поза иллюстрирует боль в выпуклой области у 30-летнего пациента. Выпуклая боль обычно связана с повышенной мышечной активностью и стрессом. Этим пациентам обычно приходится чаще лежать и растягиваться, чтобы облегчить боль.Мышцы устают, потому что они постоянно работают, чтобы выровнять пациента. Вот почему они упоминаются. Выпуклая боль обычно мышечная.
Вопрос откуда болит? Больные даже младшей группы могут указать на локализацию боли на выпуклости позвоночника. Эта поза иллюстрирует боль в выпуклой области у 30-летнего пациента. Выпуклая боль обычно связана с повышенной мышечной активностью и стрессом. Этим пациентам обычно приходится чаще лежать и растягиваться, чтобы облегчить боль.Мышцы устают, потому что они постоянно работают, чтобы выровнять пациента. Вот почему они упоминаются. Выпуклая боль обычно мышечная.
То же самое относится и к пожилому пациенту. Если вы спросите: «Где твоя боль?» Они указывают на выпуклость кривой. Они также могут получить боль на вогнутости. У этого пациента есть боли в двух областях, выпуклости и вогнутости. Вогнутая боль обычно возникает из-за столкновения фасеток.На вогнутости наблюдается перегрузка фасеток, что приводит к болям артритного типа.
Это похоже на остеоартрит любого сустава, при котором столкновение и нагрузка на сустав вызывают боль. Обычно это происходит на вершинах поясничных изгибов L3-4 или L2-3, вызывая подвывих в этих областях, что также может вызвать тракцию нервов.
Обычно это происходит на вершинах поясничных изгибов L3-4 или L2-3, вызывая подвывих в этих областях, что также может вызвать тракцию нервов.
Давайте посмотрим на пациентов с идиопатическим сколиозом по сравнению с пациентами с дегенеративным сколиозом.Стеноз, связанный с болью, чаще встречается в дегенеративной группе, тогда как механическая боль чаще встречается в идиопатической группе. Значения кривой также намного больше в идиопатической группе. Поэтому, если вы видите пациента с 50-градусным поясничным сколиозом, очень маловероятно, что он чисто дегенеративный.
Дегенеративные искривления колеблются в пределах 20-30 градусов и обычно возникают в поясничном и пояснично-крестцовом отделах. T12-L1 относительно нормален. Так что боль в спине может быть и дискогенной из-за грыжи диска.Ножки также могут перегибаться в положении стоя, что приводит к корешковой боли. Боль уменьшается в положении сидя или лежа. Таким образом, вы можете обследовать этих пациентов и не найти у них ничего плохого из-за динамического процесса. Если они не ходят и ничего не делают, у них нет проблем.
Если они не ходят и ничего не делают, у них нет проблем.
Защемление нервных корешков также является частью картины боли. Это диагностические изображения, показывающие смещение и подвывих тел позвонков, и здесь вы можете видеть перекручивание ножек, вызывающее корешковую боль у данного конкретного пациента.
На миелограмме, если вы не выполняете также разгибания со сгибанием, вы можете не увидеть, в чем проблема. В таких случаях это лучше, чем МРТ. Именно в вогнутой поясничной области происходят дегенеративные изменения, приводящие к стенозу.
Существует подгруппа пациентов, у которых боли в спине возникают в результате спинального стеноза. Обычно они проявляются поясничной или пояснично-крестцовой деформацией. Также может быть грудопоясничная или пояснично-крестцовая деформация, а также двойные большие искривления.Эти пациенты могут относиться к обеим категориям простого идиопатического сколиоза с наложенными дегенеративными изменениями или к дегенеративному сколиозу с дегенеративным артритом и импинджментом.
Здесь показана типичная идиопатическая грудопоясничная дуга с дегенеративными изменениями под ней, и это будет двойная большая дуга с дегенеративными изменениями в этой области позвоночника. Есть даже некоторые нервно-мышечные пациенты, у которых развиваются дегенеративные изменения.Я видел пациентов с полиомиелитом, у которых были дегенеративные изменения в пояснично-крестцовом отделе, особенно если они ходили и много двигали туловищем.
При оценке мы получаем полный стоячий 36-дюймовый рентгеновский снимок, чтобы мы могли измерить все кривые и оценить степень наклона в нижней поясничной области. Мы также получаем боковые рентгеновские снимки и снимки с изгибом, чтобы получить довольно хорошее представление о гибкости и балансе. Сагиттальный баланс у этих пациентов важен. По мере прогрессирования деформации они наклоняются вперед.Диски спадаются, укорачиваются кпереди, мышцы-разгибатели ослабевают, и они продолжают продвигаться вперед. У них развивается функциональная плоская спина, а затем им приходится сгибать колени, чтобы ходить, что приводит к напряжению подколенных сухожилий и контрактурам бедра. Поэтому реабилитация становится очень важной на ранних стадиях. Если вы подумываете о хирургической процедуре, у вас есть представление о том, какой степени коррекции вы можете добиться и как вы сможете сбалансировать пациента, чтобы вы могли поддерживать баланс как в коронарной, так и в сагиттальной плоскостях.
У них развивается функциональная плоская спина, а затем им приходится сгибать колени, чтобы ходить, что приводит к напряжению подколенных сухожилий и контрактурам бедра. Поэтому реабилитация становится очень важной на ранних стадиях. Если вы подумываете о хирургической процедуре, у вас есть представление о том, какой степени коррекции вы можете добиться и как вы сможете сбалансировать пациента, чтобы вы могли поддерживать баланс как в коронарной, так и в сагиттальной плоскостях.
Мы продолжаем другие исследования, такие как КТ миелограммы и МРТ. У некоторых пациентов мы делаем и то, и другое, потому что они дополняют друг друга. Поскольку деформация становится очень серьезной, очень трудно получить всю информацию на МРТ, КТ миелограммы полезны, потому что мы видим непрерывность столбца красителя, а изображения с разгибанием и сгибанием могут сказать, есть ли динамические изменения, вызывающие стеноз.
Также дуральный мешок можно лучше определить с помощью контрастного красителя. Видите здесь, дуральный мешок такой же, как и костный канал на этом уровне, и если вы спуститесь туда, где находится подвывих, вы увидите гипертрофированную желтую связку и капсулу; таким образом, мешок уменьшается менее чем до 50% костного канала.Если бы вы сделали простую КТ, вы, вероятно, не смогли бы оценить степень центрального и фораминального стеноза у этого пациента.
Видите здесь, дуральный мешок такой же, как и костный канал на этом уровне, и если вы спуститесь туда, где находится подвывих, вы увидите гипертрофированную желтую связку и капсулу; таким образом, мешок уменьшается менее чем до 50% костного канала.Если бы вы сделали простую КТ, вы, вероятно, не смогли бы оценить степень центрального и фораминального стеноза у этого пациента.
Преимущество МРТ в том, что вы можете получить очень хорошие коронарные срезы. Это может дать вам хорошее представление о том, как выходят нервные корешки, есть ли импинджмент или подвывих и их протяженность. Мы используем как взвешенное изображение T1, так и взвешенное изображение T2. Т2-взвешенное изображение очень похоже на миелограмму, поэтому вы можете получить хорошее представление о канале, а также о состоянии межпозвонкового диска.Из этой информации вы можете получить хорошее представление о том, какой уровень является нормальным и где вы можете остановить синтез. Последнее, что вам нужно делать, это останавливать спондилодез в нестабильном, дегенеративном или болезненном сегменте.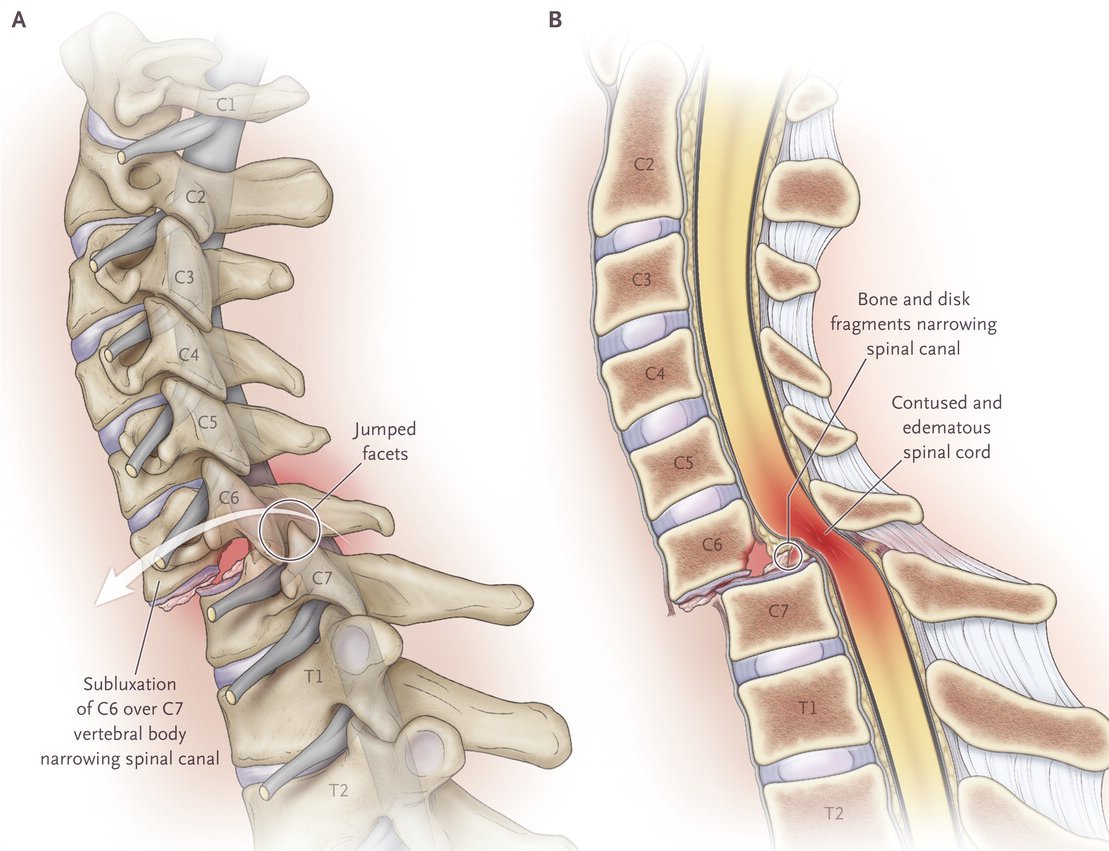
Эти данные также дадут вам некоторую информацию о самом канале. Мне трудно читать некоторые из них. Все серо, но рентгенолог может очень помочь в плане выводов, что является стенозом, а что нет. Считалось, что у этого пациента имеется некоторый фораминальный центральный стеноз.
Как насчет дискографии? Это очень полезно для нас в молодом и среднем возрасте взрослых. Когда вы попадаете в более старшую возрастную группу, происходит значительная дегенерация, и она становится менее полезной. Дискография у молодых пациентов помогает определить болезненные уровни.
Также, если вы делаете слияние, вам нужно знать, где вы можете безопасно завершить слияние. Если на МРТ диск кажется нормальным, но он обезвожен и темен, или у пациента болит поясница, у вас нет возможности сказать, болезненный этот обезвоженный диск или нет.
Мы знаем, что обезвоженные диски часто встречаются у взрослых пациентов. У всех нас есть дегенерация диска, но не у всех есть боль. Поэтому важно выяснить, является ли дегенеративный диск болезненным диском. Аномальные дискограммы и болезненные дискограммы обнаруживаются примерно у 88% пациентов с идиопатическим сколиозом. Это молодые люди в возрасте 40, 50 и некоторые 60 лет.
Поэтому важно выяснить, является ли дегенеративный диск болезненным диском. Аномальные дискограммы и болезненные дискограммы обнаруживаются примерно у 88% пациентов с идиопатическим сколиозом. Это молодые люди в возрасте 40, 50 и некоторые 60 лет.
Как только вы попадаете в группу дегенеративных, с наложенными дегенеративными изменениями на идиопатический сколиоз или дегенеративный сколиоз, вы получаете около 100% аномальных дискограмм.Они выродились и впрыскивают краску везде. Внутри диска нет никакого давления, и боль не возникает.
Болезненные дискограммы чаще встречаются в идиопатической группе, чем в дегенеративной. Тест весьма полезен для определения того, с какими уровнями слиться.
Что касается лечения, то сначала мы проводим консервативное лечение пациентов, устраняя боль с помощью таких модальностей, как тепло, анальгетики, физиотерапия, стабилизирующие упражнения и упражнения на сгибание, в зависимости от типа деформации.Мы адаптируем физиотерапию к потребностям пациента. При наличии дегенеративных изменений с нейрогенной хромотой использование беговой дорожки не рекомендуется. Пациенту будет лучше на велосипеде или с плавательными упражнениями. Мы советуем пациентам выполнять дыхательные упражнения и, если применимо, бросить курить, так как это способствует укреплению костей. Если они обдумывают операцию, желательно бросить курить. Это также помогает снизить вероятность легочных осложнений.
При наличии дегенеративных изменений с нейрогенной хромотой использование беговой дорожки не рекомендуется. Пациенту будет лучше на велосипеде или с плавательными упражнениями. Мы советуем пациентам выполнять дыхательные упражнения и, если применимо, бросить курить, так как это способствует укреплению костей. Если они обдумывают операцию, желательно бросить курить. Это также помогает снизить вероятность легочных осложнений.
Те, у кого есть стеноз, могут получить значительное облегчение с помощью эпидуральных инъекций или трансфораминальных инъекций.Я видел нескольких пациентов, которые избежали хирургического вмешательства только благодаря этим методам. У вас должны быть хорошие показания, прежде чем вы задумаетесь об операции, потому что операция по сращению позвоночника не является физиологической. Срастание позвоночника делает сегмент неподвижным и ригидным. Мы надеемся, что несросшийся сегмент может просуществовать еще несколько лет, прежде чем он выродится и потребует слияния.
Происходит передача нагрузки на другие незащищенные уровни. Длительное сращение позвоночника может затронуть крестцово-подвздошный отдел или бедро и колено, но до тех пор, пока мы не сможем заменить весь позвоночник, нет лучшей альтернативы для лечения тяжелой деформации, чем артродез.
Мы рекомендовали некоторым пациентам использовать формованные ортезы, чтобы уменьшить механическую боль. Они используют его в течение короткого периода времени и останавливаются до того, как начинают становиться зависимыми от него, и мышцы теряют форму. Но у некоторых пожилых пациентов я применяю его как бессрочное лечение. Примером может служить этот 75-летний мужчина, который по медицинским показаниям не подходит для операции и не имеет значительного стеноза. Она хорошо отреагировала на эпидуральную анестезию в течение четырех-пяти месяцев. У нее механическая боль, и она не может ходить слишком далеко, поэтому корсет помогает ей ходить и выполнять другие действия.Она снимает его на ночь. Она занимается спортом, чтобы поддерживать плотность костной ткани и предотвратить дальнейшую потерю костной массы. Это довольно хороший сценарий.
Она занимается спортом, чтобы поддерживать плотность костной ткани и предотвратить дальнейшую потерю костной массы. Это довольно хороший сценарий.
Если у пациента метаболическое заболевание костей, его необходимо лечить в первую очередь. Я отсылаю их в метаболическую костную службу, группу доктора Лейна, для лечения остеопороза такими схемами, как фосамакс, кальций, кальцитонин и другими методами лечения, которые они используют. Помимо основного медицинского обследования, у пациента оценивают функцию щитовидной железы, проблемы с почками или паращитовидной железой.
Но если консервативное лечение пациента после того, как он прошел через все эти методы, оказалось неэффективным, и у него есть деформация и стеноз, тогда мы можем рассмотреть вопрос об операции. Люди с деформацией, болью в пояснице, корешковыми симптомами и дегенерацией составляют сложную группу. Подросток или молодой человек, поступивший со сколиозом 60 градусов, в остальном здоров. У них может быть боль, но нет ни стеноза, ни дегенерации, ни сегментарной нестабильности. Итак, мы измеряем кривую, оцениваем уровни слияния и объединяем их с любыми уровнями, которые мы выбрали, и все готово.Вам не нужно беспокоиться о соединительных уровнях до тех пор, пока, возможно, 20 лет спустя они не начнутся с дегенерацией соединений, особенно если они не были должным образом выровнены, функциональная деформация может возникнуть в результате чрезмерной активности, в результате чего несросшиеся сегменты в конечном итоге проходят через раннюю дегенерацию. дегенеративный процесс.
Итак, мы измеряем кривую, оцениваем уровни слияния и объединяем их с любыми уровнями, которые мы выбрали, и все готово.Вам не нужно беспокоиться о соединительных уровнях до тех пор, пока, возможно, 20 лет спустя они не начнутся с дегенерацией соединений, особенно если они не были должным образом выровнены, функциональная деформация может возникнуть в результате чрезмерной активности, в результате чего несросшиеся сегменты в конечном итоге проходят через раннюю дегенерацию. дегенеративный процесс.
Если вы объедините 13-летнего подростка с L4, максимум через 20-25 лет у него будут проблемы на уровнях L4-5 и L5-S1. Поэтому я говорю им, чтобы они немного успокоились и избегали чрезмерных ударов, вращательных видов спорта и занятий, никаких других вещей, которые могут вызвать раннюю дегенерацию.Но если вы соедините их с L1 или T12, они могут очень хорошо прожить всю оставшуюся жизнь, при условии, что оставшийся поясничный отдел позвоночника правильно выровнен и не смещен.
Но если нам предстоит операция, нам нужно подумать об этих вопросах. Хирургические варианты включают декомпрессию, стабилизацию деформации, наложение артродеза, балансировку позвоночника и восстановление функции. Именно такими должны быть цели у данной группы больных, имеющих деформацию с дегенеративными изменениями при стенозе.Мы не только стабилизируем позвоночник у молодых людей, но и обеспечиваем адекватную декомпрессию всех стенозированных уровней, а также восстанавливаем баланс в обеих плоскостях для достижения хорошей функции; а это непростая задача.
Хирургические варианты включают декомпрессию, стабилизацию деформации, наложение артродеза, балансировку позвоночника и восстановление функции. Именно такими должны быть цели у данной группы больных, имеющих деформацию с дегенеративными изменениями при стенозе.Мы не только стабилизируем позвоночник у молодых людей, но и обеспечиваем адекватную декомпрессию всех стенозированных уровней, а также восстанавливаем баланс в обеих плоскостях для достижения хорошей функции; а это непростая задача.
Для достижения наилучших результатов важно все следующее: как вы выбираете пациента, как вы планируете операцию, хирургическую технику, которую вы используете, и послеоперационное ведение. Мы рассмотрим некоторые из этих вопросов.Операция может быть выполнена с задним спондилодезом с инструментами или передним спондилодезом с инструментами. Вы также можете выполнить комбинированный передний и задний спондилодез с инструментами спереди или сзади, или вы можете сделать релиз только спереди, а затем выполнить задний спондилодез с инструментами. Ваш выбор будет зависеть от типа пациента и кривой. Сегментарный инструментарий обеспечивает стабильность позвоночника, благодаря чему мы можем выполнить ранний артродез спондилодеза, исправить деформацию, уравновесить пациента и, в некоторых случаях, избежать использования внешнего корсета в послеоперационном периоде.
Ваш выбор будет зависеть от типа пациента и кривой. Сегментарный инструментарий обеспечивает стабильность позвоночника, благодаря чему мы можем выполнить ранний артродез спондилодеза, исправить деформацию, уравновесить пациента и, в некоторых случаях, избежать использования внешнего корсета в послеоперационном периоде.
До операции на позвоночнике всем накладывали гипс, что не очень приятно. Задний спондилодез и инструменты хорошо подходят для легких и умеренных искривлений. Пациент может достичь хорошего сагиттального и коронарного баланса. Если вам не нужно идти к крестцу со слиянием, это тоже полезно. Имеются декомпенсированные грудопояснично-поясничные изгибы, при которых необходимо сращение с крестцом. Если выполняется только задний спондилодез, в таких случаях наблюдается очень высокая частота ложных суставов, которая, как сообщается, достигает примерно 49%.Существует также более высокая потеря коррекции и частота возникновения дисбаланса. В этих случаях следует рассмотреть возможность дополнительного переднего спондилодеза.
Это идеальный случай 42-летнего пациента с болью в пояснице. Она хорошо сбалансирована. У нее легкая и умеренная кривизна. Вы можете видеть, что у нее есть некоторые ранние переводы и дегенеративные изменения ниже. Если вы оставите это в покое, в течение следующих пяти лет это начнет соскальзывать в сторону. Таким образом, если она продемонстрировала прогрессирование или имеет значительные симптомы, а консервативное лечение не помогло, это лучшее время для лечения этой пациентки.На рентгеновских снимках она гибкая, а нижняя часть ее позвоночника очень хорошо выравнивается. Мы можем рассмотреть другие диагностические исследования, такие как МРТ, которые дадут информацию о здоровье и состоянии дисков ниже.
На основании рентгеновского снимка стоя я выбрал L1-L2 как конец слияния — это место, где заканчивается кривая, это место, где находится стабильный позвонок, и когда он наклоняется в сторону, вы можете сказать, что оставшийся поясничный отдел позвоночник балансирует сам. Выпрямляющее сгибание — это механизм, который позволяет нам стоять прямо, чтобы у нас не развивался ненормальный паттерн походки.Благодаря этому механизму тело будет использовать другие части позвоночника для поддержания нормального равновесия. Таким образом, если у вас гибкая грудная дуга и вы лечите грудопоясничную/поясничную дугу, может произойти спонтанная коррекция, которая приведет к нормальному балансу.
Выпрямляющее сгибание — это механизм, который позволяет нам стоять прямо, чтобы у нас не развивался ненормальный паттерн походки.Благодаря этому механизму тело будет использовать другие части позвоночника для поддержания нормального равновесия. Таким образом, если у вас гибкая грудная дуга и вы лечите грудопоясничную/поясничную дугу, может произойти спонтанная коррекция, которая приведет к нормальному балансу.
У этого пациента нет грыж, и центральный канал выглядит довольно хорошо. У нее хорошая концевая пластина и нет сужений. Поэтому, если бы мы выбрали L1 или L2, в этом случае все было бы в порядке. Боль у нее локализуется преимущественно в выпуклых отделах грудного отдела позвоночника, поэтому наиболее простой операцией является задний спондилодез до уровня L2.Вы можете видеть, как это очень хорошо сбалансировано, диск расположен горизонтально, и она очень хорошо себя чувствовала в течение последних пяти лет. Этот пациент работает полный рабочий день. Лучшего лечения на данном этапе у нее быть не могло. Более длительное ожидание приведет только к новым проблемам, более масштабной операции и более длительному слиянию. Таким образом, если пациент поступает с легкой дегенерацией, лучше лечить основную деформацию и позволить легко дегенеративным сегментам исправиться.
Лучшего лечения на данном этапе у нее быть не могло. Более длительное ожидание приведет только к новым проблемам, более масштабной операции и более длительному слиянию. Таким образом, если пациент поступает с легкой дегенерацией, лучше лечить основную деформацию и позволить легко дегенеративным сегментам исправиться.
Вы также можете выполнять только передний спондилодез с инструментами, если у пациента гибкий грудопоясничный или поясничный изгиб 60 градусов, нет кифоза в области деформации и если оставшийся позвоночник подвижен (т.грудной или пояснично-крестцовый). Если несплавленный сегмент не является гибким, то они останутся с наклонным отводом после того, как вы исправите основную кривую. Когда вы говорите о сращении с крестцом у взрослого, вы думаете о переднем и заднем только из-за проблем псевдоартроза и потери фиксации. У пациента должна быть хорошая плотность кости, потому что, если вы создадите длинное плечо рычага на слабом костном сегменте, он рухнет.
Это пациент в возрасте 40 лет, который поступил с очень легкой поясничной деформацией и имел проблему с болью, связанной с деформацией. Грудной изгиб мягкий. Нет аномального сагиттального выравнивания, хорошие рентгенограммы изгиба с обеих сторон. На МРТ видно, что это нормальный диск L2-3, а ниже дегенеративный диск L4-5. Стеноза и корешковых болей нет. Вся боль механическая. У нас есть два варианта, оставить в покое поясничный изгиб и позволить ей продолжать испытывать боль. Или вы можете лечить поясничный изгиб и надеяться, что вы сможете выровнять оставшуюся часть позвоночника и изменить механику пояснично-крестцового отдела и облегчить боль.
Грудной изгиб мягкий. Нет аномального сагиттального выравнивания, хорошие рентгенограммы изгиба с обеих сторон. На МРТ видно, что это нормальный диск L2-3, а ниже дегенеративный диск L4-5. Стеноза и корешковых болей нет. Вся боль механическая. У нас есть два варианта, оставить в покое поясничный изгиб и позволить ей продолжать испытывать боль. Или вы можете лечить поясничный изгиб и надеяться, что вы сможете выровнять оставшуюся часть позвоночника и изменить механику пояснично-крестцового отдела и облегчить боль.
Теперь разница между двумя вариантами заключается в том, что как только вы срастаетесь с крестцом, а сколиоз пациентки не исправляется (что не происходит в большинстве случаев), или у нее по-прежнему возникают боли типа сколиоза, тогда вы обязаны сраститься кривая тоже. Затем вы дали ей полное слияние позвоночника, и это большое обязательство. Так что вам лучше начать сверху и оставить пояснично-крестцовый отдел в покое, потому что, если боль уменьшится хотя бы на 50%, она может решить жить с этим и ждать более позднего артродеза таза.
Я решил сделать только переднюю выборочную поясничную операцию, и причина, по которой это работает лучше, чем задняя, заключается в том, что после удаления дисков вы можете полностью деротировать позвоночник в грудопояснично-поясничной области и обеспечить почти 100% коррекцию, что вы не можете сделать апостериорно с большинством систем на сегодняшний день. Предоставляя ей поддержку передней колонны, вы устанавливаете лордоз, и теперь L3 к крестцу полностью горизонтализируется.У нее было полное облегчение нижней части спины.
Теперь нам не нужно беспокоиться об артродезе крестца. Возможно, ей это понадобится, но, надеюсь, не раньше, чем через несколько лет. Для 42-летнего человека гораздо лучше подождать 20 лет, чем начать снизу, а затем понять, что искривление все еще существует и болезненно, а затем нужно сделать тотальный спондилодез позвоночника.
Это предоперационные и послеоперационные рентгеновские снимки. Посмотрите, насколько коррекция вращения достигается только за счет коррекции поясничного отдела с помощью переднего инструментария.Ее боль в выпуклости исчезла, и боль в пояснице также исчезла. Вот еще один пациент 58 лет с гораздо большей кривизной — заметили подвывих? Сагиттальное выравнивание выглядит хорошо, грудной изгиб тоже довольно значительный, но это ее не беспокоит.
Посмотрите, насколько коррекция вращения достигается только за счет коррекции поясничного отдела с помощью переднего инструментария.Ее боль в выпуклости исчезла, и боль в пояснице также исчезла. Вот еще один пациент 58 лет с гораздо большей кривизной — заметили подвывих? Сагиттальное выравнивание выглядит хорошо, грудной изгиб тоже довольно значительный, но это ее не беспокоит.
Вы можете прожить остаток жизни с искривлением грудной клетки в 50 градусов. Если повезет, боли не будет. Это не вызовет проблем с легкими, нет. Пациент может жить с косметической деформацией, но трудно жить с прогрессирующими симптомами подвывихов и спинального стеноза.Она пробовала другие консервативные меры, но боль все еще была. На рентгенограммах изгибов видно, что у нее имеется некоторая гибкость поясничного отдела позвоночника.
Я решил просто сделать выборочное поясничное исследование, как мы делали с предыдущим пациентом. Видите, как грудной отдел спонтанно улучшился до 32 градусов? И мы сохранили ее сагиттальное выравнивание. Несмотря на то, что это одна кривая, это большая кривая, и я думаю, что я раздвинул границы возможного. Она сломала стержень, и мне пришлось вернуться и установить на него заднюю конструкцию с коротким сегментом, что решило проблему.
Несмотря на то, что это одна кривая, это большая кривая, и я думаю, что я раздвинул границы возможного. Она сломала стержень, и мне пришлось вернуться и установить на него заднюю конструкцию с коротким сегментом, что решило проблему.
Это был передний спондилодез, который полезен для гибких искривлений с минимальным кифозом, спондилодезом над крестцом и хорошей плотностью кости. Но при переднем вмешательстве вы не можете декомпрессировать и стабилизировать болезненные или стенозированные сегменты. Этот метод дает вам непрямую декомпрессию, восстанавливая выравнивание, вы открываете вогнутость фракционной кривой, где может быть легкий стеноз или импинджмент.
Но при фиксированном стенозе из-за остеофитов, грыжи межпозвонкового диска или анкилозированного сегмента эта коррекция кривой не поможет.Вы должны подойти к нему сзади, чтобы иметь возможность достичь этого, и именно здесь вступают в действие только переднее расслабление и слияние, а затем мы поместим инструменты сзади и также проведем декомпрессию. При артродезе крестца круговой артродез увеличивает скорость сращения и обеспечивает коррекцию. Задний доступ также может позволить выполнить декомпрессию.
При артродезе крестца круговой артродез увеличивает скорость сращения и обеспечивает коррекцию. Задний доступ также может позволить выполнить декомпрессию.
Хотя другие хирурги по всей стране все еще делают это, нет необходимости ставить и передний, и задний инструменты.Как только вы поместите инструменты в сегмент позвоночника, коррекция, которую они обеспечивают, будет окончательной, и другие инструменты в спине не дадут вам ни на йоту коррекции. Это может помочь в качестве дополнительной стабилизации, если передний инструментарий недостаточно прочный.
Мы сделали обзор 28 взрослых пациентов, сросшихся выше крестца. Радикулопатия присутствовала у 7%, задний спондилодез был выполнен у 8%. Большинство пациентов имели комбинированные процедуры и хорошие или удовлетворительные результаты. Коррекция сколиоза составила 61%.Удовлетворенность пациентов составила 71%. Псевдоартроза не было. Были осложнения, включая деформацию соединения и инфекцию, у одного пациента.
Если пациенту требуется спондилодез крестца, и вы правильно подберете их, а также выберете правильную технику и подход, вы можете получить очень удовлетворительные результаты.
А как насчет пациента с пояснично-крестцовой деформацией поясничного отдела, грудопояснично-поясничного отдела позвоночника или двойными большими искривлениями? Я наблюдал за пациентами в своей практике, у которых был этот тип деформации.Их средний возраст составлял 66 лет, и женщин было больше, чем мужчин. Многие из них были идиопатами, у которых сейчас развились дегенеративные изменения. Комбинированная процедура была проведена в 15 из 16 случаев, причем в один этап. Вот клинические и рентгенологические результаты у всех пациентов. Это средняя кровопотеря для переднего и заднего отделов, время операции для обоих и затем количество уровней, которые были сращены, 7 в переднем и 13 в заднем.
Листез, который в основном присутствовал в L3-4, как вы видели на рентгеновских снимках, которые я показал. L3-4 представляется весьма важным для перевода. Пояснично-грудопоясничная кривая заканчивается на L3 или L2, позвоночник вращается по часовой стрелке, а затем другой сегмент вращается в противоположном направлении. Итак, у вас уже есть изюминка. Это потенциально очень нестабильный сегмент, который приводит к поступательному сдвигу L3 или L4.
L3-4 представляется весьма важным для перевода. Пояснично-грудопоясничная кривая заканчивается на L3 или L2, позвоночник вращается по часовой стрелке, а затем другой сегмент вращается в противоположном направлении. Итак, у вас уже есть изюминка. Это потенциально очень нестабильный сегмент, который приводит к поступательному сдвигу L3 или L4.
Стеноз также присутствовал на тех же уровнях, так что там, где есть высокая двигательная активность и нестабильность, есть также костная реакция и гипертрофия желтой связки и капсулы.Стеноз довольно часто возникает в L4-5 и S-1. Прямая декомпрессия была выполнена у 10 из 16 пациентов. Шести пациентам была проведена декомпрессия непрямыми корригирующими маневрами. Поэтому, если вы просмотрели МРТ, КТ, вы могли догадаться об фораминальном стенозе на вогнутости, но нет ни остеофита, ни грыжи диска, ни гипертрофии желтой связки, а просто узкое пространство. Коррекция искривления может открыть пространство в этих областях, и нам не нужно искать отверстия нервных корешков.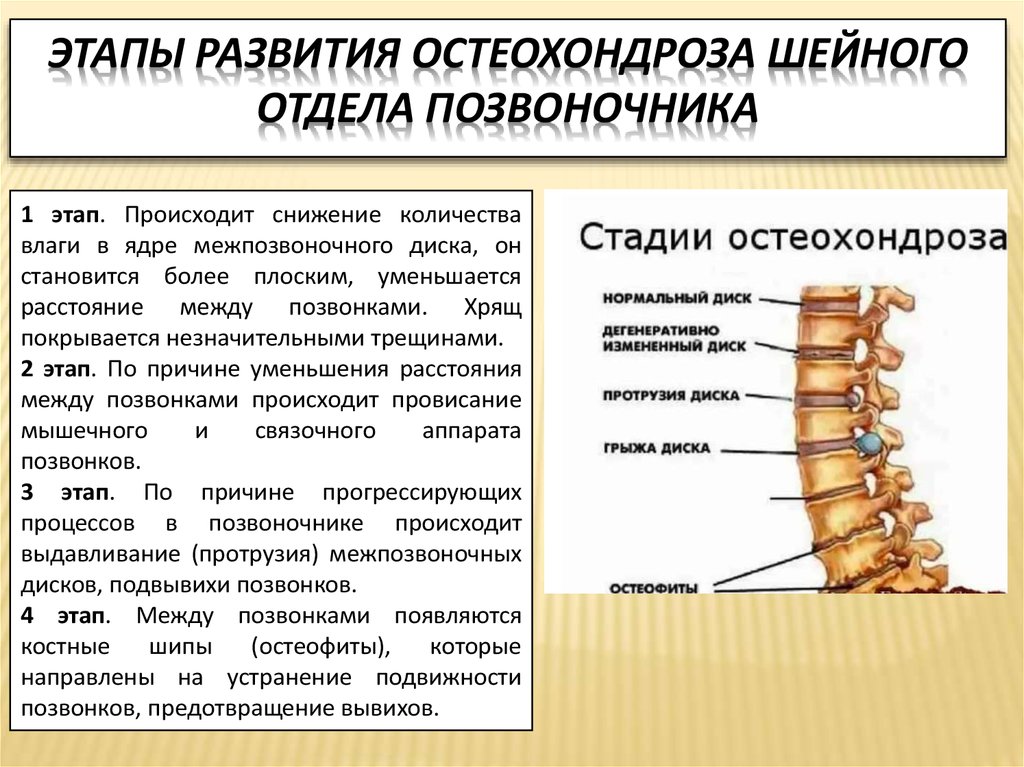
Коррекция большого сколиоза составляет в среднем 53%. Пояснично-крестцовая фракционная коррекция искривления составила 46% в этой группе. Ключ действительно сбалансированная коррекция. Кифоз также приблизился к физиологическим пределам, и то же самое относится и к поясничному лордозу. Некоторые из этих пациентов на самом деле поступили с поясничным кифозом до 30 градусов, поэтому они были действительно неуравновешенными. Они были скорректированы в пределах нормального физиологического лордоза и выравнивания позвоночника.
Баланс спереди улучшен с 4.5 на 1,8 см, то есть они были сдвинуты влево и вправо на столько же, скорректированные до среднефизиологического диапазона. Что касается сагиттального выравнивания, то они были наклонены вперед в среднем на -9,4 см, и все они также находились в физиологических пределах. Это пример пациента с поясничной деформацией и грудопоясничным кифозом, поэтому туловище у этого пациента действительно короткое.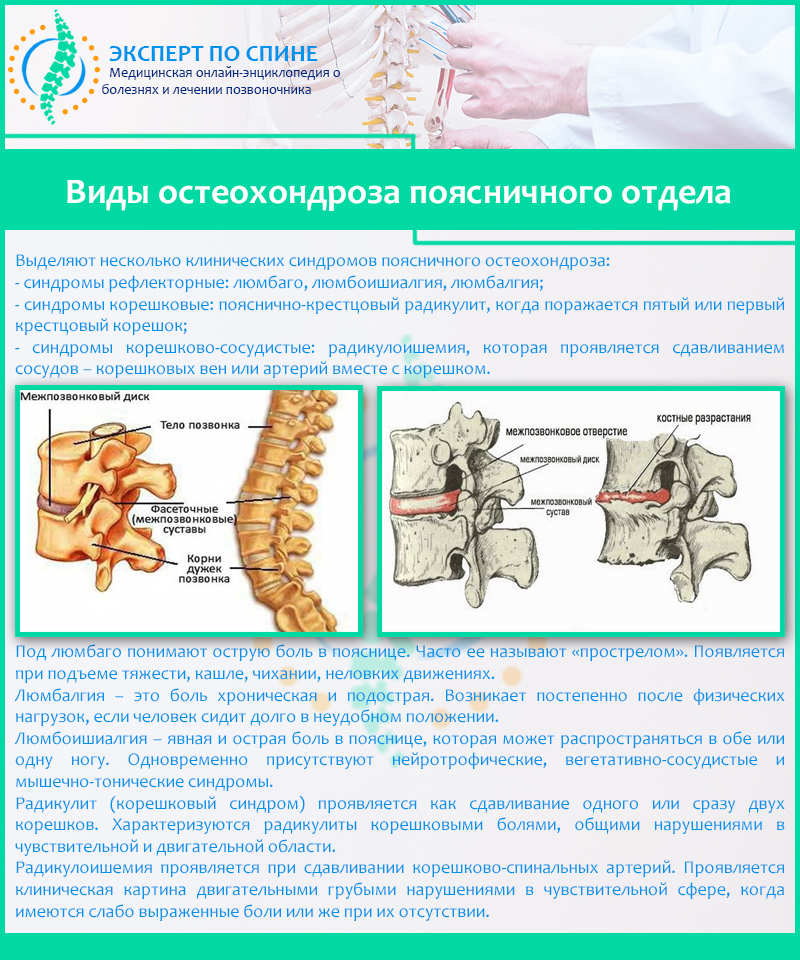 Сегментарная трансляция присутствует на рентгеновских снимках изгиба, а затем дисковые пространства 4-5 и 5-1 выглядят довольно хорошо.Мы сделали комбинированный передний и задний спондилодез L4. Это непрямая декомпрессия. Нам не пришлось проводить прямую заднюю декомпрессию, и ее симптомы улучшились. Ее короткий ствол значительно улучшился. Это изображение поперечной складки живота, которая намного лучше после операции.
Сегментарная трансляция присутствует на рентгеновских снимках изгиба, а затем дисковые пространства 4-5 и 5-1 выглядят довольно хорошо.Мы сделали комбинированный передний и задний спондилодез L4. Это непрямая декомпрессия. Нам не пришлось проводить прямую заднюю декомпрессию, и ее симптомы улучшились. Ее короткий ствол значительно улучшился. Это изображение поперечной складки живота, которая намного лучше после операции.
Еще один пациент в возрасте 52 лет с прогрессирующим сколиозом, болями в пояснице и радикулопатией L5. Вы можете оценить некоторые остеофиты в этой области.Это МРТ, поэтому мы выбрали прямую декомпрессию путем дискэктомии спереди, а затем сзади сделали ограниченную фораминотомию. Если вы делаете декомпрессию за пределами вашего диапазона слияния, вы должны быть очень, очень консервативны. Если есть толстая желтая связка, сделайте фораминотомию, не берите диск и не удаляйте фасеточный сустав. В тот момент, когда вы берете диск или сустав, вы создаете нестабильный сегмент, и если ваше слияние не включает его, оно в конечном итоге разрушится.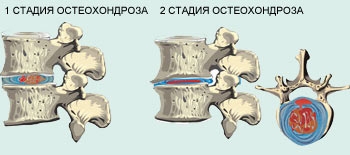
Таким образом, вы можете сделать фораминотомию по поводу стеноза ниже места сращения, не сращивая его.В ее случае это было проблемой, поэтому мы просто взяли желтую связку, сделали фораминотомию и попытались декомпрессировать ее, а затем стабилизировать ее до L4. Фораминотомия была сделана ниже, и нам не нужно было переходить на уровень L5. Она хорошо себя чувствовала в течение 6 лет, и теперь, возможно, ей предстоит расширение нижней части позвоночника.
Еще один пациент с болями в пояснице и радикулопатией L5. Вы можете увидеть перевод на уровне L4-5. Здесь мы имеем дело с прямым сжатием. У нее хорошие рентгенограммы на изгибах спереди и сзади.Вы можете видеть изменения в торцевой пластине, и это не достаточные разрезы. Также имел место фораминальный стеноз. Здесь мы провели непрямую декомпрессию с инструментами спереди и сзади. Мы слили ее с L5, потому что не смогли слить ее с L4 из-за степени дегенерации. Даже если вы можете распаковать косвенно, если L4-5 настолько дегенерирован, вы просто будете напрашиваться на дополнительные проблемы, если будете сливать выше этого уровня.
Пациенты с длительным слиянием с L5 не очень хорошо себя чувствуют, поэтому я очень-очень осторожен в их выборе.Я, вероятно, сделал пять слияний L5 у взрослых. Этот пациент все еще чувствует себя очень хорошо; пара других все еще висит там, но происходит то, что он просто смещает всю нагрузку на 5-1, так что 5-1 быстро деградирует и становится нестабильным. Поэтому в большинстве случаев мы продлеваем слияние до уровня L5-S1, чтобы избежать рефузии и удлинения.
Если это произойдет, вы можете подойти к диску сзади с помощью межтелового спондилодеза. Но, если есть изменения, мы не раздумываем, сразу переходим на уровень L5.Это переднее и заднее вращение на рентгеновском снимке изгиба. Таким образом, даже когда вы сливаетесь с L5, они все еще могут наклоняться вперед, большая часть наклона вперед приходится на движение бедрами. Они не могут сидеть в ванне, но если у них хорошо растянуты подколенные сухожилия, они могут делать это очень хорошо. Поэтому послеоперационная физиотерапия становится очень важной. Даже до операции заставляют их растягивать подколенные сухожилия и поддерживать хорошую гибкость, чтобы они могли выполнять такие движения после операции.
Поэтому послеоперационная физиотерапия становится очень важной. Даже до операции заставляют их растягивать подколенные сухожилия и поддерживать хорошую гибкость, чтобы они могли выполнять такие движения после операции.
Пациенты будут спрашивать вас: «Можно мне наклониться вперед или вбок?» Если вам нужно перейти к крестцу, вам придется сделать передний спондилодез.Передний спондилодез также должен поддерживаться структурными трансплантатами, потому что большая часть нагрузки не будет видна спереди, как только вы удалите диск, вы создадите пустоту, и если вы просто используете губчатую кость, она не собирается. достаточно для поддержки передней колонны. Поэтому используйте костные или титановые сетчатые трансплантаты с костью для обеспечения поддержки передней колонны.
Это подвздошные сосуды, вена, общая подвздошная, а затем наружная и внутренняя подвздошные.Итак, мы идем между бифуркацией, а затем берем диск на уровне L5-S1 и помещаем туда костный трансплантат, и делаем заднюю инструментальную обработку.
Этот джентльмен пришел в возрасте 70 лет. У него деформация, похожая на дегенеративный сколиоз. У него дегенеративные изменения и значительная кривизна. У него также развилась слабость мышц-разгибателей, что способствует постуральной деформации. Его грудной отдел позвоночника не так уж и плох. У него сильное смещение туловища вперед.С рентгеновскими снимками сгибания и пленками гиперэкстензии вы можете увидеть, насколько мы можем вернуть его, если просто сплавим его сзади в поясничном отделе позвоночника. Вы также можете видеть остеофиты спереди, а миелограмма/КТ показывает стеноз на уровне 4-5 с остеофитами. Также имеется гипертрофия желтой связки и очень тесный позвоночный канал.
Вы не можете распаковать это косвенно, просто перестроив позвоночник. Пришлось делать тщательную декомпрессию. Мы пошли вперед, сделали релиз и установили структурные трансплантаты, а затем выполнили заднюю прямую декомпрессию и фиксацию ножек грудного отдела позвоночника и фиксацию Galveston к тазу. Когда вы создаете такой устойчивый фундамент, вы можете установить над ним длинное плечо рычага.
Когда вы создаете такой устойчивый фундамент, вы можете установить над ним длинное плечо рычага.
Путем коррекции поясничного отдела позвоночника и установления лордоза его грудной отдел приобретает естественный кифоз. Это происходит естественным образом, и именно так вы относитесь к такому пациенту. То есть фото до и после. Его сагиттальный баланс и корональный баланс были сохранены.
При таком переводе ствола большая часть стеноза является динамической.Это может быть не прямое сдавление остеофитом или нервным корешком, но у этого пациента дегенеративный сколиоз. Видите, здесь у нее переводы, а там остеофиты, и проблема у нее действительно односторонняя. Вы можете видеть большой остеофит, выступающий в канал, поэтому его необходимо удалить. Вы не можете просто выпрямить позвоночник и оставить это в покое.
Здесь мы делаем комбинированный передний спондилодез крестца. Эта техника использует полное освобождение позвоночника и делает его более гибким.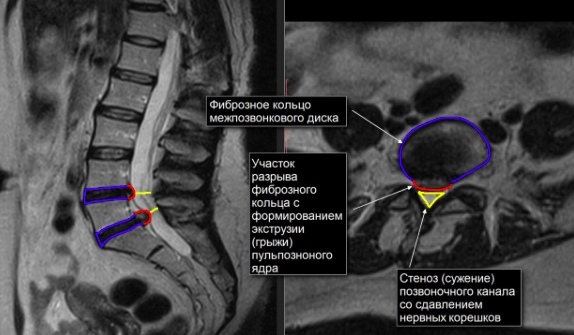 Затем, сзади, мы делаем тщательную декомпрессию и инструменты, чтобы мы могли сместить ее туловище обратно к средней линии. Мы создали длинное плечо рычага, чтобы выровнять ее туловище над ровным тазом с фиксацией Галвестона. Выполнена опора передней колонны, зафиксированная винтами через костные трансплантаты. Это контрольный рентген.
Затем, сзади, мы делаем тщательную декомпрессию и инструменты, чтобы мы могли сместить ее туловище обратно к средней линии. Мы создали длинное плечо рычага, чтобы выровнять ее туловище над ровным тазом с фиксацией Галвестона. Выполнена опора передней колонны, зафиксированная винтами через костные трансплантаты. Это контрольный рентген.
Q. Когда вы можете вправить пациента раньше, вы сначала делаете переднюю процедуру, верно?
А. Да.
Q. Так как же контролировать стабильность позвоночника?
А. Хороший вопрос. Нестабильность не возникает при переднем релизе. Пока у вас есть задние элементы, позвоночник остается стабильным. Мы даже можем заставить этих пациентов вставать и ходить между этапами. Удаление диска и замена его костным трансплантатом вовсе не делает их нестабильными. Если вы оставите пациента в покое без дальнейшей операции, тогда может быть более прогрессирующая деформация, но они сохранят свою неврологическую функцию, пока задние элементы не повреждены. Если вы делаете большую резекцию спереди, позвоночник может стать нестабильным, потому что вы создали огромную пустоту.
Если вы делаете большую резекцию спереди, позвоночник может стать нестабильным, потому что вы создали огромную пустоту.
Это пациент, которого мы лечили, у которого возникло одно из осложнений, которые вы можете видеть: болезненные подвздошные винты, которые были удалены, инфекция, смещение крючка с переходным кифозом и поломка стержня. У двух пациентов в нашей группе (12%) был ложный сустав. У одного пациента, которому мы вросли в L5, развился коллапс из-за слабости кости, поэтому нам пришлось расширить спондилодез до крестца.
Это пример пациента 58 лет с тяжелой деформацией крестца. Вы можете видеть остеофиты. У этого пациента в дополнение к тяжелому сколиозу имеется спинальный стеноз на этом уровне. Рентгеновский снимок с изгибом показывает, что он вообще не двигается, а ее миелограмма КТ показывает очень узкий позвоночный канал, подтвержденный также МРТ. Именно здесь мне нравится миелограмма КТ больше, чем МРТ, хотя некоторые люди утверждают, что они почти одинаковы с точки зрения результатов. Я предпочитаю миело/КТ.
Я предпочитаю миело/КТ.
С помощью комбинированных процедур, передних и задних, с остеотомией и декомпрессией, мы думали, что выровняли ее позвоночник, но она по-прежнему отличается на 8 см, и причина в том, что ее поясничный изгиб был чрезмерно скорректирован. Величина коррекции не является критическим вопросом. Вы хотите сбалансировать пациента. Если пациент уравновешен, то это хорошо. Но этот пациент потерял равновесие.
Теперь насчет выведения пациента из равновесия — здесь видно, что оно никуда не исчезает.Ее декомпрессия полностью избавила ее от стенотических симптомов, но она остается неуравновешенной и продолжает оставаться неуравновешенной, и когда она возвращается, ей становится еще хуже. Если это произойдет, либо стержень сломан, либо вы не получили сплав. Без прочного спондилодеза пациент во многом зависит от вашего инструментария. Таким образом, приложив всю эту нагрузку к имплантатам, она фактически сломала стержень. Пришлось вернуться и выполнить остеотомию через ножку в одностороннем порядке. Это нервный корешок. Затем мы создали клин под позвоночником, а затем закрыли его имплантатами, чтобы сбалансировать ее позвоночник.Что интересно, исправить дисбаланс дополнительной кривизной.
Пришлось вернуться и выполнить остеотомию через ножку в одностороннем порядке. Это нервный корешок. Затем мы создали клин под позвоночником, а затем закрыли его имплантатами, чтобы сбалансировать ее позвоночник.Что интересно, исправить дисбаланс дополнительной кривизной.
Мы увеличили ее сколиоз, и теперь мы можем положить ее голову на таз. Это структурный трансплантат на уровне остеотомии. Она осталась сбалансированной, и у нее все хорошо. Это было раньше, когда она была сбалансирована, а затем, когда мы вывели ее из равновесия, и, наконец, мы вернули ее туда, где она есть.
Таким образом, степень коррекции важна, и каждый раз, когда мы видим пациента, потерявшего равновесие, мы либо предупреждаем его, что нам, возможно, придется вернуться и что-то делать, либо подбираем ему подъемник для обуви.Мы не торопим всех сразу на операцию. Потому что некоторые из них преуспевают и очень быстро сливаются. Кость вступает во владение, поэтому оборудование может отдыхать, и некоторые пациенты также хорошо справляются с подъемом обуви на 1–1,5 см.
Кость вступает во владение, поэтому оборудование может отдыхать, и некоторые пациенты также хорошо справляются с подъемом обуви на 1–1,5 см.
Мы оценили реакцию этой группы из 16 пациентов на отличную, хорошую, удовлетворительную или плохую. Большинство пациентов остались очень довольны. Они смогли вернуться к тренировкам. Обезболивание было значительным.
Есть еще один метод, который я применил к избранной группе пациентов.Это попытка сделать операцию более простой и менее обширной, а также сохранить сегменты движения. Как этот конкретный пациент. Деформация грудной клетки не столь значительна. Ее проблема действительно связана с поясничным и пояснично-крестцовым отделами, и у нее хорошие рентгеновские снимки при изгибании. Ее МРТ показала этот перевод и нестабильность на уровне 3-4. У нее были дегенеративные уровни по всему поясничному отделу позвоночника.
Здесь мы собираемся соединить переднюю часть крестца и заднюю часть крестца. Мы поняли, что большая часть заднего инструментария была очень длинной, и это действительно единственный способ уравновесить пациента во всех плоскостях.Но мы думали, что если бы мы сделали только передний релиз и в определенной степени исправили деформацию спереди, то это сделало бы нашу заднюю инструментальную обработку короткой.
Мы поняли, что большая часть заднего инструментария была очень длинной, и это действительно единственный способ уравновесить пациента во всех плоскостях.Но мы думали, что если бы мы сделали только передний релиз и в определенной степени исправили деформацию спереди, то это сделало бы нашу заднюю инструментальную обработку короткой.
Итак, здесь мы делаем передний релиз и высвобождаем все сегменты до крестца, но мы инструментируем основную дугу двумя стержнями, а не одним стержнем, и вставляем структурные трансплантаты между ними. Мы можем исправить первичную поясничную деформацию. Теперь, когда мы переворачиваем пациента, все, что нам нужно сделать, это дистальная декомпрессия и спондилодез.Таким образом, это похоже на комбинированный подход дегенеративного и деформационного характера, и мы оставляем грудной отдел в покое.
У пациента очень маленький шрам на спине. В любом случае, это не отличается от операции только переднего спондилодеза, потому что рубец такой же, диссекция такая же, и единственная разница в том, что мы исправили позвоночник инструментами спереди. Поэтому, когда мы идем сзади, нам не нужно вставлять инструменты, и мы на самом деле получаем лучшие результаты с этой техникой.Вы не найдете его ни в одном учебнике. Я занимаюсь этим последние четыре года, и, надеюсь, мы сможем его опубликовать.
Поэтому, когда мы идем сзади, нам не нужно вставлять инструменты, и мы на самом деле получаем лучшие результаты с этой техникой.Вы не найдете его ни в одном учебнике. Я занимаюсь этим последние четыре года, и, надеюсь, мы сможем его опубликовать.
В целом результаты очень хорошие. Большинство пациентов довольны. Они могут вернуться к работе и другим видам деятельности. Они могут заниматься физическими упражнениями, и субъективная удовлетворенность пациентов очень высока.
Таким образом, у всех пациентов со сколиозом, болями в пояснице и стенозом мы должны осознавать весь масштаб проблемы, функциональные ограничения и корешковые признаки.Тогда мы сможем назначить соответствующее лечение. В основном это грудопояснично-поясничные изгибы с фракционными пояснично-крестцовыми изгибами. Их боль может быть очень инвалидизирующей. Он может быть механическим, корешковым, стенозирующим или комбинацией всех трех. Его можно лечить консервативно с помощью лечебной физкультуры, инъекций, метаболической обработки костей и лечения, а когда они не помогают, необходимо хирургическое вмешательство.
Гибридная или комбинированная процедура обеспечивает пациентов с ограниченным спондилодезом. Он сохраняет сегменты движения грудной клетки, увеличивая диапазон слияния, потому что у нас есть межтеловое соединение, и, как вы видели на последнем рентгеновском снимке, я не перешел к тазу.Это плюс, потому что, если вы можете избежать фиксации в области таза, вы также освобождаете крестцово-подвздошный сустав. Это противоречит ортопедическим принципам, закрывать сустав, а не сращивать его, и большинство таких пациентов возвращаются с болью в области подвздошного винта, поэтому нам приходится его удалять.
Мы также получаем лучшую коррекцию переднего отдела и, надеюсь, сможем предотвратить деформацию соединения. Спасибо за внимание, буду рад ответить на любые вопросы.
• Визуализация болей в пояснице, Леон Д.Рыбак, Мэриленд
Вопросы и ответы
Q. Это был отличный разговор. У некоторых пациентов, которых мы наблюдаем, очень болит спина. Существует также подгруппа пациентов со старым дегенеративным сколиозом в области вогнутости дуги, у которых наблюдается сильная корешковая боль L3. Как правило, группа пациентов, которых мы здесь видим, получает облегчение от трех до шести месяцев с помощью трансфораминальных инъекций, и этого становится все труднее и труднее достичь, потому что со временем пространство сужается.В этой популяции пациентов, у которых есть только односторонняя боль в ноге на одном уровне, но не сильная боль в спине, есть ли какой-либо менее инвазивный тип операции?
Существует также подгруппа пациентов со старым дегенеративным сколиозом в области вогнутости дуги, у которых наблюдается сильная корешковая боль L3. Как правило, группа пациентов, которых мы здесь видим, получает облегчение от трех до шести месяцев с помощью трансфораминальных инъекций, и этого становится все труднее и труднее достичь, потому что со временем пространство сужается.В этой популяции пациентов, у которых есть только односторонняя боль в ноге на одном уровне, но не сильная боль в спине, есть ли какой-либо менее инвазивный тип операции?
A. Я видел пациентов, которым для этого делали фораминотомию. Если это мягкий диск или гипертрофия желтой связки с гипертрофией капсулы, вы можете сделать очень ограниченную фораминотомию для облегчения симптомов, но вы должны предупредить пациента, что она может быть временной, как и ваша эпидуральная или трансфораминальная. Дайте ему от шести месяцев до года, и тогда они вернутся, потому что этот сегмент слаб.Он вогнутый и вот-вот рухнет.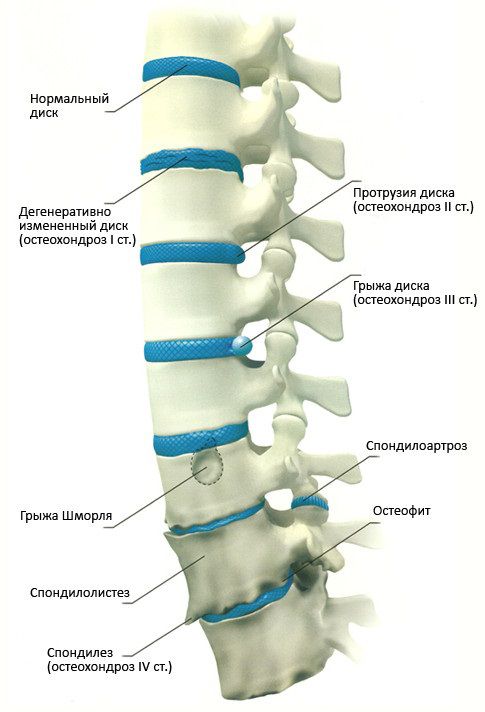 Итак, теперь, кроме гипертрофии капсулы и желтой связки, в дело вступают ножки, и когда это происходит, вы ничего не можете сделать. Вы не можете удалить ножку, вы не можете сбрить ее, и вы должны открыть пространство с помощью прямого декомпрессионного слияния и инструментов.
Итак, теперь, кроме гипертрофии капсулы и желтой связки, в дело вступают ножки, и когда это происходит, вы ничего не можете сделать. Вы не можете удалить ножку, вы не можете сбрить ее, и вы должны открыть пространство с помощью прямого декомпрессионного слияния и инструментов.
Теперь у более молодого пациента, если у него легкая кривизна, вы можете сделать ограниченный артродез, но это трудно сделать без ухудшения кривой. Стеноз обычно бывает в конце кривой.В тот момент, когда вы это делаете, вы переносите дистресс на вершину кривой, а это худшее место для переноса стресса.
Q. У пациентов с дегенеративным сколиозом мы чувствовали, что источником боли был сам стеноз. Итак, когда вы говорите о боли из-за стеноза, думаете ли вы, что существует определенный генератор боли? Что бы вы назвали генератором боли у пациентов со стенотической болью?
A. Я думаю, что это нейрогенная хромота с возможным синдромом компартмента.Было предложено несколько теорий, объясняющих, почему у пациентов возникает нейрогенная хромота при ходьбе.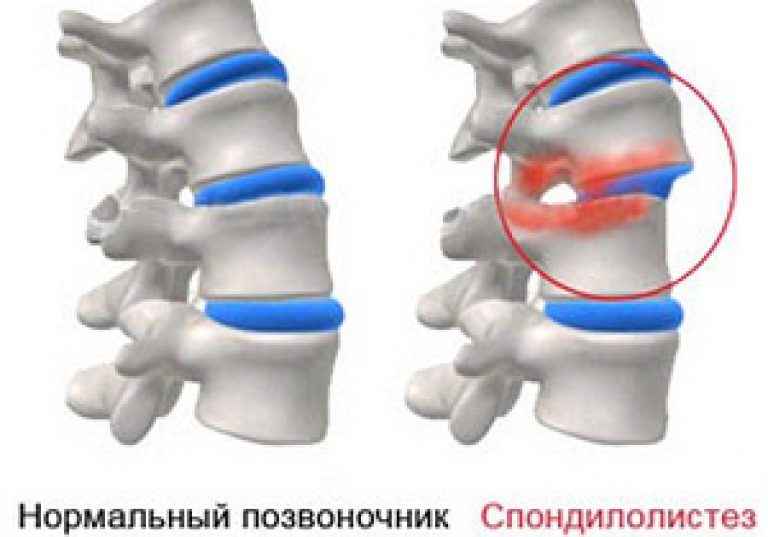 Это от синдрома сдавления с плохой васкуляризацией или плохим венозным оттоком? Но обычно это нейрогенная хромота, и у таких пациентов очень сужен центральный канал. Если у них есть фораминальный стеноз, у них возникает радикулопатия. Таким образом, именно в сегментах, которые трансформированы или сильно дегенерированы, развился фактический механический стеноз.
Это от синдрома сдавления с плохой васкуляризацией или плохим венозным оттоком? Но обычно это нейрогенная хромота, и у таких пациентов очень сужен центральный канал. Если у них есть фораминальный стеноз, у них возникает радикулопатия. Таким образом, именно в сегментах, которые трансформированы или сильно дегенерированы, развился фактический механический стеноз.
В. Я слышал несколько теорий об осевой боли в спине из-за сосудистого компонента.
A. Мне кажется, я вижу, что представляет собой сочетание дискогенной или фасеточной или мышечной боли. Мускулистые обычно можно узнать по выпуклости кривой. Они могут сказать вам, где это, они устают, утомляются, и когда они ложатся, это уходит. Механическая боль в фасеточной области обычно возникает на вогнутой стороне или на стыке двух дуг. Болезненность при разгибании и вращении.Дискогенные испытывают боль, когда сидят и наклоняются вперед. У них может быть хорошая высота диска, но она плохая. Таким образом, они все еще нагружают его, а затем становятся болезненными, когда они наклоняются вперед или сидят слишком долго. Так что я думаю, что это три типа боли. Это пациенты, у которых трудно определить, истинная ли это дискогенная или фасеточная боль. Что происходит у большинства этих пациентов, так это то, что у них возникает боль, и боль уходит, и причина, по которой боль уходит, заключается в том, что у них развиваются остеофиты и развивается анкилоз фасеточных суставов.Так они стабилизируют. Движения больше нет. Вогнутость полностью закрыта мостом, и в большинстве случаев нам действительно приходится остеотомировать вогнутую часть дуги во время операции.
Таким образом, они все еще нагружают его, а затем становятся болезненными, когда они наклоняются вперед или сидят слишком долго. Так что я думаю, что это три типа боли. Это пациенты, у которых трудно определить, истинная ли это дискогенная или фасеточная боль. Что происходит у большинства этих пациентов, так это то, что у них возникает боль, и боль уходит, и причина, по которой боль уходит, заключается в том, что у них развиваются остеофиты и развивается анкилоз фасеточных суставов.Так они стабилизируют. Движения больше нет. Вогнутость полностью закрыта мостом, и в большинстве случаев нам действительно приходится остеотомировать вогнутую часть дуги во время операции.
Q. Джо говорил, когда мы видим подмножество пациентов, у которых есть спинальный стеноз, у которых есть нейрогенная хромота и боль в спине. Я думаю, когда мы знаем, что он исходит из канала, потому что он реагирует на эпидуральную анестезию. Я думаю, что Джо пытался сказать, что если у вас есть фораминальный стеноз, у вас действительно будет компрессия нервных корешков. И односторонняя боль. И еще та подгруппа пациентов со стенозом центрального канала, у которых могут возникать боли в спине при стоянии и ходьбе.
И односторонняя боль. И еще та подгруппа пациентов со стенозом центрального канала, у которых могут возникать боли в спине при стоянии и ходьбе.
A. Вероятно, это пациенты с проксимальным стенозом на уровне L1-L2; у них больше болит спина, чем в нижних конечностях, особенно в бедре и ноге. Я думаю, что характерным проявлением этих пациентов является также осанка. Если боль в спине усиливается, когда они стоят или ходят, то я думаю, что это часть нейрогенной картины.Особенно в области ягодиц. Если вы их внимательно спросите, они вам скажут. Если они действительно указывают на поясничный отдел позвоночника как на болезненную область, когда стоят, я не уверен, что это настоящая хромота.
Q. Поскольку при консервативном ведении пациентов, независимо от того, используем ли мы физиотерапию, какой-либо тип инъекций или другую технику, мы всегда пытаемся идентифицировать это, как и вы, конкретно, где находится генератор боли, и я думаю, что мы часто упрощаем высказывание. это, вероятно, грань или дискогенность и отсутствие других компонентов, если вы пытаетесь управлять ими таким образом.
это, вероятно, грань или дискогенность и отсутствие других компонентов, если вы пытаетесь управлять ими таким образом.
A. Если вы проводите стресс-тест для этих пациентов и заставляете их ходить пешком или ездить на велосипеде, проводите ли вы какой-либо из этих тестов, чтобы лучше определить, является ли это нейрогенным или механическим? Вы делаете это?
Q. Теперь я сомневаюсь в достоверности любого из этих тестов.
A. Тогда ты идешь только по истории.
В. Распорки вообще есть?
A. Да, ранее я говорил о фиксации при острой боли и для пожилых пациентов, которых можно периодически лечить инъекциями.Мы скрепим их с механической точки зрения.
В. Я просто хочу оставить комментарий. Вы знаете, что мы изо всех сил стараемся не оперировать этих пациентов и вылечить их, но у них нет устойчивого улучшения. За прошедшие годы мы показали ряд пациентов, у которых я изначально несколько скептически относился к этим процедурам, и несколько раз они показывали на удивление хорошие результаты. Я думаю, что это, вероятно, больше ваш опыт. Разве это не то, что мы увидели бы за пределами HSS?
Я думаю, что это, вероятно, больше ваш опыт. Разве это не то, что мы увидели бы за пределами HSS?
А. Отбор пациентов также очень важен. Мы должны попросить стипендиатов составить протокол, чтобы мы могли также провести некоторые исследования результатов. Это было бы полезно.
Опубликовано: 12.05.2009
Авторов
Болезнь Шейермана – обзор
Кифоз Шейерманна
Кифоз Шейерманна был первоначально описан в 1921 году как ригидный кифоз позвоночника, который нельзя было исправить с помощью постуральных движений. 96 Затем это заболевание было определено рентгенологически Sorensen 97 как более или равное 5 градусам переднего заклинивания по крайней мере трех соседних позвонков, аномалии замыкательных пластинок и узлы Шморля (рис. 237-8). Верхушка часто находится между Т7 и Т9. В настоящее время сообщается, что это заболевание имеет распространенность от 0,5% до 8,3%, с несколько более высокой заболеваемостью среди мужчин. 98,99 Специфическая этиология кифоза Шейерманна четко не определена, хотя постулируется генетический компонент из-за увеличения заболеваемости у монозиготных близнецов. 100-102 Пациенты обычно обращаются в возрасте от 12 до 16 лет, а деформация обычно игнорируется членами семьи, которые связывают деформацию с плохой осанкой. 103 Отличить постуральную деформацию от кифоза Шейерманна легко, заметив, исправляется ли деформация при разгибании туловища. Кроме того, у пациентов с кифозом Шейерманна обычно наблюдается компенсаторный шейный и поясничный гиперлордоз. Симптомы расстройства включают некорешковую боль в спине, снижение подвижности спины, снижение участия в спортивных мероприятиях и, часто, проблемы с самооценкой.Неврологические симптомы у этой популяции пациентов встречаются редко.
237-8). Верхушка часто находится между Т7 и Т9. В настоящее время сообщается, что это заболевание имеет распространенность от 0,5% до 8,3%, с несколько более высокой заболеваемостью среди мужчин. 98,99 Специфическая этиология кифоза Шейерманна четко не определена, хотя постулируется генетический компонент из-за увеличения заболеваемости у монозиготных близнецов. 100-102 Пациенты обычно обращаются в возрасте от 12 до 16 лет, а деформация обычно игнорируется членами семьи, которые связывают деформацию с плохой осанкой. 103 Отличить постуральную деформацию от кифоза Шейерманна легко, заметив, исправляется ли деформация при разгибании туловища. Кроме того, у пациентов с кифозом Шейерманна обычно наблюдается компенсаторный шейный и поясничный гиперлордоз. Симптомы расстройства включают некорешковую боль в спине, снижение подвижности спины, снижение участия в спортивных мероприятиях и, часто, проблемы с самооценкой.Неврологические симптомы у этой популяции пациентов встречаются редко.
Стратегии лечения этого кифотического расстройства трудно рекомендовать, поскольку естественное течение кифоза Шейерманна плохо изучено и плохо изучено. Постоянная фиксация у детей с незрелым скелетом в возрасте от 1 до 1,5 лет является начальным методом лечения. Фиксацию можно сочетать с разгибанием грудного отдела и упражнениями на разгибание позвоночника, чтобы помочь в устранении кифоза. 104,105 Уменьшение кифоза должно быть продемонстрировано на рентгенограммах, а фиксация (полная или частичная) должна продолжаться до достижения скелетной зрелости. 106 Прогрессирование величины искривления, несмотря на соблюдение корсета, указывает на необходимость хирургического лечения. Риддл и его коллеги 107 сообщили, что у пациентов с не менее чем 40% пассивной коррекцией величины искривления от 50 до 75 градусов был благоприятный исход с корсетированием, тогда как пациентам с искривлением более 75 градусов, как правило, требовалось хирургическое вмешательство для достижения оптимального результата. Другие относительные хирургические показания включают компрессию спинного мозга, непреодолимую боль в спине, несмотря на фиксацию, значительную косметическую деформацию и тяжелую деформацию у детей старшего возраста со зрелым скелетом. 108
Другие относительные хирургические показания включают компрессию спинного мозга, непреодолимую боль в спине, несмотря на фиксацию, значительную косметическую деформацию и тяжелую деформацию у детей старшего возраста со зрелым скелетом. 108
Хирургическое лечение кифоза Шейерманна обычно осуществляется только задним доступом, при этом особое внимание уделяется любой передней грыже грудного диска, которая может вызвать компрессию спинного мозга при коррекции. Было показано, что только задние доступы по сравнению с комбинированными передне-задними доступами связаны с сокращением времени операции, кровопотери, продолжительности пребывания в больнице и частоты осложнений. 109,110 Как правило, инструментируют от шести до восьми сегментов (хотя иногда и больше) на вершине деформации, при этом транспедикулярные винты охватывают весь кифоз, а также один нейтральный позвонок рострально и первый лордозный сегмент каудально.Стратегии укорочения средней и задней колонны (остеотомия с субтракцией по Понте или ножке) используются для коррекции деформации.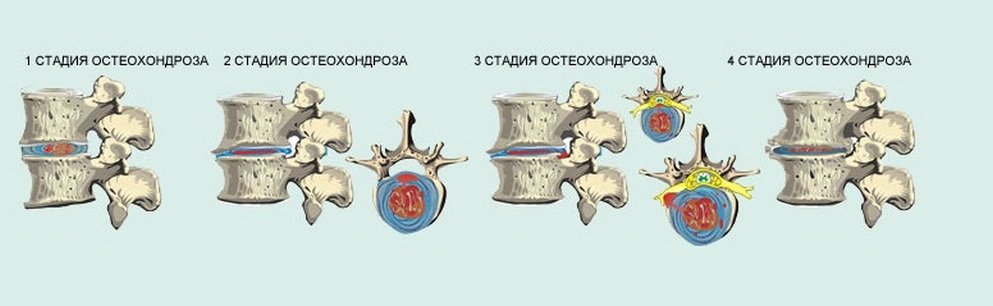 Мониторинг спинного мозга следует использовать во всех случаях для выявления компрессии спинного мозга. В опытном центре хирургические результаты с точки зрения удовлетворенности пациентов, хирургической коррекции, неврологических нарушений и послеоперационных осложнений, как сообщалось, были благоприятными, безопасными и эффективными при использовании современных хирургических методов. 111 112
Мониторинг спинного мозга следует использовать во всех случаях для выявления компрессии спинного мозга. В опытном центре хирургические результаты с точки зрения удовлетворенности пациентов, хирургической коррекции, неврологических нарушений и послеоперационных осложнений, как сообщалось, были благоприятными, безопасными и эффективными при использовании современных хирургических методов. 111 112
Оценка боли в спине у детей и подростков
1.Ло Х, Пьетробон Р, Солнце SX, Лю ГГ, Привет Л. Оценки и модели прямых расходов на здравоохранение среди людей с болями в спине в Соединенных Штатах. Позвоночник . 2004;29:79–86….
2. Балаге Ф., Сковрон М.Л., Нордин М, Дютуа Г, Пол ЛР, Вальдбургер М. Боль в пояснице у школьников. Изучение семейных и психологических факторов. Позвоночник . 1995; 20:1265–70.
3.Таймела С,
Куджала УМ,
Салминен Дж. ,
Вильянен Т.
Распространенность болей в пояснице среди детей и подростков. Общенациональное когортное анкетирование в Финляндии. Позвоночник .
1997; 22:1132–6.
,
Вильянен Т.
Распространенность болей в пояснице среди детей и подростков. Общенациональное когортное анкетирование в Финляндии. Позвоночник .
1997; 22:1132–6.
4. Лебёф-Иде С, Кивик КО. В каком возрасте боль в пояснице становится распространенной проблемой? Исследование 29 424 человек в возрасте от 12 до 41 года. Позвоночник . 1998; 23: 228–34.
5. Шпальски М, Гинзбург Р, Балаге Ф, Нордин М, Мелот С.Двухлетнее проспективное продольное исследование болей в пояснице у детей младшего школьного возраста. Евро позвоночник J . 2002; 11: 459–64.
6. Скэггс Д.Л., Ранняя SD, Д’Амбра П., Толо ВТ, Кей РМ. Боли в спине и рюкзаки у школьников. J Педиатр Ортоп . 2006; 26: 358–63.
7. Дипенмаат АЦ,
ван дер Валь МФ,
де Вет ХК,
Хирасинг РА.
Боль в шее/плече, пояснице и руке в связи с использованием компьютера, физической активностью, стрессом и депрессией среди голландских подростков. Педиатрия .
2006; 117:412–6.
Педиатрия .
2006; 117:412–6.
8. Джонс ГТ, Уотсон КД, Силман А.Дж., Симмонс ДП, Макфарлейн Г.Дж. Предикторы боли в пояснице у британских школьников: популяционное проспективное когортное исследование. Педиатрия . 2003; 111 (4 части 1): 822–8.
9. Линч А.М., Кашикар-Цук С, Гольдшнайдер К.Р., Джонс Б.А. Психосоциальные риски инвалидности у детей с хронической болью в спине. Дж Боль .2006; 7: 244–51.
10. Горчица CA, Кальцевич С, Фрэнк Дж. В., Бойл М. Предикторы риска болей в спине в детстве и раннем взрослом возрасте: последующее наблюдение за исследованием здоровья детей в Онтарио, 2001 г. Am J Эпидемиол . 2005; 162: 779–86.
11. Хакала П.,
Римпела А,
Салминен Дж.,
Виртанен С.М.,
Римпела М.
Боли в спине, шее и плечах у финских подростков: национальные перекрестные исследования. БМЖ .2002; 325:743.
БМЖ .2002; 325:743.
12. Американская академия педиатрии. Безопасность рюкзака. По состоянию на 16 мая 2007 г., по адресу: http://www.aap.org/advocacy/backpack_safety.pdf.
13. Холлингворт П. Боли в спине у детей. BrJ Ревматол . 1996; 35:1022–8.
14. Фельдман Д.С., Хедден Д.М., Райт Дж.Г. Использование сканирования костей для исследования болей в спине у детей и подростков. J Педиатр Ортоп . 2000;20:790–5.
15.Комбс Дж.А., Каски ПМ. Боль в спине у детей и подростков: ретроспективный обзор 648 пациентов. Южный Мед J . 1997; 90: 789–92.
16. Хури, Нью-Джерси, Хурани М.Х., Араби ММ, Аби-Фахер Ф, Хаддад МС. Визуализация болей в спине у детей и подростков. Curr Probl Diagn Radiol . 2006; 35: 224–44.
17. Роджер Э.,
Леттс М.
Серповидноклеточная анемия позвоночника у детей. Can J Surg .1999; 42: 289–92.
Can J Surg .1999; 42: 289–92.
18. Зельбст С.М., Лавель Дж. М., Союпак СК, Марковиц РИ. Боли в спине у детей, поступивших в отделение неотложной помощи. Клин Педиатр . 1999; 38: 401–6.
19. Слипман CW, Патель РК, Ботвин К, Хьюстон С, Чжан Л, Ленроу Д, и другие. Эпидемиология опухолей позвоночника у физиотерапевтов опорно-двигательного аппарата. Arch Phys Med Rehabil . 2003; 84: 492–5.
20. Кноллер С.М., Уль М, Адлер КП, Хергет ГВ. Дифференциальная диагностика доброкачественных опухолей и опухолевидных поражений позвоночника. Собственные случаи и обзор литературы. Новообразование . 2004; 51: 117–26.
21. Лам Ч., Нагиб МГ. Нетератоматозные опухоли крестцовой области у детей. Позвоночник . 2002; 27: E284–7.
22. Лох Дж.К.,
Лин К. К.,
Хван ЮФ,
Хван С.Л.,
Кван А.Л.,
Хунг СЛ.Первичные опухоли позвоночника у детей. J Clin Neurosci .
2005; 12: 246–8.
К.,
Хван ЮФ,
Хван С.Л.,
Кван А.Л.,
Хунг СЛ.Первичные опухоли позвоночника у детей. J Clin Neurosci .
2005; 12: 246–8.
23. Моттл Н, Кутецкий Дж. Лечение опухолей спинного мозга у детей. Мед Педиатр Онкол . 1997; 29: 293–5.
24. Фельдман Д.С., Прямо ДжейДжей, Бадра М.И., Мохайдин А, Мадан СС. Оценка алгоритмического подхода к педиатрической боли в спине. J Педиатр Ортоп . 2006; 26: 353–7.
25.Кольцо Д, Джонстон СЕ II, Венгер Др. Пиогенный инфекционный спондилит у детей: конвергенция дисцита и остеомиелита позвоночника. J Педиатр Ортоп . 1995; 15: 652–60.
26. Венгер Д.Р., Бобечко В.П., Гилдей ДЛ. Спектр инфекций межпозвонковых дисков у детей. J Bone Joint Surg Am . 1978; 60: 100–8.
27. Руссвурм Х,
Бьеркрайм I,
Ронлан Э. Грыжа поясничного межпозвонкового диска у молодых. Acta Orthop Scand .
1978; 49: 158–63.
Грыжа поясничного межпозвонкового диска у молодых. Acta Orthop Scand .
1978; 49: 158–63.
28. Паризини П., Ди Сильвестр М, Грегги Т, Мильетта А, Падерни С. Иссечение диска поясничного отдела у детей и подростков. Позвоночник . 2001; 26:1997–2000.
29. Кьер П., Лебёф-Иде С, Соренсен Дж.С., Бендикс Т. Эпидемиологическое исследование МРТ и боли в пояснице у 13-летних детей. Позвоночник . 2005; 30: 798–806.
30.Мюррей ПМ, Вайнштейн С.Л., Спрат КФ. Естественная история и долгосрочное наблюдение кифоза Шейермана. J Bone Joint Surg Am . 1993; 75: 236–48.
31. Граттан-Смит П.Дж.,
Райан ММ,
Прокопис ПГ.
Постоянная или сильная боль в спине и скованность являются зловещими симптомами, требующими немедленного внимания. J Педиатр Детское здоровье .
2000; 36: 208–12.
32. Фредриксон Б.Е., Бейкер Д, Макхолик В.Дж., Юань ХА, Лубицкий JP.Естественная история спондилолиза и спондилолистеза. J Bone Joint Surg Am . 1984; 66: 699–707.
33. Ныска М, Константин Н, Кейл-Бензор М, Назад Z, Кан Г, Манн Г. Спондилолиз как причина болей в пояснице у пловцов. Int J Sports Med . 2000; 21: 375–9.
34. Боно СМ. Боли в пояснице у спортсменов. J Bone Joint Surg Am . 2004; 86-А: 382–96.
35.Пинто ФК, Поэтчер А.В., Квинхонес FR, Пена М, Тарикко М.А. Грыжа поясничного диска, связанная со сколиозом, у 15-летней девочки: история болезни. Арк Нейропсихология . 2002; 60: 295–8.
36. Трава JP,
Докендорф ИБ,
Сото В.А.,
Арая ПХ,
Энрикес СМ.
Прогрессирующий сколиоз с ротацией позвонков после поясничной грыжи межпозвонкового диска у девочки 10 лет. Позвоночник .
1993; 18: 336–38.
Позвоночник .
1993; 18: 336–38.
37. Рамирес Н., Джонстон К.Э., Браун РХ. Распространенность болей в спине у детей с идиопатическим сколиозом. J Bone Joint Surg Am . 1997; 79: 364–8.
38. Бенли ИТ, Узумкугил О, Айдын Е, Атес Б, Гурсес Л, Хекимоглу Б. Аномалии нервной оси при магнитно-резонансной томографии при идиопатическом сколиозе 1 типа по Ленке. Позвоночник . 2006; 31: 1828–33.
39. Санпера I младший, Бегиристайн-Гурпид Дж.Л.Сканирование костей как инструмент скрининга у детей и подростков с болью в спине. J Педиатр Ортоп . 2006; 26: 221–5.
40. Кэмпбелл Р.С., Грейнджер Эй Джей, Скрыть ИГ, Папастефану С, Гриноу КГ. Ювенильный спондилолиз: сравнительный анализ данных КТ, ОФЭКТ и МРТ. Скелетный радиол . 2005; 34: 63–73.
41. Кобаяши Д,
Сацума С,
Камегая М,
Хага Н,
Шимомура С,
Фуджи Т,
и другие. Состояния опорно-двигательного аппарата при острых лейкозах и злокачественных лимфомах у детей. J Педиатр Ортоп B .
2005; 14:156–61.
Состояния опорно-двигательного аппарата при острых лейкозах и злокачественных лимфомах у детей. J Педиатр Ортоп B .
2005; 14:156–61.
(PDF) Термоестезия и альгестезия в дерматомах корешков конского хвоста у больных остеохондрозом поясничного отдела позвоночника
ФИЗИОЛОГИЯ ЧЕЛОВЕКА
Vol. 38
№ 5
2012
ТЕРМОЭСТЕЗИЯ И АЛГЕСТЕЗИЯ В ДЕРМАТОМАХ 521
значительно улучшились показатели термоестезии и
альгестезии.
До лечения термоестезия и альгестезия
нарушались у больных с корешковым синдромом
в большей степени, чем у больных с рефлекторным синдромом
. Особенно это проявилось на конечности с
корешковым синдромом. В эту группу входило небольшое 90 005 90 004 число больных со сниженными порогами. Известно, что пролапс грыжи межпозвонкового диска
приводит к наиболее тяжелым компрессионным проявлениям
остеохондроза [4].Выпавший диск сдавливает
дуральный мешок и спинномозговые корешки. Компрессия
Компрессия
нервного корешка вызывает боль, которая иррадиирует в соответствующий
дерматом; таким образом, нарушается в основном альгестезия [17].
После комбинированной консервативной терапии не было
значимого улучшения термоестезии и
алгестезии в конечности с корешковым синдромом или
в дерматоме сдавленного корня в этой группе
больных.Эти изменения были более выражены в
контралатеральной конечности.
ВЫВОДЫ
(1) У больных остеохондрозом позвоночника в
дерматомах корня конского хвоста нарушения
термоэстезии и альгестезии были следующие: (1)
повышение порогов на 2–8 градусов ; 2) снижение порогов на 3–6 градусов; (3) отсутствие
термочувствительности.
(2) у пациентов с рефлекторными синдромами (поясницамиаль-
GIA и поясничная идиалгия), расстройства были в основном
в дерматомах
L
4
,
L
5
,
и
S
1
.
(3) У больных с корешковым синдромом
нарушения термоестезии и
альгестезии были более выражены, чем у больных с рефлекторным синдромом.
Особенно отчетливо это было на конечности с корешковым
синдромом. Особенностью этой группы из 90 005 90 004 больных было небольшое количество больных со сниженными 90 005 90 004 порогами.
(4) После консервативного лечения больных с
либо люмбалгией, либо люмбоишиалгией параметры
термоэстезии и альгестезии улучшились в наибольшей степени
в области
L
5
90 до лечения наблюдались ативные изменения.
(5) Комплексное консервативное лечение
больных с корешковым синдромом не вызвало
значимого улучшения термоестезии и альгестезии ни в конечности с радикулопатией, ни в
дерматоме сдавленного корня. В контралатеральной конечности
улучшение было более выраженным.
ЛИТЕРАТУРА
1. Попелянский Я.Ю. О вертеброневрологических и
биологических аспектах остеохондроза,
Неврол.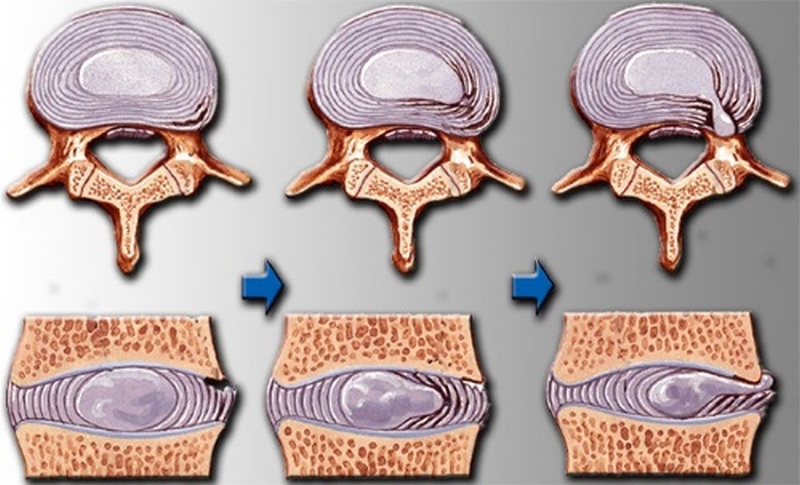 Вестник
Вестник
,
1999, т. 1, с. 31, нет. 1–4, с. 5.
2. Розенберг С., Алкалай М., Дюплан Б. и Лег-
ранд Э., Facteurs de Risqu de la Lombalgie: Syn-
эти,
Risk Fact. Боль в пояснице
(Meet. Spine Dep.
French Soc. Rheumatol.), Paris, 1998, vol. 65, нет. 3.
3. Якупов Р.Р. Состояние позвоночника у лиц с функциональным хроническим перенапряжением у рабочих:
Канд.
Науч.д.м.н. Мед. ж.
, 2002,
том. 10, нет. 21, с. 961.
5. Богачева Л.А. Современное состояние боли в спине
Проблема: обзор материалов 8-го Всемирного
Конгресса по боли,
Неврол. ж.
, 1997, вып.4, с. 59.
6. Ситель А.Б., Беляков В.В., Кузьминов К.О.,
Никонов С.В. Формирование рефлекторного и компрессионного
синдромов у больных с дискогенными заболеваниями
поясничного отдела позвоночника. ,
Ж. Неврол. Психиатр.
, 2000 г., вып. 10,
с. 18.
18.
7. Мосек А., Ярницкий Д., Корчин А.Д., Нив Д.,
Оценка иррадиирующей боли в пояснице с помощью термического
маленького сенсорного тестирования,
Eur.J. Pain
, 2001, vol. 5, нет. 4,
с. 347.
8. Zwart, JA, Sand, T., and Unsgaard, G., Пороги чувствительности к теплу и
холода у пациентов с односторонней ишиасом
: Волокна C более серьезно поражены, чем волокна
A-Delta,
Акта Нейрол. Сканд.
, 1998, том. 97,
нет. 1, с. 41.
9. Щурова Е.Н. Нарушения термоэстезии и
Алгестезия у больных с межпозвонковыми дисками поясничного отдела
Грыжи,
Нейрохирургия
, 2004, №1.3, с. 34.
10. Щурова Е.Н. и Худяев А.Т. Степень восстановления
температуро- и болевой чувствительности в
дерматомах корешков конского хвоста после операции
по поводу грыжи поясничного межпозвонкового диска,
Hum.
Физиол.
, 2010, том. 36, нет. 3, с. 329.
36, нет. 3, с. 329.
11. Feinsod, M., Blau, D., Finder, G., et al., Somatosen-
sory Вызванный потенциал к стимуляции малоберцового нерва у
Пациенты с грыжами поясничных дисков,
Нейрохирургия
45 ,
1982.
12. Eisen, A., Hoirch, M., and Moll, A., Оценка
радикулопатий с помощью сегментарной стимуляции и сома-
тосенсорных вызванных потенциалов,
Can. Дж. Нейрол. науч.
, 1983,
том. 10, нет. 3, с. 178.
13. Рогожин А.А. Галимуллина А.А. Нейрофизио-
—-логическая характеристика вертеброгенных заболеваний
—корешков спинномозговых нервов и спинного мозга //
—Верте-
—-броневрология
—.1–2, с. 67.
14. Мусалатов Х.А. и Аганесы, AG,
Khirur gicheskaya koreshkovogo sindroma Реабилитация ПОИТЕ
osteokhondroze poyasnichnogo otdela позвоночник
(mikrokhirurgicheskaya я punktsionnaya discektomiya)
(Хирургическая реабилитация корешкового синдрома в
больных с поясничным остеохондрозом позвоночника (Micro
хирургическая и закрытая дискэктомия), Москва: Медицина,
1998.
15.Шустин, В.А., Парфенов, В.Е., Топтыгин, С.А., et al., Санкт-Петербург:
ФОЛИАНТ, 2006.
16. Михайлов В.П. Боли в спине и связанные с ними проблемы,
Хир. Позв.
, 2004 г., вып. 1, с. 110.
17.Дуус П.,
Тропическая диагностика в неврологии,
Москва:
Вазар-Ферро, 1997.
Поясничный спондилолистез – PM&R KnowledgeNow
Определение
Поясничный спондилолистез (LS) представляет собой подвывих или смещение одного тела позвонка относительно другого. Это потенциальная причина боли в спине и неврологического дефицита.
Этиология
Общепринятая классификационная схема делит LS по этиологии на следующие 5 подтипов 1-3 :
- Диспластический (или врожденный) : Возникает в результате аномалии верхней поверхности крестца или дорсальной костной дуги 5-го -го поясничного позвонка.Чаще всего это происходит из-за скрытых пороков развития spina bifida (SB) или дугообразных суставов (фасеточных или z-суставов) 2
- Истмический : Наиболее распространенный подтип, вызванный дефектом в межсуставной части (PI), может быть далее разделен на следующие 3 подтипа:
- Подтип A (литический): чаще всего возникает на уровне L5-S1, определяется как лизис и расслоение кости PI, связанный с усталостными или усталостными переломами
- Подтип B : Удлинение PI без разделения из-за заживших хронических микропереломов; также связанные с усталостными или усталостными переломами
- Подтип C : Самая редкая форма, вызванная острым переломом PI
- Дегенеративный : Из-за возрастной хронической артропатии z-сустава, которая вызывает ремоделирование ориентации сустава, приводящее к аномальному движению в суставе и, таким образом, к подвывиху при интактном PI
- Травматический : Из-за острого перелома задних элементов, таких как ножка или z-сустав, с сохранением PI; LS длится от нескольких недель до месяцев.
 Если подвывих возникает сразу после провоцирующего травматического события, это считается переломовывихом и не относится к этому подтипу.
Если подвывих возникает сразу после провоцирующего травматического события, это считается переломовывихом и не относится к этому подтипу. - Патология : Возникает в результате вторичных системных, локализованных или ятрогенных причин. Системные причины включают остеопороз, несовершенный остеогенез, синдром Марфана и синдром Элерса-Данлоса. К локализованным причинам относятся первичная или метастатическая опухоль или инфекции, которые ослабляют целостность заднего элемента.Ятрогенные причины включают чрезмерное истончение PI из-за декомпрессивной ламинэктомии и заболевания смежных сегментов после спондилодеза.
Эпидемиология, включая факторы риска и первичную профилактику
Определенные генетические факторы, такие как семейный анамнез, расовая принадлежность и спортивные занятия, связанные с повторяющимся поясничным гиперэкстензией, связаны с повышенным риском СЛ. 1,2 Например, было обнаружено, что LS чаще встречается у афроамериканок по сравнению с белыми женщинами, возможно, отчасти из-за более распространенной сакрализации L5. 6
6
Истмический спондилолистез (ИС) является наиболее клинически встречающимся подтипом, встречающимся с частотой 5-6% у взрослого населения и около 12% у подростков. 1,9 Чаще всего поражает L5 (90 % ) и L4 (5%). Хотя заболеваемость ИИ у женщин вдвое меньше, чем у мужчин, женщины составляют > 50% симптоматических случаев, имеют более высокие степени LS. 1 Факторы риска включают виды спорта с высокой нагрузкой, такие как футбол, гимнастика, и пациентов, страдающих болезнью Шойермана, которые связаны со спондилолизом. 2,9
Частота дегенеративного спондилолистеза (ДС) составляет около 10% и встречается в 3-9 раз чаще у женщин, чем у мужчин 4,5,9 . Считается, что это связано с анатомическими различиями в увеличении угла падения таза, наклоне тела L4 позвонка и более сагиттальной ориентации z-суставов. 9 Гистерэктомия и многоплодие, предположительно вызывающие дефицит мышц живота, увеличивают вероятность развития СД. 5
5
Специфических методов первичной профилактики СЛ не существует.Тем не менее, литература поддерживает стабилизирующие упражнения для первичной профилактики генерализованной боли в пояснице. Школы спины и поясничная поддержка в значительной степени неэффективны, а эргономические вмешательства не имеют достаточных доказательств. 7
Патоанатомия/физиология
Поскольку поясничный отдел позвоночника имеет нормативную лордотическую кривую с относительно передним расположением центра тяжести, нижние поясничные позвонки сдвигаются в переднем направлении относительно их каудальных сегментов.Эти высокие сегментарные нагрузки распределяются между межпозвонковыми дисками, которые в первую очередь несут сжимающую силу, и z-суставами, которые сопротивляются переднему сдвиговому усилию. 8 Эти сдвигающие силы передаются через z-образные суставы в PI и усиливаются при многократном растяжении пояснично-крестцового отдела в механизме щелкунчика.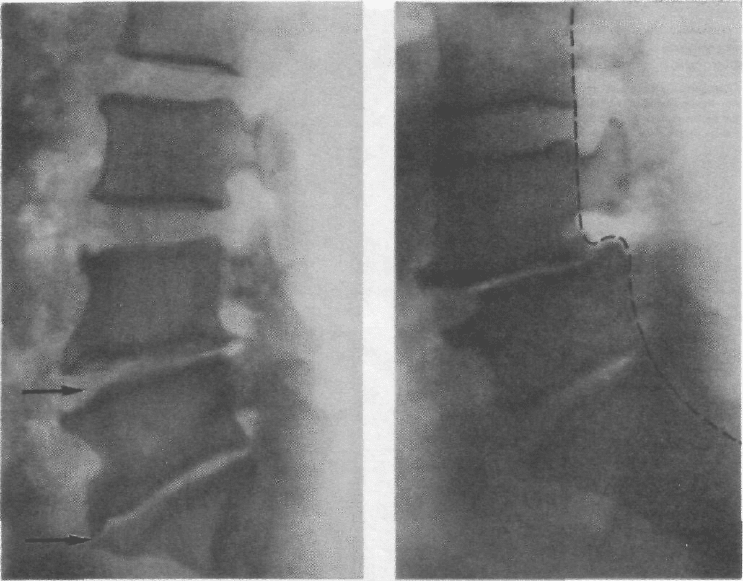 1 При ИИ имеется структурный разрыв между средним и задним столбами позвоночника на уровне PI. 9 Описаны некоторые измеримые параметры позвоночника и таза.У пациентов с ИИ, например, выше наклон таза, наклон крестца, наклон таза и поясничный лордоз. 9,10
1 При ИИ имеется структурный разрыв между средним и задним столбами позвоночника на уровне PI. 9 Описаны некоторые измеримые параметры позвоночника и таза.У пациентов с ИИ, например, выше наклон таза, наклон крестца, наклон таза и поясничный лордоз. 9,10
Прогрессирование заболевания, включая естественное течение, фазы или стадии заболевания, траекторию заболевания (клинические особенности и проявление во времени)
Естественная история обычно заканчивается спонтанной стабилизацией, поэтому значительное прогрессирование скольжения у взрослых встречается редко. 11 Ниже приведены 2 основные системы оценок для LS:
- Tailard: степень спондилолистеза в процентах от переднезаднего диаметра нижнего позвонка.Спондилоптоз относится к полному вывиху из нижнего позвоночного сегмента. 1
- Мейердинг: степени, основанные на делении тела хвостового позвонка на четверти. Степень I составляет от 0% до 25%, степень II составляет от 26% до 50%, степень III составляет от 51% до 75%, степень IV составляет от 76% до 100% и степень V составляет более 100% (спондилоптоз).
 12
12
Специфические вторичные или ассоциированные состояния и осложнения
Синдром конского хвоста (CES) может быть серьезным осложнением, особенно дегенеративного подтипа, и описан для всех степеней. 1 Поэтому пациенты должны находиться под наблюдением на предмет недержания мочи и мочевого пузыря, седловидной анестезии и/или сексуальной дисфункции. В редких случаях травматический спондилолистез V степени или спондилоптоз рострально по отношению к L2/L3 приводит к повреждению спинного мозга. 13
профессиональных факторов риска симптоматической грыжи поясничного отдела позвоночника; Исследование случай-контроль JSTOR
Абстрактный Исходные данные. Предыдущие исследования в основном не разделяли симптоматическую грыжу диска в сочетании с остеохондрозом/спондилезом поясничного отдела позвоночника и симптоматическую грыжу диска в рентгенологически нормальных межпозвонковых промежутках. Это может, по крайней мере, частично объяснить различия в наблюдаемых схемах риска. Цели: изучить возможную этиологическую связь физической и психосоциальной нагрузки с грыжей поясничного отдела позвоночника с сопутствующим остеохондрозом/спондилезом и без него. Методы. Всего было изучено 267 случаев острой грыжи поясничного отдела позвоночника (в двух клиниках и четырех клиниках) и 197 контрольных пациентов. Данные были собраны в ходе структурированного личного интервью и проанализированы с использованием логистической регрессии для контроля возраста, региона, национальности и заболеваний, поражающих поясничный отдел позвоночника.Случаи без сведений об остеохондрозе/спондилезе (n=42) были исключены из анализа. Факторы риска исследовали отдельно для случаев с (n=131) и без (n=94) рентгенологически диагностированным сопутствующим остеохондрозом или спондилезом. Результаты. Выявлена статистически значимая положительная связь между чрезмерным наклоном вперед и грыжей диска поясничного отдела позвоночника как с сопутствующим остеохондрозом/спондилезом, так и без него.
Это может, по крайней мере, частично объяснить различия в наблюдаемых схемах риска. Цели: изучить возможную этиологическую связь физической и психосоциальной нагрузки с грыжей поясничного отдела позвоночника с сопутствующим остеохондрозом/спондилезом и без него. Методы. Всего было изучено 267 случаев острой грыжи поясничного отдела позвоночника (в двух клиниках и четырех клиниках) и 197 контрольных пациентов. Данные были собраны в ходе структурированного личного интервью и проанализированы с использованием логистической регрессии для контроля возраста, региона, национальности и заболеваний, поражающих поясничный отдел позвоночника.Случаи без сведений об остеохондрозе/спондилезе (n=42) были исключены из анализа. Факторы риска исследовали отдельно для случаев с (n=131) и без (n=94) рентгенологически диагностированным сопутствующим остеохондрозом или спондилезом. Результаты. Выявлена статистически значимая положительная связь между чрезмерным наклоном вперед и грыжей диска поясничного отдела позвоночника как с сопутствующим остеохондрозом/спондилезом, так и без него.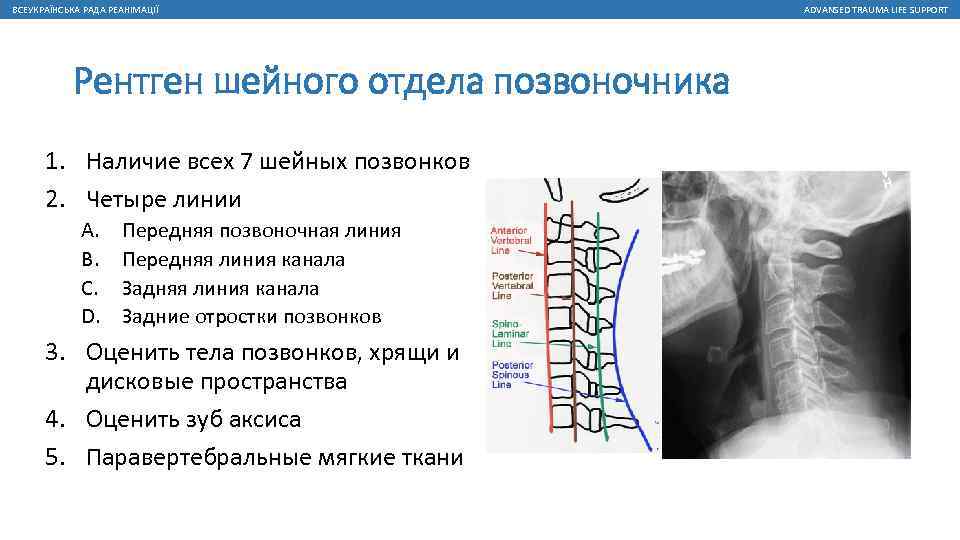 Выявлена статистически значимая связь между кумулятивным воздействием подъема или переноски тяжестей и грыжей поясничного отдела позвоночника с сопутствующим остеохондрозом/спондилезом, но не без него.В случаях с грыжей диска чаще, чем в контрольной группе, сообщалось о нехватке времени на работе, а также о психическом напряжении из-за контакта с клиентами. Выводы. Необходимы дальнейшие более масштабные исследования для подтверждения концепции различной этиологии грыжи поясничного отдела позвоночника у относительно молодых людей с нормальными в остальном дисками и грыжи диска у относительно пожилых людей со структурно поврежденными дисками.
Выявлена статистически значимая связь между кумулятивным воздействием подъема или переноски тяжестей и грыжей поясничного отдела позвоночника с сопутствующим остеохондрозом/спондилезом, но не без него.В случаях с грыжей диска чаще, чем в контрольной группе, сообщалось о нехватке времени на работе, а также о психическом напряжении из-за контакта с клиентами. Выводы. Необходимы дальнейшие более масштабные исследования для подтверждения концепции различной этиологии грыжи поясничного отдела позвоночника у относительно молодых людей с нормальными в остальном дисками и грыжи диска у относительно пожилых людей со структурно поврежденными дисками.
Occupational and Environmental Medicine (OEM) — международный рецензируемый журнал, посвященный текущим вопросам медицины труда и гигиены окружающей среды во всем мире.Первоначальный вклад включает эпидемиологические, физиологические и психологические исследования профессиональных и экологических опасностей для здоровья, а также токсикологические исследования материалов, представляющих опасность для здоровья человека. Серия CPD / CME направлена на то, чтобы помочь посетителям продолжить свое профессиональное развитие. В серии «Мир на работе» описываются опасности на рабочем месте и защитные меры на различных рабочих местах по всему миру. Раздел корреспонденции обеспечивает форум для обсуждения и уведомления о предварительных выводах.
Серия CPD / CME направлена на то, чтобы помочь посетителям продолжить свое профессиональное развитие. В серии «Мир на работе» описываются опасности на рабочем месте и защитные меры на различных рабочих местах по всему миру. Раздел корреспонденции обеспечивает форум для обсуждения и уведомления о предварительных выводах.
Видение – Быть ведущим и пользующимся наибольшим доверием поставщиком информации и услуг, которые действительно изменят клиническую практику и улучшат результаты для пациентов.
Миссия — возглавить дискуссию о здравоохранении и предоставить инновационные, полезные знания, основанные на фактических данных, передовой опыт и обучение врачам, другим специалистам в области здравоохранения, исследователям и пациентам, когда и где они в этом нуждаются.
Мы издаем ряд журналов по основным специальностям и растущее число онлайн-продуктов для врачей и пациентов.Непрерывное развитие продукции гарантирует, что наши продукты и услуги будут иметь постоянное значение для медицинской профессии.
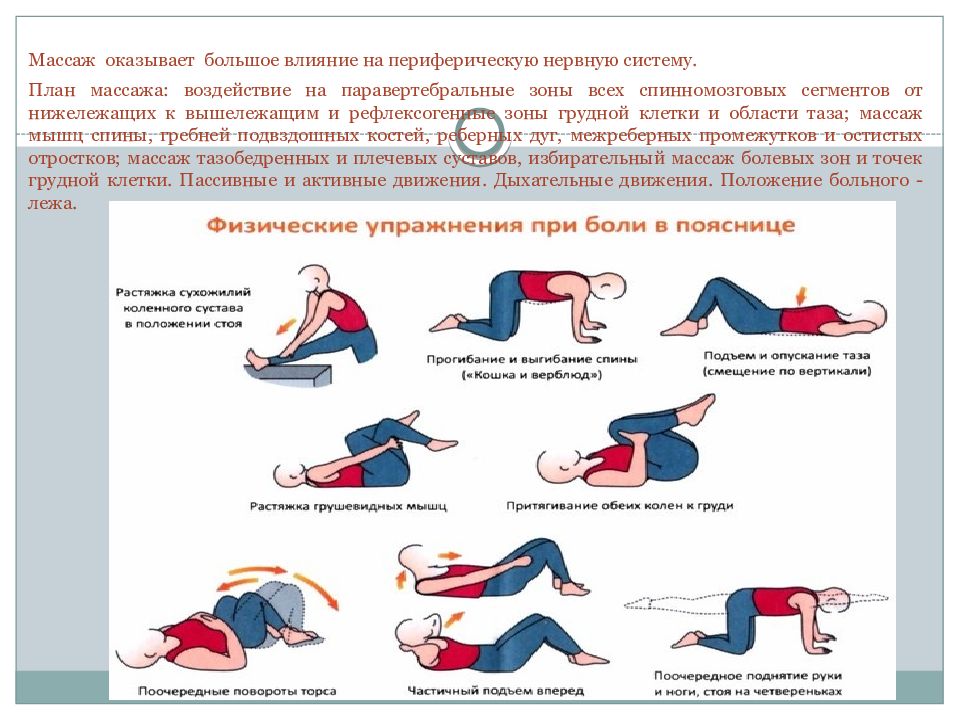
 Поскольку диски естественным образом дегенерируют, эти изменения могут привести к изменениям нормальной биомеханики позвоночника, что приведет к усилению переднего заклинивания. Другие причины включают инфекционную этиологию, нервно-мышечную (церебральный паралич, мышечную дистрофию, полиомиелит, атаксию Фрейдриха, спинальную мышечную атрофию, расщепление позвоночника и т. д.).) и соединительнотканные источники (синдром Элерса-Данлоса, хондродисплазия, синдром Марфана и др.) [6].
Поскольку диски естественным образом дегенерируют, эти изменения могут привести к изменениям нормальной биомеханики позвоночника, что приведет к усилению переднего заклинивания. Другие причины включают инфекционную этиологию, нервно-мышечную (церебральный паралич, мышечную дистрофию, полиомиелит, атаксию Фрейдриха, спинальную мышечную атрофию, расщепление позвоночника и т. д.).) и соединительнотканные источники (синдром Элерса-Данлоса, хондродисплазия, синдром Марфана и др.) [6]. Дефекты могут включать аномалии ребер, отсутствие позвонков или полупозвонков.
Дефекты могут включать аномалии ребер, отсутствие позвонков или полупозвонков. Также часто назначают миорелаксанты, такие как циклобензаприн, однако возникающую в результате вялость следует обсуждать и контролировать.
Также часто назначают миорелаксанты, такие как циклобензаприн, однако возникающую в результате вялость следует обсуждать и контролировать. Физиотерапия грудной клетки, бронходилататоры и диуретики также могут быть рассмотрены у тех пациентов, у которых развилась гиперкапния или легочное сердце. У пациентов с легочной артериальной гипертензией в литературе отмечается использование антагонистов эндотелиновых рецепторов и ингаляционных простаноидов.Следует рассмотреть возможность иммунизации против гриппа и пневмококка. Лечение ухудшения дыхания может быть трудным и сложным, и состояние пациентов, как правило, продолжает ухудшаться, несмотря на лечение.[18]
Физиотерапия грудной клетки, бронходилататоры и диуретики также могут быть рассмотрены у тех пациентов, у которых развилась гиперкапния или легочное сердце. У пациентов с легочной артериальной гипертензией в литературе отмечается использование антагонистов эндотелиновых рецепторов и ингаляционных простаноидов.Следует рассмотреть возможность иммунизации против гриппа и пневмококка. Лечение ухудшения дыхания может быть трудным и сложным, и состояние пациентов, как правило, продолжает ухудшаться, несмотря на лечение.[18] Продолжительность использования, жесткость конструкции зависят от потребностей позвоночника.[19] Фиксация может обеспечить поддержку ослабленной мускулатуры и корректирующее давление на ненормальное искривление. Одним из методов производства брекетов является использование систем автоматизированного проектирования (CAD) и автоматизированного производства (CAM) для изготовления из пенополиуретановой модели брекетов из полиэтилена (PE) или полипропилена (PP).[20]
Продолжительность использования, жесткость конструкции зависят от потребностей позвоночника.[19] Фиксация может обеспечить поддержку ослабленной мускулатуры и корректирующее давление на ненормальное искривление. Одним из методов производства брекетов является использование систем автоматизированного проектирования (CAD) и автоматизированного производства (CAM) для изготовления из пенополиуретановой модели брекетов из полиэтилена (PE) или полипропилена (PP).[20] [22] Целевые программы упражнений могут быть эффективны для пожилых пациентов с гиперкифозом.
[22] Целевые программы упражнений могут быть эффективны для пожилых пациентов с гиперкифозом. [25] Обширная информация об использовании йоги кажется ограниченной, поскольку в нескольких исследованиях это состояние указано как отвечающее критериям исключения.
[25] Обширная информация об использовании йоги кажется ограниченной, поскольку в нескольких исследованиях это состояние указано как отвечающее критериям исключения. Развитие легочного сердца имеет неблагоприятный прогноз и более высокий риск летального исхода.
Развитие легочного сердца имеет неблагоприятный прогноз и более высокий риск летального исхода. [24] Внезапное начало параплегии после хирургической коррекции коррекции кифосколиоза хорошо описано в литературе.[28]
[24] Внезапное начало параплегии после хирургической коррекции коррекции кифосколиоза хорошо описано в литературе.[28] Взаимосвязь между функцией легких и степенью деформации позвоночника, расположением апикальных позвонков и возрастом у подростков с идиопатическим сколиозом. Singapore Med J. 2016, январь; 57 (1): 33–8. [Бесплатная статья PMC: PMC4728701] [PubMed: 26831315]
Взаимосвязь между функцией легких и степенью деформации позвоночника, расположением апикальных позвонков и возрастом у подростков с идиопатическим сколиозом. Singapore Med J. 2016, январь; 57 (1): 33–8. [Бесплатная статья PMC: PMC4728701] [PubMed: 26831315] Возрастной гиперкифоз: обновленная информация о его потенциальных причинах и клинических последствиях — повествовательный обзор.Старение Clin Exp Res. 2017 авг; 29 (4): 567-577. [Бесплатная статья PMC: PMC5316378] [PubMed: 27538834]
Возрастной гиперкифоз: обновленная информация о его потенциальных причинах и клинических последствиях — повествовательный обзор.Старение Clin Exp Res. 2017 авг; 29 (4): 567-577. [Бесплатная статья PMC: PMC5316378] [PubMed: 27538834]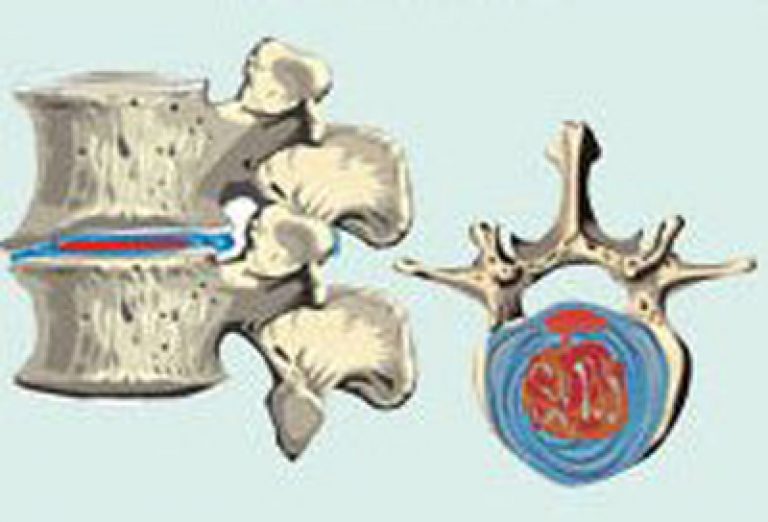 , Самартзис Д., Ан Х.С. Нейрофиброматоз I типа с выраженным дистрофическим кифосколиозом и его оперативное лечение симультанным передне-задним доступом: клинический случай и обзор литературы.Spine J. 2005 г., июль-август; 5(4):461-6. [PubMed: 15996618]
, Самартзис Д., Ан Х.С. Нейрофиброматоз I типа с выраженным дистрофическим кифосколиозом и его оперативное лечение симультанным передне-задним доступом: клинический случай и обзор литературы.Spine J. 2005 г., июль-август; 5(4):461-6. [PubMed: 15996618] 2019 сен;7(5):729-733. [PubMed: 31495472]
2019 сен;7(5):729-733. [PubMed: 31495472] Клиника реабилитации. 2018 Январь; 32 (1): 48-56. [PubMed: 28610442]
Клиника реабилитации. 2018 Январь; 32 (1): 48-56. [PubMed: 28610442]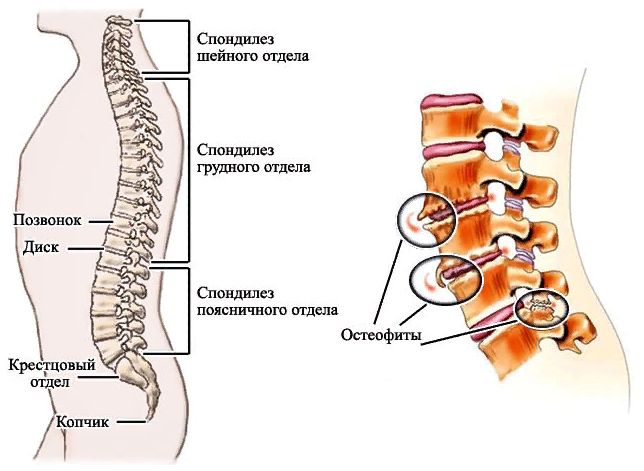 Тяжелый кифосколиоз после первичной инфекции позвоночника Echinococcus granulosus. Eur Spine J. 2010 Sep;19(9):1415-22. [Бесплатная статья PMC: PMC2989289] [PubMed: 20514501]
Тяжелый кифосколиоз после первичной инфекции позвоночника Echinococcus granulosus. Eur Spine J. 2010 Sep;19(9):1415-22. [Бесплатная статья PMC: PMC2989289] [PubMed: 20514501] Если подвывих возникает сразу после провоцирующего травматического события, это считается переломовывихом и не относится к этому подтипу.
Если подвывих возникает сразу после провоцирующего травматического события, это считается переломовывихом и не относится к этому подтипу. 12
12