Обострение грудного остеохондроза симптомы лечение
Причины, симптомы и лечение приступов обострившегося грудного остеохондроза
Остеохондроз грудного отдела позвоночника – заболевание, характеризующееся возникновением дегенеративных процессов в области позвонков и межпозвоночных дисков. При запущенных формах обострение остеохондроза грудного отдела позвоночника требует немедленного лечения, направленного на скорейшее восстановление нормального состояния пациента и снятие болевых ощущений.
Какие могут быть причины обострения
Обострение остеохондроза может возникать вследствие воздействия целого ряда факторов:
- Сезонность – хронический остеохондроз подвержен влиянию времен года: обострения в грудном отделе чаще всего случаются весной как следствие переменчивой погоды.
- Физические нагрузки или их отсутствие – длительные статические нагрузки, тяжелый труд или долгое сидение в неудобной позе увеличивают нагрузку на грудной отдел позвоночника, провоцируя воспаление и обострение.

Сидячий образ жизни негативно сказывается на состоянию позвоночника.
- Воздействие температур – приступы болей от остеохондроза грудного отдела способны появиться от влияния слишком высоких (баня, сауна) или от слишком низких температур.
- Нервное перенапряжение – при повышенном стрессе процессы обмена в тканях замедляются.
- Алкоголь – его отрицательный эффект обоснован собственно пагубным воздействием, дополняемым неконтролируемым поведением, способным привести к травмам и переохлаждениям.
- Менструальный цикл – при менструации падение уровня эстрогена у женщин может спровоцировать обострение болезни позвоночника.

Такое на первый взгляд безобидное заболевание как простуда может быть причиной проблем с позвоночником.
- Инфекционные заболевания – простуда, грипп, ОРВИ и другие.
- Побочный эффект от лечения – обострение остеохондроза грудного отдела может возникнуть вследствие неправильного выполнения мануальной терапии или массажа.
Часто боль в грудном отделе на фоне воздействия указанных факторов возникает впервые. Такие боли носят ноющий характер, может ощущаться усталость в области между лопатками. Все это указывает на возможное проявление грудного остеохондроза. Важно начинать лечение на первых стадиях заболевания – тогда риск его перетекания в хроническую форму с периодическими обострениями будет значительно ниже.
Как понять, что грудной остеохондроз обострился
Симптомы обострения хронического остеохондроза грудного отдела проявляются наиболее ярко на поздних стадиях заболевания. Течение обострения сопровождается болями в грудной клетке и в области между лопатками, ощущением сдавливания, болезненностью глубоких вдохов и выдохов, местным онемением, появлением мурашек около пораженной области, головными болями, потерей подвижности. Грудной остеохондроз часто сопровождается межреберной невралгией – опоясывающей болью, усиливающейся при движениях грудной клетки. Основные отличительные признаки невралгии – усиление боли при вдохе, резких поворотах туловища, покраснение кожи в местах проявления невралгии.

Для точного определения причин возникновения болей при диагностике назначается УЗИ органов брюшной полости.
Часто приступ грудного остеохондроза путают с заболеваниями желудочно-кишечного тракта, сердечно-сосудистой системы и т. д. Симптомы межреберной невралгии многие пациенты принимают за сердечные боли, а болевые ощущения в грудном отделе – за обострение гастрита, желчнокаменной болезни, панкреатита. Для точного определения причин возникновения болей при диагностике назначается УЗИ органов брюшной полости, электрокардиограмма, а также другие анализы, выявляющие заболевания со схожей симптоматикой.
Комментарий врача
Пациентам, впервые почувствовавшим боли в грудном отделе, необходимо пройти полное медицинское обследование для исключения других заболеваний. При ранее диагностированном остеохондрозе обследование может быть необходимо при первом случае возникновения обострения: острые боли могут быть следствием ухудшения состояния позвонков и межпозвонковых дисков, защемления нервных окончаний. Первичное обострение грудного остеохондроза позвоночника требует повторной консультации специалиста, назначения более кардинального метода лечения.
Как выйти из такого состояния
Период острой фазы заболевания сопровождается сильными болями и ограничением подвижности. Для облегчения состояния пациенту назначается постельный режим. Любые тренировки, даже самые щадящие, запрещены: их проведение может спровоцировать усиление боли, возникновение прострелов, межреберной невралгии. Самолечением в период обострения болезни заниматься категорически запрещено. Если обострения уже случались ранее и врачом была назначена схема лечения, то можно использовать ее.
Для купирования имеющегося болевого синдрома назначаются медицинские препараты. Иногда врач назначает терапию медикаментозными блокадами – это курс уколов лидокаина или новокаина, вводимых непосредственно в болевой очаг.

Для купирования имеющегося болевого синдрома назначаются медицинские препараты.
Виды препаратов для снятия обострения остеохондроза:
- Обезболивающие противовоспалительные – Индометацин, Диклофенак, Нимесил, Ибупрофен.
- Хондропротекторы – восстанавливают пораженные ткани суставов, наиболее популярные из них – Хондроксид, Артра.
- Снимающие напряжение и спазм мышц – Мидокалм.
- Витамины группы В – Мильгамма, Нейровитан.
- Ноотропы – Аминалон, Тиоцетам.
- Мочегонные, снимающие отеки – Фуросемид.
Для улучшения местного кровообращения можно проводить легкий массаж. В условиях стационара для нормализации состояния в грудном отделе проводится физиотерапия, способствующая улучшению кровообращения, снятию отека и болей от остеохондроза позвоночника. Легкую гимнастику для улучшения подвижности можно проводить после первых улучшений с разрешения лечащего врача. При выполнении упражнений не должно возникать болевых ощущений, иначе тренировку необходимо прекратить.
Мнение специалиста о назначениях
Как врач-ортопед со стажем, я назначаю медикаментозное лечение пациентам только при обострениях грудного остеохондроза. Оно состоит из комплекса препаратов для наружного и внутреннего применения, направлено на устранение болей и воспаления, улучшение обменных процессов в суставах. Для питания позвонков и межпозвоночных дисков я рекомендую каждые полгода, в том числе при обострениях, пропивать курс хондропротекторов и витаминов, содержащих кальций, фосфор, магний, витамины А, В, С, D. Дополнительно к медикаментозному лечению обострения я рекомендую пройти курс физиотерапии или массажа.
Профилактические меры
Для предупреждения обострения остеохондроза грудного отдела необходимо учитывать все факторы, предрасполагающие к его развитию. Течение такого хронического заболевания подразумевает постоянный контроль своего организма и ритма жизни. Основные меры профилактики:
- Корректировка физических нагрузок – при остеохондрозе они должны быть умеренными, но регулярными. Вредны для позвоночника статические нагрузки, поэтому нельзя носить тяжелые сумки, долго сидеть в неудобном или неправильном положении.
- Контроль осанки – при сидении или ходьбе спина всегда должна быть ровной, для профилактики сколиоза с разрешения врача допускается ношение корсета, поддерживающего правильное положение позвоночника и снимающего напряжение с мышц.
Правильная осанка — одна из профилактических мер обострения остеохондроза.
- Теплая одежда – отсутствие переохлаждений снимает риск обострения.
- Прием витаминов – для поддержания здоровья суставов и организма в целом необходимо регулярно принимать курсы поливитаминов, а для регенерации костной ткани – хондропротекторов.
- Правильное питание – рацион пациента должен быть разнообразен, это тоже является одним из методов предупреждения обострения остеохондроза грудного отдела. В меню должны присутствовать мясо, рыба, бобовые, орехи, большое количество овощей и фруктов, молочных продуктов, нужно ограничить потребление соли и сахара.
- Контроль веса – при ожирении увеличивается нагрузка на поврежденные суставы, что усугубляет течение заболевания.
Заключение
При остеохондрозе грудного отдела позвоночника важно постоянно следить за собственным здоровьем, регулярно проходить курсы лечения, выполнять лечебную гимнастику. Ведение правильного образа жизни значительно снизит риск возникновения обострений остеохондроза, а также будет способствовать улучшению общего состояния пациента.
Симптомы и лечение обострения остеохондроза
Остеохондроз относится к заболеваниям с широкой распространенностью среди населения. Практически каждый второй человек сталкивается с теми или иными проявлениями дегенеративно-дистрофической патологии позвоночника. Чаще всего страдает поясница, но поражение шейно-грудного отдела иногда приобретает даже большее значение. Почему появляется остеохондроз, как проявляется и что нужно делать для устранения обострений болезни – вопросы, которые волнуют многих пациентов.
Происхождение остеохондроза многогранно. Развитие болезни прежде всего обусловлено избыточной нагрузкой на позвоночник. Это наблюдается при ношении тяжестей, длительном пребывании в неудобных или статических позах. Немаловажную роль играет малоподвижность и сидячая работа. Но есть и другие факторы, предопределяющие возникновение заболевания – обменные и возрастные изменения. Таким образом, причины остеохондроза кроются в сочетании локальных (биомеханических) и общих (системных) процессов, которые провоцируют поражение межпозвонковых дисков, фасеточных суставов и связок.
Состояние, которое приводит большинство пациентов к врачу – это обострение остеохондроза. Именно тогда происходит манифестация симптомов, приносящих массу неприятностей каждому человеку. Сначала врач обращает внимание на субъективные ощущения, т. е. жалобы. А затем проводит клинический осмотр, во время которого выявляются объективные признаки патологии позвоночного столба.
Остеохондроз шейно-грудного отдела отличается полиморфизмом проявлений, поэтому требуется проведение дифференциальной диагностики с заболеваниями, имеющими схожую клиническую картину.
Болевой синдром
Обострение остеохондроза прежде всего характеризуется появлением боли. Она – один из наиболее ярких, но довольно неспецифичных признаков остеохондроза. Как правило, происхождение такого симптома связано с раздражением нервных волокон или мышечным спазмом. У каждого пациента боль имеет различную окраску, но приносит одинаково много неприятных ощущений. Можно отметить следующие особенности:
- Характер: стреляющая, колющая, ноющая, тянущая.
- Локализация: в области шейного и грудного отдела.
- Иррадиация: в затылок, надплечье, руки, грудную клетку.
- Интенсивность: сильная, слабая или средняя.
- Периодичность: постоянная или приступообразная.
- Усиление при движениях головой, руками, глубоком дыхании.
Боль в шее – это ответная реакция на патологические процессы в позвоночнике. Она является сигналом о необходимости посещения врача. Во время осмотра специалист может выявить рефлекторный мышечный спазм, болезненность паравертебральных точек, сглаженность физиологического лордоза. Движения в шее и грудном отделе ограничены.
Неврологические расстройства
Наряду с болью, симптомы остеохондроза включают и нарушения, связанные с нервной дисфункцией. Поскольку могут поражаться чувствительные, двигательные и вегетативные волокна, то и проявления таких расстройств будут соответствующими. При сжатии спинномозговых корешков появляются следующие симптомы:
- Онемение, жжение, «ползание мурашек», покалывание.
- Ослабление поверхностной чувствительности.
- Ощущение слабости в руках.
- Изменение цвета кожи.
Подобные признаки локализуются в участках тела, иннервируемых пораженными нервами. Если в результате компрессии страдает спинной мозг, то степень нарушений существенно возрастает – возникают проводниковые расстройства. А это чревато появлением пара- или тетрапареза конечностей и нарушением функции внутренних органов.
Неврологические расстройства могут привести к существенному снижению качества жизни пациентов и потере трудоспособности.
Церебральные проявления

Обострение шейного остеохондроза зачастую становится причиной гипоксических явлений в головном мозге. Это связано с пережатием позвоночной артерии остеофитами или грыжами дисков. Тогда клиническая картина болезни дополняется другими симптомами:
- Головной болью.
- Головокружением.
- Тошнотой.
- Шумом в ушах.
- Мельканием «мушек» перед глазами.
- Расстройствами координации.
- Снижением памяти, внимания.
- Раздражительностью, бессонницей.
Иногда можно заметить синкопальные состояния – кратковременную потерю сознания, возникающую при резких поворотах головой. Бывают и диэнцефальные кризы, протекающие с повышением артериального давления, частым сердцебиением, тревогой. Спектр проявлений зависит от того, в каком отделе мозга происходят наибольшие гипоксические изменения.
Диагностика
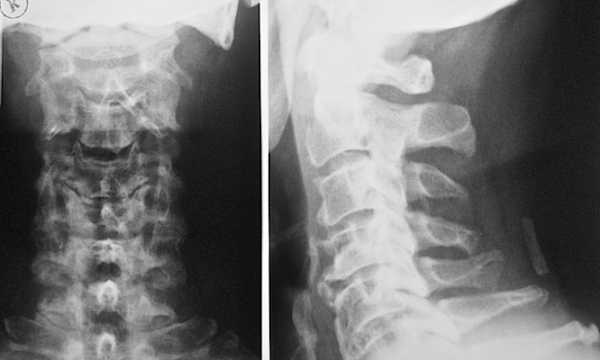
И если обострение патологии можно определить клинически, то подтвердить дегенеративно-дистрофические изменения в позвоночнике можно с помощью дополнительных методов. В основном используют инструментальные средства, позволяющие увидеть патологические нарушения, а для оценки обменных процессов нелишним будет проведение лабораторных исследований. Таким образом, пациенты с остеохондрозом проходят такое обследование:
- Рентгенография позвоночника.
- Томография (магнитно-резонансная или компьютерная).
- Нейромиография.
- Биохимические анализы крови.
При поражении шейного отдела показано проведение реоэнцефалографии, а грудная радикулопатия требует дифференциальной диагностики с сердечной патологией, для чего выполняют ЭКГ.
Диагностическая программа при остеохондрозе может расширяться, что зависит от клинической ситуации.
Если диагноз остеохондроза не представляет сомнений, то необходимо приступать к лечению. Оно состоит из комплекса методов, которые обеспечивают всестороннее воздействие на позвоночный столб. Традиционно, устранить обострение болезни помогают следующие средства:
Выбор терапевтической тактики определяется стадией остеохондроза, состоянием пациента и наличием сопутствующей патологии. Каждый метод лечения имеет свои особенности, которые должны быть рассмотрены подробнее.
Медикаментозная терапия

Чтобы убрать острые симптомы, в основном используют лекарственные препараты. Они не только устраняют боль, но и улучшают состояние пораженных тканей, нормализуя обменные процессы. При шейно-грудном остеохондрозе показаны следующие медикаменты:
- Нестероидные противовоспалительные (Ксефокам, Диклоберл).
- Миорелаксанты (Мидокалм, Толизор).
- Хондропротекторы (Мукосат, Терафлекс).
- Витамины (Мильгамма, Витаксон).
- Сосудистые препараты (Трентал, Актовегин).
При выраженной боли делают паравертебральные блокады с Новокаином или глюкокортикоидами (Кеналог, Дипроспан). А после ее устранения переходят на таблетированные или местные формы препаратов (мазь, гель, пластырь).
Принимать лекарства при остеохондрозе нужно лишь по назначению врача. Самолечение не допускается.
Физиотерапия
Чтобы ускорить наступление эффекта от лекарств, применяют методы физического воздействия на ткани позвоночного столба. Благодаря уменьшению боли и воспаления, улучшению кровообращения и активизации биохимических процессов, обострение остеохондроза проходит легче и быстрее. Пациентам рекомендуют пройти такие процедуры:
- Электрофорез.
- Волновая терапия.
- Лазерное лечение.
- Магнитотерапия.
- Рефлексотерапия.
- Грязе- и водолечение.
Каждая методика обладает специфическим воздействием на организм, а некоторые сопутствующие заболевания могут стать преградой для физиотерапии. Поэтому необходим строгий учет противопоказаний.
Лечебная физкультура
Лечить остеохондроз шейного и грудного отдела невозможно без физических упражнений. Гимнастика позволяет восстановить объем движений и предотвратить появление обострений. Но ее можно проводить лишь после устранения болевого синдрома. До этого, наоборот, требуется разгрузить пораженные сегменты позвоночника – носить воротник Шанца или корсет.
Комплекс упражнений разрабатывается индивидуально, чтобы учесть особенности каждого пациента. Сначала применяют упражнения, направленные на усиление гибкости, а затем занимаются укреплением мышц. Хорошим действием обладает гимнастика постизометрической релаксации, при которой статическое напряжение сменяется расслаблением.
Занятия проводятся под контролем врача ЛФК. Эффект будет заметен только при регулярном выполнении назначенных упражнений.
Массаж и мануальная терапия
Отдельно стоит упомянуть методы ручного воздействия. Массаж при остеохондрозе помогает расслабить спазмированные мышцы и улучшить приток крови к тканям. Как и гимнастику, его делают после стабилизации состояния пациента. Техники классического массажа включают следующие элементы:
- Поглаживание.
- Растирание.
- Разминание.
- Валяние.
- Надавливание.
- Глажение.
Основное воздействие должно прилагаться к шейно-воротниковой зоне и верхней части спины. Кроме ручного, может использоваться роликовый и вакуумный массаж. Рекомендуют пройти от 7 до 15 сеансов.
Мануальная терапия отличается воздействием на более глубокие структуры осевого скелета. Благодаря такому лечению устраняются мышечные блоки и подвывихи суставов, производится декомпрессия нервных корешков. Специалисты владеют приемами мягкой мобилизации, которые включают кручение, вытяжение, сгибание и разгибание позвоночника.

Если обострение шейного остеохондроза не удается устранить консервативными методами, то пора задуматься об операции. Во время хирургического вмешательства удаляют патологические образования – остеофиты, протрузии, грыжи – что сразу же отражается на состоянии пациентов. После этого требуется реабилитация, которая включает краткострочную фиксацию, массаж, физиотерапию и лечебную физкультуру.
Острые симптомы остеохондроза должны быть своевременно устранены. Говорить об адекватной терапии можно лишь после обследования и получения всей информации о заболевании. Этим определяется выбор тех или иных лечебных средств.
Обострение остеохондроза
Обострение остеохондроза проявляется болевыми ощущениями в области поражения межпозвоночных дисков. Может быть вызвано переохлаждением, длительным пребыванием в неудобном положении, подъемом тяжестей.
За достижения цивилизации человечество платит очень высокую цену. В нее входит целый набор болезней, в том числе и остеохондроз. Наш образ жизни все больше отдаляется от естественного. Заболевания, ранее характерные для людей зрелого и пожилого возраста, стремительно молодеют и порой не щадят даже подростков.
Остеохондроз – хроническое заболевание, возникающее вследствие возрастных дегенеративно-дистрофических процессов в хрящевой ткани межпозвонковых дисков. По мере прогрессирования заболевания в патологический процесс вовлекаются межпозвонковые суставы и костная ткань. Виды остеохондроза:
На ранних стадиях развития остеохондроз не причиняет особого беспокойства, но по мере развития способен очень сильно испортить жизнь, особенно в периоды обострения.
Симптомы обострения остеохондроза
Симптоматическая картина обострения остеохондроза зависит от локализации поражения. По проявлениям заболевания опытный врач определит, какой именно позвонок вовлечен в патологический процесс. Наиболее типичный симптом обострения – корешковый синдром, более известный как радикулит, причиной которого является защемление или сдавливание корешка спинномозгового нерва.
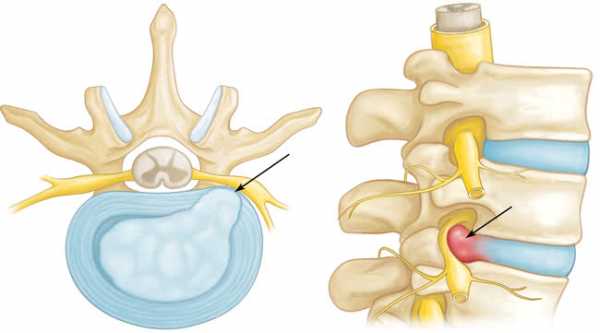
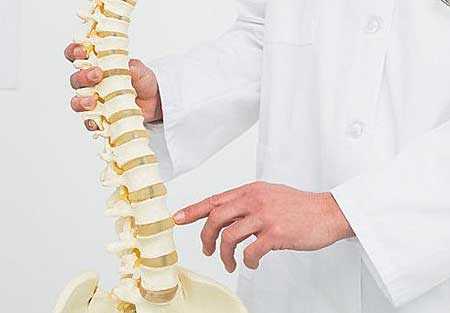
На рисунке продемонстрирована протрузия межпозвоночного диска — пульпозное ядро прорываясь через растрескавшееся фиброзное кольцо давит на спинномозговые корешки.
Характер проявления рецидива указывает на течение заболевания, которое может быть:
- регрессирующее;
- типично-устойчивое
- прогрессирующее течение.
Регрессирующее течение заболевания возможно на самых ранних стадиях развития остеохондроза при условии своевременного лечения. Каждое следующее обострение протекает легче предыдущего.
Типично-устойчивая форма отмечается при наличии незначительных необратимых изменений в структуре дисков, когда течение заболевания взято под контроль и пациент выполняет все рекомендации врача. Различия в интенсивности обострений незначительны.
При отсутствии необходимого лечения интенсивность и частота обострений со временем нарастают и врач определяет остеохондроз как прогрессирующий. В дисках обнаруживаются значительные необратимые изменения.
Обострение шейного остеохондроза
Шейный остеохондроз проявляется болью в области шеи или затылка, которая может иррадиировать в спину до лопатки, в плечо или грудную клетку. При сильных приступах возможно нарушение чувствительности кожи, затруднения подвижности руки вплоть до пальцев, ощущения покалывания, мурашек, легкая отечность (пастозность).
Поражение позвоночной артерии при остеохондрозе шейного отдела позвоночника проявляется болью в надбровной области, области висков, затылка или темени.
Характер боли часто определяется как жгучий, интенсивность варьирует до невыносимой. Боли появляются или усиливаются при поворотах и наклонах шеи, после пробуждения, при чихании.
Боли при кардиальном синдроме не купируются нитроглицерином. Однако полностью исключить патологию сердца можно только по результатам ЭКГ в момент приступа или при суточном мониторинге.
Обострение грудного остеохондроза
Проявляется острой болью в боку и спине. Со временем характер боли меняется, ее определяют как ноющую, при несвоевременном лечении болезненность может сохраняться в течение нескольких недель и даже месяцев. Болевые ощущения усиливаются при чихании, кашле, по ночам, при движении, глубоком вдохе, изменениях атмосферного давления.
При поражении верхних грудных позвонков боль иррадиирует в область лопатки, плеча, плечевого сустава, грудную клетку или брюшную полость. Поражение нижних грудных позвонков может вызвать нарушения со стороны органов таза и привести к временному ограничению подвижности в области бедер.
Обострение поясничного остеохондроза
Корешковый синдром при поражении первого и второго поясничного позвонка определяется по острой боли распространяющейся на внутреннюю часть бедер. Возможно нарушение чувствительности в паховой области.
Для поражений пятого поясничного позвонка характерна стреляющая боль (люмбаго), распространяющаяся по ходу седалищного нерва. В тяжелых случаях возможно ограничение подвижности ноги, потеря чувствительности вплоть до большого пальца стопы.
Обострения пояснично-крестцового остеохондроза могут сопровождаться нарушением функций органов малого таза: недержанием мочи и/или кала, запорами, половой слабостью, нарушениями менструального цикла. В тяжелых случаях развиваются перемежающаяся хромота, парезы конечностей, редко – атрофия мышц ног. Наиболее опасное осложнение остеохондроза – синдром конского хвоста, когда контроль над нижней частью тела может быть утрачен полностью.
У пациентов с обострениями поясничного остеохондроза отмечается характерная поза, так называемый противоболевой сколиоз.
Факторы, провоцирующие осложнения
Течение остеохондроза происходит с периодическими обострениями, которые могут развиться при наличии одного или нескольких провоцирующих факторов.
- Хронический стресс или разовые нервно-эмоциональные перегрузки. Эмоциональное перенапряжение приводит к ухудшению питания тканей, в том числе и хрящевой.
- Обострение провоцируют длительные статические нагрузки, вызванные нахождением в неудобной или неестественной позе.
- Переохлаждение и перегрев. Как ни парадоксально, но обострение остеохондроза может возникнуть не только по причине вынужденного нахождения на холоде, но и после посещения бани или сауны.
- Время года. Для большинства хронических заболеваний характерны весенние и осенние рецидивы и остеохондроз – не исключение. Особенно подвержен сезонным обострениям грудной остеохондроз, а боли в пояснице чаще появляются зимой.
- Обострение может быть спровоцировано непрофессиональным выполнением массажа. Чтобы избежать неприятностей, массажиста следует поставить в известность о том, что у вас – остеохондроз.
- Употребление алкоголя. Помимо сугубо физиологического пагубное действие алкоголя имеет и психологический аспект. Не учитывая нарушений обменных процессов в тканях состояние опьянения сопровождается притуплением чувствительности и способности контролировать свое поведение. К действию алкоголя нередко добавляется переохлаждение.
- Обострения остеохондроза у женщин могут начинаться на фоне циклических изменений содержания эстрогенов и совпадают с периодом менструации.
- Простудные заболевания. При несвоевременном или неадекватном лечении простудные заболевания могут осложняться инфекционным поражением корешков спинномозговых нервов.
- Спортивные, профессиональные, бытовые физические нагрузки, связанные с наклонами тела и поднятием тяжестей.
- Неосторожные движения.
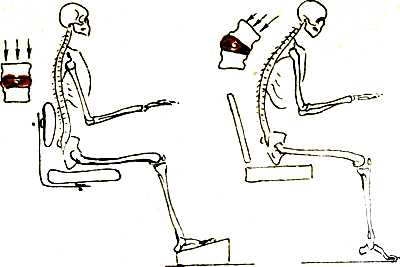
Неправильное положение за компьютером
Продолжительность обострения
Средняя продолжительность обострения остеохондроза составляет около месяца, при отсутствии необходимого лечения – несколько месяцев. Острый период обычно длится до 7 дней, остаточные боли затухают в течение 2-3 недель.
Двигательный режим в период обострения остеохондроза
В острой фазе остеохондроза при очень сильных болях пациенту назначают постельный режим, вплоть до полного запрета вставать. Постельный режим не должен затягиваться более, чем на 3 недели, в противном случае мышцы теряют тонус и начинают атрофироваться.
При выраженном облегчении пациенту разрешают ненадолго вставать, ходить с помощью костылей, сидеть, по 10-15 минут несколько раз в день. По мере выздоровления пределы допустимых нагрузок постоянно повышаются.
После достижения устойчивого облегчения пациента переводят на общий режим. Допускается восстановление привычного образа жизни, при ходьбе рекомендуется пользоваться костылями, тростями, носить корсеты или спортивные пояса для тяжелоатлетов, поддерживающие позвоночник. Выбор вспомогательного средства зависит от степени выраженности остаточных болей и общего состояния пациента. Вспомогательные средства рекомендуется использовать до полного прекращения болей.
Для облегчения состояния назначают диету с ограничением сладостей, жирной, острой, соленой пищи, копченостей и консервированных продуктов. В период обострения следует отказаться от алкоголя и газированных безалкогольных напитков, исключая минеральную воду, рекомендованную врачом. В рацион следует включать побольше круп, овощей, фруктов, зелени, выбирать нежирные сорта мяса и морской рыбы. Очень полезно употреблять кисломолочные продукты.
Лечение остеохондроза в стадии обострения
Первое, что нужно сделать – обратиться к невропатологу или вертебрологу, который назначит лечение, соответствующее характеру патологии и степени тяжести состояния. Лечение – симптоматическое, направленное на снятие болевого синдрома, вызванного воспалением и мышечным спазмом в области поражения. Применяются инъекционные формы нестероидных противовоспалительных препаратов, витаминов группы В и спазмолитиков, по мере выздоровления возможен переход на таблетированные формы и мази.
В тяжелых случаях врач назначает лечебные блокады. В комплексную терапию могут включаться также биостимуляторы, хондропротекторные препараты. После устранения острых симптомов пациенту назначают физиотерапевтическое лечение: курсы массажа в сочетании с иглорефлексотерапией, магнитотерапией. В некоторых случаях может назначаться вытяжка позвоночника. Важное условие для скорейшего выздоровления – максимально возможный покой.
Чтобы назначит правильное лечение, нужно пройти диагностику. Как правило, эффективный метод диагностики помогает врачу определить тип остеохондроза, стадию заболевания и состояние позвоночника в целом. К эффективным методам диагностики относятся: МРТ и КТ. В редких случаях доктор назначает рентген, однако такой снимок не дает полной широты понимания проблемы. Правильная диагностика — залог результативного лечения.
Противопоказания в период обострения
При обостренном остеохондрозе следует избегать физических нагрузок, особенно связанных с подъемом тяжестей и наклонами корпуса. Не рекомендуется посещение сауны или бани. Желательно воздержаться от массажа, исключая назначенный врачом.
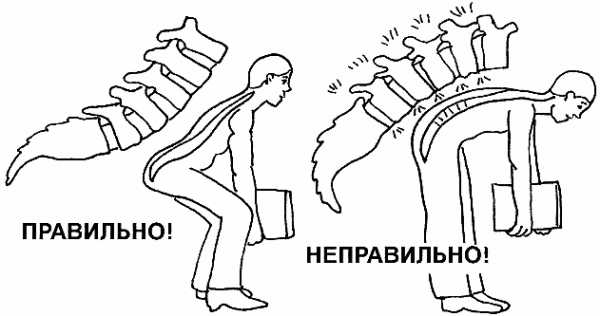
Как правильно поднимать тяжести
Профилактика
Чтобы избежать осложнений в первую очередь нужно оптимизировать режим сна, работы и питания. Желательно внести изменения в рацион, максимально исключив из него нездоровую пищу.
При необходимости переноса тяжестей по возможности распределяйте нагрузку симметрично. Спусковым крючком обострения часто становится неудобная поза или неправильное положение тела (в том числе и противоболевой сколиоз). Избегайте длительных статических нагрузок в любом положении. В течение рабочего дня устраивайте себе небольшие перерывы для разминки, подберите удобный матрас для ночного сна.
Уменьшить нагрузку на позвоночник можно и нужно путем избавления от лишнего веса.
При остеохондрозе важно одеваться по погоде, чтобы избежать перегревов и переохлаждений, носить удобную обувь для уменьшения риска получения травм.
Источники:
Причины, симптомы и лечение приступов обострившегося грудного остеохондроза
http://moyskelet.ru/bolezni/osteoxondroz/simptomy-i-lechenie-obostreniya-osteoxondroza.html
http://osteohon.com/obostrenie-osteohondroza/
ostamed.ru
Обострение остеохондроза грудного отдела позвоночника
Содержание:
Чтобы не столкнуться с обострением остеохондроза грудного отдела, нужно вовремя обращаться в больницу за помощью и не отказываться от лечения. Иначе временные боли и дискомфорт могут перерасти в спазмы, защемление нервов, трудности с дыханием и сном.
А при лечении обострения остеохондроза на поздней стадии часто наблюдается появление грыжи и воспаления спинного отдела.
Как проходит грудной остеохондроз?
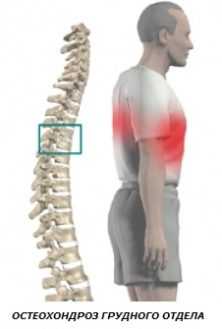 При грудном остеохондрозе пациенты сталкиваются с воспалением, выходом межпозвонковых дисков груди.
При грудном остеохондрозе пациенты сталкиваются с воспалением, выходом межпозвонковых дисков груди.
Как итог, больные страдают от мигреней, сложностей с дыханием, защемления нервов, тяжести и дискомфорта. Со временем развивается авитаминоз, снижение эластичности тканей, подвижности суставов.
Начинается грудной остеохондроз с болей, тяжести и скованности движений при кашле и вздохах. Далее болевой синдром распространяется на руки и спину.
Когда диски и хрящи начинаются деформироваться, остеохондроз переходит в фазу обострения, когда пациенты страдают от грыжи.
Легче всего излечить заболевание при обострении только на ранних стадиях, так как позже остеохондроз прогрессирует в хроническую стадию.
к содержанию ↑Обострение остеохондроза грудного отдела
Об обострении остеохондроза грудного отдела говорят стойкие проявления болевого синдрома, мигрени, усталость, гипертония, онемение пальцев. С ухудшением состояния, пациенты страдают от боли в шее, руках и области сердца.
Наиболее ярко симптомы остеохондроза грудного отдела при обострении проявляются перед сном, в процессе физической нагрузки, при кашле или при долгой сидячей работе. Иногда очаги воспаления могут неметь, менять температуру и оттенок кожи.
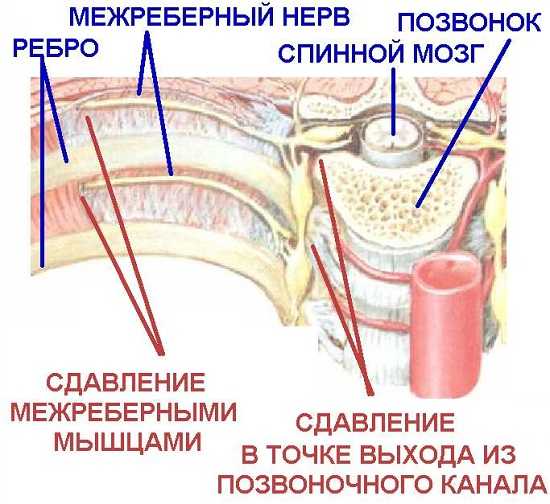
Защемление нервов при обострении болезни
При отсутствии лечения и диагностики обострения остеохондроза грудного отдела, заболевание прогрессирует, поражает весь позвоночный столб.
Но только врач может поставить точный диагноз, разработать курс лечения и профилактики, который включает иглоукалывание, массаж, прием медикаментов и аппаратные процедуры.
к содержанию ↑Причины возникновения обострений
Обострение остеохондроза грудного отдела происходит по разным причинам, которые устанавливаются только врачом после сдачи анализов:
- Сидячая работа;
- Ухудшение метаболизма;
- Накопление солей;
- Астма, эпилепсия;
- Использование слишком мягких подушек и матрасов;
- Травмы грудного отдела;
- Переохлаждение или перегревание грудного отдела;
- Гормональные нарушения;
- Отказ от лечения и профилактики.
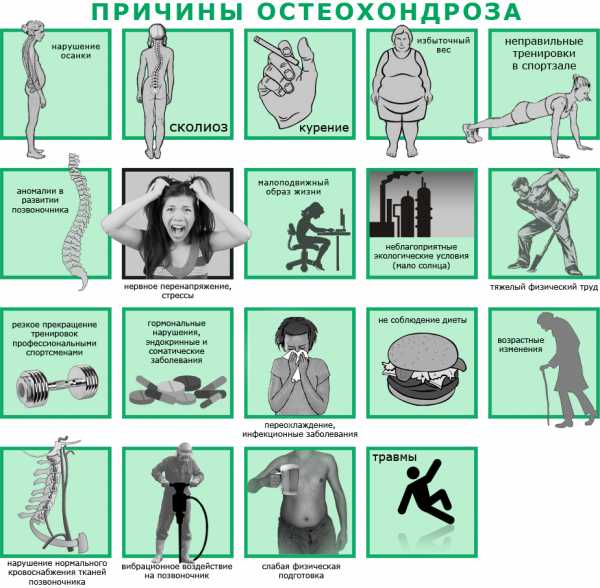
Иногда долгая реабилитация после травм, хронические болезни или патологии суставов, состояние беременности, неправильная фиксация груди при занятии спортом ведет к обострению остеохондроза. Поэтому важно придерживаться общих правил при обнаружении заболевания ранее.
к содержанию ↑Как определить, что обострился остеохондроз?
Стандартными симптомами обострения грудного остеохондроза можно считать такие проявления:
- Вялость, усталость, раздражительность;
- Режущие и постоянные боли в области груди и сердца;
- Трудности с дыханием;
- Хруст костей и натяжение суставов при движениях;
- Плохой сон.
Фото по теме:
Если подобные проявления появились после долгого пребывания на холоде или в парилке, после травм или долгой физической нагрузки, то нужно срочно обратиться к врачу и начать лечение обострения проблем с грудным отделом.
Самолечением заниматься не рекомендуется, потому что клиническая картина часто схожа с другими болезнями суставов.
к содержанию ↑Симптоматика при обострении
 О наличии обострения проблем грудного отдела может сказать целый ряд симптомов, при наличии даже пары из них на протяжении трех дней, стоит идти в больницу:
О наличии обострения проблем грудного отдела может сказать целый ряд симптомов, при наличии даже пары из них на протяжении трех дней, стоит идти в больницу:
- Болевой синдром в районе шеи, груди и спины;
- Онемение и паралич пальцев, рук;
- Дрожь в руках и потеря координации движений;
- Сложности с дыханием;
- Тяжесть, дискомфорт в области груди;
- Головокружение и мигрень, потеря сознания;
- Нарушение памяти, зрения и слуха;
- Плохой сон;
- Рассеянность.
Рекомендуем к просмотру:
Из общих симптомов обострения проблем грудного отдела выделяют также повышение температуры, отеки, изменение оттенка кожи в пораженной области, появление уплотнений, гипертонию и анемию.
Важно сразу же обратиться в больницу при появлении проблем, так как наибольшего эффекта удается добиться в лечении ранней стадии обострения грудного остеохондроза.
Длится же пик заболевания до трех дней, хотя иногда протекает болезнь и пару недель. А при отсутствии лечения рецидивы повторяются каждую неделю с постепенным поражением новых отделов позвоночника.
к содержанию ↑Что делать при обострении?
Если у пациента наблюдается подозрение на обострение заболевания грудного отдела, то помимо внешнего осмотра ему назначают ряд процедур по диагностике:
- Томография;
- Рентгенография;
- УЗИ;
- Общий анализ крови и мочи;
- Электрокардиограмма.
Фотогалерея:
Только на основании всех анализов можно сделать вывод и поставить точный диагноз. Далее врач разрабатывает курс лечения, отталкиваясь от возраста больного, физиологии, наличия противопоказаний и патологий, места поражения позвонков.
Это стоит знать:
Из стандартных методик выделяют иглоукалывание, прием медикаментов, рефлексотерапию и физиотерапию. Но к гимнастике, массажам и посещению парилки можно прибегать только после блокады суставов.
к содержанию ↑Лечение обостренного грудного остеохондроза
Большинство специалистов рекомендует начать лечение еще на первых стадиях обострения грудного остеохондроза, когда положительного результата удается добиться в 90% случаев уже через три недели.
Из методов терапии может быть предложено несколько вариантов:
- Прием медикаментов;
- Аппаратные процедуры;
- Физиотерапия;
- Массаж и гимнастика;
- Иглоукалывание;
- Вибрационная терапия;
- Блокада суставов;
- Мануальная терапия;
- Прием витаминов, иммуностимуляторов и обезболивающих средств;
- Электростимуляция.
Обычно врачи назначают комплексную терапию на протяжении двух недель в условиях стационара. Хотя начинать нужно с блокады суставов, снятия болевого синдрома в мышцах, а только потом прибегать к массажам и гимнастике.
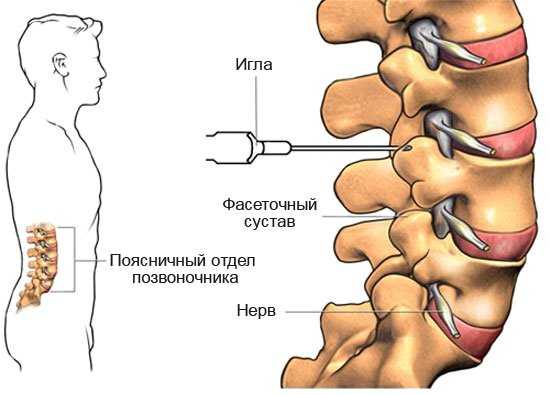
Снятие спазма при помощи уколов
Направлено лечение на устранение первопричин, а именно восстановление метаболизма в клетках, улучшение кислородного баланса, рассасывание очагов воспаления. Также происходит восстановления подвижности суставов, повышение иммунитета, профилактика деформации позвоночных дисков.
Также при лечении обострения грудного отдела эффективна народная медицина, которая включает растирания, компрессы и настойки из лопуха, липы, корня сельдерея, подсолнечника.
Можно покупать готовые сборы трав из подорожника, зверобоя, календулы и шиповника, которые разводятся с водой, принимаются внутрь.
Тогда курс лечения обострения остеохондроза грудного отдела будет длиться не меньше месяца, включая массажи, иглоукалывание и мануальную терапию в домашних условиях. Также рекомендуют делать гимнастику перед сном, отказаться от мягкой постели, вовремя принимать медикаменты и делать баночный массаж.
Будет полезно просмотреть:
Важно, чтобы лечением занимался врач, исходя из проблемы пациента. После этого рекомендуется пройти профилактику и реабилитацию во избежание рецидивов, для полного излечения проблем с суставами.
osteohondrozinfo.com
Обострение остеохондроза грудного отдела позвоночника: лечение приступов
Остеохондроз грудного отдела позвоночника – заболевание, характеризующееся возникновением дегенеративных процессов в области позвонков и межпозвоночных дисков. При запущенных формах обострение остеохондроза грудного отдела позвоночника требует немедленного лечения, направленного на скорейшее восстановление нормального состояния пациента и снятие болевых ощущений.
Какие могут быть причины обострения
Обострение остеохондроза может возникать вследствие воздействия целого ряда факторов:
- Сезонность – хронический остеохондроз подвержен влиянию времен года: обострения в грудном отделе чаще всего случаются весной как следствие переменчивой погоды.
- Физические нагрузки или их отсутствие – длительные статические нагрузки, тяжелый труд или долгое сидение в неудобной позе увеличивают нагрузку на грудной отдел позвоночника, провоцируя воспаление и обострение.
 Сидячий образ жизни негативно сказывается на состоянию позвоночника.
Сидячий образ жизни негативно сказывается на состоянию позвоночника.- Воздействие температур – приступы болей от остеохондроза грудного отдела способны появиться от влияния слишком высоких (баня, сауна) или от слишком низких температур.
- Нервное перенапряжение – при повышенном стрессе процессы обмена в тканях замедляются.
- Алкоголь – его отрицательный эффект обоснован собственно пагубным воздействием, дополняемым неконтролируемым поведением, способным привести к травмам и переохлаждениям.
- Менструальный цикл – при менструации падение уровня эстрогена у женщин может спровоцировать обострение болезни позвоночника.

Такое на первый взгляд безобидное заболевание как простуда может быть причиной проблем с позвоночником.
- Инфекционные заболевания – простуда, грипп, ОРВИ и другие.
- Побочный эффект от лечения – обострение остеохондроза грудного отдела может возникнуть вследствие неправильного выполнения мануальной терапии или массажа.
Часто боль в грудном отделе на фоне воздействия указанных факторов возникает впервые. Такие боли носят ноющий характер, может ощущаться усталость в области между лопатками. Все это указывает на возможное проявление грудного остеохондроза. Важно начинать лечение на первых стадиях заболевания – тогда риск его перетекания в хроническую форму с периодическими обострениями будет значительно ниже.
Как понять, что грудной остеохондроз обострился
Симптомы обострения хронического остеохондроза грудного отдела проявляются наиболее ярко на поздних стадиях заболевания. Течение обострения сопровождается болями в грудной клетке и в области между лопатками, ощущением сдавливания, болезненностью глубоких вдохов и выдохов, местным онемением, появлением мурашек около пораженной области, головными болями, потерей подвижности. Грудной остеохондроз часто сопровождается межреберной невралгией – опоясывающей болью, усиливающейся при движениях грудной клетки. Основные отличительные признаки невралгии – усиление боли при вдохе, резких поворотах туловища, покраснение кожи в местах проявления невралгии.

Для точного определения причин возникновения болей при диагностике назначается УЗИ органов брюшной полости.
Часто приступ грудного остеохондроза путают с заболеваниями желудочно-кишечного тракта, сердечно-сосудистой системы и т. д. Симптомы межреберной невралгии многие пациенты принимают за сердечные боли, а болевые ощущения в грудном отделе – за обострение гастрита, желчнокаменной болезни, панкреатита. Для точного определения причин возникновения болей при диагностике назначается УЗИ органов брюшной полости, электрокардиограмма, а также другие анализы, выявляющие заболевания со схожей симптоматикой.
Комментарий врача
Пациентам, впервые почувствовавшим боли в грудном отделе, необходимо пройти полное медицинское обследование для исключения других заболеваний. При ранее диагностированном остеохондрозе обследование может быть необходимо при первом случае возникновения обострения: острые боли могут быть следствием ухудшения состояния позвонков и межпозвонковых дисков, защемления нервных окончаний. Первичное обострение грудного остеохондроза позвоночника требует повторной консультации специалиста, назначения более кардинального метода лечения.
Как выйти из такого состояния
Период острой фазы заболевания сопровождается сильными болями и ограничением подвижности. Для облегчения состояния пациенту назначается постельный режим. Любые тренировки, даже самые щадящие, запрещены: их проведение может спровоцировать усиление боли, возникновение прострелов, межреберной невралгии. Самолечением в период обострения болезни заниматься категорически запрещено. Если обострения уже случались ранее и врачом была назначена схема лечения, то можно использовать ее.
Для купирования имеющегося болевого синдрома назначаются медицинские препараты. Иногда врач назначает терапию медикаментозными блокадами – это курс уколов лидокаина или новокаина, вводимых непосредственно в болевой очаг.

Для купирования имеющегося болевого синдрома назначаются медицинские препараты.
Виды препаратов для снятия обострения остеохондроза:
- Обезболивающие противовоспалительные – Индометацин, Диклофенак, Нимесил, Ибупрофен.
- Хондропротекторы – восстанавливают пораженные ткани суставов, наиболее популярные из них – Хондроксид, Артра.
- Снимающие напряжение и спазм мышц – Мидокалм.
- Витамины группы В – Мильгамма, Нейровитан.
- Ноотропы – Аминалон, Тиоцетам.
- Мочегонные, снимающие отеки – Фуросемид.
Для улучшения местного кровообращения можно проводить легкий массаж. В условиях стационара для нормализации состояния в грудном отделе проводится физиотерапия, способствующая улучшению кровообращения, снятию отека и болей от остеохондроза позвоночника. Легкую гимнастику для улучшения подвижности можно проводить после первых улучшений с разрешения лечащего врача. При выполнении упражнений не должно возникать болевых ощущений, иначе тренировку необходимо прекратить.
Мнение специалиста о назначениях
Как врач-ортопед со стажем, я назначаю медикаментозное лечение пациентам только при обострениях грудного остеохондроза. Оно состоит из комплекса препаратов для наружного и внутреннего применения, направлено на устранение болей и воспаления, улучшение обменных процессов в суставах. Для питания позвонков и межпозвоночных дисков я рекомендую каждые полгода, в том числе при обострениях, пропивать курс хондропротекторов и витаминов, содержащих кальций, фосфор, магний, витамины А, В, С, D. Дополнительно к медикаментозному лечению обострения я рекомендую пройти курс физиотерапии или массажа.
Профилактические меры
Для предупреждения обострения остеохондроза грудного отдела необходимо учитывать все факторы, предрасполагающие к его развитию. Течение такого хронического заболевания подразумевает постоянный контроль своего организма и ритма жизни. Основные меры профилактики:
- Корректировка физических нагрузок – при остеохондрозе они должны быть умеренными, но регулярными. Вредны для позвоночника статические нагрузки, поэтому нельзя носить тяжелые сумки, долго сидеть в неудобном или неправильном положении.
- Контроль осанки – при сидении или ходьбе спина всегда должна быть ровной, для профилактики сколиоза с разрешения врача допускается ношение корсета, поддерживающего правильное положение позвоночника и снимающего напряжение с мышц.
Правильная осанка — одна из профилактических мер обострения остеохондроза.
- Теплая одежда – отсутствие переохлаждений снимает риск обострения.
- Прием витаминов – для поддержания здоровья суставов и организма в целом необходимо регулярно принимать курсы поливитаминов, а для регенерации костной ткани – хондропротекторов.
- Правильное питание – рацион пациента должен быть разнообразен, это тоже является одним из методов предупреждения обострения остеохондроза грудного отдела. В меню должны присутствовать мясо, рыба, бобовые, орехи, большое количество овощей и фруктов, молочных продуктов, нужно ограничить потребление соли и сахара.
- Контроль веса – при ожирении увеличивается нагрузка на поврежденные суставы, что усугубляет течение заболевания.
Заключение
При остеохондрозе грудного отдела позвоночника важно постоянно следить за собственным здоровьем, регулярно проходить курсы лечения, выполнять лечебную гимнастику. Ведение правильного образа жизни значительно снизит риск возникновения обострений остеохондроза, а также будет способствовать улучшению общего состояния пациента.
stoposteohondroz.ru
причины и симптомы. Лечение остеохондроза в Москве
Грудной остеохондроз является заболеванием, при котором поражаются межпозвоночные диски, в результате чего изменяется их структура и форма. Обострение остеохондроза грудного отдела позвоночника, лечение которого должно быть адекватным и эффективным, нарушает привычный ритм человека.
Самолечение при обострении остеохондроза может привести к осложнениям, поэтому следует обратиться к врачу-неврологу. В клинике неврологии Юсуповской больницы пациентам при обострении остеохондроза незамедлительно оказывается помощь, направленная на уменьшение интенсивности симптоматики, после чего разрабатывается программа лечения патологии.
Симптомы обострения грудного остеохондроза
Обострение грудного остеохондроза, симптомы и лечение которого зависят от возраста человека, степени поражения позвоночника, стадии болезни, характеризуется ярко выраженными признаками. Клиническая картина обострения грудного остеохондроза схожа с проявлением заболеваний дыхательной, сердечно-сосудистой систем и органов пищеварения.
Симптомы обострения остеохондроза грудного отдела:
- дорсаго, или приступ острой боли, локализованной в межлопаточной области. В данном состоянии у пациента может быть затруднено дыхание;
- дорсалгия характеризуется болевыми ощущениями в пораженной области. Развитие данного синдрома происходит около 3-недель. Болевые ощущения наиболее выражены при наклонах и дыхании, в результате чего пациент испытывает нехватку воздуха;
- чувство сдавливания в области груди;
- онемение определенных участков тела;
- озноб и покалывания;
- болезненность при резком развороте корпуса и движениях рук.
Пациентам Юсуповской больницы при данной симптоматике оказывается экстренная медицинская помощь 24 часа в сутки, без выходных дней. Для диагностики заболевания врачи-неврологи применяют современное диагностическое оборудование от ведущих производителей Японии, США и Европы. Если у пациента выявлено обострение шейно-грудного остеохондроза позвоночника, лечение заболевания в Юсуповской больнице осуществляется согласно индивидуальной программе.
Остеохондроз шейно-грудной в обострении: причины
При обследовании пациента с остеохондрозом важно выявить, какие факторы спровоцировали патологическое состояние, чтобы врач-невролог мог назначить эффективное и безопасное лечение. Обострение грудного остеохондроза и других форм заболевания происходит вследствие следующих причин:
- сон в неудобной позе наиболее часто вызывает обострение остеохондроза;
- резкие движения;
- нахождение в течение длительного периода времени в одной позе;
- ослабленная иммунная система;
- интенсивные физические нагрузки;
- переохлаждение;
- инфекционные заболевания;
- стрессовые ситуации;
- неправильные массажи;
- прием алкоголя.
Эффективное лечение остеохондроза начинается с устранения причин заболевания. В Юсуповской больнице пациентам предоставляется полный цикл медицинских услуг: диагностика, лечение, профилактика остеохондроза, реабилитация после болезни. Врачи-неврологи проводят лечение шейно-грудного остеохондроза в обострении и дают дальнейшие рекомендации.
Диагностика грудного остеохондроза
Обострение грудного остеохондроза ошибочно может быть принято больным за заболевания дыхательной, пищеварительной или сердечно-сосудистой систем. Диагностические мероприятия, проводимые в Юсуповской больнице при остеохондрозе грудного отдела в обострении, включают в себя:
- осмотр пациента и изучение его жалоб;
- рентгеновское исследование для выявления изменений в позвоночнике;
- анализ крови и мочи;
- электрокардиографию для исключения заболеваний сердечно-сосудистой системы;
- компьютерную томографию: данное исследование проводится при остеохондрозе редко.
В клинике неврологии Юсуповской больницы имеется медицинская аппаратура производителей Италии, Германии, Японии, которая позволяет получать точные результаты исследований.
Лечение шейно-грудного остеохондроза в обострении в Юсуповской больнице
Пациенту, у которого наблюдается обострение остеохондроза грудного отдела позвоночника, лечение должно назначаться с учетом его возраста, степени заболевания и локализации патологического процесса. При лечении остеохондроза используются различные способы: прием медикаментов, ЛФК, массажи, которые улучшают состояние пациента и быстро снимают обострение.
Медикаментозное лечение обострения остеохондроза в Юсуповской больнице направлено на устранение болевого синдрома, снятие мышечного спазма и воспаления. Если у пациента наблюдается обострение грудного остеохондроза позвоночника, симптомы и лечение зависят от того, в какой области локализован патологический процесс. При назначении лекарственных препаратов врач-невролог Юсуповской больницы учитывает индивидуальные особенности пациента.
Лечебная физкультура может использоваться при остеохондрозе после снятия обострения. Упражнения в рамках лечебной физкультуры выполняются пациентами под наблюдением опытных ЛФК-инструкторов, которые разрабатывают безопасные и эффективные программы тренировок. Массажи при остеохондрозе показаны при нормализации состояния пациента.
При обострении остеохондроза пациентам показан постельный режим. В стационаре клинки неврологии Юсуповской больницы пациенты получают круглосуточный уход, который обеспечивает доброжелательный медицинский персонал.
При обострении остеохондроза грудного отдела обратитесь к квалифицированным специалистам за медицинской помощью. Запись пациентов на прием выполняется по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бердяев, А. Ф. Болезни и повреждения суставов и костей / А.Ф. Бердяев. — М.: Государственное издательство медицинской литературы, 2010. — 244 c.
- Екатерина, Алексеевна Андреева Как излечить боли в спине и болезни позвоночника. Лучшие проверенные рецепты / Екатерина Алексеевна Андреева. — М.: Рипол Классик, 2009. — 950 c.
- Боль в области коленного и плечевого суставов. Алгоритмы дифференциальной диагностики / И.В. Меньшикова и др. — М.: Медпрактика-М, 2011. — 144 c.
Наши специалисты

Врач-физиотерапевт, кандидат медицинских наук

Врач по направлению ортопедической реабилитации
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
что нужно знать о коварном заболевании
Обострение остеохондроза проявляется болевыми ощущениями в области поражения межпозвоночных дисков. Может быть вызвано переохлаждением, длительным пребыванием в неудобном положении, подъемом тяжестей.
За достижения цивилизации человечество платит очень высокую цену. В нее входит целый набор болезней, в том числе и остеохондроз. Наш образ жизни все больше отдаляется от естественного. Заболевания, ранее характерные для людей зрелого и пожилого возраста, стремительно молодеют и порой не щадят даже подростков.
Остеохондроз – хроническое заболевание, возникающее вследствие возрастных дегенеративно-дистрофических процессов в хрящевой ткани межпозвонковых дисков. По мере прогрессирования заболевания в патологический процесс вовлекаются межпозвонковые суставы и костная ткань. Виды остеохондроза:
На ранних стадиях развития остеохондроз не причиняет особого беспокойства, но по мере развития способен очень сильно испортить жизнь, особенно в периоды обострения.
СодержаниеСвернуть
Симптомы обострения остеохондроза
Симптоматическая картина обострения остеохондроза зависит от локализации поражения. По проявлениям заболевания опытный врач определит, какой именно позвонок вовлечен в патологический процесс. Наиболее типичный симптом обострения – корешковый синдром, более известный как радикулит, причиной которого является защемление или сдавливание корешка спинномозгового нерва.
В некоторых случаях проявления острой стадии остеохондроза напоминают клиническую картину заболеваний органов, расположенных вблизи от места поражения. Такие симптомы усложняют установку диагноза, их называют симулирующими.
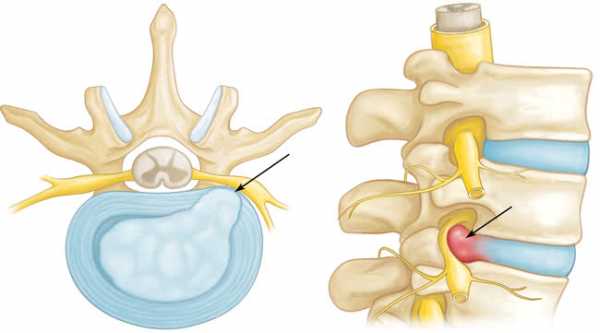
На рисунке продемонстрирована протрузия межпозвоночного диска — пульпозное ядро прорываясь через растрескавшееся фиброзное кольцо давит на спинномозговые корешки.
Характер проявления рецидива указывает на течение заболевания, которое может быть:
- регрессирующее;
- типично-устойчивое
- прогрессирующее течение.
Регрессирующее течение заболевания возможно на самых ранних стадиях развития остеохондроза при условии своевременного лечения. Каждое следующее обострение протекает легче предыдущего.
Типично-устойчивая форма отмечается при наличии незначительных необратимых изменений в структуре дисков, когда течение заболевания взято под контроль и пациент выполняет все рекомендации врача. Различия в интенсивности обострений незначительны.
При отсутствии необходимого лечения интенсивность и частота обострений со временем нарастают и врач определяет остеохондроз как прогрессирующий. В дисках обнаруживаются значительные необратимые изменения.
Обострение шейного остеохондроза
Шейный остеохондроз проявляется болью в области шеи или затылка, которая может иррадиировать в спину до лопатки, в плечо или грудную клетку. При сильных приступах возможно нарушение чувствительности кожи, затруднения подвижности руки вплоть до пальцев, ощущения покалывания, мурашек, легкая отечность (пастозность).
Поражение позвоночной артерии при остеохондрозе шейного отдела позвоночника проявляется болью в надбровной области, области висков, затылка или темени.
Характер боли часто определяется как жгучий, интенсивность варьирует до невыносимой. Боли появляются или усиливаются при поворотах и наклонах шеи, после пробуждения, при чихании.
Обострение шейного остеохондроза может сопровождаться симптомами, сходными с проявлениями стенокардии. Главное отличие кардиального синдрома от истинной стенокардии – усиление интенсивности при поворотах головы, чихании или кашле, характерные для течения шейного радикулита.
Боли при кардиальном синдроме не купируются нитроглицерином. Однако полностью исключить патологию сердца можно только по результатам ЭКГ в момент приступа или при суточном мониторинге.
Обострение грудного остеохондроза
Проявляется острой болью в боку и спине. Со временем характер боли меняется, ее определяют как ноющую, при несвоевременном лечении болезненность может сохраняться в течение нескольких недель и даже месяцев. Болевые ощущения усиливаются при чихании, кашле, по ночам, при движении, глубоком вдохе, изменениях атмосферного давления.
При поражении верхних грудных позвонков боль иррадиирует в область лопатки, плеча, плечевого сустава, грудную клетку или брюшную полость. Поражение нижних грудных позвонков может вызвать нарушения со стороны органов таза и привести к временному ограничению подвижности в области бедер.
Обострение поясничного остеохондроза
Корешковый синдром при поражении первого и второго поясничного позвонка определяется по острой боли распространяющейся на внутреннюю часть бедер. Возможно нарушение чувствительности в паховой области.
Для поражений пятого поясничного позвонка характерна стреляющая боль (люмбаго), распространяющаяся по ходу седалищного нерва. В тяжелых случаях возможно ограничение подвижности ноги, потеря чувствительности вплоть до большого пальца стопы.
Поражение в области крестца в фазе обострения может стать причиной потери чувствительности по внутренней стороне ноги от бедра до стопы. Подошвенный и ахиллов рефлексы часто отсутствуют.
Обострения пояснично-крестцового остеохондроза могут сопровождаться нарушением функций органов малого таза: недержанием мочи и/или кала, запорами, половой слабостью, нарушениями менструального цикла. В тяжелых случаях развиваются перемежающаяся хромота, парезы конечностей, редко – атрофия мышц ног. Наиболее опасное осложнение остеохондроза – синдром конского хвоста, когда контроль над нижней частью тела может быть утрачен полностью.
У пациентов с обострениями поясничного остеохондроза отмечается характерная поза, так называемый противоболевой сколиоз.
Факторы, провоцирующие осложнения
Течение остеохондроза происходит с периодическими обострениями, которые могут развиться при наличии одного или нескольких провоцирующих факторов.
- Хронический стресс или разовые нервно-эмоциональные перегрузки. Эмоциональное перенапряжение приводит к ухудшению питания тканей, в том числе и хрящевой.
- Обострение провоцируют длительные статические нагрузки, вызванные нахождением в неудобной или неестественной позе.
- Переохлаждение и перегрев. Как ни парадоксально, но обострение остеохондроза может возникнуть не только по причине вынужденного нахождения на холоде, но и после посещения бани или сауны.
- Время года. Для большинства хронических заболеваний характерны весенние и осенние рецидивы и остеохондроз – не исключение. Особенно подвержен сезонным обострениям грудной остеохондроз, а боли в пояснице чаще появляются зимой.
- Обострение может быть спровоцировано непрофессиональным выполнением массажа. Чтобы избежать неприятностей, массажиста следует поставить в известность о том, что у вас – остеохондроз.
- Употребление алкоголя. Помимо сугубо физиологического пагубное действие алкоголя имеет и психологический аспект. Не учитывая нарушений обменных процессов в тканях состояние опьянения сопровождается притуплением чувствительности и способности контролировать свое поведение. К действию алкоголя нередко добавляется переохлаждение.
- Обострения остеохондроза у женщин могут начинаться на фоне циклических изменений содержания эстрогенов и совпадают с периодом менструации.
- Простудные заболевания. При несвоевременном или неадекватном лечении простудные заболевания могут осложняться инфекционным поражением корешков спинномозговых нервов.
- Спортивные, профессиональные, бытовые физические нагрузки, связанные с наклонами тела и поднятием тяжестей.
- Неосторожные движения.
Появление боли в спине или шее на фоне простудного заболевания независимо от ее локализации – веский повод для обращения к невропатологу. Это может указывать на наличие остеохондроза в начальной стадии, протекающей почти бессимптомно.
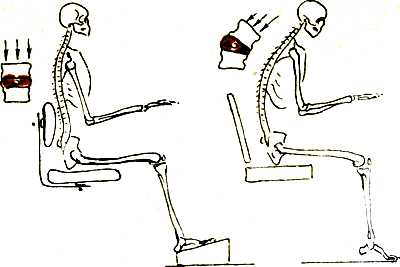
Неправильное положение за компьютером
Продолжительность обострения
Средняя продолжительность обострения остеохондроза составляет около месяца, при отсутствии необходимого лечения – несколько месяцев. Острый период обычно длится до 7 дней, остаточные боли затухают в течение 2-3 недель.
Двигательный режим в период обострения остеохондроза
В острой фазе остеохондроза при очень сильных болях пациенту назначают постельный режим, вплоть до полного запрета вставать. Постельный режим не должен затягиваться более, чем на 3 недели, в противном случае мышцы теряют тонус и начинают атрофироваться.
При выраженном облегчении пациенту разрешают ненадолго вставать, ходить с помощью костылей, сидеть, по 10-15 минут несколько раз в день. По мере выздоровления пределы допустимых нагрузок постоянно повышаются.
После достижения устойчивого облегчения пациента переводят на общий режим. Допускается восстановление привычного образа жизни, при ходьбе рекомендуется пользоваться костылями, тростями, носить корсеты или спортивные пояса для тяжелоатлетов, поддерживающие позвоночник. Выбор вспомогательного средства зависит от степени выраженности остаточных болей и общего состояния пациента. Вспомогательные средства рекомендуется использовать до полного прекращения болей.
Диета
Для облегчения состояния назначают диету с ограничением сладостей, жирной, острой, соленой пищи, копченостей и консервированных продуктов. В период обострения следует отказаться от алкоголя и газированных безалкогольных напитков, исключая минеральную воду, рекомендованную врачом. В рацион следует включать побольше круп, овощей, фруктов, зелени, выбирать нежирные сорта мяса и морской рыбы. Очень полезно употреблять кисломолочные продукты.
Лечение остеохондроза в стадии обострения
Первое, что нужно сделать – обратиться к невропатологу или вертебрологу, который назначит лечение, соответствующее характеру патологии и степени тяжести состояния. Лечение – симптоматическое, направленное на снятие болевого синдрома, вызванного воспалением и мышечным спазмом в области поражения. Применяются инъекционные формы нестероидных противовоспалительных препаратов, витаминов группы В и спазмолитиков, по мере выздоровления возможен переход на таблетированные формы и мази.
В тяжелых случаях врач назначает лечебные блокады. В комплексную терапию могут включаться также биостимуляторы, хондропротекторные препараты. После устранения острых симптомов пациенту назначают физиотерапевтическое лечение: курсы массажа в сочетании с иглорефлексотерапией, магнитотерапией. В некоторых случаях может назначаться вытяжка позвоночника. Важное условие для скорейшего выздоровления – максимально возможный покой.
Чтобы назначит правильное лечение, нужно пройти диагностику. Как правило, эффективный метод диагностики помогает врачу определить тип остеохондроза, стадию заболевания и состояние позвоночника в целом. К эффективным методам диагностики относятся: МРТ и КТ. В редких случаях доктор назначает рентген, однако такой снимок не дает полной широты понимания проблемы. Правильная диагностика — залог результативного лечения.
Противопоказания в период обострения
При обостренном остеохондрозе следует избегать физических нагрузок, особенно связанных с подъемом тяжестей и наклонами корпуса. Не рекомендуется посещение сауны или бани. Желательно воздержаться от массажа, исключая назначенный врачом.
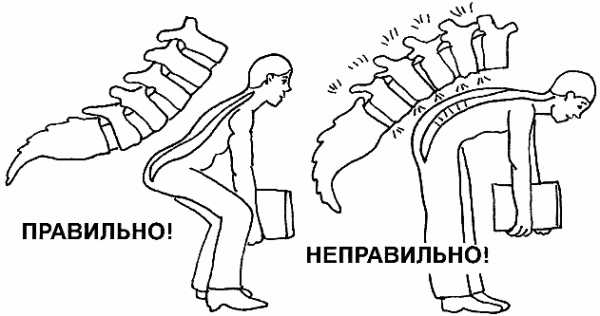
Как правильно поднимать тяжести
Профилактика
Чтобы избежать осложнений в первую очередь нужно оптимизировать режим сна, работы и питания. Желательно внести изменения в рацион, максимально исключив из него нездоровую пищу.
При необходимости переноса тяжестей по возможности распределяйте нагрузку симметрично. Спусковым крючком обострения часто становится неудобная поза или неправильное положение тела (в том числе и противоболевой сколиоз). Избегайте длительных статических нагрузок в любом положении. В течение рабочего дня устраивайте себе небольшие перерывы для разминки, подберите удобный матрас для ночного сна.
Важная роль в профилактике остеохондроза — адекватная физическая активность. Пациентам рекомендуется специальная гимнастика для позвоночника и плавание.Уменьшить нагрузку на позвоночник можно и нужно путем избавления от лишнего веса.
При остеохондрозе важно одеваться по погоде, чтобы избежать перегревов и переохлаждений, носить удобную обувь для уменьшения риска получения травм.
osteohon.com
Обострение остеохондроза грудного отдела: симптомы и лечение
Среди заболеваний позвоночного столба чаще всего встречается обострение остеохондроза грудного отдела, симптомы и лечение его в основном зависят от степени и масштаба патологии. С клиническими проявлениями грудного остеохондроза достаточно редко обращаются к врачу, а все потому что грудной отдел получает меньше нагрузки, чем шейный или поясничный.
Содержание статьи:
Симптоматика
Основным признаком патологического процесса является боль. Какая боль при остеохондрозе? Характер ее может быть разным. Это может быть ноющая боль в лопатке или резкая при поднятии руки, а может быть тупая боль при движении корпуса или режущая в груди при глубоком вдохе. Кроме этого признаками патологии в позвоночнике могут быть:
- зуд;
- покалывание;
- шелушение кожи;
- нарушения в пищеварительной системе.
Грудному остеохондрозу присущи два синдрома — это дорсаго и дорсалгия. Для дорсаго характерна внезапная острая и резкая боль в области груди. Как правило, такие болевые ощущения чаще всего возникают при продолжительном нахождении в одной позе или выполнении однотипной монотонной работы. Пациенты сравнивают такой приступ боли с ощущением кинжала в груди. В некоторых случаях боль может распространяться между ребрами или в области лопатки.

Приступы боли зачастую путают с симптоматикой инфаркта миокарда. Диагностировать патологию можно за счет электрокардиограммы. При остеохондрозе она в пределах нормы. При дорсаго прием сердечных лекарств не приносит результата. Острая боль в большинстве случаев обостряется при наклонах корпуса. Пальпация грудной области болезненная и вызывает у пациентов неприятные ощущения в месте выхода спинномозгового окончания.
Что касается дорсалгии, то этот синдром менее заметен. Он развивается медленно и длится около 2-3 недель. Дорсалгии присуща тупая боль и дискомфорт в области груди. При глубоком вдохе или наклонах туловища боль усиливается. Мышцы напрягаются и ограничивают объем движения позвоночника. При обострении патологии пациенты могут ощущать нехватку воздуха.
Кроме этого при остеохондрозе может наблюдаться гастрологический синдром, который проявляется в виде расстройства органов системы пищеварения. В этом случае пациент жалуется на боль в эпигастральной области. Болевые ощущения могут усиливаться после тяжелой физической работы и не ощущаться утром.
Консервативное лечение
Медикаментозная терапия направлена на борьбу с болевым синдромом. При развитии патологии боль с каждым разом усиливается и приводит к тяжелым осложнениям. Позвоночный диск смещается и сдавливает нервные окончания, из-за чего пациент и ощущает боль. Болевой синдром провоцирует спазм мышц спины в пораженном участке. Такой спазм поражает биомеханику позвоночники и усугубляет защемление. Так образуется замкнутый круг: боль провоцирует спазм мышц, а спазм приводит к обострению боли.
Остеохондроз лечат нестероидными противовоспалительными препаратами, например, Диклофенаком, Нимесулидом и Ибупрофеном. Они устраняют болезненность и уменьшают воспаление. Препараты очень эффективны, но способны вызывать побочные действия, например, образование язв в желудке или воспаление почек. Поэтому лечение проводится строго под наблюдением врача.
При неэффективности нестероидных препаратов пациенту назначают гормональные стероидные препараты Дексаметазон или Преднизолон.
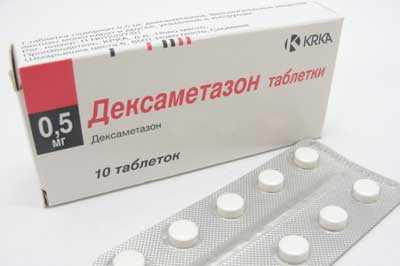
Эти лекарства оказывают противовоспалительное и обезболивающее действие. Среди побочных эффектов можно выделить нестабильное артериальное давление и снижение иммунной системы.
При обострении остеохондроза врач выписывает диуретики Верошпирон, Фуросемид или Диакарб. Эти лекарственные препараты снимают оттек и воспаление с ущемленных нервных окончаний. Длительный курс лечения диуретиками не проводится.
Для улучшения процесса обмена веществ нервной ткани врачи рекомендуют принимать витамины группы В, Пентоксифиллин или тиоктовую кислоту. При лечении обострения патологического процесса пациенту назначают хондропротекторы, например, Хондроитинсульфат или Глюкозамин. Эти препараты способствуют регенерации пораженного хряща.
Немедикаментозная терапия
Для лечения грудного остеохондроза могут использоваться такие методики, как магнитопунктура, лазеротерапия, иглоукалывание, сухое вытяжение и др. Такие способы терапии позволяют затормозить патологическое явление в позвоночнике и межпозвоночных дисках.
При комплексном лечении очень эффективна лечебная гимнастика, основная задача которой состоит в увеличении подвижности межпозвоночных и реберно-позвонковых суставов. Упражнения проводятся под строгим наблюдением специалиста. Регулярные занятия помогают улучшить процесс дыхания и сделать вдохи безболезненными для пациента.

При процедуре магнитотерапии на пораженный участок воздействует магнитное поле. Магниты стимулируют кровообращение, снимают воспаление, останавливают разрушительные процессы в тканях, а также устраняют болевые ощущения. Несмотря на положительные результаты терапии, она все же имеет ряд противопоказаний. Магнитопунктура не проводится при онкологических заболеваниях и туберкулезе.
Лазеротерапия является абсолютно безопасной процедурой для человека. Действие лазера глубоко проникает в ткани позвоночника, тем самым улучшая кровообращение, восстанавливая процесс обмена в костной и хрящевой ткани и запуская механизмы регенерации. Кроме этого квантовые частицы оказывают противоотечный, противовоспалительный и обезболивающий эффект. Среди противопоказаний к проведению процедуры можно отметить наличие новообразований в пораженном отделе, заболеваний крови, сахарного диабета и активной формы туберкулеза.
При лечении заболевания неплохой результат показало иглоукалывание. Принцип процедуры состоит в воздействии иглы на активные точки на теле человека. В результате такого воздействия мышцы расслабляются и боль исчезает.
ostohon.ru
симптомы и лечение, обострение, фото
При остеохондрозе поражаются костная и хрящевая ткань позвонков шейного, поясничного или грудного отдела позвоночного столба. Патология нередко приводит к инвалидности и в запущенных случаях, например, при образовании межпозвоночной грыжи, требует хирургического вмешательства. Об остеохондрозе грудного отдела позвоночника, его симптомах и лечении я подробно расскажу в данном материале.
Грудной остеохондроз — что это такое?
Грудной остеохондроз — это дегенеративно-дистрофические изменения в позвонках грудного отдела позвоночника с разрушением суставов, межпозвоночных дисков и хрящей. В сравнении с шейным и поясничным отделом, грудной не так подвижен, и за счет соединения с ребрами более прочен.
Как следствие – менее подвержен воздействиям извне. Однако, при сидячей работе, слабых спинных мышцах, сопутствующих травмах риск развития остеохондроза в грудном отделе позвоночника высок.
Факторы риска таковы:
- высокие нагрузки на спину – поднятие тяжестей, беременность, ношение высоких каблуков, плоскостопие;
- малоподвижный образ жизни;
- искривление позвоночника;
- травма спины;
- неправильная осанка;
- наследственная предрасположенность;
- нервное перенапряжение.
Развитие грудного остеохондроза приводит к истончению дисков между позвонками, появлению межпозвоночной грыжи, истиранию хрящевой оболочки суставов позвоночника, патологическому разрастанию костной ткани, на ней образуются выросты – остеофиты.
Вследствие таких изменений может возникать пережатие кровеносных сосудов и нервных волокон, поражение спинного мозга (миелоишемия, миелопатия). Другим серьезным осложнением заболевания является межпозвоночная грыжа.
Симптомы грудного остеохондроза, фото
признаки остеохондроза грудного отдела, фото
При остеохондрозе грудного отдела позвоночника симптомы чаще появляются и усиливаются под воздействием нагрузок, при резких движениях, например, при повороте торса, наклоне.
Это может быть ноющая или тупая боль, возникающая между лопатками, сопровождающаяся чувством сдавленности в груди. Если нижние ребра смещены, то имеет место заднереберный синдром, когда в лопатке и внизу грудной клетки ощущается резкая болезненность.
При прощупывании позвоночника в области пораженных позвонков чувствуется локальная боль – в месте воздействия.
Сдавление нервных волокон вызывает такие симптомы, как нарушение чувствительности в местах окончаний защемленных нервов, изменение сухожильных рефлексов (коленного и пяточного).
Возможен сбой в функционировании внутренних органов, поскольку нервные корешки, расположеннные в позвонках грудного отдела, отвечают за работу печени, сердца, почек, легких, поджелудочной и кишечника.
Другие возможные проявления остеохондроза – это половая дисфункция, затрудненность дыхания, а также боли, локализованные в области:
- молочных желез;
- грудной клетки и сердца;
- подреберье – левом или правом;
- желудке и кишечнике;
- пищеводе и глотке.
Остеохондроз в грудных позвонках проявляется двумя типами боли:
- Дорсаго – выраженная, пронизывающая, резко возникающая боль между лопатками и в области ребер, усиливается при попытке повернуться или изменить положение туловища. Возникает данная симптоматика при обострениях заболевания.
- Дорсалгия – появляется постепенно и длится 1-3 недели. Боль тупая, невыраженная и локализована в позвоночном столбе на уровне грудного отдела, ее интенсивность возрастает при глубоком вдохе, наклоне. Ей сопутствует мышечный спазм выше и ниже болезненной зоны, ощущение недостатка воздуха.
Дорсалгия часто усиливается в ночное время и при долгом нахождении тела в одном положении.
Что делать во время обострения остеохондроза грудного отдела?
Обострение остеохондроза могут спровоцировать физические перегрузки (занятия спортом, тяжелая работа), переохлаждение, сильный стресс или усталость, поднятие тяжелых предметов. Вместе с острой болью могут появляться:
- головная боль;
- напоминающая по интенсивности приступы мигрени;
- тошнота;
- головокружение;
- резкая слабость;
- потеря подвижности;
- затрудненное дыхание.
Боли дорсаго, возникающие во время обострения остеохондроза грудного отдела позвоночника, трудно устранить самостоятельно. Выбирать обезболивающие без посещения специалиста при этом не следует, поскольку самолечение может спровоцировать серьезные осложнения.
Первое действие при острой боли – вызов скорой помощи или обращение к неврологу. При обострении человека госпитализируют и в условиях стационара снимают болевой синдром и контролируют дальнейшее состояние. Для купирования боли используются анальгетики и местные обезболивающие (инъекции, таблетки, мази).
Общие меры терапии и правила для периода обострения таковы:
- соблюдение постельного режима и минимальной активности;
- прием только тех лекарств, которые назначил врач;
- лечебная физкультура и легкий самомассаж;
- физиотерапия;
- сбалансированная диета.
Если дорсаго вызвано межпозвоночной грыжей — показано медикаментозное лечение, ношение корсета, физиопроцедуры, а при больших размерах единственным методом лечения выступает хирургическая операция. Она проводится после тщательной диагностики и исключения других патологий со схожей симптоматикой.
Тактика лечения остеохондроза грудного отдела
При поражении грудного, как и случае остеохондроза шейно-грудного отдела позвоночника, лечение симптоматическое. Из медикаментов назначаются:
- Нестероидные противовоспалительные средства – Индометацин, Мовалис, Диклофенак, Ксефокам, Ибупрофен;
- Анальгетики, которые также могут быть из группы НВПС – Ортофен, Ревмоксикам, Нимесил;
- Местные обезболивающие в виде гелей, кремов, мазей и пластырей – Вольтарен, Ремисид, Диклак;
- Миорелаксанты при спазме мышц спины – Тизанил, Мидокалм, Баклофен;
- Витаминно-минеральные комплексы, помогающие восстановлению связок и костной ткани;
- Антидепрессанты.
Важной составляющей лечения являются хондропротекторы – препараты на основе глюкозамина или хондроитина – они способствуют восстановлению хрящевой ткани и принимаются длительно, курсами от полугода и более.
Наиболее эффективны средства, в состав которых входят оба эти соединения, например, Терафлекс, Артра.
Дополнительные методы лечения грудного остеохондроза:
- физиотерапия – ударно-волновая, лазерная, магнитная, воздействие ультрафиолетом, электрофорез;
- лечебная гимнастика;
- массаж оказывает разогревающее действие, повышает интенсивность обмена веществ в околопозвоночных и суставных тканях, снижает повышенный тонус мышц;
- акупунктура – иглоукалывание;
- акупрессура – тактильное воздействие на биологически активные точки;
- здоровое питание.

При остеохондрозе грудного отдела позвоночника лечебная гимнастика проводится по 2-3 раза ежедневно. Программу упражнений составляет лечащий врач индивидуально. Гимнастика может быть как профилактической, так и лечебной, призваннойа укрепить спинные и плечевые мышцы, восстановить естественные изгибы позвоночного столба, помочь в формировании осанки.
Начинать ее делать можно только после преодоления болевого синдрома. Все упражнения в своей основе имеют движения, напоминающие те, что человек выполняет в обычной жизни, поэтому мышцы во время занятий постепенно укрепляются без перенапряжения.
Профилактика грудного остеохондроза
Характер профессии зачастую создает условия для развития остеохондроза. Людям, занятым тяжелым физическим трудом или проводящим в сидячем положении весь рабочий день, важно следить за своей осанкой, регулярно выполнять упражнения на укрепление мышц спины.
Полезно делать разминку несколько раз в течение рабочего дня, а также самомассаж.
Для профилактики остеохондроза грудного отдела позвоночника следует исключить из рациона избыток соли, сахара, специй, сладких газированных напитков, острых и жареных блюд.
Предпочтение отдается натуральной пище без консервантов и красителей, овощам, фруктам, злаковым и другим крупам, постному мясу и нежирной рыбе, молочным продуктам, достаточному количеству воды. Нужно поддерживать в норме свой вес, не забывать об умеренной физической активности и не злоупотреблять кофе и спиртными напитками.
Важно положение тела во время сна – спать следует на спине, на плотном твердом матрасе. Дискомфорт, возникающий при этом изначально, исчезает, как только позвонки вернутся в правильное расположение.
Соблюдение всех профилактических рекомендаций позволит спине оставаться здоровой, красивой и жить без боли.
medknsltant.com