Симптомы сердечной недостаточности (острой, хронической и застойной)
Недостаточность кровообращения является самым распространенным осложнением патологии сердечно-сосудистой системы. Так как в организме человека имеется два круга кровообращения, то застой крови может происходить в каждом из них по отдельности, либо в обоих сразу. Кроме того, процесс этот может протекать хронически, в течение длительного времени, или быть следствием неотложного состояния. В зависимости от этого будут различаться и симптомы сердечной недостаточности.
Проявления застоя крови в малом круге кровообращения
При нарушенной работе сердца и скоплении большого количества крови в малом круге кровообращения, происходит выход жидкой ее части в альвеолы. Кроме того, в связи с полнокровием сама стенка альвеолы может набухать и утолщаться, что неблагоприятным образом сказывается на процессе газообмена.
При остром развитии на первое место выходят симптомы отека легких и сердечной астмы. При длительно существующем процессе могут происходить необратимые изменения в структуре ткани легкого и ее сосудов, развивается застойный склероз и бурое уплотнение.
Одышка
Одышка является самым частым симптомом сердечно-сосудистой недостаточности по малому кругу кровообращения.
При этом возникает чувство нехватки воздуха, изменение частоты и глубины дыхания. Больные жалуются, что не могут вдохнуть полной грудью, то есть существует препятствие инспираторного характера.
Этот признак может появляться на самых ранних стадиях развития патологического процесса, но только при интенсивных физических нагрузках. По мере ухудшения состояния, одышка появляется и в покое и становится самым тягостным симптомом хронической сердечной недостаточности (ХСН). При этом характерно появление ее в горизонтальном положении, в том числе и в ночные часы. Это является одним из отличительных признаков от легочной патологии.
Ортопноэ
Ортопноэ — вынужденное сидячее положение, когда человек, страдающий от заболевания сердца, даже спит с приподнятым головным концом. Этот симптом является объективным признаком ХСН, который можно обнаружить при обычном осмотре пациента, так как он в любой ситуации стремиться сесть. Если же попросить его прилечь, то через несколько минут он начнет задыхаться.
Этот феномен можно объяснить тем, что в вертикальном положении большая часть крови скапливается в венах нижних конечностей под действием силы тяжести. А так как общий объем циркулирующей жидкости остается неизменным, то в легочном круге кровообращения количество крови значительно уменьшается. В горизонтальном же положении, жидкость возвращается в легкие, за счет чего возникает полнокровие, и проявления усиливаются.
Кашель
Застойная сердечная недостаточность нередко сопровождается кашлем пациента. Обычно он сухой или с отхождением небольшого количества слизистой мокроты. В развитии этого симптома выделяют две причины:
- отек слизистой бронхов за счет полнокровия;
- раздражение возвратного нерва расширенными полостями левых отделов сердца.
В связи с тем, что через поврежденные сосуды в полость альвеол могут попадать кровяные тельца, иногда мокрота приобретает ржавый цвет. В этом случае необходимо исключать другие заболевания, которые могли привести к подобным изменениям (туберкулез, тромбоэмболия легочной артерии, распадающаяся полость).
Сердечная астма
Приступ сердечной астмы проявляется в виде быстро наступившего удушья вплоть до полной остановки дыхания. Этот симптом следует отличать от бронхиальной астмы, так как подходы к лечению в этом случае будут диаметрально противоположными. Внешний вид пациентов может быть сходен: они часто поверхностно дышат. Но в первом случае затруднен вдох, тогда как во втором – выдох. Различить эти два состояния под силу лишь врачу, поэтому человеку с такими симптомами показана неотложная госпитализация в стационар.
В ответ на нарастание концентрации углекислоты в крови и уменьшение количества кислорода, активизируется дыхательный центр, который расположен в продолговатом мозге. Это приводит к более частому и поверхностному дыханию, нередко появляется и страх смерти, что только усугубляет ситуацию. При отсутствии своевременного вмешательства, давление в легочном круге продолжит нарастать, что приведет к развитию отека легких.
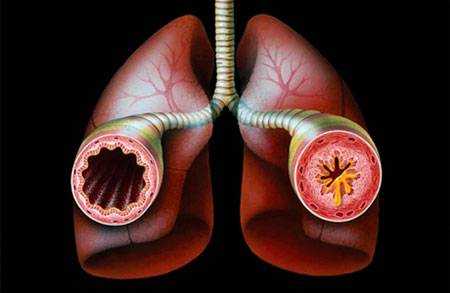
Отек легких
Эта патология является конечной стадией нарастающей гипертензии в легочном круге кровообращения. Отек легких часто появляется при острой сердечной недостаточности или при декомпенсации хронического процесса. К перечисленным ранее симптомам присоединяется откашливание пенистой мокроты розового цвета.
В тяжелых случаях из-за нарастания дефицита кислорода пациент теряет сознание, дыхание его становится поверхностным и неэффективным. При этом необходимо немедленно произвести интубацию трахеи и начать искусственную вентиляцию легких смесью, обогащенной кислородом.
Проявления застоя крови в большом круге кровообращения
Симптомы, связанные с застоем крови в большом круге кровообращения, появляются при первичной или вторичной правожелудочковой недостаточности. При этом возникает полнокровие внутренних органов, которые, в конечном счете, претерпевают необратимые изменения. Помимо этого жидкая часть крови скапливается в интерстициальных пространствах, приводя к появлению скрытых и явных отеков.
Отеки
Этот признак является одним из самых распространенных при хронической сердечной недостаточности. Обычно они начинают появляться в области стоп, а затем, по мере прогрессирования заболевания, поднимаются вверх, вплоть до передней брюшной стенки. Существует несколько отличительных признаков отеков при сердечной недостаточности:
- Симметричность, в отличие от одностороннего поражения при тромбофлебите или лимфостазе.
- Зависимость от положения тела в пространстве, то есть после ночного сна жидкость скапливается в области спины и ягодиц, тогда как во время ходьбы перемещается на нижние конечности.
- Лицо, шея и плечи, как правило, не затронуты, в отличие от почечных отеков.
- Для выявления скрытых отеков проводят ежедневный контроль веса пациента.
Осложнениями длительно существующих отеков являются трофические изменения кожи, связанные с нарушением ее питания, образование язв, трещин и разрывов, из которых вытекает жидкость. При вторичном инфицировании может развиться гангрена.
Боль в правом подреберье
Этот симптом связан с наполнением печени кровью и увеличением ее в объеме. Так как капсула, находящаяся вокруг не растяжима, возникает давление на нее изнутри, что и приводит к появлению дискомфорта или боли. При хронической сердечной недостаточности возникает трансформация клеток печени с развитием ее цирроза и нарушением функции.
На конечной стадии увеличивается давление в портальной вене, что приводит к скоплению жидкости в брюшной полости (асциту). На передней брюшной стенке вокруг пупка могут увеличиваться подкожные вены с образованием «головы медузы».
Сердцебиение
Чаще всего этот признак появляется при учащенном сокращении сердечной мышцы, но может быть обусловлен и повышенной восприимчивостью нервной системы. Поэтому симптом этот более характерен для женщин и очень редко возникает у мужчин.
Тахикардия является компенсаторным механизмом, направленным на нормализацию гемодинамики. Связана она с активацией симпато-адреналовой системы и рефлекторными реакциями. Усиленная работа сердца довольно быстро приводит к истощению миокарда и нарастанию застойных явлений. Именно поэтому в терапии ХСН в последние годы стали применять небольшие дозы бета-блокаторов, которые замедляют частоту сокращений.
Быстрая утомляемость
Утомляемость редко рассматривается как специфический симптом ХСН. Связана она с повышенным кровенаполнением скелетных мышц и может наблюдаться и при других заболеваниях.
Диспепсические явления
Этот термин объединяет в себе все признаки нарушения работы желудочно-кишечного тракта (тошнота, рвота, усиление газообразования и запоры). Функция ЖКТ нарушается как вследствие уменьшения доставки кислорода по сосудам, так и из-за рефлекторных механизмов, влияющих на перистальтику.
Нарушение выделительной функции почек
В связи со спазмом почечных сосудов уменьшается количество первичной мочи, одновременно увеличивается и обратное всасывание ее в канальцах. В результате происходит задержка жидкости, и признаки сердечной недостаточности нарастают. Этот патологический процесс приводит к декомпенсации ХСН.
Сердечная недостаточность – грозное проявление заболеваний органов сердечно-сосудистой системы. Патология эта чаще встречается у взрослых, чем у детей, а проявления зависят от того, в каком круге кровообращения происходит застой крови. Если жидкость скапливается в легких, то развивается дыхательная недостаточность, при полнокровии внутренних органов нарушается их работа и изменяется структура.
icvtormet.ru
Сердечная недостаточность — причины, симптомы, диагностика и лечение
Общие сведения
Сердечная недостаточность – острое или хроническое состояние, вызванное ослаблением сократительной способности миокарда и застойными явлениями в малом или большом круге кровообращения. Проявляется одышкой в покое или при незначительной нагрузке, утомляемостью, отеками, цианозом (синюшностью) ногтей и носогубного треугольника. Острая сердечная недостаточность опасна развитием отека легких и кардиогенного шока, хроническая сердечная недостаточность ведет к развитию гипоксии органов. Сердечная недостаточность – одна из самых частых причин смерти человека.
Снижение сократительной (насосной) функции сердца при сердечной недостаточности ведет к развитию дисбаланса между гемодинамическими потребностями организма и возможностью сердца в их осуществлении. Этот дисбаланс проявляется превышением венозного притока к сердцу и сопротивления, которое необходимо преодолеть миокарду для изгнания крови в сосудистое русло, над способностью сердца переместить кровь в систему артерий.
Не являясь самостоятельным заболеванием, сердечная недостаточность развивается как осложнение различных патологий сосудов и сердца: клапанных пороков сердца, ишемической болезни, кардиомиопатии, артериальной гипертензии и др.
При некоторых заболеваниях (например, артериальной гипертонии) нарастание явлений сердечной недостаточности происходит постепенно, годами, тогда как при других (остром инфаркте миокарда), сопровождающихся гибелью части функциональных клеток, это время сокращается до дней и часов. При резком прогрессировании сердечной недостаточности (в течение минут, часов, дней), говорят о ее острой форме. В остальных случаях сердечную недостаточность рассматривают как хроническую.
Хронической сердечной недостаточностью страдают от 0,5 до 2% населения, а после 75 лет ее распространенность составляет около 10%. Значимость проблемы заболеваемости сердечной недостаточностью определяется неуклонным увеличением числа страдающих ею пациентов, высоким показателем смертности и инвалидности больных.
Сердечная недостаточность
Причины сердечной недостаточности
Среди наиболее частых причин сердечной недостаточности, встречающихся у 60-70% пациентов, называют инфаркт миокарда и ИБС. За ними следуют ревматические пороки сердца (14%) и дилатационная кардиомиопатия (11%). В возрастной группе старше 60 лет, кроме ИБС, сердечную недостаточность вызывает также гипертоническая болезнь (4%). У пожилых пациентов частой причиной сердечной недостаточности служит сахарный диабет 2-го типа и его сочетание с артериальной гипертонией.
Факторы риска
Факторы, провоцирующие развитие сердечной недостаточности, вызывают ее проявление при снижении компенсаторных механизмов сердца. В отличие от причин, факторы риска потенциально обратимы, и их уменьшение или устранение может задержать усугубление сердечной недостаточности и даже спасти жизнь пациента.
В их число входят:
- перенапряжение физических и психоэмоциональных возможностей
- аритмии, ТЭЛА, гипертензивные кризы, прогрессирование ИБС;
- пневмонии, ОРВИ, анемии, почечная недостаточность, гипертиреоз
- прием кардиотоксических препаратов, лекарств, способствующих задержке жидкости (НПВП, эстрогенов, кортикостероидов), повышающих АД (изадрина, эфедрина, адреналина)
- выраженное и быстро прогрессирующее увеличение массы тела, алкоголизм
- резкое увеличение ОЦК при массивной инфузионной терапии
- миокардиты, ревматизм, инфекционный эндокардит
- несоблюдение рекомендаций по лечению хронической сердечной недостаточности.
Патогенез
Развитие острой сердечной недостаточности часто наблюдается на фоне инфаркта миокарда, острого миокардита, тяжелых аритмий (фибрилляции желудочков, пароксизмальной тахикардии и др.). При этом происходит резкое падение минутного выброса и поступления крови в артериальную систему. Острая сердечная недостаточность клинически сходна с острой сосудистой недостаточностью и иногда обозначается как острый сердечный коллапс.
При хронической сердечной недостаточности изменения, развивающиеся в сердце, длительное время компенсируются его интенсивной работой и приспособительными механизмами сосудистой системы: возрастанием силы сокращений сердца, учащением ритма, снижением давления в диастолу за счет расширения капилляров и артериол, облегчающего опорожнение сердца во время систолы, повышением перфузии тканей.
Дальнейшее нарастание явлений сердечной недостаточности характеризуется уменьшением объема сердечного выброса, увеличением остаточного количества крови в желудочках, их переполнением во время диастолы и перерастяжением мышечных волокон миокарда. Постоянное перенапряжение миокарда, старающегося вытолкнуть кровь в сосудистое русло и поддержать кровообращение, вызывает его компенсаторную гипертрофию. Однако в определенный момент наступает стадия декомпенсации, обусловленная ослаблением миокарда, развитием в нем процессов дистрофии и склерозирования. Миокард сам начинает испытывать недостаток кровоснабжения и энергообеспечения.
В этой стадии в патологический процесс включаются нейрогуморальные механизмы. Активация механизмов симпатико-адреналовой системы вызывает сужение сосудов на периферии, способствующее поддержанию стабильного АД в русле большого круга кровообращения при уменьшении объема сердечного выброса. Развивающаяся при этом почечная вазоконстрикция приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
Повышение секреции гипофизом антидиуретического гормона увеличивает процессы реабсорбции воды, что влечет за собой возрастание объема циркулирующей крови, повышение капиллярного и венозного давления, усиленную транссудацию жидкости в ткани.
Т. о., выраженная сердечная недостаточность приводит к грубым гемодинамическим нарушениям в организме:
Расстройство газового обмена
При замедлении кровотока возрастает поглощение тканями кислорода из капилляров с 30% в норме до 60-70%. Увеличивается артериовенозная разница насыщения крови кислородом, что приводит к развитию ацидоза. Накопление недоокисленных метаболитов в крови и усиление работы дыхательной мускулатуры вызывают активизацию основного обмена.
Возникает замкнутый круг: организм испытывает повышенную потребность в кислороде, а система кровообращения неспособна ее удовлетворить. Развитие, так называемой, кислородной задолженности ведет к появлению цианоза и одышки. Цианоз при сердечной недостаточности может быть центральным (при застое в малом круге кровообращения и нарушении оксигенации крови) и периферическим (при замедлении кровотока и повышенной утилизации кислорода в тканях). Так как недостаточность кровообращения более выражена на периферии, у пациентов с сердечной недостаточностью наблюдается акроцианоз: синюшность конечностей, ушей, кончика носа.
Отеки
Отеки развиваются в результате ряда факторов: внутритканевой задержки жидкости при повышении капиллярного давления и замедлении кровотока; задержки воды и натрия при нарушении водно-солевого обмена; нарушения онкотического давления плазмы крови при расстройстве белкового обмена; уменьшения инактивации альдостерона и антидиуретического гормона при снижении функции печени.
Отеки при сердечной недостаточности сначала скрытые, выражаются быстрым увеличением массы тела и уменьшением количества мочи. Появление видимых отеков начинается с нижних конечностей, если пациент ходит, или с крестца, если больной лежит. В дальнейшем развивается полостная водянка: асцит (брюшной полости), гидроторакс (полости плевры), гидроперикард (перикардиальной полости).
застойным изменениям в органах
Застойные явления в легких связаны с нарушением гемодинамики малого круга кровообращения. Характеризуются ригидностью легких, уменьшением дыхательной экскурсии грудной клетки, ограниченной подвижностью легочных краев. Проявляется застойным бронхитом, кардиогенным пневмосклерозом, кровохараканьем. Застойные явления большого круга кровообращения вызывают гепатомегалию, проявляющуюся тяжестью и болью в правом подреберье, а затем и сердечный фиброз печени с развитием в ней соединительной ткани.
Расширение полостей желудочков и предсердий при сердечной недостаточности может приводить к относительной недостаточности предсердно-желудочковых клапанов, что проявляется набуханием вен шеи, тахикардией, расширением границ сердца. При развитии застойного гастрита появляется тошнота, потеря аппетита, рвота, склонность к запорам метеоризм, потеря массы тела. При прогрессирующей сердечной недостаточности развивается тяжелая степень истощения – сердечная кахексия.
Застойные процессы в почках вызывают олигурию, повышение относительной плотности мочи, протеинурию, гематурию, цилиндрурию. Нарушение функций центральной нервной системы при сердечной недостаточности характеризуется быстрой утомляемостью, понижением умственной и физической активности, повышенной раздражительностью, расстройством сна, депрессивными состояниями.
Классификация
По скорости нарастания признаков декомпенсации выделяют острую и хроническую сердечную недостаточность.
Развитие острой сердечной недостаточности может происходить по двум типам:
- по левому типу (острой левожелудочковой или левопредсердной недостаточности)
- острой правожелудочковой недостаточности
В развитии хронической сердечной недостаточности по классификации Василенко-Стражеско выделяют три стадии:
I (начальная) стадия – скрытые признаки недостаточности кровообращения, проявляющиеся только в процессе физической нагрузки одышкой, сердцебиением, чрезмерной утомляемостью; в покое гемодинамические нарушения отсутствуют.
II (выраженная) стадия – признаки длительной недостаточности кровообращения и гемодинамических нарушений (застойные явления малого и большого кругов кровообращения) выражены в состоянии покоя; резкое ограничение трудоспособности:
- Период II А – умеренные гемодинамические нарушения в одном отделе сердца (лево- или правожелудочковая недостаточность). Одышка развивается при обычной физической активности, работоспособность резко снижена. Объективные признаки – цианоз, отечность голеней, начальные признаки гепатомегалии, жесткое дыхание.
- Период II Б – глубокие гемодинамические расстройства с вовлечением всей сердечно-сосудистой системы (большого и малого круга). Объективные признаки – одышка в покое, выраженные отеки, цианоз, асцит; полная нетрудоспособность.
III (дистрофическая, конечная) стадия – стойкая недостаточность кровообращения и обмена веществ, морфологически необратимые нарушения структуры органов (печени, легких, почек), истощение.
Симптомы сердечной недостаточности
Острая сердечная недостаточность
Острая сердечная недостаточность вызывается ослаблением функции одного из отделов сердца: левого предсердия или желудочка, правого желудочка. Острая левожелудочковая недостаточность развивается при заболеваниях с преимущественной нагрузкой на левый желудочек (гипертонической болезни, аортальном пороке, инфаркте миокарда). При ослаблении функций левого желудочка повышается давление в легочных венах, артериолах и капиллярах, увеличивается их проницаемость, что ведет к пропотеванию жидкой части крови и развитию сначала интерстициального, а затем альвеолярного отека.
Клиническими проявлениями острой недостаточности левого желудочка служат сердечная астма и альвеолярный отек легких. Приступ сердечной астмы обычно провоцируется физическим или нервно-психическим напряжением. Приступ резкого удушья чаще возникает ночью, вынуждая больного в страхе проснуться. Сердечная астма проявляется чувством нехватки воздуха, сердцебиением, кашлем с трудно отходящей мокротой, резкой слабостью, холодным потом.
Пациент принимает положение ортопноэ – сидя с опущенными ногами. При осмотре – кожа бледная с сероватым оттенком, холодный пот, акроцианоз, сильная одышка. Определяется слабый, частого наполнения аритмичный пульс, расширение границ сердца влево, глухие сердечные тона, ритм галопа; артериальное давление имеет тенденцию к снижению. В легких жесткое дыхание с единичными сухими хрипами.
Дальнейшее нарастание застойных явлений малого круга способствует развитию отека легких. Резкое удушье сопровождается кашлем с выделением обильного количества пенистой розового цвета мокроты (из-за наличия примеси крови). На расстоянии слышно клокочущее дыхание с влажными хрипами (симптом «кипящего самовара»). Положение пациента ортопноэ, лицо цианотичное, вены шеи набухают, кожу покрывает холодный пот. Пульс нитевидный, аритмичный, частый, АД снижено, в легких – влажные разнокалиберные хрипы. Отек легких является неотложным состоянием, требующим мер интенсивной терапии, т. к. может привести к летальному исходу.
Острая левопредсердная сердечная недостаточность встречается при митральном стенозе (левого предсердно-желудочкового клапана). Клинически проявляется теми же состояниями, что и острая недостаточность левого желудочка. Острая недостаточность правого желудочка чаще возникает при тромбоэмболиях крупных ветвей легочной артерии. Развивается застой в сосудистой системе большого круга кровообращения, что проявляется отеками ног, болью в правом подреберье, чувством распирания, набухания и пульсации шейных вен, одышкой, цианозом, болями или давлением в области сердца. Периферический пульс слабый и частый, АД резко снижено, ЦВД повышено, сердце расширено вправо.
При заболеваниях, вызывающих декомпенсацию правого желудочка, сердечная недостаточность проявляется раньше, чем при левожелудочковой недостаточности. Это объясняется большими компенсаторными возможностями левого желудочка- самого мощного отдела сердца. Однако при снижении функций левого желудочка сердечная недостаточность прогрессирует с катастрофической скоростью.
Хроническая сердечная недостаточность
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При аортальном пороке, недостаточности митрального клапана, артериальной гипертензии, коронарной недостаточности развивается застой в сосудах малого круга и хроническая левожелудочковая недостаточность. Она характеризуется сосудистыми и газовыми изменениями в легких. Возникает одышка, приступы удушья (чаще по ночам), цианоз, приступы сердцебиения, кашель (сухой, иногда с кровохарканьем), повышенная утомляемость.
Еще более выраженные застойные явления в малом круге кровообращения развиваются при хронической левопредсердной недостаточности у пациентов со стенозом митрального клапана. Появляются одышка, цианоз, кашель, кровохарканье. При длительном венозном застое в сосудах малого круга происходит склерозирование легких и сосудов. Возникает дополнительное, легочное препятствие для кровообращения в малом круге. Повышенное давление в системе легочной артерии вызывает увеличенную нагрузку на правый желудочек, обусловливая его недостаточность.
При преимущественном поражении правого желудочка (правожелудочковой недостаточности) застойные явления развиваются в большом круге кровообращения. Правожелудочковая недостаточность может сопровождать митральные пороки сердца, пневмосклероз, эмфизему легких и т. д. Появляются жалобы на боли и тяжесть в правом подреберье, появление отеков, снижение диуреза, распирание и увеличение живота, одышку при движениях. Развивается цианоз, иногда с желтушно-цианотичным оттенком, асцит, набухают шейные и периферические вены, увеличивается в размерах печень.
Функциональная недостаточность одного отдела сердца не может долго оставаться изолированной, и со временем развивается тотальная хроническая сердечная недостаточность с венозным застоем в русле малого и большого кругов кровообращения. Также развитие хронической сердечной недостаточности отмечается при поражении сердечной мышцы: миокардитах, кардиомиопатии, ИБС, интоксикациях.
Диагностика
Поскольку сердечная недостаточность является вторичным синдромом, развивающимся при известных заболеваниях, диагностические мероприятия должны быть направлены на ее раннее выявление, даже при отсутствии явных признаков.
При сборе клинического анамнеза следует обратить внимание на утомление и диспноэ, как самые ранние признаки сердечной недостаточности; наличие у пациента ИБС, гипертензии, перенесенных инфаркта миокарда и ревматической атаки, кардиомиопатии. Выявление отеков голеней, асцита, учащенного низкоамплитудного пульса, выслушивание III тона сердца и смещение границ сердца служат специфическими признаками сердечной недостаточности.
При подозрении на сердечную недостаточность проводят определение электролитного и газового состава крови, кислотно-щелочного равновесия, мочевины, креатинина, кардиоспецефических ферментов, показателей белково-углеводного обмена.
ЭКГ по специфическим изменениям помогает выявлять гипертрофию и недостаточность кровоснабжения (ишемию) миокарда, а также аритмии. На основе электрокардиографии широко применяются различные нагрузочные тесты с использование велотренажера (велоэргометрия) и «бегущей дорожки» (тредмил-тест). Такие тесты с постепенно возрастающим уровнем нагрузки позволяют судить о резервных возможностях функции сердца.
С помощью ультразвуковой эхокардиографии возможно установить причину, вызвавшую сердечную недостаточность, а также оценить насосную функцию миокарда. С помощью МРТ сердца успешно диагностируются ИБС, врожденные или приобретенные пороки сердца, артериальная гипертензия и др. заболевания. Рентгенография легких и органов грудной клетки при сердечной недостаточности определяет застойные процессы в малом круге, кардиомегалию.

КТ ОГК С+. Расширение долевых легочных артерий (красные стрелки), расширение правого желудочка (зеленая стрелка), двухсторонний выпот в грудной полости (желтые стрелки) у пациентки с застойными явлениями в малом круге кровообращения
Радиоизотопная вентрикулография у пациентов сердечной недостаточностью позволяет с высокой степенью точности оценить сократительную способность желудочков и определить их объемную вместимость. При тяжелых формах сердечной недостаточности для определения поражения внутренних органов проводят УЗИ брюшной полости, печени, селезенки, поджелудочной железы.
Лечение сердечной недостаточности
При сердечной недостаточности проводится лечение, направленное на устранение первичной причины (ИБС, гипертонической болезни, ревматизма, миокардита, и др.). При пороках сердца, сердечной аневризме, слипчивом перикардите, создающих механический барьер в работе сердца, нередко прибегают к хирургическому вмешательству.
При острой или тяжелой хронической сердечной недостаточности назначается постельный режим, полный психический и физический покой. В остальных случаях следует придерживаться умеренных нагрузок, не нарушающих самочувствие. Потребление жидкости ограничивается 500-600 мл в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание.
Фармакотерапия сердечной недостаточности позволяет продлить и значительно улучшить состояние пациентов и качество их жизни.
При сердечной недостаточности назначаются следующие группы препаратов:
- сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- вазодилататоры и ингибиторы АПФ — ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) — понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- нитраты (нитроглицерин и его пролонгированные формы) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- антикоагулянты (ацетилсалициловая к-та, варфарин) – препятствуют тромбообразованию в сосудах;
- препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, инозин, препараты калия).
При развитии приступа острой левожелудочковой недостаточности (отека легких) пациента госпитализируют и оказывают неотложную терапию: вводят диуретики, нитроглицерин, препараты, повышающие сердечный выброс (добутамин, дофамин), проводят ингаляции кислорода. При развитии асцита проводится пункционное удаление жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция. Пациентам с сердечной недостаточностью ввиду выраженной гипоксии тканей назначается оксигенотерапия.
Прогноз и профилактика
Пятилетний порог выживаемости пациентов с сердечной недостаточностью составляет 50%. Отдаленный прогноз вариабелен, на него оказывают влияние степень тяжести сердечной недостаточности, сопутствующий фон, эффективность терапии, образ жизни и т. д. Лечение сердечной недостаточности на ранних стадиях может полностью компенсировать состояние пациентов; худший прогноз наблюдается при III стадии сердечной недостаточности.
Мерами профилактики сердечной недостаточности служит предотвращение развития вызывающих ее заболеваний (ИБС, гипертонии, пороков сердца и др.), а также факторов, способствующих ее возникновению. Во избежание прогрессирования уже развившейся сердечной недостаточности необходимо соблюдение оптимального режима физической активности, приема назначенных препаратов, постоянное наблюдение кардиолога.
www.krasotaimedicina.ru
Нарушение кровообращения — симптомы, лечение, причины
Деятельность нашего организма напрямую зависит от его системы кровообращения. Нарушение кровообращения – это аномальное состояние, при котором ухудшается снабжение тканей кислородом и необходимыми питательными веществами вследствие изменения свойств и объема крови, находящейся в сосудах. Результатом этого является развитие гипоксии и замедление метаболических процессов, приводящих к возникновению большого числа заболеваний.
Большой и малый круги кровообращения
Сердечная недостаточность, нарушение кровообращения и его расстройство – все эти понятия характеризуют одно и то же состояние, при котором происходят не только изменения в сократительной функции миокарда левого и правого желудочка, но и наблюдаются периферические поражения кровообращения, распространяющиеся на весь организм.
Сердце является центральным органом кровообращения организма. Из левого предсердия артериальная кровь поступает в левый желудочек, затем при сердечных сокращениях кровь, обогащенная кислородом и питательными веществами, выталкивается из желудочка в аорту, движется по артериям, разветвляется на артериолы и оказывается в капиллярах, опутывающих, будто паутина, все органы. Через стенки капилляров происходит питание и газообмен в тканях, кровь доставляет кислород, а получает углекислоту и продукты обмена. Из капилляров венозная кровь через вены переносится в правое предсердие, где заканчивается большой круг кровообращения. В малом круге венозная кровь, попадая в капиллярное русло легких, обогащается кислородом и освобождается от продуктов обмена, затем по легочным венам возвращается в левое предсердие. Если на каком-то этапе движения крови либо в сердечном круге возникает нарушение кровообращения, следствием поражения является возникновение различных заболеваний.
Типы нарушений кровообращения
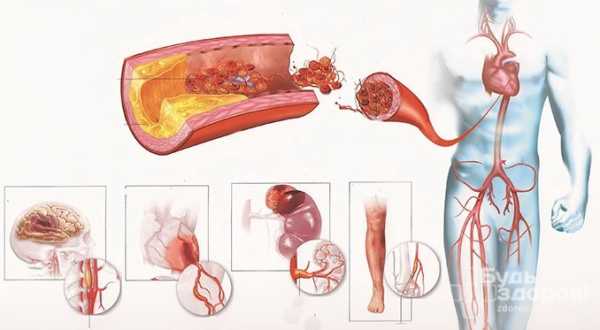
Система кровообращения условно делится на центральную и периферическую. Аномалии центральной системы вызваны нарушением в работе сердца и крупных кровеносных сосудов. Поражения в периферической системе обусловлены структурными и функциональными нарушениями этих сосудов. Нарушения кровообращения подразделяются на следующие виды: гиперемию, ишемию, кровотечения, тромбоз, эмболию, шок.
Также выделяются хронические и острые нарушения кровообращения. Хронические патологии развиваются в течение длительного срока при постепенном развитии атеросклеротических бляшек на внутренней поверхности артерий, ведущих к их сужению вплоть до полной облитерации. Окклюзионные поражения сосудов нижних конечностей могут быть причиной развития некрозов.
Острые поражения системы кровообращения обычно являются следствием сердечно-сосудистой недостаточности, но также проявляются на фоне поражения центральной нервной системы, эндокринных заболеваний и других патологий. К острым нарушениям кровообращения относятся инсульты и тромбозы мозговых вен.
Причины заболевания
Нарушение кровообращения – это один из симптомов большого числа заболеваний сердечно-сосудистой системы. Условно все причины, вызывающие патологию, можно поделить на пять групп:
- Компрессионные;
- Травматические;
- Вазоспастические;
- Вызванные возникновением опухолей;
- Облитерирующие.
Также причиной аномалии может быть наличие инфекционных заболеваний, нарушений гормонального фона, гипертонии, диабета, почечной недостаточности. Благоприятными факторами для развития нарушений кровообращения являются ожоги, аневризмы, феномен Рейно.
Клиническая картина и симптомы нарушения кровообращения
Клиническая картина заболевания при разных видах его проявления имеет свои особенности, рассмотрим некоторые из симптомов нарушения кровообращения:
- Гиперемия. Расширение сосудов тела при избыточном увеличении наполнения кровью. Проявляется изменением цвета кожных покровов в месте поражения сосуда в результате наполнения кровью, приобретающих розово-красный цвет. Пациент чувствует пульсацию и повышение температуры на участке поражения;
- Кровотечение. Выход крови из сосуда, при разрыве его стенок, может быть наружным и внутренним, артериальное – пульсирующее, ярко-алого цвета, венозное кровотечение имеет темно красный цвет, при капиллярном – наблюдаются точечные кровотечения из мелких сосудов;
- Ишемия. Пониженное снабжение сосудов артериальной кровью проявляется ощущением боли в пораженном органе вследствие недостатка поступления кислорода и накапливания продуктов обмена;
- Тромбоз. Нарушение свертывания крови, при котором просвет сосуда перекрывается тромбом, может быть полное либо частичное перекрытие. Следствием является замедление оттока крови от пораженного участка, при этом наблюдаются отечность, синюшность кожных покровов, болезненные ощущения;
- Эмболия. Перекрытие просвета сосуда чужеродными частицами такими, как кусочки жировой ткани, микроорганизмы, пузырьки воздуха. Симптомы те же, что и при тромбозе;
- Шок. Клиническое состояние, вызванное уменьшением кровоснабжения тканей вследствие нарушения ауторегуляции микроциркуляторной системы. Проявляется деструктивными изменениями внутренних органов, при нарушении циркуляции крови может привести к быстрому летальному исходу.
Также часто при периферическом поражении наблюдаются следующие симптомы нарушении кровообращения: боль, покалывание, ощущение зябкости и онемения в конечностях, головокружение, шум в ушах, расстройство памяти, ослабление функции зрения, нарушение сна. Наиболее ярко симптомы выражены после физических нагрузок, степень их проявления зависит также от тяжести недуга.
Лечение нарушения кровообращения
Для диагностики заболевания используются анализы крови, обследование методом МРТ, дуплексное сканирование, консультации окулиста и других специалистов. Лечение нарушения кровообращения зависит в первую очередь от определения причины и вида патологии. При расстройствах кровотока, выявленных на начальной стадии развития, назначается адекватное медикаментозное лечение, кроме этого, специалистами рекомендуется выполнение регулярных физических упражнений, способствующих укреплению сердечной мышцы и улучшению кровоснабжения в органах и тканях. Необходимо придерживаться специальной диеты с низким содержанием жиров и соли, важно избавиться от лишнего веса и отказаться от вредных привычек. Выполнение всех рекомендаций вместе с курсом терапии оказывает эффективное воздействие на организм. При остром нарушении кровообращения лечение проводится оперативными методами, позволяющими восстановить проходимость сосудов. Такими методами являются: пластика артерий, шунтирование и протезирование сосудов, эмболэктомия, для улучшения кровообращения конечностей применяются операции непрямой реваскуляризации.
Нарушение кровообращения можно и нужно обязательно лечить, выполняя все назначения специалистов, игнорирование заболевания либо попытки самолечения могут привести к инвалидности.
zdorovi.net
Расстройства кровообращения. Признаки недостаточности кровообращения по большому кругу
Расстройства кровообращения.
Расстройства кровообращения в пределах целого организма имеют в своей основе функциональные изменения всех органов и систем и прежде всего конечно изменение сердца.
Расстройства кровообращения подразделяются на 6 главных вариантов:
Гиперемия или полнокровие
Кровотечение или геморрагия
Ишемия или местное малокровие
Гиперемия : артериальная гиперемия не столь важна. Венозная гиперемия выражается в повышенном кровенаполнении ткани, имеет место затрудненный отток крови, в то время как артериальный приток не изменен, или несколько уменьшен. Венозная гиперемия бывает местной и общей, но значительное чаще встречается и важнее для практики общая венозная гиперемия.
Микроскопическая характеристика: на ткани живого человека отмечается некоторое снижение температуры (на 0.5 -1 градус), некоторое расширение вен и капилляров, и на коже появляется синюшная окраска (ее называют цианоз). При быстро возникающем венозном застое развивается отек ткани, причем он развивается не во всех тканях, а в полостях,и в тех органах, где есть пространство для размещения жидкости. Например, в почках и печени, где особых пространств, кроме некоторых щелей нет отек заметен только под микроскопом. В то же время отек легких, где пространства много, заметен макроскопически.
Транссудат (отечная жидкость) — возникает при венозном застое, обычно прозрачный, а ткани которые он омывает сохраняют нормальный цвет.
Экссудат — жидкость плазменного происхождения, она возникает при воспалении, мутная, серовато-желтого или красного цвета, ткани которые омывает экссудат имеют тусклый оттенок.
При медленно возникающей гиперемии ткань подвергается бурой индурации. Дело в том что при хроническом застое, когда венозное русло переполнено кровью, с течение времени в нем повышается проницаемость стенок, и некоторое количество жидкости и самых мелких форменных элементов крови выходят в окружающую ткань. В тканях из эритроцитов высвобождаются различные пигменты: гемоглобин, гемосидерин. Последний образует в ткани посредством сложной биохимической реакции бурые массы, которые поглощают макрофаги.
Индурация — это уплотнение в условиях хронической гипоксии. Дело в том, что любая ткань организма попав в условия кислородного голодания, начинает развивать свою строму, за счет соединительной ткани (является основной — стромой всех органов). Увеличение стромы — это приспособительная реакция, так как вместе со стромой в ткани прорастают капилляры, что компенсирует гипоксию. На практике, как правило такого не происходит, а имеет место склероз — прорастание соединительной ткани или индурация. Наконец сами вены при венозном застое расширяются и
cnlg.ru
Застойные изменения в малом круге кровообращения. Признаки недостаточности кровообращения по большому кругу. Чем может быть опасна застойная сердечная недостаточность
Гипостаз, или застой в лёгких, – это следствие нарушения кровообращения в малом лёгочном круге . При левожелудочковой сердечной недостаточности способность правого желудочка перекачивать кровь к лёгким остаётся неизменной, в то время как левый желудочек не справляется с объёмом крови, поступающей от лёгких. В результате значительная часть крови перемещается из большого круга кровообращения в лёгочный. Увеличение объёма крови приводит к повышению давления в сосудах. Если это давление превышает уровень онкотического давления плазмы (28 мм рт. ст.), кровь начинает выходить в ткани лёгких через поры в стенках капилляров.
Застой крови приводит к появлению хронической дыхательной недостаточности. В тяжёлых случаях развивается сердечная астма и отёк лёгких, в результате чего смерть может наступить за несколько часов.
Причины застоя в лёгких
Застой в лёгких чаще всего возникает при врождённых и приобретённых патологиях сердечно-сосудистой системы , таких как:
- кардиомиопатия;
- инфаркт миокарда;
- атеросклероз;
- перикардиты;
- ишемическая болезнь сердца;
- стеноз митрального или аортального клапанов;
- артериальная гипертензия.
Кроме того, причинами развития патологии могут выступать:
- травмы внутренних органов;
- заболевания почек;
- длительное пребывание в высокогорных районах;
- отравление газами;
- приём некоторых лекарственных препаратов;
- малоподвижный образ жизни.
Застойные явления беспокоят людей, которые в силу возраста и сопутствующих заболеваний вынуждены вести малоподвижный образ жизни . Скопление жидкости в лёгких и альвеолах препятствует полноценному насыщению тканей кислородом.
Вследствие гипоксии нарушается работа внутренних органов, в первую очередь головного мозга, нервной системы, сердца, почек. Застой в лёгких у лежачих больных вызывает вторичную гипостатическую пневмонию.
Симптомы
Выделяют две стадии патологии. Во время первой, или интерстициальной, стадии плазма крови переходит в ткань лёгкого. Во второй, или альвеолярной, стадии, которая является опасной для жизни, отёк распространяется на альвеолы.
Первым признаком заболевания является одышка, возникающая после физических нагрузок, стресса, обильного приёма пищи . Дыхательный центр продолговатого мозга реагирует на снижение содержания кислорода в крови рефлекторным увеличением частоты и интенсивности дыхательных движений.
При сопутствующей сердечной недостаточности больных беспокоят:
- чувство сдавленности грудной клетки,
- посинение носогубного треугольника,
- трудность во время осуществления вдоха,
- характерный хрустящий звук в конце вдоха.
При отсутствии своевременного лечения одышка усиливается. Наполнение жидкостью лёгочных тканей приводит к снижению объёма вдыхаемого воздуха. Больному не хватает дыхания, чтобы произнести длинное предложение. Приступы удушья возникают при незначительных физических усилиях, сопровождаются паникой и страхом смерти. Возможна потеря сознания.
Интерстициальная фаза застоя в лёгких сменяется альвеолярной при физическом или эмоциональном перенапряжении, повышении артериального давления.
Ощущение недостатка воздуха нарастает в положении лёжа . Человек начинает спать сидя, пользуется 2-3 подушками. Появляется кашель. На альвеолярной стадии заболевания во время откашливания выделяется экссудат, пена с кровью или кровь.
При сердечной недостаточности активируются компенсаторные рефлекторные механизмы. Барорецепторы сердца реагируют на повышенное давление в предсердиях, стимулируя симпатические нервные центры. Под влиянием симпатической нервной системы увеличивается частота сердечных сокращений. При этом пульс на периферических сосудах остаётся слабым.
Симптомы гипостаза могут варьировать в зависимости от вызвавших их причин.
Диагностика
Диагностику заболевания проводит врач на основании жалоб больного, осмотра, аускультации и данных дополнительного обследования.
Чтобы выявить застойные явления в лёгких, делается рентгенограмма . Расширение главного ствола лёгочной артерии хорошо видно на снимке. В это же время периферические сосуды остаются узкими. При подъёме капиллярного давления свыше 20 мм рт. ст. появляются лёгочно-диафрагмальные линии Керли. Их наличие считается прогностически неблагоприятным признаком. Спирограмма показывает ограничительные нарушения вентиляции лёгких.
Для оценки работы сердца проводится электро- и фонокардиографическое исследование, катетеризация сердечных камер с измерением внутриполостного давления. Косвенными признаками сердечно-сосудистых патологий являются:
- отёки конечностей,
- увеличение размеров печени,
- болезненность печени при пальпации,
- скопление жидкости в брюшной полости.
При лабораторном исследовании мокроты в ней обнаруживаются альвеолярные макрофаги, содержащие фагоцитированный гемосидерин. В моче появляются гиалиновые цилиндры, белок, эритроциты. Содержание кислорода в крови снижено, содержание углекислоты нормальное или незначительно пониженное .
Лечение
Лечение застоя в лёгких основывается на устранении причин, вызвавших болезнь. При пороках сердца или аневризме рекомендуется хирургическое вмешательство. В менее тяжёлых случаях проводится медикаментозная терапия, которая включает бета-адреноблокаторы, сердечные гликозиды, нитраты. Препараты должен подбирать лечащий врач в зависимости от вида патологии и тяжести состояния больного .
Для снижения объёма циркулирующей крови применяют мочегонные средства. Это помогает предотвратить растяжение сосудов. Чтобы избежать инфекционных заболеваний лёгких вне зависимости от причин застоя, назначают антибиотики, а для разжижения мокроты – муколитики.
При остром отёке лёгких больного немедленно госпитализируют. Для предотвращения гипоксии ему дают дышать чистым кислородом. В условиях стационара проводится искусственное удаление жидкости из лёгких.
Лечить застой в лёгких у пожилых людей и больных, вынужденных длительное время находиться в горизонтальном положении, рекомендуется с помощью физиотерапевтических процедур .
Лечение при помощи народной медицины
Лечение народными средствами включает дыхательную гимнастику, массаж, траволечение . Лежачим больным нужно менять положение тела, при отсутствии противопоказаний сидеть в постели, изредка вставать.
Отвары и настои липы, мать-и-мачехи, ромашки, ягод калины оказывают противовоспалительное и отхаркивающее действие. Чабрец, календула, хвощ полевой, шалфей являются диуретиками. Для эффективного лечения застоя рекомендуется применять целебные травы в сочетании с медикаментами. Использовать народные рецепты следует после консультации с лечащим врачом
webupper.ru
Лечение нарушений системы кровообращения человека
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (27)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (9)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (9)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (31)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (5)
- Болезни глаза (20)
- Болезни уха (4)
- Болезни системы кровообращения (10)
- Болезни сердца (11)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (9)
- Болезни вен, сосудов и лимф. узлов (8)
- Болезни органов дыхания (35)
- Болезни полости рта и челюстей (16)
- Болезни органов пищеварения (30)
- Болезни печени (2)
- Болезни желчного пузыря (8)
- Болезни кожи (32)
- Болезни костно-мышечной системы (49)
- Болезни мочеполовой системы (13)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (27)
- Беременность и роды (5)
- Болезни плода и новорожденного (4)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (113)
- Противогрибковые (126)
- Противомикробные (145)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (103)
- Пластическая хирургия (8)
- Процедуры и
medside.ru
Патология ССС. Недостаточность кровообращения 1
Патология сердечно-сосудистой системы. Недостаточность кровообращения.
В норме сердечно-сосудистая система оптимально обеспечивает текущие потребности органов и тканей в кровоснабжении. При этом уровень системного кровообращения определяется деятельностью сердца, тонусом сосудов и состоянием крови (ее общей и циркулирующей массой, а также реологическими свойствами). Нарушения работы сердца, сосудистого тонуса или изменения в системе крови могут привести к недостаточности кровообращения. Под недостаточностью кровообращения понимают такое нарушение гемодинамики, при котором органы и ткани организма не обеспечиваются соответствующим их потребностям количеством циркулирующй крови. Это приводит к нарушению их обеспечения кислородом и питательными веществами и удалению продуктов метаболизма. НК может возникнуть вследствии нарушения работы сердца (сердечная недостаточность) или изменения функций сосудов (сосудистая недостаточность). Часто наблюдается сочетанная сердечно-сосудистая недостаточность. Как правило, любая изолированная форма недостаточности кровообращения со временем становится смешанной. По длительности течения выделяют острую и хроническую НК. К острой НК относят острую сердечную недостаточность (левожелудочковая, правожелудочковая, гиподиастолическая недостаточность при пароксизмальной тахикардии и т.д.) и острую сосудистую недостаточность (шок, коллапс, обморок). Хроническую НК по ее выраженности разделяют на три степени (Н.Д.Стражеско и В.Х.Василенко, 1935):
1 степень или латентная, характеризуется появлением клинических признаков (одышки, тахикардии, утомляемости) после физической нагрузки. Это компенсированная НК.
2А степень проявляется теми же симптомами в покое.
2В — развиваются застойные явления в большом ии малом кругах кровообращения.
Для 3 степени НК (терминальной) характерно развитие значительных изменений функций и структуры органов и тканей. Вторая и третья степени относятся к декомпенсированной недостаточности кровообращения.
Рассмотрим подробно сердечную недостаточность, которая является одной из частых причин утраты трудоспособности, инвалидизации и смерти пациентов, страдающих заболеванями сердечно-сосудистой системы.
СН — типовая форма патологии, при которой сердце не обеспечивает потребностей органов и тканей в кровоснабжении, адекватном их функции и уровню пластических процессов, что в свою очередь приводит к характерным изменениям гемодинамики и циркуляторной гипоксии.
Классификация форм сердечной недостаточности дается в зависимости от следующих факторов:
1. По скорости развития процесса: острая — несколько часов,
подострая — от нескольких дней. Эти формы сопровождаются прогрессирующим падением сократимости миокарда.
хроническая — длится годы и сопровождается периодами либо полного исчезновения, либо значительного смягчения симптомов СН.
2. По измению МОК:
1. СН с уменьшением величины МОК,
2. что встречается реже, СН с увеличением МОК, это развивается при гиперволемии, тиреотоксикозе (МОК возрастает за счет резкой тахикардии), В1-витаминной недостаточности.
3. По степени вовлечения в процесс отделов сердца
а)левожелудочковая
б)правожелудочковая
в) тотальная.
4 По этиологии и патогенезу:
а) Перегрузочная форма. В этом случае СН может быть вызвана чрезмерным увеличением объема притекающей к сердцу крови либо сопротивления, которое оказывается при изгнании крови из полостей сердца. Это может быть результатом изменений в самом сердце (некоторые клапанные пороки), в сосудистом русле ( артериальная гипертензия, сужение восходящего отдела дуги аорты и т.д.), в системе крови (гиперволемия,полицетемия), нейрогуморальной регуляции сердечной деятельности (активация симпатоадреналовой системы, тиреотоксикоз).
б) Миокардиальная форма. Она возникает в результате прямого воздействия на миокард инфекции, интоксикации, гипоксии, авитаминоза, нарушения венечного кровообращения, утомления, некоторых наследственных дефектов обмена. При этом СН развивается при нормальной или даже пониженной нагрузке на сердце.
в) Смешанная форма недостаточности возникает в следствии сочетания прямого действия на миокард и его перегрузки. Например, при ревматизме имеет место комбинация воспалительного повреждения миокарда и нарушения со стороны клапанного аппарата.
Помимо этих форм СН (их условно называют первичными или кардиогенными) встречаются и такие, которые обусловлены уменьшением венозного притока крови к сердцу или когда оно не в состоянии принять всю притекающую кровь. Первое наблюдается при гиповолемии, резком расширении сосудов (коллапс), второе — при накоплении в полости перикарда жидкости, что ведет к затруднению расширения полостей сердца во время диастолы.
Патогенез сердечной недостаточности. СН вследствие преимущественного прямого повреждения миокарда характеризуется снижением развиваемого сердцем напряжения, что приводит к падению силы и скорости его сокращения и раслабления. СН в результате перезрузки сердца давлением или обьемом преимущественно формируется на фоне более или менее длительного периода его компенсаторной гиперфункцией и гипертрофии, однако также затем приводит к снижению силы и скорости сокращения и раслабления. В обоих случаях снижение сократительной функции сопроводжается включением экстра- и интракардиальных механизмов компенсации этого сдвига. Условно выделяют четыре таких механизма. Следует отметить, что в условиях целостного организма все они, несмотря на известное своеобразие, вызаимосвязаны таким образом, что активация одного из них существенно влияет на реализацию другого. При перегрузке обьемом крови срабатывает гетерометрический механизм компенсации Франка-Старлинга. При этом во время диастолы наблюдается повышенное кровенаполнение полостей сердца, что ведет к увелеченному растяжению мышечных волокон, что в свою очередь приводит к более сильному сокращению во время систолы. Этот механизм обусловлен свойствами клеток миокарда. Имеется линейная зависимость между количеством притекающей крови и силой сокращения. Однако, если степень растяжения мышечного волокна превышает допустимые границы, то сила сокращения снижается. При допустимых перенагрузках линейные размеры сердца увеличиваются не более чем на 15-20%. Происходящее при этом расширение полостей сердца называется тоногенной дилятацией и сопровождается увеличением ударного обьема. Другим важным механизмом адаптации сердца является изометрический механизм компенсации, который включается в ответ на повышение сопротивления оттоку крови из полостей сердца. При этом длина мышечного волокна сердца увеличивается незначительно, но повышается давление и напряжение, возникшие при сокращении мышцы в конце диастолы. При этом отмечается увеличение времени взаимодействия нитей актина и миозина.
Энергетически оба эти механизма компенсации повышенной нагрузки неравноценны. Так, при одинаковом увеличении внешней работы сердца, расчитанном по произведениею МОК на среднее систолическое давление в аорте, потребление кислорода сердцем изменяется по разному в зависимости от формы перегрузки. Если работа удвоилась за счет увеличения в два раза минутного объема, потребление кислорода возрастает всего на одну четверть, если же работа удвоилась за счет увеличения в два раза сопротивления оттоку, то потребление кислорода миоеардом увеличивается до 200|. Это объясняется тоем, что при изометрическом механизме компенсации для преодоления сопротивления оттоку необходимо значительное увеличение систолического давления, которое может быть достигнуто путем повышения величины и скорости развития напряжения мышечного волокна. А именно фаза изометрического напряжения является наиболее энергоемкой и служит фактором, определяющим расхо АТФ и потребление кислорода миокардом. Таким образом, гетерометрический механизм компенсации энергетически более выгоден, что, возможно, и объясняет более благоприятное течение тех патологических процессов, которые сопровождаются включением механизма Франка-Старлинга, например, недостаточности клапанов по сравнению со стенозом отверстия. Существенным механизмом компенсации снижения сократимости сердца является увеличение ЧСС — тахикардия. Она может возникнуть вследствии повышения давления крови в полых венах, правом предсердии и растяжении их (рефлес Бейнбриджа), а также за счет нервных и гуморальных экстракардиальных влияний. Энергетически это наименее выгодный механизм, т.к. сопровождается:
а) увеличением потребности миокарда в кислороде
б) значительном укорочением диастолы — периода восстановления и отдыха миокарда
в) ухудшением гемодинамической характеристики сердца ( во время диастолы желудочки не успевают заполниться кровью, отсюда систола становится менее полноценной, т.к. при этом невозможна мобилизация гетерометрического механизма компенсации).
Эволюционно более поздним, но весьма эффективным и мобильным механизмом адаптации сердца является усиление симпатоадреналовых влияний на миокард, обусловленных снижением сердечного выброса. Активация симпатических воздействий на сердце обеспечивает значительное увеличение силы и скорости сокращения миокарда. Функционирование таких механизмов, как гетерометрический и изометрический, тахикардия, усиление симпатоадреналовых влияний на миокард обеспечивают экстренную компенсацию снижения сократимости миокарда. Однако это сопровождается значительным увеличением интенсивности работы сердца — его гиперфункцией, что в свою очередь обуславливает активацию генетического аппарата кардиомиоцитов, проявляющуся в увеличении синтеза нуклеиновых кислот и белков. Ускорение синтеза нуклеиновых кислот и белков миокарда приводит к нарастанию его массы — гипертрофии. Биологическое значение компенсатоной гипертрофии заключается в том, что увеличенная функция органа выполняется его возросшей массой, а с другой стороны, особенности структуры и функции гипертрофированного сердца служат предпосылкой для развития патологического процесса. По динамике изменений обмена, структуры и функций миокарда выделяют три основные стадии гипертрофии (Ф.З.Меерсон)
1 аварийная
2 стадия завершившейся гипертрофии и относительно устойчивой гирефункции
3 стадия прогрессирующего кардиосклероза.
Первая стадия развивается непосредственно после повышения нагрузки и характеризуется увеличением массы сердца за счет усиленного синтеза белко и утолщения мыщечных волокон. В эту стадию отмечаются такие изменения в миокарде, как исчезновение гликогена, снижение уровня креатинфосфата, дисбаланс ионов (К понижен) и (натрий повышен), мобилизация гликолиза, накопление лактата.
Во 2 стадии процесс гипертрофии завершен,интенсивность функционирования нормализовалась. нормализовались обменные процессы (потребление кислорода, образование энергии, содержание макроэргических соединений не отличаются от нормы). Все это приводит к нормализации гемодинамических нарушений.Однако,если на сердце продолжает действовать повышенная нагрузка или оно дополнительно повреждается, развивается 3 стадия — постепенного истощения и прогрессирующего кардилсклероза. Это обусловлено нарушением сбалансированности роста различных структур миокарда, что проявляется следующими сдвигами:
1 нарушение регуляции вследствии отставания роста нервных окончаний от увеличения массы кардиомиоцитов,
2 развитие относительной коронарной недостаточности, т.е. рост артериол и капилляров отстает от увеличения размеров и массы мышечных клеток
3 уменьшение клеточной поверхности на единицу массы клетки, что приводит к развитию ионного дисбаланса, нарушению метаболизма кардиомиоцитов
4 снижение уровня энергообеспечения клеток миокарда в результате отставания возрастания массы митоходрий от массы миофибрилл
5 а так же нарушение пластических процессов в кардиомиоцитах в результате относительного уменьшения числа митохондрий, уменьшения поверхности клеток, объма микроциркуляторного русла, дефицита энергии, развивающегося в следствии этого, а также субстратов необходимых для биосинтеза.
Перечисленный выше комплекс сдвигов в конечном итоге обуславливает падение силы сердечных сокращений и развитию сердеяной недостаточности.
Дистрофические измения сердечной мышцы сопровождается расширением полостей сердца, снижением силы сердечных сокращений — развивается миогенная дилатация. При этом состоянии отмечаются увеличение остающейся крови во время систолы в полостях сердца и переполнение кровью вен. Повышение давления крови в правом предсердии и устье полых вен прямым действием на синусный узел и рефлекторно (рефлекс Бейнбриджа) вызывает тахикардию, что ведет к усугублению обменных нарушений в миокарде. Поэтому расширение полостей сердца и тахикардия служат грозными симптомами начинающейся декомпенсации. Таким образом, несмотря на различие причин и своеобразие начальных звеньев патогенеза СН, конечные механизмы на клеточном и молекулярном уровне едины.Среди них можно выделить: 1) нарушение энергообеспечения миокарда,2) повреждение мембранного аппарата и ферментных систем кардиомиоцитов, 3) дисбаланс инов и жидкости в кардиомиоцитах, 4) растройство нейрогуморальной регуляции функций сердца. Все эти перечисленные механизмы приводят к снижению силы и скорости сокращения и расслабления миокрда — развивается СН.
Экстракардиальные механизмы компенсации связаны с многочисленными рефлесами.
Рефлекс Китаева — развивается при недостаточности левого сердца. Запускается он вследствии увеличения давления в легочных венах при застое крови в легких. В результате раздражения рецепторов развивается спазм артериол малого круга кровообращения, в результате спазма сосудов резко уменьшается приток крови к левому сердцу, нагрузка снижается. Кроме того это защитный механизм препятствует развитию отека легких, но т.к. приток крови к легким уменьшается происходит нарушение оксигинации крови и резкоьвозрастает нагрузка на правое сердце.
Трехкомпонентный разгрузочный рефлекс Парина-Швичко — возникает при застое в устьях полых вен. Вследствии повышения давления в устьях полых вен срабатывает рефлекс, который предупреждает нагрузку на правый желудочек: тахикардия, расширение периферических артериол большого круга кровобращения, уменьшается венозный возврат крови к сердцу, тахипное.
Нарушение функции сердца и гемодинамики при СН.
Снижение силы и скорости сокращения и расслабления миокарда при СН проявляются следующими изменениями показателей функций сердца, системной и органо тканевой гемодинамики.
1 уменьшение минутного выброса сердца вследствии депрессии его сократительной функции. Однако, следует отметить, что МОК не всегда снижается при СН. Как уже было отмечено при некоторых состояних сопровождающихся увеличением ОЦК,резкой тахикардией, отмечается увеличение МОК. Кроме того, известно, что во многих случаях СН, приведшая к застойной недостаточности кровообращения, протекает с высоким МО, который является плохим прогностистическим признаком.
2 увеличение остаточного систолического объема, в результате так называемой непоной систолы. Неполное опрожнение желудочков может быть следствием избыточного притока при клапанной недостаточности, чрезмерного повышения сопротивления для изгнания крови( АГ, стеноз аортв и др.), прямого повреждения миокарда.
3 повывшение конечного диастолического давления в желудочках сердца в результате увеличения количества крови остающейся в полостях сердца после систолы, а также нарушения расслабления миокарда.
4 дилатация полостей сердца вследствии увеличения в них конечного диастолического объема крови и растяжения миокарда.
5 повышения давления крови в венах и сердечных полостях, откуда поступает кровь к декомпенсированному отделу сердца. Так если в результате ИМ или ревматического поражения левого желудочка развилась ЛЖН, то вследствии этого повышается давление в левом предсердии и венах малого круга кровообращения, что может привести к отеку легких. При ПЖН давление увеличивается в венозном русле большого круга кровообращения.
6 снижение скорости сократительного процесса, что проявляется увеличением длительности периода изометрического напряжения и систолы в целом.
Особенности нарушений гемодинимики зависят от локализации поражения.
ЛЖН развивается при поражении аортального или митрального клапанов, стенозе аорты, переутомлении левого желудочка. Функцией левого желудочка является перекачивание крови от легочных вен и предсердия в большой круг кровообращения. Поэтому недостаточность ЛЖ ведет к уменьшению количества крови, выбрасваемого в большой круг, систоличесий выброс снижается, что приводит к уменьшению МОК — гипоксия тканей. 2. Развитие застоя крови в сосудах малого круга приводит к увеличению крови и повышения давления в малом круге кровообращения.
Механизм последующих нарушений зависит от длительности нарушений. При острой (ИМ) резко уменьшается сократимость миокарда, что приводит к снижению УО, ишемии и гипоксии всех органов и систем, прежде всего ЦНС,развивается гиперкапния, нарушение кислотно-основного равновесия — гибель от нарушения функций мозга. В легочных венах резко возрастает давление, развивается транссудация жидкости в альвеолы — отек легких. Отек легких в свою очередь сдавливает легочные артериолы, в них резко повышается сопротивление току крови, меньше крови поступает в легкие — нарушение оксигенации легких — больше гипоксия большого круга. Смерть наступает чаще от гипоксии центра дыхания. При хронической ЛЖН общие изменения той же направленности, но они развиваются медленно, успевают включаться компенсаторные механизмы. Отмечаются следующие изменения: Ишемизация приводит к нарушению функций всех органов, но раньше всего реагируют почки. Ишемия почек приводит к активации ренин-ангиотензин-альдостеронового механизма. В организме происходит задержка натрия и как следствие воды, что приводит к развитию сердечных отеков. Кроме того, задержка воды приводит к увеличению ОЦК, что еще больше перегружает сердце. В условиях гипоксии резко увеличивается синтез эритроцитов в костном мозге, что приводит к сгущению крови — увеличение нагрузки, а также нарушение микроциркуляции, что еще больше усугубляет гипоксию. В свою очередь гипоксия приводит к нарушению энергообеспечения и изменения кислотно-щелочного равновесия, задержка натрия, потеря калия и кальция еще больше угнетают сократимость миокарда. Все эти моменты приводят к дистрофии тканей и органов, нарушение их функций. Застой крови в малом круге не приводит к развитию отека легких, но длительное повышение давления приводит к развитию склеротических процессов, соединительнотканные рубцы сдавливают бронхиолы и сосуды, что приводит к гиповентиляции легких и нарушению кроообращения в легких — вторично развивается легочная недостаточность. Сердечно-легочная недостаточность является предвестником декомпенсации сердечной деятельности. Повышение сопротивления в артериолах малого круга, вследствии рубцового сдавления приводит к повышению нагрузки на правый желудочек.
ПЖН. ПЖ перекачивает кровь из крупных вен большого круга в легочные артерии, поэтому недостаточность сопровождается уменьшением выброса крови в малый круг и затем в большой. Острая форма ПЖН всречается редко, при ИМ правого желудочка, при эмболии сосудов малого круга. Резко уменьшается количество крови,уменьшается насыщение крови кислородом, меньше крови поступает в малый круг — меньше выбрасывается в большой. Одновременно развивается гипоксия органов большого и малого кругов. Кровь накапливается в венах, развивается застой, центральное венозное давление возрастает, резко уменьшается ооток крови от печени, головного мозга, что приводит к отеку этих органов и нередко смерти. Хроническая — нарушения гемодинамики менее выражены. Застой в большом круге кровообращения приводит к отекам периферических тканей (нижние конечности, асцит). При нарушении оттока крови от печени отмечается застой вен печени, ее объем увеличивается, поскольку печень находится в капсуле это приводит к увеличению давления в печени, сдавлению артерий, нарушению питания клеток, их гибель и замещение соединительной тканью — развивается кардиогенный цирроз печени, что приводит к развитию печеночной недостаточности, нарушению всех видов обмена (прежде всего углеводного и белкового), что еще больше нарушает работу сердца, снижение онкотического давления — асцит, отеки. Недостаточность кровообращения при нарушении притока крови к сердцу. Развивается в тех случаях, когда к сердцу по венам притекает мало крови или когда оно не в состоянии принять всю притекающую кровь. Уменьшение притока крови наблюдается при уменьшении ОЦК (кровопотеря) или резком расширении сосудов (коллапс — острая сосудистая недостаточность). Неспособность сердца принять всю притекающую кровь наблюдается при перикардитах различной этиологии (травма,инфекционно-аллергические процессы, нарушение функции почек — уремия и т.д.) Накопление жидкости в полости перикарда может происходить быстро и медленно. Быстрое накопление возникает в результате кровоизлияния при ранении или разрыве сердца, или при быстро развившемся перикардите. Из-за плохой растяжимости перикарда в полости повышается давление, которое препятсятвует расширению полостей сердца во время диастолы — возникает острая тампонада сердца. При этом уменьшается кровенаполнение полостей сердца, снижается УО и АД. Следует отметить, что существует обратная зависимость между величиной внутриперикардиального давления и АД, чем больше внутриперикардиальное, тем ниже АД. Венозное давление при этом повышается. Компенсаторные механизмы при перикардите включаются рефлекторно с участием сигналов поступающих из трех рецепторных зон:
1 отверстий полых и легочных вен , обусловлено повышением давления на путях притока.
2 аорты и синокаротидных синусов — снижения АД и последующим уменьшением депрессорного эффекта
3 перикарда — вследствии раздражения повышенным интраперикардиальным давлением.
При тампонаде сердца мобилизации таких мощных механизмов компенсации как гетерометрический и изометрический механизм, инотропный эффект катехоламинов, ведущих к усилению сокращений сердца невозможна. Поэтому работает сравнительно маломощный, но энергоемкий механизм тахикардия, к которому затем подключается сужение периферических сосудов. Этим объясняется тяжелое течение острой тампонады сердца. При более медленном накоплении жидкости в перикарде работа компенсаторных механизмов оказывается более эффективной, повышение внутриперикардиального давления в течении некоторого времени может компенсироваться. Медленное накопление жидкости , наблюдаемое при хр.эксудативном перикардите и гидроперикардте, сопровождается постепенным растяжением перикарда и увеличением околосердечной сумки. Вследствии этого внутриперикардиальное давление изменяется сравнительно мало, а нарушения кровообращения не возникает долгое время.
При сухих перикардитах патогенез имеет отличие. Резко возрастает коэффициент трения листков перикарда, что приводит к сильному раздражению рецепторов перикарда — в ЦНС идет мощный поток импульсов, который по принципу патологического рефлекса прерывает сокращение сердца — снижение УО.
4
studfiles.net