Киста почки — WMT клиника высоких технологий
Киста почки – новообразование, которое развивается из паренхимы почки и имеет полость, чаще всего заполненную жидкостью. Обычно кисты являются доброкачественными, располагаются одиночно и обнаруживаются случайно при обследовании по другому поводу.
КЛАССИФИКАЦИЯ КИСТЫ ПОЧКИ ПО BOSNIAK
Несмотря на то, что кисты в большинстве случаев имеют доброкачественный характер, встречаются и те, которые требуют повышенного внимания. С этой целью используется классификация по Bosniak:
I категория
Простые доброкачественные кисты почек, которые четко визуализируются ультразвуком, КТ или МРТ. Они часто встречаются и никак не проявляют себя, а также не требуют никакого лечения кроме наблюдения.
II категория
Доброкачественные кисты с минимальными изменениями. Отличаются от кист первой категории появлением перегородок, отложением кальция в стенках или перегородках. Данная категория кист практически не становится злокачественной и нуждается в динамическом УЗ- наблюдении.
IIF категория
Доброкачественные кисты, которые содержат большее количество тонких перегородок. Стенки и перегородки могут быть утолщены, часто содержат отложения кальция в виде узелков. Практически никогда не накапливают контраст, так как не содержат тканевого компонента. Размеры этих кист могут быть больше или равны 3 см и нуждаются в динамическом наблюдении. Как правило, не требуют оперативного лечения.
III категория
Группа более неопределенная и имеет тенденцию к малигнизации (приобретает злокачественные качества). Радиологические особенности включают нечеткий контур, утолщенные перегородки и неоднородные участки отложения кальция. При отсутствии травм почки или инфекционных заболеваний, как правило, требуют оперативного лечения.
IV категория
Образования имеют большой жидкостный компонент, неровный и даже бугристый контур и, что особенно важно, местами накапливают контрастное вещество за счет тканевого компонента.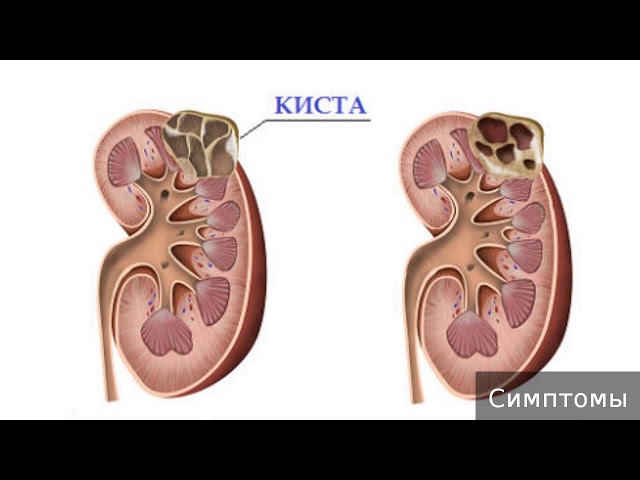
КАК ПРОЯВЛЯЮТСЯ КИСТЫ ПОЧЕК?
Чаще всего пациенты отмечают боли в пояснице, особенно при долгой ходьбе или тяжелой физической нагрузке, на примесь крови в моче. Поскольку почка участвует в регуляции артериального давления, при некоторых кистах отмечают стойкое высокое артериальное давление без видимых причин, не поддающееся лечению лекарственной терапией. При кистах больших размеров пациенты отмечают сильные боли даже в покое, а также могут прощупывать непонятное образование в животе. В редких случаях могут развиваться симптомы почечной недостаточности.
Здесь также стоит упомянуть о другом заболевании – поликистоз почек. Это врожденное наследственное заболевание, при котором появляются множественные кисты в паренхиме почки. Врожденный поликистоз прогрессирует медленно и проявляется аналогично классической кисте почки, однако возможность радикального лечения в этом случае сильно ограничена.
ДИАГНОСТИКА КИСТЫ ПОЧКИ
Для получения достоверного результата врачи проводят инструментальную диагностику: УЗИ, КТ с контрастированием или МРТ. Для диагностики функции почек выполняют радиоизотопное исследование – сцинтиграфию. Полное обследование обязательно для исключения опухоли почки, определения функций почки, исключения почечной недостаточности и определения показаний к операции.
ЛЕЧЕНИЕ КИСТЫ ПОЧКИ
В клинике WMT проводится тщательная оценка кисты на предмет ее сложности и дисфункции почки, вызванной кистозным новообразованием. При необходимости выполняется лапароскопическая резекция кисты почки – операция по удалению кисты через несколько проколов в области поясницы. Благодаря такой технике выполнения операции пациент может вернуться к привычной жизни уже через 2-3 дня.
Лечение кисты почки возможно только оперативным путем. При образованиях небольших размеров, которые не имеют признаков злокачественности, пациенты остаются под динамическим наблюдением.
Операция показана пациентам при:
- Выраженных болевых синдромах при сдавлении кистой соседних органов
- Нарушениях мочеоттока, вызванных кистой
- Разрыве кисты или угрозе разрыва
- Наличии инфекционного очага в кисте
- Некупируемой артериальной гипертензии, а также при подозрении на злокачественный процесс
В некоторых случаях пациентам проводят введение специальных склерозантов в полость кисты с целью заполнения этой полости и снижения дальнейшего роста кисты. Однако этот метод не является радикальным, и у некоторых пациентов может возникнуть рецидив. В случае врожденного поликистоза оперативное лечение практически не показано. Таких пациентов ведут консервативно.
ЗАПИСЬ НА ПРИЁМ
Запишитесь на консультацию к урологу клиники WMT по телефону: 8 (861) 206-03-03 или оставьте заявку на сайте.
Удаление кисты почек в Санкт-Петербурге
Одим из направлений нашей работы является удаление кисты почек. Кисты почки — распространенное заболевание, при котором в ткани почки появляются окрыглые образования, содержащие жидкость. Кисты могут находиться внутри паренхимы почек и в области ворот (парапельвикальные кисты).
Кисты почки — распространенное заболевание, при котором в ткани почки появляются окрыглые образования, содержащие жидкость. Кисты могут находиться внутри паренхимы почек и в области ворот (парапельвикальные кисты).
Классификация кист почек по Bosniak
Классификация кист почек по Босняку помогает подразделить кисты почек на категории по степени их возможной малигнизации. По категории I риск малигнизации сложных кист почек равняется менее чем 2%. При категории II риск малигнизации кист почек равняется 18% . Кисты с типом по Босняку (Bosniak) >III следует рассматривать как вариант почечно-клеточного рака (ПКР) и лечить их соответствующим образом. Большинство кист почек при категории IV классификации Bosniak имеют риск озлокачествления в 92%.
Показания к удалению кисты почек
- Боли в поясничной области
- Артериальная гипертензия
- Нарушение оттока мочи из почки
- Подозрение на опухоль
- Нагноение кисты почки
- Быстрый рост
Как правило, кисты почек имеют размер до 4-х см и протекают бессимптомно. Они выявляются случайно при ультразвуковом исследовании и не требуют оперативного лечения. Кисты почек размером свыше 5-6 см значительно чаще дают клинические проявления и потому требуют лечения.
Они выявляются случайно при ультразвуковом исследовании и не требуют оперативного лечения. Кисты почек размером свыше 5-6 см значительно чаще дают клинические проявления и потому требуют лечения.
Кисты почек размером 4-6 см можно чрезкожно пунктировать с введением склерозирующего раствора. Содержимое кисты отправляется на цитологическое исследование для исключения онкопатологии. Пункция кист почек проводится под местной анестезией.
Кисты почек крупнее 6 см чаще всего имеют толстую стенку, что делает попытки их склерозирования неэффективными. Необходимо проводить их полное иссечение хирургическим путем.
Лапароскопическое удаление кист почек
Лапароскопическое иссечение кисты почек проводится чеерез 3-4 прокола кожи размером 7-10 см. Проводится полное иссечение кисты, удаленная ткань отправляется на гистологическое исследование. Операция проводится под эндотрахеальным наркозом, пациент лежит на спине. Длительность операции от 40 до 100 минут, обычно около 60 минут.
Операция проводится под эндотрахеальным наркозом, пациент лежит на спине. Длительность операции от 40 до 100 минут, обычно около 60 минут.
Активизация больного проводится через 8 часов после операции, выписка из стационара на 3-6 сутки после операции. Через 3 месяца необходимо будет выполнить УЗИ почек, через 6 месяцев — повторить компьютерную томографию.
Крупная парапельвикальная киста почки
Выделение кисты почки
Лапароскопическое иссечение кисты почки
Рубцы лапароскопического иссечения кисты почки
Клинические случаи из практики:
Киста средней трети правой почки. Киста левой почки. Лапароскопическое иссечение кисты.
Киста левой почки. Лапароскопическое иссечение кисты.
Киста правой почки. Камень правой почки 340 HU. Выполнен литолиз конкремента, лапароскопическое иссечение кисты.
Киста правой почки 8*8 см. Выполнено лапароскопическое иссечение кисты.
Киста верхнего полюса левой почкиКрупные кисты обеих почек 4*6 и 5. 5*8.5 см
5*8.5 см
Киста верхнего полюса почки
Крупная киста правой почки
Киста почки 5*6 см. Выполнено лапароскопическое иссечение кисты
Бесплатные операции при кистах почек в клинике урологии ПСПБГМУ
Лапароскопическое удаление кист почек относится к высокотехнологичным видам медицинской помощи и в Клинике урологии ПСПБГМУ жителям любого региона России проводится бесплатно по квотам.
Необходимое обследование для госпитализации
Всем пациентам с кистами почек перед оперативным лечением обязательно выполнение мультиспиральной компьютерной томографии с внутривенным контрастированием. Необходимо точно узнать расположение кисты, кровоснабжение почки, исключить наличие добавочных сосудов.
Помимо этого требуется стандартное предоперационное обследование:
- Клинический анализ крови (уровень гемоглобина, гематокрита, подсчет количества эритроцитов, тромбоцитов, лейкоцитов с расшифровкой лейкоцитарной формулы, определение СОЭ).
- Биохимический анализ крови (глюкоза, АСТ, АЛТ, креатинин, мочевина, общий билирубин, общий белок)
- Общий анализ мочи
- Посев мочи с определением чувствительности к антибиотикам
- Исследование на сифилис (RW), гепатиты (HBs-Ag, HCV-Ab), ВИЧ
- Коагулограмма (АЧТВ, ПВ (%) по Квику, МНО), Фибриноген)
- Группа крови и резус-фактора
- Электрокардиограмма
- Флюорография или рентген органов грудной клетки
- Консультация терапевта
Эхинококкоз почек: описание болезни, причины, симптомы, диагностика и лечение
Эхинококкоз почек – это киста, которая образовывается в органе в результате поражения паразитов из группы цестодозов. Взрослые особи не несут такой разрушительной силы на человеческий организм, в отличие от личинок. Они оседают на внутренних органах, поражают их и разрушают ткани. Чаще всего, поражается левая почка. При заражении она меняет свое анатомическое положение и форму.
Взрослые особи не несут такой разрушительной силы на человеческий организм, в отличие от личинок. Они оседают на внутренних органах, поражают их и разрушают ткани. Чаще всего, поражается левая почка. При заражении она меняет свое анатомическое положение и форму.
Эхинококк — это паразит из группы цестодозов, способный обитать практически в любом органе человека, вызывающий заболевание под названием эхинококкоз. Проблемы создает не половозрелая особь паразита, а ее личинка, которая, оседая во внутренних органах, паразитирует на них и нарушает их целостность.
Почки – это составная часть мочевыделительной системы. Они выполняют очень важную функцию в организме – очищение. Работоспособность всего организма напрямую зависит от состояния почек. Этот парный орган располагается возле 11 и 12 позвонка. Правая почка расположена немного ниже левой. Анатомическим отклонением является опущение свыше 2 см. Вес одной почки составляет до 200 грамм. Форма напоминает бобовую культуру.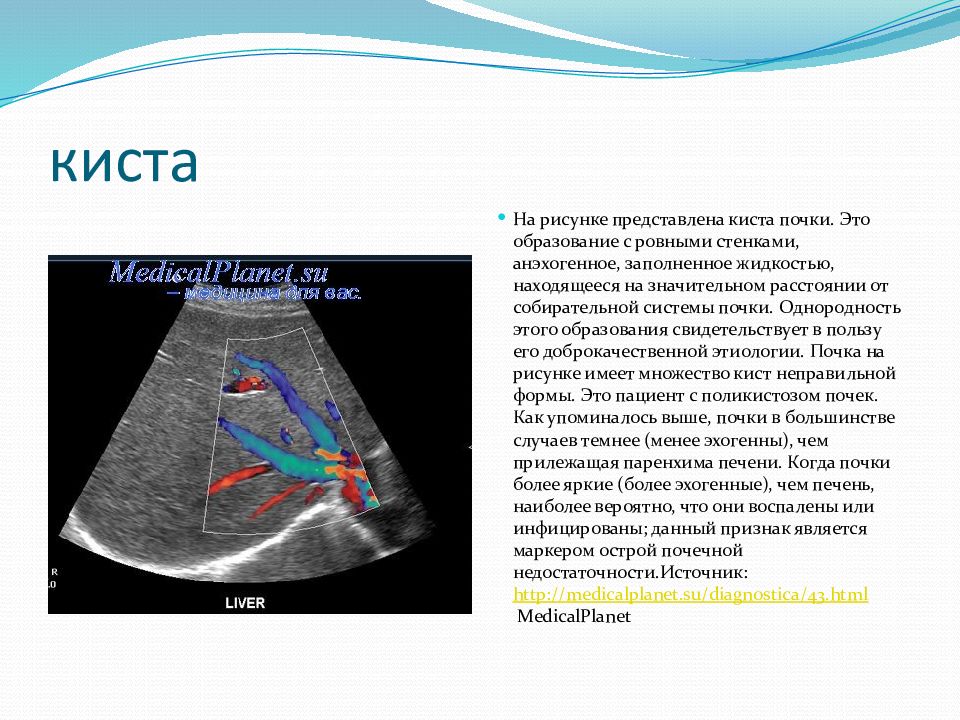 Рядом с органом находиться надпочечник. Работа почек зависит от кровеносной системы и лимфатических узлов, а это является прямым путем заражения эхинококком.
Рядом с органом находиться надпочечник. Работа почек зависит от кровеносной системы и лимфатических узлов, а это является прямым путем заражения эхинококком.
Эхинококкоз встречается, в основном, в сельскохозяйственных зонах. Гельминт Taenia echinococcus является возбудителем данного заболевания. Домашние животные, такие как коты или собаки, являются основными носителями паразитов. Он может проникать не только в почки, но и любые другие органы человека. Риску заражения в основном подвергаются молодые женщины, мужчины обращаются за медицинской помощью с данным заболеванием намного реже.
Яйца паразитов выходят наружу вместе с калом животных, оседая на растения и почву. Уровень заболевания варьируется от одного человека на сотню тысяч и более. Самыми распространенными территориями с заражением населения являются центральные части Америки, юг и восток Европы, Ближний Восток и Китай. В России наиболее страдает от паразитирования Краснодарский край. Расовая принадлежность никак не влияет на заболевание.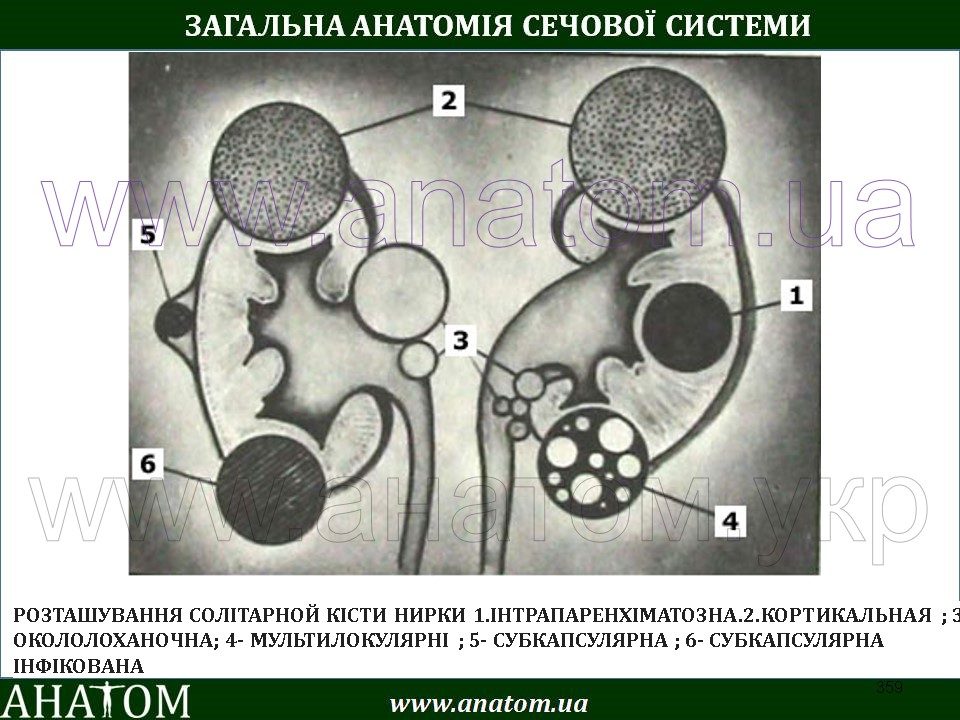
Эхинококк относится к ленточным червям. Таких видов на сегодня известно 9 штук. Заражаясь, мы играем роль носителя. Встречались случаи, когда человек был промежуточным хозяином более 50 лет. Окончательными хозяевами гельминта являются хищные животные. Червь живет в тонкой кишке и выбрасывает свои яйца наружу вместе с калом.
Средняя длина данного вида примерно 1 см. Взрослая особь состоит из головки с присосками, их 4. Далее идет шея и проглоттида, на конце находится проглоттида с развитой маткой, с которой выходят яйца. В день может быть произведено 400 яиц. Попадая в организм, черви начинают активничать, при этом сама киста может быть огромных размеров.
Жизненный цикл эхинококка разделяется на несколько стадий. Зрелый червь длиною, примерно, пол сантиметра, обитает в кишечнике плотоядных животных, таких как, лев, собака, волк или лиса. Вместе с опорожнением эти черви попадают в природу. Затем, через пищу попадает в организм травоядного, например лошадь, коза, корова, свинья.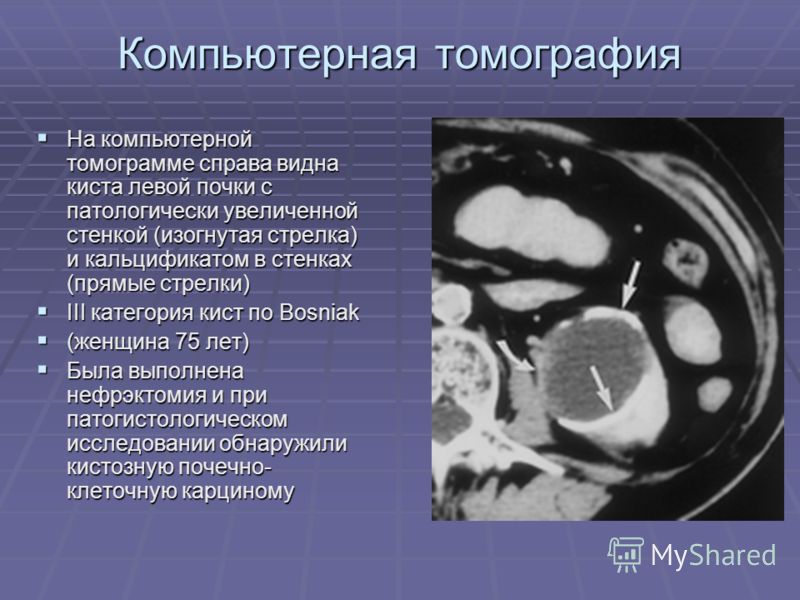
Человек также присутствует в роли промежуточного хозяина, занеся гельминта через еду или грязь. После нахождения в организме онкосферы переносятся по всем системам, застревая в определенном месте, в том числе почках. Локализуясь, личинки образуют кисты и продолжают свое существование внутри нее. Далее хищник поедает травоядного, который был заражен данной кистой. С помощью присосок они крепятся к стенкам кишки и продолжают рост и развитие, сроком до 50 дней. После этого круг замыкается и все начинается снова.
Попадание паразита в человеческий организм становится последней стадией развития эхинококка. Человек не распространяет яйца гельминта через кал и не способен заразить другого человека.
Поражение происходит через лимфатические узлы или через кровь. Случаи перенхимита соединительных тканей встречается довольно редко. Киста находится в корковом слое под капсулой почки. Корковый слой взаимодействует с мозговым. Эти слои соединены с трубками, по которым протекает отфильтрованная моча. Далее моча попадает в чашки и выводится в мочеточник.
Далее моча попадает в чашки и выводится в мочеточник.
На органе формируется киста, которая поддерживает благоприятную среду для обитания. Полость заполнена жидкостью, которая защищает своих обитателей от агрессивной среды. Количество жидкости может достигать более двух литров. Проявление симптомов на протяжении болезни может полностью отсутствовать. Это зависит от места расположения образования, степени повреждения.
Причины возникновения и течение болезни
Заболевание известно еще с древних времен, тогда его толковали, как увеличение лимфатических сосудов, но сейчас уровень развития диагностики и лечения очень высок.
В зоне риска наиболее часто оказываются женщины среднего возраста и дети, у которых патология обнаруживается случайно. Районы с ведением животноводства подвергаются риску сильнее. Человек является носителем личинок, однако передавать их другим людям он не может. Главным барьером в эхинококковом поражении является состояние иммунитета больного, его возраст и количество проникших паразитов вовнутрь.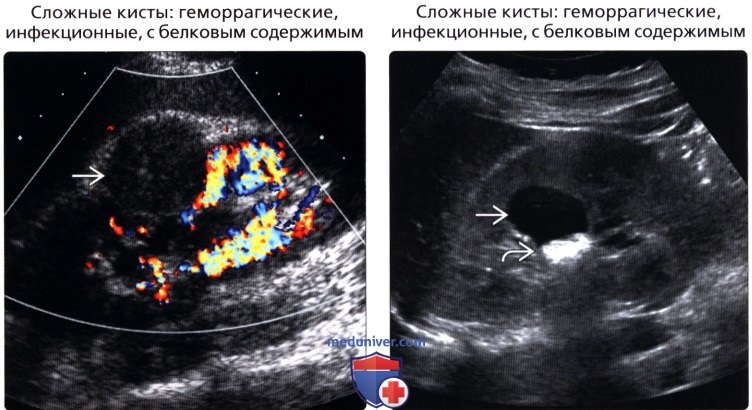
Самым распространенным способом инфицирования является попадание яиц через контакт человека с животным. Личинки находятся на шерсти, и при соприкосновении распространяются на человеческой коже. Затем проникают вовнутрь путем не соблюдения правил личной гигиены. Если на теле была царапина или ссадина, поражение гарантировано. Зрелые черви не обитают в организме человека. А вот их личинки развиваются только у людей. Для нормального функционирования и жизненной силы кистозным «жителям» отлично подходит температура человеческого тела.
Яйца обитают в температурном режиме от -30 до +38 градусов по Цельсию. Эхинококк обитает в теплой почве, которая находится в тени. От воздействия прямых солнечных лучей паразит погибает в течение 24 часов. Поэтому есть вероятность заражения через плохо вымытые овощи и фрукты, а также не отфильтрованную сырую воду. Данные факторы значительно увеличивают шансы на поселение неприятных соседей в вашем организме.
При алиментарном паразитировании яйца попадают вместе с ягодами, грибами, водой в пищеварительную систему. Это касается охотников, животноводов, сборщиков ягод и фруктов больше всего. Через грязные руки после контакта с животным, зародыш попадает в пищу.
Это касается охотников, животноводов, сборщиков ягод и фруктов больше всего. Через грязные руки после контакта с животным, зародыш попадает в пищу.
Аспиральное заражение обусловлено вдыханием пораженных личинками фекалий. Личинки могут оседать на дыхательных путях. Далее путь следования по крови или лимфе приводит их к почке, они оседают там, а также могут развиваться на легких, печени и сердце, если личинки достигли большого круга кровообращения.
После попадания яиц в тело человека, заболевание приступает к своему развитию. Попадая в пищеварительную систему, желудочный сок провоцирует вылупливанию клеток. Далее они попадают в кишечник. По кровеносной системе или лимфатическим каналам паразиты попадают в другие внутренние органы.
Кистозное скопление образуется в течение нескольких недель. Образовавшаяся капсула постоянно увеличивается в размере. Внутри скапливается жидкость желтого цвета. Гельминт в процессе жизнедеятельности отравляет организм. Это вызывает различные воспаления, а растущая капсула оказывает давление на близлежащие органы.
Это вызывает различные воспаления, а растущая капсула оказывает давление на близлежащие органы.
Существует несколько стадий развития патологии:
-
Скрытая. Обусловлена первичным попаданием в организм. Она может длиться очень долгое время и прекращается в тот момент, когда проявляются первые симптомы.
-
Первичная. Увеличение кисты, проявление симптомов и ощущения инородного тела. Полость начинает увеличиваться в размерах из-за скопления жидкости.
-
Выраженная. Проявление увеличивается, состояние больного сильно ухудшается.
-
Обширное поражение. Сильные боли сопровождаются интоксикацией.
Виды заражения почечного эхинококкоза
Существует две формы заражения:
1. Гидатидозная однокамерная киста.
2. Многокамерная киста.
Многокамерная киста.
Однокамерная киста оказывает давление на паренхиму почки. По мере своего роста она сдавливает орган, что приводит к его гибели. Соединительная ткань нарастает вокруг кисты, и она превращается в фиброзную капсулу. Хитиновая оболочка кисты соприкасается с капсулой. Внутри находятся пузырьки со сколексами. Когда пузырьки не образуются из верхних частей червя, то киста считается простая, ацефалотическая. Такое случается редко. Когда нарост плотно прилегает с почечными элементами, есть вероятность опорожнение кисты. Также, есть вероятность нагноения тканей, тогда содержимое капсулы может попасть в почечную паренхиму.
Многокамерная альвеолярная киста. Для нее характерно развитие кисты путем нарастания и разрастания клеток. Почечная паренхима повреждается крупными альвеолами. В середине жидкости скапливаются продукты распада. Внутри все заполнено фиброзными рубцами. Визуально такая капсула полностью напоминает опухоль.
По числовой квалификации цисту эхинококка разделяют на единичную и множественную, в зависимости от количества камер.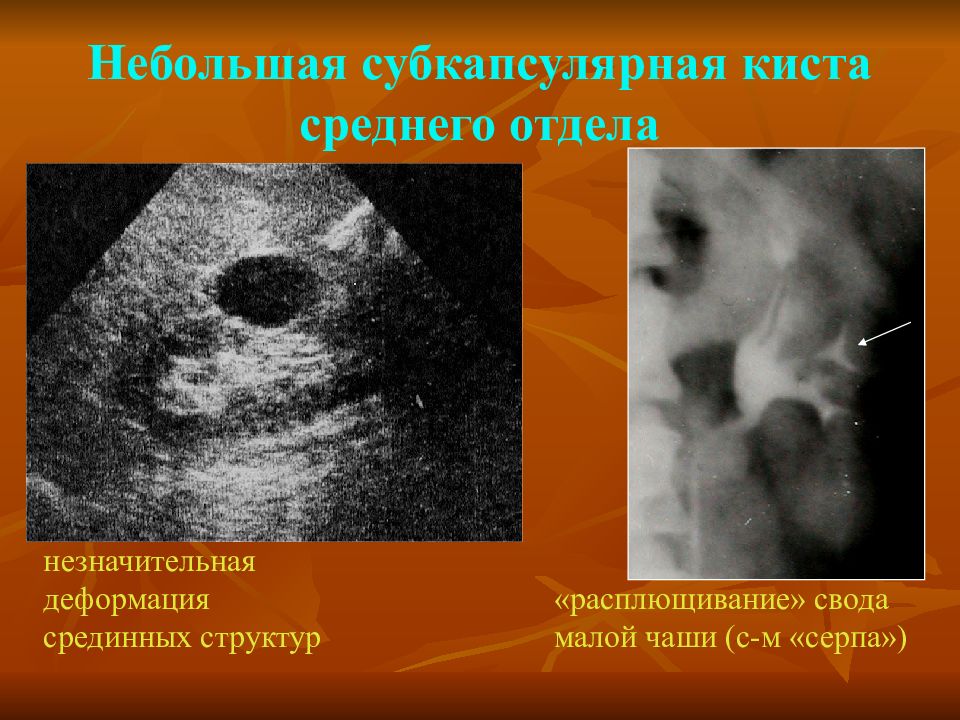 Также выделяют крупные, мелкие и средние размеры, до 5 см, от 5 до 10 см, и свыше 10 см. Если поражены несколько органов одновременно, то такое называют множественным патологическим процессом. С помощью исследований определяют, какие именно черви находятся в фиброзной камере: живые, мертвые или старые.
Также выделяют крупные, мелкие и средние размеры, до 5 см, от 5 до 10 см, и свыше 10 см. Если поражены несколько органов одновременно, то такое называют множественным патологическим процессом. С помощью исследований определяют, какие именно черви находятся в фиброзной камере: живые, мертвые или старые.
Проявление симптомов
Признаки заболевания проявляются только через долгое время с момента заражения. После того, как киста прорывается в мочеточник, можно заметить первые симптомы. Основным показателем поражения почек гельминтом является острая боль в поясничном отделе, а также, в почках и под ребрами. Может прощупываться инородное тело. Пальпация должна быть безболезненна. Ее поверхность гладкая, на ощупь она мягкая и упругая. Если наблюдается сращивание кисты, то ее движение будет ограничено.
Когда киста прорывается в область лоханки, то заболевание протекает с почечной коликой. При таких симптомах в моче можно обнаружить обрывки хитиновой ткани и пузырьки. Это нарушает процесс мочеиспускания. Если однокамерная киста имеет нагноение, то в моче появляются элементы гноя. Очень редко встречается прорыв эхинококка в кишечник или брюшную полость. Иногда, встречаются случаи, что он прорывается в пространство между листками плевры, или прямо через кожу наружу. Гидатид дрожания не является точным показателем при эхинококке. Он появляется крайне редко, из-за трения пузырьков в кисте.
Это нарушает процесс мочеиспускания. Если однокамерная киста имеет нагноение, то в моче появляются элементы гноя. Очень редко встречается прорыв эхинококка в кишечник или брюшную полость. Иногда, встречаются случаи, что он прорывается в пространство между листками плевры, или прямо через кожу наружу. Гидатид дрожания не является точным показателем при эхинококке. Он появляется крайне редко, из-за трения пузырьков в кисте.
Диагностические процедуры
Правильная постановка диагноза начинается с обследования. Помимо жалоб и врачебного осмотра, существует ряд других процедур и анализов, которые помогаю выявить данную патологию. Сложнее определить эхинококк на ранних стадиях, когда течение болезни проходит бессимптомно. Подозрение на заболевание основывается на таких фактах:
-
Присутствует или отсутствует контакт с животными. В каком регионе проживает человек, в каких условиях находится его жилье, занимается ли он деятельностью, при которой необходим контакт с животными.

-
Проявляется ли заболевание и какой имеет характер. Исключение признаков, схожих с другими заболеваниями.
-
Лабораторные анализы мочи и крови. В крови наблюдается повышение уровня эозинофилов. Изменяется уровень лейкоцитов, повышается слипание эритроцитов при воспалительных процессах в организме.
-
Анализ крови на наличие антител.
-
Анализ Касони.
-
КТ, МРТ, рентгенография помогают наиболее точно подтвердить диагноз. За счет инструментальных методов можно точно определить местонахождение почечной кисты, размер и количество. А также, определить распространение заболевания и выявить наличие дочерних пузырьков.
-
Микроскопические исследования. Исследуется под микроскопом биоматериал, который был взят для анализа, например, жидкость из кисты, мокрота, ткани при биопсии или зондировании.

Основным методом диагностики является рентген и реакция Касони. Совокупность данных методов позволяет наиболее точно и быстро обнаружить заболевание. А также, оценить состояние и вид кисты, изображение которой хорошо просматривается на снимке.
Лечение и реабилитация
Врачи всегда стараются использовать наиболее лояльный метод лечения. Самое главное это избавиться от паразита и максимально сохранить пораженную область для дальнейшего функционирования.
Если своевременно обратиться за медицинской помощью и выполнить все указания, назначенные профессионалами, то прогноз на выздоровление благополучный. Сейчас учеными медиками разрабатывается вакцина против заражения данными гельминтами почек и других внутренних органов.
Медикаментозное лечение имеет эффективность только в тех случаях, когда размер кисты не превышает 3 см. Проницаемость стенок еще сохраняется и есть возможность провести терапию противопаразитными средствами. Курс лечения обычно составляет от 4 недель и может длиться до полугода. Также препарат принимают после оперативного вмешательства, чтобы избежать повторного заражения. Для профилактики также существуют специальные средства.
Для обработки во время хирургического вмешательства используют специальные химические вещества, которые предотвращают распространение яиц по соседним тканям и снижают вероятность повторного заражения.
В основном, при эхинококке показано оперативное вмешательство. Это единственный и надежный способ лечения. В зависимости от степени тяжести поражения, локализации, размера и выраженной симптоматике, врач определяет вид выполняемого вмешательства.
Наиболее выгодным вариантом является операция без вскрытия капсулы и ее содержимого. Перицестэктомия проводится с полным удалением пузыря, иногда вместе с ним удаляется частично или полностью пораженный орган. Если такая техника не подходит, тогда капсулу вскрывают, жидкость выкачивается, остатки промываются специальными растворами – гермицидами. Остатки пузыря сшиваются.
Также проводят открытую операцию. Она выполняется путем крепления капсулы, полость кисты заполняется тампоном с мазью или вставляется дренажная труба. Такой метод используют при нагноении внутри кисты.
Закрытая операция заключается в зашивании фиброзной капсулы после очищения ее от эхинококка. Когда после вшивания стенок в полости остается дренаж, такой вид операции называют полузакрытым. Также проводится лапароскопия с использованием специального оборудования. Миниинвазивная операция проводится под контролем аппарата Узи, этот метод является закрытым и выполняется через кожу.
Оперативные вмешательства открытого типа часто несут за собой осложнения, лапароскопия повышает риск развития рецидива. Таким образом, закрытый способ является наиболее приемлемым и благоприятен в современной медицине. Метод наносит минимальную травматичность, реабилитационный период не занимает длительное время. Миниинвазивный метод применяют для беременных и детей, риск возникновения осложнений очень низок.
При первых симптомах смело обращайтесь за медицинской помощью. В данной патологии нет ничего постыдного, не тратьте время попусту, а избавляйтесь от проблемы, чтобы избежать осложнений. Для этого вам достаточно обратиться в клинику и рассказать свои подозрения, описать клиническую ситуацию, чтобы доктор смог направить вас на сдачу анализов и необходимые исследования.
Какие методы лечения являются наиболее эффективными для профилактики прогрессирования аутосомно-доминантной поликистозной болезни почек?
В настоящее время клиническая помощь людям с аутосомно-доминантной поликистозной болезнью почек (АДПБП) фокусируется на контроле будущих рисков в отношении необходимости диализа и симптоматического лечения, в основном боли и кровотечений. Недавно открытые молекулы, которые могут замедлить рост кисты почки, переключили внимание с ухода и лечения на профилактику прогрессирования болезни и контроль симптомов.
В этом обзоре мы стремились проанализировать пользу и вред вмешательств, направленных на профилактику прогрессирования АДПБП. Литературный поиск актуален по 6 июня 2015 года. Мы нашли 30 исследований (с участием 2039 участников), в которые испытали 11 различных вариантов лечения.
Исходы, представленные в публикациях, в основном ограничивались функцией и объемом почек. В доказательствах, в основном касающихся детей, было установлено, что И-АПФ (ингибиторы ангиотензин-превращающего фермента) значительно снижали диастолическое давление крови, но их влияние на объем почек и на работу почек было неопределенным. Работу почек оценивали путем измерения скорости клубочковой фильтрации (СКФ) и уровня креатинина сыворотки крови пациентов. У взрослых, И-АПФ не показали различий по влиянию на СКФ и количество белка, называемого альбумином, выделяемого с мочой (альбуминурия) при сравнении с бета-блокаторами, или по влиянию на уровень креатинина сыворотки крови при сравнении с лекарствами, известными как БРА (блокаторы рецепторов ангиотензина II). Данные одного исследования были неубедительными в отношении влияния блокаторов [антагонистов] рецепторов вазопрессина 2 на функцию и объем почек. Однако эти лекарства вызывали у пациентов жажду и сухость во рту. По сравнению с отсутствием лечения, группа лекарств, известных как mTOR ингибиторы (ингибиторы механистической мишени для рапамицина у млекопитающих), оказывали неопределенное влияние на функцию и объем почек, но вызвали отек мягких тканей, язвы ротовой полости, инфекции и диарею. Лекарства, известные как аналоги соматостатина, немного улучшали уровень сывороточного креатинина и общий объем почек, но не имели никаких определенного влияния на СКФ и вызвали диарею. Данные в отношении других лекарств были разрозненными и неубедительными.
В настоящее время доказательств недостаточно, чтобы показать, что лекарства, используемые у лиц с АДПБП, могут защитить функцию почек и тем самым отсрочить необходимость диализа или пересадки почки. Необходимы дальнейшие доказательства из крупных, хорошо спланированных клинических исследований для информирования процесса принятия решений в здравоохранении, прежде чем можно будет выбирать эти лекарства на рутинной основе [в ежедневной практике] для достижения лучших результатов в отношении здоровья у людей с АДПБП.
Вопрос-ответ
Здравствуйте. Подскажите пожалуйста как дальше быть. Пять лет назад умерла моя мама от гломеролунонефрита. Я сама родила сына 1,5года назад. За все беременность анализы мочи были в норме, но в третьем триместре начались незначительные отеки, стало подниматься давление 140/100 и белок в моче. самочувствие же при давлении было замечательное(я даже мыла окна) т.е я его не чувствовала и голова не болела.На сами роды (39-40недель,родила сама .ребенок по Апгар 8/9 баллов) поехала с давлением 170/100. После роддома пила Канефрон и салютаб т.к. был пиелонефрит. Почки не беспокоили. Но через 5 месяцев после родов опять давление 150/100. пошла на анализы и УЗИ почек. Креатинин в норме. Результат УЗИ (правая почка):визуализация удовлетворит.,топография не изменена,взаимораспол. почек нормальное,подвижность допустимая,контуры ровные, четкие,капсула не утолщена,размеры:длина 100мм.,переднезадний 52 мм.,обьем-куб. см.,кортикальная эхоструктура обычная с отчетливой кортикомедуллярной дифференцировкой,кортикальная эхогенность средняя, толщина 18 мм,пирамиды низкой эхогенности,ЧЛК визуализируется как единый комплекс,полость синуса не расширена,уплотнена,деформированна, стенки не утолщены,чашечки не расширенны,обьемные образования обнаруженно одиночное, размеры 13 мм,расположенно интрокортикально,в средней трети почки, округлой формы,с ровными,четкими контурами,содержимое анэхогенное с эффектом дистального псевдоусиления,ЦДК,ЭДК: без внутренней васкуляризации, регистрируется только обводной кровоток. Врач лечения не назначил. Сказал периодически сдавать анализы и отслеживать кисту в динамике. Подскажите откуда берутся подобные кисты, как они влияют на жизнь в дальнейшем? Смогу ли я родить и выносить здорового малыша с подобным заболеванием? Может ли она исчезнуть или только операбельно? Заранее благодарю ВАС за ответ.
Клинический госпиталь MD GROUP:
Здравствуйте, Ирина. Киста почки при таких размерах действительно нуждается только в динамическом наблюдении. Если киста не будет увеличиваться в размерах, не будет оказывать механического давления на почечную ткань, не будет признаков воспаления в ней, то оперативное лечение не требуется. Киста почки в такой ситуации не оказывает отрицательного влияния на течение беременности и родов. Беременность и роды, в свою очередь, также не оказывают влияние на кисту (в отсутствие осложнений). Причина артериальной гипертензии нуждается в уточнении. Вам необходим общий анализ мочи, а при выявлении патологии, дообследование . Дорохова О.В., врач-терапевт
Киста почки – лечение в Ужгороде
Строение почек человека
Содержание страницы:
Киста почки – это доброкачественное образование в тканях органа, представляющее собой капсулу из соединительной ткани, заполненную жидкостью. Образования имеют овальную либо округлую форму, отличаются по размерам, а жидкость внутри может быть как разного цвета, так и различной консистенции. Следует отметить, что киста, а точнее сказать – кисты, достаточно распространенная патология почек.
Классификация заболевания
Для такого заболевания, как киста почки, виды разделяют по источнику возникновения. Под влиянием какого-либо фактора, во время внутриутробного развития плода, при закладке почек, формируется врожденная киста. Ребенок уже с ней появляется на свет. Приобретенные кисты возникают в почке, а то и в обеих, на разных этапах жизни.
Также существуют другие варианты классификации почечных кист. По характеру поражения они бывают одиночные и множественные. То есть, когда в одной или в обеих почках есть по несколько кист. Если даже одна киста может нанести вред больному, то множественные кисты почки эту вероятность преумножают. Все, что касается одиночных кист, присуще и множественным.
Особого внимания заслуживает поликистоз почек. Это заболевание наследственное и сопровождает человека от дня его рождения и до конца жизни. По статистике человек, который имеет поликистоз почек, доживает до 40 – 45 летнего возраста. Дают о себе знать эти множественные кисты начиная с 30 – 40 летнего возраста. В этом возрасте они достигают больших размеров, заметны глазу и определяются пальпаторно. Это и побуждает больных обратиться к врачу.
Поликистоз приводит к атрофии почечной ткани и терминальной стадии почечной недостаточности. Пациентам проводят операции, которые сводятся к удалению больших и игнипунктуре малых доступных кист, располагающихся по всей толщине почечной паренхимы. Таким образом удается уменьшить воздействие множества кист на почечную ткань и, хоть временно, несколько улучшить функцию почки. Часто такие вмешательства проводят одновременно на обеих почках. Больные после этого стоят на диспансерном учете, многим из них удается дожить до 70-ти летнего возраста.
В нынешний момент, диагностика поликистоза почек возможна еще во внутриутробном периоде. Зная о генетической природе, и медики и родители способствуют раннему выявлению и лечению этого недуга. Это дает заметно лучшие результаты. Срок жизни таким пациентам продлён значительно.
По содержимому почечные кисты разделяют на три типа:
- серозные – заполнены серозной жидкостью;
- геморрагические – содержат примеси крови;
- гнойные – имеют инфекционную природу и содержат разные количества гноя внутри.
Зависимо от строения, выделяют паренхиматозные, синусные и солитарные кисты.
Кисты почки
Причины развития заболевания
Киста почки, причины:
- заболевания почек, сопровождающихся воспалительными процессами: пиелонефрит, мочекаменная болезнь, туберкулез, опухоль, инфаркт, гематома;
- вредные химические факторы – консерванты продуктов, антиоксиданты и медикаментозные препараты;
- наследственная предрасположенность;
- травмы почек;
- хронические патологии, провоцирующие усиленный рост эпителия, вследствие чего забиваются почечные канальцы;
- осложнения после процедуры гемодиализа.
Диагнозом «киста почки», теперь никого не удивишь и не испугаешь. Да и не нужно кого-то пугать, хотя и эта, на первый взгляд, мало угрожающая патология, может привести к целому ряду осложнений, которые могут стать роковыми. К ним относятся: гипертоническая болезнь, нагноение, разрывы и др.
Кисты в почках, симптомы
Образования, расположенные по периферии паренхимы почки, могут беспокоить человека тогда, когда вырастает киста на почке, размеры которой превышают 5-10 см, а то и больше. Если киста расположена внутри паренхимы почки, а то и парапельвикально, в области лоханки, то происходит не только частичная деструкция почки, но и затруднение ею мочеотделения, что приведет к гидронефрозу и почечной недостаточности.
Такие кисты дают о себе знать своим носителям. Людей беспокоят боли в области почки, повышение артериального давления, головные боли, слабость, утомляемость, снижение работоспособности, и не только физической, но и умственной. Нередко наблюдается нарушение фильтрации мочи из пораженной почки, из-за чего появляются проблемы с мочеиспусканием. Также в моче может присутствовать кровь.
Но нередко киста почки симптомы не демонстрирует, немалое количество людей и не догадываются, что в их организме есть такое образование. У части из них выявляли эту патологию только при вскрытии, хотя умирали они в преклонном возрасте.
Диагностика
В текущий момент, каждый человек, который посетил УЗИ кабинет, знает точно: есть ли в его почках киста или нет. Правда, это происходит только тогда, когда УЗИ исследователь просматривает все органы брюшной полости и забрюшинного пространства. Часто при этом обследовании обнаруживаются опухоли почек, мочевого пузыря, простаты, камни желчного пузыря.
Если киста левой почки или правой приобретает большие размеры, ее можно обнаружить путем пальпации. Но лучше не доводить до такого усугубления болезни и время от времени проводить профилактический УЗИ осмотр.
Также при обнаружении кистозного образования назначаются лабораторные исследования – анализ мочи и крови. В моче при этом часто присутствуют гиалиновые цилиндры, гематурия, повышаются лейкоциты, а удельный вес уменьшается. В крови, как правило, повышен уровень белка, креатинина, мочевины, есть признаки анемии.
Диагностика поликистоза
Лечение кисты почек
Когда обнаруживается киста почки, лечение подбирается зависимо от особенностей заболевания. В настоящее время достаточно широко применяют чрескожные пункции кист под контролем УЗИ. Правда, такой методикой лечения кист почек в нашей области занимаются не специалисты-урологи, а врачи ультразвуковой диагностики.
Фактически, эту манипуляцию, хотя ее можно назвать и операцией, они проводят в условиях размещения ультразвукового аппарата, а не в асептической операционной. Таким образом, сохраняется большая угроза для инфицирования кисты почки. Но на это пациенты довольно легко дают согласие, поскольку методика не требует применения наркоза. Проводится она под местной анестезией. Врачам клиники Биляка приходилось в ургентном порядке проводить оперативное лечение нагноений кист, величина которых достигала 10 см в диаметре. Содержанием инфицированной кисты был густой гной.
Пункция кисты под контролем УЗИ может привести к инфицированию почки!
Еще один недостаток пункции – высокий риск рецидива. Поэтому ее нельзя назвать эффективным методом лечения пациентов, у которых обнаружена киста правой почки или левой. В то же время, консервативная терапия не дает результатов в борьбе с этим заболеванием, единственное верное решение в данном случае – хирургический подход.
Еще в 90-е годы прошлого века основатель клиники, Степан Биляк, делал удаление кист оперативным путем, применяя лапароскопическую технологию. Такая операция – идеальный компромисс между современным и радикальным подходом, к тому же дает возможность гистологического исследования кисты.
Технология, по которой проводится лапароскопическое оперативное лечение кист почек подробно описана на соответствующей странице нашего сайта. Удаление кисты на почке лапароскопией имеет ряд преимуществ перед другими методами лечения:
- малая травматичность;
- хороший косметический эффект;
- малый риск нагноения раны и развития спаек;
- значительное сокращение срока пребывания больного на больничной койке и реабилитационного периода.
Хирургическое лечение кист почек с применением традиционных разрезов считается анахронизмом. К нему прибегают только те врачи, которые забыли о главной заповеди клятвы Гиппократа – не навреди.
При обнаружении поликистоза почек, в клинике Биляка кроме оперативного лечения применяется и консервативное лечение. Оно сводится к борьбе с инфекцией, хронической почечной недостаточностью и гипертонией. В терминальных стадиях почечной недостаточности, в последние годы прибегают к хроническому гемодиализу. Разработаны и показания к трансплантации почки.
Лапароскопическая операция по удалению кисты почки
Лечение кист почек в клинике
Если вас беспокоит киста почки, симптомы, лечение и прочую информацию о данном заболевании можно получить у специалистов клиники Биляка на Закарпатье. Здесь вас ждет комплексное обследование и подробная консультация врачей. Они имеют высокую квалификацию, поскольку проходили стажировку в США и европейских странах.
В клинике применяется прогрессивный подход к лечению кист, а для их удаления используются щадящие методы. После операции пациенты восстанавливаются в комфортабельных палатах, обстановка в которых скорее напоминает отельный номер. Для каждого организовывается индивидуальный медсестринский пост. Выписка осуществляется примерно через 3 дня.
Больные, у которых моно- и множественные кисты почек или поликистоз, не должны терять времени и усугублять болезнь. В клинике Биляка они могут проконсультироваться у высококвалифицированных врачей, услышать наши рекомендации и сделать свой выбор.
Автор: Биляк Степан Томович
Биляк Степан Томович
Заслуженный врач Украины, кандидат медицинских наук, врач высшей категории.
Специализация: хирургия, урология, гинекология.
Протоиерей УПЦ, настоятель храмов святого архидеякона Стефана и преподобного Агапита Печерского.
Простая киста почки | inurol.kiev.ua
Заведующий отделением урологии ФНКЦ ФХМ ФМБА КБ №123 и доцент кафедры урологии ЦГМА Управления делами президента РФ Евгений Артурович Пронкин поделился в программе «Час с ведущим урологом» новыми данными о наблюдении за простыми кистами почек с учетом риска их малигнизации.
| Е.А. Пронкин К.м.н., заведующий отделением урологии ФНКЦ ФХМ ФМБА КБ №123, доцент кафедры урологии ЦГМА Управления делами президента РФ |
В начале своей лекции Евгений Артурович напомнил об эпидемиологии и патогенезе почечных кист. Простая киста, как правило, единичная и поражает только одну почку. Редко встречается у пациентов в возрасте до 40 лет, как правило — после 50. При первичной диагностике выполняется УЗИ почек, при необходимости верифицируемое КТ. Киста может проявлять себя болями, гематурией, повышением АД, а также инфекциями мочевых путей на фоне нарушения уродинамики [1,2]. Клинически значимый размер кисты начинается с 5–6 см.
Согласно общепринятой классификации Bosniak, составленной в 80-е годы, почечные кисты подразделяются на 5 категорий. Первый тип — обычная или овальная форма, не наблюдается перегородок или контрастного наполнения. Тип 2 — малые кисты менее 3 см, >20 HU, с тонкими перегородками менее 1 мм и единичными кальцификатами. Для этих двух типов в действующих рекомендациях, предложенных Канадской ассоциацией урологов, нет никаких указаний.
Подтип 2F — кисты более 3 см, кальцификаты связываются в узелки на перегородках. Рекомендовано наблюдение через 6 и 12 месяцев. При отсутствии прогрессии — ежегодно на протяжении 5 лет. При подтипе 3 наблюдаются утолщение стенки и присутствие в стенках кальцинатов, накопление контрастного вещества. Риск малигнизации в таких случаях составляет порядка 54%. Рекомендовано хирургическое удаление (резекция). При типе 4 визуализируется утолщение стенок и перегородки, а также содержимое, накапливающее контрастное вещество, независимо от перегородки. Риск малигнизации достигает 88%, рекомендуется хирургическое удаление [3,4,5]. Риск малигнизации кист, по доступным на сегодня данным, начинается с категории II.
Для верификации диагноза и более точного стадирования после проведения УЗИ применяются КТ почек (предпочтительно с контрастированием), МРТ и контрастно усиленные ультразвуковые исследования, которые, однако, сейчас отличаются высокой стоимостью и в большей степени доступны за рубежом. Также, как отметил Евгений Артурович, следует учитывать, что МРТ склонна «завышать» категорию кисты. Для выявления парапервикальных кист может применяться динамическая нефросцинтиграфия.
Достаточно часто в клинической практике встречается чашечковый дивертикул, при котором происходит задержка дегенерации ветвлений мочеточникового ростка в период деления малых чаш. Причиной здесь является дисфункция мышечного сфинктера малой чаши. Морфологически образование отличается округлой формой, связано с лоханкой или чашкой ходом до 100 мм. Размер составляет до нескольких сантиметров, в содержимом может сформироваться камень за счет нарушенного оттока мочи. Клинически проявляется периодически возникающим болевым синдромом, а также пиелонефритами. Чашечковый дивертикул крайне важно не перепутать с простой почечной кистой, поскольку их неверная дифференцировка может привести к осложнениям в ходе хирургического вмешательства и позднее — высокому риску рецидива.
Евгений Артурович подчеркнул, что при выборе метода лечения простых кист почки не должна рассматриваться пункция со склерозирующими препаратами, поскольку она не является радикальным вариантом, сопряжена с высоким риском рецидива и не предоставляет гистологического материала для оценки риска малигнизации. Выбор доступа обычно производится между лапароскопическим и ретроперитонеоскопическим вариантами. Здесь играет свою роль ряд факторов: наблюдается у пациента дорсальная или же вентральная киста, каковы ее размеры, какой сегмент почки затронут, каков хирургический анамнез пациента и есть ли у него собственные предпочтения. При неуверенности в отсутствии чашечкового дивертикула по данным КТ применяется мочеточниковый катетер. Вопрос о необходимости дренажа является спорным: при хорошем гемостазе и уверенности в отсутствии чашечкового дивертикула, по мнению Евгения Артуровича, можно обойтись без него. Также лектор подчеркнул, что не считает нужной установку уретрального катетера по причине небольшой протяженности таких операций и присутствующего риска инфицирования. При отсутствии необходимого оснащения в хирургии кист почки может применяться и открытый метод доступа.
Как рассказал Евгений Артурович, коллективом сотрудников Центральной государственной медицинской академии Управления делами президента РФ при его личном участии была опубликована статья под названием «Частота малигнизации кист почек категорий 1, 2 и 2F по классификации Bosniak в мультилокулярный кистозный почечно-клеточный рак» [6]. Актуальность работы объясняется недостаточностью в литературе данных о рисках малигнизации кист этих категорий.
В ходе исследования в центре урологии КБ Управделами президента с января 2009 года по декабрь 2017 были прооперированы 177 пациентов с кистами почек категорий 1, 2 и 2F. У всех пациентов наличие кист сопровождалось характерной симптоматикой: регулярными тупыми болями в поясничной области на стороне пораженной почки, нефрогенной гипертензией и транзиторной гематурией. В каждом случае оперативного лечения материал доставлялся в патологоанатомическую лабораторию, где производилось тщательное гистологическое исследование. При подозрении на наличие кистозной формы почечно-клеточного рака материал подвергался иммуногистохимическому анализу. В случае выявления злокачественного характера новообразований они дифференцировались в соответствии с ядерной градацией по Фурману. Стадию опухолевого процесса устанавливали, согласно седьмому изданию международной классификации TNM.
Всего из 177 пациентов у 50 (28,2%) была диагностирована киста почки типа 1, у 74 (41,8%) — типа 2 и у 53 (30%) — 2F. В 10 случаях при гистологическом исследовании материала были выявлены фокусы светлоклеточного гистотипа почечно-клеточной карциномы. Материал дополнительно подвергался иммуногистохимическому анализу, по итогам которого во всех случаях была выявлена мультилокулярная кистозная почечно-клеточная карцинома, Grade 1 (pT1a). Согласно классификации опухолей почки Всемирной организации здравоохранения (ВОЗ) от 2004 г., мультилокулярный кистозный почечно-клеточный рак, известный также как мультилокулярный светлоклеточный почечно-клеточный рак, выделен в отдельную морфологию. Рак был выявлен у 2 пациентов с кистами категории 2 и у 8 с кистами категории 2F. Таким образом, частота малигнизации составила 2,7% для кист категории 2 и 15,1% — для категории 2F.
В возрастную категорию от 41 до 50 лет попадал один из пациентов, 51–60 — 7 человек и еще 2 были старше 60 лет. По половой принадлежности пациенты с выявленным раком разделились пополам: 5 мужчин и 5 женщин. У 6 поражение наблюдалось на правой стороне и у 4 — на левой. После проведенного оперативного лечения медиана времени наблюдения составила 49,3 (31–72) месяца. Данных за метастазирование и рецидивирование мультилокулярного кистозного почечно-клеточного рака не получено.
По результатам авторы исследования пришли к выводу о необходимости более тщательного наблюдения за пациентами с кистами рассмотренных категорий, в особенности 2F. Как отметил в заключение Евгений Артурович, частота малигнизации подобных новообразований достаточно высока для того, чтобы признать действующий на сегодня подход к лечению кист почек с акцентом на наблюдение устаревшим. Необходим современный алгоритм ведения пациентов с кистами категорий 1, 2 и 2F по Bosniak, включающий, в частности, ранее начало динамического наблюдения за данными новообразованиями, начиная с кист категории 1. Принимая в расчет низкий злокачественный потенциал данных опухолей, отсутствие склонности к рецидивированию и метастазированию, периоды контрольных обследований пациентов могут быть увеличены, а комплекс диагностических манипуляций сведен до минимума. В качестве хирургического лечения следует использовать органосохраняющие операции. Больные с мультилокулярной кистозной опухолью низкого злокачественного потенциала обладают наилучшим онкологическим прогнозом среди пациентов с почечно-клеточным раком.
Источники:
- Torres V. E. et al., Cystic diseases of the kidney, 2008
- Zerem E. et al., Simple renal cysts and arterial hypertension: does their evacuation decrease the blood pressure, 2009
- CUA guideline on the management of cystic renal lesions, 2017
- Smith A. D. et al., Bosniak category IIF and III cystic renal lesions: outcomes and associations, 2012
- Marley R.L. et al., Bosniak category IIF designation and surgery for complex renal cysts, 2009
- Даренков С. П. и соавт., Частота малигнизации кист почек категорий I, II и IIF по классификации Bosniak в мультилокулярный кистозный почечно-клеточный рак, 2018
Статья опубликована в журнале «Дайджест урологии» выпуск №1-2019, стр. 38-42
Простые кисты почек | Национальный фонд почек
У людей с простыми кистами почек в почках есть мешочки, заполненные жидкостью. Возможно наличие одной или нескольких кист в одной или обеих почках. Точная причина простых кист почек неизвестна, но они чаще встречаются с возрастом. Простые кисты почек редко вызывают проблемы и отличаются от поликистозной болезни почек, которая, как правило, передается в семье и может быть более серьезной.
В большинстве случаев простые кисты почек не вызывают симптомов и обычно не требуют лечения.Однако в некоторых случаях простые кисты почек могут вырасти достаточно большими и вызвать тупую боль в спине, боку или верхней части живота. Эти кисты также могут инфицироваться, вызывая боль, жар и болезненность. Они могут лопнуть, причинив боль. Простые кисты почек редко повреждают почки или нарушают их функцию.
Визуализирующие тесты, которые используются для диагностики простых кист почек, включают УЗИ, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). Также можно сделать анализы крови и мочи, чтобы определить, влияют ли простые кисты почек на функцию почек.Если они не вызывают каких-либо проблем или симптомов, ваш врач может просто периодически наблюдать за ними. Если простые кисты почек вызывают проблемы, может потребоваться операция.
Простые кисты почек, вызывающие симптомы или блокирующие нормальный поток крови или мочи через почки, могут нуждаться в лечении с помощью процедуры, называемой склеротерапией, при которой киста прокалывается длинной иглой под контролем ультразвука. Затем кисту дренируют и заполняют спиртосодержащим раствором для ее затвердевания.Склеротерапия обычно проводится в амбулаторных условиях под местной анестезией. Если у вас есть эта процедура, вам не нужно будет оставаться в больнице на ночь.
Если киста достаточно велика, может потребоваться операция, известная как лапароскопия. Эти операции выполняются с помощью лапароскопа, который представляет собой трубку с небольшой видеокамерой с подсветкой на одном конце. Эта процедура проводится хирургом и требует общей анестезии. Во время этой процедуры киста дренируется и либо удаляется, либо сжигается, чтобы предотвратить ее повторное появление.Если у вас есть эта процедура, возможно, вам придется остаться в больнице на один или два дня.
Что такое кисты почек?
Киста почки — это опухоль, заполненная водянистой жидкостью, которая образуется на одной или обеих почках.
Кисты почек круглые, с тонкими прозрачными стенками и размером от микроскопических до 5 см в диаметре.
Эти кисты могут быть связаны с серьезными заболеваниями, которые приводят к нарушению функции почек, но обычно это так называемые простые кисты почек, которые не вызывают осложнений.
Поликистозная болезнь почек — Авторское право изображения: joshya / Shutterstock
Поскольку симптомы редки, человек обычно не знает, что у него киста почки, и часто ее обнаруживают случайно, когда выполняется сканирование или тест на что-то еще. Простые кисты почек чаще развиваются с возрастом. Примерно четверть людей, у которых развиваются эти кисты, — 40 лет и старше, а около половины — 50 лет и старше.
Сложная киста почки — это киста неправильной формы или более толстые стенки, чем простая киста.Как правило, чем больше и сложнее киста, тем выше риск того, что она станет злокачественной. Поэтому сложные кисты тщательно контролируются и при необходимости удаляются.
Причины
Почки состоят из крошечных кровеносных сосудов, по которым кровь транспортируется примерно в один миллион фильтрующих трубок, называемых нефронами. Киста возникает, когда одна из этих трубок расширяется, но точная причина расширения трубки еще не известна.
Симптомы
Хотя кисты почек обычно не вызывают симптомов, некоторые из них могут вызывать тупую боль в спине или верхней части живота, если становятся достаточно большими.
Иногда они заражаются, и в этом случае у человека может подняться температура, а также появиться боль и болезненность.
Они также могут вызвать сильную боль в спине или боку, если лопаются. Киста, которая блокирует нормальный поток мочи, может вызвать набухание почек, что называется гидронефрозом.
Лечение
Если простая киста почки вызывает симптомы или препятствует оттоку мочи, возможно, ее необходимо лечить.
Под контролем УЗИ киста протыкается длинной иглой и дренируется.Это называется склеротерапией. Эта процедура обычно проводится в амбулаторных условиях и не требует ночевки в больнице.
В некоторых случаях, когда киста достаточно велика, для ее удаления может потребоваться процедура, называемая лапароскопией.
Маленькая трубка с камерой, прикрепленной к одному концу (лапароскоп), используется для обнаружения кисты, и хирург дренирует, а затем удаляет или сжигает кисту, чтобы предотвратить ее повторное образование.
Дополнительная литература
Кисты почек у младенцев, детей и подростков
Кисты почек представляют собой круглые мешочки с жидкостью, которые образуются в почках и обычно имеют диаметр менее 1 дюйма.Простая киста почек отличается от кист, которые развиваются при поликистозной болезни почек (ПКБ), генетическом заболевании.
Простые кисты почек
Простые кисты почек часто обнаруживаются во время визуализирующие обследования (например, УЗИ, КТ, МРТ), выполняемые для другого состояния, поскольку они редко вызывают боль или другие симптомы. Неясно, что вызывает простые кисты почек, хотя риск их возникновения увеличивается с возрастом. Простые кисты почек у детей встречаются редко.
Сложные кисты почек
Хотя кисты обычно представляют собой простой мешок с жидкостью, они могут иметь несколько камер, как мешок с виноградом. Эти кисты называются сложными или перегородчатыми кистами. Перегородки — это стенки кисты. Наличие большого количества перегородок или толстостенных перегородок предполагает низкий, но возможный риск рака. Если киста сложная, Ваш врач может повторить визуализацию через несколько месяцев, чтобы убедиться, что он не растет и не становится злокачественным.
Мультикистозная диспластическая почка
Мультикистозная диспластическая почка (МЦДК) — это заболевание, которое возникает, когда почка формируется в утробе матери неправильно.Результат — нефункционирующая почка, полная кист и рубцовой ткани. К счастью, оставшаяся почка обычно может взять на себя всю функцию почек. Однако у младенцев с MCDK оставшаяся почка может иметь аномалию. Ваш врач может провести дополнительные анализы для оценки этой почки.
- Заболеваемость: MCDK поражает 1 из каждых 4000 младенцев.
- Диагноз: 70% случаев MCDK диагностируются УЗИ перед рождением ребенка.
- Профилактика: Невозможно предотвратить появление MCDK на ранних этапах развития ребенка, и нет известного способа предотвратить его появление в более позднем возрасте.
- Прогноз: Ребенок с MCDK и без других врожденных дефектов имеет нормальную продолжительность жизни. Для у ребенка, у которого работает только одна почка, эта почка может быть немного больше, чем обычно. Ей потребуется пожизненное наблюдение, чтобы убедиться, что почка остается здоровой.
Поликистоз почек
Кисты почек также могут быть вызваны генетическая мутация. Наиболее распространенной формой этого заболевания является поликлиническая болезнь, при которой кисты со временем могут замещать почку и вызывать почечную недостаточность. Существует две формы: аутосомно-доминантная (ADPKD) и аутосомно-рецессивная (ARPKD).
Аутосомно-доминантная поликистозная болезнь почек
Большие кисты почек связаны с ADPKD. Они часто начинают появляться в детстве, хотя у большинства пораженных детей и подростков симптомы отсутствуют, пока они не станут взрослыми.
- Заболеваемость: ADPKD поражает 1 из 500. Он не пропускает поколение. Обычно ADPKD имеется в семейном анамнезе. Родитель с ADPKD имеет 50% шанс передать болезнь каждому из своих детей.
- Симптомы: Часто первым признаком является повышенное артериальное давление, кровь в моче или чувство тяжести или боли в спине, боках или животе. Иногда первым признаком является инфекция мочевыводящих путей (ИМП) и / или камни в почках.
- Диагноз: Детям с семейным анамнезом ADPKD следует периодически делать анализы мочи и измерять артериальное давление для выявления ранних проявлений болезни. это Не рекомендуется делать в остальном здоровым детям и подросткам визуализацию почек, независимо от того, есть ли у родителей ADPKD. Одна из причин заключается в том, что это может отрицательно повлиять на страхование ребенка, даже если симптомы еще отсутствуют. Регулярное генетическое тестирование потенциально затронутых детей и подростков также не рекомендуется. Примечание: Эти рекомендации могут измениться с развитием лечения ADPKD.
- Прогноз: В настоящее время не существует общепринятой терапии для предотвращения образования или увеличения кист.
Аутосомно-рецессивная поликистозная болезнь почек
Увеличенные почки с крошечными кистами связаны с ARPDK. Иногда почки настолько большие и функционируют так плохо, что младенцы рождаются с тяжелые респираторные проблемы и не выживают.
- Заболеваемость: ARPKD относительно редко и встречается в 1 случае из 20 000.
- Диагноз: Большинство случаев ARPKD диагностируются с помощью УЗИ до рождения ребенка.
- Прогноз: Большинство детей с АРПКБП имеют высокое кровяное давление и прогрессирующую почечную недостаточность. Им необходимо будет пройти диализ почек и / или получить почку. пересадить в позднем детстве, чтобы выжить. У некоторых из этих детей также разовьется заболевание печени, что приведет к кровотечению из пищевода и, в конечном итоге, к печеночной недостаточности.
Физическая активность и дети с кистозной болезнью почек
Очень большие кисты могут разорваться при незначительной травме и привести к образованию крови в моче и иногда к сильному кровотечению. Врач вашего ребенка поможет решить, следует ли ограничить физическую активность. Возможно, что у детей с большими почками и / или большими кистами будет больше эпизодов крови в моче, если они будут заниматься контактными видами спорта, такими как футбол.
Перспективы для детей с кистами почек
Количество кист у ребенка влияет на его признаки и симптомы.У большинства детей кисты почек растут очень медленно или вообще не вызывают проблем. Следовательно, лечение не требуется.
Если киста становится очень большой, это может вызвать боль в боку или животе или нарушение функции почек. Однако операция на кисте проводится крайне редко. Обычно кисту удаляют или дренируют, если она инфицирована и плохо реагирует на антибиотики или вызывает сильную боль. А детский нефролог и детский уролог вместе решает, следует ли удалять кисты почек.
Примечание: Операция позволяет удалить только ограниченное количество кист у детей с кистозной болезнью почек. После операции кисты меньшего размера могут продолжать увеличиваться. Это означает, что операция не является окончательным лечением, и для долгосрочного лечения требуется дальнейший уход.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Жизнь с кистами почек
Кисты — это доброкачественные мешочки, заполненные жидкостью. Они могут развиваться в самых разных частях вашего тела, и не всегда вредны. Однако кисты в почках могут быть опасны. Если вы испытываете какие-либо симптомы кисты почек или если ваш семейный врач диагностирует у вас поликистоз почек, вам необходимо проконсультироваться с урологом, чтобы узнать, как снизить риск осложнений.
Что такое кисты почек
Кисты почек могут развиваться у людей по мере взросления. Во многих случаях они остаются слишком маленькими, чтобы вызывать какие-либо проблемы, и можно получить одну или две кисты, даже не подозревая об этом. Точно не известно, почему пожилые люди подвержены кистам почек, но некоторые урологи подозревают, что это связано с тем, что в более позднем возрасте поверхность почек ослабевает. У других людей кисты почек развиваются из-за наследственного состояния, называемого поликистозом почек (ПКБ).Хотя тяжесть этого заболевания может варьироваться от пациента к пациенту, оно может привести к серьезным осложнениям, включая почечную недостаточность.
Определение признаков и симптомов
Поликистоз почек обычно проявляется симптомами после 30-40 лет. Кисты, которые развиваются у людей без поликистоза, обычно не диагностируются у пациентов моложе 50 лет. Кисты почек могут вызывать следующие симптомы:
- Частое мочеиспускание
- Боль в спине или животе
- Боль в боку между бедром и ребрами
- Лихорадка
- Темная моча
- Кровавая моча
Кроме того, у людей с PKD могут развиваться следующие симптомы и осложнения:
- Чрезвычайно высокое кровяное давление, вызывающее головную боль
- Боль в груди
- Дрожание в груди
- Частые инфекции почек и мочевыводящих путей
- Увеличение живота
- Ощущение распирания в животе
- Камни в почках
- Почечная недостаточность
Изучение вариантов лечения
Если кисты почек не вызваны болезнью, и они слишком малы, чтобы вызывать симптомы, возможно, вам не потребуется никакого лечения.В противном случае ваш уролог может порекомендовать хирургическое удаление кисты. Если у вас есть ДОК, ваш план лечения будет зависеть от имеющихся у вас осложнений. Вам могут потребоваться лекарства для контроля высокого кровяного давления, антибиотики для лечения инфекций мочевого пузыря или почек или диализ для лечения почечной недостаточности.
Пациенты в Нэшвилле с урологическими проблемами со здоровьем получат продуманное медицинское руководство и заботливую помощь, в которых они нуждаются, в Urology Associates, P.C. Мы — урологическая клиника с полным спектром услуг, которая предоставляет нашим пациентам самые современные методы лечения и всестороннюю поддержку.Запишитесь на консультацию к одному из наших сертифицированных урологов сегодня по телефону (615) 250-9200.
Кисты почек | Урологи Форт-Лодердейл, Флорида
Врачи урологического центра Броварда часто обращаются за консультациями по поводу «кист почек». Мы надеемся, что эта страница объясняет основы кисты почек. чтобы вы могли лучше узнать об этом состоянии. Пожалуйста, не стесняйтесь спрашивать нас более подробную информацию во время вашего консультационного визита.
Что такое кисты почек?
Кисты — это мешочки, заполненные жидкостью, которые могут возникать в различных частях тела. Они напоминают прыщик или фурункул. В некоторых органах возникают кисты. когда эти органы сделаны из маленьких трубок. Например, печень вырабатывает жидкость, называемую желчью, чтобы помочь вам переваривать пищу, и желчь перемещается. во многих маленьких трубочках в печени. Печень очень подвержена образованию кист. Кисты также часто встречаются в яичках и органах, которые дренировать яички, придатки яичка.Что ж, почка состоит из миллионов трубок, которые фильтруют кровь и вырабатывают мочу. Считается что некоторые из этих трубок могут сломаться и образовать карманы с жидкостью, которые превращаются в кисту.
Кисты почек редки?
Нет, кисты почек очень распространены и могут быть обнаружены более чем у 50% людей старше 50 лет.
Что вызывает кисту почек?
По большей части кисты почек возникают случайно.Однако есть определенные генетические и медицинские состояния, которые могут вызвать кисты почек. Редкое наследственное заболевание, называемое «поликистоз почек», которое встречается в определенных семьях, вызывает образование сотен кист в почки. Пациенты, находящиеся на хроническом диализе, также более склонны к образованию кист почек.
Нет ничего из того, что делает человек в своей жизни, что могло бы вызвать кисту почек. Никакого образа жизни, воздействия окружающей среды или диеты не было связано при кистах почек.
Есть ли проблемы с кистами почек?
Большинство кист почек не вызывают беспокойства, так как большинство кист — это то, что мы называем «простыми кистами». Простые кисты — это кисты, внутри которых есть только прозрачная жидкость. не представляют никакого риска. В редких случаях простые кисты могут быть проблематичными, если они большие и расположены в области, которая может затруднять отток мочи из почек. Иногда простые кисты могут быть достаточно большими, чтобы вызвать некоторую боль.
Однако редко встречаются действительно злокачественные кисты. Мы можем отличить доброкачественные кисты от злокачественных (злокачественных) с помощью способ визуализации, такой как УЗИ почек, компьютерная томография или МРТ.
Однако редко встречаются действительно злокачественные кисты. Отличить доброкачественные кисты от раковых мы можем с помощью визуализации, например, почек. Ультразвук, компьютерная томография или МРТ.
Как узнать, является ли киста почки злокачественной?
На УЗИ почек, если киста содержит только немного жидкости и ничего больше, это обычно простая и доброкачественная киста. Если киста содержит что-то внутри, помимо жидкости, мы называем «сложными кистами».
Лучший способ определить, стоит ли беспокоиться о сложной кисте, — это сделать снимки почек с помощью КТ или МРТ.Как только мы посмотрим на эти изображения Вместе с вами мы сможем определить, является ли киста аномальной, и оценить, высокий или низкий риск злокачественного новообразования. Вы можете нас слышать обратитесь к «Боснийской классификации» во время консультации. Это способ классифицировать кисту по шкале от 1 до 4 в зависимости от степени риска. злокачественного новообразования конкретной кисты в зависимости от того, как она проявляется на снимках.
Как лечить кисты почек?
Лечение кисты почки зависит от риска злокачественного новообразования.Мы классифицируем это по боснийской шкале, которая, по сути, является способом сгруппировать различные кисты по разным категориям риска.
Боснийская 1 киста
- это относится к «простой кисте»
- киста просто заполнена жидкостью
- риск рака <1%
- что делать? Обычно ничего. Мы не рекомендуем дальнейшие действия. Однако, если киста большая или находится в месте, где она может блокировать мочу. поток, если он станет больше, было бы хорошо следить за ним с помощью повторной визуализации.
Bosniak 2 Cyst
- Киста этого типа может иметь внутри тонкую ткань, разделяющую ее (тонкую стенку), ИЛИ на краю кисты может быть небольшой отложение кальция. ИЛИ жидкость внутри кисты кажется густой
- риск рака <3%
- что делать? Обычно ничего. Последующее наблюдение не рекомендуется.
Bosniak 2F Cyst
- эта киста похожа на кисту Босняка II, однако стенка внутри кисты толще или киста имеет размер> 3 см.
- риск рака 5-10%
- что делать? Мы рекомендуем повторять визуализацию кисты с течением времени, чтобы увидеть, не изменится ли она.Мы используем КТ, МРТ или УЗИ, чтобы следить кисты. Щелкните здесь, чтобы узнать больше о различиях между тестами визуализации.
Боснийская 3 киста
- Эти типы кист, безусловно, вызывают озабоченность в нашей области. Они отличаются от вышеупомянутых кист тем, что на самом деле ткань внутри кисты кажется, имеет то, что называется «усилением», что означает, что ткань внутри кисты имеет кровоток.Мы можем обнаружить «улучшение» сравнивая КТ или МРТ до и после внутривенного введения красителя во время сканирования. Если область внутри кисты «загорается» с помощью капельницы краситель, это означает, что ткань внутри живая, и, следовательно, увеличивается риск рака
- риск рака 40-60%
- что делать? Операция по удалению кисты — стандартная рекомендация. В отдельных случаях мы внимательно следим за этими кистами и повторяем визуализирующие тесты, чтобы увидеть, меняются ли они в размере или характере.
Bosniak 4 Cyst
- Эти типы кист считаются опухолями с некоторой жидкостью внутри них. Визуализация этих кист обычно показывает толстую живую ткань. внутри кисты.
- риск рака> 80%
- мы лечим эти типы кист, как любой рак почки, с хирургическим удалением кисты или всей почки в зависимости от размера. и расположение.Пожалуйста, посетите нашу страницу о раке почки для получения более подробной информации.
Кисты почек | Группа урологии Вирджинии
Мочевыводящие пути начинаются с почек. Почки, по одной с каждой стороны, расположены высоко в верхней части живота, частично под грудной клеткой.
Они фильтруют кровь для извлечения излишков продуктов жизнедеятельности и жидкости для образования мочи. Моча, когда-то образовавшаяся в почках, проходит по трубке с каждой стороны, называемой мочеточником, вниз к мочевому пузырю. Моча постоянно вырабатывается почками и транспортируется через мочеточники в мочевой пузырь.Мочевой пузырь сохраняет мочу до полного заполнения, а затем выходит наружу через уретру. Мочевыделительная система одинакова как у мужчин, так и у женщин от уровня почек до мочевого пузыря. У мужчин предстательная железа, которая является частью репродуктивной системы, окружает первую часть уретры.
Различные заболевания могут поражать почку, включая камни, непроходимость, массу (твердый нарост) или кисту. Почечные кисты являются обычным явлением, и более трети всех людей старше 50 имеют кисты в почках.Кисты почек часто обнаруживаются во время визуализирующего исследования (УЗИ или компьютерной томографии), проводимого для изучения какой-либо другой проблемы. Киста — это тонкая заполненная жидкостью структура, которая берет начало на поверхности почек. Может быть одна киста или может быть несколько кист. Кисты обычно не вызывают каких-либо симптомов и обычно не вызывают проблем со сдавлением соседних органов (других структур рядом с почкой, таких как печень или кишечник). Кисты обычно не нарушают функцию почек.
Если кисты присутствуют, их дополнительно характеризуют по внешнему виду при визуализирующих исследованиях (см. Таблицу 1). В общих чертах, кисты можно разделить на категории простых кист по сравнению со сложными кистами. Простые кисты имеют тонкие стенки без признаков утолщения или внутренних стенок. Сложные кисты могут быть толстостенными, иметь участки кальцификации или узловых изменений. Кроме того, сложная киста может иметь несколько стенок (так называемая перегородка).
Простые кисты не требуют вмешательства или дальнейшего наблюдения.Однако сложные кисты требуют дальнейшего внимания.
Сложные кисты вызывают беспокойство, потому что подмножество сложных кист может иметь злокачественный рост. Следует отметить, что большинство злокачественных новообразований в почках твердые, а не кистозные. Тем не менее, некоторые виды рака почек могут иметь кистозный компонент. Существуют стратегии, позволяющие предсказать, может ли сложная киста быть связана с раковыми изменениями.
Подход к кистам зависит от характеристик кисты. Кисты Bosniak I-II не требуют дополнительных визуализаций или наблюдения.Кисты Босинака II F имеют множественные перегородки. Стенка перегородки или кисты может содержать обызвествление или быть утолщенной. Существует риск рака, поэтому требуется последующая визуализация («F» означает «Follow»). Эти кисты обычно отслеживаются с помощью визуализационных исследований с интервалом в 6-12 месяцев. Кисты Bosniak III имеют неровные стенки (или перегородки), грубую кальцификацию или некоторую степень переменного внешнего вида. Риск рака при этом типе кисты может составлять 50%. Кисты категории IV по Босняку имеют определенное узловое изменение и области, которые усиливаются при выделении красителя во время компьютерной томографии.
Кисты Bosniak III-IV, скорее всего, связаны с раковыми изменениями и требуют хирургического вмешательства.
Когда необходимо вмешательство, хирургический выбор включает термическую абляцию (замораживание или ожог), удаление кисты или полное удаление почки. Иссечение кисты обычно выполняется с помощью лапароскопии или роботизированной хирургии. Волоконно-оптическая камера вводится через «порт» (небольшой разрез размером 1 см) в брюшной полости. Инструменты пропускаются через другие порты, что позволяет хирургу иссечь и удалить кисту.
Кисты почек — частая находка. Подход к кисте зависит от характеристик кисты, отмеченных при визуализирующем исследовании. Эти расстройства можно эффективно лечить с помощью соответствующей урологической помощи, состоящей либо из последовательного наблюдения, либо из вмешательства.
Босняк Классификация сложных кист почек
| Тип | Описание | Рекомендуемое лечение | Риск рака |
|---|---|---|---|
| I | Простая доброкачественная киста.Без кальцификатов, перегородок или твердых компонентов. Никаких улучшений. | Нет необходимости в дальнейшем наблюдении | Чрезвычайно низкий |
| II | Доброкачественная киста, содержащая перегородки по линии роста волос. Могут присутствовать короткие тонкие участки обызвествления. Перегородки и стенка не усиливают. Единицы Хаунсфилда <10. | Нет необходимости в дальнейшем наблюдении | Очень низкий |
| II F | Утолщенная стенка кисты, множественные перегородки, которые могут быть утолщенными или содержать кальций, 10-15 единиц Хаунсфилда, без значительного улучшения с контрастом. | Последующая визуализация | 3-10% |
| III | Кистозная масса с утолщенной стенкой, толстой нерегулярной перегородкой, стенкой кисты или перегородками усиливается контрастом, единицы Хаунсфилда> 15. | Хирургия | 50% |
| IV | Кистозная масса с утолщенной стенкой, толстой нерегулярной перегородкой, стенкой кисты или перегородками усиливается контрастом, единицы Хаунсфилда> 15. | Хирургия | 75-90% |
Лапароскопическая абляция кисты почки »Отделение урологии» Медицинский колледж »Университет Флориды
Кисты почек — доброкачественное и довольно распространенное заболевание, которое поражает как мужчин, так и женщин.
Примерно у 1 из 4 человек есть киста на почке, и большинство этих кист не растут и не вызывают проблем на протяжении всей жизни. Иногда киста почки со временем продолжает накапливать жидкость, вызывая боль (, рисунок 1, ).
Рис. 1. Компьютерная томография, демонстрирующая двусторонние симптоматические кисты почек, которые лечили лапароскопической аблацией кисты почек.
Большинство урологов лечат их консервативно — либо под наблюдением, либо с помощью обезболивающих, либо путем дренирования через кожу с помощью иглы рентгенологом.Алгоритм медицинского лечения симптоматических кист почек показан на рис. , рис. 2 .
Рис. 2. Алгоритм лечения симптоматических простых периферических и перипельвикальных кист почек
Лапароскопическая абляция кисты почек — эффективное малоинвазивное лечение больших симптоматических кист почек, особенно тех, которые рецидивируют, несмотря на пункционную аспирацию / дренирование.
Начало страницы
Наши хирурги
Винсент Г.Берд, доктор медицины
Профессор
Отделение урологии
Щелкните здесь, чтобы просмотреть видео-биографию
Бенджамин К. Каналес, доктор медицины, магистр здравоохранения
Доцент
Отделение урологии
Щелкните здесь, чтобы просмотреть биографию видео
Ли-Мин Су, доктор медицинских наук, FRCS (Glasg)
Дэвид А. Кофрин, профессор урологической онкологии
Заведующий отделением урологии
Нажмите здесь, чтобы просмотреть биографию видео
Начало страницы
Хирургия
Для лапароскопической аблации кисты почек пациенты должны пройти общую анестезию.Хотя время операции варьируется от одного человека к другому, среднее время работы составляет примерно 2-3 часа. Ваш хирург вставит телескоп (так называемый лапароскоп) и хирургические инструменты через 3-4 небольших разреза (<1 см) в брюшной полости, что позволит ему осмотреть внутренние органы и пораженную почку. Рисунок 3 .
Рис. 3. Конфигурация троакара для лапароскопической абляции кисты почки (любезно предоставлено Intuitive Surgical Inc, Саннивейл, Калифорния).
Брюшная полость заполнена углекислым газом для создания большего рабочего пространства для хирурга при выполнении операции. Этот газ позже удаляется из брюшной полости по завершении операции. Затем кисту почки изолируют, дренируют, стенку кисты вскрывают и иссекают ножницами. Удаленный участок стенки кисты отправляется патологу на гистологический анализ. Часть кисты непосредственно на поверхности почки коагулируется, чтобы предотвратить выделение жидкости из слизистой оболочки кисты.Вокруг места операции помещается дренаж, который удаляется в течение 24-48 часов, если не обнаружено утечки мочи. Внутренний мочеточниковый стент используется очень редко.
Слайд-шоу
Нажмите, чтобы просмотреть отдельные шаги ниже
- Киста левой почки
- Аспирационная киста
- Иссечение стенки кисты
- Осмотр кисты почек
- Прижигание стенки кисты почки
- Уплотнение полости кисты рассасывающейся марлей
Начало страницы
Возможные риски и осложнения
Как и при любой другой серьезной операции, при лапароскопической аблации кисты почек могут возникать осложнения, хотя и редко.Потенциальные риски и осложнения при этой операции включают, помимо прочего, следующее:
- Кровотечение : Кровопотеря во время этой процедуры обычно составляет менее 100 куб. См с редкой необходимостью переливания крови (<2% пациентов). Если вы заинтересованы в переливании аутологичной крови (сдаче собственной крови) до операции, вы должны сообщить об этом своему хирургу. Это можно организовать на месте в Гейнсвилле, Флорида, в региональном центре крови Civitan или в местном отделении Красного Креста.
- Инфекция : Хотя пациентам вводят внутривенно антибиотики широкого спектра действия непосредственно перед операцией, инфекции мочевыводящих путей и кожных разрезов все еще могут возникать, но встречаются редко. Если после операции у вас появятся какие-либо признаки или симптомы инфекции (лихорадка, выделения из разрезов или покраснение вокруг разрезов, частое мочеиспускание / дискомфорт, боль), пожалуйста, немедленно свяжитесь с нами.
- Рецидив кисты: Хотя лапароскопическая абляция кисты почки очень эффективна, она связана с вероятностью 5-10% рецидива кисты.
- Постоянная боль: Некоторые пациенты, перенесшие лапароскопическую аблацию кисты почек, будут продолжать испытывать хроническую боль в почках, несмотря на разрешение кисты при визуализации.
- Утечка мочи: При лечении кисты, которая находится в непосредственной близости от дренажной системы почки, любое небольшое попадание в дренажную систему может привести к утечке мочи из почки в окружающие ткани. В редких случаях утечка мочи может потребовать установки мочеточникового стента и / или катетера Фолея для спонтанного разрешения утечки.
- Травма прилегающей ткани / органа : Прилегающие органы и ткани могут быть повреждены в результате операции, хотя и нечасто. Это включает толстую кишку, кишечник, сосудистые структуры, нервы, мышцы, селезенку, печень, поджелудочную железу и желчный пузырь. Если происходит повреждение полости легкого, может потребоваться небольшая грудная трубка для удаления воздуха, крови и жидкости из области вокруг вашего легкого, что позволит легкому расшириться и работать должным образом. В редких случаях может потребоваться дополнительная операция для устранения неожиданных травм соседних органов.
- Полное удаление почки: В очень редких случаях могут возникнуть обстоятельства, при которых ваш хирург может удалить почку целиком. К ним относятся чрезмерное кровотечение или опухоль, которая появляется в кистах почек, что не было оценено при предоперационных исследованиях. В таких случаях почку, как правило, можно безопасно удалить лапароскопией, и часто не требуется преобразование в открытое хирургическое вмешательство.
- Грыжа : из-за небольших лапароскопических разрезов грыжи на этих участках возникают редко.Кроме того, большие разрезы тщательно закрывают до завершения операции, чтобы свести к минимуму риск образования грыж.
- Переход на открытую хирургию : В редких случаях осложнений или из-за трудностей рассечения с помощью лапароскопической хирургии иногда требуется переход на открытую операцию. Это может привести к большему стандартному открытому разрезу и, возможно, более длительному периоду восстановления.
Начало страницы
Чего ожидать после операции
Сразу после операции вас доставят в палату для восстановления, а затем переведут в больничную палату, когда вы полностью проснетесь и будете бодрствовать.
- Послеоперационная боль: Хотя большинство пациентов в первые несколько дней после операции испытывают легкую боль в местах разрезов, она, как правило, хорошо контролируется с помощью внутривенных обезболивающих, анестезиологической помпы, контролируемой пациентом, или обезболивающих, предоставляемых вашим врачом. медсестра. Вы можете испытывать небольшую преходящую боль в плече (1-2 дня), связанную с углекислым газом, используемым для надувания живота во время лапароскопической или роботизированной операции.
- Тошнота: Тошнота является обычным явлением после любой операции, особенно связанной с общей анестезией.Обычно это преходяще и контролируется лекарствами, которые при необходимости может принимать медсестра.
- Мочевой катетер: Мочевой катетер (также называемый катетером Фолея) устанавливается для дренирования мочевого пузыря во время операции, когда вы спите. Это делается для того, чтобы контролировать диурез в течение первого дня или около того после операции. Обычно медсестра убирает ее, когда вы начинаете комфортно ходить. Нередко бывает, что моча окрашена в кровь в течение нескольких дней после операции, когда катетер установлен.
- Дренаж с боковой стороны: Во время операции будет помещена небольшая прозрачная трубка или дренаж, выходящий из боковой стороны вашего бока. Сливной поток будет казаться кровавым, но он должен быть минимальным. Дренаж в первую очередь служит для выявления чрезмерного кровотечения или утечки мочи из места удаления кисты. Дренаж обычно удаляется в день выписки из больницы, если производительность остается низкой.
- Мочеточниковый стент: В редких случаях во время операции устанавливают небольшую пластиковую гибкую трубку, называемую мочеточниковым стентом, чтобы опустить почку к мочевому пузырю.Обычно это происходит в тех случаях, когда удаление кисты происходит в непосредственной близости от собирательной системы или дренажного тракта вашей почки и есть подозрение на попадание в этот тракт. Решение о том, устанавливать ли мочеточниковый стент или нет, будет основываться на индивидуальных обстоятельствах и мнении вашего хирурга. Стент служит для облегчения оттока мочи в мочевой пузырь, а не из места абляции. Позже стент будет удален вашим хирургом в офисе.
- Диета: Ваша диета будет постепенно улучшаться после операции с жидкости на твердую пищу в зависимости от переносимости.Часто бывает, что ваш аппетит будет снижаться в течение недели после операции. Кроме того, ваша кишечная функция часто замедляется из-за последствий хирургического вмешательства и общей анестезии. Именно по этим двум причинам мы рекомендуем принимать внутрь только небольшое количество жидкости за один раз, пока у вас не начнутся газы и не вернется аппетит. Между тем, ваш внутривенный катетер будет обеспечивать необходимое увлажнение вашего тела по мере улучшения перорального приема.
- Усталость: Усталость является довольно частым явлением после операции и должна пройти через несколько недель после операции.
- Стимулирующая спирометрия: Ожидается, что вы будете выполнять несколько очень простых дыхательных упражнений для предотвращения респираторных инфекций с помощью стимулирующего устройства спирометрии (эти упражнения вам объяснят медперсонал во время вашего пребывания в больнице). Кашель и глубокое дыхание являются важной частью вашего выздоровления и помогают предотвратить пневмонию и другие легочные осложнения.
- Передвижение: Вечером перед операцией очень важно встать с постели и начать ходить под наблюдением медсестры или члена семьи, чтобы предотвратить образование тромбов в ногах.Вы также можете рассчитывать на то, что вокруг ваших голеней и икры будут обертывать SCD (устройства последовательного сжатия), чтобы предотвратить образование тромбов, называемых тромбозом глубоких вен, в ваших ногах. В дни после операции пациентам рекомендуется ходить по коридорам не менее 4-6 раз в день. Это служит для дальнейшего уменьшения тромбоза глубоких вен и ускорения восстановления функции кишечника.
- Запор / газовые спазмы: Вы можете испытывать вялость кишечника в течение нескольких дней после операции из-за анестезии.Обычно для решения этой проблемы назначают суппозитории и смягчители стула. Ежедневный прием чайной ложки минерального масла дома также поможет предотвратить запор. Наркотические обезболивающие также могут вызывать запор, поэтому пациентам рекомендуется прекратить прием любых наркотических обезболивающих сразу после перенесенной операции.
- Пребывание в больнице: Продолжительность пребывания в больнице после лапароскопической аблации кисты почки обычно составляет 1 день.
Начало страницы
Чего ожидать после выписки из больницы
- Обезболивание : Большинству пациентов может потребоваться от одного до двух дней перорального приема наркотических обезболивающих, после чего Тайленола повышенной силы обычно достаточно для снятия боли.Опять же, следует свести к минимуму употребление наркотиков, чтобы избежать запоров и чрезмерной седации.
- Принятие душа : Пациенты могут принять душ сразу после выписки из больницы, чтобы их разрезы намокли. Выйдя из душа, высушите места разрезов и избегайте использования тяжелых кремов или лосьонов. Не рекомендуется принимать ванны или горячие ванны в первые 2 недели, так как это позволит надолго замачивать разрезы и повысить риск заражения. Вы можете принять душ после возвращения домой из больницы.Места ранок могут намокнуть, но их необходимо промокнуть насухо сразу после душа. Клейкие ленты через разрезы, называемые Steri-strips, можно удалить через неделю после операции. Швы под кожей рассосутся через 4-6 недель.
- Активность : Настоятельно рекомендуется ходить 4-6 раз в день в течение первых двух недель после операции по ровной поверхности, поскольку продолжительное сидение или лежание может увеличить риск пневмонии и тромбоза глубоких вен. Подниматься по лестнице допустимо.После операции не поднимайте тяжестей или не напрягайтесь в течение 4 недель. Пациенты могут начать водить машину после того, как они перестанут принимать наркотические обезболивающие и обретут полный диапазон движений в области талии. Большинство пациентов могут вернуться к полной активности, включая работу, в среднем через 3-4 недели после операции.
- Диета : Пациенты могут возобновить обычную диету по мере переносимости.
- Контрольный прием: Пациенты должны записаться на контрольный прием к своему хирургу, позвонив в урологическую клинику UF & Shands Medical Plaza по телефону 352.265,8240 . Ваш хирург сообщит вам время и график посещений клиники после операции.
- Результаты патологии : Результаты патологии после вашей операции обычно доступны через неделю после операции. Ваши результаты будут обсуждены с вами по телефону или непосредственно в офисе во время повторного визита в клинику.
Начало страницы
Часто задаваемые вопросы (FAQ)
В чем преимущество лапароскопической абляции кисты почки по сравнению с открытой операцией?
- Лапароскопическая операция на почках для лечения симптоматических кист имеет значительные преимущества для пациента, включая уменьшение кровопотери и переливаний, уменьшение боли, более короткое пребывание в больнице, улучшение косметического состояния и более быстрое выздоровление по сравнению с открытой операцией.Таким образом, он стал стандартом хирургического лечения симптоматических рецидивирующих кист почек. Опубликованные результаты лапароскопической аблации кисты почки сопоставимы с открытой аблацией кисты почек с точки зрения разрешения кисты и симптомов.
- Показатель успеха с точки зрения полного рентгенологического разрешения обработанной кисты составляет примерно 90%, а симптоматическое облегчение — примерно 95%.
- В целом особых минусов нет; однако в некоторых ситуациях может потребоваться открытая операция (см. ниже).
- Пациенты, ранее перенесшие несколько обширных операций на брюшной полости, особенно в анамнезе. Операция на почках может привести к чрезмерному рубцеванию вокруг почки и кисты и, следовательно, не может быть идеальным вариантом для лапароскопического доступа.Пациенты с такими заболеваниями, как тяжелые легкие и сердечные заболевания, могут не переносить лапароскопический доступ из-за необходимости общего наркоза.
- Хотя это бывает крайне редко, может потребоваться преобразование в открытое хирургическое вмешательство, если при лапароскопическом доступе возникают трудности с рассечением. Наши хирурги обучены как открытым хирургическим доступам, так и лапароскопии, и поэтому хорошо оснащены, чтобы при необходимости завершить операцию открытым способом.
Начало страницы
.
