Прием антибиотиков при заболевании гриппом превращается в бессмысленное и смертельно опасное самолечение
Февраль — вроде традиционной эпидемии гриппа нет, но кое-где по стране вспышки вирусной инфекции. В Тюмени, например, закрыто много школ, в Петербурге, во многих городах. Я не доктор. Но все-таки хочу напомнить одну простую вещь. У нас по-прежнему многие, пытаясь вылечить острую респираторную вирусную инфекцию, ОРВИ, упрямо принимают антибиотики. Надо нам всем выучить. Антибиотики вирусы не убивают.
Антибиотики убивают бактерии. А бактерии и вирусы — это совершенно разные микроорганизмы. Болезнетворные бактерии вызывают холеру, тиф, туберкулез — все мы знаем бактерию под названием палочка Коха. Или какая-нибудь прости господи, бледная спирохета. Бактерии вызывают разные воспаление — во время войны миллионы раненых были спасены антибиотиками. А вот на вирусы антибиотики не действуют.
На них вообще почти ничего не действует. Организм сам должен бороться. Поэтому врачи прописывают покой и много пить воды, чтобы выводить из организма яды — продукты вредной деятельности вирусов. А принимать антибиотики от вирусов не только бесполезно, но и смертельно опасно.
А принимать антибиотики от вирусов не только бесполезно, но и смертельно опасно.
Благодаря интернету сейчас все немножко медики. Но в стране разгар эпидемии, школы закрываются на карантин и студенты медицинских вузов вышли на улицу, чтобы поговорить.
— Сейчас такой вирус, что основным симптомом бывает потеря голоса.
— Боль в горле, увеличение лимфоузлов, температура.
— Анитибиотики сами не пьем, это плохо.
Казалось бы, что нового можно рассказать о гриппе? Но опрос Всемирной Организации Здравоохранения показал, что 67% россиян уверены: простуду и вирусную инфекцию можно лечить антибиотиком.
«Часто горло болит. И ОРЗ, ОРВИ тоже бывает часто. Поэтому вот и приходится иногда лечиться, самолечением, не знаю, я считаю, что антибиотики больше помогут, наверное, поэтому я пью антибиотики», — говорит пациентка Пермской краевой клинической инфекционной больницы Надежда Долгих.
Надежда Долгих годами пила антибиотики, и только когда попала в больницу с осложнением, узнала, что лечение было неправильным.
«Вирус гриппа не лечится антибиотиком, для вируса существуют специальные противовирусные препараты», — поясняет врач-инфекционист, и.о. заведующей первым отделением ГБУЗ ПК Пермская краевая клиническая инфекционная больница Марина Зернина.
Антибиотик побеждает бактерии, но бессилен против вирусов. Бактерии и вирусы — это не одно и то же! А миллионы людей по всему миру воюют с ними одним волшебным средством.
«Имейте в виду, что антибиотики не помогут вам в ряде случаев, иногда могут нанести вред. Антибиотики — очень важная группа лекарственных препаратов, ее надо сберечь до тех ситуаций, когда они действительно важны и нужны», — подчеркивает руководитель лаборатории антибиотикорезистентности НИИ антимикробной химиотерапии СГМА Михаил Эйдельштейн.
На этих захватывающих кадрах клетка лейкоцита гоняется за бактериями стафилококка. Иммунитет работает как полицейский. Раз, и поймал одну. Но антибиотик-пенициллин, который ученый Александр Флеминг открыл в 1928 году, убивал стафилококки с эффектом бомбы. Революция в медицине!
Революция в медицине!
Радоваться, однако, пришлось не долго. Бактерии — древнейшие организмы на земле, самые живучие! Обитают даже на ледниках и вулканах. Спустя 90 лет, например, стафилококки научились переводить своего врага — пенициллин — в неактивную форму. Этот шаг эволюции случился благодаря в том числе Надежде Долгих из Перми и миллионам других людей, которые принимают антибиотики почти как витамины.
«Бесконтрольный прием антибиотиков населением создал гигантскую проблему. Мы разрабатываем новые препараты, через какое-то время к ним развивается устойчивость. В перспективе 10-15 лет мы придем к ситуации, когда банальнейшие инфекции, самые простые, с которыми мы сталкиваемся в повседневной жизни, не будут поддаваться лечению антибиотиками», — говорит Михаил Эйдельштейн.
В этой лаборатории изучают организмы, резистентные к антибиотикам. Ученые работают над новым поколением препаратов. Но, несмотря на успехи, этот процесс напоминает гонку за собственным хвостом.
«В мире около 700 тысяч человек умирает в год от инфекций, вызванных устойчивыми к антибиотикам микроорганизмами. Если устойчивость будет нарастать такими же темпами, то к 2050 году ежегодно в худшем варианте будет умирать до 10 миллионов человек — больше, чем в онкологии», — говорит главный внештатный специалист по клинической микробиологии и антимикробной резистентности Министерства здравоохранения РФ Роман Козлов.
Если устойчивость будет нарастать такими же темпами, то к 2050 году ежегодно в худшем варианте будет умирать до 10 миллионов человек — больше, чем в онкологии», — говорит главный внештатный специалист по клинической микробиологии и антимикробной резистентности Министерства здравоохранения РФ Роман Козлов.
Международные организации прогнозируют, что устойчивость к антибиотикам может отбросить человечество на 100 лет назад. Зависимость простая — чем чаще люди пьют антибиотики, тем больше появляется неуязвимых бактерий.
Перед приемом антибактериальных препаратов люди скорее обратятся к соседям, чем к врачу. Терапевт Светлана Выдрина регулярно наблюдает результаты такого лечения.
«Есть такие, которые приходят после курса антибиотиков, которые уже и на этом курсе антибиотиков получили какие-то осложнения, и им нужно уже подбирать другие антибиотики», — рассказывает главный внештатный терапевт Министерства здравоохранения, семьи и социального благополучия Ульяновской области Светлана Выдрина.
Но после неудачного курса антибиотиков организм ослаб, а бактерии только окрепли. Подобрать тип и дозировку антибиотика может только врач, и обращаться к нему нужно до начала лечения.
«Мне знакомая порекомендовала антибиотик, у нас уже третий раз подряд он болеет, и вот я хотела с вами посоветоваться, стоит ли его применять?» — обращается пациентка к врачу-педиатру.
«На данный момент у вас больше признаки вирусной инфекции, соответственно, антибиотик в данном случае вам не нужен», — объясняет и.о. заведующей поликлиникой № 9 ГУЗ ДГКБ г. Ульяновска, врач-педиатр Альфия Мингалимова.
Люди хоть и стремятся пить антибиотики, но по статистике каждый четвертый пациент бросает курс, как только чувствует улучшение. Это опять же помогает бактериям вырабатывать устойчивость к лекарству.
Другая проблема, по данным ВОЗ, неквалифицированные врачи, которые боятся брать на себя ответственность и назначают антибиотик для профилактики.
«Вот тут же, придя, он прописывает антибиотик, мы отказываемся от этого и просим, чтобы нам сделали сперва анализ, и потом уже на основании этого выписали, нужно или не нужно. И, кстати, чаще всего по анализам не требовался антибиотик. Хотя первоначально педиатр настаивала», — рассказывает Алевтина Семенова.
И, кстати, чаще всего по анализам не требовался антибиотик. Хотя первоначально педиатр настаивала», — рассказывает Алевтина Семенова.
Алевтина Семенова — многодетная мать. Вспоминает, когда только родила первого ребенка, тоже думала, что антибиотики лучше пропить для профилактики. Спустя годы наблюдений за детьми поняла, что лучшая профилактика — это здоровый образ жизни. А антибиотики нужно беречь, как драгоценную страховку, которая в лучшем случае и не пригодится.
Когда и как пить антибиотики? Самые распространенные заблуждения » UDF
Андрей Витушко
Кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя» Андрей Витушко — о самых распространенных мифах, которые касаются приема антибиотиков.— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме, — рассказал врач на встрече с родителями в рамках социального проекта «Рождественские встречи «Ты не одна». — Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная. Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ — это вирусы. А антибиотики на вирусы не действуют.
Антибиотик — это лекарственный препарат, который воздействует на бактерии.
Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными. Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше — 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений. Применение антибиотиков при вирусной инфекции не имеет никакого смысла.
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло — это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм.
Многие из вас видели детей, которые ходят в детский сад с зелеными соплями, это не значит, что у них хронический синусит. У них просто не прошел еще насморк, а они пошли в сад. Потом организм подцепил новую вирусную инфекцию, и зеленые сопли идут и идут. Поэтому желто-зеленые выделения из носа — это не всегда синусит и не всегда нужно лечение антибиотиком. За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
Антибиотики всем для профилактики?
В амбулаторной практике профилактически антибиотики применяются очень редко. Если применять антибиотики направо и налево, бактерии очень быстро адаптируются к этим антибактериальным препаратам, и препараты перестают работать.
Первые устойчивые бактерии к пенициллину появились уже через год после того, как стали применять пенициллин. Сразу была такая эйфория: люди считали, что победили все инфекции на свете. Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись. Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал.
Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись. Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал.
Когда мы бесконтрольно применяем антибиотики, то растет количество бактерий, устойчивых ко многим антибактериальным препаратам, и возникает проблема антибиотикорезистентности. Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Кроме того, на фоне бесконтрольного применения антибиотиков возникают грибковые инфекции. Бывает такое, что после применения антибиотиков развивается молочница. Это происходит из-за того, что антибиотики уничтожают не только вредные бактерии, которые могут нанести вред нашему организму, но и полезные. А на грибы они не действуют. И грибы начинают размножаться.
Когда антибиотики нужны?
При бактериальной ангине (особенно стрептококковой).
При мочевых инфекциях.
При бактериальной пневмонии.
В некоторых других случаях (а в каких — решает врач).
Врач назначает антибиотики в каждом случае индивидуально. Не надо просить врача, чтобы он назначал антибиотики или чтобы выписал более сильные препараты. Врач лучше знает, какой препарат в этой ситуации показан и почему правильнее назначать препарат более узкого спектра воздействия. Если мы будем применять его правильно, не будет развиваться устойчивость.
Антибиотики, которые помогли соседке/подружке, необязательно помогут вашему ребенку.
Антибиотики, которые помогли в прошлый раз, необязательно помогут в этот раз, и вообще необязательно нужны сейчас.
Большая проблема Беларуси в том, что антибиотики продаются без рецепта. Таким образом мы провоцируем людей на бесконтрольное применение антибиотиков. В Японии есть люди, которым по 40-50 лет, и они ни разу в жизни не употребляли антибиотики. Таких людей очень много. В этой стране с 50-х годов введены ограничения на применение антибиотиков, и японцы не вымерли..gif)
Как правильно принимать антибиотики?
Так, как вам рекомендовали!
Три раза в сутки, а не три раза в день! Антибиотики должны дозироваться не три раза в день, а через равные интервалы времени в сутки, чтобы концентрация антибиотика в крови была одинаковая. В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
Если препарат нужно давать 3 раза в сутки, мы сталкиваемся с проблемой, что в 6 часов ребенок еще спит, а в 22 уже спит. Тогда нужно спросить у доктора, есть ли подходящие препараты с меньшей кратностью применения, например, 2 раза в сутки, чтобы давать в 9 утра и 9 вечера, например.
Так долго, как рекомендовал врач! На фоне приема препарата на 2-3 сутки пациенту должно стать легче. Если лучше не стало, пациент вялый, появляются новые симптомы, значит, можно подумать, что антибиотик не работает. Надо снова показаться врачу..jpg)
Бывают такие ситуации, когда пациенту стало лучше, и антибиотик бросили пить. Это неправильно. Так мы тренируем бактерии, и в следующий раз антибиотик может не подействовать на эту инфекцию, придется применять более серьезный препарат.
Нет таких ситуаций, когда показан антибиотик внутримышечно. Это форма насилия. Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки.
Если человек не может пить и есть, ему надо ехать в больницу. Дети могут легко обезвоживаться, это очень серьезно. В больнице можно поставить катетер и вводить антибиотики внутривенно. Внутримышечно же вводятся сразу несколько препаратов – антибиотик и препарат для обезболивания. Это два препарата с высокой аллергенностью. Нет причин для ввода антибиотика внутримышечно.
Побочные эффекты антибактериальной терапии
Когда врач принимает решение лечить антибиотиком, есть вероятность развития побочных эффектов. Они встречаются часто – у 10% пациентов.
Аллергические реакции (антибиотики — чемпионы по аллергенности среди всех медикаментов).
Сыпь.
Тошнота, рвота, диарея.
Развитие грибковой инфекции.
Боль в животе и др.
Вопросы из зала
Несмотря на подробный рассказ, после окончания лекции молодые мамы задали наболевшие вопросы Андрею Витушко.
— Когда показан антибиотик?
— Я не могу в короткой форме рассказать, когда назначаются антибиотики, этому учатся годами.
— Почему врачи часто назначают антибиотик?
— Это пережиток советской педиатрии, когда за здоровье пациента отвечал врач. Считается, что врач виноват в том, что у одного из 10 детей с соплями развилась бактериальная инфекция — это доктор не досмотрел. Поэтому врачу проще назначить антибиотик сразу.
На основании того, что у врача 1,5 участка детей, и он не может гарантировать, что этот человек снова придет на прием и врач повторно сможет оценить ситуацию. На основании того, что он не может гарантировать, что эта мама, выписавшись из больницы, не пойдет и не напишет на него жалобу. Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
— Может ли анализ крови дать ответ, нужен ли антибиотик?
— Анализ крови — это хорошая вещь, но не в первый день. Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
— Когда нужно пить полезные бактерии? Одни врачи рекомендуют принимать их вместе с антибиотиками, другие — после курса антибиотиков, а кто-то говорит, что вообще не нужно их пить.
— Вашему организму в принципе они не нужны. Если после окончания курса терапии антибиотиками имеются проблемы со стулом, тогда можно подумать. Но с научной базой, что это действительно необходимо, пока слабовато.
Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
Министерство здравоохранения
В нашей стране
укоренилось мнение: если хочешь быстрее выздороветь, принимай антибиотики. Это весьма опасное заблуждение. На самом деле
антибиотики лечат далеко не все, зато вред организму могут нанести весьма
существенный.
Это весьма опасное заблуждение. На самом деле
антибиотики лечат далеко не все, зато вред организму могут нанести весьма
существенный.
Совершенно бесполезно лечить антибиотиками вирусные заболевания: краснуху, гепатиты, грипп, ОРВИ, герпес, потому что на эти болезни антибиотики не действуют. Так же бесполезно использовать антибиотики при повышенной температуре, расстройствах кишечника, воспалительных процессах, т.к. они не обладают жаропонижающим, обезболивающим или противовоспалительным действием. Антибиотики не действуют на грибки, в том числе грибки рода Кандида, вызывающие молочницу. Не могут антибиотики бороться с глистами и прочими паразитами, являющимися причиной некоторых инфекционных заболеваний.
В прошлом считалось, что
антибиотики нужно назначать при самых незначительных признаках инфекции. Однако
применение этих средств по любому поводу привело к возникновению лекарственной
устойчивости — на некоторые виды бактерий уже не действует ни один антибиотик.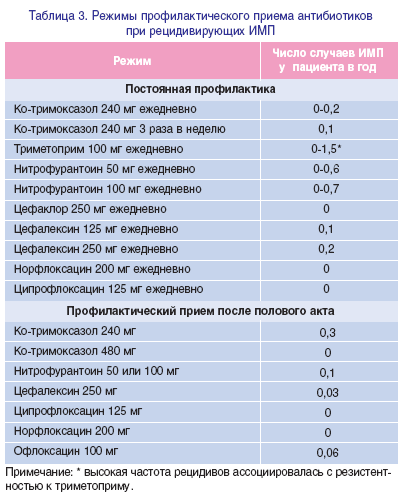 Особенно быстро устойчивость микроорганизмов, являющихся возбудителем инфекции,
развивается при условии использования
человеком одного и того же антибиотика или разных антибиотиков из одной
группы. Плодами бесконтрольного потребления антибиотиков стали: аллергические
реакции, дисбактериоз, ряд аутоиммунных заболеваний, таких как ревматоидный
артрит, системная красная волчанка, а так же видоизмененные
менингит, воспаление легких, туберкулез, брюшной тиф. Вылечить эти болезни
стало невероятно трудно, или даже невозможно.
Особенно быстро устойчивость микроорганизмов, являющихся возбудителем инфекции,
развивается при условии использования
человеком одного и того же антибиотика или разных антибиотиков из одной
группы. Плодами бесконтрольного потребления антибиотиков стали: аллергические
реакции, дисбактериоз, ряд аутоиммунных заболеваний, таких как ревматоидный
артрит, системная красная волчанка, а так же видоизмененные
менингит, воспаление легких, туберкулез, брюшной тиф. Вылечить эти болезни
стало невероятно трудно, или даже невозможно.
Необходимо знать, что самолечение антибиотиками приводит к результату обратному противоположному: вы по-прежнему больны, а вот определить, чем именно, врачу становиться труднее, так как на фоне антибиотиков болезнь может иметь «стертые» симптомы.
Следует
запомнить, что антибиотики может назначать только врач, а не соседи или лучшие
друзья. Только медик может определить тяжесть заболевания, учесть сопутствующие
заболевания, поставить правильный диагноз и назначить адекватное лечение, подобрав
дозу, вид и способ введения антибиотика для каждого пациента, а значит свести к
минимуму возможность осложнений и побочных действий.
Только медик может определить тяжесть заболевания, учесть сопутствующие
заболевания, поставить правильный диагноз и назначить адекватное лечение, подобрав
дозу, вид и способ введения антибиотика для каждого пациента, а значит свести к
минимуму возможность осложнений и побочных действий.
Лечение должно проводиться в полном объеме – длительность приема, режим и доза препарата должны соответствовать предписаниям лечащего врача. Использование повышенных доз антибиотика («для большей эффективности») приводит к поражению печени и почек. Снижение доз загоняет инфекцию вглубь и способствует возникновению новых штаммов бактерий. Обязательно пропивайте курс лечения полностью даже в том случае, если вы почувствовали значительное улучшение раньше окончания назначенного курса, иначе болезнь вернется, но этот антибиотик уже не поможет, потому что у бактерий появится устойчивость к нему.
Обратите внимание на применяемые Вами лекарственные препараты; не используйте антибиотики без назначения врача.
Антибиотики: враги или друзья?
Число жизней, которые были спасены благодаря антибиотикам, огромно. Существуют болезни, при которых без антибиотиков не обойтись. Но есть и такие, при которых назначение антибиотиков не просто бесполезно, но и противопоказано. Конечно, окончательное решение о том, назначать антибиотик или нет, должен врач, но и родители должны понимать, когда антибиотик может навредить, а когда принести пользу.
Это бактерия или вирус?
Антибиотики необходимы при бактериальной инфекции. Если болезнь носит вирусный характер, антибиотики только подорвут иммунитет и не помогут в лечении. По статистике практически 80% всех простудных заболеваний у малышей вызваны вирусами. Почему же многие педиатры выписывают детям антибиотики? Они объясняют это тем, что часто вирусная инфекция осложняется бактериальной инфекцией.
На практике это выглядит следующим образом: малыш заболел и когда он уже пошел на поправку, все началось заново. При вирусной инфекции выделения из носа жидкие, прозрачные, а при бактериальной – зеленые, густые или желтые.
Простудой называется заболевание бактериального и вирусного характера. Когда у болезни вирусная природа лечиться нужно средствами, укрепляющими иммунитет и противовирусными препаратами. Если болезнь развивается из-за бактерий, то лечиться нужно антибиотиками. При небольших недомоганиях, рините или обложенном горле не стоит сразу давать ребенку антибиотики. Горло можно начать полоскать содовым раствором, нос промывать морской водой. А вот при гнойном отите, гайморите, пневмонии без антибиотиков трудно будет обойтись. Но это не означает, что нужно самостоятельно назначать антибиотики ребенку. ЭТО ОПАСНО! Малыша обязательно должен осмотреть врач!
Как правило, педиатры назначают антибиотики широкого спектра действия. Хотя идеальное назначение может быть только тогда, когда определена чувствительность микробов к тем или иным антибиотиков, и какая именно бактерия виновата в болезни.
В обычной поликлинике такой анализ не назначается, поскольку результаты будут готовы только через неделю, а лечение необходимо сейчас. При таких болезнях, как гнойный отит и острая пневмония, время нужно экономить.
Что делать маме, если педиатр назначил антибиотики? Попросите врача объяснить, для чего были назначены антибиотики. Не спорьте с врачом, просто попытайтесь выяснить, почему врач подозревает у малыша бактериальную инфекцию. Не лишним будет направление на анализы, которые смогут определить, какой характер носит заболевание.
Лабораторные исследования мочи и крови смогут показать есть ли в организме малыша инфекции. Если у ребенка гайморит нужно сдать мазок из носа. Делается бакпосев, в результате которого определяется тип бактерии. Проводится исследование на чувствительность бактерии к антибиотикам. Если не поможет назначенный врачом препарат, данный анализ поможет определить правильность дальнейшего лечения.
Когда педиатр отказывается выписывать направление на анализы, а состояние ребенка тяжелое, можно провести исследование в любой частной лаборатории платно без направления. Наблюдаются случаи, когда бактерии проявляют суперустойчивость ко многим видам антибиотиков.
Антибиотики и температура
Антибиотики не снижают температуру. Они направлены на борьбу с воспалением, которое вызвано бактериями. Чаще всего снижение температуры при приеме антибиотиков происходит через несколько дней. Если у ребенка повышенная температура дайте жаропонижающее средство (ибупрофен или парацетамол).
Антибиотики выпускаются для детей в виде растворимых таблеток, которые дают вместе с жидкостью. Есть порошки, из которых готовят суспензию. Антибиотики в виде сиропов легче всего давать маленьким детям.
Антибиотики и возраст ребенка
Возраст ребенка обязательно учитывается при назначении антибиотиков. Также следует учитывать, где заболел малыш, в больничных или домашних условиях.
При продолжительном лечении свыше двух недель наступает привыкание к антибиотикам. Поэтому желательно, чтобы курс антибиотиков не превышал семи дней. Если болезнь не поддается лечению, следует поменять антибиотик на более мощный.
Восстановление микрофлоры
Вместе с патогенной флорой антибиотики убивают и полезную. Это может вызвать дисбактериоз. Из-за нарушения баланса полезных и вредных бактерий в организме появляются проблемы со стулом, диатез, потеря аппетита. Поэтому не следует назначать антибиотики для профилактики и превышать курс, который рекомендовал врач.
Для восстановления микрофлоры нужно принимать специальные препараты, состоящие из бифидо — и лактобактерии. Во время и после курса антибиотиков полезно давать ребенку кисломолочные продукты.
Arpimed
Если вы беременны или вскармливаете грудью, подозреваете, что беременны или планируете иметь ребенка, проконсультируйтесь с лечащим врачом прежде, чем принимать это лекарство. Врач сравнит предполагаемую пользу применения препарата для матери против потенциального риск для ребенка.
Вождение транспортных средств и управление механизмами:
Цефтриаксон может вызвать головокружение. Если Вы чувствуете головокружение, не садитесь за руль или не используйте любые другие механизмы. Обратитесь к лечащему врачу, если Вы испытываете эти симптомы.
Как принимать Цефтриаксон
Цефтриаксон обычно вводится врачом или медсестрой. Принимается в виде:
- Капельница (внутривенная инфузия) или в инъекция непосредственно в вену.
- Внутримышечная инъекция.
Препарат приготавливается врачом, фармацевтом или медсестрой и не должен быть смешан с или дан в тоже самое время, что и кальцийсодержащая инъекция.
Обычная доза:
Ваш лечащий врач определит правильную дозу Цефтриаксона для Вас. Доза будет зависеть от тяжести и типа инфекции; используете ли Вы какие-либо другие антибиотики; Ваш вес и возраст; насколько хорошо Ваши почки и печень функционируют. Продолжительность курса лечения зависит от типа инфекции.
Применение у взрослых, пожилых и детей в возрасте от 12 лет и массой тела превышающей или равной 50 килограммам:
От 1 до 2 г цефтриаксона 1 раз в сутки в зависимости от тяжести и типа инфекции. Если у Вас тяжелая форма инфекции, то ваш лечащий врач назначит более высокую дозу (до 4 г 1 раз в сутки). Если суточная доза превышает 2 г, то её можно принять 1 раз в день или 2 раза в день разделенными дозами.
Применение у новорожденных, младенцев и детей в возрасте от 15 дней до 12 лет с массой тела, менее 50 килограммов:
- 50-80 мг цефтриаксона на каждый килограмм массы тела ребенка 1 раз в сутки в зависимости от тяжести и типа инфекции. Если у ребенка тяжелая форма инфекции, лечащий врач назначит более высокую дозу от 100 мг на каждый килограмм массы тела ребенка до 4 г 1 раз в сутки. Если суточная доза превышает 2 г, то её можно принять 1 раз в сутки или 2 раза в сутки разделенными дозами.
- Детям с массой тела 50 кг и более следует назначать такие же дозы, как и взрослым.
Новорожденные (0-14 дней):
- 20-50 мг цефтриаксона на каждый килограмм массы тела ребенка 1 раз в сутки. Доза зависит от тяжести и типа инфекции.
- Максимальная суточная доза не должна быть более 50 мг на каждый килограмм массы тела ребенка.
Если у Вас проблемы с печенью или почками:
Вы можете принять дозу, отличающуюся от обычной дозы. Ваш лечащий врач определит дозу Цефтриаксона и проведет полное обследование в зависимости от тяжести заболевания печени или почек.
Если Вы приняла больше Цефтриаксона, чем Вам рекомендовано:
Если Вы приняли слишком много препарата, немедленно свяжитесь с врачом или обратитесь в ближайшую больницу или в отделение неотложной помощи.
Если Вы забыли принять Цефтриаксон:
Если Вы забыли принять очередную дозу препарата, принимайте ее сразу, как только вспомнили. Если подошло время для принятия следующей дозы, пропущенную дозу не стоит принимать.
Не следует принимать двойную дозу препарата, чтобы компенсировать пропущенную дозу.
Если Вы хотите прекратить прием Цефтриаксона:
Если Вы намерены прекратить прием Цефтриаксона, Вам следует обратиться к своему лечащему врачу за консультацией. Если у Вас возникли дополнительные вопросы по Цефтриаксону, обратитесь к своему лечащему врачу или фармацевту.
нужно ли пить лекарства, которые назначают врачи от ковида, и помогают ли антибиотики
Три дня назад потеряла обоняние и позвонила в скорую, но врачи не приехали, так как температуры не было. Я купила в аптеке «Кагоцел» и сама сходила в частную клинику на КТ, которая выявила 10% поражения легких.
Там же мне дали направление на ПЦР — результат еще не пришел — и сказали, что я могу лечиться дома. Врач отменила «Кагоцел», а взамен назначила азитромицин, «Нобазит» и витамин С, велела пить бульон и регулярно измерять температуру. Если не станет хуже через неделю, посоветовали продолжить пить витамин С, принимать мелатонин, витамины D3 и В6, а еще «Максилак».
Все это правда поможет вылечить коронавирусную инфекцию?
Дарья
Эффективность большинства назначенных вам средств при COVID-19 никто не проверял. Тем не менее некоторые перечисленные советы все-таки соответствуют международным и российским клиническим рекомендациям.
Даниил Давыдов
медицинский журналист
Профиль автораЧто такое клинические рекомендации
А поскольку ученые все время получают дополнительную информацию, рекомендации по лечению коронавирусной болезни постоянно обновляются. В своем ответе я буду опираться на версии, актуальные на 27 октября 2020 года.
Российские клинические рекомендации разрабатывают и обновляют эксперты из Минздрава. Последняя актуальная версия — № 9 от 26 октября 2020 года.
Временные методические рекомендации МинздраваPDF, 11 МБ
Еще существуют рекомендации, разработанные международным медицинским сообществом. Самыми авторитетными считаются инструкции Всемирной организации здравоохранения, ВОЗ, и Национального института здоровья США — NIH.
Клиническое ведение COVID-19 — рекомендации ВОЗPDF, 2,2 МБ
Коронавирусная болезнь, рекомендации по лечению — инструкции NIHPDF, 3 МБ
На основе этих двух документов составлены национальные рекомендации Канады, Европы, Австралии, Японии и Индии. А также написан раздел международного учебника для врачей Uptodate, посвященный коронавирусной болезни.
Клинические рекомендации из разных стран могут ощутимо отличаться друг от друга. Например, в обновленных недавно рекомендациях Минздрава до сих пор есть противомалярийное лекарство гидроксихлорохин, тогда как остальные страны отказались от его применения. Есть и другие важные отличия — о них расскажу ниже.
Теперь разберу все, что назначила вам врач, чтобы понять, насколько это соответствует официальным рекомендациям по лечению коронавирусной болезни.
Осторожно: перед вами статья из интернета
Наши материалы написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Отправили болеть домой
Согласно и российским, и международным клиническим рекомендациям решение о госпитализации и набор рекомендуемых лекарств зависят от состояния пациента. Критерии тяжести COVID-19 во всех рекомендациях похожи. В нашей стране коронавирусную болезнь делят на легкую, среднетяжелую, тяжелую и крайне тяжелую.
У вас не было температуры, вы нормально себя чувствовали, а поражение легких оказалось в пределах 10%. Это позволяет счесть ваше состояние среднетяжелым и отправить болеть домой. Тут врач поступила по инструкции.
Оценка результатов КТ — методичка для врачей от «Радиологии Москвы»PDF, 3,4 МБ
Отменили «Кагоцел»
Во всех клинических рекомендациях написано, какими препаратами полагается лечить людей с коронавирусом в среднетяжелом состоянии, которые болеют дома. «Кагоцел» в этом списке отсутствует, так что отменить его было грамотным решением со стороны врача.
В рекомендациях NIH специально оговаривается, что пациентам, которые лечатся дома, не рекомендуется принимать противовирусные средства и иммуномодуляторы. К этим группам относятся такие популярные в России противопростудные средства, как:
- «Ингавирин»;
- «Циклоферон»;
- «Тилорон»;
- «Трекрезан»;
- «Полиоксидоний»;
- «Галавит» и другие.
Авторы российских рекомендаций считают, что легкая и среднетяжелая форма COVID-19 напоминает сезонную простуду. Для ее лечения Минздрав советует закапывать в нос иммуномодулирующий препарат интерферон альфа и принимать противовирусные средства, индуцирующие образование интерферонов, например умифеновир, и противовирусный препарат фавипиравир.
При этом в международные рекомендации по лечению простуды эти препараты не входят, потому что доказательств их эффективности недостаточно.
Как лечиться экономно
Или не платить за лечение вообще. Расскажем в нашей рассылке вместе с другими материалами о деньгах
Велели регулярно измерять температуру и пить бульон
Совет следить за самочувствием есть во всех клинических рекомендациях. Если температура поднимется выше 38 °С и станет трудно дышать, значит, состояние ухудшилось. Нужно позвонить врачу, чтобы он проконсультировал, как действовать дальше.
Что касается совета пить побольше жидкости, то это стандартная рекомендация при простуде. Доказательств того, что обильное питье, включая бульон, помогает скорее выздороветь или улучшает самочувствие, не существует. Но и вреда такая диета не причинит. Главное — не заставлять себя пить через силу: избыток жидкости тоже может навредить. При простуде вполне достаточно пары-тройки чашек теплого чая или бульона в день.
УЧЕБНИК
Расскажем, как лечиться грамотно
Курс о том, как выбирать медицинские услуги, лекарства и страховку, чтобы не терять деньги
Начать учитьсяНазначили кучу лекарств и витаминов
Препараты, которые вам посоветовали в частной клинике, только отчасти соответствуют временным российским рекомендациям по лечению коронавирусной болезни и совсем не упоминаются в международных.
Азитромицин — единственный препарат из вашего списка, который есть в российских клинических рекомендациях. Согласно им врачи могут назначить пациентам со среднетяжелой коронавирусной болезнью этот антибиотик, если подозревают, что к вирусу присоединилась бактериальная инфекция. Подозрение должно быть обоснованным, одного осмотра недостаточно: чтобы уверенно назначать антибиотики, нужно получить результаты прокальцитонинового теста и общего анализа крови. А у пациента должна быть гнойная мокрота — это когда при кашле отхаркивается зеленоватая слизь.
Витамин С уменьшает воспаление и защищает клеточные мембраны от повреждений. Поскольку при тяжелой коронавирусной болезни часто возникает тяжелое воспаление легочной ткани, есть шанс, что витамин С в больших дозах может пригодиться для лечения осложнений.
Тем не менее завершенных клинических испытаний на этот счет пока нет, а те, что есть, неубедительны. Людям с коронавирусной болезнью легкой и средней тяжести витамин С точно не поможет, потому что у них нет серьезного воспаления. При обычной простуде витамин С бесполезен. В клинических рекомендациях по лечению COVID-19 он тоже отсутствует.
Почему витамины С и D не помогают при коронавирусной болезни — инструкции NIHPDF, 3 МБ
Витамин D3 способен усиливать активность иммунных клеток, поэтому есть шанс, что это укрепит сопротивляемость организма при COVID-19. Но поможет витамин D3 или нет, пока точно неизвестно, поскольку клинические испытания не завершены. В российских и международных клинических рекомендациях по лечению COVID-19 витамина D3 нет.
Витамин В6. Витамины группы В тоже нужны для нормальной работы иммунитета, поэтому некоторые врачи надеются, что такие добавки пригодятся в качестве дополнения к лечению. Исследования пока не завершены.
Но предпосылок к тому, что витамин В6 окажется эффективным средством от коронавируса, маловато. Пока о витаминах известно лишь то, что они лечат только те болезни, которые связаны с их дефицитом, а от всех остальных заболеваний не помогают. В клинических рекомендациях по коронавирусной болезни витамин В6 отсутствует.
«Нобазит» — российский противовирусный препарат на основе энисамия йодида, производного изоникотиновой кислоты. По заявлению производителя, модифицированная изоникотиновая кислота препятствует проникновению вирусов гриппа и ОРВИ сквозь клеточные мембраны.
Препарат изучен очень плохо: ему посвящены всего два исследования 2018 года. В обоих изучали активность энисамия йодида против вирусов гриппа, причем в первом случае — на человеческих клетках в пробирке, а во втором — на хорьках.
Потенциальные лекарства от COVID-19 — список ВОЗ от 21.03.2020PDF, 921 КБ
Единственная статья об эффективности «Нобазита» против SARS-CoV-2 с 11 мая 2020 года существует только в виде препринта, то есть статья не прошла рецензирование и так и не была опубликована ни в одном научном журнале. Можно считать, что доказательств эффективности «Нобазита» при коронавирусной болезни на сегодняшний день нет.
Препринт статьи об эффективности «Нобазита» при коронавирусной болезни
В российских и международных клинических рекомендациях «Нобазит» отсутствует.
Мелатонин — это гормон, который готовит тело ко сну, а еще способен защищать организм от воспаления, а клеточные мембраны — от окисления. Именно поэтому китайские исследователи предположили, что от мелатонина может быть польза при коронавирусной болезни. Однако на сегодняшний день это не доказано.
«Максилак». В инструкции написано, что этот БАД содержит пробиотики: бифидо- и лактобактерии. Скорее всего, его назначили, чтобы облегчить диарею, которая иногда возникает у пациентов после антибиотиков. Но доказательства пользы при таких симптомах есть только у пробиотиков, в состав которых входят бактерии Saccharomyces boulardii. В составе «Максилака» их нет. Другие пробиотики без этой бактерии свою эффективность в лечении диареи тоже не доказали.
Клиническая эффективность пробиотиков — JPGN
Как быть
Следите за самочувствием и больше отдыхайте. Этот совет есть во всех клинических рекомендациях.
Принимайте лекарства, которые облегчают лихорадку и боль. При обычной простуде для облегчения симптомов принимают нестероидные противовоспалительные препараты — ибупрофен и парацетамол. По данным ВОЗ, при COVID-19 эти лекарства тоже помогают, а вреда не причиняют.
Проконсультируйтесь с другим врачом. В вашем назначении много сомнительных лекарств. А еще непонятно, нужны ли вам антибиотики на самом деле или можно обойтись без них. Имеет смысл обсудить ситуацию еще с одним доктором.
Если у вас есть вопрос о личных финансах, правах и законах, здоровье или образовании, пишите. На самые интересные вопросы ответят эксперты журнала.
«Пожалуйста, не пейте антибиотики и гормоны, которые вам выписали ваши друзья!»
Вокруг COVID-19 и вызываемых им осложнений появилось немало мифов. Низкая информированность людей и недоверие к медицине создали благоприятную среду для бума самолечения. По соцсетям гуляют списки препаратов, не имеющих никакого отношения к настоящему лечению, а люди назначают себе препараты, которые могут привести к драматическому ухудшению их состояния. В интервью «Новой газете» главный врач ГКБ № 23 им. Давыдовского профессор Елена Васильева рассказала о том, какие опасности таит самолечение от коронавируса и что делать не стоит ни в коем случае.
Влад Докшин, Екатерина Ганичева, Глеб Шульц / «Новая газета»
— Давайте поговорим про лечение коронавируса. Кому это лечение действительно необходимо?
— Надо понимать, что примерно 80–85 процентов людей, болеющих ковидом, или самостоятельно выздоравливают, или у них он протекает в относительно легкой форме. Это и очень хорошо, и в то же время большая проблема, потому что люди заразны в этот период. Они не знают, что больны, распространяют вирус, и в этом состоит коварство новой пандемии. Почему огромный процент заболевших выздоравливает самостоятельно? Потому что у нас есть собственная иммунная система. Сначала идет неспецифический иммунный ответ, потом вырабатывается специфический иммунный ответ на данный конкретный вирус, вырабатываются антитела, клетки начинают атаковать другие клетки, зараженные коронавирусом. Надо ли что-то делать в этот период с человеком?
Если он бессимптомно болеет, если у него нет тяжелых сопутствующих заболеваний, его надо оставить в покое. Не нужны антибиотики, не нужны гормоны, не нужен длинный перечень препаратов, который можно перечислять бесконечно. Как у нас сейчас бывает, когда человек заболевает: приходит сначала врач из поликлиники и рекомендует какие-то препараты. Потом пациент спрашивает своих знакомых — одного, другого, третьего. Те присылают списки рекомендованных соседями, друзьями, еще кем-то. Я нередко вижу списки из 20–25 препаратов, которые люди принимают.
Что касается так называемых противовирусных препаратов «ремдесивир» и «фавипиравир», по ним доказательства [эффективности] или не очень весомые, или их вообще нет.
Нет ни одного достоверно доказанного лекарства, которое позволило бы избежать тяжелого течения ковида.
— Когда мы говорим о каких-то препаратах, мне страшно, потому что мы с вами скажем об этом и люди, как мы видели, просто побегут и начнут сметать это с аптечных полок.
— Нет, ни в коем случае нельзя без назначения врача ничего давать. Человек может не знать, например, что ему противопоказаны противосвертывающие препараты. Не бывает лекарств без побочных действий. Если вам говорят, что лекарство без побочных действий, это жульничество. Если лекарство действует, оно действует всегда в обе стороны, оно пользу может приносить и вред. Поэтому надо обязательно по серьезным препаратам всегда советоваться с врачом.
— Давайте еще раз. Если положительный тест на коронавирус, у вас ковид — вы лежите дома. И если нет каких-то серьезных симптомов, то это все как обычная простуда.
— Не просто «лежите дома». Во-первых, не надо лежать, а надо все-таки похаживать по квартире, это профилактика тромбов.
Во-вторых, если поднимается температура и держится несколько дней или она выше 38,5–39 ˚С, конечно, надо посоветоваться с врачом. Если она держится уже достаточно долго или если появляются любые симптомы одышки, необходимо проверить насыщение кислородом. Сейчас есть такая возможность, я знаю, что в Москве дают пульсоксиметры бесплатно. И если пульсоксиметрия ниже 93, например, уже нужно беспокоиться. Если сопровождается одышкой — вызывать врача или скорую.
— А если у человека есть хронические заболевания — диабет, сердечно-сосудистые, — ему что же, сразу надо вещи в больницу собирать или тоже пока не нервничать?
— Во-первых, чем сложнее и тяжелее, тем меньше надо нервничать. Эта паника, она есть, к сожалению, и у многих врачей. Понятно почему: врачи подвержены риску, но паника мешает, паника врачей, паника пациентов мешает реально лечить. Вот чем я занимаюсь несколько часов в день — я занимаюсь психотерапией, веду очень много больных амбулаторно, и моя психотерапия сводится к тому, о чем я только что говорила. Пожалуйста, не надо пить антибиотики, не надо пить гормоны и препараты по длинному списку, присланному друзьями. Все это надо делать только по показаниям. В частности гормоны, когда они даются людям без показаний, то есть пациент не тяжелый, ухудшают прогноз. Они показаны, когда состояние утяжеляется, когда человек зависит от кислорода. А всем остальным их принимать не просто не нужно, а совсем нельзя.
— Вообще паника у людей возникла, когда начали говорить и писать, что у врачей нет единого протокола лечения ковида. Это правда, его нет?
— Это и так, и не так. Когда ковид начался, это была новая болезнь, не знали, как лечить, и вполне оправданно было пробовать разное. Не знали, как течет ковид, не знали многих симптомов, узнавали уже по ходу дела и гораздо позже, через месяц, два, три, четыре. Все новые и новые проявления этого вируса мы видим и сейчас, а тогда стихийно пробовали разные лекарства. Но на сегодняшний день картина совершенно другая.
Сейчас мы знаем, что у 10–15 процентов больных система начинает как бы буксовать, она дает не просто сбой, она начинает из-за этого сбоя гиперактивизироваться.
— То есть атакует?
— Да. Представьте себе, что машина завязла на льду или в глубоком снегу, она начинает шуметь, буксовать. Ты давишь на газ, и она начинает буксовать еще больше. Когда это происходит с организмом, выбрасываются цитокины. Вообще, это полезные для нас вещества: когда они не в больших количествах, они тоже активируют иммунную систему. Но когда их очень много, как бывает при ковиде, так называемый цитокиновый шторм, они могут повреждать ткани. Повреждение ткани приводит к выбросу еще большего количества веществ, которые стимулируют свертывание, начинается гиперкоагуляция; и, собственно, все это многообразие симптомов, которое мы видим, — это и есть проявление вот этих различных цитокинов. Реже это прямое действие вируса. И если это понимаешь, то понятен и протокол, и как лечить, а самое главное, что это уже сейчас подтверждается рандомизированными исследованиями. Вот когда только начинали, был момент абсолютно бездоказательной медицины.
— То есть несколько месяцев 2020 года?
— Да, мы вернулись в историю на 20–30 лет назад, когда не было доказательной медицины. И возвращаясь к протоколу лечения: сейчас в больницу попадают люди, у которых уже развернутая стадия, мы не кладем больных, как было раньше, у которых просто сам факт ковида или положительный тест. На сегодняшний день из препаратов у нас остается «Дексаметазон», данный вовремя, у нас остаются антицитокиновые препараты, и у нас остаются антикоагулянты, которые должны правильно даваться, в правильных дозах, это очень важно. Сейчас мы уже научились многим приемам, как правильно положить пациента, как правильно дать ему кислород, и мы гораздо меньший процент больных берем на ИВЛ и на ЭКМО. Когда к нам попадает пациент, который нуждается в кислороде, первое, что мы делаем, — помещаем его в прон-позицию и даем кислород. В разных видах — это зависит от тяжести состояния.
И практически всем мы даем антикоагулянты, от тромбов.
А дальше мы обязательно берем анализы и смотрим, развился цитокиновый шторм или еще не развился, пора уже его подавлять или не пора. Когда идет кислородная недостаточность и это подтверждается лабораторными анализами, тогда это как раз время, чтобы вводить те или иные или гормоны или антицитокиновые препараты. Одновременно мы обязательно смотрим, нет ли признаков бактериальной инфекции, если их нет, антибиотики тогда не даются. Также мы применяем и свежезамороженную плазму с высоким титром антител к коронавирусу, пока у человека нет еще собственных антител.
— Вы много всего перечислили, но не сказали про КТ, а это самая популярная в народе процедура сейчас.
— КТ нужно делать, только если это необходимо врачу для диагностики.
Мне сейчас обрывают телефон: «А можно у вас сделать КТ?» Никого не беру, как правило!
Собственно, это одна из моих задач в интервью — я очень хочу постараться хоть немножко снять панику. Да, это серьезная инфекция, но паника только помешает. Я уже говорила, это общее правило: чем сильнее вопрос, тем нужно быть спокойнее и сдержаннее и трезво принимать решения.
— То есть, когда весной всех подряд с положительным тестом отправляли на КТ, это просто потому, что не понимали, как с этим работать?
— Знаете, тогда в этом был определенный смысл. Тогда было до 30 процентов ложноотрицательных тестов, а КТ оказалось чувствительнее. И вот это очень сильно сдвинуло понимание в диагностике, и на том этапе это было очень правильно. Сейчас лучше стали тесты, сейчас мы лучше понимаем болезнь, и даже далеко не всегда КТ влияет на наши действия. Потому что бывают люди, у которых есть процесс по поражению легких, но при этом нормальная пульсоксиметрия. А у кого-то, наоборот, процент поражения небольшой, но у него есть фоновое заболевание легких, ему достаточно бывает 20 процентов, поэтому гораздо важнее общее состояние больного, пульсоксиметрия, чем просто цифры КТ.
— Давайте поговорим про антибиотики, которые исчезли из аптек.
— Эта та же тема паники. Слава богу, что их нет, потому что не нужно заниматься самолечением, особенно при коронавирусе.
— Я спрашиваю сейчас не столько про коронавирус, сколько вообще.
— И вообще не надо. Где в мире вы можете купить антибиотик без рецепта? Где?
— А у нас можно купить без рецепта?
— Да! У нас идут и сметают, потому что продается без рецепта. Нигде в Европе, в Америке вы не купите без рецепта антибиотик. Мои друзья, живущие за границей, здесь покупают рецепт и везут к себе.
— Но это как-то помогает, раз они тоже так делают?
— Это неправильно. Массовое бесконтрольное применение антибиотиков — огромная проблема. Развивается резистентность. Но в коронавирусе проблема другая, антибиотики просто почти никому не нужны. Понимаете? Их просто не надо принимать при ковиде дома. Их дают только в больнице и только в определенных ситуациях.
— Пандемия принесла нам хоть что-то хорошее?
— Хорошее в том, что на врачей обратили внимание. Вообще-то, мы и раньше работали, и нам всем могут ночью позвонить — и не обязательно с ковидом: и с инфарктом, с инсультом, — и раньше этого никто не замечал. Очень важно, чтобы с пандемией не кончилось это нормальное отношение к врачам. А то ведь Следственный комитет как активизировался до этого. Врачебные дела пошли, и я очень надеюсь, что это закончится — дела из-за врачебных ошибок. Любой врач, принимающий то или иное решение, не всегда на 100 процентов прав, все-таки болезнь — это всегда какой-то выбор, и ты должен понимать, что при таком анализе [может быть] так, а при таком — иначе… Наша работа сопряжена с определенными рисками, с определенными трудностями, бессонницей, постоянным напряжением, это и было и есть, сейчас это больше, конечно, чем было раньше.
А из грустного — это уровень недоверия к врачам и к вакцинам сейчас. Это чрезвычайно удручает.
Например, вакцина Гамалеи сделана профессиональными людьми, я их знаю много лет, и это серьезные ученые. Да, третья фаза еще не закончена, но она закончится и покажет клиническую эффективность вакцины; безопасность же была исследована еще в первой фазе.
— То есть вакцина — это хорошо и нам нужно прививаться?
— Я сама вакцинировалась «Спутником» и всю свою семью привила. Меня вакцина один раз уже защитила. Так получилось, я была в очень тесном контакте с человеком, который заболел, и были уже все проявления. То есть очень большая концентрация вируса была.
— Получается, только массовое вакцинирование дает коллективный иммунитет, а естественным путем он не нарабатывается?
— Пока нет. В Москве уже много переболело, но пока недостаточно, чтобы дать реальный иммунитет.
— Сейчас людям страшно лишний раз в больнице появиться, даже если у них есть серьезные заболевания. К чему это приводит?
— Большая беда, когда у пациентов с сердечно-сосудистыми заболеваниями появляется затяжной приступ, который может говорить об инфаркте: рука не двигается или нога, — и если подозрение на инсульт, они терпят и не едут в больницу, потому что боятся коронавируса. Но в такой ситуации надо немедленно ехать, просто немедленно.
— Не боясь заразиться коронавирусом?
— Да, потому что медицина — это статистика. Смертность естественная от инфаркта, если его не лечить, — 30–33 процента. Это выше, чем потенциальный риск умереть от ковида, на порядок выше. Поэтому, если подозрение на серьезное заболевание, немедленно надо ехать.
— Вы так говорите, будто у вас есть данные и цифры, что люди в таком серьезном состоянии не едут в больницу.
— Да, это так, и это безумно меня огорчает. К нам приезжают люди на второй, третий день от начала инфаркта, когда совсем плохо, когда сердце уже начинает рваться. Мы стали видеть разрывы — это то, чего мы вообще не видели последние годы. У нас прекрасно — правда — работающая система помощи больным с инфарктом, я даже сама была удивлена результатами. Оказалось, что время доезда скорой помощи до человека с болями в груди как было десять минут, так и осталось, несмотря на всю загруженность скорой на ковиде. Обращайте внимание, если это острая ситуация. Не ждите, звоните в скорую. И наоборот, совершенно не нужно вдруг идти сейчас к врачам проверяться, как у нас любят. Сидели себе дома [безо всяких жалоб] и тут решили провериться. Подождите, пожалуйста, пару месяцев и проверитесь, когда, я надеюсь, будет поспокойней.
Источник: novayagazeta.ru
Когда использовать антибиотики
Антибиотики — это лекарства, используемые для лечения инфекций, вызванных бактериями. Они не работают при болезни, вызванной вирусом. И они не работают при аллергической реакции. Фактически, прием антибиотиков по причинам, отличным от бактериальной инфекции, может вызвать проблемы. У вас могут возникнуть побочные эффекты от лекарства. И если вам в будущем понадобится антибиотик, он может не подействовать. Это потому, что бактерии могут стать невосприимчивыми к лекарству. Вы также можете получить диарею, которую трудно вылечить.Эта диарея называется C. diff.
Когда антибиотики, скорее всего, не помогут
Ваш лечащий врач обычно не прописывает вам антибиотики при перечисленных ниже состояниях. Вы можете помочь, не прося их, если у вас:
Простуда. Этот тип болезни вызывается вирусом. Это может вызвать насморк, заложенность носа, чихание, кашель и головную боль. У вас также может быть легкая ломота в теле и низкая температура. Простуда проходит сама по себе за несколько дней до недели.
Грипп (грипп). Это респираторное заболевание, вызванное вирусом. Грипп обычно проходит сам по себе примерно через неделю. Это может вызвать жар, ломоту в теле, боль в горле и усталость.
Бронхит. Это инфекция легких. Чаще всего это вызвано вирусом. У вас может быть кашель, мокрота, ломота в теле и низкая температура. Распространенный тип бронхита известен как насморк. Это называется острым бронхитом. Это часто случается после респираторной инфекции, например, простуды.Бронхит может исчезнуть через несколько недель. Антибиотики часто не помогают.
Большинство болей в горле. Болезнь в горле чаще всего вызывается вирусами. В горле может чесаться или болеть. Может быть больно глотать. У вас также может быть низкая температура и ломота в теле. Боль в горле обычно проходит через несколько дней.
Большинство инфекций наружного уха. Инфекция уха может быть вызвана вирусом или бактериями. Это вызывает боль в ухе. Антибиотики внутрь обычно не помогают.Ушные капли с антибиотиком в низких дозах действуют намного лучше.
Некоторые инфекции внутреннего уха. Инфекция внутреннего уха (средний отит) может быть вызвана вирусом в ухе. Это также может вызвать боль и высокую температуру. Большинство детей старшего возраста с субфебрильной температурой не нуждаются в лечении антибиотиками.
Большинство инфекций носовых пазух. Это также известно как синусит. Этот вид инфекции вызывает боль и отек носовых пазух, а также насморк. В большинстве случаев она проходит сама по себе.Антибиотики не ускоряют выздоровление.
Аллергический ринит. Это набор симптомов, вызванных аллергической реакцией. У вас может быть чихание, насморк, зуд или слезотечение или боль в горле. Аллергия антибиотиками не лечится.
Низкая температура. Легкая температура ниже 100,4 ° F (38 ° C), скорее всего, не требует лечения антибиотиками.
Когда могут помочь антибиотики
Антибиотики можно использовать для лечения:
Стрептококковая ангина. Это инфекция горла, вызванная определенным типом бактерий. Симптомы ангины включают боль в горле, белые пятна на миндалинах, красные пятна на нёбе, лихорадку, ломоту в теле, тошноту и рвоту. Стрептококковая ангина почти никогда не вызывает кашель.
Инфекция мочевыводящих путей (ИМП). Это инфекция мочевого пузыря и трубки, выводящей мочу из организма. Это вызвано бактериями. Это может вызвать жгучую боль и мочу мутной или с оттенком крови.ИМП очень распространены. Обычно их вылечивают антибиотиками.
Некоторые инфекции наружного уха. В некоторых случаях поставщик медицинских услуг может назначить антибиотики для приема внутрь от ушной инфекции. Возможно, вам понадобится тест, чтобы выявить причину ушной инфекции.
Некоторые инфекции носовых пазух. В некоторых случаях ваш лечащий врач может прописать вам антибиотики. Возможно, ему или ей сначала нужно убедиться, что ваши симптомы не вызваны чем-то другим. Это может быть вирус, грибок, аллергия или загрязнители воздуха, например, дым.
Ваш лечащий врач может прописать вам антибиотики, если у вас есть заболевание, которое может повлиять на вашу иммунную систему. Это включает диабет или рак.
Самостоятельный уход на дому
Если вашу инфекцию нельзя вылечить с помощью антибиотиков, вы можете предпринять другие шаги, чтобы почувствовать себя лучше. Попробуйте указанные ниже средства. В общем:
Отдыхайте и спите столько, сколько нужно.
Пейте воду и другие прозрачные жидкости.
Не курите.Держитесь подальше от дыма от других людей.
Используйте отпускаемые без рецепта лекарства, такие как ацетаминофен или ибупрофен, для облегчения боли или лихорадки в соответствии с указаниями вашего лечащего врача.
Для лечения боли в носовых пазухах или заложенности носа:
Положите теплую влажную ткань на лицо в том месте, где вы чувствуете боль или давление в носовых пазухах.
Попробуйте назальный спрей с лекарством или физиологическим раствором. Используйте в соответствии с указаниями вашего лечащего врача.
Вдохните пар из горячего душа.
Используйте увлажнитель или испаритель охлаждающего тумана.
Чтобы успокоить кашель:
Используйте увлажнитель воздуха или охлаждающий испаритель тумана.
Вдохните пар из горячего душа.
Рассасывайте леденцы от кашля.
Чтобы успокоить боль в горле:
Пососите кусочки льда, ледяные леденцы или леденцы.
Используйте спрей от боли в горле.
Используйте увлажнитель или испаритель охлаждающего тумана.
Полощите горло соленой водой.
Пейте теплые жидкости.
Примите ибупрофен, чтобы уменьшить отек и боль.
Для облегчения боли в ушах:
Почему нельзя использовать антибиотики для лечения простуды или гриппа
Прием антибиотиков, когда они вам не нужны, может способствовать развитию устойчивых к антибиотикам бактерий.
Понятно, что когда вы заболели или больной человек, за которым вы ухаживаете, все, что вам нужно, — это лекарство, которое все исправит.
К сожалению, когда дело доходит до вирусов, подобных тем, которые вызывают простуду или грипп (грипп), антибиотики не работают. Фактически, прием антибиотиков для лечения вирусных заболеваний может сделать нас всех хуже в будущем.
Как работают антибиотики
Антибиотики были открыты ученым по имени Александр Флеминг в 1928 году и широко признаны одним из самых важных медицинских открытий в истории человечества.
Антибиотики используются для лечения инфекций, вызванных бактериями.Бактерии — очень маленькие организмы, и миллиарды их обитают в вашем теле и на нем. В большинстве случаев эти бактерии безвредны или даже полезны для вашего организма, например, те, которые помогают переваривать пищу, но некоторые бактерии могут вызывать заболевания.
Есть два типа антибиотиков, которые помогают остановить бактериальные инфекции. Некоторые замедляют рост бактерий и нарушают их способность к размножению и распространению, в то время как другие убивают бактерии, разрушая клеточные стенки бактерий. Выбор антибиотика зависит от вида бактерий.
Почему антибиотики не действуют на вирусы?
Вирусы отличаются от бактерий; у них другая структура и другой способ выживания. У вирусов нет клеточных стенок, на которые можно воздействовать антибиотиками; вместо этого они окружены защитной белковой оболочкой.
В отличие от бактерий, которые атакуют клетки вашего тела извне, вирусы на самом деле проникают внутрь, живут и копируют себя в клетках вашего тела. Вирусы не могут воспроизводиться сами по себе, как бактерии, вместо этого они прикрепляются к здоровым клеткам и перепрограммируют эти клетки, чтобы производить новые вирусы.Именно из-за всех этих различий антибиотики не действуют на вирусы.
Как лечить вирус простуды или гриппа?
Возможно, вы слышали фразу о том, что вирус должен «работать своим чередом». Это означает, что нужно ждать, пока иммунная система вашего организма сама не справится с вирусной инфекцией, активируя иммунный ответ. Если у вас простуда или грипп, в это время вы можете испытывать такие симптомы, как:
- насморк или заложенность носа
- боль в горле
- головная боль
- лихорадка
- кашель
- и мышечные боли.
Отдых в постели, питье большого количества жидкости (особенно воды) и прием безрецептурных лекарств для облегчения симптомов помогут вам вылечиться от вируса. Обычно этого достаточно для здоровых в остальном людей. В некоторых случаях ваш терапевт может назначить противовирусные препараты, чтобы уменьшить тяжесть и продолжительность вашего заболевания.
Самое главное, вы можете защитить себя от заражения гриппом, сделав прививку от гриппа. Вакцина от гриппа меняется каждый год, поэтому важно ежегодно приобретать новую до зимы.
Если у вас простуда или грипп, вам следует посетить терапевта или позвонить в 13 HEALTH (13 43 25 84) для получения дополнительной консультации, если у вас возникнут какие-либо из следующих симптомов:
- одышка или затрудненное дыхание
- грудь боль
- очень больное горло, которое больно глотать
- кашель, который не проходит через несколько недель
- головная боль или боль в носовых пазухах, которая не проходит
- постоянная рвота, что означает, что вы не можете ее удержать жидкости вниз
- имеют высокую температуру (38 ° C или выше)
- чувство замешательства или дезориентации
- или откашливание цветной мокроты.
Что плохого в том, чтобы принимать антибиотики «на всякий случай»?
Как любой живой организм, бактерии могут развиваться и приспосабливаться к изменяющимся условиям окружающей среды. Это означает, что бактерии могут стать «устойчивыми» к антибиотикам, если подвергнуться их достаточному воздействию. Видео ниже объясняет, как это может случиться.
По мере того, как бактерии становятся устойчивыми к антибиотикам, возрастает риск того, что вредные инфекции, вызванные бактериями, больше нельзя будет лечить, потому что у нас не осталось инструментов для борьбы с ними.Прием антибиотиков, когда они не нужны, может увеличить этот риск для всех и сделать антибиотики менее эффективными в целом.
Принимать антибиотики, когда они вам не нужны, — пустая трата времени и подвергать вас риску побочных эффектов, таких как сыпь, расстройство желудка или диарея. Это также может означать, что они не будут работать, когда они действительно нужны при серьезной инфекции.
Как это происходит и как с этим бороться
Представьте, что у вас развивается инфекция — от типичной инфекции мочевыводящих путей до туберкулеза.А теперь представьте, что врачи ничего не могут сделать.
Открытие антибиотиков изменило медицину 20 века. Сегодня они широко используются для лечения инфекций, вызванных бактериями. Ежегодно в США выписывается более 150 миллионов рецептов на антибиотики. Но бактерии начинают приспосабливаться к лекарствам, и их становится все труднее убить. Это называется устойчивостью к антибиотикам.
Некоторые бактерии обладают естественной сопротивляемостью определенным видам антибиотиков. Другие могут стать устойчивыми, если их гены изменятся или они получат гены устойчивости к лекарствам от других бактерий.Чем дольше и чаще используются антибиотики, тем менее эффективны они против этих бактерий.
Почему следует проявлять осторожность
Устойчивость к антибиотикам распространилась по всему миру, что затрудняет лечение некоторых заболеваний, таких как менингит или пневмония. Возможно, вам понадобятся более сильные и дорогие лекарства. Или вам может потребоваться больше времени. Вы также можете не поправиться так быстро или у вас могут развиться другие проблемы со здоровьем.
Ежегодно около 2 миллионов человек в США.У S. развиваются инфекции, устойчивые к антибиотикам. В некоторых случаях эти инфекции приводят к смерти.
Устойчивость также затрудняет уход за людьми с хроническими заболеваниями. Некоторым людям требуется лечение, такое как химиотерапия, операция или диализ, и иногда они принимают антибиотики, чтобы снизить риск заражения.
Решения
В 2015 году Белый дом разработал Национальный план действий по борьбе с устойчивостью к антибиотикам. Его рекомендации включают:
- Ученые должны активизировать разработку новых антибиотиков и вакцин, а также диагностических тестов для выявления устойчивых к лекарствам бактерий.
- Должностные лица общественного здравоохранения должны контролировать устойчивость к антибиотикам и отслеживать ее распространение.
- Врачи должны помочь прекратить ненужное использование антибиотиков и разработать более безопасные методы работы в больницах и клиниках.
- Фермеры должны прекратить давать животным антибиотики, необходимые для лечения людей.
Что вы можете сделать
Чтобы помочь бороться с устойчивостью к антибиотикам и защитить себя от инфекции:
- Не принимайте антибиотики, если вы не уверены, что они вам нужны. Приблизительно 30% из миллионов выписываемых каждый год рецептов не нужны. Всегда спрашивайте своего врача, действительно ли помогут антибиотики. При вирусных заболеваниях — простуде, бронхите и многих инфекциях ушей и носовых пазух — этого не произойдет.
- Готовьте таблетки . Принимайте весь рецепт точно так, как указано. Сделайте это, даже если почувствуете себя лучше. Если вы остановитесь до того, как инфекция будет полностью уничтожена, эти бактерии с большей вероятностью станут устойчивыми к лекарствам.
- Сделайте прививку . Иммунизация может защитить вас от некоторых заболеваний, которые лечат антибиотиками. К ним относятся столбняк и коклюш.
- Сохраняйте безопасность в больнице. Бактерии, устойчивые к антибиотикам, обычно встречаются в больницах. Убедитесь, что ваши опекуны тщательно моют руки. Также спросите, как защитить хирургические раны от инфекции.
Клиническое исследование лекарственной лихорадки, вызванной парентеральным введением антибиотиков
Были изучены частота и клинические особенности лекарственной лихорадки, вызванной антибиотиками.Из 390 проанализированных пациентов у 193 были злокачественные заболевания (в большинстве случаев рак легких), а у остальных 197 были незлокачественные заболевания, большинство из которых составляли легочные инфекционные заболевания, такие как пневмония, абсцесс легкого и хронические инфекции. Бета-лактамы чаще всего вызывают лекарственную лихорадку. Пиперациллин вызывал лекарственную лихорадку у 18 из 108 (17%), цефотаксим — у 11 из 72 (15%), цефтизоксим — у 7 из 49 (14%) и цефоперазон — у 6 из 74 пациентов (8%). Напротив, частота лекарственной лихорадки, вызванной ампициллином и цефазолином, была в одной из 39 (3%) и ни в одной из 44 (0%), соответственно.С другой стороны, противомикробные препараты, отличные от бета-лактамов, лишь изредка вызывали лекарственную лихорадку. Более высокая частота лекарственной лихорадки, вызванной новыми производными бета-лактамного антибиотика, предполагает, что боковая цепь, прикрепленная к их основной части, может быть вовлечена в механизм лекарственной лихорадки. У пациентов со злокачественными новообразованиями, которые принимали антибиотики, респираторная инфекция была наиболее частой причиной лихорадки, превышающей 38 градусов по Цельсию. Напротив, у пациентов с доброкачественными заболеваниями использование антибиотиков как таковых было наиболее частой причиной рецидива лихорадки. во время антибактериальной терапии после исчезновения предыдущего приступа лихорадки.Наиболее частым признаком лекарственной лихорадки, вызванной применением антибиотиков, было следующее: слабая лихорадка в момент начала сменяется высокой и ремиттирующей лихорадкой. Наивысшая суточная температура тела повышается постепенно, а затем лихорадка быстро спадает после прекращения действия антибиотика, вызывающего заболевание. На лихорадку этого типа приходилось 70% всех лекарственных лихорадок в этом исследовании. Преходящее повышение уровня лактодегидрогеназы в сыворотке крови было связано с лекарственной лихорадкой у половины (25/49, 51%) пациентов.Преходящее и небольшое снижение от нормы количества нейтрофилов и тромбоцитов наблюдалось у 11 (23%) и у 4 (8%) из 48 пациентов с лекарственной лихорадкой, соответственно. Эти изменения в лабораторных данных рассматривались как возможное следствие аллергических процессов, вовлеченных в развитие лекарственной лихорадки, и, таким образом, представляются полезным показателем для установления диагноза лекарственной лихорадки.
Антибиотики, другие, противомалярийные, анальгетики, прочие, салицилаты, противокашлевые средства
Автор
Керри О Кливленд, доктор медицины Профессор медицины, Медицинский колледж Университета Теннесси; Персонал-консультант, Департамент внутренней медицины, Отдел инфекционных заболеваний, Методистская служба здравоохранения Мемфиса
Керри О. Кливленд, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Общества эпидемиологии здравоохранения Америки, Общества инфекционных болезней Америки
Раскрытие информации: раскрывать нечего.
Главный редактор
Джон Л. Бруш, доктор медицины, FACP Член-корреспондент, Гарвардская медицинская школа
Джон Л. Бруш, доктор медицины, FACP является членом следующих медицинских обществ: Американского колледжа врачей, Американского общества инфекционистов
Раскрытие информации: ничего расскрыть.
Благодарности
Лесли Л. Бартон, доктор медицины Почетный профессор педиатрии, Медицинский колледж Университета Аризоны
Лесли Л. Бартон, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии педиатрии, Ассоциации директоров педиатрических программ, Американского общества инфекционных болезней и Общества педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Дэн Данцл, доктор медицины , заведующий кафедрой неотложной медицины, профессор, больница Университета Луисвилля
Дэн Данцл, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации, Медицинской ассоциации Кентукки, Общества академической неотложной медицины и Общества дикой природы
Раскрытие: Ничего не нужно раскрывать.
Роберт Дж. Дарлинг, доктор медицины, FACEP Клинический доцент военной и неотложной медицины, Университет медицинских наук военнослужащих, Медицинская школа Эдварда Хеберта; Заместитель директора Центра медицины катастроф и гуманитарной помощи
Роберт Дж. Дарлинг, доктор медицины, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации и Ассоциации военных хирургов США
Раскрытие: Ничего не нужно раскрывать.
Винод К. Дхаван, доктор медицины, FACP, FRCP (C) Профессор, кафедра клинической медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Заведующий отделением инфекционных болезней Национального реабилитационного центра Ранчо Лос Амигос, Дауни, Калифорния.
Винод К. Дхаван, доктор медицины, FACP, FRCP (C) является членом следующих медицинских обществ: Американского колледжа врачей, Американского общества микробиологии, Американского общества тропической медицины и гигиены, Общества инфекционных болезней Америки и Королевского колледжа Врачи и хирурги Канады
Раскрытие информации: Pfizer Inc Honoraria Выступление и обучение
Джонатан Эдлоу, доктор медицины Адъюнкт-профессор медицины, отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя отделения неотложной медицины, Медицинский центр Бет Исраэль Дьяконис
Джонатан Эдлоу, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Джон Марк Хиршон, доктор медицины, магистр здравоохранения Доцент кафедры неотложной медицины, Школа медицины Университета Мэриленда
Джон Марк Хиршон, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской ассоциации общественного здравоохранения и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Джозеф Ф. Джон-младший, доктор медицины, FACP, FIDSA, FSHEA Профессор клинической медицины, молекулярной генетики и микробиологии, Медицинский колледж Медицинского университета Южной Каролины; Заместитель начальника отдела образования, Медицинский центр по делам ветеранов Ральфа Джонсона
Раскрытие: Ничего не нужно раскрывать.
Александр Лакасс, доктор медицины, магистр медицины , факультет внутренней медицины, помощник директора, медицинская клиника, консультант по инфекционным заболеваниям, Центр здоровья Святой Марии
Александр Лакасс, доктор медицинских наук, магистр наук является членом следующих медицинских обществ: Американского колледжа врачей, Американской медицинской ассоциации, Ассоциации директоров программ по внутренней медицине, Американского общества инфекционных болезней и Американского общества эпидемиологии здравоохранения
Раскрытие: Ничего не нужно раскрывать.
Джон М. Лидом, доктор медицины Заслуженный профессор медицины Медицинской школы им. Кека Университета Южной Калифорнии
Джон М. Лидом, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей — Американское общество внутренней медицины, Американское общество микробиологии, Американское общество инфекционных болезней, Международное общество по СПИДу и Phi Beta Kappa
.Раскрытие: Ничего не нужно раскрывать.
Джефри Ночимсон, MD Консультант, Отделение неотложной медицины, Госпиталь Sentara Careplex
Джефри Нохимсон, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не нужно раскрывать.
Роберт Л. Норрис, доктор медицины Доцент кафедры хирургии; Заведующий отделением неотложной медицины Медицинского центра Стэнфордского университета
Роберт Л. Норрис, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Калифорнийской медицинской ассоциации, Международного общества токсинологии, Общества академической неотложной медицины и Общества дикой природы
Раскрытие: Ничего не нужно раскрывать.
Миллер Б. Пирсолл, доктор медицины Врач-резидент и ассистент клинического инструктора, Отделение неотложной медицины, Медицинская школа Нижнего штата Нью-Йорка, Медицинский центр округа Кингс, Университетская больница Бруклина
Миллер Б. Пирсолл, доктор медицины, является членом следующих медицинских обществ: Американский колледж врачей скорой помощи и Ассоциация резидентов скорой медицинской помощи
Раскрытие: Ничего не нужно раскрывать.
Хари Поленаковик, MD Доцент медицины, Государственный университет Райта, Медицинская школа Буншофт
Хари Поленаковик, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа врачей, Американского общества микробиологов, Европейского общества клинической микробиологии и инфекционных заболеваний, Общества инфекционных болезней Америки и Общества эпидемиологии здравоохранения Америки.
Раскрытие: Ничего не нужно раскрывать.
Хосе Рафаэль Ромеро, доктор медицины Директор программы стипендий по педиатрическим инфекционным заболеваниям, доцент, кафедра педиатрии, Объединенное отделение детских инфекционных заболеваний, Университет Крейтон / Медицинский центр Университета Небраски
Хосе Рафаэль Ромеро, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американского общества микробиологов, Американского общества инфекционных болезней, Нью-Йоркской академии наук и Общества педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Энни Руст, доктор медицины, FRCPC является членом следующих медицинских обществ: Канадского общества инфекционных болезней и Королевского колледжа врачей и хирургов Канады
Раскрытие: Ничего не нужно раскрывать.
Кристиан П. Синав, доктор медицины Доцент кафедры медицинской микробиологии и инфекционных заболеваний, медицинский факультет Университета Шербрука, Канада
Кристиан П. Синав, доктор медицины, является членом следующих медицинских обществ: Американского общества микробиологов и Канадского общества инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Ричард Х. Синерт, DO Адъюнкт-профессор неотложной медицины, клинический доцент медицины, директор по исследованиям Медицинского колледжа Государственного университета Нью-Йорка; Консультанты, Отделение неотложной медицины, Больничный центр округа Кингс
Ричард Х. Синерт, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Russell W. Steele, MD Руководитель отделения детских инфекционных болезней Детского оздоровительного центра Ochsner; Клинический профессор кафедры педиатрии медицинского факультета Тулейнского университета
Рассел Стил, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологов, Американского общества инфекционных заболеваний, Медицинского общества штата Луизиана, Общества педиатрических инфекционных болезней, Общество педиатрических исследований и Южная медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Келли Страбл, научный сотрудник DO , кафедра инфекционных болезней, Медицинский колледж Университета Оклахомы,
Kelley Struble, DO является членом следующих медицинских обществ: Американского колледжа врачей и Общества инфекционистов Америки
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Джетер (Джей) Притчард Тейлор III, MD Специалист по соблюдению нормативных требований, лечащий врач, отделение неотложной медицины, отделение неотложной медицины, Мемориальная больница Палметто Ричленд, Университет Южной Каролины,
Джетер (Джей) Притчард Тейлор III, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Редактор аптек, Medscape
Раскрытие: Ничего не нужно раскрывать.
Устойчивость к антибиотикам | Сидарс-Синай
Не то, что вы ищете?Что такое устойчивость к антибиотикам?
Антибиотики — это лекарства, применяемые для убивают бактерии.Со временем определенные группы этих микробов могут адаптироваться к этим лекарствам. Они могут измениться так, что антибиотики не смогут их убить. Срок для этого является устойчивость к антибиотикам.
Бактерии — очень маленькие организмы. Они могут попасть в ваше тело. Некоторые из них безвредны и могут быть полезны. Но некоторые из эти микробы могут быть вредными. Когда они размножаются внутри вашего тела, они могут вызвать болезнь.
До приема антибиотиков люди часто сильно заболела бактериальной инфекцией. С помощью этих лекарств теперь легко лечить многие из этих инфекций.
Устойчивость к антибиотикам — серьезное беспокойство во всем мире. Это может привести к заболеваниям, которые очень трудно вылечить. Стандартные антибиотики для лечения заболевания в этих случаях могут больше не работать. Другой лекарства тоже могут не помочь.В результате устойчивость к антибиотикам становится все более высокой. общий.
Что вызывает устойчивость к антибиотикам?
Устойчивость к антибиотикам может возникнуть при лечении бактерий антибиотиками. Лекарство убивает большинство этих микробов. Но небольшая группа может выжить. Это могло произойти по-разному. Микробы могут:
- Развить способность останавливать действие лекарства
- Развить способность качать лекарство вне клетки
- Измените (мутируйте), чтобы лекарство больше не работает
Когда бактерии становятся устойчивыми, оригинальный антибиотик больше не может их убить.Эти микробы могут расти и распространяться. Они жестяная банка вызывают трудноизлечимые инфекции. Иногда они могут даже распространять сопротивление другим бактериям, с которыми они встречаются.
Когда вы используете антибиотик, есть риск того, что некоторые из бактерий станут устойчивыми. Использование этих лекарств при Oни не нужны — основная причина, почему это становится все более распространенным. Итак, вы должны использовать эти лекарства только при необходимости.
Устойчивость к антибиотикам часто связаны с конкретным микробом и антибиотиком. Например, золотистый стафилококк (или «Стафилококк») — это тип бактерий, вызывающих болезни. Метициллин-устойчивый S. aureus (MRSA) — это особый штамм стафилококковых бактерий. MRSA больше не реагирует на антибиотик метициллин (и родственные ему лекарства). В результате он может вызвать множество инфекций. которые трудно поддаются лечению.
Кто подвержен риску устойчивости к антибиотикам?
Чем больше людей используют антибиотики, тем больше вероятность того, что сопротивление произойдет. Иногда люди используют антибиотики, когда Oни они действительно не нужны. Например, антибиотики не действуют против вирусов. Нравиться бактерии, вирусы — это крошечные организмы, которые могут проникнуть в ваше тело и вызвать инфекцию. А простуда или грипп — это разновидность вируса.Прием антибиотика в этих случаях не лечит болезнь. Это действительно может повысить риск устойчивости к антибиотикам.
Неполный прием антибиотика также повышает риск. Если вы перестанете принимать его слишком рано, вы не сможете убить всех бактерии. Оставшиеся микробы могут стать устойчивыми.
Как распространяются устойчивые к антибиотикам инфекции
Устойчивые бактерии распространяются в так же, как и неустойчивые бактерии.Кто-то инфицирован бактериями (или просто нося его на коже) может коснуться какого-либо предмета. Когда вы касаетесь того же объекта, микробы могут попасть в ваше тело. Часто это происходит из-за пореза на коже. Некоторые инфекции может распространяться в воздухе при чихании или кашле. Другие могут распространяться через делиться едой с инфицированным человеком. Половой контакт — еще один способ заражения. распространять.
Вы можете помочь предотвратить распространение всех бактериальных инфекций:
- Всегда тщательно мыть руки с мылом и водой
- Не делиться едой или напитками с другие
- Практика безопасного секса
- Использование салфеток для прикрытия рта при кашле или чихании
- Не касаясь других раны людей
- Не делиться личными вещами, такими как бритвы, полотенца или щетки
Обычное мыло лучше всего подходит для стирки руки и общие поверхности.Мыло с антибактериальными ингредиентами не помогает остановить распространение инфекции в домашних условиях. Они также могут способствовать сопротивлению.
Каковы симптомы устойчивости к антибиотикам? инфекционное заболевание?
Инфекции, вызываемые этими бактериями, могут влияют почти на все системы организма. Они могут вызывать множество симптомов. Но симптомы в одиночестве не могу сказать, вызвана ли инфекция микробами, устойчивыми к антибиотикам.
Как диагностируются устойчивые к антибиотикам инфекции?
Ваш лечащий врач может образец инфицированной ткани и отправьте его в лабораторию. Там тип заразы может быть разобрался. Тесты также могут показать, какие антибиотики убивают микробы. Ты можешь иметь ан инфекция, резистентная к антибиотикам, если вам не станет лучше после лечения стандартными антибиотики.
Как лечат инфекции, устойчивые к антибиотикам?
Лечение этих инфекций может отличаться. Ваш лечащий врач может прописать другой антибиотик, который борется с инфекцией. Но у него могут быть определенные недостатки. Это может иметь больше побочных эффектов или риск содействие большему сопротивлению. В некоторых случаях у вашего провайдера может не быть другого варианта. В этом случае вам будет оказана поддерживающая помощь.
Что я могу сделать, чтобы предотвратить устойчивость к антибиотикам?
Лучший способ предотвратить антибиотик устойчивость заключается в правильном применении антибиотиков. Берите их только при необходимости. Вот некоторые из способы, которыми вы можете помочь:
- Не принимайте антибиотики при вирус.
- Не оставляйте антибиотик на будущее. время, когда ты заболеешь.
- Принимайте антибиотики точно так же, как предписано. Не пропускайте дозы. Завершите полный курс лечения, даже если вы чувствую себя лучше.
- Никогда не принимайте назначенные антибиотики для кого-то другого.
Медицинские работники также могут помочь к:
- Назначение только антибиотиков, нужный
- Нацеливание на лекарство, как только возможно для конкретных вовлеченных бактерий
- Назначение лекарств только на срок по мере необходимости
Другие меры общественного здравоохранения могут также помогают снизить сопротивление.Это включает сокращение использования антибиотиков в домашний скот.
Поставщикам медицинских услуг также необходимо принять меры, чтобы остановить распространение этих инфекций. Эти бактерии очень распространены в настройки здравоохранения. Они всегда должны соблюдать правила гигиены. Они также всегда должны использовать методы борьбы с инфекцией.
Основные сведения об устойчивости к антибиотикам
- Стандартные антибиотики не убивают бактерии, ставшие устойчивыми.Многие из этих микробов распространились по Мир.
- Эти бактерии могут вызывать инфекции. Их бывает очень сложно лечить.
- Если у вас есть инфекция, устойчивый к антибиотикам, ваш лечащий врач может назначить или не назначить другое лечение параметры.
- Прием ненужных антибиотиков способствует рост устойчивых бактерий.
- Соблюдайте правила гигиены. Это помогает предотвратить распространение инфекций, устойчивых к антибиотикам.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или лечение прописан, и как это вам поможет.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или пройти тест или процедуру.
- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Дайан Хоровиц, доктор медицины
Медицинский обозреватель: Raymond Turley Jr PA-C
Медицинский обозреватель: Дафна Пирс-Смит, RN MSN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Что нужно знать об антибиотиках
Что нужно знать об антибиотиках
Антибиотики — это лекарства, которые борются с инфекциями, вызванными бактериями.
Бактериальная инфекция
Бактериальная инфекция вызывается бактериями (микробом), которые можно лечить антибиотиками. Примеры бактериальных инфекций:
- ангина
- бактериальная пневмония
- коклюш (коклюш)
- Инфекция мочевыводящих путей
- Кожная инфекция (целлюлит)
- импетиго
Если вам нужен антибиотик, ваш лечащий врач подберет для вас подходящий.
Вирусная инфекция
Вирусная инфекция вызывается вирусом (микробом), который легко распространяется и должен пройти свой курс. Антибиотики не действуют на вирусы. Примеры вирусных инфекций включают:
- наибольшая боль в горле
- самый конъюнктивит (конъюнктивит)
- простуды
- кашляет
- грипп
- круп
- пневмония вирусная
- RSV (респираторно-синцитиальный вирус)
- Бронхит
- ротавирус
- самые насморки
- сильнейшая диарея и рвота
- много ушных инфекций
Советы по лечению вируса
- Больше отдыхайте.
- Часто мойте руки.
- Пейте много напитков без кофеина, таких как вода, сок или чай.
- Используйте Tylenol ® (ацетаминофен) или Advil ® (ибупрофен), чтобы облегчить боль и снизить температуру. Прочтите инструкцию на упаковке.
- Позвоните своему врачу, если симптомы простуды не улучшатся в течение 7–10 дней или ухудшатся.
Устойчивость к антибиотикам
Некоторые бактерии (микробы), которые можно лечить с помощью антибиотиков, становятся настолько сильными, что становятся устойчивыми к антибиотикам.Это означает, что антибиотик не подействует на болезнь. Если микробы не остановить, они могут снова вызвать у вас заболевание.
Использование слишком большого количества антибиотика или несоблюдение его предписаний может сделать микробы устойчивыми к лекарству. Из-за этого вы можете дольше болеть. Эти микробы также могут расти и передаваться от человека к человеку, что затрудняет борьбу с некоторыми заболеваниями.
Взаимодействие антибиотиков и лекарств
Антибиотики могут взаимодействовать с лекарствами, отпускаемыми по рецепту и без рецепта.Это означает, что вместе взятые лекарства не подействуют.
Например:
- Антибиотики могут снизить эффективность противозачаточных таблеток в предотвращении беременности
- антацидов могут снизить степень усвоения антибиотика организмом.
Убедитесь, что ваш лечащий врач или фармацевт знает все лекарства, которые вы принимаете. Он или она может сказать вам, может ли антибиотик взаимодействовать с вашими лекарствами.
Советы по лечению вируса
- Больше отдыхайте.
- Часто мойте руки.
- Пейте много напитков без кофеина, таких как вода, сок или чай.
- Используйте Tylenol® (ацетаминофен или Advil® (ибупрофен) для облегчения боли и снижения температуры). Прочтите инструкции на упаковке.
- Позвоните своему врачу, если симптомы простуды не улучшатся в течение 7–10 дней или ухудшатся.
Советы по приему антибиотиков
- Если у вас инфекция, узнайте у врача, бактериальная она или вирусная.
- Не принимайте антибиотики от вирусной инфекции, например простуды или гриппа.
- Принимайте антибиотики в соответствии с рекомендациями врача. Важно не пропускать приемы.
- Всегда принимайте антибиотик, пока он не исчезнет, даже если вы почувствуете себя лучше. Если вы прекратите прием антибиотика слишком рано, некоторые бактерии могут выжить, и вы можете снова заболеть.
- Не откладывайте часть рецепта на антибиотик, чтобы использовать его в следующий раз, когда вы заболеете.Можно ли при температуре принимать антибиотики: 404 — Страница не найдена!