Хронический мононуклеоз: симптомы и лечение
Одним из распространенных вирусных заболеваний, возбудитель которых относится к группе герпеса, является хронический мононуклеоз. Болезнь имеет сокращенное название ВЭБ или вирус Эпштейна-Барра и опасна нарушением работы внутренних органов и развитием многих патологий. Путями заражения становится слюна больного человека, бытовые предметы, половой контакт. При длительном пребывании в организме инфекции, может развиться хроническая форма болезни.
Хронический мононуклеоз
Заболевание, возбудителем которого есть вирус Эпштейна-Барра, называется хроническим мононуклеозом. Среди его характерных симптомов есть лихорадка, увеличение печени, генерализованная лимфаденопатия, пневмония и другие опасные проявления. Диагноз можно определить после ряда лабораторных обследований. Очень часто заболевание приобретает хроническую форму. Вирус относится к группе герпеса и чаще всего поражает детей в возрасте до 10 лет.
Возбудитель заболевания может ни один месяц находиться в организме и не причинять вреда человеку, но при наличии определенных факторов вирус активируется и приводит к хроническому течению со многими осложнениями для здоровья. Он очень быстро размножается и разносится по всему организму. Заболевание редко встречается у взрослых из-за сформировавшегося иммунитета, но если инфицирование произошло, то каждый симптом недуга такой же, как и у детей.
Признаки заболевания
Длительность инкубационного периода в среднем составляет около недели. Для заболевания характерно острое начало, первые симптомы появляются в течение 2—4 дней. У каждого человека проявления болезни разные и зависят от течения заболевания и индивидуальных особенностей организма.
Общими симптомами в первые дни есть следующие состояния:
- высокая температура;
- слабость и усталость;
- нарушение работы ЖКТ;
- боль в мышцах и суставах;
- тонзиллит.
У больных увеличиваются лимфатические узлы, а боли в горле появляются через несколько дней после повышения температуры. Четвертая часть всех пациентов страдает от экзантемы — высыпаний на теле в виде мелких красных прыщиков, которые через 2—3 дня исчезают.
Также при мононуклеозе хронической формы появляется герпетическая сыпь вокруг рта, на гениталиях. Есть случаи, когда хронический мононуклеоз протекает без симптомов. Если иммунная система слабая, болезнь может иметь несколько хронических форм.
- Первая стертая форма заболевания характеризуется внезапным повышением температуры до высоких показателей, увеличением лимфоузлов, артралгией.
- Во время активной формы недуга появляются боли в животе, диарея, тошнота, высокая температура, ангина.
- Генерализированная форма характеризуется поражением центральной нервной системы, печени.
- Для атипичной формы характерно повторное воспаление горла, ОРВИ, кишечные расстройства, которые тяжело поддаются лечению.
Осложняется ситуация тем, что при лабораторном исследовании крови тяжело определить мононуклеоз из-за того, что повышается количество лейкоцитов и тромбоцитов. Это является признаком многих хронических инфекций в организме.
Острая форма болезни часто начинается с пневмонии и приводит к тяжелым последствиям, а без своевременного лечения грозит летальным исходом. Инфекционным мононуклеозом чаще всего страдают дети, а самой распространенной причиной заболевания бывает ослабленная иммунная система.
Методы и критерии диагностики
Хронический инфекционный мононуклеоз диагностируется после первых ярких проявлений заболевания. Важную роль играет биохимический и общий анализ крови, с помощью которого можно увидеть изменение лейкоцитарной формулы. Повышенное число лейкоцитов — это признак многих инфекционных процессов в организме, потому тяжело диагностировать заболевание. Поскольку при постановке диагноза возникают трудности, существуют критерии, следуя которым можно определить хроническую форму мононуклеоза в организме.
- Если острая форма болезни была 6 месяцев назад, тогда есть показания для диагностики мононуклеоза.
- При гепатите, поражении лимфоузлов, пневмонии и гипоплазии костного мозга проводят гистологию, которая подтверждает поражение внутренних органов.
- Метод антикомплементарной иммунофлуирисценции с антигеном вируса Эпштейна-Барра тоже помогает в диагностике заболевания.
Более точный результат дает титрование с увеличением антител к вирусу Эпштейна-Барра. Однако, они обнаруживаются только после 3—4 недель болезни и остаются в организме на всю жизнь. Необходимо исключить такие патологии, как ангина, дифтерия, а также злокачественный процесс в виде острого лейкоза. Дополнительным подтверждением диагноза становится УЗИ внутренних органов.
Можно ли вылечить болезнь
Схемы лечения и конкретного препарата против вируса Эпштейна-Барра еще не изобрели, но обычно больного помещают в стационарные условия и устраняют симптомы болезни. Основной метод лечения хронической формы мононуклеоза есть укрепление иммунной системы.
В первую очередь необходимо провести детоксикацию организма, назначить антиоксиданты. Если у человека высокая температура, развиваются различные осложнения болезни и начинается процесс интоксикации, больного нужно срочно госпитализировать.
Методы лечения включают следующие пункты:
- препараты для снижения температуры;
- антисептики для горла при ангине;
- средства, повышающие иммунитет;
- витаминные и минеральные комплексы;
- применение иммуномодуляторов одновременно с противовирусной группой;
- антибиотики для предупреждения осложнений болезни.

Терапия зависит от индивидуальных особенностей организма больного и симптомов мононуклеоза. Если поражается печень, назначают гепатопротекторы, а также желчегонные лекарства. В тяжелых случаях назначают гормональный препарат преднизолон.
Важно соблюдать режим питания и отдыха, гулять на свежем воздухе, не нарушать свой сон и отказаться от вредных привычек, которые ослабляют иммунитет. При стертой форме заболевания возможно лечение в домашних условиях с помощью интерферона и других препаратов, которые назначит доктор.
На вопрос, можно ли вылечить хроническую форму болезни нельзя ответить однозначно, ведь многое зависит от состояния иммунной системы человека и симптомов мононуклеоза. Полностью избавиться от вируса нельзя, но добиться того, что признаки заболевания никогда больше не появятся вполне возможно.
Если лечение провести своевременно, можно избежать осложнений и перевести вирус в неактивное состояние в 80% случаях. Те люди, у которых обнаружен вирус Эпштейна-Барра, должны проходить два раза в год медицинское исследование и сдавать кровь для общего и биохимического анализа. Для людей, перенесших мононуклеоз в хронической форме, важно вести здоровый способ жизни, следить за своим здоровьем и пройти санаторно-курортное лечение.
nashainfekciya.ru
Инфекционный мононуклеоз у детей: признаки, лечение и диета
Инфекционный мононуклеоз – тяжелый патологический процесс, который схож по симптомам с тонзиллитом и гриппом. Однако данное заболевание затрагивает и внутренние органы, а именно при нем увеличивается печень и селезенка. Одним из явных признаков болезни считается увеличение лимфатических узлов в разных частях тела. Лечение инфекционного мононуклеоза у детей и у взрослых не имеет принципиального различия.
Что это за заболевание?
Пути передачи у детей мононуклеоза
Заболеванию чаще всего подвержены именно мальчики, особенно дошкольники. Патологический процесс вызывает вирус Эпштейна-Бара (или вирус герпеса 4–го типа). Он способен передаваться воздушно-капельным или же бытовым путем. Возбудитель в окружающей среде в кратчайшие сроки гибнет. Однако у ребенка, перенесшего патологический процесс, он присутствует в слюне еще на протяжении полугода после выздоровления и может передаваться другим:
- При кашле;
- При поцелуе;
- Через посуду и т. д.
Нередко вирус проникает в организм здорового человека после процедуры переливания крови. Детям младшего возраста довольно тяжело диагностировать данный патологический процесс, потому что он имеет стертую симптоматику и быстро проходит.
У детей старшего возраста, а также у взрослых течение заболевания может длиться довольно долго.
Если ребенок уже переболел мононуклеозом, то у него формируется стойкий иммунитет, однако, вирус присутствует в организме до конца жизни.
Хронический мононуклеоз
В инкубационный период вирус герпеса 4–го типа никак себя не проявляет, то есть у ребенка отсутствует какой-либо дискомфорт и самочувствие в целом нормальное. Если во время острого периода патологического процесса у ребенка повышается температура, возникают болевые ощущения в горле, упадок сил, то хроническая форма заболевания часто протекает бессимптомно, считается следствием ослабления защитных сил организма. Зачастую данная проблема со здоровьем у ребенка появляется в результате длительного течения острой формы мононуклеоза. Терапия оказалась нерезультативной. Ребенку на какой-то период становится лучше, но при воздействии некоторых факторов он попадает в группу риска, при этом не исключено повторение приступа.
Атипичная форма болезни
Это одна из форм мононуклеоза, во время которой возникают необычные признаки заболевания. Например, у ребенка отсутствуют характерные симптомы патологического процесса или же некоторые признаки могут быть выражены чересчур ярко, нежели чем обычно.
У детей такая форма мононуклеоза встречается довольно часто, а вот у людей старшего возраста диагностируется крайне редко.
Описать конкретные признаки данной формы довольно тяжело, поскольку они отличаются от ребенка к ребенку.
Пути передачи
Инфекционный мононуклеоз, как уже было описано выше, передается несколькими путями. К ним можно отнести:
- Воздушно-капельный (при кашле).
- Тактильный, т. е. во время поцелуя, использования чужих предметов личной гигиены, посуды и т. д.
- Во время переливания крови.
При таком огромном количестве способов инфицирования неудивительно, что патологический процесс носит эпидемиологический характер. Область его распространения крайне часто захватывает детские школьные и дошкольные учреждения, а также ВУЗы, лагеря и т. д.
Признаки заболевания
Если малыш капризничает, жалуется на слабость, у него появились красные пятна или сыпь вокруг ротовой полости, то эти признаки свидетельствуют на инфицирование вирусом герпеса 4–го типа.
Первые симптомы данного патологического процесса у детей абсолютно такие же, как и у иных инфекционно-воспалительных болезней. Ребенок может ощущать на протяжении нескольких дней сильную боль в горле, тошноту. Далее температура тела ползет вверх, воспаляются миндалины и возникает сыпь на теле.
При инфекционном мононуклеозе у ребенка возникает сильная слабость и постоянная усталость. Такие признаки схожи с синдромом хронической усталости.
Зачастую мамы и папы просто не догадываются, какая болезнь сразила их ребенка. Большинство детей не могут вести обычный образ жизни, а также выполнять привычные действия. При этом температурные показатели могут достигать 40 градусов.
Обычно, родители замечают такой факт, что температура при этом заболевании начинает ползти вверх именно в вечерние часы.
В дальнейшем также отмечается:
- Увеличение лимфатических узлов под челюстью;
- Опухание лимфатических узлов на шее, в паху и под мышками.
К вторичным признакам можно отнести:
- Отказ от еды;
- Анемия;
- Светобоязнь;
- Сильная заложенность носа;
- Отек век;
- Боль в мышцах и голове;
- Сыпь на лице и теле;
- Одновременное увеличение печени и селезенки.
Через день или два после проявления первых признаков на миндалинах можно заметить отложения белого или желтого оттенка. Малыш может жаловаться на боль в шее, где располагаются лимфатические узлы. Родителям следует незамедлительно вызвать врача на дом при проявлении хотя бы двух признаков, описанных выше.
Как отличить мононуклеоз от ангины?
Эти два заболевания имеют схожую клиническую картину, потому зачастую при попытке самостоятельно определить патологический процесс, родители допускают одни и те же ошибки. Признаки инфекционного мононуклеоза и ангины очень схожи особенно в начале развития. Однако в дальнейшем симптомы отличаются.
Отличие мононуклеоза от ангины
Если клиническая картина тонзиллита зачастую вполне четкая, то о втором заболевании такого сказать нельзя. Нередко мононуклеоз протекает стерто, без каких-либо признаков. В отличие от ангины, при нем могут возникать насморк, кашель, болевые ощущения в груди и другие симптомы простуды.
Главным отличительным симптомом инфекционного мононуклеоза является сильное увеличение миндалин и лимфатических узлов. Шея ребенка при этом принимает своеобразную форму. Во время такого патологического процесса, миндалины увеличиваются настолько сильно, что ребенку становится трудно дышать, поскольку просвет для воздуха слишком маленький. Для ангины такие признаки не характерны.
Еще одним отличительным признаком мононуклеоза считается увеличение внутренних органов, при этом появляется боль в животе или чувство сдавливания/распирания. Довольно редко происходит разрыв селезенки.
Сыпь при мононуклеозе
Сыпь при данном патологическом процессе – частое явление. Высыпания могут быть абсолютно разные. Они появляются в начале заболевания или на протяжении развития мононуклеоза. Как правило, сыпь сохраняется несколько дней.
На теле ребенка могут появляться пятна, розеолы или же папулы красного или бледно-розового оттенка неправильной формы. Их размер в диаметре составляет 5–15 мм.
Очень часто сыпь возникает на 3–5 сутки с момента инфицирования и моментально распространяется на лицо, шею, спину и нижние конечности. Кроме того, возможно возникновение папул и в ротовой полости.
Как правило, сыпь не доставляет никакого дискомфорта и проходит самостоятельно.
Диагностические мероприятия
Чтобы отличить данный патологический процесс от всех остальных заболеваний, необходимо провести диагностику. При подозрении на инфекционный мононуклеоз назначают следующие анализы:
- Общий анализ крови.
- Биохимический анализ крови.
- Иммуноферментный анализ на антитела к вирусам герпеса.
- ПЦР анализ (полимеразная цепная реакция).
Вследствие того, что мононуклеары могут присутствовать в крови у ребенка и при иных болезнях, например, ВИЧ, то проводят анализы на антитела к прочим инфекциям.
Чтобы выявить состояние печени и селезенки проводится УЗИ брюшной полости.
Картина крови при инфекционном мононуклеозе
Состав крови при данном патологическом процессе претерпевает изменения, именно поэтому анализы крайне важны. Чтобы правильно поставить диагноз понадобится подробный биохимический анализ. Для этого заболевания характерно повышение в несколько раз показателей лейкоцитов, лимфоцитов и моноцитов. А также значительно превышает норму СОЭ (скорость оседания эритроцитов). О наличии патологического процесса можно утверждать лишь в том случае, если атипичное число элементов достигает 10%.
Важно также учитывать такой факт, что мононуклеарные клетки образуются через 2–3 недели после проникновения вирусов.
Лечение заболевания
В первую очередь, доктор учитывает характер течения данного патологического процесса. Болезнь, которая протекает в легкой форме, можно лечить на дому. Если присутствуют признаки интоксикации, то пациенту предписывается постельный режим.
Как проходит терапия инфекционного мононуклеоза у детей? Прописывается симптоматическое лечение. Специфической терапии для данной болезни не существует.
Боль в горле можно устранить с помощью ежедневного полоскания различными антисептическими растворами.
Антибактериальные средства необходимы только для терапии бактериальной инфекции. Если миндалины слишком сильно опухли, необходимо принять гормональный препарат.
При значительном превышении температурных показателей (выше 38,5 градуса) нужно дать ребенку любое жаропонижающее средство. Противоаллергические средства используют для устранения проявлений аллергической реакции.
Если инфекционный мононуклеоз переносится ребенком крайне тяжело, то следует проводить лечение в детской больнице.
Терапия медикаментами в обязательном порядке дополняется диетой, ребенку предписывается стол №5.
Какие препараты используют для лечения?
Инфекционный мононуклеоз проявляет себя различными симптомами. Врачи применяют следующие медицинские препараты для купирования признаков заболевания:
- Противовирусные – Ацикловир или Циклоферон;
- Жаропонижающие – Нурофен, Ибупрофен;
- Противоаллергические – Зиртек, Супрастин, Диазолин;
- Гормональные – Дексаметазон, Преднизалон;
- Антибактериальные – Супракс или Амоксиклав;
- Поливитамины;
- Пробиотики (при применении антибактериальных средств).
Помните о том, что самолечение в данной ситуации может обернуться тяжелыми последствиями.
Диета при мононуклеозе у детей
Диета при терапии патологического процесса играет одну из важных ролей. Правильное питание, которое обогащено полезными веществами, способствует укреплению защитных сил организма ребенка.
Основные принципы диеты при инфекционном мононуклеозе:
- Стоит понимать, что во время инфекционного заболевания тратиться в 2 раза больше полезных веществ, поэтому питание должно восполнять их потребность.
- Клетки иммунной системы нуждаются в белке. Потому в рацион ребенка крайне важно включать мясо, рыбу, птицу нежирных сортов. А также неплохо употреблять фасоль, бобовые и злаковые.
- Для обогащения детского организма всеми необходимыми витаминами, микро- и макроэлементами рекомендуется ввести в меню ребенка огромное количество фруктов и овощей.
- Для того чтобы зарядить организм энергией для борьбы с патогенными микроорганизмами рекомендуется включить в рацион злаковые.
- Необходимо на время лечения болезни исключить все сладости и кондитерские изделия. Вместо них, рекомендуется давать ребенку ягоды.
- Также не следует забывать про правильный питьевой режим. Необходимо поить ребенка как можно чаще различными напитками, такими как морс, чай, вода и т. д. Ежедневно ребенок должен выпивать по 1,5 литра жидкости. Важно, чтобы все напитки подавались в теплом виде. Это необходимо делать для того, чтобы из организма выводились вредные токсины.
Помните о том, что данное заболевание довольно опасно. При неправильном и несвоевременном лечении могут возникнуть тяжелые последствия. Правильное питание при таком патологическом процессе поможет маленькому организму быстро восстановиться, а также укрепить защитные силы.
Последствия мононуклеоза

Последствия мононуклеоза
Мамы и папы зачастую боятся отдаленных онкологических перспектив у своего ребенка. И такая озабоченность не безосновательна, но практически всегда они сильно преувеличены. Чем опасно данное заболевание? Последствия инфекционного мононуклеоза:
- Хронический тонзиллит;
- Нарушение свертываемости крови;
- Менингит энцефалитный;
- Гепатит;
- Разрыв селезенки (очень редко).
Чтобы избежать таких осложнений, нужно своевременно обращаться к участковому педиатру.
Можно ли повторно заболеть мононуклеозом?
Поскольку риск развития нежелательных последствий остается даже после лечения, необходимо еще на протяжении 6 месяцев проверять состав крови. Присутствующие вирусы в организме вполне могут ослаблять лимфатическую систему, вызывая при этом тонзиллит, отит или пневмонию. Можно ли заболеть патологическим процессом повторно? Ответ: нет, это исключено. Впрочем, надо помнить, что все силы после болезни ребенка надо пустить на восстановление защитных сил организма.
Помните о том, что инфекционный мононуклеоз у детей, как собственно и большинство заболеваний вирусного характера, не имеет специфического лечения. Именно поэтому важно как можно раньше обнаружить патологический процесс и строго соблюдать все рекомендации доктора. Только так ребенок быстрее пойдет на поправку. А чтобы детский организм с ранних лет противостоял любой «заразе», необходимо укреплять иммунитет, а для этого нужно здоровое и правильное питание и активный образ жизни.
Инфекционный мононуклеоз — Школа доктора Комаровского:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
♦ Рубрика: Детские заболевания.kakzdravie.com
симптомы у взрослых и детей, лечение
При инфекционном заболевании необходимо установить возбудителя. В статье пойдет речь о мононуклеозе, развитие которого происходит из-за опасного вируса Эпштейна-Барр (4 тип герпеса). Он распространяется через ротоглотку на печень, селезенку, лимфатические узлы и нарушает их работу.
Инфекционный мононуклеоз
Или болезнь Филатова считается неизлечимой. Вирус проникает в системный кровоток и навсегда остается паразитом. Заболевание в стадии ремиссии не мешает жизни, но любое ослабление иммунитета вызывает обострение мононуклеоза. Очаги патологии расположены в гортани, верхних дыхательных путях, близлежащих лимфоузлах. Пациент может испытывать осложнения болезни — лимфаденит. Мононуклеоз вирусного типа идентичен действию СПИДа, так как возбудитель действует на лимфоциты, заставляя их деформироваться.
Хронический мононуклеоз
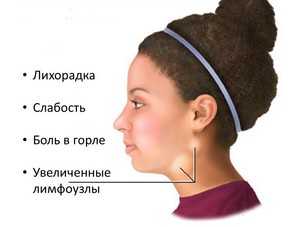 В инкубационный период вирус себя никак не проявляет, не доставляет дискомфорта, не ухудшает общего состояния. И если при остром течении болезни у пациента возникает такие симптомы, как повышение температуры тела, боль в горле и плохое общее самочувствие, то при хронической форме признаки заболевания отсутствуют. Хронический мононуклеоз часто возникает при ослабленном иммунитете, когда проводилось некачественное лечение или длительное течение острой его формы. Пациенту становится лучше в осенний и летний период, но во время авитаминозов появляется риск повторных приступов.
В инкубационный период вирус себя никак не проявляет, не доставляет дискомфорта, не ухудшает общего состояния. И если при остром течении болезни у пациента возникает такие симптомы, как повышение температуры тела, боль в горле и плохое общее самочувствие, то при хронической форме признаки заболевания отсутствуют. Хронический мононуклеоз часто возникает при ослабленном иммунитете, когда проводилось некачественное лечение или длительное течение острой его формы. Пациенту становится лучше в осенний и летний период, но во время авитаминозов появляется риск повторных приступов.
Мононуклеоз у взрослых
Значительно реже от мононуклеоза страдают взрослые, чаще этот диагноз ставится детям. Если же у взрослых он прогрессирует, то это рецидив хронической болезни, заражение которой было в детстве. У взрослых после 35 лет крайне редко возникает ангина, при этом симптомы идентичны признакам мононуклеоза у детей.
Мононуклеоз и беременность
Симптомы заболевания могут стать очевидными наряду с беременностью, ослабляющей иммунитет. Это состояние весьма опасно, поскольку при заражении плода возможен выкидыш, мутации на внутриутробном уровне.
Если врач подтвердил диагноз, то наверняка предложит женщине механический аборт. В случае, когда недуг протекает в легкой форме, проводится интенсивная терапия с назначением антигистаминов, антисептиков местного действия. Чтобы предотвратить повторный рецидив при беременности, пациенткам необходимо очень внимательно отнестись к планированию беременности. Следует пройти полный перечень медицинских анализов и обследований. О зачатии не следует думать, пока не пройдет половина года после болезни. Иначе придется ждать фатальных для плода последствий. Скрытая угроза для женщин, ожидающих ребенка, заключается в возникновении следующих патологий:
- Лимфаденопатии.
- Гипотрофии плода.
- Рецидивирующего хрониосепсиса.
- Гепатопатии.
- Субфебрилитета.
- Поражения нервной системы и органов зрения.
- Гепатоспленомегалии.
Мононуклеоз у ребенка
Недуг в основном поражает детей. В группу риска входят малыши до 10 лет, чаще страдают мальчики. Инфекция распространяется при контакте с больным человеком, поэтому мононуклеоз также называют « болезнью поцелуев » . Пути передачи инфекции:
- При кашле или чихании.
- Через слюну при поцелуе.
- При переливании зараженной крови.
- От перенесшей болезнь беременной женщины к плоду.
Так как современная медицина еще не разработала профилактические меры, ребенку следует внушить, что общаться с детьми, имеющими симптомы какого-либо заболевания, не стоит. Мононуклеоз сопровождается интоксикацией организма, прогрессирует быстро, поэтому ребенка часто приходится госпитализировать в срочном порядке.
Мононуклеоз — симптомы
Проявления болезни зависят от формы заболевания.
Острая форма
Острое течение вирусной инфекции характеризуется яркими симптомами интоксикации организма. После присоединяются признаки присутствия недуга со стороны горла, печени, селезенки.
- Сначала появляется лихорадка. Она заявляет о себе с первых дней инфицирования. Температура тела поднимается до 38-40 градусов и может не опускаться вплоть до 2 недель.
 Симптомами интоксикации являются слабость, быстрая утомляемость, потеря аппетита, озноб, головокружение и головная боль.
Симптомами интоксикации являются слабость, быстрая утомляемость, потеря аппетита, озноб, головокружение и головная боль.- В горле наблюдаются различные изменения. Может возникнуть фарингит, когда воспаляется глотка, а также другие заболевания вплоть до ангины. Эти симптомы наряду с лихорадкой могут возникнуть вначале инфицирования. Проявления фарингита и ангины — болевые ощущения при глотании, покраснение слизистой небных дужек, миндалин, задней стенки глотки.
- Лимфаденопатия проявляется увеличением лимфоузлов. Обычно становятся видны заднешейные лимфатические узлы, которые становятся величиной с горошину, грецкий орех, даже куриное яйцо. Как правило, они не сливаются с окружающими тканями и не вызывают болезненность.
- Печень и селезенка увеличиваются в размерах. Увеличение селезенки выражено сильнее, чем печени, проявляется тошнотой и болевыми ощущениями в боку.
При инфекционном мононуклеозе появляется сыпь:
- На 3-5 день после заражения возникают неспецифические симптомы заболевания. Появляются пятна и папулы.
- Сыпь не локализуется в определенном месте, а появляется сразу на всем туловище. Скопления ее видны на лице, иногда распространяются на тело и конечности. В единичных случаях сыпь поражает мягкое небо.
- Эти симптомы заболевания не сопровождаются зудом и проходят без лечения самостоятельно, не оставляя после себя рубцов и шрамов.
- Элементы исчезают постепенно, обычно на это нужно несколько дней.
Следует знать, что существует отдельный вид высыпания. Такой является ампициллиновая сыпь, которая возникает у ребенка на коже, когда его лечат амоксициллином или ампициллином. Эти антибиотики применяют при ангинах, которые могут спровоцировать появления инфекционного мононуклеоза.
Важно! Механизм образования сыпи на антибиотик пенициллинового ряда до сих пор не изучен. Врачи заметили, что таковая появляется только в сочетании инфекционного мононуклеоза с приемом антибиотика. Такой вид сыпи сопровождается зудом и при расчесывании оставляет рубцы. Высыпания исчезают сразу после отмены провоцирующих их препаратов.
Хроническая форма
Заболевание в хроническом течении характеризуется следующими симптомами:
- Длительное сохранение температуры до 38 градусов
- Быстрая утомляемость, слабость, вялость, головная боль.
- Небольшое увеличение лимфатических узлов различных групп.
- На слизистых оболочках видны герпетические высыпания.
Симптомы протекания недуга у грудничков
Заболевание у маленького ребенка может протекать без симптомов. Мононуклеоз у ребенка до года может иметь следующие признаки:
- Насморк, чихание, кашель, слезотечение.
- Небольшое увеличение внутренних органов: печени, селезенки.
- Воспалительный процесс распространяется на заднешейные лимфатические узлы, лимфоидную ткань. Воспаление последней больше видно на носоглоточной миндалине.
- На теле, но чаще на лице и грудной клетке группируются неспецифические высыпания.
После перенесенной болезни ребенок выделяет в окружающее пространство вирус еще 18 месяцев. Поэтому он может заразить окружающих людей. Обычно это случается в детских садах и других детских коллективах с теми детьми, кто еще не получил вирус.
Диагностика
Методы, применяемые для установки диагноза инфекционный мононуклеоз:
- Исследование крови клиническое. Мононуклеоз характеризуется увеличением количества лимфоцитов, повышенныи содержанием лейкоцитов, появлением атипичных мононуклеаров более 10%. Когда ребенок переболел, у него в крови могут обнаружиться единичные мононуклеары (количество менее 10%). Если этот показатель больше 10%, то можно засвидетельствовать рецидив инфекции или переход ее в хроническое течение.
- Исследование крови биохимическое. При поражении печени и начавшем развитие гепатите в крови обнаружится повышенное количество печеночных фракций и билирубина.
- Анализ крови серологический. В крови ребенка определяются антитела к вирусу. В начале и на пике болезни обнаружатся антитела класса IgM, спустя 2 недели — IgG. Эти классы свидетельствуют о фазе заболевания. Если симптомы болезни у ребенка говорят о ее разгаре, а в крови обнаружились антитела класса IgG, то необходимо проводить более глубокую диагностику. Поскольку это может исключить инфекционный мононуклеоз.
- Метод ПЦР. Для исследования понадобится материал зараженного ребенка. Подойдет слюна, кровь, секрет из носа или глотки.
- УЗИ органов. Исследуются на степень увеличения печень, селезенка, лимфоузлы.
Лечение мононуклеоза
Когда у пациента при пальпации обнаруживаются воспаленные лимфоузлы и видно разрастание железистой ткани в зоне шеи, то это является свидетельством того, что он заболел. Такая клиническая картина требует комплексного подхода, который заключается в назначении антибиотиков для борьбы с инфекцией и общеукрепляющих препаратов. Последние нужны для повышения защитных свойств организма.
Лечение инфекции у ребенка
В детском возрасте инфекция протекает бурно и является очень заразной, поэтому требует строгого карантина. Ребенку необходимо обеспечить постельный режим, правильное питание и питье, прием медикаментов. Лечение должно проводиться педиатром, следует исключить самолечение. Врач будет стремиться, в первую очередь, к избавлению миндалин от гноя, в этом помогут антибиотики. С помощью местных антисептиков доктор парализует патогенную флору, укрепит иммунитет ребенка витаминными комплексами.
Уход за ребенком должен осуществляться таким образом:
- Ребенок нуждается в помещении, которое хорошо проветривается.
- Влажная уборка должна проводиться ежедневно.
- Ребенку нужно выделить отдельное полотенце и посуду.
- Ребенку необходимо соблюдать строгий постельный режим первые 7 дней.
- Важно устроить дробное питье каждые полчаса. Полезное действие окажут овощные, фруктовые соки, морсы, компоты, вода с лимоном.
Прогулку на свежем воздухе следует предпринять после стихания симптомов. Ребенка следует ограждать от солнца.
Лечение недуга у взрослых
Взрослые пациенты переносят этот недуг сложнее, хотя лечение носит идентичный характер. В обязательном порядке назначают антибиотики широкого спектра действия, такими могут быть «Амоксиклав» , «Аугментин» . Чтобы инфекция отступила быстрее, больное горло следует орошать раствором «Фурацилина» , также применим «Мирамистин» . Лечить мононуклеоз должен только врач.
Диета при инфекции
 Больной мононуклеозом должен стремиться разгрузить увеличенную печень и селезенку. Поэтому питание исключает употребление соленых, острых, жирных, жареных копченых блюд. Витамины следует употреблять только в натуральном виде, для этого необходимо включить в рацион сырые овощи и фрукты. Питьевой режим должен состоять из большого количества жидкости, преимущество нужно отдавать лечебным настоям и отварам с мочегонным действием.
Больной мононуклеозом должен стремиться разгрузить увеличенную печень и селезенку. Поэтому питание исключает употребление соленых, острых, жирных, жареных копченых блюд. Витамины следует употреблять только в натуральном виде, для этого необходимо включить в рацион сырые овощи и фрукты. Питьевой режим должен состоять из большого количества жидкости, преимущество нужно отдавать лечебным настоям и отварам с мочегонным действием.
Инфекционным мононуклеозом болеют редко. Но когда он возникает у ребенка, то протекает в тяжелой форме и может обернуться осложнениями и последствиями. Заражение предотвратить невозможно, но можно снизить риск развития инфекции. Для этого следует укреплять иммунитет ребенка, чтобы столкновение с вирусом произошло в более мягкой форме.
lor.guru
Хронический мононуклеоз у взрослых: симптомы и лечение
Мононуклеоз определяется как острая или хроническая вирусная патология. Провоцируется болезнь специфическим вирусом Эпштейна-Барр (разновидность герпетического агента). Согласно данным медицинской статистики, только 20% вирусного поражения приходится на острые формы мононуклеоза, в то время как в оставшихся 80% клинических случаев наблюдается хронический мононуклеоз у взрослых и детей. Речь идет о латентном течении инфекционного заболевания, когда недуг с самого начала проявляется вяло. В большинстве случаев это говорит о том, что иммунитет справляется с агентом.
Вероятные факторы развития болезни
Заболевание развивается в результате воздействия двух основных факторов. В первую очередь, необходимо, чтобы инфекция проникла в организм. Учитывая, что вирусом Эпштейна-Барр заражены 95% людей, с большой долей вероятности можно утверждать, что этот фактор присутствует у каждого. Второй необходимый фактор — снижение эффективности работы иммунной системы.
Выделяют несколько способов передачи вирусного агента:
- Воздушно-капельный путь. Инфекционный агент Эпштейна-Барр передается при кашле, чихании, с частичками слюны. Для инфицирования достаточно находиться некоторое время рядом с зараженным человеком. При этом сам носитель может не подозревать, что опасен для окружающих (заразиться от него можно, при этом сам он не болеет).
- Контактный путь. Возбудитель передается при физических контактах. Другое наименование острого и хронического мононуклеоза — болезнь поцелуев. Также возможна передача при половом контакте. Поэтому описанным недугом чаще страдают взрослые люди.
- Бытовой путь. Имеет много общего с контактной формой инфицирования. Заражение происходит при взаимодействии с предметами быта, которыми пользовался больной человек: полотенцами, расческами, гигиеническими средствами (зубными щетками и тому подобным).
- Трансмиссионный путь. Встречается сравнительно редко. Тем не менее, если реципиент не инфицирован, велика вероятность проникновения вируса в организм с кровью от донора.
- Наконец, возможно попадание агента в организм человека при прохождении по родовым путям от беременной матери к ребенку. Это один из наиболее распространенных путей распространения инфекции.
- Алиментарный (фекально-оральный) путь. Встречается крайне редко. Сколько-нибудь заметной эпидемиологической значимости не имеет.
Даже будучи носителем агента Эпштейна-Барр, пациент далеко не всегда страдает мононуклеозом. Это означает, что непосредственно болезнь от человека к человеку не передается, переходит лишь болезнетворный вирус. Человек, всю жизнь будучи лишь носителем, может так и не заболеть. В других же случаях течение патологического процесса столь скудно, что характерных признаков практически нет.
Симптоматика
В отличие от острой формы заболевания, когда симптомы не оставляют ни малейших сомнений, при хроническом течении возможно существование признаков в латентной форме. Это означает, что симптоматика присутствует, но интенсивность ее столь мала, что пациент не придает своему состоянию сколько-нибудь большого значения. Среди характерных проявлений можно выделить:
- Инкубационный период болезни составляет порядка 2-3 недель. Спустя указанный срок в хронической фазе наблюдается легкая гипертермия на уровне субфебрильных значений (не выше 37,2-37,5 градусов). Пациент чувствует слабость, сонливость, небольшое недомогание. Поскольку признаки неспецифичны, человек принимает их за банальную простуду.
- Далее начинаются боли в горле. Они слабые, ноющие, тянущие. По утрам возможно отхождение из лакун небольшого количества желтоватого или зеленоватого комкообразного гноя. Отходят гнойные пробки (комочки с резким неприятным, гнилостным запахом). Это симптомы тонзиллита.
- Воспаляются шейные и подъязычные лимфатические узлы. Однако лимфаденит также протекает вяло. Вместо подъема температуры, гиперемии и формирования характерного узлового образования все ограничивается легкой тянущей болью при жевании, разговоре, попытках двигать шеей или языком. При пальпации можно обнаружить увеличенные лимфатические структуры.
- Формируются патологические высыпания на коже. Они могут иметь вид пятен, папул, точек-кровоизлияний. Однако в отличие от острого мононуклеоза, когда высыпания массивны, при хроническом течении недуга речь идет о единичных или очаговых малочисленных дефектах на коже (в области лица или шеи, груди или рук).
- Развивается заложенность носа, истечение небольшого количества слизи из носовых ходов. Голос становится сиплым, слабым. Возможно становление кашлевого рефлекса без отхождения мокроты. Это так называемый фарингит.
Характерных поражений желудочно-кишечного тракта, легких с формированием пневмонии и других изменений не отмечается. Болезнь сходит на нет самостоятельно спустя 5-7 дней. Возникает вопрос: можно ли заболеть мононуклеозом повторно после перенесенного недуга? Однако он не совсем корректен. Вирус Эпштейна-Барр, как и его «сородичи» герпетического типа, отличается высокой вирулентностью, потому излечение не наступает никогда. Тем более когда речь идет о хронической форме процесса. Повторно происходят частые рецидивы. При этом каждый повторный виток заболевания может быть непохожим на другие. Как только иммунная система дает сбой, патология предстает перед больным «во всей красе» с поражениями легких, желудочно-кишечного тракта, массивными высыпаниями, нарушениями дыхания и другими проявлениями. Это тот случай, когда, как говорится, «раз на раз не приходится». Чтобы болезнь не повторялась, нужно придерживаться правил профилактики.
Диагностические мероприятия
Диагностика мононуклеоза — задача врача-инфекциониста либо терапевта. На первичной консультации специалист проводит устный опрос пациента и собирает анамнез. Этого недостаточно, поскольку симптоматика недостаточно специфична. Хроническая форма заболевания, особенно если течение процесса легкое, трудно поддается диагностике. Важно своевременно заподозрить вероятный характер патологии и начать лечение. В противном случае время будет потеряно и болезнь снова начнет рецидивировать. Это вопрос опыта специалиста. Назначаются специфические анализы:
- Общее исследование крови. В формуле анализа обнаруживаются атипичные мононуклеары, большое количество лимфоцитов, лейкоцитоз, повышение скорости оседания эритроцитов.
- Назначаются анализы на специфические антитела к вирусу Эпштейна-Барр. Они дают возможность определить, свежий ли процесс, как давно произошло инфицирование, насколько эффективно иммунитет справляется с возбудителем.
- ПЦР, ИФА. Дают возможность выявить наличие в крови следов ДНК вируса.
- Серологические исследования.
Для исключения вторичного поражения и стадирования процесса показаны рентгенография легких, ультразвуковое исследование брюшной полости. Указанных исследований достаточно для постановки и подтверждения диагноза, а также назначения адекватного лечения.
Лечение
Специфических методов терапии мононуклеоза как острого, так и хронического не существует. Назначается симптоматическое лечение, а также общеукрепляющая терапия. Показан прием медикаментов следующих фармацевтических групп:
- Противовоспалительные препараты нестероидного происхождения для купирования воспалительных процессов в органах и тканях. Кеторолак, Нимесулид, Найз, Ибупрофен, Нурофен и другие.
- Анальгетики для снятия боли. Можно использовать лекарства на основе метамизола натрия: Баралгин, Анальгин, комбинированные медикаменты.
- Жаропонижающие на основе парацетамола и ибупрофена.
- Специфические антибактериальные препараты. Подбираются только врачом. Дополнительно способствуют предотвращению вторичного инфицирования.
- Противогерпетические лекарственные средства для местной обработки носоглотки и верхних дыхательных путей.
- Антисептические препараты для устранения очаговых проявлений со стороны горла и других структур носоглотки.
 В обязательном порядке прописывается диета с высоким содержанием белков, низким количеством быстрых углеводов. Показано частое и дробное питание. Нельзя физически перетруждаться, требуется постельный режим.
В обязательном порядке прописывается диета с высоким содержанием белков, низким количеством быстрых углеводов. Показано частое и дробное питание. Нельзя физически перетруждаться, требуется постельный режим.
Последствия мононуклеоза могут быть самыми сложными и противоречивыми: возможны нарушения в работе печени, лимфоидной ткани и всей лимфатической системы, легких, сердечно-сосудистой системы.
Профилактика
Специфических мер профилактики не существует. Требуется держать иммунитет в тонусе. Для этих целей назначаются следующие мероприятия:
- закаливание с помощью контрастного душа;
- правильное питание. Рацион должен быть в достаточной мере витаминизированным, максимум растительной пищи и нежирного мяса, как можно меньше фастфуда, жирных сортов мяса, жареного, копченого и соленого;
- отказ от курения и злоупотребления алкогольными напитками. Эти факторы подрывают защитные силы организма.
Хронический мононуклеоз представляется серьезным и коварным заболеванием. Оно часто рецидивирует, дает множество осложнений, развивается исподволь, годами, порой не давая о себе знать до тех пор, пока иммунитет не ослабнет. Дабы справиться с этой напастью, нужно при первых же признаках недомогания отправляться к врачу, чтобы не терять время. Это наиболее верное решение.
gerpinfo.com
Хронический инфекционный мононуклеоз у детей
Хронический мононуклеоз – все дело в иммунитете?
11 Июня 2014
В большинстве случаев мононуклеоз проходит довольно быстро и без последствий, но в некоторых случаях болезнь перетекает в хроническую форму. Точные причины этого неизвестны, но, предположительно, хронический мононуклеоз образуется при слабом иммунитете пациента.
Симптомы хронического мононуклеоза
Проявления этой болезни бывают очень различными. Так, у некоторых пациентов может наблюдаться увеличение селезенки (как правило, менее выраженное, чем в период острой фазы инфекционного мононуклеоза), воспаление печени, увеличение лимфоузлов. Температура тела обычно нормальная, или немного повышена.
Хронический мононуклеоз у детей (как и острый мононуклеоз) часто протекает с менее выраженными симптомами, чем у взрослых, хотя встречаются и исключения. Наиболее распространенными признаками этого заболевания являются общая слабость, повышенная утомляемость, сонливость (в то же время у пациента могут быть проблемы с засыпанием, пробуждения среди ночи и другие нарушения сна), время от времени — головные и мышечные боли. Также возможны боли в животе Боли в животе: виды и симптомы . понос, тошнота, рвота, но их эпизоды обычно непродолжительны. У пациентов, зараженных герпесвирусом 1 и 2 типа, вирус может активизироваться чаще обычного, вызывая появление болезненной сыпи на губах или на половых органах. В редких случаях он может распространяться и на другие части тела, например, на глаза.
Постоянная усталость, возникающая у некоторых пациентов, больных хроническим мононуклеозом, и сохраняющаяся в течение длительного времени, вызвала предположения о том, что вирус Эпштейна — Барр в некоторых случаях может приводить к развитию синдрома хронической усталости.
Часто задаваемые вопросы
Мононуклеоз является одним из тех недугов, которые встречаются в практике современных врачей-специалистов крайне редко. Несмотря на то, что данное заболевание является далеко не самым распространенным, немаловажно отметить, что оно очень опасно, тем более, когда речь идет о детях.
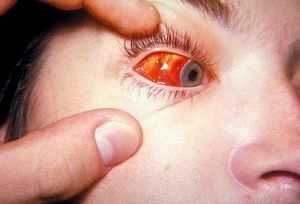
Опасность данного недуга заключается в том, что он, как правило, «сваливается как снег на голову». К симптомам мононуклеоза у детей можно отнести следующие признаки: повышение температуры тела, болевые ощущения в области горла, увеличение лимфатических узлов. Многие родители думают, что все это признаки ангины либо гриппа. Вполне возможно, что так оно и есть, однако это еще не факт, именно поэтому ребенка нужно как можно быстрее показать врачу.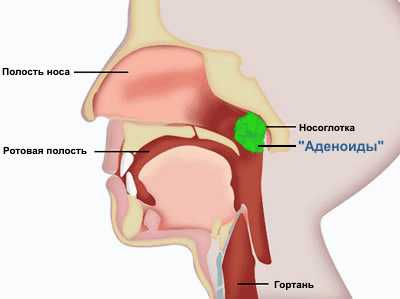
Хронический мононуклеоз – это достаточно серьезная патология, которая плачевна своими осложнениями. Самым редким, но при этом самым опасным осложнением данного заболевания принято считать разрыв селезенки. Если происходит разрыв, это неминуемо приводит к тому, что кровь больного начинает поступать в брюшную полость. В результате, человек начинает испытывать очень сильные болевые ощущения в области живота, при которых ему просто необходима своевременная медицинская помощь.
Другим более частым осложнением данного недуга является отек как миндалин, так и слизистой оболочки глотки. Данное осложнение крайне опасно, так как оно может привести к закупорке верхних респираторных путей. В итоге, больной может задохнуться.
Сердце и печень – еще два органа, которые могут пострадать от хронического мононуклеоза. В данном случае вполне возможно развитие как пневмонии. так и миокардита либо гепатита. Чтобы поставить точный диагноз. больному нужно будет сдать некоторые анализы.
Патология крови – еще одно довольно частое осложнение, которое наблюдается при наличии данного заболевания. Дело в том, что практически у всех больных наблюдается резкое снижение не только лейкоцитов, но и тромбоцитов, а также эритроцитов. В результате, люди начинают страдать от анемии. тромбоцитопении и гранулоцитопении .
Очень часто хронический мононуклеоз не оставляет в покое и центральную нервную систему, вызывая при этом как судорожные состояния, так и частые психозы, энцефалит либо поражение мозжечка. Бывали и такие случаи, когда из-за этого недуги люди умирали.
Чем опасен хронический мононуклеоз
Ну вот температура понизилась, самочувствие улучшилось — наверное мононуклеоз позади. Хорошо бы, да не всегда так. Иногда инфекционный мононуклеоз плавно перетекает в хронический, который едва ли не хуже предыдущего. Что же это такое — хронический мононуклеоз?
Что такое хронический мононуклеоз
При длительном нахождении в организме вируса Эпштейна — Барра, который вызывает мононуклеоз, заболевание из инфекционной формы может плавно перетечь в хроническую. Выявить хронический мононуклеоз непросто, потому, что его симптомы очень разнообразны и в то же время очень похожи на ряд других подобных хронических заболеваний. Для выявления этого заболевания необходимо провести ряд анализов на гистологию.
У больного хроническим мононуклеозом с самого утра наблюдается немотивированная слабость, словно он совершенно не отдыхал. У него болят горло, суставы. Нарушена координация движений. Уже после полудня он чувствует сонливость, и не может продолжать работу без кофе или каких-то стимуляторов (типичные симптомы так называемого синдрома хронической усталости, с которым часто ассоциируется хронический мононуклеоз). Кроме того, такой человек часто простужается, лимфоузлы у него постоянно увеличены, температура тела слегка повышена, появляются тошнота, рвота и понос. Также при хроническом мононуклеозе могут развиться пневмония и фарингит.
При хроническом мононуклеозе не у всех больных увеличены печень и селезенка. Часто появляется герпес — оральный или генитальный. При анализе крови выявляются различные нарушения в картине крови, которые очень похожи на проявления других инфекционных заболеваний. Кроме того, мононуклеоз может сочетаться с другими инфекциями.
При постоянном присутствии в организме вируса, провоцирующего хронический мононуклеоз, часты случаи поражения ВИЧ-инфекцией. Причина кроется в том, что при хроническом мононуклеозе очень сильно ослаблен иммунитет, поэтому все другие инфекции и вирусы быстро цепляются к такому организму.
Осложнения при мононуклеозе
Хронический мононуклеоз зачастую вызывает различные осложнения, которые могут быть довольно серьезными.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
Нередко наблюдаеться отек миндалин и слизистой глотки, что может стать причиной закупорки верхних дыхательных путей.
Хронический мононуклеоз также может дать осложнения на сердце и печень — могут развиться миокардит, пневмония, гепатит. Для выявления гепатита необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Часто возникают патологии крови — в крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов — нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами. Поэтому при мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
В 85% случаев при хроническом мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят самостоятельно и бесследно в течение 2 месяцев, но консультацией невропатолога лучше не пренебрегать, так как возможны и более печальные послдствия. Например в случае синдрома Гийена-Барре (тоже осложнение, поражающее нервную систему) могут наступить полный паралич и смерть.
У больных иногда нарушается восприятие пространства и размеров предметов. Причем, поражения нервной системы наблюдаются, в основном, у молодых людей в возрасте 30-35 лет.
Также после мононуклеоза могут остаться изменения в картине крови, которые со временем проходят. В любом случае, необходимо наблюдаться врачом-гематологом.
По материалам статьи Хронический мононуклеоз.
Инфекционный мононуклеоз симптомы острого и хронического
Инфекционный мононуклеоз вызван вирусом Эпштейн-Барра. Больше всего подвержены этому заболеванию дети, но среди взрослого населения встречаются эпизодические случаи.
К инфекционному мононуклеозу отношение медиков и ученных весьма не однозначное. Одно ясно точно — инфекционный мононуклеоз поражает лимфоидную ткань человеческого организма (миндалины, лимфатические узлы, селезенка, лимфоидная ткань кишечника). В этой связи вопросы, касающиеся такого заболевания, как инфекционный мононуклеоз симптомы острого и хронического приобретают особую важность.
Как можно заразиться инфекционным мононуклеозом? Кто чаще болеет?
Источником является больной человек или здоровый вирусоноситель. Заболевание не очень контагиозно, это означает, что не все лица находящиеся в контакте с больным или вирусоносителем может заболеть.
Заразиться можно при поцелуе, использовании совместно с больным средствами личной гигиены (полотенца, мочалки, дети при обмене игрушками), во время переливания крови. Самое главное, что даже после перенесенного заболевания больной продолжает выделять во внешнюю среду вирус Эпштейн-Барра достаточно длительное время (около 18 месяцев!). Это доказано многочисленными исследованиями. Около половины людей переносят инфекционный мононуклеоз в подростковом возрасте: мальчики в 16-18 лет, девочки в 14-16 лет, в дальнейшем уровень заболеваемости падает. Лица старше 40 лет инфекционным мононуклеозом болеют крайне редко. Это не касается больных СПИДом или ВИЧ инфицированных, они могут перенести его в любом возрасте в очень тяжелых формах и с выраженной симптоматикой.
Что происходит в организме человека больного инфекционным мононуклеозом?
Вирус Эпштейн-Бара обладает особой направленностью (тропизмом) к клеткам лимфоидной ткани. Попав в организм человека через слизистую оболочку носа, верхних дыхательных путей, ротоглотки вирус поражает миндалины (небные, носоглоточные), слизистую оболочку носа, глотки вызывая в них характерные изменения (отек, покраснение). Далее по лимфатическим и кровеносным сосудам вирус разноситься по всему организму и попадает в печень, селезенку приводя к развитию гепатолиенального синдрома, полиаденита (сочетанное воспаление нескольких лимфатических узлов). Все это создает очень благоприятные условия для присоединения вторичной микробной флоры и развития инфекционных осложнений. Аллергические реакции организма играют не маловажную роль в патогенезе (механизме развития) инфекционного мононуклеоза.
Инфекционный мононуклеоз симптомы
Он протекает в двух вариантах: остром и хроническом:
Острое течение. Инкубационный период (это время от момента заражения до развития всех симптомов заболевания) составляет в среднем от 4 до 15 дней, чаще всего около 7 дней. Дебют заболевания острый, повышается температура тела (38-40С), есть выраженная слабость, симптомы интоксикации, головная боль, боль в горле, артралгия (боль в суставах), миалгии (боль в мышцах). К 3-4 дню болезни все признаки заболевания достигают своего пика. У температурной кривой есть своя особенность при инфекционном мононуклеозе. Она неправильного типа, волнообразная в течение суток может меняться от высоких цифр до практически нормальных, держится 1-3 недели, очень редко дольше. В основном у лиц с ослабленным иммунитетом.
Основным симптомом острого инфекционного мононуклеоза является развитие специфического тонзиллита (ангины). Она появляется позднее на 5-7 день заболевания. Ангина может быть катаральной, лакунарной, язвенно-некротической с образованием фибринных пленок.
Увеличение лимфатических узлов. Есть практически у всех больных. Чаще всего поражаются задне и передне шейные лимфатические узлы, немного реже в процесс вовлекаются подмышечные и паховые. У части больных есть симптомы мезаденита (увеличение внутрибрюшинных лимфатических узлов). Это проявляется болями в животе.
Сыпь — еще один симптом инфекционного мононуклеоза. Ее появление обычно совпадает с развитием ангины. Ее форма и выраженность варьирует в широких пределах. Она может быть в виде папул, розеол, петехий, мелких пятен, кореподобной. Элементы сыпи бесследно исчезают на 2-3 день после появления.
Увеличение печени и селезенки — симптом, наблюдающийся у 90% больных. Он появляется на 3-5 день заболевания и держится 3-4 недели, а в некоторых случаях и дольше.
Изменения со стороны крови. Биохимический анализ крови: повышение уровня билирубина, трансаминаз (АсАт, АлАт), щелочной фосфатазы. ОАК: лейкоцитоз, появление в крови атипичных клеток или мононуклеаров (характерно только для инфекционного мононуклеоза), к концу первой недели заболевания их число может достигнуть 90%! У переболевших мононуклеарная реакция сохраняется до полу года, а в некоторых случаях несколько лет.
Хроническое течение. Обусловлено длительным персистированием вируса Эпштейн-Барра в организме человека. Не всегда это бессимптомное носительство, у некоторых больных развивается четкая симптоматика. Существует ряд диагностических критериев:
1. Перенесенное, первичное заболевание в течение 6 месяцев и не более острой формы инфекционного мононуклеоза, подтвержденное иммунологическими анализами с высоким титром антител (Iq M).
2. Вовлечение в процесс некоторых внутренних органов подтвержденное гистологией:
— воспаление сосудистой оболочки глаза (увеит)
— увеличение лимфатических узлов
— увеличение печени и селезенки
— персистирующий гепатит
— интерстициальная пневмония
3. Выявление вируса Эпштейн-Барра и нарастание его количества не только в крови, но и в пораженных тканях
Клинически хронический мононуклеоз проявляется общей слабостью, плохим сном, субфебрилитетом, длительным увеличением лимфатических узлов, тошнотой, болями в животе ни с чем не связанные, рвота, диарея, частые простудные заболевания.
Источники:
www.womenhealthnet.ru, www.tiensmed.ru, www.medkrug.ru, www.vashaibolit.ru
Следующие статьи:
vrachikliniki.ru
Мононуклеоз у детей. Причины, симптомы, лечение и профилактика
 Инфекционный мононуклеоз – это вирусное заболевание, которое вызывается вирусом Эпштейна-Барра. Этот вирус способен поражать клетки лимфоидной ткани и паренхиматозных органов, поэтому излюбленным местом локализации инфекционного процесса является лимфоидное кольцо глотки, печень, селезенка. Распространено это заболевание на нашей планете повсеместно и не имеет какой-то определенной географической локализации.
Инфекционный мононуклеоз – это вирусное заболевание, которое вызывается вирусом Эпштейна-Барра. Этот вирус способен поражать клетки лимфоидной ткани и паренхиматозных органов, поэтому излюбленным местом локализации инфекционного процесса является лимфоидное кольцо глотки, печень, селезенка. Распространено это заболевание на нашей планете повсеместно и не имеет какой-то определенной географической локализации.
Практически каждый человек на Земле перенес это заболевание, но у некоторых (80% населения планеты) оно протекало в стертой или бессимптомной форме. После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет. Считается, что в некоторых случаях данный вирус может долгие годы находится в миндалинах ребенка в спящем виде и активизироваться — вызывать заболевание только при снижении иммунитета.
Очень часто инфекционный мононуклеоз сопровождает ветряную оспу, так как эти вирусы относятся к одному и тому же роду, а, кроме того, ветряная оспа сильно снижает иммунитет ребенка, давая дорогу другим заболеваниям.
Причины мононуклеоза у детей
Чаще всего болеют дети в возрасте до 10 лет. Именно на этот возраст приходится более половины заболеваемости этим инфекционным заболеванием. Меньше всего болеют дети до года. На этот возраст приходится менее 0,5% всех случаев. Это связано с тем, что дети в этом возрасте меньше всего общаются со своими сверстниками, которые могут их заразить. Передача вируса происходит воздушно-капельным путем при непосредственном контакте между детьми, что очень часто происходит в закрытых коллективах: школы, детские сады. Вирус инфекционного мононуклеоза очень неустойчив в окружающей среде, поэтому заражение происходит только при тесном контакте. Чаще всего болеют мальчики в отношении к девочкам 2:1. Подъем заболеваемости приходится на осенне-зимний и весенний периоды. Передача вируса происходит от больного человека к здоровому при кашле и чихании. Источником инфекции может быть не только больной ребенок, но и человек, являющийся вирусоносителем. В этом случае человек не болеет, но активно выделяет в окружающую среду жизнеспособных вирусов.
Попадает вирус в организм ребенка через слизистую верхних дыхательных путей. Именно отсюда начинается путешествие вируса по организму, оседает же он в лимфатических узлах, печени и селезенке, где и начинает размножаться. Инкубационный период до появления первых признаков заболевания составляет 5-15 дней.
Симптомы мононуклеоза у детей
Основными симптомами заболевания являются повышение температуры тела, появление налетов на миндалинах, увеличение лимфоузлов, печени, селезенки, изменения в общем анализе крови.
Повышение температуры тела связано с воспалительными явлениями в тканях и органах. Температура чаще всего повышается с первых дней заболевания и может держаться 5-7 дней. Температура тела ребенка зависит от тяжести состояния и может колебаться в пределах от 37,5˚ С до 40˚ С. Для температуры при инфекционном мононуклеозе характерны суточные колебания температуры тела в пределах 1-2 градусов. Очень часто снижение температуры тела ребенка происходит литически до 35˚ С. В период подъема температуры детей беспокоит слабость, головная боль, боль в мышцах и суставах. Более чем у половины детей на фоне лихорадки наблюдается озноб и проливной пот. После снижения температуры тела на протяжении 4-6 дней может наблюдаться слабость, повышенная утомляемость, сонливость.
Через 2-3 дня от начала заболевания у детей на миндалинах появляются налеты. Этот симптом чаще всего приводит к тому, что ребенку ставится неправильный диагноз в виде тонзиллита, и назначаются антибактериальные препараты, которые при инфекционном мононуклеозе не будут действовать, так как это заболевание вызывается вирусом. Обращает на себя то, что при тяжелых поражениях миндалин со сплошными двусторонними налетами, детей практически не беспокоит боль в горле и затрудненность глотания. Увеличение лимфоидного кольца ротоглотки приводит к тому, что у детей появляется затрудненное носовое дыхание, так как гиперплазированная лимфоидная ткань перекрывает нижние носовые ходы. Особенностью данной заложенности носа состоит в том, что при отсутствии носового дыхания отсутствует обильное выделение слизи. Так же чем старше ребенок, тем более реже встречается заложенность носа. Это связано с тем, что лимфоидная ткань глотки с возрастом постепенно уменьшается.
Самым ранним симптомом инфекционного мононуклеоза является увеличение периферических лимфатических узлов. Это происходит из-за активного размножения вирусов в них. Чаще всего увеличиваются заднешейные лимфатические узлы. При повороте головы ребенка в стороны, эти лимфатические узлы очень сильно выпирают.
Чаще всего воспалению подвергается несколько групп рядом расположенных лимфатических узлов и всегда это поражение имеет двусторонний характер. При прощупывании этих узлов они безболезненные, подвижные, не спаянные с кожей, каждый лимфатический узел прощупывается в отдельности. В некоторых случаях могут увеличиваться лимфатические узлы, расположенные в брюшной полости. В этом случае они могут приводить к сдавливанию нервных окончаний и появлению симптомов острого живота, что может вести неправильной постановке диагноза и проведению хирургического вмешательства.
Так как вирус активно размножается в паренхиматозных органах, то происходит увеличение печени и селезенки. Эти органы начинают увеличиваться с первых дней заболевания. В некоторых случаях увеличения селезенки настолько значительные, что это приводит к ее разрыву. Увеличение печени и селезенки наблюдается на протяжении 2-4 недель и сохраняется некоторое время после клинического выздоровления ребенка. Уменьшение размеров этих органов начинается с 3-4 дня нормализации температуры тела ребенка.
Наиболее специфическим симптомом, позволяющим точно поставить диагноз инфекционного мононуклеоза, является появление атипичных мононуклеаров в общем анализе крови. Эти клетки являются производными лимфоидного ростка кроветворения и имеют схожее строение с моноцитами, отличаясь строением ядра внутри клетки. Появление этих клеток связано с бесконтрольным размножением лимфоидного ростка кроветворения.
Клетки не успевают правильно созревать, поэтому появляются подобные мононуклеары. В норме атипичные мононуклеары содержаться в периферической крови, но их количество не превышает 10%. При инфекционном мононуклеозе их количество будет не менее 10%. Помимо этого происходит увеличение количества лейкоцитов, ускоряется скорость оседания эритроцитов (СОЭ). В редких случаях может наблюдаться нормальное количество лейкоцитов или даже сниженное их содержание в крови. Наблюдается сдвиг нейтрофильной формулы вправо с увеличением количества палочкоядерных нейтрофилов. Эти изменения в общем анализе крови появляются с первых дней заболевания и могут сохраняться на протяжении года после излечения.
Помимо классических симптомов инфекционного мононуклеоза у детей могут быть и редковстречающиеся проявления. В редких случаях на теле ребенка может появляться петехиальная сыпь, которая не имеет определенной локализации и может появляться на любом участке кожи ребенка. Проходит сыпь через 2-5 дней после появления.
Так же у детей может появляться желтушное окрашивание кожи, что связано с поражением печени. При этом изменения в печени минимальные и после выздоровления функция печени восстанавливается полностью.
Для постановки диагноза достаточно специфических симптомов инфекционного мононуклеоза и выявление в крови атипичных мононуклеаров. Для более точного диагноза при сомнительных случаях заболевания производят определения титра антител к вирусу Эпштейна-Барра. Так же разработаны экспресс методики проведения лабораторных исследований, позволяющие получить результаты уже через 2 минуты.
Лечение мононуклеоза у детей
В лечении инфекционного мононуклеоза применяют общеукрепляющую терапию и симптоматическую, направленную на снятие симптомов заболевания. Применение антибактериальных препаратов не целесообразно, так как эти лекарственные вещества не оказывают никакого воздействия на вирус. Применение антибиотиков оправдано при присоединении вторичной инфекции, которая может поражать миндалины ребенка.
Из общеукрепляющих препаратов рекомендуется применять витамины С, Р и витамины группы В (В1, В6, В12). Для снятия температура применяют жаропонижающие препараты. В тяжелых случаях детям назначают преднизолон по 20-60 мг в сутки на протяжении 10-12 дней. При выраженном отеке гортани, затрудненном дыхании детей переводят на искусственную вентиляцию легких или проводят постановку трахеостомы. При разрыве селезенки показана экстренная операция с удалением селезенки.
Для профилактики заболевания необходимо оградить детей на период лихорадки со сверстниками, контактных детей рекомендуется удалить из детского коллектива сроком до 15 дней.
Врач педиатр Литашов М.В.
7gy.ru
Инфекционный мононуклеоз у детей и взрослых
Инфекционный мононуклеоз – это острая патология инфекционного генеза и антропонозного профиля, течение которой сопровождается появлением лихорадочной реакции, поражением ротоглотки и органов ретикулоэндотелиальной системы, а также провоцирующим нарушением количественного и качественного состава крови.
Первые свидетельства о клинических проявлениях инфекционного мононуклеоза были получены Н.Ф. Филатовым в 1885, а спустя четыре года Е. Пфайффером. Связь факта заболевания инфекционным мононуклеозом с изменениями гемограммы была впервые обнаружена в 1909 исследователем Берне Й. И все же впервые диагноз «инфекционный мононуклеоз» был установлен американскими учёными Т. Спрэнтом и Ф. Эвансом. Такое заболевание как инфекционный мононуклеоз вызывают специфические возбудители – вирусы Эпштейна –Барр, название которых происходит от имен английских патоморфологов, выделивших вирус из клеток лимфомы Беркита в 1964 году.
Такая инфекционная патология как вирусный инфекционный мононуклеоз отличается повсеместным распространением и спорадическим возникновением, хотя иногда регистрируются и небольшие вспышки. Кроме того, ввиду широкой полиморфности клинических проявлений, сложностей диагностики, можно предполагать, что официальные показатели уровня заболеваемости инфекционным мононуклеозом среди населения значительно ниже фактических.
Чаще всего диагноз «инфекционный мононуклеоз» верифицируется в подростковой возрастной категории. В возрасте после сорока лет вирусный инфекционный мононуклеоз практически не регистрируется, за исключением лиц, страдающих ВИЧ-инфекцией. Хронический инфекционный мононуклеоз отличается латентным течением с обнаружением в крови пациента специфических антител к вирусу. Инфекционный мононуклеоз вызывают вирусы в течение всего года, а снижение уровня заболеваемости приходится на летний период времени. Благоприятными условиями для заражения человека является скученность людей, пользование общими предметами обихода, а также бытовые контакты.
Причины инфекционного мононуклеоза
Специфическим провокатором развития инфекционного мононуклеоза является ДНК-геномный вирус, относящийся к роду Lymphocryptovirus и семейству Herpesviridae. Отличительной способностью вируса-возбудителя является репликация в В-лимфоцитах, которая не провоцирует гибель клеток, а способствует активизации их пролиферации, что принципиально отличает вирусы инфекционного мононуклеоза от других представителей Герпесвирусов.
Антигенный состав вируса представлен специфическими антигенами, каждый из которых образуется последовательно и способствует индукции синтеза соответствующих специфических антител. Первоочередно в циркулирующей крови пациентов, страдающих инфекционным мононуклеозом обнаруживаются антитела, выработанные к капсидному антигену, а остальные фракции антител продуцируются позднее.
Вирус-возбудитель инфекционного мононуклеоза крайне неустойчив по отношению воздействия факторов внешней среды, поэтому быстро погибает при воздействии повышенных температур и обработке дезинфектантами. Помимо инфекционного мононуклеоза специфический вирус Эпштейна-Барр может выступать в роли провокатора развития лимфомы Беркитта, а также носоглоточной карциномы.
В качестве резервуара и источника инфекции при инфекционном мононуклеозе чаще всего выступает человек, у которого отмечается манифестная или стёртая клиническая форма заболевания, а также вирусоносители. Выделение вирусов отмечается после окончания инкубационного периода сроком до полутора лет после первичного попадания вируса в организм человека. Распространению эпидемического процесса способствует длительное выделение вируса со слюной человека, ранее перенёсшего инфекцию.
Преимущественным механизмом передачи инфекции является аэрозольный, а путем передачи вируса-возбудителя — воздушно-капельный. Контактный путь заражения чаще наблюдается среди взрослой категории лиц через поцелуи, половой контакт, а также при гемотрансфузии и родоразрешении.
Несмотря на высокий уровень естественной восприимчивости людей к возбудителю инфекционного мононуклеоза, чаще всего возникает латентное течение клинической симптоматики. Новорожденные дети, а также дети, находящиеся на естественном вскармливании, практически не болеют инфекционным мононуклеозом, что позволяет утверждать о наличии врождённого пассивного иммунитета. При имеющихся у человека иммунодефицитных состояний отмечается генерализация патологического процесса и развиваются негативные последствия инфекционного мононуклеоза.
При проникновении вируса-возбудителя в верхние дыхательные пути развивается поражение эпителиального слоя и лимфоидной ткани слизистых оболочек ротоглотки и носоглотки. Визуально данные изменения проявляются локальной отёчностью слизистой оболочки, увеличением миндалин и лимфатических узлов. Последующая вирусемия провоцирует внедрение возбудителя в В-лимфоциты с
vlanamed.com

 Симптомами интоксикации являются слабость, быстрая утомляемость, потеря аппетита, озноб, головокружение и головная боль.
Симптомами интоксикации являются слабость, быстрая утомляемость, потеря аппетита, озноб, головокружение и головная боль.