Инфекционный мононуклеоз у детей: симптомы, лечение, рекомендации
Общие сведения
Инфекционный мононуклеоз – это заболевание, возбудителем которого является вирус Эпштейна-Барр. Оно характеризуется лихорадкой, увеличением лимфатических узлов, воспалением небных миндалин и определенными изменениями в клетках крови. Чаще всего заражение происходит в детском и юношеском возрасте. По статистике около 90% взрослых людей имеют антитела к вирусу Эпштена-Барр, а следовательно, они хотя бы один раз в жизни сталкивались с этой инфекцией.
Причины заболевания
Вирус Эпштейна-Барр относится к семейству герпесвирусов. Основной источник инфекции — люди, зараженные вирусом Эпштейна-Барр. Вирус выделяется во внешнюю среду со слюной и передача происходит воздушно-капельным путем или при поцелуях. При заражении вирус попадает в ротоглотку, проникает в ее слизистую оболочку и лимфоциты, в которых размножается и разносится по всему организму, вызывая заболевание.
Симптомы инфекционного мононуклеоза
Инкубационный период продолжается от 4 до 6 недель.
Заболевание начинается остро. У больного появляются слабость, головная боль, боли в мышцах и суставах, боль в горле при глотании, нарушаются сон и аппетит, повышается температура тела до 38-39 о С. Затем отмечается увеличение шейных лимфатических узлов и небных миндалин (ангина). В процессе заболевания всегда в той или иной мере увеличивается печень и селезенка. Заболевание продолжается около 2-4 недель, затем начинается постепенное выздоровление.
Диагностика инфекционного мононуклеоза
Диагностика инфекционного мононуклеоза основана на клинической картине и дополнительных анализах крови.
Диагноз подтверждается исследованиями крови, в которой в процессе болезни развиваются характерные изменения: лейкоцитоз, нейтропения, тромбоцитопения, а также появление атипичных мононуклеаров, характерных для инфицирования вирусом Эпштейн-Барр.
Лечение инфекционного мононуклеоза
Специфическая терапия не разработана. Лечение симптоматическое, общеукрепляющее. Из-за риска разрыва селезенки рекомендовано ограничение физической нагрузки в первые 1-1,5 месяца. Госпитализируются больные со среднетяжелым и тяжелым течением болезни. Больные с легким течением могут лечиться на дому. Переболевшие после перенесенного инфекционного мононуклеоза находятся под наблюдением у инфекциониста в течение 6 месяцев с проведением повторных исследований крови.
Хроническая Эпштейна-Барр вирусная инфекция у детей. Клинический случай
Журнал «Медицинский совет» №17/2021
DOI: 10.21518/2079-701X-2021-17-136-143
С.П. Кокорева, https://orcid.org/0000-0002-3387-9803
О.
 А. Разуваев, https://orcid.org/0000-0002-3648-5076
А. Разуваев, https://orcid.org/0000-0002-3648-5076
Воронежский государственный медицинский университет имени Н.Н. Бурденко; 394036, Россия, Воронеж, ул. Студенческая, д. 10
Актуальность Эпштейна – Барр вирусной инфекции объясняется широкой циркуляцией вируса Эпштейна – Барр среди детского и взрослого населения, его тропностью к иммунокомпетентным клеткам с пожизненной персистенцией после первичного инфицирования и полиморфизмом клинических проявлений от субклинических форм, инфекционного мононуклеоза до формирования онкологических, аутоиммунных гематологических заболеваний. Персистенция Эпштейна – Барр вируса приводит к подавлению клеточного звена иммунитета, снижению продукции интерферонов и факторов неспецифической защиты, что способствует реактивации персистирующей инфекции, чаще всего без мононуклеозоподобного синдрома, и появлению атипичных мононуклеаров в крови с формированием лимфопролиферативного, интоксикационного, астеновегетативного синдромов, длительного субфебрилитета, что диктует необходимость применения иммунокоррегирующей терапии.

Для цитирования: Кокорева С.П., Котлова В.Б., Разуваев О.А. Хроническая Эпштейна – Барр вирусная инфекция у детей: клинический случай. Медицинский совет. 2021;(17):136–143. https://doi.org/10.21518/2079-701X-2021-17-136-143
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Chronic Epstein-Barr viral infection in children: a clinical case
Svetlana P. Kokoreva, https://orcid.org/0000-0002-3387-9803
Kokoreva, https://orcid.org/0000-0002-3387-9803
Veronika B. Kotlova, https://orcid.org/0000-0002-0520-2977
Oleg A. Razuvaev, https://orcid.org/0000-0002-3648-5076
Voronezh State Medical University named after N.N. Burdenko; 10, Studencheskaya St., Voronezh, 394036, Russia
The urgency of Epstein-Barr virus infection is explained by wide circulation of Epstein-Barr virus among children and adults, its tropism to immunocompetent cells with lifelong persistence after primary infection and polymorphism of clinical manifestations from subclinical forms, infectious mononucleosis to formation of oncological, autoimmune hematological diseases.
Persistence of Epstein – Barr virus leads to suppression of cellular immunity, decreased production of interferons and nonspecific protection factors, which contributes to reactivation of persistent infection, most often without mononucleosis-like syndrome, and the appearance of atypical mononuclears in blood with the formation of lymphoproliferative, intoxication, asthenovegetative syndrome, long-term subfebrile condition, which dictates the need for immunocorrective therapy.

For citation: Kokoreva S.P., Kotlova V.B., Razuvaev O.A. Chronic Epstein-Barr viral infection in children: a clinical case. Meditsinskiy sovet = Medical Council. 2021;(17):136–143. (In Russ.) https://doi.org/10.21518/2079-701X-2021-17-136-143
Conflict of interest: the authors declare no conflict of interest.
Введение
Сегодня Эпштейна – Барр вирусная инфекция (ЭБВИ) представляет собой междисциплинарную проблему и активно изучается не только инфекционистами, но и врачами других специальностей: педиатрами, оториноларингологами, ревматологами, гематологами, онкологами, неврологами, иммунологами. Это объясняется тем, что вирус Эпштейна – Барр (ВЭБ) является одним из наиболее распространенных возбудителей, выявляемых как в детском возрасте, так и среди взрослого населения. По данным различных исследователей, инфицированность ВЭБ составляет 17,7% в периоде новорожденности и возрастает до 90% и выше у лиц старших возрастных групп [1–3].
В случае адекватного иммунологического ответа первичное инфицирование приводит к формированию латентной формы инфекции – персистирующей неактивной ЭВБИ. Приравниваясь к здоровому носительству, она является естественным завершением иммунологических изменений. При снижении иммунитета происходит реактивация инфекции с манифестными проявлениями – активация персистирующей инфекции. При тяжелом течении могут формироваться органные поражения: менингоэнцефалит, миокардит, гепатит, гломерулонефрит и другие с возможным летальным исходом [7–10].
Но чаще в клинической практике встречаются варианты повторной реактивации ЭБВИ с неспецифической симптоматикой, когда при отсутствии остро развившегося полного мононуклеозоподобного синдрома и появления атипичных мононуклеаров в периферической крови, характерных для инфекционного мононуклеоза, возникают утомляемость, слабость, артралгии, головная боль, снижение памяти и внимания, депрессия, субфебрилитет. При этом принято говорить о хронической инфекции, если симптоматика сохраняется в течение полугода. Дети с хронической ЭБВИ имеют, как правило, отягощенный преморбидный фон, страдают хроническим тонзиллитом, хроническим аденоидитом; у них формируются различные варианты лимфопролиферативного синдрома, умеренно выраженный интоксикационный синдром, астенизация, может быть субфебрилитет; у этой категории больных отмечаются частые рекуррентные заболевания, что объясняется иммуносупрессивным воздействием ВЭБ [11–14].
Изучение форм ЭБВИ стало быстро развиваться благодаря возможностям современной лабораторной диагностики, которая позволяет оценить время инфицирования и активность инфекционного процесса [15, 16]. Для острой первичной инфекции типично появление ДНК вируса в крови и иммуноглобулинов М к капсидному антигену (аVCAJgM) и (или) иммуноглобулинов к раннему ЕА-антигену (аЕАIgG), которые циркулируют
Для острой первичной инфекции типично появление ДНК вируса в крови и иммуноглобулинов М к капсидному антигену (аVCAJgM) и (или) иммуноглобулинов к раннему ЕА-антигену (аЕАIgG), которые циркулируют с третьей недели инфицирования, а также низкоавидных иммуноглобулинов к капсидному антигену (аVCAIgG). Со временем низкоавидные аVCAIgG трансформируются в высокоавидные, сохраняясь пожизненно. Начиная со второго месяца с момента заражения появляются антитела к ядерному антигену (аEBNAIgG).
У части пациентов они сохраняются всю жизнь, у части – элиминируются. Положительный результат исследования полимеразной цепной реакции (ПЦР) крови не позволяет судить о форме инфекции, так как может регистрироваться как при первичном инфицировании,
так и при реактивации персистирующей инфекции.
На фоне высокоавидных аVCAIgG и (или) аEBNAIgG при реактивации персистирующей инфекции появляются капсидные антитела класса М и (или) ранние антитела. Давность инфицирования вне обострения инфекционного процесса подтверждается обнаружением высокоавидных аVCAIgG и аEBNAIgG. Положительные результаты ПЦР слюны могут быть у 15–25% здоровых серопозитивных людей. Это происходит в силу пожизненной
Положительные результаты ПЦР слюны могут быть у 15–25% здоровых серопозитивных людей. Это происходит в силу пожизненной
персистенции вируса в В-лимфоцитах, которые, находясь в лимфоидной ткани миндалин при латентной инфекции или ее активации, дают положительный результат исследования [17].
Патогенез ЭБВИ сопряжен с ингибированием апоптоза инфицированных клеток, прежде всего В-лимфоцитов, что обусловливает его длительную, зачастую пожизненую, персистенцию. При этом апоптоз неинфицированных клеток усиливается, что приводит к вирус- индуцированной иммуносупрессии. В период литической фазы (фазы активного размножения) ВЭБ продуцирует IL-10-подобный белок, угнетающий Т-клеточный иммунитет, цитотоксические лимфоциты, макрофаги, NK-клетки. Продукт гена LMP-1 также приводит к снижению цитотоксических лимфоцитов и активности натуральных киллеров. Белок гена BCRF1 блокирует синтез γ-интерферона и смещение иммунного ответа в сторону гуморального Th3 (Т-хелперов 2-го типа) [18–20]. Еще одним механизмом ВЭБ является уменьшение синтеза α-интерферона, а также снижение экспрессии на поверхности клеток- мишеней рецепторов к интерферону [21, 22].
Еще одним механизмом ВЭБ является уменьшение синтеза α-интерферона, а также снижение экспрессии на поверхности клеток- мишеней рецепторов к интерферону [21, 22].
Иммунокорригирующая терапия Эпштейна – Барр вирусной инфекции
На сегодняшний день общепринятых принципов этиотропного лечения ЭБВИ не разработано, так как препараты с противовирусной активностью не позволяют элиминировать возбудитель из организма, и основой лечения является симптоматическая и патогенетическая терапия. Однако длительная персистенция ВЭБ, приводящая к угнетению клеточного иммунитета, факторов неспецифической защиты, интерферонпродуцирующей функции лейкоцитов, свидетельствует о необходимости использования иммунокорригирующих препаратов [18, 23–26].
В педиатрической практике хорошо зарекомендовали себя индукторы эндогенного интерферона, в частности меглюмина акридонацетат (Циклоферон®), которые имеют ряд преимуществ по сравнению с экзогенными интерферонами. При их назначении не вырабатываются аутоантитела на собственный интерферон, время выработки стимулированных эндогенных интерферонов контролируется макроорганизмом, что не приводит к его передозировке. Кроме того, индукторы эндогенного интерферона имеют высокую биодоступность [27–31]. Циклоферон® является низкомолекулярным индуктором интерферона и, соответственно, оказывает противовирусное, иммуномодулирующее, противовоспалительное действия, стимулируя синтез α- и γ-интерферона, что способствует усилению Т-клеточного иммунитета – нормализации субпопуляций СD3-лимфоцитов, СD4-лимфоцитов, NK-клеток и иммунорегуляторного индекса. Прямое действие меглюмина акридонацетата реализуется через нарушение репликации вируса, блокирование вирусной ДНК или РНК, увеличение дефектных вирусных частиц и снижение вирус-индуцированного синтеза белка [32, 33]. Его клиническая эффективность доказана у детей при острой респираторной вирусной инфекции (ОРВИ) и гриппе, так как на ранней стадии инфицирования он подавляет репликацию вируса, стимулирует и поддерживает уровень всех видов интерферона. Из всех индукторов интерферона Циклоферон является самым быстрым, вызывая продукцию интерферона через 2–72 ч после введения, реализуя таким образом противовирусный и иммуномодулирующий эффекты уже через 2–3 ч после приема [34–36].
Кроме того, индукторы эндогенного интерферона имеют высокую биодоступность [27–31]. Циклоферон® является низкомолекулярным индуктором интерферона и, соответственно, оказывает противовирусное, иммуномодулирующее, противовоспалительное действия, стимулируя синтез α- и γ-интерферона, что способствует усилению Т-клеточного иммунитета – нормализации субпопуляций СD3-лимфоцитов, СD4-лимфоцитов, NK-клеток и иммунорегуляторного индекса. Прямое действие меглюмина акридонацетата реализуется через нарушение репликации вируса, блокирование вирусной ДНК или РНК, увеличение дефектных вирусных частиц и снижение вирус-индуцированного синтеза белка [32, 33]. Его клиническая эффективность доказана у детей при острой респираторной вирусной инфекции (ОРВИ) и гриппе, так как на ранней стадии инфицирования он подавляет репликацию вируса, стимулирует и поддерживает уровень всех видов интерферона. Из всех индукторов интерферона Циклоферон является самым быстрым, вызывая продукцию интерферона через 2–72 ч после введения, реализуя таким образом противовирусный и иммуномодулирующий эффекты уже через 2–3 ч после приема [34–36].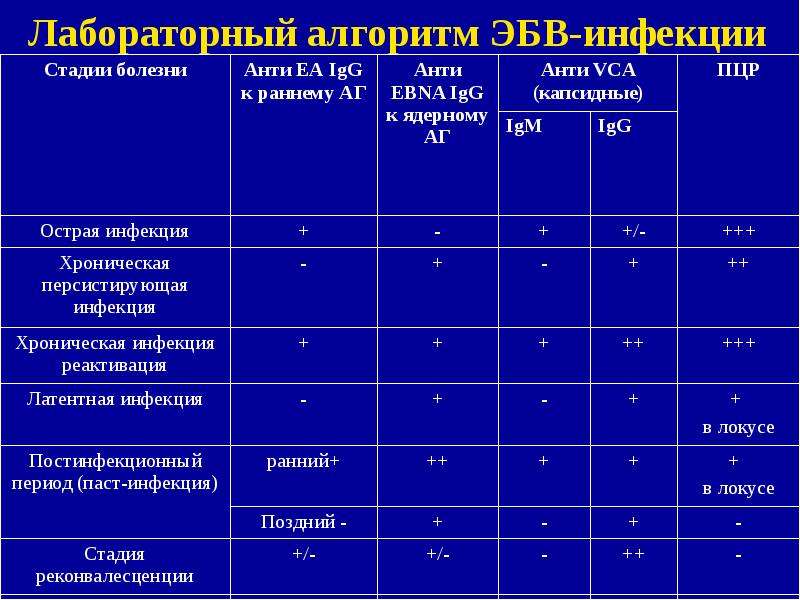 Наибольшую эффективность у детей препарат имеет при низком интерфероновом статусе [36–38]. Доказано прямое противовирусное действие Циклоферона с подавлением размножения вируса на стадии репликации и вирусного потомства, его способность индуцировать синтез эндогенного интерферона в отношении герпетических вирусов, и показана его клиническая эффективность у детей при различных герпесвирусных инфекциях, в том числе и ЭБВИ [39–45]. В качестве примера успешного использования иммунотропной терапии при герпесвирусной инфекции приводим клинической случай течения и исхода хронической ЭБВИ у ребенка дошкольного возраста.
Наибольшую эффективность у детей препарат имеет при низком интерфероновом статусе [36–38]. Доказано прямое противовирусное действие Циклоферона с подавлением размножения вируса на стадии репликации и вирусного потомства, его способность индуцировать синтез эндогенного интерферона в отношении герпетических вирусов, и показана его клиническая эффективность у детей при различных герпесвирусных инфекциях, в том числе и ЭБВИ [39–45]. В качестве примера успешного использования иммунотропной терапии при герпесвирусной инфекции приводим клинической случай течения и исхода хронической ЭБВИ у ребенка дошкольного возраста.
Клинический случай
Девочка С., 5 лет 8 мес., неорганизованная, госпитализирована в инфекционный стационар на третий день болезни по направлению участкового педиатра с диагнозом «острая респираторная инфекция» (ОРИ) в состоянии средней тяжести с жалобами на насморк серознослизистого характера, заложенность носа, повышение температуры до 38,6 ºC, редкий кашель.
Anamnesis vitae: ребенок от третьей беременности (в семье есть двое детей 8 и 10 лет), протекавшей с угрозой прерывания (терапия дюфастоном) на фоне хронической фетоплацентарной недостаточности, третьих срочных родов путем кесарева сечения. Вес при рождении – 3260 г, оценка по Апгар – 7–8 баллов. По поводу конъюгационной гипербилирубинемии была переведена на второй этап выхаживания. С рождения находилась на искусственном вскармливании в связи с гипогалактией у матери. До года наблюдалась неврологом по поводу перинатального поражения нервной системы, профилактические прививки с 12 мес. Из перенесенных заболеваний мама отмечала нетяжелые ОРИ в 1,5 года и острую кишечную инфекцию в 2 года 4 мес.
В возрасте 3,5 лет девочка перенесла инфекционный мононуклеоз Эпштейна – Барр вирусной этиологии средней тяжести. Обнаружение в крови методом ПЦР ДНК ВЭБ, аVCAJgM и аVCAIgG с авидностью 30% методом иммуноферментного анализа свидетельствовало об острой первичной инфекции. В течение года после перенесенного заболевания у ребенка зарегистрировано 8 эпизодов ОРИ. Инфекции протекали, как правило, на фоне субфебрильной или низкой фебрильной температуры и сопровождались развитием лимфопролиферативного синдрома: выраженная заложенность носа, реакция подчелюстных и шейных лимфоузлов, небольшая гепатомегалия. Лечение практически каждого эпизода ОРИ включало назначение антибактериальных препаратов, дважды получала короткие курсы препаратов с противовирусной активностью.
В течение года после перенесенного заболевания у ребенка зарегистрировано 8 эпизодов ОРИ. Инфекции протекали, как правило, на фоне субфебрильной или низкой фебрильной температуры и сопровождались развитием лимфопролиферативного синдрома: выраженная заложенность носа, реакция подчелюстных и шейных лимфоузлов, небольшая гепатомегалия. Лечение практически каждого эпизода ОРИ включало назначение антибактериальных препаратов, дважды получала короткие курсы препаратов с противовирусной активностью.
В возрасте 4,5 лет диагностирован хронический аденоидит, по поводу которого девочка находилась на диспансерном учете у оториноларинголога. В последующем обострение хронического аденоидита сопровождалось, как правило, повышением температуры, иногда до фебрильной, гиперплазией лимфоузлов шеи и подчелюстной области, обильным насморком слизисто-гнойного характера. В состав терапии, помимо местных и системных антибактериальных препаратов, входили интерфероны в виде капель и per rectum, назначались глюкокортикостероидные препараты интраназально, бактериальные лизаты, лазеротерапия. На фоне проводимой терапии заболевание имело торпидное течение и временный клинический эффект. В это же время мама стала замечать чрезмерную раздражительность ребенка, эмоциональную лабильность, необоснованную плаксивость, что объясняла дефектами воспитания. В возрасте 5 лет ребенок находился на стационарном лечении с диагнозом «гнойный тонзиллит». В гемограмме выраженных воспалительных изменений не было, в биохимических тестах отмечалось незначительное повышение аминотрансфераз (АлАТ – 86 Ед/л, АсАТ – 74 Ед/л), расцененное как реактивные изменения на терапию. При лабораторном обследовании были обнаружены маркеры активной хронической ЭБВИ (ПЦР+ крови на ВЭБ, аVCAJgM+ и аVCAIgG+ авидность 100%, аEAIgG–, аEBNAIgG+). Препараты с противовирусной активностью назначены не были. Anamnesis morbi: Девочка заболела 3 февраля 2020 г., когда появились заложенность носа, отделяемое серозно-слизистого характера, редкий сухой кашель, температура 37,5 ºC, общая слабость, умеренная головная боль. В течение трех дней состояние с отрицательной динамикой: температура с постепенным повышением до 38,7 ºC, появился храп во сне, что послужило поводом для поступления в стационар.
На фоне проводимой терапии заболевание имело торпидное течение и временный клинический эффект. В это же время мама стала замечать чрезмерную раздражительность ребенка, эмоциональную лабильность, необоснованную плаксивость, что объясняла дефектами воспитания. В возрасте 5 лет ребенок находился на стационарном лечении с диагнозом «гнойный тонзиллит». В гемограмме выраженных воспалительных изменений не было, в биохимических тестах отмечалось незначительное повышение аминотрансфераз (АлАТ – 86 Ед/л, АсАТ – 74 Ед/л), расцененное как реактивные изменения на терапию. При лабораторном обследовании были обнаружены маркеры активной хронической ЭБВИ (ПЦР+ крови на ВЭБ, аVCAJgM+ и аVCAIgG+ авидность 100%, аEAIgG–, аEBNAIgG+). Препараты с противовирусной активностью назначены не были. Anamnesis morbi: Девочка заболела 3 февраля 2020 г., когда появились заложенность носа, отделяемое серозно-слизистого характера, редкий сухой кашель, температура 37,5 ºC, общая слабость, умеренная головная боль. В течение трех дней состояние с отрицательной динамикой: температура с постепенным повышением до 38,7 ºC, появился храп во сне, что послужило поводом для поступления в стационар. В приемном отделении тяжесть обусловлена умеренно выраженным лихорадочно-интоксикационным синдромом, катаральными явлениями. На осмотре ребенок капризен, вяловат. Аппетит снижен. Носовое дыхание резко затруднено, голос сдавлен, обильное отделяемое слизисто-гнойного характера из носа, подкашливает редко, преимущественно ночью. Зев гиперемирован, миндалины гипертрофированы, 1–2-й степени. Пальпируются множественные подчелюстные лимфоузлы до 0,5–0,8 см в диаметре, передне- и преимущественно заднешейные лимфоузлы цепочкой до 1 см, «сочные», безболезненные при пальпации. Лицо пастозное, кожа бледноватая, чистая. Гемодинамических нарушений нет. При пальпации живота нижний край печени – +2 см, безболезненный. Стул, диурез не нарушены.
В приемном отделении тяжесть обусловлена умеренно выраженным лихорадочно-интоксикационным синдромом, катаральными явлениями. На осмотре ребенок капризен, вяловат. Аппетит снижен. Носовое дыхание резко затруднено, голос сдавлен, обильное отделяемое слизисто-гнойного характера из носа, подкашливает редко, преимущественно ночью. Зев гиперемирован, миндалины гипертрофированы, 1–2-й степени. Пальпируются множественные подчелюстные лимфоузлы до 0,5–0,8 см в диаметре, передне- и преимущественно заднешейные лимфоузлы цепочкой до 1 см, «сочные», безболезненные при пальпации. Лицо пастозное, кожа бледноватая, чистая. Гемодинамических нарушений нет. При пальпации живота нижний край печени – +2 см, безболезненный. Стул, диурез не нарушены.
Предварительный диагноз – острая респираторновирусная инфекция, осложненная аденоидитом. Синусит (?).
Динамика и исходы. В гемограмме лейкоцитоза нет – 9,5 × 109/л, абсолютный лимфомоноцитоз (п4%, с28%, л56%, м12%), СОЭ – 18 мм/час. Биохимические тесты без патологических изменений, СРБ – 3 мг (норма – 0–10). При рентгенологическом исследовании придаточных пазух носа данных по синуситу не выявлено. Получен отрицательный результат ПЦР-исследования мазков из носоглотки (респираторный скрин). Лор-врачом диагностирован гнойный аденоидит. По данным ультразвукового исследования органов брюшной полости выявлялись умеренная гепатомегалия, мезентериальная лимфаденопатия.
Биохимические тесты без патологических изменений, СРБ – 3 мг (норма – 0–10). При рентгенологическом исследовании придаточных пазух носа данных по синуситу не выявлено. Получен отрицательный результат ПЦР-исследования мазков из носоглотки (респираторный скрин). Лор-врачом диагностирован гнойный аденоидит. По данным ультразвукового исследования органов брюшной полости выявлялись умеренная гепатомегалия, мезентериальная лимфаденопатия.
Терапия в отделении включала антибиотики (цефтриаксон парентерально), Виферон-1 per rectum 2 раза в сутки, симптоматические средства, физиолечение. На фоне проводимого лечения в течение трех суток состояние ребенка оставалось без убедительной клинической динамики: продолжала лихорадить, сохранялись интоксикационный и лимфопролиферативный синдромы. На четвертый день пребывания в стационаре результаты лабораторного обследования: ПЦР+ крови на ВЭБ, аVCAJgM+ и аVCAIgG+ авидность 100%, аEAIgG–, аEBNAIgG+, что позволило диагностировать реактивацию хронической ЭБВИ. К лечению добавлен Циклоферон в таблетках по схеме на 1, 2, 4, 6, 8, 11, 14, 17, 20, 23-е сутки. На третий день у девочки нормализовалась температура, восстановился аппетит, улучшилось самочувствие. Стал менее выраженным лимфопролиферативный синдром: носовое дыхание более свободное, уменьшился насморк. На 10-й день лечения ребенок жалоб не предъявлял. При объективном осмотре меньше выражены гипертрофия небных миндалин 1-й степени, шейная лимфаденопатия (размеры лимфоузлов уменьшились до 0,5 см), гепатомегалия 1,5 см. Выписана с клиническим улучшением с рекомендацией продолжить прием Циклоферона по схеме. Клинический диагноз – хроническая Эпштейна – Барр вирусная инфекция, реактивация: лимфопролиферативный синдром, обострение хронического аденоидита, астеновегетативный синдром. Диспансерное наблюдение за больной осуществлялось в течение года. В первые 3 мес. после проведенного лечения эпизодов ОРИ зарегистрировано не было.
К лечению добавлен Циклоферон в таблетках по схеме на 1, 2, 4, 6, 8, 11, 14, 17, 20, 23-е сутки. На третий день у девочки нормализовалась температура, восстановился аппетит, улучшилось самочувствие. Стал менее выраженным лимфопролиферативный синдром: носовое дыхание более свободное, уменьшился насморк. На 10-й день лечения ребенок жалоб не предъявлял. При объективном осмотре меньше выражены гипертрофия небных миндалин 1-й степени, шейная лимфаденопатия (размеры лимфоузлов уменьшились до 0,5 см), гепатомегалия 1,5 см. Выписана с клиническим улучшением с рекомендацией продолжить прием Циклоферона по схеме. Клинический диагноз – хроническая Эпштейна – Барр вирусная инфекция, реактивация: лимфопролиферативный синдром, обострение хронического аденоидита, астеновегетативный синдром. Диспансерное наблюдение за больной осуществлялось в течение года. В первые 3 мес. после проведенного лечения эпизодов ОРИ зарегистрировано не было.
При объективном осмотре сохранялась умеренная гипертрофия небных миндалин, пальпировались мелкие, 0,3–0,5 см, безболезненные подчелюстные, переднеи заднешейные лимфоузлы, гепатомегалия отсутствовала, клинических проявлений астеновегетативного синдрома не отмечалось. Гемограмма соответствовала возрастной норме. В лабораторных тестах отсутствовали маркеры активной ЭБВИ: ПЦР крови – ДНК ВЭБ не обнаружено, аVCAJgM отрицательные, аEAIgG отрицательные, обнаружены аVCAIgG с авидностью 100% и аEBNAIgG.
Гемограмма соответствовала возрастной норме. В лабораторных тестах отсутствовали маркеры активной ЭБВИ: ПЦР крови – ДНК ВЭБ не обнаружено, аVCAJgM отрицательные, аEAIgG отрицательные, обнаружены аVCAIgG с авидностью 100% и аEBNAIgG.
В течение года после реактивации хронической ЭБВИ девочка дважды перенесла нетяжелую ОРВИ, которая протекала на фоне нормальной температуры и сопровождалась скудными катаральными явлениями, получала только симптоматическое лечение. При клиническом осмотре признаков лимфопролиферативного синдрома не зарегистрировано. Лабораторное обследование свидетельствовало о формировании латентной формы инфекции.
Обсуждение
В данном клиническом примере инфекционный мононуклеоз, который девочка перенесла в 3,5 года, был реализацией острой первичной ЭБВИ. После первичного инфицирования ЭБВИ перешла в хроническую и проявлялась лимфопролиферативным синдромом: формированием хронического аденоидита, гипертрофией тонзиллярных миндалин, шейной лимфаденопатией, гепатомегалией и астеноневротическим синдромом. В силу иммуносупрессии, обусловленной патогенетическими механизмами ЭБВИ, ребенок часто переносил рекуррентные заболевания, под маской которых происходила реактивация хронической ЭБВИ. Так, в возрасте 5 лет реактивация хронической ЭБВИ, подтверждением которой были лабораторные тесты, протекала с клиническими проявлениями гнойного тонзиллита. Формированию хронической инфекции способствовал отягощенный перинатальный анамнез, искусственное вскармливание, которые являются факторами риска и усугубляют иммуносупрессию, вызываемую самим возбудителем. В силу отсутствия полного мононуклеозоподобного синдрома в клинике и атипичных мононуклеаров в гемограмме, обследование на ЭБВИ не проводилось до пятилетнего возраста, в связи с чем она не была верифицирована, и, соответственно, ребенок не получал адекватной иммунотропной терапии. Только в 5 лет 8 мес. при очередном эпизоде активации хронической ЭБВИ в состав комплексной терапии был включен Циклоферон®, на фоне которого была достигнута хорошая клинико-лабораторная динамика (рис.
В силу иммуносупрессии, обусловленной патогенетическими механизмами ЭБВИ, ребенок часто переносил рекуррентные заболевания, под маской которых происходила реактивация хронической ЭБВИ. Так, в возрасте 5 лет реактивация хронической ЭБВИ, подтверждением которой были лабораторные тесты, протекала с клиническими проявлениями гнойного тонзиллита. Формированию хронической инфекции способствовал отягощенный перинатальный анамнез, искусственное вскармливание, которые являются факторами риска и усугубляют иммуносупрессию, вызываемую самим возбудителем. В силу отсутствия полного мононуклеозоподобного синдрома в клинике и атипичных мононуклеаров в гемограмме, обследование на ЭБВИ не проводилось до пятилетнего возраста, в связи с чем она не была верифицирована, и, соответственно, ребенок не получал адекватной иммунотропной терапии. Только в 5 лет 8 мес. при очередном эпизоде активации хронической ЭБВИ в состав комплексной терапии был включен Циклоферон®, на фоне которого была достигнута хорошая клинико-лабораторная динамика (рис. ).
).
Рисунок. Этапы формирования у пациентки хронической Эпштейна – Барр вирусной инфекции
Заключение
Описанный клинический пример демонстрирует течение хронической ЭБВИ у больной в возрасте 5 лет 8 мес. с развитием лимфопролиферативного и астеновегетативного синдромов. При реактивации хронической ЭБВИ, протекавшей с клиническими проявлениями ОРИ, гнойного тонзиллита, применялись антибиотики, препараты интерферона, глюкокортикостероиды интраназально, физиотерапия с временным эффектом. Назначение Циклоферона в составе комплексного лечения позволило получить достаточно быструю положительную клиническую динамику купирования интоксикационно-лихорадочного и лимфопролиферативного синдромов в острый период, а в дальнейшем – и астеновегетативного синдрома и достигнуть перехода активной хронической ЭБВИ в латентную форму, что подтверждается отсутствием маркеров активности хронической инфекции в течение года после использования Циклоферона.
Список литературы / References
- Симованьян Э.Н., Денисенко В.Б., Григорян А.В., Ким М.А., Бовтало Л.Ф., Белугина Л.В. Эпштейна — Барр вирусная инфекция у детей: совершенствование программы диагностики и лечения. Детские инфекции. 2016;15(1):15-24. https://doi.org/10.22627/2072-8107-2016-15-1-15-24.
- Кокорева С.П., Куприна Н.П., Котлова В.Б. Инфицированность герпесвирусами дошкольников организованных детских коллективов. Современные технологии в диагностике, лечении и профилактике инфекционных болезней у детей: сборник научных работ к 50-летию инфекционного отделения МОНИКИ. М.; 2008. С. 101-104.
- Котлова В.Б., Кокорева С.П., Макарова А.В. Клинико-лабораторные особенности и факторы риска перинатальной Эпштейна — Барр вирусной инфекции. Российский вестник перинатологии и педиатрии. 2014;59(1):57-61. Режим доступа: https://www.ped-perinatology.ru/jour/article/view/34.
- Хмилевская С.А., Зайцева И.А., Зрячкин Н.
 И., Бережнова И.А. Особенности состояния системы гемостаза и иммунопатологические реакции при Эпштейна — Барр вирусной инфекции у детей. Журнал инфектологии. 2015;7(2):75-82. https://doi.org/10.22625/2072-6732-2015-7-2-75-82
И., Бережнова И.А. Особенности состояния системы гемостаза и иммунопатологические реакции при Эпштейна — Барр вирусной инфекции у детей. Журнал инфектологии. 2015;7(2):75-82. https://doi.org/10.22625/2072-6732-2015-7-2-75-82 - Понежева Ж.Б., Гришаева А.А., Попова Т.И. Клинические формы вирусной инфекции Эпштейна — Барр. РМЖ. 2019;(10):36-41. Режим доступа: https://www.rmj.ru/artides/infektsionnye_boLezni/KLinicheskie_formy_virusnoy_infekcii_Epshteyna Barr/.
- Якушина С.А., Кистенева Л.Б. Влияние персистенции вируса Эпштейна -Барр на развитие иммуноопосредованных соматических заболеваний. Российский вестник перинатологии и педиатрии. 2018;63(1):22-27. https://doi.org/10.21508/1027-4065-2018-63-1-22-27.
- Анохин В.А., Фаткуллина Г.Р., Акчурина Л.Б. Гемофагоцитарный синдром и герпес-вирусные инфекции.Журнал инфектологии. 2012;4(1):81-84. https://doi.org/10.22625/2072-6732-2012-4-1-81-84.
- Смирнов А.В., Чуелов С.Б., Волкова Г.И.
 , Иванова Ю.Н., Брюсова И.Б., Карпина Л.М. и др. Лечение хронического Эпштейна — Барр вирусного гепатита у детей. Детские инфекции. 2010;9(4):32-34. Режим доступа: https://detinf.diavax.ru/journal/2010/detskie-infektsii-2010-4.php.
, Иванова Ю.Н., Брюсова И.Б., Карпина Л.М. и др. Лечение хронического Эпштейна — Барр вирусного гепатита у детей. Детские инфекции. 2010;9(4):32-34. Режим доступа: https://detinf.diavax.ru/journal/2010/detskie-infektsii-2010-4.php. - Сухина Л.А., Лысенко А.Г Роль Эпштейна — Барр вирусной инфекции в офтальмонологии: вопросы клиники и диагностики. Таврический медико-биологический вестник. 2011;14(4-2):355-357.
- Лаукарт Е.Б., Селищев А.Г Краниальная нейропатия вследствие персистирующей герпесвирусной инфекции. Журнал неврологии и психиатрии им. С.С. Корсакова. 2014;114(3):75-78. Режим доступа: https://www.mediasphera.ru/issues/zhumal-nevrologii-i-psikhiatrii-im-s-s-korsakova/2014/3/031997-72982014311.
- Кокорева С.П., Котлова В.Б., Разуваев О.А. Активные формы Эпштейна -Барр вирусной инфекции у детей с катарально-респираторным синдромом: особенности клинических проявлений и терапии. Вопросы практической педиатрии. 2018;13(4):25-32. https://doi.
 org/10.20953/1817-7646-2018-4-25-32.
org/10.20953/1817-7646-2018-4-25-32. - Kimura H., Cohen J.I. Chronic Active Epstein-Barr Virus Disease. Front Immunol. 2017;8:1867. https://doi.org/10.3389/fimmu.2017.01867.
- Cohen J.I. Optimal Treatment for Chronic Active Epstein-Barr Virus Disease. Pediatr Transplant. 2009;13(4):393-396. https://doi.org/10.1111/j.1399-3046. 2008.01095.x.
- Якушина СА., Кистенева Л.Б., Чешик С.П Принципы терапии хронической Эпштейна — Барр вирусной инфекции и ассоциированных заболеваний. Российский вестник перинатологии и педиатрии. 2019;64(2):38-46. https://doi.org/10.21508/1027-4065-2019-64-2-38-46.
- Петухова Е.В., Мелехина Е.В., Горелов А.В., Плоскирева А.А., Усенко Д.В. К вопросу о диагностике герпесвирусной инфекции у детей. Инфекционные болезни. 2016;14(S1):227-228. Режим доступа: https://elibrary.ru/item.asp?id=27286589.
- Иванова О.Н. Особенности иммунного статуса у детей с инфекцией вируса Эпштейна — Барр. Современные проблемы науки и образования.
 2016;(5). Режим доступа: https://science-education.ru/ru/article/view?id=25255.
2016;(5). Режим доступа: https://science-education.ru/ru/article/view?id=25255. - Шестакова И.В., Ющук Н.Д. Современные подходы к лечению Эпштейна -Барр вирусной инфекции у взрослых. Лечащий врач. 2011;(2):98-100. Режим доступа: https://www.lvrach.ru/2011/02/15435133.
- Симованьян Э.Н., Харсеева ГГ., Ким М.А. Роль «цитокиновой среды» в иммунопатогенезе инфекционного мононуклеоза Эпштейна — Барр вирусной этиологии. Современные тенденции развития науки и технологий. 2016;7(3):32-37. Режим доступа: https://elibrary.ru/item.asp?id=26463086.
- Лядова Т.И., Волобуева О.В. Гололобова О.В. Типы иммунного ответа при различных формах Эпштейна — Барр вирусной инфекции. Мiжнародний медичний журнал. 2017;23(1):70-71. Режим доступа: http://www.imj.kh.ua/archive/2017/1/15.
- Grutzmeier S., Porwit A., Schmitt C., Sandstrom E., Akerlund B., Ernberg I. Fulminant Anaplastic Large Cell Lymphoma (ALCL) Concomitant with Primary Cytomegalovirus (CMV) Infection, and Human Herpes Virus 8 (HHV-8) Infection Together with Epstein-Barr-Virus (EBV) Reactivation in a Patient with Asymptomatic HIV-Infection.
 Infect Agent Cancer. 2016;11:46. https://doi.org/10.1186/s13027-016-0094-5.
Infect Agent Cancer. 2016;11:46. https://doi.org/10.1186/s13027-016-0094-5. - Барычева Л.Ю., Голубева М.В., Волкова А.В. Факторы и механизмы иммуносупрессии при Эпштейна — Барр вирусной инфекции. Детские инфекции. 2014;13(2):28-33. Режим доступа: https://detinf.elpub.ru/jour/article/view/23.
- Харламова Ф.С., Егорова Н.Ю., Гусева Л.Н., Гусева Н.А., Новосад Е.В., Чернова Е.В., Учайкин В.Ф. Вирусы семейства герпеса и иммунитет. Детские инфекции. 2006;5(3):3-9. Режим доступа: https://elibrary.ru/item.asp?id=11781107.
- Okano M., Gross T.G. Advanced Therapeutic and Prophylactic Strategies for Epstein-Barr Virus Infection in Immunocompromised Patients. Expert Rev Anti Infect Ther. 2007;5(3):403-413. https://doi.org/10.1586/14787210.5.3.403.
- Симованьян Э.Н., Денисенко В.Б., Григорян А.В., Ким М.А., Бовтало Л.Ф., Белугина Л.В. Эпштейна — Барр вирусная инфекция у детей: совершенствование программы диагностики и лечения. Детские инфекции.
 2016;15(1):15-24. https://doi.org/10.22627/2072-8107-2016-15-1-15-24.
2016;15(1):15-24. https://doi.org/10.22627/2072-8107-2016-15-1-15-24. - Шарипова Е.В., Бабаченко И.В. Герпес-вирусные инфекции и инфекционный мононуклеоз (обзор литературы). Журнал инфектологии. 2013;5(2):5-12. Режим доступа: https://journal.niidi.ru/jofin/artide/view/162.
- Тимченко В.Н., Баннова С.Л., Федорова А.В., Назарова А.Н. Клиниколабораторные критерии тяжести и принципы терапии инфекционного мононуклеоза Эпштейна — Барр вирусной этиологии у детей. Педиатр. 2015;6(4):147-153. https://doi.org/10.17816/PED64147-153.
- Rubenstein M., Hollowell C.M., Guinan P Bispecific Oligonucleotides May Induce Interferon Expression in LNCaP Cells Enhancing Surface Antigen Expression: Effect of Intrastrand Base Pair Complementarity. In Vivo. 2011;25(1):61-67. Available at: https://iv.iiarjournals.org/content/25/1/61.long.
- Tada R., Koide Y., Yamamuro M., Hidaka A., Nagao K., Negishi Y., Aramaki Y. Maleylated-BSA induces TNF-a production through the ERK and NF-kB signaling pathways in murine RAW264.
 7 macrophages. Open J Immunol. 2013;3(4):184-189. https://doi.org/10.4236/oji.2013.34023.
7 macrophages. Open J Immunol. 2013;3(4):184-189. https://doi.org/10.4236/oji.2013.34023. - Tran T.D., Pryde D.C., Jones P, Adam F.M., Benson N., Bish G. et al. Design and Optimisation of Orally Active TLR7 Agonists for the Treatment of Hepatitis C Virus Infection. Bioorg Med Chem Lett. 2011;21(8):2389-2393. https://doi.org/10.1016/j.bmcl.2011.02.092.
- Думова С.В. Возможности использования циклоферона в педиатрии. Практика педиатра. 2017;(4):3-6. Режим доступа: https://medi.ru/pp/2017/09/13646.
- Василевский И.В. Клинико-фармакологическая стратегия использования в педиатрической практике индукторов интерферона. Педиатрия. Восточная Европа. 2015;(1):88-100. Режим доступа: https://medi.ru/info/8189.
- Коваленко А.П., Григорян С.С., Романцов М.Г., Петров А.Ю., Музыкин М.А., Исаева Е.И. Интерферониндуктивная активность и продукция интерферонов под влиянием солей акридонуксусной кислоты. Экспериментальная и клиническая фармакология. 2014;77(11):16-19.
 https://doi.org/10.30906/0869-2092-2014-77-11-16-19.
https://doi.org/10.30906/0869-2092-2014-77-11-16-19. - Зарубаев В.В., Сухинин В.П., Слита А.В., Сироткин А.К., Коваленко А.Л. Влияние циклоферона на морфогенез и репродукцию вируса простого герпеса I типа в культуре клеток VERO. Вестник Санкт-Петербургской государственной медицинской академии им. И.И. Мечникова. 2003;4(4):152-156.
- Zarubaev V.V., Slita A.V., Krivtskaya V.Z., Sirotkin A.K., Kovalenko A.L., Chatterjee N.K. Direct Antiviral Effect of Cycloferon (10-Carboxymethyl-9-Acridanone) against Adenovirus Type 6 in vitro. Antiviral Res. 2003;58(2):131-137. https://doi.org/10.1016/S0166-3542(02)00193-6.
- Романцов М.Г, Ершов Ф.И., Коваленко А.Л., Белова О.П Терапевтическая активность циклоферона и фармакологическая активность индукторов интерферона. Терапевтический архив. 2014;86(1):83-88. Режим доступа: https://ter-arkhiv.ru/0040-3660/article/view/31447.
- Заплатников А.Л., Бурцева Е.И., Гирина А.А., Короид Н.В., Гарина Е.А. Современные возможности и принципы рациональной терапии гриппа и других острых респираторных вирусных инфекций у детей.
 Вопросы современной педиатрии. 2014;13(1):129-133. https://doi.org/10.15690/vsp.v13i1.923.
Вопросы современной педиатрии. 2014;13(1):129-133. https://doi.org/10.15690/vsp.v13i1.923. - Думова С.В. Возможности использования циклоферона в педиатрии. Практика педиатра. 2017;(4):3-6. Режим доступа: https://medi.ru/pp/2017/09/13646.
- Кирилина С.А. Стандарты диагностики и лечения гриппа и ОРВИ. Циклоферон — опыт клинического использования. Практика педиатра. 2018;(7):24-29. Режим доступа: https://medi.ru/pp/2018/03/14567.
- Вахитов Х.М., Пикуза О.И., Вахитова Л.Ф., Закирова А.М., Ризванова Ф.Ф. Индукторы интерферона в профилактике и лечении респираторных инфекций у детей. Российский вестник перинатологии и педиатрии. 2019;64(3):103-108. https://doi.org/10.21508/1027-4065-2019-64-3-103-108.
- Касымова Е.Б., Башкина О.А., Галимзянов Х.М., Коваленко А.Л. Использование циклоферона в терапии больных с реактивацией Эпштейна — Барр вирусной инфекции, протекающей в форме монону-клеоза. Экспериментальная и клиническая фармакология.
 2017;80(11): 65-71. https://doi.org/10.30906/0869-2092-2017-80-11-29-33.
2017;80(11): 65-71. https://doi.org/10.30906/0869-2092-2017-80-11-29-33. - Мелехина Е.В., Музыка А.Д., Понежева Ж.Б. Оценка эффективности противовирусной терапии активной инфекции, вызванной ВГЧ-6А/В, у детей 4 лет и старше. Вопросы практической педиатрии. 2020;15(2):32-40. https://doi.org/10.20953/1817-7646-2020-2-32-40.
- Исаков Д.В., Исаков В.А., Алексеева Е.А. Иммуномодуляторы в терапии и профилактике герпесвирусных инфекций. Клиническая медицина. 2015;(4):16-24. https://doi.org/10.32756/0869-5490-2018-5-76-84.
- Боковой А.П, Ковалев И.В., Маккавеева Л.Ф. Володина ОА., Комаров А.А., Медкова А.Ю., Танина Н.Б. Биологические иммуномодуляторы в комплексной терапии инфекционного мононуклеоза у детей. Детские инфекции. 2015;14(1):30-35. Режим доступа: https://detinf.elpub.ru/jour/article/view/81.
- Касымова Е.Б., Башкина О.А., Галимзянов Х.М. Клиническая эффективность применения циклоферона в комплексной терапии инфекционного мононуклеоза у детей.
 Антибиотики и химиотерапия. 2011;56(9-10):37-40. Режим доступа: https://www.antibiotics-chemotherapy.ru/jour/article/view/401?locale=ru_RU.
Антибиотики и химиотерапия. 2011;56(9-10):37-40. Режим доступа: https://www.antibiotics-chemotherapy.ru/jour/article/view/401?locale=ru_RU. - Курмаева Д.Ю., Баранова И.П. Терапевтическая эффективность различных форм циклоферона при лечении инфекционного мононуклеоза у детей. Антибиотики и химиотерапия. 2011;56(9-10):33-36. Режим доступа: https://www.antibiotics-chemotherapy.ru/jour/article/view/400?locale=ru_RU.
Как лечить мононуклеоз
Если у человека подтвердился диагноз, ему назначают симптоматическое и поддерживающее лечение инфекционного мононуклеоза – без антибиотиков. Последние назначаются только в случае стрептококкового воспаления горла.
Специальных препаратов для лечения этого вирусного заболевания не существует. Терапия ограничивается простыми действиями и практически не требует денежных затрат:
- Не менее 9 часов сна в сутки
- Сбалансированное и разнообразное питание
- Питье большого количества жидкости
- Исключение алкоголя
- Ограничение потребления кофеиносодержащих напитков
- Для снижения температуры и ослабления болей в теле можно принимать ацетаминофен
В период болезни рекомендуется исключить силовые тренировки, прыжки, а особенно – занятия контактными видами спорта – боевыми искусствами, футболом, баскетболом. Так как у больных мононуклеозом часто отекает селезенка, случайный удар в её область может привести к разрыву и внутреннему кровотечению. Это редкое явление, однако нельзя сбрасывать его со счетов.
Так как у больных мононуклеозом часто отекает селезенка, случайный удар в её область может привести к разрыву и внутреннему кровотечению. Это редкое явление, однако нельзя сбрасывать его со счетов.
Лечение юных пациентов мало чем отличается от взрослых. Главная задача родителей – обеспечить своему ребёнку максимально комфортное течение заболевания, пока инфекция не пройдет сама по себе. Иногда для снижения температуры и снятия болей в мышцах и суставах педиатры назначают упомянутый выше ацетаминофен. Для облегчения боли в горле можно делать полоскания теплой подсоленной водой. В период борьбы с вирусной инфекцией детям нельзя принимать аспирин из-за риска развития редкого, но очень серьёзного осложнения – Синдрома Рея.
Специалисты из Американской академии педиатрии отмечают, что у детей при наличии определённых осложнений, таких как воспаление миндалин, могут блокироваться дыхательные пути. Только в этих случаях доктор может назначить кортикостероиды, такие как преднизон.
У большинства пациентов температура, как правило, спадает в течение 10-14 дней. Увеличенные лимфоузлы и селезенка так же возвращаются к нормальным размерам после нескольких недель.
Через 2 недели после выздоровления 90% пациентов ощущают прилив сил, хотя полный период восстановления может занять несколько месяцев. Некоторых пациентов чувство усталости преследует до 6 и более месяцев.
Диета при инфекционном мононуклеозеУчёные из Медицинского центра Университета Мэриленд в период болезни особое внимание рекомендуют уделить рациону:
- Потреблять богатые антиоксидантами продукты – зелёные листовые овощи, фрукты
- Кушать меньше переработанного и жирного красного мяса
- Потреблять достаточно белка из постного мяса, рыбы, тофу, бобовых
- В процессе приготовления еды использовать более «здоровое» растительное масло, к примеру, – оливковое
- Избегать транс-жиров, которые содержатся в магазинной выпечке, фастфуде, полуфабрикатах и маргарине
Разнообразное питание при мононуклеозе играет важную роль, особенно в комплексе с адекватным отдыхом. Также по согласованию с врачом рекомендуется приём пробиотиков, которые могут положительным образом влиять на иммунитет.
Также по согласованию с врачом рекомендуется приём пробиотиков, которые могут положительным образом влиять на иммунитет.
Осложнения у этого заболевания встречаются очень редко, но могут включать:
- Разрыв селезёнки
- Воспаление почек
- Гемолитическую анемию
- Заболевания нервной системы, такие как менингит, энцефалит и другие
- Воспаление сердечной мышцы
- Аритмию
- Непроходимость верхних дыхательных путей
- Воспаление печени и желтуху
У заболевания инфекционный мононуклеоз последствия не самые приятные, однако пациенту не стоит преждевременно волноваться. Большинство больных достаточно быстро восстанавливаются и не сталкиваются с осложнениями.
Лечение мононуклеоза народными средствамиИз добавок и растений, которые часто называют борцами с инфекционными заболеваниями, наиболее популярны:
- Корень астрагала перепончатого
- Эхинацея
- Солодка голая (лакрица)
- Чеснок
По мнению американских учёных, почти все вышеперечисленные растительные средства либо обладают очень слабым иммуностимулирующим эффектом, либо и вовсе могут быть опасными для здоровья..jpg)
Корень астрагала перепончатого имеет крайне слабый укрепляющий эффект, но может нести опасность для здоровья. Применение этого растения в лечебных целях – рискованная затея, особенно для гипертоников и диабетиков.
Эхинацея пока не может похвастаться стопроцентным иммуностимулирующим действием. Учёные не пришли к общему мнению по этому вопросу, хотя в мета-анализе исследований, который представили в 2007 году специалисты Университета Коннектикут, были получены обнадёживающие данные.
Солодка голая (лакрица) так же не рекомендуется учёными Гарварда. Риск появления побочных эффектов значительно перевешивает и без того сомнительную эффективность лакрицы в отношении борьбы с инфекциями.
Чеснок действительно противостоит вирусам, и это его свойство неоднократно подтверждалось в научных лабораториях. Всё благодаря веществу аллицин, которое проявляет свою активность лишь в том случае, если чеснок перед употреблением измельчить. Однако не стоит очень сильно увлекаться чесноком, ведь в больших количествах он токсичен. Для получения желаемого эффекта достаточно съедать 1-2 зубчика в день.
Однако не стоит очень сильно увлекаться чесноком, ведь в больших количествах он токсичен. Для получения желаемого эффекта достаточно съедать 1-2 зубчика в день.
Лечение инфекционного мононуклеоза должно находиться под строгим контролем врача. В большинстве случаев покупка и самовольный прием медицинских препаратов, БАДов или народных средств – это выброшенные деньги. В худшем случае такое самолечение может нанести вашему здоровью серьёзный вред. Для правильной постановки диагноза и выбора адекватной тактики лечения записывайтесь на прием к терапевту.
Источники:
- Mononucleosis, University of Maryland Medical Center (UMMC),
- Infectious Mononucleosis, The University of Chicago,
- K. Luzuriaga, John L. Sullivan, Infectious Mononucleosis, N Engl J Med 2010; 362,
- Mono (Infectious Mononucleosis), Central Michigan University, College of Medicine,
- Astragalus, National Center for Complementary and Integrative Health (NCCIH),
- Shah S.
 A., Sander S., Evaluation of echinacea for the prevention and treatment of the common cold: a meta-analysis, Lancet Infect Dis. 2007 Jul;7(7):473-80,
A., Sander S., Evaluation of echinacea for the prevention and treatment of the common cold: a meta-analysis, Lancet Infect Dis. 2007 Jul;7(7):473-80, - Garlic, Scientific review on usage, dosage, side effects, Examine,
- Mononucleosis Complications – Topic Overview, WebMD.
Инфекционный мононуклеоз — причины, симптомы, диагностика и лечение
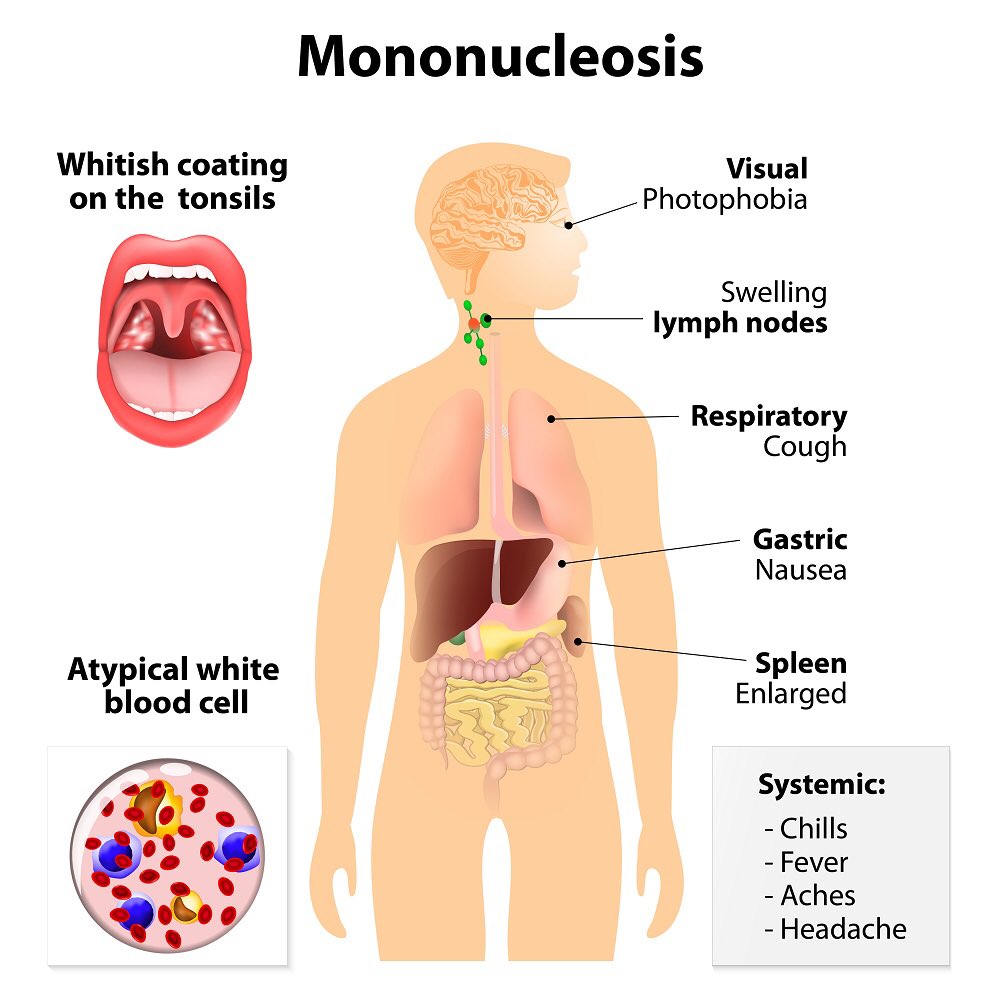
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
Общие сведения
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Распространение инфекции – повсеместное, сезонность не выявлена, отмечается повышенная заболеваемость в пубертатный период (девушки 14-16 лет и юноши 16-18 лет). Заболеваемость после 40 лет крайне редка, исключение составляют ВИЧ-инфицированные лица, у которых может развиться манифестация латентно существующей инфекции в любом возрасте. В случае заражения вирусом в раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в более старшем возрасте – без выраженной симптоматики. У взрослых клиническое течение заболевания практически не отмечается, поскольку у большинства к 30-35 годам сформирован специфический иммунитет.
Причины
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ДНК-содержащий вирус рода Lymphocryptovirus). Вирус относится к семейству герпесвирусов, но в отличие от них не вызывает гибели клетки-хозяина (вирус преимущественно размножается в В-лимфоцитах), а стимулирует ее рост. Помимо инфекционного мононуклеоза вирус Эпштейна-Барр вызывает лимфому Беркитта и карциному носоглотки.
Резервуаром и источником инфекции является больной человек или носитель инфекции. Выделение вируса больными людьми происходит, начиная с последних дней инкубационного периода, и продолжается 6-18 месяцев. Вирус выделяется со слюной. У 15-25 % здоровых людей с положительным тестом на специфические антитела возбудитель обнаруживается в смывах из ротоглотки.
Механизм передачи вируса Эпштейна-Барр – аэрозольный, преимущественный путь передачи – воздушно-капельный, возможна реализация контактным путем (поцелуи, половые контакты, грязные руки, посуда, предметы быта). Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит.
Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит.
Патогенез
Вирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию. Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета.
Симптомы инфекционного мононуклеоза
Инкубационный период колеблется в широких пределах: от 5 дней до полутора месяцев. Иногда могут отмечаться неспецифические продромальные явления (слабость, недомогание, катаральные симптомы). В таких случаях идет постепенное нарастание симптоматики, недомогание усиливается, температура поднимается до субфебрильных значений, отмечается заложенность носа, першение в горле. При осмотре выявляется гиперемия слизистой ротоглотки, миндалины могут быть увеличены.
В случае острого начала заболевания развивается лихорадка, озноб, повышение потоотделения, отмечается симптоматика интоксикации (ломота в мышцах, головная боль), больные жалуются на боль в горле при глотании. Лихорадка может сохраняться от нескольких дней до месяца, течение (тип лихорадки) может приобретать различное.
Спустя неделю заболевание обычно переходит в фазу разгара: проявляется вся основная клиническая симптоматика (общая интоксикация, ангина, лимфоаденопатия, гепатоспленомегалия). Состояние больного обычно ухудшается (усугубляются симптомы общей интоксикации), в горле характерная картина катаральной, язвенно-некротической, пленчатой или фолликулярной ангины: интенсивная гиперемия слизистой оболочки миндалин, желтоватые, рыхлые налеты (иногда по типу дифтерийных). Гиперемия и зернистость задней стенки глотки, фолликулярная гиперплазия, возможны кровоизлияния слизистой.
В первые же дни заболевания возникает полиаденопатия. Увеличение лимфоузлов возможно обнаружить практически в любой доступной для пальпаторного исследования группе, чаще всего поражаются затылочные, заднешейные и подчелюстные узлы. На ощупь лимфоузлы плотные, подвижные, безболезненные (либо болезненность выражена слабо). Иногда может отмечаться умеренный отек окружающей клетчатки.
В разгар заболевания у большинства больных развивается гепатолиенальный синдром – печень и селезенка увеличены, может проявляться желтушность склер, кожных покровов, диспепсия, потемнение мочи. В некоторых случаях отмечаются пятнисто-папулезные высыпания разнообразной локализации. Сыпь кратковременная, не сопровождается субъективными ощущениями (зуд, жжение) и не оставляет после себя каких-либо остаточных явлений.
Разгар заболевания занимает обычно около 2-3 недель, после чего происходит постепенное стихание клинической симптоматики и наступает период реконвалесценции. Температура тела нормализуется, признаки ангины исчезают, печень и селезенка возвращаются к своему нормальному размеру. В некоторых случаях в течение нескольких недель могут сохраняться признаки аденопатии и субфебрилитет.
Инфекционный мононуклеоз может приобретать хроническое рецидивирующее течение, в результате чего продолжительность заболевания увеличивается до полутора и более лет. Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия).
Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия).
Осложнения
Осложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами. У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки.
Диагностика
Неспецифическая лабораторная диагностика включает тщательное исследование клеточного состава крови. Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются.
Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются.
Специфическая вирусологическая диагностика не применяется в силу трудоемкости и нерациональности, хотя возможно выделить вирус в смыве из ротоглотки и идентифицировать его ДНК с помощью ПЦР. Существуют серологические методы диагностики: выявляются антитела к VCA- антигенам вируса Эпштейна-Барр. Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно.
Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно.
Больные инфекционным мононуклеозом (или лица с подозрением на эту инфекцию) подвергаются трехкратному (в первый раз — в период острой инфекции, и с интервалом в три месяца – еще дважды) серологическому исследованию на предмет выявления ВИЧ-инфекции, поскольку при ней также может отмечаться наличие мононуклеаров в крови. Для дифференциальной диагностики ангины при инфекционном мононуклеозе от ангин другой этиологии необходима консультация отоларинголога и проведение фарингоскопии.
Лечение инфекционного мононуклеоза
Инфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру.
Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона.
Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.). В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему. Разрыв селезенки является показанием к экстренной спленэктомии.
Прогноз и профилактика
Неосложненный инфекционный мононуклеоз имеет благоприятный прогноз, опасные осложнения, способные его значительно усугубить, при этом заболевании возникают достаточно редко. Имеющие место остаточные явления в крови являются поводом к диспансерному наблюдению в течение 6-12 месяцев.
Профилактические мероприятия, направленные на снижение заболеваемости инфекционным мононуклеозом, сходны с таковыми при острых респираторных инфекционных заболеваниях, индивидуальные меры неспецифической профилактики заключаются в повышении иммунитета, как с помощью общих оздоровительных мероприятий, так и с применением мягких иммунорегуляторов и адаптогенов при отсутствии противопоказаний. Специфическая профилактика (вакцинация) для мононуклеоза не разработана. Меры экстренной профилактики применяются по отношению к детям, общавшимся с больным, заключаются в назначении специфического иммуноглобулина. В очаге заболевания производится тщательная влажная уборка, личные вещи подвергаются дезинфекции.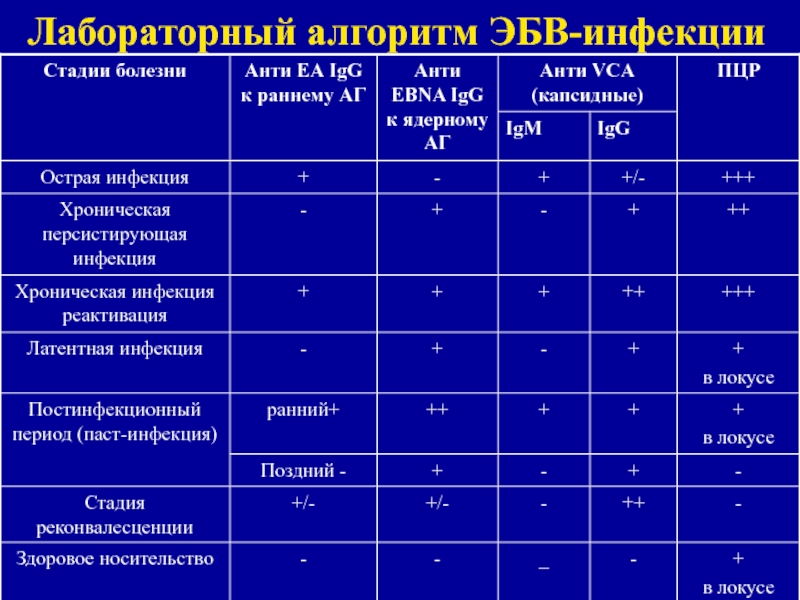
Дифференциально-диагностические аспекты инфекционного мононуклеоза Эпштейна-Барр вирусной этиологии у детей с позиции длительности инфицирования
УДК 616.0
DOI: 10.22138/2500-0918-2017-14-2-171-181
М. В. Антонова, Э. А. Кашуба, Т. Г. Дроздова, О. А. Любимцева,
Л. В. Ханипова, Н. В. Огошкова, Ю. С. Чехова
Тюменский государственный медицинский университет, г. Тюмень, Российская Федерация
Резюме. В настоящее время в мире отмечается рост заболеваемости Эпштейна-Барр вирусной инфекцией. Особое внимание ученых привлекает проблема длительной персистенции вируса с вероятностью формирования хронического процесса. Цель исследования — определить возможности дифференциальной диагностики первичной Эпштейна-Барр вирусной инфекции и ее реактивации, протекающих с клиническими проявлениями инфекционного мононуклеоза. Материалы и методы. В исследование были включены 152 ребенка с клиническими проявлениями инфекционного мононуклеоза и серологически подтвержденной активностью Эпштейна-Барр вируса. Комплексное исследование включало в себя динамическое клиническое наблюдение, анализ результатов лабораторных методов исследования (общий анализ крови, общий анализ мочи, биохимический анализ крови), расчет лейкоцитарного индекса интоксикации, серологическое исследование крови методом ИФА. Результаты. В 1/3 случаев клинические проявления инфекционного мононуклеоза были связаны с реактивацией вируса. Клиническая картина заболевания при этом характеризовалась меньшей выраженностью и продолжительностью основных симптомокомплексов, таких как тонзиллит, аденоидит, лимфаденопатия и гепатоспленомегалия. В качестве гематологических «маркеров» реактивации были определены высокое СОЭ, нейтрофилез, небольшое количество атипичных мононуклеаров (до 5%), высокий лейкоцитарный индекс интоксикации и нормальные биохимические показатели. Корреляционный анализ выявил появление при реактивации большого количества связей клинических симптомов с индексами позитивности антител различных классов, что, по нашему мнению, может указывать на иммунопатологический тип воспалительной реакции.
Комплексное исследование включало в себя динамическое клиническое наблюдение, анализ результатов лабораторных методов исследования (общий анализ крови, общий анализ мочи, биохимический анализ крови), расчет лейкоцитарного индекса интоксикации, серологическое исследование крови методом ИФА. Результаты. В 1/3 случаев клинические проявления инфекционного мононуклеоза были связаны с реактивацией вируса. Клиническая картина заболевания при этом характеризовалась меньшей выраженностью и продолжительностью основных симптомокомплексов, таких как тонзиллит, аденоидит, лимфаденопатия и гепатоспленомегалия. В качестве гематологических «маркеров» реактивации были определены высокое СОЭ, нейтрофилез, небольшое количество атипичных мононуклеаров (до 5%), высокий лейкоцитарный индекс интоксикации и нормальные биохимические показатели. Корреляционный анализ выявил появление при реактивации большого количества связей клинических симптомов с индексами позитивности антител различных классов, что, по нашему мнению, может указывать на иммунопатологический тип воспалительной реакции.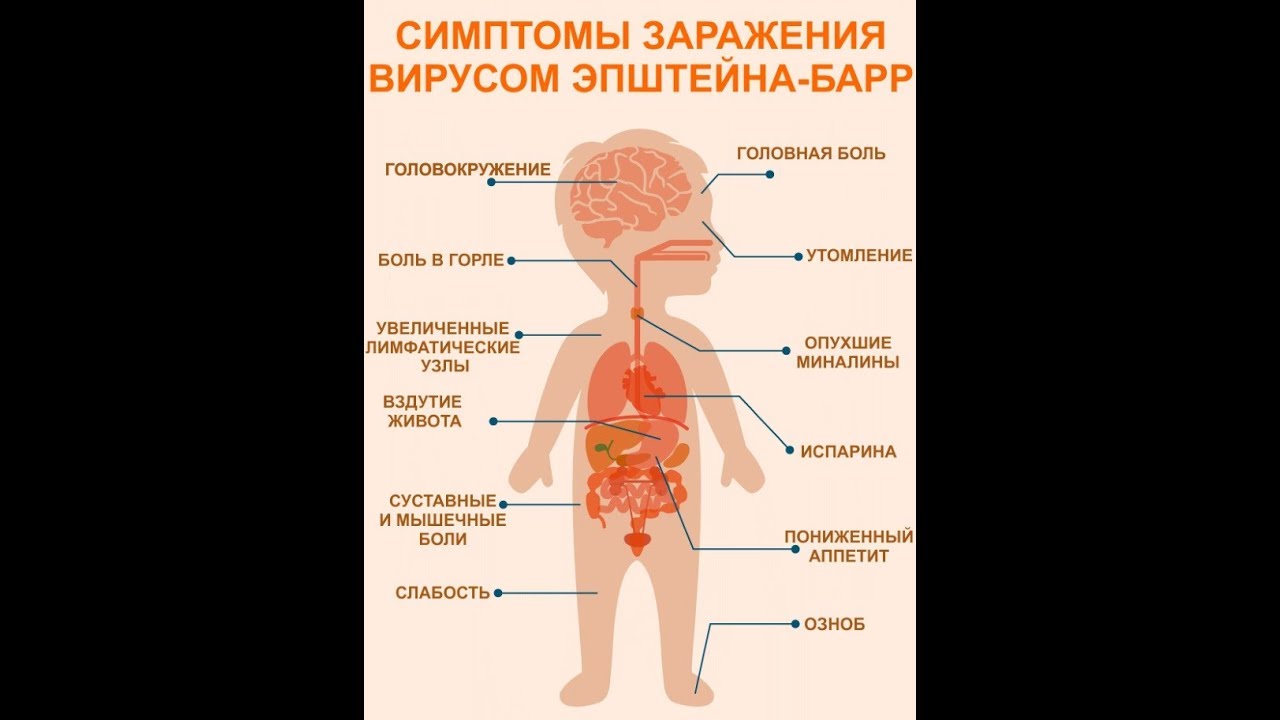 С практической точки зрения оптическая плотность антител к различным антигенам Эпштейна-Барр вируса может служить прогностическим критерием тяжести и длительности течения заболевания. Заключение. Диспансерное наблюдение за детьми, перенесшими манифестную реактивацию Эпштейна-Барр вируса, должно быть более продолжительным, включающим периодическое отслеживание результатов общего, биохимического анализов крови, ИФА и количественной ПЦР крови.
С практической точки зрения оптическая плотность антител к различным антигенам Эпштейна-Барр вируса может служить прогностическим критерием тяжести и длительности течения заболевания. Заключение. Диспансерное наблюдение за детьми, перенесшими манифестную реактивацию Эпштейна-Барр вируса, должно быть более продолжительным, включающим периодическое отслеживание результатов общего, биохимического анализов крови, ИФА и количественной ПЦР крови.
Ключевые слова: инфекционный мононуклеоз, Эпштейна-Барр вирусная инфекция, дети, длительная персистенция
Дата поступления 31.05.2017
Образец для цитирования:
Антонова М.В., Кашуба Э.А., Дроздова Т.Г., Любимцева О.А., Ханипова Л.В., Огошкова Н.В., Чехова Ю.С. Дифференциально-диагностические аспекты инфекционного мононуклеоза Эпштейна-Барр вирусной этиологии у детей с позиции длительности инфицирования. Вестник уральской медицинской академической науки. 2017, Том 14, №2, с. 171–181 DOI: 10.22138/2500-0918-2017-14-2-171-181
ЛИТЕРАТУРА
1. Шарипова Е.В., Бабаченко И.В. Герпес-вирусные инфекции и инфекционный мононуклеоз (обзор литературы). Журнал инфектологии. 2013; 2: 5-12.
Шарипова Е.В., Бабаченко И.В. Герпес-вирусные инфекции и инфекционный мононуклеоз (обзор литературы). Журнал инфектологии. 2013; 2: 5-12.
2. Исаков В.А., Архипова Е.И., Исаков Д.В. Герпеcвирусные инфекции человека. СПб: СпецЛит, 2013, 670 с.
3. Львов Н.Д., Дудукина Е.А. Ключевые вопросы диагностики Эпштейна-Барр вирусной инфекции. Инфекционные болезни: новости, мнения, обучение. 2013; 3: 24-32.
4. Хмилевская С.А. Эпштейна-Барр вирусный мононуклеоз: клинико-динамические особенности различных вариантов инфекции. Саратовский научно-медицинский журнал. 2010; 6 (3): 570-574.
5. Антонова М.В., Любимцева О.А., Кашуба Э.А., Дроздова Т.Г., Бертрам Л.И., Молокова О.М., Мясунова Е.Ю. Клиническая картина инфекционного мононуклеоза Эпштейн-Барр вирусной этиологии в возрастном аспекте. Академический журнал Западной Сибири. 2014; 5(54): 65-66.
6. Бертрам Л.И., Кашуба Э.А., Дроздова Т.Г., Лобацевич В.Ю., Перетягин А.Н. Роль аллергии в формировании кожных проявлений при некоторых инфекционных заболеваниях у детей. Медицинская наука и образование Урала. 2006; 7(4): 47-49.
Медицинская наука и образование Урала. 2006; 7(4): 47-49.
7. Симованьян Э.Н. и др. Хроническая инфекция вируса Эпштейна-Барр у детей: современные аспекты диагностики и лечения. Consilsum Medicum. 2006; 8(2): 2-8.
8. Figueira-Silva C.M., Pereira F.E.L. Prevalence of Epstein-Barr virus antibodies in healthy children and adolescents in Vitoria, State of Espirito Santo, Brazil. Revista da Sociedade Brasileira de Medicina Tropical. 2004; 37(5): 409-412.
9. Masakhwe C. et al. Frequency of Epstein-Barr Virus in Patients Presenting with Acute Febrile Illness in Kenya. PloS one. 2016; 11(5): e0155308.
10. Бертрам Л.И., Кашуба Э.А., Дроздова Т.Г., Огошкова Н.В., Герасименко С.М., Князева Е.Ф., Любимцева О.А., Черемных Л.Г., Лобацевич В.Ю., Кечерукова Л.М., Смирнягина Р.Н. Иммунопатогенез основных клинических проявлений при заболеваниях, сопровождающихся мононуклеозоподобным синдромом. Медицинская наука и образование Урала. 2006; 7(2): 23-28.
11. Голева О.В., Мурина Е.А. , Осипова З.А. Серологические маркеры реактивации вируса Эпштейна–Барр у детей с вирусными энцефалитами. Журнал инфектологии. 2015; 7(1): 70-74.
, Осипова З.А. Серологические маркеры реактивации вируса Эпштейна–Барр у детей с вирусными энцефалитами. Журнал инфектологии. 2015; 7(1): 70-74.
12. Bolis V. et al. Atypical manifestations of Epstein–Barr virus in children: a diagnostic challenge. Jornal de pediatria. 2016; 92(2): 113-121.
13. Калинина Н.М., Дрыгина Л.Б., Горейко Т.В. Современные представления об иммунопатогенезе инфекции, вызванной вирусом Эпштейна-Барр. Инфекция и иммунитет. 2011; 1(2): 121-130.
14. Крамарев С.А., Выговская О.В. Опыт использования препарата флавозид при Эпштейна-Барр вирусной инфекции у детей. Современная педиатрия. 2011; 39(5): 1-6.
15. Малашенкова И.К. и др. Клинические формы хронической Эпштейна-Барр вирусной инфекции: вопросы диагностики и лечения. Лечащий врач. 2003; 9: С. 32-38.
16. Кальф-Калиф Я.Я. О лейкоцитарном индексе интоксикации и его практическом значении. Врачебное дело. 1941; 1: 31-40.
17. Ильин В.П. Корреляционный анализ количественных данных в медико-биологических исследованиях. Бюллетень Восточно-Сибирского научного центра Сибирского отделения Российской академии медицинских наук. 2013; 4(92): 125-130.
Бюллетень Восточно-Сибирского научного центра Сибирского отделения Российской академии медицинских наук. 2013; 4(92): 125-130.
18. Тимченко В.Н. и др. Клинико-лабораторные критерии тяжести и принципы терапии острого инфекционного мононуклеоза Эпштейна-Барр вирусной этиологии у детей. Педиатр. 2015; 6(4): 147-153.
19. Блохина Е.Б. Роль латентной инфекции, вызванной вирусом Эпштейна-Барр, в развитии лимфопролиферативных заболеваний. Вопросы гематологии, онкологии и иммунопатологии в педиатрии. 2003; 2(3): 65-70.
20. Выговская О.В. и др. Инфекционный мононуклеоз Эпштейна-Барр вирусной этиологии у детей: вопросы этиологии, патогенеза, иммуногенеза, лечения. Практикуючий лікар. 2012; 4: 29-34.
21. Свинцова Т.А. и др. Значение показателей иммунного ответа у больных с ВЭБ-инфекционным мононуклеозом в прогнозировании течения и эффективности противовирусной и иммунокорригирующей терапии. Эпидемиология и инфекционные болезни. 2013; 1: 7-14.
22. Летаева О.В., Филимонкова Н. Н., Чигвинцева Е.А. Выявленные патогенетические особенности красного плоского лишая и оптимизация терапии. Вестник уральской медицинской академической науки.2009; 3(26): 41-43.
Н., Чигвинцева Е.А. Выявленные патогенетические особенности красного плоского лишая и оптимизация терапии. Вестник уральской медицинской академической науки.2009; 3(26): 41-43.
23. Смирнов А.В., Чуелов С.Б., Россина А.Л. Современное представление о гепатитах, вызванных вирусами семейства герпеса. Детские инфекции. 2008; 7(3): 3-16.
24. Canovic P., Gajovic O., Todorovic Z., Mijailovic Z. Epstein-Barr virus hepatitis associated with icterus — a case report. Med. Pregl. 2006; 59: 179-182.
25. Дрыганова М.Б., Мартынова Г.П., Куртасова Л.М. Инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр у детей: клинико-иммунологические параллели. Сибирское медицинское обозрение. 2010; 63(3): 16-28.
26. Crum N.F. Epstein Barr virus hepatitis: case series and review. Southern medical journal. 2006; 99(5): 544-548.
27. Симованьян Э.Н. и др. Эпштейна-Барр вирусная инфекция у детей: современные подходы к диагностике и лечению. Лечащий врач. 2007; 7: 36-41.
28. Нагоев Б.С. , Камбачокова З.А. Состояние клеточного иммунитета у больных герпесвирусными инфекциями. Вестник новых медицинских технологий. 2011; 18(3): 325-327.
, Камбачокова З.А. Состояние клеточного иммунитета у больных герпесвирусными инфекциями. Вестник новых медицинских технологий. 2011; 18(3): 325-327.
29. Пирогова З. И., Рябчук Ф. Н. Клинико-лабораторная характеристика персистирующих форм герпес-вирусной инфекции у детей. Лечащий врач. 2011; 8: 62-65.
30. Шано В.П., Кучер Е.А. Синдром эндогенной интоксикации. Острые и неотложные состояния в практике врача. 2011; 1(25): 35-41.
Авторы
Антонова Мария Владимировна
Аспирант кафедры инфекционных болезней с курсом детских инфекций
[email protected]
Кашуба Эдуард Алексеевич
доктор медицинских наук, профессор, заведующий кафедрой инфекционных болезней с курсом детских инфекций [email protected]
Дроздова Татьяна Георгиевна
кандидат медицинских наук, доцент кафедры инфекционных болезней с курсом детских инфекций
[email protected]
Любимцева Оксана Анатольевна
кандидат медицинских наук, доцент кафедры инфекционных болезней с курсом детских инфекций
loa_1975@mail. ru
ru
Ханипова Людмила Вячеславовна
кандидат медицинских наук, доцент кафедры инфекционных болезней с курсом детских инфекций
[email protected]
Огошкова Наталья Владимировна
кандидат медицинских наук, доцент кафедры инфекционных болезней с курсом детских инфекций
[email protected]
Чехова Юлия Сергеевна
ассистент кафедры инфекционных болезней с курсом детских инфекций
[email protected]
ФГБОУ ВО «Тюменский государственный медицинский университет Минздрава РФ
Российская Федерация,625023 г. Тюмень, ул. Одесская, 54
Это произведение доступно по лицензии Creative Commons «Attribution-NonCommercial» («Атрибуция — Некоммерческое использование») 4.0 Всемирная.
у детей и взрослых, симптомы, лечение
Что такое мононуклеоз
Мононуклеоз, или инфекционный мононуклеоз (моноцитарная ангина) — это острое вирусное заболевание, которое вызывается вирусом Эпштейн-Барр, относящемуся к семейству вирусов герпеса (Herpesviridae). В половине случаев мононуклеозом болеют дети подросткового возраста. К 35 годам формируется иммунитет к вирусу Эпштейн-Барр; поэтому, начиная с этого возраста люди редко болеют мононуклеозом. Однако иммунитет к вирусу ослабевает и даже исчезает у ВИЧ-инфицированных пациентов.
В половине случаев мононуклеозом болеют дети подросткового возраста. К 35 годам формируется иммунитет к вирусу Эпштейн-Барр; поэтому, начиная с этого возраста люди редко болеют мононуклеозом. Однако иммунитет к вирусу ослабевает и даже исчезает у ВИЧ-инфицированных пациентов.
Источник инфекции — больной человек или носитель вируса Эпштейн-Барр. Вирус передается воздушно-капельным путем со слюной (при поцелуе, чихании, кашле, пр.), контактным путем — через общую посуду, полотенце, при переливании крови, пр. Характерны вспышки мононуклеоза в местах скопления людей: в пионерских лагерях, учебных заведениях, пр.
Инфекционный мононуклеоз может протекать в типичной форме (с симптомами), а также в атипичной форме (бессимптомно).
Симптомы мононуклеоза: общая слабость, повышение температуры тела до 38-40 градусов, головные боли и боли в мышцах, боль в горле при глотании, воспаление небных миндалин (по типу ангины), кашель сухой и с мокротой, сопровождаемый болью в трахее и грудной клетке (по типу трахеита и бронхита), увеличение челюстных и шейных лимфоузлов, увеличение и болезненность печени, желтуха (как при гепатите), увеличение селезенки, пр.
Мононуклеоз осложняется оральным герпесом, генитальным герпесом, отитом, синуситом, пневмонией, лимфаденитом, разрывом селезенки, психозом, энцефалитом, волчанкой, пр.
Диагноз устанавливает инфекционист на основании жалоб пациента, осмотра и выявления в слюне пациентов антител к вирусу Эпштейн-Барр с помощью серологического лабораторного исследования. При анализе крови определяют увеличение лимфоцитов и атипичные мононуклеарные клетки.
Специфического лечения мононуклеоза нет. Применяют симптоматическую терапию обезболивающими, жаропонижающими, общеукрепляющими препаратами, пр.
Профилактика мононуклеоза сводится к ограничению контактов с больным человеком, соблюдению мер бытовой гигиены (пользование индивидуальной чашкой, бельем, полотенцем, пр.), ограничению поцелуев для подростков, пр.
Причины мононуклеоза и пути передачи инфекции
Причина инфекционного мононуклеоза — вирус Эпштейн-Барр. К сведению, данный вирус помимо мононуклеоза вызывает лимфому Беркитта (злокачественную агрессивно протекающую опухоль крови) и носоглоточную карциному (рак носоглотки).
Пути передачи вируса Эпштейн-Барр:
- со слюной при поцелуе, кашле, чихании;
- при пользовании общей посудой, полотенцем, бельем, пр.;
- при переливании крови.
Симптомы мононуклеоза
В 30% случаев инфекционный мононуклеоз протекает бессимптомно (атипичная форма) или с одним ярко выраженным симптомом, например, желтухой. В типичных случаях симптомы появляются через 5-21 день после инфицирования (в среднем инкубационный период длится 7 дней).
Вот симптомы мононуклеоза:
- слабость, повышение температуры тела до 40 градусов;
- головная боль и головокружение;
- мышечная боль;
- боль при глотании, воспаление миндалин;
- сухой и влажный кашель;
- увеличение и болезненность шейных и челюстных лимфоузлов; увеличение числа лимфоузлов;
- увеличение печени;
- увеличение селезенки;
- сыпь на теле;
- в крови возрастает содержание лимфоцитов и моноцитов; появляются атипичные мононуклеары;
- часто присоединяется герпес на губе и герпес на гениталиях; ОРВИ.
Мононуклеоз протекает в острой и хронической форме. При остром мононуклеозе клинические проявления ярко выражены; держатся 1-3 недели. После исчезновения повторно не появляются.
Хронический мононуклеоз длится до 2-х месяцев; симптомы выржены не ярко. Без лечения хронический мононуклеоз у 20% пациентов осложняется пневмонией, разрывом селезенки с обильным, порой, смертельным кровотечением, энцефалитом, психозом, энцефалопатией, пр.
Мононуклеоз у детей
40% детей болеет мононуклеозом в возрасте до 5 лет. Мальчики страдают примерно в 2 раза чаще девочек.
У 70% детей заболевание протекает бессимптомно или с не выраженными катаральными симптомами: слабость, сонливость, потливость, повышение температуры тела до 38 градусов, кашель, покраснение носоглотки.
В остальных случаях мононуклеоз у детей протекает бурно, с высокой лихорадкой, резким увеличением лимфоузлов и миндалин, сыпью на теле; увеличением печени и селезенки, желтухой; интоксикацией организма.
Симптомы заболевания проходят в течение месяца.
Диагностика мононуклеоза
Болезнь диагностирует инфекционист. После опроса и осмотра врач назначает общий анализ крови (на предмет обнаружения атипичных мононуклеаров; увеличенного содержания лимфоцитов и моноцитов) и серологический анализ слюны с целью выявления антител к вирусу Эпштейн-Барр.
Требуется исключить заболевания со сходным клиническим течением: вирусный гепатит, ангина, дифтерия, корь, краснуха, туляремия, лейкемия, пр.
Лечение мононуклеоза
Специфического лечения нет, только симптоматическое. Назначают обезболивающие, противовоспалительные, общеукрепляющие средства. Следует с осторожностью использовать ацетилсалициловую кислоту из-за риска спровоцировать острую печеночную недостаточность и энцефалопатию (синдром Рея).
При риске гнойных осложнений назначают антибиотики. При интоксикации используют внутривенные инфузии кристаллоидных и коллоидных растворов.
В течение 3-х месяцев следует исключить фастфуд, жирную пищу. Рацион должен включать овощи, нежирную рыбу, мясо. Необходимо пить больше воды, чая, соков, поскольку обезвоживание замедляет выздоровление.
Требуется ограничить физические нагрузки в течение 2-х месяцев во избежание разрыва селезенки.
Профилактика мононуклеоза
Чтобы избежать болезни, придерживайтесь правил:
- ограничьте контакт с пациентом, страдающим мононуклеозом;
- соблюдайте правила личной гигиены и гигиены быта: пользуйтесь индивидуальной посудой, бельем, полотенцем, пр.
- в подростковом возрасте реже целуйтесь.
К какому врачу обратиться
При первых признаках болезни проконсультируйтесь с педиатром, терапевтом, семейным врачом, инфекционистом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов – ответы врачей Botkin.pro:-
Эпштейн-барр ?
что можно сказать по результатам анализов ? ето анализы 4-х летнего ребенка. У меня возникли подозрения на Эпштейн-барр потому, что ребенок уже третью неделю с температурой, которая у него периодически пропадает. И мы решили сдать анализы. Как это лечить? IgM до капсидного антигена EBV 0,3 S/CO <0,9 IgG до капсидного антигену EBV 27,4* S/CO <0,9 IgG до ядерного антигену EBV 54,4* S/CO <0,9
Уважаемая Галина! Вам не стоит лечить ребенка самостоятельно, тем более что антитела «не лечат», это защита организма. Ребенок вполне мог перенести вирусную инфекцию ранее, и тогда это — защитные антитела. Тем более, что иммуноглобулинов класса М (IgM) в крови нормальный уровень, т.е. это вряд ли острая инфекция. Во-вторых, для выявления инфекции, вызванной вирусом Эпштейна-Барр, обычно делают исследование крови методом ПЦР. Ну и самое главное — если Вас беспокоит состояние ребенка, покажите его педиатру, врач лучше разберется, или обратитесь за советом к понравившемуся педиатру на Botkin.6 копий ДНК/мл. Что могут означать такие результаты анализов? Спасибо.
Добрый день. Вирус Эпштейн-Барр — это разновидность герпеса. По статистике его носительство определяется у 90 процентов населения. Покажите Ваши лимфоузлы хирургу, при необходимости сделайте УЗИ. Если больше ничего не беспокоит, не волнуйтесь.
-
Мононуклеоз у ребенка
Добрый день, мононуклеоз перенесли в марте этого года. Пропили валавир, гроппринозин, капали в нос форинекс. Сдали повторно кровь в мае, антител нет вообще, анализ на пцр кровь положительный. Назначили вальтравир, гроппринозин , лаферобион и дексаметазон. Не опасно ли колоть гормоны, есть ли смысл? Печеночные пробы плохие, алт и аст очень высоки. Еще галстену пьем,п робы печеночные хуже чем в марте. Неужели это хроника уже?
В вас масло масляное! Печёнка кричит «караул» — токсический гепатит. Смените врача!
Я полностью согласна с предыдущим ответом. Попробуйте обратиться к другому доктору.
Вирус Эпштейна-Барр у детей
Вирус Эпштейна-Барр у детей проявляется в виде инфекционного мононуклеоза, ОРВИ или хронического заболевания.
Для большинства людей герпес – это «простуда на губах». Однако, вирус Эпштейна-Барр является разновидностью герпеса, но IV типа и «родственником» ветрянки, цитомегаловируса и простого герпеса. Вирус Эпштейна-Барр (как и остальные представители семейства герпесов) – очень широко распространен, до 95% населения земного шара являются его носителями. В 80% случаев заражение происходит в детском возрасте, чаще до 3 лет. Попав один раз в организм, инфекционный агент остаётся в нём пожизненно.
Вирус может размножаться только в клетках организма человека. Часть клеток под воздействием заболевания претерпевает изменения. Измененные клетки позволяют вирусу сохраняться в организме человека навсегда в «спящем» состоянии. При снижении иммунитета «хозяина» микроорганизм активируется, начинает размножаться и завоевывает новые клетки, что проявляется признаками болезни
Передаются вирусы от больного ребёнка к здоровому, пути передачи — воздушно-капельный при чихании, кашле и разговоре; контактный при использовании общих расчесок, зубных щеток, полотенец; через поцелуи. Поэтому заболевание, вызванное вирусом Эпштейна-Барр, называют «болезнью поцелуев». Возможна передача от матери к ребёнку во время беременности. Начало болезни может быть острое или скрытое. Зачастую человек даже не подозревает, что он заразился.
Инфекционный мононуклеоз у детей
Инфекция, вызванная вирусом Эпштейна-Барр, иначе называемая — ВЭБ, в 80% случаев у детей протекает по типу ОРВИ, а в 20% — развивается инфекционный мононуклеоз – заболевание, ассоциированное в первую очередь с вирусом Эпштейна-Барр (но не забываем, что виновниками могут быть цитомегаловирус, вирус герпеса 6 типа и т.д). В отличие от других патогенов, тормозящих развитие и размножение клеток, ВЭБ стимулирует изменение клеток иммунной системы, в частности, В-лимфоцитов. По этой причине наблюдаются типичные клинические признаки:
- Увеличение миндалин (ангина)
- Затрудненное носовое дыхание
- Увеличение разных групп лимфоузлов: чаще шейных, реже – подмышечных, паховых
- Увеличение печени и селезенки
- Повышение температуры тела
Иногда развивается хроническая ВЭБ — инфекция. Родителя должны насторожить следующие признаки:
- Субфебрильная температура (до 37,9гр) длительное время (более месяца)
- Слабость, потливость, нарушения сна, ребёнок стал капризным
- Нехарактерные ранее головные боли, головокружения
- Тяжесть в правом подреберье, появление желтушности склер и кожи
Диагностика заболевания, вызванного ВЭБ
Если вы увидели перечисленные симптомы у своего ребёнка – как действовать дальше? Самое верное решение — обратиться к врачу, а он назначит следующие анализы:
- Клинический анализ крови с лейкоцитарной формулой
- Исследование методом ПЦР
- Антитела к вирусу Эпштейна-Барр
- При необходимости – биохимические анализы для оценки функции печени, почек
Лабораторные анализы при мононуклеозе
Клинический анализ крови с лейкоцитарной формулой (с обязательной микроскопией мазка крови)
Появление реактивных лимфоцитов в анализе крови более 10% (чаще 60-80%) позволяет врачу заподозрить мононуклеоз и продолжить поиск его причины.
Мишенью для вируса Эпштейна-Барр в организме человека являются лимфоциты, которые изменяются под влиянием патогена, и становятся похожими по строению на другие клетки – моноциты. Такие клетки называются реактивные лимфоциты, или атипичные мононуклеары (от названия клеток появилось название болезни – мононуклеоз).
Исследование методом ПЦР
Метод ПЦР направлен на выявление ДНК вируса Эпштейна-Барр, то есть его генетического материала. Актуален именно в детском возрасте, в период первичной инфекции – при мононуклеозе. Исследуется кровь, моча, слюна или мазок из ротоглотки.
При хроническом течении болезни ПЦР не будет столь информативна, поскольку если патоген попал в организм, он остаётся пожизненно, и выявление его в крови или тканях будет говорить лишь о том, что организм инфицирован, но когда произошло заражение – неделю или 2 года назад – ответа на вопрос мы не получим. Для этого надо изучить иммунитет человека, исследовав антитела.
Антитела к вирусу Эпштейна-Барр
Чтобы понять суть исследования, разберёмся, что происходит в организме в ответ на попадание инфекционного агента?
К каждому типу патогена иммунная система вырабатывает иммуноглобулины (Ig) — специфические белки, направленные на распознавание и дальнейшую защиту от заболевания при встрече.
Иммуноглобулины М (IgM) появляются первыми, они являются маркерами первичной встречи с возбудителем и исчезают из крови примерно через месяц. Но при ВЭБ- инфекции иммуноглобулины IgM могут сохраняться длительно, поскольку ВЭБ воздействуют на иммунные клетки.
Иммуноглобулины G (IgG) – стойкие, синтезируются позже других антител, на 3-4 неделе заболевания и сохраняют информацию о болезни пожизненно. Они точно свидетельствуют о том, что именно данный тип герпеса попал в организм. Обычно наличие IgG и отсутствие IgM говорит о том, что встреча с микроорганизмом произошла давно. К вирусам герпеса это не относится. Даже при многолетнем течении заболевания в какие моменты одновременно могут определяться IgG и IgM.
Структура вируса Эпштейна-Барр сложная, в его составе много белков — антигенов, на которые реагирует иммунная система. Основными являются капсидный, ранний и ядерный антигены, и на каждый из них вырабатываются антитела класса IgM и IgG. Есть смысл обсудить каждый, чтобы уметь разбираться, почему врач назначает столько исследований и целесообразно ли это (спойлер – целесообразно!)
Итак:
- Антитела к капсидному антигену IgM – вырабатываются с первых дней болезни, сохраняются до 3 месяцев при острой форме, при хроническом течении могут периодически выявляться в крови.
- Антитела к капсидному антигену IgG (IgG к VCA) – синтезируются через 1-2 месяца от начала заболевания, сохраняются пожизненно
- Антитела к раннему антигену IgM (IgM к ЕА) – появляются на первой неделе от контакта с возбудителем, исчезают через 3 месяца при выздоровлении. Сохранение в высоких титрах длительное время (более 3–4-х месяцев) тревожно в плане формирования хронической формы инфекции. Появление их при хронической форме служит индикатором реактивации. Нередко могут выявляться при первичном инфицировании у носителей ВЭБ.
- Антитела к ядерному антигену IgG (IgG к EBNA) – появляются позже всех, через 1-3 месяца от начала, до 12 месяцев сохраняются на высоких уровнях, и остаются пожизненно на небольшом уровне.
Таким образом:
- Обнаружение антител IgG к капсидному и ядерному антигенам свидетельствует о перенесенном ранее заболевании.
- Обнаружение антител IgM к капсидному и раннему антигенам при отсутствии IgG к капсидному и ядерному антигенам расценивается как период острой первичной инфекции, что бывает часто при мононуклеозе у детей.
И для того, чтобы в этом разобраться врачу, необходимо сдать все анализы.
- Обнаружение антител ко всем антигенам, кроме ядерного — требует дальнейших обследований и консультации врача
Как оценить давность герпетической инфекции (в том числе ВЭБ)?
С этой целью определяют Авидность IgG к вирусу Эпштейна-Барр. Авидность – это степень прочности связи антител с белками вируса. Чем дольше вирус находится в организме, тем связь становится прочнее и стабильнее. Авидность IgG выражается в процентах: высокая авидность говорит о давнем заболевании, даже при наличии IgM; низкая авидность свидетельствует об о недавней встрече с вирусом.
Лечение инфекции, вызванной вирусом Эпштейна-Барр.
Известно, что специфического лечения не существует! Не придуманы противовирусные препараты, доказавшие свою эффективность. Поэтому обязательно обращайтесь к врачу и не занимайтесь самолечением.
Лечение острой инфекции симптоматическое и включает основные моменты:
- Постельный режим или соблюдение покоя
- Обильное питьё обязательно (с целью снижения интоксикации)
- Приём жаропонижающих препаратов при повышении температуры выше 38,5 С
- И самое главное – никаких антибиотиков! Антибиотики не лечат вирус, а вот повредить организму и снизить иммунитет могут, что только утяжелит течение болезни. Антибиотики назначает только врач в случае присоединения бактериальных осложнений.
Важно: своевременная диагностика мононуклеоза и других проявлений острой первичной инфекции, вызванной вирусом Эпштейна-Барр, способствует своевременному лечению и препятствует развитию осложнений.
Мононуклеоз (моно): симптомы, лечение и диагностика
Обзор
Что такое мононуклеоз (моно)?
Мононуклеоз — это заболевание, которое обычно поражает подростков и молодых людей, но может поражать и детей. Заболевание вызывают вирусы, чаще всего вирус Эпштейна-Барра (EBV), и некоторые инфекции. Моно иногда называют «болезнью поцелуев», потому что она легко распространяется через жидкости организма, такие как слюна.
Для большинства людей мононуклеоз не представляет серьезной опасности и проходит без лечения.Тем не менее, сильная усталость, боли в теле и другие симптомы могут мешать школе, работе и повседневной жизни. С моно вы можете чувствовать себя плохо в течение месяца.
Насколько распространен мононуклеоз (моно)?
Вирус Эпштейна-Барра (ВЭБ), вызывающий мононуклеоз, чрезвычайно распространен. Около 90% американцев заражаются им к 35 годам. Не у всех, у кого есть вирус, развиваются моносимптомы — некоторые люди являются носителями только вируса.
Кто может заболеть мононуклеозом (моно)?
Часто люди заражаются ВЭБ в два пика: в раннем школьном возрасте и в подростковом/юношеском возрасте.Маленькие дети часто протекают бессимптомно, в то время как подростки и люди в возрасте 20 лет, скорее всего, заболевают моно. Примерно каждый четвертый человек в этой возрастной группе, заболевший ВЭБ, заболел мононуклеозом, но им может заболеть каждый, независимо от возраста.
Является ли моно инфекция, передающаяся половым путем?
Эпштейн-Барр — это тип вируса герпеса. Он отличается от вируса простого герпеса (ВПГ), вызывающего генитальный и оральный герпес. Оба вируса могут передаваться половым путем. Тем не менее, ВЭБ с большей вероятностью распространяется другими способами, такими как совместное употребление напитков или поцелуи.
Заразен ли мононуклеоз (моно)?
Вирусы, вызывающие моно, очень заразны. Вы можете заразиться ими при контакте с биологическими жидкостями инфицированного человека, включая слюну. Эти вирусы распространяются через:
Можно ли заболеть мононуклеозом (моно) более одного раза?
Вирус Эпштейна-Барра остается в вашем организме в неактивной форме даже после исчезновения моносимптомов. Но большинство людей развивают моно только один раз.
Если ВЭБ реактивируется, он редко вызывает симптомы.Однако вы можете неосознанно распространить реактивированный вирус среди других. А у людей с ослабленной иммунной системой моносимптомы могут появляться неоднократно.
Симптомы и причины
Что вызывает мононуклеоз (моно)?
Более 90% случаев мононуклеоза вызваны вирусом Эпштейна-Барр. Другие вирусы и некоторые инфекции также могут вызывать заболевание. Симптомы могут развиться из-за:
Каковы симптомы мононуклеоза (моно)?
Симптомы моно различаются, они могут быть легкими или тяжелыми.Они имеют тенденцию появляться постепенно. Если вы заболеете моно, это, вероятно, произойдет через четыре-шесть недель после того, как вы вступите в контакт с ВЭБ. Эти симптомы могут сохраняться в течение четырех недель или дольше:
Диагностика и тесты
Как диагностируется мононуклеоз (моно)?
Ваш лечащий врач оценит ваши симптомы, чтобы поставить диагноз. Они особенно проверят наличие опухших лимфатических узлов на шее и признаки увеличения селезенки или печени.
Анализы крови выявляют антитела, которые организм вырабатывает для борьбы с вирусом Эпштейна-Барр.Ваш врач может также проверить наличие большого количества лейкоцитов (лимфоцитов), которые указывают на инфекцию.
Управление и лечение
Как лечится мононуклеоз (моно)?
Не существует вакцины или лекарства от моно. Антибиотики для борьбы с бактериальной инфекцией и противовирусные препараты для уничтожения других вирусов не работают против моно. Вместо этого лечение направлено на то, чтобы помочь вам почувствовать себя лучше, облегчив симптомы. Ваша помощь может включать:
- Отдых: Моно очень утомляет.Сон помогает организму бороться с инфекцией.
- Гидратация: Пейте много жидкости, чтобы предотвратить обезвоживание.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП) облегчают лихорадку, воспаление, головные и мышечные боли. Эти препараты включают ибупрофен (Advil®) и напроксен (Aleve®). Также действует ацетаминофен (Тайленол®).
- Пустышки от боли в горле: Можно полоскать горло соленой водой и использовать леденцы от горла.
- Отказ от занятий спортом: Физическая активность может оказать слишком большое давление на увеличенную селезенку, увеличивая риск ее разрыва.Вам следует избегать контактных видов спорта и интенсивных физических упражнений во время болезни и в течение четырех недель после нее.
Каковы осложнения мононуклеоза (моно)?
Моно симптомы имеют тенденцию к постепенному улучшению примерно через четыре недели. Чувство усталости может сохраняться месяцами. Некоторые люди пропускают школу или работу, когда выздоравливают.
Увеличенная селезенка, которая разрывается (разрывается), является самой большой проблемой при монотерапии у ранее здоровых людей. Эта железа в верхней левой части живота (живота) помогает фильтровать кровь.Если ваша селезенка лопнет, она может кровоточить в брюшную полость. Внутреннее кровотечение из разрыва селезенки может быть опасным для жизни и требует неотложной хирургии. Ваш лечащий врач может посоветовать вам избегать тяжелых физических упражнений, контактных видов спорта и подъема тяжестей, пока вы не почувствуете себя лучше.
Профилактика
Как предотвратить мононуклеоз (моно)?
Вакцины от моно. Лучший способ предотвратить заражение вирусами, вызывающими моно, — соблюдать правила гигиены. Не делитесь едой, напитками или биологическими жидкостями с кем-то, у кого есть моно или какие-либо признаки вирусного заболевания, такие как лихорадка, кашель, боль в горле или усталость.
Как мононуклеоз (моно) влияет на беременность?
Будущие мамы, у которых развивается мононуклеоз от ВЭБ, как правило, имеют здоровую беременность. Позвоните своему лечащему врачу, если у вас поднимется температура, которая может увеличить риск выкидыша и преждевременных родов. Хотя есть небольшая вероятность того, что вы можете передать вирус Эпштейна-Барр своему ребенку во время беременности или после родов во время грудного вскармливания, у большинства детей моносимптомы не развиваются. Если мононуклеоз был вызван ЦМВ-инфекцией во время беременности, есть вероятность, что ваш ребенок может заболеть, и вам следует обсудить это со своим акушером.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с мононуклеозом (моно)?
Моносимптомы могут быть тяжелыми. Они могут временно повлиять на вашу способность вести активный образ жизни. К счастью, эти симптомы постепенно улучшаются при домашнем лечении.
В течение нескольких месяцев вы можете испытывать затяжную усталость. Вам нужно будет защитить свое здоровье, получая достаточно отдыха и жидкости в это время. Вы также должны избегать напряженной деятельности, чтобы предотвратить разрыв селезенки.
Жить с
Когда следует вызвать врача?
Вам следует позвонить своему поставщику медицинских услуг, если у вас мононуклеоз и вы испытываете:
- Затрудненное дыхание или глотание.
- Головокружение или обморок.
- Крайняя мышечная слабость в руках или ногах.
- Сильные боли в теле.
- Стойкая высокая лихорадка.
- Сильные головные боли.
- Резкая боль в верхней левой части живота.
Какие вопросы я должен задать своему врачу?
Если у вас мононуклеоз, вы можете спросить своего поставщика медицинских услуг:
- Каковы наилучшие методы лечения моносимптомов?
- Как долго я заразен?
- Какие шаги я могу предпринять, чтобы предотвратить заражение других этим вирусом?
- Сколько времени займет восстановление после моно?
- Когда я смогу вернуться к работе или учебе?
- Когда я смогу вернуться к упражнениям и физической активности?
- Могу ли я снова получить моно?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
В большинстве случаев мононуклеоз (моно) не вызывает серьезных проблем.Однако такие симптомы, как сильная усталость, боль в горле и ломота в теле, могут мешать учебе, работе и жизни. Ваш лечащий врач может дать рекомендации по облегчению состояния. Отдых и лекарства, отпускаемые без рецепта, часто являются лучшими способами облегчить симптомы. Также важно избегать напряженной физической активности, которая может привести к разрыву увеличенной селезенки.
Варианты лечения инфекционного мононуклеоза
США Фарм . 2013;38(5):38-41.ВЫДЕРЖКА: Инфекционный мононуклеоз (ИМ) вирусная инфекция с симптомами, состоящими из лихорадки, лимфаденопатии, фарингит и усталость.Большинство случаев симптоматической ИМ возникает между возраст 15 и 24 года. ИМ, как правило, является самоограничивающимся заболеванием с симптомы исчезают в течение нескольких недель. Фармакотерапия в целом состоит из поддерживающей терапии нестероидными противовоспалительными препаратами (НПВП) или ацетаминофен. Фармацевты могут играть ключевую роль в результаты, рекомендуя поддерживающие меры ухода и консультирование по необходимо ограничить напряженную деятельность и осознать сопутствующие усталость.
Инфекционный мононуклеоз (ИМ), также известный как моно , болезнь поцелуев или железистая лихорадка , представляет собой инфекционное вирусное заболевание, вызываемое вирусом Эпштейна-Барр (ВЭБ). 1 ВЭБ — это повсеместно распространенный вирус герпеса, который встречается во всех человеческих обществах и культурах. 2
ЭпидемиологияБолее 95% взрослых во всем мире инфицированы ВЭБ. 1 Инфекция ВЭБ редко встречается в течение первого года жизни, что может быть связано с к пассивному иммунитету от матери к ребенку. Возраст первичного заражения варьируется в зависимости от культурного и социально-экономического воспитания. Чем раньше при жизни происходит заражение ВЭБ, тем мягче симптомы.Инфекционное заболевание возникающее в раннем детстве, часто протекает бессимптомно или вызывает такие незначительное заболевание, которое редко идентифицируется как ВЭБ. В Напротив, инфекция ВЭБ, возникающая в подростковом или взрослом возрасте, вызывает симптоматическая болезнь ИМ. 1-3
В развивающихся странах или более низких социально-экономических классах От 80% до 100% детей становятся серопозитивными к ВЭБ к 6 годам, и, следовательно, в значительной степени не проявляют симптоматики ИМ. В высших социально-экономических групп или развитых стран, только 50% детей становятся серопозитивный на ВЭБ в возрасте от 1 до 5 лет; следовательно, большее число людей заразится в более позднем возрасте (в возрасте 10-30 лет). лет) с симптоматическим ИМ по сравнению с другими популяциями. 2
Самая высокая частота симптоматической ИМ происходит между возраст 15 и 24 года. В целом заболеваемость в США составляет примерно 500 случаев на 100 000 человек в год. 1 Заболеваемость симптоматической инфекцией примерно в 30 раз выше у белых, чем у чернокожих в США 4 Эта разница может отражать более раннее воздействие ВЭБ наряду с бессимптомная инфекция, приобретенная в более молодом возрасте среди чернокожих. Оно делает не представляется, что заболеваемость ИМ носит сезонный характер или что пол, как правило, более предрасположен, чем другой. 2
IM чаще всего встречается в популяциях со многими молодыми людьми в близость, например, студенты колледжа. Примерно от 30% до 75% Первокурсники колледжей серопозитивны на ВЭБ. Каждый дополнительный год, еще один Заразятся от 10% до 20% учащихся. Только 30-50% из них у инфицированных людей разовьется симптоматическая ИМ, с 1% до 3% всех Студенты колледжей заражаются каждый год. 2,5
ПатогенезВЭБ реплицируется в эпителиальных клетках ротоглотки.То Затем вирус высвобождается в ротоглоточный секрет и инфицирует В-клетки. в лимфоидной ткани ротоглотки. Как только B-клетки инфицированы, происходит диссеминация инфекции по всей лимфатической системе, и ВЭБ может инкубировать там от 30 до 50 дней до появления клинических симптомов. 1 Цитотоксические Т-лимфоциты активируются для контроля как острой, так и реактивация болезни. ВЭБ может постоянно выделяться из ротоглотки в течение до года после первичного заражения. ВЭБ обычно сохраняется на всю жизнь. инфекция, которая латентно сохраняется в В-клетках памяти, где она может быть реактивируются и выделяются в ротоглоточный секрет. 2
ТрансмиссияПередача происходит менее чем в 10% случаев, когда восприимчивый человек вступает в тесный контакт с вирусом, выделяющим ВЭБ; следовательно, это не особо заразное заболевание. Вирус может быть выделяется со слюнными выделениями у пациентов с ИМ в течение многих недель. То средняя продолжительность выделения вируса составляет 32 недели после постановки диагноза, хотя некоторые исследования показывают, что вирус EBV может распространяться десятилетиями. 6,7
Меры предосторожности для предотвращения передачи не требуются, поскольку высокого процента людей, которые уже серопозитивны для EBV.Передача в основном происходит при контакте с зараженной слюной, через поцелуи («поцелуйная болезнь») или, реже, через половой контакт, переливание крови или использование общей посуды. 4
Признаки и симптомыМаленькие дети, инфицированные ВЭБ, обычно бессимптомное течение или заболевание настолько легкое, что симптомы не распознаются. Дети старшего возраста, подростки и молодые люди более склонны к развитию симптоматические клинические признаки ИМ.После заражения некоторые пациенты могут испытывают продромальный период симптомов, когда они могут испытывать головная боль, анорексия и утомляемость в течение 1–2 недель до более классического симптомы становятся явными. 4
Классические симптомы ИМ включают фарингит, лихорадка от умеренной до высокой и генерализованная лимфаденопатия в паховой области, подмышечные, задние ушные и шейные узлы. 1 Кроме того, пациенты обычно испытывают сильную усталость. Различные другие симптомы классифицированы в ТАБЛИЦА 1 . 1,2,4
Фарингит может вызывать воспаление глотки и экссудаты. Фарингит может быть вызван различными бактериями (например, группой А стрептококки) и вирусы (ВЭБ, аденовирусы, грипп, простой герпес), поэтому исключение этих причин симптомов может быть уместным. Культура горла тестирование на стрептококк группы А, вероятно, является наиболее распространенным тестом для исключить до установления диагноза ИМ.
ДиагностикаПациенты с ИМ обычно жалуются на боль в горле и усталость.Эти симптомы, наряду с лихорадкой и лимфаденопатией, часто только основание для диагноза; однако критерии Хогланда могут быть обычно используется для диагностики ИМ. 2,8,9 Эти критерии цитируют Количество лимфоцитов 50%, не менее 10% атипичных лимфоцитов в наличие лихорадки, фарингита и лимфаденопатии с положительными серологическими тест как диагностический для IM. 9
Примерно у 50% пациентов спленомегалия также развивается вторая неделя. Разрыв селезенки — редкое, но потенциально опасное для жизни осложнение.Чаще встречается у мужчин, возможно, из-за более высокого уровень участия в контактных видах спорта, хотя разрыв селезенки спонтанно примерно в половине случаев. 10 Разрыв селезенки обычно возникает в первые 3 недели симптоматического заболевания и может выявляется по снижению уровня гемоглобина или наличию абдоминальной боль.
Фарингит, однако, является распространенной жалобой различных инфекции, поэтому необходимо исключить другие вирусные или бактериальные причины, такие как как обычная простуда или грипп. 2 Дифференциация важно, потому что инфекция стрептококком группы А, наиболее распространенная бактериальная причина фарингита, может потребоваться лечение антибиотиками. 2 ИМ не требует лечения антибиотиками, так как вызывается вирусом. инфекционное заболевание. Если пациент с ИМ лечится амоксициллином или ампициллин, вероятно развитие кореподобной сыпи. Пациент появление кореподобной сыпи после приема антибиотика пенициллинового ряда для фарингита следует оценить для IM. 1 Спленомегалия и утомляемость являются двумя главными симптомами, отличающими ИМ от бактериального фарингита.
Диагностические лабораторные тесты включают положительный гетерофильный тест на антитела (Monospot) и наличие атипичных лимфоцитов на мазок периферической крови. Антитела могут оставаться положительными в течение 9 месяцев. после начала ИМ, поэтому положительный результат теста Monospot может не указывать на острая инфекция ИМ. 11 У большинства подростков диагноз ИМ может быть подтвержден на основании клинической картины наряду с положительный моноспот. 2,8
ОсложненияУ большинства пациентов ИМ протекает самоограничивающимся течение и выздоровление наступает без последствий, хотя возможны осложнения происходить. 8 Наиболее часто встречаются гематологические осложнения, встречается в 25-50% всех случаев ИМ. Эти осложнения могут включают гемолитическую анемию, тромбоцитопению, тромботическую тромбоцитопеническую пурпура и диссеминированное внутрисосудистое свертывание крови. 2 Эти осложнения обычно характеризуются как легкие из-за небольшого падения лабораторные показатели, которые обычно возвращаются к норме в течение месяца, в то время как тяжелые осложнения, такие как апластическая анемия, требующая костной трансплантация костного мозга, встречаются редко. 2 Неврологические осложнения встречаются в 1-5% случаев и могут включать синдром Гийена-Барре, паралич лицевого нерва, менингоэнцефалит, асептический менингит, поперечный миелит, периферический неврит, церебеллит и неврит зрительного нерва. 2 Другие редкие, но потенциально опасные для жизни осложнения включают: обструкция верхних дыхательных путей и Х-сцепленное лимфопролиферативное заболевание (ХЗП). Мужчины с синдромом XLP неспособны вызвать иммунный ответ. ВЭБ из-за мутации Х-хромосомы, что приводит к очень тяжелым или смертельный ИМ. 2,8 Это заболевание можно диагностировать внутриутробно, и ранняя трансплантация костного мозга является вариантом коррекции заболевания. 2
Также может наблюдаться постоянная усталость в течение 6 месяцев и более с функциональными нарушениями. 2 Женский пол и более выраженная утомляемость при появлении симптомов демонстрируют повышенный риск развития синдрома хронической усталости (СХУ).
Фармакологическое лечениеРекомендуемая терапия для лечения ИМ не изменилась много с годами.Фармакологические возможности остаются ограниченными и в основном включать симптоматическое лечение или поддерживающую терапию. Лихорадка, миалгии и Дискомфорт в горле можно лечить нестероидными противовоспалительными средствами. препараты (НПВП) или ацетаминофен. 2,8 Леденцы и спреи для горла, содержащие бензокаин или фенол, вместе с рецептурным лидокаином 2% можно использовать при боли в горле. 1,4
Ацикловир — противовирусный препарат, ингибирующий ДНК полимераза ВЭБ. Влияние ацикловира на ИМ изучалось в двойное слепое плацебо-контролируемое исследование, которое продемонстрировало подавление выделения ВЭБ со слюной инфицированных пациентов, но репликация ВЭБ возобновлялась после прекращения лечения. 12,13 Однако применение ацикловира не привело к значительному снижению отдельные клинические симптомы длительности лихорадки, лимфаденопатии, гепатомегалия, спленомегалия, потеря веса или отек миндалин. А метаанализ контролируемых исследований, оценивающих роль ацикловира в лечение ИМ не показало клинической пользы по сравнению с плацебо и заявил, что клинические данные не поддерживают использование ацикловир для в/м. 14
Валацикловир также изучался у пациентов с ИМ.А В общей сложности 20 студентов колледжа получали валацикловир или плацебо. на 14 дней. Результаты показали небольшое снижение тяжести заболевания. баллы на 15-й день и снижение экскреции ВЭБ со слюной; тем не мение, это было небольшое испытание с сомнительными клинически значимыми результатами. 15
Отчеты продемонстрировали, что противовирусные препараты могут снижать EBV пролитие слюны пролеченных пациентов, но поскольку большинство людей ВЭБ-сероположительный от предыдущего контакта, особые меры предосторожности против передачи от пациентов с симптомами не требуется. 1,2 Поскольку данные, подтверждающие клиническую пользу, отсутствуют, противовирусное использование обычно не рекомендуется.
Кортикостероиды также традиционно использовались для внутримышечного введения. для предотвращения обструкции дыхательных путей и уменьшения воспаления глотки. То оценена роль кортикостероидов в симптоматическом лечении ИМ при лечении преднизоном 60 мг в день с постепенным снижением в течение 10 дней. Результаты показали, что лихорадка и лимфаденопатия разрешились несколько быстрее при кортикостероидов по сравнению с плацебо, но клиническая значимость была допрошенный. 16
Комбинация ацикловира 800 мг внутрь 5 раз в день и преднизолон 0,7 мг/кг в течение 4 дней с последующим снижением дозы Также изучалась доза 0,1 мг/кг/день в течение 6 дней. Эффективность комбинированную терапию сравнивали с монотерапией ацикловиром в двойное слепое плацебо-контролируемое исследование с участием 94 пациентов. 17 Это испытания показали, что добавление преднизолона не имело существенного влияние на продолжительность общего заболевания, боль в горле, потерю веса или отсутствие на учебе или работе.
Для оценки эффективности кортикостероидов при ИМ и включало четыре испытания с использованием только кортикостероидов и три испытания с использованием кортикостероидов плюс ацикловир. 18 Этот метаанализ пришел к выводу, что никакой пользы не наблюдалось в 8 из 10 случаев, связанных со здоровьем. оценочные меры. В двух из семи испытаний было обнаружено уменьшение болевого синдрома. боль в горле в течение 12 часов после приема кортикостероидов, но это преимущество было не поддерживается. Общий вывод заключался в том, что недостаточно данные, чтобы рекомендовать кортикостероиды для контроля симптомов при ИМ. 18
Кроме того, не было доказано, что кортикостероиды уменьшить осложнения заболевания, частоту госпитализаций или продолжительность пребывания в больнице. 1,8 В настоящее время кортикостероиды рекомендуется при угрожающих жизни осложнениях ИМ, таких как острое верхнее обструкция дыхательных путей, тяжелая тромбоцитопения и тяжелый гемолитический анемия. 1,2 К сожалению, данные о дозировке и продолжительности кортикостероидов по этим показаниям нет. Возможный варианты лечения ИМ перечислены в ТАБЛИЦА 2 . 12-18
Немедикаментозное лечение является неотъемлемой частью управление ИМ. Основой терапии является ограничение активности. Адекватный отдых важен, но постельный режим не обязателен. 2 Это также важно избегать обезвоживания и поддерживать адекватное питание потому что внутримышечное введение может привести к снижению аппетита. Поддержание адекватного гидратация еще более важна для людей, принимающих НПВП для симптоматическое облегчение, чтобы избежать почечной недостаточности.
Общие проблемыКогда вернуться к учебе/работе: Пациенты с ИМ могут вернуться в школу или на работу, как только они почувствуют себя лучше. ИМ не является очень заразная болезнь, и большинство людей уже инфицированы с ВЭБ. Кроме того, пациенты с ИМ, как правило, инфицированы и заразен в течение 4-8 недель до появления симптомов. Это важно обратите внимание, что пациенты могут испытывать усталость и, возможно, им придется вернуться в их обычное расписание.
Предотвращение разрыва селезенки: As ранее упоминалось, что спленомегалия является распространенным симптомом, редко приводит к разрыву селезенки. Боль в животе и уменьшение гемоглобина являются отличительными признаками разрыва селезенки. Точная причина разрыв селезенки неизвестен, но может быть вторичным по отношению к лимфоцитарной инфильтрация селезенки, нарушающая нормальную анатомию тканей и опорные структуры, оставляя селезенку хрупкой. 19 При селезенке происходит разрыв, может потребоваться спленэктомия.Примерно половина всех случаи разрыва селезенки возникают спонтанно, но опасаются травматических повреждения остаются. Поскольку ИМ в основном поражает подростков и молодых людей, многие из которых занимаются спортом и другими видами физической активности, участия в этих мероприятиях, вероятно, следует избегать.
Может возникнуть вопрос, когда пациент с ИМ может вернуться к занятиям спортом или другой физической активности. Обзор случая селезенки разрыва у спортсменов с ИМ показали, что почти у всех пациентов спленомегалия, проявляющаяся между 4 и 21 днями от начала заболевания и разрыв селезенки, возникающий между 4 и 7 неделями после начала заболевания. 3,20 Наличие спленомегалии при физикальном обследовании может помочь рекомендация ограничения активности, но это условие не всегда выявляется при медицинском осмотре, что приводит к возможной необходимости для рентгенологического исследования с помощью УЗИ.
Нет никаких конкретных руководств, указывающих, когда пациент с IM может вернуться к участию в спортивных соревнованиях, но общее рекомендуется примерно через 3 недели после появления начальных симптомов для спортсменам возобновить занятия бесконтактными видами спорта и не менее 4 недель после появления симптомов при напряженных контактных видах спорта или занятиях, которые могут привести к повышению внутрибрюшного давления (т.г., футбол, хоккей, гимнастика, баскетбол, тяжелая атлетика) при наличии спленомегалии не определяется при физическом осмотре. В случае сильного контакта или столкновений, рентгенологическая оценка селезенки может быть гарантируется до возвращения к деятельности. 20-23 Должно быть отметил, что спортсменам, вероятно, придется начинать тренировки в снижать уровни и постепенно увеличивать активность по мере переносимости вторичной к усталости, которую они, вероятно, будут испытывать. Это может занять несколько месяцев для спортсменов, чтобы восстановить уровень физической подготовки до болезни. 24
Хроническая усталость: В то время как разрешение острых симптомов ИМ типично в течение 1–2 недель, усталость может сохраняться в течение нескольких месяцев. 25 СХУ клинически характеризуется тяжелой инвалидизирующей усталостью и сочетание симптомов, которое характеризуется самооценкой нарушений в нарушения концентрации внимания и кратковременной памяти, нарушения сна и скелетно-мышечная боль. 26 СХУ ставится только после исключения других причин.
В исследовании Katz et al. изучались течение и исход СХУ у 301 подростка в возрасте от 12 до 18 лет в течение 2 лет. после ИМ. 27 Результаты показали, что через 6 месяцев после внутримышечного введения примерно у 13% подростков был СХУ, а через 12 и 24 месяца после IM, 7% и 4% пациентов все еще имели СХУ соответственно. Это исследование показало что женский пол был связан с большей заболеваемостью СХУ.
Роль фармацевтаФармацевты могут играть ключевую роль в управлении и образование ИМ.Появление кореподобной сыпи после введения пенициллина введение при фарингите может сигнализировать о том, что внутримышечное введение является причиной фарингит. Хотя рецептурные препараты обычно не требуются для В/м, консультирование по выбору НПВП или ацетаминофена для поддерживающей терапии может потребоваться уход. Предоставление ответов на часто задаваемые вопросы о также может быть необходимо избегать занятий спортом и усталости.
ССЫЛКИ 1. Инфекционный мононуклеоз. EBSCO DynaMed [онлайн-база данных].www.ebscohost.com/dynamed. По состоянию на 1 февраля 2013 г.]
2. Лузуриага К., Салливан Дж. Инфекционный мононуклеоз. N Английский J Med . 2010;362:1993-2000.
3. Маки Д.Г., Райх Р.М. Инфекционный мононуклеоз у спортсмена. Am J Sports Med . 1982; 10:162-173.
4. Аронсон М.Д., Аувартер П.Г. Инфекционный мононуклеоз у взрослых и подростков. В: Хирш М.С., Каплан С.Л., ред. Обновление . Уолтем, Массачусетс: UpToDate; 2013. www.uptodate.com. По состоянию на 1 февраля 2013 г.
5. Хейнс Д.Д. Когда возобновлять занятия спортом после инфекционного мононуклеоза: как скоро это безопасно? Постград Мед . 1987; 81:331-333.
6. Balfour HH Jr, Holman CJ, Okanson KM, et al. А
проспективное клиническое исследование взаимодействия вируса Эпштейна-Барр и хозяина
при остром инфекционном мононуклеозе. J Заразить Dis . 2005;192:1505-1512.
7. Ветсика Е.К., Каллан М. Инфекционный мононуклеоз и вирус Эпштейна-Барр. Expert Rev Mol Med . 2004; 6:1-16.
8. Вулуману Э.К., Рафаилидис П.И., Фалагас М.Е.Современная диагностика и лечение инфекционного мононуклеоза. Карр Опин Гематол . 2012;19:14-20.
9. Хоугланд Р.Дж. Инфекционный мононуклеоз. Первичный уход . 1975; 2:295-307.
10. Гайер Г., Зандман-Годдард Г., Косыч Э., Аптер С.
Спонтанный разрыв селезенки, выявленный на КТ как исходный
проявления инфекционного мононуклеоза. Аварийный Радиол . 2003;10:51-52.
11. Питер Дж., Рэй К.Г. Инфекционный мононуклеоз. Детская версия . 1998;19:276-279.
12. Андерссон Дж., Бриттон С., Эмберг И. и соавт. Эффект
ацикловир на инфекционный мононуклеоз: двойной слепой,
плацебо-контролируемое исследование. J Заразить Dis . 1986; 153:283-290.
13. van der Horst C, Joncas J, Ahronheim G, et al. Отсутствие
эффект перорального ацикловира для лечения инфекционных
мононуклеоз. J Заразить Dis . 1991; 164:788-792.
14. Torre D, Tambini R. Ацикловир для лечения инфекционного мононуклеоза: метаанализ. Scand J Infect Dis .1999;31:543-547.
15. Balfour HH, Hokanson KM, Schacherer RM, et al. Вирусологическое пилотное исследование валацикловира при инфекционном мононуклеозе. Дж Клин Вирол . 2007;39:16-21.
16. Брандфонбренер А., Эпштейн А., Ву С., Фэйр Дж.
Кортикостероидная терапия при вирусной инфекции Эпштейна-Барр влияет на
класс лимфоцитов, подмножество и ответ на ранний антиген. Медицинский стажер Arch . 1986; 146:337-339.
17. Tynell E, Aurelius E, Brandell A, et al. Ацикловир и
преднизолон для лечения острого инфекционного мононуклеоза:
многоцентровое, двойное слепое, плацебо-контролируемое исследование. J Заразить Dis . 1996;174:324-331.
18. Candy B, Hotopf M. Стероиды для контроля симптомов при инфекционном мононуклеозе. Кокрановская система базы данных, версия . 2006; (3): CD004402.
19. Берроуз К.Е. Спортсмены, возобновляющие деятельность после инфекционного мононуклеоза. Арх Фам Мед . 2000;9:1122-1123.
20. Джонсон М.А., Куперберг П.Л., Бойсверт Дж. и соавт. Спонтанный разрыв селезенки при инфекционном мононуклеозе. Am J Рентгенол . 1981; 136:111-114.
21.Эйхнер ЕР. Инфекционный мононуклеоз. Физ Спортмед . 1996; 24:49-54.
22. Оски Ф.А. Ведение футболиста с мононуклеозом. Pediatr Infect Dis J . 1994; 13:938-939.
23. Ванингер К.Н., Харке Х.Т. Определение безопасного возврата
играть для спортсменов, выздоравливающих от инфекционного мононуклеоза: обзор
литературы. Клин Джей Спорт Мед . 2005; 15:410-416.
24. Noffsinger J. Вопросы физической активности у детей и подростков с вирусными инфекциями. Педиатр Энн . 1996; 25:585-589.
25. Hickie I, Davenport T, Wakefield D, et al.
Постинфекционные синдромы и синдромы хронической усталости, вызванные вирусными и
невирусные патогены: проспективное когортное исследование. БМЖ . 2006; 333:575.
26. Fukuda K, Straus SE, Hickie I, et al. Синдром хронической усталости: комплексный подход к его определению и изучению. Энн Интерн Мед . 1994; 121:953-959.
27. Katz BZ, Shiraishi Y, Mears CJ, et al. Синдром хронической усталости после инфекционного мононуклеоза у подростков. Педиатрия . 2009; 124:189-193.
Чтобы прокомментировать эту статью, обращайтесь по адресу [email protected].
Мононуклеоз | Дополнительная и альтернативная медицина
Признаки и симптомы
- Озноб
- Лихорадка
- Усталость
- Слабость
- Боль в горле, часто сильная
- Опухшие миндалины
- Увеличение лимфатических узлов на шее
- Увеличение селезенки
- Увеличение печени
- Сыпь
- Головная боль
Симптомы могут не проявляться в течение 4–7 недель после контакта с вирусом.Симптомы могут длиться от нескольких дней до нескольких месяцев. В большинстве случаев они проходят через 2–6 недель.
Чем это вызвано?
Вирус Эпштейна-Барра (ВЭБ) вызывает моно. Прямой контакт со слюной, зараженной вирусом, в основном при поцелуях, может привести к передаче вируса. Вы также можете получить моно путем переливания инфицированных продуктов крови.
Mono поражает около 45 человек из 100 000, в основном подростков и молодых людей.Обычно это несерьезное заболевание. Но это может вызвать усталость и слабость, которые мешают повседневной жизни.
Около 90% взрослых подвергались воздействию ВЭБ и имеют антитела, что означает, что они невосприимчивы к вирусу.
Кто подвергается наибольшему риску?
Следующие факторы могут повысить риск развития мононуклеоза:
- Возраст.Моно чаще всего встречается у людей в возрасте от 15 до 24 лет. После 35 лет этот показатель снижается.
- Переливание крови.
- Ослабленная иммунная система.
Чего ожидать в кабинете врача
Ваш врач проведет медицинский осмотр, проверив лихорадку, боль в горле, опухшие железы и опухоль селезенки или печени.Ваш врач может также сделать анализ крови, чтобы подтвердить диагноз.
Варианты лечения
Профилактика
Людей с мононуклеозом не нужно изолировать, потому что вирус обычно не распространяется по воздуху. Члены семьи или соседи по комнате в колледже имеют лишь небольшой риск заражения, если они не целуют человека.Лучше не делиться столовыми приборами и зубными щетками.
План лечения
Лечение мононуклеоза включает постельный режим и обильное питье. Вы можете чувствовать себя настолько усталым и слабым, что не можете встать с постели около недели. Симптомы обычно начинают улучшаться примерно через 2 недели. Людям с мононуклеозом следует избегать контактных видов спорта и поднятия тяжестей в течение 2 месяцев из-за риска разрыва селезенки.
Медикаментозная терапия
Монотерапия неизлечима, но ваш лечащий врач может назначить следующие лекарства для лечения ваших симптомов:
- Обезболивающие, такие как ацетаминофен (Тайленол) или ибупрофен (Адвил) при лихорадке. НЕ давайте безрецептурные обезболивающие детям без предварительной консультации с врачом.Детям до 18 лет не следует принимать аспирин из-за риска развития синдрома Рея — редкого заболевания, которое может поражать печень, мозг и другие органы.
- Антибиотики не действуют против моно, но ваш врач может прописать их для лечения острого фарингита.
Хирургические и другие процедуры
В случае разрыва селезенки может потребоваться операция по ее удалению.
Дополнительные и альтернативные методы лечения
В нескольких исследованиях сообщается, что стресс и расслабление влияют на нашу иммунную систему. Стресс может сделать ваше тело более уязвимым для инфекций. Таким образом, снижение уровня стресса может помочь предотвратить заражение такими вирусами, как ВЭБ.
Хотя никакие травы или добавки не лечат мононуклеоз конкретно, некоторые из них могут помочь уменьшить долгосрочные последствия инфекции EBV и осложнений, связанных с EBV.
Всегда сообщайте своему врачу о любых травах и добавках, которые вы используете или планируете использовать.
Питание и добавкиЭти советы по питанию могут помочь уменьшить симптомы и укрепить вашу иммунную систему:
- Ешьте больше продуктов, богатых антиоксидантами, таких как зелень, листовые овощи и перец, а также фрукты, такие как черника, помидоры и вишня.
- Избегайте рафинированных продуктов, таких как белый хлеб и сахар.
- Ешьте меньше красного мяса и больше нежирного мяса, холодноводной рыбы, тофу (сои, если нет аллергии) или бобов для получения белка.
- Используйте полезные масла, такие как оливковое масло и кокосовое масло.
- Уменьшите или исключите трансжирные кислоты, содержащиеся в выпечке, выпекаемой в промышленных масштабах, такой как печенье, крекеры, пирожные, картофель фри, луковые кольца, пончики, полуфабрикаты и маргарин.
- Избегайте кофеина, алкоголя и табака.
- Ежедневно пейте много воды.
- Полоскание горла теплой соленой водой может облегчить боль в горле.
Эти добавки также могут помочь:
- Омега-3 жирные кислоты , такие как рыбий жир, чтобы помочь уменьшить воспаление и улучшить иммунитет.Холодноводные рыбы, такие как лосось или палтус, являются хорошими источниками. Рыбий жир может увеличить риск кровотечения, особенно если вы также принимаете препараты для разжижения крови, такие как варфарин (кумадин), клопидогрел (плавикс) или аспирин.
- Пробиотическая добавка (содержащий Лактобактерии ацидофильные ), для желудочно-кишечного и иммунного здоровья.Прием антибиотиков может нарушить баланс между хорошими и плохими бактериями в кишечнике и вызвать диарею. Прием пробиотиков или «дружественных» бактерий может помочь восстановить правильный баланс. Если вы принимаете препараты для подавления иммунной системы или имеете ослабленную иммунную систему, проконсультируйтесь с врачом, прежде чем принимать пробиотики.
Травы – способ укрепить и тонизировать системы организма.Как и при любой терапии, вы должны проконсультироваться со своим лечащим врачом перед началом лечения.
Следующие травы не изучались для лечения мононуклеоза, но иногда их рекомендуют, потому что они укрепляют иммунную систему:
- Зеленый чай ( Камелия китайская ).Обладает антиоксидантным, противовоспалительным и иммунным действием. Используйте продукты без кофеина. Вы также можете приготовить чай из листьев этой травы.
- Эхинацея ( Эхинацея пурпурная ). Для укрепления иммунной системы. НЕ давайте эхинацею ребенку, не посоветовавшись предварительно с врачом.Люди с аутоиммунными заболеваниями, такими как ревматоидный артрит, не должны принимать эхинацею. Люди, страдающие аллергией на амброзию, должны быть особенно осторожны, так как у них может быть аллергия и на эхинацею.
- Астрагал ( Астрагал перепончатый ).Моно не изучалось, но похоже, что он убивает вирусы, по крайней мере, в исследованиях в пробирке. Исследователи не знают, будет ли это работать против EBV. Людям с аутоиммунными заболеваниями, такими как ревматоидный артрит, или принимающим антикоагулянты (разжижающие кровь), диуретики (мочегонные таблетки), литий, циклофосфамид (Цитоксан), лекарства от высокого кровяного давления или лекарства для снижения уровня сахара в крови, не следует принимать астрагал. предварительно не поговорив со своим врачом.
- Клюква ( Макрокарпон Vaccinium ).Появляется для борьбы с вирусами, хотя никто не знает, работает ли он против ВЭБ. Клюква может увеличить риск кровотечения, особенно если вы также принимаете препараты, разжижающие кровь. Людям с аллергией на аспирин не следует принимать клюквенные добавки или пить большое количество клюквенного сока.
В нескольких исследованиях изучалась эффективность конкретных гомеопатических средств.Однако профессиональный гомеопат может порекомендовать один или несколько из следующих методов лечения моно, основываясь на своих знаниях и клиническом опыте. Прежде чем назначать лекарство, гомеопаты учитывают конституциональный тип человека, включая его физические, эмоциональные и интеллектуальные особенности. Опытный гомеопат оценивает все эти факторы при выборе наиболее подходящего лекарства для конкретного человека.
Следующие средства могут быть эффективными при лихорадке, связанной с ВЭБ:
- Белладонна .Для ранних стадий мононуклеоза с внезапным началом лихорадки.
- Феррум фосфорикум . Для лиц с ранними стадиями лихорадка сопровождается болезненным кашлем и болью в груди.
- Кали муриатикум .Обычно используется для людей с сильно опухшими миндалинами, но также может быть полезен для лечения инфекционного мононуклеоза при назначении в сочетании с Феррум фосфорикум .
Профессиональные гомеопаты могут также рекомендовать следующие препараты:
- Меркурий .У лиц с лихорадкой, сопровождающейся обильным потоотделением, чередованием горячей и холодной температуры тела, слабостью в конечностях и болезненностью, ломотой в костях, синюшно-красным горлом с постоянным желанием глотать, обильным слюнотечением, следами от зубов по краям припухлости язык и сильная жажда.
- Фитолакка .При болях, вызванных воспалением горла, которые иррадиируют в уши при глотании.
Другие полезные средства включают Лахезис , Кониум , Hepar sulphuricum , и Барита карбоника .
Исследования также показывают, что сочетание гомеопатии и традиционной китайской медицины (ТКМ) может эффективно облегчить симптомы мононуклеоза. Наиболее распространенные гомеопатические средства, используемые при ТКМ, включают: Ликоподиум , Силицея , Фосфор , Сера , Меркурий , Нукс вомика , Сепия , и Пульсатилла .
АкупунктураХотя ни одно научное исследование не рассматривало использование иглоукалывания при монотерапии, оно может помочь уменьшить симптомы, улучшить иммунную функцию и уменьшить застойные явления (блокировка ци , или энергетический поток) печени, селезенки и лимфы.
Традиционная китайская медицина
Исследования показывают, что у людей с EBV наблюдается меньше симптомов, когда они получают комбинацию гомеопатических средств, указанных в разделе о гомеопатии и средствах традиционной китайской медицины, включая Atractylodes alba, Glycyrrhiza recens, Rehmannia preparata, Bupleurum, Cortex magnolia, Phragmites, Belamcanda, Sophora, subprostrata, Siler, Angelica dahurica, Paeonia alba, Dendrobium, Polygonatum officinal , и Книдиум .Китайские травы назначаются индивидуально. Они могут иметь побочные эффекты и могут взаимодействовать со многими лекарствами, а также с другими травами и добавками. Вы не должны принимать травы без присмотра практикующего, обученного ТКМ.
Прогноз и возможные осложнения
Большинство людей с мононуклеозом полностью выздоравливают и могут вернуться к учебе или работе через несколько недель.Небольшое количество людей может испытывать усталость в течение нескольких месяцев. Тяжелые осложнения встречаются редко. Они могут включать анемию, проблемы с центральной нервной системой или печенью, разрыв селезенки или воспаление сердца. Люди, перенесшие мононуклеоз, подвержены повышенному риску развития рассеянного склероза (РС).
Поддержка исследований
Боуп Э.Т., Келлерман Р.Д., ред. Текущая терапия Конна 2017 . 1-е изд. Филадельфия, Пенсильвания: Elsevier; 2017.
Cabrera C, Artacho R, Gimenez R. Благотворное влияние зеленого чая — обзор. Орех J Am Coll Nutr . 2006;25(2):79-99.
Карилло-Вико А., Рейтер Р.Дж., Лардоне П.Дж. и др.Модуляторная роль мелатонина в иммунном ответе. Curr Opin Investig Drugs . 2006;7(5):423-431.
Чан Л.С., Нг Л.Т., Ченг П.В., Чан В., Лин К.С. Противовирусная активность экстрактов и отдельных чистых компонентов базилика базилика. Clin Exp Pharmacol Physiol .2005;32(10):811-816.
Клэнси Р.Л., Глисон М., Кокс А. и др. Устранение у утомленных спортсменов дефекта секреции гамма-интерферона после введения Lactobacillus acidophilus. BR J Sports Med . 2006;40(4):351-354.
Дорон С, Горбач С.Л.Пробиотики: их роль в лечении и профилактике заболеваний. Expert Rev Anti Infect Ther . 2006;4(2):261-275.
Ферри Ф.Ф., изд. Клинический консультант Ферри 2017 . 1-е изд. Филадельфия, Пенсильвания: Elsevier; 2017.
Fujimoto H, Asaoka K, Imaizumi T, Ayabe M, Shoji H, Kaji M. Epstein-Barr virus infections of the central nervous system. Intern Med . 2003;42(1):33-40.
Mayer KE, Myers RP, Lee SS.Лечение силимарином вирусного гепатита: систематический обзор. J Вирусная гепатит . 2005;12(6):559-567.
Петерсен И., Томас Дж. М., Гамильтон В. Т., Уайт П. Д. Риск и предикторы усталости после инфекционного мононуклеоза в большой когорте первичной медицинской помощи. QJM .2006;99(1):49-55.
Портер Р.С., Каплан Дж.Л., ред. Руководство Merck по диагностике и терапии . 19 изд. Станция Уайтхаус, Нью-Джерси: исследовательские лаборатории Merck; 2011: глава 11.
Рамагопалан С.В., Джованнони Г., Йейтс Д.Г., Сигроатт В., Голдакр М.Дж.Соотношение полов при инфекционном мононуклеозе и возможная связь с рассеянным склерозом. Мульт Склер . 2013;19(3):359-361.
Райхе Э.М., Моримото Х.К., Нуньес С.М. Стресс и вызванная депрессией иммунная дисфункция: значение для развития и прогрессирования рака. Международная психиатрия .2005;17(6):515-527.
Роцеин ОД. Оксиданты и антиоксидантная терапия. Crit Care Clin . 2001;17(1):239-247.
Симопулос АП. Омега-3 жирные кислоты при воспалении и аутоиммунных заболеваниях. Орех J Am Coll Nutr . 2002;21(6):495-505.
Ван ХК. Терапевтический потенциал флавоноидов. Экспертное заключение по расследованию наркотиков . 2000;9(9):2103-2119.
Yao Y, Duan HM, Yan HM и др.Клинически контролируемое исследование детского инфекционного мононуклеоза, леченного китайской медициной. Чин Дж Интегр Мед . 2009;15(5):347-352.
Юн Дж. Х., Бэк С. Дж. Молекулярные мишени диетических полифенолов с противовоспалительными свойствами. Йонсей Мед J .2005;46(5):585-596.
Осложнения мононуклеоза | Michigan Medicine
Обзор темы
Большинство людей выздоравливают от мононуклеоза (моно) без каких-либо осложнений. Но есть много возможных осложнений моно. К ним относятся:
- Увеличенная селезенка, которая встречается у 75 из 100 человек с моно. сноска 1
- Красные пятна или сыпь, которые могут появиться, если вы принимаете определенные антибиотики.Сыпь не является аллергической реакцией. сноска 2
- Легкая анемия, которая обычно проходит без лечения через 1–2 месяца.
- Лейкоциты (лимфоциты), которые выглядят ненормально, могут быть результатом инфекции мононуклеоза.
- Легкий гепатит, который обычно проходит сам по себе без лечения.
Могут возникнуть другие осложнения мононуклеоза, но они очень редки. К ним относятся:
- Разрыв селезенки. Чтобы снизить риск возникновения этой проблемы, избегайте контактных видов спорта и подъема тяжестей в течение 4 недель после того, как вы заболели.Это может быть первым признаком моно у небольшого числа людей. Разрыв селезенки требует немедленной операции.
- Обструкция дыхательных путей и затрудненное дыхание, которые могут быть вызваны сильно опухшими миндалинами, блокирующими горло. Для уменьшения отека могут быть назначены кортикостероиды. В тяжелых случаях может потребоваться хирургическое удаление миндалин (тонзиллэктомия).
- Проблемы с головным и спинным мозгом.
- Проблемы с сердцем, такие как нерегулярный сердечный ритм, которые могут возникнуть в течение первых 3 недель монотерапии.Проблемы такого типа обычно решаются сами по себе.
Хотя это осложнение не является специфичным для моно, серьезное заболевание, известное как синдром Рея, может развиться, если дать аспирин человеку моложе 20 лет для лечения симптомов моно. Аспирин не следует использовать для лечения симптомов моно. Другие лекарства, такие как ацетаминофен (например, Тайленол) или ибупрофен (например, Адвил), могут помочь уменьшить лихорадку и боль, вызванные моно. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Даже если у вас возникнет осложнение моно, вполне вероятно, что вы полностью выздоровеете.
Ссылки
Ссылки
- Левин М.Дж., Вайнберг А. (2012). Инфекции: Вирусные и риккетсиозы. В WW Hay Jr et al., eds., Текущая диагностика и лечение: педиатрия , 21-е изд., стр. 1177–1219. Нью-Йорк: Макгроу-Хилл.
- Американская академия педиатрии (2012 г.). Инфекции, вызванные вирусом Эпштейна-Барр (инфекционный мононуклеоз). В LK Pickering et al., ред., Красная книга: Отчет Комитета по инфекционным заболеваниям за 2012 г., 29-е изд., стр. 318–321. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии.
Другие работы, консультации
- Levin M, et al. (2014). Инфекции: Вирусные и риккетсиозы. В WW Hay Jr et al., ред. Текущая диагностика и лечение: педиатрия, 22-е изд., стр. 1227–1270. Нью-Йорк: Макгроу-Хилл.
Кредиты
Актуально на: 17 июля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: E.Грегори Томпсон, доктор медицины – внутренние болезни
Джон Поуп, доктор медицины – педиатрия
Адам Хасни, доктор медицины – семейная медицина
Кэролайн С. Роудс, доктор медицины – внутренние болезни
Актуально на: 17 июля 2020 г.
Автор: Здоровый персонал
Медицинский обзор:E. Грегори Томпсон, доктор медицинских наук, внутренние болезни и Джон Поуп, доктор медицинских наук, педиатрия, и Адам Хасни, доктор медицинских наук, семейная медицина, и Кэролайн С. Роудс, доктор медицинских наук, внутренние болезни
Левин М.Дж., Вайнберг А. (2012).Инфекции: Вирусные и риккетсиозы. В WW Hay Jr et al., eds., Текущая диагностика и лечение: педиатрия , 21-е изд., стр. 1177-1219. Нью-Йорк: Макгроу-Хилл.
Американская академия педиатрии (2012 г.). Инфекции, вызванные вирусом Эпштейна-Барр (инфекционный мононуклеоз). В LK Pickering et al., eds., Red Book: 2012 Report of the Committee on Infectious Diseases , 29th ed., pp. 318-321. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии.
Инфекционный мононуклеоз. Симптомы, диагностика и лечение
Инфекционный мононуклеоз характеризуется классической триадой: лихорадкой, фарингитом и лимфаденопатией, наряду с атипичным лимфоцитозом.У детей раннего возраста она часто протекает субклинически.
Вызывается инфекцией вирусом Эпштейна-Барр (ВЭБ) в 80-90% случаев. Положительный тест на гетерофильные антитела и серологический тест на антитела к ВЭБ обычно являются диагностическими.
Редкие, но потенциально опасные для жизни осложнения включают тяжелую обструкцию верхних дыхательных путей, разрыв селезенки, молниеносный гепатит, энцефалит, тяжелую тромбоцитопению и гемолитическую анемию.
Лечение обычно симптоматическое.
Инфекционный мононуклеоз (ИМ), также известный как гландулярная лихорадка, представляет собой клинический синдром, чаще всего вызываемый инфекцией вирусом Эпштейна-Барр (ВЭБ) в 80–90% случаев.[1] Лахо А., Борке С., Дель Кастильо Ф. и др. Мононуклеоз, вызванный вирусом Эпштейна-Барр и цитомегаловирусом у детей: сравнительное исследование 124 случаев. Pediatr Infect Dis J. 1994, январь; 13 (1): 56–60. http://www.ncbi.nlm.nih.gov/pubmed/8170733?tool=bestpractice.com [2] Гершбург Э., Пагано Дж. С. Вирусные инфекции Эпштейна-Барр: перспективы лечения. J Антимикробная химиотерапия. 2005 г., август; 56 (2): 277–81. http://jac.oxfordjournals.org/cgi/content/full/56/2/277 http://www.ncbi.nlm.nih.gov/pubmed/16006448?tool=bestpractice.com Другие причины встречаются гораздо реже. Диагноз «инфекционный мононуклеоз» в первую очередь используется, когда синдром вызван ВЭБ; «синдром мононуклеоза» следует использовать, когда синдром вызван не-EBV-этиологией. Эта тема посвящена ИМ, вызванному ВЭБ.
ИМ обычно проявляется у подростков и молодых людей в виде лихорадочного заболевания с болью в горле и увеличением лимфатических узлов. Обычно наблюдаются атипичный лимфоцитоз и положительный тест на гетерофильные антитела.Заболевание обычно протекает легко у детей, но более тяжело у взрослых. Разрешение острого заболевания обычно сопровождается пожизненной латентной инфекцией, при этом во всем мире инфицировано более 90% взрослого населения. [3] Cohen JI. Заражение вирусом Эпштейна-Барр. N Engl J Med. 2000 г., 17 августа; 343(7):481-92. http://www.ncbi.nlm.nih.gov/pubmed/10944566?tool=bestpractice.com
Моно (мононуклеоз) | Первичная помощь
Обзор и факты о мононуклеозе (мононуклеозе)
Моно, сокращение от мононуклеоз, представляет собой заразное заболевание, вызываемое вирусом Эпштейна-Барра или ВЭБ.Это один из наиболее распространенных человеческих вирусов, и большинство взрослых подвергались его воздействию и вырабатывали антитела, которые предотвращают заражение.
Тем не менее, подростки и молодые люди не болеют, и, таким образом, мононуклеоз обычно поражает эти группы населения.
Mono иногда называют «болезнью поцелуев», потому что она передается при контакте со слюной.
Хотя моно не считается серьезным риском для здоровья, симптомы могут быть достаточно серьезными, чтобы мешать нормальной деятельности в течение нескольких недель.
Признаки и симптомы мононуклеоза (мононуклеоза)
После заражения ВЭБ симптомы развиваются в течение 4–6 недель, многие из которых схожи с симптомами обычной простуды или гриппа.
Крайняя усталость является одним из основных симптомов, в то время как другие включают следующее:
- Озноб
- Лихорадка 100-103°F
- Головная боль и/или боли в теле
- Потеря аппетита
- Боль в верхней левой части живота, указывающая на увеличение селезенки
- Кожная сыпь
- Боль в горле
- Увеличение лимфатических узлов, особенно на шее
- Опухшие миндалины
В крайних случаях селезенка разрывается, вызывая внезапную острую боль в верхней левой части живота.Это требует немедленной медицинской помощи.
Причины и факторы риска мононуклеоза
Mono распространяется при контакте с биологическими жидкостями, особенно со слюной, человека, инфицированного или носящего вирус.
Хотя поцелуи являются одним из способов заражения моно, совместное использование стакана или посуды с человеком, у которого есть моно, или воздействие через кашель или чихание, также может подвергнуть кого-то риску.
Тесты и диагностика мононуклеоза
Врач первичной медико-санитарной помощи может диагностировать мононуклеоз на основании симптомов и путем проведения обследования, которое будет включать поиск признаков увеличения селезенки, лимфатических узлов или миндалин.
Определенный анализ крови также может быть назначен для подтверждения диагноза. Моноспот-тест может обнаруживать антитела, которые появляются во время инфекции ВГВ, хотя иногда он дает ложноотрицательный результат в течение первой недели инфекции.
Общий анализ крови также может быть выполнен для проверки повышенного количества лейкоцитов, что может подтвердить монодиагноз.
Лечение
Mono проходит сам по себе, обычно через 2-4 недели, но продолжительность времени варьируется для каждого человека, у некоторых симптомы сохраняются до 3-6 месяцев.
Лечение направлено на облегчение этих симптомов. Врачи первичного звена рекомендуют:
- Употребление большого количества воды и других жидкостей
- Много отдыхайте, особенно в первую неделю или две
- Прием ибупрофена или ацетаминофена для облегчения мышечных болей и лихорадки
- Использование леденцов от кашля или полоскание горла соленой водой несколько раз в день для облегчения боли в горле
Инфекция, вызванная вирусом Эпштейна-Барр, у взрослого человека пожилого возраста без иммунодефицита, успешно пролеченного ритуксимабом
Вирус Эпштейна-Барр (ВЭБ) — это вездесущий вирус, который обычно поражает детей и подростков.Помимо того, что он вызывает вирусное заболевание, он также связан с различными злокачественными новообразованиями, в частности с В-клеточными лимфомами и лимфопролиферативными заболеваниями. Различие между этими двумя процессами может быть диагностической проблемой. Здесь мы представляем случай атипичной инфекции EBV у пожилого пациента с тяжелыми системными симптомами, поражением нескольких органов, лимфаденопатией и отрицательной серологией EBV. При эксцизионной биопсии лимфатических узлов выявлены признаки лимфопролиферативного процесса с участием ВЭБ.Несмотря на поддерживающую терапию, у нее продолжалось клиническое ухудшение, и ее успешно лечили ритуксимабом. Этот случай иллюстрирует диагностические проблемы этих случаев, особенно у пожилых людей, у которых может быть возрастное старение иммунитета, полезность ПЦР-тестирования на EBV и клиническую эффективность ритуксимаба в очистке инфицированных клеток.
Вирус Эпштейна-Барра (ВЭБ) — это повсеместно распространенный вирус, поражающий более 90% взрослых, обычно в подростковом и молодом возрасте. Первичные ВЭБ-инфекции у детей часто протекают бессимптомно, но инфекции у подростков могут проявляться в виде инфекционного мононуклеоза с явными симптомами острой вирусной инфекции.После первичной инфекции ВЭБ обычно сохраняется в В-клетках памяти в бессимптомном латентном состоянии [1]. Естественные клетки-киллеры и Т-клетки CD4+ и CD8+ контролируют индуцированную ВЭБ пролиферацию В-клеток. С ВЭБ связаны различные злокачественные новообразования, включая солидные опухоли, такие как карцинома носоглотки [2]; однако чаще всего это связано с различными типами лимфомы, включая лимфому Беркитта, лимфому Ходжкина, ВИЧ-ассоциированную неходжкинскую лимфому (НХЛ), посттрансплантационное лимфопролиферативное заболевание и Т-клеточную НХЛ.Кроме того, EBV-положительная диффузная крупноклеточная НХЛ является признанным типом ДВККЛ, встречающимся у пожилых людей. Эта сущность была впервые описана в восточноазиатской популяции [3] и менее распространена в западной популяции [4]. Инфекции EBV также могут вызывать лимфаденопатию и системные симптомы, которые имитируют истинную лимфому, что часто представляет трудную диагностическую и терапевтическую дилемму для клинициста. Здесь мы описываем такой случай, который иллюстрирует полезность количественного определения EBV с помощью ПЦР для диагностики и ритуксимаба для терапии у иммунокомпетентной женщины.
65-летняя ранее здоровая женщина обратилась во внешнюю клинику с жалобами на утомляемость, лихорадку и отек шеи в течение недели. В анамнезе отсутствовала известная ранее инфекция Эпштейна-Барра или инфекционный мононуклеоз. При осмотре выявлена шейная лимфаденопатия. Первоначально лабораторные исследования показали лейкоцитоз 11,4 × 10 9 /л с преобладанием лимфоцитов и повышенным уровнем АСТ 182 (верхняя граница нормы (ВГН) 43) и АЛТ 107 (ВГН 45).Серологические тесты на стрептококк группы В, гепатит А и гепатит В и ВЭБ были отрицательными. В частности, антитела IgG и IgM к EBV были отрицательными, что соответствовало отсутствию предшествующей инфекции. У нее обнаружили инфекцию верхних дыхательных путей и назначили поддерживающую терапию. Неделю спустя ее усталость, лихорадка и отек шейки матки прогрессировали. При повторном обследовании лейкоцитоз увеличился до 25 × 10 9 /л, АСТ 245 и АЛТ 285. Выполнена компьютерная томография органов грудной клетки, брюшной полости и таза, которая выявила диффузную лимфаденопатию и спленомегалию.Ее госпитализировали в местную больницу. Последующие посевы крови были отрицательными, и ее состояние продолжало ухудшаться, несмотря на антибиотики широкого спектра действия. Она была переведена в наше учреждение для дальнейшего диагностического обследования.
По прибытии у нее снизилась температура, но постоянная усталость, одышка и тошнота. Общий анализ крови отличался нормоцитарной анемией с уровнем гемоглобина 9,9 г/дл и легким лимфоцитозом 6000 × 10 9 . Ее биохимический профиль соответствовал холестазу с повышенной щелочной фосфатазой 942 (ВГН 142), АСТ 193, АЛТ 118 и общим билирубином 1.4 (ВГН 1,0). Ее ЛДГ был вдвое выше верхней границы нормы — 532 (ВГН 222). Повторные посевы крови оставались отрицательными. Дополнительные микробиологические серологические исследования были отрицательными на ВИЧ, бластомикоз, Coccidioides , гистоплазму, Cryptococcus , Brucella и болезнь Лайма. Молекулярная ПЦР дала отрицательный результат на ЦМВ, ВИЧ, аденовирус, HHV6, анаплазмоз и Ehrlichia . Повторное рентгенологическое исследование органов грудной клетки показало двусторонний плевральный выпот, который при торакоцентезе выглядел кровянистым и экссудативным с преобладанием 80% лимфоцитов, но отрицательным на злокачественность при цитологическом исследовании и проточной цитометрии.Серология EBV была отрицательной в двух повторных случаях, включая EBV VCA IgG, VCA IgM и антитела EBNA. ПЭТ/КТ продемонстрировала гиперметаболическую лимфаденопатию выше и ниже диафрагмы с диффузным поражением селезенки. Самый большой периферический лимфатический узел был 1,8 см с максимальным значением SUV 3,5. На тот момент рабочим диагнозом была лимфома, и была проведена диагностическая эксцизионная биопсия лимфатических узлов. Лимфатический узел был сглажен за счет паракортикальной экспансии малых лимфоцитов, более крупных лимфоцитов с ядрышками, плазматических клеток, гистиоцитов и эозинофилов.Более крупные лимфоциты окрашивались положительно на CD20 и тусклый CD30, но были отрицательными на CD10, CD21, BCL-2 и BCL-6. Используя зонды, которые распознают вирус EBV, закодированная РНК продемонстрировала EBV-положительные В-клетки (рис. 1). Клональной реаранжировки гена иммуноглобулина не обнаружено. Окончательный диагноз: ВЭБ-ассоциированное узловое полиморфное лимфопролиферативное заболевание. Был получен ПЦР-анализ крови на ВЭБ, который оказался положительным в количестве 175 000 копий.
Первоначально пациентке была назначена поддерживающая терапия, и в течение следующих семи дней ее трансаминазы улучшились.Однако она оставалась значительно ослабленной из-за усталости, недомогания, головных болей и тошноты. В течение следующей недели ее работоспособность (PS) ухудшилась до почти прикованного к постели с PS 4. Повторная ПЦР на EBV оставалась заметно положительной на уровне 115 000. Через три дня она стала более растерянной и дезориентированной. МРТ показало диффузное пахименингеальное усиление. Люмбальная пункция была получена с повышенным уровнем белка 76 мг/дл (ВГН 35), а ПЦР спинномозговой жидкости был положительным на ВЭБ; цитология на злокачественные клетки была отрицательной.Учитывая продолжающееся клиническое ухудшение в течение 30 дней после того, как она заболела, мы решили лечить ее четырьмя еженедельными дозами моноклонального антитела против CD20 ритуксимаба в дозе 375 мг/м 2 /доза. Обоснованием этого выбора было то, что вирус EBV инфицировал В-клетки, а ритуксимаб очень эффективен в отношении CD20+ В-клеток. В течение двух дней после ее первого лечения у нее было резкое клиническое выздоровление. Лимфаденопатия, спутанность сознания, головная боль, тошнота и утомляемость значительно улучшились.Последующая ПЦР крови на ВЭБ через пять дней после ее первого лечения ритуксимабом была отрицательной (0 копий). При последующем посещении через три месяца у нее было полное клиническое выздоровление. Все ее лабораторные аномалии были устранены, а ПЭТ/КТ продемонстрировала полное исчезновение ранее существовавших узлов и селезенки, жадных до FDC. Ее ПЦР на ВЭБ оставался отрицательным. Повторные серологические оценки EBV оставались отрицательными. Дополнительное наблюдение через 1 год показало сохранение полной ремиссии. Ее оценка показала нормальную количественную оценку В- и Т-клеток, разрешение ее предыдущей поликлональной гипергаммаглобулинемии и положительную серологию EBV для IgG и отрицательную для IgM, согласующуюся с сероконверсией.
Этот случай демонстрирует сложность диагностики заболевания, связанного с ВЭБ. Как отмечалось выше, ВЭБ связан с множеством различных лимфом, и в некоторых случаях считается, что он играет причинную роль в их развитии. ВЭБ-лимфопролиферативные заболевания часто ограничиваются пациентами с дефектами клеточного иммунитета, что делает возможным беспрепятственный рост ВЭБ-инфицированных клеток [5]. Посттрансплантационные EBV-ассоциированные лимфопролиферативные заболевания чаще всего возникают после трансплантации паренхиматозных органов [6], но вне трансплантационных условий они также могут возникать из-за различных ятрогенных иммуносупрессивных терапий [7].Однако наша пациентка в настоящее время не получала и никогда не получала иммуносупрессивной терапии. Недавно утвержденный предварительный диагноз EBV-позитивной DLBCL у пожилых людей определяется как EBV+ клональная лимфопролиферация, которая возникает у пациентов старше 50 лет без какого-либо известного иммунодефицита [8]. Считается, что иммунодефицит у этих пациентов связан со старением или возрастом, о чем свидетельствует средний возраст 71 год и самый высокий пик в случаях, возникающих после 90 лет [9]. Помимо преклонного возраста, эта подгруппа связана с экстранодальными проявлениями и агрессивным клиническим поведением.Почти у 40% не удалось достичь полной ремиссии при применении циклофосфамида, доксорубицина, винкристина и преднизолона (CHOP) по сравнению с 9% в когорте отрицательного контроля ВЭБ, хотя роль иммунотерапии ритуксимабом неизвестна [10]. Морфология этих случаев варьировала в зависимости от спектра полиморфной или крупноклеточной лимфомы. Недавно Дойчинов и др. описали свой опыт лечения 122 пациентов с EBV+ лимфопролиферативными заболеваниями без установленной причины иммуносупрессии [11]. Они описали четыре различных гистологических подтипа, начиная от реактивной лимфоидной гиперплазии (RH) и заканчивая DLBCL.Клинические исходы различались в зависимости от этих различных подтипов: у большинства пациентов с резус-артритом разрешалась спонтанно, в то время как у пациентов, гистология которых соответствовала диффузной крупноклеточной В-клеточной лимфоме, исходы были неудовлетворительными, а медиана выживаемости составляла всего 25 месяцев. В отличие от случаев ВЭБ-ассоциированной лимфомы, у нашего пациента были клинические и лабораторные признаки, указывающие на острую, хотя и атипичную системную инфекцию ВЭБ, которая не разрешалась спонтанно и быстро прогрессировала до лечения.Хотя ее серология изначально была отрицательной, ее кровь и ПЦР ЦСЖ были положительными, что свидетельствовало об острой инфекции. Резко отреагировала на курс ритуксимаба элиминацией вируса и достижением полной клинической ремиссии. При последующем наблюдении ее серология действительно продемонстрировала сероконверсию, согласующуюся с тем, что это острый процесс. Учитывая ее возраст и отсутствие воздействия иммунодепрессантов, это повышает вероятность того, что, подобно другим лимфопролиферативным заболеваниям EBV, возрастное старение могло способствовать развитию заболевания.В заключение, этот случай подчеркивает диагностические проблемы различных заболеваний, связанных с ВЭБ, у пожилого пациента без иммуносупрессии, важность серологического исследования ВЭБ и количественного определения ПЦР, необходимость оценки ткани и клиническую эффективность ритуксимаба в элиминации вируса путем разрушения инфицированной клетки.
 И., Бережнова И.А. Особенности состояния системы гемостаза и иммунопатологические реакции при Эпштейна — Барр вирусной инфекции у детей. Журнал инфектологии. 2015;7(2):75-82. https://doi.org/10.22625/2072-6732-2015-7-2-75-82
И., Бережнова И.А. Особенности состояния системы гемостаза и иммунопатологические реакции при Эпштейна — Барр вирусной инфекции у детей. Журнал инфектологии. 2015;7(2):75-82. https://doi.org/10.22625/2072-6732-2015-7-2-75-82 , Иванова Ю.Н., Брюсова И.Б., Карпина Л.М. и др. Лечение хронического Эпштейна — Барр вирусного гепатита у детей. Детские инфекции. 2010;9(4):32-34. Режим доступа: https://detinf.diavax.ru/journal/2010/detskie-infektsii-2010-4.php.
, Иванова Ю.Н., Брюсова И.Б., Карпина Л.М. и др. Лечение хронического Эпштейна — Барр вирусного гепатита у детей. Детские инфекции. 2010;9(4):32-34. Режим доступа: https://detinf.diavax.ru/journal/2010/detskie-infektsii-2010-4.php. org/10.20953/1817-7646-2018-4-25-32.
org/10.20953/1817-7646-2018-4-25-32. 2016;(5). Режим доступа: https://science-education.ru/ru/article/view?id=25255.
2016;(5). Режим доступа: https://science-education.ru/ru/article/view?id=25255. Infect Agent Cancer. 2016;11:46. https://doi.org/10.1186/s13027-016-0094-5.
Infect Agent Cancer. 2016;11:46. https://doi.org/10.1186/s13027-016-0094-5. 2016;15(1):15-24. https://doi.org/10.22627/2072-8107-2016-15-1-15-24.
2016;15(1):15-24. https://doi.org/10.22627/2072-8107-2016-15-1-15-24. 7 macrophages. Open J Immunol. 2013;3(4):184-189. https://doi.org/10.4236/oji.2013.34023.
7 macrophages. Open J Immunol. 2013;3(4):184-189. https://doi.org/10.4236/oji.2013.34023. https://doi.org/10.30906/0869-2092-2014-77-11-16-19.
https://doi.org/10.30906/0869-2092-2014-77-11-16-19. Вопросы современной педиатрии. 2014;13(1):129-133. https://doi.org/10.15690/vsp.v13i1.923.
Вопросы современной педиатрии. 2014;13(1):129-133. https://doi.org/10.15690/vsp.v13i1.923. 2017;80(11): 65-71. https://doi.org/10.30906/0869-2092-2017-80-11-29-33.
2017;80(11): 65-71. https://doi.org/10.30906/0869-2092-2017-80-11-29-33. Антибиотики и химиотерапия. 2011;56(9-10):37-40. Режим доступа: https://www.antibiotics-chemotherapy.ru/jour/article/view/401?locale=ru_RU.
Антибиотики и химиотерапия. 2011;56(9-10):37-40. Режим доступа: https://www.antibiotics-chemotherapy.ru/jour/article/view/401?locale=ru_RU. A., Sander S., Evaluation of echinacea for the prevention and treatment of the common cold: a meta-analysis, Lancet Infect Dis. 2007 Jul;7(7):473-80,
A., Sander S., Evaluation of echinacea for the prevention and treatment of the common cold: a meta-analysis, Lancet Infect Dis. 2007 Jul;7(7):473-80,