Лечение гигантского меланоцитарного невуса в Израиле: цены, отзывы
Врожденный гигантский меланоцитарный невус – это аномально темное доброкачественное образование на коже, состоящее из меланоцитов – клеток, вырабатывающих пигмент меланин. Подобные образования присутствуют на коже человека с рождения или проявляются чуть позже. У новорожденных невус может быть относительно небольшим, но, как правило, он растет пропорционально росту человека и достигает минимум 40 см в поперечнике. Невус может располагаться на любом участке тела, наиболее часто – в области туловища и конечностей.
Цвет невуса варьируется от светло-коричневого до черного и со временем может становиться светлее либо темнеть. Поверхность невуса может быть гладкой, неровной (шероховатой), уплотненной или бугристой. Характер поверхности может различаться в области одного невуса невуса, а также меняться со временем. Кожа в области невуса, как правило, сухая и склонная к раздражению и зуду.
Особенности врожденного меланоцитарного невуса
У людей с гигантским врожденным меланоцитарным невусом на теле может быть несколько таких образований. Другие невусы обычно меньшего размера. У человека на теле может присутствовать одно-два или множество мелких пятен, называемых спутниковые или рассеянные невусы.
Люди, у которых на коже присутствует гигантский невус, часто испытывают беспокойство и эмоциональный стресс по поводу своего внешнего вида, а также влияния невуса на их здоровье. У детей могут развиться эмоциональные и поведенческие нарушения.
У некоторых людей с гигантским врожденным меланоцитарным невусом может развиться нейрокожный меланоз. Данное заболевание характеризуется присутствием меланоцитов в тканях, покрывающих головной и спинной мозг.
У некоторых людей с гигантским врожденным меланоцитарным невусом повышен риск развития агрессивной меланомы – злокачественной опухоли, которая возникает из меланоцитов. По различным оценкам, риск развития меланомы в течение жизни составляет у таких людей от 5 до 10 %. Как правило, меланома начинается с невуса, но может также развиться при проникновении злокачественных меланоцитов в спинной и головной мозг. Если меланома развивается у людей с гигантским врожденным меланоцитарным невусом, прогнозы довольно неутешительны, а выживаемость низкая.
Также есть риск развития других опухолей, включая опухоли мягких тканей (саркомы), опухоли жировой ткани (липомы) и опухоли нервной системы (шванномы).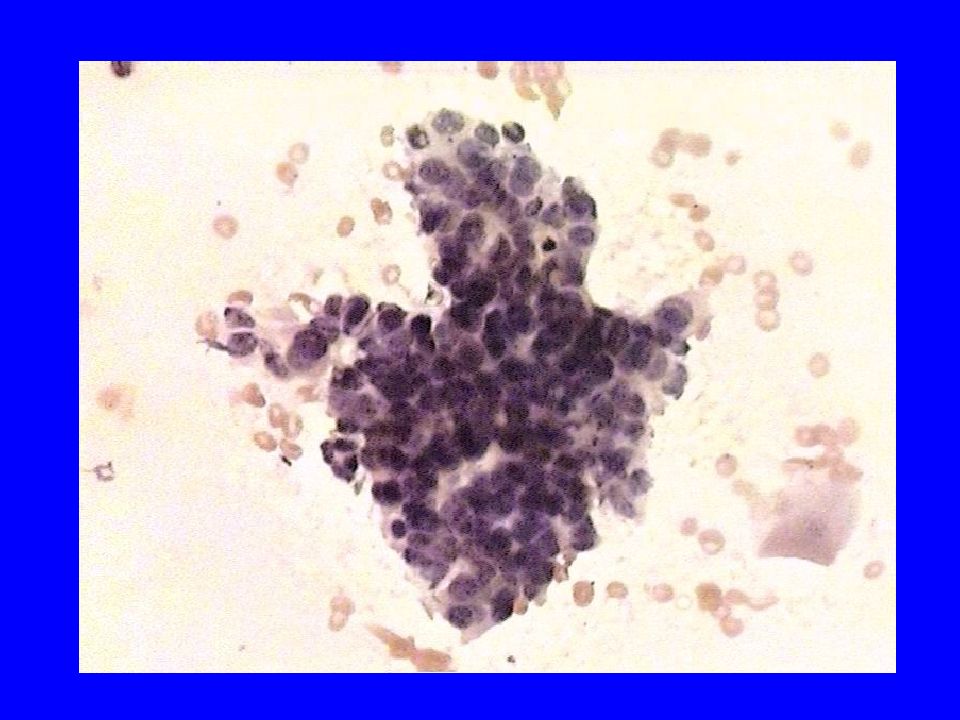
Причины возникновения
Насколько же распространен гигантский врожденный меланоцитарный невус? Он появляется примерно у 1 из 20 000 новорожденных во всем мире.
Какие генетические изменения отвечают за его возникновение? Это в большинстве случаев мутации гена NRAS, реже – мутации гена BRAF.
Вырабатываемые под воздействием этих генов протеины задействованы в процессе передачи сигнала снаружи клетки к клеточному ядру. Эти сигналы дают команду к росту и делению (пролиферации) клеток или к их созреванию и выполнению определенной функции (дифференциация). Для передачи сигнала протеины NRAS и BRAF должны быть активированы, в противном случае сигнал не пройдет.
Мутации генов NRAS и BRAF, отвечающие за образование гигантского врожденного меланоцитарного невуса, являются соматическими. Это означает, что они могут приобретаться в течение жизни и существуют только в определенных клетках. Данные мутации проявляются еще при эмбриональном развитии, в ходе роста и пролиферации клеток – будущих меланоцитов.
Это означает, что они могут приобретаться в течение жизни и существуют только в определенных клетках. Данные мутации проявляются еще при эмбриональном развитии, в ходе роста и пролиферации клеток – будущих меланоцитов.
Соматические мутации NRAS и BRAF заставляют протеин в пораженных клетках все время находиться во включенном состоянии, а значит, постоянно передавать сигналы. Чрезмерная активность протеина приводит к бесконтрольному росту и делению меланоцитов и, как следствие, развитию гигантского врожденного меланоцитарного невуса. Этот процесс протекает еще в ходе внутриутробного развития.
Медицинская помощь и лечение при невусах
При медицинском контроле над невусом необходимо учитывать несколько факторов, включая размер невуса, место его локализации, возраст пациента, косметическую сторону вопроса, а также риск перерождения в злокачественную меланому.
Несмотря на то, что риск злокачественного перерождения не установлен при небольших и средних невусах, многие врачи считают, что данный риск не является достаточным основанием для удаления невуса. Тем не менее, многие пациенты настаивают на операции с целью улучшить свой внешний вид. Лечение малых и средних врожденных меланоцитарных невусов традиционно осуществляется с помощью нескольких сеансов фототерапии и последующего наблюдения за состоянием пациента.
Тем не менее, многие пациенты настаивают на операции с целью улучшить свой внешний вид. Лечение малых и средних врожденных меланоцитарных невусов традиционно осуществляется с помощью нескольких сеансов фототерапии и последующего наблюдения за состоянием пациента.
Хирургическое удаление невуса
Хирургическое лечение гигантского меланоцитарного невуса осуществляется по двум показаниям:
- чтобы улучшить внешний вид пациента;
- чтобы снизить вероятность злокачественного перерождения.
В идеале, невус удаляется, как только это становится возможным. Детям с врожденным меланоцитарным невусом, расположенным на веках глаз или близко к глазу, ранняя операция показана для предотвращения или минимизации ущерба глазу. Препятствием к удалению может служить размер невуса или его близость к жизненно важным органам. Существует несколько хирургических процедур по эффективному удаления врожденного меланоцитарного невуса.
Удаление невуса может быть затруднительным из-за его размеров или локализации. Зачастую размер пораженного участка требует постепенного удаления. В некоторых случаях требуются расширитель ткани и тканевый трансплантат, чтобы нивелировать последствия операции. Поскольку меланоциты могут проникать глубоко в нижележащие ткани (включая мышцы, кости и центральную нервную систему), удаление внешней части невуса может все же оставляет риск меланомы. Поэтому пациентам необходимо периодически посещать врача.
Зачастую размер пораженного участка требует постепенного удаления. В некоторых случаях требуются расширитель ткани и тканевый трансплантат, чтобы нивелировать последствия операции. Поскольку меланоциты могут проникать глубоко в нижележащие ткани (включая мышцы, кости и центральную нервную систему), удаление внешней части невуса может все же оставляет риск меланомы. Поэтому пациентам необходимо периодически посещать врача.
Лечение гигантского врожденного меланоцитарного невуса в Израиле проводится профессором Александром Маргулисом.
Случай врожденного гигантского меланоцитарного волосяного невуса
В последние десятилетия в связи с активной инсоляцией, разного рода иммунными и эндокринными расстройствами в практике врачей-дерматовенерологов стали чаще встречаться различные новообразования кожи (меланоцитарные невусы, базально-клеточный рак кожи, папилломы, меланома и другие опухоли). Актуальность проблемы обусловливается возможной злокачественной трансформацией некоторых новообразований.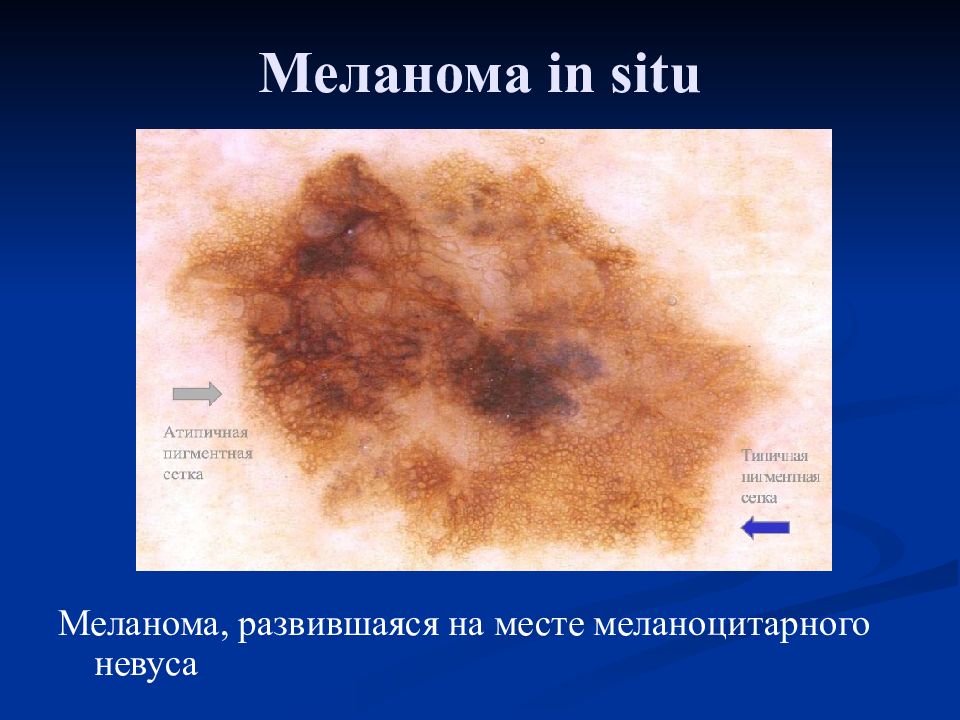
В последние годы важную роль отводят изучению патогенетических механизмов развития новообразований кожи, принципов лечения с применением современных методов лечения. В соответствии с классификацией J. Bhawan [1] выделяют 4 основные группы меланоцитарных невусов: эпидермального меланоцитарного происхождения, смешанного дермального и эпидермального происхождения, предшественников меланомы (врожденный и диспластический). Пигментные невусы образуются в результате скопления в разных отделах кожи невоидных клеток, которые отличаются от нормальных меланоцитов отсутствием отростков, редко содержат меланин и не передают его кератиноцитам. Невусы делятся на врожденные и приобретенные.
В зависимости от локализации невоидных клеток различают пограничный невоклеточный (невусные клетки располагаются в нижнем слое эпидермиса), внутридермальный невоклеточный (невусные клетки обнаруживаются в средних и нижних частях дермы), а также сложный невус (сочетает гистологические признаки пограничного и внутридермального невусов).
Локализация гигантских невусов может быть разной (купальник, воротник, жилетка и др.), отдельные очаги могут располагаться строго с одной стороны, достигая срединной линии. Считается, что верхняя часть большинства невусов находится на средней линии спины. В области верхнего плечевого пояса обычно встречаются подобные пигментные невусы с обильным волосяным покровом, расположенные на коже плеч или верхних конечностей. Невусы нижних областей туловища, как правило, переходят на кожу нижних конечностей. При поражении лептоменингеальных оболочек возникает церебральный меланоз, сопровождающийся невусами огромных размеров или множественными невусами волосистой части головы и шеи. В литературе описано 30 случаев злокачественной меланомы, появившейся в гигантском невусе.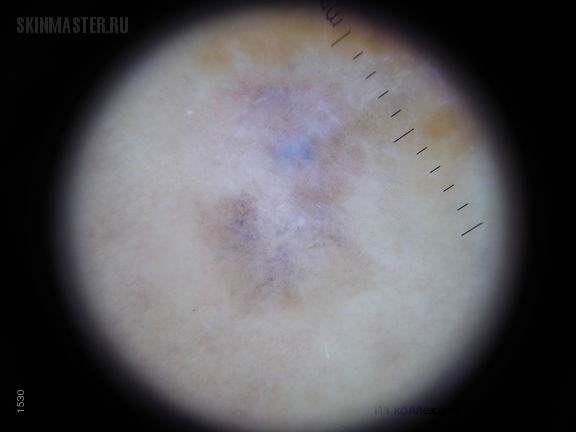
Гигантский меланоцитарный невус может сочетаться с другими врожденными пороками развития — гидроцефалией, эпилепсией и др.
Меланоцитарные невусы являются потенциальными предшественниками меланомы. Их развитие связано, возможно, как с наследственными, так и с ненаследственными факторами. Вне зависимости от пола они возникают почти у 1% новорожденных и могут быть представлены пятнистыми, папулезными и узловыми элементами, формируются в период от 40 дней и до 6 мес внутриутробной жизни.
В зависимости от диаметра врожденные меланоцитарные невусы делят на маленькие (менее 1,5 см), средние (1,5—20 см) и гигантские (более 20 см в диаметре). Излюбленная локализация — нижняя часть туловища, верхняя часть спины, предплечья, грудь, проксимальные отделы верхних и нижних конечностей.
В отличие от приобретенных меланоцитарных невусов, гистологически врожденные характеризуются повышенным количеством меланоцитов в базальном слое эпидермиса, отсутствием их в сосочковом слое дермы. Невусные клетки расположены вокруг придатков кожи, при гигантских врожденных невусах может происходить рост округлых и вытянутых невусных клеток вглубь, вплоть до подкожной жировой клетчатки. Злокачественное перерождение, как правило, начинается в дермо-эпидермальной зоне, реже — в более глубоких участках невуса.
Дифференциальную диагностику проводят с себорейным кератозом, ихтиозом, базалиомой, меланомой, а также с другими врожденными пигментными поражениями кожи, такими как монгольские пятна, пятна типа «кофе с молоком», лентиго, невус сальных желез, врожденный невус Беккара.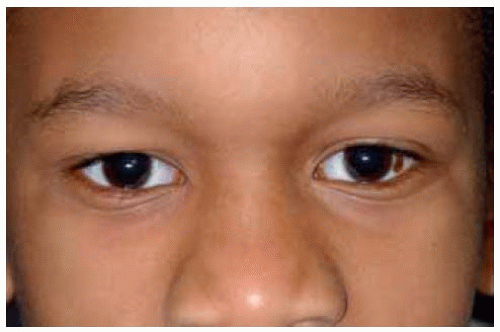 При наличии очень темного цвета и неравномерной окраски можно думать о возможности диспластического меланоцитарного невуса или меланомы. Об этом свидетельствуют и изъязвления на поверхности. Врожденные меланоцитарные невусы растут в соответствии с ростом данного участка кожи, особенно в пубертатный период.
При наличии очень темного цвета и неравномерной окраски можно думать о возможности диспластического меланоцитарного невуса или меланомы. Об этом свидетельствуют и изъязвления на поверхности. Врожденные меланоцитарные невусы растут в соответствии с ростом данного участка кожи, особенно в пубертатный период.
При рождении невусы возвышаются над уровнем кожи, со временем они могут приподниматься сильнее. Нередко вокруг невуса появляется ободок депигментации или наступает спонтанная ремиссия.
Редкий случай описан у годовалой девочки при сочетании невуса с диффузной астроцитомой, увеличившейся в диаметре на 3 см в течение 1 года. Такое описание дано в литературе впервые [3]. Также описаны случаи сочетанной патологии, например, с редким заболеванием, таким как туберозный склероз. Девушка 16 лет была госпитализирована с патологическим процессом, локализованным на границе с волосистой частью головы и распространенным до уровня чуть выше левой брови, что вызывало механический птоз.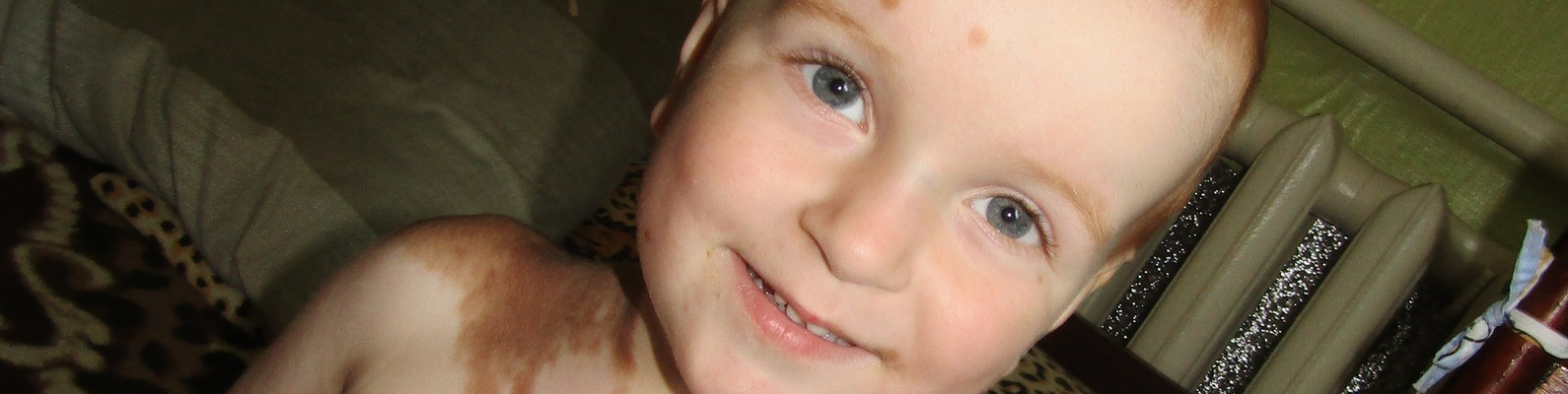 Пациентка родилась с пятном треугольной формы, покрывающим обширный участок волосистой части головы. Размер очага увеличивался в течение 8 лет. На рентгенограмме черепа и при ультразвуковом исследовании головного мозга выявлен отек мягких тканей височно-теменной области. Результаты магнитно-резонансной томографии головного мозга подтвердили наличие патологического очага размером 8,99×2,26 см. Гигантский невус был подтвержден результатами гистологического исследования [4].
Пациентка родилась с пятном треугольной формы, покрывающим обширный участок волосистой части головы. Размер очага увеличивался в течение 8 лет. На рентгенограмме черепа и при ультразвуковом исследовании головного мозга выявлен отек мягких тканей височно-теменной области. Результаты магнитно-резонансной томографии головного мозга подтвердили наличие патологического очага размером 8,99×2,26 см. Гигантский невус был подтвержден результатами гистологического исследования [4].
Приведено описание гигантского невуса на туловище с крестцово-копчиковой неоплазмой у 2-летней девочки, которой проведено хирургическое вмешательство. Данные гистологии подтвердили доброкачественный характер процесса. При небольших образованиях целесообразна выжидательная тактика и здесь не требуется немедленное оперативное вмешательство [5]. Возможно сочетание меланоцитарного невуса с поражением гениталий [6]. В литературе описан единичный случай комбинации гигантского невуса (область шеи и головы) с плексиформной невриномой и злокачественной опухолью периферической нервной системы. По мнению авторов [7], не исключено взаимное происхождение всех трех указанных заболеваний. Имеется информация о распространении патологического процесса у 6-летнего мальчика вглубь до фасций и мышечной ткани в сакральной области [8].
По мнению авторов [7], не исключено взаимное происхождение всех трех указанных заболеваний. Имеется информация о распространении патологического процесса у 6-летнего мальчика вглубь до фасций и мышечной ткани в сакральной области [8].
По данным разных авторов [9], врожденный невус присутствует у 2–3% новорожденных. Риск развития меланомы пропорционален размеру, особенно если речь идет о поражении более 5% поверхности тела или более 20 см у подростков. Риск озлокачествления варьирует от 5 до 40%. Приводится описание невуса у 6-летней девочки (локализациея в области верхнего века), подвергшейся хирургической операции.
По данным индийских ученых, гигантскими волосяными невусами считаются очаги более 10 см, вероятность малигнизации составляет 4—6%. Есть информация о сочетании невусов с витилиго, диффузным липоматозом, болезнью Реклингхаузена [10].
На протяжении 10 лет в детском ожоговом центре проводились наблюдения за пациентами с целью клинической характеристики и оценки результатов лечения. Из них 64 и 36% составляли девочки и мальчики соответственно, представители европейской расы — 47%, латино — 19%. Возраст большинства пациентов соответствовал 1—10 годам (средний возраст 7 лет). В 89% случаев был представлен только 1 очаг поражения, наиболее распространенная локализация — лицо (64% случаев) и голова (17%). Результаты патогистологических исследований подтвердили доброкачественную природу патологического процесса у больных [11].
Из них 64 и 36% составляли девочки и мальчики соответственно, представители европейской расы — 47%, латино — 19%. Возраст большинства пациентов соответствовал 1—10 годам (средний возраст 7 лет). В 89% случаев был представлен только 1 очаг поражения, наиболее распространенная локализация — лицо (64% случаев) и голова (17%). Результаты патогистологических исследований подтвердили доброкачественную природу патологического процесса у больных [11].
Лечение невусов зависит от степени риска перехода в меланому. При гигантских формах производят обширное иссечение с последующей пластикой. Обычно проводят детям в возрасте от 6 мес до 1 года. Если операция проводится в более поздние сроки, необходима биопсия пораженных участков.
Невусы маленьких и средних размеров иссекают до наступления пубертатного периода. Рекомендовано (по данным A. Rhodes) фотографическое наблюдение за больным. Атипично выглядящие врожденные меланоцитарные невусы с целью профилактики меланомы следует удалять немедленно, а доброкачественно выглядящие не рекомендуется удалять в младенческом и раннем детском возрасте, поскольку применение общей анестезии у детей до 10 лет связано с риском развития осложнений.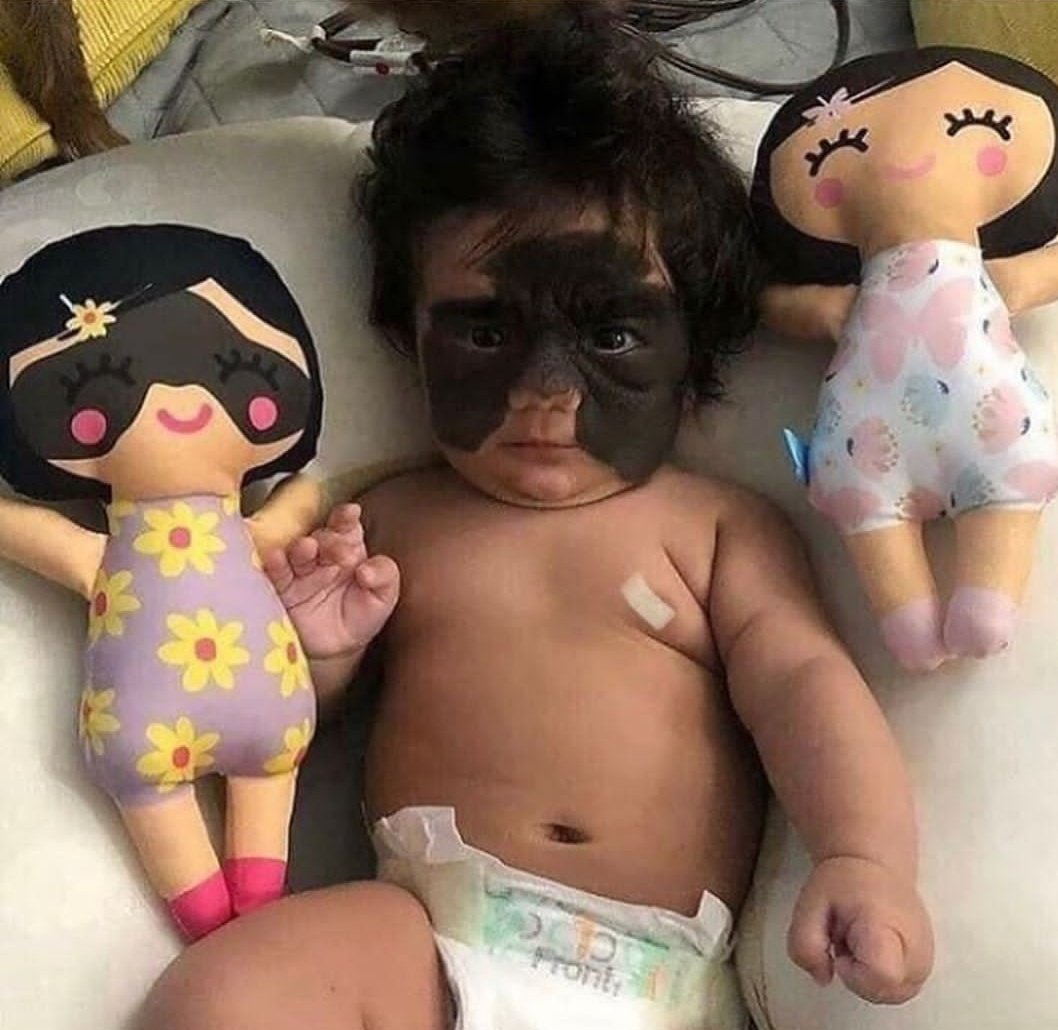 Удаление в экстренном порядке показано при быстром росте невуса. За доброкачественными невусами следует наблюдать до достижения ребенком 10—12 лет.
Удаление в экстренном порядке показано при быстром росте невуса. За доброкачественными невусами следует наблюдать до достижения ребенком 10—12 лет.
На основании всего изложенного нам представляется интересным следующий клинический случай.
Больная Р., 35 лет, находилась на стационарном лечении и обследовании в женском кожном отделении Республиканского кожно-венерологического диспансера с диагнозом «гигантский меланоцитарный невус». Субъективные жалобы на умеренную болезненность в области высыпаний, легкий зуд. По данным анамнеза росла и развивалась соответственно возрасту, наличие туберкулеза и венерических болезней отрицает, другие соматические заболевания, наличие аллергических реакций не отмечает. Больна данным заболеванием с рождения. Беременность и роды у матери протекали без патологии. Размеры высыпаний увеличивались по мере роста ребенка. По месту жительства к врачам не обращалась. Обследование проходила в Москве. В связи с появившимися жалобами, нарастанием выраженности клинических проявлений направлена на госпитализацию в ГУ РКВД.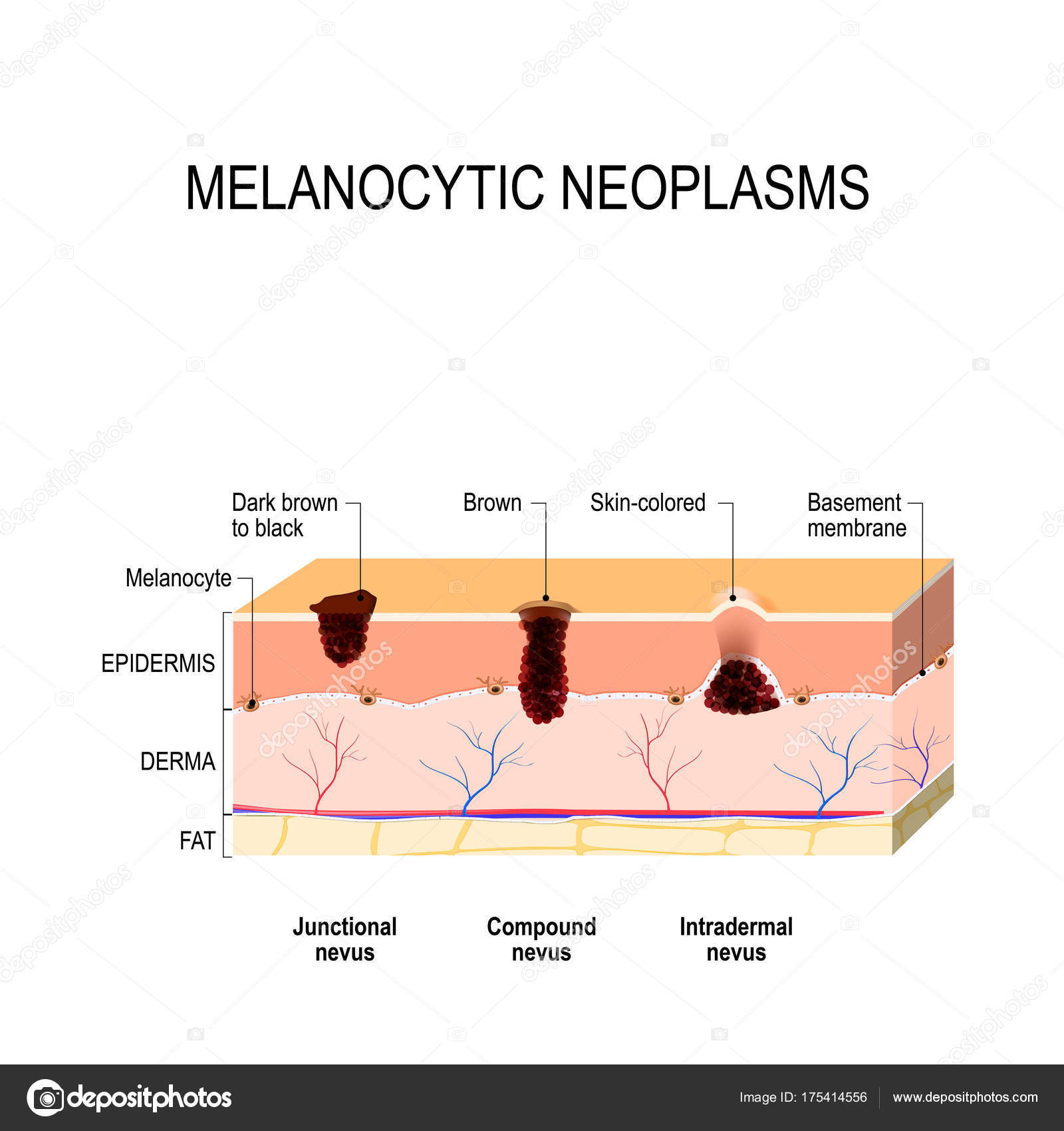
При осмотре общее состояние удовлетворительное. Больная нормостенического телосложения.
В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные. Артериальное давление — 120/80 мм рт.ст., пульс — 76 ударов в минуту. Живот мягкий, безболезненный при пальпации. Печень у края реберной дуги. Симптом Пастернацкого отрицательный с обеих сторон. Физиологические отправления в норме. Периферические лимфатические узлы не пальпируются. Патологический процесс занимает обширные участки на коже туловища, конечностей, представлен высыпаниями темно-коричневого цвета с бугристой, бородавчатой поверхностью, участками выраженного гипертрихоза, местами определяются трещины кожи. При осмотре выявляются невусы средних размеров, диаметром 1,5 см, в виде разбросанных папул на коже живота (рис. 1—4).Рисунок 1. Высыпания гигантского невуса на коже живота.Рисунок 2. Высыпания гигантского невуса на коже туловища и правого бедра.Рисунок 3. Высыпания гигантского невуса на коже спины.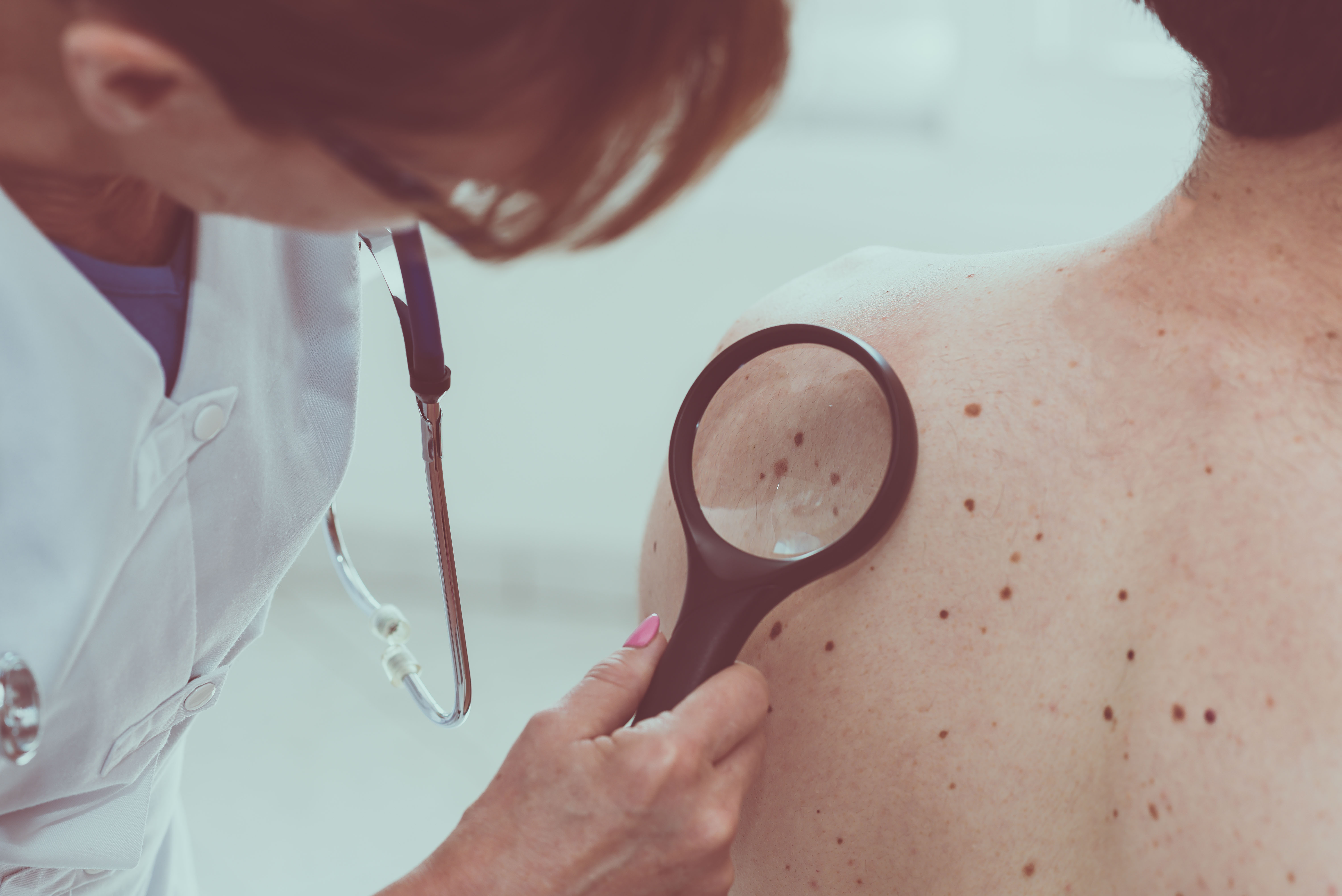 Рисунок 4. Очаги меланоцитарного невуса на коже боковой поверхности туловища и передней поверхности правого бедра. Слившиеся крупные очаги занимают всю поясничную область, боковую правую поверхность туловища и переходят на область правого бедра, где гипертрихоз выражен в большой степени (рис. 5—6).Рисунок 5. Очаги меланоцитарного невуса на коже поясничной области и задней поверхности правого бедра.Рисунок 6. Высыпания гигантского волосяного невуса на коже спины и правого бедра.
Рисунок 4. Очаги меланоцитарного невуса на коже боковой поверхности туловища и передней поверхности правого бедра. Слившиеся крупные очаги занимают всю поясничную область, боковую правую поверхность туловища и переходят на область правого бедра, где гипертрихоз выражен в большой степени (рис. 5—6).Рисунок 5. Очаги меланоцитарного невуса на коже поясничной области и задней поверхности правого бедра.Рисунок 6. Высыпания гигантского волосяного невуса на коже спины и правого бедра.
При обследовании материала, взятого из очага поражения (цитологическое исследование), специфических изменений не выявлено. Рутинные клинико-лабораторные методы обследования без патологии. В стационаре больной выставлен клинический диагноз «врожденный гигантский волосяной меланоцитарный невус».
При повторной консультации признаков малигнизации и негативной динамики кожного процесса не наблюдалось. Во время курса лечения в стационаре ГУ РКВД наблюдалось уменьшение субъективной симптоматики в виде улучшения самочувствия, стихания болей в области высыпаний, уменьшения зуда.
Больная была взята под активное динамичное наблюдение в поликлиническое отделение РКВД.
Приобретенный и врожденный меланоцитарный невус
Меланоцитарный невус — одно из самых распространенных образований на коже человека.Различают приобретенные и врожденные невусы.
Обычно у младенцев невусы (родинки) отсутствуют, но бывают случаи, когда ребёнок при рождении имеет на коже невусы, в отдельных случаях гигантские.
Наследственность существенно влияет на количество родинок на коже человека. В медицинской практике встречается так называемый «синдром диспластического невуса», при котором на коже формируется большое количество (несколько десятков, иногда и сотен) невусов, имеющих злокачественный потенциал.
Пациенты с гигантскими и диспластическими невусами требуют регулярного наблюдения у специалистов соответствующего профиля для выявления изменений родинок на ранних стадиях, так как частота выявления меланомы кожи в данной группе пациентов значительно выше, чем в среднем в популяции.
Меланоцитарный невус приобретенный
В течении жизни (особенно в первые 2 десятилетия) на коже могут появляться родинки. Это приобретенные меланоцитарные невусы.Различают внутридермальные, пограничные и сложные (смешанные) невусы. Пограничные и смешанные меланоцитарные невусы считаются меланомоопасными.
Крайне важно и необходимо проходить регулярную диспансеризацию пациентам, имеющим на коже множественные родинки (невусы), с проведением дерматоскопического исследования у дерматолога-онколога.
В случае необходимости подозрительную родинку (невус) удаляют и отправляют на гистологическое исследование.
В последнее время частота выявления меланомы кожи растёт.
Причины возникновения меланомы кожи из меланоцитарного невуса:
- Наследственность
- Избыточная инсоляция
- Эндокринные нарушения, в том числе беременность
- Первый (светлый) фототип кожи предрасполагает к появлению меланомы
Признаки злокачественного перерождения меланоцитарного невуса:
- А — асимметрия (asymmetry)
- B — изменение границ образования (border)
- C — изменение цвета (color)
- D — присутствие патологических структур (dermotoscopic structures)
Возврат к списку
Невусы: лечение заболевания | Клиника Рассвет
Быстрый переход
Наблюдением невусов занимается дерматолог или дерматоонколог. Удалить невус может дерматолог, дерматоонколог, хирург. Если невус расположен на конъюнктиве глаза, необходимо наблюдение офтальмолога.
Удалить невус может дерматолог, дерматоонколог, хирург. Если невус расположен на конъюнктиве глаза, необходимо наблюдение офтальмолога.
Что такое невусы
Невусы — это доброкачественные новообразования кожи.
Формы и осложнения невусов
Различают меланоцитарные (содержащие пигментные клетки-меланоциты) и немеланоцитарные невусы (образованы другими клетками, кроме меланоцитов), которые включают эпидермальный невус, невус сальных желез, невус Беккера и некоторые другие доброкачественные образования, сосудистые невусы кожи.
Меланоцитарные невусы
Выделяют приобретенные и врожденные меланоцитарные невусы.
Приобретенные меланоцитарные невусы (ПМН) являются доброкачественными опухолями кожи. Как правило, они не имеют склонности к злокачественной трансформации. К особым формам приобретенных меланоцитарных невусов относят невус Шпица, невус Рида, пятнистый невус (спилус), галоневус (Сеттона), залегающий в глубоких слоях кожи синий невус (Ядассона-Тиче).
В отдельную группу выделяют атипичные (диспластические) невусы (АН). В отличие от обыкновенных приобретенных меланоцитарных невусов, атипичные меланоцитарные невусы могут иметь некоторые клинические характеристики меланомы, такие как асимметрия, нечеткие границы, несколько цветов или размер более 6 мм. Основное их отличие от злокачественной опухоли — стабильность, отсутствие изменений на протяжении долгого времени и сходные характеристики у одного человека. Атипичные меланоцитарные невусы имеют относительно повышенный риск злокачественной трансформации и требуют тщательного наблюдения.
Врожденные меланоцитарные невусы возникают как порок развития (гемартома) и обычно имеются уже при рождении ребенка. Врожденные меланоцитарные невусы больших размеров также ассоциируются с повышенным (но все же невысоким) риском злокачественной трансформации. Крайне редко они могут быть ассоциированы с патологическим накоплением меланоцитов в центральной нервной системе (нейрокожный меланоз). Врожденные меланоцитарные невусы с ожидаемым размером у взрослого (в течение жизни они будут увеличиваться пропорционально росту ребенка) также требуют повышенного внимания и наблюдения врача.
Врожденные меланоцитарные невусы с ожидаемым размером у взрослого (в течение жизни они будут увеличиваться пропорционально росту ребенка) также требуют повышенного внимания и наблюдения врача.
Меланоцитарную структуру имеют также невусы Ота и Ито, но в их основе не избыточное деление клеток, а их накопление в глубоких слоях кожи.
Причины появления невусов
Невусы на коже имеются почти у всех людей, это нормальное явление.
Основной причиной их появления считаются ультрафиолетовые лучи (лучи солнца), может играть роль наследственная предрасположенность, особенности пигментации кожи и волос.
Симптомы невусов
Невусы выглядят как пятна или узелки на коже. Одни из них едва заметны, другие имеют насыщенный коричневый (меланоцитарные или пигментные) или красный (сосудистые невусы) цвет.
Как правило, невусы не доставляют никаких неприятных ощущений, не чувствуются.
Невусы могут менять свой вид, увеличиваться на протяжении жизни. Важно правильно оценивать эти изменения, такие проявления могут быть не только вариантом нормы, но и служить одним из признаков злокачественных образований кожи.
Стадии изменений невусов
Для меланоцитарных невусов — как приобретенных, так и врожденных — характерны стадийные изменения на протяжении жизни. Классический путь развития включает 3 стадии, которые отличаются глубиной расположения образования:
- простой невус или пограничный представляет собой поверхностное плоское коричневое пятно;
- сложный или комбинированный невус располагается глубже и выглядит как коричневое пятно или возвышающееся образование на коже;
- внутридермальный невус представляет собой светлое, возвышающееся и расположенное глубоко в коже образование.
Лечение невусов
В большинстве случаев лечение не проводится, требуется только наблюдение, поскольку невусы являются доброкачественными образованиями. При подозрении на злокачественный характер и выявлении образований с высоким риском злокачественной трансформации проводится хирургическое иссечение. Возможно проведение удаления невуса по желанию пациента из эстетических соображений или из-за дискомфорта (например, при локализации в зонах частой травматизации одеждой).
Особенности методики лечения
Оптимально проведение хирургического иссечения невуса. Этот метод позволяет осуществить радикальное удаление скальпелем с последующим ушиванием раневой поверхности. В некоторых случаях, когда невусы выступают над поверхностью кожи, может применяться радионож, электро- или лазерный нож. Во всех случаях хирургического лечения меланоцитарных невусов необходимо проведение гистологического исследования удаленных тканей.
Как происходит лечение невусов в клинке Рассвет
Врач проведет осмотр кожного покрова пациента полностью, для исключения риска пропустить меланому или другой рак кожи. Подозрительные образования дополнительно изучаются с помощью прибора, позволяющего осмотреть кожу с увеличение в 10 раз – дерматоскопа. В карте пациента описываются невусы, требующие наблюдения. Подозрительные невусы врач предложит удалить хирургическим способом с последующим гистологическим исследованием удаленного материала (направляется в экспертную лабораторию). Удаление невусов по эстетическим показаниям может выполняться по желанию пациента.
Рекомендации врача-дерматолога больным невусами:
- избегайте избыточного ультрафиолетового облучения кожи (загар, солнечные ванны, солярии, ультрафиолетовые сушки покрытия маникюра и педикюра), при длительном пребывании на открытом воздухе используйте фотозащитный крем широкого спектра с SPF 30 и выше, закрывающую кожу одежду, шляпу и очки с ультрафиолетовым фильтром;
- старайтесь не травмировать невусы при бритье, расчесывании, переодевании;
- проходите ежегодный профилактический осмотр невусов у врача;
- самостоятельно осматривайте невусы по правилу ABCDE;
- при большом числе невусов (50-100 и более), особенно в сочетании с наличием факторов риска (солнечные ожоги, посещения солярия, выявленных ранее или у близких родственников меланоме и раке кожи, наличии атипичных невусов) пройдите процедуру цифрового картирования кожи.
Автор:
Кузьмина Татьяна Сергеевна
дерматолог, к.м.н.
бородавки, моллюски, кондиломы, кератомы, папилломы, невусы.
Родинки и другие новообразования кожи: бородавки, моллюски, кондиломы, кератомы, папилломы, невусы.
Родинки и другие новообразования кожи: бородавки, моллюски, кондиломы, кератомы, папилломы, невусы.
Невусы (родинка, невоидная опухоль, родимое пятно, англ. nevus, испан. lunar, итал. neo, segno, voglia, нем. muttermal, naevus, франц. envie, tache de vin, лат. naevus – родимое пятно) – генетически обусловленные образования кожи, разделяющиеся на 2 основные группы:
- Ограниченная очаговая дисплазия – порок развития периферических чувствительных нервов, отличается от окружающей кожи цветом и видом поверхности;
- Доброкачественное очаговое разрастание меланинобразующих клеток в коже, возникающее в первые годы жизни (невоидная опухоль).
Невусы относятся к новообразованиям кожи.
Новообразование кожи (бластома, опухоль) – избыточное патологическое разрастание дермальной ткани, патологическая их пролиферация, не координированная с функциями органов и систем и продолжающаяся после прекращения действия этиологических факторов. Новообразования кожи различаются:
- по происхождению: врожденные, приобретенные, пороки развития или опухоли,
- по течению: доброкачественные, злокачественные, предраки;
- по этиологии: генетически обусловленные, вирусные, актинические, посттравматические.
Начальный этап развития невуса – пролиферация меланоцитов (пограничная активность). Дальнейшее развитие невуса определяется их дифференцировкой.
Формы невусов: пигментные (меланоцитарные или невоклеточные, лентиго, «монгольское пятно», голубые, диспластические и др.), бородавчатые, сосудистые, придатков кожи (волосяных фолликулов, сальных желез, апокринных и эккринных желез), систематизированные (линейные, обширные). Могут обнаруживаться в момент рождения – врожденные, или появляться в течение жизни – приобретенные. По этиологии, типу клинического течения и трансформации в меланому невусы подразделяются на 4 группы:
- Невусы эпидермального меланоцитарного происхождения:
- Основные типы: пограничный (интраэпидермальный) невус, смешанный (сложный) невус, внутридермальный (интрадермальный) невус.
- Особые типы: веретеноклеточный или эпителиоидный невус, невус из баллонообразующих клеток, галоневус.
Невусы могут быть пигментные, бородавчатые, сосудистые, придатков кожи. Клинические виды меланоцитарных невусов: плоский, узловатый, папилломатозный, полипозный, пилозный, веррукозный, кератотический и др. Меланоопасные невусы – диспластический, врожденный, голубой невус, невус Ота, гигантский пигментный невус, меланоз Дюбрея. Часто родинки напоминают другие образования – папилломы, кератомы, бородавки. Это вирусные образования, которые распространяются по коже контактным путем. Их необходимо удалять. Поставить диагноз и выбрать правильную тактику лечения может только специалист.
С большинством невусов можно жить всю жизнь, но при этом их категорически нельзя травмировать, натирать, раздражать, подвергать воздействию солнечного излучения. Принимать солнечные ванны следует только до 10 часов утра и после 17 часов. С 12 до 17 часов лучше провести в тени, когда обжигающее излучение особенно сильно. Длительное пребывание на солнце опасно, особенно тем, у кого много невусов. Ультрафиолетовое излучение – это известный провокатор меланомы. Причем бессмысленно закрывать родинки полотенцем или панамой, заклеивать пластырем — меланома не дремлет и под таким прикрытием. Хотите загорать – предварительно удалите невусы. Нужно строго дозировать пребывание на солнце детей. Каждый солнечный ожог, полученный в нежном возрасте, в несколько раз увеличивает риск развития меланомы в зрелости. Американские ученые считают, что излучение в соляриях более опасно, чем естественное солнечное. Загорать в солярии противопоказано при любых новообразованиях на коже. Очень опасны постоянные микротравмы, поэтому родинки, локализованные на местах трения (спина, молочные железы, в области лямок, резинок, на лице), достойны наибольшего внимания. Родинка безобидна до поры до времени. Она — своеобразная атомная бомба, которая в любой момент может «взорваться» и переродиться в меланому. Меланома самая злокачественная опухоль человека, в 95% случаев возникает из невусов, чаще всего из врожденных и диспластических, редко может появиться на гладкой коже спонтанно. Когда говорят «удалил родинку – умер от рака», — это значит, что была уже не родинка, а меланома. Следует обращать внимание на любое изменение родинки – ее окраски, размера, формы, поверхности (исчезновение кожного рисунка или изъязвление), появление зуда, болезненности, кровоточивости, возникновение сателлитов (мелких черных точек вокруг родинки). Эти признаки свидетельствуют об активизации пигментного образования и перерождения его в меланому. При их появлениях нужно срочно обратиться к специалисту.
В целях профилактики перерождения в рак необходимо регулярное наблюдение за родинками, рекомендуется исключить любое их травмирование и массаж. Своевременное удаление родинки – самая надежная профилактика меланомы. Но решить «удалять или не удалять родинку» может только врач дерматоонколог. Есть невусы, которые удаляются по медицинским показаниям, другие – по косметическим, а есть такие, которые нельзя трогать. Ни в коем случае нельзя самостоятельно воздействовать на родинки различными растворами, мазями, прижиганиями, перевязывать нитками, а также удалять их дома, в салонах красоты, поликлиниках и в других не специализированных медицинских учреждениях. Также нельзя, сначала взять кусочек родинки на биопсию, а затем через какое- то время ее удалить. Невус удаляется только специалистами онкологами или дерматоонкологами (специалистами как в дерматологии, так и онкологии) методом резекции или электрорезекции с одновременным взятием всего удаленного образования на гистологическое исследование. При удалении родинок лазером не предоставляется возможным взять материал на гистологию, что не гарантирует дальнейшей безопасности жизни пациента. Ошибочно мнение, что лазер не оставляет рубцов. Оставляет, причем рубцы после лазерного воздействия убрать невозможно.
Удаление родинок на открытых частях тела, тем более на лице, должно быть эстетическим, требующим особого навыка и умения от специалиста, и здесь все зависит не столько от аппарата, а в основном от навыков, рук и знаний врача.
В Центре лечебной косметологии СОКВД специалисты дерматовенерологии-косметологи со специализацией по дерматоонкологии могут квалифицированно проконсультировать по любому новообразованию кожи, избрать и провести правильную тактику лечения. Удаление всех новообразований проводится с обязательным гистологическим исследованием. При этом используются медицинские методы с высоким косметическим эффектом.
Нейрофиброматоз 1-го типа или гигантский меланоцитарный невус: проблемы диагностики | Ольшанская
1. Адаскевич В.П., Коль П.К., Мяделец О.Д. Врожденный гигантский дермальный невоклеточный невус. Клиническая дерматология и венерология 2008;4(6):50–5. [Adaskevich V.P., Kol’ P.K., Myadelets O.D. Giant congenital dermal nevocellular nevus. Klinicheskaya dermatologiya i venerologiya = Clinical Dermatology and Venereology 2008;4(6):50–5. (In Russ.)].
2. Артюхов И.П., Сакович В.А., Валик О.В. и др. Внедрение современных медицинских технологий в сердечно-сосудистую хирургию. Сибирское медицинское обозрение 2014;6:91–9. [Artyukhov I.P., Sakovich V.A., Valik O.V. et al. Implementation of modern medical technologies in cardiovascular surgery. Sibirskoe meditsinskoe obozrenie = Siberian Medical Review 2014;6:91–9. (In Russ.)].
3. Виссарионов В.А., Червонная Л.В., Ильина Е.Э. Продолженный рост невусов после их удаления. Экспериментальная и клиническая дерматокосметология 2012;4:27–31. [Vissarionov V.A., Chervonnaya L.V., Il’yina E.E. Continued growth of nevi after their removal. Eksperimentalnaya i klinicheskaya dermatokosmetologiya = Experimental and Clinical Dermatocosmetology 2012;4:27–31. (In Russ.)].
4. Гельфонд М.Л. Дифференциальная диагностика опухолей кожи в практике дерматологов и косметологов. Практическая онкология 2012;13(2):69–79. [Gel’fond M.L. Differential diagnosis of skin tumors in clinical practice of dermatologists and cosmetologists. Prakticheskaya onkologiya = Practical Oncology 2012;13(2):69–79. (In Russ.)].
5. Ольшанская А.С., Артюхов И.П., Шнайдер Н.А. и др. Проблемы офтальмологического менеджмента туберозного склероза у женщин. Проблемы женского здоровья 2016;11(4):5–10. [Ol’shanskaya A.S., Artyukhov I.P., Shnayder N.A. et al. Problems associated with eye care management of tuberous sclerosis in women. Problemy zhenskogo zdorovya = Problems of Women Health 2016;11(4):5–10. (In Russ.)].
6. Ольшанская А.С., Шнайдер Н.А., Дмитренко Д.В. и др. Современные технологии диагностики поражения органа зрения у больных с нейрофиброматозом 1-го типа (обзор литературы). Русский журнал детской неврологии 2016;11(3):32–7. [Ol’shanskaya A.S., Shnayder N.A., Dmitrienko D.V. et al. Modern technologies for diagnostics of eye lesions in patients with neurofibromatosis type 1 (literature review). Russkiy zhurnal detskoy nevrologii = Russian Journal of Child Neurology 2016;11(3):32–7. (In Russ.)].
7. Потекаев Н.Н., Шугинина Е.А., Кузьмина Т.С. и др. Дерматоскопия в клинической практике. Руководство для врачей. М.: МДВ, 2010. 144 с. [Potekaev N.N., Shuginina E.A., Kuz’mina T.S. et al. Dermatoscopy in clinical practice. A guide for physicians. Moscow: MDV, 2010. 144 p. (In Russ.)].
8. Цыплакова М.С., Усольцева А.С., Степанова Ю.В. Гигантский врожденный меланоцитарный невус лица. Ортопедия, травматология и восстановительная хирургия детского возраста 2015;3(2):56–60. [Tsyplakova M.S., Usol’tseva A.S., Stepanova Yu.V. Giant congenital melanocytic nevus on the face. Ortopediya, travmatologiya i vosstanovitelnaya khirurgiya detskogo vozrasta = Pediatric Traumatology, Orthopaedics, and Reconstructive Surgery 2015;3(2):56–60. (In Russ.)].
9. Шнайдер Н.А., Горелов А.И. Нейрофиброматоз 1-го типа: болезнь Реклингхаузена. Сибирское медицинское обозрение 2007;44(3):91–5. [Shnayder N.A., Gorelov A.I. Neurofibromatosis type 1: von Recklinghausen’s disease. Sibirskoe meditsinskoe obozrenie = Siberian Medical Review 2007;44(3):91–5. (In Russ.)].
10. Шнайдер Н.А., Шаповалова Е.А., Молгачев А.А. и др. Клиническое наблюдение поздней диагностики болезни Реклингхаузена у 18-летнего юноши. Международный неврологический журнал 2011;1(39):25–36. [Shnayder N.A., Shapovalova E.A., Molgachev A.A. et al. Clinical observation of the lately diagnosed von Recklinghausen’s disease in a 18-year-old youth. Mezhdunarodnyy nevrologicheskiy zhurnal = International Neurological Journal 2011;1(39):25–36. (In Russ.)].
11. Bujan M.M., Cervini A.B., Persico S. et al. Neurocutaneous melanosis. Case report and literature review. Arch Agent Pediatr 2011;109(6):109–12. DOI: 10.1590/S0325-00752011000600011. PMID: 22231876.
12. Chen Y., Klonowski P.W., Lind A.C. et al. Differentiating neurotized melanocytic nevi from neurofibromas using Melan-A (MART-1) immunohistochemical stain. Arch Pathol Lab Med 2012;136(7):810–5. DOI: 10.5858/arpa.2011-0335-OA. PMID: 22742554.
13. Gowda V.K., Basude A., Srinivas S.M. et al. Giant melanocytic nevi with neurocutaneous melanosis masquerading as neurofibromas. J Pediatr Neurosci 2016;11(3):258–60. DOI: 10.4103/1817-1745.193357. PMID: 27857802.
14. Habif T.P. Clinical dermatology: a color guide to diagnosis and therapy. 6th edn. Philadelphia: Saunders, 2015. 1064 p.
15. Hadj I., Meziane M., Harmouch T. et al. Giant congenital melanocytic nevus with neurofibroma-like lesions and onset of vitiligo. J Dermatol Surg 2015;19(1):58–61. DOI: 10.1016/j.jdds.2014.08.002.
16. Sawicka E. Szczygielski O., Zak K. et al. Giant congenital melanocytic nevi: selected aspects of diagnostics and treatment. Med Sci Monit 2015;21(11):123–32. DOI: 10.12659/MSM.891279. PMID: 25577155.
17. Shang Z., Dai T., Ren Y. Neurofibroma and lipoma in association with giant congenital melanocytic nevus coexisting in one nodule: a case report. Int J Clin Exp Med 2015;8(7):11048–51. PMID: 26379904.
18. Singh N., Chandrashekar L., Kar R. et al. Neurotized congenital melanocytic nevus resembling a pigmented neurofibroma. Indian J Drematol 2015;60(1):46–50. DOI: 10.4103/0019-5154.147789. PMID: 25657396.
19. Tønseth K. A., Filip C., Hermann R. et al. Extraordinary large giant congenital melanocytic nevus treated with Integra dermal regeneration template. Plast Reconstr Surg Glob Open 2015;3(7):469. DOI: 10.1097/GOX.0000000000000454. PMID: 26301158.
20. Viana A.C.L., Gontijo B., Bittencourt F.V. Giant congenital melanocytic nevus. An Bras Dermatol 2013;88(6):863–78. DOI: 10.1590/abd1806-4841.20132233. PMID: 24474093.
21. Von Recklinghausen F. Ueber die multiplen Fibrome der Haut und ihre Beziehung zu den multiplen Neuromen. Berlin: Hirschwald, 1882. 138 p.
Невус. Полное описание: причины, симптомы, диагностика, лечение
Невус (пигментное пятно, пигментный невус, меланоцитарный невус) – доброкачественное новообразование, которое в большинстве случаев является врожденным пороком развития кожи.На ограниченном участке образуется скопление особых клеток – невоцитов, которые содержат большое количество пигмента меланина.
Невоциты являются патологически измененными меланоцитами – клетками, которые в норме синтезируют меланин и придают окраску коже. Невоклеточный невус – синоним пигментного невуса. Родинка и невус – также идентичные понятия (сам термин происходит от латинского слова naevus – «родинка»).Консультацию специалиста можно получить по телефону:+7(495) 961-27-67
Симптомы:
Меланоцитарные невусы отличаются большим разнообразием форм, цветов и размеров. До настоящего времени среди врачей нет однозначного мнения по поводу того, какие образования следует обозначать словом «невус».Поэтому иногда невусами называют доброкачественные кожные опухоли, в которых не содержится пигмент меланин: Гемангиомы – сосудистые опухоли.
Особенно распространено понятие «клубничный невус» — гемангиома красного цвета, которая имеется у большинства новорожденных детей, и проходит в течение первого года жизни.
Также многие врачи оперируют таким понятием, как сосудистый невус.
Невусы сальных желез – в большинстве случаев расположены на голове, также не содержат меланина. Такое новообразование известно как сальный невус.
Иногда врожденными невусами у детей также называют тератомы (гамартомы), которые, по сути, являются врожденными опухолями, состоящими не только из кожи, но и из всех остальных тканей.
Анемичный невус – разновидность сосудистого невуса. Это участок кожи, на котором недоразвиты сосуды, поэтому он имеет более светлую окраску.
Настоящий меланоформный невус – это образование, которое происходит из измененных клеток-меланоцитов – невоцитов.
Различают следующие виды невусов:
Невоклеточный пограничный невус – простое пятно, которое не возвышается на коже, или слегка выступает над ее поверхностью. Пограничный невус имеет четкие контуры и коричневую окраску. Он может иметь различные размеры и располагаться на разных частях тела. При данном виде меланоформного невуса скопление клеток с пигментом находится между верхним (эпидермис) и средним (дерма) слоем коже – такое расположение обозначается как внутриэпидермальный невус.
Интрадермальный невус – наиболее распространенная разновидность меланоформного невуса. Он так называется, потому что скопление пигментных клеток находится в толще среднего слоя кожи – дерме.
Пигментный сложный невус кожи. Такой невус имеет вид родинки: он возвышается на кожей и может иметь различную окраску, от светло-коричневой до практически черной. Часто на нем растут жесткие волосы. Смешанный невус имеет гладкую поверхность, и может находиться на любой части тела.
Внутридермальный невус. Также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, бугристую поверхность. Практически всегда расположен на голове или на шее, очень редко – на туловище. В большинстве случаев внутриэпидермальный невус появляется в возрасте 10 – 30 лет.Со временем он как бы отделяется от кожи, и располагается на тонкой ножке. Часто затем он превращается в папилломатозный невус (бородавчатый невус). В нем образуется большое количество неровностей, складок и щелей, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут скапливаться болезнетворные организмы, которые затем приводят к инфекционным процессам.
Голубой невус имеет характерную окраску, так как он связан с отложениями меланина под кожей. Голубые невусы характерны в основном для азиатских национальностей. Они немного возвышаются над кожей, плотные на ощупь, их поверхность всегда гладкая, на ней никогда не растут волосы. Голубой невус имеет небольшую величину, чаще всего не более пяти миллиметров.
Базальный невус также имеет вид родинки, но чаще всего он обладает обычным телесным цветом. Это – беспигментный невус.
Невус сетона (невус сеттона, невус саттона, гало невус) – особая разновидность дермального невуса, когда вокруг пигментного пятна находится участок кожи, полностью лишенный пигмента. Происхождение таких невусов пока до конца не изучено. Они часто сочетаются с витилиго (потерей кожей пигментов), меланомами. Чаще всего в области гало невуса имеется небольшое воспаление в коже.
Невус Ота. Располагается на лице, с одной стороны, в виде «грязных» пятен.
Невус Ита напоминает невус Ота, но он находится под ключицей, на груди, в области лопатки и шеи. Обе этих разновидности встречаются в основном у представителей азиатских народов.
Папилломатозный невус (бородавчатый невус). Похожий на папиллому невус часто имеет большие размеры, находится на голове или сзади на шее, но может располагаться и в иных местах. Он имеет неровную поверхность, как бородавка. Часто на нем растут волосы.
Невус Беккера (волосяной эпидермальный невус) – чаще сего возникает у мальчиков и юношей 10 – 15 лет. Сначала на теле образуется несколько мелких пятен, которые имеют светло-коричневую или коричневую окраску, и находятся рядом. Затем они сливаются и образуют пятна с неровными контурами размерами до 20 см. После этого пятна приобретают неровную бородавчатую поверхность, покрываются волосами. Считается, что к росту невусов Беккера приводит выброс в кровь большого количества мужских половых гормонов – андрогенов.
Линейный невус – новообразование, которое появляется с рождения. Представляет собой множество мелких узелков, от светлого до практически черного цвета, которые расположены на коже в виде цепочки. Линейный невус может занимать всего пару сантиметров, а может и всю руку или ногу. Иногда на нем растут волосы.
Невус глаза – пигментный невус, который расположен на радужной оболочке. Он хорошо заметен в виде пятна, которое может иметь разные размеры и форму. Также невус глаза может находиться на сетчатке: в этом случае он выявляется только во время осмотра офтальмологом.
Консультацию специалиста можно получить по телефону:+7(495) 961-27-67
Все невусы кожи можно классифицировать по размерам:
- мелкие невусы, имеющие размеры 0,5 — 1,5 см;
- средние неводермальные невусы — 1,5 — 10 см;
- крупные пигментные невусы имеют размеры более 10 см;
- если невус располагается на целой области тела, занимая ее практически целиком, то он называется гигантским.
Со временем внешний вид пигментных невусов может изменяться. Меняется и их общее количество на теле: Далеко не всегда можно обнаружить невусы на теле новорожденного. Только у 4 – 10% детей грудного возраста можно выявить родинки. Если невусы с рождения имеют большие размеры, то они наиболее опасны в плане озлокачествления (перехода в меланому).
В подростковом возрасте (10–15 лет) дермальные невусы можно встретить у 90% лиц.
В среднем у человека в возрасте 20-25 лет на теле можно насчитать до 40 родинок.
После 30 лет на коже остается только 15 – 20 невусов.
У человека, достигшего 80 – 85 лет практически невозможно обнаружить невусы на теле. Такую динамику связывают с изменением гормонального фона в течение жизни человека.
Причины:
Многие исследователи склоняются к мысли, что абсолютно все пигментные невусы, даже те, которые появляются с возрастом, являются врожденными пороками развития кожи.
Нарушения, которые приводят к образованию этой доброкачественной опухоли, возникают еще в эмбриональном состоянии организма. До настоящего времени пока не изучены все врожденные причины образования диспластических невусов.
В качестве основных факторов можно выделить:
Колебания уровня половых гормонов в организме беременной женщины:
- прогестинов и эстрогенов.
- Инфекции мочеполовой системы у беременных. Воздействие на организм беременной женщины неблагоприятных факторов: токсичных веществ, излучений.
- Генетические нарушения. Под действием всех этих факторов нарушается развитие меланобластов – клеток, из которых впоследствии образуются меланоциты. В итоге меланобласты скапливаются на определенных участках кожи и трансформируются в клетки-невоциты.
Невоциты отличаются от нормальных меланоцитов двумя особенностями:
- У них нет отростков, по которым пигмент мог бы распространяться в другие клетки кожи;
- Диспластические невусы хуже подчиняются общим регулирующим системам организма, но, в отличие от раковых клеток, утратили эту способность не полностью.
Считается, что с возрастом не появляются новые пигментные невусы, а проявляют себя лишь те, которые существовали с рождения, но не были заметны. Следующие причины могут инициировать проявление новых меланоцитарных невусов: Гормональные перестройки организма. Это очень ярко проявляется в подростковом возрасте, когда на теле появляется большая часть невусов. Действие на кожу ультрафиолетовых лучей. Частые солнечные ванны и солярии способствуют росту пигментных пятен. Беременность. Как уже отмечалось выше, это связано с колебанием уровня половых гормонов в организме женщины. Менопауза. Прием контрацептивов. Воспалительные и аллергические заболевания кожи (угри, дерматиты, различные сыпи).
Диагностика:
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Обследование пациента начинается классически с беседы и осмотра. Во время расспроса врач устанавливает важные подробности: когда появился неводермальный невус.
Особенно важно, имеется ли он с рождения, или возник с возрастом; как образование вело себя в течение последнего времени:
- увеличивалось ли в размерах,
- изменяло ли цвет, контуры, общий внешний вид;
- проводилась ли ранее диагностика и лечение, каков был результат
Непосредственный контакт с пациентом очень важен. Ни один профессиональный специалист не возьмется ставить диагноз и лечить невус по фото. После расспроса пациента следует осмотр. Доктор должен оценить форму, размер, расположение невуса, наличие на нем волос и иные особенности. После этого уже может быть поставлен точный диагноз и намечены определенные лечебные мероприятия.
При необходимости врачом назначаются дополнительные методы диагностики. Чаще всего применяются мазки с поверхности невуса. Абсолютными показаниями к данному исследованию является мокнутие, кровоточивость, трещины на поверхности пигментного пятна. Во время мазка получают материал, который затем изучают при помощи микроскопа.
Также сегодня все более распространенной становится современная компьютерная диагностика невусов у новорожденных и взрослых людей. При помощи этой методики получают изображение пигментного пятна, которое затем может быть сохранено на компьютере. Быстро сравнив его с имеющейся базой данных, врач может установить верный диагноз и назначить лечение.
Лабораторная диагностика применяется для установления процесса перерождения невуса в меланому. При озлокачествлении пигментного пятна в крови пациента появляются особые вещества – онкомаркеры. Их обнаружение позволяет точно установить диагноз, так как только при меланоме в крови определяются две молекулы, имеющие название TA90 и SU100. При других злокачественных опухолях выявляются другие онкомаркеры.
Для проведения анализа на онкомаркеры необходимы четкие показания: врач должен иметь веские основания подозревать переход невуса в меланому. Кроме того, само удаление дермального невуса может стать диагностической процедурой.
После того, как пигментное пятно удалено, врач обязательно должен отправить его на гистологическое исследование. Его осматривают под микроскопом и, в случае обнаружения злокачественного перерождения, пациента снова просят явиться в клинику.
Лечение:
В настоящее время существует несколько методов лечения пигментных невусов, как хирургическим путем, так и альтернативными способами.
Показания определяются только лечащим врачом с учетом двух факторов:
Особенности самого пигментного пятна: разновидность, размеры, риск перехода в меланому.
Наличие в больнице необходимого оборудования
Хирургический метод
Удаление пигментного невуса хирургическим путем (при помощи скальпеля) – наиболее распространенная методика, так как она не требует специального оборудования и отличается надежностью.
Криодеструкция
Криодеструкция – метод, предусматривающий лечение невуса при помощи заморозки. После обработки низкими температурами пигментное пятно отмирает и превращается в струп (корочку), под которой растет новая нормальная кожа.Лечение невуса низкой температурой может осуществляться только в том случае, если он имеет небольшие размеры, и расположен поверхностно, но не сильно выступая над кожей.
Электрокоагуляция
Это методика, которая противоположна криокоагуляции. Иссечение невуса осуществляется под действием высокой температуры.Процедура болезненная, поэтому требует применения местной анестезии, а у детей – только общего наркоза.
Лазерная терапия
Удаление невусов лазером – метод лечения, который широко распространен в современных косметологических салонах. Он отлично подходит для того, чтобы удалять небольшие родинки в области лица, шеи и на других частях тела. Лазерное излучение отличается тем, что оно способно проникать в кожу на большую глубину в пределах точно заданной площади. При этом не образуется шрамов, ожогов, рубцов и других осложнений. Процедура безболезненна.
Радиохирургические методы
В последние годы радиохирургия все активнее используется в мировой медицине. Суть этих методик состоит в том, что специальным прибором, — радионожом (сургитроном) генерируется пучок радиоактивного излучения, который концентрируется только в области патологического очага, не нанося вреда здоровым окружающим тканям. Таким образом могут быть удалены практически любые доброкачественные и злокачественные опухоли, в том числе и пигментные невусы.
Некоторые особые показания Если имеется подозрение на злокачественное перерождение невуса, то используется, как правило, только хирургическое иссечение.
При этом удаляются все окружающие ткани, для предотвращения дальнейшего роста опухоли. Некоторые разновидности невусов лечатся только хирургическим путем.
Консультацию специалиста можно получить по телефону:+7(495) 961-27-67
Гигантский врожденный меланоцитарный невус: MedlinePlus Genetics
Гигантский врожденный меланоцитарный невус — это кожное заболевание, характеризующееся аномально темным доброкачественным участком кожи (невус), состоящим из продуцирующих пигмент клеток, называемых меланоцитами. Он присутствует с рождения (врожденный) или становится заметным вскоре после рождения. У младенцев невус может быть небольшим, но обычно он будет расти с той же скоростью, что и тело, и в конечном итоге достигнет не менее 40 см (15,75 дюйма) в поперечнике. Невус может появиться на любом участке тела, но чаще встречается на туловище или конечностях.Цвет варьируется от коричневого до черного и со временем может становиться темнее или светлее. Поверхность невуса может быть плоской, шероховатой, выпуклой, утолщенной или неровной; поверхность может отличаться в разных областях невуса, и со временем она может меняться. Кожа невуса часто бывает сухой, склонной к раздражению и зуду (дерматит). Внутри невуса может наблюдаться чрезмерный рост волос (гипертрихоз). Под кожей невуса часто меньше жировой ткани; кожа там может казаться тоньше, чем на других участках тела.
Люди с гигантским врожденным меланоцитарным невусом могут иметь более одного невуса (множественное число: невусы). Другие невусы часто меньше гигантского невуса. У пораженных людей может быть один или два дополнительных невуса или несколько небольших невусов, разбросанных по коже; они известны как сателлитные или диссеминированные невусы.
Больные могут испытывать беспокойство или эмоциональный стресс из-за влияния невуса на их внешний вид и здоровье. У детей с гигантским врожденным меланоцитарным невусом могут развиваться эмоциональные или поведенческие проблемы.
У некоторых людей с гигантским врожденным меланоцитарным невусом развивается состояние, называемое нейрокожным меланозом, при котором в ткани, покрывающей головной и спинной мозг, образуются пигментные клетки кожи (меланоциты). Эти меланоциты могут быть распределены или сгруппированы в кластеры. Их рост может вызвать повышенное давление в головном мозге, что приводит к головной боли, рвоте, раздражительности, судорогам и проблемам с движением. Также могут развиваться опухоли в головном мозге.
Люди с гигантским врожденным меланоцитарным невусом имеют повышенный риск развития агрессивной формы рака кожи, называемой меланомой, которая возникает из меланоцитов.Оценки разнятся, но обычно считается, что люди с гигантским врожденным меланоцитарным невусом имеют риск развития меланомы в течение жизни от 5 до 10 процентов. Меланома обычно начинается в невусе, но она может развиться, когда меланоциты, которые проникают в другие ткани, такие как ткани головного и спинного мозга, становятся злокачественными. Когда меланома возникает у людей с гигантским врожденным меланоцитарным невусом, выживаемость низкая.
Другие типы опухолей также могут развиваться у людей с гигантским врожденным меланоцитарным невусом, включая опухоли мягких тканей (саркомы), жировые опухоли (липомы) и опухоли нервных клеток (шванномы).
Врожденный невус (родинка) | Детская больница Филадельфии
Врожденный невус, также известный как родинка, представляет собой разновидность пигментного родимого пятна, которое появляется при рождении или в течение первого года жизни ребенка. Они встречаются у 1-2% населения. Эти родинки часто встречаются на туловище или конечностях, хотя могут появиться где угодно на теле.
Большинство врожденных невусов обычно не вызывают проблем со здоровьем, но у небольшого их количества может развиться рак кожи (меланома) в более позднем возрасте.Риск меланомы увеличивается с размером невуса.
Редкой формой врожденной родинки является большой врожденный меланоцитарный невус (LCMN), который встречается примерно у 1 из 20 000 новорожденных во всем мире. LCMN более 20 см 2 (что составляет около 8 дюймов в ширину) в зрелом возрасте. Некоторые врачи могут также называть их гигантскими врожденными невусами (GCN), которые технически представляют собой врожденные родинки, размер которых превышает 40 см 2 в зрелом возрасте.
При рождении LCMN и GCN намного меньше по ширине, но растут пропорционально росту ребенка и достигают более 20 см. 2 .Эти родинки имеют наибольший риск развития меланомы. При удалении этих очень больших родинок пластический хирург может помочь с хирургическим удалением и любой реконструкцией, которая может потребоваться для минимизации рубцов и улучшения внешнего вида.
Врожденные невусы (множественное число от невусов) могут быть разных цветов и могут отражать фоновый цвет кожи. Большинство врожденных невусов имеют оттенок коричневого.
Длинные, темные или густые волосы могут присутствовать в невусе при первом появлении или могут развиваться со временем.
Считается, что врожденные невусы вызваны генетической мутацией, называемой спорадической мутацией, которая случайно развивается по мере роста ребенка в утробе матери. Состояние не передается по наследству.
Врожденные родинки необходимо обследовать на предмет выявления рака кожи. Некоторые из них также могут быть удалены по косметическим или функциональным причинам, особенно когда установка родинки вызывает эмоциональное расстройство у ребенка.
Хирургическое удаление остается стандартным методом удаления врожденного невуса.Врач вашего ребенка может порекомендовать удаление родинок с соответствующими изменениями, если это LCMN или GCN, и если родинка мешает (или может мешать) функциональному развитию вашего ребенка.
Если родинки не являются злокачественными и не вызывают функциональных проблем, удаление не требуется. Врач вашего ребенка осмотрит родинку и может решить удалить ее, если потребуется хирургическое удаление.
Большие очаги поражения могут потребовать поэтапного иссечения, и медицинскому персоналу вашего ребенка может потребоваться использование расширителей тканей: эта процедура позволяет организму «вырастить» дополнительную кожу, которую можно использовать для замены ткани, утраченной во время удаления родинки.
Специалисты, занимающиеся лечением и удалением врожденных невусов, включают дерматологов и пластических хирургов. Более масштабные операции по удалению и восстановлению могут быть предприняты специально созданной бригадой.
Большинство врожденных невусов не вызывают проблем со здоровьем и могут просто требовать наблюдения за развитием рака кожи.
Большие врожденные невусы связаны с повышенным риском развития агрессивной формы рака кожи, известной как меланома. Чем крупнее врожденный невус (e.г. гигантские врожденные невусы), тем выше риск развития меланомы.
Врожденный меланоцитарный невус | DermNet NZ
Объявление
Рак кожи
Приложение для самостоятельного обследования кожи и раннего обнаружения . Подробнее.
Текст: Мийскин
Что такое врожденный меланоцитарный невус?
Врожденный меланоцитарный невус (американское правописание) — это пролиферация доброкачественных меланоцитов, которые присутствуют при рождении или развиваются вскоре после рождения [1].Эта форма врожденного невуса также известна как коричневая родинка.
Подобные меланоцитарные невусы или родинки, которых не было при рождении, часто называют «врожденными меланоцитарными невусами», невусами «врожденного типа» или «поздними невусами».
Наеви могут также образовываться из других клеток кожи (например, сосудистых невусов, которые образуются из кровеносных сосудов). Некоторые из них также являются врожденными (присутствуют при рождении) и описаны на других страницах DermNet.
Классификация врожденных меланоцитарных невусов
Врожденные меланоцитарные невусы у взрослых обычно классифицируются по размеру.Есть несколько разных классификаций.
- Небольшой врожденный меланоцитарный невус <1,5 см в диаметре.
- Врожденный меланоцитарный невус среднего размера 1,5–19,9 см.
- Большой или гигантский врожденный меланоцитарный невус ≥ 20 см в диаметре.
В некоторых центрах [2] используется модификация вышеуказанных критериев с целью повышения точности классификации.
- Маленькие врожденные меланоцитарные невусы <1,5 см в диаметре.
- Врожденные меланоцитарные невусы среднего размера 1,5–10 см.
- Большие врожденные меланоцитарные невусы размером 11–20 см.
- Гигантские врожденные невусы имеют диаметр> 20 см и подразделяются на:
- G1 (21–30 см)
- G2 (31–40 см)
- G3 (> 40 см).
2013 Классификация врожденных меланоцитарных невусов
В 2013 году была предложена новая категоризация врожденных меланоцитарных невусов с использованием прогнозируемого взрослого размера [4]:
- Small (<1.5 см)
- Средний (M1: 1,5–10 см, M2:> 10–20 см)
- Большой (L1:> 20–30 см, L2:> 30–40 см)
- Giant (G1:> 40–60 см, G2:> 60 см)
- Спутниковые naevi: нет, 1–20,> 20–50 и> 50 спутников.
Врожденные меланоцитарные невусы следует описывать в соответствии с расположением тела, цветом, особенностями поверхности и наличием гипертрихоза (волосков).
Развитие во времени
Врожденные меланоцитарные невусы обычно растут пропорционально ребенку.В качестве приблизительного ориентира вероятный размер врожденного невуса у взрослого человека можно рассчитать следующим образом:
- Нижние конечности: размер взрослого человека x 3,3 размера при рождении
- Верхние конечности / туловище: взрослый размер x 2,8 при рождении
- Голова: взрослый размер x 1,7 размера при рождении.
Описательные названия некоторых врожденных невусов
Некоторым врожденным невусам даны конкретные описательные названия. Некоторые из них перечислены здесь.
Крапчатый чечевицеобразный невус
- Также называется naevus spilus
- Темные пятна на ровном коричневом фоне
- Количество пятен может увеличиваться или уменьшаться со временем
Поражения сателлитов
- Обнаружены на периферии центрального врожденного меланоцитарного невуса или где-либо еще на теле
- Меньшие меланоцитарные невусы, внешне похожие на
- Присутствует у> 70% пациентов с большим врожденным меланоцитарным невусом
Поздний невус
- Меланоцитарный невус, появляющийся после рождения
- Более медленный рост и меньший синтез меланина, чем врожденный невус [3]
- Гистопатология сходна с истинным врожденным меланоцитарным невусом
Швейный невус
- Название связано с анатомическим расположением невуса
- Невус туловища для купания включает центральные области, обычно прикрытые купальным костюмом, например, ягодицы.
- Невус рукава пальто охватывает всю руку и проксимальный отдел плеча
Halo naevus
- Поражает некоторые врожденные и поздние меланоцитарные невусы
- Окружающая кожа становится светлее или белеет
- Центральное поражение также может стать светлее и меньше и может исчезнуть
- За счет иммунной деструкции меланоцитов
Врожденные меланоцитарные невусы
Насколько распространены врожденные меланоцитарные невусы?
- Маленькие врожденные невусы встречаются у 1 из 100 новорожденных [1, 2, 3]
- Средние врожденные невусы встречаются у 1 из 1000 новорожденных [3]
- Гигантские врожденные меланоцитарные невусы встречаются гораздо реже (1 из 20 000 живорождений) [1, 2, 3]
Они встречаются у всех рас и этнических групп, причем мужчины и женщины подвергаются равному риску.
Как выглядят врожденные меланоцитарные невусы?
Врожденные меланоцитарные невусы представлены в виде одно- или многоцветных пигментных пятен круглой или овальной формы [2]. У них может быть усиленный рост волос (гипертрихоз). Поверхность может быть слегка шероховатой или неровной.
Врожденные невусы обычно увеличиваются по мере роста ребенка, но иногда они могут стать меньше и менее заметными со временем. Редко некоторые могут даже исчезнуть. Однако они также могут стать темнее, приподнятыми, более бугристыми и волосатыми, особенно в период полового созревания.
Вызывают ли врожденные меланоцитарные невусы какие-либо симптомы?
Врожденные меланоцитарные невусы обычно протекают бессимптомно, однако некоторые из них могут вызывать зуд, особенно более крупные поражения. Считается, что может быть снижена функция сальных (масляных) и эккринных (потовых) желез, что может привести к сухости кожи и усилению ощущения зуда.
Вышележащая кожа может стать хрупкой, эрозией или изъязвлением. Глубокие скопления меланоцитов в дерме могут ослаблять связи между эпидермисом и дермой и вызывать хрупкость кожи [3].
Врожденные меланоцитарные невусы часто выглядят некрасиво, особенно если они обширные, то есть большие или гигантские врожденные меланоцитарные невусы. Следовательно, они могут вызывать беспокойство и ухудшать самооценку, особенно когда поражения находятся на видимых участках.
Гигантские меланоцитарные невусы и, в меньшей степени, небольшие поражения связаны с повышенным риском развития меланомы кожи, нейрокожной меланомы и, в редких случаях, других опухолей (см. Ниже).
Что вызывает врожденный меланоцитарный невус?
Врожденные меланоцитарные невусы вызваны локализованными генетическими аномалиями, приводящими к пролиферации меланоцитов; это клетки кожи, отвечающие за нормальный цвет кожи.Считается, что это аномальное разрастание происходит между 5-й и 24-й неделями беременности. Если пролиферация начинается на ранней стадии развития, образуются гигантские и средние врожденные меланоцитарные невусы [1]. Врожденные меланоцитарные невусы меньшего размера образуются на более позднем этапе развития после миграции меланобластов (незрелых меланоцитов) из нервного гребня на кожу [1].
В некоторых случаях также наблюдается разрастание волосковых клеток и эпидермиса, образуя органоидный невус.
Очень раннее начало врожденного невуса до разделения верхнего и нижнего века приводит к поцелуям невуса, то есть одна часть невуса находится на верхнем веке, а другая часть — на нижнем веке.
Поцелуи нави
Молекулярные изменения
Протоонкогены c-met и c-kit играют важную роль в развитии меланоцитов. Фактор роста гепатоцитов, цитокин (белок-мессенджер), который регулирует пролиферацию и миграцию меланоцитов, также может играть важную роль в развитии врожденных меланоцитарных невусов [1].
Нейрокожный меланоз
Нейрокожный меланоцитоз — редкий синдром, определяемый пролиферацией меланоцитов в центральной нервной системе (головной и спинной мозг) и наличием врожденного меланоцитарного невуса [1,2].Большинство случаев связано с гигантским врожденным меланоцитарным невусом и сателлитными поражениями.
Подсчитано, что нейрокожный меланоз поражает 5–10% людей с гигантским врожденным меланоцитарным невусом. Однако вполне вероятно, что большинство случаев остаются бессимптомными, а истинная частота остается неизвестной [3]. Меланоциты в головном и спинном мозге часто можно обнаружить с помощью МРТ, но использование этих сканирований является спорным, потому что это состояние нелегко вылечить.
Нейрокожный меланоцитоз может проявляться симптомами повышенного внутричерепного давления [2], такими как:
- Головная боль
- Рвота
- Раздражительность
- Признаки очагового черепного нерва
- Изъятия
- Гидроцефалия
- Отложенная разработка.
Как диагностируется врожденный меланоцитарный невус?
Диагноз врожденного меланоцитарного невуса обычно основывается на клинической картине.Если есть какие-либо сомнения, осмотр поражения с помощью дерматоскопии или взятие образца поражения для гистологии (биопсия) может показать характерные микроскопические особенности.
Дерматоскопия
Оценка врожденного меланоцитарного невуса с помощью дерматоскопии выявляет характер пигментации и ее симметрию или отсутствие симметрии. Наиболее распространенный глобальный паттерн врожденного или позднего меланоцитарного невуса — шаровидный, но могут встречаться ретикулярные, бесструктурные и смешанные паттерны. Невус может иметь различную структуру по всему поражению, что иногда приводит к общей асимметрии структуры.
Патология
Врожденные меланоцитарные невусы обычно крупнее приобретенных невусов (которые представляют собой меланоцитарные невусы, которые появляются после 2-летнего возраста), а клетки невуса часто проникают глубже в дерму, жировой слой и более глубокие структуры. Клетки невуса обычно группируются вокруг кровеносных сосудов, волосяных фолликулов, сальных и эккринных желез и других структур кожи. Врожденные клетки невуса имеют тенденцию вовлекать коллагеновые пучки в более глубокие слои кожи в большей степени, чем в случае приобретенного невуса [1,2].
Риск развития меланомы при врожденном меланоцитарном невусе
Следующие характеристики врожденного меланоцитарного невуса связаны с повышенным риском развития меланомы (рака кожи).
- Большой или гигантский размер
- Осевое или паравертебральное расположение (пересечение позвоночника)
- Множественные врожденные сателлиты naevi
- Нейрокожный меланоз.
Риск меланомы в основном связан с размером врожденного меланоцитарного невуса.Врожденные меланоцитарные невусы малых и средних размеров имеют очень небольшой риск, менее 1%. Меланома с большей вероятностью разовьется в гигантских врожденных невусах (оценка продолжительности жизни составляет 5–10%), особенно в поражениях, расположенных поперек позвоночника или при наличии множественных сателлитных поражений. Меланома может начаться глубоко внутри невуса или внутри любого нейромеланоза, обнаруженного в головном и спинном мозге. Очень редко другие ткани, содержащие меланоциты, также могут быть источником меланомы, например слизистая оболочка желудочно-кишечного тракта.В 24% случаев происхождение меланомы невозможно установить [2].
Меланома, связанная с гигантским врожденным меланоцитарным невусом или нейромеланозом, может быть очень трудной для обнаружения и лечения.
Риск развития меланомы выше в раннем детстве; 70% меланом, ассоциированных с гигантскими врожденными меланоцитарными невусами, диагностируются к десяти годам [1,3].
В редких случаях внутри гигантских врожденных меланоцитарных невусов могут развиваться другие типы опухолей, включая доброкачественные опухоли (липомы, шванномы) и другие злокачественные опухоли (включая саркомы).
Меланома также может развиваться в небольшом врожденном меланоцитарном невусе. Это редко и может произойти на периферии невуса во взрослой жизни.
Рекомендуется ли регулярное наблюдение?
- Может оказаться полезным сделать снимок врожденного невуса крупным планом с линейкой рядом с ним, чтобы оценить изменения в размере.
- Цифровое наблюдение с использованием дерматоскопических изображений (картирование родинок) также может быть полезным для обнаружения изменений в структуре. Однако такие изменения являются нормальным явлением в детстве и обычно не должны вызывать беспокойства.
- Желательно продолжить наблюдение за развитием нервной системы у лиц с риском нейрокожного меланоза [3].
Прогноз меланомы, связанной с врожденным меланоцитарным невусом
К сожалению, когда редкая меланома возникает внутри гигантского врожденного меланоцитарного невуса, прогноз неблагоприятен. Это связано с более глубоким происхождением опухоли, что затрудняет ее обнаружение при клиническом обследовании, что приводит к более поздней стадии при обращении. Более глубокое расположение также способствует более раннему распространению через кровеносные и лимфатические сосуды.В 24% случаев меланома уже распространилась на другие участки (метастазы) на момент постановки первого диагноза.
Лечение врожденного меланоцитарного невуса
При лечении врожденного меланоцитарного невуса необходимо учитывать возраст пациента, размер, расположение и глубину поражения, а также риск развития злокачественных изменений внутри поражения.
Гигантский врожденный меланоцитарный невус
Единственным определенным показанием к операции по поводу гигантского врожденного меланоцитарного невуса является развитие внутри него меланомы [2].
Малый врожденный невус
Если маленький врожденный невус растет с той же скоростью, что и ребенок, и не меняется никаким другим образом, обычно не удаляют его, пока ребенок не станет достаточно взрослым, чтобы взаимодействовать с ним. инъекции местного анестетика, обычно в возрасте от 10 до 12 лет. Даже в этом случае удаление не обязательно.
Причины для хирургического удаления могут включать:
- Некрасивый внешний вид
- Затруднения при наблюдении за родинкой (например, волосистой части головы, спины)
- Недавнее изменение в очаге поражения (потемнение, опухоль, увеличение размеров)
- Внешний вид похож на меланому (неправильная форма, пестрая окраска).
Профилактическое хирургическое удаление родинок
Перед профилактическим хирургическим удалением родинок следует учитывать следующие факторы.
- Профилактическое удаление небольшого поражения может быть отложено до тех пор, пока пациент не станет достаточно взрослым, чтобы сделать осознанный выбор [3].
- Врожденные меланоцитарные невусы малого или среднего размера имеют низкий риск развития злокачественных изменений.
- Нерегулярные, бугристые или толстые поражения или поражения, которые трудно оценить клинически, могут иметь более низкий порог для рассмотрения хирургическим вмешательством, чтобы не пропустить меланому.
- 50% меланом, диагностированных у людей с гигантскими врожденными меланоцитарными невусами, возникают на другом участке тела, например, в центральной нервной системе [2]. Поэтому хирургическое удаление очага поражения не может исключить риск меланомы.
- Большие или гигантские меланоцитарные образования могут быть слишком большими для полного удаления.
- При больших поражениях может потребоваться кожный лоскут или трансплантат для закрытия хирургического дефекта.
Осложнения после операции
Осложнения, которые могут возникнуть после операции, включают:
Другие варианты лечения врожденного меланоцитарного невуса
Дермабразия
Дермабразия позволяет частично удалить большой врожденный невус; могут сохраняться более глубокие клетки невуса.Дермабразия может осветлить цвет невуса, но не может уменьшить рост волос внутри него. Это может вызвать рубцевание.
Тангенциальное (бритвенное) иссечение
Тангенциальное или бритвенное иссечение использует лезвие для удаления верхних слоев кожи (эпидермиса и верхней дермы). Это может уменьшить пигментацию, но поражение не может быть удалено полностью. Иссечение после бритья может привести к образованию значительных рубцов.
Химический пилинг
Химический пилинг с использованием трихлоруксусной кислоты или фенола может облегчить пигментацию поверхностного (поверхностного) врожденного невуса, расположенного в верхних слоях кожи.
Лазерная абляция
Лазерное лечение рассматривается, если хирургическое вмешательство невозможно. Они могут привести к осветлению поражения. Подходящие устройства включают:
Методы, которые приводят к частичному удалению врожденного невуса, могут затруднить оценку поражения во время длительного наблюдения [2].
Родинок (Врожденные меланоцитарные невусы)
Причина
Все родинки, включая врожденные, состоят из «меланоцитов».«Это клетки, которые придают коже ее цвет (пигмент). Эти клетки в разной степени присутствуют во всех типах и цветах кожи. В врожденных меланоцитарных невусах таких клеток больше, что делает кожу более темной. Неизвестно, что вызывает их образование, но подозревается генетическая причина.Симптомы
Врожденные меланоцитарные невусы обычно не имеют симптомов. Иногда могут чесаться более крупные.
Если появляется боль, сильный или постоянный зуд, кровотечение или образование корок, обратитесь к врачу вашего ребенка.
Лечение
Большинство врожденных меланоцитарных невусов не нуждаются в лечении.
Проверяйте родинок каждый месяц. Следите за любыми изменениями в внешнем виде родинки. Может быть полезно сфотографировать родинки с помощью смартфона или цифровой камеры, чтобы вы могли определить, произошли ли какие-либо изменения.
Если есть какие-либо изменения, такие как участки кровотечения или корки, новые неровности, участки, меняющие цвет, новая боль или зуд, изменение формы или быстрое изменение размера, попросите ребенка обратиться к врачу.Ваш врач может предложить сделать забор образцов или биопсию кожи. Обычно это делается в офисе и занимает не более нескольких минут. Для некоторых врожденных невусов может быть рекомендовано полное удаление. Это может потребовать общей анестезии у детей младшего возраста или у любого ребенка, который боится или беспокоится о процедуре.
Учитывая небольшой риск развития меланомы с врожденным меланоцитарным невусом, семья может выбрать полное удаление. Это также может быть рекомендовано, если невус:
- В труднодоступных местах, например на коже черепа или ягодицах
- У ребенка с сильным беспокойством или беспокойством по поводу появления врожденного меланоцитарного невуса
- Очень необычный внешний вид
Удаление родинки требует хирургического вмешательства.Хотя удаление родинки значительно снизит вероятность меланомы, после нее останется шрам. Это следует учитывать при принятии решения об удалении или отказе от него. Не существует лазеров или других методов лечения, которые можно было бы безопасно использовать для удаления меланоцитарных невусов.
Когда звонить врачу
Позвоните своему врачу, если с врожденным мелантитическим невусом развиваются какие-либо из следующих изменений:
- Изменение цвета
- Изменение формы
- Быстрое увеличение размера
- Зуд или боль
- Кровотечение или корка
- Новые возвышенности или неровности
Родинка (врожденный меланоцитарный невус) у младенца или ребенка: состояние, лечение и фотографии для родителей — обзор
52631 32 Информация для Младенец подпись идет сюда…Изображения невуса, врожденного меланоцита
Обзор
Родинка (врожденный меланоцитарный невус, CMN) — это родинка, которая присутствует при рождении или вскоре после этого. Врожденный меланоцитарный невус — один из распространенных типов родинок, вызванный скоплением цветных (пигментных) клеток в коже, а иногда и в более глубоких тканях.
Риск превращения всех родинок в раковую (злокачественную) родинку составляет 2–5% в течение жизни, которая называется меланомой.Этот риск выше у детей с гигантским (более 20 см или около 8 дюймов) врожденным меланоцитарным невусом.
Большие родинки на голове или позвоночнике редко могут быть связаны с проблемами нервной системы.
Кто в опасности?
Большинство детей рождаются без родинок, но постепенно они приобретают их с возрастом и на солнце. Врожденные родинки, то есть «рожденные с», наблюдаются примерно в 1–2% рождений. Нет никаких расовых или гендерных различий.
Признаки и симптомы
Врожденные меланоцитарные невусы — коричневые или черные, обычно выпуклые пятна или пятна, которые присутствуют при рождении или вскоре после него (до 1 года). Обычно они одиночные, но могут быть множественными и иметь размер от 1 см до 20 см (повреждения от купального костюма или одежды покрывают большие участки тела). Более мелкие, так называемые, сателлитные поражения иногда связаны с большими поражениями.
Наиболее частыми местами появления этих родинок являются ягодицы, бедра и туловище, но поражения могут возникать на лице и конечностях и, реже, на ладонях, подошвах и волосистой части головы.
Изменение толщины, цвета и состава волос происходит в детстве и подростковом возрасте. В более зрелом возрасте они могут фактически потускнеть до светло-коричневого.
Рекомендации по уходу за собой
Никаких действий или других ограничений не требуется. Однако используйте солнцезащитную одежду (и крем для загара после 1 года) и покрытие для макияжа, если это необходимо по косметическим причинам.
Когда обращаться за медицинской помощью
Любого ребенка с родинкой должен проверить хотя бы один врач.Если врач рекомендует только наблюдение, наблюдайте за ним всю жизнь на предмет любых изменений размера (кроме медленного роста ребенка), формы или цвета, а также любых изменений поверхности (плоские участки, которые становятся более приподнятыми).
Лечение, которое может назначить ваш врач
Биопсия кожи может быть сделана при подозрении на злокачественное изменение родинки.
Врожденные меланоцитарные невусы малого и среднего размера (менее 20 см или около 8 дюймов) часто наблюдаются, а не удаляются хирургическим путем.В дополнение к наблюдению за родинкой на предмет любых изменений, можно сделать фотографии, чтобы задокументировать и проследить возможные изменения в родинке.
Может потребоваться консультация дерматолога и дальнейшая консультация пластического хирурга. Удаление может быть желательным по косметическим причинам.
В идеале гигантские врожденные меланоцитарные невусы (более 20 см) удаляются хирургическим путем, чтобы снизить риск злокачественных изменений, хотя это не всегда возможно. Если родинок много, они поражают голову или позвоночник, может быть предложена консультация невролога.
Надежные ссылки
MedlinePlus: РодинкиКлиническая информация и дифференциальный диагноз невуса, врожденного меланоцита
Список литературы
Болонья, Жан Л., изд. Дерматология , стр 1782-1785. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 884-893. Нью-Йорк: Макгроу-Хилл, 2003.
.Что такое большой врожденный меланоцитарный невус?
Есть так много вопросов по поводу Большой врожденный меланоцитарный невус (CMN).Что такое большой невус? С какими медицинскими проблемами сталкиваются люди с CMN? А как насчет самооценки … как я могу справиться с людьми, которые смотрят, указывают или что еще хуже? Какая работа проводится для поиска лекарства или профилактики CMN? У этого списка нет конца.
Nevus Outreach, Inc. предоставила эти страницы, чтобы помочь вам найти нужные ответы. Если у вас есть вопросы, которые мы здесь не рассматриваем, мы хотим услышать от вас. Пожалуйста, свяжитесь с нами и дайте нам знать, как мы можем лучше обслуживать сообщество невусов.Загрузите нашу брошюру здесь.
Подробнее
Дополнительные сведения см. На перечисленных ниже страницах. Не видите то, что ищете? Свяжитесь с нами, и мы будем рады ответить на любые ваши вопросы.
Что такое большой / гигантский врожденный меланоцитарный невус?
Большой врожденный меланоцитарный невус … что это вообще значит? Мы разбиваем отдельные термины, чтобы помочь вам разобраться в медицинском жаргоне. Продолжить чтение »
Часто задаваемые вопросы о CMN
Вот ответы на вопросы, которые нам чаще всего задают о больших врожденных меланоцитарных невусах.Наша цель — предоставить вам необходимую информацию о больших / гигантских врожденных меланоцитарных невусах. Продолжить чтение »
Медицинские проблемы, связанные с большой CMN
Одной из основных медицинских проблем для людей с большой CMN является отсутствие точной информации, предоставляемой многими профессионалами. Поскольку это редкое заболевание, большинство врачей никогда не сталкивались с большими врожденными меланоцитарными невусами (LCMN). Дезинформация часто встречается чаще, чем нет, и многим новым родителям дают неверный и часто пугающий прогноз или просто не предоставляют информацию вообще.Продолжить чтение »
Психологические проблемы, связанные с CMN
Наличие родинки, которая покрывает значительную часть вашего тела, может быть сложной задачей. Видимые большие родинки или родимые пятна необычны и заметны. Они определенно выглядят «по-другому» и особенно привлекают внимание, когда видны на лице. Другие люди иногда реагируют, не учитывая, как они относятся к человеку с CMN или их родителям. Продолжить чтение »
Глоссарий терминов CMN и невусов
Это руководство было разработано, чтобы помочь вам понять терминологию, с которой вы можете столкнуться в отношении больших / гигантских врожденных меланоцитарных невусов (CMN) и нейрокожного меланоцитоза (NCM).В нем кратко определяется техническая терминология, используемая врачами и медицинскими работниками, на простом языке. Продолжить чтение »
Варианты лечения
В двух словах — волшебных ответов нет. Несмотря на то, что врачи ежедневно удаляют небольшие родинки с хорошими результатами, при большом невусе требуется гораздо больше. Продолжить чтение »
Удаление невуса
Есть несколько причин, по которым пациенты иногда решают пройти удаление большого невуса.В большинстве случаев первостепенными причинами для удаления врожденного пигментного невуса являются, во-первых, снижение риска меланомы, а во-вторых, улучшение внешнего вида, что может иметь фундаментальное значение для улучшения общего психосоциального состояния пациента. Продолжить чтение »
Классификация CMN
Другие ресурсы Nevus
Есть ряд других организаций, которые разделяют аспекты того, что мы делаем вместе с нами. Вот их список со ссылками на их веб-сайты… Продолжить чтение »
Врожденные невусы: история болезни, патофизиология, этиология
Фараби Б., Акай Б.Н., Голдуст М., Воллина Ю., Атак М.Ф., Рао Б.Врожденные меланоцитарные невусы: современный обзор. Австралас Дж. Дерматол . 2021 16 февраля. [Medline].
Clemmensen OJ, Kroon S. Гистология «врожденных особенностей» ранних приобретенных меланоцитарных невусов. Дж. Акада Дерматол . 1988 октября 19 (4): 742-6. [Медлайн].
Krengel S, Hauschild A, Schafer T. Риск меланомы врожденных меланоцитарных невусов: систематический обзор. Br J Дерматол . 2006 июл.155 (1): 1-8.[Медлайн].
Волейникова Ю., Байцова В., Суловская Л., Гейерова М., Бурьянкова Е., Яросова М. и др. Метастазы злокачественной меланомы в костный мозг в детском возрасте, возникающие при врожденном меланоцитарном невусе. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub . 2016 г., 1 апреля [Medline].
Маганья М., Санчес-Ромеро Е., Магана П., Бек-Магана А, Маганья-Лозано М. Врожденный меланоцитарный невус: две клинико-патологические формы. Ам Дж. Дерматопатол .2014 19 августа [Medline].
Ансарин Х, Солтани-Арабшахи Р., Мехреган Д., Шаянфар Н., Солтанзаде П. Гигантский врожденный меланоцитарный невус с нейрофибромоподобными изменениями и оккультной расщелиной позвоночника. Инт Дж Дерматол . 2006 ноябрь 45 (11): 1347-50. [Медлайн].
Cruz MA, Cho ES, Schwartz RA, Janniger CK. Врожденный нейрокожный меланоз. Кутис . 1997 Октябрь 60 (4): 178-81. [Медлайн].
Silfen R, Skoll PJ, Hudson DA.Врожденные гигантские волосатые невусы и нейрофиброматоз: значение их общего происхождения. Пласт Реконстр Сург . 2002 Октябрь 110 (5): 1364-5. [Медлайн].
Крамер С.Ф. Путь дифференцировки меланоцитов в врожденных меланоцитарных невусах: теоретические соображения. Педиатр Патол . 1988. 8 (3): 253-65. [Медлайн].
Ваэлчи Р., Уильямс Дж., Коул Т., Даттани М., Хиндмарш П., Кеннеди Н. и др. Рост и гормональный профиль у детей с врожденными меланоцитарными невусами. Br J Дерматол . 2015 19 августа [Medline].
Кинслер В.А., Абу-Амеро С., Бадд П., Джексон И.Дж., Ринг С.М., Нортстоун К. и др. Генотип рецептора меланокортина-1 зародышевой линии связан с серьезностью кожного фенотипа в врожденных меланоцитарных невусах: роль MC1R в развитии плода человека. Дж Инвест Дерматол . 2012 10 мая. [Medline].
Rokitansky J. Ein ausgezeichneter Fall von Pigment-mal mit ausgebreiteter Pigmentierung der inneren Hirn- und Ruchenmarkshaute. Allg Wien Med Z . 1861. 6: 113-6.
Kadonaga JN, Frieden IJ. Нейрокожный меланоз: определение и обзор литературы. Дж. Акада Дерматол . 1991 Май. 24 (5, п.1): 747-55. [Медлайн].
Blokx WA, van Dijk MC, Ruiter DJ. Молекулярная цитогенетика кожных меланоцитарных поражений — диагностические, прогностические и терапевтические аспекты. Гистопатология . 2010 Январь 56 (1): 121-32. [Медлайн].
Кинслер В.А., Томас А.С., Исида М., Булстроуд Н.В., Лафлин С., Хинг С. и др.Множественные врожденные меланоцитарные невусы и нейрокожный меланоз вызываются постзиготическими мутациями в 61 кодоне NRAS. Дж Инвест Дерматол . 2013 Сентябрь 133 (9): 2229-36. [Медлайн]. [Полный текст].
Старк MS. Большие-гигантские врожденные меланоцитарные невусы: выход за рамки мутаций NRAS. Дж Инвест Дерматол . 2019 апр. 139 (4): 756-759. [Медлайн].
Bastian BC, Xiong J, Frieden IJ, et al. Генетические изменения новообразований, возникающих при врожденных меланоцитарных невусах: различия между узловыми пролиферациями и меланомами. Ам Дж. Патол . 2002 Октябрь 161 (4): 1163-9. [Медлайн].
Wu PA, Mancini AJ, Marghoob AA, Frieden IJ. Одновременное возникновение детской гемангиомы и врожденного меланоцитарного невуса: совпадение или реальная связь ?. Дж. Акада Дерматол . 2008 фев. 58 (2 доп.): S16-22. [Медлайн].
Монтеагудо Б., Лабандейра Дж., Асеведо А. и др. Распространенность и клинические особенности врожденных меланоцитарных невусов у 1000 испанских новорожденных. Actas Dermosifiliogr . 2011 Март 102 (2): 114-120. [Медлайн].
Rhodes AR, Wood WC, Sober AJ, Mihm MC Jr. Злокачественная меланома непидермального происхождения, связанная с гигантским врожденным неоклеточным невусом. Пласт Реконстр Сург . 1981 июнь 67 (6): 782-90. [Медлайн].
Бетт Б.Дж. Крупные или множественные врожденные меланоцитарные невусы: меланома кожи встречается у 1008 человек. Дж. Акада Дерматол . 2005 Май.52 (5): 793-7. [Медлайн].
Hale EK, Stein J, Ben-Porat L, et al. Связь меланомы и нейрокожного меланоцитоза с крупными врожденными меланоцитарными невусами — результаты из реестра NYU-LCMN. Br J Дерматол . 2005 Март 152 (3): 512-7. [Медлайн].
Viana ACL, Goulart EMA, Gontijo B, Bittencourt FV. Проспективное исследование пациентов с большими врожденными меланоцитарными невусами и риском меланомы. Бюстгальтеры Dermatol .2017 март-апрель. 92 (2): 200-205. [Медлайн].
Ловетт А., Маари С., Декари Дж. С. и др. Большие врожденные меланоцитарные невусы и нейрокожный меланоцитоз: опыт одного педиатрического центра. Дж. Акада Дерматол . 2009 ноябрь 61 (5): 766-74. [Медлайн].
Tcheung WJ, Bellet JS, Prose NS, Cyr DD, Nelson KC. Клинические и дерматоскопические особенности 88 невусов на коже черепа у 39 детей. Br J Дерматол . 2011 17 марта [Medline].
Chuah SY, Tsilika K, Chiaverini C, Fontas E, Ortonne JP, Lacour JP, et al.Дермоскопические особенности врожденных акральных меланоцитарных невусов у детей: проспективное сравнительное и катамнестическое исследование. Br J Дерматол . 2014 16 июня [Medline].
Ковалишин И., Браун Р., Маргуб А. Врожденные меланоцитарные невусы. Австралас Дж. Дерматол . 2009 ноябрь 50 (4): 231-40; викторина 241-2. [Медлайн].
Welfringer-Morin A, Pinto G, Baujat G, Vial Y, Hadj-Rabia S, Bodemer C, et al. Гипофосфатемический рахит: редкое осложнение синдрома врожденного меланоцитарного невуса. Педиатр дерматол . 2020 10 марта. [Medline].
Заенглейн А.Л., Хайнц П., Камино Х., Зисблатт М., Орлов С.Дж. Врожденный невус шпица, клинически имитирующий меланому. Дж. Акада Дерматол . 2002 Сентябрь 47 (3): 441-4. [Медлайн].
Phadke PA, Rakheja D, Le LP, Selim MA, Kapur P, Davis A, et al. Пролиферативные узелки, возникающие в врожденных меланоцитарных невусах: гистологический, иммуногистохимический и молекулярный анализ 43 случаев. Ам Дж. Сург Патол . 2011 г. 22 марта. [Medline].
Flux K, Hartschuh W. Врожденный невус веретенообразных клеток с необычной трансформацией: пролиферативный узелок или меланома ?. Акта Дерм Венереол . 2012 Март 92 (2): 152-5. [Медлайн].
Амброс Т., Фуриан Р., Риккарди Ф. Развитие двух различных злокачественных новообразований у пациента с большим врожденным меланоцитарным невусом. Педиатр дерматол . 2011 ноябрь-декабрь. 28 (6): 729-31.[Медлайн].
Снайдер JA, Khozeimeh N, Reyes C, Qureshi FG. Доброкачественное новообразование крестцово-копчикового отдела, возникающее при рождении из гигантского врожденного меланоцитарного невуса. Дж. Педиатр Хирургия . 2012 Февраль 47 (2): 408-11. [Медлайн].
Ганадан А., Юсефи Т., Камьяб-Хесари К., Ажари В., Насими М. Распространенность и основные детерминанты мутации BRAF V600E при диспластических и врожденных невусах. Иран Дж. Патол . 2021 Зима. 16 (1): 51-56. [Медлайн].
Etchevers HC, Rose C, Kahle B, Vorbringer H, Fina F, Heux P и др. Гигантский врожденный меланоцитарный невус с сосудистой мальформацией и эпидермальными кистами, связанный с соматической активирующей мутацией в BRAF. Пигментная клетка Melanoma Res . 2018 май. 31 (3): 437-441. [Медлайн].
Пампена Р., Лай М., Пиана С., Лаллас А., Пеллакани Г., Лонго С. Меланома, связанная с невусом: факты и противоречия. G Итал Дерматол Венереол .2020 Февраль 155 (1): 65-75. [Медлайн].
Бергман Р., Бен-Аруш М.В., Бар-Шалом Р., Гильбоа М., Саймон Э., Хершковиц Д. и др. Глубоко проникающая врожденная меланоцитарная опухоль лица с поражением костей и ипсилатеральной слепотой. Ам Дж. Дерматопатол . 2014 12 сентября [Medline].
Changchien L, Dusza SW, Agero AL, et al. Возрастные и локальные вариации дерматоскопических паттернов врожденных меланоцитарных невусов: помощь в точной классификации и оценке меланоцитарных невусов. Арка Дерматол . 2007 августа 143 (8): 1007-14. [Медлайн].
Полуботу С., Макгуайр Н., Аль-Олаби Л., Бэрд В., Булстроуд Н., Чалкер Дж. И др. Имеет ли значение ген? Связи генотип-фенотип и генотип-результат в врожденных меланоцитарных невусах. Br J Дерматол . 2020 Февраль 182 (2): e55-e84. [Медлайн].
Марк GJ, Михм MC, Liteplo MG, Рид Р.Дж., Кларк WH. Врожденные меланоцитарные невусы мелано-швейного типа. Клинические, гистологические и ультраструктурные исследования. Хум Патол . 1973, 4 сентября (3): 395-418. [Медлайн].
Родос АР, Сильверман Р.А., Харрист Т.Дж., Мельски Дж.В. Гистологическое сравнение врожденных и приобретенных невомеланоцитарных невусов. Арка Дерматол . 1985 Октябрь 121 (10): 1266-73. [Медлайн].
Эверетт MA. Гистопатология врожденных пигментных невусов. Ам Дж. Дерматопатол . 1989 г., 11 (1): 11-2. [Медлайн].
Gassenmaier M, Häfner HM, Hahn M, Kofler L, Wagner NB, Forchhammer S.Гистологические и иммуногистохимические изменения врожденных меланоцитарных невусов с возрастом. Ам Дж. Дерматопатол . 2021, 12 января [Medline].
Берг П., Линделоф Б. Врожденные невоцитарные невусы: наблюдение за образцом из шведского регистра рождений в отношении этиологических факторов, дискомфорта и скорости удаления. Педиатр дерматол . 2002 июль-авг. 19 (4): 293-7. [Медлайн].
Stanganelli I, Ascierto P, Bono R, De Giorgi V, Pimpinelli N, Chiarion-Sileni V, et al.Ведение малых и средних врожденных невусов: общенациональное исследование в Италии. Дерматология . 2013. 226 Прил. 1: 7–12. [Медлайн].
Маргулис А, Адлер Н, Бауэр Б.С. Врожденные меланоцитарные невусы век и периорбитальной области. Пласт Реконстр Сург . 2009 Октябрь 124 (4): 1273-83. [Медлайн].
Hoffman D, Ratner D. Диагностика и лечение изменяющегося врожденного меланоцитарного невуса. Кожаный .2006 сентябрь-октябрь. 5 (5): 242-5. [Медлайн].
Mutti LA, Mascarenhas MRM, Paiva JMG, Golcman R, Enokihara MY, Golcman B. Гигантские врожденные меланоцитарные невусы: 40-летний опыт применения техники серийного иссечения. Бюстгальтеры Dermatol . 2017 март-апрель. 92 (2): 256-259. [Медлайн].
Criscito MC, Correa LM, Кошенков В.П., Фироз Б.Ф. Рецидивирующие невусы в кожном трансплантате после удаления гигантского врожденного меланоцитарного невуса. Дерматол Сургут .2016 г. 25 мая. [Medline].
Гу Ц, Ван XX, Ло X, Лю Ф, Чжоу XY, Ян Дж и др. Альтернативная стратегия лечения гигантских врожденных меланоцитарных невусов с эпидермисом и поверхностной дермой поражений. Медицина (Балтимор) . 2018 января 97 (4): e9725. [Медлайн].
Уорнер ПМ, Якубов К.П., Каган Р.Дж., Бойс С., Уорден Г.Д. 18-летний опыт лечения врожденных невомеланоцитарных невусов. Энн Пласт Сург . 2008 Март.60 (3): 283-7. [Медлайн].
Demirseren ME, Ceran C, Demirseren DD. Лечение врожденного меланоцитарного невуса на лбу с помощью техники немедленного расширения тканей: трехлетнее наблюдение. Педиатр дерматол . 2012 г. 3 февраля. [Medline].
De Raeve LE, Roseeuw DI. Кюретаж гигантских врожденных меланоцитарных невусов у новорожденных: десятилетие спустя. Арка Дерматол . 2002 Июль 138 (7): 943-7. [Медлайн].
Мишель Дж. Л., Кайе-Шомель Л.[Лечение гигантского врожденного невуса импульсным CO2-лазером высокой энергии]. Арх Педиатр . 2001 8 ноября (11): 1185-94. [Медлайн].
Мишель JL. Лазерная терапия гигантских врожденных меланоцитарных невусов. Eur J Dermatol . 2003 янв-фев. 13 (1): 57-64. [Медлайн].
Рейнольдс Н., Кинили Дж., Мерсер Н. Лазерная дермабразия на углекислом газе для гигантских врожденных меланоцитарных невусов. Пласт Реконстр Сург . 2003 июн. 111 (7): 2209-14.[Медлайн].
Chong SJ, Jeong E, Park HJ, Lee JY, Cho BK. Лечение врожденных невомеланоцитарных невусов углекислотным и александритовым лазером с модуляцией добротности. Дерматол Сургут . 2005 Май. 31 (5): 518-21. [Медлайн].
Lapiere K, Ostertag J, Van De Kar T, Krekels G. Новорожденный с гигантским врожденным невусом: новый вариант лечения эрбиевым лазером: YAG. Br Дж Пласт Сург . 2002 июл.55 (5): 440-2. [Медлайн].
Kono T, Ercocen AR, Kikuchi Y, Isago T, Honda T, Nozaki M.Гигантский меланоцитарный невус лечили с помощью комбинированного использования рубинового лазера в нормальном режиме и александритового лазера с модуляцией добротности. Дж Дерматол . 2003 июл.30 (7): 538-42. [Медлайн].
Коно Т., Эркоцен А.Р., Нозаки М. Лечение врожденных меланоцитарных невусов с использованием комбинированного (нормальный режим плюс Q-переключатель) рубинового лазера у азиатов: клинический ответ в зависимости от гистологического типа. Энн Пласт Сург . 2005 Май. 54 (5): 494-501. [Медлайн].
Kono T, Ercocen AR, Chan HH, Kikuchi Y, Nozaki M.Эффективность рубинового лазера в нормальном режиме и комбинированного (нормальный режим плюс модуляция добротности) рубинового лазера в лечении врожденных меланоцитарных невусов: сравнительное исследование. Энн Пласт Сург . 2002 ноябрь 49 (5): 476-85. [Медлайн].
Ким С., Кан У. Лечение врожденных невусов александритовым лазером с модуляцией добротности. Eur J Dermatol . 2005 март-апрель. 15 (2): 92-6. [Медлайн].
Masnari O, Neuhaus K, Aegerter T, Reynolds S, Schiestl CM, Ladolt MA.Предикторы связанного со здоровьем качества жизни и психологической адаптации у детей и подростков с врожденными меланоцитарными невусами: анализ отчетов родителей. Дж. Педиатр Психол . 2019 26 марта. [Medline].
Маклахлан WWG. Обширная пигментация головного мозга, связанная с пигментными пятнами кожи. J Med Res . 1913. 29: 433-47.
Паттерсон В. М., Лефковиц А., Шварц Р. А., Ламберт В. К., Рао Б. К.. Меланома у детей. Кутис . 2000 Май. 65 (5): 269-72, 275. [Medline].
Neuhaus K, Landolt M, Vojvodic M, Böttcher-Haberzeth S, Schiestl C, Meuli M, et al. Хирургическое лечение детей и молодежи с врожденными меланоцитарными невусами: собственные мнения и мнения доверенных лиц. Педиатр Хирург Инт . 2020 Апрель, 36 (4): 501-512. [Медлайн].