Мастопатия у женщин — симптомы и причины проявления, способы лечения и профилактики
Понятие «мастопатия» включает в себя около 30 видов заболевания. Оно объединяет морфологические изменения. Некоторые из них часто присутствуют одновременно. В медицине название используется для обозначения различных доброкачественных образований в груди. Различаются между собой клиническими проявлениями, а также гистоморфологической структурой. Мастопатия у женщин чаще всего возникает из-за нарушения уровня гормонов.
Причины возникновения заболевания
Нет четкой уверенности, какие причины вызывают мастопатию. Однако существуют факторы, провоцирующие ее появление и прогрессию. К ним относятся:
- Нахождение под солнцем без бюстгальтера.
- Поздние роды.
- Длительные перенапряжения и стрессы.
- Нерегулярная половая жизнь.
- Болезни половых органов.
- Вредные привычки: курение и алкоголь.
- Сильные травмы молочной железы.
- Плохая экологическая ситуация.
- Наследственность.
Отдельно друг от друга фиброзная и кистозные мастопатии можно встретить довольно редко. Зачастую ставят диагноз диффузная мастопатия с уточнением, каких образований больше.
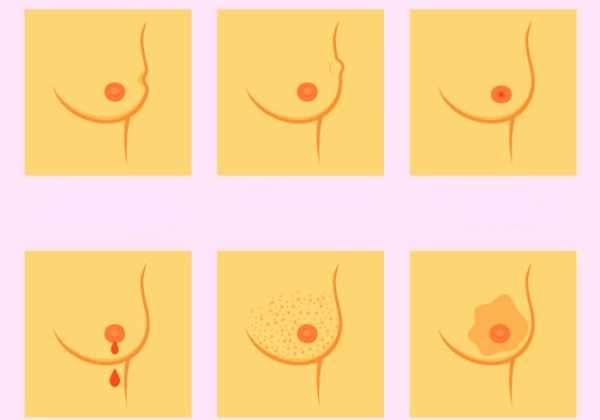
Виды диффузной мастопатии
Как правило, данный вид заболевания затрагивает обе груди. У него есть свои симптомы, к которым относятся:
- из сосков могут быть выделения, прозрачные или окрашенные;
- отечность;
- в груди присутствуют уплотнения, прощупываемые во время пальпации;
- молочная железа болит;
- чрезмерная чувствительность.
Диффузная мастопатия относят к опасным видам заболевания, так как со временем возрастает тенденция к озлокачествлению.
Заболевание можно различить по типу поражения молочных желез. Выделяют 3 вида:
- Кистозная. Типично при данном виде присутствие нескольких кист небольших размеров.
- Фиброзная. Выражается в изменении соединительной ткани.
- Фиброзно-кистозная – вид при котором есть кисты и разрастание соединительной ткани одновременно.
Наиболее опасная из них – мастопатия смешанного вида.
Лечение обычно долгое, зачастую малоэффективное. Симптоматика при этом может быть разной степени интенсивности.
Фиброзная мастопатия
Типично наличие нескольких уплотнений, выделения из сосков и их зуд. Если выделения серовато-зеленого цвета, это значит, что в организме идет воспалительный процесс или есть опухоль. Иногда присутствуют боли разной степени интенсивности. Уплотнения небольшие по размерам, не спаяны с кожей и легко двигаются.
Чаще всего фиброзную мастопатию диагностируют у молодых девушек до 30 лет. Основным фактором является наследственность или нарушение гормонального фона. Рекомендуется придерживаться диеты. Из рациона нужно исключить кофе, чай и алкоголь. Также требуется сократить прием мяса и убрать еду, в которой содержится много йода.
При такой форме болезни может появиться фиброаденома. Это доброкачественное образование круглой формы и подвижное. Часто оно появляется у беременных в связи с изменениями в гормонах.
У образования есть две формы: диффузная и локальная. При диффузной части имеют крупный размер и располагаются рядом друг с другом. При локальной у каждой части разный вид, расположены они неравномерно, не имеют точных очертаний.
Кистозная
Кисты – круглые уплотнения различных размеров. Может встречаться как одна, так и несколько. Появляются из-за нарушения уровня гормонов, травм, генетики, а также из-за абортов.
Киста – плотное образование, внутри которого жидкость, а вокруг – соединительная ткань. При мелко кистозной мастопатии обнаружить опухоли можно только с помощью ультразвука. Типичным симптом данного вида заболевания является чувство опухлости груди и боль. При воспалении может быть повышена температура, наблюдаются выделения из сосков. Подмышками увеличиваются лимфатические узлы, иногда вызывая болезненные ощущения.
Фиброзно-кистозная
Часто встречающимся и самым опасным является данный вид, называемый еще смешанным. При таком заболевании сложно подбирать лекарства. Встречается у женщин за 30. Однако наиболее часто его можно встретить после наступления менопаузы.
Узловая
Отличается частичным изменением в тканях груди. У узлов четкие контуры, не спаянные с тканями. Заболевание может охватывать обе железы или находиться с одной стороны.
Встречаются два вида узловой мастопатии: пролиферативный и не пролиферативный.
Возникновение узлов бывает из-за нарушения процесса деления клеток. В результате сбоя происходит их разрастание.
Серьезные осложнения встречаются при пролиферативном виде заболевания. Поэтому данная болезнь требует оперативного лечения. Хирургический метод применяется, когда или узлов много, или они большие. Гистологическому исследованию подвергаются все удаленные образования, чтобы убедиться в отсутствии злокачественных клеток.
При своевременном обнаружении заболевания, лечение часто бывает эффективным. В данной форме болезни также может встречаться фиброаденома. Избавиться можно только вырезав ее. Чаще всего находят образования у женщин 30-50 лет.
Диагностика
Один из наиболее действенных и рекомендуемых способов вовремя обнаружить отклонение – это пальпация, само осмотр. Грудь необходимо полностью оголить. Левая рука кладется за голову, правая рука дотрагивается до левой молочной железы. Удобней всего это делать подушечками пальцев. Касание должны быть аккуратные, ни один участок нельзя пропускать. Затем левая рука поднимается и также проводится осмотр. Потом меняются руки. Осмотр проводят в стоячем и лежачем положении.
Внимание! стоит уделить и внешнему виду груди. Нужно посмотреть, не образовалась ли нигде апельсиновая корка (как при целлюлите). Соски должны быть нормального цвета, не увеличенные, не втянутые. Нужно проверить, нет ли из них выделений.
В медицине используется несколько видов инструментального исследования.
Один из них – биоконтрастная маммография. Это рентген, лучше всего который проводить в первой половине цикла. Делается 2 снимка: сбоку и спереди. Является информативным и специфичным исследованием.
Для постановки диагноза используют ультразвуковой аппарат. При фиброзно-кистозных патологиях изменяется эхогенность структур ткани желез, что хорошо видно на ультразвуковом исследовании.
Благодаря МРТ можно определить зоны изменения температуры тканей. Диафаноскопия позволяется просветить железу. Образование при данном методе выглядит как черное пятно. Дуктография помогает изучить млечные протоки. Контрастное вещество вводится в сосок, затем делают рентген. Там, где контрастного вещества мало, и расположены образования.
Пневмокистография заключается во вводе воздуха через иглу в железу. Это расправляет стенки и позволяет под контролем УЗИ исследовать их на наличие образований. Когда находят узел, берут биопсию. Образец ткани отделяется от образования с помощью тонкой иголки. Далее отправляется на гистологическое исследование.
Если нужно выяснить причину заболевания, сдаются анализы на уровень гормонов. Дополнительные исследования, цитология и кольпоскопия влагалища позволяют сделать выводы о гормональном фоне.
В некоторых случаях проверяется присутствие аутоантител для подтверждения или опровержения аутоиммунного тиреоидита щитовидной железы. Проводят УЗИ и исследования других органов. Для исключения проблем с иммунными и обменными отклонениям кровь сдается на биохимический анализ.
Лечение
Лечение мастопатии у женщин может быть разным в зависимости от вида заболевания, количества и типа образований. Применяется гормональная, негормональная терапия, мази, таблетки и капли, а также хирургическое вмешательство.
Хирургическое вмешательство
Врачи настороженно относятся к хирургическому способу лечения. Действительно, опухоль можно вырезать. Однако причины заболевания не устраняются и велика вероятность появления новых образований.
Хирургическое вмешательство рекомендуется применяют при узловой мастопатии, множестве микрокальцинатов, папилломах внутри протоков, разрастании эпителия, а также когда есть кисты с геморрагическим содержим. Удаление связано с риском возникновения рака.
Вырезается пораженный участок. В ходе операции делается гистологическое исследования. Если находят злокачественные клетки, объем удаленной железы может быть увеличен. Когда в железе есть папилломы внутри протока, множество кист или узлов, проводится расширенная резекция (вырезается пораженный участок и близлежащие ткани) или же полное удаление органа.
После хирургического вмешательства рекомендуется наблюдение в диспансере и консервативная терапия. Если в процессе гистологии были обнаружены атипичные клетки, назначается химиотерапия.
Таблетки
Таблетки – наиболее популярная и легкая форма употребления лекарств. Их удобно пить, носить с собой в случае необходимости.
Мастодинон
Таблетки светло-кремового цвета. Пачки по 3 или 6 блистеров, в каждом по 20 таблеток. Гомеопатическое средство, в состав которого входят стеблелист, фиалка, прутняк, лилия тигровая, цикламен.
При мастопатии появление новых образований вызывает пролактин. Мастодинон подавляет выработку пролактина. Это помогает бороться с возникновением опухолей.
Циклодинон
Препарат из растительных веществ, основное из них – экстракт плодов обыкновенного прутняка. Компонент воздействует на нейроны головного мозга. Экстракт выступает как медиатор, тормозящий нервные цепочки. За счет этого уменьшается активность некоторых участков головного мозга.
За счет уменьшения количества пролактина полностью или частично восстанавливается соотношение между гестагенами и эстрогенами. Спустя какое-то время ослабевают симптомы мастопатии, новые образования не появляются.
Препарат действует медленно, но эффективно. Курс лечения может составлять от 3-4 недель до нескольких месяцев.
Ременс
Ременс – гомеопатическое средство, применяется при нарушениях менструального цикла, климаксе. Назначается, в том числе и при болезнях половых органов, которые вызваны воспалением.
Мази от мастопатии
Все мази при мастопатии груди действуют примерно одинаково и направлены на:
- рассасывание образований;
- борьбу с чувством боли и тяжести;
- устранение отеков;
- остановку роста опухолей;
- предотвращение возникновения новых образований.
Помимо индивидуальной непереносимости, у негормональных мазей нет противопоказаний. За счет местного воздействия, такие средства порой более предпочтительны.
Прожестожель
Основное вещество – прогестерон. Он останавливает создание ненужного эстрогена, уменьшает количество пролактина. Благодаря мази пропадает чувство «распирания» груди, исчезают боли.
Мастофит
Натуральное средство, в основе которого лежит вытяжка фукуса и индол-карбинол. Не является лекарственным средством, относится к разряду биологический активных добавок. Применяется в составе комбинированного лечения.
Матофит убирает воспаление и отеки, уменьшает вероятность перерождения доброкачественных клеток в злокачественные, а также нормализует гормональный уровень.
Траумель
Эффективно борется с болезненными ощущениями и воспалением. В составе только натуральные компоненты, которые, помимо всего прочего, улучшают иммунитет и убирают отечность железы. Используется также при переломах и артрозах.
Антибиотики
Назначаются антибиотики при мастопатии у женщин, только когда в организме присутствует воспаление, а также после гнойного мастита. Прием осуществляется по назначению и под наблюдением доктора.
При заболевании применяются 2 группы лекарств:
- Цефалоспорины. Большая группа, в основе лежит 7-аминоцефалоспориновая кислота. Имеют широкий спектр действия. Одни из самых безопасных. Затормаживают структурную основу микробной сетки. Эффективны только в период размножения и роста микробов.
- Пенициллины. Немного токсичны, успешно применяются против многих микроорганизмов. Чаще всего вводят внутримышечно или в вену. Курс приема не менее 5 дней.
Совместно с антибиотиками могут использоваться дополнительные средства для усиления эффекта. Например, часто принимают Вобензим.
Гормональные препараты
Назначаются только после полного гормонального обследования. В таблице ниже приведены группы препаратов и их действие.
| Группа | Название препаратов | Как назначают | Действие |
| Противозачаточные | Овидон, Марвелон, Жанин Регулон. | От полугода до двух лет, девушкам репродуктивного возраста. | Стабилизирует баланс гормонов. |
| Антагонисты ГнРГ | Золадекс, Диферелин, Фирмагон, Бусерелин. | Лечение проводится в течение 4-6 месяцев или дольше. | Уменьшают выработку гонадотропин-рилизинг гормона. Из-за этого уменьшается количество половых гормонов и наступает менопауза. |
| Блокаторы пролактина | Достинекс, Парлодел, Бромкриптин. | В виде таблеток один или два раза в день. | Выписываются при гиперпролактинемии, уменьшают выработку пролактина, воздействуют на рецепторы дофамина. |
| Гормоны щитовидной железы | Трийодтиронин, L-тироксин, Тиреокомб. | Назначаются эндокринологом, доза регулируется врачом, длительность приема чаще всего на всю жизнь. | Уменьшают синтез пролактина и тиреотропного гормона. |
| Гестагены | Дюфастона, Утрожестана, Прожестожель. | Применяются во второй фазе менструального цикла, первые 2 внутрь, третий – наружно. | Уменьшается производство эстрогена, половые гормоны замедляются в гипофизе. Назначаются при гиперэстрогении, когда присутствуют кровотечения и миомы, а также при недостаточности ЛГ. |
| Антиэстрагены | Торемифен, Тамоксифен. | В виде инъекций или таблеток на длительный срок. | Захват эстрогенов рецепторами клеток блокируется, назначают женщинам после наступления менопаузы. |
Негормональные средства
Могут приниматься вместе с гормональными препаратами в составе комплексной терапии. К таким средствам относятся:
- Мамоклам. Снижает риск появления злокачественных образований, помогает рассосать кисты, в своем составе содержит йод. Курс лечения 3 месяца. Дозировка – 1-2 таблетки перед едой 3 раза в день. Имеет противопоказания, к которым относят заболевания щитовидной железы, печени и почек, а также кожи.
- Индинол – натуральное средство, в основе которого лежит экстракт крестоцветных растений. Блокирует рост атипичных клеток. Принимается полгода по 2 капсулы в день.
- Маммолептин. Тонизирует, уменьшает боль. Пьется 2-3 месяца.
- Вобэнзим. Обладает иммуномодулирующим и противовоспалительным действием. Длительность приема – 2-8 недель. Не рекомендуется принимать тем, кто находится на гемодиализе и девушкам с заболеваниями крови.
- Мастиол. Уменьшает число опухолей, устраняет симптомы предменструального синдрома. Принимается 3 раза в день, рассасывается по 5 гранул за раз. Нельзя пить при злокачественных опухолях.
Как видно из списка, негормональные средства помогают не только бороться с опухолями, но и устраняют симптомы.
Применение контрацептивов
Лечение ОК (оральные контрацептивы) возможно не всегда. Оно зависит от вида мастопатии, гормонального фона девушки, а также от наличия или отсутствия других заболеваний. Помимо борьбы с нежелательной беременностью, оральные контрацептивы обладают рядом лечебных эффектов:
- Уменьшают количество появлений новых образований.
- Уменьшают уровень эстрогена.
- Лечат органы репродуктивной системы, что положительно сказывается на состоянии молочных желез.
Если принимать оральные контрацептивы в течение года, риск развития мастопатии уменьшится на 60-70%.
Молодым девушкам чаще всего назначают следующие препараты: «Джес», «Мидиана», «Белара», «Линдинет 20», «Димиа». Перед применением ОК нужно обязательно проконсультироваться с врачом, пройти обследование на гормоны. Применять контрацептивы можно только по назначению врача и под его контролем, самостоятельный прием лекарств недопустим.

Лечение мастопатии народными средствами
В домашних условиях с помощью разных рецептов есть возможность также заняться лечением, для этого подойдут уже проверенные народные средства. Но первым делом надо проконсультироваться у врача.
Компресс из лопуха на ночь
- Нужно взять чистый лист лопуха, хорошо его промыть, смазать мёдом и прилаживать на поражённые участки груди каждую ночь. Процедура длится 5 -7 дней, после чего нужно сделать перерыв 2-3 дня.
- Взять две столовые ложки измельчённого корня лопуха и залить их 2 стаканами кипятка. После чего дать настоятся под крышкой 6-8 часов, процедить и принимать перед едой по 1 ст. ложки, 3 раза в день.
Льняное масло
Можно использовать при мастопатии молочной железы семена и масло льна, это хорошо дополняет весь процесс лечения. Масло льна нормализует гормональный фон у женщин, способствует улучшению аппетита и укрепляет иммунитет. Его можно добавлять в салаты, делать компрессы, но не стоит подвергать температурной обработки (будут потеряны полезные свойства). Суточная норма приёма 3 ст. ложки, также по 1 ст. ложки можно принимать в качестве профилактики лечения. Купить можно в аптеке в виде капсул.
Можно ли кормить грудью при мастопатии?
Кормление грудью – важный и нужный этап для женщины и ее здоровья. Мастопатия не является противопоказанием для этого процесса. Кормление грудью никак не способствуют появлению злокачественных образований. Однако во время кормления рекомендуются осмотр и консультация гинеколога и маммолога.
Профилактика
В качестве профилактики недостаточно употреблять препараты, необходимо будет изменить всю жизнь. Нужно регулярно посещать маммолога и проходить обследование. Достаточно будет одного раза в год, если иного не просит врач.
Необходимо пару раз в месяц проводить осмотр и пальпацию груди, подмышечных впадин. При обнаружении новых образований нужно как можно быстрее записаться к врачу. Такой осмотр является также хорошим массажем и позволить убрать застоявшуюся в груди жидкость.
Внимательно необходимо относиться и к другим заболеваниям, особенно к проблемам с печенью или почками, половыми органами, щитовидной железой. Роды и грудное вскармливание существенно уменьшают риск возникновения мастопатии.
Наличие абортов повышает риск заболевания. Поэтому необходимо подобрать подходящую контрацепцию и заниматься регулярной половой жизнью, которая способствуют поддержанию гормонального фона в норме.
Стрессы, переутомления и чрезмерные нагрузки сказываются негативно не только на мастопатии, но и на организме в целом. Внимание также стоит уделить и белью. Оно не должно сдавливать грудь и мешать притоку крови.
Питание должно быть правильным и включать в себя продукты с содержанием йода. Нужно стараться есть больше овощей и фруктов, меньше жирного, соленого и острого. Помимо йода в продуктах должны содержаться витамин P, D, C и A.
Мастопатия сама по себе не несет угрозы для жизни и осложняет состояние лишь своими симптомами. Однако она требует тщательного наблюдения. Хоть заболевание и не относят к пред раковым, но при возникновении негативных факторов, оно может им стать. Нужно обязательно проводить само обследования и посещать маммолога независимо от того, есть болезнь или нет.
lifestyleplus.ru
| Признак или жалоба больного | Клиническая картина | Патогенез |
| Диффузная форма | ||
| Болезненность, отёчность и припухлость в железе | При начале патологии отмечается сглаженность клинической картины. Все признаки болезни проявляются за 7-10 дней до месячных и постепенно приобретают постоянное течение. | Под действием эстрогенов возникает нарушение работы натрий-калиевого насоса, что способствует накоплению жидкости в клетках железы. Постепенно их размеры увеличиваются, ткань отекает. |
| Наличие патологических выделений | Для патологии характерно спонтанное появление. Пациентки жалуются на наличие тёмных пятен в области соска при надавливании | Главным «виновником» является гормон пролактин, запускающий некоторые патологические процессы по расширению молочных протоков и активации работы железистой ткани. |
| Наличие уплотнений | Образования небольшого размера. Характерна множественная локализация по всей площади паренхимы. | Нарушается работа эндокринной системы, что приводит к патологическому делению клеток соединительной ткани, из которой постепенно образуются узелки. |
| Фиброзная форма | ||
| Болезненность, отёчность и припухлость в железе | В отличии от предыдущего варианта заболевания, пациентка предъявляет жалобы за неделю до менструации. Наиболее выражена боль ноющего или давящего характера, усиливающаяся при движениях. | Из-за расстройств работы ионных насосов внутри клеток молочной железы накапливается жидкость. Это приводит к пастозности тканей молочной железы во время разгара клинических проявлений. |
| Наличие патологических выделений | Появляются редко. Иногда отмечаются следы от секрета на бюстгальтере возле соска. | Под действием пролактина возникает расширение потоковой зоны, увеличение размеров железистых клеток и повышение их секреции. Постепенно из соска начинают появляться выделения. |
| Наличие уплотнений | Присутствуют небольшие узелки размером не более 7 мм. Во время пальпации они подвижны, не сращены с мягкими тканями. | На фоне нарушения гормональной регуляции железистых клеток происходит увеличение их размера, появляются дополнительные протоки. Постепенно появляются соединительнотканные уплотнения. |
| Инфекционные осложнения (могут возникать при любой форме болезни) | Появляются симптомы общей интоксикации организма в виде лихорадки, озноба, слабости. На одежде наблюдаются гнойные выделения, говорящие о занесении инфекции. | Вследствие пастозности сдавливаются сосуды, нарушается кровообращение, что приводит к снижению иммунитета и создаёт благоприятные условия для размножения микробных агентов. |
| Кистозная форма | ||
| Болезненность, отёчность и припухлость в железе | Женщина жалуется на постоянный дискомфорт в груди, который длится несколько дней. В груди появляются небольшие уплотнения, называемые кистами. Даже при небольшом их повреждении возникает боль, которая может беспокоить продолжительное время. | Под действием провоцирующих факторов кисты растут, сдавливают протоки и железистую ткань, вызывая боль. Усугубляется клиническая картина увеличивающейся пастозностью. |
| Наличие патологических выделений | Характер выделений различный – в зависимости от наличия или отсутствия инфекции. Может отмечаться бесцветный, коричневый или гнойный окрас. Секрет образуется при сдавливании груди или самостоятельно. | Запускает патогенетический дисбаланс пролактин – он создаёт условия, при которых протоки железы расширяются, активирует физиологию железистой ткани. Постепенно выделяется секрет, который может стать питательной средой для инфекции – при её наличии выделения приобретают коричневый или желтоватый цвет. |
| Увеличение размеров груди | Зависит от количества и локализации кист. Может увеличиваться одна железа или сразу обе. | Здесь патологический механизм запускает сдавливание сосуда растущей кистой. Это приводит к образованию пастозности и увеличению размеров железы. |
| Изменения со стороны лимфатической системы | В 10-15% случаев у женщин увеличиваются региональные лимфатические узлы, особенно в подмышечной впадине и возле груди. При пальпации они болезненные, отёчные. | Кисты провоцируют отёк: сдавливают лимфатические сосуды, нарушая отток лимфы. Это приводит к развитию местной воспалительной реакции и увеличению размеров узлов. |
| Наличие уплотнений | Из-за нарушения гормонального фона перекрываются выводные протоки желёз, в которых постепенно скапливается жидкость. Срабатывают защитные силы организма, что приводит к образованию соединительно-тканных границ капсулы. | |
| Фиброзно-кистозная форма | ||
| Все клинические проявления патологи носят смешанный характер – присутствуют как кисты, так и узелки. При такой форме требуется расширенное лечение мастопатии. | ||
mamoclam.ru
Симптомы и лечение мастопатии груди
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (28)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (9)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (9)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (31)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (6)
- Болезни глаза (20)
- Болезни уха (6)
- Болезни системы кровообращения (10)
- Болезни сердца (12)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (9)
- Болезни вен, сосудов и лимф. узлов (8)
- Болезни органов дыхания (36)
- Болезни полости рта и челюстей (16)
- Болезни органов пищеварения (30)
- Болезни печени (2)
- Болезни желчного пузыря (9)
- Болезни кожи (32)
- Болезни костно-мышечной системы (50)
- Болезни мочеполовой системы (14)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (27)
- Беременность и роды (5)
- Болезни плода и новорожденного (4)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (113)
- Противогрибковые (126)
- Противомикробные (145)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (103)
- Пластическая хирургия (8)
- Процедуры и операции (23)
- Психология (10)
medside.ru
причины, симптомы, диагностика и лечение
Мастопатия – патологические фиброзно-кистозные изменения в ткани молочной железы, характеризующиеся появлением плотных, часто болезненных мелкозернистых образований. Беспокоят нагрубание, болезненность железы, более выраженные перед менструацией, серозные, иногда кровянистые выделения из соска. Имеет склонность к рецидивам, является фактором онкологического риска. Диагностика мастопатии требует проведения маммографии, УЗИ молочных желез, при необходимости — диафаноскопии, МРТ молочных желез, пневмокистографии, пункционной биопсии. Лечение мастопатии проводится консервативными методами. При опасности озлокачествления узловой мастопатии проводится оперативное удаление узла.
Общие сведения
Мастопатия – понятие, объединяющее в себе группу заболеваний молочных желез, характеризующихся развитием патологических изменений в ткани железы с нарушением соотношения эпителиальных и соединительнотканных компонентов. Согласно нозологической классификации ВОЗ от 1984 года под мастопатией понимают фиброзно-кистозную болезнь молочных желез. Заболеваемость мастопатиями различной этиологии у женщин молодого возраста колеблется в пределах 30-45% и заметно возрастает после 40-45 лет.
Мастопатия представляет собой доброкачественное изменение ткани железы, имеющее прямую зависимость от нейрогуморальной регуляции. Это означает, что факторами развития мастопатии являются как патологии, связанные с нарушениями состояния нервной регуляции (стрессы, неврозы, депрессии), так и расстройство гормонального баланса и внутреннего гомеостаза организма.
Мастопатия
Причины развития мастопатии
Полного представления о причинах и механизмах развития мастопатий в настоящий момент нет, но есть все основания утверждать, что значительную роль в возникновении этого заболевания играет гормональный статус. Факторы, способствующие развитию мастопатии: ранняя менопауза, нарушения менструального цикла (гормональные дисфункции, синдром поликистозных яичников, неправильный прием гормональных контрацептивов), продолжительное отсутствие родов, многочисленные (более трех) прерывания беременности, нерегулярная половая жизнь (или ее отсутствие), заболевания половых органов, лактация менее трех месяцев, эндокринные патологии (гипо- и гипертиреозы, нарушение функций гипоталамической и гипофизарной регуляции, работы надпочечников, печени, поджелудочной железы), наследственная предрасположенность.
Есть предположение, что наиболее значимый патогенетический фактор развития мастопатии – дефицит прогестерона при избытке эстрогенов. При этом имеет место усиление пролиферации (размножения) эпителиальных клеток и соединительнотканных клеточных элементов. Помимо этого, в патогенезе мастопатии заметную роль играет выработка пролактина. Пролактинемия способствует повышению чувствительности тканей молочной железы к эстрогенам.
Классификация мастопатий
Наиболее распространенная в клинической практике классификация мастопатий выделяет три формы: масталгия (мастоплазия или мастодиния), диффузный фиброаденоматоз и локализованный фиброаденоматоз. Масталгия характеризуется преобладанием выраженного болевого синдрома и является показанием к назначению анальгезирующих средств.
Диффузный аденоматоз представляет собой развитие в ткани железы диффузных уплотнений и кист. Подразделяется на два типа: фиброзная мастопатия, когда в ткани железы преимущественно образуются соединительнотканные уплотнения, и фиброзно-кистозная мастопатия, в случае если в железе помимо очагов фиброза формируются кисты (полости, заполненные жидкостью).
При локализованном фиброаденоматозе патологические изменения выявляются в ограниченном участке железы (сегменте, квадранте) и не распространяются по всей паренхиме органа. Обнаружение локализованного образования в молочной железе является показанием к биопсии для исключения злокачественной опухоли.
Симптомы мастопатии
Наиболее характерный симптом мастопатии – выявление уплотнения в молочной железе при пальпации. Зачастую это уплотнение может быть болезненным, боль обычно усиливается во второй фазе менструального цикла и непосредственно перед менструацией. Уплотнение может быть единичным, могут выявляться несколько узелков, уплотненной может ощущаться вся железа. Для мастопатий характерно поражение обеих желез, преимущественно их верхних отделов.
Преобладание фиброзного компонента выявляется на ощупь как уплотнение, кистозные изменения на первых этапах могут вовсе не обнаруживаться при пальпации (микрокисты протоков). Боль в молочных железах, как правило, имеет тупой, ноющий или тянущий характер. Ее возникновение связывают с сдавлением нервных окончаний в железистой ткани фиброзными разрастаниями, а также частичным их склерозированием. Интенсивность болевого синдрома зависит от выраженности патологии, чаще всего возникновение и усиление боли связано с менструальным циклом (перед менструацией на пике выработки эстрогенов, боль усиливается). Иногда отмечается иррадиация боли в лопатку, руку.
У 10-15% женщин жалоб на болезненность не отмечается, хотя при осмотре обнаруживаются патологические изменения значительной степени выраженности. Это связывают с различным уровнем болевой чувствительности у женщин и индивидуальной разветвленностью нервной системы молочных желез. Порядка 10% мастопатий сопровождаются увеличением лимфатических узлов в подмышечных впадинах. Иногда пальпация лимфоузлов умеренно болезненна.
Увеличение молочной железы в объеме, периодическое их нагрубание (во втором периоде менструального цикла) связано с образованием венозного застоя в сосудистой сети желез и отеком соединительной ткани. Железы могут увеличиваться на 15%. При этом характерно ощущение дискомфорта и болезненности при пальпации (повышение чувствительности груди). Совокупность этих признаков называют предменструальным синдромом.
Иногда встречаются выделения из сосков разной степени обильности и различного характера. Они могут обнаруживаться только при надавливании на сосок, а могут быть довольно выраженными. По консистенции, как правило, выделения прозрачные или беловатые, могут иметь зеленоватый, красновато-коричневый цвет. Наибольшую опасность представляют кровянистые выделения, поскольку могут быть признаком развития злокачественного процесса. Появление любых выделений из сосков, вне зависимости от их характера является поводом обращения к маммологу.
Также внимательно нужно отнестись к обнаружению узла (или нескольких). Пальпация плотного ограниченного узлового образования может быть признаком локализированной узловой мастопатии, а может оказаться развивающимся раком молочной железы. При выявлении подозрительных с точки зрения озлокачествления узлов в молочной железе всегда назначается их биопсия.
Диагностика мастопатии
Одним из наиболее значимых элементов своевременного выявления патологий и новообразований в молочных железах является самообследование (самостоятельная пальпация молочных желез). Для выявления образований, определения их формы, размера, количества, а также для выявления диффузных патологических изменений в ткани железы применяют методы инструментальной диагностики.
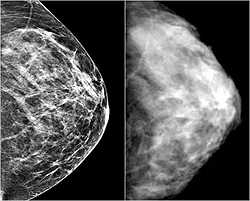 Биоконтрастная маммография представляет собой рентгенологическое исследование молочных желез. Маммографию оптимально проводить в первой фазе менструального цикла. Снимок груди делают в двух проекциях: фронтальной и боковой. Данное исследование является одним из наиболее информативных и специфичных.
Биоконтрастная маммография представляет собой рентгенологическое исследование молочных желез. Маммографию оптимально проводить в первой фазе менструального цикла. Снимок груди делают в двух проекциях: фронтальной и боковой. Данное исследование является одним из наиболее информативных и специфичных.
Помимо этого, в настоящее время применяют УЗИ молочных желез. Как правило, фиброзно-кистозные изменения ткани желез влияют на эхогенность ее структур и могут быть выявлены и довольно качественно изучены с помощью данной методики.
МРТ молочной железы отмечает зоны повышения и понижения температуры тканей железы. Методика диафаноскопии заключается в просвечивании молочно железы с помощью источника света. При этом новообразование в ее толще будет отмечаться как более темное пятно. С помощью дуктографии исследуется система млечных протоков. В молочную железу через сосок вводят контрастное вещество, после чего производят рентгенографию. На снимке визуализируется протоковая система, области дефицита наполнения контрастным веществом могут являться признаками новообразований. Пневмокистография проводится под контролем УЗИ. В полость кисты с помощью тонкой иглы вводят воздух, что позволяет расправить стенки и тщательно их исследовать на предмет пристеночных образований.
При выявлении узлового образования производится биопсия молочной железы — извлечение с помощью пунктирования тонкой иглой образца ткани для гистологического исследования. Для выявления этиологических факторов мастопатии используют методы исследования гормонального статуса. Кольпоскопия и цитологическое исследование клеток влагалищного эпителия позволяет сделать вывод о суммарном гормональном фоне, поскольку форма и структура клеток напрямую зависят от действия половых гормонов.
Производят непосредственное определение содержания гормонов в крови: прогестерона и эстрогенов, фолликулостимулирующего, лютеинизирующего гормонов, а также гормонов щитовидной железы и тиреотропного гормона, гормонов надпочечников. Иногда производят тест на наличие аутоантител к клеткам щитовидной железы для выявление аутоиммунного тиреоидита.
Для определения общего гормонального состояния организма проводят исследования органов эндокринной системы на предмет выявления возможных патологий (УЗИ щитовидной железы, надпочечников, печени, поджелудочной железы; рентгенография турецкого седла, КТ гипофиза). Для исключения иммунных и обменных патологий делают иммунограмму и производят биохимический анализ крови.
Лечение мастопатии
В лечении мастопатии значительную роль играет коррекция гормонального баланса организма. При выборе тактики лечения необходима консультация гинеколога и эндокринолога. Эти специалисты совместно производят тщательный анализ эндокринной системы и назначают препараты, соответствующие выявленным патологиям.
При выраженной эстрогении (и значительной болезненности) могут назначать средства, снижающие влияние этих гормонов на молочную железу (тамоксифен, торемифена цитрат). Для нормализации менструального цикла применяют оральные контрацептивы (выбирают в соответствии с гормональным статусом). Для лечения функциональных расстройств щитовидной железы применяют средства, регулирующие выработку тиреогормонов. Витаминные комплексы способствуют улучшению работы печени и нормализации обменных процессов.
Помимо прочего, применяются препараты прогестерона местного действия (действуют непосредственно на ткань железы, способствуя уменьшению пролиферации соединительной ткани и эпителиальных клеток, снимая отечность), гомеопатические средства. Пациенткам, страдающим мастопатией, рекомендовано ограничить употребление кофе и крепкого чая, отказаться от курения, обогатит рацион фруктами, овощами, продуктами с большим содержанием клетчатки и витаминов. При подозрении на злокачественное образование производят хирургическое удаление узла, в остальных случаях ограничиваются консервативным лечением.
Как правило, мастопатии не склонны к осложнениям и озлокачествлению. При грамотной коррекции гормонального состояния прогноз положителен, но гормональные сбои могу провоцировать рецидивы.
Профилактика мастопатии
Множество факторов, способствующих развитию мастопатий, затрудняет разработку единой и последовательной схемы профилактики. Однако стоит избегать наиболее значимых факторов: стрессовых ситуаций (в качестве профилактической меры рекомендован при стрессах прием лечебных успокаивающих препаратов природного происхождения – валериана, пустырник), создание психологически комфортной обстановки, позитивный образ мышления.
Правильное сбалансированное питание без избыточной калорийности, профилактика лишнего веса и ожирения, однако без увлечения монодиетами и сомнительными методиками похудения, способствуют поддержанию внутреннего гомеостаза и правильной работе нейрогуморальной регуляторной системы. Одним из негативно влияющих на гормональный статус женщин компонентов рациона является кофеин. Женщинам стоит ограничить, а по возможности вовсе исключить кофеин из своей диеты и ни в коем случае не злоупотреблять крепким кофе натощак.
Женщинам старшего возраста, применяющим оральные контрацептивы, стоит отказаться от курения. Также полезным в плане профилактики патологий молочной железы будет ограничение употребление алкогольных напитков. Значимым фактором в сохранении здоровья женщины является регулярная половая жизнь и физическая активность.
www.krasotaimedicina.ru
Мастопатия. Симптомы, диагностика и последствия мастопатии молочных желез
Красивая женская грудь – предмет волнующей гордости прекрасной половины человечества. Однако внешняя безупречность может сопровождаться внутренними патологиями: когда маленькие проблемы молочной железы перерастают в нечто небезобидное и угрожающее. Поэтому врачи-маммологи не устают повторять – женщина должна обращать внимание на любые сигналы, которые посылает ей этот неотделимый от ее женского естества орган. И не следует дожидаться, когда эти сигналы станут невыносимо болезненными.
Одним из распространенных патологических состояний молочной железы является мастопатия. Более чем 60% современных женщин рано или поздно сталкиваются с этим диагнозом. Причем столь серьезный показатель данное состояние приобрело за последние 100 лет. Ранее женщины жаловались на болезненные ощущения в груди гораздо реже. С чем это связано?
Причины мастопатии
Начнем собственно с определения. Мастопатия – это патологическое гормонозависимое состояние молочных желез женщины, сопровождающееся разрастанием железистой ткани. Несмотря на «удаленность» от репродуктивных «очагов», молочные железы самым непосредственным образом зависимы от процессов, происходящих в матке, яичниках и других репродуктивных органах, оказывающих прямое действие на состояние половой системы женщины. Наиболее влиятельны в этом смысле яичники, которые продуцируют эстрогены, прогестероны и андрогены – самые «женские» гормоны. Любой сбой в работе яичников приводит к гормональному дисбалансу, который «бьет» по органам репродуктивной системы, что проявляется в виде патологических разрастаний тканей органов – эндометрия матки, яичников, железистой ткани груди, наконец. Такие разрастания и являются проявлениями мастопатии. Гормональный сбой в работе яичников – лишь одна из причин мастопатии. Она может проявляться также как признак плохой работы печени, почек (надпочечников), даже гипофиза (этот орган продуцирует пролактин – гормон, стимулирующий производство молока; если стимуляция происходит вне вскармливания младенца – грудь отреагирует на нее увеличением, нагрубанием, болезненностью).
Все описанные гормональные сбои – результат радикального изменения сексуального образа жизни женщины. Сдвинувшийся срок рождения первого ребенка, резкое уменьшение количества беременностей и детей (на смену которым, пришли, увы, аборты), периода выкармливания младенцев (а то и полный отказ от естественного вскармливания) – все это причины мастопатии. До 20 века женщина была практически весь период фертильности либо беременна, либо вскармливала детей грудью в течение продолжительного периода, заставляя тем самым организм работать на формирование естественного здорового гормонального фона. Современная женщина не может позволить себе подобный образ жизни. Она предохраняется от беременностей (в том числе – и оральными контрацептивами, которые могут усугубить ситуацию при самостоятельном применении), подавляя репродуктивную функцию и освобождая от работы соответствующие органы, которые и реагируют на подобную незанятость «гормональным беспределом».
Виды мастопатии
Итак, грубо говоря, мастопатия – это разрастание тканей груди с образованием доброкачественных опухолей. Эти разрастания могут ощущаться тактильно, в зависимости от вида мастопатии. Последние определяются стадией заболевания.
Таблица 1. Виды мастопатии
Проявления диффузной мастопатии – не меньший повод обратиться к маммологу, чем ощущения, сопровождающие узловую или фиброзно-кистозную мастопатии. Своевременное распознание заболевания на самом раннем этапе может быть успешно пролечено консервативно. Это предотвратит операцию, которая неизбежна на фиброзно-кистозной стадии. Ведь даже если опухоль доброкачественная, ее иссечение – это наркоз и ограничения на период реабилитационного периода; в случае же перерождения доброкачественных образований в злокачественные, последствием непролеченной вовремя мастопатии в лучшем случае станет изнурительная борьба с болезнью в течение долгих лет, потеря части или одной из желез, химиотерапия и пр. Худший же исход, казалось бы, когда-то всего лишь неприятных ощущений в груди, может быть летальным. Вот почему маммологи не перестают повторять – самое действенное лекарство от рака груди – его профилактика.
Диагностика мастопатии
Окончательный диагноз «мастопатия» женщине может поставить только врач-маммолог. Впрочем, в случаях с узловой или фиброзно-кистозной мастопатией женщине будет многое очевидно уже до того, как диагноз будет прописан в медицинской карте, регулярные, постепенно усиливающиеся боли, состояние груди сообщат со всей очевидностью, что происходит «что-то не то».
Диагностика мастопатии включает в себя ряд методов: первичный осмотр, пальпация, маммографическое исследование, ультразвуковая диагностика железистой ткани груди. Исследование проводится в положении стоя (пациентка стоит с поднятыми руками), затем – лежа (на кушетке). Обращается внимание на внешний вид органа, признаки асиметричности, увеличения одного из органов, расположение и состояние сосков, выделения из них, цвет ареолы, состояние прилежащих к железам областей (подмышечных впадин, ключиц, шеи, состояние лимфоузлов в этих зонах).
Если врач видит недостаточной внешнюю диагностику, он использует методы УЗИ или рентгенографии. Последняя называется маммографией и уступает в своих возможностях более современному УЗИ, которое позволят разглядеть довольно мелкие, в 1–2 мм, образования. К тому же, УЗИ совершенно безвредно для организма пациентки и может проводиться несколько раз без угрозы для здоровья, не имеет ограничений в виде возраста пациентки и ее текущего состояния (маммография недопустима для пациенток младше 35, кормящих и беременных женщин).
В случае если эти первичные мероприятия дали положительный результат и обнаружены патологические изменения в тканях груди, врач берет пункцию узлового или фиброзного образования и заказывает цитологию извлеченного материала. Это исследование расставляет окончательные точки над «i» в установке диагноза «мастопатия», с установлением степени заболевания и способов лечения.
Самодиагностика мастопатии
Темой отдельного разговора в случае мастопатии является самодиагностика. Если к маммологу в профилактических целях женщина попадает в самом оптимистичном случае один раз в год, то самостоятельно изучать свою грудь она может хоть каждый день. Однако перспективным видится все-таки делать это не так часто, а именно – один раз в месяц на 7-9 день цикла. Последнее условие весьма важно: в различные дни менструального месяца состояние груди женщины может значительно отличаться, в особенности – если грудь чутко откликается на гормональные процессы в организме. Поэтому истинными будут только результаты, показывающие динамику развития мастопатии (если таковая имеется) именно в первые дни после месячных, когда гормоны затихают, лишняя жидкость покидает грудь и она менее напряжена и более послушна для пальпации.
Для самодиагностики необходимо большое зеркало и хорошее освещение. Зеркало покажет асимметрию, цвет сосков, состояние венозной сетки. Нужно аккуратно сдавить сосок и проверить, нет ли из него каких бы то ни было выделений секрета. Затем необходимо поднять руку, завести ладонь за спину и противоположной рукой исследовать грудь круговым движением по часовой стрелке от соска к периферии груди. Поменять руки и проделать те же манипуляции с противоположной грудью. Любые неестественные ощущения под кожей, боль, неприятные ощущения, должны стать предметом дальнейшего профессионального исследования.
Профилактика мастопатии
Итак, свести неприятные последствия мастопатии к минимуму можно, если не пускать процесс образования патологических тканей в груди на самотек. Грудь сообщает о себе девочкам в начале полового созревания естественной болью в период активизации железы. Далее женщина привыкает жить с этой регулярной болью, которая будет сопровождать ее и в периоды беременности, установления кормления и другие. Таким образом формируется внутренний стереотип – болезненность молочной железы груди – это нормально. Отнюдь! Боль – это сигнал организма, к которому всегда следует относиться с предельным вниманием. Идеальным является поведение матери, которая объясняет дочери-подростку, помимо прочего, что происходит с ее грудью и о необходимости следить за ней ежемесячно – подобная привычка может серьезно повысить качество жизни девушки в будущем.
Что касается профилактики мастопатии в целом, напомним, что здоровое сексуальное поведение – один из серьезных факторов защиты от этого состояния. Регулярная половая жизнь, рождение 2–3 детей с максимально длительным периодом грудного вскармливания (которое подавляет активность яичников и производство новых яйцеклеток, сопровождающихся выбросом гормонов), иными словами – уменьшение количества менструаций в течение периода фертильности – все это серьезно снижает риски мастопатии.
www.kp.ru
Мастопатия молочной железы у женщин и её лечение
 Мастопатия — это практически всегда доброкачественное образование в молочной железе. Оно появляется в результате гормонального сбоя в организме.
Мастопатия — это практически всегда доброкачественное образование в молочной железе. Оно появляется в результате гормонального сбоя в организме.
Симптомы могут появляться у женщин детородного возраста от 18 до 46 лет и характеризуются патологиями в разрастающейся форме. Пик заболевания приходится на возраст от 30 до 45 лет.
Основные симптомы мастиопатии
Рассматривая физиологические особенности женского организма, несложно разъяснить суть этой проблемы. Нужно понимать, какой состав имеет сама железа: это железистая ткань со множеством микроканалов и клетки, с помощью которых выделяется молоко.
Различают такие симптомы мастопатии:
- боли в груди;
- увеличение лимфоузлов под мышками;
- выделения из молочных желез;
- появление уплотнений и узловых образований.
Причины заболевания и его виды
Ежемесячно в женском организме проходят цикличные изменения под влиянием двух гормонов: эстрогена и прогестерона. Они не только регулируют менструацию, но и влияют на ткань молочной железы. Если беременность не наступает, то количество эстрогена растёт. Прогестерон же, который препятствует избыточному появлению эстрогена, — наоборот, образуется в малом количестве. В итоге идёт ускоренный процесс размножения клеток, из-за чего развивается мастопатия.
Иногда к развитию заболевания имеет отношение пролактин — гормон, вырабатывающийся гипофизом.
Кроме причин, связанных с гормональными сбоями, имеют место и другие факторы, которые приводят к развитию мастопатии. Можно выделить такие:
- Образование опухолей и воспалений в яичниках, миома, эндометриоз. Всё это нарушает выработку половых гормонов.
- Болезни надпочечников и щитовидки.
- Нерегулярная половая жизнь.
- Больная печень.
- Наличие неврозов, стрессов и депрессии.
- Наследственность.
- Множество абортов.
- Травмы груди.
- Прерывание кормления ребёнка грудью.
- Вредные привычки (курение и употребление спиртного).
- Дефицит йода.
- Болезни ЖКТ.
Болезнь приводит к изменениям в молочной железе. Выделяют следующие виды:
- Диффузная мастопатия. В ней преобладает железистый компонент. Из-за этого размер тканей, которые вырабатывают молоко, сильно увеличивается.
- Фиброзно-костная диффузная, когда в процессах преобладает наличие кистозных соединений. Образуются пузыри с жидкостью — кисты. Существует лживое мнение, что киста может сама рассосаться, но это не так.
- Кистозно-фиброзная с преобладанием в её составе фиброзных единиц. В составе молочной железы находится больше соединительных тканей.
- Фиброкистозная мастопатия молочной железы. Лечение сугубо индивидуальное, представляет собой ускоренный рост соединительной ткани вместе с кистами.
- Узловые формы болезни. Они поражают молочную железу частично. Эти уплотнённые сегменты имеют чёткие грани. Такие уплотнения проявляются из-за диффузной мастопатии. Наиболее часто встречающаяся форма узловой мастопатии — фиброаденома, у неё вид подвижного круга. Такое образование незлокачественное, избавиться можно с помощью хирургии.
Методы диагностики
Необходимо проводить диагностирование молочных желез не реже раза в год, даже если нет причин для беспокойства. Для этого применяют разные методы:
- Пальпация. Она поможет сделать первую диагностику без чьей-либо помощи в домашних условиях. Так можно определить заболевание на ранней стадии. Прощупывая молочные железы можно заметить, появились ли уплотнения, чувствуется ли боль. Если такие симптомы замечены, следует обратиться к маммологу, который поставит предварительный диагноз.
- Маммография, другими словами, рентген желез. С её помощью могут быть замечены наименьшие образования, которых не прощупать вручную.
- УЗИ обнаруживает диффузные и узловые изменения в груди.
- Пункцию берут для детального исследования самого образования. Обязательно применяется для женщин после сорока лет.
Препараты для лечения
Основным правилом в лечении этого заболевания является нормализация количества гормонов, кроме этого, местно лечат ткани желез. Фиброаденому лучше удалить.
Лечить мастопатию нужно комплексно, желательно с использованием эндокринных препаратов.
Список препаратов с растительной основой:
- Мастодинон. Такой препарат приведёт в норму уровень пролактина, поможет, если болит грудь, исключит появление ПМС. Принимать нужно дважды в день по 30 капель (или 2 таблетки) курсом в три месяца.
- Циклодинон. Нормализует цикл, пролактин вырабатывается медленнее. Выпускается в виде капель или таблеток. Принимать следует по 40 капель (или 1 таблетка) раз в сутки на протяжении трёх месяцев.
- Мамокалм. В его основе морские водоросли, лекарство хорошо насыщено йодом. Пить надо 1 таблетку три раза в день.
- Дюфастон даёт возможность зачать и сохранить беременность в процессе лечения.
- Жанин — противозачаточное средство, эффективное при комплексном лечении мастопатии.
Медикаментозное лечение мастопатии у женщин проходит под гормональной терапией, если заболевание проходит на последних стадиях. Для этого также используются антиэстрогены. Необходимо ограничение в употреблении кофе, какао, жирных и копчёных продуктов. Важно применять витамины группы A и Е. Для профилактики принимают БАДы.
Если вовремя выявить заболевание, то возможность вылечить его составит до 99%. Нужно знать максимум о мастопатии, симптомах и лечении, чтобы вовремя себе помочь. Если замечены признаки мастопатии, то в срочном порядке нужно идти к маммологу, так как мастопатия нуждается в диспансерном наблюдении. Лечиться в любом случае нужно: нельзя откладывать, игнорировать, тем более заниматься самолечением, так как это может привести к крайне негативным последствиям — раку молочной железы.
krasotka.guru
симптомы мастопатии молочной железы: первые признаки у женщин
Симптомы мастопатии (молочной железы) не понаслышке знакомы многим представительницам прекрасного пола. По данным статистики, с этим неприятным диагнозом хотя бы раз в жизни сталкивалось более 60% женщин разных возрастов. При патологии в молочной железе происходит стремительное разрастание железистых и соединительных тканей. Результат этого процесса – формирование уплотнений в груди, а также образование кист различных размеров.
 Симптомы мастопатии не понаслышке знакомы многим представительницам прекрасного пола
Симптомы мастопатии не понаслышке знакомы многим представительницам прекрасного полаЕще столетие назад болезнь встречалась гораздо реже. С чем же связан столь стремительный рост заболеваемости мастопатией у современных женщин?
Содержание материала
Причины болезни
Считается, что основная причина развития патологии – гормональные нарушения в организме женщины. Однако современными специалистами установлено, что в большинстве случаев заболевание вызывает не один, а сразу несколько неблагоприятных факторов. К наиболее вероятным относятся:
- дисбаланс эстрогенов и прогестерона – половых гормонов, которые отвечают за регуляцию роста тканей в молочной железе;
- чрезмерно высокая концентрация в женском организме пролактина – гормона, способствующего развитию молочных желез и выработке достаточного количества молока;
- нехватка гормонов щитовидной железы, принимающих участие в процессе метаболизма.
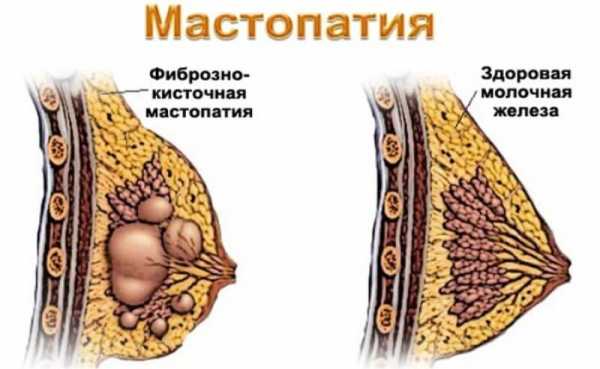 Фиброзно-кистозная мастопатия (ФКМ) молочной железы
Фиброзно-кистозная мастопатия (ФКМ) молочной железыЛогично, что все вышеперечисленные причины не возникают сами собой. Они развиваются под действием провоцирующих факторов, к которым относят:
- гинекологические патологии, в том числе воспалительные процессы в маточных трубах, яичниках, матке;
- сбои менструального цикла и дисфункцию яичников;
- неправильный прием гормональных лекарственных средств;
- травмы груди, например повреждения, полученные в результате ношения неграмотно подобранного бюстгальтера с косточками из металла;
- наследственную предрасположенность к мастопатии и сходным болезням;
- отсутствие регулярной половой жизни в зрелом возрасте;
- сознательный отказ от лактации и нехватку молока;
- аборты и самопроизвольные выкидыши, сопровождающиеся выскабливанием;
- первую беременность в возрасте старше 30 лет;
- отсутствие беременностей и родов в зрелом возрасте;
- чересчур короткое – не более 1 месяца – кормление ребенка грудным молоком;
- раннее начало менструаций у девочек младше 12 лет;
- позднюю менопаузу у женщин старше 55 лет;
- заболевания, возникающие в результате нарушения обмена веществ, в том числе сахарный диабет и ожирение;
- воспалительные процессы в молочных железах, например мастит;
- хронические болезни щитовидной железы и печени;
- вредные привычки, например употребление наркотических веществ, злоупотребление алкогольными напитками, курение;
- психологические проблемы, в том числе частые стрессы, конфликты, депрессия.
Выше перечислены наиболее часто встречающиеся, но далеко не все причины развития болезни. В некоторых случаях установить фактор, спровоцировавший заболевание, не представляется возможным.
Симптомы мастопатии молочной железы (видео)
Симптомы и стадии
Каждый человеческий организм уникален, поэтому первые признаки мастопатии у разных женщин могут отличаться. У некоторых представительниц прекрасного пола болезнь и вовсе протекает бессимптомно, они узнают о ней уже на поздней стадии или во время профилактического визита к врачу. Однако в большинстве случаев заболевание все же дает о себе знать. Проявления мастопатии у женщин следующие:
- болевые ощущения в груди, которые могут отдавать в области плеча, лопатки, подмышечной впадины;
- усиление болей за несколько дней до менструации и уменьшение после начала ежемесячных кровотечений;
- небольшие уплотнения в одной или нескольких грудях, подвижные и не спаянные с кожей.
Проявление симптомов заболевания позволяет судить о стадии недуга. Всего их две.
- На начальном этапе развития болезни доктора диагностируют диффузную разновидность. Для этой стадии характерно быстрое разрастание соединительных тканей. В результате этого процесса происходит образование небольших просовидных узелков. Болевые ощущения не очень сильные. Как правило, они носят циклический характер: возникают незадолго до менструации и стихают после того, как она начинается. Периодически женщина обнаруживает в верхней части груди небольшие шаровидные уплотнения. Они могут быть единичными или множественными. Не всегда первые проявления недуга заставляют женщину обратиться к врачу. Отказаться от визита к специалисту – опасное решение.
- Если своевременно не начать лечение, болезнь прогрессирует. Постепенно в молочных железах образуются плотные узелки. Они могут иметь разный размер: начиная от горошины, заканчивая грецким орехом. Эту стадию заболевания называют узловой. Боли принимают более интенсивный характер. Нередко они отдают в спину или подмышки. Иногда сильный дискомфорт возникает даже при легком касании груди. В некоторых случаях женщина замечает, что из сосков выделяется жидкость. Последняя может быть белой, прозрачной или даже кровянистой. Если прощупать грудь, можно обнаружить, что ткани дольчатые или зернистые. На этом этапе болевые ощущения уже не проходят с началом критических дней.
При появлении первых признаков болезни нужно сразу же обратиться к врачу. В большинстве случаев справиться с патологией на начальной стадии позволяет консервативная терапия.
 Считается, что основная причина развития патологии – гормональные нарушения в организме женщины
Считается, что основная причина развития патологии – гормональные нарушения в организме женщиныКак самостоятельно диагностировать болезнь?
Специалисты рекомендуют представительницам прекрасного пола посещать маммолога с целью профилактики не менее 1 раза в год. Оптимальный вариант – визит к врачу каждые полгода. Однако к этому совету прислушиваются далеко не все дамы. Большинство женщин идут к специалисту только в том случае, если у них что-то заболит. Если вы не спешите к доктору, изучайте свою грудь самостоятельно. Такое самообследование позволит обнаружить недуг на ранней стадии и избежать опасных последствий. Проводить диагностику нужно ежемесячно, на 7-9 день менструального цикла. Соблюдать временные рамки крайне важно, поскольку в разные дни состояние женской груди серьезно меняется. Информативными и достоверными будут только те результаты, которые получены после окончания менструации. В этот период гормоны затихают, а излишки жидкости выводятся из груди. Бюст становится менее напряженным и более податливым для пальпации.
Для проведения самообследования нужно встать перед большим зеркалом в комнате с хорошим освещением. Диагностика включает несколько этапов.
- Сначала нужно внимательно рассмотреть обе молочные железы, изучить состояние венозной сетки, расцветку сосков и возможную асимметрию.
- Сосок следует аккуратно сдавить и проверить, не выделился ли из него какой-либо секрет. При наличии выделений нужно оценить их цвет и консистенцию.
- Необходимо поднять руку, завести ладонь за спину, а второй рукой хорошо ощупать грудь. Исследовать бюст нужно круговыми движениями по часовой стрелке. Начинать следует от соска, плавно переходя к периферии. Когда прощупывание закончено, рука меняется, и те же манипуляции проводятся со второй грудью.
Если в ходе самодиагностики никаких нарушений не обнаружено, можно вздохнуть с облегчением. Однако через месяц обследование все же нужно повторить. Любые образования под кожей, болевые ощущения, дискомфорт – повод для немедленного посещения специалиста.
Какие методы диагностики использует врач?
Мастопатия молочной железы имеет сходные симптомы со многими другими заболеваниями женской груди. Чтобы поставить правильный диагноз и назначить эффективное лечение, специалист проводит комплексную диагностику. В первую очередь доктор собирает анамнез. Он расспрашивает пациентку:
- о характере и давности возникновения болей, их усилении перед началом менструации, наличии выделений из сосков;
- сопутствующих патологиях, к которым относят хронические гинекологические заболевания, инфекции, хирургические вмешательства;
- наследственной предрасположенности к мастопатии;
- обильности и болезненности менструации, длительности цикла.
После опроса пациентки врач переходит к обследованию. В первую очередь проводится пальпация. Прощупывание позволяет обнаружить уплотнения в груди и увеличение лимфатических узлов, расположенных в подмышках.
Осмотр помогает оценить цвет кожи сосков, венозную сетку и другие характеристики, важные для постановки правильного диагноза.
После ручных методов обследования доктор назначает инструментальную диагностику. В зависимости от клинической картины могут быть использованы несколько методов обследования.
- УЗИ помогает определить форму и стадию мастопатии.
- Маммография, или рентген молочных желез, выполняет те же функции, что и УЗИ. Но если этот метод используют для обследования женщин 35-40 лет, то ультразвуковое исследование назначают в более раннем возрасте.
- Магнитно-резонансную томографию применяют в случае, если возникают трудности с постановкой правильного диагноза. Как правило, к этому методу прибегают при подозрении на онкологию.
- Пункционная биопсия проводится с целью получения образца клеток новообразования. Кожу груди аккуратно прокалывают специальным шприцем и берут пробу непосредственно из узла. В дальнейшем биоматериал исследуют под микроскопом, чтобы исключить присутствие раковых тканей.
- Лабораторные анализы проводят для определения в крови концентрации гормонов гипофиза, щитовидной железы и пр.
- УЗИ органов малого таза выполняют с целью обнаружения сопутствующих гинекологических заболеваний.
Перечень исследований врач определяет с учетом клинической картины. В некоторых случаях достаточно пальпации, сбора анамнеза и УЗИ.
Мастопатия (видео)
Методы лечения
По результатам диагностики специалист ставит диагноз и разрабатывает оптимальную программу терапии. Лечить мастопатию можно консервативными и хирургическими способами. Эффективный метод выбирают с учетом стадии заболевания.
На начальном этапе победить недуг удается с помощью консервативных средств. В большинстве случаев лечение включает:
- отказ от вредных привычек, в первую очередь от курения;
- специальную диету, подразумевающую исключение из рациона жирных, острых и соленых продуктов, кофеина;
- терапию хронических недугов, на фоне которых развивается и прогрессирует мастопатия;
- коррекцию нарушений менструального цикла методом приема оральных гормональных контрацептивов;
- лечение болезней обмена веществ, в число которых входит сахарный диабет и ожирение;
- гормональную терапию, помогающую восстановить оптимальное соотношение гормонов в женском организме;
- нестероидные противовоспалительные средства, позволяющие устранить дискомфорт при сильных болях и отечности груди;
- общеукрепляющую терапию в виде витаминов и адаптогенов;
- исключение тепловых процедур, в том числе посещения бани, сауны и солярия, длительного пребывания на открытом солнце;
- грамотный подбор бюстгальтера, подходящего по форме и размеру.
При запущенной мастопатии не обойтись без хирургического вмешательства. Узелковая форма является показанием к проведению секторальной резекции. Лечение проводят в условиях онкологического стационара. В ходе операции удаляют пораженный участок железы. Обязательно направление патологической ткани на гистологическое исследование. Оно позволяет исключить риск онкологического заболевания. Операция устраняет очаги поражения, но не причину недуга. Ее нужно обязательно установить и корректировать с помощью консервативных средств. Если при гистологическом исследовании обнаружены злокачественные клетки, грудную железу удаляют полностью, а затем проводят химиотерапию.
Правильно определить симптомы и назначить лечение мастопатии может только квалифицированный врач. Самолечение способно стать причиной серьезных осложнений и привести к тому, что будет упущено драгоценное время. Поэтому не стоит ставить экспериментов над собственным здоровьем, лучше сразу посетить доктора.
 Мастопатия молочной железы имеет сходные симптомы со многими другими заболеваниями женской груди
Мастопатия молочной железы имеет сходные симптомы со многими другими заболеваниями женской грудиКакие осложнения могут возникнуть при мастопатии?
Если вовремя не обратиться к специалисту и не начать лечение, велик риск возникновения симптомов мастопатии молочной железы и осложнений. Врачи выделяют два наиболее опасных последствия.
- Рецидив болезни – одно из самых частых последствий некачественного лечения. Как правило, доктор не может подобрать эффективные препараты из-за того, что причины недуга установлены неверно. После медикаментозных мер симптомы ненадолго стихают, но вскоре возвращаются. Поэтому крайне важно грамотно установить провоцирующий фактор, чтобы победить заболевание раз и навсегда.
- Рак молочной железы – более редкое, но крайне серьезное и опасное осложнение заболевания. В большинстве случаев мастопатийные образования переходят в злокачественную опухоль при узловой форме болезни. Однако бывает и так, что рак развивается на фоне диффузной разновидности патологии. В любом случае ждать осложнений не нужно. Лечить болезнь надо своевременно и только у опытного специалиста.
Рак молочных желез является одним из самых распространенных онкологических заболеваний у женщин во всем мире. Он быстро прогрессирует и плохо поддается лечению. Поэтому не нужно допускать его развития, следует своевременно лечить мастопатию и другие женские болезни
Меры профилактики
Любое заболевание гораздо легче предотвратить, чем вылечить. Не допустить развития мастопатии поможет своевременная профилактика. Меры относительно просты, а результат заметен.
- Ежемесячное самообследование груди – самый действенный метод профилактики. Нужно регулярно ощупывать грудь, чтобы обнаружить новообразования.
- Не надо забывать о регулярных профилактических осмотрах. Дважды в год нужно посещать гинеколога, ежегодно необходимо проводить УЗИ молочных желез. Женщинам старше 40 лет проходить маммографию следует немного чаще – 2 раза в год.
- Здоровый образ жизни поможет избежать не только мастопатии, но и многих других недугов. Нужно отказаться от вредных привычек, правильно питаться, не забывать принимать витамины, стараться меньше нервничать и проводить больше времени на свежем воздухе.
- Своевременное обнаружение и лечение гормональных нарушений важно не только при мастопатии. Это верный способ избежать и других болезней женской половой сферы.
- Грудное вскармливание – еще один шаг к здоровью молочных желез.
- Принимать гормональные препараты нужно в четком соответствии с инструкцией.
- От долгого пребывания на солнце и в солярии нужно отказаться.
Огромное значение в профилактике мастопатии имеет выбор бюстгальтера. С особенным вниманием к этому вопросу следует подходить представительницам прекрасного пола, которые имеют опущенную грудь большого размера. Неправильный подбор нижнего белья может стать причиной чрезмерной нагрузки на некоторые связки и мышцы, в результате привести к деформации груди. При выборе нужно следить за тем, чтобы вещь подходила по размеру и объему. Металлические косточки, если они есть, не должны врезаться в кожу и сдавливать грудную клетку.
Следить за здоровьем груди надо с раннего возраста. Хорошо, если мать расскажет девушке-подростку о том, как правильно ухаживать за этой частью тела. Также необходимо объяснить правила ежемесячной самодиагностики.
 Самолечение способно стать причиной серьезных осложнений и привести к тому, что будет упущено драгоценное время
Самолечение способно стать причиной серьезных осложнений и привести к тому, что будет упущено драгоценное времяНужно ли проводить лечение мастопатии до беременности?
Ученые установили, что лактация существенно снижает вероятность развития мастопатии и избавляет от болезни, если она уже возникла. Однако такое происходит далеко не всегда. Зачастую патология развивается на фоне других недугов, которые беременность вылечить не может. К их числу относятся:
- болезни печени;
- патологии органов репродуктивной системы;
- заболевания щитовидной железы.
Если вовремя не лечить вышеперечисленные патологии, они переходят в хроническую стадию и приобретают более тяжелое и долгое течение. Поэтому рассчитывать на то, что в процессе вынашивания ребенка они пройдут сами, не стоит.
Однако известны случаи, когда мастопатия излечивалась после родов без лечения. Этому есть логичное объяснение. Во время беременности в организме происходит мощная гормональная перестройка, в результате которой запускается процесс интенсивного обновления эпителиальных клеток. Организм начинает вырабатывать антитела, которые обеспечивают защиту от инфекционных заболеваний, раковых опухолей, атипичных клеток. Мастопатия проходит, поэтому многие специалисты рекомендуют женщинам детородного возраста не проводить лечение до наступления беременности.
Однако каждая ситуация уникальна. Так, если женщина не планирует обзаводиться потомством до 30 лет, эффект может быть прямо противоположным. В более зрелом возрасте гормональный всплеск только увеличивает риск прогрессирования болезни. Поэтому не стоит надеяться, что в результате происходящих изменений доброкачественное образование рассосется и не станет злокачественным. Лучше обезопасить себя и провести необходимую терапию еще до планирования беременности. В особо тяжелых случаях врачи осуществляют хирургические вмешательства при мастопатии даже во время вынашивания плода.
Народные методы лечения болезни
Некоторые представительницы прекрасного пола не признают современных методов лечения и отказываются принимать гормональные препараты. Для лечения мастопатии они предпочитают использовать методы народной медицины. Прибегать к таким способам можно только после того, как врач подтвердит диагноз и разрешит ставить эксперименты на собственном здоровье. В противном случае рисковать не стоит.
Существует несколько наиболее распространенных народных рецептов для борьбы с болезнью.
- Капустные листья – одно из самых популярных народных средств. Их можно использовать несколькими способами. Одни женщины смазывают лист капусты медом и прикладывают к груди на ночь. Другие отбивают листы молотком до размягченного состояния и также делают ночные компрессы. Третьи обмазывают капусту сливочным маслом, посыпают солью и носят такую примочку в течение нескольких дней, периодически обновляя.
- Зачастую для лечения используют отвары лекарственных трав. Для борьбы с недугом применяют сборы, содержащие красную щетку, боровую матку, душицу, шалфей, болиголов. Все эти растения помогают восстановить нарушенный гормональный фон и не допускают дальнейшего роста патологических тканей.
- Не менее эффективны настойки. Основным ингредиентом в самом популярном рецепте являются перегородки грецкого ореха. Необходимо удалить перепонки из 30 орехов и залить их 100 мл спирта. В течение 5 суток смесь настаивают в темном месте. Принимают настойку по 20 капель 3-4 раза в день.
Использовать народные методы можно только после консультации с врачом. В противном случае существует риск того, что из-за самодиагностики и самолечения вы упустите драгоценное время.
bolitgrud.com