Малярия | Медицинская энциклопедия
ОПРЕДЕЛЕНИЕ
Малярия — длительно протекающее инфекционное заболевание, характеризующееся периодическими приступами лихорадки, гепатолиенальным синдромом и прогрессирующей анемией.
ЭТИОЛОГИЯ
Возбудителем заболевания является малярийный плазмодий. В организме человека паразитируют четыре вида из известных в настоящее время более чем 60 видов плазмодиев. Наиболее часто встречаются возбудители, вызывающие четырехдневную малярию, трехдневную малярию, тропическую малярию, овале-малярию.
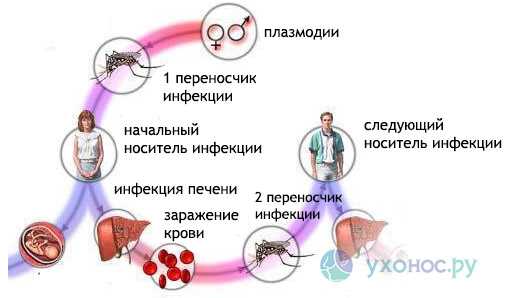
Возбудитель малярии проходит сложный цикл развития, прежде чем становится опасным для человека. Этот цикл включает два периода: первый период — это бесполое развитие в организме человека, который при этом является промежуточным хозяином, и второй период — половое развитие в организме главного хозяина, которым являются самки комара рода Анофелес.
В начале первого периода заражение человека происходит при укусе комара:
Результатом является образование мерозоитов, которые после завершения тканевого цикла выходят в кровоток и проникают в эритроциты. Начинается эритроцитарный цикл развития возбудителя. Поражение эритроцитов завершается их разрывом и выходом в кровь подвижных паразитов, которые вновь внедряются в другие эритроциты. Данный цикл может повторяться несколько раз. Продолжительность одного цикла при трехдневной и тропической малярии составляет около 2 суток, а при четырехдневной — 3 суток.
Схема цикла развития малярийного плазмодия (тканевый и эритроцитарный циклы)
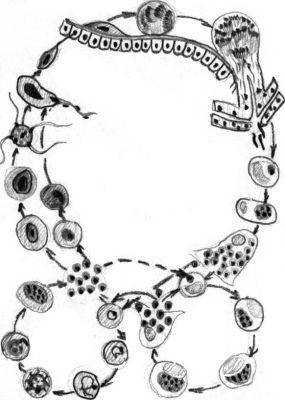
После 3-4 эритроцитарных циклов в кровь человека выходят женские и мужские половые клетки (гаметоциты). Дальнейшее их развитие возможно только в желудке комара. При укусе комаром больного или паразитоносителя в его желудок попадают гаметоциты. С этого момента начинается половой этап развития плазмодия малярии.
В желудке комара рода Анофелес происходит оплодотворение и образование гамет из мужских и женских половых клеток паразита. Конечным этапом полового периода развития являются спорозоиты, которые кровью и лимфой разносятся по организму комара, попадая в том числе и в слюнные железы, после чего комар становится опасным для человека.
ЭПИДЕМИОЛОГИЯ
Источником инфекции при малярии является человек, в крови которого присутствуют половые формы малярийных плазмодиев. В очагах малярии дети в качестве источника инфекции представляют большую опасность, чем взрослые. Это обусловлено отсутствием иммунитета или низкой его напряженностью, что приводит к увеличению интенсивности проникания возбудителя болезни.
Возбудитель проникает в эритроциты, при этом увеличивается количество образующихся гаметоцитов (половых клеток) и продолжительность их носительства. При заражении тропической малярией человек становится источником инфекции через 10- 12 дней и остается им в течение 1-2 недель, пока бесполые паразиты не исчезнут естественным путем или в результате лечения. При других формах малярии человек опасен для окружающих с момента появления бесполых форм до времени их исчезновения.
Передача инфекции от человека к человеку возможна только самками комара рода Анофелес. Возможна передача инфекции от матери к плоду, если мать не болела малярией и не имеет иммунитета. В редких случаях инфекция передается внутривенно при прямом переливании крови от донора-паразитоносителя. При этом вероятность заражения зависит от количества паразитов в донорской крови и способности возбудителя к выживаемости в консервантах. Передача инфекции может быть осуществлена при многоразовом использовании недостаточно обработанных игл, шприцов, систем для переливания крови.
Восприимчивость к малярии высокая. В очаговых районах болеют в основном дети, которые не имеют иммунитета. Сезонность имеет летне-осеннюю направленность. Спад заболеваемости в холодное время года обусловлен уходом комаров в состояние диапаузы на зимовку. В это время возбудитель сохраняется в организме человека, который является носителем малярийного плазмодия для заражения новой популяции комаров с наступлением теплого времени года.
ПАТОГЕНЕЗ
Клинические проявления заболевания обусловлены распадом инфицированных эритроцитов, выходом в кровеносное русло мерозоитов, продуктов их обмена, воздействущих на центр регуляции теплообмена, тем самым способствуя развитию лихорадки и оказывая общее токсическое действие на организм человека.
Иммунитет после перенесенной малярии нестоек. При отсутствии повторного заражения в течение нескольких лет иммунитет снижается, и становится возможным повторное заражение, которое протекает значительно легче. Приобретенный иммунитет ограничивает размножение эритроцитарных форм и способствует прекращению приступов малярии.
Ребенок может получить через плаценту от матери пассивный иммунитет, который поддерживается антителами грудного молока. Кроме того, препятствуют развитию малярии молочная диета и наличие гемоглобина в крови новорожденного ребенка, свойственные данному периоду. Наиболее тяжело малярия протекает у детей в возрасте от 3 до 12 месяцев жизни.
В очаговых (многолетнее присутствие инфекции на определенной территории) по малярии областях у некоторых людей определяется аномальный гемоглобин, который обеспечивает невосприимчивость к тропической малярии.
Гемомепаноз печени

Узелковые разрастания нейроглии в головном мозгу
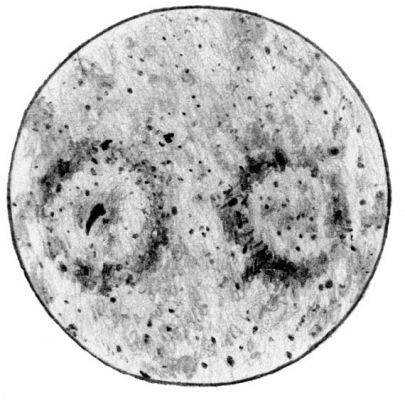
ПАТАНАТОМИЯ
Во многих органах при малярии откладывается характерный коричневый пигмент. Печень и селезенка увеличены, что обусловлено переразвитием соединительной и лимфоидной ткани. Малярийный пигмент откладывается в межтканевых пространствах и захватывается специальными клетками, поглощающими чужеродные клетки (макрофаги). Цвет органа может изменяться от синевато-серого до черного.
При тканевом исследовании в печени отмечается сужение сосудов венозной системы, в которой находятся инфицированные эритроциты. В печеночных клетках выявляют дегенеративные изменения, омертвение, уменьшение жировой ткани. В селезенке — локализованные инфаркты, а при длительном течении развивается фиброз. Поражение почек характеризуется наличием симптомов острого транзиторного нефрита.
В легочной ткани выявляют кровоизлияния, сосуды заполнены инфицированными эритроцитами. В сердечной мышце — дегенеративные изменения. При тропической малярии возможно поражение головного мозга: выражены отек, кровоизлияния в белом веществе, вокруг которых обнаруживается скопление клеток крови (макрофагов), в сосудах инфицированные эритроциты, склеиваясь между собой, образуют паразитарную пробку.
Данные изменения в кишечнике приводят к развитию покраснения, кровотечениям, омертвению тканей.
КЛИНИЧЕСКАЯ КАРТИНА
Начальный период болезни (т. е. инкубационный период) в основном зависит от вида возбудителя, но на его продолжительность могут повлиять напряженность иммунитета, климатические условия (в южных районах инкубационный период укорачивается), применение химиопрепаратов в профилактических целях. При тропической малярии начальный период болезни относительно короткий и составляет от 7 до 15 дней. При трехдневной малярии этот период может быть коротким (2-3 недели) или длинным (до 1 года и более). Продолжительность начального периода болезни при четырехдневной малярии от 2 до 5 недель, а при овалемалярии — 2-5 недель.
Период, предшествующий заболеванию, часто отсутствует, но иногда больные жалуются на общую слабость, недомогание, головную боль, познабливание. Температура тела при этом может держаться на средних цифрах. Чаще всего заболевание начинается остро, с потрясающего озноба. Больной не может согреться. Кожные покровы бледные, холодные на ощупь, появляется умеренная синюшность кожи конечностей.
Отмечаются симптомы интоксикации: сильная головная боль, одышка, рвота, мышечные боли. Озноб в течение нескольких минут (в некоторых случаях в течение 1-2 ч) сменяется чувством жара. Температура тела больного в данный период повышается до 40-41°С. Кожа сухая, горячая, лицо краснеет. Характерно выраженное возбуждение вплоть до бредовых состояний, потери сознания и развития судорог. Со стороны сердечно-сосудистой системы отмечается падение артериального давления, пульс аритмичный, частый, слабого наполнения и напряжения. Печень и селезенка увеличены и болезненны при прощупывании.
Продолжительность приступа варьируется от 1 ч до 10-15 ч. Окончание приступа сопровождается резким падением температуры тела. Больной предъявляет жалобы на резкую слабость и головокружение. Состояние достаточно быстро нормализуется, и пациент чувствует себя удовлетворительно.
Длительное и тяжелое течение малярии сопровождается развитием гемолитической анемии, стойким увеличением размеров печени и селезенки. Возможна слабо выраженная желтушность кожи и оболочек глаз. Окраска мочи и кала при этом не изменена. На высоте приступа содержание лейкоцитов в крови уменьшается, а в периодах спада температуры отмечаются снижение количества лейкоцитов (лейкопения), повышение СОЭ.
Течение малярии зависит от многих показателей: видовая принадлежность возбудителя, возраст и иммунологическая реактивность пациента, климатические условия и т. д.
Тропическая малярия
Трехдневная малярия по тяжести течения занимает промежуточное положение. Приступы развиваются через день или ежедневно в строго определенные часы (обычно в первой половине дня). Продолжительность болезни составляет 1,5-2 года.
Четырехдневная малярия характеризуется длительным, но в большинстве случаев доброкачественным течением. Приступы повторяются через два дня, могут быть достаточно продолжительными. При естественном течении больной страдает в течение 3-4 лет (иногда десятилетиями), но проявления заболевания с годами становятся менее выраженными.
Для овале-малярии характерно наиболее легкое течение. Приступы развиваются в вечерние часы или ночью. Иммунитет формируется быстро. Продолжительность заболевания редко превышает 2 года.
При своевременном лечении клинические проявления заболевания прекращаются после одного-двух приступов. Отсутствие адекватной терапии сопровождается неоднократным повторением приступов (до 10 раз и более), а затем они могут самопроизвольно прекращаться — наступает период видимого благополучия. В течение данного периода у больного могут возникать рецидивы заболевания — клинические и паразитарные. Клинические рецидивы диагностируют в том случае, когда у больного на фоне удовлетворительного состояния отмечается повторное (иногда неоднократное) повышение температуры тела до высоких цифр. Паразитарные рецидивы характеризуются обнаружением в крови паразитов на фоне полного клинического благополучия. Рецидивы, возникающие в течение первых двух месяцев после окончания первых проявлений заболевания, считаются ранними. Поздние рецидивы развиваются не раньше двух месяцев после клинического выздоровления пациента.
Малярия у детей первого года жизни
Течение малярии у детей первого года жизни в большинстве случаев тяжелое. На первый план выходят симптомы токсикоза, поражение центральной нервной системы (судороги, менингеальные знаки), гепатолиенальный синдром, дистрофия, тяжелая анемия. Характерные для типичного течения приступы лихорадки обычно не наблюдаются. Эквивалентом приступа являются внезапно появившиеся синюшность и похолодание конечностей, судороги.
Ребенок беспокоен, отказывается от груди. Температура тела в начале болезни поднимается до высоких цифр, а затем держится на отметке 37-38°С. Вместо обильного потоотделения отмечается умеренное увлажнение кожных покровов. Нередко бывают боли в животе и расстройства пищеварения. Водянистый стул может стать причиной острого обезвоживания организма. Печень и селезенка значительно увеличены в размерах, болезненны при прощупывании. В некоторых случаях селезенка занимает почти всю брюшную полость. Обращает на себя внимание прогрессирующая анемия.
Врожденная малярия
Инфицирование плода в первой половине беременности часто заканчивается самопроизвольным выкидышем. Заражение во второй половине беременности обусловливает рождение недоношенного ребенка. С первых дней жизни отмечаются увеличение печени и селезенки, гипохромная анемия. Приступы не бывают четко очерчены и протекают с синюшностью, судорогами, с температурной реакцией неправильного типа. Имеют место явления расстройства пищеварения и срыгивания. Лихорадка может отсутствовать.
ОСЛОЖНЕНИЯ
Тяжелое течение заболевания может сопровождаться осложнениями: малярийной комой, малярийным алгидом, острой почечной недостаточностью, отеком мозга, психическими расстройствами.
Малярийная кома обычно развивается при тропической малярии. Проявления обусловлены тяжелыми нарушениями кровообращения в головном мозге. Появляются менингеальные симптомы, оглушенность, потеря сознания. Кожные и сухожильные рефлексы сначала вялые, а в дальнейшем не вызываются. Прогрессивно нарастают сердечно-сосудистая и дыхательная недостаточность, страдает функция почек. При отсутствии адекватной терапии нередко наступает смерть.
Малярийный алгид — редкое осложнение тропической малярии, которое характеризуется острым развитием коллаптоидного состояния. Сознание больного сохранено. Кожные покровы бледные, с общей синюшностью, покрыты холодным липким потом. Пульс нитевидный или не прощупывается. Артериальное давление низкое. Температура тела субнормальная. Может быть жидкий стул, развивается острое обезвоживание организма.
Причиной развития острой почечной недостаточности при малярии является интенсивное разрушение эритроцитов. Характерны глубокое нарушение почечной микроциркуляции, появление в моче гемоглобина, белков и другие признаки. Уменьшение выделяемого объема мочи быстро сменяется анурией (его отсутствием) и уремией (появлением мочевины в крови).
Отек мозга возникает при молниеносной форме трехдневной малярии. Развивается чаще у детей в весенний период. На высоте приступа внезапно появляются сильнейшая головная боль, потеря сознания, судороги. Смерть наступает в связи с остановкой сердечной деятельности и дыхания, что обусловлено вклиниванием продолговатого мозга в большое затылочное отверстие и нарушением деятельности дыхательного и сосудодвигательного центров.
Психические расстройства сопровождаются нарушением сознания, двигательным возбуждением, галлюцинациями. Данное осложнение характерно для тропической малярии на высоте подъема температуры тела, особенно в детском возрасте.
Стаз в коре головного мозга
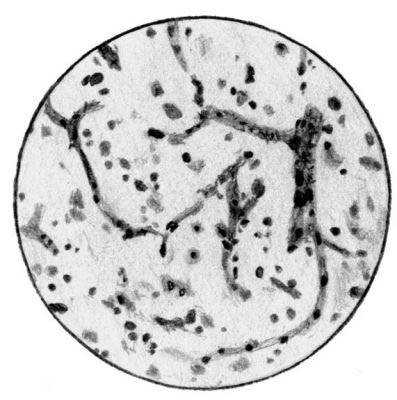
ДИАГНОСТИКА И ДИФДИАГНОСТИКА
Диагноз при типичном течении малярии ставят на основании данных опроса и результатов объективного обследования пациента. Подтверждают диагноз результатами лабораторных методов исследования. Для обнаружения паразитов в крови исследуют толстую каплю крови, окрашенную по Романовскому-Гимзе. Кровь для исследования рекомендуется брать на высоте приступа малярии. При микроскопии выявляют плазмодии в эритроцитах.
Для серологической диагностики используют реакцию иммунофлюоресценции, реакцию непрямой гемагглютинации.
Различные стадии развития возбудителей трехдневной, четырехдневной и тропической малярии (полусхематическое изображение по Е. Н. Павловскому)

На ранних этапах болезни малярию чаще всего приходится различать с гриппом, пневмонией, пищевой токсикоинфекцией, менингоэнцефалитом. Правильной постановке диагноза в этой ситуации помогает тщательно собранный эпиданамнез и лабораторные методы диагностики. На поздних этапах болезни при наличии выраженного гепатолиенального синдрома, анемии и (возможно) желтухи малярию следует отличать от сепсиса, вирусного гепатита, лептоспироза, лейкоза, брюшного тифа, желтой лихорадки, бруцеллеза, туберкулеза.
ЛЕЧЕНИЕ
Больные малярией должны быть госпитализированы и находиться под постоянным наблюдением (измерение температуры тела, артериального давления, подсчет пульса, определение числа эритроцитов, содержание гемоглобина, количество паразитов в 1 мкл крови (ежедневно), цвет и состав мочи, объем мочеотделения).
Для специфической терапии используют препараты, действующие на бесполые эритроцитарные формы плазмодиев, на половые формы в крови и тканевые формы в клетках печени. Наиболее широко применяют хингамин (хлорохин, делагил), назначая его внутрь в течение 3 дней: в первый день суточная доза препарата делится на два приема с интервалом в 6-8 ч, а в остальные дни препарат дается однократно. При наличии значительного количества паразитов в организме курс удлиняется до 5 дней. Бесполые паразиты исчезают из крови через 48 ч.
При назначении хингамина в межприступный период он не предотвращает наступление очередного приступа.
Лечение осложненной тропической малярии должно проводиться экстренно без лабораторного подтверждения (при яркой клинической картине у лиц, вернувшихся из очаговых по малярии регионов) по вышеуказанной схеме. Параллельно со специфической терапией проводят симптоматическое лечение, учитывая характер осложнений. Наличие осложнений требует госпитализации больного в отделение интенсивной терапии.
При тяжелом течении хингамин вводят внутривенно или внутримышечно. Детям раннего возраста внутривенное введение противопоказано, а внутримышечное производится только по жизненным показаниям. Суточная доза при внутривенном введении не должна превышать 8-10 мг дифосфата (5-6 мг основания хлорохина) на 1 кг массы тела больного. Суточную дозу вводят в 2-3 приема с интервалом 6-8 ч. При внутривенном введении разовую дозу разводят в 20 мл изотонического раствора хлорида натрия и вводят очень медленно через тонкую иглу в течение 10-15 мин (лучше капельно). Быстрое введение препарата может вызвать резкое падение артериального давления и смертельный исход.
При поражении центральной нервной системы рекомендовано внутривенное введение хинина (сульфат хинина, хиноформ, хинимакс) в возрастной дозировке.
Для предупреждения рецидивов при трехдневной малярии и малярии овале наряду с обычной схемой назначают примахин (детям до 4-х лет он противопоказан).
ПРОФИЛАКТИКА
Профилактические мероприятия осуществляются по двум направлениям: борьба с переносчиком и с возбудителем. Первое направление реализуется при обработке помещений и территорий инсектицидами длительного действия и путем использования средств индивидуальной защиты (инсектицидные мази, кремы, лосьоны, защитная сетка).
Воздействие на возбудителя возможно путем специфической вакцинопрофилактики населения очаговых районов и выезжающих в эти районы лиц, а также путем проведения химиотерапии. В настоящее время существует три типа малярийной вакцины.
Спорозоитная вакцина предотвращает заражение малярией.
Мерозоитная вакцина способствует формированию иммунитета против бесполых кровяных форм малярийных паразитов.
Гаметоцитная вакцина предотвращает заражение комаров, напившихся крови на вакцинированном носителе гаметоцитов.
Мероприятия по химиопрофилактике подразделяются на массовые и индивидуальные. Все выезжающие в очаговые по малярии области за 2-3 дня до выезда должны начать курс индивидуальной химиопрофилактики, которая продолжается в течение всего периода пребывания.
Для выявления случаев завозной малярии у граждан России и жителей очаговых районов, прибывших в Россию, при повышении температуры тела следует исключать малярию на протяжении 2 лет.
medicalencyclopedia.ru
Малярия
Синонимы: Febris inermittens — лат., Intermittent fever — англ., Wechselfieber, Sumpfieber — нем., Paludisme, Fieve palustre — франц., Febrefnalariche — итал., Paludisino — иcn.
Малярия — группа протозойных трасмиссивных заболеваний человека, возбудители которых передаются комарами рода Anopheles. Характеризуется преимущественным поражением ретикулогистиоцитарной системы и эритроцитов, проявляется лихорадочными параксизмами, анемией и гепато-спленомегалией. Может давать рецидивы.
Этиология. Возбудителями малярии являются одноклеточные микроорганизмы, относящиеся к типу Sporozoa Leuckart, 1879, классу Coccidea Leuckart, 1879, отряду Haemosporida Danilevsky, 1885, семейству Plasmodiidae Mesnil, 1903.
Известно более 60 видов плазмодиев; малярию человека вызывают 4 вида возбудителя: Pl. falciparum Welch, 1897)— возбудитель тропической малярии, Pl. vivax (Grassi, Feletti, 1890) — возбудитель трехдневной, или вивакс-малярии, Pl. ovale (Stephens, 1922) — возбудитель овале-малярии и Pl. malariae (Grassi, Feletti, 1892) — возбудитель четырехдневной малярии. Установлена возможность заражения людей в естественных условиях малярийными паразитами обезьян.
Виды малярийных плазмодиев состоят из отдельных географических разновидностей или штаммов, отличающихся биологическими и иммунологическими свойствами, чувствительностью к лекарственным препаратам. Например, африканские штаммы Pl. falciparum вызывают более тяжелые формы малярии, чем индийские.
Жизненный цикл малярийных паразитов состоит из двух последовательных фаз развития — половой и бесполой — и связан со сменой хозяев. Половая фаза развития с последующей спорогонией происходит в организме окончательного хозяина — самок комаров рода Anopheles, бесполая (шизогония) — в организме человека, который является промежуточным хозяином паразита. Зараженный малярийный комар, нападая на человека, вместе со слюной вводит в кровяное русло спорозоиты, которые с током крови попадают в печень, где внедряются в гепатоциты. В клетках печени спорозоиты размножаются посредством множественного деления (шизогонии), в результате чего образуется большое количество мерозоитов.
Продолжительность тканевой шизогонии составляет у Pl. falciparum 6 сут, у Pl. malariae — 15 сут, у Pl. ovale — 9 сут и у Р1.vivax — 8 сут. В отличие от тропической и четырехдневной малярии, при трехдневной и овале-малярии возможно длительное (до нескольких месяцев и даже лет) пребывание паразитов в печени в дремлющем состоянии с последующим завершением шизогонии и выходом их в кровь. Продолжительность экзоэритроцитарного развития, как предполагают, детерминирована генетически. А. Я. Лысенко (1976) предложил называть спорозоиты, способные развиваться сразу после проникновения в печень, тахиспорозоитами, а спорозоиты, в развитии которых наступает длительная пауза, — брадиспорозоитами. Соотношение между брадиспорозоитами и тахиспорозоитами, так же как и степень выраженности гетерогенности по признаку длительности экзоэритроцитарного развития у разных географических штаммов возбудителей трехдневной малярии, имеет свои особенности.
В популяции “северных” штаммов Pl. vivax преобладают брадиспорозоиты, заражение которыми приводит к развитию заболевания после длительной инкубации. Среди “южных” штаммов, напротив, превалируют тахиспорозоиты. По этой причине заражение “южными” штаммами вызывает заболевание после короткой инкубации нередко с последующим развитием поздних рецидивов. При заражении штаммами группы “Чессон”, характеризующихся очень высокой гетерогенностью по признаку продолжительности экзоэритроцитарного развития, заболевания протекают с частыми и в разное время возникающими рецидивами. Предполагается определенная гетерогенность по продолжительности экзоэритроцитарного развития у Pl. falciparum. Однако вследствие непродолжительности задержки экзоэритроцитарного развития у Pl. falciparum при тропической малярии вторичный латент не наблюдается.
Образующиеся в процессе экзоэритроцитарной шизогонии тканевые мерозоиты проникают в эритроциты и дают начало эритроцитарной шизогонии, ответственной за клинические проявления малярии. После внедрения мерозоитов в эритроциты паразиты увеличиваются в размерах и претерпевают значительные морфологические изменения. В соответствии с этими изменениями выделяют несколько возрастных стадий развития бесполых эритроцитарных форм паразита — юного и зрелого трофозоита, шизонта и морулы. Продолжительность одного цикла эритроцитарной шизогонии составляет у Pl. vivax, Pl. falciparum. Pl. ovale — 48 ч, у Pl. malariae — 72 ч. В результате распада эритроцитов образующиеся в процессе эритроцитарной шизогонии мерозоиты выходят в плазму крови. При этом какая-то часть погибает, часть внедряется в эритроциты и процесс эритроцитарной шизогонии повторяется.
При трехдневной, четырехдневной и овале-малярии в периферической крови встречаются паразиты любого возраста. Во время лихорадочного пароксизма преобладают зрелые шизонты и молодые трофозоиты (кольца), а в межприступный период — зрелые трофозоиты и незрелые шизонты. При тропической малярии эритроциты с развивающимися трофозоитами и шизонтами задерживаются в сосудах внутренних органов. Поэтому в типичных, неосложненных случаях тропической малярии в периферической крови присутствуют лишь молодые кольцевидные трофозоиты (кольца) и зрелые гаметоциты. У неиммунных лиц при очень высокой паразитемии зрелые трофозоиты и шизонты выходят в периферические сосуды, что является показателем наступающей или наступившей коматозной малярии.
В процессе эритроцитарной шизогонии часть мерозоитов дифференцируется в мужские и женские половые клетки. Продолжительность развития гаметоцитов всех видов возбудителей малярии, кроме Pl. falciparum, лишь на несколько часов превышает время развития бесполых форм. Спустя несколько часов после созревания такие гаметоциты погибают. У Pl. falciparum зрелые гаметоциты появляются в периферической крови примерно через 12 сут с момента проникновения мерозоитов в эритроциты. Некоторые из гаметоцитов могут сохранять жизнеспособность и оставаться заразными для комаров в течение нескольких недель.
В желудке комара, насосавшегося крови больного малярией, бесполые формы паразитов перевариваются, а половые проходят сложный цикл развития. В результате слияния образующихся из мужских половых клеток микрогамет с женскими половыми клетками формируется зигота. Последняя удлиняется, приобретает червеобразную форму и проникает сквозь стенку желудка. Здесь под его наружной оболочкой она превращается в ооцисту. Ядро и цитоплазма ооцисты многократно делятся с образованием нескольких тысяч веретеновидных спорозоитов. Спорозоиты при созревании ооцисты и разрыве ее оболочки выходят в полость тела комара и с током гемолимфы разносятся по всему организму насекомого, концентрируясь в слюнных железах. С этого времени комар становится заразным. Через 40–50 дней пребывания в комаре спорозоиты утрачивают способность вызывать заражение человека.
Эпидемиология. Малярия — одна из наиболее распространенных паразитарных болезней. В прошлом заражения малярией регистрировались на территории в полосе между 60° северной и 30° южной широты. В предвоенные годы в СССР заболевало до 6–12 млн в год, особенно высокой заболеваемость была в республиках Средней Азии и Закавказья. В результате огромной комплексной работы к 1960 году в СССР малярию практически ликвидировали, однако в 70–80-е годы в связи с расширением межгосударственных связей со странами Африки, Юго-Восточной Азии, Латинской Америки стала наблюдаться тенденция к росту заболеваемости завозной малярией. Возникла реальная угроза возобновления передачи этой инфекции на юге России. Особенно тяжелая ситуация по малярии сложилась в странах тропической Африки и Юго-Восточной Азии.
Возможность распространения малярии определяется длительностью сезона передачи инфекции. При числе дней в году с температурой воздуха выше 15°С менее 30 распространение малярии невозможно, если таких дней от 30 до 90, возможность оценивается как низкая, а если их более 150, то возможность распространения очень высокая (при наличии комаров-переносчиков и источника инфекции). Переносят плазмодии различные виды (свыше 50) комаров из рода Anopheles. Заражение человека происходит при укусе его инфицированным комаром, а также при переливании крови больного малярией. Возможно внутриутробное инфицирование плода. Комар заражается от больного человека с периода, когда в крови появляются зрелые гамонты. При трех- и четырехдневной малярии это возможно после второго или третьего приступа, при тропической малярии — после 7–10-го дня болезни.
Патогенез. Тканевая шизогония не сопровождается клиническими симптомами. Клинические проявления малярии являются следствием эритроцитарной шизогонии — роста и размножения в эритроцитах бесполых форм паразита.
Приступ лихорадки — это проявление реакции терморегулирующих центров на выход в кровь патологически измененного белка эритроцитов, продуктов жизнедеятельности паразитов и самих мерозоитов. Для реализации малярийного приступа необходимо не только наличие достаточного количества плазмодиев, но и аллергическая перестройка организма в результате повторных антигенных раздражений.
Малярийные приступы сопровождаются генерализованным сужением периферических сосудов в период озноба, которое в период жара сменяется резким их расширением. Эти изменения усиливают продукцию кининов и других веществ, повышающих проницаемость сосудистой стенки. В результате пропотевания в околососудистое пространство воды и белков повышается вязкость крови и замедляется кровоток. Образующиеся в процессе гемолиза тромбопластические вещества усиливают гиперкоагуляцию. Считают, что плазмодии образуют цитотоксические факторы, ингибирующие клеточное дыхание и фосфорилирование. На фоне выраженных нарушений микроциркуляции развивается диссеминированное внутрисосудистое свертывание. Возникает острое нарушение кровообращения и питания мозговой ткани. Изменения в центральной нервной системе отмечаются главным образом при тропической малярии. Злокачественное течение тропической малярии связано с изменениями реологических свойств крови, агрегацией пораженных эритроцитов, прилипанием их к стенкам микрососудов, скоплением паразитов в капиллярах мозга и внутренних органов с образованием тромбов и кровоизлияний.
Надпочечниковая недостаточность, нарушения микроциркуляции и клеточного дыхания могут привести к острой почечной недостаточности — “шоковой почке”. При острых приступах малярии вследствие нарушений тканевого дыхания, изменения активности аденилатциклазы возможно также развитие энтерита.
При первых приступах малярии селезенка и печень увеличиваются вследствие острого кровенаполнения и значительного повышения реакции РЭС этих органов на продукты распада эритроцитов и токсины плазмодиев. При большом количестве гемомеланина в печени и селезенке происходит гиперплазия эндотелия, а при длительном течении болезни — разрастание соединительной ткани, что выражается в индурации этих органов.
Тяжесть анемии зависит от уровня паразитемии и продолжительности болезни. Анемию усугубляет развитие аутоиммунных процессов — образование антител к эритроцитам. Также следует учитывать, что увеличенная селезенка приводит к развитию синдрома гиперспленизма, который сопровождается развитием прогрессирующей анемии, лейкопении и тромбоцитопении. Микроциркуляторные расстройства в легких проявляются симптомами бронхита, а при тяжелом течении малярии возможно развитие пневмонии. Замедление и даже прекращение кровообращения в дольках печени приводит к дистрофическим и некротическим изменениям гепатоцитов, повышению активности АлАт, АсАт, нарушению пигментного обмена.
Нефротический синдром при четырехдневной малярии является одним из состояний, связанных с отложениями растворимых малярийных иммунных комплексов на базальной мембране клубочков. В биоптате почек у больных с нефротическим синдромом обнаруживают отложения на базальной мембране почечных клубочков иммуноглобулинов в виде грубых гранул, состоящих из IgG, IgM и комплемента.
Особенно тяжело малярия протекает у лиц с дефицитом массы тела при обезвоживании, перегревании, при сопутствующей анемии, при сочетании с брюшным тифом, вирусным гепатитом, амебиазом и некоторыми другими инфекциями.
Симптомы и течение. Трехдневная малярия. Возбудитель обладает способностью вызывать заболевание после короткой (10–21-й день) и длительной (6–13 мес) инкубации в зависимости от типа спорозоита. Трехдневная малярия характеризуется длительным доброкачественным течением. Повторные приступы (отдаленные рецидивы) наступают после латентного периода в несколько месяцев (3–6–14) и даже 3–4 года. В отдельных случаях у неиммунных лиц малярия может протекать тяжело и давать летальные исходы.
У впервые заболевших неиммунных лиц болезнь начинается с продромы — недомогания, слабости, головной боли, ломоты в спине, конечностях. В большинстве случаев типичным приступам малярии предшествует 2–3-дневное повышение температуры тела до 38–39°С неправильного типа. В дальнейшем приступы малярии клинически четко очерчены, наступают через равные интервалы и чаще в одно и то же время дня (между 11 и 15 ч). При среднетяжелом и тяжелом течении заболевания во время озноба у больного отмечаются выраженная слабость, резкая головная боль, ломящие боли в крупных суставах и пояснице, учащенное дыхание, повторная рвота. Больные ощущают потрясающий озноб, холод. Лицо бледнеет. Температура тела быстро достигает 38–40°С. После озноба начинается жар. Лицо краснеет, кожа туловища становится горячей. Больные жалуются на головную боль, жажду, тошноту, нарастает тахикардия. Артериальное давление снижается до 105/50–90/40 мм рт. ст., над легкими выслушиваются сухие хрипы, указывающие на развитие бронхита. Почти у всех больных отмечаются умеренное вздутие живота, жидкий стул. Продолжительность озноба составляет от 20 до 60 мин, жара — от 2 до 4 ч. Затем температура тела снижается и достигает нормальных цифр через 3–4 ч. В этот период повышено потоотделение. Лихорадочные приступы продолжаются от 5 до 8 ч. Межприступный период длится около 40–43 ч. Увеличение печени и селезенки удается выявить уже на первой неделе заболевания. Анемия развивается постепенно. При естественном течении болезни в нелеченных случаях лихорадочные приступы продолжаются 4–5 нед. Ранние рецидивы возникают обычно через 6–8 нед после окончания начальной лихорадки и начинаются с правильно чередующихся пароксизмов, продромальные явления для них не характерны.
Осложнения при трехдневной малярии редки. У лиц с дефицитом массы тела при перегревании и обезвоживании тяжелое течение малярии может осложниться эндотоксическим шоком. Сочетания малярии с тяжелыми формами других инфекций или заболеваний могут закончиться летально.
Тропическая малярия. Инкубационный период около 10 дней с колебаниями от 8 до 16 дней. Тропическая малярия у неиммунных лиц характеризуется наибольшей тяжестью и нередко приобретает злокачественное течение. Без дачи противомалярийных препаратов летальный исход может наступить в первые дни болезни. У части лиц, впервые заболевших малярией, отмечаются продромальные явления — общее недомогание, повышенная потливость, снижение аппетита, подташнивание, послабление стула, двух-трехдневное повышение температуры тела до 38°С. У большинства неиммунных лиц начало болезни внезапное и характеризуется умеренно выраженным ознобом, высокой лихорадкой, возбуждением больных, выраженной головной болью, ломотой в мышцах, суставах. В первые 3–8 дней лихорадка постоянного типа, затем принимает устойчивый перемежающийся характер. В разгаре заболевания приступы лихорадки имеют некоторые особенности. Строгой периодичности начала приступов лихорадки нет. Они могут начинаться в любое время суток, но чаще возникают в первой половине дня. Снижение температуры тела не сопровождается резким потоотделением. Лихорадочные приступы длятся более суток (около 30 ч), периоды апирексии короткие (менее суток).
В периоды озноба и жара кожа сухая. Характерны тахикардия и значительное снижение артериального давления до 90/50–80/40 мм рт. ст. Частота дыханий нарастает, появляются сухой кашель, сухие и влажные хрипы, указывающие на развитие бронхита или бронхопневмонии. Часто развиваются диспепсические явления: анорексия, тошнота, рвота, разлитые боли в эпигастрии, энтерит, энтероколит. Селезенка увеличивается с первых дней заболевания, что проявляется болезненностью в левом подреберье, усиливающейся при глубоком вдохе. К 8–10-му дню болезни она легко пальпируется, край ее плотный, гладкий, болезненный. Часто развивается токсический гепатит, однако функции печени нарушаются незначительно. В сыворотке крови увеличивается содержание прямого и непрямого билирубина, активность аминотрансфераз возрастает умеренно — только в 2–3 раза. Нарушение функции почек в виде легкого токсического нефрозонефрита наблюдается у 1/4 больных. С первых дней болезни выявляется нормоцитарная анемия. На 10–14-й день болезни содержание гемоглобина обычно снижается до 70–90 г/л, а количество эритроцитов — до 2,5–3,5•1012/л. Отмечается лейкопения с нейтропенией, относительным лимфоцитозом и ядерным сдвигом в сторону молодых форм нейтрофилов, нарастают ретикулоцитоз, СОЭ. В периферической крови с первых дней обнаруживаются плазмодии в стадии кольца.
Четырехдневная малярия. Инкубационный период в случаях естественного заражения составляет 21–40 дней, при внутривенном заражении шизонтами — от нескольких дней до нескольких месяцев. Тканевая шизогония наблюдается только в инкубационном периоде. Отличительной чертой возбудителя четырехдневной малярии является способность в течение длительного времени (десятки лет) сохраняться в организме человека после перенесенной болезни. Продромальные симптомы наблюдаются относительно редко и напоминают продрому при трехдневной малярии. Характерны типичные пароксизмы лихорадки, продолжительностью около 13 ч, с последующим правильным их чередованием на каждый четвертый день. Селезенка увеличивается медленно и пальпируется только через 2 нед от начала болезни. Анемия при этой форме малярии развивается постепенно и не достигает уровня, характерного для трехдневной и тропической малярии, что объясняется относительно низким уровнем паразитемии. Длительность клинических проявлений нелеченной четырехдневной малярии несколько месяцев, пока не наступает спонтанное выздоровление.
Овале-малярия. Эндемична для стран Западной Африки. Инкубационный период от 11 до 16 дней. Эта форма малярии характеризуется доброкачественным течением и частым спонтанным выздоровлением после серии приступов первичной малярии. По клиническим проявлениям овале-малярия сходна с трехдневной малярией. Отличительная особенность — начало приступов в вечерние и ночные часы. Длительность болезни около 2 лет, однако, описаны рецидивы болезни, возникавшие через 3–4 года.
Осложнения. Большую опасность представляют злокачественные формы малярии: церебральная (малярийная кома), инфекционно-токсический шок (алгидная форма), тяжелая форма гемоглобинурийной лихорадки.
Церебральная форма возникает чаще в первые 24–43 ч от начала заболевания, особенно у лиц с дефицитом массы тела. Предвестниками малярийной комы являются сильная головная боль, резкая слабость, апатия или, наоборот, беспокойство, суетливость. В прекоматозном периоде больные малоподвижны, односложно и неохотно отвечают на вопросы, быстро истощаются и снова погружаются в сопорозное состояние.
При осмотре голова больного запрокинута назад. Ноги чаще находятся в положении разгибания, руки полусогнуты в локтевых суставах. У больного выражены менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). Эти симптомы при малярийной коме обусловлены не только церебральной гипертензией, но и связаны также с поражением тонических центров в лобной области. Не исключаются кровоизлияния в оболочке головного мозга. У отдельных больных отмечаются явления гиперкинеза от клонических судорог мышц конечностей до общих тетанических или эпилептиформных судорожных припадков. В начале комы исчезает глоточный рефлекс, позднее — роговичный и зрачковый рефлексы.
При обследовании больного температура тела 38,5–40,5°С. Тоны сердца приглушены, частота пульса соответствует температуре тела, артериальное давление снижено. Дыхание поверхностное, учащенное от 30 до 50 раз в минуту. Печень и селезенка увеличены, плотные. Нарушается функция тазовых органов, вследствие чего появляются непроизвольные мочеиспускание и дефекация. В периферической крови у половины больных наблюдается увеличение количества лейкоцитов до 12–16•109/л с ядерным сдвигом в сторону молодых форм нейтрофилов.
При инфекционно-токсическом шоке (алгидной форме малярии) развиваются резкая слабость, заторможенность, переходящая в прострацию. Кожа бледно-серого цвета, холодная, покрыта потом. Черты лица заострены, глаза глубоко запавшие с синими кругами, взгляд безучастный. Температура тела понижена. Дистальные участки конечностей цианотичны. Пульс чаще 100 уд/мин, малого наполнения. Максимальное артериальное давление падает ниже 80 мм рт. ст. Дыхание поверхностное, чаще 30 раз в минуту. Диурез менее 500 мл в сутки. Иногда бывает диарея.
Гемоглобинурийная лихорадка чаще возникает после приема хинина или примахина. Массивный внутрисосудистый гемолиз могут вызывать и другие лекарства (делагил, сульфаниламиды). Осложнение возникает внезапно и проявляется потрясающим ознобом, гипертермией (до 40°С и более), ломотой в мышцах, суставах, резкой слабостью, рвотой темной желчью, головной болью, неприятными ощущениями в верхней половине живота и пояснице. Основным симптомом гемоглобинурии является выделение мочи черного цвета, что обусловлено содержанием в свежевыпущенной моче оксигемоглобина, а в постоявшей — метгемоглобина. При стоянии моча разделяется на два слоя: верхний слой, имеющий прозрачный темно-красный цвет, и нижний — темно-коричневый, мутный, содержащий детрит. В осадке мочи, как правило, обнаруживаются глыбки аморфного гемоглобина, единичные неизмененные и выщелоченные эритроциты. Сыворотка крови приобретает темно-красный цвет, развивается анемия, снижается показатель гематокрита. Повышается содержание свободного билирубина. В периферической крови нейтрофильный лейкоцитоз со сдвигом в сторону молодых форм, увеличивается число ретикулоцитов. Наиболее опасным симптомом является острая почечная недостаточность. В крови быстро нарастают показатели креатинина и мочевины. На следующий день кожа и слизистые приобретают желтушную окраску, возможен геморрагический синдром. В нетяжелых случаях гемоглобинурия продолжается 3–7 дней.
Малярия у грудных детей отличается атипичностью приступов. Озноб выражен слабо, кожа бледнеет, затем становится синюшной, обильного пота в конце приступа не отмечается. Межприступные периоды выражены нечетко, температура тела может оставаться повышенной. Увеличиваются печень, селезенка, развивается анемия. В тяжелых случаях часто наблюдаются симптомы менингоэнцефалита — рвота, судороги, токсикоз, дисфункция кишечника, симптомы инфекционно-токсического шока.
Малярия во время беременности оказывает неблагоприятное влияние на развитие плода. При внутриутробном заражении беременность может окончиться выкидышем, мертворождением или рождением недоношенных детей с анемией, увеличенными печенью и селезенкой. У беременных малярия обычно протекает тяжело с выраженной анемией, токсическим гепатитом, отечно-асцетическим синдромом. При тропической малярии церебральные формы у беременных возникают в 2 раза чаще, чем у небеременных женщин.
Диагноз и дифференциальный диагноз. Малярию диагностируют на основе характерных клинических проявлений — типичной перемежающейся лихорадки, наличия выраженного гепатолиенального синдрома и признаков анемии. В крови снижен показатель гемоглобина, уменьшено число эритроцитов, отмечаются ретикулоцитоз, анизоцитоз, пойкилоцитоз, ускоренная СОЭ. Важное значение для диагноза имеют эпидемиологические предпосылки (пребывание в эндемичной зоне в период до 2 лет до начала болезни). Диагноз подтверждается обнаружением малярийных плазмодиев при микроскопическом исследовании препаратов крови «толстая капля» и «тонкий мазок». В связи с тем, что клиническая симптоматика малярии может быть неотчетливой в местностях, неблагоприятных по малярии (или у прибывших из эндемичных зон в период до 2 лет до начала болезни), при любом лихорадочном заболевании следует проводить микроскопические исследования окрашенной «толстой капли» на малярийные плазмодии. При подозрении на трехдневную или четырехдневную малярию поиски малярийных плазмодиев эффективны в начале лихорадочного приступа и в период апирексии. При тропической малярии исследование крови следует проводить через каждые 6 ч на протяжении всего приступа.
В лабораторной диагностике используются также высокочувствительные и высокоспецифичные технологии – метод полимеразной цепной реакции, иммунофлуоресцентный и иммуноферментный методы. В практике используются два экспресс-метода: Para Sight—F и ICJ. Эти тесты служат для качественной диагностики тропической малярии на основе иммунохроматографической реакции с антигеном HPR-2, носителем которого является P. falciparum.
Начальный период малярии имеет много общего (лихорадка, общая слабость, ознобы, отсутствие выраженных органных поражений) с брюшным тифом, острыми респираторными заболеваниями, пневмонией, Ку-лихорадкой, лептоспирозом.
Для брюшного тифа (паратифов) характерен постоянный тип лихорадки с суточными колебаниями не более 1°С. Следует учитывать заторможенность больных, постоянную головную боль без определенной локализации, анорексию. Часто наблюдается брадикардия. Язык влажный, обложен густым серым или грязно-серым налетом, утолщен, имеет отпечатки зубов. Живот умеренно вздут, при пальпации в правой подвздошной области отмечаются болезненность и грубое урчание (здесь же может быть укорочение перкуторного звука, связанное с увеличением мезентериальных лимфатических узлов). При сочетании брюшного тифа (паратифов) и малярии отмечаются выраженные размахи температурной кривой, повторные ознобы, повышенная потливость, часто герпетическая сыпь на губах и крыльях носа, болезненность селезенки при ее пальпации.
Острые респираторные заболевания протекают с головной болью, локализующейся в области лба и надбровных дуг, светобоязнью, болью при движениях глазами, признаками поражения верхних отделов респираторного тракта: заложенностью носа, першением в горле, сухим болезненным кашлем, осиплостью голоса, гиперемией слизистой оболочкой ротоглотки. Печень и селезенка не увеличиваются.
Отличиями Ку-лихорадки являются боли в глазных яблоках при движении глазами, ретробульбарные боли, гиперемия лица и инъекция сосудов склер, увеличение печени с 3–4-го дня болезни. Позднее присоединяются признаки очаговой пневмонии (боли в груди при глубоком дыхании, кашель со скудной слизистой мокротой, локализованные сухие или влажные хрипы).
Для лептоспироза характерны боли в мышцах, особенно икроножных, обычно макулопапулезная (кореподобная) сыпь, геморрагический синдром (кровоизлияния в склеры, кожу, носовые и кишечные кровотечения), боли при поколачивании в области поясницы, появление в моче белка, гиалиновых и зернистых цилиндров, эритроцитов, повышенного количества лейкоцитов; увеличение в крови концентрации креатинина и мочевины. Может развиваться серозный менингит. Лабораторное подтверждение лептоспироза основывается на нарастании титра антител в реакции микроагглютинации.
Лечение. В комплексном лечении больных малярией особенно важное значение имеют противопаразитарные средства, которые при тяжелых формах необходимо назначать немедленно — при подозрении на заболевание на основании эпидемиологических предпосылок и клинической картины. Потеря времени может повлечь развитие инфекционно-токсического шока. Противомалярийные препараты по типу действия делятся на следующие группы:
1. Препараты шизотропного действия:
а) гематошизотропные, действующие на эритроцитарные шизонты. Наиболее эффективными в этой группе являются производные 4-аминохинолина — хлорохин (Chlorochin diphosphatum, Chingaminum, Delagil, Nivachine и др.). К этой же группе относятся также мефлохин, артемизин, артесунат, тетрациклин, доксициклин, хинин, сульфаниламиды и сульфоны, особенно в комбинации с хлоридином.
б) гистошизотропные, эффективные в отношении тканевых форм плазмодиев. Наиболее активно здесь производное 8-аминохинолина — примахин.
2. Препараты гамотропного действия, эффективные против половых форм плазмодиев — гамонтов, например, примахин.
Для радикального лечения трех- и четырехдневной малярии, тропической малярии без лекарственной устойчивости вначале проводят трехдневный курс лечения делагилом (разовая дозировка 0,5 г соли препарата) или другим лекарством с гематошизотропным действием. Дозу делагила повторяют через 6, 24, 48 часов. Обычно клиническое улучшение , нормализация температуры тела наступают в течение 48 ч., бесполые стадии паразитов (шизонты) исчезают из крови через 48-72 ч. Если лихорадка продолжается , то лечение делагилом продлевается еще в течении двух дней по 0,5 г. препарата на прием в сутки. Затем при трехдневной и четырехдневной малярии дают примахин по 0,009 г. 3 раза в сутки в течении 14 дней. Общий курс антипаразитарной терапии составляет 17 дней. Сокращение продолжительности курса примахина приводит к рецидивам заболевания. Примахин при тропической малярии назначают только при сохранении в крови половых форм паразитов (гаметоцитов) по схеме – по 0,009 г. 3 раза в день внутрь в течение 5 дней.
Лечение лекарственно устойчивых форм тропической малярии. Устойчивость малярийных плазмодиев к делагилу устанавливают путем клинического наблюдения (приступы не купируются в течение 3–5 дней), а также в результате ежедневного (в течение 3 дней) определения количества паразитов в 1 мкл крови. Если число паразитов не изменяется или даже увеличивается, то данную форму расценивают как лекарственно-устойчивую форму тропической малярии.
Оценку эффективности различных схем лечения проводят и по стандартным рекомендациям ВОЗ с учетом следующих показателей: скорость купирования лихорадочных приступов, динамика основных клинических проявлений (с 1 по 28-й день от начала лечения), время наступления рецидива при наблюдении в течение 4 нед, скорость исчезновения паразитов из крови. Полевая оценка степени лекарственной устойчивости Pl. falciparum основывается на 28-дневном, 7-дневном тестах. При отсутствии устойчивости к препарату плазмодии исчезают из периферической крови в первые 7 дней лечения, а рецидивы не наблюдаются до 28-го дня лечения. В случаях более позднего исчезновения плазмодиев или снижения уровня паразитемии, а также при появлении рецидивов на протяжении срока наблюдения различают 3 степени резистентности к препарату.
Для лечения лекарственно-устойчивых форм эффективны комбинации нескольких препаратов. Можно использовать хинина сульфат по 0,65 г 3 раза в сутки в течение 7–10 дней в сочетании с сульфаленом по 0,5 г и пириметамином (тиндурином) по 0,025 г 1 раз в сутки в течение первых 3 дней внутрь, но чаще хинин комбинируют с сульфадоксином и пириметамином (фансидаром) по 3 таблетки однократно (1500 мг сульфадоксина и 75 мг пириметамина). В качестве альтернативного хинину препарата назначают мефлохин (разовая дозировка 15 мг\кг веса) 2 раза в сутки, курс 1 день. Применяется также препарат артемизии – артемизинин ( разовая дозировка 10 мг\кг) 1 раз в сутки,курс 5 дней. Особенно эффективна комбинация мефлохина ( 15 мг\кг ) и артемизинина (10 мг\кг) 1 раз в сутки, курс 3 дня. Перспективны фторсодержащие хинолоны (ципрофлоксацин по 200 мг 2 раза в сутки в течение 7 дней). При отсутствии указанных противомалярийных препаратов рекомендуется применить тетрациклин по 0,3 х 4 раза в сутки в течение 10 дней или доксициклин по 0,2 г 1 раз в сутки в течение 7 дней.
При тяжелых, осложненных формах малярии в первые двое – трое суток лечение внутривенно вводят гидрохлорид хинина в дозе 10 мг\кг в 10 мл\кг 5% раствора глюкозы. Введения повторяются через 12 часов. Детям в состоянии шока и почечной недостаточности дозы противомалярийных препаратов уменьшают в три раза, а основное внимание уделяют мероприятиям по выведению больного из шока, коррекции гидратации и диуреза.
Делагил, амодиахин на беременность и развитие плода токсического действия не оказывают. При лечении примахином могут возникнуть диспептические расстройства, гемоглобинурийная лихорадка, особенно у лиц с генетически обусловленным дефицитом глюкозо-6-фосфатдегидрогеназы эритроцитов. при необходимости внутривенного введения хлорохина детям для предупреждения резкого падения артериального давления препарат назначается в сочетании с глюкокортикостероидами.
Патогенетическая терапия включает преднизолон по 30 мг внутривенно 3–4 раза в сутки, лактосол, мофусол, реоглюман, реополиглюкин, раствор Лабори, 5% раствор альбумина, витамин В1, сульфат железа. При наличии признаков церебральной гипертензии внутривенно вводят 1% раствор лазикса по 1–2 мл 2 раза в сутки. При выраженной анемии ( уровне гемоглабина 50 г\л) переливается эритроцитарная масса. При необходимости составной частью комплексной терапии тяжелых больных тропической малерией является экстракорпоральная сорбционная детоксикация. Применяются гемосорбция, плазмаферез и их комбинация с ультрафильтрацией и гемосорбцией. На протяжении первой недели от начала лечения ежедневно методом тонкого мазка проводится подсчет числа паразитов на микролитр крови. в конце второй. третьей и четвертой недель проводится контрольный просмотр «толстой капли».
Прогноз при своевременной диагностике и лечении чаще всего благоприятный, наступает быстрое и полное выздоровление. Летальность в среднем 1% и обусловлена главным образом злокачественными формами тропической малярии, при которых у детей она достигает 5%.
Выписка переболевших проводится после окончания курса противопаразитарного лечения при полном клиническом выздоровлении, отрицательном результате исследований мазка крови на малярийные плазмодии и нормальных результатах общих анализов крови и мочи. Переболевшие тяжелыми формами малярии представляются на ВТЭК (ВВК)
Перенесшие малярию выписываются под наблюдение врача на срок 2 года. При возникновении у них любой лихорадки проводится исследование мазков и “толстой капли” на малярийные плазмодии.
Диспансерное наблюдение за переболевшими малярией, паразитоносителями и лицами, прибывшими из эндемичных регионов, целесообразно проводить в на протяжении 2 лет. В течение этого периода медицинский осмотр и паразитологическое исследование крови следует проводить ежеквартально, а также при любом обращении наблюдаемого за медицинской помощью. В случае выявления в крови малярийных плазмодиев, после проведения специфического лечения, сроки диспансерного наблюдения продлеваются. Основанием для снятия с диспансерного учета служит отсутствие рецидивов и отрицательные результаты паразитологического исследования крови на протяжении всего срока наблюдения
Профилактика и мероприятия в очаге. Профилактика химиопрепаратами не предотвращает заражение человека, а лишь купирует клинические проявления инфекции. В очагах трехдневной (вивакс, овале) и четырехдневной малярии обычно назначают делагил по 0,5 г 1 раз в неделю, амодиахин по 0,4 г (основания) 1 раз в неделю. В зонах распространения хлорохинустойчивой тропической малярии рекомендуют фансидар 1 таблетка в неделю, мефлохин 0,5 г 1 раз в неделю, швейцарский препарат фансимер (комбинация мефлохина с фансидаром) 1 таблетка в неделю. Перспективен китайский препарат из сладкой полыни — артемизин [Krogstad m. D., 1988]. Прием медикаментов начинают за несколько дней до прибытия в очаг, продолжают в течение всего пребывания в нем и еще 1 месяц после выезда из очага. По окончании пребывания в очаге лицам, подвергавшимся риску заражения трехдневной малярией, проводится химиопрофилактика примахином по схеме радикального лечения трехдневной малярии.
В настоящее время проводятся исследования по разработке вакцин для создания активного иммунитета против малярии.
studfiles.net
симптомы, клиника, диагностика, лечение и профилактика.

Малярия — это группа болезней, течение которых сопровождается повышением температуры тела, уменьшением количества гемоглобина в крови и увеличением селезенки и печени. Причиной такого недуга считаются паразитирующие микроорганизмы — несколько разновидностей малярийных плазмодиев, которые попадают в организм человека при укусе определенных комаров.
Причины малярии
Многие люди задумываются о том, почему малярия распространена в заболоченных районах. Под малярией понимают инфекционное заболевание в острой форме, которое обычно передается через кровь. Причиной инфицирования являются некоторые разновидности комаров, которые предпочитают проживать на переувлажненных местностях с жарким климатом.
 Разносчик инфекции — малярийный комар
Разносчик инфекции — малярийный комарВозбудителем заболевания является паразитический микроорганизм под названием плазмодий. Известно более 150 разновидностей плазмодиев, которые провоцируют болезни у различных животных. Только 5 видов среди всех могут поражать человека. Симптомы будут отличаться в зависимости от возбудителя:
- Plasmodium falciparum. Эта разновидность считается самой опасной и распространенной. Болезнь малярия протекает в тяжелой форме. Ее трудно лечить.
- Plasmodium vivax. Так же, как и предыдущий вид, этот малярийный паразит является очень распространенным, но менее опасным. Обычно обитает на территории Индии, Южной и Центральной Америки. Особи такого возбудителя болезни могут длительное время пребывать в печени, что приводит к повторному неоднократному развитию недуга после длительного лечения и даже после выздоровления.
- Plasmodium ovale. Этот паразит обычно встречается в Африке. Как и предыдущий паразит, способен длительное время находиться в печени и провоцировать повторное развитие малярии спустя несколько лет.
- Plasmodium malariae. Эта разновидность встречается намного реже, чем остальные. Но сложность лечения заключается в том, что трудно поставить диагноз, если возбудителем является именно такой паразит. Это связано с тем, что в крови может присутствовать совсем небольшое количество особей плазмодия. Бороться с недугом придется несколько лет.
- Plasmodium knowlesi. Провоцирует развитие малярии у обезьян, но было несколько случаев, когда такой плазмодий был обнаружен в крови человека. Как правило, встречается только на территории Малайзии.
Виновником развития малярии может быть только комар рода Анофелес. Всего известно не более 20 вдов опасных комаров, которые могут передавать человеку возбудителей малярии. Их особенностью является то, что они делают укусы ночью. Кроме того, их размножение осуществляется в воде.
Развитие малярийных заболеваний осуществляется только, если возбудителей попадает в кровь человека. Выделяют 3 основных метода инфицирования:
- укус комара, который был ранее заражен плазмодием;
- переливание инфицированной крови или пересадка органов от зараженного человека;
- от инфицированной матери к плоду во время беременности.
Пациенты, которые страдают малярией, не опасны для других людей, так как не смогут их заразить.
Виды и симптомы малярии
Выделяю 4 формы малярии, каждая их которых имеет определенные особенности и методы лечения. Однако для всех разновидностей есть и общие признаки малярии, которые заключаются в следующем:
- развитие анемии;
- спленогепатомегалия, то есть одновременное увеличение размеров печени и селезенки, так как они имеют общие каналы венозной крови, лимфы;
- повышение температуры тела;
- усиленное выделение пота;
- лихорадка.
Что касается форм заболевания, то они следующие:
- Трехдневная. У человека появляются приступы, которые сопровождаются головными болями, ознобом, тошнотой. Постоянно чувствуется усталость. Это болезнь считается быстротекущей. Для нее характерно частое чередование приступов жара и озноба, усиленное выделение пота. Обычно приступы появляются утром либо до обеда. За пару недель развивается анемия при такой форме малярии.
- Малярия овале. По симптомам и клинической картине напоминает предыдущую форму, но период инкубации длится около 11 суток, однако иногда он может быть гораздо длиннее — максимальный известный результат составит 52 месяца. Для такой формы характерно чередование через день приступов лихорадки. Обычно они приходятся на вечернее время. Возбудителем недуга является простейший плазмодий, который относится к протоглистам паразитического типа. Заболевание протекает в течение 3-4 лет, однако есть случаи, когда оно длилось до 8 лет.
- Четырехдневная малярия, инкубационный период которой составляет 25-40 суток. Каждые 2 дня будут появляться приступы лихорадки. Заболевание может длиться 4 года и более (вплоть до 50 лет).
- Тропическая малярия. При такой форме недуга человек страдает бессонницей, тошнотой, судорогами. Ухудшается аппетит, сознание спутанное. Были случаи, когда одновременно развивались бронхит, гепатит, кожные проявления малярии на губах. Ухудшается работа почек. Инкубационный период длится 1-2 недели.
Такие инфекционные болезни имеют разные симптомы, так что трудно сразу диагностировать у человека малярию, так как ее можно перепутать с другими недугами. Именно из-за этого вылечить малярию не всегда удается.
Диагностика и лечение
Диагностика малярии включает комплекс различных процедур, которые направлены на то, чтобы выявить паразита в крови. Прежде чем думать, как избавиться от малярии, требуется провести полную диагностику. Она включает иммунологические и паразитические исследования. Кроме того, проводится лабораторная диагностика малярии. Проведение полного комплекса процедур связано с тем, что возбудители недуга и амебы трипаносомы могут определяться одинаково. Обычно назначаются следующие процедуры:
- Анализ крови — биохимический и общий. Такие процедуры позволят заподозрить наличие малярии у человека. На это указывают сниженный уровень эритроцитов и гемоглобина, тромбоцитов, высокий уровень лактат-дегидрогеназы, присутствие лимфоцитов.
- Изучение состава крови под микроскопом. Эта методика является основной при определении наличия возбудителей малярии в крови. К тому же можно еще и определить разновидность плазмодия, чтобы подобрать оптимальный вариант лечения. Кровь следует брать из вены, потом размазывать тонким слоем по стеку и изучать ее состав. Если возбудители малярии так и не обнаружены, то следует повторить процедуру через сутки.
- Быстрый тест. Эта методика позволяет узнать, болен ли человек малярией уже в течение 20-30 минут. Он основывается на определении в крови антител к возбудителям малярии. Тест является очень чувствительным.
- Полимеразная цепная реакция. Эта методика позволяет обнаружить генетический материал паразита в крови пациента. Эта диагностическая процедура является особенно эффетивной, если в составе крови имеется немного паразитов, а изучение под микроскопом не дало результатов.
Как только появляются подозрения на развитие малярии, требуется срочно госпитализировать больного и поместить его в инфекционное отделение. Пациенту требуется постоянно пребывать в постели и много пить жидкости. Лучше всего подойдет неконцентрированный солевой раствор (он должен быть теплым).
 Лечение малярии
Лечение малярииЛечение малярии предполагает использование такого лекарства, как хинин. Раньше предпочитали заменять препарат хлорохином, но он действует намного слабее, чем первый препарат. К тому же некоторые разновидности плазмодия (особенно те, которые распространены в Азии и Африке) обладают устойчивостью к хлорохину. Хинин можно использовать не только для лечения малярии, но и ее профилактики. Практически все препараты от малярии обладают таким свойством. Очень эффективными средствами против этого недуга являются хиноцид и примахин.
Кроме того, очень часто для лечения используют экстракт и однолетней полыни. Сейчас ведутся исследования и разработки лекарств на основе артемизина, так что есть вероятность, что лечение будет занимать намного меньше времени. Кроме противомикробных лекарств осуществляют еще и вливание жидкости через вену для уменьшения токсического воздействия плазмодиев на организм пациента. Еще проводится гемодиализ и гемосорбция.
Если вовремя начать лечение и правильно подобрать препараты, то прогноз благоприятный. Однако необходимо учитывать, что иммунная система после такой болезни восстанавливается очень долго, так что есть вероятность повторного инфицирования.
Осложнения и профилактика
Малярия может вызывать различные осложнения:
- Кома. Самая тяжелая форма. Все начинается с рвоты и головных болей, потом появляется апатия, после чего человек перестает реагировать на раздражители.
- Недостаточное функционирование почек в острой форме.
- Токсический шок. Резко снижается кровеносное давление, угнетается дыхательная функция. Может быть кровоизлияние в головном мозге.
- Разрыв селезенки. Чувствуется резкая боль в животе с левой стороны под ребром.
- Внутриутробная гибель плода, если малярия развивается у беременной женщины.
Чтобы не допустить развитие малярии и ее осложнений, требуется осуществлять профилактические мероприятия. Они заключаются в следующем:
- Вовремя лечить инфицированных больных.
- Стерилизовать медицинское оборудование.
- Тщательно отбирать доноров для забора крови и органов.
- Обязательно использовать индивидуальную защиту, когда человек находится на опасной территории. Необходимо носить сетку, защитную одежду ночью, использовать репелленты.
- Рекомендуется проводить медикаментозную профилактику. За 3-4 дня до запланированного путешествия в местность, где высокая вероятность заразиться малярией, необходимо начать принимать хингамин, хинин или другие аналогические препараты, но только в профилактических дозах, которые назначит доктор. Принимать препараты необходимо в течение всего путешествия, а также еще 1-2 месяца после выезда из опасной территории.
Если соблюдать эти правила, то вероятность инфицирования очень мала. Необходимо учитывать, что не существует хорошей вакцины от такого недуга, так как на одной и той же территории могут находиться сотни штаммов возбудителей болезни. Конечно, сейчас разработали прививки, но их эффективность не более 40%.
 100%-ной защиты от малярии не существу
100%-ной защиты от малярии не существуПовсеместно используют москитные сетки, однако такой вариант считается малоэффективным. Необходимо дополнительно использовать мощные инсектициды против комаров. Кроме того, сейчас занимаются генными модификациями и стараются вывести только бесполых особей, благодаря чему численность вредителей значительно уменьшится.
В некоторых странах своеобразно борются с малярией. К примеру, В США и странах на юге Европы предпочитают заниматься методичным осушением болот и уничтожением комаров специальными химикатами, однако такая практика наносит непоправимый вред природе.
Заключение
Очень распространенным является такое заболевание, как малярия, симптомы и лечение которой можно перепутать с другими болезнями. Это инфекционная патология, которые вызвана малярийным плазмодием. Для заболевания характерно повышение температуры тела, уменьшение концентрации гемоглобина в крови и увеличение размеров селезенки и печени. Заразиться можно от укусов определенных видов комаров, вот почему обычно страдают люди, которые проживают либо путешествуют на болотистой местности.
Видео — История болезней — Малярия
wikiparazit.ru
Малярия: симптомы, лечение, диагностика, профилактика
Малярия — инфекционно-паразитарная патология, проявляющаяся повышением температуры тела, малокровием, гепатомегалией и спленомегалией. Этот острый протозооз вызывают плазмодии, которые попадают в организм человека при укусах комаров рода Anopheles. Заболевание характеризуется приступообразным и рецидивирующим течением. Если не лечить патологию, возникнут тяжелые осложнения.
Малярия — болезнь африканского континента, Южной Америки и Юго-Восточной Азии. Большая часть случаев заражения регистрируется у маленьких детей, проживающих в Западной и Центральной Африке. В этих странах малярия лидирует среди всей инфекционной патологии и является основной причиной нетрудоспособности и смертности населения.
Этиология
Плазмодии – паразитические одноклеточные организмы, вызывающие малярию. Микробы проникают в организм человека при кровососании, во время которого они впрыскиваются самкой комара в кровь или лимфу. Плазмодии кратковременно пребывают в крови и проникают в клетки печени, поражая их. Печеночная стадия заболевания длится довольно долго, периодически вызывая рецидивы, обусловленные выходом простейших в кровеносное русло. Они прикрепляются к мембранам эритроцитов, что приводит к переходу печеночной стадии в эритроцитарную.
 Малярийные комары распространены повсеместно. Они размножаются в непроточных, хорошо прогреваемых водоемах, где сохраняются благоприятные условия – повышенная влажность и высокая температура воздуха. Именно поэтому малярию называли раньше «болотной лихорадкой». Малярийные москиты внешне отличаются от других комаров: они немного крупнее, имеют более темную расцветку и поперечные белые полоски на ножках. Их укусы также отличаются от обычных комариных: кусаются малярийные москиты больнее, укушенное место отекает и зудит.
Малярийные комары распространены повсеместно. Они размножаются в непроточных, хорошо прогреваемых водоемах, где сохраняются благоприятные условия – повышенная влажность и высокая температура воздуха. Именно поэтому малярию называли раньше «болотной лихорадкой». Малярийные москиты внешне отличаются от других комаров: они немного крупнее, имеют более темную расцветку и поперечные белые полоски на ножках. Их укусы также отличаются от обычных комариных: кусаются малярийные москиты больнее, укушенное место отекает и зудит.
Патогенез
В развитии плазмодия выделяют 2 фазы: спорогонии в организме комара и шизогонии в организме человека.
- Тканевая шизогония длится 1-2 недели. Она происходит в гепатоцитах и заканчивается выходом микробов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков.
- Эритроцитарная шизогония развивается после распада красных кровяных телец и проникновения в плазму крови токсинов паразитов. С этой фазой связано появление основных симптомов малярии. Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
Эпидемиология
Источник инфекции – больные или носители. Особое значение в распространении инфекции имеют лица с рецидивирующим течением болезни, поскольку в их крови содержится максимальное количество паразитов. Носительство малярийных плазмодиев формируется в результате неадекватного лечения или устойчивости микробов к лекарственным средствам.
Распространяется инфекция чаще всего трансмиссивным путем с помощью переносчика – самки комара рода Anopheles. Заражение комаров происходит во время сосания крови у носителей малярийного паразита или у больных малярией людей.
В более редких случаях имеет место:
- Трансплацентарный путь – от больной матери к ребенку,
- Гемотрансфузионный путь – при переливании крови,
- Заражение через контаминированный медицинский инструментарий.
Инфекция характеризуется высокой восприимчивостью. В наибольшей степени заражению малярией подвержены жители экваториальной и субэкваториальной зон. Малярия является основной причиной смерти маленьких детей, проживающих в эндемичных регионах.

регионы распространения малярии
Заболеваемость регистрируется обычно в осенне-летний период, а в жарких странах – в течение года. Это антропоноз: малярией болеют только люди.
Иммунитет после перенесенной инфекции нестойкий, типоспецифический.
Клиника
Малярия имеет острое начало и проявляется лихорадкой, ознобом, недомоганием, слабостью и головной болью. Температура тела повышается внезапно, больного трясет. В дальнейшем присоединяются диспепсический и болевой синдромы, которые проявляются болью в мышцах и суставах, тошнотой, рвотой, диареей, гепатоспленомегалией, судорогами.
Виды малярии
Для трехдневной малярии характерно приступообразное течение. Приступ длится 10-12 часов и условно подразделяется на 3 стадии: озноба, жара и апирексии.
-

проявления малярии
В первую стадию больного знобит, его кожа бледнеет, конечности холодеют и синеют, развивается акроцианоз. Пульс становится частым, дыхание – поверхностным. Стадия озноба длится 2 часа, в течении которых температура тела постепенно повышается и в итоге достигает 40-41 градуса.
- Вторая стадия длится от 5-8 часов до суток. В это время самочувствие больных ухудшается: лицо становится красным, склеры инъецированными, слизистые оболочки сухими, язык обложенным. Развивается тахикардия, гипотония, одышка, возбуждение, рвота, возможны поносы.
- Приступ лихорадки заканчивается резким падением температуры тела, профузным потоотделением и улучшением состояния больного. Третья стадия длится от 2 до 5 часов и заканчивается глубоким сном.
В межприступный период температура тела нормализуется, больные испытывают усталость, разбитость, слабость. Селезенка и печень уплотняются, кожа и склеры становятся субиктеричными. В общем анализе крови обнаруживают эритропению, анемию, лейкопению, тромбоцитопению. На фоне приступов малярии страдают все системы организма: половая, выделительная, кроветворная.
Заболевание характеризуется длительным доброкачественным течением, приступы повторяются через день.
У детей малярия протекает очень тяжело. Клиника патологии у малышей в возрасте до 5 лет отличается своеобразием. Возникают атипичные приступы лихорадки без озноба и потливости. Ребенок бледнеет, его конечности холодеют, появляется общий цианоз, судороги, рвота. В начале болезни температура тела достигает высоких цифр, а затем держится стойкий субфебрилитет. Интоксикация часто сопровождается выраженной диспепсией: поносом, болью в животе. У больных детей развивается анемия и гепатоспленомегалия, на коже появляется геморрагическая или пятнистая сыпь.
При четырехдневной малярии возбудитель длительное время сохраняется в организме человека. Приступы лихорадки повторяются через каждые 48 часов. Симптоматика патологии во многом схожа с таковой при трехдневной малярии. Клинические симптомы малярии обусловлены низким уровнем паразитемии. У больных печень и селезенка увеличиваются медленно, анемия развивается постепенно.
Тропическая малярия протекает намного тяжелее. Заболевание характеризуется менее выраженными ознобом и потливостью, но более длительными приступами лихорадки с неправильной лихорадочной кривой. Во время падения температуры тела вновь возникает познабливание, второй подъем и критический спад. На фоне выраженной интоксикации у больных появляются церебральные признаки – головная боль, спутанность сознания, судороги, бессонница, бред, малярийная кома, коллапс. Возможно развитие токсического гепатита, респираторной и почечной патологии с соответствующими симптомами. У детей малярия имеет все характерные черты: лихорадочные пароксизмы, особый характер лихорадки, гепатоспленомегалия.
Диагностика
Диагностика малярии основывается на характерной клинической картине и данных эпиданамнеза.

Лабораторные методы исследования занимают ведущее место в диагностике малярии. Микроскопическое исследование крови больного позволяет определить количество микробов, а также их род и вид. Для этого готовят два типа мазка – тонкий и толстый. Исследование толстой капли крови проводят при подозрении на малярию, для идентификации плазмодия и определения его чувствительности к противомалярийным препаратам. Определить вид возбудителя и стадию его развития позволяет исследование тонкой капли крови.
В общем анализе крови у больных малярией обнаруживают гипохромную анемию, лейкоцитоз, тромбоцитопению; в общем анализе мочи – гемоглобинурию, гематурию.
Быстрым, достоверным и надежным методом лабораторной диагностики малярии является ПЦР. Этот дорогостоящий метод не используют для скрининга, а только в качестве дополнения к основной диагностике.
Серодиагностика имеет вспомогательное значение. Поводят иммуноферментный анализ, в ходе которого определяют наличие специфических антител в крови больного.
Лечение
Всех больных с малярией госпитализируют в инфекционный стационар.
Этиотропное лечение малярии: «Хингамин», «Хинин», «Хлоридин», «Хлорохин», «Акрихин», сульфаниламиды, антибиотики – «Тетрациклин», «Доксициклин».
- «Хингамин» – широко применяемое противомалярийное лекарственное средство, вызывающее гибель плазмодиев. Таблетки назначают больным малярией и используют для профилактики инфекции. Принимать их следует после еды в течение 5 дней. В тяжелых случаях препарат вводят внутривенно капельно. Детям «Хингамин» назначают в виде внутримышечных инъекций двукратно с интервалом в 6 часов. Чтобы ускорить и усилить терапевтический эффект препарата, его назначают вместе с противовоспалительными и гормональными средствами.
- «Хлоридин» представляет собой лекарственное средство, оказывающее повреждающее воздействие на различные формы плазмодиев. Этот препарат является довольно эффективным, но действует медленнее «Хингамина». В тяжелых случаях их рекомендуют принимать одновременно.
- «Хинин» – быстродействующий противомалярийный препарат,оказывающий влияние на все штаммы плазмодиев. Препарат вводят внутривенно капельно. Это необходимо для создания высокой концентрации лекарства в сыворотки крови. Длительность лечения «Хинином» составляет 7-10 дней. Если внутривенное введение лекарства становится невозможным, его вводят внутримышечно или перорально. Лечение одним «Хинином» часто бывает недостаточным. В таких случаях его прием совмещают с приемом антибиотиков из группы тетрациклинов или других противомалярийных средств.
Кроме этиотропной терапии проводят симптоматическое и патогенетическое лечение, включающее дезинтоксикационные мероприятия, восстановление микроциркуляции, противоотечную терапию, борьбу с гипоксией.

Внутривенно вводят коллоидные, кристаллоидные, сложносолевые растворы, «Реополиглюкин», изотонический физиологический раствор, «Гемодез». Больным назначают «Фуросемид», «Маннитол», «Эуфиллин», проводят оксигенотерапию, гемосорбцию, гемодиализ.
Для лечения осложнений малярии используют глюкокортикостероиды – внутривенно «Преднизолон», «Дексаметазон». По показаниям переливают плазму или эритроцитарную массу.
Больным малярией следует укреплять иммунитет. В ежедневный рацион рекомендуют добавлять орехи, сухофрукты, апельсины, лимоны. Необходимо во время болезни исключить употребление «тяжелой» пищи, а отдавать предпочтение лучше супам, овощным салатам, кашам. Следует пить как можно больше воды. Она понижает температуру тела и выводит токсины из организма больного.
Лица, перенесшие малярию, находятся на диспансерном учете у врача-инфекциониста и в течение 2 лет проходят периодическое обследование на носительство плазмодиев.
Народные средства помогут ускорить процесс выздоровления:
- Чтобы понизить температуру, тело больного растирают водой с добавлением уксуса.
- В стакане с водой растворяют чайную ложку меда и щепотку корицы, тщательно перемешивают, кипятят, остужают и пьют. Это хорошее средство от малярии.
- Сухие листья базилика заливают кипяченой водой и настаивают три часа. Полученный настой процеживают и принимают дважды в день.
- Высушивают кору ивы, измельчают ее и заливают кипятком. Процеживают средство через марлю и принимают трижды в день до еды.
- Заваривают высушенную траву полыни и принимают настой несколько раз в день.
- Для укрепления иммунитета готовят средство из воды, сока лимона, цедры апельсина. Полезно пить натуральный сок граната, апельсина, абрикоса, грейпфрута.
Своевременная диагностика и специфическая терапия сокращают продолжительность болезни и предупреждают развитие тяжелых осложнений.
Профилактика
Профилактические мероприятия заключаются в своевременном выявлении и лечении больных малярией и носителей малярийного плазмодия, проведении эпидемиологического надзора за эндемическими регионами, уничтожении комаров и использовании средств от их укусов.
 Прививка от малярии в настоящее время не разработана. Специфическая профилактика малярии заключается в использовании противомалярийных препаратов. Лица, выезжающие в эндемичные районы, должны пройти курс химиопрофилактики «Хингамином», «Амодиахином», «Хлоридином». Для наибольшей эффективности эти препараты рекомендуют чередовать каждый месяц.
Прививка от малярии в настоящее время не разработана. Специфическая профилактика малярии заключается в использовании противомалярийных препаратов. Лица, выезжающие в эндемичные районы, должны пройти курс химиопрофилактики «Хингамином», «Амодиахином», «Хлоридином». Для наибольшей эффективности эти препараты рекомендуют чередовать каждый месяц.
С помощью натуральных или синтетических репеллентов можно защитить себя от укусов комаров. Они бывают коллективными и индивидуальными и выпускаются в виде спрея, крема, геля, карандашей, свечей и спиралей.
Комары боятся запаха томатов, валерианы, табака, масла базилика, аниса, кедра и эвкалипта. Пару капель эфирного масла добавляют в растительное масло и наносят его на открытые участки тела.
Видео: жизненный цикл малярийного плазмодия
Мнения, советы и обсуждение:
uhonos.ru
Малярия
Малярия вызывается паразитами рода Plasmodium. Эти паразиты передаются людям через укусы инфицированных самок комаров вида Anopheles, называемых «переносчиками малярии». Существует пять видов паразитов, которые вызывают малярию у человека, и два таких вида — P. falciparum и P.vivax — создают наибольшую угрозу.
- В 2017 г. на долю P. falciparum приходилось примерно 99,7% случаев заболевания малярией в Африканском регионе ВОЗ, а также большинство случаев в регионах ВОЗ для стран Юго-Восточной Азии (62,8%), Восточного Средиземноморья (69%) и Западной части Тихого океана (71,9%).
- Паразит вида P. vivax преобладает в Регионе ВОЗ для стран Америки, где на его долю приходится 74,1% случаев заболевания малярией.
Симптомы
Малярия — это острая лихорадочная болезнь. У человека, не имеющего иммунитета, обычно симптомы появляются через 10-15 дней после укуса инфицированного комара. Первые симптомы – лихорадка, головная боль и озноб — могут быть слабовыраженными, что затрудняет выявление малярии. Если не начать лечение в течение первых 24 часов, малярия P. falciparum может развиться в тяжелую болезнь, часто заканчивающуюся летальным исходом.
У детей с тяжелой малярией часто развивается один или более из следующих симптомов: тяжелая анемия, дыхательная недостаточность в связи с метаболическим ацидозом или церебральная малярия. У взрослых людей также часто наблюдается отказ нескольких органов. В эндемичных по малярии районах у людей может развиваться частичный иммунитет, при котором инфекции протекают без симптомов.
Кто подвергается риску?
В 2017 году риску малярии подвергалась почти половина населения в мире. Большинство случаев заболевания малярией и смерти от нее происходит в Африке к югу от Сахары. Однако Юго-Восточная Азия, Ближний Восток, западная часть Тихого океана и Латинская Америка также подвергаются риску. В 2017 году передача малярии продолжалась в 87 странах и территориях.
Некоторые группы населения подвергаются значительно более высокому риску заражения малярией и развития тяжелой болезни, чем другие. Они включают младенцев, детей в возрасте до пяти лет, беременных женщин и людей с ВИЧ/СПИДом, а также не имеющих иммунитета мигрантов, мобильные группы населения и лиц, совершающих поездки. Необходимо, чтобы национальные программы борьбы с малярией приняли специальные меры для защиты этих групп населения от малярийной инфекции, учитывая их специфические обстоятельства.
Бремя болезни
По данным последнего Всемирного доклада о борьбе с малярией, выпущенного в ноябре 2018 г., число случаев заболевания малярией возросло с 217 миллионов в 2016 г. до 219 миллионов в 2017 г. Число случаев смерти от малярии в 2017 г., согласно оценкам, составило 435 000, что сопоставимо с цифрами за предыдущий год.
На Африканский регион ВОЗ по-прежнему приходится диспропорционально высокая доля глобального бремени малярии. В 2017 году в этом регионе произошло 92% случаев заболевания малярией и 93% случаев смерти от малярии.В 2017 г. почти половина всех случаев заболевания малярией в мире приходились на долю пяти стран: Нигерии (25%), Демократической Республики Конго (11%), Мозамбика (5%), Индии (4%) и Уганды (4%).
Особенно уязвимой группой в отношении малярии являются дети в возрасте до 5 лет; в 2017 г. на их долю приходился 61% (266 000) всех случаев смерти от малярии в мире.
Всемирный доклад о малярии, 2018 г.
Передача инфекции
В большинстве случаев малярия передается через укусы самок комаров Anopheles. Существует более 400 различных видов комаров Anopheles; около 30 являются значимыми переносчиками малярии. Все значимые виды переносчиков кусают в сумерках и на рассвете. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Комары Anopheles откладывают в воду яйца, из них выводятся личинки, которые в конечном счете превращаются во взрослых комаров. Самкам комаров кровь необходима для откладывания яиц. Каждый вид комаров Anopheles имеет свою водную среду обитания; некоторые, например, предпочитают небольшие, мелкие скопления пресной воды, такие как лужи и следы от копыт, которые в дождливые сезоны в тропических странах имеются в изобилии.
Более интенсивная передача инфекции происходит в местах с более длительной продолжительностью жизни комаров (при которой паразит имеет достаточно времени для завершения своего развития в организме комара) и там, где переносчик предпочитает кусать скорее людей, чем животных. Так например, длительная продолжительность жизни африканских видов переносчиков и тот факт, что они стабильно предпочитают кусать людей, являются основными причинами того, что приблизительно 90% всех случаев смерти от малярии происходит в Африке.
Передача инфекции зависит также от климатических условий, которые могут влиять на численность и выживание комаров, таких как режим распределения осадков, температура и влажность. Во многих местах передача инфекции является сезонной и достигает пика во время сезонов дождей и сразу же после них. Эпидемии малярии могут происходить в случаях, когда климатические и другие условия внезапно становятся благоприятными для передачи инфекции в районах, где люди имеют слабый иммунитет к малярии или не имеют его. Кроме того, эпидемии могут происходить, когда люди со слабым иммунитетом попадают в районы с интенсивной передачей малярии, например, в поисках работы или в качестве беженцев.
Другим важным фактором является иммунитет человека, особенно среди взрослых людей в районах с умеренной или интенсивной передачей инфекции. Частичный иммунитет вырабатывается за несколько лет воздействия, и, несмотря на то, что он никогда не обеспечивает полной защиты, он уменьшает риск развития тяжелой болезни в случае малярийной инфекции. По этой причине большинство случаев смерти от малярии в Африке происходит среди детей раннего возраста, тогда как в районах с менее интенсивной передачей и низким иммунитетом риску подвергаются все возрастные группы.
Профилактика
Борьба с переносчиками является основным способом профилактики и уменьшения передачи малярии. Если охват мерами борьбы с переносчиками в конкретном районе является достаточно высоким, то меры защиты распространятся на всю общину.
ВОЗ рекомендует защищать всех людей, подвергающихся риску малярии, с помощью эффективных мер борьбы с переносчиками. Два вида борьбы с переносчиками являются эффективными в самых разных условиях – обработанные инсектицидом противомоскитные сетки и распыление инсектицидов остаточного действия внутри помещений.
Обработанные инсектицидом противомоскитные сетки (ОИС)
Использование обработанных инсектицидом противомоскитных сеток (ОИС) для сна может уменьшить возможность контакта между комарами и человеком путем создания как физического барьера, так и инсектицидного эффекта. Защита всего населения может быть обеспечена путем массового уничтожения комаров в результате обеспечения широкого доступа местного населения к использованию таких сеток.В 2017 г. почти половина всех людей, подвергающихся риску малярии в Африке, были защищены обработанными инсектицидами сетками, по сравнению с 29% в 2010 г. Однако в период с 2015 по 2017 гг. уровень охвата ОИС увеличился лишь незначительно.
Распыление внутри помещений инсектицидов остаточного действия
Другим эффективным способом быстрого сокращения случаев передачи малярии является распыление инсектицидов остаточного действия внутри помещений (РИОДВП). Распыление инсектицидов внутри жилых помещений производится один или два раза в год. Для достижения эффективной защиты необходимо обеспечить высокий уровень охвата РИОДВП.
Использование РИОДВП для защиты во всех регионах ВОЗ снизилось с 5% в 2010 г. до 3% в 2017 г. Снижение охвата РИОДВП происходит по мере того, как страны переходят от использования пиретроидных пестицидов к более дорогим альтернативным препаратам для борьбы с устойчивостью комаров к пиретроидам.
Противомалярийные препараты
Для профилактики малярии могут также использоваться противомалярийные препараты. Профилактику малярии среди людей, совершающих поездки, можно осуществлять с помощью химиопрофилактики, которая подавляет стадию малярийной инфекции в крови, предотвращая тем самым развитие болезни.
Кроме того, ВОЗ рекомендует проводить интермиттирующую профилактическую терапию сульфадоксином-пириметамином среди беременных женщин, живущих в районах от умеренной до высокой передачи инфекции, во время каждого планового дородового посещения врача после первых трех месяцев беременности. Аналогично этому, детям грудного возраста, живущим в районах Африки с высокой передачей инфекции, также рекомендуется предоставлять три дозы интермиттирующей профилактической терапии сульфадоксином-пириметамином в рамках регулярной вакцинации.
С 2012 года в качестве дополнительной стратегии профилактики малярии в районах африканского субрегиона Сахели ВОЗ рекомендовала проводить сезонную химиопрофилактику малярии. Эта стратегия включает проведение месячных курсов терапии амодиахином плюс сульфадоксином-пириметамином среди всех детей в возрасте до пяти лет во время сезона высокого уровня передачи.
Устойчивость к инсектицидам
Прогресс в борьбе с малярией с 2000 г. был достигнут, в основном, в результате расширения доступа к мерам борьбы с переносчиками, особенно в странах Африки, расположенных к югу от Сахары. Однако эти достижения оказываются под угрозой ввиду возрастающей устойчивости комаров Anopheles к инсектицидам. Согласно последнему Всемирному докладу о борьбе с малярией, в период 2010-2017 г. случаи устойчивости комаров, как минимум, к одному из пяти наиболее распространенных классов инсектицидов были зарегистрированы в 68 странах; из них в 57 странах регистрировалась устойчивость к двум или более классам инсектицидов.
Несмотря на появление и распространение устойчивости комаров к пиретроидам (единственному классу, который используется в ОИС), обработанные инсектицидом сетки продолжают обеспечивать значительный уровень защиты в большинстве мест. Это было подтверждено результатами масштабного исследования, проведенного в пяти странах в период с 2011 по 2016 гг. при координации ВОЗ.
Хотя результаты этого исследования являются обнадеживающими, ВОЗ продолжает подчеркивать настоятельную необходимость в новых и более совершенных средствах борьбы с малярией во всем мире. Чтобы не допустить снижения эффективности основных средств борьбы с переносчиками, ВОЗ подчеркивает также острую потребность в том, чтобы все страны, где происходит передача малярии, разрабатывали и применяли эффективные стратегии борьбы с устойчивостью к инсектицидам.
Диагностика и лечение
Ранняя диагностика и лечение малярии способствуют уменьшению тяжести болезни и предотвращению смерти. Это также способствует снижению уровня передачи малярии. Наилучшим имеющимся лечением, особенно в случае малярии P. falciparum, является основанная на артемизинине комбинированная терапия (АКТ).
ВОЗ рекомендует, чтобы все предполагаемые случаи малярии подтверждались диагностическим тестированием (либо микроскопией, либо диагностическим экспресс-тестом), основанным на выявлении паразита, до предоставления лечения. Результаты паразитологического подтверждения могут быть получены за 30 минут или менее. Лечение на основании одних лишь симптомов необходимо предоставлять только в тех случаях, когда паразитологический диагноз невозможен. Более детальные рекомендации имеются в третьем издании «Руководящих принципов по лечению малярии» опубликованном в апреле 2015 года.
Устойчивость к противомалярийным препаратам
Устойчивость к противомалярийным препаратам продолжает оставаться проблемой. Устойчивость малярийного паразита P. falciparum к предыдущим поколениям лекарств, таким как хлорохин и сульфадоксин-пириметамин (СП), широко распространилась в 1950-х-1960-х годах, подрывая усилия по борьбе с малярией и сводя на нет завоевания в области выживания детей.
Обеспечение эффективности противомалярийных препаратов имеет важнейшее значение для борьбы с малярией и ее элиминации. Для разработки стратегий лечения в эндемичных по малярии странах, а также для своевременного выявления устойчивости к препаратам и борьбы с ней необходим регулярный мониторинг эффективности лекарственных средств.
В 2013 г. ВОЗ ввела в действие Чрезвычайный план реагирования на устойчивость к артемизинину (ЧПРУА) в субрегионе Большого Меконга, план наступления высокого уровня для сдерживания распространения лекарственно устойчивых паразитов и обеспечения необходимых для спасения жизни средств для всех групп населения, подвергающихся риску заболевания малярией. Но несмотря на прилагаемые усилия в этой области, новые очаги устойчивости возникли независимо в других географических областях этого субрегиона. Параллельно поступали сообщения о возросшей устойчивости к «партнерским» лекарствам АКТ в некоторых районах. В связи с изменяющейся ситуацией в области малярии возникла необходимость в другом подходе.
На сессии Всемирной ассамблеи здравоохранения в мае 2015 г. ВОЗ приняла Стратегию ликвидации малярии в субрегионе Большого Меконга (2015-2030 гг.), которая была одобрена всеми странами этого субрегиона. Призывая к незамедлительным действиям, эта стратегия предусматривает достижение элиминации всех видов малярии человека во всем регионе к 2030 г., уделяя первоочередное внимание тем районам, где малярия с множественной лекарственной устойчивостью получила широкое распространение.
На основе технического руководства ВОЗ все страны субрегиона разработали национальные планы элиминации малярии. Вместе со своими партнерами ВОЗ будет продолжать оказывать поддержку работе стран по элиминации малярии через программу по элиминации малярии в бассейне Меконга, новую инициативу, реализуемую посредством ЮАРБ.
Эпиднадзор
Эпиднадзор требует слежения за болезнью и программных ответных действий, а также принятия мер на основе полученных данных. В настоящее время многие страны с высоким бременем малярии имеют слабые системы эпиднадзора и не могут оценивать распределение и тенденции этой болезни, что затрудняет оптимизацию ответных мер и реагирования на вспышки.
Эффективный эпиднадзор необходим на всех этапах продвижения к элиминации малярии. Более сильные программы эпиднадзора за малярией срочно необходимы для того, чтобы принять своевременные и эффективные меры в ответ на малярию в эндемичных районах, предотвратить вспышки и повторное появление болезни, следить за прогрессом и обеспечивать подотчетность правительств и глобального сообщества борьбы с малярией.
Элиминация
Элиминация малярии определяется как прерывание местной передачи конкретного вида малярийного паразита в пределах определенного географическом района в результате преднамеренных действий. Для предотвращения возобновления передачи инфекции необходимо принимать непрерывные меры.
Искоренение малярии определяется как постоянное поддержание на нулевой отметке глобальной заболеваемости малярией, вызываемой малярийными паразитами человека, в результате преднамеренных усилий. После ликвидации малярии необходимости в проведении мероприятий нет.
Страны, в которых в течение, как минимум, 3 последовательных лет не было зарегистрировано ни одного местного случая малярии, соответствуют критериям для подачи заявки в ВОЗ на сертификацию элиминации малярии. В последние годы Генеральный директор ВОЗ сертифицировала 8 стран в качестве стран, элиминировавших малярию: Объединенные Арабские Эмираты (2007 г.), Марокко (2010 г.), Туркменистан (2010 г.), Армения (2011 г.), Мальдивские Острова (2015 г.), Шри-Ланка (2016 г.), Кыргызстан (2016 г.), Парагвай (2018 г.) и Узбекистан (2018 г.). «Framework for Malaria Elimination (2017)» (Рамочная программа элиминации малярии (2017 г.)) ВОЗ содержит подробный набор инструментов и стратегий для достижения и поддержания элиминации.
Вакцины против малярии
RTS,S/AS01 (RTS,S) является первой и единственной на сегодняшний день вакциной, обеспечивающей частичную защиту от малярии детей раннего возраста. Она действует против P. falciparum, самого смертоносного малярийного паразита в мире и самого распространенного в Африке. По результатам крупномасштабных клинических испытаний в течение четырехлетнего периода, эта вакцина позволяла предупредить заболевание малярией в 4 из 10 случаев у детей, получивших 4 дозы.
Принимая во внимание высокую значимость этой проблемы для общественного здравоохранения, ведущие консультативные органы ВОЗ по вопросам малярии и иммунизации совместно рекомендовали поэтапное внедрение этой вакцины в некоторых районах Африки, расположенных к югу от Сахары. В 2019 г. внедрение вакцины будет происходить в трех пилотных странах – Гане, Кении и Малави.
В рамках данной пилотной программы будут изучены несколько нерешенных вопросов, связанных с использованием этой вакцины в реальных условиях. Это будет иметь важное значение для понимания того, как лучше вводить необходимые четыре дозы RTS,S, а также потенциальной роли вакцины в снижении детской смертности и ее безопасности при проведении плановых прививок.
Программа, координируемая ВОЗ, осуществляется совместно с министерствами здравоохранения Ганы, Кении и Малави, а также рядом национальных и международных партнеров включая некоммерческую организацию PATH и компанию «ГлаксоСмитКляйн» (GSK), являющуюся разработчиком и производителем этой вакцины.
Деятельность ВОЗ
Глобальная техническая стратегия ВОЗ борьбы с малярией на 2016-2030 гг.
Глобальная техническая стратегия ВОЗ борьбы с малярией на 2016-2030 гг., принятая Всемирной ассамблеей здравоохранения в мае 2015 г., обеспечивает технические рамки для всех стран, эндемичных по малярии. Она предназначена для руководства региональными и страновыми программами и оказания им поддержки в их работе по борьбе с малярией и ее элиминации.
Эта стратегия ставит далеко идущие, но достижимые глобальные задачи, включая:
- сокращение не менее чем на 90% показателей заболеваемости малярией к 2030 году;
- сокращение не менее чем на 90% показателей смертности от малярии к 2030 году;
- элиминацию малярии не менее чем в 35 странах к 2030 году;
- предупреждение повторного появления малярии во всех свободных от малярии странах.
Глобальная программа ВОЗ по борьбе с малярией
Глобальная программа ВОЗ по борьбе с малярией (ГПМ) координирует усилия ВОЗ во всем мире по борьбе с малярией и ее элиминации посредством:
- разработки, информирования и содействия принятию норм, стандартов, политики, технических стратегий и руководящих принципов;
- независимой оценки глобального прогресса;
- разработки подходов для создания потенциала, укрепления систем и проведения эпиднадзора;
- выявления угроз для борьбы с малярией и ее ликвидации, а также новых направлений деятельности.
«Тяжелое бремя требует высокой эффективности»
На сессии Всемирной ассамблеи здравоохранения в мае 2018 г. генеральный директор ВОЗ д-р Тедрос Адханом Гебрейесус призвал использовать новый инициативный подход для ускорения прогресса в борьбе с малярией. Реализация новой инициативы, выполняемой при активном участии стран — «Тяжелое бремя требует высокой эффективности» — было начато в Мозамбике в ноябре 2018 г.
В ее осуществлении будут принимать участие 11 стран с самым высоким бременем этой болезни (Буркина-Фасо, Камерун, Демократическая Республика Конго, Гана, Индия, Мали, Мозамбик, Нигер, Нигерия, Уганда и Объединенная Республика Танзания). Ее основными элементами являются:
1. Политическая воля к снижению бремени малярии;
2. Стратегическая информация для повышения эффективности;
3. Более эффективное руководство, меры политики и стратегии; и
4. Скоординированные меры борьбы с малярией на национальном уровне.
Инициатива «Тяжелое бремя требует высокой эффективности», выполняемая при активном участии ВОЗ и партнерства «Обратить вспять малярию», основывается на принципе, что никто не должен умирать от болезни, которая поддается профилактике и диагностике и которая полностью излечивается с помощью имеющихся методов лечения.
www.who.int
Малярия — Медицинская энциклопедия
I
Малярия (malaria; итал. mala aria дурной воздух; синоним: болотная лихорадка, перемежающаяся лихорадка)
протозойная болезнь, характеризующаяся периодическими приступами лихорадки, увеличением печени и селезенки, анемией, рецидивирующим течением.
Географическое распространение ограничено ареалом переносчиков — комаров рода Anopheles и температурой окружающей среды, обеспечивающей завершение развития возбудителя в организме комара, т.е. в пределах 64° с.ш. и 33° ю.ш. Заболевание распространено в странах Африки, Юго-Восточной Азии и Южной Америки. Существуют очаги малярии в Азербайджане, Дагестане, Таджикистане; регистрируются также случаи завоза болезни из других стран.
Этиология. Возбудители малярии — простейшие рода плазмодиев. У человека паразитируют плазмодии 4 видов: Plasmodium vivax, Р. ovale, P. malariae, P. falcipanim. Наиболее распространен P. vivax, так как он способен развиваться в переносчике при более низкой температуре, чем плазмодии других видов. Жизненный цикл возбудителей М. включает двух хозяев: комара и человека. В организме комара-переносчика (см. Комары кровососущие) плазмодии проходят половое развитие (спорогонию), в организме человека — бесполое развитие (шизогонию). Комар, питаясь кровью больного малярией или паразитоносителя, заглатывает плазмодии. В желудке насекомого бесполые формы паразитов перевариваются, а половые (гаметоциты) оплодотворяются, в результате чего после ряда превращений образуются спорозоиты, скапливающиеся в слюнных железах комара-переносчика. Питаясь кровью человека, комар со слюной вводит их в организм человека, где происходит шизогония (рис. 1, 2). Кровью и лимфой спорозоиты заносятся в печень. В гепатоцитах осуществляется тканевая преэритроцитарная шизогония, развиваются экзоэритроцитарные шизонты. Продолжительность тканевой шизогонии у Р. talciparum 6—8 суток, у Р. vivax 8—10 суток, у Р. ovale 9—10 суток, у P. malariae — 15—20 суток. Кроме того, у Р. vivax и Р. ovale имеются тканевые стадии паразитов, медленно, в течение нескольких месяцев, развивающиеся в печени больного (параэритроцитарная тканевая шизогония). В течение тканевой шизогонии ядра паразитов делятся, и из шизонтов образуется от 10 000 до 50 000 мерозоитов, которые выходят из гепатоцитов и внедряются в эритроциты. Начинается фаза эритроцитарной шизогонии, которая длится у P. vivax, P. ovale, P. falciparum — 48 ч, у P. malariae 72 ч. В процессе эритроцитарной шизогонии паразит проходит ряд стадий, достигает стадии морулы, из которой образуются от 8 до 24 мерозоитов. Эритроцит разрушается, паразиты выходят в плазму и внедряются в новые эритроциты. Результатом эритроцитарной шизогонии некоторое время спустя является образование половых форм паразита — мужских и женских гаметоцитов (рис. 1, 2). Их дальнейшее развитие происходит только в организме комара.
Эпидемиология. Источник возбудителя инвазии — больной человек или паразитоноситель. в крови которого имеются гаметоциты. Переносчиками являются самки комара рода Anopheles. Возможно внутриутробное заражение плода через плаценту и заражение при переливании крови, полученной от паразитоносителя.
Патогенез и патологическая анатомия. Все клинические проявления малярии обусловлены эритроцитарной шизогонией. Малярийный приступ возникает в ответ на выброс в плазму пирогенных веществ (остатков разрушенных эритроцитов, погибших мерозоитов, продуктов их метаболизма). При тропической малярии эритроцитарная шизогония происходит в мелких сосудах внутренних органов, обусловливая нарушения микроциркуляции. Если этот процесс локализуется в головном мозге, развивается малярийная кома. При тропической малярии в результате иммунопатологического процесса может возникать острый гемолиз эритроцитов, неинвазированных паразитами. Массивный гемолиз приводит к острой почечной недостаточности. При всех формах малярии могут наблюдаться ранние рецидивы, связанные с развитием сохранившихся эритроцитарных форм паразита при снижении иммунитета. Поздние рецидивы обусловлены поступлением в кровь мерозоитов, образующихся из медленно развивающихся тканевых шизонтов, что наблюдается лишь при малярии, вызванной Р. vivax и Р. ovale.
К наиболее характерным патологоанатомическим изменениям относятся малокровие органов, богатых ретикулоэндотелиальной тканью, своеобразный серый или бурый цвет тканей, что является результатом отложения гемомеланина — продукта расщепления гемоглобина паразитами. Печень и селезенка увеличены, плотны. Головной мозг у умерших от малярийной комы имеет серо-аспидный цвет, отечен. Капилляры его блокированы инвазированными эритроцитами и паразитами; отмечаются обширные стазы и геморрагии.
Иммунитет. Новорожденные от матерей, переболевших М., имеют пассивный иммунитет, сохраняющийся 3—6 мес. Врожденной невосприимчивостью к Р. vivax обладают коренные жители Западной Африки. Устойчивость к P. falciparum свойственна лицам с врожденными гемоглобинопатиями. Приобретенный иммунитет непродолжителен, возникает к определенному виду возбудителя и поддерживается повторными заражениями. Развитием иммунитета объясняется самопроизвольное излечение. На ранних стадиях малярии большую роль в защите организма играет фагоцитоз.
Клиническая картина. Различают 4 формы малярии: трехдневную, вызываемую Р. vivax, овале-малярию, возбудителем которой является Р. ovale, четырехдневную, обусловленную P. malariae, и тропическую, возбудитель которой — P. falcipanim. Инкубационный период зависит от вида возбудителя. При тропической малярии он составляет 6—31 день, но чаще 9—16 дней, при трехдневной с коротким инкубационным периодом 7—21 день, с длинным — 6—13 мес. (в северных широтах), при овале-малярии — 7—20 дней, при четырехдневной М. — 14—42 дня. В начале болезни может быть продромальный период (рис. 3, а), проявляющийся недомоганием, сонливостью, головной болью, ломотой в теле, ремиттирующей лихорадкой. Через 3—4 дня возникает приступ М., в течении которого выделяют 3 фазы: озноб, жар, потоотделение. Озноб может быть выражен в различной степени: от легкого познабливания до потрясающего озноба. Продолжительность его от 30 мин до 2—3 часов. В фазе жара, продолжающейся от нескольких часов до суток и больше, общее состояние больных ухудшается, температура тела достигает 40—41°, лицо краснеет, появляются одышка. возбуждение, рвота, головная боль. Могут быть коллапс, бред, понос. Окончание приступа характеризуется критическим снижением температуры до нормальных или субнормальных цифр и усиленным потоотделением. После приступа наступает глубокий сон. Обычно приступ длится 6—10 ч. В последующем в зависимости от вида возбудителя в течение 1 или 2 дней сохраняется нормальная температура. Затем приступ повторяется. Через 3—4 приступа увеличиваются печень, селезенка, развивается анемия, кожа приобретает землистый или бледно-желтый оттенок. Без лечения количество приступов может доходить до 10—12 и более. Через несколько недель развивается ранний рецидив, который по клиническим признакам почти не отличается от первичных проявлений М. Через 8—10 мес. и позже при трехдневной М. и овале-малярии могут возникать поздние рецидивы. Они протекают легко. У лиц, в недостаточном количестве принимающих противомалярийные средства с профилактической целью, клиническая картина болезни может быть атипичной, инкубационный период до нескольких месяцев и даже лет.
Каждая из форм М. имеет свои особенности. Так, при трехдневной М. приступ обычно начинается утром или днем, с внезапного озноба и подъема температуры до высоких цифр. Характерно возникновение приступов через 1 день (рис. 3, а), возможны и ежедневные приступы (рис. 3, б). Овале-малярия сходна с трехдневной, но протекает легче. Приступы возникают чаще в вечерние и ночные часы, температура тела не превышает 39°. Четырехдневная М. не имеет продромального периода. Приступы возникают через 2 дня на третий (рис. 4, а) или продолжаются 2 дня подряд с одним безлихорадочным днем (рис. 4, б). Ознобы выражены слабо. Тропическая М. чаще начинается с продромальных явлений: за 3—4 дня до приступа появляются головная боль, артралгия, миалгия, боль в пояснице, жидкие испражнения, тошнота, рвота. Лихорадка может иметь ремиттирующий или неправильный характер (рис. 5, а). У жителей эндемичных районов температура чаще носит перемежающийся характер (рис. 5, б). Озноб при этой форме выражен умеренно, а фаза жара — более продолжительная — до 36 ч. Периоды апирексии короткие, потоотделение усилено незначительно. Уже в первые дни болезни становится болезненной селезенка, увеличивается печень. Нередко развивается желтуха. Характерны боль в животе и понос.
Психические расстройства при М. относятся к симптоматическим психозам, чаще всего встречаются при тропической М. и значительно реже при трехдневной М. Возникают в период лихорадочного состояния и в апиретическом периоде при повторных и многократных рецидивах М. В первом случае преобладают психозы, сопровождаемые помрачением сознания (см. Расстройства сознания): делирий (см. Делириозный синдром), сумеречное помрачение сознания с выраженным двигательным возбуждением; различные степени оглушения сознания, вплоть до комы (см. Оглушение). Во втором случае возникают затяжные симптоматические психозы в форме гневливой мании (см. Маниакальные синдромы), депрессивно-параноидного синдрома (сочетание тревожной или тревожно-ажитированной депрессии с бредом преследования), вербальные галлюцинозы (см. Галлюцинации). Эти психозы могут усложняться эпизодами помрачения сознания. Малярийные психозы во всех случаях начинаются и сменяются астенией; у ряда больных после психоза возникает преходящий Психоорганический синдром.
У детей грудного возраста типичных малярийных приступов обычно не наблюдается, температура тела достигает высоких цифр, чаще носит неправильный характер. Начало приступа можно определить по побледнению, а затем синюшности кожи, похолоданию конечностей. Ребенок становится сонливым, раздражительным; снижается аппетит, возникает рвота, особенно после еды. Появляется боль в животе, возникает понос. Может развиться обезвоживание. Селезенка быстро увеличивается и становится резко болезненной. Возможны судороги, менингеальные симптомы. Рано развивается анемия.
У беременных болезнь протекает тяжело и сопровождается нарушением течения беременности. Могут быть аборты, преждевременные роды, внутриутробная смерть плода, послеродовые осложнения. У инфицированных P. faicipanim к концу беременности развивается анемия, что в сочетании с потерей крови при родах может быть причиной летального исхода.
Осложнения наиболее часто наблюдаются при тропической М. и, как правило, у неиммунных лиц. К ним относятся малярийная кома, Инфекционно-токсический шок, острая Почечная недостаточность; Увеит, гемоглобинурийная лихорадка, развивающаяся в основном после приема хинина, примахина и хиноцида.
Диагноз устанавливают на основании появления характерных малярийных приступов, данных эпидемиологического анамнеза (пребывание в местности, неблагополучной по М., в течение последних двух лет) и результатов лабораторных исследований. Тропическую М. можно заподозрить во всех случаях заболеваний, сопровождающихся лихорадкой, при наличии соответствующего эпидемиологического анамнеза. Решающую роль в диагностике играет обнаружение паразита. Исследуют мазок и толстую каплю крови. В последней обнаружить паразитов легче вследствие более высокой их концентрации. Однократный отрицательный результат исследования не исключает заболевания М., необходимы повторные исследования.
Лечение. Показанием для госпитализации является не только точно установленный диагноз М., но и подозрение на М. Для ликвидации приступов малярии назначают гематошизотропные препараты из группы 4-аминохинолинов (хингамин, гидроксихлорохины), а также плаквенил, бигумаль, хлоридин, мефлохин и хинин (см. Противомалярийные средства). Указанные средства обеспечивают радикальное излечение только тропической и четырехдневной М. После ликвидации приступов трехдневной и овале-малярии необходимо противорецидивное лечение примахином или хиноцидом.
Специфическое лечение начинают фазу после установления диагноза. Чаще всего применяют хингамин (делагил) внутрь после еды. Курсовая доза для взрослого 2—2,5 г. Лечение проводят 3 дня. Суточная доза в первый день 1 г. При тропической М. назначают дополнительно 0,5 г хингамина, а курс лечения может быть продлен до 4—5 дней. Примахин принимают внутрь после еды. Суточную дозу 0,027 г делят на 1—3 приема. Продолжительность курса 14 дней. В связи с широким распространением хлорохинустойчивых штаммов P. falciparum основным этиотропным средством лечения тропической М. при тяжелом течении является хинин. Разовая доза для взрослых 10 мг/кг, суточная — не более 2 г (1 мл 50% раствора хинина разводят в 500 мл изотонического раствора натрия хлорида). Препарат вводится внутривенно очень медленно, капельно. После улучшения состояния больного проводят курс лечения делагилом; если штамм Р. falcipaniro хлорохинустойчив — фансидаром, метакельфином, тетрациклином.
При развитии осложнений наряду со специфической терапией проводят патогенетическое лечение, которое при малярийной коме направлено на устранение отека головного мозга, уменьшение проницаемости сосудистых стенок, уменьшение гипоксии, нормализацию водно-электролитного обмена. Для дезинтоксикации вводят внутривенно 500—1000 мл реополиглюкина, преднизолон по 30—60 мг 3 раза в сутки, назначают антигистаминные препараты, вводят 40—80 мг фуросемида. При гемоглобинурийной лихорадке отменяют прежде всего препарат, вызвавший гемолиз. Назначают кортикостероиды, растворы глюкозы, натрия хлорида, вводимые внутривенно, по показаниям переливают плазму или эритроцитную массу. При развитии острой почечной недостаточности проводится гемодиализ.
За реконвалесцентами устанавливается диспансерное наблюдение в течение 2 лет. Врач кабинета инфекционных заболеваний поликлиники ежемесячно в период с мая по сентябрь и один раз в 3 мес. в остальное время года производит осмотр реконвалесцента и при подозрении на наличие рецидива назначает анализ крови с целью выявления малярийных плазмодиев.
Прогноз при своевременной и правильной терапии благоприятный. В большинстве случаев М. заканчивается полным выздоровлением. Летальность составляет в среднем 1%. Летальные исходы в подавляющем большинстве случаев наблюдаются при осложненном течении тропической малярии.
Профилактика включает раннее выявление, радикальное лечение больных и паразитоносителей. а также борьбу с комарами — переносчиками возбудителей М. Для раннего выявления больных и паразитоносителей обязательно исследование крови у всех лихорадящих больных, прибывших из неблагополучных по М. местностей. В этих местностях необходимо пользоваться репеллентами (Репелленты), которые наносят на открытые части тела; предохранять жилище от залета комаров с помощью защитных сеток на окнах и дверях; применять защитные пологи над постелями; большое значение в борьбе с комарами имеет ликвидация мест их выплода, благоустройство хозяйственно-полезных водоемов. Лицам, выезжающим в районы, неблагополучные по М., проводят личную химиопрофилактику шизотропными препаратами (хингамином, хинином, фансидаром). Прием препаратов начинают за неделю до выезда и продолжают в течение всего времени пребывания в очаге М., а также 1—2 мес. после возвращения из очага. Хингамин (делагил) назначают взрослым в дозе 250 мг основания 1 или 2 раза в неделю. Фансидар применяют в районах распространения хлорохинустойчивой тропической малярии по 1 таблетке 1 раз в 7 дней или по 2 таблетки 1 раз в 10 или 14 дней. Если химиопрофилактика должна проводиться длительно (годами), рекомендуется время от времени менять препарат.
Библиогр.: Лобан К.М. и Полозок Е.С. Малярия, М., 1983, библиогр.; Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана, с. 266, М., 1986; Руководство по тропическим болезням, под ред. А.Я. Лысенко, с. 59, М., 1983.

Рис. 1. Жизненный цикл Plasmodium falciparum: 1 — выход спорозоитов из протока слюнной железы комара и внедрение их в клетки печени; 2 — экзоэритроцитарный трофозоит; 3 — экзоэритроцитарный шизонт; 4 — выход экзоэритроцитарных мерозоитов из гепатоцита в плазму крови; 5, 6 — кольцевидные трофозоиты в эритроците; 7 — юный трофозоит; 8 — незрелый эритроцитарный шизонт; 9 — зрелый эритроцитарный шизонт; 10 — эритроцитарные мерозоиты; 11—14 — гаметоцитогония; 15 — мужской гаметоцит; 16 — женский гаметоцит; 17 — женская гамета; 18 — образование мужских гамет; 19 — оплодотворение; 20 — зигота; 21 — оокинета; 22, 23 — развитие ооцисты; 24 — выход спорозоитов из зрелой ооцисты; 25 — спорозоиты в слюнной железе комара.
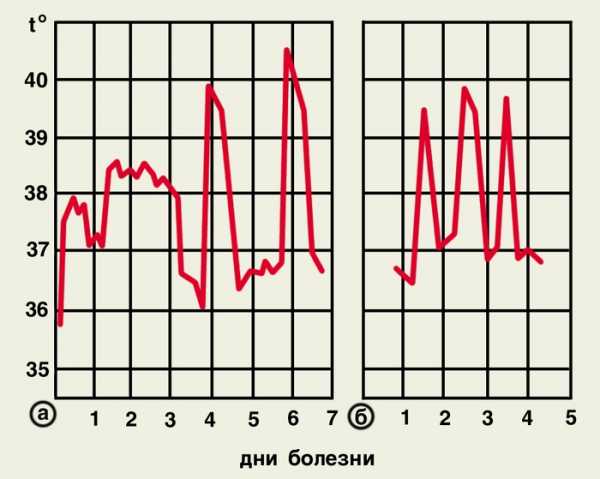
Рис. 3. Температурные кривые при трехдневной малярии: а — с 1-го до 3-го дня болезни продрома, с 4-го — приступы через 1 день; б — ежедневные приступы.
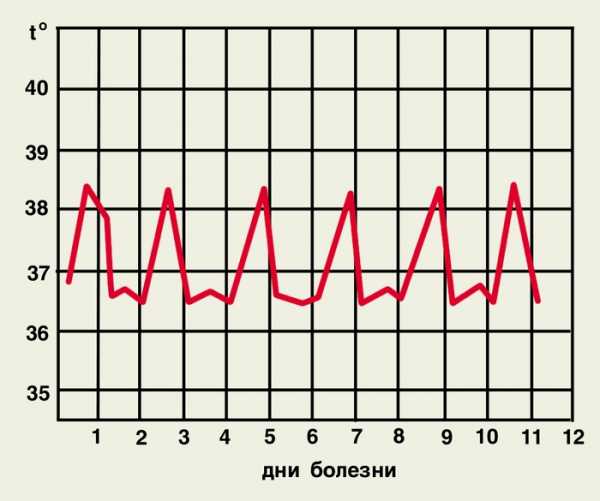
Рис. 5б).Температурная кривая при тропической малярии у коренных жителей эндемичных районов (перемежающаяся лихорадка).
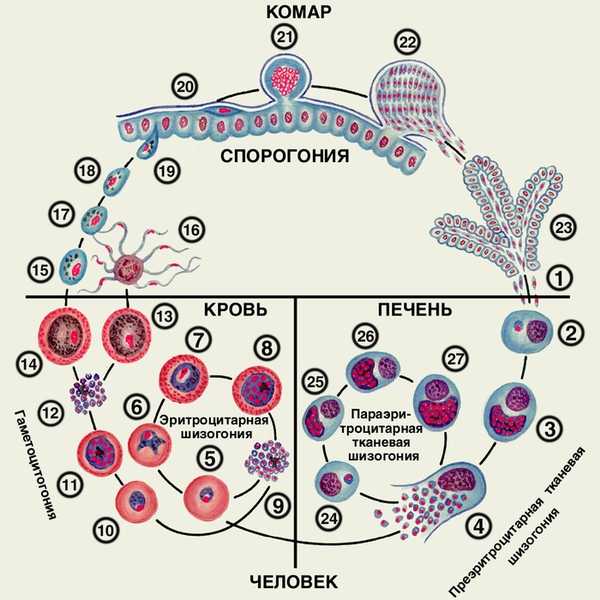
Рис. 2. Жизненный цикл Plasmodium vivax, Plasmodium ovale, Plasmodium malariae: 1 — выход спорозоитов из протока слюнной железы комара и внедрение их в клетки печени; 2 — экзоэритроцитарный трофозоит; 3 — экзоэритроцитарный шизонт; 4 — выход экзоэритроцитарных мерозоитов из гепатоцита в кровь; 5 — кольцевидные трофозоиты в эритроците; 6 — юный трофозоит; 7 — незрелый эритроцитарный шизонт; 8 — зрелый эритроцитарный шизонт; 9 — эритроцитарные мерозоиты; 10—12 — гаметоцитогония; 13 — мужской гаметоцит; 14 — женский гаметоцит; 15 — женская гамета; 16 — образование мужских гамет; 17 — оплодотворение; 18 — зигота; 19 — оокинета; 20, 21 — развитие ооцисты; 22 — выход спорозоитов из зрелой ооцисты; 23 — спорозоиты в слюнной железе комара; 24—27 — параэритроцитарная тканевая шизогония (медленно развивающиеся спорозоиты).
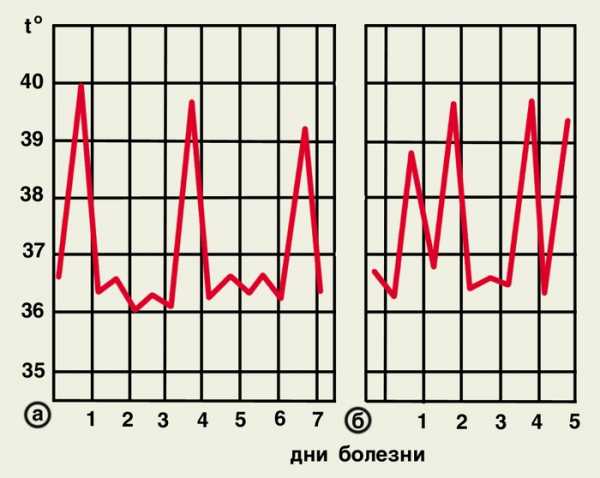
Рис. 4. Температурные кривые при четырехдневной малярии: а — приступы через 2 дня; б — приступы через 2 дня подряд с однодневным периодом апирексии.
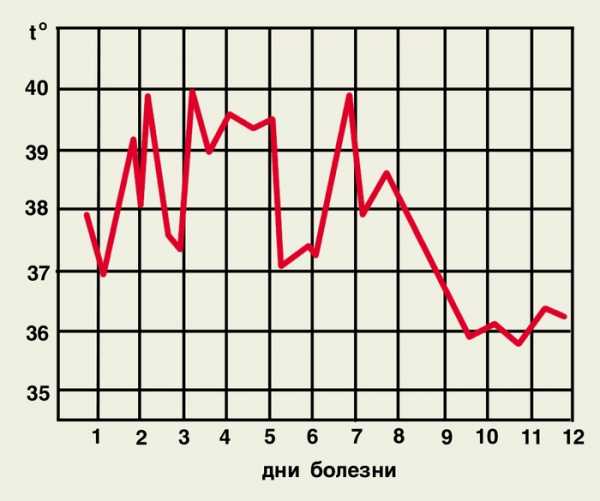
Рис. 5а). Температурная кривая при тропической малярии у неиммунных лиц (неправильная лихорадка).
II
Малярия (malaria: итал., от mala aria — плохой воздух)
инфекционная болезнь, вызываемая несколькими видами простейших рода Plasrnodium, передающихся комарами рода Anopheles, характеризующаяся лихорадочными пароксизмами, гипохромной анемией, увеличением селезенки и печени.
Малярия бромелиевая — нозогеографический вариант М., эпидемиологически не связанный с наличием водоемов, поскольку его переносчиком являются виды комара Anopheles, выплажнвающиеся в бромелиевых растениях Южной и Центральной Америки.
Малярия врождённая (m. congenka) — М. у новорожденных, возникающая при заражении через патологически измененную плаценту или во время
Малярия гиперэндемичная — М., регистрируемая в местности, которая характеризуется большой пораженностью населения: селезеночный малярийный индекс у детей 2—9 лет постоянно превышает 50% и является высоким у взрослого населения.
Малярия гипоэндемичная — М., регистрируемая в местности, которая характеризуется малой пораженностью населения: селезеночный малярийный индекс у детей 2—9 лет не превышает 10%.
Малярия голоэндемичная — М., регистрируемая в местности, которая характеризуется очень высокой пораженностью населения: селезеночный малярийный индекс у грудных детей постоянно превышает 75%.
Малярия мезоэндемичная — М., регистрируемая в местности, которая характеризуется средней степенью пораженности населения: селезеночный малярийный индекс у детей 2—9 лет находится в пределах 11—50%.
Малярия «нестойкая» — М., эпидемиологически характеризующаяся значительными колебаниями пораженности населения как в течение се зона передачи инфекции, так и от года к году, а также, как правило, низким коллективным иммунитетом к М.
Малярия овале (m. ovale) — клиническая форма М., вызываемая Plasmodium ovale и характеризующаяся регулярными пароксизмами, возникающими через 48 часов в вечернее или ночное время; отличается легким течением.
Малярия пернициозная (m. perniciosa) — общее название тяжело протекающих форм тропической М.
Малярия прививная — см. Малярия трансфизионная.
Малярия смешанная (m. mixta) — М., возникающая в результате заражения одного и того же лица двумя и более видами возбудителя малярии.
Малярия «стойкая» (m. stabilis) — М., эпидемиологически характеризующаяся стабильным уровнем пораженности населения без существенных его колебаний на протяжении ряда лет и, как правило, выраженным коллективным иммунитетом к М.
Малярия трансфузионная (m. post transfusionern; син. М. прививная) — М., возникающая после переливания крови от доноров-паразитоносителей (в т. ч. при малярия-терапии) или после манипуляций инструментами, загрязненными кровью, зараженной возбудителями М.
Малярия трехдневная (m. terliana) — клиническая форма М., характеризующаяся регулярными пароксизмами, возникающими через 48 часов; вызывается двумя разновидностями Plasmodium vivax: северной (P. v. hibernans) с инкубационным периодом 6—13 мес. и южной (P. v. vivax) с инкубационным периодом от 7 до 21 дня.
Малярия трехдневная молниеносная (m. tertiana fulminans) — общее название редких вариантов злокачественного течения М. т., заканчивающихся смертью больного в течение нескольких часов от начала одного из лихорадочных пароксизмов; иногда наблюдалась у детей при отсутствии правильного лечения.
Малярия тропическая (m. tropica) — клиническая форма М., вызываемая Plasmodium falciparum, встречающаяся на территориях с жарким климатом; характеризуется длительными пароксизмами, возникающими через 48 часов, часто ацикличными, а также выраженной интоксикацией.
Малярия четырехдневная (m. quartana) — клиническая форма М., вызываемая Plasmodium malariae и характеризующаяся регулярными пароксизмами, возникающими через 72 часа.
Источник: Медицинская энциклопедия на Gufo.megufo.me
МАЛЯРИЯ — это… Что такое МАЛЯРИЯ?
МАЛЯРИЯ — МАЛЯРИЯ, от итальянского malaria испорченный воздух, перемежная, перемежающаяся, болотная лихорадка (malaria, febris intermittens, франц. paludisme). Под этим названием объединяется группа близко стоящих друг к другу родственных б ней,… … Большая медицинская энциклопедия
Малярия — Эритроциты, зараженные P.vivax МКБ 10 B … Википедия
МАЛЯРИЯ — См. МАЛАРИЯ. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. МАЛЯРИЯ см. МАЛАРИЯ. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907 … Словарь иностранных слов русского языка
МАЛЯРИЯ — острое инфекционное (заразное) заболевание, вызываемое малярийным паразитом плазмодием малярии. Известны 3 вида малярийных паразитов: плазмодий трёхдневной малярии, плазмодий четырёхдневной малярии и плазмодий тропической малярии. Заражение… … Краткая энциклопедия домашнего хозяйства
МАЛЯРИЯ — МАЛЯРИЯ, паразитическая болезнь, возникающая в результате заражения одним из четырех видов малярийного плазмодия (см. ПРОСТЕЙШИЕ). Переносится комаром анофелес (малярийным комаром). Характеризуется высокой температурой и увеличением селезенки.… … Научно-технический энциклопедический словарь
МАЛЯРИЯ — (малярия устар.), малярии, мн. нет, жен. (итал. malaria) (мед.). Заразное заболевание, сопровождающееся перемежающимися приступами лихорадки; болотная лихорадка. Толковый словарь Ушакова. Д.Н. Ушаков. 1935 1940 … Толковый словарь Ушакова
малярия — квартана, анаплазмоз Словарь русских синонимов. малярия сущ., кол во синонимов: 4 • агью (2) • анаплазмоз … Словарь синонимов
МАЛЯРИЯ — (итальянское malaria, от mala aria дурной воздух) (болотная лихорадка, перемежающаяся лихорадка), инфекционная болезнь, вызываемая плазмодиями. Переносчики малярийные комары. Характерны приступы лихорадки, анемия, увеличение печени, селезенки.… … Современная энциклопедия
МАЛЯРИЯ — (итал. malaria от mala aria дурной воздух), инвазионное заболевание человека, вызываемое плазмодиями. Переносчики малярийные комары. Характерны приступы лихорадки, анемия … Большой Энциклопедический словарь
МАЛЯРИЯ — МАЛЯРИЯ, и, жен. Инфекционная болезнь, передающаяся нек рыми видами комаров, сопровождающаяся приступами лихорадки, малокровием. | прил. малярийный, ая, ое. М. комар (переносчик малярии). Толковый словарь Ожегова. С.И. Ожегов, Н.Ю. Шведова. 1949… … Толковый словарь Ожегова
Малярия — острое или хроническое эндемичное протозойное трансмиссивное заболевание человека и животных, обусловленное простейшими из рода Plasmodium класса споровиков. Трехдневную форму М вызывают P. vivax и P. ovale, тропическую Р.falciparum,… … Словарь микробиологии
diseases.academic.ru
