| Бинавит | Р-р д/в/м введения: амп. 2 мл 5, 10 или 20 шт. рег. №: ЛП-000604 от 21.09.11 Дата перерегистрации: 12.07.18 | |||
| Бинавит форте | Таб. | |||
| Битригам | Р-р д/в/м введения: 2 мл амп. 5 или 10 шт. рег. №: ЛП-006421 от 24.08.20 | |||
| Витаксон | Р-р д/в/м введения: 2 мл амп. | |||
| Димексид | Гель д/наружн. прим. 25%: туба 30 г рег. №: ЛП-000501 от 01.03.11 Дата перерегистрации: 07.04.16 | |||
| Дифенин | Таб. 100 мг: 10 или 20 шт. рег. №: П N015685/01
от 09.06.09 100 мг: 10 или 20 шт. рег. №: П N015685/01
от 09.06.09 | |||
| Дифенин | Таб. 117 мг: 10, 20, 30 или 50 шт. рег. №: ЛП-003509 от 16.03.16 | |||
| Дифенина таблетки | Таб. | |||
| Зептол | Таб. 200 мг: 100 шт. рег. №: П N011348/01 от 05.09.11 | |||
| Зептол |  пролонгир. действия, покр. пленочной оболочкой, 200 мг: 30 шт. рег. №: П N011348/02
от 11.04.12 пролонгир. действия, покр. пленочной оболочкой, 200 мг: 30 шт. рег. №: П N011348/02
от 11.04.12Таб. пролонгир. действия, покр. пленочной оболочкой, 400 мг: 30 шт. рег. №: П N011348/02 от 11.04.12 | |||
| Карбамазепин | Таб. 200 мг: 10, 20 или 50 шт. рег. №: Р N002370/01 от 29.08.08 | |||
| Карбамазепин | Таб. | |||
| Карбамазепин | Таб. 200 мг: 10, 50 или 100 шт. рег. №: ЛС-001546 от 24.02.11 | |||
| Карбамазепин | Таб. 200 мг: 20, 30 или 50 шт. рег. №: Р N001329/01
от 21.07.09 200 мг: 20, 30 или 50 шт. рег. №: Р N001329/01
от 21.07.09 | |||
| Карбамазепин | Таб. 200 мг: 20, 30, 40, 50 или 60 шт. рег. №: ЛП-004756 от 27.03.18 | |||
| Карбамазепин | Таб. | |||
| Карбамазепин | Таб. 200 мг: 50 или 100 шт. рег. №: Р N003681/01 от 05.06.09 | |||
| Карбамазепин Авексима | Таб. | |||
| Карбамазепин ретард-Акрихин | Таб. пролонгир. действия 200 мг: 10, 20, 30, 50 или 100 шт. рег. №: Р N003829/01 от 10.12.09 | |||
| Карбамазепин ретард-Акрихин | Таб. | |||
| Карбамазепин-Акрихин | Таб. 200 мг: 20, 50 или 100 шт. рег. №: Р N000852/01 от 07.09.07 | |||
| Карбамазепин-Ферейн | Таб. | |||
| Комбилипен® табс | Таб., покр. пленочной оболочкой, 100 мг+100 мг+2 мкг: 30 или 60 шт. рег. №: ЛС-002530 от 05.07.10 Дата перерегистрации: 26.12.18 | |||
| КомплигамВ® | Р-р д/в/м введения: амп. | |||
| Мильгамма® | Р-р д/в/м введения 100 мг+100 мг+1 мг+20 мг/2 мл: амп. 5, 10 или 25 шт. рег. №: П N012551/02 от 26.09.11 Дата перерегистрации: 29.06.20 | |||
| Мильгамма® Композитум | Таб. | |||
| Апо-Карбамазепин | Таб. 200 мг: фл. 100 или 500 шт. рег. №: П N011792/01 от 11.08.06 | |||
Дифенина таблетки 0. 117 г 117 г | Таб. 117 мг: 10, 20, 30 или 50 шт. рег. №: 74/331/63 от 12.04.74 | |||
| Дифенина таблетки 0.117 г | Таб. 117 мг: 10, 20, 30 или 50 шт. рег. №: 74/331/62 от 12.04.74 | |||
Дифенина таблетки 0. 117 г 117 г | Таб. 117 мг: 10, 20, 30 или 50 шт. рег. №: 74/331/63 от 12.04.74 | |||
| Дифенина таблетки 0.117 г | Таб. 117 мг: 10, 20, 30 или 50 шт. рег. №: 74/331/69 от 12.04.74 | |||
| Карбамазепин Никомед | Таб. | |||
| Карбамазепин Никомед | Таб. 200 мг: 50 шт. рег. №: П N012662/01-2001 от 08.02.01 | |||
| Карбамазепин таблетки 0.2 г | Таб. 200 мг: 50 шт. рег. №: 98/365/4 от 17.12.98 | |||
| Карбамазепин таблетки 0.2 г | Таб. 200 мг: 50 шт. рег. №: 98/365/4 от 17.12.98 | |||
| Карбамазепин таблетки 0.2 г | Таб. 200 мг: 50 шт. рег. №: 98/365/4 от 17.12.98 | |||
| Карбамазепин таблетки 0.2 г | Таб. 200 мг: 50 шт. рег. №: 98/365/4 от 17.12.98 | |||
| Карбамазепин таблетки 0.2 г | Таб. 200 мг: 50 шт. рег. №: 98/365/4 от 17.12.98 | |||
| Карбамазепин-Тева | Таб. 200 мг: 20, 30, 50 или 100 шт. рег. №: П N014091/01-2002 от 06.06.02 | |||
| Мазепин | Таб. 200 мг: 50 или 100 шт. рег. №: Р N001134/01-2002 от 18.02.02 | |||
Невралгия тройничного нерва | Степанченко А.В.
МГМСУ им. Н.А. Семашко
Невралгия тройничного нерва (НТН) – хроническое рецидивирующее заболевание, протекающее с ремиссиями и обострениями различной продолжительности, отдельные приступы которых проявляются внезапной, интенсивной, стреляющей болью в зонах иннервации 3, 2 и, крайне редко, 1 ветвей тройничного нерва, с преобладанием в правой стороне лица. В европейской медицинской литературе первое описание этого заболевания принадлежит венецианскому врачу Масса (1550 г.), однако в самостоятельную нозологическую форму НТН выделил английский врач Джон Фотергилл (1781 г.) в своей монографии «Болезненные поражения лица». В Международной классификации болезней 10–го пересмотра (МКБ –10) в «поражения тройничного нерва» включаются «невралгия тройничного нерва (синдром пароксизмальной лицевой боли)», «атипичная лицевая боль», «другие поражения тройничного нерва» и «поражения тройничного нерва неуточненные». Международное общество головной боли (МОГБ) в разделе «краниальные невралгии, боли при поражении нервных стволов и деафферентационные боли» рассматривает «тригеминальную невралгию» как «идиопатическую» и «симптоматическую», а также «лицевые боли, не входящие в эту группу».
Взгляды на этиологию и патогенез НТН отличались значительным разнообразием. До начала XX века преобладало мнение о решающей роли в происхождении этого заболевания переохлаждения лица, местных хронических инфекций (зубо–челюстной системы, верхнечелюстных пазух), менингитов и арахноидитов основания мозга. Высказывались мнения о сдавлении периферических ветвей тройничного нерва в узких и длинных каналах лицевого скелета. В качестве причины НТН предполагали нарушения прикуса, необычно высокое стояние верхушки пирамиды височной кости, раздражающее корешок тройничного нерва, кальцификацию арахноидальных оболочек. В настоящее время общепринятой является точка зрения о решающей роли в происхождении НТН сдавления корешка пятого нерва в месте его входа в мозговой мост патологически извитым кровеносным сосудом (обычно передней верхней мозжечковой артерией), опухолями мосто–мозжечкового узла (акустической невриномой, арахноэндотелиомой) или бляшками рассеянного склероза. Полагают, что сдавление патологически извитым кровеносным сосудом встречается в 88%, опухолями мосто–мозжечкового угла в 6% и бляшками рассеянного склероза также в 6%. Патологический механизм возникновения боли наиболее убедительно объясняется теорией «воротного контроля» Мелзака и Уолла (1965 г.). При сдавлении корешка тройничного нерва в зоне его входа в мозговой мост патологически извитой верхней передней мозжечковой артерией (реже другим патологическим образованием) происходит поражение волокон глубокой чувствительности верхне– и нижнечелюстного подразделений из–за особенностей типичных анатомических соотношений чувствительных волокон в этом отделе системы тройничного нерва. В нормальных физиологических условиях стимуляция быстропроводящих нервных волокон глубокой чувствительности тормозит поток сигналов по волокнам поверхностной чувствительности, проводящей болевые сигналы. При нарушении целостности нервных волокон возникает контакт между волокнами глубокой и поверхностной системы, поэтому стимулы в норме вызывающие торможение болевых сигналов (движение нижней челюсти, глотание и др.), напротив, будут способствовать усилению болевого потока в чувствительных ядрах тройничного нерва ствола мозга и запускать типичный сигнал, субъективно ощущаемый в виде боли. Разумеется, в оформлении болевого ощущения при приступах невралгии тройничного нерва принимают участие и другие многообразные стволовые, подкорковые и корковые структуры, но вышеописанный механизм возникновения боли, по–видимому, является ведущим.
По данным многолетних наблюдений клиники нервных болезней стоматологического факультета Московского государственного медико–стоматологического университета, невралгией тройничного нерва женщины заболевают чаще мужчин в соотношении 3:1, правосторонняя локализация встречается в 70% , левосторонняя в 29%, а двусторонняя – в 1%. Средний возраст, поступающих больных НТН в клинику впервые составляет 55 лет, тогда как анамнестические данные свидетельствуют о начале заболевания на 8–10 лет раньше. Первый приступ боли без всякой видимой причины наступает в 34%, совпадает с лечением зубов в 27%, с отрицательными эмоциями – у 17%, у остальных началу заболевания сопутствуют самые различные факторы (внезапное переохлаждение лица, респираторная инфекция, локальные травмы и др.).
Только у 23% больных НТН дебютирует развернутым болевым синдромом, тогда как у остальных – ограниченными, локальными, малоинтенсивными, стреляющими, дергающими или прокалывающими болями в области альвеолярного отростка или медиальных отделах лица. Такие приступы боли возникали по несколько раз в день, без четкой связи с запускающими факторами или зонами. Разнообразные виды амбулаторной терапии (акупунктура, парантеральная витаминотерапия, физиотерапия), приводили к прекращению болевого синдрома в среднем на 18 месяцев. У некоторых пациентов регресс таких умеренных болевых проявлений происходил и без всякого лечения.
Развернутый типичный болевой пароксизм невралгии тройничного нерва достаточно характерен и состоит из нескольких ключевых симптомов:
1. Кратковременная, никогда не превышающая двух минут (в среднем 10 – 12 секунд) чрезвычайно интенсивная боль стреляющего характера, сравниваемая больными с ударом электрического тока.
2. Между отдельными приступами боли имеется «светлый промежуток», разной продолжительности, в зависимости от характера обострения.
3. Рисунок боли всегда имеет определенную протяженность в границах сегментарной иннервации тройничного нерва и существенно не изменяется при последующих обострениях.
4. Наличие пусковых зон – гиперчувствительных участков на коже лица (обычно в области носогубного треугольника) и в полости рта, слабое раздражение которых приводит к типичному болевому приступу.
5. Наличие запускающих факторов – действий или условий, при которых возникают типичные присупы боли при НТН. Чаще всего это умывание, жевание, глотание, разговор, иногда даже дуновение ветра.
6. Типичное болевое поведение. Как правило, во время приступа боли больные не плачут, не кричат, а замирают в одной позе, в которой их застает приступ и, стараясь не двигаться, пережидают болевой период. Иногда растирают зону боли или давят на нее.
7. Избегание раздражения пусковой зоны. Когда больного просят указать ее, он не доносит палец на несколько сантиметров до гиперчувствительного участка, опасаясь спровоцировать приступ боли, а когда врач пытается коснуться этого участка, непроизвольно отшатывается.
8. На высоте болевого приступа могут возникнуть подергивания лицевой мускулатуры, однако в последнее время, в связи с применением для лечения НТН противоэпилептическими препаратами, этот симптом встречается редко.
9. Отсутствие чувствительного дефицита в зоне боли. Исключение при этом составляют больные после хирургических методов лечения НТН.
Традиционно описываемая болезненность точек выхода ветвей тройничного нерва на лицо (супраорбитальная вырезка, подглазничное и подбородочное отверстие) существенного диагностического значения не имеют, а возникающий при этом болевой приступ связан со стимуляцией пусковых зон соответствующего участка лица.
Первый визит при дебюте НТН, как правило, происходит к стоматологу, так как гиперчувствительные зоны у подавляющего числа больных располагаются не только на лице, но и в полости рта. До конца XX века, когда стоматологи были в меньшей степени знакомы с этиологией НТН, на стороне болевых приступов нередко ошибочно удалялись здоровые зубы. Следует, впрочем, заметить, что удаление зубов производилось по настоятельному требованию самих больных, связанному с тем, что после очередного удаления зуба болевые пароксизмы на некоторое время прекращались. Такое явление можно объяснить с позиций теории «ворот боли», когда раздражение рецепторов глубокой чувствительности околозубных тканей приводит к выделению тормозных медиаторов в стволовом ядерном комплексе тройничного нерва и временному прекращению приступов невралгии.
В период ремиссий сохраняется фобический синдром, с формированием охранительного поведения, т.к. больные, опасаясь наступления рецидива заболевания, всегда едят на половине рта противоположной боли и укутывают голову даже в теплую погоду.
Стадия развернутых болевых приступов может продолжаться десятки лет с ремиссиями и обострениями, но со временем, в старческом возрасте типичные невралгические приступы боли приобретают невропатические черты в виде легких болей, уменьшения интенсивности острой боли возникновения тупой постоянной атипичной лицевой боли.
По–видимому, определенная стадийность в течении НТН объясняется особенностями поражения корешка тройничного нерва под влиянием сдавления патологическими образованиями мосто–мозжечкового угла.
Следует иметь в виду, что при стойком болевом синдроме, появлении симптомов неврологического дефицита как со стороны тройничного, так и других черепных нервов (особенно лицевого и слухового), следует проводить тщательное обследование структур задней черепной ямки (МРТ, слуховые вызванные потенциалы и др.) для выявления возможного объемного образования и неотложного нейрохирургического вмешательства.
В классификационных критериях МАИБ, МОГБ имеются описательные характеристики атипичных болевых синдромов лицевого нерва, близких по клиническим проявлениям НТН. Важнейшими среди них являются следующие:
Вторичной НТН при лицевой травме присуща хроническая, пульсирующая, жгучая боль с пароксизмальными усиливающимися приступами в зонах распределения конечных ветвей тройничного нерва. Болевой синдром отличается умеренностью, продолжительностью, со временем присоединяются незначительные трофические нарушения. Хронологически начало заболевания совпадает с травмой лица, реконструктивными операциями или затрудненным удалением зубов.
SUNCT – синдром (англ. аббревиатура слов – кратковременная, односторонняя, невралгоподобная боль с конъюнктивитом и слезотечением). Проявляется односторонними, длящимися десятки секунд, обычно дневными периорбитальными болями, сопровождающимися преходящим конъюнктивитом, слезотечением и потением лба. Неврологического дефицита нет.
Единственным эффективным препаратом для консервативного лечения НТН является карбамазепин (Тегретол и др.). Карбамазепин, синтезированный Шиндлером в 1957 г. и введенный в клиническую практику терапии НТН Блумом в 1963 г., представляет по своим химическим свойством призводное иминостильбена, способность которого уменьшать проницаемость мембран нейронов, участвующих в ноцицептивных реакциях, для натрия и обусловливает его противоболевое действие.
Тегретол оказывает противосудорожный и одновременно психотропный эффект. Его можно назначать как основное лечебное средство, так и в сочетании с другими противоэпилептическими препаратами. Психотропный эффект Тегретола способствует повышению коммуникабельности больных и их социальной реабилитации. При эссенцальной невралгии тройничного нерва Тегретол в большинстве случаев предупреждает появление пароксизмальных болей. Тегретол вызывает быстрое улучшение при психических и вегетативных симптомах.
Тегретол – противоэпилептический препарат, с периодом полураспада 20–40 часов (при повторных приемах и комбинированной терапии с другими противосудорожными препаратами он может снижаться до 8–12 часов), достаточно полно, но медленно и неравномерно всасывается из стандартных таблеток в верхнем и нижнем отделах кишечного тракта, с достижением максимального уровня содержания в сыворотке крови через 4 – 8 часов. Активное вещество карбамазепин соединяется с белками плазмы (около 75%), почти полностью метаболизируется в печени и переходит в активный метаболит – эпоксид, также обладающий противосудорожными свойствами.
Противопоказаниями к этому препарату являются заболевания костного мозга, предсердно–желудочковая блокада, гипонатриемия, комбинирование с ингибиторами моноаминооксидазы, препаратами лития, малые эпилептические припадки. Эффективность действия карбамазепина повышают дилтиазем, верапамил, никотинамид, эритромицин, а снижают вальпроаты, галоперидол, фенобарбитал. Препарат выпускается в виде таблеток 200 и 400 мг, таблеток с пролонгированным действием с разделительной бороздкой по 200 и 400 мг, разжевываемых таблеток по 100 мг и в виде сиропа (2%) (флаконы по 100 и 250 мл).
При НТН обычно назначается следующая схема лечения:
– два дня по 100 мг 3 раза в сутки (суточная доза 300 мг), – два дня по 200 мг 2 раза в сутки (суточная доза 400 мг), – два дня по 200 мг 3 раза в сутки (суточная доза 600 мг), – три дня по 200 мг 4 раза в сутки (суточная доза 800 мг).
При отсутствии противоболевого эффекта переходят к более высоким дозировкам – 1000 и 1200 мг в сутки, с распределением на 4–6 приемов. Рекомендуемая начальная доза для пациентов пожилого возраста составляет по 100 мг 2 раза/сут. При достижении достаточно выраженного результата следует остановиться на соответствующей суточной дозе в течение месяца и затем также медленно снизить эффективную дозу. Лечение карбамазепином на таком количестве необходимо продолжать без перерыва не менее, чем полгода, а затем перевести на поддерживающие дозы (200–400 мг в сутки в два приема). В последнее время карбамазепин (Тегретол) производится в сиропе, что хорошо переносится больными НТН.
Таблетки и сироп Тегретола следует принимать вместе с едой или после еды с небольшим количеством жидкости. Сироп следует взбалтывать до употребления. Разжевываемые таблетки следует принимать после еды с небольшим количеством жидкости. Таблетки с пролонгированным действием (или целиком или, если так выписано, только половину) проглатывать вместе с едой или после еды с небольшим количеством жидкости, не разжевывая их. Разжевываемые таблетки и сироп особенно годятся для пациентов, которые с трудом проглатывают таблетки. Благодаря медленному, контролированному высвобождению активного вещества из таблеток, имеющих бороздку для деления, суточную дозу можно, как правило, принимать в 2 приема. Перед началом лечения необходимо провести исследование функции печени и картины крови. Впоследствии анализ крови следует проводить в течение первого месяца лечения еженедельно, а затем ежемесячно. Контроль функции печени должен осуществляться периодически. Непрогрессирующая или устойчивая асимптоматическая лейкопения, которая часто наблюдается, в общем не требует отмены препарата. Однако лечение Тегретолом следует прекратить при появлении прогрессирующей лейкопении или лейкопении, сопровождающейся клиническими симптомами, такими как лихорадка или ангина. Препарат обладает хорошей переносимостью. В отдельных случаях, особенно в начале лечения, могут наблюдаться такие побочные действия, как потеря аппетита, сухость во рту, рвота, диарея, запор, головная боль, головокружение, сонливость, атаксия, нарушения аккомодации, диплопия, у пожилых людей может наблюдаться спутанность сознания и возбуждение. Эти побочные явления, как правило, исчезают через 7–14 дней сами собой или после временного уменьшения дозы Тегретола.
Менее эффективным препаратом, чем карбамазепин, но все же обладающим достаточно выраженнным противоболевым действием, является фенитоин. Фенитоин назначается 2–3 табл в сутки, противопоказания – нарушения функций печени и почек, кахексия, нарушения сердечного ритма, порфирия. Среди побочных реакций наиболее часто встречаются ажитация, вертиго, гиперплазия десен, контрактура Дипюитрена и др. Эффективность этого препарата повышают пропанолол, хлордиазепоксид, а снижают – стероиды, фолиевая кислота, галоперидол.
У ряда больных НТН противоболевое действие оказывают некоторые другие препараты, ряд убывающей эффективности которых представлен следующим образом – карбамазепин, фенитоин, клоназепам, вальпроевая кислота.
В период обострения НТН используется внутривенное (более эффективно капельное) введение натрия оксибутирата, по 5 мл 20 % раствора дважды в сутки (противопоказанием является гипокалемия), внутривенное струйное введение никотиновой кислоты 1%, начиная с 1 мл, с постепенным повышением до эффекта «воспламенения» (обычно 6–8 мл) и снижением к исходной дозе.
В период обострения применяется ультрафонофорез гидрокортизона, лазеропунктура на болевые точки, классическая акупунктура.
При сопутствующих спастических состояниях, сопровождающихся болевым синдромом при НТН, используются антиспастические препараты – миорелаксанты. Одним из представителей этой группы является тизанидин (Сирдалуд). Сирдалуд – миорелаксант центрального действия. Стимулируя пресинаптические a2–адренорецепторы, он приводит к угнетению полисинаптической передачи возбуждения в спинном мозге, вызывающей мышечный гипертонус. Препарат эффективен при болях умеренной или высокой интенсивности, особенно когда боль усиливается в течение ночи. Препарат характеризуется хорошей переносимостью. Доза подбирается индивидуально в течение 2–4 нед. и составляет 2–6 мг/сут.
При неэффективности консервативной терапии альтерантивым методов являются нейрохирургические методы лечения – ретрогассеральная терморизотомия, микроваскулярная декомпрессия тригеминального корешка и др
.
Симптомы и причины возникновения невралгии. Чем лечить невралгию.
Что такое невралгия?
Невралгиями называют поражения периферических нервов. Симптомы невралгии — приступы боли в зоне, так называемой иннервации, то есть в тех участках, где орган или ткань окружены нервами для связи с центральной нервной системой. Невралгия может возникнуть в любой части тела и имеет различные причины.
Причины возникновения невралгии
Среди наиболее частых причин невралгии – переохлаждение, инфекционные заболевания, тяжелое течение острых респираторных вирусных инфекций, травмы, воспаления и опухоли. Распространенными являются невралгия тройничного нерва и межреберная невралгия. При поражении тройничного нерва боль локализуется в области лица. Человек страдает от приступов, которые могут быть вызваны как легкими прикосновениями (например, к щеке или носу), так и холодной или горячей пищей, чисткой зубов, вспышкой света или громким звуком. Само поражение нерва вызвано, как правило, травмой лица, воспалительными процессами в пазухах носа или нелеченых зубах. Профилактика невралгии возможна лишь в тех случаях, когда речь идет о запущенных воспалительных процессах, так как на развитие опухолей или возникновение инфекционных заболеваний мы влиять не можем.
Невралгия тройничного нерва чаще всего возникает у женщин, причем в зрелом возрасте.
Причиной межреберной невралгии (торакалгии) обычно является остеохондроз позвоночника, преимущественно грудного отдела. Резкая боль в области ребер может возникать при глубоком вдохе, чихании или кашле. Кроме того, возможно развитие межреберной невралгии на фоне сердечно-сосудистых заболеваний, связанных с недостаточным притоком кислорода к нервам.
Уменьшить вероятность новых приступов невралгии помогает выполнение простых правил: нужно избегать стрессов, больше спать, соблюдать умеренность в употреблении алкоголя, ограничить физические нагрузки, а также своевременно лечить воспалительные и инфекционные заболевания.
Существуют и другие локализации невралгии: в бедре, крылонебном узле (вызывает боль в шее, небе, висках, глазах), в затылке (при этом боль распространяется в области глаз, затылка, висков, усиливается во время движений головой и может сопровождаться рвотой). Во всех случаях невралгия может быть вызвана как переохлаждением или травмой, так и быть следствием хронического заболевания. Симптомы такой болезни, как невралгия, требуют подтверждения у врача, так как могут «маскироваться» под другие заболевания.
Как и чем лечить невралгию, и возможно ли лечение невралгии в домашних условиях
Если невралгия связана с ранее возникшим заболеванием, его необходимо лечить, чтобы избежать дальнейшего поражения периферических нервов и начать восстановительные процессы.
В любом случае лечение невралгии предполагает прием препаратов, уменьшающих боль. При лечении невралгии назначают такие препараты:
- инъекции обезболивающих препаратов (местно)
- миорелаксанты (препараты для расслабления мышц)
- нестероидные противовоспалительные препараты
- гормональные препараты
- витамины группы В
Хороших результатов в лечении невралгий позволяет достичь физиотерапия, в том числе с использованием ультразвука, инфракрасных и ультрафиолетовых лучей, лазера, иглоукалывания и других методик. В крайних случаях применяют хирургическое лечение.
Витамины группы B при лечении невралгии
Витамины группы B принимают участие во многих метаболических процессах, в том числе, непосредственно затрагивающих нервную систему. Они отвечают за передачу нервных импульсов, обмен в тканях нервной системы, восстановление нервов после поражений или травм. Среди наиболее важных нейротропных витаминов — B1 и B6 (бенфотиамин и пиридоксин), содержащиеся в дозе по 100 мг в препарате Мильгамма® таблетки. Противовоспалительный, обезболивающий, восстановительный эффекты бенфотиамина и пиридоксина способствуют быстрому выздоровлению, значительно улучшают качество жизни благодаря эффективному воздействию на болевой синдром. Однако не следует лечить невралгии самостоятельно, полагаясь только на витамины. Прежде всего, нужна точная диагностика, которая поможет определить причину невралгии. Далее врач прописывает комплексное лечение, которое иногда может включать гормональные препараты при невралгии и другие медикаментозные средства, которые нельзя принимать без назначения специалистом. При этом применение препарата, содержащего витамины группы B – это действительно необходимость, если речь идет о лечении болевого синдрома, связанного с поражениями нервов.
Профилактика невралгии при хроническом течении заболевания
К сожалению, да, если не выявить причину поражения периферических нервов и не устранить ее. Если невралгия первичная, то есть, возникла в результате, например, переохлаждения или травмы, важно пройти полный курс лечения, чтобы не допустить развития хронического процесса. Боль при невралгиях может быть очень сильной, что значительно ухудшает качество жизни и снижает трудоспособность, поэтому полноценное лечение необходимо. Не стоит забывать и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм, и боль иногда может усиливаться по психосоматическим причинам, то есть, буквально зависеть от наших мыслей.К сожалению, да, если не выявить причину поражения периферических нервов и не устранить ее. Если невралгия первичная, то есть, возникла в результате, например, переохлаждения или травмы, важно пройти полный курс лечения, чтобы не допустить развития хронического процесса. Боль при невралгиях может быть очень сильной, что значительно ухудшает качество жизни и снижает трудоспособность, поэтому полноценное лечение необходимо. Не стоит забывать и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм, и боль иногда может усиливаться по психосоматическим причинам, то есть, буквально зависеть от наших мыслей.
Что такое невралгия?
Невралгия (от др.-греч. νεῦρον — «жила, нерв» + ἄλγος — «боль») — это поражение периферических нервов. Невралгия характеризуется острой, ноющей, жгучей или тупой болью по ходу нерва, возникающей приступами. Причины могут быть разными, среди них: заболевания самого нерва и нервных сплетений, результат травм и инфекций, резкое переохлаждение, воспаления и опухоли, хронические расстройства, заболевания позвоночника и т. п. Приступ может возникнуть в любой части тела, но наиболее часто встречаются невралгии тройничного, затылочного и межреберных нервов.
При поражении тройничного нерва боль концентрируется в области лица. Неприятные ощущения могут быть вызваны легкими прикосновениями, холодной или горячей пищей, чисткой зубов, а также вспышкой света или громким звуком. Сигналом о начале приступа могут послужить зуд или мурашки, а после появляется резкая боль, продолжающаяся несколько минут. Подобное поражение обычно происходит вследствие травмы лица, воспалительных процессов в пазухах носа или заболеваний зубов (в том числе неправильного прикуса). Невралгия тройничного нерва чаще всего возникает у женщин в зрелом возрасте.
Межреберная невралгия (или торакалгия) — это остеохондроз позвоночника, преимущественно грудного отдела. Такой тип проявляется резкой болью в области ребер, которая может возникнуть при глубоком вдохе, чихании, смехе или кашле. Развитие межреберной невралгии нередко наблюдается на фоне сердечно-сосудистых заболеваний, которые связаны с недостаточным притоком кислорода к нервам.
Основным признаком невралгии затылочного нерва является нестерпимая, пульсирующая боль в голове (от затылка к вискам, а также в области глаз), усиливающаяся при движении головой. Приступ может даже сопровождаться рвотой.
Существуют и другие виды невралгии. Стреляющая боль на наружной поверхности бедра — это невралгия наружного кожного нерва бедра. Симптомы усиливаются при движении, сопровождаясь при этом ощущается жжение и онемение на коже.
Особенно тяжело проявляется невралгия крылонебного узла. Приступ начинается неожиданно, обычно ночью, и может продолжаться от нескольких часов до двух дней. Жгучая боль охватывает нёбо, виски, область глаз, шею, а далее распространяется по рукам.
Самым редким типом является невралгия языкоглоточного нерва. Она характеризуется болями в глотке, которые распространяются на ухо и нижнюю челюсть.
Симптомы невралгии требуют подтверждения у врача, так как нередко могут маскироваться под другие заболевания.
Снизить вероятность возникновения невралгии возможно. Для этого нужно следовать нескольким простым правилам: избегать стрессов, не пренебрегать сном, умеренно употреблять алкоголь и не перегружать тело физическими нагрузками, а также своевременно лечить воспалительные и инфекционные заболевания.
Как и чем лечить невралгию?
Когда невралгия связана с ранее возникшим заболеванием, необходимо в первую очередь лечить именно его. Это позволит избежать дальнейшего поражения периферических нервов. Если невралгия первичная (является результатом переохлаждения или травмы), важно пройти полный курс комплексной терапии, чтобы не допустить развития хронического процесса.
Боль при невралгиях нередко бывает настолько сильной, что значительно сказывается на качестве жизни, снижая трудоспособность человека. Поэтому необходимо прибегать к помощи обезболивающих препаратов. Для снятия симптомов применяются нестероидные противовоспалительные препараты быстрого направленного действия (таблетки, гели). Также могут назначаться инъекции обезболивающих средств (местно), миорелаксанты (для расслабления мышц), гормональные препараты и витамины группы В.
Высокие результаты в лечении невралгий достигаются с помощью физиотерапии, в том числе с использованием ультразвука, иглоукалывания и других терапевтических методик. В особенно серьезных случаях необходимо хирургическое вмешательство.
Профилактика невралгии возможна только при запущенных воспалительных процессах, когда предсказать или повлиять на причины возникновения невралгии мы не можем.
Важно помнить и о том, что состояние нашей нервной системы зависит от уровня стресса, в котором находится организм. Так, интенсивность болей может носить психосоматический характер, другими словами — зависеть от наших мыслей.
Источники:
https://info.wikireading.ru/73948
https://milgamma.com.ua/ru/nevralgia/
https://medportal.ru/enc/neurology/nevralgia/nevralgia/
Таблетки, инъекции, мази при лицевом неврите
- Высокие результаты, отсутствие побочных эффектов
- Лечение без таблеток и операций
- Первичная консультация врача БЕСПЛАТНО
Записаться
Неврит лицевого нерва – это воспалительное заболевание, которое проявляется нарушением чувствительности, мышечных сокращений (двигательной активности) в области лица. Чтобы уменьшить эти симптомы врач назначает комплекс препаратов, включая противовоспалительные и мышечные средства.
Болевые проявления нетипичны для лицевого неврита, потому обезболивающие препараты (анальгетики, анестетики) при этом заболевании, как правило, не требуются.
- Нестероидные противовоспалительные препараты (НПВП) назначаются в виде таблеток или мазей. Уменьшают воспаление нерва, облегчают боль в области уха, лица. Уменьшают отечность мягких тканей, сдавление нерва.
- Стероидные (гормональные препараты) применяются в случаях, когда негормональные средства не дают достаточного противоотечного, противовоспалительного эффекта. Наряду со снятием воспаления улучшают прохождение нервных импульсов и иннервацию лицевых мышц, препятствуют развитию мышечных контрактур. Оказывают мощное действие, но показаны для однократного или редкого (ситуативного) применения из-за высокой вероятности побочных эффектов и привыкания. Обычно применяются в виде таблеток или инъекций.
- Мочегонные препараты назначаются, чтобы уменьшить отечность, вывести межклеточную жидкость из мышечных тканей и тем самым уменьшить давление на сдавленный нерв. Назначаются в виде таблеток.
- Спазмолитики уменьшают мышечное напряжение, облегчают спазмы, улучшают сократительную активность лицевых мышц, помогают восстановлению мимики. Уменьшают спазмы кровеносных сосудов, улучшают кровообращение, кровоснабжение и питание лицевого нерва, активизируют обменные процессы. Оказывают косвенное обезболивающее, противовоспалительное действие. Назначаются в виде таблеток.
- Нейротропные препараты улучшают проводимость нервных волокон, помогают устранить непроизвольные сокращения мимических мышц (тики), улучшают прохождение нервных команд к мышцам и сигналов от чувствительных рецепторов, оказывают укрепляющее действие на нервные ткани.
- Витамины В1, В6, В12 оказывают укрепляющее действие на нервную систему, в том числе лицевой нерв, улучшают работу нейронов, позитивно влияют на межнейронные связи. Назначаются в виде таблеток.
- Противовирусные препараты назначаются при инфекционных формах лицевого неврита, подавляют вирус герпеса. Назначаются в виде таблеток.
- Антихолинэстеразные препараты увеличивают концентрацию нейромедиатора ацетилхолина в межнейронных связях, благодаря этому улучшают прохождение нервных сигналов, иннервацию и работу лицевых мышц, слюнных, слезных желез.
Немедикаментозные средства
Методы восточной медицины, применяемые в клинике «Тибет», не уступают в эффективности фармацевтическим препаратам, но при этом не вызывают привыкания и не дают побочных эффектов.
- Иглоукалывание оказывает спазмолитическое, противоишемическое, антивоспалительное, обезболивающее действие. Уменьшает отечность, воспаление, снимает боль. Повышает выработку ацетилхолина, дофамина и других нейромедиаторов, улучшает проводимость нервных волокон и прохождение нервных сигналов.
С помощью акупунктуры врач устраняет перекос, парез, онемение лица, восстанавливает иннервацию мимических мышц, слюнных и слезных желез, нормализует чувствительность лица.
- Точечный массаж лица снимает мышечные спазмы, улучшает кровообращение, приток крови к лицевому нерву и его питание, устраняет застойные явления, скопление межклеточной жидкости и отечность мягких тканей, активизирует обменные процессы, стимулирует восстановительные, защитные механизмы, работу иммунной системы.
- Фитопрепараты тибетской медицины снимают воспаление, улучшают работу кровеносных сосудов, повышают эластичность и сократительную активность сосудистой стенки, позитивно влияют на нервную систему, помогают устранить последствия стрессов, повысить устойчивость к холоду, стрессовым нагрузкам. Повышают иммунитет, оказывают противовирусное и ангиопротекторное действие. Закрепляют результаты лечебных процедур.
Бесплатная консультация Опрос, осмотр, пульсовая диагностика от 30 минут
Диагностика УЗИ, МРТ, Лабораторные исследования (по назначению)
Лечение Индивидуальный
план
Кто занимается лечением
данного заболевания
Невралгия: лекарства, используемые при лечении
Невралгия — это поражение периферических нервов.
Общие сведения
Невралгия – это заболевание, при котором возникают боли, связанные с поражением определенного нерва. Существует большое количество видов невралгий. Чаще всего страдают нервы, которые проходят через узкие отверстия или в естественных каналах. Наиболее распространенной формой патологии является невралгия тройничного нерва, который выходит через специальное отверстие из полости черепа и отвечает за чувствительную иннервацию лица.
Причины невралгии
Причины развития невралгии могут быть разными: воспалительные процессы, травмы, бактерии и вирусы, отравление лекарствами и различными веществами, аутоиммунные заболевания, нарушение кровообращения в сосудах, питающих нерв.
Наиболее распространенные причины часто встречаемых разновидностей невралгии:
- Невралгия тройничного нерва: неправильный прикус, длительно нелеченые болезни зубов, травмы лица и черепа.
- Невралгия межреберного нерва: остеохондроз позвоночника, переломы ребер.
- Невралгия затылочного нерва: остеохондроз шейного отдела позвоночника, нарушение кровообращения.
Симптомы
Основное проявление невралгии – боль. Она сильная, возникает приступообразно. Во время приступа боли может возникать припухлость и покраснение на коже, слезотечение, рефлекторные подергивания мышц. Симптомы наиболее распространенных разновидностей невралгии:
- Невралгия тройничного нерва: сначала возникает зуд кожи носа и лица, затем – приступ боли. В качестве провоцирующего фактора может выступать переохлаждение, эмоциональное или физическое напряжение, чистка зубов, пережевывание пищи. Иногда боль может возникнуть после прикосновения к носу или к коже лица.
- Невралгия межреберного нерва: возникает боль в ребрах, которая усиливается во время чихания, кашля, сильных вдохов.
- Невралгия наружного кожного нерва бедра: возникает сильная боль по наружной поверхности бедра. Одновременное отмечается зуд, жжение.
- Невралгия крыловидного узла (нервного узла, расположенного внутри черепа): сильная боль в шее, висках, небе глазах. Приступ продолжается от нескольких часов до 2 недель и более. Иногда боль очень интенсивна, отдает в кисти рук.
- Невралгия языкоглоточного нерва (нерва, который иннервирует язык и глотку): приступы сильной боли в глотке, которая отдает в нижнюю челюсть и в ухо.
- Невралгия затылочного нерва: приступы сильной боли в затылке, которая отдает в виски. Во время движений головой возникает головокружение, иногда тошнота и рвота.
Что можете сделать вы при невралгии
Во время приступа невралгии можно принять обезболивающее, втереть в место поражения мази с противовоспалительными и обезболивающими средствами. После этого боль может утихнуть или исчезнуть полностью. Но проблема остается нерешенной – в дальнейшем возникнут новые приступы. Поэтому необходимо обратиться к врачу. Лечением невралгии занимается невролог.
Что может сделать врач
Для лечения невралгии применяют уколы анестетиков, витамины из группы В, средства для улучшения кровообращения и снятия воспалительного процесса. Назначают физиопроцедуры, лазеротерапию, иглоукалывание.
Если выявляется основное заболевание, которое привело к развитию невралгии, например, остеохондроз позвоночника при невралгии межреберного нерва, то назначают соответствующее лечение.
Пациенты с невралгией должны соблюдать некоторые рекомендации:
- Правильное полноценное питание: организм должен получать все необходимые питательные вещества, витамины, микроэлементы.
- Умеренные физические нагрузки. Врач может назначить лечебную физкультуру.
- Избегание травм и переохлаждений: они способны провоцировать новые приступы, усугублять течение заболевания.
Если заболевание имеет упорное течение и не поддается медикаментозной терапии, проводят хирургическое лечение. Например, при невралгии тройничного нерва в полость черепа вводят иглу, подводят ее к узлу, от которого отходит нерв, и уничтожают его. После этого боли прекращаются.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Невралгия тройничного нерва, лечение в Вашем городе
14.07.2015
Лечение невралгии тройничного нерва должно проводиться под строгим контролем врача, так как самостоятельно в домашних условиях справиться с этой серьезной проблемой не получится.
Пациенты, страдающие от данного заболевания, описывают его как самую сильную и мучительную боль, которую они когда-либо испытывали – поражается вся челюсть, нижняя часть лица, область над глазами и вокруг носа.
Недуг сопровождается сильными болезненными ощущениями, напоминающими удар током, который появляется в результате раздражения нервных окончаний, поэтому лечение невралгии тройничного нерва требуется незамедлительное и комплексное.
Если была диагностирована невралгия тройничного нерва, лечение может проводиться по нескольким различным направлениям – физиотерапия, медикаментозная терапия, оперативное вмешательство и применение народных средств.
После проведения тщательного осмотра пациента, только доктор может подтвердить диагноз и определить невралгию тройничного нерва. Симптомы и лечение в каждом случае проявляются индивидуально, поэтому и терапия подбирается с учетом признаков и тяжести недуга.
Главным лекарственным средством является карбамазепин, так как этот препарат себя прекрасно зарекомендовал в лечении данного недуга, используется следующий алгоритм – в первые сутки принимается по 200-400 мг препарата. Постепенно дозировка доводится до показателя 1200 мг в сутки (несколько приемов), после прекращения болевых атак таблетки используются в качестве поддерживающей терапии. Со временем количество принимаемого лекарства снижается, в некоторых случаях лечебная терапия занимает полгода и дольше, в зависимости от самочувствия больного и степени тяжести недуга.
Консервативные методы лечения подразумевают использование не только таблеток, но и уколов, мазей, примочек, дополнительно применяется физиотерапия (электрофорез с гидрокортизоном, радиочастотное воздействие).
При отсутствии положительной динамики, в самых тяжелых случаях, назначается проведение хирургического лечения. Также эта процедура проводится и тогда, когда появление патологии было спровоцировано анатомическими нарушениями (образование начинает сдавливать корешок).
По согласованию с врачом можно применять и народные методики лечения, которые часто становятся дополнительной помощью в проведении комплексной терапии. В этом случае используются растирания, настои, компрессы.
Берется высушенная трава лекарственной ромашки и лопуха — 200 г сырья заливается 500 мл воды. Состав ставится на плиту, доводится до кипения, проваривается 20 минут на минимальном огне, после чего фильтруется при помощи марли, сложенной в несколько слоев. Средство оставляется на сутки, так как оно должно хорошо настояться, затем лекарство принимается после трапезы через 2 часа.
Корень алтея используется для компрессов, благодаря которым ускоряется процесс восстановления нервов, также снимаются сильные болезненные ощущения. Для этого нужно взять несколько корешков лекарственного растения и измельчить, затем залить кипящей водой (200 мл). Отвар оставляется ровно на сутки, пока не настоится, потом фильтруется через марлю – в растворе смачивается воспаленная область лица, сверху накладывается полотенце и компресс оставляется ровно на час.
Спровоцировать невралгию могут разнообразные факторы, но если вовремя предпринять меры для предотвращения травмы лицевой зоны или воспаления челюстного нерва, появляется возможность избежать развития такого серьезного заболевания.
Невралгия тройничного нерва — Диагностика и лечение
Диагноз
Ваш врач диагностирует невралгию тройничного нерва в основном на основе вашего описания боли, в том числе:
- Тип. Боль, связанная с невралгией тройничного нерва, внезапная, шоковая и непродолжительная.
- Расположение. Части вашего лица, которые страдают от боли, сообщат вашему врачу, если поражен тройничный нерв.
- Триггеры. Боль, связанная с невралгией тройничного нерва, обычно возникает из-за легкого раздражения щек, например, от еды, разговора или даже от прохладного ветра.
Ваш врач может провести множество тестов для диагностики невралгии тройничного нерва и определения основных причин вашего состояния, в том числе:
- Неврологический осмотр. Прикосновение и осмотр частей лица может помочь врачу определить, где именно возникает боль и — если у вас невралгия тройничного нерва — какие ветви тройничного нерва могут быть затронуты.Рефлекторные тесты также могут помочь вашему врачу определить, вызваны ли ваши симптомы сдавленным нервом или другим заболеванием.
- Магнитно-резонансная томография (МРТ). Ваш врач может назначить вам МРТ-сканирование головы, чтобы определить, вызывает ли невралгию тройничного нерва рассеянный склероз или опухоль. В некоторых случаях врач может ввести краситель в кровеносный сосуд, чтобы увидеть артерии и вены и выделить кровоток (магнитно-резонансная ангиограмма).
Ваша лицевая боль может быть вызвана множеством различных состояний, поэтому важен точный диагноз.Ваш врач может назначить дополнительные тесты, чтобы исключить другие условия.
Лечение
Лечение невралгии тройничного нерва обычно начинается с приема лекарств, и некоторым людям не требуется дополнительное лечение. Однако со временем некоторые люди с этим заболеванием могут перестать реагировать на лекарства или у них могут возникнуть неприятные побочные эффекты. Для этих людей инъекции или хирургическое вмешательство предоставляют другие варианты лечения невралгии тройничного нерва.
Если ваше состояние вызвано другой причиной, например рассеянным склерозом, ваш врач вылечит основное заболевание.
Лекарства
Для лечения невралгии тройничного нерва ваш врач обычно прописывает лекарства, которые уменьшают или блокируют болевые сигналы, посылаемые в ваш мозг.
Противосудорожные препараты. Врачи обычно назначают карбамазепин (Тегретол, Карбатрол и др.) При невралгии тройничного нерва, и было показано, что он эффективен при лечении этого состояния. Другие противосудорожные препараты, которые можно использовать для лечения невралгии тройничного нерва, включают окскарбазепин (Трилептал), ламотриджин (Ламиктал) и фенитоин (Дилантин, Фенитек).Также могут использоваться другие препараты, в том числе клоназепам (Klonopin) и габапентин (Neurontin, Gralise, другие).
Если противосудорожное средство, которое вы используете, начинает терять эффективность, ваш врач может увеличить дозу или перейти на другой тип. Побочные эффекты противосудорожных средств могут включать головокружение, спутанность сознания, сонливость и тошноту. Кроме того, карбамазепин может вызвать серьезную лекарственную реакцию у некоторых людей, в основном азиатского происхождения, поэтому перед началом приема карбамазепина может быть рекомендовано генетическое тестирование.
- Спазмолитики. Средства, расслабляющие мышцы, такие как баклофен (Габлофен, Лиорезал), можно использовать отдельно или в комбинации с карбамазепином. Побочные эффекты могут включать спутанность сознания, тошноту и сонливость.
- Инъекции ботокса. Небольшие исследования показали, что инъекции онаботулинумтоксина А (ботокса) могут уменьшить боль от невралгии тройничного нерва у людей, которым лекарства больше не помогают. Тем не менее, необходимо провести дополнительные исследования, прежде чем это лечение будет широко использоваться для этого состояния.
Хирургия
Хирургические варианты невралгии тройничного нерва включают:
Микроваскулярная декомпрессия. Эта процедура включает перемещение или удаление кровеносных сосудов, которые контактируют с корешком тройничного нерва, чтобы предотвратить нарушение работы нерва. Во время микроваскулярной декомпрессии врач делает разрез за ухом на стороне боли. Затем через небольшое отверстие в черепе ваш хирург отодвигает все артерии, которые контактируют с тройничным нервом, от нерва и помещает мягкую подушку между нервом и артериями.
Если вена сдавливает нерв, ваш хирург может удалить его. Врачи также могут разрезать часть тройничного нерва (неврэктомия) во время этой процедуры, если артерии не давят на нерв.
Микроваскулярная декомпрессия может успешно устранить или уменьшить боль в большинстве случаев, но у некоторых людей боль может повторяться. Микроваскулярная декомпрессия сопряжена с некоторыми рисками, включая снижение слуха, слабость лица, онемение лица, инсульт или другие осложнения. У большинства людей, перенесших эту процедуру, онемение лица после нее не наблюдается.
Стереотаксическая радиохирургия головного мозга (Гамма-нож). В этой процедуре хирург направляет сфокусированную дозу излучения на корень тройничного нерва. В этой процедуре используется облучение для повреждения тройничного нерва и уменьшения или устранения боли. Облегчение наступает постепенно и может занять до месяца.
Стереотаксическая радиохирургия головного мозга успешно устраняет боль у большинства людей. Если боль возобновится, процедуру можно повторить.Онемение лица может быть побочным эффектом.
Для лечения невралгии тройничного нерва можно использовать другие процедуры, например ризотомию. При ризотомии ваш хирург разрушает нервные волокна, чтобы уменьшить боль, и это вызывает некоторое онемение лица. Типы ризотомии включают:
Глицерин для инъекций. Во время этой процедуры ваш врач вводит иглу через ваше лицо в отверстие в основании черепа. Ваш врач вводит иглу в тройничную цистерну, небольшой мешочек спинномозговой жидкости, который окружает ганглий тройничного нерва, где тройничный нерв делится на три ветви, и часть его корня.Затем врач введет небольшое количество стерильного глицерина, который повреждает тройничный нерв и блокирует болевые сигналы.
Эта процедура часто снимает боль. Однако у некоторых людей боль рецидивирует позже, и многие испытывают онемение или покалывание лица.
Баллонное сжатие. При сжатии баллоном врач вводит полую иглу в лицо и направляет ее к части тройничного нерва, проходящей через основание черепа.Затем ваш врач продевает тонкую гибкую трубку (катетер) с баллоном на конце через иглу. Ваш врач надувает баллон с давлением, достаточным для повреждения тройничного нерва и блокирования сигналов боли.
Сжатие воздушным шаром успешно снимает боль у большинства людей, по крайней мере, на время. Большинство людей, проходящих эту процедуру, испытывают, по крайней мере, временное онемение лица.
Радиочастотное термическое поражение. Эта процедура выборочно разрушает нервные волокна, вызывающие боль.Пока вы находитесь под седативным действием, ваш хирург вводит полую иглу через ваше лицо и направляет ее к части тройничного нерва, которая проходит через отверстие в основании черепа.
После установки иглы хирург ненадолго разбудит вас от седации. Ваш хирург вводит электрод через иглу и пропускает через кончик электрода слабый электрический ток. Вас попросят указать, когда и где вы чувствуете покалывание.
Когда ваш нейрохирург определяет местонахождение части нерва, вызывающей вашу боль, вы возвращаетесь к седации.Затем электрод нагревают до тех пор, пока он не повредит нервные волокна, создав зону травмы (поражения). Если боль не исчезнет, врач может создать дополнительные поражения.
Радиочастотное термическое поражение обычно приводит к временному онемению лица после процедуры. Боль может вернуться через три-четыре года.
Дополнительная информация
Показать дополнительную информациюАльтернативная медицина
Альтернативные методы лечения невралгии тройничного нерва, как правило, не так хорошо изучены, как лекарства или хирургические процедуры, поэтому часто имеется мало доказательств, подтверждающих их использование.
Тем не менее, некоторые люди достигли улучшения с помощью таких методов лечения, как иглоукалывание, биологическая обратная связь, хиропрактика, а также витаминная или диетическая терапия. Обязательно посоветуйтесь со своим врачом, прежде чем пробовать альтернативное лечение, потому что оно может взаимодействовать с другими вашими методами лечения.
Помощь и поддержка
Жизнь с невралгией тройничного нерва может быть трудной. Расстройство может повлиять на ваше взаимодействие с друзьями и семьей, вашу продуктивность на работе и общее качество вашей жизни.
Вы можете найти поддержку и понимание в группе поддержки. Члены группы часто знают о последних методах лечения и склонны делиться собственным опытом. Если вам интересно, ваш врач может порекомендовать группу в вашем районе.
Подготовка к приему
Запишитесь на прием к лечащему врачу, если у вас есть симптомы, общие для невралгии тройничного нерва. После первичного приема вы можете обратиться к врачу, имеющему опыт диагностики и лечения заболеваний головного мозга и нервной системы (неврологу).
Что вы можете сделать для подготовки
- Запишите все симптомы, которые у вас были, и как долго.
- Отметьте все триггеры , которые вызывают у вас приступы лицевой боли.
- Составьте список вашей ключевой медицинской информации, , включая любые другие состояния, от которых вы лечитесь, и названия любых лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно.Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы заранее , чтобы задать их врачу на приеме. Если вы заранее составите список вопросов, это поможет вам максимально эффективно проводить время с врачом.
При возможной невралгии тройничного нерва вам следует задать врачу следующие основные вопросы:
- Какая самая вероятная причина моей боли?
- Нужны ли мне диагностические тесты?
- Какой подход к лечению вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Потребуется ли мне лечение до конца моей жизни?
- Как вы думаете, насколько улучшатся мои симптомы после лечения?
- Можно ли сделать операцию?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Готовность ответить на них может дать вам больше времени, чтобы обсудить вопросы, которые вы хотите обсудить дальше. Ваш врач может спросить:
- Каковы ваши симптомы и где они находятся?
- Когда у вас впервые появились эти симптомы?
- Ваши симптомы со временем ухудшились?
- Как часто вы испытываете приступы лицевой боли и замечали ли вы, вызывает ли что-либо вашу лицевую боль?
- Как долго обычно длится приступ лицевой боли?
- Насколько эти симптомы влияют на качество вашей жизни?
- Переносили ли вы когда-нибудь стоматологическую операцию или операцию на лице или рядом с ним, например операцию на носовых пазухах?
- Были ли у вас травмы лица, например, травма или несчастный случай, повлиявшие на ваше лицо?
- Пробовали ли вы до сих пор какие-либо средства от боли в лице? Что-нибудь помогло?
- Какие побочные эффекты вы испытали в результате лечения?
Невралгия тройничного нерва — Лечение в клинике Мэйо
Лечение невралгии тройничного нерва в клинике Мэйо
- Ваша бригада по уходу в клинике Мэйо. Врачи клиники Мэйо, прошедшие подготовку в области заболеваний головного мозга и нервной системы (неврологи), хирургии головного мозга и нервной системы (нейрохирурги), визуализации головного мозга (нейрорадиология) и стоматологии, имеют обширный опыт диагностики и лечения невралгии тройничного нерва. Ежегодно в клинике Мэйо получают помощь около 900 человек с невралгией тройничного нерва.
- Расширенная диагностика и лечение. Нейрохирурги Mayo Clinic обладают знаниями и опытом в выполнении сложных хирургических процедур, включая стереотаксическую радиохирургию, радиохирургию с гамма-ножом и другие методы, микрососудистую декомпрессию и другие процедуры.
Узнайте больше об опыте и рейтингах отделений нейрохирургии и неврологии Mayo Clinic.
КлиникаMayo в Рочестере, штат Миннесота, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для неврологии и нейрохирургии по версии U.S. News & World Report. Клиника Мэйо в Фениксе / Скоттсдейле, штат Аризона, получила высокую оценку в области неврологии и нейрохирургии по версии U.S. News & World Report. Детский центр Mayo Clinic в Рочестере занимает первое место.1 больница в Миннесоте, а также в пяти штатах Айова, Миннесота, Северная Дакота, Южная Дакота и Висконсин, согласно рейтингу «Лучшие детские больницы» US News & World Report за 2021-2022 годы.
Опыт клиники Майо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают медицинское обслуживание, которого они никогда не получали. Посмотрите истории довольных пациентов клиники Мэйо.
Опыт и рейтинги
Врачи клиники Мэйо ежегодно оказывают комплексную помощь примерно 900 пациентам с невралгией тройничного нерва.
- Работа в команде. Врачи клиники Мэйо, прошедшие подготовку в области заболеваний головного мозга и нервной системы (неврологи), хирургии головного мозга и нервной системы (нейрохирурги), а также врачи, обученные лечению детей с заболеваниями головного мозга и нервной системы (детские неврологи), диагностируют и лечат людей с невралгией тройничного нерва.
- Новейшая техника и технологии. Врачи клиники Мэйо имеют доступ к новейшим инструментам, таким как интраоперационная МРТ, стереотаксическая радиохирургия и радиохирургия гамма-ножом.
Узнайте больше об опыте и рейтингах отделений нейрохирургии и неврологии Mayo Clinic.
Mayo Clinic в Рочестере, штат Миннесота, и Mayo Clinic в Джексонвилле, штат Флорида, вошли в число лучших больниц для неврологии и нейрохирургии по версии U.S. News & World Report. Клиника Мэйо в Фениксе / Скоттсдейле, штат Аризона, получила высокую оценку в области неврологии и нейрохирургии по версии U.S. News & World Report. Детский центр клиники Мэйо в Рочестере признан больницей № 1 в Миннесоте и пяти штатах штата Айова, Миннесота, Северная Дакота, Южная Дакота и Висконсин, согласно рейтингу US News & World Report за 2021-2022 годы «Лучшие детские больницы». рейтинги.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота.Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания.Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Невралгия тройничного нерва — Лечение — NHS
Как избежать триггеров
Болезненные приступы невралгии тройничного нерва иногда могут быть вызваны или усугублены определенными триггерами, поэтому по возможности можно избежать этих триггеров.
Например, если боль вызвана ветром, в ветреную погоду может помочь обернуть лицо шарфом. Прозрачный куполообразный зонт также защитит лицо от непогоды.
Если ваша боль вызвана сквозняком в комнате, не сидите рядом с открытыми окнами или источниками кондиционирования воздуха.
Избегайте горячей, острой или холодной еды и напитков, если они вызывают у вас боль. Использование соломинки для питья теплых или холодных напитков также может помочь предотвратить попадание жидкости на болезненные участки рта.
Важно есть сытную пищу, поэтому подумайте о том, чтобы есть мягкую пищу или разжижать пищу, если вам трудно пережевывать пищу.
Определенные продукты питания вызывают у некоторых людей приступы, поэтому стоит избегать таких продуктов, как кофеин, цитрусовые и бананы.
Медицина
Поскольку обезболивающие, такие как парацетамол, неэффективны при лечении невралгии тройничного нерва, вам обычно прописывают противосудорожное средство — лекарство, используемое для лечения эпилепсии, — чтобы помочь контролировать вашу боль.
Противосудорожные препараты изначально не предназначались для лечения боли, но они могут помочь облегчить нервную боль, замедляя электрические импульсы в нервах и уменьшая их способность посылать болевые сигналы.
Их нужно принимать регулярно, не только при приступах боли, но вы можете прекратить их прием, если приступы боли прекратятся и наступит ремиссия.
Если терапевт или специалист не посоветует вам принимать лекарство по-другому, важно медленно увеличивать дозировку.Если боль переходит в ремиссию, вы можете постепенно уменьшать дозу в течение нескольких недель. Принятие слишком большого количества слишком рано или слишком быстрое прекращение приема лекарства может вызвать серьезные проблемы.
Вначале терапевт, вероятно, назначит вид противосудорожного средства, называемого карбамазепином, хотя существует ряд альтернативных противосудорожных средств, если они неэффективны или непригодны.
Карбамазепин
Противосудорожное средство карбамазепин в настоящее время является единственным лекарством, лицензированным для лечения невралгии тройничного нерва в Великобритании.Вначале он может быть очень эффективным, но со временем может стать менее эффективным.
Обычно вам необходимо принимать карбамазепин в низкой дозе один или два раза в день, постепенно увеличивая дозу и принимая ее до 4 раз в день, пока не будет получено удовлетворительное обезболивание.
Карбамазепин часто вызывает побочные эффекты, которые могут затруднить прием некоторых людей.
К ним относятся:
- усталость и сонливость
- головокружение (головокружение)
- трудности с концентрацией внимания и проблемы с памятью
- спутанность сознания
- ощущение нестабильности на ногах
- чувство и тошнота
- двоение в глазах
- уменьшенное количество белые кровяные клетки, борющиеся с инфекцией (лейкопения)
- аллергические кожные реакции, такие как крапивница (крапивница)
Вам следует поговорить с терапевтом, если вы испытываете какие-либо стойкие или неприятные побочные эффекты при приеме карбамазепина, особенно аллергические кожные реакции, такие как эти может быть опасно.
Карбамазепин также связан с рядом менее распространенных, но более серьезных побочных эффектов, включая мысли о самоповреждении или самоубийстве.
Немедленно сообщайте о любых суицидальных мыслях терапевту. Если это невозможно, позвоните в NHS 111.
Другие лекарства
Карбамазепин может перестать действовать со временем. В этом случае или если при его приеме вы испытываете серьезные побочные эффекты, вас следует направить к специалисту для рассмотрения альтернативных лекарств или процедур.
Есть ряд специалистов, к которым вы можете обратиться для дальнейшего лечения, включая неврологов, специализирующихся на головных болях, нейрохирургов и специалистов по медицине боли.
Помимо карбамазепина, для лечения невралгии тройничного нерва использовался ряд других лекарств, в том числе:
Ни одно из этих лекарств не лицензировано специально для лечения невралгии тройничного нерва, что означает, что они не проходили строгих клинических испытаний, чтобы определить, есть ли они эффективны и безопасны для лечения этого состояния.
Однако многие специалисты прописывают нелицензионное лекарство, если считают, что оно может быть эффективным, а польза от лечения перевешивает любые связанные с этим риски.
Если ваш специалист прописывает вам нелицензированное лекарство для лечения невралгии тройничного нерва, он должен сообщить вам, что это нелицензионное лекарство, и обсудить с вами возможные риски и преимущества.
Подробнее о лицензировании лекарственных средств.
Побочные эффекты, связанные с большинством этих лекарств, поначалу могут быть довольно сложными.
Не все испытывают побочные эффекты, но если вы это сделаете, постарайтесь проявить настойчивость, поскольку они часто уменьшаются со временем или, по крайней мере, до следующего увеличения дозировки.
Поговорите с терапевтом, если вам очень неприятны побочные эффекты.
Хирургия и процедуры
Если лекарство не контролирует ваши симптомы должным образом или вызывает постоянно неприятные побочные эффекты, вас могут направить к специалисту для обсуждения различных хирургических и нехирургических вариантов, доступных вам.
Для лечения невралгии тройничного нерва использовался ряд процедур, поэтому обсудите потенциальные преимущества и риски каждой из них со своим специалистом, прежде чем принимать решение.
Нет гарантии, что любая из этих процедур сработает для вас. Однако, если процедура прошла успешно, вам больше не нужно будет принимать обезболивающие, если боль не вернется.
Если одна процедура не работает, вы можете попробовать другую или продолжать принимать лекарства на короткий или постоянный срок.
Некоторые процедуры, которые можно использовать для лечения невралгии тройничного нерва, описаны ниже.
Чрескожные процедуры
Существует ряд процедур, которые могут предложить некоторое облегчение боли при невралгии тройничного нерва, по крайней мере временно, путем введения иглы или тонкой трубки через щеку в тройничный нерв внутри черепа.
Эти процедуры известны как чрескожные. Чтобы направить иглу или трубку в нужное место, делают рентгеновские снимки головы и шеи, когда вы находитесь под сильным успокоительным лекарством или под общим наркозом, когда вы без сознания.
Чрескожные процедуры для лечения невралгии тройничного нерва включают:
- инъекции глицерина — где лекарство, называемое глицерином, вводится вокруг гассерианского ганглия, где 3 основные ветви тройничного нерва соединяются вместе
- радиочастотное поражение — где радиочастотное поражение — где игла используется для приложения тепла непосредственно к ганглию Гассериана
- сжатие баллона — где крошечный баллон проходит по тонкой трубке, вставленной через щеку.Затем воздушный шар надувается вокруг гассерианского ганглия, чтобы сжать его; затем баллон удаляется.
Эти процедуры работают за счет преднамеренного повреждения или повреждения тройничного нерва, который, как считается, нарушает проходящие по нему болевые сигналы. Обычно вы можете пойти домой в тот же день.
В целом эти процедуры одинаково эффективны для снятия боли при невралгии тройничного нерва, хотя каждая из них может иметь осложнения. Они различаются в зависимости от процедуры и человека.
Обезболивание обычно длится всего несколько лет или, в некоторых случаях, несколько месяцев. Иногда эти процедуры вообще не работают.
Основным побочным эффектом этих процедур является частичное или полное онемение одной стороны лица, которое может варьироваться от сильного онемения или просто иголки.
Ощущение, которое может быть постоянным, часто похоже на ощущение, которое вы испытываете после инъекции у стоматолога. У вас также может развиться комбинация онемения и постоянной боли, называемая анестезией dolorosa, которая практически неизлечима, однако это случается очень редко.
Эти процедуры также несут в себе риск других краткосрочных и долгосрочных побочных эффектов и осложнений, включая кровотечение, синяки на лице, проблемы с глазами и нарушение слуха на пораженной стороне. Очень редко может вызвать инсульт.
Стереотаксическая радиохирургия
Стереотаксическая радиохирургия — это довольно новое лечение, при котором используется концентрированный пучок излучения для преднамеренного повреждения тройничного нерва в месте его попадания в ствол мозга.
Стереотаксическая радиохирургия не требует общей анестезии и на щеке не делается надрезов (разрезов).
Металлический каркас прикрепляется к вашей голове с 4 штифтами, вставленными вокруг вашей кожи головы — местный анестетик используется для обезболивания участков, в которые они вставлены.
Ваша голова, включая раму, находится в большой машине от 1 до 2 часов, пока дается облучение. Затем рама и штифты удаляются, и вы можете отправиться домой после короткого отдыха.
Чтобы заметить какие-либо изменения после стереотаксической радиохирургии, может потребоваться несколько недель, а иногда и многие месяцы, но некоторым людям она может облегчить боль на несколько месяцев или лет.
Онемение лица и иглы в лице являются наиболее частыми осложнениями, связанными со стереотаксической радиохирургией. Эти побочные эффекты могут быть постоянными и в некоторых случаях очень неприятными.
Микроваскулярная декомпрессия
Микроваскулярная декомпрессия (МВД) — это операция, которая может помочь облегчить боль при невралгии тройничного нерва без преднамеренного повреждения тройничного нерва.
Процедура снимает давление на тройничный нерв со стороны кровеносных сосудов, которые соприкасаются с нервом или оборачиваются вокруг него.
MVD — это серьезная процедура, которая включает вскрытие черепа и проводится нейрохирургом под общим наркозом.
Хирург делает разрез на коже черепа за ухом и удаляет небольшой кусок кости черепа. Затем они отделяют кровеносный сосуд (сосуды) от тройничного нерва с помощью искусственной прокладки или перевязки, изготовленной из прилегающей ткани.
Многие люди считают эту операцию эффективной для облегчения или полного купирования боли при невралгии тройничного нерва.
Он обеспечивает максимально продолжительное облегчение, при этом некоторые исследования показывают, что боль возвращается примерно в 3 из 10 случаев в течение 10–20 лет после операции.
В настоящее время МВД является наиболее близким лекарством от невралгии тройничного нерва. Однако это инвазивная процедура и примерно в 1 из 200 случаев сопряжена с риском потенциально серьезных осложнений, таких как онемение лица, потеря слуха, инсульт и даже смерть.
Дополнительная информация и поддержка
Жить с длительным и болезненным состоянием, таким как невралгия тройничного нерва, может быть очень сложно.
Возможно, вам будет полезно связаться с местной или национальной группой поддержки, такой как Ассоциация невралгии тройничного нерва, Великобритания, для получения дополнительной информации и советов о жизни с этим заболеванием, а также для связи с другими людьми, у которых есть состояние, с которым можно поговорить. им о своем опыте.
В Великобритании и за рубежом проводится ряд исследовательских проектов, направленных на поиск причины невралгии тройничного нерва и разработку новых методов лечения и новых лекарств, так что есть надежда на будущее.
Часто задаваемые вопросы о невралгии тройничного нерва | Отделение неврологической хирургии
Невралгия тройничного нерва, также называемая тик-дулурекс, представляет собой редкое неврологическое заболевание, которое вызывает внезапные, сильные, короткие, повторяющиеся колющие эпизоды лицевой боли в одной или нескольких ветвях тройничного нерва.Обычно это вызвано сдавлением тройничного нерва артерией или веной, но также может присутствовать без видимой причины. Иногда его ошибочно принимают за стоматологическую проблему или проблему с челюстью или как психологическое расстройство. После правильного диагноза существует несколько вариантов медикаментозного и хирургического лечения, чтобы уменьшить или облегчить изнурительную боль, вызванную этим заболеванием. Пациентам с невралгией тройничного нерва уделяется первоочередное внимание при планировании обследования.
Какие существуют безоперационные методы лечения невралгии тройничного нерва?
Кто является кандидатом на операцию при невралгии тройничного нерва?
Какие виды операций по поводу невралгии тройничного нерва проводятся в UCSF?
· Микроваскулярная декомпрессия (MVD)
· Радиохирургия
· Радиочастотное поражение (также называемое радиочастотной ризотомией)
Проводятся ли в UCSF какие-либо исследования невралгии тройничного нерва?
Лечебная терапия при невралгии тройничного нерва
Первая линия лечения пациентов с невралгией тройничного нерва — это всегда медикаменты.Даже малоинвазивная хирургия сопряжена с риском и должна рассматриваться как последнее средство.
Для лечения невралгии тройничного нерва чаще всего используются препараты, изначально разработанные для лечения эпилепсии. Однако было обнаружено, что этот класс лекарств достаточно эффективен при лечении нервной боли, включая TN, при постоянном приеме. Противосудорожным средством, наиболее часто назначаемым при TN, является карбамазепин (Тегретол®), который может обеспечить хотя бы частичное обезболивание от 80% до 90% пациентов.Другие противосудорожные средства, часто назначаемые при TN, включают фенитоин (Дилантин®), габапентин (Нейронтин®), ламотриджин (Ламиктал®), окскарбазепин (Трилептал®) и топирамат (Топамакс®). Также может быть назначен миорелаксант баклофен (Лиорезал®), отдельно или в комбинации с другими лекарствами.
Обычно наблюдаемые побочные эффекты лекарственной терапии TN включают головокружение, сонливость, забывчивость, неустойчивость и тошноту. Кроме того, карбамазепин и другие препараты, назначаемые для лечения TN, не всегда остаются эффективными с течением времени, требуя все более и более высоких доз или большего количества лекарств, принимаемых одновременно, а некоторые пациенты испытывают побочные эффекты, достаточно серьезные, чтобы потребовать отмены.
В UCSF пациентов могут обследовать опытные неврологи, специализирующиеся на оценке и лечении невралгии тройничного нерва. Чтобы запланировать обследование для подтверждения диагноза невралгии тройничного нерва и обсудить варианты лечения, свяжитесь с неврологической клиникой по телефону (415) 353-2273.
Хирургическое обследование при невралгии тройничного нерва
Хирургическая оценка невралгии тройничного нерва включает подтверждение диагноза невралгии тройничного нерва, просмотр магнитно-резонансной томографии головного мозга (МРТ) для исключения других поддающихся лечению причин боли в лице и оценку тяжести боли, общего состояния здоровья пациента и предпочтение пациентом целей лечения по сравнению с неприятием риска.
Операция при невралгии тройничного нерва предназначена для людей, которые все еще испытывают изнуряющую боль, несмотря на лучшее медицинское лечение. Операция по поводу невралгии тройничного нерва редко предлагается пациентам с болью в лице, не связанной с невралгией тройничного нерва, или с атипичной невралгией тройничного нерва; Операции по поводу этих состояний имеют гораздо более низкие показатели успеха и во многих случаях могут усилить боль и / или вызвать дополнительные проблемы со здоровьем.
Микрососудистая декомпрессия при невралгии тройничного нерва
Микроваскулярная декомпрессия (MVD), также известная как процедура Жаннетты, является наиболее распространенной хирургической процедурой для лечения невралгии тройничного нерва.Это открытый хирургический доступ, при котором за ухом делается небольшой разрез, в черепе просверливается небольшое отверстие и под микроскопом обнажается тройничный нерв. В большинстве случаев имеется кровеносный сосуд (обычно артерия, но иногда и вена), сдавливающий тройничный нерв. Отодвигая этот кровеносный сосуд от нерва и вставляя прокладку из тефлонового войлока, боль почти всегда уменьшается. Хотя МВД считается наиболее инвазивной операцией по поводу TN, это также лучшая процедура для устранения основной проблемы, которая обычно вызывает TN: компрессия сосудов.MVD также вызывает наименьшее повреждение тройничного нерва и обеспечивает в среднем самые длительные периоды без боли и наилучшие шансы на постоянное прекращение приема лекарств. При использовании МВД в качестве самостоятельного лечения показатель долгосрочного успеха составляет около 80%. Процедура требует пребывания в больнице в среднем два дня и четырех-шести недель, чтобы вернуться к нормальной повседневной деятельности.
Каковы возможные побочные эффекты МВД?
MVD — это серьезная операция, включающая в себя процедуру трепанации черепа с вырезанием небольшого отверстия в черепе.Типичные хирургические риски для любой нейрохирургической процедуры с открытым черепом включают инфекцию, чрезмерное кровотечение, утечку спинномозговой жидкости и риски анестезии. Редкие неврологические травмы могут включать повреждение слуха, повреждение сосудов (инсульт) и, очень редко, смерть.
Будет ли у меня боль при пробуждении?
Поскольку МВД является серьезной операцией, пациенты будут испытывать некоторую послеоперационную боль в разрезе и головную боль, но медсестры дадут вам лекарства, которые помогут вам контролировать эту боль.
Как долго мне нужно будет оставаться в больнице?
Пациенты обычно проводят две ночи в больнице перед выпиской.
Когда я могу вернуться к нормальной деятельности?
Боль и скованность в результате операции обычно проходят в течение недели, и вы можете вернуться к нормальной деятельности в своем собственном темпе. Однако вам следует избегать подъема тяжестей или напряжения в первые шесть недель после операции.
Будет ли операция полностью излечивающей?
Никто не может обещать, что любая операция по поводу невралгии тройничного нерва будет успешной для всех пациентов, и всегда есть шанс, что боль вернется позже; однако МВД — лучший шанс облегчить проблему, лежащую в основе боли при невралгии тройничного нерва.
Радиохирургия при невралгии тройничного нерва
Радиохирургическое лечение (гамма-нож) невралгии тройничного нерва является наименее инвазивным хирургическим методом. Фактически, это вообще не операция. Гамма-нож — это устройство, которое доставляет точные контролируемые лучи излучения к целям внутри черепа, включая мозг и связанные с ним нервы. При лечении невралгии тройничного нерва лучи излучения направляются на тройничный нерв, где они попадают в ствол мозга. Лечение гамма-ножом не направлено на первопричину невралгии тройничного нерва, а вместо этого повреждает тройничный нерв, чтобы остановить передачу болевых сигналов.Процедура не требует анестезии или требует небольшого количества анестезии и проводится в амбулаторных условиях. Эта процедура обеспечивает значительный контроль или уменьшение боли примерно у 80% пациентов, но реакция обычно медленнее, чем при других методах лечения. Пациенты могут ответить в течение 4-6 недель после лечения; однако некоторым пациентам для полного ответа требуется от 3 до 8 месяцев. Большинство пациентов продолжают принимать полные дозы лекарств в течение как минимум 3-6 месяцев после лечения, и мы обычно не начинаем снижать прием препаратов TN до тех пор, пока не будет достигнуто облегчение боли.
Каковы возможные побочные эффекты операции с использованием гамма-ножа?
Побочные эффекты могут включать покалывание или онемение лица (у 20–30% пациентов), но обычно они проявляются в легкой степени.
Будет ли у меня боль при пробуждении?
Пациентов не усыпляют для этой процедуры, так как она вызывает минимальную боль и дискомфорт. Лечение требует использования каркаса, который крепится к голове булавками. В течение 1-2 дней после лечения наблюдается умеренная боль в месте расположения булавки.
Как долго мне нужно будет оставаться в больнице?
Гамма-нож Лечение невралгии тройничного нерва является амбулаторной процедурой — вы сможете отправиться домой в день лечения.
Когда я могу вернуться к нормальной деятельности?
Пациенты обычно начинают возвращаться к нормальной деятельности в течение 48 часов, хотя это зависит от человека.
Будет ли операция полностью излечивающей?
Никто не может обещать, что любая операция по поводу невралгии тройничного нерва будет успешной для всех пациентов; Лечение гамма-ножом «перемешивает» болевые пути, но всегда есть шанс, что боль может повториться позже.
Радиочастотное поражение (RFL) при невралгии тройничного нерва
Радиочастотное поражение (также называемое радиочастотной ризотомией) — хороший вариант лечения сильной боли у пациентов с высоким риском, например, у пациентов с сопутствующим заболеванием, которое сделало бы открытую хирургическую процедуру слишком опасной. Это также хороший вариант для пациентов с рассеянным склерозом (МС), у которых TN часто не вызвана сдавлением сосудов. Как и лечение гамма-ножом, радиочастотное поражение не лечит первопричину TN, а вместо этого повреждает тройничный нерв, чтобы остановить передачу болевых сигналов.В этой процедуре электрод, вводимый через щеку, используется для нагрева нерва и его избирательного повреждения, чтобы не дать болевым сигналам попасть в мозг. Лечение обеспечивает немедленное облегчение боли почти у 90% пациентов, но может вызывать большее онемение лица, чем другие процедуры, и имеет частоту рецидивов боли в 40% через 2–3 года после операции. При необходимости процедуру можно повторить.
Каковы возможные побочные эффекты радиочастотной ризотомии?
Хотя радиочастотная ризотомия менее инвазивна, менее рискованна и требует меньше времени в больнице, чем МВД, эта методика также имеет более высокую частоту рецидивов боли.Радиочастотная ризотомия также сопряжена с повышенным риском незначительного или тяжелого послеоперационного онемения, которое часто может быть постоянным. Эта процедура также сопряжена с редкими общими хирургическими рисками инфицирования и чрезмерного кровотечения, а также чрезмерного повреждения нервов, онемения роговицы, анестезии dolorosa и внутричерепного кровоизлияния.
Будет ли у меня боль при пробуждении?
Пациенты могут испытывать небольшую боль в щеке в месте введения иглы. Обычно это проходит в течение одной недели.
Как долго мне нужно будет оставаться в больнице?
Радиочастотная ризотомия по поводу TN — это амбулаторная процедура — вы сможете отправиться домой в день лечения.
Когда я могу вернуться к нормальной деятельности?
Пациенты обычно начинают возвращаться к нормальной деятельности в течение 48 часов, хотя это зависит от человека.
Будет ли операция полностью излечивающей?
Никто не может обещать, что любая операция по поводу TN будет успешной для всех пациентов; Радиочастотная ризотомия «перемешивает» болевые пути, но всегда есть шанс, что боль может повториться позже.
Новое средство от невралгии тройничного нерва при неэффективности лекарств
Хирургия микроваскулярной декомпрессии (MVD) стала рекомендуемым методом лечения невралгии тройничного нерва, которая возникает в результате удара кровеносного сосуда о следующем сосуде. Это считается микрохирургией, то есть для ее выполнения требуется гораздо меньший разрез, хирургическое поле и инструменты. Это также означает, что время восстановления короче, чем при других внутричерепных процедурах.
Сделав небольшой разрез и удалив кусок костной ткани размером в четверть у основания черепа, ваш хирург с помощью хирургического микроскопа выделит тройничный нерв и артерию или вену, прижимающуюся к нему.Затем он или она осторожно поднимет кровеносный сосуд и поместит между ними крошечную тефлоновую губку. Это создает подушку, которая защитит ваш тройничный нерв от пульсации сосуда, вызывающего раздражение. Поскольку нерв не претерпевает никаких изменений, ощущения и функция полностью сохраняются.
Есть несколько вещей, которые определят, подходите ли вы для операции МВД. К ним относятся состояние вашего здоровья и причина невралгии тройничного нерва. Эта операция рекомендуется молодым, здоровым людям.Вам необходимо выполнить МРТ FIESTA, чтобы определить, является ли невралгия тройничного нерва результатом воздействия кровеносного сосуда на тройничный нерв. Если вы подпадаете под обе эти квалификации, то вы, вероятно, хороший кандидат на операцию МВД.
Для радиохирургии гамма-ножом
Несмотря на свое название, радиохирургия гамма-ножом (ГКРС) вообще не хирургия. Происхождение его названия связано с точностью, с которой его можно использовать для лечения участков головы и основания черепа.
GKRS — это неинвазивное лечение, при котором используется около 200 крошечных пучков излучения, которые проникают в тело по отдельности и затем сходятся к очень точной цели. Поскольку каждый луч не является высококонцентрированным, он не вызывает повреждения тканей при попадании в ваше тело. Он вызывает незначительное повреждение пораженной части нерва, постепенно уменьшая боль по мере того, как нарушаются нервные импульсы.
Благодаря неинвазивному характеру и тому факту, что анестезия не требуется, радиохирургия гамма-ножом является отличным вариантом, если вы не можете перенести операцию или предпочитаете не подвергаться хирургической процедуре.
Другие варианты лечения невралгии тройничного нерва
Если ни один из вышеперечисленных вариантов не подходит для лечения невралгии тройничного нерва, есть еще другие возможности, которые могут принести желаемое облегчение.
Чрескожная ризотомия — это процедура, при которой для выполнения процедуры используются легкие седативные средства и местные анестетики. Тонкая игла направляется к поражающим ветвям тройничного нерва, и используются тепловые, баллонные или глицериновые инъекции, чтобы нанести достаточно вреда нерву, чтобы прервать болевые импульсы.
Установка болевого стимулятора также используется для лечения невралгии тройничного нерва. В этой процедуре используются крошечные электроды, которые продеваются под кожей к ветвям тройничного нерва. Эти электроды затем подключаются к стимулятору, который посылает слабые электрические импульсы, которые нарушают болезненные импульсы, производимые тройничным нервом. Будет проведен пробный запуск внешнего стимулятора — как только будет определено, что это хорошее лечение, подходящее для вас и вашей невралгии тройничного нерва, постоянный стимулятор будет установлен прямо под вашу кожу.
Невралгия тройничного нерва может быть тяжелым заболеванием, но она не должна определять вашу жизнь. Даже если лекарства не подходят для лечения TGN, существует множество вариантов, которые позволят вам найти облегчение, которое вы так долго искали.
Невралгия тройничного нерва | Johns Hopkins Medicine
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва — это состояние, характеризующееся болью, исходящей от тройничного нерва, которая начинается в верхней части уха и разделяется на три части по направлению к глазу, щеке и челюсти.У нас есть два тройничных нерва на каждой стороне лица, но боль при невралгии тройничного нерва чаще всего поражает только одну сторону.
Боль при невралгии тройничного нерва не похожа на лицевую боль, вызванную другими проблемами. Он часто описывается как колющий, стреляющий или электрический по ощущениям и настолько серьезный, что пострадавший не может есть или пить. Боль проходит по лицу за считанные секунды, но по мере прогрессирования состояния боль может длиться минуты и даже дольше.
Невралгия тройничного нерва иногда известна как тик дулуре, что означает «болезненный тик».«
Причины невралгии тройничного нерва
Невралгия тройничного нерва обычно возникает спонтанно, но иногда связана с травмой лица или стоматологическими процедурами.
Заболевание может быть вызвано давлением кровеносного сосуда на тройничный нерв, также известным как сдавление сосудов. Со временем пульсация артерии, соприкасающейся с нервом, может привести к истиранию изоляции, которая называется миелином, в результате чего нерв становится незащищенным и очень чувствительным.
Возникающие в результате симптомы могут быть похожи на симптомы, вызванные проблемами с зубами, и иногда люди с невыявленной невралгией тройничного нерва исследуют несколько стоматологических процедур, чтобы контролировать боль.
Рассеянный склероз или опухоль, хотя и встречаются редко, также могут вызывать невралгию тройничного нерва. Исследователи изучают, может ли постгерпетическая невралгия (вызванная опоясывающим лишаем) быть связана с этим состоянием.
Симптомы невралгии тройничного нерва
Невралгия тройничного нерва чаще встречается у женщин, чем у мужчин, чаще встречается у пожилых людей (обычно от 50 лет и старше) и чаще возникает справа, чем слева. Обычно это не происходит по семейным делам.
Симптомы невралгии тройничного нерва могут включать:
- Эпизоды острой, сильной колющей боли в щеке или челюсти, которая может ощущаться как поражение электрическим током.Эпизоды боли могут быть вызваны любым прикосновением к лицу или зубам, включая бритье, нанесение макияжа, чистку зубов, прикосновение к зубу или губе языком, прием пищи, питье или разговор — или даже легкий ветерок или воду, попадающие в лицо.
- Периоды облегчения между эпизодами.
- Тревога от мысли о возвращении боли.
Боль при невралгии тройничного нерва
Тройничный нерв разделяется на три ветви: глазную, верхнечелюстную и нижнечелюстную.Каждая ветвь дает ощущение различных участков лица. В зависимости от того, какая ветвь и какая часть нерва раздражена, боль при невралгии тройничного нерва может ощущаться в любом месте лица. Чаще всего это ощущается в нижней части лица. Интенсивность боли исключительна: некоторые люди сообщают, что она более сильная, чем при сердечном приступе, отхождении камня в почках или даже при родах.
Обострение невралгии тройничного нерва может начаться с покалывания или онемения лица.Боль возникает прерывистыми приступами, которые длятся от нескольких секунд до двух минут, становятся все более частыми, пока боль не станет почти постоянной.
Обострения могут продолжаться в течение нескольких недель или месяцев, после чего наступает безболезненный период, который может длиться год и более. Хотя может казаться, что боль при невралгии тройничного нерва проходит, она всегда возвращается, часто с большей интенсивностью.
В некоторых случаях вместо острой колющей боли невралгия тройничного нерва проявляется в виде постоянной тупой боли.Этот и другие варианты симптомов иногда называют «атипичной невралгией тройничного нерва».
Диагноз невралгии тройничного нерва
Диагностика невралгии тройничного нерва включает физический осмотр и подробный анамнез, чтобы исключить другие причины лицевой боли. Ваш лечащий врач (обычно ваш лечащий врач или невролог) спросит о частоте и интенсивности боли, о том, что, кажется, вызывает ее и от чего становится лучше или хуже. Поскольку не существует единого теста на невралгию тройничного нерва, определение характера боли является ключом к постановке диагноза.
Ваш врач может также порекомендовать визуализацию или лабораторные тесты, такие как компьютерная томография или МРТ с высоким разрешением тройничного нерва и прилегающих областей. Эти тесты могут помочь определить, вызвана ли боль опухолью или аномалией кровеносных сосудов или недиагностированным рассеянным склерозом. Некоторые передовые методы МРТ могут помочь врачу увидеть, где кровеносный сосуд прижимается к ветви тройничного нерва.
Лечение невралгии тройничного нерва
Наиболее распространенные безрецептурные и рецептурные обезболивающие не работают для людей с невралгией тройничного нерва, но многие современные методы лечения могут уменьшить или устранить боль.Врач может порекомендовать один или несколько из следующих подходов:
Лекарства от невралгии тройничного нерва
Многие люди, страдающие невралгией тройничного нерва, успешно справляются с этим заболеванием в течение многих лет с помощью лекарств. В медикаментозной терапии невралгии тройничного нерва используются те же лекарства, которые назначаются для контроля приступов, в том числе карбамазепин, габапентин и аналогичные препараты. При приеме некоторых лекарств могут потребоваться регулярные анализы крови для проверки количества лейкоцитов, тромбоцитов, уровня натрия и функции печени.
Ваш невролог или терапевт может помочь вам выбрать лучшее лекарство и наиболее подходящую дозировку. Большинство пациентов начинают с низких доз, постепенно увеличивая дозу под клиническим наблюдением, пока не достигнут наилучшего обезболивания с наименьшим количеством побочных эффектов.
Блокады тройничного нерва
Нервная блокада — это инъекции (стероидного или другого препарата) в различные части нерва для уменьшения боли. Они могут временно облегчить боль людям с невралгией тройничного нерва.Для достижения желаемого облегчения обычно необходимы многократные инъекции, и эффект может иметь разную продолжительность для разных людей.
Операция по поводу невралгии тройничного нерва
Если лекарство больше не контролирует боль при невралгии тройничного нерва, несмотря на повышенную дозировку, или если побочные эффекты невыносимы, следует рассмотреть несколько хирургических процедур. Это помогает узнать об этих вариантах до того, как вам срочно понадобится помощь, чтобы у вас и вашего врача было время их оценить.Ваше общее состояние здоровья, возраст, уровень боли и доступность процедуры будут влиять на это решение. Большинство людей с невралгией тройничного нерва являются кандидатами на любой из вариантов хирургического лечения — ваш врач может помочь вам решить, какие из них и в каком порядке вам следует их рассматривать.
Операция по поводу невралгии тройничного нерва является деликатной и точной, поскольку пораженная область очень мала. Ищите опытных нейрохирургов, которые видят и лечат большое количество людей с невралгией тройничного нерва.
Ризотомия
Существует несколько видов ризотомии при невралгии тройничного нерва. Все они выполняются амбулаторно под общей анестезией в операционной. Хирург вводит длинную иглу через щеку на пораженной стороне лица и с помощью электрического тока (тепла) или химического вещества (глицерин или глицерин) ослабляет болевые волокна тройничного нерва. Для тех, кто впервые подвергается ризотомии при невралгии тройничного нерва, обычно рекомендуется химический подход.Те, у кого процедура повторяется, часто получают пользу как от химической, так и от термической обработки, проводимой за один сеанс.
Процедура длится около 30 минут, и большинство пациентов уходят домой через несколько часов, практически не испытывая боли. Из трех хирургических вариантов ризотомия обеспечивает наиболее быстрое облегчение боли при невралгии тройничного нерва. Вы можете почувствовать припухлость или синяк на щеке. Ваш врач назначит обезболивающие и, при необходимости, даст вам план постепенного прекращения приема лекарств.
Ризотомия обеспечивает облегчение боли примерно у 80% пациентов с невралгией тройничного нерва, но это временное решение, которое обычно длится от одного до трех лет, пока нерв не отрастет.
Ризотомия — это рекомендованное хирургическое лечение для пациентов с невралгией тройничного нерва в результате рассеянного склероза (РС). Это минимально инвазивный метод, который можно безопасно повторить, поскольку боль с большей вероятностью вернется из-за прогрессирования рассеянного склероза.
Хирургия микрососудистой декомпрессии (МВД)
Операция по микрососудистой декомпрессии (МВД) считается наиболее длительным методом лечения невралгии тройничного нерва, вызванной сдавлением кровеносных сосудов, и помогает примерно 80% людей с этим диагнозом.Он подходит для людей с хорошим здоровьем, которые могут переносить хирургическое вмешательство и общую анестезию, и чей образ жизни может выдержать период восстановления от четырех до шести недель.
Цель операции МВД — отделить кровеносный сосуд от тройничного нерва, поместив между ними тефлоновую подушку. Хирург делает разрез за ухом и удаляет небольшой кусок черепа, чтобы получить доступ к тройничному нерву и окружающим кровеносным сосудам. Затем хирург накладывает подушку вокруг кровеносного сосуда, чтобы он больше не давил на нерв и не трогал его.Операция занимает от двух до трех часов, и пациенты могут провести до пары дней в больнице для выздоровления и наблюдения. Обезболивание с помощью МВД происходит быстро, но не сразу.
Риски этой операции включают утечку спинномозговой жидкости, потерю слуха (если поражен слуховой нерв) и онемение лица, которое в некоторых случаях может сохраняться. В редких случаях возможно кровотечение, инфекция, судороги и паралич.
У некоторых людей, перенесших операцию МВД, боль при невралгии тройничного нерва может вернуться, возможно, из-за возобновления роста кровеносных сосудов.Если это произойдет, ваш врач поможет вам выбрать другие варианты. Процедура МВД повторяется редко.
Стереотаксическая радиохирургия
Стереотаксическая радиохирургия, иногда известная как лечение кибер-ножом или гамма-ножом, — еще одна амбулаторная процедура, которую можно использовать для лечения невралгии тройничного нерва. Он включает в себя очень концентрированный и точный пучок излучения, который направляется на тройничный нерв, чтобы облегчить боль. Хирурги используют МРТ и компьютерную томографию, чтобы получить подробное изображение головы и определить местонахождение тройничного нерва.Затем они вместе с онкологами-радиологами и физиками проводят лучевую терапию, которая занимает около 45 минут.
Эта процедура безболезненна и проводится без анестезии. Около 70% пациентов испытывают значительное облегчение боли в течение нескольких недель после стереотаксической радиохирургии по поводу невралгии тройничного нерва. Облегчение может длиться несколько лет, но в некоторых случаях нерв может восстановиться после облучения и возобновить передачу боли.
Побочные эффекты минимальны и могут включать усталость и онемение лица, поэтому время восстановления короткое.Поскольку эта процедура включает в себя облучение головным мозгом высокими дозами, рекомендуется, чтобы пациенты получали ее не более двух раз в качестве лечения невралгии тройничного нерва.
Клинические испытания
Пациенты, которые попробовали лекарства и варианты хирургического вмешательства и продолжают испытывать изнуряющую боль, могут иметь право на участие в клинических испытаниях для лечения невралгии тройничного нерва. Эти исследования обычно исследуют новые лекарства, которые могут обеспечить желаемое обезболивание.
Поговорите со своим нейрохирургом, если вы хотите принять участие в клиническом исследовании невралгии тройничного нерва.
Иглоукалывание и другие методы интегративной медицины
Иглоукалывание включает введение тонких игл вдоль «триггерных точек» для облегчения боли. Некоторые люди с невралгией тройничного нерва сообщают, что иглоукалывание помогает снизить интенсивность и / или частоту обострений.
Медитация, оздоровительные клиники и программы изменения образа жизни также являются вариантами для тех, кто ищет более естественное лечение невралгии тройничного нерва или дополнительное лечение после операции.
Уход за любимым с невралгией тройничного нерва
Боль при невралгии тройничного нерва и вызываемое ею беспокойство, хотя и не смертельное, могут подорвать качество жизни не только страдающего человека, но и окружающих его людей. Понимание серьезности боли, которую испытывает человек, и его приспособление — это первые шаги к уходу за близким человеком с невралгией тройничного нерва. Другие шаги могут включать:
- Помогать близкому человеку принимать лекарства и рассказывать об успехе лечения.
- Поощрение посещения врача и изучение других вариантов лечения, когда лекарства перестают работать.
- Помогает найти и согласовать встречи с врачами, которые могут предложить обследование и второе мнение.
Очень важно работать в тесном сотрудничестве с опытными и отзывчивыми поставщиками медицинских услуг, которые могут помочь найти лучший терапевтический подход для каждого человека.
Невралгия тройничного нерва: типы, причины, лечение
Обзор
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва (НТ) — это состояние, которое может вызывать сильную лицевую боль, иногда настолько сильную, что может мешать нормальной повседневной деятельности.Кратковременные болезненные эпизоды могут быть вызваны жеванием, разговором, улыбкой, чисткой зубов, бритьем или легким давлением на лицо. Боль может быть внезапной, интенсивной и спорадической (периодически повторяющейся). Он также может быть более постоянным, но менее серьезным.
Обычно TN влияет только на одну сторону лица. В этом случае он считается односторонним. Если поражены обе стороны лица, состояние двустороннее. Правая сторона лица, как правило, поражается немного чаще, чем левая.
Что такое тройничный нерв?
Тройничный нерв отвечает за передачу ощущений прикосновения и боли от лица и головы к мозгу.У тройничного нерва три ветви. Одна ветвь передает нервные импульсы от лба, верхних век и глаз к мозгу. Вторая ветвь отвечает за ощущения в нижних веках, щеках, ноздрях, верхней губе и верхней десне. Третья ветвь обслуживает нижнюю губу, нижнюю десну, челюсти и некоторые мышцы, используемые для жевания.
Какие бывают типы невралгии тройничного нерва (TN)?
Существует две основных формы TN:
- Типичный (Тип 1) TN : Симптомы включают внезапные или спорадические периоды сильной лицевой боли или жжения.Приступы могут длиться от нескольких секунд до нескольких минут. Приступы боли возникают быстро и могут продолжаться несколько часов, но между приступами обычно бывают периоды без боли.
- Атипичная (Тип 2) TN : Атипичная форма характеризуется постоянной болью с колющими ощущениями, жжением или ноющими ощущениями, которые могут быть менее интенсивными, но более распространенными, чем те, которые связаны с Типом 1. Симптомы также может быть труднее контролировать.
Подробнее о TN
TN может быть прогрессирующим, что означает, что состояние со временем ухудшается.Сначала боль может ограничиваться верхней или нижней челюстью, и пациенты могут подумать, что это связано с проблемами с зубами. Интервалы между приступами могут стать короче или вообще исчезнуть, а попытки справиться с болью с помощью лекарств могут быть менее эффективными.
Боль, сопровождающая TN, может быть настолько сильной, что становится изнуряющей. Люди с TN могут избегать нормальной деятельности из-за опасений, что произойдет болезненный эпизод.
Насколько распространена невралгия тройничного нерва (TN)?
Ежегодно диагностируется около 150 000 новых случаев невралгии тройничного нерва.Это чаще встречается у людей старше 50 лет, хотя могут быть затронуты люди любого возраста. Типичная невралгия тройничного нерва встречается редко у людей младше 40 лет. Рассеянный склероз следует рассматривать у более молодых пациентов с ТН. Частота невралгии тройничного нерва у пациентов с рассеянным склерозом составляет от 1% до 2%.
Симптомы и причины
Что вызывает невралгию тройничного нерва (TN)?
Есть несколько состояний, которые могут привести к TN, но обычно это вызвано давлением на нерв со стороны кровеносного сосуда возле ствола головного мозга.Рассеянный склероз (РС) вызывает ухудшение нервного покрытия, называемого миелиновой оболочкой, поэтому у людей с РС также может развиться TN.
Реже опухоль или поражение сосудов могут вызвать сдавление нерва. Повреждение тройничного нерва из-за хирургии полости рта или придаточных пазух носа, инсульта или травмы лица являются другими причинами боли в лицевом нерве, которая может быть похожа на боль TN-типа.
Диагностика и тесты
Как диагностируется невралгия тройничного нерва?
Ваш врач задаст вопросы о ваших симптомах и истории болезни.Он или она проведет физический осмотр областей головы и шеи, включая уши, рот, зубы и височно-нижнечелюстной сустав (ВНЧС).
Другие заболевания могут вызывать лицевую боль и имитировать боль TN-типа, поэтому их необходимо исключить до постановки точного диагноза. К ним относятся кластерные головные боли или мигрени, постгерпетическая невралгия (боль после вспышки опоясывающего лишая) или расстройство ВНЧС. Также необходимо исключить синусит и ушные инфекции.
Магнитно-резонансная томография (МРТ) может быть выполнена, чтобы исключить наличие опухоли головного мозга, рассеянного склероза или других причин.Сканирование может показать, давит ли кровеносный сосуд на нерв.
Ведение и лечение
Как лечится невралгия тройничного нерва (TN)?
Для лечения TN можно использовать несколько вариантов. К ним относятся лекарства, хирургическое вмешательство и дополнительная терапия.
Лекарства
- Противосудорожные препараты : Противосудорожное средство под названием карбамазепин обычно является препаратом первого выбора для лечения боли, связанной с типичным TN. Другие противосудорожные препараты, которые могут быть назначены, включают окскарбазепин, фенитоин, ламотриджин, вальпроат натрия, габапентин, клоназепам и топирамат.
- Другие лекарства : Трициклические антидепрессанты, такие как амитриптилин или нортриптилин, используются для лечения симптомов, связанных с атипичной невралгией тройничного нерва. Баклофен — миорелаксант, который можно использовать отдельно или вместе с карбамазепином или фенитоином. Инъекции ботулинического токсина могут использоваться для блокировки чувствительных нервов. Блокады нервов также используются в некоторых случаях для временного облегчения.
Хирургический
Пациенты, которые не реагируют на лекарственную терапию или состояние которых со временем ухудшается, могут быть кандидатами на операцию.Для лечения TN используется несколько процедур, в зависимости от тяжести боли, предпочтений пациента, физического здоровья, предыдущих операций и относительных рисков и преимуществ операций.
Чрескожные (через кожу) хирургические методы включают
- Сжатие баллона : Хирург вводит иглу через щеку к тройничному нерву. Через иглу вводится катетер с маленьким баллоном. Баллон надувается и сжимает нерв, повреждая волокна, вызывающие боль.По окончании процедуры баллон и катетер удаляются.
- Ризотомия с инъекцией глицерина : Глицерин вводится через иглу в область, где нерв разделяется на три основные ветви. Процедура вызывает избирательное повреждение нервов, которое нарушает передачу сигналов боли в мозг.
- Стереотаксическая ризотомия : Нервная боль снимается с помощью тепла, разрушающего часть нерва, вызывающую боль. Хирург вводит полую иглу через щеку в тройничный нерв.Через электрод пропускают ток нагрева, чтобы разрушить некоторые нервные волокна.
Открытые (инвазивные) хирургические вмешательства включают
- Микроваскулярная декомпрессия : Декомпрессия может снизить чувствительность и позволить тройничному нерву восстановиться и вернуться в более нормальное, безболезненное состояние. Как правило, это наиболее эффективный метод лечения TN. Однако он также является наиболее инвазивным, поскольку в черепе необходимо сделать отверстие, чтобы обнажить корешок тройничного нерва.Затем хирург может найти кровеносный сосуд, который может сжимать нерв, и осторожно отодвинуть его от точки сжатия. Микроваскулярная декомпрессия способствует облегчению симптомов более чем у 70% пациентов через 10 лет. Подходящими кандидатами для этой процедуры являются более молодые пациенты, которые в остальном имеют хорошее здоровье.
Стереотаксическая радиохирургия включает
- Процедуры облучения : Гамма-нож, кибер-нож или хирургия LINAC доставляют единичное высококонцентрированное количество ионизирующего излучения к точной цели в корешке тройничного нерва.Со временем в нерве образуется поражение, которое нарушает передачу сигналов боли в мозг.
Дополнительные методы лечения
Другие подходы, которые могут использоваться в сочетании с лекарственной терапией, включают:
- Йога
- Креативная визуализация
- Медитация
- Ароматерапия
- Упражнение с малой ударной нагрузкой
Дополнительные методы лечения, которые могут быть полезны, включают:
- Иглоукалывание
- Хиропрактика
- Поддерживающее консультирование или терапия
- Биологическая обратная связь
- Витаминотерапия
- Лечебное питание
 , покр. пленочной оболочкой, 200 мг+100 мг+0.2 мг: 10, 20 или 60 шт.
, покр. пленочной оболочкой, 200 мг+100 мг+0.2 мг: 10, 20 или 60 шт.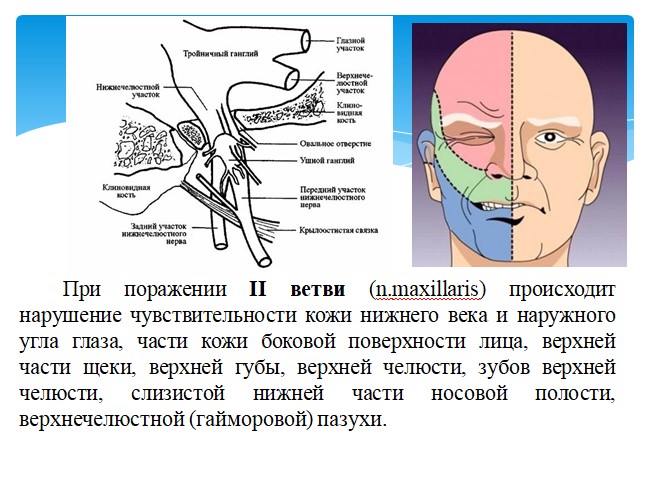 5 или 10 шт.
5 или 10 шт. 117 мг: 10 или 20 шт.
117 мг: 10 или 20 шт. 200 мг: 10, 20, 30, 40 или 50 шт.
200 мг: 10, 20, 30, 40 или 50 шт. 200 мг: 40 или 50 шт.
200 мг: 40 или 50 шт. 200 мг: 10, 20, 30, 40 или 50 шт.
200 мг: 10, 20, 30, 40 или 50 шт. пролонгир. действия 400 мг: 10, 20, 30, 50 или 100 шт.
пролонгир. действия 400 мг: 10, 20, 30, 50 или 100 шт. 200 мг: 20, 30, 50 или 100 шт.
200 мг: 20, 30, 50 или 100 шт. 2 мл 5 или 10 шт.
2 мл 5 или 10 шт.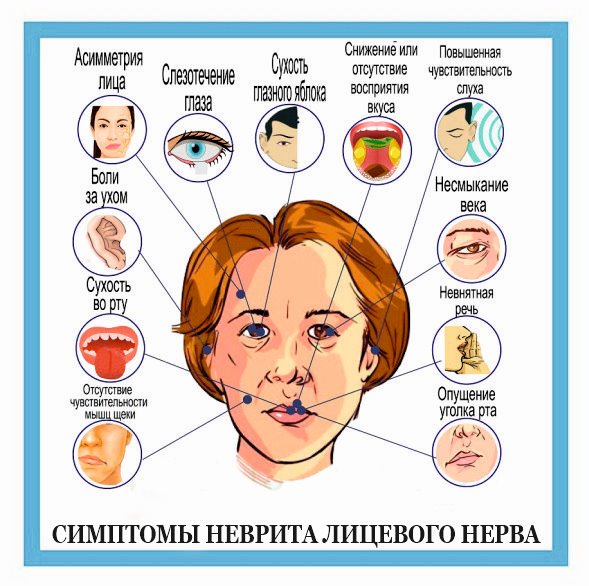 , покр. оболочкой, 100 мг+100 мг: 15, 30 или 60 шт.
, покр. оболочкой, 100 мг+100 мг: 15, 30 или 60 шт. 100 мг: 50 шт.
100 мг: 50 шт.