Рак пищевода — симптомы, диагностика, лечение, народные средства, диета
Выявление онкопатологии для каждого пациента – это огромный стресс, «гром среди ясного неба». Для того чтобы не пропустить болезнь, каждому человеку важно понимать, какие «тревожные звоночки» и симптомы для неё характерны.
Поговорим о клинической картине рака пищевода, как он проявляется у женщин и мужчин, какие первые симптомы, ощущения и характерные признаки при заболевании на ранних стадиях, а также способы диагностики и лечения коварного заболевания.
Симптомы болезни
Онкологи выделяют три группы симптомов, характерных для данной патологии:
- Общие – последствия воздействия опухоли на весь организм пациента.
- Местные – симптомы, возникающие с локальным распространением патологии.
- Обусловленные метастазированием – проявляющиеся из-за регионарных или отдалённых метастазов.
Общие симптомы
Клиническая картина для данной группы неспецифична и складывается из следующих проявлений:
- Потеря аппетита или его ухудшение.
- Снижение работоспособности.
- Повышение температуры тела.
- Бледность кожных покровов.
- Повышенная утомляемость.
- Раздражительность.
- Похудение.
- Слабость.
Особенно должно насторожить пациентов прогрессирующе понижение массы тела при сохранном аппетите, слабость. Похудение, по статистическим данным – симптом, сопровождающий до 60% всех онкологических поражений слизистой пищевода.
При росте опухоли происходят изменения в крови, развивается анемия. Излишняя, утомляемость, бледность, ухудшение состояния волос, ногтей, кожи, учащённое сердцебиение могут стать признаками анемического синдрома.
Часто общей симптоматике не уделяют должного значения ни пациенты, ни врачи, списывая клинические проявления на стрессовые ситуации на работе, переутомление, аггравацию симптомов.
Следует внимательно относится к немотивированной возрастающей слабости, бледности, похуданию. Такие признаки требуют обязательного обследования и онконастороженности.
Местные симптомы
Заподозрить опухоль пищевода можно по следующим клиническим проявлениям, которые в той или иной степени, могут проявляться у пациентов:
- Дисфагия.
- Боли.
- Осиплость голоса, дисфония.
- Гиперсаливация.
- Одинофагия.
- Поперхивание.
- Диспепсические проявления (отрыжка, изжога, тошнота, рвота).
- Икота.
Наиболее частым по распространённости местным клиническим проявлением у пациентов является дисфагия – затруднение прохождения пищи.
Пациентов беспокоит вначале ощущение «царапания» пищевода при прохождении твёрдого комка, чувство «прилипания» пищи, неловкость при глотании.
Постепенно симптоматика прогрессирует и трудно становится проглотить не только твёрдую пищу, а даже жидкость. Около 80% пациентов с онкопатологией пищевода сталкиваются с данным симптомом.
Считается, что небольшие опухоли не способны вызывать дисфагию: стенки органа весьма эластичны и способны растягиваться и беспрепятственно пропускать пищевое содержимое в нижележащие отделы.
Когда происходит поражение большей части окружности органа, тогда и развивается клиника.
Различают несколько степеней дисфагии:
- 1 степень — дискомфорт при глотании твёрдой пищи: куски хлеба, мяса.
- 2 степень — нарушения при прохождении кашицеобразной пище: каш, пюре.
- 3 степень — затруднения при глотании жидкостей.
- 4 степень — полная пищеводная непроходимость.
Болевые ощущения возникают не менее чем у 30% пациентов, и могут наблюдаться как самостоятельный симптом, либо проявляться только при глотании. Чаще всего болевые ощущения наблюдаются при изъязвлении опухоли или из-за сопутствующего эзофагита.
Характер боли – от незначительной, терпимой, до весьма интенсивной, мучительной. Локализация – за грудиной или в подложечной области.
Кроме того:
Нередки случаи атипичной локализации боли при метастазировании или прорастании патологического процесса: в грудном, шейном отделе, в области сердца.
Повышенное слюноотделение – один из поздних признаков болезни, связан с развитием пищеводного стеноза, из-за чего слюна скапливается над участком поражения. Также гиперсаливации может наблюдаться при вовлечение в опухолевый процесс блуждающего нерва.
Осиплость или афония развивается при поражении возвратных гортанных нервов, чаще левого. При постепенном развитии процесса может наблюдаться изменение тембра голоса, он становится более грубым или хриплым. По мере прогрессирования онкологии, может возникнуть полная потеря голоса.
Симптомы, обусловленные метастазированием и прорастанием опухоли
Иногда встречаются «немые» формы рака, которые не проявляют себя классической симптоматикой в виде затруднений при глотании, попёрхиваний, болями по ходу пищевода. В этом случае возможно появление нетипичной клинической картины.
Такие формы — «маски» нередко принимают за другие заболевания, в связи с чем диагностируется онкопатология крайне поздно. У пациентов может возникать болевой синдром в межлопаточной области, по ходу позвоночника в грудном отделе при прорастании опухоли за пределы пищевода.
Нередко такое состояние ошибочно принимается за проявления остеохондроза или спондилёза, назначаются лечебные мероприятия, которые не приносят облегчения.
При метастазировании и распространении патологии на средостение могут появляться сжимающие сердечные боли по типу стенокардии, что также может приводить к ошибочной диагностике и несвоевременному лечению онкологии.
Прорастание в трахею, бронхи вызывает мучительный кашель. Клиническая картина может осложняться кровохарканьем, формированием трахеопищеводных, пищеводно-медиастинальных свищей.
При распаде опухоли в органах средостения вблизи сосудов может наблюдаться картина воспаления сердечной сумки – перикардита, или кровотечение из сосудов, угрожающее жизни. Поэтому не всегда клиника онкологического заболевания «прозрачна» и ясна.
Обычно рак возникает на фоне предрасполагающих заболеваний и имеющихся симптомов болезни пищевода, однако, процесс может развиваться незаметно и маскироваться схожую клинику другой патологии.
Симптомы и проявления рака пищевода у женщин и у мужчин
По данным проводимых клинических исследований, наиболее частыми клиническими симптомами, сопровождающие данную патологию являются:
- Расстройство глотания.
- Нарушение прохождения пищи по пищеводу.
- Боли и другие неприятные ощущения при проглатывании.
- Диспепсические явления (отрыжка, изжога, тошнота).
- Отражённые болевые ощущения (боли в шее, груди, спине, животе, позвоночнике).
У некоторых пациентов и вовсе болезнь проявлялась уже на поздних стадиях и вначале никак не дебютировала, это самая коварная «немая» форма патологии. На первых порах онкологию выявить весьма затруднительно, так как заболевание может проявлять себя далеко не типичными признаками.
Пациенты, которые имеют заболевания пищевода (рубцовые послеожоговые изменения, хронический эзофагит, дивертикулы, доброкачественные опухоли) должны немедленно обратиться к врачу, если симптомы заболевания стали нарастать и беспокоить больше, чем раньше – возможно начался процесс озлокачествления ранее имеющейся патологии.
Если пациенты ранее не имели хронических поражений органов ЖКТ, но у них появились неспецифические проявления какого-то неясного заболевания: повышенная утомляемость, слабость, понижение аппетита, анемический синдром, следует всегда проверить желудочно-кишечный тракт для исключения онкопатологии.
Сколько живут при болезни
Однозначного ответа на продолжительность жизни пациентов от момента появления клинической картины рака нет, поскольку признаки заболевания могут появиться как на первой, так и на четвёртой стадии онкологии. Сколько живут пациенты, зависит от распространённости опухоли и её стадии.
При выявлении патологии на первой-второй стадии, при отсутствии метастазов или наличии единичных в близлежащие лимфоузлы, своевременно проведённой радикальной операции, пациент может победить болезнь.
Если клиника проявилась на 4 стадии заболевания, прогноз для жизни весьма неутешительный – пациент может прожить несколько месяцев, часто не больше года.
Симптомы перед смертью
Прогрессирующее ухудшение самочувствия неизбежно наступает на 4 клинической стадии онкологии, а также на любой стадии без соответствующего лечения.
Если опухоль распространяется внутрь пищевода и перекрывает его просвет полностью, основным симптомом становится дисфагия и невозможность употреблять пищу и даже воду. Пациенты погибают от истощения, резко худеют, ослабевают.
Раковая кахексия изменяет человека до неузнаваемости – бледные кожные покровы с землистым оттенком, заострённые черты лица, крайнее истощение.
Также злокачественное образование может прорастать в близлежащие органы и давать отдалённые метастазы. При повреждении крупных сосудов средостения может начаться массивное внутреннее кровотечение, приводящее к смерти.
При распаде опухоли в стенке бронха пациент будет предъявлять жалобы на приступообразный, мучительный кашель, разовьются признаки острой дыхательной недостаточности: резко возрастёт частота дыхания, ускорится пульс, возникнет тахикардия, одышка, синюшность кожных покровов, пациент может выйти на отёк лёгкого и сердечную недостаточность.
При метастатическом поражении печени наблюдается её резкое увеличение и выступание из-под реберной дуги, может развиваться цирроз и асцит, что также в некоторых случаях приводит к летальному исходу.
Процесс может осложняться формированием пищеводно-бронхиальным или пищеводно-трахеальным свищом.
Это означает, что пищевод и дыхательная система имеют прямое сообщение. Это чревато развитием аспирационных пневмоний, застойных явлений в лёгких, присоединением вторичной инфекции, осложняющей и без того ослабленный организм и приводящей к смерти.
При скором наступлении смерти пациенты могут находиться в спутанном сознании, кожные покровы нередко синеют и холодеют, конечности отекают, дыхание становится шумным и прерывистым.
Задача близких людей или медработников обеспечить уходящему пациенту должный паллиативный уход, унять боль, облегчить страдания.
Боли
Болевой синдром при данной патологии – второй по частоте возникновения признак после дисфагии, который наблюдается у пациентов.
Характер боли, её интенсивность и локализация может быть разной, что создаёт затруднения в постановке диагноза и требует проведения дифференциальной диагностики с другими заболеваниями.
Если онкология развивается на фоне предраковой патологии пищевода, то боли, характерные для хронических заболеваний, при трансформации в рак резко усиливаются: от ноющих, умеренных в загрудинной, подложечной области до выраженных, нестерпимых.
Неприятные болевые ощущения могут наблюдаться независимо от еды, либо проявляться лишь при поглощении пищи или совершении глотательных тракций.
Боль может локализоваться в межлопаточной области, отдавать в руку, шею, плечо, имитировать кардиалгические симптомы, свойственные ИБС. Отражённые боли возникают при расстройствах иннервации, прорастании образования в близлежащие органы или при отдалённых метастазах.
Если из-за распространения процесса поражается трахея или бронхи, болевые ощущения могут возникать при приёме пищи и сопровождаться мучительным кашлем. Метастазы в головной мозг, костную систему могут вызывать приступообразную, сильнейшую головную боль по типу мигрени, болевые ощущения в суставах, мышцах и костях.
Кашель
Данный клинический признак может возникать при:
- Прорастании опухоли в трахею или бронхи.
Пациенты жалуются на сухой, раздражающие постоянный кашель, беспокоящий их в равной степени на протяжении дня. Если образование сдавливает возвратные нервы, вместе с кашлем возникает осиплость голоса или полная афония. - Образовании свища.
При формировании свищевых ходов пищеварительного тракта и дыхательной системы кашель наблюдается приступообразный, преимущественно при приёме пищи. При попадании частиц пищи в дыхательные пути может развиваться аспирационная пневмония, формироваться дыхательная недостаточность.
Кашель может быть сухой или влажный, с мокротой, в которой наблюдается примесь крови, гноя или пищевых частиц.
Диагностика рака пищевода
При обращении пациента в лечебное учреждение с любыми из вышеописанных симптомов специалистами должна быть незамедлительно проведена полная диагностика в отношении онкопатологии.
Онкологическая настороженность должна присутствовать у каждого врача, даже косвенно сталкивающегося с раком у пациентов. Важно не пропустить невыраженные или маскирующиеся под другие заболевания симптомы онкологии.
Прежде чем приступить к лабораторной и инструментальной диагностике, врачу необходимо собрать тщательно анамнез, опросить пациента, осмотреть его: обратить внимание на цвет кожных покровов, видимые слизистые прощупать лимфатические узлы, пропальпировать печень.
Как можно проверить пищевод на рак и определить болезнь:
- Рентгенологическое исследование пищевода с контрастированием ВаSO4.
- Эзофагоскопия с биопсией.
- Хромоэзофагоскопия с окраской слизистой пищевода.
- КТ.
- МРТ.
- ПЭТ.
По показаниям (при наличии клинических симптомов или с целью уточнения распространенности метастазов) могут проводится:
- Трахеобронхоскопия.
- МРТ головного мозга, надпочечников.
- УЗИ ОБП.
- Остеостинциграфия.
Важнейшим методом в установлении верного диагноза является цитологическое исследование. Изучение клеток под микроскопом, их строение позволяет достоверно установить наличие злокачественное опухоли, её гистологическую структуру.
Материалом для цитологического исследования может служить:
- Биоптат слизистой, полученный при проведении эндоскопического осмотра.
- Аспирированное содержимое или смывы из просвета пищевода.
При обследовании пациента обязательно проводится взятие лабораторных анализов: общего анализа крови, а также исследование на маркёры рака.
Онкомаркёры
Онкомаркёры – это специфические белки в крови, уровень которых может повышаться при наличии злокачественного заболевания, либо при высоком риске его развития. Эти белки продуцируют нормальные клетки и ткани организма, в ответ на внедрение изменённых раковых клеток.
На сегодняшний день ко многим онкологическим процессам различной локализации выделены такие маркёры. В том числе и для рака пищевода: SCCA, CYFRA 21-1, TPA.
Такие белки не обладают 100% специфичностью: их повышение может свидетельствовать о предположительном онкологическом процессе в определённой локализации – в области ЖКТ. Это скорее вспомогательный метод диагностики, нежели основной.
Он может применяться:
- В качестве скрининга лиц, имеющих плохую наследственность в отношении онкопатологии.
- У пациентов, имеющих пищеводные заболевания, склонные к озлокачествлению.
- У всех пациентов при подозрении на рак.
- Для оценки эффективности лечения онкологии, в целях диагностики рецидивов.
Анализ крови — основные показатели
При злокачественных образованиях в периферической крови также возникают изменения. Иногда они являются первыми признаками неполадок в организме, на какие обращает внимание доктор при прохождении пациентом обычного диспансерного осмотра. Жалоб ещё может и не быть, а не специфические изменения в крови уже имеют место.
Как пациента, так и врача должны насторожить следующие изменения:
- Снижение гемоглобина.
- Ускорение СОЭ при нормальном или пониженном уровне лейкоцитов.
- Уменьшение количества эритроцитов.
- Снижение общего белка.
- Низкий уровень глюкозы.
- Повышение липазы, аминотрансфераз.
Данные лабораторные признаки имеют место быть при других заболеваниях и требуют тщательного инструментального дообследования.
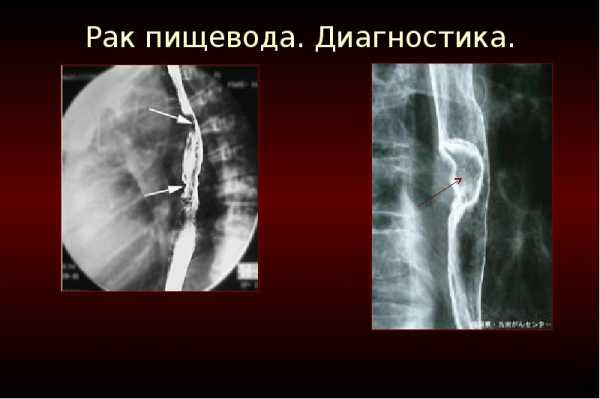
Рентген
Рентгенологическая диагностика оказывается весьма информативной для распространённой онкологии, особенно когда она проводится с контрастированием BaSO4.
Данный метод исследования позволяет:
- Выявить опухоль.
- Определить её распространённость, границы, протяжённость.
- Оценить степень сужения просвета органа.
- Обнаружить изъязвления или свищи.
- Диагностировать сопутствующие пищеводные заболевания (грыжи, дифертикулы, ахалазию и др.)
Но данный способ не в 100% случаев является информативным, он «не видит» образования незначительной распространённости, которые локализуются лишь в слизистом и подслизистом слое. В таком случае на помощь приходит эндоскопическое исследование – фиброэзофагоскопия.
Рентгенологические признаки
Существуют определённые признаки, на которые ориентируются рентгенологи при постановке данного диагноза.
К ним относятся:
- Нарушение рельефа слизистой оболочки.
- Наличие тени опухолевого образования.
- Отсутствие перистальтических волн пищеводной стенки.
- Имеющийся дефект наполнения.
В запущенных случаях имеются три или все четыре вышеописанных диагностических признака. Нарушение перистальтики – это самый труднодиагностируемый рентгенологически симптом, однако он в ряде случае может быть единственным признаком рака.
Наиболее часто обнаруживается дефект наполнения. Его величина на снимке зависит от размеров опухоли. Рентгенпризнаки данного онкологического заболевания зависят не только от стадии и распространения процесса, а ещё и от его месторасположения.
Локализация в верхнем, среднем или нижнем отделе может создавать на плёнке совсем разную картину. Такая диагностика онкопатологии требует высокого профессионализма и опыта врача.
Достоверный диагноз рака основывается не только на результатах рентгенологического исследования, все диагностические критерии обязательно сопоставляются с клинической картиной и результатами других диагностических методов.
Можно ли вылечить болезнь
Когда опухоль велика и дала метастазы, к сожалению, полностью излечиться не представляется возможным. Болезнь можно победить при ранней диагностике на 1 стадии, когда нет метастатического поражения организма, если своевременно проведена радикальная хирургическая операция.
По статистическим данным, пятилетняя выживаемость пациентов с 1 стадией после хирургического лечения – более 90%, со второй стадией – до 40-50%, с 3 стадией – до 10%.
Если есть поражение регионарных лимфатических узлов, прогноз выживаемости намного хуже. 4 клиническая стадия предполагает паллиативное, симптоматическое лечение, и продолжительность жизни пациентов варьирует от 5-8 месяцев до одного года.
Доминирующими способами лечения у пациентов с данной патологией является хирургический и лучевой. Медикаментозная терапия тоже имеет место быть, но преимущественно в качестве дополнительного способа, или как элемент паллиативной, симптоматической помощи.
Хирургическое лечение рака пищевода
Оперативное лечение – чрезвычайно сложное и ответственное вмешательство, поскольку опухоль локализована вблизи жизненно важных органов, сосудов.
Цели оперативного лечения следующие:
- Полное удаление опухоли на первых клинических стадиях рака.
- Максимальная резекция опухоли в более запущенных стадиях, а затем применение других методов лечения (лучевого, химиотерапии).
- Облегчение состояния пациента в неоперабельных случаях, на поздних стадиях.
- Реконструктивное восстановление пищеварительной трубки после операций по удалению пищевода.
Доказано, что имеет смысл проводить хирургическое вмешательство с целью полного излечения на первых стадиях онкологического процесса, когда нет отдалённых метастазов и глубокого прорастания в близлежащие органы.
Наилучший отдалённый результат хирургического вмешательства наблюдается при локализации рака в нижнем и грудном пищеводных отделах, опухоль верхних отделах часто проблематично удалить хирургическим путём.
Хирургическое лечение включает в себя различные методы и способы, направленные на резекцию (удаление) участка пищевода, либо его экстирпацию – удаление не только самого органа, а и регионарных лимфатических узлов.
После удаления части органа накладываются пищеводно-желудочные анастамозы, обычно при операциях на нижних и средних пищеводных отделах.
Более радикальные операции требуют последующей пластики – пересадки участка кишечника (тонкого или толстого) или реконструкция пищеводной трубки при помощи стенки желудка.
Паллиативные операции
Отдельно различают паллиативные операции – направленные на облегчение состояния у пациентов с 4 стадией.
При проведении данных хирургических вмешательств, врачи придерживаются следующих целей:
- Избавить пациента от проблем с прохождением пищи.
- Улучшить качество жизни.
К паллиативным хирургическим операциям относят: формирование анастомозов для прохождения пищеварительной трубки в обход опухоли, препятствующей продвижению пищи, наложение гастростомы, постановка специальной трубки, через которую пациент будет получать жидкое питание и лекарственные вещества.
Менее травматичными вмешательствами являются хирургическое проведение бужирования, восстановление пищеводного просвета, чрезопухолевая интубация. Эти способы помогают восстановить проходимость пищеводной трубки и наладить питание пациента через рот (энтеральное).
Существуют современные методы, способствующие прижиганию раковых клеток, цитостатически воздействующие на метастазы.
К таким методам относят:
- Прицельную лазерную коагуляцию.
- Фотодинамическую терапию.
- Аргонно-плазменную коагуляцию.
- Стентирование.
Эти малоинвазивные способы можно проводить амбулаторно во время эндоскопии.
Операция Льюиса
Это самое распространённое оперативное вмешательство при пищеводном раке, в случае, если опухоль располагается в нижнем и среднем отделе органа.
При данной операции проводится пищеводная резекция и сразу последующее за ней формирование пищеводно-желудочного анастомоза: из большой кривизны желудка формируют трансплантант и формируют трубку, которая в последующем будет соединяться с оставшейся пищеводной частью.
При проведении данного вмешательства пациент находится под наркозом, разрезы производятся через брюшную полость и грудную клетку. Операция достаточно сложная и требует высокой квалификации и профессиональных навыков хирургов.
Сколько длится операция по удалению рака
Длительность возможных проводимых хирургических вмешательств различная. Продолжительность зависит от:
- Объема операции.
- Её этапов.
- Необходимости последующих реконструктивных вмешательств (пластики).
Некоторые малоинвазивные манипуляции могут занимать не более 1 часа, как правило речь идет об эндоскопических вмешательствах: например манипулчция по бужированию. Вмешательства, требующие удаления части или всего органа занимают намного больше времени: лапароскопическая – от 8 до 10 часов, полостная – около 3-5 часов.
Нередко хирурги прибегают к двухмоментной операции: вначале проводиться 1 этап – удаление органа, а через несколько месяцев 2 этап – пластика, для восстановления естественного пассажа пищи по ЖКТ. В этом случае между операциями проходит от одного до нескольких месяцев.
Аргонно-плазменное прижигание
Современный способ паллиативного воздействия на опухоль, являющийся разновидностью лазерной коагуляции. В основе способа лежит воздействие на клетки высокочастотным током при содействии газа – аргона. При коагуляции происходит выжигание опухолевой ткани, на которую направлено действие.
В тоже время образующаяся зона некроза неглубокая – не более 3 мм, что позволяет мышечному слою органа остаться неповреждённым. При помощи эндоскопа датчик помещается в непосредственной близости к очагу поражения и воздействует на него бесконтактно.
Метод позволяет замедлить рост клеток опухоли, борется с метастатическими очагами, увеличивает продолжительность жизни и её качество.
Стентирование пищевода при раке, продолжительность жизни
Процедура стентирования относится к малоинвазивной хирургии и предполагает постановку специального импланта в пищевод, который позволяет восстановить его проходимость, улучшить качество жизни и восстановить пассаж пищи и воды.
Данная операция показана пациентам, которые:
- Имеют злокачественное образование на поздней стадии.
- В силу возраста или сопутствующих заболеваний не могут подвергаться радикальному оперативному вмешательству.
- Страдают от дисфагии критической степени выраженности.
- Перенесли операцию и нуждаются постановке каркаса, препятствующего формированию послеоперационных пищеводных стенозов.
Стентирование относится к щадящим операциям, позволяющим восстановить проходимость органа на протяжённом участке.
После его проведения продолжительность жизни пациентов возрастает: по клиническим наблюдениям за 56 пациентами с неоперабельным раком, перенесших постановку стента, 35,7% из них (20 человек) прожили больше года, а 16% (9 человек) — более двух лет.
Плюс стентирования — увеличение продолжительности жизни и повышение её качества, социальная адаптация пациентов.
Как лечить рак пищевода у пожилых
В пожилом возрасте нередко состояние здоровья и сопутствующая патология не позволяет произвести хирургическое вмешательство по поводу онколопатологии.
Операции на пищеводе – весьма сложные вмешательства с высокой степенью риска, поэтому пожилые пациенты с патологией сердечно-сосудистой, дыхательной системы плохо их переносят, из-за чего редко оперируются.
Пожилым пациентам, которым противопоказано радикальное хирургическое лечение рекомендована лучевая терапия, химиотерапия, либо комбинированное лечение с применением методов малоинвазивных эндоскопических паллиативных операций с последующим лучевым и химиотерапевтическим лечением.
Эндоскопическое стентирование, лазерная коагуляция относятся к малотравматичным, практически бескровным процедурам, которые в ряде случаев показаны даже ослабленным пожилым пациентам, они хорошо переносятся и редко вызывают осложнения.
Лечение должен назначать врач-онколог индивидуально, с учётом сопутствующих заболеваний пожилого пациента, степени распространённости рака и его стадии, а также локализации процесса.
Лучевая терапия
Метод лечения, широко применяющийся как способ радикальной борьбы с опухолью или в качестве паллиативной помощи. Суть лучевой терапии заключается в использовании излучения и подведения его к онкологическому очагу.
Воздействие рентгеновского, гамма-излучения Сs, Co, плотно ионизирующих ядерных частиц воздействует на клетки цитостатически, приостанавливая рост образования или уничтожая его.
Выделяют наружное облучение и внутри полостное – введение специальных радиоактивных препаратов при помощи специального зонда в пищеводный просвет. Возможно даже сочетание обоих методов.
Лучевое лечение может быть самостоятельным методом, предшествовать операции или назначаться после хирургического вмешательства. Метод может преследовать несколько целей: радикальное лечение – полное уничтожение опухоли, паллиативное лечение – поддерживание витальных функций организма и продление жизни пациента с улучшением её качества.
Радикальные лучевые методы применяются при раннем обращении пациента, небольшом размере опухоли, отсутствии метастазов, общем удовлетворительном состоянии и нормальных показателях крови. Облучение может предшествовать оперативному вмешательству. Назначается оно с целью снять воспалительные явления, уменьшить размеры образования и сделать его операбельным.
Химиотерапия
Медикаментозное лечение цитостатиками в качестве самостоятельного метода используют лишь в качестве паллиативного метода при запущенных формах онкологии, чаще оно назначается как один из составляющих методов терапии совместно с лучевым и хирургическим.
При данной патологии наиболее эффективными лекарственными препаратами являются:
- Цисплатин.
- Фторурацил.
- Паклитаксел.
Комбинация вышеуказанных препаратов обеспечивает неплохой эффект практически у 50% пациентов. Однако у многих лиц, получающих химиотерапию, приходиться прерывать курс лечения в связи с выраженными побочными эффектами из-за высокой токсичности препаратов.
Применение обезболивающих
Онкологические заболевания всегда сопровождаются болевым синдромом, при прорастании опухоли и метастазировании боли становятся выраженными, нестерпимыми.
Задача онколога – устранить сильный болевой синдром, особенно это касается 4 стадии заболевания, при которой пациенты могут погибать не от симптомов рака, а от болевого шока.
Устранять умеренную боль могут:
- НПВС (ибупрофен, мелоксикам, диклофенак, аэртал).
- Глюкокортикостероиды (преднизолон, медрол).
- Ненаркотические анальгетики (кеторолак, анальгин).
- Местные анестетики (лидокаин в виде спрея, применяется наружно).
При выраженном болевом синдроме на последних клинических стадиях рака применяют:
- Трамадол.
- Кодеин.
- Морфин.
- Фентанил.
- Бупренорфин.
Обезболивающие препараты, в том числе и наркотические, могут быть в различных лекарственных формах: в виде таблеток, инъекций, пластырей.
Назначать наркотические средства имеет право лишь врач онколог, подбор дозировки, кратности приема назначается врачом индивидуально, с учётом каждого конкретного случая и выраженности боли у пациента и её переносимости.
Лечение народными средствами
Народная медицина бессильна в излечении онкологического заболевания. Максимум, что могут сделать «рецепты из народа» — немного облегчить страдания больного, оказать лёгкое противовоспалительное действие.
Руководствоваться только выбором нетрадиционной медицины при диагностике такого серьёзного заболевания как рак, по меньшей мере, неразумно и опасно.
Лечение народными методами если и применяется пациентами, то его роль в комплексной терапии – вспомогательная, основными же приёмами борьбы с раком являются хирургический, лучевой и химиотерапевтический.
Популярными среди пациентов являются следующие рецепты:
- Употреблять в пищу варенье из бузины чёрной или красной.
- Облепиховое масло принимать внутрь по 1 ст.л. 2-3 раза в день в период курса лучевой терапии, а затем месяц после его окончания.
- Свежевыжатый сок лопуха в равном количестве смешать с мёдом, спиртом. Полученную смесь оставить в тёмном месте на неделю, ежедневно перемешивая деревянной палочкой. После настаивания принимать по 1 ст.л. 3 раза в день за 30 минут до еды.
- Выпивать натощак по утрам сок брусники 0,5 стакана.
- Настой цветков сибирского княжника пить по 3 ст.л. трижды в день независимо от приема пищи.
Если пациент решил попробовать тот или иной способ «из народа», перед началом его применения, следует обязательно проконсультироваться с лечащим врачом.
Лечение содой
Эффективность соды в борьбе с онкологическими процессами научно не подтверждена и отрицается врачебным сообществом. Там не менее, многие пациенты любят этот способ, а целители утверждают, что защелачивание организма бикарбонатом натрия способно остановить рак.
- Чайную ложку соды добавляют в стакан подогретого молока или воды и выпивают большими глотками утром и вечером за полчаса до еды. Курс такого «содолечения» составляет 30 дней.
- Полчайной ложки бикарбоната натрия погашают лимонным соком, добавляют в воду и выпивают трижды в день в течение месяца.
- Смешивают в пропорциях 1:3 соду с мёдом, немного подогревают смесь (до 35-40⁰), употребляют по ½ чайной ложки несколько раз в сутки.
Данный способ нетрадиционной медицины способен нанести вред организму: насильное изменение кислотно-щелочного баланса организма всегда чревато ухудшением работы иммунной системы, ослаблению организма, обострению сопутствующей хронической патологии.
Питание при раке пищевода
Пациенты с данным диагнозом в той или иной степени испытывают симптомы дисфагии – нарушения глотания, а также имеют стенозы разной степени выраженности.
Для облегчения прохождение пищевого комка, все употребляемые продукты должна подвергаться механической обработке: еда должна быть измельчена до кашицеобразного состояния, в ней не должно находиться твердых включений, любых частиц, способных закупорить стенозированный участок пищеварительной трубки.
Слизеобразные каши, супы-пюре, кисели, сливочное масло, мясное или рыбное суфле, пудинг, перетёртые свежие фрукты и овощи легко проходят по пищеводу, не травмируя его оболочек.
Если степень стеноза крайне выражена и пациент не может проглотить не только жидкую пищу, а даже воду, его необходимо переводить на парентеральное (внутривенное) питание специальными препаратами, содержащими аминокислоты, липиды, витамины.
Существуют специальные порошковые смеси, со сбалансированным содержанием нутриентов и витаминов, которые приготавливаются путем растворения в теплой воде.
Баночное пюре для детского питания (мясное, рыбное, овощное, фруктовое) – хорошая альтернатива пациентам, которые имеют трудности с проглатыванием пищи более грубой обработки.
Поскольку пациенты с онкологией верхних отделов ЖКТ имеют дефицит поступления и усвоения питательных веществ, их рацион должен быть обогащён повышенным содержанием белков и витаминов.
Категорически запрещается употребления алкоголя, газированных напитков, шоколада, пряностей, острых и солёных, копчёных, жареных блюд. Любых продуктов, которые способны раздражать слизистую оболочку.
Питание после операции
Особое внимание в послеоперационном периоде уделяется питанию. Важно не допустить ослабления и истощения пациента, в то же время максимально снизить нагрузку на оперированный орган.
При резекции органа с наложением анастомозов в первые пять дней после операции пациент получает парентеральное питание: ему внутривенно вводят растворы глюкозы, аминокислот, белков, витамины.
С 5-6 дня при хорошем течении послеоперационного периода назначается питание через рот: вначале понемногу вводят сладкий чай, на 6-7 день – бульоны, соки, жидкие каши дают на 12-е сутки. Общая щадящая диета разрешена не ранее, чем на 21 день после резекции.
Если пациенту производились малоинвазивные эндоскопические вмешательства, то питание после них не требует коррекции: пациент употребляет пищу также как и до манипуляции.
Бывают случаи, когда после хирургического вмешательства, пациенту накладывают гастростому – отверстие для подачи пищи выводится на переднюю брюшную стенку, питание при этом поступает непосредственно в желудок.
Кормление пациента осуществляется через специальный шприц и воронку жидкой пищей или специальными витаминизированными смесями.
bolvzheludke.ru
стадии, симптомы и методы лечения
Агрессивные злокачественные образования, к которым относится рак пищевода, занимают ведущие позиции в структуре смертности населения России. Запущенная опухоль пищевода имеет неблагоприятный прогноз – в течение первого года с момента диагностики погибает до 60% онкобольных. Прогноз при раке, обнаруженном на ранней стадии, более оптимистичный. Представлять, как проявляется заболевание, какие симптомы отличают его разновидности, необходимо для своевременного обращения к врачу.
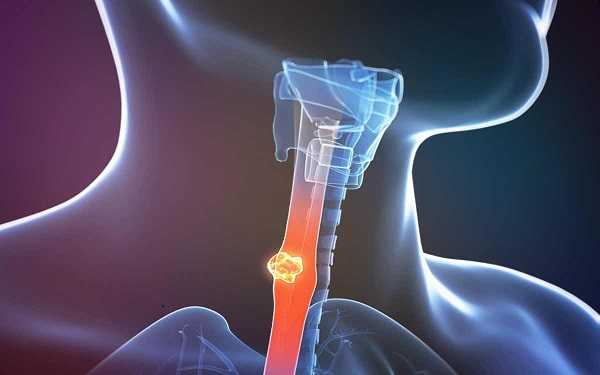
Что такое «рак пищевода»
Раковая опухоль – злокачественное перерождение клеток органа. Под натиском опухоли нормальные клетки погибают, а раковые быстро делятся и растут. Поражённая ткань неспособна выполнять свои функции. С током крови злокачественные клетки разносятся по всему телу. Там, где они прижились, возникает новая опухоль. Карцинома пищевода образуется из эпителиальных клеток, выстилающих внутренность полых мышечных органов.
Хирурги разделяют пищеводную трубку на шейный, грудной, брюшной отдел. Вероятность обнаружения опухоли пищевода:
- в шейном отделе – 4-9%;
- в грудном отделе – 20-45%;
- в брюшном отделе – 20-60%;
- в зоне кардиального сфинктера – 20%.
Риск возникновения рака пищевода и желудка повышается после 60 лет. Также наблюдается половой диморфизм в локализации и распространении злокачественных онкозаболеваний. У женщин начинается в брюшном (нижнем) отделе и расползается к верхней (грудной) части. Для мужчин характерно образование рака в области кардиального сфинктера и нижней трети пищевода. Отмечено, что мужчины болеют страшным недугом в 6-7 раз чаще женщин.
Опухоль в пищеводе способна расти внутрь, сужая просвет органа. Может распространяться по стенке пищевода, переходя на окружающие ткани. При этом поражаются другие жизненно важные органы – сердце, лёгкие, трахея. Этот процесс называется метастазирование.
Злокачественное поражение пищеводной трубки имеет определённую географию распространения. Повышенный процент заболеваемости регистрируют на востоке и севере страны – в республике Тыва, Хакасии, на севере Красноярского края, где проживают коренные сибирские народы. Объясняется явление специфическими пищевыми традициями – обжигающе горячий чай, мороженая рыба или мясо – строганина.
Виды заболевания
Классификация рака пищевода производится по типу распространения новообразований, изменению структур клеток, размеру вовлечения тканей в процесс, степени ороговения клеток.
По распространению опухоли в органе рассматривают:
- экзофитный тип роста, когда опухоль прорастает на поверхности слизистого слоя и выпячивается внутрь органа, иногда полностью закрывая его просвет;
- эндофитный, при котором опухоль находится под слизистым слоем, значительно утолщая стенки пищевода, увеличивая его диаметр;
- агрессивные смешанные опухоли, поражающие слизистый и мышечный слои органа, приводят к быстрому разрушению пищеводного канала.
Экзофитный тип рака чаще обнаруживают на ранней стадии, он явно заявляет о себе нарушением глотания и прохождения пищи.
По структуре изменения клеток
Различают злокачественные мутации тканей желёз и эпителиальных клеток слизистой пищевода.
Аденокарцинома
В прилежащих к желудку отделах пищевода есть некоторое количество желёз, продуцирующих слизь. Злокачественное перерождение железистой ткани нижнего отдела называется аденокарцинома пищевода. Железистые мутировавшие клетки сохраняют свои функции и могут выделять некоторое количество слизи. Такой тип перерождения ткани сложнее поддаётся диагностике и лечению.
Карцинома
Плоскоклеточный рак образуется из эпителиальных клеток слизистой оболочки. По-другому обозначается карциномой. Эпителий выстилает внутренности полых мышечных органов. Клетки эпителия на гистологическом срезе при просмотре в микроскоп плоской формы, лежат в несколько слоёв. Плоскоклеточный тип – наиболее распространённая форма рака пищевода (до 90%). В свою очередь, плоскоклеточный вид канцера может быть:
- Плоскоклеточный неороговевающий рак пищевода вызывает бурный неконтролируемый рост клеток слизистой. Опухоль имеет кольцевидный, опоясывающий вид. Глотание сильно затруднено из-за сужения просвета органа. Наблюдается повышенное слюноотделение и воспалённое состояние слизистой. Располагается, как правило, в нижней трети пищевода.
- Рак с ороговением характеризуется уплотнением эпителия, потерей клетками эластичности. Поверхность сухая, покрыта чешуйками эпителия, может подвергаться эрозиям и трещинам. Агрессивный вид опухоли, имеет тенденцию к прорастанию в окружающие ткани. Ороговевший слой клеток часто обнаруживают в гортани. Так как раковые клетки стремительно делятся, опухоль быстро растёт. Плотный роговой слой не пускает её в просвет пищевода, разросшиеся клетки перекидываются на близлежащие органы и поражают их. Особенно страдают лимфатические узлы, в них обнаруживают множественные очаги метастазирования.
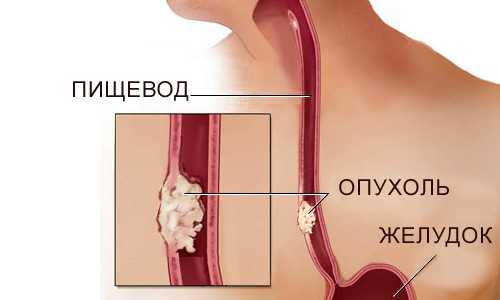
Если неороговевающий рак нарушает функции глотания, то ороговевающий тип болезни вызывает глубокое патологическое изменение клеточных структур и скорое разрушение органа.
Классификация по TNM
Международная классификация, принятая врачами-онкологами, позволяет определить параметры опухоли:
- T – tumor, или опухоль на латыни, обозначает размер новообразования, объём, который оно занимает в органе;
- N – nodus, или узел, определяет степень, число поражённых лимфатических узлов;
- M – metastasis, или наличие метастазов в других органах.
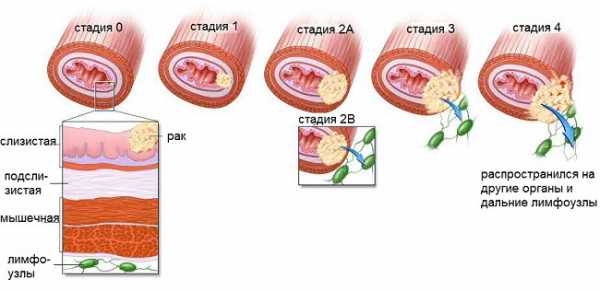
Рядом с латинскими буквами проставляются цифры, они указывают стадию рака пищевода. Всего врачи различают стадии развития онкологии от 0 до 4:
- 0 стадия отличается маленьким размером опухоли, чёткой локализацией и благоприятным прогнозом после лечения. Новообразование не распространяется по организму, «сидит» на своём месте. Можно вылечить человека без последствий и рецидивов, если распознать онкозаболевание на нулевой стадии;
- на 1 стадии опухоль имеет значительные размеры, но нет метастазов в лимфоузлы и другие органы. Выявить недуг на ранних стадиях означает благоприятный прогноз для пациента;
- на 2 стадии опухоль начинает проявлять агрессивность. Она увеличивается в размерах, вовлекает в процесс окружающие ткани и близлежащие лимфоузлы. Первые яркие клинические признаки рака проявляются на 2 стадии. Основная масса больных обращается за лечением в данной фазе канцерогенеза;
- рак пищевода 3 степени характеризуется ещё большим ростом опухоли. Она активно прорастает в окружающие органы и ткани, поражены метастазами многие лимфоузлы. Излечить болезнь на 3 стадии уже нельзя. Жить с раком пищевода такой степени можно дольше, если проходить лечение и прибегать к помощи паллиативной медицины. Продолжительность жизни — от года до 6 лет;
- 4 стадия рака, или терминальная, означает, что опухоль достигла огромных размеров, метастазы проникли в отдалённые органы и лимфоузлы. 4 степень с метастазами также неизлечима, но возможно введение процесса в ремиссию для продления жизни пациента до 3 лет. При четвёртой стадии рака пищевода без поддерживающего лечения живут не более года.
Чем раньше проверить пищевод на наличие рака, тем меньше печальных последствий и серьёзных осложнений ожидает человека.
Какие ещё новообразования могут обнаружить в пищеводе
Помимо злокачественных мутаций клеток, в пищеводном канале находят доброкачественные опухоли. Они могут достигать больших размеров, снижать качество жизни, мешать работе органа. Отличие от рака – чёткие границы новообразования, отсутствие метастазирования, после хирургического удаления опухоли новых очагов перерождения клеток в организме не возникает.
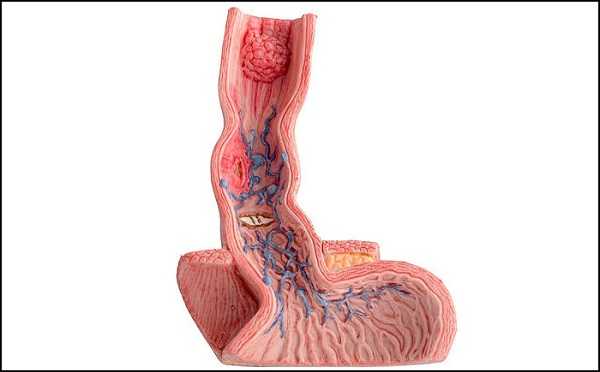
Опухоль Абрикосова в пищеводе является редко диагностируемым новообразованием. Преимущественно обнаруживается у женщин (в 3 раза чаще, чем у мужчин). Образуется в ротовой полости, гортани, пищеводе. Состоит из мутировавших клеток мышечного слоя или из миелиновой оболочки нервных волокон. Имеет размеры до 7 см, протекает бессимптомно. Осложнения отмечают при кровоточивости эрозий опухоли.
Киста пищевода является эмбриональной аномалией развития, то есть закладывается в период внутриутробного созревания плода. Образуется в результате закупорки желёз. Имеет жидкое содержимое в тонкостенном мешочке из фиброзной или мышечной ткани. Редко перерастает в злокачественную форму. Клиническая картина соответствует эзофагиту – затруднённое глотание, возможное изъязвление, гиперемия пищевода.
Дупликационная киста пищевода – формируется как аномалия развития плода, выявляется на 1 году жизни младенца. Размеры и формы кист разнообразные, располагаются как на слизистой пищевода, так и в толще стенок. Проявляется нарушением дыхания, глотания, рвотой, болью. Питание в нормальном режиме невозможно, когда киста сильно увеличена в размерах и перекрывает просвет пищеводного канала.
Достоверно отличить доброкачественные образования от злокачественной опухоли возможно только путём аппаратного и гистологического исследования.
Симптомы эзофагеального рака
Симптомы рака пищевода зависят от стадии недуга, пола, возраста больного, сопутствующих заболеваний. Симптомы у женщин связаны с преимущественной локализацией опухоли в верхнем отделе пищевода. Рак на ранней стадии у женщин проявляется следующим образом:
- первые симптомы выражены в затруднении глотания, ощущении кома в горле;
- голос становится хриплым;
- икота, изжога, отрыжка, усиленное отделение слюны;
- болезненные спазмы пищевода, боль за грудиной;
- жжение пищевода во время приёма пищи, больной переходит на жидкую протёртую пищу;
- горло першит, саднит, появляется кашель;
- налёт на языке, неприятный запах изо рта.

У мужчин на ранней стадии канцера пищеводной трубки наблюдается:
- проглоченная пища отрыгивается обратно из-за закупорки просвета нижней трети пищевода;
- тошнота, рвота;
- застой еды в пищеводе;
- боли в животе, районе солнечного сплетения;
- икота, кашель, отрыжка, изжога, выделение слюны;
- нарушение работы сердца.
По мере роста опухоли и прогрессирования заболевания проявляются общие для всех признаки:
- больной не может нормально поесть, постоянно голоден, что приводит к сильной потере веса, упадку сил, слабости;
- приступы удушья, нестабильный сердечный ритм, сильная одышка;
- анемия вследствие скрытого кровотечения, кал тёмного цвета;
- увеличение лимфатических узлов;
- сильные нестерпимые боли в груди, животе;
- набухание надключичной ямки;
- небольшое повышение температуры тела;
- нервозность, апатия, депрессия.

Больной крайне истощен, постоянно хочет спать, утомляется от выполнения простых действий. Слизистые бледные, кожа вялая, дыхание тяжёлое.
Причины онкологического недуга
Причины рака пищевода, приводящие к необратимому перерождению здоровых клеток, до конца не установлены. Выделен комплекс предрасполагающих факторов:
- ожирение любой степени вызывает повышение внутрибрюшного давления, заброс кислого содержимого желудка в пищевод. Хронический ожог слизистой пищевода соляной кислотой приводит к воспалению, атрофии и мутации клеток;
- другая причина возникновения рака пищевода и желудка – увлечение голоданием, диетами по цвету продукта, «кремлёвскими» и прочими;
- чрезмерное присутствие в рационе копчёных, острых, маринованных, жареных блюд;
- употребление очень горячей пищи, напитков;
- твёрдая, грубая пища, повреждающая стенки пищевода;
- пристрастие к спиртному, табаку – ведущий фактор риска;
- плохое питание, недостаток белков, витаминов, минералов;
- лекарства от изжоги – ингибиторы протонного насоса;
- наследование гена, предрасполагающего к раку;
- химический ожог пищевода щелочами, кислотами;
- папилломавирус, обнаруженный в крови;
- хроническое отравление тяжёлыми металлами;
- радиационное поражение органов пищеварения.
Преобладание мужчин в статистике заболеваемости раком пищевода врачи объясняют тягой сильного пола к сигаретам и алкоголю. Любителям горячего чая следует пересмотреть свои привычки, пока не поздно.
Диагностика
Своевременная диагностика рака пищевода позволяет узнать нахождение и размер новообразования, процент поражения органа и лимфоузлов, наличие метастазов. Чтобы достоверно выявить рак пищевода, применяется следующая диагностика:
- рентген с контрастным веществом покажет месторасположение опухоли, её форму и размер;
- УЗИ определит размеры озлокачествления, степень поражения лимфоидной ткани;
- диагностическая лапароскопия прояснит величину метастазов в других органах. Трубка лапароскопа внедряется через прокол брюшной стенки, выводит на экран визуальные данные. Берётся биоптат для гистологии;
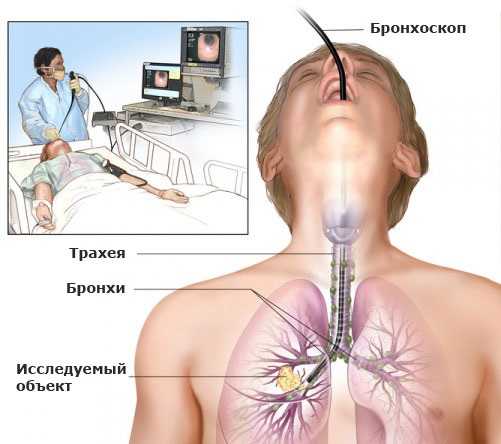
- бронхоскопия проводится при подозрении на поражение органов дыхания – гортани, трахеи, бронхов, легочной ткани;
- эзофагогастродуоденоскопия проверяет состояние пищевода, желудка, 12-перстной кишки. Взятый биологический материал подвергается микроскопии;
- томография с применением эндоскопа — новая методика, дающая информацию о структуре опухоли на глубину до 2 мм. Позитронно-эмиссионную томографию проводят с помощью введения раствора радиоактивной глюкозы, которая задерживается в поражённых раком клетках. Таким способом диагностируются опухоли от 5 мм.
Параллельно назначаются лабораторные исследования: общий анализ крови и мочи, биохимический анализ крови, определение онкомаркеров в крови. Важным условием постановки диагноза является гистологическое исследование взятых образцов ткани.
Лечение онкологического заболевания
Лечение рака пищевода разрабатывается на базе данных всестороннего обследования. Основные методы лечения:
- химиотерапия при раке пищевода заключается в инъекции лекарств, уничтожающих опухолевые клетки. Проводят больным со 2 стадии. Рост опухоли тормозится, деление клеток останавливается. Лекарства для химиотерапии (Фарморубицин, Митомицин, Блеомицин) вводятся внутривенно, либо необходимо принимать их внутрь;
- лучевая терапия показана в неоперабельных случаях или послеоперационном периоде. Лучи воздействуют только на больные клетки, не затрагивая здоровые. Число очагов поражения заметно снижается. Курс лечения подходит как метод поддерживающей терапии;
- операция проводится открытым доступом. Пищевод удаляют полностью или частично. Заменяют поражённый участок тканями кишечника. Подвергнутые метастазам лимфоузлы вырезают. Иногда удаляется прилегающая к пищеводу часть желудка. Если опухоль находится в грудном отделе, применяют зондирование через брюшную стенку. При небольшой опухоли возможна эндоскопическая малоинвазивная операция. Противопоказаниями к операции являются возраст старше 70 лет, множественные метастазы, заболевания сердца, почек, сосудов.
Оптимальный эффект при лечении рака пищевода достигается комбинацией методов. Лучевая и химическая терапия проводятся как до, так и после операции. Дополняется лечение строгой диетой. Протёртая жидкая пища принимается маленькими порциями 8-10 раз в день. Рацион должен быть полноценным по белкам, витаминам, минералам, жирам, углеводам. Категорически запрещены: курение, алкоголь, копчёная, острая, жирная еда.

Профилактика опухолей пищевода
Профилактика рака пищевода борется с условиями, провоцирующими развитие болезни. К предупреждающим мерам относят:
- отказ от курения, алкоголя;
- ежегодное профилактическое наблюдение у врача;
- сбалансированное полноценное питание;
- исключение обжигающе горячих, травмирующих пищевод блюд и напитков;
- устранение изжоги путём смены образа жизни;
- снижение веса;
- использование защитных средств на вредном производстве.
Последствием пренебрежительного отношения к здоровью становятся неизлечимые заболевания. Рак пищевода можно предупредить или вылечить на ранней стадии. Современные методы лечения продлевают жизнь людям с терминальной стадией болезни.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Рак пищевода — первые симптомы на ранних стадиях, лечение, прогноз
С раком пищевода сталкивается семь процентов всех больных онкологией, что говорит о большой распространенности этого заболевания среди других злокачественных болезней. Что такое онкология пищевода необходимо знать каждому, кто попадает в группу риска, поскольку только своевременная диагностика и терапия могут избавить пациента от онкологического процесса и продлить ему жизнь.
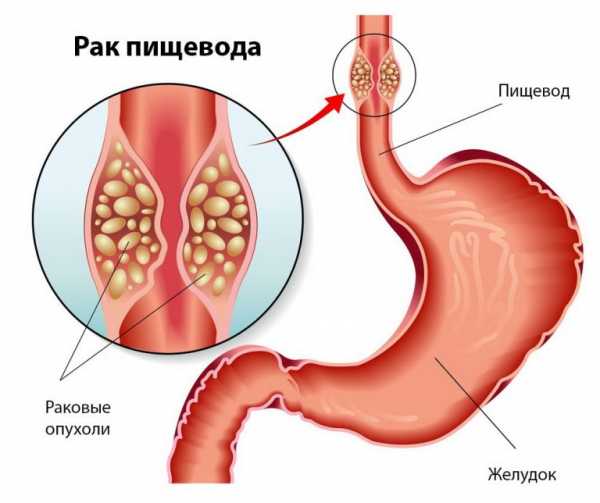
Развитие злокачественного новообразования в пищеводе происходит в слизистом слое, патология возникает в результате малигнизации нормальных эпителиальных клеток пищевода. В основном данное заболевание локализуется в среднем или нижнем отделе органа, и опасно тем, что может произойти сужение просвета пищевода, но это зависит от размера опухоли. Наиболее часто патология возникает у мужчин в возрасте старше шестидесяти лет. Злокачественное новообразование пищевода может пускать метастазы не только в ближние, но и в дальние органы.

Причины
Точные причины возникновения рака пищевода и желудка неизвестны, но специалисты выделяют некоторые факторы, способные провоцировать раковую опухоль в пищеводе:
- Генетическая предрасположенность. Ученым удалось установить взаимосвязь онкологии пищевода с генной аномалией (мутирует ген p53). Во время этого в организме начинается выработка патологического белка, не способного защищать кишечник и пищевод от патологических клеток. Рак чаще всего поражает людей, у родственников которых уже были онкологические заболевания пищеварительной системы.
- ВПЧ. Очень часто во время постановки диагноза в крови пациента обнаруживают вирус папилломы человека, что приводит ученых к мысли о его причастии к злокачественному перерождению клеток.
- Повреждения пищевода. Травмы, которые возникли из-за проглатывания твердой еды или посторонних предметов могут спровоцировать мутацию клеток.
- Термические или химические ожоги. Повреждения пищевода горячей пищей или жидкостью, паром или химическими веществами негативно влияют на структуру клеток. Ожог щелочью может малигнизировать спустя несколько лет.
- Вредные продукты питания. Человек, постоянно употребляющий в пищу острое и маринады, продукты с нитратами, а также пренебрегающий свежими овощами и фруктами рискует столкнуться с онкологией.
- Алкоголизм. Спиртные напитки способствуют обжиганию и истончению слизистой оболочки, а также разрушению ее верхнего слоя.
- Курение. Канцерогены, содержащиеся в табачном дыму, способствуют негативным изменениям эпителиальных клеток. Доказано, что курильщики сталкиваются с раком в четыре раза чаще некурящих людей. Опасным также является пассивное курение.
- Авитаминоз. Дефицит в организме витаминов A, B и E становится причиной потери слизистой тканью защитных свойств.
- Ожирение. Из-за лишнего веса в брюшине повышается давление, что приводит к рефлюксу. Пища из желудка забрасывается в пищевод и приводит к тому, что состояние слизистой ухудшается, возникает такое воспалительное заболевание как эзофагит.
Чаще совокупность факторов провоцирует опухоль стенок пищевода.
Классификация и виды
Классификация может зависеть от формы роста новообразования, морфологического строения опухоли, ее локализации. Классификация рака пищевода в зависимости от особенностей роста:
- Экзофитная опухоль – происходит рост новообразования внутрь просвета органа и возвышение ее над слизистой оболочкой;
- Эндофитная опухоль – возникновение новообразования в подслизистом слое или внутри тканей;
- Смешанный тип опухоли – новообразование затрагивает все слои стенок пищевода, изъязвляется и быстро распадается.
В зависимости от морфологического строения клеток онкология пищевода делится на:
- Аденокарциному. Данный тип является очень редким, новообразование формируется из железистых клеток, которые продуцируют слизь. Это тяжелая форма рака, которая чаще локализуется около желудка.
- Плоскоклеточный рак пищевода. Распространенная форма онкопатологии, берущая свое начало в клетках плоского эпителия.
К наиболее редким видам рака относятся саркома, лимфома, хорионкарцинома и меланома. Плоскоклеточная карцинома делится на:
- поверхностную, имеющую наиболее благоприятный прогноз и имеющую вид бляшек или эрозий;
- глубоко-инвазивную, захватывающую глубоко лежащие ткани, имеющую форму гриба или углубленной язвы.
Очень редко патология растет в форме полипа, чаще рак опоясывает орган изнутри, вследствие чего наблюдается сужение просвета пищевода, формирующее основную клиническую картину болезни. Установлено, что у пациентов женского пола плоскоклеточный тип рака чаще возникает внизу органа и переходит в верхние отделы, тогда как у мужчин опухоль возникает на грани с желудком.


Плоскоклеточный тип онкологического процесса также разделяется на:
- Плоскоклеточный неороговевающий рак пищевода. Орган практически теряет свою функцию из-за того что его просвет сильно сужается. Человеку трудно глотать пищу и слюну, также он периодически срыгивает.
- Плоскоклеточный ороговевающий рак пищевода. Изменяется поверхность слизистой оболочки, она становится ороговевшей и пересушенной. Размер новообразования быстро увеличивается, но так как в нем медленно образуются сосуды, происходит нарушение питания опухоли и ее частичный некроз.
При дифференцированном раке строение клеток опухоли похожее на здоровые ткани, умеренно дифференцированный плоскоклеточный рак пищевода носит среднюю степень злокачественности, при недифференцированном раке врачу трудно определить, из каких клеток он произошел и какой имеет прогноз.
Стадии
Онкологический процесс может приостановиться на 1-вой стадии и не развиваться, но потом опухоль начинает стремительный рост.

Всего существует четыре стадии рака пищевода:
- Опухоль первой стадии локализуется в верхних слизистых оболочках и подслизистом слое, но не прорастает в мышечную ткань, из которой образован пищевод. Метастазирование на этом этапе отсутствует, а просвет органа не сужается.
- Когда речь идет о второй стадии, то подразумевается прорастание новообразования в мышечный слой. При этом происходит незначительное сужение просвета, но это еще не сопровождается нарушением процесса глотания. Опухоль может незначительно инфильтровать за пределы органа, но это не проявляется выраженной симптоматикой. На второй стадии может быть наличие метастазов в ближайших лимфоузлах, но опухоли в них единичны.
- На третьей стадии развития новообразование прорастает все слои пищевода. Иногда может поражаться клетчатка и серозная оболочка органа. В соседние органы опухоль еще не прорастает, но при обследовании выявляется множественное поражение лимфатических узлов.
- При онкологии 4-й стадии возникает яркая симптоматика, поскольку происходит прорастание новообразования сквозь орган. Опухоль пищевода 4 стадии пускает метастазы в отдаленные органы, просвет настолько сужается, что больной уже не может проглотить даже слюну.
Так как первые две стадии могут протекать бессимптомно, только полное обследование больного дает врачу возможность определить стадию протекания болезни.
Симптомы
Сразу после возникновения рака пищевода симптомы отсутствуют, поэтому заболевание очень редко диагностируется на ранних стадиях. В процессе роста опухоли пищевода возникает проявление дисфагии (затрудненного глотания), которая набирает выраженность в соответствии с увеличением опухоли. Незадолго до ее возникновения у человека могут появиться первые признаки рака пищевода:
- За грудиной начинает царапать;
- Возникает несильный, но навязчивый кашель;
- Человеку кажется, что в пищеводе что-то застряло;
- Во время глотания возникают незначительные болезненные ощущения.
Когда опухоль пищевода начинает понемногу перекрывать просвет, больному становится трудно проглатывать, плохо пережеванные кусочки еды, пища словно образовывает комок в пораженном отделе или прилипает к стенкам органа, но это ощущение проходит после того, как человек попьет. Чуть позже возникает следующий признак онкологии пищевода – становится трудно проглатывать хорошо прожеванную пищу. Человек начинает питаться полужидкими блюдами – пюре, киселями и т.д. Через какое-то время первые симптомы рака пищевода отступают, что говорит о распаде опухоли.
Несколько позже симптомы возобновляются, проявления болезни уже более выражены, кроме проблем с принятием пищи возникают сильные боли за грудной клеткой, которые могут носить жгучий, тупой, либо ноющий характер, или проявляться в ощущении сдавливания. Часто это говорит о том, что плоскоклеточный рак пищевода или другая форма онкопатологии распространилась за черту органа и сдавливает нервные окончания. Чем дальше, тем боль становится сильнее.
Характерный признак рака – дисфагия только усиливается, глотание даже полужидкой пищи становится невозможным и человек переходит на питание бульонами. При нарушении глотания потеря веса является естественной, так как больной практически ничего не есть. Дальше пищевой ком провоцирует рвоту и постоянные срыгивания слюной и слизью. Пищевые остатки приводят к тошноте, неприятному запаху изо рта и налету на языке. Из-за недостаточного питания возникает анемия и истощение организма. На этом этапе у мужчин и у женщин с раком возникает слабость, чувство постоянного голода.
Распад опухоли приводит к интоксикации организма, упадку сил, гипертермии, апатии и раздражительности. Начинают повреждаться кровеносные сосуды, что влечет за собой рвоту кровью. При метастазировании опухоли возникают симптомы и признаки, соответствующие поражению конкретного органа. Симптоматика, если метастазы пошли в:
- голосовые связки или возвратный нерв – осиплость голоса;
- трахею и бронхи – пищеводно-трахеальный или пищеводно-бронхиальный свищ, что приводит к кашлю при употреблении жидкости, пневмония, абсцесс, гангрена легкого;
- легкие – болевой синдром в грудной клетке, набухание ямки под ключицей, одышка;
- органы средостения – перикардит или медиастинит;
- узлы симпатической нервной системы – сужение зрачков, нарушение их реакции на световой раздражитель, опущение века, западение глазного яблока, краснота кожного покрова на лице и другие признаки синдрома Бернара-Горнера.
Так как выраженная симптоматика возникает только на поздних стадиях болезни, необходимо периодически проходить обследование, что позволит выявить патологию на самом начальном ее этапе.
Диагностирующие меры
Для постановки диагноза необходимо проведение всестороннего полноценного обследования. Только совокупность лабораторных и инструментальных исследований помогает выявить патологию, позволяет добиться понимания стадии развития болезни, а также определиться с выбором методов терапии.

Диагностика рака пищевода подразумевает следующие виды исследований:
- Рентгеноскопия – исследование проводится с использованием контрастного вещества (жидкого бария), которое пациент должен выпить. Метод позволяет увидеть сужение просвета пищевода, состояние его стенок, язвы.
- Эзофагоскопия – при помощи тонкой трубки с маленькой камерой на конце врач осматривает внутреннюю поверхность органа. С помощью процедуры можно также взять биологический материал для дальнейшего исследования.
- Бронхоскопия – с помощью эндоскопа доктор определяет, в каком состоянии находятся голосовые связки, бронхи и трахея. Во время проведения манипуляции возможно увидеть метастазы, находящиеся в этих органах.
- Компьютерная или магнитно-резонансная томография – в момент диагностики рака пищевода при помощи КТ или МРТ врач составляет точную картину изменений, произошедших не только в пищеводе, но и во всех отделах организма, куда пошло метастазирование.
- УЗИ – с помощью ультразвукового исследования можно выявить новообразование, определить, каких оно размеров, а также найти участки вторичного поражения в других органах и лимфоузлах.
- Диагностическая лапароскопия – при помощи лапароскопа, введенного в брюшину в области пупка, врач осматривает органы, находящиеся в брюшной полости, а также проводит пункционную биопсию новообразования.
Обязательными лабораторными методами диагностики являются общеклинические анализы крови и мочи, биохимический анализ крови. Также сдаются онкомаркеры на рак. Онкомаркеры – это специфические белки, которые вырабатывает опухоль, их можно найти в венозной крови, которая сдается натощак. Когда врач будет уверен в диагнозе, он может назначать терапию.
Лечение
Как лечить рак решается в зависимости от стадии болезни. Также врач учитывает, есть ли метастазы и каково общее состояние больного. Лечение рака пищевода часто проводится при помощи лучевой терапии и химиотерапии, но самым эффективным лечением рака пищевода является проведение операции в гастроэнтерологии. Эти методы терапии проводят как отдельно друг от друга, так и в совокупности, в каждом конкретном случае врач индивидуально подходит к выбору тактики избавления от онкологического процесса.
Операция
Операция при раке пищевода проводится, если новообразование локализовано внизу или посредине органа. Хирургическое вмешательство помогает в восстановлении просвета и нормализации питания человека. Операция может проводиться двумя способами:
- Пораженная часть пищевода вырезается вместе с опухолью. При этом врач захватывает по пять сантиметров здорового органа с обеих сторон. В тяжелых случаях может проводиться резекция верхнего отдела желудка. Часть органа, которая осталась, подшивается к желудку.
- Если поражен средний отдел, то спереди брюшины доктор делает отверстие для зонда, который вставляется в желудок для введения пищи, а пищевод удаляется полностью. Во время операции врач также может удалить лимфоузлы, если их поразили метастазы. Спустя год после успешной операции при условии отсутствия метастазов проводится повторное хирургическое вмешательство по созданию искусственного пищевода, используя для него участок тонкого кишечника. Если не выдержать такой большой перерыв, то могут возникнуть тяжелые последствия.
После оперативного вмешательства восстановительный период длится около полугода.
Эндоскопические операции
Оперативное вмешательство проводится при помощи эндоскопа, введенного через ротовую полость пациента. На конце аппарата находится небольшая камера, а также хирургическая петля. Чтобы расширить просвет врач бужирует его с помощью специальных инструментов цилиндрической формы. Такой вид операции менее травматичен, чем традиционное оперативное вмешательство.

Лучевая терапия
Хорошим методом лечения является лучевая терапия. При небольших опухолях она может выступать как самостоятельный вид лечения или проводиться в несколько курсов до и после хирургического вмешательства. Ионизирующее облучение приостанавливает рост опухоли и не дает делиться раковым клеткам. Постепенно новообразование становится меньше. Облучению поддается само новообразование, а здоровые ткани остаются нетронутыми.
Химиотерапия
Химиотерапию проводят совместно с облучением, отдельно химическая терапия не дает положительного эффекта. Клетки опухоли погибают под воздействием токсических и ядовитых препаратов, но в то же время могут погибать и здоровые клетки.
Комбинированный метод
С помощью комбинации лучевой и химической терапии за две или три недели до операции можно существенно уменьшить размер новообразования и улучшить прогноз хирургического вмешательства. Также больному ежедневно колют витаминные комплексы и препараты белка. Если естественное питание нарушено не сильно, то человеку перед операцией необходимо принимать в пищу высококалорийные белковые продукты. Если пациент не может кушать самостоятельно, то питание при раке проводится при помощи зонда.
Осложнения
Часто осложнения рака пищевода возникают уже на второй стадии болезни. Чаще всего у человека начинается обструкция пищевода. Новообразование закупоривает просвет, нарушая проходимость пищи в желудок. У пациента истощается организм, что без лечения может привести к летальному исходу. Еще одним осложнением является кровоизлияние по причине распада опухоли. Иногда этот процесс приводит к возникновению перфорации стенок пищевода.

Сколько живут пациенты с раком пищевода
Прогноз рака пищевода зависит от того, на какой стадии заболевания было начато лечение, как организм воспринял терапию и как сильно развита дисфагия. Пятилетняя выживаемость при лечении на первой стадии составляет девяносто процентов. Сколько живут при раковой опухоли пищевода 2 степени зависит от методики лечения. При успешной операции пятилетняя продолжительность жизни составляет пятьдесят процентов. На третьей стадии успешность лечения составляет около десяти процентов.
Рак 4 степени очень неблагоприятный в плане прогноза. Человек не может долго жить с метастазами и только десять процентов больных после химиотерапии и облучения могут прожить один год. Своевременная диагностика и новейшие методики лечения позволяют успешно бороться с раком.
Профилактика
На сегодняшний день нет стопроцентных методов, позволяющих избежать онкологического процесса. Профилактика рака пищевода заключается в ведении здорового образа жизни, избегании предрасполагающих факторов и периодическом обследовании у гастроэнтеролога.
rakuhuk.ru
симптомы, лечение и очень важная информация
Онкология в пищеводе чаще всего возникает у людей пожилого возраста. Среди молодых лиц возникновение проблемы вызвано мутацией клеток. Статистически, чаще болеют мужчины. Симптомы рака пищевода становятся заметны рано, что позволяет скорее начать лечение.
Понятие рака, статистические данные
Опухоли появляются из-за аномалии, произошедшей с определенной группой клеток. В большинстве случаев пораженными оказываются средняя и нижняя трети органа. Злокачественное новообразование влияет на способность пациента глотать: чем больше размер опухоли, тем менее плотная пища способна попасть в желудок.
Первоначальное развитие онкологии выявляется эндоскопией, ультразвуковым излучением или компьютерной томографией. Диагностика включает анализ ткани опухоли. Не каждое новообразование является злокачественным.
Тяжелые стадии заболевания на текущий момент неизлечимы. Опухоль в тяжелых случаях распространяется по соседним органам, лишая больного шанса на выздоровление.
Классификация
Врачи-онкологи разделяют патологию на несколько групп двумя способами. По росту онкология бывает:
- Экзофитной, то есть растущей только вдоль органа над слизистой.
- Эндофитной — сформированной в ткани опухоли, либо под слизистой оболочкой.
- Смешанной, поражающей обе части пищевода.
По типу строения рак бывает плоскоклеточным или аденокарциномным:
- В первом случае опухоль образуется лишь из тканей эпителия.
- Во втором — из клеток желез, выделяющих слизь. Адено карцинома пищевода встречается гораздо реже, патология сложнее переносится и труднее лечится. Возникает исключительно у перехода пищевода в желудок.
Также существует ещё четыре типа строения раковой опухоли, встречающихся исключительно редко. Это саркома, маланома, лимфома и хорионкарцинома.

Плоскоклеточная опухоль
Наиболее распространенный тип рака. Подразделяется на две категории:
- Поверхностный считается благоприятным для прогноза. Большинство вовремя обнаруженных злокачественных опухолей такого плана успешно лечатся. Выглядит как бляшка, либо эрозийное повреждение стенки пищевода.
- Глубоко-инвазивный поражает внутреннюю часть тканей, по проявлению схожа с грибком, либо язвой. Подобный рак часто проникает в соседние органы.
Визуально плоскоклеточный рак напоминает полип или кольцеобразное новообразование, обхватившее пищевод. Разрастающаяся опухоль сужает внутреннюю часть органа, уменьшая доступность пищи в желудок. У женщин рак пищевода имеет отличительный признак: новообразование возникает внизу органа, постепенно распространяясь вверх. Основной признак онкологии пищевода у мужчины — образование, возникшее у перехода в желудок.
Также имеется второй тип разделения плоскоклеточного рака — по признаку ороговения:
- Неороговевающий вызывается сужением. Главный симптом рака пищевода — срыгивание после глотания слюны.
- Ороговевающая провоцирует нарушение в слизистой. Секрет перестает выделяться, таким образом рак начинает разрастаться, убивая ткани. Данный процесс вызван отсутствием питания и ведет к некрозу.
Прогноз выживаемости при плоскоклеточном раке пищевода утешителен. Как правило, на ранних и прогрессирующих стадиях болезнь успешно лечится. Тяжелые случаи зависят от конкретной категории болезни. Онкология на раннем этапе вылечивается в 80% случаев.
Причины
Раковое новообразование возникает вследствие нескольких причин, проявившихся в короткий промежуток времени. Большее количество причин увеличивают шанс появления патологии. Рак вызывают:
- Многолетнее курение. Вредные вещества, поступающие в организм при курении, приводят к мутациям клеток эпителия в пищеводе. По статистике, у курящих онкология возникает в 3-4 раза чаще. Аналогично курению, рак вызывается алкоголем. Хроническое злоупотребление спиртом повышает риск возникновения онкологии в 12 раз.
- Развитию онкологии может способствовать употребление излишне горячей или острой пищи и маринованных продуктов. Подобное негативное влияние также провоцируется употреблением плесневелых овощей и фруктов. Подобная пища характерна жителям Азиатского континента.
- Раковые опухоли могут возникнуть вследствие ожогов пищевода любого типа.
- Онкология связана с недостатком витаминов А и Е в организме. Длительный авитаминоз — частая причина рака.
Среди более редких причин выделяют:
- Наследственность. Мутация одного из генов может передаться ребенку.
- Папиллома — вирусное заболевание, способное спровоцировать рак.
- Онкология может возникнуть после «пищевода Баррета». Эзофагит вызывает выброс соляной кислоты в пищевод, вызывая искусственный ожог. Данная патология возникает вследствие проблем с ЖКТ. «Пищевод Баррета», приводящий к раку — следствие эзофагита.
Симптоматика
Проявления рака пищевода — следующие симптомы:
- Затрудненное сглатывание — дисфагия.
- Сглатывание, сопровождающееся срыгиванием.
- Общая слабость организма, вызванная недостатком питательных веществ. Симптом рака пищевода развивается при нарушении работы желудка или кишечника.
- Похудение.
Первый признак, дисфагия, проявляется при проглатывании твердой еды. Уменьшить влияние патологии на употребляемую еду помогает жидкость. Чтобы не ограничивать себя в пище, достаточно запивать её. Постепенно пациент переходит на супы, каши. В тяжелых случаях пищевод вовсе не пропускает пищу в желудок.
Прочие признаки рака пищевода:
- Боль за грудиной. С ростом образования, рак давит на нервы, вызывая боль.
- Срыгивание возникает из-за сужения просвета.
- Застой продуктов в пищеводе приводит к неприятному запаху изо рта.
- Тяжелые стадии болезни характеризуются налетом на языке.
- Постоянный голод пациента. Тошнота при употреблении пищи.
- Повышенное выделение слюны.
- В редких случаях возникает сиплость голоса.
- Переход метастазов в соседние органы вызывает одышку, кашель, боль около легких.
- Токсикация организма может привести к вялости, проблемам со сном, повышению температуры. Жидкая пища провоцирует анемию.
Стадии
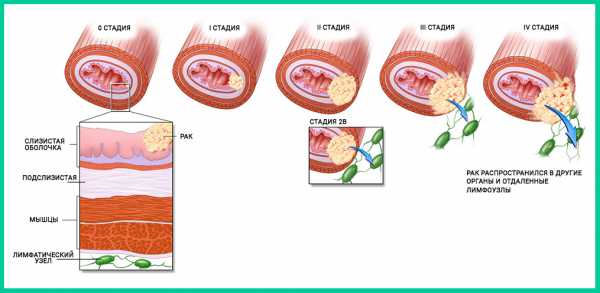
Онкологи делят рак на 4 стадии:
- Первая — новообразование в слизистой, не затронувшее мышцы.
- Вторая — распространение на мышечную ткань с первоначальным сужением пищевода.
- Третья — полное поражение тканей. Онкология не проникает в соседние органы, но поражает лимфоузлы.
- Четвертая — переход метастазов в соседние органы.
Осложнения
Тяжелые случаи онкологии приводят к осложнениям:
- Обструкция. Полноценная закупорка встречается при наиболее тяжелых стадиях.
- Кровотечение, нарастающее по мере прогрессирования болезни.
- Потеря веса, вызванное невозможностью приема пищи из-за проблем с глотанием.
- Кашель, вызванный приемом пищи. Данное осложнение встречается при поражении трахеи.
При раке пищевода метастазы могут распространиться по другим органам через лимфоузлы или кровь. Онкология поражает печень, костный и головной мозг, легкие. Данные осложнения не усугубляют состояние больного, поскольку проявляются в поздних стадиях.
Диагностика
При подозрении на онкологию, врач назначает обследование для уточнения диагноза. Обычно используются:
- Рентгенография, позволяющая увидеть физические изменения в пищеводе.
- Эзофагоскопия — исследование путем глотания камеры. Показывает причины проблем с глотанием.
- Бронхоскопия позволяет увидеть метастазы в легких или трахее.
- КТ с точностью диагностирует стадию патологического процесса.
- УЗИ назначают при подозрении на распространение метастаз по другим органам.
- Онкомаркеры — способ определения злокачественного новообразования онкологического типа. Не самое точное обследование, поскольку маркеры могут находиться в организме здорового или вылеченного от рака человека.
Лечение
Конкретный метод лечения зависит от особенностей организма и стадии болезни. Химиотерапия и лучевое облучение — помощники, подготавливающие или поддерживающие после хирургических операций. Также возможно консервативное лечение. В большинстве случаев используют комбинированный метод.
Оперативное вмешательство
Онкология операбельна. Чаще всего используют методики:
- Осава-Гарлока. Производится разрез от пупка до 7 ребра. После раздвигания тканей, желудок извлекается в плевральную полость, а пищевод оперируется. Как правило, опухоль вырезают вместе с частью органа во избежание рецидива. Затем желудок возвращают на место.
- Торека. Вдоль шестого межреберного пространства производится разрез. Выделяется пищевод, на который накладывают шов. Затем пациента переворачивают на спину. От плевральной полости также производится выделение пищевода. Затем происходит удаление опухоли, а разрезы поочередно зашиваются.
- Льюиса. Операция двухэтапна. На первом этапе производят абдоминальный доступ в живот с ревизией. На втором — торакотомия по правому боку организма. Опухоль вырезают вместе с органом, производят пункцию лимфоузлов, осматривают полость на наличие внутренних кровоизлияний. После установки дренажных трубок пациента зашивают. Данная операция производится чаще других, но противопоказана при метастазировании.
Консервативный метод
В основе терапии лежит диета. Онкологи назначают продукты по состоянию пациента. Обычно рацион состоит из:
- Перетертой пищи.
- Еды без комочков, способных закрыть пищевод.
- Строго определены калорийность за сутки, а также масса еды и объем жидкости. Соответственно не более 3 кило и 1200 мл.
- Пища делится на 6 приемов.
- Температура пищи не должна превышать 40-45 градусов или быть холоднее 15-20.
Большинство пациентов испытывают затруднения с приемами пищи, что и говорит о необходимости соблюдения диеты. Также пищу дополняют витаминами, употребление которых нужно строго контролировать.
Шанс излечения
Первую и вторую стадию рака пищевода можно вылечить в большинстве случаев. Запущенные случаи неизлечимы, поскольку даже врачам известно не все о раке пищевода. Обычно жизнь в пациенте способны поддерживать не более 8-9 месяцев.
Прогноз
При плоскоклеточном раке выживаемость пациента после курса лечения зависит от стадии болезни. По статистике, соответственно: выше 90, около 50, менее 10 процентов. На четвертой стадии болезнь излечима в исключительно удачных случаях.
При проявлении первых симптомов сложно сказать сколько проживет человек. В зависимости от стадии, болезнь может быть полностью излечена.
Профилактика
Для профилактики рака достаточно начать следить за питанием и забросить вредные привычки. Нужно ограничить употребление острой и горячей пищи, маринованных продуктов. Особое внимание на питание следует обратить людям с предрасположенностью к болезни.
Вовремя обнаруженное заболевание успешно вылечивают. При соблюдении советов и рекомендаций врачей онкологии можно избежать.
Загрузка…oncoved.ru
симптомы на ранних стадиях, признаки опухоли пищевода, диагностика онкологии пищевода
Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
Факторы риска
Рак пищевода одна из самых скрытно текущих опухолей, поскольку пищеводная трубка достаточно растяжима и даёт знать о неблагополучии при сужении просвета более чем на две трети. Пациенты обращаются к врачу, когда может просочиться только вода. При эндоскопическом исследовании желудка пищевод «пролетают», планируя осмотр слизистой желудка в плане диспансеризации или контроль хронической язвы желудка, и если не иметь намерения что-то прицельно найти в пищеводе, то походя ничего и не обнаружат.
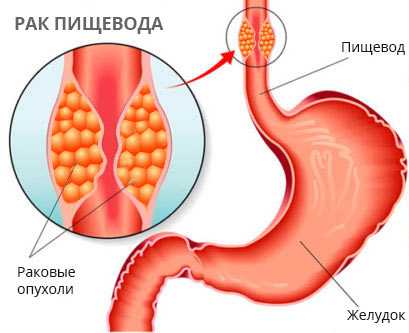
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Также вероятность развития злокачественного новообразования повышает наличие грыжи пищеводного отверстия диафрагмы при которой происходит заброс желудочного содержимого в неприспособленный для такой агрессивной среды пищевод. Регулярно «обжигаемый» соляной кислотой пищевод даёт знать о себе гастро-эзофагеальной рефлюксной болезнью, коротко именуемой ГЭРБ.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
Клиническая картина
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.
В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Диагностика
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Лечение рака пищевода
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.
- При очень небольшой опухоли, не прорастающей слизистую, выполняют резекцию только слизистой с подлежащим слоем с помощью гастроскопа, и результаты лечения очень хорошие.
- При I‑II стадии рака часть пищевода удаляется, дефект заполняют сегментом кишки или формируют трубку из желудка. Сегодня возможно использовать эндоскопическое оборудование при этих операциях.
- При распространении опухоли в мышечный слой и далее тоже делается операция, но в этом случае результаты не очень хороши, поэтому её дополняют предоперационной химиотерапией или облучением. В некоторых случаях, когда невозможно радикально удалить опухоль, ограничиваются химиолучевой терапией.
- Предоперационная химиотерапия максимальный выигрыш даёт при аденокарциноме, в некоторых случаях проводят несколько курсов до операции и несколько после.
- Профилактическую терапию после радикальной операции не проводят из-за малой эффективности.
- Без химиотерапии эффективность лучевой терапии тоже невысока, методы лучше совмещать, тогда операцию делают через 6–8 недель после завершения консервативного лечения, такой комплексный подход позволяет прожить 5 лет ещё 13% больных.
- Иногда химиолучевое лечение проводят при недостаточной радикальности операции.
- Химиолучевое лечение может проводиться при невозможности операции, когда опухоль слишком большая, или при маленькой опухоли, но с общими противопоказаниями к операциям. В этом консервативном варианте выживаемость сравнима с хирургическим лечением.
- При наличии свищей химиолучевое лечение невозможно.
- Химиолучевое лечение может осложниться острым воспалением слизистой пищевода, которое потребует перевода на питание «через капельницу».
В онкологической гастроэнтерологии для восстановления просвета пищевода часто используется стентирование. Это решает серьезные задачи, не прибегая к «большой хирургии», малоинвазивным способом.
Паллиативное лечение распространённого рака пищевода
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
Запись на консультацию круглосуточно
www.euroonco.ru
Рак пищевода. Лечение
Несмотря на прогресс, наблюдаемый при лучевой и химиотерапии, единственно радикальным способом лечения рака пищевода остается хирургический. Даже на ранней стадии рак пищевода может быть излечен только хирургическим путем. Поэтому основным направлением работы по улучшению отдаленных результатов лечения является активное выявление «раннего» рака пищевода и соответственно раннее радикальное хирургическое вмешательство. Однако современный уровень развития хирургии позволяет значительно расширить показания к оперативным вмешательствам и при «позднем» раке пищевода, сделать их более радикальными за счет расширения границ резекции, а также использования расширенной лимфаденэктомии.В настоящее время применяют три основных стратегических подхода к лечению рака пищевода: однокомпонентное лечение (только хирургическое или только лучевая терапия), комбинированное лечение и паллиативные эндоскопические процедуры, цель которых состоит только в восстановлении просвета пищевода в месте опухоли.
Что касается лучевой терапии, то ее проводят как при операбельном, так и при неоперабельном раке пищевода, в дополнение -к хирургической операции и самостоятельно. В первом случае курс лучевой терапии проводят и до, и после операции: до операции — для уменьшения размеров опухоли, ее девитализации и подавления регионарных метастазов. В ряде наблюдений такая тактика позволяет перевести, казалось бы, нерезектабельную опухоль в резектабельную. После операции смысл лучевой терапии — в воздействии на возможные пути и зоны метастазирования. Кроме того, при раке шейного отдела пищевода, где хирургическая операция дает, как правило, плохие результаты, лучевая терапия в настоящее время остается методом выбора.
Наибольшее распространение сейчас получает комбинированная радиохимиотерапия. Причем, кроме наружного облучения в дозе 40—60 гР с разделением ее примерно на 20—30 фракций, применяют и внутрипросветное облучение с помощью специальных зондов в дозе 8—10 Гр.
Последняя методика не свободна от специфических осложнений — образования язв и рубцовых стриктур пищевода в месте облучения. Из химиопрепаратов наряду с хорошо известными препаратами — антиметаболитами, токсическими антибиотиками, иммуномодуляторами (5-фторурацил, метотрексат, адриамицин, митомицин, блеомицин, лейковорин), применяют и новые лекарства, например препараты платины (цисплатин). Сведения об эффективности такого лечения противоречивы: сообщаются результаты от хороших [Thum Т. et al., 1999; Tirret E., 1999], сравнимых с эффектом эзофатэктомии 5-летняя выживаемость около 20 %, до плохих [Lehnert Т., 1999].
При неоперабельном раке пищевода лучевая и химиотерапия являются единственной надеждой продлить жизнь больного. Известно, однако, что раковые опухоли отвечают на такое лечение по-разному, а качество жизни больных может сильно страдать. Дело в том, что дисфагия от лучевого отека тканей усиливается, может возникнуть полная непроходимость пищевода. Поэтому перед проведением курса лучевой терапии создание гастростомы обязательно. Кроме того, у подобных пациентов отрицательное воздействие этих видов терапии на иммунную систему и кроветворение бывают выражены в наибольшей степени.
Показания к операции устанавливают с учетом данных обследования, принимая во внимание как локализацию, распространенность опухоли и наличие метастазов и осложнений (свищ), так и общее состояние пациента. Опухоль может быть резектабельной (что определяется в основном только во время вмешательства), но тяжелые сопутствующие заболевания и преклонный возраст больного не позволяют производить радикальную операцию.
Общеизвестно, что рак шейного и верхнегрудного (выше дуги аорты) отделов пищевода протекает особенно злокачественно: опухоль часто прорастает жизненно важные органы (чаще всего трахею) и рано метастазирует. Неудовлетворительные результаты хирургического лечения подобных больных заставили большинство хирургов отказаться от резекции пищевода в пользу лучевой терапии. Понятно, что при выявлении рака такой локализации в ранней стадии можно и нужно делать радикальную операцию. К сожалению, такие решения принимаются очень редко.
В хирургическом лечении рака пищевода применяют два основных типа радикальных вмешательств: двух- и одномоментные. К первым относится широко распространенная до недавнего времени экстирпация пищевода по Добромыслову—Тореку. Пищевод при этом резецируют через правосторонний трансторакальный доступ. Аборальный конец пищевода ушивают наглухо, оральный конец выводят на шею в виде концевой эзофагостомы. Для питания накладывают гастростому. Таким образом, операцию осуществляют из трех доступов. По прошествии нескольких месяцев после улучшения общего состояния больного и при отсутствии признаков метастазирования выполняют второй, восстановительный этап операции.
Обычно искусственный пищевод формируют из сегмента толстой кишки, располагая его в загрудинном тоннеле. Основным недостатком подобного вмешательства наряду с довольно высокой смертностью является низкое качество жизни больных, перенесших операцию. Обычно восстановительный этап операции удается выполнить не более чем у !/3 пациентов — остальные обречены доживать до смерти с пищеводным и желудочным свищами.
Наибольшее распространение в настоящее время при раке пищевода получили одномоментные радикальные операции.
1. Малоинвазивные эндоскопические методики:
а) эндоскопическая электрорезекция опухоли — выполняется при полиповидном раке с помощью полипэктомической петли;
б) эндоскопическая мукозэктомия — выполняется при «уплощенной» опухоли и представляет собой электрорезекцию участка пораженной слизистой оболочки через эндоскоп также с помощью полипэктомической петли по принципу «приподнимание и резекция» или «присасывание и резекция»;
в) эндоскопическая лазерная деструкция — коагуляция лучом лазера пораженного участка слизистой оболочки через эндоскоп; недостатком методики является невозможность последующего гистологического исследования;
г) фотодинамическая терапия — основана на разрушении опухоли свободными радикалами, высвобождающимися при облучении ее видимым светом через эндоскоп после внутривенного введения фотосенсибилизатора;
д) инъекционные методы — основаны на введении непосредственно в опухоль и окружающие ткани цитотоксических и иммуномодулирующих препаратов с помощью эндоскопической иглы.
2. Операции резекции пищевода в различном объеме и одномоментной эзофаго пластики.
Что касается малоинвазивных эндоскопических методик лечения раннего рака пищевода, то они только недавно начали разрабатываться за рубежом [Endo М., 1993; Izumi Y. et al., 1994; Yang G.R. et al., 1994; Yoshida M. et al., 1994; Lambert L., 1996; Soehendra N. et al., 1997]. Мы считаем их неоправданными и опасными процедурами, в корне противоречащими принципам онкологического радикализма, поэтому подробно не рассматриваем. Мы считаем, что показания к таким операциям могут быть лишь специфическими и очень редкими: например, случайное выявление раннего рака пищевода у неоперабельного по другим причинам больного.
Существуют различные точки зрения на выбор оптимальной методики радикальных хирургических операций при раке пищевода. Так, многие хирурги применяют резекцию пищевода с лимфаденэктомией из двух доступов по Льюису (лапаротомия и правосторонняя торакотомия). При этом резецируют кардию и часть малой кривизны желудка, нижнегрудной и среднегрудной отделы пищевода и формируют эзофагогастроанастомоз в правой плевральной полости. Правомочным считается также способ резекции пищевода в сочетании с лимфаденэктомией с внутриплевральным эзофагогастроанастомозом через левосторонний торакофренолапаротомный доступ по Гэрлоку.
Многие применяют также операцию из трех доступов для суб- и тотального удаления пищевода и проведения желудочного трансплантата на шею внутриплевральным путем по Накаяма или ретростернально по Акияма (лапаротомия, правосторонняя торакотомия и разрез на шее). При этом в настоящее время также производят расширенную лимфаденэктомию. Каждой из этих операций присущи свои преимущества и недостатки. Так, операции трансторакальной резекции пищевода с внутриплевральным анастомозом опасны не только из-за частых серьезных сердечно-легочных осложнений, но также из-за возможности смертельного исхода при развитии несостоятельности швов пищеводно-желудочного или пищеводно-кишечного соустья.
Одной из наиболее приемлемых методик радикального вмешательства при раке пищевода является его субтотальная резекция через абдоминоцервикальный (трансхиатальный) доступ с одномоментной заднемедиастинальной эзофагопластикой лзоперистальтической трубкой из большой кривизны желудка с анастомозом на шее. При невозможности использования желудка для пластики искусственный пищевод формируют обычно из сегмента толстой кишки. Специальные инструменты, сшивающие аппараты, особые приемы и приспособления позволяют в большинстве случаев выполнить радикальное вмешательство, которое сравнительно легко переносится больными и после которого отмечаются небольшое число послеоперационных осложнений и низкая смертность (около 4 %).
При этом 5-летняя выживаемость достигает 26—28 %, что является очень хорошим показателем, принимая во внимание тот факт, что больные раком пищевода подвергаются операции, как правило, в запущенной стадии болезни. Необходимо заметить, что подобная операция показана лишь при локализации опухоли ниже уровня бифуркации трахеи. Если опухоль расположена на уровне бифуркации или выше, операцию следует делать из трех доступов — переднебоковая торакотомия справа, лапаротомия и разрез на шее.
В последнее время для мобилизации пищевода и выполнения лимфодиссекции используют также и видеотехнику. Определенное распространение получают также малоинвазивные торакоскопические методики резекции пищевода в сочетании с лимфаденэктомией. Опыт применения подобных новых технологий пока невелик, получены обнадеживающие непосредственные результаты, но необходимо дальнейшее изучение.
Таким образом, радикальная операция при раке пищевода с хирургических и онкологических позиций должна отвечать следующим требованиям:
1. Операция должна быть одномоментной, т.е. включать как радикальный, так и реконструктивный этапы.
2. Принимая во внимание магистральный тип строения лимфатической системы пищевода, инфильтративный рост опухоли, интрамуральное метастазирование, следует выполнять суб- или тотальную резекцию пищевода (с пересечением его на шее).
3. Учитывая широкое регионарное лимфогенное метастазирование рака пищевода, радикальные операции необходимо сочетать с расширенной лимфаденэктомией, т.е. удалять лимфатические коллекторы не только из средостения, но и из живота и на шее.
4. Наиболее подходящим органом для замещения удаленного пищевода является желудок. При этом в целях онкологического радикализма следует удалять кардию и малую кривизну как зоны регионарного метастазирования. Таким образом, оптимальным трансплантатом является изоперистальтический стебель из большой кривизны желудка.
5. Путь проведения трансплантата на шею может быть загрудинным и заднемедиастинальным. Преимущество первого — профилактика сдавления трансплантата в случае рецидива рака в средостении. Основной недостаток — значительно большая длина этого пути по сравнению с заднемедиастинальным.
Отдельного рассмотрения заслуживает расширенная лимфаденэктомия при раке пищевода, выполняемая в сочетании с суб- и тотальной его резекцией. Лимфаденэктомия или лимфодиссекция представляет собой лечебную манипуляцию, состоящую в удалении регионарных для пораженного органа лимфатических коллекторов. Цель лимфаденэктомии — удаление всех выявленных макро- и микроскопических очагов.
Она реализуется путем ликвидации всех фокусов вероятного опухолевого поражения лимфатической системы, т.е. не только уже явно пораженных лимфоузлов, но и тех, которые могли бы быть поражены в настоящий момент. Таким образом, лимфаденэктомия имеет не только лечебный, но и превентивный характер.
В соответствии с анатомическим расположением основных лимфатических коллекторов пищевода выделяют цервикальную, медиастинальную и абдоминальную лимфаденэктомию. Различают также принципиальную (систематическую, последовательную) и расширенную (радикальную, адекватную) лимфаденэктомию.
Под принципиальной лимфаденэктомией понимают удаление заранее определенных групп лимфоузлов независимо от наличия или отсутствия в них видимых изменений. Под расширенной лимфаденэктомией понимают удаление лимфатических коллекторов всех трех регионов метастазирования рака пищевода: шейного, медиастинального и абдоминального.
Лимфаденэктомия закономерно удлиняет время операции, но при тщательном соблюдении адекватной методики и техники, деликатном обращении с тканями и органами под обязательным визуальным контролем эта процедура не увеличивает числа интра- и постоперационных осложнений. Напротив, многочисленными исследованиями доказано, что расширенная лимфаденэктомия значительно улучшает прогноз при раке пищевода.
При нерезектабельной опухоли пищевода оправдано выполнение паллиативных шунтирующих операций, таких как загрудинная субтотальная эзофагопластика толстой кишкой. Обеспечивая значительно более высокое качество жизни по сравнению с простой гастростомией, такие операции дают возможность проведения адьювантного лечения (лучевая или химиотерапия).
Только лучевую терапию проводят в настоящее время в основном неоперабельным больным. У остальных пациентов целым рядом исследователей признается целесообразным комбинировать такое лечение с хирургическим, особенно при запущенньгх стадиях рака пищевода. При этом лечение показано как до, так и после операции; другие схемы включают оба способа адьювантной терапии, которые, по мнению многих исследователей, в состоянии значительно улучшить отдаленные послеоперационные результаты.
При неудалимых опухолях у дряхлых пациентов методом выбора могут стать паллиативные эндоскопические вмешательства, такие как дилатация злокачественного стеноза, лазерная реканализация и электродеструкция опухоли, а также эндопротезирование пищевода. Условием для проведения подобных процедур является отсутствие осложнений в виде распада опухоли, кровотечения, пищеводного свища.
Противопоказанием к проведению эндоскопических методов восстановления проходимости пищевода может явиться общее тяжелое состояние пациента, не позволяющее выполнить исследование и вмешательство, а также ожидаемая очень короткая продолжительность жизни больного [Галлингер Ю.И., Годжелло Э.А., 1999].
Чаще всего при неоперабельном раке, вызывающем дисфагию, выполняют эндопротезирование пищевода. Для этого под эндоскопическим контролем проводят бужирование опухоли пищевода полыми бужами по металлической струне-проводнику, а затем в сформированный канал помещают пластмассовую трубку одной из предложенных конструкций и оставляют ее в пищеводе на долгое время (рис. 53). Если такое паллиативное вмешательство по каким-либо причинам невозможно, последним способом облегчения состояния больного является наложение гастростомы для питания.

Рис. 53. Стент, введенный через зону опухоли нижней трети пищевода в желудок (обзорная рентгенограмма грудной клетки и брюшной полости).
А.Ф. Черноусов, П.М. Богопольский, Ф.С. Курбанов
medbe.ru
степени, симптомы, как вылечить и прогноз
Рак пищевода представляет собой злокачественное образование, которое возникает из эпителиальных клеток пищевода. По распространенности он занимает 6 место среди всех видов онкологии. Отличается агрессивностью и низкими риском положительного исхода, но при своевременном лечении есть шанс на полное выздоровление.
Причины возникновения патологии
Этиология заболевания на сегодняшний день не изучена в полной мере. Но среди возможных причин рака пищевода принято выделять:
- Заболевания пищевода;
- Генетическую предрасположенность;
- Вирус папилломы человека;
- Ожирение;
- Злоупотребление вредными привычками: курением и спиртными напитками;
- Контактирование с вредными веществами: тяжелые металлы, канцерогены, токсичные газы, производственная пыль;
- Неправильное питание;
- Механическую травматизацию стенок пищевода твердыми кусками пищи;
- Частое употребление излишне горячей или холодной пищи;
- Дефицит витаминов и минеральных веществ.Особенно роль в этом вопросе играют витамины А и С.
 Ожирение может стать причиной рака пищевода
Ожирение может стать причиной рака пищеводаВ современное время многие люди не следят за своим питанием, которое не только часто бывает нерегулярным, но и содержит в себе большое количество вредной пищи. В результате этого происходит раздражение стенок пищевода, что может способствовать развитию раковых клеток.
Группы риска развития заболевания
Чаще всего болезнь диагностируется у лиц среднего и старшего возраста. Согласно статистике, наибольший пик приходится на период от 50 до 60 лет. При этом мужчины болеют почти в 3,5 раза чаще женщин.
Также в группу риска входят лица с заболеваниями, которые считаются предраковыми. К ним относятся:
- Ахалазия. Выражается в нарушении моторики мышечной ткани пищевода;
- Пищевод Барретта. В данном случае под воздействием излишне кислотной среды происходит изменение части пищевода на клеточном уровне;
- Рубцовая стриктура. Подразумевает под собой сужение пищевода в результате возникновения рубца. Рубец может появиться из-за хронического воспаления или ожога стенки.
При наличии хоть одной из перечисленных болезней человеку важно уделять особое внимание профилактическому обследованию своего пищевода.
Классификация видов
Рак пищевода имеет несколько разных классификаций. По клеточному строению принято различать 3 основных вида:
- Аденокарцинома. Это опасный вариант болезни, поскольку при нем раковые клетки отличаются быстрым ростом и агрессивным характером. Метастазы начинают быстро распространяться. Риск смертности в данном случае значительно высокий;
- Плоскоклеточный рак пищевода. Такой вариант встречается чаще всего. Возникает из клеток эпителия пищевода. При этом может быть диагностирован ороговевший и неороговевший плоскоклеточный рак пищевода. Первый случай более опасный, так как происходит полное нарушение деятельности органа;
- Саркома. Возникает достаточно редко. В их основе находятся клетки сосудов, мышечной или соединительной ткани пищевода. Такая опухоль очень активно поражает ткани и отличается высоким риском рецидивов.
Как видно, плоскоклеточный рак пищевода является наименее агрессивной формой заболевания, но даже он без своевременного лечения может привести к летальному исходу.
По форме новообразование может быть:
- Язвенным. Отличается рыхлой структурой;
- Инфильтративным. Растет достаточно медленно и исключительно внутрь;
- Склерозирующим. Поражает все слои органа;
- Узловым. Характеризуется темным цветом и быстрым распадом.
А также принято различать новообразование в зависимости от направления его роста. Это могут быть:
- Экзофитный вид. Диагностируется в 60% случаев. Развивается на поверхности стенки пищевода и растет в сторону просвета. Характеризуется зернистой структурой и не выраженной агрессивностью;
- Эндофитный вид. На него приходится 30% случаев. Прорастает вглубь самой стенки, поражая подслизистый и мышечный слои. Провоцирует спазм мышц.
Оставшиеся 10% приходятся на, так называемый, смешанный вид. Он сочетает в себе признаки, как экзофитного, так и эндофитного вида. Растет такая опухоль достаточно быстро, охватывая все слои пищевода. Метастазы обычно приходятся на бронхи.
Симптомы проявления патологии
Как и у многих других видов онкологии, симптомы рака пищевода редко проявляются на начальных стадиях. Обычно пациент даже не подозревает о своем состоянии в течение длительного времени.
Постепенно новообразование растет, и начинают появляться такие признаки рака пищевода, как:
- Расстройство глотания. Это самый часто встречающийся симптом. Он обусловлен увеличивающимися размерами новообразования. Больному не просто становится сложно принимать и сглатывать пищу, но он также чувствует ощущение комкав горле;
- Болезненные ощущения в области глотки. Иногда они возникают и верхней части спины;
- Рвотные позывы;
- Отрыжка;
- Плохое общее самочувствие.
 Боль в глотке – один из возможных симптомов рака пищевода
Боль в глотке – один из возможных симптомов рака пищеводаК более поздним симптомам болезни можно отнести:
- Налет на языке;
- Сухой кашель и охриплый голос.
- Выделение мокроты при кашле;
- Неестественный запах изо рта;
- Удушающие приступы;
- Значительную потерю веса, которая способна привести к дистрофии. В целом это очень ожидаемое явление, так как пациенты с раком пищевода в буквальном смысле перестают нормально питаться.
При появлении первых симптомов важно, как можно скорее обратиться за консультацией к врачу.
Стадии развития
Всего принято выделять 4 стадии рака пищевода. Отличаются они степенью выраженности воспалительного процесса:
- Первая стадия. Новообразование настолько маленькое, что не закрывает просвет пищевода. Оно также поражает только слизистую и подслизистую оболочки, не прорастая в мышечную ткань. Метастазы полностью отсутствуют. Достаточно редко пациент наблюдает какие-либо симптомы. Лечение рака на данной стадии дает положительный прогноз почти в 100% случаев;
- Вторая стадия. Растущая опухоль начинает прорастать глубже, задевая мышечный слой. Просвет пищевода начинает сужаться. Единичные метастазы могут локализоваться в близко расположенных лимфоузлах;
- Третья стадия. Рак поражает все слои пищевода, включая оболочку, но за пределы органа не распространяется. В регионарных лимфоузлах можно обнаружить большое количество метастаз;
- Четвертая стадия. Характеризуется тем, что опухоль выходит за пределы пищевода и начинает поражать близко расположенные органы. Множественные метастазы распространяются по организму.
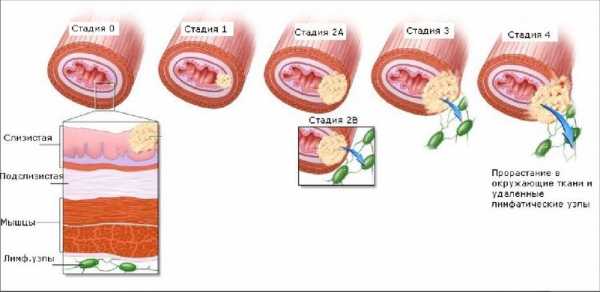 Стадии рака пищевода
Стадии рака пищеводаЧем быстрее произойдет диагностика рака пищевода, тем выше вероятность положительного результата лечения. Несомненно, на это влияет не только стадия заболевания, но и общее состояние и иммунная система пациента в целом.
Степень рака пищевода определяется при помощи ряда диагностических процедур.
Диагностика
Если у человека возникли первые признаки рака пищевода, он должен, как можно скорее обратиться за консультацией к врачу. Во время первичного осмотра специалист способен сделать лишь предварительные выводы, проанализировав внешний вид и жалобы больного. Подтвердить диагноз могут помочь такие методы диагностики рака пищевода, как:
- Рентгенография;
- УЗИ брюшной полости. Применяется для обнаружения метастазов опухоли;
- Эзофагопскопия. Эта процедура подразумевает использование эндоскопического оборудования. Изучается сама внутренняя стенка органа;
- Компьютерная и магнитно-резонансная томография. Она позволяет определить точное расположение опухоли, а также ее размеры, структуру и степень прорастания в ткани.
 Рентгенография – один из методов диагностики рака пищевода
Рентгенография – один из методов диагностики рака пищеводаПомимо этого, пациенту могут быть назначены и иные дополнительные процедуры, например, сдача анализа крови на онкомаркеры.
Лечение
Несомненно, то, как лечить рак пищевода в каждом индивидуальном случае будет зависеть от множества факторов, начиная от вида, размера, местоположения новообразования, до наличия или отсутствия метастазов и особенностей организма пациента.
Лечение рака пищевода может включать в себя проведение операции, химиотерапию, лучевую терапию. После завершения лечения пациенты обязательно встают на учет и проходят периодические профилактические осмотры.
Хирургическое
Операция при раке пищевода проводится с целью удаления пораженной части органа и рядом расположенных лимфатических узлов. Оставшуюся часть соединяют с желудком.
Не всегда есть возможность удалить опухоль целиком. В этом случае хирург осуществляет резекцию ее части, тем самым освобождая просвет пищевода для прохождения пищи.
 Хирургическое вмешательство – один из методов лечения рака пищевода
Хирургическое вмешательство – один из методов лечения рака пищеводаНа самом деле методов хирургического вмешательства довольно много. Это не всегда стандартная полостная операция. В некоторых случаях можно применить эндоскопические методы удаления, а также дополнительно проводятся лазерная деструкция, интубация или растяжение пищевода при помощи специальной трубки.
После проведенной операции пациент продолжает находиться в стационаре на протяжении определенного времени. Питание у него при необходимости осуществляется парентерально. Для того, чтобы исключить риск развития инфекционных процессов, пациенту в обязательном порядке назначаются антибиотики.
Химиотерапия
Химиотерапия при раке пищевода подразумевает прием сильнодействующих препаратов. Она необходима для уничтожения имеющихся или оставшихся после операции раковых клеток.
К сожалению, химиотерапия при раке пищевода, как и при любом другом онкологическом заболевании, несет риск различных побочных явлений. Пациенты часто ощущают слабость, головокружения, рвоту, проблемы со стулом. Облысение также является одним из распространенных видов осложнений после химиотерапии.
Лучевая терапия
Наряду с химиотерапией рака пищевода применяют и лучевую терапию. Она подразумевает воздействие радиоактивных лучей на саму опухоль. Результатом становится уменьшенное количество атипичных клеток.
Лучевая терапия всегда проводится курсами. При этом ее можно проводить как до операции, так и после. Все зависит от того, какая именно цель преследуется. Так, например, послеоперационная лучевая терапия применяется для уменьшения риска рецидива рака.
Госпитализацию процедура, как правило, не подразумевает. Могут возникнуть побочные эффекты.
Комбинированное
В большинстве случаев применяется именно комбинированное лечение опухоли. Оно получило такое название, поскольку врач сочетает два и более различных подходов. Наиболее распространенными вариантами являются: операция + химиотерапия или операция + лучевая терапия.
За счет того, что на раковые клетки производится двойное воздействие, их устранение происходит быстрее и эффективнее. При этом врач должен максимально верно подобрать все дозировки и сроки процедур для того, чтобы и без того ослабленный организм пациента не дал сбой.
Диета при раке пищевода
Диета во время лечения играет важную роль. Поскольку пациентам становится сложно осуществлять глотательные движения, они начинают часто отказываться от еды. Но это очень не правильный подход. Для того чтобы поддерживать силы организма, очень важно правильно и сбалансированного питаться.
Общие рекомендации по соблюдению диеты выглядят следующим образом:
- Объем употребляемой пищи в сутки должен составлять не менее 2 кг;
- Объем употребляемой жидкости в сутки должен составлять не менее 1,5 литров;
- Температура еды и жидкостей должна быть комнатной или теплой, но, ни в коем случае, ни холодно и ни горячей;
- Порции должны быть небольшими, поэтому приемов пищи в сутки должно быть гораздо больше, чем 3;
- Не употреблять твердую грубую пищу. Лучше всего если консистенция будет жидкой или пюреобразной;
- Еда должна быть максимально здоровой. А это значит, что термическая обработка не должна включать в себя жарку.
 При раке пищевода важно соблюдать диету и употреблять здоровую пищу
При раке пищевода важно соблюдать диету и употреблять здоровую пищуВ запущенных случаях эти советы могут быть не уместны, так как пациент может перестать самостоятельно принимать хоть какую-нибудь пищу. В этом случае все необходимые питательные вещества он будет получать через вену.
Профилактика
Каких-либо определенных мер по профилактике рака пищевода не существует, так как до конца не изучена этиология заболевания. Но для того чтобы минимизировать риск можно следовать следующим несложным правилам:
- Отказаться от вредных привычек;
- Соблюдать здоровый образ жизни;
- Не допускать ожирения и лишнего веса в целом;
- Использовать защитные меры при работе с вредными веществами;
- Придерживаться правильного сбалансированного питания, богатого всеми необходимыми минералами и витаминами.
И, конечно, каждому человеку необходимо периодически проходить профилактический осмотр, в том числе и пищевода. Это может помочь выявить патологию на ранней стадии и начать своевременное лечение.
Прогноз
Диагноз рак пищевода относится к одним из самых серьезных в онкологии. Прогноз у него далеко не всегда утешительный. На благополучный исход лечения могут надеяться лишь 20% больных.
В самых запущенных вариантах или в тех случаях, когда операция не может быть осуществлена, процент выживаемости не превышает даже 5%.
oonkologii.ru