что такое, причины, симптомы, диагностика, лечение

Органы дыхания в здоровом состоянии позволяют спокойно получать необходимое количество кислорода и выдыхать ненужный углекислый газ. Многие люди сталкиваются с различными респираторными заболеваниями. Часто они болеют насморком, ОРВИ, ларингитом. Не редкостью становится бронхит, который при затяжном течении переходит в хроническую форму. Однако если бронхит воспаляет слизистую поверхность бронхов, то перибронхит поражает наружную оболочку.
Что это за болезнь? Все о перибронхите будет идти речь на vospalenia.ru.
Что это такое – перибронхит?
Что это такое – перибронхит? Это воспаление наружного слоя клетчатки бронха, который соединяет орган с близлежащими частями. Часто заболевание развивается на фоне хронического бронхита, который характеризуется обильным воспалением слизистой бронхов.
По путям проникновения инфекции разделяют виды:
- Аэрогенный – через просвет бронхов;
- Лимфагенный – через лимфу из лимфатических узлов.
По формам развития разделяют:
- Острый перибронхит с ярко выраженной симптоматикой;
- Хронический перибронхит, который развивается в результате недолеченного или нелечимого острого перибронхита. Характеризуется периодическими ремиссиями и обострениями.
Выделяют три стадии развития перибронхита:
- Компенсаторная – когда внутренние ресурсы организма позволяют компенсировать недостаток дыхательной недостаточности. Проявляется в кашле, одышке.
- Субкомпенсаторная – грудная клетка расширяется, одышка возникает даже в спокойном состоянии. Все больше нарастает дыхательная недостаточность. Утомляемость возникает практически мгновенно.
- Декомпенсаторная – когда дыхательная недостаточность настолько высока, что человек не имеет сил для активного движения.
Причины перибронхита клетчатки бронхов
Основной причиной перибронхита клетчатки бронхов является проникновение инфекции, которая попадает через воздух из просвета бронхов или от других органов организма, которые воспалены и через лимфу распространяют вредность.
При отсутствии лечения инфекция может распространиться на близлежащие альвеолы и ткани, провоцируя возникновение болезней бронхов (например, бронхит или бронхоэктатическая болезнь) и легких (например, пневмония).
Вредностями, которые поражают клетчатку бронхов, являются:
- Инфекции от других болезней: корь, грипп, коклюш, туберкулез и пр.
- Химические вещества, вдыхаемые через воздух.
- Застойные явления в легких из-за плохой работы сердца.
Симптомы и признаки
Признаки и симптомы воспаления клетчатки бронхов возникают на фоне разрастания соединительной ткани вдоль бронхов и их рубцевания. Какие это симптомы?
- Повышение температуры до 39ºС;
- Ухудшение здоровья, что происходит очень резко;
- Выделяется обильное количество гнойной мокроты;
- Слышны шумы во время дыхания;
- Появляются симптомы бронхоэктатической болезни, которая начинает развиваться на фоне основного заболевания: снижение аппетита, потоотделение, одышка, кашель, кровохарканье, упадок сил;
- Повышенная утомляемость;
- Грудная клетка обретает округлую форму.
При кашле отходит зловонная гнойная мокрота, которая слегка улучшает общее состояние. Больному кажется, что он выздоравливает. На самом деле это не так. Перибронхит сам не излечится. Последующие приступы будут указывать лишь на развитие хронической болезни, которая будет лечиться более долго и серьезно.
перейти наверхПерибронхит у детей
Перибронхит у детей развивается на фоне хронического бронхита, кори, гриппа, коклюша. Таким образом, следует вовремя лечить инфекционные болезни, которые провоцируют воспаление клетчатки бронхов.
перейти наверхПерибронхит у взрослых
перейти наверхПерибронхит у взрослых проявляется достаточно часто, если больной пренебрегает лечением других респираторных болезней нижних отделов дыхательной системы. Вредность на работе также сказывается на развитии воспаления, соответственно, часто он встречается у мужчин, нежели у женщин.
Диагностика
Симптоматика перибронхита настолько неуникальна, что ее часто путают с другими респираторными заболеваниями, например, бронхит или альвеолит. Поэтому это значительно ухудшает диагностику. Больной обращается за помощью, чтобы устранить одну болезнь, на которую падают подозрения, а оказывается, что он страдает от другой болезни. Инструментальные и лабораторные исследования тоже не дают точной картины, однако все-таки позволяют определить очаг воспаления:
- Делается анализ крови;
- Проводится бактериологический анализ мокроты, которая отходит вместе с кашлем;
- Проводится рентгенография, КТ и МРТ дыхательных путей;
- Проверяется аллергическая реакция на различные вещества.
Лечение
Лечение перибронхита начинается с устранения основного заболевания, которое привело к развитию воспаления клетчатки бронхов. Часто данной болезнью является хронический бронхит. Лечение одной и той же области дает качественные результаты. Комплекс процедур практически одинаков.
Чем лечить перибронхит?
Лекарствами:
- Антибиотиками, противовирусными или противогрибковыми препаратами, в зависимости от причины возникновения.
- Противоаллергическими препаратами, если причиной стала аллергия.
- Йодистыми препаратами, фибролизином и рассасывающими средствами.
- Мочегонными препаратами для снятия отека.
- Сульфаниламидами.
В качестве диеты выступает питание, полное углеводов. Дается больше теплой жидкости, чтобы способствовать разжижению мокроты.
В домашних условиях лечение не проводится, поскольку речь часто идет о двух заболеваниях одновременно – то, которое спровоцировало перибронхит, и само воспаление клетчатки бронхов. Здесь проводятся различные прогревающие процедуры (компрессы, аппликации, грелки, ванны), которые способствуют выздоровлению.
перейти наверхПродолжительность жизни
Сколько живут при перибронхите? В совокупности с другими болезнями он дает неутешительный прогноз. При отсутствии должного лечения продолжительность жизни составляет несколько лет, в зависимости от осложнений, которые развиваются, и симптомов, которые они вызывают. Осложнениями являются:
- Гангрена легкого.
- Бронхит в обструктивной форме.
- Пневмония.
- Бронхоэктатическая болезнь.
- Дыхательная недостаточность.
vospalenia.ru
Изменения в лёгких при перибронхите, его симптомы и лечение — СтопТубик
Существует много видов бронхита — заболевания, вызывающего воспаление слизистой оболочки бронхов. Они различаются по характеру течения, причинам и другим факторам. Форму, при которой поражается наружная оболочка стенки бронхов, называют перибронхитом. Часто воспаление задевает также ближайшие ткани лёгких. Болезнь носит острый или хронический характер и без соответствующего лечения быстро прогрессирует приводя в дальнейшем к опасному состоянию — фиброзу легких.
Формы перибронхита
Перибронхит развивается на фоне хронического бронхита или других заболеваний лёгких. По путям попадания инфекции в бронхи его делят на два вида.
Первый из них — аэрогенный, при котором возбудители переносятся через воздух и попадают в бронхи из органов дыхательной системы. Второй — лимфогенный, когда болезнетворные бактерии или вирусы доносятся до бронхов через лимфатические узлы вместе с жидкостью.
По характеру течения перибронхит, как и обычный бронхит, делится на острый и хронический. Первая форма характеризуется постоянным и сильным проявлением симптомов, при которых требуется немедленное врачебное вмешательство. Вторая форма чаще всего является следствием первой и возникает из-за того, что заболевание неправильно или недостаточно лечили. Характеризуется она чередующимися обострениями и ремиссиями, при которых симптомы почти или вовсе не проявляются.
Механизм и стадии развития
Началом заболевания чаще всего служат воспалительные процессы в разных частях лёгких. Сначала они поражают поверхностную слизистую оболочку бронхов, а затем постепенно проникают и в более глубокие слои, создавая перибронхиальные очаги. В процессе развития воспалительных процессов возникают различные патологии, такие как избыточное образование тканей, их уплотнение и некрозы (участки омертвения тканей). Разрастающиеся таким образом клеточные структуры начинают сужать бронхи, а также давить на альвеолы и мешать течению крови по сосудам.
В результате этих перибронхиальных изменений в лёгких ухудшается работа почти всех основных систем организма. Газообмен нарушается, из-за чего кровь сгущается, уменьшается её свёртываемость, сердце вынуждено работать в усиленном режиме, что постепенно приводит к дистрофии миокарда и другим нарушениям. Происходят также изменения в метаболизме веществ в печени, желудочно-кишечном тракте и нервной системе. Заболевание развивается постепенно.
Стадии развития перибронхита
Выделяют 3 основные стадии:
 Компенсированная.Начальная ступень развития, при которой у организма ещё хватает сил поддерживать функции дыхания и газообмена на удовлетворительном уровне. Симптомы, такие как одышка и кашель, появляются только при сильных физических нагрузках или воздействии раздражителей: горячего или холодного воздуха, пыли и так далее. При обследовании рентгеновскими лучами на снимке уже можно заметить затемнённые места.
Компенсированная.Начальная ступень развития, при которой у организма ещё хватает сил поддерживать функции дыхания и газообмена на удовлетворительном уровне. Симптомы, такие как одышка и кашель, появляются только при сильных физических нагрузках или воздействии раздражителей: горячего или холодного воздуха, пыли и так далее. При обследовании рентгеновскими лучами на снимке уже можно заметить затемнённые места.- Субкомпенсированная. Организм больше не в состоянии компенсировать воздействие болезни. Проявляется в расширении грудной клетки, увеличении печени и селезёнки, возникновении отёков. Функция дыхания заметно угнетается, одышка возникает даже в состоянии покоя. Количество сердечных сокращений учащается. Основные системы организма вынуждены работать в усиленном режиме, чтобы выполнять свои жизненно важные функции, поэтому пациент очень быстро утомляется. На рентгене явно видно сужение просвета бронхов.
- Декомпенсированная. На этом этапе все компенсаторные механизмы истощены. Все вызванные воспалительными процессами и следующей за ними перибронхиальной инфильтрацией процессы носят ярко выраженный характер. Грудная клетка приобретает выпуклую форму, кожа и слизистые оболочки становятся синюшными. Дыхание затруднено, наблюдается постоянная одышка и влажные хрипы. Начинаются серьёзные нарушения в работе сердца, пульс становится еле заметным. Рентген показывает явное сужение даже в мелких бронхах.
Со временем организму становится всё сложнее противостоять развивающимися патологическим процессам. Если нет должного лечения, оно переходит на следующую стадию.
Причины заболевания
Заражение перибронхитом может произойти из-за вдыхания воздуха, содержащего болезнетворные микроорганизмы. Кроме того, болезнь может развиться в результате их попадания в бронхи через другие системы организма в результате различных биологических процессов. К факторам риска, способствующим возникновению этой болезни, относят:
- другие болезни и воспаления органов дыхания в острой и хронической формах: бронхит, пневмония, ринит, синусит, фарингит, ларингит и прочие патологии;
- некоторые инфекции, такие как корь, краснуха, туберкулёз бронхов и микоз;
- аутоиммунные заболевания, вызывающие повреждение организмом собственных тканей из-за восприятия их как чужеродных;
- частые переохлаждения;
- контакты с аллергенными веществами и последующие за этим реакции;
- вдыхание загрязнённого воздуха с частицами пыли и вредных химических веществ, попадание в лёгкие чужеродных газов, работа во вредных условиях — на шахтах, что приводит к силикозу;
- болезни сосудов, сопровождающиеся возникновением застойных процессов в области кровоснабжения лёгких и бронхов;
- ослабленный иммунитет;
- механические травмы грудной клетки;
- наличие в организме хронических очагов инфекции, таких как нефриты и миокардиты;
- проживание в районах с жёстким климатом, где человеку постоянно приходится дышать слишком горячим, холодным, сухим или влажным воздухом;
- чрезмерная нагрузка на органы дыхания при физических упражнениях и глубоководных погружениях.
У детей перибронхит чаще всего возникает на фоне других болезней: гриппа, бронхита, коклюша, кори. У взрослых риск воспаления увеличивается для тех, кто вынужден регулярно сталкиваться с пылью и вредными химическими веществами на рабочем месте.
Симптомы и осложнения
Симптомы воспаления клетчатки бронхов возникают на фоне избыточного разрастания тканей и возникновения рубцов. На разных стадиях наблюдаются такие признаки:
- повышенная утомляемость;
- периодическое повышение температуры тела до +39 ºC;
- чрезмерное потоотделение;
- боли в мышцах и костях;
- снижение аппетита;
- озноб;
- головокружение и головная боль;
- тахикардия или брадикардия на фоне снижения силы пульса;
- повышенное артериальное давление;
- одышка — сначала только при нагрузках, но затем переходит в постоянное состояние больного;
- боль в груди;
- посинение кожи;
- отёчность лица, живота и нижней части конечностей;
- влажный кашель, в результате которого выделяется большое количество мокроты с кровью или слизью.
В результате быстрого развития патологических процессов ухудшение самочувствия происходит очень резко. Иногда после приступов кашля больной может чувствовать облегчение, но оно носит временный характер. Лечение болезни возможно только при своевременном и квалифицированном вмешательстве врачей. Иначе оно может перейти в хроническую форму и вылиться в осложнения, среди которых встречаются такие опасные болезни и состояния:
- гангрена лёгких;
- пневмония;
- обструктивный бронхит;
- бронхоэктатическая болезнь, приводящая к необратимой деформации дыхательных путей;
- фиброз легких;
- пневмоторакс.
Помимо основных осложнений, развитие перибронхита приводит к обструктивной дыхательной недостаточности. Из-за этого организм не может обеспечивать достаточное насыщение крови кислородом, что приводит к необходимости более интенсивной работы дыхательной и сердечно-сосудистой систем для обеспечения жизнедеятельности человека.
Это в сочетании с воспалением, накоплением мокроты, сдавливанием сосудов и прочими особенностями развития болезни, со временем может стать причиной серьёзных нарушений в работе всего организма. Потому, даже если перибронхит находится на начальной стадии и пока ещё не проявил наиболее опасных симптомов, его лечением никогда не стоит пренебрегать.
Способы диагностики
Правильная диагностика перибронхита — первый шаг к его успешному лечению. Симптомы заболевания очень обширны и их легко спутать с другими нарушениями в работе лёгких, потому точный вердикт иногда нельзя сказать даже после сдачи анализов и их обработки профессиональным врачом.
Диагностику осуществляют поэтапно:
 Изучение общей картины состояния и жалоб пациента, выяснение о наличии у него недавних травм или наследственных патологий.
Изучение общей картины состояния и жалоб пациента, выяснение о наличии у него недавних травм или наследственных патологий.- Внешний осмотр и диагностика физическими методами — простукивание и прослушивание участков грудной клетки для определения характера изменений в работе лёгких.
- Лабораторный анализ крови — при перибронхите он показывает значительное повышение числа лейкоцитов и увеличенную скорость выработки эритроцитов.
- Получение рентгеновского снимка, компьютерной и магнитно-резонансной томографии — на них явно видно расширение бронхов и усиление их рисунка.
- Анализ мокроты на наличие соответствующих бактерий-возбудителей.
- Пробы на различные аллергические реакции у пациента.
При необходимости проводится продвинутая диагностика с помощью бронхоскопии и биопсии. Процедура заключается в исследовании дыхательных путей с помощью особого оснащённого видеокамерой прибора, через которые врач может точно просмотреть их состояние. Кроме того, проводится сбор и анализ кусочка бронхов на рубцовые и дистрофические изменения.
Лечение перибронхита
Основным способом лечения перибронхита обычно выступает медикаментозная терапия. Специфика лекарств и режим их приёма зависит от причины развития заболевания. Обычно применяют такие медикаменты:
- если воспаление вызвано бактериями — универсальные антибиотики с больши́м спектром эффективности, обычно из группы цефалоспоринов или макролидов;
- при вирусной инфекции принимают противовирусные лекарства и препараты для общего укрепления и модуляции иммунитета;
- если болезнь развилась на фоне аллергических реакций, используют антигистаминные препараты.
Чтобы облегчить общее состояние больного, на фоне основного лечения проводят также симптоматическую терапию. В зависимости от проявившихся симптомов и общей картины болезни, пациенту могут назначить спазмолитические, обезболивающие, бронхолитические, противоотёчные и другие средства для борьбы с отдельными проявлениями патологического состояния.
При затянувшейся или хронической формах болезни показаны процедуры для улучшения общего состояния бронхов, лечения рубцов и спаек. В период ремиссии или восстановления пациенту назначают приём биостимуляторов, а также физиопроцедуры: ароматические и грязевые ванны, купание в горячих источниках, ультразвуковая или электромагнитная терапия, ингаляции, дыхательные упражнения и прочее.
Хорошо показало себя также курортно-санаторное лечение в специализированных учреждениях для пациентов с болезнями дыхательной системы. Там созданы оптимальные условия окружающей среды, чтобы не допустить повторного развития или обострения болезни: правильный состав и влажность воздуха, ежедневный доступ к полезным процедурам и так далее.
Профилактика
В качестве профилактики перибронхита выступает ограничение контакта с вызывающими его факторами, своевременная медицинская помощь при других заболеваниях дыхательной системы. Важно будет также общее укрепление иммунитета: правильное питание с достаточным количеством витаминов, режим сна, доступ к полноценному отдыху в достаточном количестве и отказ от вредных привычек.
При проявлении первых симптомов лечение перибронхита нужно начинать как можно быстрее. Болезнь протекает длительно — от 3 месяцев до нескольких лет. Она развивается постепенно, потому гораздо лучше начинать бороться с ней уже на ранних этапах, когда ещё не возникло осложнений, побочных симптомов и необратимых изменений в бронхах. Хронические формы перибронхита устойчивы к терапии и могут перейти в неизлечимую стадию.
Кто сказал, что вылечить бронхит и его осложнения невозможно?
Устали покупать все новые и новые антибиотики и средства от кашля? Лечение, которое назначил врач дорогое, но помогает только частично…
Присоединяйтесь к тем, кто уже избавился от бронхита и его осложнений с помощью монастрыского сбора… Читать далее
Автор: Поспелова Ирина
stoptubik.ru
Бронхит, тяжелая форма: причины развития и лечение
Существует множество форм и видов бронхита – воспаления бронхов, при котором преимущественно поражается их слизистая оболочка. Некоторые формы протекают относительно легко, велики шансы на благоприятный исход заболевания. Другие отличаются тяжелым течением, угрожают опасными осложнениями, ослаблением или утратой трудоспособности, даже смертью. Зачастую более тяжелая форма развивается по мере прогрессирования заболевания, и если своевременно начать правильное лечение, этого можно избежать. Чтоб назначить адекватное лечение, специалист должен определить, какой именно формой воспаления бронхов страдает больной.
Классификация бронхита
Бронхит могут вызывать разные причины, формы этого заболевания различаются характером течения, особенностями симптоматики, локализацией воспалительного процесса, степенью тяжести, наличием-отсутствием осложнений и другими признаками. Существуют разные подходы к классификации бронхита:
- по характеру течения – острый, рецидивирующий, хронический;
- по этиологии – инфекционный (вирусный, бактериальный, хламидийный), токсический, аллергический, смешанный;
- по характеру бронхиального содержимого, изменений тканей – катаральный, слизисто-гнойный, гнойный, гнилостный, атрофический, гипертрофический, деструктивный, фибринозный, фибринозно-язвенный, облитерирующий, некротический, геморрагический;
- по наличию бронхоспазма, нарушения проходимости бронхов – обструктивный и необструктивный;
- по наличию-отсутствию осложнений – неосложненный и осложненный астматическим синдромом, перибронхитом, пневмонией, эмфиземой легких, сердечной недостаточностью и другими патологическими процессами.
В зависимости от степени распространения воспаления бронхит подразделяется на диффузный (разлитой) и ограниченный (локализующийся в отдельных долях, сегментах бронхов). Также выделяют:
- перибронхит (поверхностный) – воспаление наружной оболочки стенки бронхов, часто захватывающее межуточную ткань легких;
- эндобронхит (собственно бронхит) – воспаление слизистой;
- мезобронхит – воспаление с вовлечением средних слоев бронхов – подслизистого и мышечного;
- панбронхит (глубокий) – воспаление всех слоев бронхиальной стенки;
- проксимальный – с поражением преимущественно крупных бронхов;
- дистальный (бронхиолит) – с вовлечением в процесс мелких бронхов (бронхиол).
Какая форма опаснее – острая или хроническая
Хотя острое заболевание обычно протекает с более выраженной симптоматикой, чем обострения хронического, хроническая форма является более тяжелой. Острый бронхит обычно хорошо поддается лечению, через 2–3 недели от начала заболевания наступает полное выздоровление. Но если болезнь не долечить, она может перейти в хроническую форму. Разновидностью острого заболевания является рецидивирующее, с частыми продолжительными эпизодами, но без необратимых изменений бронхолегочного дерева. Его обычно диагностируют у детей, подростков, с возрастом частота рецидивов обычно снижается, но есть риск перехода рецидивирующей формы в хроническую.
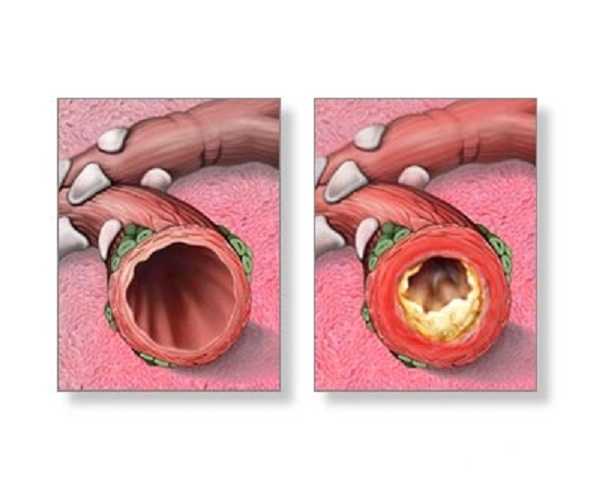
Выделяют 3 степени интенсивности острого эндобронхита:
- Незначительная отечность тканей, мокрота скудная, слизистая, кашель периодический, дискомфортные ощущения в груди.
- К выраженной отечности прибавляется покраснение слизистой, сужается просвет бронхов, при бронхоскопии возможна кровоточивость сосудов. Приступы кашля учащаются, приобретают затяжной характер, возникает боль в груди. Увеличивается объем отделяемой мокроты, она может содержать гнойные примеси.
- Сильная отечность и утолщение стенок бронхов, при бронхоскопии видно, что они приобрели синюшный оттенок. Нарастают симптомы интоксикации, увеличивается содержание гноя в мокроте, возможны примеси крови. Сужение просвета бронхов вследствие сильной отечности может приводить к дыхательной недостаточности, одышке.
В течении хронического бронхита выделяют стадии ремиссии и обострений. В стадии ремиссии симптоматика не выражена, течение легкое, может не доставлять больному особых проблем. Периоды обострений протекают подобно острому бронхиту, симптоматика нарастает в сходной последовательности. При отсутствии достаточно эффективного лечения заболевание постепенно прогрессирует, обострения учащаются, а состояние больного в период ремиссий ухудшается. Хронический бронхит сопровождается необратимыми изменениями в тканях, поэтому полное выздоровление при этой форме – редкость.
Какие формы и виды бронхита протекают тяжелее
Если сравнивать бронхиты разной этиологии, то вирусный протекает относительно легко, бактериальный или вызванный атипичным возбудителем – намного тяжелее, с высокой температурой, интоксикацией. Еще атипичный бронхит опасен тем, что значительно хуже поддается лечению. Из бронхитов неинфекционной природы достаточно опасен аллергический, именно он обычно осложняется астматическим синдромом и даже бронхиальной астмой.
Бронхоспазм также часто вызывают физические и химические раздражители, в сочетании с отечностью слизистой он приводит к явлениям дыхательной обструкции. Профессиональный бронхит, вызванный регулярным контактом с раздражителями, быстро переходит в хроническую форму.
Эндобронхит, затрагивающий только слизистую оболочку, – это наименее тяжелая разновидность бронхита, структура тканей после выздоровления полностью восстанавливается. Значительно опаснее мезобронхит и панбронхит, более глубокие слои бронхиальных стенок обычно вовлекаются в воспалительный процесс при тяжелом течении заболевания. Происходит деформация бронхиального дерева вследствие изъязвления тканей с последующим рубцеванием, болезнь переходит в хроническую форму, а изменения сохраняются даже в стадии ремиссии. Перибронхит является осложнением обычного эндобронхита, это опасное заболевание, часто сочетающееся с перибронхиальной пневмонией.
При легкой форме заболевания распространение воспалительного процесса ограничивается крупными бронхами. При прогрессировании острого воспаления может развиться бронхиолит, отличающийся более тяжелым течением с повышением температуры, мучительным кашлем. Поражение мелких бронхов приводит к возникновению явлений обструкции, затрудненному поверхностному дыханию, выраженной одышке. Особенно тяжело бронхиолит протекает у детей и пожилых людей, возможен летальный исход. Дистальный бронхит может переходить в облитерирующий, при котором просвет бронхов и бронхиол зарастает грануляционной тканью.
Опасность обструктивного и спастического бронхита
Обструктивный бронхит отличается более тяжелым течением и менее благоприятным прогнозом. Явления обструкции прогрессируют, сначала одышка возникает только после нагрузки, а исследование функции внешнего дыхания не выявляет выраженных отклонений от нормы. При тяжелой форме обструктивного бронхита человек не может нормально дышать даже в состоянии покоя, изменяется газовый состав крови, появляются признаки кислородного голодания и интоксикации углекислым газом. Постепенно изменения бронхов становятся необратимыми, из-за снижения бронхиальной проходимости нарушается вентиляция легких.
При хроническом течении обструктивного бронхита велик риск развития эмфиземы легких, легочного сердца и сердечной недостаточности, эти заболевания обычно приводят к утрате трудоспособности и представляют угрозу для жизни. У маленьких детей часто отмечается спастический бронхит, обусловленный узостью бронхиальных ходов и гиперреактивностью слизистой. Хотя нарушения дыхания при этой форме носят обратимый характер, поскольку изменений в структуре тканей не происходит, заболевание требует серьезного комплексного лечения. Для него характерно затяжное течение с частыми рецидивами. Известны случаи перехода запущенного спастического бронхита в эмфизему легких.
Тяжелые формы хронического бронхита
Острый бронхит обычно протекает в катаральной форме, реже развивается гнойный процесс. Он может быть атрофическим, с истончением и повышенной кровоточивостью слизистой, или гипертрофическим, с ее утолщением, приводящим к нарушению проходимости дыхательных путей.
При острой форме заболевания такие изменения носят обратимый характер. При хронической форме значительно выше вероятность тяжелого течения заболевания с выраженными явлениями обструкции и деструктивными изменениями тканей.
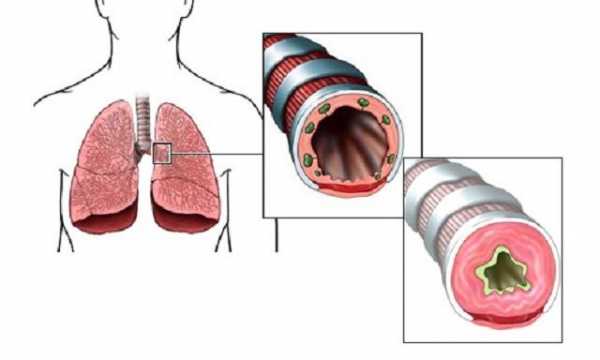
К тяжелым формам хронического бронхита относятся:
- гнойный – обычно развивается вследствие присоединения вторичной бактериальной инфекции, сопровождается выделением гнойной мокроты. Она отличается повышенной вязкостью и может закупоривать дыхательные ходы. Эта форма также опасна возможностью распространения бактериальной инфекции на легкие;
- фибринозный – дыхательные пути перекрываются за счет отложений на внутренней поверхности бронхов слизи, фибрина;
- геморрагический – характеризуется истончением слизистой, повышенной хрупкостью пронизывающих ее кровеносных сосудов, часто сопровождается кровохарканьем;
- гнилостный – развивается под воздействием гнилостной микрофлоры, возможно расплавление тканей;
- деструктивный – происходит инфильтрация посторонних клеток в слизистую и более глубокие слои бронхов, поврежденная функциональная ткань может замещаться соединительной, происходят дистрофические изменения бронхов.
Все эти формы, кроме гнойного бронхита, встречаются относительно редко. Гнойное воспаление может сочетаться с явлениями обструкции, наиболее тяжелой формой хронического бронхита считается именно гнойно-обструктивная.
prolegkie.ru
формы, этиология, симптомы, диагностика, лечение подробно
Бронхит – инфекционно-воспалительная патология бронхов, обусловленная отеком слизистой оболочки и гиперсекрецией слизи. Закупорка бронхов и нарушение проходимости трахеобронхиального дерева приводят к появлению основных симптомов – кашля, одышки и затрудненного дыхания.
Бронхит протекает в острой или хронической форме. Острый бронхит длится менее 3 недель. Причиной заболевания является вирусная или бактериальная инфекция. Острое воспаление бронхов характеризуется избыточным образованием секрета и появлением кашля с мокротой. Заболевание развивается быстро и сопровождается повреждением поверхностных слоев бронхов. При отсутствии своевременного и правильного лечения острая форма переходит в хроническую.
Причиной заболевания является вирусная или бактериальная инфекция. Острое воспаление бронхов характеризуется избыточным образованием секрета и появлением кашля с мокротой. Заболевание развивается быстро и сопровождается повреждением поверхностных слоев бронхов. При отсутствии своевременного и правильного лечения острая форма переходит в хроническую.
Хронический бронхит длится более 2 лет и обостряется чаще трех раз в год. Он возникает в результате длительного воздействия раздражающих факторов неинфекционной природы. Заболевание проявляется продуктивным кашлем, возникающим по утрам. В результате прогрессирующего поражения бронхов происходит перестройка секреторного аппарата, нарушаются их очистительная и защитная функции. В воспалительный процесс часто вовлекается легочная ткань. Со временем характер кашля изменяется: он становится приступообразным, сухим, изматывающим больного. Хронический бронхит — одна из самых распространенных неспецифических патологий органов дыхания.
Обструктивный бронхит характеризуется выраженным отеком слизистой оболочки, закупоркой бронхов, повышением тонуса их гладкой мускулатуры и гиперсекрецией мокроты. Это приводит к появлению свистящего выхода и интенсивного кашля, купируемого только специальными препаратами.
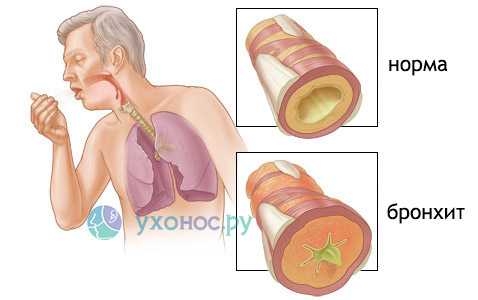 У детей бронхит – осложнение вирусной инфекции, поражающее нижние отделы респираторного тракта. Наиболее опасной считается обструктивная форма патологии, при которой в бронхах возникают спазмы, приводящие к затруднению дыхания и провоцирующие удушье. Если вовремя не начать лечение патологии, бронхит у детей может закончиться пневмонией или бронхиальной астмой.
У детей бронхит – осложнение вирусной инфекции, поражающее нижние отделы респираторного тракта. Наиболее опасной считается обструктивная форма патологии, при которой в бронхах возникают спазмы, приводящие к затруднению дыхания и провоцирующие удушье. Если вовремя не начать лечение патологии, бронхит у детей может закончиться пневмонией или бронхиальной астмой.
Этиология
Основным этиологическим фактором острого бронхита является инфекция. Возбудители заболевания — бактерии, вирусы, грибы, внутриклеточные микроорганизмы.
- Причиной первичного вирусного бронхита обычно становятся вирусы гриппа и парагриппа, короновирусы, риновирусы, аденовирус, вирус кори.
- Вторичный бактериальный бронхит вызывают пневмококки, стрептококковая и стафилококковая микрофлора, гемофильная палочка, коклюшные микробы.
- Хламидии и микоплазмы – атипичные возбудители бронхита, которые являются внутриклеточными микробами и имеют сходные с бактериями свойства.
- В более редких случаях бронхит вызывают патогенные грибы рода Кандида и актиномицеты.
- Микст-инфекция — заболевание, вызванное несколькими видами патогенных микроорганизмов и характеризующееся формированием тяжелого воспалительного процесса. Первоначально причиной бронхита является вирус, к которому в дальнейшем присоединяется бактериальная флора. Вирусная инфекция ослабляет организм человека и открывается ворота для болезнетворных бактерий, которые активно растут и размножаются в благоприятных условиях.
У детей бронхит является следствием ринофарингита, ларингита, трахеита или ОРВИ. У малышей патологический процесс имеет затяжное течение. Выраженность клинических проявлений и исход заболевания у детей во многом определяется состоянием иммунной системы.
Путь передачи инфекции – воздушно-капельный. Вдыхание инфицированной слюны при контакте с больным человеком приводит к развитию патологии. У детей вредоносные микробы попадают в дыхательные пути вместе с инородными предметами. Случайно взяв в рот игрушку или иной посторонний предмет, ребенок может заболеть бронхитом.
Неинфекционными этиологическими факторами острой формы заболевания являются: аллергия; аспирация рвотных масс, грудного молока, пищевых частиц; токсическое воздействие на органы дыхания физических или химических веществ.

Причины хронического бронхита:
- Неадекватная терапия острой формы заболевания приводит к хронизации процесса,
- Длительное воздействие пыли, дыма, паров бензина, аммиака, окиси углерода и прочих токсинов,
- Табакокурение,
- Частые вирусные заболевания,
- Наследственная предрасположенность,
- Хроническая патология сердца и легких,
- Воздействие соляной кислоты при рефлюкс-эзофагите,
- Наличие в анамнезе бронхиальной астмы,
- Хронический рецидивирующий синусит, фарингит,
- Неблагоприятный климат – сырость, туманы,
- Производственная вредность на шерстяных, химических, хлебопекарных заводах,
- Гнойно-воспалительная легочная патология.
Хронический патологической процесс обусловлен гиперсекрецией мокроты, вызывающей кашель, а острый бронхит – воспалением респираторного тракта.
Патогенез
Бронхи — разветвленная сеть трубок разного калибра, проводящая воздух в легочную ткань. Каждая трубочка заканчивается альвеолой – микроскопическим мешочком, в котором происходит процесс проникновения кислорода в кровь. 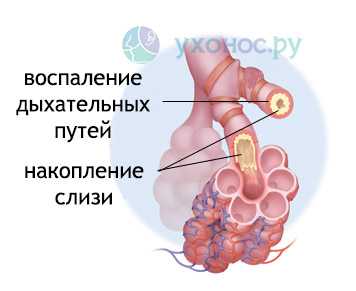 Вирусы и агрессивные физические факторы повреждают слизистую бронхов, вызывая гибель эпителиальных клеток. Это способствует присоединению вторичной бактериальной микрофлоры. Бактерии нарушают микроциркуляцию и иннервацию бронхов, усугубляя течение первичного воспаления. Бронхит сопровождается отеком слизистой оболочки, повышенной секрецией слизи и нарушением циркуляции воздуха к легким.
Вирусы и агрессивные физические факторы повреждают слизистую бронхов, вызывая гибель эпителиальных клеток. Это способствует присоединению вторичной бактериальной микрофлоры. Бактерии нарушают микроциркуляцию и иннервацию бронхов, усугубляя течение первичного воспаления. Бронхит сопровождается отеком слизистой оболочки, повышенной секрецией слизи и нарушением циркуляции воздуха к легким.
Признаки острого воспаления при бронхите исчезают за 2-3 недели. Гиперемированная и отечная слизистая полностью восстанавливается. Продукция слизисто-гнойного экссудата прекращается.
При хроническом бронхите обратного развития не происходит, в патологический процесс вовлекаются все слои бронхиальной стенки. На воспаленной слизистой оболочке появляются точечные геморрагии, а экссудат нередко становится геморрагическим.
Симптоматика
Воспаление бронхов имеет острое начало. У больных появляются симптомы ринита — насморк и заложенность носа, слабость, недомогание, субфебрильная температура, сухой кашель, боль за грудиной. Сухой кашель — признак бронхита, вызванного вирусами или атипичными микроорганизмами. Через три-пять дней начинает выделяться мокрота, и кашель становится влажным, продуктивным. По внешнему виду мокроты можно определить форму бронхита: прозрачная мокрота указывает на острый процесс, гнойная — на хронический, мокрота зеленого цвета — признак бактериального воспаления. Дыхание больных становится затрудненным, появляются хрипы и одышка.
Симптомы острого бронхита
Острый бронхит обычно сопутствует гриппу или ОРВИ. У больного повышается температура тела и потливость, появляется озноб, общая слабость, быстрая утомляемость, першение в горле, снижается работоспособность. Кашель при остром воспалении сухой, сильный, мучительный. Он возникает часто по ночам и лишает больного нормального отдыха и сна. Навязчивый кашель часто становится причиной рвоты у детей.
 При аускультации обнаруживают рассеянные хрипы и жесткое дыхание. Тяжелое течение острого бронхита проявляется одышкой и болью в груди. Спустя несколько дней непродуктивный кашель переходит во влажный, приступообразный, сопровождающийся лихорадкой и головной болью. Начинает выделяться мокрота белого или зеленого цвета. Кашель — защитная реакция организма, очищающая дыхательные пути и приносящая больным облегчение. Симптомы астении и интоксикации проходят за несколько дней, а кашель продолжает мучить больного несколько недель. Кашель, длящийся 3 недели и более, указывает на снижение общей резистентности организма и переход бронхита в хроническую форму.
При аускультации обнаруживают рассеянные хрипы и жесткое дыхание. Тяжелое течение острого бронхита проявляется одышкой и болью в груди. Спустя несколько дней непродуктивный кашель переходит во влажный, приступообразный, сопровождающийся лихорадкой и головной болью. Начинает выделяться мокрота белого или зеленого цвета. Кашель — защитная реакция организма, очищающая дыхательные пути и приносящая больным облегчение. Симптомы астении и интоксикации проходят за несколько дней, а кашель продолжает мучить больного несколько недель. Кашель, длящийся 3 недели и более, указывает на снижение общей резистентности организма и переход бронхита в хроническую форму.
Острое воспаление бронхов часто сочетается с трахеитом, фарингитом и ринитом, что оказывает существенное влияние на клинику основного заболевания.
У детей острый бронхит проявляется теми же симптомами, что и у взрослых, но признаки интоксикации и кашель выражены намного сильнее. У ребенка возникает слабость, лихорадка, сухой кашель, который в дальнейшем сменяется влажным. Поскольку малыши не могут откашляться, они заглатывают слизь, что приводит к появлению рвотных позывов. Если в патологию вовлекаются мелкие бронхи, состояние больного ребенка значительно ухудшается, и появляется одышка.
Симптомы хронического бронхита
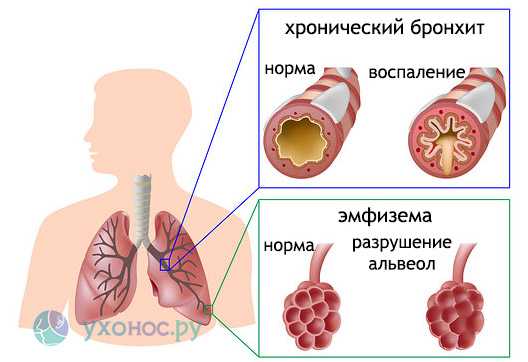
Постоянными симптомами хронической формы заболевания являются кашель со скудной мокротой и одышка, возникающая при физической нагрузке. Когда эти признаки усиливаются, увеличивается объем мокроты, повышается температура тела, наступает обострение болезни.
Длительное воздействие агрессивных факторов ухудшает общее состояние больного, заболевание прогрессирует, происходит рубцевание мелких бронхов, дыхание затрудняется. Альвеолы разрушаются, развивается эмфизема легких. Больных мучает глубокий, глухой кашель, усиливающийся по утрам и сопровождающийся обильным выделением мокроты. При этом температура тела остается нормальной. Возможно появление бронхоспазмов и астматических симптомов.
Периоды обострения и ремиссии сменяют друг друга. Обострения патологии возникают в холодное время года и часто бывают спровоцированы переохлаждением или ОРЗ.
Симптомы обструктивного бронхита
Закупорка и деформация бронхов заканчивается развитием обструктивного бронхита, который проявляется прогрессирующей одышкой. Если своевременно выявить патологию и лечить ее, можно устранить обструкцию бронхов и полностью восстановить дыхание. В запущенных случаях, когда лечение отсутствует, стенки бронхов деформируются, сужаются, и обструкция бронхов становится необратимой.
Заболевание обычно протекает интенсивно и проявляется спазматическим кашлем, хриплым и сухим дыханием, одышкой, шипением, свистом на выдохе. Состояние больных при этом остается удовлетворительным, температура тела — нормальной или субфебрильной.

- Врожденные аномалии развития внутренних органов,
- Гипоксия плода при беременности,
- Недоношенность,
- Снижение иммунитета.
При бронхите воздух плохо проходит через дыхательные пути, что проявляется свистящим дыханием, одышкой, влажными хрипами, лихорадкой. Сухой кашель быстро сменяется влажным с обильным выделением мокроты. Дети не могут быстро и продуктивно избавляться от слизи. Симптомы патологии во многом схожи с таковыми у взрослых, но выражены интенсивнее.
У детей возникает приступообразный кашель, сопровождающийся цианозом носогубного треугольника и посинением пальчиков. В тяжелых случаях появляется одышка и учащается дыхание.
Видео: обструктивный бронхит у детей, “Доктор Комаровский”
Осложнения
Если острое воспаление слизистой бронхов не лечить, то патология перейдет в хроническую форму. Это одно из основных и самых частых осложнений.
Бронхит часто осложняется воспалением легких с вовлечением в процесс участков легочной ткани, нарушением газообмена, развитием выраженной интоксикации и угрозой сепсиса.
Возбудители бронхита гематогенным путем распространяются по организму и поражают внутренние органы. У больных после перенесенного острого бронхита часто развивается гломерулонефрит, миокардит, перикардит или васкулит.
Обструктивный бронхит осложняется бронхиальной астмой, хронической обструктивной болезнью легких, пневмосклерозом и дыхательной недостаточностью.
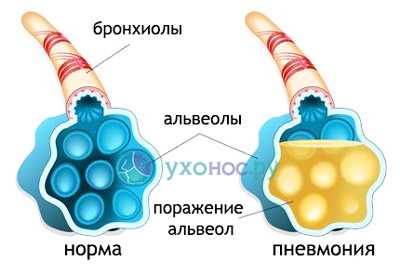
Пневмония – частое осложнение бронхита
Диагностика
Диагностика бронхита основывается на клинических симптомах, данных анамнеза и результатах анализов.
Заподозрив бронхит, врач выясняет у больного историю жизни и болезни, наличие сопутствующей патологии, хронических недугов, производственных вредностей, особенности бытовых условий, стаж курения.
Визуальный осмотр больного позволяет определить вздутие грудной клетки, участие вспомогательной мускулатуры в акте дыхания, втяжение межреберных промежутков.
После осмотра больного специалист переходит к физикальному обследованию. Он выслушивает с помощью стетоскопа бронхи и легкие, определяет тип дыхания и характер хрипов.

Лабораторная диагностика заключается в проведении общего и биохимического анализов крови, бактериологического исследования мокроты.
- В общем анализе крови у больных обнаруживают лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышение СОЭ.
- В крови повышается уровень белков глобулиновой фракции и появляются признаки гипоксемии.
- При микроскопии мокроты обнаруживают нейтрофилы и макрофаги, подсчитывают количество эпителиальных клеток.
- Микробиологическое исследование мокроты заключается в посеве отделяемого бронхов на дифференциально-диагностические среды с целью выявления возбудителя и определения его чувствительности к антибиотикам.
- Бактериологический анализ отделяемого зева на микрофлору и грибы.
- Серодиагностика направлена на обнаружение в крови больного антител к микробам.
Инструментальные методы исследования, предназначенные для диагностики бронхита:
- Спирография – исследование функции внешнего дыхания, дополненная пробой с бронходилататорами «Сальбутамлом» или «Беродуалом». Этот способ предназначен для определения обратимости патологии.
- Бронхоскопия проводится с диагностической целью.
- Пневмотахометрия — определение показателей внешнего дыхания.
- Рентгенография легких и бронхов позволяет выявить причину патологии и исключить рак легкого и туберкулез легких, имеющих сходные с бронхитом клинические признаки.
- Более информативным диагностическим методом является компьютерная томография.
Лечение
Лечением бронхита занимает врач-пульмонолог, который выбирает оптимальные препараты, назначает необходимую дозировку и правильно комбинирует лекарства.
Острый бронхит, сочетающийся с лихорадкой, одышкой, выделением гнойной мокроты, ОРВИ или хроническими заболеваниями, требует госпитализации в стационар. Если заболевание протекает в неосложненной форме, его можно лечить в домашних условиях, соблюдая все рекомендации врача.
Больным показан постельный режим, употребление достаточного количества жидкости, увлажнение воздуха в помещении.
Схема лечения бронхита такова:
- Устранение провоцирующих факторов — курения и профессиональных вредностей,
- Лечение сопутствующих заболеваний дыхательной системы,
- Борьба с инфекцией,
- Восстановление просвета бронхов.

Режим и диета
Соблюдение постельного режима до нормализации температуры — обязательное условие для всех больных без исключения. Если переносить заболевание на ногах, то можно получить тяжелые осложнения на сердце.
Больным необходимо много пить. Для этого подойдут соки, воды, теплые травяные чаи, морсы, подогретая щелочная минеральная вода без газов. В сутки объем потребляемой жидкости должен быть не менее 3 литров.
В пищу следует употреблять продукты, не раздражающие воспаленную слизистую глотки. Еда должна быть высококалорийной, а рацион сбалансированным. Больным полезны продукты, содержащие много белка и витаминов. Можно немного поголодать, если этого требует организм.
 В помещении, где находится больной, необходимо увлажнять воздух с помощью бытовых приборов-увлажнителей или проверенного простого домашнего средства — влажные полотенца и простыни развесить в комнате и периодически их менять. Особенно это актуально зимой в период постоянной работы отопительных приборов.
В помещении, где находится больной, необходимо увлажнять воздух с помощью бытовых приборов-увлажнителей или проверенного простого домашнего средства — влажные полотенца и простыни развесить в комнате и периодически их менять. Особенно это актуально зимой в период постоянной работы отопительных приборов.
Мучительный кашель может оставаться и после нормализации температуры тела. В это время больным показаны длительные прогулки на свежем воздухе: в парке, лесу, по берегу моря.
Одеваться следует по погоде, чтобы не нарушалась терморегуляция и не повышалось потообразование, что свойственно больным с бронхитом. После каждого потоотделения необходимо переодеться.
Медикаментозная терапия
Антибиотикотерапия — основа лечения бактериального бронхита.
Препаратами выбора являются:
- Пенициллины – «Флемоксин солютаб», «Амоксициллин»;
- Макролиды – «Эритромицин», «Олеандомицин»;
- Цефалоспорины – «Цефотаксим», «Цефоперазон»;
- Фторхинолоны – «Ципрофлоксацин», «Офлоксацин».
При легком течении заболевания лучше использовать таблетки или суспензии для приема внутрь, а при тяжелом — антибиотики в виде инъекций. Детям антибиотики назначают в виде уколов, поскольку принять менее эффективные таблетированные препараты они не всегда могут.
Чтобы защитить организм от дисбактериоза, вместе с приемом антибиотиков больным назначают противогрибковые препараты – «Бифидумбактерин», «Линекс».
Противовирусная терапия показана при бронхите вирусной этиологии. Больным назначают «Виферон», «Кипферон». Длительность лечения — 10 дней.
Противокашлевые средства – «Синекод», «Либексин» предназначены для лечения сухого, мучительного кашля.
К отхаркивающим средствам относятся препараты термопсиса, алтея, корня солодки. Они раздражают рецепторы желудка и стимулируют секрецию слюнных и бронхиальных желез. Отхаркивающие средства следует принимать дробно.
Муколитические средства обязательно назначают пациентам с бронхитом. Препараты данной группы – «АЦЦ», «Амбробене», «Бромгексин». Детям муколитики назначают только на стадии активной секретопродукции.
Бронходилататоры назначают больным с обструктивным бронхитом, страдающим одышкой — таблетки «Эуфиллин», «Теопек», и аэрозоли для ингаляции «Беротек», «Сальбутамол». Пожилым людям препараты данной группы следует использовать осторожно, особенно страдающим патологией сердечно-сосудистой системы. «Эуфиллин» и его производные не только расширяют бронхи, но и повышают работоспособность дыхательных мышц, подвижность реснитчатого эпителия, активизируют дыхание.

Комбинированные средства, используемые для лечения бронхита:
- «Аскорил» – отхаркивающее и бронхорасширяющее средство,
- «Эреспал» – комбинированный препарат, обладающий отхаркивающим и противовоспалительным действием.
- «Беродуал» содержит в своем составе два бронхорасширяющих препарата, которые в комбинации оказывают более сильное терапевтическое воздействие.
Глюкокортикостероиды назначают больным при потере трудоспособности и отсутствии эффекта от бронхорасширяющих препаратов. «Преднизолон» назначают больным в виде таблеток вместе с бронхорасширяющими средствами.
 Для повышения общей резистентности организма используют адаптогены растительного происхождения: настойка элеутерококка, лимонника, женьшеня, эхинацеи. Эти фитосредства оказывают позитивное воздействие на иммунитет человека, стимулируют обмен веществ, повышают резистентность организма к агрессивным факторам окружающей среды и инфекционным агентам.
Для повышения общей резистентности организма используют адаптогены растительного происхождения: настойка элеутерококка, лимонника, женьшеня, эхинацеи. Эти фитосредства оказывают позитивное воздействие на иммунитет человека, стимулируют обмен веществ, повышают резистентность организма к агрессивным факторам окружающей среды и инфекционным агентам.
Аллергический бронхит лечат с помощью антигистаминных средств – «Супрастина», «Тавегила», «Кларитина».
Лечебная бронхоскопия – промывания бронхов, улучшающие проходимость и очищающие их просвет.
Симптоматическая терапия при бронхите направлена на устранение заложенности носа, боли и першения в горле, восстановление нормальной температуры тела. Для этого используют сосудосуживающие капли в нос – «Називин», «Отривин», жаропонижающие препараты – «Парацетамол», «Ибупрофен», антисептики для горла – «Стрепсилс», «Септолете».
Самолечение бронхита (тем более у детей) недопустимо. Только квалифицированный специалист может правильно определить направление лечения и составить список необходимых медикаментов. Своевременное обращение к врачу – залог эффективного излечения заболевания.
Видео: лечение бронхита у детей, “Доктор Комаровский”
Немедикаментозные способы лечения
Немедикаментозные способы лечения бронхита сводятся к следующим процедурам:
- Растирание теплым камфорным маслом прогревает бронхи и уменьшает кашель.
- Ингаляционная аэрозольтерапия проводится с помощью небулайзера или ингалятора и оказывает высокий терапевтический эффект. Ингаляции делают дважды в день в течение 10 дней. Минеральная вода и физиологический раствор улучшают отхождение мокроты и уменьшают признаки воспаления. С помощью ингаляционного введения лекарственных средств лечат бронхит у детей. Делают ингаляции с лекарственными препаратами от кашля, а также местными антисептиками — раствором диоксидина или фурацилина. Ингаляционный способ лечения эффективно устраняет симптомы заболевания и практически не обладает побочными эффектами.
- Галотерапия — создание искусственного микроклимата, позволяющего увеличить резерв дыхательной системы, улучшить бронхолегочную вентиляцию, нормализовать обменные процессы. Вместе с аэрозольтерапией эти методы являются самыми действенными при лечении бронхита и ОРВИ, сопровождающихся упорным кашлем.
- Дыхательная гимнастика улучшает выведение мокроты, снимает напряжение с дыхательных мускулатуры.
- Остаточные явления бронхита устраняют с помощью физиотерапевтических процедур — электрофореза с гепарином, аскорбиновой кислотой, хлоридом или йодидом калия, УВЧ-терапии, вибромассажа грудной клетки, микроволновой терапии, индуктотермии межлопаточной области, грязевых аппликаций, ультрафиолетового облучения грудной клетки, хвойных или кислородных ванн. Физиотерапия способствует положительной динамике в процессе выздоровления больного.
-

Постуральный дренаж
Постуральный дренаж — специальная лечебная процедура, направленная на улучшение отхождения мокроты путем придания больному определенного положения. Бронхиальный секрет под действием силы тяжести направляется в сторону трахеи, достигает места бифуркации и удаляется с помощью кашлевого рефлекса. Техника проведения постурального дренажа: больного укладывают на кровать с приподнятым ножным концом, подушки убирают из-под головы и поворачивают его с боков на живот, заставляя при этом кашлять.
- Массаж является вспомогательным средством, позволяющим избавиться от вязкой и трудноотделяемой мокроты. Баночный массаж улучшает отхождение слизисто-гнойных выделений при кашле. Кожу смазывают вазелином и накладывают медицинскую банку. Скользят присосавшейся банкой по коже в течении 10-15 минут. После такого массажа пациента накрывают, дают теплый чай с медом и малиной.
- Лечебная физкультура дополняет медикаментозное лечение бронхита, особенно у детей. Дыхательная система детского организма хуже справляется с выведением мокроты, из-за чего замедляется процесс выздоровления. Специальная гимнастика уменьшает воспалительный процесс в бронхах, улучшает их дренажную функцию и циркуляцию крови, укрепляет иммунитет. Ее назначают после стихания острого процесса и нормализации температуры тела. Сначала больным рекомендуют выполнять статические упражнения, а затем — динамические. Лечебная физкультура при бронхите направлена на укрепление дыхательной мускулатуры для наилучшего отхождения мокроты.
Народная медицина
Для лечения типичных, неосложненных форм бронхита нередко используют средства народной медицины, которые оказывают мягкое воздействие на организм человека.

Наиболее распространенными средствами народной медицины являются настои и отвары лекарственных трав и фитосборов, которые обладают антисептическим и общеукрепляющим действием, разжижают мокроту и улучшают ее отхождение.
Лекарственные травы, наиболее эффективные против бронхита: алтей, термопсис, чабрец, солодка, ромашка, календула. Сухое сырье берут в равных пропорциях и заливают кипятком. Употребляют полученные настои и отвары после настаивания и процеживания.
- Морковный сок разбавляют теплой водой, добавляют мед и принимают по столовой ложке перед каждым приемом пищи. Это народное средство лечит сильный кашель, осложняющий бронхит и ухудшающий самочувствие.
 Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.
Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.- Сваренный в молоке лук с добавлением сахара устраняет сухой кашель.
- Для лечения бронхита у детей используют «сладкое» лекарство, которое готовят из плитки шоколада, сливочного масла, порошка какао и свиного жира. Все компоненты смешивают и используют полученное средство в качестве начинки для бутербродов.
- Изнуряющий кашель лечат настоем из меда и свежего сока редьки.
- Ингаляции над вареным картофелем помогают избавиться от кашля.
- Из двух свежих апельсинов готовят апельсиновый сироп: режут фрукты на мелкие кусочки, пересыпают сахаром. Когда апельсины пустят сок, добавляют стакан воды и варят один час до появления густого сиропа.
- Отвар из мандариновых корок и абрикосовых косточек дают больным с хронической формой патологии.
Вылечить бронхит у ребенка в домашних условиях можно с помощью теплого молока, в которое добавлены мед и сливочное масло; содовых ингаляций; отваров лекарственных трав; горчичников. Поскольку маленькие дети в наибольшей степени подвержены аллергии и интоксикации, использовать любое народное средство в домашних условиях можно только после консультации со специалистом.
Видео: как лечить бронхит в домашних условиях
Профилактика
Неспецифические профилактические мероприятия при бронхите:
- Своевременная терапия вирусных заболеваний,
- Устранение факторов риска,
- Борьба с вредными привычками,
- Смена места жительства на более подходящую климатическую зону,
- Использование на производстве средств индивидуальной защиты – респираторов и масок,
- Исключение контактов с больными людьми,
- Укрепление иммунитета,
- Закаливание организма, занятия ЛФК,
- Выявление и устранение хронической патологии ЛОР-органов — ринита, синусита, тонзиллита,
- Удаление полипов и аденоидов, восстановление искривленной носовой перегородки,
- Прием иммуномодуляторов в осенне-весенний период,
- Здоровое питание и крепкий сон,
- Часто болеющим лицам, а в особенности детям, показан прием адаптогенов и витаминов.
 Специфическая профилактика бронхита — вакцинация. Существует вакцина «Пнево-23», защищающая организм человека от пневмококковой инфекции. Вакцинацию проводят раз в пять лет.
Специфическая профилактика бронхита — вакцинация. Существует вакцина «Пнево-23», защищающая организм человека от пневмококковой инфекции. Вакцинацию проводят раз в пять лет.
Люди, подлежащие вакцинации:
- Лица пожилого возраста,
- Страдающие хронической патологией внутренних органов,
- Планирующие беременность,
- Чрезвычайно общительные люди в силу своей профессиональной деятельности — врачи, учителя, продавцы.
Ведение здорового образа жизни, прием минерально-витаминных комплексов, соблюдение элементарных санитарно-бытовых правил – эти важнейшие условия помогут предотвратить развитие бронхита у детей и взрослых.
Видео: бронхит в программе “О самом главном”
Мнения, советы и обсуждение:
uhonos.ru
Перибронхит
Перибронхит (Peribronchitis)
Перибронхит — воспалительный процесс, поражающий лимфатические пространства и кровеносные сосуды вокруг бронхов, сопровождающийся разростом соединительной ткани. Перибронхитом чаще болеют молодые и старые животные. Обострение про-цесса наблюдают весной и осенью.
Этиология. В основе развития перибронхита лежат те же причины, что и при хронических бронхитах. Нередко перибронхит развивается при застое в легких на почве декомпенсированных пороков левой половины сердца (сужение митрального отверстия и недостаточность двухстворчатого клапана) и после пневмоний. В южных районах Казахстана и республиках Средней Азии основной причиной заболевания является вдыхание мельчайших частиц песка. Зарегистрированы перибронхиты на почве длительного вдыхания угольной пены, у больных туберкулезом, переболевших паратифом, ящуром и оспой.
Патогенез. Патологический процесс начинается со слизистой оболочки бронхов, затем воспаление переходит на перибронхи- альную ткань. При попадании в дыхательные пути двуокиси кремния происходят расщепление ее и выделение веществ, вызывающих коагуляционный некроз протоплазмы клеток как в слизистой, так и в более глубоких слоях. Под действием различных причин в пораженных участках бронхов увеличивается объем слизистой оболочки, гиперплазируется лимфоидная и усиленно разрастается соединительная ткань. Последняя структурно изменяется и уплотняется, в результате чего сдавливаются сосуды, обеспечивающие питание альвеол и стенок бронхов, возникает сужение просвета дыхательных путей, изменяется состав альвео-лярных стенок, что ведет к развитию эмфиземы. Это в еще большей степени усугубляет нарушение обмена газов, тормозит окислительные процессы в легких. У больных снижаются фагоцитоз, регуляция свертываемости крови, слущивается эпителиальная ткань слизистой бронхов, повышается нагрузка на правую половину сердца, возникают застойные явления во всем организме (в большей степени они выражены в печени), снижаются тонус мышц пищеварительного канала и переваримость кормов. При этом нарушаются окислительно-восстановительные процессы и питание центральной нервной системы, накапливаются продукты промежуточного распада, возбуждающие потовые железы.
Симптомы. Животные быстро утомляются, потеют. У больных прогрессирует смешанная одышка, но преобладает экспираторная, появляется цианоз слизистых, часто возникает кашель. При кашле выбрасывается мокрота, иногда с примесью прожилок крови. Грудная клетка приобретает более округлую форму. При перкуссии находят очаги с приглушенным и коробочным звуком. Аускультацией устанавливают жесткое дыхание, иногда шум, треск, крупно- и мелкопузырчатые хрипы, на отдельных участках — ослабленное дыхание. Температура тела в пределах нормы или кратковременно повышается на 0,5-1°. Возможно неоднократное повышение температуры, особенно после незначительного физического напряжения. Иногда находят увеличение абсолютной тупости сердца, а при осложнении эмфиземой — относительной, особенно в области расположения правого желудочка.
Пульсовая волна малая, наполнение артериальных сосудов плохое. Печень увеличена, отеки на животе и подгрудке, возникают запоры, снижается переваримость кормов. Выражен лейкоцитоз. При рентгеноскопии находят резкое усиление теней бронхов, просветление легочного поля и расширение сердца.
В развитии перибронхита выделяют три фазы.
1. Компенсаторная, когда у животных появляется одышка в период физической нагрузки, возникает кашель от вдыхания воздуха более низкой температуры и содержащего даже небольшое количество пыли, усилена тень бронхов.
2. Субкомпенсаторная, при которой грудная клетка расширена, в покое выражена одышка средней силы, печень увеличена, имеются отеки, пульс учащен, наполнение артериальных сосудов плохое, значительно усилена тень бронхиального дерева, находят бронхостенозы и бронхоэктазы небольшого размера.
3. Декомпенсированная — грудная клетка приобретает округлую форму, слизистые цианотичны, смешанная одышка выражена даже в покое. В период дыхания заметно сильное колебание брюшных стенок, особенно у телят. В нижней трети грудной клетки слышны влажные хрипы. На периферических участках тела отеки значительной величины. Пульс учащен. Артериальные сосуды наполнены очень плохо, а венозные сильно. При рентгеноскопии находят хорошо выраженные тени даже мелких бронхов, бронхоэктазы и бронхостенозы.
Течение перибронхитов продолжительное, от 2-3 мес до года.
Прогноз от осторожного до неблагоприятного: осторожный — при компенсаторной фазе, более осторожный — при субкомпенсаторной и неблагоприятный — при декомпенсаторной.
Патолого-анатомические изменения. Легкие несколько увеличены в объеме, неодинаковой окраски и плотности. Имеются эмфизематозные и ателектатические очаги. Лимфатические узлы увеличены. При разрезе легкого ощущается хруст под ножом. Стенки бронхов утолщены. На слизистой бронхов видны гипе- ремированные неровные участки, иногда без эпителиальной ткани.
Диагноз. При постановке диагноза учитывают клинические данные, округлость грудной клетки, значительное усиление теней бронхов на рентгенограмме, особенно мелких. Для окончат тельного решения вопроса исключают острый и хронический бронхит, пневмомикозы, пневмосклероз, декомпенсированный порок сердца, туберкулез и эхинококкоз легкого, лейкоз и аллергическую одышку. В основу дифференциации кладут клинические, гематологические и аллергические исследования, а также данные рентгеноскопии.
Лечение. В период лечения добиваются повышения резистентности организма, рассасывания соединительной ткани, предупреждения осложнений, а иногда нейтрализации образующихся в организме вредных веществ. Животных помещают в светлые скотные дворы с хорошей вентиляцией. В рацион вводят корма, содержащие больше углеводов. Внутрь дают калия йодид и над- рия йодид, назначают диатермию грудной клетки по 20 мин раз в день в течение 10-15 дн. При выраженной сердечной недостаточности применяют вещества, улучшающие питание мышцы сердца (минимальные дозы кофеина, камфарного масла, препараты наперстянки), при отеках — мочегонные. Отмечены положительные результаты от применения солей брома, кальция, аутогемотерапии, алюминиевой пыли (ингаляция), многократного подкожного введения кислорода. С целью предупреждения осложнений назначают сульфаниламидные препараты и антибиотики в виде аэрозолей и внутримышечно, в отдельности и в сочетании; интратрахеально вводят 5 %-ный раствор ментола в течение 5- 10 дн. -ро разу в день с одновременной новокаиновой блокадой нижнешейных нервных сплетений. Новокаиновую блокаду лучше делать 0,5 %-ным раствором из расчета 0,5 мл на 1 кг массы тела (слабым животным дозу нужно уменьшить). Блокирование узлов чередуют, то есть делают с одной стороны, а затем с другой. Между блокадами одного узла промежуток должен составлять 3-4 дн. За весь период лечения каждый узел блокируют 2 раза.
Профилактика. С целью предупреждения перибронхита необходимо устранять причины, вызывающие заболевание, своевременно оказывать помощь при острых бронхитах, эндокардитах и дистрофии мышц сердца.
- Подробности
- Раздел: Болезни органов дыхания
- Просмотров: 18289
zoovet.info
Перибронхит
Перибронхит (Peribronchitis)
Перибронхит — воспалительный процесс, поражающий лимфатические пространства и кровеносные сосуды вокруг бронхов, сопровождающийся разростом соединительной ткани. Перибронхитом чаще болеют молодые и старые животные. Обострение про-цесса наблюдают весной и осенью.
Этиология. В основе развития перибронхита лежат те же причины, что и при хронических бронхитах. Нередко перибронхит развивается при застое в легких на почве декомпенсированных пороков левой половины сердца (сужение митрального отверстия и недостаточность двухстворчатого клапана) и после пневмоний. В южных районах Казахстана и республиках Средней Азии основной причиной заболевания является вдыхание мельчайших частиц песка. Зарегистрированы перибронхиты на почве длительного вдыхания угольной пены, у больных туберкулезом, переболевших паратифом, ящуром и оспой.
Патогенез. Патологический процесс начинается со слизистой оболочки бронхов, затем воспаление переходит на перибронхи- альную ткань. При попадании в дыхательные пути двуокиси кремния происходят расщепление ее и выделение веществ, вызывающих коагуляционный некроз протоплазмы клеток как в слизистой, так и в более глубоких слоях. Под действием различных причин в пораженных участках бронхов увеличивается объем слизистой оболочки, гиперплазируется лимфоидная и усиленно разрастается соединительная ткань. Последняя структурно изменяется и уплотняется, в результате чего сдавливаются сосуды, обеспечивающие питание альвеол и стенок бронхов, возникает сужение просвета дыхательных путей, изменяется состав альвео-лярных стенок, что ведет к развитию эмфиземы. Это в еще большей степени усугубляет нарушение обмена газов, тормозит окислительные процессы в легких. У больных снижаются фагоцитоз, регуляция свертываемости крови, слущивается эпителиальная ткань слизистой бронхов, повышается нагрузка на правую половину сердца, возникают застойные явления во всем организме (в большей степени они выражены в печени), снижаются тонус мышц пищеварительного канала и переваримость кормов. При этом нарушаются окислительно-восстановительные процессы и питание центральной нервной системы, накапливаются продукты промежуточного распада, возбуждающие потовые железы.
Симптомы. Животные быстро утомляются, потеют. У больных прогрессирует смешанная одышка, но преобладает экспираторная, появляется цианоз слизистых, часто возникает кашель. При кашле выбрасывается мокрота, иногда с примесью прожилок крови. Грудная клетка приобретает более округлую форму. При перкуссии находят очаги с приглушенным и коробочным звуком. Аускультацией устанавливают жесткое дыхание, иногда шум, треск, крупно- и мелкопузырчатые хрипы, на отдельных участках — ослабленное дыхание. Температура тела в пределах нормы или кратковременно повышается на 0,5-1°. Возможно неоднократное повышение температуры, особенно после незначительного физического напряжения. Иногда находят увеличение абсолютной тупости сердца, а при осложнении эмфиземой — относительной, особенно в области расположения правого желудочка.
Пульсовая волна малая, наполнение артериальных сосудов плохое. Печень увеличена, отеки на животе и подгрудке, возникают запоры, снижается переваримость кормов. Выражен лейкоцитоз. При рентгеноскопии находят резкое усиление теней бронхов, просветление легочного поля и расширение сердца.
В развитии перибронхита выделяют три фазы.
1. Компенсаторная, когда у животных появляется одышка в период физической нагрузки, возникает кашель от вдыхания воздуха более низкой температуры и содержащего даже небольшое количество пыли, усилена тень бронхов.
2. Субкомпенсаторная, при которой грудная клетка расширена, в покое выражена одышка средней силы, печень увеличена, имеются отеки, пульс учащен, наполнение артериальных сосудов плохое, значительно усилена тень бронхиального дерева, находят бронхостенозы и бронхоэктазы небольшого размера.
3. Декомпенсированная — грудная клетка приобретает округлую форму, слизистые цианотичны, смешанная одышка выражена даже в покое. В период дыхания заметно сильное колебание брюшных стенок, особенно у телят. В нижней трети грудной клетки слышны влажные хрипы. На периферических участках тела отеки значительной величины. Пульс учащен. Артериальные сосуды наполнены очень плохо, а венозные сильно. При рентгеноскопии находят хорошо выраженные тени даже мелких бронхов, бронхоэктазы и бронхостенозы.
Течение перибронхитов продолжительное, от 2-3 мес до года.
Прогноз от осторожного до неблагоприятного: осторожный — при компенсаторной фазе, более осторожный — при субкомпенсаторной и неблагоприятный — при декомпенсаторной.
Патолого-анатомические изменения. Легкие несколько увеличены в объеме, неодинаковой окраски и плотности. Имеются эмфизематозные и ателектатические очаги. Лимфатические узлы увеличены. При разрезе легкого ощущается хруст под ножом. Стенки бронхов утолщены. На слизистой бронхов видны гипе- ремированные неровные участки, иногда без эпителиальной ткани.
Диагноз. При постановке диагноза учитывают клинические данные, округлость грудной клетки, значительное усиление теней бронхов на рентгенограмме, особенно мелких. Для окончат тельного решения вопроса исключают острый и хронический бронхит, пневмомикозы, пневмосклероз, декомпенсированный порок сердца, туберкулез и эхинококкоз легкого, лейкоз и аллергическую одышку. В основу дифференциации кладут клинические, гематологические и аллергические исследования, а также данные рентгеноскопии.
Лечение. В период лечения добиваются повышения резистентности организма, рассасывания соединительной ткани, предупреждения осложнений, а иногда нейтрализации образующихся в организме вредных веществ. Животных помещают в светлые скотные дворы с хорошей вентиляцией. В рацион вводят корма, содержащие больше углеводов. Внутрь дают калия йодид и над- рия йодид, назначают диатермию грудной клетки по 20 мин раз в день в течение 10-15 дн. При выраженной сердечной недостаточности применяют вещества, улучшающие питание мышцы сердца (минимальные дозы кофеина, камфарного масла, препараты наперстянки), при отеках — мочегонные. Отмечены положительные результаты от применения солей брома, кальция, аутогемотерапии, алюминиевой пыли (ингаляция), многократного подкожного введения кислорода. С целью предупреждения осложнений назначают сульфаниламидные препараты и антибиотики в виде аэрозолей и внутримышечно, в отдельности и в сочетании; интратрахеально вводят 5 %-ный раствор ментола в течение 5- 10 дн. -ро разу в день с одновременной новокаиновой блокадой нижнешейных нервных сплетений. Новокаиновую блокаду лучше делать 0,5 %-ным раствором из расчета 0,5 мл на 1 кг массы тела (слабым животным дозу нужно уменьшить). Блокирование узлов чередуют, то есть делают с одной стороны, а затем с другой. Между блокадами одного узла промежуток должен составлять 3-4 дн. За весь период лечения каждый узел блокируют 2 раза.
Профилактика. С целью предупреждения перибронхита необходимо устранять причины, вызывающие заболевание, своевременно оказывать помощь при острых бронхитах, эндокардитах и дистрофии мышц сердца.
- Подробности
- Раздел: Болезни органов дыхания
- Просмотров: 18289
zoovet.info
Перибронхит
Перибронхит (Peribronchitis)
Перибронхит — воспалительный процесс, поражающий лимфатические пространства и кровеносные сосуды вокруг бронхов, сопровождающийся разростом соединительной ткани. Перибронхитом чаще болеют молодые и старые животные. Обострение про-цесса наблюдают весной и осенью.
Этиология. В основе развития перибронхита лежат те же причины, что и при хронических бронхитах. Нередко перибронхит развивается при застое в легких на почве декомпенсированных пороков левой половины сердца (сужение митрального отверстия и недостаточность двухстворчатого клапана) и после пневмоний. В южных районах Казахстана и республиках Средней Азии основной причиной заболевания является вдыхание мельчайших частиц песка. Зарегистрированы перибронхиты на почве длительного вдыхания угольной пены, у больных туберкулезом, переболевших паратифом, ящуром и оспой.
Патогенез. Патологический процесс начинается со слизистой оболочки бронхов, затем воспаление переходит на перибронхи- альную ткань. При попадании в дыхательные пути двуокиси кремния происходят расщепление ее и выделение веществ, вызывающих коагуляционный некроз протоплазмы клеток как в слизистой, так и в более глубоких слоях. Под действием различных причин в пораженных участках бронхов увеличивается объем слизистой оболочки, гиперплазируется лимфоидная и усиленно разрастается соединительная ткань. Последняя структурно изменяется и уплотняется, в результате чего сдавливаются сосуды, обеспечивающие питание альвеол и стенок бронхов, возникает сужение просвета дыхательных путей, изменяется состав альвео-лярных стенок, что ведет к развитию эмфиземы. Это в еще большей степени усугубляет нарушение обмена газов, тормозит окислительные процессы в легких. У больных снижаются фагоцитоз, регуляция свертываемости крови, слущивается эпителиальная ткань слизистой бронхов, повышается нагрузка на правую половину сердца, возникают застойные явления во всем организме (в большей степени они выражены в печени), снижаются тонус мышц пищеварительного канала и переваримость кормов. При этом нарушаются окислительно-восстановительные процессы и питание центральной нервной системы, накапливаются продукты промежуточного распада, возбуждающие потовые железы.
Симптомы. Животные быстро утомляются, потеют. У больных прогрессирует смешанная одышка, но преобладает экспираторная, появляется цианоз слизистых, часто возникает кашель. При кашле выбрасывается мокрота, иногда с примесью прожилок крови. Грудная клетка приобретает более округлую форму. При перкуссии находят очаги с приглушенным и коробочным звуком. Аускультацией устанавливают жесткое дыхание, иногда шум, треск, крупно- и мелкопузырчатые хрипы, на отдельных участках — ослабленное дыхание. Температура тела в пределах нормы или кратковременно повышается на 0,5-1°. Возможно неоднократное повышение температуры, особенно после незначительного физического напряжения. Иногда находят увеличение абсолютной тупости сердца, а при осложнении эмфиземой — относительной, особенно в области расположения правого желудочка.
Пульсовая волна малая, наполнение артериальных сосудов плохое. Печень увеличена, отеки на животе и подгрудке, возникают запоры, снижается переваримость кормов. Выражен лейкоцитоз. При рентгеноскопии находят резкое усиление теней бронхов, просветление легочного поля и расширение сердца.
В развитии перибронхита выделяют три фазы.
1. Компенсаторная, когда у животных появляется одышка в период физической нагрузки, возникает кашель от вдыхания воздуха более низкой температуры и содержащего даже небольшое количество пыли, усилена тень бронхов.
2. Субкомпенсаторная, при которой грудная клетка расширена, в покое выражена одышка средней силы, печень увеличена, имеются отеки, пульс учащен, наполнение артериальных сосудов плохое, значительно усилена тень бронхиального дерева, находят бронхостенозы и бронхоэктазы небольшого размера.
3. Декомпенсированная — грудная клетка приобретает округлую форму, слизистые цианотичны, смешанная одышка выражена даже в покое. В период дыхания заметно сильное колебание брюшных стенок, особенно у телят. В нижней трети грудной клетки слышны влажные хрипы. На периферических участках тела отеки значительной величины. Пульс учащен. Артериальные сосуды наполнены очень плохо, а венозные сильно. При рентгеноскопии находят хорошо выраженные тени даже мелких бронхов, бронхоэктазы и бронхостенозы.
Течение перибронхитов продолжительное, от 2-3 мес до года.
Прогноз от осторожного до неблагоприятного: осторожный — при компенсаторной фазе, более осторожный — при субкомпенсаторной и неблагоприятный — при декомпенсаторной.
Патолого-анатомические изменения. Легкие несколько увеличены в объеме, неодинаковой окраски и плотности. Имеются эмфизематозные и ателектатические очаги. Лимфатические узлы увеличены. При разрезе легкого ощущается хруст под ножом. Стенки бронхов утолщены. На слизистой бронхов видны гипе- ремированные неровные участки, иногда без эпителиальной ткани.
Диагноз. При постановке диагноза учитывают клинические данные, округлость грудной клетки, значительное усиление теней бронхов на рентгенограмме, особенно мелких. Для окончат тельного решения вопроса исключают острый и хронический бронхит, пневмомикозы, пневмосклероз, декомпенсированный порок сердца, туберкулез и эхинококкоз легкого, лейкоз и аллергическую одышку. В основу дифференциации кладут клинические, гематологические и аллергические исследования, а также данные рентгеноскопии.
Лечение. В период лечения добиваются повышения резистентности организма, рассасывания соединительной ткани, предупреждения осложнений, а иногда нейтрализации образующихся в организме вредных веществ. Животных помещают в светлые скотные дворы с хорошей вентиляцией. В рацион вводят корма, содержащие больше углеводов. Внутрь дают калия йодид и над- рия йодид, назначают диатермию грудной клетки по 20 мин раз в день в течение 10-15 дн. При выраженной сердечной недостаточности применяют вещества, улучшающие питание мышцы сердца (минимальные дозы кофеина, камфарного масла, препараты наперстянки), при отеках — мочегонные. Отмечены положительные результаты от применения солей брома, кальция, аутогемотерапии, алюминиевой пыли (ингаляция), многократного подкожного введения кислорода. С целью предупреждения осложнений назначают сульфаниламидные препараты и антибиотики в виде аэрозолей и внутримышечно, в отдельности и в сочетании; интратрахеально вводят 5 %-ный раствор ментола в течение 5- 10 дн. -ро разу в день с одновременной новокаиновой блокадой нижнешейных нервных сплетений. Новокаиновую блокаду лучше делать 0,5 %-ным раствором из расчета 0,5 мл на 1 кг массы тела (слабым животным дозу нужно уменьшить). Блокирование узлов чередуют, то есть делают с одной стороны, а затем с другой. Между блокадами одного узла промежуток должен составлять 3-4 дн. За весь период лечения каждый узел блокируют 2 раза.
Профилактика. С целью предупреждения перибронхита необходимо устранять причины, вызывающие заболевание, своевременно оказывать помощь при острых бронхитах, эндокардитах и дистрофии мышц сердца.
zooclub74.ru
 Компенсированная.Начальная ступень развития, при которой у организма ещё хватает сил поддерживать функции дыхания и газообмена на удовлетворительном уровне. Симптомы, такие как одышка и кашель, появляются только при сильных физических нагрузках или воздействии раздражителей: горячего или холодного воздуха, пыли и так далее. При обследовании рентгеновскими лучами на снимке уже можно заметить затемнённые места.
Компенсированная.Начальная ступень развития, при которой у организма ещё хватает сил поддерживать функции дыхания и газообмена на удовлетворительном уровне. Симптомы, такие как одышка и кашель, появляются только при сильных физических нагрузках или воздействии раздражителей: горячего или холодного воздуха, пыли и так далее. При обследовании рентгеновскими лучами на снимке уже можно заметить затемнённые места. Изучение общей картины состояния и жалоб пациента, выяснение о наличии у него недавних травм или наследственных патологий.
Изучение общей картины состояния и жалоб пациента, выяснение о наличии у него недавних травм или наследственных патологий.
 Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.
Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.