Инфекционный мононуклеоз у взрослых симптомы и лечение фото
«…Решила обратиться к вам с большой просьбой. Моему сынишке 11 лет, и его замучили частые простуды. Только поправится, сходит в школу, и опять приходится вызывать врача на дом. Вначале лечили от ОРЗ и ангины, выписывали разные таблетки и даже антибиотики, но это помогало мало.
Потом съездили в районную больницу, сдали необходимые анализы, и нам поставили диагноз: инфекционный мононуклеоз. Толком ничего не объяснили, сказали лишь, что это серьезное заболевание. Очень надеюсь на вашу помощь».
Что такое инфекционный мононуклеоз

Как ее только не называют: «Железистая лихорадка», «моноцитарная ангина», «доброкачественный лимфобластоз». Хотя речь идет об одной и той же болезни — инфекционном мононуклеозе, опасном осложнениями на сердце, печень, сосуды, а также способном ускорить развитие аутоиммунных недугов, таких как системная красная волчанка, ревматоидный артрит, рассеянный склероз.
Впервые инфекционный мононуклеоз был открыт и описан в конце XIX века врачом-педиатром Нилом Филатовым как лихорадочное состояние с увеличением лимфатических узлов, миндалин, печени и селезенки, а также катаральными явлениями в ротоглотке.
В основном вспышки заболеваемости приходятся на осенне-весенний период. Как правило, инкубационный период длится 15 дней, в редких случаях — от 5 дней до 2 месяцев.
Болезни подвержены дети от 3 до 7 лет, а также в пубертатный период юноши (16-18 лет), девушки (14-16 лет). В раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в старшем — без выраженной симптоматики.
У взрослых клиническое течение болезни практически не отмечается, поскольку у большинства людей к 30-35 годам уже сформировался специфический иммунитет, препятствующий заражению. Исключение составляют ВИЧ-инфицированные и онкобольные с ослабленной иммунной системой.
Причины возникновения и симптомы

Даже опытному доктору иногда бывает сложно выявить истоки болезни. А назначение общеизвестной схемы, предназначенной для лечения стрептококковой ангины, способствует лишь ухудшению состояния пациента с образованием высыпаний на коже.
Как правило, виновником недуга (возбудитель инфекции) является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов и оказывающий особенное действие на клетки.
Если обычные вирусы того же самого герпеса и ветрянки проявляют выраженное цитопатическое (приводящее к гибели клеток) действие, то ВЭБ (вирус Эпштейна-Барр) не убивает клетки, а вызывает их активный рост. Именно этот факт и лежит в основе развития клинической картины мононуклеоза.
Вирус инфекционного мононуклеоза чаще всего передается больными со стертыми формами или с начальными проявлениями, так как именно в этот период инфекция быстро развивается, диагноз зачастую не установлен, контакты не ограничены, а лечение еще не назначено или не начало действовать.
При хронической форме и носительстве выделение вируса незначительное.
Обычно болезнь передается воздушно-капельным путем: при разговоре, чихании и кашле со слюной и выделениями из носа. Реже — через поцелуи, посуду, личные вещи, в том числе детские игрушки, на которые попала инфицированная слюна. Встречаются случаи заражения при переливании донорской крови.
После заражения вирус попадает на слизистую оболочку верхних дыхательных путей, там размножается, проникает в миндалины и лимфатические узлы, печень, селезенку, нервную систему. Взамен В-лимфоцитов, зараженных и поврежденных вирусом, организм начинает вырабатывать новые клетки, получившие название «атипичные мононуклеары».
Первые признаки болезни ничем не отличаются от обычной ангины: повышается температура тела, появляются боли при глотании, пациента беспокоят слабость, сонливость, ломота в мышцах, головные боли и головокружения.
На миндалинах довольно быстро возникают беловатые налеты, похожие на куски пергаментной бумаги. Иногда они распространяются на дужки и язычок, уплотняются, приобретают местами желтоватый, коричневатый или сероватый оттенок.
Опытный врач может обратить внимание на характерные признаки инфекционного мононуклеоза в начале заболевания: увеличение печени и селезенки, а также лимфатических узлов и миндалин (нередко асимметричное), заложенность носа с очень скудными выделениями.
Все это может сопровождаться охриплостью голоса. Больных нередко беспокоят тяжесть или боли в животе, учащение и разжижение стула со снижением интенсивности его цвета. При обследовании почти в 100% случаев выявляются нарушения функции печени, почек, реже — сердечно-сосудистые и неврологические осложнения.
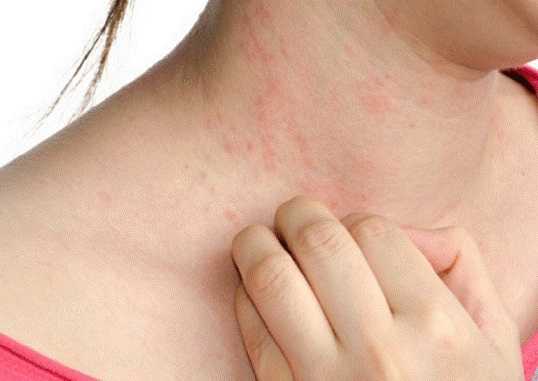
Примерно у 25 % пациентов обычно на 3-5-й день болезни на разных участках кожи проявляются мелкоточечные, пятнистые, воспалительные высыпания, похожие на аллергическую реакцию.
Чаще они бывают у тех, кто начал принимать антибиотики пенициллинового ряда (например, традиционно назначаемый при ангине амоксиклав). Сыпь держится 1-3 дня, затем бесследно исчезает. Повторных высыпаний не наблюдается.
При отсутствии правильной терапии, особенно у пациентов с ослабленным иммунитетом, может сформироваться хроническая форма инфекционного мононуклеоза со стойкими жалобами на слабость, субфебрильную (продолжительную) температуру от 37,5 до 38,3 градуса, плохую переносимосгь жирной пищи, эпизоды жидкого стула с нарушениями функции печени.
Для подтверждения диагноза существует ряд тестов, например, на наличие специфичных антител — иммуноглобулинов класса М (lg М) к вирусу Эпштейна-Барр. Анализ проводится по сыворотке крови, взятой из вены пациента.
Консервативное лечение

Лечение прежде всего должно быть направлено на облегчение симптомов заболевания и предупреждение развития осложнений. Поэтому до полной нормализации темпеpатуры необходимо соблюдать постельный режим (от 1 до 3 недель).
Воспаленное горло необходимо полоскать антисептическими препаратами, такими как гексорал, октенисепт, тантум-верде, хлорофиллипт, цитросепт.
Из народных средств можно рекомендовать настой календулы лекарственной.
Для приготовления взять 1 ст. ложку сухих измельченных цветков, залить стаканом кипятка, настоять в течение часа в термосе, затем процедить. Полоскать не менее 5-6 раз в день в течение 10 суток.
Если у ребенка поднялась температура выше 39 градусов, ее снимают ибупрофеном и нурофеном в возрастных дозировках, если нет сопутствующих заболеваний центральной нервной или сердечно-сосудистой системы.
При непереносимости или недостаточной эффективности возможен прием препаратов на основе парацетамола (калпол, панадол, колдрекс, эффералган). Лечащий врач может назначить антигистаминные препараты: эриус, зиртек, кларитин, тавегил, супрастин опять-таки в возрастных дозировках.
Кроме того, понадобится противовирусное лечение, в первую очередь с помощью универсальных препаратов интерферона, таких как виферон в свечах. Хорошей активностью обладает противовирусный иммуномодулятор изопринозин, а вот ацикловир лучше не использовать, поскольку он при таком недуге малоэффективен.
Народные рецепты лечения моноцитарной ангины

Из средств народной медицины наиболее активным противовирусным действием при инфекционном мононуклеозе обладает корень астрагала.
Рецепт отвара корней астрагала
1 ст. ложку измельченных корней залить 1 стаканом кипятка, держать на водяной бане 30 минут, настоять 30 минут, процедить. Принимать по 2 ст. ложки 3 раза в день за 30-40 минут до еды до полного выздоровления.
Помимо этого для лечения печени назначаются желчегонные средства, большинство из которых приготовлены на основе растительных экстрактов: силимар, холосас, дипана, гепабене.
Можно самостоятельно заваривать бессмертник песчаный или расторопшу.
Для этого 1 ст. ложку измельченной сухой травы залить 1 стаканом кипятка, настоять в течение 1 часа, процедить.
Принимать по 1 /3 стакана за 30 минут до еды 3 раза в день.
Из эффективных современных препаратов рекомендуется урсосан или гептрал. Дозировки и длительность применения лекарств в зависимости от имеющихся нарушений определяет лечащий врач.
Чтобы избежать осложнений со стороны сердечно-сосудистой, центральной нервной систем, а также поражения почек, необходимо соблюдать рекомендации лечащего врача. Принимать назначенную метаболическую терапию, в первую очередь препараты калия, магния: аспаркам, панангин, левокарнитин, элькар, кудесан, а также придерживаться определенного рациона питания.
Диета больного инфекционным мононуклеозом

Необходимо исключить все жирное и острое. Поскольку при инфекционном мононуклеозе ярко выражен воспалительный процесс в ротоглотке, увеличены миндалины и лимфатические узлы, пища должна быть теплой, хорошо термически и механически обработанной.
Полезны морсы, витаминные напитки из клюквы, брусники, шиповника, черной смородины. Правда, и здесь нужно соблюдать меру. Не следует давать детям питье в слишком больших объемах, так как это может негативно повлиять на сердечно-сосудистую систему.
В зависимости от состояния иммунной системы и тяжести заболевания процесс выздоровления занимает от нескольких дней при стертых формах и может быть неопределенно долгим при хроническом течении болезни.
Нарушения в гепатобилиарной (печень, желчный пузырь и желчные протоки) и иммунной системах могут сохраняться достаточно продолжительное время (до 6-12 месяцев). В этот период ребенок наиболее восприимчив к различным инфекциям, поэтому необходимо ограничивать его контакты с другими детьми.
Поскольку течение и тяжесть заболевания у всех разные, то сроки выздоровления у пациентов тоже индивидуальны. Необходимо периодически наблюдаться у лечащего врача до полного выздоровления, сдавать клинические анализы крови, чтобы убедиться в отсутствии атипичных мононуклеаров, нормализации лейкоцитарной формулы, а также всех биохимических показателей функции печени.
Детский организм медленно восстанавливается после болезни, ребенок быстро устает, может капризничать, плохо есть. На этот период нежелательно планировать дальние поездки.
Отправляться на отдых можно только тогда, когда все показатели клинического и биохимического анализа будут в норме, а антитела к вирусу Эпштейна-Барр — иммуноглобулины класса М не обнаружатся. Таким образом, инфекционный мононуклеоз не приговор — болезнь можно вылечить.
Автор: Татьяна Руженцова, врач-инфекционист, профессор, доктор медицинских наук.
medicynanaroda.ru
что это за вирусная инфекция, лечение и симптомы болезни у взрослых и детей
При обострении инфекционного заболевания, чтобы преступить к успешному лечению, требуется правильно определить возбудителя, выявить причины заражения пациента. Например, мононуклеоз возникает, когда в организм проникает опасный вирус Эпштейна-Барр, который поражает ротоглотку, печень, селезенку, близлежащие лимфатические узлы.
Статьи по темеИнфекционный мононуклеоз
Это заболевание еще называется болезнь Филатова, считается неизлечимым. Опасный вирус, проникая в системный кровоток, навсегда остается в жизни пациента. Человек не живет постоянно в стадии рецидива, однако каждое ослабление иммунитета провоцирует очередной приступ мононуклеоза. Очагами патологии являются гортань, верхние дыхательные пути, близлежащие региональные лимфоузлы. Среди осложнений для пациента – лимфаденит. Вирусный мононуклеоз ассоциируется со СПИДом, поскольку опасный возбудитель вступает в контакт с лимфоцитами, приводит к деформации последних.
Хронический мононуклеоз
Инкубационный период вируса герпес Эпштейна-Барр не доставляет пациенту дискомфорт, исключено ухудшение общего самочувствия. Если в острой форме заболевания повышается температура, появляется боль горла и упадок сил, то хронический мононуклеоз чаще протекает бессимптомно, является следствием ослабленного иммунитета. Чаще такая проблема со здоровьем у пациента возникает после длительного течения острого мононуклеоза. Лечение оказалось неэффективным. Пациенту становится лучше, но в период авитаминоза он попадает в группу риска, не исключен повторный приступ.
Мононуклеоз у взрослых
Во взрослом возрасте диагноз преобладает крайне редко, чаще его приписывают детям дошкольного и школьного возраста. Если прогрессирует мононуклеоз у взрослых пациентов, это рецидив хронического заболевания. Инфицирование произошло еще в детстве. После 35 лет случаи патологии единичные, но при наличии таковых симптоматика идентична маленьким пациентам.
Мононуклеоз при беременности
Атипичные признаки недуга могут нарастать в «интересном положении» женщины, когда ее иммунитет ослаблен прогрессирующей беременностью. Это опасное состояние, поскольку заражение плода грозит прерыванием срока, выкидышем, мутациями на внутриутробном уровне. После диагностики будущей мамочке могут предложить механический аборт. Если указанное заболевание протекает в облегченной форме, основа интенсивной терапии – антигистамины, антисептики для местного применения.
Чтобы не повторялся мононуклеоз при беременности, пациенты должны с особой внимательностью отнестись к планированию своего «интересного положения», пройти полное медицинское обследование, сдать все необходимые анализы. Не рекомендуется думать об успешном зачатии, если с момента болезни еще не прошло полгода. В противном случае последствия для еще нарожденного пациента могут оказаться фатальными. Скрытая угроза для пациентов заключается в следующем:
- лимфаденопатия;
- гипотрофия плода;
- рецидивирующий хрониосепсис;
- гепатопатия;
- субфебрилитет;
- поражение нервной системы, органов зрения;
- гепатоспленомегалия.


Мононуклеоз у детей
Болезнь чаще развивается в детском возрасте, и домашнее лечение не всегда эффективное. В группу риска попали пациенты до 10 лет, преимущественно мальчики. Инфицирование происходит при контакте с зараженным человеком, поэтому второе название мононуклеоза – «болезнь поцелуев». Поскольку меры профилактики не выработаны, родители должны следить за окружением детей, исключить контакт с носителями вируса. Мононуклеоз у ребенка сопровождается признаками интоксикации, прогрессирует стихийно, становится основной причиной срочной госпитализации пациента.
Мононуклеоз – симптомы
Вирус может передаваться контактно-бытовым путем, поэтому пациент может заразиться от случайного прохожего на улице. Первые признаки мононуклеоза настигают не сразу, поскольку патогенной флоре необходимо 2-3 недели для созревания, приобретения активной фазы. После этого симптомы общей интоксикации очевидны, а представлены следующими переменами во внешнем виде и общем самочувствии пациента:
- появление мелкой сыпи по телу пациента с ощущением зуда, как признак активности аллергена;
- высокая температура тела;
- поражение нервной системы, как вариант – нарушение фазы сна и бодрствования, повышенная эмоциональность пациента;
- патологическое увеличение лимфатических узлов;
- рост печени и селезенки, что очевидно на УЗИ органов брюшины;
- изменение цвета окологлоточного кольца пациента.
Родители знают, что может вызвать мононуклеоз – что это такое, тоже известно. А вот спрогнозировать симптоматику очень сложно. Все зависит от состояния иммунитета, возраста, внешних условий жизни и внутренних болезней маленького пациента. Если высокая температура продолжает держаться несколько дней, больного ребенка в срочном порядке госпитализируют.


Диагностика мононуклеоза
Необходимо выполнить ряд анализов, чтобы определить вирус Эпштейна Барр. Пациент должен сдать общий анализ крови, поскольку в этой биологической жидкости наблюдается появление атипичных мононуклеаров в объеме 10-12%. Это результат взаимодействия опасного вируса с клеточными структурами, лейкоцитами. Кроме того, лейкоцитарная формула демонстрирует сдвиг влево, имеет место умеренный лейкоцитоз.
Анализ крови при мононуклеозе является самым информативным методом диагностики. На начальном этапе формирования патогенной флоры мононуклеары не обнаруживаются, поскольку преобладают в стадии формирования. После полного исцеления они остаются навсегда в химическом составе крови, и пациент становится носителем болезнетворной инфекции до конца жизни.
Мононуклеоз – лечение
Если прощупываются воспаленные лимфоузлы и очевидно разрастание железистой ткани области шеи, это означает, что пациент заболел. В такой клинической картине требуется комплексный подход к проблеме, который включает прием антибиотиков для истребления болезнетворной инфекции и общеукрепляющих препаратов для повышения иммунного ответа организма. Антибиотики при мононуклеозе пациенту назначаются только в тяжелых клинических картинах – при осложнениях.
Лечение мононуклеоза у детей
Моноцитарная ангина в детском возрасте является заразным заболеванием, поэтому первым делом пациента требует изолировать. Ему необходим постельный режим, правильное питание и прием противовоспалительных препаратов. Перед тем как лечить мононуклеоз у детей, необходимо обратиться к педиатру, исключить самолечение. Основа интенсивной терапии – убрать гной с миндалин при помощи антибиотиков, парализовать патогенную флору местными антисептиками, укрепить иммунитет пациента витаминными комплексами.
Лечение мононуклеоза у взрослых
Пациенты старшего возраста переносят характерный недуг сложнее, однако принцип лечения идентичный. Обязательно рекомендованы антибиотики пенициллинового ряда широкого спектра действия, как вариант – Амоксиклав, Флемоксин Солютаб, Аугментин в таблетках. Чтобы быстрее вылечиться, пациенту необходимо обрабатывать больное горло раствором Фурацилина, Мирамистином. Полезную информацию, как лечить мононуклеоз у взрослых, подскажет врач, учитывая возраст и состояние здоровья взрослого человека.

Диета при мононуклеозе
Основная задача нового меню пациента – снизить нагрузку на увеличенную печень, разгрузить пораженную селезенку. Питание при мононуклеозе исключает употребление жирных, копченых, жареных, сладких, острых, соленых блюд. Витамины можно употреблять в натуральном виде. К тому же, пациент должен больше пить, отдавая предпочтение лечебным отварам с мочегонным эффектом.
Мононуклеоз – последствия
Отсутствие своевременного реагирования на симптоматику опасно для здоровья. Если вовремя не пролечен мононуклеоз – последствия для пациента могут оказаться роковыми, фатальными. Это:
- непроходимость дыхательных путей;
- разрыв селезенки;
- паралич черепных нервов;
- полиневрит;
- синдром Гийена-Барре;
- интерстициальная пневмония;
- поперечный миелит;
- тромбоцитопения;
- энцефалит;
- поперечный миелит.
Видео: что такое мононуклеоз
 Инфекционный мононуклеоз — Школа доктора Комаровского
Инфекционный мононуклеоз — Школа доктора Комаровского
Отзывы
Катерина, 31 годДля меня поцелуйная болезнь, как ВИЧ по тяжести. Подруга переболела, после чего уже не раз была ангина. Только осень приходит с дождями, она сразу болеет, причем любые вирусные и простудные заболевания протекают в осложненной форме. Старается принимать витамины, готовит народные средства, но толку мало. Так что стоит один раз переболеть и навсегда.
Марго, 40 летПо коду МКБ – 10 болезнь мононуклеоз. Отныне я об этом знаю по личному примеру, в больничном листе вычитала. Переболела монуклеозной ангиной в 26 лет, причем с осложнениями. С тех пор не могу восстановиться, поскольку любое изменение погоды встречают простудой, ОРВИ. Врач посоветовал укреплять иммунитет всеми доступными методами – пока без эффекта.
Анна, 31 годПо всем показателям у ребенка была простуда, но я не могла ее вылечить 8 дней. Решились на повторное обследование, и лабораторный анализ крови показал мононуклеоз. Сразу назначили антибиотики вместе с пробиотиками. Через 5 дней дочка пошла на поправку, но врач сказал, что отныне необходимо постоянно укреплять иммунитет.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 22.05.2019
sovets.net
ХРОНИЧЕСКИЙ МОНОНУКЛЕОЗ У ВЗРОСЛЫХ: [симптомы, последствия]
[Мононуклеоз у взрослых] встречается крайне редко. Статистика показывает, что большинство людей перенесло заболевание в детском или подростковом возрасте.
У 90% населения в 35 лет в крови присутствуют антитела к возбудителю инфекционного мононуклеоза.

Однако случаи возникновения недуга у взрослых все-таки есть, причем протекание болезни у них идет гораздо тяжелее, чем у детей, симптомы выражены намного сильнее.
Содержимое, Оглавление, Содержание страницы
Причины возникновения мононуклеоза
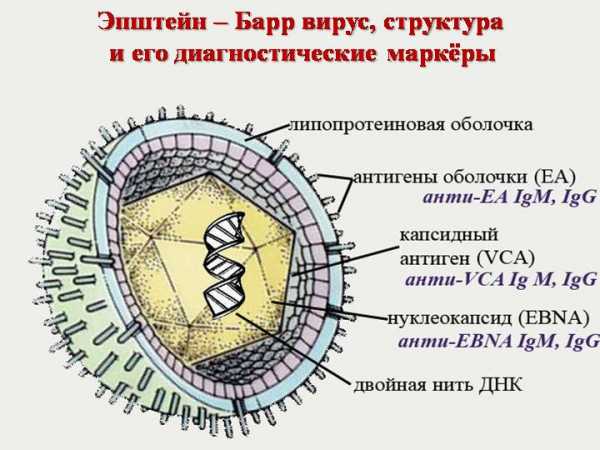
Чтобы инфекционный мононуклеоз начал свое развитие, для этого необходим возбудитель. В данном случае – это [вирус Эпштейна-Барр].
После попадания в организм через дыхательные пути этот вирус заражает эпителии слизистой ротовой полости и горла.
При контакте с зараженной слизистой В-лимфоциты также подвергаются заражению.
Вирус в них поселяется и начинает размножаться. В итоге, образуются [атипичные мононуклеары], которые с током крови достигают небные и носоглоточные миндалины, лимфоузлы, печень, селезенку.
Все перечисленные органы состоят из лимфоидной (иммунной) ткани. Оседая на них, вирус также начинает размножаться и провоцирует их увеличение.
 У заболевшего начинается лихорадка, появляется острая боль в горле. Заразиться вирусом Эпштейна-Барр можно только от инфицированного человека, в слюне которого он обнаруживается.
У заболевшего начинается лихорадка, появляется острая боль в горле. Заразиться вирусом Эпштейна-Барр можно только от инфицированного человека, в слюне которого он обнаруживается.Даже внешне здоровый человек может стать источником инфекции, если в его слюне присутствует вирус Эпштейна-Барр.Такой человек называется вирусоносителем.
У взрослых людей существует несколько способов «подхватить» вирус Эпштейна-Барр.
- Воздушно-капельный. Поскольку вирус находится в слюне, то при чихании и кашле он может передаться. Однако вне человеческого организма вирус практически сразу гибнет. Поэтому для достижения новой «жертвы» необходим более тесный контакт.
- Контактно-бытовой. При поцелуе, пользовании одной и той же посудой и другими бытовыми предметами возбудитель благополучно мигрирует и поселяется в другом организме.
- Половым. Вирус присутствует не только в слюне, но и в сперме. Поэтому при половом контакте его легко можно заполучить.
- Переливание крови. Возбудитель также обнаруживается в крови, поэтому такая процедура, как переливание крови скрывает риск заражения вирусом.
Однако не всегда, как только возбудитель попал в организм, начинает развиваться инфекционный мононуклеоз. Только у 10% населения после инфицирования могут проявиться ярко выраженные симптомы болезни.
Это значит, что либо вирус находится в «спящем» состоянии, либо инфекционный мононуклеоз был перенесен в легкой форме и был диагностирован, как ОРВИ.
Периоды развития и проявление недуга
Инфекционный мононуклеоз имеет несколько периодов своего развития, и каждый из них имеет свои характерные симптомы, признаки и продолжительность.
Инкубационный период. Этим периодом считается время с момента попадания вируса Эпштейна-Барр в организм и до момента, когда проявятся первые симптомы инфекционного мононуклеоза.
Инкубация может длиться 5-45 дней, чаще всего встречается продолжительность 10-21 день.
В этот период состояние инфицированного взрослого человека может оставаться обычным, но могут проявиться некоторые симптомы слабости, небольшой температуры и насморка.
Начало болезни. Начало инфицированного мононуклеоза у взрослых может быть острым или постепенным. Острое начало имеет такие симптомы, как высокая температура (39 С), головная, мышечная и суставная боль.
Симптомы при постепенном начале инфекционного мононуклеоза у взрослых проявляются следующим образом: вялость, небольшая температура, отечность век и лица.
Симптомы начала заболевания продолжаются 4-5 суток. А после наступает кульминация инфекционного мононуклеоза у взрослых.
Период разгара – так называется самый тяжелый этап болезни, когда симптомы появляются один за одним:- Боль в горле. В 80% случаев миндалины покрываются бело-желтым налетом;
- Высокая температура, иногда достигает 400С;
- Увеличиваются лимфоузлы, особенно задние шейные;
- Сыпь на коже. Появляется на 5-10 день. Специального лечения не требуется
- Увеличение селезенки фиксируется на 8-9 день;
- Увеличение печени отмечается на 9-11 день. На фоне воспалительных процессов в печение могут появиться такие признаки, как желтушность кожи, а также потемнение цвета мочи.
Симптомы и признаки периода разгара продолжаются 2-4 недели. После чего организм начинает постепенно восстанавливаться.
Период восстановления протекает длительно: 3-4 недели, и его сопровождают такие симптомы, как сонливость и утомляемость.
Какая назначается терапия для взрослых
Лечение недуга у взрослых направлено на облегчение симптомов и предупреждение вторичных инфекций.

Стоит обратить внимание, что только квалифицированный врач должен назначать лечение. Итак, лечить взрослых можно такими средствами:
- Иммуностимулирующие и противовирусные препараты: «Виферон», «Анаферон», «Арбидол», «Имудон» и пр.
- Жаропонижающий «Ибупрофен»;
- Антигистамины «Зодак», «Супрастин», «Диазолин» и т. д. С их помощью можно лечить аллергические и воспалительные процессы;
- Антисептики. С их использованием проводят лечение горла: «Мирамистин», «Хлорофиллипт», «Фурацилин»;
- Лечение отеков миндалин с помощью «Преднизалона», «Дексаметазона» назначают в случае опасности удушья;
- Сосудосуживающие препараты для носа – «Нафтизин», «Санорин» и пр.
- Для поддержания печени врач может прописать «Эссенциале Форте», «Антраль».
- Лечение предусматривает и витаминотерапию. Назначаются витамины В, С и Р.
- Лечение ангины может быть с помощью антибиотиков «Сумамед», «Цефалоспорин». Вместе с антибиотиками назначаются и пробиотики «Линекс», «Хилак Форте».
Однако лечение инфекционного мононуклеоза проводится не только медикаментами, организму следует помочь.
Для этого требуется диета и полноценный отдых. Диета заключается в следующем:
- Следует употреблять много здоровой пищи. Диета при мононуклеозе подразумевает цельные злаки, крупы, рыбу, яйца, фрукты.
- Диета при данном заболевании у взрослых полностью исключает «быструю» еду (фаст-фуды), газированные напитки, кофе, алкоголь.
- Употребление пищи должно быть мелкими и частыми порциями, чтобы в один прием не перегружать и без того ослабленный организм. При мононуклеозе у взрослых диета предполагает 6-тикратный прием пищи.
Если было проведено такое полноценное лечение, и соблюдалась диета, то вряд ли могут появиться какие-либо последствия инфекционного мононуклеоза у взрослых.
Однако в некоторых случаях последствия все же возникают, например, хронический мононуклеоз. Он может развиться только у взрослых, которые имеют сильно ослабленный иммунитет (например, у ВИЧ-инфицированных).Хронический мононуклеоз в период ремиссии у разных людей по-разному может проявлять симптомы: у кого-то немного увеличена селезенка, у кого-то – лимфоузлы и т. д.
Но, в основном, пациенты страдают головными и мышечными болями, слабостью, сонливостью, развивается так называемый «синдром постоянной усталости».
В очень редких случаях проявляются такие осложнения и последствия, как печеночная недостаточность, разрыв селезенки, гемолитическая анемия, миокардит.
Надеемся, что изложенный материал был для вас интересным и познавательным.
bronkhi.ru
Инфекционный мононуклеоз у взрослых: симптомы и лечение вируса
Инфекционный мононуклеоз – вирусная инфекция, которая поражает лимфатические узлы, носоглотку, печень и селезенку. Основным специфическим признаком патологии выступает наличие в крови атипичных мононуклеаров. Возбудителем инфекции является вирус Эпштейна-Барр. Код заболевания согласно Международной классификации болезней (МКБ-10) В27.

Общие сведения
Мононуклеоз, вызванный вирусом герпеса IV типа, принято еще называть болезнью Филатова или доброкачественным лимфобластозом. Он характеризуется повсеместным распространением, болеть им можно независимо от сезонности. Повышенная степень заражения отмечена в пубертатный период. В возрасте после 40 лет инфекция передается реже, ее носительство резко снижается, т.к. формируется стойкий иммунитет к вирусу. В группу риска попадают лица с ВИЧ-инфекцией. В подростковом возрасте описываемое заболевание появляется и прогрессирует по принципу ОРВИ, ангины с проявлением соответствующих симптомов и признаков.
Этиология и патогенез инфекционного мононуклеоза
В результате тесных контактов, особенно при поцелуях, вирус Эпштейна-Барр со слюной попадает в эпителиальные клетки верхних органов дыхательной системы, вызывая воспалительные процессы на слизистых оболочках. Далее вирус проникает в лимфу и поражает региональные лимфоузлы, провоцируя развитие лимфаденита. Активная его репликация начинается при попадании в кровь. Вследствие этого происходит нарушение В-лимфоцитов, что влечет патологическое видоизменение клеток путем создания специфических реакций иммунного характера. Попадая в организм, вирус Эпштейна-Барр сохраняется в жизнеспособном состоянии в течение всей жизни человека, в период ослабления иммунитета периодически активизируется.
Инфекционный мононуклеоз передается у взрослых и детей несколькими способами, в частности, это:
- контактно-бытовой – путем заражения слюной больного человека через предметы общего пользования, наиболее вероятный механизм передачи вируса,
- воздушно-капельный – происходит при тесном общении с больным,
- трансплацентарный – заражение на внутриутробном уровне,
- трансфузионный – вследствие переливания крови,
- трансплантационный – инфицирование во время пересадки органов.
Симптомы мононуклеоза
Болезнь Филатова характеризуется инкубационным периодом от 1 до 6 недель. На начальной стадии дает о себе знать общая слабость, дискомфортные ощущения во рту и заложенность носа, повышение температуры.
 Острый период заболевания осложняется следующими признаками:
Острый период заболевания осложняется следующими признаками:
- Сильные болевые ощущения в горле, осложненный глотательный рефлекс, сопряженный с рвотой. Из-за такого проявления мононуклеоз часто ошибочно принимается за ангину.
- Повышение температуры тела до критических отметок (субфебрильные судороги, которые могут долго держаться).
- Симптомы, сопровождающие интоксикацию. Это утрата аппетита, общее недомогание, мышечная ломота, боль в суставах.
- Ярко выраженные головные боли.
- Увеличение селезенки и печени в размерах с проявлением сопутствующих признаков: потемнение мочи, появление сыпи на коже, желтизна глазных склер. Такая реакция вызвана сбоем работы печени.
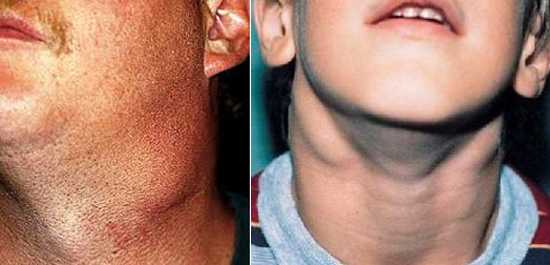
- Увеличение в размерах лимфоузлов по всему телу. Во время осмотра они отчетливо прощупываются в затылочной и шейной части, в подчелюстных впадинах.
- Расстройство со стороны ЖКТ, в частности, это понос, ноющая боль в области живота.
Длительность острого опасного периода может продолжаться до нескольких недель. В зависимости от протекания болезни температура способна держаться на высоких отметках или остается в норме. В период выздоровления лимфатические узлы уменьшаются, выравнивается температурная кривая.
У взрослых (мужчин и женщин в равной степени) описываемое заболевание сопровождается симптомами, напоминающими нарушение работы печени (диспепсические расстройства, желтуха).
По некоторым клиническим показателям мононуклеоз приравнивается к дифтерии, ангине. Самое типичное совпадение представлено изменением крови на клеточном уровне. При развитии описываемого заболевания отмечается повышенное количество моноцитов, лейкоцитов. В среднем на второй неделе протекания болезни появляются атипичные мононуклеары, их количество исчезает постепенно и после выздоровления они присутствуют в крови как остаточное явление.
При диагностировании заболевания Филатова взрослому человеку рекомендуется сдать тесты на ВИЧ-инфекцию во избежание проявления ее начальной стадии, т.к. изменения в крови очень похожи.
Причины инфекционного мононуклеоза
Заразиться данной патологией довольно просто. Характерно, что герпес передается вместе со слезами, слизью, слюной во время кашля. Не удивительно, что такую инфекцию называют «болезнью поцелуев». Даже в неактивной фазе вирус легко передается ранее не инфицированным людям. Из основных причин проявления патологии отмечены следующие:
- ослабленная иммунная система,
- серьезное эмоциональное расстройство,
- психические или физические нагрузки,
- несоблюдение личной гигиены, в том числе использование белья, предметов быта в общественных местах.
Диагностика заболевания
Дифференциальное определение мононуклеоза выдается на основе целого комплекса исследований. Человек должен обратиться за помощью к врачам, в частности, обязательно посещение ЛОРа, иммунолога, терапевта. Обязательно изучается кровь на клеточном уровне по нескольким видам анализов:
- серологический,
- развернутая гемограмма,
- биохимический,
- иммунохемилюминисцентный,
- иммуноферментный,
- полимеразная цепная реакция.
В лабораторных условиях изучаются общие показатели гемоглобина, СОЭ, соотношение в процентах мононуклеаров с лейкоцитами иных разновидностей. В крови инфицированного еще в течение нескольких месяцев наблюдается гематологический сбой, но показатели нормы постепенно выравниваются. В этот период лекарственная терапия прекращается, задействуются профилактические мероприятия с целью предотвращения повторного заболевания. Стандартно человек должен каждые 3 месяца сдавать биоматериал на исследование (длительность – не менее 1 года).
Особенности клинического анализа
Расшифровкой полученных результатов анализов крови занимается специалист, знающий допустимые нормы гемограмм, которые являются индивидуальными для людей каждой возрастной категории. Мононуклеоз у взрослых лабораторно диагностируется на любой стадии прогрессирования. Это может быть период обострения, инкубационный период или же время реконвалесценции
Показатели крови при описываемом заболевании:
- лимфомоноцитоз – пределы от 10 до 95%,
- СОЭ – от 20 до 30 мм/час,
- нейтропения со снижением количества нейтрофильных гранулоцитов до показателя 1500/мкл,
- лейкоцитоз с показателями в пределах 15–30х 109/л,
- мононуклеары, изменение которых проявляется в размерах, структуре,
- соотношение базофильных и широкоплазменных лимфоцитов.
При значительном снижении лейкоцитов во время проведения клинического анализа делается запись “лейкопения”. Обследование биоматериала помогает определять активность щелочной трансаминазы, альдолазы, устанавливается степень повышения билирубина.
Иммуноферментная диагностика
Биохимический иммуноферментный анализ крови (ИФА) предполагает сравнение соотношений антител типа GM к ядерным и капсидным антигенам класса ВГЧ-4. В лабораторных условиях определяется их отрицательное или положительное значение.
 Во время острого периода инфекции в биоматериале проявляются антитела по отношению к раннему антигену типа anti-ЕА-D IgG. В ходе выздоровления они исчезают. При наблюдении высоких маркеров на протяжении длительного времени устанавливается хроническая форма мононуклеоза, которая предполагает проведение специфического лечения. Патологическое развитие диагностируется не только наличием anti-ЕА-D IgG, но и отсутствием EBNA IgG.
Во время острого периода инфекции в биоматериале проявляются антитела по отношению к раннему антигену типа anti-ЕА-D IgG. В ходе выздоровления они исчезают. При наблюдении высоких маркеров на протяжении длительного времени устанавливается хроническая форма мононуклеоза, которая предполагает проведение специфического лечения. Патологическое развитие диагностируется не только наличием anti-ЕА-D IgG, но и отсутствием EBNA IgG.
Особенности серологической диагностики
Уже в ХХ веке внедрился в практику тест Пауля-Буннелля, цель которого направлена на определение в крови гетерофильных антител. При их показателе, превышающем пропорцию 1:224, устанавливается диагноз мононуклеоз. Но на первой неделе развития болезни данный тест с вероятностью в 40% может быть отрицательным. Соответственно анализ проводится во второй раз.
Обследование по тесту Пауля-Буннелля в настоящее время не столь популярно ввиду своей малоэффективности, к тому же его результаты не определяют тяжесть и стадию патологии. Данный метод не разделяет первичную инфекцию с ее реактивацией.
Особенности метода ИХЛА
Во время проведения иммунохемилюминисцентного анализа на описываемую инфекцию указывает наличие в крови IgG по отношению к EBV более чем в 40 Е/мл. Если выводится цифра ниже данного показателя – мононуклеоз у человека не выявлен. Для достоверности данный анализ рекомендуется пройти повторно через 5 дней.
Что касается антител к капсидному антигену, они выявляются в крови даже в завершающем периоде инкубационной стадии болезни. Их наиболее высокие значения определяются в первые недели заболевания, исчезают полностью они только по истечении 6 месяцев после полного выздоровления. Когда на протяжении 90 дней с начала заболевания обнаруживаются высокие титры anti-VCA IgM, вероятно, что человек пребывает в иммунодефицитном состоянии. Подтверждением выздоровления является увеличение количества антител по отношению к ядерному эпитопу ВГЧ-4.
Особенности полимеразной цепной реакции
Данный метод, в отличие от остальных, считается наиболее чувствительным, применим по отношению к новорожденным, проводится при наличии сомнительных результатов иных методик исследования. ПЦР также назначается в случае осложненного течения инфекции. Проведение анализа предполагает сдачу мочи, слюны, крови из вены, околоплодных вод во время беременности. Забор биоматериала осуществляется натощак. Подобная диагностика идентифицирует тип вирусной инфекции на клеточном уровне в самом начале ее развития.
Лечение заболевания
Мононуклеоз среднетяжелой и легкой стадии подлежит амбулаторному лечению. В тяжелых случаях проводится диспансерное наблюдение. Если имеет место выраженная интоксикация, лихорадка, показан больничный режим. В случае нарушения работы печени обязательно поддерживается диета, направленная на нормализацию состояния человека, и предполагающая облегченное питание. Чтобы предотвратить хронический мононуклеоз и не столкнуться с развитием осложнений, необходимо выполнять все рекомендации лечащего врача.
Медикаментозная терапия
Для достижения положительного результата и скорейшего выздоровления врачи стандартно назначают лечение с применением ряда препаратов:
- Ацикловир – является противовирусным средством, которое способно снижать активность вируса Эпштейна-Барр. Если женщина беременна, применение Ацикловира возможно в исключительных случаях.
- Виферон – не только противовирусное средство, это еще и иммуномодулятор. Активируя резервы иммунной системы, он помогает организму преодолеть болезнь. Виферон (мазь или гель) используется наружно при начальной или повторной стадии инфекции, наносится на горло, предотвращает размножение вируса.
- Лекарство Парацетамол – устраняет боль, помогает преодолеть лихорадку, облегчает общее состояние пациента.
- Антибиотик широкого спектра действия Сумамед назначается при тяжелой форме болезни, предполагается непродолжительный его прием из-за наличия целого ряда побочных эффектов. Антибиотики применимы в случае, если противовирусная терапия не дает положительных результатов, а болезнь приобретает осложненную форму.
- Средства: Флемоксин Салютаб, Супракс, Клацид – назначаются при активации вируса, направлены на борьбу с инфекционно-воспалительными процессами.
- Циклоферон принимается при герпетических инфекциях, поражающих слизистые оболочки, показывает высокий лечебный эффект.
- Гроприносин, Изопринозин, Кагоцел назначаются при ВЭБ-инфекции, повлекшей иммунодефицитное состояние.
- Преднизолон используется при сложной форме болезни, сопровождаемой нарушением работы печени.
- При сильной заложенности носа рекомендован Назонекс.
- Валтрекс эффективно справляется с инфекциями слизистых оболочек.
В качестве дополнительной терапии применяются средства гомеопатии.
Что касается Аугментина, Амоксиклава и других антибиотиков из группы пенициллинов, они строго противопоказаны даже при наличии бактериальных осложнений ВЭБ-инфекции, потому как провоцируют появление высыпаний.
Лечение народными средствами
При вирусном заболевании облегчить состояние помогут некоторые советы народной медицины:
- Капустный отвар помогает справляться с лихорадкой, облегчает ее симптоматику. Необходимо несколько листьев отварить на медленном огне в течение 5 минут. Настоявшийся и остывший отвар употребляется по 100 мл несколько раз в день.
- Снизят боль в горле полоскания. Следует заварить в термосе 1 ст. л. шиповника и 150 г ромашки, оставить на несколько часов. Полоскать горло рекомендуется через каждые 2 часа до облегчения состояния.
- Для восстановления иммунитета и устранения интоксикации целесообразно использовать отвар на основе ромашки, шалфея и календулы (брать в равных пропорциях), который легко приготовить в домашних условиях. Сырье томится на паровой бане 15–20 минут. В остывшем виде употребляется по 150–200 мл несколько раз на протяжении дня.
- Чтобы поднять иммунитет, необходимо обогащать организм витаминами, регулярно употреблять черную смородину, лимоны, фейхоа, травяные чаи.
Возможные осложнения
 Описываемая болезнь, особенно если она проходит в осложненной форме, может повлечь ряд осложнений, среди которых рецидив является не самым опасным. Доказано, что вирус IV типа является онкогенным, соответственно с высокой вероятностью может развиться рак, лейкоз. Чтобы не допустить подобного развития событий, в восстановительный период рекомендуется регулярно обследоваться у врачей, на протяжении полугода нельзя загорать.
Описываемая болезнь, особенно если она проходит в осложненной форме, может повлечь ряд осложнений, среди которых рецидив является не самым опасным. Доказано, что вирус IV типа является онкогенным, соответственно с высокой вероятностью может развиться рак, лейкоз. Чтобы не допустить подобного развития событий, в восстановительный период рекомендуется регулярно обследоваться у врачей, на протяжении полугода нельзя загорать.
В единичных случаях проявляется воспаление головного мозга. Иногда случается поражение легких с последующим кислородным голоданием. Может произойти разрыв селезенки. В детском возрасте мононуклеоз способен спровоцировать гепатит, которому предшествует желтуха.
Можно ли повторно заболеть?
Переболев мононуклеозом, человек вырабатывает стойкий иммунитет к нему, вероятность заразиться дважды ничтожна. Но из практики известны случаи рецидива заболевания, который наступает впоследствии ослабленного иммунитета. К таковым относятся следующие ситуации:
- Человек является носителем СПИДа, у него прогрессирует иммунодефицит из-за ослабленной лимфатической системы. Если отсутствует надлежащая защита, вирус Эпштейна-Барр может «проснуться» в любой момент и повлечь развитие мононуклеоза.
- Длительный прием иммунодепрессантов, целенаправленно угнетающих иммунитет. Данные препараты используются при трансплантации органов для предотвращения их отторжения.
- Онкозаболевание, предполагающее прохождение химиотерапии, негативно сказывающейся на иммунитете.
Реабилитация
На протяжении 6 месяцев после перенесенной болезни реконвалесцент (выздоравливающий человек) должен наблюдаться у специалистов: инфекциониста, иммунолога, онколога, терапевта. Рекомендуется прохождение в этот период назначенных докторами исследований, показана сдача соответствующих анализов. Человек должен ограждать себя от эмоциональных стрессов, противопоказаны чрезмерные физические нагрузки (касается спортсменов). На фоне любого негативного фактора могут проявиться аутоиммунные реакции, как результат – рецидив мононуклеоза, который полностью вылечить невозможно.
Прогноз и профилактика
Патология в неосложненной форме характеризуется благоприятными прогнозами. Серьезные осложнения наступают при специфических последствиях болезни. Если по происшествию 6 месяцев в крови обнаруживаются остаточные явления инфекции, рекомендуется диспансерное наблюдение в больнице.
Профилактические меры после перенесенной болезни направлены на то, чтобы повысить иммунитет, для чего стоит уделить особое внимание оздоровительным процедурам. Если нет противопоказаний, рекомендуется прием адаптогенов и иммунорегуляторов. Специальные прививки против мононуклеоза отсутствуют. Что касается детей, у которых состоялся контакт с заразным человеком, им назначается иммуноглобулин.
Важно своевременно обнаруживать симптомы и проводить лечение мононуклеоза под контролем врача. В запущенной форме заболевание может повлечь развитие дополнительных патологий, ухудшающих качество жизни. Стоит отметить, что чаще всего ВЭБ-инфекция проходит практически бессимптомно, ассоциируясь с обычной простудой. Поэтому и диагностируется она далеко не в каждом случае.
Загрузка…kardiobit.ru
Инфекционный мононуклеоз у взрослых: симптомы, причины и лечение
Два столетия назад это заболевание носило название “железистая лихорадка”, однако после того, как обнаружили, что она приводит к мутации моноцитов, было принято решение переименовать болезнь в “инфекционный мононуклеоз”.
В середине 20 века (а точнее, в 1964г) английский профессор Эпштейн и его ассистентка Ивонна Барр описали обнаруженный ими вирус, который прекрасно размножался в крови заболевших. В их честь он был назван вирусом Эпштейна-Барр. Он относится к вирусам герпеса четвертого типа.
Общая характеристика и способы заражения
 Инфекционный мононуклеоз – остро протекающая инфекционная патология, при которой поражаются две системы:
Инфекционный мононуклеоз – остро протекающая инфекционная патология, при которой поражаются две системы:
- ретикулоэндотелиальная;
- лимфатическая.
Источником заражения выступают как сам больной, который является вирусовыделителем, так и зараженный, у которого симптомы пока не проявились — вирусоноситель.
У взрослых болезнь передается в основном несколькими способами:
- воздушно-капельным — посредством слюны, в основном во время поцелуя;
- контактным — при рукопожатии;
- через общие предметы быта или гигиены;
- во время полового контакта;
- парентеральным — при переливании крови;
- вследствие трансплантации костного мозга;
- во время родов.
В слюне содержится так много вирусов, что даже по прошествии 6 месяцев после выздоровления человек может быть источником заражения. В основном восприимчивость к возбудителю очень высока. Во многих случаях заболевание может протекать в латентной форме.
Симптомы заболевания
После проникновения возбудителя в организм начинается инкубационный период, который может длиться от 5 до 45 дней. После этого в некоторых случаях наступает так называемый продромальный период, при котором наблюдаются как общие, так и специфические симптомы, сопровождающиеся изменениями результатов анализов.
В этом случае проявляются следующие симптомы:
- слабость;
- тошнота;
- недомогание;
- незначительное повышение температуры;
- некоторые катаральные явления – в частности, заложенность носа, гнусавый голос, увеличение и покраснение миндалин, отек и гиперемия слизистой ротоглотки.
Начало самого заболевания острое. При этом наблюдается следующая клиническая картина:
- озноб;
- температура резко поднимается до значительных показателей;
- появляется сильная головная боль;
- пациенты жалуются на боли в горле, которые усиливаются во время глотания;
- усиливается потоотделение;
- появляется ломота в области суставов.
По мере развития заболевания температура колеблется. Лихорадка может длиться всего несколько дней или продолжаться в течение месяца и даже больше.
Спустя неделю после появления первых признаков начинается период кульминации болезни.
При этом проявляются все основные симптомы:
- признаки общей интоксикации;
- лимфаденопатия;
- признаки тонзиллита
- гепатолиенальный синдром, т.е. одновременное увеличение печени и селезенки;
- температура держится на высокой отметке;
- головная и суставная боль, а также ломота в суставах усиливаются;
- прогрессирование патологического процесса в горле приводит к проявлению более интенсивного болевого синдрома и появлению катаральной, фолликулярной, плёнчатой или язвенно-некротической ангины.
Обследование выявляет:
- Незначительную гиперемию слизистых оболочек.
- Отек мягких тканей и лица вследствие задержки оттока лимфы.
- Наличие легко удаляющегося желтоватого налета рыхлой консистенции на миндалинах (порой налет аналогичен дифтерийному).
- Значительную гиперемию задней стенки глотки, при этом она становится зернистой, разрыхленной, фолликулы гиперплазированы.
- На слизистой мягкого неба могут быть геморрагические элементы.
- Увеличение лимфатических узлов с характерным симметричным поражением — легко обнаруживается при пальпации. Чаще всего поражаются подчелюстные, затылочные, заднешейные узлы по обеим сторонам. При этом они становятся плотными, подвижными, могут достигать размеров грецкого ореха, во многих случаях болезненность отсутствует или она незначительная. Может наблюдаться отечность подкожной клетчатки.
- Увеличение селезенки и печени — следствием становится желтушный синдром. Его проявлениями являются: тошнота, порой сопровождаемая рвотой, сниженный аппетит, потемнение мочи, боль и тяжесть в правом подреберье, животе, желтушность (иктеричность) кожи, склер, поносы и запоры.
- Анализ сыворотки крови выявляет повышение содержания билирубина и активности аминотранфераз, а также наличие мононуклеаров – атипичных клеток.
- Возможно появление пятнисто-папулезной сыпи без определенной локализации, при которой отсутствует зуд.
Длительность периода разгара — от 14 дней до 3 недель.
Затем наступает реконвалесценция, или выздоровление. Постепенно самочувствие приходит в норму, температура становится нормальной, проходят признаки ангины и гепатолиенального синдрома. После этого лимфатические узлы становятся нормального размера. Последним проходит такой признак, как субфебрильная температура. В отдельных случаях может длительное время сохраняться также лимфаденопатия.
Болезнь может держаться очень долго — вплоть до 1,5 лет, при этом острые периоды сменяются периодами ремиссии.
Лечение мононуклеоза
Какой-либо особой терапии инфекционного мононуклеоза нет. Главными целями лечения являются:
- устранение симптомов;
- профилактика осложнений – в частности, присоединения бактериальной инфекции.
- Больные должны соблюдать постельный режим.
- Ежедневно необходимо проводить полоскание ротоглотки лекарственными растворами с антисептическим действием: йодинолом, фурацилином, ромашковым отваром, настоем шалфея и т.д.
- Применяются антигистаминные препараты: перитол, тавегил, кларитин.
- Для снижения температуры больным прописывают жаропонижающие: ибупрофен, ибуклин и др.
- Если не удалось предотвратить инфекционного заболевания бактериальной этиологии, назначают антибактериальные препараты: эритромицин, амоксицикллин и т.д.
- Тяжелое течение заболевания (например, при возникновении проблем с системой дыхания) требует радикальных мер: рекомендуется использование глюкокортикостероидов: преднизолона, дексаметазона.
- Для укрепления защитных сил организма применяются иммуномодуляторы: иммунал, эхинацею, исландскую цетрарию.
- Больным назначают витаминно-минеральные комплексы для укрепления и восстановления организма.
- При остаточных изменениях в составе периферической крови, увеличении селезенки и печени назначается диспансерное наблюдение.
Диета при мононуклеозе
Так как эта болезнь в большинстве случаев поражает печень, пациентам рекомендуют особую диету. Ее продолжительность определяет лечащий врач в индивидуальном порядке.
Основным требованием к ней является сбалансированность: продукты должны содержать все необходимые жиры, белки, углеводы, витамины, микроэлементы.
Меню следует подбирать повышенной калорийности. Есть следует часто, но небольшими порциями.
В рацион следует включить:
- молочные продукты;
- нежирные сорта мяса;
- рыбу;
- овощные пюре и супы;
- большое количество свежих фруктов, овощей;
- макаронные изделия;
- каши из злаков;
- хлеб – лучше пшеничный.
От некоторых продуктов лучше отказаться или использовать их в небольшом количестве:
- сливочное и растительное масло;
- сметана, сыр жирных сортов;
- колбасные изделия, полуфабрикаты;
- маринованные, копченые, соленые, консервированные продукты;
- приправы и пряности;
- яйца – особенно это касается желтка;
- сладости с кремом;
- фасоль, горох, другие бобовые;
- кофе.
Народные методы лечения
Ускорить выздоровление можно, дополнительно используя рецепты народной медицины.
1. Можно применять следующие лекарственные травы: цветки ромашки, календулы, бессмертника, тысячелистника, череды, корень девясила, трава эдельвейса, цветки василька, листья мать-и-мачехи, корень цикория, репейника.
Все они подходят для приготовления лечебного отвара. Растения можно смешивать или использовать отдельно.
Берут столовую ложку измельченного или пропущенного через мясорубку средства, заливают 500 мл кипящей воды, настаивают (лучше в термосе). Принимают по 100 мл до еды.
2. Чтобы снять признаки интоксикации, используется липовый или обычный черный чай, брусничный сок. В напитки можно добавлять лимон.
3. Настой бузины. Столовую ложку цветков заливают 200 мл кипятка, настаивают 25-30 минут. Принимают по 2 ложки до 6-7 раз в течение дня.
lechimsya-prosto.ru
симптомы и лечение народными средствами
Вирусы герпеса способны вызывать множество патологий. Если говорить о том, что такое мононуклеоз, то он относится именно к таким заболеваниям. Рассмотрим, что такое инфекционный мононуклеоз, носящий также название железистой лихорадки. Это заболевание, развитие которого спровоцировано вирусными агентами Эпштейна-Барра. Оно способно в течение долгих лет скрываться в организме человека, никак себя не проявляя, но активизируется, едва происходит снижение иммунитета.
Основной источник инфекции — больной человек либо носитель данного вируса. Сама же патология распространяется воздушно-капельным способом, закрепляясь на слизистом слое ротоглотки, переходя затем в регионарные лимфатические узлы. Обычно данная болезнь присуща детям, но и взрослые подвержены риску заражения. Болеют инфекционным мононуклеозом лишь раз, в результате чего образуется пожизненный иммунитет. Рассмотрим подробнее симптомы и методы лечения мононуклеоза у взрослых.
Как протекает и проявляется заболевание
В среднем продолжительность инкубационного периода инфекционного мононуклеоза составляет примерно три либо четыре недели. Выделение вируса в воздух происходит в последние несколько суток этого периода. Как уже упоминалось, основной способ распространения — воздушно-капельный, соответственно заразиться болезнью можно:
- посредством слюны при передаче ее через поцелуй;
- при тесном контакте с чихающим либо кашляющим больным человеком;
- посредством личных предметов гигиены, к которым относится зубная щетка;
- через посуду;
- при процедуре переливания крови, при использовании многоразовых шприцев;
- при половых контактах либо через плаценту, когда ребенка вынашивает инфицированная мать.
В группу риска автоматически попадают члены семьи, коллектив, в который входит пострадавший.
Основные причины, провоцирующие развитие заболевания — недостаточно сильная иммунная система, физические и психоэмоциональные перегрузки, стрессовые ситуации, нежелание человека придерживаться правил гигиены.
Развитие патологии условно делят на четыре периода. Каждому из них свойственны определенные признаки мононуклеоза и различная продолжительность:
- Инкубационный период. Этот отрезок времени составляет от трех до четырех недель, симптомы включают общую слабость и недомогание, небольшой рост температуры, выделения из носа.
- Начальный период длится от четырех до пяти суток, может стартовать очень быстро либо постепенно. В первом случае наблюдается резкое повышение температуры до 38 или 39 градусов, возникновение головной боли, ломота в мышцах, суставах, тошнота и обильное потоотделение. При втором варианте развития инфекционного мононуклеоза у взрослых симптомы включают слабость и заложенные носовые проходы, отечность век и верхних лицевых отделов, повышение температуры до субфебрильных отметок.
- Далее следует этап разгара, длящийся от двух до четырех недель. Симптомы в это время переменчивы, температура может повыситься до 40 градусов, появляется боль в горле, нарастающая во время глотания, на миндалинах появляется налет серого либо бело-желтого цвета. Лимфатические узлы, и в особенности шейные, заметно увеличены. Иногда они могут достигать размеров куриного яйца. При воспалении лимфатических узлов в брюшной полости формируется «острый живот». По истечении десяти суток рост лимфоузлов останавливается, болезненность снижается.
Иногда у пациентов появляются кожные высыпания, не требующие лечения, учитывая отсутствие зуда, прочих неприятных ощущений и следов на поверхности. Данный признак способен проявиться спустя неделю или 10 дней от начала заболевания.
Через восемь или девять суток от начала болезни наблюдается увеличение селезенки. Известны случаи увеличения селезенки до таких размеров, что в итоге происходил ее разрыв. Спустя 9—11 суток от начала патологии происходит увеличение печени. Это явление длится дольше, нежели рост селезенки. Иногда отмечают пожелтение кожного покрова, потемнение мочи. Примерно через 12 суток проходит заложенность носовых ходов, сходят отеки век, лица.
Восстановительный период по сравнению с прочими этапами длиннее и составляет от трех до четырех недель. В процессе выздоровления может наблюдаться:
- сильная утомляемость и сонливость;
- нормализация состояния миндалин;
- понижение температуры до нормальных отметок;
- восстановление нормальных размеров селезенки, лимфатических узлов, печени;
- нормализация показателей крови.
Несмотря на исчезнувшие признаки мононуклеоза, следует понимать, что организм, перенесший патологию, весьма ослаблен и восприимчив к простудам, обычному герпесу, проявляющемуся высыпаниями на губах.
Терапия патологии
[adrotate banner=»4″]Какая-либо специфическая терапия патологии отсутствует, как и общая схема лечения. Также не имеется специальных противовирусных препаратов, направленных исключительно на борьбу с мононуклеозом. Рассматривая мононуклеоз у взрослых, его симптомы и лечение, следует отметить, что вылечить заболевание можно амбулаторно. Стационар и строгий постельный режим показаны при тяжелом течении патологии. Госпитализацию проводят при появлении осложнений, росте температуры до отметки более 39,5 градусов, риске развития асфиксии, признаках, указывающих на интоксикацию организма.
Что касается того, как лечить мононуклеоз при помощи фармацевтических препаратов, то лечащий врач назначает:
- жаропонижающие препараты, в частности Ибупрофен либо Парацетамол;
- антисептики для проведения лечения ангины, характерной для патологии.
- средства неспецифической иммунотерапии;
- прием десенсибилизирующих веществ;
- курс витаминов;
- если наблюдается поражение печени, используют желчегонные лекарственные средства, гепатопротекторы;

- иммуномодуляторы — Анаферон, Циклоферон либо Имудон в комплексе с противовирусными препаратами для обеспечения большего эффекта;
- для профилактики формирования микробных осложнений назначают прием антибиотиков — обычно это Метронидазол;
- пробиотики — Аципол либо Наринэ;
- если имеет место риск асфиксии либо гипертоксическая форма патологии, назначают недельный курс Преднизолона;
- если наблюдается выраженная отечность гортани, проблемы с дыханием, необходима постановка трахеостомы, искусственная легочная вентиляция.
- при разрыве селезенки лечение инфекционного мононуклеоза у взрослых включает срочную спленэктомию.
Диетическое питание при заболевании
Обычно мононуклеоз сопровождается нарушением обменных процессов. Соответственно необходимостью становится поддержание нормального уровня жиров, углеводов и белков, а также витаминов. В идеале в организме человека на каждые десять грамм белка должно приходиться столько же жиров и сорок грамм углеводов. Лечащий врач, назначает диету для пострадавшего, не забывает о витаминах А, В, С и Р.
С учетом всех требований диета при мононуклеозе должна включать:
- Молочные блюда, нежирный творог, сметану и твердые неострые сыры.
- Нежирные мясные сорта, молочные сардельки.
- Нежирные рыбные сорта.
- Каши из гречки, риса, овса, пшеницы, макароны твердых сортов.
- Свежие овощи, плоды фруктовых деревьев, ягоды, но не кислые.
- Различная зелень.
- Яичный омлет, который готовят не менее двух раз в неделю, употребляя за день по одному яйцу.
- Вчерашний ржаной либо пшеничный хлеб, галетное печенье.
- Растительные масла, сливочное — не больше 50 грамм в течение суток.
- Из напитков показаны фруктово-ягодные кисели и компоты, натуральные соки, шиповниковый отвар, некрепкий чай и кофе с добавлением молока.
- Из сладких блюд предпочтение отдают натуральному меду и варенью, можно использовать сахарный песок в разумных количествах.
Терапия патологии при помощи народных рецептов
Эффективным дополнением к комплексному лечению может стать народная медицина. Имеется ряд способов того, как лечить инфекционный мононуклеоз. Рассмотрим чаще всего применяемые рецепты:
- Простотой и доступностью отличается капустный отвар, который следует употреблять с добавлением натурального меда и кусочка лимона. Для приготовления средства вымытые листья овоща заливают водой так, чтобы она полностью покрывала растительное сырье, и варят на небольшом огне в течение пяти минут. После этого отвар настаивают до полного остывания и постепенно выпивают.
- Могут применяться многочисленные лекарственные сборы, в каждый из которых входят различные компоненты, взятые в равных долях. Можно смешать березовые почки и ольховые шишки, корни одуванчика и левзеи, цвет клевера, верхнюю часть полыни и соссюреи. Следующий сбор — верхние части тысячелистника и череды, цвет календулы, ромашки и бессмертника, лист мать-и-мачехи. Еще один состав содержит ягоды шиповника, смородиновые и малиновые листья, цвет лабазника и корни бадана. Способ приготовления для всех сборов общий: ингредиенты требуется измельчить, перемешать, вечером поместить в термос две большие ложки сырья, залить 1000 мл закипевшей воды. Настаивают средство на протяжении ночи. В утренние часы за полчаса до завтрака необходимо выпить 100 мл средства. Для улучшения вкусовых качеств допускается добавление в настой натурального меда, варенья либо сахарного песка. Длительность лечения составляет порядка двух месяцев.
- Для повышения иммунитета рекомендуют смешать по большой ложке бессмертника, зверобоя и спорыша, бузинного цвета и коры крушины. Три большие ложки сырья помещают в 750 мл кипятка и варят на небольшом огне на протяжении 5 минут. Отвар принимают за 20 минут до основных приемов пищи, разовая порция питья составляет ¾ стакана.

- При терапии мононуклеоза отлично зарекомендовал себя корень астрагала. Для приготовления настоя в термос помещают большую ложку растения и вливают туда стакан кипятка. Настаивать напиток следует на протяжении 30 минут, после чего его фильтруют и принимают перед основными приемами пищи. Каждая порция составляет одну либо две большие ложки средства.
- Из корня астрагала можно приготовить и отвар, для чего в стакан кипятка всыпают шесть грамм компонента и держат средство на водяной бане еще 15 минут. После чего его требуется настоять под крышкой на протяжении 60 минут. Далее отвар фильтруют и принимают трижды в день до приемов пищи. Объем каждой порции составляет две большие ложки.
- При инфекционном мононуклеозе весьма востребованным средством является эхинацея, которая отличается противовирусным, противомикробным воздействием и улучшает состояние иммунной системы. Чай из растения готовят следующим образом: три цветка растения либо две маленькие ложки измельченного корешка заливают половиной литра закипевшей воды и настаивают средство на протяжении 40 минут. Во время болезни принимают ежедневно три стакана напитка, при профилактике порция составляет один стакан.
- Для лечения можно использовать чай из листьев мелиссы, который готовят, как и обычный напиток. Настаивают чай на протяжении 15 минут, пьют его с добавлением натурального меда по несколько чашек за день.

- Можно приготовить и настой из мелиссы, для чего в литре кипятка требуется заварить 20 грамм растения и выдержать средство на протяжении 60 минут, после чего профильтровать и пить по трети стакана трижды в день.
- При затрудненном дыхании можно использовать корень аира. Одну маленькую ложку измельченного компонента следует залить 250 мл кипятка и настоять на протяжении 20 минут. Затем напиток фильтруют и принимают перед приемами пищи четыре раза в сутки. Приступать к еде после этого можно спустя 30 минут. Разовая порция составляет ½ стакана.
Следует помнить о необходимости предварительной консультации лечащего врача перед использованием абсолютно любого народного средства.
fitoinfo.com
симптомы и лечение, фото, отзывы
Большинство заболевших ошибочно полагают, что их недугом является обычная ангина. Основная симптоматика действительно очень схожа, однако при мононуклеозе патологические процессы происходят не только в лимфатической системе человека, но и в печени, селезенке. Главный источник заболевания — больной человек с острой или хронической формой мононуклеоза. Одна из особенностей заболевания заключается в том, что даже после выздоровления, переболевший длительное время остается носителем вируса.
Что такое мононуклеоз
В разных источниках можно встретить отличные друг от друга синонимы мононуклеоза: моноцитарная ангина, болезнь Филатова, железистая лихорадка и др. Возбудителем патологии является вирус Эпштейна-Барра, названный в честь вирусолога и его аспирантки, описавших специфику воздействия особого вида из семейства герпесвирусов более 50 лет назад. Мононуклеоз сугубо человеческое заболевание, которое переносят более 50% детей и подростков по всему миру. Девочки чаще всего сталкиваются с заболеванием в 14—16 лет, в то время как мальчики в 17—18 лет. Взрослые люди также имеют риск первичного заражения, хотя значительно реже. После 40 лет в организме вырабатывается особый иммунитет, который эффективно справляется с возбудителем мононуклеоза. После выздоровления вырабатывается стойкий иммунитет на всю жизнь.

В основной группе риска также находятся ВИЧ-инфицированные люди. Имея в анамнезе такой диагноз, мононуклеоз может случиться абсолютно в любом возрасте. Исходя из этого, если в результате диагностики врач ставит неопровержимый диагноз «моноцитарная ангина», в обязательном порядке дополнительно сдается анализ на наличие ВИЧ-инфекции. Путей передачи вируса Эпштейна-Барра несколько:
- воздушно-капельным путем;
- посредством слюны — при поцелуях или в ходе пользования одной и той же посудой;
- при половом контакте;
- во время переливания крови.

По итогам многочисленных исследований было доказано, что в течение 18 месяцев после выздоровления, во внешнюю среду продолжает выделяться активный вирус. Попадая в организм здорового человека, инфекция длительное время может оставаться в латентной стадии, и проявиться только под воздействием различных факторов, снижающих иммунитет.
Симптомы мононуклеоза
От момента попадания вируса в организм до проявления первых симптомов заболевания, как правило, проходит около недели. Хотя, согласно медицинской литературе, инкубационный период составляет от 4 до 15 дней. Острая форма мононуклеоза имеет ряд характерных проявлений, которые зачастую ошибочно принимают за признаки других заболеваний. К основным симптомам можно отнести:
- повышение температуры тела до 38-40°С, которое сохраняется от одной до трех недель;
- выраженная общая слабость, упадок сил;
- головные боли без очевидных причин;
- боль в полости глотки, области горла, болезненное глотание.

Очевидно, что описанные выше проявления мононуклеоза идентичны любой острой респираторной инфекции или ангине. Именно поэтому, зачастую, теряется драгоценное время и болезнь приобретает хроническое течение. Только врач может поставить точный диагноз и назначить грамотное, адекватное лечение. В ходе медицинского осмотра, при мононуклеозе будут обнаружены увеличенные углочелюстные и заднешейные лимфоузлы, редко подмышечные и паховые. Более, чем у половины больных диагностируются патологические изменения в печени и селезенке, в первую очередь, органы увеличиваются в размере.

Приблизительно четверть заболевших мононуклеозом, на 3—5 день со дня инфицирования, обнаруживают на теле сыпь. Внешний вид таковой может быть разным. Высыпания с одинаковой вероятностью случаются мелкие, крупные, насыщенные или еле заметные. В большинстве своем зуд отсутствует. Независимо от того, были предпринять какие-либо меры или нет, через несколько дней сыпь проходит самостоятельно. Рецидив практически исключен.
Диагностика мононуклеоза
Определенного анализа, теста или пробы на наличие в организме вируса Эпштейна-Барра по сути не существует. Для постановки диагноза необходим комплекс диагностических процедур, результаты которых врач тщательно анализирует и составляет общую клиническую картину. Обязательными исследованиями при подозрении на мононуклеоз являются:
- Общий анализ крови. Универсальный метод исследования, результаты которого могут указать на наличие того или иного заболевания. В частности, при активном вирусе герпесного типа, в крови выявляется завышенный уровень тромбоцитов и лимфоцитов, а также сниженное количество гемоглобина и эритроцитов.
- Биохимический анализ крови. Наряду с общим анализом является информативным диагностическим методом, позволяющим оценить состояние всех систем организма и внутренних органов. При мононуклеозе с наибольшей вероятностью будет увеличено содержание белков, ферментов и трансаминаз.
- Гетерофильный тест на определение антител. После инфицирования и начала развития заболевания, в крови больного увеличивается уровень иммуноглобулинов, к ряду которых и относятся гетерофильные антитела. Наибольшее их содержание выявляется примерно через месяц после заражения. Данный тест является одним из наиболее эффективных при подозрении на мононуклеоз. Ориентировочно в 90% случаев высокий уровень гетерофильных антител свидетельствует об острой фазе заболевания.
- Серологические исследования. Позволяют выявить наличие антител в крови больного, на уровень которых влияют различные реакции иммунитета. Присутствие антител IgM к капсидному белку(VCA) говорит об острой фазе заболевания. Если их содержание наблюдается на протяжении длительного времени, тогда велика вероятность перерождения острой формы в хроническую. Положительный ответ, касательно наличия антител IgG к капсидному антигену (VCA), равно может обозначать как острую стадию болезни, так и уже выработанный иммунитет.
- Полимеразная цепная реакция или ПЦР. Относится к разряду молекулярно-генетической диагностики, отличающейся высокой точностью. Дает возможность проанализировать ДНК вируса и вычислить род инфекции. Результат может оказаться ложным в самой начальной стадии развития мононуклеоза.
- Ультразвуковое исследование печени и селезенки. Позволяет определить структуру и размеры внутренних органов, выявить всевозможные патологические изменения.
Все указанные способы диагностики эффективны лишь в совокупности друг с другом. По отдельным результатам каждого из них нельзя судить о мононуклеозе. Другие заболевания также могут влиять на уровень лейкоцитов, тромбоцитов или провоцировать образование гетерофильных антител, например, лимфома, лейкоз, гепатит. Поэтому, необходимо делать комплекс лабораторных исследований и только после получения всех результатов ставить окончательный диагноз — мононуклеоз. У взрослых симптомы и лечение, фото характерных внешних проявлений и способы диагностики абсолютно такие же как у детей. Однако, при обследовании ребенка, серологические исследования не имеют должной ценности, ввиду несформированной иммунной системы.
Специфика лечения мононуклеоза
По некоторым статистическим подсчетам, около 75% больных мононуклеозом полностью выздоравливают уже через две недели после начала активного лечения. Остальные 25% это преимущественно те, кто пренебрег своевременным визитом в медицинское учреждение, из-за чего возникли осложнения. Лечение мононуклеоза всегда симптоматическое. Антибиотики в борьбе с вирусом Эпштейна-Барра бессильны. Их применение целесообразно только в том случае, если присоединилась бактериальная инфекция. К основным группам препаратов, которые являются не только необходимыми, но и эффективными, относятся:
- жаропонижающие препараты для снижения повышенной температуры;
- противовирусные средства и иммуностимуляторы, повышающие иммунитет;
- антисептики и обезболивающие лекарства местного действия для устранения болезненных ощущений в горле и глотке;
- глюкокортикоидные препараты — оказывают противошоковое, антистрессовое, противовоспалительное, антиаллергическое и иммуномоделирующее действие, имеют прямое влияние на обменные процессы в организме.

Наряду с приемом вышеназванных средств, рекомендовано обильное питье и постельный режим на все время лечения. Абсолютно запрещены любые физические нагрузки. Во избежание усугубления состояние печени, следует уделить внимание питанию. Для снижения нагрузки на организм необходимо исключить из рациона жирные, жареные, копченые блюда. Преимущество лучше отдавать натуральным продуктам растительного происхождения, а также нежирному мясу, рыбе. Через несколько дней после начала лечения необходима контрольная сдача анализов. Таким образом врач может оценить эффективность назначенной терапии и проследить динамику развития заболевания.
Особое внимание стоит уделить вопросу лечения мононуклеоза при беременности. К сожалению, зарегистрировано множество случаев, когда на фоне болезни матери у ребенка развивались опасные для жизни патологии. В отдельных случаях происходили выкидыши. При сложном течении мононуклеоза на ранней стадии беременности может быть рекомендовано прерывание беременности. Учитывая, что заболевание существенно подрывает иммунитет, вырастает вероятность присоединения вторичных инфекций и других заболеваний. Кроме того, женщине в положении строго противопоказаны многие медицинские препараты. Поэтому, при возникновении каких-либо характерных симптомов, стоит незамедлительно обратиться к врачу.

Последствия инфекционный мононуклеоза
Среди наиболее вероятных можно выделить: пневмония, тонзиллит, отит, миокардит, менингит, анемия и др. Смертность от мононуклеоза составляет менее 1% всех случаев заражения. Чтобы избежать развития осложнений, необходимо не только своевременно обращаться к докторам, но и выполнять профилактические мероприятия, направленные на общее укрепление организма.
Народные средства при мононуклеозе
После утверждения диагноза «мононуклеоз» лечение одними лишь народными средствами полностью исключено. Однако, травы могут идеально дополнить препараты классической медицины и усилить их эффект. Для достижения максимально положительного эффекта, многие пациенты принимают отвары на основе следующих сборов трав:
- трава эдельвейса, цветки василька, корень девясила, цикория и лопуха;
- цветки календулы, тысячелистника, ромашки, череды, бессмертника и мать-и-мачеха.

Для приготовления отвара необходимо взять перечисленные травы в равных пропорциях и тщательно измельчить. Одним литром крутого кипятка залить две столовые ложки с горкой травяной смеси, накрыть и настаивать не менее 12 часов. Принимать следует по половине стакана за 15— 20 минут до еды. Максимально допустимый курс лечения составляет 2 месяца.
Профилактические мероприятия
Мононуклеоз представляет собой вирусное заболевание, возбудитель которого может попасть в организм воздушно-капельным путем. Однако, соблюдение некоторых мер предосторожности может значительно снизить риск заражения. В первую очередь, стоит соблюдать основные правила личной гигиены:
- мыть руки как можно чаще, особенно после посещения общественных мест;
- не пользоваться чужой посудой и средствами личной гигиены;
- воздержаться от употребления еды после кого-то.

Учитывая, что вирус может передаться при поцелуе и половом контакте, никто не будет советовать отказаться от удовольствия. Однако, стоит быть разборчивыми в связях, чтобы минутная слабость не оказалась серьёзной проблемой в будущем. Кроме того, не следует забывать о процедурах для укрепления иммунитета: закаляться, заниматься спортом, принимать поливитамины, часто бывать на свежем воздухе. Если в детском или подростковом периоде уже был диагностирован мононуклеоз, то вероятность возникновения рецидива в более старшем возрасте исключена. При появлении характерных для болезни симптомов необходимо обратиться к врачу. Вероятно, имеет место заболевание со схожими проявлениями.
Отзывы
Оксана Евтушенко, 35 лет, г. Самара
Мне в прошлом году поставили диагноз — инфекционный мононуклеоз. При чем диагностировали хроническое течение.. Врач сказал, что болезнь со мной на всю жизнь останется и при каждом снижении иммунитета будет обостряться. Лечили только лишь симптомы.. Температуру я сбивала обычным Парацетамолом, из противовирусных был Циклоферон. Ещё гайморит у меня тогда начался, судя по всему связано это всё. Антибиотик тоже пила, но из-за гайморита. Объяснили, что на вирус этого мононуклеоза никакие антибиотики не действуют вообще.. Ещё старалась по максимуму соблюдать постельный режим. Состояние улучшалось постепенно. Окончательно встала на ноги недели через две. За прошедший год больше, к счастью, не болела. Курсами пью витамины, делаю натуральные смеси для поднятия иммунитета из сухофруктов, орехов и меда. Мононуклеоз — несмотря на столь пугающее и не всем знакомое название, не такой уж и страшный. Главное, что лечится, и при соблюдении рекомендаций врача не оказывает особого влияния на качество жизни.
Роман Анохин, 28 лет, г. Астрахань
Недавно довелось узнать, что такое мононуклеоз. Диагностировали средне-тяжелую форму, пришлось даже согласиться на госпитализацию. Основной причиной было сильное увеличение печени и селезенки. Согласился только лишь потому, что был высокий риск разрыва селезенки от любой нагрузки… Учитывая, что дома все время лежать не получиться, понял, что только стационар исправит ситуацию. Лекарств было много, в том числе и антибиотик, но видимо это из-за того, что болезнь я запустил. Ещё сильно накрыло нос и горло. Нос забитый всё время как будто был, а горло болело до невозможности. Самым печальным стало не только общее тяжелое самочувствие, а то, что даже после больницы я оставался опасным источником инфекции… Больничный дали на 2 месяца. Но рекомендовали вообще работу перевести в удаленный режим и стараться избегать прямых контактов с людьми. Сижу пока дома, чувствую себя абсолютно здоровым человеком, но на работу выходить нельзя..
Ольга Петрушина, 22 года, г. Орел
Я самого детства часто болела простудными заболеваниями. Иммунитет был ослаблен и несмотря на многочисленные попытки родителей меня оздоравливать, эффекта было мало. Но любое ОРЗ обычно проходило за 7 — 10 дней. А тут заболела, и никак выздороветь не могу. Случилось это несколько месяцев назад. Спонтанно стало болеть горло, было больно глотать, и даже разговаривать. Потом поднялась температура, добавился насморк. Терапевт в районной поликлинике сказал — ангина. Буквально на следующий день у меня на груди появилась мелкая сыпь. Знакомый посоветовал обратиться к инфекционисту. Он назначил мне какие-то определенные анализы крови и получив результаты, прояснил точный диагноз. Оказалось, что у меня острая форма мононуклеоза. Назначенное им лечение помогло достаточно быстро.
Видео
lechim-nedug.ru


