кто это такой и как им не стать
Гипертоник — это человек со стабильно повышенным давлением на протяжении не менее 2-х месяцев, с ростом показателя выше 140 на 90 мм рт. ст. в продолжении минимум каждых двух суток.
Гипертония представляет собой патологический процесс, в ходе которого артериальное давление растет до отметок свыше 139 на 89 мм ртутного столба.
Это установленная всемирной Организацией Здравоохранения норма. Опирается указанный показатель на длительные эмпирические наблюдения во многих странах мира.
Артериальная гипертензия или же собственно гипертония возникает не в один момент, поскольку предваряющие факторы формируются постепенно.
При внимательном отношении к собственному здоровью можно обнаружить повышение показателя тонометра задолго до появления проблемы в острой форме.
Насторожить могут и подозрительные проявления со стороны организма: сердцебиение после легкой физической нагрузки, одышка без видимых причин, озноб и повышенная потливость на фоне нормальной массы тела, снижение работоспособности и постоянные головные боли.
Чтобы не упустить важный момент и не пополнить ряды гипертоников нужно обращаться к врачу.
Лучше проявить бдительность, чем бороться со сложным, злокачественным патологическим процессом и ходить к докторам уже постоянно для назначения лечения (между тем, препараты имеют массу побочных явлений).
Какие категории населения рискуют стать гипертониками?
Болезнь в большинстве своем — не врожденная. На долю первичных (эссенциальных) форм, которые присутствуют с пациентом с детства, приходится всего 2-3% клинических случаев.
Во всех остальных ситуациях, человек сам становится творцом повышенного артериального давления, уверенно приводя организм к тяжелым последствиям. Какие категории наиболее подвержены становлению проблемы.
Половозрастные особенности
- Пациенты старшей группы. Сказывается триада факторов: изменение мышечной, церебральной и почечной гемодинамики. Также ослабление фильтрующей функции парного органа выделительной системы. Определенную роль играют и накопленные за жизнь болезни.
- Представители мужского пола болеют чаще, причина кроется в большей склонности к вредным привычкам (общество в меньшей степени обращает внимание на курение и употребление алкоголя) и особенностям анатомического развития.
- Молодые пациенты «получают» патологический процесс относительно редко. У них повышение артериального давления почти всегда сопряжено с опасными патологическими процессами со стороны сердечнососудистой, выделительной, нервной или эндокринной систем (бывает, что задействовано сразу несколько).
- Женщины от 18 до 30 лет страдают гипертонией в 15% случаев (большая часть клинических ситуаций приходится на вторичную, реноваскулярную форму процесса).
Пиковые гормональные состояния
Наиболее характерны для представительниц слабого пола, но не всегда.
- Пубертат. Встречается как у мужчин и у женщин. Также называется периодом полового созревания. Длится по-разному, обычно берет начало в 12 лет, продолжается до 17-20 и чуть более (отклонения в ту или иную сторону подлежит оценке эндокринологом).
- Менструальный цикл. После стабилизации возможны регулярные скачки артериального давления. Это еще не гипертония, но уже тревожный звонок. Нужно провериться у кардиолога. Периодический характер может смениться постоянным.
- Климактерические процессы в организме. Присущи представителям обоих полов в равной степени. У мужчин это андропауза, у женщин — манопауза. Манифестация гипертонической болезни нехарактерна, обычно состояние усугубляется, но течет оно уже давно, исподволь, годами. Проводится коррекция как самого заболевания, так и гормонального состояния.
- Беременность. Гестации сопутствует понижение артериального давления. Гипертония может сформироваться как итог нарушений гормонального фона. Период вынашивания плода способен выступить триггерным фактором. В такой ситуации оценить где заканчиваются изменения, связанные с гестацией, и начинаются патологические черты невозможно. Диагноз ставится постфактум, когда родоразрешение уже произошло. Спустя 2-3 недели все должно встать на свои места.
Факторы, приводящие к становлению гипертонии
Образ жизни и особенности физиологии, вот два основных момента развития гипертонии. Если первым можно управлять, второе нужно просто учитывать и соблюдать профилактические меры, чтобы особенности тела не сыграли злую шутку.
На какие элементы стоит обратить внимание:
- Курение. Длительное потребление табака приводит к стойкому стенозу сосудов, в том числе сердца, конечностей и легочной артерии. Гипертоническая болезнь появляется не сразу. Однако время до формирования процесса проходит разное: от года до трех-пяти. Позднее начало ассоциировано с менее благоприятным течением.
- Злоупотребление алкоголем. Два организма среагируют на идентичную дозу этанола неодинаково. Потому один может пить, заливаться до седин и не болеть, другому же хватит пары доз до формирования стойкого повышения артериального давления. Максимально рекомендуемое количество этанола в неделю составляет 150 мл. Лучше вообще отказаться.
- Климатические условия. В холодных регионах гипертонией болеют чаще. С чем это связано — доподлинно неизвестно. Предполагается, что сказывается низкая температура воздуха, показатели барометра, иные факторы схожего рода.
- Телосложение. Субтильные пациенты реже становятся гипертониками. Но и отсутствие лишнего веса не гарантия. Потому стремиться к идеальной массе тела нужно, но не до фанатизма. Многое решает генетика.
- Профессиональная деятельность. Пациенты, чья работа сопряжена с постоянным нахождением в одном положении, например, сидя, больше рискуют стать гипертониками. Физически активные люди, напротив, в молодости почти не страдают, по мере приближения старости начинают болеть. Нужно найти тонкую грань, золотую середину между избытком активности и ее недостатком.
Первые признаки гипертонии и как их вовремя распознать
Начальные симптомы патологии можно легко пропустить. Чтобы этого не произошло, рекомендуется по меньшей мере 1 раз день проводить оценку артериального давления. Бытовой тонометр стоит недорого, это необходимая вещь. Особенно для лиц из группы риска.
Помимо объективных признаков, можно обнаружить и некоторые симптомы. Однако возникают они гораздо позже, когда болезнь пускает корни в организме. Следует сказать, что это как раз прямой путь к становлению гипертоником.
Среди проявлений:
- Головные боли необъяснимого характера. Чаще по утрам, после сна на неудобной подушке, физического переутомления накануне. Или же вечером, по окончании сложного рабочего дня, нервного напряжения.
- Вертиго. Головокружение может списываться на погоду, но часто метеозависимость и гипертоническая болезнь идут рука об руку. Оценивать их нужно как единое целое.
- Тошнота и рвота. Как продолжение предыдущего симптома.
- Изменение зрения. Вплоть до резкого снижения и формирования слепых участков.
- Слабость, постоянная сонливость. Может указывать как на банальную усталость, так и на гипертонический процесс. При этом даже в первом случае не все так гладко: вероятность становления проблемы растет по экспоненте. Переутомление — фактор риска.
Также нужно обращаться внимание на очаговые проявления со стороны почек, сердца, мозга. Они обуславливают начало болезни.
Чем опасна стойкая гипертензия?
Риски напрямую зависят от этапа патологического процесса. На первых стадиях вероятность минимальна, на 2-3 — гораздо выше.
Среди возможных осложнений:
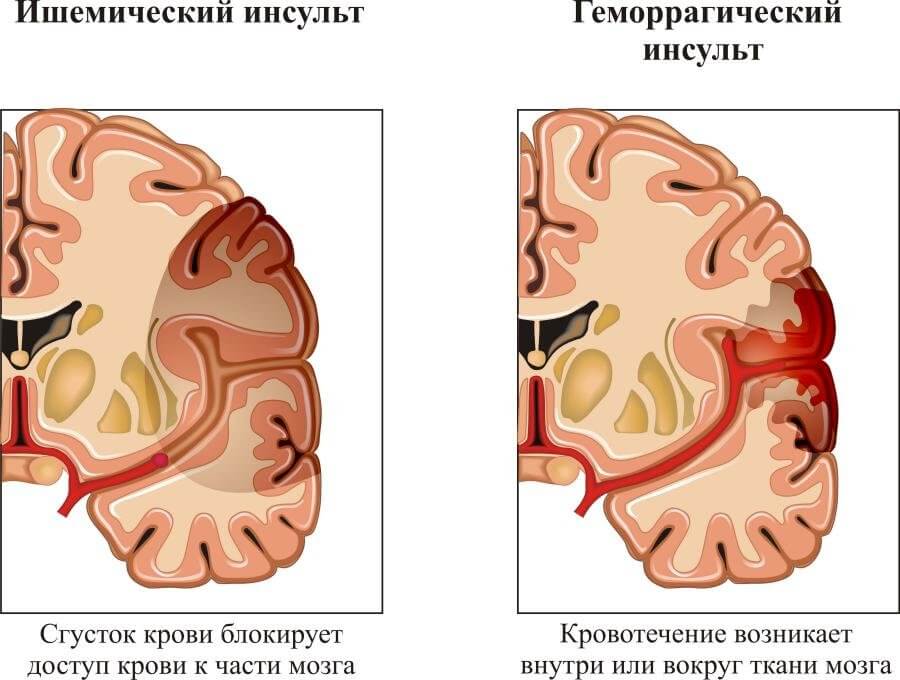
- Инсульт. Острое нарушение мозгового кровообращения по типу ишемии (трофического отклонения) или геморрагии (разрыва сосуда). Второй сценарий более вероятный, он намного опаснее классической формы неотложного состояния. Смертность выше на 30% и составляет 65% всего.
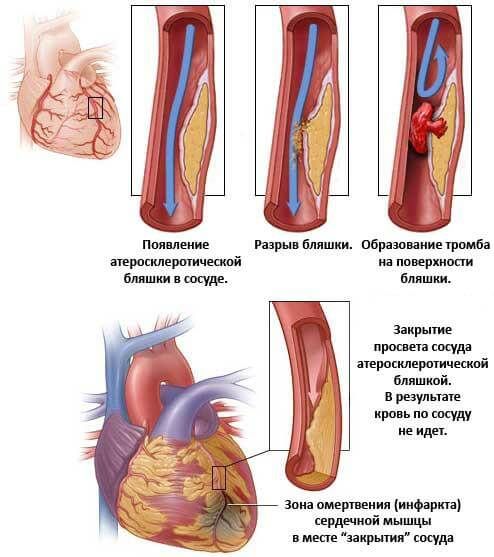
- Инфаркт. Острый некроз сердечной мышцы в результате недостаточного кровообращения в тканях. Развивается как последствие длительного течения гипертонии, даже при минимальном повышении артериального давления.
- Недостаточность почечная. В итоге повреждения канальцев и клубочков. Нарушается выработка ренина, скорость и эффективность фильтрации падает, что приводит с одной стороны к еще большему росту АД, с другой — к интоксикации на общем уровне за счет циркуляции вредных веществ по организму.
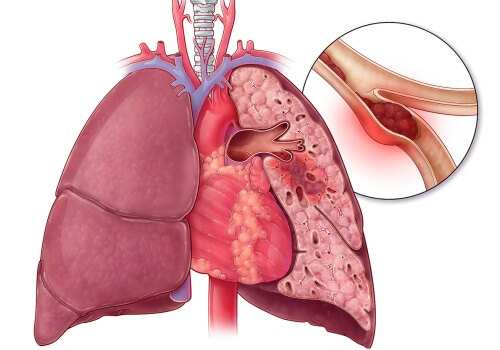
- Дыхательная недостаточность. Как итог повышения показателя в легочной артерии. Это наиболее грозный процесс, неотвратимо ведущий к летальному исходу в краткосрочной перспективе (5-8 лет). Начинается внезапно, сказать точный момент или что-либо спрогнозировать невозможно.
- Хроническая сердечная недостаточность. В результате малого снабжения органа кислородом и питательными веществами.

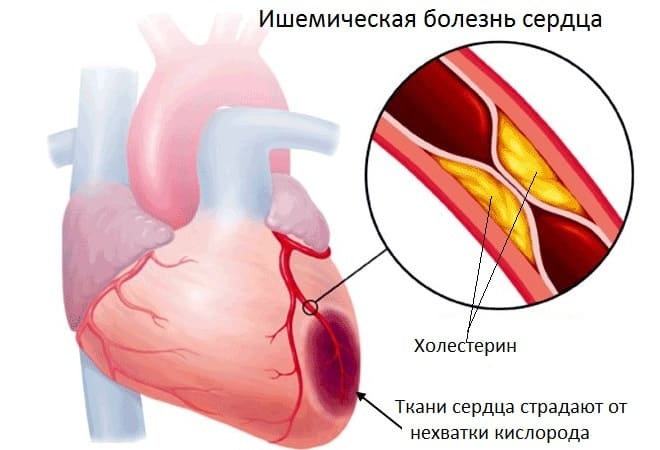
- Ишемическая болезнь. Имеет схожую этиологию и почти идентичные проявления.
- Слепота. Из-за постоянного поражения сосудов сетчатки глаза, наступает их разрыв. Стекловидное тело заполняется кровью, отслаивая тонкий слой нервных рецепторов. Однако срочной помощи в условиях постсоветского пространства получить почти невозможно. Лечение необходимо провести в первые сутки-двое. Поскольку речь о высокотехнологичной помощи, пациент может ждать до года-полутора одной только квоты, что по понятным причинам, нереалистично.
Предотвратить осложнения можно таким способом: соблюдать правила профилактики и постоянно контролировать уровень артериального давления своими силами.
Советы по предотвращению гипертонии или как не пополнить ряды пациентов кардиолога?
Потенциальные гипертоники нуждаются в проработанной программе. Среди действий по превенции:
- Отказ от пагубных привычек. Табак, алкоголь не несут никакой пользы организму. Только вред. При невозможности порвать с патологической зависимостью самостоятельно, рекомендуется обратиться к наркологу и/или психотерапевту. Поможет когнитивно-поведенческая методика, заместительные способы и эриксоновский гипноз.
- Нормализация режима сна и отдыха. Спать нужно не менее 8 часов, причем 30% времени должно приходиться на период до 23.00, это наиболее полезный момент. Если ложиться позже, полноценно перевести силы уже не получится, велика вероятность разбитости, слабости. На постоянной основе. Это замкнутый круг.
- Оптимизация физической активности. 2 часа прогулов по свежему воздуху или столько же лечебной гимнастики будет достаточно. Заниматься ли спортом — вопрос индивидуальный. Решается на усмотрение пациента. Но усердствовать не стоит.
- Приведение в порядок питьевого режима и потребления поваренной соли. Не более 2 литров в сутки. При проблемах с почками — 1.5 л. Натриевое соединение — не свыше 6-7 граммов. Полный отказ недопустим, это скажется на функциональной активности всех систем.
Каждые полгода-год посещать кардиолога и эндокринолога.
Большую роль играет рацион. Питание должно строиться по нескольким принципам: отказ от переедания, минимум пищи на ночь, дробность, полноценность и витаминизация.
Разрешенные продукты:
- Овощи и фрукты без ограничений. С осторожностью лук и чеснок, они полезны, но при уже текущем процессе могут спровоцировать временный скачок АД.
- Каши и крупы.
- Кисломолочные продукты.
- Сливочное масло. Богато лецитином, он борется с вредными липидами.
- Яйца без ограничений. Лучше в вареном виде. Содержат полезный холестерин, очищающий сосуды.
- Отвары ягодные, морсы и компоты.
- Кисели.
- Натуральные сладости: мед, сухофрукты.
- Нежирное мясо: белок необходим. Подойдет грудка курицы или индейки, можно немного телятины.
- Супы.
- Рыба.
- Бобовые.
- Орехи любого типа. Кроме бразильских. Их следует потреблять по 2-3 штуки в день. Более — не стоит.
От чего лучше отказаться:
- Шоколад, искусственные сладости, щедро приправленные химией.
- Консервы.
- Полуфабрикаты. Как те, так и другие содержат соль в «лошадиных» дозах. Контролировать ее количество не получается.
- Жирное мясо.
- Специи.
- Жареные и копченые блюда. Содержат канцерогены, к тому же повышающие риск развития раковых процессов.
Показан лечебный стол №10. Коррекцию рациона в профилактических целях можно провести самостоятельно, но настоятельно рекомендуется посетить как минимум эндокринолога с этим вопросам. Еще лучше — диетолога.
В качестве профилактической меры подойдет систематическое употребление полезных травяных сборов на основе ромашки, зверобоя, перечной мяты, валерианы и пустырника. (100 граммов смеси на 300 мл воды, пить по половине стакана два раза в сутки на протяжении 14 дней, сделать перерыв на неделю и повторить).
Потенциальному гипертонику рекомендовано санаторно-курортное лечение (кислые воды, грязевые методики) 1 раз в 2 года.
Чтобы не пополнить ряды пациентов нужно приложить усилия. Трудностей здесь нет, важно проявить терпение.
как бороться с высоким давлением


Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Серьезный диагноз «гипертония» стал сегодня едва ли не самым распространенным. Зачастую эпизоды подъема артериального давления вовсе не являются признаком артериальной гипертензии, это просто ответ организма на физическую или нервную нагрузку. Что такое гипертония и кого называют гипертоником?
Гипертония – болезнь или симптом?
Гипертония – это неоднократное повышение артериального давления (АД) без видимых причин. Медики делят ее на первичную и вторичную. Первичная гипертония — это нарушение в организме физиологической регуляции тонуса сосудов, объема крови и содержания натрия в крови. Вторичная гипертензия – это симптом болезней почек, печени, сердца и эндокринных желез. Они вызывают увеличение количества жидкости в организме, гормональные сбои, нарушения электролитного обмена и другие процессы, результатом которых становится подъем кровяного давления.
Нормой давления считаются показатели от 115 до 140 мм ртутного столба для верхнего давления и от 60 до 85 мм для нижнего. Повышение цифр до 140 мм является физиологической нормой. Так организм реагирует на раздражители – стрессы, нестандартные ситуации, вызывающие эмоциональные всплески, физические нагрузки. Давление может повышаться у спортсменов накануне соревнований, во время выполнения сложных упражнений. Пики сексуального удовлетворения и у женщин, и мужчин нередко вызывают резкий скачок давления. Подобные эпизоды артериальной гипертензии не делают человека гипертоником. Подъемы давления не сопровождаются характерными симптомами гипертонической болезни.

Кто считается гипертоником?
Те, кто периодически испытывают головные боли, приступы тошноты, чувствуют гул в голове и плохо спят, могут и не думать о том, что они стоят на пороге очень серьезной болезни – гипертонии. Подобные проявления, особенно люди 35 – 40 лет зачастую относят к хронической усталости или обычному недомоганию.
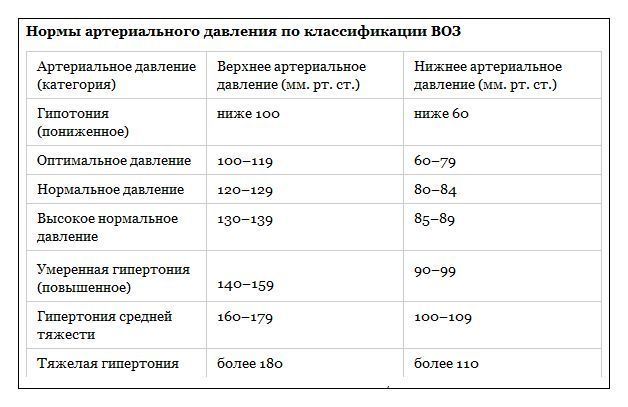
Согласно медицинским инструкциям гипертоником признается человек, у которого зафиксировано подряд несколько эпизодов повышения давления сверх нормы в состоянии покоя. Современная медицина руководствуется следующей градацией:
| Определение гипертонии | Верхнее АД | Нижнее АД |
|---|---|---|
| Оптимальные показатели | 120 | 80 |
| Норма | 130 | 85 |
| Высокое нормальное давление | 139 | 89 |
| Пограничные показатели | 140 — 160 | 90 — 94 |
| Мягкая гипертензия | 140 — 179 | 95 — 104 |
| Умеренная гипертензия | 180 — 199 | 105 — 115 |
| Тяжелая форма | Выше 200 | Выше 115 |
| Злокачественный синдром | Выше 220 | Выше 160 |
Поводом для обращения к врачу должно стать хотя бы двукратное повышение артериального давления в состоянии покоя. Не является симптомом гипертонии незначительное (до 10 мм рт. ст.) колебание давления в течение суток. Это физиологические изменения. Для того чтобы отличить от них гипертонию, рекомендуется сделать два замера. Первый – в состоянии покоя, второй – после физической нагрузки. В норме разница должна быть не более 30 мм ртутного столба. При гипертонии показатели давления повышаются более чем в 1,5 раза и сопровождаются явными симптомами – головокружением, сердцебиением, тошнотой.
Кто в зоне риска?
Сегодня к группам риска относятся люди старше 35 лет – гипертония значительно «помолодела». Мировая статистика насчитывает около 50% гипертоников в возрастной группе старше 60 лет. В целом гипертонией страдает 20% населения планеты. В зоне риска находятся:

- люди, у которых близкие родственники (особенно по женской линии) страдали от гипертонической болезни;
- мужчины от 35 до 50 лет;
- те, кто мало двигается;
- люди, имеющие лишний вес;
- больные сахарным диабетом.
У тех, кто любит соленую пищу, курит и злоупотребляет алкоголем, вероятность стать гипертоником повышается в разы.
Что грозит гипертоникам, игнорирующим болезнь?
Гипертонию без лечения часто называют «молчаливым убийцей». Незаметно для самого больного в организме происходят необратимые изменения, которые могут «выстрелить» инсультом, инфарктом, ишемией сердца. У половины гипертоников со временем развивается атеросклероз, снижается умственная деятельность, ухудшается память. И значительно повышается риск внезапной сердечной смерти. Чтобы этого не случилось, необходимо держать болезнь под контролем, благо для этого современная медицина располагает широким спектром гипотензивных препаратов.
Жизнь с гипертонией
Если поставлен диагноз «артериальная гипертензия» (так сегодня врачи называют гипертоническую болезнь), это не значит, что остаток жизни придется провести с тонометром в руках и с кучей таблеток от давления. Компенсированное заболевание позволяет жить гипертоникам полноценной жизнью, работать, заниматься спортом (в пределах допустимых нагрузок), путешествовать. Но при этом придется соблюдать некоторые правила. Первое и главное из них – это ежедневный прием назначенных лекарств и контроль давления.

Зачем нужен постоянный контроль? Гипертоники должны вести ежедневные записи показателей кровяного давления. Это необходимо лечащему врачу для своевременной коррекции терапии. Болезнь может прогрессировать, к ней со временем добавляются внутренние факторы, влияющие на уровень давления. Все это отражается в результатах замеров и позволяет доктору оценивать состояние пациента.
И еще гипертонику придется немного поменять образ жизни:
- сократить употребление соли;
- отказаться от нездоровой пищи;
- похудеть;
- вести активный образ жизни;
- отказаться от алкоголя и курения;
- поменьше волноваться.
На первый взгляд, все это не просто сделать. Но аргументом для перемен может стать статистика. Адекватное лечение и ведение правильного образа жизни дают следующий результат:
- вероятность инсульта снижается на 40%;
- риск инфаркта миокарда уменьшается на четверть;
- сердечная недостаточность развивается в два раза реже.
Такие выводы были сделаны ВОЗ на основании многочисленных и продолжительных исследований.
Лечение
Самое трудное для врача – это подобрать лекарства для снижения давления. Как сказал один из специалистов по гипертонии, это все равно, что поставить друг на друга несколько кокосовых орехов и балансировать на них. Подбор медикаментов осуществляется методом проб и ошибок. Зачастую гипертоники жалуются, что приходится покупать то один, то другой препарат, а они стоят недешево. Но другого способа, увы, не существует.
Лекарств от гипертонии множество, но они предназначены для поддержания нормального уровня давления. Вылечить ими гипертонию невозможно. Основные группы препаратов:
- блокаторы кальциевых каналов;
- бета-адреноблокаторы;
- блокаторы (ингибиторы) АПФ;
- мочегонные средства;
- альфа-блокаторы.
Назначаются они по результатам тщательного обследования пациента и установления происхождения гипертонии. Ее лечение не подразумевает курсовой прием медикаментов. Для поддержания целевых показателей давления (у каждого гипертоника они свои, установленные врачом) прием лекарств должен быть постоянным и непрерывным. Даже если цифры на тонометре достигли нормального уровня. Врачи подчеркивают – гипотензивные средства назначаются для приема пожизненно. Нельзя самостоятельно менять дозировку препарата и заменять одно средство другим. Это может делать только врач на основании записи показателей давления в дневнике гипертоника и дополнительных обследований.
Состояния, вызывающие тревогу и показатели тонометра, превышающие норму – это сигнал для обращения к врачу, а не в аптеку: «Дайте мне что-нибудь от головы». Возможно, в самом начале болезни от нее еще можно убежать, не стать гипертоником, исключив многочисленные факторы риска. Но для этого нужна помощь специалиста.
Гипертонию и гипотонию часто путают между собой, но сходства заканчиваются только на названии. Заболевания имеют различные симптомы, осложнения и течение. При определенных факторах гипотония может перейти в гипертонию, и наоборот.

Отличия гипертонии и гипотонии
Давление внутри сосудов необходимо, чтобы кровь могла свободно двигаться, осуществляя обменные процессы в тканях тела. Уровень артериального давления зависит от силы сокращений сердечной мышцы и объемом крови, выбрасываемой сердцем. Влияет на АД и сопротивление, которое оказывают стенки сосудов на движение крови. Нормальным является уровень артериального давления, находящийся в пределах:
- Систолическое: 100-129 мм.рт.ст.,
- Диастолическое: 70-80 мм.рт.ст.
Гипертония и гипотония — заболевания, связанные с уровнем кровяного давления. Основная разница между болезнями — уровень отклонения от нормы (выше или ниже).
Возникает отклонение при нарушении естественного механизма регулирования АД.
Диагноз артериальная гипертония (гипертензия) означает постоянно повышенное давление. Если оно меньше принятой нормы давления человека, то это артериальная гипотония (гипотензия). Гипертония связано с возбуждением симпатического отдела вегетативной нервной системы. Гипотония — с возбуждением парасимпатического отдела. Опасность гипертонии во внезапном, резком и высоком повышении АД, и гипертоническом кризе, который может привести к инфаркту, коме или летальному исходу. При гипотонии давление может опуститься до критического минимума, что приведет к остановке сердца.

Гипертоники и гипотоники отличаются между собой и внешне. Условный портрет гипертоника медики рисуют так: человек, склонный к полноте, любящий высококалорийную пищу, алкоголь и курение. Чаще всего он ведет малоподвижный образ жизни. Принимает много лекарств, жалуется на постоянную усталость и головные боли. Гипертоник работает в условиях постоянного стресса, недосыпает, мало отдыхает. Гипотоники — люди, склонные к худобе, с холодными руками и ногами. После физической нагрузки они часто ощущают одышку, головокружения, пульсирующие боли в голове. Гипотоники имеют плохой аппетит и проблемы с дыханием.
Гипертоническая болезнь сердца
Гипертония — хроническое заболевание, которое необходимо вовремя диагностировать и лечить под наблюдением врача. Иначе могут развиться опасные сердечные или сосудистые осложнения. Чаще всего пациенты узнают о заболевании, когда оно переходит во вторую стадию. Первые симптомы ГБ схожи с обычным переутомлением, и редко являются причиной обращения к врачу.
Эссенциальная гипертензия диагностируется при наличии гипертонической болезни. Ею страдают почти все (95%) гипертоники. У оставшихся 5% наблюдается вторичная артериальная гипертензия, вызванная сторонними хроническими заболеваниями.

Верхнее давление при гипертонии поднимается выше 140 мм. рт. ст., нижнее — свыше 90 мм.рт.ст.
Симптомы АГ следующие:
- Головные боли и головокружения, боли в области груди,
- Учащенное сердцебиение,
- Покраснение кожи (лицо, шея),
- Повышенная потливость.

Повышение кровяного давления происходит в результате:
- Заболевания почек и сосудов (пиелонефрит),
- Заболевания органов эндокринной системы,
- Сахарного диабета, сердечной астмы, гломерулонефрита,
- Гиподинамии,
- Лишнего веса,
- Постоянного перенапряжения,
- Нарушения режима работы и сна,
- Неправильного питания,
- Техногенных причин.
В случаях гипертонической болезни неврогенного типа основной причиной развития является невроз, эмоциональное истощение, усталость, работа в ночную смену.
Гипотоническая болезнь сердца
При артериальной гипотензии давление находится ниже нормального уровня. У женщин ее диагностируют при понижении до 95/60 мм.рт.ст., у мужчин — 100/65 мм.рт.ст. Многие люди полагают, что гипотония неопасное заболевание. Но результат пониженного давления — кислородное голодание, которое может привести к серьезным последствиям.
У гипотоников ограничений меньше. Они хуже переносят жару. Гипотоники подвижны, но часто при резких движениях и после физических нагрузок испытывают головокружения, тошноту и позывы к рвоте.

Врачи связывают хроническую гипотензию с нарушениями гормонального фона.
Симптомами болезни являются:
- Давящая, тупая боль в области затылка и висков,
- Высокая чувствительность к переменам погоды,
- Апатия,
- Слабость,
- Пониженная работоспособность,
- Повышенная возбудимость,
- Плохая память,
- Плохой сон.

Гормональный сбой, большая потеря крови или высокая температура тела может спровоцировать появление гипотонии. К другим причинам возникновения болезни относят:
- Патологии сердца, сосудов, органов пищеварения,
- Климатические изменения,
- Повышенные физические нагрузки,
- Аллергические реакции,
- Авитаминоз,
- Депрессию,
- Хроническую усталость,
- Гепатит,
- Ревматизм,
- Сбои в работе эндокринной системы организма.
Переход от гипертоника к гипотонику
Нарушение артериального давления вызывается сочетанием ряда факторов, и чтобы кардинально изменился уровень АД, должны сложиться определенные условия. Главное из них — нарушение деятельности вегетативной нервной системы.
Точные причины перехода от одной патологии к другой установить сложно. Переход к гипотонику от гипертоника чаще всего провоцируется:
- Болезнями желудочно-кишечного тракта, язвенной болезнью,
- Гинекологическими заболеваниями,
- Нарушениями в работе эндокринной системы,
- Травмами головы,
- Климаксом,
- Регулярным приемом лекарств, понижающих давление.

Самостоятельное лечение гипертонии или неправильно подобранные лекарства также могут стать причиной развития гипотонии. Медикаменты могут резко понизить давление, что приводит к кризу сосудов. Если препараты принимаются вместе с продуктами, понижающими АД, то риски развития гипотонии повышаются.
Почему гипотоники становятся гипертониками
Более характерен переход от гипотонии к гипертонии. Если заболевание не лечить, то с возрастом она перейдет в гипертонию с вероятностью в 94%. Объясняется это тем, что с годами состояние кровеносных сосудов ухудшается. Происходит сокращение вырабатываемых мужских и женских гормонов. В результате происходит постепенное перестраивание всей кровеносной системы на повышение АД, и гипотоники становятся гипертониками.
Причинами перемен могут стать эндокринные болезни, невроз или патологии сердца. Для женщин резкие перемены давления характерны во время гормональных нарушений при климаксе. Гипотоникам необходимо особенно тщательно следить за своим давлением в межсезонье, после стрессовых ситуаций и тренировок. Даже незначительное повышение может быть сигналом перехода к гипертонии.

Лечение и профилактика гипотонии и гипертонии
Высокое давление опасно своими последствиями: поражение сердца, сосудов, нарушение зрения, ухудшение памяти и координации движения, инсульт. Успешное лечение возможно только при постоянном наблюдении у врача кардиолога, который определит курс медикаментов, назначит диету и оздоровительные мероприятия. В зависимости от результатов и состояния больного кардиолог может корректировать терапию. Больным гипертонической болезнью первой стадии чаще всего назначаются немедикаментозные методы лечения, заключающиеся в правильном питании и режиме дня, физкультуре, массаже. Изменение образа жизни пациента включает в себя также:
- Избавление от лишнего веса,
- Отказ от курения и спиртного,
- Снижение психологических нагрузок.

Лечение артериальной гипертензии первой стадии направлено только на понижение АД. Но вторая и третья степень требует комплексного подхода из-за поражения внутренних органов. Врачи назначают не только лекарства, но и дополнительное обследование. Наличие факторов риска означает, что терапия повышенного давления требует обращения к основному заболеванию.
Лечением гипотонии занимается кардиолог и невролог.
Терапия должна быть комплексной, и включать в себя:
- Стимулирующие препараты, содержащие кофеин,
- Растительные препараты, повышающее давление и тонус сосудов (женьшень, пустырник, валериана),
- Витамины,
- Гальванические воротники, аэроионотерапию,
- Ароматерапию,
- Массаж.

Для тренировки сосудов обычно используется контрастный душ, сауна. Хорошо зарекомендовали себя и лечебные ванны. Больным рекомендуется отказаться от вредных привычек, и по аналогии с гипертониками изменить свой образ жизни. Вторичная гипотония чаще всего является симптомом стороннего заболевания. Состояние гипотонии проходит, когда человек излечивается от болезни, которая была причиной пониженного давления. Лучшим средством профилактики гипотонии является здоровый образ жизни:
Регулярные прогулки на свежем воздухе,
- Плавание,
- Правильное питание,
- Занятия спортом,
- Соблюдение режима сна и отдыха,
- Отказ от работы, сопряженной с повышенными эмоциональными или физическими нагрузками.

Рекомендуется также найти увлечения, которые будут создавать комфортный психологический климат. Важно научиться получать удовольствие от жизни, общения с друзьями и коллегами, семьей. Часто для помощи в обретении гармонии с собой и окружением назначают йогатерапию и консультации психолога.
Степени риска гипертонии: осложнения при развитии заболевания
С повышенным давлением сталкиваются многие современные люди. Если такое наблюдается постоянно, то врачи ставят диагноз «гипертония». Многие считают эту болезнь безобидной, но такой подход к своему здоровью неверный. Колебания давления негативно влияют на сердце, сосуды и другие органы. В тяжелых случаях это может привести к плачевным последствиям. Чтобы не допустить развития осложнений, необходимо знать степени гипертонии и степени риска.
Что такое гипертоническая болезнь
Стойкое повышение давления выше 140/90 мм рт. ст. называется гипертонией (гипертонической болезнью, артериальной гипертензией). Среди сердечно-сосудистых заболеваний она считается самой распространенной. Повышенное давление особенно характерно для людей старше 55 лет. Болезнь может долгое время протекать без ярких признаков, но в стенках сосудов уже начинаются изменения. Из-за этого гипертоническую болезнь еще называют «тихим убийцей».
Систолическое и диастолическое давление
У любого человека различают два вида давления: систолическое (верхнее) и диастолическое (нижнее). Первое отражает силу, с которой кровь давит на крупные артериальные сосуды, куда она выбрасывается во время систол, т.е. сжатия сердца. Повышение систолического давления происходит при:
- снижении эластичности аорты, что характерно для пожилых людей;
- выбрасывании сердцем большого количества крови, что наблюдается при гипертиреозе.
Диастолическое (нижнее) давление обозначает силу, с которой на стенки крупных артериальных сосудов тоже давит кровь, но уже во время диастол, т.е. периодов расслабления сердца. Этот показатель зависит от:
- тонуса артериальных сосудов;
- количества крови в круге кровообращения, ее вязкости;
- частоты сердцебиения.
Очень редко диагностируется изолированная диастолическая гипертензия. Чаще отмечается повышение обоих показателей давления: верхнего и нижнего. Их измеряют в мм ртутного столба (мм рт. ст.). Показатели записывают через косую черточку «/», например, 120/80. Для измерения используется специальный прибор – тонометр, состоящий из манжетки, манометра и насоса. Аппарат используют так:
- при помощи липучки манжетку закрепляют на плече чуть выше локтя;
- в нее нагнетают воздух при помощи насоса;
- манжетка надувается, пережимает плечевую артерию;
- далее воздух постепенно выпускают и при помощи стетоскопа прослушивают сердечный тон на внутренне части локтевого сгиба;
- когда начинает слышаться пульс, по манометру замечают систолическое давление;
- когда он затихает, определяют диастолическое давление.

Причины артериальной гипертензии
С учетом причины появления выделяют два вида гипертонии. Первичная, или эссенциальная – это отдельное самостоятельное заболевание, которое не вызвано никакой другой патологией. Она возникает сама по себе, затрагивая другие внутренние органы. Причины развития этой формы гипертонической болезни:
- стрессы;
- нарушения механизма регуляции давления в головном мозге из-за психоэмоциональных перегрузок;
- наследственность;
- недостаточная производительность почек;
- повышение объема циркулирующей крови из-за задержки воды;
- необходимость усиления кровоснабжения спинного или головного мозга.
Точно сказать, какой фактор стал основополагающим, не представляется возможным, поскольку чаще на человека действует сразу несколько внешних раздражителей. Вторичная гипертония выступает следствием другого заболевания внутренних органов. Еще она называется симптоматической, так как является признаком уже имеющейся у человека патологии. Вызвать вторичную гипертоническую болезнь могут:
- заболевания крови;
- патологии почек;
- беременность;
- побочные эффекты лекарственных препаратов;
- некоторые виды опухолей;
- заболевания надпочечников или щитовидной железы;
- инсульт;
- отклонения со стороны вегетативной нервной системы;
- энцефалит;
- сердечная недостаточность.
Первичная (эссенциальная) гипертония
Это вид гипертонии, которая развивается как самостоятельное заболевание, из-за чего она и называется первичной, или эссенциальной. Ей не предшествует другая патология. Первичная гипертоническая болезнь отмечается в 90% случаев. Данный вид артериальной гипертензии имеет классификацию по степеням риска и стадиям. В развитии патологии выделяют три основных этапа:
- Первый. Давление повышается в пределах 130/85–139/89, иногда оно незначительно повышается до уровня 140/90–159/99. Гипертоник на этом этапе не беспокоит никакой дискомфорт или ухудшение самочувствия. Болезнь протекает бессимптомно.
- Второй. Показатели артериального давления (АД) повышаются до уровня 160/100–179/109. На этом этапе отмечаются гипертонические кризы и поражения одного органа-мишени.
- Третий. АД превышает уровень 180/110. Здесь уже наблюдаются осложнения на несколько органов-мишеней. На третьем этапе высока вероятность инфаркта миокарда или инсульта с летальным исходом.
Вторичная
Это гипертония, которая развивается на фоне других заболеваний внутренних органов. Причина вторичной артериальной гипертензии всегда известна. Повышенное АД связано с болезнями почек, сердца, головного мозга, щитовидной железы. У большинства пациентов оно нормализуется после излечения патологии, спровоцировавшей гипертоническую болезнь. В зависимости от недуга она делится на следующие типы:
- Нейрогенная. Возникает при патологии центральной нервной системы (ЦНС).
- Гипоксическая. Развивается, когда спинному или головному мозгу не хватает кислорода.
- Эндокринная, или гормональная. Ее причиной выступают заболевания щитовидной железы, надпочечников.
- Гемическая. Связана с заболеваниями крови.
- Почечная. Провоцируется патологиями почек. Делится на два вида: ренопаренхиматозную (поражаются ткани парных органов), реноваскулярную (суживаются почечные артерии).
- Лекарственная. Некоторые препараты вызывают повышение АД.
- Алкогольная. Связана с употреблением спиртных напитков.
- Смешанная. Провоцируется сразу несколькими из перечисленных факторов.

Стадии гипертензии
На любой из стадий гипертонической болезни давление будет превышать показатели 140/90 мм рт. ст. По мере прогрессирования недуга оно постепенно увеличивается, доходя до критических значений. Чтобы определить степени риска при гипертонии, необходимо знать градацию показателей систолического и диастолического давления:
Кто такие гипертоники?
Люди, страдающие хронически повышенным артериальным давлением, называются гипертониками. Опасность заболевания заключается в том, что на ранних сроках болезнь протекает бессимптомно. Явные проявления гипертонии возникают, когда в организме пошли необратимые процессы. Диагноз определяет врач после тщательного обследования и анализов.

Кто такие гипертоники?
Болезнь проявляет себя систематическими скачками артериального давления (выше чем 140/90). Гипертонии подвержены более 60% людей среднего возраста. Чтобы узнать является ли больной гипертоником, необходимо замерять артериальное давление в состоянии покоя, во время физической активности или при изменениях погодных условий. Если отклонений нет, значит, разница в показаниях тонометра будет незаметна. У больных гипертонией давление может подниматься до 220/120.
Причины гипертонии и группа риска
Первопричин развития недуга множество. Это отклонения в работе эндокринной системы, патологии почек и печени, недостаточная всасываемость тонкого кишечника, нарушения функционирования артерий и вен, повреждения стенок сосудов. Толчком к гипертоническому кризу могут быть хроническое нервное перенапряжение, частые стрессовые ситуации. На группу риска влияют такие факторы:
- лишний вес;
- наследственная предрасположенность;
- возрастной фактор;
- вредные привычки;
- неактивный образ жизни.
Вернуться к оглавлению
Симптоматика
Артериальная гипертензия проявляется следующими симптомами:
 У людей с такой болезнью могут неметь конечности.
У людей с такой болезнью могут неметь конечности.
- хроническая усталость;
- повышенное выделение пота;
- покраснение кожи на лице;
- отечность;
- раздражительность;
- сильные головные боли;
- нарушения памяти и зрения;
- онемение конечностей.
Такие патологические состояния нельзя игнорировать, гипертония стремительно развивается, перерастая в хроническую форму. Заболевание может быть симптомом развития опасных отклонений сердечно-сосудистой системы. При возникновении симптомов недуга необходимо незамедлительно обратиться к терапевту, кардиологу и пройти необходимую диагностику.
Болезнь в запущенной форме нарушает работу мозга, может привести к инвалидности, смерти. Высокое давление способствует развитию патологий сердца и сосудов.
Лечебная терапия
Схема лечения гипертонику подбирается индивидуально. После анализа общего состояния, сбора анамнеза назначают антигипертензивные препараты (бета-блокаторы, диуретики, ингибиторы АПФ, антагонисты кальция). Для поддержания стабильного состояния препараты принимаются всю жизнь. Человеку с диагнозом гипертония необходимо регулярно посещать доктора и при необходимости корректировать лечение.
Профилактика гипертонии
Чтобы предотвратить развитие недуга, необходимо придерживаться диетического питания. Это означает, что гипертонику необходимо отказаться от продуктов, содержащих глютен, уменьшить потребление животных жиров. Фрукты в больших количествах негативным образом влияют на организм больного артериальной гипертензией, так как в них содержится много глюкозы. Человек должен внести в рацион больше свежей зелени и овощей, отказаться от мучного. Гипертоникам показана низкоуглеводная диета. Людям, попадающим в зону риска, следует тщательно следить за своим состоянием, отказаться от вредных привычек, сократить употребление соли, внести в свою жизнь умеренные физические нагрузки, избегать стрессовых ситуаций.
Кто такие гипертоники?

Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Серьезный диагноз «гипертония» стал сегодня едва ли не самым распространенным. Зачастую эпизоды подъема артериального давления вовсе не являются признаком артериальной гипертензии, это просто ответ организма на физическую или нервную нагрузку. Что такое гипертония и кого называют гипертоником?
Гипертония – болезнь или симптом?
Гипертония – это неоднократное повышение артериального давления (АД) без видимых причин. Медики делят ее на первичную и вторичную. Первичная гипертония — это нарушение в организме физиологической регуляции тонуса сосудов, объема крови и содержания натрия в крови. Вторичная гипертензия – это симптом болезней почек, печени, сердца и эндокринных желез. Они вызывают увеличение количества жидкости в организме, гормональные сбои, нарушения электролитного обмена и другие процессы, результатом которых становится подъем кровяного давления.
Нормой давления считаются показатели от 115 до 140 мм ртутного столба для верхнего давления и от 60 до 85 мм для нижнего. Повышение цифр до 140 мм является физиологической нормой. Так организм реагирует на раздражители – стрессы, нестандартные ситуации, вызывающие эмоциональные всплески, физические нагрузки. Давление может повышаться у спортсменов накануне соревнований, во время выполнения сложных упражнений. Пики сексуального удовлетворения и у женщин, и мужчин нередко вызывают резкий скачок давления. Подобные эпизоды артериальной гипертензии не делают человека гипертоником. Подъемы давления не сопровождаются характерными симптомами гипертонической болезни.

Кто считается гипертоником?
Те, кто периодически испытывают головные боли, приступы тошноты, чувствуют гул в голове и плохо спят, могут и не думать о том, что они стоят на пороге очень серьезной болезни – гипертонии. Подобные проявления, особенно люди 35 – 40 лет зачастую относят к хронической усталости или обычному недомоганию.
Согласно медицинским инструкциям гипертоником признается человек, у которого зафиксировано подряд несколько эпизодов повышения давления сверх нормы в состоянии покоя. Современная медицина руководствуется следующей градацией:
| Определение гипертонии | Верхнее АД | Нижнее АД |
|---|---|---|
| Оптимальные показатели | 120 | 80 |
| Норма | 130 | 85 |
| Высокое нормальное давление | 139 | 89 |
| Пограничные показатели | 140 — 160 | 90 — 94 |
| Мягкая гипертензия | 140 — 179 | 95 — 104 |
| Умеренная гипертензия | 180 — 199 | 105 — 115 |
| Тяжелая форма | Выше 200 | Выше 115 |
| Злокачественный синдром | Выше 220 | Выше 160 |
Поводом для обращения к врачу должно стать хотя бы двукратное повышение артериального давления в состоянии покоя. Не является симптомом гипертонии незначительное (до 10 мм рт. ст.) колебание давления в течение суток. Это физиологические изменения. Для того чтобы отличить от них гипертонию, рекомендуется сделать два замера. Первый – в состоянии покоя, второй – после физической нагрузки. В норме разница должна быть не более 30 мм ртутного столба. При гипертонии показатели давления повышаются более чем в 1,5 раза и сопровождаются явными симптомами – головокружением, сердцебиением, тошнотой.
Кто в зоне риска?
Сегодня к группам риска относятся люди старше 35 лет – гипертония значительно «помолодела». Мировая статистика насчитывает около 50% гипертоников в возрастной группе старше 60 лет. В целом гипертонией страдает 20% населения планеты. В зоне риска находятся:

- люди, у которых близкие родственники (особенно по женской линии) страдали от гипертонической болезни;
- мужчины от 35 до 50 лет;
- те, кто мало двигается;
- люди, имеющие лишний вес;
- больные сахарным диабетом.
У тех, кто любит соленую пищу, курит и злоупотребляет алкоголем, вероятность стать гипертоником повышается в разы.
Что грозит гипертоникам, игнорирующим болезнь?
Гипертонию без лечения часто называют «молчаливым убийцей». Незаметно для самого больного в организме происходят необратимые изменения, которые могут «выстрелить» инсультом, инфарктом, ишемией сердца. У половины гипертоников со временем развивается атеросклероз, снижается умственная деятельность, ухудшается память. И значительно повышается риск внезапной сердечной смерти. Чтобы этого не случилось, необходимо держать болезнь под контролем, благо для этого современная медицина располагает широким спектром гипотензивных препаратов.
Жизнь с гипертонией
Если поставлен диагноз «артериальная гипертензия» (так сегодня врачи называют гипертоническую болезнь), это не значит, что остаток жизни придется провести с тонометром в руках и с кучей таблеток от давления. Компенсированное заболевание позволяет жить гипертоникам полноценной жизнью, работать, заниматься спортом (в пределах допустимых нагрузок), путешествовать. Но при этом придется соблюдать некоторые правила. Первое и главное из них – это ежедневный прием назначенных лекарств и контроль давления.

Зачем нужен постоянный контроль? Гипертоники должны вести ежедневные записи показателей кровяного давления. Это необходимо лечащему врачу для своевременной коррекции терапии. Болезнь может прогрессировать, к ней со временем добавляются внутренние факторы, влияющие на уровень давления. Все это отражается в результатах замеров и позволяет доктору оценивать состояние пациента.
И еще гипертонику придется немного поменять образ жизни:
- сократить употребление соли;
- отказаться от нездоровой пищи;
- похудеть;
- вести активный образ жизни;
- отказаться от алкоголя и курения;
- поменьше волноваться.
На первый взгляд, все это не просто сделать. Но аргументом для перемен может стать статистика. Адекватное лечение и ведение правильного образа жизни дают следующий результат:
- вероятность инсульта снижается на 40%;
- риск инфаркта миокарда уменьшается на четверть;
- сердечная недостаточность развивается в два раза реже.
Такие выводы были сделаны ВОЗ на основании многочисленных и продолжительных исследований.
Лечение
Самое трудное для врача – это подобрать лекарства для снижения давления. Как сказал один из специалистов по гипертонии, это все равно, что поставить друг на друга несколько кокосовых орехов и балансировать на них. Подбор медикаментов осуществляется методом проб и ошибок. Зачастую гипертоники жалуются, что приходится покупать то один, то другой препарат, а они стоят недешево. Но другого способа, увы, не существует.
Лекарств от гипертонии множество, но они предназначены для поддержания нормального уровня давления. Вылечить ими гипертонию невозможно. Основные группы препаратов:
- блокаторы кальциевых каналов;
- бета-адреноблокаторы;
- блокаторы (ингибиторы) АПФ;
- мочегонные средства;
- альфа-блокаторы.
Назначаются они по результатам тщательного обследования пациента и установления происхождения гипертонии. Ее лечение не подразумевает курсовой прием медикаментов. Для поддержания целевых показателей давления (у каждого гипертоника они свои, установленные врачом) прием лекарств должен быть постоянным и непрерывным. Даже если цифры на тонометре достигли нормального уровня. Врачи подчеркивают – гипотензивные средства назначаются для приема пожизненно. Нельзя самостоятельно менять дозировку препарата и заменять одно средство другим. Это может делать только врач на основании записи показателей давления в дневнике гипертоника и дополнительных обследований.
Состояния, вызывающие тревогу и показатели тонометра, превышающие норму – это сигнал для обращения к врачу, а не в аптеку: «Дайте мне что-нибудь от головы». Возможно, в самом начале болезни от нее еще можно убежать, не стать гипертоником, исключив многочисленные факторы риска. Но для этого нужна помощь специалиста.
«Гипертоническая личность»
Как врачи вычисляют гипертоников по креслу и собиранию пазла и какой тест поможет обнаружить вашу склонность к гипертонии
Интересно, что взаимосвязь между типом личности и повышенным артериальным давлением установили вовсе не психологи, а два кардиолога Фридман и Розенман. Они выяснили, что диагноз можно поставить, не измеряя артериальное давление, а осматривая поверхность кресла, на котором сидели пациенты. У гипертоников обычно поверхность кресла была истертой на краешке и подлокотниках, в то время как у пациентов с нормальным давлением износу подвергалась преимущественно спинка. То есть обычно гипертоники сидели как будто «на низком старте» — напряженно наклонившись вперед и вцепившись в кресельные ручки.
Как ведет себя типичный гипертоник?
Фридман и Розенман выделили следующие закономерности в поведении пациентов, страдающих гипертонией, которые они назвали «Поведение типа А» или просто «Тип А»:
- Соревновательность. Тип А очень соревнователен и самокритичен. Постоянно задирает планку, стремится к ней, добивается, но не испытывает особой радости от достижений.
- Нехватка времени. Такой пациент как бы живет с включенным секундомером. Он не терпит задержек и непродуктивного использования времени. Старается делать несколько дел одновременно. Например, во время еды читает или смотрит телевизор. При этом имеет очень плотное рабочее расписание.
- Враждебность. Тип А легко раздражается и быстро впадает в гнев. Склонен видеть в других плохое, завистлив и не испытывает сострадания к окружающим. Может пытаться скрывать свою враждебность, но это у него плохо получается. К слову, другие пациенты, поведение которых Фридман назвал «тип Б», были значительно терпеливее и более миролюбивы.
Бутылка французского вина и неправильный пазл
Фридман предлагал своим пациентам в течение 15 минут собрать пазл из деревянных кубиков в шумной, отвлекающей обстановке. Приз: бутылка хорошего марочного французского вина. Секрет в том, что этот пазл собрать было невозможно в принципе, но пациенты этого не знали и старались изо всех сил. Анализы крови брались до теста, во время и через 15 минут после завершения попыток.
Пациенты типа А были, как правило, напряжены, раздражены и агрессивны. Концентрации норадреналина и адреналина в их крови зашкаливали. Такой результат свидетельствовал об опасно повышенной активности симпатической нервной системы и риске развития осложнений — гипертонического кризиса и кровоизлияния в мозг.
Я сам однажды во время ночного дежурства наблюдал отек легких у пациента в кардиологическом отделении, который играл в шахматы и сильно переживал свой проигрыш. Еле-еле тогда его откачали огромными дозами фуросемида.
Опросник Фридмана для сомневающихся
Существует простенький тест, который поможет вам самому решить, находитесь ли вы в зоне риска.
- Испытываете ли вы чувство вины, когда используете появившееся свободное время для развлечения, а не работаете?
- Нужно ли вам обязательно выигрывать, чтобы получить удовольствие от спорта и игр?
- Вы обычно быстро едите? (а также двигаетесь, ходите).
- Как часто вы пытаетесь делать несколько дел одновременно?
А вот насколько вы враждебны по отношению к другим людям, лучше спросить у окружающих, поскольку на этот вопрос вы, скорее всего, сами себе честно ответить не сможете.
Если по большей части вы ответили положительно, самое время завести домашний тонометр, и если ваше обычное артериальное давление приближается к 140/90 мм рт.ст., пора вплотную заняться здоровьем.
Всегда ли повышенное давление — от нервов?
Существует большое количество заболеваний, где артериальная гипертензия — только симптом основного недуга. Перечислим наиболее часто распространенные из них:
- Повышение давления, связанное с различными заболеваниями почек. Среди них острый и хронический нефрит и пиелонефрит, поликистоз почек, патология сосудов почек, которые приводят к так называемой реноваскулярной гипертонии.
- Коарктация аорты. Врожденное сужение самого крупного кровеносного сосуда рано проявляет себя повышением артериального давления. Если при этом померить давление на нижних конечностях, оно окажется нормальным или пониженным.
- Нарушения эндокринной системы: синдром Кушинга с характерной повышенной выработкой гормона кортизола; гиперальдостеронизм: когда организм производит слишком много минералокортекоида — альдостерона, отвечающего за накопление натрия в организме. Сюда же можно отнести феохромоцитому — опухоль, продуцирующую большое количество адреналиноподобных веществ. При феохромоцитоме повышение артериального давления может быть постоянным, а может протекать в виде бурных гипертонических кризов.
- Преэклампсия: повышение давления, характерное для патологии беременности.
- Патология щитовидной железы тоже нередко проявляется гипертензией.
- Прием различных медикаментозных препаратов дает подъемы давления: среди них стероиды, препараты от насморка, обладающие сосудосуживающим эффектом, противозачаточные средства и др.
Простые советы для начинающих гипертоников
Если вы убедились, что у вас нет вышеперечисленных грозных заболеваний, но есть самая обычная «эссенциальная гипертония», то вам 100 % надо менять стиль жизни. Если вы мужчина — бросайте стиль альфа-самца, он вас быстро загонит в могилу. Если женщина — не стройте из себя крутую бизнесвумен.
Начать можно с самого приятного — есть медленно и наслаждаться вкусом еды. Далее, проанализировав собственную враждебность и нетерпимость к окружающим, настраиваемся на мысль, что «все мы не без греха», и учимся прощать свои и чужие ошибки.
И было бы здорово ежедневно играть с тонометром. Как? Померили давление, расслабились или, наоборот, напрягли мышцы, еще раз измерили — и снова расслабились. Можно попытаться регулировать свое давление при помощи изменения ритма дыхания. Через некоторое время вы убедитесь: ваше давление вам подчиняется и не всегда нужно глотать таблетки.
О наличии гипертонической болезни свидетельствуют цифры на тонометре. Если они показывают постоянно свыше общепринятых 120 на 70, притом, даже в состоянии покоя, значит, самое время побеспокоиться о своем здоровье. Такого пациента можно назвать гипертоником. Бывают случаи, когда человек даже при высоких показателях дискомфорта не испытывает, характерных признаков гипертензии нет. Но такое проявление вдвойне опасно, поскольку со временем болезнь может проявиться сильнейшим гипертоническим кризом, с тяжелыми последствиями.
Когда больной становится гипертоником?
Чтобы точно удостовериться, имеются ли проявления гипертонии, рекомендуется измерить давление в разных ситуациях: в состоянии покоя, лежа, и – при физической нагрузке. Если человек здоров, то разница в показателях будет небольшая. Гипертоник же отреагирует остро, давление может при нагрузке подскочить до 220 на 120.
Даже, если скачок давления произошел всего один раз, а в остальных случаях колебания были менее выраженными, причины для беспокойства все равно есть. Разумнее обратиться к терапевту, именно этот специалист и устанавливает диагноз.

Что может спровоцировать развитие гипертонии? Кроме генетической предрасположенности, существует несколько факторов:
- алкоголь;
- курение;
- лишний вес;
- стрессы;
- не активный образ жизни;
- нехватка магния или витамина D в организме;
- избыточное употребление соли.
По уровню давления различают несколько стадий развития заболевания у гипертоника:
- Мягкая. Показатели до 160 на 100. Давление повышается время от времени, больной дискомфорта не ощущает.
- Умеренная. Показатели до 180 на 115. Это уже 2 стадия гипертонии, когда необходимо лечение. Наблюдаются изменения во внутренних органах, головном мозге, возникают частые головные боли, беспокоят почки. Могут проявиться коронарная недостаточность, расширение вен в сетчатке глаз.
- Тяжелая. Показатели – больше 180 на 120. Фиксируется 3 стадия гипертонии, которая плохо поддается лечению. Давление может подниматься до 230 на 130, есть признаки сердечной недостаточности, головные боли, боли в почках, помутнение сетчатки глаз. Чревато инфарктами, инсультами и даже гангреной конечностей.
Отмечается, что проявление гипертонии при разных показателях давления – не одинаковое. О развитии гипертензии врачи начинают говорить, когда артериальное давление держится на цифрах 140 на 95, без изменений в сторону уменьшения. Такое состояние именуется эссенциальной гипертонией. В других случаях, когда давление «прыгает» по показателям вверх-вниз, принимаются во внимание дополнительные симптомы, которые дополняют клиническую картину.
Характерные симптомы
У гипертоника часто преобладают следующие симптомы:
- сильные головные боли, которые усиливаются при шуме или ярком свете;
- биение пульса в висках;
- тахикардия;
- плохой сон;
- хроническая усталость;
- онемение пальцев;
- головокружение.
Если болезнь прогрессирует, то количество симптомов начинает увеличиваться. К вышеупомянутым признакам добавляются:
- мельтешение мушек перед глазами;
- постоянное ощущение тревоги;
- ослабевание памяти;
- отеки лица по утрам;
- потливость;
- сильная раздражительность;
- нарушение координации;
- ухудшение зрения.
Можно ли вылечить гипертоника?
Гипертония развивается очень быстро, поэтому откладывать лечение «на потом» не желательно. Схема лечения и препараты подбираются индивидуально, с учетом возраста, стадии заболевания и симптомов. Гипертоники вынуждены всю жизнь принимать лекарства, врач только корректирует лекарства и дозировку. Исцелиться от такой болезни полностью невозможно, но поддерживать организм в работоспособном состоянии – вполне реально.

Медикаментозное лечение:
- Антагонисты кальция. Регулируют ритм сердечных сокращений, положительно влияют на кровоток, снимают напряжение в миокарде.
- Диуретики. Ускоряют образование мочи и выводят ее из организма, что способствует понижению давления. По шкале воздействия разделяются:
- слабого действия: альдактон, триамтерен;
- среднего действия: гидрохлортиазид, гигротон;
- сильного действия: лазикс, урегит.
- Бета-блокаторы. Уменьшают силу и частоту сердечных сокращений, мышца расслабляется, коронарные сосуды лучше наполняются кровью.
- Блокаторы рецепторов ангиотензина-2. Уменьшают влияние ренин-ангионтензин-альдостероновой системы, которая провоцирует развитие болезни. При гипертонии назначают лозартан, эпросартан, ирбесартан.
- Ингибиторы АПФ. Защищают сердечную мышцу, усиливают коронарный кровоток, улучшают усвоение глюкозы и углеводный обмен.
Очень часто гипертоники остро реагируют на погодные изменения, причиной резкого повышения давления могут стать нагрузка или стресс.
Первая помощь при приступе:
- Дать успокоительное.
- Проветрить комнату.
- Уложить больного на высокие подушки, тепло укрыть.
- К голове приложить холод, а к ногам – грелку.
- Дать лекарство, понижающее давление, если есть боли в сердце – нитроглицерин.
- Вызвать «Скорую помощь».
Если приезда медиков пришлось ждать долго, нужно пытаться снизить давление имеющимися препаратами. Важно помнить, что снижать надо постепенно, на 20-30 миллиметров ртутного столба в час.
Резкое изменение показателей чревато ишемическим инсультом!
Статистика заболеваемости
Гипертония – одно из самых распространенных и опасных заболеваний, им страдают около 30% населения молодого и среднего возраста, и около 65% – пожилых людей. Наиболее подвержены риску мужчины – 34% от общего количества гипертоников. Высокая смертность от гипертензии влияет и на продолжительность жизни, для мужчин этот порог составляет 62 года, для женщин – 73 года. В большинстве случаев гипертония становится причиной инфарктов, только за прошлый год таких зафиксировано более чем 1,5 миллиона случаев.
Болезнь еще опасна тем, что в 89% случаев убивает больного во сне, когда крайне сложно прийти на помощь.
Какие ограничения у гипертоников?
Больные, у которых диагностирована гипертония, вынуждены всю жизнь придерживаться жестких рамок в физических нагрузках и питании.

Самые распространенные рекомендации:
- Отказаться от чая и кофе. Эти напитки провоцируют скачки давления.
- Убрать из рациона жареное и соленое. Такая еда вредна для сосудов.
- Избегать стрессов. Выброс адреналина провоцирует усиленное сердцебиение, поэтому важно вовремя снять успокоительным эффект от потрясения.
- Не набирать лишний вес. Сердце плохо справляется с нагрузкой.
- Уделять время гимнастике и прогулкам. Нагрузки должны быть минимальные и постоянные, без резких движений.
- Исключить курение и алкоголь. Эти вредные привычки способствуют образованию бляшек в сосудах, ухудшению их проходимости.
Диетологи советуют низкоуглеводную диету, помогающую уменьшить концентрацию инсулина, избавляет организм от лишней воды, стабилизирует показатели давления. Хлеб и фрукты стоит заменить овощами и зеленью, которые содержат мало углеводов.
Артериальная гипертензия предполагает и ряд других ограничений, касающихся рабочих нагрузок:
- Запрещено поднятие тяжестей, труд, требующий больших физических усилий.
- Не рекомендуется занимать должности, сопряженные с сильными стрессами, в частности, руководящие посты. Если есть такая возможность, лучше сменить поле деятельности.
- Избегать работы на высоте, в шумных местах или выбрать частичную занятость.
- Отказаться от ночных смен, перейти на дневное рабочее время.
Какие существуют опасности?
Осложнения способен вызвать гипертонический криз, когда уровень артериального давления возрастает в 2 раза.
Симптомы:
- помутнение зрения;
- тошнота и рвота;
- головная боль.
Сильный скачок давления может вызвать нарушение функционирования всех органов и систем организма, что в результате приводит к более сложным заболеваниям:
- сосудистые патологии мозга;
- ишемическая болезнь сердца;
- стенокардия;
- инсульт;
- болезни периферических сосудов.
Если заболевание протекает в тяжелой форме, то со временем могут проявиться поражение глаз, почечная или сердечная недостаточность.

Кто в группе риска?
Спровоцировать развитие гипертонии способны самые разные факторы. В группе риска находятся:
- люди с проблемным весом;
- алкоголики и курильщики;
- трудоголики;
- метеозависимые люди.
Многие не обращают внимания на характерные симптомы гипертонии, если они быстротечные, списывая их на усталость или переутомление. Но со временем ситуация может усугубляться, и к основным симптомам будут добавляться дополнительные, которые крайне рискованно игнорировать.
Как не стать гипертоником?
Чтобы свести к минимуму шансы стать жертвой неприятной болезни, специалисты рекомендуют придерживаться таких рекомендаций:
- Правильное питание. Составить рацион из овощей, фруктов, нежирных мяса и рыбы.
- Удерживать нормальный вес.
- Следить, чтобы в организме не накапливалась жидкость, принимать меры при появлении отеков.
- Уделять время гимнастике, прогулкам, плаванию. Можно выбрать быструю ходьбу, катание на велосипеде.
- Как можно меньше пребывать в сидячем и лежачем положении, в течение рабочего дня чаще вставать, делать небольшие разминки.
- Регулярно мерить давление, чтобы не пропустить тревожные скачки или отклонения.
- Включить в рацион продукты, содержащие полиненасыщенные кислоты Омега-3. Содержатся в растительном или оливковом масле, рыбьем жире.
- Принимать минеральные комплексы с содержанием антагонистов натрия: магний и калий. Они выводят из организма лишнюю соль, оказывают успокаивающее действие.
- Стараться избегать стрессов. Адреналин убыстряет сердцебиение, при постоянной такой нагрузке сосуды сильно изнашиваются. Медики советуют аутотренинг, успокоительные средства.
Гипертония – весьма неприятное заболевание, требующее постоянного внимания со стороны больного и определенных усилий по поддержанию организма. Но при надлежащем контроле вполне реально добиться оптимальных показателей давления, обезопасить себя от тяжелых возможных последствий. Главное – контроль и самодисциплина, и со временем такой ритм жизни станет привычным.
это кто, кого называют гипертоником
Многие люди, сталкивающиеся с проблемами сердечно – сосудистой системы на ранней стадии начинают опасаться надвигающейся гипертонии и все чаще задаются вопросом: гипертоники — это кто, кого именно так называют и как не заболеть этой болезнью, находясь в группе риска. С таким диагнозом рождаются или он появляется со временем? Очень важно чувствовать свой организм и своевременно реагировать на сбои в его работе, ведь это первый шаг к выздоровлению.
Как работает сердце?
Этот орган принято называть мотором организма, ведь он запускает жизнь во все клетки человеческого тела. Если сердце функционирует нормально, то происходят следующие действия: сердечная мышца сокращается, кровь выбрасывается в легкие, где обогащается кислородом и сбрасывает углекислый газ. Затем кровь идет в желудок и кишечник для получения питательных веществ. С помощью печени и почек она очищается от токсинов и возвращается к сердцу, где снова, в результате сокращения сердечной мышцы, поступает к легким. Такой процесс сопровождает человека всю жизнь.
Причины неправильной работы сердца
Сердце быстро справляется со своими обязанностями только в том случае, когда нет факторов, мешающих его работе. Если кровь передвигается по сосудам с какими-либо препятствиями, то сердце начинает сокращаться намного быстрее, в результате чего происходит повышение артериального давления.
Есть несколько факторов, способствующих этому явлению:
- Злоупотребление никотином и алкоголем.
- Неправильное питание.
- Нехватка витаминов.
- Сбои в обмене веществ.
Сердце работает быстрее потому, что в сосудах собирается лишняя жидкость, которая мешает крови по ним течь. Накапливается жидкость в организме из-за того, что человек ест много жирной пищи, испытывает жажду и начинает пить большое количество воды. Жидкость не выводится своевременно и давит на сосуды при их заполнении кровью. Если человек неправильно питается, то в сосудах возникают холестериновые бляшки, препятствующие циркуляции крови.
Кто такие гипертоники?
Как утверждают медики, если три контрольных замера давления, выполняемых через день, показывают цифры давления выше 120/70 в состоянии покоя, это говорит о том, что у человека имеется гипертоническая болезнь. Но часто бывает такое исключение, когда немного завышенные показатели не приносят человеку никакого дискомфорта: нет одышки, изменений в сосудах, головокружения и прочих признаков гипертензии.
Так как же выявить истинного гипертоника? Следует произвести замер давления в лежачем положении и при физической нагрузке. У здорового человека разница будет не слишком заметна, а гипертоник начнет испытывать трудности и его давление может подскочить до 220/120 миллиметров ртутного столба. Проще говоря: у настоящего гипертоника реакция на нагрузку очень острая.
Если у человека произошел скачок давления только один раз, то это не значит, что об этом нужно забыть. Даже единичный случай должен заставить насторожиться того, с кем он произошел. Если же такое явление происходит регулярно, то нужно обязательно, в срочном порядке, посетить участкового терапевта.
Как утверждают специалисты, существует несколько факторов, которые провоцируют гипертонию:
- Курение и алкоголь.
- Генетическая предрасположенность.
- Лишний вес.
- Подверженность постоянным стрессам.
- Малая физическая активность.
В настоящее время во всех семьях имеются полные люди и курильщики, многие граждане испытывают стрессы и волнения или же постоянно сидят за компьютером. Это говорит о том, что каждый из них, рано или поздно, может пострадать от этой опасной болезни, которая часто плохо поддается лечению. По статистике, на земном шаре около 30 % всех жителей являются гипертониками.
Кого относят к группе риска?
Чаще всего болезнь проявляется у метеозависимых людей, которые остро реагируют на перепад давления в атмосфере, выпадение осадков и малейшие перемены в погоде. Все гипертоники обязаны иметь при себе специальную аптечку и уметь оказывать себе адекватную помощь при возникающих приступах повышения давления.
Многие люди даже не догадываются о том, что у них имеются симптомы гипертензии, ибо признаки могут быть быстротечными: тяжесть в затылке, боли в голове, тахикардия, пульсация в области губ и носа. Если вовремя не заметить симптомов, то они могут прогрессировать и становиться еще интенсивнее: гул и посторонние шумы в ушах, кровотечения из носа, онемение конечностей, периодическая тошнота и даже рвота. Продолжаться это может много довольно длительное время, поэтому придется регулярно ходит в поликлинику и консультироваться с лечащими врачами.
Как не превратиться в гипертоника?
Для того чтобы предотвратить появление неприятного недуга, специалисты рекомендуют придерживаться следующих правил:
- Правильно питаться. Следует полностью изменить свой рацион и режим питания. Нужно избегать консервов, жирной пищи, соли, крепкого кофе и чая. Основной рацион должен состоять из овощей, фруктов, нежирного мяса и рыбы.
- Смотреть в зеркальное отражение. Человек должен себе нравиться. Если у него есть лишний вес, то его следует непременно сбросить. Если же фигура в полном порядке, то не следует допускать каких-либо негативных изменений.
- Следить за тем, чтобы жидкость выходила из организма. Если наблюдаются отеки конечностей, то лучше срочно показаться врачу.
- Регулярно заниматься спортом. Сюда можно отнести как обыкновенную зарядку по утрам, так и посещение тренажерного зала или бассейна. Спорт сохраняет способность суставов двигаться и нормализует кровообращение в организме. Но здесь следует учитывать, что вид спорта нужно подбирать под состояние своего здоровья. Иногда приходится заменить бег быстрой ходьбой.
Кроме того, можно кататься на велосипеде, ездить на море и вести активный образ жизни. - Запрещено слишком долго пребывать за компьютером в сидячем или лежачем положении. Специалисты рекомендуют ежечасно подниматься с рабочего кресла или с дивана и просто прохаживаться по комнате, разминаться. Также следует помнить о здоровом и полноценном сне.
- Регулярные измерения показателей давления. Если имеются даже самые незначительные скачки или отклонения, то лучше навестить доктора и сдать все нужные анализы, пройдя комплексное обследование организма. В том случае, когда медик назначает курс лечения, нельзя самостоятельно менять рецептуру или переставать пить лекарства даже тогда, когда стало легче, а курс лечения еще не окончен.
Стоит помнить о том, что нужно тщательно следить за своим здоровьем, ибо именно это поможет предотвратить многие проблемы в старческом возрасте. Не нужно избегать медиков, ведь они помогут избавиться от уже имеющихся заболеваний и патологий.
Загрузка…Читайте также:
это кто такие, чем болеют
Люди, сталкивающиеся с нарушениями в работе сердечно-сосудистой системы, опасаются появления гипертонии. Учитывая тот факт, что в мире этим заболеванием страдает почти треть населения планеты, возникают вопросы о гипертониках: это кто, безнадежно больные люди, или у них есть шанс жить полноценной жизнью. А также, какое состояние принято считать гипертонической болезнью. Чтобы ответить на этот вопрос, нужно понять, как работает сердечно-сосудистая система, какие факторы провоцируют данный недуг.
Сердечная мышца как главный мотор нашего организма обеспечивает бесперебойную перекачку крови по всему организму. Кровь поступает к органам и тканям через многочисленные сосуды: крупные артерии и мелкие капилляры. Кровь сначала достигает легких, там обогащается кислородом, избавляясь от углекислого газа. Затем она перемещается в желудок, кишечник, чтобы обогатиться питательными веществами. Через печень и почки кровь очищается от токсичных веществ, поступивших из пищи, и возвращается по кругу обратно к сердцу. Такое замкнутое кровообращение сопровождает человека всю жизнь. При нормальной работе сердечной мышцы кровь без труда проходит через сосуды. Но если на пути кровообращения появляются препятствия, процесс значительно осложняется, организм начинает искать пути выхода из создавшегося положения. Результатом этого становятся кровоизлияние, порыв сосуда или повышение кровяного давления как в артериях и сосудах, так и во внутренних органах.
Причины нарушения сердечной деятельности
 Хотя считается, что наследственность играет немаловажную роль в работе сердца, решающее значение оказывают образ жизни человека, питание, вредные привычки.
Хотя считается, что наследственность играет немаловажную роль в работе сердца, решающее значение оказывают образ жизни человека, питание, вредные привычки.
Возможные причины повышения кровяного давления следующие:
- Курение, алкоголь.
- Стрессовые, депрессивные состояния, психологический фактор.
- Лишний вес, повышенный ЛВП в крови: холестерин высокой плотности, называемый «вредным».
- Привычка к соленой, жирной, калорийной пище.
- Авитаминоз.
- Обезвоживание из-за недостаточного потребления жидкости.
- Задержка жидкости в организме из-за избытка соли натрия.
- Нарушение обмена веществ.
- Гормональные сбои, другие патологии щитовидной железы.
- Почечные заболевания.
- Инфекционные болезни.
Выявляют гипертоническую болезнь только после многократных измерений. Зачастую на приеме у врача даже здоровый человек испытывает стрессовое состояние, у него «скачет» давление, возникает так называемый синдром белого халата. В этом случае врач фиксирует этот факт повышения АД, записывая в истории болезни диагноз «артериальная гипертензия». Для окончательного выявления наличия гипертонической болезни, потребуется провести ряд исследований: лабораторных и клинических. Если результаты анализов и измерений укажут на устойчивое повышение кровяного давления, пациенту ставится диагноз «гипертония».
Гипертоник — это тот больной, кто отмечает устойчивое повышение давления в разное время суток, в различных положениях тела и после незначительной физической нагрузки чувствует сильное недомогание.
Но если давление повысилось разово, это не значит, что о данном факте можно забыть. Нужно насторожиться и принять соответствующие меры.
Стадии и симптомы болезни
Известно, что почти треть населения планеты страдает от гипертонии. Коварство заболевания состоит в том, что люди зачастую не обращают внимания на неприятные симптомы: незначительные боли в голове или в груди, неритмичную работу сердца.
Если процесс затягивается, в дальнейшем появляются следующие явные симптомы:
- шум в ушах;
- носовые кровотечения;
- онемение конечностей;
- тошнота, рвота;
- мушки перед глазами;
- тревожность, страх;
- повышенная потливость;
- покраснение кожи лица;
- сильная слабость;
- помутнение сознания до полной его потери.
 Гипертония имеет три стадии развития, с каждой последующей возрастает риск гипертонического криза, инсульта, инфаркта. Состояние организма зависит от характера течения заболевания, степени поражения органов-мишеней. Гипертония бывает злокачественной и прогрессирует стремительно, а также доброкачественной со слабовыраженными симптомами, развивается медленно.
Гипертония имеет три стадии развития, с каждой последующей возрастает риск гипертонического криза, инсульта, инфаркта. Состояние организма зависит от характера течения заболевания, степени поражения органов-мишеней. Гипертония бывает злокачественной и прогрессирует стремительно, а также доброкачественной со слабовыраженными симптомами, развивается медленно.
Верхнее (систолическое) давление крови указывает на состояние сердечной мышцы в момент выбрасывания крови в сосуды. Нижнее (диастолическое) измеряет давление крови в момент расслабления сердечной мышцы. Измеряется артериальное давление (АД) в миллиметрах ртутного столба, сокращенно – мм рт. ст.
Показатели давления при трех стадиях заболевания:
- Первая: 140/90-160/100 мм рт. ст.
- Вторая: 161/101-180/110 мм рт. ст.
- Третья: от 181/111 мм рт. ст.
Кого еще находится в группе риска
Помимо вышеперечисленных факторов, существуют другие причины появления гипертонической болезни. К группе риска можно отнести следующих людей:
- чей возраст старше 50, пожилых;
- с нарушениями сна, хроническим недосыпанием;
- диабетиков;
- малоподвижных;
- находящихся под постоянным вредным воздействием окружающей среды, токсичных веществ;
- имеющих дефицит магния;
- излишне эмоциональных, со слабой психикой.
 Лечение гипертонии должен назначать только врач исходя из следующих факторов:
Лечение гипертонии должен назначать только врач исходя из следующих факторов:
- характера течения болезни;
- общего состояния больного;
- сопутствующих заболеваний;
- возрастных особенностей.
Врач делает выводы о течении гипертонии, основываясь на лабораторных/инструментальных исследованиях.
Лабораторные исследования включают:
- анализ крови на гемоглобин, глюкозу, соли калия и кальция, гематокрит, креатинин, холестерин, белок, триглицериды;
- анализ мочи на белок и глюкозу.
Инструментальные исследования, позволяющие судить о наличии гипертонии:
- ЭКГ, ЭХКГ;
- допплерография, или снимок сосудов;
- рентген грудной клетки;
- УЗИ почек, надпочечников;
- осмотр глазного дна у офтальмолога;
- МРТ при подозрении или угрозу инсульта.
Если в результате исследований выявляется тяжелая/злокачественная степень заболевания, врач дополнительно назначает полисомнографию, кардиореспираторное мониторирование, компьютерную пульсоксиметрию.
Эти обследования позволяют выявить причины нарушения сна, насыщаемость крови кислородом, нарушения дыхания – все, что мешает сердцу нормально работать.
Самолечение гипертоников недопустимо, слишком грозные последствия и специфичный характер у этого заболевания. Гипертоник должен находиться под постоянным наблюдением специалиста, учитывающего индивидуальные особенности больного. Самостоятельно пациент может вести только наблюдение за своим артериальным давлением. Для этого важно научиться измерять АД домашним тонометром, записывать показания ежедневно в определенное время суток: обычно утром перед вставанием и вечером. Профилактический врачебный осмотр рекомендуется осуществлять ежегодно, не реже двух раз. Категорически нельзя самому отменять или снижать дозировку назначенных врачом лекарств, решение принимает только специалист.
Хотя считается, что гипертония неизлечима, выполнение медицинских предписаний вместе с правильным образом жизни способны значительно облегчить состояние больного, сохраняя достойное качество и длительность жизни. Гипертония – это не приговор, это повод бережнее относиться к своему здоровью.
Гипертоническая болезнь сердца относится к сердечным заболеваниям, вызванным высоким кровяным давлением.
Сердце, работающее под повышенным давлением, вызывает различные сердечные расстройства. Гипертоническая болезнь сердца включает сердечную недостаточность, утолщение сердечной мышцы, ишемическую болезнь сердца и другие состояния.
Гипертоническая болезнь сердца может вызвать серьезные проблемы со здоровьем. Это основная причина смерти от высокого кровяного давления.
В общем, проблемы с сердцем, связанные с высоким кровяным давлением, связаны с артериями и мышцами сердца. Типы гипертонической болезни сердца включают:
Сужение артерий
Коронарные артерии транспортируют кровь к сердечной мышце. Когда высокое кровяное давление вызывает сужение кровеносных сосудов, приток крови к сердцу может замедляться или прекращаться. Это состояние известно как ишемическая болезнь сердца (ИБС), также называемая ишемической болезнью сердца.
ИБС затрудняет работу сердца и снабжает кровью остальные органы.Это может подвергнуть вас риску сердечного приступа из-за сгустка крови, который застревает в одной из суженных артерий и прерывает кровоток в вашем сердце.
Утолщение и расширение сердца
Высокое кровяное давление мешает сердцу качать кровь. Как и другие мышцы вашего тела, регулярная тяжелая работа заставляет сердечные мышцы утолщаться и расти. Это изменяет способ работы сердца. Эти изменения обычно происходят в основной насосной камере сердца, левого желудочка.Состояние известно как гипертрофия левого желудочка (ГЛЖ).
ИБС может вызвать ГЛЖ и наоборот. Когда у вас ИБС, ваше сердце должно работать больше. Если ГЛЖ увеличивает ваше сердце, он может сдавить коронарные артерии.
Осложнения
ИБС и ГЛЖ могут привести к:
- сердечная недостаточность: ваше сердце не может перекачивать достаточное количество крови для остальной части вашего тела
- аритмия: ваше сердце бьется ненормально
- ишемическая болезнь сердца: ваше сердце не страдает не хватает кислорода
- сердечный приступ: приток крови к сердцу прерывается, и сердечная мышца умирает от недостатка кислорода
- внезапная остановка сердца: ваше сердце внезапно перестает работать, вы перестаете дышать, и вы теряете сознание
- удар и внезапная смерть
Болезнь сердца является основной причиной смерти как для мужчин, так и для женщин в Соединенных Штатах.Более 610 000 американцев умирают от болезней сердца каждый год.
Основным фактором риска развития гипертонической болезни сердца является высокое кровяное давление. Ваш риск возрастает, если:
- у вас избыточный вес
- , вы не занимаетесь спортом
- , вы курите
- , вы едите пищу с высоким содержанием жира и холестерина
Вы более склонны к сердечным заболеваниям, если это происходит в вашем семьи. Мужчины чаще болеют сердечно-сосудистыми заболеваниями, чем женщины, не пережившие менопаузу. Мужчины и женщины в постменопаузе в равной степени подвержены риску.Ваш риск сердечно-сосудистых заболеваний будет расти с возрастом, независимо от вашего пола.
Симптомы варьируются в зависимости от тяжести состояния и прогрессирования заболевания. Вы можете не испытывать никаких симптомов, или ваши симптомы могут включать:
- боль в груди (стенокардия)
- стеснение или давление в груди
- одышка
- усталость
- боль в шее, спине, руках или плечах
- постоянный кашель
- потеря аппетита
- опухоль ноги или лодыжки
Вам нужна неотложная помощь, если ваше сердце внезапно бьется быстро или нерегулярно.Немедленно обратитесь за неотложной помощью или позвоните 911, если у вас слабость или сильная боль в груди.
Регулярные физические осмотры покажут, страдаете ли вы от высокого кровяного давления. Если у вас высокое кровяное давление, проявите особую осторожность, чтобы следить за симптомами сердечно-сосудистых заболеваний.
Ваш врач проверит вашу историю болезни, проведет медицинский осмотр и проведет лабораторные анализы, чтобы проверить ваши почки, натрий, калий и анализ крови.
Один или несколько из следующих тестов могут помочь определить причину ваших симптомов:
- Электрокардиограмма контролирует и регистрирует электрическую активность вашего сердца.Ваш врач приложит пятна к вашей груди, ногам и рукам. Результаты будут видны на экране, и ваш врач их интерпретирует.
- Эхокардиограмма делает детальное изображение вашего сердца с помощью ультразвука.
- Коронарная ангиография исследует поток крови через ваши коронарные артерии. Тонкая трубка, называемая катетером, вводится через пах или артерию в руку и попадает в сердце.
- Стресс-тест показывает, как упражнения влияют на ваше сердце.Вас могут попросить покататься на велосипеде-тренажере или пройтись по беговой дорожке.
- Ядерный стресс-тест проверяет приток крови в сердце. Тест обычно проводится, когда вы отдыхаете и тренируетесь.
Лечение гипертонической болезни сердца зависит от серьезности вашей болезни, вашего возраста и вашей истории болезни.
Медикаменты
Медикаменты помогают вашему сердцу различными способами. Основными целями являются предотвращение свертывания крови, улучшение кровотока и снижение уровня холестерина.
Примеры распространенных лекарств от сердечно-сосудистых заболеваний:
- водные таблетки для снижения артериального давления
- нитратов для лечения боли в груди
- статинов для лечения высокого уровня холестерина
- блокаторов кальциевых каналов и ингибиторов АПФ для снижения артериального давления
- аспирина для предотвращения образования тромбов
Важно всегда принимать все лекарства точно в соответствии с назначением.
Операции и устройства
В более экстремальных случаях вам может потребоваться операция для увеличения притока крови к сердцу.Если вам нужна помощь в регулировании частоты или ритма вашего сердца, ваш врач может хирургически имплантировать в грудь устройство с батарейным питанием, которое называется кардиостимулятором. Кардиостимулятор производит электрическую стимуляцию, которая вызывает сокращение сердечной мышцы. Имплантация кардиостимулятора важна и полезна, когда электрическая активность сердечной мышцы слишком низкая или отсутствует.
Кардиовертер-дефибрилляторы (ICD) — это имплантируемые устройства, которые можно использовать для лечения серьезных, опасных для жизни аритмий сердца.
Операция по шунтированию коронарных артерий (CABG) лечит заблокированные коронарные артерии.Это делается только при тяжелой ИБС. Если ваше состояние особенно тяжелое, может потребоваться пересадка сердца или другие вспомогательные устройства.
Восстановление после гипертонической болезни сердца зависит от точного состояния и его интенсивности. Изменения в образе жизни могут помочь предотвратить ухудшение состояния в некоторых случаях. В тяжелых случаях лекарства и хирургическое вмешательство могут быть неэффективными в борьбе с заболеванием.
Мониторинг и предотвращение повышения артериального давления является одним из наиболее важных способов предотвращения гипертонической болезни сердца.Снижение артериального давления и холестерина при правильном питании и контроле уровня стресса, возможно, являются наилучшими способами предотвращения проблем с сердцем.
Поддержание здорового веса, получение достаточного сна и регулярные физические упражнения являются общими рекомендациями образа жизни. Поговорите со своим врачом о способах улучшения общего состояния здоровья.
У пациентов с гипертонией, получавших иглоукалывание, наблюдалось падение артериального давления, которое продолжалось до полутора месяцев, исследователи из Центра интегративной медицины Сьюзан Самуэли Лекарства нашли.
Их работа является первым научным подтверждением того, что эта древняя китайская практика полезна для лечения гипертонии от легкой до умеренной степени, и это указывает на то, что регулярное использование может помочь людям контролировать свое кровяное давление и снизить риск инсульта и сердечных заболеваний.
«Это клиническое исследование стало кульминацией более чем десятилетних исследований в этой области», — сказал доктор Джон Лонгхерст из Калифорнийского университета, кардиолог Ирвин и бывший директор Центра Самуэли. «Используя западную научную строгость для проверки древне-восточной терапии, мы чувствуем, что объединили китайскую и западную медицину и предоставили полезное руководство для лечения болезни, которая поражает миллионы людей в США».
Лонгхерст и его коллеги по UCI, докторПэн Ли и Стефани Тьен-а-Луи провели тесты на 65 пациентах с гипертонической болезнью, которые не получали никаких лекарств от гипертонии. Разделенные случайным образом на две группы, субъекты лечились с помощью электроакупунктуры — форма практики, которая использует электрическую стимуляцию низкой интенсивности — в различных точках тела.
В одной группе из 33, получающих электроакупунктуру по обеим сторонам внутренних запястий и чуть ниже каждого колена, исследователи обнаружили заметное снижение уровня артериального давления у 70 процентов участников — в среднем от 6 до 8 мм рт.ст. для систолического артериального давления ( высокое число) и 4 мм рт.ст. для диастолического артериального давления (низкое число).Эти улучшения сохранялись в течение полутора месяцев.
Также в этой группе команда определила значительное снижение уровня норадреналина в крови (41 процент), который сужает кровеносные сосуды и повышает кровяное давление и уровень глюкозы; и ренин (67 процентов), фермент, вырабатываемый в почках, который помогает контролировать артериальное давление. Кроме того, электроакупунктура уменьшила альдостерон (22 процента), гормон, который регулирует электролиты.
Никаких последующих изменений артериального давления не было обнаружено в группе из 32 человек, которые получали электроакупунктуру в других точках акупунктуры вдоль предплечья и голени.
Хотя снижение артериального давления в первой группе было относительно небольшим — в основном в диапазоне от 4 до 13 мм рт.ст. — исследователи отметили, что они имеют клиническое значение и что метод может быть особенно полезен при лечении систолической гипертонии у пациентов за 60.
«Поскольку электроакупунктура снижает как пиковое, так и среднее систолическое артериальное давление в течение 24 часов, эта терапия может снизить риск развития инсульта, заболеваний периферических артерий, сердечной недостаточности и инфаркта миокарда у пациентов с гипертонической болезнью», — сказал Лонхерст.
История Источник:
Материалы предоставлены Калифорнийским университетом — Ирвин . Примечание: содержимое может быть отредактировано по стилю и длине.
,Справочная информация . Хотя просвещение по вопросам питания для профилактики и лечения гипертонии является обязанностью зарегистрированных диетологов и диетологов, медсестры также играют эту роль, особенно потому, что мало зарегистрированных диетологов. Это исследование было проведено для оценки уровня знаний студентов, обучающихся на последнем курсе, в отношении профилактики питания и лечения гипертонии. Методы . Было проведено перекрестное исследование, чтобы оценить их знания относительно диетического управления гипертонией. В общей сложности 220 студентов прошли тест на знание питания по вопросам профилактики и лечения гипертонии. Результаты . Знания студентов о потенциальных изменяемых факторах риска гипертонии, таких как чрезмерное потребление соли и алкоголя, были хорошими. Менее половины (44,5%) указали, что они будут рекомендовать повышенное потребление калия источников пищи для пациентов с гипертонической болезнью.Тем не менее, 70,5% неправильно указали, что они будут рекомендовать пациентам с гипертонической болезнью всегда читать информацию о питании продуктов питания, чтобы избежать чрезмерного потребления калия в их рационе. Заключение . Результаты этого исследования указывают на то, что у кормящих студентов недостаточно знаний о питании для лечения гипертонии. Полученные данные свидетельствуют о срочной необходимости пересмотра учебной программы по сестринскому делу, с тем чтобы включить практическую информацию, которая может применяться учащимися по окончании обучения.
1. Введение
Гипертония (BP) — тихий убийца; поскольку он бессимптомен, он проявляется тихо, пока не развивается в неблагоприятные сердечно-сосудистые заболевания, такие как ишемическая болезнь сердца и инсульт. Согласно отчету Всемирной организации здравоохранения (ВОЗ) по статистике здравоохранения за 2012 год, у каждого третьего взрослого в мире повышается артериальное давление, что приводит к приблизительно половине всех случаев смерти от инсульта и болезней сердца [1]. Прогнозируется, что число взрослых с гипертонической болезнью в мире, как ожидается, увеличится с 25% до 29% к 2025 году, из которых около 10% населения будут страдать от вторичной гипертонии, вызванной ранее существовавшим заболеванием [2, 3 ].Было предсказано, что гипертония будет основной причиной смерти в странах Африки к югу от Сахары (ССА) к 2020 году [4].
Несмотря на обеспокоенность общественного здравоохранения этим состоянием здоровья, систематический обзор для оценки уровня осведомленности, лечения и контроля в Африке выявил низкий уровень осведомленности и лечения гипертонии и даже более низкие уровни контроля [5]. Среди городских бедных общин в Аккре, Гана, около четверти молодого взрослого населения страдали гипертонией; уровни осведомленности, лечения и контроля были чрезвычайно низкими [6].
В результате неадекватных мер управления и контроля распространенность гипертонии в некоторых африканских странах значительно возросла до более чем 30% [7–9]. Эти высокие показатели распространенности были тесно связаны с изменениями индивидуальных и общественных факторов, таких как быстрая урбанизация, рост уровня ожирения, увеличение потребления табака, чрезмерное потребление алкоголя, снижение физической активности и принятие «западных» диет с высоким содержанием соли , рафинированный сахар и вредные жиры и масла [10–12].Обследования ВОЗ STEPwise, проведенные в период с 2003 по 2009 год в 20 африканских странах, представили информацию о детерминантах высокого кровяного давления в различных условиях в Африке. Результаты, представленные в отношении изменяемых факторов риска для гипертонии, показали, что высокое потребление натрия характерно для большинства африканских стран, где соль используется для консервирования пищи или для ее улучшения [13]. Кроме того, сообщалось о недостаточном потреблении фруктов и овощей, что привело к снижению потребления калия.Эти данные показывают, что, как правило, более 70% населения в большинстве африканских стран не потребляют достаточного количества фруктов и овощей, что определяется как пять или более порций фруктов или овощей в день. Сообщалось, что факторы питания могут объяснить 30–75% случаев гипертонии, и поэтому недавние усилия по снижению распространенности гипертонии были сосредоточены на нефармакологических стратегиях, в частности на диете [14].
В Гане зарегистрировано 10-кратное увеличение числа зарегистрированных новых случаев гипертонии с 49 087 в 1988 году до 50 518 в 2007 году в учреждениях общественного здравоохранения [15].В Гане данные свидетельствуют о том, что многие ганцы, живущие с гипертонией, не знают, что у них есть такое состояние. Последнее исследование Ганы по демографии и здоровью (GDHS), проведенное в 2014 году, показало, что 63% и 86% взрослых женщин и мужчин в возрасте от 15 до 49 лет, соответственно, не знают, что у них высокое кровяное давление [16]. Это говорит о высоком бремени невыявленного и неконтролируемого высокого кровяного давления среди взрослого населения Ганы.
В прошлых исследованиях подчеркивался тот факт, что рост распространенности гипертонии в развивающихся странах, вероятно, является результатом урбанизации, старения населения, вредных привычек питания и социального стресса [17, 18].
В условиях ограниченных ресурсов в большинстве африканских стран наибольшие успехи в борьбе с эпидемией гипертонии заключаются в ее профилактике или, по крайней мере, раннем выявлении и адекватном контроле на первичном уровне профилактики. Эффективный контроль гипертонии требует улучшения осведомленности о гипертонии среди персонала первой линии, такого как медсестер, и повышения эффективности нефармакологических вмешательств, таких как диетические модификации [19].
Сообщалось, что, как правило, медицинские работники не имеют достаточных знаний для лечения гипертонии, которая включает в себя изменения образа жизни [20, 21].В Гане мало зарегистрированных диетологов, и медсестры в большинстве случаев играют важную роль в предоставлении консультационных услуг по питанию, чтобы помочь пациентам справиться с большинством неинфекционных заболеваний. Тем не менее, в Гане нет исследований, в которых бы всесторонне оценивались уровни знаний студентов младших курсов, касающиеся стратегий изменения диеты, которые можно рекомендовать пациентам с гипертонической болезнью. Таким образом, это исследование было направлено на оценку уровня знаний студентов младших курсов по диетическому лечению гипертонии.
Участники исследования и информированное согласие . В исследовании приняли участие 263 выпускника. Из общего числа в двух колледжах по уходу за дипломами 247 дали согласие на участие в исследовании и получили вопросник для заполнения; но полные данные были, наконец, получены от 220 студентов-медсестер, что составляет 83,7% от общего числа студентов-медсестер последнего года обучения. Информированное согласие на включение в исследование было получено от всех студентов медсестер.Конфиденциальность была сохранена, и анонимность ответов была обеспечена. Участие было добровольным. Студентам, которые согласились участвовать в исследовании, было предложено заполнить анкету в своем лекционном зале, и им не разрешили общаться с другими одноклассниками или т.
.Гипертония
Определение
Гипертония — это высокое кровяное давление. Артериальное давление — это сила крови, которая проталкивается к стенкам артерий, когда они проходят через них. Артерии — это кровеносные сосуды, которые переносят насыщенную кислородом кровь из сердца в ткани организма.
Описание
Когда кровь течет по артериям, она проталкивается внутрь стенок артерии.Чем больше давление крови на стенки артерии, тем выше будет артериальное давление. Размер мелких артерий также влияет на кровяное давление. Когда мышечные стенки артерий расслаблены или расширены, давление крови, протекающей через них, ниже, чем когда стенки артерий сужаются или сужаются.
Кровяное давление самое высокое, когда сердце бьется, чтобы вытолкнуть кровь в артерии. Когда сердце расслабляется, чтобы снова наполниться кровью, давление находится на самом низком уровне.Артериальное давление, когда сердце бьется, называется систолическим давлением. Артериальное давление, когда сердце находится в покое, называется диастолическим давлением. Когда измеряется артериальное давление, сначала указывается систолическое давление, а затем — диастолическое давление. Артериальное давление измеряется в миллиметрах ртутного столба (мм рт. Ст.). Например, если систолическое давление человека равно 120, а диастолическое давление равно 80, оно записывается как 120/80 мм рт. Американская кардиологическая ассоциация долгое время считала, что артериальное давление для взрослых ниже 140 над 90 нормальным.Тем не менее, Национальный институт сердца, легких и крови в Бетесде, штат Мэриленд, опубликовал новые клинические рекомендации по артериальному давлению в 2003 году, снизив стандартные нормальные показания. Нормальное значение было снижено до менее 120, а не до 80.
Гипертония является серьезной проблемой для здоровья, особенно из-за отсутствия симптомов. У многих людей гипертония, не зная об этом. В Соединенных Штатах около 50 миллионов человек в возрасте шести лет и старше имеют высокое кровяное давление. Гипертония чаще встречается у мужчин, чем у женщин, и у людей старше 65 лет, чем у молодых людей.Более половины всех американцев старше 65 лет страдают гипертонией. Это также чаще встречается у афроамериканцев, чем у белых американцев.
Гипертония является серьезной проблемой, потому что люди с этим заболеванием имеют более высокий риск сердечных заболеваний и других медицинских проблем, чем люди с нормальным артериальным давлением. Серьезных осложнений можно избежать, регулярно проверяя артериальное давление и лечив гипертонию, как только она будет диагностирована.
Если не лечить гипертонию, это может привести к следующим заболеваниям:
Артериосклероз — это укрепление артерий.Стенки артерий имеют слой мышечной и эластической ткани, что делает их гибкими и способными расширяться и сжиматься при прохождении через них крови. Высокое кровяное давление может сделать стенки артерий утолщенными и затвердеть. Когда стенки артерий утолщаются, внутренняя часть кровеносного сосуда сужается. Холестерин и жиры чаще накапливаются на стенках поврежденных артерий, делая их еще более узкими. Сгустки крови также могут попасть в суженные артерии, блокируя кровоток.Суженные артериосклерозом артерии могут не доставлять достаточное количество крови к органам и другим тканям.Уменьшенный или заблокированный кровоток к сердцу может вызвать сердечный приступ. Если артерия в мозг заблокирована, может привести к инсульту.
Гипертония заставляет сердце работать тяжелее, чтобы перекачивать кровь через тело. Дополнительная нагрузка может привести к утолщению и растяжению сердечной мышцы. Когда сердце становится слишком увеличенным, оно не может накачать достаточно крови. Если гипертонию не лечить, сердце может перестать работать.
Почки выводят из организма шлаки из крови. Если артериальная гипертензия сгущает артерии к почкам, из крови может быть отфильтровано меньше отходов.По мере того как состояние ухудшается, почки выходят из строя и в крови накапливаются отходы. Диализ или пересадка почки необходимы, когда почки отказывают. Около 25% людей, которые получают диализ почек, имеют почечную недостаточность, вызванную гипертонией.
Причины и симптомы
Многие различные действия или ситуации могут обычно повышать кровяное давление. Физическая активность может временно повысить артериальное давление. Стрессовые ситуации могут вызвать повышение артериального давления. Когда стресс уходит, кровяное давление обычно возвращается к норме.Эти временные повышения артериального давления не считаются гипертонией. Диагноз гипертонии ставится только в том случае, если у человека в течение определенного периода времени регистрируются множественные показания высокого кровяного давления.Причина гипертонии не известна в 90 до 95 процентов людей, которые имеют его. Гипертония без известной причины называется первичной или эссенциальной гипертонией.
Когда человек страдает от гипертонии, вызванной другим заболеванием, это называется вторичной гипертензией. Вторичная гипертония может быть вызвана рядом различных заболеваний.Многие люди с заболеваниями почек имеют вторичную гипертонию. Почки регулируют баланс соли и воды в организме. Если почки не могут избавить организм от избытка соли и воды, артериальное давление повышается. Инфекции почек, сужение артерий, которые несут кровь к почкам, так называемый стеноз почечной артерии, и другие заболевания почек могут нарушить солевой и водный баланс. Синдром Кушинга и опухоли гипофиза и надпочечников часто повышают уровень гормонов надпочечников кортизол, адреналин и альдостерон, которые могут вызвать гипертонию.Другими состояниями, которые могут вызвать гипертонию, являются заболевания кровеносных сосудов, заболевания щитовидной железы, некоторые предписанные лекарства, алкоголизм и беременность.Хотя причина большинства гипертонии неизвестна, у некоторых людей есть факторы риска, которые дают им больше шансов получить гипертонию. Многие из этих факторов риска можно изменить, чтобы снизить вероятность развития гипертонии или в рамках программы лечения снизить артериальное давление.
Факторы риска гипертонии включают в себя:
- возраст старше 60
- мужской пол
- гонка
- наследственность
- чувствительность к соли
- ожирение
- малоподвижный образ жизни
- употребление тяжелого алкоголя
- использование оральных контрацептивов
Некоторые факторы риска для получения гипертонии могут быть изменены, в то время как другие не могут.Возраст, мужской пол и раса являются факторами риска, с которыми человек ничего не может сделать. Некоторые люди наследуют склонность к гипертонии. Люди с членами семьи, страдающие гипертонией, более подвержены ее развитию, чем те, чьи родственники не страдают гипертонией. Люди с этими факторами риска могут избежать или устранить другие факторы риска, чтобы снизить вероятность развития гипертонии. В отчете за 2003 год было установлено, что повышение уровня высокого кровяного давления среди детей, скорее всего, связано с увеличением числа детей и подростков с избыточным весом и ожирением.
Диагноз
Поскольку гипертония не вызывает симптомов, важно регулярно проверять артериальное давление. Артериальное давление измеряется с помощью инструмента, который называется сфигмоманометр. Обтянутая тканью резиновая манжета оборачивается вокруг плеча и надувается. Когда манжета надувается, артерия в руке сжимается, чтобы на мгновение остановить поток крови. Затем воздух выпускается из манжеты, в то время как стетоскоп, помещенный над артерией, используется для обнаружения звука крови, вытекающей обратно через артерию.Этот первый звук — систолическое давление, давление, когда сердце бьется. Последний звук, который слышен, когда выпускается остальная часть воздуха, — это диастолическое давление, давление между ударами сердца. Оба звука записаны на ртутном датчике на сфигмоманометре.
Нормальное кровяное давление определяется диапазоном значений. Артериальное давление ниже 120/80 мм рт. Ст. Считается нормальным. Ряд факторов, таких как боль, стресс или беспокойство, могут вызвать временное повышение артериального давления. По этой причине гипертония не диагностируется при одном показании высокого кровяного давления.Если показание артериального давления в первый раз составляет 120/80 или выше, врач попросит человека вернуться для повторной проверки артериального давления. Диагноз гипертонии обычно ставится на основании двух или более показаний после первого посещения.Систолическая гипертензия у пожилых людей встречается часто и диагностируется, когда диастолическое давление нормальное или низкое, но систолическое давление повышено, например, 170/70 мм рт. Это состояние обычно сосуществует с закаливанием артерий (атеросклерозом).
Измерения артериального давления классифицируются поэтапно, в зависимости от серьезности:
- нормальное кровяное давление: менее 120/80 мм рт.ст.
- предгипертония: 120-129 / 80-89 мм рт.ст.
- Стадия 1 гипертонии: 140-159 / 90-99 мм рт.ст.
- Гипертония 2 степени: 160-179 / 100-109 мм рт. Ст. Или больше
- медицинская и семейная история
- физикальное обследование
- офтальмоскопия: исследование кровеносных сосудов глаза
- рентген грудной клетки Электрокардиограф
- (ЭКГ)
- анализов крови и мочи.
История болезни и семейная история помогают врачу определить, есть ли у пациента какие-либо состояния или расстройства, которые могут способствовать или вызывать гипертонию. Семейная история гипертонии может указывать на генетическую предрасположенность к гипертонии.
Физическое обследование может включать несколько показаний артериального давления в разное время и в разных положениях. Врач использует стетоскоп для прослушивания звуков, издаваемых сердцем и кровью, текущей по артериям.Пульс, рефлексы, рост и вес проверяются и регистрируются. Внутренние органы пальпируются или чувствуются, чтобы определить, увеличены ли они.
Поскольку гипертония может привести к повреждению кровеносных сосудов в глазах, глаза можно проверить с помощью инструмента, называемого офтальмоскопом. Врач будет искать утолщение, сужение или кровоизлияния в кровеносных сосудах.
Рентгенография грудной клетки может обнаружить увеличенное сердце, другие сосудистые (сердечные) нарушения или заболевание легких.
Электрокардиограмма (ЭКГ) измеряет электрическую активность сердца.Он может определить, увеличена ли сердечная мышца и есть ли повреждения сердечной мышцы от закупоренных артерий.
Анализ мочи и крови может проводиться для оценки состояния здоровья и выявления нарушений, которые могут вызвать гипертонию.
Лечение
Не существует лекарства от первичной гипертонии, но при правильном лечении почти всегда можно снизить кровяное давление. Целью лечения является снижение артериального давления до уровня, который предотвратит болезнь сердца и другие осложнения гипертонии.При вторичной гипертонии заболевание, вызывающее гипертонию, лечится в дополнение к самой гипертонии. Успешное лечение основного расстройства может вылечить вторичную гипертонию.
Рекомендации рекомендуют, чтобы клиницисты работали с пациентами для согласования целей артериального давления и разработки плана лечения для конкретного пациента. Фактические комбинации лекарств и изменения образа жизни будут варьироваться от одного человека к другому. Лечение для снижения артериального давления может включать изменения в диете, регулярные физические упражнения и прием гипотензивных препаратов.Пациентам, попавшим в область предгипертонии, у которых нет повреждений сердца или почек, часто рекомендуется вносить только необходимые изменения в образ жизни. Отчет о клинических испытаниях 2003 года показал, что взрослые с повышенным артериальным давлением снижали их до 38%, внося изменения в образ жизни и участвуя в диете DASH, которая поощряет есть больше фруктов и овощей.
Изменения образа жизни, которые могут снизить артериальное давление примерно на 5-10 мм рт. Ст., Включают:
- снижение потребления соли
- сокращение потребления жира Похудеть
- , получая регулярные упражнения
- бросить курить
- сокращение потребления алкоголя
- управление стрессом
Пациентам, у которых артериальное давление падает до уровня 1 гипертонии, может быть рекомендовано принимать антигипертензивные препараты.Для лечения гипертонии были разработаны многочисленные лекарства. Выбор лекарства будет зависеть от стадии гипертонии, побочных эффектов, других заболеваний, которые может иметь пациент, и других лекарств, которые пациент принимает.
Если лечение одним лекарством не приводит к достаточному снижению артериального давления, можно попробовать другое лекарство или другое лекарство добавить к первому. Пациентам с более тяжелой артериальной гипертензией первоначально можно дать комбинацию лекарств для контроля их гипертонии.Сочетание антигипертензивных лекарств с различными типами действия часто контролирует артериальное давление с меньшими дозами каждого лекарства, чем было бы необходимо для одного.
Антигипертензивные препараты подразделяются на несколько классов:
Мочегонные средства помогают почкам выводить избыток соли и воды из тканей организма и крови. Это помогает уменьшить отек, вызванный накоплением жидкости в тканях. Сокращение жидкости расширяет стенки артерий и снижает кровяное давление.Новые рекомендации, выпущенные в 2003 году, предлагают диуретики в качестве первого препарата выбора для большинства пациентов с высоким кровяным давлением и как часть любой комбинации из нескольких лекарств.
Бета-блокаторы снижают кровяное давление, воздействуя на нервную систему, чтобы замедлить частоту сердечных сокращений и уменьшить силу сокращения сердца. Они используются с осторожностью у пациентов с сердечной недостаточностью, астмой, диабетом или нарушениями кровообращения в руках и ногах.Блокаторы кальциевых каналов блокируют поступление кальция в мышечные клетки в стенках артерий.Мышечным клеткам необходим кальций, чтобы сжиматься, поэтому уменьшение их кальция делает их более расслабленными и снижает кровяное давление. Ингибиторы АПФ
блокируют производство веществ, которые сужают кровеносные сосуды. Они также помогают уменьшить накопление воды и соли в тканях. Они часто назначаются пациентам с сердечной недостаточностью, заболеваниями почек или диабетом. Ингибиторы АПФ могут использоваться вместе с диуретиками.Альфа-блокаторы воздействуют на нервную систему, расширяя артерии и уменьшая силу сокращений сердца.
Альфа-бета-блокаторы объединяют действия альфа- и бета-блокаторов.
Vasodilators действуют непосредственно на артерии, чтобы расслабить их стенки, чтобы кровь могла легче проходить через них. Они быстро понижают кровяное давление и вводятся в экстренных случаях, когда у пациентов опасно высокое кровяное давление.
Адренергические антагонисты периферического действия действуют на нервную систему, чтобы расслабить артерии и уменьшить силу сокращений сердца. Они обычно назначаются вместе с мочегонным средством.Периферические действующие адренергические антагонисты могут вызывать замедление психической функции и летаргию.
Агонисты центрального действия также воздействуют на нервную систему, чтобы расслабить артерии и замедлить сердечный ритм. Они обычно используются с другими гипотензивными препаратами.
Прогноз
Не существует лекарства от гипертонии. Тем не менее, это может быть хорошо контролируется при надлежащем лечении. Терапия с сочетанием изменений образа жизни и антигипертензивных лекарств обычно может поддерживать кровяное давление на уровне, который не вызовет повреждения сердца или других органов.Ключом к тому, чтобы избежать серьезных осложнений гипертонии, является ее выявление и лечение до того, как произойдет повреждение. Поскольку антигипертензивные лекарства контролируют артериальное давление, но не излечивают его, пациенты должны продолжать принимать лекарства, чтобы поддерживать пониженный уровень артериального давления и избегать осложнений.
Профилактика
Профилактика гипертонии направлена на предотвращение или устранение известных факторов риска. Даже люди, подверженные риску из-за возраста, расы или пола, или те, кто имеет наследственный риск, могут снизить вероятность развития гипертонии.
Риск развития гипертонии можно уменьшить, внеся те же изменения, которые рекомендованы для лечения гипертонии:
- снижение потребления соли
- сокращение потребления жира Похудеть
- , получая регулярные упражнения
- бросить курить
- сокращение потребления алкоголя
- управление стрессом
Ресурсы
Периодические издания
Макнамара, Дамиан.«Ожирение за ростом заболеваемости первичной гипертонией». Семейная практика Новости 1 апреля 2003 года: 45-51.
Макнамара, Дамиан. «Испытание показывает эффективность изменений образа жизни для BP: более интенсивное, чем обычное посещение офиса». Новости семейной практики 1 июля 2003 года: 1-2.
«Новые руководящие принципы АД по диагностике предгипертонии: уровень стремится к раннему выявлению лиц с повышенным риском». Case Management Advisor Июль 2003: S1.
«Новые рекомендации по гипертонии: JNC-7. Clinical Cardiology Alert , июль 2003: 54-63.
Организации
Американская кардиологическая ассоциация. 7320 Гринвилль Авеню, Даллас, Техас 75231. (214) 373-6300. http://www.americanheart.org .
Национальный институт сердца, легких и крови, PO Box 30105, Bethesda, MD 20824-0105. (301) 251-1222. http://www.nhlbi.nih.gov .
Техасский институт сердца. Информация о сердце Сервис, а / я 20345, Хьюстон, Техас 77225-0345, http://www.tmc.edu/thi .
Ключевые термины
Артерии — Кровеносные сосуды, по которым кровь поступает в органы и другие ткани организма. Синдром Кушинга — Нарушение, при котором вырабатывается слишком много гормона надпочечников, кортизола; это может быть вызвано опухолью гипофиза или надпочечников. Vasodilator — Любой препарат, который расслабляет стенки кровеносных сосудов. Желудок — Одна из двух нижних камер сердца.гю · пер · тен · сион (HTN),
(hī’pĕr-ten’shŭn),Высокое кровяное давление; временное или устойчивое повышение системного артериального давления до уровня, который может вызвать сердечно-сосудистые повреждения или другие неблагоприятные последствия.Гипертония произвольно определяется как систолическое артериальное давление выше 140 мм рт. Ст. Или диастолическое артериальное давление выше 90 мм рт. Последствия неконтролируемой гипертонии включают повреждение сосудов сетчатки (изменения Кейта-Вагенера-Баркера), цереброваскулярные заболевания и инсульт, гипертрофию и недостаточность левого желудочка, инфаркт миокарда, расслаивающую аневризму и реноваскулярные заболевания. Основное нарушение (например, почечная недостаточность, синдром Кушинга, феохромоцитома) выявлено менее чем в 10% всех случаев гипертонии.Остальная часть, традиционно обозначаемая как «эссенциальная» гипертензия, вероятно, возникает из-за различных нарушений в нормальных механизмах регуляции давления (которые включают барорецепторы, вегетативное влияние на частоту и силу сердечного сокращения и тонуса сосудов, задержку почек в соли и воде, образование ангиотензина II под влиянием ренина и ангиотензин-превращающего фермента и других факторов, известных и неизвестных), и большинство из них, вероятно, генетически обусловлены.
[гипер- + л. тенсио, натяжение]
Из-за своей широкой распространенности и влияния на здоровье сердечно-сосудистой системы гипертония признана основной причиной заболеваний и смерти в промышленно развитых странах. По оценкам, 24% населения США, включая около 50% всех людей старше 60 лет, страдают гипертонией, но только около трети из них знают о своем состоянии и проходят соответствующее лечение. Люди с нормальным артериальным давлением в возрасте 55 лет все еще имеют 90% риск развития гипертонии в течение всей жизни.Лечение этого заболевания и его осложнений в США оценивается в 37 миллиардов долларов в год. Гипертония вызывает 35000 смертей в год в США и является фактором, способствующим еще 180 000 смертей. Это связано с трехкратным увеличением риска сердечного приступа и повышением риска инсульта в семь-десять раз. Распространенность гипертонии и частота нефатальных и смертельных последствий значительно выше у афроамериканцев. Эссенциальная гипертензия в настоящее время распознается как группа синдромов, вызванных сложным взаимодействием генетических факторов и факторов окружающей среды, которые также могут включать ожирение, аномальный метаболизм глюкозы и липидов, резистентность к инсулину, пониженную податливость артерий, ускоренный атерогенез и заболевания почек.Некоторые признаки гипертонического диатеза (гипертрофия левого желудочка, пониженная артериальная податливость) могут проявляться даже до того, как измерения артериального давления обнаружат значительное повышение. Хотя люди с чрезвычайно высоким диастолическим давлением могут испытывать головную боль, головокружение и даже энцефалопатию, неосложненная гипертензия редко вызывает симптомы. Следовательно, диагноз гипертонии обычно ставится путем скрининга, по-видимому, здоровых людей или тех, кто проходит лечение другого заболевания. Факторы риска для гипертонии включают семейный анамнез заболевания, афро-американскую расу, возраст старения, состояние в постменопаузе, ожирение, обструктивное апноэ во сне, чрезмерное употребление алкоголя, малоподвижный образ жизни и хронический эмоциональный стресс.Варианты лечения включают изменения образа жизни (поддержание здорового веса; диета с низким содержанием насыщенных и полных жиров и большим количеством фруктов, овощей и нежирных молочных продуктов; не менее 30 минут аэробных упражнений несколько дней в неделю; ограничение потребления натрия до 2,4 г в день и от этанола до 1 унции в день; потребление достаточного количества калия, кальция и магния и предотвращение чрезмерного эмоционального стресса) и широкий спектр лекарств, включая диуретики, бета-блокаторы, блокаторы кальциевых каналов, ангиотензин-превращающий фермент (ACE) ингибиторы, антагонисты рецептора ангиотензина II, α- 1 адренергические антагонисты, α-агонисты центрального действия и другие.Одно большое исследование показало, что тиазидный диуретик превосходит блокатор кальциевых каналов и ингибитор АПФ в снижении сердечно-сосудистой смертности у людей с гипертонией и одним дополнительным фактором риска сердечно-сосудистых заболеваний. В последние десятилетия раннее выявление и агрессивное лечение гипертонии снизили связанную с этим заболеваемость и смертность. Контроль гипертонии снижает риск развития инсульта на 30-50%. Нынешние стандарты практики требуют активных усилий по профилактике путем избежания известных факторов риска, особенно у людей с семейной историей гипертонии, и контроля кофакторов, которые, как известно, увеличивают риск сердечно-сосудистых повреждений у людей с гипертонией (курение, гиперхолестеринемия, сахарный диабет) ,Некоторые исследования предполагают, что целью лечения должно быть диастолическое артериальное давление 80 мм рт. Ст. Или ниже.