Не торопись качать пресс после кесарева — Медико-геникологический центр «ЛАД»
После рождения ребенка сразу возникает масса вопросов. Конечно, жизнь уже не будет прежней — позаботься о себе, и она станет только лучше.
АКТУАЛЬНЫЙ ВОПРОС: когда можно поднимать ребенка после перенесенного кесарева сечения?
ОТВЕТ: после любой полостной операции тяжести поднимать не рекомендуется — это может привести к расхождению внешних или внутренних швов, к кровотечению. Однако в современных роддомах матери отдают ребенка уже на второй день после кесарева, и ей необходимо ухаживать за ним самостоятельно. В связи с этим врачи рекомендуют не поднимать ничего тяжелее собственного ребенка – то есть 3-4кг.
ЕСТЕСТВЕННЫЕ РОДЫ
В течение 6-8 недель после родов из влагалища выделяются так называемые лохи — это нужно для того, чтобы матка сократилась до нормальных, «небеременных» размеров. В этот период нежелательно принимать ванну (велик риск занесения инфекции, а если вода горячая — еще кровотечения).
КЕСАРЕВО СЕЧЕНИЕ
Вставать после операции необходимо уже через несколько часов, залеживаться не рекомендуется. Впервые 3-4 месяца после кесарева нельзя поднимать тяжести весом больше твоего ребенка. Упражнения для восстановления пресса можно делать не раньше чем через месяц после хирургического вмешательства. Это в равной степени касается и других полостных операций на женских половых органах.
ВЫКИДЫШ ИЛИ АБОРТ
Впервые 2 недели после прерывания беременности исключаются любые физические нагрузки.
ЛАПАРОСКОПИЯ
Вставать после процедуры нужно уже через несколько часов – именно благодаря этому ты избежишь спаечных процессов в органах малого таза. В течение месяца необходимо воздерживаться от половой жизни и физических нагрузок, после чего разрешается вернуться к прежнему образу жизни. Когда можно планировать беременность, зависит от того, по каким показаниям делали операцию.
РЕКОНСТРУКЦИЯ ГРУДИ ПОСЛЕ МАСТЭКТОМИИ
Благодаря тому, что вместе с раковыми опухолями врачи удаляют часть близлежащих тканей, значительно повысилась выживаемость среди женщин, перенесших рак молочных желез. Многие женщины хотят восстановить привлекательность груди – современные технологии делают это возможным. Чаще реконструкцию проводят через несколько месяцев, год. В некоторых случаях реконструкцию нельзя проводить из-за особенностей дальнейшего лечения.
Автор Доманова Елена Владимировна
7 проблем после родов
Все самое тяжелое уже позади: прошли роды, и счастливая мама с малышом вернулась домой. Но тут ее могут поджидать новые сложности – от сильного недосыпа и болезненности сосков при кормлении крохи до обострения разных болезней. Паниковать, конечно, не стоит, а важно сохранить спокойствие и сделать все возможное для нормализации состояния.
1. Боли в животе после родовБоли в животе после родов – нормальное явление, не нужно их пугаться. Они могут быть тянущими или схваткообразными. Это говорит о том, что увеличенная матка сокращается и постепенно возвращается к прежним размерам. Особенно интенсивными боли становятся во время лактации, так как в этот момент вырабатывается гормон окситоцин, способствующий маточному сокращению. Поэтому у женщин, кормящих грудью, сокращение и восстановление матки идет быстрее. Боли в животе могут ощущаться от нескольких дней до 1 недели с момента родов.
Боли в животе после родов также возникают после кесарева сечения. В роддоме обезболивающие препараты применяются не более 3–4 суток и строго по показаниям. Обычно к 4–5-м суткам острые неприятные ощущения практически исчезают, и послеродовый период в целом продолжается так же, как у женщин, родивших естественным путем, хотя на восстановление матки после кесарева сечения требуется больше времени – 2–3 недели.
2. Боли в промежности после родовБоли в промежности после родов – также нормальное явление, даже если роды проходили без рассечения тканей. Ведь при рождении ребенка, как правило, имеет место растяжение, сжатие, могут появляться микротрещины.
Если женщине делали разрез промежности (эпизиотомию), то боли в промежности после родов сохраняются несколько дольше, до нескольких недель или месяцев, усиливаясь при напряжении (кашле, чихании, смехе, натуживании, наклонах вперед, приседании на корточки).
После эпизиотомии не рекомендуется сидеть в течение месяца, но на 5–7-е сутки разрешается присаживаться на унитаз, жесткий стул на ягодицу, противоположную направлению разреза: маме нужно уточнить у доктора, на какой стороне был разрез. Вставая с кровати, необходимо сначала повернуться на бок, чтобы избежать положения сидя, не торопиться и не совершать резких движений. Кормить ребенка после наложения швов лучше лежа на боку. Также нежелательно поднимать тяжести в течение первых двух месяцев после родов. При наличии выделений необходимо вовремя менять гигиенические прокладки – не реже чем 1 раз в 3 часа, не допуская возникновения «парникового эффекта».
Вставая с кровати, необходимо сначала повернуться на бок, чтобы избежать положения сидя, не торопиться и не совершать резких движений. Кормить ребенка после наложения швов лучше лежа на боку. Также нежелательно поднимать тяжести в течение первых двух месяцев после родов. При наличии выделений необходимо вовремя менять гигиенические прокладки – не реже чем 1 раз в 3 часа, не допуская возникновения «парникового эффекта».
Если выделения сопровождаются неприятным запахом, боли в промежности значительно усилились как в покое, так и при движениях, повысилась температура тела, появилась тошнота или рвота – нужно немедленно обратиться к врачу.
3. ГеморройБеременность и роды являются одним из основных факторов развития геморроя у женщин, что связано с увеличением давления на стенки кишки со стороны беременной матки, повышением внутрибрюшного давления, нарушением кровенаполнения вен из-за замедления венозного оттока. При этом расширенная вена образует «мешок с кровью» – собственно геморроидальный узел. Во время родов головка плода сдавливает сосуды, в том числе и вены прямой кишки. Чем продолжительнее роды, тем более выражен застой крови. После родов анальное отверстие и геморроидальные узлы постепенно сокращаются и могут совсем пропасть, но иногда они сохраняются.
Во время родов головка плода сдавливает сосуды, в том числе и вены прямой кишки. Чем продолжительнее роды, тем более выражен застой крови. После родов анальное отверстие и геморроидальные узлы постепенно сокращаются и могут совсем пропасть, но иногда они сохраняются.
Геморрой после родов бывает наружным и внутренним. Наружный геморрой после родов протекает легче, реже возникают осложнения. Наружные геморроидальные узлы меньше беспокоят женщину, но могут вызывать неприятные ощущения в заднем проходе, зуд, реже кровотечение. Внутренние геморроидальные узлы чаще вызывают боль, могут выпадать при дефекации, кашле, раздражать кожу вокруг ануса. Выпавшие шишки могут ущемляться, и тогда боль становится нестерпимой, происходит омертвление слизистой, температура тела повышается до 38 °С, может произойти и тромбирование варикозных вен. В такой ситуации необходимо немедленно обратиться к врачу.
Важную роль играет правильное питание. Надо наладить работу кишечника так, чтобы не было запоров и дефекация происходила без натуживания. Полезно кушать побольше фруктов, овощей (брокколи, кукурузу, морковь, спелые яблоки, свеклу, цветную капусту, картофель, изюм, чернослив, курагу) и каш (особенно перловую, овсяную). Следует исключить острую, соленую, пряную пищу, маринады, так как эти продукты усиливают кровенаполнение геморроидальных вен. Рекомендуется ограничить жирную пищу: она замедляет переваривание пищи, создавая условия для развития запора.
Полезно кушать побольше фруктов, овощей (брокколи, кукурузу, морковь, спелые яблоки, свеклу, цветную капусту, картофель, изюм, чернослив, курагу) и каш (особенно перловую, овсяную). Следует исключить острую, соленую, пряную пищу, маринады, так как эти продукты усиливают кровенаполнение геморроидальных вен. Рекомендуется ограничить жирную пищу: она замедляет переваривание пищи, создавая условия для развития запора.
Налаживанию работы толстого кишечника и уменьшению застойных явлений в венах малого таза способствует легкая гимнастика, направленная на укрепление мышц живота и улучшение кровотока. Комплекс разрешенных упражнений может порекомендовать лечащий врач.
Желательно также 2–3 раза в день по 15 минут лежать на спине с приподнятым тазом – положив ягодицы, например, на небольшую подушку. Очень важно избегать переохлаждения (особенно нижней части тела), не сидеть на холодной поверхности, отказаться от длительных (более 1 часа) пеших прогулок и длительной работы в положении стоя и сидя, так как это может привести к замедлению кровотока, увеличению застоя в геморроидальных венах и, следовательно, обострению геморроя.
Существуют консервативные методы лечения геморроя после родов: теплые ванночки, мазевые аппликации и свечи, содержащие новокаин, анестезин, белладонну. Эти препараты обладают противовоспалительным, вяжущим, подсушивающим и местноанестезирующим действием. В острый период применяют свинцовые примочки, примочки с буровской жидкостью, фурацилином, оказывающие вяжущее, антисептическое и противовоспалительное действие. Часто прописывают мази, обладающие венотонизирующими, ангиопротективными свойствами (уменьшается отек, боль, кровоточивость), и другие средства.
Оперативное лечение показано при длительных периодических умеренных кровотечениях или возникающих временами обильных кровотечениях, развитии анемии, при инфицировании, тромбировании, образовании трещин и свищей прямой кишки.
Особое внимание следует обратить на гигиену. В острый период заболевания нужно принимать прохладный душ 2–3 раза в сутки, а также ополаскивать промежность после каждого стула либо пользоваться влажными салфетками.
Запоры после родов являются наиболее распространенной проблемой, что связано с физиологическими сдвигами в системе пищеварения еще во время беременности, особенно во второй ее половине. Кишечник постепенно сдавливается увеличенной беременной маткой, нарушается кровообращение (происходит венозный застой в сосудах малого таза), изменяется иннервация, что приводит к ослаблению перистальтики. Процессы брожения и метеоризма усиливаются, возникают запоры, попутно обостряется геморрой. Кроме того, гормон прогестерон, который выделяется во время беременности, способствует расслаблению гладкой мускулатуры, в том числе кишечника, что уменьшает его перистальтику.
Регуляцию деятельности кишечника обеспечивают центральная и вегетативная нервная система, которые также претерпевают изменения во время беременности и родов. После родов часто возникают страхи, что во время дефекации разойдутся швы. Кроме того, мышцы живота становятся более дряблыми, растянутыми, и, чтобы прийти в тонус, им требуется время.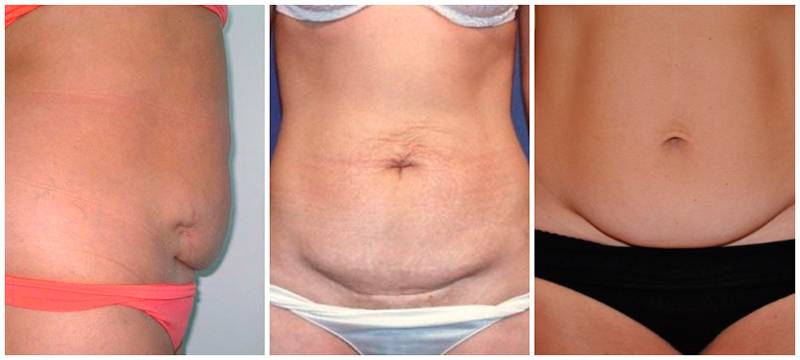
Для нормализации стула важно соблюдать основные диетические рекомендации. Необходимо достаточное содержание в рационе пищевых волокон, ежедневно следует употреблять не менее 400 г овощей и фруктов (сырых или в любом приготовленном виде), замоченные сухофрукты (особенно чернослив), отруби, кисломолочные продукты.
Желательно исключить продукты, приводящие к повышенному газообразованию (бобовые, капуста, недозревшие фрукты).
Рекомендуется употреблять 1,5–2 л жидкости в сутки.
Если запоры после родов продолжают беспокоить, врач может назначить медикаментозные средства. Наиболее безопасны для решения данной проблемы препараты лактулозы.
5. Нарушение мочеиспускания и недержание мочиМочевой пузырь недавно родившей женщины, так же как и ее кишечник, ощутил на себе влияние беременной матки, что привело к временному снижению его чувствительности. Это пройдет через 3–5 дней после родов: у одних женщин могут отсутствовать позывы к мочеиспусканию, у других они есть, но освободить мочевой пузырь новоиспеченные мамы не могут.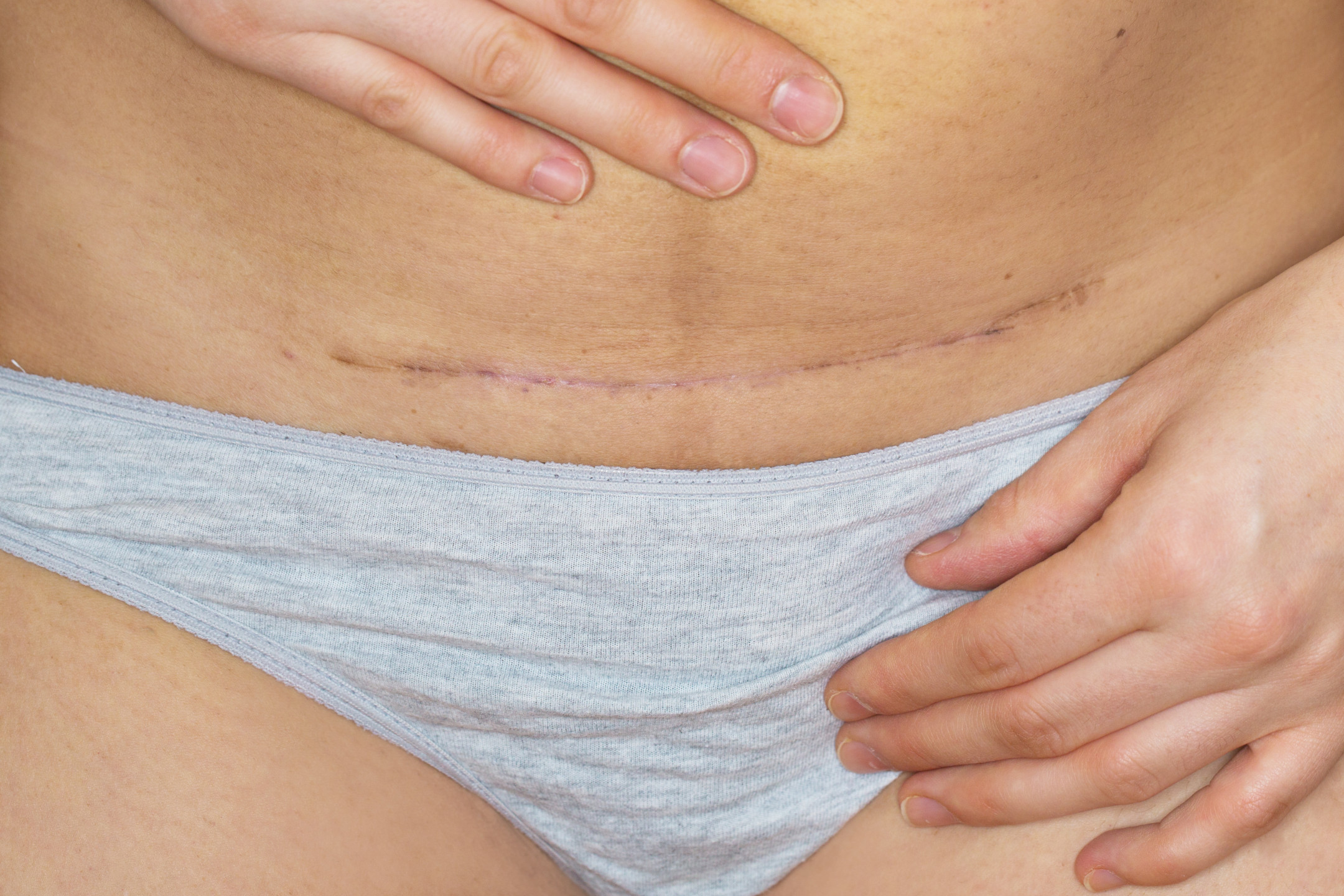 Связано данное явление с атонией мочевого пузыря или, наоборот, со спазмом его сфинктера. Однако опорожнить мочевой пузырь необходимо в течение 6–8 часов после родов – и если сделать это самостоятельно не получается, женщине ставят катетер, так как наполненный мочевой пузырь может мешать матке нормально сокращаться.
Связано данное явление с атонией мочевого пузыря или, наоборот, со спазмом его сфинктера. Однако опорожнить мочевой пузырь необходимо в течение 6–8 часов после родов – и если сделать это самостоятельно не получается, женщине ставят катетер, так как наполненный мочевой пузырь может мешать матке нормально сокращаться.
Дома необходимо опорожнять мочевой пузырь не реже чем 1 раз в 4 часа. Если появились рези, боли при мочеиспускании, это признак воспалительного процесса мочевого пузыря, поэтому необходимо сразу обратиться к врачу.
Также может обнаружиться недержание мочи после родов. Оно возникает при напряжении (кашле, чихании, смехе), возможно непроизвольное подтекание мочи перед, между или после мочеиспускания, рефлекторное недержание мочи, например, при звуках льющейся воды. Причина происходящего – ослабление мышц тазового дна, растяжение связочного аппарата мышц малого таза, нарушения функции сфинктера уретры.
Чаще данное явление наблюдается у повторнородящих женщин, женщин, перенесших тяжелые травматичные роды. Однако бывает недержание мочи и у женщин, роды которых протекали без каких-либо осложнений. Связано это с тем, что мышцы тазового дна испытывают повышенное давление, чрезмерное сдавливание мягких тканей во время беременности и родов, в результате чего могут возникнуть нарушения иннервации, кровообращения и, как следствие, нарушение функции мочевыводящих органов.
Однако бывает недержание мочи и у женщин, роды которых протекали без каких-либо осложнений. Связано это с тем, что мышцы тазового дна испытывают повышенное давление, чрезмерное сдавливание мягких тканей во время беременности и родов, в результате чего могут возникнуть нарушения иннервации, кровообращения и, как следствие, нарушение функции мочевыводящих органов.
Недержания мочи после родов не надо стесняться. Важно вовремя обратиться к врачу, который назначит соответствующее лечение. Оно может быть как консервативным, так и оперативным (в тяжелых случаях). Консервативную терапию обычно начинают со специальных упражнений, направленных на укрепление мышц тазового дна: в течение определенного времени необходимо удерживать мышцами во влагалище специально разработанные «грузики», сокращать мышцы во время мочеиспускания и т. д.
Также прописывают медикаментозные препараты, которые снижают сократительную активность мочевого пузыря, подавляют непроизвольное выделение мочи, увеличивают интервал между мочеиспусканиями, увеличивают объем выделяемой мочи, способствуют исчезновению или ослаблению императивных (ложных) позывов. Консервативное лечение может длиться до 1 года. При отсутствии эффективности консервативного лечения применяются хирургические методы
Консервативное лечение может длиться до 1 года. При отсутствии эффективности консервативного лечения применяются хирургические методы
Эта проблема часто сопровождает начало кормления ребенка грудью. Нежная кожа сосков еще пока очень чувствительна, и мама может испытывать сильные боли при кормлении грудью. Трещины и повреждения сосков часто возникают при неправильном прикладывании ребенка к груди. Необходимо, чтобы малыш захватывал не только сосок, но и ареолу.
Для облегчения болезненного состояния можно использовать специальные накладки для сосков в период кормления, обрабатывать их мазью, содержащей декспантенол, – ее можно не смывать перед каждым кормлением. Кроме того, рекомендуется чаще оставлять грудь открытой.
Нет необходимости мыть молочные железы с мылом перед каждым кормлением, достаточно принимать душ 2 раза в день, можно просто омывать грудь теплой водой – желательно, кипяченой, пока не зажили трещины, во избежание инфицирования.
Когда установится лактация (это произойдет примерно в течение 1 месяца), кожа сосков несколько огрубеет, и кормление грудью не будет приносить дискомфорта.
7. Швы после кесарева сеченияВ настоящее время в современной акушерской практике для наложения швов после кесарева сечения используется рассасывающийся шовный материал (полностью он исчезает на 40–45-е сутки). В зависимости от особенностей роддома, иногда применяются нерассасывающиеся швы, которые снимаются перед выпиской на 7–10-е сутки. В особом уходе шов не нуждается. В большинстве роддомов послеоперационные повязки на область шва не накладываются, делается лишь местная обработка 2 раза в сутки спиртом или зеленкой. Дома обрабатывать шов и носить повязки не нужно. Принимать душ можно на вторые сутки, область шва, естественно, не следует интенсивно тереть мочалкой. А вот лежание в ванне лучше отложить на 1–1,5 месяца.
Если же вы заметили выделения из области шва, появилась краснота, повысилась температура или же стали беспокоить нарастающие интенсивные боли, необходимо немедленно обратиться к врачу.
В области послеоперационного рубца может долго сохраняться чувство онемения, дискомфорт (до нескольких месяцев), зуд, жжение – и это нормально. Для облегчения состояния можно носить бандаж.
Выделения после кесарева сечения: о чем нужно знать?
6 февраля 2017
Об особенностях прохождения послеродового периода у женщин, изменениях в организме роженицы, особенностях этого периода после операции кесарева сечения расскажет вам сайт для мам supermams.ru. Период этот длится не менее 2 месяцев. Каждая женщина должна знать, как он протекает в норме, чтобы не пугаться естественных процессов восстановления женских половых органов и не проглядеть возможные осложнения. Внешними признаками, свидетельствующими о нормальном течении этого периода, являются набухание грудных желез и кровянистые выделения из матки. Выделения после кесарева сечения так же обычны, как и у женщин, рожавших естественным путем.
Послеродовые изменения организма.Весь организм женщины после родов претерпевает очередные изменения. Этот сложный биологический процесс может вызвать небольшое увеличение температуры тела на следующий день после родов, слабость и чувство усталости. Набухают, становятся болезненными грудные железы. При надавливании из них выделяется мутное молозиво, которое через четыре дня превратится в настоящее грудное молоко. Самые кардинальные изменения происходят с маткой, которая в послеродовой период уменьшается почти в 20 раз. Такое сокращение вызывает неприятные, а иногда и болезненные ощущения. В процессе сжимания матки, внутренняя поверхность которой напоминает большую рану, возникают послеродовые выделения – лохии. Такие кровяные выделения после кесарева сечения первое время обильны. Лохии обладают специфическим запахом, могут содержать сгустки крови, сначала красные, затем темнеют, становясь красно-коричневыми. Постепенно их количество уменьшается, цвет становится желтым, затем светлеет до нормального цвета выделений до беременности. За это время в матке заживляется рана и образуется новая слизистая оболочка.
Этот сложный биологический процесс может вызвать небольшое увеличение температуры тела на следующий день после родов, слабость и чувство усталости. Набухают, становятся болезненными грудные железы. При надавливании из них выделяется мутное молозиво, которое через четыре дня превратится в настоящее грудное молоко. Самые кардинальные изменения происходят с маткой, которая в послеродовой период уменьшается почти в 20 раз. Такое сокращение вызывает неприятные, а иногда и болезненные ощущения. В процессе сжимания матки, внутренняя поверхность которой напоминает большую рану, возникают послеродовые выделения – лохии. Такие кровяные выделения после кесарева сечения первое время обильны. Лохии обладают специфическим запахом, могут содержать сгустки крови, сначала красные, затем темнеют, становясь красно-коричневыми. Постепенно их количество уменьшается, цвет становится желтым, затем светлеет до нормального цвета выделений до беременности. За это время в матке заживляется рана и образуется новая слизистая оболочка. Сокращается растянутая при беременности брюшная стенка. В этот период необходимо носить послеродовой бандаж и делать простые физические упражнения, помогая убрать живот после кесарева сечения. (как убрать живот после кесарева сечения напишу в следующем посте)))
Сокращается растянутая при беременности брюшная стенка. В этот период необходимо носить послеродовой бандаж и делать простые физические упражнения, помогая убрать живот после кесарева сечения. (как убрать живот после кесарева сечения напишу в следующем посте)))
Выделения после кесарева сечения и особенности гигиены женщины.В послеродовом периоде гигиена наружных половых органов приобретает исключительно важное значение. Ведь полость матки после родов – это сплошная рана, не зажил еще послеоперационный шов. Кровяные выделения после кесарева сечения (лохии) могут содержать бактерии, которые опасны как для сосков груди матери, так и для пупка новорожденного. Необходимо строго соблюдать простые правила личной гигиены. Несколько раз в день горячей водой мыть руки с мылом. Обязательно это делать сразу после замены у себя прокладки, посещения туалета, перед принятием пищи и кормлением новорожденного. Помните, что маточные выделения после кесарева сечения — источник опасных для вас и малыша бактерий. Менять прокладки надо как можно чаще. Наружные половые органы обмывать дважды в день дезинфицирующими растворами, которые вам рекомендовал врач или акушерка. Как можно реже касайтесь руками половых органов, чтобы не занести инфекцию. Старайтесь регулярно опорожнять ваш мочевой пузырь, хотя в первые дни вы не чувствуете позывов к мочеиспусканию. Следите за регулярным очищением кишечника, принимайте меры для предотвращения запоров. Так вы улучшите свое самочувствие вследствие отсутствия давления этих органов на матку. Это уменьшит боли и ускорит очищение матки от кровяных выделений, после кесарева сечения это также полезно для заживления послеоперационного шва. Сильное потоотделение в послеродовой период встречается довольно часто. Принимать ванну категорически запрещено, а вот душ и растирание махровым полотенцем ускоряют кровообращение и улучшают самочувствие молодой мамы. Конечно, если только нет противопоказаний вашего гинеколога. Старайтесь избегать контакта с большим количеством людей.
Менять прокладки надо как можно чаще. Наружные половые органы обмывать дважды в день дезинфицирующими растворами, которые вам рекомендовал врач или акушерка. Как можно реже касайтесь руками половых органов, чтобы не занести инфекцию. Старайтесь регулярно опорожнять ваш мочевой пузырь, хотя в первые дни вы не чувствуете позывов к мочеиспусканию. Следите за регулярным очищением кишечника, принимайте меры для предотвращения запоров. Так вы улучшите свое самочувствие вследствие отсутствия давления этих органов на матку. Это уменьшит боли и ускорит очищение матки от кровяных выделений, после кесарева сечения это также полезно для заживления послеоперационного шва. Сильное потоотделение в послеродовой период встречается довольно часто. Принимать ванну категорически запрещено, а вот душ и растирание махровым полотенцем ускоряют кровообращение и улучшают самочувствие молодой мамы. Конечно, если только нет противопоказаний вашего гинеколога. Старайтесь избегать контакта с большим количеством людей. Визит многочисленных родственников желательно отложить на более поздний срок, чтобы не допустить внесения каких-либо инфекций. По христианским обычаям новорожденного показывают всей дальней родне и знакомым только после 40 дней его жизни.
Визит многочисленных родственников желательно отложить на более поздний срок, чтобы не допустить внесения каких-либо инфекций. По христианским обычаям новорожденного показывают всей дальней родне и знакомым только после 40 дней его жизни.
Тревожные признаки. Конечно, организм каждой женщины реагирует на процессы послеродового восстановления по-разному. У одних он проходит менее болезненно, другие испытывают при сокращении матки боли, аналогичные предродовым схваткам. Кровяные выделения после кесарева сечения могут усиливаться при физических нагрузках, ходьбе. Кормление грудью малыша также увеличивает объем исходящих лохий вследствие более активного сокращения матки. Все это не выходит за рамки физиологической нормы. Но вас должны заставить немедленно обратиться к врачу следующие симптомы: отсутствие кровянистых выделений из матки в послеродовой период; длительные обильные выделения из матки, тем более все усиливающиеся из дня в день кровяные выделения после кесарева сечения, появление гнойных выделений зеленоватого цвета; повышение до 390 температуры тела, озноб, учащение пульса до 100 ударов в минуту. Отнеситесь внимательно к своему здоровью в послеродовой период. Выделения после кесарева сечения из матки послужат вам индикатором правильного восстановления вашего организма после родов. Придерживайтесь рекомендаций вашего гинеколога и оптимистического настроя.
Отнеситесь внимательно к своему здоровью в послеродовой период. Выделения после кесарева сечения из матки послужат вам индикатором правильного восстановления вашего организма после родов. Придерживайтесь рекомендаций вашего гинеколога и оптимистического настроя.
Сколько носить компрессионные колготки и чулки после родов и кесарева сечения
м. Авиамоторная
ОРТЕКА Авиамоторная 14
111024, г. Москва, ул. Авиамоторная, д. 14
Москва, ул. Авиамоторная, д. 14
м. Алтуфьево
ОРТЕКА Алтуфьево
127349, г. Москва, ул. Лескова, дом 2
м. Смоленская
Смоленская
ОРТЕКА на Арбате
119002, г. Москва ул. Денежный переулок, д. 30
м. Аэропорт
ОРТЕКА Аэропорт
125319, г. Москва ул. Черняховского, д. 4
Москва ул. Черняховского, д. 4
м. Бабушкинская
ОРТЕКА Бабушкинская
129281, г. Москва ул. Менжинского, д. 38, корпус 1, стр. 2
м. Беляево
Беляево
ОРТЕКА Беляево
117437, г. Москва, ул. Профсоюзная, д. 104, корп. 47
м. Братиславская
ОРТЕКА Братиславская
109451, г. Москва, ул. Братиславская, д. 13/1
Москва, ул. Братиславская, д. 13/1
м. ВДНХ
ОРТЕКА ВДНХ
129164, г. Москва, ул. Кибальчича, д. 2. корп. 1
м. Варшавская
Варшавская
ОРТЕКА Варшавская
117556, г. Москва, Варшавское шоссе, д. 87
м. Водный стадион
ОРТЕКА Водный стадион
125212, г.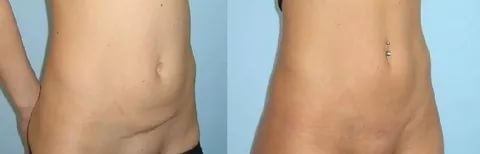 Москва, Головинское шоссе, 5, корп.1
Москва, Головинское шоссе, 5, корп.1
Выездной Семейный ортопед Москва 1
125239, г. Москва, Проезд Черепановых, д.8
м. Добрынинская
ОРТЕКА Добрынинская
115093, г. Москва, ул. Люсиновская, д. 2, корп. 1
Москва, ул. Люсиновская, д. 2, корп. 1
м. Домодедовская
ОРТЕКА Домодедовская
115551, г. Москва ул. Каширское шоссе, владение 106А
м.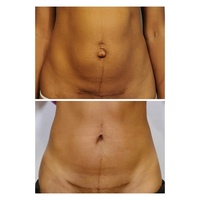 Кантемировская
Кантемировская
ОРТЕКА Кантемировская
115477, г. Москва, Пролетарский проспект, д.25
м. Каширская
ОРТЕКА Каширская
115522, г. Москва, Каширское шоссе, д. 26Г
Москва, Каширское шоссе, д. 26Г
м. Коломенская
ОРТЕКА Коломенская
115470, г. Москва, ул. Новинки, д. 1
м. Красные ворота
Красные ворота
ОРТЕКА Красные Ворота г Москва Хоромный тупик д 2/6
107078, г. Москва, Хоромный тупик, д 2/6
м. Крылатское
ОРТЕКА Крылатское
121609, г. Москва, Осенний б-р, дом № 10, корпус 1, м. Крылатское
Москва, Осенний б-р, дом № 10, корпус 1, м. Крылатское
м. Кузьминки
ОРТЕКА Кузьминки
109443, г. Москва Волгоградский проспект, д. 84, корп. 1
м. Курская
Курская
ОРТЕКА Курская 2
105064, г. Москва, ул. Земляной Вал, д.27 стр. 1
м. Лермонтовский проспект
ОРТЕКА Лермонтовский проспект
109145, г. Москва, Лермонтовский проспект, 10 к1
Москва, Лермонтовский проспект, 10 к1
м. Алексеевская
ОРТЕКА МОСКВА Алексеевская Мира 97
129085, г. Москва, пр-кт Мира, д 97
м.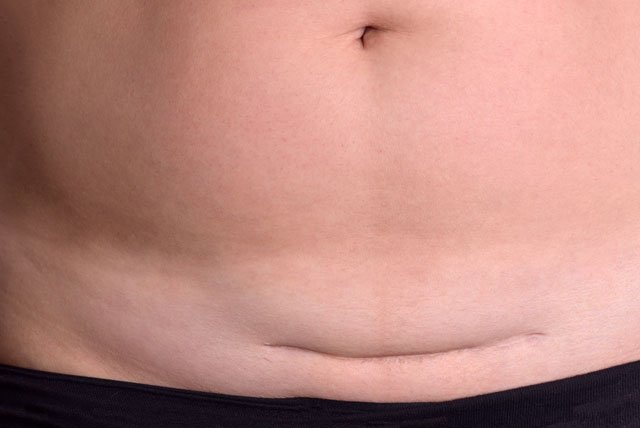 Бульвар Дмитрия Донского
Бульвар Дмитрия Донского
ОРТЕКА МОСКВА Бульвар Дмитрия Донского Дмитрия Донского 6
117628, г. Москва, б-р Дмитрия Донского, д 6
м. Перово
ОРТЕКА МОСКВА Перово
111397, г. Москва, ул Владимирская 2-я, д 45
Москва, ул Владимирская 2-я, д 45
м. ЦСКА
ОРТЕКА МОСКВА ТЦ Авиапарк
125252, г.Москва, Ходынский бульвар , д.4
м.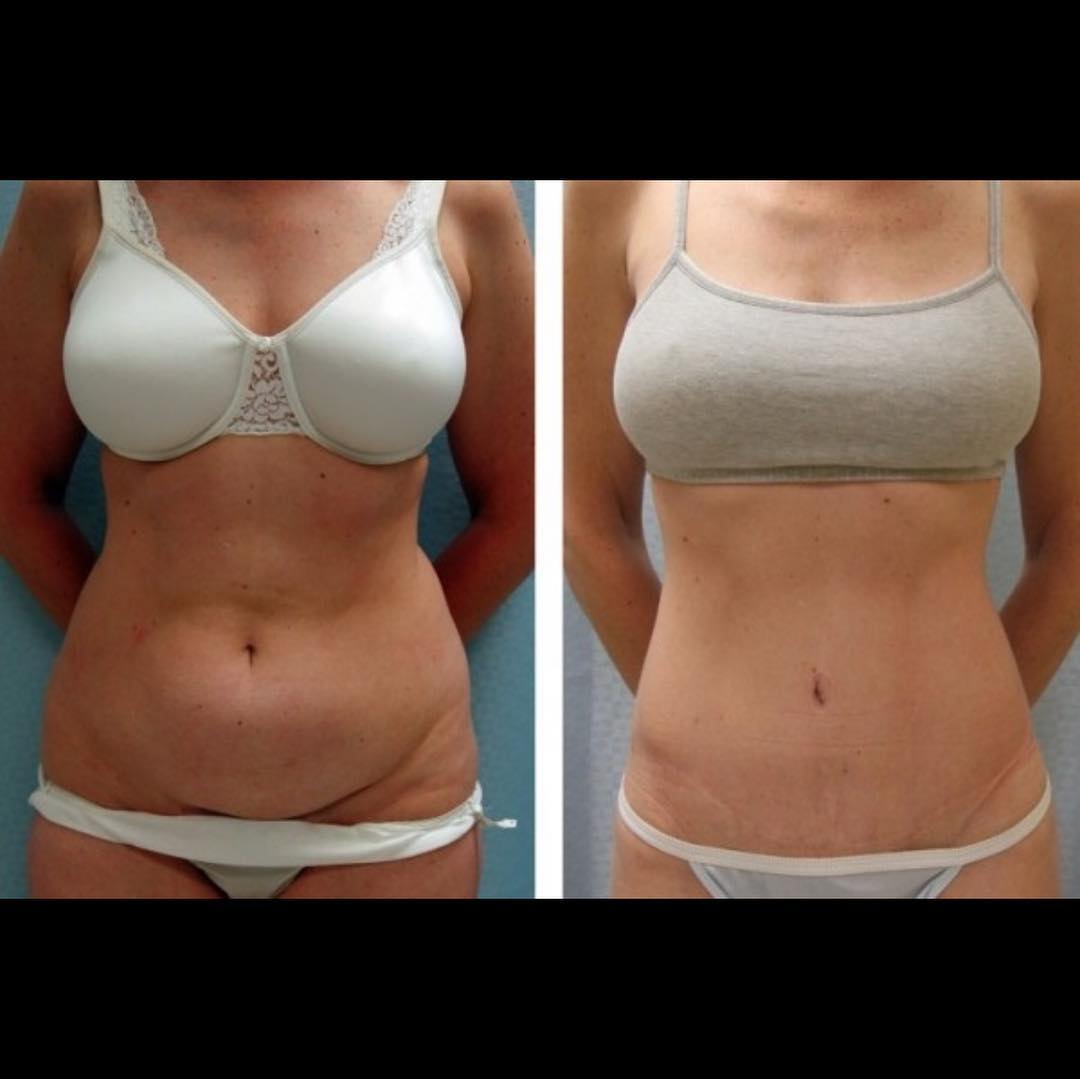 Киевская
Киевская
ОРТЕКА МОСКВА ТЦ Европейский
121059, г. Москва, пл Киевского Вокзала, д 2
м. Фрунзенская
ОРТЕКА МОСКВА Фрунзенская Комсомольский 25
119146, г.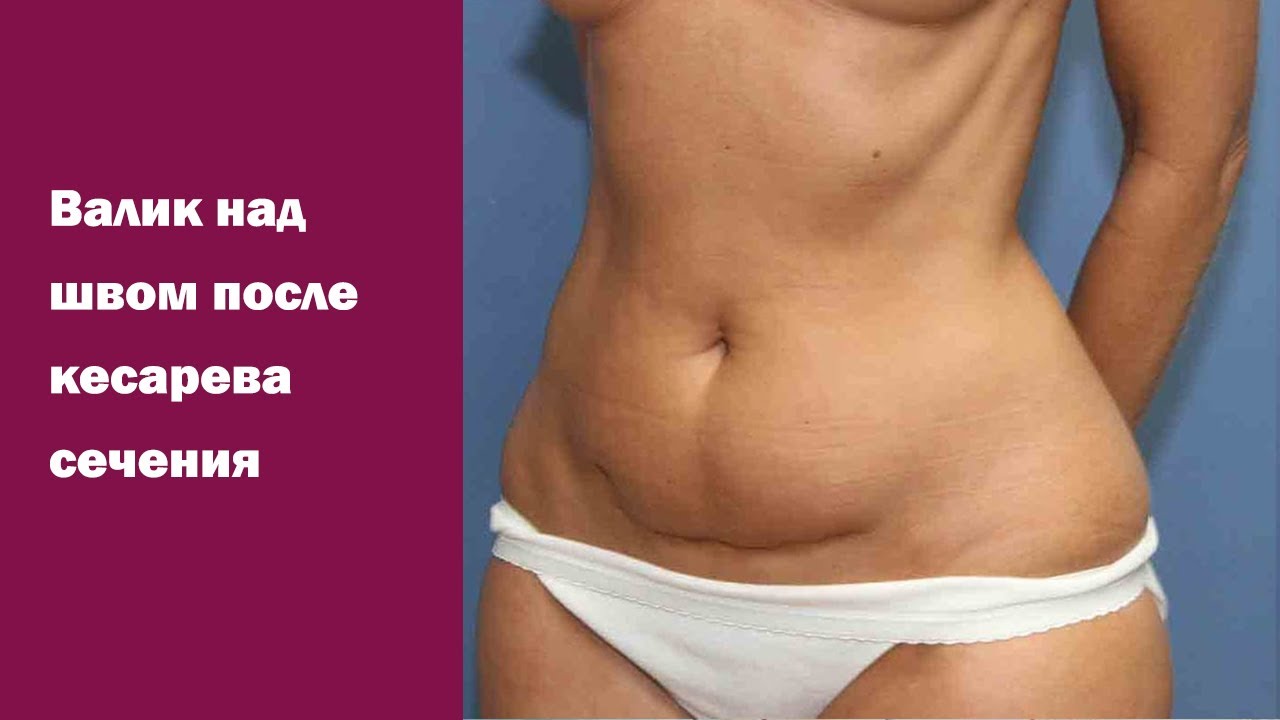 Москва, Комсомольский пр-кт, д 25 к 1
Москва, Комсомольский пр-кт, д 25 к 1
ОРТЕКА МСК при ГКБ им. Боткина
125284, г. Москва, 1-й Боткинский проезд, д 2/6
м. Академическая
ОРТЕКА МСК Академическая
117036, г. Москва, ул. Дмитрия Ульянова, д. 24, стр. 1
Москва, ул. Дмитрия Ульянова, д. 24, стр. 1
м. Новопеределкино
ОРТЕКА МСК Новопеределкино Боровское 36
119634, г. Москва, Боровское шоссе, д 36
м. Проспект Мира
Проспект Мира
ОРТЕКА МСК Проспект Мира Мира 45
129110, г. Москва, пр-кт Мира, д 45
ОРТЕКА МСК Строгино Маршала Катукова 11
123181, г. Москва, ул Маршала Катукова, д 11 к 1 стр 3
м.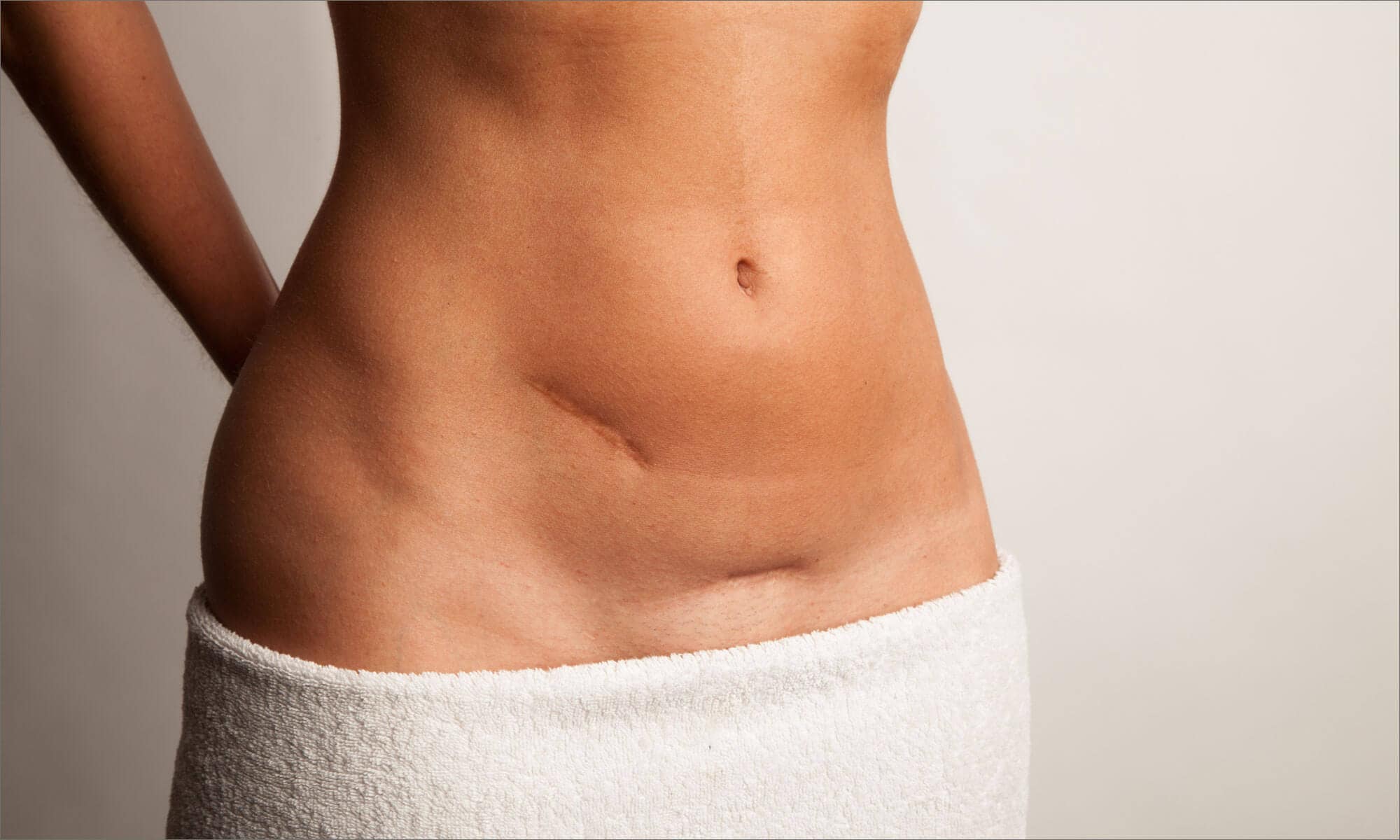 Сходненская
Сходненская
ОРТЕКА МСК Сходненская Химкинский 23
125363, г. Москва, Химкинский б-р, д 23
ОРТЕКА МСК ТЦ Афимолл
123112, г. Москва, Пресненская наб. д.2
ОРТЕКА МСК ТЦ Европолис Ростокино
129226, г. Москва, проспект Мира, д.211 к.2
Москва, проспект Мира, д.211 к.2
м. Щёлковская
ОРТЕКА МСК Щелковская Уральская 1
107241, г. Москва, ул. Уральская, д. 1
ОРТЕКА МСК Щукинская Маршала Василевского 15
123182, г. Москва, ул Маршала Василевского, д 15
Москва, ул Маршала Василевского, д 15
м. Марксистская
ОРТЕКА Марксистская
109147, г. Москва, ул. Марксистская, дом 1, корпус 1
м. Маяковская
Маяковская
ОРТЕКА Маяковская
125047, г. Москва, ул. 3-я Тверская- Ямская, д. 15/14
м. Медведково
ОРТЕКА Медведково
127224, г.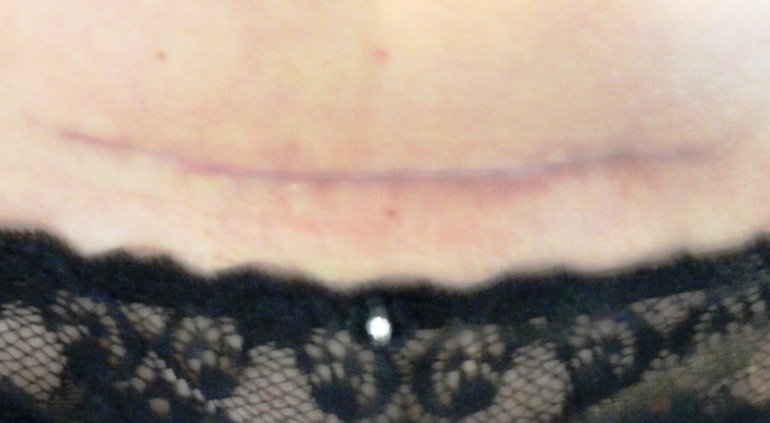 Москва, ул. Грекова, д.10
Москва, ул. Грекова, д.10
м. Менделеевская
ОРТЕКА Менделеевская
127030, г. Москва, ул. Новослободская, д. 33
м. Войковская
Войковская
ОРТЕКА Метрополис
125171, г. Москва, Ленинградское шоссе, д.16 А, стр 4
м. Митино
ОРТЕКА Митино
125222, г. Москва, ул. Дубравная, д. 35
Москва, ул. Дубравная, д. 35
м. Раменки
ОРТЕКА Мичуринский
119192, г. Москва, Мичуринский проспект, д. 20
м. Молодежная
Молодежная
ОРТЕКА Молодежная
121552, г. Москва ул. Ярцевская, д. 32
м. Молодежная
ОРТЕКА Молодежная 2
121351, г. Москва, ул. Ярцевская, д.22 стр.1
Москва, ул. Ярцевская, д.22 стр.1
м. Бабушкинская
ОРТЕКА Москва Бабушкинская Енисейская 17
129327, г. Москва, ул. Енисейская , д. 17, корпус 1
ОРТЕКА Москва Жулебино Авиаконструктора Миля 8
109431, г. Москва, ул Авиаконструктора Миля, д 8 к 1
Москва, ул Авиаконструктора Миля, д 8 к 1
м. Сокольники
ОРТЕКА Москва Сокольники
107014, г. Москва, ул. Стромынка, д.1
м. Саларьево
Саларьево
ОРТЕКА Москва ТЦ Саларис
108811, г. Москва, поселение Московский, Киевское шоссе , 23-й км, д.1
м. Улица Академика Янгеля
ОРТЕКА Москва Улица Академика Янгеля
117534, г. Москва ул. Академика Янгеля , д. 2
Москва ул. Академика Янгеля , д. 2
м. Новогиреево
ОРТЕКА Новогиреево
111558, г. Москва, Зеленый проспект, д. 79А
м. Новокосино
Новокосино
ОРТЕКА Новокосино
111672, г. Москва, ул. Новокосинская, д. 35
м. Новокузнецкая
ОРТЕКА Новокузнецкая
119017, г. Москва, ул. Пятницкая, д. 31/2 стр. 5
Москва, ул. Пятницкая, д. 31/2 стр. 5
м. Октябрьская
ОРТЕКА Октябрьская
119049, г. Москва, Крымский Вал, д.6
м.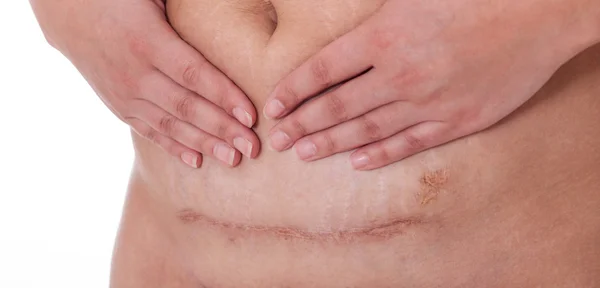 Октябрьское поле
Октябрьское поле
ОРТЕКА Октябрьское поле
123060, г. Москва, ул. Народного Ополчения, д. 45
м. Отрадное
ОРТЕКА Отрадное
127273, г. Москва, улица Декабристов, д. 22
Москва, улица Декабристов, д. 22
м. Первомайская
ОРТЕКА Первомайская
105077, г. Москва, Первомайская улица, 77
м.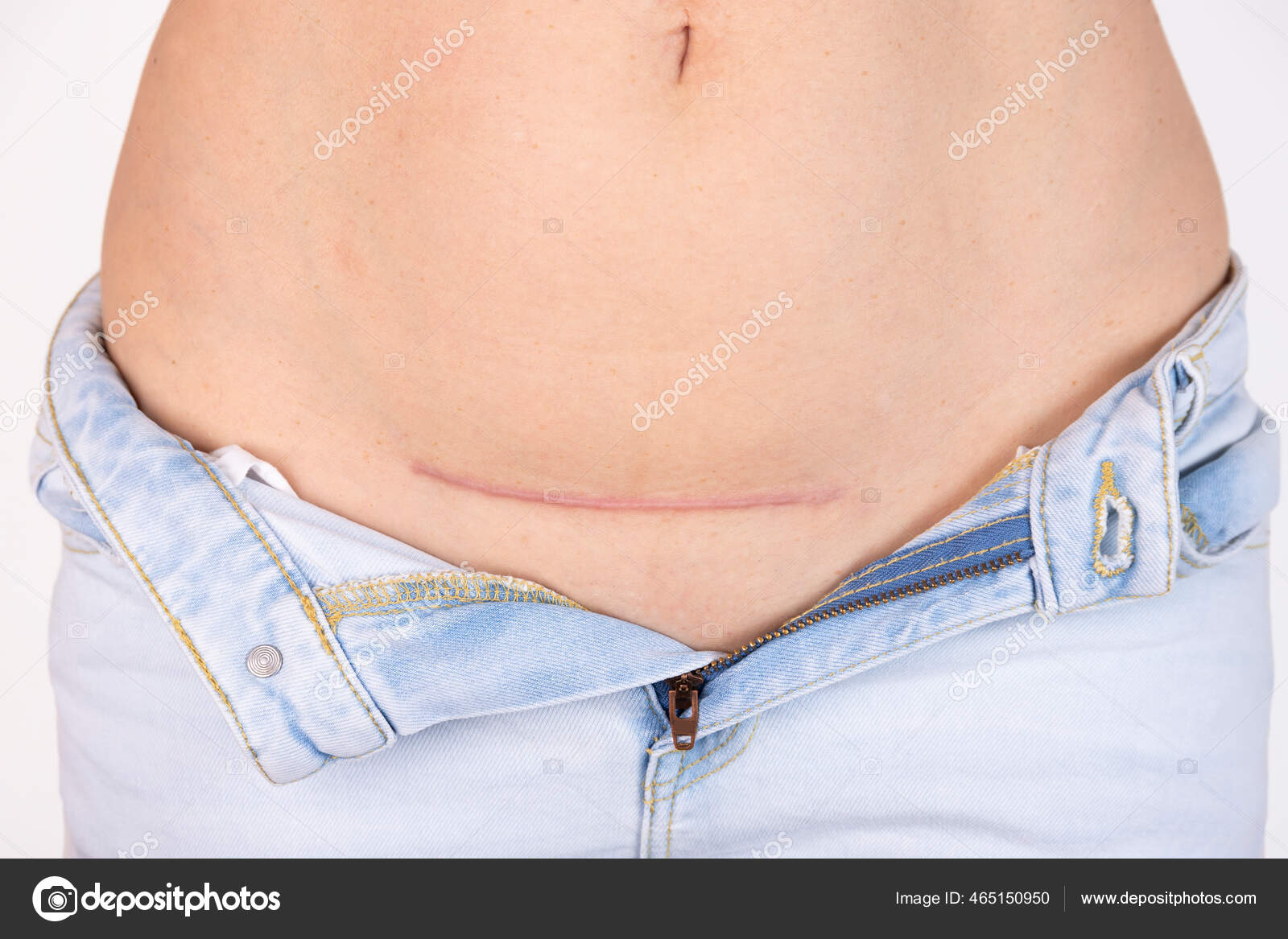 Преображенская площадь
Преображенская площадь
ОРТЕКА Преображенская площадь
107061, г. Москва, ул. Большая Черкизовская д. 5 корп. 1
м. Улица 1905 года
ОРТЕКА Пресненский Вал
123022, г. Москва, ул. Пресненский вал, д. 4, стр. 29
Москва, ул. Пресненский вал, д. 4, стр. 29
м. Проспект Вернадского
ОРТЕКА Проспект Вернадского
119454, г. Москва, ул. Удальцова, д.71 к.3
м.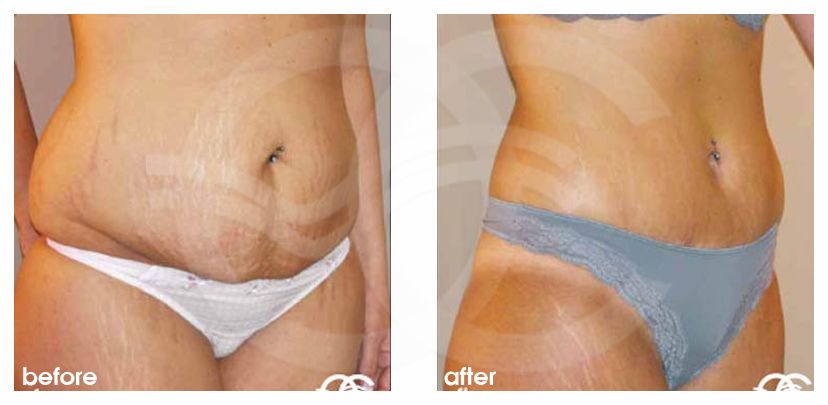 Профсоюзная
Профсоюзная
ОРТЕКА Профсоюзная
117218, г. Москва, ул. Профсоюзная, д. 15
м. Рязанский проспект
ОРТЕКА Рязанский проспект
109377, г. Москва Рязанский проспект д.40/2
Москва Рязанский проспект д.40/2
м. Семёновская
ОРТЕКА Семеновская
105318, г. Москва, улица Щербаковская, д. 3
м.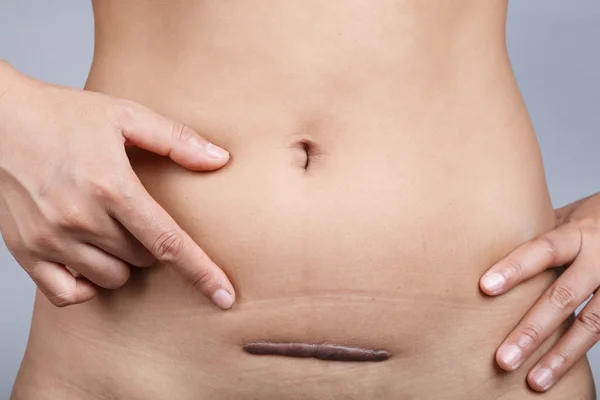 Улица Скобелевская
Улица Скобелевская
ОРТЕКА Скобелевская
117042, г. Москва, ул. Скобелевская, 4
м. Славянский бульвар
ОРТЕКА Славянский бульвар
121352, г. Москва, Славянский б-р, д 5 к 1
Москва, Славянский б-р, д 5 к 1
м. Сокол
ОРТЕКА Сокол 2
125315, г. Москва, Ленинградский проспект, д. 74, корп. 1
м. Сокол
Сокол
ОРТЕКА Сокол 3
125057, г. Москва, Ленинградский проспект, д.75, корп.1А
м. Таганская
ОРТЕКА Таганская
125047, г. Москва ул. Большие Каменщики, д. 3, стр. 3
Москва ул. Большие Каменщики, д. 3, стр. 3
м. Охотный ряд
ОРТЕКА Тверская
125009, г. Москва, ул. Тверская, д.9
м. Тёплый Стан
Тёплый Стан
ОРТЕКА Теплый стан
117574, г. Москва, Новоясеневский проспект, д1к2
м. Тимирязевская
ОРТЕКА Тимирязевская
127322, г.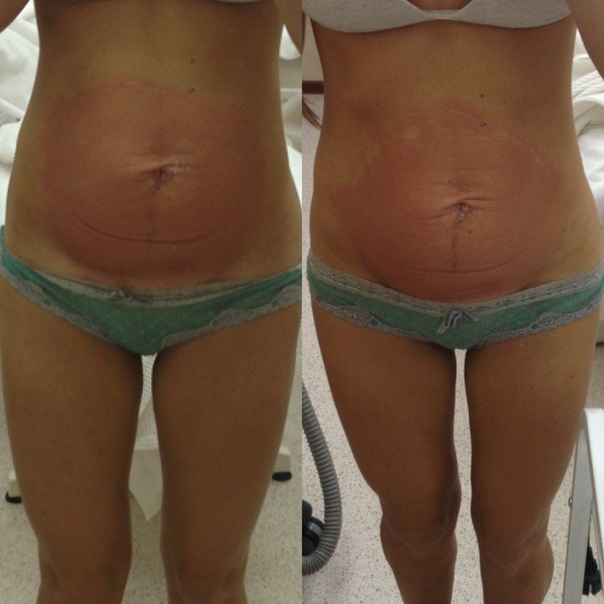 Москва, ул. Яблочкова, д.16
Москва, ул. Яблочкова, д.16
м. Университет
ОРТЕКА Университет
119311, г. Москва, Ломоносовский проспект, д. 23
м. Филевский Парк
Филевский Парк
ОРТЕКА Филевский парк
121096, г. Москва, ул. Минская, д.14, к.1
м. Цветной бульвар
ОРТЕКА Цветной бульвар
127051, г.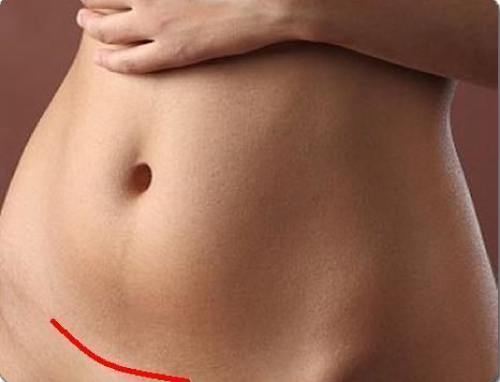 Москва, ул. Садово-Самотечная, д. 24/27
Москва, ул. Садово-Самотечная, д. 24/27
м. Южная
ОРТЕКА Южная
117587, г. Москва, ул.Сумская, 2/12
Женщинам, которым делали кесарево сечение, безопаснее в дальнейшем рожать тем же способом — исследование | Громадское телевидение
Об этом свидетельствуют новые исследования, пишет ВВС.
Попытка вагинальных родов связана с небольшим, но повышенным риском осложнения для матери и ребенка по сравнению с повторными кесаревыми.
Эксперты говорят, что женщинам стоит предлагать выбор способа родов — вагинального или кесарева — когда это возможно.
К таким выводам ученые пришли проанализировав 74 тысяч родов в Шотландии.
Исследование сравнивало риски планового или ситуативного кесарева сечения с вагинальными родами (у женщин, которые ранее имели кесарево сечение) и выявило следующие результаты:
- 45579 женщин родили путем планового кесарева сечения, а 28464 естественным способом;
- 28,4% тех, кто пытался родить вагинальным путем, перенесших экстренное кесарево сечение;
- попытки вагинальных родов были связаны с повышенным риском матери иметь серьезные проблемы с рождением и после родов по сравнению с вариантом запланированного кесарева сечения;
- 1,8% тех, кто пытался родить вагинально, и 0,8% тех, кто планировал кесарево сечение, подверглись серьезным осложнениям со здоровьем, таких как разрыв матки, кровотечение или инфекция;
- осложнения для ребенка возникли у 8% беременностей с попыткой вагинальных родов и 6,4% при запланированных кесаревых сечений.

По статистике, после одного кесарева сечения примерно трое из четырех женщин, которые беременеют, рожают вагинально, тогда как в одной из четырех женщин при родах возникает необходимость экстренного кесарева сечения.
Для женщин, перенесших кесарево сечение вагинальные роды могут создать нагрузку на кесаревый рубец, который может отделиться или разорваться. Это случается примерно у каждой двухсотой женщины. Также есть серьезный риск для ребенка, например, травма мозга или мертворождения, более вероятно при вагинальном положении, чем при плановом кесаревом сечении. Также вагинальные роды могут привести к разрыву промежности — кожи между влагалищем и заднего прохода.
Врачи также отмечают, что экстренное кесарево сечение имеет больше рисков, чем запланировано.
Стоит отметить, что восстановление после кесарева сечения может занять больше времени и риск заражения и кровотечения во время операции. Также при каждом кесаревом сечении появляется больше рубцовой ткани, увеличивает риски осложнений во время будущих беременностей.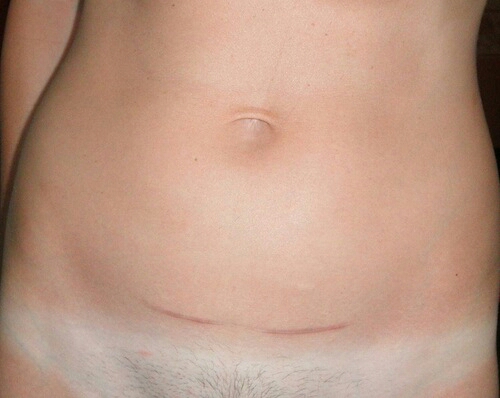
кровотечение после кесарева сечения — 25 рекомендаций на Babyblog.ru
Сравнительная характеристика рисков повторного кесарева сечения и вагинальных родов после КС
Написал перевод с английского Ольги Кормилиной 09.02.2009
Разрыв матки может иметь ужасные последствия, и акцент на этом редком, но потенциально катастрофическом осложнении отпугивает многих женщин от попытки родов через естественные родовые пути. Единственное о чем доктор «ЗАБЫЛ» упомянуть так это о том, что плановое кесарево сечение также не исключает вероятности разрыва матки, и сама по себе операция угрожает совокупностью значительных рисков как для вас, так и для вашего ребенка. Ни плановое кесарево сечение, ни попытка вагинальных родов после кесарева сечения не спасают от потенциальных рисков.Источник
Разрыв матки
Многие женщины даже не представляют себе, что выбирая повторное плановое кесарево сечение, они не спасаются от риска разрыва матки. Со слов врачей создается впечатление, что разрыв случается только в процессе вагинальных родов, и что, выбирая плановое кесарево сечение, вы исключаете даже малейшую вероятность разрыва.Хотя большинство исследований акцентируют внимание на разрыве матки в процессе вагинальных родов, однако, разрыв матки может произойти и происходит также и во время беременности. В этом случае он является более опасным и может привести к гистерэктомии (удалению матки) и к гибели младенца. Это НЕ правда, что принимая решение против вагинальных родов после кесарева сечения, вы исключаете риск разрыва матки. В действительности, результаты исследований показывают более высокий уровень разрыва матки в группе женщин, выбирающих плановое кесарево сечение после кесарева сечения! Так что помните, о том, что само по себе предыдущее кесарево сечение является фактором риска разрыва матки.
Как можно сравнить риск разрыва матки в вагинальных родах и повторном КС? Это зависит от того, результаты какого исследования брать в расчет. В мета-анализе Розена ( 1991 г.) заболеваемость и смертность связывали с операцией кесарево сечение, попытки вагинальных родов НЕ сопровождались разрывом матки или смертью плодов.Тем не менее, в сравнительном мета-анализе Мозуркевича и Хютона ( 2000 г.) в период между 1989-1999 годами попытка родов через естественные родовые пути сопровождалась небольшим увеличением показателей разрыва матки и вследствие этого гибели плодов, однако абсолютный риск по прежнему оставался небольшим: 0,4% - разрывы и 0,2% - гибель плода в группе вагинальных родов после кесарева сечения; 0,2% - разрывы и 0,1% - гибель плода в группе повторного планового КС после предыдущего кесарева сечения.
Итак, почему же в исследовании 1991 года не было обнаружено увеличения риска разрыва матки или гибели плода при попытке вагинальных родов после кесарева сечения, а в исследовании за 2000 год увеличение было обнаружено? Увеличение риска разрыва, которое было обнаружено в некоторых исследованиях в 90-годы, можно объяснить возможным чрезмерным использованием лекарственных средств или даже методов анализа. Хотя относительно данного исследования нет полной ясности, все же решение в пользу попытки вагинальных родов может лишь незначительно повышать риск разрыва матки (особенно сегодня, при высокой частоте стимуляции родовой деятельности и использовании медикаментов в родах).При этом абсолютный риск разрыва остается низким, но некоторые разрывы и связанные с этим летальные исходы, все равно будут происходить, не взирая ни на что. Однако и плановое повторное кесарево сечение не предотвращает разрыв матки или гибели плода, как предполагают некоторые доктора. И не ясно повышается ли риск разрыва матки по рубцу хоть на небольшой процент при попытке вагинальных родов после кесарева сечения или нет; некоторые придерживаются мнения, что риск все-таки увеличивается, но выводы других исследований противоречат данному мнению.
Неразумно «преграждать дорогу» к вагинальным родам только по причине незначительного риска разрыва матки.
Матка женщины, пережившей кесарево сечение, может разорваться в любой момент в течение беременности, а не только во время родов.
Доктора ведь не настаивают, чтобы женщина, имеющая в анамнезе кесарево сечение, всю беременность провела в клинике из-за вероятности разрыва матки, или чтобы женщина полностью воздерживалась от последующей беременности просто потому, что у нее выше угроза разрыва матки.Риск разрыва матки существует в обеих группах, но по статистике он очень небольшой. Помните о возможных рисках в будущем.
Помните о соотношении риска разрыва матки по сравнению с рисками других возможных осложнений. Хотя многие врачи любят использовать тактику запугивания разрывом рубца, относительный риск разрыва рубца можно сравнить с другими редко встречающимися возможными осложнениями в процессе родовой деятельности. Доктор Брюс Фламм перечислил эти разнообразные риски в своей книге под названием «Роды после кесарева сечения: Медицинские факты». Он перечислил вероятность отслойки плаценты (преждевременной отслойки плаценты), риск около 1%, риск предлежания плаценты (когда плацента закрывает внутренний зев матки) около 0,5%, риск гипоксии плода в процессе родовой деятельности около 1-5%, риск выпадения пуповины около 1%.
Согласно данным показателям, средний риск разрыва матки по рубцу после предшествующего кесарева сечения (<1%) , то есть меньше чем риск любого другого возможного осложнения; средний риск разрыва матки по рубцу после двух и более кесаревых сечений, предположительно, немного выше, чем риск развития данных осложнений и примерно такой же, как риск гипоксии плода.Если доктор «не запрещает» некесаренным мамам попытаться родить самостоятельно из-за страха отслойки плаценты, предлежания плаценты, выпадения пуповины или гипоксии плода, почему же доктор «запрещает» попытку самостоятельных родов прокесаренным мамам из-за опасений разрыва матки?
Риски повторного кесарева сечения для матери
Кроме того, не стоит забывать, что повторное кесарево сечение также представляет угрозу как для матери, так и для ребенка. Хотя на сегодняшний день, методика операции и условия ее проведения стали гораздо безопаснее, все же данная операция так и продолжает относиться к БОЛЬШОЙ хирургии и представляет собой небольшой, но вполне реальный риск. С каждой последующей операцией риск возрастает. К сожалению, риски повторной операции редко упоминаются акушерами-гинекологами в процессе обсуждения с матерями рисков и выгод при попытке вагинальных родов, и в так называемой «форме согласия на вагинальные роды после кс» редко делается равнозначный акцент о потенциальных рисках операции кесарева сечения.
Большинство женщин осведомлены о потенциальных рисках, которые возможны при попытке вагинальных родах после кесарева сечения, но не знают о потенциальных реальных рисках повторного КС. Например, кровопотеря при кесаревом сечении примерно в два раза выше и может увеличиваться при каждой последующей операции. Рубцевание ткани и образование спаек приводит к продолжительным болям, онемению или к другим проблемам; чем больше кесаревых сечений вы имели в прошлом, тем продолжительнее и сложнее хирургическая операция из-за рубцевания тканей или спаечных процессов. Некоторые женщины ощущают онемение, покалывание, жжение или боль в области разреза спустя годы после операции. Уровень инфекционных осложнений также намного выше после оперативных родов (особенно у крупных женщин), весьма вероятны респираторные проблемы после использования анестезии, также после операции кесарево сечение ухудшается работа кишечника или же возникают проблемы с образованием тромбов, которые могут привести к летальному исходу.Хотя и редко, но также происходит паралич вследствие использования спинальной/эпидуральной анестезии, а риск летального исхода для матери во время операции кесарево сечение примерно в 2-4 раза выше, нежели при родоразрешении через естественные родовые пути.
Риски кесарева сечения не ограничиваются возможностью умереть во время или сразу после операции? В Вашингтоне женщины, у которых было кесарево сечение, имели на 80% выше риск посттравматической повторной госпитализации в течение двух месяцев после оперативных родов (Лондон - Рошелле, 2000 г.). Они находились в группе высокого риска по возникновению внутриматочных инфекций, осложнений связанных с хирургическим вмешательством (что в 30 раз выше (!), нежели при вагинальных родах), пневмокардиальных и тромбоэмболических осложнений. Хотя конкретное число небольшое, исследования обнаружили, что 1,7 % женщин, у которых было кесарево сечение, были повторно госпитализированы в клинику из-за возникновения дополнительных осложнений, подобных вышеуказанным, в течение двух месяцев после операции.А это, в свою очередь, приводит к огромным экономическим и особенно личным затратам, что значительно обременяет семью и сильно затрудняет заботу о новорожденных детях.
Также существуют некоторые факты, что среди женщин, у которых было кесарево сечение, более высокий уровень других проблем со здоровьем таких, как аппендицит и проблемы с желчным пузырем (Лондон - Рошелле, 2000 г.). Удивительно, мало кто связывает данные проблемы с кесаревым сечением, что еще раз подтверждает, как несерьезно наше общество относится к операции кесарева сечения по сравнению с другими видами оперативного вмешательства. Таким образом, хотя и вероятность не высокая, но повторное кесарево сечение может увеличивать опасность возникновения болезни желчного пузыря или других проблем.
Даже если ваше восстановление после планового кесарева сечения прошло без особых проблем, все равно, восстановление после операции будет более долгим, чем после вагинальных родов. Физическое восстановление обычно занимает более длительное время: многие матери испытывают значительные проблемы в связи с посттравматической депрессией или даже посттравматическим расстройством.Не смотря на, что у большинства матерей восстановление после кесарева сечения проходит хорошо, все же это не самый легкий путь для начала родительства, особенно если у вас есть старшие дети, которые также нуждаются в вашем внимании. Активисты вагинальных родов после кесарева сечения указывают на то, что в случае вашего решения усыновить ребенка, вы вероятнее всего не захотите иметь обширное оперативное вмешательство в день получения опекунства над ребенком. Да, вероятно вы сможете справиться с ситуацией, если два события выпадают на один и тот же день, но, естественно, это не самый простой путь. Кесарево сечение - операция, оказывающая стрессовое воздействие не только на тело и психику, но и на ранний период материнства и на семейную жизнь. В показателях рисков для матери, плановое кесарево сечение несет в себе существенные потенциальные проблемы.
Риски планового кесарева сечения для плода
Плановое кесарево сечение также может представлять угрозу для ребенка, включая высокий уровень респираторных проблем (респираторный дистресс синдром) и проблем связанных с ранним развитием.Во время родов ребенок готовится к дыханию во внешнем мире, и у детей, рожденных с помощью КС, намного выше уровень респираторных проблем и намного чаще развивается респираторный дистресс синдром и эти проблемы могут быть весьма серьезными.
Добавим, многие акушерские протоколы назначают плановое кесарево сечение на 38-ю неделю беременности. А если существуют какие-то затруднения в определении точной даты зачатия или если менструальный цикл женщины более продолжительный, чем обычно, это в свою очередь может привести к рождению ребенка раньше времени (ятрогенная недоношенность) и влечет за собой сопутствующие риски развития желтухи, респираторных проблем, гипогликемии, трудностей со вскармливанием и т.д. Хук ( 1997 г.) обнаружил, что 9% детей, рожденных с помощью планового кесарева сечения, на самом деле были младше, чем предполагалось быть на 38 неделе, таким образом, при плановом кесаревом сечении существует серьезная угроза.
Также существует риск ранения ребенка в процессе операции; некоторые дети получили ранения скальпелем в процессе рассечения стенки матки, после чего у некоторых из них остались шрамы.К тому же, дети, появившиеся на свет при плавном кесаревом сечении испытывали проблемы с грудным вскармливанием, так как у матерей позднее приходило молоко в связи с недостатком гормонов, запускающих механизм лактации, а также в связи с чрезмерной кровопотерей в процессе операции, приводящей к анемии. Это еще одна из основных причин недостатка молока у многих женщин. Хотя в определенных ситуациях кесарево сечение является спасительной операцией (которой мы можем быть действительно благодарны), кесарево сечение НЕ является естественным путем, предназначенным для появления ребенка на свет.
Риски в последующих беременностях
Кроме того, если вы планируете беременности, повторное кесарево сечение может нанести реальный вред. Этот важный факт редко упоминается акушерами-гинекологами; здоровье вашего следующего ребенка может зависеть от того, какой метод родоразрешения вы выберете сегодня. На полость матки с каждым разом наносится новый рубец, что увеличивает риск последующих проблем.Например, Хемминки ( 1996 г.) обнаружил, что хоть существующий риск и небольшой, но женщины с кесаревым сечением в анамнезе имеют «пониженную фертильность», включая внематочные беременности и большее число неудачных попыток забеременеть. Кроме того, риск преждевременной отслойки плаценты (преждевременного отслоения плаценты от внутренней поверхности матки, которая может убить ребенка) у женщин с предыдущим кесаревым сечением увеличивается в 2-4 раза (!).
При обсуждении вагинальных родов после кесарева сечения часто делается акцент на наихудшем сценарии - смерти ребенка из-за разрыва матки, но ведь преждевременная отслойка плаценты также часто смертельна для ребенка.
Хотя и преждевременная отслойка плаценты и разрыв матки обычно обнаруживаются вовремя для того, чтобы спасти ребенка, но они также несут потенциальные катастрофические последствия и к этому нужно относиться очень серьезно.
Доктора не должны скрывать информацию о рисках отслойки плаценты из-за повторного кесарева сечения.
Кесарево сечение вызывает существенный риск других проблем с плацентой, которые возрастают с увеличением количества операций. Например, общепризнано, что предлежание плаценты (низкое расположение плаценты, которая полностью или частично закрывает внутренний зев матки, что сопровождается повышенным риском кровотечения и возможной смертью матери и/или ребенка) намного чаще встречается у женщин с рубцом на матке.
Хемминки обнаружил, что риск предлежания плаценты в 4-5 раз выше у женщин, чья первая беременность закончилась кесаревым сечением. И риск данной патологии, несомненно, увеличивается с каждой последующей операцией. Хендрикс ( 1999 г.) обнаружил увеличение риска предлежания плаценты в 2,2 раза после 1 кесарева сечения, в 4,1 раза после 2 кесаревых сечений и в 22,4 раза после 3 операций. Ананс ( 1997 г.) обнаружил увеличение риска предлежания плаценты в 4,5 раза после 1 кесарева сечения, в 7,4 раз после 2 кесарева сечений и в 6,5 раз после 3 кесаревых сечений, и в 44,9 раз после 4 и более КС.Эти данные дают представление об абсолютных рисках.
Сравнить эти показатели легко, полезно узнать также, как часто встречается данная патология у женщин с предыдущим кесаревым сечением диагностировалось предлежание плаценты по сравнению с процентным соотношением к общему числу беременностей. Ананс ( 1997 г.) обнаружил, что усредненное значение случаев предлежания плаценты из всей популяции впредь до 1985 года было 0,36%, но после 1985 года значение возросло до 0,48%, наблюдается значительное увеличение, когда рассматривается большие популяции и масштабные исследования. Они предположили, что данное увеличение связано с возросшим уровнем операций кесарево сечений, а также УЗИ-исследований. Чатопедхуау ( 1993 г.) обнаружил, что уровень предлежания плаценты у женщин без кесарева сечения в анамнезе равен 0,44% в отличие от уровня предлежания плаценты у женщин с кесаревым сечением в анамнезе, который равен 2,54%, то есть мы видим 5-кратное увеличение. Зайдех ( 1998 г.) обнаружил, что у женщин без кесарева сечения в анамнезе, уровень предлежания плаценты равен 0,25% , в отличие от 1,87% уровня предлежания плаценты у женщин с кесаревым сечением в анамнезе.Уровень предлежания плаценты был 1,78% после 1 кесарева сечения, 2,4% после 2 кесарева сечений и 2,8% после 3 и более операций.
Таким образом, когда вы рассматриваете уровень разрыва матки после 2 и более кесаревых сечений (где-то 1-2% с использованием питоцина), вам также следует подумать о том, что при повторном кесаревом сечении также возрастает угроза предлежания плаценты при последующих беременностях (где-то 2-3%) которая также представляет опасность для вашей жизни и жизни вашего ребенка.
Вдобавок, предлежание плаценты иногда сопровождается потенциально катастрофическим осложнением - приращением плаценты. Плацента фактически прорастает через стенку матки (и даже иногда в органы и ткани, расположенные вокруг нее, например, мочевой пузырь) и не может отделиться после родов. Данная патология часто приводит к гистерэктомии (удаление матки) и иногда даже к смерти матери. В действительности, в нескольких исследованиях, посвященных вагинальным родам после кесарева сечения, авторы подробно исследовали типичные вопросы ведения таких родов и обратили внимание на случающиеся время от времени материнские смерти обусловленные вращением плаценты, включая упомянутое выше исследование Чатопэдхуау 1993 года.Асакура ( 1995 г.) отметил несколько случаев гистерэктомии из-за вращения плаценты и обнаружил, что у женщин имеющих более одной операции кесарева сечения в прошлом удаление матки происходит в 11,3 раз чаще. В мета-анализе 2000 года Мозеркевича и Хьютона указывается, что риск гистерэктомии в группе женщин, рожающих после кесарева сечения, как и в группе повторного планового КС после КС в 0,39 раз выше, чем при обычной беременности; вероятно, риск вращения плаценты значительно увеличивается у женщин после повторных оперативных родов. Таким образом, хотя риск удаления матки существует, как при попытке самостоятельных родов после кесарева сечения, так и в группе, выбирающих повторное КС, каждым последующим КС риск увеличивается.
Хотя вращение плаценты может произойти и без предшествующего кесарева сечения, все же данная патология чаще обнаруживается после оперативных родов. Например, Зайдех ( 1998 г.) обнаружил, что вращение плаценты, сопровождающееся предлежанием плаценты, составляет 9% случаев без КС в анамнезе, в отличие от 40,8% случаев после предыдущего кесарева сечения.Также, Чатопэдхуау (1993) обнаружил предлежание плаценты, сопровождающееся ее приращением, только в 4,5 % случаях без КС в анамнезе, по сравнению с 38.2% случаев после предыдущего кесарева сечения. Чатопэдхуау также проанализировал взаимосвязь частоты приращения плаценты относительно количества предшествующих кесаревых сечений: после одного КС предлежание плаценты (это патология, при которой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева) сопровождается приращением плаценты к мышечному слою (placenta accreta) в 10 % случаев. А после двух и более КС - в 59,2 % случаев. Двум из трех женщин, имеющих данную патологию, потребуется гистероктомия.
Риски неудачной попытки самостоятельных родов
Справедливо отметить, что существует один существенный фактор, затрудняющий попытку родов через естественные родовые пути, и этот фактор - более высокий уровень инфекций и других проблем в случае неудачной попытки самостоятельных родов.Это правда, что в группе женщин, чья попытка родить естественно потерпела неудачу, больше случаев инфекционных осложнений и хирургических повреждений и т.п., чем в группе на плановое кесарево сечение. Некоторые доктора приводят доводы о потенциально повышенной смертности среди группы женщин с неудачной попыткой самостоятельных родов как основную причину - отказаться от попытки самостоятельных родов (и в то же время забывают напомнить обо всех рисках, связанных с плановым кесаревым сечением).
Хотя в группе женщин, которым не удалось родить естественным путем, уровень заболеваемости немного выше, но этот показатель незначительный. Не разумно побуждать к оперативному вмешательству только потому, что у небольшого процента женщин из-за неудачной попытки самостоятельных родов с рубцом на матке могут возникнуть инфекционные заболевания, некоторые из которых можно избежать более тщательным интранатальным наблюдением.
Безусловно, наихудший сценарий - это разрыв матки. Возможно, он более вероятен для женщин, планирующих попытку вагинальных родов, чем в группе на плановое кесарево сечение.Однако, вопрос в том, насколько часто ( данные исследований различаются, и далеко не все показывают увеличение риска при попытке вагинальных родов после кесарева сечения) и сколько из этих разрывов возможно было избежать, если более тщательно подходить к вопросу об использовании стимуляции, отказаться от применения медикаментов при многоплодной беременности, а также питоцина. Вероятно, при более осторожном использовании протоколов в родах риск разрыва матки по рубцу между двумя группами был бы одинаковым. Но также важно заметить, что гибели плода и других негативных последствий в результате разрыва матки крайне редка. Большинство разрывов нижних поперечных рубцов, при условии, что они были вовремя диагностированы и были предприняты быстрые действия для устранения последствий, не приводят к смерти плода или другим осложнениям, а также к необходимости гистерэктомии (удаление матки).
Риск постоянной угрозы существует и нужно отнестись к этому серьезно, но в большинстве случаев ситуация разрешается без серьезных проблем.(И, конечно же, также существует значительный вред от планового кесарева сечения.)
Помните, что, в общем, женщины и дети после родов через естественные родовые пути, чувствуют себя гораздо лучше (меньше инфекционных осложнений, меньше кровопотери, более низкая заболеваемость) чем женщины и дети после планового кесарева сечения после кесарева сечения.
Ваши шансы на вагинальные роды после кесарева сечения с компетентным доктором составляют около 70%. Поэтому в группе женщин, пытающихся родить самостоятельно успешно или нет, согласно статистике, имеет больше шансов на благополучный исход, чем в группе, выбирающих повторное КС. Эта тенденция сохранится, пока количество успешных вагинальных родов после кесарева сечения будет оставаться высоким. Если же уровень успешных вагинальных родов после кесарева сечения будет меньше, чем уровень потенциальной заболеваемости в группе женщин, чья попытка ЕР после КС закончилась неудачей, это может уменьшить или же совершенно уничтожить статические преимущества, которые всегда имела группа женщин, выбирающих самостоятельных роды после КС.Из всего этого следует, что очень важно найти акушера-гинеколога, имеющего значительный опыт ведения вагинальных родов после кесарева сечения, с его убежденностью и такой линией поведения, которая активно содействует вагинальным родам после кесарева сечения!
Другими словами, если вы собираетесь рожать естественным путем после кс, выбирайте только такого врача, который искренне поддерживает вагинальные роды после кесарева сечения, придерживается такой линии поведения, которая сводит к минимуму потенциальную заболеваемость, и имеет большой опыт в ведении вагинальных родов после кесарева сечения. Если вы выберете врача, склонного вмешиваться, например, настаивающего на ранней индукции родовой деятельности, или того, у которого мало опыта по ведению таких родов, высока вероятность того, что ваша попытка закончится неудачно и приведет к осложнениям.
Потенциальную заболеваемость и неудачи при попытке самостоятельных родов вероятно можно свести к минимуму, если уменьшить количество вагинальных исследований и других процедур, производимых в процессе родовой деятельности, а также профилактику антибиотиками в процессе родов на случай разрыва, раннее вскрытие околоплодного пузыря и излишнее внимание к послеоперационному рубцу.
Вместо того чтобы поощрять хирургическое вмешательство как способ избежать осложнений в случае неудачной попытки самостоятельных родов после кс, акушеры-гинекологи должны больше внимания акцентировать на способах предотвращения разрыва, на методах улучшающих исход в случае разрыва матки и методах, позволяющих свести к минимуму инфекционные и других осложнений. Хотя их процент невелик в группе женщин, чья попытка самостоятельных родов, закончилась экстренным кесаревым сечением.
Заключение
Несмотря на то, что существуют некоторые потенциально очень серьезные последствия в результате попытки самостоятельных родов, риски относительно небольшие и обычно не имеют катастрофических последствий, если только осложнения не происходят слишком быстро. Подобным образом, существуют также потенциально серьезные последствия планового кесарева сечения, хотя их значения преуменьшают, как в исследованиях о родах с рубцом на матке, так и врачи в своих рекомендациях. Ни попытка самостоятельных родов после кесарева сечения ни плановое кесарево сечение после кесарева сечения совершенно не спасает от риска разрыва матки; риск разрыва вероятно немного выше в группе планирующих самостоятельные роды (особенно при использовании питоцина и т.п.) но риск вполне разумный, по сравнению с риском связанным с множественными кесаревыми сечениями, особенно если сравнивать с благополучными исходами вагинальных родов после кс.
Преимущества вагинальных родов после кесарева сечения достаточно существенны как для матери, так и для ребенка, и данные факторы являются разумным основанием для желающих самостоятельно рожать после кс. Согласно статистике, шансы на успех у планирующих рожать самостоятельно велики. И если вы планируете еще беременности, тогда попытка рожать самостоятельно имеет большой смысл, так как каждое удачное кесарево сечение подставляет вас и вашего будущего ребенка под серьезные осложнения с плацентой. Однако, как всегда, каждый конкретный случай должен рассматриваться индивидуально и каждая женщина должна решить, что есть правильно для конкретно нее. По статистике, общие шансы на лучший исход имеется в группе планирующей рожать самостоятельно, но, безусловно, вероятно, что в некоторых случаях, плановое кесарево сечение является более благоприятным выбором.Каждый случай должен решаться на индивидуальной основе.
И наконец, как всегда, важно помнить в перспективе обо всех этих цифрах. Вероятно, шансы очень хорошие: около 97-98 %, что даже в случае вашего выбора в пользу планового кесарева сечения, ваша следующая беременность, не осложнится предлежанием плаценты. Точно также, ваши шансы очень хорошие: 98-99% и в случае вашего выбора в пользу самостоятельных родов после кесарева сечения, что разрыва матки не произойдет. Но, не смотря на все вышесказанное, важно помнить, что, ни плановое кесарево сечение, ни попытка самостоятельных родов после кесарева сечения не являются абсолютно безопасными. Абсолютный уровень осложнений, связанных с плановым кесаревым сечением и попыткой самостоятельных родов очень небольшой, есть шансы, что у вас не будет серьезных проблем. Так или иначе, вам решать.
какие осложнения возникают во время и после родов — Forbes Kazakhstan
Фото: pixabay.com
Пожалуй, ничто в жизни человека не вызывает столько ожиданий, тревог и радости, как появление на свет ребенка. Чудо рождения веками воспевали поэты и живописцы. Каждая мать помнит первые минуты рождения своего младенца как наиболее яркое событие своей жизни, а переполняющее чувство отцовства является непревзойдённым по эмоциональной насыщенности и ощущению вечности.
Чудо рождения веками воспевали поэты и живописцы. Каждая мать помнит первые минуты рождения своего младенца как наиболее яркое событие своей жизни, а переполняющее чувство отцовства является непревзойдённым по эмоциональной насыщенности и ощущению вечности.
Таинства зарождения жизни
Зачатие, беременность и роды — это древнейший тривиальный процесс, который, казалось бы, детально изучен и вполне предсказуем. Вместе с тем беременность и роды несут в себе колоссальную физиологическую нагрузку, затрагивающую практически все стороны жизнедеятельности женского организма и развивающегося плода. Из-за этого и риски, возникающие практически с момента зачатия. Для того чтобы лучше понять эти риски, а также предпринять меры для их минимизации, важно понять, что происходит с организмом женщины и плода во время беременности и родов.
Разработанный нами «Калькулятор беременности» позволяет в деталях и иллюстрациях увидеть то, что происходит на каждой неделе развития будущего ребенка. Здесь также предоставляются научно обоснованные рекомендации о том как правильно питаться на каждом этапе беременности для обеспечения здоровья будущей мамы и развивающегося плода.
Здесь также предоставляются научно обоснованные рекомендации о том как правильно питаться на каждом этапе беременности для обеспечения здоровья будущей мамы и развивающегося плода.
В принципе по тому, как проходят беременность и роды, человеческие особи мало чем отличаются от других млекопитающих. История этого физиологического явления насчитывает миллионы лет, а родовые муки описывались ещё в древних легендах и эпосах. С тех пор как у homo sapiens появилось чувство сострадания к роженице, возникло понятие родовспоможения, опыт которого человечество накапливало в течение десятков тысяч лет.
Смысл большинства изменений в организме будущей мамы – это подготовка к родам. Особенно большие изменения претерпевает матка, которая ближе к родам приобретает форму воронки. С каждой родовой схваткой происходит её сокращение для «продавливания» плода наружу. Причем это происходит само по себе, не требуя каких-либо усилий со стороны женщины.
Во время родов за счёт давления со стороны головки плода стенки матки постепенно растягиваются и утончаются.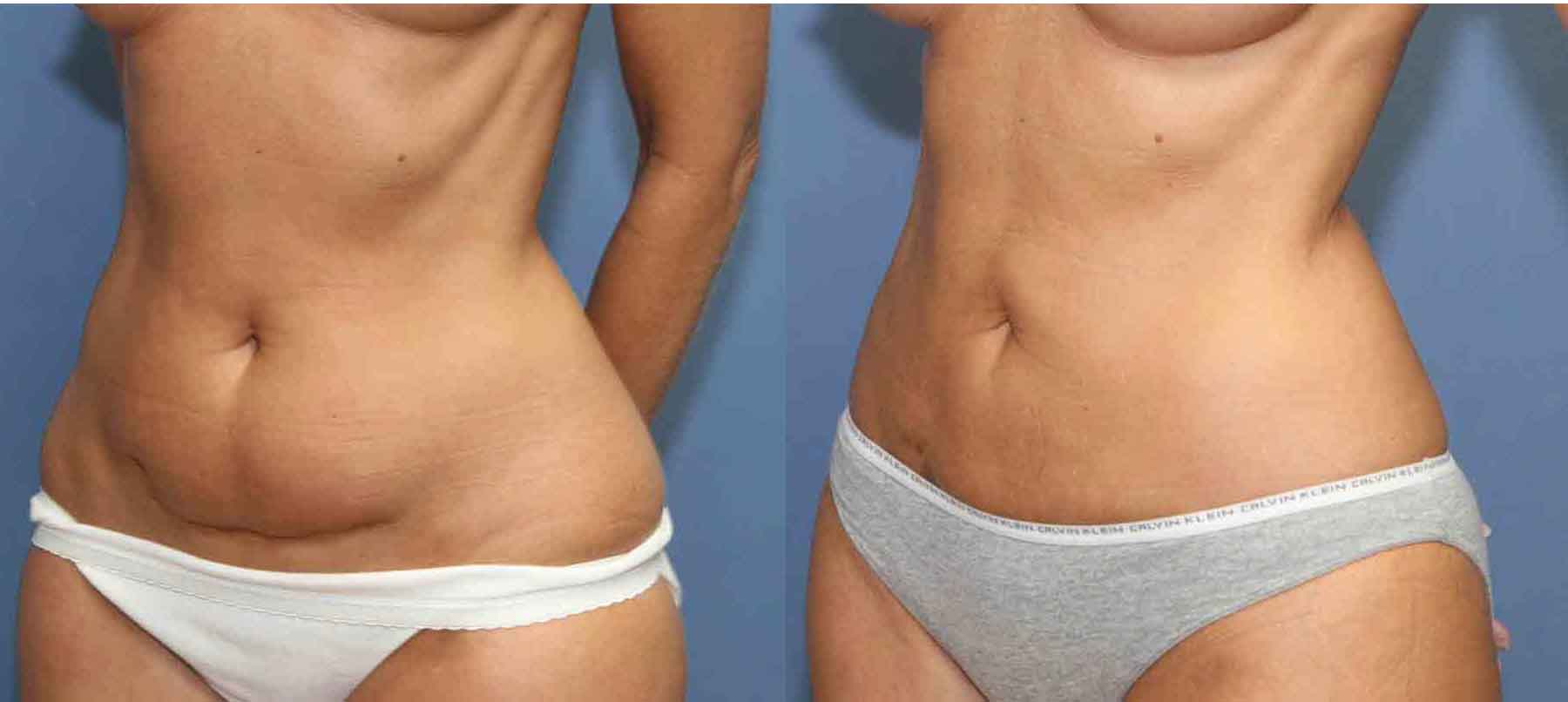 Шейка начинает открываться. Вначале появляется небольшое отверстие, которое расширяется при каждой схватке. Это выглядит так, как будто на голову ребенка натягивают плотную рубашку. Ребенок не может «выбраться» из утробы матери, пока шейка матки не раскроется примерно на десять сантиметров, соответственно диаметру головки ребенка.
Шейка начинает открываться. Вначале появляется небольшое отверстие, которое расширяется при каждой схватке. Это выглядит так, как будто на голову ребенка натягивают плотную рубашку. Ребенок не может «выбраться» из утробы матери, пока шейка матки не раскроется примерно на десять сантиметров, соответственно диаметру головки ребенка.
Маточные сокращения «втискивают» головку плода в самую узкую часть таза: вот появляется макушка, затем головка, плечики, и вдруг – вдох и плач, возвещающий о рождении ребенка. Пуповину обрезают. Плацента отделяется, теперь можно слегка потянуть за пуповину в то время, как мать тужится, чтобы вытолкнуть плаценту. Матка самопроизвольно сокращается и превращается в мышечный клубок, перекрывая все кровоточащие полости. В это время в грудных железах женщины появляется молозиво, первое материнское молоко, и новорождённого можно прикладывать к груди.
Рождение: чудо или стресс
Теперь представим себе, что во время рождения происходит с организмом плода, в течение 9 месяцев находившегося в теплых условиях, погружённым в околоплодную (амниотическую) жидкость.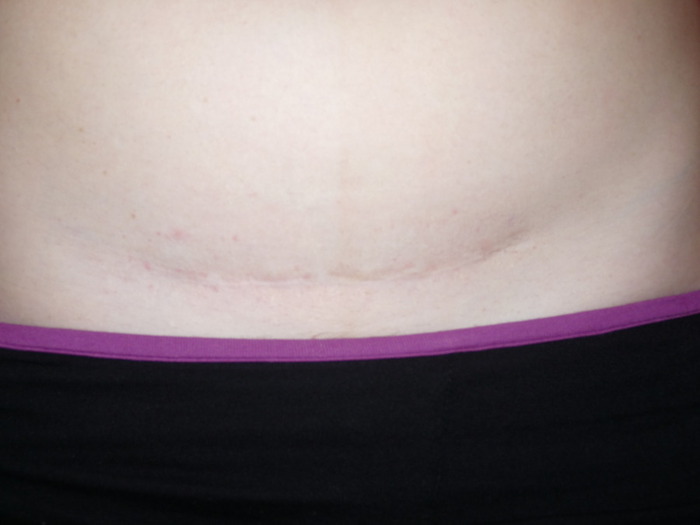 С появлением на свет всё это неожиданно исчезает, поскольку разрывается плодный пузырь и тёплая амниотическая жидкость вытекает. Через некоторое время малыш попадает в совершенно новое окружение. В этот момент все его органы – желудок, кишечник, печень, почки — должны немедленно заработать. Течение крови должно поменять своё русло, поступая в лёгкие для снабжения организма кислородом, поступающим из внешнего воздуха. Нервная система начинает реагировать на огромный поток информации, поступающей извне, особенно через зрение. Воздух впервые поступает в лёгкие, и новорождённый вскрикивает – начинается новая жизнь.
С появлением на свет всё это неожиданно исчезает, поскольку разрывается плодный пузырь и тёплая амниотическая жидкость вытекает. Через некоторое время малыш попадает в совершенно новое окружение. В этот момент все его органы – желудок, кишечник, печень, почки — должны немедленно заработать. Течение крови должно поменять своё русло, поступая в лёгкие для снабжения организма кислородом, поступающим из внешнего воздуха. Нервная система начинает реагировать на огромный поток информации, поступающей извне, особенно через зрение. Воздух впервые поступает в лёгкие, и новорождённый вскрикивает – начинается новая жизнь.
В момент рождения плод выталкивается из райского водяного окружения утробы матери во враждебную воздушную и холодную среду с чужеродными звуками, запахами и многочисленными стрессами. Как сказал Хьюго Лангерганц, учёный-педиатр из шведского Каролинского университета, процесс рождения у плода сопровождается массированным выбросом стрессового гормона норэпинефрина, причём такой мощности, которая у взрослых была бы сравнимой с первыми минутами прыжка с парашютом. К этому следует добавить отключение от естественных анестетиков и успокаивающих веществ, вырабатываемых материнской плацентой.
К этому следует добавить отключение от естественных анестетиков и успокаивающих веществ, вырабатываемых материнской плацентой.
Ответственность за гостеприимный приём в новом мире первоначально берут на себя врачи — чаще всего неонатологи. На глазах у ошарашенной роженицы они берутся за оживление бездыханного тела, и после этого передают новое живое существо в семейное лоно. Затем начинается командная работа, когда родители в альянсе с медиками, словно инопланетянина, знакомят малыша с земным бытием. Вначале это называется патронажем новорождённого. Затем подключаются педиатры, а позже и другие медики. Человек, пожалуй, единственное млекопитающее, которое рождается беспомощным и длительное время нуждается в постоянной заботе. Причем некоторые полагают, что так должно продолжаться всю жизнь.
Тернии материнства
Все вышеописанное происходит при нормальных обстоятельствах, когда не возникает осложнений. Однако непредвиденное может произойти на любом этапе родов. Может возникнуть кровотечение или разрыв плаценты, при этом часть плаценты может остаться в матке после родов, что может приводить к обильному кровотечению. Возможна ситуация, когда матка после родов не сокращается, при этом внутренние раневые поверхности продолжают кровоточить, и женщина может погибнуть от потери крови. Хоть и редко, но во время схваток может происходить разрыв матки.
Возможна ситуация, когда матка после родов не сокращается, при этом внутренние раневые поверхности продолжают кровоточить, и женщина может погибнуть от потери крови. Хоть и редко, но во время схваток может происходить разрыв матки.
Приблизительно у 5% женщин на поздних сроках беременности возникает так называемая преэклампсия, представляющая угрозу для жизни как матери, так и ребенка. Это мистическое состояние до сих пор не находит полного объяснения. Преэклампсия проявляется отёками и головными болями, часто наблюдаемыми при обычной беременности, из-за чего истинные симптомы данного грозного состояния легко упустить. Словом, для медиков некоторые роженицы кажутся «пороховыми бочками», с которыми надо всегда быть начеку.
К тому же серьёзно угрожать жизни роженицы и плода могут инфекционные осложнения. После излияния околоплодных вод вероятность проникновения бактерий в матку увеличивается с каждым часом. В ХIХ веке люди начали осознавать, что зачастую сами врачи распространяли инфекцию, обследуя матку, не помыв при этом рук. Бактерии проникали в организм беременных и вызывали заражение крови (сепсис), угрожающее жизни как плода, так и матери. До эры антибиотиков послеродовой сепсис был основной причиной материнской смертности. Даже сегодня, если родоразрешение не происходит в течение 24 часов после излияния околоплодных вод, вероятность инфицирования составляет около 40%.
Бактерии проникали в организм беременных и вызывали заражение крови (сепсис), угрожающее жизни как плода, так и матери. До эры антибиотиков послеродовой сепсис был основной причиной материнской смертности. Даже сегодня, если родоразрешение не происходит в течение 24 часов после излияния околоплодных вод, вероятность инфицирования составляет около 40%.
Серьёзные проблемы могут быть связаны с так называемыми патологическими родами. Например, крупный плод при переношенной (более 40 недель) беременности может представлять большую угрозу, особенно на фоне малых размеров таза роженицы. В некоторых случаях плод может располагаться поперёк родового канала, из-за чего вначале наружу выпадают его ручки.
Может наблюдаться ягодичное предлежание, при котором ребенок входит в родовой канал не головкой, а тазом, прижав при этом ножки к груди. Такое положение создаёт препятствие для дальнейшего продвижения ребенка по родовым путям. Бывает так называемое ножное предлежание, при котором стопы выходят первыми, а плод заклинивает в канале на уровне груди с ручками над головой. Возможна ситуация, когда появляется головка плода, но дальнейшее продвижение блокируется из-за неправильного положения головки. Иногда полностью рождается головка, а плечики заклинивает лобковой костью таза матери. Когда младенец застревает в родовом канале, то пуповина со временем ущемляется или пережимается. Это может привести к удушению (асфиксии) новорожденного.
Бывает так называемое ножное предлежание, при котором стопы выходят первыми, а плод заклинивает в канале на уровне груди с ручками над головой. Возможна ситуация, когда появляется головка плода, но дальнейшее продвижение блокируется из-за неправильного положения головки. Иногда полностью рождается головка, а плечики заклинивает лобковой костью таза матери. Когда младенец застревает в родовом канале, то пуповина со временем ущемляется или пережимается. Это может привести к удушению (асфиксии) новорожденного.
Родовые схватки иной раз длятся так долго, что женщины слабеют и умирают, так и не разродившись. Длительные роды сами по себе сопряжены с множеством рисков. Даже сегодня, если роды продолжаются более 24 часов после выхода околоплодных вод, имеет место 40-процентный риск инфекционных осложнений. Принцесса Шарлотта — единственная обожаемая дочь британского короля Георга IV умерла во время длительных (более 50 часов) родов в результате кровотечения. Королевский трон был передан его брату, а в последующем племяннице – это таким образом в Англии волею судьбы пришла к власти легендарная королева Виктория.
Королевский трон был передан его брату, а в последующем племяннице – это таким образом в Англии волею судьбы пришла к власти легендарная королева Виктория.
К началу XX века было изобретено множество методов и средств, обеспечивавших благоприятный исход родов. Казалось, что основные риски, связанные с родами, вполне преодолимы. Например, были изобретены антисептические средства и акушерские щипцы. В историческом телесериале «Корона» от Netflix показывается, как акушерские щипцы относительно недавно использовались во время родов у нынешней британской королевы Елизаветы. В медицинскую практику внедрили переливание крови. Был создан лекарственный препарат (спорынья) для стимуляции родовой деятельности и сокращения матки после родов с целью прекращения кровотечения. Стали создавать специальные родильные отделения больниц, целые родильные дома, а роды на дому стали редкостью.
Однако, даже несмотря на все это, значительного снижения смертности от родов в то время так и не произошло. Врачи зачастую пропускали явные признаки кровотечения, нарушали нормы антисептики, допускали разрывы матки и бактериальные заражения при неправильном наложении щипцов.
Врачи зачастую пропускали явные признаки кровотечения, нарушали нормы антисептики, допускали разрывы матки и бактериальные заражения при неправильном наложении щипцов.
Кесарю кесарево, а врачу — спасение жизни
В данном случае речь идёт о спасении двух жизней: матери и ребенка. То есть ответственность колоссальная. Одним из путей относительно безопасного родоразрешения является кесарево сечение. Оно представляет собой хирургическую операцию, позволяющую ребёнку появиться на свёт путём извлечения его из живота матери, которая не может родить его обычным способом.
Название «кесарево» данный вид операции получил на основании легенды, согласно которой именно таким образом Аурелия родила римского царя Цезаря (Кесаря). Однако историки рассматривают эту историю скорее как миф, поскольку Аурелия жила долго после рождения Цезаря. Древнеримские законы VII века до н.э. запрещали хоронить беременных женщин. Они требовали, чтобы ребенка извлекали из чрева матери с надеждой на то, что он выживет. В 1614 году папа римский Павел IV выпустил указ, требовавший крестить любого родившегося живого ребенка. Вместе с тем кесарево сечение, проводимое живой женщине, считалось уголовным преступлением. Это было связано с тем, что практически во всех случаях кесарево сечение завершалось неблагоприятным исходом из-за кровотечения и инфекционных осложнений. Лишь в ХIX — начале XX века после изобретения анестезии и антисептиков, а также благодаря внедрению техники двухслойного шва, предотвращающего кровотечение, в медицинской практике стало возможным относительно безопасно проводить кесарево сечение.
В 1614 году папа римский Павел IV выпустил указ, требовавший крестить любого родившегося живого ребенка. Вместе с тем кесарево сечение, проводимое живой женщине, считалось уголовным преступлением. Это было связано с тем, что практически во всех случаях кесарево сечение завершалось неблагоприятным исходом из-за кровотечения и инфекционных осложнений. Лишь в ХIX — начале XX века после изобретения анестезии и антисептиков, а также благодаря внедрению техники двухслойного шва, предотвращающего кровотечение, в медицинской практике стало возможным относительно безопасно проводить кесарево сечение.
Вот как современный врач мог бы описать весь процесс хирургической операции кесарева сечения. Лезвием скальпеля делается поперечный разрез в нижней части живота женщины, в чреве которой находится плод. Вначале открывается жировой слой золотистого цвета, который можно отделить от кожи несколькими точными движениями скальпеля. При этом может возникнуть незначительное кровотечение, которое останавливается при помощи марлевого тампона. Далее открывается так называемая «фасция» — волокнистая оболочка брюшной стенки, похожая на обёртку. После её рассечения открываются две вертикальные полосы прямой брюшной мышцы красного цвета. С помощью инструментов, называемых «ретракторами», их раздвигают, словно шторы. Затем открывается брюшина – тонкая, почти прозрачная оболочка, покрывающая внутренние органы. Брюшину иссекают, и взгляду предстаёт матка – большой мышечный орган сливового цвета. С помощью скальпеля делается небольшой начальный надрез, а затем, чтобы ускорить процесс, прибегают к ножницам. Такое ощущение, словно вы разрезаете плотный, кожистый фрукт.
Далее открывается так называемая «фасция» — волокнистая оболочка брюшной стенки, похожая на обёртку. После её рассечения открываются две вертикальные полосы прямой брюшной мышцы красного цвета. С помощью инструментов, называемых «ретракторами», их раздвигают, словно шторы. Затем открывается брюшина – тонкая, почти прозрачная оболочка, покрывающая внутренние органы. Брюшину иссекают, и взгляду предстаёт матка – большой мышечный орган сливового цвета. С помощью скальпеля делается небольшой начальный надрез, а затем, чтобы ускорить процесс, прибегают к ножницам. Такое ощущение, словно вы разрезаете плотный, кожистый фрукт.
Последующее видится как сюрреалистическая картина. Вы запускаете внутрь руку и нащупываете шевелящиеся пальчики, пяточку, коленку, а затем всю ножку плода. И вдруг вы понимаете, что в ваших руках бьётся новая человеческая жизнь. При этом вы почти забываете о матери, лежащей на столе. Если головка плода находится глубоко в родовом канале, то необходимо уверенно взять младенца за талию и потянуть. Иногда требуется, чтобы ассистент с нижней части подтолкнул головку. Затем младенца вызволяют из чрева матери, и ассистент перерезает пуповину.
Иногда требуется, чтобы ассистент с нижней части подтолкнул головку. Затем младенца вызволяют из чрева матери, и ассистент перерезает пуповину.
После следующего маточного сокращения вы достаете плаценту (послед) и вытаскиваете её наружу. Стерильным марлевым тампоном очищаете матку от сгустков крови и других остатков. Матку зашивают двумя слоями плотных ниток, которые в последующем сами по себе рассасываются. Другой нитью зашиваете фасцию, а затем кожу. Вот и всё.
Эта процедура, бывшая когда-то редкостью, сегодня стала достаточно рутинной. Многие врачи-акушеры способны без проблем делать кесарево сечение. Сегодня операция кесарева сечения достаточно стандартизована и выполняется с поразительным единобразием. Прошли те времена, когда акушерам приходилось часто использовать ручные приемы для различных случаев: при выпадении ножки, ягодичном предлежании, зажатии головки в тазе и другое. Каждый из этих приёмов имеет свои сложности и сопровождается рисками. Сегодня для всех этих проблем одно решение – кесарево сечение.
Прежде всего не навреди
«Primum non nocere» (прежде всего не навреди) — гласит главный принцип врача, сформулированный отцом медицины Гиппократом в сборнике постулатов, названных его именем («Гиппократовский корпус», 430—330 гг. до н. э.). Принцип предписывает не причинять лечением больному большего вреда, чем сама болезнь. Этим в какой-то степени руководствуются врачи, когда берутся за кесарево сечение. Тем не менее, как бы ни были просты операции, они всё же сопряжены с определёнными рисками. У некоторых женщин кесарево сечение осложняется пневмонией, а процесс выздоровления в целом более затяжной, чем при обычных родах. Во время операции может быть повреждён кишечник. Иногда возникает серьёзное кровотечение или отрывается тромб. Швы могут разойтись или инфицироваться.
Если после кесарева сечения следующего ребенка женщина попытается родить через естественные родовые пути, то вероятность разрыва рубца на матке составляет приблизительно 1 на 200 случаев.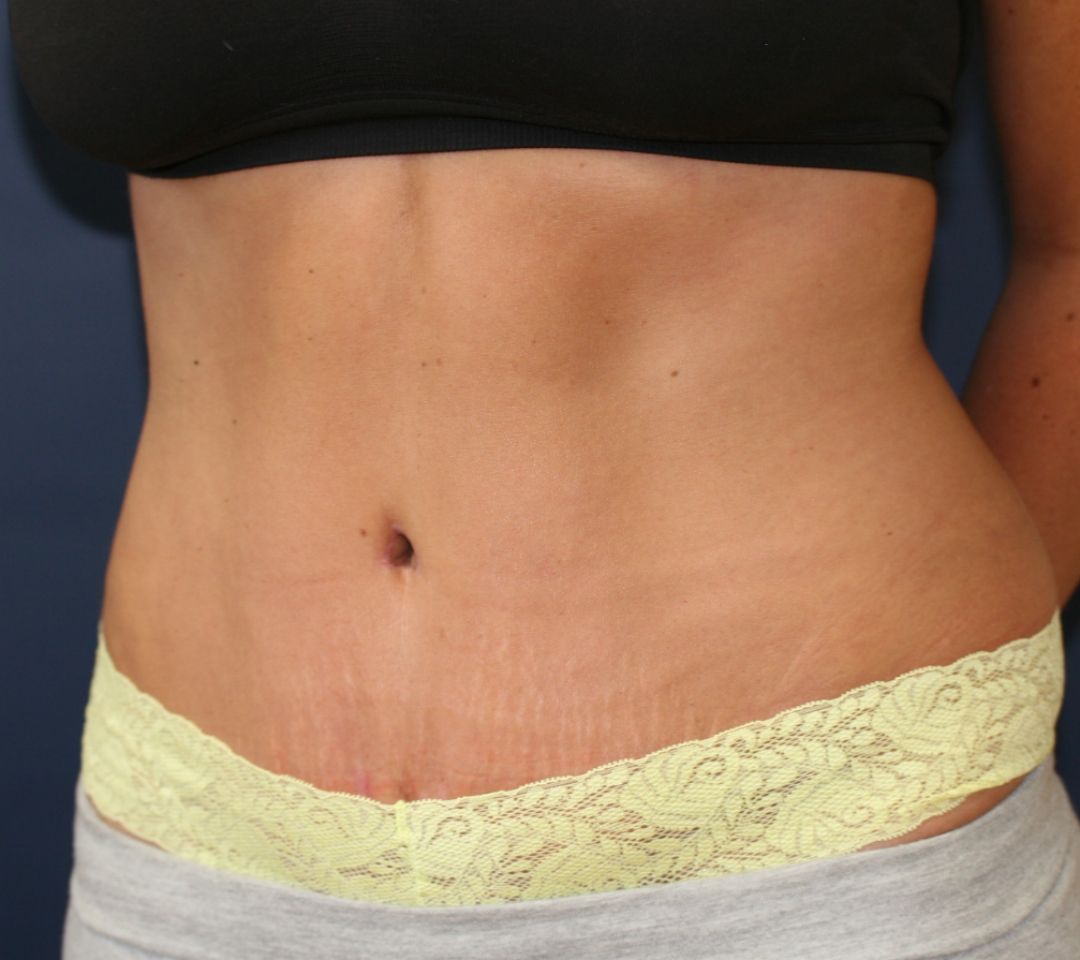 Кроме того, плацента может прикрепиться к рубцу, что может привести к серьёзному кровотечению при её отделении. Всё же надо учитывать, что кесарево сечение – это хирургическая операция с соответствующими рисками и возможными осложнениями.
Кроме того, плацента может прикрепиться к рубцу, что может привести к серьёзному кровотечению при её отделении. Всё же надо учитывать, что кесарево сечение – это хирургическая операция с соответствующими рисками и возможными осложнениями.
Но и без кесарева сечения не обойтись. Мы достигли того состояния, когда при любом сомнении врачи прибегают к кесареву сечению просто потому, что это быстрее, надёжнее и менее хлопотно. Если женщина вынашивает ребенка весом более 4,5 кг или же у неё двойня, тройня, обычно идут на кесарево сечение. Кесарево сечение рекомендуется при поперечном положении плода, ягодичном предлежании, а также при целом ряде ситуаций, указывающих на высокий риск неблагоприятного исхода. Врачи всё с большей неохотой принимают на себя риски, сопряжённые с естественными родами, пусть даже и незначительные, – проще сделать кесарево сечение.
Сегодня во многих клиниках около 30% в младенцев рождаются путём кесарева сечения.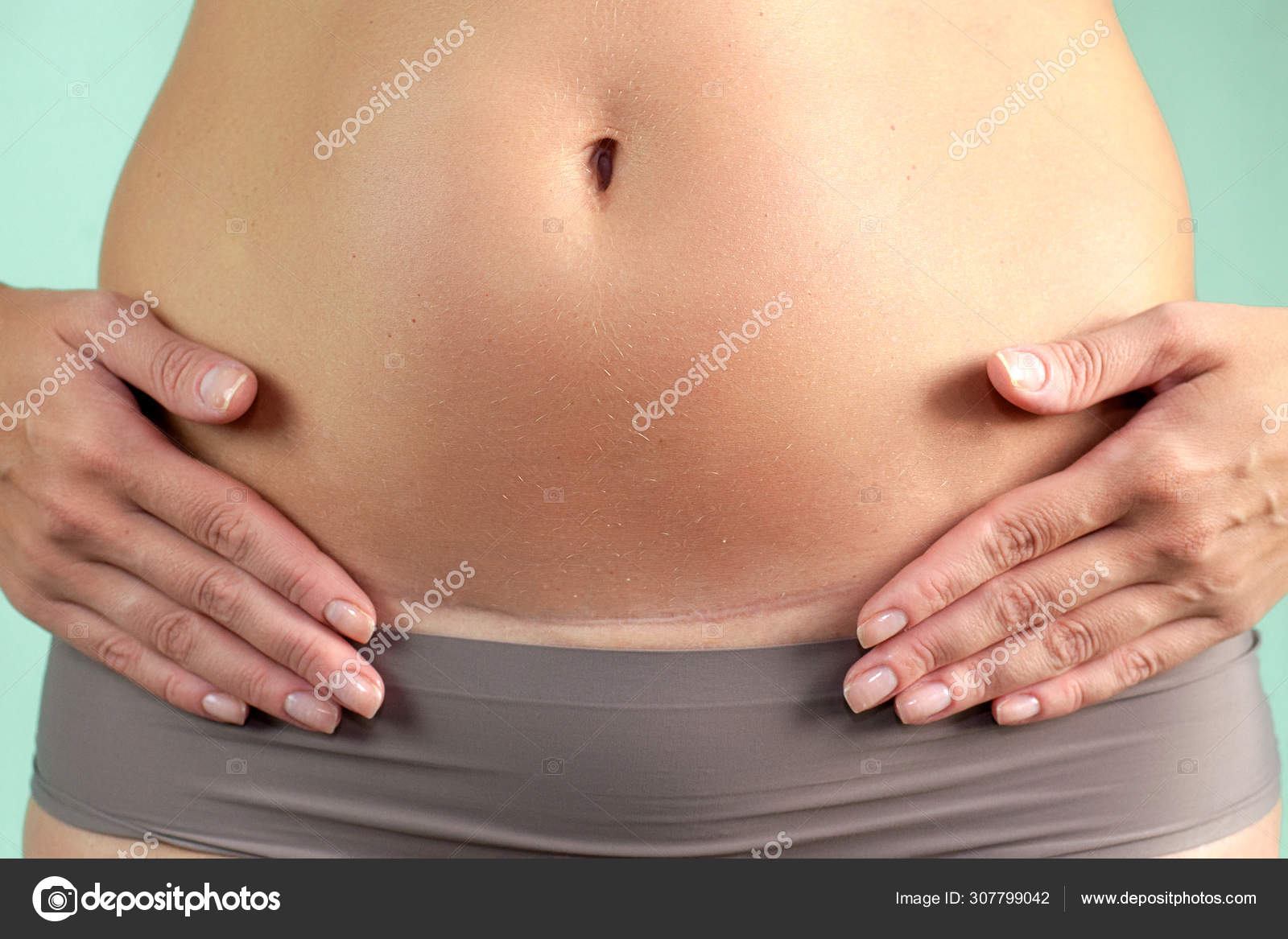 В большинстве случаев такой подход является вполне оправданным. При этом важно отметить, что плановые операции кесарева сечения менее рискованны, чем неотложные, когда операция должна проводиться быстро, в критических условиях. В недавно проведённом американском исследовании была подвергнута сомнению безопасность плановых операций кесарева сечения. Однако в двух других европейских исследованиях было фактически доказано, что материнская смертность при кесаревых сечениях ниже, чем при родах через естественные родовые пути.
В большинстве случаев такой подход является вполне оправданным. При этом важно отметить, что плановые операции кесарева сечения менее рискованны, чем неотложные, когда операция должна проводиться быстро, в критических условиях. В недавно проведённом американском исследовании была подвергнута сомнению безопасность плановых операций кесарева сечения. Однако в двух других европейских исследованиях было фактически доказано, что материнская смертность при кесаревых сечениях ниже, чем при родах через естественные родовые пути.
Всё же есть что-то тревожное в этом факте. При кесаревом сечении теряется связь с ещё одним естественным процессом жизни, имеющим тысячелетнюю традицию. Учёные считают, что при рождении ребенок должен проглотить множество полезных бактерий, содержащихся в родовых каналах. Эти бактерии и создают ту самую основу для формирования здорового микробиома. В этом заключается преимущество естественных родов по сравнению с кесаревым сечением, при котором ребенок не проходит через естественный родовой канал. Медики признают, что стерильное окружение, к которому раньше стремились в качестве условия для здорового развития ребенка, не является обоснованным. Мы начинаем осознавать, что слишком увлеклись борьбой против микробов и, как говорится, вместе с водой выплескиваем и ребенка, в данном случае — полезные бактерии.
Медики признают, что стерильное окружение, к которому раньше стремились в качестве условия для здорового развития ребенка, не является обоснованным. Мы начинаем осознавать, что слишком увлеклись борьбой против микробов и, как говорится, вместе с водой выплескиваем и ребенка, в данном случае — полезные бактерии.
Мы являемся свидетелями того, как угасает искусство традиционного родовспоможения. Веками развивалось мастерство акушерства, необходимое для того, чтобы помочь младенцу появиться на свет через естественные родовые пути. Похоже, что скоро это искусство будет унесено в небытие современной медициной.
Родовспоможение — искусство и ремесло
Сегодня всем очевидно, что недостаточно лишь иметь знания и применять технологии. Акушерству нужна изобретательность другого рода. Важно стандартизировать процесс родовспоможения. В 1930-е годы медицинское «сословие» прибегло к стратегии, которая основывалась на стандартизации медицинской практики. Были разработаны стандарты обучения врачей, принимающих роды; больницы установили жёсткий регламент и требования к специалистам, принимающим роды. В частности, были разработаны профессиональные требования к акушерам, учитывающие их опыт, способность применять акушерские щипцы и другие небезопасные вмешательства. Стандартизация оказалась поворотным пунктом в акушерстве. К началу пятидесятых годов прошлого века, благодаря внедрению стандартов и, отчасти, открытию пенициллина и других антибиотиков, материнская смертность снизилась на 90%.
В частности, были разработаны профессиональные требования к акушерам, учитывающие их опыт, способность применять акушерские щипцы и другие небезопасные вмешательства. Стандартизация оказалась поворотным пунктом в акушерстве. К началу пятидесятых годов прошлого века, благодаря внедрению стандартов и, отчасти, открытию пенициллина и других антибиотиков, материнская смертность снизилась на 90%.
Акушерство стало рассматриваться одновременно как искусство и как ремесло. В качестве искусства акушерство предусматривает совершенствование методов и приемов, используемых при родовспоможении. Были разработаны специальные приборы, которые позволяют контролировать сердцебиение плода. Эпидуральная анестезия революционизировала многие аспекты деторождения, значительно уменьшив болезненные ощущения при родах. Были изобретены новые синтетические лекарства (питоцин взамен спорыньи), которые более эффективно контролировали сокращения матки при родах.
Согласно данным Всемирной организации здравоохранения, за последние 25 лет материнская смертность в мире снизилась на 44%. Тем не менее, несмотря на успешное развитие технологий, в мире от различных патологических состояний до и во время родов ежедневно умирает около 1400 женщин. Причем это происходит не только в развивающихся, но и в развитых странах, таких как Соединённые Штаты Америки. Приблизительно треть материнской смертности приходится на последние недели беременности, другая треть — на период во время родов и в течение недели после родов, и ещё одна треть приходится на период в течение года после родов.
Существует множество факторов, приводящих к осложнениям беременности и родов, таких как проблемы со здоровьем женщин, неблагоприятная экологическая обстановка, а иногда недостаточная квалификация медиков. В развитых странах среди причин материнской смертности наиболее часто встречающимися являются нарушения работы сердца и мозгового кровообращения, кровотечение и эмболия (закупорка сосудов) амниотической жидкостью. В послеродовом периоде женщины чаще умирают от кардиомиопатии — недостаточности сердечной мышцы.
Сегодня исключительно важным является сконцентрировать усилия на обучении акушеров умениям и навыкам применения традиционных и новых методов родовспоможения. Ремесло предусматривает постоянство и непрерывное совершенствование полученных навыков.
В прошлом году большой резонанс вызвало несколько случаев материнской смертности в казахстанской столице. Тогда приглашённые зарубежные эксперты не выявили неквалифицированных действий со стороны врачей. Безопасность родов не всегда зависит от врачебного опыта; многое определяется тем, как будущая мать подготовится к непростому процессу рождения малыша. Организм женщины, истощённый болезнями, недостаточным питанием и воздействием вредных привычек, плохо подготовлен принимать тяготы беременности и родовых нагрузок. К этому следует добавить нежелательность коротких межродовых интервалов: организм женщины должен отдохнуть и восстановиться после родов и грудного вскармливания хотя бы в течение полутора-двух лет. К тому же необходимо учитывать, что с возрастом в организме женщины естественным образом угасают компенсаторные возможности, необходимые для физиологической беременности и безопасных родов.
Поэтому исключительно важным является то, чтобы будущая мать глубоко осознала большую ответственность за собственную безопасность и здоровье ожидаемого малыша. Для этого необходимо рационально питаться, отказываться от вредных привычек и малоподвижного образа жизни, предупреждать и своевременно лечить заболевания, а также регулярно наблюдаться у врача с тем, чтобы вовремя упредить потенциальные угрозы здоровью.
Беременность и роды по физическим ощущениям и переживаниям – это, пожалуй, самый удивительный, эмоционально насыщенный период в жизни женщины. Важно убедиться в готовности к этим важнейшим событиям и явлениям с тем, чтобы чудо рождения малыша не омрачилось горечью недугов и утрат.
Кровотечение после кесарева сечения: чего ожидать
Как долго у вас идет кровь после кесарева сечения?
У вас будет небольшое вагинальное кровотечение (так называемые лохии) в течение 2–6 недель после родов. Кровотечение иногда длится дольше, но оно должно было остановиться к 12 неделям.
Это кровотечение происходит после вагинальных родов и кесарева сечения. В основном это происходит из того места, где плацента была прикреплена к матке.
Насколько сильным будет кровотечение?
Кровотечение в первый день может быть довольно обильным, красного или коричневато-красного цвета.В течение следующих нескольких недель кровотечение должно уменьшиться, а цвет должен стать светло-розовым или коричневым.
Вы можете заметить, что кровотечение становится сильнее и становится более ярко-красным каждый раз, когда вы кормите грудью. Это происходит потому, что во время кормления грудью вырабатываются гормоны, которые заставляют матку сокращаться. Когда это произойдет, вы можете почувствовать судороги. У вас больше шансов получить судорожную боль, если у вас уже был ребенок.
У вас может усилиться кровотечение первым делом утром, так как кровь скапливается во влагалище, когда вы лежите ночью.Физическая активность также может вызвать более сильное кровотечение в первые пару недель после родов.
Используйте прокладки для беременных
Использование прокладок для беременных вместо более тонких гигиенических прокладок поможет акушерке увидеть, сколько крови вы потеряли. Они также могут быть более удобными в носке.
Чтобы снизить риск заражения:
- не использовать внутренние гигиенические изделия, такие как тампоны и менструальные чаши, в течение первых 6 недель
- меняйте прокладку каждый раз, когда вы посещаете туалет
- тщательно мойте руки до и после смены прокладки.
Когда следует связаться с акушеркой или врачом
Сообщите акушерке, патронажной сестре или терапевту, если:
- ваше кровотечение усиливается или начинается внезапно
- у вас отходят любые большие сгустки (размером с помидор) после первых 24 часов – это нормально, что некоторые сгустки отходят в первые несколько дней, но покажите их своей акушерке, если сможете, и сообщите ей, если у вас продолжают отходить сгустки
- у вас есть какие-либо признаки инфекции, такие как сильная боль, высокая температура, озноб или неприятный запах вагинальной крови или выделений
- вас беспокоит кровотечение.
Узнайте больше о восстановлении после кесарева сечения.
Рецидивирующее массивное маточное кровотечение из рубца после кесарева сечения, успешно вылеченное лапароскопической хирургией
Gynecol Minim Invasive Ther. 2019 январь-март; 8(1): 36–39.
Tasuku Mariya 9005
Tasuku Mariya
1 Департамент акушерства и гинекологии, Школа медицины, Саппоро Медицинский университет, Саппоро, Хоккайдо, Япония
Mina Umemoto
2 Министерства акушерства и гинекологии, Hokkaido Институциональное общество Обихиро Больница, Обихиро , Япония
Naoko Sugita
2
2 Кафедра акушерства и гинекологии, Hokkaido Институциональное общество Обихиро Больница, Обихиро, Япония
Masahiro Suzuki
2 Министерства акушерства и гинекологии, Hokkaido Институциональное общество Обихиро Больница, Обихиро, Япония
Tsuyoshi Saito
1 Кафедра акушерства и гинекологии, Медицинский факультет, Медицинский университет Саппоро, Саппоро, Хоккайдо, Япония
1 Кафедра акушерства и гинекологии, Медицинский факультет, Саппоро, Медицинский университет, Саппоро , Япония
2 Департамент акушерства и гинекологии, Больница Обихиро Институционального общества Хоккайдо, Обихиро, Япония
Адрес для корреспонденции: Dr.Тасуку Мария, Кафедра акушерства и гинекологии, Медицинский факультет, Медицинский университет Саппоро, Южная 1, Западная 17, Тюо-Ку, Саппоро 060-8556, Хоккайдо, Япония. Электронная почта: [email protected]Поступила в редакцию 17 июля 2018 г.; Пересмотрено 5 октября 2018 г.; Принято 19 октября 2018 г.
Авторские права: © 2019 Gynecology and Minimally Invasive Therapyи строить работу на некоммерческих основаниях, при условии предоставления соответствующего кредита и лицензирования новых творений на идентичных условиях.
Эта статья была процитирована другими статьями в PMC.Abstract
Рубец после кесарева сечения может вызывать аномальные маточные кровотечения, включая длительные менструации или постменструальные кровянистые выделения. У нашей пациентки было выявлено массивное маточное кровотечение из рубца после кесарева сечения, и для лечения геморрагического шока потребовалось переливание крови. Кесарево сечение было выполнено только один раз по поводу остановки родов 9 лет назад. Рецидивирующее кровотечение не могло быть остановлено консервативным лечением, и мы выполнили лапароскопическую резекцию и восстановление рубца.После оперативного лечения аномальное маточное кровотечение было успешно остановлено, менструальный цикл нормализовался. Мы должны знать, что даже кесарево сечение без осложнений может иметь риск массивного кровотечения в послеоперационном периоде, как в данном случае.
Ключевые слова: Кесарево сечение, лапароскопическое лечение, массивное кровотечение с помощью трансвагинальной эхографии у 24-69% женщин после кесарева сечения.[ 3 ] Характеризуется истончением или треугольным дефектом миометрия матки. Существуют различные симптомы дефекта кесарева сечения, включая аномальное маточное кровотечение, тазовую боль и вторичное бесплодие. [ 3 ,4 ] большинство случаев. У нашей пациентки наблюдалось рецидивирующее массивное кровотечение из рубца кесарева сечения, что потребовало переливания крови и хирургического лечения.Массивное кровотечение, такое как в данном случае, крайне редко. [ 5 ,6 ] Мы сообщаем о клиническом течении и деталях лапароскопического лечения в этом случае.
Клинический случай
26-летняя женщина, G1P1, поступила в нашу больницу с генитальным кровотечением и геморрагическим шоком. Артериальное давление было 80/59 мм рт.ст., пульс 86 ударов в минуту. Она посетила ближайшую больницу внутренних болезней за день до визита к нам из-за сильного генитального кровотечения, которого у нее никогда не было.Врач указал на тяжелую анемию в анализе крови и рекомендовал раннее посещение гинеколога. В ее медицинской истории было только экстренное кесарево сечение для остановки родов 9 лет назад. Менструальный цикл был регулярным, до этого жалоб на менструацию не было. УЗИ влагалища показало только дефект рубца от кесарева сечения; источник кровотечения неясен. Поражение эндометрия было гладким, при УЗИ не было признаков полипа или опухоли эндометрия. Острое кровотечение, казалось, почти самопроизвольно остановилось по прибытии, но ее сознание все еще было неясным.Мы вводили кристаллоиды и проводили переливание почечно-клеточного рака для реанимации. Концентрация гемоглобина (Hb) при поступлении была Hb 6,0 г/дл. Уровень хорионического гонадотропина человека в сыворотке не был повышен, а результаты тестов на коагуляцию были нормальными (активированное частичное тромбопластиновое время: 28,4 с, международное нормализованное отношение протромбинового времени: 1,08, фибриноген: 178,0 мг/дл и продукт деградации фибриногена <2,5 мкг/л). мл). Было начато введение эстроген-гестагенных средств для гемостаза матки, и генитальное кровотечение постепенно уменьшалось день ото дня.В то время нам был поставлен диагноз идиопатическая гиперменорея, и она была выписана из стационара на 4-е сутки после поступления. Однако во время первой менструации после выписки у нее снова было массивное генитальное кровотечение, ее доставили в больницу на скорой помощи. Ее лечили введением транексамовой кислоты, и кровотечение вскоре остановилось. Мы также вводили низкие дозы эстроген-прогестина (LEP) для контроля ее менструального цикла. Однако через 8 дней после начала введения ЛЭП снова началось сильное генитальное кровотечение.Мы продолжали введение LEP, но генитальное кровотечение сохранялось, и при тяжелой анемии потребовалось дальнейшее переливание крови. Концентрация гемоглобина в то время составляла 6,8 г/дл. Мы выполнили динамическую магнитно-резонансную томографию (МРТ) с контрастным усилением для дальнейшего исследования матки. Мы обнаружили только рубец от кесарева сечения, как было показано в вагинальном эхо-тесте, но рубец был немного увеличен на ранней стадии и предполагалось, что это место кровотечения []. Поэтому мы провели диагностическую гистероскопию, чтобы непосредственно определить место кровотечения.Мы не смогли провести гистероскоп через узкий выпячивание рубца, но обнаружили оставшиеся шелковые швы на кесаревом рубце. Мы также обнаружили атипичные дендритные сосуды на поверхности рубца []. Других заметных наблюдений при гистероскопии не было. Поставили диагноз кровотечение из рубца от кесарева сечения. Мы решили резецировать кесарево сечение швами и восстановить миометрий лапароскопическим путем.
Магнитно-резонансная томография перед хирургическим лечением. (а) Т2-взвешенное изображение в сагиттальном направлении.(б) Gd-T1-взвешенное изображение сагиттальное изображение в ранней фазе (рубец был слегка усилен). Рубец кесарева сечения отмечен треугольником
Результаты гистероскопического исследования рубца кесарева сечения. (а) Остаток шва после кесарева сечения (белый треугольник) и выход дивертикула (черный треугольник). (b) Дендритные сосуды на поверхности кесарева сечения (белый треугольник)
Лапароскопическая операция выполнялась четырьмя троакарами в ромбовидной позиции. Сначала мы подтвердили истончение рубца после кесарева сечения с помощью источника света гистероскопа [].После отслаивания пузырно-маточных спаек мы резецировали истонченный слой с помощью ультразвукового скальпеля []. После санации истонченного слоя резецированный край миометрия ушивали двухрядным швом рассасывающейся мононитью. На всю толщину миометрия накладывали узловые швы, а на поверхность матки накладывали непрерывный шов Лемберта. Мы наложили швы на двустороннюю круглую связку, чтобы зафиксировать матку в антенатальном положении и уменьшить натяжение ушитого участка [].Внутриматочная спираль (ВМС) была введена для контрацепции и предотвращения внутриматочного сращения, как сообщалось ранее. [ 7 ] Общее время операции составило 3 часа 5 минут, и была небольшая потеря крови. Выписана без хирургических осложнений на 5-е сутки после операции.
Процедура и результаты лапароскопической хирургии (a) Визуализация истонченного образования с помощью источника света гистероскопа (Треугольник: освещенное поражение) (b) Резекция рубцового поражения ультразвуковым скальпелем (c) Закрытый миометрий сшиванием по Альберту-Лемберу (Треугольник: Закрытая матка) myometrium) (d) Укорочение круглых связок путем наложения швов (Треугольник: ушитые круглые связки)
У нее не было сильного аномального кровотечения после операции, были только мажущие выделения, вызванные введением ВМС.Через шесть месяцев после операции мы выполнили МРТ и гистероскопию после удаления ВМС для осмотра восстановленного рубца. Кесарево рубец немного остался, но хорошо адаптировался []. Мы исследовали толщину мышц матки до и после операции на сагиттальной МРТ в Т2-взвешенном изображении. Отношение толщины маточной мышцы в наиболее истонченном очаге к полной толщине нижнего сегмента матки изменялось от 0,14 [1,3/9,1 мм; ] до 0,72 [9,2/12,7 мм; ] после операции. Гистероскопическое исследование показало, что из ушитого участка исчезли атипичные сосуды.Таким образом, мы разрешили ей беременность в будущем с подробным объяснением риска разрыва матки и присоединения плацентарных нарушений при репарированном поражении во время беременности.
МРТ через 6 месяцев после операции. После операции кесарева сечения рубец отмечен треугольником
ОБСУЖДЕНИЕ
Причины аномального кровотечения из кесарева сечения до сих пор остаются спорными. В предыдущем отчете предполагалось, что скопление крови в дефекте рубца после кесарева сечения является скоплением менструальной крови. [ 8 ] Однако в нескольких других отчетах предполагается, что источником кровотечения является сам рубец после кесарева сечения.Wang и Hu подтвердили артериальное кровотечение из рубца после кесарева сечения и тромб в месте кровотечения с помощью гистероскопии. [ 6 ] Liao et al . также сообщили о двух случаях позднего вагинального кровотечения, вызванного разрывом аномальных кровеносных сосудов в рубце после кесарева сечения, диагностированным с помощью гистероскопии. [ 5 ] Эти случаи показали массивное кровотечение и потребовали переливания крови и хирургического вмешательства, как и в нашем случае. Такое опасное для жизни кровотечение из рубца после кесарева сечения ранее сообщалось только в этих двух отчетах и могло быть очень редким состоянием.Хотя кровотечение не было сильным, Танимура и др. . непосредственное обнаружение места кровотечения с помощью гистероскопа. [ 9 ,10 ] Таким образом, гистероскопия является наиболее важным инструментом для диагностики аномального кровотечения из кесарева сечения. В данном случае мы не смогли четко определить место кровотечения с помощью гистероскопии, но мы обнаружили узкое отверстие в дивертикуле рубца, дендритные сосуды и плотные шелковые швы. Дендритные сосуды часто обнаруживаются на рубце после кесарева сечения при гистероскопии и считаются одной из причин кровотечения из рубца.[ 10 ] Таким образом, мы сильно подозревали, что кесарево сечение было источником кровотечения. К счастью, нам удалось полностью остановить аномальное кровотечение путем лапароскопической резекции рубца. Во многих сообщениях показан успешный курс лечения кесарева сечения с помощью лапароскопической хирургии. Что касается консервативного лечения, то сообщалось, что гормональные препараты эффективны для остановки аномального кровотечения.Тахара и др. . сообщили, что LEP был эффективен при рецидивирующем вагинальном кровотечении после кесарева сечения. [ 11 ] Однако в данном случае LEP не был эффективен для гемостаза аномального кровотечения. Поэтому мы считаем, что кровотечение, вызванное задержкой менструальной крови на рубцовом дефекте, можно купировать гормональными препаратами. Однако при кровотечении из самого рубца кесарева сечения гормональные средства могут оказаться неэффективными для гемостаза.
В случаях сильного кровотечения с рубцом от кесарева сечения, как в данном случае, следует обратить внимание на возможность того, что причиной массивного кровотечения является рубец от кесарева сечения.Следует провести гистероскопическое исследование и быстро принять решение о необходимости оперативного лечения до развития тяжелой анемии.
Заявление о согласии пациента
Авторы удостоверяют, что они получили все необходимые формы согласия пациента. В форме пациентка дала свое согласие на публикацию ее изображений и другой клинической информации в журнале. Пациент понимает, что имя и инициалы не будут опубликованы, и будут предприняты соответствующие усилия для сокрытия личности, но анонимность не может быть гарантирована.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликт интересов отсутствует.
ЛИТЕРАТУРА
1. Morris H. Хирургическая патология нижнего сегмента матки после кесарева сечения: является ли рубец источником клинических симптомов? Int J Gynecol Pathol. 1995; 14:16–20. [PubMed] [Google Scholar]3. ван дер Воэт Л.Ф., Вервоорт А.Дж., Веерсема С., БийдеВаате А.Дж., Брельманн Х.А., Хуирне Дж.А. и др. Минимально инвазивная терапия гинекологических симптомов, связанных с нишей кесарева сечения: систематический обзор.БЖОГ. 2014; 121:145–56. [PubMed] [Google Scholar]4. Башня А.М., Фришман Г.Н. Дефекты кесарева сечения: недооцененная причина аномальных маточных кровотечений и других гинекологических осложнений. J Миним инвазивный гинекол. 2013;20:562–72. [PubMed] [Google Scholar]5. Ляо X, Чжан П., Чжан С., Лу Г. Запоздалое прерывистое массивное вагинальное кровотечение из аномальных кровеносных сосудов в рубце после кесарева сечения: еще два новых случая должны привлечь наше внимание к новой сущности. J Obstet Gynaecol Res. 2016;42:726–9. [PubMed] [Google Scholar]6.Wang CF, Hu M. Артериальное кровотечение из кесарева сечения: редкая причина повторяющихся массивных маточных кровотечений и успешного хирургического лечения. J Миним инвазивный гинекол. 2015;22:305–8. [PubMed] [Google Scholar]7. Lin X, Wei M, Li TC, Huang Q, Huang D, Zhou F и др. Сравнение внутриматочного баллона, внутриматочного контрацептива и геля гиалуроновой кислоты в профилактике образования спаек после гистероскопической операции по поводу синдрома Ашермана: когортное исследование. Eur J Obstet Gynecol Reprod Biol.2013;170:512–6. [PubMed] [Google Scholar]8. Губбини Г., Касадио П., Марра Э. Резектоскопическая коррекция «истмоцеле» у женщин с постменструальным аномальным маточным кровотечением и вторичным бесплодием. J Миним инвазивный гинекол. 2008; 15:172–175. [PubMed] [Google Scholar]9. Танимура С., Хосоно Т., Минами Р., Фунамото Х. Кровотечение из кесарева сечения является причиной синдрома кесарева сечения. J Миним инвазивный гинекол. 2017;24:340–1. [PubMed] [Google Scholar] 10. Танимура С., Фунамото Х., Хосоно Т., Шитано Ю., Накашима М., Аметани Ю. и др.Новые диагностические критерии и оперативная стратегия синдрома рубца после кесарева сечения: эндоскопическая коррекция вторичного бесплодия, вызванного дефектом рубца после кесарева сечения. J Obstet Gynaecol Res. 2015;41:1363–9. [PubMed] [Google Scholar] 11. Тахара М., Симидзу Т., Шимоура Х. Предварительный отчет о лечении оральными противозачаточными таблетками межменструального вагинального кровотечения, вторичного по отношению к шраму от кесарева сечения. Фертил Стерил. 2006; 86: 477–9. [PubMed] [Google Scholar]Чего ожидать после кесарева сечения?
Кровотечение:
Кровопотеря во время родов не прекращается сразу после родов.Находясь в больнице, вы, возможно, заметили, что у вас было более сильное вагинальное кровотечение, чем когда-либо прежде. Это будет постепенно снижаться в течение следующих нескольких недель. Ярко-красное кровотечение, возникшее сразу после родов, постепенно становится более темным и, в конечном итоге, зеленым и желтым. Это все нормальная часть послеродового перехода матки. Иногда, через неделю или две после остановки кровотечения, у вас может появиться внезапный прилив ярко-красной крови. Это нормальный процесс отхождения струпа плацентарной площадки.Это тоже сойдет на нет в течение нескольких дней. Кровотечение более чем через прокладку в час в течение более трех часов недопустимо, и мы хотели бы, чтобы вы немедленно связались с нами.
Боль:
В дополнение к восстановлению вашего тела после родов, ваше тело также сейчас восстанавливается после серьезной операции. Это включает в себя не только разрез на коже, но и отделение мышц и тканей, покрывающих матку, и разрез на матке. Мы ожидаем, что вы будете испытывать боль не только в месте разреза, но и при манипуляциях с подлежащими тканями.Мы прописали вам обезболивающее, пожалуйста, примите его. Важно продолжать принимать мотрин (600 мг каждые 6 часов или 800 мг каждые 8 часов) круглосуточно в течение первых 5-7 дней после родов. Вы обнаружите, что по мере того, как вы продолжаете заживать, вам будут реже требоваться наркотические обезболивающие. Как правило, через 5 дней после родов вы должны принимать в первую очередь мотрин, а наркотическое средство время от времени.
Ограничения:
Существует очень мало ограничений, о которых следует помнить после кесарева сечения.Самое главное, мы не хотим, чтобы вы сидели за рулем, принимая какие-либо наркотические обезболивающие. Наркотики могут имитировать действие алкоголя и ухудшать вашу способность управлять автомобилем. В течение нескольких недель после родов мы не хотим, чтобы вы поднимали что-либо тяжелее 20-25 фунтов. Это дает вашей брюшной стенке возможность зажить без чрезмерного напряжения. Во время лечения также следует избегать интенсивных упражнений. Наконец, избегайте половых контактов до вашего 6-недельного послеродового визита.
Уход за разрезами:
В общем, ваш разрез, скорее всего, был сделан по верхней части лобковой линии роста волос.Поскольку этот участок иногда попадает под складку кожи с того места, где ранее была беременная матка, он требует особого ухода. Самое главное, что вы можете сделать, чтобы избежать инфицирования раны, это держать ее как можно более сухой. Вы можете принимать душ, но, пожалуйста, не трите разрез каким-либо мылом; просто позвольте теплой воде душа течь по области. После того, как вы закончите купаться, промокните область разреза; и, если он не полностью высох, используйте фен в прохладном режиме, чтобы убедиться, что область полностью сухая.Если вы обнаружите, что ваш разрез находится под складкой кожи и на нем скапливается пот, рекомендуется наложить на разрез макси-прокладку и часто ее менять. Из вашего разреза может вытечь небольшое количество прозрачной или кровянистой жидкости в первые несколько дней после родов, это нормально. Однако выделение гноя, покраснение вокруг разреза, лихорадка (101) или открытие раны могут указывать на инфекцию, и мы хотели бы, чтобы вы немедленно позвонили нам. Разрезы обычно закрываются тремя способами: швами, стальными скобами или рассасывающимися скобами.Если у вас есть скобы, которые вы можете увидеть снаружи, нам необходимо приехать к вам через 5-7 дней после операции, чтобы удалить их. Если вы не видите никаких скоб, нам нужно вернуться к вам через 2 недели, чтобы проверить ваш разрез.
Геморрой:
У большинства женщин геморрой развивается во время беременности и родов, даже без потуг. Многие геморрои проходят сами по себе, когда ваше тело восстанавливается после родов. Уход за геморроем может быть достигнут с использованием прокладок из гамамелиса, дермопластов и безрецептурных средств от геморроя.Очищение дна водой после дефекации и промокание насухо облегчит дискомфорт, связанный с геморроем.
Боль в груди:
Вскоре после выписки из больницы вы, скорее всего, заметите, что ваша грудь становится воспаленной, болезненной и твердой. Это нагрубание, или ваша грудь наполняется молоком. Нагрубание — это нормальный процесс, который дает ребенку молоко. Использование ручного молокоотсоса перед прикладыванием ребенка к груди может помочь уменьшить дискомфорт.Вы также можете вручную сцедить небольшое количество молока, находясь в душе, чтобы уменьшить давление. Количество молока, которое вы производите, в конечном итоге совпадет с количеством молока, которое выпивает ваш ребенок, но вам и вашему новорожденному может потребоваться несколько недель, чтобы достичь этого баланса. Motrin также является хорошим выбором для лечения дискомфорта в груди, вызванного нагрубанием. Вы также можете обнаружить, что ваши соски болят во время захвата груди, это нормально. Нежной коже над соском требуется некоторое время, чтобы стать более жесткой.Небольшое количество ланолина, нанесенное экономно, может быть очень успокаивающим.
Если вы заметили покраснение или полосы на молочной железе, лихорадку, озноб или гриппоподобные симптомы, возможно, у вас развился мастит, инфекция ткани молочной железы. Мы хотели бы, чтобы вы позвонили в офис прямо сейчас.
Если вы решите не кормить грудью, важно, чтобы в течение первых нескольких дней после родов ваша грудь была плотно сжата либо с помощью тесного спортивного бюстгальтера, либо с помощью эластичной повязки. Старайтесь не выливать молоко из груди, так как это будет стимулировать выработку большего количества молока и займет больше времени, чтобы высохнуть.
Усталость:
Первые несколько недель и месяцев ухода за новорожденным могут быть одними из самых утомительных в жизни молодой мамы. Усталость в послеродовом периоде — нормальное явление. Большинство мам (и пап) будут спать гораздо меньше, чем привыкли. Очень важно, чтобы вы спали, когда спит ребенок. Хотя может показаться, что есть много других вещей, которые вам нужно сделать, отдых очень важен для успешного выздоровления. Если у вас есть ребенок, который не спит несколько раз в течение ночи, постарайтесь по очереди спать со своим партнером, чтобы каждый из вас мог поспать немного непрерывно.
Отек:
Отеки ног после родов очень распространены. Это происходит из-за перераспределения объема жидкости и крови вашего тела из беременного состояния в небеременное состояние. Это может занять две недели или больше. Вы можете помочь уменьшить опухоль, гуляя, приподнимая ноги и выпивая много воды. В редких случаях после родов в ногах может образоваться тромб. Признаки тромба включают повышение температуры, отек и покраснение только ОДНОЙ ноги.Если вы подозреваете, что у вас тромб, немедленно свяжитесь с отделением. Если у вас есть какие-либо вопросы или опасения, пожалуйста, не стесняйтесь обращаться в отделение. После того, как вы вернетесь домой и устроитесь, позвоните в офис, чтобы договориться о послеродовом посещении в течение шести недель после родов.
Кровотечение после кесарева сечения – причины, признаки и решения
Цель FirstCry Parenting – предоставить вам самую актуальную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает в себя несколько уровней рецензирования, как нашей редакционной группы, так и экспертов.Мы приветствуем ваши предложения по тому, как сделать эту платформу более полезной для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление
Кровопотеря неизбежна во время и после родов, особенно во время кесарева сечения. Хотя некоторое кровотечение является нормальным, полезно знать, чего ожидать, и когда кровотечение после кесарева сечения требует внимания врача.
Кровотечение после кесарева сечения: нормально ли это?
Некоторое кровотечение является нормальным после кесарева сечения, а также после вагинальных родов.Вот что вам нужно знать о кровотечении после кесарева сечения:
- После процедуры в течение первых нескольких дней у вас будет сильное кровотечение, а также небольшое количество сгустков крови. Это может быть тяжелее, чем ваши месячные.
- Это кровотечение представляет собой разновидность вагинальных выделений, известных как лохии, ярко-красного цвета.
- Вместе с кровотечением могут наблюдаться сгустки крови, что также является нормальным явлением в это время.
- Этот разряд будет длиться около двух недель (6 недель).После этого он станет более водянистым, а цвет изменится с розово-коричневого на желто-белый.
- Это кровотечение возникает из-за того, что организму необходимо удалить лишнюю ткань, присутствующую в матке. Кровотечение возникает независимо от вида родоразрешения.
Если кровотечение не уменьшается в течение первых нескольких недель, следует обратиться к врачу.
Каковы причины кровотечения после кесарева сечения?
1. Разорванные кровеносные сосуды
Во время кесарева сечения сделаны рваные раны, вызывающие кровотечение.В некоторых случаях первоначальный разрез недостаточно широк для выхода ребенка, и это приводит к разрыву тканей и кровеносных сосудов вокруг этой области во время извлечения ребенка. Иногда кровотечение возникает из-за случайного перерезания некоторых артерий и вен вокруг матки во время процедуры.
2. Атония матки
Атония матки – еще одна причина кровотечения после кесарева сечения. Это происходит, когда матка женщины не сокращается после изгнания плаценты после рождения ребенка.Кровеносные сосуды закрываются маточными сокращениями, которые предотвращают кровотечение из области вокруг плаценты после того, как плацента выходит через влагалище. Когда матка не сокращается после родов, она остается открытой, что приводит к сильному кровотечению.
3. Фрагменты плаценты
У некоторых женщин возникают обильные кровотечения, когда фрагменты плаценты остаются внутри матки. Это часто встречается у женщин, перенесших несколько кесаревых сечений.
4. Приросшая плацента
Это частая причина кровотечения.В этом случае кровотечение происходит из-за того, что плацента не отделяется естественным путем от матки, так как глубоко залегает. У женщин с приращением плаценты существует риск кровотечения, поскольку врачу приходится вручную удалять плаценту.
Как долго длится кровотечение после кесарева сечения?
После кесарева сечения кровотечение будет продолжаться около 6 недель. Причины кровотечения после кесарева сечения могут быть различными. Даже если оно сопровождается небольшими сгустками, кровотечение не является поводом для беспокойства.Однако необходимо помнить, что во время кесарева сечения женщина могла потерять много крови, и сильное кровотечение после процедуры может стать опасным для жизни. Следовательно, важно следить за признаками внутреннего кровотечения.
Некоторые распространенные признаки внутреннего кровотечения
Учащенное сердцебиение и затрудненное дыхание
Учащенное сердцебиение и затрудненное дыхание являются признаком внутреннего кровотечения.
После кесарева сечения, если матка теряет свою форму и становится заболоченной или дряблой, то причиной этого может быть внутреннее кровотечение.
Слабость и сильное беспокойство
Многие женщины с внутренним кровотечением могут жаловаться на слабость и сильную тревогу.
Внутреннее кровотечение может сделать лицо женщины бледным, а руки и ноги холодными.
Если ваше кровотечение продолжает быть сильным даже после первых нескольких недель, это может быть связано с внутренним кровотечением.
Если к почкам поступает меньше крови, это влияет на диурез. Таким образом, снижение диуреза может быть признаком внутреннего кровотечения
Сколько кровотечений заслуживает медицинской помощи?
Если ваше кровотечение снова становится сильным после того, как оно уменьшилось, и цвет становится красным, это может быть связано с перенапряжением.Однако, если свертывание продолжается даже после отдыха в течение нескольких дней, это может быть связано с каким-то осложнением.
Вам следует немедленно обратиться к врачу, если:
- Вы используете прокладку или больше каждый час
- Свертывание продолжается
- У вас кружится голова или вас тошнит
- Ваш пульс больше 100, вы чувствуете сердцебиение
- Ваше артериальное давление ниже 100 систолического в вашем домашнем аппарате
Как справиться с кровотечением после кесарева сечения
Простые способы лечения тяжелых кровотечений после кесарева сечения:
1.Используйте прокладки, а не тампоны
- В первые недели, когда выделения обильные, следует использовать толстые прокладки, примерно такие же, как детские подгузники.
- Тампоны могут вызывать бактериальную инфекцию, поэтому их следует полностью избегать.
- Прокладки и тампоны также облегчают оценку объема кровопотери.
2. Носить старую одежду
В это время следует использовать старые трусы и одежду, от которых можно избавиться позже. Вы можете получить пятна от крови, которые трудно удалить.
3. Регулярная замена колодок
- Держите запас прокладок для беременных, потому что после родов вам понадобится их много.
- Следует использовать прокладки для беременных хорошего качества. Складки ткани вообще не должны использоваться.
- 3 упаковки по 12 подушечек может быть достаточно. Вначале менять придется ежечасно, а потом каждые 3-4 часа.
- Руки следует мыть и дезинфицировать каждый раз, когда вы меняете прокладку.
4. Лучше отдыхать
Поскольку у вас сильное кровотечение, в первые недели рекомендуется полный постельный режим.
- Вам следует избегать любых физических нагрузок, поскольку они могут повлиять на процесс восстановления и усилить кровотечение.
- Поскольку тело восстанавливается после изменения, важно, чтобы вы сотрудничали в этом процессе.
5. Помощь по дому
Вы можете попросить поддержки у членов вашей семьи или нанять профессиональную помощь.
Варианты лечения
Если после кесарева сечения все еще сохраняется обильное кровотечение, необходимо обратиться к врачу.Лечение будет зависеть от источника кровотечения, на какой стадии оно началось и серьезности. Следовательно, важно предоставить полную историю болезни своему врачу.
Если матка не начала сокращаться после родов, врач может дать вам лекарство для стимуляции сокращений. Если кровотечение не останавливается, вы можете пойти на дополнительную операцию. В некоторых случаях гистерэктомия проводится для предотвращения кровопотери.
Что нужно помнить о кровотечении после кесарева сечения
Вот некоторые вещи, которые вы должны помнить о кровотечении после кесарева сечения.Мы также рассмотрели некоторые советы по управлению кровотечением и тому, чего ожидать.
1. Грудное вскармливание может помочь
Грудное вскармливание может помочь уменьшить кровотечение после кесарева сечения, так как мышцы матки и кровеносные сосуды имеют тенденцию сокращаться, когда вы кормите грудью. Следовательно, кровопотеря уменьшается за счет выброса гормона окситоцина
.2. Следите за физической активностью
Физический стресс и интенсивная деятельность могут усилить кровотечение после кесарева сечения. Следовательно, ограничьте любую физическую работу, такую как упражнения высокой интенсивности, поднятие тяжестей и т. д., и отдохните, чтобы быстро восстановиться.
3. Эффективное облегчение боли
В это время у вас могут быть болезненные схватки. Однако избегайте приема каких-либо лекарств без разрешения врача. Приложите теплый компресс к животу, чтобы облегчить боль. Если это не проходит, обратитесь к врачу, который подскажет, как справиться с болью из-за схваток.
Адекватный послеродовой уход важен не только для того, чтобы вы как можно скорее вернулись к нормальной жизни, но и потому, что ваш ребенок нуждается в вашей заботе и полном внимании в первые несколько месяцев жизни.Убедитесь, что вы относитесь к этому спокойно и не напрягаетесь, чтобы избежать осложнений, и обязательно обратитесь к врачу, если заметите какие-либо признаки плохого состояния здоровья.
Ссылки и ресурсы: Healthline
Послеродовое кровотечение
Послеродовое кровотечение (также называемое ПРК) — это обильное кровотечение у женщины после родов. Это серьезное, но редкое состояние. Обычно это происходит в течение 1 дня после родов, но может произойти и через 12 недель после рождения ребенка. Примерно от 1 до 5 из 100 беременных женщин (от 1 до 5 процентов) имеют ПРК.
Потеря крови после родов – это нормально. Женщины обычно теряют около половины кварты (500 миллилитров) во время вагинальных родов или около 1 кварты (1000 миллилитров) после кесарева сечения (также называемого кесаревым сечением). Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который ваш врач делает в животе и матке (матке). При ПРК вы можете потерять гораздо больше крови, что делает его опасным состоянием. ПРК может вызвать серьезное падение артериального давления. Если не лечить быстро, это может привести к шоку и смерти.Шок — это когда ваши органы не получают достаточного притока крови.
Когда происходит ПРК?
После родов матка обычно сокращается, чтобы вытолкнуть плаценту. Сокращения затем помогают оказать давление на кровоточащие сосуды, где плацента была прикреплена к вашей матке. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину. Если сокращения недостаточно сильны, сосуды кровоточат сильнее. Это также может произойти, если небольшие кусочки плаценты остаются прикрепленными.
Как узнать, есть ли у вас ПРК?
У вас может быть ПРК, если у вас есть какие-либо из этих признаков или симптомов. Если вы это сделаете, позвоните своему поставщику медицинских услуг или сразу же позвоните по номеру 911 :
.- Сильное кровотечение из влагалища, которое не замедляется и не останавливается
- Падение артериального давления или признаки шока. Признаки низкого кровяного давления и шока включают нечеткость зрения; озноб, липкая кожа или очень быстрое сердцебиение; спутанность сознания, головокружение, сонливость или слабость; или ощущение, что ты упадешь в обморок.
- Тошнота (тошнота в животе) или рвота
- Бледная кожа
- Отек и боль вокруг влагалища или промежности. Промежность – это область между влагалищем и прямой кишкой.
У некоторых женщин чаще, чем у других, возникает ПРК?
Да. Вещи, которые делают вас более склонными к ПРК, чем другие, называются факторами риска. Наличие фактора риска не обязательно означает, что у вас будет ПРК, но может увеличить ваши шансы. ПРК обычно происходит без предупреждения.Но поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы снизить риск ПРК.
У вас больше шансов получить послеродовое кровотечение, чем у других женщин, если оно у вас уже было. Это называется наличием в анамнезе ПРК. Азиатские и латиноамериканские женщины также чаще других страдают ПРК.
Некоторые медицинские состояния являются факторами риска ПРК. У вас может быть больше шансов на ПРК, чем у других женщин, если у вас есть одно из следующих состояний:
Состояния, поражающие матку
- Атония матки. Это наиболее частая причина ПРК. Это происходит, когда мышцы матки не сокращаются (напрягаются) после родов. Сокращения матки после родов помогают остановить кровотечение из места в матке, где отделяется плацента. У вас может быть атония матки, если матка растянута или увеличена (также называемая вздутием) в результате рождения близнецов или крупного ребенка (более 8 фунтов 13 унций). Это также может произойти, если у вас уже было несколько детей, вы долго рожаете или у вас слишком много околоплодных вод.Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери.
- Выворот матки. Это редкое состояние, когда после родов матка выворачивается наизнанку.
- Разрыв матки. Это когда матка рвется во время родов. Бывает редко. Это может произойти, если у вас есть шрам на матке от кесарева сечения в прошлом или если вы перенесли другие операции на матке.
Состояния, влияющие на плаценту
- Отслойка плаценты. Это когда плацента рано отделяется от стенки матки перед родами. Он может отделяться частично или полностью.
- Placenta accreta, placenta increta или placenta percreta. Эти состояния возникают, когда плацента слишком глубоко врастает в стенку матки и не может отделиться.
- Предлежание плаценты. Это когда плацента располагается очень низко в матке и покрывает всю или часть шейки матки. Шейка матки — это отверстие в матке, расположенное в верхней части влагалища.
- Задержанная плацента. Это происходит, если у вас не выходит плацента в течение 30–60 минут после родов. Даже если вы вышли из плаценты вскоре после родов, ваш врач проверит плаценту, чтобы убедиться, что в ней отсутствуют какие-либо ткани. Если ткань отсутствует и не удаляется из матки сразу, это может вызвать кровотечение.
Условия во время родов
- Наличие кесарева сечения
- Общий наркоз. Это лекарство, которое усыпляет, чтобы вы не чувствовали боли во время операции. Если у вас экстренное кесарево сечение, вам может понадобиться общая анестезия.
- Прием лекарств для стимуляции родов. Медицинские работники часто используют лекарство под названием питоцин, чтобы вызвать роды. Питоцин — это искусственная форма окситоцина, гормона, вырабатываемого организмом для начала сокращений.
- Прием лекарств для прекращения схваток во время преждевременных родов. Если у вас преждевременные роды, ваш врач может дать вам лекарства, называемые токолитиками, для замедления или прекращения схваток.
- Разрывы (также называемые рваными ранами). Это может произойти, если ткани влагалища или шейки матки порезались или порвались во время родов. Шейка матки — это отверстие в матке, расположенное в верхней части влагалища. У вас могут быть слезотечения, если вы рожаете крупного ребенка, ваш ребенок рождается через родовые пути слишком быстро или у вас есть разрыв эпизиотомии. Эпизиотомия — это надрез, сделанный на входе во влагалище, чтобы помочь ребенку выйти наружу. Разрыв также может произойти, если ваш врач использует инструменты, такие как щипцы или вакуум, чтобы помочь ребенку пройти через родовые пути во время родов.Щипцы выглядят как большие щипцы. Пылесос представляет собой мягкую пластиковую чашку, которая прикрепляется к голове вашего ребенка. Он использует всасывание, чтобы мягко тянуть вашего ребенка, когда вы тужитесь во время родов.
- Быстрые роды или длительные роды. Роды у каждой женщины разные. Если вы рожаете впервые, роды обычно длятся около 14 часов. Если вы рожали раньше, это обычно занимает около 6 часов. Расширенные роды также могут увеличить риск послеродового кровотечения. Увеличение родов означает, что лекарства или другие средства используются для увеличения сокращений матки во время родов.
Другие условия
- Заболевания крови, такие как болезнь фон Виллебранда или диссеминированное внутрисосудистое свертывание крови (также называемое ДВС-синдромом). Эти условия могут увеличить риск образования гематомы. Гематома возникает, когда разрыв кровеносного сосуда приводит к образованию тромба в ткани, органе или другой части тела. После родов у некоторых женщин развивается гематома в области влагалища или вульвы (женские гениталии вне тела).Болезнь фон Виллебранда — это нарушение свертываемости крови, при котором человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению. Некоторые осложнения беременности и родов (например, приращение плаценты), хирургическое вмешательство, сепсис (заражение крови) и рак могут вызывать ДВС-синдром.
- Инфекция, такая как хориоамнионит. Это инфекция плаценты и амниотической жидкости.
- Внутрипеченочный холестаз беременных (также называемый ВХБ). Это наиболее распространенное заболевание печени, возникающее во время беременности.
- Ожирение. Ожирение означает, что у вас избыточное количество жира в организме. Если вы страдаете ожирением, ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
- Преэклампсия или гестационная гипертензия. Это типы высокого кровяного давления, которые могут возникнуть только у беременных женщин. Преэклампсия — это состояние, которое может возникнуть после 20-й недели беременности или сразу после нее.Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые из ее органов, такие как почки и печень, могут работать неправильно. Признаки преэклампсии включают наличие белка в моче, изменения зрения и сильную головную боль. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. У некоторых женщин с гестационной гипертензией на более поздних сроках беременности развивается преэклампсия.
Как проверяют и лечат ПРК?
Ваш врач может использовать эти тесты, чтобы узнать, есть ли у вас ПРК, или попытаться найти причину ПРК:
- Анализы крови , называемые тестами на факторы свертывания крови или факторными анализами
- Гематокрит. Это анализ крови, который проверяет процент вашей крови (называемой цельной кровью), состоящей из эритроцитов. Кровотечение может вызвать низкий гематокрит.
- Измерение кровопотери. Чтобы узнать, сколько крови вы потеряли, врач может взвесить или подсчитать количество прокладок и губок, использованных для впитывания крови.
- Тазовый осмотр. Ваш врач осматривает влагалище, матку и шейку матки.
- Медицинский осмотр. Ваш врач проверяет ваш пульс и артериальное давление.
- УЗИ. Ваш врач может использовать ультразвук для выявления проблем с плацентой или маткой. Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка внутри матки или органов малого таза.
Лечение зависит от причины кровотечения. Может включать:
- Получение жидкостей, лекарств (таких как питоцин) или переливание крови (введение новой крови в организм). Вы получаете эти препараты через иглу в вену (также называемую внутривенной или внутривенной), или вы можете получить некоторые препараты непосредственно в матку.
- Хирургическое вмешательство, такое как гистерэктомия или лапаротомия. Гистерэктомия — это удаление матки врачом. Обычно вам нужна гистерэктомия только в том случае, если другие методы лечения не работают. Лапаротомия — это когда ваш врач вскрывает живот, чтобы проверить источник кровотечения и остановить кровотечение.
- Ручной массаж матки. Ваш лечащий врач может сделать массаж матки, чтобы помочь ей сократиться, уменьшить кровотечение и помочь организму избавиться от тромбов. Ваш поставщик может также дать вам лекарства, такие как окситоцин, чтобы заставить матку сокращаться и уменьшить кровотечение.
- Получение кислорода с помощью кислородной маски
- Удаление любых оставшихся кусочков плаценты из матки, тампонирование матки марлей, специальным баллоном или тампонами или использование медицинских инструментов или швов для остановки кровотечения из кровеносных сосудов.
- Эмболизация кровеносных сосудов, снабжающих матку. В ходе этой процедуры медработник использует специальные тесты, чтобы найти кровоточащий кровеносный сосуд, и вводит в сосуд материал для остановки кровотечения.Он используется в особых случаях и может предотвратить необходимость гистерэктомии.
- Также может помочь прием дополнительных добавок железа вместе с витамином для беременных. Ваш врач может порекомендовать это в зависимости от того, сколько крови было потеряно.
См. также: Материнская смерть
Последнее рассмотрение: март 2020 г.
TRAAP2 — ТРАнексамовая кислота для предотвращения послеродового кровотечения после кесарева сечения: многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование – протокол исследования | BMC Беременность и роды
Авторы выражают благодарность членам Независимого комитета по мониторингу данных и безопасности: профессору Софи Александер (председатель), профессору Хаве Кейта-Мейер, докторуСофи Готье и профессор Сирил Хьюссуд. Этот комитет по мониторингу будет собираться ежегодно для изучения исходных данных и нежелательных явлений.
Авторы хотели бы, чтобы имена отдельных членов Исследовательской группы TRAAP2 были доступны для поиска в их индивидуальных записях PubMed.
Список участвующих членов/сотрудников исследовательской группы TRAAP2.
Лоик Сентильес, доктор медицинских наук, отделение акушерства и гинекологии, Бордо; Катрин Дено-Тарау, доктор медицинских наук, INSERM UMR1153 – Акушерская, перинатальная и детская эпидемиология (исследовательская группа EPOPé), Париж, Университет Декарта, Париж; Клеманс Уссен, доктор медицинских наук, отделение акушерства и гинекологии, Бордо; Хьюго Мадар, доктор медицинских наук, отделение акушерства и гинекологии, Бордо; Aurélien Mattuizzi, отделение акушерства и гинекологии, Бордо; Бенджамин Мерло, д.м.н., отделение акушерства и гинекологии, Валери Даниэль, д.м.н., фармацевтическое отделение, Анже – PPRIGO, Брест; Астрид Дарсонваль, д.м.н., кафедра фармации, Анже-ППРИГО, Брест; Bellabes Ghezzoul, доктор медицинских наук, Департамент фармации, Бордо; Антуан Бенар, доктор медицинских наук, Центр методологии и управления данными USMR, Бордо; Жером Гале, Центр методологии и управления данными, USMR, Бордо; Аврора Жорже, магистр наук, Центр методологии и управления данными, USMR, Бордо; Sophie C Regueme, PhD, спонсор руководителя проекта, Caroline Roussillon, MD, спонсор отдела безопасности и бдительности клинических исследований, Бордо; Сандрин Дежарден, Спонсорский контрольный отдел, Бордо; Орели Дармейлак, научный сотрудник отдела клинических исследований, отделение акушерства и гинекологии, Бордо; Оливье Делорм, научный сотрудник отдела клинических исследований, отделение акушерства и гинекологии, Бордо; Лор Эстев, научный сотрудник отдела клинических исследований, отделение акушерства и гинекологии, Бордо; Фатима-Захра Махухи, научный сотрудник отдела клинических исследований, отделение акушерства и гинекологии, Бордо; Бенуа Эллебуд, доктор медицинских наук, отделение акушерства и гинекологии, Бордо; Гийом Лежандр, доктор медицинских наук, отделение акушерства и гинекологии, Анже; Didier Riethmuller, MD, PhD, отделение акушерства и гинекологии, Безансон; Дени Галло, доктор медицинских наук, отделение акушерства и гинекологии, Клермон-Ферран; Рауль Десбриер, доктор медицины, отделение акушерства и гинекологии, Марсель; Флоран Фукс, доктор медицинских наук, отделение акушерства и гинекологии, Монпелье; Оливье Морель, доктор медицинских наук, отделение акушерства и гинекологии, Нанси; Эмили Гошот, доктор медицины, отделение акушерства и гинекологии, Нанси; Норберт Винер, доктор медицинских наук, отделение акушерства и гинекологии, Нант; Винсент Летузи, доктор медицинских наук, отделение акушерства и гинекологии, Ним; François Goffinet, MD, PhD, Отделение акушерства и гинекологии, Publique-Hôpitaux de Paris, Cochin-Port Royal; Camille Le Ray, MD, PhD, Отделение акушерства и гинекологии, Publique-Hôpitaux de Paris, Cochin-Port Royal; Патрик Розенберг, доктор медицинских наук, отделение акушерства и гинекологии, Пуасси; Маэла Ле Лу, доктор медицинских наук, отделение акушерства и гинекологии, Ренн; Эрик Верспик, доктор медицинских наук, отделение акушерства и гинекологии, Руан; Селин Шолер, доктор медицинских наук, отделение акушерства и гинекологии, Сент-Этьен; Николас Сананес, доктор медицинских наук, отделение акушерства и гинекологии, CMCO, Шильтигхайм; Фанни Де Марсильяк, доктор медицинских наук, отделение акушерства и гинекологии, Отпьер, Страсбург; Оливье Парант, доктор медицинских наук, отделение акушерства и гинекологии, Тулуза; Franck Perrotin, MD, PhD, отделение акушерства и гинекологии, Tours; Gilles Kayem, MD, PhD, Отделение акушерства и гинекологии, Publique-Hôpitaux de Paris, Paris Trousseau; Эли Азриа, доктор медицинских наук, отделение акушерства и гинекологии, Paris St Joseph; Marie-Victoire Senat, MD, PhD, Отделение акушерства и гинекологии Assistance Publique-Hôpitaux de Paris, Бисетр; Laurent Salomon, MD, PhD, Отделение акушерства и гинекологии Assistance Publique-Hôpitaux de Paris, Paris Necker; Laurence Bussières, MD, отдел клинических исследований, Assistance Publique-Hôpitaux de Paris, Paris Necker; Лоуренс Леконт, доктор философии, отдел клинических исследований, Assistance Publique-Hôpitaux de Paris, Paris Cochin; Томас Шмитц, доктор медицинских наук, отделение акушерства и гинекологии, отделение госпиталя Парижа, Роберт Дебре; Флоренс Бретель, доктор медицинских наук, отделение акушерства и гинекологии, Assistance Publique-Hôpitaux de Marseille, Марсель; Дельфин Вардон, доктор медицинских наук, отделение акушерства и гинекологии, Кан; Бассам Хаддад, доктор медицинских наук, отделение акушерства и гинекологии, Кретей; Кэролайн Бохек, доктор медицинских наук, отделение акушерства и гинекологии, Пау.Участвующие члены исследовательской группы TRAAP2 не получили никакой компенсации за свою роль в исследовании.
Список участников/сотрудников Группы исследований в области акушерства и гинекологии (GROG).
Томас Шмитц, доктор медицины, доктор философии, отделение акушерства и гинекологии Assistance Publique-Hôpitaux de Paris, Роберт Дебре, президент GROG; Эли Азриа, доктор медицинских наук, отделение акушерства и гинекологии, Париж; Селин Шолер, доктор медицинских наук, отделение акушерства и гинекологии, Сент-Этьен; Катрин Дено-Тарау, доктор медицинских наук, UMR1153 – акушерская, перинатальная и детская эпидемиология (исследовательская группа EPOPée), Париж, Университет Декарта – INSERM, Париж; Philippe Deruelle, MD, PhD, отделение акушерства и гинекологии, Лилль; Рауль Десбриер, доктор медицины, отделение акушерства и гинекологии, Марсель; Мюриэль Дорет, доктор медицинских наук, отделение акушерства и гинекологии, Лион; Энн Эго, доктор медицинских наук, Университет Гренобль-Альпы/CNRS/TIMC-IMAG UMR 5525 (Equipe ThEMAS), Гренобль; Дени Галло, доктор медицинских наук, отделение акушерства и гинекологии, Клермон-Ферран; François Goffinet, MD, PhD, Отделение акушерства и гинекологии, Publique-Hôpitaux de Paris, Cochin-Port Royal; Cyril Huissoud, доктор медицинских наук, отделение акушерства и гинекологии, Лион; Gilles Kayem, MD, PhD, Отделение акушерства и гинекологии Assistance Publique-Hôpitaux de Paris, Париж; Бруно Лангер, доктор медицинских наук, отделение акушерства и гинекологии Отпьер, Страсбург; Camille Le Ray, MD, PhD, Отделение акушерства и гинекологии, Publique-Hôpitaux de Paris, Cochin-Port Royal; Оливье Морель, доктор медицинских наук, отделение акушерства и гинекологии, Нанси; Franck Perrotin, MD, PhD, отделение акушерства и гинекологии, Tours; Патрик Розенберг, доктор медицинских наук, отделение акушерства и гинекологии, Пуасси; Marie-Victoire Senat, MD, PhD, Отделение акушерства и гинекологии Assistance Publique-Hôpitaux de Paris, Бисетр; Лоик Сентильес, доктор медицинских наук, отделение акушерства и гинекологии, Бордо; Дэмиен Субтил, доктор медицинских наук, отделение акушерства и гинекологии, Лилль; Christophe Vayssiere, доктор медицинских наук, отделение акушерства и гинекологии, Тулуза; Норберт Винер, доктор медицинских наук, отделение акушерства и гинекологии, Нант; Участвующие члены GROG играют определенную роль в разработке исследования.Они не получили никакой компенсации за свою роль в исследовании.
Кесарево сечение (кесарево сечение) (для родителей)
Каждая беременная женщина надеется на короткие роды и роды без осложнений — управляемые схватки, немного потуг, а затем красивый ребенок.
Но так получается не всегда. Некоторых детей необходимо рожать с помощью кесарева сечения (кесарева сечения).
Даже если вы надеетесь на традиционные вагинальные роды, может помочь развеять некоторые опасения узнать, почему и как выполняется кесарево сечение, на случай, если все пойдет не по плану.
Что такое кесарево сечение?
Кесарево сечение — это хирургическое родоразрешение, при котором делаются разрезы в брюшной стенке и матке матери. Обычно считающееся безопасным, кесарево сечение сопряжено с большим риском, чем вагинальные роды. Кроме того, мамы могут вернуться домой раньше и быстрее восстановиться после вагинальных родов.
Но кесарево сечение может помочь женщинам с риском осложнений избежать опасных ситуаций в родильном зале и может спасти жизнь в экстренной ситуации.
Кесарево сечение проводится акушерами (врачами, ухаживающими за беременными женщинами до, во время и после родов) и некоторыми семейными врачами.Хотя все больше и больше женщин выбирают акушерок для родов, акушерки любого уровня лицензии не могут выполнять кесарево сечение.
Зачем нужны кесарево сечение?
Плановое кесарево сечение
Некоторые виды кесарева сечения назначаются, если врач знает, что вагинальные роды сопряжены с риском. Врач может назначить его, если:
- ребенок находится в тазовом предлежании (ножками или дном вперед) или поперечном (на боку) положении в утробе матери (хотя некоторых детей можно перевернуть до начала родов или родить через естественные родовые пути с помощью специальных приемов)
- у ребенка есть определенные врожденные дефекты (например, тяжелая гидроцефалия)
- у матери проблемы с плацентой, такие как предлежание плаценты (когда плацента располагается слишком низко в матке и закрывает шейку матки)
- у матери заболевание, которое может сделать вагинальные роды опасными для нее самой или ребенка (например, ВИЧ или активный случай генитального герпеса)
- несколько многоплодных беременностей
- мать ранее перенесла операцию на матке или более раннее кесарево сечение (хотя многие такие женщины могут безопасно родить через естественные родовые пути после кесарева сечения, называемого VBAC)
Кесарево сечение для экстренной помощи
Некоторые виды кесарева сечения представляют собой внезапные экстренные роды, когда возникают осложнения у матери и/или ребенка во время беременности или родов.Экстренное кесарево сечение может быть выполнено, если:
- роды прекращаются или идут не так, как должны (лекарства не помогают)
- плацента слишком рано отделяется от стенки матки (так называемая отслойка плаценты)
- пуповина пережимается (что может повлиять на снабжение ребенка кислородом) или попадает в родовые пути раньше ребенка (выпадение пуповины)
- ребенок находится в состоянии внутриутробного дистресса — определенные изменения частоты сердечных сокращений ребенка могут означать, что ребенок не получает достаточного количества кислорода
- голова или все тело ребенка слишком большие, чтобы пройти через родовые пути
Конечно, беременность и роды у каждой женщины разные.Если ваш врач порекомендовал кесарево сечение, и это не экстренная ситуация, вы можете запросить второе мнение. В конце концов, чаще всего приходится полагаться на мнение врачей.
стр. 3
Как делается кесарево сечение?
Вот краткий обзор того, что обычно происходит во время планового кесарева сечения.
Ваш инструктор по родам, одетый в хирургическую маску и халат, может находиться рядом с вами во время всех родов (хотя партнерам может быть запрещено оставаться во время экстренного кесарева сечения).Перед началом процедуры анестезиолог обсудит, что будет сделано, чтобы вы не чувствовали боли во время кесарева сечения.
Для подготовки к родам вам, вероятно, понадобится:
- наличие различных мониторов для наблюдения за частотой сердечных сокращений, дыханием и кровяным давлением
- ваш рот и нос закрыты кислородной маской или трубкой, помещенной в ноздри, чтобы дать вам кислород
- катетер (тонкая трубка), вставленный в мочевой пузырь через мочеиспускательный канал (что может быть неудобно при установке, но не должно быть болезненным)
- внутривенное введение в руку или кисть
- ваш живот вымыт, а все волосы между пупком и лобковой костью сбриты
- экран конфиденциальности, надетый на живот
После анестезии врач делает надрез на коже живота — обычно горизонтальный (на 1–2 дюйма выше лобковой линии роста волос, иногда называемый «разрез бикини»).
Затем врач осторожно разводит мышцы живота, чтобы добраться до матки, где он или она сделает еще один разрез в самой матке. Этот разрез может быть вертикальным или горизонтальным. Врачи обычно используют горизонтальный разрез в матке, также называемый поперечным, который лучше заживает и делает VBAC гораздо более вероятным.
После разреза матки ребенка аккуратно извлекают. Врач отсасывает рот и нос ребенка, затем зажимает и перерезает пуповину.Как и при вагинальных родах, вы должны сразу увидеть своего ребенка. Затем малыша передают медсестре или врачу, который будет ухаживать за вашим новорожденным в течение нескольких минут (или дольше, если есть опасения).
Затем акушер извлекает плаценту из матки, зашивает матку рассасывающимися швами и зашивает разрез брюшной полости швами или хирургическими скобами, которые обычно безболезненно удаляются через несколько дней.
Если с ребенком все в порядке, вы можете подержать и/или покормить новорожденного в послеоперационной палате.Вам может понадобиться помощь, чтобы удерживать ребенка на груди, если вам приходится лежать горизонтально.
стр. 4
Почувствую ли я что-нибудь?
Вы не почувствуете боли во время кесарева сечения, хотя можете ощущать тянущие ощущения и давление. Большинство женщин находятся в сознании и просто обездвижены ниже талии с помощью регионарной анестезии (эпидуральной и/или спинальной блокады) во время кесарева сечения.
Таким образом, они бодрствуют, чтобы увидеть и услышать, как рождается их ребенок. Во время операции ваш живот будет закрыт занавеской, но вы, возможно, сможете подсмотреть, как ваш ребенок рождается из вашего живота.
Иногда женщине, которой требуется экстренное кесарево сечение, может потребоваться общая анестезия, поэтому во время родов она будет без сознания (или «заснет») и ничего не вспомнит и не почувствует боли.
Каковы риски?
Сегодня кесарево сечение в целом безопасно как для матери, так и для ребенка. Однако при любом хирургическом вмешательстве есть риски. Потенциальные риски кесарева сечения включают:
- усиленное кровотечение (которое может, хотя и редко, потребовать переливания крови)
- инфекция (для ее предотвращения обычно назначают антибиотики)
- повреждение мочевого пузыря или кишечника
- реакции на лекарства
- сгустки крови
- смерть (очень редко)
- возможна травма ребенка
Часть регионарного анестетика, используемого во время кесарева сечения, достигает ребенка, но гораздо меньше, чем то, что получил бы новорожденный, если бы у матери была общая анестезия (которая успокаивает ребенка, а также мать).
У детей, рожденных с помощью кесарева сечения, иногда возникают проблемы с дыханием (преходящее учащенное дыхание новорожденных), потому что роды не привели к быстрому клиренсу жидкости из легких. Обычно это проходит само по себе в течение первых двух дней жизни.
Наличие кесарева сечения может — или не может — повлиять на будущие беременности и роды. Многие женщины могут иметь успешные и безопасные вагинальные роды после кесарева сечения. Но в некоторых случаях при будущих родах может потребоваться кесарево сечение, особенно если разрез на матке был вертикальным, а не горизонтальным.Кесарево сечение также может подвергнуть женщину повышенному риску возможных проблем с плацентой при будущих беременностях.
В случае экстренного кесарева сечения польза обычно намного превышает риск. Кесарево сечение может спасти жизнь.
Страница 4
Как происходит восстановление?
Как и при любой операции, после кесарева сечения обычно возникает некоторая степень боли и дискомфорта. Период восстановления также немного дольше, чем при вагинальных родах. Женщины, перенесшие кесарево сечение, обычно остаются в больнице около 3–4 дней.
Сразу после этого вы можете почувствовать зуд, тошноту и боль в желудке — все это нормальные реакции на анестезию и операцию. Если вам понадобилась общая анестезия для экстренного кесарева сечения, вы можете чувствовать себя вялым, растерянным, зябким, напуганным, встревоженным или даже грустным. Ваш поставщик медицинских услуг может дать вам лекарства, чтобы облегчить любой дискомфорт или боль.
В первые несколько дней и даже недель вы можете:
- чувствую усталость
- есть болезненность вокруг разреза (врач может прописать лекарства и/или порекомендовать безрецептурные болеутоляющие средства, которые безопасно принимать при грудном вскармливании)
- иметь запоры и газы
- вам трудно передвигаться и/или поднимать ребенка
Может помочь, если вы будете поддерживать живот рядом с разрезом, когда чихаете, кашляете или смеетесь.Эти резкие движения могут быть болезненными. Вам нужно будет избегать вождения или подъема чего-либо тяжелого, чтобы не оказывать ненужного давления на разрез.
Узнайте у своего лечащего врача, когда вы сможете вернуться к своей обычной деятельности (обычно через 6–8 недель после заживления матки). Как и в случае вагинальных родов, вам не следует заниматься сексом до тех пор, пока ваш врач не даст вам добро, обычно примерно через 6 недель после родов.
Частая и ранняя ходьба может облегчить некоторые боли и дискомфорт после кесарева сечения.Это также может помочь предотвратить образование тромбов и поддерживать работу кишечника. Но не заставляйте себя — расслабьтесь и попросите кого-нибудь помочь вам передвигаться, особенно вверх и вниз по лестнице. Позвольте друзьям, семье и соседям помочь с едой и работой по дому на некоторое время, особенно если у вас есть другие дети.
Хотя поначалу грудное вскармливание может быть немного болезненным, лежа на боку, чтобы сосать грудь, или с помощью сцепления (или футбольного мяча) можно снять давление с живота. Пейте много воды, чтобы увеличить количество молока и избежать запоров.
Шрамы после кесарева сечения со временем исчезают. Через несколько недель и месяцев после родов они станут меньше и приобретут естественный цвет кожи. А поскольку разрезы часто делаются в области «бикини», многие шрамы от кесарева сечения даже не заметны.
Что, если мне не станет лучше?
Позвоните своему поставщику медицинских услуг, если у вас есть:
- лихорадка
- признаки инфекции вокруг разреза (опухоль, покраснение, повышение температуры или гной)
- боль вокруг разреза или в животе, которая возникает внезапно или усиливается
- зловонные выделения из влагалища
- боль при мочеиспускании
- проблемы со стулом
- сильное вагинальное кровотечение
- боли в ногах, отек или покраснение ног
- затрудненное дыхание или боль в груди
- боль в одной или обеих грудях
- чувство депрессии
- мысли о причинении вреда себе или ребенку
Эмоционально вы можете чувствовать себя немного разочарованным, если вы надеялись на вагинальные роды или пережили роды, закончившиеся кесаревым сечением.

 Хотя большинство исследований акцентируют внимание на разрыве матки в процессе вагинальных родов, однако, разрыв матки может произойти и происходит также и во время беременности. В этом случае он является более опасным и может привести к гистерэктомии (удалению матки) и к гибели младенца. Это НЕ правда, что принимая решение против вагинальных родов после кесарева сечения, вы исключаете риск разрыва матки. В действительности, результаты исследований показывают более высокий уровень разрыва матки в группе женщин, выбирающих плановое кесарево сечение после кесарева сечения! Так что помните, о том, что само по себе предыдущее кесарево сечение является фактором риска разрыва матки.
Хотя большинство исследований акцентируют внимание на разрыве матки в процессе вагинальных родов, однако, разрыв матки может произойти и происходит также и во время беременности. В этом случае он является более опасным и может привести к гистерэктомии (удалению матки) и к гибели младенца. Это НЕ правда, что принимая решение против вагинальных родов после кесарева сечения, вы исключаете риск разрыва матки. В действительности, результаты исследований показывают более высокий уровень разрыва матки в группе женщин, выбирающих плановое кесарево сечение после кесарева сечения! Так что помните, о том, что само по себе предыдущее кесарево сечение является фактором риска разрыва матки.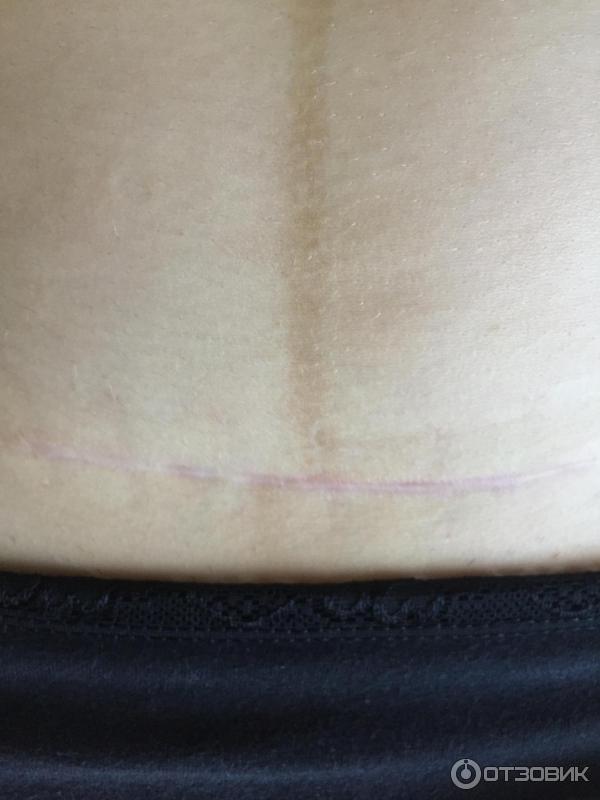 Тем не менее, в сравнительном мета-анализе Мозуркевича и Хютона ( 2000 г.) в период между 1989-1999 годами попытка родов через естественные родовые пути сопровождалась небольшим увеличением показателей разрыва матки и вследствие этого гибели плодов, однако абсолютный риск по прежнему оставался небольшим: 0,4% - разрывы и 0,2% - гибель плода в группе вагинальных родов после кесарева сечения; 0,2% - разрывы и 0,1% - гибель плода в группе повторного планового КС после предыдущего кесарева сечения.
Тем не менее, в сравнительном мета-анализе Мозуркевича и Хютона ( 2000 г.) в период между 1989-1999 годами попытка родов через естественные родовые пути сопровождалась небольшим увеличением показателей разрыва матки и вследствие этого гибели плодов, однако абсолютный риск по прежнему оставался небольшим: 0,4% - разрывы и 0,2% - гибель плода в группе вагинальных родов после кесарева сечения; 0,2% - разрывы и 0,1% - гибель плода в группе повторного планового КС после предыдущего кесарева сечения. При этом абсолютный риск разрыва остается низким, но некоторые разрывы и связанные с этим летальные исходы, все равно будут происходить, не взирая ни на что. Однако и плановое повторное кесарево сечение не предотвращает разрыв матки или гибели плода, как предполагают некоторые доктора. И не ясно повышается ли риск разрыва матки по рубцу хоть на небольшой процент при попытке вагинальных родов после кесарева сечения или нет; некоторые придерживаются мнения, что риск все-таки увеличивается, но выводы других исследований противоречат данному мнению.
При этом абсолютный риск разрыва остается низким, но некоторые разрывы и связанные с этим летальные исходы, все равно будут происходить, не взирая ни на что. Однако и плановое повторное кесарево сечение не предотвращает разрыв матки или гибели плода, как предполагают некоторые доктора. И не ясно повышается ли риск разрыва матки по рубцу хоть на небольшой процент при попытке вагинальных родов после кесарева сечения или нет; некоторые придерживаются мнения, что риск все-таки увеличивается, но выводы других исследований противоречат данному мнению. Риск разрыва матки существует в обеих группах, но по статистике он очень небольшой. Помните о возможных рисках в будущем.
Риск разрыва матки существует в обеих группах, но по статистике он очень небольшой. Помните о возможных рисках в будущем.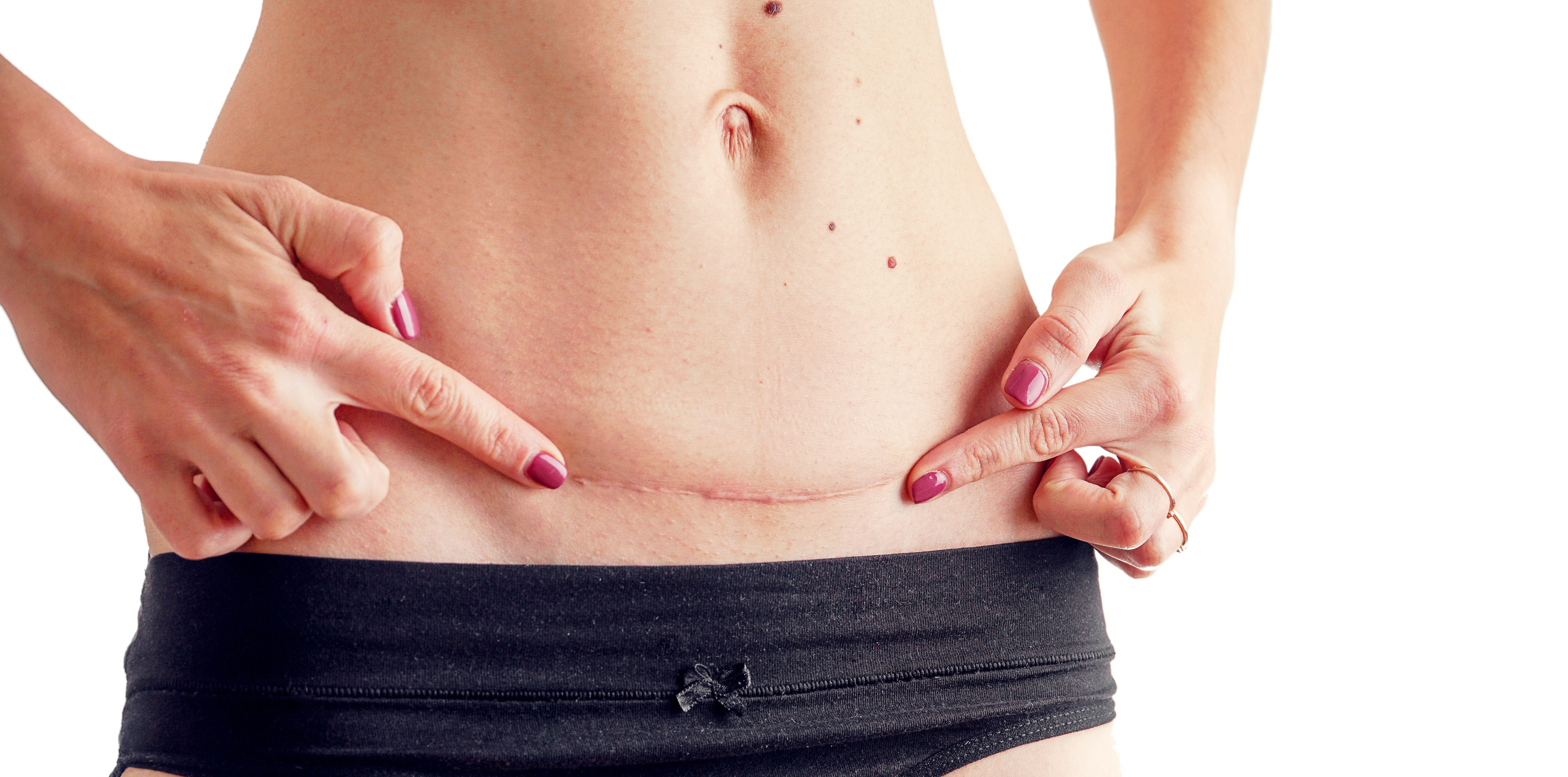 Если доктор «не запрещает» некесаренным мамам попытаться родить самостоятельно из-за страха отслойки плаценты, предлежания плаценты, выпадения пуповины или гипоксии плода, почему же доктор «запрещает» попытку самостоятельных родов прокесаренным мамам из-за опасений разрыва матки?
Если доктор «не запрещает» некесаренным мамам попытаться родить самостоятельно из-за страха отслойки плаценты, предлежания плаценты, выпадения пуповины или гипоксии плода, почему же доктор «запрещает» попытку самостоятельных родов прокесаренным мамам из-за опасений разрыва матки?
 Хотя и редко, но также происходит паралич вследствие использования спинальной/эпидуральной анестезии, а риск летального исхода для матери во время операции кесарево сечение примерно в 2-4 раза выше, нежели при родоразрешении через естественные родовые пути.
Хотя и редко, но также происходит паралич вследствие использования спинальной/эпидуральной анестезии, а риск летального исхода для матери во время операции кесарево сечение примерно в 2-4 раза выше, нежели при родоразрешении через естественные родовые пути. А это, в свою очередь, приводит к огромным экономическим и особенно личным затратам, что значительно обременяет семью и сильно затрудняет заботу о новорожденных детях.
А это, в свою очередь, приводит к огромным экономическим и особенно личным затратам, что значительно обременяет семью и сильно затрудняет заботу о новорожденных детях. Не смотря на, что у большинства матерей восстановление после кесарева сечения проходит хорошо, все же это не самый легкий путь для начала родительства, особенно если у вас есть старшие дети, которые также нуждаются в вашем внимании. Активисты вагинальных родов после кесарева сечения указывают на то, что в случае вашего решения усыновить ребенка, вы вероятнее всего не захотите иметь обширное оперативное вмешательство в день получения опекунства над ребенком. Да, вероятно вы сможете справиться с ситуацией, если два события выпадают на один и тот же день, но, естественно, это не самый простой путь. Кесарево сечение - операция, оказывающая стрессовое воздействие не только на тело и психику, но и на ранний период материнства и на семейную жизнь. В показателях рисков для матери, плановое кесарево сечение несет в себе существенные потенциальные проблемы.
Не смотря на, что у большинства матерей восстановление после кесарева сечения проходит хорошо, все же это не самый легкий путь для начала родительства, особенно если у вас есть старшие дети, которые также нуждаются в вашем внимании. Активисты вагинальных родов после кесарева сечения указывают на то, что в случае вашего решения усыновить ребенка, вы вероятнее всего не захотите иметь обширное оперативное вмешательство в день получения опекунства над ребенком. Да, вероятно вы сможете справиться с ситуацией, если два события выпадают на один и тот же день, но, естественно, это не самый простой путь. Кесарево сечение - операция, оказывающая стрессовое воздействие не только на тело и психику, но и на ранний период материнства и на семейную жизнь. В показателях рисков для матери, плановое кесарево сечение несет в себе существенные потенциальные проблемы. Во время родов ребенок готовится к дыханию во внешнем мире, и у детей, рожденных с помощью КС, намного выше уровень респираторных проблем и намного чаще развивается респираторный дистресс синдром и эти проблемы могут быть весьма серьезными.
Во время родов ребенок готовится к дыханию во внешнем мире, и у детей, рожденных с помощью КС, намного выше уровень респираторных проблем и намного чаще развивается респираторный дистресс синдром и эти проблемы могут быть весьма серьезными.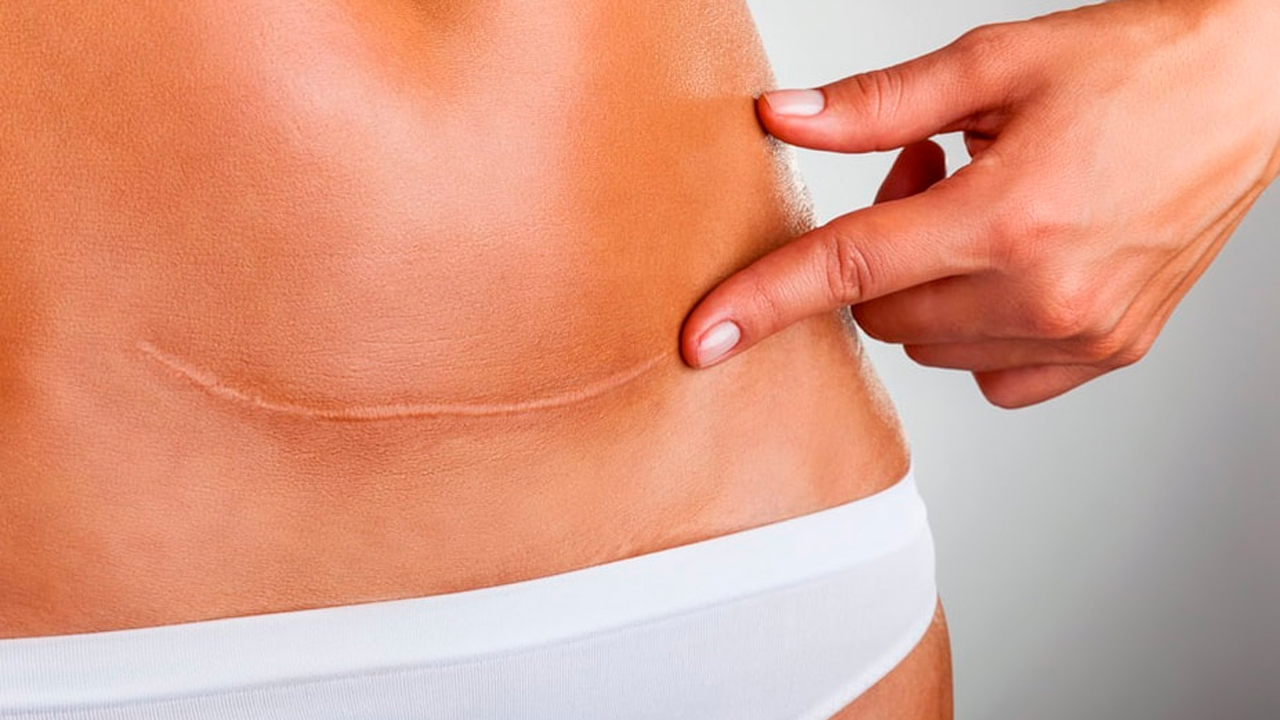 К тому же, дети, появившиеся на свет при плавном кесаревом сечении испытывали проблемы с грудным вскармливанием, так как у матерей позднее приходило молоко в связи с недостатком гормонов, запускающих механизм лактации, а также в связи с чрезмерной кровопотерей в процессе операции, приводящей к анемии. Это еще одна из основных причин недостатка молока у многих женщин. Хотя в определенных ситуациях кесарево сечение является спасительной операцией (которой мы можем быть действительно благодарны), кесарево сечение НЕ является естественным путем, предназначенным для появления ребенка на свет.
К тому же, дети, появившиеся на свет при плавном кесаревом сечении испытывали проблемы с грудным вскармливанием, так как у матерей позднее приходило молоко в связи с недостатком гормонов, запускающих механизм лактации, а также в связи с чрезмерной кровопотерей в процессе операции, приводящей к анемии. Это еще одна из основных причин недостатка молока у многих женщин. Хотя в определенных ситуациях кесарево сечение является спасительной операцией (которой мы можем быть действительно благодарны), кесарево сечение НЕ является естественным путем, предназначенным для появления ребенка на свет. Например, Хемминки ( 1996 г.) обнаружил, что хоть существующий риск и небольшой, но женщины с кесаревым сечением в анамнезе имеют «пониженную фертильность», включая внематочные беременности и большее число неудачных попыток забеременеть. Кроме того, риск преждевременной отслойки плаценты (преждевременного отслоения плаценты от внутренней поверхности матки, которая может убить ребенка) у женщин с предыдущим кесаревым сечением увеличивается в 2-4 раза (!).
Например, Хемминки ( 1996 г.) обнаружил, что хоть существующий риск и небольшой, но женщины с кесаревым сечением в анамнезе имеют «пониженную фертильность», включая внематочные беременности и большее число неудачных попыток забеременеть. Кроме того, риск преждевременной отслойки плаценты (преждевременного отслоения плаценты от внутренней поверхности матки, которая может убить ребенка) у женщин с предыдущим кесаревым сечением увеличивается в 2-4 раза (!).
 Эти данные дают представление об абсолютных рисках.
Эти данные дают представление об абсолютных рисках.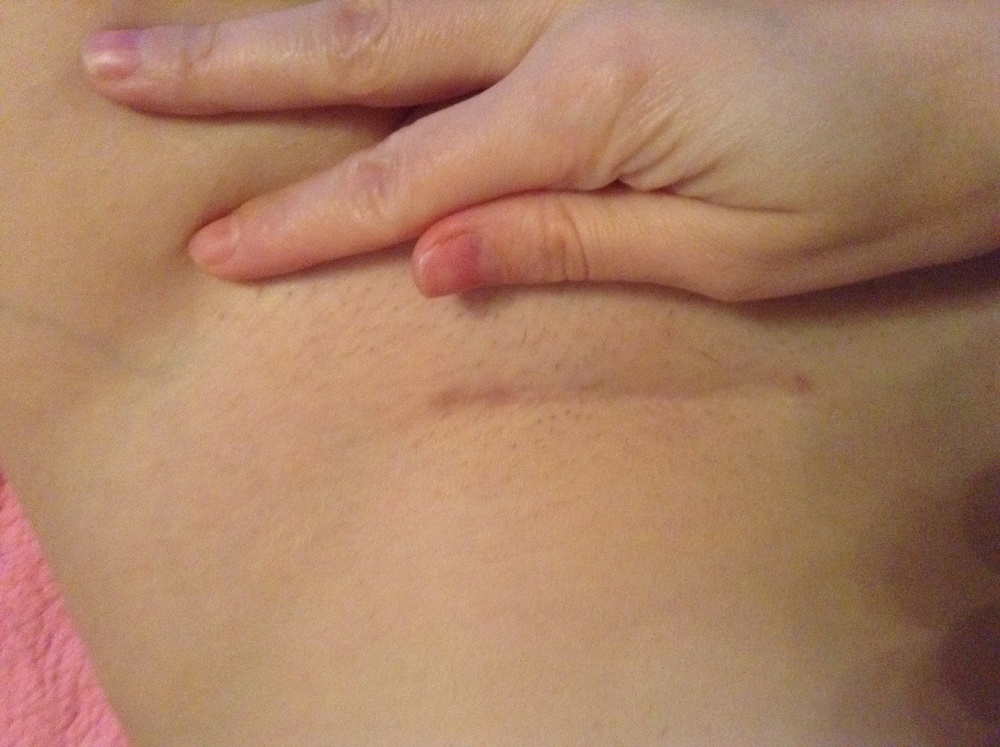 Уровень предлежания плаценты был 1,78% после 1 кесарева сечения, 2,4% после 2 кесарева сечений и 2,8% после 3 и более операций.
Уровень предлежания плаценты был 1,78% после 1 кесарева сечения, 2,4% после 2 кесарева сечений и 2,8% после 3 и более операций. Асакура ( 1995 г.) отметил несколько случаев гистерэктомии из-за вращения плаценты и обнаружил, что у женщин имеющих более одной операции кесарева сечения в прошлом удаление матки происходит в 11,3 раз чаще. В мета-анализе 2000 года Мозеркевича и Хьютона указывается, что риск гистерэктомии в группе женщин, рожающих после кесарева сечения, как и в группе повторного планового КС после КС в 0,39 раз выше, чем при обычной беременности; вероятно, риск вращения плаценты значительно увеличивается у женщин после повторных оперативных родов. Таким образом, хотя риск удаления матки существует, как при попытке самостоятельных родов после кесарева сечения, так и в группе, выбирающих повторное КС, каждым последующим КС риск увеличивается.
Асакура ( 1995 г.) отметил несколько случаев гистерэктомии из-за вращения плаценты и обнаружил, что у женщин имеющих более одной операции кесарева сечения в прошлом удаление матки происходит в 11,3 раз чаще. В мета-анализе 2000 года Мозеркевича и Хьютона указывается, что риск гистерэктомии в группе женщин, рожающих после кесарева сечения, как и в группе повторного планового КС после КС в 0,39 раз выше, чем при обычной беременности; вероятно, риск вращения плаценты значительно увеличивается у женщин после повторных оперативных родов. Таким образом, хотя риск удаления матки существует, как при попытке самостоятельных родов после кесарева сечения, так и в группе, выбирающих повторное КС, каждым последующим КС риск увеличивается.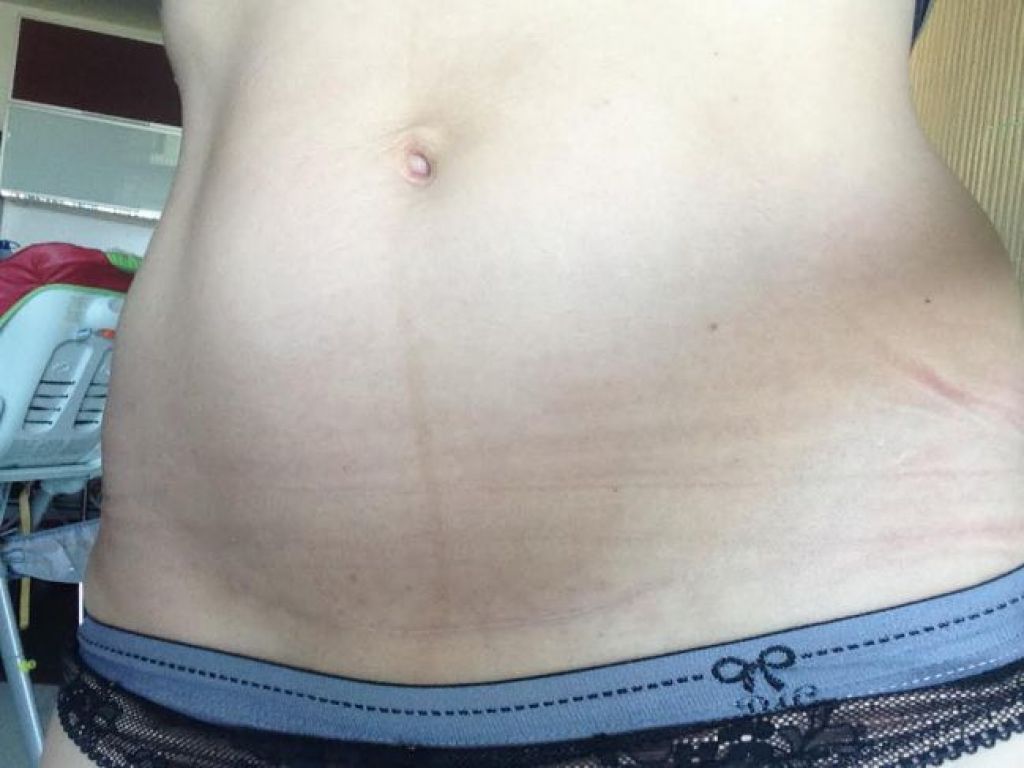 Также, Чатопэдхуау (1993) обнаружил предлежание плаценты, сопровождающееся ее приращением, только в 4,5 % случаях без КС в анамнезе, по сравнению с 38.2% случаев после предыдущего кесарева сечения. Чатопэдхуау также проанализировал взаимосвязь частоты приращения плаценты относительно количества предшествующих кесаревых сечений: после одного КС предлежание плаценты (это патология, при которой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева) сопровождается приращением плаценты к мышечному слою (placenta accreta) в 10 % случаев. А после двух и более КС - в 59,2 % случаев. Двум из трех женщин, имеющих данную патологию, потребуется гистероктомия.
Также, Чатопэдхуау (1993) обнаружил предлежание плаценты, сопровождающееся ее приращением, только в 4,5 % случаях без КС в анамнезе, по сравнению с 38.2% случаев после предыдущего кесарева сечения. Чатопэдхуау также проанализировал взаимосвязь частоты приращения плаценты относительно количества предшествующих кесаревых сечений: после одного КС предлежание плаценты (это патология, при которой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева) сопровождается приращением плаценты к мышечному слою (placenta accreta) в 10 % случаев. А после двух и более КС - в 59,2 % случаев. Двум из трех женщин, имеющих данную патологию, потребуется гистероктомия. Это правда, что в группе женщин, чья попытка родить естественно потерпела неудачу, больше случаев инфекционных осложнений и хирургических повреждений и т.п., чем в группе на плановое кесарево сечение. Некоторые доктора приводят доводы о потенциально повышенной смертности среди группы женщин с неудачной попыткой самостоятельных родов как основную причину - отказаться от попытки самостоятельных родов (и в то же время забывают напомнить обо всех рисках, связанных с плановым кесаревым сечением).
Это правда, что в группе женщин, чья попытка родить естественно потерпела неудачу, больше случаев инфекционных осложнений и хирургических повреждений и т.п., чем в группе на плановое кесарево сечение. Некоторые доктора приводят доводы о потенциально повышенной смертности среди группы женщин с неудачной попыткой самостоятельных родов как основную причину - отказаться от попытки самостоятельных родов (и в то же время забывают напомнить обо всех рисках, связанных с плановым кесаревым сечением). Однако, вопрос в том, насколько часто ( данные исследований различаются, и далеко не все показывают увеличение риска при попытке вагинальных родов после кесарева сечения) и сколько из этих разрывов возможно было избежать, если более тщательно подходить к вопросу об использовании стимуляции, отказаться от применения медикаментов при многоплодной беременности, а также питоцина. Вероятно, при более осторожном использовании протоколов в родах риск разрыва матки по рубцу между двумя группами был бы одинаковым. Но также важно заметить, что гибели плода и других негативных последствий в результате разрыва матки крайне редка. Большинство разрывов нижних поперечных рубцов, при условии, что они были вовремя диагностированы и были предприняты быстрые действия для устранения последствий, не приводят к смерти плода или другим осложнениям, а также к необходимости гистерэктомии (удаление матки).
Однако, вопрос в том, насколько часто ( данные исследований различаются, и далеко не все показывают увеличение риска при попытке вагинальных родов после кесарева сечения) и сколько из этих разрывов возможно было избежать, если более тщательно подходить к вопросу об использовании стимуляции, отказаться от применения медикаментов при многоплодной беременности, а также питоцина. Вероятно, при более осторожном использовании протоколов в родах риск разрыва матки по рубцу между двумя группами был бы одинаковым. Но также важно заметить, что гибели плода и других негативных последствий в результате разрыва матки крайне редка. Большинство разрывов нижних поперечных рубцов, при условии, что они были вовремя диагностированы и были предприняты быстрые действия для устранения последствий, не приводят к смерти плода или другим осложнениям, а также к необходимости гистерэктомии (удаление матки). (И, конечно же, также существует значительный вред от планового кесарева сечения.)
(И, конечно же, также существует значительный вред от планового кесарева сечения.) Из всего этого следует, что очень важно найти акушера-гинеколога, имеющего значительный опыт ведения вагинальных родов после кесарева сечения, с его убежденностью и такой линией поведения, которая активно содействует вагинальным родам после кесарева сечения!
Из всего этого следует, что очень важно найти акушера-гинеколога, имеющего значительный опыт ведения вагинальных родов после кесарева сечения, с его убежденностью и такой линией поведения, которая активно содействует вагинальным родам после кесарева сечения!
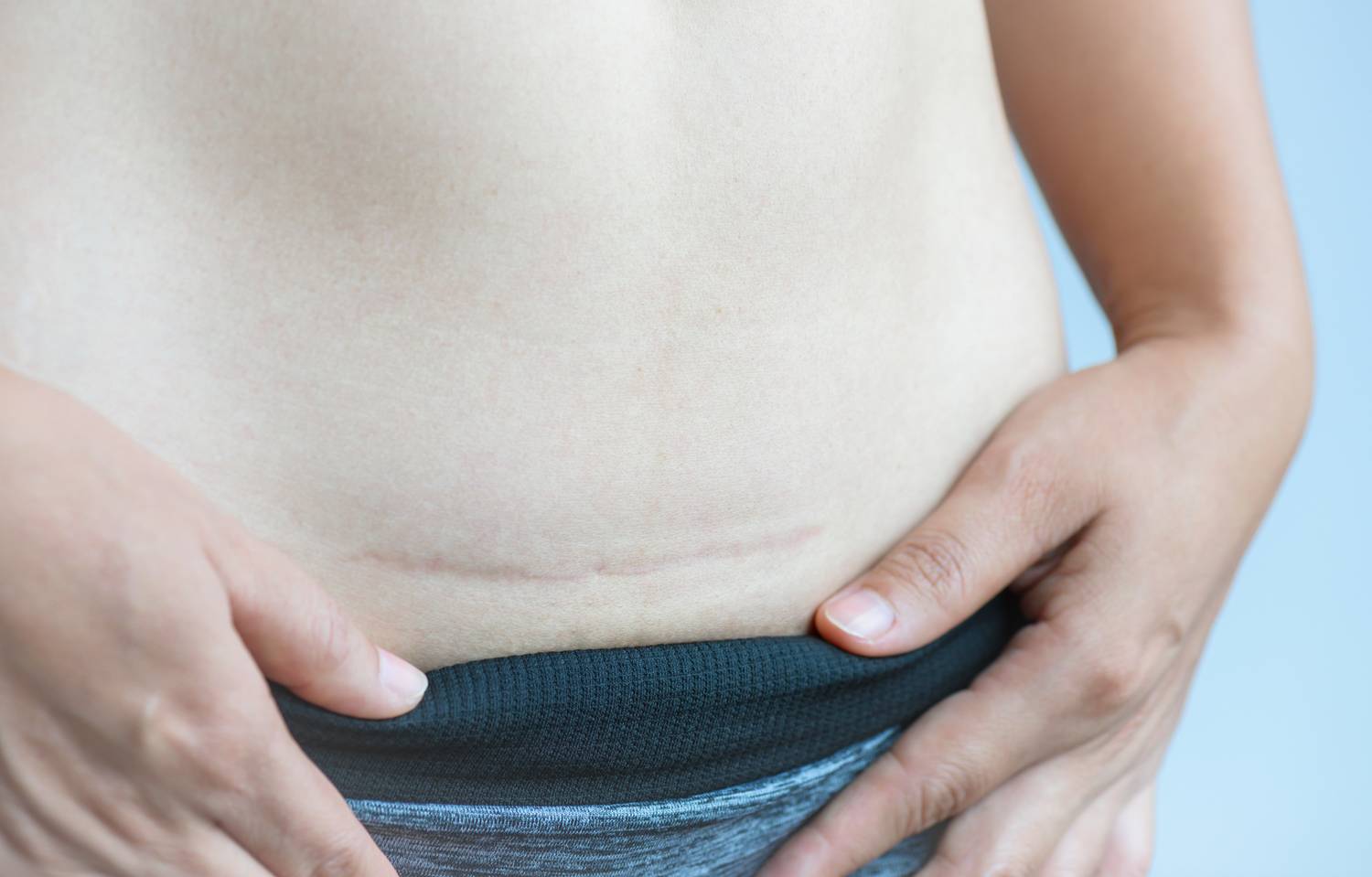 п.) но риск вполне разумный, по сравнению с риском связанным с множественными кесаревыми сечениями, особенно если сравнивать с благополучными исходами вагинальных родов после кс.
п.) но риск вполне разумный, по сравнению с риском связанным с множественными кесаревыми сечениями, особенно если сравнивать с благополучными исходами вагинальных родов после кс. Каждый случай должен решаться на индивидуальной основе.
Каждый случай должен решаться на индивидуальной основе.