Как распознать краснуху, корь, ветрянку, а также другие детские заболевания по их признакам
Все знают, что ничто так не заботит маму, как здоровье ее детей. Поэтому, обнаружив у своего малыша болезненный вид, высокую температуру тела, пятнышки на коже, особо впечатлительные родители мгновенно
чинают паниковать. Для того, чтобы сохранить мамины нервы и своевременно оказать ребенку необходимую помощь, каждому родителю следует знать «детские болезни» в лицо.
Большинство педиатров считает, что такие детские болезни как краснуха, корь, ветряная оспа — это отличная возможность для иммунитета ребенка набрать свою силу, стать надежной защитой, которая сумеет противостоять инфекциям в будущем. Люди, никогда не болевшие корью, краснухой или ветрянкой в детстве, в зрелом возрасте гораздо хуже переносят эти болезни и зачастую сталкиваются с осложнениями. В связи с этим, врачи-педиатры рекомендуют не препятствовать общению ребенка со сверстниками, так как рано или поздно вашему малышу придется столкнуться «лицом к лицу» с какой либо из детских болезней. Лучше, если это случится раньше.
Самые заразные вирусные «детские» заболевания – это краснуха, ветрянка и корь. Они передаются воздушно-капельным путем, чреваты осложнениями, и взрослые люди переносят их достаточно тяжело. Рассмотрим, как эти инфекции влияют на организм взрослого человека, течение беременности и здоровье плода.
Краснуха, ветрянка и корь во время беременности 1Краснуха
Название этой болезни появилось из-за одного из ее признаков – красной сыпи на коже. Симптомы краснухи у взрослых более ярко выражены, чем у детей, которые обычно переносят вирус довольно легко, в стертой форме. Заболеваемость краснухой выше в осенний и весенний периоды, когда иммунитет ослаблен. Носителем и распространителем вируса является больной человек в инкубационный период – в первые 5-7 дней от начала заболевания.
Екатерина Комар
врач-неонатолог Ростовский НИИ Акушерства и Педиатрии
Детские инфекции не случайно выделены в особую группу – во-первых, этими инфекционными заболеваниями болеют, как правило дети раннего и дошкольного возраста, во-вторых, все они являются чрезвычайно заразными, поэтому заболевают практически все проконтактировавшие с больным ребенком, а в-третьих, почти всегда после перенесенной детской инфекции формируется стойкий пожизненный иммунитет. Бытует мнение, что всем детям необходимо переболеть этими заболеваниями для того, чтобы не заболеть в более старшем возрасте. Так ли это?
В группу детских инфекций входят такие заболевания как корь, краснуха, ветряная оспа, эпидемический паротит (свинка), скарлатина. Как правило, дети первого года жизни детскими инфекциями не болеют. Происходит это по той причине, что во время беременности мать (в том случае, если она перенесла эти инфекции в течение своей жизни) передает антитела к возбудителям через плаценту. Эти антитела несут информацию о микроорганизме, вызвавшем инфекционный процесс у матери. После рождения ребенок начинает получать материнское молозиво, которое также содержит иммуноглобулины (антитела) ко всем инфекциям, с которыми «познакомилась» мама до наступления беременности. Таким образом, ребенок получает своеобразную прививку от многих заразных заболеваний. А в том случае, если грудное вскармливание продолжается на протяжении всего первого года жизни ребенка, иммунитет к детским инфекциям сохраняется более продолжительно. Однако из этого правила существуют исключения. К сожалению, отмечаются случаи (весьма редкие), когда находящийся на естественном вскармливании ребенок оказывается восприимчив к микроорганизмам, вызывающим ветряную оспу, краснуху, эпидемический паротит или корь даже в том случае, когда его мама имеет иммунитет к ним.
Когда заканчивается период грудного вскармливания, ребенок вступает в период раннего детства. Вслед за этим расширяется круг его общения. Вполне закономерно, что одновременно резко возрастает риск возникновения любых инфекционных заболеваний, в том числе и детских инфекций.
Корь
Корь – вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
После контакта с больным корью и появлением первых признаков болезни проходит от 7 до 14 дней. Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита – воспаление слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней. На 4 день заболевания появляться сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), с тенденцией к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжении 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
Корь, несмотря на довольно яркую клинику, достаточно легко переносится детьми, но при неблагоприятных условиях чревата серьезными осложнениями. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит). Такое грозное осложнение как энцефалит (воспаление мозга), к счастью, происходит достаточно редко.
Лечение кори направлено на облегчение основных симптомов кори и поддержание иммунитета. Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Краснуха
Краснуха – это также вирусная инфекция, распространяющаяся воздушно-капельным путем. Контагиозность краснухи меньше, чем кори и ветряной оспы. Как правило, заболевают дети, длительно находящиеся в в одном помещении с ребенком, являющимся источником инфекции Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче. Инкубационный период (период от контакта до появления первых признаков болезни) длится от 14 до 21 дня. Начинается краснуха с увеличения затылочных лимфоузлов и () повышения температуры тела до 38градусовС. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней. В связи с этим может быть затруднена диагностика – если период высыпаний пришелся на ночные часы, и остался незамеченным родителями, краснуха может быть расценена как обычная вирусная инфекция.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко.
Эпидемический паротит
Эпидемический паротит (свинка) – детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает). Свинка начинается с повышения температуры тела до до 39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Сама по себе эта болезнь не опасна. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием. В особенно тяжелых случаях свинка может осложниться вирусным менингитом (воспалением мозговой оболочки), который протекает тяжело, но не приводит летальному исходу.
После перенесенного заболевания формируется стойкий иммунитет. Повторное инфицирование практически исключено.
Ветряная оспа
Ветряная оспа (ветрянка) – типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока, хотя и не столь высока, как к вирусу кори. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой. Этот вирус тоже обладает высокой степенью летучести, заразиться ребенок может в том случае, если он не находился в непосредственной близости от больного.
Инкубационный период составляет от 14 до 21 дня. Заболевание начинается с появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний: при скудных высыпаниях заболевание протекает легко, чем больше высыпаний, тем тяжелее состояние ребенка. Для ветряной оспы не характерны насморк и кашель, но если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней (в зависимости от тяжести течения заболевания). В течение 5-7 дней после последних подсыпаний сыпь проходит
Лечение ветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений.
Элементы сыпи необходимо смазывать антисептическими растворами (как правило это водный раствор зеленкиили марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков. Для того, чтобы не было вторичного воспаления, нужно полоскать полость рта после каждого приема пищи. Ребенка, больного ветряной оспой, надо кормить теплой полужидкой пищей, обильно поить (впрочем, это относится ко всем детским инфекциям).
Важно следить за тем, чтобы у малыша были коротко подстрижены ногти на руках (чтобы он не мог расчесывать кожу – расчесы предрасполагают к бактериальному инфицированию).
Для профилактики инфицирования высыпаний следует ежедневно менять постельное белье и одежду больного ребенка. Помещение, в котором находится ребенок, необходимо регулярно проветривать, следя за тем, чтобы в комнате не было слишком жарко. Это общие правила
К осложнениям ветряной оспы относятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга, воспаление почек (нефрит). К счастью, осложнения эти достаточно редки.
После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Скарлатина
Скарлатина – единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинается очень остро с повышения температуры тела до 39 градусов С, рвоты. Сразу же отмечается выраженная интоксикация, головная боль. Наиболее характерным симптомом скарлатины является ангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствие приобретает очень характерный вид («малиновый») — ярко розовый и крупно зернистый.
К концу первого-началу второго дня болезни появляется второй характерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо локализуясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белая полоска. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят с применением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства.Скарлатина также имеет достаточно серьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизма (инфекционно-аллергическое заболевание, основу которого составляет поражение системы соединительной ткани). с формированием приобретенных пороков сердца. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения практически не встречаются.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Инфекционная эритема
Это инфекционное заболевание, которое также вызывается вирусами, передается воздушно-капельным путем. Болеют дети от 2 до 12 лет во время эпидемий в яслях или в школе.
Инкубационный период бывает разным (4-14 дней). Протекает заболевание легко.
Появляется легкое общее недомогание, выделения из носа, иногда головная боль, возможно небольшое повышение температуры. Сыпь начинается на скулах в виде небольших красных, чуть рельефных точек, которые по мере увеличения сливаются, образуя на щеках красные блестящие и симметричные пятна. Затем в течение двух дней сыпь покрывает все тело, образуя слегка припухшие красные пятна, бледноватые в центре. Объединяясь, они образуют сыпь в виде гирлянд или географической карты.
Сыпь исчезает примерно через неделю, на протяжении последующих недель могут появляться преходяшие высыпания, особенно при волнении, физической нагрузке , пребывании на солнце, купании, изменении окружающей температуры.
Эта болезнь не опасна во всех случаях.
Диагноз основывается на клинической картине. Дифференциальный диагноз чаще проводят с краснухой и корью. Лечение симптоматическое. Прогноз благоприятный.
Профилактика
Безусловно, переболеть детскими инфекциями лучше в раннем возрасте, потому что подростки и люди старшего возраста болеют намного тяжелее с гораздо более частыми осложнениями.
Однако осложнения отмечаются и у малышей раннего возраста. И все эти осложнения достаточно тяжелые. До введения вакцинации летальность (смертность) при этих инфекциях была около 5-10%.
Общей чертой всех детских инфекций является то, что после заболевания развивается стойкий иммунитет. На этом свойстве основана их профилактика – разработаны вакцины, которые позволяют сформировать иммунологическую память, обуславливающую невосприимчивость к возбудителям этих инфекций. Вакцинацию проводят в возрасте 12 месяцев однократно. Разработаны вакцины от кори, краснухи и эпидемического паротита. В российском варианте все эти вакцины вводят раздельно (корь-краснуха и паротит). Как альтернатива возможна вакцинация импортной вакциной, содержащей все три компонента. Эта вакцинация переносится достаточно хорошо, осложнения и нежелательные последствия бывают крайне редко.
Как распознать?
• Высыпания при этой болезни весьма специфичны: врач сразу с точностью определит, что это не аллергия, не ветрянка, а именно краснуха. Но и самостоятельно тоже можно понять, что случилось, ведь «краснушную» сыпь сложно спутать с другими видами высыпаний. Надо отметить, что у взрослого человека сыпь отличается от детской тем, что красные пятна сливаются друг с другом, образуя большие участки, похожие на эритему. Появляется сыпь сначала в виде мелких розовых пятнышек за ушами и на носу, затем переходит на руки и туловище, больше всего локализуясь на нижней части тела. Сыпь держится в течение 5-7 дней.
• Повышается температура, появляются лихорадочные явления, продолжительные головные боли, с которыми не справляются лекарства. Также могут беспокоить мышечные боли, ломота в суставах.
• На второй день болезни происходит увеличение лимфатических узлов в разных частях тела.
• Появляются симптомы простудного заболевания (насморк, боль в горле, кашель). Беспокоит светобоязнь, иногда конъюнктивит.
Иногда краснуха начинается как ОРЗ, однако обычные противовирусные средства при ней не помогают. Немедленно обратитесь к врачу, если подозреваете, что могли заразиться краснухой. Сделать это нужно в течение инкубационного периода, который составляет от 10 до 24 дней. Осложнения этого заболевания могут быть весьма опасны, среди них: воспаление мозговых оболочек – энцефалит, болезнь суставов (артрит), а также может развиться отит или пневмония.
Но самым серьезным осложнением краснухи является внутриутробное поражение плода, если женщина заразится краснухой во время беременности. Не случайно врачи настоятельно рекомендуют за несколько месяцев до зачатия сдать анализ на антитела к краснухе и при отсутствии иммунитета сделать соответствующую прививку. Ведь если будущая мама заразится в первом триместре беременности, то вирус может стать причиной серьезных патологий развития плода. Вирус краснухи проникает через плацентарный барьер и провоцирует развитие врожденного порока сердца плода, недоразвитости головного мозга, поражения печени и легких, становится причиной глухоты, катаракты и других пороков развития. В таких случаях встает вопрос о прерывании беременности.
Однако чем больше срок беременности, тем защищеннее становится плод. Если на первом месяце беременности риск чрезвычайно велик (более 50%), то начиная со второго триместра он уменьшается, а после 28 недели совсем мал. Поэтому на больших сроках беременности врачи индивидуально подходят к вопросу прекращения или сохранения ее, проводя детальные обследования женщины.
К сожалению, лекарства от краснухи пока не существует. Поэтому лечение направлено на устранение симптомов и укрепление иммунитета, причем во время беременности только естественными методами, без использования иммуномодуляторов. Наилучший способ предотвратить краснуху – это своевременная вакцинация.
Ветрянка
Ветряная оспа – одно из самых заразных вирусных заболеваний, передающееся воздушно-капельным путем. Инкубационный период составляет от 10 до 21 дня, при этом человек может заразить других, даже еще не зная, что он болен. Инфекционный период начинается за пару дней до появления высыпаний и длится до тех пор, пока новые оспины не перестанут возникать, а старые покроются коркой. Раз переболев, появляется пожизненный иммунитет.
Как распознать ветрянку?
• Обычно она начинается с ощущения недомогания, повышения температуры, дрожи и головной боли.
• Появляется сыпь, при этом жар усиливается в первые дни высыпаний. Сыпь постепенно, в течение 4-5 дней распространяется по лицу, телу, слизистым (может быть во рту и на гениталиях, а также на веках). Это зудящие красные небольшие пятна со светлыми волдырями, которые нельзя сдирать.
Лечение заключается в покое, приеме жаропонижающих (кроме аспирина), применении противозудных и антивирусных препаратов.
Несмотря на то, что болеют ветрянкой обычно всего однажды, в организме остается вирус, который может активироваться, вызывая опоясывающий лишай (герпес). Также у подростков и взрослых могут остаться шрамы на лице и теле. В результате ветряной оспы могут развиться вторичные бактериальные инфекции, вирусная пневмония, энцефалит. Поэтому очень важно держать заболевание под контролем у квалифицированного врача и не заниматься самолечением. При тяжелом состоянии может встать вопрос о госпитализации.
При беременности самые опасные периоды для ветрянки – первый и конец третьего триместра. Во втором и начале третьего триместра риски невысоки. На ранних сроках ветряная оспа может привести к выкидышу или врожденным дефектам плода. Однако ветрянка не является показанием к прерыванию беременности. После 18-20 недели иногда применяют лечение иммуноглобулином, которое существенно снижает небольшие риски этого периода.
А вот на самых поздних сроках, особенно за несколько дней до родов, заболеть ветрянкой очень нежелательно. В таких случаях для ребенка оспа может стать врожденной, бывают и случаи смертности новорожденных. Если женщина заразится ветрянкой перед родами, ей придется рожать в специализированном роддоме, в условиях изоляции и карантина, за ней и ребенком будет организовано особое наблюдение.
Профилактика ветрянки: повышение иммунитета, ношение одноразовой маски, избегание контакта с инфицированным или прививка. Однако нужно понимать, что в одной семье почти невозможно предотвратить заражение, если кто-то уже заболел.
Корь
Для этой болезни характерна почти 100% восприимчивость. Если человек, ранее не болевший и не привитый от кори, будет контактировать с больным, то вероятность заразиться чрезвычайно высока. Инфекция передается воздушно-капельным путем. Больной корью заразен начиная с 2-х последних дней инкубационного периода и до 4-го дня высыпаний. Всего инкубационный период длится 7-14 дней. После болезни формируется стойкий иммунитет.
Корь может быть типичной и атипичной. При типичной – больной испытает на себе все признаки этого неприятного заболевания, тогда как атипичная корь протекает в стертой форме. Типичная корь протекает в три периода: катаральный, период высыпания и пигментации.
Как распознать?
• Болезнь начинается с общего недомогания, головной боли, снижается аппетит, мучает бессонница. В тяжелых случаях температура может повышаться до 40 градусов. Для кори типичен сухой кашель, насморк с обильными слизистыми или гнойными выделениями, набухают лимфатические узлы.
• Через 3-5 дней начинаются высыпания – яркие красные пятна с тенденцией к слиянию. Сначала они возникают за ушами, на спинке носа в виде мелких розовых пятен, число и размер которых быстро увеличивается. В течение следующих 2-3 суток сыпь распространяется уже по всему телу. В период высыпаний состояние человека ухудшается, может отмечаться помутнение сознания и даже галлюцинации.
• При стандартном течении болезни на 3-4-й день после появления сыпи начинается период пигментации: температура тела приходит в норму, улучшается общее состояние, проходят катаральные явления, а сыпь начинает тускнеть и коричневеть. Но даже после полного выздоровления человек еще несколько недель может испытывать слабость.
Лечение кори схоже с лечением других вирусных заболеваний: необходим постельный режим, прием жаропонижающих средств, лекарств от насморка и болей в горле. Могут быть выписаны антигистаминные средства и витамины (особенно витамин А). В случае осложнений, скорее всего, будет нужна госпитализация.
Нельзя легкомысленно относиться к ситуации: с самого начала заболевший должен наблюдаться врачом – это наилучший способ скорее поправиться и не допустить развития осложнений.
Корь, как и другие инфекции, чревата нежелательными последствиями: чаще всего встречаются ларингит, бронхит, пневмония, иногда отит и энтероколит. Редкие, но тяжелые осложнения – менингит и энцефалит.
Что касается кори при беременности, то на ранних сроках она чрезвычайно опасна и может привести к появлению различных пороков развития, в том числе поражению нервной системы. При этом по результатам УЗИ до родов невозможно узнать, насколько поражен головной мозг ребенка. Вероятность возникновения пороков развития при кори меньше, чем при краснухе, поэтому, если будущая мам перенесла корь в самом начале беременности, вопрос о сохранении или прерывании решают индивидуально в зависимости от ситуации. Если заражение произошло в конце беременности, увеличивается риск рождения ребенка с врожденной коревой инфекцией, которая в современных условиях лечится, но для новорожденного тяжела. Корь может спровоцировать преждевременные роды, возрастает риск выкидыша и низкой массы тела новорожденного.
Наилучшей профилактикой является своевременная вакцинация и изоляция уже заболевших. Кроме того, в первые 5 дней после контакта с больным можно ввести противокоревой иммуноглобулин.
Нужно отметить, что такие заболевания кормящей матери, как ветрянка, корь, краснуха, эпидемический паротит («свинка», эта инфекция встречается сейчас очень редко) – не требуют прекращения грудного вскармливания, но иногда врач порекомендует ввести ребенку специфические гамма-глобулины против инфекций.
Юлия Чернышева, акушер-гинеколог, детский гинеколог сети медицинских клиник «Семейная»: «Каждая мама мечтает о том, чтобы ее ребенок родился здоровым. Иногда для этого недостаточно просто правильно питаться и вести здоровый образ жизни. Нужно знать, какие могут подстерегать опасности и вовремя позаботиться об их предотвращении. Ряд болезней во время вынашивания малыша могут иметь самые печальные последствия, и если вы не хотите столкнуться с ними, надо принять меры еще до зачатия. К сожалению, лабораторно подтвержденный диагноз «краснуха» в первые 12 недель беременности – это показание для прерывания беременности. Поэтому, если вы не болели краснухой, и у вас нет к ней антител, обязательно сделайте прививку за три месяца до предполагаемого зачатия. Ветряная оспа и корь во время беременности тоже совершенно не нужны. Вирусы проникают через плаценту и могут весьма негативно повлиять на ребенка.
В случае контакта будущей мамы с больным ветрянкой, надо как можно быстрее сдать анализ на антитела к вирусу. Если антител нет, необходимо ввести специфический иммуноглобулин не позже, чем через 96 часов с момента контакта. При контакте с корью, нужно также ввести соответствующий иммуноглобулин. Берегите свое здоровье и здоровье малыша. При первых признаках любого недомогания обращайтесь к врачу, не занимайтесь самодиагностикой и самолечением.»
Источники: http://mama.ru, http://olymp.com.ru
Следующие статьи
loading…
Комментарии: 1
loading…
Интересное:
zrenie100.com
Корь, краснуха, эпидпаротит: детские инфекционные заболевания
Как правило, детские инфекционные заболевания, поражают детей в холодные времена года, в этой статье родители смогут почерпнуть для себя полезную информацию, для определения симптоматики таких заболеваний как корь, краснуха и эпидпаротит на ранних сроках, и эффективного лечения данных болезней.Корь у детей: симптомы, лечение
Чаще всего вспышки кори фиксируются на рубеже холодных времен года, хотя реже встречаются и в течение остального периода. Инфекция кори передается исключительно воздушно-капельным путем.Симптомы кори
Симптомы кори вначале очень похожи на ОРВИ:
— повышение температуры;
— насморк;
— отек горла;
— покраснение век;
Подтвердит заболевание педиатр: если во рту малыша на слизистой щек присутствуют беловатые высыпания – несомненно, корь. Лишь на 4-6 день проявляется сыпь. Высыпает местами – сначала лицо и шея, далее туловище, в самом конце – конечности. Сходят высыпания в той же последовательности. Очень часто корь сопровождается осложнениями: ларингит, бронхит, отит, стоматит и т.д.
Лечение кори
Чаще всего корь лечат дома, в больницу кладут только детей с тяжелым течением болезни. В первую очередь, следует следить за гигиеной кожных и слизистых покровов: промывать и закапывать глаза, промывать нос. Обязательно принимать медикаменты, прописанные педиатром.
Пока держится высокой температура, нужно придерживаться постельного режима. Нужно следить, чтобы ребенок выпивал соответствующее количество жидкости. Питье должно быть теплым.
Инкубационный период длится 21 день. Не допускайте контакта ребенка с посторонними во избежание передачи инфекции. Всем, кто контактировал с больным корью во время инкубационного периода и не был раннее привит, проводится экстренная вакцинация – однократное введение иммуноглобулина внутримышечно.
Краснуха: симптомы и лечение
Краснухой называется инфекционное заболевание, при котором тело покрывается сыпью, увеличиваются лимфатические узлы, происходит повышение температуры тела, при заболевании беременной женщины поражается плод. Вирус краснухи неустойчив к окружающей среде и быстро погибает под воздействием УФ-излучения, при высушивании и под влиянием дезинфицирующих средств. Вирус передается исключительно воздушно-капельным путем, от беременной матери к плоду заражение происходит через плаценту. Вырабатывается пожизненный иммунитет после перенесения заболевания. Краснуха на ранних сроках беременности влечет за собой развитие врожденных патологий в 60 случаях из 100, к началу второго триместра риск развития патологий снижается до 7 %.Симптомы краснухи
Симптомами краснухи являются:
— недомогание, слабость;
— головная боль, температура 38-39 оС.;
— мелкопятнистая сыпь;
— увеличение лимфоузлов в области шеи.
Сыпь распространяется в течение 4 дней по всему телу и держится примерно 3 дня.
Лечение краснухи
Лечат краснуху, как правило, на дому. Применяют медикаменты для устранения симптомов. Следует обеспечить больному потребление максимально возможного количества жидкости и постельный режим в течение всего периода высыпания. В случае развития осложнений показана госпитализация. Чтобы предотвратить передачу вируса, изолируйте больного на 5 дней от момента начала появления сыпи. Вакцинация от краснухи проводится дважды: в 12-15 месяцев и в 6 лет.
Эпидемический паротит: симптомы, лечение
В простонародье данное заболевание называют свинкой. Паротит – вирусное заболевание, вызываемое парамиксовирусом и поражаемое железы организма (слюнные, поджелудочную, семенные).
Симптомы паротита
Основными симптомами паротита являются:
— повышение температуры;
— увеличение желез;
— иногда присутствует головокружение и рвота.
В результате осложнений может развиться менингоэцефалит – воспаление головного мозга.
Заболеванию подвержены дети до 15 лет. Передается, как правило, воздушно-капельным путем. Период инкубации продолжается максимум до 19 дней. Распространять вирус инфицированный начинает за 2 дня до проявления симптомов заболевания.
Последствиями паротита могут быть: бесплодие у мужчин, проблемы со слухом, сахарный диабет, нарушения со стороны нервной системы.
Лечение паротита
Лечение не предусмотрено, как таковое. Следует придерживаться постельного режима, употреблять большое количество витаминов, пить как можно больше жидкости. При тяжелом течении болезни следует воспользоваться стационарным лечением.
При перенесении заболевания вырабатывается стойкий пожизненный иммунитет. Для профилактики предусмотрена вакцинация. Как правило, ребенку проводят КПК – комплексная прививка против краснухи, паротита и кори.
doorinworld.ru
Корь (краснуха) – Способы лечения
В случаях без осложнений, корь лечат с помощью постельного режима и домашнего ухода. Домашнее лечение состоит из приема медицинских болеутоляющих препаратов, которые Вы можете приобрести без рецепта, например, ибупрофен или похожие лекарства (Эдвил, Мотрин, Элев) или ацетаминофен (Тайленол).
|
Нестероидные противовоспалительные средства Нестероидные противовоспалительные средства используют для снижения боли и жара, а также для снижения опухоли и воспаления, вызванного ранением или заболеванием, например, артритом. Чаще всего в качестве нестероидных противовоспалительных средств используют аспирин, ибупрофен и кетопрофен. Нестероидные противовоспалительные средства могут вызывать побочные эффекты. Чаще всего встречаются тошнота, изжога и расстройство желудка. Если Вы будете принимать препараты вместе с пищей, то можете предотвратить развитие подобных побочных эффектов. Частое или длительное использование нестероидных противовоспалительных средств может вызвать язву желудка или повышение кровяного давления. Препараты также могут вызвать серьезные аллергические реакции.
Нестероидные противовоспалительные средства необходимо принимать точно в соответствии с предписаниями на этикетке. В случае принятия более крупной дозы или же если Вы будете принимать препарат дольше рекомендуемого периода, то можете увеличить риск развития опасных побочных эффектов. Люди старше 65 или страдающие от частых сердечных приступов, от заболевания желудка или кишечника, больше подвержены риску развития более серьезных проблем. |
Аспирин не следует давать тем, кому еще не исполнилось 20 лет, из-за риска развития синдрома Рейе, очень редкого, но серьезного заболевания.
|
Синдром Рейе Синдром Рейе – это очень редкое, но серьезное заболевание, которое встречается у детей от 6 до 12 лет. Точная причина заболевания неизвестна, но считается, что оно развивается у детей, которым недавно сделали вакцинацию от ветряной оспы (ветрянки) или гриппа (инфлюэнцы), а также у детей, которые принимают аспирин. Болезнь изначально поражает мозг и печень и может вызывать сонливость, раздражительность, припадки, а в серьезных случаях даже может стать причиной смерти. Симптомы обычно появляются через 3-7 дней после поражения вирусом. Синдром Рейе – это незаразное заболевание. Всех детей, болеющих синдромом Рейе лечат в отделениях интенсивной терапии, и большинство из них выздоравливают в течении нескольких недель. Но у некоторых детей могут развиться пожизненные повреждения мозга. Лечение на ранней стадии увеличивает вероятность полного выздоровления. Аспирин или продукты на основе аспирина не стоит давать никому младше 20 лет, разве только в тех случаях, когда эти медицинские препараты были прописаны доктором. Аспирин еще называют натрий ацетилсалицилат (пиранол), ацетил-салициловая кислота, салициловая кислота, салицилат или субсалицилат. Аспирин и продукты с содержанием аспирина можно приобрести без рецепта, например, Pepto-Bismol, Kaopectate, и Alka Seltzer. |
Антибиотики не используют для лечения кори. Но осложнения от кори, например, пневмонию или инфекцию уха, могут лечить с использованием антибиотиков.
|
Инфекция уха (острый отит среднего уха) Инфекция уха (острый отит среднего уха) встречается в области позади барабанной перепонки. Эта область называется средним ухом. Инфекция уха вероятнее всего может развиться после простуды или после другого вида инфекции верхних дыхательных путей, которые наблюдались у ребенка в течении нескольких дней. Во время простуды, инфекции горла, или аллергической атаки, трубка, которая соединяет горло и среднее ухо (евстахиева труба) опухает в результате чего воздух не попадает в среднее ухо. В свою очередь это создает эффект сосания, при котором жидкость затягивается в область среднего уха. Жидкость зажимается в среднем ухе, в результате чего вирусы или бактерии могут расти и размножатся, вызывая развитие инфекции. Ушные инфекции наиболее распространены среди детей младше 7 лет. У маленьких детей евстахиевы трубы более короткие и мягкие, а также находятся практически в горизонтальном положении, в результате чего они могут легче блокироваться, чем трубы у взрослых. К симптомам ушной инфекции относят боль в ухе, жар, густые и желтые выделения из уха, раздражительность, потерю аппетита, тошноту, беспокойный сон и проблемы со слухом. Для лечения ушной инфекции может быть достаточно домашнего лечения с помощью болеутоляющих медикаментов, которые продаются без рецепта. Антибиотики обычно прописывают детям младше 2 лет, тем, кто очень сильно болен или тем, кто подвержен риску развития осложнений. Если инфекция периодически возвращается, то может понадобится хирургическое вмешательство, при котором вставляются специальные трубки (эту операцию еще называют миринготомия, т.е. рассечение двух задних квадрантов барабанной перепонки на всем их протяжении), чтоб отводить жидкость и вентилировать среднее ухо. |
Корь может вызвать уменьшение витамина А в теле, что в свою очередь может привести к развитию синдрома сухого глаза (сухой кератит) и к слепоте.
|
Ксерофтальмия или офтальмоксероз Ксерофтальмия (которую также называют кератоконъюнктивит (сочетанное воспаление роговицы и конъюнктивы) или синдром сухого глаза) – это аномальная сухость глаз, которая чаще всего возникает из-за обезвоживания слезной железы. В результате этого глаз может потерять свой блеск, и что наиболее важно, на глазу могут появиться царапины и другие повреждения. К симптомам ксерофтальмии относят ощущение того, что в глазе есть инородные тела, а также раздражительность глаза, которая в свою очередь приводит к значительной чувствительности к свету. Ксерофтальмия чаще встречается у людей в возрасте, у которых нарушена работа иммунной системы, например, синдром Гужеро – Шегрена или волчанка, или же у тех, кому не хватает витамина А. Лечение ксерофтальмии состоит из применения увлажняющих капель, которые называются искусственные слезы. В более тяжелых случаях могут использоваться увлажняющие мази. В каналы, по которым проходят слезы, могут установить что-то вроде крошечных заглушек, чтоб слезы оставались на поверхности глаза. |
Невысокий уровень витамина А в организме у детей повышает шансы смерти из-за осложнений от кори. Витамин А рекомендуют добавлять:
-
Детям в возрасте от 6 месяцев до 2 лет, если их положили в больницу из-за осложнений от кори.
-
Детям, болеющим корью, у которых ослабленная иммунная система или недостаток витамина А.
-
Всем детям, которым поставили диагноз корь и которые проживают в местности, где недостаток витамина А считается проблемой, особенно в развивающихся странах в удаленных регионах.
Предотвращение
Вакцина против кори — очень эффективный способ предотвращения заболевания. Вакцину от кори обычно вводят в детстве одновременно с вакциной от свинки и краснухи, или от свинки, кори и оспы. Из-за распространенной вакцинации, заболевание очень редко встречается в Соединенных штатах, хотя уровень заболеваемости может резко увеличиться, если большое количество людей откажутся от прививки. Исследования показывают, что риск аллергической реакции на вакцину очень незначителен.
|
Аллергическая реакция на вакцину от кори, свинки и краснухи, а также на вакцину от кори, свинки, краснухи и оспы. Вакцина от кори, свинки и краснухи, а также вакцина от кори, свинки, краснухи и оспы, изготавливается из куриных эмбриональных клеток. Но вакцина содержит очень мало яичного протеина, либо вовсе не содержит и обычно не вызывает аллергической реакции у тех, кто страдает аллергией на яйца. Центр США по контролю и предотвращению заболеваний рекомендует проводить вакцинацию людей, у которых аллергия на яйца. С другой стороны – они рекомендуют проявлять крайнюю осторожность, если у человека серьезная аллергическая реакция (анафилаксия) или другой тип реакции непосредственно после употребления яиц или от предыдущих прививок. Следует поговорить с доктором до того как ребенку сделают прививку от кори, свинки и краснухи или от кори, свинки, краснухи и оспы, если:
Исследования показывают, что вероятность развития аллергической реакции от вакцины для прививки от кори, свинки и краснухи очень незначительны. |
Для более детальной информации, смотрите раздел «Прививки». Если Вы родились после 1956 года или Вам делали прививку с использованием более ранней версии вакцины, проверьте свою прививку перед тем, как отправитесь путешествовать в страны, в которых все еще распространена корь.
|
Безопасное путешествие в страны, в которых распространена корь Корь может вызвать развитие серьезных заболеваний. Люди, которые родились после 1956 года должны проверить состояние своей иммунизации перед поездкой в страны, в которых распространена корь. Считается, что у человека выработался иммунитет, если ему поставили диагноз корь в прошлом, если ему ввели рекомендуемую дозу вакцины против кори, свинки и краснухи или же вакцины против кори, свинки, краснухи и оспы, или же если лабораторные анализы подтвердили наличие иммунитета к кори. Некоторые люди, которым прививку делали с использованием более ранней версии вакцины, не полностью защищены. Если такие люди подвергаются воздействию заболевания, то они могут заболеть более редкой и серьезной формой кори. Если у Вас не выработан иммунитет к кори, проконсультируйтесь у доктора или в местной клинике относительно того, стоит ли Вам делать прививку перед отъездом. Новорожденным и детям, которым еще не сделали прививку от кори, могут сделать эту прививку раньше положенного срока. При этом необходимо внести изменения в график прививок. Для более детальной информации, смотрите раздел «Прививки». |
Если вакцина вводилась людям, склонным к заболеванию в течении 72 часов после того, как они были подвержены воздействию вируса кори, то вакцина определенно обеспечит им незначительный уровень защиты против кори.
Другой превентивной мерой для человека, подверженного воздействию вируса кори может быть иммуноглобулин. Инъекция иммуноглобулина может предотвратить или сократить период заболевания корью. Детям, младше 1 месяцев, беременным женщинам и людям со слабой иммунной системой, которая не может бороться с инфекциями, могут сделать инъекцию иммуноглобулина, если они входили в контакт с теми, кто болеет корью. Проконсультируйтесь с доктором, если Вы или Ваш ребенок заболели корью.
www.eurolab-portal.ru
Корь, краснуха и скарлатина: лечение и симптомы
преследуют людей каждый год, они изменяются и адаптируются к изменяющийся среде обитания. Среди самых часто встречаемых и опасных заболеваний выделяю три наиболее опасных: корь краснуха скарлатина. Ими можно заразится где угодно, даже в самый непредсказуемый момент. Сегодня мы постараемся разобраться чем опасны эти болезни и изучим этиологию каждой в отдельности.

Корь
Заболевание, что зовется корью чрезвычайно заразно и протекает всегда в острой форме. Болезнь встречается только у людей и передается между ними воздушно-капельным путем. Оно вызывает поражение таких шейных отделов:
- Полость рта.
- Носоглотка.
- Ротоглотка.
- Дыхательные пути.
Болезнь всегда сопровождается красной сыпью, которая покрывается неоднородными пятнами, присутствует и тяжелая интоксикация.
Источником болезни всегда служит уже болеющий человек, независимо от формы болезни. Дело в том, что после недели инкубационного периода он уже опасен для всех окружающих. Передается инфекция по воздушно-капельному пути, чтобы заразится нужно вступить в довольно плотный контакт с разносчиком. Если же инфицированный обращается в каком-то коллективе, то тут заражение происходит очень легко и всегда есть вероятность создания им небольшой эпидемии.
Симптоматика достаточно обширна, период инкубации длится около двух недель. Когда человек заразился, вирус начинает осваиваться в слизистых оболочках рта и горла или там, куда слюна с инфекцией попала быстрее. После этого инфекция начинает осваиваться и проникает в подслизистые ткани и движется к лимфатическим узлам. В инкубационный период видимые симптомы отсутствуют как таковые. Может начаться болезненное ощущение в районе шейных лимфоузлов. К концу периода бактерии размножаются настолько, что попадают в кровь и движутся по организму. Следующий период характеризуется локализацией вируса в определенном месте (дыхательные пути, внутренние органы).
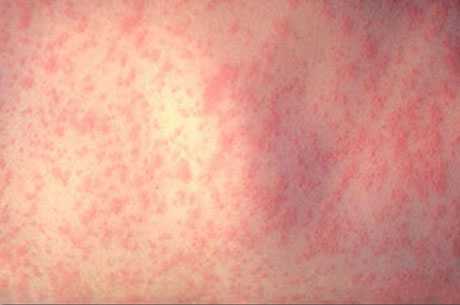
Краснуха
Краснуха
Заболевание, что называется краснухой является острой вирусной патологией, что сильно поражает организм и наносит ему значительный вред. Выражается яркой пятнистой сыпью и воспалением верхнего отдела дыхательных путей и небольшой интоксикацией. Как и в предыдущем варианте источником заражения служит уже болеющий человек у которого аналогичное заболевание протекает в острой форме или когда форма патологии бессимптомна. Если вы имеете отношение к детским воспитательным учреждениям, то может произойти заражение от детей, что болеют врожденной краснухой. К ним она передается от матери, если он сама болела во время беременности. Такие детишки могут разносить вирус аж до 3 лет. Другой болеющий человек представляет опасность за неделею до появления сыпи и через неделю после ее прохода. Заразиться краснухой можно, как и предыдущей болезнью по воздушному пути. Естественно, что лучше всего инфицирование происходит в тех местах, где скопление людей очень большое, в больших коллективах.
У краснухи достаточно продолжительный инкубационный период, длится он до трех недель. Что любопытно – человек опасен разносом инфекции уже в течение этого периода. Это связано с тем, что организм начинает вырабатывать инфекцию уже после пятого дня присутствия его в организме. А вот до полного окончания инкубационного периода может вовсе ничего не происходить, никакие симптомы не будут проявляться, даже катаральные явления могут полностью отсутствовать до проявления сыпи. Так что заразится можно даже от полностью здорового на вид человека.
После заражения наступает период, когда инфекция закрепляется в организме любыми путями. Чаще всего она локализуется в дыхательных путях или где-то рядом, потихоньку начинают проникать во внутренние ткани тела. Позже, если иммунитет слаб вирус может начать продвигаться по лимфатической системе. В этот момент может начаться высыпание, происходит это не сразу, а постепенно. Продромальный период в этом заболевании может и вовсе отсутствовать, а может и посетить пациента. Длится такой момент, чаще всего, несколько дней. Обычно его сопровождают не слишком яркие катаральные явления. Как и скарлатина краснуха шагает вместе с общим недомоганием и небольшой лихорадкой. До внешнего проявления, за несколько часов, появляются болевые ощущения в лимфатических узлах. Набрав такой ход, болезнь продолжает оставаться в нем около трех недель, независимо от того начнется ли лечение.

Скарлатина
Скарлатина
Последнее заболевание в нашем списке инфекционных болячек это . Заболевание всегда острое, характеризуется сыпью, и кучей разных осложнений в виде гнойно-септических отложений или аллергии. Однако есть и плюс – один раз перенесший скарлатин более ей не заболеет. Также сопровождается такими симптомами:
- Лихорадка.
- Мигрени.
- Боль в шее, лимфатических узлах.
- Ломота в суставах.
Если симптоматика не слишком яркая, то очень часто болезнь можно принять за ангину, а такой пациент в то же время остается очень опасным разносчиком. Статистика говорит, что чаще всего болячкой болеют дети от года до десяти лет. Скарлатина опаснее кори, во время эпидемий фиксируется много летальных исходов, если нет врачебной помощи.
Причины заболевания кроются в заражении человека стрептококком особого вида, что потом начинает вырабатывать токсины. Инфекция, как и в прошлых случаях движется между людьми по воздуху при плотном контакте или через общие бытовые предметы. Как только, человек заразился сам он становится заразным для других и остается таким до полного выздоровления. Если случается так, что выявляют ребенка, который успел где-то пообщаться с болеющим человеком, то его тоже изолируют и неделю не впускают в коллектив. Подхватить стрептококк можно также и от человека, что более просто ангиной.
Симптоматика также достаточно обширна, период инкубации обычно длится до двух недель, зависит все от состояния организма до болезни. Начинается скарлатина всегда очень остро, температура сразу же прыгает до 40 градусов и выше, появляется общая слабость, мигрени, боли при глотании и признаки интоксикации в виде рвоты. Сопутствуют также ощущение жжения в горле, очень больно глотать и трудно питаться. Из-за этого опухают мышцы нижней челюсти и потом ей больно двигать.
Как ни смешно это звучит, но самый главный и стойкий симптом скарлатины – это ангина. При этом она характеризуется такими значимыми изменениями в организме:
- .
- Налет на лакунах.
- Болезненность лимфатических узлов.
- Регулярная рвота.
После двух дней такого заболевания начинает проявляется на теле розоватая точечная сыпь, причем ее пятна достаточно плотные и хорошо выступают над общим покровом кожи. Внешне такое явление напоминает гусиную кожу, которая со временем медленно срастается в один сплошной красный покров. Наиболее ярко проявляется сыпь в местах кожных складок: на локтях, подмышками, там она еще и зудом сопровождается. Лицо становится похоже на разноцветный флаг: лоб и виски покрываются яркой сыпью, нос и рот, наоборот, меняются в сторону белого цвета, а щеки покрываются румянцем. Губы при этом остается очень красными, это прямо-таки бросается в глаза. Внутри также происходят цветовые метаморфозы: неба, небные дуги, миндалины и язык становятся очень красными. В редких случаях можно наблюдать на лакунах миндалин небольшие небные отложения.
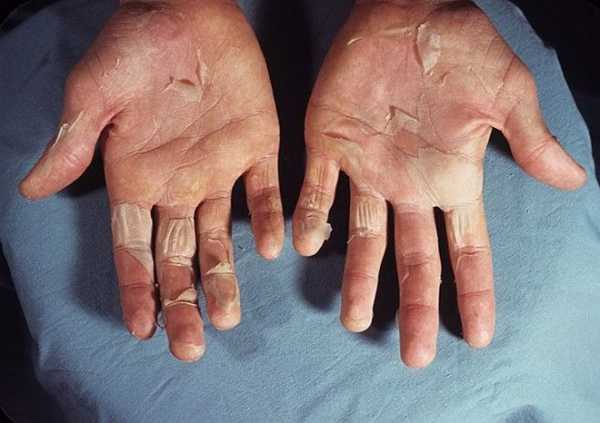
С иной стороны скарлатина всегда характеризуется увеличением в размерах и плотной консолидацией подчелюстных лимфатических узлов. Они становятся намного больше, а на ощупь достаточно эластичны. После периода инкубации и высыпания сыпь держится на теле в первозданном виде около 5 дней и затем начинает бледнеть, одновременно с этим начинает спадать и лихорадка, после второй недели поврежденная кожа просто отшелушиться. Язык внутри тоже избавляется от облоги к 4 дню и становится на вид характерным для скарлатины: красным на вид и его сосочки отчетливо выступают вперед. Шелушение кожи обычно длится около трех недель и оканчивается полной ее сменой. В очень тяжелых случаях могут наблюдаться гнойные осложнения, что будут связаны с внутренними органами. Если заболевание переносилось тяжело, то как последствие может наблюдаться ревматизм. При диагностике очень важно не ошибиться, чтобы не потерять важное время.
Видео
В видео рассказано о том, как быстро вылечить простуду, грипп или ОРВИ. Мнение опытного врача.
Внимание, только СЕГОДНЯ!
progorlo.ru
Корь (краснуха) – Симптомы | Медицинский портал EUROLAB
Симптомы кори обычно развиваются через 8-12 дней после того, как человек был подвержен влиянию вируса.
|
Корь Корь еще могут называть краснухой или коревой краснухой, это заразное вирусное заболевание. Обычно из-за болезни возникает красная сыпь, которая не вызывает особого зуда, но покрывает все тело. Другие симптомы кори напоминают простуду, например, высокая температура, насморк, чихание, воспаленное горло, сухой кашель, опухшие гланды, красные или раздраженные глаза, усталость или потеря аппетита. Корь все реже и реже встречается сегодня, потому что болеют те, которым не сделали вакцинацию с использованием вакцины от кори, свинки и краснухи, или от свинки, кори и оспы. Например, подростки или студенты, которым не сделали прививку, могут заболеть корью, когда находятся в школьных окрестностях. Если беременная женщина заболевает корью, то у нее большая вероятность выкидыша, преждевременных родов, или же рождения мертвого ребенка. Но инфицирование корью не вызывает пороков развития. Лечение кори состоит из отдыха, употребления большого количества жидкости, приема ацетаминофена или других медицинских препаратов, которые продаются без рецепта, но снижают симптомы. Большинство людей, болеющих корью, выздоравливают без развития осложнений. Но дети, люди постарше, и люди, с ослабленной иммунной системой подвержены более высокому риску развития осложнений, например, инфекция уха, стрептококковое воспаление горла, пневмония, или воспаление мозга (энцефалит). Корь была обычно распространена среди детей, но использование вакцины против кори снизило уровень заболеваемости среди детей. |
Инкубационный период – период, между временем, когда Вы впервые были подвержены воздействию вируса кори и когда у Вас проявились первые симптомы – может варьировать от 7 до 18 дней. К ранним симптомам кори относят высокую температуру (выше 38,4 градусов), насморк, чихание, воспаленное горло, сухой кашель, опухшие гланды, усталость, диарея, потеря аппетита. Очень часто глаза становятся красными, раздраженными, опухают, становятся чувствительными к свету. Из глаз могут быть выделения.
Эти симптомы обычно длятся 3-5 дней. Ближе к окончанию этой фазы, красные пятна с крошечными сероватыми головками, которые еще называют коревой сыпью слизистой оболочки щеки и языка, появляются на внутренней части щеки с внутренней стороны рта. Эти пятна пропадают через 18 часов, а затем появляется сыпь.
|
|
Впервые сыпь появляется на лице и сзади ушей, а потом распространяется по всему телу. Жар примерно 40 градусов или выше часто сопровождается сыпью, которая спадает примерно через 2 дня.
Сыпь длится примерно в течении 5 дней и обычно вызывает легкий зуд, или никакого зуда. Сыпь пропадает в том же порядке, в котором и пропадала. После того как сыпь прошла, на коже может сохранится сероватый оттенок, который постепенно проходит.
Человек может распространять вирус остальным за 4 дня до появления сыпи и через 4 дня после того, как появилась сыпь.
www.eurolab-portal.ru
Корь, краснуха и паротит. Как проявляется инфекция? | ООО «Медсервис»
Корь – острое вирусное заболевание, передающееся воздушно-капельным путем (при разговоре, кашле и чихании). Характеризуется высокой температурой тела (39,0 градусов С и выше), общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивитом) и сыпью.
Вирус кори легко распространяется на большие расстояния – в соседние комнаты, через коридоры, систему вентиляции. Заражается 95-96% детей, находившихся в контакте с больными. В первые 3-6 дней заболевание выглядит как ОРВИ, но уже в этот период можно увидеть характерные для кори высыпания на слизистой оболочке щек в виде белых точек. С течением времени, в отличие от ОРВИ, температура вновь повышается и постепенно, поэтапно появляется сыпь на коже (ею покрывается лицо, шея, верхняя, а затем нижняя часть туловища, в том числе руки и ноги), спускаясь сверху вниз в течение 4-7 дней. Исчезают высыпания также постепенно (в течение 3-4 дней), оставляя на местах своего появления пигментацию, которая тоже проходит через несколько дней. Дети до года болеют корью редко, так как их охраняют антитела – защитные белки, выработанные матерью после перенесенной ею болезни или прививки. К 9-12 мес. первого года жизни материнские антитела исчезают из крови малыша, и он остается беззащитным перед этой болезнью. Если заболевает маленький ребенок, особенно ослабленный предшествующими заболеваниями или имеющий врожденную патологию, возможен смертельный исход. Смерть регистрируется у 1 из 2000-3000 заболевших детей до 3 лет (в развивающихся странах этот показатель составляет 3-10% заболевших детей). Очень тяжело это заболевание протекает у взрослых людей.
Корь опасна своими осложнениями: такими как отит (воспаление уха; наблюдается у 1 из 20 заболевших), воспаление легких (у 1 из 25 заболевших), поражение крови (тромбоцитопения – сниженное количество тромбоцитов, что опасно кровотечениями; наблюдается у 1 из 3000 заболевших), судороги, развивающиеся на фоне высокой температуры тела (у 1 из 200 заболевших), а также — воспаление головного мозга энцефалит; у 1 из 1000 заболевших).
Кроме того, после кори у переболевшего временно формируется состояние иммунодефицита (снижение защиты от других инфекций), что способствует наслоению тяжелых бактериальных инфекций.
Краснуха — острая вирусная инфекция, передающаяся воздушно-капельным путем. У детей, как правило, протекает легко или в виде заболевания средней тяжести. Заболевают обычно через 11-21 (редко 23 дня) после контакта с больным человеком. Первые 1-5 дней болезни характеризуются подъемом температуры до 38 градусов С, недомоганием, головной болью, увеличением лимфатических узлов, особенно на затылке, за ушами, иногда — коньюнктивитом. На коже появляется мелкопятнистая сыпь, которая располагается в основном на боковых поверхностях туловища и конечностей, и сохраняется до 5 дней. В целом длительность заболевания составляет 1-2 недели. Осложнения бывают очень редко, но возможно развитие энцефалита (воспаления мозга) у 1 из 1000 заболевших.
Наиболее опасна краснуха для беременных, т.к. этот вирус способен поражать все ткани плода. Если женщина заболевает краснухой в первую половину беременности, особенно в первые 3 месяца, то в результате может случиться выкидыш, или родится мертвый ребенок. Возможно также появление на свет малыша с синдромом врожденной краснухи (СВС), включающим в себя триаду пороков развития: — врожденный порок сердца, слепоту (катаракту) и глухоту. Кроме того, для СВС характерно поражение мозга, вплоть до умственной отсталости, а также поражение печени, селезенки, тромбоцитов и другие врожденные нарушения.
Женщина может переболеть краснухой незаметно: при нормальном самочувствии на 1-2 дня появляется незначительная сыпь, на которую иногда не обращают внимания. А вирус, циркулируя в крови беременной, попадает через плаценту к плоду. Поэтому при подозрении на инфицирование краснухой беременной женщины необходимо провести специальное исследование (кровь дважды обследуют на содержание противокраснушных антител, и, если их количество существенно увеличивается, что свидетельствует о перенесенной краснухе, на ранних сроках встает вопрос о прерывании беременности, так как велика угроза рождения ребенка с уродствами).
Не защищено от краснухи 11-30% женщин детородного возраста.
Если девушка или молодая женщина не болела краснухой и не привита, то, перед тем, как планировать беременность ей самой нужно подумать о соответствующей прививке Вакцинация защищает практически в 100%, иммунитет после однократной прививки сохраняется в среднем 15-20 лет, потом иммунизацию можно повторить.
Необходимо помнить, что после введения краснушной вакцины не рекомендуется беременеть в течение 3-х месяцев. Если беременность наступила раньше этого срока или была привита женщина, уже ожидающая ребенка, это не является показанием к прерыванию беременности.
Эпидемический паротит («свинка») – острая вирусная инфекция, передающаяся воздушно-капельным путем и поражающая околоушные и подчелюстные слюнные железы. Они распухают, из-за чего лицо округляется (отсюда и название «свинка»). Распространяется этот вирус в окружающем пространстве не так широко, как корь и краснуха. Если заболевший ребенок изолирован в комнате, то не контактирующие с ним непосредственно дети и взрослые не заражаются.
Заболевание начинается с невысокой температуры, недомогания, а через 1-3 дня увеличиваются одна или обе слюнные околоушные железы, больно жевать и глотать.
При осмотре слизистой щек виден воспаленный сосочек выводного протока слюнной железы на стороне поражения. Кроме слюнных желез, примерно в 4% случаев, вирус эпидемического паротита может вызвать воспаление поджелудочной железы (панкреатит), а также оболочек головного мозга (менингит) у 1 из 200-5000 заболевших, очень редко (1 на 10 000 случаев) в процесс вовлекается ткань головного мозга, тогда развивается менингоэнцефалит (воспаление оболочек и вещества головного мозга).
Эпидемический паротит опасен осложнениями. У 20-30 % заболевших мальчиков- подростков и мужчин воспаляются яички (орхит), у девушек и женщин в 5% вирус эпидемического паротита поражает яичники (оофорит). Оба эти процесса могут послужить причиной бесплодия. Возможны смертельные исходы 1:10 000 заболевших.
Все три инфекции (корь, краснуха, эпидемический паротит) вызываются вирусами и не имеют специфической противовирусной терапии. То есть, нет препаратов, которые бы предупреждали тяжелое течение болезни и осложнения. Поэтому основным средством предупреждения этих инфекций является иммунизация.
Сусанна Харит,
педиатр, руководитель отдела иммунопрофилактики НИИ детских инфекций МЗ РФ, д.м.н.
salavatmed.ru
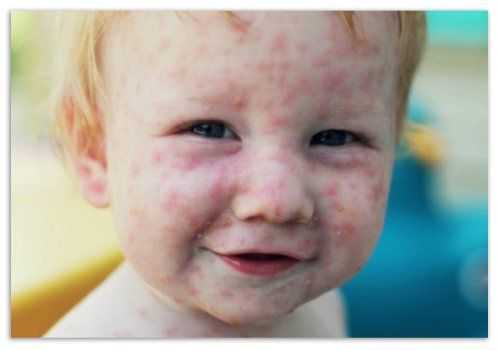
Коревая краснуха у детей: симптомы, фото, лечение
На сегодняшний день нередко возникает вопрос о существующих инфекциях и способах их лечения. Рассмотрим одну из самых распространенных – детская коревая краснуха. Многие путают ее с инфекцией кори и ветряной оспой (совсем иными заболеваниями), их симптомы и внешняя сыпь вводит в заблуждение. Единственное, что связывает названные болезни — возникновение в детском возрасте ив большинстве случаев легкое протекание, не дающее осложнений.

Симптомы — клиническая картина в крапинку
Вирус краснухи имеет яркие симптомы, но изредка симптомов нет вообще. В первые дни заражения, распознать краснуху совсем не просто. Инкубационный период варьируется от 7 до 21 дней.
- У детей появляется насморк, першение в горле, сухой кашель.
- Поднимается температура тела.
- Начинает раздражать дневной свет, и ребенок ощущает светобоязнь.
Родители зачастую принимают симптомы за обычный ОРЗ либо паротит, лишь анализ крови покажет заболевание именно краснухой.
Одним из основных симптомов являются увеличенные затылочные лимфоузлы, размером 2 см. От надавливания малыш ощущает резкую боль и головокружение. Многие родители ошибочно думают о паротите. С каждым последующим днем инфекция активно распространяется по детскому организму и «бушует», пока не появятся высыпания.
Когда болезнь вступает в наиболее активную фазу, у детей появляется главный симптом — сыпь. Не путать ее с высыпаниями ветряной оспы и кори, у нее плоская форма бледно-красного цвета, размер 2-5 см. Во время ветряной оспы образуется сыпь объемно-водянистая и приводит к сильному зуду. В нашем случае такого нет. Существует простой способ определить краснуху, от нажимания пальцем на пятнышко оно исчезает, затем появляется снова (немногий из признаков, отличных от признаков похожих заболеваний).
Высыпания начинаются с лица, медленно переходя почти на каждую часть тела, кроме ладоней и ступней. Напоминаем, пятнышки ничем не обрабатываются, они легко проходят. Спустя два дня с момента высыпания поднимается температура, возможно до 40 градусов. Но не стоит волноваться, она продержится не долго. Главное обеспечить хороший уход и правильное лечение, в основном амбулаторное.
Лечение и карантин, и краснуху победим
Советуем, больному ребенку выделить отдельную комнату, обеспечить в ней полумрак — в первые тяжелые дни болезни дети испытывают светобоязнь.
- Комнату проветривать 2 раза в день.
- Ограничить ребенка в телевизионных программах и видеоиграх.
- Обязателен карантин в течение 6-7 дней. Взрослых, не переболевших краснухой, необходимо в срочном порядке изолировать от больного ребенка.
- Придерживаться постельного режима, много пить и кушать фрукты с большим количеством витаминов.
- Выделить малышу отдельную посуду и средствами личной гигиены, с момента выздоровления их рекомендуется заменить на новые.
- Следить за режимом дня и принимать пищу ту, рекомендованную доктором. С высокой температурой допустимо принимать жаропонижающие и болеутоляющие препараты. Остальные принимать нежелательно. Можно использовать лечебные противовоспалительные травы.
Советуем родителям не беспокоится, сразу после высыпания ребенку станет легче, и уже спустя 3-4 дня спадет температура, начнет проходить сыпь, не оставляя рубцов, и полностью исчезнет с тела ребенка. Болезнь длится от 7 до 14 дней.
Детскому организму под силу справится с таким незатейливым недугом. Запомните, те, переболевшие краснухой в детстве навсегда приобретают стойкий иммунитет.

Непростой, но важный выбор
Особенно важно знать про инфекционный вирус беременным женщинам и не переболевшим краснухой в детстве. Существует влияние на плод, болеющая коревой инфекцией мать подвергает будущего малыша разным отклонениям. Существует опасность рождения малыша с умственной отсталостью, глухотой, пороком сердца и даже церебральным параличом.
Стоит отметить, что женщина, переболевшая за 6 месяцев до наступления беременности, также рискует родить нездорового малыша т.к в крови беременной женщины намного дольше находятся антитела данного вируса.
Напоминаем, если будущая мать заболела во время беременности, то и ее младенец родиться с вирусом. Заражение продлится еще около 2 лет, представляя опасность себе и окружающим. Последствия очень плачевны, ваш ребенок на протяжении всей жизни будет подвергаться различным вирусам и болезням. Советуем будущим мамам быть осторожней и не контактировать с больными людьми. А лучше, планируя завести ребенка, позаботиться о необходимых мерах заблаговременно и сделать нужные прививки за год до беременности.
Эпидемия и способы ее избежать
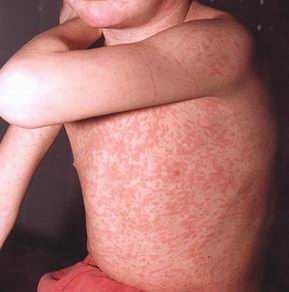 Болеют краснухой не только маленькие дети, но и взрослые. Течение болезни и симптомы у них разные, но заражение происходит одинаково. Распространителем недуга является больной человек. Обычно, оно передается воздушно-капельным путем, во время разговора, чихания и кашля. Однако ваш ребенок способен заразиться и без личного контакта.
Болеют краснухой не только маленькие дети, но и взрослые. Течение болезни и симптомы у них разные, но заражение происходит одинаково. Распространителем недуга является больной человек. Обычно, оно передается воздушно-капельным путем, во время разговора, чихания и кашля. Однако ваш ребенок способен заразиться и без личного контакта.
Например, комната, где находился инфицированный коревым вирусом, считается зараженной еще в течение 2 часов в отсутствии проветривания. В детских садах часто дети заболевают через общие игрушки. Особенно маленькие дети, постоянно тянущие их в рот
С момента заражения инфекция сразу оседает в слизистой оболочке дыхательных путей. Главным возбудителем является летучий вирус, совсем не приспособленный существовать во внешней среде, однако очень восприимчив организмом человека. Гибнет он исключительно под воздействием ультрафиолетовых лучей, при высокой температуре — более 55 градусов. Чаще краснухой болеют в холодные времена года.
Профилактика – залог здоровья
Информирован, значит, предупрежден. А распознать и победить болезнь ребенка – святая обязанность каждой матери. Не считайте прививки врагами собственных детей. В данном случае от коревой краснухи существует вакцина, зарекомендовавшая себя на протяжении многих лет.
Касательно девочек. Не забывайте, они — будущие мамы, лучше позаботиться о внуках заранее, не подвергая их смертельной опасности. Делайте прививки в 2 этапа. В 12 месяцев и в 6 лет. В отсутствии второго вакцинирования надо поспешить и повторить его до 13 лет. Подумайте заранее о здоровом поколении ваших детей.
Любите дитя как самого себя
Не оставайтесь равнодушными к детскому и собственному здоровью. Помните, любое инфекционное заболевание заразно для всех обладающих слабым иммунитетом. Прививайте детям любовь к спорту и к здоровому образу жизни. Актуально и позитивно во все времена.
lechimkrohu.ru