КОЛЬПИТ ПРИ БЕРЕМЕННОСТИ
Во время беременности женщина, как правило, особенно тщательно следит за состоянием своего здоровья и тревожно реагирует на каждый необычный симптом.
Часто причиной паники будущей мамы становятся необычные выделения и ощущения дискомфорта в области половых органов. Такой комплекс симптомов, скорее всего, свидетельствует о развитии патологического процесса, который в медицине называют вагинит или кольпит. У беременных это состояние отмечается особенно часто на фоне снижения иммунитета, гормональных изменений в организме и высоких нагрузок на все органы и системы женщины.
Вагинит во время беременности — веский повод немедленно обратиться к гинекологу и приступить к лечению этой опасной патологии. Диагностировать заболевание и определить, чем лечить кольпит при беременности не навредив маме и малышу, подскажут квалифицированные гинекологи.
Симптомы кольпита при беременности
В первую очередь следует определиться, что вагинитом или кольпитом называют воспалительное заболевание, охватывающее слизистые оболочки влагалища.
Характерные признаки кольпита при беременности не отличаются от симптомов небеременной женщины:
— зуд и жжение в области влагалища — воспалительный процесс раздражает нежные слизистые оболочки, что вызывает дискомфорт, а иногда и болезненность вагинальных стенок;
— боль внизу живота — этот симптом особенно пугает беременных женщин, однако связан он не с тонусом матки, как многие предполагают, а с воспалением тканей;
— появление специфических выделений — выделения при кольпите во время беременности очень обильные и могут иметь различный цвет и консистенцию. Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации;
Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации;
— припухлость и покраснение половых органов — пациентки нередко замечают гиперемию и отечность половых губ и клитора, которые становятся более чувствительными и доставляют женщине дискомфорт.
Острый вагинит при беременности сопровождается выраженной симптоматикой, которая должна заставить пациентку обратиться за профессиональной помощью. Это поможет уберечь ребенка от возможных негативных последствий.
Причины и виды вагинита при беременности
Воспаление слизистых оболочек влагалища обычно носит инфекционную природу. Это становится возможным благодаря дисбактериозу влагалища, который часто сопровождает период беременности. Гормональные изменения и высокие нагрузки на все органы будущей мамы вызывают снижение защитных сил организма, что провоцирует инфекционно-воспалительный процесс. При этом возбудителем патологии может выступать как бактериальная флора, проникнувшая в организм извне при половом акте или бытовым путем, так и составляющая нормальную микрофлору влагалища. К наиболее вероятным инфекционным возбудителям кольпита у беременных относят стрептококки, грибы рода Кандида, кишечную палочку, трихомонаду, уреаплазму, микоплазму и т. д.
При этом возбудителем патологии может выступать как бактериальная флора, проникнувшая в организм извне при половом акте или бытовым путем, так и составляющая нормальную микрофлору влагалища. К наиболее вероятным инфекционным возбудителям кольпита у беременных относят стрептококки, грибы рода Кандида, кишечную палочку, трихомонаду, уреаплазму, микоплазму и т. д.
Интересно, что в зависимости от причины развития
заболевания могут отличаться его симптомы и проявления:— кандидозный кольпит — сопровождается обильными творожистыми выделениями и сильным зудом половых органов, который проявляется даже в состоянии покоя;
— эмфизематозный кольпит — очень распространенный вид вагинита именно у беременных женщин. Патология сопровождается образованием небольших водянистых пузырьков на поверхности слизистых оболочек половых органов. Эта форма кольпита проходит самостоятельно через 2-3 недели после родов;
— трихомонадный кольпит — очень опасная форма патологии, развивающаяся при попадании трихомонад во влагалищную среду. Заражение происходит во время полового акта или при использовании общих с носителем предметов личной гигиены (полотенце, мочалка и т. д.). Проявляется характерными гнилостными выделениями, обладающими резким неприятным запахом.
Заражение происходит во время полового акта или при использовании общих с носителем предметов личной гигиены (полотенце, мочалка и т. д.). Проявляется характерными гнилостными выделениями, обладающими резким неприятным запахом.
Сопутствующими условиями для развития кольпита у беременной, кроме снижения иммунитета, могут стать аллергические реакции, микротравмы влагалища, несоблюдение личной гигиены, наличие хронических заболеваний.
Кольпит при беременности: последствия для ребенка
Воспаление слизистых оболочек влагалища несет угрозу не только для здоровья будущей мамы, но и для малыша. Восходящий путь распространения инфекции может привести к таким отклонениям беременности, как многоводие, преждевременные роды и заражению околоплодных вод. Особенную опасность вагинит представляет во время родов, когда малыш проходит через зараженные материнские родовые пути. В этот момент высока вероятность инфицирования новорожденного.
Интересно, что кольпит после беременности может пройти самостоятельно, но происходит это относительно редко. Развитие же кольпита после родов провоцируется чаще всего травмированием оболочек влагалища во время родоразрешения. В связи с этим фактом, врачи рекомендуют воздержаться от половой жизни первые недели после родов. Нарушая этот запрет, женщина повышает риск развития кольпита после родов.
Развитие же кольпита после родов провоцируется чаще всего травмированием оболочек влагалища во время родоразрешения. В связи с этим фактом, врачи рекомендуют воздержаться от половой жизни первые недели после родов. Нарушая этот запрет, женщина повышает риск развития кольпита после родов.
Лечение кольпита при беременности
Диагностика заболевания предполагает стандартный гинекологический осмотр и проведение кольпоскопии. Этот метод исследования дает возможность визуализировать поверхность слизистой оболочки стенок влагалища и оценить их состояние. В ходе осмотра врач берет мазок на анализ. Исследование биологического материала проводится бактериоскопическим и бактериологическим способом.
Лечение кольпита у беременных требует рационального подхода к назначению антибиотиков. Врач подбирает антибактериальный препарат, способный подавлять выявленного в мазке возбудителя, и при этом не оказывающий негативного воздействия на плод. Часто предпочтение отдается местным формам антибиотиков — суппозиториям, мазям и тампонам.
симптомы, чем опасен кольпит во время беременности
Что такое кольпит при беременности, почему он возникает, какими симптомами сопровождается, чем грозит и как происходит его лечение — обо всем этом расскажем в данной статье.
Кольпит, или вагинит — воспалительное заболевание влагалища, развитие которого зачастую провоцирует патогенная и условно-патогенная микрофлора. Эта патология довольно распространена и диагностируется приблизительно у 60-80% женщин, обратившихся к гинекологу. Вагинит при беременности также не редкость. Для будущих мам такое заболевание особенно опасно, так как грозит серьезными последствиями и трудно поддается лечению, поскольку большинство препаратов обладает тератогенным эффектом. Наиболее опасен вагинит при беременности, возникший в последнем триместре.
Кольпит при беременности может быть специфическим и неспецифическим. Специфическим называют кольпит, который был вызван патогенной микрофлорой — гонококками, трихомонадами, хламидиями. Неспецифический кольпит при беременности вызывает условно-патогенная микрофлора (лактобактерии), которая из-за изменения гормонального фона, состояния иммунной системы, начинает вести себя агрессивно.
Специфическим называют кольпит, который был вызван патогенной микрофлорой — гонококками, трихомонадами, хламидиями. Неспецифический кольпит при беременности вызывает условно-патогенная микрофлора (лактобактерии), которая из-за изменения гормонального фона, состояния иммунной системы, начинает вести себя агрессивно.
Почему возникает кольпит (вагинит) у беременных?
Итак, самым главным фактором, без которого не возникнет кольпит у беременных и его симптомы, — это условно-патогенная, или патогенная микрофлора. Реже вагинит у беременных могут вызывать вирусы.
Кроме этого, способствуют развитию этого заболевания и другие факторы:
- Снижение иммунитета во время беременности.
- Перестройка гормонального фона.
- Раннее начало половой жизни (в 14-15 лет).
- Беспорядочная половая жизнь, незащищенные половые контакты.

- Наличие фоновой патологии со стороны эндокринной, половой системы.
- Ношение тесного, синтетического нижнего белья.
- Неправильное питание.
- Переохлаждение.
Также вагинит у беременных может стать следствием длительного курса антибиотикотерапии.
Симптомы кольпита при беременности
Как проявляется кольпит при беременности? Симптомы во время беременности такие же, как и при обычном кольпите. На первое место выходят такие жалобы, как боль и дискомфорт внизу живота и непосредственно во влагалище, зуд, боль, жжение во время полового акта, мочеиспускания, измененные выделения. Симптомы вагинита могут немного отличаться зависимо от этиологии.
Кандидозный кольпит при беременности, симптомыВыделения при этом виде кольпита обильные, имеют слегка кисловатый запах, творожистую, кремообразную консистенцию, желто-белый, или молочно-белый цвет. Ведущими симптомами будут зуд, жжение, сухость влагалища и наружных половых органов.
Выделения обильные, жидкие, пенистые, имеют желтый, или желто-зеленый цвет, неприятный запах, нередко могут наблюдаться примеси гноя и крови. Также женщины, в основном, жалуются на нарушение мочеиспускания (частые позывы, малые порции, жжение и зуд в области уретры).
Гонорейный кольпит во время беременностиВыделения зеленые, или желто-зеленые, обильные, без специфического запаха. Также для такого вагинита характерен зуд и жжение. Зачастую проходит самостоятельно спустя 3 недели.
Чем опасен вагинит (кольпит) во время беременности?
Кольпит во время беременности не только причиняет женщине дискомфорт и неприятные ощущения, но и грозит различными, иногда даже очень серьезными осложнениями. Итак, к чему может привести вагинит во время беременности в случае отсутствия лечения?
Патология опасна следующим:
- Распространение инфекции на шейку матки, саму матку, ее придатки, а также на наружные половые органы, реже — на органы мочевыделительной системы.

- Кольпит во время беременности может стать источником инфицирования амниотической жидкости и плаценты, что в дальнейшем грозит ЗВУР плода и его внутриутробным инфицированием.
- Фетоплацентарная недостаточность.
- Прерывание беременности.
- Ткани промежности при вагините отечные, сухие, гиперемированы, что повышает вероятность их разрыва при родах.
Чтобы избежать все этого, вагинит во время беременности и его симптомы требуют немедленного лечения.
Беременность и кольпит. Диагностика и лечение заболевания
Диагностика не составляет труда — зачастую на вагинит указывают характерные симптомы. Применяются также такие методы, как гинекологический осмотр, микроскопия и бактериологическое исследование мазков, кольпоскопия, УЗИ.
А вот с точки зрения терапии беременность и кольпит — тяжелый случай, поскольку большинство препаратов обладают тератогенным эффектом и запрещены при вынашивании ребенка. Во время беременности применяют преимущественно местные средства — вагинальные суппозитории, кремы, мази, спринцевание. Незаменимыми помощниками в лечении кольпита при беременности также станут препараты Флуомизин и Гинофлор, которые, в отличии от множества других средств, относятся к местно действующим и разрешены к применению во время беременности и кормления.
Незаменимыми помощниками в лечении кольпита при беременности также станут препараты Флуомизин и Гинофлор, которые, в отличии от множества других средств, относятся к местно действующим и разрешены к применению во время беременности и кормления.
Из всего вышесказанного можно сделать вывод, что беременность и кольпит несовместимы, поэтому лечение должно проводится немедленно.
возможные риски — клиника «Добробут»
Бактериальный вагиноз: симптомы, причины, пути передачи, лечение
Бактериальный вагиноз (БВ) — заболевание, вызванное избыточным ростом во влагалище условно-патогенных и патогенных (в частности, факультативно-анаэробных) микроорганизмов на фоне снижения количества молочнокислых бактерий. Бактериальный вагиноз у женщин репродуктивного возраста встречается достаточно часто. На его долю приходится от 30 до 50% всех вульвовагинальных инфекций.
Бактериальный вагиноз: причины
Бактериальный вагиноз развивается в случае, когда нормальная микрофлора влагалища замещается условно-патогенными микроорганизмами (микоплазмами, фузобактериями, гарднереллами, вайлонеллами, пептококками и другими).
Причины бактериального вагиноза следующие:
- частое спринцевание;
- использование внутриматочных спиралей;
- чрезмерная сексуальная активность;
- бесконтрольный прием антибиотиков;
- психосоциальный стресс.
Как передается бактериальный вагиноз? БВ не относится к заболеваниям, передающимся половым путем, по следующим причинам:
- состояние встречается у женщин, которые не ведут половую жизнь;
- у мужчин нет эквивалентного заболевания;
- назначение антибиотиков партнеру-мужчине не влияет на частоту обострений заболевания у женщин;
- распространенность БВ заметно отличается в этнических группах, что невозможно объяснить лишь разной степенью сексуальной активности.
Основные признаки бактериального вагиноза
Заболевание может протекать как бессимптомно, так и с клиническими проявлениями. Диагноз подтверждают после получения результатов анализа выделений из влагалища: рН выше 4.5 и большое количество условно-патогенных бактерий свидетельствуют о наличии БВ.
Диагноз подтверждают после получения результатов анализа выделений из влагалища: рН выше 4.5 и большое количество условно-патогенных бактерий свидетельствуют о наличии БВ.
Симптомы бактериального вагиноза следующие:
- Выделения из влагалища с неприятным «рыбным» запахом. В начале заболевания они белого или серого цвета, при прогрессирующем процессе становятся желтовато-зеленоватыми.
- Жжение при мочеиспускании.
- Дизурия (нарушение мочеиспускания).
- Вагинальный зуд.
- Гиперемия слизистой влагалища и шейки матки.
Следует отметить, что у половины пациенток БВ протекает бессимптомно.
Чем лечить бактериальный вагиноз
Препараты выбора – метронидазол и клиндамицин. Назначают их перорально и/или в виде вагинальных свечей. Следует отметить, что после курса антибактериальной терапии симптоматика у 10-15% пациенток остается прежней. Частота рецидивов достигает 80% и увеличивается по мере увеличения сексуальной активности. Использование эстрогенсодержащих контрацептивов снижает число повторных обострений.
Использование эстрогенсодержащих контрацептивов снижает число повторных обострений.
Чем еще лечить бактериальный вагиноз? Макролиды, линкозамиды, пенициллины, нитроимидазолы относятся к резервным препаратам. Из-за вероятности активации кандидозной флоры параллельно с антибактериальными препаратами назначают антимикотики. Можно использовать комбинированные формы, например, Тержинан, Клион-Д. Также гинекологи рекомендуют прием пробиотиков, которые помогают восстановить микрофлору влагалища – это снижает вероятность рецидивов заболевания.
Бактериальный вагиноз не считается инфекцией, передающейся половым путем, поэтому полового партнера не лечат.
Осложнения бактериального вагиноза, профилактика заболевания
БВ может привести к осложнениям беременности и развитию воспалительных заболеваний органов малого таза. Существует связь между снижением количества лактобактерий во влагалище и частотой инфицирования гонококками и хламидиями. БВ увеличивает вероятность инфицирования или реактивации вируса папилломы человека.
Бактериальный вагиноз во время беременности может осложнить течение основного заболевания, что увеличивает риск выкидыша или преждевременных родов. У беременных женщин с диагнозом «Бактериальный вагиноз» выше вероятность развития хориоамнионита (воспаления плодных оболочек и инфицирования околоплодных вод), послеродового эндометрита. Также БВ может стать причиной субклинического дефицита железа. Подробнее о дефиците железа на ранних сроках беременности читайте на нашем сайте https://www.dobrobut.com. Проведенные исследования подтвердили связь между бактериальным вагинозом и трубным бесплодием.
Профилактика бактериального вагиноза заключается в отказе от спринцеваний, ограничении числа сексуальных партнеров, здоровом образе жизни.
Если у беременной кольпит — Женский журнал IVONA
Причины
Возникновению кольпита способствует целый ряд факторов местного и общего порядка. Кольпит (вагинит) – это воспаление слизистой оболочки влагалища. Возбудителем кольпита может быть хламидия, микоплазма, стрептококк, стафилококк, гемофильная палочка и другие инфекции. Развивается заболевание из-за нарушений естественной микрофлоры влагалища. Если женщина здорова, то флора влагалища состоит в основном из палочек, которые вырабатывают молочную кислоту, оказывающую губительное действие на различные микробы.
Возбудителем кольпита может быть хламидия, микоплазма, стрептококк, стафилококк, гемофильная палочка и другие инфекции. Развивается заболевание из-за нарушений естественной микрофлоры влагалища. Если женщина здорова, то флора влагалища состоит в основном из палочек, которые вырабатывают молочную кислоту, оказывающую губительное действие на различные микробы.
Если воспаление слизистой оболочки влагалища не лечить, то воспалительный процесс может перейти и на канал шейки матки, матку, придатки и т.д, что в свою очередь приводит к эндометриту, эрозии шейки матки и бесплодию. Для беременной кольпит чреват осложнениями и даже невынашиванием беременности.
В последние годы резко возросло число кольпитов, вызванных хламидиями и микоплазмами. Урогенитальные хламидиозы часто протекают в форме смешанных инфекций: хламидийно-микоплазменных, хламидийно-трихомонадных и особенно часто хламидийно-гонококковых.
Симптомы
Чаще всего больные жалуются на выделения из влагалища, которые могут быть обильными в случае острого процесса, умеренными или скудными при подострой или хронической форме заболевания. Нередко беспокоит зуд.
Нередко беспокоит зуд.
При остром кольпите – при осмотре слизистая оболочка влагалища ярко-красного цвета, отечна, иногда на слизистой оболочке видны мелкие кровоизлияния, гнойно — серозные налеты. Иногда выделения имеют неприятный запах. При подостром и хроническом кольпите — симптомы будут выражены меньше, слабее, окраска слизистой будет менее яркой, выделения будут в меньшем количестве и реже иметь гнойную примесь.
Лечение
Лечение кольпита (вагинита) — терапия, направленная на устранение предрасполагающих факторов для развития заболевания, лечение сопутствующих заболеваний с учетом клинических проявлений. Лечение кольпита включает в себя антибактериальную терапию, препараты для общего укрепления и соблюдение диеты.
Антибактериальная терапия назначается только после определения чувствительности возбудителя к антибиотикам. Многие препараты имеют противопоказания при беременности и лактации. К ним относятся такие популярные средства как Бетадин (противопоказан, начиная с 3 месяца беременности), Нолицин, Далацин, Клиндацин крем и др. В то же время не имеют противопоказаний для беременных Пимафуцин, Тержинан, Ваготил и многие другие антисептики.
В то же время не имеют противопоказаний для беременных Пимафуцин, Тержинан, Ваготил и многие другие антисептики.
Однако заниматься самолечением нельзя! Лечение должен назначать только врач-гинеколог!
Проконсультироваться с гинекологом.
Профилактика
Профилактика кольпита заключается в своевременном обращении к врачу при появлении первых симптомов заболевания и соблюдении правил личной гигиены.
Лечение кольпита -— цены в МЦ «Здоровье»
С первыми проявлениями недомогания в интимной сфере (жжение и зуд, неприятный запах) рекомендуется записаться в клинику на приём к квалифицированному специалисту в области гинекологии для диагностики и выявления причины заболевания. Согласно с полученными результатами будет разработана схема лечения.
Симптомы кольпита:
- Белые, серые, желтоватые выделения из влагалища
- Зуд, жжение в области половых губ
- Специфический запах
- Ощущение боли в нижней части живота и области влагалища
- Отёк и краснота в районе половых губ
- Повышение температуры тела (нечасто)
Факторы возникновения кольпита
- хронические патологии внутренних органов
- половые инфекции (уреаплазмоз, микоплазмоз, трихомониаз, хламидиоз)
- эндокринные заболевания (разные формы диабета, ожирение, нарушения работы яичников)
- продолжительная терапия антибиотиками
- аллергия на предметы женской гигиены (прокладки, тампоны, свечи, мази, презервативы)
- гормональные нарушения при менструации, лактации, климаксе
- несоблюдение правил интим-гигиены
- химио- или лучевая терапия при борьбе с онкологией
- непостоянная сексуальная жизнь
- дефицит эстрогена
- ношение синтетического белья
Виды кольпита:
Кольпит атрофический
Чаще обнаруживается у женщин пожилого возраста в постменопаузе и формируется за счёт низкого уровня женских половых гормонов (эстрогенов), что создает положительный фон для развития инфекции. Главные симптомы атрофического кольпита — зуд и сухость вульвы, выделения скудные и без запаха. Данному виду присущ дискомфорт во время интимной близости.
Главные симптомы атрофического кольпита — зуд и сухость вульвы, выделения скудные и без запаха. Данному виду присущ дискомфорт во время интимной близости.
Кольпит кандидозный
Воспалительный процесс этого заболевания провоцируют дрожжеподобные грибы рода Candida. Заражение кандидозным кольпитом может возникнуть из-за слабого иммунитета и дисбактериоза, а также в результате незащищенного анального или орального секса. Причиной также могут быть постоянные стрессы или ношение некачественного нижнего белья. Кандидозный кольпит часто встречается у женщин детородного возраста.
Кольпит трихомонадный
Часто встречающийся вид кольпита. Относится к венерическим заболеваниям. Причина возникновения трихомонадного кольпита — трихомонады, простейшие одноклеточные микроорганизмы из класса жгутиковых. В большинстве случаев заражение трихомонадой — это последствие полового акта без контрацепции. Когда микроорганизм попадает в полость влагалища, он начинает размножаться и поражать клетки слизистой. Трихомонадный кольпит сопровождается обильными пенистыми, гнойными выделениями с неприятным запахом.
Трихомонадный кольпит сопровождается обильными пенистыми, гнойными выделениями с неприятным запахом.
Диагностирование кольпита
Врач гинеколог медицинского центра «Здоровье» сможет поставить точный диагноз на основании опроса и осмотра пациентки, в ходе которого обнаруживается острый воспалительный процесс.
Но специалисту важно не только выявить болезнь, но и понять причину ее возникновения. Очень часто кольпит сопровождается другими гинекологическим заболеваниями и является следствием нарушений в работе мочеполовой системы. Невылеченный кольпит(вагинит) приводит к трудностям с зачатием и вынашиванием ребёнка.
Для подтверждения диагноза врач назначит необходимые процедуры и анализы:
- УЗИ-диагностика малого таза
- Гинекологическое обследование с помощью зеркал
- Осмотр влагалища с помощью микроскопа (кольпоскопия)
- Пальцевое или визуальное обследование прямой кишки на наличие фистул)
- Амниотест (определение неприятного запаха)
- Бактериологический и цитологический анализы
- Показатель крови: общий, биохимический, на гормоны
- Показатель мочи
Кольпит при беременности
Женщине во время беременности инфекция доставляет массу неудобств:
- отек влагалища
- болезненные ощущения в области половых губ и влагалища
- эрозии на слизистых оболочках половых органов
- резкий запах выделений
- жжение и зуд, которые усугубляются при ходьбе или физической нагрузке
- болезненное мочеиспускание
- гнойные, зеленоватые или белесые обильные выделения
- жар
- плохое самочувствие
- слабость
Но основная угроза кроется в том, что заболевание может внутриутробно навредить плоду в период вынашивания. Лечение кольпита беременным нельзя проводить самостоятельно, ведь беременная женщина несет ответственность не только за собственное здоровье, но и за здоровье малыша. Лечение беременных осложняется тем, что во время вынашивания женщине подходят далеко не все лекарственные средства, и только врач сможет разработать безопасную схему лечения.
Лечение кольпита беременным нельзя проводить самостоятельно, ведь беременная женщина несет ответственность не только за собственное здоровье, но и за здоровье малыша. Лечение беременных осложняется тем, что во время вынашивания женщине подходят далеко не все лекарственные средства, и только врач сможет разработать безопасную схему лечения.
Лечение вагинита — сложный и длительный процесс, который производится в комплексе, и для его лечения мы рекомендуем обратиться за консультацией и проведением диагностики к врачам-гинекологам высшей категории в МЦ «Здоровье» в Москве.
Кольпит при беременности – Medaboutme.ru
Кольпит при беременности — нередкое заболевание, которое обнаруживают у будущих мам. Поговорим о том, как проявляется кольпит, по каким симптомам его можно определить, насколько опасно это заболевание.
Как проявляется кольпит
Кольпит — это воспалительный процесс, который распространяется на слизистую оболочку влагалища и влагалищную часть шейки матки. Чаще всего он проявляется обильными выделениями, припухлостью и зудом в области половых органов, дискомфортными ощущениями и болями внизу живота. Нередко воспалительный процесс распространяется на ягодицы и внутреннюю часть бедер — женщина может обнаружить там раздражение.
Чаще всего он проявляется обильными выделениями, припухлостью и зудом в области половых органов, дискомфортными ощущениями и болями внизу живота. Нередко воспалительный процесс распространяется на ягодицы и внутреннюю часть бедер — женщина может обнаружить там раздражение.
Различают несколько видов кольпита. Кандидозный кольпит при беременности (или молочница) — грибковое заболевание, с которым сталкиваются очень многие будущие мамы. Проявляется она обильными влагалищными выделениями выраженного белого цвета, зудом и покраснением половых органов. Молочница у женщин в положении опасна тем, что может привести к инфицированию ребенка, поэтому она требует обязательного лечения.
Эмфизематозный кольпит — не менее частый «спутник» беременных. Он проявляется появлением на слизистой оболочке прозрачных пузырьков, наполненных жидкостью. Обычно вскоре после родов это явление проходит.
Кольпит может быть острым и хроническим. Причем второй даже более опасен, поскольку хроническое течение может протекать бессимптомно. Из-за этого болезнь трудно обнаружить, соответственно, и лечение не будет своевременным, что может привести к опасным последствиям. При острой форме заболевания выделения из влагалища могут быть слизисто-гнойными.
Из-за этого болезнь трудно обнаружить, соответственно, и лечение не будет своевременным, что может привести к опасным последствиям. При острой форме заболевания выделения из влагалища могут быть слизисто-гнойными.
Опасность и последствия заболевания
Воспалительный процесс опасен тем, что при его развитии из-за несвоевременного лечения могут возникнуть те или иные осложнения: заражение околоплодных вод, невынашивание беременности, многоводие и т.д. Запущенный кольпит опасен и для ребенка, особенно во время родов, когда может произойти инфицирование. Поэтому при любом дискомфорте, будь то зуд половых органов или выделения, обязательно обращайтесь к врачу. Для диагностики заболевания врач проведет осмотр и возьмет мазок.
Как правило, назначают медикаментозное лечение, в том числе антибиотики, а также спринцевание, ванночки, вагинальные свечи и кремы.
что это такое, какие последствия и как лечить?
Диагноз «кольпит» еще несколько лет назад был редкостью. В последнее время гинекологи его ставят примерно 80% пациенткам. Диагноз подразумевает воспаление слизистой влагалища, которое сопровождается отечностью и появлением белых или серых выделений с неприятным запахом.
В последнее время гинекологи его ставят примерно 80% пациенткам. Диагноз подразумевает воспаление слизистой влагалища, которое сопровождается отечностью и появлением белых или серых выделений с неприятным запахом.
Заболевание развивается на фоне бактериальных, вирусных или грибковых инфекций. Особенно благоприятным для развития кольпита обстоятельством является снижение иммунитета. Именно поэтому кольпит чаще всего поражает беременных.
Что такое кольпит?
Второе название заболевания – вагинит. Это патология, при которой на слизистой влагалища размножается болезнетворная микрофлора. Питаясь и испражняясь, микроорганизмы выделяют токсичные вещества, раздражающие половые железы, которые в результате начинают интенсивно вырабатывать секрет.
В слизи, выделяющейся из половых органов при воспалении влагалища, содержатся колонии микробов и продукты их жизнедеятельности, поэтому она обладает отвратительным запахом. Секрет раздражает наружные половые органы, в результате чего вульва тоже может воспаляться и причинять женщине дополнительные страдания.
Заболевание не только доставляет дискомфорт, но и несет немалую опасность для организма женщины. Воспаление влагалища при беременности нужно обязательно лечить, иначе инфекция проникнет вглубь матки и погубит плод. Бывает так, что хронически протекающее заболевание является причиной, по которой женщине не удается забеременеть.
Симптомы и причины возникновения
Воспаление является результатом активной деятельности микроорганизмов, поражающих тот или иной орган. Гинекологи утверждают, что главными факторами возникновения кольпита можно назвать:
- неправильный выбор средств гигиены;
- неудобную одежду, сжимающую половые органы;
- прием антимикробных или гормональных препаратов;
- отсутствие гигиены;
- беспорядочную половую жизнь;
- ИППП;
- колонии бактерий;
- снижение иммунитета.
Воспаление влагалища часто диагностируется у пациенток, которые постоянно меняют сексуальных партнеров, живут беспорядочной половой жизнью, пренебрегают использованием презервативов, не выполняют элементарные гигиенические процедуры. Не реже болезнь возникает при гормональной перестройке.
Не реже болезнь возникает при гормональной перестройке.
Бывает так, что недуг долгое время протекает в хронической форме, вяло, почти без симптомов, поэтому у многих женщин вагинит при беременности, когда иммунитет резко снижается, обостряется и заявляет о себе рядом симптомов:
- Болью, жжением или сильным зудом в области влагалища, вульвы и половых губ.
- Отеками, нагрубанием и болезненностью наружных половых органов.
- Тянущими и ноющими болями внизу живота.
- Обильным секретом из влагалища, похожим на сопли и обладающим неприятным запахом. Бывает, что в этом секрете появляются кровянистые прожилки.
В запущенной форме раздражение и воспаление переходят на кожные покровы ягодиц, бедер, нижней части живота. Особенно опасен вагинит для беременных тем, что он поражает яичники и матку. В такой ситуации заболевание угрожает нормальному развитию плода.
Диагностика кольпита
Симптомы кольпита схожи с проявлениями многих других заболеваний, поэтому для постановки правильного диагноза одного только внешнего осмотра пациентки врачу мало. Диагностика патологии предполагает проведение ряда исследований:
Диагностика патологии предполагает проведение ряда исследований:
- Взятие мазка на микрофлору влагалищных выделений. Этот анализ позволяет понять, какую именно природу имеет воспаление –бактериальную или грибковую.
- Посев выделений для определения видов бактерий и их восприятия антибиотиков. Такой анализ упрощает врачу выбор терапевтической схемы.
- ПЦР-анализ на ИППП. Он позволяет обнаружить половую инфекцию или исключить ее. Известно, что вагинит часто протекает на фоне хламидиоза, гонореи, сифилиса и других инфекций, таящих опасность для женщины в положении, поэтому при обследовании важно принять все меры по их обнаружению, чтобы начать правильное лечение как можно скорее.
Классификация кольпита при беременности
Специалисты в области гинекологии разделяют заболевание на несколько видов, которые отличаются друг от друга этиологией, типами возбудителей и особенностями течения заболевания. При классификации болезни учитывается особенность естественной микрофлоры слизистой влагалища – она населена бактериями, которые в разных условиях могут быть как полезными, так и вредными.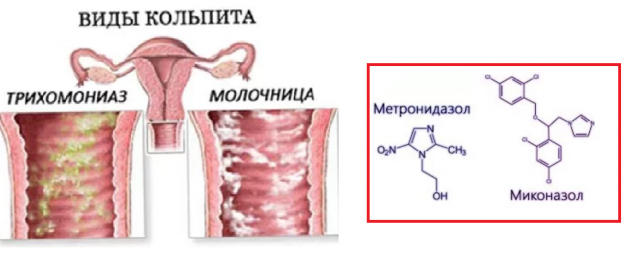 Вагинит бывает специфическим, неспецифическим, может иметь хроническую или острую форму.
Вагинит бывает специфическим, неспецифическим, может иметь хроническую или острую форму.
Специфический кольпит
Специфический вагинит провоцируют патогенные бактерии, которые в норме на слизистой влагалища не живут. Их попадание в организм объясняется незащищенным половым контактом, недобросовестным осмотром у гинеколога с использованием плохо обработанных инструментов, пренебрежением гигиеной. К этим микроорганизмам относятся хламидии, трихомонады и другие болезнетворные бактерии семейства кокковых. В зависимости от типа возбудителя, выделяют следующие виды специфического кольпита:
- Хламидийный кольпит. Симптомами этой разновидности вагинита являются бели с отвратительным запахом и сильный зуд в области половых органов. Хламидии передаются только половым путем. Сразу после попадания в организм эти микроорганизмы могут оставаться незамеченными долгое время, а потом дать о себе знать, например, в момент, когда женщина решит забеременеть. Заболевание нужно обязательно пролечить, поскольку оно может стать причиной прерывания беременности.
- Трихомонадный кольпит. Болезнь вызывается трихомонадами – бактериями, которые можно «подцепить» не только во время полового акта, но и при контакте с вещами больного человека: с полотенцем, постельным или нательным бельем. Признаки болезни – это желтые бели из влагалища с запахом рыбы. Выделения сильно раздражают слизистую, вызывают ощущение жжения.
- Гонорейный кольпит. Этот вид вагинита возникает при заражении гонококками. При специфическом гонорейном кольпите женщины жалуются на появление обильных гнойных белей, дискомфорта и тянущих болей внизу живота, болезненности и отечности вульвы. Гинекологический осмотр показывает наличие на поверхности слизистой влагалища небольших эрозий. Обычно женщины сдают мазок на гонококки перед тем, как встать на учет по беременности, поэтому у будущих мам этот недуг обнаруживают крайне редко.
Неспецифический кольпит
При нарушении микрофлоры влагалища возникает неспецифический кольпит – воспаление, вызванное чрезмерным размножением бактерий, постоянно живущих на поверхности половых органов. Если в организме происходят гормональные перестройки или защитные силы снижаются, баланс «хороших» и «плохих» бактерий микрофлоры влагалища нарушается. Из-за подобных изменений могут развиться такие патологии:
- Кандидозный кольпит. При этой болезни, которую в народе называют молочницей, на поверхности влагалища и на половых губах возникает белый творожистый налет. Слизистая влагалища и вульва из-за этого налета краснеют, отекают, начинают зудеть. Патологический секрет с белыми творожистыми хлопьями – основной симптом дрожжевого вагинита. Виновником заболевания является грибок Candida, который в норме живет на слизистых человеческого организма небольшими колониями. Гормональные изменения вызывают рост количества грибков – это и приводит к тому, что возникает дрожжевой кольпит при беременности, который зачастую плохо поддается лечению. Особенно тяжело излечить дрожжевой вагинит, если женщина в положении страдает какими-то расстройствами щитовидной железы.
- Бактериальный кольпит. Это воспаление слизистой влагалища, вызванное «родными» бактериями, то есть теми, которые всегда обнаруживаются на поверхности слизистой оболочки вагины. Фактором бактериального кольпита обычно служит гормональное изменение либо снижение иммунитета. Признаки заболевания – это белый налет на влагалище, густые тянущиеся бели, похожие на сопли, с запахом тухлой рыбы или испорченных яиц.
- Вирусный кольпит. Признаками этого расстройства являются эрозии, пузырьки и кондиломы, которые возникают на слизистой влагалища, вульве, половых губах. Помимо новообразований на слизистых и коже органов репродукции, при воспалении влагалища вирусной породы отмечаются обильные прозрачные выделения. Одной из разновидностей вирусного вагинита является эмфизематозный кольпит беременных, который исчезает после родов сам по себе без какого-либо лечения.
Острая и хроническая форма
В зависимости от интенсивности проявлений болезни, различают острую и хроническую формы кольпита. При хроническом течении болезнь практически никак не проявляется, ее можно диагностировать только во время обследований у врача-гинеколога. Иногда женщины с таким заболеванием могут отмечать у себя наличие небольшого количества желтого или белого секрета и незначительное раздражение в промежности.
Острый вагинит отличается обильными выделениями, отечностью, воспалением и болезненностью половых органов. Также при недуге отмечается боль внизу живота, чувство жжения при походе в туалет, иногда болевые ощущения в области молочных желез.
Лечение кольпита
Схема лечения болезни зависит от конкретного вида недуга, определить который может только врач. При специфическом или неспецифическом бактериальном вагините обычно назначаются антибиотики, физиотерапия, растительные препараты, противовоспалительные свечи. Терапия обычно проводится по комплексному принципу.
Лечение дрожжевого или трихомонадного вагинита у беременных требует отдельного подхода. Очень часто перед врачом стоит задача не только устранить причину заболевания, но и обезопасить ребенка.
При беременности круг препаратов, которые могут быть использованы для лечения, ограничивается. Противопоказаны будущим мамам Нолицин, Клиндацин, Далацин – наиболее действенные средства. Лечение беременных усложняется также ограничением разрешенных дозировок.Медикаментозная терапия
В зависимости от вида недуга и состояния пациентки, для лечения выбираются разные препараты. С кольпитом при беременности помогают справиться такие лекарства:
- Местные антисептики (Мирамистин, Хлоргексидин).
- Антибиотики. При специфическом трихомонадном или гонококковом вагините назначают Метронидазол; при кольпите, вызванном уреаплазмой, хламидией или микоплазмой – Джозамицин.
- Свечи местного действия Гексикон или Тержинан (рекомендуем прочитать: свечи «Гексикон»: инструкция по применению в 3 триместре беременности).
- Противогрибковые свечи при кандидозном поражении (Пимафуцин, Залаин, Флуконазол) (см. также: Флуконазол: применение в 1, 2 и 3 триместрах беременности).
- Суппозитории, восстанавливающие нормальную микрофлору влагалища: Бифидумбактерин, Лактогин.
- Поливитаминные комплексы для укрепления защитных сил организма.
Народные рецепты
Обращение к народной медицине позволяет вылечить кольпит при беременности быстрее. Поскольку травы характеризуются невысокой токсичностью, многие народные лекарства от вагинита для беременных безопаснее, чем синтетические препараты. Современные врачи рекомендуют обращаться к следующим вспомогательным способам лечения патологии:
- Обмывание отварами из трав. Готовить лечебный отвар нужно из 1 литра кипятка и 20 г травяного сырья. Измельченную ромашку, мяту или календулу заваривают кипящей водой, настаивают в течение 2 часов, потом подмываются отваром до трех раз в день. Этими же отварами можно спринцеваться, но беременным женщинам подобные процедуры противопоказаны.
- Примочки. Чтобы снять отечность, избавиться от зуда, можно лечиться примочками из настоя березовой коры. Для приготовления настоя следует взять столовую ложку измельченного растительного сырья, заварить его 500 мл кипятка, настоять, процедить. Потом смочить остывшим до комфортной температуры настоем чистую ткань и приложить к больному месту на 10 – 15 минут.
Профилактика и последствия кольпита
Как и любую другую болезнь, кольпит легче предотвратить, чем лечить. Профилактика заболевания состоит из следующих мер: следование правилам гигиены, своевременная терапия хронических заболеваний, защищенные половые контакты, правильное питание, активный образ жизни.
Вагинит относят к серьезным заболеваниям, которые могут сильно навредить здоровью женщины. Для тех, кто вынашивает беременность, последствия болезни могут быть самыми печальными, вплоть до смерти ребенка, поэтому игнорировать недуг ни в коем случае нельзя.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »Поделитесь с друьями!
Бактериальный вагиноз и беременность
Что такое бактериальный вагиноз?
Бактериальный вагиноз (также называемый БВ или вагинитом) — это инфекция, вызываемая чрезмерным содержанием определенных бактерий во влагалище. Это самая распространенная вагинальная инфекция у женщин в возрасте от 15 до 44 лет.
BV не является инфекцией, передающейся половым путем (также называемой ИППП, венерическими заболеваниями или ЗППП), но часто встречается у сексуально активных женщин и редко случается с женщинами, которые не имели половых контактов. ИППП — это инфекция, которую вы можете получить в результате незащищенного секса или интимного физического контакта с инфицированным человеком.Если у вас БВ, который не лечится, это может увеличить риск заражения ИППП. Очень важно лечить любую инфекцию во время беременности, чтобы защитить вас и вашего ребенка.
Что вызывает BV?
Мы не знаем наверняка, что вызывает BV. Любая женщина может заразиться им, но вы подвергаетесь повышенному риску заболевания BV, если вы:
- Завести новых половых партнеров
- Иметь более одного полового партнера
- Душ (используйте воду или другую жидкость для очистки влагалища)
- Беременны
- Афроамериканцы.БВ у афроамериканок встречается в два раза чаще, чем у белых.
- Имейте внутриматочную спираль (также называемую ВМС), особенно если у вас нерегулярное кровотечение. ВМС — это разновидность противозачаточных средств. Это Т-образный кусок пластика, который помещается в матку и предотвращает беременность.
Как БВ может повлиять на беременность?
По оценкам Центров по контролю и профилактике заболеваний (также называемых CDC), 1 миллион беременных женщин заболевает BV ежегодно. Беременные женщины подвержены повышенному риску развития БВ из-за гормональных изменений, происходящих во время беременности.Гормоны — это химические вещества, вырабатываемые организмом.
Если у вас есть БВ во время беременности, ваш ребенок подвергается повышенному риску преждевременных родов и низкой массы тела при рождении. Преждевременные роды — это роды до 37 недели беременности. Низкий вес при рождении — это когда ваш ребенок родился с весом менее 5 фунтов 8 унций. Слишком раннее или слишком маленькое рождение может вызвать проблемы со здоровьем у вашего ребенка.
BV также может вызывать воспалительные заболевания органов малого таза (также называемые ВЗОМТ). ВЗОМТ — это инфекция матки, которая может увеличить риск бесплодия (невозможности забеременеть).
Как можно снизить риск БВ?
Вот несколько вещей, которые вы можете сделать, чтобы защитить себя от BV:
- Не занимайся сексом. BV не является ИППП, но у вас больше шансов заразиться, если вы занимаетесь сексом, чем если бы вы этого не делали.
- Ограничьте количество сексуальных партнеров. Занимайтесь сексом только с одним человеком, у которого нет других половых партнеров.
- Используйте презерватив каждый раз, когда занимаетесь сексом. Презервативы — это барьерный метод контроля над рождаемостью.Барьерные методы помогают предотвратить беременность (и ИППП), блокируя или убивая сперму вашего партнера. Другие виды противозачаточных средств, такие как таблетки и имплантаты, не защищают вас от ИППП.
- Не спринцеваться. Спринцевание может удалить из влагалища нормальные бактерии, которые защитят вас от инфекции.
- Используйте только теплую воду без мыла для очистки влагалища снаружи . Всегда протирайте спереди назад.
Каковы признаки и симптомы БВ?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете.Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение. У многих женщин с БВ нет никаких признаков или симптомов, но у вас может быть:
- Тонкие белые или серые выделения из влагалища
- Сильный рыбный запах, особенно после секса
- Боль, зуд или жжение во влагалище
- Зуд вокруг влагалища
- Чувство жжения при мочеиспускании
Если вы считаете, что у вас может быть BV, немедленно сообщите об этом своему врачу.Ваш врач может проверить ваше влагалище на наличие признаков выделений из влагалища и протестировать образец вагинальной жидкости на наличие бактерий, связанных с БВ.
BV лечится антибиотиками. Антибиотики — это лекарства, убивающие инфекции, вызванные бактериями. Антибиотик может быть пероральным (принимаемым внутрь) либо в виде крема или геля, которые вы вводите во влагалище. Лечение антибиотиками от БВ безопасно для вашего ребенка во время беременности и может помочь снизить риск ИППП.
Если у вас есть BV:
- Принимайте все лекарства точно так, как вам говорит врач.Принимайте все, даже если у вас нет никаких признаков или симптомов.
- Если у вас есть половые партнеры-женщины, сообщите им, что у вас есть BV, чтобы они могли пройти обследование и пройти курс лечения.
- Не занимайтесь сексом, пока не закончите курс лечения.
- Сообщите своему врачу, если у вас появятся признаки или симптомы после завершения лечения.
Дополнительная информация
Последний раз отзыв: январь 2018 г.
BV при беременности | Бэбицентр
Что такое бактериальный вагиноз?
Бактериальный вагиноз (широко известный как БВ) — наиболее частая вагинальная инфекция у женщин детородного возраста.Это вызвано дисбалансом бактерий, обитающих во влагалище. Примерно у каждой четвертой женщины эта инфекция возникает на каком-то этапе беременности, хотя оценки сильно различаются.
Обычно «хорошие» бактерии, называемые лактобациллами, находятся в большинстве и сдерживают другие виды бактерий. Когда лактобацилл слишком мало, у вас появляется BV, что приводит к неконтролируемому росту других бактерий. Никто не знает наверняка, что вызывает изменение баланса бактерий.
Как BV влияет на мою беременность?
Большинство женщин с БВ имеют совершенно нормальную беременность.И до половины случаев БВ у беременных разрешаются самостоятельно.
Тем не менее, исследования показали, что наличие БВ во время беременности связано с:
- Повышенный риск преждевременных родов и рождения ребенка с низкой массой тела
- Преждевременный разрыв плодных оболочек (ППРОМ)
- Инфекция матки после родов
- Выкидыш во втором триместре
- Послеродовой эндометриоз
Но связь между БВ и осложнениями беременности не совсем ясна.Эксперты пока не знают, почему только некоторые женщины с БВ рожают преждевременно. Они также не знают, вызывает ли BV напрямую такие осложнения, как PPROM, или женщины, предрасположенные к другим инфекциям или проблемам, которые могут привести к этим осложнениям, также более склонны к BV.
Наличие БВ делает вас более восприимчивыми к определенным инфекциям, передаваемым половым путем (ИППП), таким как генитальный герпес, хламидиоз, гонорея и ВИЧ, если вы подвергаетесь им.
У небеременных женщин БВ связан с повышенным риском воспалительных заболеваний органов малого таза (ВЗОМТ) и инфекций после гинекологической операции.(Заболеть ВЗОМТ во время беременности возможно, но это случается редко.)
Каковы симптомы БВ?
По крайней мере, половина женщин, заболевших БВ, не имеют никаких симптомов. Если у вас есть симптомы, вы можете заметить:
- Тонкие белые или серые выделения
- Сильный рыбный запах. Этот запах наиболее заметен после секса, когда выделения смешиваются со спермой.
- Зуд или раздражение в области половых органов
- Жжение при мочеиспускании
Сообщите своему врачу, если у вас есть эти симптомы.Она исследует образец вашей вагинальной жидкости и цервикального секрета, чтобы определить, есть ли у вас BV или другая инфекция, и назначит соответствующие лекарства.
Могу ли я пройти обследование на БВ, если у меня нет симптомов?
Если у вас низкий риск преждевременных родов
Если у вас нет симптомов и у вас низкий риск преждевременных родов, вы не будете обследованы на BV.
Хотя у женщин с БВ вероятность преждевременных родов выше, а антибиотики могут устранить инфекцию в большинстве случаев, почти все исследования на сегодняшний день показывают, что лечение бессимптомных случаев БВ у женщин, не имевших ранее преждевременных родов. доставка не снижает их шансы на раннюю доставку.
По этой причине Целевая группа профилактических услуг США (USPSTF), Центры по контролю и профилактике заболеваний (CDC), Американский колледж акушеров и гинекологов (ACOG), Американская академия семейных врачей (AAFP) и ряд других других экспертов пока что сходятся во мнении, что скрининг для этой группы женщин нецелесообразен.
Если у вас высокий риск преждевременных родов
Если у вас нет симптомов BV, но вы подвержены высокому риску преждевременных родов, ваш опекун может или не может проверить вас во время вашего первого дородового визита.Эксперты спорят, полезно ли это делать, потому что доказательства противоречивы.
В заявлении от 2020 года USPSTF заключил, что «имеющихся данных недостаточно для оценки баланса пользы и вреда скрининга на бактериальный вагиноз у беременных с повышенным риском преждевременных родов». Однако есть специалисты, которые рекомендуют обследовать некоторых женщин из группы высокого риска. Все согласны с тем, что в этой области необходимы дополнительные исследования.
Как лечат БВ во время беременности?
Не пытайтесь лечить инфекцию BV самостоятельно лекарствами, отпускаемыми без рецепта.
Если вам поставили диагноз BV, вам дадут курс антибиотиков, которые считаются безопасными для приема во время беременности. (В отличие от некоторых других инфекций, ваш партнер не получит лечения.)
Важно принимать все прописанные вам лекарства, даже если какие-либо симптомы исчезли. В большинстве случаев это устранит инфекцию во влагалище и любые симптомы, которые могут у вас возникнуть, хотя, к сожалению, в какой-то момент инфекция может повториться.
Фактически, до 30 процентов женщин снова имеют симптомы в течение трех месяцев, а более половины женщин имеют рецидив в течение года.Антибиотики обычно убивают большинство бактерий, вызывающих BV, но нет никакого способа заставить «хорошие» бактерии расти быстрее, чтобы они могли сдерживать «плохие» бактерии.
Сообщите врачу, если симптомы вернутся. Ваш второй курс лечения может представлять собой более длительный курс другого лекарства.
Эксперты изучают методы лечения, которые восполняют запасы полезных бактерий у женщин с рецидивирующими случаями БВ. Необходимы дополнительные исследования, но первые результаты выглядят многообещающими.
Как мне избежать BV?
Поскольку никто не знает, что вызывает этот бактериальный дисбаланс, нет ничего определенного, что вы можете сделать, чтобы защитить себя от бактериального вагиноза. Однако есть несколько способов снизить риск заражения BV:
- Соблюдайте правила безопасного секса, если вы или ваш партнер занимаетесь сексом с другими людьми. Неясно, какую роль сексуальная активность играет в возникновении БВ, но она редко встречается у женщин, которые никогда не занимались сексом, и чаще всего встречается у женщин с несколькими половыми партнерами и новыми половыми партнерами, а также у геев.По возможности накрывайте секс-игрушки презервативами и очищайте их после каждого использования. Если у вашего партнера BV, используйте зубную прокладку во время орального секса.
- Если вы курите, вот еще одна причина бросить курить: курение сигарет увеличивает риск развития БВ.
- Не спринцевывайте и не используйте спреи для женской гигиены или душистое мыло для половых органов. Эти продукты могут нарушить хрупкий баланс бактерий во влагалище. (Спринцевание в любом случае небезопасно во время беременности. В очень редких случаях спринцевание может заставить воздух проходить под мембранами амниотического мешка и попадать в ваше кровообращение, вызывая воздушную эмболию, которая может быть опасной для жизни.)
BV обычно не является проблемой во время беременности, но полезно знать, когда это может быть и как снизить риск. Вот статья, которая расскажет вам о других инфекциях, которые могут повлиять на беременность.
Подробнее:
Вагинальные дрожжевые инфекции во время беременности
Can Fam Physician. 2009 Март; 55 (3): 255–256.
Язык: английский | Французский
Copyright © Колледж семейных врачей Канады Эта статья цитируется в других статьях в PMC.РЕФЕРАТ
ВОПРОС Мои беременные пациентки часто обращаются с симптоматическими вагинальными дрожжевыми инфекциями. Безопасны ли лекарства, обычно используемые для лечения дрожжевых инфекций, во время беременности?
ОТВЕТ Существующие данные показывают, что воздействие пероральных и местных противогрибковых средств, местных антисептиков или кортикостероидов во время беременности не связано с повышенным риском серьезных пороков развития. Местные противогрибковые препараты азола являются рекомендуемым лечением во время беременности в течение как минимум 7 дней из-за повышенной эффективности.Для облегчения симптомов можно использовать местные кортикостероиды.
РЕЗЮМЕ
ВОПРОС Я пришел на память о вагинальных симптомах, вызывающих у меня заражение. Используемые медицинские препараты для лечения инфекций без опасности для здоровья?
RÉPONSE Актуальные средства, предназначенные для демонстрации антисептических средств, средств защиты, антисептических средств и кортикостероидов, не связанных с серьезными серьезными пороками развития.Рекомендуемая подходящая подвеска la grossesse des antifongiques topiques azolés pendant au moins 7 jours étant donné leur plus grande efficacité. Les corticostéroïdes peuvent être utilisés для лечения симптомов.
Вульвовагинальный кандидоз (ВВК), часто называемый дрожжевой инфекцией, является распространенным гинекологическим заболеванием, которым страдают 3 из 4 женщин в течение их жизни. 1 Более 40% пораженных женщин будут иметь 2 или более эпизода ВВК, 2 , 3 и инфекция чаще встречается у беременных.Считается, что более высокий уровень эстрогена и более высокое содержание гликогена во влагалищном секрете во время беременности повышают риск развития ВВК у женщины. 4 Поскольку ВВК так часто встречается у женщин в детородном возрасте, важно понимать патологию этого заболевания, а также безопасность или риски лекарств, используемых для его лечения во время беременности.
Вульвовагинальный кандидоз вызывается чрезмерным ростом дрожжевых клеток, принадлежащих к видам Candida , в слизистой оболочке влагалища. Candida albicans. инфекция встречается в подавляющем большинстве (от 80% до 90%) диагностированных случаев ВВК, тогда как заражение другими видами, такими как Candida glabrata или Candida tropicalis, встречается реже. 5 При адекватной фармакотерапии и избегании сопутствующих факторов (например, спринцевания, ношения узких штанов) ВВК и связанные с ним симптомы исчезают за короткий период времени. Существует несколько вариантов лечения инфекции Candida , например противогрибковые и антисептические препараты, с кортикостероидами в качестве полезного дополнения при зуде и эритеме.
Противогрибковые препараты
Противогрибковые средства, коммерчески доступные для лечения ВВК в Канаде, включают следующие: имидазольные противогрибковые средства (например, бутоконазол, клотримазол, миконазол), триазольные противогрибковые средства (например, флуконазол, терконазол) и полиеновые противогрибковые средства (например), . Эти агенты доступны в формах для перорального и местного применения. Препараты для местного применения имидазола и триазольных противогрибковых средств, вместе известных как азольные противогрибковые средства, считаются терапией выбора во время беременности из-за данных о безопасности, собранных как у животных, так и у людей.Проспективные и наблюдательные исследования с использованием местных противогрибковых средств не выявили повышенного риска серьезных пороков развития, когда матери подвергались воздействию в любое время во время беременности, и авторы сочли их в целом безопасными. 6 Системная абсорбция этих препаратов для местного применения минимальна, поэтому риск передачи инфекции нерожденному ребенку невелик. Терапию азолом следует рекомендовать в течение 7 дней вместо более короткой продолжительности из-за улучшения эффективности лечения. 7 , 8
Пероральный флуконазол следует рассматривать как терапию второй линии для лечения ВВК.Были сообщения о случаях, когда флуконазол был связан с серьезными пороками развития, но только в более высоких дозах (≥ 400 мг / сут). 9 , 10 Нет повышенного риска серьезных пороков развития, связанных с краткосрочным применением 150 мг флуконазола для лечения ВВК. 11
Нистатин для местного применения — безопасная альтернатива азольным противогрибковым средствам, которые широко изучались в первом триместре беременности. Поскольку нистатин обладает незначительной системной абсорбцией, во многих исследованиях не наблюдалось связанного с ним риска серьезных пороков развития. 6 Рекомендуемая доза нистатина при беременности составляет 100 000 единиц интравагинально один раз в сутки в течение 2 недель. 1
Антисептики
Борная кислота была изучена в лечении ВВК. Хотя борная кислота не является коммерчески доступной, она является альтернативой противогрибковым средствам. Существует мало опубликованной информации о безопасности борной кислоты для человека. Недавнее ретроспективное исследование случай-контроль, проведенное в Венгрии, показало слабую связь между воздействием борной кислоты во время беременности и серьезными пороками развития, но эта связь не достигла статистической значимости. 12 Если вагинальный эпителий не сильно раздражен, системно всасывается только ограниченное количество борной кислоты 13 ; поэтому в большинстве случаев количество, всасываемое через слизистую оболочку влагалища, минимально, и риск воздействия на будущий плод является теоретическим. Типичная доза борной кислоты составляет 600 мг интравагинально на ночь в течение 14 ночей подряд. 14
Кортикостероиды
Симптомы, такие как зуд и покраснение, обычно возникают при ВВК, и для облегчения этих острых симптомов могут быть назначены местные кортикостероиды.Безопасность использования кортикостероидов во время беременности обсуждалась в предыдущем обновлении Motherisk. 15 Мета-анализ, проведенный Park-Wyllie et al., Объединяющий 5 проспективных исследований на людях, показал, что у матерей, которые принимали пероральные кортикостероиды, было незначительное увеличение отношения шансов для общих основных пороков развития. Был небольшой, но статистически значимый повышенный риск волчьей пасти по сравнению с контролем (отношение шансов 3,35, 95% доверительный интервал от 1,97 до 5.69). 16 Для местных кортикостероидов примерно 3% дозы, нанесенной на кожу, всасывается системно. 17 Два популяционных исследования не выявили повышенного риска серьезных пороков развития у детей матерей, которые использовали кортикостероиды местного действия во время беременности. 18 , 19
Заключение
Важно лечить инфекции ВВК у беременных женщин, и существуют безопасные лекарства, которые можно использовать. Азольные противогрибковые препараты для местного применения хорошо изучены, коммерчески доступны и не требуют рецепта врача.Настоятельно рекомендуется семидневная терапия, так как более короткая продолжительность лечения связана с неудачей лечения. Альтернативы азолам для местного применения включают нистатин для местного применения и флуконазол для перорального применения. Местный нистатин или пероральный флуконазол следует использовать, если пациент не может использовать местные противогрибковые азольные противогрибковые препараты. Для облегчения симптомов покраснения или зуда краткосрочное применение местных кортикостероидов с низкой активностью считается безопасным для использования во время беременности.
MOTHERISK
Вопросы Motherisk готовятся командой Motherisk в больнице для больных детей в Торонто, Онтарио. Г-н Сунг — докторант фармацевтического факультета им. Лесли Дэна Университета Торонто. Г-жа Эйнарсон — заместитель директора программы Motherisk.
У вас есть вопросы о влиянии лекарств, химикатов, радиации или инфекций на беременных или кормящих женщин? Приглашаем вас отправить их в программу Motherisk по факсу 416 813-7562; они будут рассмотрены в будущих обновлениях материнского диска .
Опубликованные обновления Motherisk доступны на веб-сайте Canadian Family Physician (www.cfp.ca), а также на сайте Motherisk (www.motherisk.org).
Сноски
Конкурирующие интересы
Не заявлены
Ссылки
1. Дас Невес Дж., Пинто Э., Тейшейра Б., Диас Дж., Роча П., Кунья Т. и др. Местное лечение кандидозного вульвовагинита: общие и практические соображения. Наркотики. 2008. 68 (13): 1787–802. [PubMed] [Google Scholar] 2. Феррер Дж. Вагинальный кандидоз: эпидемиологические и этиологические факторы. Int J Gynaecol Obstet. 2000; 71 (Приложение 1): S21–7.[PubMed] [Google Scholar] 3. Эшенбах Д.А. Хронический кандидозный вульвовагинит. N Engl J Med. 2004. 351 (9): 851–2. [PubMed] [Google Scholar] 4. Мониф Г.Р., Бейкер Д.А. Грибковые микроорганизмы албиканс. В: Мониф Г.Р., Бейкер Д.А., редакторы. Инфекционные болезни в акушерстве и гинекологии. 5-е изд. Нью-Йорк, штат Нью-Йорк: издательство «Парфенон»; 2003. С. 405–21. [Google Scholar] 5. Барон EJ, Cassell GH, Даффи LB, Eschenbach JR, Greenwood SM, Harvey NE, et al. Лабораторная диагностика инфекций женских половых путей. В: Барон Э.Дж., редактор. Кумулятивные методы и процедуры в клинической микробиологии (Cumitech) 17A.Вашингтон, округ Колумбия: ASM Press; 1993. С. 1–28. [Google Scholar] 6. King CT, Rogers PD, Cleary JD, Chapman SW. Противогрибковая терапия при беременности. Clin Infect Dis. 1998. 27 (5): 1151–60. [PubMed] [Google Scholar] 7. Doering PL, Santiago TM. Препараты для лечения кандидозного вульвовагинита: сравнительная эффективность средств и схем. DICP. 1990. 24 (11): 1078–83. [PubMed] [Google Scholar] 8. Молодой Г.Л., Джуэлл Д. Местное лечение вагинального кандидоза (молочницы) во время беременности. Кокрановская база данных Syst Rev.2001; 4: CD000225.DOI: 10.1002 / 14651858.CD000225. [PubMed] [CrossRef] [Google Scholar] 9. Ли Б. Э., Фейнберг М., Абрахам Дж. Дж., Мурти А. Р.. Врожденные пороки развития ребенка, рожденного женщиной, принимающей флуконазол. Pediatr Infect Dis J. 1992; 11 (12): 1062–4. [PubMed] [Google Scholar] 10. Персли Т.Дж., Бломквист И.К., Абрахам Дж., Андерсен Х.Ф., Бартли Дж. Врожденные аномалии, вызванные флуконазолом, у трех младенцев. Clin Infect Dis. 1996. 22 (2): 336–40. [PubMed] [Google Scholar] 11. Нёргаард М., Педерсен Л., Гислум М., Эриксен Р., Согаард К.К., Шонхейдер Х.С. и др.Использование флуконазола матерями и риск врожденных пороков развития: датское популяционное когортное исследование. J Antimicrob Chemother. 2008. 62 (1): 172–6. Epub 2008, 9 апреля. [PubMed] [Google Scholar] 12. Acs N, Bánhidy F, Puhó E, Cheizel AE. Тератогенные эффекты вагинального лечения борной кислотой во время беременности. Int J Gynaecol Obstet. 2006. 93 (1): 55–6. Epub 2006 10 марта. [PubMed] [Google Scholar] 13. Fail PA, Chapin RE, Price CJ, Heindel JJ. Общая, репродуктивная, онтогенетическая и эндокринная токсичность соединений бора.Reprod Toxicol. 1998. 12 (1): 1–18. [PubMed] [Google Scholar] 14. Паппас П.Г., Рекс Дж. Х., Собел Дж. Д., Филлер С. Г., Дисмукс В. Е., Уолш Т. Дж. И др. Рекомендации по лечению кандидоза. Clin Infect Dis. 2004. 38 (2): 161–89. Epub, 2003, 19 декабря. [PubMed] [Google Scholar] 15. Орен Д., Нульман И., Махиджа М., Ито С., Корен Г. Использование кортикостероидов во время беременности. Связаны ли с риском местные, ингаляционные или системные агенты? Может Фам Врач. 2004; 50: 1083–5. [Бесплатная статья PMC] [PubMed] [Google Scholar] 16. Пак-Вилли Л., Маззотта П., Пастушак А., Моретти М.Э., Бике Л., Ханнисетт Л. и др.Врожденные дефекты после воздействия кортикостероидов на мать: проспективное когортное исследование и метаанализ эпидемиологических исследований. Тератология. 2000. 62 (6): 385–92. [PubMed] [Google Scholar] 17. Таушер А.Е., Флейшер А.Б., младший, Фелпс К.С., Фельдман С.Р. Псориаз и беременность. J Cutan Med Surg. 2002. 6 (6): 561–70. Epub 2002, 9 октября. [PubMed] [Google Scholar] 18. Cheizel AE, Rockenbauer M. Популяционное исследование тератогенного потенциала кортикостероидов на основе случай-контроль. Тератология. 1997. 56 (5): 335–40. [PubMed] [Google Scholar] 19.Mygind H, Thulstrup AM, Pedersen L, Larsen H. Риск задержки внутриутробного развития, пороков развития и других исходов родов у детей после местного применения кортикостероидов во время беременности. Acta Obstet Gynecol Scand. 2002. 81 (3): 234–9. [PubMed] [Google Scholar]Вагинит — familydoctor.org
Есть много причин вагинита. К наиболее распространенным относятся:
Бактериальный вагиноз (БВ)
Обычно это легкая инфекция. Это происходит, когда во влагалище недостаточно «хороших» и слишком много «плохих» бактерий.Не совсем понятно, почему это происходит. Но некоторые виды деятельности подвергают вас более высокому риску. К ним относятся:
- спринцевание
- Появление нового сексуального партнера
- Наличие нескольких сексуальных партнеров
- Использование внутриматочной спирали (ВМС) для контроля рождаемости
- принимает антибиотики.
Общие симптомы BV включают жидкие белые или серые выделения и запах рыбы. У некоторых женщин с БВ симптомы отсутствуют.
Дрожжевые инфекции (кандидоз)
Это происходит, когда естественная кислота во влагалище уменьшается.Это позволяет дрожжевым грибкам (кандиде) расти и вызывать инфекцию. Кислотный дисбаланс влагалища можно изменить с помощью:
- ваш период
- беременность
- сахарный диабет
- спринцевание
- антибиотики
- противозачаточные таблетки
- стероидов.
Распространенный симптом дрожжевой инфекции — густые белые выделения. Иногда может выглядеть как творог. Иногда бывает водянисто. Часто не пахнет. Кроме того, вульва и влагалище часто краснеют и зудят.
Трихомониаз
Это распространенное заболевание, передающееся половым путем. Это вызвано паразитом, который распространяется между половыми партнерами.
Общие симптомы трихомониаза включают зуд, жжение и болезненность во влагалище и вульве. Вы могли чувствовать жжение во время мочеиспускания. У некоторых женщин появляются серо-зеленые выделения, которые могут плохо пахнуть.
Аллергия
У вас может быть аллергическая реакция на используемый вами продукт, такой как спринцевание, мыло, смягчители ткани или спермициды.
Гормональные изменения
Ваши гормоны меняются, когда вы беременны, кормите грудью или после менопаузы. Это может вызвать раздражение влагалища, что может привести к инфекции.
У вас может быть несколько причин вагинита, вызывающих симптомы одновременно.
Вагинит: основы практики, патофизиология, этиология
Автор
Хетал Б. Гор, доктор медицины, FACOG Акушер / гинеколог, частная практика
Хетал Б. Гор, доктор медицины, FACOG является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Общества лапароэндоскопических хирургов
Раскрытие информации: расскрыть.
Главный редактор
Мишель Э. Ривлин, доктор медицины Бывший профессор кафедры акушерства и гинекологии Медицинской школы Университета Миссисипи
Мишель Э. Ривлин, доктор медицины, является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Американской медицинской ассоциации, Медицинская ассоциация штата Миссисипи, Королевский колледж хирургов Эдинбурга, Королевский колледж акушеров и гинекологов
Раскрытие информации: раскрывать нечего.
Благодарности
Энн С. Боташ, доктор медицины Директор, Программа направления и оценки жестокого обращения с детьми, профессор и заместитель председателя по вопросам образования, факультет педиатрии, Медицинский университет штата Нью-Йорк, штат Нью-Йорк,
Энн С. Боташ, доктор медицинских наук, является членом следующих медицинских обществ: Амбулаторная педиатрическая ассоциация, Американская академия педиатрии, Американское педиатрическое общество, Helfer Society и Общество педиатрических исследований
Раскрытие: Ничего не раскрывать.
Susanne Ching, MD Штатный врач отделения акушерства и гинекологии, Медицинский центр долины Санта-Клара
Сюзанна Чинг, доктор медицины, является членом следующих медицинских обществ: Американский колледж акушеров и гинекологов
Раскрытие: Ничего не раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Медицинская школа Дэвида Геффена при Калифорнийском университете в Лос-Анджелесе; Лечащий врач отделения неотложной медицины, Olive View-UCLA Medical Center
Памела Л. Дайн, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дэвид С. Хоус, доктор медицины Профессор медицины и педиатрии, руководитель отделения и директор программы резидентуры по неотложной медицине, Отделение биологических наук Чикагского университета, Медицинская школа Притцкера
Дэвид С. Хоус, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей-Американского общества внутренней медицины и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Брюс А. Мейер, доктор медицины, магистр делового администрирования Исполнительный вице-президент по вопросам системы здравоохранения, главный клинический директор, временный генеральный директор университетских больниц; Профессор кафедры акушерства и гинекологии Юго-западной медицинской школы Техасского университета
Брюс Мейер, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Американского колледжа врачей, Американского института ультразвука в медицине, Ассоциации профессоров гинекологии и акушерства, Массачусетского медицинского общества, Медицинское Ассоциация группового менеджмента и Общество медицины матери и плода
Раскрытие: Ничего не раскрывать.
Phuong H Nguyen, MD Клинический адъюнкт-профессор акушерства и гинекологии Медицинской школы Стэнфордского университета; Заведующий гинекологией отделения акушерства и гинекологии, Медицинский центр долины Санта-Клара
Phuong H Nguyen, MD, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа акушеров и гинекологов, Американской медицинской ассоциации, Американской ассоциации женщин-медиков и Калифорнийской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Марк Цвангер, доктор медицины, магистр делового администрирования Доцент кафедры неотложной медицины, Университет Томаса Джефферсона
Марк Цвангер, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Американской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Вагинит, дрожжевая инфекция и BV
Что такое вагинит?
Вагинит — это раздражение влагалища или вульвы. Это очень распространено и обычно легко поддается лечению. Почти каждый человек с вульвой в какой-то момент заболевает вагинитом.
Что вызывает вагинит?
Вагинит — это воспаление или раздражение вульвы или влагалища. Это может произойти при изменении нормального химического баланса влагалища или при реакции на раздражающие продукты.
Вагинит может быть вызван многими вещами, а иногда бывает более одной причины. К вагиниту приводят следующие факторы:
Недостаток эстрогена (атрофический вагинит):
Недостаток эстрогена может привести к такому типу вагинита, который называется атрофическим вагинитом (также известным как атрофия влагалища). Атрофический вагинит — это когда у вас есть раздражение, но нет аномальных выделений. Вещи, которые могут вызвать низкий уровень эстрогена, включают:Вагинальный секс
Вагинит не передается половым путем.Но иногда сексуальная активность может привести к вагиниту. Естественная химия половых органов вашего партнера может изменить баланс дрожжей и бактерий во влагалище. В редких случаях может возникнуть аллергическая реакция на сперму партнера. Трение от секса или некоторых видов смазок, презервативов и секс-игрушек также может вызывать раздражение. Подробнее о вагините и сексе.Аллергия и раздражители
Аллергические реакции или чувствительность к различным продуктам, материалам или видам деятельности также могут вызывать вагинит.Вот что может вызвать раздражение:спринцевание
вагинальные дезодоранты, моющие средства и парфюмированные средства «женской гигиены»
ароматизированные прокладки, прокладки или тампоны
парфюмированные банные принадлежности
ароматизированная или цветная туалетная бумага
некоторые химические вещества в стиральных порошках и смягчителях ткани
определенные типы смазочных материалов (т.е. ароматизированные или с добавлением сахара)
секс-игрушки из определенных материалов
латекс и резина в секс-игрушках и презервативах (если у вас аллергия на латекс)
спермицид
узкие брюки или нижнее белье / колготки без хлопковой промежности
ношение мокрых купальных костюмов или влажной одежды в течение длительного времени
джакузи или бассейны
Все люди разные, поэтому то, что у одних людей вызывает раздражение, не вызывает проблем у других.Узнайте больше о том, как сохранить здоровье влагалища.
Рецидивирующий вагинит
Некоторые люди часто болеют вагинитом. Если у вас вагинит 4 или более раз в год, это называется рецидивирующим вагинитом. Вы можете получить рецидивирующий вагинит, если у вас есть такие заболевания, как диабет или ВИЧ, которые ослабляют вашу иммунную систему. Вы также можете получить рецидивирующий вагинит, если не закончите лечение вагинита.
Каковы симптомы вагинита?
Признаки вагинита могут различаться в зависимости от того, что его вызывает.Но симптомы вагинита обычно включают:
Ваше влагалище и / или вульва обесцвечены, раздражены, опухли или вызывают дискомфорт.
Зуд, жжение и боль в вульве или влагалище.
Боль или дискомфорт во время секса.
Ощущение, что вам нужно писать чаще, чем обычно. Писание может вызвать жжение, если ваша вульва действительно раздражена.
Выделения из влагалища, которые вам не подходят:
При дрожжевых инфекциях выделения обычно густые, белые и без запаха.У вас также может быть белый налет на влагалище и вокруг него.
При бактериальном вагинозе могут быть выделения из влагалища сероватого цвета, пенистые и с рыбным запахом. (Но также часто у БВ отсутствуют симптомы.)
При трихомозе выделения часто бывают пенистыми, желто-зелеными, плохо пахнут, в них могут быть пятна крови.
Симптомы вагинита могут быть очень очевидными или едва заметными. Иногда симптомы отсутствуют.Рекомендуется обратить внимание на то, как обычно выглядят, ощущаются и пахнут ваши вульвы и выделения из влагалища, чтобы было легче заметить любые изменения, которые могут быть признаками вагинита или других инфекций.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Воспалительный статус влагалища у беременных с нормальной и патогенной микробиотой нижних отделов половых путей
Цель . Оценить воспалительный статус влагалища (VIS) у беременных женщин, будь то симптоматический или бессимптомный, путем количественного определения лейкоцитов по отношению к микробиоте в течение каждого триместра беременности (T). Материалы и методы . Проспективно исследованы тысяча двести сорок восемь вагинальных экссудатов беременных.Всем пациенткам выполнено клинико-кольпоскопическое обследование и микробиологическое исследование влагалищного экссудата. Количественное определение лейкоцитов определяли окрашиванием Мэй-Грюнвальда Гимзы как LNR на поле (400X). Результатов . Статистически значимые различия (SSD) в LNR наблюдались в VIS бессимптомных пациентов (AP) по сравнению с симптоматическими (SP) с нормальной микробиотой: 10-15 для 1-го T, <10, от 20 до 25 и> 25 для 2-й Т и> 25 для 3-го; при кандидозе: <10 для 1-го T, <10, от 15 до 20 и> 25 для 2-го T и <10 и> 25 для 3-го T.У женщин с трихомониазом SSD в LNR наблюдались между SP с LNR ≥ 10 и AP с NLR <10 в целом в трех триместрах. У женщин с BV не наблюдалось SSD в LNR любого AP по отношению к SP для трех T. Заключение . На VIS влияет микробиота влагалища и зависит от состояния беременности, а также от срока гестации. Следует отметить выраженное увеличение лейкоцитов у бессимптомных пациенток при отсутствии инфекции нижних отделов половых путей в третьем триместре беременности.
1. Введение
Некоторые гормональные изменения происходят во время беременности, которые могут все более предрасполагать к инфекциям нижних половых путей [1–4].
Эти инфекции связаны с большим количеством гинекологических и акушерских осложнений, таких как преждевременные роды [5–13], преждевременный разрыв плодных оболочек [14–16], хориоамнионит [17, 18], послеродовой эндометрит [8], воспалительные заболевания органов малого таза [19, 20], задержка внутриутробного развития [21] и низкая масса тела при рождении [13].
Эти материнские и перинатологические осложнения могут быть частично вызваны местным иммунным ответом как частью патогенного механизма, вызванного инфекцией [22].
Однако важно выяснить, действительно ли гестация влияет на этот иммунологический ответ слизистой оболочки влагалища. В литературе нет сведений о воспалительном статусе влагалища (VIS) во время беременности, выраженном в виде числового диапазона лейкоцитов (LNR) при микроскопическом исследовании.
Целью данной работы было оценить ВИС у беременных женщин, будь то симптоматическое или бессимптомное, путем количественного определения лейкоцитов по отношению к нормальной микробиоте и наличию кандидоза, трихомониаза и бактериального вагиноза (БВ) в течение каждого триместра беременности (T ).
2. Материалы и методы
Тысяча двести сорок восемь вагинальных экссудатов беременных женщин (231, 359 и 658 в первом, втором и третьем Т соответственно), которые были последовательно и проспективно исследованы в клинике Были проанализированы акушерские услуги клиники Hospital de Clínicas Университета Буэнос-Айреса, Аргентина, с 1 июля 2005 г. по 31 декабря 2008 г.Это исследование было одобрено Комитетом по этике больниц. Всем пациенткам выполнено клинико-кольпоскопическое обследование и микробиологическое исследование влагалищного экссудата. Пациенты с симптомами показали зуд и / или увеличение выделений из влагалища, которые были густыми, липкими, гнойными, зловонными, жидкими и / или однородными в зависимости от случая. Микробиологическое исследование влагалищного экссудата включало следующие исследования: (i) мазки по Граму и пролонгированное окрашивание по Маю-Грюнвальду-Гимзе, (ii) микроскопическое исследование мокрого мазка с 1 мл физиологического солевого раствора, (iii) микроскопическое исследование мокрого мазка с натрием- формалин ацетат уксусной кислоты (SAF) / метиленовый синий (0.5 мл метиленового синего и 0,5 мл SAF) [23], (iv) определение pH влагалищного экссудата, (v) тест на рыбный запах с 1 мл 10% КОН с задним микроскопическим исследованием мокрого мазка, (vi) жидкая среда культуры ( модифицированная тиогликолатная среда) для обнаружения Trichomonas vaginalis с семидневным периодом инкубации при 37 ° C в атмосфере 5% CO 2 [24], и (vii) культивирование на твердой среде (модифицированный колумбийский агар) на 5% человеческом чашки крови с 48-часовым периодом инкубации при 37 ° C в атмосфере 5% CO 2 .Образец хранился в транспортной среде Стюарта.
Присутствие грамположительных бацилл при окрашивании по Граму и развитие небольших точечных и ά -гемолитических колоний в культуре твердой среды (модифицированный колумбийский агар) в 5% -ных чашках крови человека считалось нормальным. или лактобациллярная микробиота.
Обнаружение кандидоза проводилось с помощью микроскопического исследования мокрого мазка с 1 мл 10% КОН, а также методом Сабуро и культуры кровяного агара.
Диагностика бактериального вагиноза (БВ) была проведена с помощью метода Ньюджента путем определения балла ≥7 в окрашивании по Граму [25] и методом Амселя, то есть наличия трех или более следующие критерии [26]: (i) «ключевые клетки» в окраске по Граму, (ii) pH ≥ 4.5, (iii) положительный тест на рыбный запах и (iv) жидкие и однородные выделения из влагалища.
T. vaginalis Обнаружение проводили прямым микроскопическим исследованием с физиологическим солевым раствором и СНФ / метиленовым синим, пролонгированным окрашиванием Май-Грюнвальда Гимза и модифицированной тиогликолатной средой, которую ежедневно исследовали влажными мазками для обнаружения подвижных паразитов.
Количественное определение лейкоцитов (без комкования) определяли окрашиванием Мэй-Грюнвальда Гимзы и выражали как LNR на поле (400x), наблюдая 10 несмежных микроскопических полей.
2.1. Критерии исключения
Пациенты с цервицитом при кольпоскопическом исследовании не включались в исследование.
2.2. Статистический анализ
Тесты Фишера и хи-квадрат 𝜒2 были выполнены для оценки VIS по отношению к микробиоте, применяя расчет скорректированного остатка (AR) в тех случаях с ≤,05 для определения LNR, которые дали полученные уровни значимости ( Эпи инфо 6.04). LNR с AR ≥ ± 2 считались теми, которые давали полученные уровни значимости.
3. Результаты
Статистически значимые различия, полученные в результате LNR, наблюдались в VIS бессимптомных беременных пациенток с нормальной микробиотой по сравнению с таковыми у пациенток с симптомами: от 10 до 15 в первом триместре, <10, 20, до 25 и> 25 во втором триместре и> 25 в третьем триместре (2: 10,73, 𝑃 : 0,03, AR: ± 2,32; 2: 11,11, 𝑃: 0,02, AR: ± 2,32 ± 2,02 y ± 2,50; 𝜒2 : 10.53, 𝑃: .03, AR: ± 3.04, соответственно) (Таблица 1).

