симптомы и последствия для ребенка
Кольпит при беременности довольно часто проявляется, поскольку в этот период организм женщины более ослаблен и подвержен негативному воздействию извне. Вообще кольпит является распространенным женским недугом, каждая женщина хотя бы раз в жизни сталкивалась с симптомами данного заболевания. Во время беременности риск заболеть кольпитом увеличивается в несколько раз, однако, это не повод отчаиваться. Даже в столь сложный для женского организма отрезок времени можно избавиться от кольпита.
Что представляет собой кольпит?
Кольпит – это заболевание, которое характеризуется увеличением количества болезнетворных бактерий во влагалище женщины. По-другому данная патология называется вагинитом. Кольпит во время беременности начинает проявляться вследствие снижения иммунной защиты организма, что дает возможность патогенной микрофлоре из подавленного состояния перейти на активные позиции.
Поскольку вредные бактерии начинают выделять токсические вещества в процессе их жизнедеятельности, организм будущей мамы начинает реагировать на такие поступления, вследствие чего половые железы начинают активнее работать, пытаясь вывести наружу токсичные вещества. Поэтому многие пациентки отмечают появление обильных выделений в этот период.
Согласно статистике, беременные женщины оказываются более подверженными кольпиту. Причем, недуг может настигнуть будущую маму в любой период беременности, вне зависимости от того, были какие-то предпосылки для развития заболевания в предродовое время, или нет.
Возможные причины появления кольпита во время вынашивания ребенка

Факторов, которые способствуют увеличению патогенной микрофлоры, довольно много. Особенно это касается периода беременности, поскольку в это время организм женщины претерпевает множество изменений. Кроме того, в период беременности иммунитет женщины ослабевает, происходит это вследствие того, что все силы организма направляются на защиту плода. Также под воздействием гормональных изменений в организме кислая среда внутри влагалища и половых органов меняется на щелочную, в результате чего, условия для размножения бактерий улучшаются. У женщины может появиться дрожжевой кольпит при беременности, кандидоз и даже венерические инфекции.
Повлиять на прогресс патогенной микрофлоры могут и другие факторы:
- Ранее начало половой жизни. К данной группе относится возраст 14-16 лет.
- Длительное лечение антибактериальными препаратами.
- Ведение беспорядочной половой жизни.
- Использование нижнего белья, сделанного из синтетических тканей, плотно прилегающего к половым органам.
- Несбалансированное, неправильное питание.
- Непереносимость средств личной гигиены или аллергия на материалы нижнего белья.
- Травмирование слизистой оболочки влагалища.
- Эндокринные нарушения и заболевания, к примеру, сахарный диабет.
Признаки кольпита при беременности

В целом, симптомы кольпита у женщин в период беременности ничем не отличаются от признаков заболевание в отсутствие таковой. Будущая мама может наблюдать у себя следующие явления:
- Обильные выделения из влагалища. Выделения могут быть прозрачными или белыми с творожистой консистенцией. Как правило, данные вещества попадают на внешние половые органы, в связи с чем, происходит раздражение кожи. Проявляются дополнительные признаки в виде покраснений и зуда.
- Если женщина не соблюдает правила интимной гигиены в полном объеме, выделения из влагалища могут попасть на внутреннюю поверхность бедер, что в свою очередь, вызовет раздражение и покраснение кожи.
- Зуд. Данный симптом отмечается как на слизистой оболочке влагалища, так и на коже внешних половых органов или вокруг них.
- Наблюдается отечность влагалища. Это происходит из-за того, что слизистая оболочка активно реагирует на патогенную микрофлору. В результате также можно отметить выраженный красный цвет слизистой и появление беловатого налета, или отложений бурого цвета.
- При отсутствии лечения цвет выделений сменяется на зеленоватый или желтый оттенок. При этом вещества приобретают неприятный запах.
Помимо всего прочего, у пациентки также отмечается довольно сильный зуд и жжение. Данные симптомы могут усиливаться в период двигательной активности, а также после мочеиспускания и полового акта.
Если женщина не предпринимает никаких мер по устранению кольпита, а также пренебрегает правилами интимной гигиены, выделения постепенно разрушают внешнюю оболочку шейки матки, в результате чего образуется эрозия. Особенно велика вероятность развития данного недуга при механическом воздействии на шейку матки. Примерами такового может стать осмотр у гинеколога, половой акт или неосторожно проведенные гигиенические процедуры. При наличии данного заболевания у женщины отмечаются болезненные ощущения внизу живота, а также могут появиться кровянистые выделения из влагалища.
Единственное, чем отличается кольпит у беременных – это сопутствующая заболеванию тянущая тупая боль в нижней части живота. Чаще всего при беременности проявляется дрожжевой кольпит, который возникает в результате размножения грибковых микроорганизмов из группы Кандида. При этом отмечаются творожистые белые выделения с характерным кислым запахом.
В целом развитие дрожжевого кольпита проходит безвредно для организма и плода, доставляя лишь дискомфорт будущей маме. Однако, это не означает, что патологию не нужно лечить. Со временем при отсутствии должных мер патогенная микрофлора может распространиться на почки или мочевой пузырь, что приведет к появлению серьезных и опасных заболеваний.
Диагностические процедуры при кольпите
После сбора жалоб от пациентки и прочей информации о самочувствии, врач-гинеколог проводит первичный осмотр слизистой оболочки влагалища при помощи зеркал. Данный метод также позволяет определить наличие эрозии шейки матки. Помимо осмотра в большинстве случаев также назначаются лабораторные исследования:
- Взятие мазка со слизистой оболочки влагалища, а также с поверхности шейки матки. Данный анализ может показать наличие или отсутствие патогенной микрофлоры, а также ее характер.
- Забор мазка для посева. Такая процедура проводится для определения вида венерической инфекции.
- Биологическое исследование материалов. В данном случае производится посев мазков с выделениями из влагалища. Посев помогает определить разновидность патогенной микрофлоры, а также ее чувствительность к антибактериальным средствам. Такой анализ помогает назначить верное лечение.
- УЗИ матки и плода. Данная процедура необходима для определения наличия опасности для плода.
- При необходимости врач может назначить кольпоскопию.
Терапия кольпита у беременных женщин
Лечение любых заболеваний в период беременности должно проводиться максимально осторожно, поскольку любой препарат может навредить будущему ребенку. Врач самостоятельно подбирает средства, которые смогут уничтожить патогенную микрофлору, но при этом будут безопасными для плода.
Наиболее часто при кольпите у беременных назначают следующие препараты:
- Пимафуцин. Препарат эффективен против грибковых организмов, лучше использовать вагинальные свечи, поскольку они более безопасны для ребенка.
- Гексикон. Уничтожает патогенную микрофлору, также выпускается в свечках.
- Метромикон Нео. Лекарство особенно эффективно при наличии трихомонадной инфекции.
- Бетадин. Данное средство можно использовать только в первом триместре. Дело в том, что в состав препарата входит йод, который может негативно отразиться на эндокринной системе ребенка.
- Полижинакс. Препарат редко назначается беременным женщинам, в основном в самом конце беременности перед родами.
Последствия для ребенка
Появление кольпита у женщины, вынашивающей ребенка, может спровоцировать следующие негативные последствия:
- Проникновение вредоносных бактерий в плаценту и околоплодную жидкость. Инфицирование может привести к хориоамниониту, что становится причиной функциональных сбоев в организме ребенка.
- Плацентарная недостаточность влечет малое поступление кислорода и питательных веществ в организм будущего малыша.
- Заражение плода, что при отсутствии лечения может привести даже к гибели.
Кольпит – опасное заболевание для беременной женщины, которое может привести к развитию нарушений в организме будущего ребенка, умственной отсталости, слабому иммунитету и т.д. Поэтому необходимо при появлении признаков кольпита сразу же принять меры по устранению заболевания.
dona-j.ru
симптомы и последствия для ребенка

Заметив влагалищные выделения во время беременности, многие женщины впадают в панику. Это неудивительно. Ведь к тревоге за свое здоровье присоединяются переживания о состоянии плода. Выделения могут сигнализировать о наличии разных заболеваний, в том числе кольпита при беременности. Как проявляется это заболевание, чем оно опасно для женщины и ребенка, сложно ли его лечить?
Этиология
Кольпитом (вагинитом) называется воспаление слизистой оболочки влагалища. Сегодня с этой проблемой знакомы примерно 70–80% женщин фертильного возраста. Не обходит она стороной и будущих мамочек.
Во время беременности патология может развиться на фоне переохлаждения либо стать следствием пережитого нервного напряжения. Есть и другие причины, например:
- Гормональная перестройка организма, которая является неотъемлемым следствием беременности. На фоне дисбаланса гормонов иммунная система ослабевает, и позволяет патогенным микроорганизмам беспрепятственно размножаться.
- Нарушение микрофлоры влагалища (бактериальный вагиноз).
- Проникновение в организм различных вирусов и грибков. Например, грибки рода Candida могут провоцировать кандидозный (или дрожжевой) кольпит.
- Механические повреждения.
- Несоблюдение основ интимной гигиены.
- Частые спринцевания. Они смывают естественную защитную среду слизистой оболочки, угнетая ее защитные функции.
- Продолжительный прием антибиотиков.
- Аллергии, развивающиеся из-за применения интравагинальных препаратов.
- Нарушения эндокринной системы (не связанные с гормональным дисбалансом, обусловленным беременностью).
В некоторых случаях кольпит при беременности сочетается с циститом, вульвитом, уретритом, эндоцервицитом. Происходит это вследствие вовлечения в воспалительный процесс органов малого таза. Также кольпит часто развивается на фоне различных гинекологических заболеваний, в том числе молочницы, трихомониаза, герпеса гениталий, уреплазмоза и прочих вирусных патологий.
Виды
Выделяют много видов кольпита, в зависимости от причин, вызвавших его. Все их можно объединить в две группы: специфическую и неспецифическую.
Специфический инфекционный вагинит
Развивается под влиянием вирусов, передающихся при сексуальном контакте. Заболевание, как правило, проявляется остро, протекает бурно. Характерны влагалищные выделения (молочно-белые, со слизью, кровью, гноем). Нередко болезнь сопровождается высокой температурой и высыпаниями на теле и гениталиях. Специфический инфекционный вагинит требует безотлагательной терапии с использованием антибиотиков.
К этой группе относится трихомонадный кольпит, возбудителем которого является бактерия Trichomona vaginali. Беременным женщинам он передается преимущественно от мужчин во время сексуального акта. Не исключено также заражение бытовым путем (через предметы личной гигиены). Для него характерны пенистые выделения.
Неспецифический вагинит
Более характерен для беременных. Часто заболевание протекает в хронической форме, сопровождаясь местными (влагалищными) проявлениями. В лечении патологии требуется комплексный подход, направленный не только на устранение дискомфортной симптоматики, но и повышение иммунитета.
К этой категории относится кандидозный (дрожжевой) кольпит, который провоцируется грибком рода Candida. В здоровом организме он присутствует в умеренных количествах, однако, под влиянием определенных факторов, начинает бесконтрольно размножаться.
Проявления

Кольпит при беременности может сопровождаться разными симптомами. Выраженность их зависит от формы заболевания. Острое течение недуга не заметить невозможно, так как болезнь сопровождается сильным дискомфортом:
- Зудом в области гениталий, их покраснением, сильным отеком.
- Болями в внизу живота (в т. ч. во время секса).
- Выделениями: творожистыми, слизистыми, с примесями крови и гноя, со зловонным запахом или без.
Особенно женщину в положении должны насторожить сильные выделения с резким запахом, непонятного цвета и консистенции.
При хронической форме вагинита симптоматика стертая, может вовсе отсутствовать. Из-за этого выявить болезнь и вовремя назначить лечение проблематично. В этом случае не исключены серьезные осложнения.
Во время беременности наиболее распространен дрожжевой (кандидозный) кольпит, обусловленный гормональной перестройкой организма. Для него характерны сильные творожистые выделения, молочного цвета с кислым запахом. Также больные отмечают зуд и жжение в районе гениталий. Если вагинит распространяется на мочеиспускательный канал, характерно болезненное мочеиспускание и частые позывы в туалет.
В чем опасность?

Кольпит при беременности способен доставить женщине дискомфорт. Но не в этом его главная опасность. Не вовремя начатое лечение чревато негативными последствиями не только для будущей матери, но и ребенка:
- Распространение инфекции. Патогенные агенты и грибки, провоцирующие патологию, могут поражать другие ткани и органы: мочевой пузырь, почки, матку, вызывая развитие более серьезных заболеваний и осложняя течение беременности.
- Травмирование тканей. Наличие хронического кольпита чревато повреждениями и разрывами родовых путей. Даже при нормальном процессе родов не исключены разрывы и, как следствие, развитие обильного кровотечения.
- Риск выкидыша. При наличии воспалительных процессов вероятность самопроизвольного аборта увеличивается на 20-40%.
- Развитие после родов гнойных и некротических процессов: суперинфекции, нагноение швов.
- Эндометрит. Если иммунная система ослаблена, инфекционный возбудитель может проникнуть в матку, спровоцировать воспаление эндометрия.
- Воспаление придатков: яичников и маточных труб с тяжелыми гнойными осложнениями.
- Бесплодие. Возникает из-за спаек в репродуктивных органах, что приводит к неспособности зачать ребенка.
Особенно опасен кольпит в последние недели перед родами. Возможно многоводие, самопроизвольное прерывание беременности. Прогрессирование недуга чревато проникновением вируса в околоплодные воды и инфицированием плода.
Лечение
Лечение кольпита при беременности необходимо, независимо от того, как протекает болезнь. Комплексная терапия непременно включает диетотерапию с ограничением солений, копченостей, жареной пищи, а также полное исключение сексуальных контактов на период лечения. Если болезнь вызвана венерическими инфекциями, необходимо провести лечение партнера женщины.
Важно понимать, что во время беременности лечение кольпита не приемлет никакой самодеятельности. Назначая препараты себе самостоятельно, женщина может навредить не только себе, но и будущему ребенку.
Препараты

Главная задача врача, занимающегося лечением кольпита – устранить возбудителя воспаления (венерическую инфекцию, грибок, стафилококк и пр.). Так как причин, вызывающих болезнь, достаточно много, выбор препаратов для ее лечения также велик. Это:
- Антибиотики.
- Противогрибковые средства.
- Противопротозойные препараты.
- Иммуностимуляторы и иммуномодуляторы.
Проблема лечения кольпита во время беременности состоит в том, что многие из действительно эффективных препаратов противопоказаны в этом периоде. Поэтому врачу приходится выбирать наименее безопасные средства, которые отличаются меньшей эффективностью.
Антибиотики женщинам в положении назначают только в крайних случаях. Прежде чем выбрать антибактериальный препарат, женщине проводят лабораторную диагностику на предмет выявления чувствительности возбудителя.
Вопрос о том, какими препаратами лечить вагинит во время беременности, врач решает, основываясь на результатах клинических исследований. Преимущественно женщинам прописывают свечи, крема и мази для вагинального применения:
- Тержинан, Гексикон – успешно устраняют кольпиты различной природы.
- Бетадин – назначают в первом триместре беременности. В его составе присутствует йод, который на более поздних сроках может вызвать гипертиреоз у ребенка.
- Клион-Д, Нео-Пенторан форте, Метромикон Нео и другие препараты на основе метронидазола – рекомендуются при трихомонадном кольпите. Применяются после 12 недели беременности вплоть до начала кормления.
- Пимафуцин – успешно справляются с дрожжевым и трихомонадным кольпитом.
- Нистатин – применяются для терапии дрожжевой инвазии. Он безопасен для женщин в положении, однако, отличается не слишком высоким клиническим действием.
- Ваготил – успешно нейтрализует кандидоз и трихомоноз. Использовать препарат следует с осторожностью, так как при комбинации с щелочными средствами возможен ожог слизистой оболочки.
Для укрепления иммунитета врач может назначать общеукрепляющие средства. Они стимулируют иммунную систему, благодаря чему лечение недуга проходит быстрее и эффективнее.
Лечение народными методами

Наряду с применением лекарственных средств, гинекологи могут порекомендовать женщине в положении вспомогательную терапию фитопрепаратами. Применять их следует только под присмотром врача, особенно это касается спринцеваний отварами лекарственных растений. Они вымывают естественную флору из влагалища и создают благоприятные условия для дальнейшего распространения инфекции.
Чаще всего женщинам в положении для облегчения симптомов кольпита рекомендуют сидячие ванночки. Применяют отвары растений, обладающих ранозаживляющим, регенерирующим, противовоспалительным свойствами: ромашка, календула, кора дуба, мать-и-мачеха.
Меры профилактики

Главным методом предупреждения кольпита является соблюдение гигиены тела и половых органов, которое включает:
- Мытье гениталий минимум два раза в день (утром и вечером).
- Ношение только чистого и тщательно выглаженного нательного белья.
- Использование только собственных средств гигиены (полотенца и пр.).
Во время секса рекомендуется пользоваться презервативом, крайне нежелательны случайные половые связи.
Женщине следует заблаговременно лечить патологии репродуктивной системы, так как они способны ослабить иммунитет и поспособствовать развитию кольпита во время беременности. Общими профилактическими методами являются:
- Закаливание.
- Прием витаминно-минеральных комплексов.
- Регулярные осмотры у гинеколога.
- Отказ от нательного белья из синтетики.
- Отказ от тесной одежды.
Любое заболевание при отсутствии грамотного лечения, чревато нежелательными последствиями. При первых симптомах кольпита беременной женщине следует обратиться к гинекологу, ведь она несет ответственность не только за свою жизнь.
flovit.ru
причины, симптомы, традиционные и народные методы лечения
На сегодняшний день с воспалительными заболеваниями влагалища сталкивается большая часть женской половины. Часто женщины не торопятся посещать врача, считая, что не следует обращать на это внимание. Но нельзя игнорировать такие проблемы в период вынашивания ребёнка. Кольпит при беременности может привести к серьёзным последствиям для здоровья малыша.
Виды кольпита у женщин
Когда инфекция проникает в организм впервые, диагностируют первичное заболевание. Если попадание возбудителя во влагалище произошло через вульву или из шейки матки, говорят о вторичном кольпите.
Беременные женщины страдают различными видами кольпита (вагинита). Заболевание может протекать в специфической и неспецифической форме.
Для неспецифической формы характерна повышенная активность микроорганизмов, которые постоянно присутствуют во влагалище. Небольшое количество этих условно-патогенных бактерий является частью нормальной микрофлоры, но во время беременности под действием неблагоприятных факторов они начинают быстро размножаться. К этой группе принадлежат кандидозный, бактериальный и вирусный вагиниты.
Специфичные формы встречаются значительно реже. К ним можно отнести уреаплазменный, хламидийный, трихомонадный, гонорейный, микоплазменный и другие виды. Они вызываются патогенной и опасной флорой.
Забеременеть при таком диагнозе можно, но при вынашивании ребёнка женщина должна быть готова к рецидиву болезни, который может привести к распространению инфекции на плод.
Причины появления недуга
Заболевание возникает по многим причинам. Кольпит могут спровоцировать различные факторы, к которым относятся:
- повреждения влагалищной зоны;
- несоблюдение личной гигиены;
- длительное лечение антибиотиками;
- заболевания эндокринной системы;
- аллергия на лекарственные препараты;
- перенесённые инфекционные заболевания (ОРВИ, вирус гриппа и прочие).
Молочницу вызывает и обычный дисбактериоз, развитию которого способствует гормональная перестройка во время беременности и ослабление иммунной системы.
Очень часто к появлению многих видов вагинита приводят инфекционные заболевания, которые передаются половым путём. Поэтому прежде чем лечить болезнь, следует установить причину её возникновения.
Симптомы вагинальной воспалительной инфекции
Хотя существует много видов вагинальной воспалительной инфекции, проявление их симптоматики очень похоже. Во время кольпита при беременности симптомы обычно выражены более ярко. Чаще всего пациентки жалуются на следующие проблемы:
- обильные желтоватые, зеленоватые и белые выделения с неприятным запахом;
- воспаление и отекание половых губ;
- присутствие жжения и зуда в вагинальной зоне;
- давящие и тянущие боли внизу живота;
- ощущение повышенной влажности во влагалище.
Симптомы усиливаются при активных движениях и ходьбе. Возможны проблемы при половом акте, который причиняет женщине болезненные и неприятные ощущения. При осмотре гинеколог отмечает раздражение и гиперемию слизистых оболочек.
Последствия кольпита при беременности
Если женщине ставят диагноз кольпит при беременности, последствия для ребёнка могут быть самыми серьёзными. Инфекция быстро распространяется и поражает шейку и эндометрий матки. Развиваются эрозии и эндометрит. Существует вероятность заражения плода патогенной микрофлорой, вследствие чего возможны многочисленные осложнения:
- Добравшись до плаценты, кольпит способствует развитию фетоплацентарной недостаточности, что приведёт к нарушениям в развитии плода, так как он не сможет получать достаточное количество кислорода и питания.
- Плацента не является преградой распространения инфекции, в результате чего поражаются и плодные оболочки, и околоплодные воды. Последствия инфицирования бывают очень тяжёлыми. Иногда речь идёт не только о появлении различных заболеваний и задержке развития, но и о сохранении жизни ребёнка.
- Запущенная форма заболевания способна привести к невынашиванию плода, замершей беременности, выкидышам.
- Во время родов возможны внутренние и внешние разрывы тканей. В таких случаях кольпит способен вызывать такие тяжёлые воспалительные заболевания, как гнойное воспаление и сепсис.
Поэтому необходимо своевременно обратиться к врачу и провести курс терапии. Если не вылечить вагинит в острой фазе, он переходит в хроническую форму. При таком развитии болезни лечение будет более трудным и длительным.
Принципы лечения вагинита
Перед началом терапии пациентка проходит диагностическое обследование. Кроме осмотра вульвы и влагалища, проводят бактериологическое исследование мазка. Лечение кольпита при беременности направлено на уничтожение возбудителя и устранение причины заболевания. Обычно основу терапии составляют:
- антибиотики;
- средства, укрепляющие иммунитет;
- физиотерапия.
 Системные препараты могут вводиться в форме растворов для инъекций, пероральным способом, локально применяют свечи для вагинального введения.
Системные препараты могут вводиться в форме растворов для инъекций, пероральным способом, локально применяют свечи для вагинального введения.
Терапия кольпита у беременных имеет свою специфику. Лечение вагинита усложняется тем фактором, что не все методы лечения могут быть использованы в период вынашивания малыша. Например, такие популярные препараты для лечения воспалительных заболеваний влагалища, как Нолицин, Далацин, Клиндацин, противопоказаны беременным. Лечение антибиотиками назначается только после того, как выявлен возбудитель и исследована его чувствительность к препаратам. Врач выбирает те медикаменты, которые как можно меньше навредят женщине и ребёнку.
Терапия лекарственными препаратами
При неспецифических формах кольпита хорошо зарекомендовали себя комбинированные средства Тержинан и Полижинакс. Они обладают противовоспалительным, противогрибковым и антибактериальным эффектом.
При кандидозном вагините часто назначается Нистатин в виде мази и свечей. Препарат разрешён к использованию как в первом триместре, так и перед родами.
Применяется противогрибковый Пимафуцин, практически не дающий побочных эффектов. В роли антисептиков используют Мирамистин, Бетадин (запрещён к применению после 12 недель). Противоспалительные свечи Гексикон не противопоказаны в период всей беременности.
Широко практикуется симптоматическая терапия. Антигистаминные препараты устраняют зуд и жжение в вагинальной зоне, спровоцированные грибковыми выделениями.

Во втором и третьем триместрах список разрешённых лекарств увеличивается. Используют Клотримазол, Гино-Певарил, Ливарол.
При специфических формах курс лечения должен обязательно проводиться вместе с половым партнёром. Результат будет эффективным только при применении антибиотиков. Терапия подбирается для каждой женщины индивидуально. Учитываются результаты обследования и сроки беременности.
Хорошо поддаются лечению различные виды кольпита только на ранних стадиях заболевания. При хроническом вагините его обострение может вызвать развитие пиелонефрита, хронического цистита и других заболеваний. В таких случаях надо правильно подходить ещё и к лечению сопутствующего недуга.
Лечение кольпита у женщины при беременности должно быть комплексным. Кроме антибактериальной терапии, следует проводить общеукрепляющие мероприятия, чтобы предупредить повторное возникновение и развитие болезни.
Рецепты народной медицины
Перед тем как проводить лечение кольпита народными средствами, необходимо предварительно получить совет врача. При вагинитах широко применяются следующие отвары и настои из лекарственных растений:
- Смесь ромашки лекарственной и календулы (2 столовые ложки) смешивают с таким же количеством коры и почек дуба. Заливают 0,5 литра кипятка и настаивают полчаса. Состав используют для подмывания перед сном.
- Для сидячих ванночек можно применять отвар из 2 столовых ложек коры дуба. Кору добавляют к 2 литрам воды и томят на водяной бане более 30 минут.
- Готовят настой горькой полыни. Столовую ложку травы заваривают 200 мл кипятка и настаивают. Принимают по 15 мл трижды в день.
Лечение настоями и отварами можно использовать как в ранние периоды беременности, так и в поздние сроки. Но не стоит надеяться на то, что выздоровление будет только при применении народных рецептов. При кольпите лечение народными средствами следует проводить только в сочетании с медикаментозной терапией.
Рекомендуемые профилактические меры
Часто лечение кольпита бывает малоэффективным и длительным. Поэтому, чтобы избежать неприятного заболевания и его опасных последствий, стоит позаботиться о соблюдении следующих профилактических мер:
- В период планирования беременности следует обследоваться у гинеколога, чтобы исключить наличие инфекционных заболеваний.
- В случае появления проблемы необходимо долечивать процесс до конца и не доводить до хронической формы.
- Стараться вести здоровый способ жизни и укреплять иммунитет.
- Следить за соблюдением гигиенических норм.
- Не вступать в беспорядочные половые связи, которые часто являются причиной возникновения проблемы.
Кроме того, не следует заниматься самолечением, а принимать лекарственные препараты разрешается только по назначению врача.
.
krasotka.guru
симптомы и причины, классификация заболевания, методы диагностики и лечения
Кольпит представляет собой широко распространенное гинекологическое заболевание. Согласно данным статистики, практически все без исключения женщины хотя бы один раз в своей жизни страдали этой патологией. Не обходит стороной кольпит и беременных женщин. Беременность повышает риск развития кольпита и осложняет течение болезни, поэтому многим пациентам кажется, что не заболеть просто невозможно, а вылечиться очень трудно.
Однако не все так страшно, и от кольпита можно избавиться даже в период беременности, важно строго соблюдать схему лечения и исполнять все предписания лечащего врача.
Выделения, наблюдающиеся в период вынашивания ребёнка, являются симптомом инфекционного заболевания, как например, вагинита.
О кольпите
 Кольпит является воспалительным процессом, локализованным во влагалище и распространившимся на внешние половые органы. О кольпите свидетельствует — присутствие мутной слизи, смешанной с гноем, вызывающей покраснение и зуд в пострадавших тканях. Заболевание широко распространено, особенно среди женщин фертильного возраста.
Кольпит является воспалительным процессом, локализованным во влагалище и распространившимся на внешние половые органы. О кольпите свидетельствует — присутствие мутной слизи, смешанной с гноем, вызывающей покраснение и зуд в пострадавших тканях. Заболевание широко распространено, особенно среди женщин фертильного возраста.
Течение кольпита может проходить в острой форме, с ярким проявлением симптомов. Лечение в таком случае проводится противовоспалительными препаратами. А также заболевание может иметь бессимптомную форму, вызванную переживаниями после стресса или переохлаждением. Для избавления от такого кольпита лечения особыми способами не требуется.
Симптомы и причины возникновения
Заболевание кольпитом оборачивается для женщины дискомфортом в интимной зоне и плохим самочувствием. Течение острой фазы вагинита проявляется:
- Гиперемией и отёчностью стенок влагалища.
- Ноющей постоянной болью, распространяющей на область лобка и поясницу.
- Ощущением несносного жжения в гениталиях.
- Выделениями слизи с резким неприятным запахом.
- Слизью с молочным или жёлто-зелёным цветом, иногда с прожилками крови.
Кольпит в латентной (скрытой) фазе, может не проявиться ни одним из своих симптомов, в результате чего назначение лечения будет несвоевременным. «Спокойные» фазы нелеченого заболевания будут сменяться рецидивами. Возобновление воспаления может быть вызвано:
- Стрессовой ситуацией.
- Поражением вирусным заболеванием.
- Аллергией.
- Сменой половых партнёров.
- Наступлением беременности и другими причинами.
Появление вагинита у беременной чаще всего провоцируется:
- Ослабленным иммунитетом.
- Хроническим циститом.
- Организмами, вызывающими половую инфекцию (гонококками, уреаплазмой, кандидой и другими организмами).
- Гормональным дисбалансом.
- Микротравмами на влагалищных стенках.
- Несоблюдением гигиены интимной зоны.
- Аллергией на изделия из латекса, использованием лубрикантов, ежедневных прокладок, свечей.
Классификация вагинита при беременности
Возникновение заболевания у беременной может быть вызвано деятельностью различных патогенных микроорганизмов. В результате исследования могут быть выявлены различные виды возбудителей.
Вагинит со специфическим характером
Появление специфического вагинита провоцируется присутствием патогенных микроорганизмов, в норме не обитающих в микрофлоре влагалища. Их попадание в организм осуществляется:
- Путём полового контакта.
- Несоблюдением личной гигиены.
- При небрежно проведённом гинекологическом осмотре, при отсутствии стерильности.
Главная роль в воспалительном процессе, как правило, представлена:
 Гонококкам, вызывающим заболевание гонорейным кольпитом. Проявляется он обильностью гнойных выделений, сочетающихся с болевыми ощущениями, сосредоточенными в гениталиях и матке. Покраснение наблюдается не только на половых органах, а ещё и на участках кожи, в области ягодиц и бёдер. Заболевание в такой форме наблюдается редко, поскольку, у становящейся на учёт женщины берётся вагинальный мазок. В основном определить гонорейный кольпит можно по отёчности, сочетающейся с покраснением и образованием мелких эрозиий на слизистой оболочке.
Гонококкам, вызывающим заболевание гонорейным кольпитом. Проявляется он обильностью гнойных выделений, сочетающихся с болевыми ощущениями, сосредоточенными в гениталиях и матке. Покраснение наблюдается не только на половых органах, а ещё и на участках кожи, в области ягодиц и бёдер. Заболевание в такой форме наблюдается редко, поскольку, у становящейся на учёт женщины берётся вагинальный мазок. В основном определить гонорейный кольпит можно по отёчности, сочетающейся с покраснением и образованием мелких эрозиий на слизистой оболочке.- Трихомонадами, провоцирующими появление трихомонадного кольпита. Чаще всего «награждение» приходит с грязными руками, при пользовании чужими полотенцами и постельным бельём, или после полового акта. Проявляется патология слизью жёлтого цвета, пахнущей рыбой, и ощущением сильного жжения во влагалище.
- Хламидиями, вред от которых усиливается при гормональной перестройке организма. Хламидийный кольпит ими вызываемый является торч-инфекцией, способной нанести значительный вред плоду. Передача хламидий осуществляется исключительно посредством полового контакта. Распознать заболевание можно по слизи молочного цвета и зуду в гениталиях.
Вагинит с неспецифическим характером
Появление неспецифического вагинита чаще всего вызывается нарушением привычного состава влагалищной микрофлоры. Ослабление иммунитета и сбой гормональной системы, приводят к снижению кислотности во влагалище, что запускает процесс развития условно-патогенных микробов. Развиваясь, «плохие» микроорганизмы вытесняют колонии полезных лактобактерий.
- Кандидозным кольпитом страдает большая часть женщин, вынашивающих ребёнка. Вызывается он дрожжевым грибком Candida, постоянным жильцом организма, в норме представленным маленьким количеством. Молочница легко распознаётся по неукротимому зуду, сопровождающемуся покраснением в половых органах и творожными выделениями.
- Развитие бактериального кольпита вызывается усиленным размножением болезнетворных микробов. Так, заболевание может быть вызвано: протеем, синегнойной палочкой, диплококками, гарднереллой, кишечной палочкой. Влагалищный дисбактериоз проявляется слизью, пахнущей «тухлыми яйцами» или «испорченной рыбой».
- Возникновение у беременной женщины вирусного кольпита происходит «благодаря» вирусу герпеса, цитомегаловирусу или вирусу папилломы. При таком вагините, в половых органах женщины, наблюдаются очаги с эрозиями, обильные выделения, сопровождающиеся образованием на вульве множества пузырьков или кондиломами.
Интересно! Появление эмфизематозного кольпита, относимого врачами к отдельной категории, вызывается присутствием в организме анаэробных микроорганизмов и проявляется в виде газосодержащих пузырьков. Как правило, заболевание, без всякого вмешательства, исчезает, после рождения малыша.
Острая и хроническая стадии
По выраженности жжения и обилию слизи фазы кольпита делятся на острую и хроническую.
 Острая фаза проявляется гнойно-слизистыми выделениями, болевыми ощущениями в животе, отёчностью и чувством дискомфорта во время мочеиспускания. Выраженность симптомов зависит от возбудителя, вызвавшего болезнь, и состояния женской иммунной системы.
Острая фаза проявляется гнойно-слизистыми выделениями, болевыми ощущениями в животе, отёчностью и чувством дискомфорта во время мочеиспускания. Выраженность симптомов зависит от возбудителя, вызвавшего болезнь, и состояния женской иммунной системы.- При хроническом кольпите симптомы, часто, могут быть слабовыраженными или вовсе отсутствовать. Но внимательной женщине удастся выявить присутствие у себя болезни по скудным выделениям слизи, светло-жёлтого цвета, и лёгкому раздражению поверхности половых органов.
Диагностика кольпита у беременных
При подозрении на вагинит при беременности, лечение следует начинать только после проведения лабораторных исследований, предназначенных для установления возбудителя, вызвавшего воспаление.
Так, будущую маму подвергают:
 Гинекологическому осмотру, во время которого проверяют шейку матки и устанавливают характер выделений, присутствующих во влагалище. В это же время, специальными тестами проводится определение уровня кислотности во влагалище.
Гинекологическому осмотру, во время которого проверяют шейку матки и устанавливают характер выделений, присутствующих во влагалище. В это же время, специальными тестами проводится определение уровня кислотности во влагалище.- Взятию мазков на исследование флоры. При исследовании под микроскопом производится подсчёт лейкоцитов и устанавливается факт присутствия/отсутствия микроорганизмов.
- Бактериологическому исследованию. Оно предназначено для уточнения результатов в тех случаях когда анализ мазков на флору не способен определить возбудителя инфекции. Материал, взятый из влагалища, отправляют на исследование бак посевом. Заключается оно в выращивании культуры бактерий, «живущих» во влагалище и вызывающих появление кольпита.
- Пцр — диагностике. Путём глубокого исследования устанавливаются причины, вызывающие полимеразную цепную реакцию. Анализ проводится для стопроцентного установления вида половой инфекции, провоцирующей кольпит.
- Ультразвуковому исследованию, проводимому для исключения возможных осложнений. Проверке подвергают матку и придатки, уделяется внимание и наблюдению за полноценностью кровотока между ней и плацентой.
- Иммуноферментному анализу крови. Назначение ИФА преследует цель — определить в каком количестве содержатся антитела к торч-инфекциям, вызывающим воспалительный процесс во влагалище. Применяется такое исследование, когда определить источник инфекции с помощью других методов, невозможно.
Последствия кольпита для ребёнка и мамы
Доставляя дискомфорт будущей маме, кольпит представляет опасность и для малыша.
Так, возникший кольпит может стать причиной:
- Восходящей инфекции. Присутствуя в организме беременной, возбудители инфекции способны привести к эндометриту, цервициту и эрозии.
- Инфицирования амниотической жидкости с плацентой. Если инфицирование затронуло околоплодный пузырь, плаценту и воду, есть риск развития хориоамнионита, что может стать причиной инфицирования и задержки в развитии крохи.
- Фетоплацентарной недостаточности. Поражение плаценты приводит к развитию недостаточности в сообщении между плодом — плацентой — матерью, а для ребёнка оборачивается неполучением необходимых питательных веществ и нехваткой кислорода, что, в свою очередь, вызывает гипотрофию плода.
- Внутриутробному инфицированию плода. Возрастает риск, что малыш при рождении будет заражён пиодермией, пневмонией и прочими заболеваниями.
- Разрывами родовых путей. Отёчность и инфильтрация тканей промежности способствует возникновению разрывов, даже при нормально протекающем периоде потуг.
- Прерыванию беременности. При кольпите существует риск наступления преждевременных родов. При вагините, вынашивание ребёнка может закончиться и выкидышем, и замершей беременностью.
- Гнойно-септических послеродовых процессов. Для недавно родившей женщины вагинит опасен увеличением частоты возникновения гнойно-воспалительных процессов, нагноениями в швах промежности, эндометритом и, возможно, сепсисом.
Лечение
Неважно на каком сроке беременности был диагностирован кольпит, лечебные процедуры следует провести в обязательном порядке.
Во время лечения следует придерживаться диеты, запрещающей употребление острых, кислых, солёных, пряных и сладких блюд и накладывающей табу на половую жизнь.
Лечение, как правило, является местным и проводится суппозиториями, кремами и мазями, применяемыми интравагинально.
Из суппозиториев можно воспользоваться:
- Тержинаном и Гексиконом. Для введения использовать одну свечу перед сном. Длительность лечения 7−14 дней.
- Бетадином. Применение во время беременности, в связи с содержанием йода, разрешено только до 12 недели.
- Полижинаксом. Применение свечей допускается только незадолго до родов (за 1−2 недели).
- Клионом-Д (метронидазолом и миконазолом), Нео-Пенотраном Форте, Митромиконом Нео, Миратином — Комби. При трихомонадном кольпите рекомендуется пользоваться Клионом-Д и Миратином — Комби (по 1 свече вагинально, желательно незадолго до сна, в течение 10−14 дней).
- Пимафуцином — при диагностике кольпита, вызванного грибами. А также можно воспользоваться Клотримазолом (разрешён во 2 и 3 триместре), Нистатином и Натрием тетраборатом (бурой).
Помимо этого, рекомендуется применение сидячих ванночек, с отварами лекарственных трав. Спринцевание — способ механического вымывания микробов из влагалища во время беременности, ввиду его небезопасности, использовать не рекомендуется.
А вот применение ванночек, сочетающееся с подмыванием наружных половых органов, поможет избавиться от раздражения и купировать воспалительный процесс. Из лекарственных трав можно воспользоваться: ромашкой, календулой, зверобоем, мать-и-мачехой, мятой и прочими. Курс ванночек, как правило, длится до двух недель.
В целях профилактики повторного появления кольпита во время беременности, следует регулярно проходить врачебные осмотры, следить за своим здоровьем и соблюдать личную гигиену.
mama.guru
КОЛЬПИТ ПРИ БЕРЕМЕННОСТИ
Во время беременности женщина, как правило, особенно тщательно следит за состоянием своего здоровья и тревожно реагирует на каждый необычный симптом.
Часто причиной паники будущей мамы становятся необычные выделения и ощущения дискомфорта в области половых органов. Такой комплекс симптомов, скорее всего, свидетельствует о развитии патологического процесса, который в медицине называют вагинит или кольпит. У беременных это состояние отмечается особенно часто на фоне снижения иммунитета, гормональных изменений в организме и высоких нагрузок на все органы и системы женщины.
Вагинит во время беременности — веский повод немедленно обратиться к гинекологу и приступить к лечению этой опасной патологии. Диагностировать заболевание и определить, чем лечить кольпит при беременности не навредив маме и малышу, подскажут квалифицированные гинекологи.
Симптомы кольпита при беременности
В первую очередь следует определиться, что вагинитом или кольпитом называют воспалительное заболевание, охватывающее слизистые оболочки влагалища. Воспаленные стенки вагины набухают и подвергаются гиперемии. Также на поверхности влагалищных тканей отмечаются единичные кровоизлияния. Если воспаление не распространяется за пределы влагалища, женщина не отмечает визуальных проявлений заболевания, в то время как в некоторых случаях патологический процесс затрагивает наружные половые органы. При этом воспаление можно заметить невооруженным глазом.
Характерные признаки кольпита при беременности не отличаются от симптомов небеременной женщины:
— зуд и жжение в области влагалища — воспалительный процесс раздражает нежные слизистые оболочки, что вызывает дискомфорт, а иногда и болезненность вагинальных стенок;
— боль внизу живота — этот симптом особенно пугает беременных женщин, однако связан он не с тонусом матки, как многие предполагают, а с воспалением тканей;
— появление специфических выделений — выделения при кольпите во время беременности очень обильные и могут иметь различный цвет и консистенцию. Чаще всего визуально женщина отмечает белые творожистые выделения, напоминающие характерный признак молочницы, однако иногда отделяемое влагалища приобретает гнилостный запах и отличается зеленовато-желтым цветом. Это свидетельствует о специфической природе возбудителя и требует немедленной врачебной консультации;
— припухлость и покраснение половых органов — пациентки нередко замечают гиперемию и отечность половых губ и клитора, которые становятся более чувствительными и доставляют женщине дискомфорт.
Острый вагинит при беременности сопровождается выраженной симптоматикой, которая должна заставить пациентку обратиться за профессиональной помощью. Это поможет уберечь ребенка от возможных негативных последствий.
Причины и виды вагинита при беременности
Воспаление слизистых оболочек влагалища обычно носит инфекционную природу. Это становится возможным благодаря дисбактериозу влагалища, который часто сопровождает период беременности. Гормональные изменения и высокие нагрузки на все органы будущей мамы вызывают снижение защитных сил организма, что провоцирует инфекционно-воспалительный процесс. При этом возбудителем патологии может выступать как бактериальная флора, проникнувшая в организм извне при половом акте или бытовым путем, так и составляющая нормальную микрофлору влагалища. К наиболее вероятным инфекционным возбудителям кольпита у беременных относят стрептококки, грибы рода Кандида, кишечную палочку, трихомонаду, уреаплазму, микоплазму и т. д.
Интересно, что в зависимости от причины развития заболевания могут отличаться его симптомы и проявления:
— кандидозный кольпит — сопровождается обильными творожистыми выделениями и сильным зудом половых органов, который проявляется даже в состоянии покоя;
— эмфизематозный кольпит — очень распространенный вид вагинита именно у беременных женщин. Патология сопровождается образованием небольших водянистых пузырьков на поверхности слизистых оболочек половых органов. Эта форма кольпита проходит самостоятельно через 2-3 недели после родов;
— трихомонадный кольпит — очень опасная форма патологии, развивающаяся при попадании трихомонад во влагалищную среду. Заражение происходит во время полового акта или при использовании общих с носителем предметов личной гигиены (полотенце, мочалка и т. д.). Проявляется характерными гнилостными выделениями, обладающими резким неприятным запахом.
Сопутствующими условиями для развития кольпита у беременной, кроме снижения иммунитета, могут стать аллергические реакции, микротравмы влагалища, несоблюдение личной гигиены, наличие хронических заболеваний.
Кольпит при беременности: последствия для ребенка
Воспаление слизистых оболочек влагалища несет угрозу не только для здоровья будущей мамы, но и для малыша. Восходящий путь распространения инфекции может привести к таким отклонениям беременности, как многоводие, преждевременные роды и заражению околоплодных вод. Особенную опасность вагинит представляет во время родов, когда малыш проходит через зараженные материнские родовые пути. В этот момент высока вероятность инфицирования новорожденного.
Интересно, что кольпит после беременности может пройти самостоятельно, но происходит это относительно редко. Развитие же кольпита после родов провоцируется чаще всего травмированием оболочек влагалища во время родоразрешения. В связи с этим фактом, врачи рекомендуют воздержаться от половой жизни первые недели после родов. Нарушая этот запрет, женщина повышает риск развития кольпита после родов.
Лечение кольпита при беременности
Диагностика заболевания предполагает стандартный гинекологический осмотр и проведение кольпоскопии. Этот метод исследования дает возможность визуализировать поверхность слизистой оболочки стенок влагалища и оценить их состояние. В ходе осмотра врач берет мазок на анализ. Исследование биологического материала проводится бактериоскопическим и бактериологическим способом.
Лечение кольпита у беременных требует рационального подхода к назначению антибиотиков. Врач подбирает антибактериальный препарат, способный подавлять выявленного в мазке возбудителя, и при этом не оказывающий негативного воздействия на плод. Часто предпочтение отдается местным формам антибиотиков — суппозиториям, мазям и тампонам. Лечение дополняют общеукрепляющей терапией и безопасными физиотерапевтическими процедурами.
sudzhacrb.ru
Кольпит при беременности — симптомы, причины и лечение
В наше время кольпит выявляется у 80% женщин, которые по какой-либо причине обращаются к гинекологу, причем многие из них даже не подозревают о данном заболевании, так как не наблюдают выраженных симптомов. Однако по результатам анализов выявляется воспалительный процесс. По статистике кольпит является одним из самых распространенных женских заболеваний и встречается у каждой третьей представительницы прекрасного пола репродуктивного возраста. Причем количество заболевших с каждым годом только увеличивается. Это может быть связано с неблагоприятной экологической обстановкой, стремительным распространением заболеваний, передающихся половым путем, снижением иммунитета и т. д. Кольпит может развиться в любом возрасте, но чаще он встречается у женщин от 16 до 50 лет. Особенно опасен кольпит при беременности.
Кольпит – это воспаление слизистых оболочек влагалища и шейки матки, которое сопровождается отеком тканей влагалища и образованием обильных выделений с неприятным запахом. Иногда кольпит сопровождается воспалительным процессом наружных половых органов и протекает в форме вульвовагинита. Возникает такое заболевание вследствие попадания в организм женщины, в частности в половые пути, патогенных бактерий и других микроорганизмов, которые вызывают молочницу, трихомониаз, гарднереллез (бактериальный вагиноз), уреаплазмоз, микоплазмоз, хламидиоз, генитальный герпес и другие инфекции, которыми можно заразиться вследствие незащищенного полового акта или плохой гигиены половых органов. Отсюда и появляется дрожжевой кольпит или трихомонадный кольпит. При беременности может развиться и неспецифический кольпит, вызванный воздействием на слизистые оболочки влагалища условно-патогенными бактериями: стафилококком, стрептококком, протеем, кишечной палочкой и т. д. Но все-таки самым популярным является кандидозный кольпит при беременности, вызванный размножением грибов рода кандида. Такой кольпит, скорее норма, чем патологичное состояние. На молочницу во время беременности жалуются более 90% всех женщин, находящихся в интересном положении. Дело в том, что дрожжевые грибы в небольшом количестве всегда присутствуют во влагалище, создавая совместно с другими «хорошими» бактериями кисломолочную среду, которая защищает организм женщины от проникновения в матку других патогенных бактерий. Во время беременности резко снижается работа иммунной системы, чтобы организм не воспринимал развивающийся плод в качестве инородного тела и не стремился избавиться от него. Собственно, из-за резкого снижения иммунитета и развивается молочница. Однако лечение дрожжевого кольпита при беременности показано только в том случае, ели в мазке отделяемого влагалища сильно превышено общее количество лейкоцитов.
Впрочем, чтобы точно установить причину кольпита, беременной женщине необходимо сдать анализы. Обычно обследование половых органов включает ПЦР-диагностику, бактериологический посев и анализ на скрытые инфекции. Только по результатам полной диагностики врач может подобрать наиболее эффективное и правильное лечение, ведь далеко не все фармацевтические препараты разрешены к использованию во время беременности.
Если не лечить воспаление, то последствия кольпита при беременности могут быть самыми плачевными. Во-первых, инфекция из влагалища может пойти выше и вызвать воспалительный процесс в шейке и матке. Во-вторых, патогенные микроорганизмы начинают воздействовать на плодные оболочки и истончать их. В результате появляется такое осложнение беременности, как подтекание вод, из-за чего ребенок может родиться недоношенным или с тяжелыми пороками развития. В-третьих, может развиться и внутриутробная инфекция, которая при несвоевременном обнаружении может привести к гибели плода. Но даже если инфекция останется надежно запертой во влагалище, во время прохождения ребенка по родовым путям вредные микроорганизмы могут попасть в рот или осесть на слизистых оболочках глаз малыша, из-за чего с самых первых дней рождения придется пичкать ребенка антибиотиками. У женщин с кольпитом наблюдается больше трещин и разрывов во время родов, так как хроническая инфекция истончает слизистые оболочки шейки и влагалища. Кроме того, в будущем женщина может столкнуться с проблемой бесплодия из-за хронического кольпита.
Причины появления кольпита при беременности
Основными факторами риска развития кольпита при беременности являются:
- заболевания эндокринной системы;
- прием антибактериальных препаратов;
- частые спринцевания;
- аллергические реакции на свечи, таблетки, кремы, гели и другие препараты местного лечения;
- незащищенный половой акт;
- несоблюдение личной гигиены.
В зависимости от формы кольпита – острой или хронической, воспаление влагалища при беременности может проявляться по-разному. Острая форма кольпита обычно протекает с ярко-выраженными симптомами, поэтому многие женщины сразу обращаются к врачу за помощью. Наиболее характерными признаками острого кольпита являются:
- зуд и жжение в области наружных половых органов;
- припухлость и отечность слизистых оболочек влагалища и половых губ;
- обильные выделения (белые, желтые, гнойные) с гнилостным неприятным запахом и иногда с примесями крови;
- ноющие, давящие, распирающие боли внизу живота.
Раздражение от патологических выделений может распространяться на внешние половые органы и даже на внутреннюю часть бедер и ягодицы. А в особо тяжелых случаях воспалительный процесс может распространиться на шейку, матку, придатки и фаллопиевы трубы.
Хроническое течение кольпита менее выражено. Иногда заболевание может протекать вообще без каких-либо симптомов, из-за чего кольпит бывает очень сложно обнаружить. Чтобы избежать неприятных последствий кольпита, женщине нужно регулярно показываться гинекологу и сдавать необходимые анализы. Хотя будущие мамы находятся под особым контролем. В течение беременности (на разных сроках) женщине приходиться сдавать 3 плановых мазка. Это позволяет вовремя выявить воспаление и скорректировать лечение, чтобы не навредить развивающемуся ребенку.
В клинических проявлениях кольпита особое внимание следует обращать на характер выделений – на цвет, запах и консистенцию отделяемого слизистых оболочек влагалища. Количество выделений также может указывать на развитие патологических процессов, но в тоже время обильные выделения не могут являться абсолютным признаком болезни, так как в период беременности увеличение объема белей является физиологическим признаком нового состояния женщины.
Лечение кольпита при беременности
Наверное, мы не откроем Америку, если скажем, что даже не осложненный кольпит запрещается лечить самостоятельно. Качественную схему лечения должен подбирать врач после точного определения причины, способствующей развитию кольпита. Только после диагностических процедур гинеколог может назначить вам лечение. Это особенно важно в период беременности, ведь в это время женщина несет ответственность не только за себя, но и за малыша.
Довольно часто для лечения кольпита во время беременности стараются использовать какие-либо фармацевтические препараты, в том числе и сильные антибиотики. Однако помимо свечей, женщине рекомендуют проводить физиотерапию: спринцевания травяными отварами, мазевые аппликации, ванночки с кислой средой, и соблюдать специальную диету.
Лечение кольпита у беременных женщин часто осложняется тем, что во время вынашивания ребенка противопоказаны многие препараты. Например, такие эффективные препараты, как Далацин, Нолицин, Клиндацин имеют стопроцентное противопоказание при беременности. Из других системных препаратов возможно применение только Нистатина и Пимафуцина. Данные препараты безопасны даже в больших дозах, тем более при местном применении. Они не всасываются в кровь, а значит не доходят до ребенка. Однако и Нистатин, и Пимафуцин мало эффективны. Поэтому лечение кольпита данными препаратами следует обязательно сочетать с физиопроцедурами. Еще одним популярным средством от воспалительных процессов влагалища является Бетадин. Однако эти свечи от кольпита при беременности возможно применять только до третьего триместра. Надо сказать, что при беременности разрешены и такие комплексные препараты, как Тержинан и Ваготил. Что же касается антибиотиков, то во время беременности их назначают после выявления возбудителя, вызывающего кольпит и определения его чувствительности к препаратам подобного ряда.
Еще одним современным и эффективным средством от кандидозного кольпита является препарат Залаин, который выпускается в форме одной свечи. Достаточно поставить свечку на ночь и Залаин будет негативно влиять на грибок еще в течение нескольких дней. Это очень удобно, так как многие женщины негативно относятся к лечению свечами из-за того, что свечи вызывают раздражение наружных половых органов. Для полного выздоровления через неделю после лечения следует поставить еще одну свечку, тогда о молочнице можно будет забыть до самых родов. Если же вы страдаете хроническим кандидозным кольпитом, производители советуют использовать свечу Залаина один раз в месяц в течение всей беременности.
В случае если причиной кольпита во время беременности послужила трихомонадная инфекция, врач, скорее всего, назначит женщине Метронидазол. Этот препарат противопоказан только в первом триместре беременности, а вот во втором и третьем триместре его применение допустимо. В качестве альтернативы Метронидазолу врачом может быть назначен Клотримазол, который рекомендуется вставлять во влагалище в течение одной недели.
Лечить кольпит при беременности можно и народными методами. Однако сразу оговоримся, что лечение кольпита различными травами и рецептами народной медицины может быть реально эффективным только лишь в случае комплексного сочетания с обычным медикаментозным лечением. Ежедневные спринцевания отварами трав, которые обладают ранозаживляющим, бактерицидным и противовоспалительным действием, станут прекрасным подспорьем в лечении кольпита.
Чаще всего для лечения кольпита используется ромашка лекарственная. Для приготовления отвара возьмите 2 ст. ложки измельченной травы и залейте ее литром воды. Добавьте траву в кипящую воду и кипятите 10 минут, затем остудите и процедите. Отвар ромашки используйте для спринцеваний 3 раза в день на протяжении всего курса лечения. Кстати, в этом рецепте траву ромашки можно заменить календулой.
Для лечения кольпита в некоторых случаях используется кора дуба. Залейте столовую ложку коры дуба стаканом воды и нагревайте на водяной бане в течение 12-15 минут. Затем настаивайте в термосе в течение суток и используйте для спринцеваний на протяжении 7-10 дней.
Удивительно, но для лечения кольпита можно даже использовать ягоды черники и ежевики. Для приготовления отвара возьмите по одной столовой ложке ягод, залейте их двумя стаканами воды и кипятите в течение 8-10 минут. Затем остудите. Принимайте настой ягод дважды в день при сильном жжении и зуде.
Завершить курс физиопроцедур полезно спринцеваниями слабокислым раствором. Для этой цели можно использовать лимонный сок. Просто разведите столовую ложку свежевыжатого лимонного сока в литре кипяченой воды. Также возможно использовать столовый уксус. Для приготовления раствора для спринцевания разведите 2 ст. ложки уксуса в литре воды. Данная процедура позволит активизировать защитные силы организма, в частности палочки Дедерлейна, которая будет самостоятельно бороться со всеми патогенными микроорганизмами, проникающими во влагалище извне. Однако проведение такой процедуры во время беременности возможно только после обязательной консультации с акушером-гинекологом.
Многие утверждают, что избавиться от кольпита им помогла уникальная трава трифала, которая произрастает в Азии. Трифала помогает не только восстановить химический баланс организма, но и улучшить микрофлору слизистых оболочек и вывести вредные вещества. Чтобы вылечить кольпит с помощью трифалы, залейте полчайной ложки травы горячей водой и прокипятите 5 минут. Отвар следует пить каждый день незадолго до сна. А настой этой травы можно использовать для спринцеваний. Для этого к столовой ложке трифалы добавьте 0,5 л воды. Доведите ее до кипения, держите под крышкой в течение нескольких часов, затем остудите и процедите.
Для лечения кольпита активно помогают пробиотики. Просто откройте капсулу с живыми бактериями и вставьте ее во влагалище, чтобы восстановить нормальную флору. Многие женщины говорят о том, что вылечить кольпит во время беременности им помог обычный кефир. Для этого следует смочить в кефире тампон и вставить его на 10 минут во влагалище. Такую процедуру нужно проводить дважды в день на протяжении недели.
Если в период беременности женщина ведет активную половую жизнь, то на время лечения рекомендуется сделать небольшой перерыв, чтобы устранить признаки воспаления и восстановить нормальную флору влагалища. Также придется придерживаться легкой щадящей диеты. В период лечения питание беременной женщины должно состоять преимущественно из молочно-растительной пищи. Меню должно полностью исключать все соленые, острые, а также кислые блюда, которые способны вызывать раздражение слизистых оболочек. Ко всему прочему, на момент лечения необходимо исключить из рациона питания все сладости: торты, шоколадки, конфеты.
Чтобы повысить защитные силы организма, во время лечения врач может назначить вам иммуномодулирующие и общеукрепляющие лекарственные препараты. Например, многие гинекологи в период беременности в качестве комплексной терапии назначают курс свечей Виферон.
Стоит отметить, что иногда во время беременности повышение лейкоцитов во влагалище провоцирует само новое «положение» женщины. В этом случае легкий кольпит может пройти самостоятельно сразу после родов.
krugznaniy.ru
Кольпит при беременности, симптомы, лечение и последствия
Любые неестественные выделения из влагалища во время вынашивания малыша должны насторожить женщину. Иногда они свидетельствуют о развитии кольпита или, как его еще называют, вагинита. В последнее время это заболевание диагностируется все чаще. Несвоевременное или неграмотное лечение может привести к развитию осложнений, которые угрожают здоровью женщины и ребенка. Поэтому каждой будущей маме стоит помнить, чем опасен кольпит во время беременности и как с ним справиться.
Кольпитом называют воспалительный процесс, сосредоточенный на слизистых поверхностях влагалища. Такое заболевания признается одним из самых распространенных среди дам, находящихся в детородном возрасте. Страдают от него и девушки, ожидающие ребенка. Кольпит может развиться на любой стадии беременности. Особенно опасно заболевание, возникающее в третьем триместре.
Развитие болезни связано с активным размножением патогенной микрофлоры. В результате запускается воспалительный процесс. Продукты жизнедеятельности вредоносных микроорганизмов раздражают слизистые поверхности влагалища. Появляются дискомфортные ощущения, зуд и жжение.
Проблема может сопровождаться скрытой симптоматикой. Из-за этого оно не сразу диагностируется и наносит существенный вред здоровью. Поэтому беременным необходимо регулярно проходить обследование и сдавать соответствующие анализы.
Причины появления болезни
Кольпит у беременных чаще связан с резким снижением иммунитета. Организму не хватает сил бороться с проникающей в него патогенной микрофлорой. Опасность представляет и изменение гормонального фона. Это приводит к нарушению естественной кислотности влагалища. Создается благоприятная среда для размножения вредоносных микроорганизмов.
Специалисты выделяют несколько факторов, которые в несколько раз увеличивают риск развития болезни:

- начало интимной жизни в возрасте от 14 до 16 лет;
- продолжительное лечение с применением антибактериальных медикаментов;
- ношение тесного белья, сшитого из ненатуральных тканей;
- механические повреждения стенок влагалища;
- причинами кольпита становятся и беспорядочные половые связи;
- несбалансированное питание, употребление недостаточного количества витаминов;
- несоблюдение гигиенических норм или использование в этих целях агрессивных моющих средств;
- наличие хронических заболеваний: сахарного диабета, гипотериоза и некоторых других;
- аллергические реакции;
- регулярное спринцевание.
Только поняв, что такое кольпит и в чем причины его появления, можно правильно подобрать методику лечения. В первую очередь необходимо устранить неблагоприятные факторы, которые способствуют прогрессированию болезни.
Разновидности болезни
Кольпиты классифицируются в зависимости от вида возбудителя и причины появления проблемы. Выделяют следующие типы:
- Специфический. Его развитие связано с активным размножением патогенной микрофлоры. Они заносятся в половую систему во время секса с непроверенным партнером. В редких случаях инфицирование происходит при контакте с зараженными бытовыми предметами и при недостаточной индивидуальной гигиене.
- Неспецифические. Развивается на фоне нарушения нормальной микрофлоры во влагалище. Чаще это вызывается нарушением гормонального фона беременной.
Оба вида болезни могут протекать в острой или хронической форме. В первом случае наблюдается яркая симптоматика. Хроническая форма болезни протекает без выраженных признаков, что может приводить к несвоевременной диагностике.
Специфический кольпит
Виновниками такой проблемы могут выступать несколько основных видов опасных микроорганизмов:
- Гонококк. При такой форме болезни появляются выделения с каплями гноя, болезненные ощущения в зоне половых органов, а также припухлость и изменение цвета тканей. Отек может переходить на зону бедер и ягодиц. Женщины в период беременности проходят осмотры, что позволяет сразу выявить присутствие гонококков и принять соответствующие меры.
- Трихомонада. Этот вид заболевания чаще передается через инфицированные предметы личной гигиены, например, полотенца, мочалки или постельное белье. При трихомонадном кольпите выделения обладают резким рыбным запахом. При этом женщина испытывает чувство зуда и жжения.
- Хламидия. Заразиться ей можно только половым путем. Несвоевременное лечение в такой ситуации несет повышенную угрозу для благополучия ребенка. Выделения при этом приобретают молочный оттенок, появляется сильный зуд.
Чаще диагностируется трихомонадный кольпит при беременности. Он сопровождается яркой симптоматикой. Его терапия занимает много времени и сил, поэтому женщина должна следить за своим благополучием, соблюдать все правила профилактики.
При выявлении специфического кольпита у женщины, лечение понадобится обоим партнерам. В противном случае произойдет повторное инфицирование.
Неспецифический кольпит
Неспецифический кольпит при беременности происходит из-за искажения микрофлоры влагалища. Этому способствует снижение иммунитета, а также проблемы с гормональным фоном. Кислотность среды во влагалище снижается, создается благоприятная среда для размножения патогенной микрофлоры. Выделяют следующие разновидности такой формы заболевания:
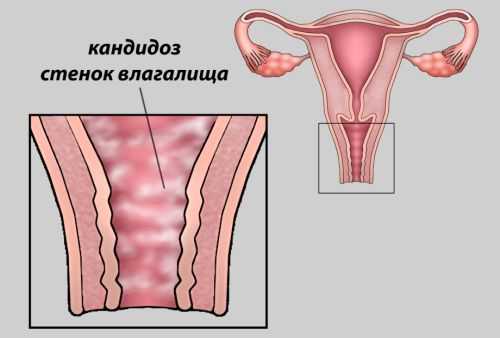
- Дрожжевой кальпит или кандидозный. Диагностируется в половине случаев. Его возбудителем становится дрожжевой грибок из рода Candida. В безопасных количествах он содержится в организме каждой женщины. При снижении защитных функций организма или недостатке витаминов запускается процесс его активного размножения, следствием чего и становится вагинит. Признаками такой проблемы становится сильный зуд, покраснение половых органов, появляются выделения, имеющие творожистую структуру. При терапии дрожжевого кольпита главным становится не допустить его переход в хроническую форму. В противном случае болезнь практически не поддается лечению.
- Бактериальный. Развивается при активизации жизнедеятельности условно-патогенных микроорганизмов. К ним относят: синегнойную и кишечную палочки, диплококков, протей и некоторых других. Такая проблема у беременной сопровождается дискомфортными ощущениями в половых органах, появляются выделения с резким запахом загнившей рыбы.
- Вирусный. Этот тип кольпита при беременности развивается при проникновении в тело цитомегаловируса, герпеса или ВПЧ. При этом на тканях влагалища появляются эрозивные изменения, выделения обильные, на вульве могут проявляться кондиломы.
В основу лечения неспецифического кольпита должно быть положено укрепление иммунитета. Беременная должна больше времени проводить на свежем воздухе, гулять и принимать витамины, прописанные лечащим врачом.
Первые признаки болезни
Вылечить кольпит быстро и без последствий удастся только в том случае, если он диагностирован своевременно. Выявить проблему помогут первые ее признаки:
- Наблюдается припухлость и изменение окраски половых органов.
- В нижней части живота ощущается сильный зуд и жжение. Самый сильный дискомфорт при развитии трихомонадного кольпита.
- Ноющие боли в органах малого таза.
- Появляются выделения в большом объеме. При трихомонадной форме болезни они имеют запах рыбы, при гонококковом — в них обнаруживается примесь крови, а при дрожжевом – они имеют творожистую структуру.
- В тяжелых случаях раздражение переходит на ягодицы и внутреннюю часть бедер.
Хроническая форма кольпита при беременности не имеет симптомов. Это сильно усложняет диагностику. Поэтому чем раньше будет уделено внимание признакам болезни, тем выше вероятность благоприятного исхода.
Опасность заболевания
Особой опасности от кольпита во время беременности нет. Но это только при условии своевременного старта лечения и соблюдения всех предписаний специалиста. В противном случае велика вероятность появления следующих последствий:
- Инфекция распространяется выше по половым органам и может навредить ребенку. Это приводит к патологиям в развитии или проблемам при родах.
- Поражение слизистой поверхности влагалища в редких случаях провоцирует инфицирование околоплодных вод. Ребенок заражается болезнью, еще находясь в утробе матери. Такие микроорганизмы, как трихомонады могут попадать в тела малыша и во время родов.
- Опасен кольпит еще и тем, что пожжет спровоцировать многоводье или преждевременные роды.
- Специалисты дают однозначный ответ на вопрос, можно ли забеременеть при воспалении влагалища, он утвердительный. Но беременность лучше планировать заранее и вовремя избавиться от всех болезней. Хронический кольпит в некоторых случаях может становиться причиной проблем с зачатием.
- Возможно развитие сопутствующих заболеваний, например, эндометрита, пиелонефрита, уретрита и других.
- У женщин, перенесших кольпит, во время родов наблюдаются множественных разрывы тканей. Это вызвано тем, что заболевание ухудшает состояние слизистых поверхностей.
- Последствиями кольпита могут стать и фитоплацентарная недостаточно или гипоксия плода.
Предотвратить такие последствия поможет своевременная диагностика и терапия болезни. Перед родами каждая женщина должна проходить полноценное обследование.
Диагностика
При обнаружении неприятных симптомов женщина должна обратиться к врачу. Для правильной постановки диагноза специалисты используют следующие методики:

- Опрос пациентки на предмет наличия опасных симптомов, а также визуальный осмотр половых органов. Оценивается состояние слизистой поверхности и степень тяжести поражения.
- Кислотность влагалища определяется при помощи специальных тест — полосок.
- Мазок из влагалища отправляется на бактериологический посев. Его помещают в питательную среду и оставляют. Со временем образуются целые колонии патогенных микроорганизмов, которые хорошо видны под микроскопом. Это обследование позволяет не только выявить наличие инфекции, но и вид возбудителя.
- Мазок из влагалища исследуют и при помощи методики ПЦР. Она позволяет со 100% вероятностью определить вид заболевания.
- Проводится ультразвуковое исследование органов малого таза. Оно помогает исключить наличие осложнений.
По результатам комплекса диагностических мероприятий специалист ставит точный диагноз. Только после этого выбирается методика, как лечить заболевание.
Основные методики лечения
Лечение кольпита при беременности направлено на борьбу с возбудителем, восстановление естественной микрофлоры влагалища, а также укрепление иммунной системы организма. Далеко не все медикаменты разрешены женщинам в положении, поэтому к выбору терапевтической методики подходят особенно тщательно.
При лечении заболевания используются следующие методики:

- При кольпите во время беременности показана корректировка образа жизни. Женщинам показано вводить в свое меню как можно больше овощей и фруктов, больше гулять на воздухе, заняться дыхательной гимнастикой. От половой жизни лучше воздержаться.
- Применение антибактериальных препаратов. Средство выбирается с учетом того, как протекает беременность, а также ее срока. Справиться с трихомонадным и другими видами специфического кольпита помогут Ровамицин, Эритромицин или Джозамицин. Они считаются наименее безопасными для будущих мам.
- Использование противогрибковых средств. Такие препараты показаны при кандидозном типе заболевания. Таблетированные медикаменты в этом случае запрещены, поэтому специалисты прописывают свечи или мази. Их можно применять, начиная со второго триместра. Сами действенными оказываются: Нистатин, Пимафуцин и Клотримазол. Лечение такими свечами проводят в строгом соответствии с инструкцией и рекомендациями лечащего врача. Передозировка может причинить вред здоровью.
- Противопротозойная терапия. Применяется при трихомонадном кольпите и для лечения неспецифической форма болезни. Чаще всего прописывают метронидазол в свечах. Его можно принимать только после второго триместра.
Одновременно с основной программой лечения рекомендовано проводить спринцевания. Для этой цели используется Мирамистин, Хлоргексидин или отвар лекарственных растений.
Народные методики
Во время кольпита при беременности лечение может быть дополнено средствами нетрадиционной медицины. Они помогут быстрее справиться с проблемой и предотвратить развитие осложнений. Среди наиболее эффективных рецептов выделяют:

- Лечиться от кольпита можно при помощи ромашки. Две ложки сырья запаривают литром воды. Полученный состав кипятят на протяжении 15 минут. Готовый отвар профильтровывают и используют для спринцевания.
- Для терапии кольпитов подходит и мать-и-мачеха. 50 грамм сырья запаривают литром кипятка и выдерживают около получаса. Такой состав используют при спринцевании.
- Одним из способов, чем лечить заболевание, становится применение прополиса. Ложку готовой настойки разводят в пяти литрах воды. В полученном растворе принимают сидячие ванночки. Справиться с опасными последствиями болезни поможет 12 процедур.
- Изготовление лекарственных свечей можно провести и самостоятельно. Для этого приготовьте крепкий отвар коры дуба. Из стерильной марлевой салфетки сверните тампон и смочите его в отваре. Введите его во влагалище и выдерживайте несколько часов.
Народные средства помогают устранить возбудителя болезни и справиться с симптоматикой. Курс таких процедур избавят от обильных выделений, зуда и дискомфорта.
Средства нетрадиционной медицины могут спровоцировать появление аллергической реакции. Перед их применением обязательно проконсультируйтесь с врачом.
Профилактические мероприятия
Беременной женщине необходимо тщательно следить за своим здоровьем. Для этого нужно соблюдать все правила профилактики:
- регулярно проходим осмотры у гинеколога;
- лечим хронические заболевания в соответствие с рекомендациями специалиста;
- укрепляем иммунитет;
- соблюдает все нормы личной гигиены;
- носим белье из натуральных тканей.
Кольпит при неправильном или несвоевременном лечении может угрожать здоровью будущей мамы и малыша. Строгое соблюдение профилактических методик поможет избежать проблемы.
venerbol.ru
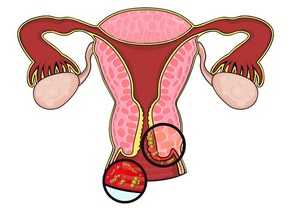 Гонококкам, вызывающим заболевание гонорейным кольпитом. Проявляется он обильностью гнойных выделений, сочетающихся с болевыми ощущениями, сосредоточенными в гениталиях и матке. Покраснение наблюдается не только на половых органах, а ещё и на участках кожи, в области ягодиц и бёдер. Заболевание в такой форме наблюдается редко, поскольку, у становящейся на учёт женщины берётся вагинальный мазок. В основном определить гонорейный кольпит можно по отёчности, сочетающейся с покраснением и образованием мелких эрозиий на слизистой оболочке.
Гонококкам, вызывающим заболевание гонорейным кольпитом. Проявляется он обильностью гнойных выделений, сочетающихся с болевыми ощущениями, сосредоточенными в гениталиях и матке. Покраснение наблюдается не только на половых органах, а ещё и на участках кожи, в области ягодиц и бёдер. Заболевание в такой форме наблюдается редко, поскольку, у становящейся на учёт женщины берётся вагинальный мазок. В основном определить гонорейный кольпит можно по отёчности, сочетающейся с покраснением и образованием мелких эрозиий на слизистой оболочке.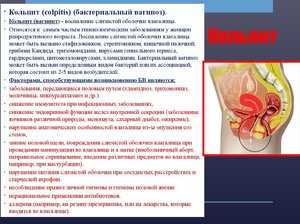 Острая фаза проявляется гнойно-слизистыми выделениями, болевыми ощущениями в животе, отёчностью и чувством дискомфорта во время мочеиспускания. Выраженность симптомов зависит от возбудителя, вызвавшего болезнь, и состояния женской иммунной системы.
Острая фаза проявляется гнойно-слизистыми выделениями, болевыми ощущениями в животе, отёчностью и чувством дискомфорта во время мочеиспускания. Выраженность симптомов зависит от возбудителя, вызвавшего болезнь, и состояния женской иммунной системы.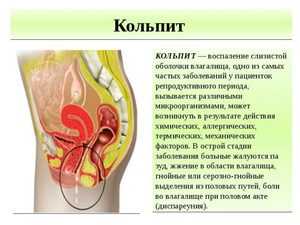 Гинекологическому осмотру, во время которого проверяют шейку матки и устанавливают характер выделений, присутствующих во влагалище. В это же время, специальными тестами проводится определение уровня кислотности во влагалище.
Гинекологическому осмотру, во время которого проверяют шейку матки и устанавливают характер выделений, присутствующих во влагалище. В это же время, специальными тестами проводится определение уровня кислотности во влагалище.