что это такое, какие последствия и как лечить?
Диагноз «кольпит» еще несколько лет назад был редкостью. В последнее время гинекологи его ставят примерно 80% пациенткам. Диагноз подразумевает воспаление слизистой влагалища, которое сопровождается отечностью и появлением белых или серых выделений с неприятным запахом.
Заболевание развивается на фоне бактериальных, вирусных или грибковых инфекций. Особенно благоприятным для развития кольпита обстоятельством является снижение иммунитета. Именно поэтому кольпит чаще всего поражает беременных.

Что такое кольпит?
Второе название заболевания – вагинит. Это патология, при которой на слизистой влагалища размножается болезнетворная микрофлора. Питаясь и испражняясь, микроорганизмы выделяют токсичные вещества, раздражающие половые железы, которые в результате начинают интенсивно вырабатывать секрет.
В слизи, выделяющейся из половых органов при воспалении влагалища, содержатся колонии микробов и продукты их жизнедеятельности, поэтому она обладает отвратительным запахом. Секрет раздражает наружные половые органы, в результате чего вульва тоже может воспаляться и причинять женщине дополнительные страдания.
Заболевание не только доставляет дискомфорт, но и несет немалую опасность для организма женщины. Воспаление влагалища при беременности нужно обязательно лечить, иначе инфекция проникнет вглубь матки и погубит плод. Бывает так, что хронически протекающее заболевание является причиной, по которой женщине не удается забеременеть.

Симптомы и причины возникновения
Воспаление является результатом активной деятельности микроорганизмов, поражающих тот или иной орган. Гинекологи утверждают, что главными факторами возникновения кольпита можно назвать:
- неправильный выбор средств гигиены;
- неудобную одежду, сжимающую половые органы;
- прием антимикробных или гормональных препаратов;
- отсутствие гигиены;
- беспорядочную половую жизнь;
- ИППП;
- колонии бактерий;
- снижение иммунитета.
Воспаление влагалища часто диагностируется у пациенток, которые постоянно меняют сексуальных партнеров, живут беспорядочной половой жизнью, пренебрегают использованием презервативов, не выполняют элементарные гигиенические процедуры. Не реже болезнь возникает при гормональной перестройке.
Бывает так, что недуг долгое время протекает в хронической форме, вяло, почти без симптомов, поэтому у многих женщин вагинит при беременности, когда иммунитет резко снижается, обостряется и заявляет о себе рядом симптомов:
- Болью, жжением или сильным зудом в области влагалища, вульвы и половых губ.
- Отеками, нагрубанием и болезненностью наружных половых органов.
- Тянущими и ноющими болями внизу живота.
- Обильным секретом из влагалища, похожим на сопли и обладающим неприятным запахом. Бывает, что в этом секрете появляются кровянистые прожилки.

В запущенной форме раздражение и воспаление переходят на кожные покровы ягодиц, бедер, нижней части живота. Особенно опасен вагинит для беременных тем, что он поражает яичники и матку. В такой ситуации заболевание угрожает нормальному развитию плода.
Диагностика кольпита
Симптомы кольпита схожи с проявлениями многих других заболеваний, поэтому для постановки правильного диагноза одного только внешнего осмотра пациентки врачу мало. Диагностика патологии предполагает проведение ряда исследований:
- Взятие мазка на микрофлору влагалищных выделений. Этот анализ позволяет понять, какую именно природу имеет воспаление –бактериальную или грибковую.
- Посев выделений для определения видов бактерий и их восприятия антибиотиков. Такой анализ упрощает врачу выбор терапевтической схемы.
- ПЦР-анализ на ИППП. Он позволяет обнаружить половую инфекцию или исключить ее. Известно, что вагинит часто протекает на фоне хламидиоза, гонореи, сифилиса и других инфекций, таящих опасность для женщины в положении, поэтому при обследовании важно принять все меры по их обнаружению, чтобы начать правильное лечение как можно скорее.
Классификация кольпита при беременности
Специалисты в области гинекологии разделяют заболевание на несколько видов, которые отличаются друг от друга этиологией, типами возбудителей и особенностями течения заболевания. При классификации болезни учитывается особенность естественной микрофлоры слизистой влагалища – она населена бактериями, которые в разных условиях могут быть как полезными, так и вредными. Вагинит бывает специфическим, неспецифическим, может иметь хроническую или острую форму.

Специфический кольпит
Специфический вагинит провоцируют патогенные бактерии, которые в норме на слизистой влагалища не живут. Их попадание в организм объясняется незащищенным половым контактом, недобросовестным осмотром у гинеколога с использованием плохо обработанных инструментов, пренебрежением гигиеной. К этим микроорганизмам относятся хламидии, трихомонады и другие болезнетворные бактерии семейства кокковых. В зависимости от типа возбудителя, выделяют следующие виды специфического кольпита:
- Хламидийный кольпит. Симптомами этой разновидности вагинита являются бели с отвратительным запахом и сильный зуд в области половых органов. Хламидии передаются только половым путем. Сразу после попадания в организм эти микроорганизмы могут оставаться незамеченными долгое время, а потом дать о себе знать, например, в момент, когда женщина решит забеременеть. Заболевание нужно обязательно пролечить, поскольку оно может стать причиной прерывания беременности.
- Трихомонадный кольпит. Болезнь вызывается трихомонадами – бактериями, которые можно «подцепить» не только во время полового акта, но и при контакте с вещами больного человека: с полотенцем, постельным или нательным бельем. Признаки болезни – это желтые бели из влагалища с запахом рыбы. Выделения сильно раздражают слизистую, вызывают ощущение жжения.
- Гонорейный кольпит. Этот вид вагинита возникает при заражении гонококками. При специфическом гонорейном кольпите женщины жалуются на появление обильных гнойных белей, дискомфорта и тянущих болей внизу живота, болезненности и отечности вульвы. Гинекологический осмотр показывает наличие на поверхности слизистой влагалища небольших эрозий. Обычно женщины сдают мазок на гонококки перед тем, как встать на учет по беременности, поэтому у будущих мам этот недуг обнаруживают крайне редко.
Неспецифический кольпит
При нарушении микрофлоры влагалища возникает неспецифический кольпит – воспаление, вызванное чрезмерным размножением бактерий, постоянно живущих на поверхности половых органов. Если в организме происходят гормональные перестройки или защитные силы снижаются, баланс «хороших» и «плохих» бактерий микрофлоры влагалища нарушается. Из-за подобных изменений могут развиться такие патологии:
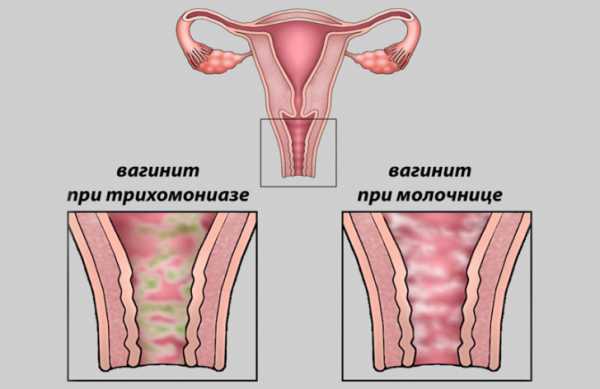
- Кандидозный кольпит. При этой болезни, которую в народе называют молочницей, на поверхности влагалища и на половых губах возникает белый творожистый налет. Слизистая влагалища и вульва из-за этого налета краснеют, отекают, начинают зудеть. Патологический секрет с белыми творожистыми хлопьями – основной симптом дрожжевого вагинита. Виновником заболевания является грибок Candida, который в норме живет на слизистых человеческого организма небольшими колониями. Гормональные изменения вызывают рост количества грибков – это и приводит к тому, что возникает дрожжевой кольпит при беременности, который зачастую плохо поддается лечению. Особенно тяжело излечить дрожжевой вагинит, если женщина в положении страдает какими-то расстройствами щитовидной железы.
- Бактериальный кольпит. Это воспаление слизистой влагалища, вызванное «родными» бактериями, то есть теми, которые всегда обнаруживаются на поверхности слизистой оболочки вагины. Фактором бактериального кольпита обычно служит гормональное изменение либо снижение иммунитета. Признаки заболевания – это белый налет на влагалище, густые тянущиеся бели, похожие на сопли, с запахом тухлой рыбы или испорченных яиц.
- Вирусный кольпит. Признаками этого расстройства являются эрозии, пузырьки и кондиломы, которые возникают на слизистой влагалища, вульве, половых губах. Помимо новообразований на слизистых и коже органов репродукции, при воспалении влагалища вирусной породы отмечаются обильные прозрачные выделения. Одной из разновидностей вирусного вагинита является эмфизематозный кольпит беременных, который исчезает после родов сам по себе без какого-либо лечения.
Острая и хроническая форма
В зависимости от интенсивности проявлений болезни, различают острую и хроническую формы кольпита. При хроническом течении болезнь практически никак не проявляется, ее можно диагностировать только во время обследований у врача-гинеколога. Иногда женщины с таким заболеванием могут отмечать у себя наличие небольшого количества желтого или белого секрета и незначительное раздражение в промежности.
Острый вагинит отличается обильными выделениями, отечностью, воспалением и болезненностью половых органов. Также при недуге отмечается боль внизу живота, чувство жжения при походе в туалет, иногда болевые ощущения в области молочных желез.
Лечение кольпита
Схема лечения болезни зависит от конкретного вида недуга, определить который может только врач. При специфическом или неспецифическом бактериальном вагините обычно назначаются антибиотики, физиотерапия, растительные препараты, противовоспалительные свечи. Терапия обычно проводится по комплексному принципу.
Лечение дрожжевого или трихомонадного вагинита у беременных требует отдельного подхода. Очень часто перед врачом стоит задача не только устранить причину заболевания, но и обезопасить ребенка.
При беременности круг препаратов, которые могут быть использованы для лечения, ограничивается. Противопоказаны будущим мамам Нолицин, Клиндацин, Далацин – наиболее действенные средства. Лечение беременных усложняется также ограничением разрешенных дозировок.Медикаментозная терапия
В зависимости от вида недуга и состояния пациентки, для лечения выбираются разные препараты. С кольпитом при беременности помогают справиться такие лекарства:
- Местные антисептики (Мирамистин, Хлоргексидин).
- Антибиотики. При специфическом трихомонадном или гонококковом вагините назначают Метронидазол; при кольпите, вызванном уреаплазмой, хламидией или микоплазмой – Джозамицин.
- Свечи местного действия Гексикон или Тержинан (рекомендуем прочитать: свечи «Гексикон»: инструкция по применению в 3 триместре беременности).
- Противогрибковые свечи при кандидозном поражении (Пимафуцин, Залаин, Флуконазол) (см. также: Флуконазол: применение в 1, 2 и 3 триместрах беременности).
- Суппозитории, восстанавливающие нормальную микрофлору влагалища: Бифидумбактерин, Лактогин.
- Поливитаминные комплексы для укрепления защитных сил организма.

Народные рецепты
Обращение к народной медицине позволяет вылечить кольпит при беременности быстрее. Поскольку травы характеризуются невысокой токсичностью, многие народные лекарства от вагинита для беременных безопаснее, чем синтетические препараты. Современные врачи рекомендуют обращаться к следующим вспомогательным способам лечения патологии:
- Обмывание отварами из трав. Готовить лечебный отвар нужно из 1 литра кипятка и 20 г травяного сырья. Измельченную ромашку, мяту или календулу заваривают кипящей водой, настаивают в течение 2 часов, потом подмываются отваром до трех раз в день. Этими же отварами можно спринцеваться, но беременным женщинам подобные процедуры противопоказаны.
- Примочки. Чтобы снять отечность, избавиться от зуда, можно лечиться примочками из настоя березовой коры. Для приготовления настоя следует взять столовую ложку измельченного растительного сырья, заварить его 500 мл кипятка, настоять, процедить. Потом смочить остывшим до комфортной температуры настоем чистую ткань и приложить к больному месту на 10 – 15 минут.
Профилактика и последствия кольпита
Как и любую другую болезнь, кольпит легче предотвратить, чем лечить. Профилактика заболевания состоит из следующих мер: следование правилам гигиены, своевременная терапия хронических заболеваний, защищенные половые контакты, правильное питание, активный образ жизни.
Вагинит относят к серьезным заболеваниям, которые могут сильно навредить здоровью женщины. Для тех, кто вынашивает беременность, последствия болезни могут быть самыми печальными, вплоть до смерти ребенка, поэтому игнорировать недуг ни в коем случае нельзя.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »Поделитесь с друьями!
vseprorebenka.ru
что это такое, симптомы, лечение, последствия для ребенка
Любые изменения в здоровье женщины при беременности — настораживают. А если при беременности мама видит, что появились выделения, то, в большинстве случаев, у неё возникает панический страх за здоровье малыша и своё. Такое состояние вполне можно объяснить, потому что на протяжении всего периода вынашивания ребёнка, такие симптомы не должны возникать.
Если будущая мама видит на нижнем белье какие-либо пятна — она должна обращаться к врачу-специалисту за консультацией. Выделения являются серьёзным сигналом, свидетельствующим об осложнениях, а также заболеваниях. Одно из таких серьёзных заболеваний — кольпит при беременности. Другое его название — вагинит. В статье попробуем дать объяснение, что сигнализирует о появлении заболевания, опасен ли вагинит для будущего ребёнка и его внутриутробного развития.
Кольпит при беременности — что это такое?

Кольпит при беременности — это заболевание, с которым раньше не сталкивалось такое количество женщин. Многим нашим бабушкам и мамам этот недуг неизвестен. В наше время ситуация не настолько позитивная. Почти 80% женщин, которые вынашивают малышей, жалуются своему врачу-гинекологу на дискомфорт в области половых органов, а также на странные выделения. Что же такое кольпит? Это воспалительный процесс, который распространяется во влагалище, на шейке матки и слизистой.
Какие симптомы появления вагинита?

- Появляются покраснения и припухлость на слизистой оболочке половых органов.
- Давящая, ноющая, распирающая боль в малом тазу и внизу живота.
- Сильно жжёт и зудит снаружи половых органов.
- Появляется белое и гнойное выделение с отвратительным запахом иногда даже кровью.
Бывают случаи, при которых раздражение при вагините во время вынашивания ребёнка, может распространяться на ткани, которые окружают влагалище. Если это происходит, то воспаление появляется на внутренних частях бёдер и ягодиц. Если не обратиться к врачу и не начать немедленное лечение, то вагинит поражает и дальше. Воспалительный процесс пагубно влияет на состояние матки, шейки матки и её придатков.
Как классифицируют вагинит?

Что же вызывает вагинит? Это могут быть как болезнетворные, так и непатогенные микроорганизмы. Именно поэтому существует несколько видов болезни.
Вагинит специфический и неспецифический.
Вследствие многих исследований врачами-специалистами было установлено два основных вида вагинита — специфический и неспецифический. Первый вид вагинита — специфический появляется тогда, когда во влагалище беременной женщины попадают патогенные бактерии. Такое может случиться, если состоялся незащищенный половой акт, если не надлежащим образом соблюдается личная гигиена, и если при гинекологическом осмотре не придерживались всех правил. Второй вид вагинита у беременных женщин вызван условно-патогенными микроорганизмами, которые являются особой частью микрофлоры каждого человека.
Кандидозный кольпит при беременности.
Этот вид вагинита встречается почти у каждой женщины. Возникает он, потому что очень активно начинает размножаться грибок Candida. Если женщина здорова, то этот грибок есть у неё в микрофлоре, но только в очень маленьком количестве. Существует несколько признаков, по которым можно определить, что у беременной женщины, появился кандидозный вагинит. Среди них:
- появление белых выделений из влагалища;
- белый налёт на половых губах;
- в состоянии покоя чувствуется сильный зуд и жжение.
Эмфизематозный кольпит.
Такой вид воспаления во влагалище в большинстве случаев диагностируют у женщин, которые вынашивают ребёнка. На слизистой начинают появляться пузырёчки, наполненные прозрачной жидкостью и газами. Исчезнуть может такое воспаление где-то приблизительно на вторую неделю после появления малыша на свет.
Атрофический или синильный вагинит.
Это наиболее безопасный вид воспаления для женщин, которые вынашивают ребёнка. Он им почти ничем не грозит, но знать о нём всё-таки необходимо. Такой вагинит, в большинстве случаев, бывает у женщин в возрасте после 50 лет. Воспаление очень трудно вылечить, но возможно.
Трихомонадный кольпит.
Такой вид заболевания появляется в том случае, когда во влагалище женщины попадает трихомонада. Заражение почти во всех случаях происходит от мужчины при половом акте. Если женщина беременна, то трихомонадный кольпит может появиться от использования грязных вещей либо чужих полотенец.
Острый и хронический вагинит.
При остром и хроническом вагините у женщин появляются обильные слизисто-гнойные выделения, сильный зуд, жжение, ощущается острая тяжесть внизу живота. Насколько выражены признаки, зависит от самого возбудителя, от возрастной категории женщины, а также от того, насколько сильная или слабая её иммунная система.
Советуем к прочтению: Сыпи на животе при беременности, Депрессия во время беременности, Колики при беременности
Если форма кольпита хроническая, то признаки не настолько выражены. Но, несмотря на это, такой кольпит всё же возможно диагностировать. Если у женщины хронический кольпит при беременности, симптомы будут такие: более скудные выделения, раздражения на половых органах.
От чего возникает вагинит?

Вагинит может возникать из-за большого перечня факторов, а именно:
- аллергических реакций на презервативы и мази;
- неблагоприятных экологических обстановок;
- ранней половой жизни;
- несоблюдения личной гигиены;
- снижения иммунитета;
- наличия ряда болезней (кандидоз, герпес, хламидиоз, микоплазмоз, уреаплазмоз).
Вызвать появление вагинита может также длительный приём антибиотиков, которые способны нарушать микрофлору в организме.
Вагинит при беременности: опасность или нет?
Если у женщины появляется вагинит во время вынашивания малыша, это приводит к дискомфорту. Но это является не настолько страшным, если учитывать к каким последствиям может привести само заболевание. Если у будущей мамы появился кольпит при беременности — последствия для ребёнка могут быть очень плачевными. Любая инфекция способна вредить развитию малыша.
Особую опасность она несёт ребёнку во время самых родов. Вследствие вагинита появляются осложнения, такие как многоводье, преждевременные роды, поражение околоплодных вод, инфицирование плода. Если женщина перенесла вагинит, могут появиться проблемы с зачатием детей, эндометрит и прочие проблемы со здоровьем.
Лечение кольпита при беременности

Прежде чем начинать лечение, обязательно необходимо узнать точный диагноз. Если врач подтвердил заболевание, тогда назначается лечение, которое устраняет причину возникновения. Основными компонентами лечения будут: антибиотик, иммуноукрепляющее средство, физиотерапия.
Лечение антибиотиками возможно только после выявления возбудителя и его чувствительность к препаратам. Так как беременным многие препараты противопоказаны, то назначают местное лечение мазями, свечами и ванночками. Когда выявлено заболевание — задача врача выбрать те препараты, которые не помешают ни матери, ни малышу.
Каждая женщина, должна помнить, что любое проявление вагинита — это уже не только дискомфорт, но и повод незамедлительно обращаться к врачу-специалисту и начать эффективное лечение. Медикаменты, которые вам персонально подберёт специалист, смогут не только помочь, но и не навредить вашему ребёнку.
2poloski.com
Кольпит при беременности: что это такое и чем он опасен?
В последнее время кольпит стал довольно распространенным заболеванием среди женщин и, к сожалению, будущие мамы не являются исключением.
Поэтому все большее количество беременных обращается за помощью к гинекологу, чтобы избавиться от этого неприятного и опасного недуга.
Что такое кольпит?
Воспаление на слизистой оболочке влагалища и влагалищной части шейки матки называется кольпитом. Во время заболевания происходит отек слизистой и появляются обильные белые или гнойные выделения из половых органов, имеющие неприятный запах.
Кольпит может возникнуть в результате различных заболеваний, таких как кандидоз, бактериальный вагиноз, трихомониаз, гонорея, микоплазмоз или генитальный герпес .
Существует острая и подострая хроническая форма заболевания. В последнем случае кольпит становится хроническим, в результате чего постоянно чередуется улучшение состояния и новые обострения. При этом воспалительный процесс может быть ограничен одним участком или же присутствовать на шейке матки и вульве.
Диагностика заболевания
Диагностика кольпита проходит в несколько этапов.
Гинекологический осмотр. Во время этой процедуры врач при помощи зеркал оценивает состояние слизистой оболочки влагалища, которая при наличии заболевания будет отечной, покрасневшей, со слизисто-гнойными отложениями на стенках. Также во время осмотра с помощью специальных проб, определяется кислотность влагалища.
Изучение мазков. Во время гинекологического осмотра берутся мазки из влагалища и шейки матки, которые потом изучают под микроскопом. Это позволяет увидеть лейкоциты, множество бактерий и погибшие клетки влагалищного эпителия.
Бактериологическое исследование. Обычно оно назначается при частых рецидивах заболевания и обязательно проводится у беременных женщин. В ходе обследования выращиваются культуры бактерий, взятые из влагалища, для определения возбудителя кольпита.
ПЦР. Метод исследования с помощью полимеразной цепной реакции позволяет более точно выявить основные инфекции передающиеся половым путем.
Цитологическое исследование. Изучается соскоб клеток, которые находятся на слизистой оболочке шейки матки.
УЗИ. Ультразвуковое обследование органов малого таза необходимо для выявления возможных осложнений кольпита.
Иногда проводится иммуноферментный анализ крови.
Чем полезен гранат во время беременности ? О полезных свойствах граната читайте в этой статье.
Какие свечи от геморроя после родов наиболее эффективны ? Узнаем из этой статьи.
Симптомы и признаки
Кольпит при беременности может проявляться в острой или хронической форме.
В острый период женщине сложно не заметить ярко выраженные симптомы и признаки заболевания, доставляющие сильный дискомфорт:
покраснение и припухлость слизистой оболочки влагалища;
жжение и зуд наружных половых органов;
давящая и ноющая боль в области малого таза и внизу живота;
обильные выделения с неприятным запахом, иногда они могут быть с примесями крови.
Раздражение может распространиться на окружающие кожные ткани и половые органы, а в запущенном состоянии подняться выше к репродуктивным органам – шейке матки, матке или придаткам.
Хронический кольпит при беременности протекает менее выражено, иногда и вовсе не имеет симптомов, из-за чего бывает сложно обнаружить болезнь и начать своевременное лечение.
Причины

Кольпит очень часто встречается у беременных, что вызвано прежде всего снижением иммунитета.
Ослабленные защитные свойства организма не могут в полной мере препятствовать размножению вредных микроорганизмов.
Существуют определенные причины возникновения кольпита:
заболевания мочеполовой системы;
пониженный иммунитет в результате какой-либо хронической инфекции;
гормональные сбои;
различные возбудители, такие как гонококки, кандиды, генитальный герпес, хламидии;
особенности анатомического строения влагалища;
повреждения слизистой оболочки влагалища;
игнорирование правил интимной гигиены;
аллергическая реакция на презервативы, различные свечи или кремы.
Какие выделения при оплодотворении яйцеклетки можно заметить у себя? Много полезной информации найдете в этой статье.
Как зачать мальчика? Специальная таблица есть в этой статье.
А здесь вы найдете полезную информацию http://avidium.ru/posle-rodov/vosstanovlenie/kak-ubrat-rastyazhki-posle-rodov.html об удалении растяжек после родов.
Чем опасен кольпит во время беременности? Во время беременности кольпит создает особы неудобства, но при этом не так страшно само заболевание, как его последствия.
Для мамы
Для будущей мамы кольпит опасен возникновением восходящей инфекции. Не вылеченный вагиноз может спровоцировать эндометрит, эрозию шейки матки и даже бесплодие в будущем.
При эрозии шейки матки влагалище становится менее эластичным, что приводит к внутренним и внешним разрывам в процессе родов.
Наличие кольпита у беременной женщины повышает вероятность возникновения инфекции, что очень опасно для будущего ребенка. Также частой причиной невынашивания беременности является именно это заболевание.
Для малыша
Инфекция может спровоцировать заражение околоплодных вод, что приводит к осложнениям: многоводию , преждевременным родам или нарушению кровообращения плаценты. Это, в свою очередь, усложняет поступление кислорода и питательных веществ к малышу, что может стать причиной гипоксии и недоразвития плода.
Во время родов также повышается вероятность заражения ребенка. Именно поэтому очень важно на последних неделях беременности тщательно следить за микрофлорой влагалища и при малейших отклонениях от нормы обращаться к гинекологу для назначения соответствующего лечения.
Лечение и профилактика кольпита
В первую очередь необходимо знать, что нельзя самостоятельно пытаться вылечить кольпит. При возникновении первых симптомов нужно сразу же обращаться к врачу, который на основе результатов анализов подберет препараты для лечения. Женщине всегда следует помнить, что она несет ответственность не только за себя, но и за здоровье ребенка.
Обычно во время беременности для лечения кольпита используют как медикаментозные, так и народные средства.
Лечение медикаментозными средствами
Процесс лечения кольпита у беременных осложняется тем, что в этот период нельзя применять большинство эффективных медикаментов. Чаще всего используются препараты, которые безопасны для будущих мам. Но они имеют один недостаток – низкую эффективность.
Обычно назначается Нистатин или Пимафуцин , а вместе с ними сочетается местное лечение: сидячие ванны, ректальные и вагинальные свечи, кремы или гели.
В некоторых случаях могут быть назначены антибиотики , то только после того, как будет определена чувствительность возбудителей инфекции к подобным препаратам.
Тактика лечения кольпита при беременности заключается в следующем:
диетическом питании, которое ограничивает прием жирной, острой или жаренной пищи;
воздержании от половой жизни во время лечения;
лечении обоих партнеров, если кольпит вызван инфекциями, которые передаются половым путем;
антибактериальной терапии, при этом препараты должны быть назначены только врачом, который учитывает срок беременности и возможное негативное влияние на ребенка;
противогрибковой терапии при кандидозном кольпите;
противопротозойной терапии при бактериальном вагинозе или трихомониазе;
назначении иммуномодулирующих и общеукрепляющих лекарственных средств.
Вам известны признаки беременности до задержки месячных ? О признаках наступившей беременности можно узнать из этой статьи.
Рассчитать день овуляции онлайн предлагаем вам с помощью нашей статьи.
Лечение народными средствами

Применять народные средства для лечения кольпита необходимо также по назначению гинеколога, потому что бесконтрольное использование лекарственных трав может принести больше вреда, чем пользы. Не рекомендуется во время беременности лечение при помощи спринцевания, таким способом инфекция может распространиться на верхние половые органы и матку.
Беременные могут принимать сидячие ванночки с добавлением трав, которые обладают заживляющим и противовоспалительным действием.
Можно воспользоваться такими рецептами:
Литр воды с двумя столовыми ложками ромашки аптечной необходимо прокипятить в течение 10-15 минут и немного остудив, использовать в теплом виде.
Календула для сидячих ванн готовится тем же способом, что и ромашка.
Мать-и-мачеха в количестве 50 гр заливается литром кипятка и настаивается в течение часа.
Две столовые ложки коры дуба необходимо прокипятить в двух литрах воды около 30 минут.
Для эффективной профилактики кольпита необходимо регулярно проходить обследования у врача на наличие инфекций, которые передаются половым путем.
Заниматься своевременным лечением хронических заболеваний как половой системы, так и других органов.
Нужно укреплять иммунитет с помощью приема поливитаминов и рационального питания.
Тщательно соблюдать интимную гигиену и носить белье из натуральных тканей.
Особенности ведения беременности и родов при кольпите
В случае обнаружения кольпита у беременной, врач должен обязательно провести необходимые обследования: общий гинекологический осмотр, взять мазки, при необходимости назначить анализ крови и согласно полученным результатам назначить лечение.
Все препараты подбираются обязательно с учетом срока беременности и возможного негативного влияния на плод.
К моменту родов женщина должна быть здорова, поэтому за несколько недель до предполагаемой даты, проводится обязательная санация влагалища антибактериальными препаратами, которые разрешены для использования во время беременности.
Часто спрашивают: в какой позе зачать девочку ? Рекомендации специалистов – в этой статье.
Дюфастон при планировании беременности: инструкция, дозировка – в этой статье.
А здесь – http://avidium.ru/mozno-li/obraz-zhizni/kosmetika-dlya-beremennyh.html все о косметике во время беременности.
avidium.ru
Кольпит при беременности, как лечить, чем опасен
Еще около десятка лет назад мало кто знал о таком диагнозе, как кольпит. На сегодняшний день такое заболевание очень распространено среди всех женщин, как беременных так и не беременных.Что же это за заболевание кольпит?
Согласно определению из медицинских справочников, кольпит это воспаление слизистой оболочки влагалища. Возбудителями могут быть стафилококки (реже стрептококки), кишечная палочка, протей, грибки, микоплазмы, трихомонады, гонококки, хламидии. Микробы, проникающие во влагалище, в большинстве случаев погибают в процессе самоочищения влагалища, присущего организму здоровой женщины.Кольпит при беременности: причины возникновения
Как правило, кольпит у беременных сопровождается отечностью слизистой оболочки и появлением гнойных или обильных слизистых выделений из влагалища. Причиной кольпита могут стать как ранее перенесенные инфекционные заболевания, так и нерациональный прием противозачаточных средств, травмы, несоблюдение гигиены и самолечение (примером, спринцевание). Несвоевременное лечение кольпита может привести к серьезным последствиям, вплоть до бесплодия.Кольпит во время беременности способен принести массу неприятностей и неудобств, не говоря уже о реальных угрозах. Восходящая инфекция способна распространяться достаточно активно, заражая околоплодные воды и нанося вред самому плоду. Это может стать причиной осложнений беременности и даже преждевременных родов.
Кольпит у беременных может быть инфекционного и бактериального характера. У будущих мам оно может появляться в связи с изменением гормонального фона.
Лечение кольпита при беременности
 Кольпит требует лечения под строгим присмотром хорошего специалиста, так как самому справиться с заболеванием будет достаточно сложно.
Кольпит требует лечения под строгим присмотром хорошего специалиста, так как самому справиться с заболеванием будет достаточно сложно.Для начала вам проведут все необходимые анализы и обследования, чтобы выяснить причину появления болезни и характер ее протекания, затем врач-гинеколог назначает индивидуальное лечение, согласно вашему общему состоянию здоровья и состоянию здоровья плода.
Для лечения кольпита при беременности используются лекарства химического происхождения, но комплексное лечение включает также физиотерапию, мази, ванночки и соблюдение диеты.
Лечение кольпита у беременных народными средствами
Лечение кольпита народными средствами может происходить только в дополнении к основному медикаментозному лечению, в таком случае, это будет эффективно. Очень хорошо помогают спринцевания из отвара трав, спектр действия которых направлен на заживление ран и подавление болезнетворной патогенной микрофлоры. Например, можно использовать отвар ромашки или календулы. Для этого вам требуется две столовые ложки травы на литр воды. Кипятить ее необходимо около 5-10 минут, не более. После того, как отвар настоится, можете смело проводить спринцевания – два-три раза в день.Курс лечения логично будет закончить ежедневными спринцеваниями слабокислых растворов. Иногда для таких процедур вполне подходит лимонный сок (столовая ложка на литр теплой кипяченой воды). Можно также использовать столовый уксус ( две столовых ложки на литр воды).
Если во время беременности вы ни разу не слышали о воздержании, то возможно самое время о нем задуматься. Перерыв пойдет вам только на пользу. Также необходимо строго отслеживать свое питание, употреблять продукты растительного происхождения и молочные продукты. Не стоит употреблять острое, соленое, кислое, жирное и жаренное. Также придется на время отказаться от сладостей – шоколада, конфет и тортов.
Для повышения иммунитета и помощи в борьбе с заболеванием ваш доктор может прописать вам иммуномодулирующие средства, незаменимые в борьбе с подобного рода неприятностями.
Видео как лечить кольпит народными средствами
empiremam.com
Опасен ли кольпит при беременности? Лечение кольпита беременной
Статистика гласит, что еще пятнадцать лет назад такой диагноз как «кольпит» был явлением достаточно редким и мало знакомым, то на сегодняшний день его ставят практически 80% всех женщин, обратившихся к своему гинекологу за медицинской помощью.
Давайте разбираться – Кольпит – это острое или хроническое воспаление слизистой оболочки выстилающей влагалище и влагалищную часть шейки матки. Это заболевание обычно сопровождается сильнейшим отеком слизистой оболочки и появлением достаточно обильных белых или даже гнойных выделений из влагалища с крайне неприятным запахом. А вот возникнуть такое неприятное состояние может довольно легко в результате самых разнообразных инфекционных заболеваний, среди которых и кандидоз, и гонорея, и трихомониаз, и бактериальный вагиноз (или гарднереллез), и даже генитальный герпес. Иногда кольпит возникает и при хламидиозе, при микоплазмозе, при уреаплазмозе и других распространенных инфекциях. Не леченный своевременно вагинит, именно так еще называют это неприятное состояние, может впоследствии перейти даже и на канал шейки матки, полностью на матку, на придатки и т.д. А это, в свою очередь, может приводить к эндометриту, к эрозиям шейки матки и даже к бесплодию.
Причин же возникновения кольпита на сегодняшний день насчитывается бесчисленное множество. Так среди них и крайне неблагоприятная экологическая ситуация, и слишком ранняя половая активность (а во многих случаях и крайне неразборчивая) беспорядочная интимная жизнь, и, конечно же, дорогостоящее, и частенько недоступное для многих, лечение.
Непосредственно во время беременности кольпит способен создавать особые неудобства женщине. Но при этом стоит заметить, что на самом-то деле не так может быть страшен сам кольпит, как все его возможные осложнения и последствия. Так, например, реальная возможность возникновения на его фоне восходящей инфекции (а уже она вполне сможет навредить и развивающемуся в утробе матери плоду непосредственно в период вынашивания, а также сможет представлять реальную опасность для ребеночка уже во время родов). Помимо того, у многих беременных женщин такое воспаление слизистой оболочки влагалища может стать реальной причиной привычного не вынашивания беременности и даже причиной инфицирования плода. Иногда такое состояние приводит и к заражению всех околоплодных вод и как следствие происходит развитие осложнений беременности (а это может быть и многоводие, и преждевременные роды и многое другое.).
В тех случаях если кольпит во время беременности принял свое хроническое течение, то все его болезненные ощущения для самой женщины могут быть не столь выражены. При острой же форме данного заболевания, как правило, отмечаются достаточно обильные неприятные мутные и зловонные выделения.
Как вы понимаете, помимо прочего кольпит может разделяться на инфекционную или бактериальную его форму. У беременных женщин он частенько может возникать из-за резкого изменения гормонального фона, да и привычного сбоя в работе всей иммунной системы.
Стандартное лечение кольпита в период беременности
Наверное, мы не откроем вам Америку, в том случае если скажем, что даже стандартное лечение кольпита ни в коем случае нельзя будет проводить в домашних условиях самостоятельно. Не секрет что только грамотный и опытный акушер-гинеколог сможет четко определить, что именно стало причиной для возникновения такого кольпита. И, исходя, затем из полученных результатов, взятых анализов, именно он, сможет назначить вам адекватное лечение. Так же нужно иметь в виду, что любая беременная женщина автоматически становится ответственной не только за свое собственное здоровье, но, конечно же, и за здоровье своего будущего малыша.
Наиболее часто, для лечения кольпита в период беременности стараются использовать химические лекарственные препараты (и в том числе, сильнейшие антибиотики), в комплексе с физиотерапией, травяными отварами, ванночками с кислой средой, с мазевыми аппликациями, и специальной диетой.
Лечение же вагинита у беременных женщин может осложняться еще и тем, что им как правило, не разрешены очень многие действительно эффективные медикаментозные препараты. Например, такие широко применяемые препараты, как нолицин, или далацин, а так же клиндацин, имеют стопроцентное противопоказание при наступлении беременности. А вот из других так же системных препаратов, возможно, будет применение только таких препаратов как нистатин и пимафуцин. Напомним что системные – это те препараты, которые обычно принимаются внутрь, но действуют только при всасывании их действующего вещества в кровь. Данные препараты безопасны даже в довольно больших дозах, но, к огромному сожалению, они, же и малоэффективны. И собственно именно поэтому лечение данными препаратами стараются сочетать и с местным лечением (иногда это спринцевание отварами трав, а так же принятие специальных сидячих ванн, применение вагинальных или ректальных свечей, а так же кремов или гелей). Невероятно популярное на сегодняшний день средство – это бетадин, который возможно применять только исключительно до третьего месяца беременности. Надо сказать, что в то же время не имеют малейших противопоказаний для беременных женщин и такие средства как тержинан, или ваготил. Что же касается различных антибиотиков, то вот их-то однозначно назначают только лишь после определения возможной чувствительности данного возбудителя ко всем препаратам подобного ряда.
В тех же случаях, если причиной острого кольпита послужила острая инфекция, вызываемая трихомонадами, скорее всего врач назначит женщине метронидазол. Правду сказать, это лекарственное средство полностью противопоказано именно в первом триместре беременности, однако при острой необходимости оно все же может применяться во время второго и третьего триместров беременности. Так же беременным женщинам, в случае их заболевания трихомонадным кольпитом, стараются назначать клотримазол (непосредственно во влагалище, причем по 100 мг ежедневно и в течение одной недели). Однако надо понимать, что при этом может наступать только лишь некоторое ослабление имеющихся симптомов. Полное же излечение бывает только лишь у 1/5 части всех больных женщин.
Надо отметить, что в гинекологической практике довольно часто для лечения вагинитов стараются применять и тетрациклин, хотя беременным женщинам однозначно назначать его не следовало бы.
Некоторые народные средства для лечения кольпита в период беременности
Сразу скажем, что лечение кольпита различными травами или народными рецептами сможет быть реально эффективным только лишь в случаях его комплексного сочетания с обычным медикаментозным лечением. И, конечно же, в таком случае ежедневные спринцевания отварами трав, которые обладают мощнейшими противовоспалительными и ранозаживляющими действиями, станет прекрасным подспорьем в лечении такого заболевания как кольпит. Для того чтобы приготовить отвар обычной лекарственной ромашки, необходимо будет взять две столовые ложки цветков этой травы и прокипятить в одном литре воды, в течение 5 или 10 минут. Далее отвар нужно буде настоять, и процедить, а затем два или даже три раза в день проводить таким отваром спринцевание. С такой же целью можно будет использовать и отвар цветков календулы.
Общий же курс лечения полезно будет завершать ежедневным спринцеванием определенным слабокислым раствором. А вот для этой цели вполне возможно будет использовать обычный лимонный сок (просто разведите одну столовую ложку лимонного сока в литре очищенной теплой кипяченой воды). Так же прекрасно подойдет и обычный столовый уксус (но здесь нужно будет развести две столовые ложки его в одном литре воды). И поверьте, данная процедура сможет «придать силы» палочке Дедерлейна, собственно говоря, которая в дальнейшем и будет совершенно самостоятельно бороться с резко щелочной средой и какими-то непрошеными гостями привнесенными извне. На счет же проведения подобных процедур во время течения беременности нужно будет в обязательном порядке проконсультироваться с вашим врачом, который наблюдает вашу беременность.
Если же непосредственно во время беременности женщина активно ведет половую жизнь, и соответственно имеет подобные проблемы, то сейчас поверьте, самое время сделать небольшой перерыв. Так же в обязательном порядке нужно будет придерживаться максимально щадящей диеты состоящей из молочно-растительной пищи, которая при этом полностью будет исключать все острые, соленые, а так же кислые блюда, которые способны дополнительно раздражать и так воспаленные стенки слизистой оболочки влагалища да и шейки матки. Помимо этого необходимо будет полностью исключить из рациона все сладости: а это и конфеты, и шоколадки, и любые торты и т.д.
А вот для того чтобы максимально повысить защитные силы вашего организма, кроме медикаментозных препаратов, действие которых прежде всего направлено на лечение и профилактику самого кольпита, ваш врач должен будет назначить вам еще и общеукрепляющие и конечно же иммуномодулирующие лекарственные препараты. И как вы понимаете, проводить назначения любых препаратов следует, только учитывая все индивидуальные особенности каждой конкретной беременной женщины, а так же учитывая особенности протекания конкретной беременности.
mamapedia.com.ua
симптомы, причины, лечение, профилактика, осложнения
Причины
У беременных кандидозный кольпит встречается очень часто, относясь к одному из распространенных осложнений. Основная его причина – избыточная активность и размножение на слизистых влагалища и наружных половых органов грибков (Кандида, дающих молочницу). В естественных условиях рост грибков подавляют полезные микробы влагалища, они создают кислую его среду, не дающую грибкам размножаться. Если равновесие микробов нарушается, среда становится нейтральной или щелочной, рост грибка активизируется. Этому при беременности способствует:
- Изменение гормонального фона с преобладанием эстрогенов и прогестерона;
- Приток крови к половым органам, что делает их более рыхлыми, усиливает производство слизи;
- Использование агрессивных средств для подмывания, от которых гибнет полезная флора;
- Злоупотребление спринцеваниями, особенно с растворами антисептиков;
- Развитие аллергии на препараты для подмывания, прокладки;
- Раздражение от ношения тесного белья, нарушение циркуляции воздуха при ношении синтетических трусиков;
- Дефицит витаминов и микроэлементов для поддержания высокой сопротивляемости слизистых к инфекциям;
- Анемия при беременности;
- Снижение иммунитета при вынашивании плода.
При беременности грибковый кольпит может иметь рецидивирующее течение, обостряется при малейших стрессах, физической усталости, на фоне прибавок в весе, избытке сладостей в питании и при малейших простудах.
Симптомы
Проявления кандидозного кольпита зависят от степени выраженности изменений в микробной флоре влагалища. Чем активнее гибнут нормальные микробы (лактобактерии), тем активнее их место занимает грибок.
Острый кольпит кандидозного происхождения проявляется яркими симптомами, причиняющими будущей маме сильный дискомфорт. К ним можно отнести:
- Выделения белого цвета, которых больше чайной ложки за сутки, они имеет резкий запах (прокисшего молока) и типичный вид. Они белые или легкого кремового оттенка, имеют вид комочков или крошек творога, скисшего молока (хлопья). Могут быть в смеси со слизью, иногда дают желтоватый оттенок.
- Выделения, попадая на кожу промежности и на белье, приводят к раздражению кожи половых губ и промежности. Развивается их краснота, отечность и нестерпимый зуд, который может стать сильнее после подмывания, мочеиспускания или в вечернее время и по ночам. Может быть зуд и жжение при мочеиспускании, если инфекция затронула уретру, жжение в области ануса после дефекации.
- Возникает дискомфорт при интимной близости и болезненность, что делает половой акт невозможным.
- При осмотре во влагалище сильная краснота и отек, стенки покрывают серого или белого цвета пленочки, обильно отделяется слизь, неприятный запах.
- Женщина раздражена, плохо спит, может снижаться аппетит, на коже промежности из-за сильного зуда могут быть расчесы.
При хроническом кольпите грибкового происхождения обычно беспокоят периоды зуда и выделения больше обычного, слизистые или белые, может быть сухость и дискомфорт при половом акте. На фоне малейшей простуды все симптомы обостряются.
Диагностика кандидозного кольпита у беременных
Основа диагностики – это осмотр гинеколога и проведение исследования на кресле с осмотром влагалища и шейки матки в зеркалах. Выделния иногда могут иметь нетипичный вид или инфекция может быть смешанной, поэтому необходимо проведение мазков и исследование отделяемого из влагалища при помощи микроскопа и при помощи ПЦР-диагностики. Важно также выявить все другие виды патогенной флоры, чтобы пролечить все причины воспаления.
Осложнения
При несвоевременной диагностике грибковой инфекции или самолечении может возникать хроническая грибковая инфекция, сужение стенок влагалища, их атрофия, увеличение риска воспалительных процессов в области малого таза. При беременности особенно опасно распространение инфекции на шейку матки и инфицирование плодных оболочек, что грозит прерыванием беременности ранее сроков. При раннем инфицировании это может дать замершую беременность и выкидыши, в поздние сроки – преждевременные роды и рождение недоношенных детей, инфицирование малыша.
Лечение
Что можете сделать вы
При лечении молочницы у беременных стоит исключать из питания легкие углеводы, приводящие к изменению рН влагалища, потреблять больше молочной пищи и растительной, вести здоровый образ жизни без стрессов и физического переутомления. Необходимо использование только деликатных средств для подмывания, без отдушек и красителей, антимикробных компонентов. Важно ношение дышащего белья и отказ от тесных, натирающих трусиков. Запрещено при беременности применять самостоятельно какие-либо виды препаратов от молочницы ни местно, ни через рот в таблетках. Это может навредить ребенку.
Что делает врач
При беременности терапия направлена на устранение грибков местно, препараты для системной терапии, особенно в ранние сроки беременности, запрещены. Подбираются сечи или вагинальные таблетки для лечения грибка, а также средства для восстановления микробной флоры. Многие из местных препаратов запрещены до 12 недель беременности, и врач будет подбирать средство, сопоставляя потенциальный вред и пользу. Дополняют лечение препараты для орошения гениталий, спринцевания при беременности запрещены! Категорически запрещено также применение методов народной терапии, в том числе и различные отвары трав и настойки.
Профилактика
Основа профилактики грибковой инфекции при беременности, тщательное планирование ее после санации влагалища и укрепления иммунитета. Во врем беременности необходимо регулярное посещение врача и проведение мазков, интимная близость для профилактики инфекции необходима только с презервативами.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёТакже смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании кандидозный кольпит при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг кандидозный кольпит при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как кандидозный кольпит при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга кандидозный кольпит при беременности, и почему так важно избежать последствий. Всё о том, как предупредить кандидозный кольпит при беременности и не допустить осложнений. Будьте здоровы!
detstrana.ru
Кольпит при беременности — симптомы, лечение кольпита во время беременности.
Кольпит при беременности, лечение которого крайне необходимо будущей маме, может быть вызван одной или несколькими причинами. Кольпит предполагает воспаление вагинальной части шейки и ее слизистой, протекающее в острой или затяжной (хронической) форме. Появляется такое заболевание очень быстро, достаточно просто плохо следить за личной гигиеной. Намного дольше занимает лечение болезни.
Это заболевание очень часто наблюдается в наше время, в том числе и у беременных женщин. Сопровождается оно дискомфортными ощущениями и явно выраженными выделениями, возможно, гнойными, с характерным неприятным запахом. Если обнаружены такие признаки, нужно срочно направиться к своему акушеру-гинекологу для определения причин и для того, чтобы прописать верное и результативное лечение.

Причины, признаки и вероятность риска для будущей мамы
Как показывает статистика за последние несколько лет, около 80% женщин обратились в женскую консультацию с подозрениями на кольпит. Причины возникновения этой болезни могут быть самыми различными. К таковым относятся:
- плохие экологические условия;
- несвоевременная личная гигиена;
- ранняя половая активность;
- частая смена партнеров;
- проблемы по здоровью в области эндокринологии;
- гормонный сбой;
- употребление антибиотиков;
- самостоятельное лечение или замена назначенных медпрепаратов, в особенности дешевыми.
Кольпит при беременности часто протекает в хронической форме, и в таком случае симптомы могут быть слабо выявленными. Бессимптомную болезнь практически невозможно обнаружить на первых стадиях, что в результате влечет за собой более тяжелые последствия, которые во время беременности могут влиять на здоровье ребенка.
Признаки и симптомы, как и причины, могут быть выражены в разных формах, среди которых:
- ноющая или давящая боль в нижней части живота;
- сильно выраженные выделения от белого до коричневого оттенка или гнойные с тяжелым запахом;
- свербящие или раздражающие ощущения жара в районе внешних гениталий;
- жар и ухудшение самочувствия;
- чувство воспаленности в части влагалища.
В случае запоздалого визита к врачу эти ощущения могут увеличиваться и подниматься выше, поражая детородные органы.
Именно кольпит не является риском для беременных женщин, если вовремя назначено лечение. Если же его не лечить, болезнь может прогрессировать и повлечь за собой возникновение новых инфекций и заболеваний, несущих опасность и для здоровья ребенка.
Последствия заболевания при беременности:
- инфицирование околоплодных вод и плаценты;
- остановка развития беременности;
- прерывание беременности;
- задержка в развитии плода;
- чрезмерное увеличение вод;
- инфицирование ребенка во время процесса родов;
- сложность в последующем зачатии;
- эрозия и бесплодность.
Разновидности заболевания
Кольпит или, как еще его называют, вагинит, бывает вызван разными бактериями и имеет 9 разновидностей. Распространенными его формами являются кандидозный или дрожжевой, во время беременности — эмфизематозный.
- Неспецифичный ‒ вызывается бактериями, которые являются частью микробной флоры организма. При нем выделяется густая и неоднородная слизь от белого до коричневого оттенка. Возможны болезненные и в меру проявленные зудящие ощущения.
- Специфичный ‒ вызывается посторонними бактериями, попадающими в организм женщины. В этом случае выделяется липкая, белая или серая слизь с протухшим неприятным ароматом. Проявление болезненных ощущений в результате долгого протекания болезни.
- Острый кольпит ‒ выражается в зависимости от состояния иммунитета женщины, ее возраста и возбудителя, которым вызвано заболевание. В основном проявляется достаточно обильными, гнойными и слизистыми выделениями. Сильно проявлены свербящие, раздражающие или жгучие ощущения в районе внешних гениталий и давящие боли внизу живота.
- Хронический ‒ такой кольпит имеет слабовыраженные симптомы. При беременности ‒ слабые вагинальные выделения и небольшое раздражение в районе гениталий.
- Кандидозный или дрожжевой ‒ имеет народное название молочница. При нем характерны творожные, молочно-белые выделения с кисловатым запахом. Имеет место сильно проявленные болезненные ощущения внизу брюшной полости, зуд и жжение в области гениталий.
- Эмфизематозный ‒ самая частая форма воспалительного заболевания у беременных женщин. Для нее характерны такие симптомы, как наличие выделений с газовыми пузырьками. После нескольких недель после родов болезнь может исчезнуть.
- Атрофический или синильный ‒ тяжело вылечиваемая форма, чаще встречающаяся у женщин климактерического возраста. При такой разновидности необходимо долгое медикаментозное лечение.
- Трихомонадный ‒ вызван попаданием возбудителя трихомонада во влагалище. Чаще всего заболевание становится следствием полового акта с зараженным партнером или использования чужих предметов гигиены. Имеет вязкие, изобильные выделения желтовато-зеленоватого цвета, возможно, гнойные и пенистые с неприятным запахом. Редко проявляются зудящие и жгущие ощущения, но возможны болезненные чувства во время мочеиспускания.
- Гонорейный ‒ появляется в результате наличия возбудителя гонококк. Ему присущи сильные жидкие выделения с желто-зеленым оттенком, не имеющие характерного запаха. Также проявляется сильная боль в нижней части живота и во время мочеиспускания.
Профилактика и терапия заболевания
Чтобы не пришлось лечить вагинит, необходима профилактика. В ее целях следует регулярно посещать женскую консультацию, особое внимание уделить обследованию во время планирования беременности; постоянно следить за личной гигиеной и носить натуральное нижнее белье. Также вовремя обращаться к гинекологу для выявления половых заболеваний и возможности применять эффективное лечение.
При заболевании одной из разновидностей вагинита, будущей маме следует помнить о том, что она несет серьезную ответственность за свое здоровье и жизнь, особенно еще не родившегося ребенка. Как только появляется подозрение на кольпит, необходимо срочное посещение врача. Только опытный акушер-гинеколог сможет назначить необходимое обследование и эффективное лечение. Строго запрещено лечить самостоятельно любую форму кольпита. Это чревато непоправимыми последствиями, так как существует множество противопоказаний к препаратам в период вынашивания плода.
В случае с кандидозным кольпитом применяют противогрибковую терапию, которую назначают, начиная со 2 триместра. В основном, назначают местные препараты — мази и свечи. Самые распространенные из них:
- Пимафуцин;
- Клотримазол;
- Нистатин.
В отдельных случаях необходима антибактериальная терапия, при которой назначают антибиотики. Самыми безопасными для беременных являются:
- Ровамицин;
- Джозамицин;
- Эритромицин.
Несмотря на разрешение применения этих препаратов для лечения во время беременности, запрещается их использование без назначения врача.
Кандидозный или дрожжевой кольпит не исключение. Молочница — довольно распространенное заболевание, каждая вторая женщина при беременности обращается к специалисту за назначением лечения. Лечение предполагает ряд инструкций, выполнение которых необходимо для быстрого выздоровления. Основой является назначение антибиотиков, свечей или спринцевания, а также исключение полового акта.
В наше время существует множество женских порталов, на которых можно прочитать отзывы будущих мам и квалифицированных акушеров-гинекологов о методах лечения кольпита при беременности. Особенно это касается разновидности заболевания под названием дрожжевой кольпит. Главное, после прочтения статей и отзывов, если присутствуют признаки болезни, обратиться в женскую консультацию для подтверждения диагноза.
Лечение народными методами
Лечение народными методами является очень эффективным способом, но при сочетании с медикаментозным. Как и с медпрепаратами, для использования народных средств нужно предварительное согласование с акушером-гинекологом. В большинстве случаев, самолечение приводит к нежелательным последствиям намного чаще, чем к исцелению.
Для лечения народными средствами используют отвары и настои целебных трав. Применяют их в виде:
- сидячих ванночек;
- спринцевания.
Специалисты предпочитают использование первого варианта, нежели второго. Это связано с тем, что при спринцевании существует риск занесения инфекции в матку и ее шейку.
Для сидячих ванночек рекомендуется использование следующих трав в пропорциях:
- Ромашка — 2 ст. ложки на 1 литр воды. Траву нужно заваривать около 15 минут, после чего остудить и применять теплой.
- Календула — способ приготовления такой же, как и ромашки.
- Мать-и-мачеха — 50 г. на 1 литр воды. Траву заливают кипятком и настаивают 1 час.
- Кора дуба — 2 ст. ложки на 2 литра воды. Кипятить ее необходимо в течение 2 часов.
Во время лечения важно применение иммуномодулирующих препаратов, а также исключение интимных отношений. Следует помнить о том, что терапия будет эффективной при выполнении всех рекомендаций врача.
stranadetstva.ru
 Если же непосредственно во время беременности женщина активно ведет половую жизнь, и соответственно имеет подобные проблемы, то сейчас поверьте, самое время сделать небольшой перерыв. Так же в обязательном порядке нужно будет придерживаться максимально щадящей диеты состоящей из молочно-растительной пищи, которая при этом полностью будет исключать все острые, соленые, а так же кислые блюда, которые способны дополнительно раздражать и так воспаленные стенки слизистой оболочки влагалища да и шейки матки. Помимо этого необходимо будет полностью исключить из рациона все сладости: а это и конфеты, и шоколадки, и любые торты и т.д.
Если же непосредственно во время беременности женщина активно ведет половую жизнь, и соответственно имеет подобные проблемы, то сейчас поверьте, самое время сделать небольшой перерыв. Так же в обязательном порядке нужно будет придерживаться максимально щадящей диеты состоящей из молочно-растительной пищи, которая при этом полностью будет исключать все острые, соленые, а так же кислые блюда, которые способны дополнительно раздражать и так воспаленные стенки слизистой оболочки влагалища да и шейки матки. Помимо этого необходимо будет полностью исключить из рациона все сладости: а это и конфеты, и шоколадки, и любые торты и т.д.