Коэффициент атерогенности
Коэффициент атерогенности – показатель, отражающий степень риска развития заболевания сердца и сосудов.
Синонимы русские
Индекс атерогенности, холестероловый коэффициент атерогенности, холестериновый коэффициент атерогенности, ИА, КА, ХКА.
Синонимы английские
Cholesterol/HDL ratio.
Для чего используется этот анализ?
Для оценки риска развития заболеваний сердца и сосудов.
Когда назначается исследование?
- При плановых медицинских осмотрах.
- Когда в жизни пациента присутствуют факторы, повышающие риск развития сердечно-сосудистых заболеваний.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- 1-2 недели до исследования не стоит нарушать привычный характер питания.

- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
- Рекомендуется прекратить прием пищи за 12 часов перед исследованием (можно пить воду).
- Следует воздержаться от алкоголя в течение 24 часов до исследования.
- Необходимо принять сидячее положение за 5 минут до исследования.
Общая информация об исследовании
Коэффициент атерогенности – отношение «плохого» холестерола к «хорошему», характеризующее риск развития сердечно-сосудистых заболеваний.
Холестерол (ХС) – жироподобное вещество, жизненно необходимое организму. Он участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, без которых невозможны рост, развитие организма и реализация функции воспроизведения. Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – апопротеинов. Получившийся комплекс («холестерол + апопротеин») называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ЛПНП и ЛПОНП считаются «плохими» видами холестерола, так как они способствуют образованию в артериях бляшек, которые могут привести к инфаркту или инсульту. ЛПВП, напротив, называют «хорошим» холестеролом, потому что они удаляют избыточные количества холестерола низкой плотности со стенок сосуда.
В развитии атеросклеротических бляшек в сосудах значение имеет не только повышение общего количества холестерола в крови, но и соотношение между «плохим» и «хорошим» холестеролом. Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Таким образом, для того чтобы определить КА, необходимо знать уровень общего холестерола и ЛПВП.
Оптимальным считается коэффициент атерогенности, равный 2-3.
Коэффициент атерогенности является ориентировочным показателем. Для более точной оценки риска развития атеросклероза и заболеваний сердца и сосудов лучше использовать точные значения общего холестерола, ЛПНП и ЛПВП.
Для чего используется исследование?
Тест на коэффициент атерогенности используется для того, чтобы оценить риск развития атеросклероза и проблем с сердцем и сосудами.
Изменение уровней «плохого» и «хорошего» холестерола и их соотношения само по себе, как правило, не проявляется никакими симптомами, поэтому их своевременное определение очень важно в профилактике сердечно-сосудистых заболеваний.
Когда назначается исследование?
Коэффициент атерогенности, как правило, является частью липидограммы, как и общий холестерол, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Кроме того, липидограмма назначается чаще, если в жизни пациента присутствуют факторы риска развития сердечно-сосудистых заболеваний:
- курение,
- у мужчин возраст более 45 лет, у женщин – более 55,
- повышенное артериальное давление (140/90 мм. рт. ст и выше),
- повышенный холестерол или сердечно-сосудистые заболевания у членов семьи (инфаркт или инсульт у ближайшего родственника мужкого пола моложе 55 лет или женщины моложе 65 лет),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.

Если у ребенка выявлен повышенный холестерол или заболевания сердца, то впервые делать липидограмму или анализ на общий холестерол ему рекомендуется в возрасте от 2 до 10 лет.
Что означают результаты?
Референсные значения: 2,2 -3,5.
Результат выше 3 указывает на преобладание «плохого» холестерина, что может быть признаком атеросклероза.
Для более точной оценки риска развития сердечно-сосудистых заболеваний необходим учет всех факторов: сердечно-сосудистые заболевания у пациента или у его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирения и др.
У людей, подверженных высокому риску болезней системы кровообращения, целевые уровни общего холестерола составляют меньше 4 ммоль/л. Чтобы уверенно говорить о вероятности таких заболеваний, необходимо знать уровень ЛПНП.
Понижение КА не имеет клинического значения.
Что может влиять на результат?
КА повышают:
- беременность (холестерол следует сдавать по меньшей мере через 6 недель после рождения ребенка),
- длительное голодание,
- сдача крови в положении стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.

КА снижают:
- сдача крови в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с низким содержанием холестерола и высоким содержанием полиненасыщенных жирных кислот.
Важные замечания
Анализ на липиды необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции до проведения липидограммы необходимо подождать как минимум 6 недель.
Кто назначает исследование?
Врач общей практики, терапевт, кардиолог.
Коэффициент атерогенности – что это такое? Какова норма? » AQUALAB.KZ
Коэффициент атерогенности – что это такое? Какова норма?
- Просмотров: 7 146
Чтобы говорить о риске развития атеросклероза и других
заболеваний, прямо или косвенно обусловленных повышенным уровнем «плохого»
холестерина, в медицинской практике введена специальная величина: коэффициент
атерогенности.
Что такое коэффициент атерогенности в анализе крови?
Коэффициент атерогенности — это баланс «хорошего» холестерина и холестерина общего, который в будущем может перейти в связанное состояние (ЛПНП), представляет собой их пропорциональное соотношение.
Что собой представляет этот коэффициент?
На данный момент, это наиболее точный показатель состояния
липидного (жирового) обмена в организме и оценки риска возникновения
атеросклероза и иных сердечнососудистых заболеваний (хотя роль жирного спирта в
развитии патологий такого рода спорна).
Норма коэффициента атерогенности
Норма индекса атерогенности — этот показатель является нормальным в диапазоне от 2 до 3,5 единиц. Показатель свыше указанной нормы может свидетельствовать о наличии атеросклероза и его клинических проявлений(ишемическая болезнь, инфаркт и т.д.). Однако один лишь коэффициент не позволяет с точностью утверждать о наличии заболевании. Необходим комплексный подход: результат липидограммы даст больше информации вашему врачу.
Если индекс атерогенности ниже указанной нормы, это не повод для беспокойства. Такой результат говорит о нормальном состоянии вашей сердечно-сосудистой системы.
Если результаты лабораторных исследований выявили высокий коэффициент, это говорит о том, что в организме образуется преимущественно «плохой» холестерин. Вам необходимо обратиться к лечащему врачу!
Как правильно подготовиться к исследованию?
1-2 недели до анализа не стоит нарушать привычный
характер питания.
Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
Не курить в течение 30 минут до сдачи крови.
Рекомендуется прекратить прием пищи за 12 часов перед исследованием (можно пить воду).
Следует воздержаться от алкоголя в течение 24 часов до анализа.
Необходимо принять сидячее положение за 5 минут до сдачи крови.
Липидоргамма
Липидограмма, или липидный профиль, — это комплексное исследование, определяющее уровень липидов (жиров) различных фракций крови. Позволяет обнаружить нарушение липидного (жирового) обмена и оценить риск развития сердечно-сосудистых заболеваний.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до анализа.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до анализа.
- Не курить в течение 30 минут до анализа.
Общая информация об исследовании
Нарушения липидного обмена играют важную роль в развитии атеросклероза сосудов и заболеваний сердечно-сосудистой системы. Повышенное содержание холестерина в крови и локальные воспалительные изменения сосудистой стенки повышают риск утолщения и уплотнения стенки артерий с последующими нарушениями местного кровообращения. Атеросклеротическое поражение сосудов увеличивает вероятность инфаркта миокарда, инсульта, патологии почек.
Липидограмма позволяет оценить атерогенность (склонность к развитию атеросклероза) плазмы крови даже при нормальных уровнях общего холестерина. В исследовании липидного профиля определяются такие показатели, как триглицериды, общий холестерин, липиды высокой, низкой плотности. Рассчитывается коэффициент атерогенности.
Рассчитывается коэффициент атерогенности.
Холестерин участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерина создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. В крови холестерин циркулирует в комплексе с белками липопротеинами.
Липопротеины высокой плотности (ЛПВП) удаляют избыток свободного холестерина, накопившегося в периферических клетках. Они транспортируют холестерин в печень, где он катаболизируется с образованием жирных кислот, либо передают его липопротеинам очень низкой плотности (ЛПОНП), в результате чего последние превращаются в липопротеины низкой плотности (ЛПНП). ЛПВП препятствуют образованию атеросклеротической бляшки в сосуде. Пониженный ЛПВП говорит о возможности развития заболевания.
Триглицериды представляют собой соединение эфиров жирных кислот и глицерина и являются главным источником энергии для организма.
Преобладающее количество триглицеридов находится в жировой ткани, и только небольшой уровень определяется в крови.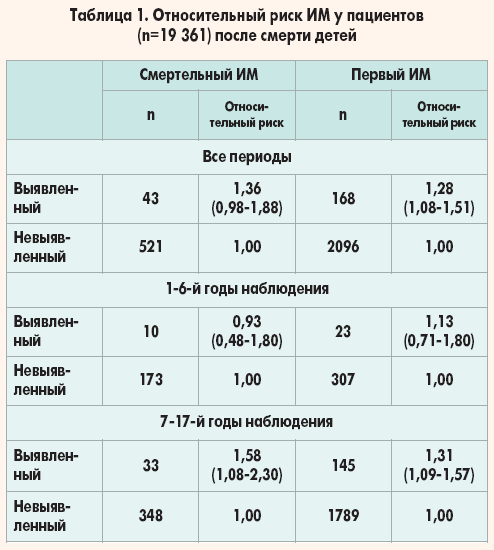
Коэффициент атерогенности рассчитывается на основании показателей липидного обмена: КА = (холестерин общий – ЛПВП) / ЛПВП. Коэффициент атерогенности, превышающий границы нормы, указывает на повышенный риск сердечно-сосудистых заболеваний.
Для чего используется исследование?
- Чтобы оценить риск развития сердечно-сосудистых заболеваний.
- Для динамического наблюдения за пациентами с ишемической болезнью сердца, гипертонической болезнью, атеросклерозом сердца и сосудов, патологией почек, сахарным диабетом.
- Для обследования пациентов с семейным анамнезом по гиперхолестеринемии и высоким риском инфаркта миокарда или инсульта.
- Для контроля гиполипидемической терапии и диеты.
Что означают результаты?
Референсные значения (норма при расшифровке липидограммы):
- Коэффициент атерогенности: 2,2 — 3,5.
- Триглицериды: 0 — 2,25 ммоль/л.
- Липопротеины высокой плотности (ЛПВП): 1,03 — 1,55 ммоль/л.

- Липопротеины низкой плотности (ЛПНП): 0 — 3,3 ммоль/л.
- Общий холестерин: 0 — 5,2 ммоль/л.
Риск развития и прогрессирования атеросклероза и сердечно-сосудистых заболеваний повышается при:
- повышенных уровнях общего холестерина, ЛПНП, триглицеридов;
- пониженном уровне ЛПВП;
- повышенном коэффициенте атерогенности — больше 3
Важные замечания
- Исследование липидного профиля крови не должно проводиться сразу после перенесенного инфаркта миокарда и еще в течение трех месяцев после него.
- Результаты анализа учитываются в комплексе с другими факторами риска развития атеросклероза и сердечно-сосудистых ослоli> жнений.
Вопрос: Валентина | 28 Июля, 2021
Здравствуйте могу ли я сдать анализ Концентрацию токролимуса в крови у вас?
Здравствуйте. Данное исследование мы не делаем
Вопрос: Наталья | 13 Июля, 2021
Возможен ли забор крови на анализы на дому
Здравствуйте. Нет, на дом на период пандемии не выезжаем
Нет, на дом на период пандемии не выезжаем
Коэффициент атерогенности понижен — что это значит?
На первый взгляд такое непонятное словосочетание представляет из себя сложный и малопонятный медицинский термин. На самом деле все довольно просто.
Атерогенность – не что иное, как соотношение «плохих» и «хороших» липидных компонентов в организме человека.
Специальный коэффициент помогает лучше понять и оценить здоровье каждого человека, не важно 20 ему лет или 50. В дальнейшем этот показатель специалисты используют для того, чтобы выявить возможные риски развития целого ряда заболеваний сердечно-сосудистой системы. Именно эти заболевания становятся основной причиной смертей во всем мире. Сидячий образ жизни привел нас к тому, что количество случаев инфарктов или инсультов увеличился в разы, однако в силах каждого человека узнать несколько больше о своем здоровье, что поможет ему предупредить или своевременно выявить недуги, которые без обращения к специалистам могут обернуться плачевными результатами.
Почему этот показатель так важен?
Раньше врачи терапевтического и кардиологического профиля отправляли своих пациентов сдавать общий анализ крови, где выявлялся общий уровень липидов. Позднее, когда было выявлено положительное влияние холестерина высокой плотности, стало возможным оценивать соотношение липидов на более качественном уровне. Коэффициент атерогенности дает более четкое представление о том, чем именно питается человек, какой тип жиров преобладает в его пище, а также на каком уровне находится обмен его веществ.
Измеряется этот коэффициент в ммоль/л крови. Формула для нахождения коэффициента атерогенности очень простая. Необходимо липопротеины низкой плотности разделить на липопротеины высокой плотности. В анализе крови могут быть указаны только такие показатели, как содержание общего холестерина и липопротеинов высокой плотности. В данном случае необходимо вычесть из общего количества холестерина липопротеины высокой плотности, а затем полученную разность разделить на уже известный показатель липопротеинов высокой плотности.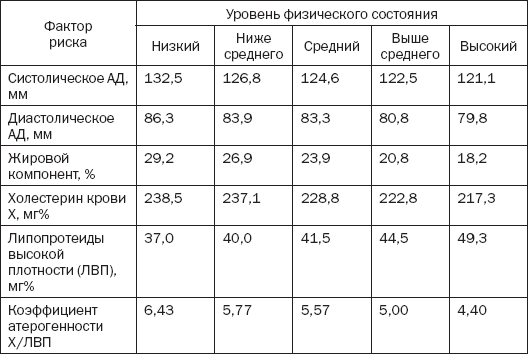 Формулу можно представить следующим образом:
Формулу можно представить следующим образом:
Получается, что этот показатель указывает, насколько здоровый и правильный набор жиров в организме человека. Нормой считается коэффициент атерогенности, который укладывается в рамки 2,2 – 3,5, причем верхнюю границу в последнее время многие лаборатории понизили до 3,0. Таким образом, для большинства пациентов кардиологов понижение индекса атерогенности – это именно та цель, к которой они должны стремиться, в противовес общему снижению липидных компонентов крови. К слову, один лишь этот показатель при его повышении не говорит о том, что у пациента имеется атеросклероз, и хороший специалист проведет дополнительные исследования для уточнения клинической картины. Слишком низкие значения в рамках 1,9 – 2,2 не имеют клинического значения.
Как правильно сдавать анализ?
Известно, что правила сдачи каждого анализа свои, и выявление индекса атерогенности не является исключением. Их несоблюдение может привести к неправильным результатам, и как следствие – неверным назначениям./36.jpg)
Вот основные рекомендации по сдаче анализа:
- накануне необходимо отказаться от жирной пищи, а вечерний ужин должен быть максимально легким и простым;
- непосредственно до сдачи анализа на коэффициент атерогенности, а также за день лучше отказаться от слишком интенсивных физических нагрузок, а по возможности – обезопасить себя и от эмоциональных потрясений;
- курение непосредственно перед сдачей анализа способно исказить результат, а потому от сигареты за 30 мин до похода в процедурный кабинет лучше отказаться;
- анализ на коэффициент атерогенности сдается строго натощак, то есть за последние 6-8 часов человек не должен принимать никакую, даже легкую пищу;
- от алкоголя за сутки также необходимо отказаться, иначе результат будет неверным;
- за 5 минут до сдачи анализа необходимо принять сидячее положение и успокоиться.
Анализ по возможности необходимо пересдать еще раз в другом лечебном учереждении для исключения ошибок при проведении анализа.
Причины пониженного индекса атерогенности
Пониженный индекс атерогенности на практике у разных групп населения – мужчин, женщин и детей — встречается достаточно редко. Так, вот основные причины, по которым полученный результат оказался ниже нормы:
- пациент регулярно принимает статины, которые на сегодняшний день являются наиболее популярным средством для снижения уровня липидов крови;
- пациент занимается спортом, что для полных людей – основных посетителей кабинета кардиолога – почти невозможно;
- до сдачи анализа пациент долгое время сидел на низкохолестериновой диете;
- прием эстрогенов, противогрибковых препаратов и эритромицина также может привести к пониженному индексу атерогенности.
Особенности пониженного индекса атерогенности
Этот показатель крови может меняться с течением времени. Так, большинство людей, которые проходят курс лечения от ожирения, периодически сдают анализ, чтобы увидеть динамику проводимой работы. Конечно, им приятно, когда уровень атерогенности постепенно снижается.
Конечно, им приятно, когда уровень атерогенности постепенно снижается.
Если же человек ведет активный образ жизни и не переедает, то и индекс атерогенности у него будет нормальным. При значительных нагрузках на работе или в спорте этот показатель становится пониженным. Как правило, для его повышения и приведения в норму достаточно хорошо отдохнуть и позволить себе поесть немного больше обычного.
Разные показатели компонентов крови у женщин, мужчин и детей в итоге должны дать индекс атерогенности, который будет укладываться в общие нормативы (2,2 – 3).
Пониженный коэффициент атерогенности у женщин
У здоровой женщины при сдаче этого анализа натощак показатель должен быть в норме. Пониженный коэффициент атерогенности укажет на то, что пациентка находится в стадии истощения. В свою очередь, такая ситуация может произойти по нескольким причинам. Во-первых, женщина принимает чересчур мало пищи с содержанием жира. Так случается с молодыми девушками, которые длительное время сидят на диете. Как правило, такие диеты назначаются не специалистом, а самолично, а потому их польза для здоровья очень сомнительна.
Как правило, такие диеты назначаются не специалистом, а самолично, а потому их польза для здоровья очень сомнительна.
Во-вторых, пониженный коэффициент атерогенности у женщин может наблюдаться у спортсменок. В периоды подготовки к серьезным соревнованиям значительно увеличивается нагрузка на организм, причем как физическая, так и моральная, и на все это необходима энергия. Если тренер недостаточно уделяет внимания состоянию своей наставницы, а следит лишь за ее физической формой, то это может привести к таким результатам, как пониженный коэффициент атерогенности.
Наконец, если этот показатель у женщины понижен, следует уточнить у нее, не принимает ли она гормональные средства с содержанием эстрогенов. Большинство противозачаточных средств, в том числе и нового поколения, содержит в себе малые дозы этого женского гормона, который женщины принимают ежедневно. В таком случае результат анализа можно считать недействительным и не имеющим медицинского значения.
Пониженный коэффициент атерогенности у детей
Сегодня рекомендуется этот анализ сдавать тем детям, у которых с рождения выявлен повышенный холестерин, а также имеются нарушения, в том числе и врожденные, в работе сердечно-сосудистой системы. Информативным считают этот индекс, взятый у ребенка с 2 до 10 лет.
Информативным считают этот индекс, взятый у ребенка с 2 до 10 лет.
Если коэффициент атерогенности у ребенка понижен, то необходимо расспросить родителей о характере его питания. Многие виды сладостей, так любимых детьми, почти не содержат липидных компонентов (зефир, пастила). Если прием такой пищи идет в ущерб основному питанию, то не стоит удивляться тому, что у ребенка обнаружится пониженный уровень атерогенности. Несмотря на то, что понижение уровня врачи обычно не считают критичным, в этом случае все совершенно по-другому. Детскому организму холестерин необходим для строительства клеток, для поддержания сил, для функционирования всех систем организма. Так, половая система девочки не будет готова к ежемесячному менструальному циклу, если уровень получаемых с пищей жиров будет низок. Наконец, в полушариях мозга сосредоточено огромное количество жиров, и существующий их недостаток, на который указывает в том числе и пониженный уровень атерогенности, может стать причиной неуспеваемости в учебном заведении.
Пониженный коэффициент атерогенности у мужчин
В современном мире такая ситуация случается крайне редко, и виной всему – бесчисленные гаджеты, с которыми проводит время сильная половина человечества, а также высококалорийная еда, которая очень быстро готовится или даже просто разогревается.
Если же на приеме у кардиолога у мужчины выявится, что его уровень атерогенности понижен, то врачу следует провести консультацию с пациентом, чтобы выявить истинную причину. Как правило, этот анализ сдают утром, натощак. Если мужчина имеет привычку делать зарядку или совершать пробежку, и даже в день сдачи анализа не изменил своих планов, это может привести к тому, что коэффициент атерогенности будет понижен. Если же такой результат получен без недавней физической нагрузки, то это может говорить о том, что в рационе пациента уже длительное время преобладают продукты с низким содержанием липидов.
Если мужчина в данное время лечится от грибка и принимает соответствующие препараты, это также может привести к тому, что коэффициент атерогенности будет понижен. К такому же результату приведет и прием препаратов на основе эритромицина. Такие результаты анализов не следует принимать во внимание. Сдать новый анализ рекомендуется тогда, когда пациент пройдет лечение и завершит прием лекарственных средств.
К такому же результату приведет и прием препаратов на основе эритромицина. Такие результаты анализов не следует принимать во внимание. Сдать новый анализ рекомендуется тогда, когда пациент пройдет лечение и завершит прием лекарственных средств.
Что делать при пониженной атерогенности?
Для начала следует выяснить, является ли результат правильным. Иными словами, не было ли в последние дни до сдачи анализа в жизни пациента каких-либо факторов, которые могли бы уменьшить коэффициент атерогенности. Если таковых нет, то трактовать результат можно как верный.
Употребление пиши с достаточным содержанием жиров
Наиболее частая проблема – прием низкокалорийной пищи, с критически низким содержанием жиров. Многочисленные монодиеты, которые сегодня можно прочитать и назначить себе в интернете, могут принести вред даже здоровому человеку, не говоря уже о пациентах с заболеваниями. Необходимо срочно посетить специалиста по питанию, чтобы тот разработал индивидуальный график и режим питания, расписал виды продуктов и их количество. Неверным в данном случае является решение сразу после такой «голодной» диеты потреблять все в любых количествах. Это чревато резким повышением уровня сахара, липопротеинов низкой плотности и других компонентов крови.
Неверным в данном случае является решение сразу после такой «голодной» диеты потреблять все в любых количествах. Это чревато резким повышением уровня сахара, липопротеинов низкой плотности и других компонентов крови.
Что касается спортсменов и пониженного коэффициента атерогенности у них, все должен решать только спортивный врач. Даже малейшее отклонение от графика тренировок может стать причиной неудачи в ближайшем будущем, а ведь именно ради победы старается человек этой профессии. Быть может, следует подумать над питанием и по возможности добавить некоторое количество продуктов с липопротеинами. Кстати, качество липидов, а именно – их плотность, в случае со спортсменами играет не первую роль, ведь большая часть жиров перейдет в энергию. Однако замечено, что продукты с «хорошими» липопротеинами не вызывают чувство тяжести, что также дает им преимущество перед продуктами с животными жирами.
Стоит ли быть вегетарианцем?
Наконец, отдельный разговор следует вести с вегетарианцами. Как правило, эти люди отказываются от животных жиров, однако и растительных масел потребляют очень умеренное количество. Если трудовая деятельность таких людей насыщенная и интенсивная, неважно – физическая или умственная, то с большой долей ожидания можно говорить о том, что коэффициент атерогенности будет понижен. Если диета вегетарианца слишком скудна, то его организм будет находиться в состоянии истощения, и пониженный индекс атерогенности это в очередной раз доказывает. В этом случае следует немедленно подумать над своим питанием, а именно – над тем, как разнообразить его при помощи продуктов, содержащих жиры, и здесь также помощь специалиста не будет лишней.
Как правило, эти люди отказываются от животных жиров, однако и растительных масел потребляют очень умеренное количество. Если трудовая деятельность таких людей насыщенная и интенсивная, неважно – физическая или умственная, то с большой долей ожидания можно говорить о том, что коэффициент атерогенности будет понижен. Если диета вегетарианца слишком скудна, то его организм будет находиться в состоянии истощения, и пониженный индекс атерогенности это в очередной раз доказывает. В этом случае следует немедленно подумать над своим питанием, а именно – над тем, как разнообразить его при помощи продуктов, содержащих жиры, и здесь также помощь специалиста не будет лишней.
Коэффициент атерогенности понижен у женщин после 50: причины, норма
Принято считать хорошим результат анализа, если коэффициент атерогенности понижен у женщин. Этот параметр говорит о соотношении липопротеидов высокой и низкой плотности. На основании числового показателя индекса можно судить о состоянии сосудов человеческого организма.
На основании числового показателя индекса можно судить о состоянии сосудов человеческого организма.
Что это значит?
Коэффициент атерогенности используется медиками для того, чтобы получить информацию о состоянии сосудов в организме человека. Для проведения теста выполняется забор венозной крови. Предварительно пациенту рекомендуется придерживаться привычного образа жизни, исключить алкоголь и не курить.
Пониженный коэффициент атерогенности у женщин является хорошим показателемВо время диагностики в биологическом материале обнаруживается общий холестерин, ЛПВП и ЛПНП – липопротеиды высокой и низкой плотности. Для получения числового параметра коэффициента используется формула.
(Общий холестерин – Липопротеиды высокой плотности) / Липопротеиды высокой плотности = (ХС-ЛПВП):ЛПВП
Высокая плотность липопротеидов чрезвычайно важна для работы человеческого организма. Вещества с низкой плотностью являются вредными для сосудов и артерий, поскольку вызывают налипание бляшек. При понижении коэффициента атерогенности у женщин можно говорить, что риск развития сосудистых заболеваний минимален. У здоровой женщины этот показатель укладывается в диапазон от 2 до 3. С возрастом происходит естественное увеличение данного значения. Если полученный параметр находится на нижней границе или не достигает ее, то это норма.
При понижении коэффициента атерогенности у женщин можно говорить, что риск развития сосудистых заболеваний минимален. У здоровой женщины этот показатель укладывается в диапазон от 2 до 3. С возрастом происходит естественное увеличение данного значения. Если полученный параметр находится на нижней границе или не достигает ее, то это норма.
Особенности для женщин после пятидесяти лет
Понижение коэффициента атерогенности у женщин в молодом возрасте, следящих за своей фигурой, является естественным состоянием. В этом случае пациентка может не переживать о том, что в скором времени у нее появятся сердечно-сосудистые заболевания, сопровождающиеся отложением бляшек на стенках артерий.
С возрастом происходит рост показателя атерогенности. Считается нормой, если у женщин после 50 коэффициент достигает значения 4. При ишемической болезни сердца отмечается усиленное увеличение показателей плохого холестерина, поэтому ИА возрастает.
Если у женщины после 40 лет обнаруживается низкий коэффициент, то это хорошо.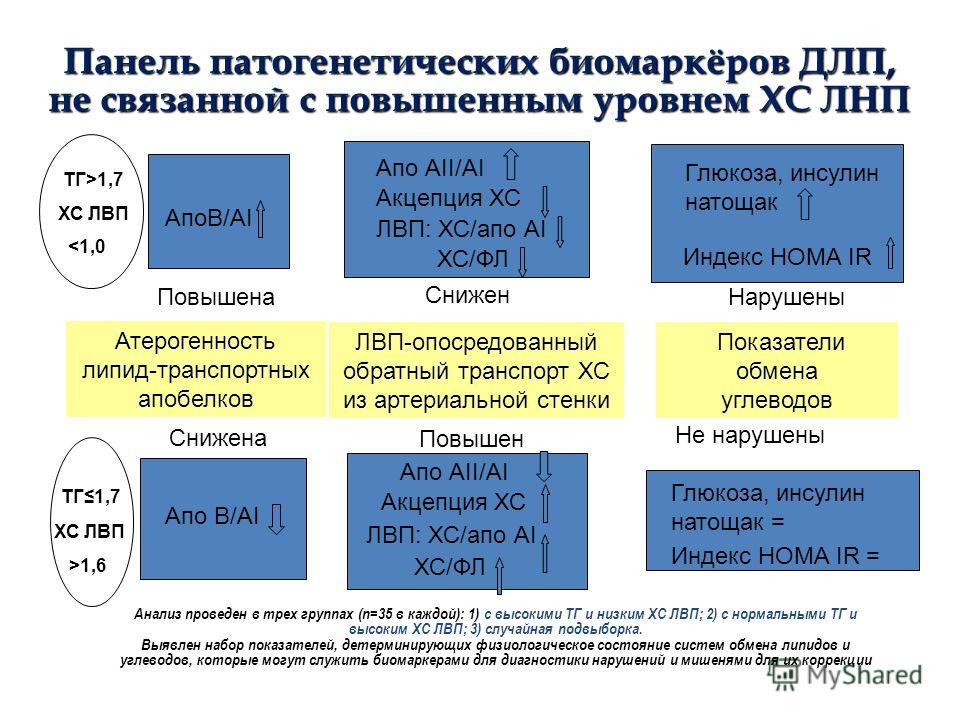
Причины снижения
Снижение показателя индекса атерогенности в медицинской практике встречается достаточно редко. Получив заниженные результаты, врач с большой долей вероятности назначит повторное обследование, поскольку данное состояние является исключением из правил.
Причиной снижения индекса атерогенности может стать лечение статинами, антибиотиками или гормонамиСуществует гипотеза, что низкий индекс атерогенности обнаруживается редко из-за отсутствия беспокоящих симптомов. В данном состоянии женщина не предъявляет жалоб, как пациентки с повышенными показателями. Отсутствие оснований для обследования не позволяет часто выявлять снижение коэффициента атерогенности.
Пониженный показатель липограммы может определяться по нескольким причинам:
- Активный образ жизни. Склонность к повышению атерогенности имеют люди с избыточной массой тела. При обнаружении проблемы некоторые из них кардинально меняют свою жизнь и начинают заниматься спортом. Это приводит к резкому снижению плохого холестерина и уменьшению числового параметра индекса атерогенности.

- Прием лекарственных средств. Снижение холестерина и триглицеридов происходит при употреблении статинов. Гиполипидемические препараты назначаются женщинам, у которых ранее был выявлен высокий индекс атерогенности, а более щадящие методы коррекции не показали положительного результата. Также статины необходимы пациентам, которые имеют высокий риск развития сердечно-сосудистых заболеваний и летального исхода из-за накопления жировых отложений в сосудах.
- Соблюдение диеты, переход на здоровое питание. Главной причиной зашлакованности организма и формирования бляшек в сосудах становится нездоровое питание, вредные привычки и пристрастие к продуктам быстрого приготовления. При переходе на правильный рацион резко меняются внутренние биологические процессы. Индекс атерогенности не становится исключением. Отсутствие липопротеидов низкой плотности вызывает повышение количества молекул высокой плотности. Это приводит к быстрому снижению коэффициента.
- Лечение заболеваний острой и хронической формы.
 Практика показывает, что одной из причин снижения атерогенности становится использование медикаментов противогрибкового, антибактериального и гормонального действия. У женщин этот процесс происходит при повышении уровня эстрогенов в организме.
Практика показывает, что одной из причин снижения атерогенности становится использование медикаментов противогрибкового, антибактериального и гормонального действия. У женщин этот процесс происходит при повышении уровня эстрогенов в организме.
У женщин, которые пытаются похудеть к лету, тоже снижается индекс атерогенности. Как правило, из рациона пациенток уходят жирные и жареные блюда, консерванты, алкоголь и прочие вредные продукты.
Группы риска, требующие регулярного мониторинга
Следить за показателем атерогенности, даже если на данный момент он считается пониженным, необходимо женщинам:
- чей возраст превышает 45 лет;
- имеющим склонность к избыточной массе тела;
- страдающим повышенным артериальным давлением;
- имеющим склонность к развитию сахарного диабета;
- имеющим инфаркты и инсульты в анамнезе;
- у которых близкие родственники сталкивались с заболеваниями сосудов и сердца в молодом возрасте;
- после перенесенного инфаркта миокарда.

У женщин, которые принимают оральные контрацептивы, индекс атерогенности нельзя считать показательным. Коэффициент уменьшается при проведении гормональной терапии. Для получения адекватных результатов рекомендуется отменить использование медикаментов по согласованию с врачом не позднее, чем за 2 недели до исследования.
Пониженный индекс атерогенности у женщин не является основанием для лечения. Это состояние считается благоприятным для работы организма, поэтому требует только регулярного мониторинга. Если причиной снижения стали заболевания внутренних органов, врач оценивает необходимость проведения терапии индивидуально. Обычно для регулировки пониженного коэффициента атерогенности у женщин бывает достаточно изменить образ жизни, снизить физическую активность и изменить рацион питания.
Читайте также: почему месячные идут долго
Коэффициент атерогенности понижен — что это такое и как его повысить
Определение атерогенности позволяет понять и дать оценку состоянию здоровья любого человека не зависимо от возраста. Специалисты применяют данный показатель для выявления возможности появления различных патологий сердца и сосудов. Эти заболевания не редко приводят к смерти пациентов всего мира. Малоподвижный образ жизни стал причиной увеличения инсультов и инфарктов, но каждому из нас под силу узнать о собственном здоровье немного больше. Это поможет предотвратить и вовремя обнаружить болезни и обратиться к специалистам, чтобы своевременно получить лечение. Коэффициент атерогенности понижен, что это такое, давайте вместе разберёмся в данном вопросе.
Специалисты применяют данный показатель для выявления возможности появления различных патологий сердца и сосудов. Эти заболевания не редко приводят к смерти пациентов всего мира. Малоподвижный образ жизни стал причиной увеличения инсультов и инфарктов, но каждому из нас под силу узнать о собственном здоровье немного больше. Это поможет предотвратить и вовремя обнаружить болезни и обратиться к специалистам, чтобы своевременно получить лечение. Коэффициент атерогенности понижен, что это такое, давайте вместе разберёмся в данном вопросе.
Значение индекса атерогенности
Патологии сердца и сосудов не редко приводят к смерти
До недавнего времени специалисты терапевты и кардиологи давали направление своим больным на общий анализ крови, по которому можно оценить общие липидные показатели. Позднее после выявления положительного влияния ЛПВП появилась возможность давать более качественную оценку липидов. Показатель атерогенности позволяет получить чёткое представление о питании пациента, о типе жиров, которые преобладают в его рационе, об обменных процессах в организме.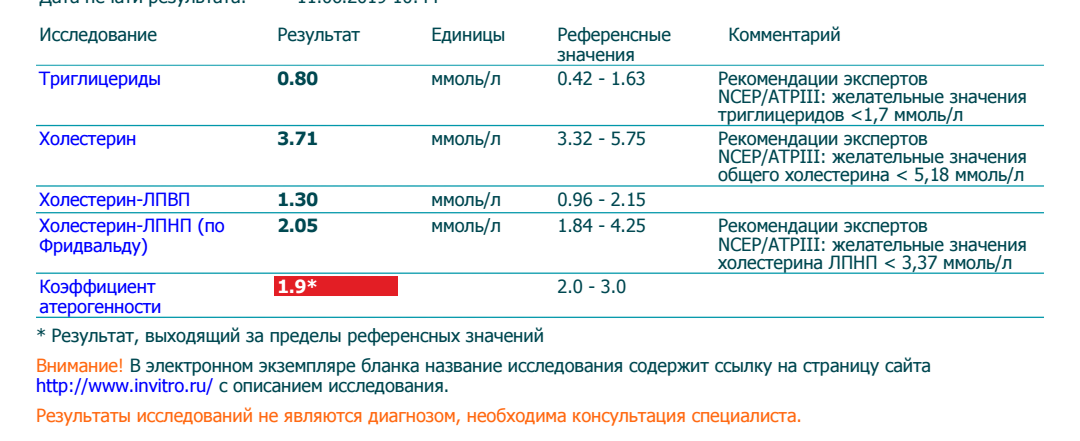
Для расчёта применяется довольно простая формула: от показателя общего холестерина вычитается показатель ЛПВП, и полученная разница делится на показатель ЛПВП. Результат и будет индексом атерогенности.
За норму принято считать показатель, вмещающийся в рамки от 2,2 до 3,5, но в последнее время многие лаборатории снизили верхнюю границу до 3,0. Понижение коэффициента атерогенности для большей части больных сердечными патологиями главная цель, к которой они стремятся, чтобы избежать развития острых осложнений атеросклероза.
Причины пониженного индекса атерогенности
Снижение показателя атерогенности у людей, принадлежащих к различным группам населения встречается не очень часто. Есть несколько причин, способных понизить показатели:
- регулярный приём статинов – самых популярных средств, на сегодняшний день, для снижения концентрации липопротеинов в организме;
- больной регулярно выполняет посильные спортивные нагрузки, что практически невозможно для постоянных клиентов кардиолога, страдающих лишним весом;
- пациент длительный период времени находился на низкохолестериновой диете перед сдачей крови на анализ для определения коэффициента атерогенности;
- больной принимал эстрогены, противогрибковые средства, эритромицин, что способствует снижению данного индекса.

Особенности пониженного индекса атерогенности
При ведении активного образа жизни и питании в меру, показатель атерогенности будет соответствовать норме
Со временем коэффициент способен изменяться. Большинство пациентов, проходящих курс терапии против ожирения время от времени сдают анализ для оценки течения лечения.
При ведении активного образа жизни и питании в меру, показатель атерогенности будет соответствовать норме. При выполнении значительных нагрузок на работе или при занятиях спортом индекс способен понизиться. Обычно для его нормализации достаточно хорошего отдыха и сытного питания.
Пониженный коэффициент атерогенности у женщин
Для здоровой женщины коэффициент при анализе должен соответствовать норме. Если он понижен – признак истощения пациентки. Подобная ситуация может случиться:
- рацион женщины беден жирами. Так происходит с теми, кто длительный период времени придерживается какой-либо диеты, как зачастую происходит с молодыми девушками, которые постоянно худеют, даже, когда это и не нужно.
 Обычно они самостоятельно назначают себе подобные диеты без консультации диетолога, что может принести вред здоровью;
Обычно они самостоятельно назначают себе подобные диеты без консультации диетолога, что может принести вред здоровью; - снижение индекса можно встретить у женщин, занимающихся спортом. Во время подготовки к соревнованиям нагрузки на организм увеличиваются в значительной мере, это касается не только физической, но и морально-эмоциональной, для всего нужна энергия. Когда тренер недостаточно уделяет внимания состоянию своих подопечных, а занимается только контролем их физической формы – это способно стать причиной снижения показателя атерогенности;
- использование гормональных контрацептивных средств с содержанием эстрогенов, так же способствует снижению уровня атерогенности. Множество противозачаточных препаратов содержат в своём составе этот гормон, который женщины принимают каждый день. Подобное развитие событий приводит к тому, что результаты анализа считаются не объективными.
Пониженный коэффициент атерогенности у детей
Холестерин необходим детскому организму для образования новых клеток
Сдавать такой анализ рекомендовано детям, которые с самого рождения страдают повышенным холестерином и врождёнными патологиями сердечно-сосудистой системы.
При сниженном показателе атерогенности у ребёнка нужно узнать подробности о его рационе питания. Большинство сладостей, так любимых детьми, практически не содержат в своём составе липидов: пастила, зефир. Когда подобная пища преобладает – не нужно удивляться, что данный коэффициент снижен. Хоть специалисты и не считают снижение показателя критичным, но такие случаи рассматриваются совсем по-другому. Холестерин необходим детскому организму для образования новых клеток, поддержания функций организма и сил ребёнка. Таким образом, половая система девочек не будет достаточно подготовлена к месячному циклу, когда в организм поступает мало жиров. При недостатке жиров, о чём можно узнать исходя из сниженного коэффициента атерогенности, происходит нарушение деятельности мозга, что становится причиной его неуспеваемости в школе.
Пониженный коэффициент атерогенности у мужчин
На сегодняшний день с подобной ситуацией приходится сталкиваться очень редко. Ведь малоподвижный образ жизни, который обеспечивают разнообразные гаджеты и питательная еда, которую можно быстро приготовить или просто разогреть совсем не способствуют снижению этого показателя.
Когда у мужчины на приёме у кардиолога выясняется, что коэффициент снижен, специалисту нужно провести консультацию с пациентом для выявления причины. Этот анализ нужно сдавать утром на голодный желудок. Заниматься зарядкой в это утро не нужно, потому что это может привести к снижению показателя. Если такой результат получен, а пациент выполнил все рекомендации перед сдачей крови на анализ, это указывает на то, что в его рационе уже долгое время отсутствуют продукты, богатые животными жирами.
Когда мужчина принимает противогрибковые средства индекс атерогенности так же может быть снижен. Такой же результат будет при использовании средств в составе которых присутствует эритромицин. В таких случаях результаты анализов не учитываются. Новые анализы нужно сдавать после завершения приёма лекарств.
Что делать при пониженной атерогенности
Нужно сходить на приём к специалисту по питанию, который разработает специальный график
Сначала нужно определить правильность результата. Другими словами, нужно выяснить не было ли в последние дни перед сдачей анализа в жизни больного факторов, способствующих снижению индекса атерогенности. Если ничего подобного не было – результат можно считать верным.
Другими словами, нужно выяснить не было ли в последние дни перед сдачей анализа в жизни больного факторов, способствующих снижению индекса атерогенности. Если ничего подобного не было – результат можно считать верным.
Самой частой проблемой, которая приводит к снижению индекса – низкокалорийная пища, с низким содержанием жиров. Большинство монодиет о которых можно узнать из интернета и назначить себе самостоятельно способны навредить человеку, который совершенно здоров, не говоря о тех, кто страдает от каких-либо патологий.
Нужно сходить на приём к специалисту по питанию, который разработает специальный график и рацион питания, распишет количество и виды продуктов.
После голодной диеты нельзя употреблять сразу всё в любом количестве. Это может стать причиной повышения глюкозы, ЛПНП и других составляющих крови.
Важно! Не назначайте диеты самостоятельно – они могут стать причиной обострения различных хронических патологий. Посоветуйтесь с диетологом он сможет порекомендовать такую диету, которая будет эффективной и не приведёт к проявлениям уже имеющихся заболеваний.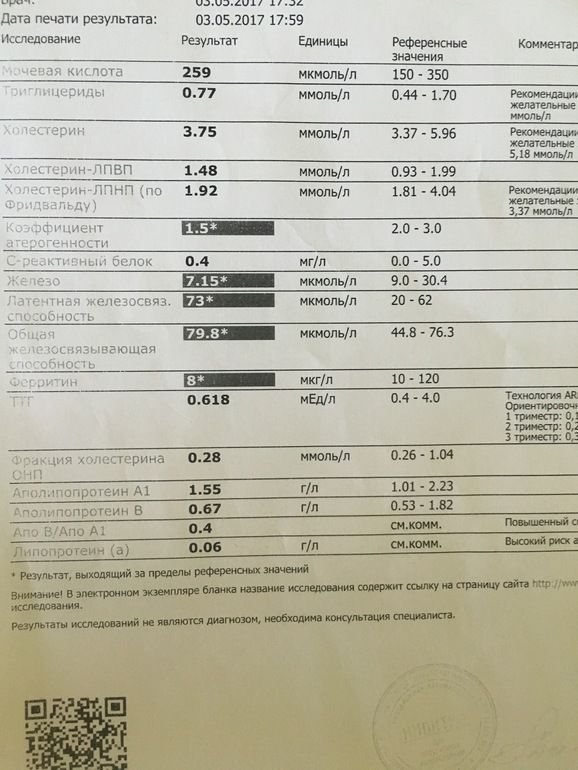
Вегетарианство – отдельная тема для разговора. Люди, избравшие подобный образ жизни обычно отказываются от приёма жиров животного происхождения, а растительные масла потребляют в умеренных количествах. Когда такие люди интенсивно трудятся не зависимо физически или умственно – индекс атерогенности будет снижен. Диета вегетарианцев довольно скудна, их организмы пребывают в истощении, а сниженный коэффициент это только подтвердит. В подобном случае необходимо срочно пересмотреть рацион питания и разнообразить его продуктами, содержащими жиры. Помощь специалиста будет полезной.
что это такое, причины у женщин
Иногда больные слышат, что у них коэффициент атерогенности ниже нормы, но не каждый человек догадывается, что означает эта фраза. Стоит знать, что коэффициентом или индексом атерогенности называется соотношение между «хорошим» и общим холестеролом, который в дальнейшем может преобразиться в ЛПНП – липопротеины низкой плотности. Холестерин (холестерол), находящийся в кровеносных сосудах, может быть «плохим» и «хорошим». Обе эти фракции имеют серьезное значение для обмена веществ и оказывают разное влияние на здоровье людей.
Холестерин (холестерол), находящийся в кровеносных сосудах, может быть «плохим» и «хорошим». Обе эти фракции имеют серьезное значение для обмена веществ и оказывают разное влияние на здоровье людей.
Для чего нужен индекс атерогенности
Все знания людей о холестерине часто заканчиваются тем, что его повышенный уровень в крови, это плохо. И узнав по результатам анализов о его наличии и не разбираясь в данных значениях, пациент самостоятельно начинает принимать лекарственные препараты, снижающие холестерин, или же соблюдает жесткую диету.
Однако мало просто увидеть то, что уровень данного вещества повысился, необходимо уметь считывать результаты анализов, которые требуют соблюдения определенных правил. Если смотреть на отдельные графы, не получится правильно понять и определить все процессы, протекающие в организме человека. Поэтому, чтобы можно было определить развитие опасных патологий, на которые оказывает прямое или косвенное влияние «плохой» холестерол, был введен такой медицинский показатель, как коэффициент атерогенности.
Чтобы разобраться в том, что он означает, нужно знать, что холестерол подразделяется на «хороший» или ЛПВП, а также «плохой» или ЛПНП. Молекулы «хорошего» холестерола слишком большие для того, чтобы они могли всасываться в клетки организма, поэтому они концентрируют около себя вредные молекулы жира, а затем направляют их в печень для переработки. В свою очередь «плохой» холестерол прикрепляется к стенкам кровеносных сосудов и благодаря образующимся там бляшкам, происходит сужение просветов, что значительно ухудшает кровообращение. Но, кроме этого, в крови человека находится и общий холестерин, который наделен «несвязанным» состоянием.В настоящий момент индекс атерогенности довольно точно отражает состояние и количество жирового обмена в организме, который позволяет оценить риск появления у больного атеросклероза, а также различных сердечно-сосудистых болезней.
Также определение индекса атерогенности необходимо в следующих случаях:
- при проведении первого осмотра пациента;
- контроль динамики холестерола, что необходимо во время проведения лекарственной терапии;
- диагностика развития патологий клеток печени и щитовидной железы.
Виды холестерола и коэффициент атерогенности
Большая часть холестерола (примерно 80%) вырабатывается в печени, остальная его часть поступает в организм одновременно с пищей. Холестерин принимает активное участие в синтезе клеточных мембран, гормонов и желчных кислот. Поскольку он почти не растворяется в жидкости, вокруг частиц холестерола образуется специальная оболочка, состоящая из белков, что необходимо для транспортировки холестерола.
Данная оболочка-соединение носит название – липопротеины, при этом в кровеносных сосудах людей циркулирует несколько его разновидностей, которые отличаются пропорцией компонентов, входящих в состав:
- ЛПНП – низкий уровень липопротеинов.
- ЛПВП – высокий уровень липопротеинов.
В ЛПВП содержится очень мало холестерина, поэтому они почти полностью состоят из белка. Основной функцией «хорошего» холестерина (ЛПВП) является транспортировка лишних его фракций к печени на переработку. На ЛПВП приходится примерно 30% всего холестерола крови. Если концентрация ЛПНП превышает ЛПВП, это ведет к появлению холестериновых бляшек, которые скапливаются в сосудах, постепенно сужая их и ухудшая кровообращение, что вызывает различные болезни, например, инсульт, инфаркт и так далее.
При медицинском расчете коэффициента атерогенности применяется следующая формула:
КО = (Общий холестерол – ЛПВП) /ЛПВП
Нормальный и приемлемый для здорового человека показатель коэффициента отличается в разных лабораториях и колеблется в пределах 2-2,5 единицы. При этом этот индекс не должен превышать значений 3,2 для представительниц женского пола и 3,5 для мужского.
Повышенный индекс показывает о развитии в организме некоторых заболеваний, тогда как, если коэффициент атерогенности понижен, это не является поводом для беспокойства, так как риск появления холестериновых бляшек, а значит и разных болезней, крайне мал.
Поэтому, если возникает вопрос о том, что коэффициент атерогенности понижен что это такое, то нужно помнить, что данный факт не является диагностически ценным и свидетельствует только о том, что у пациента в организме повышенный уровень ЛПВП, что не представляет какой-то опасности для его здоровья. Прежде чем приступать к медицинской терапии, врачи стараются нормализовать КА или же понизить его.
Что нужно делать при высоких показателях коэффициента
Если во время проведения исследования крови пациента был выявлен повышенный КА, это означает, что у него в кровяном потоке в основном присутствует «плохой» холестерин. Чтобы не допускать развития различных сердечно-сосудистых болезней нужно принять меры, которые вызовут понижающий эффект.
Добиться этого можно следующими способами:
- изменение образа жизни и рациона;
- прием специальных препаратов.
В связи с образом жизни коэффициент повышается по следующим факторам:
- Вредные привычки, такие как курение, наркотики и распитие спиртной продукции, вызывают нарушение синтеза жирового обмена, а также сильно его тормозят.
- Малоподвижный и неактивный образ жизни – вызывает застойные процессы, в результате чего жиры синтезируются очень активно.
Чтобы нормализовать уровень коэффициента, необходимо вести здоровый и активный образ жизни, а также отказаться от вредных и пагубных привычек.
Резкое увеличение индекса атерогенности в связи с рационом вызвано употреблением таких продуктов, как колбаса, кисломолочные продукты высокой жирности, спред и маргарин, в основе которых лежит пальмовое масло.
Нужно максимально снизить их употребление, включив в свой рацион следующие продукты:
- отварная рыба;
- натуральный шоколад;
- зеленый чай;
- фрукты и овощи, полезна свекла;
- разный вид орехов;
Также снизить показатели индекса атерогенности получится при помощи терапии лекарственными средствами (статинами).
Однако они обладают большим количеством побочных эффектов, поэтому их нужно принимать только по рекомендации специалиста, исключительно по показаниям, в особых случаях.
Что может влиять на результаты анализов крови
При определении коэффициента атерогенности нужно учитывать факторы, которые могут существенно изменить результаты анализов.
К ним относятся следующие факторы:
- Соблюдение строгой и жесткой диеты, практически голодание. Чтобы организму избежать истощения и взять силы и энергию, ему приходится довольствоваться жировыми запасами, в результате чего липопротеины проникают в сосуды и могут привести к искусственному повышению индекса.
- Употребление гормональных препаратов.
- Курение и злоупотребление алкоголем, а также прием наркотических средств.
- Нарушение гормонального фона в результате приема лекарственных средств, беременности, менопаузы и менструации.
Показатели коэффициента атерогенности будут понижены в тех случаях, когда:
- больной принимает лекарственные средства, снижающие холестерин;
- пациент соблюдает гипохолестериновую диету;
- больной постоянно занимается спортом и выполняет физические нагрузки (однако это не полностью доказано).
Получается, что КА – это своеобразная пропорция общего холестерина к липопротеинам высокой плотности.
Данный показатель отражает соотношение липопротеинов в организме и помогает своевременно диагностировать начальные стадии сердечно-сосудистых патологий, основной причиной которых является повышенное содержание холестерина.
Индексы атерогенности у пациентов с инсультом: ретроспективное исследование
Iran J Neurol. 2017 г. 4 апреля; 16 (2): 78–82.
Отдел биохимии, Институт медицинских наук и исследований PSG, Пиламеду, Индия
Поступила в редакцию 20 декабря 2016 г .; Принята в печать 27 февраля 2017 г.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.
Аннотация
Общие сведения: Инсульт является важной причиной заболеваемости и смертности во всем мире. Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом.В очень немногих исследованиях комментировалось состояние липидных индексов у пациентов с инсультом.
Методы: После получения этических медицинских записей изучаемые популяции были проанализированы, и данные, собранные у пациентов, поступивших в больницу с клинически диагностированным инсультом, и контрольная группа состояла из практически здоровых добровольцев, выбранных из главного медицинского отделения. Были собраны исходные характеристики и параметры липидного профиля, а также количество дней пребывания в больнице пациентов с инсультом.Индексы липидов рассчитывали по следующим формулам. Индекс атерогенности плазмы (AIP) = log триглицеридов / холестерин липопротеинов высокой плотности (HDLc), индекс риска Кастелли (CRI-I) = общий холестерин / HDLc, CRI-II = холестерин липопротеидов низкой плотности / HDLc, коэффициент атерогенности (AC) = (Общий холестерин-ЛПВП) / ЛПВП и не-ЛПВП (NHC) = Общий холестерин-ЛПВП.
Результаты: В исследование было включено 620 участников, из которых 290 были больными инсультом и 330 здоровых добровольцев.61% пациентов, перенесших инсульт, были гипертониками, 38% — диабетами, 28% — диабетиками и гипертониками. В этом исследовании липидные параметры и индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Статистически значимой корреляции между длительностью пребывания в стационаре и липидными индексами или индивидуальными параметрами липидного профиля не выявлено.
Заключение: В этом исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой.
Ключевые слова: Инсульт, липидный профиль, индексы атерогенности
Введение
Инсульт определяется как «острая неврологическая дисфункция сосудистого происхождения с внезапным (в течение секунд) или, по крайней мере, быстрым (в течение нескольких часов) появлением симптомов и признаков. соответствует вовлечению фокальных областей в головном мозге ». 1 Это одна из основных причин смертности и инвалидности во всем мире.
Распространенность инсульта в Индии варьируется в разных регионах страны, и расчетные показатели распространенности увеличиваются с 0.От 3/1000 в возрастной группе <45 лет до 12-20 / 1000 в возрастной группе 75-84 лет. 2
В Индии существует несколько исследований, определяющих факторы риска инсульта. Гольдштейн и др. 3 описали различные немодифицируемые и изменяемые факторы риска инсульта. Немодифицируемые факторы риска включают возраст, пол, этническую принадлежность и предыдущий семейный анамнез инсульта. Модифицируемые факторы риска включают гипертонию, курение, диабет, бессимптомный стеноз сонной артерии, фибрилляцию предсердий, ранее существовавшее сердечное заболевание и гиперлипидемию.
Аномалии липидов сыворотки крови традиционно считались фактором риска ишемической болезни сердца, но не инсульта. Однако связь между липидами и инсультом была выяснена, и стало ясно, что риск инсульта и количество атеромы сонной артерии можно снизить с помощью препаратов, снижающих уровень холестерина. 3 Таким образом, обнаружено, что аномалии липидного профиля оказывают сильное влияние на развитие и исход инсульта.
Было подчеркнуто, что в попытке оптимизировать предсказательную способность липидного профиля были определены несколько соотношений липопротеинов или «индексов атерогенности».Различные индексы атерогенности включают индекс атерогенности плазмы (AIP), индекс риска I и II (CRI) Кастелли, коэффициент атерогенности (AC) и холестерин липопротеинов невысокой плотности (HDLc) (NHC).
AIP основан на двух важных параметрах, триглицеридах сыворотки и HDLc в сыворотке. Одновременное использование триглицеридов и HDLc в этом соотношении отражает множественные взаимодействия между метаболизмом различных липопротеинов и может быть полезно для прогнозирования атерогенности плазмы.
На основании исследования Добиасовой, 4 мы предполагаем, что значения AIP равны -0.От 3 до 0,1 связаны с низким, 0,10–0,24 со средним и выше 0,24 с высоким сердечно-сосудистым риском.
Рассчитывается по следующей формуле:
AIP = Log (триглицериды сыворотки / сывороточный HDLc). 4
CRI-I и II — два важных индикатора сосудистого риска, прогностическая ценность которых выше, чем у отдельных липидных параметров. Они рассчитываются по приведенным формулам:
CRI-I = общий холестерин сыворотки / сывороточный HDLc,
CR-I II = сывороточный липопротеин низкой плотности (LDL) -холестерин / сывороточный HDLc, 5
AC is рассчитывается как:
(общий холестерин сыворотки — HDLc в сыворотке) / HDLc. 6
NHC представляет собой содержание холестерина во всех атерогенных липопротеинах. Он рассчитывается как разница между общим холестерином и холестерином высокой плотности (общий холестерин сыворотки – сывороточный холестерин ЛПВП).
Исследования показали, что липидные индексы, рассчитанные на основе параметров липидного профиля, имеют лучшую прогностическую способность при сердечно-сосудистых заболеваниях. 7 Однако не было убедительных исследований, показывающих связь показателей атерогенности у пациентов с инсультом.Это исследование было проведено для оценки различных липидных индексов у пациентов с инсультом, а также для сравнения этих показателей со здоровыми людьми из контрольной группы.
Инсульт связан с серьезными заболеваниями и инвалидностью, которые усугубляют бремя, вызванное инсультом. Чем больше продолжительность пребывания в больнице пациентов с инсультом, тем больше тяжесть инсульта и наоборот. Это исследование также было направлено на то, чтобы сопоставить эти липидные индексы с продолжительностью пребывания в больнице у пациентов с инсультом, что можно рассматривать как показатель тяжести инсульта.
Материалы и методы
Этическое разрешение было получено от Институционального комитета по этике человека. Основную группу составляют пациенты, госпитализированные в стационар с клинически диагностированным инсультом в период с января 2015 по 2016 годы. Контрольную группу составили практически здоровые добровольцы, отобранные из главного медпункта.
Были проанализированы медицинские записи участников исследования и собраны данные, включая возраст, пол, параметры липидного профиля (общий холестерин, ЛПВП, ЛПНП и уровни триглицеридов), а также количество дней пребывания в больнице для пациентов, перенесших инсульт.
Все параметры оценивались с использованием специальных наборов и реагентов в автоанализаторе. Индексы липидов рассчитывались по следующим формулам:
AIP = Log (триглицерид сыворотки / сывороточный HDLc),
CRI-I = сывороточный общий холестерин / сывороточный HDLc,
CRI-II = сывороточный холестерин LDL / сывороточный HDLc,
AC. = (Общий холестерин сыворотки — ЛПВП в сыворотке) / ЛПВП в сыворотке,
NHC = Общий холестерин сыворотки — ЛПВП в сыворотке.
Весь статистический анализ был выполнен с помощью SPSS версии 19.Данные были выражены как среднее значение ± стандартное отклонение (SD). Для сравнения переменных был проведен статистический тест с использованием U-критерия Манна-Уитни для асимметричного распределения и критерия хи-квадрат для категориальных переменных. Было рассчитано отношение шансов и 95% доверительный интервал. Факторы, которые оказались значимыми в одномерном анализе, были подвергнуты логистическому регрессионному анализу. Р <0,050 считалось статистически значимым.
Результаты
Всего в исследование было включено 620 участников, из которых 290 были случаями, а 330 — контрольными.В исследование были включены контрольные группы по возрасту и полу. Наиболее часто ассоциированными сопутствующими состояниями, связанными с инсультом, были гипертония и сахарный диабет. Характеристики исследуемой популяции описаны в.
Таблица 1
Характеристики исследуемой популяции
| Характеристики | Ящики | Органы управления | -п. | |
|---|---|---|---|---|
| Количество участников | 290 | 330 | ||
| Возраст (год) (среднее ± стандартное отклонение) | 60.48 ± 13,61 | 58,78 ± 10,24 | 0,080 | |
| Пол [n (%)] | ||||
| Мужчины | 200 (69,0) | 64,8137214 | ||
| Женщины | 90 (31,0) | 116 (35,2) | ||
| Гипертония [n (%)] | 178 (61,4) | — | — | |
| Сахарный диабет (%) [n (%)] | 111 (38.3) | — |
Результаты липидного профиля и соотношения липидов в исследуемой популяции представлены в.
Таблица 2
Параметры липидного профиля и липидные индексы у участников исследования
| Параметр | Случаи (среднее ± стандартное отклонение) | Контроли (среднее ± стандартное отклонение) | -п. |
|---|---|---|---|
| Сывороточный холестерин (мг / дл) | 170.80 ± 44,00 | 144,10 ± 28,92 | <0,001 * |
| Триглицериды в сыворотке (мг / дл) | 140,50 ± 82,00 | 95,98 ± 37,25 | <0,001 * | 36,11 ± 10,40 | 47,37 ± 10,87 | <0,001 * |
| Сыворотка ЛПНП (мг / дл) | 116,23 ± 38,68 | 90,63 ± 29,06 0,00 | |
| AIP | 0.56 ± 0,27 | 0,26 ± 0,22 | <0,001 * |
| CRI-I | 4,99 ± 1,52 | 3,21 ± 1,16 | <0,001 * |
| CRI-II 1,26 | 2,06 ± 1,06 | <0,001 * | |
| AC | 3,99 ± 1,50 | 2,21 ± 1,16 | <0,001 * |
| NHC | 74 ± 30,32 | <0,001 * |
Среди 290 пациентов с инсультом 251 (86,5%) имели сопутствующие заболевания, такие как гипертония, сахарный диабет, ишемическая болезнь сердца, фибрилляция предсердий, дисфункция щитовидной железы, гипергомоцистеинемия и анемия. .
Пороговые уровни атерогенных индексов для оценки сердечно-сосудистого риска были взяты из предыдущих исследований. 4 , 8 Значение AIP <0,1 считалось низким риском и ≥ 0.1 считался высоким риском. 4 Значения CRI-I <4 и значения CRI-II <3 были приняты как низкий риск. 8 Значение AC <2 и значение NHC <130 считались низким риском.
Используя эти пороговые значения, участники исследования были разделены на людей с низким и высоким риском.
96,6% случаев инсульта имели уровни AIP> 0,1 и только у 81,5% контрольной группы AIP превышал пороговые уровни. В 70,0% случаев уровень CRI-I был> 4, и только у 15,5% контрольных пациентов уровень CRI-I был выше.59,7% случаев имели уровни CRI-II> 3 и только 13,6% контрольных пациентов имели более высокие уровни CRI-II. 92,4% случаев имели уровни AC> 2, и только 44,2% контрольных пациентов имели уровни AC выше пороговых значений. 53,4% случаев имели уровни NHC> 130 мг / дл, а в 11,8% контрольных случаях уровни NHC были выше.
Тест хи-квадрат был проведен для оценки значимости между двумя группами, результаты сведены в таблицу. Также было рассчитано отношение шансов, и результаты включены в.
Таблица 3
Связь показателей атерогенности и инсульта
| Параметр | Случаев (%) | Контроль (%) | -п. | ИЛИ | CI | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| АИП | 96.6 | 81,5 | <0,001 * | 6,34 | 3,18-12,65 | |||||
| CRI-I | 70,0 | 15,5 | <0,001 * | 12,7 | CRI-II | 59,7 | 13,6 | <0,001 * | 9,36 | 6,32-13,86 |
| AC | 92,4 | 44,2 | * 900.35 | 9,44-24,95 | ||||||
| NHC | 53,4 | 11,8 | <0,001 * | 8,56 | 5,70-12,85 |
, а именно, был проведен логистический регрессионный анализ , CRI-I, AC и NHC значительно повышают риск инсульта.
Таблица 4
Скорректированное отношение шансов с использованием логистической регрессии
| Параметр | Скорректированное отношение шансов | CI |
|---|---|---|
| CRI-I | 6.470 | 12,52–16,58 |
| AC | 5,191 | 2,87–9,37 |
| NHC | 1,912 | 1,11–3,28 |
между длительностью пребывания в больнице значимой корреляции не было. параметров липидного профиля или липидных индексов у пациентов, перенесших инсульт.
Обсуждение
Инсульт является важной причиной заболеваемости и смертности во всем мире. Существует несколько этиологий и факторов риска, связанных с развитием инсульта.Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом. 9
Расчеты различных липидных соотношений и индексов могут показать наличие ассоциации, если таковая имеется. Эти индексы включают AIP, CRI, AC и NHC.
В этом исследовании было обнаружено, что инсульт чаще встречается среди мужчин (69%) по сравнению с женщинами, что согласуется со многими предыдущими исследованиями, в которых у мужчин риск развития инсульта на 25-30% выше. 10 61% пациентов, перенесших инсульт, страдали гипертонией, 38% — диабетом, 28% были диабетиками и гипертониками.
Согласно рекомендациям ATP III, у 91% пациентов с инсультом (n = 265) были изменения одного или нескольких липидных параметров. Все параметры липидного профиля в случаях были достоверно выше по сравнению с контролем. Наши результаты не согласовывались с исследованиями Shahar et al. 11 и Bowman et al. 12 , в котором сообщалось об отсутствии связи между липидами и инсультом.
Во многих предыдущих исследованиях липидные индексы были связаны с повышенным риском сердечно-сосудистых заболеваний. 4 — 6 Очень немногие исследования прокомментировали статус липидных индексов у пациентов с инсультом. 13 , 14 В настоящем исследовании липидные индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. При несовместимых параметрах липидного профиля между пациентами с инсультом и контрольными субъектами липидные индексы показывают значительное увеличение у пациентов с инсультом по сравнению с контрольной группой.Даже если липидный профиль не показывает какого-либо риска, расчет липидных индексов поможет показать истинный риск, существующий между нарушением липидов и развитием инсульта.
Участники исследования были разделены на категории с использованием пороговых значений для различных индексов атерогенности. Было обнаружено, что случаи инсульта имели статистически значимые лица в группе высокого риска, как показано в.
Был проведен логистический регрессионный анализ (), и было обнаружено, что три индекса, а именно CRI-I, AC и NHC, вносят значительный вклад в риск инсульта.
CRI-I также был значительным фактором риска развития инсульта, что аналогично исследованию Zhang, et al. 15 , который показал положительную связь CRI-I с риском тотального и ишемического инсульта как у мужчин, так и у женщин. AC является показателем холестерина в LDL и очень LDL фракций по отношению к HDL. По мере увеличения значения AC увеличивается риск развития сердечно-сосудистых заболеваний и наоборот. Это исследование показывает, что более высокие уровни AC являются значительным фактором риска развития инсульта.Было обнаружено, что NHC является значительным фактором риска развития инсульта (отношение шансов -1,912). Этот вывод согласуется с исследованием Wu et al. 16 , в котором говорилось, что более высокий уровень NHC в сыворотке связан с повышенным риском инсульта, независимо от других потенциальных факторов.
Кроме того, в этом исследовании оценивалась степень тяжести инсульта путем анализа продолжительности пребывания в больнице. Корреляционный анализ Пирсона показал отсутствие статистически значимой корреляции между продолжительностью пребывания в больнице и липидными индексами или отдельными параметрами липидного профиля.Патил и Рагхуванши 17 пришли к выводу, что, поскольку все липидные параметры значительно снизились на 7 -й день, по мере уменьшения тяжести инсульта это могло быть пропорционально связано с тяжестью инсульта. Тем не менее, нет предыдущих исследований, показывающих связь между липидными индексами и тяжестью инсульта.
Таким образом, это исследование показывает, что липидные индексы могут помочь в оценке риска инсульта, если не его тяжести. Это исследование может также помочь в будущих исследованиях, пытающихся связать изменения липидов с возникновением инсульта.
Заключение
В настоящем исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Их можно легко оценить по стандартным параметрам, и поэтому они являются более дешевой альтернативой другим дорогостоящим диагностическим тестам и методам. Включение этих показателей в рутинную клиническую схему может помочь выявить лиц из группы риска и определить эффективные методы лечения пациентов с инсультом.
Ограничения и рекомендации
В исследование не были включены другие сопутствующие заболевания, связанные с инсультом. Проспективные исследования могут быть предприняты для оценки различных осложнений, связанных с инсультом, и его связи с различными липидными индексами.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в этом исследовании.
Примечания:
Как цитировать эту статью: Sujatha R, Kavitha S.Индексы атерогенности у больных с инсультом: ретроспективное исследование. Иран J Neurol 2017; 16 (2): 78-82.
Список литературы
1. Инсульт — 1989 Рекомендации по профилактике, диагностике и терапии инсульта. Отчет Целевой группы ВОЗ по инсульту и другим цереброваскулярным заболеваниям. Гладить. 1989. 20 (10): 1407–31. [PubMed] [Google Scholar] 2. Прасад К., Сингхал К.К. Инсульт у молодых: индийская перспектива. Neurol India. 2010. 58 (3): 343–50. [PubMed] [Google Scholar] 3. Goldstein LB, Adams R, Becker K, Furberg CD, Gorelick PB, Hademenos G, et al.Первичная профилактика ишемического инсульта: заявление для медицинских работников от Совета по инсульту Американской кардиологической ассоциации. Тираж. 2001. 103 (1): 163–82. [PubMed] [Google Scholar] 4. Добясова М. Индекс атерогенности плазмы [log (триглицериды / HDL-холестерин)]: теоретическое и практическое значение. Clin Chem. 2004. 50 (7): 1113–5. [PubMed] [Google Scholar] 5. Штампфер М.Дж., Сакс Ф.М., Сальвини С., Виллетт У.С., Хеннекенс Ч. Проспективное исследование холестерина, аполипопротеинов и риска инфаркта миокарда.N Engl J Med. 1991. 325 (6): 373–81. [PubMed] [Google Scholar] 6. Wu J, Chen S, Liu L, Gao X, Zhou Y, Wang C и др. Холестерин липопротеинов не высокой плотности по сравнению с холестерином липопротеинов низкой плотности как фактор риска ишемического инсульта: результат исследования Kailuan. Neurol Res. 2013; 35 (5): 505–11. [PubMed] [Google Scholar] 7. Кинозиан Б., Глик Х., Гарланд Г. Холестерин и ишемическая болезнь сердца: прогнозирование рисков по уровням и соотношениям. Ann Intern Med. 1994. 121 (9): 641–7. [PubMed] [Google Scholar] 8.Bhardwaj S, Bhattacharjee J, Bhatnagar MK, Tyagi S. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке сердечно-сосудистого риска. Int J Pharm Biol Sci. 2013. 3 (3): 359–64. [Google Scholar] 9. Тога М., Гейни М.Р., Ахмади Б., Хашаяр П., Разеги С. Профиль липидов при цереброваскулярных нарушениях. Иран J Neurol. 2011; 10 (1-2): 1–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Sacco RL. Новые факторы риска инсульта. Неврология. 2001; 57 (5 Приложение 2): S31 – S34. [PubMed] [Google Scholar] 11.Шахар Э., Чемблесс Л. Е., Розамонд В. Д., Боланд Л. Л., Баллантайн С. М., Макговерн П. Г. и др. Липидный профиль плазмы и случай ишемического инсульта: исследование риска атеросклероза в сообществах (ARIC). Гладить. 2003. 34 (3): 623–31. [PubMed] [Google Scholar] 12. Bowman TS, Sesso HD, Ma J, Kurth T., Kase CS, Stampfer MJ и др. Холестерин и риск ишемического инсульта. Гладить. 2003. 34 (12): 2930–4. [PubMed] [Google Scholar] 14. Го Х, Ли З, Сун Дж, Го Л, Чжэн Л., Ю С и др. Сравнение четырех нетрадиционных липидных профилей в отношении ишемического инсульта среди китайского населения с гипертонической болезнью.Int J Cardiol. 2015; 201: 123–5. [PubMed] [Google Scholar] 15. Zhang Y, Tuomilehto J, Jousilahti P, Wang Y, Antikainen R, Hu G. Общий холестерин липопротеинов высокой плотности и риск инсульта. Гладить. 2012. 43 (7): 1768–74. [PubMed] [Google Scholar] 16. Wu J, Chen S, Zhou Y, Wang C, Wang A, Zhang Q и др. Холестерин липопротеинов не высокой плотности о риске инсульта: результат исследования Kailuan. PLoS One. 2013; 8 (9): e74634. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Патил Р., Рагхуванши У.Нарушение липидного профиля у больных, перенесших инсульт. Biomed Pharmacol J. 2009; 2 (2): 357–62. [Google Scholar]индексов атерогенности у пациентов с инсультом: ретроспективное исследование
Iran J Neurol. 2017 г. 4 апреля; 16 (2): 78–82.
Отдел биохимии, Институт медицинских наук и исследований PSG, Пиламеду, Индия
Поступила в редакцию 20 декабря 2016 г .; Принята в печать 27 февраля 2017 г.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.
Аннотация
Общие сведения: Инсульт является важной причиной заболеваемости и смертности во всем мире. Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом.В очень немногих исследованиях комментировалось состояние липидных индексов у пациентов с инсультом.
Методы: После получения этических медицинских записей изучаемые популяции были проанализированы, и данные, собранные у пациентов, поступивших в больницу с клинически диагностированным инсультом, и контрольная группа состояла из практически здоровых добровольцев, выбранных из главного медицинского отделения. Были собраны исходные характеристики и параметры липидного профиля, а также количество дней пребывания в больнице пациентов с инсультом.Индексы липидов рассчитывали по следующим формулам. Индекс атерогенности плазмы (AIP) = log триглицеридов / холестерин липопротеинов высокой плотности (HDLc), индекс риска Кастелли (CRI-I) = общий холестерин / HDLc, CRI-II = холестерин липопротеидов низкой плотности / HDLc, коэффициент атерогенности (AC) = (Общий холестерин-ЛПВП) / ЛПВП и не-ЛПВП (NHC) = Общий холестерин-ЛПВП.
Результаты: В исследование было включено 620 участников, из которых 290 были больными инсультом и 330 здоровых добровольцев.61% пациентов, перенесших инсульт, были гипертониками, 38% — диабетами, 28% — диабетиками и гипертониками. В этом исследовании липидные параметры и индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Статистически значимой корреляции между длительностью пребывания в стационаре и липидными индексами или индивидуальными параметрами липидного профиля не выявлено.
Заключение: В этом исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой.
Ключевые слова: Инсульт, липидный профиль, индексы атерогенности
Введение
Инсульт определяется как «острая неврологическая дисфункция сосудистого происхождения с внезапным (в течение секунд) или, по крайней мере, быстрым (в течение нескольких часов) появлением симптомов и признаков. соответствует вовлечению фокальных областей в головном мозге ». 1 Это одна из основных причин смертности и инвалидности во всем мире.
Распространенность инсульта в Индии варьируется в разных регионах страны, и расчетные показатели распространенности увеличиваются с 0.От 3/1000 в возрастной группе <45 лет до 12-20 / 1000 в возрастной группе 75-84 лет. 2
В Индии существует несколько исследований, определяющих факторы риска инсульта. Гольдштейн и др. 3 описали различные немодифицируемые и изменяемые факторы риска инсульта. Немодифицируемые факторы риска включают возраст, пол, этническую принадлежность и предыдущий семейный анамнез инсульта. Модифицируемые факторы риска включают гипертонию, курение, диабет, бессимптомный стеноз сонной артерии, фибрилляцию предсердий, ранее существовавшее сердечное заболевание и гиперлипидемию.
Аномалии липидов сыворотки крови традиционно считались фактором риска ишемической болезни сердца, но не инсульта. Однако связь между липидами и инсультом была выяснена, и стало ясно, что риск инсульта и количество атеромы сонной артерии можно снизить с помощью препаратов, снижающих уровень холестерина. 3 Таким образом, обнаружено, что аномалии липидного профиля оказывают сильное влияние на развитие и исход инсульта.
Было подчеркнуто, что в попытке оптимизировать предсказательную способность липидного профиля были определены несколько соотношений липопротеинов или «индексов атерогенности».Различные индексы атерогенности включают индекс атерогенности плазмы (AIP), индекс риска I и II (CRI) Кастелли, коэффициент атерогенности (AC) и холестерин липопротеинов невысокой плотности (HDLc) (NHC).
AIP основан на двух важных параметрах, триглицеридах сыворотки и HDLc в сыворотке. Одновременное использование триглицеридов и HDLc в этом соотношении отражает множественные взаимодействия между метаболизмом различных липопротеинов и может быть полезно для прогнозирования атерогенности плазмы.
На основании исследования Добиасовой, 4 мы предполагаем, что значения AIP равны -0.От 3 до 0,1 связаны с низким, 0,10–0,24 со средним и выше 0,24 с высоким сердечно-сосудистым риском.
Рассчитывается по следующей формуле:
AIP = Log (триглицериды сыворотки / сывороточный HDLc). 4
CRI-I и II — два важных индикатора сосудистого риска, прогностическая ценность которых выше, чем у отдельных липидных параметров. Они рассчитываются по приведенным формулам:
CRI-I = общий холестерин сыворотки / сывороточный HDLc,
CR-I II = сывороточный липопротеин низкой плотности (LDL) -холестерин / сывороточный HDLc, 5
AC is рассчитывается как:
(общий холестерин сыворотки — HDLc в сыворотке) / HDLc. 6
NHC представляет собой содержание холестерина во всех атерогенных липопротеинах. Он рассчитывается как разница между общим холестерином и холестерином высокой плотности (общий холестерин сыворотки – сывороточный холестерин ЛПВП).
Исследования показали, что липидные индексы, рассчитанные на основе параметров липидного профиля, имеют лучшую прогностическую способность при сердечно-сосудистых заболеваниях. 7 Однако не было убедительных исследований, показывающих связь показателей атерогенности у пациентов с инсультом.Это исследование было проведено для оценки различных липидных индексов у пациентов с инсультом, а также для сравнения этих показателей со здоровыми людьми из контрольной группы.
Инсульт связан с серьезными заболеваниями и инвалидностью, которые усугубляют бремя, вызванное инсультом. Чем больше продолжительность пребывания в больнице пациентов с инсультом, тем больше тяжесть инсульта и наоборот. Это исследование также было направлено на то, чтобы сопоставить эти липидные индексы с продолжительностью пребывания в больнице у пациентов с инсультом, что можно рассматривать как показатель тяжести инсульта.
Материалы и методы
Этическое разрешение было получено от Институционального комитета по этике человека. Основную группу составляют пациенты, госпитализированные в стационар с клинически диагностированным инсультом в период с января 2015 по 2016 годы. Контрольную группу составили практически здоровые добровольцы, отобранные из главного медпункта.
Были проанализированы медицинские записи участников исследования и собраны данные, включая возраст, пол, параметры липидного профиля (общий холестерин, ЛПВП, ЛПНП и уровни триглицеридов), а также количество дней пребывания в больнице для пациентов, перенесших инсульт.
Все параметры оценивались с использованием специальных наборов и реагентов в автоанализаторе. Индексы липидов рассчитывались по следующим формулам:
AIP = Log (триглицерид сыворотки / сывороточный HDLc),
CRI-I = сывороточный общий холестерин / сывороточный HDLc,
CRI-II = сывороточный холестерин LDL / сывороточный HDLc,
AC. = (Общий холестерин сыворотки — ЛПВП в сыворотке) / ЛПВП в сыворотке,
NHC = Общий холестерин сыворотки — ЛПВП в сыворотке.
Весь статистический анализ был выполнен с помощью SPSS версии 19.Данные были выражены как среднее значение ± стандартное отклонение (SD). Для сравнения переменных был проведен статистический тест с использованием U-критерия Манна-Уитни для асимметричного распределения и критерия хи-квадрат для категориальных переменных. Было рассчитано отношение шансов и 95% доверительный интервал. Факторы, которые оказались значимыми в одномерном анализе, были подвергнуты логистическому регрессионному анализу. Р <0,050 считалось статистически значимым.
Результаты
Всего в исследование было включено 620 участников, из которых 290 были случаями, а 330 — контрольными.В исследование были включены контрольные группы по возрасту и полу. Наиболее часто ассоциированными сопутствующими состояниями, связанными с инсультом, были гипертония и сахарный диабет. Характеристики исследуемой популяции описаны в.
Таблица 1
Характеристики исследуемой популяции
| Характеристики | Ящики | Органы управления | -п. | |
|---|---|---|---|---|
| Количество участников | 290 | 330 | ||
| Возраст (год) (среднее ± стандартное отклонение) | 60.48 ± 13,61 | 58,78 ± 10,24 | 0,080 | |
| Пол [n (%)] | ||||
| Мужчины | 200 (69,0) | 64,8137214 | ||
| Женщины | 90 (31,0) | 116 (35,2) | ||
| Гипертония [n (%)] | 178 (61,4) | — | — | |
| Сахарный диабет (%) [n (%)] | 111 (38.3) | — |
Результаты липидного профиля и соотношения липидов в исследуемой популяции представлены в.
Таблица 2
Параметры липидного профиля и липидные индексы у участников исследования
| Параметр | Случаи (среднее ± стандартное отклонение) | Контроли (среднее ± стандартное отклонение) | -п. |
|---|---|---|---|
| Сывороточный холестерин (мг / дл) | 170.80 ± 44,00 | 144,10 ± 28,92 | <0,001 * |
| Триглицериды в сыворотке (мг / дл) | 140,50 ± 82,00 | 95,98 ± 37,25 | <0,001 * | 36,11 ± 10,40 | 47,37 ± 10,87 | <0,001 * |
| Сыворотка ЛПНП (мг / дл) | 116,23 ± 38,68 | 90,63 ± 29,06 0,00 | |
| AIP | 0.56 ± 0,27 | 0,26 ± 0,22 | <0,001 * |
| CRI-I | 4,99 ± 1,52 | 3,21 ± 1,16 | <0,001 * |
| CRI-II 1,26 | 2,06 ± 1,06 | <0,001 * | |
| AC | 3,99 ± 1,50 | 2,21 ± 1,16 | <0,001 * |
| NHC | 74 ± 30,32 | <0,001 * |
Среди 290 пациентов с инсультом 251 (86,5%) имели сопутствующие заболевания, такие как гипертония, сахарный диабет, ишемическая болезнь сердца, фибрилляция предсердий, дисфункция щитовидной железы, гипергомоцистеинемия и анемия. .
Пороговые уровни атерогенных индексов для оценки сердечно-сосудистого риска были взяты из предыдущих исследований. 4 , 8 Значение AIP <0,1 считалось низким риском и ≥ 0.1 считался высоким риском. 4 Значения CRI-I <4 и значения CRI-II <3 были приняты как низкий риск. 8 Значение AC <2 и значение NHC <130 считались низким риском.
Используя эти пороговые значения, участники исследования были разделены на людей с низким и высоким риском.
96,6% случаев инсульта имели уровни AIP> 0,1 и только у 81,5% контрольной группы AIP превышал пороговые уровни. В 70,0% случаев уровень CRI-I был> 4, и только у 15,5% контрольных пациентов уровень CRI-I был выше.59,7% случаев имели уровни CRI-II> 3 и только 13,6% контрольных пациентов имели более высокие уровни CRI-II. 92,4% случаев имели уровни AC> 2, и только 44,2% контрольных пациентов имели уровни AC выше пороговых значений. 53,4% случаев имели уровни NHC> 130 мг / дл, а в 11,8% контрольных случаях уровни NHC были выше.
Тест хи-квадрат был проведен для оценки значимости между двумя группами, результаты сведены в таблицу. Также было рассчитано отношение шансов, и результаты включены в.
Таблица 3
Связь показателей атерогенности и инсульта
| Параметр | Случаев (%) | Контроль (%) | -п. | ИЛИ | CI | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| АИП | 96.6 | 81,5 | <0,001 * | 6,34 | 3,18-12,65 | |||||
| CRI-I | 70,0 | 15,5 | <0,001 * | 12,7 | CRI-II | 59,7 | 13,6 | <0,001 * | 9,36 | 6,32-13,86 |
| AC | 92,4 | 44,2 | * 900.35 | 9,44-24,95 | ||||||
| NHC | 53,4 | 11,8 | <0,001 * | 8,56 | 5,70-12,85 |
, а именно, был проведен логистический регрессионный анализ , CRI-I, AC и NHC значительно повышают риск инсульта.
Таблица 4
Скорректированное отношение шансов с использованием логистической регрессии
| Параметр | Скорректированное отношение шансов | CI |
|---|---|---|
| CRI-I | 6.470 | 12,52–16,58 |
| AC | 5,191 | 2,87–9,37 |
| NHC | 1,912 | 1,11–3,28 |
между длительностью пребывания в больнице значимой корреляции не было. параметров липидного профиля или липидных индексов у пациентов, перенесших инсульт.
Обсуждение
Инсульт является важной причиной заболеваемости и смертности во всем мире. Существует несколько этиологий и факторов риска, связанных с развитием инсульта.Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом. 9
Расчеты различных липидных соотношений и индексов могут показать наличие ассоциации, если таковая имеется. Эти индексы включают AIP, CRI, AC и NHC.
В этом исследовании было обнаружено, что инсульт чаще встречается среди мужчин (69%) по сравнению с женщинами, что согласуется со многими предыдущими исследованиями, в которых у мужчин риск развития инсульта на 25-30% выше. 10 61% пациентов, перенесших инсульт, страдали гипертонией, 38% — диабетом, 28% были диабетиками и гипертониками.
Согласно рекомендациям ATP III, у 91% пациентов с инсультом (n = 265) были изменения одного или нескольких липидных параметров. Все параметры липидного профиля в случаях были достоверно выше по сравнению с контролем. Наши результаты не согласовывались с исследованиями Shahar et al. 11 и Bowman et al. 12 , в котором сообщалось об отсутствии связи между липидами и инсультом.
Во многих предыдущих исследованиях липидные индексы были связаны с повышенным риском сердечно-сосудистых заболеваний. 4 — 6 Очень немногие исследования прокомментировали статус липидных индексов у пациентов с инсультом. 13 , 14 В настоящем исследовании липидные индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. При несовместимых параметрах липидного профиля между пациентами с инсультом и контрольными субъектами липидные индексы показывают значительное увеличение у пациентов с инсультом по сравнению с контрольной группой.Даже если липидный профиль не показывает какого-либо риска, расчет липидных индексов поможет показать истинный риск, существующий между нарушением липидов и развитием инсульта.
Участники исследования были разделены на категории с использованием пороговых значений для различных индексов атерогенности. Было обнаружено, что случаи инсульта имели статистически значимые лица в группе высокого риска, как показано в.
Был проведен логистический регрессионный анализ (), и было обнаружено, что три индекса, а именно CRI-I, AC и NHC, вносят значительный вклад в риск инсульта.
CRI-I также был значительным фактором риска развития инсульта, что аналогично исследованию Zhang, et al. 15 , который показал положительную связь CRI-I с риском тотального и ишемического инсульта как у мужчин, так и у женщин. AC является показателем холестерина в LDL и очень LDL фракций по отношению к HDL. По мере увеличения значения AC увеличивается риск развития сердечно-сосудистых заболеваний и наоборот. Это исследование показывает, что более высокие уровни AC являются значительным фактором риска развития инсульта.Было обнаружено, что NHC является значительным фактором риска развития инсульта (отношение шансов -1,912). Этот вывод согласуется с исследованием Wu et al. 16 , в котором говорилось, что более высокий уровень NHC в сыворотке связан с повышенным риском инсульта, независимо от других потенциальных факторов.
Кроме того, в этом исследовании оценивалась степень тяжести инсульта путем анализа продолжительности пребывания в больнице. Корреляционный анализ Пирсона показал отсутствие статистически значимой корреляции между продолжительностью пребывания в больнице и липидными индексами или отдельными параметрами липидного профиля.Патил и Рагхуванши 17 пришли к выводу, что, поскольку все липидные параметры значительно снизились на 7 -й день, по мере уменьшения тяжести инсульта это могло быть пропорционально связано с тяжестью инсульта. Тем не менее, нет предыдущих исследований, показывающих связь между липидными индексами и тяжестью инсульта.
Таким образом, это исследование показывает, что липидные индексы могут помочь в оценке риска инсульта, если не его тяжести. Это исследование может также помочь в будущих исследованиях, пытающихся связать изменения липидов с возникновением инсульта.
Заключение
В настоящем исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Их можно легко оценить по стандартным параметрам, и поэтому они являются более дешевой альтернативой другим дорогостоящим диагностическим тестам и методам. Включение этих показателей в рутинную клиническую схему может помочь выявить лиц из группы риска и определить эффективные методы лечения пациентов с инсультом.
Ограничения и рекомендации
В исследование не были включены другие сопутствующие заболевания, связанные с инсультом. Проспективные исследования могут быть предприняты для оценки различных осложнений, связанных с инсультом, и его связи с различными липидными индексами.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в этом исследовании.
Примечания:
Как цитировать эту статью: Sujatha R, Kavitha S.Индексы атерогенности у больных с инсультом: ретроспективное исследование. Иран J Neurol 2017; 16 (2): 78-82.
Список литературы
1. Инсульт — 1989 Рекомендации по профилактике, диагностике и терапии инсульта. Отчет Целевой группы ВОЗ по инсульту и другим цереброваскулярным заболеваниям. Гладить. 1989. 20 (10): 1407–31. [PubMed] [Google Scholar] 2. Прасад К., Сингхал К.К. Инсульт у молодых: индийская перспектива. Neurol India. 2010. 58 (3): 343–50. [PubMed] [Google Scholar] 3. Goldstein LB, Adams R, Becker K, Furberg CD, Gorelick PB, Hademenos G, et al.Первичная профилактика ишемического инсульта: заявление для медицинских работников от Совета по инсульту Американской кардиологической ассоциации. Тираж. 2001. 103 (1): 163–82. [PubMed] [Google Scholar] 4. Добясова М. Индекс атерогенности плазмы [log (триглицериды / HDL-холестерин)]: теоретическое и практическое значение. Clin Chem. 2004. 50 (7): 1113–5. [PubMed] [Google Scholar] 5. Штампфер М.Дж., Сакс Ф.М., Сальвини С., Виллетт У.С., Хеннекенс Ч. Проспективное исследование холестерина, аполипопротеинов и риска инфаркта миокарда.N Engl J Med. 1991. 325 (6): 373–81. [PubMed] [Google Scholar] 6. Wu J, Chen S, Liu L, Gao X, Zhou Y, Wang C и др. Холестерин липопротеинов не высокой плотности по сравнению с холестерином липопротеинов низкой плотности как фактор риска ишемического инсульта: результат исследования Kailuan. Neurol Res. 2013; 35 (5): 505–11. [PubMed] [Google Scholar] 7. Кинозиан Б., Глик Х., Гарланд Г. Холестерин и ишемическая болезнь сердца: прогнозирование рисков по уровням и соотношениям. Ann Intern Med. 1994. 121 (9): 641–7. [PubMed] [Google Scholar] 8.Bhardwaj S, Bhattacharjee J, Bhatnagar MK, Tyagi S. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке сердечно-сосудистого риска. Int J Pharm Biol Sci. 2013. 3 (3): 359–64. [Google Scholar] 9. Тога М., Гейни М.Р., Ахмади Б., Хашаяр П., Разеги С. Профиль липидов при цереброваскулярных нарушениях. Иран J Neurol. 2011; 10 (1-2): 1–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Sacco RL. Новые факторы риска инсульта. Неврология. 2001; 57 (5 Приложение 2): S31 – S34. [PubMed] [Google Scholar] 11.Шахар Э., Чемблесс Л. Е., Розамонд В. Д., Боланд Л. Л., Баллантайн С. М., Макговерн П. Г. и др. Липидный профиль плазмы и случай ишемического инсульта: исследование риска атеросклероза в сообществах (ARIC). Гладить. 2003. 34 (3): 623–31. [PubMed] [Google Scholar] 12. Bowman TS, Sesso HD, Ma J, Kurth T., Kase CS, Stampfer MJ и др. Холестерин и риск ишемического инсульта. Гладить. 2003. 34 (12): 2930–4. [PubMed] [Google Scholar] 14. Го Х, Ли З, Сун Дж, Го Л, Чжэн Л., Ю С и др. Сравнение четырех нетрадиционных липидных профилей в отношении ишемического инсульта среди китайского населения с гипертонической болезнью.Int J Cardiol. 2015; 201: 123–5. [PubMed] [Google Scholar] 15. Zhang Y, Tuomilehto J, Jousilahti P, Wang Y, Antikainen R, Hu G. Общий холестерин липопротеинов высокой плотности и риск инсульта. Гладить. 2012. 43 (7): 1768–74. [PubMed] [Google Scholar] 16. Wu J, Chen S, Zhou Y, Wang C, Wang A, Zhang Q и др. Холестерин липопротеинов не высокой плотности о риске инсульта: результат исследования Kailuan. PLoS One. 2013; 8 (9): e74634. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Патил Р., Рагхуванши У.Нарушение липидного профиля у больных, перенесших инсульт. Biomed Pharmacol J. 2009; 2 (2): 357–62. [Google Scholar]индексов атерогенности у пациентов с инсультом: ретроспективное исследование
Iran J Neurol. 2017 г. 4 апреля; 16 (2): 78–82.
Отдел биохимии, Институт медицинских наук и исследований PSG, Пиламеду, Индия
Поступила в редакцию 20 декабря 2016 г .; Принята в печать 27 февраля 2017 г.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.
Аннотация
Общие сведения: Инсульт является важной причиной заболеваемости и смертности во всем мире. Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом.В очень немногих исследованиях комментировалось состояние липидных индексов у пациентов с инсультом.
Методы: После получения этических медицинских записей изучаемые популяции были проанализированы, и данные, собранные у пациентов, поступивших в больницу с клинически диагностированным инсультом, и контрольная группа состояла из практически здоровых добровольцев, выбранных из главного медицинского отделения. Были собраны исходные характеристики и параметры липидного профиля, а также количество дней пребывания в больнице пациентов с инсультом.Индексы липидов рассчитывали по следующим формулам. Индекс атерогенности плазмы (AIP) = log триглицеридов / холестерин липопротеинов высокой плотности (HDLc), индекс риска Кастелли (CRI-I) = общий холестерин / HDLc, CRI-II = холестерин липопротеидов низкой плотности / HDLc, коэффициент атерогенности (AC) = (Общий холестерин-ЛПВП) / ЛПВП и не-ЛПВП (NHC) = Общий холестерин-ЛПВП.
Результаты: В исследование было включено 620 участников, из которых 290 были больными инсультом и 330 здоровых добровольцев.61% пациентов, перенесших инсульт, были гипертониками, 38% — диабетами, 28% — диабетиками и гипертониками. В этом исследовании липидные параметры и индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Статистически значимой корреляции между длительностью пребывания в стационаре и липидными индексами или индивидуальными параметрами липидного профиля не выявлено.
Заключение: В этом исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой.
Ключевые слова: Инсульт, липидный профиль, индексы атерогенности
Введение
Инсульт определяется как «острая неврологическая дисфункция сосудистого происхождения с внезапным (в течение секунд) или, по крайней мере, быстрым (в течение нескольких часов) появлением симптомов и признаков. соответствует вовлечению фокальных областей в головном мозге ». 1 Это одна из основных причин смертности и инвалидности во всем мире.
Распространенность инсульта в Индии варьируется в разных регионах страны, и расчетные показатели распространенности увеличиваются с 0.От 3/1000 в возрастной группе <45 лет до 12-20 / 1000 в возрастной группе 75-84 лет. 2
В Индии существует несколько исследований, определяющих факторы риска инсульта. Гольдштейн и др. 3 описали различные немодифицируемые и изменяемые факторы риска инсульта. Немодифицируемые факторы риска включают возраст, пол, этническую принадлежность и предыдущий семейный анамнез инсульта. Модифицируемые факторы риска включают гипертонию, курение, диабет, бессимптомный стеноз сонной артерии, фибрилляцию предсердий, ранее существовавшее сердечное заболевание и гиперлипидемию.
Аномалии липидов сыворотки крови традиционно считались фактором риска ишемической болезни сердца, но не инсульта. Однако связь между липидами и инсультом была выяснена, и стало ясно, что риск инсульта и количество атеромы сонной артерии можно снизить с помощью препаратов, снижающих уровень холестерина. 3 Таким образом, обнаружено, что аномалии липидного профиля оказывают сильное влияние на развитие и исход инсульта.
Было подчеркнуто, что в попытке оптимизировать предсказательную способность липидного профиля были определены несколько соотношений липопротеинов или «индексов атерогенности».Различные индексы атерогенности включают индекс атерогенности плазмы (AIP), индекс риска I и II (CRI) Кастелли, коэффициент атерогенности (AC) и холестерин липопротеинов невысокой плотности (HDLc) (NHC).
AIP основан на двух важных параметрах, триглицеридах сыворотки и HDLc в сыворотке. Одновременное использование триглицеридов и HDLc в этом соотношении отражает множественные взаимодействия между метаболизмом различных липопротеинов и может быть полезно для прогнозирования атерогенности плазмы.
На основании исследования Добиасовой, 4 мы предполагаем, что значения AIP равны -0.От 3 до 0,1 связаны с низким, 0,10–0,24 со средним и выше 0,24 с высоким сердечно-сосудистым риском.
Рассчитывается по следующей формуле:
AIP = Log (триглицериды сыворотки / сывороточный HDLc). 4
CRI-I и II — два важных индикатора сосудистого риска, прогностическая ценность которых выше, чем у отдельных липидных параметров. Они рассчитываются по приведенным формулам:
CRI-I = общий холестерин сыворотки / сывороточный HDLc,
CR-I II = сывороточный липопротеин низкой плотности (LDL) -холестерин / сывороточный HDLc, 5
AC is рассчитывается как:
(общий холестерин сыворотки — HDLc в сыворотке) / HDLc. 6
NHC представляет собой содержание холестерина во всех атерогенных липопротеинах. Он рассчитывается как разница между общим холестерином и холестерином высокой плотности (общий холестерин сыворотки – сывороточный холестерин ЛПВП).
Исследования показали, что липидные индексы, рассчитанные на основе параметров липидного профиля, имеют лучшую прогностическую способность при сердечно-сосудистых заболеваниях. 7 Однако не было убедительных исследований, показывающих связь показателей атерогенности у пациентов с инсультом.Это исследование было проведено для оценки различных липидных индексов у пациентов с инсультом, а также для сравнения этих показателей со здоровыми людьми из контрольной группы.
Инсульт связан с серьезными заболеваниями и инвалидностью, которые усугубляют бремя, вызванное инсультом. Чем больше продолжительность пребывания в больнице пациентов с инсультом, тем больше тяжесть инсульта и наоборот. Это исследование также было направлено на то, чтобы сопоставить эти липидные индексы с продолжительностью пребывания в больнице у пациентов с инсультом, что можно рассматривать как показатель тяжести инсульта.
Материалы и методы
Этическое разрешение было получено от Институционального комитета по этике человека. Основную группу составляют пациенты, госпитализированные в стационар с клинически диагностированным инсультом в период с января 2015 по 2016 годы. Контрольную группу составили практически здоровые добровольцы, отобранные из главного медпункта.
Были проанализированы медицинские записи участников исследования и собраны данные, включая возраст, пол, параметры липидного профиля (общий холестерин, ЛПВП, ЛПНП и уровни триглицеридов), а также количество дней пребывания в больнице для пациентов, перенесших инсульт.
Все параметры оценивались с использованием специальных наборов и реагентов в автоанализаторе. Индексы липидов рассчитывались по следующим формулам:
AIP = Log (триглицерид сыворотки / сывороточный HDLc),
CRI-I = сывороточный общий холестерин / сывороточный HDLc,
CRI-II = сывороточный холестерин LDL / сывороточный HDLc,
AC. = (Общий холестерин сыворотки — ЛПВП в сыворотке) / ЛПВП в сыворотке,
NHC = Общий холестерин сыворотки — ЛПВП в сыворотке.
Весь статистический анализ был выполнен с помощью SPSS версии 19.Данные были выражены как среднее значение ± стандартное отклонение (SD). Для сравнения переменных был проведен статистический тест с использованием U-критерия Манна-Уитни для асимметричного распределения и критерия хи-квадрат для категориальных переменных. Было рассчитано отношение шансов и 95% доверительный интервал. Факторы, которые оказались значимыми в одномерном анализе, были подвергнуты логистическому регрессионному анализу. Р <0,050 считалось статистически значимым.
Результаты
Всего в исследование было включено 620 участников, из которых 290 были случаями, а 330 — контрольными.В исследование были включены контрольные группы по возрасту и полу. Наиболее часто ассоциированными сопутствующими состояниями, связанными с инсультом, были гипертония и сахарный диабет. Характеристики исследуемой популяции описаны в.
Таблица 1
Характеристики исследуемой популяции
| Характеристики | Ящики | Органы управления | -п. | |
|---|---|---|---|---|
| Количество участников | 290 | 330 | ||
| Возраст (год) (среднее ± стандартное отклонение) | 60.48 ± 13,61 | 58,78 ± 10,24 | 0,080 | |
| Пол [n (%)] | ||||
| Мужчины | 200 (69,0) | 64,8137214 | ||
| Женщины | 90 (31,0) | 116 (35,2) | ||
| Гипертония [n (%)] | 178 (61,4) | — | — | |
| Сахарный диабет (%) [n (%)] | 111 (38.3) | — |
Результаты липидного профиля и соотношения липидов в исследуемой популяции представлены в.
Таблица 2
Параметры липидного профиля и липидные индексы у участников исследования
| Параметр | Случаи (среднее ± стандартное отклонение) | Контроли (среднее ± стандартное отклонение) | -п. |
|---|---|---|---|
| Сывороточный холестерин (мг / дл) | 170.80 ± 44,00 | 144,10 ± 28,92 | <0,001 * |
| Триглицериды в сыворотке (мг / дл) | 140,50 ± 82,00 | 95,98 ± 37,25 | <0,001 * | 36,11 ± 10,40 | 47,37 ± 10,87 | <0,001 * |
| Сыворотка ЛПНП (мг / дл) | 116,23 ± 38,68 | 90,63 ± 29,06 0,00 | |
| AIP | 0.56 ± 0,27 | 0,26 ± 0,22 | <0,001 * |
| CRI-I | 4,99 ± 1,52 | 3,21 ± 1,16 | <0,001 * |
| CRI-II 1,26 | 2,06 ± 1,06 | <0,001 * | |
| AC | 3,99 ± 1,50 | 2,21 ± 1,16 | <0,001 * |
| NHC | 74 ± 30,32 | <0,001 * |
Среди 290 пациентов с инсультом 251 (86,5%) имели сопутствующие заболевания, такие как гипертония, сахарный диабет, ишемическая болезнь сердца, фибрилляция предсердий, дисфункция щитовидной железы, гипергомоцистеинемия и анемия. .
Пороговые уровни атерогенных индексов для оценки сердечно-сосудистого риска были взяты из предыдущих исследований. 4 , 8 Значение AIP <0,1 считалось низким риском и ≥ 0.1 считался высоким риском. 4 Значения CRI-I <4 и значения CRI-II <3 были приняты как низкий риск. 8 Значение AC <2 и значение NHC <130 считались низким риском.
Используя эти пороговые значения, участники исследования были разделены на людей с низким и высоким риском.
96,6% случаев инсульта имели уровни AIP> 0,1 и только у 81,5% контрольной группы AIP превышал пороговые уровни. В 70,0% случаев уровень CRI-I был> 4, и только у 15,5% контрольных пациентов уровень CRI-I был выше.59,7% случаев имели уровни CRI-II> 3 и только 13,6% контрольных пациентов имели более высокие уровни CRI-II. 92,4% случаев имели уровни AC> 2, и только 44,2% контрольных пациентов имели уровни AC выше пороговых значений. 53,4% случаев имели уровни NHC> 130 мг / дл, а в 11,8% контрольных случаях уровни NHC были выше.
Тест хи-квадрат был проведен для оценки значимости между двумя группами, результаты сведены в таблицу. Также было рассчитано отношение шансов, и результаты включены в.
Таблица 3
Связь показателей атерогенности и инсульта
| Параметр | Случаев (%) | Контроль (%) | -п. | ИЛИ | CI | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| АИП | 96.6 | 81,5 | <0,001 * | 6,34 | 3,18-12,65 | |||||
| CRI-I | 70,0 | 15,5 | <0,001 * | 12,7 | CRI-II | 59,7 | 13,6 | <0,001 * | 9,36 | 6,32-13,86 |
| AC | 92,4 | 44,2 | * 900.35 | 9,44-24,95 | ||||||
| NHC | 53,4 | 11,8 | <0,001 * | 8,56 | 5,70-12,85 |
, а именно, был проведен логистический регрессионный анализ , CRI-I, AC и NHC значительно повышают риск инсульта.
Таблица 4
Скорректированное отношение шансов с использованием логистической регрессии
| Параметр | Скорректированное отношение шансов | CI |
|---|---|---|
| CRI-I | 6.470 | 12,52–16,58 |
| AC | 5,191 | 2,87–9,37 |
| NHC | 1,912 | 1,11–3,28 |
между длительностью пребывания в больнице значимой корреляции не было. параметров липидного профиля или липидных индексов у пациентов, перенесших инсульт.
Обсуждение
Инсульт является важной причиной заболеваемости и смертности во всем мире. Существует несколько этиологий и факторов риска, связанных с развитием инсульта.Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом. 9
Расчеты различных липидных соотношений и индексов могут показать наличие ассоциации, если таковая имеется. Эти индексы включают AIP, CRI, AC и NHC.
В этом исследовании было обнаружено, что инсульт чаще встречается среди мужчин (69%) по сравнению с женщинами, что согласуется со многими предыдущими исследованиями, в которых у мужчин риск развития инсульта на 25-30% выше. 10 61% пациентов, перенесших инсульт, страдали гипертонией, 38% — диабетом, 28% были диабетиками и гипертониками.
Согласно рекомендациям ATP III, у 91% пациентов с инсультом (n = 265) были изменения одного или нескольких липидных параметров. Все параметры липидного профиля в случаях были достоверно выше по сравнению с контролем. Наши результаты не согласовывались с исследованиями Shahar et al. 11 и Bowman et al. 12 , в котором сообщалось об отсутствии связи между липидами и инсультом.
Во многих предыдущих исследованиях липидные индексы были связаны с повышенным риском сердечно-сосудистых заболеваний. 4 — 6 Очень немногие исследования прокомментировали статус липидных индексов у пациентов с инсультом. 13 , 14 В настоящем исследовании липидные индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. При несовместимых параметрах липидного профиля между пациентами с инсультом и контрольными субъектами липидные индексы показывают значительное увеличение у пациентов с инсультом по сравнению с контрольной группой.Даже если липидный профиль не показывает какого-либо риска, расчет липидных индексов поможет показать истинный риск, существующий между нарушением липидов и развитием инсульта.
Участники исследования были разделены на категории с использованием пороговых значений для различных индексов атерогенности. Было обнаружено, что случаи инсульта имели статистически значимые лица в группе высокого риска, как показано в.
Был проведен логистический регрессионный анализ (), и было обнаружено, что три индекса, а именно CRI-I, AC и NHC, вносят значительный вклад в риск инсульта.
CRI-I также был значительным фактором риска развития инсульта, что аналогично исследованию Zhang, et al. 15 , который показал положительную связь CRI-I с риском тотального и ишемического инсульта как у мужчин, так и у женщин. AC является показателем холестерина в LDL и очень LDL фракций по отношению к HDL. По мере увеличения значения AC увеличивается риск развития сердечно-сосудистых заболеваний и наоборот. Это исследование показывает, что более высокие уровни AC являются значительным фактором риска развития инсульта.Было обнаружено, что NHC является значительным фактором риска развития инсульта (отношение шансов -1,912). Этот вывод согласуется с исследованием Wu et al. 16 , в котором говорилось, что более высокий уровень NHC в сыворотке связан с повышенным риском инсульта, независимо от других потенциальных факторов.
Кроме того, в этом исследовании оценивалась степень тяжести инсульта путем анализа продолжительности пребывания в больнице. Корреляционный анализ Пирсона показал отсутствие статистически значимой корреляции между продолжительностью пребывания в больнице и липидными индексами или отдельными параметрами липидного профиля.Патил и Рагхуванши 17 пришли к выводу, что, поскольку все липидные параметры значительно снизились на 7 -й день, по мере уменьшения тяжести инсульта это могло быть пропорционально связано с тяжестью инсульта. Тем не менее, нет предыдущих исследований, показывающих связь между липидными индексами и тяжестью инсульта.
Таким образом, это исследование показывает, что липидные индексы могут помочь в оценке риска инсульта, если не его тяжести. Это исследование может также помочь в будущих исследованиях, пытающихся связать изменения липидов с возникновением инсульта.
Заключение
В настоящем исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Их можно легко оценить по стандартным параметрам, и поэтому они являются более дешевой альтернативой другим дорогостоящим диагностическим тестам и методам. Включение этих показателей в рутинную клиническую схему может помочь выявить лиц из группы риска и определить эффективные методы лечения пациентов с инсультом.
Ограничения и рекомендации
В исследование не были включены другие сопутствующие заболевания, связанные с инсультом. Проспективные исследования могут быть предприняты для оценки различных осложнений, связанных с инсультом, и его связи с различными липидными индексами.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в этом исследовании.
Примечания:
Как цитировать эту статью: Sujatha R, Kavitha S.Индексы атерогенности у больных с инсультом: ретроспективное исследование. Иран J Neurol 2017; 16 (2): 78-82.
Список литературы
1. Инсульт — 1989 Рекомендации по профилактике, диагностике и терапии инсульта. Отчет Целевой группы ВОЗ по инсульту и другим цереброваскулярным заболеваниям. Гладить. 1989. 20 (10): 1407–31. [PubMed] [Google Scholar] 2. Прасад К., Сингхал К.К. Инсульт у молодых: индийская перспектива. Neurol India. 2010. 58 (3): 343–50. [PubMed] [Google Scholar] 3. Goldstein LB, Adams R, Becker K, Furberg CD, Gorelick PB, Hademenos G, et al.Первичная профилактика ишемического инсульта: заявление для медицинских работников от Совета по инсульту Американской кардиологической ассоциации. Тираж. 2001. 103 (1): 163–82. [PubMed] [Google Scholar] 4. Добясова М. Индекс атерогенности плазмы [log (триглицериды / HDL-холестерин)]: теоретическое и практическое значение. Clin Chem. 2004. 50 (7): 1113–5. [PubMed] [Google Scholar] 5. Штампфер М.Дж., Сакс Ф.М., Сальвини С., Виллетт У.С., Хеннекенс Ч. Проспективное исследование холестерина, аполипопротеинов и риска инфаркта миокарда.N Engl J Med. 1991. 325 (6): 373–81. [PubMed] [Google Scholar] 6. Wu J, Chen S, Liu L, Gao X, Zhou Y, Wang C и др. Холестерин липопротеинов не высокой плотности по сравнению с холестерином липопротеинов низкой плотности как фактор риска ишемического инсульта: результат исследования Kailuan. Neurol Res. 2013; 35 (5): 505–11. [PubMed] [Google Scholar] 7. Кинозиан Б., Глик Х., Гарланд Г. Холестерин и ишемическая болезнь сердца: прогнозирование рисков по уровням и соотношениям. Ann Intern Med. 1994. 121 (9): 641–7. [PubMed] [Google Scholar] 8.Bhardwaj S, Bhattacharjee J, Bhatnagar MK, Tyagi S. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке сердечно-сосудистого риска. Int J Pharm Biol Sci. 2013. 3 (3): 359–64. [Google Scholar] 9. Тога М., Гейни М.Р., Ахмади Б., Хашаяр П., Разеги С. Профиль липидов при цереброваскулярных нарушениях. Иран J Neurol. 2011; 10 (1-2): 1–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Sacco RL. Новые факторы риска инсульта. Неврология. 2001; 57 (5 Приложение 2): S31 – S34. [PubMed] [Google Scholar] 11.Шахар Э., Чемблесс Л. Е., Розамонд В. Д., Боланд Л. Л., Баллантайн С. М., Макговерн П. Г. и др. Липидный профиль плазмы и случай ишемического инсульта: исследование риска атеросклероза в сообществах (ARIC). Гладить. 2003. 34 (3): 623–31. [PubMed] [Google Scholar] 12. Bowman TS, Sesso HD, Ma J, Kurth T., Kase CS, Stampfer MJ и др. Холестерин и риск ишемического инсульта. Гладить. 2003. 34 (12): 2930–4. [PubMed] [Google Scholar] 14. Го Х, Ли З, Сун Дж, Го Л, Чжэн Л., Ю С и др. Сравнение четырех нетрадиционных липидных профилей в отношении ишемического инсульта среди китайского населения с гипертонической болезнью.Int J Cardiol. 2015; 201: 123–5. [PubMed] [Google Scholar] 15. Zhang Y, Tuomilehto J, Jousilahti P, Wang Y, Antikainen R, Hu G. Общий холестерин липопротеинов высокой плотности и риск инсульта. Гладить. 2012. 43 (7): 1768–74. [PubMed] [Google Scholar] 16. Wu J, Chen S, Zhou Y, Wang C, Wang A, Zhang Q и др. Холестерин липопротеинов не высокой плотности о риске инсульта: результат исследования Kailuan. PLoS One. 2013; 8 (9): e74634. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Патил Р., Рагхуванши У.Нарушение липидного профиля у больных, перенесших инсульт. Biomed Pharmacol J. 2009; 2 (2): 357–62. [Google Scholar]индексов атерогенности у пациентов с инсультом: ретроспективное исследование
Iran J Neurol. 2017 г. 4 апреля; 16 (2): 78–82.
Отдел биохимии, Институт медицинских наук и исследований PSG, Пиламеду, Индия
Поступила в редакцию 20 декабря 2016 г .; Принята в печать 27 февраля 2017 г.org / licenses / by / 3.0 /), который разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях PMC.
Аннотация
Общие сведения: Инсульт является важной причиной заболеваемости и смертности во всем мире. Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом.В очень немногих исследованиях комментировалось состояние липидных индексов у пациентов с инсультом.
Методы: После получения этических медицинских записей изучаемые популяции были проанализированы, и данные, собранные у пациентов, поступивших в больницу с клинически диагностированным инсультом, и контрольная группа состояла из практически здоровых добровольцев, выбранных из главного медицинского отделения. Были собраны исходные характеристики и параметры липидного профиля, а также количество дней пребывания в больнице пациентов с инсультом.Индексы липидов рассчитывали по следующим формулам. Индекс атерогенности плазмы (AIP) = log триглицеридов / холестерин липопротеинов высокой плотности (HDLc), индекс риска Кастелли (CRI-I) = общий холестерин / HDLc, CRI-II = холестерин липопротеидов низкой плотности / HDLc, коэффициент атерогенности (AC) = (Общий холестерин-ЛПВП) / ЛПВП и не-ЛПВП (NHC) = Общий холестерин-ЛПВП.
Результаты: В исследование было включено 620 участников, из которых 290 были больными инсультом и 330 здоровых добровольцев.61% пациентов, перенесших инсульт, были гипертониками, 38% — диабетами, 28% — диабетиками и гипертониками. В этом исследовании липидные параметры и индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Статистически значимой корреляции между длительностью пребывания в стационаре и липидными индексами или индивидуальными параметрами липидного профиля не выявлено.
Заключение: В этом исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой.
Ключевые слова: Инсульт, липидный профиль, индексы атерогенности
Введение
Инсульт определяется как «острая неврологическая дисфункция сосудистого происхождения с внезапным (в течение секунд) или, по крайней мере, быстрым (в течение нескольких часов) появлением симптомов и признаков. соответствует вовлечению фокальных областей в головном мозге ». 1 Это одна из основных причин смертности и инвалидности во всем мире.
Распространенность инсульта в Индии варьируется в разных регионах страны, и расчетные показатели распространенности увеличиваются с 0.От 3/1000 в возрастной группе <45 лет до 12-20 / 1000 в возрастной группе 75-84 лет. 2
В Индии существует несколько исследований, определяющих факторы риска инсульта. Гольдштейн и др. 3 описали различные немодифицируемые и изменяемые факторы риска инсульта. Немодифицируемые факторы риска включают возраст, пол, этническую принадлежность и предыдущий семейный анамнез инсульта. Модифицируемые факторы риска включают гипертонию, курение, диабет, бессимптомный стеноз сонной артерии, фибрилляцию предсердий, ранее существовавшее сердечное заболевание и гиперлипидемию.
Аномалии липидов сыворотки крови традиционно считались фактором риска ишемической болезни сердца, но не инсульта. Однако связь между липидами и инсультом была выяснена, и стало ясно, что риск инсульта и количество атеромы сонной артерии можно снизить с помощью препаратов, снижающих уровень холестерина. 3 Таким образом, обнаружено, что аномалии липидного профиля оказывают сильное влияние на развитие и исход инсульта.
Было подчеркнуто, что в попытке оптимизировать предсказательную способность липидного профиля были определены несколько соотношений липопротеинов или «индексов атерогенности».Различные индексы атерогенности включают индекс атерогенности плазмы (AIP), индекс риска I и II (CRI) Кастелли, коэффициент атерогенности (AC) и холестерин липопротеинов невысокой плотности (HDLc) (NHC).
AIP основан на двух важных параметрах, триглицеридах сыворотки и HDLc в сыворотке. Одновременное использование триглицеридов и HDLc в этом соотношении отражает множественные взаимодействия между метаболизмом различных липопротеинов и может быть полезно для прогнозирования атерогенности плазмы.
На основании исследования Добиасовой, 4 мы предполагаем, что значения AIP равны -0.От 3 до 0,1 связаны с низким, 0,10–0,24 со средним и выше 0,24 с высоким сердечно-сосудистым риском.
Рассчитывается по следующей формуле:
AIP = Log (триглицериды сыворотки / сывороточный HDLc). 4
CRI-I и II — два важных индикатора сосудистого риска, прогностическая ценность которых выше, чем у отдельных липидных параметров. Они рассчитываются по приведенным формулам:
CRI-I = общий холестерин сыворотки / сывороточный HDLc,
CR-I II = сывороточный липопротеин низкой плотности (LDL) -холестерин / сывороточный HDLc, 5
AC is рассчитывается как:
(общий холестерин сыворотки — HDLc в сыворотке) / HDLc. 6
NHC представляет собой содержание холестерина во всех атерогенных липопротеинах. Он рассчитывается как разница между общим холестерином и холестерином высокой плотности (общий холестерин сыворотки – сывороточный холестерин ЛПВП).
Исследования показали, что липидные индексы, рассчитанные на основе параметров липидного профиля, имеют лучшую прогностическую способность при сердечно-сосудистых заболеваниях. 7 Однако не было убедительных исследований, показывающих связь показателей атерогенности у пациентов с инсультом.Это исследование было проведено для оценки различных липидных индексов у пациентов с инсультом, а также для сравнения этих показателей со здоровыми людьми из контрольной группы.
Инсульт связан с серьезными заболеваниями и инвалидностью, которые усугубляют бремя, вызванное инсультом. Чем больше продолжительность пребывания в больнице пациентов с инсультом, тем больше тяжесть инсульта и наоборот. Это исследование также было направлено на то, чтобы сопоставить эти липидные индексы с продолжительностью пребывания в больнице у пациентов с инсультом, что можно рассматривать как показатель тяжести инсульта.
Материалы и методы
Этическое разрешение было получено от Институционального комитета по этике человека. Основную группу составляют пациенты, госпитализированные в стационар с клинически диагностированным инсультом в период с января 2015 по 2016 годы. Контрольную группу составили практически здоровые добровольцы, отобранные из главного медпункта.
Были проанализированы медицинские записи участников исследования и собраны данные, включая возраст, пол, параметры липидного профиля (общий холестерин, ЛПВП, ЛПНП и уровни триглицеридов), а также количество дней пребывания в больнице для пациентов, перенесших инсульт.
Все параметры оценивались с использованием специальных наборов и реагентов в автоанализаторе. Индексы липидов рассчитывались по следующим формулам:
AIP = Log (триглицерид сыворотки / сывороточный HDLc),
CRI-I = сывороточный общий холестерин / сывороточный HDLc,
CRI-II = сывороточный холестерин LDL / сывороточный HDLc,
AC. = (Общий холестерин сыворотки — ЛПВП в сыворотке) / ЛПВП в сыворотке,
NHC = Общий холестерин сыворотки — ЛПВП в сыворотке.
Весь статистический анализ был выполнен с помощью SPSS версии 19.Данные были выражены как среднее значение ± стандартное отклонение (SD). Для сравнения переменных был проведен статистический тест с использованием U-критерия Манна-Уитни для асимметричного распределения и критерия хи-квадрат для категориальных переменных. Было рассчитано отношение шансов и 95% доверительный интервал. Факторы, которые оказались значимыми в одномерном анализе, были подвергнуты логистическому регрессионному анализу. Р <0,050 считалось статистически значимым.
Результаты
Всего в исследование было включено 620 участников, из которых 290 были случаями, а 330 — контрольными.В исследование были включены контрольные группы по возрасту и полу. Наиболее часто ассоциированными сопутствующими состояниями, связанными с инсультом, были гипертония и сахарный диабет. Характеристики исследуемой популяции описаны в.
Таблица 1
Характеристики исследуемой популяции
| Характеристики | Ящики | Органы управления | -п. | |
|---|---|---|---|---|
| Количество участников | 290 | 330 | ||
| Возраст (год) (среднее ± стандартное отклонение) | 60.48 ± 13,61 | 58,78 ± 10,24 | 0,080 | |
| Пол [n (%)] | ||||
| Мужчины | 200 (69,0) | 64,8137214 | ||
| Женщины | 90 (31,0) | 116 (35,2) | ||
| Гипертония [n (%)] | 178 (61,4) | — | — | |
| Сахарный диабет (%) [n (%)] | 111 (38.3) | — |
Результаты липидного профиля и соотношения липидов в исследуемой популяции представлены в.
Таблица 2
Параметры липидного профиля и липидные индексы у участников исследования
| Параметр | Случаи (среднее ± стандартное отклонение) | Контроли (среднее ± стандартное отклонение) | -п. |
|---|---|---|---|
| Сывороточный холестерин (мг / дл) | 170.80 ± 44,00 | 144,10 ± 28,92 | <0,001 * |
| Триглицериды в сыворотке (мг / дл) | 140,50 ± 82,00 | 95,98 ± 37,25 | <0,001 * | 36,11 ± 10,40 | 47,37 ± 10,87 | <0,001 * |
| Сыворотка ЛПНП (мг / дл) | 116,23 ± 38,68 | 90,63 ± 29,06 0,00 | |
| AIP | 0.56 ± 0,27 | 0,26 ± 0,22 | <0,001 * |
| CRI-I | 4,99 ± 1,52 | 3,21 ± 1,16 | <0,001 * |
| CRI-II 1,26 | 2,06 ± 1,06 | <0,001 * | |
| AC | 3,99 ± 1,50 | 2,21 ± 1,16 | <0,001 * |
| NHC | 74 ± 30,32 | <0,001 * |
Среди 290 пациентов с инсультом 251 (86,5%) имели сопутствующие заболевания, такие как гипертония, сахарный диабет, ишемическая болезнь сердца, фибрилляция предсердий, дисфункция щитовидной железы, гипергомоцистеинемия и анемия. .
Пороговые уровни атерогенных индексов для оценки сердечно-сосудистого риска были взяты из предыдущих исследований. 4 , 8 Значение AIP <0,1 считалось низким риском и ≥ 0.1 считался высоким риском. 4 Значения CRI-I <4 и значения CRI-II <3 были приняты как низкий риск. 8 Значение AC <2 и значение NHC <130 считались низким риском.
Используя эти пороговые значения, участники исследования были разделены на людей с низким и высоким риском.
96,6% случаев инсульта имели уровни AIP> 0,1 и только у 81,5% контрольной группы AIP превышал пороговые уровни. В 70,0% случаев уровень CRI-I был> 4, и только у 15,5% контрольных пациентов уровень CRI-I был выше.59,7% случаев имели уровни CRI-II> 3 и только 13,6% контрольных пациентов имели более высокие уровни CRI-II. 92,4% случаев имели уровни AC> 2, и только 44,2% контрольных пациентов имели уровни AC выше пороговых значений. 53,4% случаев имели уровни NHC> 130 мг / дл, а в 11,8% контрольных случаях уровни NHC были выше.
Тест хи-квадрат был проведен для оценки значимости между двумя группами, результаты сведены в таблицу. Также было рассчитано отношение шансов, и результаты включены в.
Таблица 3
Связь показателей атерогенности и инсульта
| Параметр | Случаев (%) | Контроль (%) | -п. | ИЛИ | CI | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| АИП | 96.6 | 81,5 | <0,001 * | 6,34 | 3,18-12,65 | |||||
| CRI-I | 70,0 | 15,5 | <0,001 * | 12,7 | CRI-II | 59,7 | 13,6 | <0,001 * | 9,36 | 6,32-13,86 |
| AC | 92,4 | 44,2 | * 900.35 | 9,44-24,95 | ||||||
| NHC | 53,4 | 11,8 | <0,001 * | 8,56 | 5,70-12,85 |
, а именно, был проведен логистический регрессионный анализ , CRI-I, AC и NHC значительно повышают риск инсульта.
Таблица 4
Скорректированное отношение шансов с использованием логистической регрессии
| Параметр | Скорректированное отношение шансов | CI |
|---|---|---|
| CRI-I | 6.470 | 12,52–16,58 |
| AC | 5,191 | 2,87–9,37 |
| NHC | 1,912 | 1,11–3,28 |
между длительностью пребывания в больнице значимой корреляции не было. параметров липидного профиля или липидных индексов у пациентов, перенесших инсульт.
Обсуждение
Инсульт является важной причиной заболеваемости и смертности во всем мире. Существует несколько этиологий и факторов риска, связанных с развитием инсульта.Хотя нарушения липидного профиля были предложены как фактор риска развития инсульта, различные исследования показывают противоречивые результаты о связи между липидным профилем и инсультом. 9
Расчеты различных липидных соотношений и индексов могут показать наличие ассоциации, если таковая имеется. Эти индексы включают AIP, CRI, AC и NHC.
В этом исследовании было обнаружено, что инсульт чаще встречается среди мужчин (69%) по сравнению с женщинами, что согласуется со многими предыдущими исследованиями, в которых у мужчин риск развития инсульта на 25-30% выше. 10 61% пациентов, перенесших инсульт, страдали гипертонией, 38% — диабетом, 28% были диабетиками и гипертониками.
Согласно рекомендациям ATP III, у 91% пациентов с инсультом (n = 265) были изменения одного или нескольких липидных параметров. Все параметры липидного профиля в случаях были достоверно выше по сравнению с контролем. Наши результаты не согласовывались с исследованиями Shahar et al. 11 и Bowman et al. 12 , в котором сообщалось об отсутствии связи между липидами и инсультом.
Во многих предыдущих исследованиях липидные индексы были связаны с повышенным риском сердечно-сосудистых заболеваний. 4 — 6 Очень немногие исследования прокомментировали статус липидных индексов у пациентов с инсультом. 13 , 14 В настоящем исследовании липидные индексы были значительно выше у пациентов с инсультом, чем в контрольной группе. При несовместимых параметрах липидного профиля между пациентами с инсультом и контрольными субъектами липидные индексы показывают значительное увеличение у пациентов с инсультом по сравнению с контрольной группой.Даже если липидный профиль не показывает какого-либо риска, расчет липидных индексов поможет показать истинный риск, существующий между нарушением липидов и развитием инсульта.
Участники исследования были разделены на категории с использованием пороговых значений для различных индексов атерогенности. Было обнаружено, что случаи инсульта имели статистически значимые лица в группе высокого риска, как показано в.
Был проведен логистический регрессионный анализ (), и было обнаружено, что три индекса, а именно CRI-I, AC и NHC, вносят значительный вклад в риск инсульта.
CRI-I также был значительным фактором риска развития инсульта, что аналогично исследованию Zhang, et al. 15 , который показал положительную связь CRI-I с риском тотального и ишемического инсульта как у мужчин, так и у женщин. AC является показателем холестерина в LDL и очень LDL фракций по отношению к HDL. По мере увеличения значения AC увеличивается риск развития сердечно-сосудистых заболеваний и наоборот. Это исследование показывает, что более высокие уровни AC являются значительным фактором риска развития инсульта.Было обнаружено, что NHC является значительным фактором риска развития инсульта (отношение шансов -1,912). Этот вывод согласуется с исследованием Wu et al. 16 , в котором говорилось, что более высокий уровень NHC в сыворотке связан с повышенным риском инсульта, независимо от других потенциальных факторов.
Кроме того, в этом исследовании оценивалась степень тяжести инсульта путем анализа продолжительности пребывания в больнице. Корреляционный анализ Пирсона показал отсутствие статистически значимой корреляции между продолжительностью пребывания в больнице и липидными индексами или отдельными параметрами липидного профиля.Патил и Рагхуванши 17 пришли к выводу, что, поскольку все липидные параметры значительно снизились на 7 -й день, по мере уменьшения тяжести инсульта это могло быть пропорционально связано с тяжестью инсульта. Тем не менее, нет предыдущих исследований, показывающих связь между липидными индексами и тяжестью инсульта.
Таким образом, это исследование показывает, что липидные индексы могут помочь в оценке риска инсульта, если не его тяжести. Это исследование может также помочь в будущих исследованиях, пытающихся связать изменения липидов с возникновением инсульта.
Заключение
В настоящем исследовании атерогенные липидные индексы были значительно выше у пациентов с инсультом по сравнению с контрольной группой. Было обнаружено, что три индекса, а именно CRI-I, AC и NHC, значительно увеличивают риск инсульта. Их можно легко оценить по стандартным параметрам, и поэтому они являются более дешевой альтернативой другим дорогостоящим диагностическим тестам и методам. Включение этих показателей в рутинную клиническую схему может помочь выявить лиц из группы риска и определить эффективные методы лечения пациентов с инсультом.
Ограничения и рекомендации
В исследование не были включены другие сопутствующие заболевания, связанные с инсультом. Проспективные исследования могут быть предприняты для оценки различных осложнений, связанных с инсультом, и его связи с различными липидными индексами.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в этом исследовании.
Примечания:
Как цитировать эту статью: Sujatha R, Kavitha S.Индексы атерогенности у больных с инсультом: ретроспективное исследование. Иран J Neurol 2017; 16 (2): 78-82.
Список литературы
1. Инсульт — 1989 Рекомендации по профилактике, диагностике и терапии инсульта. Отчет Целевой группы ВОЗ по инсульту и другим цереброваскулярным заболеваниям. Гладить. 1989. 20 (10): 1407–31. [PubMed] [Google Scholar] 2. Прасад К., Сингхал К.К. Инсульт у молодых: индийская перспектива. Neurol India. 2010. 58 (3): 343–50. [PubMed] [Google Scholar] 3. Goldstein LB, Adams R, Becker K, Furberg CD, Gorelick PB, Hademenos G, et al.Первичная профилактика ишемического инсульта: заявление для медицинских работников от Совета по инсульту Американской кардиологической ассоциации. Тираж. 2001. 103 (1): 163–82. [PubMed] [Google Scholar] 4. Добясова М. Индекс атерогенности плазмы [log (триглицериды / HDL-холестерин)]: теоретическое и практическое значение. Clin Chem. 2004. 50 (7): 1113–5. [PubMed] [Google Scholar] 5. Штампфер М.Дж., Сакс Ф.М., Сальвини С., Виллетт У.С., Хеннекенс Ч. Проспективное исследование холестерина, аполипопротеинов и риска инфаркта миокарда.N Engl J Med. 1991. 325 (6): 373–81. [PubMed] [Google Scholar] 6. Wu J, Chen S, Liu L, Gao X, Zhou Y, Wang C и др. Холестерин липопротеинов не высокой плотности по сравнению с холестерином липопротеинов низкой плотности как фактор риска ишемического инсульта: результат исследования Kailuan. Neurol Res. 2013; 35 (5): 505–11. [PubMed] [Google Scholar] 7. Кинозиан Б., Глик Х., Гарланд Г. Холестерин и ишемическая болезнь сердца: прогнозирование рисков по уровням и соотношениям. Ann Intern Med. 1994. 121 (9): 641–7. [PubMed] [Google Scholar] 8.Bhardwaj S, Bhattacharjee J, Bhatnagar MK, Tyagi S. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке сердечно-сосудистого риска. Int J Pharm Biol Sci. 2013. 3 (3): 359–64. [Google Scholar] 9. Тога М., Гейни М.Р., Ахмади Б., Хашаяр П., Разеги С. Профиль липидов при цереброваскулярных нарушениях. Иран J Neurol. 2011; 10 (1-2): 1–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Sacco RL. Новые факторы риска инсульта. Неврология. 2001; 57 (5 Приложение 2): S31 – S34. [PubMed] [Google Scholar] 11.Шахар Э., Чемблесс Л. Е., Розамонд В. Д., Боланд Л. Л., Баллантайн С. М., Макговерн П. Г. и др. Липидный профиль плазмы и случай ишемического инсульта: исследование риска атеросклероза в сообществах (ARIC). Гладить. 2003. 34 (3): 623–31. [PubMed] [Google Scholar] 12. Bowman TS, Sesso HD, Ma J, Kurth T., Kase CS, Stampfer MJ и др. Холестерин и риск ишемического инсульта. Гладить. 2003. 34 (12): 2930–4. [PubMed] [Google Scholar] 14. Го Х, Ли З, Сун Дж, Го Л, Чжэн Л., Ю С и др. Сравнение четырех нетрадиционных липидных профилей в отношении ишемического инсульта среди китайского населения с гипертонической болезнью.Int J Cardiol. 2015; 201: 123–5. [PubMed] [Google Scholar] 15. Zhang Y, Tuomilehto J, Jousilahti P, Wang Y, Antikainen R, Hu G. Общий холестерин липопротеинов высокой плотности и риск инсульта. Гладить. 2012. 43 (7): 1768–74. [PubMed] [Google Scholar] 16. Wu J, Chen S, Zhou Y, Wang C, Wang A, Zhang Q и др. Холестерин липопротеинов не высокой плотности о риске инсульта: результат исследования Kailuan. PLoS One. 2013; 8 (9): e74634. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Патил Р., Рагхуванши У.Нарушение липидного профиля у больных, перенесших инсульт. Biomed Pharmacol J. 2009; 2 (2): 357–62. [Google Scholar]Индекс атерогенности плазмы и коэффициент атерогенности повышаются при большой депрессии и биполярном расстройстве, особенно в сочетании с расстройством, связанным с употреблением табака
Задний план: Между расстройствами настроения и сердечно-сосудистыми заболеваниями (ССЗ) существует сильная коморбидность. Индекс атерогенности плазмы (AIP) и коэффициент атерогенности (AC) являются важными показателями атерогенности.Цели этого исследования заключались в том, чтобы определить, увеличиваются ли AIP и AC при расстройствах настроения, особенно когда они сочетаются с расстройством, связанным с употреблением табака (TUD).
Методы: В это исследование случай-контроль мы включили 134 пациента с расстройствами настроения, биполярным расстройством и униполярной депрессией (случаи) и 197 человек без расстройства настроения (контрольная группа), разделенных на пациентов с TUD и без них (определяемых как никогда не курильщики).Измеряли общий холестерин (TC), триглицериды (TG), холестерин липопротеинов высокой плотности (HDLc) и холестерин липопротеинов низкой плотности (LDLc). AIP и AC были рассчитаны как log (TG / HDLc) и non-HDLc / HDLc, соответственно.
Результаты: Индексы AIP и AC были значительно увеличены у пациентов с расстройствами настроения по сравнению с контрольной группой, как при депрессии, так и при биполярном расстройстве.Пациенты с расстройством настроения без TUD и пациенты с TUD без расстройства настроения показали более высокие значения AIP и AC, чем никогда не курившие, в то время как пациенты с коморбидными расстройствами настроения и TUD показали значительно более высокие уровни AIP и AC, чем все другие люди. Большая часть дисперсии в AIC (26,4%) и AC (20,4%) объяснялась расстройствами настроения, TUD, мужским полом и индексом массы тела.
Выводы: Полученные данные свидетельствуют о том, что липидные нарушения, ведущие к повышенному атерогенному потенциалу, участвуют в патофизиологии расстройств настроения (депрессия и биполярное расстройство) и особенно коморбидных расстройств настроения и TUD.Коморбидность между расстройствами настроения и сердечно-сосудистыми заболеваниями может быть частично объяснена увеличением индексов AIP и AC, влияющих на увеличение атерогенного потенциала.
Ключевые слова: Сердечно-сосудистые заболевания; Индекс риска Кастелли; Депрессия; Метаболический синдром; Расстройство, связанное с употреблением табака.
Индекс атерогенности плазмы как предикторы метаболического синдрома, гипертонии и сахарного диабета у граждан Тайваня: 9-летнее продольное исследование
Коэн, М. Л. Изменение моделей инфекционных заболеваний. Природа 406 , 762 (2000).
ADS CAS PubMed Статья Google Scholar
Quiat, D. & Olson, E. N. МикроРНК при сердечно-сосудистых заболеваниях: от патогенеза к профилактике и лечению. J. Clin. Расследование. 123 (1), 11–18 (2013).
CAS PubMed Статья Google Scholar
Niroumand, S. et al. Индекс атерогенности плазмы (AIP): маркер сердечно-сосудистых заболеваний. Med. J. Islam. Repub. Иран 29 , 240 (2015).
PubMed PubMed Central Google Scholar
Снайдерман, А. Д. et al. Метаанализ холестерина липопротеинов низкой плотности, холестерина липопротеинов не высокой плотности и аполипопротеина B как маркеров сердечно-сосудистого риска. Circ. Кардиоваск. Qual. Результаты 4 (3), 337–345 (2011).
PubMed Статья Google Scholar
Ридкер, П. М., Рифаи, Н., Роуз, Л., Бьюринг, Дж. Э. и Кук, Н. Р. Сравнение уровней С-реактивного белка и холестерина липопротеинов низкой плотности при прогнозировании первых сердечно-сосудистых событий. N. Engl. J. Med. 347 (20), 1557–1565 (2002).
CAS PubMed Статья Google Scholar
Zhu, L. et al. Соотношения липопротеинов лучше, чем обычные липидные параметры в прогнозировании ишемической болезни сердца у китайцев хань. Кардиол. Pol. 73 (10), 931–938 (2015).
PubMed Статья Google Scholar
Nwagha, U. I., Ikekpeazu, E. J., Ejezie, F. E., Neboh, E. E., Maduka, I.C. Индекс атерогенности плазмы как полезный предиктор сердечно-сосудистого риска у женщин в постменопаузе в Энугу, Нигерия. Afr. Health Sci. 10 (3), 248–252 (2010).
CAS PubMed PubMed Central Google Scholar
Хартопо А. Б., Арсо И. А. и Сетианто Б. Ю. Низкий индекс атерогенности плазмы, связанный с плохим прогнозом у госпитализированных пациентов с острым инфарктом миокарда. Acta Med. Индонезийский. 48 (2), 106–113 (2016).
PubMed Google Scholar
Nansseu, J. R. et al. Индекс атерогенности плазмы и риск сердечно-сосудистых заболеваний среди камерунских женщин в постменопаузе. Lipids Health Dis. 15 , 49 (2016).
PubMed PubMed Central Статья CAS Google Scholar
O’Brien, E. et al. Практические рекомендации Европейского общества гипертонии по клиническим, амбулаторным и самостоятельным измерениям артериального давления. J. Hypertens. 23 (4), 697–701 (2005).
CAS PubMed Статья Google Scholar
Альберти К. Г., Зиммет П. и Шоу Дж. Метаболический синдром — новое всемирное определение. Заявление о консенсусе Международной федерации диабета. Диабет. Med. J. Brit. Диабет. Доц. 23 (5), 469–480 (2006).
CAS Статья Google Scholar
Genuth, S. et al. Отчет о наблюдении за диагнозом сахарный диабет. Уход за диабетом 26 (11), 3160–3167 (2003).
PubMed Статья Google Scholar
Луптакова Л. и др. Сила биомаркеров и их относительный вклад в метаболический синдром у словацких взрослых женщин. Ann. Гм. Биол. 40 (2), 132–138 (2013).
PubMed Статья Google Scholar
Essiarab, F., Taki, H., Lebrazi, H., Sabri, M. & Saile, R. Полезность липидных соотношений и индекса атерогенности плазмы у тучных марокканских женщин с метаболическим синдромом или без него. Этн. Дис. 24 (2), 207–212 (2014).
PubMed Google Scholar
Onat, A., Can, G., Kaya, H. & Hergenc, G. «Индекс атерогенности плазмы» (log10 триглицерид / липопротеин-холестерин высокой плотности) предсказывает высокое кровяное давление, диабет и сосудистые события. J. Clin. Липидол. 4 (2), 89–98 (2010).
PubMed Статья Google Scholar
Онат А., Джан Г., Айхан Э., Кайя З. и Хергенч Г. Нарушение защиты от диабета и ишемической болезни сердца липопротеинами высокой плотности у турок. Метаболизм 58 (10), 1393–1399 (2009).
CAS PubMed Статья Google Scholar
Onat, A. et al. Парадокс высоких уровней аполипопротеина A-I, позволяющий независимо предсказывать случаи диабета 2 типа среди турок. Внутр. J. Cardiol. 142 (1), 72–79 (2010).
CAS PubMed Статья Google Scholar
Onat, A. et al. Сывороточный аполипопротеин C-III в липопротеинах высокой плотности: ключевой фактор риска диабета у турок. Диабет. Med. J. Brit. Диабет.Доц. 26 (10), 981–988 (2009).
CAS Статья Google Scholar
Buford, T. W. Гипертония и старение. Aging Res. Ред. 26 , 96–111 (2016).
PubMed PubMed Central Статья Google Scholar
Каляни Р. Р. и Иган Дж. М. Диабет и изменение метаболизма глюкозы с возрастом. Эндокринол.Метаб. Clin. N. Am. 42 (2), 333–347 (2013).
CAS Статья Google Scholar
Кэмерон А. Дж., Шоу Дж. Э. и Зиммет П. З. Метаболический синдром: распространенность среди населения во всем мире. Эндокринол. Метаб. Clin. N. Am. 33 (2), 351–375 (2004).
Артикул Google Scholar
Янг В., Рейнольдс К., Chen, J., He, J. & Gu, D. Сравнение двух предложенных определений метаболического синдрома у взрослого населения Китая. Am. J. Med. Sci. 334 (3), 184–189 (2007).
PubMed Статья Google Scholar
Гинзберг, Х. Н. Новые взгляды на атерогенез: роль аномального метаболизма липопротеинов, богатых триглицеридами. Тираж 106 (16), 2137–2142 (2002).
PubMed Статья Google Scholar
Рай, К. А., Берсилл, К. А., Ламберт, Г., Табет, Ф. и Бартер, П. Дж. Метаболизм и антиатерогенные свойства ЛПВП. J. Lipid Res. 50 (Дополнение), S195-200 (2009 г.).
PubMed PubMed Central Статья CAS Google Scholar
Кристиан, Дж. Б., Джунджа, М. X., Медоукрофт, А. М., Борден, С. и Лоу, К. А. Распространенность, характеристики и факторы риска повышенных уровней триглицеридов у детей в США. Clin. Педиатр. 50 (12), 1103–1109 (2011).
Артикул Google Scholar
Vieira Cunha Lima, S. C. et al. Связь дислипидемии с антропометрическими показателями у подростков. Nutr. Hosp. 26 (2), 304–310 (2011).
CAS PubMed Google Scholar
Li, N. et al. Являются ли гипертриглицеридемия и низкий уровень ЛПВП причинными факторами в развитии инсулинорезистентности ?. Атеросклероз 233 (1), 130–138 (2014).
CAS PubMed Статья Google Scholar
Гудпастер Б. Х. и Келли Д. Е. Триглицериды скелетных мышц: маркер или медиатор инсулинорезистентности, вызванной ожирением, при сахарном диабете 2 типа ?. Curr. Диабет. Реп. 2 (3), 216–222 (2002).
Артикул Google Scholar
Штайнер Г. и Вранич М. Гиперинсулинемия и гипертриглицеридемия, порочный круг с атерогенным потенциалом. Внутр. J. Obes. 6 (Дополнение 1), 117–124 (1982).
CAS PubMed Google Scholar
Добясова М., Урбанова З. и Саманек М. Взаимосвязь между размером частиц липопротеинов ЛПВП и ЛПНП и скоростью этерификации холестерина. Physiol. Res. 54 (2), 159–165 (2005).
CAS PubMed Google Scholar
Njajou, O.T. et al. Связь между окисленными ЛПНП, ожирением и диабетом 2 типа в популяционной когорте, Исследование здоровья, старения и состава тела. Diabetes Metab. Res. Ред. 25 (8), 733–739 (2009).
CAS PubMed PubMed Central Статья Google Scholar
Дэниэлс, Л. Б. et al. Липопротеин-ассоциированная фосфолипаза A2 является независимым прогностическим фактором возникновения ишемической болезни сердца у явно здорового пожилого населения: исследование Rancho Bernardo. J. Am. Coll. Кардиол. 51 (9), 913–919 (2008).
CAS PubMed PubMed Central Статья Google Scholar
Dobiásová, M. & Frohlich, J. Журнал параметров плазмы (TG / HDL-C) как индекс атерогенности: корреляция с размером липопротеиновых частиц и скоростью этерификации в плазме, обедненной апоВ-липопротеинами (FER (HDL )). Clin. Biochem. 34 (7), 583–588 (2001).
PubMed Статья Google Scholar
Superko, H. R. & Beyond, L. D. L. Снижение холестерина. Тираж 94 (10), 2351–2354 (1996).
CAS PubMed Статья Google Scholar
Dobiásová, M. & Frohlich, J. Понимание механизма реакции LCAT может помочь объяснить высокую прогностическую ценность отношения холестерина ЛПНП / ЛПВП. Physiol. Res. 47 (6), 387–397 (1998).
PubMed Google Scholar
Bhardwaj, S., Bhattacharjee, J., Bhatnagar, M. K. & Tyag, S. Индекс атерогенности плазмы, индекс риска Кастелли и коэффициент атерогенности — новые параметры в оценке риска сердечно-сосудистых заболеваний. Внутр. J. Pharm. Биол. Sci. 3 , 354–364 (2013).
Google Scholar
Ранджит П., Санкар Г. и Потинени Р. Новые индексы атерогенности: оценка сердечно-сосудистого риска при постменопаузальной дислипидемии. Asian J. Med. Sci. 6 , 5 (2015).
Артикул Google Scholar
Sami, M., Karbala, K., Med, J. & Khazaál, M. Индекс атерогенности плазмы (AIP) как параметр для прогнозирования риска сердечно-сосудистых заболеваний у мужчин по сравнению с обычными показателями дислипидемии (отношения холестерина) ). Karbala J. Med. 6 (1), 1506–1513 (2013).
Google Scholar
Добиасова, М. Индекс атерогенности AIP плазмы как значимый предиктор сердечно-сосудистого риска: от исследований к практике. Внитр Лек. 52 (1), 64–71 (2006).
PubMed Google Scholar
Индекс атерогенности плазмы — новый и лучший биомаркер, связанный с ожирением: популяционное поперечное исследование в Китае | Липиды в здоровье и болезнях
Среди 6465 участников, включенных в исследование, 503 из них (7.78%) были ожирением. Как показано в таблице 1, участники с ожирением с большей вероятностью имели более высокое систолическое артериальное давление (САД), диастолическое артериальное давление (ДАД), FBG, TG, TC, LDL-C и AIP, а также более низкий уровень HDL-C. . В таблице 2 участники с более высоким AIP, как правило, были моложе и имели более высокий BMI, DBP, FBG, TG, TC, LDL-C, а также более низкий HDL-C.
Таблица 1 Исходные характеристики между группами ожирения и без ожирения среди всего населения Таблица 2 Исходные характеристики в соответствии с индексом атерогенности квартиля плазмы среди всего населенияНа рисунке 1 показана значимая линейная корреляция между AIP, четырьмя липидными профилями и ИМТ.TG, TC, LDL-C и AIP положительно коррелировали с BMI, в то время как HDL-C обратно коррелировали с ним. Среди них AIP показал самую сильную связь с ИМТ, поскольку коэффициент достиг 0,372 ( P <0,01).
Рис. 1Диаграмма рассеяния, показывающая значительную корреляцию четырех липидных компонентов и AIP с ИМТ
В таблице 3 одномерный анализ показал значительную связь между AIP, четырьмя липидными профилями и ожирением ( P <0,01). После корректировки на возраст, пол, САД, ДАД и ВБР ассоциации оставались значимыми ( P <0.01). В обеих этих двух моделях AIP имел самый высокий OR ожирения по сравнению с другими липидными компонентами. После дополнительной корректировки для других липидных компонентов AIP по-прежнему имел сильную связь с ожирением. Кроме того, все участники из более высоких квартилей AIP имели значительно повышенный риск ожирения по сравнению с контрольной группой с OR 2,573, 3,765 и 6,205 соответственно ( P для тенденции <0,01).
Таблица 3 Отношения шансов (доверительный интервал 95%) ожирения в зависимости от липидных компонентовКак показано на рис.2 и в таблице 4, по сравнению с моделью, включающей ТГ, ХС-ЛПВП, возраст, пол, САД, ДАД, ВБР, ОХ и ХС-ЛПНП, модель, включающая АИП, возраст, пол, САД, ДАД, ВБР, ОК и ЛПНП. -C значительно повысил точность прогнозирования риска ожирения. После замены TG и HDL-C на AIP AUC для модели улучшилась на 0,011 (AUC изменилась с 0,706 до 0,717; P = 0,011). Непрерывные и категориальные NRI составили 29,55% ( P <0,01) и 6,06% ( P <0,01), а IDI был равен 0.68% ( P <0,01).
Рис. 2Дискриминационные возможности при ожирении между AIP и традиционными липидными компонентами, включая уровни TG и HDL-C, по кривым рабочих характеристик приемника (ROC)
Таблица 4 Сравнение показателей дискриминации при ожирении между AIP и традиционными липидными компонентами, включая TG и уровни HDL-C .




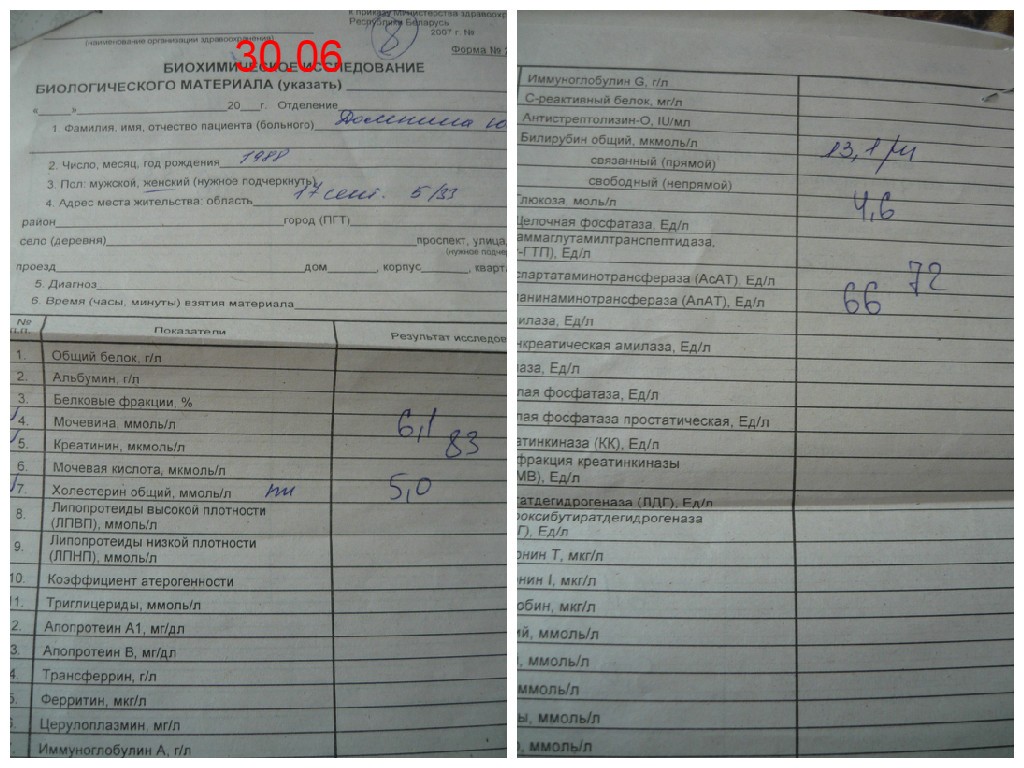
2008/91/1.png) Практика показывает, что одной из причин снижения атерогенности становится использование медикаментов противогрибкового, антибактериального и гормонального действия. У женщин этот процесс происходит при повышении уровня эстрогенов в организме.
Практика показывает, что одной из причин снижения атерогенности становится использование медикаментов противогрибкового, антибактериального и гормонального действия. У женщин этот процесс происходит при повышении уровня эстрогенов в организме.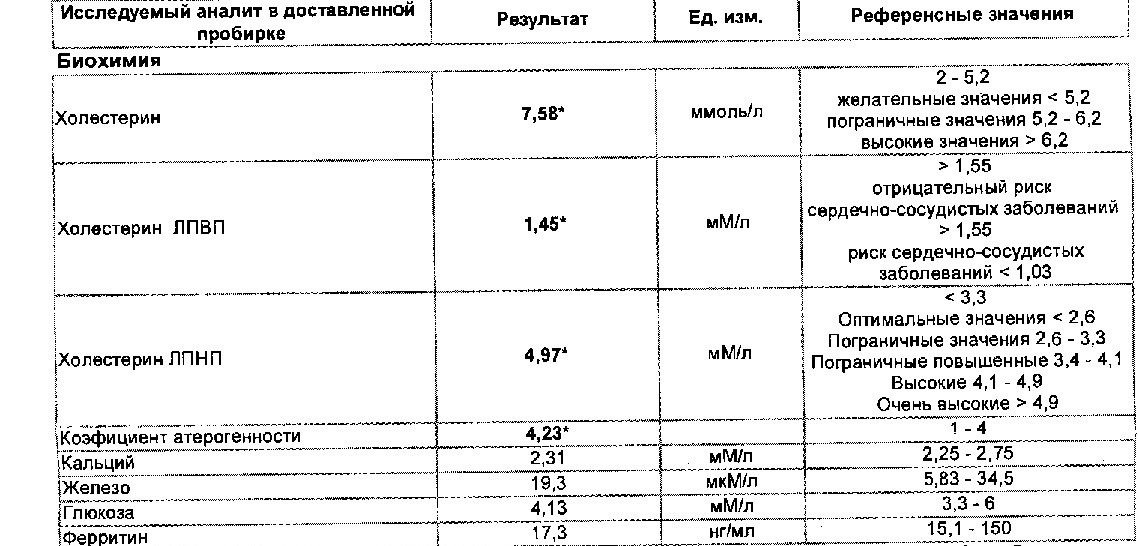
/019/019_1.jpg)
 Обычно они самостоятельно назначают себе подобные диеты без консультации диетолога, что может принести вред здоровью;
Обычно они самостоятельно назначают себе подобные диеты без консультации диетолога, что может принести вред здоровью;