причины появления, диагностика, лечение. Операция по удалению кисты яичника
Киста яичника представляет собой доброкачественное образование в виде пузыря с жидким содержимым внутри («киста» в переводе с греческого означает «пузырь»). Это заболевание характерно для женщин репродуктивного возраста.
Киста яичников, как и многие другие гинекологические заболевания, нередко развивается без симптомов, и обнаружить ее самостоятельно не представляется возможным. Поэтому всем женщинам рекомендуется регулярно раз в полгода посещать врача-гинеколога и проводить плановое УЗИ-исследование органов малого таза.
Приглашаем вас в «МедикСити»! В нашей клинике диагностика патологий репродуктивной системы проводится на экспертном оборудовании премиум-класса. Наши врачи-гинекологи — лучшие специалисты с огромным опытом работы, кандидаты и доктора медицинских наук. В «МедикСити» ваше женское здоровье — в надежных руках!
Виды кист
Специалисты классифицируют кисты, исходя из их строения и причины появления. Различают функциональные кисты, органические, параовариальные, эндометриоидные.
Функциональные кисты
Функциональная киста похожа на пузырь с жидким водянистым или серозным содержимым. Развивается из-за неправильной работы яичника и нарушения менструального цикла. Особенность функциональной кисты в том, что она существует достаточно короткое время (до 3-х месяцев), не опасна для здоровья и в большинстве случаях рассасывается сама по себе.
Самые распространенные виды функциональных кист: лютеиновая и фолликулярная.
Лютеиновая киста появляется после овуляции в результате застаивания большого количества жидкости в желтом теле.
Фолликулярная киста возникает, если фолликул не прошел физиологические преобразования, т.е. по каким-то причинам не смог разорваться. Фолликул остается, продолжает расти и превращается в кисту с жидким содержимым. Обычно до больших размеров не вырастает и рассасывается самостоятельно, но в редких случаях может достигать 10 сантиметров и больше.
Органические кисты яичника
Органическая киста яичника (эндометриоидная, муцинозная, дермоидная) — разновидность кисты, однако на самом деле это опухолевидное образование с потенциальной возможностью малигнизации. Является показанием для хирургического лечения.
Эндометриоидная киста возникает в результате эндометриоза яичника. Как и эндометриоз в целом, это непонятное загадочное заболевание. Предположительно, клетки эндометрия, отторгающиеся во время менструации, прикрепляются к яичнику и начинают расти, образовывая включения в виде кист различных размеров. Эндометриоидная киста яичника является показанием для оперативного лечения, за исключением рецидивирующих вариантов при размере менее 3 см.
Муцинозная киста
Дермоидная киста яичника считается врожденным образованием (нарушается процесс закладки органов и тканей еще в утробе матери). Содержимое такого виды кисты самое разнообразное — так называемые зачатки эктодермы (жир, волосы, кожа, кости, зубы и т.д.). При достижении больших размеров может проявлять себя болями в животе и пояснице, нарушениями мочеиспускания и дефекации. Дермоидные кисты яичника склонны к воспалению, не исключен перекрут ножки кисты. Нередко такие кисты являются показанием для срочной операции.
Параовариальная киста появляется из придатка яичника, встречаются кисты разных размеров. Основный признак такой кисты — прозрачные и тонкие стенки, оплетенные кровеносными сосудами. Образуется в возрасте 20 — 40 лет.
Симптомы кисты яичника
На начальной стадии развития киста яичника может не иметь никаких проявлений. Но по мере ее роста будут возникать такие симптомы, как увеличение размера или вздутие (распирание) живота, а также боль во время менструального цикла.
По мере развития кисты яичника могут наблюдаться и другие клинические проявления:
Почему появляется киста яичника?
До сих пор до конца не выяснены причины возникновения кист яичника. Существует целый ряд факторов, способных спровоцировать развитие заболевания — гормональные нарушения, воспалительные заболевания органов малого таза, нарушения менструального цикла (киста яичников выявляется в среднем у 30% пациенток с регулярным менструальным циклом и у 50% женщин с нерегулярными месячными), раннее наступление менструаций, поздняя менопауза, бесплодие и др. Также к таким факторам относятся плохая экология, генетическая предрасположенность, вирусы и т.д.
Диагностика кисты яичника
Диагностика кисты яичника обычно начинается с гинекологического осмотра. Это очень важный этап, на основании которого врач разрабатывает индивидуальный план обследования, который может включать следующие виды диагностики:
Лечение кисты яичника
Если киста яичника функциональная, врач-гинеколог может назначить женщине динамический контроль в течение 3-6 менструальных циклов. Надо понимать, что любое образование яичника может нести потенциальный риск злокачественного перерождения, и именно по этой причине иногда, независимо от размеров кисты, доктор может предложить оперативное лечение.
Если существует риск перекрута, разрыва кисты, может быть проведена экстренная операция.
В настоящее время используется такая щадящая операция при кисте яичника, как лапароскопия, которая подразумевает манипуляции через небольшие отверстия размером от 3-х до 10мм. Благодаря этому становится возможным быстрое восстановление.
Клиника «МедикСити» — это высокопрофессиональные врачи и передовая лечебно-диагностическая аппаратура. Мы поможем вам справиться с различными гинекологическими заболеваниями.
Помните, что своевременное и регулярное обследование залог вашего общего и репродуктивного здоровья!
Если у Вас возникли вопросы, звоните нам по телефону:
+7 (495) 604-12-12
Операторы контакт-центра предоставят Вам необходимую информацию по всем интересующим Вас вопросам.
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
www.mediccity.ru
счастливая жизнь или печальный исход?
Болезни женской репродуктивной системы — частое явление. Диагноз «киста яичника» обнаруживается у 20 женщин из 100 при прохождении медицинского осмотра. Своевременно обнаруженные опасные показатели — залог дальнейшего благополучия, здоровья. Нынешняя медицина добилась высокого уровня оснащения, позволяющего вовремя принять меры.
Формирование кисты яичника
Нашедшиеся на парной женской половой железе новообразования похожи на доброкачественные. Женская часть населения не считает проблему глобальной, не обращается к врачу за лечением. Нередко доброкачественная опухоль малигнизирует.
3 месяца врачи наблюдают за новообразованием, не предпринимая действий. По истечении 90 дней кистома рассасывается самостоятельно. Затягивающийся процесс приводит к операции.
Кистома в яичниковой эпителиальной ткани — пузырь с жидким содержимым. Размер кистомы — 5-15 сантиметров. Доброкачественные образования формируются в женском организме ежемесячно. При ановуляции фолликулы не лопаются своевременно, капсула увеличивается, образуется фолликулярная киста. Фолликулярные, лютеиновые, дермоидные кисты не становятся онкологией. Клетки серозных, муцинозных новообразований малигнизируют. Тератомы со слизеподобной массой, жировой тканью не озлокачествляются.
Причины роста опухоли яичника выявлены докторами:
- накапливание крови, фолликулярного секрета в парной женской железе;
- гормональные нарушения;
- гиперплазия эндометрия
Затягивающийся кистозный процесс с кровяными вкраплениями в середине цикла, адской болью подлежит консультации гинеколога на отсутствие рака.
Функциональные кистомы не требуют врачебного вмешательства.
Типы новообразований
Опухоли бывают:
- Доброкачественные — уплотнения небольших размеров
- Пограничные — запущенные кисты
- Злокачественные — метастизируют, склонны женщины климактерического периода
Доброкачественная киста погранична с близлежащим эпителием, границы не нарушаются. Увеличиваясь, опухоль сдавливает рядом находящиеся органы, нарушает анатомическое положение, физиологию. Гистология схожа с непораженной тканью яичника, не нарушает целостность, не перемещается. Применив хирургическое вмешательство, больная полностью излечивается. Нарушенный менструальный цикл, эндометриоз с гиперплазией эндометрия выявляют у женщин репродуктивного возраста.
Пограничные кисты наблюдаются у особ старше 30 лет. Кистомы редко малигнизируют. Разные параметры клеток затрудняют диагностирование, клеточные структуры не перемещаются. Существует опасность появления новообразования на парной женской железе, близлежащем органе, перемещения в брюшную полость. Заболевание операбельно, послеоперационные прогнозирования положительны.
Злокачественная киста яичника не имеет стенок, быстро растет. Атипичные клетки проникают в здоровые структуры, принося вред. Тканевые тяжи новообразования распространяются на эластичные трубчатые образования, лимфоузлы, распространяя онкологию по крови, лимфе в соседние части тела. Происходит метастазирование на соседние, дальние органы.
Гистология раковых клеток не похожа на клетки, не пораженные онкологией. Патологические клетки различные, учитывая клеточное размножение. Злокачественные клетки путают с аплазией. На начальном развитии заболевания злокачественные кисты бесследно вылечиваются.
Злокачественная киста, рак — несовместимые понятия. Оба определения опасны для жизни, здоровья женщины.
Генетика, возраст, тенденция к изменению клеток влияют на появление злокачественности. Каждую третью женщину излечивают от злокачественной опухоли яичника. Необходимо брать номерок к врачу при первых сомнениях относительно болезни.
Понятие «злокачественная киста яичника»
Неоплазия — излишний патологический рост измененных клеток эпителия. Яичниковый эпителий сформировался клетками разной этиологии, выполняющими собственную деятельность. Перерожденные в онкологию структурно-функциональные клетки яичников — объемное новообразование, растущее из эпителиальной ткани. Избыточное патологическое разрастание тканей образовывается не ростом клеток — накопившимся жидким экссудатом в яичнике.
Врачи, ученые не выявили причины развития болезни. Женскому полу, вхожему в группу риска, важно следить за здоровьем, обследоваться.
Причины развития рака:
- европейские женщины — представительницы слабого пола, живущие в Европе, чаще страдают заболеванием, чем азиатские девушки;
- наследственность — имея в роду рак парной женской железы, высокий риск приобретения заболевания детьми, внуками, правнуками;
- возраст — играет роль близость менопаузы;
- бесплодие, экстракорпоральное оплодотворение — влияние гормональных нарушений;
- гинекологические дисфункции — миома, эндометриоз, хронические гинекологические болезни
Показатели, симптоматика заболевания
Злокачественные опухоли яичника длительное время бессимптомны. При злокачественных, доброкачественных образованиях проявляются одинаковые признаки. Клиническая картина выражена:
- постоянной, периодической болезненностью нижней части живота , острыми, ноющими болями крестца, поясницы. Сильная растущая боль появляется при прорыве капсулы, перекручивании ножки;
- отравлением: ощущениям слабости, повышенной утомляемости, резким похудением, потерей аппетита;
- расстройством близлежащих органов: задержкой стула, диареей, частые походы «по-маленькому»;
- брюшной водянкой — увеличивается, вздувается живот;
- опухолями желез внутренней секреции — продуцированием эстрогенов, андрогенов;
- дискомфортом в брюшной полости, метеоризмом;
- пальпируя, ощущается бугорок рядом с придатками;
- при малигнизации повышается скорость оседания эритроцитов;
- повышением температуры тела до 38 градусов;
- наличием выделений с нехарактерным цветом, запахом;
- нерегулярными месячными
Врачи призывают лишний раз проверить новообразование при симптомах:
- ангиомы;
- усиливающееся половое желание;
- увеличенная в размере грудь;
- наполненные кровью соски;
- цитология с мертвыми клетками;
- превышающая норму матка;
- нерегулярные месячные;
- глухая болезненность нижней части живота;
- запоры;
- ишурия
Диагностирование
Злокачественная киста сложно поддается диагностике. Запущенная патология нуждается в срочном диагностировании. Неверное обследование, длительные амбулаторные сроки призывают к радикальным мерам кистозного избавления. Проводя лечение противовоспалительными препаратами, врачи отыскивают этиологию новообразования. Процесс выздоровления замедляется.
Тщательное изучение клинической картины болезни при предположении о злокачественной кистоме, долгота заболевания, появление ведут к отсутствию рецидивов. Боль в области маточной трубы, яичников, диспепсические расстройства, проблемы с мочевыводящей системой — важные критерии оценки болезни.
Дополнительные мероприятия:
- УЗИ репродуктивных органов, прямой кишки, мочевого пузыря — исключают уплотнения;
- МРТ, КТ устанавливают параметры, строение, локализацию образования;
- цитологический анализ;
- лапароскопическая биопсия — частица эпителия больного яичника берется для цитологии, гистологии;
- анализы крови на скорость оседания эритроцитов, онкомаркеры — превышение СОЭ свидетельствует о воспалении, патологии в организме. Онкологические «метки» «видят» особые белки, продуцируемые злокачественным новообразованием;
- анамнез со слов больной
В случае разнесения гнойников на соседние органы, проводится:
- ирригоскопия;
- ФГС, колоноскопия;
- рентген грудной клетки;
- биопсия лимфатических узлов
Методы лечения рака
Обнаружив кисту, доктор рекомендует:
- консервативное лечение — с помощью противовоспалительных, антибактериальных, гормональных лекарств купировать недуг;
- хирургическую операцию
Не оперированная киста опасна воспалением, летальным исходом. Кистома озлокачествляется, приводя к отмиранию эпителиальной ткани, органов.
Операции:
- Лапароскопия — эндоскопическая операция помогает миновать рубцы, ухудшения состояния. Операция выполняется при небольших размерах новообразования, отсутствии ограничений.
- Лапаротомия — традиционная операция с раскрытием мышечной, жировой, кожной, соединительной структур. Кисту вылущивают, яичник отсекают, железу, придатки целиком удаляют.
Порядок выполнения операций:
- Хирургическое вмешательство — новообразование удаляется с маткой, придатками. Женщинам репродуктивного возраста, не имеющим беременностей, стараются оставить яичники, маточные трубы, матку. Рекомендации: удаление непарного гладкомышечного органа, реализовав материнский потенциал. Хирургическое вмешательство совмещают с химией-лучевой терапией.
- Химиотерапия — имеются побочные явления: тошнит, рвет, выпадают волосы, слабеет иммунитет. Эффективны лекарства на платиновой основе. Терапия подбирается эффективно, максимально щадящие.
- Лучевая терапия — воздействуют волнами на органы малого таза. Следствия: язвы, рубцы
Женщинам важно выполнять профилактику, помогающую исключить кистозные образования на железе. Употребление ОК, отсутствие прерывания беременности, лактация, постоянный секс, сбалансированная еда, неимение вредных привычек способствуют снижению риска появления новообразований. Забота о здоровье, регулярное посещение врача продлевают жизнь.
kistayaichnika.ru
Доброкачественные опухоли яичников: причины, симптомы и лечение
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
Доброкачественные опухоли яичников — одна из самых актуальных проблем современной гинекологии, так как они возникают в любом возрасте, снижают репродуктивный потенциал женщины, являются показанием для оперативного лечения. Риск малигнизации остаётся высоким, результаты лечения злокачественных опухолей яичников неудовлетворительны, так как чаще больная обращается к врачу уже с запущенной стадией.
КОД ПО МКБ-10
D27 Доброкачественные новообразования яичников..
N83.0 Фолликулярная киста яичника..
N83.1 Киста жёлтого тела..
N83.2 Другие и неуточнённые кисты яичника..
Q50.5 Эмбриональная киста широкой связки.
ЭПИДЕМИОЛОГИЯ
Считают, что одна из 70 новорождённых девочек в течение жизни заболеет опухолью яичника, а одна из 100 — умрёт от рака яичников. Опухоли и опухолевидные образования яичников составляют до 14% опухолей женских половых органов, доброкачественных — до 80% всех опухолей яичников, при этом большая часть представлена кистозными образованиями, требующими дифференциального диагноза с ретенционными кистами. Почти каждая женщина в течение жизни сталкивается с тем или иным заболеванием, сопровождающимся увеличением яичника. Доброкачественные опухоли составляют 85% всех новообразований, а шанс, что у пациентки до 45 лет опухоль окажется злокачественной, составляет 1 из 15. Рак яичников занимает первое место по позднему обнаружению среди опухолей женской репродуктивной системы, вносит самый весомый вклад в показатели смертности от рака половых органов. Так, из числа больных с впервые зарегистрированным онкологическим заболеванием среди больных раком эндометрия умерло 13,4%, молочной железы — 12%, шейки матки — 20%, раком яичников — 31,1%. При этом позднее обнаружение среди взятых на учёт при раке молочной железы составило 37,8%, эндометрия — 20%, шейки матки — 39%, яичников — 65%!
ПРОФИЛАКТИКА ОПУХОЛЕЙ ЯИЧНИКОВ
Доказана профилактическая роль длительного применения КОК монофазного действия. При применении монофазных КОК непрерывно в течение года риск опухоли снижается в 6 раз, протективное действие продолжается не менее 15 лет. У женщин с реализованной репродуктивной функцией опухоли яичников диагностируют значительно реже. Важное значение придают низкокалорийной диете с высоким содержанием растительной клетчатки, витамина А и селена. Перевязка маточных труб и гистерэктомия значительно снижают риск опухоли яичника, хотя механизм протективного действия остаётся неясным.
СКРИНИНГ
Скрининг опухолей яичников недостаточно разработан. Регулярное гинекологическое обследование достоверно не увеличивает частоту обнаружения доброкачественных опухолей яичника. Общепризнано значение регулярного УЗИ с использованием влагалищного датчика и цветового доплеровского картирования. Проводят исследование онкомаркёров, особенно СА 125, а в последнее время — сосудистого эндотелиального фактора роста (VEGF). Однако, за исключением VEGF, наиболее информативными эти показатели становятся только в постменопаузе. Рекомендован профилактический онкогенетический скрининг женщинам с семейным анамнезом опухолей яичников или излеченных от нейроэндокринных опухолей других локализаций.
КЛАССИФИКАЦИЯ
Следует отметить, что именно отечественными учёными была предложена клиникоморфологическая классификация опухолей яичников, впервые принятая в 1973 г. ВОЗ. В настоящее время считают обязательным использование современных классификаций по гистотипам МКБ 10го пересмотра на основании приказа МЗСР РФ №3 от 12.01.1998 г. Устаревшие термины («кистома») необходимо из употребления исключить. Пересмотр гистологической классификации специалистами ВОЗ в 2003 г. представлен ниже.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЯИЧНИКОВ ВОЗ (2003)
ПОВЕРХНОСТНЫЕ ЭПИТЕЛИАЛЬНОСТРОМАЛЬНЫЕ ОПУХОЛИ
Серозные опухоли
- Злокачественные:
Аденокарцинома.
Поверхностная сосочковая (папиллярная) аденокарцинома.
Аденокарцинофиброма (злокачественная аденофиброма). - Пограничные опухоли:
Папиллярная кистозная опухоль.
Поверхностная папиллярная опухоль.
Аденофиброма, цистаденофиброма. - Доброкачественные:
Цистаденома.
Папиллярная цистаденома.
Поверхностная папиллома.
Аденофиброма и цистаденофиброма.
Муцинозные опухоли
- Злокачественные:
Аденокарцинома.
Аденокарцинофиброма (злокачественная аденофиброма). - Пограничные опухоли:
Интестинальный тип.
Эндоцервикальный тип. - Доброкачественные:
Цистаденома.
Аденофиброма и цистаденофиброма.
Муцинозная кистозная опухоль с пристеночными узлами.
Муцинозная кистозная опухоль с псевдомиксомой брюшины.
Эндометриоидные опухоли, включающие варианты с плоскоклеточной дифференцировкой
- Злокачественные:
Аденокарцинома, другой специфичности.
Аденокарцинофиброма (злокачественная аденофиброма).
Злокачественная мюллеровская смешанная опухоль (карциносаркома).
Аденосаркома.
Эндометриальная стромальная саркома (низкой степени дифференцировки).
Недифференцируемая яичниковая саркома. - Пограничные опухоли:
Кистозная опухоль.
Аденофиброма и цистаденофиброма. - Доброкачественные:
Цистаденома.
Аденофиброма и цистаденофиброма.
Светлоклеточные опухоли
- Злокачественные:
Аденокарцинома.
Аденокарцинофиброма (злокачественная аденофиброма). - Пограничные опухоли:
Кистозная опухоль.
Аденофиброма и цистаденофиброма. - Доброкачественные:
Цистаденома.
Аденофиброма и цистаденофиброма.
Переходноклеточные опухоли
- Злокачественные:
Переходноклеточная карцинома (небреннеровский тип).
Злокачественная опухоль Бреннера. - Пограничные:
Пограничная опухоль Бреннера.
Пролиферативный вариант. - Доброкачественные:
Опухоль Бреннера.
Метапластический вариант.
Плоскоклеточные опухоли
Плоскоклеточная карцинома.
Эпидермоидная киста.
Смешанные эпителиальные опухоли
Злокачественные.
Пограничные.
Доброкачественные.
Недифференцируемые и неклассифицируемые опухоли
Недифференцируемая карцинома.
Аденокарцинома, другой специфичности.
ОПУХОЛИ ПОЛОВОГО ТЯЖА И СТРОМАЛЬНЫЕ
Гранулёзостромальноклеточные опухоли
Группа гранулёзоклеточных опухолей:
Взрослая гранулёзоклеточная опухоль.
Ювенильная гранулёзоклеточная опухоль.
Группа текомфибром:
Текома, если другое не указано:
Типичная (8600/0).
Лютеиновая (8601/0).
Фиброма (8810/0).
Клеточная фиброма (8810/1).
Фибросаркома (8810/3).
Стромальная опухоль с минорными элементами полового тяжа.
Склерозирующая стромальная опухоль.
Signetring стромальная опухоль.
Неклассифицируемые.
Опухоли из клеток Сертоли
Группа опухолей из клеток Сертоли и Лейдига (андробластомы):
Высокодифференцируемые.
Промежуточные (переходной дифференцировки):
Вариант с гетерологическими элементами.
Низкодифференцируемые (саркоматоидные):
Вариант с гетерологическими элементами.
Сетчатая:
Вариант с гетерологическими элементами.
Опухоли из клеток Сертоли.
Опухоли из клеток Лейдига.
Смешанные или неклассифицируемые опухоли стромы полового тяжа
Опухоли полового тяжа с трубчатыми структурами.
Гинандробластома.
Неклассифицируемые опухоли полового тяжа.
Стероидноклеточные опухоли
Стромальная лютеома.
Группа опухолей из клеток Лейдига:
Опухоль из гилюсных клеток.
Опухоль из клеток Лейдига, негилюсный тип.
Опухоль из клеток Лейдига, если другое не указано.
Липидноклеточные опухоли, если другое не указано:
Высокодифференцированные.
Злокачественные.
ГЕРМИНОГЕННЫЕ ОПУХОЛИ
Примитивные герминогенные опухоли
Дисгерминома (9060/3).
Опухоль желточного мешка (9071/3):
Поливезикуллярная вителлиновая опухоль.
Железистый вариант.
Гепатоидный вариант.
Эмбриональная карцинома
Полиэмбриома
Хориокарцинома, не связанная с беременностью
Смешанные герминогенные опухоли (специфический компонент)
Двуфазные и трёхфазные тератомы
Незрелая тератома.
Зрелая тератома:
Солидные.
Кистозные:
Дермоидная киста.
Фетиформная тератома (гомункулюс).
Монодермальная тератома и соматический тип опухолей, ассоциированных с дерматоидными кистами:
Струма яичника:
Доброкачественная.
Злокачественная.
Карциноидная группа:
Инсулярные.
Трабекулярные.
Муцинозные.
Карциноидная струма.
Смешанные.
Группа нейроэктодермальных опухолей:
Эпиндимома.
Примитивная нейроэктодермальная опухоль.
Медуллоэпителиома.
Глиобластома мультиформная.
Другие.
Группа карцином:
Плоскоклеточная карцинома.
Аденокарцинома.
Другие.
Группа меланоцитом:
Злокачественная меланома.
Меланоцитарный невус.
Группа сарком.
Группа опухолей сальных желёз:
Сальная аденома.
Сальная карцинома.
Группа опухолей питуитарного типа.
Группа опухолей сетчаточного типа.
Другие.
ГЕРМИНОГЕННЫЕ ОПУХОЛИ ПОЛОВОГО ТЯЖА
Гонадобластома
Вариант опухоли с злокачественными герминогенными клетками.
Смешанные герминогенные опухоли с элементами опухоли полового тяжа
Вариант опухоли с злокачественными герминогенными клетками.
ОПУХОЛИ СЕТИ ЯИЧНИКА
Аденокарцинома
Аденома
Цистаденома
Цистаденофиброма
НЕТИПИЧНЫЕ ОПУХОЛИ
Мелкоклеточная карцинома, гиперкальциемический тип
Мелкоклеточная карцинома, пульмонарный тип
Крупноклеточная нейроэндокринная карцинома
Гепатоидная карцинома
Первичная яичниковая мезотелиома
Опухоль Вильмса
Гестационная хориокарцинома
Пузырный занос
Железистая кистозная карцинома
Базальноклеточная опухоль
Опухоль из вольфовых ходов
Параганглиома
Миксома
Опухоли мягких тканей, не специфичные для яичника
Другие
ОПУХОЛЕВИДНЫЕ ПРОЦЕССЫ
Лютеома беременности
Стромальный гипертекоз яичника
Стромальная гиперплазия яичника
Фиброматоз
Массивный отёк яичника
Другие
ЛИМФОИДНЫЕ И ГЕМОПОЭТИЧЕСКИЕ ОПУХОЛИ
Злокачественная лимфома (специфический тип)
Лейкемия (специфический тип)
Плазмоцитома
ВТОРИЧНЫЕ ОПУХОЛИ
ЭТИОЛОГИЯ (ПРИЧИНЫ) ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Этиология опухолей яичников неизвестна. В происхождении опухолевидных образований яичников большую роль придают гормональным нарушениям и, возможно, воспалению. Однако доказать роль тех или иных гормональных нарушений достоверно не удалось. Существует концепция повышенной овуляторной нагрузки на яичник, так называемая гипотеза непрерывной овуляции, подтверждающаяся более частым возникновением опухолей в единственной оставшейся после односторонней аднексэктомии гонаде. Полагают, что эпителиальные опухоли возникают из инклюзионных кист покровного эпителия, возникших в местах частых овуляций. Однако роль стимуляторов овуляции в этой связи не доказана окончательно. Широко распространена теория развития эпителиальных опухолей яичника из покровного эпителия.
Предполагают, что опухоли полового тяжа и герминогенные опухоли могут развиваться вследствие эмбриональных нарушений на фоне гипергонадотропинемии, что объясняет возрастные пики заболеваемости опухолями яичников в периоде полового созревания и перименопаузе.
Факторы риска опухолей яичника:
- раннее менархе;
- поздняя менопауза;
- нарушения репродуктивной функции;
- высококалорийная диета с большим содержанием насыщенных жирных кислот;
- генетическая предрасположенность;
- бесплодие;
- курение.
Нейроэндокринные нарушения, заболевания щитовидной железы, ожирение достоверно не ассоциированы с опухолями яичников и в доказательных моделях не описаны.
ПАТОГЕНЕЗ
Патогенез опухолей яичников изучен недостаточно и вызывает много споров. Полагают, что эпителиальные опухоли яичников развиваются из покровного эпителия в результате формирования инклюзионных кист, возможно, на фоне гипергонадотропинемии. Гормональные нарушения, так же как и иммунные, с позиций доказательной медицины первичными не считают. Возможно, гипергормонемия связана с низким содержанием ГСПГ. Известно, что употребление с пищей растительной клетчатки приводит к выделению в просвет тонкого кишечника и повторному всасыванию в кровоток соединений со слабой эстрогенной активностью, увеличивающих синтез ГСПГ печенью. Этот механизм увеличивает содержание свободных стероидов в сыворотке крови. В патогенезе опухолей яичника доказана роль нарушений барьерных функций тонкой кишки и связанной с этим эндотоксинемии. Опухоли полового тяжа и стромальноклеточные опухоли развиваются из эмбриональных закладок на фоне гипергонадотропинемии и нереализованной репродуктивной функции.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Специфических клинических проявлений неосложнённые доброкачественные опухоли яичника не имеют, дебютируя в основном осложнениями. Напротив, опухолевидные образования яичников чаще проявляют себя характерной клинической картиной. Все опухоли и опухолевидные образования яичников рекомендовано описывать пятью пальпаторными признаками:
- одностороннее или двустороннее;
- подвижность;
- болезненность;
- консистенция;
- размеры.
Необходимо учитывать возможность малигнизации и отношение к менструальному циклу.
ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
- Фолликулярная киста яичника наиболее часто развивается у молодых женщин, чаще проявляя себя нарушениями менструального цикла. Нередко после задержки менструации у таких пациенток возникает обильное кровотечение. Может быть бессимптомной и проходить без лечения. Фолликулярная киста односторонняя, подвижная, безболезненная, эластической консистенции, до 6 см в диаметре. Кисты не содержат аденогенного эпителия, как цистаденомы, поэтому их малигнизация невозможна. Часто исчезает в течение 3–6 мес.
- Киста жёлтого тела характеризуется задержкой менструации, нагрубанием молочных желёз; со временем появляются скудные кровяные выделения из половых путей. Возможен весь комплекс сомнительных признаков беременности, поэтому может стать необходимым исключение эктопической беременности. Пальпаторные данные схожи с таковыми для фолликулярной кисты. Кисты жёлтого тела могут разрываться, особенно во время полового акта.
- Простая (серозная) киста яичника — как правило, находка патолога при отсутствии эпителиальной выстилки. Гинекологи до морфологического исследования обычно трактуют как фолликулярную кисту или простую серозную цистаденому. Способность к малигнизации не доказана.
- Параовариальную кисту в МКБ-10 рассматривают как эмбриональное нарушение, хотя в последнее время чаще трактуют как цистаденому мезосальпинкса. Возникает из остатков мезонефроса. Проявляется чаще перекрутом ножки. Киста односторонняя, подвижная, тугоэластической консистенции, до 10 см, хотя редко бывает очень больших размеров. При УЗИ обычно рядом с кистой хорошо визуализируется ткань яичника.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКОВ
- Эпителиальные опухоли яичников специфической клинической картины не имеют. Опухоли односторонние, подвижные, безболезненные, до 10–15 см, тугоэластической консистенции. Двусторонние опухоли нужно рассматривать как подозрение на малигнизацию. Менструальный цикл не изменяют. Иногда есть жалобы на боли в низу живота, носящие самый разнообразный характер. Как правило, осложнения проявляют себя сильным болевым синдромом (перекрут ножки опухоли, дегенерация капсулы, кровоизлияние, разрыв капсулы). Сдавление соседних органов у пациенток репродуктивного возраста даже при больших размерах опухоли встречают нечасто. Это осложнение характерно для подростков. На операции особую настороженность должны вызывать двусторонние опухоли, особенно папиллярные, с эвертирующим ростом, если сосочки крошатся и кровоточат. В этих случаях необходимо выполнение объёма операции, соответствующего таковому при раке яичников. Муцинозные опухоли злокачественны в 5–10% наблюдений, что, изза нередко больших размеров опухоли, может остаться незамеченным даже при гистологическом исследовании. Миксома брюшины (муциноматоз) характеризуется наличием в брюшной полости большого количества слизи с одновременным поражением яичника (муцинозная опухоль) и червеобразного отростка. Первичным при этом поражении считают аппендикс. Пограничные опухоли или опухоли низкой степени злокачественности могут распространяться по брюшной полости, поражать большой сальник. Возможны рецидивы. Необходимы интраоперационное стадирование и выполнение объёма операции как при ранних раках яичника с учётом возраста, репродуктивного статуса и, при возможности, концентрации VEGF.
- Опухоли полового тяжа и стромальноклеточные. Эти опухоли иногда называют гормонпродуцирующими, хотя реальной гормональной активностью они обладают лишь у 10–14% пациенток. Фиброма гормонально неактивна. Как правило, опухоли односторонние, плотные, подвижные, безболезненные, небольших размеров. Возможны нарушения менструального цикла. Текаклеточную опухоль чаще обнаруживают в постменопаузе, а гранулёзоклеточную — у молодых пациенток. Диагностируют злокачественные варианты. Выделяют ювенильную гранулёзоклеточную опухоль и взрослую. При малигнизации ювенильная опухоль протекает более благоприятно. При текаклеточной опухоли и фиброме возможно развитие так называемой триады Мейгса — гидроторакс, асцит, анемия. Состояние проходит после удаления опухоли. Возможность развития синдрома Мейгса при доброкачественных опухолях яичника требует обязательной морфологической верификации диагноза до начала проведения любых схем химиотерапии. Маскулинизирующие опухоли (Сертоли–Лейдига) регистрируют очень редко. Они обладают омужествляющей активностью. Первично злокачественные, односторонние, неравномерной консистенции, могут быть до 15 см в диаметре. Встречают солиднокистозные варианты. При гомологичном строении андробластом прогноз благоприятный. Гетерологичные мезодермальные включения резко ухудшают прогноз. Стромальноклеточные опухоли обладают андрогенной активностью, описаны больше у беременных, обнаруживают их редко, диагностируют чаще при гистологическом исследовании.
- Герминогенные опухоли. Наиболее часто диагностируемая доброкачественная герминогенная опухоль — зрелая тератома. Как правило, опухоль односторонняя, у 15–25% пациенток может быть двусторонней, подвижная, неравномерной консистенции, до 15 см в диаметре. Менструальный цикл не изменяет. Малигнизация в тератобластому спорна, большинство учёных считают последнюю опухолью, возникающей de novo. Описаны остеосаркомы, образующиеся в зрелых тератомах в шестой декаде жизни, что отличает их от метастатических, когда первичный очаг развивается во втором десятилетии. В зрелой тератоме возможны находки не только волос, жировых включений и зачатков зубов, но и гомункулюсов, что и отражено в новой классификации. Риск перекрута при тератомах составляет 15%. Обычно опухоль удаётся вылущить в пределах здоровой ткани. Нарушение целостности капсулы не ухудшает послеоперационных результатов при условии тщательной санации брюшной полости.
ДИАГНОСТИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
Порядок диагностики
1. Анамнез.
2. Гинекологическое исследование (выявление опухоли и определение ее величины, консистенции, подвижности, чувствительности, расположения по отношению к органам малого таза, характера поверхности опухоли).
3. Ректовагинальное исследование (для исключения прорас¬тания опухоли в другие органы малого таза).
4. Ультразвуковое исследование: с наполненным мочевым пузырем; трансвагинальная эхография.
5. Пункция кистозных образований с последующим цитоло-гическим исследованием полученной жидкости.
6. Цветовая допплерография (дифференциальная диагности¬ка доброкачественных и злокачественных опухолей).
7. Определение опухолеассоциированных маркеров, в част-ности, СА-125; СА-19,9; СА-72,4.
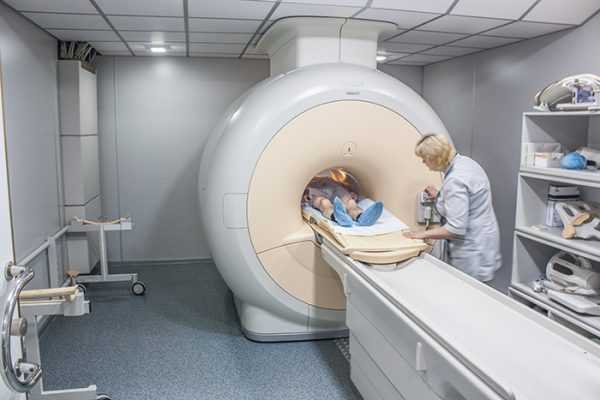
8. Компьютерная и/или магнитно-резонансная томография.
9. Рентгенография желудочно-кишечного тракта (для исклю-чения метастатической опухоли, рака Крукенберга).
10. Ирригоскопия, ректороманоскопия, колоноскопия.
11. Цитоскопия и экскреторная урография.
12. Лимфо- и ангиография (в исключительных случаях).
АНАМНЕЗ
При изучении семейного анамнеза у пациенток с опухолями яичников особое внимание следует обратить на наличие злокачественных опухолей у ближайших родственников вследствие возможности развития семейных форм рака яичника, составляющего 10% от спорадических форм опухолей. Других специфических особенностей анамнеза не существует.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Определение опухолевых маркёров — этап важный, но не решающий в постановке диагноза. Как правило, концентрации онкомаркёров — существенное подспорье при определении их дискриминанты у больных с диагностированной опухолью для разработки дальнейшей тактики ведения во время химиотерапии.
Опухолевые маркёры:
- онкофетальные и онкоплацентарные Аг (раковоэмбриональный Аг, альфафетопротеин, ХГЧ) имеют диагностическую ценность при герминогенных опухолях;
- опухольассоциированные Аг (СА 125, СА 199) наиболее востребованы в практике, так как отражают риск малигнизации эпителиальных опухолей, особенно в постменопаузе. Однако концентрация СА 125 может повышаться при воспалении, эндометриозе, беременности;
- фактор роста (VEGF — сосудистый эндотелиальный фактор роста) обладает высокой степенью корреляции с процессом малигнизации. Перспективен для выбора объёма операции при пограничных опухолях в молодом возрасте;
- продукты онкогенов (BRCA1,2) отражают генетический риск развития некоторых органспецифичных форм рака, особенно молочной железы и яичников.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
- УЗИ. При проведении любого УЗИ у пациентки с подозрением на новообразование яичника необходимо учитывать возраст, фазу менструального цикла, состояние репродуктивной функции, тщательно собирать анамнез. Желательно применение трансабдоминальных и трансвагинальных датчиков, позволяющих дифференцировать некоторые структуры таза при неопорожнённом до конца мочевом пузыре. Небольшие образования яичника предпочтительно исследовать трансвагинальным датчиком, тогда как крупные — трансабдоминальным. Оценивают размеры, структуру, наличие перегородок, ячеек, структуру и толщину капсулы, наличие взвеси или другого содержимого, пристеночных включений. Следует помнить, что у пациенток репродуктивного возраста различные фолликулярные структуры яичника размером до 3 см не следует трактовать как кисты, так как даже в нестимулированном цикле доминантный фолликул может достигать 3 см. В постменопаузе трансвагинальное исследование позволяет выявить яичник у 80–85% пациенток в виде однородной гипоэхогенной структуры. Цветное допплеровское картирование имеет определённое значение в дифференциальной диагностике доброкачественных и злокачественных опухолей, так как при злокачественных новообразованиях выявляются хорошо васкуляризованные злокачественные опухоли с атипичным венозным кровотоком и низкой резистентностью кровотока. Наличие или отсутствие кровотока в яичниковых артериях в период постменопаузы, по данным ЦДК, имеет большое значение в выборе врачебной тактики. У женщин с выраженной эктрагенитальной патологией, небольшими гладкостенными образованиями (до 3–4 см в диаметре) без кровотока возможно динамическое наблюдение. Обнаружение кровотока у данного контингента больных является показанием для оперативного лечения.
- Цитологическое исследование — самый ранний метод, предложенный для диагностики доброкачественных опухолей яичника. Однако необходимость пункции брюшной полости через задний свод влагалища, высокая частота ложноотрицательных результатов ограничивают применение этого метода. Можно использовать для контроля химиотерапии у пациенток после нерадикального лечения в репродуктивном возрасте. Иногда используют для первичной диагностики рака в недостаточно оснащённых учреждениях.
- Рентгенологические методы при доброкачественных опухолях яичника малоинформативны. Исключение составляют рентгенпозитивные структуры в зрелых тератомах и диагноз триады Мейгса. Однако рентгенологическое исследование грудной клетки в обязательном порядке проводят всем больным с доброкачественной опухолью яичника для определения положения сердечнолёгочной тени, исключения метастатического поражения, триады Мейгса. Проводят и рентгенконтрастное обследование ЖКТ — ирригоскопия.
- КТ применяют для определения органности и внеорганности опухоли, дифференциального диагноза с дивертикулёзом сигмовидной кишки, дистопированной почкой, опухолями костей таза. Информативна КТ и для определения границ опухоли и вовлечения соседних органов. В качестве метода скрининга — чрезмерно дорогостоящая процедура.
- МРТ особенно ценна для определения прорастания в предлежащие к опухоли органы, характеризуется меньшей лучевой нагрузкой по сравнению с КТ. Применение в программах скрининга возможно, однако также ограничено высокой стоимостью исследования. Возможность выявления опухоли, начиная с 2 см в диаметре, лишает эти методы значительных преимуществ перед УЗИ в программах массового скрининга.
- Эндоскопические методы. Стандарты обследования и лечения включают обязательное обследование ЖКТ у всех больных с новообразованиями яичника для исключения метастазов рака желудка в яичник и вовлечения в процесс прямой и сигмовидной кишок. Обязательно проведение эзофагогастроскопии. От проведения колоноскопии можно отказаться у молодых больных с небольшими подвижными доброкачественными опухолями и кистами яичников. При невозможности провести колоноскопию допустима ирригоскопия. При любых нарушениях менструального цикла и постменопаузальных метроррагиях необходимо проведение гистероскопии и раздельного диагностического выскабливания. Выскабливание без гистероскопии вообще и у таких пациенток недопустимо. Лапароскопия в последнее время приобретает характер хирургического доступа, однако применение диагностической лапароскопии может быть полезно в качестве стадирующей процедуры при злокачественных опухолях, невозможности провести дифференциальный диагноз осложнения доброкачественных опухолей яичника, какой-либо формы тазового абсцесса (пиовар, пиосальпинкс) и острого аппендицита. Как правило, диагностическая лапароскопия переходит в лечебную. Необходимо во время диагностической лапароскопии взять смывы из латеральных каналов, поддиафрагмального пространства и малого таза. Возможна биопсия подозрительных участков. В ряде ситуаций диагностическая или стадирующая лапароскопия с успехом заменяет диагностическую лапаротомию.
- Диагностическая лапаротомия остаётся окончательным хирургическим методом дифференциальной диагностики.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
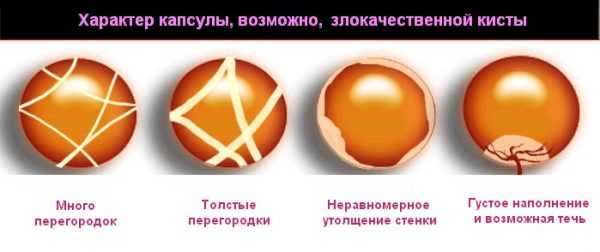
Дифференциальную диагностику доброкачественных опухолей яичника прежде всего проводят с опухолевидными образованиями яичников, так как это важно для выбора тактики ведения и сохранения репродуктивной функции. Ретенционные кисты яичников, как правило, представляют собой тонкостенные жидкостные образования эластической консистенции, подвижные, безболезненные, редко превышают в размерах 6 см. Может присутствовать нарушение менструального цикла. Дополнительные методы исследования (УЗИ, ЦДК, КТ, МРТ) подтверждают наличие тонкой капсулы, гомогенное эхонегативное содержимое, отсутствие перегородок и кровотока. Доброкачественные опухоли яичников, как правило, односторонние, подвижные, тугоэластической констистенции, достигают 10–15 см в диаметре, а муцинозные цистаденомы и больше. Менструальная функция не изменена. При УЗИ обнаруживают достаточно толстую стенку кистозного образования, возможно наличие перегородок и пристеночных включений. В последнее время некоторые исследователи предлагают специальные таблицы, позволяющие на основании учёта определённых сонографических показателей (размеры опухоли, наличие перегородок, взвеси, пристеночных включений) с учётом возраста и показателей СА 125 и VEGF определять характер образования и прогнозировать наличие злокачественной опухоли яичника. Иногда при УЗИ удаётся выявить асцитическую жидкость, однако этот признак свидетельствует о развившемся процессе, так как, по современным представлениям, даже в так называемых ранних злокачественных опухолях яичника присутствует риск метастазирования в костный мозг.
В дальнейшем наблюдают нарастание асцита, увеличение живота в объёме. Двуручное исследование позволяет обнаружить плотные вколоченные бугристые опухоли, плохо смещающиеся в малом тазу. Нужно помнить, что синдром малых признаков для рака яичников нехарактерен, и если таковое состояние присутствует, то нужно исключить опухоль ЖКТ. При эпителиальных злокачественных опухолях менструальная функция может быть не нарушена. Эндометриоидные кисты яичников могут никак себя не проявлять, но у большой части пациенток при тщательном сборе анамнеза удаётся выявить жалобы на сильные боли и дискомфорт при половом акте, нередко приводящие к полному отказу от половой активности, иногда при наличии внутреннего эндометриоза есть скудные кровяные выделения до и после болезненной менструации. Данные УЗИ свидетельствуют о наличии образования в области придатков матки с утолщённой капсулой, изменяющегося в зависимости от фазы цикла, содержимое — мутная взвесь, трудно дифференцируемая от муцинозной цистаденомы.
Тубоовариальное воспалительное образование (абсцесс) зачастую сложно дифференцировать с доброкачественной опухолью яичника, так как характерная клиническая картина воспаления может быть стёртой, например при хламидийной этиологии воспаления, а размеры и консистенция образования может напоминать таковую при доброкачественной опухоли. Необходимо помнить, что оба состояния — абсолютное показание к оперативному лечению, и, зачастую, окончательный диагноз выставляет морфолог. Важно также учитывать, что болевой синдром при доброкачественных опухолях яичника — признак серьёзных осложнений, требующих оперативного лечения, что важно с юридической точки зрения. Миома матки с отдельным субсерозным узлом может симулировать солидную опухоль яичника. Помощь в диагностике оказывает УЗИ. При перекруте ножки узла клиническая картина практически идентична перекруту ножки опухоли яичника. Оба эти состояния — показание к оперативному лечению, при перекруте ножки опухоли — к экстренному.
При беременности редко возникает необходимость в дифференциальной диагностике с опухолью яичника. Чаще необходимо дифференцировать кисту жёлтого тела с доброкачественной опухолью яичника во время беременности. Ключевой пункт диагностики — исчезновение кисты жёлтого тела при включении гемохориального типа кровообращения, то есть к 16 неделям беременности. Если яичниковое образование к этому сроку не регрессировало — это опухоль, при которой может быть поставлен вопрос об оперативном лечении. В случае дивертикулёза сигмовидной кишки может возникнуть необходимость в дифференциальной диагностике с доброкачественной опухоли яичника слева. Необходимо проведение КТ, МРТ, колоноскопии. Окончательный диагноз иногда выставляют во время проведения диагностической лапаротомии в совместной бригаде, состоящей из гинеколога и хирурга. Спаечный процесс с образованием кистозных полостей представляет собой сложную задачу для клинициста.
Заболевание возникает после перенесённых операций на органах малого таза и может клинически никак не проявляться, вызывая резонную онкологическую настороженность наблюдающего врача наличием длительно существующего образования. Характерных клинических признаков не имеет, в редких наблюдениях возможна помощь УЗИ. Диагноз дистопированной почки устанавливают с помощью экскреторной урографии. Опухоли забрюшинного пространства и внеорганные опухоли таза возникают редко и крайне сложны в диагностике. При физикальном обследовании могут настолько деформировать анатомию малого таза, что лишь КТ и МРТ позволяют получить информацию о реальном расположении органов. Проведение всего комплекса эндоскопических и дополнительных инструментальных методов диагностики обязательно. В дифференциальной диагностике отдельных доброкачественных опухолей яичника друг с другом нет необходимости, так как опухоль яичника — абсолютное показание к оперативному лечению у любых пациенток.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
- Невозможность исключить острый аппендицит.
- Дистопия почки.
- Любые другие пороки мочевыводящих путей.
- Внеорганные и костные опухоли таза.
- Дивертикулёз сигмовидной кишки.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Доброкачественная опухоль яичника слева.
ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКА
ЦЕЛИ ЛЕЧЕНИЯ
Цели лечения доброкачественных опухолей и опухолевидных образований яичника зависят от возраста, репродуктивного статуса и гистотипа опухоли. В репродуктивном возрасте во время операции необходимо стремиться к сохранению ткани яичника и профилактике ТПБ. В перименопаузе основная задача — радикальное лечение, позволяющее избежать рецидива и сохранить высокое качество жизни. Необходимо помнить, что в настоящее время выбор тактики ведения определяется соображениями качества жизни, в том числе сексуальной, так как для полной социальной реабилитации пациентки необходимо быстрое возвращение больных к обычной активности.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Доброкачественные опухоли и кисты яичников, сохраняющиеся в течение 4–6 месяцев, или размером более 6 см в диаметре — абсолютное показание к госпитализации. Любые боли в низу живота у таких больных — также показание к экстренной госпитализации.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
С позиций доказательной медицины, немедикаментозное лечение доброкачественных опухолей яичника не проводят. Ретенционные кисты регрессируют самостоятельно (иногда назначают КОК). Если ретенционное образование не исчезает в течение 1–3 менструальных циклов, а также если размеры ретенционного образования превышают 6 см в диаметре, в силу риска осложнений показана оперативная лапароскопия.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
С позиций доказательной медицины, противовоспалительное, гормональное, ферментное лечение опухолевидных образований яичника достоверно не изменяет объективные результаты лечения. Лечение доброкачественных опухолей яичников только оперативное.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Любая истинная опухоль — абсолютное показание к оперативному лечению. Традиционно при доброкачестенной опухоли яичника выполняли нижнесрединную лапаротомию, в репродуктивном возрасте — аднексэктомию, в перименопаузе — гистерэктомию с придатками. Однако в настоящее время доступ выбора при доброкачественных опухолях яичника и ретенционных кистах — лапароскопический, что значительно уменьшает риск возникновения спаечного процесса, ускоряет реабилитацию, улучшает репродуктивные результаты. Лапароскопический доступ позволяет прецизионно визуализировать и идентифицировать ткани с целью точного отделения здоровой ткани от больной. Перенесённые лапаротомии, избыточный вес, возраст не считают абсолютными противопоказаниями к оперативной лапароскопии. Современные технические возможности визуально контролируемого введения первого троакара, дооперационное УЗИ сводят риск осложнений введения первого троакара к минимуму, хотя и не редуцируют их совсем.
В постменопаузе лапароскопический доступ позволяет снизить риск послеоперационных осложнений, в том числе тромбоэмболических, раньше активизировать пациентку, уменьшить сроки нетрудоспособности. В целом малоинвазивная хирургия позволяет обеспечить высокое качество жизни и быстрое возвращение к нормальной социальной активности. В репродуктивном возрасте при ретенционных кистах выполняют максимально щадящую резекцию яичника в переделах здоровых тканей. При доброкачественной опухоли яичника резекция яичника допустима, однако необходимы ревизия контрлатерального яичника и экстренная гистологическая диагностика. При подозрении на малигнизацию и при сомнительных данных экстренного гистологического исследования выполняют аднексэктомию с поражённой стороны, секторальную биопсию контрлатерального яичника, оментэктомию, смывы из латеральных каналов, таза и поддиафрагмального пространства. Окончательно тактику ведения определяют после получения данных планового гистологического исследования и верификации морфологического диагноза в специализированном учреждении. В перименопаузе показана гистерэктомия с придатками, при подозрении на малигнизацию необходима оментэктомия.
Пограничные опухоли яичника в репродуктивном возрасте могут быть прооперированы в объёме аднексэктомии, секторальной биопсии второго яичника, тщательной ревизии брюшной полости с взятием смывов, если не повышены концентрации СА 125 и VEGF и гарантировано диспансерное наблюдение. Пункция кистозных образований даёт 60% ложноотрицательных результатов, кроме того, её считают недопустимой манипуляцией.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
Любые интраоперационные проблемы необходимо своевременно решать с привлечением соответствующих специалистов. Однако оперирующий гинеколог обязан владеть минимально необходимыми навыками для коррекции возникающих проблем.
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
После консервативных операций, проведённых лапароскопическим доступом, сроки реабилитации не превышают 2 нед, после радикальных — 6–8 нед. Сексуальная активность возможна после операций на придатках матки с 7х суток послеоперационного периода, аэробные физические нагрузки — с 5–7х суток, после радикальных операций сексуальная и физическая активность возможна через 6–8 нед после операции.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
При любом увеличении яичника необходима немедленная консультация гинеколога.
ПРОГНОЗ
Благоприятный.
www.medsecret.net
При отсутствии лечения киста яичника может преобразоваться в злокачественную опухоль
Киста яичника – одно из часто встречающихся у женщин гинекологических заболеваний. Согласно статистическим показателям, около четверти женщин в репродуктивном возрасте (ощутимо реже, но киста может образоваться и в период менопаузы) имеют в медицинских карточках отметку о наличии подобного рода доброкачественного новообразования. А некоторые данные говорят о том, что с подобным диагнозом сталкивается каждая третья женщина.

Киста яичника – часто встречающееся гинекологическое заболевание
Что такое киста яичника
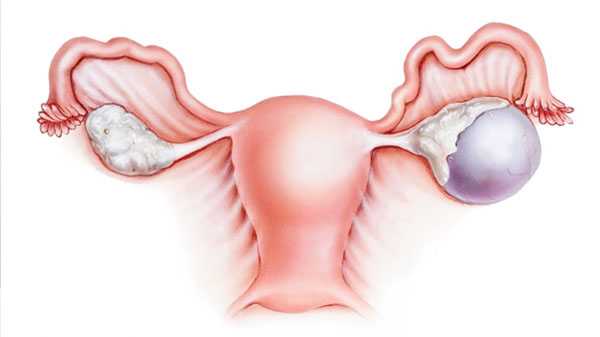
Как понятно из названия, кисты образуются в тканях яичников, являясь следствием опухолевых процессов – выглядит киста как тонкостенная полость (или пузырек), имеющая внутри жидкое содержимое. Киста обычно бывает одиночной, если же образуются множественные кисты – речь идет о таких болезнях, как кистома или поликистоз. Размеры кисты могут быть как совершенно незначительными, так и достаточно большими – диаметром до двенадцати сантиметров (как детский мячик). При этом киста – образование, не локализующееся только на яичниках, подобный «мешочек с жидкостью внутри» может образовываться и на других внутренних органах.
Коварство данного состояния в том, что, имея изначально доброкачественную природу, киста яичника все же предполагает угрозу преобразования в злокачественную опухоль. Тут важно не впадать в панику и не «махнуть на себя рукой» – существует большая вероятность, что кистозное образование уйдет само собой. Но также есть опасность, что оно потребует оперативного вмешательства – проведенное своевременно оно может избавить от сильной боли и серьезных негативных последствий. Отсюда вывод: при наличии установленного диагноза в виде кисты яичника контроль лечащего специалиста-гинеколога, консультация с ним по всем вопросам, касающимся здоровья, и следование его рекомендациям – это суровая необходимость.
к содержанию ↑
Виды кист
Различают достаточно много видов кист яичника, при этом нужно учитывать, что большинство определяют именно как доброкачественные, впрочем, не следует забывать и о тревожных исключениях из этого правила. Обычно 7 из 10 встречающихся у взрослых женщин образований определяются как функциональные (или временные) кисты яичника, то есть те, которые имеют свойство проходить самостоятельно, не требуя какого-то вмешательства – исчезают они с началом следующей менструации либо через цикл (реже через два).
Вообще, функциональная киста яичника возникает как результат какого-то нарушения в ежемесячном цикле женщины и образовывается из фолликула и желтого тела одного из яичников, то есть его естественных структур. При нормальном функционировании репродуктивной системы женщины ежемесячно в яичнике появляется Граафов пузырек (по сути, маленькая киста), повинуясь воздействию гормонов, этот пузырек разрастается до 2,8-сантиметровых объемов. В середине цикла – при наступлении овуляции – этот пузырек лопается, и из него появляется яйцеклетка (уже зрелая). Это норма. При отсутствии же овуляции, состоянии, вызванном разнообразными причинами, фолликул не разрывается, а продолжает расти, в результате чего появляется так называемая фолликулярная киста яичника. Они характеризуются очень тонкими стенками, небольшими размерами (до 8 см) и непродолжительным периодом существования – не более двух месяцев, после чего самостоятельно вскрываются, обычно не провоцируя каких-то особых последствий. Этот тип кист считается наиболее распространенным, причем даже могут наблюдаться у детей – девочек в период их полового созревания.
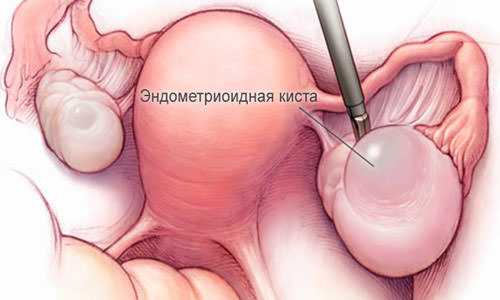
Эндометриоидные кисты яичника относятся к доброкачественным новообразованиям
Если вернуться к нормальному циклу, то после разрыва Граафова пузырька (в результате овуляции) на его месте образуется желтое тело, достигающее двух сантиметров в диаметре и содержащее в центре кисту. Не наступившая беременность влечет за собой деградацию желтого тела, если же беременность наступает – желтое тело некоторое время растет, а потом также отходит, когда его функции замещает появляющаяся плацента. Но иногда в нерегрессировавшем желтом теле может наступать накопление избыточной геморрагической жидкости, что провоцирует образование кисты желтого тела яичника – такие кисты могут образовываться после овуляции или иногда при наступлении беременности.
Подобные образования еще называют лютеиновыми кистами, они также существуют достаточно непродолжительный период и чаще всего исчезают самостоятельно. Учитывая, что у женщины в норме за один цикл созревает лишь одна яйцеклетка, может наблюдаться либо киста желтого тела правого яичника, либо киста желтого тела левого яичника, то есть располагается она только с одной стороны, причем симптоматики это состояние обычно никакой не имеет (в случае, если ничем не осложнено).
У кист желтого тела стенки чуть плотнее, нежели у фолликулярных. Внутри же у них может содержаться как жидкость прозрачной структуры, так и кровь. Существуют они либо на протяжении нескольких менструальных циклов, либо первый триместр беременности (или первые 4 месяца) – рассасываются самостоятельно. Но у этого вида кист существует одна опасность: они могут разрываться, в результате чего вызывается кровотечение в брюшную полость, что угрожает перитонитом. В случае если лопнула киста, необходимо срочное хирургическое лечение.
Отмечают более частое образование функциональной кисты левого яичника – это объясняется физиологией, тем, что яйцеклетка чаще созревает в левом яичнике. Возникшая киста правого яичника обычно ничем не отличается, хотя и диагностируется реже. Уточнить место расположения обычно помогает локализация боли – в том случае, если киста сопровождается болевыми ощущениями.
Если яичники и прилегающие органы оказываются пораженными эндометриозом (разрастанием слизистой из внутреннего слоя стенки матки), может образоваться эндометриоидная киста яичника – она проявляется как результат небольших, но повторяющихся кровотечений, которые не находят выхода и постепенно формируются в кисту. Кровь из очагов эндометриоза скапливается, превращаясь в густую коричневатую жидкость – именно ей наполнены эндометриоидные кисты, вследствие чего их еще именуют «шоколадными». Они могут быть двусторонними (поражать оба яичника) и разрастаться до диаметра в двадцать сантиметров. При этом обычно поражаются и близлежащие органы – мочевой пузырь и мочеточник, кишечник и брюшина малого таза. В отличие от предыдущих, этот вид кист достаточно опасен сам по себе, может провоцировать боли и сопровождаться бесплодием. В качестве потенциально опасного последствия также отмечается вероятность спонтанного разрыва кист и проявление спаечных процессов. Как правило, при обнаружении таких образований назначается хирургическое лечение.

При диагнозе киста яичника необходим контроль лечащего врача-гинеколога
К разновидности доброкачественных опухолей относится дермоидная киста яичника – она появляется как результат нарушения эмбриональной дифференцировки тканей и начала роста зачаточных клеток в яичнике. Внутри кисты этого типа обычно содержатся зародышевые ткани (кожи, волос, костей, жировой и нервной тканей, волос, зубов) в виде слизеобразной массы, а оболочка характеризуется повышенной плотностью, напоминающей капсулу. Диаметр подобных образований может достигать пятнадцати сантиметров, но чаще они достаточно небольшие по размерам, возникают у молодых женщин, а также девушек в период созревания. Дермоидная киста отличается медленным ростом, но опасна своей онкогенностью, то есть способностью преобразоваться в злокачественную. Также этот вид кисты имеет характерную форму – в виде «гриба» на длинной тонкой ножке, которая может перекрутиться, что провоцирует острую боль и требует незамедлительной госпитализации.
Иногда в расположенном над яичником придатке может сформироваться параовариальная киста – яичник при этом в патологический процесс обычно не вовлекается. Это образование достаточно тонкостенное, обычно однокамерное, диаметр его до двадцати сантиметров. По возрасту заболевание, как правило, поражает женщин репродуктивного возраста, иногда женщин «за тридцать». Вследствие особенностей своей локализации киста растет медленно, к тому же она малоподвижна, а следовательно, не грозит перекручиванием ножки, также она имеет гладкую поверхность и обычно безболезненна – чаще всего никак себя не проявляет, что затрудняет диагностику.
Цистаденома или серозная киста яичника формируется на внешней поверхности яичника из его клеток вследствие их избыточного роста. Киста относится к доброкачественным и обычно характеризуется бессимптомностью, но может перерождаться в злокачественную опухоль, хотя это отмечается очень редко. У таких кист обычно достаточно прочная оболочка, внутри же может находиться серозная жидкость либо кровь, в редких случаях цистаденома может проявлять себя как многокамерная киста яичника. К основным характеристикам можно отнести небольшие размеры, сочетающиеся с подвижностью кисты. Если она все же достигает больших размеров, у пациенток отмечают увеличение живота (при патологических состояниях это напоминает позднюю стадию беременности). В качестве симптомов часто отмечают запоры и нарушения при мочеиспускании, достаточно часто это образование приводит к бесплодию (у каждой пятой женщины).
По типам новообразования в яичниках выделяют три группы – это доброкачественные, злокачественные и пограничные. Первый вариант чаще всего встречается у молодежи, он не грозит метастазами и какими-то серьезными последствиями. Пограничные опухоли характерны для женщин старше тридцати, и они почти никогда не относятся к злокачественным (не дают метастаз, редко прорастают в соединительные ткани или выходят за пространство яичников). Коварство их в достаточно затрудненной диагностике и рецидивах, провоцирующих повторные появления опухолей (не всегда именно на яичниках). При рецидивах обычно показана операция. Но наибольшую угрозу представляют злокачественные опухоли, хотя и тут не все так трагично – в трети всех случаев даже так называемые «запущенные» опухоли могут излечиваться.

Фолликулярные кисты при беременности регрессируют самостоятельно
к содержанию ↑
Причины развития заболевания
Каковы причины развития кисты яичника, доподлинно не установлено, но чаще всего отмечают связь с нарушениями в гормональной системе и оставленными без внимания воспалениями в мочеполовой сфере. Врачи-гинекологи среди распространенных причин называют: сбои в менструальном цикле, воспаления яичников и половой сферы, операции в придатках матки, прерывание беременности (в т. ч. аборты), проблемы со щитовидной железой, переохлаждение, чрезмерное соблюдение диет и ожирение. Есть версия о связи появления симптомов кисты яичника со стрессом, не последним фактором считают и плохую наследственность (особенно при механизме перерождения кисты в злокачественную опухоль). Существует версия о том, что появление определенного вида кист в яичнике закладывается еще на генетическом уровне – до рождения, но проявляется лишь вследствие наступления в организме данной женщины какого-то сбоя.
В большинстве случаев сочетание киста яичника и беременность не является проблемой – это тогда, когда речь идет о функциональной разновидности кисты (которая встречается чаще всего). Как правило, при наступлении беременности подобные кисты регрессируют самостоятельно. Но при наличии любой кисты при возникновении беременности непременно потребуется постоянное наблюдение врача, так как гарантии того, что все пройдет гладко, не дает никто: киста может начать увеличиваться, либо могут наступать осложнения, и тогда только врач может определить, какие действия необходимо предпринять.
Врачи-гинекологи ратуют проходить регулярные осмотры, так как самостоятельно заподозрить наличие кисты женщина вряд ли сможет, в подавляющем большинстве заболевание протекает без явных симптомов. К признакам кисты яичника, которые все же должны насторожить, следует отнести нарушения в менструальном цикле (болезненные или продолжительные месячные, появление кровотечений в середине цикле и т. д.), невозможность забеременеть, боли тянущего характера (обычно с одной стороны), усиливающиеся при сексе или активно проводимом досуге. При опухоли большого диаметра может возникать чувство сдавливания органов, расположенных рядом с яичником, наряду с увеличением живота. Острые болезненные симптомы могут возникать, когда ножка кисты перекручивается – часто появляется состояние, похоже на острый аппендицит (отмечаются резкие боли внизу живота, иногда тошнота и рвота, бледность, снижение АД, обмороки).
Отдельно следует рассмотреть симптомы разрыва кисты яичника – это повышенная температура (не снимается приемом жаропонижающих), острая резкая боль внизу живота, слабость и вялость, выделения из половых путей/кровотечение, бледность с холодным потом и неясным сознанием, слабый пульс с низким давлением, напряженный живот. Чаще всего перекручивание основания наблюдается в дермоидных кистах, а разрыв чаще всего отмечается у лютеиновых. Признаки разрыва и перекручивания кисты являются причиной непременного и срочного обращения к врачу – не исключено, что данные симптомы могут свидетельствовать о другом заболевании (но требующем не меньшего внимания специалиста). Единственным исключением может быть разрыв фолликулярной кисты – данное состояние может сопровождаться резкой болью, но угрозы состоянию здоровья, как правило, не несет.
УЗИ – наиболее показательный метод обследования при заболевании
к содержанию ↑
Диагностика кисты яичника
Раннее выявление кисты поможет предотвратить не лишь потенциальные последствия, а и уберечь от перерождения кисты в онкологическое заболевание. Опасность промедления еще и в том, что кисты, обнаруженные на поздних стадиях, плохо поддаются лечению – вот еще один довод к регулярным гинекологическим осмотрам. При таком осмотре врач может обнаружить увеличенные придатки и отметить болезненность внизу живота. В этом случае ваш гинеколог наверняка порекомендует УЗИ как наиболее показательный метод обследования, точность и информативность диагностики при котором увеличивается применением трансвагинального датчика. Выявленную посредством данной технологии кисту обычно наблюдают на протяжении 2-3 циклов. Лишь изредка (при чрезмерно большом размере кисты, угрозе ее разрыва или перекручивания ножки, бесплодии, эндометриоидной природе и других неотложных случаях) назначается операция.
В случае угрозы разрыва или перекрута, может быть назначена лапароскопия кисты яичника – помимо более точной, чем при УЗИ, диагностики, данный метод позволяет сразу же провести операцию по удалению кисты. При лапароскопии производится очень небольшой разрез, в который помещаются необходимые инструменты (сечение от 5 мм). Контроль над операцией идет через мини-видеокамеру, изображение с которой идет на монитор. Особенностью данного метода является низкая травматичность и максимальное сохранение здоровых тканей – обычно подобная операция не является помехой здоровой беременности и родам в дальнейшем. Шрамик после операции также остается очень маленький и со временем делается незаметным.
К другим методам диагностики относят пункцию, которая позволяет выявить кровь или жидкость в брюшной полости. Пункция берется из заднего свода влагалища и применяется при осложненных разновидностях кист яичников. Состояние яичников также можно уточнить при магнитно-резонансной терапии, которая считается более точной, нежели ультразвуковая диагностика. А при помощи компьютерной томографии можно различить, киста это или другое образование на яичниках. Анализы крови и мочи помогут определить наличие воспалений и потери крови, изредка может потребоваться тест на беременность, чтобы исключить внематочную. При подозрении на рак используется са 125 – тест на опухолевые маркеры-антигены.
к содержанию ↑
Лечение

Гормональные лекарства помогут в лечении гормонозависимых кист
Лечение кисты яичника обычно зависит от некоторых факторов: вида и размера кисты, вероятности ее преобразования в онкологическую форму, возраста пациентки, ее общего состояния и желания в дальнейшем иметь детей. Если киста ничем не осложняется и не требует немедленного реагирования, ваш гинеколог на протяжении нескольких циклов попросту понаблюдает за ней. Если киста не исчезает, на основании результатов наблюдения и диагностики врач порекомендует консервативное либо хирургическое лечение.
Если имеет место функциональная киста в яичнике, и она сама по себе не исчезла через 1-2 цикла, врач может порекомендовать гомеопатические препараты. При гормонозависимых кистах, соответственно, назначаются гормональные лекарства – двухфазные либо однофазные оральные контрацептивы (при гормональных неполадках за назначением лечения следует обратиться к эндокринологу). В этом плане достаточно неплохо себя зарекомендовал препарат дюфастон, содержащий в себе аналог прогестерона, призванный восполнять недостаток гормонов, выделяемых яичниками. Также препарат стимулирует работу желтого тела и выравнивает гормональный баланс.
В отличие от непосредственно контрацептивов, данное средство не оказывает влияния на овуляцию (что позволяет принимать таблетки при беременности), а вырабатывающиеся при его приеме лютеинизирующие гормоны помогают уменьшить кисту, а затем и полностью естественным путем удалить ее. Невзирая на то, что дюфастон положительно влияет на состояние матки, а также не вызывает осложнений с другими органами, препарат следует принимать исключительно после консультации и под надзором врача. Не забываем и о противопоказаниях, таких как рак, патологии печени, низкая свертываемость крови и индивидуальная непереносимость.
При неплохой эффективности данное средство нельзя также и воспринимать как панацею: если после двух-трехмесячного курса приема дюфастона состояние не улучшится (киста продолжит рост), прием таблеток следует прекратить и сменить тактику лечения. В дополнение к гормональным средствам часто назначают индивидуально подбираемые комплексы витаминов. При наличии воспаления, соответственно, назначаются подобранные врачом противовоспалительные. Пациентам, состояние которых осложняется ожирением, также назначается в непременном порядке соблюдение диеты и занятия лечебной физкультурой (с учетом специфики имеющегося заболевания).
Следует еще раз подчеркнуть, что лечение кисты яичника без операции возможно только в случае, если это функциональные разновидности кист и только если состояние пациенток не осложнено угрозой разрыва капсулы, перекрута ее ножки, нагноения или бесплодия (при данных состояниях применяется лапароскопия). Если диагностирована эндометриоидная, дермоидная киста или муцинозная цистаденома – применяется исключительно хирургическое удаление кисты яичника. И тут врач будет отталкиваться от того, насколько велик риск у пациентки приобрести злокачественное образование. Если доказана доброкачественность опухоли, при операции врач сделает все, чтобы оставить не травмированной здоровую ткань и сохранить репродуктивные функции у женщины. К сожалению, даже эта здоровая ткань со временем может измениться и переродиться, в особенности если речь идет о большой по размеру кисте (еще один довод в пользу раннего выявления).
Регулярный осмотр у гинеколога – лучшая профилактика заболевания
В зависимости от того, какого типа опухоль подлежит устранению (онкология, пограничная или доброкачественная), определяется методика воздействия на болезнь. Если речь идет о кисте грибовидной формы на ножке, большого размера, которая практически поглощает собой весь яичник, обычно применяется овариэктомия – то есть полное удаление яичника. Несмотря на то что это звучит достаточно угрожающе, какими-то существенными гормональными нарушениями женщине это не грозит, к тому же при наличии второго здорового яичника ничто не помешает нормальному зачатию, протеканию беременности и благополучным родам.
Возможно, для излечения кисты потребуется лишь цистэктомия (удаление самой кисты), также может применяться резекция части яичника или удаление придатков матки. Чаще всего хирургическое вмешательство выполняется при помощи лапароскопии, но при удалении злокачественного либо осложненного образования может потребоваться и открытая операция.
к содержанию ↑
Профилактика болезни
Специалисты отмечают, что единожды появившаяся киста, даже будучи успешно вылеченной, может проявиться снова, а значит, наилучшим решением является профилактика болезни. К сожалению, гарантированной защиты в этом случае получить невозможно, а вот снизить до минимума риск – вполне. В первую очередь нужно очень внимательно относиться к собственному здоровью, особенно здоровью половой сферы. То есть следить за функционированием эндокринной системы, контролировать ход менструального цикла, регулярно посещать гинеколога и своевременно излечивать все воспаления малого таза.
Врачи рекомендуют также избегать переохлаждений, травм и отравлений (включая алкогольное и никотиновое), а также сохранять позитивное состояние духа. В качестве профилактики появления функциональных кист специалисты называют прием противозачаточных (причем высокодозированные эффективней), беременность и кормление грудью первые полгода после родов. Также опасность появления кисты яичников ощутимо уменьшается после менопаузы, хотя и не исчезает полностью.
к содержанию ↑
Народные средства лечения кисты яичника

Чага – одно из народных средств лечения кист
При попытках лечения кисты яичника народными средствами следует помнить не просто о том, что перед применением любого из них нужно получить одобрение своего врача (иначе можно усугубить ситуацию), а и о том, что, надеясь на народную медицину, вы попросту можете упустить драгоценное время. Также следует помнить, что определенные процедуры в таком состоянии могут быть опасными. К подобным процедурам относятся любые, предполагающие прогревание низа живота. Средства, усиливающие кровообращение в малом тазе, могут спровоцировать рост кисты и ее разрыв. При выявленной кисте запрещенными становятся многие процедуры грязелечения, а также все обертывания (они не только греют, а еще и сдавливают внутренние органы). Нежелательно ходить в сауны, принимать ванны с горячей водой и увлекаться загаром.
Спорт при кисте яичника не запрещен напрямую, но ряд занятий может быть опасным – в особенности упражнения на пресс, наклоны, подъемы туловища и ног, а также некоторые тренажеры. При некоторых разновидностях кист могут возникать болезненные состояния при сексе, также слишком активная половая жизнь грозит разрывом кисты, будьте осторожнее.
Среди тех народных средств, которые действительно могут принести пользу при кисте яичника, выделяют настойки грецких орехов и грибов чаги. Для первого средства следует извлечь ядрышки из четырнадцати орехов, а скорлупу раздробить молотком, после чего все сложить в банку и залить полулитрами водки. Укупорить плотно банку и семь дней выдерживать ее в полной темноте. Затем настойку отцедить, слить в бутылку, поместить на холод и пить по столовой ложке натощак поутру, пока настойка не закончится.
В качестве альтернативы грецким орехам применяются также кедровые – столовую ложку неочищенных (вместе со скорлупой) орешков следует залить полулитрами качественной водки. Две недели выдержать в темноте, изредка взбалтывая бутыль. Столовую ложку настоя разбавлять водой и пить за полчаса до еды курсом до полугода (через каждый месяц делать перерыв в десять дней, после чего курс возобновлять).
Для второго средства чагу (березовый паразитарный гриб) потребуется тщательно промыть под краном с прохладной водой, после чего замочить в прохладной, но уже кипяченой воде, выдерживая пропорцию один к пяти (учитываем, что настоящая лечебная зрелая чага в воде утонет). Далее даем полежать около восьми часов и измельчаем нашу чагу, после чего смешиваем с водой, в которой замачивали, нагревая все до пятидесяти градусов, и еще сутки настаиваем. Дальше сливаем воду и отжимаем выпавший осадок. По тридцать граммов употреблять до еды. Одновременно с лечением чагой следует держать строгую молочно-растительную диету (без мяса, жиров, копченостей и консервов). Вместе с чагой нельзя принимать аспирин и антибиотики, а также вводить внутривенно глюкозу.

Настойка полыни поможет избавиться от кисты яичника
Еще одним рецептом для избавления от кисты яичника может стать настойка полыни: для нее потребуется столовая ложка каменной либо горькой разновидностей полыни, ложечка березовых почек, мелко нарубленный лист зрелого алоэ и острая красная перчина. Все перемешать и, залив полулитром водки, настаивать десятидневный период в темноте. После настаивания процедить жидкость и пить ее трижды по столовой ложке, разведенной в трех ложках чистой воды, за полчаса перед приемом пищи.
Неплохая эффективность отмечается при лечении кист яичника и у корня девясила: полстакана его нужно взять в дробленом виде, заливая тремя литрами воды с добавлением ложки меда и ложкой живых (не искусственных) дрожжей. Вымешав все ингредиенты, жидкость плотно укупорить крышкой и перенести в подвал, чтобы настоялась. Пить настой рекомендуется до трех месяцев – длительность зависит от того, какие анализы покажет УЗИ.
Не забывайте, что средства, в составе которых содержится спирт, могут негативно воздействовать на вашу печень – особенно это актуально в случаях, если предполагается длительный период приема настоек, также это стоит учитывать тем, у кого проблемы в данном органе уже проявились.
Также можно приготовить мазь от кисты яичника. Важно готовить ее исключительно в эмалированной посуде без трещин и сколов в ней. Вливаем стакан растительного масла, в который помещаем натуральный прополис размером со спичечную коробочку, прогреваем посуду до растворения воска в масле, после чего, продолжая нагрев, вмешиваем половинку отваренного желтка куриного яйца (следим, чтобы смесь не «убежала»). Полученную массу (пока она теплая), процедить сквозь капрон и перелить в стеклянную емкость. Далее потребуется использовать небольшие порции подогретого средства, им хорошо пропитывать тампон и вводить на ночь во влагалище, период лечения данным средством – от недели до месяца.
Помните, что все народные методы для лечения кисты яичника можно использовать, лишь обсудив их с врачом, иначе по незнанию можно нанести организму ощутимый урон. Также следует учитывать, что все описанные рецепты актуальны исключительно в период назначенного медикаментозного лечения (или в период «выжидания», когда ваш лечащий специалист наблюдает за изменением кисты). Если все в комплексе не дает нужного эффекта и врач по показаниям назначает операцию, следуйте наставлениям специалиста. Пытаясь излечиться альтернативными методами, вы можете усугубить заболевание, перевести его в более опасную форму или пропустить момент, когда оперативное вмешательство станет не просто необходимым, а единственно возможным выходом (причем не в виде аккуратной и подготовленной заранее лапароскопии, а в виде срочной открытой операции).
Ваше состояние и ваша жизнь только в ваших руках, распоряжайтесь ими разумно. Ну и, конечно, не забывайте неустанно заботиться о своем здоровье, ведь это одна из самых больших ценностей для вас и ваших близких.
к содержанию ↑
Видео
simptom.org
Кисты и опухоли яичников — Библиотека
Авторы: Березовская Е.П.
Очень часто после посещения УЗИ-кабинета, женщина становится испуганной и расстроенной, потому что у нее обнаружена какая-то киста яичника. Дальше события развиваются по двум сценариям: или женщину «садят» на гормональные контрацептивы на 3 месяца минимум, или же предлагают срочно пройти лапароскопию. Лапароскопией в бывших постсоветских странах, как и в других развивающихся странах, где она применяется в частном секторе здравоохранения, злоупотребляют из-за коммерческой выгоды – это чрезвычайно дорогостоящее хирургическое вмешательство.
Тема опухолевидных образований органов малого таза, в частности яичников, очень обширная и сложная, потому что в одном возрасте или одних случаях такие образования могут быть физиологической нормой и не требуют вмешательства, в других – необходимо обследование и лечение, в третьих – срочное удаление.
Что женщины должны знать в отношении кист и опухолей яичников? В первую очередь, это совершенно разные состояния, поэтому подход в диагностике и лечении может быть абсолютно разным. Важно также помнить, что постановка диагноза не может быть основана только на одном результате одного УЗИ. Она должна включать жалобы, симптомы (признаки) и нередко результаты лабораторного обследования.
И еще один важный момент: спешка приносит вреда больше, чем пользы, и в случае обнаружения какого-то образования яичника динамика наблюдения в течение определенного периода времени куда благоприятнее, чем поспешное лечение, особенно при отсутствии любых жалоб и симптомов.
Теперь рассмотрим два разных состояния яичниковых образований – кисты и кистомы.
Киста яичников представляют собой мешкообразное образование яичника, не выходящее за пределы яичника и содержащее жидкость. Любая киста содержит определенное количество жидкости.
Кисты яичников встречаются в 30 % женщин с регулярными менструациями, 50 % женщин с нерегулярными менструациями и 6 % женщин климактерического возраста. Функциональные кисты – это физиологическое состояние подросткового периода (10-21 год), когда происходит половое созревание девочки.
Какие причины возникновения кист яичников? Причин есть несколько:
• Нарушение созревания фолликулов (частое явление при резких колебаниях веса, стрессе, в подростковом и предклимактерическом периоде, при ановуляции)
• Гормональный дисбаланс (может быть вызван искусственно при неправильном назначении гормональных препаратов, в результате стресса, на фоне других заболеваний; часто сопровождается нарушением созревания фолликулов)
• Беременность (киста желтого тела и др.)
• Курение
• Ожирение (в результате нарушения овуляции)
• Бесплодие (эндометриоидные кисты)
• Понижение функции щитовидной железы
• Рак яичников
• Метастазы яичников (хорионэпителиома и другие).
У новорожденных девочек кисты встречаются очень редко. Врожденные кисты яичников наблюдаются у девочек, чьи матери страдали диабетом или резусной иммунизацией в период беременности чаще, чем у девочек здоровых женщин. Обнаружение опухолевидных образований яичников у девочек раннего детского возраста (до полового созревания) требует срочной диагностики для исключения злокачественного процесса.
Самые распространенные кисты у девочек-подростков и молодых женщин – это функциональные кисты. Называют такие кисты функциональными, потому что их появление зависит от менструального цикла, то есть от функции яичников. Практически у каждой женщины хотя бы один раз в жизни возникала функциональная киста, хотя женщина об этом может даже не подозревать.
Различают два вида функциональных кист: фолликулярную и лютеиновую.
Под влиянием гипоталамо-гипофизарной системы яичники вырабатывают гормоны, которые регулируют рост фолликулов и созревания яйцеклетки. Однако при ряде нарушений связи яичников с этой системой, что может наблюдаться под влиянием многих факторов (например, из-за стресса или голодания), развитие фолликулов нарушается, и возникает фолликулярная киста яичника (граафиевая киста), которую чаще всего можно обнаружить в первые две недели цикла. Нередко цикл затягивается, потому что становится ановуляторным. В большинстве случаев фолликул регрессирует, то есть постепенно рассасывается.
Фолликулярные кисты могут достигать больших размеров, но чаще всего диаметр кисты не превышает 4-6 см.
Очень часто фолликулярные кисты путают с овулирующим фолликулом. Принято считать, что в норме размеры доминирующего фолликула на момент овуляции не превышают 2.5 см, однако у ряда женщин они могут быть больших размеров, что не отражается негативно на овуляции. Поэтому о фолликулярных кистах обычно говорят при размерах фолликула больше 3.5-4 см.
Фолликул после созревания (овуляции) превращается в желтое тело, и если беременность не наступила, обычно после 21 дня цикла происходит медленное рассасывание желтого тела. Однако в ряде случаев этот процесс может приостановиться и привести к формированию лютеиновой кисты или кисты желтого тела. Такие кисты диагностируются чаще всего во второй половине цикла. Размеры лютеиновых кист могут быть больше фолликулярных и достигать 6-8 см в диаметре. Но даже при таких размерах лечение чаще всего не проводится.
Прием гормональных контрацептивов может понижать и, наоборот, повышать вероятность возникновения кист яичников – зависит от их состава, особенно прогестинового компонента. Гормональные контрацептивы, содержащие только синтетический прогестерон, могут привести к образованию кист яичников. Внутриматочная гормональная система «Мирена» провоцирует рост кист, которые рассасываются чаще всего после прекращения пользования данной системой. Также, важно помнить, что прогестерон не только увеличивает риск образования кист яичников, но и рака яичников.
Какие признаки наличия кисты у женщины? В большинстве случаев у женщин нет жалоб, и кисты обнаруживаются случайно при гинекологическом осмотре или УЗИ. Часто кисты рассасываются без врачебного вмешательства, поэтому многие женщины не знают о том, что у них могли быть кисты яичников. Иногда женщина испытывает тянущие боли внизу живота. При перекруте яичника или разрыве кисты может наблюдаться внезапная острая боль. Некоторые женщины жалуются на боль во время половых контактов или при занятиях физкультурой. При воспалении кисты может наблюдаться повышенная температура тела, слабость. Если уровень эстрогенов понижен, появляются кровянистые выделения из влагалища.
Лабораторные методы диагностики функциональных кист яичников являются неинформативными, но в некоторых случаях необходимо исключить гормональные кисты и кистомы. С помощью УЗИ можно определить размер образования, его размещение в малом тазу по отношению к другим органам, структуру, проследить за изменениями размеров. С целью диагностики и часто лечения используют лапароскопию у определенной категории женщин (страдающих бесплодием, в предклимактерическом и климактерическом периодах). В любом случае необходимо исключить злокачественный процесс яичников.
В большинстве случаев функциональные кисты яичников у женщин детородного возраста исчезают в течение одного или нескольких менструальных циклов без лечения. Повторное УЗИ желательно провести не раньше 8 недель или 2 менструальных циклов. У женщин старше 40 лет необходимо исключить кистозную опухоль и рак яичников.
Из медикаментозных методов лечения наиболее распространенным лечением функциональных кист (фолликулярной и лютеиновой) являются комбинированные оральные контрацептивы (КОК), однако они рекомендованы только для определенной категории женщин, в частности, не планирующих беременность. Если у женщин наблюдаются боли, возможно, применение обезболивающих препаратов. При подозрении на инфекцию рационально воспользоваться антибиотиками.
В отношении кист яичника вопрос хирургического лечения противоречивый. Несомненно, женщины, у которых наблюдаются признаки острого живота, чаще всего, нуждаются в операционном лечении. Выбор хирургического метода (лапароскопия или лапаротомия) зависят от навыков врача, состояния женщины, оснащения операционной и многих других факторов. Многие врачи считают, что кисту необходимо удалять хирургически, если размеры кисты превышают 6 см, консервативное лечение было неуспешным, киста быстро увеличивается в размерах.
Доброкачественные опухоли яичников – это новообразования, развивающиеся из разных тканей яичников (80 % всех опухолей яичников эпителиального происхождения). Если киста – это всего лишь мешотчатое образование, накапливающее секрет, но без роста клеток и тканей, опухоли яичников всегда сопровождаются ростом и делением клеток.
В общем случае доброкачественные опухоли могут быть кистозными (выглядеть как кисты) или смешанными, гормонально активными (вырабатывающими половые гормоны) или гормонально неактивными, а также они могут расти в теле яичника.
Опухоли яичников возникают у 5‑7 % женщин. Пограничные кисты яичников представляют собой опухоли, которые могут переходить в рак при благоприятных для этого процесса факторах. Большое число опухолей яичников диагностируется у женщин старше 40 лет, когда наступают перестройки в гипоталамо-гипофизарной системе, регулирующей яичники. 20 % всех опухолей яичников являются злокачественными опухолями.
Основные факторы риска, способствующие развитию опухолей яичников, являются следующие:
• Использование КОК
• Поздняя первая менструация
• Поздняя беременность и роды
• Курение
• Случаи рака яичников у близких родственников
Диагностирование опухолей и кистом яичника сопровождается сложностью их классификации, потому что по гистологическому (тканевому) строению различают более 40 видов опухолей, которые объединены в 7 основных групп:
• Дисгерминомы, тератомы, эмбриональная карцинома, тератокарцинома, хорионкарцинома, меланома и др.
• Зернистоклеточная опухоль, текома, липидоклеточная опухоль, арренобластома, опухоль клеток Сертоли, гинандробластома, и др.
• Серозная цистаденома, цистаденофиброма, цистаденокарцинома, муцинозная цистаденома, эндометроозная опухоль, эндометроидная карцинома, рабдомиосаркома, мезенхимальная саркома, и др.
• Фиброма, липома, лимфома, фибросаркома.
• Лимфосаркома и др.
• Опухоль Бреннера, гонадобластома, аденоматоидная опухоль.
Большинство этих опухолей злокачественны, поэтому тканевая дифференциация опухолей яичников играет важную роль в прогнозе исхода заболевания. На УЗИ многие из этих опухолей будут выглядеть почти одинаково, поэтому нередко серьезные опухоли принимаются за кисты и проводится неправильное лечение. К счастью, наиболее распространенными опухолями яичника являются эпителиальные: серозная и муцинозная кистомы (цистаденомы), все остальные виды опухолей встречаются очень редко.
Диагностика опухолей яичников такая же, как и кист яичников: учитываются жалобы, признаки и при необходимости проводится лабораторное обследование. Часто врач дифференцирует эти два качественно разных состояния яичников – кист и кистом, для исключения, в первую очередь, злокачественного процесса. Другими словами, при обнаружении любого образования на яичнике, необходимо убедиться, что это не рак. Возрастной критерий и наличие жалоб – это два важных ключа в постановке правильного диагноза.
Лечение опухолей яичника зависит от результатов обследования, но в большинстве случаев их необходимо удалять хирургическим путем (с помощью лапароскопии или лапаротомии).
Консильтации Елены Березовской в КлубКоме
опубликовано 23/05/2013 15:02
обновлено 09/11/2016
— Акушерство, гинекология, маммология, Женское здоровье
lib.komarovskiy.net
Доброкачественные образования яичников
Функциональные кисты яичников, такие, как фолликулярные и кисты жёлтого тела, у молодых женщин составляют 25—30% всех доброкачественных образований.Фолликулярная киста
А. Фолликулярная киста — опухолевый процесс, формирующийся вследствие скопления фолликулярной жидкости в кистозном фолликуле и характеризующийся отсутствием истинного пролиферативного роста.Диаметр фолликулярных кист колеблется от 2 до 12 см. Форма в подавляющем большинстве наблюдений (94,1%) округлая. Внутренняя структура кист полностью однородная, анэхогенная, обладает высокой звукопроводимостью. Стенка фолликулярных кист ровная, гладкая; её толщина составляет в среднем 1,0±0,3 мм.
Динамическое эхографическое наблюдение показывает, что в течение первого менструального цикла спонтанной регрессии подвергаются 25,9%, второго — 33,4%, третьего — 40,7% фолликулярных кист. При этом отмечена взаимосвязь между размером кисты и сроком её исчезновения. Так, образования более 6 см в диаметре регрессируют в течение 3 менструальных циклов. Это, по-видимому, связано с тем, что стенка фолликулярной кисты лишена васкуляризации, поэтому инволюция происходит путём постепенного пассивного спадения стенок полости и резорбции жидкости, содержащейся в кисте.
Эндоскопическая картина
Фолликулярные кисты обычно односторонние, их диаметр 2—12 см, форма круглая, имеют тонкую гладкую стенку, однокамерное строение и тугоэластическую консистенцию. Капсула гладкая, белесоватая или бледно-розовая, содержимое прозрачное. Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с трудом отделяется от ткани яичника, рвётся.Киста жёлтого тела
Б. Киста жёлтого тела образуется на месте прогрессировавшего жёлтого тела, в центре которого в результате нарушения кровообращения накапливается жидкое содержимое.Киста имеет размеры от 2 до 8 см. Описано 4 эхографических варианта строения кисты жёлтого тела.
1. При 1-м варианте наиболее часто киста имеет сетчатое строение средней эхогенности. В большинстве случаев сетчатый компонент выполняет всю или бульшую часть кисты.
2. При 2-м варианте содержимое кисты однородное и анэхогенное. В её полости определяются множественные или единичные, нежные, полные или неполные, неправильной формы перегородки.
3. При 3-м варианте в полости кисты определяются плотные, высокой эхогенности включения (сгустки крови). Чаще они имеют небольшие размеры (1—1,7 см в диаметре), единичны (1—3) и локализуются пристеночно. Эти образования могут иметь как неправильную форму, так и форму булавы или веретена.
4. При 4-м варианте содержимое кисты полностью однородное и анэхогенное. Её эхографическое изображение напоминает фолликулярную кисту.
Несмотря на различия внутреннего строения кист жёлтого тела, их звукопроводимость всегда высока. Толщина стенок колеблется от 2 до 4 мм, составляя в среднем 2,8±0,4 мм.
У большинства женщин кисты регрессируют самопроизвольно. Продолжительность инволюции зависит от размеров, а не от внутреннего строения кисты. В отличие от фолликулярных кист, кисты жёлтого тела в подавляющем большинстве наблюдений (86,2%) регрессируют в течение 1—2 менструальных циклов.
Эндоскопическая картина
Кисты жёлтого тела, как правило, односторонние, хотя не исключено наличие небольшой кисты (до 4 см в диаметре) и в другом яичнике. Размеры кисты 2—8 см, форма округлая или овальная, стенка кисты утолщена, отмечают складчатость внутренней поверхности, содержимое геморрагическое. Киста имеет синюшно-багровый оттенок.Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с большим трудом отделяется от ткани яичника, нередко рвётся.
Параовариальная киста
В. Параовариальная киста — ретенционное образование, расположенное между листками широкой связки матки.Размеры параовариальных кист колеблются от 3 до 15 см. Толщина стенки кисты варьирует от 1 до 3 мм, составляя в среднем 1,5±0,4 мм. Прослеживается чёткая корреляция возможности ультразвуковой диагностики параовариальных кист в зависимости от их размеров. Только при диаметре кисты более 5 см во всех случаях при трансвагинальном УЗИ определяется неизменённый яичник.
При больших размерах параовариальных кист яичник далеко не всегда визуализируется. У 88% пациенток яичник определяется в виде отдельного анатомического образования, причём при увеличении размера кисты для идентификации яичника необходимо тщательное сканирование с помощью трансабдоминального и трансвагинального датчиков. В отличие от фолликулярных кист и кист жёлтого тела параовариальные кисты не регрессируют.
Эндоскопическая картина
Параовариальные кисты, как правило, представляют односторонние образования размером до 10—15 см в диаметре, форма округлая или овальная, консистенция тугоэластическая, капсула обычно тонкая, но довольно прочная, содержимое прозрачное. В зависимости от величины кисты маточная труба располагается по-разному, иногда она распластана на поверхности кисты. Параовариальная киста и яичники определяются как отдельные анатомические образования.Перитонеальные кистозные образования
Г. Перитонеальные кистозные образования. К числу достаточно трудно диагностируемых образований малого таза относят и перитонеальные кистозные образования (серозоцеле). Дифференциальная диагностика серозоцеле, опухолевидных образований и опухолей яичников представляет значительные трудности.Анамнестические данные
Анамнестические данные имеют некоторые особенности: чревосечение выявляют в 80% случаев, острое воспаление придатков матки с пельвиоперитонитом — в 10—25%, распространённые формы эндометриоза — в 5—15%. Длительность существования серозоцеле составляет от 3 мес до 4,6 года (после ранее перенесённых операций), а среди женщин с острым пельвиоперитонитом — от 2 до 5 мес.Критерии серозоцеле
1. Жидкостное образование в области малого таза, выявляемое после перенесённых операций или острого воспалительного процесса внутренних половых органов.2. Отсутствие на эхограмме чётко визуализируемой стенки (капсулы).
3. Неправильность контуров кистозной структуры, расположенной в малом тазу.
4. Изменение формы образования при повторных УЗИ.
Эндоскопическая картина
Перитонеальное образование бывает однокамерным или многокамерным, стенки представлены спайками. Форма округлая или овальная, размеры от 1 до 25 см, тугоэластической консистенции, заполнено желтоватой опалесцирующей жидкостью. Спаечный процесс в брюшной полости и малом тазу вызывает определённые технические трудности при проведении лапароскопии.Зрелые тератомы
Д. Зрелые тератомы. Согласно Международной классификации ВОЗ (1977), тератомы яичников относят к группе герминогенных опухолей. Зрелые тератомы представляют собой доброкачественные новообразования, содержащие тканевые элементы, не отличающиеся от аналогичных структур организма (наиболее часто обнаруживают элементы кожи, волосы, жир, гладкомышечные волокна, хрящевую и костную ткань, элементы нервной системы).В 80% наблюдений зрелые тератомы — односторонние образования. Нередко диагностируют рецидив заболевания с выявлением тератомы в другом яичнике. Чаще (60—70% случаев) опухоль исходит из правого яичника.
Одновременное проведение трансабдоминального и трансвагинального УЗИ позволяет повысить точность диагностики и выявить 6 типов эхографического изображения зрелых тератом.
1. При 1-м типе опухоль имеет полностью анэхогенное внутреннее строение и высокую звукопроводимость. На внутренней поверхности опухоли можно выявить средней или высокой эхогенности круглой или овальной формы паренхиматозный бугорок.
2. При 2-м типе опухоль имеет полностью плотное внутреннее строение, её структура гиперэхогенна и в основном однородна.
3. При 3-м типе тератомы характеризуются кистозно-сулидным строением, плотный компонент обычно имеет однородную структуру, высокую эхогенность и занимает от 1/3 до 3/4 объёма опухоли, в кистозном компоненте определяют множественные гиперэхогенные небольшие линейно-штриховые включения.
4. 4-й тип отличается полностью сулидным строением опухоли, состоящей из двух компонентов — гиперэхогенного и плотного, дающего акустическую тень.
5. Тератомы 5-го типа имеют наиболее сложное внутреннее строение и характеризуются наличием всех вышеперечисленных компонентов (кистозного, плотного и гиперэхогенного сулидного, дающего акустическую тень), они не превышают 5 см в диаметре.
6. Тератомы 6-го типа имеют разнообразное внутреннее строение (жидкостное с перегородками различной толщины, плотное включение губчатой структуры, мелко- и среднедисперсную гиперэхогенную взвесь).
Наибольшие трудности возникают при дифференциации кистозных тератом (1-й тип) и серозных цистаденом. При проведении УЗИ в подобных случаях особое внимание следует обращать на состояние внутренней стенки образования. Наличие ровной стенки в большинстве случаев позволяет предположить гладкостенную цистаденому.
Выявление на внутренней поверхности опухоли плотного компонента губчатой структуры чаще свидетельствует о папиллярной цистаденоме. Если пристеночный компонент имеет однородную структуру и содержит плотные гиперэхогенные включения, особенно дающие акустическую тень, то это с большой вероятностью указывает на зрелую тератому.
Определённые трудности возникают при дифференциальной диагностике зрелых тератом (6-й тип) и фибром яичника, дающих акустическую тень. При проведении УЗИ следует иметь в виду, что при фибромах участок опухоли, расположенный между её верхним полюсом и акустической тенью, в основном имеет низкую, а при тератомах — высокую эхогенность.
Особую ценность представляет выявление зрелых тератом в толще яичника, когда размеры яичника не увеличены, а поверхность не изменена. В этих клинических наблюдениях диагностические возможности УЗИ превосходят по значимости таковые лапароскопии.
Эндоскопическая картина
Макроскопически стенка дермоидной кисты состоит из плотной, местами гиалинизированной соединительной ткани. Форма округлая или овальная, консистенция плотная. Размеры 1—16 см. Поверхность гладкая или бугристая, в одних местах эластичная, в других очень плотная.Определённое дифференциально-диагностическое значение имеет расположение кисты в переднем своде (в отличие от других видов опухолей, располагающихся обычно в маточно-прямокишечном пространстве).
При разрезе кисты изливается её густое, похожее на сало содержимое, изредка оно имеет вид шариков (дермоид с шариками). Вместе с салом в кисте обнаруживают пучки волос. Внутренняя поверхность стенки кисты на значительном протяжении гладкая, но в одном её участке обычно определяется выступ — так называемый головной, или паренхиматозный, бугорок. В бугорке часто находят зубы, кости, части органов.
Серозные, или цилиоэпителиальные, опухоли
Е. Серозные, или цилиоэпителиальные, опухоли делят на гладкостенные и папиллярные, а папиллярные в свою очередь — на инвертирующие (сосочки расположены внутри капсулы опухоли) и эвертирующие (сосочки расположены на наружной поверхности капсулы). Существуют также смешанные опухоли, когда сосочки расположены и на внутренней, и на наружной поверхности капсулы.Серозная цистаденома
1. Серозная цистаденома — наиболее простая форма серозных опухолей, как правило, односторонняя, однокамерная и гладкостенная. Эпителий, выстилающий стенку опухоли, однорядный кубический, реже цилиндрический.Эндоскопическая картина
Форма шаровидная или овальная, поверхность гладкая, блестящая, белесоватого цвета. Содержимое кисты прозрачное, с желтоватым оттенком. Размеры могут значительно варьировать. По внешнему виду серозные гладкостенные цистаденомы напоминают фолликулярные кисты, но в отличие от ретенционных образований опухоль имеет различную окраску — от голубоватой до белесовато-серой, что обусловлено неравномерной толщиной капсулы.Папиллярная цистаденома
Эндоскопическая картина
Опухоль обычно видна в виде образования с плотной, непрозрачной белесоватой капсулой. Наиболее характерный признак — сосочковые разрастания на наружной поверхности капсулы опухоли.При выраженной диссеминации капиллярных разрастаний (вид цветной капусты) эвертирующую форму опухоли можно принять за рак.
Папиллярная цистаденома может быть двусторонним образованием, в запущенных случаях сопровождается асцитом, воспалительным процессом в малом тазу, возможно внутрисвязочное расположение опухоли и разрастание сосочков по брюшине.
Содержимое цистаденом бывает жидким, прозрачным и имеет коричневый, красноватый или грязно-жёлтый цвет. В отличие от муцинозных опухолей псевдомуцина нет.
Муцинозная цистаденома
Эндоскопическая картина
Поверхность опухоли большей частью неровная, с многочисленными выпячиваниями из-за наличия камер. Размер опухоли колеблется в широких пределах. Опухоль неправильной формы с плотной, толстой, непрозрачной капсулой, цвет от белесоватого до синюшного. При боковом освещении видна граница между камерами.На разрезе опухоль редко бывает однокамерной, большей частью она многокамерная с образованием дочерних и внучатых полостей. Между отдельными полостями заметны остатки перегородок, разрушенных вследствие значительного давления содержимого опухоли. Внутренняя поверхность гладкая.
Перекрут ножки опухоли яичника
Ж. Перекрут ножки опухоли яичника возникает довольно часто, особенно при благоприятных условиях: большой подвижности опухоли, небольших размерах, значительном растяжении передней брюшной стенки (отвислый живот), беременности, в послеродовом периоде. Наиболее часто перекрут происходит до начала половой жизни.Эндоскопическая картина
В случае перекрута ножки опухоли яичника визуализируют образование синюшно-багрового цвета. Его внешний вид обусловлен степенью перекрута ножки опухоли на 180° и более (частичный или полный перекрут) и временем, прошедшим с момента нарушения кровообращения до эндоскопической операции.Апоплексия яичника
Апоплексия яичника — внезапно наступившее кровоизлияние, сопровождающееся нарушением целостности ткани яичника и кровотечением в брюшную полость. Среди причин внутрибрюшного кровотечения 0,5—2,5% случаев приходится на апоплексию яичника.Самым частым источником кровотечения бывает жёлтое тело или его киста. Не исключается возможность разрыва жёлтого тела во время беременности.
Эндоскопическая картина
Поражённый яичник обычных или увеличенных размеров за счёт предшествующей гематомы, как правило, синюшного цвета. Даже небольшой разрыв (до 1 см) может привести к обильному кровотечению. В малом тазу и брюшной полости кровяные сгустки и свободная кровь.Операцию выполняют максимально консервативно. Яичник удаляют только при массивном кровоизлиянии, целиком поражающем ткань яичника. В случае разрыва жёлтого тела беременности его ушивают, не производя резекцию, иначе беременность прервётся.
Нередко апоплексия сочетается с внематочной беременностью и острым аппендицитом. Апоплексия может быть двусторонней. В связи с этим во время операции обязателен осмотр обоих яичников, маточных труб и аппендикса.
Поликистозные яичники
В соответствии с Международной классификацией болезней 9-го пересмотра ВОЗ 1993 г., «поликистозные яичники» или синоним «синдром Стейна—Левенталя» кодируют номером 256.4 в разделе № 3 «Болезни эндокринной системы».Частота поликистозных яичников в структуре гинекологических заболеваний колеблется в широких пределах — от 0,6 до 11%.
Эндоскопическая картина
Характерные признаки поликистозных яичников: незначительное двустороннее увеличение органов (до 4—5 см), гладкая утолщённая капсула с сосудистым рисунком разной степени выраженности, наличие подкапсулярных кист, отсутствие свободной перитонеальной жидкости.Г.М. Савельева
medbe.ru
симптомы и последствия, лечение и операция
Кисты яичников представляют собой доброкачественные опухолевидные образования округлой формы, наполненные жидкостью, располагающиеся в ткани яичника или непосредственной близости к нему. От истинных опухолей они отличаются отсутствием размножения клеток в их стенках. Размеры этих образований увеличиваются за счет растяжения их содержимым.

В зависимости от источника различают следующие виды кист яичников:
- фолликулярные, происходящие из фолликулов и встречающиеся в 73% случаев;
- кисты желтого тела, наблюдающиеся в 5% случаев;
- эндометриоидные, формирующиеся из аномально расположенных клеток эндометрия и возникающие у 10% пациенток;
- параовариальные, исходящие из тканей вокруг яичника и встречающиеся в 10% наблюдений;
- текалютеиновые – редкие (2%), возникающие из атрофических фолликулов, содержащих особые текалютеиновые клетки;
- дермоидные – очень редкие случаи.
Кистозные образования яичников могут возникнуть в любом возрасте, даже у новорожденных девочек. Чаще всего они встречаются у женщин средних лет. При климаксе они наблюдаются у 15 женщин из 100.
Причины формирования патологии
Основные причины возникновения кист яичников связаны с застойной гиперемией органов малого таза, то есть скоплением в них крови с нарушением кровообращения. Механизм такого состояния может быть связан с воспалительным процессом, нарушением гормональной регуляции и другими факторами.
Основные факторы риска развития заболевания:
- первая менструация в возрасте младше 12 лет;
- многочисленные аборты;
- снижение функции щитовидной железы;
- нерегулярные менструации;
- ожирение по типу кушингоидного, то есть отложение жира преимущественно в верхней половине туловища и на руках;
- применение Тамоксифена.
Виды кистозных образований яичников
Фолликулярная киста яичника
Это образование возникает на месте кистозно-атрезирующего фолликула. Этот процесс развивается на фоне повышения уровня эстрогенов и хронической ановуляции, то есть когда в фолликуле яйцеклетка не созревает и не выходит из него наружу. Фолликулярные кисты чаще встречается в молодом возрасте, но бывает и у плодов, новорожденных и у женщин в постменопаузе.
Критерием, по которому нормальный созревающий фолликул отличают от кисты – его размер. В норме диаметр фолликула не превышает 30 мм. Если в полости фолликула продолжает накапливаться жидкость, он превращается в кисту.
По структуре фолликулярная киста – тонкостенное образование. Ее стенки выстланы фолликулярными клетками, а снаружи покрыты соединительной тканью. В дальнейшем фолликулярные клетки слущиваются, и на внутренней поверхности обнаруживаются плоские или кубические клетки.
Фолликулярная киста чаще однокамерная. В редких случаях их образуется несколько, они плотно прилежат друг к другу, что создает впечатление многокамерности. Диаметр таких образований не превышает 60 мм, внутри имеется светлое содержимое.
У большинства женщин фолликулярные кисты не имеют никаких симптомов. Лишь иногда они вызывают задержку наступления месячных. Во время их образования (вторая половина цикла) возможны ноющие неинтенсивные боли внизу живота.
Чем опасна фолликулярная киста?
Она может вызывать осложнения:
- перекрут ножки кисты яичника;
- кровоизлияние в ее полость;
- разрыв стенки.
Клинически все эти состояния проявляются сильными болями, тошнотой и рвотой. Перекрут ножки ведет к ее отеку и увеличению в размерах. Появляются симптомы «острого живота».
Диагностика осуществляется при помощи осмотра и ультразвукового исследования (УЗИ). При гинекологическом исследовании фолликулярная киста определяется как округлое, гладкое, эластичное образование сбоку или спереди от матки, размером до 6 см, подвижное, при пальпации почти безболезненное. Чаще имеется процесс с одной стороны, например, правого яичника. Образования одновременно правого и левого яичника обычно бывают следствием гиперстимуляции по программам экстракорпорального оплодотворения.
Проводят УЗИ в динамике, позволяющее отличить фолликулярную кисту от серозной цистаденомы – опасной опухоли. Исследование кровотока помогает выявить участки кровообращения средней интенсивностипо периферии образования.
Если фолликулярная киста яичника не привела к развитию осложнений, при ее обнаружении назначают нестероидные противовоспалительные препараты, в частности, обезболивающие свечи, и наблюдают в течение 6-8 недель. Иногда применяются и гормональные средства. Обычно она постепенно уменьшается в размере и через 2-3 менструальных цикла полностью исчезает.
Помогает определить наличие кисты базальная температура. На соответствующем графике при этом состоянии не будет изменений, характерных для овуляции. При исчезновении процесса и возобновлении овуляции график нормализуется.
Если образование не исчезает, а консервативное лечение не приносит эффекта, производят лапароскопическое удаление кисты яичника. В перименопаузе довольно часто удаляют яичник и трубу на стороне поражения. После операции назначают оральные контрацептивы, витамины, ноотропы, проводят динамическое наблюдение. Вопрос о том, что лучше – лечение или операция, решает врач после наблюдения в течение нескольких менструальных циклов.
Прогноз для жизни и здоровья женщины при таком состоянии благоприятный. Киста не перерождается в рак и в большинстве случаев излечивается самостоятельно. Этот вид образований относится к функциональным, то есть вызванным не столько патологическим процессом, сколько нормальной жизнедеятельностью организма.

Киста желтого тела (лютеиновая)
После овуляции фолликул лопается, из него выходит яйцеклетка, а на месте лопнувшего образования под влиянием гормонов формируется желтое тело. При нарушении в нем кровотока или лимфообращения может сформироваться киста желтого тела. Образуется она в возрасте от 16 до 45 лет. Этот вид образований яичников также относится к функциональным, не связанным с тяжелым заболеванием органа.
Внутренняя поверхность кисты желтого тела образована лютеиновыми или текалютеиновыми клетками. Отсюда происходит выделение текалютеиновых кист в отдельную морфологическую форму.
Симптомы кисты яичника чаще отсутствуют. Лишь в редких случаях возможны задержки менструации. В момент ее образования (после овуляции) пациенток иногда беспокоит боль внизу живота.
Самое частое неблагоприятное последствие – кровоизлияние или кровотечение в полость кистозного формирования. Если оно интенсивное, кровопотеря в брюшную полость может вызвать признаки «острого живота» — внезапные сильные боли, снижение давления, бледность, похолодание конечностей, кровянистые выделения из половых путей и другие. Диагностировать такое состояние помогает экстренная пункция заднего свода влагалища, при которой обнаруживают кровь в полости малого таза.
У многих женщин кистозное формирование желтого тела постепенно уменьшается в размерах. Лютеиновые клетки замещаются соединительнотканными, и кистозное образование практически исчезает.
Диагностика этого состояния основана на данных осмотра, УЗИ, цветного допплеровского картирования (ЦДК) и лапароскопии.
При двуручном гинекологическом осмотре образование обычно расположено сбоку или позади от матки. Оно эластичное, округлое, имеет гладкую поверхность, диаметр до 8 мм. киста может быть умеренно болезненной.
При УЗИ определяется неоднородность картины: видны множественные сетчатые перемычки, сгустки крови, другие гиперэхогенные плотные включения. Если при ЦДК врач находит участки кровотока внутри очага, это позволяет исключить опухоль яичника. В других случаях кровоток имеется лишь по периферии образования, как и при раке яичника. Провести дифференциальную диагностику в этом случае можно с помощью повторных осмотров.
Медикаментозное лечение кисты яичника не назначается. Если процесс в желтом теле не исчез в течение 3 менструальных циклов, проводится операция по удалению кисты на яичнике лапароскопическим путем — вылущивание ее из здоровой ткани яичника. Прогноз при этом состоянии благоприятный.
Параовариальная киста
Параовариальные кистозные процессы возникают из зародышевых тканей, формирующих яичники. Они располагаются между двумя листками широкой связки матки, идущими по всей ее боковой поверхности к трубам и яичникам. Чаще всего эти образования диагностируются у женщин до 40 лет. Нередко их обнаруживают у девочек или девушек-подростков. Размеры кисты яичника могут быть от 5 см до гигантской величины, когда она занимает весь объем брюшной полости.
Параовариальная киста имеет округлую или овальную форму, эластическую консистенцию, содержимое ее прозрачное. Чаще всего это однокамерное образование, расположенное сверху и сбоку от матки. Своей верхней частью оно прилежит к деформированной маточной трубе. Один из его краев соприкасается с яичником. Таким образом, яичник и маточная труба как бы обходят параовариальную кисту сверху, чтобы достичь матки. Стенка ее состоит из соединительной ткани с участками мышечных волокон, изнутри она может быть выстлана разными видами эпителия.
Когда образование растет, оно начинает постепенно выпячиваться вперед, вытягивая за собой листок широкой связки матки. Так формируется ножка, куда может попасть связка яичника или сама маточная труба.
Клинически такие процессы долго никак не проявляются. Иногда пациентки жалуются на боль внизу живота. При больших размерах образования увеличивается живот. В редких случаях параовариальная киста служит причиной нарушения менструального цикла и бесплодия. Основное осложнение – перекрут ножки с развитием признаков «острого живота».
При двуручном исследовании сбоку и над маткой определяется безболезненное образование, от 5 до 15 см в диаметре, гладкое, тугоэластичной консистенции, плохо смещаемое.
При УЗИ определяется однокамерное формирование, причем отдельно визуализируется яичник. Это является главным признаком, позволяющим отличить параовариальные кистозные процессы от других заболеваний. При ЦДК кровоток в ее тканях не определяется.
Лечение кисты яичника сводится к ее удалению лапароскопическим путем. Операция помогает избежать спаечного процесса в органах малого таза и такого неприятного последствия кисты яичника, как вторичное бесплодие. Процесс не рецидивирует. Прогноз для здоровья и жизни благоприятный.
Эндометриоидная киста
Вначале болезни полости не образуются, эндометриоидные образования представлены мелкими очагами на поверхности яичников. В дальнейшем возникает киста одного яичника размером до 6 см. Имеется незначительно выраженный спаечный процесс. При прогрессировании болезни полости формируются на обоих яичниках, они могут достигать гигантской величины, сопровождаются выраженными спайками между органами малого таза.
Клинические маленькие эндометриоидные кистозные поражения могут не проявляться. Затем у большинства пациенток возникают болезненные менструации. Боли отдают в прямую кишку, крестец, поясницу. Болезненность усиливается при физической нагрузке, половом акте. Может ли лопнуть такая киста? Да, и если это произойдет – разовьется картина острого живота. Частым осложнением эндометриоидного поражения является бесплодие.
Эндометриоидная киста может поражать один или оба яичника. Величина ее может достигать 10 см. Поверхность ее гладкая, плотная, характерны спайки с окружающими тканями. Содержимое геморрагическое, поэтому она имеет своеобразный коричневый («шоколадный») цвет. При микроразрыве стенки резко усиливается болевой синдром, а затем развиваются выраженные спайки с соседними органами.
Некоторые формы эндометриоидных кист способны к малигнизации (железистый, железисто-кистозный эндометриоз).
Диагностика эндометриоидных кистозных процессов осуществляется с помощью УЗИ с ЦДК и лапароскопически.
Как лечить заболевание? Терапия проводится хирургическим путем, чаще с использованием лапароскопического метода. Лапаротомия, то есть полостная операция по удалению кисты яичника возможна при больших размерах, выраженном спаечном процессе, сочетании с аденомиозом, миомой матки или другими болезнями внутренних половых органов. После операции назначается гормональная терапия для профилактики рецидивов болезни. Препараты для лечения эндометриоидных процессов: прогестагены (например, Дюфастон), эстроген-гестагенные средства, агонисты гонадотропин рилизинг-фактора, антигонадотропины.
Дермоидная киста
Содержимое дермоидной кисты – жировая, хрящевая ткань, иногда волосы, ногти и даже зубы. Она возникает в результате неправильного внутриутробного развития. Такая полость растет постепенно, не вызывая никаких симптомов. Осложнения – перекрут ножки и воспаление образования. Несмотря на благоприятный прогноз, дермоидную кисту, как и другие их виды, следует удалять с помощью лапароскопии.
Влияние новообразования на другие состояния
Многих молодых женщин, у которых обнаружена эта патология, интересует вопрос, можно ли забеременеть при таком заболевании? Вероятность беременности снижается, а при наличии крупных эндометриоидных кист и спаечного процесса в брюшной полости и вовсе может наступить бесплодие.
Поэтому рекомендуется своевременное оперативное лечение, пока киста не достигла больших размеров. Это позволит провести органосохраняющее вмешательство. Беременность после лапароскопического удаления протекает нормально.
Если беременность возникла на фоне кистозного процесса – это не опасно. Функциональные образования на яичнике чаще всего рассасываются к середине беременности.
Киста яичника при беременности может возникнуть впервые в первом триместре. Это так называемая киста желтого тела. В подавляющем большинстве случаев она самостоятельно рассасывается.
От появления патологии не застрахованы и пациентки после удаления матки. При сохранении нормальной гормональной функции в этом органе могут возникать те же образования с такими же осложнениями, что и у здоровых женщин.
Миома матки и киста яичника часто сочетаются друг с другом, так как имеют сходные гормональные механизмы развития. Особенно это свойственно эндометриоидным кистам. Обычно во время операции по удалению миоматозных узлов проводят и вылущивание кистозных полостей.
Злокачественные кистозные образования
Последствием кисты яичника в некоторых случаях бывает кистома. Это доброкачественная опухоль, которая быстро растет и достигает больших размеров. Некоторые виды кистом, в частности, слизистая, имеют склонность к малигнизации, превращаясь в раковую опухоль.
Кистома сопровождается нарушением менструального цикла, болью в животе, запорами, бесплодием. Она часто осложняется перекрутом ножки, разрывом капсулы с внутренним кровотечением, нагноением с образованием перитонита, а также злокачественным перерождением.
Для диагностики кистомы используется УЗИ, компьютерная или магнитно-резонансная томография. Подтверждает диагноз лапароскопия с биопсией. Это вмешательство в большинстве случаев носит и лечебный характер.
Иногда возникает необходимость в проведении лапаротомии. При этом у женщин забирают кусочек ткани и отправляют его на экстренное гистологическое исследование. При злокачественном характере клеток объем операции расширяется.
Злокачественные кистомы также лечат с помощью химиотерапии, гормональных препаратов, лучевых методов.
Появление кисты яичника у маленькой девочки или у женщины в возрасте 45 лет должно вызвать у врача настороженность в отношении развития рака. Во многих случаях злокачественная опухоль яичника выглядит как крупная кистозная полость, проявляющаяся уже отдаленными метастазами. При подозрении на малигнизацию обязательным является определение в крови онкомаркера – СА-125.
Рекомендации по образу жизни
Разумеется, кистозное поражение яичника – это не смертельное заболевание. Однако для профилактики его роста и осложнений женщина должна соблюдать некоторые правила.
Все виды таких поражений яичников – является противопоказанием для тепловых процедур. Нельзя посещать сауну, ходить в парную, принимать горячие ванны. Следует отказаться от всех видов физиолечения и косметологических воздействий, связанных с обертываниями нижней половины живота. Повышение температуры и давления в брюшной полости может спровоцировать разрыв образования или перекрут его ножки.
Рекомендуется ограничить посещение солярия до 10 минут в неделю. На открытом воздухе загорать следует только в утренние и вечерние часы.
Следует отказаться от гимнастических упражнений, предполагающих напряжение мышц брюшного пресса.
Любые лекарственные препараты следует принимать только после консультации с врачом.
ginekolog-i-ya.ru