Что такое хронический кашель? | Чикина С.Ю.
Введение
Кашель — один из самых часто встречаемых респираторных симптомов и вместе с тем одна из самых трудно разрешимых проблем современной клинической медицины. Кашель подразделяют на острый (длительностью менее 3 нед.) и хронический (длительностью более 8 нед.). Кашель продолжительностью от 3 до 8 нед. называют подострым, он может быть результатом острой респираторной вирусной инфекции с более длительным течением (поэтому его нередко называют постинфекционным кашлем) либо началом хронического кашля [1]. Острый и подострый кашель могут прекращаться самопроизвольно даже без специального лечения, такие больные не всегда обращаются к врачу. Напротив, хронический кашель — более тяжелое состояние; он сопровождает многие хронические респираторные заболевания и в то же время может становиться причиной серьезных осложнений: гастроэзофагеального рефлюкса (ГЭР), недержания мочи, бессонницы, вызывать психологические, социальные и семейные проблемы и, наконец, значительно снижать качество жизни больных [2].
Триада кашля
За последние несколько 10-летий взгляд на причины и патогенез хронического кашля неоднократно менялся. Первоначально хроническим называли кашель при любых хронических заболеваниях органов дыхания: хронической обструктивной болезни легких (ХОБЛ), раке легкого, идиопатическом легочном фиброзе. В 1990-х гг. сформировалась теория «кашлевой триады», согласно которой причинами хронического кашля наиболее часто являются бронхиальная астма (БА), ГЭР либо хронический ринит [3].
Бронхиальная астма
Кашель относится к распространенным симптомам БА и нередко сопровождает другие ее проявления (приступы удушья, эпизоды затрудненного дыхания, хрипы). БА является причиной хронического кашля в 24–29% случаев у взрослых некурящих лиц [4]. Однако у небольшого процента больных кашель может быть преобладающим или единственным симптомом БА. В таких случаях говорят о кашлевом варианте БА [4]. Таким образом, БА всегда должна рассматриваться как потенциальная причина хронического кашля. Если у пациента с хроническим кашлем выявляется положительная реакция на бронхолитик при спирометрии с бронходилатационным тестом, то постановка диагноза, как правило, не вызывает затруднений. Но часто при осмотре больного хрипы в легких отсутствуют, и исследование легочной функции не обнаруживает признаков обратимой бронхиальной обструкции. В таком случае показано выполнение бронхопровокационных тестов, которые помогают выявить бронхиальную гиперреактивность, типичную для БА. Кроме того, во многих случаях БА сопровождается эозинофилией крови и/или мокроты. Подтверждением диагноза кашлевой БА является исчезновение кашля на фоне противоастматической терапии. При невозможности провести бронхопровокационный тест рекомендуется пробная противоастматическая терапия ингаляционными кортикостероидами (класс рекомендаций, А) [44]. В целом подход к лечению кашлевой БА не отличается от терапии классической формы этого заболевания. Как правило, на фоне терапии ингаляционными бронходилататорами и кортикостероидами улучшение наступает уже к концу первой недели лечения, хотя полное исчезновение кашля может потребовать продолжения терапии до 8 нед. [44].
Гастроэзофагеальный рефлюкс
ГЭР — вторая по частоте причина хронического кашля. Несмотря на то, что классическим проявлением ГЭР является изжога, хронический кашель в большей степени связан с регургитацией (отрыжкой). Изжога — симптом кислотного рефлюса, тогда как более чем у половины больных ГЭР носит некислотный характер, следовательно, такие пациенты не испытывают изжоги [3]. В этой ситуации отсутствие классической симптоматики ГЭР и повсеместно доступных диагностических тестов для подтверждения этого диагноза ставит врача в трудное положение. Признаками некислотного рефлюкса являются симптомы раздраженной толстой кишки, отрыжка воздухом или съеденной пищей, постпрандиальный кашель (возникающий примерно через 10 мин после еды, когда открывается нижний пищеводный сфинктер) [3]. Отрыжка воздухом (газообразный рефлюкс) считается физиологическим явлением, т. к. предотвращает вздутие кишечника. Однако у лиц с хроническим кашлем даже газообразный рефлюкс может провоцировать кашель за счет раздражения рецепторов ротоглотки потоком воздуха [5].
Хронический ринит
В недавнем прошлом тот факт, что хронический кашель может быть связан с хроническим ринитом любой этиологии, считался неоспоримым. Хронический ринит или хронические заболевания околоносовых пазух нередко сопровождаются так называемым постназальным затеканием, т. е. стеканием назальной слизи по задней стенке глотки, которая, механически раздражая кашлевые рецепторы носо- и ротоглотки, может вызывать кашель. Однако сейчас эксперты пришли к заключению, что постназальное затекание является физиологическим процессом и само по себе не может быть адекватным объяснением хронического кашля [5]. С другой стороны, хронический ринит может иметь аллергический генез, в таком случае хронический кашель более вероятно может быть связан с БА.
Синдром кашлевой гиперчувствительности
Не у всех больных с хроническим кашлем можно обнаружить признаки БА, хронического ринита и ГЭР, и пробная терапия этих заболеваний также не всегда приводит к уменьшению кашля. Раньше в таких случаях говорили об «идиопатическом» кашле. Однако исследования последних лет привели к выводу, что хронический кашель должен расцениваться не как симптом какой-либо болезни, а как самостоятельное заболевание, поскольку при разных заболеваниях кашель имеет одинаковые характеристики и сходные условия возникновения. В итоге в последние годы сформировалась теория синдрома кашлевой гиперчувствительности [6].
Согласно этой теории, при определенных обстоятельствах повышается чувствительность кашлевых рецепторов, расположенных в слизистой оболочке верхних и нижних дыхательных путей, что приводит к их реакции на провоцирующие факторы, которые не вызывают кашля у здорового человека: химические (табачный дым, резкие запахи, употребление острой, перченой или соленой пищи), механические (речевая или физическая нагрузка, сухая пища, смена положения тела), температурные (смена температуры вдыхаемого воздуха).
Синдром кашлевой гиперчувствительности включает кашель, не объяснимый какими-либо заболеваниями, сопровождаемый ощущением щекотания или раздражения в горле или за грудиной, дисфонией / охриплостью голоса [6]. Кашлевая гиперчувствительность не является аллергической реакцией, поскольку имеет в своей основе другой патофизиологический механизм.
Универсальным пусковым механизмом хронического кашля является инфекция верхних отделов дыхательных путей. После элиминации возбудителя кашлевой рефлекс обычно возвращается к нормальному уровню, но иногда у пациента в течение длительного времени после перенесенной острой респираторной инфекции сохраняется повышенная чувствительность кашлевых рецепторов даже к слабым раздражителям [5]. Синдром кашлевой гиперчувствительности может быть генетически обусловлен [7] либо может формироваться на фоне хронического воспалительного процесса в дыхательных путях. Точный механизм перехода острого/подострого кашля в хронический сегодня изучен неполностью; он может включать различное сочетание биологических, неврологических, генетических, иммунологических механизмов и факторов окружающей среды (температура воздуха, инфекция, ирританты, поллютанты). К сожалению, в настоящее время не существует методов оценки чувствительности кашлевых рецепторов, которые можно было бы использовать в повседневной клинической практике, поэтому диагноз кашлевой гиперчувствительности пока остается исключительно клиническим. Установлено, что хронический кашель вдвое чаще встречается у женщин среднего, особенно перименопаузального возраста (40–50 лет) по сравнению с мужчинами такого же возраста. Предполагается, что причина гендерных различий в распространенности хронического кашля заключена в необходимости повышенной защиты дыхательных путей женщин от аспирации во время беременности [6].
Лечение хронического кашля
Согласно мнению экспертов Европейского респираторного общества, лечение хронического кашля должно начинаться с попыток установления его причины (сбор анамнеза, рентгенография легких, клинический анализ крови, спирометрия с бронходилатационным тестом, консультация ЛОР-врача). При выявлении БА, хронических заболеваний носа и околоносовых пазух либо ГЭР больным показано специфическое лечение соответственно установленному диагнозу. При отсутствии четких признаков конкретного заболевания после первоначального обследования рекомендуется пробная терапия в течение 8 нед. последовательно противоастматическими (ингаляционные кортикостероиды), антирефлюксными (ингибиторы протонной помпы) препаратами и интраназальными стероидами. Уменьшение кашля на фоне одного из этих вариантов лечения расценивается как косвенное подтверждение соответствующей причины кашля. При отсутствии эффекта от пробной терапии рекомендуется дальнейшее обследование пациента с использованием более сложных методов диагностики: компьютерной томографии (КТ) легких, бронхоскопии, бронхопровокационных тестов, гастроскопии и т. д. (рис. 1) [8].
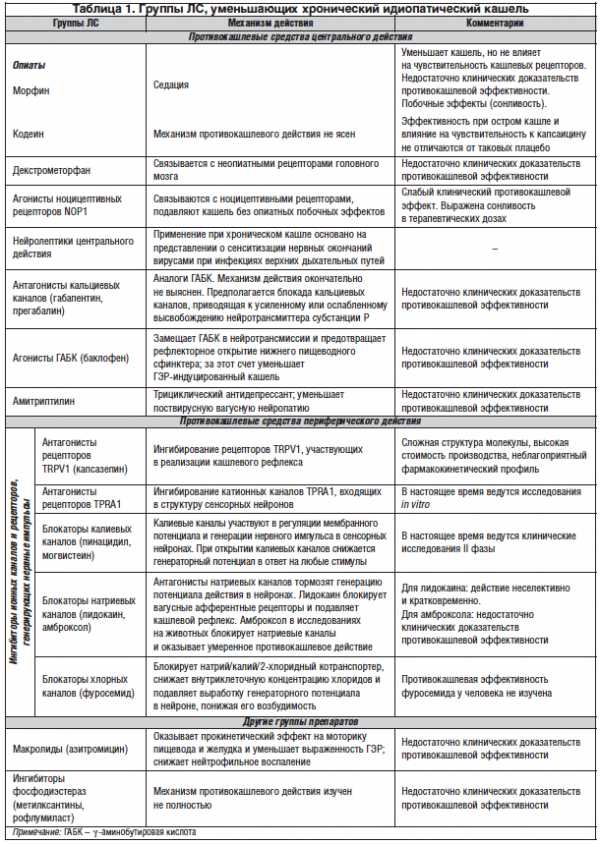
Неспецифическая терапия хронического кашля состоит в использовании супрессантов кашля и другом симптоматическом лечении для уменьшения выраженности кашля в период обследования больного и до начала специфической терапии либо при ее неэффективности. Сегодня отсутствуют лекарственные средства (ЛС), способные эффективно уменьшать хронический идиопатический кашель. Согласно теории кашлевой гиперчувствительности, для устранения кашля у таких больных необходимо снизить чувствительность кашлевых рецепторов дыхательных путей. В настоящее время ведется разработка таких ЛС.
В таблице 1 представлены ЛС, которые с разной степенью эффективности могут уменьшать хронический идиопатический кашель [9].
Таким образом, сегодня мы пока не можем эффективно лечить хронический идиопатический кашель, однако можем попытаться предотвратить его развитие. Выше говорилось, что хронический кашель в большинстве случаев начинается как острый кашель при острой инфекции верхних дыхательных путей, а его хронизации, как правило, способствует хроническое воспаление в слизистой оболочке дыхательных путей [5]. Следовательно, своевременное и активное лечение острой респираторной инфекции и острого воспаления теоретически может снизить риск перехода острого кашля в хронический. Известно, что, с одной стороны, не любое воспаление требует назначения антибиотиков, с другой, не только антибиотики обладают противовоспалительным воздействием на дыхательные пути.
Производные тиолов: эрдостеин
Одними из распространенных и хорошо известных ЛС являются производные тиолов, к которым относятся зарегистрированные в Российской Федерации ацетилцистеин, карбоцистеин и эрдостеин. Помимо известных мукоактивных свойств, эти препараты обладают мощной антиоксидантной активностью, которая обусловливает противовоспалительный и антиадгезивный эффекты [16].
Как и другие представители тиолов, эрдостеин обладает тройственным действием на дыхательные пути. Во-первых, он является мощным муколитиком и повышает активность мукоцилиарного клиренса, способствуя элиминации бактерий из дыхательных путей [17]. Во-вторых, эрдостеин — эффективный антиоксидант, способный подавлять окислительные процессы в дыхательных путях и легочной ткани, развивающиеся при остром и хроническом воспалении, и таким образом оказывать противовоспалительное действие. Антиоксидантная активность эрдостеина выше, чем у других представителей тиолов [18]. В-третьих, препарат обладает прямой антиадгезивной активностью, разрушая молекулы белка пилина на поверхности бактериальной клетки, служащие для прикрепления бактерии к эпителию дыхательных путей [19].
Для врачей-клиницистов важно, что эрдостеин повышает концентрацию антибиотиков, в частности амоксициллина [20] и кларитромицина [21], в бронхиальном секрете, не влияя на их концентрацию в сыворотке крови, и усиливает эффективность лечения по сравнению с антибактериальной терапией в сочетании с плацебо.
Эрдостеин ускоряет разрешение обострений хронического бронхита (ХБ), быстрее устраняет клинические симптомы и способствует элиминации бактериальных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae) из бронхов по сравнению с плацебо [20].
В 2010 г. в метаанализе 15 рандомизированных контролируемых клинических исследований с участием суммарно 1046 больных ХБ или ХОБЛ показано, что эрдостеин быстрее, чем плацебо и другие муколитики, уменьшал клинические симптомы обострения; в частности, частота кашля снизилась на 81%, интенсивность кашля — на 70% по сравнению с таковыми при применении плацебо. Общая эффективность эрдостеина, оцененная врачами, также была выше, чем эффективность плацебо и других муколитиков [22].
При длительном применении у больных ХБ/ХОБЛ эрдостеин может также оказывать профилактическое влияние, снижая частоту будущих обострений этих заболеваний. В 1991 г. М. Fioretti et al. в двойном слепом плацебо-контролируемом исследовании оценивали влияние эрдостеина на частоту обострений ХБ у 184 больных. Число больных, не имевших обострений за период исследования, было достоверно выше в группе эрдостеина (48,9%), чем в группе плацебо (12,6%) [23]. Более крупное рандомизированное многоцентровое двойное слепое плацебо-контролируемое исследование EQUALIFE с участием 155 больных среднетяжелой ХОБЛ, которые получали эрдостеин перорально в дозе 600 мг/сут или плацебо в течение 8 мес. в холодное время года, показало, что через 8 мес. лечения число обострений ХОБЛ и связанных с ними госпитализаций в группе эрдостеина было достоверно меньше, чем в группе плацебо: 0,94±1,12 по сравнению с 1,38±1,30 и 0,16±0,57 по сравнению с 0,31±0,74 обострения /госпитализации на 1 больного соответственно. Общая длительность пребывания в стационаре также была меньше среди больных, получавших эрдостеин (70 дней по сравнению с 163 днями в группе плацебо). В целом эрдостеин уменьшил частоту обострений ХОБЛ на 36,9%, длительность госпитализаций — на 57%. Помимо этого, показано достоверное улучшение легочной функции, переносимости физической нагрузки и качества жизни на фоне лечения эрдостеином по сравнению с плацебо [24].
Эрдостеин отличается хорошей переносимостью: по частоте побочных эффектов среди 1046 больных он не отличался от плацебо и других муколитиков [22]. Максимальная длительность его непрерывного применения на сегодняшний день составляет 8 мес. [24]. В настоящее время ожидаются результаты крупного международного исследования RESTORE, в котором длительность непрерывного приема эрдостеина больными ХОБЛ составила 1 год.
Заключение
В последние годы сделан значительный шаг в понимании природы хронического кашля. На основе полученных данных сформулирована новая патогенетическая концепция хронического кашля как самостоятельного заболевания, которая позволяет объяснить его возникновение практически в любой клинической ситуации. В настоящее время ведутся разработки новых ЛС, воздействующих на чувствительность кашлевых рецепторов дыхательных путей, однако сегодня при отсутствии эффективных ЛС для устранения хронического кашля на основании опубликованных результатов клинических исследований логично предположить, что применение эрдостеина при острых респираторных инфекциях может снизить бактериальную либо вирусную нагрузку на дыхательные пути, уменьшить выраженность воспаления в бронхиальной стенке и препятствовать формированию синдрома кашлевой гиперчувствительности.
www.rmj.ru
Кашлевой синдром как следствие патологии верхних дыхательных путей Текст научной статьи по специальности «Медицина и здравоохранение»
^XIL ATI ff
Информация данного раздела предназначена только для специалистов здравоохранения
Кашлевой синдром как следствие патологии верхних дыхательных путей
А.Ю. Овчинников1, Н.А. Мирошниченко2, В.А. Рябинин3
Кафедра оториноларингологии ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» МЗ РФ 1 Д.м.н., профессор, зав. кафедрой 2 Д.м.н., профессор 3 Д.м.н., доцент
Пациенты приходят за помощью к врачам с самыми разнообразными жалобами. Среди этих жалоб кашель является одной из наиболее частых причин обращения населения за врачебной помощью. Для проведения адекватной терапии необходимо определить причину возникновения кашля. Поэтому следует оценивать все характеристики кашля. Каждая из них имеет определенное диагностическое значение. Ответ даже на первый вопрос, который врач задает пациенту: «Как давно появился кашель?» — дает направление дальнейшему диагностическому поиску.
Кашель представляет собой сложный рефлекторный акт, направленный на самоочищение и защиту органов дыхания от аспирации желудочного содержимого, инородных тел и различных эндогенных элементов (слизь, кровь, гной, продукты тканевого распада). Кашлевой рефлекс обеспечивает восстановление нормальной проходимости дыхательных путей, что является непременным условием для нормального дыхания человека, нарушение которого влечет за собой развитие серьезных заболеваний бронхолегочной системы.
Конечно, сам кашель надо рассматривать в большей степени не как патологический симптом, а как защитную реакцию организма, создающую человеку оптимальные условия для существования. Тем не менее довольно часто кашель теряет свое физиологическое предназначение, становясь хроническим и превращаясь в фактор, значительно снижающий качество жизни пациента.
Острый кашель
Острый кашель сопровождает течение острых респираторных вирусных инфекций (ОРВИ), а только в России ежегодно регистрируется от 27,3 до 41,2 млн. случаев ОРВИ. В книге рекордов Гиннеса простуда официально зарегистрирована как самое распространенное заболевание на планете, и реальных конкурентов у нее нет. После перенесенной болезни иммунитет не вырабатывает стойкость к ОРВИ, что обусловлено большим количеством различных респираторных вирусов и их многочисленными штаммами. Более того, вирусы подвержены частым мутациям. Это приводит к тому, что взрослый человек может болеть ОРВИ до 4 раз в год. Забо-
левание очень заразно. Вирусы попадают на слизистые оболочки не только воздушно-капельным, но и контактным путем. Заболеть можно через прикосновение рук, посуду, полотенце, поэтому общение с больным следует строго ограничить. К тому же человек становится заразным за 24 ч до момента проявления самых первых симптомов болезни. Вирусы сохраняют активность в воздухе до 3 ч, а на отдельных поверхностях до 1 сут.
У больных ОРВИ, острым вирусным риносинуситом, вирусным тон-зиллофарингитом при отсутствии лечения частота симптома «кашель» в первые 48 ч заболевания достигает 83%, а к 14-му дню снижается до 26%. Кашель при ОРВИ стимулирует стекание слизистого отделяемого из носоглотки и раздражение слизистой оболочки гортани. При адекватной терапии ОРВИ кашель бесследно проходит. Однако возникают ситуации, когда кашель приобретает затяжное течение.
Также часто кашель сопровождает проявления фарингита, как острого, так и хронического. Кашель при остром фарингите — это один из основных симптомов заболевания. В начале недомогания он
Информация данного раздела предназначена только для специалистов здравоохранения
преимущественно сухой. Затем, по мере выздоровления, переходит во влажный, продуктивный. Как правило, сухой кашель при фарингите начинается с першения в горле и осиплости. Ночью приступы усиливаются, принося больному массу неудобств и страданий.
При фарингите в воспалительный процесс вовлекаются слизистая оболочка и лимфоидные элементы задней стенки глотки. Нижние дыхательные пути при этом остаются в стороне, т.е. трахея, легкие и бронхи не затронуты. Но часто возникает кашель, связанный с раздражением рецепторов слизистой оболочки задней стенки глотки, а также со стеканием патологического отделяемого. Первый вариант характерен для острого процесса, когда через раздражение нервных окончаний глотки сигнал поступает в головной мозг и возникает ответная реакция — рефлекторный приступ кашля. Второй вариант более характерен для выздоравливающих больных. Появившаяся мокрота стекает по заднему отделу носоглотки, вызывая тем самым раздражение и рефлекторный ответ. При хронической форме гипертрофического фарингита причинами кашля становятся утолщение и отек слизистой оболочки, которые вызывают раздражение рецепторов, провоцирующих першение в горле и спазм. При атрофии слизистой оболочки глотки кашель возникает на фоне сухости.
Основным симптомом острого ларингита является нарушение голоса различной степени выраженности: от легкой осиплости до полной потери звучности голоса — афонии, дискомфорта в об-
ласти гортани, парестезии. Тем не менее довольно часто больные предъявляют жалобы на кашель. Воспалительные изменения в гортани выражаются в наличии отека и гиперемии слизистой оболочки голосовых складок. В начале заболевания воспалительный процесс в гортани вызывает у больного изнуряющий сухой кашель. Возможно присутствие на поверхности слизистой оболочки гортани густого слизистого или гнойного секрета. Самостоятельно откашлять этот секрет часто не представляется возможным. Поэтому помимо стандартного лечения, включающего физиотерапевтические процедуры, ингаляционную терапию, используется и противокашлевая терапия.
Затяжной (подострый) кашель обычно начинается с инфекции верхних дыхательных путей и может продолжаться от 3 до 8 нед.
Затяжной кашель обычно начинается с инфекции верхних дыхательных путей и может продолжаться от 3 до 8 нед. Чаще всего он является так называемым «постинфекционным» либо служит проявлением развившегося бактериального осложнения (часто рино-синусита) или кашлевой формы бронхиальной астмы.
Хронический кашель
Одной из наиболее частых причин хронического кашля является курение, которое оказывает прямое раздражающее воздействие на кашлевые рецепторы дыхательных путей, а также вызывает раздражение и воспалительную реакцию в слизистой оболочке трахеобронхи-
ального дерева. Однако существует ряд других причин, которые также могут привести к развитию хронического кашля, в том числе патология ЛОР-органов.
Самой частой причиной развития хронического кашля является синдром постназального затекания, или постназальный синдром (ПНС).
Термином «синдром постназального затекания» обозначаются клинические ситуации, характеризующиеся воспалительным или аллергическим процессом в верхних дыхательных путях (носоглотка, полость носа, околоносовые пазухи), при котором отделяемое из носа стекает по задней стенке глотки в трахеобронхиальное дерево. Секрет вызывает стимуляцию кашлевых рецепторов, а развивающееся при этом воспаление слизистой оболочки задней стенки глотки и гортани еще больше усиливает чувствительность рецепторов к раздражителям.
Пациенты предъявляют жалобы на «ощущение стекания слизи в горло», потребность в частом откашливании, скопление слизи в полости носа, носоглотке, першение в горле, постоянный кашель. Кашель по характеру сухой, но в связи с откашливанием назальной слизи, которая затекает в дыхательные пути, в жалобах больных он выглядит как продуктивный.
Различают первичный (идио-патический) ПНС, когда причина синдрома не установлена, и вторичный, вызванный наличием у пациента какой-либо патологии полости носа, околоносовых пазух или носоглотки. Ведущими этиологическими факторами развития ПНС являются различные формы хронических ринитов (аллергиче-
л/
UÎL jIiÂI 1
Информация данного раздела предназначена только для специалистов здравоохранения
ский, вазомоторный, гипертрофический), хронический риносинусит, деформация носовой перегородки, аденоиды, кисты носоглотки, опухоли. Постназальный затек также разделяют на эндоскопически положительный, когда имеется объективное подтверждение факта скопления слизи в задних отделах полости носа и/или ее стекания по задней стенке глотки, и отрицательный ПНС, который не подтверждается при эндоскопии полости носа и носоглотки. Эндоскопически положительный первичный ПНС встречается в 28% случаев, вторичный — в 49%. На долю эндоскопически отрицательного идиопатиче-ского и вторичного ПНС приходится 5 и 18% соответственно.
Ведущими причинами синдрома постназального затекания являются различные формы хронических ринитов, хронический ри-носинусит, деформация носовой перегородки, аденоиды, кисты носоглотки, опухоли.
Лечение пациентов с ПНС часто представляет собой сложную задачу, особенно в случаях эндоскопически отрицательной и идиопатической формы синдрома. Стандартная схема включает три основных момента: 1) терапию воспалительных заболеваний полости носа, околоносовых пазух и носоглотки; 2) хирургическое устранение анатомических предпосылок синдрома; 3) исключение возможных этиологических факторов, способствующих длительному течению ПНС, или их компенсация. К таким факторам относятся курение, злоупотребление алкоголем, стрес-
совые ситуации, профессиональные вредности, болезни желудочно-кишечного тракта (прежде всего гастроэзофагеальная рефлюксная болезнь), заболевания нижних дыхательных путей, эндокринные и метаболические нарушения.
Осведомленность врачей в отношении ПНС важна, поскольку кашель при этом состоянии может ошибочно приписываться хроническому бронхиту. В то же время ПНС имеет место у 20—34% больных с хроническим кашлем.
Кашель при заболеваниях ЛОР-органов может сочетаться и с другими нозологиями, например с особым вариантом бронхиальной астмы, который проявляется преимущественно кашлем, чаще в ночное время. Так называемая «кашле-вая бронхиальная астма» составляет 20—28% всех случаев хронического кашля. Считается, что более чем у 20% больных с хроническим кашлем причиной последнего является гастроэзофагеальный рефлюкс. Кашель может быть побочным эффектом при длительном приеме ингибиторов ангиотензинпревращающего фермента при лечении пациентов с артериальной гипертонией и недостаточностью кровообращения. Кашель в этом случае связан с накоплением брадикинина. Отмечено, что не все ингибиторы ангиотен-зинпревращающего фермента в равной степени обладают этим побочным действием. Значительно реже кашель возникает при применении периндоприла и фозиноприла.
Для эффективного лечения кашля необходимо учитывать его этиологию, течение и характер.
Наиболее эффективной оказывается этиотропная терапия. В тех
случаях, когда этиологическая и патогенетическая терапия по тем или иным причинам невозможна или недостаточно эффективна, проводят симптоматическую терапию кашля. Выбор лекарственных препаратов при этом зависит прежде всего от характера кашля, его интенсивности и других особенностей.
Кашель — одна из сложных диагностических проблем, обусловленная большим разнообразием заболеваний и патологических состояний, лежащих в его основе, и включающая в себя не только болезни бронхолегочной системы, но и внелегочные патологические процессы, в частности заболевания ЛОР-органов. Пациенты с кашлем нуждаются в тщательном клиническом, лабораторном и инструментальном обследовании, необходимом для установления причин возникновения кашля.
Рекомендуемая литература
Зубков М.Н. Алгоритм терапии острых и хронических инфекций верхних и нижних дыхательных путей. Русский медицинский журнал 2009;17(2):123-31. Селькова Е.П., Лапицкая А.С., Гудо-ва Н.В., Радциг Е.Ю., Ермилова Н.В. Тактика лечения непродуктивного кашля у детей при заболеваниях респираторного тракта вирусной этиологии. Лечащий врач 2013;8:99-103.
Синопальников А.И., Клячкина И.Л. Кашель. М.: МИА; 2013. 168 с. Чучалин А.Г., Абросимов В.Н. Кашель. М.: Эхо; 2012. 128 с.
Ashour HM. Antibacterial, antifungal, and anticancer activities of volatile oils and extracts from stems, leaves, and flowers of Eucalyptus sideroxylon and Eucalyptus torquata. Cancer Biology & Therapy 2008;7(3):399-403.
Kehrl W, Sonnemann U, Dethlefsen U. Therapy for acute nonpurulent rhinosinus-itis with cineole: results of a double-blind, randomized, placebo-controlled trial. Laryngoscope 2004;114(4):738-42.
cyberleninka.ru
Что такое хронический кашель? | Чикина С.Ю.
Для цитирования. Чикина С.Ю. Что такое хронический кашель? // РМЖ. 2015. № 18. С. 1101–1105.Введение
Кашель – один из самых часто встречаемых респираторных симптомов и вместе с тем одна из самых трудно разрешимых проблем современной клинической медицины. Кашель подразделяют на острый (длительностью менее 3 нед.) и хронический (длительностью более 8 нед.). Кашель продолжительностью от 3 до 8 нед. называют подострым, он может быть результатом острой респираторной вирусной инфекции с более длительным течением (поэтому его нередко называют постинфекционным кашлем) либо началом хронического кашля [1]. Острый и подострый кашель могут прекращаться самопроизвольно даже без специального лечения, такие больные не всегда обращаются к врачу. Напротив, хронический кашель – более тяжелое состояние; он сопровождает многие хронические респираторные заболевания и в то же время может становиться причиной серьезных осложнений: гастроэзофагеального рефлюкса (ГЭР), недержания мочи, бессонницы, вызывать психологические, социальные и семейные проблемы и, наконец, значительно снижать качество жизни больных [2].
Триада кашля
За последние несколько 10-летий взгляд на причины и патогенез хронического кашля неоднократно менялся. Первоначально хроническим называли кашель при любых хронических заболеваниях органов дыхания: хронической обструктивной болезни легких (ХОБЛ), раке легкого, идиопатическом легочном фиброзе. В 1990–х гг. сформировалась теория «кашлевой триады», согласно которой причинами хронического кашля наиболее часто являются бронхиальная астма (БА), ГЭР либо хронический ринит [3].
Бронхиальная астма
Кашель относится к распространенным симптомам БА и нередко сопровождает другие ее проявления (приступы удушья, эпизоды затрудненного дыхания, хрипы). БА является причиной хронического кашля в 24–29% случаев у взрослых некурящих лиц [4]. Однако у небольшого процента больных кашель может быть преобладающим или единственным симптомом БА. В таких случаях говорят о кашлевом варианте БА [4]. Таким образом, БА всегда должна рассматриваться как потенциальная причина хронического кашля. Если у пациента с хроническим кашлем выявляется положительная реакция на бронхолитик при спирометрии с бронходилатационным тестом, то постановка диагноза, как правило, не вызывает затруднений. Но часто при осмотре больного хрипы в легких отсутствуют, и исследование легочной функции не обнаруживает признаков обратимой бронхиальной обструкции. В таком случае показано выполнение бронхопровокационных тестов, которые помогают выявить бронхиальную гиперреактивность, типичную для БА. Кроме того, во многих случаях БА сопровождается эозинофилией крови и/или мокроты. Подтверждением диагноза кашлевой БА является исчезновение кашля на фоне противоастматической терапии. При невозможности провести бронхопровокационный тест рекомендуется пробная противоастматическая терапия ингаляционными кортикостероидами (класс рекомендаций А) [44]. В целом подход к лечению кашлевой БА не отличается от терапии классической формы этого заболевания. Как правило, на фоне терапии ингаляционными бронходилататорами и кортикостероидами улучшение наступает уже к концу первой недели лечения, хотя полное исчезновение кашля может потребовать продолжения терапии до 8 нед. [44].
Гастроэзофагеальный рефлюкс
ГЭР – вторая по частоте причина хронического кашля. Несмотря на то, что классическим проявлением ГЭР является изжога, хронический кашель в большей степени связан с регургитацией (отрыжкой). Изжога – симптом кислотного рефлюса, тогда как более чем у половины больных ГЭР носит некислотный характер, следовательно, такие пациенты не испытывают изжоги [3]. В этой ситуации отсутствие классической симптоматики ГЭР и повсеместно доступных диагностических тестов для подтверждения этого диагноза ставит врача в трудное положение. Признаками некислотного рефлюкса являются симптомы раздраженной толстой кишки, отрыжка воздухом или съеденной пищей, постпрандиальный кашель (возникающий примерно через 10 мин после еды, когда открывается нижний пищеводный сфинктер) [3]. Отрыжка воздухом (газообразный рефлюкс) считается физиологическим явлением, т. к. предотвращает вздутие кишечника. Однако у лиц с хроническим кашлем даже газообразный рефлюкс может провоцировать кашель за счет раздражения рецепторов ротоглотки потоком воздуха [5].
Хронический ринит
В недавнем прошлом тот факт, что хронический кашель может быть связан с хроническим ринитом любой этиологии, считался неоспоримым. Хронический ринит или хронические заболевания околоносовых пазух нередко сопровождаются так называемым постназальным затеканием, т. е. стеканием назальной слизи по задней стенке глотки, которая, механически раздражая кашлевые рецепторы носо- и ротоглотки, может вызывать кашель. Однако сейчас эксперты пришли к заключению, что постназальное затекание является физиологическим процессом и само по себе не может быть адекватным объяснением хронического кашля [5]. С другой стороны, хронический ринит может иметь аллергический генез, в таком случае хронический кашель более вероятно может быть связан с БА.
Синдром кашлевой гиперчувствительности
Не у всех больных с хроническим кашлем можно обнаружить признаки БА, хронического ринита и ГЭР, и пробная терапия этих заболеваний также не всегда приводит к уменьшению кашля. Раньше в таких случаях говорили об «идиопатическом» кашле. Однако исследования последних лет привели к выводу, что хронический кашель должен расцениваться не как симптом какой-либо болезни, а как самостоятельное заболевание, поскольку при разных заболеваниях кашель имеет одинаковые характеристики и сходные условия возникновения. В итоге в последние годы сформировалась теория синдрома кашлевой гиперчувствительности [6].
Согласно этой теории, при определенных обстоятельствах повышается чувствительность кашлевых рецепторов, расположенных в слизистой оболочке верхних и нижних дыхательных путей, что приводит к их реакции на провоцирующие факторы, которые не вызывают кашля у здорового человека: химические (табачный дым, резкие запахи, употребление острой, перченой или соленой пищи), механические (речевая или физическая нагрузка, сухая пища, смена положения тела), температурные (смена температуры вдыхаемого воздуха).
Синдром кашлевой гиперчувствительности включает кашель, не объяснимый какими-либо заболеваниями, сопровождаемый ощущением щекотания или раздражения в горле или за грудиной, дисфонией / охриплостью голоса [6]. Кашлевая гиперчувствительность не является аллергической реакцией, поскольку имеет в своей основе другой патофизиологический механизм.
Универсальным пусковым механизмом хронического кашля является инфекция верхних отделов дыхательных путей. После элиминации возбудителя кашлевой рефлекс обычно возвращается к нормальному уровню, но иногда у пациента в течение длительного времени после перенесенной острой респираторной инфекции сохраняется повышенная чувствительность кашлевых рецепторов даже к слабым раздражителям [5]. Синдром кашлевой гиперчувствительности может быть генетически обусловлен [7] либо может формироваться на фоне хронического воспалительного процесса в дыхательных путях. Точный механизм перехода острого/подострого кашля в хронический сегодня изучен неполностью; он может включать различное сочетание биологических, неврологических, генетических, иммунологических механизмов и факторов окружающей среды (температура воздуха, инфекция, ирританты, поллютанты). К сожалению, в настоящее время не существует методов оценки чувствительности кашлевых рецепторов, которые можно было бы использовать в повседневной клинической практике, поэтому диагноз кашлевой гиперчувствительности пока остается исключительно клиническим. Установлено, что хронический кашель вдвое чаще встречается у женщин среднего, особенно перименопаузального возраста (40–50 лет) по сравнению с мужчинами такого же возраста. Предполагается, что причина гендерных различий в распространенности хронического кашля заключена в необходимости повышенной защиты дыхательных путей женщин от аспирации во время беременности [6].
Лечение хронического кашля
Согласно мнению экспертов Европейского респираторного общества, лечение хронического кашля должно начинаться с попыток установления его причины (сбор анамнеза, рентгенография легких, клинический анализ крови, спирометрия с бронходилатационным тестом, консультация ЛОР-врача). При выявлении БА, хронических заболеваний носа и околоносовых пазух либо ГЭР больным показано специфическое лечение соответственно установленному диагнозу. При отсутствии четких признаков конкретного заболевания после первоначального обследования рекомендуется пробная терапия в течение 8 нед. последовательно противоастматическими (ингаляционные кортикостероиды), антирефлюксными (ингибиторы протонной помпы) препаратами и интраназальными стероидами. Уменьшение кашля на фоне одного из этих вариантов лечения расценивается как косвенное подтверждение соответствующей причины кашля. При отсутствии эффекта от пробной терапии рекомендуется дальнейшее обследование пациента с использованием более сложных методов диагностики: компьютерной томографии (КТ) легких, бронхоскопии, бронхопровокационных тестов, гастроскопии и т. д. (рис. 1) [8].
Неспецифическая терапия хронического кашля состоит в использовании супрессантов кашля и другом симптоматическом лечении для уменьшения выраженности кашля в период обследования больного и до начала специфической терапии либо при ее неэффективности. Сегодня отсутствуют лекарственные средства (ЛС), способные эффективно уменьшать хронический идиопатический кашель. Согласно теории кашлевой гиперчувствительности, для устранения кашля у таких больных необходимо снизить чувствительность кашлевых рецепторов дыхательных путей. В настоящее время ведется разработка таких ЛС.
В таблице 1 представлены ЛС, которые с разной степенью эффективности могут уменьшать хронический идиопатический кашель [9].
Морфин и центральные нейролептики (амитриптилин, габапентин, прегабалин) помимо способности подавлять кашель обладают мощным психотропным действием, что существенно ограничивает их использование. Кодеин может оказывать противокашлевой эффект у некоторых категорий больных, который, однако, подтвержден не во всех исследованиях, но оптимальная продолжительность его использования не изучена, поэтому длительное применение кодеина у больных с хроническим кашлем не рекомендуется [10]. Современный практический врач может использовать декстрометорфан, который входит в состав комбинированных безрецептурных средств для лечения кашля, либо амброксол, однако противокашлевая активность этих препаратов невысока [10, 11]. При ГЭР-индуцированном кашле и отсутствии эффекта от антирефлюксной терапии возможно назначение баклофена, но эффективность его также недостаточна [10]. Лидокаин может уменьшать интенсивность кашля за счет местноанестезирующего воздействия на рецепторы орофарингеальной зоны, однако этот же эффект повышает риск аспирации слюны, бронхиального секрета и пищи, поэтому в рутинной врачебной практике он не должен применяться в качестве противокашлевого средства [12]. Макролиды эффективны при лечении коклюша и инфекции Mycoplasma pneumоniae и Chlamydia pneumoniае, которые сопровождаются кашлем, кроме того, могут уменьшать воспаление в дыхательных путях у больных ХОБЛ и бронхоэктазами и, возможно, за этот счет снижать выраженность кашля [13, 14], а также могут уменьшать интенсивность ГЭР-индуцированного кашля. Однако ввиду недостаточного объема доказательной информации этот аспект их применения, так же как и ингибиторов фосфодиэстераз [15], пока не вошел в рутинную врачебную практику.
Таким образом, сегодня мы пока не можем эффективно лечить хронический идиопатический кашель, однако можем попытаться предотвратить его развитие. Выше говорилось, что хронический кашель в большинстве случаев начинается как острый кашель при острой инфекции верхних дыхательных путей, а его хронизации, как правило, способствует хроническое воспаление в слизистой оболочке дыхательных путей [5]. Следовательно, своевременное и активное лечение острой респираторной инфекции и острого воспаления теоретически может снизить риск перехода острого кашля в хронический. Известно, что, с одной стороны, не любое воспаление требует назначения антибиотиков, с другой, не только антибиотики обладают противовоспалительным воздействием на дыхательные пути.
Производные тиолов: эрдостеин
Одними из распространенных и хорошо известных ЛС являются производные тиолов, к которым относятся зарегистрированные в Российской Федерации ацетилцистеин, карбоцистеин и эрдостеин. Помимо известных мукоактивных свойств, эти препараты обладают мощной антиоксидантной активностью, которая обусловливает противовоспалительный и антиадгезивный эффекты [16].
Как и другие представители тиолов, эрдостеин обладает тройственным действием на дыхательные пути. Во-первых, он является мощным муколитиком и повышает активность мукоцилиарного клиренса, способствуя элиминации бактерий из дыхательных путей [17]. Во-вторых, эрдостеин – эффективный антиоксидант, способный подавлять окислительные процессы в дыхательных путях и легочной ткани, развивающиеся при остром и хроническом воспалении, и таким образом оказывать противовоспалительное действие. Антиоксидантная активность эрдостеина выше, чем у других представителей тиолов [18]. В-третьих, препарат обладает прямой антиадгезивной активностью, разрушая молекулы белка пилина на поверхности бактериальной клетки, служащие для прикрепления бактерии к эпителию дыхательных путей [19].
Для врачей-клиницистов важно, что эрдостеин повышает концентрацию антибиотиков, в частности амоксициллина [20] и кларитромицина [21], в бронхиальном секрете, не влияя на их концентрацию в сыворотке крови, и усиливает эффективность лечения по сравнению с антибактериальной терапией в сочетании с плацебо.
Эрдостеин ускоряет разрешение обострений хронического бронхита (ХБ), быстрее устраняет клинические симптомы и способствует элиминации бактериальных возбудителей (Streptococcus pneumoniae, Staphylococcus aureus, Haemophilus influenzae) из бронхов по сравнению с плацебо [20].
В 2010 г. в метаанализе 15 рандомизированных контролируемых клинических исследований с участием суммарно 1046 больных ХБ или ХОБЛ показано, что эрдостеин быстрее, чем плацебо и другие муколитики, уменьшал клинические симптомы обострения; в частности, частота кашля снизилась на 81%, интенсивность кашля – на 70% по сравнению с таковыми при применении плацебо. Общая эффективность эрдостеина, оцененная врачами, также была выше, чем эффективность плацебо и других муколитиков [22].
При длительном применении у больных ХБ/ХОБЛ эрдостеин может также оказывать профилактическое влияние, снижая частоту будущих обострений этих заболеваний. В 1991 г. М. Fioretti et al. в двойном слепом плацебо-контролируемом исследовании оценивали влияние эрдостеина на частоту обострений ХБ у 184 больных. Число больных, не имевших обострений за период исследования, было достоверно выше в группе эрдостеина (48,9%), чем в группе плацебо (12,6%) [23]. Более крупное рандомизированное многоцентровое двойное слепое плацебо-контролируемое исследование EQUALIFE с участием 155 больных среднетяжелой ХОБЛ, которые получали эрдостеин перорально в дозе 600 мг/сут или плацебо в течение 8 мес. в холодное время года, показало, что через 8 мес. лечения число обострений ХОБЛ и связанных с ними госпитализаций в группе эрдостеина было достоверно меньше, чем в группе плацебо: 0,94±1,12 по сравнению с 1,38±1,30 и 0,16±0,57 по сравнению с 0,31±0,74 обострения /госпитализации на 1 больного соответственно. Общая длительность пребывания в стационаре также была меньше среди больных, получавших эрдостеин (70 дней по сравнению с 163 днями в группе плацебо). В целом эрдостеин уменьшил частоту обострений ХОБЛ на 36,9%, длительность госпитализаций – на 57%. Помимо этого, показано достоверное улучшение легочной функции, переносимости физической нагрузки и качества жизни на фоне лечения эрдостеином по сравнению с плацебо [24].
Эрдостеин отличается хорошей переносимостью: по частоте побочных эффектов среди 1046 больных он не отличался от плацебо и других муколитиков [22]. Максимальная длительность его непрерывного применения на сегодняшний день составляет 8 мес. [24]. В настоящее время ожидаются результаты крупного международного исследования RESTORE, в котором длительность непрерывного приема эрдостеина больными ХОБЛ составила 1 год.
Заключение
В последние годы сделан значительный шаг в понимании природы хронического кашля. На основе полученных данных сформулирована новая патогенетическая концепция хронического кашля как самостоятельного заболевания, которая позволяет объяснить его возникновение практически в любой клинической ситуации. В настоящее время ведутся разработки новых ЛС, воздействующих на чувствительность кашлевых рецепторов дыхательных путей, однако сегодня при отсутствии эффективных ЛС для устранения хронического кашля на основании опубликованных результатов клинических исследований логично предположить, что применение эрдостеина при острых респираторных инфекциях может снизить бактериальную либо вирусную нагрузку на дыхательные пути, уменьшить выраженность воспаления в бронхиальной стенке и препятствовать формированию синдрома кашлевой гиперчувствительности.

Литература
1. Morice A.H., McGarvey L., Pavord I. et al. Recommendations for the management of cough in adults // Thorax. 2006. Vоl. 61. Suppl. 1. P. 1–2.
2. Ford A.C., Forman D., Moayyedi P., Morice A.H. Cough in the community: a cross sectional survey and the relationship to gastrointestinal symptoms // Thorax. 2006. Vоl. 61. № 11. P. 975–999.
3. Morice A.H. Chronic cough: diagnosis, treatment and psychological consequences // Breathe. 2006. Vоl. 3. № 2. P. 165–174.
4. Dicpinigaitis P.V. Chronic cough due to asthma: ACCP evidence-based clinical practice guidelines // Chest. 2006. Vоl. 129. № 1. Suppl. 75–79.
5. Song W.J., Chang Y.S., Morice A.H. Changing the paradigm for cough: does ‘cough hypersensitivity’ aid our understanding? // Asia Pac. Allergy. 2014. Vоl. 4. № 1. P. 3–13.
6. Morice A.H. Chronic cough hypersensitivity syndrome // Cough. 2013. Vоl. 9. P. 14–17.
7. Smit L.A., Kogevinas M., Anto J.M. et al. Transient receptor potential genes, smoking, occupational exposures and cough in adults // Respir. Res. 2012. Vоl. 13. P. 26.
8. Ojoo J.C., Everett C.F., Mulrennan S.A. et al. Management of patients with chronic cough using a clinical protocol: a prospective observational study // Cough. 2013. Vоl. 9. P. 2.
9. Morjaria L.B., Dickinson R.S., Morice A.H. Novel antitussive strategies. // Drug Discovery Today. 2013. Vоl. 18. P. 380–388.
10. Bolser D.C. Cough suppressant and pharmacologic protussive therapy: ACCP evidence-based clinical practice guidelines // Chest. 2006. Vоl. 129. Suppl. 1. P. 238–249.
11. Chang C.C., Cheng A.C., Chang A.B. Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults // Cochrane Database Syst. Rev. 2012. Vоl. 2. D006088. doi: 10.1002/14651858.CD006088.pub3.
12. Belvisi M.G., Geppetti P. Cough. 7: Current and future drugs for the treatment of chronic cough // Thorax. 2004. Vоl. 59. № 5. P. 438–440.
13. Spagnolo P., Fabbri L.M., Bush A. Long-term macrolide treatment for chronic respiratory disease // Eur. Respir. J. 2013. Vоl. 42. № 1. P. 239–251.
14. Berkhof F.F., Doornewaard-ten Hertog N.E., Uil S.M. et al. Azithromycin and cough-specific health status in patients with chronic obstructive pulmonary disease and chronic cough: a randomised controlled trial // Respir. Res. 2013. Vоl. 14. P. 12.
15. Chong J., Leung B., Poole P. Phosphodiesterase 4 inhibitors for chronic obstructive pulmonary disease // Cochrane Database Syst. Rev. 2013. Vоl. 11. CD002309. doi: 10.1002/14651858.CD002309.pub4.
16. Rahman I. Pharmacological antioxidant strategies as therapeutic interventions for COPD // Biochim. Biophys. Acta. 2012. Vоl. 1822. № 5. P. 714–728.
17. Balsamo R., Lanata L., Egan C.G. Mucoactive drugs // Eur. Respir. Rev. 2010. Vоl. 19. № 116. P. 127–133.
18. Cogo R. Erdosteine: a new therapeutic weapon beyond the PEACE // Trends in Medicine. 2012. Vоl. 12. № 3. P. 133–142.
19. Braga P.C., Dal Sasso M., Sala M.T., Gianelle V. Effects of erdosteine and its metabolites on bacterial adhesiveness // Arzneimittelforschung. 1999. Vоl. 49. № 4. P. 344–350.
20. Ricevuti G., Nazzone A., Uccelli E. et al. Influence of erdosteine, a mucolytic agent, on amoxicillin penetration into sputum in patients with an infective exacerbation of chronic bronchitis // Thorax. 1988. Vоl. 43. P. 585–590.
21. Braga P.C., Zuccotti T., Dal Sasso M. Bacterial aghesiveness: effects of the SH metabolite of erdosteine (mucoactive drug) plus clarithromycin versus clarithromycin alone // Chemotherapy. 2001. Vоl. 47. P. 208–214.
22. Cazzola M., Floriani I., Page C.P. The therapeutic efficacy of erdosteine in the treatment of chronic obstructive bronchitis: a meta-analysis of individual patient data // Pulm. Pharmacol. Ther. 2010. Vоl. 23. № 2. P. 135–144.
23. Fioretti M., Bandera M. Prevention of exacerbation in chronic bronchitis patients with erdosteine // Med. Praxis. 1991. Vоl. 12. № 4. P. 219–227.
24. Moretti M., Bottrighi P., Dallari R. et al. The effect of long-term treatment with erdosteine on chronic obstructive pulmonary disease: the EQUALIFE Study // Drugs Exp. Clin. Res. 2004. Vоl. 30. № 4. P. 143–152.
www.rmj.ru
Кашель гиперчувствительности: патофизиология, дифференциальная диагностика, лечение. Глава 6 | partners
В настоящее время для объяснения механизмов развития хронического кашля предложена концепция гиперчувствительного кашлевого синдрома (ГЧКС), а хронический кашель у больных БА, ГЭРБ, риносинуситами рекомендуют рассматривать как клинические фенотипы ГЧКС. Указывают, что ГЧКС нередко стартует после перенесенной инфекции верхних дыхательных путей. В 2014 году опубликован отчет экспертов (44 эксперта из 14 стран) Европейского респираторного общества, в котором ГЧКС предлагается называть «клинический синдром, характеризующийся беспокоющим кашлем, вызываемым низким уровнем теплового, механического или химического воздействия».

Рис. 1. Возможные причины и патофизиологические механизмы ГЧКС.
Подтверждением повышенной сенсорной чувствительности рецепторного аппарата дыхательных путей является изменение порога кашлевого рефлекса, повышенной кашлевой реакцией в ответ на ингаляции капсаицина, лимонной кислоты или другими ирритантами. При повышенной чувствительности сенсорных рецепторов даже минимальная стимуляция вызывает кашель.

Рис. 2. Сравнение кашлевого ответа на различный уровень стимула в норме и при ГЧКС.
Установлены следующие клинические характеристики гиперчувствительного кашлевого синдрома:
- Раздражение в горле или верхней части груди: парастезия гортани/глотки.
- Кашель, вызаваемый некашлевыми стимулами, например речью, смехом: аллотуссия (allotussia).
- Повышенная кашлевая чувствительность к ингаляционным стимулами и увеличение числа триггеров: гипертуссия (hypertussia).
- Пароксизмальный, трудно контролируемый кашель.
- Триггеры:
- механическая активация: пение, речь, смех, глубокие вдохи;
- температурные стимулы: изменения температуры воздуха и холодный воздух;
- химические стимулы: аэрозоли, ароматы, запахи;
- положение на спине;
- прием пищи;
- физические нагрузки.
Кашлевой гиперчувствительный синдром

Рис. 3. Схема развития ГЧКС. Предлагаемый эффект повреждения блуждающего нерва возникает из-за воспаления, вызванного воздействием на дыхательные пути инфекционных, физических, химических и аллергических раздражителей. Голубой овал указывает на патологию (невропатию) синдрома гиперчувствительного кашля.
Chung KF, McGarvey L, Mazzone S: Chronic cough as a neuropathic disorder. Lancet Respir Med 1:414–422.
С целью оптимизации диагностики ГЧКС в Англии был разработан специализированный вопросник (Hull Cough Hypersensitivity Questionnaire), который включает 14 пунктов с характерными вопросами, которые оцениваются по 5-ти балльной шкале. В норме сумма баллов составляет от 4–х до 13-ти. При более высоких значениях существует большая вероятность ГЧКС. К сожалению, данный вопросник в России не валидизирован.
Укажите, как в течение последнего месяца повлияли на Вас следующие проблемы, где 0 — не влияли 5 — тяжело влияли
| Охриплость голоса | 0 | 1 | 2 | 3 | 4 | 5 |
|---|---|---|---|---|---|---|
| Необходимость откашляться, чтобы «очистить» горло | 0 | 1 | 2 | 3 | 4 | 5 |
| Ощущение затекания по задней стенке глотки | 0 | 1 | 2 | 3 | 4 | 5 |
| Срыгивание или рвота при кашле | 0 | 1 | 2 | 3 | 4 | 5 |
| Возникновение кашля при наклоне вперед | 0 | 1 | 2 | 3 | 4 | 5 |
| Чувство заложенности в груди и ощущение хрипов при кашле | 0 | 1 | 2 | 3 | 3 | 5 |
| Изжога, диспепсия (если вы принимаете лекарства от этого, поставьте оценку 5) | 0 | 1 | 2 | 3 | 4 | 5 |
| Щекотание и ощущение кома в горле | 0 | 1 | 2 | 3 | 4 | 5 |
| Кашель во время еды (в течение или сразу после еды) | 0 | 1 | 2 | 3 | 4 | 5 |
| Кашель при употреблении некоторых продуктов | 0 | 1 | 2 | 3 | 4 | 5 |
| Кашель, когда вы встаете с постели по утрам | 0 | 1 | 2 | 3 | 4 | 5 |
| Кашель, вызванный пением или разговором (например, по телефону) | 0 | 1 | 2 | 3 | 4 | 5 |
| Кашель больше во время бодрствования, а не сна | 0 | 1 | 2 | 3 | 4 | 5 |
| Странный привкус во рту | 0 | 1 | 2 | 3 | 4 | 5 |
Общий балл_____________ /70
Табл. 1. Опросник Hull Cough Hypersensitivity Questionnaire для оценки тяжести ГЧКС.
Бронхиальная астма.
Бронхиальная астма (БА), включая «классический» вариант с хрипами и одышкой, либо кашлевой вариант бронхиальной астмы, где кашель является единственным или преобладающим симптомом, являются второй наиболее распространенной причиной хронического кашля после описанного ранее кашлевого синдрома верхних дыхательных путей.
Кашель как симптом считается одним из диагностических критериев БА. Однако клиническая важность правильной интерпретации кашлевого синдрома у больных БА недооценена. Считается, что распространенность продолжительного, утреннего и продуктивного кашля увеличивается у лиц с низким уровнем контроля БА. Было высказано предложение, что частота кашля может использоваться в качестве суррогатного маркера контроля астмы и что «неконтролируемые» пациенты с астмой имеют значительно более высокие показатели кашля, чем «частично контролируемые» или «контролируемые». Кашель при контролируемом течении БА существенно не беспокоит больного.
| 1. | Кашель не менее 8 недель без свистящего дыхания. Отсутствие хрипов при аускультации грудной клетки |
| 2. | Отсутствие в анамнезе симптомов бронхиальной астмы, таких как хрипы или одышка |
| 3. | Отсутствие в анамнезе инфекции верхних дыхательных путей в течение предыдущих 8 недель |
| 4. | Гиперреактивность дыхательных путей † |
| 5. | Эффективный ответ на бронходилатационную терапию ‡ |
| 6. | Отсутствие увеличения кашлевой чувствительности § |
| 7. | Отсутствие изменений на рентгенограмме |
Табл. 2. Диагностические критерии кашлевого варианта бронхиальной астмы. Требуется соответствие всем критериям.
† Контрольные значения для определения гиперреактивности дыхательных путей: Dmin <12,5 единиц, PC20-FEV1 <10 мг/дл с метахолином.
‡ Оценить реакцию на бронходилационную терапию с использованием пероральных или ингаляционных β2-агонистов. Использование объективного параметра (например, VAS, шкалы оценки симптомов) является предпочтительным.
§ Кашлевая чувствительность не увеличивается по некоторым сообщениям и уменьшается после лечения по другим сообщениям, но при чисто кашлевом варианте бронхиальной астмы не увеличивается. Вопрос о кашлевой чувствительности в настоящее время рассматривается.
| 1. | Кашель не менее 8 недель без свистящего дыхания. Отсутствие хрипов при аускультации грудной клетки |
| 2. | Эффективный ответ на бронходилатационную терапию |
Табл. 3. Упрощенные диагностические критерии для кашлевого варианта бронхиальной астмы. Требуется соответствие всем критериям.
Вспомогательными данными при диагностике кашлевого вариант бронхиальной астмы могут служить эозинофилия в мокроте и периферической крови и повышение реактивности дыхательных путей.
В настоящее время наряду с кашлевым вариантом бронхиальной астмы, к актуальным причинам хронического кашля относят неастматический эозинофильный бронхит, выделяется и атопический кашель. Сравнение симптоматики, характерной для этих заболеваний, приведено в табл. 4.
| Астма | Кашлевой вариант астмы | Атопический кашель | Эозинофильный бронхит | |
|---|---|---|---|---|
| Симптомы | Кашель, одышка, хрипы | Только кашель | Только кашель | Кашель и мокрота |
| Атопия | Часто | Часто | Часто | Как в популяции |
| Вариабельная бронхиальная обструкция | + | ± | — | — |
| Бронизхиальная гиперреактивность | + | + | — | — |
| Гиперреактивность на капсаицинн | ± | ± | — | + |
| Эффективность бронходилятаторов | + | + | — | — |
| Эффективность ГКС | + | + | + | + |
| Ответ на H1-антагонисты | ± | ± | — | — |
| Прогрессирование с развитием астмы | неприменимо | 30% | редко | 10% |
| Эозинофилия мокроты (>3%) | Часто | Часто | Часто | Всегда |
| Субмукозная эозинофилия | ↑ | ↑ | ↑ | ↑ |
| Эозинофилия бронхоальвеолярного лаважа | ↑ | ↑ | ↓ | ↑ |
| Инфильтрация ГМК тучными клетками | ↑ | ↓ | неизвестно | ↓ |
| Утолщение базальной мембраны | ↑ | ↑ | неизвестно | ↑ |
Табл. 4. Симптомы кашля, вызванного эозинофильными заболеваниями дыхательных путей.
ГМК – гладкомышечные клетки дыхательных путей.
+ = часто
± = периодически
— = отсутствует
На атопическую предрасположенность могут указывать следующие факторы:
- текущие или перенесенные в прошлом аллергические реакции, кроме бронхиальной астмы;
- эозинофилия в периферической крови;
- увеличение общего IgE в сыворотке крови;
- положительный результат специфического IgE;
- положительный результат внутрикожного теста с аллергенами.
Вспомогательные данные:
- наличие эозинофилов в образцах трахеобронхиальной биопсии;
- отсутствие эозинофилов в жидкости БАЛ;
- облегчение кашля при приеме H1-гистаминоблокаторов и/или стероидов.
| 1. | Сухой кашель не менее 8 недель без свистящего дыхания или одышки |
| 2. | Один или несколько факторов, указывающих на атопическую предрасположенность † или наличие эозинофилии в индуцированной мокроте |
| 3. | Необратимость бронхиальной обструкции (увеличение ОФВ1 менее, чем на 10% при адекватной дозе бронходилататора) |
| 4. | Нормальная реактивность дыхательных путей |
| 5. | Повышенная кашлевая чувствительность |
| 6. | Отсутствие ответа на бронхолитическую терапию |
| 7. | Отсутствие изменений на рентгенограмме |
| 8. | Нормальная легочная функция |
Табл. 5. Диагностические критерии атопического кашля. Требуется соответствие всем критериям.
| 1. | Сухой кашель в течение минимум 3 недель без свистящего дыхания или одышки |
| 2. | Отсутствие ответа на бронхолитическую терапию |
| 3. | Один или несколько факторов, указывающих на атопическую предрасположенность † или наличие эозинофилии в индуцированной мокроте |
| 4. | Облегчение кашля при приеме H1-гистаминоблокаторов и/или стероидов |
Табл. 6. Упрощенные диагностические критерии для атопического кашля. Требуется соответствие всем критериям.
Кашель у больных с «классической» БА контролируется в соответствии с действующими клиническими рекомендациями, использованием ИГКС или комбинированными препаратами. При эозинофильном бронхите рекомендуют применение ИГКС в течение 2-4 недель, антагонисты лейкотриеновых рецепторов.
| 1. | Хронический кашель у пациентов без симптомов или объективных признаков вариабельности обструкции |
| 2. | Нормальная гиперчувствительность дыхательных путей (провокационный тест с метахолином приводит к уменьшению объема форсированного выдоха (ОФВ1) на 20% за 1 минуту, PC 20 более 16 мг/мл). |
| 3. | Эозинофилия мокроты (приемлемый верхний уровень отсечки более 3% неплоскоклеточных эозинофилов мокроты). † |
† Находится за пределами 90-го процентиля для обычных пациентов (1,1%).
Табл. 7. Диагностические критерии неастматического эозинофильного бронхита. Требуется соответствие всем критериям.
www.lvrach.ru
ХРОНИЧЕСКИЙ КАШЕЛЬ: дифференцированный подход к диагностике и лечению | #08/03
Кашель является одним из самых важных симптомов и характерен почти для всех легочных заболеваний. Около трети пациентов, страдающих заболеваниями легких и бронхов и обращающихся за помощью в специализированные амбулаторные клиники, жалуются на хронический кашель.
В физиологическом плане кашель представляет собой защитный рефлекс, направленный на удаление из дыхательных путей избыточного секрета, пыли или дыма. Это быстрый сильный выдох, в результате которого трахеобронхиальное дерево очищается от инородных тел. Несмотря на то что кашель часто ассоциируется у пациентов с патологией бронхолегочной системы, он может возникать при целом ряде заболеваний, разнообразных по своему патогенезу и месту поражения. В 1998 г. Американская коллегия торакальных специалистов разработала критерий диагностики и лечения кашля [1]. В данном документе изложены основные причины возникновения кашля, методы их диагностики и лечения. По мнению авторов документа, кашель, представляющий собой защитный рефлекс, кроме того, является фактором распространения воздушно-капельной инфекции, восстановления или нарушения ритма сердца при аритмиях, а также тем симптомом, который заставляет пациента обратиться за помощью к врачу.
В зависимости от длительности, выделяют две категории кашля: острый кашель, продолжительность которого менее трех недель, и хронический кашель — продолжительностью более трех недель. Острый кашель чаще связан с простудным заболеванием, а хронический — с сочетанием нескольких болезней. В 2000 г. Richard S. Irvin дополнил классификацию продолжительности кашля и ввел понятие подострого кашля, длящегося более трех недель, но менее восьми недель, хронический же кашель, согласно его классификации, длится более восьми недель.
Richard S. Irvin в 1990 г. провел проспективное исследование причин хронического кашля [2—4]. В результате были выявлены несколько заболеваний, для которых характерен хронический кашель. Из числа обследованных у 54% выявлен синдром постназального затека (Drip-синдром), y 28% — гастроэзофагальный рефлюкс, y 7% — хронический бронхит, у 31% — бронхиальная гиперреактивность, у 12% — другие причины кашля, и почти у 1% причину установить не удалось. При этом почти у четверти обследованных имеют место две причины кашля, а у 3% — три причины.
Ряд авторов указывают, что в группе некурящих пациентов всех возрастов, не принимающих ингибиторы АПФ с гипотензивной целью и имеющих нормальную рентгенограмму грудной клетки, хронический кашель в 93,6% случаев развивается на фоне трех имеющихся заболеваний [8]: синдром постназального затека (postnasal drip syndrom), бронхиальная астма, гастроэзофагальный рефлюкс.
В основе синдрома постназального затека (Drip-syndrom) лежит секрет, стекающий в гортанную часть глотки, когда механическая стимуляция афферентной части дуги кашлевого рефлекса вызывает появление кашля. Диагноз названного заболевания основан на данных анамнеза (когда пациент описывает характерное ощущение секрета на задней стенке глотки), физикальных данных и результатах лабораторных тестов. Положительный результат терапии с купированием кашля представляет собой ключевой момент в диагностике этого заболевания. Лечебная тактика зависит от природы ринита, вызывающего синдром постназального затека. В случае неаллергического ринита, лечение складывается из назначения антигистаминных препаратов I поколения и противоотечных средств. Среди антигистаминных препаратов I поколения основное место занимают клемастин, хлоропирамин (супрастин), диметинден (фенистил), мебгидролин (диазолин), хифенадин (фенкарол), практически не оказывающий седативного действия. Механизм действия антигистаминных средств I поколения при неаллергическом рините связывают с их антихолинергическими свойствами. У большинства пациентов улучшение наступает в сроки от нескольких дней до двух недель с момента начала терапии. Антигистаминные средства нового поколения (терфенадин и лоратадин) неэффективны в лечении синдрома постназального затека, обусловленного простудным заболеванием. Из противоотечных средств показано назначение эфедрина, ксилометазолина (галазолин), нафазолина (нафтизин, санорин). В случае аллергического ринита показано применение назальных кортикостероидов и/или кромонов, которые являются препаратами выбора для начальной терапии Drip-синдрома. Из назальных кортикостероидов следует упомянуть беклометазон (беконазе) и триамцинолон (назакорт), а в группе кромонов — кромоглициевую кислоту (кромосол, кромоглицин). Новые антигистаминные препараты (терфенадин и лоратадин) оказались более эффективны при аллергическом, нежели при неаллергическом, рините. Антигистаминные препараты I поколения и деконгестанты применяются при аллергическом рините, если средства первой линии, о которых было сказано выше, неэффективны.
Бронхиальная астма (кашлевой вариант бронхиальной астмы) представляет собой одну из наиболее распространенных причин хронического кашля. Основой диагностики данного заболевания является бронхиальная гиперреактивность, выявляемая в бронхопровокационных тестах. Кашель при таком варианте бронхиальной астмы может быть ее единственным проявлением и расцениваться как аналог приступа удушья, а уменьшение кашля на фоне противоастматической терапии подтверждает диагноз. Терапия складывается из назначения базисных средств, в виде ингаляционных кортикостероидов и симпатомиметиков. Из ингаляционных кортикостероидов используют четыре препарата: беклометазон (бекотид, беклофорте, беклазон легкое дыхание), флунизолид (ингакорт), будесонид (бенакорт, будесонид, пульмикорт) и флутиказон (фликсотид). Среди симпатомиметиков необходимо отметить препараты короткого действия — сальбутамол (вентолин), тербуталин, фенотерол (беротек), и препараты, имеющие длительный период действия, — сальметерол (серевент), формотерол (форадил). Также применяются комбинированные препараты, сочетающие в себе пролонгированный симпатомиметик и ингаляционный кортикостероид: серетид (сальметерол+флутиказон) и симбикорт (формотерол+будесонид).
Гастроэзофагальный рефлюкс, встречающийся в практике врачей терапевтов и гастроэнтерологов, является третьей по частоте причиной кашля. Механизм кашля в данном случае заключается в вагус-опосредованном эзофагальном трахеобронхиальном рефлексе. У 2/3 пациентов может отсутствовать другая гастроинтестинальная симптоматика, хотя эти пациенты могут предъявлять жалобы на изжогу после приема пищи на фоне хронического кашля. Повышенная кислотность в нижнем отделе пищевода — предпосылка для появления хронического кашля, а наиболее чувствительным и специфичным тестом является 24-часовая пищеводная рН-метрия. В данном случае важно провести оценку длительности, частоты эпизодов рефлюкса, а также установить взаимосвязь с эпизодами кашля. Если при рН-метрии подтверждается гастроэзофагальный рефлюкс как причина хронического кашля, в качестве терапии можно рассматривать прием блокаторов протонной помпы, например омепразола (лосек, омез) в дозе 20—40 мг один раз в сутки одновременно или сразу после еды для снижения кислотности желудочного сока.
Если 24-часовая рН-метрия недоступна в данном лечебном учреждении, назначается эмпирическая антирефлюксная терапия. Однако необходимо отметить, что, если эмпирическая антирефлюксная терапия оказывается неэффективной, это не исключает диагноз рефлюкса, как причины кашля.
Синдром постназального затека, бронхиальная астма и гастроэзофагальный рефлюкс являются наиболее распространенными причинами хронического кашля, однако этими заболеваниями не ограничивается спектр тех болезней, при которых развивается кашель.
В частности, хронический бронхит также характеризуется наличием хронического кашля. Согласно классификации ВОЗ, хронический бронхит — это заболевание, при котором на протяжении двух лет не менее трех месяцев в году больного беспокоит кашель с мокротой без специфических причинных заболеваний, таких, как бронхоэктазии, бронхиальная астма или туберкулез [8]. Лечебная тактика направлена на уменьшение продукции мокроты, улучшение ее отхождения, уменьшение воспаления в дыхательных путях. Чрезвычайно важно при этом, чтобы больной прекратил курить. Назначение ингаляций М-холинолитиков (ипратропиум бромид) уменьшает бронхоспазм, продукцию мокроты и кашель. Среди М-холинолитиков основное место принадлежит ипратропиум бромиду (атровент). Также возможно применение комбинированного препарата беродуал, в состав которого входят симпатомиметик (фенотерол) и М-холиноблокатор (ипратропиум бромид). Среди средств, улучшающих отхождение мокроты, необходимо отметить ацетилцистеин (флуимуцил, АЦЦ, АЦЦ Лонг), а также амброксол (лазолван). Эти препараты уменьшают вязкость мокроты и улучшают ее отхождение из бронхиального дерева. При обострении заболевания и развитии гнойного процесса в бронхах показано назначение антибактериальных средств, выбор которых определяется данными бактериологического анализа мокроты и анализа чувствительности микрофлоры к антибиотикам.
Бронхоэктазы, характеризующиеся грубыми нарушениями мукоцилиарного клиренса и застоем бронхиального секрета с развитием дилатации бронхов, клинически проявляются хроническим кашлем. Диагноз ставится на основании данных анамнеза о длительности и характере развития заболевания, рентгенографии грудной клетки, бронхографии, а также данных компьютерной томографии высоких разрешений. Необходимо отметить, что кашель при бронхоэктазии является фактором, способствующим отхождению большого количества мокроты, скапливающегося в бронхах, поэтому этот симптом требует лечения только в период обострения заболевания. Лечебные мероприятия включают физиотерапию (вибрация, перкуссия, постуральный дренаж, техника форсированного выдоха), назначение средств, улучшающих мукоцилиарный клиренс (ацетилцистеин, амброксол), а также системных антибиотиков — на основании посева мокроты и антибиотикограммы.
Необходимо отметить, что ряд заболеваний, сопровождающихся кашлем, являются диагнозом исключения, который ставится только после опровержения всех остальных причин. Это постинфекционный кашель и психогенный кашель.
Постинфекционный кашель, называемый еще поствирусным кашлем, появляется после перенесенной вирусной инфекции респираторного тракта. Для этого варианта кашля характерна нормальная рентгенограмма легких. Такой кашель может купироваться самостоятельно. Если кашель носит затяжной характер, назначается ингаляционный ипратропиум бромид (атровент), о котором шла речь выше.
Психогенный кашель в основном характерен для детей и подростков: этот диагноз редко ставят взрослым пациентам. При подозрении на психогенный кашель необходима консультация психиатра, а лечение складывается из рекомендаций этого специалиста и назначения коротких курсов неспецифической противокашлевой терапии, однако эффективность применения подобных средств не была доказана в ходе крупных рандомизированных исследований.
Бронхогенная карцинома нечасто является причиной хронического кашля (0—2%). Анамнез у пациента с многолетним стажем курения следует собирать с учетом возможности наличия злокачественной опухоли бронхолегочной системы. Подтверждается диагноз рентгенологическим исследованием грудной клетки, цитологическим исследованием мокроты и данными фибробронхоскопии.
В кардиологической практике у пациентов, которым с гипотензивной целью назначают ингибиторы АПФ, может встречаться кашель, связанный с приемом этой группы препаратов. Такой кашель обычно непродуктивный, сопровождается першением в горле и не имеет дозовой зависимости. Кашель появляется через несколько часов или даже месяцев после начала терапии ингибиторами АПФ, а уменьшение или исчезновение кашля происходит через четыре недели после прекращения терапии. Назначение индометацина, нифедипина с гипотензивной целью, а также ингаляционного кромогликата натрия благотворно влияет на симптоматику кашля у некоторых пациентов.
Интерстициальные заболевания легких — не частая причина хронического кашля. Кашель при этом носит непродуктивный характер. Проводится терапия основного заболевания. Если назначенное лечение не приводит к купированию кашля, до назначения неспецифической противокашлевой терапии необходимо искать другую, более распространенную причину кашля.
Таким образом, кашель характерен для заболеваний с различной этиологией и прогнозом, а для правильного назначения лечения необходима точная оценка причин и механизмов формирования этого симптома.
В клинической практике часто приходиться классифицировать кашель в зависимости от причинного фактора или этиологии. Большое диагностическое значение имеет информация о времени возникновения кашля, его продолжительности, продуктивности, а также сопутствующих симптомах.
В связи с тем, что кашель вызывается воздействием термических, химических и физических раздражителей, Irwin et al. предложил в 1977 г. искать причину заболевания, проявляющегося кашлем, на основании локализации кашлевых рецепторов [4].
Расположение кашлевых рецепторов: носовая полость, придаточные пазухи носа, гортань, голосовые связки, глотка, наружный слуховой проход, евстахиевая труба, трахея, бифуркация трахеи, места деления бронхов (бронхиальные шпоры), плевра, перикард, диафрагма, желудок.
Выделяют два типа кашлевых рецепторов.
- Ирритантные рецепторы расположены в дыхательных путях проксимально и возбуждаются под действием экзогенных раздражителей (механических, химических, термических).
- С-волокна расположены дистально и возбуждаются под влиянием эндогенных раздражителей (медиаторы воспаления).
Диагностика кашля производится дифференцированно, в зависимости от его продолжительности.
В диагностике острого кашля, о котором шла речь выше, основное место отводится сбору анамнеза, осмотру больного и лабораторно-клиническим методам.
Диагностика хронического кашля, который, например, в немецкой литературе обозначается как хронический персистирующий кашель, зависит от уже проведенного обследования и имеющегося диагноза, например рак легкого.
Это подкрепляется тем, что, несмотря на интенсивную диагностику, у 2–20% всех обследованных больных причину хронического кашля выявить не удается [6]. В этой категории больных было больше женщин, чем мужчин, в отношении 2:1. Возможная причина этого — повышенный кашлевой рефлекс в женской популяции. Кашель же психогенного характера встречается сравнительно редко и, как уже было сказано, в основном у детей.
Больные с различными неврогенными расстройствами страдают хроническим кашлем, причиной которого является нарушение глотательного рефлекса.
В заключение необходимо сказать, что часто в основе хронического кашля лежат заболевания, для которых кашель нехарактерен, например заболевания сердца, артериальная гипертония и т. д. Эти заболевания должны учитываться клиницистом при анализе причин кашля наряду с теми, которые были описаны выше. Кроме того, необходимо помнить про побочное действие ряда лекарств, применяемых в кардиологии: например, ингибиторов АПФ или b-блокаторов, которые могут обуславливать респираторную симптоматику. Возможно, данные препараты усиливают кашлевой рефлекс в связи с повышением чувствительности бронхов.
- Больные с ринопатией, предъявляющие жалобы на хронический кашель, нуждаются, в первую очередь, в обследовании ЛОР-специалиста для решения вопроса о причинах кашля и состоянии ЛОР-органов, а также выбора адекватной терапии.
- Кашель, сопровождающийся повышением уровня IgE в крови, может быть обусловлен кашлевым вариантом бронхиальной астмы.
- Пациенты, предъявляющие жалобы на изжогу после приема пищи в сочетании с хроническим кашлем, нуждаются в проведении 24-часовой рН-метрии для решения вопроса о наличии гастроэзофагального рефлюкса.
- Серологическое исследование на вирусы и бактерии, например коклюш, может помочь выявить причину хронического кашля.
- Если диагностика заболевания не приносит желаемого результата, необходимо провести бронхоскопию.
- По мнению немецких пульмонологов, если в результате проведенного обследования диагноз установить не удается, возможно, речь идет сразу о нескольких заболеваниях, в этом случае необходимы дальнейшие диагностические исследования.
По вопросам литературы обращайтесь в редакцию
И. А. Баранова, кандидат медицинских наук, доцент
Я. В. Марченков
РГМУ, Москва
www.lvrach.ru
от чего бывает и при каких заболеваниях
Довольно часто бывает, что, вылечив заболевание, которое привело к появлению кашля, он не уходит вместе с болезнью. Этот синдром беспокоит человека на протяжении долгого времени, и, если врачи не могут помочь больному, ставится диагноз хронического проявления. А причина такого состояния может скрываться в эмоциональном и психологическом влиянии на организм.
Причины возникновения синдрома
Патологии, связанные с психическими процессами, называют психосоматическими расстройствами. Психосоматика – это отдел медицинской психологии, изучающий влияние психологического состояния на возникновение и течение телесных заболеваний.
Такие эмоции, как обиды, страх, вина, внутренние переживания, гнев, обязательно влияют на организм. Присутствие психического расстройства у человека может спровоцировать развитие заболевания.
Кашель тоже может быть вызван психическим расстройством, как у взрослых, так и у детей.
Специалисты, исследующие психосоматику, составили списки причин любого заболевания. Причины кашля, вызванного не заболеванием, а психическим недомоганием заключаются в следующих аспектах:
- Защитная реакция на какое-либо нехорошее дело, вызывающее неприятные ощущения. Организм избавляется от неприятного дела кашлевыми позывами.
 Желание обратить на себя внимание. В этом случае возникает сильный сухой кашель, который и привлекает внимание к пациенту.
Желание обратить на себя внимание. В этом случае возникает сильный сухой кашель, который и привлекает внимание к пациенту.- Несогласие с людьми, раздражения на их действия и разговоры. Тогда развивается периодический кашель, побуждающий организм освободиться от этого раздражителя.
Кашель появляется в случае представленных причин и желанием подавить возникшие эмоции, но не решить их. Психогенный синдром может спровоцировать непростая в эмоциональном плане ситуация: напряженная атмосфера дома или на работе, необходимость делать что-то неприятное, стресс перед экзаменами, ссоры с близкими. Кашлевые позывы могут возникнуть при заболевании близкого человека, как отражающий рефлекс.
От чего бывает кашель помимо простуды? У здорового человека за день случается до 20 кашлевых позывов. Если это курильщик с большим стажем, то у него приступ возникает по утрам с выделением мокроты. Здоровый человек вследствие простуды кашляет не более двух недель. Когда симптом не проходит большее время, значит проявилось серьезное осложнение. Если человек начинает кашлять без причины, то это тревожный симптом – возможно развитие заболеваний легких и дыхательных путей.
 Причинами сухого кашля, без простуды являются:
Причинами сухого кашля, без простуды являются:
- бронхиальная астма;
- бронхоспазм;
- аллергическая реакция;
- действие пыли на органы дыхания;
- ингибиторы АПФ, используемые гипертониками.
Кроме того, существуют и серьезные факторы, провоцирующие кашель: рак легких, сердечная недостаточность, туберкулез, плеврит, новообразования средостения. В любом случае необходимо пройти соответствующее обследование для определения причины.
к оглавлению ↑Какие болезни сопровождает симптом?
Кашель, помимо простуды, сопровождает и иныезаболевания. Важно знать, при каких болезнях бывают кашлеобразные приступы, чтобы выбрать правильное лечение. Ведь это проявление может представляться как симптом кардиологических, аллергических заболеваний и даже при нахождении в дыхательных органах инородного тела.
Основными патологиями с кашлевыми позывами являются:
- ОРЗ – трахеит, бронхит, пневмония, бронхиальная астма, хронические болезни органов слуха, горла и носа. Инфекционные поражения часто бывают срассматриваемым симптомом – в начале болезни сухим, а потом с мокротой и держится он до полного выздоровления.
 Туберкулез – на начальном этапе кашля не наблюдается, он возникает позже, бывает сухим и с мокротой, в ней часто присутствует кровь. Приступы усиливаются в ночное время.
Туберкулез – на начальном этапе кашля не наблюдается, он возникает позже, бывает сухим и с мокротой, в ней часто присутствует кровь. Приступы усиливаются в ночное время.- Аскаридоз – при легочной миграции паразитов наступает кашель, как правило, сухой и длится недолго.
- Коклюш или корь — кашель у ребенка может говорить о данных заболеваниях. При коклюше симптом имеет конвульсивный характер и заканчивается рвотой. При кори – сухой и мучительный.
- Трудовая деятельность — кашель у взрослого иногда связан с работой в шахте, пыльном помещении, при работе с древесиной, в этом случае он сухой или с небольшими выделениями. При раке легких приступы сопровождаются мокротой, имеющей гнойные и кровяные включения, усиливающемся по утрам. Сухой кашель и преимущественно появляющийся по ночам – это признак сердечной недостаточности.
Есть и другие причины проявления, поэтому лечение не стоит начинать, не выявив основной предпосылки.
к оглавлению ↑Внутренние факторы
Есть причины возникновения кашля, не связанные с инфицированием организма. К возможным внутренним предпосылкам относятся:
 Аллергия. Кашель, вызванный аллергической реакцией нельзя вылечить противовирусными средствами или антибиотиками. Необходимо применять антигистаминные препараты.
Аллергия. Кашель, вызванный аллергической реакцией нельзя вылечить противовирусными средствами или антибиотиками. Необходимо применять антигистаминные препараты.- Сахарный диабет. Дискомфорт в горле исчезает после глотка воды. Кашель, вызванный повышенным содержанием глюкозы в крови больного, провоцирует сухость слизистой в горле.
- Невроз горла. Патология провоцируется нарушениями в ЦНС. Лечить это состояние должны невропатолог и ЛОР.
- Перенапряжение голосового аппарата. Есть профессии, связанные с большой нагрузкой на связки: учителя, певцы, актеры, дикторы, лекторы. Они часто срывают голос, что приводит к першению и кашлеобразному приступу. Устранить это можно только сменой места работы.
 Патологии щитовидной железы. При увеличении этого органа происходит давление на дыхательную систему, что и доводит до першения и кашля. Помимо этого, больная щитовидка ослабляет иммунитет, что провоцирует частые инфекции горла.
Патологии щитовидной железы. При увеличении этого органа происходит давление на дыхательную систему, что и доводит до першения и кашля. Помимо этого, больная щитовидка ослабляет иммунитет, что провоцирует частые инфекции горла.- Травмы горла. Мелкие рыбные косточки, частички мусора, попадая в горло, доводят до першения.
- Онкологические и доброкачественные новообразования в горле.
Першение и кашель не являются самостоятельными заболеваниями, поэтому необходимо лечить причину такого состояния или менять образ жизни.
к оглавлению ↑Как бороться с психосоматическим кашлем?
Борьба с кашлем, природа которого носит психологические причины, направлена на воздействие на них лекарственными средствами и психологическими приемами. Медикаментозная терапия включает в себя прием успокоительных препаратов. Устраняя нервное напряжение, они помогают устранить неприятный симптом.
 В тяжелых случаях назначаются антидепрессанты и транквилизаторы. Их следует пить с большой осторожностью и в той дозировке, какую назначил врач. Наиболее эффективным способом снятия напряжения считается смена обстановки. Это помогает избавиться от раздражающих моментов и от кашля в целом. Полезно провести время на курорте или в санатории.
В тяжелых случаях назначаются антидепрессанты и транквилизаторы. Их следует пить с большой осторожностью и в той дозировке, какую назначил врач. Наиболее эффективным способом снятия напряжения считается смена обстановки. Это помогает избавиться от раздражающих моментов и от кашля в целом. Полезно провести время на курорте или в санатории.
Следует полноценно отдыхать, чаще выезжать на природу. В идеале, проводить такие мероприятия в узком семейном кругу, если кашель вызывается неблагоприятной атмосферой в семье.
Комплексное лечение предусматривает проведение актов релаксации и методики успокаивающего дыхания. Специалисты могут применять электрошоковые удары в предплечье, как отвлекающее действие.
к оглавлению ↑Средства народной медицины
Народные рецепты помогают успокоить нервную систему и снять напряжение. Перед их применением требуется посоветоваться с врачом. Самыми эффективными считаются следующие рецепты:
 Настой чабреца. Рецепт: взять столовую ложку сухих листьев растения и залить 500 мл кипятка. Дать настояться, пока не станет теплым, процедить. Способ применения: пить по 150 мл трижды в день за полчаса до приема пищи.
Настой чабреца. Рецепт: взять столовую ложку сухих листьев растения и залить 500 мл кипятка. Дать настояться, пока не станет теплым, процедить. Способ применения: пить по 150 мл трижды в день за полчаса до приема пищи.- Ванна с травами. Рецепт: взять любую из трав – валерианы, пустырника, чабреца и заварить ее в кипятке. Дать настояться с полчаса и вылить в набранную водой ванну. Способ применения: принимать ванну с травами не менее полчаса, ежедневно, желательно перед сном. Ванны расслабляют психику и приводят нервы в порядок.
Студент Б. 20 лет. Жалобы на кашель, сухой, изнуряющий. Возник перед началом сессии. Осмотр показал, что кашель имеет психосоматическую природу.
Рекомендовано: антидепрессанты, успокоительные препараты, расслабляющие ванны, отдых на природе. Сразу по завершении сессии кашель прошел.
Психосоматика рассматривает кашель без проявления простуды, как психологическую проблему у пациента. Психология человека подвержена различным поражениям, связанным с психоэмоциональными проблемами. Избавиться от психологического кашля можно, решив эти проблемы, успокоив нервную систему и не подвергая ее перенапряжению.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…opnevmonii.ru
Причины хронического кашля
 Хронический кашель — это надоедливый и изматывающий симптом, который часто встречается в любом возрасте. Хроническим называют кашлевой синдром, продолжающийся больше 8 недель.
Хронический кашель — это надоедливый и изматывающий симптом, который часто встречается в любом возрасте. Хроническим называют кашлевой синдром, продолжающийся больше 8 недель.
Механизм кашля
Кашель — это один из защитных рефлексов организма, обеспечивающий очистку дыхательных путей от инородных частиц и избытка собственной слизи.
В слизистой оболочке дыхательного тракта от глотки до мелких бронхиол находятся кашлевые рецепторы. При раздражении рецепторов нервные импульсы направляются в область ствола головного мозга.
От ствола головного мозга по двигательным нервам в обратном направлении уходит сигнал к мышцам гортани, диафрагмы, передней стенки живота и межреберий, координированная работа которых обеспечивает кашлевой толчок.
Причины хронического кашля
Кашлевой синдром могут вызывать болезни любого отдела дыхательной системы, а также некоторых органов, находящихся за ее пределами. Болезни легких занимают далеко не первое место среди причин этого страдания. К моменту, когда длительный кашель, причины которого не ясны, становится хроническим, человек, как правило, уже сделал снимок легких и на нем ничего не нашли.
При исследовании природы кашлевого синдрома удобно опираться на следующий факт: у пациента с нормальной рентгенограммой легких, который не курит и не принимает ингибиторы АПФ, кашель в 93,6% случаев связан с одним из трех заболеваний — синдромом постназального затекания, бронхиальной астмой и гастроэзофагеальной рефлюксной болезнью (ГЭРБ). [1] Это так называемая кашлевая триада.
Ингибиторы АПФ — это широко распространенные лекарства от повышенного давления. К ним относятся эналаприл, каптоприл, лизиноприл и другие. Прием ингибиторов АПФ может спровоцировать сухой кашель, который стихает в среднем через две недели после окончания употребления этих препаратов.
Роль курения в развитии кашля общеизвестна. Программа лечения хронического кашлевого синдрома должна включать в себя прекращение курения.
Синдром постназального затекания
Другие названия этого состояния — постназальный синдром, синдром кашля верхних дыхательных путей. В его основе лежит стекание слизи из носа и околоносовых пазух по задней стенке глотки. Считается, что провоспалительные вещества, содержащиеся в слизи, могут стимулировать кашлевые зоны глотки и гортани, вызывая кашель. [1]
Несмотря на то, что синдром постназального затекания расценивается как самая частая причина хронического кашля, споры вокруг этого патологического состояния не утихают.
Во-первых, стекание слизи по задней стенке глотки происходит и в норме.
Во-вторых, постназальный синдром не является самостоятельной болезнью. Чрезмерное отделение слизи происходит вследствие разнообразных заболеваний носа и околоносовых пазух. Лечением этих патологических состояний и необходимо заниматься. А термин «синдром постназального затекания» просто описывает одно из их проявлений (стекание слизи).
В-третьих, не существует объективных критериев диагностики постназального синдрома. Все основано на ощущениях пациентов. Поэтому диагностика базируется на оценке эффекта лечения. Если лечение постназального синдрома помогает от кашля, значит, кашлевой синдром вызван именно им.
Бронхиальная астма
Кашель характерен для всех астматиков. Существует так называемый кашлевой вариант астмы, при котором кашель является единственным симптомом.
Для диагностики такого вида астмы в идеальном случае должна быть выполнена спирометрия (исследование функции внешнего дыхания) и провокационная проба с метахолином.
Гастроэзофагеальная рефлюксная болезнь
В основе ГЭРБ лежит заброс желудочного содержимого в верхние отделы желудочно-кишечного тракта. Желудочный сок обжигает слизистую оболочку, которая не приспособлена к кислой среде. Даже микроскопическое его количество может раздражать зоны кашлевого рефлекса, вызывая хронический кашель.
Особой формой ГЭРБ является ларингофарингеальный рефлюкс. Эта болезнь может не сопровождаться изжогой, при этом желудочное содержимое попадает в гортань. Для ларингофарингеального рефлюкса также характерно ощущение комка в горле, ощущение скопления слизи в горле, охриплость.
Другие причины хронического кашля
Четвертое место по частоте среди причин хронического кашлевого синдрома занимает эозинофильный бронхит. [1] Как и при астме, у больных страдающих этим заболеванием, в мокроте в большом количестве выявляются эозинофилы. Появление эозинофилов является признаком аллергического воспаления. Но для эозинофильного бронхита нехарактерна склонность бронхов к спазму, что типично для астмы.
Другие заболевания вызывают хронический кашель значительно реже. Можно перечислить следующие болезни:
— дивертикул Ценкера;
— трахеопищеводная фистула;
— хроническое обструктивное заболевание легких;
— бронхоэктатическая болезнь;
— туберкулез;
— бронхогенный рак легкого;
— саркоидоз;
— интерстициальные заболевания легких;
— коклюш;
— инородное тело дыхательных путей;
— застойная сердечная недостаточность;
— психиатрические заболевания.
Диагностический алгоритм
Подведем итог. Если некурящего человека беспокоит хронический кашель, а на снимке легких ничего патологического не обнаружено, необходимо удостовериться, что пациент не принимает таблетки, которые могут давать побочный кашлевой эффект. Следующий этап обследования — исключение трех наиболее вероятных причин хронического кашля: синдрома постназального затекания, бронхиальной астмы и ГЭРБ. Только если доказано отсутствие этих заболеваний, необходимо переходить к обследованию на наличие других болезней.
Возможно, вам также будет интересно прочитать следующие статьи:
• Эхинацея и простудные заболевания
• Что такое «кукушка»?
• Каланхоэ: лечебное действие и безопасность применения
Литература:
lorsovet.info
 Желание обратить на себя внимание. В этом случае возникает сильный сухой кашель, который и привлекает внимание к пациенту.
Желание обратить на себя внимание. В этом случае возникает сильный сухой кашель, который и привлекает внимание к пациенту. Туберкулез – на начальном этапе кашля не наблюдается, он возникает позже, бывает сухим и с мокротой, в ней часто присутствует кровь. Приступы усиливаются в ночное время.
Туберкулез – на начальном этапе кашля не наблюдается, он возникает позже, бывает сухим и с мокротой, в ней часто присутствует кровь. Приступы усиливаются в ночное время. Аллергия. Кашель, вызванный аллергической реакцией нельзя вылечить противовирусными средствами или антибиотиками. Необходимо применять антигистаминные препараты.
Аллергия. Кашель, вызванный аллергической реакцией нельзя вылечить противовирусными средствами или антибиотиками. Необходимо применять антигистаминные препараты. Патологии щитовидной железы. При увеличении этого органа происходит давление на дыхательную систему, что и доводит до першения и кашля. Помимо этого, больная щитовидка ослабляет иммунитет, что провоцирует частые инфекции горла.
Патологии щитовидной железы. При увеличении этого органа происходит давление на дыхательную систему, что и доводит до першения и кашля. Помимо этого, больная щитовидка ослабляет иммунитет, что провоцирует частые инфекции горла. Настой чабреца. Рецепт: взять столовую ложку сухих листьев растения и залить 500 мл кипятка. Дать настояться, пока не станет теплым, процедить. Способ применения: пить по 150 мл трижды в день за полчаса до приема пищи.
Настой чабреца. Рецепт: взять столовую ложку сухих листьев растения и залить 500 мл кипятка. Дать настояться, пока не станет теплым, процедить. Способ применения: пить по 150 мл трижды в день за полчаса до приема пищи.