Патологическая анатомия острого холецистита — КиберПедия
Для острого холецистита характерно неспецифическое воспаление. По характеру и выраженности воспалительных изменений тканей стенки желчного пузыря различают катаральный (простой) и деструктивный холецистит. [2]
Деструктивный (калькулезный) холецистит, в свою очередь, бывает флегмонозным, флегмонозно-язвенным и гангренозным. Деструктивные формы могут возникать рано, через 3-4 дня от начала заболевания.
В случае спонтанного разрешения острое воспаление проходит, в основном, через 4 недели. Но некоторые остаточные явления воспаления сохраняются в течение нескольких месяцев. Конечной стадией патологических изменений в этих случаях является фиброз стенки желчного пузыря. При исследовании желчных пузырей, удаленных при остром холецистите, в 90% случаев обнаруживается фиброз, хотя многие больные при этом отрицают предшествующие приступы заболевания.
При остром катаральном холецистите желчный пузырь увеличен в размерах. Со стороны серозной оболочки он гиперемирован, с расширенными сосудами. Слизистая оболочка отечна, гиперемирована, покрыта мутной слизью. В просвете желчного пузыря обнаруживается водянистая желчь за счет примеси серозного экссудата.
Микроскопически в стенке желчного пузыря на фоне полнокровия и отека в слизистом и подслизистом слоях отмечаются инфильтраты, состоящие из полиморфноядерных лейкоцитов, макрофагов, а также пласты десквамированного эпителия. Нередко острое катаральное воспаление желчного пузыря может купироваться спонтанно. Чаще это бывает при некалькулезном холецистите.
Острый флегмонозный холецистит, как правило, развивается при наличии камней. Желчный пузырь увеличен в размерах, напряжен. Серозная оболочка утолщена, тусклая, покрыта фибрином. Слизистая оболочка набухшая, полнокровная, с кровоизлияниями, эрозиями, изъязвлениями. В стенке пузыря имеются очаги некроза и гнойного расплавления тканей. В просвете желчного пузыря скапливается гнойный экссудат, окрашенный желчью, иногда с примесью крови. Если гнойный экссудат не имеет выхода через пузырный проток из-за его обструкции конкрементом или сдавления воспалительным инфильтратом, развивается эмпиема желчного пузыря. Микроскопически при флегмонозном холецистите отмечается диффузная лейкоцитарная инфильтрация всех слоев стенки, кровоизлияния. При обширных кровоизлияниях воспаление может приобретать гнойно — геморрагический характер.
Флегмонозное воспаление нередко сопровождается выраженными нарушениями микроциркуляции, в результате чего на слизистой оболочке образуются язвы. В этом случае речь идет о флегмонозно-язвенном холецистите. Язвы могут привести к перфорации стенки желчного пузыря с развитием перитонита. Нередко при флегмонозном и флегмонозно-язвенном холецистите в стенке пузыря образуются абсцессы, которые также могут вскрываться в свободную брюшную полость с последующим перитонитом.
Прогрессирование воспаления, как правило, сопровождается нарушениями кровообращения в стенке пузыря, тромбозом сосудов. В результате, развивается гангренозный холецистит, характеризующийся обширными участками некроза или тотальным некрозом желчного пузыря. Стенка пузыря приобретает грязно-бурую окраску, становится тусклой, дряблой. Некротизированные участки могут покрываться фибрином, образующим пленки грязно-зеленого цвета. При обширном некрозе наступает перфорация стенки пузыря с развитием перитонита.
Перитонит при перфорации желчного пузыря является самым тяжелым осложнением острого холецистита, значительно повышая частоту летального исхода. Возможны и другие осложнения, обусловленные распространением воспалительного процесса за пределы желчного пузыря.
При отграничении его, в подпеченочном пространстве могут образовываться инфильтраты, абсцессы. Инфильтрат в области шейки желчного пузыря может привести к сдавлению общего печеночного и общего желчного протоков с развитием желчной гипертензии, холестаза, желтухи. Механическая желтуха при остром холецистите может быть обусловлена холедохолитиазом, а также воспалением стенки протоков — холангитом. В редких случаях воспаление переходит на клетчатку гепатодуоденальной связки.
Распространение воспалительного процесса по желчным протокам на печень может привести к формированию гепатита, печеночных абсцессов, а при вовлечении поджелудочной железы — острого холепанкреатита.
При длительно текущем, рецидивирующем холецистите и холангите, между желчными пузырем или протоками, с одной стороны, и соседним полым органом с другой, могут сформироваться плотные сращения. В результате очередного обострения воспаления имеющийся прогрессирующий некроз может распространяться со стенки желчного протока или пузыря на стенку соседнего органа с образованием внутреннего свища. Внутренние свищи желчных путей наблюдаются у 0,2-5,0% больных острым холециститом. Чаще всего бывают свищи между желчным пузырем или протоками с желудком, двенадцатиперстной кишкой, тонкой или ободочной кишкой. Эти свищи называю билиодигестивными.
Реже образуются билиобилиарные фистулы между желчным пузырем и желчными протоками. Еще реже наблюдаются билиоорганные свищи: с полостью матки, мочевого пузыря, лоханки почки; с кистой яичника, бронхом.
По анатомическому строению внутренние желчные свищи могут быть прямыми, когда стенка желчного пузыря или желчного протока непосредственно в пределах свища переходит в стенку того или иного органа. Возможно образование непрямых фистул, когда между органами имеется промежуточная соединительная полость. Строение и размеры этой полости могут быть разнообразными. Внутренняя поверхность ее выстлана грануляционной тканью, наружная — представлена грубоволокнистой соединительной тканью. Содержимым полости является смесь желчи, гноя, конкрементов, слизи и экскрета полого органа (желудочного сока, кишечного содержимого, мочи) По мере стихания воспалительного процесса в зоне внутреннего свища происходит рубцовое сморщивание сращений и выраженные деформация и сужение желчного пузыря и протоков.
cyberpedia.su
Занятие № 5. Болезни печени, желчного пузыря, поджелудочной железы. Опухоли печени
Цель занятия: В результате изучения темы студент должен усвоить этиологию, классификацию, морфологические проявления и осложнения хронических гепатитов, цирроза, алкогольной болезни печени, острого и хронического холецистита, острого и хронического панкреатита. Усвоить этиологию, механизмы камнеобразования, виды конкрементов и осложнения желчно-каменной болезни. Усвоить классификацию, морфологические проявления и осложнения рака печени и поджелудочной железы. Усвоить характер поражения печени при эхинококкозе и описторхозе.
Теоретический материал для самоподготовки
Печеночный ацинус ограничен портальным трактом и центральной веной. Гепатоциты делятся на 3 зоны (I, II, III). Пограничная пластинка представлена гепатоцитами, прилежащими к портальным трактам. Функции печени: метаболизм (глюкоза, жиры, белки), секреция (желчь, желчные кислоты, соли, пигменты), экскреция (билирубин, токсины), синтез (альбумин, факторы свертывания), обмен (витамины), детоксикация (токсины, аммиак).
Морфология заболеваний печени складывается из альтеративных, некрозовоспалительных изменений и фиброза. Альтерация представлена дистрофией и некрозом печеночных клеток. Дистрофия может быть жировой, гидропической, гиалиново-капельной. Некроз в печени делят на моноцеллюлярный (тельца Каунсильмена) – отдельные гепатоциты с пикнозом ядра, интралобулярный (зональный) – в одной из зон, чаще в III зоне, ступенчатый – некроз гепатоцитов пограничной пластинки, мостовидный (порто-портальный и порто-центральный) – некроз гепатоцитов в виде мостиков и мультилобулярный. Воспалительная инфильтрация может быть портальной, интралобулярной (зональной) и в синусоидах. Фиброз подразделяют на перигепатоцеллюлярный, портальный, зональный, септальный (порто-портальный, порто-центральный) и мультилобулярный.
Хронический гепатит – диффузный воспалительный процесс, продолжающийся более 6 месяцев. При хроническом гепатите обязательно учитываются этиологическая принадлежность, активность процесса, стадия заболевания (хронизации). В зависимости от этиологии хронический гепатит делят на вирусный, аутоиммунный, лекарственный и криптогенный (Лос-Анджелес, 1994). Оценка активности гепатита проводится по выраженности некрозов (А), а стадию хронизации определяют по выраженности фиброза (F) (шкала METAVIR).
Хронический вирусный гепатит (ХВГ) наиболее часто вызывается гепатотропными вирусами типа В, С, D, G. HDV всегда сочетается с HBV. HAV и HEV не вызывают хронического вирусного гепатита. ХВГВ характеризуется высокой контагиозностью, повреждение гепатоцитов в большей степени связано с иммуноопосредованными реакциями, процент хронизации после острого гепатита составляет около 5 — 10%. Протекает малосимптомно, часты безжелтушные формы.
Хронический лекарственный гепатит обусловлен прямой гепатотоксичностью (НПВП, противопухолевые препараты), идиосинкратическим ответом (изониазид, метилдопа) или холестатическими реакциями (оральные контрацептивы, метилтестостерон).
Хронический аутоиммунный гепатит может быть самостоятельным заболеванием либо сочетаться и сопровождать первичный склерозирующий холангит.
Алкогольная болезнь печени представлена тремя морфологическими вариантами и включает в себя жировую дистрофию (наиболее частая форма), острый алкогольный гепатит и веноокклюзионную болезнь.
Цирроз печени – диффузный процесс, который характеризуется избыточным развитием фиброзной ткани и образованием регенераторных узлов с нарушением архитектоники печени и развитием внутрипеченочных сосудистых анастомозов. Возникновение цирроза печени может быть обусловлено вирусными гепатитами (В±D, особенно C, G), алкоголем, метаболическими расстройствами (дефицит альфа1-антитрипсина, гликогеноз), длительным холестазом (внутри- и внепеченочным), обструкцией печеночных вен (синдром Бадда-Киари, констриктивный перикардит), токсическими агентами и лекарственными веществами. Макроскопически выделяют микронодулярный (узлы 1 — 3 мм), макронодулярный (более 3 мм) и смешанный цирроз печени. Гистологически цирроз печени может быть монолобулярным, мультилобулярным и смешанным. При монолобулярном циррозе печени узелок образуется на территории одной дольки, в узле нет портальных трактов и центральных вен. При мультилобулярном циррозе узелки образованы несколькими дольками, имеются портальные тракты и центральные вены
Злокачественные опухоли печени макроскопически могут быть представлены узловой, диффузной и массивной формами. Гистологически могут определяться гепатоцеллюлярная карцинома, холангиоцеллюлярный рак, смешанный рак и крайне редко гепатобластома.
Острый панкреатит. Причинами развития острого панкреатита могут являться обструкция панкреатического протока (например, камнем), билиарный рефлюкс, прием алкоголя (70 %), шок, гипотермия, травмы живота, пептические язвы желудка, токсическое воздействие лекарств, инфекции (паротит), оперативные вмешательства, сопровождающиеся перевязкой, ранением панкреатических протоков.
Острый панкреатит подразделяется на отечный (интерстициальный), стерильный панкреонекроз (жировой, геморрагический, смешанный) и инфицированный панкреонекроз (гнойный панкреатит и панкреатогенный абсцесс) (Атланта, 1992).
При отечном (интерстициальном) панкреатите макроскопически железа увеличена в 2 — 4 раза (особенно головка), плотноватая, на разрезе матовая, розовая. Гистологически определяются выраженный отек межуточной ткани, негустая инфильтрация единичными нейтрофилами, лимфоцитами, некроза нет. Данная форма протекает достаточно благоприятно, часто обратима.
При жировом панкреонекрозе макроскопически железа увеличена, на серо-розовом фоне определяются резко ограниченные очаги округлой формы, бело-желтые, матовые, с сальным блеском «стеариновые пятна». Микроскопически выявляются жировая ткань в состоянии некроза, зона демаркационного воспаления, полнокровие сосудов.
Геморрагический панкреонекроз макроскопически характеризуется тем, что железа резко увеличена, пропитана кровью, багрово-черного цвета, дряблой консистенция, граница между железой и забрюшинной клетчаткой не определяется, в брюшной полости геморрагический экссудат. Микроскопически выявляются массивные участки некроза, имбибированные эритроцитами.
Исходами острого панкреатита могут быть рассасывание очагов некроза, разрастание фиброзной ткани с атрофией железистых структур, формирование кист. Осложнениями острого панкреатита являются перитонит, аррозивное кровотечение, механическая желтуха, «ферментативный» шок, острая почечная недостаточность, респираторный дистресс-синдром взрослых, абсцессы брюшной полости и свищи.
Хронический панкреатит характеризуется воспалительной инфильтрацией паренхимы с прогрессирующим фиброзом и атрофией, развитием экзо- и эндокринной панкреатической недостаточности. Хронический панкреатит делят на хронический кальцифицирующий, хронический обструктивный, хронический фиброзно-индуративный панкреатит, кисты и псевдокисты поджелудочной железы (Рим, 1989). Этиологические причины хронического панкреатита аналогичны острой форме заболевания поджелудочной железы. Макроскопически при всех формах отмечается увеличение размеров органа, в финале уменьшение. Консистенция органа в подавляющем большинстве плотная, вплоть до каменистой. Микроскопически (вне обострения) при всех формах обнаруживается диффузно-очаговая лимфоидная инфильтрация, выраженность фиброза с субтотальной атрофией паренхимы отмечается при фиброзно-индуративном варианте, резкая дилатация протоков с белковыми пробками при обструктивной форме, выраженный кальциноз при кальцифицирующем хроническом панкреатите. Кисты и псевдокисты представляют собой полости с уплощенной эпителиальной выстилкой, заполненные серозным содержимым. При обострении хронического панкреатита морфологические изменения соответствуют всем формам острого поражения поджелудочной железы. Осложнениями хронического панкреатита могут быть перипанкреатит, стеноз двенадцатиперстной кишки, инфекционные осложнения (инфильтрат, гнойный холангит, сепсис), рак поджелудочной железы, сахарный диабет.
Злокачественная опухоль поджелудочной железы – наиболее частый морфологический вариант протоковая аденокарцинома. Течение неблагоприятное.
Острый холецистит. Острый холецистит классифицируют на катаральный, флегмонозный и гангренозный. Выделяют следующие пути проникновения инфекции в желчный пузырь: энтерогенный (восходящий) из двенадцатиперстной кишки и гематогенный (при кишечных инфекциях, например, при сальмонеллезе). Макроскопически при катаральном и флегмонозном холециститах наблюдаются увеличение размеров, отек и гиперемия пузыря, при гангренозном холецистите — темно-серое окрашивание, дряблая консистенция. Микроскопически при катаральном холецистите в слизистой обнаруживается лимфоидная инфильтрация с примесью нейтрофилов, при флегмонозном холецистите – густая нейтрофильная инфильтрация с примесью гнойных телец всех слоев, при гангренозном – тотальный некроз с густой нейтрофильной инфильтрацией с гнойными тельцами. Осложнениями острого холецистита могут быть эмпиема, перфорация пузыря, перитонит, перихолецистит, перигепатит, гнойный холангит, холангиолит, поддиафрагмальный абсцесс.
Хронический холецистит – заболевание желчного пузыря, сопровождающееся утолщением, фиброзом и воспалительной инфильтрацией его стенки. Хронический холецистит чаще всего наблюдается при желчно-каменной болезни, реже — при глистной инвазии. Выделяют калькулезный и некалькулезный хронический холецистит. Макроскопически отмечаются утолщение или уменьшение размеров до сморщивания в финале, плотная консистенция. Микроскопически вне обострения атрофия слизистой, диффузно-очаговая лимфоидная инфильтрация слизистой, подслизистой оболочек, фиброз, обнаружение синусов Ашоффа-Рокитанского. При обострении отмечается увеличение числа нейтрофилов, в дальнейшем картина острых форм холецистита. Осложнениями хронического холецистита могут быть холестаз, мукоцеле, рак желчного пузыря.
Желчно-каменная болезнь (холелитиаз) – образование конкрементов во внутри- и внепеченочных протоках. Выделяют пигментные, холестериновые и смешанные камни.
Паразитарные инвазии печени – региональная патология – описторхоз (Opistorhis felineus) и многокамерный эхинококкоз (Echinococcus multilocularis) и однокамерный эхинококкоз (Echinococcus unilocularis). Для описторхоза характерно поражение внутри- и внепеченочных желчных протоков с явлениями холангиолита, для эхинококкоза — кистозная паразитарная трансформация печеночной паренхимы.
studfiles.net
Классификация и патоморфология острого холецистита
Классификация
Клинико-морфологические формы холецистита:
- катаральный;
- флегмонозный;
- гангренозный.
Осложнения:
- перфорация;
- разлитой перитонит;
- перипузырный инфильтрат и абсцесс;
- гнойный холангит;
- механическая желтуха;
- жёлчные свищи (наружные и внутренние).
Каждую из неосложнённых форм заболевания следует рассматривать как закономерное развитие воспалительного процесса и поэтапный переход от катарального воспаления к гангрене. Исключением из этой закономерности считают первичный гангренозный холецистит, развивающийся чаще всего вследствие атеротромбоза пузырной артерии.
Патоморфология
- Острый катаральный холецистит морфологически характеризуется гиперемией и отёком жёлчного пузыря, появлением в его просвете серозного экссудата. Микроскопически находят лейкоцитарную инфильтрацию, главным образом слизистой оболочки и подслизистого слоя, скопление макрофагов и серозное пропитывание.
- Флегмонозная форма сопровождается резкой гиперемией, кровоизлияниями и отёком тканей жёлчного пузыря, вследствие этого он становится напряжённым и приобретает багровый цвет. На поверхности серозной оболочки появляется фибринозный налёт, слизистая оболочка подвергается очаговому изъязвлению и некрозу. В полости жёлчного пузыря скапливается гнойный или гнойно-геморрагический экссудат. Микроскопическая картина характеризуется лейкоцитарной инфильтрацией всех слоев стенки жёлчного пузыря, иногда обнаруживают абсцессы.
- Деструктивные изменения в тканях жёлчного пузыря находят также при гангренозном холецистите. Очаги некроза захватывают все слои стенки жёлчного пузыря. Они приобретают грязно-зеленоватый или грязно-серый цвет и бывают различной величины, в просвете пузыря — гной.
В 5-10% случаев встречают бескаменный холецистит, в остальных — заболевание носит калькулёзный характер. Независимо от факта наличия или отсутствия камней клиническая картина заболевания и лечебная тактика практически одинаковы. Относительно редко встречают ферментативный холецистит, развивающийся в результате заброса панкреатического секрета в жёлчные протоки, что может происходить при наличии общей ампулы жёлчного и панкреатического протоков.
Савельев В.С.
Хирургические болезни
medbe.ru
Хронический калькулезный холецистит
Клиническая картина и диагностика. После прекращения приступа печеночной колики пациенты могут чувствовать себя здоровыми (бессимптомная стадия хронического холецистита). Однако нередко у них сохраняются симптомы болезни, характерные для хронического холецистита — тяжесть и тупые боли в правом подреберье, усиливающиеся после еды, особенно при погрешности в диете, метеоризм, понос после жирной пищи, чувство горечи во рту и изжога, связанные с дуоденогастральным и гастроэзофагеальным рефлюксами. Первично-хронический калькулезный холецистит может протекать с указанными симптомами без приступов печеночной колики.
Осложнения. Осложнениями калькулезного холецистита являются холе-дохолитиаз, холангит, рубцовые стриктуры терминального отдела общего желчного протока, внутренние билиодигестивные свищи, водянка желчного пузыря.
Холедохолитиаз — наличие конкрементов в общем желчном протоке — одно из наиболее частых осложнений желчнокаменной болезни. Улиц пожилого и старческого возраста холедохолитиаз наблюдают в 2—3 раза чаще. Конкременты в общий желчный проток попадают в подавляющем большинстве случаев из желчного пузыря. Миграция их возможна при коротком широком пузырном протоке, пролежне в области шейки желчного пузыря или кармана Гартмана с образованием широкого свища между желчным пузырем и общим желчным протоком. У некоторых больных (1—4%) возможно первичное образование конкрементов в желчевыводящих путях.
Холедохолитиаз может длительное время протекать бессимптомно. Даже при множественных конкрементах в общем печеночном и общем желчном протоках нарушения пассажа желчи возникают далеко не всегда. Желчь как бы обтекает конкременты, находящиеся в общем желчном протоке, свободно поступая в двенадцатиперстную кишку. При миграции конкрементов в наиболее узкие отделы общего печеночного и общего желчного протоков — его терминальный отдел и в ампулу большого сосочка двенадцатиперстной кишки — может возникнуть препятствие оттоку желчи в кишечник, что клинически проявляется обтурационной желтухой. Камень может изменить свое положение при возникшей желчной гипертензии. Это приведет к восстановлению оттока желчи до следующего обострения. Такие камни называют вентильными. При ущемлении конкремента в ампуле большого сосочка двенадцатиперстной кишки наряду с нарушением оттока желчи и обтурационной желтухой происходит нарушение оттока панкреатического сока, часто развивается острый или хронический билиарный панкреатит.
Желтуха является основным клиническим признаком холедохолитиаза. Иногда она носит ремиттирующий характер — при наличии так называемого вентильного камня терминального отдела общего желчного протока. При стойкой окклюзии камнем терминального отдела общего желчного протока возникает гипертензия в желчных путях. Клинически это проявляется тупыми болями в правом подреберье и желтухой. При дальнейшем повышении давления во внепеченочных желчных протоках просвет последних расширяется и конкремент как бы всплывает и перемещается в проксимальные отделы общего печеночного и общего желчного протоков, желтуха уменьшается и может вовсе исчезнуть на некоторое время.
Холангит — острое или хроническое бактериальное воспаление внутри- и внепеченочных желчных путей. Возникает чаще всего при холедохолитиазе, а также при других заболеваниях, сопровождающихся механической желтухой. Холестаз способствует развитию имеющейся в желчи инфекции, стенки желчных протоков воспаляются. По характеру морфологических изменений в стенках желчных протоков выделяют катаральный и гнойный холангит, по клиническому течению — острый и хронический.
Клинически острый холангит характеризуется внезапным повышением температуры тела до фебрильных цифр, потрясающим ознобом, тяжестью и тупыми болями в правом подреберье, тошнотой и рвотой. При остром гнойном холангите боли имеют интенсивный характер, рано появляется желтуха, которая связана не только с затруднением оттока желчи, но и с поражением печеночной паренхимы. Потрясающие ознобы, высокая температура тела, учащение дыхания, тахикардия, повышение числа лейкоцитов характерны для синдрома системной реакции на воспаление — грозного предвестника возможной декомпенсации функции жизненно важных органов, развития полиорганной недостаточности, септического состояния, септического шока. При указанных симптомах системной реакции на воспаление необходимы неотложные меры для того, чтобы не допустить дальнейшего развития осложнений.
При физикальном исследовании больных отмечают болезненность в правом подреберье, умеренно выраженную мышечную защиту (при гнойном холангите). Симптомы раздражения брюшины отсутствуют. У большинства больных можно прощупать нижний край увеличенной болезненной печени. При прогрессирующем бурном течении гнойного холангита образуются мелкие гнойники в стенках желчных протоков, в толще паренхимы печени и на ее поверхности, что приводит к образованию множественных холан-гиогенных абсцессов печени, абсцессов в поддиафрагмальном или подпече-ночном пространстве. Это свидетельствует о генерализации инфекции, т.е. сепсиса, и неблагоприятном прогнозе.
Хронический склерозирующий холангит —хроническое воспаление желчных путей, сопровождающееся утолщением и склерозам их стенок, которое приводит к обструкции внутрипеченочных желчных протоков. В большинстве случаев это генерализованный процесс, захватывающий все желчные пути. Различают первичный и вторичный склерозирующий хо-лангит, возникающий на фоне желчнокаменной болезни, после хирургических манипуляций и цирроза печени. Этиология склерозирующего холангита неизвестна.
Клинически заболевание проявляется безболевой обтурационной желтухой. Кожные покровы больных приобретают бронзово-желтую окраску. Диагноз нередко становится ясным после исключения рака желчных путей. При консервативном лечении применяют стероидные гормоны, иммуноде-прессанты, антибиотики. При оперативном лечении, когда позволяют анатомические условия, накладывают билиодигестивные анастомозы, в отдельных случаях производят трансплантацию печени. Результаты как оперативного, так и консервативного лечения неудовлетворительные.
Рубцовые стриктуры большого сосочка двенадцатиперстной кишки и терминального отдела общего желчного протока возникают при повреждении слизистой оболочки сосочка конкрементами, воспалительным процессом. Стриктуры могут быть ограниченными по протяженности — от нескольких миллиметров до 1—1,5 см и тубулярными, при которых имеется концентрическое сужение терминального отдела общего желчного протока на протяжении 2—2,5 см и более. Такое условное подразделение стриктур удобно для выбора оптимального способа коррекции этого осложнения во время операции.
Рубцовые стриктуры, как правило, не имеют патогномоничных клинических симптомов. При выраженном стенозе терминального отдела общего желчного протока появляются симптомы холецистопанкреатита, острого или хронического билиарного панкреатита, обтурационной желтухи, холангита. Нередко стриктуры сочетаются с холедохолитиазом.
Рубцовые стриктуры подлежат реконструктивному оперативному лечению либо мини-инвазивному вмешательству в виде расширения стенотического участка баллоном и последующей установкой металлического стента в этом месте.
Внутренние билиодигестивные свищи возникают при длительном нахождении камней (особенно крупных) в желчном пузыре. В стенке пузыря образуется пролежень. Стенка пузыря интимно соединяется рубцовой тканью со стенкой близлежащего полого органа (поперечная ободочная кишка, двенадцатиперстная кишка, желудок, тонкая кишка), затем происходит разрушение припаянного к пузырю органа и образование свища. Наиболее часто свищи формируются между желчным пузырем и двенадцатиперстной кишкой или печеночным изгибом толстой кишки, значительно реже — между желчным пузырем и желудком, между желчным пузырем и общим печеночным или общим желчным протоками.
Клинические
проявления внутренних билиодигестивных
свищей скудные, поэтому поставить
диагноз до операции удается далеко не
у всех больных. Известны случаи развития
острой обтурационной непроходимости
кишечника, вызванной крупным
конкрементом, мигрировавшим в просвет
кишечника. Конкременты меньших
размеров свободно проходят по кишке
и выходят вместе с калом. При забросе
инфицированного кишечного содержимого
в просвет желчного пузыря и желчных
протоков возникают симптомы холангита.
При холецисто-холедо-хиальном свище
происходит миграция конкрементов из
желчного пузыря в просвет общего желчного
протока с развитием симптомов
холедохолитиаза. При формировании свища
из краев соустья возникает кровотечение,
иногда проявляющееся меленой. 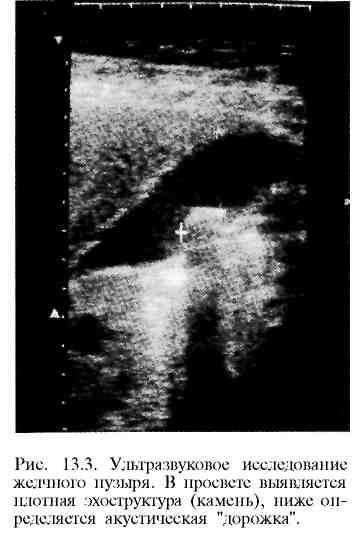
Обзорная рентгенография органов брюшной полости у больных с пузырно-дуоденальным или пузырно-толсто-кишечным свищами позволяет выявить аэрохолию (наличие газа в желчном пузыре или желчных протоках).
Из-за тесной морфофункциональной взаимосвязи между желчным пузырем, желчными протоками и поджелудочной железой возникает затруднение оттока панкреатического сока, которое может наблюдаться при холедохолитиазе, стриктуре большого сосочка двенадцатиперстной кишки, холангите и т. п. К изменениям в желчных путях присоединяются изменения в поджелудочной железе, клинически проявляющиеся холецистопанкреатитом. При этом наряду с симптомами, характерными для холецистита и его осложнений, появляются клинические признаки хронического, реже острого панкреатита.
Водянка желчного пузыря развивается при окклюзии шейки желчного пузыря или пузырного протока конкрементом и слабой вирулентности микробной флоры желчи. В отключенном от внепеченочных протоков желчном пузыре происходит всасывание составных частей желчи, бактерии погибают, содержимое желчного пузыря становится бесцветным, приобретает слизистый характер. Как правило, пальпируется дно увеличенного, растянутого, безболезненного желчного пузыря. При наличии вирулентной инфекции стенки желчного пузыря утолщаются, содержимое пузыря становится гнойным — возникает хроническая эмпиема.
Основным методом диагностики желчнокаменной болезни и ее осложнений является ультразвуковое исследование. При исследовании в просвете желчного пузыря можно выявить плотные эхоструктуры (камни), перемещающиеся при изменении положения тела (рис. 13.3). Достоверность метода 96—98%. Информативность УЗИ в диагностике холедохолитиаза значительно ниже, чем при исследовании желчного пузыря.
Более точные данные
могут быть получены при холецистохолангиографии
(достоверность 70—85%), особенно при
внутривенном введении контрастного
вещества. Прямым признаком холедохолитиаза
является наличие дефектов наполнения
на фоне контрастированного желчного
пузыря
(рис. 13.4). Холедохолитиаз
с помощью указанных методов исследования
диагностируется не более чем у половины
больных с этим осложнением желчнокаменной
болезни. Однако при повышении уровня
билирубина в крови свыше 0,02—0,03 г/л резко
нарушается функциональное состояние
гепатоцитов, поэтому указанные методы
холецистохолангиографии неприменимы.
Наиболее информативными способами диагностики холедохолитиаза и стриктур терминального отдела общего желчного протока являются ретроградная панкреатохолангиорентгенография (рис. 13.5), чрескожно-чреспе-ченочная холангиография, а также контрастное исследование желчных путей под контролем УЗИ или лапароскопии.
Лечение. Хирургическое лечение является единственно возможным способом излечения больного при хроническом калькулезном холецистите. До сих пор не существует эффективных лекарственных препаратов, способных вызывать растворение конкрементов в желчном пузыре и желчных протоках. Некоторые препараты могут растворять определенный вид камней, однако при длительном применении они вызывают серьезные побочные явления и осложнения. В последнее время появились сведения об успешном растворении мелких холестериновых конкрементов препаратами, синтезированными на основе солей желчных кислот.
Экстракорпоральная ударно-волновая литотрипсия.
Сущность метода заключаются в разрушении желчных конкрементов ударной волной, воспроизводимой специальным устройством. Ударная волна строго фокусируется на желчный пузырь, под ее воздействием конкременты разрушаются, образуются мелкие фрагменты и песок, способные в большинстве случаев вместе с желчью выходить в двенадцатиперстную кишку. Этот бескровный метод особенно показан при лечении больных пожилого и старческого возраста. Процедура может быть применена повторно. Однако далеко не все конкременты поддаются дроблению. В 10—25% случаев фрагменты разрушенных камней бывают крупными и не могут выйти через естественное отверстие холедоха. Для их удаления из желчных протоков в этих случаях приходится выполнять эндоскопическую папиллотомию. Кроме того, повышенная литогенность желчи и измененная стенка желчного пузыря создают условия для повторного образования конкрементов. Ударная волна не только разрушает камни, но в некоторых случаях вызывает серьезные повреждения печени и стенок пузыря. Увлечение литотрипсией быстро пошло на убыль с появлением возможности удалять желчный пузырь специальными инструментами под контролем видеолапароскопической техники (лапароскопическая холеци-стэктомия).
Наибольшую информацию о состоянии протоков можно получить при холангиоскопии, позволяющей наблюдать за продвижением контрастного вещества по протокам в реальном масштабе времени на экране рентгеновского аппарата, при этом прослеживаются все фазы прохождения контрастного вещества и определяются более точно изменения в протоках. Холангиоскопия проводится в сложных для оценки патологических изменений в желчных протоках случаях. Холангиоскоп вводят через культю пузырного протока или через холедохотомическое отверстие. После отмывания стенок протоков и желчи стерильным изотоническим раствором можно осмотреть внепеченочные и внутрипеченочные желчные протоки, увидеть воспалительные изменения на слизистой оболочке при холангите, обнаружить и удалить камни или патологические образования, осмотреть ампулу большого дуоденального сосочка, выявить стриктуру в терминальном отделе протока.
При отсутствии специальной аппаратуры для обнаружения камней внутри протока производят супрадуоденальную холедохотомию. В просвет протока вводят специальный пластмассовый зонд. Пальпация желчного протока с введенным в него зондом помогает лучше обнаружить мелкие конкременты. Специальными инструментами (окончатые маленькие щипцы, корзинка Дор-миа, кюретки, ложечки и т. п.) или катетером Фогарти с раздуваемой манжеткой на конце осторожно, чтобы не ранить стенку холедоха, извлекают камни, «замазку» из густой желчи, песок. После этих манипуляций производят контрольную холангиофафию или холангиоскопию. Далее с помощью набора зондов разного калибра можно определить проходимость терминального отдела протока и степень сужения его. Если через отверстие терминальной части протока удается провести в двенадцатиперстную кишку буж диаметром 3 мм и более, то проходимость протока считают нормальной.
studfiles.net
холецистит
Острый холецистит.
Среди острых заболеваний органов брюшной полости острый холецистит занимает второе место после острого аппендицита и имеет тенденцию к увеличению заболеваемости. В последние десятилетия достигнуты значительные успехи в диагностике и совершенствовании методов его лечения, что позволило снизить летальность до 2,5%.
Этиология и патогенез.
Возникновение острого холецистита связано с действиемнесколькихфакторов, среди них ведущую роль играет инфекция и застой желчи. Лишь при их наличии создаются необходимые условия для развития и дальнейшего прогрессирования воспалительного процесса в желчном пузыре. В клинической практике в подавляющем большинстве случаев холецистит развивается на фоне ЖКБ. Ему обычно предшествует обтурация камнем шейки желчного пузыря или пузырного протока. Внезапно повышение внутрипузырного давления и растяжения желчного пузыря приводит к механическому сдавлению сосудов и нарушениям микроциркуляции в его стенке. Длительное её сохранение ведёт к ишемии стенки жечного пузыря, а возникшии при этом изменения качественного состава желчи оказывают повреждающее действие на слизистую оболочку. Воспаление желчного пузыря сопровождается экссудацией в его просвет, что способствует дальнейшему возрастанию гипертензии и прогрессированию повреждение пузырной стенки.
В жёлчный пузырь микробная флора попадает гематогенным, лимфогенным или энторогенным путем.
Таким образом первичным звеном в развитии воспаления жёлчного пузыря становится остро возникающая желчная гипертензия, а вторичным – инфекция.
Классификация.
Клинико – морфологические формы холецестита.
— катаральный;
— флегмонозный;
— гангренозный;
Осложнения:
— перфорация;
— разлитой перитонит;
— перипузырный инфильтрат и абсцесс;
— гнойный холангит;
— механическая желтуха;
— жёлчные свищи (наружные и внутренние).
Патоморфология.
Острый катаральный холецистит морфологически характеризуется гиперемией и отёков желчного пузыря, появлением в его просвете серозного экссудата.
Флегмонозная форма сопровождается резкой гиперемией, кровоизлияниями и отёком тканей желчного пузыря, вследствие этого он становится напряженным и приобретает багровый цвет. На поверхности серозной оболочкипоявляется фибринозный налёт, слизистая оболочка появляется фибринозный налёт слизистая оболочка подвергается очаговомуизъязвлению и некрозу. В полости желчного пузыря скапливается гнойный или гнойно – геморрагический экссудат.
Деструктивные изменения в тканях жёлчного пузыря находят также при гангренозном холецистите. Очаги некроза захватывают все слои стенки жёлчного пузыря. Они приобретают грязно – зеленоватый или грязно – серый цвет и бывают различной величины, в просвете пузыря – гной.
В 5-10% случаев встречают бескаменный холецистит, в остальных заболевание – носит калькулёзный характер. Независимо от факта наличия или отсутствия камней клиническая картина заболевания и лечебная тактика практически одинакова.
Клиническая картина.
Острый холецистит возникает внезапно с появлением интенсивных болей в животе. Развитию острых воспалительных явлений в жёлчном пузыре нередко предшествует приступ жёлчной колики. Боли носят постоянный характер, по мере прогрессирования заболевания их интенсивность нарастает. Они локализуются в правом подреберье в эпигастральной области, иррадиируют в правую надключичную область, плечо или лопатку. Иногда боли иррадиируютв область сердца (холецистокардиальный синдром С. П. Боткина).
Постоянный симптомы острого холецистита – тошнота и повторная рвота, не приносящая облегчения больному. Повышение температуры тела отмечают с первых дней заболевания, её характер зависит от глубины патоморфологическихизменений в жёлчном пузыре.
Кожные покровы обычной окраски. Умеренная желтизна склер может быть обусловлена переходом воспаления с жёлчного пузыря на печень и развитием локального гепатита. Появление яркой желтухи кожи и склер указывает на механический характер внепеченочного холестаза. Частота пульса колеблется от 80 до 120 в минуту и выше. Частый пульс – грозный симптом, свидетельствующий о тяжёлых воспалите5льных изменениях в жёлчном пузыре и брюшной полости.
Специфические симптомы заболевания:
Ортнера – болезненность при поколачивании правой ребёрной дуги ребром кисти;
Мерфи – непроизвольная задержка дыхания на вдохе при пальпации правого подреберья;
Кера – боль на высоте вдоха во время пальпации правого подреберья;
Мюсси – Георгиевского (френикус – симптом) – болезненность принадавливании пальцем между ножками правой грудино – ключично – сосцевидной мышцы;
Щеткина – Блюмберга – в случае вовлечения в воспалительный процесс брюшины.
Диагностика.
Обязательные исследования: клинический анализ крови и мочи, определение содержания билирубина в крови, анализ мочи на диастазу, УЗИ органов брюшной полости, рентгеноскопия органов грудной клетки, ЭКГ. Результаты этих исследований позволяют не только исключить другие острые заболевания, но и оценить тяжесть физического состояния больного, что очень важно для выбора способа лечения.
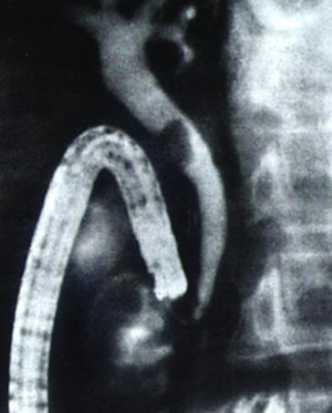
При осложнении острого холецистита механической желтухой проводят эндоскопическую ретроградную холангиопанкреатикографию (ЭРХПГ). Она позволяет установить причину внепечёночного желчного стаза, локализацию окклюзии общего желчного протока, а при наличии стриктуры дистального отдела жёлчного протока – её протяженность.
Лечение.
Больные острым холецеститом подлежат срочной госпитализации в хирургический стационар и должны находиться под постоянным наблюдением хирурга.
Эффективность лечение острого холецистита предполагает соблюдение принципа активной хирургической тактики. Деструктивный холецистит с различными вариантами течения- показания к хирургическому вмешательству в течение первых 24-48 ч пребывания больного в стационаре. Консервативному лечению подлежат больные с катаральным холециститом, при нем лечебные мероприятия позволяют купировать воспалительный процесс.
Комплекс консервативных мероприятии, основанный на патогенетических принципах, включает следующие лечебные мероприятия: голодание, локальная гипотермия, для уменьшения болей и снятия спазма сфинктера Одди назначают не наркотические анальгетики и холинолитические спазмолитически препараты (дротаверин, мебеверин, платифиллин). Детоксикацию и парентеральное питание обеспечивают инфузионной терапией в объёме 2,0 – 2,5 л в сутки.
Важный компонент консервативной терапии острого холецистита – антибактериальные препараты, назначаемые с целью предотвращения генерализации абдоминальной инфекции. Они играют важную роль, блокируя диссеминацию инфекции и развитие системной воспалительной реакции.
Нормальная анатомия желчного пузыря.
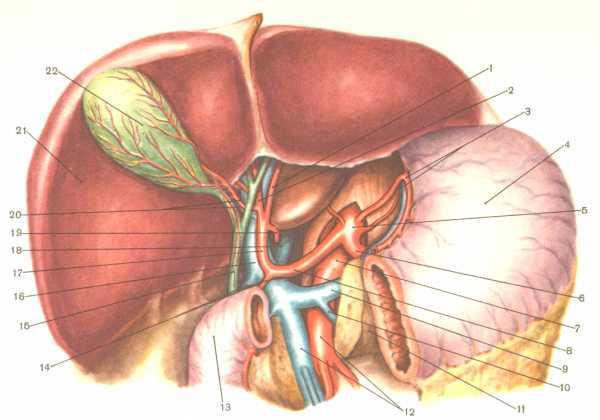
Нормальная анатомия желчного пузыря и желчных протоков.

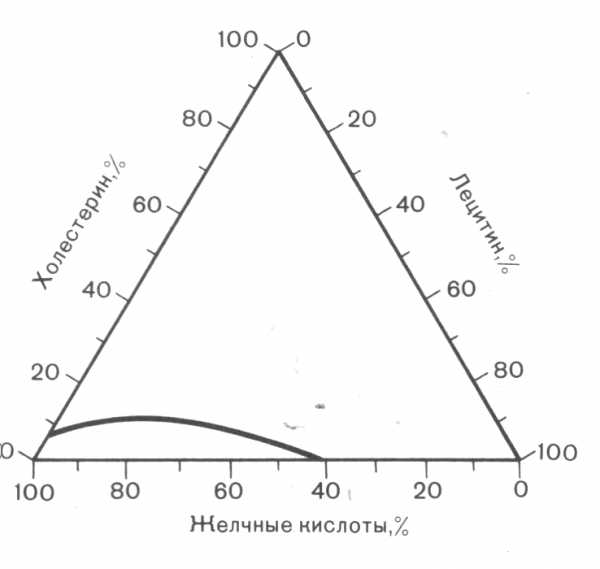
Теория желчекамнеобразования по Адмиранту и Смолу.
Клинико-морфологические формы острого холецистита. Катаральный.

Клинико-морфологические формы острого холецистита. Флегмонозный.
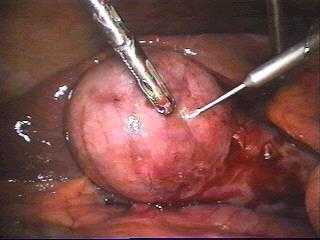
Клинико-морфологические формы острого холецистита. Гангренозный.
УЗИ желчного пузыря.
Эндоскопическая ретроградная панкреатохолангиография.
studfiles.net
Макропрепарат | Медицинские статьи
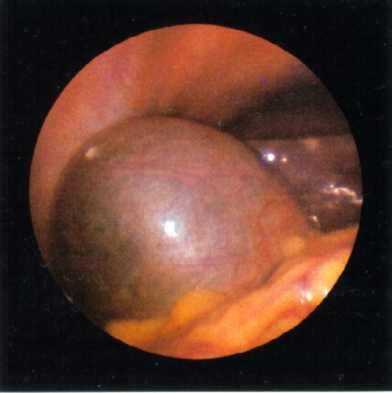
Макропрепарат: удаленный желчный пузырь увеличен, на разрезе слизистая флегмонозно изменена, в просвете 4 камня размером 1,5×1,5 см.Гистологически: в препарате картина флегмонозного холецистита.
Послеоперационный диагноз: острый флегмонозный калькулезнын холецистит. Выздоровление.
Значительно реже флегмонозного встречается острый гангренозный холецистит (chlecistitis gangrensa).
Острый гангренозный холецистит (деструктивная форма) может протекать с омертвением только слизистой оболочки или всей стенки желчного пузыря. Чаще всего некроз стенки пузыря наблюдается на ограниченном участке, на дне пузыря, а также в других местах, особенно над вдавленным в стенку пузыря камнем. Гангрена пузыря наступает на 3—4-й день от начала заболевания, но может наступить и на 6—8-й день. При остром гангренозном холецистите может произойти перфорация желчного пузыря с попаданием инфицированного содержимого в свободную брюшную полость, и если к моменту перфорации пузыря не успели образоваться спайки с сальником или близлежащими органами, то могут развиться явления разлитого перитонита. Чаще прободение стенки пузыря происходит в области шейки, где внедрившийся камень вызывает пролежень стенки.
Однако в виду наступившей проницаемости стенки желчного пузыря имеется возможность выхода инфекции из пузыря в брюшную полость без видимой перфорации его стенки, с последующим развитием перитонита.
Особенно тяжело и коварно протекает острый холецистит у лиц пожилого и старческого возраста. Здесь нередко при почти нормальной температуре и относительно небольших болях, но тяжелом общем состоянии развиваются глубокие деструктивные процессы в желчном пузыре вплоть до гангрены, со всеми грозными последствиями.
В последние годы (Т. В. Шаак, 1974) придают большое значение так называемым острым ферментативным холециститам. У части больных процесс деструкции желчного пузыря протекает бурно и относительно быстро, без явной воспалительной реакции со стороны окружающих органов. Гангрена желчного пузыря и пропотной желчный перитонит у этих больных возникали тогда, когда в содержимом желчного пузыря и в выпоте брюшной полости роста микробов не определялось.
Экспериментальными исследованиями и клиническими наблюдениями показано, что в целом ряде случаев острые, быстро текущие деструктивные формы холециститов, некрозы печени, про-потные желчные перитониты возникают в результате присутствия в желчном пузыре и желчных ходах протеолитических ферментов сока поджелудочной железы.
Диагностику и дифференциальную диагностику острого холецистита и в настоящее время нельзя признать легкой, к тому же многообразие форм холецистита и его осложнений, вовлечение в процесс соседних органов усложняют решение этой задачи.
Установление диагноза острого холецистита должно основываться на хорошо собранном анамнезе заболевания, всестороннем клиническом обследовании больного, правильной оценке полученных лабораторных данных.
host.net.kg
Хронический калькулезный холецистит — причины, симптомы, проявления, методы лечения в обзоре К.В. Пучкова
Хронический калькулезный холецистит (ЖКБ, синоним холелитиаз, желчекаменная болезнь ) — хроническое воспалительное заболевание желчевыводящих путей, сопровождающееся образованием камней (конкрементов) в желчном пузыре и желчных протоках. В более узком значении термин хронический калькулезный холецистит используется при выявлении конкрементов в желчном пузыре, а термин холедохолитиаз — при камнях только в общем желчном протоке.
Распространенность хронического калькулезного холецистита.
Начиная с середины XX века число больных ХКХ увеличивается вдвое каждые 10 лет и составляет около 10% населения большинства развиты стран: в нашей стране от ХКХ страдают около 15 млн. человек; в США — свыше 30 млн.чел. Среди пациентов старше 45 лет желчнокаменная болезнь встречается у каждого третьего. В результате число операций по поводу ХКХ в США в 70-е годы ежегодно составляло более 250 тыс., в 80-е — более 400 тыс., а в 90-е — до 500 тыс. Сейчас в США количество холецистэктомий и операций на жёлчных путях составляет около 1,5 млн. в год и превышает число всех других абдоминальных вмешательств (включая аппендэктомию).
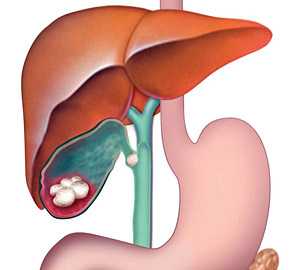
Рис. 1. Патологическая анатомия желчевыводящих путей при ЖКБ — камни в желчном пузыре и обтурация одним из них пузырного протока (схема).
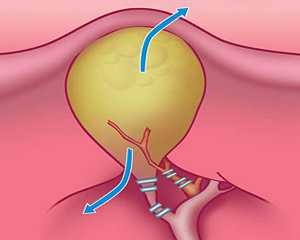
Рис. 2. Этапы лапароскопической холецистэктомии — клипирование пузырного протока и артерии.
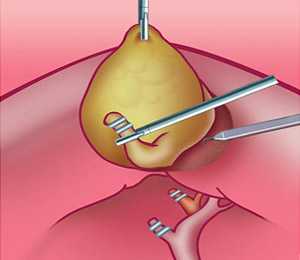
Рис. 3. Этап лапароскопической холецистэктомии — пересечение артерии и протока и выделение желчного пузыря из ложа печени.
Рис. 4. Вид передней брюшной стенки при открытой холецистэктомии — шов после лапаротомии.
Рис. 5. Вид передней брюшной стенки при лапароскопической холецистэктомии — 4 прокола.

Рис. 6. Схема лапароскопической трансвагинальной холецистэктомии по технологии N.O.T.E.S.
Рис. 7. Вид передней брюшной стенки при лапароскопической холецистэктомии по технологии SILS.
Причины развития хронического калькулезного холецистита.
Среди факторов риска заболеваемости ХКХ авторы отмечают возраст, женский пол, беременность и роды, избыточную массу тела и ожирение, быстрое похудание, полное парентеральное питание, голодание, семейный анамнез (простое доминирование литогенных генов, ферментативные дефекты синтеза солюбилизаторов и экскреции холестерина), прием некоторых лекарственных средств (производные фибратов, контрацептивные стероиды, эстрогены в период постменопаузы, прогестерон, октреотид и его аналоги, цефтриаксон), наличие таких заболеваний, как сахарный диабет, болезнь Крона, цирроз печени, инфекции билиарной системы, дуоденальные и холедохиальные дивертикулы.
С практической точки зрения весьма значительными факторами риска являются так называемые управляемые факторы — ожирение, избыточная масса тела, а также использование низкокалорийных диет или голода для редуцирования веса. Установлено, что ХКХ встречается у 33% лиц с ожирением. В США в течение 10 лет проводили исследование, показавшее, что у женщин с избыточной массой тела (индекс массы тела в пределах 25 — 29,9) повышен риск развития ХКХ, который, наряду с гипертензией, сахарным диабетом и ишемической болезнью сердца возрастает по мере увеличения степени ожирения, при этом ИМТ более 35 повышает вероятность возникновения заболевания в 20 раз, как у женщин (относительный риск 17,0), так и у мужчин (относительный риск 23,4). Ситуация осложняется тем, что использование диет с очень низкой общей калорийностью, а также уменьшение массы тела более чем на 24% от первоначальной, со скоростью 1,5 кг и более за неделю, представляет собой дополнительный фактор риска формирования холелитиаза.
В механизме желчного камнеобразования важное значение придается изменению биохимического состава желчи. Для формирования желчных камней необходимым является одновременное существование и длительное действие таких факторов, как перенасыщение желчи холестерином и формирование ядра кристаллизации, нарушение баланса между пронуклеирующими и антинуклеирующими факторами, снижение эвакуаторной функции желчного пузыря, а также дисфункция энтерогепатической циркуляции желчных кислот. Основой формирования холестериновых камней является печеночная секреция везикул, обогащенных холестерином. Механизмы развития самих везикул и факторы, контролирующие этот процесс, изучены недостаточно и являются предметом активного исследования.
Симптомы и клинические проявления хронического калькулезного холецистита.
Самый частый симптом ХКХ — боль в правом подреберье. Боль относительно постоянная, но интенсивность ее может колебаться, причем слабая боль не говорит о слабом воспалении, и наоборот, сильная боль может бесследно пройти. Боль при желчнокаменной болезни может носить режущий, колющий характер, возможна иррадиация болей в поясницу, правую лопатку, правое предплечье. Иногда боль иррадиирует за грудину, что симулирует приступ стенокардии (холецистокоронарный симптом Боткина). Боль чаще, но абсолютно не обязательно, возникает после приема жирной и острой пищи, которая требует больше желчи для переваривания и вызывает сильное сокращение желчного пузыря. Повышение температуры тела отмечается при любых формах ЖКБ, в том числе до 37’-38’C — в виде коротких подъемов, сопровождающих болевой синдром; до 38’-40’C — в виде резких приступов c ознобами и короткой нормализацией температуры тела.
Диагностика хронического калькулезного холецистита.
Диагностика желчнокаменной болезни основывается на клинической картине и данных инструментального обследования. Для постановки диагноза ХКХ или хронического калькулезного холецистита достаточно выполнить квалифицированное УЗИ верхних отделов брюшной полости, во время которого могут быть выявлены конкременты в желчном пузыре, протоках, определены размеры желчного пузыря, его стенок, состояние печени и поджелудочной железы. В дополнение необходимо провести гастродуоденоскопию для определения состояния слизистой пищевода, желудка и двенадцатиперстной кишки. При наличии осложнений может быть необходимо выполнение ретроградной холангиографии (рентгеноконтрастное исследование) или трансгастрального УЗИ желчных протоков для выявление холедохолитиаза.
Для выявления хронического калькулезного холецистита, определения степени воспаления в стенке желчного пузыря, а также выбора правильной индивидуальной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес [email protected] [email protected] копировать полное описание УЗИ органов брюшной полости, желательно гастроскопию, необходимо указать возраст и основные жалобы. В редких случаях при подозрении на камни в протоках, необходимо выполнить эндоскопическое ультразвуковое исследование протоков и поджелудочной железы. Тогда я смогу дать более точный ответ по вашей ситуации.
Лечение хронического калькулезного холецистита.
Консервативное лечение ХКХ проводится в случае бессимптомного течения, а также в случаях, когда приступы желчной колики, однократно возникнув, не повторяются. Целью консервативной терапии является уменьшение воспалительного процесса, улучшение оттока желчи и моторной функции желчного пузыря и протоков, устранение по возможности обменных нарушений и сопутствующих заболеваний. В случаях длительно существующих камней в желчном пузыре, выраженных воспалительных изменениях в стенке желчного пузыря, обтурации шейки пузыря конкрементом и реактивных изменений соседних органов (хронический панкреатит, дуоденит, холангит, гепатит), консервативное лечение малоэффективно.
В зависимости от фазы патологического процесса при ХКХ (желчная колика, обострение, ремиссия) существенно меняется врачебная тактика, и больные лечатся соответственно в терапевтических или хирургических отделениях стационара, амбулаторно или на курорте. В период ремиссии показаны диетические, медикаментозные, физические и курортологические методы лечения.
При постоянно повторяющихся приступах болей и после купирования желчной колики рекомендуется проведение хирургического лечения ЖКБ во избежание развития самых опасных осложнений — желчного перитонита в результате разрыва желчного пузыря, желчного панкреатита и механической желтухи в результате выхода желчного камня в общий печеночный проток и возникающей в результате обтурации желчевыводящих путей.
На методах народной медицины при лечении ХКХ следует остановиться особо. Некоторые больные применяют народные средства, которые якобы способствуют изгнанию камней из желчного пузыря. К наиболее часто используемым народным средствам при ХКХ относятся настои и отвары различных желчегонных средств — корень одуванчика, корень стальника, листья мяты перечной, листья вахты (трифоли), трава зверобоя, цветки бессмертника, трава льнянки и другие. При этом пациенты уверенно рассказывают, что после приема «лекарства» с калом выделяются камнеподобные, плотноватые образования зеленовато-желтого цвета величиной с лесной орех, и считают, что это желчные камни, выведенные из желчного пузыря. На самом деле это так называемые желчные каловые камни — сгустки желчи, поступившие в кишечник в значительном (больше нормы) количестве вследствие интенсивного действия принимаемого желчегонного вещества. Диаметр отверстия сфинктера Одди, отсекающего общий желчный проток от тонкой кишки, в максимально раскрытом состоянии не превышает 2–3 мм. Поэтому никакие камни, различимые невооруженным глазом, выйди с помощью желчегонных трав в просвет кишечника не могут.
В сущности, лечебный эффект любого народного средства — это эффект сильного желчегонного средства, при котором собственно камни остаются в желчном пузыре больного. Интенсивное применение желчегонных средств приводит к усилению перистальтики мускулатуры желчного пузыря, камни могут продвинуться к выходу и закупорить пузырный проток, вызвав его отек, и спровоцировать приступ острого холецистита, а затем и механическую желтуху с развитием острого панкреатита.
Хирургические методы лечения хронического калькулезного холецистита.
В настоящее время используются два основных метода оперативного лечения ХКХ и удаления желчного пузыря — традиционная холецистэктомия и лапароскопическая холецистэктомия.
Обе операции проводятся под общим наркозом, по одной и той же принципиальной схеме удаляется весь желчный пузырь с камнями. При традиционной холецистэктомии удаление желчного пузыря у больных ХКХ проводится непосредственно вручную, через разрез на брюшной стенке длиной 15–20 см. При втором — специальными манипуляторами, лапароскопом и другими аппаратами через миниатюрные сантиметровые разрезы на брюшной стенке, транвагинальное или через 1 прокол в околопупочной области.Следует помнить, что при наличии одиночного крупного или множественных мелких камней в желчном пузыре желчный пузырь всегда удаляется полностью. Операционных технологий, позволяющих удалить камни из желчного пузыря с гарантиями, что они не образуются вновь, до настоящего времени не разработано. Как правило, через 6 месяцев они образуются повторно.
C 1988 года лапароскопические операции на желчном пузыре стали «золотым стандартом» в абдоминальной хирургии, открытые вмешательства (через разрез на брюшной стенке) выполняются только при осложнении желчнокаменной болезни — перфорации пузыря и перитоните.

Рис. 8. Патент. Способ временной фиксации органов брюшной полости и малого таза при лапароскопический операциях.
Пучков К.В., Хубезов Д.А., Пучков Д.К., Родимов С.В. Миниинвазивные лапароскопические методики лечения заболеваний желчного пузыря: учебное пособие для врачей-хирургов // ГБОУ ВПО РязГМУ Минздрава России. — Рязань: РИО РязГМУ, 2015. – 115 с.
Пучков К.В., Пучков Д.К. ХИРУРГИЯ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ: лапароскопия, минилапароскопия, единый порт, трансанальный доступ, симультанные операции.-М.:ИД «МЕДПРАКТИКА-М», 2017, 312 с.
Несомненным достоинством лапароскопической операции является хороший косметический эффект — на коже живота остаются всего 3 — 4 небольших разреза длиной по 5 — 10 мм каждый. Пациенты с первого дня после операции начинают вставать с постели, пить, а на вторые сутки принимать жидкую пищу. Выписка из стационара проводится на 2-й — 3-й день. К работе пациент может приступить через 10 — 14 дней.
Следующим прорывом лапароскопических технологий в лечении желчнокаменной болезни стала разработка трансвагинального доступа.
В 2007 году во Франции, а с 2008 года и в России, появилась новая уникальная методика удаления желчного пузыря без проколов на передней брюшной стенке, не оставляющая послеоперационных швов и рубцов — это трансвагинальная холецистэктомия по технологии N.O.T.E.S.! Суть этой методики заключается в доступе к больному органу через задний свод влагалища (прокол — 1 см). Через специальное устройство, введенное через задний свод в брюшную полость, проводятся лапароскопические инструменты и оптика, далее выполняется холецистэктомия, как при лапароскопической операции. Затем желчный пузырь извлекается из брюшной полости также через задний свод влагалища, на прокол которого накладывается один шов из синтетического рассасывающегося шовного материала (срок рассасывания 3–4 недели).
Единственным ограничением в послеоперационном периоде является половой покой в течение одного месяца. Следует ещё раз отметить, что трансвагинальная холецистэктомия не затрагивает женские половые органы (матку, придатки и т. д.) и не влияет на их работу. После этой операции разрезов на брюшной стенке не остается (максимум один невидимый прокол в умбиликальной области). Пациент выписывается из стационара на следующий день и приступает к работе на 7–10 день, занятия спортом возможны уже через две недели.
Мужчинам, а также женщинам, которые перенесли множество операций на органах малого таза, методика лапароскопического лечения желчнокаменной болезни с помощью трансвагинального доступа по технологии N.O.T.E.S. (NOTES) невозможна, поэтому с 2008 года в США, а с 2009 года и в России, стала использоваться еще одна уникальная методика малоинвазивной холецистэктомии — это удаление желчного пузыря через один прокол в околопупочной области по технологии SILS!
Суть этого метода состоит в выполнении лапароскопической холецистэктомии через специальное устройство (порт) из уникального мягкого пластика, которое вводится через единственный прокол в околопупочной области. Диаметр этого порта 23–24 мм. Через мягкий операционный порт проводят лапароскопические инструменты и лапароскоп диаметром 5 мм. После окончания операции устройство вместе с желчным пузырем извлекается из брюшной полости. На маленькую рану в пупочной области накладывается косметический шов.
Преимущества метода малоинвазивной холецистэктомии через один прокол в околопупочной области по технологии SILS перед многопрокольным (обычным) лапароскопическим доступом:
Максимально преимущества метода SILS раскрываются при больших и множественных камнях в желчном пузыре, так как хирург вынужден при обычной лапароскопии расширять прокол в области пупка для извлечения больного органа с конкрементами.
Я обладаю опытом более 6000 операций при хроническом калькулезном холецистите, выполненных лапароскопическим способом. Такие операции я делаю с 1994 года.
Мой личный опыт обобщен в более, чем в 30 научных публикациях в различных профессиональных рецензируемых научных изданиях в России и за рубежом.
www.puchkovk.ru