симптомы и общие принципы лечения у детей
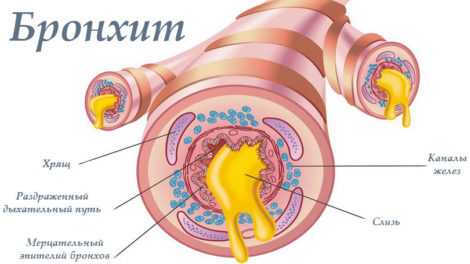
Одним из наиболее частых респираторных заболеваний у детей является воспаление слизистой бронхов. Патологический процесс начинается с носоглотки, переходя постепенно в дыхательные пути. В возрасте до 3 лет болезнь протекает особенно тяжело, наводя страх на родителей. У ребенка наблюдаются респираторные симптомы, одышка, кашель. Однако, если лечение бронхита у детей проводится по всем правилам с соблюдением рекомендаций врача, то заболевание проходит без последствий.
Причины заболевания
 Большинство случаев (до 90%) связаны с вирусной инфекцией. Факторов, провоцирующих различные виды бронхитов несколько:
Большинство случаев (до 90%) связаны с вирусной инфекцией. Факторов, провоцирующих различные виды бронхитов несколько:
- Вирусные возбудители гриппа, аденовирусы вызывают сначала воспалительные процессы в горле, затем распространение инфекции доходит до крупных и мелких бронхов.
- Бактериальная инфекция, возбудителями которой являются стрептококки, моракселлы, гемофильная палочка. Другой путь попадания микробов в дыхательные пути – с каким-либо инородным телом. В процессе еды ребенок может вдохнуть небольшой кусочек пищи. Маленькие дети имеют привычку тянуть в рот мелкие предметы, которые случайно оказываются в дыхательных путях. После того как они выходят наружу, на слизистой остаются микробы, вызывающие развитие бронхита.
- Смешанная причина – когда бактериальная инфекция попадает внутрь бронхов после вирусной.
- Вдыхание химических или физических паров (бензина, дыма), вызывающих раздражение бронхов.
- Аллергическая реакция слизистой бронхов на пыльцу растений, домашнюю пыль или другой аллерген, к которому у ребенка имеется повышенная чувствительность.
Высокий процент заболеваемости среди детей объясняется физиологическим особенностям их организма, предрасполагающими к развитию любой формы бронхита:
- Небольшой просвет бронхиальных структур при значительной длине.
- Слаборазвитый мукоцилиарный аппарат.
- Недостаточно совершенная иммунная система.
- Мускулатура грудной клетки слабая, кашлевой центр развит еще плохо, в результате выведение слизи из бронхов затруднено.
Нередко бронхит связан с наличием врожденного порока органов дыхания, паразитарными инфекциями.
Как распознать бронхит
 От выявления болезни на ранней стадии во многом зависит эффективность лечения. Главные признаки бронхита – кашель, вначале сухой, затем с мокротой, разнокалиберные хрипы. В дальнейшем присоединяется одышка с сильным сердцебиением, свидетельствующая о тяжелом состоянии ребенка. Он часто и тяжело дышит, задыхаясь даже при незначительных нагрузках. У детей грудного возраста в результате гипоксии кожа во время кормления приобретает синюшний оттенок. Температура повышается в зависимости от возбудителя и состояния иммунной системы от 37,1 до 39,9 градуса. Родителей должны насторожить отсутствие аппетита у ребенка, жалобы на боль в грудной клетке.
От выявления болезни на ранней стадии во многом зависит эффективность лечения. Главные признаки бронхита – кашель, вначале сухой, затем с мокротой, разнокалиберные хрипы. В дальнейшем присоединяется одышка с сильным сердцебиением, свидетельствующая о тяжелом состоянии ребенка. Он часто и тяжело дышит, задыхаясь даже при незначительных нагрузках. У детей грудного возраста в результате гипоксии кожа во время кормления приобретает синюшний оттенок. Температура повышается в зависимости от возбудителя и состояния иммунной системы от 37,1 до 39,9 градуса. Родителей должны насторожить отсутствие аппетита у ребенка, жалобы на боль в грудной клетке.
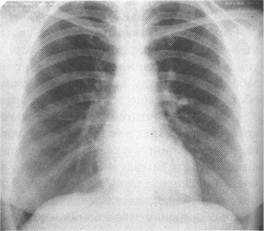
Рентген показывает выраженность легочного рисунка, некоторое вздутие легочной ткани без наличия очаговых теней. Рецидивы тесно связаны с перенесенным ОРВИ, прекращаясь обычно к трехлетнему возрасту.
Виды бронхита у детей
Международная классификация выделяет три разновидности детского бронхита:
- Острый. Отличается выраженным воспалением слизистой бронхов.
- Обструктивный. Меняется структура слизистой оболочки.
- Острый бронхиолит. Происходит поражение мелких бронхов.
Все они имеют характерную симптоматику, отличаются степенью тяжести и требуют различного подхода к лечению.
Острый бронхит
Наиболее частая форма бронхита, встречающаяся у детей. Течение последовательное, продолжительность болезни составляет от двух недель до месяца. Симптомы острого бронхита у детей легко дифференцируются от других заболеваний органов дыхания. Отличительные признаки:
- Кашель, свидетельствующий о воспалительном процессе. Особенностью является двухфазность – сухой изнуряющий кашель сменяется влажным. Отхождение мокроты сначала скудное, затем более обильное. Кашель возникает через определенные промежутки времени.
- Гипертермическая реакция, наблюдающаяся до появления кашля. Температура держится в пределах 38⁰С, более высокие показатели характерны для пневмонии.
- Хрипы грубые, разнокалиберные.
Такие симптомы, как одышка, тахикардия, отсутствие аппетита, нарушения сна острому бронхиту не свойственны. Анализ крови показывает незначительный воспалительный процесс.
Обструктивный бронхит
 Заболевание отличается клиническими проявлениями и механизмом развития. Характерная особенность – нарушение проходимости бронхов, связанное с отеком и дыхательная недостаточность.
Заболевание отличается клиническими проявлениями и механизмом развития. Характерная особенность – нарушение проходимости бронхов, связанное с отеком и дыхательная недостаточность.
Первые симптомы бронхита данной формы довольно специфичны, возникают внезапно и очень быстро прогрессируют. Вначале проявляются в виде насморка, сухого приступообразного кашля. Ребенок становится капризным, плачет, плохо спит. Возникает боль в области грудной клетки, одышка, свистящее дыхание, хрипы. Затем наблюдается посинение губ, кончиков пальцев. Повышается температура тела.
На механизм развития обструктивного бронхита влияет микробный фактор и реактивность бронхиальной системы малыша. Бронхоспазм вызывают вирусы и бактерии, проникающие в нервные узлы около бронхов. В результате присутствия других патогенных микробов выделяется большое количество слизи. Особые микроорганизмы провоцируют отек слизистой, что ведет к сужению просвета бронхов. Все это вызывает прогрессирующую обструкцию. Рентгенограмма показывает вздутие легких, анализ крови – наличие вирусной инфекции.
Острый бронхиолит
Относится к той же форме, что и обструктивный бронхит, отличаясь лишь клиническими проявлениями. Чаще встречается у детей грудного возраста после перенесенного ОРВИ. Поражаются мелкие бронхи и бронхиолы, что вызывает выраженную одышку (при этом затруднен только выдох), мелкопузырчатые хрипы, цианоз (синюшность кожных покровов). Нарастающая дыхательная недостаточность ведет к образованию тахикардии, ослаблению сердечных тонов.
Общие принципы лечения бронхита
Важно! Самодеятельность при лечении бронхита у ребенка недопустима. Все назначения делает только врач. Болезнь, возникшая у ребенка 2–3 лет, нередко характеризуется постоянными рецидивами. Поэтому крайне важно выдержать установленные сроки лечебного курса.
Основные составляющие лечения:
- Режим. Во время острой фазы заболевания следует исключить активные и подвижные игры, обеспечив ребенку покой. При отсутствии повышенной температуры допустимы непродолжительные прогулки на свежем воздухе.
- Диета. В рационе необходимы калорийные и питательные продукты. Обязательное условие для успешного излечения – обильное питье. Подойдут морсы, чай, минеральная негазированная вода.
- Прием лекарственных препаратов ограничивается противовирусными, иммуномодулирующими, отхаркивающими средствами. При бронхите, связанном с вирусными респираторными заболеваниями, могут назначаться гомеопатические препараты – Анаферон, Афлубин. Требуется дифференцированно подходить к выбору противокашлевых средств. При сухом, мешающем спать кашле, рекомендуется принимать Стоптуссин, Синекод. Когда мокрота начнет отходить, лечат препаратами, способствующими ее разжижению и выведению из бронхов – АЦЦ, Лазолван, Флюдитек. Вопрос можно ли лечить бронхит у детей с помощью антибиотиков, решается в зависимости от степени заболевания и состояния ребенка.
- Ингаляции. При любой форме бронхита метод достаточно эффективен.
- Массаж. Метод, противопоказанный на острой стадии бронхита и незаменимый в восстановительном периоде. Может назначаться после того, как кашель станет влажным, а температура пойдет на спад. Благодаря массажу улучшается отхождение мокроты. Продолжительность процедуры 7–9 минут.
Начинать лечить бронхит у ребенка необходимо сразу же после установления диагноза.
Особенности лечения острого бронхита
 Заболевание в этой форме протекает обычно легко, и необходимость помещать ребенка в стационар, как правило, отсутствует.
Заболевание в этой форме протекает обычно легко, и необходимость помещать ребенка в стационар, как правило, отсутствует.
Лечение острого бронхита у детей проводится на дому, за исключением сопутствующих ОРВИ, протекающих в тяжелой форме. Медикаментозная терапия сводится к приему противовирусных препаратов в зависимости от этиологии – при аденовирусной это Дезоксирибонуклеаза, при гриппозной Рибавирин, Ремантадин. Ребенка необходимо обеспечить обильным питьем. Вылечить бронхит поможет исключение из рациона острых блюд, приправ, аллергизирующих продуктов.
В начале болезни для подавления сухого навязчивого кашля назначают противокашлевые препараты центрального действия. Для выведения мокроты и ее разжижения детям до трех лет рекомендованы средства на основе термопсиса, амброксола, подорожника. С учетом возрастных дозировок можно применять Лазолван, АЦЦ, Проспан. При остром бронхите у детей лечение антибиотиками назначают лишь в крайнем случае, когда выражена тенденция к затяжному процессу.
Особенности лечения обструктивного бронхита
Начинать лечение необходимо как только обнаруживаются начальные симптомы заболевания. В первую очередь требуется восстановить проходимость бронхов. Большое значение для купирования обструкции имеет ингаляционная терапия. Применяемые при этом лекарственные смеси, содержащие глюкокортикостероидные гормоны, вводятся к бронхам, обеспечивая положительный эффект сразу после проведения процедуры. Важно в процессе лечения не допускать перевозбуждения ребенка, которое может спровоцировать усиление дыхательной недостаточности.
В запущенных случаях при наличии признаков обезвоживания и интоксикации может потребоваться внутривенное введение бронходилиаторов.
При обструктивном бронхите и бронхиолите назначают муколитические и противовоспалительные препараты. Как и при остром бронхите у ребенка, используются базовые методы лечения бронхита –отхаркивающие средства, физиопроцедуры, массаж, иммунотерапия.
Нужны ли антибиотики
 Решение о необходимости антибактериальной терапии принимается только лечащим врачом. Обоснованием для этого служит наличие бактериальной инфекции, проявляющейся в виде повторного повышения температуры через 5–6 дней после начала болезни, выделения гнойной мокроты, общей слабости.
Решение о необходимости антибактериальной терапии принимается только лечащим врачом. Обоснованием для этого служит наличие бактериальной инфекции, проявляющейся в виде повторного повышения температуры через 5–6 дней после начала болезни, выделения гнойной мокроты, общей слабости.
Для детей, которым не исполнилось 2 года, обычно рекомендуется антибиотик Фузафунгин, выпускаемый в форме аэрозоля. Его отличает не только антимикробное и противовоспалительное действие, но и способность предотвращать рост собственной грибковой микрофлоры.
Малышам до 5 лет назначают при необходимости цефалоспорины 3 поколения, макролиды, защищенные пенициллины. Средства в виде шипучих таблеток (Фемоклав, Флемоксин) хорошо воспринимаются детьми, не вызывая отрицательных эмоций. Дозировки в каждом конкретном случае определяет врач.
Народные средства от бронхита
Наши предки, жившие много столетий назад, уже отлично знали, чем лечить бронхит и кашель у детей. Применение рецептов народной медицины возможно только при заболевании, возникшем у детей школьного возраста и у подростков.
Важно! При использовании лекарственных растений для приготовления отваров и настоев необходимо убедиться в отсутствии у ребенка аллергии на них.
 С целью разжижения мокроты эффективен отвар подорожника. При тяжелом кашле поможет разведенное в сахарном сиропе миндальное масло (давать по 2 капли в день). Чай из душицы усиливает секрецию бронхиальных желез, особенно рекомендуется при острой форме бронхита.
С целью разжижения мокроты эффективен отвар подорожника. При тяжелом кашле поможет разведенное в сахарном сиропе миндальное масло (давать по 2 капли в день). Чай из душицы усиливает секрецию бронхиальных желез, особенно рекомендуется при острой форме бронхита.
Молоко с чесноком. Проверено, что такое средство обладает отличной способностью смягчать кашель. Головку чеснока нарезать и прокипятить в молоке до полного размягчения. Добавить 2 ложки липового меда и ложку сока мяты. Пить в течение дня по столовой ложке через каждый час.
Существует множество всевозможных рецептов. Выбор их определяют симптомы и лечение бронхита у детей с применением традиционных методов. Народные средства используются только в качестве вспомогательной терапии.
Родители должны ответственно подходить к вопросу по уходу за больным ребенком. Не стоит заниматься самолечением. Обнаружив симптомы бронхита у детей, необходимо без промедления обратиться к врачу. Он поможет установить точный диагноз и определит, как лечить бронхит в конкретном случае.
Важно! Следует отказаться от посещения детского учреждения до полного выздоровления ребенка. Недолеченный малыш рискует заразиться повторно.
Видео
pro-detey.com
Бронхит у детей: симптомы, лечение
Бронхит – это воспалительное заболевания трахеи и бронхов ребенка, которое возникает вследствие действия на организм провоцирующих факторов (переохлаждение, вирусная инфекция или бактериальная инфекция, снижение иммунитета) и приводит к общему недомоганию, интоксикации, появлению кашля, мокроты и одышки.Признаки бронхита у детей начинают появляться в первые 2 – 3 дня заболевания. Характерным для поражения трахеи и бронхов является появление сухого или влажного кашля, хрипов в легких, жесткого или ослабленного дыхания при аускультации (выслушивания грудной клетки при помощи фонендоскопа) и ночной одышки. Именно эти признаки и отличают бронхит от любых других воспалительных процессов, которые захватывают верхние и нижние дыхательные пути.
Распознать и понять отличие вирусного бронхита от бактериального по симптомам заболевания довольно легко.
Симптоматика и лечение бронхита
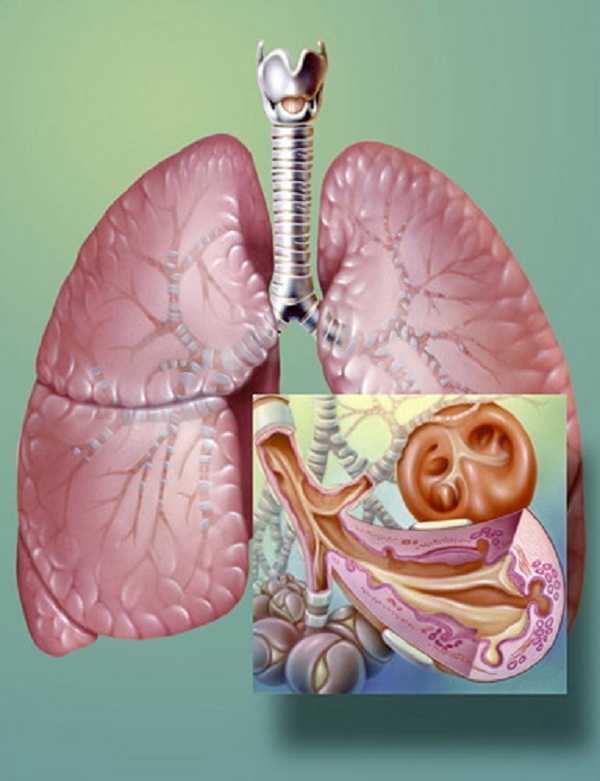
Изменения в воспаленных бронхах.
Лечение вирусного типа заболевания
Вирусный бронхит проявляется высокой температурой тела – выше 39,00С, бывает тошнота, рвота кишечным содержимым, судороги и сухой кашель. В легких выслушиваются хрипы и ослабленное дыхание. Затем кашель становится малопродуктивным с появлением небольшого количества слизистой, прозрачной или беловатой мокроты. Лечение таких бронхитов начинается с назначения противовирусных препаратов.
Наряду с, противовирусным действием препараты данной лекарственной группы оказывают иммуномодулирующий и иммуностимулирующий эффект, за счет повышенной выработки иммунокомпетентных клеток (Т-лимфоцитов, плазмоцитов, тканевых базофилов, В-лимфоцитов, макрофагов, антител) и стимуляции их выхода из депо (лимфатических узлов) в кровяное русло.
Детям до года назначается Лаферобион (рекомбинантный человеческий интерферон) по 150 000 МЕ 1 – 2 раза в сутки в виде ректальных свечей.
Детям с года до 6 лет – Лаферобион в дозе 500 000 МЕ 3 раза в сутки.
Детям старше 6 лет любые противовирусные препараты (Интерферон, Гроприносин, Амиксин) в соответствующей весу и возрасту дозировке.
Лечение противовирусными препаратами осуществляется на протяжении 5 – 7 дней.

Лечение бактериального типа заболевания
Бактериальный бронхит проявляется появлением умеренных симптомов интоксикации, температура тела обычно не поднимается выше 38,00С, кашель в первые дни заболевания влажный с отхождением большого количества гнойной, желтой или зеленоватой с неприятным запахом мокроты. Лечение таких проявлений заболевания начинается с назначения антибактериальных препаратов широкого спектра действия.
Наиболее безопасными препаратами для детей являются макролиды – Азитромицин (Сумамед, Азитрокс), которые обладают антибактериальным, бактерицидным и бактериостатическим действием широкого спектра, а также активны при поражении трахеи и бронхов внутриклеточными паразитами. Детям до 6 лет препарат назначается в суспензии, доза которой зависит от возраста ребенка, детям старше 6 лет – в таблетках или капсулах по 250 мг 1 раз в сутки. Лечение длится 3 дня.
Основная симптоматика и препараты для ее устранения
Первые симптомы бронхита – это общая слабость, нарушение сна, отсутствие аппетита, тошнота, рвота кишечным содержимым, вялость, апатия, повышенная утомляемость, потеря массы тела. Все вышеуказанные симптомы можно отнести к одному проявлению – интоксикации организма.
Интоксикация
Интоксикация – это отравление организма продуктами жизнедеятельности вирусов или бактерий, которые паразитируют в бронхах больных детей. Токсические для организма вещества, вырабатываемые микроорганизмами попадают в кровь, ослабляют иммунитет ребенка, негативно воздействуют на сердечно-сосудистую систему и на головной мозг, вызывая данные жалобы.
Лечение таких симптомов сводится к назначению большого количества жидкости, это могут быть чаи с лимоном и медом, шиповник, компот из малины, клюквы или калины. Питье должно быть хорошо теплым, но не горячим, чтобы дополнительно не раздражать горло ребенка. В случае возникновения отеков на лице или в области голеностопного сустава нижних конечностей уровень употребления жидкости необходимо снизить до минимума.
Если у ребенка развилась неукротимая рвота или постоянные рвотные позывы, необходимо принять Метоклопрамид (Церукал) – лекарственный препарат, который обладает противорвотным действием за счет усиления перистальтики желудочно-кишечного тракта и стимуляции работы сфинктеров между пищеводом и желудком, а также между желудком и двенадцатиперстной кишкой. Назначается детям после года по 1,0 мл внутримышечно 1 – 2 раза в день, с 6 – 7 лет можно принимать препарат в таблетках, по 1 таблетке – 3 раза в день. Такая рвота обычно начинается с первых часов заболевания и через сутки проходит полностью.
Если рвота или рвотные позывы не прекращаются более 24 часов, следует обратиться за скорой медицинской помощью, так как, скорее всего, помимо бронхита у ребенка присутствует какая-либо другая патология.
Также можно облегчить развывшиеся симптомы бронхита приемам препарата Стимол (Цитруллина малат), который назначается детям до 5 лет по 200 мг 1 раз в сутки, с 6 до 15 лет по 200 мг 2 раза в сутки, старше 16 лет по 200 мг 3 раза в сутки. Лекарственное средство обладает антитоксическим эффектом, нормализует обменные процессы в организме ребенка и является антиоксидантом. Препарат выпускается в жидкой форме, расфасованной в пакетики по 10 мл.

Температура
Вторыми проявлениями после возникновения бронхита являются повышение температуры тела, ломота, повышенная потливость, озноб и лихорадка. Такие симптомы связаны с действием токсических продуктов микроорганизмов на головной мозг, а непосредственно – на центр терморегуляции в гипоталамусе. У новорожденных и детей младшего возраста терморегуляция организма находится на этапе развития, и даже малейшие колебания в организме могут привести к резкому, длительному повышению температуры. Поэтому необходим очень строгий контроль температурного режима и своевременный прием жаропонижающих и противовоспалительных препаратов.
При возникновении температуры у детей лечение начинают с назначения Парацетамола, который обладает жаропонижающим и слабым болеутоляющим эффектом. Детям до 2 – 3 лет можно использовать Цефекон – свечи с парацетамолом по 1 – 3 в сутки или капли с парацетамолом до 1 года. Детям старше 3 лет препарат назначается в сиропе или жевательных таблетках 3 – 4 раза в сутки.
Если температура поднимается до высоких цифр и плохо поддается лечению парацетамолом, назначают Ибупрофен – нестероидный противовоспалительный препарат, который избирательно ингибирует циклооксигеназу-2, воздействуя на сам процесс воспалительной реакции. Также лекарственное средство обладает выраженным болеутоляющим и противоотечным действием.
 Дозы препарата и кратность приема назначаются, учитывая возраст ребенка:
Дозы препарата и кратность приема назначаются, учитывая возраст ребенка:
Такое лечение проводят в течение 5 – 10 дней.
Далее, развиваются симптомы, какие непосредственно отражают поражение бронхолегочной системы, к ним относят: кашель, мокроту и одышку.
Кашель
Кашель – основной симптом бронхита. Кашель может быть сухим, малопродуктивным или продуктивным (влажным). Это определяется по отхождению мокроты из бронхов. Кашель – это защитный рефлекс бронхолегочной системы, благодаря которому идет очищение трахеобронхиального дерева от избыточного количества слизи, патологических микроорганизмов и продуктов их жизнедеятельности, аллергенов, пыли.
 Детский кашель может быть настолько сильным и изнуряющим, что требует дополнительного назначения противокашлевых лекарственных средств на основе Кодеина. Детский препарат с кодеином – Кодтерпин, в который дополнительно входит трава термопсиса. Лекарственное средство назначается по 1 таблетке 2 раза в день детям с 6 лет. Лечение продолжают в течение 7 – 10 дней.
Детский кашель может быть настолько сильным и изнуряющим, что требует дополнительного назначения противокашлевых лекарственных средств на основе Кодеина. Детский препарат с кодеином – Кодтерпин, в который дополнительно входит трава термопсиса. Лекарственное средство назначается по 1 таблетке 2 раза в день детям с 6 лет. Лечение продолжают в течение 7 – 10 дней.
Также для детей характерный ночной кашель, который появляется только ночью после выздоровления ребенка, его еще называют – рефлекторным. Лечение такого эффекта можно начинать с применения средств нетрадиционной медицины, а именно – жженого сахара. Столовую ложку сахара растопить над огнем и вылить в предварительно разогретую кипяченую воду, такое средство подходит для детей с года. Кашель проходит через 5 – 7 минут после приема данного средства.
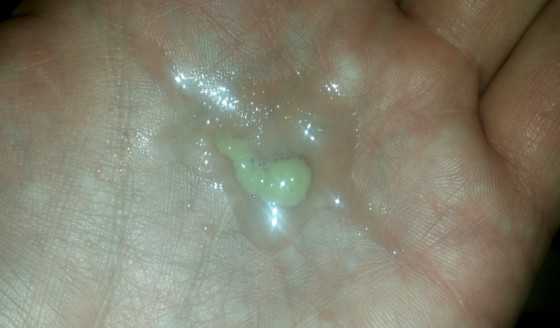
Возможный характер мокроты при бронхите.
Мокрота
Мокрота – секрет, который вырабатывается в просвете бронхов среднего и мелкого калибра, содержащий продукты жизнедеятельности микроорганизмов, погибшие клетки эпителия бронхов и бактерий. По характеру мокроты можно определить вид возбудителя заболевания:
- Для вирусного поражения характерна слизистая мокрота без запаха, прозрачного или белого цвета в умеренном или скудном количестве.
- Для бактериального поражения характерно обильное количество мокроты с неприятным запахом и гнойным характером – вязкая, зеленовато-желтая по цвету.
Мокрота без лечения может вообще не отходить и скапливаться в просвете бронхов, что резко влияет на воздушную проходимость и может приводить к возникновению одышки, как при минимальной физической нагрузке, так и в покое.
Лечение такого симптома предполагает употребление отхаркивающих и муколитических препаратов, которые нормализуют мукоцилиарный клиренс (движения ресничек на поверхности мерцательного эпителия в бронхах), блокируют выработку чрезмерного количества слизи бокаловидными клетками и снижают вязкость бронхиального секрета.
Для такого эффекта назначается Амброксол – это универсальный препарат, который имеет несколько форм выпуска подходящих как новорожденным детям, так и детям старшего школьного возраста. Лекарственное средство у новорожденных детей и детей до 1 года можно использовать в виде капель, которые добавляются в грудное молоко, воду, сок или чай. Детям от 2 до 6 лет подойдет назначение препарата в сиропе. Для детей старше 7 лет лекарственное средство назначается в таблетках. Также начиная с 1 года Амброксол можно давать детям посредством небулайзера – ультразвукового ингалятора.

Одышка
Одышка – симптом, который чаще характерен для детей новорожденного и младшего школьного возраста из-за анатомических особенностей строения трахеи и бронхов. Определить степень одышки можно, учитывая физическую активность ребенка:
- Одышка легкой степени характеризуется появлением удушья только при значительной физической нагрузке.
- Одышка средней степени тяжести появляется при обычной физической нагрузке – ходьба, прыжки.
- Одышка тяжелой степени наблюдается в покое, ребенок задыхается во время сна.
Самым тяжелым осложнением бронхита является ночной приступ одышки или удушья ребенка.
Лечение данного симптома предусматривает прием бронхорасширяющих препаратов короткого действия, которые хоть и на непродолжительное время, но быстро и эффективно расширяют бронхи, возобновляя воздушный поток. Расширение бронхов обусловлено устранением спазма в гладкомышечных клетках бронхолегочной системы.
Одним из лучших препаратов, применяемых в детской практике, является Сальбутамол (Вентолин), который назначается с года по 1 вдоху при начинающемся удушье. Лекарственное средство используется только по требованию, но не чаще 6 раз в сутки. Лечение составляет 7 – 10 дней.
Советуем почитать: Массаж грудной клетки у детей при бронхите
Видео: Бронхит, бронхит у детей, острый бронхит у детей
jmedic.ru
Виды бронхита у детей
Бронхит у детей: острый, обструктивный бронхит, симптомы, лечение
Бронхит у детей чаще всего возникает в виде осложнения на фоне ОРВИ, гриппа или сильной простуды, переохлаждения. Провоцирующими факторами развития бронхита являются сезонные резкие перепады температуры, особенно периоды дождей с повышенной влажностью, поэтому это заболевание возникает обычно осенью или весной.
По форме все бронхиты у детей подразделяются на: Острый, Затяжной и Рецидивирующий.
По причинам возникновения, зависит от возбудителя воспаления и делится на:
- Вирусный — грипп, аденовирусы, парагрипп
- Бактериальный — может быть острым и обструктивным (возбудителем является стрептококк, стафилококк, моракселлы, гемофильная палочка, а также микоплазма и хламидии)
- Аллергический, обструктивный, астматический — возникает от раздражающий химических или физических факторов, таких как бытовая химия, домашняя пыль (читайте о симптомах аллергии на пыль), шерсть животных, пыльца растений и пр.
Бронхит у ребенка до года — симптомы и лечение
У малышей, находящихся на грудном вскармливании и не имеющих контакта с больными детьми и взрослыми, не должно быть никаких заболеваний дыхательных путей. Однако, если ребенок родился недоношенным, имеет врожденные пороки развития дыхательных органов и прочие заболевания, а также в семье есть дети дошкольного возраста, посещающие детские сады и часто болеющие — развитие бронхита у ребенка до года возможно по следующим причинам:
- более узкие, чем у взрослого, бронхи, более сухая и ранимая слизистая дыхательных путей
- имеющиеся врожденные пороки развития
- после перенесенной вирусной или бактериальной инфекции
- наличие индивидуальной чувствительности к химическим и физическим раздражителям — аллергия на что-либо.
Самый основной симптомы развивающегося бронхита — сильный сухой кашель, приступообразный, сопровождаемый затруднением дыхания, одышкой. Постепенно кашель становится влажным, но слизь, мокрота при бронхите у ребенка до года значительного затрудняет дыхание, нарушается нормальная работа легких, поскольку дыхательные пути в грудном возрасте узкие. Бронхит у детей до года и даже до 3-4 лет чаще всего бывает следующих видов:
- Острый бронхит простой
- Обструктивный бронхит
- Бронхиолит
На остром и обструктивном бронхите мы подробнее остановимся ниже. А сейчас рассмотрим наиболее часто встречающийся у детей до года бронхиолит.
Бронхит у детей до года — бронхиолит
Этот бронхит поражает и мелкие бронхи, и бронхиолы, развивается чаще на фоне ОРВИ, вирусов гриппа с последующим размножением пневмококков (и пр. стрептококков). В случае вдыхания ледяного воздуха или резких концентраций различных газов, бронхиолит может развиться как самостоятельное заболевание. Опасностью такого бронхита является выраженный бронхообструктивный синдромом с развитием порой даже острой дыхательной недостаточности:
- Характерен сухой кашель приступами, выраженная одышка смешанной или экспираторной формы с синдромами раздувания крыльев носа, с участием вспомогательной мускулатуры, втяжением межреберных промежутков грудной клетки, бледность кожных покровов, цианоз.
- У ребенка наблюдается сухость во рту, отсутствуют слезы при плаче.
- Ребенок меньше ест и пьет, чем обычно, соответственно и мочеиспускание у него более редкое.
- Повышение температуры тела, но в отличие от пневмонии она менее выражена (см. нужно ли сбивать температуру).
- Одышка до 60-80 вдохов в минуту, при этом дыхание кряхтящее, поверхностное.
- С обеих сторон прослушиваются диффузные влажные звонкие мелкопузырчатые и крепитирующие хрипы.
- Симптомы интоксикации при бронхиолите у детей не выражены.
- На рентгене определяется резкая прозрачность легочной ткани, пестрота рисунка, горизонтальное стояние ребер, отсутствие инфильтративных изменений в легких.
- Если сначала был простой бронхит, то присоединение бронхиолита через некоторое время проявляется резким ухудшением общего состояния ребенка, кашель становится более мучительным и интенсивным, со скудной мокротой.
- Дети обычно очень беспокойны, капризны, возбуждены.
- Анализ крови может быть незначительно изменен, возможен небольшой лейкоцитоз и повышение СОЭ.
- Обычно бронхиолит у детей до года имеет длительное течение до 1-1,5 месяцев.
- Причины острого бронхиолита у детей сродни причинам развития обструктивного бронхита у детей старше года -2-4 лет. Местная иммунная система дыхательных путей у детей до 2 лет слабая, защита от вирусов недостаточна, поэтому они легко проникают вглубь бронхиол и мелких бронхов.
Лечение бронхиолита у детей
В домашних условиях вылечить бронхиолит нельзя. При возникновении бронхиолита у грудного ребенка обычно показана
neb0ley.ru
Бронхит у детей: особенности, причины, симптомы, лечение
Home Ваше здоровьеБронхит чаще всего развивается у детей при запущенных заболеваниях верхних дыхательных путей. Одним из факторов, способствующих распространению инфекции в бронхи других отделов дыхательной системы, являются удалённые миндалины. Симптомы бронхита у ребёнка должны насторожить родителей, поскольку это заболевание может привести к тяжёлым осложнениям.
Содержание статьи:
Чем опасен бронхит?
Бронхит – это воспаление слизистой оболочки бронхов. Он развивается как следствие других заболеваний дыхательных путей – ларингита и трахеита, к которым могут привести простудные заболевания и грипп, другие болезни органов дыхания. Без лечения, бронхит у детей может стать хроническим или вызвать пневмонию.

Пневмония – воспаление лёгочной ткани, у детей она чаще всего бактериальной природы, и развивается как осложнение других заболеваний дыхательных путей, в том числе бронхита. Самый частый случай детской пневмонии – осложнение гриппа, оставленного без лечения или вылеченного правильно.
Другая причина бронхита и пневмонии у детей – легионеллёз, бактериальное заболевание, распространённое в детских коллективах с большой скученностью, постоянно находящихся в помещениях с неправильно организованным проветриванием – детских домах, группах продлённого пребывания в детских садах, реже – в начальных школах. Это нечастое явление, но легионеллёз может в короткие сроки захватить весь коллектив.
Хронический бронхит – следствие вовремя не вылеченного острого. Он сопровождается постоянным выделением небольших количеств мокроты, которые могут загустевать и перекрывать просвет мелких бронхиол. Во время обострения количество мокроты резко возрастает, ребёнка мучает тяжёлый кашель.
Постоянный отёк стенок бронхов, вызванный воспалением, сужает просвет дыхательных путей. Это приводит к одышке на выдохе и задержке воздуха в лёгких. Альвеолы, заполненные «лишним» воздухом, увеличиваются в размерах, площадь газообмена в них уменьшается. Возникает патологическое состояние – эмфизема лёгких, которая в сочетании с хроническим бронхитом носит название хронической обструктивной болезни лёгких (ХОБЛ).

Заболевание ХОБЛ в детском возрасте развивается быстрее, чем у взрослых, и может привести к отставанию в физическом и умственном развитии ребёнка, болезням дыхательной и сердечно-сосудистой системы. Вылечить хронический бронхит невозможно, поэтому гораздо эффективнее вовремя лечить острые заболевания дыхательных путей.
Симптомы бронхита у детей
Основной симптом бронхита у детей – это кашель с отделением большого количества мокроты. Характер кашля и мокроты – важные особенности, которые помогут врачу поставить диагноз. Температура тела при бронхите повышается редко, чаще у маленьких детей, но могут присутствовать другие проявления астенического синдрома – головная боль, слабость, утомляемость.
Кашель в первые дни заболевания сухой и надсадный, затем становится влажным с отделением большого количества мокроты. Усиливается в ночное время и ранним утром, приступы кашля по ночам могут разбудить ребёнка. На всём протяжении заболевания в лёгких выслушиваются хрипы.
Мокрота появляется на третий-четвёртый день заболевания, её количество постоянно нарастает. По консистенции она может быть густой и вязкой, или относительно жидкой, в наибольших количествах отделяется по утрам или ночью. Цвет мокроты зависит от природы возбудителя и длительности течения процесса. Как правило, светлая прозрачная мокрота характерна для раннего периода заболевания, зеленоватая густая – для тяжёлого течения и хронического бронхита.
Другие симптомы, которыми сопровождается бронхит у детей – это одышка, чаще на вдохе и выдохе, при тяжёлом и хроническом течении экспираторная (на выдохе) одышка становится более выраженной. Дыхание может стать хриплым, учащенным.
Повышение температуры характерно для маленьких детей, с возрастом оно становится всё менее значительным, у школьников и подростков температура при бронхите редко поднимается выше 38ºС (субфебрильная температура). Другие проявления астенического синдрома – головная боль, слабость, имеют место практически всегда.
Наблюдаются боли в груди, усиливающиеся при кашле, особенно по ночам, хрипы, которые в некоторых случаях слышны без фонендоскопа, одышка возникает при физической нагрузке, в тяжёлых случаях – в покое. Самочувствие ребёнка всегда плохое.
Причины возникновения болезни
Бронхит чаще всего вызван инфекционными причинами – вирусной или бактериальной природы. Инфекция проникает в бронхи из предыдущих отделов дыхательной системы при простудных заболеваниях, фарингитах, ларингитах, трахеитах (нисходящая инфекция). При этом вирусная инфекция может способствовать проникновению бактерий.

Другая причина проникновения инфекции – инородные тела в дыхательных путях. Проглоченные ребёнком мелкие предметы, попавшие в дыхательные пути, никогда не бывают стерильными, а часто могут быть откровенно грязными, кроме того, они наносят механические повреждения (не всегда заметные невооружённым глазом), поэтому они являются источниками инфекции.
Паразитарные инвазии также имеют немаловажное значение. Такие гельминты как альвеококк и эхинококк вызывают поражения лёгких и бронхов. В цикле развития аскариды присутствует лёгочная стадия, когда личинка может попасть в бронхи и вызвать их повреждение и воспалительную реакцию.
Бронхит может иметь и аллергическую природу. Постоянный контакт с пылевыми, аэрозольными и другими раздражителями, содержащимися во вдыхаемом воздухе, приводит к стойкому воспалительному процессу в слизистой оболочке. Эти же причины являются факторами, вызывающими бронхиальную астму, поэтому ей всегда в той или иной мере сопутствуют явления хронического бронхита.

Способствовать развитию и тяжёлому течению бронхита могут врождённые патологии бронхиального дерева – бронхоэктазы, стенозы участков бронхов, патологии хрящевой ткани. Они создают благоприятные условия для развития инфекции, из-за чего уже в раннем возрасте у малыша может развиться хронический бронхит.
Перечисленные факторы могут сочетаться между собой – паразитарные инвазии вызывают сильную аллергическую реакцию, вирусные инфекции облегчают присоединение бактериальных, а врождённые аномалии способствуют развитию воспалительного процесса под влиянием всех перечисленных факторов.
Виды бронхита
Бронхит классифицируется в зависимости от различных признаков, характеризующих заболевание:
- По причинам:
- Бактериальный;
- Вирусный;
- Паразитарный;
- Аллергический;
- По течению:
- Острый;
- Хронический;
- Рецидивирующий;
- По степени тяжести:
- Лёгкая форма;
- Средней тяжести;
- Тяжёлая;
- По наличию бронхообструктивного синдрома (сужение бронхов):
- Обструктивный;
- Необструктивный;
- По характеру воспаления:
- Катаральный;
- Гнойный;
- Некротический;
- Язвенный;
- Геморрагический;
- Фиброзный;
- Смешанный.
Эта подробная классификация необходима для врачей, чтобы собрать наиболее точные сведения о болезни перед тем, как лечить бронхит у детей. Описание типа воспаления по каждой из указанных классификаций позволяет поставить наиболее точный диагноз, назначить соответствующее лечение.
Лечение бронхита.
Симптомы бронхита у детей проявляются ярко, и лечение заболевания целиком зависит от вызвавших его причин, поэтому в первую очередь проводится диагностика, и только по её результатам назначается лечение. В тяжёлых случаях могут быть назначены антибиотики широкого спектра действия, противовоспалительные и антигистаминные препараты до того, как будут получены результаты анализов. Показания – тяжёлое состояние ребёнка, высокий риск опасных осложнений, особенно бактериальных или аллергических.
Диагноз бронхита ставится по результатам рентгенографического обследования лёгких. Оно выявляет наличие аномалий бронхиального дерева, участков повышенной воздушности (формирующейся эмфиземы), утолщение стенок бронхов, вызванное воспалительным процессом.

В спорных случаях, если результатов рентгенографии недостаточно, применяется метод бронхоскопии. Это эндоскопическая манипуляция, позволяющая проводить диагностические мероприятия, оперативные вмешательства малого объёма (расширение просвета бронхов, извлечение инородного тела).
Бронхоскопия при остром и хроническом бронхите позволяет визуализировать слизистую оболочку, оценить степень сужения бронхов, обнаружить инородное тело, и если оно небольших размеров, извлечь его. Эта манипуляция требует специальной подготовки и проводится в условиях операционной, имеет множество противопоказаний, поэтому у детей применяется только в случае крайней необходимости.
Причины бронхита позволяет установить анализ мокроты. Отделяемое из лёгких собирают в специальную стерильную ёмкость, после чего мокрота изучается под микроскопом и проходит бактериологическое исследование. Такой анализ позволяет установить возбудителя заболевания и характер воспаления в бронхах.

Определить состояние функции внешнего дыхания позволяют дыхательные пробы. Спирометрия необходима для выявления нарушений внешнего дыхания, которые на начальных этапах протекают бессимптомно, но являются признаками тяжёлого течения или хронизации процесса. Своевременное выявление позволяет вовремя принять меры и оценить эффективность лечения.
Общий и биохимический анализы крови указывают на признаки воспаления, аллергическую реакцию, если она имеет место, признаки гипоксии из-за нарушения газообмена в лёгких.
В тех случаях, когда полученных данных недостаточно, применяется самый точный, но сопряжённый с большим количеством сложности анализ – биопсия бронхов. Ткань на исследование берут во время бронхоскопии, затем изучают под микроскопом. Так выявляются признаки хронического бронхита, изменения слизистой, характерный для ХОБЛ, изменения клеточного состава, представляющие онкологическую угрозу.
Лечением бронхита должен заниматься только врач, самолечение категорически недопустимо. Не следует принимать решение о приёме тех или иных препаратов самостоятельно, они могут принести вред вместо ожидаемого лечебного эффекта. Главное условие успешного лечения – не только приём медикаментов, но и соблюдение лечебного режима.

Лечебный режим – это обеспечение наиболее благоприятных условий, в которых приём препаратов и лечебные процедуры имеют максимальную эффективность. При бронхите ребёнок освобождается от посещения школы или детского сада, кружков и секций. Лёгкие формы лечатся амбулаторно, тяжёлые требуют госпитализации.
Режим включает в себя применение ограничение физической нагрузки – появление одышки является сигналом к прекращению активности. Прогулки на улице разрешены только в тёплую погоду, если возникает необходимость идти куда-либо зимой – ребёнку желательно закрывать нос и рот шарфом. Длительность прогулок следует сократить до получаса.
Воздух в комнате ребёнка должен быть влажным и тёплым – можно расставить ёмкости с водой, развесит влажные простыни. Проветривать помещение необходимо дважды или трижды в день, короткими промежутками, когда ребёнок находится в другом помещении. Летом в тёплую погоду можно держать окно открытым постоянно, закрывая на ночь.
Обязательно обильное тёплое питьё – чай, молоко, некрепкий кофе, фруктовые соки. Грудным малышам необходимо часто давать грудь, можно дополнительно поить их водой из бутылочки.

Контакт с любыми веществами, способными вызвать бронхоспазм, нужно исключить. В комнате больного ребёнка необходимо каждый день делать влажную уборку, чтобы не скапливалась пыль, в присутствии ребёнка нельзя распылять аэрозоли, зажигать благовония, курить (в том числе электронные сигареты).
Препараты, назначаемые при бронхите, делятся на три больших категории – препараты для этиотропной (устраняющей причину), патогенетической и симптоматической терапии.
Если заболевание бактериальной природы, обязательно будет назначен антибиотик. При бронхите у детей дозировка препарата зависит от возраста и массы тела ребёнка, режим приёма подбирается таким образом, чтобы поддерживать постоянную терапевтическую концентрацию препарата в крови. Большая часть антибиотиков детям противопоказана, поэтому назначать их должен только врач, родители в большинстве случаев не обладают необходимыми знаниями. Важное уточнение – антибиотики нельзя принимать при вирусной инфекции и аллергии.
Иммуномодулирующие препараты назначаются при вирусных инфекциях. Использование иммуномодуляторов усиливает иммунитет, позволяет организму более эффективно и быстро справиться с болезнью и не допустить присоединения вторичной инфекции. В периоде выздоровления эти препараты наиболее актуальны, поскольку помогают избежать длительного периода иммуносупрессии после болезни.
Антигистаминные препараты, мембраностабилизаторы, другие противоаллергические средства назначают при бронхиальной астме и аллергическом бронхите. Они же могут быть назначены для профилактики аллергического компонента при заболеваниях другой этиологии. Обязательным условием лечения аллергического бронхита является выявление и устранение аллергена, в противном случае эффективность терапии значительно снижается.
Противовоспалительные препараты назначаются в любом случае, независимо от причин болезни. Снижают интенсивность воспалительного процесса, снимают отёк, просвет бронхов становится шире. В основном используются кортикостероиды – противовоспалительные гормоны, нестероидные средства неэффективны.
Муколитики – препараты, снижающие вязкость мокроты. Назначаются в любом случае. Облегчают отхождение мокроты, уменьшают интоксикацию продуктами жизнедеятельности патогенных микроорганизмов (за счёт механического выведения наружу), снижают одышку.

Симптоматические средства – жаропонижающие, обезболивающие, успокоительные, облегчают самочувствие ребёнка. Очень важны у маленьких детей, поскольку у них заболевание протекает тяжелее.
Самолечение категорически недопустимо. Многие родители пытаются самостоятельно давать антибиотики при бронхите у детей. Названия, дозировку, кратность приёма определяют, ориентируясь на советы родственников и интернет-сайтов. В случае бактериальной инфекции это эффективно, но при небактериальном бронхите – бесполезно, способствует выработке устойчивости к антибиотикам у бактерий. Нарушение правил приёма антибиотиков, неверные дозировки – распространённые ошибки родителей.
Полагаться целиком на народные средства нельзя – без лечения препаратами бронхит имеет все шансы стать хроническим заболеванием. Использование противовоспалительных и муколитических препаратов даёт хороший результат даже в домашних условиях. Нельзя применять противокашлевые препараты даже на ранних стадиях, когда кашель сухой. Угнетение кашлевого рефлекса задерживает мокроту, делает её густой, вязкой, трудно отходящей, создаёт условия размножения бактерий.

Время является важным фактором, длительное течение заболевания – признак его возможной хронизации. Родителям при обнаружении у ребёнка признаков бронхита, нужно немедленно обратиться к врачу.
Полезная статья? Оцени и добавь к себе в закладки!
Свежие записи
Рубрики
zojclub.ru
Острый бронхит у детей: признаки, симптомы, лечение бронхита
Это могут быть вирусы, бактерии, реже причинами бронхитов становятся грибковые инфекции или аллергия. Среднем, статистика заболеваемости бронхитами в зависимости от сезона и эпидемиологической ситуации колеблется от 75 до 250 на 1000 детей. Это на порядок выше, чем заболеваемость пневмониями, и самым частым возрастом в развитии острых бронхитов является от 1 до 3 лет.
Уровень заболеваемости максимален в осенне-зимний период и весной, во время эпидемий гриппа и орви, хотя обструктивные виды бронхита могут возникать и летом, при контакте с аллергенами. Каждые 3-5 лет в зависимости от вида возбудителя заболеваемость повышается. Это связано с активацией аденовирусной инфекции и микоплазменной. Зачастую причины бронхита – смешанная инфекция – вирусно-микробная, или микробно-микробная, аллергенно-инфекционная.
Причины бронхита
При детальном рассмотрении всех причин бронхитов у детей в раннем возрасте, то основными причинами в 60-80% случаев будет вирусная этиология процесса. Зачастую это будет риновирусная инфекция, респираторно-синтициальная инфекция, аденовирусная и парагриппозная инфекции, гораздо реже это вирусы группы А и В.
На втором месте по встречаемости стоят бронхиты микробной (бактериальной) этиологии, зачастую они возникают при нарушении дренажной функции бронхов при попадании инородных тел, стенозе гортани, интубации трахеи, постановке трахеостомы, постоянной аспирации (вдыхании) пищи или наличии муковисцидоза. Обычно причинами бронхитов являются стрептококк, стафилококк, пневмококк или гемофильная палочка, моракселла.
Очень редко, при ослабленном организме, бронхиты бывают грибковой этиологии – это кандида или другие грибки, в редких случаях, в основном у детей с иммунодефицитами могут возникать пневмоцистные поражения. Бронхиты в последние годы все чаще стали вызываться особыми возбудителями – микоплазмами или хламидиями, внутриклеточными паразитами с трудным лечением.
Отдельную группу бронхитов составляют так называемые неинфекционные процессы, вызванные воздействием физических или химических факторов – промышленного загрязнения воздуха углекислым газом и вредными химическими веществами, оксидами азота, дымом, а также пассивное курение при ребенке, воздействие газовых плит или печей, к этому особенно чувствительны малыши раннего возраста. Могут возникать и аллергические бронхиты из-за контакта с аэрозольными аллергенами – бытовой химией и косметикой, средствами гигиены, пылью и пыльцой, микроклещами пыли или частицами шерсти и перхоти животных.
Факторы, которые способствуют развитию бронхита – это особенности строения дыхательной системы малышей с анатомо-физиологическими особенностями работы дыхательной системы. К ним относят узость дыхательных путей и легкий ее отек из-за незначительных воздействий, высокий уровень сопротивления воздуху внутри дыхательной системы, склонность к гиперплазии или разрастанию желез в бронхиальном дереве. Помимо этого, у детей очень низко содержание в слизистых оболочках иммуноглобулина А, который защищает от инфицирования, также недостаточно развиты запасные системы вентиляции бронхов, малоэластична легочная ткань, а объем гладких мышц меньше. Грудная клетка детей более податлива, снижено число скелетных мышц в ее строении. Все это способствует более активному и частому развитию бронхитов.
Механизмы развития бронхита
Бронхит у детей зачастую возникает вследствие того, что разного рода частицы активно прикрепляются к эпителию в области дыхательных путей – бронхов и легких (имеют сродство к эпителию). В результате прикрепления и фиксации происходит повреждение ими клеток напрямую, причем в основном страдают клетки особого, цилиндрического (мерцательного) эпителия. При этом происходит выделение из поврежденных клеток особых веществ – их называют медиаторами воспаления. К ним относят гистамин, лейкотриены, брадикинин и факторы активации тромбоцитов. Эти вещества усиливают проницаемость сосудов, из-за чего плазма активно выходит за пределы сосудов и пропитывает подслизистый слой, через эти же расширенные поры проникают и лейкоциты в область воспаления. Это формирует отечность стенок бронхов, происходит формирование слизистого секрета, а при присоединении инфицирования микробами – еще и гнойного секрета.
Как итог, происходит нарушение барьерной функции бронхиального дерева, в то время, как нормальные бронхи легко могут справиться с попадающими в них микроорганизмами или частицами пыли. При бронхите происходит ограничение дренажной функции бронхиального дерева, другими словами – эпителий бронхов плохо выводит и уничтожает микробы или частицы, потенциально опасные для бронхов. При этом происходит снижение функциональной активности мерцательного эпителия, а после этого происходит паралич ресничек на поверхности эпителия. При таком состоянии происходит продвижение инфекционного агента в область нижних отделов бронхиального дерева, из-за чего нарушается вентиляционная функция бронхов и обмен газов в легких.
У малышей в раннем возрасте из-за мелкого размера дыхательных путей даже незначительные утолщения в стенках мелких бронхов и бронхиол приводит к выраженным нарушениям дыхания, формируется обструктивный синдром из-за чрезмерной секреции и отечности слизистой оболочки бронхов, меньше нарушается дыхание из-за спазма гладких мышц в стенке бронхов. При этом пропотевает белок плазмы – альбумин, при этом повышается вязкость бронхиальных выделений, что способствует образованию пробочек из слизи в мелких бронхах. При этом происходит закупорка или обструкция мелких бронхов, что приводит к задержке воздуха, легкие вздуваются и нарушается газообмен, развивается одышка и гипоксия.
Какие формы бронхитов бывают?
По клиническим проявлениям и формам бронхитов существует достаточно много, и клинические их проявления могут достаточно сильно различаться при каждой из форм. Поэтому, для своевременного и правильного лечения бронхита, необходимо быстро и точно определить конкретную форму бронхита у ребенка. Можно выделить:
- острые бронхиты, возникающие на фоне полного здоровья и протекающие активно,
- хронические бронхиты, которые протекают длительно и с периодами активации и ремиссии.
- острые простые бронхиты, это острое воспаление бронхов без признаков нарушения проводимости воздуха (обструкции).
- острые обструктивные бронхиты – это острые бронхиты с формированием препятствий для прохождения воздуха (бронхиальной обструкции).
- бронхиолиты – острое воспаление в основном области мелких бронхов с выраженным проявлением дыхательной недостаточности, может присутствовать обилие мелкопузырчатых хрипов.
- рецидивирующие бронхиты – это острые бронхиты, повторяющиеся два и более раз в течение года или двух на фоне простудных заболеваний, при которых клинические проявления длятся более двух недель.
- рецидивируюшие обструктивные бронхиты – это эпизоды бронхиальной обструкции, которые повторяются у детей на фоне простуд в раннем возрасте. Основным отличием этих бронхитов от приступов бронхиальной астмы является отсутствие приступообразности и связи с воздействием неинфекционных факторов.
- хронические бронхиты – это постоянно поддерживающееся воспаление в области бронхов и наличие продуктивного кашля, присутствие постоянных хрипов разного калибра в области легких на протяжение многих месяцев, появление трех и более обострений в год на протяжение как минимум двух лет.
Клинические проявления бронхитов во многом зависят от их причины и от вида самого бронхита, возраста ребенка и многих условий.
В случае острого бронхита основным симптомом является кашель. Вначале он сухой и навязчивый, который сменяется через один-два дня влажным, с постоянно нарастающим количеством мокроты. Кашель может сохраняться около двух недель, а при отдельных видах инфекций и более длительно.
Вирусные бронхиты обычно развиваются с умеренным токсикозом и субфебрильной температуре, которые длятся до трех дней, при некоторых видах инфекций может быть и дольше. Одышки не наблюдается, а при прослушивании легких могут выслушиваться сухие хрипы или хрипы разного калибра, которые меняют свою локализацию при кашле. На рентгене органов грудной клетки формируется усиление легочного рисунка и снижение в структурности корней легких. Могут быть небольшие сдвиги в анализе крови, которые в основном определяются причиной бронхита.
Обструктивные бронхиты проявляются характерными удлиненными, свистящими выдохами, распространенными сухими свистящими хрипами на выдохе, одышка, при которой участвуют вспомогательные мышцы и эмфизема.
При этом проявляется сухой и нечастый кашель, температура может быть умеренной или ее нет, на рентгене происходит вздутие легких и усиление легочного рисунка. Картина крови типична для вирусных инфекций.
При остром обструктивном бронхите у малышей происходят резкие дыхательные расстройства при стойкой субфебрильной температуре. При этом может выслушиваться множество мелкопузырчатых хрипов и крепитация, часто хрипы ассиметричны, вдох при этом удлинённый и затрудненный. Могут развиваться признаки гипоксии и цианоза, в анализах крови повышение СОЭ, сдвиг нейтрофилов и лейкоцитоз. В этом периоде в легких отмечается картина «ватного легкого» с односторонними сливающимися очагами.
Бронхиолиты обычно наблюдаются в первые пару лет жизни с основным пиком болезни в полгода. При этом развиваются первые эпизоды обструкции примерно на третий-четвертый дни простуды. Могут быть одышка и затруднение выдоха, раздуваются крылья носа и втягиваются межреберья, могут быть цианоз вокруг рта и сухой кашель. На рентгене определяется эмфизема легких и усиление сосудистого рисунка за счёт отека и инфильтрации, рисунок легких усилен.
Рецидивирующие бронхиты более всего распространены у детей первых 4-5 лет жизни, в периоде рецидива какие-либо особенности в клинической картине в сравнении с острыми формами не обнаруживаются. В период ремиссии никакие проявления обычно не выявляются.
Хронические бронхиты обычно проявляются в любом возрасте и обычно они сопровождают другие хронические и воспалительные заболевания в легочной системе. Основными критериями диагностики для хронического бронхита являются наличие кашля с мокротой, постоянные хрипы в легких на протяжение трех и более месяцев, три или более обострения в год в течение двух лет с исключением других хронических заболеваний легких – пневмонии или муковисцидоза.
Методы диагностики
К основным методам диагностики относятся осмотр и выслушивание легких, анализы крови, мочи и рентгенография легких. К дополнительным методам диагностики относят исследование мокроты и посев ее на флору и чувствительность к антибиотикам.
Кроме того, проводят функциональные пробы с определением реактивности бронхов, если необходимо – проводят компьютерную томографию и биопсию, бронхоскопию и бронхограмму. Проводят анализы методом ПЦР или ИФА для выявления причинного фактора.
Если необходимо проведение иммунного статуса, исследование иммуноглобулинов и показателей состояния местного иммунитета.
Все это необходимо для того, чтобы правильно и точно поставить диагноз, а также определить и выбрать правильную тактику лечения бронхита, чтобы не допустить перехода острого бронхита в хронический или в пневмонию. При своевременном лечении острый бронхит излечивается полностью.
puzkarapuz.ru
виды, чем опасен, какой бывает и сколько длится?
Бронхит – это воспалительное заболевание бронхов, часто встречающееся у детей младше 7 лет. Причиной болезни являются вирусы, бактерии, а также аллергены, окружающие ребенка. От того, какой бронхит поразил малыша, зависит его лечение. В нашей статье мы расскажем о том, как протекает заболевание в зависимости от возраста детей, каковы его причины, лечение и какие профилактические меры помогут избежать рецидивов.
Причины появления и виды бронхита детей
Бронхит у детей возникает по следующим причинам:
- Перенесенное ранее вирусное заболевание может стать виновником развития болезни.
 Бактериальные инфекции. Возбудителями бронхита являются стафилококки, стрептококки. Болезнь развивается из-за пагубной детской привычки все тянуть в рот.
Бактериальные инфекции. Возбудителями бронхита являются стафилококки, стрептококки. Болезнь развивается из-за пагубной детской привычки все тянуть в рот.- У ребенка до 7 лет нередко встречается смешанная картина. Болезнь начинается из-за поражения вирусами, затем к ней подключается бактериальная инфекция.
- Аллергия, раздражающая дыхательные пути, может стать причиной появления бронхита.
- Недолеченные вирусные заболевания нередко поражают бронхи.
- Реже всего болезнь возникает из-за поражения организма паразитами, которые, мигрируя по организму, переселяются в легкие и раздражают слизистую бронхов.
Детский бронхит лечится исходя из вида заболевания. Данный критерий также оказывает влияние на то, сколько длится болезнь, например:
- Острый бронхит чаще всего начинается как обычная простуда, характеризуется большим подъемом температуры и сильным кашлем. Данный вид длится на протяжении 2 недель и имеет вирусную, бактериальную или аллергическую природу.
 Хронический вид появляется из-за неправильной терапии острого течения заболевания. Эта форма известна своими рецидивами, которые повторяются не менее 3 раз за год. Когда болезнь не проходит на протяжении 3 месяцев, то у ребенка диагностируется хроническое заболевание.
Хронический вид появляется из-за неправильной терапии острого течения заболевания. Эта форма известна своими рецидивами, которые повторяются не менее 3 раз за год. Когда болезнь не проходит на протяжении 3 месяцев, то у ребенка диагностируется хроническое заболевание.- Обструктивный чаще всего развивается у детей, страдающих аллергией или имеющих врожденную патологию дыхательных путей.
- Бронхиолит, который бывает у грудничков, и длится от 2 до 6 месяцев. При данном виде происходит нарушение вентиляции легких. Чаще всего оно возникает у деток, которые являются пассивными курильщиками, проживающих в неудовлетворительных санитарно-бытовых условиях или во время резкого перехода с грудного питания на искусственное.
Симптомы заболевания у малышей первого года жизни
Симптомы бронхита у малышей имеют прямую связь с тем, сколько лет ребенку.
Особенно опасен бронхит для грудных детей, поскольку они имеют более узкие дыхательные пути и сухую слизистую.
У малышей до 1 года, находящихся на грудном вскармливании, не может быть бронхита, если он не вступает в контакт с больными людьми или в доме нет детей, посещающих детский сад или школу. Бронхит для данного возраста опасен тем, что у ребенка имеются трудности с выведением мокроты. Признаки заболевания у малышей первого года жизни:
 конъюнктивит;
конъюнктивит;- апатия;
- кашель;
- отсутствие аппетита;
- отказ от употребления воды;
- беспокойство сна;
- начало болезни характеризуется подъемом температуры до 38 градусов, которая позже снижается до 37.
Когда у малышей первого года жизни появляются шумы во время дыхания, отсутствие слез во время плача, редкое мочеиспускание, одышка, синюшность кожных покровов, то нужно срочно вызывать врача, поскольку это признаки дефицита кислорода и дыхательной недостаточности.
к оглавлению ↑Признаки заболевания у детей 1 года
Заболевание у годовалого ребенка часто возникает в результате переохлаждения или как осложнение после перенесенного гриппа, ОРВИ. У малыша данного возраста появляется следующая симптоматика:
 в первые 2 дня заболевания наблюдается подъем температуры до 39-40 градусов;
в первые 2 дня заболевания наблюдается подъем температуры до 39-40 градусов;- лающий кашель;
- болевой синдром, распространяющийся по грудной клетке, говорит о том, что воспаление получило большое распространение;
- через 5 дней появляются хрипы;
- сиплый голос;
- тахикардия.
Определить у детей дыхательную недостаточность можно обратив внимание на то, сколько вздохов делает кроха за 1 минуту. У ребенка 1 года в норме должно быть около 40 вздохов, у малышей 3 лет – в пределах 30. Отклонения от нормы являются признаком дыхательной недостаточности, которые опасны для жизни малыша.
к оглавлению ↑Симптомы заболевания у детей 2-3 лет
У малышей 2-3 лет бронхит нередко носит смешанный характер. На ослабленный вирусом организм присоединяется бактериальная инфекция. Симптоматика бронхита у детей данного возраста следующая:
 в начале болезни наблюдается сухой кашель, который впоследствии, после запуска в работу бронхиальных желез, переходит во влажный;
в начале болезни наблюдается сухой кашель, который впоследствии, после запуска в работу бронхиальных желез, переходит во влажный;- насморк;
- головная боль;
- боль в груди;
- клокочущее дыхание;
- хрипы, прослушиваемые на расстоянии;
- повышение температуры колеблется от 37 до 40 градусов, что зависит от состояния ребенка и от тяжести заболевания.
Диагностика заболевания
Прежде чем лечить заболевание, было бы неплохо сделать бак.посев мокроты, который поможет определить виды бронхита. Однако данный анализ готовится на протяжении 1 недели, а у малышей до 2 лет за это время может развиться осложнение в виде пневмонии. Чтобы не навредить крохе, врач назначает терапию, исходя из клинической картины заболевания и характера мокроты. Диагностика бронхита включает в себя:
 Анализ крови.
Анализ крови.- Рентген грудной клетки.
- Характер кашля.
- Осмотр межреберных тканей.
- Характер хрипов.
При вирусном заболевании выделяется небольшое количество лишенной запаха мокроты белого цвета. При бактериальном течении болезни выделяется большое количество мокроты желтого или зеленоватого цвета с неприятным запахом.
к оглавлению ↑Лечение бронхита у детей
Бронхит у детей требует комплексного подхода к лечению, которое основывается не только на приеме медикаментов, но и при помощи ингаляций, физиотерапии, массажа.
к оглавлению ↑Противобронхиальный режим
Облегчить состояние ребенка можно при помощи режима, который основывается на:
- регулярном проветривании комнаты;
- повышенном употребление воды, которое не только снижает температуру, но и разжижает мокроту;
 в комнате больного ребенка нужно чаще проводить влажную уборку;
в комнате больного ребенка нужно чаще проводить влажную уборку;- для разжижения мокроты и лучшего ее отхождения, рекомендовано пользоваться увлажнителями;
- после того, как у малыша спала температура, можно гулять на улице, желательно в лесной зоне. При этом важно одеваться по погоде, то есть ребенку не должно быть ни жарко, ни холодно;
- постельный режим показан только при тяжелом состоянии, после снижения температуры ребенку можно понемногу гулять. Легкие игры способствуют лучшему отхождению мокроты;
- малышам старше 3 лет можно принимать душ, так как через кожные покровы вместе с потом выделяются токсины. Если их не смыть, то они будут всасываться обратно.
Лечение при помощи лекарственных средств
Лечение при помощи медикаментов не означает немедленный прием антибиотиков. Бронхит вирусной этиологии прекрасно лечится без данной группы препаратов. Однако лечение детей младше 4 лет должно обязательно включать антибиотикотерапию, поскольку у них не бывает чистого вирусного течения заболевания. К вирусам, поразившим детский организм, обычно подключается бактериальная инфекция. Обычно врачи назначают следующие средства:
- Антибиотики. Пенициллинового ряда – Ампициллин, Амоксиклав. Группы макролидов – Азитромицин, Эритромицин, цефалоспорины – Панцеф, Цефазолин.
- Противовирусные средства. Младенцам первого года жизни назначают Лаферобион, деткам более старшего возраста рекомендуется прием Интерферона, Виферона, Генферона.
 При отечности и подозрении на аллергическое течение болезни назначают противоаллергические средства нового поколения, они не вызывают сонливость и не оказывают пагубного влияния на печень. Чаще всего рекомендуют Зиртек, Тавегил, Зодак.
При отечности и подозрении на аллергическое течение болезни назначают противоаллергические средства нового поколения, они не вызывают сонливость и не оказывают пагубного влияния на печень. Чаще всего рекомендуют Зиртек, Тавегил, Зодак.- Энтеросорбенты помогают вывести токсины, выделяемые вирусами. Детям назначают Активированный уголь, Полифепан, Полисорб.
- Муколитики помогают облегчить дыхание и вывести мокроту из дыхательных путей ребенка. Чаще всего это: АЦЦ, Амброксол, Лазолван. Малышам до 1 года муколитики запрещены.
- При появлении одышки, бронхоспазме рекомендуется прием препаратов, расширяющих бронхи и устраняющих спазмы, это: Беклазон, Атровент.
- При хроническом течении заболевания, если вышеперечисленные средства не дают нужного результата, рекомендуется прием гормональных средств: Будесонида, Флутиказона.
Бронхит у детей можно лечить не только при помощи лекарственных средств, не менее важны следующие методы:
- массаж;
- ингаляции;
- физиолечение.
Лечебный массаж
Массаж для лечения заболевания способствует отхождению слизи и мокроты, укрепляет грудные мышцы, устраняет одышку.
 Хорошо делать данную процедуру после ингаляции, проводимой при помощи небулайзера. Ребенок доложен лечь на кровать головой к полу, поскольку данное положение способствует лучшему отхождению мокроты.
Хорошо делать данную процедуру после ингаляции, проводимой при помощи небулайзера. Ребенок доложен лечь на кровать головой к полу, поскольку данное положение способствует лучшему отхождению мокроты.
- сначала делают легкие поглаживающие движения от центра к ребрам;
- следующим этапом нужно делать поглаживание от диафрагмы до подмышек;
- далее идут ударные движения, проводимые сверху вниз. Дети старше 2 лет при данном способе могут петь гласный звук на выдохе, что способствует лучшему отхождению мокроты;
- завершают процедуру поглаживания, идущие снизу вверх.
Ингаляции при лечении бронхита
Ингаляции, проводимые для лечения заболевания, бывают двух видов:
 Паровые. Можно делать в ванной, над кастрюлей, чайником или при помощи специального прибора типа «Ромашка». В ингаляции, проводимые подобным способом, можно добавлять эфирные масла, отвары трав, соду, которая хорошо разжижает мокроту. Запрещается проводить паровые ингаляции при высокой температуре.
Паровые. Можно делать в ванной, над кастрюлей, чайником или при помощи специального прибора типа «Ромашка». В ингаляции, проводимые подобным способом, можно добавлять эфирные масла, отвары трав, соду, которая хорошо разжижает мокроту. Запрещается проводить паровые ингаляции при высокой температуре.- Небулайзерные. При помощи небулайзера можно доставлять лекарственные средства непосредственно в бронхи, минуя пищеварительную систему. Можно для ингалирования использовать муколитики, антибиотики, бронхорасширяющие и гормональные средства. Для лучшего отхождения мокроты можно сначала делать ингаляцию с Беродуалом, который расширяет бронхи. Через 15 минут провести процедуру с Лазолваном, оказывающим разжижающее действие.
Физиолечение при бронхите
Физиолечение помогает снять воспаление, уменьшить кашель, улучшить общее состояние малыша. Лечить бронхит у детей можно при помощи:
- магнитотерапии — повышает сопротивляемость организма, оказывает благоприятное воздействие на сон, способствует отхождению мокроты;
- электрофореза — помогает разжижать мокроту, тем самым улучшая эффективность лекарственных средств;
- УВЧ — помогает снять боль, уменьшить воспаление, активизировать иммунную систему.
Осложнения и профилактика бронхита
Данное заболевание нужно лечить при первых же симптомах, соблюдая все рекомендации специалиста. Недолеченный бронхит опасен следующим осложнениям:
- Астматическим бронхитом.
- Бронхиальной астмой.
- Легочным сердцем.
- Сердечной недостаточностью.
- Хроническим течением болезни.
- Дыхательной недостаточностью.
- Аритмией.
Для того, чтобы избежать возникновение рецидивов, рекомендованы следующие профилактические мероприятия:
- витаминотерапия поможет укрепить организм, и тем самым избежать возникновения ОРВИ;
 не стоит у детей, страдающих бронхитами, допускать насморки. Длительный насморк приводит к воспалению дыхательных путей;
не стоит у детей, страдающих бронхитами, допускать насморки. Длительный насморк приводит к воспалению дыхательных путей;- регулярные прогулки на свежем воздухе помогут лучшей вентиляции легких;
- во время эпидемии необходимо избегать мест массового скопления людей;
- сырое помещение оказывает пагубное влияние на дыхательную систему;
- сбалансированный рацион, богатый витаминами, минералами и белками, необходим для ослабленных детей;
- сигаретный дым оказывает травмирующее действие на детские дыхательные пути;
- в канун эпидемии рекомендуется поставить прививку, защищающую малыша от ОРВИ и гриппа;
- зарядка, закаливающие мероприятия помогут укрепить иммунитет малыша.
Бронхит у детей прекрасно лечится при условии своевременного обращения и соблюдения всех рекомендаций врача.
olore.ru
Бронхит у детей: симптомы и лечение
Время на чтение: 9 минут
А А
У маленьких детей воспаление бронхов часто возникает после ОРВИ как осложнение. В этом возрасте организм еще слабый и не имеет сил противостоять огромному количеству вирусов, которые его окружают. По этой причине малыши часто болеют вирусными и бактериальными инфекциями, в том числе бронхитами, и заболевания протекают сложно и длительно. Чтобы не допустить осложнений, родители должны знать, как лечить бронхит у ребенка.
Бронхит в детском возрасте опасен своими последствиями и тяжелым течением. В каждом возрастном периоде дети по-разному его переносят. Особенно внимание уделяется малышам, заболевшим бронхитом до года. 
Характеристика бронхита
Детский бронхит характеризуется воспалительным процессом в бронхах, захватывающим их слизистую оболочку. Патологический процесс приводит к сужению пространства в дыхательных ходах, скопления в них эсскудата, происходит нарушение газообмена в дыхательных органах. В маленьком возрасте дети еще не могут сказать, что их беспокоит, основным в диагностике является анализ симптомов и лабораторные исследования. Но прежде всего, нужно понять причины бронхита у детей.
Этиология детского бронхита
Причины возникновения бронхита разнообразны. Перед назначением лечения врач должен собрать анамнез заболевания, чтобы понять причину развивающейся патологии.
- Проникновение вирусов в нижние дыхательные пути. Это возможно не сразу же. Часто это является причиной вторичного бронхита, возникающего на основе перенесенного ребенком вирусного заболевания. Грипп, парагрипп, ОРВИ, аденовирусы – все эти болезни при определенных условиях переходят в развитие бронхита.
- Воспаление слизистой бронхов возникает из-за проникновения бактериальной инфекции. У малышей эта причина также занимает лидирующие позиции. Но бактерии проникают не воздушно-капельным путем, а из-за попадания в дыхательные пути инородных тел. Малыш может вдохнуть маленькие частицы игрушек, кусочки продуктов. С их «поселением» в бронхах размножается и инфекция. Даже после удаления инородных тел инфекция остается и приводит к возникновению бронхита.

- У ребенка бронхит возникает также в результате присоединения бактериальной инфекции к уже проникшей вирусной.
- Воздействие на органы ребёнка различных химических веществ. Это может быть воздух с примесями газов, ядовитых паров, дым и так далее.
- Односторонний и двухсторонний бронхит возникает на основе ответа организма на определенный аллерген. В последнее время все больше деток склонны к аллергическим реакциям. Раздражителей, на которые реагирует детский организм, много: бытовая пыль, пыльца деревьев и цветов, запахи бытовой химии, определенные продукты, шерсть домашних животных и так далее.
Лечение у детей начинается с определения локализации воспалительного процесса. Описанные причины могут привести к:
- воспалению крупных бронхов и трахеи – это заболевание носит название трахеобронхит;
- воспалению средних, мелких бронхов бронхиального дерева – это бронхит;
- воспалительному процессу в самых маленьких элементах бронхиального дерева – бронхиолах – этот процесс называется бронхиолитом.
Как проявляется патология у детей?
Признаки бронхита у детей могут сопровождать текущее вирусное заболевание. По этой причине родители пропускают момент раннего лечения болезни, когда можно обойтись без применения антибактериальных препаратов. Как проявляется бронхит?
Малыши до года
Бронхит у детей до года – опасное заболевание, он быстро и интенсивно развивается. Так как малыш постоянно лежит, особенно месячного – четырехмесячного возраста, у него нет возможности отхаркивать мокроту. Даже детки годовалого возраста не всегда могут справиться с этой болезнью. Происходит застой слизи, иногда это приводит к закупорке бронхов. Инфекция при этом распространяется, переходя на бронхиолы и легкие. В случае характерной для этих процессов клинической картины ребенка срочно нужно госпитализировать. На что нужно обратить пристальное внимание?
- Сухой кашель – он приступообразный, возникает одышка и трудности в дыхании.
- При раздувании крыльев носа, мышечными усилиями ребенка для откашливания, бледности кожных покровов и посинении носогубного треугольника, есть вероятность, что развился обструктивный бронхит у ребенка.
- Постоянная сухость во рту, при плаче нет слез.
- Малыш редко ходит в туалет, мало кушает и пьет жидкости.
- Как правило, поднимается температура при бронхите у детей. Она не достигает максимума. Отличается от пневмонии тем, что она не сильно выражена и поддается действию жаропонижающих препаратов.

- При аускультации прослушиваются хрипы.
- Малыши капризны и возбуждены.
- При сдаче анализа крови можно увидеть незначительные изменения в результатах (повышенное СОЭ, лейкоцитов).
- Симптомы у детей младше 6 месяцев дополняются длительностью течения заболевания. Особенно бронхиолит длится более 1 месяца.
Если симптомы бронхита у детей до года дополняются конъюнктивитом, учащенный дыханием, можно полагать, что возбудителем заболевания являются хламидии. У ребенка 1 года эта форма болезни проходит сложно, поэтому в этом случае также желательна госпитализация.
Дети от года до пяти лет
У детей 2 и более лет бронхит протекает немного легче. Это связано с их подвижностью и возможностями применить больше профилактических и лечебных мер для преодоления этой болезни.
У детей 2-3 лет часто проявляются симптомы обструктивного бронхита. Детки в этот период особенно расположены к аллергической природе болезни. А этот вид бронхита характеризуется интенсивными симптомами и быстрым развитием. Симптомы бронхита у ребенка:
- Одышка на выдохе – дыхание затруднено, малышу очень трудно выдыхать воздух, появляется паника, которая только усугубляет состояние маленького пациента.
- Детки могут потеть во сне, бывает вся подушка мокрая после ночи.
- Кашель.
- Влажные хрипы.
- Повышенная утомляемость и иногда высокая температура при бронхите у детей.

Наличие обструкции у детей
Полный обзор обструктивного бронхита у детей вы можете почитать перейдя по ссылке https://medlegkie.ru/lechenie-bronhita/obstruktivnyj-bronhit-prichiny-razvitiya-u-detej-simptomy-i-preparaty-dlya-lecheniya.html
Острый обструктивный бронхит довольно часто диагностируется у малышей трех-четырех лет. Этот вид болезни отличается повышенной опасностью особенно для маленьких пациентов. При обструктивном бронхите у детей резко начинаются проблемы с функционированием дыхательных органов. Значительно сужается просвет дыхательных путей бронхиального дерева, в них скапливается слизь, развивается дыхательная недостаточность и непроходимость бронхов. 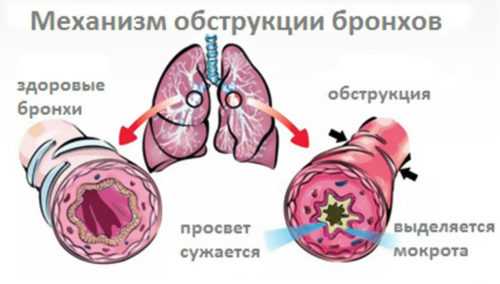
загрузка…
загрузка…
Лечение обструктивного бронхита у детей должно начинаться незамедлительно. У ребенка до года интенсивность симптомов может вызвать приступ удушья, который купировать можно только в медицинской клинике. При таком патологическом процессе в результате гипоксии могут проявляться такие признаки, как посинение кожи конечностей и губ детей, дыхание затруднено, кашель приступообразный иногда до рвоты.
Симптомы обструктивного бронхита у детей дошкольного возраста проявляются часто, но практически не наблюдаются у подростков. Мы не всегда понимаем, что ребенка беспокоит, пока не проведем тщательного обследования. С обструктивным воспалением бронхов дело обстоит иначе – проявляющиеся приступы кашля и посинение дополняются «вздутием» грудной клетки. Этот симптом легко виден визуально: ребра располагаются горизонтально, при дыхании лечащему врачу и даже родным слышны свистящие хрипы.
Острое течение бронхита
Симптомы острого бронхита у детей следующие:
- Общая слабость, ребенок ничего не может делать, заметно снижается его активность.
- Появляется головная боль, в этом состоянии малыши могут быть капризными, а могут постоянно спать. Уже с первых симптомов нужно начинать лечение бронхита у детей.
- Вместе с общей слабостью на первых стадиях развития болезни появляется сухой надрывный кашель, который переходит во влажный уже спустя 4-7 дней.

- Температура у ребенка при бронхите может повышаться до 39 градусов, а может быть не выше 37,5. Показатели температуры теля зависят от характера протекания болезни, ее вида и индивидуальных защитных сил организма.
- Прослушиваются влажные хрипы при аускультации.
В среднем период воспаления бронхов длится от 7 до 21 дня. Несвоевременная и неправильная терапия может привести к осложнениям.
Диагностика детского бронхита
Как вылечить бронхит у ребенка, решает врач после проведенной диагностики. Для чего она проводится? Есть несколько разновидностей воспаления бронхов, другие заболевания дыхательной системы. Воспалительный процесс в бронхах, проявляющийся индивидуально в зависимости от возбудителя и причины, легко спутать с другой патологией. Поэтому существуют диагностические манипуляции, которые подтверждают тот или иной вид болезни. После анализов врач определяет, чем лечить бронхит и кашель у детей.
- Бакпосев мокроты – необходим для выявления возбудителя болезни, когда ведущими симптомами являются кашель, зеленая мокрота и высокая температура с болевыми ощущениями в теле.

- Рентгенография – проводится при затруднении в прослушивании ребенка, особенно если ему меньше 2 лет.

- Анализ крови – развернутый анализ крови дает много информации. При остром бронхите у ребенка будут повышены показатели СОЭ, лейкоцитов, лимфоцитов, при аллергическом воспалении бронхов повышены показатели эозинофилов.

Лечение детей при бронхите
Эта болезнь, проявляющаяся через описанные симптомы, воздействует на иммунные силы организма. Если возникают ухудшения состояния в период лечения бронхита у ребенка в 2 года и младше, то необходимо сразу прибегнуть к стационарной медицинской помощи. Ухудшение самочувствия свидетельствует о том, что иммунная система уже не в состоянии справиться с атакой вирусов и бактерий. При таком развитии патологического процесса лечить бронхит у детей необходимо с применением антибактериальных препаратов. 
Малыши до года
Лечение бронхита у детей до года лучше осуществлять в условиях стационара. Но при низкой интенсивности симптомов воздействие лечебного препарата должен контролировать врач.
Для лечения малышей используются:
- Иммуномодуляторы – назначаются для укрепления защитных сил маленького организма (Лафробион, Виферон, Иммунофлазид).
- Антибиотики – у малышей к воспалительному вирусному процессу очень быстро присоединяется бактериальная инфекция. Чтобы этого не произошло, крохам назначают антибиотики. Антибиотикотерапия дает видимые результаты уже на второй – третий день лечения. До 6 месяцев эти препараты назначают малышам обязательно.
- Одновременно с антибиотиками необходимо давать пробиотики – средства для восстановления микрофлоры кишечника. Существует большое количество таких средств, есть комплекс бактерий с витаминами, просто несколько видов бактерий. Подобрать наилучший препарат поможет врач.
- Ингаляции с ромашковым отваром, физраствором, боржоми и лекарственными средствами в жидком виде. Если ребенку 1 год и меньше, ингаляции следует делать осторожно, так как кашель может усиливаться во время вдыхания лекарственного препарата. Противокашлевые и отхаркивающие средства в этом возрасте не применяются.
Лечение детей от двух лет
Детьми чуть старше года не всегда воспринимаются горькие таблетки, для них есть препараты в сиропах. Но важно помнить, что сиропы могут вызвать сильную аллергическую реакцию. В результате вылеченная вирусная инфекция может закончиться аллергическим воспалением бронхов.
Активно применяется симптоматическое лечение – препараты разжижающие мокроту и отхаркивающие. Как понять, какие препараты нужно использовать?
- разжижающие мокроту средства – необходимы для уменьшения ее вязкости, наряду с этим необходимо увеличить количество выпиваемой жидкости в день. Это препараты АЦЦ, Пектолван С, Доктор Мом;
- выводящие мокроту препараты – нужны для помощи ребенку избавиться от слизи. Применяются Лазолван, Проспан и другие;

- противокашлевые средства при сухом кашле – Синекод, Стоптуссин, назначаются при бронхите только после 5 лет.

При аллергическом бронхите назначают антигистаминные средства: Аллерзин, Эдем, Лоратадин.
Помимо препаратов рекомендуются ингаляции, массаж и фитотерапия.
Лечение при обструкции
Антибиотики при обструктивном бронхите маленьким детям показаны, если есть ухудшение состояния на 4-5 день, или температура держится более 3 суток. Применяются лекарства:
- бронхорасширяющие;
- противовирусные;
- антигистаминные;
- спазмолитики по показанию врача;
- средства от кашля (отхаркивающие, разжижающие мокроту).
загрузка…
загрузка…
medlegkie.ru
 Бактериальные инфекции. Возбудителями бронхита являются стафилококки, стрептококки. Болезнь развивается из-за пагубной детской привычки все тянуть в рот.
Бактериальные инфекции. Возбудителями бронхита являются стафилококки, стрептококки. Болезнь развивается из-за пагубной детской привычки все тянуть в рот. Хронический вид появляется из-за неправильной терапии острого течения заболевания. Эта форма известна своими рецидивами, которые повторяются не менее 3 раз за год. Когда болезнь не проходит на протяжении 3 месяцев, то у ребенка диагностируется хроническое заболевание.
Хронический вид появляется из-за неправильной терапии острого течения заболевания. Эта форма известна своими рецидивами, которые повторяются не менее 3 раз за год. Когда болезнь не проходит на протяжении 3 месяцев, то у ребенка диагностируется хроническое заболевание. конъюнктивит;
конъюнктивит; в первые 2 дня заболевания наблюдается подъем температуры до 39-40 градусов;
в первые 2 дня заболевания наблюдается подъем температуры до 39-40 градусов; в начале болезни наблюдается сухой кашель, который впоследствии, после запуска в работу бронхиальных желез, переходит во влажный;
в начале болезни наблюдается сухой кашель, который впоследствии, после запуска в работу бронхиальных желез, переходит во влажный; Анализ крови.
Анализ крови. в комнате больного ребенка нужно чаще проводить влажную уборку;
в комнате больного ребенка нужно чаще проводить влажную уборку;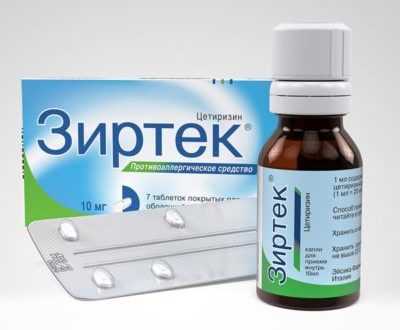 При отечности и подозрении на аллергическое течение болезни назначают противоаллергические средства нового поколения, они не вызывают сонливость и не оказывают пагубного влияния на печень. Чаще всего рекомендуют Зиртек, Тавегил, Зодак.
При отечности и подозрении на аллергическое течение болезни назначают противоаллергические средства нового поколения, они не вызывают сонливость и не оказывают пагубного влияния на печень. Чаще всего рекомендуют Зиртек, Тавегил, Зодак. Паровые. Можно делать в ванной, над кастрюлей, чайником или при помощи специального прибора типа «Ромашка». В ингаляции, проводимые подобным способом, можно добавлять эфирные масла, отвары трав, соду, которая хорошо разжижает мокроту. Запрещается проводить паровые ингаляции при высокой температуре.
Паровые. Можно делать в ванной, над кастрюлей, чайником или при помощи специального прибора типа «Ромашка». В ингаляции, проводимые подобным способом, можно добавлять эфирные масла, отвары трав, соду, которая хорошо разжижает мокроту. Запрещается проводить паровые ингаляции при высокой температуре. не стоит у детей, страдающих бронхитами, допускать насморки. Длительный насморк приводит к воспалению дыхательных путей;
не стоит у детей, страдающих бронхитами, допускать насморки. Длительный насморк приводит к воспалению дыхательных путей;