👆 Полезные продукты при панкреатите список
Чем питаться при панкреатите — вопрос непростой. При лечении этого заболевания важно и дать воспаленному органу отдых от работы, и в то же время не лишать организм поступления питательных веществ. Пища для больных панкреатитом должна быть максимально безопасной для поджелудочной железы и не провоцировать её активность.
Поджелудочная железа, её функции и задачи в организме
Поджелудочная железа – это орган, расположенный позади желудка человека и состоящий из двух типов ткани. Функции поджелудочной железы сводятся к выработке веществ, необходимых для пищеварительного процесса. Они делятся соответственно на эндокринные и экзокринные.
Эндокринные направлены на выработку следующих гормонов:
- инсулина, который расщепляет глюкозу в крови, участвует в жировом, белковом и углеводном обмене и понижает уровень сахара;
- глюкагона, который, наоборот, повышает уровень сахара в крови и защищает печень от жирового перерождения;
- грелина – гормона, возбуждающего аппетит.
Экзокринные сводятся к выработке панкреатического сока, необходимого для переваривания пищи, а также ферментов, называемых амилаза, липаза, трипсин и химотрипсин.
Нарушения работы поджелудочной железы могут быть вызваны хроническим панкреатитом, они говорят о недостаточности функций органа и перерождении его ткани в соединительную.
Как появляется панкреатит, в чем опасность панкреатита
Панкреатит – это воспаление поджелудочной железы. Острый и хронический панкреатит являются распространёнными патологиями поджелудочной железы и проявляются следующими симптомами:
- боль в левом подреберье, ощущение распирания в левом боку, при этом обезболивающие и спазмолитики не помогают;
- повышение температуры;
- озноб;
- повышенное потоотделение;
- желтушность белков и кожных покровов;
- учащенное сердцебиение;
- слабость;
- понос, рвота.
Хронический панкреатит опасен тем, что человек, не желая обращаться к врачу, может какое-то время терпеть боль, а затем приспособиться и научиться существовать с ней. Таким образом он пропустит начало некроза органа и его ракового перерождения.
Этот орган любит голод, холод и покой, постарайтесь обеспечить ему соблюдение этих трёх пунктов, чтобы сохранить его. Если нет возможности попасть к врачу, необходимо хотя бы снять нагрузку с поджелудочной железы и организовать голодание на один-два дня. В период обострения можно пить только щелочную воду.
Лечение хронического панкреатита, ограничения в пище
Как правило, лечение обострения заболевания проводится в условиях стационара, редко амбулаторно. Применяются капельницы и специальные препараты. А в качестве необходимого дополнения обязательно назначается диета, так как заболевания поджелудочной железы напрямую зависят от рациона питания больного. Если пищевой режим остаётся прежним, лекарства окажутся бессильны.
Существует список полезных и вредных продуктов при панкреатите.
Читайте также
Первое, что рекомендуется сделать, это разграничить по времени приём белков и углеводов, это одно из наиболее тяжёлых сочетаний продуктов даже для здоровой поджелудочной, не говоря о воспалённой.
Далее придётся отказаться от еды, раздражающей поджелудочную железу и провоцирующей усиленное выделение панкреатического сока.
В чёрный список входят:
1. Продукты с высоким гликемическим индексом:
- свежий хлеб и выпечка, мороженое, сладости, сдоба;
- бобовые;
- овощи: свежая капуста, редька, редис, щавель, шпинат, помидоры, лук, перец, горчица, хрен, чеснок;
- сладкие фрукты: виноград, финики, дыни, арбузы, бананы;
- орехи и семечки;
- квас, газировка, алкоголь, какао.
2. Продукты, относящиеся к кислым или тяжело перевариваемым:
- молочные продукты, за исключением ряженки и некислого творога;
- жареное, острое, наваристые бульоны, грибы, блюда с содержанием уксуса;
- консервы, копчёности.
3. Продукты с высоким содержанием железа:
- печень, куриные и перепелиные яйца, говяжий язык, куриное сердце, икра, крольчатина, холодец;
- жирное: мясо, рыба, соусы на основе майонеза и содержащие сахар.
Какой пищей можно поддержать свою поджелудочную железу?
Создаётся впечатление, что питаться больному панкреатитом приходится одними молитвами и хорошо процеженной водой, но это не так.
Таблица полезных продуктов при панкреатите поджелудочной железы включает в себя достаточно широкий ассортимент блюд, в основном они должны быть приготовлены на пару или сварены.
Это:
- Подсушенный или вчерашний, а лучше совсем чёрствый хлеб. На его переработку поджелудочная не тратит много усилий, в отличие от свежего.
- Мясо – на пару или отварное, нежирное, говяжье или куриное.
- Постные морепродукты и рыба: минтай, судак, теска, навага, угорь, кальмар, мидии, приготовленные на пару.
- Гречка на воде.
- Варёные овощи: морковь, цветная капуста, брокколи, тыква, баклажан, картофель, свёкла, кабачки, идеально – в виде пюре. Стоит обратить внимание на полезные свойства свёклы. Натёртую свёклу можно кушать за час до завтрака по 200 г за раз на протяжении недели.
- Авокадо.
- Козье молоко.
- Несладкие фрукты: яблоки и груши без кожуры, калина, брусника, черника, малина, инжир, манго, компот из них.
- Ламинарию.
- Цикорий, зелёный чай, отвар шиповника.
Более подробно, какие продукты полезны при остром или хроническом панкреатите, больному объяснит лечащий врач.
После того как острая фаза панкреатита сменится ремиссией, список полезных продуктов, конечно, изменится, но некоторые блюда могут так и остаться под запретом. Но ведь здоровье дороже и сидеть на ежедневных уколах инсулина не хочется никому.
www.sportobzor.ru
10 плохих и 11 хороших видов пищи
Панкреатит – это воспалительное заболевание экзокринной части поджелудочной железы. В результате нарушается выработка ферментов, участвующих в процессе пищеварения. Самыми частыми причинами, приводящими к панкреатиту, являются употребление алкоголя в повышенном количестве и хронические воспалительные заболевания желчного пузыря. Следовательно, при таком заболевании желательно соблюдать специальную диету, позволяющую избежать обострения этого неприятного заболевания.
Какие продукты питания разрешены при панкреатите
- Нежирное мясо: куриная грудка без кожи, кролик, индейка, телятина, постная говядина.
Все мясные блюда желательно готовить на пару либо же отварить, также можно запечь в духовом шкафу в специальном мешке. Жареное мясо при панкреатите противопоказано, так как содержит очень много жира и холестерина, на расщепление которых вырабатывается недостаточно ферментов; - Молочные продукты.
Молочные продукты лучше выбирать обезжиренные либо же с самым минимальным процентом жирности; - Овощи.
Самыми полезными будут овощи, содержащие в своем составе крахмал. Это, например, картофель, морковь, брокколи, свекла, кабачок. В ограниченном количестве можно есть лук, чеснок; - Фрукты.
При панкреатите не стоит употреблять в пищу фрукты, содержащие в большом количестве клетчатку, которая, как известно, не расщепляется. Можно есть бананы, зеленые яблоки, арбуз, клубнику, дыню, авокадо; - Каши.
Такая еда, как каша при этом неприятном заболевании не нанесет вреда, а, наоборот, только пользу. Можно есть рисовую, гречневую, перловую, манную, пшенную каши. Только отваривать их нужно на воде без добавления специй, а затем перетирать и употреблять в полужидком виде. Конечно, особо приятным вкусом такое блюдо похвастаться не может, но зато оно полезное и не приведет к обострению заболевания; - Сухари и хлеб.
Сухари и хлеб нужно выбирать только ржаные, в идеале хлеб должен быть цельнозерновой. Налегать на такие продукты не стоит, но вот 50-100 грамм ржаного хлеба или сухарей вреда не нанесут; - Компоты.
Компоты можно готовить из разрешенных к употреблению фруктов и ягод, а также сухофруктов; - Рыба и морепродукты.
Рыба для больного панкреатитом, как и мясо, должна быть нежирной и готовиться любым способом кроме жарки. Также можно в отварном виде употреблять такие морепродукты как кальмары, креветки; - Яйца.
Яйца при панкреатите можно есть куриные и перепелиные. Дневной максимум – 2 куриных яйца или 4 перепелиных. Яйца желательно не жарить, а отварить либо же приготовить из них омлет на пару; - Желе, кисель.
Эти продукты можно готовить из разрешенных фруктов и употреблять в любом количестве; - Масла сливочное, льняное, оливковое, рапсовое, подсолнечное.
Употреблять масла можно, но только в маленьком количестве. Например, можно чуть сливочного масла добавить в кашу либо же столовой ложкой оливкового масла заправить салат.
Какие продукты нельзя при панкреатите
- Алкоголь.
Горячительные напитки необходимо в первую очередь исключить из своего рациона, даже если не они являются первопричиной заболевания. Употребление алкоголя при панкреатите может привести к такому опасному осложнению как панкреонекроз; - Газированные напитки.
На все цветные и газированные напитки нужно наложить табу, так как постоянное употребление может спровоцировать рецидив панкреатита; - Пшеница.
Нельзя есть всю еду, где содержится большое количество пшеницы. Это, например, пшеничная каша, пшеничный хлеб; - Овощи.
Запрещенным продуктом также является белокочанная капуста, которая обладает сильнейшим желчегонным свойством; - Фрукты.
Запрещается употреблять в пищу фрукты, которые содержат в своем составе много клетчатки. К ним относятся груша, персик, нектарин, слива, апельсин, мандарин, лимон, грейпфрут, красные и желтые яблоки; - Жирное мясо и копченые продукты.
Такая еда очень тяжелая и калорийная, и на еще расщепление у воспаленной поджелудочной железы попросту может не хватить ферментов; - Острые и пряные блюда.
Вся еда для человека, больного панкреатитом, готовиться без приправ, максимум – чуть-чуть соли или черного молотого перца. Острые приправы обладают сильным раздражающим действием, и частое употребление в пищу пряных блюд с легкостью приведет к приступу панкреатита; - Грибы.
Грибы – это не самая полезная еда при панкреатите. Они калорийны и достаточно тяжелы в переваривании, поэтому во время заболевания от них стоит отказаться; - Кондитерские изделия.
Они содержат в своем составе много растительных и животных жиров, которые при заболевании поджелудочной железы противопоказаны; - Консервы.
При панкреатите нельзя употреблять консервы как покупные, так и домашнего приготовления. В мясных консервах содержится много жиров, а в овощных большое количество приправ.
Принципы питания при воспалении поджелудочной железы
1. Питание частое, 5-6 раз в день.
2. Небольшие порции.
3. Еда должна быть теплой, но ни в коем случае горячей или холодной.
4. Употреблять в пищу стоит только разрешенные продукты.
Соблюдая эти принципы, можно длительное время находиться в стадии ремиссии заболевания, и сохранять свое здоровье.
Внимание! Статьи на нашем сайте носят исключительно информационный характер. Не прибегайте к самолечению, это опасно, особенно при заболеваниях поджелудочной. Обязательно проконсультируйтесь с врачом! Вы можете записаться онлайн на прием к врачу через наш сайт или подобрать врача в каталоге.
pankreatitpro.ru
Питание при панкреатите поджелудочной железы: меню на неделю
Здоровое и правильное питание при панкреатите поджелудочной железы – залог успеха в лечении этого заболевания. Каждый должен знать, что можно и нельзя есть, а так же уметь составлять меню на неделю.
Панкреатит – это заболевание, когда страдает поджелудочная железа. Она воспаляется под влиянием тех или иных посторонних факторов. Это могут быть проблемы с желчным пузырем, печенью, а также нарушения в режиме питания, злоупотребление алкоголем и т.д. Болезнь появляется в случае активации ферментов в органе, из-за чего возникают повреждения и отечности.
Принципы питания
Очень важным моментом в лечении является питание. Каждый специалист скажет уверенно, что питание представляет собой один из наиболее важных факторов для успешности лечения.

Питание при остром панкреатите
Если болезнь находится в острой фазе, то необходимо постараться создать как можно лучшие условия для органа, обеспечить его полный покой, сократить экскреторную функцию.
- Обычно на протяжении дебютных пары дней с момента начала заболевания специалистами назначается особое лечебное голодание.
- Пациенту желательно выпивать несколько раз в день небольшими глотками маленькое количество минеральной воды, в которой ни в коем случае не должно быть газов.
- Также можно употреблять в качестве питья отвар шиповника, некрепкий чай.
- На следующей неделе очень важно соблюдать строгую низкокалорийную диету.
- Рекомендуется полное исключение из рациона больного бульонов, жареных, копеечных продуктов, сырых овощей и фруктов.
- Другие блюда можно принимать в пищу только в протертом виде.
Питание при хроническом панкреатите
Если у человека хронический панкреатит в стадии ремиссии, то надо соблюдать калорийную и полноценную диету. Необходимо будет придерживаться такого режима питания на протяжении всей жизни.
- Важно, чтобы в рационе присутствовало повышенное количество белков. Поэтому надо употреблять рыбу, творог, а также мясо.
- Важно ограничить употребление жиров, доза которых в день не должна превышать восьмидесяти грамм.
- Диета должна быть продуманной и строгой.
- В меню должны входить такие продукты, чтобы количество углеводов в них не превышало 350 грамм в сутки.
- Специалисты рекомендуют употреблять такие продукты, в которых содержатся легкоусвояемые углеводы, к примеру, конфеты.
- Также нельзя готовить еду, которая сможет увеличить секрецию желудочного сока, нанести раздражение слизистой оболочке кишечника. То есть лучше исключить из рациона мясной и рыбный бульоны.
Меню на неделю
Особенность питания – это необходимость соблюдения лечебного меню, способствующего не только уменьшению симптомов заболевания, но и предупреждению развития прогрессии патологического процесса и усугубления в его течении. Меню разрабатывается и назначается после первичного голодания и направлено на формирование щадящего режима для поджелудочной железы.
Вариант меню при панкреатите:
1 день:
- Для завтрака подойдет омлет, приготовленный на пару без желтка, некрепкий чай.
- На второй завтрак будет уместна манная каша с чаем.
- В качестве обеда можно съесть молочный суп с макаронами, пшеничный хлеб и некрепкий чай.
- На полдник запеките яблоко.
- На ужин самым лучшим будет каша из гречки с мясной паровой котлетой, кисель.
- На ночь – нежирный творог.
2 день:
- На завтрак съешьте кашу из пшенки, чай с молоком.
- Второй завтрак – творожный пудинг.
- В обеденное время подойдет картофельное пюре с отварным куриным филе, компот из сухофруктов.
- В полдник перекусите пресными булочками из пшеничной муки с некрепким чаем.
- На ужин – рисовая каша, отваренная и измельченная свекла, кисель фруктовый.
- Перед сном можно съесть запеченную грушу.
3 день:
- Завтрак – каша овсяная, желательно дополнительно измельченная до цельной массы, и некрепкий чай.
- Для второго завтрака подойдет протертое яблоко.
- На обед – рисовый суп на молоке, пшеничный хлеб.
- На полдник лучшими будут бутерброды с несоленым сливочным маслом и компот из сухофруктов.
- Во время ужина съешьте тыквенную кашу с мясными вареными фрикадельки и некрепким чаем.
- На ночь – кружка кефира, лучше нежирного.
4 день:
- Завтрак – омлет на пару, йогурт фруктовый и чай.
- На второй завтрак лучше нежирный йогурт с хлебом.
- На обед приготовьте овощной суп-пюре, хлеб пшеничный и некрепкий чай.
- Для полдника подойдет фруктовое измельченное пюре.
- Ужин – молочный суп с добавлением отваренной гречки, кисель.
- На ночь перед сном полакомьтесь нежирным творогом.
5 день:
- На завтрак приготовьте творожную запеканку из обезжиренного некислого творога, выпейте компот.
- На второй завтрак – фруктовое желе; хлеб пшеничный.
- В обеденное время сварите спагетти с паровыми биточками из мяса, чай.
- Полдник – булочки пресные, некрепкий чай с молоком.
- Во время ужина – картофельно-морковный суп-пюре, гренки из пшеничного хлеба.
- На ночь попейте простоквашу.
6 день:
- Первый завтрак – рисовая крупа, приготовленная на воде.
- Для второго завтрака – йогурт.
- В обед приготовьте овсяный суп с паровыми мясными тефтелями, компот.
- На полдник – бутерброды с неострым сыром и некрепкий чай.
- Для ужина подойдет вареная цветная капуста с рыбными котлетами, некрепкий чай с молоком.
- На ночь – пюре из груши.
7 день:
- За завтраком съешьте манную кашу на воде, стакан компота из сухофруктов.
- Второй завтрак – овощное пюре.
- На обед лучше гречневая каша на воде, паровые котлеты из мяса курицы и сладкий кисель.
- На полдник запеките грушу.
- Для ужина приготовьте пюре из вареной моркови, рыбное филе на пару, некрепкий чай.
- На ночь перед сном выпейте стакан простокваши.
Продукты
Продукты перед поеданием надо отваривать, запекать в духовке или же готовить на пару. На стол их рекомендуется подавать в перетертом виде. Желательно употреблять пищу приблизительно каждые три-четыре часа по небольшим порциям, чтобы не произошло перегрузки железы и желудка.
Важно, чтобы еда не была холодной или же горячей. Она должна быть в меру теплой. Если вдруг возникнут приступы боли, то придется на несколько дней снова вернуться к голоданию. Необходимо придерживаться диеты, использовать правильные рецепты, чтобы минимизировать риск возникновения таких проблем.
Что можно есть?
Продукты, которые рекомендуют при заболевании:

- Слегка подсушенные хлебобулочные изделия из пшеничной муки.
- Овощные супы, однако, без содержания капусты.
- Нежирная рыба, приготовленная на пару или запеченная в духовке.
- Нежирное мясо, например, кролик, курица или индейка. Его также желательно готовить на пару или отваривать цельными кусками.
- Омлет на пару.
- Домашний творог, который ни в коем случае не должен быть кислым.
- Молоко можно употреблять исключительно в составе прочих блюд.
- Разнообразные крупяные каши, например, рис, гречка, манка, а также макароны.
- Зелень и овощи, в которых содержится большое количество клетчатки. Их надо отваривать или запекать по всем правилам.
- Можно есть несладкие груши или яблоки, которые приготавливаются в виде пюре или же запекаются.
- Можно пить соки без сахара из некоторых фруктов и ягод, некрепкий чай с небольшим добавлением молока.
- Кисели и желе из фруктов;
- Компоты, сваренные с добавлением сухофруктов;
- Крупяные супчики на молоке;
- Суп из вермишели и молока;
- Творожный пудинг;
- Пюре, приготовленное из отваренных овощей;
- Отвар на шиповнике;
- Неострые виды сыра.
Что нельзя есть?
 От жаренных продуктов стоит отказаться
От жаренных продуктов стоит отказатьсяТакже существуют продукты, употребление которых запрещено:
- Отвары из мяса, рыбы, грибов.
- Пшенный суп.
- Копчености и жареные блюда.
- Жирное мясо, рыбу, колбасу, консервы.
- Свежий хлеб из пшеничной или ржаной муки.
- Крепкий чай, кофе.
- Кондитерские изделия и выпечку сдобного типа.
- Алкогольные напитки, газировку.
- Мороженое и шоколадные изделия.
- Сырые овощи.
- Капуста, щавель, шпинат, редька, редис;
- Маринад, специи;
- Свежий сок, сливки;
- Все виды фаст-фуда;
- Кукурузная каша;
- Виноград и инжир;
- Желток яйца, маргарин;
- Масло арахисовое и все виды орехов;
- Соус соевый, майонез.
Отвары и настойки
В случае этого заболевания будет полезно употреблять настой зубчатки поздней, потому что она способствует остановке некротических процессов. Нужно просто заварить траву в кипятке и употреблять его несколько раз в день по четвертой части стакана.
Можно употреблять разнообразные отвары и настойки, но только лишь после консультации с врачом. Он же может прописать и медикаментозное лечение, которое в сочетании с правильным питанием и народными средствами обычно позволяет добиться позитивных результатов.
Особенности болезни
Панкреатит сопровождается возникновением периодических болей в районе эпигастральной области. Порой, в особенности во время обострений болезни, могут появляться довольно острые боли, которые сопровождаются тошнотой, рвотными процессами, повышенной температурой и другими симптомами. В случае наличия подобной симптоматики обычно человека госпитализируют в хирургическое отделение.
Обязательно обследуйтесь у врача, который назначит правильное лечение, медикаменты и составит комплексную диету для здорового питанияИногда для того, чтобы сделать симптомы заболевания более слабыми, хватает диеты или же медикаментозного лечения. Если случай более тяжелый и есть гнойные отложения, то требуется проведение оперативного вмешательства, во время которого обычно в брюшную полость вводят специальный дренаж.
Врачи
Очень важно, чтобы при панкреатите поджелудочной железы у детей и у взрослых питание было правильным. Поэтому очень важно проконсультироваться со специалистами, которые дадут конкретные рекомендации касательно организации процесса питания, подскажут, что именно лучше употреблять в пищу, а от чего стоит отказаться. Например, больной может перед сном выпить стакан кефира. Нельзя, чтобы количество съеденного за день хлеба превышало двести грамм. Также надо ограничить употребление сахара.
Перед началом лечения надо посоветоваться с эндокринологом, гастроэнтерологом. А по поводу питания полезную информацию можно получить у диетолога. При помощи этого специалиста можно будет подобрать самую оптимальную диету, выбрать подходящие продукты питания.
udietologa.com
Диета при панкреатите
Что такое панкреатит?
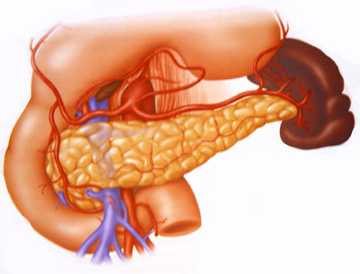 Панкреатит — воспалительное заболевание поджелудочной железы. Ферменты поджелудочной железы, вследствие застойных явлений не поступают в двенадцатиперстную кишку, а активизируются в самой поджелудочной, вызывая разрушение тканей и воспаление. Т. е. поджелудочная начинает как бы переваривать собственную ткань. Также существует серьезная опасность того, что токсины, которые выделяются при воспалении, могут попасть в кровь и повредить жизненно важные органы, такие как сердце, печень и почки.
Панкреатит — воспалительное заболевание поджелудочной железы. Ферменты поджелудочной железы, вследствие застойных явлений не поступают в двенадцатиперстную кишку, а активизируются в самой поджелудочной, вызывая разрушение тканей и воспаление. Т. е. поджелудочная начинает как бы переваривать собственную ткань. Также существует серьезная опасность того, что токсины, которые выделяются при воспалении, могут попасть в кровь и повредить жизненно важные органы, такие как сердце, печень и почки.
Поджелудочная железа является частью пищеварительной и эндокринной систем. Именно здесь, в эндокринной области железы, вырабатывается гормон инсулин, контролирующий уровень глюкозы в организме. По этой причине панкреатит может стать причиной развития сахарного диабета.
Спровоцировать развитие панкреатита могут различные факторы:
- употребление жирной, острой и жареной пищи,
- переедание,
- систематическое употребление алкоголя,
- прием гормональных препаратов,
- нервные потрясения,
- закупорка протока поджелудочной,
- инфекция,
- гельминтоз,
- травмы живота.
Панкреатит может возникнуть на фоне других заболеваний ЖКТ (реактивный панкреатит): желчекаменная болезнь, цирроз печени, язвенная болезнь желудка и т.п.
Различают острый и хронический панкреатит.
Панкреатит обычно сопровождается рвотой, острой болью в желудке, нарушениями стула.
Какую диету нужно соблюдать при панкреатите
 Диета при панкреатите включает в себя несколько правил, которых необходимо придерживаться. Приемы пищи должны быть частыми — примерно каждые 3-4 часа (5-6 раз в день). Питание не должно быть обильным — нужно принимать пищу маленькими порциями. С целью предотвращения раздражения слизистой желудка продукты должны употребляться в перетертом виде. Готовят блюда, руководствуясь принципом “механического щажения” органов пищеварения. Еду следует употреблять исключительно в тёплом виде. Предпочтительно продукты отваривать или готовить на пару. Необходимо увеличить потребление продуктов, содержащих белки (рыба, мясо, творог), сократить употребление углеводов (сахар, мед, сладости), уменьшить употребление жирной пищи. Из рациона должны быть исключены продукты, обладающие повышенным сокогонным действием (капустный отвар, рыбный и мясной бульоны). При возникновении острых болей необходимо 1-2-х дневное лечебное голодание.
Диета при панкреатите включает в себя несколько правил, которых необходимо придерживаться. Приемы пищи должны быть частыми — примерно каждые 3-4 часа (5-6 раз в день). Питание не должно быть обильным — нужно принимать пищу маленькими порциями. С целью предотвращения раздражения слизистой желудка продукты должны употребляться в перетертом виде. Готовят блюда, руководствуясь принципом “механического щажения” органов пищеварения. Еду следует употреблять исключительно в тёплом виде. Предпочтительно продукты отваривать или готовить на пару. Необходимо увеличить потребление продуктов, содержащих белки (рыба, мясо, творог), сократить употребление углеводов (сахар, мед, сладости), уменьшить употребление жирной пищи. Из рациона должны быть исключены продукты, обладающие повышенным сокогонным действием (капустный отвар, рыбный и мясной бульоны). При возникновении острых болей необходимо 1-2-х дневное лечебное голодание.
При хроническом панкреатите особенно важно придерживаться диеты во избежание обострения заболевания.
Что можно есть при панкреатите
Употреблять можно лишь некоторые продукты — из мучного это сухари либо белый подсушенный хлеб или, крупяные и овощные (без капусты) супы; мясо: телятину, нежирную говядину, индейку, куры и крольчатину; рыба также должна быть нежирной — разрешается судак, треска, лещ, щука, сазан, навага на пару или просто отварная; из молочных продуктов разрешаются только некислые — простокваша, кефир, неострый сыр, некислый творог; в уже готовые блюда можно добавлять растительное и сливочное масло; уместны различные крупы, гречневая и овсяная в виде каш, отварные лапша и вермишель; овощи, такие как тыква, морковь, кабачки, свекла, цветная капуста и картофель, также должны быть в протёртом и отварном виде. Из фруктов разрешаются сладкие печеные яблоки без кожуры, компоты, желе, сухофрукты, некислые соки и фруктово-ягодные подливы.
Что нельзя есть при панкреатите
Далее приведен список продуктов которые нельзя есть при панкреатите.
- Сдобное тесто, свежий хлеб;
- Любые жирные сорта птицы, мяса, рыбы;
- Колбасы;
- Копчености;
- Острые сыры;
- Мясные, куриные, грибные и рыбные бульоны;
- Борщ;
- Щи;
- Жирная сметана;
- Яйца;
- Свиной и бараний жир;
- Бобовые;
- Белокочанная капуста, редька, редис, щавель и шпинат;
- Любые кислые фрукты и соки из них;
- Соленья, маринады;
- Сладости;
- Перец, пряности;
- Жареные блюда;
- Мороженое;
- Алкоголь.
dietolog.org
Диета при панкреатите поджелудочной железы — меню на неделю, на один день. ТОП-33 продуктов для питания: фрукты, овощи, зерна, орехи, белки и жиры
Воспаление поджелудочной железы — распространенное заболевание: им страдают около 9 миллионов человек во всем мире. Чаще всего панкреатит развивается в самом расцвете сил — в возрасте от 30 до 40 лет. Почему воспаляется поджелудочная железа, как лечат панкреатит, и каким образом нужно изменить характер питания?
Воспаление поджелудочной железы: причины и следствия
Чаще всего воспаление поджелудочной железы, или панкреатит развивается вследствие злоупотребления алкоголем или желчнокаменной болезни. Реже причинами воспалительного процесса становятся травмы, инфекции (в том числе цитомегаловирус, гепатит В, вирус простого герпеса, микоплазмоз, сальмонеллез, лептоспироз), опухоли и другие патологии. Кроме того, установлено, что острый панкреатит может развиваться и вследствие высокого уровня липидов или кальция в крови. Риски увеличивает и курение.
Вероятность развития панкреатита повышается также при лечении некоторыми лекарственными препаратами, в частности, статинами (снижающими уровень холестерина в крови), ингибиторами АПФ (гипотензивными), оральными контрацептивами, вальпроевой кислотой и другими.
Существует два вида панкреатита: острый и хронический.
Для острого воспаления характерны ярко выраженные симптомы:
- Сильная боль в левом подреберье, отдающая в поясницу или опоясывающая
- Лихорадка
- Тошнота, рвота.
Хронический панкреатит протекает более стерто — чаще всего больные жалуются на дискомфорт в левой половине живота, тошноту, потерю массы тела, жирный стул, диарею.
Осложнения и прогноз панкреатита во многом зависят от его вида и тяжести. При острых состояниях могут развиться шок, обезвоживание, повышение уровня глюкозы в крови, почечная недостаточность. Иногда острый панкреатит приводит к поражению дыхательной системы.
Среди поздних осложнений наиболее опасен некроз (омертвение клеток) железы. Кроме того, известно, что при хроническом панкреатите повышается риск развития рака поджелудочной железы.
Лечение панкреатита: главное — диета!
Лечение воспаления поджелудочной железы зависит от его тяжести. Для купирования болевого синдрома применяют анальгетики (анальгин, спазмолгон). При обезвоживании назначают регидрационную терапию, иногда при остром панкреатите применяют антибиотики. Однако ведущую роль в терапии панкреатита играет диета, которая зависит от вида воспаления и его тяжести.
Диета при остром панкреатите — залог выздоровления и минимизации последствий. Как правило, до улучшения состояния рекомендуют голод, то есть полное исключение и еды, и питья. Для восстановления водно-солевого баланса внутривенно вводят растворы натрия хлорида и другие. «Голодная» тактика обусловлена тем, что при поступлении еды в пищеварительный тракт поджелудочная железа начинает вырабатывать пищеварительные ферменты, а это, в свою очередь, может приводить к обострению болевого синдрома и ухудшению общего состояния больного.
Однако данные последних исследований свидетельствуют, что раннее начало приема пищи при остром панкреатите умеренной степени тяжести может быть безопасным и, более того, способствовать улучшению результатов лечения. Разумеется, при этом необходимо соблюдать диетические ограничения, как и при хроническом воспалении поджелудочной железы.
Лечения тяжелого острого панкреатита может привести к развитию полиорганной недостаточности и другим тяжелым осложнениям. Больного в обязательном порядке госпитализируют в стационар, чаще всего в отделение интенсивной терапии, где ему назначают комплексное лечение. Питание при остром тяжелом панкреатите пациент получает парентерально, то есть с помощью препаратов, вводимых внутривенно капельно.
Лечение хронического панкреатита основано прежде всего на строгом соблюдении диеты.
Для чего соблюдать диету при панкреатите?
Первичные цели соблюдения диетических ограничений при воспалении поджелудочной железы включают:
- Предотвращение недостатка нутриентов
- Поддержка нормального уровня гликемии (исключение гипер- или гипогликемии)
- Компенсация заболеваний, которые часто сопутствуют хроническому панкреатиту, — сахарного диабета, нарушений функции почек и других
- Предотвращение эпизодов острого панкреатита.
Меню при панкреатите подбирают таким образом, чтобы в него входили продукты, которые легко расщепляются и перевариваются, требуя минимального количества пищеварительных ферментов. Кроме того, продукты не должны способствовать повышению уровня глюкозы в крови.
Диета при панкреатите: что едят при воспалении поджелудочной железы:
Основные диетические изменения, которые необходимо соблюдать больным панкреатитом:
- Прекратить курить. Курение способствует ухудшению функции поджелудочной железы, а также повышению риска развития рака.
- Есть не менее 5-6 раз в день малыми порциями.
- Соблюдать водный режим: пить не менее 2 литров воды в день (при панкреатите разрешены чай, соки, вода, компоты).
В основе диеты, которую необходимо соблюдать больным хроническим панкреатитом, лежит поддержание уровня белка (в норме от 100 до 120 г в сутки), резкое ограничение содержания жиров (от 60-70 г в сутки до 30 г в некоторых случаях), а также исключение из рациона продуктов, богатых веществами, которые стимулируют секрецию поджелудочного сока. Кроме того, важно снизить потребление углеводов до 250-300 г в сутки, и прежде всего, простых, «тяжелых» углеводов — сахара, белой муки. Если больной страдает сахарным диабетом, врачи иногда рекомендуют полностью исключить из рациона простые углеводы на какой-то период времени.
В случаях, когда человек теряет вес, ему могут назначить гиперкалорийную диету — до 5000 ккалорий в сутки.
Диета Певзнера, или Стол №5 при панкреатите
В отечественной медицине больным панкреатитом назначают стол №5п в соответствии с классификацией Певзнера.
Мануил Исаакович Певзнер — советский терапевт, один из ведущих отечественных ученых в области диетологии. Он является автором системы диетического питания, включающую 15 режимов, которые назначаются при определенных заболеваниях в периоды обострения и ремиссии.
Стол №5а разработан для больных хроническими панкреатитами. Основные характеристики этого режима:
- Калораж не более 2000 ккалорий в сутки (пониженная)
- Углеводы, прежде всего сложные, 200 граммов
- Белки 100-120 грамм
- Жиры не более 80 грамм, включая 30% животные жиры
- Жидкость 1,5-2 л в сутки.
Стол №5а подразумевает ограничение как растительных, так и животных продуктов, стимулирующих деятельность поджелудочной железы.
Что нельзя есть при панкреатите:
- Жареное
- Пряности, копчености
- Алкоголь
- Жирное мясо
- Овощи, богатые клетчаткой, — фасоль, редис, репа, чеснок
- Мороженое
- Продукты, которые могут приводить к развитию аллергии
- Мучные изделия из муки высшего сорта (макароны, белый хлеб, сдобная выпечка, выпечка из слоеного теста)
- Трансжиры (маргарин), в том числе и в составе кондитерских изделий
- Майонез
- Блюда в ресторанах фаст-фуда.
Кроме того, в разряд запрещенных продуктов при панкреатите подпадают зеленый лук, щавель, грибы, печень, острые специи — хрен, перец, горчица, укус, какао, кофе, шоколад, томатный сок, жареные яйца.
Учитывая нацеленность на низкое поступление жиров, некоторые продукты могут потребляться в строго ограниченных количествах.
Так, масла нельзя есть более 50-70 г в сутки, яйца (в виде омлета, приготовленного на пару или отварные) не более 2-3 раз в неделю, сыр в небольшом количестве, не острый и желательно обезжиренный. Потребность в жирах лучше удовлетворять за счет продуктов, богатых омега-3 кислотами, — сельди, красных сортов рыбы, икры лососевых рыб. Количество потребляемой соли необходимо снизить до 10 г в сутки.
К числу продуктов, разрешенных к потреблению при панкреатите в соответствии со столом №5а, относятся:
- Молочные продукты низкой степени жирности или обезжиренные
- Вареное, запеченное и тушеное постное мясо (говядина, телятина, индейка, курица, кролик)
- Рыба
- Овощи и фрукты (за исключением бобовых, зеленых овощей)
- Квашеная капуста
- Овощные супы
- Крупы, в том числе в виде хлопьев
- Мед, джем, желе
- Вчерашний ржаной хлеб
- Выпечка из муки 1-2 сорта, несдобная. Возможно фаршированная творогом, отварной рыбой, постным мясом, яблоками
- Крекеры
- Бисквит.
Средиземноморская диета при панкреатите
На западе диетическая классификация Певзнера применяется редко. При панкреатите многие врачи рекомендуют использовать так называемую средиземноморскую диету, которая считается одной из наиболее эффективных для снижения риска множества заболеваний, в том числе сердечно-сосудистых и желудочно-кишечных.
В состав средиземноморской диеты входят продукты, которые употребляют в пищу жители Италии, Греции, Кипра. Основу рациона составляют растительные продукты — овощи, фрукты, цельнозерновые.
Насыщенные животные жиры (в том числе и в составе жирных молочных продуктов, мяса) заменяют ненасыщенными, которые содержатся прежде всего в оливковом масле.
Количество соли снижают до минимума, заменяя ее специями или травами. Также ограничивают потребление любого красного мяса — его едят не чаще, чем несколько раз в течение месяца. Потребность в жирах и белках удовлетворяют за счет птицы, рыбы и морепродуктов, которые употребляют как минимум дважды в неделю.
В состав средиземноморской диеты, используемой при хроническом панкреатите, обязательно включают нежирный йогурт и сыры, а также крупы, в том числе и цельнозерновые.
Диета при панкреатите: на день, на неделю
А теперь от теории перейдем к практике и попытаемся составить варианты меню, и разберемся, можно ли включать в рацион при панкреатите фрукты, овощи и другие продукты.
Дневной рацион больного хроническим панкреатитом должен включать:
- 250-300 г цельнозерновых продуктов
- Два фрукта средних размеров
- Около 800 г различных овощей
- 15 грамм орехов
- 150 грамм животных белков (рыба)
- 250 мл или 60 грамм обезжиренных молочных продуктов.
Недельное меню при панкреатите должно содержать:
- три порции морской рыбы
- Не более двух порций говядины или молодой баранины
- Три порции яиц, желательно в виде омлета
- Три-четыре порции курицы или индейки
- Три-четыре порции орехов или семян
- Одна-две порции сладостей (сухофрукты, сложные углеводы)
- Четыре-шесть порций бобовых.
Последний пункт у некоторых специалистов вызывает сомнения. Так, стол №5а исключает бобовые из рациона при хроническом панкреатите. Однако вследствие высокого содержания в этих продуктах ненасыщенных жирных кислот, растительного белка, минералов, витаминов многие гастроэнтерологи считают, что фасоль, чечевица, горох должны быть непременной составляющей диеты при панкреатите в стадии ремиссии.
Продукты-лидеры при панкреатите
Топ 8 фруктов
Ежевика. Ягоды, богатые витаминами С, К, витаминами группы В, марганцем, медью, калием и другими нутриентами.
Вишня. Низкокалорийный фрукт, содержащий много питательных веществ. Рекомендуется для включения в рацион при необходимости уменьшить массу тела. Способствует снижению выраженности воспалительных процессов и улучшению сна.
Арбуз. Содержит жизненно важные витамины, в том числе группы В, аскорбиновую кислоту, а также минералы (калия, магний, марганец и другие).
Чернослив. Отличается низким гликемическим индексом, способствует снижению уровня «плохого» холестерина в крови, улучшению пищеварения. Один из идеальных фруктов в составе диетического питания при панкреатите.
Красный виноград. Входящие в его состав полифенолы помогают контролировать массу тела и предотвратить развитие ожирения, а также сахарного диабета 2 типа. Можно включать в рацион в составе салата, содержащего виноград, отварную курицу и ядра грецкого ореха.
Манго. Содержит здоровую клетчатку, витамин С, макро- и микроэлементы, и прежде всего железо, кальций, калий и магний. Способствует нормализации гликемии и контролю уровня сахара в крови. Манго входит в состав рецептов различных диетических салатов, которые можно употреблять при панкреатите.
Яблоки. Отличаются высоким содержанием клетчатки, помогают уменьшить выраженность воспаления, нормализовать пищеварение. Полезны как в запеченном виде, так и свежими.
Гранат. В состав граната входит много клетчатки, калия, железа, витаминов С и К.
Топ 7 овощей при хроническом панкреатите
Свекла. Источник витаминов и минералов, богата клетчаткой. Способствует нормализации пищеварения, улучшению работы гепато-билиарного тракта, сердца.
Брокколи. Уникальный овощ, один из немногих источников фолиевой кислоты. Всего лишь одна чашка отварной брокколи содержит суточную дозу аскорбиновой кислоты и витамина К. Препятствует развитию раковых опухолей. Нормализует пищеварение.
Шпинат. Улучшает иммунный ответ организма, способствует нормализации гликемии, предотвращает развитие онкологических заболеваний.
Идеален в составе салата с манго и зернами ореха.
Кудрявая капуста. Уменьшает выраженность воспаления, способствует выведению токсинов, предотвращает развитие раковых опухолей.
Салаты. В составе диеты при панкреатите можно использовать различные зеленые салаты. Лучше выбирать темные листовые салаты — в них содержится больше витаминов и микроэлементов.
Батат. Богат витамином А, С, В6, В12, а также минералами, и прежде всего кальцием, магнием и железом. Может употребляться в пищу в сыром, отварном или запеченном виде.
Морковь. Один из основных источников бета-каротина. Способствует улучшению пищеварения, иммунного ответа. В составе диетического питания при панкреатите может употребляться сырая морковь, отварная, а также морковный сок.
Топ 6 зерновых при панкреатите
Согласно данным исследований, содержание цельных зерен в рационе при воспалении поджелудочной железы необходимо увеличивать, поскольку они благоприятно влияют на состояние органа.
Коричневый рис. Заменив им традиционный белый рис, можно снизить риск развития сахарного диабета до 15% и более. Эти богатые клетчаткой и марганцем зерна имеют высокую калорийность, поэтому при их потреблении следует контролировать размер порции.
Гречка. Богатая белками, антиоксидантами и клетчаткой гречка хорошо усваивается. Рекомендуется в составе диетического питания, в том числе и при панкреатитах.
Кукурузная крупа. Мелкая кукурузная крупа (полента) хорошо устаивается. Не содержит глютен.
Просо. Отличается высоким содержанием клетчатки, без глютена. Хорошо усваивается. Содержит ряд нутриентов, в том числе витамины группы В, витамин Е, кальций, цинк, йод, магний, а также белки, крахмал.
Теф. Широко используемая в Эфиопии зерновая культура, богатая железом. Способствует снижению массы тела, улучшению иммунной защиты, пищеварения. Можно использовать муку тефа для приготовления лепешек, каши и других блюд в составе диетического питания при панкреатите.
Амарант. Богат клетчаткой, белком и микроэлементами. Не содержит глютена. Способствует улучшению пищеварения, уменьшению выраженности воспаления и снижает риск развития сахарного диабета. Рекомендуется заменять амарантом овсяные хлопья, белый рис и макаронные изделия из муки высшего сорта.
Топ-5 орехов и семян для диеты при панкреатите
Миндаль. Богатые белком, витаминами и минералами орехи помогают контролировать гликемию, способствуют снижению массы тела. Однако следует учитывать их калорийность и не употреблять более одной порции в сутки.
Грецкие орехи. Содержат омега-3 кислоты, помогают поддерживать здоровье сосудов, сердца и головного мозга. Отличаются высокой калорийностью.
Семена подсолнечника. Источник витаминов группы В, витамина Е, а также магния и знаменитого антиоксиданта селена. Обеспечивают организм незаменимыми жирными кислотами, аминокислотами. Также, как и предыдущие два продукта, имеют высокий калораж.
Семена тыквы. Содержат ненасыщенные здоровые жиры, клетчатку. В составе диеты при панкреатите можно использовать в салатах или просто смешанными с обезжиренным йогуртом.
Фисташки. Способствуют снижению уровня «плохого» холестерина, помогают уменьшить массу тела. Рекомендуется употреблять в небольших количествах вследствие высокой калорийности.
Топ-4 источника белка
Рыба и морепродукты. Наибольшую ценность имеет красная рыба — лосось, горбуша, форель, богатые омега-3 незаменимыми жирными кислотами, которые способствуют нормальной работе сердечно-сосудистой системы, мозга.
Птица. Курица и индейка — одни из оптимальных источников протеина. Чтобы не повышать калорийность этого диетического мяса, лучше готовить его на пару, запекать или отваривать.
Яйца. Богатый белком, аминокислотами продут. В составе диеты при панкреатите рекомендуется использовать для диетической выпечки (например, блинов), а также приготовления омлетов.
Бобовые. Источники белка, растительной клетчатки. Благодаря низкому содержанию жиров подходят для использования в рационе при панкреатитах. Помогают контролировать уровень глюкозы в крови, способствуют снижению массы тела. Некоторые бобовые, например, чечевица, содержат фермент, который вырабатывает поджелудочная железа для расщепления жиров, — липазу.
Список продуктов: топ-3 источника жиров при панкреатите
Греческий йогурт. Рекомендуется подбирать сорта с низким содержанием жира или обезжиренные, не содержащие сахара или подсластителей. Благодаря тому содержанию полезных бактерий помогает нормализовать работу кишечника, повысить иммунный ответ.
Творог. Источник кальция, витаминов группы В, обезжиренный творог является неизменной составляющей рациона при панкреатите. Можно употреблять вместе с орехами, фруктами.
Кефир. Отличается высоким содержание лакто- и бифидобактерий, способствует улучшению работы кишечника, нормализации иммунного ответа, а также пополняет запасы кальция, белка. Рекомендуется употреблять обезжиренный кефир.
Витамины и минералы
При хроническом панкреатите может нарушаться всасывание питательных веществ в кишечнике, а также активизироваться обменные процессы, вследствие чего повышается риск дефицита витаминов и минералов. Чтобы контролировать состояние больных, врач может регулярно назначать лабораторные исследования, позволяющие определить уровень жизненно важных нутриентов. По их результатам наряду со специализированной диетой при хроническом панкреатите могут быть рекомендованы поливитамины и минералы в составе лекарственных препаратов.
cc-t1.ru
Лечебное правильное питание при панкреатите и после него
Опубликовано: 15 октября 2014 в 10:28  При помощи вещества, выделяемого поджелудочной, углеводы, жиры и белки, поступающие с пищей, расщепляются на простые соединения, которые идут на строительство организма. При болезни этого органа кроме выработки активного сока, перестает вырабатываться инсулин. Поэтому, питание при панкреатите поджелудочной железы должно учитывать отсутствие этих важных веществ. Понять, какое питание в этом случае является правильным для больных, можно, узнав состав продуктов, которые планируется употребить а пищу. После обострения всем, без исключения, больным необходимо лечение. Помимо него первые два дня пациент полностью голодает, затем начинает питаться лечебными диетическими продуктами.
При помощи вещества, выделяемого поджелудочной, углеводы, жиры и белки, поступающие с пищей, расщепляются на простые соединения, которые идут на строительство организма. При болезни этого органа кроме выработки активного сока, перестает вырабатываться инсулин. Поэтому, питание при панкреатите поджелудочной железы должно учитывать отсутствие этих важных веществ. Понять, какое питание в этом случае является правильным для больных, можно, узнав состав продуктов, которые планируется употребить а пищу. После обострения всем, без исключения, больным необходимо лечение. Помимо него первые два дня пациент полностью голодает, затем начинает питаться лечебными диетическими продуктами.
Жесткие ограничения по калорийности имеет лечебное питание при панкреатите, в особенности, в моменты выхода из кризиса. Узнать, какие фрукты, овощи, крупы, прочие продукты являются правильными для больного, можно у лечащего врача. Разрешенными являются:
- мясные изделия – постная свинина, индейка, курица, кролик, телятина, говядина
- рыба – лещ, сазан, навага, щука, судак, треска и прочие нежирные
- свежий творог (домашний), сыр (только при ремиссии), яйца и белки только в составе других блюд
- кисломолочные продукты – ряженка, простокваша, кефир и другие нежирные и некислые оказывают лечебное действие на микрофлору желудка
- крупы – гречневая, овсяная, манная, сухари из белого хлеба, рисовая, перловая
- лапша, вермишель, макароны (только мелкие)
- овощи – патиссоны, кабачки, тыква, свекла, морковь, картофель, топинамбур
- фрукты – сладкие яблоки, киви, манго, клубника, бананы
Врачи гастроэнтерологи обосновывают, какое питание после приступа панкреатита является правильным, а какое больному запрещено. Лечение выводит пациента в состояние ремиссии, после чего в лечебное питание можно добавлять незначительные порции некоторых продуктов, запрещенных при обострении. Питание и лечение при панкреатите должны полностью интегрироваться, так как диагноз вечный, вылечиться невозможно. Все больные просвещаются врачами, какое правильное им следует использовать, а какое приведет к обострению вместо лечебного эффекта.
Питание больных панкреатитом для удобства приготовления сведено в меню на неделю. В зависимости от стадии болезни, каждый пациент может узнать, какое лечебное питание следует принимать для правильного лечения. Здоровье пациента зависит на 90% от правильного питания при панкреатите. Некоторые продукты содержат вещества, схожие по принципу действия с соком, который поджелудочная вырабатывает в нормальном состоянии. Узнать, какую помощь они окажут больному органу, можно, питаясь ими регулярно. Для лечения полезны киви и авокадо, оказывает лечебное действие отвар корочек граната и рыльцев кукурузы, хотя, сами продукты запрещены.
Питание при болезни панкреатит в сочетании с отваром шиповника, столовой ложкой сока виноградного и минеральной воды (рекомендуется «Боржоми») оказывает благотворное, лечебное действие на поджелудочную. Узнать, какое правильное лечение необходимо на определенном этапе, можно лишь у врача. Если не употреблять запрещенных продуктов, то обострений можно избегать длительный срок. Гастроэнтерологи регулярно публикуют исследования о том, какое питание при панкреатите будет правильным, и почему.
Для всех больных вопрос исцеления и лечения стоит остро в момент обострения. Если после входа в ремиссию не прекращать питаться лечебными отварами, то орган перестанет беспокоить. Питание для больных панкреатитом должно учитывать невозможность переваривания грубой клетчатки. Именно поэтому запрещены груши, в которых присутствуют одеревеневшие волокна, с которыми плохо справляется желудок человека, здорового на все сто процентов. Больной же получит вместо удовольствия очередное обострение, сведя на нет все лечение.
Питание при симптомах панкреатита
 В случае сильного обострения заболевания от пищи необходимо воздержаться в течение пары дней, потребляется только жидкость, которой необходимо до полутора литров на протяжении суток. Крайне нежелательно потребление газированной воды, а вот отвар шиповника станет наиболее полезным. Потребуется соблюдение строгой диеты, которой необходимо порой придерживаться на протяжении всей жизни. Врачи и диетологи рекомендуют в пищу каши, которые отварены на воде, полезными будут и отварные овощи, некислые свежевыжатые соки, мясо курицы, а также обезжиренная кисломолочная продукция. Категорически нельзя потреблять в пищу сыр во время обострения симптомов болезни.
В случае сильного обострения заболевания от пищи необходимо воздержаться в течение пары дней, потребляется только жидкость, которой необходимо до полутора литров на протяжении суток. Крайне нежелательно потребление газированной воды, а вот отвар шиповника станет наиболее полезным. Потребуется соблюдение строгой диеты, которой необходимо порой придерживаться на протяжении всей жизни. Врачи и диетологи рекомендуют в пищу каши, которые отварены на воде, полезными будут и отварные овощи, некислые свежевыжатые соки, мясо курицы, а также обезжиренная кисломолочная продукция. Категорически нельзя потреблять в пищу сыр во время обострения симптомов болезни.
При симптомах панкреатита и его лечении особое внимание должно быть обращено на то, что человек ест, при этом значительно сокращается потребление жиров и углеводов, а большинство рациона составляют продукты, содержащие белок. Именно его расщепляют не только ферменты поджелудочной железы, но и желудка и кишечника, в отличие от остальных питательных веществ. Готовится пища посредством обработки паром или запекания в духовом шкафу. Потребление должно быть маленькими порциями и на протяжении 5 — 6 раз на протяжении дня.
В питании при симптомах панкреатита недопустимы консервы и колбасы, жирные сорта мяса, ржаной хлеб и сдобная выпечка. Ограничиваются белокочанная капуста, редис и репа, раздражают поджелудочную железу бобовые, щавель и свежие фрукты. Категорически запрещено потреблять в этот период, алкоголь, крепкий чай и кофе, а также квас.
Раздельное питание при панкреатите
 Особое значение при лечении панкреатита имеет раздельное питание, которое предусматривает потребление еды одинаковой по своему химическому составу в определенные временные промежутки. Такими группами продуктов могут быть мясо, молочные продукты или овощи в разные дни недели.
Особое значение при лечении панкреатита имеет раздельное питание, которое предусматривает потребление еды одинаковой по своему химическому составу в определенные временные промежутки. Такими группами продуктов могут быть мясо, молочные продукты или овощи в разные дни недели.
Так фрукты обязательно должны входить в рацион питания и их нельзя сочетать с остальными потребляемыми продуктами. Хоть потребление жиров и углеводов должно быть снижено, это не означает, что их не должно быть вовсе, во время приема пищи смешивать их нельзя. Также не стоит смешивать белки с углеводами за один прием пищи, как и белки с жирами. Основная часть рациона раздельного питания — это свежие овощи и фрукты. Особо помогает при симптомах панкреатита поджелудочной железы щелочная вода, которую потребляют без газа, в подогретом виде и небольшими порциями. После того как приступы исчезнут можно переходить на стандартную лечебную диету под № 5, а уж она, в свою очередь, имеет множество вариантов.
Ирина — 9 Ноя 2016, 11:05
Неужели вы все это едите? Изуверство какое-то. С голоду помрешь.
Галина — 4 мая 2016, 07:04
Каждый «эксперимент» это приступ. Даже привычные продукты, с которыми поджелудочная мирилась могут дать неожиданную реакцию. Нашла свой подход к расширению рациона. Один новый продукт, под прикрытием ферментов за день. Если на утро нет никаких болей — беру в свой рацион. Если есть, тогда несколько дней остаюсь на привычных продуктах до более менее спокойного состояния и тогда можно двигаться дальше. Причем все продукты из «разрешенного» списка. Методом таких экспериментов установила, что мне нельзя есть картошку, печенные яблоки, каши на молоке (даже с водой) 1:1. Здоровья всем.
Антонина — 31 Мар 2016, 23:09
Я так поняла, что каждому подходит не все. Например сырые овощи мне в период обострения вообще нельзя есть, а алкоголь наоборот хорошо помогает перетравить, жареное мясо нормально, не мешает, сладкое плохо. Заметила, что менять питание резко нельзя, из кризиса я выхожу после праздников, так как часто приходится запивать еду алкоголем — странно конечно.
Татьяна — 3 Фев 2016, 17:33
При обострении ем белок (паровые котлеты-рыбные, куриные)с овощами. Так как у нас разнообразием диета не блещет, то это отварная натёртая свекла и морковь, с добавлением растительного масла и сбрызнув лимоном. Так же делаю пюре из отварных брокколи, цветной капусты и стручковой фасоли. Брокколи и стручковую фасоль использую не в подострый период, а недели через 2. Каши — гречка и овсянка, овсянка не каждый день из-за фолиевой кислоты, что оказывается разрушает кости. Супы все сваренные и измельчённые в блендере. Также с разными крупами, гречка, перловка, рис можно, но не вкусно и опасна запорами. Каши на молоке лучше не варить, плохо перевариваются. Котлеты на пару делать из отваренных рыбы и мяса и с добавлением отварного же лука и белка от яиц, далее приготовленных до готовности на пару. Можно делать суфле, ингредиенты те же, но в формочке (на пару, водяной бане). Белок только хорошо взбить и осторожно вмешать в мясо, прокрученное на мясорубке или в блендере. Проблема всегда заключается в том, что в первое время очень малое количество калорий, которое возможно употребить, никак невозможно набрать хотя бы 1200 ккал, чтобы не нарушить метаболизм. Так что, люди, если поставлен диагноз хронических панкреатит, переходите на один стиль питания и не отходите от него инкогда, иначе так и будет жизнь полосатой, плохо-плохо-немного хорошо-плохо… Лучше не будет, вылечиться невозможно, с каждым разом будет всё труднее выходить из обострения, потом будет всё суровее диета. Это объективная реальность.
Ольга — 24 Янв 2016, 20:58
Что можно,а чего нельзя — только методом эксперимента. Пробовать на себе, каждый организм индивидуален.
Валерия — 17 Дек 2015, 00:59
Раздельное питание — это употребление одного вида продукта (или нескольких похожих продуктов по составу) за один прием пищи. И понятное дело, что в каждом продукте есть всего по чу-чуть так, что не есть белки с углеводами означает не употреблять белково насыщенную пищу (мясо, рыба,яйца и т.п.) с сильно насыщенными углеводами (разные виды каш, а так же, возможно, и овощи). Не употреблять жиры или употреблять в малом количестве, а так же без белков, означает не добавлять масла в приготовленные блюда. Можно употреблять все виды мяса (хотя, я советую исключит свинину). Сладости употреблять не желательно, особенно в которых большое содержание сахара, ведь сахар — это фактически чистый углевод. Если же Вы хотите насладиться шоколадкой, отдайте предпочтение черному шоколаду или шоколаду без сахара (с фруктозой). Авокадо и сливочное масло нужно исключить в зависимости от того, как сильно у вас развит панкреатит, хотя, как мне кажется, эти продукты лучше все-таки исключить совсем, поджелудочная не любит жирную пищу.
Саша — 11 Дек 2015, 19:51
«Также не стоит смешивать белки с углеводами за один прием пищи, как и белки с жирами.» — автор в курсе, что в ЛЮБОЙ каше есть и белки, и жиры, и, конечно, углеводы? Что это вообще за рекомендации?!
Татьяна — 26 Ноя 2015, 21:52
Не понятно о раздельном питании: день мясо, другой — каши? Как так можно?
Наталья — 26 Сен 2015, 12:43
Я так же как Андрей заметила нестыковки в диете. В одной статье пишут можно есть авокадо и сливочное масло, а в другой — исключать из диеты.
Андрей — 19 Апр 2015, 18:37
Нашёл несколько противоречивых сведений, что можно и что нельзя есть при хроническом панкреатите. Всё-таки: можно ли употреблять сладости (молочный шоколад, например), печень(говяжью)? Такое впечатление, что можно всё, кроме алкоголя и пережаренной пищи, только в малых количествах.
zhkt.guru
Диета при панкреатите
Питание при заболевании поджелудочной железы у женщин и мужчин требует избирательности и подхода. Патологии системы пищеварения, а именно болезни поджелудочной железы и печени нуждаются в щадящей диете. Пятый стол – это идеальный метод лечения и восстановления утерянной функции органа. Современная медицина представлена комплексом лечебных, диагностических, профилактических и других направлений, знаний и теории, основной целью которых является не только терапия, но и предупреждение многих известных человечеству заболеваний.
Диета для поджелудочной железы и желудка: особенности
Содержание статьи
 Люди, которые когда-либо сталкивались с комплексным лечением воспалений в острой и/или хронических стадиях, знают, что доктор назначает ту или иную диету. Особенно часто используется поджелудочная диета № 5, наиболее щадящая и приемлемая для патологий пищеварительного тракта. Главная задача диеты — максимально щадить печень, при полноценном здоровом питании и нормализации работы системы оттока желчи из организма. Медицина рассматривает пятый стол как наиболее химически лояльное полноценное питание.
Люди, которые когда-либо сталкивались с комплексным лечением воспалений в острой и/или хронических стадиях, знают, что доктор назначает ту или иную диету. Особенно часто используется поджелудочная диета № 5, наиболее щадящая и приемлемая для патологий пищеварительного тракта. Главная задача диеты — максимально щадить печень, при полноценном здоровом питании и нормализации работы системы оттока желчи из организма. Медицина рассматривает пятый стол как наиболее химически лояльное полноценное питание.
Пятая диета для больных поджелудочной железы является не только определенным набором приемлемых для использования продуктов, но и рекомендованными способами приготовления блюд, которые являются наилучшими для людей, страдающих следующими заболеваниями:
- Воспалительные процессы паренхимы печени и печеночных ходов.
- Развитой цирроз печени при отсутствии острого нарушения физиологических процессов.
- Нарушения функций желчевыводящих путей и различные патологии желчного пузыря.
- Острые, хронические холециститы в период терапии и реабилитации.
- Затруднение работы кишечника, которое происходит на фоне вышеперечисленных патологий.
Очень важно знать, что можно есть или нельзя, как приготовить, чтобы блюда были не только полезными, но и вкусными, эстетично оформленными и аппетитными.
Диета при поджелудочной железе: что можно есть?
Прежде всего, нужно четко определить набор продуктов, которые наполнят диетическую корзину. Важно тщательно составлять меню на неделю, учитывая все факторы и соблюдая разнообразие. Общие характеристики диеты следующие:
- Уровень белкового и углеводного баланса в пределах нормы. Снижение содержания в меню жиров.
- Термическая обработка предполагает варку и запекание, иногда разрешается тушить. Овощи протираются, а мясо измельчается.
- Пятый диетический стол характерен температурными нормами, горячие и холодные блюда не рекомендуют.
- Необходимо исключить продукты с пуринами и щавелевой кислотой.
Доктор Певзнер – автор диеты исключает из меню категорию продуктов, вызывающих вздутие, содержащих элементы грубой клетчатки, богатых экстрактивными веществами, которые стимулируют секреторные функции.Рецепты позволяют разнообразить стол при одном условии – обязательно снизить содержание соли, а острые и пряные приправы вообще не стоит применять.
Что можно есть при болезни поджелудочной железы: правила
 Необходимо строго соблюдать все правила, и ваши блюда будут полезными и вкусными:
Необходимо строго соблюдать все правила, и ваши блюда будут полезными и вкусными:
- Легкие овощные супы, нежирные сорта мяса и птицы, слегка подсохший ржаной хлеб, молочные продукты и запеченные омлеты с овощами, салат, каши и фруктовые десерты, приготовленные согласно технологии, дают огромный спектр возможностей составления разнообразного меню.
- Особенно важно соблюдать правила для пациентов, которым поставлен диагноз панкреатит и другие сопутствующие патологии пищеварительной системы.
- Кроме особенностей приготовления и нужного продуктового набора, очень важно соблюдать лояльный режим жизни.
- Следует распределять прием пищи до шести раз в течение дня, снизить до минимума физические нагрузки взрослым и для детей, им нужно предлагать более спокойные игры и занятия.
- Для взрослых и детей необходимо соблюдать покой после еды, рекомендован послеобеденный дневной сон для улучшения процессов пищеварения.
Диета для поджелудочной железы: меню на неделю
 Несмотря на достаточно серьезные ограничения, диетическое питание по пятому типу полезное, эффективное и отличается натуральным вкусом. Для начинающих пациентов можно предложить несколько стандартных дневных меню, являющихся основой. Диета при больной поджелудочной требует исключительной дисциплины и соблюдения временного режима приема пищи, есть завтрак, второй завтрак, обед, полдники ужин.
Несмотря на достаточно серьезные ограничения, диетическое питание по пятому типу полезное, эффективное и отличается натуральным вкусом. Для начинающих пациентов можно предложить несколько стандартных дневных меню, являющихся основой. Диета при больной поджелудочной требует исключительной дисциплины и соблюдения временного режима приема пищи, есть завтрак, второй завтрак, обед, полдники ужин.
Диета при заболеваниях поджелудочной железы:
- Тефтели из мяса на пару, каша манная и чай.
- Одно яблоко и горсть сушеных фруктов.
- Легкий суп из овощей, рулет из нежирного мяса, напиток или компот.
- Шиповниковый напиток с домашними сухарями.
- Свекольные котлетки и чай с печеньем.
Второе меню, пятая диета при болезнях поджелудочной железы:
- Нежирный творог, сметана, небольшое количество меда, овсяная каша, приготовленная на воде и чай.
- Запеченное яблоко с медом.
- Сборный овощной суп с постным маслом, вареная курица с рисом и молочным соусом. Компот.
- Стакан отвара из ягод шиповника.
- Кусочек отварной рыбы в белом соусе с овощами. Гарнир – пюре картофельное, травяной чай с выпечкой из творога.
- Стакан нежирного кисломолочного продукта на ночь.
Второй вариант особенно приемлем, когда диагностирован острый холецистит, заболевание потребует принципиального отношения, дисциплины и ответственного соблюдения всех рекомендаций. Диетический стол является неотъемлемой частью терапии в период реабилитации и восстановления после удаления желчного пузыря. При точном следовании полное выздоровление насупит быстро, хорошее общее состояние в целом констатирует лечащий врач и сам пациент.
Поджелудочная железа: диета, рецепты
Диетический стол отличается разнообразием приемов, и при небольшой фантазии пациент может быстро оценить прелести меню. Не только список продуктов, а использование и комбинация приемов обработки делает эту диету широко популярной в самых различных целях. Изначально комплекс, разработанный доктором Певзнером, рассматривался как исключительно лечебная диета. Сегодня это замечательное средство для тех людей, кто хочет справиться с излишними килограммами.
- Овощной суп готовят на 1л овощного отвара, с добавлением круп – риса, гречки или овсянки. Заправка, куда входят 1 луковица, томат, 2 моркови, мука, подсушивается на сухой сковороде.
- Вегетарианский рассольник, борщ или легкие щи, приготовленные на основании 1- 1,5 л картофельного отвара, капусты, заправки из подпеченных на сковороде, порезанной небольшой луковицы, 2-3 томатов, 1 моркови и муки, вносят значительное разнообразие в примерное меню.
- 0,5 – 0,8 кг обезжиренного мяса курицы или индейки, говядины, молодой нежирной баранины, кролика, рубленного или цельный кусок, варят в 1,5л воды, немного солят, затем запекают в течение 25 – 30 мин.
- 0,5кг мякоти нежирных сортов морской рыбы, филируют или обрабатывают до стадии тушки, слегка подсаливают и также варят в течение 20мин. или пекут в духовке 30 мин.
Пациентам, у которых диагностирован гастродуоденит — воспаление слизистых пилорического отдела желудка и двенадцатиперстной кишки необходимо употреблять исключительно подсушенный ржаной хлеб, галетное печенье и сухой постный бисквит.
Рекомендованы не кислые сырые, вареные или запеченные ягоды и фрукты. Показаны сухофрукты, печенные с медом яблоки, употребление компотов, киселей, желе, муссов, где сахар частично заменяется. Используются ксилит или его аналог сорбитом.
Диета поджелудочной железы: острый панкреатит
Лечение острого приступа панкреатита начинается с двухдневного спасительного голодания. В этот период разрешается только пить мало концентрированные отвары, слабо заваренные чаи без сахара и воду, в том числе минеральную, например, «Боржоми» или «Ессентуки 4». Питание поступает преимущественно через капельницы.
Поистечении трех суток с момента приступа начинают постепенный ввод продуктов. Пища, обогащенную углеводами, подается в жидком виде. Запрещено добавление в нее соли и специй. Питание в обязательным порядке дробное, то есть от 5 до 7 приемов пищи в течение дня.
Перечень напитков расширяется до морсов, особенно популярны клюквенный и брусничный, отваров из плодов шиповника и ягод черной смородины, свежевыжатых соков из фруктов, разбавленные водой. Питье должно быть обильным, примерно три литра жидкости за день, без учета супов.
С пятого дня питание при поджелудочной железе делают более калорийным, около 700 калорий, из которых 15 грамм составляют белки (растительные и молочные), а 180 грамм приходятся на углеводы. Под абсолютное табу попадают жиры.
По прошествии недели после приступа диета при заболевании поджелудочной повышается до 1000 калорий, с обязательной нормой белков в 50 грамм, 250 грамм углеводов и 10 грамм жиров.
Диета при поджелудочной железе: меню на день
Приблизительное меню при панкреатите на день выглядит следующим образом:
Первый завтрак может быть представлен кашей на воде из рисовой или манной крупы. Свежее яблоко в протертом виде. Чай с небольшим количеством сахара.
На второй завтрак рекомендуют подавать пюре из моркови или картофеля. К нему можно добавить около 50 грамм мяса или рыбы (нежирных сортов). После можно выпить подслащенный отвар из плодов шиповника.
Обед в обязательном порядке должен включать так называемый вегетарианский бульон, то есть сделанный на овощах без добавления мяса (125 мл). Отдельно подается немного пюре из картофеля с отварной говядиной или нежирной рыбой. Советуют в этот прием пищи также съедать яблоко в протертом виде.
На полдник диетологи рекомендуют 55 грамм творога с минимальным процентом жирности и чай.
На ужин подается гречневая крупа, отваренная до вязкой консистенции и чай, в который можно ввести до 1 ст.л. натурального меда.
Перед сном выпивают 1 стакан объемом 250 мл простокваши.
По истечении двух недель с приступа повышают содержание белков до 60 грамм, жиров до 20 грамм и углеводов до 300 грамм. Соль также остается под запретом и нежелательна. Предпочтительная консистенция еды – протертая. Порции небольшие и регулярные, приблизительно с равными временными интервалами.
После двадцати дней норма белков, жиров и углеводов повышается снова, и теперь составляет 100, 40 и 450 грамм, соответственно. Питание щадящее. Не разрешены к употреблению продукты, обладающие свойством раздражать слизистую и стимулирующим воздействием на продуцирование желудочного сока, так как это может стать виной появления метеоризма.
Что можно есть, когда болит поджелудочная: рекомендованные блюда
Для большей наглядности перечислим те блюда, которые составляют диету больных с воспаленной поджелудочной железой. И хотя на первый взгляд складывается ощущение, что питание строгое, пресное и скромное, на деле же оно может быть не только вкусным, но и разнообразным.
В качестве первых блюд могут быть:
- Суп с добавлением риса и протертых овощей;
- Суп из риса слизистой консистенции;
- Картофельный суп-пюре;
- Овсяной протертый суп;
- Протертый суп из рисовой крупы, приготовленный на молоке;
- Суп из геркулеса на молоке;
- Перловый протертый суп.
На второе подойдут такие рецептуры, как:
- Вареное нежирное мясо в качестве бефстроганов;
- Говяжье суфле;
- Мясное пюре;
- Мясной рулет, приготовленный на пару;
- Паровые фрикадельки из нежирных сортов мяса;
- Отварное мясо говядины с изысканным белым соусом;
- Суфле вареной рыбы на пару;
- Рыбные паровые котлетки или кнели;
- Суфле из творога на пару;
- Творог свежего приготовления;
- Омлет из белков на пару;
- Кабачковое или морковное суфле;
- Каша из гречневой крупы вязкой консистенции;
- Каша из протертой овсянки на молоке;
- Вареная в молоке вермишель;
- Запеканка в духовке из творога и вермишели;
- Вермишелевый пудинг с мясом.
Напитки представлены отварами из ягод и в особенности плодов шиповника,киселями, муссом из яблок,свежеприготовленными соками, разбавленными водой, слабо заваренным чаем.
Гастроэнтерологи рекомендую перед сном пить кисломолочную продукцию, например, простоквашу или обезжиренный кефир, а также продукты, оказывающий на пищеварительную систему слабящий эффект: сок из моркови или тыквы, заваренный или свежий чернослив и пр.
Под запретом остаются сдоба, жирные и жареные блюда, копчености, бульоны из мяса или рыбы, маринованные продукты. Исключаются и те, которые обладают высоким процентом жирности, к ним относятся сливки и сметана, в частности. Нежелательны редька, лук, редиска и чеснок, славящиеся резким запахом и ярким вкусом. Главное условие – это отказ от алкогольных напитков.
Придерживаясь этой диеты на протяжении полугода после перенесенного острого воспаления поджелудочной, можно рассчитывать на существенное восстановление функции органа. Сила воли и дисциплинированность напрямую влияют на успешность выздоровления. Любое отхождение от назначений врача может обернуться новыми приступами и резким ухудшением самочувствия. Стоит употребить немного запретного и сойдут на нет все приложенные ранее усилия.
Диета для поджелудочной железы 5: хронический панкреатит
У женщин в возрасте нередко возникает вопрос о том, можно ли принимать гормональные препараты, и совместимы ли Эстравел и поджелудочная железа. По мнению врачей среди противопоказаний нарушения пищеварительной системы не значатся, а значит, средство не окажет раздражающее воздействие на желудочно-кишечный тракт.
Общие принципы диеты при панкреатите в хроническом проявлении это повышение объема употребляемого в пищу белка на фоне снижение количества жиров, сахаров и углеводов. Под запретом остаются жирные и жареные блюда, обогащенные грубой клетчаткой продукты и эфирные масла. Рекомендуют употреблять пищу, изобилующую витаминами.
Рацион по-прежнему дробный, приемов пищи в сутки от пяти до шести, порции маленькие.
Диета при болях в поджелудочной железе: меню на день
На первый завтрак съедают немного варенного мяса нежирного сорта, молочную геркулесовую кашу и слабо заваренный чай, желательно без сахара.
Второй завтрак может быть представлен омлетом из яичных белков, приготовленный на пару, и отвар из плодов шиповника. Допустимо немного подсластить его медом или сахаром, но не увлекаться этим.
На обед желательно съедать суп, приготовленный на овощном бульоне, с добавлением измельченных овощей (морковь, картофель, кабачки и пр.). Из вареного мяса можно сделать, например, бефстроганов, который подается с небольшим количеством пюре из картофеля. В качестве завершения трапезы домашний компот из измельченных сухофруктов.
Чай с добавлением молока и творог, обогащенный кальцием – отличный полдник для тех, кто имеет хроническое воспаление поджелудочной железы.
На ужин диетологи советуют морковное пюре с вареной рыбой нежирного сорта и молочный чай.
Перед сном обязательным является стакан кисломолочной продукции, например,кефир.
Диета при болезни поджелудочной железы: рекомендации и продукты
Среди супов, разрешенных при хроническом панкреатите так называемые вегетарианские, то есть приготовленные без участия мяса или рыбы, исключительно на овощах, таких как: тыква, кабачки, картофель, морковь. Допустимо добавление круп (овсянка, гречка или манка) и вермишели.
К нежирным сортам птицы и мяса относят кролика, индейку, телятину и говядину. Обязательным является предварительное очищение дичи от кожицы, а мяса от жира и сухожилий, которые сделают мясо жирным. Разрешается варить мясо или готовить на пару. Его рубят на части и протирают для приготовления суфле, пюре, котлеток или кнели. Нежирную рыбу можно отварить кусочками.
Кисломолочная продукция подбирается по критерию низкого процента жирности. Разрешены некислый свежий творог, пудинг, запеченный в духовке или мультиварке, кисломолочные питьевые продукты, например, простокваша или кефир. А вот сливки и сметана достаточно жирные, поэтому их можно только добавлять в блюда, но не употреблять в готовом виде. Если ваш доктор одобрит присутствие в рационе сыра, выбирайте тот, в котором меньше жира и отсутствуют специи.
Что касается яиц, к желткам по-прежнему остается настороженное отношение. Их суточная норма не превышает половинки вареного желтка, и то исключительно в качестве составляющей какого-нибудь блюда. А вот белки пары яиц составят отличный омлет, который будет полезен для воспаленной поджелудочной.
Среди круп предпочтение отдается измельченным кашам полу вязкой консистенции: гречка, манка, овсянка и рис, которые в процессе приготовления заливаются молоком и водой в пропорции 1:1. Из круп можно приготовить также вкуснейшие пудинги или запеканки. Разрешается добавление вермишели и макаронных изделий.
Напитки при стойкой ремиссии включают слабо заваренный чай с добавлением ломтика лимона и небольшого количества сахара. По желанию можно ввести немного молока. Соки допустимы исключительно домашнего приготовления, так как в них будут отсутствовать присущие магазинным консерванты, ароматизаторы и добавки. Свеже выжатые соки разбавляют водой для снижения концентрации кислотности. Сахар добавлять не рекомендуется. При варке компотов ягоды, фрукты и сухофрукты протираются.
Из свежих плодов наиболее полезны запеченные яблоки. Фрукты и ягоды обязательно должны быть дозревшими и мягкими на ощупь, а на вкус – некислыми.
Несмотря на то, что в сравнении с диетой при остром панкреатите, хроническое воспаление славится большим ассортиментом допустимых продуктов, наваристые бульоны из мяса и рыбы остаются под запретом. Не разрешают включать в рацион грибы, острые и копченые блюда, маринады, соленья, жирные и жареные закуски. Сосиски, колбасы, бобовые, консервы – на все это также накладывается табу. Такие овощи как чеснок, капуста, редиска, репа, огурцы и брюква остаются в стороне, невзирая на устоявшуюся ремиссию. Пополняют запрещенный список газировка, сдоба, твердые сорта сыра, неизмельченные фрукты и овощи, шоколад, алкоголь, кофе, мороженое, какао, перец и горчица.
В целом пятый диетический стол считается наиболее щадящим для больных с патологиями системы пищеварения. Легкость приготовления блюд и ассортимент разрешенных продуктов делают диету сверх популярной не только для пациентов гастроэнтеролога, но и для всех, кто мечтает избавиться от лишнего веса.

pankreotit-med.com