Холестерин норма у пожилых людей и причины повышения
Холестерин является составной частью нервов, мозга человека и оболочки клеток. Также это вещество напрямую влияет на выработку гормонов, включая тестостерон. Врачи считают, что повышение уровня холестерина в крови может привести к осложнениям и болезням сосудов.
Уровень вещества в крови определяется многими факторами, которые включают в себя половую принадлежность, образ жизни, количество физических нагрузок, режим питания и возраст человека.
Нормы холестеринаНорма холестерина у женщин после 50 и норма холестерина у мужчин после 60 определяется отдельно. В целом она зависит не только от половой принадлежности, но и от возраста. Повышенный уровень холестерина ничем не характеризует себя, и без сдачи анализа крови определить его никак нельзя.
Анализ крови включает в себя:
- Общий уровень холестерина. Этот показатель — сумма количества низкоплотных и высокоплотных жировых белков, которые циркулируют в крови.

- Липопротеиды с низкой плотностью (ЛПНП). Это комплексы, отвечающие за подачу холестерина в клетки ткани и органов. Почти нерастворимы и в процессе передачи теряют кристаллы холестерина, которые остаются на стенках сосудов и образовывают неблагоприятные бляшки.
- Липопротеиды с высокой плотностью (ЛПВП). Они не теряют вещество, а, наоборот, подбирают остатки из крови, которые переносят в печень для утилизации из кишечника человека. Высокий молекулярный уровень позволяет им притягивать частицы холестерина не только из кровяных сосудов, но и с жировых бляшек.
- Триглицериды.
В пожилом возрасте люди правильно делают, что пытаются снизить уровень вещества, так как это поспособствует торможению развития атеросклероза и уменьшит риск получения инфаркта миокарда, а также инсульта.
Нормы для мужчинХолестериновая норма у мужчин после 50 по показателям ЛПНП, ммоль/л:
- 50–55 лет – от 2,31 до 5,10;
- 55–60 лет – от 2,28 до 5,26.

Холестериновая норма у мужчин после 50 по показателям ЛПВП, ммоль/л:
- 50–55 лет – от 0,72 до 1,63;
- 55–50 лет – от 0,72 до 1,84.
Холестериновая норма у мужчин после 60 по показателям ЛПНП, ммоль/л:
- 60–65 лет – от 2,15 до 5,44;
- 65–70 лет – от 2,54 до 5,44;
- старше 70 лет – от 2,49 до 5,34.
Холестериновая норма у мужчин после 60 по показателям ЛПВП, ммоль/л:
- 60–65 лет – от 0,78 до 1,91;
- 65–70 лет – от 0,78 до 1,94;
- старше 70 лет – от 0,80 до 1,94.
Холестериновая норма у женщин после 50 по показателям ЛПНП, ммоль/л:
- 50–55 лет – от 2,28 до 5,21;
- 55–60 лет – от 2,31 до 5,44;
- 60–65 лет – от 2,59 до 5,80;
- 65–70 лет – от 2,38 до 5,72;
- старше 70 лет – от 2,49 до 5,34.
Холестериновая норма у женщин после 50 по показателям ЛПВП, ммоль/л:
- 50–55 лет – от 0,96 до 2,38;
- 55–60 лет – от 0,96 до 2,35;
- 60–65 лет – от 0,98 до 2,38;
- 65–70 лет – от 0,91 до 2,48;
- старше 70 лет – от 0,85 до 2,38.

Выведенные нормы для мужчин и женщин являются средним результатом анализа крови у огромного количества людей. Результаты были опубликованы одной из клиник Eurolab, но принимали участие в анализах люди, у которых чаще всего встречались какие-либо хронические болезни. В пожилом возрасте большая часть пожилых людей страдает от болезней.
И поэтому диапазон некоторых значений может быть слишком широким. Брать ориентир стоит на нормы более жёсткие. К тому же человек сможет определить свою норму только после консультации со специалистом и после сдачи анализа крови для проверки уровня холестерина в крови.
Причины повышения уровня холестеринаСреди самых частых причин можно выделить отсутствие физической нагрузки и неправильное питание. Люди в возрасте также могут неосознанно поднять холестерин из-за приёма некоторых лекарственных препаратов. Играют роль также наследственные заболевания и гормоны. Но каждый из факторов нужно рассматривать отдельно.
- Неправильное питание. Пожилым людям нужно употреблять меньше сахара и лучше всего придерживаться низкоуглеводной диеты, исключать из рациона жареное и полуфабрикаты.
- Ожирение. Это очевидный фактор, который влияет на риск заболеваний, связанных с сердцем и сосудами. При сбросе веса снижается холестерин ЛПНП, а также уровень триглицеридов.
- Малая подвижность. Даже в пожилом возрасте людям следует заниматься физическими упражнениями, так как физическая активность тоже способствует снижению уровня «плохого» холестерина.
- Возраст. Чем старше человек, тем выше уровень вещества в крови. До менопаузы у женщин его уровень заметно ниже, чем у мужчин.
- Наследственные заболевания. Некоторые из них прямо влияют на повышение холестерина в крови, но такие генетические заболевания встречаются довольно редко.
- Лекарственные препараты. Многие из них продаются в аптеках без рецепта и понижают уровень «хорошего» холестерина ЛПВП.
Также на уровень влияет сахарный диабет, заболевания почек и печени, гормоны щитовидки.
Для снижения уровня холестерина в крови следует придерживаться простых рекомендаций по плавному изменению образа жизни:
- Придерживаться питания с низким содержанием углеводов.
- Добавлять в рацион больше сыра, мяса и яиц, так как эти продукты повышают «хороший» холестерин.
- Постараться исключить цельнозерновые продукты, так как глютен неблагоприятно воздействует на человеческий организм.
- Не перебарщивать с фруктами.
- Создать расписание тренировок по полчаса раз в день.
- Употреблять продукты с высоким содержанием клетчатки.
- Отказаться от алкоголя и вредных привычек.
На его содержание влияет даже уровень стресса в повседневной жизни пожилых людей.
Чем опасен высокий уровень и как он себя проявляетВысокий уровень холестерина в крови может проявить себя в случаях, когда он не снижается в течение долгого времени. Скопления на стенках сосудов уменьшают просвет, и в результате в организм поступает слишком мало кислорода и питательных веществ.
Из-за этого у пожилых людей есть риск развития неблагоприятной стенокардии, а также инфарктов и даже остановки сердца.
Перепады настроения, сильная сонливость и беспричинная апатия могут указывать на то, что в организме что-то не так. Боли за грудиной, тяжесть и скованность ног, а также варикоз и отёки могут быть одними из видов проявления высокого уровня холестерина.
При плохом самочувствии людям в возрасте рекомендуется обратиться к врачу и сдать анализ крови. Анализы следует сдавать регулярно, чтобы вовремя выявить проблему с содержанием холестерина.
Отклонения в содержании холестерина в одну из сторон могут повлечь за собой патологии сердца, сосудов и даже более серьёзные последствия, поэтому мужчинам и женщинам в возрасте от 50 лет следует внимательно следить за состоянием своего здоровья. Важно помнить, что заниматься самостоятельным лечением не стоит. Это должен контролировать специалист.
«Таблица норм холестерина у мужчин по возрасту, причины отклонений» – Яндекс.
 Кью
КьюСегодняшняя тема — холестерин,и именно норма у мужчин по возрасту,таблица здесь . Анализ крови на холестерин входит в комплекс базовых биохимических лабораторных показателей. Данный факт объясняется важностью данного органического соединения и невозможностью нормального функционирования клеток при его недостатке. Однако избыточное содержание коррелирует с частотой встречаемости атеросклеротических патологий. Поэтому важно отслеживать данный лабораторный критерий, особенно людям, чей возраст превышает 40 лет.
Содержание
Описание вещества и его функций
Химические свойства: способен растворяться только в жиросодержащих и органических растворителях, не способен – в воде. Большая часть производится гепатоцитами – клетками печени, порядка 20 % — поступает вместе с едой.
Молекула является необходимым компонентом для синтеза витаминов группы Д, а также половых гормонов, в том числе тестостерона. Кроме того, вещество необходимо для поддержания упругости цитоплазматической мембраны клетки в широком температурном диапазоне.
Кроме того, вещество необходимо для поддержания упругости цитоплазматической мембраны клетки в широком температурном диапазоне.
Типы липопротеидных комплексов
В виду нерастворимости в водных растворителях молекула не может быть транспортирована по кровеносным сосудам к органам и тканям. Поэтому вещество находится в организме человека в виде комплекса с пептидами-транспортировщиками. Комплекс получил название – липопротеид. Известно 3 типа липопротеидных комплексов: с высокой плотностью (ЛПВП), низкой (ЛПНП) и очень низкой (ЛПОНП). Они отличаются не только по выполняемым функциям, но и по степени опасности для здоровья человека.
Как распознать «хороший» и «плохой» липопротеид? «Хорошим» считается ЛПВП, он составляет примерно 30 % от общего количества. Комплекс состоит преимущественно из пептидной части. В то время как ЛПНП содержит лишь незначительную белковую часть. Накопление приводит к формированию бляшек в кровеносных сосудах, которые препятствуют свободному току крови, а также повышает риск развития патологий сердца (инфаркта и инсульта).
Основная часть ЛПНП поступает в организм человека вместе с жирной пищей (мясной или молочной), приводя к его повышению до критических значений.
Таблица норм холестерина у мужчин по возрасту
Важно: расшифровывать полученные результаты анализа может только специалист. При этом недопустимо применять данные исследования для вынесения окончательного диагноза, изолировано от других методов обследования.
Стандартное обозначение холестерина в анализе крови на латыни — Blood cholesterol, Cholesterol, Cholesterol tota, но наиболее часто применяется – Chol.
При подборе референсных (допустимых) значений обязательно должен учитываться возраст пациента. Данный факт объясняется тем, что с возрастом уровень холестерина в крови повышается, что считается вариантом допустимых показателей для здорового человека. Однако значительное превышение верхней границы референсных значений – достаточный повод для назначения масштабного обследования пациента.
Единица измерения – ммоль/л или мг/дл. Для конвертации величин необходимо умножить полученный результат в мг/дл на коэффициент 0,026.
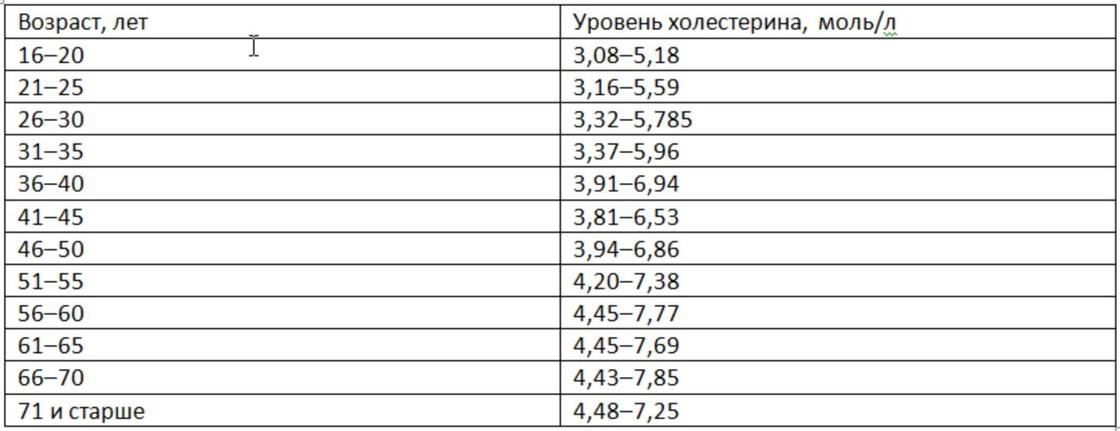
Референсные величины норм холестерина для пациентов мужского пола сведены в таблице по возрастам. Единица измерения – ммоль/л.
| Возраст, лет | Общий | ЛПНП | ЛПВП |
| До 5 | 2,8-5,2 | Не определяется | |
| 5-15 | 3,2 — 5,3 | 1,6 — 3,4 | 0,9 — 1,9 |
| 15-30 | 2,8 — 6,5 | 1,6 — 4,5 | 0,75 — 1,65 |
| 30-35 | 3,6 — 6,8 | 2 — 4,8 | 0,7 — 1,68 |
| 40-50 | 3,9 — 7 | 2,2 — 5, 3 | 0,7 — 1,72 |
| 50-65 | 4,0 — 7,3 | 2,2 — 5,26 | 0, — 1,68 |
| 65-70 | 4,4 — 7,2 | 2,5 — 5,4 | 0,7 — 1,9 |
| Старше 70 | 3,7 — 6,8 | 2,5 — 5,3 | 0,8 — 1,87 |
Норма холестерина в крови у мужчин после 50 лет
Поддерживать нормальный уровень холестерина в крови у мужчин после 50 лет – крайне важная задача.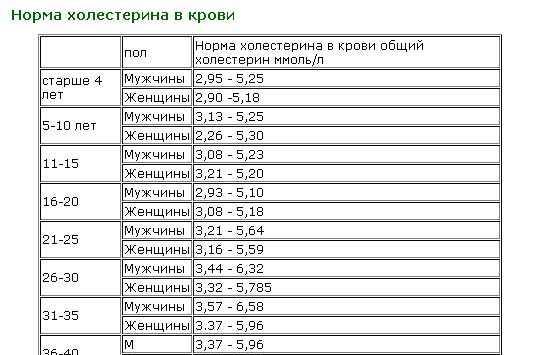 У женщин преобладающее значение отводится прогестерону и эстрогенам – гормональные вещества, для которых характерно антиатеросклеротическое действие – снижение концентрации «плохих» и увеличение «хороших» липопротеидных комплексов. У представителей сильного пола их концентрация минимальна. Поэтому начиная с 50 лет необходимо регулярно отслеживать величину рассматриваемого показателя.
У женщин преобладающее значение отводится прогестерону и эстрогенам – гормональные вещества, для которых характерно антиатеросклеротическое действие – снижение концентрации «плохих» и увеличение «хороших» липопротеидных комплексов. У представителей сильного пола их концентрация минимальна. Поэтому начиная с 50 лет необходимо регулярно отслеживать величину рассматриваемого показателя.
Рекомендуется поддержание рассматриваемого лабораторного критерия не выше 7 ммоль/л. Для этого увеличивается ежедневная физическая деятельность, снижается количество употребляемого алкоголя и исключаются блюда из жирных сортов мяса.
Норма холестерина в крови у мужчин после 60 лет
После 60 лет допускается незначительное (не более 5 единиц) отклонение от нормальных величин общих липопротеидов, при условии, что ЛПНП находится в допустимом интервале значений. В случае выявления повышенных концентраций обоих критериев назначается корректирующая диета в сочетании с медикаментозными препаратами.
Симптомы повышенного холестерина в крови у мужчин
Важно: повышенный холестерин у мужчин не проявляется в виде каких-либо признаков. Данный факт объясняет важность регулярного профилактического обследования, особенно после 50 лет.
Симптомы проявляются после развития заболевания – атеросклероза и проявляются в виде:
- жировых гранулём;
- жёлтых пятен на коже и под глазами;
- болей в грудной области и суставах;
- повышения времени тромбообразования;
- отёчности нижних конечностей;
- отдышки и быстрой утомляемости.
Если повышен общий холестерол, то что это значит?
Однократное незначительное превышение нормальных значений не является поводом для беспокойства, поскольку может быть спровоцировано суточными колебаниями биохимических показателей или не соблюдением правил подготовки пациента к сдаче анализа. Если при проведении повторного исследования обнаруживаются аналогично завышенные показатели, то определяется список дополнительных лабораторных анализов, необходимых для установления причин.
Причинами, объясняющее подобное состояние, считаются:
- наследственная предрасположенность у лиц, в чьём семейном анамнезе выявлены случаи сердечных патологий, связанных с высоким уровнем ЛПНП;
- избыточное употребление жирных продуктов.
В большинстве случаев отмечается влияние обоих факторов в разной степени. Причины повышения общего холестерина:
- холестаз – патологическое состояние, сопровождающееся снижением или прекращением процесса поступления желчи в двенадцатиперстную кишку в результате образования камней в желчном пузыре или сбоев в процессе её синтеза;
- нефротический синдром как результат длительного воспалительного процесса в почках;
- заболевания щитовидной железы, приводящие к недостаточной секреции гормонов;
- сахарный диабет;
- злоупотребление алкоголем;
- ожирение;
- онкопатологии предстательной или поджелудочной железы.
При сахарном диабете рекомендуется ежедневное измерение величины рассматриваемого критерия. Поскольку высокий уровень сахара способствует накоплению ЛПНП, что опасно для жизни и здоровья человека.
Поскольку высокий уровень сахара способствует накоплению ЛПНП, что опасно для жизни и здоровья человека.
Причины низкого холестерина в крови у мужчин
Нередко пациенты задают вопрос: низкая величина ЛПВП и ЛПНП – это хорошо или плохо? Как и для любого лабораторного критерия, важно учитывать установленные границы нормы, в которых он должен находиться. Любое превышение или снижение считается признаком развития заболевания, которое необходимо диагностировать.
К факторам, объясняющим нахождение холестерина ниже нормы у мужчин, относят:
- генетическую предрасположенность;
- тяжёлые патологии печени и лёгких;
- злокачественное поражение костного мозга;
- избыточную выработку гормонов щитовидной железы;
- сбои в процессе всасывания в кишечном тракте;
- анемию;
- ожоги, покрывающие большую часть тела;
- туберкулёз;
- острую стадию воспалительного инфекционного процесса.
Необходимо принять во внимание, что концентрацию рассматриваемого показателя снижают некоторые медикаментозные препараты, в том числе антимикотики и антибиотик эритромицин. Пренебрежение рекомендациями по подготовке к сдаче биоматериала – употребление в пищу блюд с высоким содержанием жира, физическое переутомление и сдача крови лёжа, также могут привести к ложноотрицательным результатам анализа. Данный факт обуславливает необходимость повторного исследования для подтверждения данных.
Пренебрежение рекомендациями по подготовке к сдаче биоматериала – употребление в пищу блюд с высоким содержанием жира, физическое переутомление и сдача крови лёжа, также могут привести к ложноотрицательным результатам анализа. Данный факт обуславливает необходимость повторного исследования для подтверждения данных.
Как подготовиться к сдаче крови на холестерин?
Биоматериалом для исследования берётся специалистом лаборатории из вены на локтевом сгибе пациента. Срок выполнения не превышает 24 часов, не считая дня, когда был собран биоматериал.
Более 70 % ошибок совершаются на преаналитическом этапе, то есть на стадии подготовки обследуемого к анализу и во время процедуры взятия материала. Рекомендации по подготовке к анализу:
- биоматериал сдаётся строго натощак, минимальный временной интервал между визитом в лабораторию и приёмом пищи должен составлять 6 часов;
- за полчаса исключается табакокурение;
- за сутки вносятся коррективы в рацион питания: исключаются жирные и копчёные блюда;
- ограничивается физическое и эмоциональное активность, поскольку это влияет на состояние и функционирование тканей в организме человека;
- за 2-3 суток желательно исключить приём любых медикаментозных средств по согласованию с врачом.
 При невозможности отмены необходимо обязательно оповестить о них сотрудника лаборатории.
При невозможности отмены необходимо обязательно оповестить о них сотрудника лаборатории.
Читайте далее: Сколько держится алкоголь в крови; о нормах содержания
Лечение и профилактика
Диета, направлена в первую очередь на снижение общей массы тела человека:
- желательно исключить субпродукты, а также жирные сорта рыбы и мяса. Предпочтение отдаётся мясу курицы и индюшки, допустимы нежирные сорта говядины;
- из рациона убираются творог, йогурт, сметана, кефир с высоким процентом жирности, разрешаются обезжиренные кисломолочные продукты, но не чаще раза в сутки;
- максимально допустимый процент жирности для сыра не должен превышать 30;
- из варёных яиц извлекаются желтки, белки можно употреблять в неограниченном количестве;
- рекомендуется значительно снизить количество потребляемой соли;
- сладкое сводится к минимуму, в идеале – исключается полностью;
- к продуктам, которые строго запрещены, относятся: подсолнечное масло, майонез, а также соусы.

Предпочтительным методом приготовление является варение, тушения или же на пару, жарку придётся исключить. Питаться рекомендуется по расписанию, не чаще пяти раз в день.
Недавние исследования, проведённые учеными в США, позволили установить прямую взаимосвязь между потребляемым видом кофе и величиной рассматриваемого показателя. Так, растворимый кофе оказывает повышающее воздействие, поэтому людям с гиперхолесхолестеринемией рекомендуется употреблять исключительно натуральный кофе без сахара.
Итоги
Необходимо подчеркнуть:
- норма холестерина в крови человека зависит от возраста, который важно учитывать при интерпретации полученных данных исследования;
- важно правильно подготовится к процедуре забора биоматериала с целью минимизирования риска получения ошибочных данных;
- отклонение от нормы в большую сторону указывает на высокую вероятность развития атеросклероза;
- терапия высоких показателей сводится к соблюдению диеты с минимальным содержанием жира и к приёму лекарственных препаратов, расщепляющих жирные молекулы.

Норма холестерина, триглицеридов, ЛПНП и ЛПВП в крови для женщин и мужчин
Холестерин
Это органическое соединение, участвующее в основных обменных процессах нашего организма. В частности, холестерин отвечает за транспортировку жиров в клетки и их вывод из организма.
Показатели уровня общего холестерина (ОХС), уровней его липидных фракций — ЛПВП и ЛПНП, а также триглицеридов в крови являются важнейшими маркерами здоровья сердечно-сосудистой системы человека.
ЛПНП (липопротеины низкой плотности, или «плохой холестерин») попадают в кровь, где их избыток способствует образованию в сосудах холестериновых бляшек — основного проявления атеросклероза.
ЛПВП (липопротеины высокой плотности, или «хороший холестерин») отвечают за перенос излишков холестерина в печень и их вывод из организма в виде желчных кислот.
Соотношение уровней ЛПНП и ЛПВП является важным индикатором предрасположенности к сердечно-сосудистым заболеваниям.
Для определения уровня липидов в крови применяется комплекс анализов, который называется липидным профилем или липидограммой.
Ранее считалось, что забор анализов на уровень холестерина обязательно делать натощак. Однако, поскольку человек принимает пищу несколько раз в день, анализы натощак не соответствуют среднесуточной концентрации липидов в организме и не отражают реального риска сердечно-сосудистых заболеваний, связанного с нарушением липидного обмена. Поскольку различия в уровнях липидов и триглицеридов в анализах, взятых до и после еды незначительны, сдавать кровь натощак, за исключением особых случаев, не обязательно.
Уровень холестерина в крови измеряется в ммоль/л (миллимоль на литр).
- Норма ОХС и для мужчин, и для женщин составляет 3,2–5,6 ммоль/л.
- Норма ЛПВП и для мужчин, и для женщин > 0,9 ммоль/л. Нужно стремиться к росту этого показателя. Снижение уровня ЛПВП < 1 ммоль/л у мужчин и < 1,2 ммоль/л у женщин является маркером повышенного риска сердечно-сосудистых заболеваний.

- Нормальный уровень ЛПНП у женщин и у мужчин различается.
У женщин это 1,9–4,5 ммоль/л. После 50 лет допустимо значение 2,28–5,72 ммоль/л.
У мужчин приемлемая норма ЛПНП составляет 2,02–4,8 ммоль/л.
- Коэффициент атерогенности (соотношение ОХС и ЛПВП) не должен превышать значения 3,5. Этот коэффициент считается более важным индикатором возможных проблем с сердцем и сосудами, чем показатель общего холестерина.
Еще одним важным показателем липидного профиля является уровень триглицеридов — жиров, служащих топливом для наших клеток. Они поступают в организм из пищи или синтезируются в пищеварительном тракте. Избыток триглицеридов приводит к отложению жировых запасов в организме. Кроме того, их высокий уровень сгущает кровь и усложняет циркуляцию кислорода, что может стать причиной инфаркта миокарда.
Помимо неправильного образа жизни и несбалансированной диеты с переизбытком углеводов и жиров, причинами высокого уровня триглицеридов могут быть заболевания эндокринной системы, приводящие к нарушению обмена веществ (такие как сахарный диабет), а также генетические факторы, наличие опухолей и воспалительных процессов.
Исследования подтверждают, что превышение уровня триглицеридов > 1,7 ммоль/л является нежелательным, а показатель выше 2,3 ммоль/л требует соблюдения специальной строгой диеты.
Дислипидемия — это нарушение нормального соотношения различных липидов в организме, которое часто проявляется повышением уровня ОХС, обычно вследствие увеличения концентрации ЛПНП, и приводит к серьезным заболеваниям сердечно-сосудистой системы.
Корректировка значений липидограммы, а в первую очередь следует обратить внимание на повышенный уровень ЛПНП, происходит под руководством врачей и зависит от индивидуальных параметров человека и его уровня ССР (сердечно-сосудистого риска). Снижение уровня ЛПНП на 1 ммоль/л уменьшает риск преждевременной смерти от сердечно-сосудистых заболеваний на 20–25%.
Cоавтор, редактор и медицинский эксперт:
Волобуева Ирина Владимировна
Родилась 17.09.1992.
Образование:
2015 г. — Сумской государственный университет по специализации «Лечебное дело».
— Сумской государственный университет по специализации «Лечебное дело».
2017 г. — Окончила интернатуру по специальности «Семейная медицина» и также защитила магистерскую работу по теме «Особенности развития антибиотикоассоциированной диареи у детей разных возрастных групп».
Норма холестерина в крови у женщин и мужчин
https://radiosputnik.ria.ru/20201107/kholesterin-1583495782.html
Норма холестерина в крови у женщин и мужчин
Норма холестерина в крови у женщин и мужчин — Радио Sputnik, 07.11.2020
Норма холестерина в крови у женщин и мужчин
Норма холестерина в крови — в пределах 5,2 ммоль/л. Чтобы уследить за этим параметром, нужно регулярно сдавать кровь на анализ во время плановой диспансеризации.
2020-11-07T11:00
2020-11-07T11:00
2020-11-07T14:08
общество
здоровье — общество
мужчины
женщины
холестерин
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn21.img.ria.ru/images/92675/57/926755791_0:156:3000:1844_1920x0_80_0_0_68a0c65f42eabc5a5bee92a37403b9e2.jpg
«Повышенный холестерин» – это звучит страшно. Но стоит ли сразу паниковать? И как вовремя понять, что что-то пошло не так?Для начала, давайте разберемся, что такое холестерин.Холестерин – это основной стероид в организме. Он участвует в производстве гормонов, в пищеварении, в строительстве клеточных мембран. Основная часть холестерина вырабатывается в организме (в печени, тонком кишечнике, надпочечниках), и только четверть поступает с едой.Без холестерина организм жить не может. Но связанные с ним нарушения могут привести к проблемам.СимптомыВысокий холестерин выражается, как правило, в проблемах с сосудами. Стоит обратить внимание на головные боли, проблемы с координацией, нарушения памяти, мышечные судороги.Однако почувствовать дисбаланс холестерина в крови можно, когда болезнь, вызванная этим состоянием, уже прогрессирует – на ранних этапах может ничего не беспокоить.Именно поэтому всем, кто входит в группу риска по развитию сосудистых заболеваний, стоит регулярно посещать врача. Выявить нарушения может обследование на липидный профиль, в ходе которого определяют уровень общего холестерина, фракций, триглициридов.Какой бывает холестерин?Многие, наверное, слышали, что холестерин – не абсолютное зло, он может быть «плохим» и «хорошим».»Хорошим» называют альфа-ЛП (ЛПВП – липопротеины высокой плотности). Он очищает стенки сосудов, транспортирует лишний холестерин в печень, растворяет атеросклеротические бляшки.А вот «плохой» бета-ЛП (ЛПНП – липопротеины низкой плотности) действует наоборот – приводит к образованию атеросклеротических бляшек.Что происходит при повышенном уровне холестерина?Если «плохого» холестерина в крови будет больше, чем «хорошего», организм просто не будет справляться с очисткой сосудов – в таком случае возникают бляшки, стенки сосудов становятся менее эластичными, что приводит к серьезным заболеваниям.Нормы холестерина у женщин и мужчинНорма общего холестерина – 5,5 ммоль/л. При этом триглицеридов у женщин должно быть не больше 1,5 ммоль/л. Триглицериды – это липиды, производные глицерина, из которых клетки организма берут энергию.Нормы холестерина в крови у мужчин по возрастуНорма триглицеридов для мужчин – до 2-х ммоль/л. Если триглицериды повышены, что у мужчин наблюдается чаще, чем у женщин, это может стать причиной ишемической болезни, инсультов, инфарктов.Норма общего холестерина – такая же, как у женщин, и зависит от возраста.Нормы холестерина в крови у женщин по возрастуДо 30 лет ускоренный метаболизм хорошо справляется с липидами, поэтому значения ЛПВП и ЛПНП, как правило, низкие. После 40 показатели уже выше. К тому же, могут накапливаться негативные факторы: неправильное питание, курение.После 50 сосуды становятся менее эластичными, что, вместе со снижением эстрогенов, влияет на уровень холестерина. Позже концентрацию «плохого» холестерина повышает менопауза. После 70 уровень липидов должен падать.Для удобства можно ориентироваться на эту таблицу. При этом стоит учитывать, что у беременных женщин – свои нормы. В 25-30 лет в первом триместре норма – от 3,3 до 5,8 ммоль/л., потом показатели удваиваются. У беременных старше 40 холестерин может расти до 7 ммоль/л.Как можно регулировать уровень холестерина в крови?Это зависит от результатов анализов. В зависимости от уровня ЛПВП и ЛПНП врач назначит лекарства: статины, фибраты, никотиновую кислоту, пробукол.Кроме того, придется изменить пищевые привычки.Для нормализации холестерина в крови можно использовать различные настои: цветков липы, корней одуванчика, семян льна. Рекомендуют также сырые овощи и фрукты, чеснок, корицу и куркуму.Главное – ограничить животные жиры, сладости, выпечку.Коротко и по делу. Только отборные цитаты в нашем Телеграм-канале.
Радио Sputnik
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
Радио Sputnik
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://radiosputnik.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
Радио Sputnik
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn24.img.ria.ru/images/92675/57/926755791_167:0:2834:2000_1920x0_80_0_0_bc46c4b09d170739e8f3fc74bb25350a.jpgРадио Sputnik
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Радио Sputnik
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, здоровье — общество, мужчины, женщины, холестерин
«Повышенный холестерин» – это звучит страшно. Но стоит ли сразу паниковать? И как вовремя понять, что что-то пошло не так?
Для начала, давайте разберемся, что такое холестерин.
Холестерин – это основной стероид в организме. Он участвует в производстве гормонов, в пищеварении, в строительстве клеточных мембран. Основная часть холестерина вырабатывается в организме (в печени, тонком кишечнике, надпочечниках), и только четверть поступает с едой.
Без холестерина организм жить не может. Но связанные с ним нарушения могут привести к проблемам.
Симптомы
Высокий холестерин выражается, как правило, в проблемах с сосудами. Стоит обратить внимание на головные боли, проблемы с координацией, нарушения памяти, мышечные судороги.
Однако почувствовать дисбаланс холестерина в крови можно, когда болезнь, вызванная этим состоянием, уже прогрессирует – на ранних этапах может ничего не беспокоить.
Именно поэтому всем, кто входит в группу риска по развитию сосудистых заболеваний, стоит регулярно посещать врача. Выявить нарушения может обследование на липидный профиль, в ходе которого определяют уровень общего холестерина, фракций, триглициридов.
Какой бывает холестерин?
Многие, наверное, слышали, что холестерин – не абсолютное зло, он может быть «плохим» и «хорошим».
«Хорошим» называют альфа-ЛП (ЛПВП – липопротеины высокой плотности). Он очищает стенки сосудов, транспортирует лишний холестерин в печень, растворяет атеросклеротические бляшки.
А вот «плохой» бета-ЛП (ЛПНП – липопротеины низкой плотности) действует наоборот – приводит к образованию атеросклеротических бляшек.
Что происходит при повышенном уровне холестерина?
Если «плохого» холестерина в крови будет больше, чем «хорошего», организм просто не будет справляться с очисткой сосудов – в таком случае возникают бляшки, стенки сосудов становятся менее эластичными, что приводит к серьезным заболеваниям.
Нормы холестерина у женщин и мужчин
Норма общего холестерина – 5,5 ммоль/л. При этом триглицеридов у женщин должно быть не больше 1,5 ммоль/л. Триглицериды – это липиды, производные глицерина, из которых клетки организма берут энергию.
Нормы холестерина в крови у мужчин по возрасту
Норма триглицеридов для мужчин – до 2-х ммоль/л. Если триглицериды повышены, что у мужчин наблюдается чаще, чем у женщин, это может стать причиной ишемической болезни, инсультов, инфарктов.
Норма общего холестерина – такая же, как у женщин, и зависит от возраста.
Нормы холестерина в крови у женщин по возрасту
До 30 лет ускоренный метаболизм хорошо справляется с липидами, поэтому значения ЛПВП и ЛПНП, как правило, низкие. После 40 показатели уже выше. К тому же, могут накапливаться негативные факторы: неправильное питание, курение.
После 50 сосуды становятся менее эластичными, что, вместе со снижением эстрогенов, влияет на уровень холестерина. Позже концентрацию «плохого» холестерина повышает менопауза. После 70 уровень липидов должен падать.
Для удобства можно ориентироваться на эту таблицу.
При этом стоит учитывать, что у беременных женщин – свои нормы. В 25-30 лет в первом триместре норма – от 3,3 до 5,8 ммоль/л., потом показатели удваиваются. У беременных старше 40 холестерин может расти до 7 ммоль/л.
Как можно регулировать уровень холестерина в крови?
Это зависит от результатов анализов. В зависимости от уровня ЛПВП и ЛПНП врач назначит лекарства: статины, фибраты, никотиновую кислоту, пробукол.
Кроме того, придется изменить пищевые привычки.
Для нормализации холестерина в крови можно использовать различные настои: цветков липы, корней одуванчика, семян льна. Рекомендуют также сырые овощи и фрукты, чеснок, корицу и куркуму.
Главное – ограничить животные жиры, сладости, выпечку.
Коротко и по делу. Только отборные цитаты в нашем Телеграм-канале.Какой уровень холестерина считается высоким? | Вечные вопросы | Вопрос-Ответ
Уровень холестерина в крови является важным показателем здоровья. Холестерин присутствует в каждом органе, в каждой клеточной мембране и в мышцах. Без этого вещества невозможно строительство скелета, регенерация повреждённых тканей, обмен веществ и выработка важнейших половых гормонов, таких, как тестостерон, эстрогены и кортизол.
Человек получает только 20% холестерина из пищи, в частности, с животными жирами, мясом, некоторыми видами белков и другими продуктами, а остальные 80% вырабатываются в печени человека.
Какой бывает холестерин?
Холестерин принято разделять на «плохой» и «хороший». Обе формы находятся в плазме крови в составе липопротеинов: сложных комплексных соединений, состоящих из жиров и белков.
«Хороший» холестерин — это условное название липопротеинов высокой плотности (ЛПВП). Основной функцией «хорошего» холестерина является непрерывный перенос избыточного холестерина из крови в печень для переработки и дальнейшего выведения из организма. Поэтому такой холестерин активно защищает организм от серьёзных заболеваний и очищает внутренние стенки сосудов.
В отличие от него «плохой» холестерин оседает внутри стенок артерий, образуя бляшки. Он соединяется с апопротеинами (особыми видами белка) и образует жиробелковые комплексы (ЛПНП). Опасным для здоровья является повышение уровня именно этого холестерина.
Нормы холестерина у женщин и мужчин
Содержание холестерина в крови человека может варьироваться от 3,6 ммоль/л до 7,8 ммоль/л. Оптимальным уровнем холестерина считается:
|
Показатель |
Норма у мужчин, ммоль/л |
Норма у женщин, ммоль/л
|
|
Холестерин общий |
3,6-5,2
|
3,6-5,2
|
|
«Плохой» холестерин (ЛПНП) |
2,25-4,82
|
до 3,5
|
|
Хороший холестерин (ЛПВП) |
0,7-1,7
|
0,9-1,9
|
Нормы холестерина в крови у мужчин по возрасту
|
Возраст |
Общий холестерин |
ЛПНП-холестерин |
ЛПВП-холестерин |
|
< 5 лет |
2,95-5,25 ммоль/л |
||
|
5-10 лет |
3,13-5,25 ммоль/л |
1,63-3,34 ммоль/л |
0,98-1,94 ммоль/л |
|
10-15 лет |
3,08-5,23 ммоль/л |
1,66-3,34 ммоль/л |
0,96-1,91 ммоль/л |
|
15-20 лет |
2,91-5,10 ммоль/л |
1,61-3,37 ммоль/л |
0,78-1,63 ммоль/л |
|
20-25 лет |
3,16-5,59 ммоль/л |
1,71-3,81 ммоль/л |
0,78-1,63 ммоль/л |
|
25-30 лет |
3,44-6,32 ммоль/л |
1,81-4,27 ммоль/л |
0,80-1,63 ммоль/л |
|
30-35 лет |
3,57-6,58 ммоль/л |
2,02-4,79 ммоль/л |
0,72-1,63 ммоль/л |
|
35-40 лет |
3,63-6,99 ммоль/л |
1,94-4,45 ммоль/л |
0,88-2,12 ммоль/л |
|
40-45 лет |
3,91-6,94 ммоль/л |
2,25-4,82 ммоль/л |
0,70-1,73 ммоль/л |
|
45-50 лет |
4.09-7,15 ммоль/л |
2,51-5,23 ммоль/л |
0,78-1,66 ммоль/л |
|
50-55 лет |
4,09-7,17 ммоль/л |
2,31-5,10 ммоль/л |
0,72-1,63 ммоль/л |
|
55-60 лет |
4,04-7,15 ммоль/л |
2,28-5,26 ммоль/л |
0,72-1,84 ммоль/л |
|
60-65 лет |
4,12-7,15 ммоль/л |
2,15-5,44 ммоль/л |
0,78-1,91 ммоль/л |
|
65-70 лет |
4,09-7,10 ммоль/л |
2,49-5,34 ммоль/л |
0,78-1,94 ммоль/л |
|
> 70 лет |
3,73-6,86 ммоль/л |
2,49-5,34 ммоль/л |
0,85-1,94 ммоль/л |
Нормы холестерина в крови у женщин по возрасту
|
Возраст |
Общий холестерин |
ЛПНП-холестерин |
ЛПВП-холестерин |
|
< 5 лет |
2,90-5,18 ммоль/л |
||
|
5-10 лет |
2,26-5,30 ммоль/л |
1,76-3,63 ммоль/л |
0,93-1,89 ммоль/л |
|
10-15 лет |
3,21-5,20 ммоль/л |
1,76-3,52 ммоль/л |
0,96-1,81 ммоль/л |
|
15-20 лет |
3,08-5,18 ммоль/л |
1,53-3.55 ммоль/л |
0,91-1,91 ммоль/л |
|
20-25 лет |
3,16-5,59 ммоль/л |
1,48-4,12 ммоль/л |
0,85-2,04 ммоль/л |
|
25-30 лет |
3,32-5,75 ммоль/л |
1,84-4,25 ммоль/л |
0,96-2,15 ммоль/л |
|
30-35 лет |
3,37-5,96 ммоль/л |
1,81-4,04 ммоль/л |
0,93-1,99 ммоль/л |
|
35-40 лет |
3,63-6,27 ммоль/л |
1,94-4,45 ммоль/л |
0,88-2,12 ммоль/л |
|
40-45 лет |
3,81-6,53 ммоль/л |
1,92-4,51 ммоль/л |
0,88-2,28 ммоль/л |
|
45-50 лет |
3,94-6,86 ммоль/л |
2,05-4,82 ммоль/л |
0,88-2,25 ммоль/л |
|
50-55 лет |
4,20-7,38 ммоль/л |
2,28-5,21 ммоль/л |
0,96-2,38 ммоль/л |
|
55-60 лет |
4,45-7,77 ммоль/л |
2,31-5,44 ммоль/л |
0,96-2,35 ммоль/л |
|
60-65 лет |
4,45-7,69 ммоль/л |
2,59-5,80 ммоль/л |
0,98-2,38 ммоль/л |
|
65-70 лет |
4,43-7,85 ммоль/л |
2,38-5,72 ммоль/л |
0,91-2,48 ммоль/л |
|
> 70 лет |
4,48-7,25 ммоль/л |
2,49-5,34 ммоль/л |
0,85-2,38 ммоль/л |
Что происходит при повышенном уровне холестерина?
Высокий уровень холестерина может вызывать:
Как можно регулировать уровень холестерина в крови?
Повысить уровень «хорошего» холестерина можно только физической активностью: средние и умеренные физические нагрузки на организм способны увеличить его выработку. Снизить уровень «плохого» холестерина поможет и низкоуглеводная диета. Следует исключить употребление маргарина, майонеза, чипсов, выпечки, жареных блюд и полуфабрикатов.
Как узнать уровень холестерина?
Чтобы узнать свой уровень холестерина, следует сделать биохимический анализ крови. Анализ можно сдать практически в любой поликлинике, для этого берут приблизительно 5 миллилитров крови из локтевой вены. Важно знать, что перед сдачей анализа на холестерин следует ничего не есть 12 часов, ограничить себя в физических нагрузках.
Смотрите также:
Два лица холестерина
Автор: Елена ОГАНОВА, зав. клинико-диагностической лабораторией 9 ГКБ Минска
Биохимический анализ крови выявил у меня повышенный уровень холестерина — 6,8 ммоль/л. Как привести его в норму?
Холестерин необходим для образования и восстановления мембран клеток, формирования связей между клетками мозга, синтеза гормонов, а также для продукции витамина D в коже. Треть холестерина мы получаем с пищей, две трети синтезируются печенью (процесс стимулируют насыщенные жиры, которые содержатся в мясной и молочной пище).
Существуют половые различия в концентрации холестерина: у мужчин его уровень увеличивается в раннем и среднем возрасте, снижается в старости; у женщин — медленно растет вплоть до менопаузы, однако в дальнейшем может превосходить показатель у мужчин. Это связано с действием половых гормонов: эстрогены снижают, а андрогены повышают уровень общего холестерина.
Для определения точного уровня холестерина необходима правильная подготовка к исследованию: между последним приемом пищи и взятием крови на анализ должно пройти не менее 12–14 ч. Сок, чай, кофе не допускаются; можно пить воду. Людям старше 20 лет исследование липидного спектра сыворотки крови показано раз в 5 лет.
При оценке риска развития атеросклероза рассчитывают холестероловый коэффициент атерогенности, который у новорожденных составляет 1 ммоль/л.; у женщин до 30 лет — приблизительно 2,2 ммоль/л, а у мужчин — 2,5 ммоль/л. У здоровых людей старше 40 лет он не превышает 3,5 ммоль/л; у страдающих ишемической болезнью сердца или другими проявлениями атеросклероза — нередко достигает 5 ммоль/л и более.
Помимо оценки риска развития атеросклероза и его осложнений, тесты липидного профиля используют для выявления изменений липидного обмена при заболеваниях печени, почек, эндокринных расстройствах, ожирении и др.
Показатели липидного обмена во многих случаях поддаются коррекции с помощью индивидуальной диеты (поскольку в значительной степени зависят от количества и состава поступающих с пищей жиров), а также лекарственных средств.
Повышение концентрации холестерина может привести к разным последствиям, в зависимости от того, какой из 2 его основных типов преобладает.
Первый — холестерол липопротеинов низкой плотности (Х-ЛПНП). При связывании с рецепторами клеток периферических тканей ЛПНП высвобождают холестерин, который в норме используется в процессах синтеза. Основной белок-переносчик Х-ЛПНП — аполипопротеин В (АпоВ).
Второй тип — холестерол липопротеинов высокой плотности (Х-ЛПВП). Он обеспечивает «обратный» транспорт — удаление избыточного холестерина из тканей в печень.
Основной белок-переносчик Х-ЛПВП — аполипопротеин А1 (АпоА1). Попав в печень, Х-ЛПВП расщепляется, и содержащийся в нем холестерин экскретируется в виде желчных солей или вновь используется для последующего перераспределения в тканях.
Есть у Х-ЛПВП и другие полезные свойства — противовоспалительное и антиоксидантное.
Аполипопротеины — белки, расположенные на поверхности липопротеинов и определяющие, что будет с холестерином: высвободится он из «упаковки» и будет поглощен клетками либо излишний холестерин будет удален из тканей и крови.
Риск атеросклероза связан не столько с концентрациями холестерола, сколько с количеством циркулирующих атерогенных и антиатерогенных частиц, которые связываются со стенками сосудов и проникают в стенки артерий. Показатель баланса атерогенных и антиатерогенных частиц АпоВ/АпоА1 — самый точный индикатор риска сердечно-сосудистых заболеваний у лиц с их бессимтомным течением и страдающих сахарным диабетом. Отношение АпоВ/АпоА1 — наиболее адекватная характеристика эффективности терапии, направленной на снижение уровня Х-ЛПНП.
Выявление и детальный анализ нарушения обмена липопротеинов — основа лабораторной диагностики ранних «доклинических» стадий атеросклеротических поражений. Результаты тестов липидного профиля сопоставляют с референсными значениями, соответствующими возрасту и полу. Существуют и «рекомендуемые» границы, при которых риск развития атеросклеротических изменений статистически мало вероятен.
Таб. 1. Уровни холестерина (в ммоль/л) в зависимости от риска ИБС (согласно третьему докладу экспертов NCEP (National Cholesterol Education Program)
| Оптимальный | Выше оптимального | Погранично высокий | Высокий | |
| Общий холестерин | 3,60–5,20 | — | 5,21–6,21 | > 6,24 |
| Триглицериды муж. | муж.0,40–1,54 жен.0,45–1,69 | 1,70–2,26 | 2,27–5,66 | > 5,67 |
| Холестерол ЛПНП | 2,32–3,50 | 2,6–3,35 | 3,38–4,13 | 4,16–4,91 |
| Холестерол ЛПОНП | ,030–0,45 | — | — | — |
| Холестерол ЛПВП | муж.0,90–1,80 жен.1,16–2,10 | низкий < 1,04 | высокий > 1,56 | |
Таб. 2. Риск инфаркта миокарда в зависимости от соотношения АпoB/АпoA1
| Желательный уровень | Низкий | Средний | Высокий | |
| Мужчины | 0,4 | 0,7 | 0,9 | 1,1 |
| Женщины | 0,3 | 0,6 | 0,8 | 1,0 |
Норма холестерина в крови у женщин: по возрасту от 40 50 60 лет
Сегодня каждый второй боится этого «страшного» слова «холестерин», а все благодаря стараниям диетологов, фармацевтических гигантов и желтых СМИ. Но так ли страшен черт, как его малюют? Очевидно, что массовая истерия по поводу этого вещества достигла слишком раздутого значения. Многие до сих пор свято верят в то, что главнейшая причина их болезней — это «плохой» холестерин. В магазинах здорового питания можно найти холестериноснижающие продукты, цена которых отнюдь не демократична. Кто-то во всю рекламирует безхолестериновые диеты. На всем этом выиграли только фармкомпании, а обычным людям как всегда не повезло. Чтобы поставить в этом вопросе жирную точку, сегодня мы постараемся подробнее рассказать о том, что такое холестерин, зачем он нужен и когда стоит что-то предпринимать, чтобы снизить его уровень.
Холестерин, или иначе его называют холестерол, — природный липофильный спирт, т.е. органическое вещество, которое присутствует в наших клетках. В крови холестерол содержится в виде комплексных соединений — липопротеинов. Различают основные группы белков-транспортеров, которые доставляют холестерин к органам и тканям: высокомолекулярные (часто их называют «хорошим» холестерином), низкомолекулярные (так называемый «плохой» холестерин), очень низкомолекулярные (липопротеины низкой плотности).
Важно знать, что около 80% холестерина, который содержится в нашей крови, вырабатывается половыми железами, надпочечниками, печенью, кишечником, а также почками и, как бы удивительно это для некоторых не звучало, но только 20% холестерина поступает в организм с пищей.
Холестерин жизненно необходим для нашего организма, так как участвует в процессе выработки надпочечниками важных стероидных гормонов (эстрогена, прогестерона, кортизола, альдостерона, тестостерона и не только) и желчных кислот. Без этого соединения невозможно представить нормальное функционирование иммунной и нервной систем. Также благодаря ему в организме синтезируется важнейший витамин D. Кроме того, холестерин незаменим для клеток и стенок сосудов, которые он восстанавливает в случае износа или повреждения.
Высокое содержание холестерина, действительно, способно нанести вред организму за счет формирования холестериновых бляшек на стенках сосудов. В результате чего увеличивается риск тромбообразования. Может возникнуть инфаркт миокарда, легочная артериальная эмболия, инсульт и наступление внезапной коронарной смерти. Но при этом «плохой» холестерин не будет является основным фактором возникновения серьезных проблем со здоровьем. Поэтому не стоит спешить как можно скорее его снизить, а вот обратиться к врачу за дальнейшими обследованиями нужно незамедлительно.
Иногда холестерин стоит повышать, так как его низкий уровень делает сосуды такими же уязвимыми, как и при его высокой концентрации. Поэтому важно понять, что нельзя снижать его без реальной на то необходимости, о которой должен говорить ваш лечащий врач.
Лиапазон холестериновой нормы изменяется с возрастом. Для контроля важно регулярно сдавать кровь для биохимического исследования.
- До 30 лет значения общего холестерина у девушек обычно низкие, так как ускоренный метаболизм хорошо справляется с липидами даже при нарушениях в питании. Общий холестерин – 3,16-5,9 ммоль/л.
- После 40-ка нормальным будет считается общий холестерин в пределах 3,9-6,6 ммоль/л.
- Для женщин после 50 лет нормальным значением будет 4,3-7,5 ммоль/л.
- После 60 лет важно также контролировать уровень сахара и давления. Все, что выходит за рамки 4,45-7,7 ммоль/л, стоит корректировать диетой и медикаментами.
- После 70 параметры общего холестерина в диапазоне 4,48-7,35.
У мужчин в отличие от женщин сердечно-сосудистая система не защищена половыми гормонами. Плюс многие представители сильного пола обычно более склонны злоупотреблять курением, алкоголем, вредными блюдами. Поэтому им также не стоит забывать сдавать раз в год кровь на биохимический анализ, чтобы убедиться, что все в порядке. Ниже приведена следующая норма для конкретного возраста:
- 20-30 лет — 3.16 – 6.32 ммоль/л.
- 35-45лет — 3.57 – 6.94 ммоль/л.
- 50-60 лет — 4.09 – 7.15 ммоль/л.
- 65-70 лет — 4.09 – 7.10 ммоль/л.
- ожирение;
- избыточный вес;
- длительное курение;
- нарушение работы печени;
- переизбыток гормонов надпочечников;
- диабет;
- гиподинамия;
- неправильное питание;
- сидячий образ жизни и слабая двигательная активность;
- недостаток гормонов репродуктивной системы;
- заболевание почек;
- прием некоторых препаратов.
Нет лучшего лекарства, чем профилактика. Поэтому важно вести здоровый образ жизни, больше гулять, двигаться, следить за питанием, заниматься спортом хотя бы 2 раза в неделю. Этих простых мер достаточно, чтобы держать холестерин в норме. Если изменения в образе жизни не дают своих плодов, то врач назначает специальные лекарства.
Плохо ли высокий уровень холестерина для пожилых людей?
13 июня 2016 г. — Кардиологи поставили под сомнение результаты исследования, в котором утверждается, что высокий уровень холестерина не вызывает сердечных заболеваний у пожилых людей.
Исследование, проведенное международной группой, также ставит под сомнение, должны ли врачи прописывать препараты для снижения уровня холестерина, называемые статинами, людям старше 60 лет. общий холестерин может вызвать сердечные заболевания.
Когда врачи говорят о проблемах холестерина, они обычно имеют в виду холестерин ЛПНП, который часто называют «плохим» холестерином. Этот тип холестерина накапливается на внутренних стенках кровеносных сосудов, вызывая закупорку и повышая риск сердечного приступа или инсульта.
Но холестерин — это важный жир, необходимый организму для хорошего здоровья.
Обзор данных
В последнем исследовании, опубликованном в журнале здоровья BMJ Open , были изучены 19 других исследований с участием в общей сложности 68 094 человека, чтобы выяснить влияние высокого уровня холестерина ЛПНП на пожилых людей.
Почти у 80% исследованных пожилых людей люди с более высоким уровнем холестерина ЛПНП жили дольше, чем люди с более низким уровнем.
Исследователи говорят, что рекомендации по профилактике сердечных заболеваний следует пересмотреть, «в частности потому, что польза от лечения статинами преувеличена».
Снижение холестерина
Джереми Пирсон, доктор философии, младший медицинский директор British Heart Foundation, говорит, что не удивлен, что исследователи не обнаружили связи между высоким уровнем холестерина ЛПНП и большим количеством смертей.
По его словам, с возрастом на наше здоровье влияет еще много вещей. Это затрудняет понимание того, как высокий уровень холестерина по сравнению с другими состояниями влияет на наш риск смерти.
«Напротив, данные крупных клинических испытаний очень четко демонстрируют, что снижение холестерина ЛПНП снижает наш риск смерти в целом, а также от сердечных приступов и инсультов, независимо от возраста», — говорит он. «В текущем документе нет ничего, что могло бы поддержать предположения авторов о том, что изученные ими исследования ставят под сомнение идею о том, что холестерин ЛПНП является основной причиной сердечных заболеваний или что рекомендации по снижению ЛПНП у пожилых людей требуют пересмотра.«
« Разочарованно несбалансированный »
Тим Чико, доктор медицины, кардиолог-консультант из Университета Шеффилда, говорит, что другие исследования показали, что снижение холестерина с помощью лекарств действительно снижает риск сердечных заболеваний у пожилых людей.
« Я удивлен Авторы этого исследования не ссылаются на такие испытания, которые, как правило, делают их собственную статью разочаровывающе несбалансированной », — говорит он.
Скрининг холестерина (липидная панель) | Shasta College
- Дом
- Ресурсы для студентов
- Студенческая жизнь
- Здоровье и благополучие студентов
Национальный институт сердца-легких-крови (NHLBI) рекомендует пройти базовый скрининг холестерина в возрасте 20 лет.
Записаться на осмотр
Из-за COVID-19 скрининг холестерина (липидная панель) временно приостановлен. Пожалуйста, свяжитесь с нашим офисом для получения дополнительной информации.
Скрининг холестерина (липидная панель) доступен по предварительной записи в отделе здоровья и благополучия студентов. Стоимость скрининга для студентов 20 долларов. Рекомендуется 12-часовой перерыв. Медсестра колледжа проводит индивидуальное санитарное просвещение при каждом осмотре.Скрининг артериального давления также доступен без дополнительных затрат.
Результаты липидной панели доступны в течение 15 минут и включают:
- Общий холестерин
- ЛПВП («ХОРОШИЙ» холестерин)
- Отношение общий холестерин / ЛПВП
- ЛПНП («БАД» холестерин)
- Триглицериды
- Уровень сахара в крови
- ЛПОНП (липиды очень низкой плотности)
Какие у вас номера?
Что означают ваши числа
Холестерин измеряется в миллиграммах на децилитр крови (мг / дл).Ваш общий холестерин в крови — это число, которое вы обычно получаете вместе с результатами анализов. Чтобы определить риск сердечных заболеваний, также важно знать, как это число расщепляется на уровни холестерина ЛПНП («плохо»), холестерина ЛПВП («хорошо») и триглицеридов.
Вот руководство по интерпретации результатов ваших тестов:
Уровень общего холестерина в крови
Ваш общий холестерин в крови попадает в одну из следующих категорий:
Желательно: менее 200 мг / дл
В этом диапазоне риск сердечного приступа или инсульта относительно низок, если у вас нет других факторов риска.Почти у половины взрослых уровень общего холестерина ниже 200 мг / дл. Измеряйте уровень холестерина каждые пять лет — или чаще, если вы мужчина старше 45 или женщина старше 55 лет.
Граница высокого риска: 200–239 мг / дл
Около трети взрослых американцев входят в эту группу. Через один-два года перепроверьте уровень холестерина и ЛПВП, если общий холестерин находится в этом диапазоне; если ваш ЛПВП ниже 40 мг / дл; или если у вас нет других факторов риска сердечных заболеваний.Поговорите со своим врачом об управлении вашим индивидуальным риском.
Высокий риск: 240 мг / дл и более
Около 20 процентов населения США имеет высокий уровень холестерина в крови. В этом диапазоне выше риск сердечного приступа и инсульта. В целом, люди с уровнем общего холестерина 240 мг / дл имеют вдвое больший риск ишемической болезни сердца, чем люди с уровнем холестерина 200 мг / дл.
Важно обсудить с врачом уровень холестерина и общий риск сердечных заболеваний и инсульта.
Уровень холестерина ЛПНП («Плохой»)
Чем ниже уровень холестерина ЛПНП, тем ниже риск сердечного приступа и инсульта. Фактически, это лучший показатель риска, чем общий холестерин в крови. Поговорите со своим врачом об управлении вашим индивидуальным риском.
| Уровни холестерина ЛПНП | |
|---|---|
| Менее 100 мг / дл | Оптимальный |
| от 100 до 129 мг / дл | Около оптимального / Выше оптимального |
| 130 до 159 мг / дл | Пограничный высокий |
| от 160 до 189 мг / дл | Высокая |
| 190 мг / дл и выше | Очень высокий |
ЛПВП («Хороший») Уровень холестерина
Для холестерина ЛПВП («хороший») более высокие уровни лучше.Низкий уровень холестерина ЛПВП (менее 40 мг / дл для мужчин, менее 50 мг / дл для женщин) подвергает вас высокому риску сердечных заболеваний. У среднего человека уровень холестерина ЛПВП колеблется от 40 до 50 мг / дл. У средней женщины они колеблются от 50 до 60 мг / дл.
Люди с высоким уровнем триглицеридов в крови обычно имеют более низкий уровень холестерина ЛПВП и более высокий риск сердечного приступа и инсульта. Прогестерон, анаболические стероиды и мужские половые гормоны (тестостерон) также снижают уровень холестерина ЛПВП. Женские половые гормоны повышают уровень холестерина ЛПВП.
Уровень триглицеридов
Ваш уровень триглицеридов попадет в одну из следующих категорий:
| Уровень триглицеридов | Классификация |
|---|---|
| Менее 150 мг / дл | Обычный |
| 150-199 мг / дл | Пограничная высокая |
| 200-499 мг / дл | Высокая |
| 500 мг / дл или выше | Очень высокий |
Многие люди с высоким уровнем триглицеридов имеют основные заболевания или генетические нарушения.Если это верно для вас, основная терапия — это изменение вашего образа жизни. Это включает в себя контроль веса, употребление продуктов с низким содержанием насыщенных жиров и холестерина, регулярные физические упражнения, отказ от курения и, в некоторых случаях, употребление меньшего количества алкоголя. Посетите своего врача, чтобы составить план действий, который будет включать все эти изменения образа жизни.
Людям с высоким уровнем триглицеридов также может потребоваться ограничить потребление углеводов до не более 45-50 процентов от общего количества калорий. Причина этого в том, что углеводы повышают уровень триглицеридов у некоторых людей и снижают уровень холестерина ЛПВП.Используйте продукты с мононенасыщенными и полиненасыщенными жирами.
Соотношение холестерина
Некоторые врачи и специалисты по холестерину используют отношение общего холестерина к холестерину ЛПВП вместо общего холестерина в крови. Американская кардиологическая ассоциация рекомендует использовать абсолютные значения общего холестерина в крови и холестерина ЛПВП. Они более полезны для врача, чем соотношение холестерина, при выборе подходящего лечения для пациентов.
Отношение получается делением уровня холестерина ЛПВП на общий холестерин.Например, если у человека общий холестерин 200 мг / дл и уровень холестерина ЛПВП 50 мг / дл, соотношение будет указано как 4: 1. Цель состоит в том, чтобы поддерживать соотношение ниже 5: 1; оптимальное соотношение — 3,5: 1.
проспективное когортное исследование среди 12,8 миллионов взрослых
Abstract
Неясно, различаются ли связи между уровнями общего холестерина (ОХ) и смертностью от всех причин и оптимальными диапазонами ОС для минимальной смертности в зависимости от пола и возраста. 12 815 006 взрослых корейцев прошли плановые медицинские осмотры в 2001–2004 годах и наблюдались до 2013 года.За время наблюдения умерли 694 423 человека. Обнаружены ассоциации U-образной кривой. В диапазонах TC 50–199 и 200–449 мг / дл каждое увеличение TC на 39 мг / дл (1 ммоль / л) было связано с понижением на 23% (95% ДИ: 23%, 24%) и на 7%. более высокая (6%, 7%) смертность соответственно. В возрастных группах 18–34, 35–44, 45–54, 55–64, 65–74 и 75–99 лет повышение ОХ на каждый 1 ммоль / л увеличивало смертность на 14%, 13%, 8%, 7%, 6% и 3% соответственно ( P <0,001 для каждой возрастной группы) для TC ≥ 200 мг / дл, в то время как соответствующие изменения TC снизили смертность на 13%, 27%, 34%, 31%. , 20% и 13%, соответственно, в диапазоне <200 мг / дл ( P <0.001 для каждой возрастной группы). У TC были ассоциации U-образной кривой со смертностью в каждой возрастно-половой группе. Уровни ОХ, связанные с самой низкой смертностью, составляли 210–249 мг / дл, за исключением мужчин в возрасте 18–34 лет (180–219 мг / дл) и женщин в возрасте 18–34 лет (160–199 мг / дл) и 35–44 лет. (180–219 мг / дл). Обратные ассоциации для TC <200 мг / дл были сильнее, чем положительные ассоциации в верхнем диапазоне.
Введение
Снижение общего холестерина (ОХ) было неотъемлемой частью кампаний общественного здравоохранения, таких как «Здоровые люди 2020» в США и до 5 лет в Норвегии 1 — 3 , а также сердечно-сосудистые заболевания (ССЗ) модели прогнозирования риска.Эта цель была в первую очередь поддержана успехом испытаний статинов, показавших, что терапия статинами снижает смертность от ишемической болезни сердца (ИБС) 4 , 5 . Гипотеза о том, что «чем ниже, тем лучше», холестерин, была принята многими профессионалами в области здравоохранения. Однако испытания статинов в основном проводились у лиц с высоким риском сердечных заболеваний, особенно у мужчин с явными сердечно-сосудистыми заболеваниями, у которых смертность от сердечных заболеваний составляла примерно 50% от всех смертей 6 .
Хотя заболеваемость и смертность от конкретных болезней, таких как смертность от ИБС, имеют свои аналитические достоинства, смертность от всех причин, возможно, является наиболее важной конечной точкой для пациентов или населения в целом при оценке факторов риска и эффективности лечения или общественного здравоохранения. вмешательство при опасных для жизни заболеваниях 7 . Целевые уровни ОХ для вмешательств общественного здравоохранения среди населения в целом следует определять после тщательного рассмотрения уровней, связанных с самой низкой смертностью среди населения в целом.Однако взаимосвязи ОК и смертности от всех причин исследовались относительно редко, и эти связи были противоречивыми: положительная линейная 8 , обратная 9 , U-образная кривая 10 — 12 и обратная L-кривая 13 , 14 ассоциаций все были найдены. Причем уровни холестерина различаются по полу и возрасту 15 — 18 . Неясно, различаются ли связи холестерина со смертностью в зависимости от пола и возраста и в какой степени 3 , 17 .
В ходе большого проспективного когортного исследования с участием более 12 миллионов участников мы изучили, варьируется ли связь между уровнями ОХ и смертностью от всех причин в зависимости от пола и возраста, и оценили половые и возрастные уровни ОХ, связанные с самой низкой смертностью. . Кроме того, представлены подробные оценки средних (и медианных) концентраций ОХ в зависимости от пола и возраста.
Методы
Популяция исследования и последующее наблюдение
Девяносто семь процентов населения Кореи получают обязательное медицинское страхование через Национальную службу медицинского страхования (NHIS).Корейское исследование фактора метаболического риска (KOMERIT) включало 12 845 017 получателей NHIS в возрасте от 18 до 99 лет, которые прошли плановые медицинские осмотры с 2001 по 2004 год 19 . Лица (n = 26136), у которых отсутствовала информация об общем холестерине в сыворотке, глюкозе натощак, артериальном давлении и индексе массы тела (ИМТ), были исключены, а также 3665 человек с экстремальными антропометрическими показателями и еще 210 с отсутствующей датой медицинского освидетельствования. В окончательную популяцию исследования вошли 12 815 006 участников, за которыми до 31 декабря 2013 года наблюдали через Регистр жителей Кореи.NHIS предоставил авторам доступ к анонимным данным без особого информированного согласия участников в соответствии с корейским законодательством. Это исследование было одобрено институциональным наблюдательным советом католического университета Квандонг с отказом от информированного согласия. Контрольный список «Укрепление отчетности по эпидемиологическим исследованиям» (STROBE) для когортных исследований использовался в качестве руководства для составления отчетов о нашем исследовании.
Сбор данных
ОХ сыворотки и уровень глюкозы натощак определяли с использованием ферментативных методов.Артериальное давление измеряли один раз в сидячем положении с помощью стандартного ртутного сфигмоманометра, а систолическое артериальное давление измеряли как первый звук Короткова. Вес и рост измерялись с точностью до килограмма и сантиметра соответственно 19 . ИМТ был рассчитан путем деления веса в килограммах на квадрат роста в метрах (кг / м 2 ). Информация об анамнезе курения, употреблении алкоголя и известных сердечных заболеваниях или раковых заболеваниях была собрана с помощью анкеты, которую самостоятельно заполняли.Стандартный протокол, официально зарегистрированный корейским правительством, применялся для медицинских осмотров и сбора данных. Регулярно проводились внешние оценки качества клинической химии 20 .
Статистический анализ
Исходные концентрации ОХ в основном были разделены на 18 групп (мг / дл; <120, 120–129 до 270–279 с шагом 10, ≥280). Категория холестерина с самой низкой смертностью (220–229 мг / дл) у всех участников использовалась в качестве эталона.Три группы (<200 [эталонный, желательно], 200–239 [пограничный высокий] и ≥240 [высокий]), определенные в соответствии с пороговыми значениями, предложенными Национальной образовательной программой по холестерину (NCEP) США, были использованы в дополнительный анализ 21 . В сплайн-анализе использовалось ограниченное преобразование кубического сплайна TC с 5 узлами (138, 170, 191, 213 и 260 мг / дл; 5-й, 27,5-й, 50-й, 72,5-й и 95-й процентили для всех участников). оцените нелинейные ассоциации.
Отношения рисков (HR) для смерти были рассчитаны с использованием моделей пропорциональных рисков Кокса, стратифицированных по возрасту (годам) на исходном уровне (18–24, 25–34, 35–44, 45–54, 55–64, 65–74, или 75–99).В многомерной модели были скорректированы следующие переменные: возраст на исходном уровне (непрерывная переменная; в каждой возрастной группе), пол, статус курения (курильщик в настоящее время, бывший курильщик, никогда не курил или отсутствующая информация), частота употребления алкоголя (нет, 2 дня в месяц — 2 дня в неделю, 3–7 дней в неделю или информация отсутствует), физическая активность (не реже одного раза в неделю; да или нет), систолическое артериальное давление (<120, 120–139 или ≥140 мм рт. ст.), глюкозы натощак (<100, 100–125 или ≥126 мг / дл) и ИМТ (<18,5, 18.5–24,9, 25–29,9 или ≥30 кг / м 2 ).
Очевидные оптимальные диапазоны TC для выживаемости были определены путем общей проверки криволинейной связи. Как правило, интервал 40 мг / дл (примерно 1 ммоль / л) с наименьшим риском (наименьшее невзвешенное геометрическое среднее HR в 4 последовательных категориях TC в категориальном анализе и в 5 последовательных уровнях TC 10 мг / дл в сплайновый анализ (например, точки 200, 210, 220, 230, 240 мг / дл)) считались оптимальными диапазонами.
Анализ подгрупп по полу и возрасту, а также различные категориальные, сплайновые и линейные анализы служили в качестве анализов чувствительности. Все значения p были двусторонними. Во всех анализах использовали SAS версии 9.4 (SAS Institute Inc., Кэри, Северная Каролина, США).
Одобрение этики
Это исследование было одобрено институциональным наблюдательным советом Университета Квандонг (Каннын, Республика Корея).
Результаты
В среднем за 10,5 лет наблюдения умерли 454 546 мужчин и 239 877 женщин.Исходно средний возраст участников ± стандартное отклонение составлял 44,4 ± 14,2 года, их средний уровень ОХ составлял 194,2 ± 49,0 мг / дл (таблица), а 11,2% участников имели высокие уровни ОХ (≥240 мг / дл). Люди с более высокими уровнями ОХ были старше и имели более высокие уровни глюкозы натощак, систолическое артериальное давление и ИМТ (таблица). Люди с TC ≥240 мг / дл, как правило, не употребляли алкоголь и с большей вероятностью страдали сопутствующими сердечными заболеваниями, инсультом или раком. Количество особей было самым высоким в диапазоне ОС 180–189 мг / дл (таблица, дополнительный рис. 1 ).
Таблица 1
Характеристики участников по категориям общего холестерина.
| Переменные | Характеристики | Всего | Желательно | Граница | Высокий | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| <200 мг / дл | 200–239 мг / дл | N | мг / дл | ≥ | = 12,815,006 | n = 7,633,687 | n = 3,739,930 | n = 1,441,389 | |||
| Общий холестерин | мг / дл a | 194.2 ± 49,0 | 169,1 ± 20,8 | 216,6 ± 11,1 | 268,9 ± 92,3 | ||||||
| Возраст | лет | 44,4 ± 14,2 | 42,1 ± 14,3 | 46,9 ± 13,5 | 46,9 ± 13,5 | Систолическое артериальное давлениемм рт.9 ± 31,0 | 92,6 ± 27,9 | 96,7 ± 30,6 | 102,7 ± 43,4 | ||
| Индекс массы тела | кг / м 2 | 23,5 ± 3,2 | 22,9 ± 3,1 | 24,2 24,8 ± 3,1 | |||||||
| Пол | Женщины | 7,292,064 (56,9) | 4,327,185 (56,7) | 2,178,135 (58,2) | 786,744 (54,6) | 1,561,795 (41,8) | 654,645 (45,4) | ||||
| Статус курения | Никогда не курил | 3,653,334 (28,5) | 2,195,184 (28,8) | 1,063,604 (28,411) | 1,063,604 | ||||||
| Курильщик в прошлом | 7 425 581 (57,9) | 4 426 732 (58,0) | 2 152 551 (57,6) | 846 298 (58,7) | 90,63 90,631) | 347,798 (9,3) | 132,492 (9,2) | ||||
| Отсутствует | 636655 (5,0) | 392,625 (5,1) | 175,974 (4,7) | (Спирт) | 1частота использования, дней | Нет | 6,102,884 (47,6) | 3,538,707 (46,4) | 1,814,686 (48,5) | 749,491 (52,0) | |
| 2 / мес.-2 / неделя 9012,9 | 3 080 461 (40.4) | 1 409 936 (37,7) | 489 887 (34,0) | ||||||||
| 3–7 в неделю | 1 237 846 (9,7) | 714 422 (9,4) | 37512 468 (10,1) | 37512 468 (10,1) | |||||||
| Отсутствует | 493,992 (3,9) | 300,097 (3,9) | 139,340 (3,7) | 54,555 (3,8) | |||||||
| Физическая активность | 123 ≥1 903 раз в неделю | 3028392 (39.7) | 1,545,436 (41,3) | 584,472 (40,5) | |||||||
| История сердечных заболеваний | Да | 107,365 (0,8) | 57,802 (0,8) | 33,851 (0,9) | |||||||
| История инсульта | Да | 48,669 (0,4) | 24,739 (0,3) | 16087 (0,4) | 7,843 (0,5) | ||||||
| История рака | Да 9012,2371 | 49366 | 28 985 (0.4) | 14 213 (0,4) | 6 039 (0,4) | ||||||
| Возрастная группа, лет | 18–34 | 3 729 737 (29,1) | 2 739 434 (35,9) | 78512 212 (143,2) | 78512 212 (14,0) | 78512 212 (14,0) ) | |||||
| 35–44 | 3,256,771 (25,4) | 1,977,540 (25,9) | 957,884 (25,6) | 321 347 (22,3) | |||||||
| 45–21 | |||||||||||
| 45–21 | 1 388 813 (18,2) | 931 679 (24.9) | 396,555 (27,5) | ||||||||
| 55–64 | 1,863,363 (14,5) | 887,619 (11,6) | 655,108 (17,5) | 320,636 (22,28) | |||||||
| 994 911 (7,8) | 50 2150 (6,6) | 331 674 (8,9) | 161 087 (11,2) | ||||||||
| 75–99 | 253 177 (2,0) | 2,1 903 )36,483 (2,5) | |||||||||
| Общий холестерин, мг / дл | <120 | 122,981 (1.0) | 122,981 (1,6) | 0 (0,0) | 0 (0,0) | ||||||
| 120–129 | 185,401 (1,4) | 185,401 (2,4) | 0 (0,0) | 0 (0,0) | (0,0) | ||||||
| 130–139 | 402 908 (3,1) | 402 908 (5,3) | 0 (0,0) | 0 (0,0) | |||||||
| 140–149 | 5,0 )642,593 (8,4) | 0 (0,0) | 0 (0.0) | ||||||||
| 150–159 | 935 938 (7,3) | 935 938 (12,3) | 0 (0,0) | 0 (0,0) | |||||||
| 160–9169 | 1,11,189,951 (15,6) | 0 (0,0) | 0 (0,0) | ||||||||
| 170–179 | 1,349,594 (10,5) | 1,349,594 (17,7) | 0 (0,0) 9012 ) | ||||||||
| 180–189 | 1 418 033 (11.1) | 1,418,033 (18,6) | 0 (0,0) | 0 (0,0) | |||||||
| 190–199 | 1,386,288 (10,8) | 1,386,288 (18,2) | 0 (0,03) (0,0) | ||||||||
| 200–209 | 1227 973 (9,6) | 0 (0,0) | 1227 973 (32,8) | 0 (0,0) | |||||||
| 210–219 | )0 (0,0) | 1 037 227 (27.7) | 0 (0,0) | ||||||||
| 220–229 | 850,522 (6,6) | 0 (0,0) | 850,522 (22,7) | 0 (0,0) | |||||||
| – | 624,208 (4,9) | 0 (0,0) | 624,208 (16,7) | 0 (0,0) | |||||||
| 240–249 | 456,833 (3,6) | 0 (0,0) | )456 833 (31,7) | ||||||||
| 250–259 | 342 597 (2.7) | 0 (0,0) | 0 (0,0) | 342,597 (23,8) | |||||||
| 260–269 | 224,887 (1,8) | 0 (0,0) | 0 (0,0) | 903 (15,6)||||||||
| 270–279 | 136,285 (1,1) | 0 (0,0) | 0 (0,0) | 136,285 (9,5) | |||||||
| 3 ≥280 | 3 2,2 | 0 (0,0) | 0 (0,0) | 280,787 (19.5) |
Концентрации ОХ в зависимости от пола и возраста
Мужчины имели в среднем более высокие уровни ОХ, чем женщины в возрасте от 24–25 до 48–49 лет, в то время как у женщин эти уровни были выше, чем у мужчин в возрастном диапазоне от 18 до 18 лет. 23 года и ≥50 лет (рис., Дополнительная таблица S1 ). Среди мужчин средние уровни ОХ увеличились с 159,0 мг / дл в возрасте 18–19 лет до максимального значения 201,4 мг / дл в возрасте 50–51 лет, а среди женщин средние уровни увеличились со 170,5 мг / дл в возрасте 20–21 лет. до максимум 212.4 мг / дл в возрасте 56–57 лет. Снижение уровня ОС после достижения пиковых значений было больше у мужчин, чем у женщин. Градиент увеличения уровней ОС с возрастом был самым крутым от 18-19 до 28-29 лет у мужчин, а самый крутой — с 44-45 до 52-53 лет у женщин (рис.).
Средние и медианные концентрации общего холестерина. Чтобы преобразовать холестерин из мг / дл в ммоль / л, умножьте его на 0,02586.
Связь между общим холестерином и смертностью
U-образная связь между уровнем общего холестерина и смертностью была обнаружена как у мужчин, так и у женщин (рис.). Диапазон TC, связанный с самой низкой смертностью, составлял 210–249 мг / дл (Дополнительная таблица S2 ). При дальнейшем рассмотрении возраста ассоциации U-образной кривой наблюдались независимо от пола или возраста (рис.), А оптимальный диапазон TC для выживания составлял 210–249 мг / дл для каждой возрастно-половой группы, за исключением мужчин в возрасте 18–34 лет. лет (180–219 мг / дл) и для женщин в возрасте 18–34 лет (160–199 мг / дл) и 35–44 лет (180–219 мг / дл) (дополнительная таблица S3 ).
Скорректированные по возрасту коэффициенты риска, связанные с 18 категориями общего холестерина (ОХ), в зависимости от пола.Категории ОК (мг / дл: <120, от 120–129 до 270–279 на 10, ≥280, 220–229 в качестве эталона). Средняя точка использовалась в качестве репрезентативного значения для каждой категории TC, за исключением обоих концов (112 и 296), для которых использовалась медиана всех участников. * Отношения рисков и 95% доверительные интервалы были рассчитаны с использованием моделей рисков Кокса, стратифицированных по базовому возрасту (годы: 18–24, 25–34, 35–44, 45–54, 55–64, 65–74, 75–84). , 85–99). Исходный возраст был скорректирован как непрерывная переменная в каждой возрастной группе.Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
Коэффициенты опасности * , связанные с 18 категориями общего холестерина (ОХ), в отношении смертности по полу и возрасту. Категории ОК (мг / дл: <120, от 120–129 до 270–279 на 10, ≥280, 220–229 в качестве эталона). Средняя точка использовалась в качестве репрезентативного значения для каждой категории TC, за исключением обоих концов (112 и 296), для которых использовалась медиана всех участников. * Отношения рисков и 95% доверительные интервалы были рассчитаны с использованием моделей рисков Кокса, стратифицированных по базовому возрасту (годы: 18–24, 25–34, 35–44, 45–54, 55–64, 65–74, 75–84). , 85–99), после поправки на исходный возраст (непрерывная переменная), статус курения, употребление алкоголя, физическая активность, известные в анамнезе болезни сердца, инсульта или рака, индекс массы тела, систолическое артериальное давление и уровни глюкозы натощак. .Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
При сплайн-анализе (рис., Дополнительный рис. 2 ) диапазоны ОХ, связанные с самой низкой смертностью, составили примерно 200–240 мг / дл, за исключением мужчин в возрасте 18–34 лет (примерно 180–220 мг / дл. дл) и для женщин в возрасте 18–34 лет (примерно 160–200 мг / дл) и в возрасте 35–44 лет (примерно 180–220 мг / дл).
Отношения рисков * с использованием преобразованных сплайном уровней общего холестерина (TC) для определения смертности в разбивке по полу и возрасту.5 узлов (138, 170, 191, 213 и 260 мг / дл) были использованы с 220 мг / дл в качестве эталона. * Отношения опасностей и 95% доверительные интервалы были рассчитаны с использованием моделей опасностей Кокса тем же методом, что и на рис. Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
При допущении линейной связи для уровней TC 50–449, 50–199 и 200–449 мг / дл, каждое увеличение TC на 39 мг / дл (1 ммоль / л) было связано с 8% снижением (HR = 0,92). , 95% ДИ = 0,917–0,922), на 23% ниже (ОР = 0,77, 95% ДИ = 0.76–0,77) и на 7% выше (ОР = 1,07, 95% ДИ = 1,06–1,07) смертности соответственно (рис.).
Соотношение рисков * на каждые 39 мг / дл (1 ммоль / л) увеличения общего холестерина (ОХ) в зависимости от диапазона ОХ и возраста. * Отношения рисков и 95% доверительные интервалы были рассчитаны с использованием моделей рисков Кокса тем же методом, что и на рис. Чтобы преобразовать TC из мг / дл в ммоль / л, умножьте его на 0,02586.
При уровнях холестерина <200 мг / дл (таблица) обратные ассоциации были наиболее сильными у мужчин в возрасте 45–54 лет и женщин в возрасте 55–64 лет, возрастной группы с наивысшим средним уровнем TC у обоих полов ( P взаимодействие [возраст] <0.001). При уровнях холестерина ≥200 мг / дл более высокие уровни HR на 39 мг / дл (1 ммоль / л) были самыми высокими в самых молодых группах (в возрасте 18–44 лет) и самыми низкими в старшей группе (в возрасте 75–99 лет). лет у обоих полов ( P взаимодействие [возраст] <0,001).
Таблица 2
HRs a на 39 мг / дл (1 ммоль / л) увеличение TC в зависимости от пола, возраста и диапазона TC.
| Диапазон TC, | Возрастная группа, | Мужчины | Женщины | Значение p для взаимодействия между полами | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| мг / дл (ммоль / л) | лет | No.смертей | p-значение | HR (95% ДИ) | Число смертей | p-value | HR (95% CI) | ||||||||||
| 50–449 | Все возрасты | 453,959 | <0,001 | 0,90 (0,89–0,90) | 239,545 | <0,001 | 0,95 (0,95–0,96) | <0,001 | |||||||||
| 18–34 | 16 0,97–1,00) | 4,580 | 0.231 | 1,02 (0,99–1,06) | 0,071 | ||||||||||||
| 35–44 | 37,382 | <0,001 | 0,90 (0,89–0,91) | 10,540 | 3 | <0,001 | |||||||||||
| 45–54 | 67,370 | <0,001 | 0,85 (0,84–0,85) | 21,552 | <0,001 | 0,95 (0,93–09) 9011 9011 | 0,95 (0,93–0,96) | 55–64 | 116,119 | <0.001 | 0,86 (0,86–0,87) | 45,787 | <0,001 | 0,92 (0,92–0,93) | <0,001 | ||
| 65–74 | 144,609 0,00 | 144,609 0,001 | 0,92)88,046 | <0,001 | 0,96 (0,95–0,96) | <0,001 | |||||||||||
| 75–99 | 72,368 | <0,001 | 0,94 | <0.001 | 0,97 (0,96–0,97) | <0,001 | |||||||||||
| 50–199 | Все возрасты | 283 239 | <0,001 | 0,75 (0,74–0,75) | 0,001114,022 | 0,001114,022 | 0,80–0,82)<0,001 | ||||||||||
| 18–34 | 10,889 | <0,001 | 0,87 (0,84–0,90) | 3,608 | 0,009 | 0,92 ( | |||||||||||
| 35–44 | 21 936 | <0.001 | 0,70 (0,68–0,72) | 7,072 | <0,001 | 0,86 (0,83–0,90) | <0,001 | ||||||||||
| 45–54 | 38,832 0,0066 | 0,65) | 10,839 | <0,001 | 0,77 (0,74–0,80) | <0,001 | |||||||||||
| 55–64 | 70,570 | <0,001 | 0,68 (0,67) 207 <0.001 | 0,72 (0,70–0,74) | <0,001 | ||||||||||||
| 65–74 | 91,938 | <0,001 | 0,80 (0,79–0,81) | 39,339 0,003 | 39,339 0,003 | 0,81)0,889 | |||||||||||
| 75–99 | 49,074 | <0,001 | 0,86 (0,85–0,88) | 32,890 | <0,001 | 0,83 | 200–449 | Все возрасты | 170,720 | <0.001 | 1,07 (1,07–1,08) | 125,523 | <0,001 | 1,06 (1,05–1,06) | <0,001 | ||
| 18–34 | 5,222 0,00 | 1 1,19) | 972 | 0,006 | 1,14 (1,04–1,26) | 0,953 | |||||||||||
| 35–44 | 15,446 | <0,001 | 1,12 (1,0468–1,14) | 1.19 (1,14–1,25) | 0,017 | ||||||||||||
| 45–54 | 28,538 | <0,001 | 1,08 (1,06–1,09) | 10,713 | <0,001 | 1,08) 0,790 | |||||||||||
| 55–64 | 45,549 | <0,001 | 1,07 (1,05–1,08) | 25,513 | <0,001 | 1,06 (1,05–1,08) | 11 0,761 | 11 0,7 –74 | 52,671 | <0.001 | 1,07 (1,05–1,08) | 48,707 | <0,001 | 1,05 (1,04–1,07) | 0,143 | ||
| 75–99 | 23,294 | 3 1,0 | 36,150 | <0,001 | 1,03 (1,02–1,05) | 0,535 | |||||||||||
Связи были немного сильнее у мужчин, чем у женщин при уровнях TC 50–449, 50–199 и 200–449 мг. / дл ( P взаимодействие [пол] <0.001 в каждом диапазоне TC), когда все возрасты были объединены. При уровне холестерина <200 мг / дл у мужчин были более сильные обратные ассоциации, чем у женщин в возрастных группах <65 лет.
Связи в стандартных классификациях TC
По сравнению с желательными уровнями <200 мг / дл (дополнительная таблица S3 ) пограничные высокие уровни 200–239 мг / дл были связаны с более низким риском смертности в каждом возрасте -сексуальная группа, за исключением женщин в возрасте 18–34 лет, в то время как высокие уровни ≥240 мг / дл были связаны со снижением риска для обоих полов и каждой возрастной группы, за исключением женщин в возрасте 18–44 лет и мужчин в возрасте 18–34 лет, у которых высокие уровни были связаны с повышенной смертностью.
Обсуждение
U-образная зависимость между ОХ и смертностью наблюдалась в каждой половозрастной группе. Уровни ОХ, связанные с самой низкой смертностью, составляли 210–249 мг / дл у обоих полов во всех возрастных группах, за исключением самых молодых групп мужчин, в возрасте 18–34 лет (180–219 мг / дл) и женщин в возрасте 18–34 лет. лет (160–199 мг / дл) и 35–44 года (180–219 мг / дл). При уровнях TC 50–199 и 200–449 мг / дл каждое увеличение TC на 39 мг / дл (1 ммоль / л) было связано с понижением на 23% (95% ДИ = 23–24%) и на 7% выше ( 6–7%) смертность соответственно.Обратные ассоциации в нижнем диапазоне TC были наиболее сильными в возрасте, для которого средние уровни TC были самыми высокими (мужчины в возрасте 45–54 лет и женщины в возрасте 55–64 лет), в то время как положительные ассоциации в верхнем диапазоне TC были наиболее сильными в самых молодых возрастах. (<45 лет) у обоих полов. Как обратные ассоциации в нижнем диапазоне TC, так и положительные ассоциации в верхнем диапазоне TC ослабевали с возрастом, превышающим возраст с наиболее сильными ассоциациями.
В предыдущих когортных исследованиях сообщалось о противоречивых результатах о форме ассоциаций между ОХ и общей смертностью, включая положительные линейные, обратные, U-образные и обратные L-образные (или обратные J-образные) связи 3 , 8 — 11 , 13 , 14 , 17 , 22 .Некоторые предыдущие исследования предлагали различные формы ассоциаций по полу и возрасту 3 , 17 . В нашем исследовании связь между ОХ и смертностью существенно изменялась в зависимости от возраста и, в меньшей степени, от пола. Наше исследование четко продемонстрировало, что форма ассоциации представляет собой U-образную кривую для каждого пола и каждой возрастной группы, включая лиц в возрасте 75–99 лет (средний возраст: 79,0 лет), что составляет 154 321, 80 776 и 18 080 пожилых людей в возрасте от 75 до 75 лет. 79, 80–84 и ≥85 лет соответственно.Принимая во внимание более слабый эффект, связанный с высоким ОХ по мере старения у пожилых людей, неудивительно, что предыдущие исследования, проведенные в основном на пожилых людях, обнаружили в целом обратную или обратную L-кривую 13 , 14 . Кроме того, ранее сообщенные положительные ассоциации у молодых людей 8 могут быть объяснены более сильными положительными ассоциациями и более низким оптимальным диапазоном в более молодом возрасте, наблюдаемым в нашем исследовании, в сочетании с более высокими концентрациями ОХ и большей долей заболеваемости и смертности от болезни сердца в западных популяциях.
Эксперты NCEP классифицировали уровни TC на 3 категории: <200, 200–239 и ≥240 мг / дл, как желательные, погранично высокие и высокие уровни, соответственно, в основном на основе связи между TC и IHD 21 . Однако в текущем исследовании уровни TC 210–249 мг / дл и приблизительно 200–240 мг / дл были связаны с самой низкой смертностью в категориальном и сплайновом анализах, соответственно. Наше исследование показало, что оптимальные диапазоны для общей выживаемости выше, чем для ИБС.Аналогичным образом, более высокий оптимальный диапазон для общей выживаемости, чем для смертности от ИБС, также был зарегистрирован для ИМТ 23 . Напротив, оптимальные диапазоны для смертности от всех причин и смертности от ИБС были аналогичными для глюкозы натощак и артериального давления 24 — 27 . Уровни холестерина могут быть маркером общего состояния здоровья, а не маркером, специфичным для ССЗ 28 . Даже в рамках подтипов ССЗ диапазоны ОС, связанные с наименьшим риском, не согласовывались.Например, для инсульта уровни ОХ <200 мг / дл не были связаны с самой низкой смертностью в проспективных когортных исследованиях 29 , 30 , а рандомизированные исследования не предоставили четких доказательств того, является ли гиполипидемическая терапия, включая статины снижают смертность от инсульта 6 , 31 . Геморрагический инсульт, респираторные заболевания (особенно хроническая обструктивная болезнь легких), заболевания пищеварительной системы (особенно заболевания печени) и некоторые виды рака были связаны с более низкими уровнями общего холестерина 10 , 30 , 32 — 34 ; таким образом, диапазоны, связанные с наименьшим риском, могут быть даже выше для этих болезней, чем диапазоны для смертности от всех причин.Однако мы не смогли проверить, различались ли ассоциации по причине смерти, из-за недоступности данных.
Обратная причинная связь была предложена как объяснение более высокой смертности, связанной с низким уровнем холестерина. Тем не менее, долгосрочное последующее исследование среди японско-американского населения показало, что люди с низким уровнем холестерина, поддерживаемым в течение 20-летнего периода, имели наихудшую смертность от всех причин, и пришел к выводу, что обратная причинно-следственная связь вряд ли может объяснить более высокую смертность. связаны с низким уровнем холестерина полностью 14 .
Более низкие оптимальные диапазоны выживаемости в более молодом возрасте, чем в более старшем возрасте, также наблюдались для ИМТ 19 , тогда как устойчивые диапазоны были обнаружены независимо от пола и возраста для артериального давления и уровня глюкозы натощак 26 , 27 , 29 . Необходимо выяснить, приводят ли разные пропорции смертности от конкретных причин по возрасту к более низкому оптимальному диапазону в более молодом возрасте.
Уровни ОХ в зависимости от пола и возраста в текущем исследовании корейцев были ниже, чем в других странах с высоким уровнем дохода, включая Японию, Англию и США 15 — 17 , 35 , 36 .Однако распределение уровней ОС по полу и возрасту в целом было таким же, как у других региональных и этнических групп, хотя подробная информация не всегда доступна. Уровни ОС достигли пика в 50–51 год у мужчин и в 56–57 лет у женщин, а после достижения пикового возраста уровни снижались у мужчин быстрее, чем у женщин. Точка пересечения средних уровней ОХ между полами наступила в возрасте 50–51 лет, как раз в среднем возрасте менопаузы 37 . Резкое снижение уровня эстрогена хорошо соответствует резкому увеличению ОХ у женщин, которое наблюдалось во время менопаузы в текущем исследовании.
Рандомизированные испытания предоставили доказательства того, что терапия статинами может снизить общий риск смерти у лиц с повышенным риском сердечно-сосудистых заболеваний, в основном за счет снижения смертности от болезней сердца 5 , 6 . Однако данные могут быть недостаточно окончательными, чтобы утверждать, что «чем ниже уровень холестерина, тем лучше» для снижения общей смертности среди населения в целом с относительно низким риском сердечных заболеваний 38 .
Текущие рекомендации по холестерину в значительной степени основаны на риске сердечных заболеваний и при желании рекомендуют диапазон TC <200 мг / дл.Однако диапазон TC <200 мг / дл не обязательно может быть признаком хорошего здоровья, если рассматривать другие заболевания. Заболевания, связанные с более низкими уровнями ОХ, и потенциальные механизмы окончательно не идентифицированы. Поскольку обратные ассоциации в нижнем диапазоне TC были сильнее, чем положительные ассоциации в верхнем диапазоне TC, идентификация заболеваний, связанных с более низкими уровнями TC, и дальнейшее понимание механизмов таких ассоциаций может помочь улучшить результаты в отношении здоровья населения в целом.В ожидании дополнительных исследований для уточнения, тщательная оценка и лечение могут увеличить шанс предотвращения и диагностики потенциально опасных для жизни заболеваний на более ранней стадии у взрослых с низким уровнем общего содержания холестерина.
Несомненными сильными сторонами этого исследования являются очень большое количество участников, предполагаемый характер исследования и полное наблюдение за смертью. Еще одним важным преимуществом является то, что участники исследования были этнически однородными и жили в аналогичной среде, охваченной одной и той же системой здравоохранения.Еще одна сильная сторона этого исследования заключается в том, что в этом исследовании оценивается риск смертности, связанный с уровнями общего холестерина, ниже 120 мг / дл. Однако есть ограничения. Во-первых, не учитывалось использование гиполипидемических препаратов. Риск, связанный с высоким уровнем холестерина, мог быть недооценен. Однако в Корее на смертность от ИБС приходилось лишь приблизительно 5% смертности от всех причин, и только 10% людей с гиперхолестеринемией получали гиполипидемическую терапию 39 . Следовательно, влияние игнорирования использования лекарств, вероятно, будет умеренным, и уровни TC в этом исследовании обычно отражают уровни без гиполипидемических препаратов.Кроме того, это исследование не могло определить, увеличивает ли статин-индуцированный низкий уровень холестерина смертность. Во-вторых, другие показатели липидов, такие как уровни липопротеинов низкой плотности и холестерина липопротеинов высокой плотности, были недоступны. Недавние руководства по лечению дислипидемии больше сосредоточены на этих субфракциях холестерина, поэтому прямое применение наших результатов к индивидуальному уходу за пациентами может быть несколько ограничено. Необходимы дальнейшие исследования, чтобы определить половые и возрастные ассоциации фракций холестерина.В-третьих, информация о смертности от конкретных причин отсутствовала. В-четвертых, на обобщаемость наших результатов может повлиять тот факт, что участники исследования были однородными корейцами. Ассоциации U-образной кривой могут быть обобщены на другие этнические группы населения, поскольку форма ассоциаций в целом была одинаковой для каждого пола и каждой возрастной группы, несмотря на их различные профили кардиометаболического риска. Однако некоторые результаты, такие как величина относительного риска, связанного с ОХ, и диапазон ОХ, связанный с самой низкой смертностью, могут варьироваться в зависимости от этнических групп с различным распределением смертности от конкретных причин и обращаемости за медицинской помощью, связанной с дислипидемией.
В заключение, U-образная зависимость между ОХ и смертностью была обнаружена независимо от пола и возраста. Диапазоны ОС, связанные с самой низкой смертностью, составляли 210–249 мг / дл в каждой подгруппе половозрастного возраста, за исключением самых молодых групп мужчин в возрасте 18–34 лет (180–219 мг / дл) и женщин в возрасте 18–34 лет. (160–199 мг / дл) и 35–44 года (180–219 мг / дл). Обратные ассоциации в диапазоне <200 мг / дл были более чем в 3 раза сильнее, чем положительные ассоциации для уровней холестерина ≥200 мг / дл, за исключением самых молодых людей.Положительные ассоциации в верхнем диапазоне TC были наиболее сильными у самых молодых людей и ослабевали с возрастом. Уровни TC <200 мг / дл не обязательно могут быть признаком хорошего здоровья. Выявление и надлежащее лечение заболеваний, связанных с более низким уровнем ОХ, может улучшить выживаемость.
Тенденции липидов и липопротеинов сыворотки крови взрослых, 1960-2002 гг. | Кардиология | JAMA
Контекст Общий уровень сывороточного холестерина и холестерина липопротеидов низкой плотности (ЛПНП) существенно на атеросклероз и его клинические последствия.Предыдущие анализы данных Национального исследования здоровья и питания (NHANES) показали, что средний уровень общего холестерина у взрослых в США снизился с С 1960-1962 по 1988-1994 годы, а также средние уровни холестерина ЛПНП (доступно начало в 1976 году) снизилась в период с 1976-1980 по 1988-1994 годы.
Цель Изучить тенденции уровней липидов в сыворотке крови среди взрослых в США в период с 1960 г. и 2002 г., с особым вниманием к изменениям, произошедшим после исследования NHANES 1988–1994 гг.
Дизайн, условия и участники Измерения липидов крови проводились у 6098-15 719 взрослых, которые были изучены в 5 отдельных поперечных опросах населения США во время 1960-1962, 1971-1974, 1976-1980, 1988-1994 и 1999-2002 гг.
Основные показатели результатов Среднее значение общего холестерина в сыворотке, холестерина ЛПНП, липопротеинов высокой плотности (HDL) холестерин и средние геометрические уровни триглицеридов в сыворотке, а также процентное содержание взрослых с уровнем общего холестерина в сыворотке не менее 240 мг / дл (≥6.22 ммоль / л).
Результаты С 1988-1994 по 1999-2002 годы общий уровень холестерина в сыворотке взрослых в возрасте 20 лет и старше снизилась с 206 мг / дл (5,34 ммоль / л) до 203 мг / дл (5,26 ммоль / л) ( P = 0,009) и уровни холестерина ЛПНП снизилась с 129 мг / дл (3,34 ммоль / л) до 123 мг / дл (3,19 ммоль / л) ( P <0,001). Более значительное и значительное снижение наблюдалось у мужчин. 60 лет и старше и у женщин 50 лет и старше. Процент взрослых с уровнем общего холестерина не менее 240 мг / дл (≥6.22 ммоль / л) уменьшилось с 20% в 1988–1994 годах до 17% в 1999–2002 годах ( P <0,001). Не было изменений среднего уровня холестерина ЛПВП и незначительного увеличения. в среднем геометрическом уровне триглицеридов в сыворотке ( P = 0,06).
Выводы Снижение уровня общего холестерина, наблюдавшееся в период с 1960 по 1994 гг. Уровень холестерина ЛПНП, наблюдаемый в 1976-1994 годах, сохранялся в течение 1999-2002 годов. у мужчин от 60 до 74 лет и женщин от 50 до 74 лет.Целевое значение не более более 17% взрослых в США с общим уровнем холестерина не менее 240 мг / дл (≥6,22 ммоль / л), цель Здоровые люди 2010 , была достигнута. Увеличение доли взрослых, принимающих гиполипидемические препараты. лекарства, особенно в старших возрастных группах, вероятно, способствовали снижению общий и наблюдаемые уровни холестерина ЛПНП. Повышенная распространенность ожирение среди населения США могло способствовать увеличению среднего уровни триглицеридов в сыворотке.
Ряд эпидемиологических исследований исследовали связь между липидами и атеросклеротическим заболеванием. В исследовании Framingham Heart Study 1 оценивались продольные тенденции уровней липидов и их связь с атеросклеротическим заболеванием, с началом сбора данных в 1948 году. Примерами других лонгитюдных исследований в Соединенных Штатах являются Исследование риска атеросклероза в сообществах, 2 Сердечно-сосудистое исследование сердца, 3 Коронарная артерия Исследование развития рисков у молодых взрослых, 4 и мультиэтническое исследование атеросклероза. 5
Многонациональный мониторинг тенденций и детерминант сердечно-сосудистых заболеваний Исследование болезней 6 — международное исследование взрослые в возрасте от 35 до 64 лет в 21 стране на 4 континентах. В этом исследовании, уровень общего холестерина у взрослых в возрасте от 35 до 64 лет показал снижение средний уровень общего холестерина в сыворотке с середины 1980-х до середины 1990-х примерно в половина европейского населения, включенного в исследование. 7
Национальное обследование здоровья (NHES) и Национальное здравоохранение и обследования питания (NHANES), проводимые Национальным центром для статистики здравоохранения / Центры по контролю и профилактике заболеваний (NCHS / CDC) уникальны среди исследований в США.В NHANES — большой массив данных, связанных со здоровьем, включая липиды сыворотки крови, были собраны из репрезентативного образца Гражданское неинституционализированное население США на стандартных экзаменах. Посредством этих опросов NCHS / CDC получил оценки численности населения. общего холестерина сыворотки с 1960 года и холестерина липопротеидов высокой плотности (ЛПВП) и триглицериды сыворотки с 1976 г.
Анализ данных опросов NHANES показал последовательное снижение средний уровень общего холестерина в сыворотке у взрослых и в процентах взрослые с уровнем общего холестерина в сыворотке не менее 240 мг / дл (≥6.22 ммоль / л) между 1960 и 1994. 8 , 9 Уровни холестерина ЛПВП и холестерина липопротеинов очень низкой плотности не изменились значительно у взрослых, что свидетельствует о снижении общего холестерина уровни были связаны со снижением уровня холестерина липопротеинов низкой плотности (ЛПНП) Только. Недавно, используя данные NHANES 1999-2000 гг., Исследование Ford et al. 10 пришло к выводу, что скорость снижения средней сыворотки концентрация общего холестерина среди взрослого населения США, наблюдаемая с В период с 1988–1994 годов по 1999–2000 годы темпы роста с 1960-1962 по 1988–1994 годы замедлились.
В 1990-х годах в сообщениях общественного здравоохранения подчеркивалось низкое содержание насыщенных жиров. диеты с низким содержанием холестерина, поддержание здорового веса и увеличение физического деятельность. 11 -13 Кроме того, многочисленные клинические испытания продемонстрировали эффективность и безопасность гиполипидемических препаратов. препараты, в первую очередь статины, для снижения риска ишемической болезни сердца (ИБС). 14 , 15
Нашей целью было представить данные об общем холестерине, холестерине ЛПНП, Уровни холестерина ЛПВП и триглицеридов сыворотки из NHANES 1999-2002 гг. последнее исследование NHANES для оценки тенденций изменения липидов в период с 1960 по 2002 год, включая процент с уровнем общего холестерина в сыворотке не менее 240 мг / дл (≥6.22 ммоль / л), а также изучить возможные способствующие факторы к наблюдаемым тенденциям.
Дизайн и сбор данных
NHANES и NHES представляют собой серию поперечных, репрезентативных на национальном уровне, исследования вероятности района, проведенные NCHS / CDC. Порядок выбора выборка и проведение собеседований и экзаменов для NHANES 1999-2002 гг. были аналогичны процедурам предыдущих опросов. 16 Дизайн NHANES представляет собой стратифицированную многоступенчатую вероятностную выборку. Подробные описания каждого обзора были опубликованы. 17 -20
Тенденции изменения среднего общего холестерина в сыворотке для взрослых основаны на сравнениях. данных о взрослых в возрасте от 20 до 74 лет из 5 опросов: NHES I (1960-1962) (n = 6098), NHANES I (1971-1974) (n = 13 106), NHANES II (1976-1980) (n = 11 864), NHANES III (1988–1994 гг.) (N = 13 914) и NHANES 1999–2002 гг. (N = 7740).Тенденции уровней триглицеридов, холестерина ЛПВП и холестерина ЛПНП (доступно для NHANES II, NHANES III и NHANES 1999-2002 гг.) основаны на сравнениях данных из этих 3 опросов.
Уровни липидов в сыворотке крови были измерены у взрослых в возрасте 20 лет и старше в NHANES III (n = 15 719) и NHANES 1999-2002 (n = 8809), но только для взрослых От 20 до 74 лет в предыдущих исследованиях. Категории расы / этнической принадлежности основаны на данные самооценки с использованием категорий переписи из Управления управления и Бюджетные директивы. 21 Оценки среднего уровень общего холестерина и холестерина ЛПВП рассчитан для всех взрослых, независимо от голодания. государство, 11 обследовано во время NHANES II (1976-1980), NHANES III (1988–1994) и NHANES 1999–2002. Оценки средних значений ЛПНП и триглицеридов уровни основаны на взрослых, которые были обследованы утром и голодали. от 8,5 до 23 часов. 11 холестерин ЛПНП был рассчитано с использованием уравнения Фридевальда (общий холестерин сыворотки — ЛПВП холестерин-триглицерид сыворотки / 5) для обследованных с триглицеридами сыворотки уровни 400 мг / дл или менее (≤4.52 ммоль / л). 22
Общий процент ответивших на опросы взрослых в возрасте 20 лет и старше до NHANES с 1999 по 2002 год колебался от 64% до 84%. 23 -25 В Данные NHANES за 1999-2002 гг. Основаны на 13 312 взрослых в возрасте 20 лет и старше. из них были опрошены 10 291 (77,3%) и 9471 (71,1%), прошли медицинский осмотр и были допущены к флеботомии.
Все липидные анализы проводились на образцах венозной сыворотки, замораживают и отправляют на сухом льду в лабораторию для проведения липидных анализов. 26 Методы определения общего холестерина, холестерина ЛПВП, и уровни триглицеридов для исследований до NHANES 1999-2002 гг. 8 Общий холестерин, холестерин ЛПВП и триглицериды измерения из каждого опроса NHANES были стандартизированы в соответствии с критерии CDC или Национального института сердца, легких и крови по липидам Программа стандартизации CDC. 27 Для NHANES 1999-2002 гг., Методы определения общего холестерина, холестерина ЛПВП и триглицеридов. были откалиброваны с использованием калибровочных пулов замороженной сыворотки (Solomon Park Research Laboratories, Kirkland, Wash), которым присвоены контрольные значения CDC.
В NHANES 1999-2002, общий холестерин, холестерин ЛПВП и триглицериды методы выполнялись на анализаторе (Hitachi 704, Roche Diagnostics, Indianapolis, Ind) в аналитической лаборатории липопротеинов Университета Джонса Хопкинса, Балтимор, Md. Уровни общего холестерина измеряли с помощью сопряженной ферментативной реакции. на основе метода Allain et al (Roche Diagnostics). 28 Триглицерид уровни были измерены с использованием сопряженной ферментативной реакции на основе метода Wahlefeld и Bergmeyer (Roche Diagnostics). 29 ЛПВП уровень холестерина измеряли двумя способами. За период 1999-2000 гг. Для большинства образцов использовался метод осаждения гепарин-марганец. 30 «Прямой» метод определения холестерина ЛПВП (Roche Diagnostics) 31 , 32 использовалось для образцов с небольшими объемами образцов в 1999-2000 гг. и для всех образцов собраны в 2001-2002 гг. За 1999-2002 гг. Холестерин общий, триглицериды, уровень холестерина ЛПВП соответствовал требованиям Национальной образовательной программы по холестерину. (NCEP) цели производительности для точности и предвзятости. 33 -35 Осадки Холестерин ЛПВП с максимальной точностью 4,5% и смещением до 6,8% превышено целевые показатели NCEP для холестерина ЛПВП (4% для точности и 5% для предвзятость). Холестерин ЛПВП был скорректирован с учетом систематической ошибки метода для NHANES 1999-2002 гг. опрос. 36 , 37
Средние значения и стандартные ошибки среднего представлены для общего, HDL, и значения холестерина ЛПНП.Средние геометрические и стандартные ошибки геометрических средние значения представлены для уровней триглицеридов в сыворотке, потому что распределение сильно перекошено. Выборочные веса, учитывающие дифференциальные вероятности выбора, неполучения ответов и неполного охвата включаются в оценку процесс. Окончательные веса исследованных образцов были использованы для общего холестерина и холестерина ЛПВП. и утренние веса образцов натощак были использованы для триглицеридов и холестерина ЛПНП. уровни. 38 Стандартные ошибки среднего (или процентов) были оценены методом линеаризации рядов Тейлора, 39 a метод, который включает веса выборки и учитывает план выборки.Статистические гипотезы проверялись на уровне значимости α = 0,05. используя статистику т . 40 Несколько сравнения проводились с использованием метода Бонферрони. 41 Это Метод был применен путем деления 0,05 на количество подразумеваемых сравнений. В тестировании для различий по расе / этнической принадлежности в средних, геометрических и процентных показателях, общий уровень 0,05 был разделен на 3. Для трендов общего холестерина в сыворотке уровень взрослого населения в возрасте от 20 до 74 лет в период 1960-2002 гг. сравнения любых 2 из 5 опросов.Для трендов холестерина ЛПНП, ЛПВП уровень холестерина и триглицеридов в сыворотке крови в период 1976-2002 гг. составлял 3 подразумеваемые сравнения между любыми 2 из 3 опросов. Все анализы данных были выполнены с помощью статистических пакетов SAS версии 8.02 (Институт SAS, Кэри, Северная Каролина) и SUDAAN версии 8 (RTI, Research Triangle Park, NC).
Уровни липопротеинов, 1999-2002 гг.
Размеры образцов для различных измерений липидов показаны в таблице 1, а также с учетом возраста и возраста. Средние значения представлены в таблице 2. 22 , 42 Влияние возраста на среднее общее холестерин, наблюдаемый во время NHES и предыдущих исследований NHANES, также наблюдался в течение 1999-2002 гг. Средний уровень общего холестерина увеличивался с возрастом за счет средний возраст, а затем снизился, достигнув пика в возрасте от 50 до 59 лет у мужчин и от 60 до 69 лет у женщин. У мужчин уровень общего холестерина был выше, чем у мужчин. женщины в возрасте от 30 до 49 лет, но более низкие уровни после 60 лет. Неиспаноязычный У чернокожих мужчин средний уровень общего холестерина с поправкой на возраст был ниже, чем у обоих белые неиспаноязычные или американские мексиканские мужчины.Американские мексиканские женщины имели более низкий скорректированный по возрасту средний уровень общего холестерина по сравнению с белыми женщинами неиспаноязычного происхождения.
Как и в предыдущих исследованиях NHANES, влияние возраста на средний уровень холестерина ЛПНП уровни были аналогичны среднему общему холестерину. Мужчины от 30 до 49 лет лет имели более высокий средний уровень холестерина ЛПНП, чем женщины того же возраста, но у женщин в возрасте 70 лет и старше средний уровень холестерина ЛПНП был выше, чем у мужчин того же возраста. Белый неиспаноязычный и американец мексиканского происхождения, но не неиспаноязычный У чернокожих мужчин средний скорректированный по возрасту уровень холестерина ЛПНП был выше, чем у женщин. похожей расы / этнической принадлежности.
Уровни холестерина ЛПВП у женщин были стабильно выше, чем у женщин. уровни мужчин. Среди мужчин у чернокожих мужчин неиспаноязычного происхождения был более высокий уровень холестерина ЛПВП. уровни, чем белые неиспаноязычные или американские мексиканские мужчины. Среди женщин неиспаноязычные у чернокожих и белых женщин уровень холестерина ЛПВП был выше, чем у мексиканок. Американские женщины.
Уровни триглицеридов в сыворотке крови среди неиспаноязычных граждан были ниже у женщин, чем у мужчин. черные и белые неиспаноязычные, но не взрослые мексиканские американцы.У мужчин сыворотка Уровни триглицеридов были ниже среди неиспаноязычных чернокожих мужчин, чем среди неиспаноязычных белые или мексиканские американские мужчины. Среди женщин уровень триглицеридов был самым низким. среди чернокожих женщин неиспаноязычного происхождения и самый высокий среди американок мексиканского происхождения.
Тенденции изменения уровня общего холестерина в сыворотке крови, с 1960-1962 по 1999-2002 гг.
Тенденции изменения среднего уровня общего холестерина в сыворотке с поправкой на возраст и с учетом возраста уровни взрослого населения в возрасте от 20 до 74 лет представлены для обследований 1960-1962 гг. 1999-2002 гг., А значения для взрослых в возрасте 20 лет и старше представлены для NHANES III (1988-1994) и NHANES 1999-2002 (Таблица 3). 42 Между 1960-1962 и 1999-2002 гг., Скорректированный по возрасту средний уровень общего холестерина у взрослых в возрасте 20 лет. до 74 лет снизилась с 222 мг / дл (5,75 ммоль / л) до 203 мг / дл (5,26 ммоль / л) у всех взрослых ( P <0,001), от 220 мг / дл (5,70 ммоль / л) до 203 мг / дл (5,26 ммоль / л) у мужчин ( P <0,001), и от 225 мг / дл (5,83 ммоль / л) до 202 мг / дл (5,23 ммоль / л) у женщин ( P <0,001). Средний уровень общего холестерина снизился для каждого пола и возрастная группа, кроме мужчин и женщин в возрасте от 20 до 29 лет.Между 1960-1962 гг. и 1988–1994 гг., а также между 1976–1980 и 1988–1994 гг. уровень холестерина у взрослых в возрасте от 20 до 74 лет снизился у всех взрослых, как у мужчин, так и у женщин. 8 , 9 Между 1988–1994 и 1999–2002 годы, уровень общего холестерина у взрослых в возрасте от 20 до 74 лет. лет существенно не снизились у всех взрослых (204 против 203 мг / дл [5,28 против 5,26 ммоль / л]), у мужчин (204 против 203 мг / дл [5,28 против 5,26 ммоль / л]) или у женщин (205 против 202 мг / дл [5.31 против 5,23 ммоль / л]).
При наличии липидных данных для взрослых 20 лет и старше для впервые в 1988-1984 гг. тенденции уровня общего холестерина в сыворотке крови взрослые 20 лет и старше в период 1988-1994 гг. и последующие опросы в настоящее время возможный. В период с 1988-1994 по 1999-2002 годы среднее значение общего сывороточного уровень холестерина у взрослых 20 лет и старше снизился с 206 мг / дл (5,34 ммоль / л) до 203 мг / дл (5,26 ммоль / л) ( P = 0,009) у всех взрослых достоверно не снизилась у мужчин (204 против 202 мг / дл [5.28 год против 5,23 ммоль / л]) и снизился с 207 мг / дл (5,36 ммоль / л) до 204 мг / дл (5,28 ммоль / л) у женщин ( P = 0,009). Хотя в целом снижение уровня общего холестерина было умеренным, наблюдаемое снижение для мужчин 60 лет и старше и для женщин 50 лет и старше были не менее 10 мг / дл (≥0,26 ммоль / л) и статистически значимо.
Между 1960-1962 и 1999-2002 гг. Средний уровень общего холестерина в сыворотке крови мужчин в возрасте от 60 до 74 лет снизилась на 28 мг / дл (0.73 ммоль / л) (232 против 204 мг / дл [6,01 против 5,28 ммоль / л]). В тот же период было 40 мг / дл. (1,04 ммоль / л) снижение у женщин в возрасте от 50 до 74 лет (256 против 216 мг / дл [6,63 против 5,59 ммоль / л] для женщин в возрасте 50-59 лет и 263 против 223 мг / дл [6,81 против 5,76 ммоль / л] для женщин в возрасте 60-74 лет). Примерно одна треть от этих сокращений произошло в период с 1988–1994 по 1999–2002 годы.
Средние уровни общего холестерина в сыворотке крови с поправкой на возраст для взрослых в возрасте 20 лет лет и старше между 1988-1994 и 1999-2002 гг. сравниваются по расе / этнической принадлежности и пол в таблице 4. 42 Для Американцы мексиканского происхождения и белые лица неиспаноязычного происхождения, среднее общее с поправкой на возраст Уровень холестерина значительно снизился только у женщин. Для неиспаноязычных темнокожие люди, значительное снижение общего холестерина в сыворотке крови между эти 2 исследования наблюдались как у мужчин, так и у женщин.
Скорректированный по возрасту процент взрослых в возрасте 20 лет и старше с уровень общего холестерина в сыворотке не менее 240 мг / дл (≥6,22 ммоль / л) 11 снизился с 20% (SE, 0.6) в 1988-1994 гг. До 17% (SE, 0,6) в течение 1999-2002 ( P <.001) (данные не показаны). 43
Тенденции холестерина ЛПНП, холестерина ЛПВП и триглицеридов сыворотки Уровни с 1976-1980 по 1999-2002 годы
В таблице 5, 22 , 42 с поправкой на возраст и возрастные средние холестерин ЛПНП, холестерин ЛПВП и триглицериды сыворотки уровни для взрослых в возрасте от 20 до 74 лет показаны для NHANES 1976-1980 гг., Обследования 1988–1994 и 1999–2002 годов, а также для людей в возрасте 20 лет и старше за 1988–1994 годы. и обследования 1999-2002 гг.Средние уровни с поправкой на возраст из двух последних опросов сравниваются по расе / этнической принадлежности и полу. С 1976-1980 по 1988-1994 годы, с поправкой на возраст средний уровень холестерина ЛПНП снизился у всех взрослых в возрасте от 20 до 74 лет. В последние годы уровень холестерина ЛПНП еще больше снизился в период с 1988 по 1994 год. и 1999-2002 годы для всех взрослых в возрасте от 20 до 74 лет, для мужчин от 20 до 74 лет, для мужчин от 60 до 74 лет, а для женщин от 50 до 74 лет, но не для другого пола и возрастные группы.
В период с 1988-1994 по 1999-2002 годы средний холестерин ЛПНП с поправкой на возраст уровень для взрослых в возрасте 20 лет и старше снизился со 129 мг / дл (3.34 ммоль / л) до 123 мг / дл (3,19 ммоль / л) у всех взрослых ( P <0,001), От 131 мг / дл (3,39 ммоль / л) до 126 мг / дл (3,26 ммоль / л) у мужчин ( P = 0,005) и от 126 мг / дл (3,26 ммоль / л) до 120 мг / дл (3,11 ммоль / л) в женщины ( P <0,001). Наблюдалось значительное снижение в самой старшей возрастной группе (≥75 лет) как для мужчин, так и для женщин, а также в мужчины в возрасте от 60 до 74 лет и женщины в возрасте от 50 до 74 лет. Для возраста 20 лет или старше, скорректированный по возрасту средний уровень холестерина ЛПНП для белых неиспаноязычных и нелатиноамериканских чернокожих взрослых значительно сократилось в период с 1988 по 1994 гг. 1999-2002 годы для мужчин и женщин.Для взрослых американцев мексиканского происхождения значительный снижение наблюдалось только у женщин.
В период с 1976 по 2002 год уровень холестерина ЛПВП существенно не изменился. у мужчин. У женщин средний уровень холестерина ЛПВП с поправкой на возраст увеличивался с От 53,8 мг / дл (1,39 ммоль / л) в 1976-1980 гг. До 55,9 мг / дл (1,45 ммоль / л) во время 1999–2002 гг. ( P = 0,003). Для женщин в возрасте от 60 до 74 лет, средний уровень холестерина ЛПВП увеличился с 1976-1980 по 1988-1994 годы ( P =.01) и с 1988-1994 по 1999-2002 годы ( P = 0,005). Повышение уровня холестерина ЛПВП на 3,5 мг / дл (0,09 ммоль / л) уровень между 1988-1994 и 1999-2002 гг. также наблюдался у женщин в возрасте 75 лет. или старше ( P = 0,008).
Скорректированные по возрасту средние геометрические уровни триглицеридов в сыворотке у взрослых в возрасте От 20 до 74 лет увеличилась с 116 мг / дл (1,31 ммоль / л) в 1988-1994 годах до 122 мг / дл (1,38 ммоль / л) в течение 1999-2002 гг. ( P = 0,04). В период с 1988-1994 по 1999-2002 годы среднее геометрическое значение триглицеридов в сыворотке крови с поправкой на возраст уровень среди взрослых в возрасте 20 лет и старше увеличился со 118 мг / дл (1.33 ммоль / л) до 123 мг / дл (1,39 ммоль / л), разница не достигла статистической значимости ( P = 0,06).
Использование препаратов, снижающих уровень холестерина
Данные о гиполипидемических препаратах представлены для взрослых 20 лет. или старше по полу и возрасту, а также по полу и расе / этнической принадлежности для NHANES 1988-1994 гг. и 1999-2002 гг. в таблице 6. 42 , 44 скорректированный по возрасту процент взрослых от 20 лет и старше, принимающих гиполипидемические препараты увеличился с 3,4% в 1988–1994 годах до 9,3% в 1999–2002 годах ( P <0,001). Значительное увеличение также произошло для каждой расы / этнической принадлежности. и половая подгруппа. Наибольшее увеличение процента взрослых, принимающих гиполипидемические препараты в период с 1988-1994 по 1999-2002 гг. возрастная группа 60 лет и старше (от 6,8% до 24,3% у мужчин и от 8,7% до 21,6% у женщин).Кроме того, в период 1988–1994 и 1999–2002 годов доля взрослых, принимавших гиполипидемические препараты. уровень приема лекарств был значительно выше у пожилых людей (≥60 лет), чем у молодые люди (20-39 лет). Расовые / этнические различия в процентах взрослых, принимающих гиполипидемические препараты, наблюдались в течение 1999-2002 гг. У мужчин процент приема гиполипидемических препаратов с поправкой на возраст был самым высоким. для белых мужчин неиспаноязычного происхождения и самый низкий - для американских мужчин мексиканского происхождения. Среди женщин, скорректированный по возрасту процент приема гиполипидемических препаратов был выше среди неиспаноязычных белых женщин, чем среди чернокожих женщин неиспаноязычного происхождения.
Скорректированный по возрасту средний уровень общего холестерина у взрослых 20 лет или пожилые люди снизились с 206 мг / дл (5,34 ммоль / л) в 1988-1994 гг. до 203 мг / дл (5,26 ммоль / л). ммоль / л) в 1999-2002 гг. ( P = 0,009) и с поправкой на возраст средний уровень холестерина ЛПНП снизился с 129 мг / дл (3,34 ммоль / л) до 123 мг / дл (3,19 ммоль / л) за тот же период ( P <0,001). Значительное и существенное снижение среднего уровня общего холестерина и холестерина ЛПНП наблюдались у мужчин 60 лет и старше и женщин 50 лет и старше, но не у молодых людей.В целом средний уровень холестерина ЛПВП не изменился. в течение этого периода. Скорректированный по возрасту средний геометрический уровень триглицеридов в сыворотке у взрослых 20 лет и старше увеличилась со 118 мг / дл (1,33 ммоль / л) в 1988-1994 гг. до 123 мг / дл (1,39 ммоль / л) в 1999-2002 гг., но не было статистически значимым. Скорректированный по возрасту процент взрослых от 20 лет и старше с общим холестерином в сыворотке уровень не менее 240 мг / дл (≥6,22 ммоль / л) снизился с 20% до 17%, тем самым достижение одной из целей Здоровые люди 2010 (Задача 12-14). 45
Ранее сообщалось, что общий холестерин сыворотки и холестерин ЛПНП уровни среди взрослого населения в возрасте от 20 до 74 лет снизились с 1960-1962 по 1988-1994 годы. 8 , 9 С 1994 года снижение продолжалось но только у мужчин в возрасте от 60 до 74 лет и женщин в возрасте от 50 до 74 лет. С поправкой на возраст средний уровень общего холестерина в сыворотке взрослых в возрасте от 20 до 74 лет не изменился значительно между 1988-1994 и 1999-2002 гг. (204 против 203 мг / дл [5.28 и 5.26 ммоль / л]). Однако скорректированный по возрасту средний уровень холестерина ЛПНП снизился с От 128 мг / дл (3,32 ммоль / л) в 1988-1994 гг. До 123 мг / дл (3,19 ммоль / л) в 1999-2002 гг. ( P <0,001).
Использование препаратов, снижающих уровень холестерина, вероятно, способствовало к снижению общего холестерина и холестерина ЛПНП, наблюдаемому преимущественно в старшие возрастные группы. Между 1988-1994 и 1999-2002 гг. Проведена серия клинических испытаний. со статинами документально подтверждено преимущество терапии, снижающей уровень холестерина. 7 , 8,46 -49 Медицинское сообщество, похоже, приняло результаты и их значение для практики. Между 1995–1996 и 2001–2002 гг. Наблюдался рост количество визитов к врачу и больницам мужчин и женщин в возрасте 45 лет и старше, назначаются статины ( P <0,001). Также с начала 1990-х годов появились новые категории пациентов с высоким риском ИБС. были выявлены события, в том числе у пациентов с существующей ИБС или сахарный диабет и снижение уровня холестерина ЛПНП для таких пациентов были установлены для более эффективного снижения риска ИБС. 11 , 50 Таким образом, неудивительно, что рост использования препаратов, снижающих уровень холестерина, встречается преимущественно у пожилых мужчин и пожилых женщин или всего этого Уровни холестерина ЛПНП продолжали снижаться в этих возрастных группах.
Было показано, что ряд других факторов образа жизни связаны с уровни липидов у взрослых, включая потребление насыщенных жиров и холестерина с пищей, лишний вес, и уровень физической активности. 11 -13 дюйм как NHANES III, так и NHANES 1999-2002 гг., данные также об этих факторах образа жизни поскольку был собран широкий спектр других данных, связанных со здоровьем.
В период с 1988–1994 по 1999–2002 годы общая распространенность избыточной массы тела а ожирение у взрослых в возрасте 20 лет и старше увеличилось с 55,9% до 65,1%. а распространенность ожирения увеличилась с 22,9% до 30,4%. 51 , 52 Эти увеличение могло способствовать наблюдаемому увеличению среднего триглицерида уровни, которые, как правило, повышаются у людей с избыточным весом. 53 Поперечное сечение исследования показывают, что повышение общего холестерина и холестерина ЛПНП связано с с увеличением индекса массы тела (рассчитывается как вес в килограммах, разделенный на квадрат высоты в метрах) 54 , 55 и продольные исследования показывают, что повышение общего холестерина также связано с увеличением индекса массы тела. 56 , 57
Снижение общего холестерина и холестерина ЛПНП у взрослых между 1976-1980 гг. и 1988-1994 гг. соответствовали документально подтвержденному снижению потребления с пищей насыщенные жиры и холестерин. 58 Между 1988-1994 гг. и 1999-2002 гг., среднее потребление насыщенных жиров с поправкой на возраст в процентах. от общего количества калорий для взрослых в возрасте 20 лет и старше незначительно снизился в мужчины (от 11,3% до 10,8% ккал; P <0,001) и женщины (От 11,1% до 10,7% ккал; P = 0,006). Среднее с поправкой на возраст потребление холестерина с пищей снизилось всего на 7 мг / сут у мужчин (с 346 до 339 мг / сут) и увеличена на 11 мг / сут у женщин (с 224 до 235 мг / сут) (M.D.C., неопубликованные данные, 2005).
Продолжающееся снижение уровня общего холестерина и холестерина ЛПНП у пожилых взрослые — это положительная тенденция. Результаты клинических испытаний свидетельствуют о снижении на 1% Уровень холестерина ЛПНП снижает относительный риск ИБС на 1%. 59 В период с 1988–1994 по 1999–2002 годы использование средств, снижающих уровень холестерина прием лекарств среди пожилых людей увеличился, хотя диетические данные NHANES 1999-2002 гг. Продемонстрировали лишь небольшое изменение общего потребления насыщенных жир или холестерин.Похоже, что снижение общего холестерина и холестерина ЛПНП возможно, на него больше повлияло увеличение употребления лекарств, а не положительные изменения образа жизни. Рост распространенности ожирения среди взрослых 51 , 52 май способствовали снижению общего холестерина и холестерина ЛПНП. уровни, что отражено в наблюдаемой тенденции к увеличению уровней триглицеридов. Однако необходимы дальнейшие исследования для одновременной оценки эффектов липидоснижающие препараты и другие факторы образа жизни, влияющие на липиды.Национальный NCEP Института сердца, легких и крови рекомендует вести здоровый образ жизни, который включает снижение потребления насыщенных жиров и холестерина, достижение и поддержание здорового веса, и увеличение физической активности для всех взрослых, 50 и дополнительные усилия по продвижению такого образа жизни изменения будут важны для достижения дальнейшего улучшения уровни липидов. Дополнительный анализ этих критических факторов образа жизни населения и липидные данные важны.NHANES продолжает мониторинг липидов и связанных с ними факторы образа жизни ИБС у взрослого населения США.
Автор для переписки: Маргарет Д. Кэрролл, MSPH, Национальный центр статистики здравоохранения, Центры контроля заболеваний и Prevention, 3311 Toledo Rd, Room 4413, Hyattsville, MD 20782 ([email protected]).
Вклад авторов: У Кэрролла был полный доступ ко всем данным в исследовании и берет на себя ответственность за целостность данных и точность анализа данных.
Концепция и дизайн исследования : Кэрролл, Лачер, Климан.
Сбор данных : Lacher, Johnson.
Анализ и интерпретация данных : Кэрролл, Лачер, Сорли, Климан, Гордон, Вольц, Гранди.
Составление рукописи : Кэрролл, Лачер, Сорли, Климан, Гордон, Вольц, Гранди.
Критическая редакция рукописи для важных интеллектуальное содержание : Кэрролл, Лачер, Сорли, Климан, Гордон, Вольц, Гранди, Джонсон.
Статистический анализ : Кэрролл, Лачер.
Получено финансирование : Сорли, Вольц.
Административная, техническая или материальная поддержка : Кэрролл, Лачер, Вольц.
Руководитель исследования : Кэрролл, Джонсон.
Раскрытие финансовой информации: Доктор Гранди получает исследование гранты, финансируемые Merck, Abbott, Kos и GlaxoSmithKline; консультант для Pfizer, Abbott, Sanofi Aventis и AstraZeneca; и получает гонорары от Merck, Abbott, Kos, Bristol-Myers Squibb и Schering Plough.Нет другого авторы сообщили о раскрытии финансовой информации.
Финансирование / поддержка: Это исследование не было поддержано за счет внешнего финансирования.
Благодарность: Мы благодарим Джеффри Хьюза, MPH, и Джон Пауэрс, BA, за их добровольную помощь в подготовке рукопись.
5.MESA Web. Многонациональное исследование атеросклероза (MESA). Доступно на: http://mesa-nhlbi.org/. Доступ 6 июня, 20056.Tunstall-Pedoe H,. Моника: монография и мультимедийный справочник. Женева, Швейцария: Всемирная организация здравоохранения; 2003
8. Джонсон К.Л., Рифкинд Б.М., Семпос, CT. и другие. Снижение уровня общего холестерина в сыворотке среди взрослых в США. JAMA . 1993; 269: 3002-30088501842Google ScholarCrossref 9.Health United States 1998 С социально-экономическим статусом и Chart Book. Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения; 1998
10.Ford ES, Mokdad AH, Giles WH, Mensah GA.Концентрация общего холестерина в сыворотке и осведомленность, лечение и контроль гиперхолестеринемии среди взрослых в США. Тираж . 2003; 107: 2185-2189276Google ScholarCrossref 11. Национальная образовательная программа по холестерину. Второй отчет экспертной группы по выявлению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых, II). Тираж . 1994; 89: 1333-14458124825Google ScholarCrossref 14. Даунс Дж. Р., Клирфилд М., Вайс С. и другие.для исследовательской группы AFCAPS / TexCAPS. Первичная профилактика острых коронарных событий с помощью ловастатина у мужчин и женщины со средним уровнем холестерина: результаты AFCAPs / TexCAPS. JAMA . 1998; 279: 1615-16229613910Google ScholarCrossref 15. Шеперд Дж., Коббе С.М., Форд И. и другие. Группа по изучению коронарной профилактики к западу от Шотландии. Профилактика ишемической болезни сердца с помощью правастатина у мужчин с гиперхолестеринемией. N Engl J Med . 1995; 333: 1301-13077566020Google ScholarCrossref 17.План и порядок проведения Третьей национальной экспертизы здоровья и питания Обзор, 1988–1994 годы, серия 1: программы и процедуры сбора. Vital Health Stat 1 . 1994 ;; ((32)): 1-4077975354Google Scholar18.McDowell A, Engel A, Massey JT, Maurer K. План и работа Второй национальной экспертизы здоровья и питания Обзор, 1976-1980 гг. Vital Health Stat 1 . 1981; Series 1 ((15)): 1-1447344293 Google Scholar, 19, Миллер HW. План и работа Обследования состояния здоровья и питания, США: 1971–1973 годы. Vital Health Stat 1 . 1973; 1 (10A): 1-464347506Google Scholar20. План и начальная программа медицинского освидетельствования. Vital Health Stat 1 . 1965; 4: 1-435294776 Google Scholar 22. Фридевальд В. Т., Леви Р. И., Фредриксон Д. С.. Оценка концентрации холестерина липопротеидов низкой плотности в плазме без использования препаративной ультрацентрифуги. Clin Chem . 1972; 18: 499-5024337382Google Scholar 23. Фортофер RN. Исследования систематической ошибки отсутствия ответов в NHANES II. Am J Epidemiol . 1983; 117: 507-5156837562Google Scholar24.Сравнение и анализ обследованных и необследованных Лица по анамнезу для первого витка здоровья и Обследование питания. Вашингтон, округ Колумбия: Департамент здравоохранения, образования и социального обеспечения США; 1974
25. Миллер Х., Уильямс П. Факторы, связанные с ответом на обследование состояния здоровья, США. Государства: 1960-1962 гг. Vital Health Stat 1 . 1969; 2: (36) 1-485306696Google Scholar 27.Майерс Г.Л., Купер Г.Р., Винн К.Л., Смит С.Дж. Центры по контролю за заболеваниями: Национальный институт сердца, легких и крови Программа стандартизации липидов. Clin Lab Med . 1989; 9: 105-1352538292Google Scholar 28. Allain CC, Poon LS, Chan CSG, Richmond W, Fu PC. Ферментативное определение общего холестерина сыворотки. Clin Chem . 1974; 20: 470-4754818200Google Scholar 29.Wahlefeld A« Bergmeyer HU,. Методы ферментативного анализа. 2-е изд. Нью-Йорк, Нью-Йорк: Academic Press; 1974: 1831
30.Бачорик П.С., Уокер Р.Э., Вирджил Д.Г. Холестерин липопротеинов высокой плотности в супернате гепарин-MnCl 2 определяли ферментативным методом Dow после осаждения -Mn 2+ с помощью HCO 3 . Clin Chem . 1984; 30: 839-8426327118. Google Scholar. 31. Сугиучи Х., Удзи И., Окабе Х. и другие. Прямое измерение холестерина липопротеидов высокой плотности в сыворотке с ферментами, модифицированными полиэтиленгликолем, и сульфатированным α-циклодекстрином. Clin Chem . 1995; 41: 717-7237729051 Google Scholar 32.Мацудзаки Ю., Кавагути Е., Морита Ю. и другие. Оценка двух видов реагентов для прямого определения ЛПВП холестерин. J Анал Био Sc . 1996; 19: 419-427. Текущее состояние измерения холестерина в крови в клинических лабораториях в Соединенных Штатах: отчет Группы по стандартизации лабораторий Национальная образовательная программа по холестерину. Clin Chem . 1988; 34: 193-2013338168 Google Scholar, 34 Штайн Э.А., Майерс Г.Л. Рабочая группа Национальной образовательной программы по холестерину по липопротеинам. Измерение.Рекомендации Национальной образовательной программы по холестерину для триглицеридов измерение. Clin Chem . 1995; 41: 1421-14267586511 Google Scholar, 35. Варник Г.Р., Wood PD. Рабочая группа Национальной образовательной программы по холестерину по липопротеинам. Измерение. Рекомендации Национальной образовательной программы по холестерину для измерения холестерина липопротеидов высокой плотности. Clin Chem . 1995; 41: 1427-14337586512Google Scholar39.Wolter KM. Глава 6: Оценка дисперсии. Нью-Йорк, Нью-Йорк: Спрингер-Верлаг; 1990
40.Корн Э.Л., Граубаурд Б.И. Анализ медицинских обследований. Нью-Йорк, Нью-Йорк: Wiley; 1999: 75-76
41. Миллер Р.Г. События множественных сравнений, 1966–1976 годы. J Am Stat Assoc . 1977; 72: 779-788.Национальный центр статистики здравоохранения. Health, США, 2004 г., с диаграммой тенденций в здоровье американцев. Хяттсвилл, Мэриленд: Департамент здравоохранения и социальных служб США; 2004
45.Здоровые люди 2010. 2-е изд.Вашингтон, округ Колумбия: Департамент здравоохранения и социальных служб США; 2000
46. Скандинавская группа изучения выживания симвастатина. Рандомизированное исследование снижения холестерина у 4444 пациентов с коронарной болезнью. сердечное заболевание. Ланцет . 1994; 344: 1383-13897968073 Google Scholar, 47.Sacks FM, Pfeffer MA, Moye LA. и другие. Исследователи по холестерину и рецидивирующим явлениям. Влияние правастатина на коронарные события после инфаркта миокарда у пациентов со средним уровнем холестерина. N Engl J Med .1996; 335: 1001-10098801446Google ScholarCrossref 48. Долгосрочное вмешательство правастатина при ишемической болезни (LIPID) Исследовательская группа. Профилактика сердечно-сосудистых событий и смерти с помощью правастатина у пациентов при ишемической болезни сердца и широком диапазоне начальных уровней холестерина. N Engl J Med . 1998; 339: 1349-13579841303Google ScholarCrossref 49. ЛаРоса Дж. К., Хе Дж., Вуппутури С. Влияние статинов на риск коронарной болезни: метаанализ рандомизированных контролируемые испытания. JAMA .1999; 282: 2340-234610612322Google ScholarCrossref 50. Группа экспертов по выявлению Национальной образовательной программы по холестерину (NCEP), Оценка и лечение повышенного холестерина в крови у взрослых (лечение взрослых Панель III). Третий отчет эксперта Национальной образовательной программы по холестерину (NCEP) Панель по обнаружению, оценке и лечению повышенного холестерина в крови у Заключительный отчет для взрослых (Группа лечения взрослых III). Тираж . 2002; 106: 3143-342112485966Google Scholar 51.Flegal KM, Carroll MD, Ogden CL, Johnson CL.Распространенность и тенденции ожирения среди взрослых, 1999–2000 гг. JAMA . 2002; 288: 1723-172712365955Google ScholarCrossref 52. Хедли А.А., Огден С.Л., Джонсон С.Л., Кэрролл М.Д., Куртин Л.Р., Флегал К.М. Распространенность избыточного веса и ожирения среди детей и подростков в США и взрослые, 1999-2002 гг. JAMA . 2004; 291: 2847-285015199035Google ScholarCrossref 53. Группа экспертов NHLBI по идентификации, оценке и лечению избыточного веса и ожирения у взрослых. Клинические рекомендации по выявлению, оценке и лечению избыточного веса и ожирения у взрослых. Obes Res . 1998; 6: (приложение 2) 51S-209S9813653Google ScholarCrossref 54. Denke MA, Sempos CT, Grundy SM. Избыточная масса тела: малоизвестный фактор высокого уровня холестерина в крови уровни у белых американских мужчин. Arch Intern Med . 1993; 153: 1093-11038481076Google ScholarCrossref 55. Денке М.А., Семпос С.Т., Гранди С.М. Избыточная масса тела к дислипидемии у белых американок. Arch Intern Med . 1994; 154: 401-4108117172Google ScholarCrossref 56. Эшли Ф. У. младший, Каннель ВБ.Связь изменения веса с изменениями атерогенных признаков: Фрамингем Учиться. Дж. Хрон. Дис. . 1974; 27: 103-1144830839Google ScholarCrossref 57. Hershcopf RJ, Elahi D, Andres R. и другие. Продольные изменения холестерина сыворотки крови у мужчин. Дж. Хрон. Дис. . 1982; 35: 101-1147056835Google ScholarCrossref 58. Эрнст Н.Д., Семпос К.Т., Брифель Р.Р., Кларк МБ. Согласованность между концентрациями пищевых жиров в США и общим холестерином в сыворотке крови. Ам Дж. Клин Нутр . 1997; 66: (доп.) 965S-972S9322575Google Scholar 59.Гранди С.М., Климан Дж. И., Бейри Мерц CN. и другие. Координационный комитет Национальной образовательной программы по холестерину. Последствия недавних клинических испытаний для национального холестерина Образовательная программа «Лечение взрослых». Руководящие принципы группы III. Тираж . 2004; 110: 227-239516.Как снизить уровень холестерина у пожилых людей
В то время как диета и упражнения играют важную роль в поддержании хорошего здоровья сердца, не менее важна и регулировка уровня холестерина.Холестерин — это восковое вещество, вырабатываемое нашей печенью и содержащееся в некоторых продуктах, которые мы едим. Вашему организму необходим холестерин для правильного функционирования. Но высокий уровень холестерина увеличивает риск сердечного приступа и инсульта. Высокий уровень холестерина даже связан с болезнью Альцгеймера.
Есть два типа холестерина. Холестерин липопротеинов высокой плотности (ЛПВП) известен как «хороший холестерин», потому что он играет важную роль в создании клеток, пищеварении и производстве гормонов. Это также помогает вывести из организма плохой холестерин.Холестерин липопротеинов низкой плотности (ЛПНП) известен как «плохой холестерин», потому что он может вызывать образование бляшек в артериях. Это накопление заставляет сердце работать больше, поскольку оно перекачивает кровь по всему телу, что может привести к сердечным заболеваниям.
Рекомендации по холестерину для пожилых людей
В целом здоровые уровни холестерина для пожилых людей — это общий холестерин ниже 200 мг / дл , включая уровень холестерина ЛПНП менее 100 мг / дл и уровень холестерина ЛПВП более 40 мг / дл для мужчин или 50 мг / дл. для женщин.Людям, страдающим диабетом, сердечными заболеваниями или подверженным высокому риску развития сердечных заболеваний, врачи могут рекомендовать поддерживать уровень ЛПНП еще ниже, ниже 70 мг / дл. Спросите своего врача, каков ваш идеальный уровень холестерина.Что способствует повышению уровня холестерина у пожилых людей?
Высокий уровень холестерина часто встречается у пожилых людей. Некоторые факторы риска находятся вне контроля человека, в том числе:- Возраст: С возрастом люди склонны вырабатывать больше холестерина.
- Гены: Семейный анамнез с высоким уровнем холестерина или сердечными заболеваниями увеличивает риск развития высокого уровня холестерина.
- Курение: Использование никотина снижает уровень хорошего холестерина.
- Избыточный вес: Избыточный вес заставляет сердце работать сильнее, чтобы перекачивать кровь по всему телу, увеличивая риск высокого кровяного давления и сердечных заболеваний.
- Плохое питание: Люди, в рационе которых много жиров и сахара и мало фруктов и овощей, с большей вероятностью разовьются в высоком холестерине.
- Сидячий образ жизни: Отсутствие физических упражнений увеличивает риск высокого уровня холестерина.
Лечение повышенного холестерина у пожилых людей
Уровень холестерина у пожилых людей следует проверять регулярно, по крайней мере, каждые 4–6 лет. Это может расстраивать, когда эти тесты показывают, что уровень холестерина выше, чем должен быть, но пожилые люди, стремящиеся снизить уровень холестерина, могут утешиться тем фактом, что изменение образа жизни и лекарства делают высокий холестерин очень излечимым.Чтобы соответствовать рекомендациям по холестерину для пожилых людей, попробуйте внести следующие изменения:
- Бросить курить: Повышенный уровень холестерина — одно из многих негативных последствий курения. Никто не бывает слишком стар, чтобы бросить курить.
- Ешьте больше фруктов и овощей: листовая зелень, такая как капуста, особенно хорошо снижает уровень холестерина.
- Ешьте правильные жиры: отказ от красного мяса, жирных молочных продуктов и обработанных пищевых продуктов в пользу здоровых жиров, таких как оливковое масло, орехи и авокадо, может помочь пожилым людям избегать насыщенных жиров и трансжиров, двух из основных источников высокого холестерина. .
- Получите больше омега-3 жирных кислот: это важное питательное вещество, содержащееся в лососе, тунце и льняном семени, может помочь повысить уровень хорошего холестерина. Он также доступен в качестве дополнения.
- Упражнения: выполнение хотя бы 30 минут умеренных кардиоупражнений в день — например, ходьба — может помочь пожилым людям снизить уровень холестерина.
- Принимайте лекарства: миллионы американцев используют статины для снижения уровня холестерина ЛПНП. Эти препараты эффективно удаляют плохой холестерин из крови и практически не вызывают побочных эффектов.
Никто не слишком стар, чтобы избавиться от плохой привычки или завести хорошую. Внесение изменений в образ жизни и прием лекарств, снижающих высокий уровень холестерина, могут помочь пожилым людям избежать серьезных проблем со здоровьем и продолжать наслаждаться золотыми годами.
Проверка уровня холестерина | cdc.gov
Многие люди никогда не проверяли уровень холестерина, поэтому они не знают, подвержены ли они риску.
Повышенный уровень холестерина обычно не имеет признаков или симптомов.
Единственный способ узнать, есть ли у вас высокий уровень холестерина, — это проверить уровень холестерина.Ваша медицинская бригада может сделать простой анализ крови, называемый «липидным профилем», чтобы измерить уровень холестерина.
Что происходит во время теста на холестерин?
Для проведения теста на холестерин или скрининга требуется простой забор крови. Возможно, вам придется голодать (не есть и не пить) за 8–12 часов до теста на холестерин. Обязательно спросите своего врача, как подготовиться к анализу.
Тест на холестерин проверяет ваш уровень:
- L липопротеин плотности жидкости (ЛПНП) или «плохой» холестерин . Высокий уровень холестерина ЛПНП может привести к накоплению бляшек в артериях и привести к сердечным заболеваниям или инсульту.
- H липопротеин высокой плотности (ЛПВП) или «хороший» холестерин . HDL известен как «хороший» холестерин, потому что высокий уровень может снизить риск сердечных заболеваний и инсульта.
- Триглицериды, тип жира в крови, который ваше тело использует для получения энергии. Сочетание высоких уровней триглицеридов с низким уровнем холестерина ЛПВП или высоким уровнем холестерина ЛПНП может увеличить риск сердечного приступа и инсульта.
- Общий холестерин, общее количество холестерина в крови, основанное на ваших числах ЛПВП, ЛПНП и триглицеридов.
Узнайте больше о холестерине ЛПНП и ЛПВП.
Что означают числа?
Холестерин измеряется в миллиграммах на децилитр (мг / дл).
| Общий холестерин | Менее 200 мг / дл |
|---|---|
| ЛПНП («плохой») холестерин | Менее 100 мг / дл |
| ЛПВП («хороший») холестерин | Больше или равно 60 мг / дл |
| Триглицериды | Менее 150 мг / дл |
Показатели холестерина важны, но они являются лишь частью вашего общего состояния здоровья.Ваш врач изучит ваши показатели холестерина, семейный анамнез, возраст, пол и другие аспекты вашего образа жизни или здоровья, такие как курение, которые могут повысить риск высокого уровня холестерина.
Это полное изображение помогает вашему врачу определить, следует ли вам принимать меры, такие как изменение образа жизни или лекарства, снижающие уровень холестерина, чтобы снизить риск сердечных заболеваний и инсульта.
Кому нужно проверять уровень холестерина?
- У большинства здоровых взрослых уровень холестерина следует проверять каждые 4–6 лет.
- Некоторым людям, например людям, страдающим сердечными заболеваниями или диабетом или имеющим в семье высокий уровень холестерина, необходимо чаще проверять уровень холестерина. 3
- Детям и подросткам следует проверять уровень холестерина хотя бы один раз в возрасте от 9 до 11 лет и еще раз в возрасте от 17 до 21 года. 1
Обсудите с вашим лечащим врачом историю вашего здоровья и то, как часто вам нужно проверять уровень холестерина.
Дополнительная информация
Из CDC:
От других:
Список литературы
- Гранди С.М., Стоун Нью-Джерси, Бейли А.Л., Луч C, Бирчер К.К., Блюменталь Р.С. и др.Руководство ACC / AHA / AACVPR / AAPA / ABC / ACPM / ADA / AGS / APhA / ASPC / NLA / PCNA по контролю холестерина в крови, 2018: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по клинической практике Внешний значок руководства. Тираж . 2018; 0: CIR.0000000000000625.
- Национальная образовательная программа по холестерину. Третий отчет Группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III) Заключительный отчетpdf iconeexternal icon [PDF-1M].NIH Pub. № 02-5215. Bethesda, MD: Национальный институт сердца, легких и крови; 2002.
- HealthFinder.gov. Получите свой значок холестерина. Вашингтон, округ Колумбия: Министерство здравоохранения и социальных служб США; 2018.
Холестерин — HealthyWomen
Эта статья помещена в архив. Мы больше не будем его обновлять. Чтобы получить самую свежую информацию, посетите страницу с информацией о сердечных заболеваниях здесь.
Обзор
Высокий уровень холестерина в крови — серьезная проблема для здоровья женщин.По данным Центров по контролю и профилактике заболеваний, каждый третий американец имеет высокий уровень холестерина.
В целом, около 78 миллионов взрослых американцев (37 процентов) имеют высокий уровень липопротеинов низкой плотности (ЛПНП) или «плохой» холестерин. Около половины из них принимают необходимые меры для контроля состояния. Важно поддерживать уровень холестерина ЛПНП в здоровом диапазоне, потому что высокий уровень холестерина ЛПНП является фактором, способствующим развитию сердечных заболеваний, которые развиваются с годами.
Но не обманывайте себя, думая, что высокий уровень холестерина в крови — проблема только мужчин и женщин среднего и пожилого возраста.Высокий уровень холестерина — проблема и для некоторых детей и подростков. По данным Американской кардиологической ассоциации, у 7 процентов подростков повышенный уровень холестерина.
Рекомендации по диагностике и лечению высокого холестерина изменились в 2013 году и снова в 2018 году, когда Американский колледж кардиологов (ACC) и Американская кардиологическая ассоциация (AHA) выпустили новые рекомендации по холестерину.
Самая большая разница в 2013 году заключалась в том, что новые рекомендации больше не содержали «целевых показателей лечения» — уровней холестерина, при которых медицинские работники должны начинать лечение.Рекомендации ACC / AHA также одобряют специальный инструмент оценки риска, который позволяет оценить 10-летний риск сердечных заболеваний или инсульта.
Руководящие принципы ACC / AHA по контролю холестерина в крови от 2018 г. допускают более персонализированный уход за пациентами, включая более подробную оценку риска и новые варианты препаратов для снижения уровня холестерина для людей с самым высоким риском сердечных заболеваний.
Кроме того, в дополнение к традиционным факторам риска высокого уровня холестерина, таким как курение, высокое кровяное давление и высокий уровень сахара в крови, рекомендации 2018 года добавляют такие факторы, как определенные состояния здоровья, включая метаболический синдром, заболевание почек, преждевременную менопаузу, хронические воспалительные заболевания и высокий уровень сахара в крови. липидные биомаркеры.Они также смотрят на семейный анамнез и этническую принадлежность при определении риска и вариантов лечения.
Рекомендации 2018 г. рекомендуют поставщикам медицинских услуг использовать показатели кальция в коронарных артериях в качестве вторичного инструмента при принятии решения о назначении статиновых препаратов.
Кроме того, в рекомендациях ACC / AHA от 2018 г. рекомендуется следующее:
- Изучение последствий высокого холестерина на протяжении всей жизни и выявление и лечение этого состояния как можно раньше.
- Обсуждение вариантов для людей с недавно определенным очень высоким риском атеросклеротического сердечно-сосудистого заболевания (ASCVD), у которых уровень холестерина ЛПНП выше 70 мг / дл после максимального приема статинов.
- Рассмотрение других лекарств, не являющихся статинами, включая эзетимиб и ингибиторы PCSK9.
- Создание заявления о ценности, подчеркивающего необходимость для пациентов и медицинских работников учитывать стоимость лекарств при выборе лечения. В целом, особое внимание уделяется тому, чтобы пациенты из группы высокого риска получали необходимое им лечение.
- Использование инструментов врача и пациента для лучшего понимания новых рекомендаций и улучшения лечения.
В цифрах
Несмотря на новые рекомендации ACC / AHA, некоторые врачи по-прежнему предпочитают следовать предыдущим рекомендациям Национальной образовательной программы по холестерину (NCEP), подразделения Национального института сердца, легких и крови (NHLBI). ).В рекомендациях NHLBI / NCEP указаны конкретные цифры для целевого уровня холестерина и начала лечения. С этой целью мы приводим более старые рекомендации:
Общий уровень холестерина в крови (рассчитывается исходя из холестерина ЛПНП плюс холестерина липопротеинов высокой плотности [ЛПВП] плюс 20 процентов ваших триглицеридов)
Нормальный уровень: менее 200 мг / дл
Пограничный высокий: от 200 до 239 мг / дл
Высокий: 240 мг / дл или выше
Уровни холестерина ЛПВП в крови
Оптимальный: выше 60 мг / дл.Согласно AHA, уровни выше 60 мг / дл считаются особенно полезными и могут компенсировать факторы риска сердечных заболеваний. Чем выше уровень, тем он здоровее.
Среднее значение: от 50 до 60 мг / дл для женщин; От 40 до 50 мг / дл для мужчин
Низкое: менее 50 мг / дл для женщин; менее 40 мг / дл для мужчин. Ниже этих уровней считается основным фактором риска сердечных заболеваний.
Уровни холестерина не-ЛПВП
Рассчитывается путем вычитания холестерина ЛПВП из общего холестерина.
Оптимально: менее 130 мг / дл. Более высокие числа указывают на более высокий риск сердечных заболеваний.
Уровни триглицеридов
Нормальный: менее 150 мг / дл
Слегка повышенный: от 150 до 499 мг / дл
Умеренно повышенный: от 500 до 886 мг / дл
Очень высокий: более 886 мг / дл
Ваш холестерин Глоссарий — термины, которые необходимо знать
Хотя высокий уровень холестерина — воскообразного, похожего на жир вещества — опасен, нашему организму действительно нужен холестерин. Холестерин относится к семейству химических веществ, называемых липидами, в которое также входят жир и триглицериды.Холестерин содержится в клетках или мембранах по всему телу и используется для выработки гормонов, витамина D и желчных кислот, которые помогают переваривать жир. Организм может удовлетворить все эти потребности, производя холестерин в печени.
Насыщенные жиры, содержащиеся в основном в цельномолочных молочных продуктах и мясе, а также трансжиры из таких пищевых продуктов, как кокосовое масло, масло какао, пальмоядровое масло, пальмовое масло и частично гидрогенизированные масла, которые иногда встречаются в обработанных пищевых продуктах, повышают уровень холестерина в крови . С годами холестерин и жир в крови откладываются на внутренних стенках артерий, кровоснабжающих сердце, называемых коронарными артериями.Эти отложения сужают артерии — состояние, известное как атеросклероз. Это основная причина ишемической болезни сердца (ИБС).
Диетический холестерин, например, содержащийся в яйцах, молочных продуктах и некоторых других продуктах, также может незначительно повышать уровень холестерина в крови, но более новые исследования показывают, что потребление пищевого холестерина вряд ли существенно повысит риск ишемической болезни сердца или инсульта среди людей. здоровые мужчины и женщины.
Если коронарные артерии сужаются или блокируются, кровь, снабжающая кислородом и питательными веществами, не может достичь сердца.Результат — ишемическая болезнь сердца (ИБС) или сердечный приступ. Часть сердца, лишенная кислорода, умирает.
Типы холестерина в крови
Холестерин перемещается по крови в пакетах, называемых липопротеинами, которые состоят из липидов (жиров) и белка. Холестерин, содержащийся в липопротеинах низкой плотности (ЛПНП), часто называют «плохим» холестерином, потому что слишком большое количество ЛПНП в крови может привести к накоплению холестерина и закупорке артерий. ЛПНП переносят большую часть холестерина в кровь.
Другой тип холестериновой упаковки — липопротеины высокой плотности (ЛПВП), часто называемые «хорошим» холестерином. ЛПВП помогает транспортировать холестерин из других частей тела в печень, что помогает вывести его из организма, предотвращая накопление в артериях.
Третий тип липопротеинов очень низкой плотности (vLDL). Этот пакет переносит триглицериды в крови; высокие уровни ЛПОНП и триглицеридов также связаны с повышенным риском сердечных заболеваний. Однако уровень vLDL обычно не измеряется.
Вы можете рассматривать весь плохой холестерин вместе как «холестерин не-ЛПВП». Холестерин не-ЛПВП является хорошим предиктором риска сердечно-сосудистых заболеваний и является лучшим предиктором риска, чем холестерин ЛПНП у женщин, а также у людей с диабетом 2 типа
Диагностика
Американская кардиологическая ассоциация (AHA) рекомендует проверять уровень холестерина один раз в возрасте от 9 до 11 лет и еще раз в возрасте от 17 до 21 года для детей и молодых людей без других факторов риска или семейной истории ранних сердечных заболеваний.После 20 лет ваш лечащий врач должен повторно проверять уровень холестерина и другие факторы риска каждые четыре-шесть лет, пока ваш риск остается низким.
Бенефициары Medicare теперь могут пройти бесплатный скрининг-тест сердечно-сосудистой системы на холестерин, триглицериды и уровни липидов. Спросите своего лечащего врача об этом пособии.
Кроме того, у детей в возрасте 2 лет и старше с семейным анамнезом преждевременных сердечных заболеваний, по крайней мере, у одного из родителей с высоким уровнем холестерина в крови или состоянием, обычно связанным с повышенным риском ишемической болезни сердца, например ожирением или гипертонией, должен быть свой уровень холестерина. проверено.
Уровни холестерина в крови измеряются с помощью небольшого образца крови. У вас должна быть полная панель липопротеинов, которая измеряет общий холестерин (ЛПНП + ЛПВП), ЛПНП (плохой холестерин), ЛПВП (хороший холестерин) и уровни триглицеридов. В идеале это должна быть панель голодания, которую нужно завершить после того, как вы поститесь от 9 до 12 часов.
Ваш лечащий врач может также заказать «расширенное» исследование холестерина. Эти тесты определяют уровни определенных типов холестерина ЛПНП, включая количество частиц и их размер, обеспечивая более точное определение общего риска сердечно-сосудистых заболеваний.
Кроме того, могут быть измерены другие маркеры, косвенно связанные с липидами, но связанные с сердечно-сосудистым риском, такие как гомоцистеин и С-реактивный белок.
Можно иметь стандартный липидный профиль со всеми вашими числами в целевом диапазоне, но все же иметь количество частиц ЛПНП или уровень гомоцистеина, который увеличивает риск сердечно-сосудистых заболеваний. Такое расширенное тестирование может помочь вашему лечащему врачу лучше нацелить вашу терапию, чтобы снизить ваш индивидуальный риск.
Уход
Терапевтические изменения образа жизни (TLC) обычно считаются первой линией лечения высокого холестерина ЛПНП. Они сосредоточены на ограничении насыщенных жиров и увеличении количества растворимой клетчатки в рационе, контроле веса и повышении физической активности.
Руководства, выпущенные ACC / AHA, подчеркивают усиленное использование питания, физической активности и контроля веса при лечении повышенного холестерина в крови, особенно холестерина ЛПНП.В рекомендациях 2018 года уделяется еще больше внимания факторам образа жизни, особенно у взрослых в возрасте от 20 до 39 лет, у которых есть больше лет, чтобы принять здоровые привычки и предотвратить сердечно-сосудистые заболевания сердца.
В рекомендациях делается акцент на создании здорового баланса между калориями, которые вы потребляете с пищей, и калориями, которые вы сжигаете при физической активности. Если вы пытаетесь похудеть, стремитесь сжигать больше калорий, чем вы потребляете. Они рекомендуют как минимум 30 минут умеренной физической активности в большинство, а лучше все дни недели.Тем, у кого высокое кровяное давление или уровень холестерина, AHA рекомендует 40 минут умеренной или высокой активности три-четыре раза в неделю.
С точки зрения диеты, руководство предлагает:
- Ешьте разнообразные низкокалорийные продукты, богатые питательными веществами, из каждой группы продуктов, с упором на фрукты и овощи, цельнозерновые, нежирную птицу и жирную рыбу. в омега-3 жирных кислотах (два раза в неделю) и орехах.
- Ограничьте количество обработанных сладких продуктов и напитков, полных пустых калорий.
- Ограничьте количество трансжиров и насыщенных жиров.
- Ограничьте потребление насыщенных жиров не более чем 5–6 процентами ежедневных калорий (это составляет около 13 граммов для человека, потребляющего 2000 калорий в день). Ограничьте потребление натрия (соли) до не более 2300 миллиграммов в день, а оптимально — не более 1500 мг.
- Если вы употребляете алкоголь, ограничьте потребление одним напитком в день, если вы женщина, и двумя напитками в день, если вы мужчина.
Для получения дополнительной информации об изменении образа жизни ознакомьтесь с рекомендациями по диете и образу жизни AHA.
У детей с повышенным уровнем холестерина AHA рекомендует в качестве первой линии лечения изменение образа жизни для поощрения более здорового питания и большей физической активности.
Растворимая клетчатка. Согласно AHA, вы должны стремиться к потреблению 25 граммов растворимой клетчатки в день. Хорошие источники растворимой клетчатки включают овес и овсяные отруби, ячмень, бобы, баклажаны и окра.
Гайки. Орехи содержат много калорий, но небольшая горсть орехов любого вида в день может быть полезной для сердца закуской.
Постный белок. Стремитесь получать около 646 граммов белка в день. Выбирайте источники белка с низким содержанием жира, такие как постное мясо, нежирные молочные продукты, соя и бобовые. Вы можете найти сою в соевых бобах (эдамаме), тофу, соевом молоке, соевых батончиках, соевых бургерах, сушеном соевом протеине и многом другом. Рыба — еще один хороший источник белка для здоровья сердца; попробуйте две порции в неделю.
Комплексные изменения образа жизни — вегетарианская диета с низким содержанием жиров, отказ от курения, тренировки по управлению стрессом и умеренные физические нагрузки — даже показали, что они уменьшают коронарный атеросклероз.Ваш лечащий врач, скорее всего, порекомендует изменить образ жизни в качестве первого шага в лечении высокого уровня холестерина.
Как определяется лечение
Если у вас высокий уровень холестерина, вы и ваш лечащий врач определите тип лечения, наиболее подходящий для вас и вашего образа жизни. Существует несколько основных факторов риска, которые влияют на ваш целевой уровень холестерина ЛПНП и которые будут учитываться при составлении рекомендаций по плану лечения. Это:
- Диабет
- Заболевание почек
- Ишемическая болезнь сердца
- Заболевание периферических сосудов
- Наличие сосудистого заболевания
- Возраст (в целом, чем вы старше, тем больше вероятность, что ваш лечащий врач решит лекарственную терапию. подходит, если у вас слишком высокий уровень холестерина ЛПНП; для женщин 55 часто является пороговым возрастом)
- Курение (или ежедневное воздействие пассивного курения)
- Высокое кровяное давление.Цель составляет менее 120/80 мм рт. Ст. Для населения в целом, менее 140/90 мм рт. Ст. Для людей, у которых было диагностировано высокое кровяное давление, и менее 130/80 мм рт. Ст. Для людей с заболеванием почек или диабетом.
- Низкий уровень холестерина ЛПВП (ниже 50 мг / дл для женщин)
- В семейном анамнезе преждевременная болезнь сердца (болезнь сердца у отца или брата до 55 лет; болезнь сердца у матери или сестры до 65 лет)
- Метаболический синдром
Рекомендации ACC / AHA включают инструмент оценки риска, который поможет вам определить 10-летний риск сердечного приступа или смерти от сердечного приступа.Инструмент назначает значения риска на основе возраста, уровня общего холестерина, уровня холестерина ЛПВП, уровня артериального давления, а также статуса диабета и курения. Щелкните здесь, чтобы получить доступ к калькулятору рисков.
Если сами по себе изменения образа жизни не улучшают уровень холестерина, ваш лечащий врач может порекомендовать медикаментозное лечение. Когда начинать лекарственную терапию, обычно зависит от ваших факторов риска. Доступно несколько классов безопасных и эффективных лекарств для снижения уровня холестерина. Возможно, вам придется проявить инициативу, чтобы ваш лечащий врач подумал о лекарственной терапии.
Детям старше 10 лет, у которых уровень холестерина ЛПНП остается высоким даже после того, как они изменили свои диетические привычки, могут помочь лекарства, снижающие уровень холестерина.
Варианты лекарств для лечения высокого холестерина
Существует несколько лекарств, снижающих уровень холестерина. Прежде чем принимать эти или любые другие лекарства, поговорите со своим лечащим врачом о других состояниях, которые у вас есть, и о лекарствах, которые вы принимаете, включая противозачаточные таблетки (например, статины могут повышать уровень противозачаточных гормонов в крови) и отпускаемых без рецепта. лекарства, включая витамины и пищевые добавки.
Статины. Многие статины доступны в США: аторвастатин (Lipitor), флувастатин (Lescol), ловастатин (Mevacor, Altoprev), правастатин (Pravachol), питавастатин ( Livalo ), симвастатин (Zocor) и розувастатин (Crestor). ). Эти высокоэффективные препараты помогают снизить риск сердечно-сосудистых заболеваний. Они также обеспечивают дополнительные преимущества в виде некоторого повышения холестерина ЛПВП и снижения уровня триглицеридов.
Статины также содержатся в комбинированных препаратах Advicor (ловастатин + ниацин), Caduet (аторвастатин + амлодипин) и Vytorin (симвастатин + эзетимиб).
Статины действуют путем ингибирования фермента под названием HMG-CoA редуктаза, который контролирует скорость производства холестерина в организме. Они снижают выработку холестерина и повышают способность печени удалять холестерин ЛПНП из крови. В нескольких крупных клинических испытаниях они доказали свою ценность не только в снижении уровня холестерина, но и в достижении конечной цели: сокращении сердечных приступов и смертей, связанных с сердечными заболеваниями.
Согласно рекомендациям ACC / AHA, существует четыре группы, которым полезно принимать статины для снижения уровня холестерина в крови.К этим группам относятся:
- Люди с сердечным приступом в анамнезе — сердечным приступом, инсультом, стабильной или нестабильной стенокардией, заболеванием периферических артерий, транзиторной ишемической атакой или реваскуляризацией коронарных или других артерий.
- Лица в возрасте от 21 года и старше с повышенным уровнем холестерина ЛПНП более 190 мг / дл.
- Люди в возрасте от 40 до 75 лет с уровнем холестерина ЛПНП от 70 до 189 и повышенным на 7,5% риском сердечного приступа или инсульта в течение 10 лет.
- Лица с диабетом и уровнем холестерина ЛПНП от 70 до 189 мг / дл в возрасте от 40 до 75 лет.
Для достижения полного эффекта требуется от четырех до шести недель приема статинов. Через шесть-восемь недель ваш лечащий врач, вероятно, проверит уровень холестерина ЛПНП и, возможно, скорректирует прием лекарств.
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США, все статины связаны с сообщениями о редком и потенциально фатальном мышечном заболевании, называемом рабдомиолизом, которое вызывает разрушение мышечных клеток и попадание в кровоток.
Гораздо более частым побочным эффектом является доброкачественная мышечная боль, которая иногда реагирует на дополнительный прием коэнзима Q10.
Риск рабдомиолиза увеличивается при применении более высоких доз статинов и при использовании статинов в сочетании с определенными лекарствами, такими как фибрат гемфибозил (Лопид) и циклоспорин (Рестасис), лекарство, используемое для подавления иммунитета у людей, перенесших трансплантацию органов. и для лечения ревматоидного артрита.
Наиболее частыми побочными эффектами, связанными со статинами, являются расстройство желудка, газы, запор, боль или спазмы в животе и мышечные боли. Эффекты обычно от слабых до умеренных и исчезают по мере того, как ваше тело приспосабливается к препарату.Однако, если вы испытываете коричневую мочу или болезненность мышц, боль или слабость — возможные симптомы рабдомиолиза — немедленно обратитесь к врачу.
Секвестранты желчных кислот (смолы). Основными смолами на основе желчных кислот, прописанными в США, являются холестирамин (Квестран, Превалит), колестипол (Колестид) и колесевелам (ВелХол). Эти препараты действуют путем связывания с желчными кислотами в кишечнике, содержащими холестерин. Затем холестерин выводится со стулом.Секвестрант желчных кислот может быть назначен в сочетании с другим лекарством, если у вас высокий уровень триглицеридов или тяжелые запоры в анамнезе.
Секвестранты желчных кислот выпускаются в виде порошков, которые смешиваются с водой или фруктовым соком и обычно принимаются один или два раза в день во время еды. Они также доступны в форме таблеток. Их следует запивать большим количеством воды, чтобы избежать побочных эффектов со стороны желудочно-кишечного тракта, таких как запор, вздутие живота, тошнота и газы.
Если вы принимаете секвестранты желчных кислот, вам следует принимать любые другие лекарства по крайней мере за час до или через четыре-шесть часов после приема смолы желчных кислот, потому что желчные кислоты могут мешать абсорбции других лекарств.
Ниацин. Это соединение более известно как никотиновая кислота, водорастворимый витамин B. К сожалению, вы не можете снизить уровень холестерина, принимая витаминные добавки — чтобы добиться такого эффекта, их нужно принимать в дозах, значительно превышающих суточную потребность в витаминах. Хотя никотиновая кислота недорога и продается без рецепта, принимать ее следует только под руководством специалиста в области здравоохранения.
Ниацин, по-видимому, сильнее влияет на холестерин ЛПВП и триглицериды, чем на холестерин ЛПНП.Он выпускается в форме капсул и таблеток, как в обычном, так и в разовом выпуске.
Ниацин также расширяет кровеносные сосуды, делая приливы и приливы частыми побочными эффектами. Эти побочные эффекты можно уменьшить, если принимать препарат во время еды или принимать аспирин или аналогичный препарат с никотиновой кислотой. Форма с пролонгированным высвобождением, доступная по рецепту как Ниаспан, приводит к меньшей токсичности для печени и гиперемии, чем формы с немедленным или замедленным высвобождением.
Никотиновая кислота также может усиливать действие лекарств от высокого кровяного давления и вызывать различные желудочно-кишечные проблемы — тошноту, несварение желудка, газы, рвоту, диарею и активацию язвенной болезни.К серьезным побочным эффектам относятся проблемы с печенью, подагра и высокий уровень сахара в крови, при этом риск повышается вместе с дозой.
Этот препарат нельзя назначать больным диабетом, поскольку он может незначительно повысить уровень сахара в крови.
Фибраты. Эти препараты снижают уровень триглицеридов и обычно повышают уровень холестерина ЛПВП. Фибраты не рекомендуются в качестве единственной лекарственной терапии для женщин с сердечными заболеваниями, если основной целью является снижение уровня холестерина ЛПНП. Доступные фибраты: фенофибрат (Трикор, Антара, Лофибра и Триглид), клофибрат (Атромид-S) и гемфиброзил (Лопид).
Побочные эффекты возникают редко, чаще всего встречаются желудочно-кишечные проблемы. Фибраты также могут повышать риск образования холестериновых камней в желчном пузыре и усиливать действие антикоагулянтов — вероятность, на которую следует обратить внимание вашему лечащему врачу. Фибраты также могут повышать риск рабдомиолиза при использовании в сочетании со статинами.
Новые лекарства. Относительно новый класс лекарств снижает уровень холестерина, предотвращая его всасывание в кишечнике. В частности, одно одобренное лекарство этого класса — эзетимиб (Zetia) — действует в тонком кишечнике, препятствуя всасыванию холестерина, поэтому меньше холестерина достигает печени и больше выводится из крови.Исследования показывают, что он снижает уровень холестерина ЛПНП, но пока нет доказательств того, что он снижает риск сердечного приступа. Другой класс нестатиновых препаратов — ингибиторы PCSK9 — также перспективен для лечения высокого уровня холестерина.
Комбинированная лекарственная терапия. Если вы не достигли целевого уровня холестерина ЛПНП после нескольких месяцев приема одного лекарства, ваш лечащий врач может порекомендовать добавить еще один. Доказано, что различные комбинации эффективны и безопасны. Более низкие дозы каждого отдельного препарата могут снизить риск побочных эффектов.
Обновленная информация о постменопаузальной гормональной терапии для лечения повышенного холестерина
Постменопаузальная гормональная терапия когда-то считалась медицинским вариантом лечения повышенного холестерина у женщин в постменопаузе, поскольку исследования показали, что она может предотвратить развитие сердечных заболеваний — конечный результат высокого уровня холестерина надолго.
Большинство медицинских работников в настоящее время не рекомендуют использовать гормональную терапию в период менопаузы для предотвращения сердечных заболеваний. На сегодняшний день исследования не показали, что гормональная терапия снижает риск серьезных коронарных событий или смерти среди женщин в постменопаузе, особенно по сравнению со статинами.
Профилактика
Есть вещи, которые вы можете сделать, чтобы поддерживать уровень холестерина в пределах нормы. Помимо регулярных проверок уровня холестерина (каждые четыре-шесть лет для людей без факторов риска сердечных заболеваний), примите следующие меры:
- Будьте физически активными не менее 30 минут, большую часть дней недели (желательно каждый день, если возможно). Тем, у кого высокое кровяное давление или уровень холестерина, AHA рекомендует 40 минут умеренной или высокой активности три-четыре раза в неделю.
- Похудейте, если у вас избыточный вес.
- Увеличьте потребление цельного зерна с упором на растворимую клетчатку. Ешьте не менее 25-30 граммов клетчатки в день, предпочтительно из цельного зерна, фруктов, овощей и бобовых.
- Увеличьте потребление поли- и мононенасыщенных жирных кислот и уменьшите потребление насыщенных и трансжиров. Ограничьте потребление насыщенных жиров до 5–6 процентов и максимально возможное потребление транс жиров.
- Увеличьте потребление фруктов и овощей с высоким содержанием антиоксидантов. Старайтесь есть не менее 4,5 стаканов фруктов и овощей в день.
- Если вы употребляете алкоголь, употребляйте только умеренные количества, определяемые как равные или менее одного напитка в день для женщин (и два напитка в день для мужчин).
Вы можете подумать, что ключ к снижению уровня холестерина в крови — это нулевое количество холестерина в пище. Но такой подход решает только часть проблемы — да и то меньшую часть.Снижение потребления холестерина действительно снижает риск сердечных заболеваний, но оказывает меньшее влияние на уровень холестерина в крови, чем сокращение потребления насыщенных жиров.
Насыщенные жиры повышают уровень холестерина в крови больше, чем что-либо другое в вашем рационе. Насыщенные жиры содержатся в основном в пище животного происхождения, включая цельномолочные молочные продукты, такие как масло, сыр, молоко, сливки и мороженое, а также жир в мясе и коже птицы.
Некоторые растительные жиры — кокосовое масло, масло какао, косточковое пальмовое масло и пальмовое масло — также содержат много насыщенных жиров.Эти жиры могут быть найдены в печенье, крекерах, сливках для кофе, взбитых начинках и закусках, которые также могут содержать трансжирные кислоты, другую форму жира, которая действует как насыщенный жир в организме. Важно читать этикетки на пищевых продуктах, на которых указаны общие уровни жиров, насыщенных и трансжиров. Продолжаются исследования, чтобы определить, какие из этих жиров вредны; не все насыщенные жирные кислоты вызывают одинаковые эффекты.
Полиненасыщенные жиры, такие как сафлоровое и кукурузное масло, и мононенасыщенные жиры, такие как оливковое и рапсовое масло, могут незначительно снизить уровень холестерина ЛПНП и повысить уровень холестерина ЛПВП.Однако не пытайтесь увеличить потребление этих жиров. Вместо этого сосредоточьтесь на сокращении жиров из всех источников с прицелом на использование этих «более здоровых» жиров вместо насыщенных жиров.
Омега-3 жирные кислоты, которые содержатся в жирной рыбе, такой как лосось, соевое масло и масло канолы, по-видимому, снижают уровень триглицеридов в крови. Вы можете добавлять рыбу в свой рацион не реже двух раз в неделю и выбирать эти масла по сравнению с другими. В жирной рыбе, такой как лосось, скумбрия, тунец, сельдь, озерная форель и сардины, больше всего полезных для сердца омега-3.
Подорожник, клетчатка, также снижает уровень холестерина при приеме в сочетании с диетой с низким содержанием жиров и холестерина. Исследования показали, что псиллиум может снизить уровень холестерина ЛПНП, тем самым снижая риск сердечно-сосудистых заболеваний. При приеме в сочетании с препаратами, снижающими уровень холестерина, псиллиум оказывает дополнительную пользу для здоровья сердца.
Если у вас нет высокого уровня холестерина или сердечных заболеваний, вы, вероятно, уже на правильном пути, когда дело касается образа жизни.Обязательно придерживайтесь программы, в которой насыщенные жиры не превышают 6 процентов дневной нормы калорий. Вам также следует регулярно заниматься физической активностью (не менее 30 минут в день, большую часть дней в неделю; каждый день, если возможно), чтобы контролировать свой вес и, возможно, снизить высокий уровень холестерина. Тем, у кого высокое кровяное давление или уровень холестерина, AHA рекомендует 40 минут умеренной или высокой активности три-четыре раза в неделю.
Если у вас повышен уровень холестерина, но у вас нет сердечных заболеваний, разработайте план действий после консультации с врачом.
Факты, которые нужно знать
- Сегодня более одной трети взрослых американцев нуждаются в снижении уровня холестерина в крови.
- Холестерин перемещается по крови в виде липопротеинов, которые состоят из холестерина (жира) и белка. Холестерин, содержащийся в липопротеинах низкой плотности (ЛПНП), часто называют «плохим» холестерином, потому что слишком большое количество ЛПНП в крови может привести к накоплению холестерина и закупорке артерий.ЛПНП переносят большую часть холестерина в кровь.
- Другой тип упаковки холестерина — липопротеины высокой плотности (ЛПВП), часто называемые «хорошим» холестерином. Это потому, что холестерин ЛПВП помогает транспортировать холестерин в печень, которая выводит его из организма, предотвращая накопление в артериях.
- Третий тип липопротеинов, липопротеин очень низкой плотности (ЛПОНП), переносит триглицериды в кровь; высокие уровни ЛПОНП и триглицеридов связаны с повышенным риском сердечных заболеваний.
- Всем женщинам следует начинать тестирование на холестерин в крови в возрасте 20 лет, с повторением тестирования каждые четыре-шесть лет, раньше и чаще, если есть другие факторы риска сердечных заболеваний.
- Здоровая диета, здоровый вес и регулярные физические упражнения могут защитить от сердечных заболеваний и высокого уровня холестерина, в то время как ваш возраст (старше 55 лет для женщин) и семейный анамнез могут повысить риск сердечных заболеваний и высокого уровня холестерина.
- Если в вашем кровотоке слишком много холестерина, он образует бляшки на стенках артерий, сужая их и, в конечном итоге, блокируя их и уменьшая приток крови к сердцу.Этот процесс увеличивает риск сердечного приступа.
- Сокращение потребления продуктов с высоким содержанием холестерина снижает риск сердечных заболеваний, но оказывает меньшее влияние на уровень холестерина в крови, чем сокращение насыщенных и трансжиров. Однако некоторые люди с высоким уровнем холестерина не реагируют на изменения в диете. Им потребуются лекарства.
- Нормальный уровень общего холестерина для взрослых без сердечных заболеваний составляет менее 200 мг / дл. Уровень холестерина ЛПВП 60 мг / дл и выше считается защитным от сердечных заболеваний, в то время как уровень ниже 50 мг / дл для женщин или 40 мг / дл для мужчин считается основным фактором риска сердечных заболеваний.
Вопросы, которые нужно задать
Просмотрите следующие вопросы о холестерине, которые нужно задать, чтобы вы были готовы обсудить этот важный вопрос со здоровьем со своим лечащим врачом.
- Каков мой общий риск сердечных заболеваний? Можем ли мы проверить мои факторы риска?
- Как часто мне следует проверять уровень холестерина?
- Почему я все время слышу о «хорошем» и «плохом» холестерине? Кто они такие?
- Что такое триглицериды? Какое отношение они имеют к риску сердечных заболеваний?
- Какой тест лучше всего измеряет мой уровень холестерина?
- Объясните результаты моего теста на холестерин?
- Если у меня высокий уровень холестерина ЛПНП, какие изменения в образе жизни и диете я могу сделать, чтобы его снизить?
- Каких продуктов мне следует избегать или добавлять в свой рацион?
- Когда и как часто мне следует проверять уровень холестерина?
- Учитывая уровень холестерина и другие факторы риска, могу ли я принимать статины? Каковы риски и преимущества использования статинов?
- Могу ли я принимать альтернативные лекарства, если я не могу или не хочу принимать статины?
- Если у меня повышенный уровень холестерина в крови, подвержены ли мои дети риску развития повышенного холестерина в крови?
- У меня диабет.Как это влияет на мой риск развития повышенного холестерина? Повлияет ли это на лечение?
Ключевые вопросы и ответы
- Что такое холестерин?
Холестерин — это воскообразное жироподобное вещество, которое содержится в цельномолочных молочных продуктах, яйцах, животных жирах и мясе. Он принадлежит к семейству химических веществ, называемых липидами, в которое также входят жир и триглицериды. Он содержится в клеточных стенках или мембранах по всему человеческому телу и используется для выработки гормонов, витамина D и желчных кислот, которые способствуют перевариванию жира.Ваше тело может удовлетворить все эти потребности, производя холестерин в печени. - Какая связь между холестерином и сердечными заболеваниями?
С годами избыток холестерина и жира откладывается на внутренних стенках артерий, кровоснабжающих сердце. Эти отложения сужают артерии, способствуя атеросклерозу и, если процесс не остановить, сердечному приступу. - Почему я должен беспокоиться о холестерине? Разве женщины не защищены от болезней сердца?
Нет, женщины не защищены.Сердечно-сосудистые заболевания, в том числе болезни сердца и кровеносных сосудов, такие как инсульт, являются основной причиной смерти женщин, составляя одну из каждых четырех смертей среди женщин. Хотя у женщин, как правило, сердечные заболевания развиваются позже, чем у мужчин — обычно после менопаузы, — пора беспокоиться о здоровье своего сердца СЕЙЧАС. Поговорите со своим лечащим врачом за советом. - В чем разница между «хорошим» холестерином и «плохим» холестерином?
«Плохой» холестерин имеет форму липопротеидов низкой плотности (ЛПНП).Это основной тип холестерина в крови, который способствует сердечным заболеваниям. Липопротеин высокой плотности (ЛПВП) часто называют «хорошим» холестерином, потому что он переносит холестерин из организма в печень, что помогает удалить его из организма и предотвращает закупорку артерий. - Как проверяется уровень холестерина?
Липидный профиль — это анализ крови, который обычно проводят после голодания в течение 9–12 часов. Он измеряет уровни холестерина ЛПНП, общего холестерина, холестерина ЛПВП и триглицеридов.Это предпочтительный тест для измерения уровня холестерина. - Что я могу сделать, чтобы снизить уровень холестерина, не принимая лекарства?
Поговорите со своим лечащим врачом, чтобы выбрать лучшую стратегию, основанную на вашем личном и семейном анамнезе. Изменения образа жизни, в том числе потеря веса, физические упражнения и здоровое питание, для большинства людей так же эффективны, как и лекарства. - Какие лекарства доступны для снижения высокого уровня холестерина?
Доступно множество лекарств из класса статинов, включая аторвастатин (Липитор), флувастатин (Лескол), ловастатин (Мевакор, Альтопрев), правастатин (Правахол), розувастатин кальция (Крестор), питавастатин (Ливало) и симвастатин (Зокор). ).Эти препараты очень эффективны, снижая общий риск сердечно-сосудистых заболеваний. Статины — это наиболее часто назначаемые препараты для снижения уровня холестерина, но существуют и другие типы препаратов, снижающих уровень холестерина, включая секвестранты желчных кислот (смолы), фибраты и ингибиторы абсорбции холестерина. В обновленных рекомендациях 2018 г. рекомендуется рассматривать не статиновые препараты при лечении высокого уровня холестерина, в том числе эзетимиб и ингибиторы PCSK9. - Разве ниацин не просто витамин, который я могу принимать без рецепта?
Количество ниацина или никотиновой кислоты, необходимое для снижения уровня холестерина, превышает рекомендуемое количество витаминов.Вы не должны пытаться принимать количества, снижающие уровень холестерина, без рекомендации вашего лечащего врача. Препарат может иметь серьезные побочные эффекты, включая проблемы с печенью, подагру и высокий уровень сахара в крови. Если у вас диабет, вам следует проконсультироваться с врачом, потому что ниацин может незначительно влиять на уровень сахара в крови. - Существуют ли какие-либо пищевые добавки или альтернативные лекарства, которые помогут?
Омега-3 жирные кислоты известны своим действием по снижению холестерина.Обратитесь к своему лечащему врачу за дополнительной информацией о добавках рыбьего жира, которые могут помочь снизить уровень холестерина.
Советы по образу жизни
- Практикуйте приготовление пищи с пониженным содержанием холестерина
Определение «с низким содержанием жира» теперь более конкретное. Медицинские рекомендации предполагают, что вам следует уменьшить количество потребляемых насыщенных жиров, чтобы контролировать уровень холестерина. Насыщенные жиры содержатся в продуктах животного происхождения, включая мясо и цельномолочные продукты.Чтобы сократить потребление насыщенных жиров, попробуйте эти советы по приготовлению пищи — это более здоровый способ питания для всей семьи:- Для вкуса используйте специи и другие приправы, а не жир.
- Выберите птицу, рыбу и нежирные куски мяса.
- Снимите кожу с курицы и удалите жир с мяса.
- Используйте методы приготовления с низким содержанием жира, такие как припуск, запекание и жарение вместо жарки.
- При тушении или жарке используйте мононенасыщенные жиры, такие как оливковое масло, масло канолы, арахисовое масло, подсолнечное масло и кунжутное масло, или заменитель бульона.
- Используйте нежирный или обезжиренный йогурт, сметану и сливочный сыр вместо жирных сортов.
- «Проверьте» здоровое питание для сердца из вашего списка
Исследования показали, что люди, которые следуют требованиям программы сертификации пищевых продуктов для проверки сердца Американской кардиологической ассоциации, с большей вероятностью будут питаться более здоровой пищей и имеют меньше факторов риска сердечных заболеваний, чем те, кто не надо. Программа Heart Check присваивает значок в виде галочки на передней стороне упаковок продуктов, которые соответствуют критериям AHA для здорового питания сердца. - Отнеситесь к упражнениям серьезно
Вы все время откладываете упражнения? Вы не должны. Регулярная физическая активность, такая как ходьба, не только может улучшить ваш внешний вид и самочувствие, она может снизить уровень ЛПНП или «плохого» холестерина, повысить уровень ЛПВП или «хорошего» холестерина, помочь вам сбросить вес, если у вас избыточный вес, снизить уровень крови. давление и сделает ваше сердце и легкие более здоровыми. Прежде чем начинать какую-либо программу занятий, поговорите со своим врачом, чтобы убедиться, что это безопасно для вас. - Избегайте трансжиров
Как и насыщенные жиры, трансжирные кислоты (ТЖК) могут повышать уровень холестерина. ТЖК в небольших количествах присутствуют в различных продуктах животного происхождения, таких как говядина, свинина, баранина и молочный жир, присутствующие в масле и молоке. Чтобы их избежать, по возможности используйте рапсовое или оливковое масло. Некоторые фаст-фуды, а также коммерческая выпечка и закуски могут содержать трансжирные кислоты, но ситуация быстро меняется. Все чаще производители не используют гидрогенизированные жиры, и многие упакованные закуски теперь маркируются, чтобы показать, что они не содержат трансжирных кислот. - Оставьте тест на холестерин своему лечащему врачу
Предостережение относительно новых домашних тестов на холестерин, которые теперь доступны в местных аптеках и через Интернет: домашние тесты на холестерин действительно быстрее, чем посещение вашего лечащего врача, и могут оказаться полезными. хороший способ получить представление об уровне холестерина, но они не заменяют тест на холестерин, назначенный вашим врачом. Наборы, которые требуют, чтобы пользователь брал кровь из укола кожи, измеряют холестерин (некоторые наборы разбивают числа на холестерин ЛПВП и ЛПНП), но они не предоставляют другой важной информации о вашем общем сердечно-сосудистом риске и не учитывают последствия диеты или упражнений на холестерин.Чтобы получить наиболее точное определение уровня холестерина и его соответствия профилю риска сердечно-сосудистых заболеваний, обратитесь к своему лечащему врачу.
Организации и поддержка
Для получения информации и поддержки по холестерину, пожалуйста, обратитесь к рекомендованным организациям, книгам и ресурсам на испанском языке, перечисленным ниже.
Американский колледж кардиологии (ACC)
Веб-сайт: https: // www.acc.org
Адрес: Heart House
2400 N Street, NW
Вашингтон, округ Колумбия 20037
Горячая линия: 1-800-253-4636
Телефон: 202-375-6000
Электронная почта: [email protected]
American Heart Association (AHA)
Веб-сайт: http://www.americanheart.org
Адрес: 7272 Greenville Avenue
Dallas, TX 75231
Горячая линия: 1-800-AHA-USA-1 (1-800-242-8721)
Электронная почта: [email protected]
Национальный институт сердца, легких и крови (NHLBI) — Центр медицинской информации NHLBI
Веб-сайт: http: // www.nhlbi.nih.gov
Адрес: Внимание: Веб-сайт
P.O. Box 30105
Bethesda, MD 20824
Телефон: 301-592-8573
Электронная почта: [email protected]
WomenHeart: Национальная коалиция женщин с сердечными заболеваниями
Веб-сайт: http://www.womenheart.org
Адрес: 818 18th Street, NW, Suite 930
Washington, DC 20006
Горячая линия: 1-877-771-0030
Телефон: 202-728-7199
Электронная почта: [email protected]
Инициатива по охране здоровья женщин (WHI )
Веб-сайт: https: // www.whi.org
Адрес: Клинический координационный центр
Онкологический исследовательский центр Фреда Хатчинсона
1100 Fairview Ave N, M3-A410
PO Box 19024
Seattle, WA 98109-1024
Телефон: 800-218-8415
Электронная почта: nihinfo @ od31tm1. od.nih.gov
Фонд женского сердца
Веб-сайт: http://www.womensheart.org
Адрес: PO Box 7827
West Trenton, NJ 08628
Телефон: 609-771-9600
Книги
American Heart Association 365 способов избавиться от жира: совет в день, чтобы избавиться от жира
by American Heart Ассоциация
Хороший холестерин Плохой холестерин
Эли М.



 При невозможности отмены необходимо обязательно оповестить о них сотрудника лаборатории.
При невозможности отмены необходимо обязательно оповестить о них сотрудника лаборатории.