Незаменимая поджелудочная железа — Блог о здоровье — Пациентам
Всё ли Вы знаете о поджелудочной железе?
Поджелудочная железа расположена за желудком и является второй по величине железой пищеварительного тракта.
Она вырабатывает ферменты, необходимые для расщепления основных компонентов пищи, и инсулин, требующийся для усвоения глюкозы клетками организма.
Все ферменты поджелудочной железы активируются в щелочной среде (например, в просвете кишечника). Но в отделах поджелудочной железы, где они вырабатываются, среда все-таки кислая. Это меры предосторожности, чтобы избежать катастрофы — «самопереваривания» железы. Кроме того, есть разница давления в протоке поджелудочной железы и общем желчном протоке. Благодаря этому взрывоопасное содержимое поджелудочной железы, уже подойдя к общему руслу, всё еще защищено от соприкосновения с соками желчного пузыря. Желчь также агрессивна, но в этом отношении ей далеко до соков поджелудочной железы.
Поджелудочная железа — незаменимая и уязвимая!
Самая распространенная проблема, связанная с поджелудочной железой, — это её воспаление. Чаще всего панкреатит обусловлен наличием препятствия для оттока соков. Препятствие могут создать желчные камни, блокирующие протоки, открывающиеся в двенадцатиперстную кишку. Запертые в поджелудочной железе ферменты начинают проявлять активность, и происходит «самопереваривание», что в очень короткий срок приводит к сильнейшему воспалительному процессу.
Нередко причиной развития панкреатита становится чрезмерная нагрузка как на саму железу (например, из-за переедания), так и на всю парасимпатическую часть нервной системы, которая руководит работой органов пищеварения. Стрессы и негативные эмоции могут вызывать спазмы протоков и ухудшать кровоснабжение поджелудочной железы.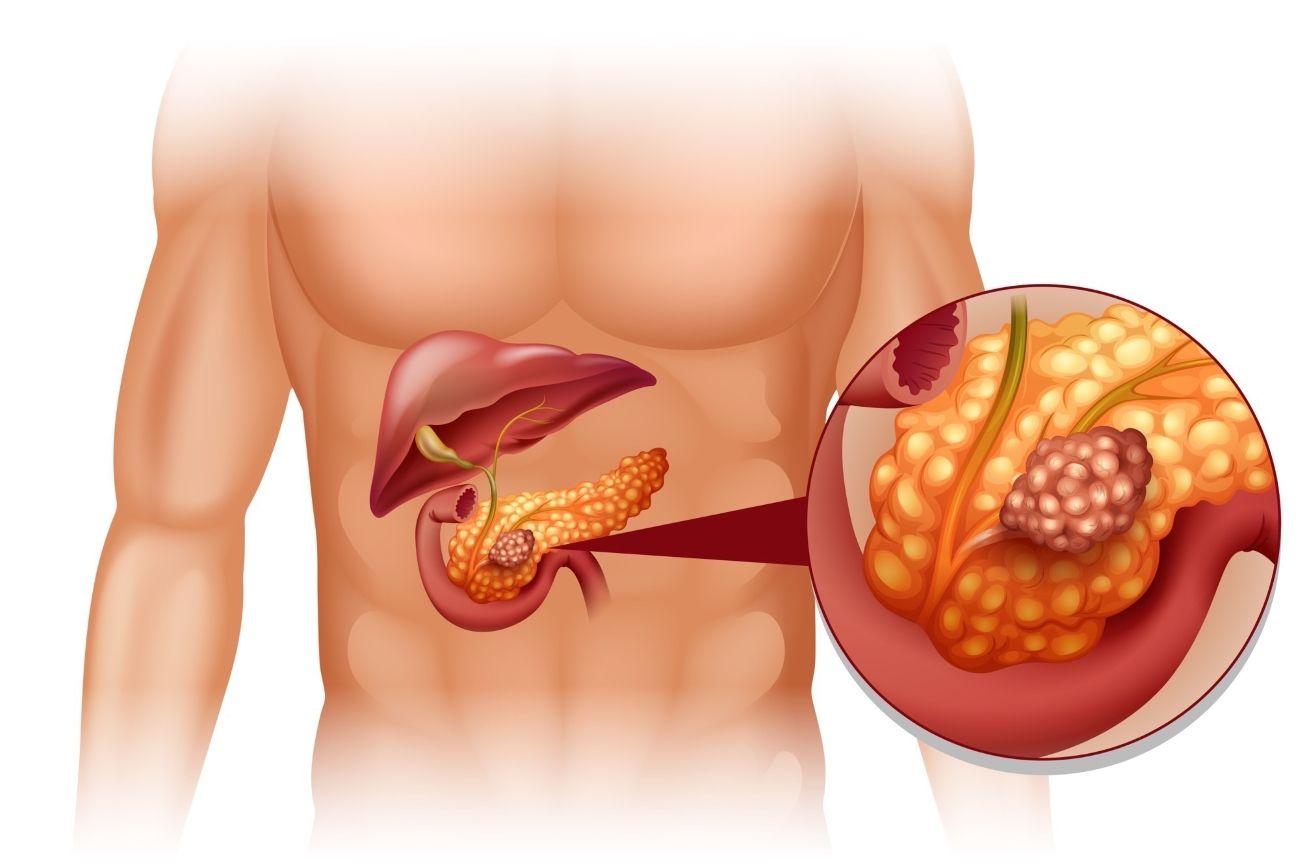
Всё это говорит нам о том, что поджелудочная железа требует заботы. И для оценки её состояния существуют разные методы лабораторного обследования.
При острых воспалительных процессах:
1. Клинический анализ крови может выявить повышенное число лейкоцитов, свидетельствующее о воспалении.
2. В биохимическом анализе крови можно обнаружить повышение амилазы панкреатической, липазы, нередко выявляется повышение уровня сахара крови (глюкозы) и некоторых ферментов: АЛТ, ГГТ и других.
3. Анализ мочи покажет возможное повышение уровня амилазы (диастазы).
4. Анализ кала (копрограмма) поможет выявить недопереваренные остатки пищи: нейтрального жира, мышечных волокон и соединительной ткани, крахмала.
При хроническом воспалении железы нередко происходит снижение выработки пищеварительных ферментов.
Сегодня главным лабораторным критерием полноценности пищеварительной функции железы является панкреатическая эластаза в кале.
В состав поджелудочного сока входит и вещество эластаза, основная роль которого состоит в расщеплении белка. При нехватке этого фермента белковая пища переваривается плохо. Снижение ее содержания в кале указывает на недостаточность функции поджелудочной железы.Для взрослых нормой является показатель между 200 и 500 мкг/г. Если в кале обнаружена эластаза 1 в количестве между 100 и 200 мкг/г, то это означает, что у пациента имеется невысокая степень секреторной недостаточности.
Снижение показателей ниже 100 мкг/г говорит о серьезно сниженной функции поджелудочной железы, тяжелой форме секреторной недостаточности.
При раке поджелудочной железы для мониторинга и контроля терапии используют онкомаркеры СА 19-9, СА 242, РЭА.
Раковый антиген СА 242 — это вещество, которое, как и онкомаркер СА 19-9, вырабатывается клетками эпителия желудочно-кишечного тракта в норме в небольших количествах, но начинает продуцироваться в больших количествах при развитии опухолей поджелудочной железы.
Важно помнить, что повышение уровня онкомаркеров в крови может быть связано с рядом воспалительных и неопухолевых хронических заболеваний.Например, СА 19-9 может существенно увеличиваться при нарушениях оттока желчи. Онкомаркеры не могут быть единственным методом диагностики или скрининга онкологических заболеваний, оценивать значимость их повышения должен врач, учитывая данные осмотра, истории болезни и других методов обследования.
Бионическая поджелудочная железа в терапии сахарного диабета 1 типа
Журнал New England Journal of Medicine опубликовал новое исследование, в котором показано, что “бионическая поджелудочная железа” является более эффективным и безопасным методом терапии сахарного диабета 1 типа, чем инсулиновая помпа.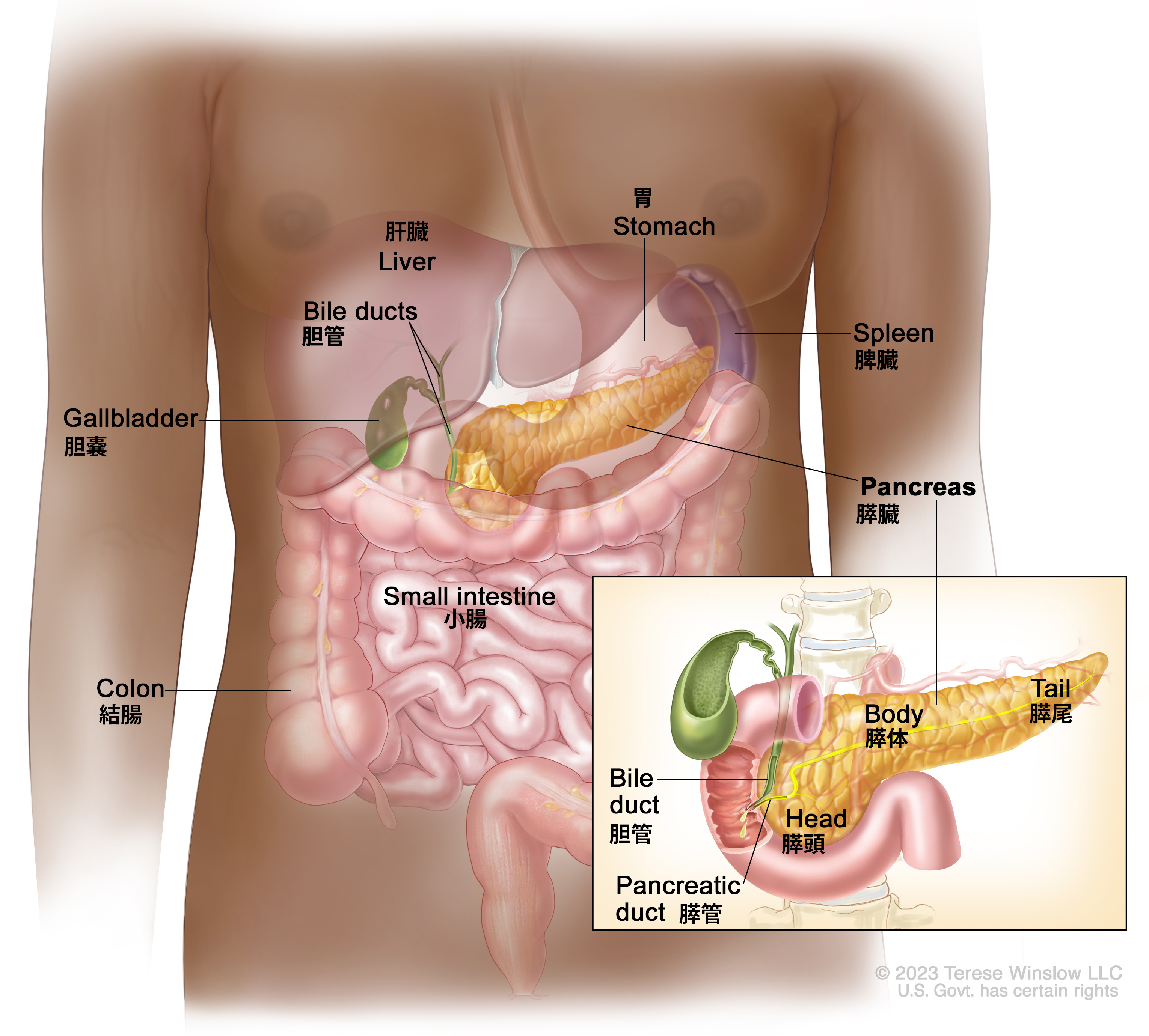
Бионическая поджелудочная железа представляет собой портативное медицинское устройство, в полностью автоматическом режиме обеспечивающее поддержание нормального уровня инсулина и глюкагона в крови больных сахарным диабетом 1 типа.
Сахарный диабет 1 типа — аутоиммунное заболевание, приводящее к деструкции инсулинпродуцирующих бета-клеток островков поджелудочной железы. Из-за нарушения регулирующей функции поджелудочной железы у больных диабетом первого типа наблюдается дисбаланс уровня глюкозы в крови — в течение суток этот показатель может быть как чрезмерно высоким, там и чрезмерно низким.
Пациенты с диабетом 1 типа должны регулярно контролировать уровня сахара в крови, а также делать подкожные инъекции инсулина с помощью шприца или использовать инсулиновую помпу, которая позволяет регулярно вводить в организм инсулин в запрограммированных дозах с помощью постоянно закрепленного под кожей катетера. Однако использование инсулиновой помпы требует от больного регулярного контроля уровня глюкозы, определения объема дозы, выбор типа инсулина и инициации подачи.
Команда специалистов из Бостонского университета и Массачусетского общего госпиталя объединили технологию инсулиновой помпы с системой мониторинга уровня глюкозы в крови в режиме реального времени. Разработанный метод позволяет обеспечить полностью автоматическое управление подачей инсулина.
Искусственная поджелудочная железа состоит из сенсора, закрепленного на конце постоянно находящейся под кожей тонкой иглы, которая отслеживает уровень глюкозы и передает сигналы на крепящийся к коже блок, который, с вою очередь, посылает данные на небольшой пользовательский интерфейс.
Информация, постоянно поступающая от устройства, определенным образом интерпретируется и каждые пять минут передается на две автоматические помпы, с высокой точностью вводящие в организм ту дозу и вид гормонов, которые необходимы пациенту в данный момент.
В ходе работы ученые проверили эффективность бионической поджелудочной железы и обычной инсулиновой помпы на двух группах пациентов – взрослых и подростках.
Результаты исследований продемонстрировали, что искусственная поджелудочная железа позволяет снизить средний уровень глюкозы в крови до таких показателей, которые резко уменьшают риск развития связанных с диабетом осложнений.
“Как оказалось, устройство снизило у взрослых пациентов частоту случаев гипогликемии примерно на 37%, а продолжительность таких состояний сократило в два раза”, — отмечает ведущий автор работы Стивен Рассел (Steven Russell). “Более того, у подростков частота эпизодов гипогликемии снизилась более, чем вдвое”.
Ученые надеются, что в скором времени бионическая поджелудочная железа будет широко применяться для терапии пациентов с диабетом 1 типа.
По материалам Medical News Today
Публикации в СМИ
Ольга Беклемищева: Сегодня мы говорим о заболеваниях поджелудочной железы, и, прежде всего, об остром панкреатите — наиболее распространенном и опасном из них. Клинические симптомы острого панкреатита были описаны еще 300 лет назад, а основная теория, объясняющая причины его возникновения, родилась лет 100 назад.
Что же изменилось за последнее время? Изменилась частота заболевания. Из сравнительно редко встречающейся патологии панкреатит превратился в третью по частоте хирургическую патологию после аппендицита и грыжи. И шансы каждого из нас столкнуться с этой болезнью лично, к сожалению, возросли.
Поэтому сегодня в студии — Александр Алексеевич Линденберг, доцент кафедры госпитальной хирургии Российского государственного медицинского университета, известный в Москве специалист по абдоминальной хирургии. А по телефону в нашем разговоре примет участие наш американский эксперт — профессор Даниил Борисович Голубев. И мы начинаем.
Александр Алексеевич, что же случилось, почему панкреатиты стали встречаться так часто?
Александр Линденберг: Ну, все-таки на третье место панкреатит вышел совсем недавно. И, вероятно, это связано с ростом количества заболеваний желчных путей. Я не совсем согласен с тем, что грыжа на втором месте. На втором месте заболевания желчного пузыря — острый холецистит, и все, что связано с камнеобразованием в желчных путях.
Ольга Беклемищева: А сейчас я хочу спросить нашего американского эксперта. Профессор Голубев, а в США как обстоят дела с панкреатитами, с их частотой?
Даниил Голубев: Острый и хронический панкреатиты не очень частые, но достаточно распространенные в США заболевания, нередко протекающие под маской других диагнозов. В 60-80 процентах случаев причинами развития панкреатитов является алкоголь в США, а на втором месте — желчнокаменная болезнь. Какая из этих причин лидирует, зависит от географического положения того или иного региона, а также от демографии.
10-15 процентов приходится на долю так называемого идиопатического панкреатита. То есть таких его форм, истинная причина которых остается неизвестной. Однако недавно проведенное Национальным институтом здоровья специальное исследование выявило у большинства больных этой формой микросимптоматику поражения желчевыводящих путей. Идиопатический панкреатит не проявляет ни географических, ни демографических, ни социальных предпочтений.
Идиопатический панкреатит не проявляет ни географических, ни демографических, ни социальных предпочтений.
В марте прошлого года с диагнозом «острый панкреатит» был, например, срочно госпитализирован прямо из своего кабинета в Министерстве юстиции генеральный прокурор США Джон Эшкрофт, который в силу своего крайнего ультраконсерватизма наверняка не злоупотреблял алкоголем, а судя по заявлениям его лечащих врачей, не имел до этого никаких проблем с печенью или желчными путями.
Ну, другими этиологическими факторами являются травмы живота, последствия оперативных или диагностических, эндоскопических процедур в области печени, желчного пузыря и желчных протоков. Не исключена роль разного рода инфекций — микоплазм, легионелл, микобактерий туберкулеза, различных вирусов, в частности, вирусов эпидемического паротита, вирусов гепатитов и вирусов Coxsackie, ну а также паразитарных инфекций — криптококков и токсоплазм.
Панкреатит может быть вызван различными лекарственными препаратами, в частности, Фуросемидом, Эстрогенами, Тетрациклином и многими другими биологически активными веществами и химикалиями.
Вспомним, например, первый диагноз, с которым попал в больницу Виктор Ющенко, до того, как заговорили о его отравлении диоксином, — это был именно острый панкреатит.
В общем, панкреатит в США рассматривается как полиэтиологическое заболевание, диагноз которого устанавливается на основании клинической картины, целого ряда лабораторных тестов и инструментальных методов обследования — это рентгенография брюшной полости, ультразвуковая диагностика и все более широко входящая в практику компьютерная томография.
При лечении большое внимание обращается на диетотерапию и заместительную терапию ферментами поджелудочной железы. При сильных болях применяются, естественно, анальгетики, а также наркотики, при наличии бактериальных инфекций — антибиотики, в тяжелых случаях — хирургическое вмешательство, в частности, субтотальная панкреатотомия. Среди многообразных осложнений панкреатитов наиболее серьезным в США считается повышение риска развития карциномы поджелудочной железы и нередкое привыкание к наркотическим средствам при упорном болевом синдроме.
Специфическая профилактика, как известно, отсутствует, а к числу профилактических мероприятий должны быть причислены: воздержание от алкоголя и, что очень важно, своевременная санация печени, желчного пузыря и желчных протоков, что доступно только людям, имеющим постоянную медицинскую страховку.
Вот так обстоит дело.
Ольга Беклемищева: Спасибо, Даниил Борисович. По-моему, все очень внятно объяснено.
Тогда мне хотелось бы уточнить, что же происходит в самой поджелудочной железе, когда она воспаляется. Почему вообще это происходит?
Александр Линденберг: Я полагаю, что все-таки надо начать с того, чтобы разграничить два понятия: есть отечные формы острого панкреатита и есть панкреонекроз — тяжелейшая форма заболевания, при которой поджелудочная железа некротизируется в той или иной степени. Почему стоит говорить о них раздельно. Вероятно, потому, что все-таки и симптоматика, и лечение, и исходы, что самое главное, у этих двух, в общем-то, однотипных заболеваний, скрывающихся под одним названием, абсолютно разные. Если отечная форма панкреатита практически сопровождается нулевой летальностью, то панкреонекроз, даже в хороших учреждениях, приводит к летальности где-то от 20 до 30 процентов.
Если отечная форма панкреатита практически сопровождается нулевой летальностью, то панкреонекроз, даже в хороших учреждениях, приводит к летальности где-то от 20 до 30 процентов.
Ольга Беклемищева: А насколько часто он встречается?
Александр Линденберг: Ну, он встречается приблизительно в три раза реже, чем отечная форма панкреатита. То есть четвертая часть случаев воспаления поджелудочной железы приводит к развитию тяжелых панкреонекрозов. К сожалению, статистика до сих пор у нас в России учитывает панкреатиты вообще, и поэтому на фоне общего благополучия — где-то летальность в 2-3 процента с учетом отечных форм, повторяю, от которых не погибают, летальность при панкреонекрозе в отдельных клиниках выглядит очень выгодно: 2-3 процента — это «замечательная» летальность. А вот если начинать считать только формы некротические, то это 20-30, а то и 40 процентов, как правило, погибающих больных.
Ольга Беклемищева: А почему эта форма такая летальная? В чем разница?
Александр Линденберг: Тяжелейшие нарушения, которые возникают при панкреонекрозе в организме, приводят к развитию недостаточности многих органов и систем. Это и дыхательная недостаточность, и сердечная недостаточность, прогрессирование синдрома эндогенной интоксикации приводит к смерти мозга и, как правило, к тяжелым формам абдоминального сепсиса и соответствующему исходу. И лечить ее значительно тяжелее, чем, скажем, тот же самый отечный панкреатит, который и особого-то лечения почти не требует.
Это и дыхательная недостаточность, и сердечная недостаточность, прогрессирование синдрома эндогенной интоксикации приводит к смерти мозга и, как правило, к тяжелым формам абдоминального сепсиса и соответствующему исходу. И лечить ее значительно тяжелее, чем, скажем, тот же самый отечный панкреатит, который и особого-то лечения почти не требует.
Ольга Беклемищева: Но давайте тогда сначала разберем именно вот эту более легкую форму — отечный панкреатит. Как он развивается? Что там происходит внутри нас?
Александр Линденберг: Ну, отечный панкреатит, если говорить о причине заболевания, — это, как правило, достаточно легко протекающее воспаление поджелудочной железы, которое возникает в результате нарушения выделения ферментов поджелудочной железы, то есть того, что мы называем соком поджелудочной железы, из самой железы через протоки в двенадцатиперстную кишку. Причин этому много, частично они перечислялись коллегой из США. Но, в принципе, важно, что возникает рост давления в протоке. Этот рост давления может быть достаточно кратковременным. Но несмотря на его кратковременность, часть ферментов, которая выделяется в неактивных формах в просвет кишки и только там активируется, начинает активироваться непосредственно в протоках поджелудочной железы. Ну, это приводит к понятию, которое мы называем аутолизом, то есть некоторая часть клеток поджелудочной железы начинает гибнуть, самопереваривая себя.
Но, в принципе, важно, что возникает рост давления в протоке. Этот рост давления может быть достаточно кратковременным. Но несмотря на его кратковременность, часть ферментов, которая выделяется в неактивных формах в просвет кишки и только там активируется, начинает активироваться непосредственно в протоках поджелудочной железы. Ну, это приводит к понятию, которое мы называем аутолизом, то есть некоторая часть клеток поджелудочной железы начинает гибнуть, самопереваривая себя.
Ольга Беклемищева: Вот по этому поводу я бы хотела обратить внимание наших слушателей на то, что на самом деле поджелудочная железа — это такой технологический ответ природы на великую загадку, что если вы сделаете идеальный растворитель, то где вы его будете держать. Понятно, что когда мы перевариваем что-то, нам вот этими пищеварительными соками нужно достаточно серьезно расщеплять белки, а организм тоже создан из белков…
Александр Линденберг: И жиры тоже.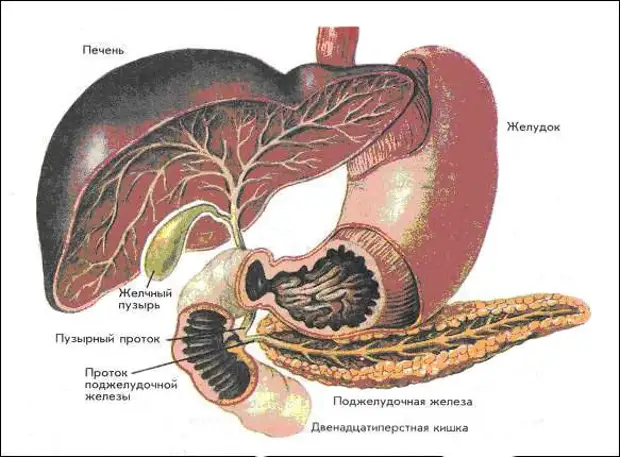
Ольга Беклемищева: И жиры тоже, да. И как же ему уберечься от самопереваривания? И вот природа придумала так, что ферменты, которые готовит поджелудочная железа для кишечника, они неактивны, и они активируются только в самом кишечнике под воздействием желчи. Но вот как сказал уже Александр Алексеевич, если случается обратный заброс, то поджелудочная железа беззащитна — и она начинает распадаться.
Александр Линденберг: В какой-то степени. Если говорить об отечной форме, то дальше все развивается достаточно благополучно. Восстанавливается отток ферментов поджелудочной железы, и сама поджелудочная железа, перенеся только оттек — отсюда и понятие отечной формы — приходит в определенную норму.
Ольга Беклемищева: Я думаю, нам нужно разграничить острый панкреатит от панкреонекрозов. Вот по тому, как мне написали на сайт наши слушатели, понятно, что у многих случаются приступы панкреатита достаточно невыраженные, когда люди, в общем-то, даже не вызывают «скорую», не госпитализируются. Это то, о чем говорили вы, да?
Это то, о чем говорили вы, да?
Александр Линденберг: Как правило, те, кто не вызывает «скорую» и не госпитализируется, они не болеют острым панкреатитом, они не придумывают себе этого диагноза. Это то, что прячется под классическим, так сказать, обывательским понятием «отравление». Острый панкреатит никто себе сам в качестве диагноза не выставляет. Чаще всего — отравился, ну, извините, под классическим понятием «перепил», и так далее. Вот это будет отечная форма острого панкреатита. Два-три дня лежания, холод, голод — и постепенно человек приходит в норму. К сожалению, я хочу отметить следующее, что никто и никогда не может сказать точно, не перейдет ли отечная форма острого панкреатита в панкреонекроз.
Ольга Беклемищева: То есть если даже человек соблюдает покой, голод и холод, все равно может утяжелиться состояние?
Александр Линденберг: Абсолютно точно. Вся неприятность этого положения в том, что мы тоже не можем сказать, в каких ситуациях острый панкреатит превращается в панкреонекроз, а в каких ситуациях он остается на уровне отечной формы острого панкреатита.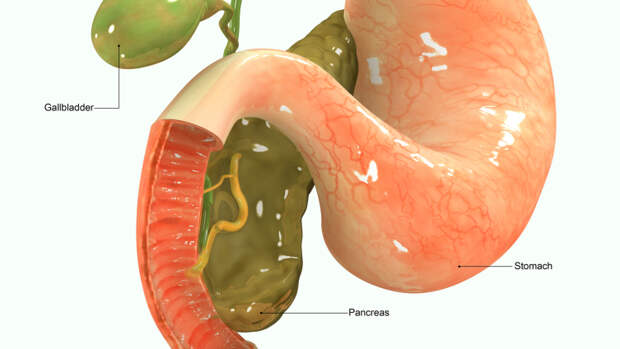 Поэтому когда возникают проблемы, связанные с болями в эпигастрии…
Поэтому когда возникают проблемы, связанные с болями в эпигастрии…
Ольга Беклемищева: Я прошу прощения, эпигастрий — это область живота в районе пупка.
Александр Линденберг: Повыше немножко… с иррадиацией их в спину, с сопровождающейся тяжелой рвотой, то не надо надеяться на то, что у вас возникла легкая форма заболевания, а надо госпитализироваться, и там уже отдавать себя во власть специалистов, которые будут лечить, наблюдать, потому что этот вариант может закончиться весьма печально, ибо временной фактор в лечении панкреонекроза является чуть ли не определяющим вообще, в принципе. Чем раньше мы начинаем лечить это заболевание, тем лучшие результаты мы получаем.
Ольга Беклемищева: А когда вы, врачи видите, что начинается именно панкреонекроз?
Александр Линденберг: По тяжести состояния больного, как правило. Потому что отечный панкреатит, я напоминаю, это сродни острого гастрита, которым болеют процентов 70 населения. А дальше состояние ухудшается, нарастают боли, появляются признаки недостаточности разных органов и систем — одышка, учащение пульса более 120, иногда возбуждение, иногда, наоборот, признаки тяжелых форм нарушения деятельности головного мозга, живот становится резко болезненным — вот это уже признаки панкреонекроза, и лечить их уже даже не в хирургическом отделении надо, а в отделении реанимации, как правило.
А дальше состояние ухудшается, нарастают боли, появляются признаки недостаточности разных органов и систем — одышка, учащение пульса более 120, иногда возбуждение, иногда, наоборот, признаки тяжелых форм нарушения деятельности головного мозга, живот становится резко болезненным — вот это уже признаки панкреонекроза, и лечить их уже даже не в хирургическом отделении надо, а в отделении реанимации, как правило.
Ольга Беклемищева: Тогда, чтобы было понятнее, давайте перечислим сначала признаки панкреатита, то, что человек заметит у себя дома, то, что ему надо делать дома до приезда «скорой», и вы уже перечислили признаки тяжелого состояния.
Александр Линденберг: К сожалению, я вам должен ответить достаточно банально. Боли в животе являются абсолютным показанием к вызову «скорой помощи», к обращению к врачу. И ничего до этого момента делать не надо. Потому что, как правило, старая, приснопамятная рекомендация не принимать препараты, уменьшающие боль, принимать спазмолитики, сейчас уже, по-моему, всем давно известна и не вызывает никаких сомнений. Вызвали врача, обратились за специализированной помощью. А дальше уже все решаем мы, и, в общем, для этого нас и готовят, и учат, и для этого мы лечим панкреонекрозы, собственно.
Вызвали врача, обратились за специализированной помощью. А дальше уже все решаем мы, и, в общем, для этого нас и готовят, и учат, и для этого мы лечим панкреонекрозы, собственно.
Ольга Беклемищева: Александр Алексеевич, а все-таки почему не нужно принимать анальгетики при болях в животе? Дело в том, что в рекомендации, скажем, той же «скорой помощи» при остром панкреатите, я читала, что они могут ввести Анальгин, Амидопирин.
Александр Линденберг: «Скорая помощь» может вводить все, что угодно, это уже специализированная помощь. Мы ведь речь ведем о приеме препаратов, когда человек еще только почувствовал боль и не обращался к врачу. Этого делать нельзя. Ну, по одной простой причине, что в свое время ведь острый панкреатит встречался тоже достаточно часто. Но где-то лет 50-60 тому назад диагноз острого панкреатита считался высшим врачебным, так сказать, пилотажем. Потому что острый панкреатит не имеет настолько специфической клинической картины, чтобы говорить, что вот это только острый панкреатит. Под ним могут прятаться «любимый» всеми острый аппендицит, холецистит, кишечная непроходимость и многое другое. Поэтому делать картинку непонятной, принимая анальгетики или спазмолитики, конечно, крайне нежелательно.
Под ним могут прятаться «любимый» всеми острый аппендицит, холецистит, кишечная непроходимость и многое другое. Поэтому делать картинку непонятной, принимая анальгетики или спазмолитики, конечно, крайне нежелательно.
Ольга Беклемищева: То есть это для облегчения дальнейшей дифференциальной диагностики?
Александр Линденберг: Естественно.
Ольга Беклемищева: А если очень сильно больно?
Александр Линденберг: А если очень сильно больно, то никакой анальгетик, принятый в амбулаторных условиях, эти боли не уменьшит, если это боли, вызванные панкреатитом.
Ольга Беклемищева: Понятно. Ну, значит, выбора нет. Ждите «скорую».
Александр Линденберг: Для того чтобы снять боли при панкреонекрозе, мы вынуждены проводить больным вещь, которая называется эпидуральная анестезия. То есть вводить препараты-анальгетики непосредственно в отдел спинного мозга.
Ольга Беклемищева: А до этого, насколько я знаю, использовались атропиновые блокады, да?
Александр Линденберг: Все использовалось. К счастью, прогресс медицины в отношении этого заболевания, в общем, достаточно отчетлив. И целый ряд московских клиник — клиника 31-ой городской больницы, Первая градская больница — принципиально занимаются панкреонекрозами. Поэтому в последнее время и результаты несколько стали улучшаться, хотя они остаются еще далекими от идеала.
Ольга Беклемищева: И опять же из того, что мне удалось прочитать… Как раз вот вы говорите, что некоторые клиники специально им занимаются. Значит ли это, что если человек не располагает возможностью оказаться в такой специализированной клинике, то ему нужно настаивать на том, чтобы его туда перевезли? Или он все-таки может получить адекватное лечение и в другой клинике?
Александр Линденберг: Нет, конечно, адекватное лечение можно получить практически в любом хирургическом стационаре города Москвы. Я говорю о клиниках, которые специализируются на разработке терапии панкреонекроза, на применении новых, современных средств, на разработке тактических вопросов. А так его достаточно неплохо лечат в любой московской клинике, но в медицинском стандарте.
Я говорю о клиниках, которые специализируются на разработке терапии панкреонекроза, на применении новых, современных средств, на разработке тактических вопросов. А так его достаточно неплохо лечат в любой московской клинике, но в медицинском стандарте.
Ольга Беклемищева: А что такое стандарт лечения этого заболевания?
Александр Линденберг: Для этого заболевания стандарт лечения довольно сложен. Потому что основная задача на первом этапе — это спасти человека от смерти, от токсического шока. Каким образом это будет делаться, ну, я не буду перечислять — это займет больше времени, чем вся передача. Но это специальные методы детоксикации, это препараты, которые снижают активность поджелудочной железы, вплоть до цитостатиков, в свое время широко применявшихся.
Ольга Беклемищева: А сейчас они уже не так широко применяются?
Александр Линденберг: Применяются, особенно в клиниках, где других препаратов пока нет, они применяются, остается на вооружении, они достаточно эффективны.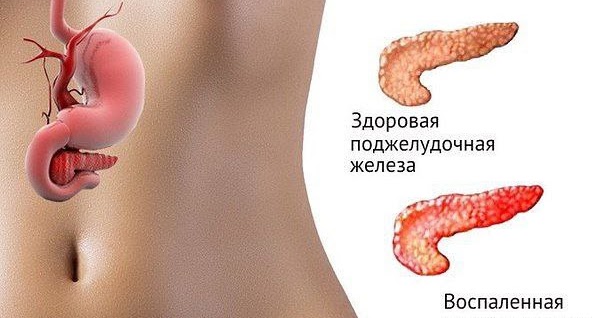 Это применение методов экстракорпоральной детоксикации, и еще масса других препаратов, применение мощнейшей антибактериальной терапии. Это на первом этапе.
Это применение методов экстракорпоральной детоксикации, и еще масса других препаратов, применение мощнейшей антибактериальной терапии. Это на первом этапе.
На втором этапе — это консервативная терапия, направленная на то, чтобы не допустить инфицирования, то есть проникновения инфекции в обширное пространство забрюшинной клетчатки, которая при панкреонекрозе, естественно, тоже поражается.
И в зависимости от положительного или отрицательного результата этой проводимой терапии наступает третий этап, где мы уже думаем, оперировать пациента или не оперировать. Если инфицирование не наступает, то, как правило, все ограничивается консервативной терапией. Если все-таки наступает период инфицирования, возникает гнойное поражение забрюшинных клетчаточных пространств, то там речь уже идет о хирургическом лечении.
Выбор хирургического лечения, он тоже многообразен. Это могут быть малоинвазивные методы, когда под контролем ультразвука производится пункция вот этих пространств, гной удаляется, вставляются дренажи.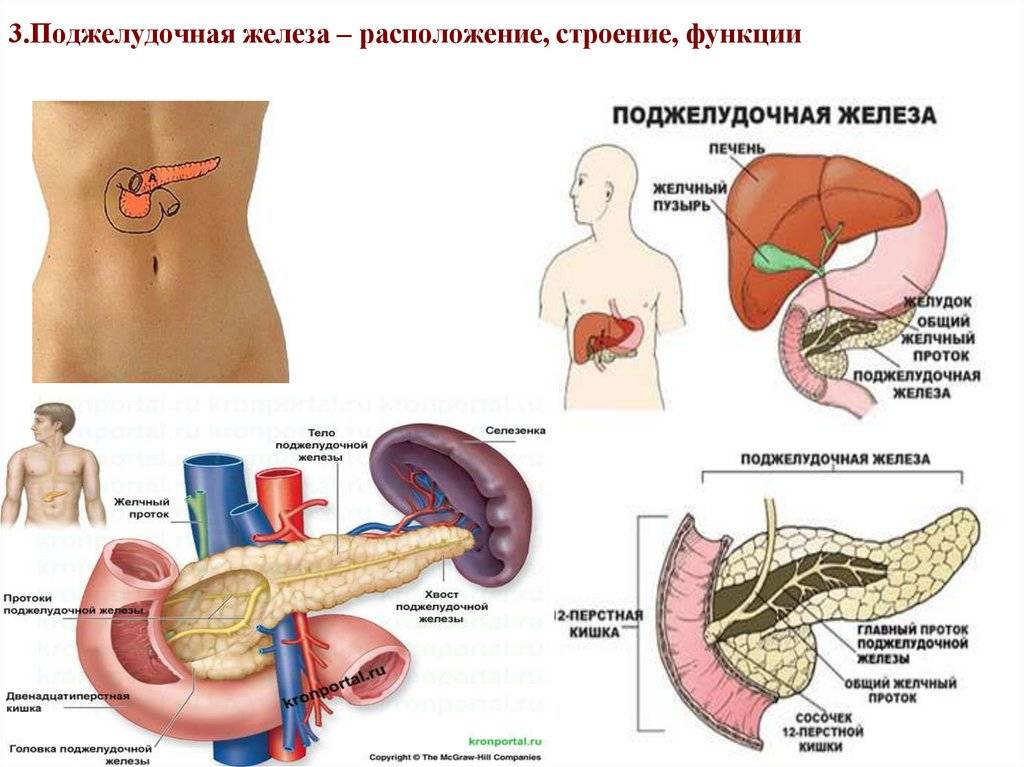 Или же более массивная, агрессивная терапия, когда вскрываются уже и хирургически объемно удаляются ткани, пораженные гноем. И пациенты ведутся на массивных перевязках. То есть это уже индивидуальность поражений, индивидуальность пациента и возможности того стационара, в которой этот человек попал.
Или же более массивная, агрессивная терапия, когда вскрываются уже и хирургически объемно удаляются ткани, пораженные гноем. И пациенты ведутся на массивных перевязках. То есть это уже индивидуальность поражений, индивидуальность пациента и возможности того стационара, в которой этот человек попал.
Но я хочу все-таки повторить, речь идет о панкреонекрозе, тяжелых формах панкреонекроза.
Ольга Беклемищева: А все-таки как врач с опытом, много раз наблюдавший такие случаи, вы можете сказать — есть какие-то признаки, вот у кого может быть такая тяжелая ситуация, а у кого, скорее всего, ее не будет?
Александр Линденберг: Это все-таки из области шаманства.
Ольга Беклемищева: Пошаманьте немножко.
Александр Линденберг: Очень сложно сказать. Ну, все-таки, скажем так, я не буду обижать людей полноватых, но у людей толстеньких, с пораженной, скажем, алкоголем печенью — это все-таки шанс развития панкреонекроза, и в более плохом развитии, выше, чем, скажем, у людей, у которых острый панкреатит является случайной ситуацией, возникшей, предположим, на фоне злоупотребления каким-нибудь жирным продуктом. Но это все очень и очень относительно. Бывает, к сожалению, как с генеральным прокурором, который ультраконсервативно был отправлен с панкреатитом, и ничего не пил и не ел. Сложно сказать, как все-таки разовьются события.
Но это все очень и очень относительно. Бывает, к сожалению, как с генеральным прокурором, который ультраконсервативно был отправлен с панкреатитом, и ничего не пил и не ел. Сложно сказать, как все-таки разовьются события.
Ольга Беклемищева: То есть именно идиопатический панкреатит?
Александр Линденберг: Да. В наших наблюдениях он встречается достаточно редко. Все-таки 90 процентов случаев укладывается или в спиртное, или в поражение желчного пузыря и желчевыводящей системы.
Ольга Беклемищева: Вот кроме идиопатических форм, кроме того, что связано с алкоголем и поджелудочной железой, существуют ли такие заболевания, которые вызываются химическими агентами, то есть может ли это быть результатом лекарственной терапии, да или нет?
Александр Линденберг: В принципе, да. Но наблюдений мало. Не видели мы этого в больших количествах, только эксквизиты.
Ольга Беклемищева: То есть если у человека индивидуальная непереносимость такого или иного лекарства?
Александр Линденберг: Практически невозможно ни наблюдать, ни доказать, что панкреатит развился в результате приема того или иного препарата.
Ольга Беклемищева: То есть это все только гипотеза?
Александр Линденберг: Абсолютно точно.
Ольга Беклемищева: Александр Алексеевич, вот вы уже, наверное, убедили наших слушателей, что это серьезная болезнь и что нужно обязательно обращаться к врачу. Давайте немножко порассуждаем, что будет в случае, если они все-таки обратятся и все хорошо вылечится. Есть ли какие-то последствия перенесенного острого панкреатита?
Александр Линденберг: Давайте опять разграничивать: острого отечного панкреатита или панкреонекроза?
Ольга Беклемищева: Острый отечный.
Александр Линденберг: Если острый отечный, то, как правило, последствий практически не остается. Колоссальный запас функциональных возможностей поджелудочной железы делает возможным перенести это заболевание и остаться ей вполне функционирующей, как здоровый орган.
Ольга Беклемищева: То есть те куски — прошу прощения за ненаучный подход к делу, — железы, которые, к сожалению, некротизировались в результате…
Александр Линденберг: Их будет очень мало.
Ольга Беклемищева: …они восстанавливаются?
Александр Линденберг: Нет, не восстанавливаются. То, что погибло, замещается соединительной тканью, то есть тканью, которая не имеет функции той ткани, из которой состоит поджелудочная железа. Соединительная ткань уплотняется.
Ольга Беклемищева: То есть поджелудочная железа — это не печень, которая может…
Александр Линденберг: То же самое, что и с печенью. Потому что, скажем, острый гепатит, гибель клеток печени, замещение соединительной тканью — это заболевание, которое мы называем циррозом. В данной ситуации наступает почти то же самое — цирроз поджелудочной железы. Но при отечных формах он не наступит потому, что очень небольшая зона поражения. Поэтому возможности поджелудочной железы достаточно для того, чтобы оставить этот орган здоровым.
Но при отечных формах он не наступит потому, что очень небольшая зона поражения. Поэтому возможности поджелудочной железы достаточно для того, чтобы оставить этот орган здоровым.
При панкреонекрозе все зависит от объема поражения. Большой объем поражения, хронические изменения приводят к выявлению недостаточности и внешнесекреторной, то есть той, о которой вы говорили, при переваривании пищи. А потом и внутрисекреторной, потому что мы забыли сказать о том, что поджелудочная железа еще и хранитель островков Лангерганса, то есть ответственна за диабет…
Ольга Беклемищева: Мы отдельно поговорим о поджелудочной железе и диабете.
Александр Линденберг: Хорошо. Значит, возникает недостаточность и того, и другого. Чем больше поражение, тем выше недостаточность. И, таким образом, острый панкреатит превращается в заболевание, которое мы называем хроническим панкреатитом.
Ольга Беклемищева: И у нас сейчас слушатель на линии. Это Любовь Николаевна из Москвы. Здравствуйте, Любовь Николаевна.
Это Любовь Николаевна из Москвы. Здравствуйте, Любовь Николаевна.
Слушатель: Здравствуйте. Я хотела бы вас спросить, какие из перечисленных вами мероприятий, которые при панкреатите проводятся, проводятся бесплатно, а какие за отдельную плату? Вот вы о медицинском стандарте говорили. И я просто подумала: по карману ли это, в принципе, достаточно бедному человеку?
Ольга Беклемищева: Спасибо. Александр Алексеевич, пожалуйста.
Александр Линденберг: Так как я работаю в муниципальной больнице, могу сказать, что у нас все проводится бесплатно.
Ольга Беклемищева: И лекарства все есть?
Александр Линденберг: И лекарства почти все, как правило, есть. Естественно, чем тяжелее случай, тем сложнее его медикаментозная терапия. Могут понадобиться разные достаточно, так сказать, редкие препараты, которых может в больнице и не быть. Но это абсолютно индивидуальная ситуация.
Но это абсолютно индивидуальная ситуация.
В принципе, острый панкреатит — заболевание муниципальное. Это не уши поправить. И поэтому все, что можно для любого пациента в отделении реанимации, где лечение, в принципе, дорогое, делается абсолютно бесплатно.
Ольга Беклемищева: И я обращаю внимание тех наших слушателей, кто не является жителями Москвы, на самом деле приставленное к болезни слово «острый» означает, что государство обязано ее оплатить в России. Если с вас за это требуют деньги, значит, произошло нарушение закона.
И следующий слушатель — это Николай Степанович из Москвы. Здравствуйте, Николай Степанович.
Слушатель: Здравствуйте. А как протекает панкреатит хронический, вернее, его обострение? И существует ли такое понятие «обострение хронического панкреатита»? То есть до поры до времени у меня не было никакой симптоматики, а потом появилась разбитость, тошнота, отрыжка и, по-видимому, как я отметил, реакция на прием фальсифицированных продуктов, всяких йогуртов и так далее.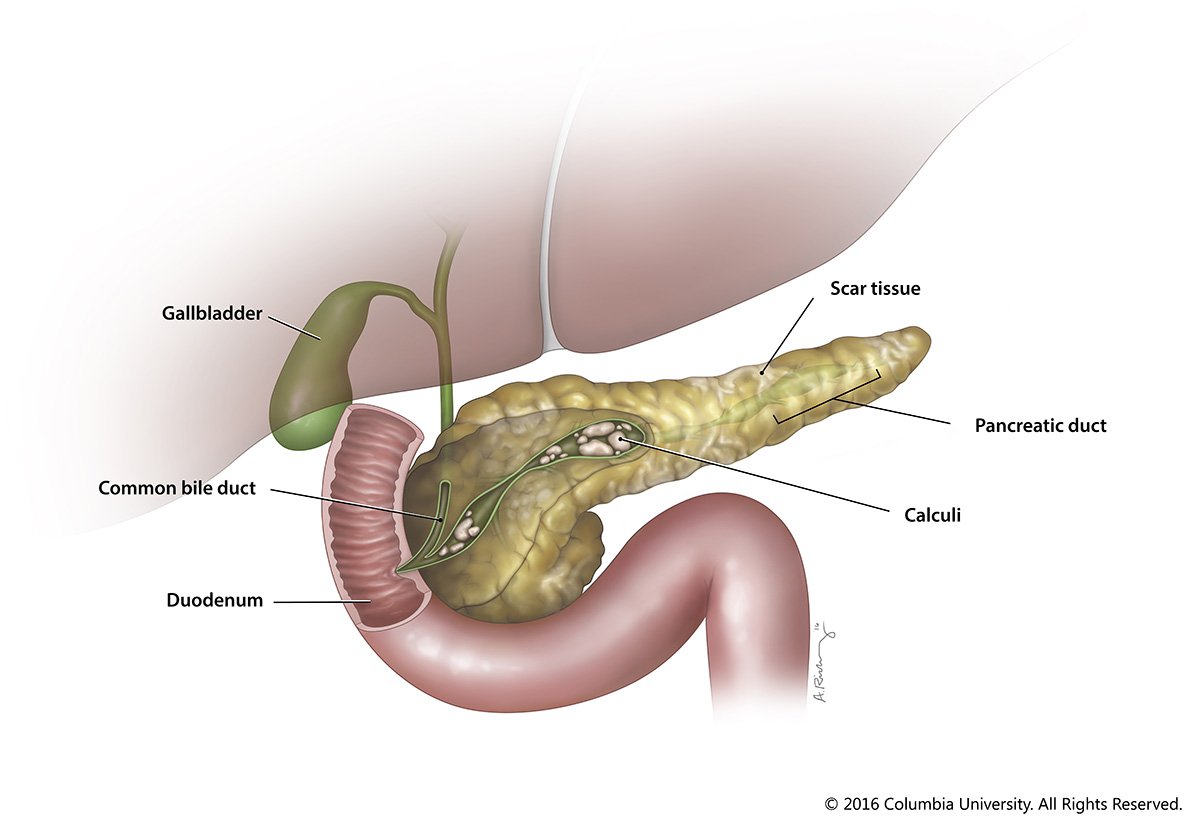 Я был помещен в больницу, диагноз не установили, давали мне в огромном количестве антибиотики тяжелые. Я думал, что у меня что-то с урологией, потому что в урологию меня поместили. А попал в хирургию по биохимическому анализу — там один показатель был превышен в несколько раз — поставили диагноз «хронический панкреатит». И все, что мне дают, — это Панкреатин и разные ферменты.
Я был помещен в больницу, диагноз не установили, давали мне в огромном количестве антибиотики тяжелые. Я думал, что у меня что-то с урологией, потому что в урологию меня поместили. А попал в хирургию по биохимическому анализу — там один показатель был превышен в несколько раз — поставили диагноз «хронический панкреатит». И все, что мне дают, — это Панкреатин и разные ферменты.
Ольга Беклемищева: Спасибо, Николай Степанович.
Очевидно, показатель — амилаза в моче или в крови?
Александр Линденберг: Нет. Я думаю, что речь идет… ну, случай, так сказать, достаточно стандартный, но требующий определенного разбора. Потому что все зависит от того, в каком первоначальном состоянии находится поджелудочная железа пациента. Потому что если там есть соответствующие морфологические признаки хронического панкреатита и, что самое главное, если есть ее внешнесекреторная недостаточность…
Ольга Беклемищева: А как она становится очевидной?
Александр Линденберг: К сожалению, необходимо проведение специальных тестов — это либо радиоизотопное исследование, либо есть такой тест секретин-панкреозиминовый, который свидетельствует о том, что в ответ на стимуляцию поджелудочная железа не выбрасывает то количество ферментов, которое необходимо ей выбросить. Грубо говоря, в ответ на кусочек жирной пищи мы недополучаем тех ферментов, которые эту пищу должны переварить. Только мы, естественно, не даем пациенту баранью ножку, а вводим специальный препарат, который стимулирует выброс этих ферментов.
Грубо говоря, в ответ на кусочек жирной пищи мы недополучаем тех ферментов, которые эту пищу должны переварить. Только мы, естественно, не даем пациенту баранью ножку, а вводим специальный препарат, который стимулирует выброс этих ферментов.
Поэтому если есть это, то у пациента действительно хронический панкреатит, и его надо соответствующим образом лечить. Если все это развивается по той программе, о которой говорил уважаемый радиослушатель, то, скорее всего, речь идет об остром гастрите, возможно, дуодените. Может быть, даже язве двенадцатиперстной кишки. И хроническим панкреатитом здесь и не пахнет.
Ольга Беклемищева: А вообще, как выглядит хронический панкреатит? Я вот спасибо скажу Николаю Степановичу за то, что он нас подвел к следующему этапу нашего разговора, потому что мы как раз с вами начинали говорить о том, что хронический панкреатит может быть осложнением острого панкреатита.
Александр Линденберг: Ну, это не осложнение, это исход.
Ольга Беклемищева: Да, итог большого пути.
Александр Линденберг: Итог, да. Ну, как выглядит… Я уже говорил, что…
Ольга Беклемищева: Клинически.
Александр Линденберг: Как правило, это уже тупые боли, возникающие в ответ на то, что мы называем погрешностями в диете.
Ольга Беклемищева: Съел немножечко жирненького, выпил рюмочку — и все.
Александр Линденберг: Притом эти боли иногда доводят больного вплоть до Клиники неврозов. То есть клиника болей превалирует.
Второе — это неустойчивый стул. То есть нарушение перевариваемости приводит к развитию поносов, то запоров, то поносов, то запоров. Человек худеет, как правило, худеет при настоящем хроническом панкреатите.
И дальнейшее уже зависит от того, в каком проценте поражена поджелудочная железа, сколько клеток погибло, сколько осталось. Как правило, это заболевание, которое прогрессирует.
Как правило, это заболевание, которое прогрессирует.
Ольга Беклемищева: А как остановить это прогрессирование и как его лечить?
Александр Линденберг: Как правило, надо устранить причину хронического панкреатита, то есть нарушение оттока секрета поджелудочной железы из ее протоков. Потому что исходы хронического панкреатита — это и киста поджелудочной железы, это различные свищи. Но, как правило, принцип оперативного вмешательства… здесь уже речь идет о большой хирургии, здесь консервативная терапия только на ранних этапах может быть эффективна. Хронический панкреатит в форме, так сказать, запущенной, как правило, оперируется. И есть две позиции, по которым мы оперируем этих пациентов. Это тяжелейший болевой синдром постоянный — и тогда это одна группа операций, которая собственно только ликвидирует боли. И вторая — это операции, которые ликвидируют увеличенное давление, то есть гипертензию в протоках поджелудочной железы. Это, как правило, могут быть эндоскопические операции, могут быть хирургические. Но смысл их в том, чтобы эти протоки либо естественным путем начали опорожняться без напряжения…
Это, как правило, могут быть эндоскопические операции, могут быть хирургические. Но смысл их в том, чтобы эти протоки либо естественным путем начали опорожняться без напряжения…
Ольга Беклемищева: Куда им положено.
Александр Линденберг: Нет, куда им положено, они опорожняются, но плохо. Либо куда им не положено начали опорожняться, для того, чтобы давление все-таки в них упало до определенной зоны.
К сожалению, как последний вариант — это удаление органа.
Ольга Беклемищева: Дай Бог, до этого не дойдет.
И у нас следующий слушатель — Константин Викторович из Москвы. Здравствуйте, Константин Викторович.
Слушатель: Здравствуйте. У меня вот такой вопрос. Мне в феврале сделали брахитерапию (облучение предстательной железы). Не могло ли это спровоцировать панкреатит?
Александр Линденберг: Нет, это не имеет никакого отношения к поджелудочной железе. Можете спокойно продолжать курс. Поджелудочная железа здесь не при чем.
Можете спокойно продолжать курс. Поджелудочная железа здесь не при чем.
Ольга Беклемищева: И следующий слушатель — это Николай из Курска. Здравствуйте, Николай.
Слушатель: Здравствуйте. Я несколько лет тому назад видел полухирургический метод, там рассказывалось, что при ослаблении функций поджелудочной железы вроде бы как шприц и игла толстая — и прямо непосредственно через брюшную полость вводились как бы донорские клетки поджелудочной железы. Вы не можете рассказать об этом методе? И при каких осложнениях этот метод применяется?
И еще один момент. Все-таки воспаление поджелудочной железы и все, что с этим связано, — это ведь связано, скорее всего, и с иммунными дефицитами какими-нибудь в организме? Спасибо большое.
Александр Линденберг: Начнем со второго вопроса. Есть теория, особенно, как ни странно, она относится к хроническому панкреатиту, теория, что иммунодефицит, ну, не такой грозный, как ВИЧ-инфекция, а стандартные иммунодефициты могут приводить к развитию острого панкреатита. Хотя доказательств этому достаточно мало. Но теория такая существует.
Хотя доказательств этому достаточно мало. Но теория такая существует.
А по первому вопросу, скорее всего, речь идет о пересадке клеток островков Лангерганса.
Ольга Беклемищева: Это была одна из попыток в лечении диабета.
Александр Линденберг: Это не панкреатит был.
Ольга Беклемищева: И следующий слушатель — это Раиса Егоровна из Москвы. Здравствуйте, Раиса Егоровна.
Слушатель: Здравствуйте, уважаемые собеседники. Первый вопрос. Почему не была заранее анонсирована эта программа? Ее можно было бы записать на пленку, настолько она актуальна.
Второе. Скажите, пожалуйста, куда обращаться, если возникнет проблема с панкреатитом — лично к вам или к сотрудникам вашего института?
И третье. Мужчина 40 лет, удален два года назад желчный пузырь. Вес у него 92 килограмма. Скажите, есть ли у него предпосылки к тому, чтобы у него был панкреатит?
Ольга Беклемищева: Спасибо.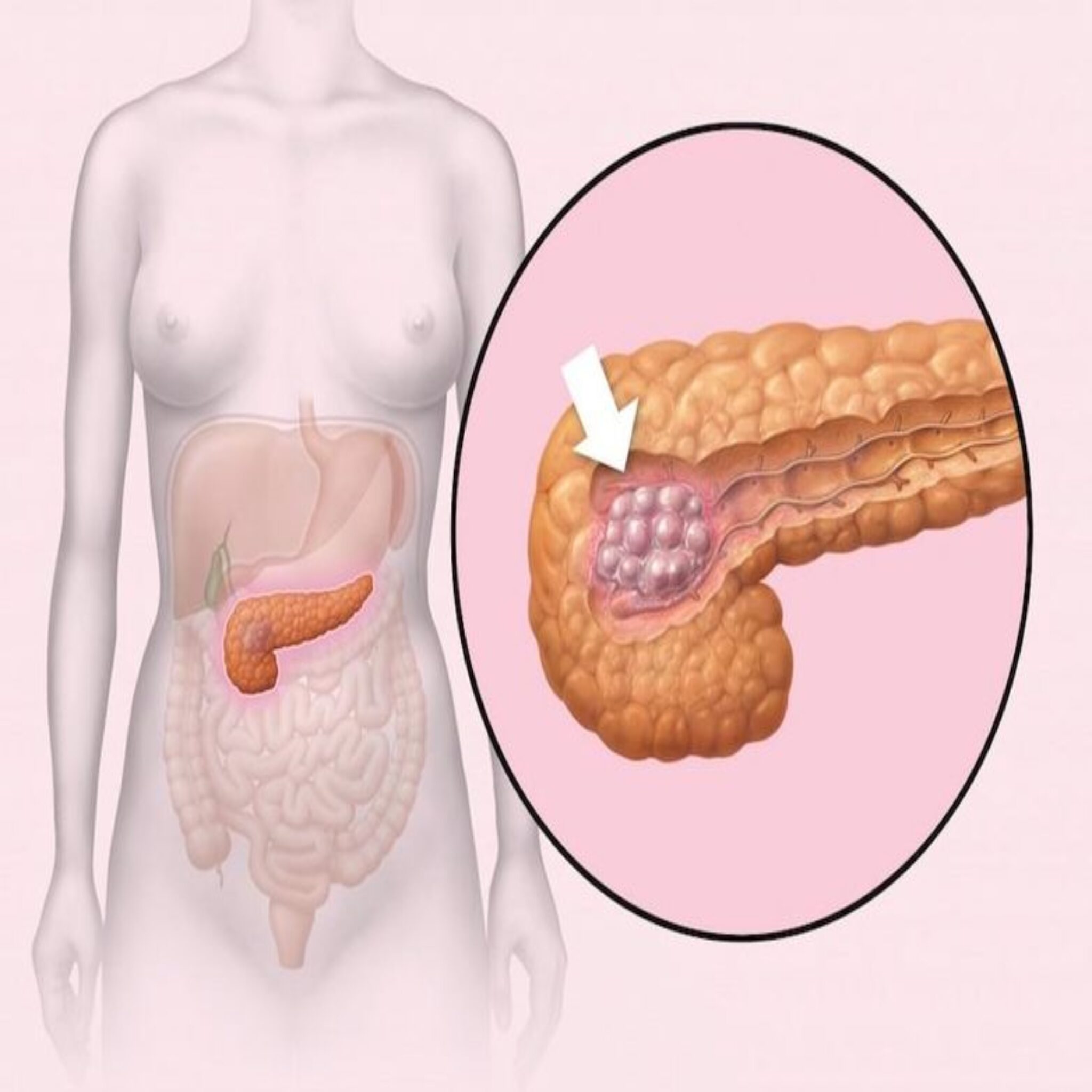
Александр Линденберг: Начнем с вопроса о мужчине. О предпосылках сказать очень сложно. Для того чтобы определить, угрожаем ли он по развитию панкреатита, нужно уточнить только две вещи — является ли он любителем спиртного и в каком состоянии сейчас у него находятся желчные пути. Для того чтобы это уточнить, надо сделать достаточно приличное ультразвуковое исследование. И то, и другое дает возможность в какой-то степени прогнозировать возможность развития этого заболевания у конкретного человека. Это первое.
Ольга Беклемищева: И где вас найти, как я понимаю?
Александр Линденберг: Я уже говорил, что острым панкреатитом занимается целый ряд клиник Москвы. В частности, и Первая городская больница — Клиника академика Савельева, и 31-ая городская больница — это кафедра профессора Шаповальянца и Юрия Михайловича Панцырева, лаборатория эндоскопии.
Ольга Беклемищева: Доцентом которой является наш гость.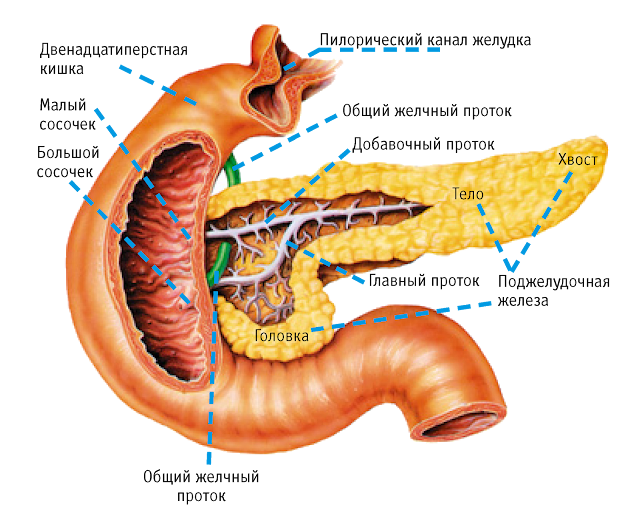
А по поводу того, что не было анонса, ну, извините. Исправлюсь.
И вот это одно из осложнений острого панкреатита, то есть один из вариантов развития событий после острого панкреатита, когда появляется хронический панкреатит. Но есть и такая вещь, как действительно вторая половина медали, второй набор функций поджелудочной железы — это ее участие в изготовлении инсулина и в нашем внутреннем углеводном обмене. И вот насколько страдает эта функция при остром панкреатите и при панкреонекрозе? Или, наоборот, может ли диабет являться…
Александр Линденберг: Начнем со второго вопроса. Диабет не является предрасполагающим фактором к развитию панкреонекроза.
А что касается углеводного обмена, то при тяжелых формах панкреонекроза, как правило, возникает латентно текущий сахарный диабет. И он острый на момент развития панкреонекроза, и в дальнейшем, если пациент выписывается, как правило, он требует дополнительного обследования. И, возможно, что он и не возникнет. Все зависит от объема поражения поджелудочной железы. Но если объемы велики, то латентно текущий сахарный диабет, как правило, — это спутник первичного панкреонекроза.
Все зависит от объема поражения поджелудочной железы. Но если объемы велики, то латентно текущий сахарный диабет, как правило, — это спутник первичного панкреонекроза.
Ольга Беклемищева: И он останется с человеком уже потом надолго?
Александр Линденберг: Я уже говорил, что если поражение небольших объемов, то может не остаться. Хотя диета определенная останется на всю жизнь — я имею в виду по сахарному диабету. Если это объемы большие, и дальше развивается осложнение, о котором мы уже говорили, то это, как правило, латентно текущий диабет, может быть, и не требующий приема инсулина. Сейчас достаточно хорошо развиты таблетированные формы лечения этой патологии. Ну и соответствующая диета.
Ольга Беклемищева: Спасибо.
И следующий слушатель — это Людмила Ивановна из Красногорска. Здравствуйте, Людмила Ивановна.
Слушатель: Здравствуйте. Я почти год назад лежала с острым панкреотином. И вот у меня сейчас результаты УЗИ. У меня желчный пузырь деформирован в области дна, поперечник 28, полость однородна, конкрементов нет, образований нет.
И вот у меня сейчас результаты УЗИ. У меня желчный пузырь деформирован в области дна, поперечник 28, полость однородна, конкрементов нет, образований нет.
Александр Линденберг: Стенка желчного пузыря как изменена? Про стенку что написано?
Слушатель: Стенки не изменены, истончены 2 миллиметра.
Ольга Беклемищева: Спасибо, Людмила Ивановна.
Александр Линденберг: Человек предрасположен к развитию панкреатита. Скорее всего, речь идет о том, что имеются как раз минимальные признаки холестаза, то есть желчь уже не такая, какая она должна быть, ее свойства, она становится более тягучей, предрасположена к камнеобразованию.
Ольга Беклемищева: Но камней, насколько я понимаю, еще нет.
Александр Линденберг: Нет. Камней нет видимых. Могут быть микрокристаллы. Но этого тоже достаточно для того, чтобы человек перенес панкреатит. Принимая во внимание наличие смертельно опасного осложнения, надо убирать пузырь, надо оперировать, делать холецистэктомию.
Принимая во внимание наличие смертельно опасного осложнения, надо убирать пузырь, надо оперировать, делать холецистэктомию.
Ольга Беклемищева: Людмила Ивановна, подумайте, пожалуйста.
И следующий слушатель — это Михаил Яковлевич из Москвы. Здравствуйте, Михаил Яковлевич.
Слушатель: Добрый день. Я болею давно. Удален пузырь у меня пять лет назад. И очень часто у меня боли в подреберье, в районе пупка, чуть выше. Ну, наблюдаюсь я у врача, лечусь. Принимал Панкреатин в основном, Креон принимал до этого. Вот и все лечение. И у меня еще язва двенадцатиперстной кишки очень часто. А состояние такое: поем… вроде бы на диете постоянно сижу, длительный период времени, а что-нибудь такое, ну, буквально минимальное… бульоны нежирные в основном, съем — и у меня боли в этом районе.
Александр Линденберг: Все понятно. Вы страдаете «постхолецистэктомическим синдромом». Не пытайтесь запомнить, название довольно сложное. Вообще вам надо ложиться в клинику, обследоваться, принимать какие-то радикальные принципы по поводу лечения язвы — и тогда можно подумать о том, как выправить ситуацию с поджелудочной железой. У вас плохо функционирует двенадцатиперстная кишка. «Постхолецистэктомический синдром».
Вообще вам надо ложиться в клинику, обследоваться, принимать какие-то радикальные принципы по поводу лечения язвы — и тогда можно подумать о том, как выправить ситуацию с поджелудочной железой. У вас плохо функционирует двенадцатиперстная кишка. «Постхолецистэктомический синдром».
Ольга Беклемищева: И он достаточно часто бывает после удаления желчного пузыря?
Александр Линденберг: В общем, к сожалению, встречается, да, где-то в 7 процентах случаев. При колоссальных объемах холецистэктомии это, в общем, достаточно большая цифра.
Ольга Беклемищева: А почему такие колоссальные объемы? Насколько та тактика, которая выбрана современным врачебным сообществом по удалению желчного пузыря, она оправдана?
Александр Линденберг: Этот вопрос к панкреатиту не имеет большого отношения, но я отвечу. Тактика абсолютно верная, потому что сама операция разработана до мельчайших подробностей. А с развитием эндоскопической техники она стала еще более удобной. Наличие камней — это смертельно опасная ситуация именно по развитию целого ряда осложнений, в том числе и возвращаясь к нашей теме панкреатитов. И развития «постхолецистэктомического синдрома» можно избежать, и самое главное, на современном этапе прекрасным образом вылечить. Поэтому даже возможное его развитие не является тем препятствием, которое остановит пациента, которому надо удалять желчный пузырь с камнями.
А с развитием эндоскопической техники она стала еще более удобной. Наличие камней — это смертельно опасная ситуация именно по развитию целого ряда осложнений, в том числе и возвращаясь к нашей теме панкреатитов. И развития «постхолецистэктомического синдрома» можно избежать, и самое главное, на современном этапе прекрасным образом вылечить. Поэтому даже возможное его развитие не является тем препятствием, которое остановит пациента, которому надо удалять желчный пузырь с камнями.
Ольга Беклемищева: И следующий слушатель — это Галина из Москвы. Здравствуйте.
Слушатель: Здравствуйте. Скажите, пожалуйста, существует ли какая-то связь между герпесом второго типа, заболеваниями поджелудочной железы в общем и сахарным диабетом? Спасибо.
Александр Линденберг: Ну, вопрос, конечно, непростой. В принципе, возможна связь… отрицать ее невозможно, доказать практически тоже. Да, может быть. Именно в силу того, что имеется некая иммунологическая ситуация, связанная с дефицитом в организме — собственно герпес, и поражения поджелудочной железы в этих ситуациях описаны. По крайней мере, как единичный случай это встречается.
По крайней мере, как единичный случай это встречается.
Ольга Беклемищева: Тем не менее, я напоминаю о том выступлении, которое мы слышали со стороны Даниила Борисовича Голубева. Когда он перечислял те агенты, связь которых с некоторыми панкреатитами вроде бы более очевидна, он все время упоминал именно бактерии и микробы, но не вирусы. Потому что с вирусами пока что совершенно неясно.
А вот по поводу диабета мы уже говорили. Но я прошу Александра Алексеевича повторить для нашей слушательницы.
Александр Линденберг: То, что диабет не является предрасполагающим фактором к развитию панкреатита, это абсолютно точно.
Ольга Беклемищева: И это очень хорошо, потому что, к сожалению, диабет тоже очень распространенное заболевание. Было бы крайне обидно, если бы все это еще и накладывалось друг на друга.
И у нас еще один слушатель — это Семен из Москвы. Здравствуйте, Семен.
Слушатель: Здравствуйте. Вот мне проводили исследование по методу Фолля. Нашли хронический холецистит. Но я ничего не чувствую. Правда, я жирного мало ем, в общем, избегаю. И мне просто интересно, как мне быть?
Вот мне проводили исследование по методу Фолля. Нашли хронический холецистит. Но я ничего не чувствую. Правда, я жирного мало ем, в общем, избегаю. И мне просто интересно, как мне быть?
Александр Линденберг: Очень просто. Сделайте ультразвуковое исследование печени и поджелудочной железы. Бывают ситуации, когда клиники нет, то, что мы называем «камненосительством». Ну, в метод Фолля я не очень верю. А вот в хороший ультразвуковой аппарат, с хорошим специалистом верю абсолютно и стопроцентно. И все ваши сомнения будут тут же разрешены. Есть камни, есть изменение в стенке желчного пузыря — значит, есть и признаки «камненосительства», хронического холецистита. А при этом клиники может и не быть.
Ольга Беклемищева: А может ли быть воспаление поджелудочной железы при отсутствии клиники? Или уж у нее клиника-то есть всегда?
Александр Линденберг: Если речь идет о хроническом холецистите…
Ольга Беклемищева: Я понимаю.
Александр Линденберг: А у поджелудочной железы всегда будет клиника.
Ольга Беклемищева: И это, в общем-то, в определенном смысле, хорошо.
Александр Линденберг: То, что у нас очень часто находят уплотненную поджелудочную железу, и тут же приклеивают человеку соответствующий диагноз хронического панкреатита, это, как правило, возрастные изменения. Потому что если клиники нет у поджелудочной железы, то нет и заболевания.
Ольга Беклемищева: А с возрастом она действительно может выглядеть более плотно на УЗИ-исследовании.
Александр Линденберг: Естественно, как и любой орган, она стареет.
Ольга Беклемищева: Ну что ж, и теперь поговорим о профилактике заболевания поджелудочной железы. Я понимаю, что вопрос действительно очень расплывчатый, потому что какой-то специфической профилактики не существует. Но я думаю, что некоторые вещи надо повторять и повторять, даже если их не очень слушают. Но я надеюсь, что наши слушатели послушаются. Так все-таки, как нужно себя вести, чтобы снизить риск заболевания поджелудочной железы?
Но я думаю, что некоторые вещи надо повторять и повторять, даже если их не очень слушают. Но я надеюсь, что наши слушатели послушаются. Так все-таки, как нужно себя вести, чтобы снизить риск заболевания поджелудочной железы?
Александр Линденберг: Я боюсь оказаться вообще в субботний вечер белой вороной, потому что первое, с чего мы начинаем, — это то, что надо умеренно есть и умеренно пить. Я даже не пытаюсь говорить, что вообще не пить, но, по крайней мере, хотя бы пить умеренно. 90 процентов тяжелых панкреонекрозов все-таки связаны с нарушениями… то, что мы так стыдливо называем «нарушениями диеты». Это первый вариант профилактики.
Второй — это следить за собой в тех ситуациях, когда у вас появляются какие-либо заболевания, связанные с желчевыводящими путями и желчным пузырем, надо их лечить, хотя это чаще всего хирургическое лечение или эндоскопическое. То есть, по крайней мере, не оставлять риск развития панкреонекроза. Потому что вылечить холецистит во много раз проще, чем вылечить панкреонекроз, и пациент должен это понимать. Потому что имея угрозу развития панкреонекроза при наличии камней в желчном пузыре или протоках, они должны представлять, что они идут по очень и очень опасной тропке.
Потому что имея угрозу развития панкреонекроза при наличии камней в желчном пузыре или протоках, они должны представлять, что они идут по очень и очень опасной тропке.
Ольга Беклемищева: И нет никаких других методов, например, травы?
Александр Линденберг: Нет. Никакие травы не помогут.
Ольга Беклемищева: А биодобавки?
Александр Линденберг: Тем более. Они могут только спровоцировать развитие панкреонекроза, а отнюдь не его профилактику. Потому что есть камни в желчном пузыре, есть нарушение обмена, которое к этим камням приводит, и никаких вариантов развития событий, кроме как хирургических, здесь не предусмотрено. Попытки дробить эти камни, выводить их с помощью различных препаратов, которые вызывают их растворение, всегда опасны именно развитием панкреонекрозов. Вот мой коллега из Америки говорил о манипуляциях. Вот как раз вот эти самые манипуляции, связанные с дроблением камней в желчном пузыре, с попытками их растворения и выведения, по аналогии с камнями в почках, то если в почках этот вариант достаточно отработан и безопасен, то тяжелейшие последствия всего этого — это, как правило, панкреонекроз с неприятными исходами, так скажем.
Ольга Беклемищева: То есть дробить камни в желчном пузыре нельзя.
Александр Линденберг: Ни под каким видом нельзя, или растворять их. Хотя такие попытки делаются в медицинских учреждениях. Но это всегда большой риск. И поэтому не надо этим заниматься, тем более самостоятельно, без присмотра врача.
Ольга Беклемищева: И еще один вопрос, который задавал мне слушатель по интернету. Я бы хотела, чтобы вы на него ответили. Дело в том, что у мамы ребенку 4 года, и у него врожденная панкреатопатия. И чем ему это грозит в жизни? И можно ли от этого вылечиться?
Александр Линденберг: Во-первых, начнем с того, что хотелось бы знать, на основании каких методов исследования ребенку был поставлен этот диагноз.
Ольга Беклемищева: К сожалению, она об этом не пишет.
Александр Линденберг: А она об этом не говорит. Поэтому доказательств наличия панкреатопатии детской… это очень сложно. А лечится это ферментами.
Поэтому доказательств наличия панкреатопатии детской… это очень сложно. А лечится это ферментами.
Ольга Беклемищева: Большое спасибо, Александр Алексеевич.
Всего вам доброго! Постарайтесь не болеть.
что показывает, расшифровка, норма, подготовка к процедуре
Поджелудочная железа очень важна в системе пищеварения. Многие заболевания негативно сказываются на работе данного органа, что негативно сказывается на организме в целом. Одним из эффективных способов проверки поджелудочной железы является ультразвуковая диагностика (УЗИ). Данная методика полностью безопасна и может проводиться как взрослым, как и детям.
Местонахождение поджелудочной железы в организме человека
Поджелудочная находится сзади от желудка с левой стороны, очень плотно прилегает к двенадцатиперстной кишке, а также находится под надежной защитой ребер. Почему роль поджелудочной железы так важна в пищеварении? Дело в том, что в ней выделяется около двух литров в день панкреатического сока, благодаря которому осуществляется процесс переваривания пищи.
Самой толстой частью органа является головка, затем она переходит в тело и хвост, конец которого расположен около селезенки. Поджелудочную железу покрывает особая оболочка.
Стоит отметить, что здоровье органа непосредственно связано с мочевыводящими путями.
Когда назначают УЗИ поджелудочной железы:
Поджелудочную железу необходимо проверить путем УЗИ-диагностики, если пациент:
- Жалуется на болевые ощущения в области левых ребер, при этом врач не может определить причину путем пальпации;
- Резко худеет.
При наличии патологии в лабораторных исследованиях в обязательном порядке назначается ультразвуковая диагностика поджелудочной. Помимо этого, диагностика железы назначается после перенесения таких заболеваний как: гепатит A, С, B.
Иные ситуации, в которых требуется проведение УЗИ поджелудочной железы:
- Ощущение вздутия;
- Привкус горечи во рту;
- Желтый оттенок кожи;
- Проблемы со стулом;
- Травма брюшной полости;
- Выявление опухолей.

В рамках исследования поджелудочной осуществляется полная диагностика брюшной полости. Исследование позволяет выявить патологии на самой начальной стадии. Это поможет в кратчайшее время назначить лечение и избежать развития болезни. Ведь болезни железы напрямую влияют на здоровье других органов.
Ультразвуковое исследование поджелудочной железы рекомендуется проходить один раз в год всем людям старше 25 лет.
Что входит в подготовку к УЗИ.
Для получения достоверного результата во время диагностики, следует соблюдать все правила подготовки к ней. При пренебрежении правилами, возможно искажение результатов исследования или возникновение трудностей во время УЗИ. В первую очередь, следует полностью очистить кишечник путем клизмы или приема слабительных средств. За два дня до исследования разрешено принимать сорбенты, способствующие снижению образования газов.
За двое суток до УЗИ следует полностью убрать из рациона:
- алкогольные напитки и газировку;
- свежие фрукты/овощи;
- молочные продукты;
- мясо;
- яйца;
- хлеб черный.

Можно употреблять крупы, фрукты, которые прошли термическую обработку, мед.
Прием пищи позднее чем за 12 часов до исследования недопустим.
Лучше спланировать обследование на первую половину дня, потому как есть и пить до обследования в этот день не разрешается. Запрещено также жевание жвачки и курение. Если вы принимаете лекарственные препараты, обязательно узнайте у врача, как их следует принимать до УЗИ.
Что нужно иметь ввиду, если нужно проверить поджелудочную железу:
В некоторых случаях специальная диета назначается только доктором, это зависит от индивидуальных особенностей организма;
При наличии лишнего веса, клизму следует сделать 2 раза: накануне процедуры и в день проведения исследования.
При несоблюдении всех рекомендаций, результат УЗИ потеряет свою информативность на 50%.
Как проходит УЗИ поджелудочной
Поджелудочную железу посредством ультразвука диагностируют в течение 30-60 минут. Процедура проводится лежа на спине. На живот наносится специальный гель. Затем врач-узи при помощи специального датчика начинает проводить исследование. При необходимости доктор может попросить пациента втянуть или надуть живот.
Процедура проводится лежа на спине. На живот наносится специальный гель. Затем врач-узи при помощи специального датчика начинает проводить исследование. При необходимости доктор может попросить пациента втянуть или надуть живот.
В ходе УЗИ пациенту нужно будет лечь сначала на правый, а потом на левый бок, в некоторых случаях врач просит встать пациента на ноги. Это требуется для того, чтобы как можно тщательнее исследовать поджелудочную железу.
Сразу после выполнения УЗИ врач выдает пациенту расшифровку, при необходимости комментирует те или иные пункты, чтобы акцентировать на них внимание пациента.
Болезни, которые можно выявить посредством диагностики поджелудочной ультразвуком.
На появление панкреатита в острой стадии указывает снижение эхо-сигнала. При этом железа становится полностью белой. Если картинка становится менее интенсивной, это может свидетельствовать о наличии отека поджелудочной железы.
О наличии новообразований в поджелудочной может говорить отклонение ее хвоста.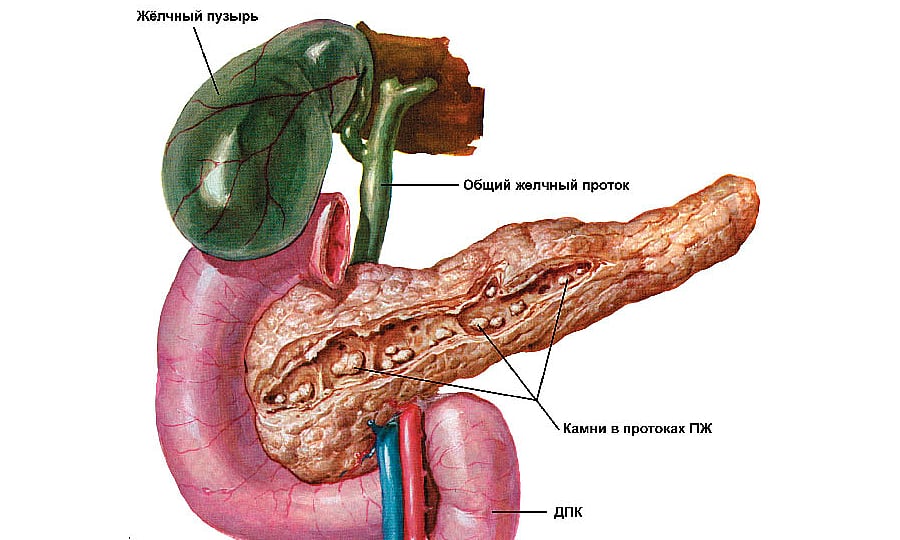 Если эхо-сигнал становится сильнее, то это может говорить о хронической стадии панкреатита или наличии онкологии. В местах ее появления цвет поджелудочной будет отличаться от основного.
Если эхо-сигнал становится сильнее, то это может говорить о хронической стадии панкреатита или наличии онкологии. В местах ее появления цвет поджелудочной будет отличаться от основного.
Если размер печени или желчного пузыря увеличивается, это тоже может говорить о наличии новообразований. Для выявления его этиологии кусочек ткани отправляется на гистологическое исследование.
Абсцессы, которые способствуют появлению полостей с мутным экссудатом говорят о панкреонекрозе. Если расширился вирсунгов проток, это может свидетельствовать о воспалительном процессе железы.
Стоит отметить, что многие опасные болезни могут никак себя не проявлять на первых этапах, но диагностироваться в рамках УЗИ. Поэтому ни в коем случае нельзя игнорировать исследование, если оно было назначено доктором.
Какие показатели считаются нормой?
УЗИ поджелудочной позволяет дать оценку состоянию здоровья органа. Ниже приведены нормальные показатели поджелудочной у взрослых пациентов:
- Эхо-сигнал средний, но становится выше с возрастом пациента;
- Структура целостная, однородная, напоминающая печень.
 Появление мелких вкраплений допускается;
Появление мелких вкраплений допускается; - Все части поджелудочной должны быть отчетливо видны;
- Диаметр вирсунгова протока должен составлять 1,5-2,5 мм, он не должен быть расширен;
- Деформация в сосудистом рисунке отсутствует;
- Нормальные показатели размеров: тело от 8 до 18 мм, головка 18-28 мм, хвост от 22 до 29 мм.
Нормальные показатели взрослого человека отличаются от показателей, присущим ребенку.
Еще раз хотим отметить, что диагностика поджелудочной железы осуществляется в рамках комплексной УЗИ-диагностики брюшной полости. Это связано с тем, что довольно сложно при помощи УЗИ выявить болезни поджелудочной, но зато можно диагностировать болезни органов, граничащих с ним, что позволяет дать оценку общего состояния брюшной полости. При выявлении отклонений во время УЗИ врач назначает дополнительные исследования.
Диагностика поджелудочной ультразвуковым методом дает возможность безопасно и за короткий промежуток времени обнаружить болезнь еще на начальной стадии и своевременно ее предотвратить.
УЗИ поджелудочной железы в Н. Новгороде
Диагностика поджелудочной железы в нашем городе проводится в клинике «Академия VIP». Исследование выполняется врачами, имеющим опыт более 15 лет. Все они являются сертифицированными специалистами. В клинике имеется два высокотехнологичных аппарата УЗИ, на которых выполняется исследование. Оборудование дает возможность максимально точно оценить состояние поджелудочной железы и расположенных рядом органов. Стоимость диагностики является среднегородской.
Узнать более подробную информацию об исследовании, а также записаться на УЗИ можно у администраторов клиники «Академия VIP». Номер телефона: +7 (831) 200-47-38.
Польские учёные напечатали первую в мире бионическую поджелудочную железу с сосудами
Клетки выращенной железы
Первая в мире бионическая поджелудочная железа с кровеносными сосудами была напечатана польскими учёными из Foundation for Research and Science Development, уникальную работу возглавил доктор Михал Вшола.В апреле учёные планируют имплантировать лепестки и островки поджелудочной железы мышам, чтобы проверить их функцию в живом организме. Опыты на свиньях запланированы на октябрь 2019 года.
«Никто раньше не выращивал паренхимный орган с полной
васкуляризацией», – сказал хирург трансплантолог доктор Михал Вшола. Ранее он разработал новый метод малоинвазивного лечения осложнённого диабета с использованием эндоскопической трансплантации панкреатических островков под слизистую желудка. Его новый проект –
бионическая поджелудочная железа– в будущем также сможет лечить диабет.
Напечатанная поджелудочная железа состоит исключительно из панкреатических островков; у неё отсутствует
экзокринная функция. Исследователи полагают, что она сможет восстановить выработку инсулина в организме больного диабетом. В настоящее время это возможно лишь путём введения гормона с помощью дозатора инсулина или помпы.
Михал Вшола, хирург, эксперт в трансплантации
«Человеческая поджелудочная железа вырабатывает панкреатический сок, который помогает нам переваривать пищу.Ещё она несёт примерно миллион панкреатических островков, маленьких выступов, состоящих из альфа- и бета-клеток, которые вырабатывают инсулин и глюкагон. У людей с диабетом повреждены панкреатические островки, у них нет клеток, вырабатывающих инсулин и глюкагон. Вырабатывается лишь панкреатический сок. Поэтому они используют инъекции инсулина. Мы решили вырастить орган, который будет вырабатывать инсулин и глюкагон, используя альфа- и бета-клетки», – рассказал доктор Вшола в интервью PAP.
Польские учёные взяли островковые клетки у животных и смешали их с
биочернилами– веществом, позволяющим клеткам выживать. Биопринтер начал размещать их в биореакторе в соответствии с разработанной ранее трёхмерной схемой. В то же время, используя второй шприц, исследователи напечатали кровеносные сосуды, по которым кровь будет течь в органе.
«После печати нашей поджелудочной железы мы не смотрели, как естественно она выглядит, нас это совсем не интересовало. Мы подтвердили, что нам удалось напечатать орган толщиной 1 — 1,5 см, и что этот орган имеет плотную сосудистую сеть, чтобы все островковые клетки поджелудочной железы были хорошо обеспечены глюкозой и кислородом», – говорит доктор Вшола.
Польским инженерам нужно было создать правильные биочернила, потому что ни одни из существующих чернил не подходили этому эксперименту. Иная сложность заключалась в том, чтобы гарантировать, что жидкость в шприце, в картридже – после печати и воздействия физических и химических факторов – станет плотной и образует слои, а также сохранит структуру.
«Математическое исследование позволило нам оценить, насколько функциональным будет этот орган после активации кровотока. Как будет вести себя кровь в этом органе в зависимости от различных значений её давления и гематокрита – числа эритроцитов в крови». Некоторые сосуды нужно было удлинить, иные укоротить», — говорит доктор Вшола.
Учёные за работой
В апреле лепестки поджелудочной железы с островками будут испытаны на мышах. Эти тесты закончатся в июне. В октябре 2019 на свиньях будет испытан большой фрагмент поджелудочной железы размером в несколько сантиметров с сосудами. «Нам нужно проверить, как орган будет функционировать в живом организме, как в нем будет формироваться микроциркуляция и как изменится его структура», – говорит доктор Вшола.
По словам врача, раньше никто этого не делал. «В иных экспериментах биоразлагаемые каркасы заселяются клетками, а затем имплантируются человеку. Это можно использовать лишь для некоторых типов тканей, таких как хрящи, кости, трахея или мочевой пузырь, но не для печени, поджелудочной железы, почек или лёгких, потому что это паренхимные органы, которым нужна сосудистая сеть. Васкуляризация была большой проблемой», – говорит он.
«14 марта во время благотворительного аукциона научных работ мы представим результаты нашей работы по бионической поджелудочной железе и надеемся наладить контакты с бизнесом с целью дальнейшей разработки», – говорит доктор Вшола. Он объясняет, что именно эта бионическая поджелудочная железа была напечатана из клеток свиней: «Но это не важно, ибо мы рассматриваем её как как пример».
Проект трёхмерной печати бионической поджелудочной железы, реализуемый Foundation for Research and Science Development, совместно финансируется National Centre for Research and Development в рамках программы STRATEGMED III. Членами консорциума являются Nencki Institute, Warsaw University of Technology, Medical University of Warsaw, Infant Jesus Hospital и MediSpace. Цель проекта в выращивании на заказ поджелудочной железы из стволовых клеток пациента, что позволило бы устранить иммунную реакцию.
Членами консорциума являются Nencki Institute, Warsaw University of Technology, Medical University of Warsaw, Infant Jesus Hospital и MediSpace. Цель проекта в выращивании на заказ поджелудочной железы из стволовых клеток пациента, что позволило бы устранить иммунную реакцию.
Инициаторы и основатели компании Cellink, пионера трёхмерной биопечати, заинтересованы в исследованиях польского консорциума. Эрик Гатенхольм и Гектор Мартинес посетят лабораторию Фонда и примут участие в благотворительном аукционе, целью которого является сбор средств на исследования.
Как помочь поджелудочной железе восстановиться при диабете
С помощью особых молекул можно избавить клетки поджелудочной железы одновременно от проблем с иммунной системой и от проблем, вызванных повышенной концентрацией глюкозы в крови.
Островок Лангерганса – скопление эндокринных клеток в поджелудочной железе. (Фото: UWMadisonCALS / Flickr.com.)‹
›
Гормон инсулин дает сигнал нашим клеткам всасывать глюкозу из крови, но если самого инсулина мало или вообще нет, то клетки глюкозу буквально перестают замечать. В результате ее уровень в крови повышается, а это чревато серьезными неприятностями – начинается диабет.
В результате ее уровень в крови повышается, а это чревато серьезными неприятностями – начинается диабет.
Слишком большое количество глюкозы нарушает биохимическое равновесие между клетками и внеклеточное средой, кроме того, в клетках усиливается окислительный стресс: активные формы кислорода повреждают белки, липиды и нуклеиновые кислоты.
Наконец, сама глюкоза начинает соединяться с белками – этот процесс называется гликированием и происходит он без участия ферментов. Гликирование протекает и у здоровых людей, но очень медленно; при диабете процесс ускоряется, а быстрое гликирование повреждает ткани.
Отрицательные последствия повышенного уровня глюкозы касаются и поджелудочной железы тоже. Если говорить о диабете первого типа, то он возникает из-за того, что клетки, синтезирующие инсулин, начинают умирать (считается, что все начинается из-за аутоиммунной атаки). Эти клетки способны делиться, но восстановить свою численность они не могут: из-за гликирования белков и окислительного стресса они гибнут слишком быстро.
Исследователи из Уральского федерального университета (УрФУ) совместно с коллегами из Института иммунологии и физиологии (ИИФ УрО РАН) попытались найти способ, чтобы как-то помочь восстановительным процессам в поджелудочной железе. В статье в Biomedicine & Pharmacotherapy говорится, что вещества, синтезированные на основе 1,3,4-тиадиазина, одновременно подавляют нежелательную иммунную реакцию (воспаление, губящее инсулиновые клетки), и исправляют последствия, вызванные гликированием белков и окислительным стрессом.
Производные 1,3,4-тиадиазина испытывали на мышах с моделью диабета первого типа. Оказалось, что у мышей не только исчезал из крови гликилированный гемоглобин и не только уменьшался уровень воспалительных иммунных белков – у животных также в три раза увеличивалось число инсулинсинтезирующих клеток в поджелудочной железе и повышался уровень самого гормона (соответственно, концентрация глюкозы в крови уменьшалась). Возможно, что с помощью новых лекарственных веществ удастся сделать более эффективными существующие методы лечения диабета первого типа.
Исследовательская работа поддержана грантом Российского научного фонда (РНФ).
По материалам пресс-службы УрФУ.
Искусственная поджелудочная железа — биохакинг
Как биохакинг может помочь при диабете?
В начале года мировые СМИ облетела новость, что биохакеры приняли участие в разработке искусственной поджелудочной железы. В настоящее время устройство проходит клинические испытания. Что из себя представляет эта система, может ли она получить большое распространение и какие современные гаджеты облегчат жизнь при диабете?
Искусственная поджелудочная железа — гаджет, который нужен пациентам с диабетом. Это прибор, который измеряет уровень глюкозы в крови, и, если он слишком высок, автоматически вводит инсулин в организм человека.
История создания инсулиновой помпы началась еще в 60−70-х годах, а широкое применение она
получила в последние 20 лет.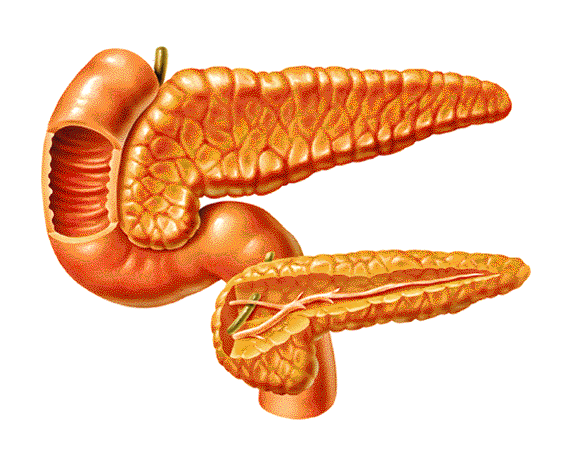
Ее принцип заключается в том, что человеку подкожно вводится специальный датчик, который отслеживает скачки уровня глюкозы в крови и своевременно дает сигнал о необходимости введения инсулина или приема пищи.
Для контроля гликемии и коррекции значений пациент периодически мониторирует уровень гликемии при помощи глюкометра, рассчитывает необходимую дозу инсулина и уже с помощью специальной канюли вводит инсулин.
«Использование инсулиновых помп, особенно у детей и беременных женщин, позволяет снизить
риск развития осложнений сахарного диабета и увеличить продолжительность и качество жизни наших
пациентов — объясняет Екатерина Иванникова, кандидат медицинских наук, врач-эндокринолог. В 2017−2018
годах сразу несколько компании-производителя инсулиновых помп разработали «гибридную систему закрытой петли» —
ту самую искусственную поджелудочную железу. То есть соединили помпы собственного производства и мониторинг —
свой или сторонней компании. Сейчас такие устройства проходят клинические испытания. Компания Medtronic при этом
сотрудничала с биохакерами Даной Льюис и Скоттом Лейбрандом.
Сейчас такие устройства проходят клинические испытания. Компания Medtronic при этом
сотрудничала с биохакерами Даной Льюис и Скоттом Лейбрандом.
Программное обеспечение и автоматическое управление для искусственной поджелудочной железы
Биохакер Дана Льюис живет с диабетом 1 типа, поэтому она и ее муж Скотт Лейбранд были жизненно заинтересованы в данной разработке. В 2013 году создали так называемые открытый код OpenAPS (Open Artificial Pancreas System). Это программное обеспечение, которое позволяет автоматически давать помпе сигнал пополнить уровень инсулина, основываясь на данных круглосуточного мониторинга. Создатели OpenAPS подчеркивают, что их система никем не сертифицирована, использование ее — под вашу личную ответственность.
Сама Дана и еще несколько биохакеров, чьи имена не разглашаются, используют OpenAPS и беспроводную
инсулиновую помпу Medtronic. Вкратце это выглядит так. На теле установлен датчик постоянного контроля сахара
крови (датчик CGM), который каждые 5 минут передает данные на контролирующее устройство. Это устройство похоже
на коробочку с экраном и всегда лежит в кармане. В теле— инсулиновая помпа. В контролирующее
устройство человек вводит данные о себе (возраст, вес, количество хлебных единиц в пище и т. п.) При повышении сахара крови контролирующее устройство
автоматически рассчитывает нужное количество инсулина и передает команду помпе.
На теле установлен датчик постоянного контроля сахара
крови (датчик CGM), который каждые 5 минут передает данные на контролирующее устройство. Это устройство похоже
на коробочку с экраном и всегда лежит в кармане. В теле— инсулиновая помпа. В контролирующее
устройство человек вводит данные о себе (возраст, вес, количество хлебных единиц в пище и т. п.) При повышении сахара крови контролирующее устройство
автоматически рассчитывает нужное количество инсулина и передает команду помпе.
Компания Medtronic обратилась к Дане и Скотту, когда стала разрабатывать свой собственный мониторинг и контролирующее
устройство к уже имеющейся помпе. Сейчас эта система проходит все необходимые испытания и уже получила
разрешение Управления по санитарному контролю США. Стоимость несертифицированной системы биохакеров —
около 1700 долларов, официальной от компании Medtronic — около 7000 долларов. Но эти системы
не идентичны, даже помпа используется более новой модели. Тем не менее, биохакеры обещают, что OpenAPS
будет поддерживаться еще минимум 5 лет. Дана Льюис подчеркивает, что они не конкурируют с Medtronic.
Тем не менее, биохакеры обещают, что OpenAPS
будет поддерживаться еще минимум 5 лет. Дана Льюис подчеркивает, что они не конкурируют с Medtronic.
Бионическая поджелудочная железа
Компания Beta Bionics создала единственный прототип поджелудочной железы, которая восполняет не только инсулин, но и глюкагон. «Глюкагон — гормон, который способствует синтезу глюкозы за счет расщепления гликогена, — рассказывает Фираз Эль-Хатиб, доктор медицины, сооснователь Beta Bionics, ведущие исследователь Департамента биотехнологий Бостонского университета. — Напомню, гликоген — это углеводные запасы в мышцах и печени. Разрушая их при помощи вводимого извне (из устройства) глюкагона, мы можем поднять уровень глюкозы (сахара) крови до нормы, если он сильно упал. Это важно, например, во время сна, когда человек не может сам определить, что пора принять глюкозу».
Принцип работы здесь тот же самый: датчик CGM передает сигнал на контролирующий прибор, тот
делает расчет и посылает сигнал помпе. Управляющие гаджет называется iLet — похоже и на iPhone,
и на islet: так по английски звучит «островковая клетка», которая в норме и вырабатывает
инсулин.
Управляющие гаджет называется iLet — похоже и на iPhone,
и на islet: так по английски звучит «островковая клетка», которая в норме и вырабатывает
инсулин.
«Пока разработка экспериментальная, — говорит Фираз Эль-Хатиб. — Важно добиться надежности, чтобы датчик не мог пропустить момент гипогликемии или, наоборот, повышения уровня сахара. Поэтому эти новые системы так тщательно и долго тестируются».
Мониторинг через смартфон
Глюкометры, передающие данные на смартфон пациента и, по мере необходимости, лечащему врачу-эндокринологу, используются в нашей стране уже второй год. Портативный глюкометр — iHealth или его аналоги — синхронизируется со смартфонами и планшетами через обычный разъем для наушников. Надо установить официальное приложение, воткнуть приемник от анализатора в смартфон и, как обычно, уколоть палец анализатором с тест-полоской.
В ближайший месяц ожидается, что в России закончится регистрация еще более инновационной системы
Lifescan. В прошлом году она прошла необходимую сертификацию в ЕС и США. Для нее тоже требуется смартфон с приложением
или можно отдельно купить прибор-анализатор. Но палец колоть так часто уже не надо.
В прошлом году она прошла необходимую сертификацию в ЕС и США. Для нее тоже требуется смартфон с приложением
или можно отдельно купить прибор-анализатор. Но палец колоть так часто уже не надо.
Раз в 2 недели человек самостоятельно или при помощи чье-либо помощи устанавливает себе в плечо датчик-сенсор. Примерно такой, как используется в системах искусственной поджелудочной железы. Это небольшой кружок диаметром около 2 см, из которого выходит тонкий, как волосок, сенсор около 5 мм. Его надо аккуратно ввести в кожу с помощью специального устройства и все. Сверху устанавливается заглушка типа водонепроницаемого пластыря, так что можно мыться, плавать, заниматься спортом. Дальше все как описано выше: сигнал на смартфон или анализатор, расчет дозы инсулина и введение ее вручную.
«Данная система очень удобна в обычной жизни, — сообщила СМИ Донна Лоренсон,
пресс-секретарь Johnson & Johnson (владельца Lifescan). — Особенно для маленьких детей и лиц
пожилого возраста, у которых родственники смогут проверить уровень сахар крови в том числе и ночью,
не будя ребенка — просто проведя смартфоном около плеча».
— Особенно для маленьких детей и лиц
пожилого возраста, у которых родственники смогут проверить уровень сахар крови в том числе и ночью,
не будя ребенка — просто проведя смартфоном около плеча».
Если у Вас остались вопросы, Вы можете задать их врачу-эндокринологу онлайн в приложении Доктис.
О раке поджелудочной железы | Исследование рака Великобритании
Поджелудочная железа – это железа, вырабатывающая пищеварительные соки и гормоны. Рак поджелудочной железы — это когда аномальные клетки в поджелудочной железе начинают делиться и расти неконтролируемым образом, образуя новообразование (опухоль).
Со временем клетки могут прорастать в окружающие кровеносные сосуды или органы, такие как тонкая кишка (двенадцатиперстная кишка). И раковые клетки могут распространиться на другие участки тела.
Поджелудочная железа
Поджелудочная железа является частью пищеварительной системы.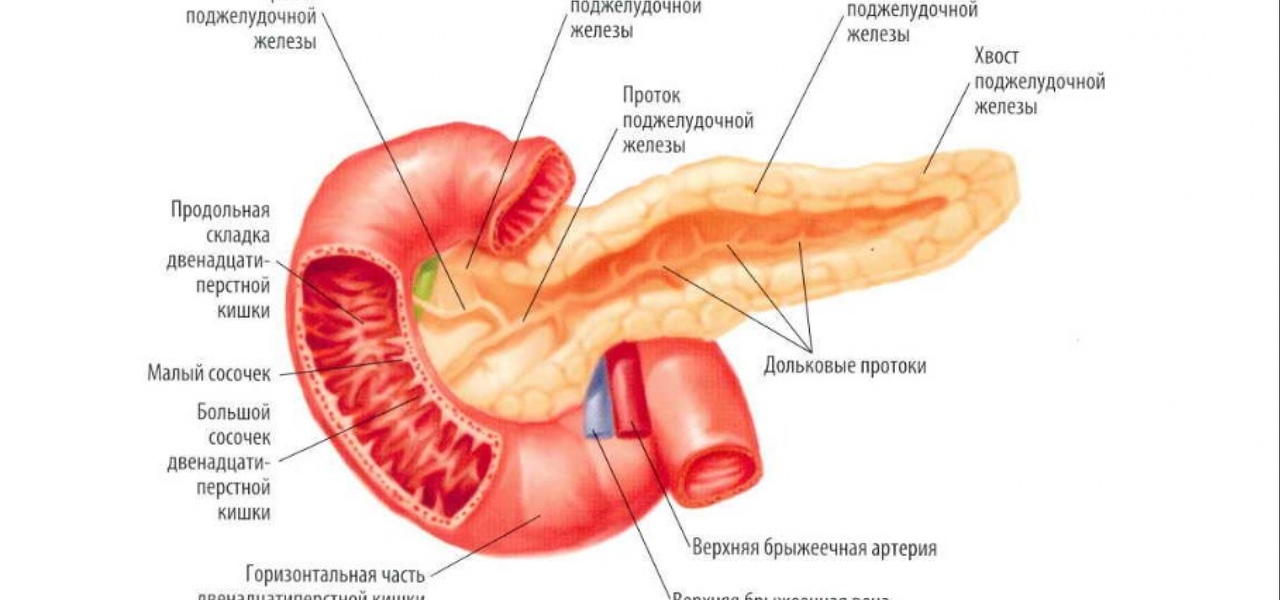
Поджелудочная железа находится довольно высоко в брюшке. Он лежит поперек вашего тела, где ваши ребра встречаются в нижней части грудины, сразу за животом. Это около 6 дюймов (15 сантиметров) в длину и по форме напоминает лист.
Поджелудочная железа состоит из 3 частей:
- широкий конец называется головкой.
- тонкий конец называется хвостом.Соки стекают по трубке (протоку поджелудочной железы) в двенадцатиперстную кишку. Двенадцатиперстная кишка — это первая часть тонкой кишки, соединенная с желудком.
Другая трубка (проток) впадает в двенадцатиперстную кишку. Желчный проток выходит из желчного пузыря и печени и соединяется с двенадцатиперстной кишкой рядом с протоком поджелудочной железы. Место, где два протока соединяются и встречаются с кишечником, называется фатеровой ампулой.
Поджелудочная железа представляет собой листовидный орган, расположенный под печенью, рядом с желчным пузырем, желудком и кишечником.

Является частью как пищеварительной, так и эндокринной систем.
Поджелудочная железа расположена поперек вашего тела сразу за желудком. Его длина составляет около 15 сантиметров.
Поджелудочная железа состоит из трех частей.
Широкий конец называется головкой.
Середина называется телом.
Тонкий конец называется хвостом.
Поджелудочная – большая железа. Он вырабатывает гормоны, которые регулируют уровень сахара в крови. Одним из таких гормонов является инсулин.Это эндокринная функция поджелудочной железы.
Поджелудочная железа также вырабатывает пищеварительные соки
Соки стекают по трубке, называемой протоком поджелудочной железы, в первую часть тонкой кишки.
Желчный проток соединяется с тонкой кишкой рядом с протоком поджелудочной железы.
Место, где два протока соединяются и встречаются с кишечником, называется фатеровой ампулой.
Пищеварительные соки содержат ферменты, помогающие расщеплять пищу в кишечнике.

Это называется экзокринной функцией поджелудочной железы.
Рак, который начинается в клетках, вырабатывающих пищеварительные соки, называется экзокринным раком поджелудочной железы. Это самый распространенный тип рака поджелудочной железы.
Рак, который начинается в клетках, вырабатывающих инсулин и другие гормоны, называется эндокринным раком поджелудочной железы или нейроэндокринными опухолями поджелудочной железы.
Рядом с поджелудочной железой находятся лимфатические узлы, которые являются частью нашей иммунной системы и помогают нам бороться с инфекциями.
Лимфатические узлы часто являются первым местом, куда попадают раковые клетки, отделяясь от опухоли.
Для получения информации о раке поджелудочной железы посетите сайт cruk.org/cancer-types
.Что делает поджелудочная железа?
Поджелудочная железа вырабатывает пищеварительные соки и инсулин, а также другие гормоны, связанные с пищеварением.

Часть, вырабатывающая пищеварительные соки, называется экзокринной поджелудочной железой. Часть, которая вырабатывает гормоны, в том числе инсулин, называется эндокринной поджелудочной железой.
Рак, развивающийся из этих двух частей, может вести себя по-разному и вызывать разные симптомы.
Что делает пищеварительная система?
Пищеварительная система расщепляет и переваривает пищу. Примерно через 2 часа нахождения в желудке частично переваренная пища перемещается в начало двенадцатиперстной кишки.
Когда пища достигает двенадцатиперстной кишки, поджелудочная железа выделяет пищеварительные соки, которые стекают по протоку поджелудочной железы и смешиваются с пищей.
Соки содержат ферменты, которые помогают расщеплять пищу на очень мелкие фрагменты. Эти фрагменты всасываются в организм через тонкую кишку.
Поджелудочная железа и инсулин
Поджелудочная железа вырабатывает инсулин. Инсулин поддерживает уровень сахара в крови на стабильном уровне.
 Это означает, что клетки организма получают достаточно пищи, но не слишком много. Поджелудочная железа вырабатывает и выделяет больше инсулина, если уровень сахара в крови высок. Если уровень слишком низкий, он выпускает меньше.
Это означает, что клетки организма получают достаточно пищи, но не слишком много. Поджелудочная железа вырабатывает и выделяет больше инсулина, если уровень сахара в крови высок. Если уровень слишком низкий, он выпускает меньше.У вас диабет, если вы не вырабатываете достаточно инсулина.
Насколько распространен рак поджелудочной железы?
Ежегодно в Великобритании рак поджелудочной железы диагностируется у 10 500 человек.Это 10-й наиболее распространенный вид рака в Великобритании.
Кто болеет раком поджелудочной железы?
Рак поджелудочной железы чаще встречается у пожилых людей. Более 45 из 100 человек с диагнозом (более 45%) – люди в возрасте 75 лет и старше. Рак поджелудочной железы редко встречается у людей моложе 40 лет.
В Англии рак поджелудочной железы чаще встречается у людей, живущих в более бедных районах. Это чаще встречается у белых и чернокожих, чем у азиатов.
Что это такое, функции и расположение
Обзор
Что такое поджелудочная железа?
Поджелудочная железа — это орган в задней части брюшной полости (живота).
 Это часть вашей пищеварительной системы.
Это часть вашей пищеварительной системы.Поджелудочная железа – это орган и железа. Железы – это органы, которые производят и выделяют вещества в организме.
Поджелудочная железа выполняет две основные функции:
- Экзокринная функция: Вырабатывает вещества (ферменты), помогающие пищеварению.
- Эндокринная функция: Вырабатывает гормоны, которые контролируют количество сахара в крови.
Что такое экзокринная система?
Экзокринная система состоит из желез, вырабатывающих вещества, которые проходят по протоку (трубке).Помимо поджелудочной железы, в экзокринную систему входят:
- Слезные железы (слезные железы).
- Молочные железы.
- Слизистые оболочки.
- Простата.
- Слюнные железы.
- Сальные (сальные) железы.
- Потовые железы.
Что такое эндокринная система?
Эндокринная система состоит из желез, которые выделяют гормоны в кровь.
 Эти железы контролируют многие функции вашего тела.
Эти железы контролируют многие функции вашего тела.Помимо поджелудочной железы, ваша эндокринная система включает:
- Надпочечники.
- Гипоталамус.
- Яичники и яички.
- Паращитовидная и щитовидная железы.
- Шишковидная железа.
- Гипофиз.
- Тимус.
Функция
Что делает ваша поджелудочная железа?
По всей длине поджелудочной железы проходит экзокринная железа. Он производит ферменты, которые помогают расщеплять пищу (пищеварение). Ваша поджелудочная железа выделяет следующие ферменты:
- Липаза: Работает с желчью (жидкостью, вырабатываемой печенью) для расщепления жиров.
- Амилаза: Расщепляет углеводы для получения энергии.
- Протеаза: Расщепляет белки.
Когда пища попадает в желудок:
- Ваша поджелудочная железа выделяет ферменты поджелудочной железы в маленькие протоки (трубочки), которые впадают в главный проток поджелудочной железы.

- Ваш главный проток поджелудочной железы соединяется с желчным протоком. Этот проток транспортирует желчь из печени в желчный пузырь.
- Из желчного пузыря желчь попадает в часть тонкой кишки, называемую двенадцатиперстной кишкой.
- И желчь, и ферменты поджелудочной железы попадают в двенадцатиперстную кишку для расщепления пищи.
Как поджелудочная железа влияет на уровень сахара в крови?
Эндокринные железы поджелудочной железы выделяют гормоны, которые контролируют уровень сахара в крови (глюкозу). Эти гормоны:
- Инсулин: Снижает высокий уровень сахара в крови.
- Глюкагон: Повышает низкий уровень сахара в крови.
Ваше тело нуждается в сбалансированном уровне сахара в крови, чтобы помочь вашим почкам, печени и мозгу.Ваше сердце, система кровообращения и нервная система также нуждаются в сбалансированных уровнях инсулина и глюкагона, чтобы функционировать.

Может ли человек жить без поджелудочной железы?
Да, без поджелудочной можно жить. Тем не менее, вам нужно будет принимать ферментные таблетки для переваривания пищи и инъекции инсулина, чтобы контролировать уровень сахара в крови на всю оставшуюся жизнь. Хотя удаление поджелудочной железы происходит редко, хирурги могут удалить всю поджелудочную железу, если у вас рак поджелудочной железы, серьезное повреждение поджелудочной железы или тяжелый панкреатит.
Анатомия
Где находится поджелудочная железа?
Ваша поджелудочная железа расположена за желудком и перед позвоночником. Желчный пузырь, печень и селезенка окружают поджелудочную железу.
На правой стороне вашего тела находится головка поджелудочной железы. Этот узкий орган расположен вдоль первого сегмента тонкой кишки, называемого двенадцатиперстной кишкой. На левой стороне вашего тела находится хвост вашей поджелудочной железы.
Насколько велика поджелудочная железа?
Длина поджелудочной железы составляет около 6 дюймов.
 Речь идет о длине вашей руки.
Речь идет о длине вашей руки.Из каких частей состоит поджелудочная железа?
Анатомия поджелудочной железы включает:
- Головка: Более широкая часть поджелудочной железы, расположенная в изгибе двенадцатиперстной кишки.
- Шея: Короткая часть поджелудочной железы, отходящая от головки.
- Тело: Средняя часть поджелудочной железы между головкой и шейкой, направленная вверх.
- Хвост: Самая тонкая часть поджелудочной железы, расположенная рядом с селезенкой.
Условия и расстройства
Какие состояния и расстройства могут повлиять на поджелудочную железу?
Следующие заболевания могут поражать поджелудочную железу:
- Диабет 1 типа: Диабет 1 типа возникает, когда поджелудочная железа не вырабатывает инсулин.
- Диабет 2 типа: Диабет 2 типа возникает, когда ваш организм вырабатывает инсулин, но не использует его должным образом.

- Гипергликемия: Гипергликемия возникает, когда ваш организм вырабатывает слишком много глюкагона.Это приводит к высокому уровню сахара в крови.
- Гипогликемия: Гипогликемия возникает, когда ваш организм вырабатывает слишком много инсулина. Это вызывает низкий уровень сахара в крови.
- Панкреатит: Панкреатит возникает, когда ферменты начинают работать в поджелудочной железе до того, как они достигают двенадцатиперстной кишки. Это может быть результатом камней в желчном пузыре или чрезмерного употребления алкоголя. Панкреатит может быть временным или длительным (хроническим).
- Рак поджелудочной железы: Раковые клетки в поджелудочной железе вызывают рак поджелудочной железы.Рак поджелудочной железы может быть трудно обнаружить и лечить.
Какие общие анализы используются для проверки состояния поджелудочной железы?
Расположение поджелудочной железы глубоко в брюшной полости затрудняет проверку при физическом осмотре.
 Ваш врач может использовать операцию для поиска проблем с поджелудочной железой.
Ваш врач может использовать операцию для поиска проблем с поджелудочной железой.Ваш поставщик медицинских услуг может также использовать функциональные тесты поджелудочной железы, включая:
Как лечат проблемы с поджелудочной железой?
Медицинские работники лечат заболевания поджелудочной железы по-разному, в зависимости от состояния:
- Диабет: замена инсулина.
- Рак поджелудочной железы: химиотерапия, лучевая терапия и хирургия.
- Панкреатит: диетические изменения, лекарства и иногда хирургическое вмешательство.
Некоторым людям может потребоваться трансплантация поджелудочной железы или панкреатэктомия (хирургическое удаление части или всей поджелудочной железы). Реже людям может быть проведена трансплантация островков клеток Лангерганса (клеток поджелудочной железы, вырабатывающих инсулин и глюкагон) в печень для поддержания функции инсулина.
уход
Как сохранить здоровье поджелудочной железы?
Вы можете помочь снизить риск заболеваний поджелудочной железы, если:
- Поддержание здорового веса.
 Регулярные физические упражнения и предотвращение увеличения веса могут помочь предотвратить диабет 2 типа и камни в желчном пузыре, которые могут вызвать панкреатит.
Регулярные физические упражнения и предотвращение увеличения веса могут помочь предотвратить диабет 2 типа и камни в желчном пузыре, которые могут вызвать панкреатит. - Соблюдение диеты с низким содержанием жиров. Высокое потребление жиров может привести к образованию камней в желчном пузыре, что может вызвать панкреатит. Избыточный вес также является фактором риска развития рака поджелудочной железы.
- Следите за употреблением алкоголя. Употребление алкоголя может увеличить риск развития панкреатита и рака поджелудочной железы.
- Отказ от курения. Употребление табака, наряду с курением сигар и бездымных табачных изделий, может повысить риск развития рака поджелудочной железы и хронического панкреатита.
- Регулярные осмотры. Регулярные осмотры у поставщика медицинских услуг могут помочь выявить ранние признаки таких заболеваний, как рак поджелудочной железы и панкреатит.
Часто задаваемые вопросы
Когда мне следует позвонить поставщику медицинских услуг по поводу моей поджелудочной железы?
Если у вас есть симптомы, которые не проходят или продолжают возвращаться, вам следует обратиться к врачу.
 Признаки проблем с поджелудочной железой могут включать:
Признаки проблем с поджелудочной железой могут включать:- Боль в животе или спине.
- Затуманенное зрение.
- Темная моча или светлый жирный стул.
- Истощение без очевидной причины.
- Сильная жажда или частое мочеиспускание.
- Тошнота или рвота.
- Покалывание в руках или ногах.
- Потеря веса без изменения диеты или физических упражнений.
- Пожелтение глаз и кожи (желтуха).
Записка из клиники Кливленда
Поджелудочная железа — это орган в брюшной полости.Он производит вещества, влияющие на пищеварение и уровень сахара в крови. Условия, которые влияют на поджелудочную железу, варьируются от диабета 1 типа и диабета 2 типа до панкреатита и рака поджелудочной железы. Вы можете предпринять шаги, чтобы помочь сохранить свою поджелудочную железу здоровой, в том числе поддерживать здоровую диету и вес. Всегда обращайтесь к своему лечащему врачу, если у вас есть симптомы, которые не исчезнут.

Псевдокисты поджелудочной железы | Кедры-Синай
Не то, что вы ищете?Что такое панкреатические псевдокисты?
Псевдокисты поджелудочной железы представляют собой скопления вытекшей жидкости поджелудочной железы.Они могут образовать следующий поджелудочной железы при панкреатите.
поджелудочная железа — это орган, который находится за желудком. Он образует жидкости, протекающие через а протока в тонкую кишку. Эти жидкости помогают переваривать пищу. Поджелудочная железа также высвобождает гормоны, помогающие контролировать уровень сахара в крови. Сюда входит инсулин.
Панкреатит — воспаление поджелудочной железы.Когда воспаляется поджелудочная железа, мая утечка пищеварительных ферментов.
 Это повреждает поджелудочную железу. вызывает скопление жидкости
к
форма. Их называют псевдокистами поджелудочной железы.
Это повреждает поджелудочную железу. вызывает скопление жидкости
к
форма. Их называют псевдокистами поджелудочной железы.Псевдокисты поджелудочной железы отличаются от истинных кист поджелудочной железы. И кисты, и псевдокисты представляют собой скопления жидкости. Истинная киста представляет собой закрытую структуру. Оно имеет оболочка клеток, отделяющих его от близлежащих тканей.Псевдокиста не закрывается. Это не имеют выстилку из клеток, отделяющую ее от близлежащей ткани. Эта разница важный. Причины этих состояний и методы лечения могут быть разными. Также некоторые верные кисты являются раком. Но псевдокисты поджелудочной железы встречаются редко.
Псевдокисты поджелудочной железы — это не то же самое, что абсцессы поджелудочной железы. Эти абсцессы также известны как отгороженный панкреонекроз.
 Абсцессы, образующиеся во время
панкреатита содержат жидкую и полутвердую части. Обычно они не исчезают
своя
и нуждаются в лечении для удаления. Псевдокисты содержат только жидкость.
Абсцессы, образующиеся во время
панкреатита содержат жидкую и полутвердую части. Обычно они не исчезают
своя
и нуждаются в лечении для удаления. Псевдокисты содержат только жидкость.Много людей с панкреатитом получают псевдокисты. Панкреатит – довольно распространенная проблема. Его чаще встречается у мужчин, чем у женщин. Это может повлиять на людей всех возрастов.
Что вызывает панкреатический псевдокисты?
Псевдокисты образуются при воспалении или повреждении клеток поджелудочной железы.Ферменты поджелудочной железы начинают выделяться. Утечка ферментов повреждает ткани поджелудочная железа.
Псевдокисты поджелудочной железы чаще возникают после эпизода внезапной (острой) панкреатит. Люди с хроническим панкреатитом также могут получить псевдокисты.
 Они могут
также
форма, если у вас длительное воспаление поджелудочной железы (хронический панкреатит).
Они могут
также
форма, если у вас длительное воспаление поджелудочной железы (хронический панкреатит).Камни в желчном пузыре и употребление большого количества алкоголя являются двумя наиболее распространенными причинами панкреатит.Некоторые другие причины этого включают:
- Травма поджелудочной железы
- Поджелудочная железа инфекционное заболевание
- Опухоль поджелудочной железы
- Высокий уровень кальция в крови
- Очень высокий уровень жиров в крови (холестерин)
- Поражение поджелудочной железы лекарствами
- Аутоиммунные заболевания
- Заболевания, встречающиеся в вашей семье и поражающие поджелудочную железу, такие как кистозная фиброз
Кто находится в группе риска по поджелудочной железе псевдокисты?
Вы может иметь более высокий риск возникновения псевдокист, если у вас есть проблема со здоровьем, которая может вызвать панкреатит.
 К ним относятся камни в желчном пузыре. Вы можете снизить риск, вылечив
ваше состояние здоровья. Употребление меньшего количества алкоголя также может снизить риск.
К ним относятся камни в желчном пузыре. Вы можете снизить риск, вылечив
ваше состояние здоровья. Употребление меньшего количества алкоголя также может снизить риск.Каковы симптомы псевдокисты поджелудочной железы?
Симптомы панкреатита и псевдокист могут включать:
- Желудок боль. Это может перейти к вашей спине.
- Лихорадка
- Опухший живот (живот)
- Тошнота и рвота
- Ан брюшная масса, обнаруженная при медицинском осмотре
Тяжелый панкреатит также может вызывать потерю жидкости (обезвоживание) и низкое кровяное давление.Осложнения от псевдокист могут вызывать другие симптомы.

Иногда симптомы могут отсутствовать. Псевдокиста может быть обнаружена на изображениях тест сделан по другой причине.
Как выглядят псевдокисты поджелудочной железы поставлен диагноз?
Ваш медицинский работник спросит о вашей истории болезни, симптомах и других состояниях здоровья. условия.Они также проведут вам осмотр, сосредоточив внимание на вашем животе.
Вы могут быть тесты. К ним могут относиться:
- Испытания которые ищут высокий уровень ферментов поджелудочной железы в крови
- Тесты для других веществ. К ним относятся натрий, калий и глюкоза.
- Тесты на
найти причину панкреатита.
 К ним относятся тесты на жиры в крови.
К ним относятся тесты на жиры в крови. - Визуализация тесты. Они могут включать УЗИ брюшной полости или компьютерную томографию.
Ваш поставщик медицинских услуг исключит другие причины ваших симптомов. Они проверят вас за язва, воспаление желчного пузыря и рак поджелудочной железы.
Ваш медицинский работник часто может подтвердить наличие псевдокисты с помощью КТ или другой визуализации. контрольная работа, например МРТ.Если диагноз все еще неясен, ваша медицинская бригада может взять образец жидкости в кисте. Этот тест проводится с помощью длинной тонкой иглы и визуализирующих руководство. Вашей лечащей команде необходимо будет проверить, есть ли у вас псевдокиста, а не а истинная киста поджелудочной железы (которая может быть раком) или заполненная гноем инфекция (абсцесс).

Как выглядят псевдокисты поджелудочной железы обрабатывали?
Лечение часто происходит в 2 части.Вы будете лечиться от панкреатита и лечение псевдокисты. Для лечения панкреатита вам могут понадобиться:
- Остальное
- IV (внутривенные) жидкости
- Боль лекарства
- Лекарства для предотвращения рвоты
Вы также может потребоваться назогастральное питание. При назогастральном питании вы получаете питание в жидком виде. форма.Вы получите его через длинную тонкую трубку. Эта трубка проходит через ваш нос и в ваш желудок. Иногда трубку вводят в часть тонкой кишки. Это называется назоеюнальным кормлением.
 Вы также можете не иметь возможности есть или пить что-либо
на некоторое время, чтобы ваша поджелудочная железа могла отдохнуть.
Вы также можете не иметь возможности есть или пить что-либо
на некоторое время, чтобы ваша поджелудочная железа могла отдохнуть.Лечение псевдокисты может варьироваться. Многие псевдокисты исчезают при поддерживающей терапии. забота.Ваш лечащий врач может просто наблюдать за вашей псевдокистой. Ваш поставщик медицинских услуг будет внимательно следить за симптомами осложнений. Вам также может понадобиться другой визуализирующий тест, чтобы проверить, исчезает ли ваша псевдокиста.
Если ваша псевдокиста большая, вызывает симптомы или не исчезла с течением времени, ваш поставщик медицинских услуг может лечить его. Они могут ввести тонкую трубку (катетер) через ваш живот для дренирования псевдокисты.Это делается с помощью медицинской визуализации. Или киста мая дренировать эндоскопически.
 Это означает, что это можно сделать, войдя в поджелудочную железу.
псевдокисту через желудок или первую часть тонкой кишки (двенадцатиперстную кишку).
В
в других случаях вам может потребоваться операция по дренированию псевдокисты.
Это означает, что это можно сделать, войдя в поджелудочную железу.
псевдокисту через желудок или первую часть тонкой кишки (двенадцатиперстную кишку).
В
в других случаях вам может потребоваться операция по дренированию псевдокисты.Какие возможны осложнения псевдокисты поджелудочной железы?
Псевдокисты могут вызвать серьезные проблемы.Они могут даже привести к смерти, если их не лечить немедленно. Большинство проблем довольно редки. Возможные осложнения включают:
- Киста инфекционное заболевание. Это может привести к сепсису и шоку.
- Киста кровотечение
- Кровотечение в селезенку или тромб в селезеночной вене
- Блокировка
желчного протока.
 Это может вызвать пожелтение кожи и глаз (желтуха).
Это может вызвать пожелтение кожи и глаз (желтуха). - Портал гипертония
- Желудочный закупорка выходного отверстия
- Киста разрыв
Если у вас есть эти проблемы, вам, вероятно, придется сделать операцию или другое лечение, чтобы дренировать в киста.
Когда мне следует позвонить в службу здравоохранения провайдер?
Если у вас есть псевдокиста поджелудочной железы, знайте, что это может вызвать осложнения.Многие из этих срочно нужна медицинская помощь. Немедленно обратитесь к своему лечащему врачу в случае любого серьезного или внезапные симптомы. К ним относятся:
- Рвота кровью
- Лихорадка
- Головокружение
- Пожелтение кожи (желтуха)
- Сильная боль в животе
Ключевые моменты о поджелудочной железе псевдокисты
- Псевдокисты поджелудочной железы представляют собой скопления вытекшей жидкости поджелудочной железы.
 Они могут образовать
рядом с поджелудочной железой при панкреатите.
Они могут образовать
рядом с поджелудочной железой при панкреатите. - Наличие Камни в желчном пузыре и употребление большого количества алкоголя являются двумя наиболее распространенными причинами панкреатит.
- Большинство люди с псевдокистами будут иметь боль в животе, рвоту и другие симптомы панкреатит.
- Ваш поставщик медицинских услуг, вероятно, может диагностировать псевдокисту с помощью КТ или другой визуализации. контрольная работа.
- Многие псевдокисты проходят без лечения. Если ваша псевдокиста большая, причины симптомы или не исчезли с течением времени, ваш лечащий врач может слить его.
Следующие шаги
подсказки чтобы помочь вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знать
причина вашего визита и то, что вы хотите, чтобы произошло.

- До вашего визита, запишите вопросы, на которые вы хотите получить ответы.
- Принести кто-то рядом с вами, чтобы помочь вам задавать вопросы и помнить, что говорит ваш врач ты.
- В посетите, запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знать почему назначают новое лекарство или лечение и как оно вам поможет. Также знать каковы побочные эффекты и когда о них следует сообщать.
- Спросить, если ваше состояние можно лечить другими способами.
- Знать
почему рекомендуется тест или процедура и что могут означать результаты.

- Знать чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если вы назначить последующую встречу, запишите дату, время и цель этой встречи. визит.
- Ноу-хау Вы можете связаться со своим провайдером, если у вас есть вопросы.
Медицинский обозреватель: Джен Лерер, доктор медицины
Медицинский обозреватель: Рита Сазер RN
Медицинский обозреватель: Рэймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, ООО.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?Что делать, если обнаружено новообразование поджелудочной железы
Благодаря последним достижениям в области методов визуализации исследования органов брюшной полости можно проводить на регулярной основе с использованием различных диагностических тестов визуализации. Выбранные тесты полностью зависят от конкретных целей, которые могут широко варьироваться у отдельных пациентов.Программы ежегодного медицинского осмотра часто включают визуализирующие обследования для выявления отклонений в различных органах тела. Довольно часто новообразования поджелудочной железы обнаруживаются случайно во время регулярных осмотров без настораживающих признаков или симптомов, что вызывает неожиданную тревогу и беспокойство. Чтобы не волноваться, по-прежнему важно понимать массу поджелудочной железы и соответствующую информацию, касающуюся диагностики и эффективного лечения.
Выбранные тесты полностью зависят от конкретных целей, которые могут широко варьироваться у отдельных пациентов.Программы ежегодного медицинского осмотра часто включают визуализирующие обследования для выявления отклонений в различных органах тела. Довольно часто новообразования поджелудочной железы обнаруживаются случайно во время регулярных осмотров без настораживающих признаков или симптомов, что вызывает неожиданную тревогу и беспокойство. Чтобы не волноваться, по-прежнему важно понимать массу поджелудочной железы и соответствующую информацию, касающуюся диагностики и эффективного лечения.
Типы новообразований поджелудочной железыОсновываясь на гистологических характеристиках образования, новообразования поджелудочной железы обычно можно разделить на солидные образования поджелудочной железы и кисты поджелудочной железы, описываемые как заполненные жидкостью мешочки, которые формируются в поджелудочной железе.Солидные образования поджелудочной железы без признаков основного заболевания поджелудочной железы обычно идентифицируются как случайные поражения при визуализации брюшной полости, проводимой для оценки неспецифической боли в животе или по другим показаниям.
 Большинство этих поражений не связаны с симптомами, которые привели к визуализации. Как твердые образования поджелудочной железы, так и кисты поджелудочной железы обычно обнаруживаются с помощью ультразвукового исследования или компьютерной томографии (КТ).
Большинство этих поражений не связаны с симптомами, которые привели к визуализации. Как твердые образования поджелудочной железы, так и кисты поджелудочной железы обычно обнаруживаются с помощью ультразвукового исследования или компьютерной томографии (КТ).- Солидные образования поджелудочной железы: Если в поджелудочной железе обнаружено солидное образование, необходимо провести дифференциальную диагностику, чтобы определить, является ли оно доброкачественным (нераковым) или раковым новообразованием.Обнаруженные новообразования позволяют диагностировать широкий спектр заболеваний поджелудочной железы, начиная от объемного образования поджелудочной железы, вызванного панкреатитом (воспаление в поджелудочной железе), нейроэндокринной опухоли поджелудочной железы (ПНЭО — группа эндокринных опухолей, возникающих в поджелудочной железе), интрапанкреатической добавочной селезенки ( доброкачественное состояние, при котором в поджелудочной железе обнаруживается небольшой узел ткани селезенки) до рака поджелудочной железы.

- Кисты поджелудочной железы: Для постановки первичного диагноза можно использовать характеристики кист поджелудочной железы.Тем не менее, дополнительные исследования, т.е. эндоскопическое ультразвуковое исследование (ЭУЗИ), магнитно-резонансная томография (МРТ) или магнитно-резонансная холангиопанкреатография (МРХПГ) могут быть рассмотрены для получения подтверждающего диагноза. В некоторых случаях кисты поджелудочной железы могут быть доброкачественными новообразованиями, не связанными с раком, такими как серозная цистаденома (SCA) и псевдокиста поджелудочной железы. Тем не менее, некоторые типы кист поджелудочной железы могут иметь тенденцию к прогрессированию в раковые состояния, например. внутрипротоковое папиллярно-муцинозное новообразование (IPMN), муцинозно-кистозное новообразование (MCN) и солидные псевдопапиллярные эпителиальные новообразования (SPEN).
Обнаруженные образования поджелудочной железыВ случае, если новообразования поджелудочной железы обнаруживаются во время регулярных медицинских осмотров без каких-либо связанных с ними признаков и симптомов, опытный хирург, специализирующийся на гепато-панкреато-билиарной хирургии (HPB), должен составить подтверждающий диагноз и разработать планы лечения.
 Тем не менее, если у пациентов проявляются соответствующие признаки или симптомы, планы лечения будут обсуждаться гастроэнтерологом или специализированным хирургом в этой конкретной области.
Тем не менее, если у пациентов проявляются соответствующие признаки или симптомы, планы лечения будут обсуждаться гастроэнтерологом или специализированным хирургом в этой конкретной области.
Опухоли поджелудочной железы: доброкачественная опухоль в сравнении с раком поджелудочной железыКак упоминалось ранее, широкий спектр доброкачественных и злокачественных заболеваний может привести к образованию новообразований в поджелудочной железе. Это может быть солидная опухоль (например, протоковая аденокарцинома, хронический панкреатит, эндокринная опухоль) или кистозное поражение (например, кистозное новообразование, истинная киста или псевдокиста). Самый важный вопрос заключается в том, является ли это доброкачественной опухолью или раком. Этот вопрос часто вызывает тревогу и опасения у пациентов.Диагноз может быть поставлен в первую очередь на основании результатов визуализации, признаков и симптомов, а также индивидуальных состояний, например: возраст, пол и сопутствующие заболевания.
 На самом деле, медицинские консультации со специалистами для определения подходящего плана лечения крайне важны, так как позволяют своевременно получить эффективные результаты.
На самом деле, медицинские консультации со специалистами для определения подходящего плана лечения крайне важны, так как позволяют своевременно получить эффективные результаты.
Лечение новообразований поджелудочной железыВыбор подходов к лечению новообразований поджелудочной железы в основном определяется подтверждающим диагнозом и симптомами пациента.В зависимости от диагноза лечение включает:
- Доброкачественные твердые образования без каких-либо симптомов: В большинстве случаев лечение не требуется. Тем не менее, рекомендуется частое наблюдение каждые 6-12 месяцев для контроля прогрессирования заболевания.
- Доброкачественные твердые образования с клиническими симптомами: Варианты лечения зависят главным образом от имеющихся симптомов. Например, если у пациента присутствует желтуха, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) может быть рассмотрена для дренирования желчи без хирургического вмешательства.

- Крупные кисты поджелудочной железы в результате панкреатита, вызывающие сдавление соседних органов: могут быть выполнены эндоскопические вмешательства. Если это невозможно, можно рассмотреть хирургическое вмешательство.
- Солидные образования/кисты, которые склонны или подтверждены как злокачественные: при необходимости может быть выполнена резекция поджелудочной железы или панкреатэктомия – хирургическое удаление всей или части поджелудочной железы, особенно для лечения заболевания.
Операции на поджелудочной железе и осложненияВ зависимости от пораженной части поджелудочной железы резекцию поджелудочной железы или панкреатэктомию можно выполнить в двух основных местах: в головке поджелудочной железы (панкреатодуоденэктомия или ПД) и в теле и хвосте поджелудочной железы (дистальная панкреатэктомия или ДП).
- Операция на головке поджелудочной железы (панкреатодуоденальная резекция)
Панкреатодуоденальная резекция, также известная как операция Уиппла, представляет собой сложную операцию по удалению головки поджелудочной железы, первой части тонкой кишки (называемой двенадцатиперстной кишкой) и дистального отдела желчи. канал.
канал.
Эта процедура используется для лечения опухолей и других заболеваний поджелудочной железы и желчных протоков. Это наиболее часто используемая операция для лечения рака поджелудочной железы, ограниченного головкой поджелудочной железы.Эта процедура часто требует времени, поскольку она включает резекцию (для удаления головки поджелудочной железы) и анастомоз (для повторного соединения оставшихся органов, включая поджелудочную железу, желчные пути и тонкую кишку), что позволяет пациентам нормально переваривать пищу после операции. Эта процедура является сложной и требовательной операцией. Это может привести к серьезным рискам и осложнениям, в диапазоне от 10% до 40%, в зависимости от типа осложнений и тяжести. Однако эта операция часто спасает жизнь, особенно пациентам с раком поджелудочной железы.Благодаря новаторскому подходу и опыту смертность от операции резко снижается, всего до 1-5%. - Хирургия тела и хвоста поджелудочной железы (дистальная панкреатэктомия)
Дистальная панкреатэктомия представляет собой операцию, при которой удаляют хвост и/или часть тела поджелудочной железы, за исключением головки. Он значительно менее сложен. Тем не менее, при дистальной панкреатэктомии сообщалось о более высоком риске несостоятельности поджелудочной железы по сравнению с панкреатодуоденальной резекцией. Кроме того, пациенты, перенесшие панкреатэктомию, подвергаются повышенному риску развития новой формы диабета.
Он значительно менее сложен. Тем не менее, при дистальной панкреатэктомии сообщалось о более высоком риске несостоятельности поджелудочной железы по сравнению с панкреатодуоденальной резекцией. Кроме того, пациенты, перенесшие панкреатэктомию, подвергаются повышенному риску развития новой формы диабета.
Хирургические доступыСуществует два основных хирургических доступа: открытая панкреатэктомия и лапароскопическая панкреатэктомия, которая является минимально инвазивной операцией. Расположение пораженного участка поджелудочной железы используется для выбора адекватной хирургической техники. Для хирургического удаления тела и хвоста поджелудочной железы без противопоказаний может быть предпочтительнее лапароскопическая дистальная резекция поджелудочной железы. Однако, если новообразование расположено в головке поджелудочной железы, открытая хирургия в качестве традиционного доступа остается первой линией.Лапароскопическая панкреатодуоденальная резекция может быть рассмотрена, если она проводится опытными и хорошо обученными хирургами.
 Кроме того, лапароскопическая панкреатодуоденальная резекция является относительно новой процедурой, требующей более длительного времени операции из-за высокой степени сложности и сложности. Помимо опыта хирурга, эта процедура требует передовых технологий и современного оборудования, доступного в сертифицированных больницах.
Кроме того, лапароскопическая панкреатодуоденальная резекция является относительно новой процедурой, требующей более длительного времени операции из-за высокой степени сложности и сложности. Помимо опыта хирурга, эта процедура требует передовых технологий и современного оборудования, доступного в сертифицированных больницах.Поджелудочная железа – Анатомия – Система протоков – Сосудистая система
Поджелудочная железа представляет собой железистый орган брюшной полости, выполняющий как пищеварительную (экзокринную), так и гормональную (эндокринную) функции.
В этой статье мы рассмотрим анатомию поджелудочной железы – ее строение, анатомическое положение и сосудисто-нервное снабжение.
Анатомическое положение
Поджелудочная железа представляет собой орган продолговатой формы, расположенный на уровне транспилорической плоскости (L1). За исключением хвоста поджелудочной железы, это забрюшинный орган, расположенный глубоко в верхней части живота в области эпигастрия и левого подреберья.

Внутри брюшной полости поджелудочная железа имеет прямые анатомические связи с несколькими структурами
Органы:
- Желудок – Отделенные от поджелудочной железы малым мешком, желудок и привратник расположены спереди и от поджелудочной железы.
- Двенадцатиперстная кишка – С-образная двенадцатиперстная кишка огибает и очерчивает головку поджелудочной железы. Первая часть двенадцатиперстной кишки лежит спереди, тогда как вторая часть двенадцатиперстной кишки, включая фатерову ампулу, лежит латерально справа от головки поджелудочной железы
- Поперечный мезоколон – Прикрепляется к передней поверхности поджелудочной железы
- Общий желчный проток – Опускается позади головки поджелудочной железы, затем открывается во вторую часть двенадцатиперстной кишки вдоль главного протока поджелудочной железы через большой сосочек двенадцатиперстной кишки
- Селезенка – расположена сзади и сбоку.
 Лиеноренальная связка образована из брюшины и соединяет селезенку с хвостом поджелудочной железы.
Лиеноренальная связка образована из брюшины и соединяет селезенку с хвостом поджелудочной железы.
Сосуды
Поджелудочная железа расположена рядом с несколькими крупными сосудами и важными ориентирами сосудистой анатомии:
- Аорта и нижняя полая вена проходят сзади от головки поджелудочной железы.
- Верхняя брыжеечная артерия лежит позади шейки поджелудочной железы и кпереди от крючковидного отростка.
- Кзади от шейки поджелудочной железы селезеночная и верхняя брыжеечная вены сливаются в печеночную воротную вену.
- Направляясь от чревного сплетения к воротам селезенки, селезеночная артерия пересекает верхний край поджелудочной железы.
Анатомическая структура
Поджелудочная железа обычно делится на пять частей:
- Головка — самая широкая часть поджелудочной железы.
 Он лежит в пределах С-образной кривой, образованной двенадцатиперстной кишкой, и соединен с ней соединительной тканью.
Он лежит в пределах С-образной кривой, образованной двенадцатиперстной кишкой, и соединен с ней соединительной тканью. - Крючковидный отросток — выступ, берущий начало из нижней части головки и идущий медиально и лежащий под телом поджелудочной железы. Он лежит кзади от верхних брыжеечных сосудов.
- Шейка — расположена между головкой и телом поджелудочной железы. Он лежит над верхними брыжеечными сосудами, которые образуют борозду в его задней части.
- Тело — расположено в центре, пересекает среднюю линию тела человека и лежит позади желудка и слева от верхних брыжеечных сосудов.
- Хвост — левый конец поджелудочной железы, который находится в непосредственной близости от ворот селезенки. Он содержится в селезеночно-почечной связке вместе с селезеночными сосудами. Это единственная часть поджелудочной железы, которая находится внутрибрюшинно.

Система воздуховодов
Экзокринная поджелудочная железа классифицируется как дольчатая серозная железа , которая вырабатывает предшественники пищеварительных ферментов.Он состоит примерно из миллиона «ягодоподобных» скоплений клеток, называемых ацинусами, соединенных короткими вставочными протоками.
Вставочные протоки соединяются с теми, которые дренируют соседние дольки, и впадают в сеть из внутридольковых собирательных протоков , которые, в свою очередь, впадают в главный проток поджелудочной железы.
Проток поджелудочной железы проходит по всей длине поджелудочной железы и соединяется с общим желчным протоком, образуя гепатопанкреатическую ампулу Фатера . Затем эта структура открывается в двенадцатиперстную кишку через большой дуоденальный сосочек.
Секреция в двенадцатиперстную кишку контролируется мышечным клапаном – сфинктером Одди.
Рис. 3. Экзокринная часть поджелудочной железы, секретирующая в двенадцатиперстную кишку Окружает фатерову ампулу и действует как клапан.
Окружает фатерову ампулу и действует как клапан.Сосуды
Поджелудочная железа снабжается панкреатическими ветвями селезеночной артерии . Голова дополнительно кровоснабжается верхней и нижней панкреатодуоденальными артериями, которые являются ветвями гастродуоденальной (из чревного ствола) и верхней брыжеечной артерий соответственно.
Венозный отток головки поджелудочной железы осуществляется в верхних брыжеечных ветвей печеночной воротной вены. Вены поджелудочной железы, дренирующие остальную часть поджелудочной железы, проходят через селезеночную вену.
Рис. 4. Артериальное кровоснабжение и венозный отток поджелудочной железыЛимфатика
Поджелудочная железа дренируется лимфатическими сосудами, которые следуют за артериальным кровоснабжением.
 Они впадают в панкреато-спленальные узлы и пилорические узлы, которые, в свою очередь, впадают в верхние брыжеечные и чревные лимфатические узлы.
Они впадают в панкреато-спленальные узлы и пилорические узлы, которые, в свою очередь, впадают в верхние брыжеечные и чревные лимфатические узлы.[старт-клинический]
Клиническая значимость: панкреатит
Панкреатит относится к воспалению поджелудочной железы, которое может быть острым или сохраняться в течение длительного периода (хронический панкреатит). Причины панкреатита можно запомнить с помощью мнемоники – ПОЛУЧИТЬ РАЗБИТИЕ :
- G все камни
- E танол
- Т раума
- S тероиды
- М насосы
- А утоиммунный
- S жало скорпиона
- H гипертриглицеридемия, гиперкальциемия и гиперпаратиреоз
- E РХПГ – эндоскопическая ретроградная холангиопанкреатография
- D Коврики — такие как вальпроата натрия, азатиоприн и сульфонамиды
панкреатит, создает тяжелую эпигастральную боль , которая часто излучает к спине, тошнота , рвота и диарея .

Лечение включает поддерживающие меры, такие как внутривенное введение жидкостей и обезболивание. Антибиотики требуются редко, так как большинство случаев не связаны с инфекцией. первопричину также необходимо лечить.
[конечный клинический]
Что такое рак поджелудочной железы?
Рак поджелудочной железы — это тип рака, который начинается в поджелудочной железе. (Рак начинается, когда клетки в организме начинают бесконтрольно расти.Чтобы узнать больше о том, как возникает и распространяется рак, см. Что такое рак?)
Аденокарцинома поджелудочной железы является наиболее распространенным типом рака поджелудочной железы. Нейроэндокринные опухоли поджелудочной железы (НЭО) являются менее распространенным типом и обсуждаются в разделе «Нейроэндокринные опухоли поджелудочной железы».
Где начинается рак поджелудочной железы
Поджелудочная железа
Поджелудочная железа — это орган, расположенный за желудком.
 По форме он немного напоминает рыбу с широкой головой, сужающимся телом и узким заостренным хвостом.У взрослых это около 6 дюймов (15 сантиметров) в длину, но менее 2 дюймов (5 сантиметров) в ширину.
По форме он немного напоминает рыбу с широкой головой, сужающимся телом и узким заостренным хвостом.У взрослых это около 6 дюймов (15 сантиметров) в длину, но менее 2 дюймов (5 сантиметров) в ширину.Головка поджелудочной железы находится на правой стороне брюшной полости (живота), позади того места, где желудок переходит в двенадцатиперстную кишку (первая часть тонкой кишки).
Тело поджелудочной железы находится позади желудка.
Хвост поджелудочной железы находится на левой стороне живота рядом с селезенкой.
Самый распространенный тип рака поджелудочной железы, аденокарцинома поджелудочной железы, начинается, когда экзокринных клеток в поджелудочной железе начинают бесконтрольно расти.Большая часть поджелудочной железы состоит из экзокринных клеток, которые образуют экзокринные железы и протоки. Экзокринные железы вырабатывают ферменты поджелудочной железы, которые выделяются в кишечник, чтобы помочь вам переваривать пищу (особенно жиры).
 Ферменты высвобождаются в крошечные трубочки, называемые протоками, которые в конечном итоге впадают в протоки поджелудочной железы. Проток поджелудочной железы сливается с общим желчным протоком (проток, несущий желчь из печени) и впадает в двенадцатиперстную кишку (начальный отдел тонкой кишки) у фатеровой ампулы.
Ферменты высвобождаются в крошечные трубочки, называемые протоками, которые в конечном итоге впадают в протоки поджелудочной железы. Проток поджелудочной железы сливается с общим желчным протоком (проток, несущий желчь из печени) и впадает в двенадцатиперстную кишку (начальный отдел тонкой кишки) у фатеровой ампулы.Эндокринные клетки составляют меньший процент клеток поджелудочной железы. Эти клетки вырабатывают важные гормоны, такие как инсулин и глюкагон (которые помогают контролировать уровень сахара в крови), и выделяют их непосредственно в кровь. Нейроэндокринные опухоли поджелудочной железы начинаются в эндокринных клетках. См. Нейроэндокринная опухоль поджелудочной железы для получения дополнительной информации об этом типе.
Если у вас диагностирован рак поджелудочной железы, очень важно знать, является ли это эндокринным раком (см. Нейроэндокринная опухоль поджелудочной железы) или экзокринным раком (обсуждается здесь).Они имеют разные факторы риска и причины, разные признаки и симптомы, диагностируются с помощью разных тестов, лечатся по-разному и имеют разные перспективы.

Типы рака поджелудочной железы
Рак экзокринной системы на сегодняшний день является наиболее распространенным типом рака поджелудочной железы. Если вам сказали, что у вас рак поджелудочной железы, скорее всего, это экзокринный рак поджелудочной железы.
Аденокарцинома поджелудочной железы: Около 95% случаев рака экзокринной части поджелудочной железы составляют аденокарциномы . Эти виды рака обычно начинаются в протоках поджелудочной железы. Реже они развиваются из клеток, вырабатывающих ферменты поджелудочной железы, и в этом случае их называют ацинарно-клеточными карциномами .
Менее распространенные типы экзокринного рака: Другие, менее распространенные виды экзокринного рака включают аденосквамозные карциномы, плоскоклеточные карциномы, перстневидно-клеточные карциномы, недифференцированные карциномы и недифференцированные карциномы с гигантскими клетками.
Ампуллярный рак (карцинома фатеровой ампулы): Этот рак начинается в фатеровой ампуле, где желчный проток и проток поджелудочной железы сходятся и впадают в тонкую кишку.
 Ампуллярный рак технически не является раком поджелудочной железы, но он включен сюда, потому что лечится практически одинаково.
Ампуллярный рак технически не является раком поджелудочной железы, но он включен сюда, потому что лечится практически одинаково.Ампуллярный рак часто блокирует желчный проток, пока он еще мал и не распространился далеко. Эта закупорка вызывает накопление желчи в организме, что приводит к пожелтению кожи и глаз (желтухе). Из-за этого эти виды рака обычно обнаруживаются раньше, чем большинство видов рака поджелудочной железы, и они обычно имеют лучший прогноз (прогноз).
Доброкачественные и предраковые новообразования поджелудочной железы
Некоторые новообразования в поджелудочной железе просто доброкачественные (не раковые), в то время как другие могут со временем стать раковыми, если их не лечить (известные как предраковые состояния ).Поскольку люди чаще, чем в прошлом, проходят визуализирующие обследования, такие как компьютерная томография (по ряду причин), эти типы новообразований поджелудочной железы теперь обнаруживаются чаще.
Серозные кистозные новообразования (SCN) (также известные как серозные цистаденомы ) представляют собой опухоли, которые имеют мешочки (кисты), заполненные жидкостью.
 SCN почти всегда доброкачественные, и большинство из них не нуждаются в лечении, если только они не становятся большими или не вызывают симптомов.
SCN почти всегда доброкачественные, и большинство из них не нуждаются в лечении, если только они не становятся большими или не вызывают симптомов.Муцинозные кистозные новообразования (MCN) (также известные как муцинозные цистаденомы ) представляют собой медленно растущие опухоли, кисты которых заполнены желеобразным веществом, называемым муцином .Эти опухоли почти всегда возникают у женщин. Хотя они не являются раком, некоторые из них могут со временем прогрессировать в рак, если их не лечить, поэтому эти опухоли обычно удаляют хирургическим путем.
Внутрипротоковые папиллярные муцинозные новообразования (IPMN) представляют собой доброкачественные опухоли, растущие в протоках поджелудочной железы. Как и MCN, эти опухоли вырабатывают муцин, и со временем они иногда становятся раковыми, если их не лечить. За некоторыми ВПМО можно просто внимательно следить с течением времени, но некоторые могут потребоваться удалить хирургическим путем, если они имеют определенные особенности, например, если они находятся в главном протоке поджелудочной железы.

Солидные псевдопапиллярные новообразования (СПН) — редкие, медленно растущие опухоли, которые почти всегда развиваются у молодых женщин. Несмотря на то, что эти опухоли имеют тенденцию к медленному росту, иногда они могут распространяться на другие части тела, поэтому их лучше всего лечить хирургическим путем. Перспективы для людей с этими опухолями обычно очень хорошие.
Диагностика панкреатита | НИДДК
Как врачи диагностируют панкреатит?
Для диагностики панкреатита и выявления его причин врачи используют
- история болезни
- медицинский осмотр
- лабораторные и визуализирующие тесты
Медицинский работник спросит
Во время медицинского осмотра медицинский работник
- осмотреть свое тело
- проверьте живот на наличие боли, отека или болезненности

Какие тесты используют медицинские работники для диагностики панкреатита?
Медицинские работники могут использовать лабораторные или визуализационные тесты для диагностики панкреатита и выявления его причин. Диагностика хронического панкреатита может быть затруднена на ранних стадиях. Ваш врач также проверит вас на наличие других состояний с похожими симптомами, таких как пептические язвы или рак поджелудочной железы.
Лабораторные тесты
Лабораторные тесты для диагностики панкреатита включают следующее:
Анализы крови. Медицинский работник может взять у вас образец крови и отправить его в лабораторию для проверки на
.Анализы кала. Ваш врач может проверить образец стула, чтобы выяснить, есть ли у человека нарушение всасывания жиров.
Визуальные тесты
Медицинские работники также используют визуализирующие тесты для диагностики панкреатита. Техник выполняет большинство тестов в амбулаторном центре, больнице или кабинете врача.
 Вам не нужна анестезия, лекарство, чтобы успокоиться, для большинства этих тестов.
Вам не нужна анестезия, лекарство, чтобы успокоиться, для большинства этих тестов.УЗИ. Ультразвук использует устройство, называемое преобразователем, которое отражает безопасные и безболезненные звуковые волны от ваших органов, чтобы создать картину их структуры. УЗИ может найти камни в желчном пузыре.
Компьютерная томография (КТ). КТ-сканирование создает изображения вашей поджелудочной железы, желчного пузыря и желчных протоков. Компьютерная томография может показать панкреатит или рак поджелудочной железы.
Магнитно-резонансная холангиопанкреатография (МРХПГ). MRCP использует аппарат магнитно-резонансной томографии (МРТ), который создает изображения ваших органов и мягких тканей без рентгеновских лучей.Ваш врач или специалист может использовать MRCP для осмотра поджелудочной железы, желчного пузыря и желчных протоков на предмет причин панкреатита.
Медицинские работники используют MRCP для осмотра поджелудочной железы, желчного пузыря и желчных протоков на предмет причин панкреатита.
Эндоскопическое ультразвуковое исследование (ЭУЗИ). Ваш врач вводит эндоскоп — тонкую гибкую трубку — в горло, через желудок и в тонкий кишечник. Врач включает ультразвуковую насадку, чтобы сделать снимки вашей поджелудочной железы и желчных протоков.Ваш врач может направить вас к гастроэнтерологу для выполнения этого теста.
Функциональный тест поджелудочной железы (PFT). Ваш врач может использовать этот тест, чтобы измерить, как ваша поджелудочная железа реагирует на секретин, гормон, вырабатываемый тонкой кишкой. Этот тест проводится только в некоторых центрах в Соединенных Штатах.
. Как выглядит поджелудочная железа: Незаменимая поджелудочная железа — Блог о здоровье — Пациентам
Как выглядит поджелудочная железа: Незаменимая поджелудочная железа — Блог о здоровье — Пациентам


 Появление мелких вкраплений допускается;
Появление мелких вкраплений допускается; В апреле учёные планируют имплантировать лепестки и островки поджелудочной железы мышам, чтобы проверить их функцию в живом организме. Опыты на свиньях запланированы на октябрь 2019 года.
В апреле учёные планируют имплантировать лепестки и островки поджелудочной железы мышам, чтобы проверить их функцию в живом организме. Опыты на свиньях запланированы на октябрь 2019 года. Ещё она несёт примерно миллион панкреатических островков, маленьких выступов, состоящих из альфа- и бета-клеток, которые вырабатывают инсулин и глюкагон. У людей с диабетом повреждены панкреатические островки, у них нет клеток, вырабатывающих инсулин и глюкагон. Вырабатывается лишь панкреатический сок. Поэтому они используют инъекции инсулина. Мы решили вырастить орган, который будет вырабатывать инсулин и глюкагон, используя альфа- и бета-клетки», – рассказал доктор Вшола в интервью PAP.
Ещё она несёт примерно миллион панкреатических островков, маленьких выступов, состоящих из альфа- и бета-клеток, которые вырабатывают инсулин и глюкагон. У людей с диабетом повреждены панкреатические островки, у них нет клеток, вырабатывающих инсулин и глюкагон. Вырабатывается лишь панкреатический сок. Поэтому они используют инъекции инсулина. Мы решили вырастить орган, который будет вырабатывать инсулин и глюкагон, используя альфа- и бета-клетки», – рассказал доктор Вшола в интервью PAP.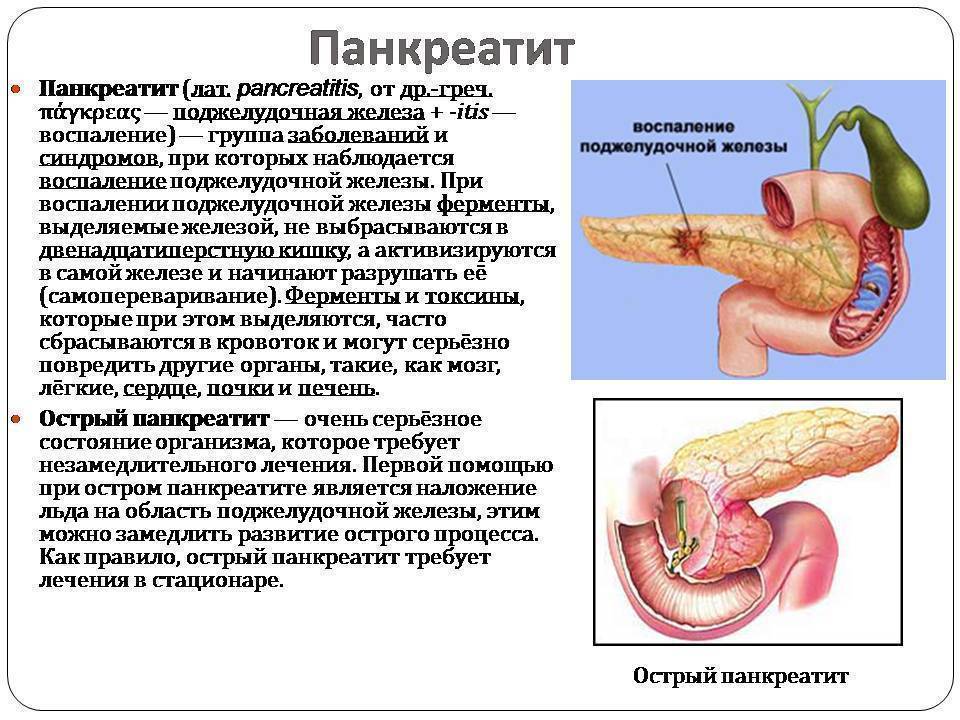
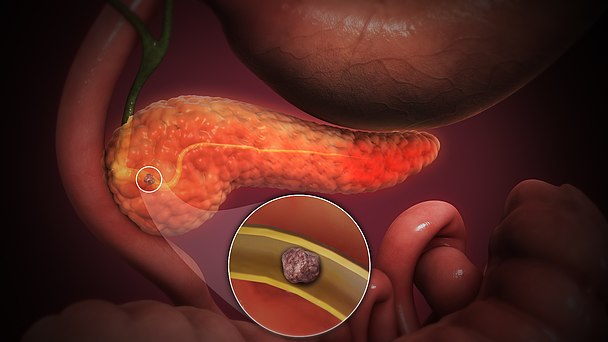
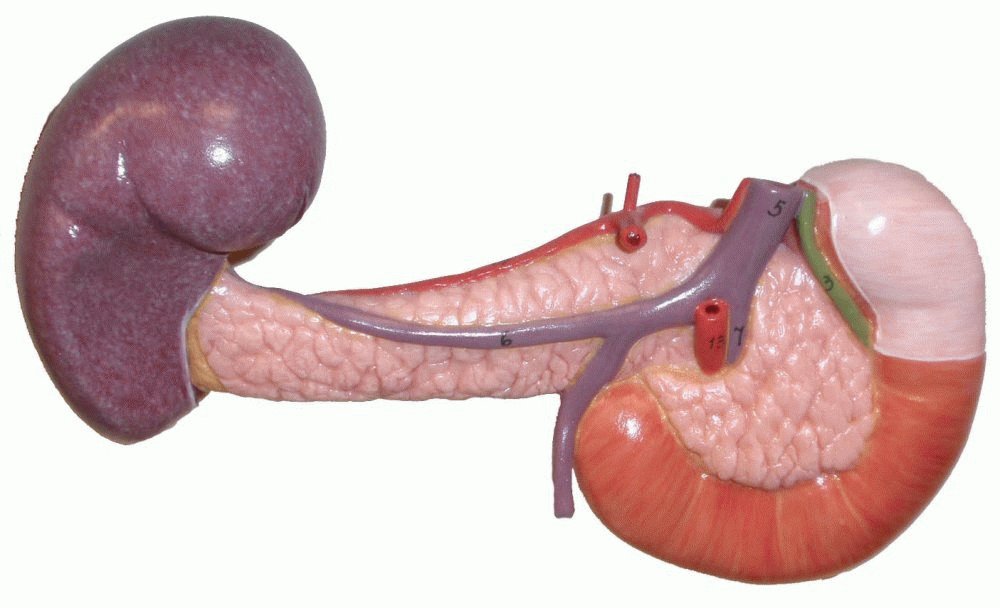
 Это означает, что клетки организма получают достаточно пищи, но не слишком много. Поджелудочная железа вырабатывает и выделяет больше инсулина, если уровень сахара в крови высок. Если уровень слишком низкий, он выпускает меньше.
Это означает, что клетки организма получают достаточно пищи, но не слишком много. Поджелудочная железа вырабатывает и выделяет больше инсулина, если уровень сахара в крови высок. Если уровень слишком низкий, он выпускает меньше. Это часть вашей пищеварительной системы.
Это часть вашей пищеварительной системы. Эти железы контролируют многие функции вашего тела.
Эти железы контролируют многие функции вашего тела.
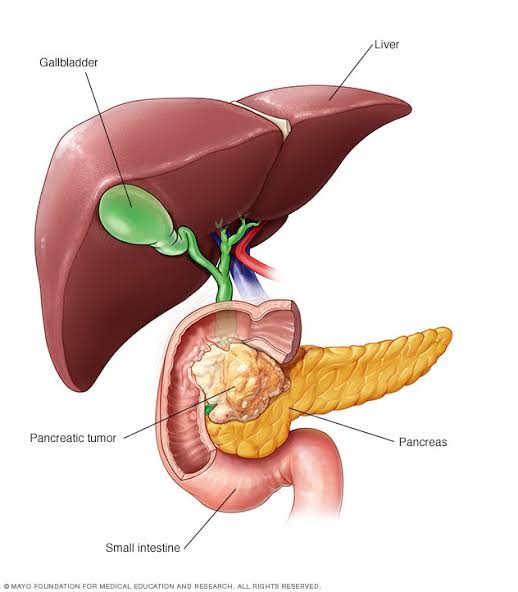
 Речь идет о длине вашей руки.
Речь идет о длине вашей руки. Ваш врач может использовать операцию для поиска проблем с поджелудочной железой.
Ваш врач может использовать операцию для поиска проблем с поджелудочной железой.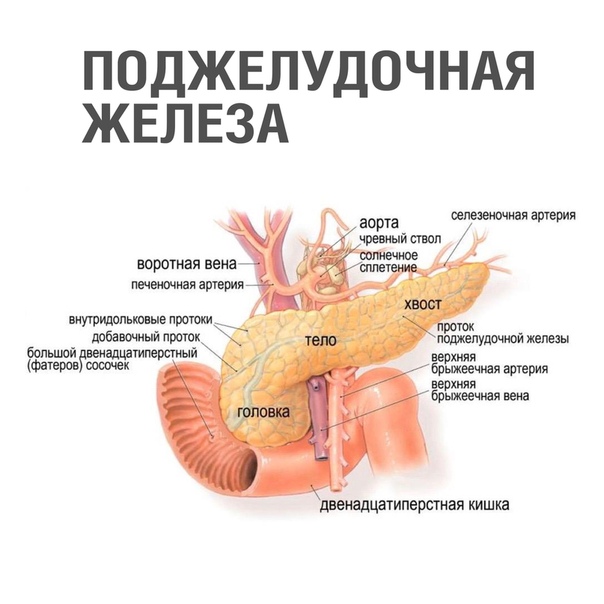 Регулярные физические упражнения и предотвращение увеличения веса могут помочь предотвратить диабет 2 типа и камни в желчном пузыре, которые могут вызвать панкреатит.
Регулярные физические упражнения и предотвращение увеличения веса могут помочь предотвратить диабет 2 типа и камни в желчном пузыре, которые могут вызвать панкреатит. Признаки проблем с поджелудочной железой могут включать:
Признаки проблем с поджелудочной железой могут включать:
 Это повреждает поджелудочную железу. вызывает скопление жидкости
к
форма. Их называют псевдокистами поджелудочной железы.
Это повреждает поджелудочную железу. вызывает скопление жидкости
к
форма. Их называют псевдокистами поджелудочной железы. Абсцессы, образующиеся во время
панкреатита содержат жидкую и полутвердую части. Обычно они не исчезают
своя
и нуждаются в лечении для удаления. Псевдокисты содержат только жидкость.
Абсцессы, образующиеся во время
панкреатита содержат жидкую и полутвердую части. Обычно они не исчезают
своя
и нуждаются в лечении для удаления. Псевдокисты содержат только жидкость. Они могут
также
форма, если у вас длительное воспаление поджелудочной железы (хронический панкреатит).
Они могут
также
форма, если у вас длительное воспаление поджелудочной железы (хронический панкреатит).
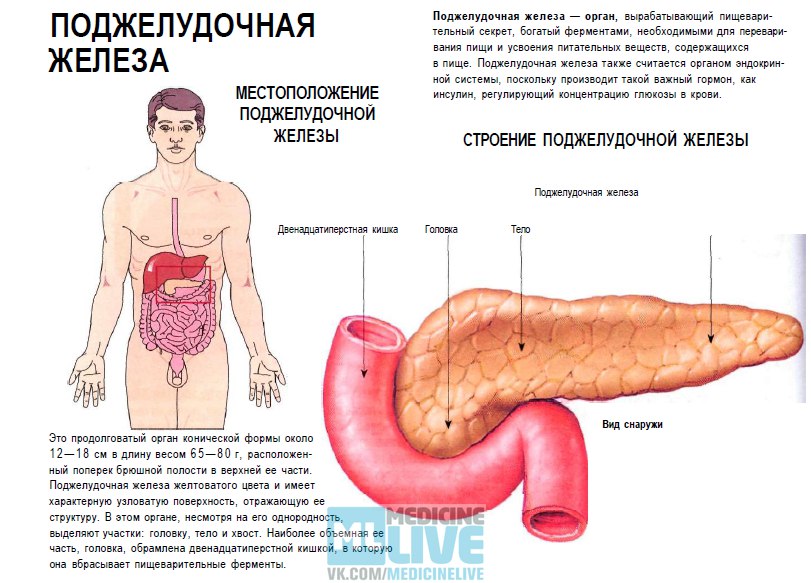 К ним относятся тесты на жиры в крови.
К ним относятся тесты на жиры в крови.
 Вы также можете не иметь возможности есть или пить что-либо
на некоторое время, чтобы ваша поджелудочная железа могла отдохнуть.
Вы также можете не иметь возможности есть или пить что-либо
на некоторое время, чтобы ваша поджелудочная железа могла отдохнуть. Это означает, что это можно сделать, войдя в поджелудочную железу.
псевдокисту через желудок или первую часть тонкой кишки (двенадцатиперстную кишку).
В
в других случаях вам может потребоваться операция по дренированию псевдокисты.
Это означает, что это можно сделать, войдя в поджелудочную железу.
псевдокисту через желудок или первую часть тонкой кишки (двенадцатиперстную кишку).
В
в других случаях вам может потребоваться операция по дренированию псевдокисты. Это может вызвать пожелтение кожи и глаз (желтуха).
Это может вызвать пожелтение кожи и глаз (желтуха). Они могут образовать
рядом с поджелудочной железой при панкреатите.
Они могут образовать
рядом с поджелудочной железой при панкреатите.

 Выбранные тесты полностью зависят от конкретных целей, которые могут широко варьироваться у отдельных пациентов.Программы ежегодного медицинского осмотра часто включают визуализирующие обследования для выявления отклонений в различных органах тела. Довольно часто новообразования поджелудочной железы обнаруживаются случайно во время регулярных осмотров без настораживающих признаков или симптомов, что вызывает неожиданную тревогу и беспокойство. Чтобы не волноваться, по-прежнему важно понимать массу поджелудочной железы и соответствующую информацию, касающуюся диагностики и эффективного лечения.
Выбранные тесты полностью зависят от конкретных целей, которые могут широко варьироваться у отдельных пациентов.Программы ежегодного медицинского осмотра часто включают визуализирующие обследования для выявления отклонений в различных органах тела. Довольно часто новообразования поджелудочной железы обнаруживаются случайно во время регулярных осмотров без настораживающих признаков или симптомов, что вызывает неожиданную тревогу и беспокойство. Чтобы не волноваться, по-прежнему важно понимать массу поджелудочной железы и соответствующую информацию, касающуюся диагностики и эффективного лечения.  Большинство этих поражений не связаны с симптомами, которые привели к визуализации. Как твердые образования поджелудочной железы, так и кисты поджелудочной железы обычно обнаруживаются с помощью ультразвукового исследования или компьютерной томографии (КТ).
Большинство этих поражений не связаны с симптомами, которые привели к визуализации. Как твердые образования поджелудочной железы, так и кисты поджелудочной железы обычно обнаруживаются с помощью ультразвукового исследования или компьютерной томографии (КТ).
 Тем не менее, если у пациентов проявляются соответствующие признаки или симптомы, планы лечения будут обсуждаться гастроэнтерологом или специализированным хирургом в этой конкретной области.
Тем не менее, если у пациентов проявляются соответствующие признаки или симптомы, планы лечения будут обсуждаться гастроэнтерологом или специализированным хирургом в этой конкретной области. На самом деле, медицинские консультации со специалистами для определения подходящего плана лечения крайне важны, так как позволяют своевременно получить эффективные результаты.
На самом деле, медицинские консультации со специалистами для определения подходящего плана лечения крайне важны, так как позволяют своевременно получить эффективные результаты.
 канал.
канал.  Он значительно менее сложен. Тем не менее, при дистальной панкреатэктомии сообщалось о более высоком риске несостоятельности поджелудочной железы по сравнению с панкреатодуоденальной резекцией. Кроме того, пациенты, перенесшие панкреатэктомию, подвергаются повышенному риску развития новой формы диабета.
Он значительно менее сложен. Тем не менее, при дистальной панкреатэктомии сообщалось о более высоком риске несостоятельности поджелудочной железы по сравнению с панкреатодуоденальной резекцией. Кроме того, пациенты, перенесшие панкреатэктомию, подвергаются повышенному риску развития новой формы диабета. Кроме того, лапароскопическая панкреатодуоденальная резекция является относительно новой процедурой, требующей более длительного времени операции из-за высокой степени сложности и сложности. Помимо опыта хирурга, эта процедура требует передовых технологий и современного оборудования, доступного в сертифицированных больницах.
Кроме того, лапароскопическая панкреатодуоденальная резекция является относительно новой процедурой, требующей более длительного времени операции из-за высокой степени сложности и сложности. Помимо опыта хирурга, эта процедура требует передовых технологий и современного оборудования, доступного в сертифицированных больницах.
 Лиеноренальная связка образована из брюшины и соединяет селезенку с хвостом поджелудочной железы.
Лиеноренальная связка образована из брюшины и соединяет селезенку с хвостом поджелудочной железы. Он лежит в пределах С-образной кривой, образованной двенадцатиперстной кишкой, и соединен с ней соединительной тканью.
Он лежит в пределах С-образной кривой, образованной двенадцатиперстной кишкой, и соединен с ней соединительной тканью.
 Окружает фатерову ампулу и действует как клапан.
Окружает фатерову ампулу и действует как клапан. Они впадают в панкреато-спленальные узлы и пилорические узлы, которые, в свою очередь, впадают в верхние брыжеечные и чревные лимфатические узлы.
Они впадают в панкреато-спленальные узлы и пилорические узлы, которые, в свою очередь, впадают в верхние брыжеечные и чревные лимфатические узлы.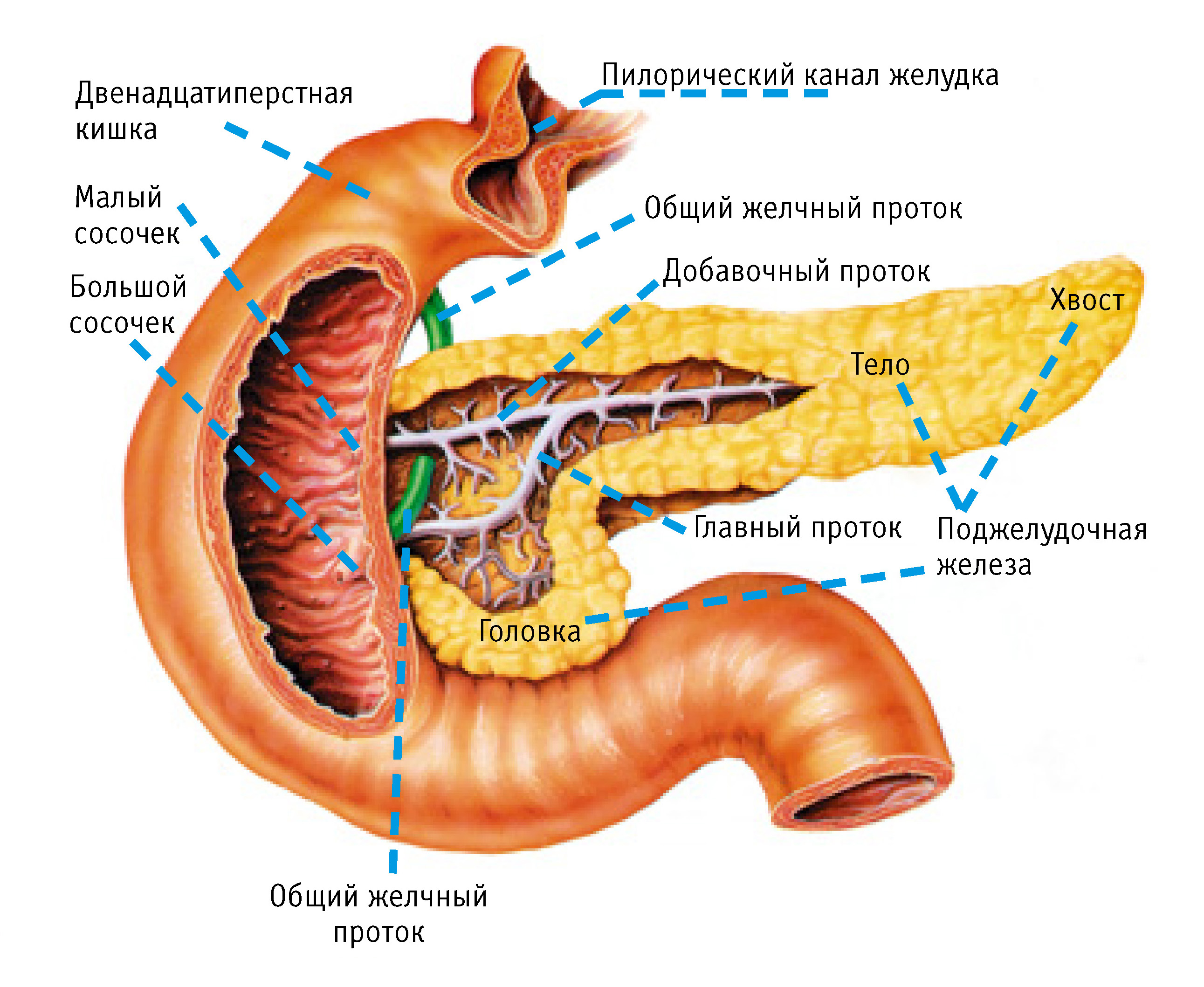
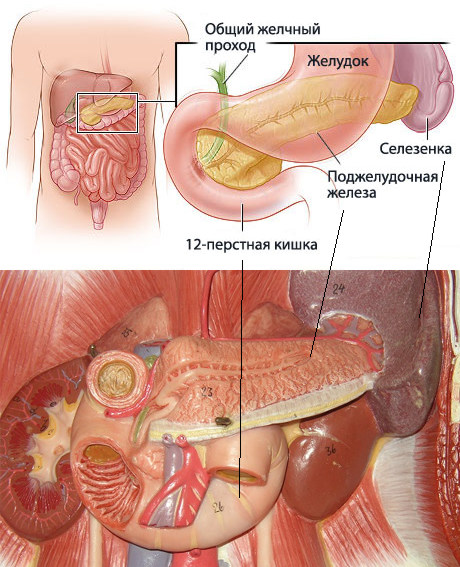 По форме он немного напоминает рыбу с широкой головой, сужающимся телом и узким заостренным хвостом.У взрослых это около 6 дюймов (15 сантиметров) в длину, но менее 2 дюймов (5 сантиметров) в ширину.
По форме он немного напоминает рыбу с широкой головой, сужающимся телом и узким заостренным хвостом.У взрослых это около 6 дюймов (15 сантиметров) в длину, но менее 2 дюймов (5 сантиметров) в ширину.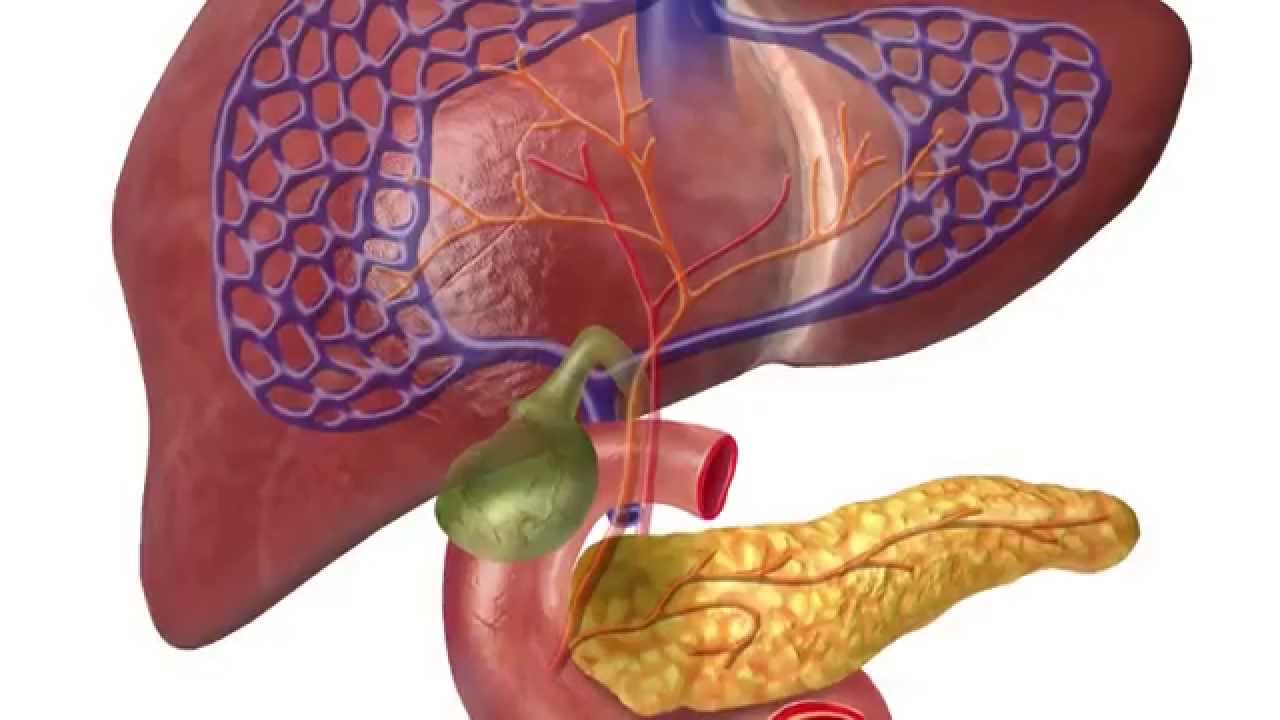 Ферменты высвобождаются в крошечные трубочки, называемые протоками, которые в конечном итоге впадают в протоки поджелудочной железы. Проток поджелудочной железы сливается с общим желчным протоком (проток, несущий желчь из печени) и впадает в двенадцатиперстную кишку (начальный отдел тонкой кишки) у фатеровой ампулы.
Ферменты высвобождаются в крошечные трубочки, называемые протоками, которые в конечном итоге впадают в протоки поджелудочной железы. Проток поджелудочной железы сливается с общим желчным протоком (проток, несущий желчь из печени) и впадает в двенадцатиперстную кишку (начальный отдел тонкой кишки) у фатеровой ампулы.
 Ампуллярный рак технически не является раком поджелудочной железы, но он включен сюда, потому что лечится практически одинаково.
Ампуллярный рак технически не является раком поджелудочной железы, но он включен сюда, потому что лечится практически одинаково. SCN почти всегда доброкачественные, и большинство из них не нуждаются в лечении, если только они не становятся большими или не вызывают симптомов.
SCN почти всегда доброкачественные, и большинство из них не нуждаются в лечении, если только они не становятся большими или не вызывают симптомов.

 Вам не нужна анестезия, лекарство, чтобы успокоиться, для большинства этих тестов.
Вам не нужна анестезия, лекарство, чтобы успокоиться, для большинства этих тестов.
