Пневмония: опасности, симптомы, профилактика и лечение — Биографии и справки
ТАСС-Досье. Пневмония (или воспаление легких) — острое респираторное инфекционное заболевание, вызывающее поражение легочной ткани. Несмотря на то, что заболевание распространено повсеместно, в наибольшей степени, по данным Всемирной организации здравоохранения (ВОЗ), от него страдают дети и семьи в странах Южной Азии и Африки (южнее пустыни Сахара).
Согласно статистике ВОЗ, это заболевание является причиной смертности 15% детей в возрасте до 5 лет во всем мире (99% летальных случаев приходятся на слабо и среднеразвитые страны мира).
Для привлечения внимания к этой проблеме был учрежден Всемирный день борьбы с пневмонией (World Pneumonia Day). Он проводится 12 ноября при поддержке ВОЗ, начиная с 2009 г. В этот день учреждения здравоохранения организуют профилактические мероприятия, проводят медицинские осмотры, волонтеры рассказывают людям о пневмонии, раздают информационные листовки и буклеты.
Симптомы
Проявления заболевания во многом зависят от возбудителя и объема поражения легочной ткани. Однако практически для всех видов пневмонии характерны общие симптомы: слабость и утомляемость, головная боль, озноб, резкий подъем температуры (при острой форме заболевания), кашель (в первые дни — сухой, затем становится влажным с обильным выделением мокроты с примесью крови), боль в грудной клетке (на стороне поврежденного легкого), одышка (чем больше очаг воспаления, тем она сильней), посинение кожных покровов.
Течение болезни, осложнения
Пневмония может протекать в острой, подострой (затяжной) или хронической формах, в тяжелых случаях не исключен смертельный исход. Смешанная вирусно-бактериальная инфекция отягощает течение болезни. В зависимости от вовлеченности легких в воспалительных процесс выделяют одностороннюю (когда поражено одно легкое) и двухстороннюю (оба легких) пневмонию.
Заболевание может привести к таким осложнениями, как плеврит, отек или абсцесс легких, острая сердечно-легочная недостаточность, миокардит, эндокардит, менингоэнцефалит, менингит, сепсис, инфекционно-токсический шок и др.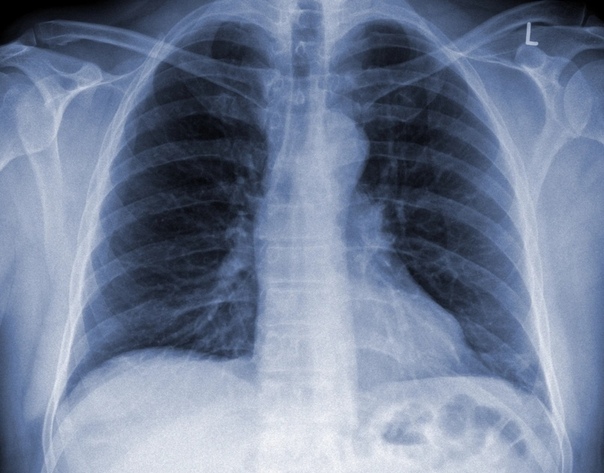
Возбудители
Пневмонию могут вызывать различные микроорганизмы: преимущественно бактерии (пневмококки, гемофильная палочка, стафилококки, стрептококки и др.), вирусы (гриппа, респираторно-синцитиальный вирус, риновирусы, аденовирусы и др.), редко грибки и паразиты (аскариды, стронгилоиды и др.).
В последнее время отмечается тенденция к увеличению количества атипичных пневмоний, причиной которых становятся нехарактерные (атипичные) возбудители: например, вирусы и внутриклеточные бактерии легионеллы, микоплазмы, хламидии.
В легкие возбудитель чаще всего попадает при вдыхании, а также может проникать через кровь или лимфу из других очагов инфекции в организме. Кроме того, микробы могут быть занесены в легкие с частичками пищи и рвотными массами, случайно попавшими в дыхательные пути.
Группа риска
Вероятность возникновения пневмонии повышается при переохлаждении, респираторных заболеваниях, стрессе, переутомлении.
В группу риска входят маленькие дети (до 5 лет), пожилые люди (старше 65 лет), лица с ослабленной иммунной системой (например, больные сахарным диабетом, СПИДом, онкологическими заболеваниями и др. ), с врожденными пороками бронхо-легочной системы, имеющие хронические заболевания (болезни сердца, пиелонефрит и др.), астматики, лежачие больные, а также курящие и злоупотребляющие спиртным.
), с врожденными пороками бронхо-легочной системы, имеющие хронические заболевания (болезни сердца, пиелонефрит и др.), астматики, лежачие больные, а также курящие и злоупотребляющие спиртным.
Лечение
Основное лечение заболевания — медикаментозное. Назначаются антибиотики в виде таблеток, внутримышечно или внутривенно (в зависимости от тяжести заболевания), антибактериальные и противогрибковые препараты (при выявлении бактериальной или грибковой инфекции). При необходимости больному прописываются иммуностимуляторы, муколитические и отхаркивающие препараты, витамины. Если возникает необходимость, могут назначаться ингаляции кислорода. В большинстве случаев при пневмонии необходима госпитализация пациента в стационар — отделение терапии или пульмонологии.
Во время острого периода болезни рекомендуется соблюдать постельный режим, употреблять теплое питье до 1,5-2 л в сутки (в виде чая с лимоном, морсов, соков), исключить из рациона жирную пищу и кондитерские изделия.
Профилактика
Универсальной прививки от пневмонии нет. Однако существуют вакцины, которые действуют в отношении определенных микроорганизмов: против пневмококка, некоторых типов стрептококка, кори и коклюша (в детском возрасте) и др. Учитывая то, что пневмония часто возникает как осложнение после гриппа, показаны ежегодные противогриппозные вакцинации.
Для профилактики следует вести здоровый образ жизни с полноценным питанием и отдыхом, избегать стрессов.
Что надо знать о COVID-19 пневмонии
Чем опасна пневмония при COVID-19? Какие симптомы нельзя оставлять без внимания? Как восстановить здоровье легких после коронавирусной пневмонии? Можно ли делать ингаляции, если заболел COVID-19? Эти и другие вопросы журналист информационного портала «Здоровые люди» задала главному внештатному пульмонологу Минздрава, заведующей отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии, к.м.н. Елене Давидовской.
Чем пневмония, вызванная коронавирусом, отличается от обычной?
Пневмония, ассоциированная с коронавирусной инфекцией (COVID-19 пневмония), – особый вид поражения легких, который более точно отражает термин «пневмонит». Это подразумевает вовлечение в патологический процесс интерстициальной ткани легких, альвеолярных стенок и сосудов. То есть воспаление развивается во всех структурах легких, участвующих в газообмене, что препятствует нормальному насыщению крови кислородом.
Возможно ли при ковиде бессимптомное воспаление легочной ткани, когда несмотря на изменения в легких у пациентов нет ни кашля, ни одышки, ни лихорадки?
Бессимптомное или малосимптомное течение больше характерно для форм заболевания без поражения легких. Действительно, при проведении компьютерной томографии (КТ) органов грудной клетки у пациентов с легким течением COVID-19 могут обнаруживаться КТ-признаки вирусной пневмонии нетяжелого течения. При этом газообменная функция легких не страдает, количество кислорода, доставляемого в кровь, остается нормальным, и не требуется изменения терапевтической тактики.
Когда, как правило, появляются такие симптомы при коронавирусе, как дыхательный дискомфорт, одышка?
Инкубационный период инфекции, вызываемой вирусом SARS-CoV-2, составляет в среднем 5-7 суток (от 2 до 14), а значит, и симптомы могут появляться в эти сроки. Течение болезни может быть разным – от нетяжелых проявлений обычной ОРВИ (повышение температуры тела, кашель, слабость, головная боль) до тяжелой пневмонии с дыхательной недостаточностью. Всегда стоит внимательно относиться к таким проявлениям болезни, как одышка (нарастание частоты дыхания), чувство нехватки воздуха, боли или чувство стеснения в груди в любой период болезни.
Изменения в легких появляются у большинства пациентов, перенесших COVID-19?
В большинстве случаев – до 80% – коронавирусная инфекция протекает нетяжело, без вовлечения легких. COVID-19 пневмонии развиваются примерно в 20% случаев заболевания, из них от 2 до 10% могут протекать тяжело. Длительность течения и последствия болезни зависят от многих факторов: объема поражения легких, сопутствующих заболеваний, своевременности обращения за медицинской помощью, соблюдения рекомендаций по лечению, возможности развития осложнений и др.
Когда следует выполнять КТ при тяжелой ковидной пневмонии? Есть ли необходимость в повторном исследовании?
Действительно, в силу высокой чувствительности метод КТ является основным для выявления характерных для COVID-19 изменений в легких. В комплексной оценке вместе с историей развития болезни, эпидемиологическими данными и клинической картиной КТ позволяет с высокой степенью вероятности подтвердить случай коронавирусной инфекции. Однако стоит отметить несколько важных моментов:
— применение КТ для скрининга (т.е. выявления патологии при отсутствии симптомов) как пневмоний в целом, так и при COVID-19 (в том числе при положительных лабораторных тестах) нецелесообразно;
— применительно к коронавирусной инфекции, выявленные на КТ изменения у пациентов с бессимптомной или легкой формами заболевания без факторов риска не влияют на тактику лечения;
— при легком течении COVID-19 КТ-диагностика проводится по клиническим показаниям при наличии факторов риска или с целью дифференциальной диагностики с другими патологическими состояниями;
— проведение КТ исследования целесообразно выполнять в сроки не ранее 3-5 дней с момента появления симптомов;
— оценка динамики течения и исхода выявленной ранее COVID-19 пневмонии проводится по клиническим показаниям, сроки определяются индивидуально.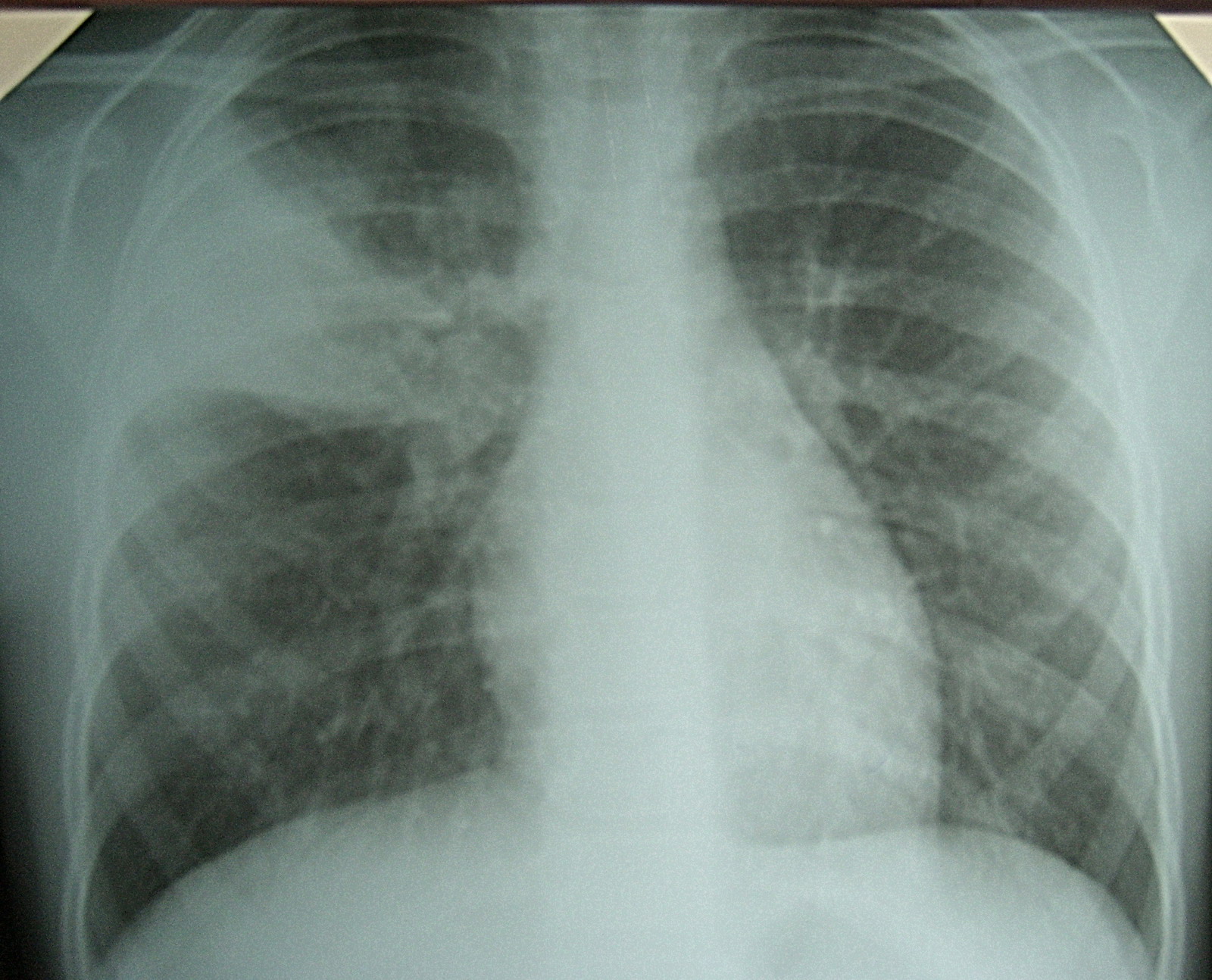
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Лучевые методы диагностики, к которым в том числе относится КТ, не заменяют комплексную клиническую диагностику. Наличие характерных КТ-признаков позволяет определить вероятность (с градацией «высокая-средняя-низкая-нехарактерные признаки») COVID-19 пневмонии и установить объем поражения.
Какие существуют методы лечения коронавирусной пневмонии?
Подходы к лечению COVID-19 формировались и менялись по мере появления информации о течении инфекции, понимания механизмов ее развития и возможных последствий на основании анализа большого количества международных публикаций и результатов исследований, накапливающегося клинического опыта. Спустя год от начала пандемии в арсенале применяемых лекарственных средств этиотропной терапии с доказанной эффективностью по-прежнему нет.
При COVID-19 пневмонии важное место занимают немедикаментозные методы – прон-позиция (положение лежа на животе) как самостоятельная лечебная мера, кислородотерапия, варианты аппаратной респираторной поддержки.
Учитывая механизмы развития заболевания, в алгоритм фармакотерапии COVID-19 пневмоний включены противовирусные препараты, лекарственные средства для профилактики тромбообразования, гормональная противовоспалительная терапия, при наличии признаков присоединения бактериальной инфекции — антибиотики.
Несмотря на алгоритмизацию терапевтических подходов, что, несомненно, важно в эпидемических условиях, объем фармакотерапии и выбор конкретных препаратов из каждой группы определяет врач, и только исходя из конкретной клинической ситуации и индивидуальных особенностей пациента.
Всегда ли нужно пациентов с пневмониями, вызванными коронавирусной инфекцией, лечить в больнице?
В домашних условиях возможно лечение нетяжелой пневмонии у человека без факторов риска, при наличии условий, обеспечивающих изоляцию и соблюдение рекомендаций по лечению, а также врачебный (в том числе дистанционный) контроль.
Можно ли при коронавирусной пневмонии делать ингаляции?
При коронавирусной инфекции от ингаляций (паровые ингаляции, небулайзерная терапия), как аэрозольобразующих процедур, стоит отказаться. Исключения составляют дозирующие ингаляционные устройства – аэрозольные и порошковые, использующиеся для постоянной базисной терапии и неотложной помощи при хронических заболеваниях – бронхиальной астме и хронической обструктивной болезни легких.
Небулайзерная терапия должна применяться лишь по жизненным показаниям с соблюдением мер предосторожности распространения инфекции через аэрозоль (изоляция пациента во время ингаляции, проветривание после ингаляции, обработка поверхностей антисептиками).
Как восстановить легкие после коронавирусной пневмонии? Например, дыхательная гимнастика. Когда можно начинать? Сразу после выздоровления или стоит подождать?
Период восстановления после COVID-19 пневмонии, как и «набор» восстановительных процедур, зависит от тяжести перенесенной пневмонии и тех изменений, которые остались в легких после заболевания. Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Реабилитация после COVID-19
Начинать реабилитационные мероприятия можно после купирования острого воспалительного процесса – нормализации температуры тела, улучшения или нормализации лабораторных показателей (требуется оценка врача!) и при отсутствии признаков декомпенсации сопутствующих заболеваний.
Реабилитационные программы включают дыхательную гимнастику, лечебную физкультуру, лечебный массаж, сбалансированное питание, питьевой режим, физиотерапевтические процедуры.
В случаях, когда после перенесенной тяжелой пневмонии в легких сохраняются обширные участки поствоспалительных изменеий, одышка, уровень насыщения крови кислородом (сатурация — SpO2) по данным пульсоксиметрии ниже 95% и потребность в кислородной поддержке, на реабилитацию может потребоваться несколько месяцев.
Информация подготовлена по материалам сайта 24health.by
РУКОВОДИТЕЛЬ КРУПНЕЙШЕГО КОВИД-ЦЕНТРА В ОРЕНБУРГСКОЙ ОБЛАСТИ ДАЛ ЧЕТЫРЕ СОВЕТА, КОТОРЫЕ НУЖНО ВЫПОЛНЯТЬ КАЖДОМУ
Дата добавления: 21 декабря 2020 г.
Большое интервью для «Радио России» Амиржана Кулбаисова
Руководитель ковид-центра при Оренбургской областной клинической больнице № 2 Амиржан Кулбаисов в прямом эфире радиостанции «Радио Россия» ответил на ряд вопросов, которые касаются новой коронавирусной инфекции, процессов и стадии заболевания, профилактики и реабилитации. Главный пульмонолог Оренбургской области дал четыре совета, которые нужно выполнять каждому.
− Расскажите как вирус поражает легкие?
— Мы все продолжаем жить в период пандемии коронавирусной инфекции, но хочу всем сказать, что коронавирус – это поражение не только легких, он поражает все органы и системы. В первую очередь поражает легкие и при большом проценте поражения сопровождается жизнеугрожающим синдромом острой дыхательной недостаточности, которая проявляется отдышкой. Это опасная ситуация, и мы акцентированы на решении этой проблемы. При этом, когда мы лечим коронавирусную инфекцию, мы лечим не только поражение легких, но и поражение других органов и систем.
Это опасная ситуация, и мы акцентированы на решении этой проблемы. При этом, когда мы лечим коронавирусную инфекцию, мы лечим не только поражение легких, но и поражение других органов и систем.
− А какие степени заболевания могут быть?
— Их четыре степени – легкая, средняя, тяжелая и крайне тяжелая. Это градация конечно для врачей, которые ориентируются при посещении пациента. Это важно, что врач, который контактирует с пациентом с подозрением на коронавирус или уже с подтвержденным анализом, он должен его оценить. Есть определенные клинические критерии – температура, кашель, отдышка, наличие или отсутствие пневмонии, насыщение крови кислородом, которое определяется пульсоксиметрией (сатурация) и в зависимости от сочетания всех параметров (показателей) определяются все четыре степени тяжести заболевания. Конечно, самая тяжелая – это коронавирусная инфекция, которая сопровождается высокой лихорадкой, отдышкой, долечиванием тяжелой двусторонней пневмонии, поражением легких и угрозой отека легких, ведь пациенты как правило реанимационного уровня поступают в реанимацию и находятся в реанимационном отделении. Но сразу хочу сказать, что коронавирусная инфекция в большей степени, в 80% случаев, протекает в легкой степени. Примерно 15% протекает в средней степени тяжести, если говорим о крайне тяжелой степени, то это около 5%. Эта статистика по нашему опыту, в нашем регионе, и мы можем сказать, что слава богу, что коронавирусная инфекция проявляется не в каждом случае тяжелой и крайне тяжелой формой. И конечно, если такие формы возникают, то пациенты поступают в реанимационные отделения. Такого пациента ни с кем не спутаешь. Пациенты с легкой формой тоже требуют внимания к себе, и диагностика своевременная и лечение, оно тоже является обязательным, потому что степени тяжести могут трансформироваться между собой. Если пациента с легкой степенью не лечить правильно, то не во всех случаях он может вылечиться.
Но сразу хочу сказать, что коронавирусная инфекция в большей степени, в 80% случаев, протекает в легкой степени. Примерно 15% протекает в средней степени тяжести, если говорим о крайне тяжелой степени, то это около 5%. Эта статистика по нашему опыту, в нашем регионе, и мы можем сказать, что слава богу, что коронавирусная инфекция проявляется не в каждом случае тяжелой и крайне тяжелой формой. И конечно, если такие формы возникают, то пациенты поступают в реанимационные отделения. Такого пациента ни с кем не спутаешь. Пациенты с легкой формой тоже требуют внимания к себе, и диагностика своевременная и лечение, оно тоже является обязательным, потому что степени тяжести могут трансформироваться между собой. Если пациента с легкой степенью не лечить правильно, то не во всех случаях он может вылечиться.
— В чем опасность пневмонии, вызванной коронавирусом? Чем она отличается от других видов пневмоний?
— Сейчас всё мировое медицинское сообщество уже начинает четко понимать, что за поражение легких возникает при коронавирусной инфекции, и сейчас всё больше и больше сходятся к тому, что это не та пневмония, которую мы знали до прихода этого заболевания. Поражение легких при начале коронавирусной инфекции имеет мало чего общего с пневмонией. Если мы имеем в виду пневмонию, то она вызывается бактериями, пневмококком. Это заболевание самостоятельное, которое имеет свой механизм развития, свои точки приложения легочной ткани, в частности при бактериальной пневмонии, внебольничной, внутри воздушных пузырьков (альвеолы) скапливается воспалительная жидкость вместе с бактериями. Где-то очаговое поражение может быть, где-то двустороннее – эта ситуация лечится антибиотиками и через 3 недели пневмония рассасывается, пациент уходит на выздоровление. Если мы говорим про коронавирусное поражение, то здесь речь идет о том, что вирус поражает не вот эти воздушные мешочки, а поражает сосуды, бьет по сосудам легких, в основе этого микротромбирование сосудов легких. Где-то коронавирус ведет себя похоже, как вирус гриппа. Происходит в начале поражение сосуда, пропотевание жидкой части крови в легкие и возникает уплотнение кровянистое, которое характерно для вирусных поражений легких и в том числе для коронавирусной инфекции, возникают микротромбозы, тромбозы легочных артерий.
Поражение легких при начале коронавирусной инфекции имеет мало чего общего с пневмонией. Если мы имеем в виду пневмонию, то она вызывается бактериями, пневмококком. Это заболевание самостоятельное, которое имеет свой механизм развития, свои точки приложения легочной ткани, в частности при бактериальной пневмонии, внебольничной, внутри воздушных пузырьков (альвеолы) скапливается воспалительная жидкость вместе с бактериями. Где-то очаговое поражение может быть, где-то двустороннее – эта ситуация лечится антибиотиками и через 3 недели пневмония рассасывается, пациент уходит на выздоровление. Если мы говорим про коронавирусное поражение, то здесь речь идет о том, что вирус поражает не вот эти воздушные мешочки, а поражает сосуды, бьет по сосудам легких, в основе этого микротромбирование сосудов легких. Где-то коронавирус ведет себя похоже, как вирус гриппа. Происходит в начале поражение сосуда, пропотевание жидкой части крови в легкие и возникает уплотнение кровянистое, которое характерно для вирусных поражений легких и в том числе для коронавирусной инфекции, возникают микротромбозы, тромбозы легочных артерий. Этого нет при обычной пневмонии. Поэтому, когда мы говорим про поражение легких при коронавирусной инфекции, при лечении мы тут не должны обращаться к антибактериальным препаратам, к антибиотикам, потому что первые дни неуместно его применение, тут нет бактерий, тут есть вирус. Поэтому надо назначить противовирусный препарат и препараты, которые разжижают кровь – антикоагулянты, они дают возможность убрать микротромбозы в легких, восстановить кровоток в легочной ткани и тем самым способствуют уменьшению поражения легочной ткани при коронавирусной инфекции.
Этого нет при обычной пневмонии. Поэтому, когда мы говорим про поражение легких при коронавирусной инфекции, при лечении мы тут не должны обращаться к антибактериальным препаратам, к антибиотикам, потому что первые дни неуместно его применение, тут нет бактерий, тут есть вирус. Поэтому надо назначить противовирусный препарат и препараты, которые разжижают кровь – антикоагулянты, они дают возможность убрать микротромбозы в легких, восстановить кровоток в легочной ткани и тем самым способствуют уменьшению поражения легочной ткани при коронавирусной инфекции.
− Но термин одинаковый.
− Многие коллеги, многие научные работники, это все идет на федеральном, на мировом уровне, предлагают поменять термин – пневмония при коронавирусной инфекции, не называть пневмонией, чтобы не было путаницы, особенно в голове у врачей, а называть вирусным поражением легких, потому что лечение вирусного поражения легких и пневмонии бактериальной совсем абсолютно разные. Конечно при пневмонии антибактериальные препараты, которые бездумно используют, в начале лечения абсолютно не обоснованы. При первых признаках коронавирусной инфекции не надо идти в аптеку и покупать антибактериальные препараты, потому что они бессмысленны.
При первых признаках коронавирусной инфекции не надо идти в аптеку и покупать антибактериальные препараты, потому что они бессмысленны.
− Мы часто слышим про использование искусственной вентиляции легких при тяжелой коронавирусной инфекции, кому ее назначают?
− Есть разработанные мировые критерии перевода пациента на искусственную вентиляцию легких. Это терапия «отчаяния», это когда человеческий организм в силу того, что большой процент легких поражается и легкие человека не могут обеспечить газообмен, когда в организм не поставляется кислород. Для того чтобы улучшить газообмен, конечно пациента переводят на ИВЛ, через аппарат ИВЛ подается кислород под высоким процентом и под определенным давлением, что способствует тому, чтобы кислород усвоился организмом, хотя бы через те маленькие участки, которые остались не поврежденными. Конечно это очень тяжелая процедура. Но если не использовать этот метод, то у пациента еще меньше шансов к выздоровлению. В каком-то проценте получаем положительный результат, выводим пациента, и он вылечивается.
− А если при отсутствии симптомов можно просто записаться на КТ и выявить коронавирус таким способом?
− Зачем?
− Чтобы сразу понять, что с тобой случилось?
− Все действия, все обследования при любом заболевании должны быть инициированы и выписаны врачом, медицинским работником. План обследования пациента расписывает медицинский работник. Пациент имеет право обсудить с врачом свое обследование. Мы делаем КТ только в тех случаях, когда у нас есть определенные подозрения на наличие пневмонии. Пневмонию могут поставить и без КТ. Ведь этот метод диагностики появился недавно. Ведь смысл не в самом диагностическом мероприятии, а как изменится или не изменится тактика ведения пациента. Если КТ выявляет небольшой процент изменений, то тактика лечения не изменяется, пациент также будет получать лечение на дому, теми же противовирусными препаратами, будет получать те же коагулянты, и еще не факт что ему будут показаны противобактериальные препараты.
− Зависит ли риск легочных заболеваний от курения?
− Коронавирусная инфекция поражает «излюбленно» группу людей, которая называется группа риска – лица старше 60 лет, люди с артериальной гипертонией, сахарным диабетом, сердечной недостаточностью, хроническими легочными заболеваниями. Конечно пациенты, которые курят, у них дыхательные пути, легочная ткань давно спровоцированы, и те природные механизмы защиты истощены табачным дымом, и коронавирус попадая в такой организм, попадает в благодатную почву. У такого пациента быстрее развивается тяжелое поражение легких. Табакокурение – это тот фактор, который способствует утяжелению течения заболевания. Курильщикам надо принимать кардинальное решение – бросать курить. Статистика такова, что курильщики болеют больше и тяжелее.
Конечно пациенты, которые курят, у них дыхательные пути, легочная ткань давно спровоцированы, и те природные механизмы защиты истощены табачным дымом, и коронавирус попадая в такой организм, попадает в благодатную почву. У такого пациента быстрее развивается тяжелое поражение легких. Табакокурение – это тот фактор, который способствует утяжелению течения заболевания. Курильщикам надо принимать кардинальное решение – бросать курить. Статистика такова, что курильщики болеют больше и тяжелее.
− На сколько отличается вред табака от кальяна и вейпа?
− Это все виды табакокурения, они все вредны. Дыхательные пути человека не рассчитаны на вдыхание инородных паров и веществ. Дыхательные пути рассчитаны на то, чтобы дышать чистым воздухом. Табачный дым содержит более 4000 химических веществ и их соединений. Если мы говорим о курении кальяна – все ароматизаторы и масла при попадании в дыхательные пути обладают канцерогенным действием, вызывают воспаление. То же самое касается и вейпов. Все вейпы, кальяны и аналоги − вредны.
Все вейпы, кальяны и аналоги − вредны.
− Как восстановить легкие после коронавируса? Есть ли какая-то дыхательная гимнастика?
− Есть конечно. Но по нашему опыту хочу сказать, что на уровне стационара лечение не заканчивается. Даже если пациент выписывается с отрицательными мазками, даже если он работоспособный, мы не говорим, что он не должен наблюдаться и дальше проводить какие-то восстановительные методы лечения. Все методы конечно разнообразны, но самым эффективным является дыхательная гимнастика и лечебная физкультура. К этим методам восстановления и реабилитации необходимо относиться со всей серьезностью. Так как не все методы подходят к пациентам с коронавирусной инфекцией. Необходимо получить консультацию у лечебного инструктора по медицинской физкультуре или у медицинского сотрудника отделения восстановительного лечения или у врача физиотерапевта, которые знают схемы дыхательной гимнастики и лечебной физкультуры. Всё индивидуально и в щадящем режиме. В Оренбургской области открыты реабилитационные центры – в Соль-Илецке, Караваева Роща.
− Во время перенесения этой болезни может образоваться депрессия?
− Депрессия – это еще одна форма проявления коронавирусной инфекции. Это конечно не относится к реабилитации заболевания легких, но это тоже не мало важно. Психотерапевтическая реабилитация важна. Пациенты, которые получили консультацию психотерапевта, восстанавливаются быстрее.
−Что принимать для укрепления иммунитета?
− Чтобы не заболеть или уж если заболели, перенести ее более легко, есть несколько вещей, которые называются профилактикой коронавирусной инфекции. Самый лучший способ выздороветь – это не заболеть ковидом. Необходимо соблюдать социальную дистанцию, избегать большого количества людей, обязательное ношение средств индивидуальной защиты, маска, кстати, не должна носится больше двух часов, маски нужно носить правильно, обрабатывание антисептиком рук и перчаток. Для усиления иммунитета и выработки антител, которые возникают после перенесенной болезни и при иммунизации вакциной, конечно все в ожидании вакцины, и наша страна является лидером по производству вакцины. Если большое число будет привито, то мы победим. Но это не снимает ответственность. А что касается лекарственного повышения иммунитета, нет таких препаратов, которые повышали бы иммунную защиту организма. Нужно вести здоровый образ жизни, не иметь пагубных привычек. У пациентов, которые ведут здоровый образ жизни, риск меньше заболеть, или заболеть, но перенести болезнь в легкой форме. Резюмируя нашу беседу, хочу дать несколько советов оренбуржцам – необходимо соблюдать здоровый образ жизни, не иметь пагубных привычек, своевременно обращаться к врачу, не заниматься самолечением.
Если большое число будет привито, то мы победим. Но это не снимает ответственность. А что касается лекарственного повышения иммунитета, нет таких препаратов, которые повышали бы иммунную защиту организма. Нужно вести здоровый образ жизни, не иметь пагубных привычек. У пациентов, которые ведут здоровый образ жизни, риск меньше заболеть, или заболеть, но перенести болезнь в легкой форме. Резюмируя нашу беседу, хочу дать несколько советов оренбуржцам – необходимо соблюдать здоровый образ жизни, не иметь пагубных привычек, своевременно обращаться к врачу, не заниматься самолечением.
Карта сайта
Адреса клиник г. Казань
Адрес: ул. Гаврилова, 1, ост. «Гаврилова» (пр. Ямашева)Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а, 18, 33, 35, 35а, 36, 44, 45, 46, 49, 55, 60, 62, 76
Троллейбус: 2, 13
Трамвай: 5, 6
Адрес: ул. Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»
Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 2, 31, 37, 47, 74
Троллейбус: 6, 8, 12
Метро: Суконная слобода
Адрес: ул. Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 34, 37, 62 77
Трамвай: 5
Метро: Проспект Победы
Адрес: ул. Назарбаева, 10, ст. метро «Суконная Слобода», ост. «Метро Суконная Слобода»Пн-Пт: 7. 00-20.00, Сб: 7.30-16.00, Вс: выходной
00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 1, 4, 25, 43, 71
Метро: Суконная слобода
Адрес: ул. Декабристов, 180, ст. метро «Северный вокзал», ост. «Гагарина»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 6, 18, 29, 33, 37, 40, 43, 53, 62, 76, 78, 89
Троллейбус: 13
Трамвай: 1, 6
Метро: Северный вокзал
Адрес: пр. А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Троллейбус: 3
Адрес: Дербышки, ул.
 Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»
Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 19, 25, 34, 44, 60, 84
Адрес: ул. Серова, 22/24, ост. «ул. Серова»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а
Адрес: ул. Беломорская, 6, ст. метро «Авиастроительная», ост. «ул. Ленинградская»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 6, 18, 33, 37, 40, 42, 43, 53, 60, 78, 89, 93
Троллейбус: 13
Трамвай: 1
Метро: Авиастроительная
Адрес: ул. Закиева, 41а, ост. «Кабельное телевидение»
Закиева, 41а, ост. «Кабельное телевидение»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 18, 30, 31, 34, 45, 46, 62, 63, 77, 89
Троллейбус: 3, 5, 9, 12
Адрес: ул. Кул Гали, 27, ост. «ул. Кул Гали» (ул. Габишева)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 46, 90
Адрес: ул. Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобусы: 5, 18, 30, 31, 33, 34, 45, 68, 74, 77
Троллейбусы: 5, 9, 12
Трамвай: 4
Метро: Дубравная
Адрес: ул. Фрунзе, 3а, ост. «Идель»
Фрунзе, 3а, ост. «Идель»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобусы: 10а, 36, 49, 53, 63, 72, 106
Троллейбус:1
Мы столкнулись с развитием абсолютно бессимптомных форм пневмонии — Российская газета
Медицинская тема с утра до вечера. Всюду. И лавина советов «знатоков» — как лечить коронавирус, чем лечить, где лечить… В тень ушли проблемы инфарктов и инсультов, опухолей и диабета. Главенствует пневмония. Не коронавирус страшен. Страшна порожденная им пневмония. А как на самом деле? Об этом обозреватель «РГ» беседует с главным пульмонологом Минздрава РФ, членом-корреспондентом РАН Сергеем Авдеевым.
Сергей Николаевич, вы главный пульмонолог России, заведующий кафедрой пульмонологии Сеченовского медицинского университета, автор фундаментальных трудов по легочным проблемам. Чем нынешняя пневмония, порожденная коронавирусом, отличается от известной нам обычной пневмонии?
Чем нынешняя пневмония, порожденная коронавирусом, отличается от известной нам обычной пневмонии?
Сергей Авдеев: Нынешняя атипичная пневмония, она же вирусная пневмония, действительно отличается от внебольничной пневмонии, с которой мы имели дело раньше. Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами.
Но у которых нет абсолютно никаких жалоб, симптомов и признаков болезни. Нет ни лихорадки, ни кашля, ни одышки. При этом при проведении компьютерной томографии у пациентов обнаруживаются признаки пневмонии. Приведу в пример историю с круизным лайнером «Diamond Princess». Как вы помните, на борту этого судна была высокая заболеваемость коронавирусной инфекцией. Некоторые пациенты проходили обследование с помощью компьютерной томографии легких. Обнаружилось, что у 73% больных с лабораторно подтвержденной коронавирусной инфекцией не было абсолютно никаких симптомов. Среди этих же бессимптомных пациентов на компьютерной томографии легких были изменения, говорящие о наличии пневмонии. Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
Некоторые пациенты проходили обследование с помощью компьютерной томографии легких. Обнаружилось, что у 73% больных с лабораторно подтвержденной коронавирусной инфекцией не было абсолютно никаких симптомов. Среди этих же бессимптомных пациентов на компьютерной томографии легких были изменения, говорящие о наличии пневмонии. Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек
Основная причина госпитализации у большинства наших больных — как раз развитие вирусной пневмонии. У пациентов, госпитализированных в стационар, мы практически в 95-100% случаев видим изменения, соответствующие пневмонии. Изменения разные, в том числе и очень тяжелые. Одна из особенностей вирусной пневмонии — быстрое прогрессирование, вплоть до развития острого респираторного дистресс-синдрома. Это тяжелое состояние, характеризующееся острой дыхательной недостаточностью, требующее перевода пациентов на респираторную поддержку. В том числе и на искусственную вентиляцию легких. Примерно 10% больных от госпитализированных нуждаются в такой процедуре.
Это тяжелое состояние, характеризующееся острой дыхательной недостаточностью, требующее перевода пациентов на респираторную поддержку. В том числе и на искусственную вентиляцию легких. Примерно 10% больных от госпитализированных нуждаются в такой процедуре.
Нужны ли особые методы диагностики при ведении пациентов с вирусной пневмонией?
Сергей Авдеев: Да, безусловно. Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
В то же время у 2-30% больных COVID-19 возможны отрицательные результаты лабораторной диагностики. Это связано не с качеством реагентов или тестов. Просто существуют определенные условия, которые накладывают отпечаток на результаты. Это время возникновения инфекции, место забора биологического материала, качество забора и так далее. И получается, что с помощью компьютерной томографии сам случай коронавирусной инфекции иногда виден раньше, чем при использовании лабораторных тестов.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Сергей Авдеев: Да, отличия существенные. При COVID-19 практически всегда пневмония двусторонняя, расположена по периферии легких (под плевральной оболочкой). На начальных этапах она имеет вид, как говорят рентгенологи, «матового стекла». При прогрессировании изменения становятся более плотными и распространенными. А затем происходит фаза обратного развития — уменьшение размера и плотности легочных инфильтратов.
Как лечите новую пневмонию?
Сергей Авдеев: В основном мы применяем лекарственную терапию, направленную на борьбу с вирусной инфекцией. К сожалению, мы столкнулись с ситуацией, когда настоящих антивирусных препаратов, специально созданных против этого коронавируса, у нас, по сути, и нет. Основаниями для назначения существующих лекарств являются доклинические исследования. А также небольшие работы, изучавшие эти препараты у пациентов с похожими коронавирусными инфекциями (SARS — тяжелый острый респираторный синдром, появившийся в Китае в 2002-2003 гг., и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.
Спектр лекарственных препаратов, которые назначаются при коронавирусе, включает в себя те, которые раньше использовались для терапии ревматических заболеваний, ВИЧ-инфекции, рассеянного склероза. Мы их используем у наиболее тяжелых пациентов. В ряде случаев мы видим определенную эффективность данных препаратов. Хотя трудно говорить о том, что эта лекарственная терапия эффективна для всех без исключения больных. И конечно, сейчас во многих странах проводятся десятки исследований, направленных на поиск эффективного лекарства.
Хотя трудно говорить о том, что эта лекарственная терапия эффективна для всех без исключения больных. И конечно, сейчас во многих странах проводятся десятки исследований, направленных на поиск эффективного лекарства.
Другая важная часть лечения — поддерживающая терапия, и особенно респираторная поддержка. Я имею в виду кислородотерапию, инвазивную вентиляцию легких, искусственную вентиляцию легких. Это те мероприятия, которые проводятся, когда у пациента есть проблемы с обеспечением кислородом органов и тканей. Основная причина дыхательной недостаточности — та же самая пневмония. Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода.
Само по себе наличие вирусной инфекции обуславливает абсолютно особые условия подхода с точки зрения медицинского персонала…
Сергей Авдеев: Вы, наверное, сами видели, что все врачи и медсестры одеты в средства индивидуальной защиты: маски, респираторы, очки, перчатки, бахилы, комбинезоны.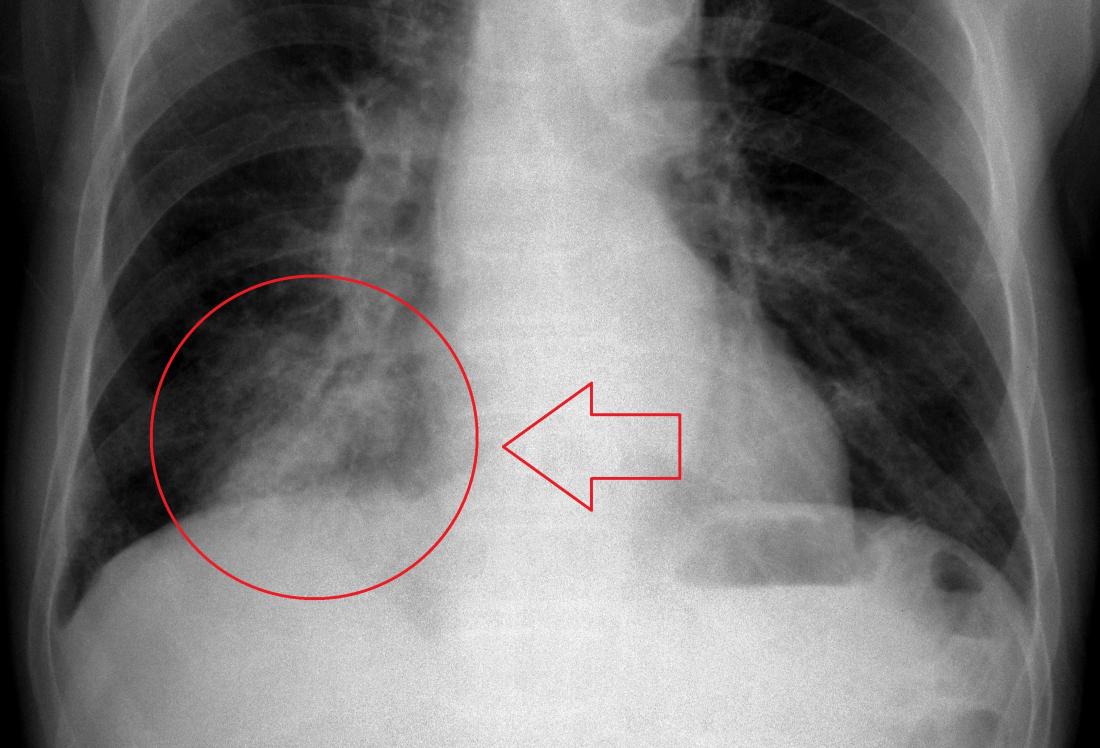 К сожалению, в этом обмундировании врачи, медсестры, младший медицинский персонал вынуждены работать часами, практически на протяжении целого рабочего дня. Мягко говоря, это весьма и весьма сложно. Работа медиков в современных условиях может вызывать только восхищение!
К сожалению, в этом обмундировании врачи, медсестры, младший медицинский персонал вынуждены работать часами, практически на протяжении целого рабочего дня. Мягко говоря, это весьма и весьма сложно. Работа медиков в современных условиях может вызывать только восхищение!
Сергей Николаевич, всегда ли нужно пациентов с коронавирусной инфекцией лечить в больнице? Дома можно?
Сергей Авдеев: Так как у большинства заболевших инфекция протекает в легкой форме, то можно сказать, что большинству госпитализация не требуется. В стационар направляют самых тяжелых. Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.
А споры о пользе или, напротив, о вреде сигареты, рюмки водки? Они уберегут от заражения или ухудшат ситуацию? Имеет ли значение для новой вирусной инфекции курение и прием алкоголя?
Сергей Авдеев: Безусловно! По данным опыта китайских врачей, среди курящих перевод в реанимацию выше на 30-40%. Возможно, именно курение и объясняет тот факт, что пока среди заболевших большинство — мужчины. Что касается алкоголя, здесь все проще: чрезмерное увлечение приводит к ослаблению естественных факторов защиты, которые необходимы для противостояния вирусным инфекциям.
Возможно, именно курение и объясняет тот факт, что пока среди заболевших большинство — мужчины. Что касается алкоголя, здесь все проще: чрезмерное увлечение приводит к ослаблению естественных факторов защиты, которые необходимы для противостояния вирусным инфекциям.
Эпидемия рано или поздно закончится. Какие могут быть последствия после перенесенной коронавирусной инфекции?
Евгений Авдеев: Последствия зависят от тяжести перенесенного заболевания. Если речь идет о тяжелой пневмонии, могут быть остаточные явления в виде локального фиброза. Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.
Должно пройти определенное время.
Как «корона» отразилась на вашей работе? Изменится ли что-то после того, как мы справимся с коронавирусной инфекцией?
Сергей Авдеев: Если сказать, что у нас много работы, — не сказать ничего! Мы на передовой борьбы с новой вирусной инфекцией. В моей клинике сейчас на лечении 300 пациентов с COVID-19! Практически у всех — вирусная пневмония. Многие нуждаются в терапии кислородом, неинвазивной вентиляции легких и искусственной вентиляции легких. На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза.
По поводу изменений… Надеюсь, они будут. Особенно учитывая все те позитивные изменения, которые происходят сегодня. Приходит, наконец, понимание, что медицина — это не область услуг, а стратегически важная область, нуждающаяся в развитии и финансировании.
Отношение к врачам изменилось в очень положительную сторону. Труд врача становится уважаемым, медики начинают получать то, что заслуживают. На моей памяти врачи практически впервые ощущают всестороннюю поддержку нашего общества!
Труд врача становится уважаемым, медики начинают получать то, что заслуживают. На моей памяти врачи практически впервые ощущают всестороннюю поддержку нашего общества!
Приходит, наконец, понимание, что медицина — это не область услуг, а стратегически важная область, нуждающаяся в развитии и финансировании
Заметьте, как много внимания сегодня уделяется специальностям, про которые многие обыватели даже не слышали. Пульмонолог — врач, который занимается лечением болезней легких. Эта область обычно не была на слуху. Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
Фото: Пресс-служба Сеченовского университета
Визитная карточка
Член-корреспондент РАН Сергей Николаевич Авдеев родился в 1968 году в Иркутской области. С красным дипломом окончил Второй Московский Медицинский Университет. Более 20 лет проработал в НИИ пульмонологии. Основные научные интересы: острая и хроническая дыхательная недостаточность, неинвазивная респираторная поддержка, тяжелые респираторные заболевания (включая ХОБЛ и легочные фиброзы).
Жена Сергея Николаевича — врач. Сын — студент медицинского университета.
«Таких вирусов мы раньше просто не знали» Главный пульмонолог России о коронавирусе, его последствиях и 20-летних пациентах на ИВЛ: Общество: Россия: Lenta.ru
В России уже более 60 тысяч человек заразились коронавирусом, и долгожданное плато, после которого специалисты ожидают спад эпидемии, до сих пор не наступило. О том, почему коронавирус так опасен, станет ли эффективным экспериментальное лечение, когда все закончится и что будет со здоровьем переболевших, — «Ленте.ру» рассказал профессор, заведующий кафедрой пульмонологии Первого Московского государственный медицинского университета имени И.М. Сеченова (Сеченовский университет), главный пульмонолог Минздрава России Сергей Авдеев.
О том, почему коронавирус так опасен, станет ли эффективным экспериментальное лечение, когда все закончится и что будет со здоровьем переболевших, — «Ленте.ру» рассказал профессор, заведующий кафедрой пульмонологии Первого Московского государственный медицинского университета имени И.М. Сеченова (Сеченовский университет), главный пульмонолог Минздрава России Сергей Авдеев.
«Лента.ру»: Есть ли для вас в поведении новой коронавирусной инфекции что-то неожиданное?
Сергей Авдеев: Это абсолютно новая болезнь для нас. Данная вирусная инфекция имеет огромный тропизм (свойство действовать на ткани и клетки определенного типа — прим. «Ленты.ру») к альвеолярному эпителию, то есть мишенью для вируса является легочная ткань. Таких вирусов мы раньше просто не видели и не знали. Сейчас в наших клиниках среди госпитализированных с ковидом пациентов почти у каждого есть пневмония — у 95 процентов! Это очень необычное явление.
Сама пневмония протекает по абсолютно разным сценариям. В ряде случаев — без единого симптома. Ни температуры, ни кашля, ни одышки. То есть человек просто не ощущает, что болеет.
В ряде случаев — без единого симптома. Ни температуры, ни кашля, ни одышки. То есть человек просто не ощущает, что болеет.
Другой сценарий — пневмонии при COVID-19 часто быстро прогрессируют, у пациентов возникает острая дыхательная недостаточность. Это требует использования сложных методов респираторной поддержки, включая искусственную вентиляцию легких.
Разве пневмония может быть бессимптомной — без кашля и температуры?
Да, это одна из особенностей COVID-19. Самый действенный метод — увидеть пневмонию на компьютерной томографии. Чувствительность метода КТ достигает 97 процентов, поэтому он выходит на первый план при диагностике воспалительного процесса.
Реаниматологи отмечают, что при COVID-19 пациенты с «разрушенными» легкими, у которых пульсоксиметр показывает острую кислородную недостаточность, активны до последнего, удушья не замечают. Почему такая обманчивая картина?
Я бы не сказал, что эти пациенты так уж активны. Но человек действительно может не ощущать симптомов. Некоторые исследователи сегодня говорят, что развитие ковидного острого респираторного дистресс-синдрома (ОРДС, дыхательная недостаточность — прим.«Ленты.ру») очень сильно отличается от традиционного ОРДС.
Некоторые исследователи сегодня говорят, что развитие ковидного острого респираторного дистресс-синдрома (ОРДС, дыхательная недостаточность — прим.«Ленты.ру») очень сильно отличается от традиционного ОРДС.
Отличие состоит в некоторых патофизиологических характеристиках поражения легких. В частности, эластичность легочной ткани, или комплаенс, при ковиде почему-то особенно не нарушается. Основное нарушение с точки зрения патофизиологии — это гипоксемия и вентиляционно-перфузионный дисбаланс (нарушение газообмена в легких). Главные характеристики механики дыхания — это податливость и сопротивление. Если эластичность легких не нарушена, то у пациента нет трудностей при дыхании, нет одышки. Вот в этом необычность ситуации. То есть у многих тяжелых пациентов нет субъективного ощущения тяжести болезни.
Некоторые ваши коллеги подозревают, что у пациентов не пневмония, а другое специфическое поражение легких, связанное с нарушением работы гемоглобина — белка-переносчика кислорода.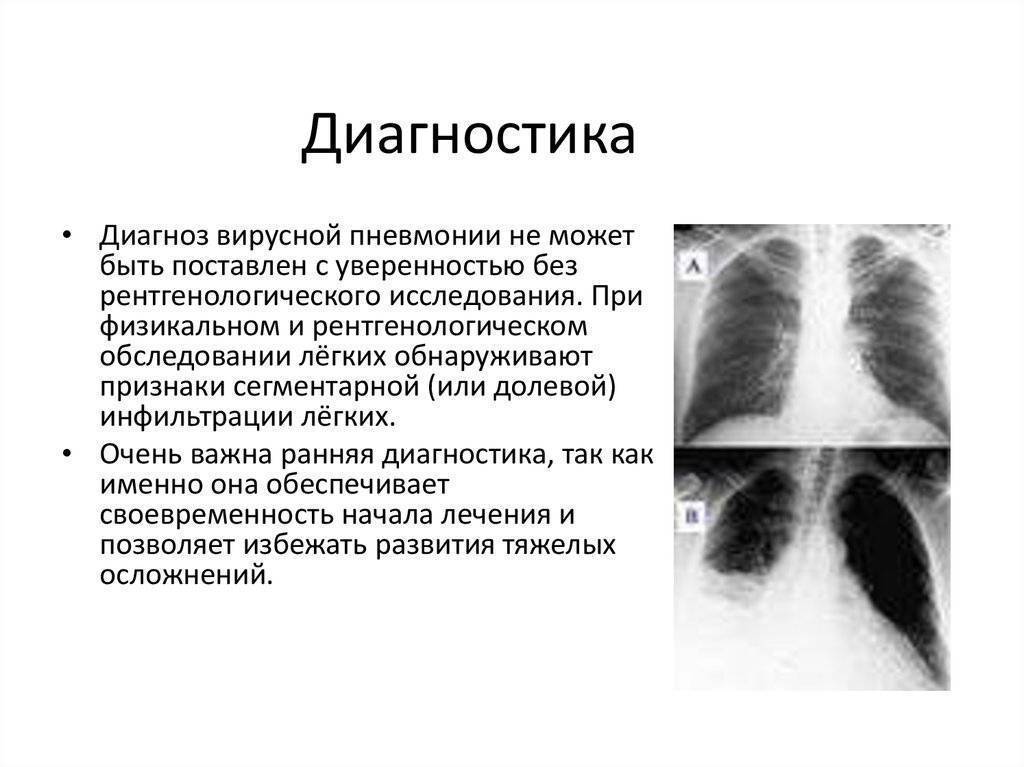 Насколько это может соответствовать действительности?
Насколько это может соответствовать действительности?
Теория сегодня действительно часто обсуждается. Но ее происхождение, знаете, какое? Это китайская научная работа, выполненная на основе компьютерного моделирования. Там сделали модель гемоглобина, в ней есть альфа- и бета-цепи. И увидели, что у бета-цепи конфигурация вроде бы конгруэнтна [соразмерна] вирусу SARS-CoV-2. И на этом основании решили, что есть тропизм вируса к бета-цепи гемоглобина. Поэтому и поражается гемоглобин. Но этой научной работы в интернете вы уже не найдете, ее удалили как недоказанную. Тем не менее конспирологические гипотезы до сих пор живут и обсуждаются.
Фото: Александр Авилов / АГН «Москва»
Нет никаких оснований говорить о том, что ковид-пневмония — это и не пневмония вовсе. К сожалению, у нас сегодня есть морфологическое подтверждение процесса. Почему к сожалению — потому что это аутопсия умерших пациентов.
Есть, конечно, определенные особенности новой вирусной пневмонии. Она вовсе не такая, как, скажем, вирусная пневмония, связанная с гриппом. Но это все-таки пневмония — воспалительная реакция, связанная с вирусной агрессией в ткани легких.
Но это все-таки пневмония — воспалительная реакция, связанная с вирусной агрессией в ткани легких.
До ковида сколько вирусных пневмоний у нас было в стране?
Немного — в среднем 10-15 процентов. Раньше самой частой причиной вирусных пневмоний был грипп. При вирусе гриппа характерно поражение эпителия верхних дыхательных путей: рта, носа, горла и так далее. Если инфекция спускается вниз, то это все же не признак того, что она перерастет в пневмонию. Скорее всего — в бронхит. Поэтому, говоря сегодня о кардинальных отличиях других вирусов от вируса SARS-CoV-2, прежде всего отмечают огромное количество пневмоний. Почти у всех пациентов, попавших в стационар с COVID-19, поражены легкие.
До регистрации SARS-CoV-2 у нас уже были известны другие коронавирусы. Они становились причинами пневмоний?
Известны четыре коронавируса, которые входят в структуру острых респираторных заболеваний. Но болезнь при их участии протекала достаточно легко и обычно без поражений нижних дыхательных путей. Вирус SARS-CoV-2 — абсолютно новый. Китайцы с ним впервые встретились в конце 2019 года, а мы, европейцы и американцы, — в 2020 году.
Вирус SARS-CoV-2 — абсолютно новый. Китайцы с ним впервые встретились в конце 2019 года, а мы, европейцы и американцы, — в 2020 году.
Могла ли часть жителей России, особенно на Дальнем Востоке, граничащем с Китаем, в Сибири, переболеть COVID-19 еще прошлой осенью?
Исключено. Многие сейчас пытаются вспомнить, как они болели осенью и в начале зимы. В ноябре-декабре действительно отмечалось много пневмоний, но опять-таки они были связаны совсем с другими возбудителями. Один из самых частых возбудителей, которые тогда фиксировались, — микоплазма [mycoplasma pneumoniae — лат.]. А микоплазма — это также контагиозная инфекция, то есть может передаваться от одного человека к другому. Но сценарий протекания микоплазменных пневмоний — совсем другой. На снимках компьютерной томографии картина иная, чем то, что мы наблюдаем сегодня. И совсем другие лабораторные показатели. При COVID-19 — это абсолютно четкая особенная картина болезни.
В чем особенность?
Если коротко, то при COVID-19 пневмония — двусторонняя, локализация — периферическая. Микоплазменные пневмонии чаще односторонние. Встречаются и двусторонние, однако в этом случае томографические снимки отличаются, изменения в легких иные.
Наши рентгенологи, описывая снимки легких при ковидных пневмониях, употребляют такие термины, как «булыжная мостовая», симптом «матового стекла». Именно так выглядят поражения
Считается, что новая болезнь опасна для пожилых. Но тяжело болеют и молодые. С чем это связано?
Действительно, молодых много. Под «молодыми» я имею в виду тех, кто моложе сорока.
Есть и двадцатилетние. Но, как правило, все эти молодые люди имеют определенные сопутствующие заболевания. Часто гипертензия, диабет, ожирение
Ситуация, когда условно здоровый молодой человек вдруг заболевает и оказывается на ИВЛ, исключена?
Почему исключена? В медицине редко бывает так, что либо единица, либо ноль. Исключения возможны. Но когда мы видим у молодого непростое течение болезни, то, скорее всего, у него все же есть сопутствующие патологии.
И плюс еще абсолютно свежая информация — генетики США опубликовали исследование, что к коронавирусу есть определенная генетическая предрасположенность индивидуумов с разным набором генов. Это достаточно интересно, речь идет о человеческих лейкоцитарных антигенах. В эту группу входят более 150 антигенов. Но, в частности, речь идет об антигене В 46:04. Выдвигается версия, что он ассоциирован с более тяжелым течением COVID-19.
Если версия подтвердится, то в практическом плане что это даст?
В ближайшем будущем генетическое исследование, которое достаточно недорогое, может дать информацию, кто из индивидуумов находится в группе риска по COVID-19. Эти люди в первую очередь будут являться кандидатами для вакцинации.
В тяжелых случаях пациентов переводят на искусственную вентиляцию легких. Сейчас на Западе врачи считают, что эта процедура не только неэффективна, но даже усугубляет состояние ковидных больных. У вас сложилось какое-то представление?
Во многих странах мы видим достаточно высокие показатели летальности на фоне ИВЛ. Но пациенты, которые находятся на искусственной вентиляции легких, имеют такую степень дыхательной недостаточности, что при помощи других методов терапии они, наверное, не смогли бы прожить не то что несколько часов, но даже и нескольких минут
Поэтому этот метод — жестокая необходимость. Но, как мы видим, иногда и он не спасает тяжелого пациента от неблагоприятного исхода.
Как я понимаю, лечения от коронавируса до сих пор нет. Какой из предложенных методов сегодня считается самым эффективным?
Это правда, все проводимое лечение сегодня — экспериментальное. Среди тех препаратов, которые мы используем, нет ни одного для прямого воздействия на эту вирусную инфекцию. Мы работаем с препаратами для лечения малярии, ВИЧ-инфекции. Но надеемся, что в ближайшее время будут зарегистрированы лекарства именно для COVID-19. Эти надежды не случайны, так как сейчас завершаются клинические исследования препаратов Ремдесивир и Фавипиравир.
Насколько перспективно лечение плазмой крови выздоровевших, нужно ли его срочно внедрять во всех больницах?
Метод начали в свое время использовать еще китайские коллеги. О безусловной эффективности метода говорить рано, так как история его применения достаточно короткая. Но сейчас по этой методике накапливается хороший позитивный опыт. В частности, в институте Склифосовского (НИИ скорой помощи им. Н. В. Склифосовского в Москве — прим. «Ленты.ру»). Есть надежда, что это действительно перспективно, так как с плазмой переболевшего вводятся другому болеющему нейтрализующие антитела. Они помогают бороться с инфекцией.
Фото: Kin Cheung / Reuters
Сегодня московские врачи заявили, что смысла разделять обычную пневмонию и коронавирусную нет. Это правильный подход?
Да, такая практика должна применяться по всей стране. В Москве мы видим, что на первом месте среди всех респираторных инфекций стоит COVID-19. В ближайшее время волна дойдет и в регионы. Это не значит, что все другие внебольничные пневмонии исчезли. Такие пациенты есть.
Если коронавирус был подтвержден только клинически и с помощью КТ, но не доказан тестами — эти случаи попадают в статистику заболевших и умерших?
Конечно, попадают. Все неподтвержденные диагнозы мы кодируем как вероятный случай COVID-19.
Почему смертность от этой инфекции в России сейчас одна из самых низких в мире?
Показатели смертности в России сравнимы с Южной Кореей, Германией. И говорить о том, что у нас какая-то особая статистика, я бы не стал.
Наверное, все-таки вы спрашиваете об очень большой разнице в летальности со многими европейскими странами, той же Италией, Испанией. Объяснить это можно несколькими факторами. Первый — охват лабораторной диагностикой населения. Чем он шире — тем меньше процент летальности. А второй — это уровень подготовки системы здравоохранения к пандемии.
Все-таки Россия для этого получила большую фору. Если помните, то мы достаточно рано закрыли границы с Китаем. В Москве и других городах развернуты целые ковид-госпитали. В больницах организованы места для пациентов, сформированы бригады врачей, есть оборудование, в том числе аппараты для искусственной вентиляции легких. Организация процесса имеет очень большое значение для эффективного лечения этого недуга.
Много сейчас пишут и о том, что в той или иной стране началась вторая волна эпидемии. Может ли такое случиться и в России?
Официально о второй волне ни в одной стране не сообщается. Есть информация о новой вспышке в Китае, но в другом городе — Харбине (город в 500 километрах от Благовещенска — прим. «Ленты.ру»), там в январе-феврале больных почти не было. Вопрос о второй волне обсуждается, но фактов пока немного.
Повторное заражение сразу же после выздоровления возможно?
В России и за рубежом таких пациентов нет. Скорее всего — невозможно. По крайней мере, не в этот сезон. Как долго может сохраняться иммунитет — говорить пока рано, очень маленький срок наблюдения. В 2002-2003 годах в мире была вспышка атипичной пневмонии, вызванной вирусом SARS. Это тоже коронавирус, он отличается от нового родственника. Однако на 80 процентов эти вирусы схожи.
Тестирование на антитела
Фото: Ddp Images / Globallookpress.com
После перенесенной атипичной пневмонии SARS у пациентов шло формирование гуморального иммунитета, наработка антител — иммуноглобулина G. Этот иммуноглобулин определялся примерно у 90 процентов людей, переболевших SARS. И его уровни были высокими на протяжении первых двух лет после выздоровления. Поскольку коронавирусы SARS и SARS-CoV-2 очень похожи, то такой же сценарий можно ожидать и сейчас.
По динамике развития пандемии в России можно ли сказать, когда у нас будет пик?
Наверное, в первую-вторую недели мая. Если рассматривать китайский сценарий, то по нему на плато мы должны выйти примерно через месяц. Плато — это стабильное количество случаев, когда нет подъема заболеваемости и летальности. Будем надеяться, что плато может продлиться три-четыре недели. А дальше уже пойдет снижение. При хорошем сценарии в конце лета — начале осени можно будет ожидать конца эпидемии. Но хочу добавить — точного прогноза сегодня, наверное, не может дать никто!
Какие последствия могут быть у людей, переболевших коронавирусной пневмонией?
Говорить об обязательных последствиях, конечно же, сегодня нельзя. Вполне вероятно, что большинство переболевших COVID-19 не будут иметь проблем ни со стороны легких, ни со стороны почек, ни со стороны сердечно-сосудистой системы. То, что у некоторых возможны какие-то остаточные изменения, — это да. Но мы о масштабах проблем пока не знаем. Если пневмония прошла в легкой форме, без симптомов, то скорее всего она не оставит никаких изменений в легких.
Вашу работу коронавирус как-то изменил?
У меня сегодня в клинике находятся пациенты только с одним типом болезни — коронавирусная пневмония. Их ни много ни мало — 300 человек. Недавно открылась университетская клиническая больница №1 Сеченовского университета на 800 коек. Всего в клиниках университета развернуто 2000 коек для лечения ковида. Конечно, наша работа полностью изменилась. Будем надеяться, что временно. Чем быстрее это все закончится, тем лучше для всех нас.
Как протекает вирусная пневмония у взрослых: симптомы и последствия
«Булыжная мостовая»: почему вирусная пневмония агрессивна и какими бедами грозит Фото: pixabay.com
Одно из главных отличий вирусной пневмонии от бактериальной – быстротечность. Ковидное воспаление легких протекает стремительно и агрессивно
Вирусные пневмонии практически полностью «вытеснили» бактериальные. По данным министра здравоохранения Дмитрия Попова, в общей структуре пневмоний вирусные занимают 90%. В чем их главная опасность, какие могут быть последствия после выздоровления и в чем ключевые отличия от бактериального воспаления легких, «Толку» рассказала Ирина Бахарева, главный терапевт-пульмонолог Алтайского края.
Чем отличается вирусная пневмония от бактериальной
Возбудителем бактериальной пневмонии становятся микробы (чаще всего это пневмококк). Воспаление, вызванное микробами, приводит к заполнению легочных альвеол жидкостью и размножению бактерий. Из-за этого нарушается газообмен, и дыхание становится затрудненным, рассказывает врач.
Вирусная пневмония развивается по другим принципам.
«У нее другой механизм: она поражает еще и сосуды. Они тромбируются. Поэтому в лечении «ковидной» пневмонии используются в том числе препараты, разжижающие кровь, так называемые дезагреганты», – комментирует пульмонолог.
Развивается быстро и агрессивно
Одно из главных отличий вирусной пневмонии от бактериальной – быстротечность. Ковидное воспаление легких протекает стремительно и агрессивно, быстро наступает дыхательная недостаточность.
Если для развития бактериальной пневмонии требуется время – неделя, а то и две, то для вирусной достаточно четырех-пяти дней от начала заболевания. При этом симптомов может не быть вовсе, объясняет пульмонолог.
Бактериальной пневмонии всегда предшествует яркая симптоматика, при ковидной изменения в легких могут опережать симптомы. Человек может чувствовать себя вполне нормально, а часть легких у него уже поражена.
«Из-за быстрого развития болезни на четвертый-пятый день, даже если нет симптомов пневмонии, стараемся сделать пациенту с коронавирусом компьютерную томографию, чтобы «поймать» очаг и не допустить его распространения», – комментирует врач.
Чем двусторонняя пневмония отличается от очаговой
Как бактериальная, так и вирусная пневмония может быть двусторонней или очаговой. Двусторонняя – это запущенный случай, когда поражен большой объем правого и левого легкого. Очаговая – поражена одна незначительная область легких.
Рентгенологи делят ковидную вирусную пневмонию на четыре стадии, в зависимости от объема поражения легких: это кт-1 (легкая), кт-2 (среднетяжелая), кт-3 (тяжелая) и кт-4 (критическая).
Бессимптомных случаев, по словам врача, довольно много. А если вирусная пневмония имеет клинические проявления, значит, поражен уже достаточно большой объем легких. Соответственно, чем больше пораженной ткани, тем сложнее лечить болезнь.
От «матового стекла» к «булыжной мостовой»
На раннем этапе заболевания, по словам врача, определить вирусную пневмонию можно только с помощью компьютерной томографии. Но если процесс уже достаточно распространен, врачи могут распознать вирусное воспаление легких и с помощью рентгенографии.
КТ на ранней стадии позволяет увидеть те изменения, которые называются синдромом «матового стекла». На снимке видно, что альвеолы как бы затянуты «дымкой». Если бактериальная пневмония проявляется в виде участков уплотнения, очаговых теней, то здесь легкая «дымка» окутывает все ткани альвеол.
Более тяжелые стадии вирусной пневмонии на рентгеновском снимке напоминают, по словам специалиста, «булыжную мостовую».
Последствия – вплоть до инвалидности
Последствия зависят от тяжести болезни. По словам Бахаревой, есть случаи, когда человек выздоравливает полностью и никаких последствий не остается. Но если это была тяжелая двусторонняя пневмония, с подключением к аппарату ИВЛ, с применением специальных препаратов для ковидной терапии, возможны варианты.
«Какое-то время сохраняется дыхательная недостаточность после выписки из стационара. Насколько это необратимо, пока данных нет, прошло еще слишком мало времени. Но уже ясно, что часть переболевших людей будут страдать пневмосклерозом (замещение легочной ткани соединительной, это сопровождается нарушением газообмена в пораженных участках. – Прим. ред.) и нарушением функции дыхания. Вплоть до инвалидности», – подытожила врач.
Напомним, направление на КТ легких, по словам министра здравоохранения Дмитрия Попова, может выписать только лечащий врач. Сделать КТ легких без направления врача невозможно ни в платном, ни в бюджетном медучреждении.
.
Симптомы, причины, диагностика, лечение и осложнения
Что такое пневмония?
Пневмония — это легочная инфекция, которая может варьироваться от легкой до настолько серьезной, что вам необходимо обратиться в больницу.
Это происходит, когда из-за инфекции воздушные мешочки в легких (ваш врач назовет их альвеолами) наполняются жидкостью или гноем. Это может затруднить вам вдыхание кислорода, достаточного для достижения кровотока.
Этой легочной инфекцией может заразиться любой человек. Но младенцы младше 2 лет и люди старше 65 лет подвергаются более высокому риску.Это потому, что их иммунная система может быть недостаточно сильной, чтобы бороться с этим.
Вы можете заболеть пневмонией в одном или обоих легких. Вы также можете иметь это и не знать этого. Врачи называют это ходячей пневмонией. Причины включают бактерии, вирусы и грибки. Если ваша пневмония вызвана бактериями или вирусом, вы можете передать ее другому человеку.
Образ жизни, такой как курение сигарет и употребление слишком большого количества алкоголя, также может повысить ваши шансы заболеть пневмонией.
Симптомы пневмонии
Ваши симптомы могут варьироваться в зависимости от того, что вызывает пневмонию, вашего возраста и общего состояния здоровья.Обычно они развиваются в течение нескольких дней.
Общие симптомы пневмонии включают:
- Боль в груди при дыхании или кашле
- Кашель с выделением мокроты или слизи
- Усталость и потеря аппетита
- Лихорадка, потливость и озноб
- Тошнота, рвота и диарея
- Одышка
Наряду с этими симптомами пожилые люди и люди со слабой иммунной системой могут быть сбиты с толку или иметь изменения в умственном сознании, или у них может быть более низкая, чем обычно, температура тела.
Новорожденные и младенцы могут не иметь никаких признаков инфекции. Или у них может быть рвота, жар и кашель, они могут казаться беспокойными или усталыми.
Если у вас появился новый кашель, жар или одышка, позвоните своему врачу, чтобы узнать, может ли это быть COVID-19. Заболевание новым коронавирусом также может привести к пневмонии.
Причины пневмонии
Бактерии, вирусы или грибки могут вызывать пневмонию.
Общие причины включают:
- Вирусы гриппа
- Вирусы простуды
- Вирус RSV (основная причина пневмонии у детей в возрасте до 1 года)
- Бактерии, называемые Streptococcus pneumoniae и Mycoplasma pneumoniae
Некоторые люди Те, кто находятся в больнице, заболевают «вентиляторно-ассоциированной пневмонией», если они заразились при использовании аппарата ИВЛ — аппарата, который помогает дышать.
Если вы заболели пневмонией, находясь в больнице и не находясь на искусственной вентиляции легких, это называется «внутрибольничной» пневмонией. Но большинство людей заболевают «внебольничной пневмонией», что означает, что они не заразились ею в больнице.
Диагноз пневмонии
Ваш врач начнет с вопросов о ваших симптомах и истории болезни, например о том, курите ли вы и бывали ли вы среди больных дома, в школе или на работе. Затем они будут слушать ваши легкие. Если у вас пневмония, они могут слышать треск, пузыри или урчание при вдохе.
Если ваш врач подозревает, что у вас пневмония, он, вероятно, даст вам анализы, в том числе:
- Анализы крови на наличие признаков бактериальной инфекции
- Рентген грудной клетки, чтобы обнаружить инфекцию в легких и как
- Пульсоксиметрия для измерения уровня кислорода в крови
- Анализ мокроты для проверки жидкости в легких на предмет инфекции
Если симптомы начались в больнице или у вас есть другие проблемы со здоровьем , ваш врач может назначить вам дополнительные анализы, например:
- Анализ газов артериальной крови для измерения содержания кислорода в небольшом количестве крови, взятой из одной из ваших артерий
- Бронхоскопия для проверки дыхательных путей на предмет закупорки или других проблем
- КТ для получения более детального изображения ваших легких
- Посев плевральной жидкости, при котором врач удаляет небольшое количество жидкости из тканей вокруг ваших легких для поиска бактерий, которые размножаются. может вызвать пневмонию
Осложнения пневмонии
Пневмония может иметь осложнения, в том числе:
- Бактериемия, , при которой бактерии попадают в вашу кровь.Это может вызвать септический шок и органную недостаточность.
- Проблемы с дыханием, , что может означать, что вам нужно использовать дыхательный аппарат, пока ваши легкие заживают.
- Скопление жидкости между слоями ткани, выстилающими легкие и грудную полость. Эта жидкость также может заразиться.
- Абсцесс легкого, , когда внутри или вокруг легкого образуется гнойный карман.
Лечение пневмонии
Ваш врач подскажет, какое лечение вам подходит.
Если у вас бактериальная пневмония, вам назначат антибиотики. Убедитесь, что вы принимаете все лекарства, которые дает вам врач, даже если вы почувствуете себя лучше до того, как закончите их принимать.
Если у вас вирусная пневмония, антибиотики не помогут. Вам нужно будет отдыхать, пить много жидкости и принимать лекарства от лихорадки.
Если у вас тяжелые симптомы или у вас есть другие состояния, которые повышают вероятность осложнений, ваш врач может отправить вас в больницу.
При любом виде пневмонии выздоровление требует времени. Тебе понадобится много отдыха. Возможно, вам понадобится неделя от обычного распорядка дня, и вы все равно будете чувствовать усталость в течение месяца.
Пневмония | NHLBI, NIH
Если вам поставили диагноз пневмония, важно соблюдать план лечения, принимать меры, чтобы помочь своему организму восстановиться, следить за своим состоянием и принимать меры для предотвращения распространения инфекции на других.
Чтобы вылечиться от пневмонии, может потребоваться время.Некоторые люди чувствуют себя лучше и могут вернуться к своему обычному распорядку дня через одну-две недели. Для других это может занять месяц или больше. Большинство людей продолжают чувствовать усталость около месяца. Поговорите со своим врачом о том, когда вы сможете вернуться к своей обычной деятельности. Посмотрите видео ниже, чтобы узнать, как управлять своим восстановлением дома.
В этом видео показано, чего ожидать после выздоровления от пневмонии и как вы можете улучшить свое выздоровление. Медицинская анимация Авторские права © 2020 Nucleus Medical Media Inc.Все права защищены .
Следуйте своему плану лечения
Важно, чтобы вы принимали все лекарства в соответствии с предписаниями врача. Если вы принимаете антибиотики, продолжайте принимать лекарство, пока оно не исчезнет. Вы можете почувствовать себя лучше до того, как закончите прием лекарства, но вам следует продолжать его принимать. Если вы остановитесь слишком рано, бактериальная инфекция и пневмония могут вернуться. Он также может стать устойчивым к антибиотику, что затрудняет лечение.
Примите меры, чтобы помочь своему телу восстановиться
Следующие ниже шаги могут помочь вашему организму вылечиться от пневмонии.
- Выбирайте полезные для сердца продукты , , потому что хорошее питание помогает вашему организму восстановиться.
- Пейте много жидкости , чтобы избежать обезвоживания.
- Не употребляйте алкоголь и запрещенные наркотики. Алкоголь и запрещенные наркотики ослабляют вашу иммунную систему и могут повысить риск осложнений от пневмонии.
- Не курите и избегайте пассивного курения. Вдыхание дыма может усугубить пневмонию. Посетите «Курение и ваше сердце» и «Ваш путеводитель по здоровому сердцу». Для получения бесплатной помощи в отказе от курения вы можете позвонить в службу по отказу от курения Национального института рака по телефону 1-877-44U-QUIT (1-877-448-7848).
- Высыпайтесь . Хороший сон может помочь вашему телу отдохнуть и улучшить реакцию вашей иммунной системы. Для получения дополнительной информации о сне посетите нашу тему о здоровье «Как работает сон».
- Получите легкую физическую активность . Перемещение может помочь вам восстановить силы и улучшить восстановление. Однако вы все равно можете ощущать одышку, а чрезмерная физическая активность может вызвать у вас головокружение. Поговорите со своим врачом о том, какая активность вам подходит.
- Сядьте прямо , чтобы вам было удобнее и легче дышать.
- Сделайте пару глубоких вдохов несколько раз в день.
Следите за своим состоянием
Спросите своего врача, когда вам следует запланировать последующее наблюдение.Если ваши симптомы не улучшились, ваш врач может использовать рентген грудной клетки, чтобы помочь диагностировать другие состояния, которые могут вызывать ваши симптомы.
Ваш врач может предложить легочную реабилитацию, чтобы помочь вам лучше дышать по мере восстановления легких. Вам также может потребоваться физиотерапия, чтобы восстановить силы. Физическая активность может помочь улучшить ваше выздоровление.
Пневмония может иметь долгосрочные последствия, такие как депрессия и обострение болезней сердца и кровеносных сосудов. Позвоните своему врачу, если у вас появятся эти состояния, если ваши симптомы внезапно ухудшатся или если у вас возникнут проблемы с дыханием или разговором.
Принять меры для защиты себя и других
Следующие шаги помогут предотвратить распространение инфекции среди окружающих.
- Прикрывайте нос и рот во время кашля или чихания.
- Немедленно избавьтесь от использованных салфеток.
- Ограничьте контакты с семьей и друзьями.
- Часто мойте руки, особенно после кашля и чихания.
Некоторые люди снова и снова болеют пневмонией. Сообщите своему врачу, если это произойдет.Вернитесь к разделу «Профилактика», чтобы найти другие стратегии предотвращения пневмонии.
Узнайте о пневмонии | Американская ассоциация легких
Пневмония — это обычная легочная инфекция, вызываемая бактериями, вирусами или грибками. Он часто передается через кашель, чихание, прикосновение или даже дыхание, и те, у кого нет симптомов, также могут распространять болезнь.
Что такое пневмония?
Пневмония — это инфекция легких, которая может быть вызвана бактериями, вирусами или грибками.Инфекция вызывает воспаление воздушных мешков (альвеол) легких и их заполнение жидкостью или гноем. Это может затруднить попадание вдыхаемого кислорода в кровоток. Симптомы пневмонии могут варьироваться от легких до тяжелых и включают кашель, жар, озноб и затрудненное дыхание.
На степень серьезности пневмонии влияет множество факторов, таких как тип микроба, вызывающего легочную инфекцию, возраст человека и его общее состояние здоровья. К группе наибольшего риска относятся младенцы и дети младшего возраста, взрослые в возрасте 65 лет и старше, а также люди, имеющие другие проблемы со здоровьем.
Пневмония — основная причина госпитализации как детей, так и взрослых. В большинстве случаев можно успешно вылечить, хотя для полного выздоровления могут потребоваться недели. Десятки тысяч людей в США умирают от пневмонии каждый год, большинство из них — взрослые старше 65 лет.
Что вызывает пневмонию?
Пневмония может быть вызвана множеством бактерий, вирусов и грибков в воздухе, которым мы дышим. Выявление причины пневмонии может стать важным шагом на пути к правильному лечению.
Узнайте больше о причинах пневмонии.
Каковы факторы риска?
Любой может заболеть пневмонией, но многие факторы могут увеличить ваши шансы заболеть или получить более тяжелое заболевание. Один из важнейших факторов — ваш возраст. Люди в возрасте 65 лет и старше подвергаются повышенному риску, потому что их иммунная система с годами становится все менее способной бороться с инфекцией. Младенцы и дети в возрасте двух лет и младше также подвергаются повышенному риску, поскольку их иммунная система еще не полностью развита.
Другие факторы риска можно разделить на три основные категории: заболевания, поведение, связанное со здоровьем, и окружающая среда.
Медицинские условия
- Хронические заболевания легких, такие как ХОБЛ, бронхоэктазы или муковисцидоз, которые делают легкие более уязвимыми.
- Другие серьезные хронические заболевания, такие как болезни сердца, диабет и серповидноклеточная анемия.
- Ослабленная иммунная система из-за ВИЧ / СПИДа, трансплантации органов, химиотерапии или длительного приема стероидов.
- Затруднение при глотании из-за инсульта, деменции, болезни Паркинсона или других неврологических состояний, которые могут привести к аспирации пищи, рвоты или слюны в легкие, которые затем заражаются.
- Недавняя респираторная вирусная инфекция — простуда, ларингит, грипп и т. Д.
- Госпитализация, особенно в реанимации и при использовании аппарата ИВЛ для дыхания.
Поведение, связанное со здоровьем
- Курение сигарет, которое повреждает легкие.
- Злоупотребление наркотиками и алкоголем, повышающие риск аспирационной пневмонии.
Окружающая среда
- Воздействие определенных химикатов, загрязнителей или токсичных паров, включая пассивное курение.
Внебольничная пневмония у взрослых: MedlinePlus Medical Encyclopedia
Ваш поставщик медицинских услуг должен сначала решить, нужно ли вам лечь в больницу. Если вы лечитесь в больнице, вы получите:
- Жидкости и антибиотики по венам
- Кислородная терапия
- Дыхательные процедуры (возможно)
Если у вас диагностирована бактериальная форма пневмонии, важно, чтобы вы начали принимать антибиотики очень скоро после госпитализации.Если у вас вирусная пневмония, вы не будете получать антибиотики. Это потому, что антибиотики не убивают вирусы. Если у вас грипп, вы можете получать другие лекарства, например, противовирусные.
У вас больше шансов попасть в больницу, если вы:
- У вас другая серьезная проблема со здоровьем
- У вас серьезные симптомы
- Не можете ухаживать за собой дома или не можете есть или пить
- Вы старше чем 65
- Принимали антибиотики дома и не поправляются
Многие люди могут лечиться дома.В таком случае ваш врач может посоветовать вам принимать лекарства, например, антибиотики.
При приеме антибиотиков:
- Не пропускайте ни одной дозы. Принимайте лекарство, пока оно не исчезнет, даже когда почувствуете себя лучше.
- Не принимайте лекарства от кашля или простуды, если ваш врач не разрешит их принимать. Кашель помогает организму избавиться от слизи из легких.
Дыхание теплого влажного (влажного) воздуха помогает разжижить липкую слизь, из-за которой у вас может возникнуть ощущение, что вы задыхаетесь.Эти вещи могут помочь:
- Оберните теплую влажную тряпку для мытья посуды вокруг носа и рта.
- Наполните увлажнитель теплой водой и вдохните теплый туман.
- Делайте пару глубоких вдохов 2 или 3 раза в час. Глубокий вдох поможет открыть легкие.
- Мягко постучите по груди несколько раз в день, лежа так, чтобы голова была ниже груди. Это помогает вывести слизь из легких, и вы сможете ее откашляться.
Пейте много жидкости, если это разрешено вашим поставщиком медицинских услуг.
- Пейте воду, сок или некрепкий чай
- Выпивайте не менее 6–10 чашек (1,5–2,5 л) в день
- Не употребляйте алкоголь
Больше отдыхайте, когда идете домой. Если у вас проблемы со сном по ночам, вздремните днем.
Пневмония — обзор | Темы ScienceDirect
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Защитным механизмам легких хозяина постоянно угрожают различные организмы, как вирусы, так и бактерии (см. Главу 22).В частности, вирусы могут избегать или подавлять некоторые из защитных механизмов верхних дыхательных путей, вызывая временное, относительно легкое клиническое заболевание с симптомами, ограниченными верхними дыхательными путями. Когда защитные механизмы хозяина верхних и нижних дыхательных путей нарушены, микроорганизмы могут обосноваться, размножаться и вызывать явный инфекционный процесс в паренхиме легких. Для особо вирулентных организмов не требуется серьезного нарушения защитных механизмов хозяина; пневмония может возникнуть даже у нормальных и в остальном здоровых людей.С другой стороны, если механизмы защиты хозяина сильно нарушены, микроорганизмы, которые не являются особенно вирулентными, то есть вряд ли вызовут заболевание у здорового хозяина, могут вызвать опасную для жизни пневмонию.
На практике несколько факторов часто вызывают достаточное ослабление защитных сил хозяина, чтобы способствовать развитию пневмонии, даже несмотря на то, что люди с таким нарушением не считаются «иммуносупрессивными». Вирусные инфекции верхних дыхательных путей, злоупотребление этанолом, курение сигарет, сердечная недостаточность и ранее существовавшее хроническое обструктивное заболевание легких — вот лишь некоторые из факторов, способствующих этому.Более серьезное нарушение защиты хозяина вызывается заболеваниями, связанными с иммуносупрессией (например, синдром приобретенного иммунодефицита), различными злокачественными новообразованиями (в частности, лейкемией и лимфомой), а также применением кортикостероидов и других иммунодепрессивных или цитотоксических препаратов. В этих случаях, связанных с нарушением защиты хозяина, люди подвержены как бактериальным, так и более необычным небактериальным инфекциям (см. Главы 24–26, главы 242526).
Факторами, способствующими развитию пневмонии у иммунокомпетентного хозяина, являются следующие:
- 1.
Вирусная инфекция верхних дыхательных путей
- 2.
Злоупотребление этанолом
- 3.
Курение сигарет
- 4.
Сердечная недостаточность
Хроническая обструктивная болезнь легких
Микроорганизмы, особенно бактерии, попадают в нижние дыхательные пути двумя основными путями. Первый — при вдыхании, при котором организмы обычно переносятся небольшими капельками, которые попадают в трахеобронхиальное дерево.Второй — путем аспирации, когда выделения из ротоглотки проходят через гортань в трахеобронхиальное дерево. Аспирация обычно рассматривается как процесс, происходящий у людей, неспособных защитить свои дыхательные пути от секреции из-за закрытия голосовой щели и кашля. Хотя у таких людей более вероятно возникновение клинически значимой аспирации, каждый человек может аспирировать небольшое количество ротоглоточного секрета, особенно во время сна. Кажется, что защитные механизмы способны справиться с этим ночным натиском бактерий, и частые приступы аспирационной пневмонии не наблюдаются.
Реже бактерии попадают в паренхиму легких через кровоток, а не через дыхательные пути. Этот путь важен для распространения определенных организмов, особенно стафилококка . Когда пневмония возникает таким образом из-за бактериемии, это означает, что присутствует удаленный первичный источник бактериальной инфекции или что бактерии попали непосредственно в кровоток, например, в результате злоупотребления наркотиками внутривенно.
Многие отдельные инфекционные агенты связаны с развитием пневмонии.Частоту, с которой задействован каждый агент, сложно оценить и в значительной степени зависит от конкретной исследуемой популяции. Самая большая категория агентов, вероятно, — это бактерии. Две другие основные категории — это вирусы и микоплазмы. Из бактерий наиболее часто ассоциируется с пневмонией организм Streptococcus pneumoniae, в просторечии часто называют пневмококком. Было подсчитано, что у взрослых примерно половина всех пневмоний, достаточно серьезных, требующих госпитализации, имеют пневмококковое происхождение.
Streptococcus pneumoniae (пневмококк) является наиболее частой причиной бактериальной пневмонии. Капсула полисахарида является важным фактором ее вирулентности.
БАКТЕРИИ
S. pneumoniae, , нормальный обитатель ротоглотки у значительной части взрослых, представляет собой грамположительный кокк, встречающийся в парах или диплококках. Пневмококковая пневмония обычно передается в обществе (т.е. у негоспитализированных пациентов) и часто возникает после вирусной инфекции верхних дыхательных путей.Организм имеет полисахаридную капсулу, которая защищает бактерии от фагоцитоза и, следовательно, является важным фактором его вирулентности. Существует много антигенных типов капсульного полисахарида, и для того, чтобы защитные клетки хозяина фагоцитировали организм, должны присутствовать антитела против конкретного капсульного типа. Антитела, способствующие таким образом фагоцитарному процессу, называются опсонинами и (см. Главу 22).
Staphylococcus aureus — еще один грамположительный кокк, который при микроскопическом исследовании обычно появляется группами.Три основных состояния, в которых этот организм рассматривается как причина пневмонии, включают: (1) вторичное осложнение инфекции дыхательных путей вирусом гриппа; (2) у госпитализированного пациента, у которого часто наблюдается некоторое нарушение защитных механизмов хозяина и ротоглотка которого колонизирована стафилококком ; и (3) как осложнение широкого распространения стафилококковых организмов через кровоток.
Различные грамотрицательные микроорганизмы являются потенциальными причинами пневмонии, но здесь упомянуты лишь некоторые из наиболее важных примеров из этой группы организмов. Haemophilus influenzae, , представляющий собой небольшой коккобациллярный грамотрицательный организм, часто обнаруживается в носоглотке здоровых людей и в нижних дыхательных путях пациентов с хронической обструктивной болезнью легких. Он может вызывать пневмонию у детей и взрослых, причем последние часто связаны с хроническим обструктивным заболеванием легких как предрасполагающим фактором. Klebsiella pneumoniae, — относительно большая грамотрицательная палочка, обычно обнаруживаемая в желудочно-кишечном тракте, лучше всего описывается как причина пневмонии на фоне основного алкоголизма. Pseudomonas aeruginosa, , которая может быть обнаружена в различных источниках окружающей среды (особенно в больничной среде), встречается в первую очередь у ослабленных, госпитализированных и часто ранее лечившихся антибиотиками пациентов.
Факторами, предрасполагающими к колонизации ротоглотки и пневмонии грамотрицательными микроорганизмами, являются следующие:
- 1.
Госпитализация или проживание в лечебном учреждении для хронических больных
- 2.
Основное заболевание и нарушение защиты хозяина
- 3.
Недавняя антибактериальная терапия
Бактериальная флора, обычно присутствующая во рту, является потенциальным этиологическим фактором развития пневмонии. Множество организмов (как грамположительных, так и грамотрицательных), которые благоприятствуют или требуют анаэробных условий для роста, являются основными организмами, составляющими флору ротовой полости. Наиболее частым предрасполагающим фактором к анаэробной пневмонии является аспирация секрета из ротоглотки в трахеобронхиальное дерево. Пациенты с нарушением сознания (например,g., в результате комы, приема алкоголя или судорог) и люди с затрудненным глотанием (например, в результате заболеваний, вызывающих мышечную слабость) склонны к аспирации и подвержены риску пневмонии, вызванной анаэробными микроорганизмами во рту. Кроме того, пациенты с плохой проходимостью зубов или заболеваниями десен с большей вероятностью разовьются аспирационной пневмонией из-за большего количества организмов в их ротовой полости.
Анаэробы, обычно обнаруживаемые в ротоглотке, являются обычной причиной аспирационной пневмонии.
В некоторых случаях, например, при длительной госпитализации или недавнем применении антибиотиков, тип бактерий, обитающих в ротоглотке, может измениться. В частности, аэробные грамотрицательные палочки и S. aureus с большей вероятностью колонизируют ротоглотку, и любая последующая пневмония, возникающая в результате аспирации ротоглоточного содержимого, может включать эти аэробные организмы как часть процесса.
Два последних типа бактерий, упомянутых здесь, являются более поздними добавками к списку этиологических агентов.Первый из этих организмов, Legionella pneumophila, , был идентифицирован как причина загадочной вспышки пневмонии в 1976 году, поразившей членов Американского легиона на съезде в Филадельфии. С тех пор он был признан важной причиной пневмонии, возникающей как в эпидемиях, так и в отдельных спорадических случаях. Кроме того, это, по-видимому, влияет как на ранее здоровых людей, так и на людей с предшествующим нарушением механизмов респираторной защиты. Оглядываясь назад, можно сказать, что несколько предыдущих вспышек необъяснимой пневмонии были вызваны этим организмом.Хотя этот организм является грамотрицательной палочкой, он очень плохо окрашивается и обычно не виден обычными методами окрашивания.
Другой организм, Chlamydophila pneumoniae, был признан в эпидемиологических исследованиях причиной приблизительно от 5% до 10% случаев пневмонии. Это облигатный внутриклеточный паразит, который, по-видимому, больше связан с грамотрицательными бактериями, чем с вирусами, категориями, в которые он ранее был помещен. Диагноз редко ставится клинически из-за отсутствия отличительных клинических и рентгенографических признаков, а также из-за того, что организм нелегко культивировать.В результате серологические исследования, которые не всегда доступны, служат основным средством диагностики.
Многие другие виды бактерий могут вызывать пневмонию. Поскольку все они не могут быть рассмотрены в этой главе, заинтересованный читатель должен ознакомиться с некоторыми из более подробных публикаций, перечисленных в ссылках.
ВИРУСЫ
Хотя вирусы являются чрезвычайно частой причиной инфекций верхних дыхательных путей, они относительно редко диагностируются как причина явной пневмонии, за исключением детей.У взрослых вирус гриппа — наиболее часто диагностируемый агент. Вспышки пневмонии, вызванной аденовирусом, также хорошо известны, особенно среди призывников. Относительно редкая причина молниеносной и часто смертельной пневмонии была описана на юго-западе США, но также были выявлены случаи заболевания в других местах. Вирус, вызывающий эту пневмонию, называемый хантавирусом , обнаружен у грызунов и ранее описывался как причина лихорадки, кровотечения и острой почечной недостаточности в других частях мира.
Вспышка высококонтагиозной и смертельной пневмонии была зарегистрирована в 2003 г. в Восточной Азии и Канаде. Вспышка, получившая название , тяжелый острый респираторный синдром (SARS), была приписана новому коронавирусу, который, возможно, произошел от типа, который обычно встречается у циветты (ласкоподобное млекопитающее, встречающееся на китайских рынках).
MYCOPLASMA
Mycoplasma , по-видимому, представляет собой класс организмов, промежуточный между вирусами и бактериями. В отличие от бактерий у них нет жесткой клеточной стенки.В отличие от вирусов, им не требуется для репликации внутриклеточный аппарат клетки-хозяина, и они способны к свободноживущему росту. По размеру похожие на крупные вирусы, микоплазмы — это самые маленькие свободноживущие организмы, которые еще были идентифицированы. Эти организмы теперь признаны частой причиной пневмонии, возможно, ответственны за минимум от 10% до 20% всех случаев пневмонии. Микоплазменная пневмония чаще всего возникает у молодых людей, но не ограничивается этой возрастной группой. Пневмония, как правило, передается в сообществе, то есть у ранее здоровых, негоспитализированных лиц, и может возникать либо в отдельных случаях, либо в локальных вспышках.
Mycoplasma , самый маленький из известных свободноживущих организмов, часто вызывает пневмонию у молодых людей.
Бактериальная пневмония: основы практики, история вопроса, патофизиология
Claudius I, Baraff LJ. Неотложные педиатрические ситуации, связанные с лихорадкой. Emerg Med Clin North Am . 2010 февраля, 28 (1): 67-84, vii-viii. [Медлайн].
Хуссейн А.Н., Кумар В. Легкое. В: Кумар В., Аббас А.К., Фаусто Н., ред. Роббинс и Котран: патологические основы болезни .7-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2005. 711-72.
[Рекомендации] Манделл Л.А., Вундеринк Р.Г., Анзуето А., Бартлетт Дж. Г., Кэмпбелл Г. Д., Дин Н. К. и др. Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Клин Инфекция Дис . 2007 г. 1. 44 Приложение 2: S27-72. [Медлайн].
Медицинский словарь Стедмана . 27-е изд. Балтимор, Мэриленд: Липпинкотт, Уильямс и Уилкинс; 2003 г.
Brundage JF, Хвостовик GD. Смертность от бактериальной пневмонии во время пандемии гриппа 1918-19 гг. Emerg Infect Dis . 2008 14 августа (8): 1193-9. [Медлайн]. [Полный текст].
Ананд Н., Коллеф М.Х. Алфавитный указатель пневмонии: CAP, HAP, HCAP, NHAP и VAP. Semin Respir Crit Care Med . 2009 30 февраля (1): 3-9. [Медлайн].
Эль Солх AA. Пневмония, приобретенная в домах престарелых. Semin Respir Crit Care Med .2009 30 февраля (1): 16-25. [Медлайн].
Kuti JL, Shore E, Palter M, Nicolau DP. Проведение эмпирической антибиотикотерапии респираторно-ассоциированной пневмонии в вашем отделении интенсивной терапии: руководство по применению рекомендаций. Semin Respir Crit Care Med . 2009 30 февраля (1): 102-15. [Медлайн].
Чако Р., Раджан А., Лайонел П., Тилагавати М., Ядав Б., Премкумар Дж. Методы обеззараживания полости рта и пневмония, связанная с вентилятором. Br J Nurs .2017 июн 8. 26 (11): 594-599. [Медлайн].
Bouglé A, Foucrier A, Dupont H, Montravers P, Ouattara A, Kalfon P, et al. Влияние продолжительности приема антибиотиков на клинические события у пациентов с вентилятор-ассоциированной пневмонией Pseudomonas aeruginosa: протокол рандомизированного контролируемого исследования. Испытания . 2017 23 января. 18 (1): 37. [Медлайн]. [Полный текст].
Kollef MH, Ricard JD, Roux D и др. Рандомизированное испытание системы ингаляции амикацина фосфомицина для дополнительной терапии грамотрицательной пневмонии, связанной с вентилятором: испытание IASIS. Сундук . 2017 июн 151 (6): 1239-1246. [Медлайн].
Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA, Palmer LB, et al. Краткое содержание: Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с искусственной вентиляцией легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных болезней и Американское торакальное общество. Клин Инфекция Дис . 2016 Сентябрь 1. 63 (5): 575-82. [Медлайн].
Чалмерс Дж. Д., Ротер С., Салих В., Эвиг С.Пневмония, связанная со здравоохранением, не позволяет точно идентифицировать потенциально устойчивые патогены: систематический обзор и метаанализ. Клин Инфекция Дис . 2014 Февраль 58 (3): 330-9. [Медлайн].
Eggimann P, Pittet D. Инфекционный контроль в отделении интенсивной терапии. Сундук . 2001 декабрь 120 (6): 2059-93. [Медлайн].
Гейнес Р., Эдвардс-младший. Обзор внутрибольничных инфекций, вызванных грамотрицательными палочками. Клин Инфекция Дис .2005 15 сентября. 41 (6): 848-54. [Медлайн].
Пелег А.Ю., Хупер округ Колумбия. Внутрибольничные инфекции, вызванные грамотрицательными бактериями. N Engl J Med . 2010 г. 13 мая. 362 (19): 1804-13. [Медлайн].
Марик ЧП. Аспирационный пневмонит и аспирационная пневмония. N Engl J Med . 2001 г., 1. 344 (9): 665-71. [Медлайн].
Mizgerd JP. Острая инфекция нижних дыхательных путей. N Engl J Med .2008 14 февраля. 358 (7): 716-27. [Медлайн]. [Полный текст].
Рубин Ю.Б., Янофф EN. Пневмолизин: многофункциональный фактор вирулентности пневмококков. Лаборатория Дж. Клин Мед . 1998, январь, 131 (1): 21-7. [Медлайн].
Sadikot RT, Blackwell TS, Christman JW, Prince AS. Взаимодействие патоген-хозяин при пневмонии, вызванной синегнойной палочкой. Am J Respir Crit Care Med . 2005 г., 1. 171 (11): 1209-23. [Медлайн]. [Полный текст].
McCullers JA.Понимание взаимодействия вируса гриппа и пневмококка. Clin Microbiol Ред. . 2006 июл.19 (3): 571-82. [Медлайн]. [Полный текст].
Morens DM, Taubenberger JK, Fauci AS. Преобладающая роль бактериальной пневмонии как причины смерти при пандемическом гриппе: последствия для готовности к пандемическому гриппу. Дж. Заражение Дис. . 2008 г., 1 октября 198 (7): 962-70. [Медлайн]. [Полный текст].
Forgie S, Marrie TJ. Атипичная пневмония, связанная со здоровьем. Semin Respir Crit Care Med . 2009 30 февраля (1): 67-85. [Медлайн].
Центры по контролю и профилактике заболеваний. Пневмония. Доступно по адресу http://www.cdc.gov/Features/Pneumonia/. Доступ: 13 января 2011 г.
Restrepo MI, Anzueto A. Роль грамотрицательных бактерий при пневмонии, связанной с оказанием медицинской помощи. Semin Respir Crit Care Med . 2009 30 февраля (1): 61-6. [Медлайн].
Бактериальные коинфекции в образцах легочной ткани со смертельным исходом от пандемического гриппа A (h2N1) 2009 г. — США, май-август 2009 г. MMWR Morb Mortal Wkly Rep . 2009 окт. 2. 58 (38): 1071-4. [Медлайн].
Пандемия гриппа A (h2N1), 2009 г. у беременных, нуждающихся в интенсивной терапии — Нью-Йорк, 2009 г. MMWR Morb Mortal Wkly Rep . 2010 26 марта. 59 (11): 321-6. [Медлайн].
Деннис Д.Т., Инглсби Т.В., Хендерсон Д.А., Бартлетт Дж.Г., Ашер М.С., Эйцен Э. и др. Туляремия как биологическое оружие: управление медициной и общественным здравоохранением. ЯМА . 2001 6 июн.285 (21): 2763-73. [Медлайн].
Rello J, Ollendorf DA, Oster G, Vera-Llonch M, Bellm L, Redman R и др. Эпидемиология и исходы вентилятор-ассоциированной пневмонии в большой базе данных США. Сундук . 2002 Декабрь 122 (6): 2115-21. [Медлайн].
Американская ассоциация легких. Тенденции заболеваемости и смертности от пневмонии и гриппа. Сентябрь 2008 г. Американская ассоциация легких. Доступно на http://bit.ly/gwYJAE. Доступ: 13 января 2011 г.
Kung HC, Hoyert DL, Xu JQ, Murphy SL и Отдел статистики естественного движения населения. Смерти: окончательные данные за 2005 г. Национальные отчеты о статистике естественного движения населения. Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения, апрель 2008 г .: 56 (10). http://www.cdc.gov. Доступно на http://bit.ly/i3ATH5. Доступ: 13 января 2011 г.
Муфсон М.А., Станек Р.Дж. Бактериемическая пневмококковая пневмония в одном американском городе: 20-летнее продольное исследование, 1978–1997 гг. Am J Med .1999 26 июля. 107 (1А): 34С-43С. [Медлайн].
Cillóniz C, Ewig S, Polverino E, Marcos MA, Esquinas C, Gabarrús A, et al. Микробная этиология внебольничной пневмонии и ее отношение к степени тяжести. Грудь . 2011 Апрель 66 (4): 340-6. [Медлайн].
van der Poll T, Opal SM. Патогенез, лечение и профилактика пневмококковой пневмонии. Ланцет . 2009 31 октября. 374 (9700): 1543-56. [Медлайн].
Slovis BS, Brigham KL.Сесил Основы медицины. : Андреоли Т., Карпентер С.К., Григгс Р.К., Лоскальцо Дж. Подход к пациенту с респираторным заболеванием . 6-е изд. WB Saunders Co: Филадельфия, Пенсильвания; 2004. 177-80.
Brown SM, Jones BE, Jephson AR, Dean NC. Подтверждение рекомендаций Общества по инфекционным заболеваниям Америки / Американского торакального общества 2007 г. по тяжелой внебольничной пневмонии. Crit Care Med . 2009 Декабрь 37 (12): 3010-6. [Медлайн]. [Полный текст].
Fang WF, Yang KY, Wu CL, Yu CJ, Chen CW, Tu CY, et al.Применение и сравнение показателей оценки для прогнозирования исходов у пациентов с пневмонией, связанной с оказанием медицинской помощи. Центр внимания . 2011 19 января 15 (1): R32. [Медлайн].
Lim WS, van der Eerden MM, Laing R, Boersma WG, Karalus N, Town GI, et al. Определение степени тяжести внебольничной пневмонии при поступлении в больницу: международное исследование и валидация. Грудь . 2003 май. 58 (5): 377-82. [Медлайн]. [Полный текст].
Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, et al.Правило прогноза для выявления пациентов с внебольничной пневмонией из группы низкого риска. N Engl J Med . 1997 23 января. 336 (4): 243-50. [Медлайн].
Агентство медицинских исследований и качества. Калькулятор индекса тяжести пневмонии. Доступно на http://pda.ahrq.gov/clinic/psi/psicalc.asp. Доступ: 13 января 2011 г.
Sligl WI, Majumdar SR, Marrie TJ. Сортировка тяжелой пневмонии: какова «оценка» по правилам прогнозирования ?. Crit Care Med .2009 Декабрь 37 (12): 3166-8. [Медлайн].
Phua J, см. KC, Chan YH, Widjaja LS, Aung NW, Ngerng WJ, et al. Подтверждение и клиническое значение малых критериев IDSA / ATS для тяжелой внебольничной пневмонии. Грудь . 2009 Июль 64 (7): 598-603. [Медлайн].
Bloos F, Marshall JC, Dellinger RP и др. Многонациональное обсервационное исследование прокальцитонина у пациентов ОИТ с пневмонией, которым требуется искусственная вентиляция легких: многоцентровое обсервационное исследование. Центр внимания . 2011 7 марта. 15 (2): R88. [Медлайн].
Кнаус В.А., Дрейпер Е.А., Вагнер Д.П., Циммерман Дж. Э. APACHE II: система классификации тяжести заболевания. Crit Care Med . 1985, 13 октября (10): 818-29. [Медлайн].
Le Gall JR, Lemeshow S, Saulnier F. Новая упрощенная оценка острой физиологии (SAPS II), основанная на многоцентровом исследовании в Европе / Северной Америке. ЯМА . 1993 22-29 декабря. 270 (24): 2957-63. [Медлайн].
Винсент Дж. Л., Морено Р., Такала Дж., Уиллаттс С., Де Мендонса А., Брюнинг Н. и др. Шкала SOFA (оценка отказа органа, связанного с сепсисом) для описания дисфункции / отказа органа. От имени Рабочей группы по проблемам, связанным с сепсисом Европейского общества интенсивной терапии. Центр интенсивной терапии . 1996 22 июля (7): 707-10. [Медлайн].
Эль-Солх А.А., Альхаджусаин А., Абу Джауд П., Дринка П. Достоверность оценок степени тяжести у госпитализированных пациентов с пневмонией, приобретенной в домах престарелых. Сундук . 2010 декабрь 138 (6): 1371-6. [Медлайн].
España PP, Capelastegui A, Gorordo I, Esteban C, Oribe M, Ortega M, et al. Разработка и проверка правила клинического прогноза тяжелой внебольничной пневмонии. Am J Respir Crit Care Med . 2006 декабрь 1. 174 (11): 1249-56. [Медлайн].
Rello J, Rodriguez A, Lisboa T, Gallego M, Lujan M, Wunderink R. Оценка PIRO для внебольничной пневмонии: новое правило прогнозирования для оценки степени тяжести внебольничной пневмонии у пациентов отделения интенсивной терапии. Crit Care Med . 2009 Февраль 37 (2): 456-62. [Медлайн].
Чарльз П.Г., Вулф Р., Уитби М., Файн М.Дж., Фуллер А.Дж., Стирлинг Р. и др. SMART-COP: инструмент для прогнозирования потребности в интенсивной респираторной или вазопрессорной поддержке при внебольничной пневмонии. Клин Инфекция Дис . 2008 г. 1. 47 (3): 375-84. [Медлайн].
Light RW. Клиническая практика. Плевральный выпот. N Engl J Med . 2002, 20 июня. 346 (25): 1971-7.[Медлайн].
Bafadhel M, Clark TW, Reid C, Medina MJ, Batham S, Barer MR, et al. Прокальцитонин и С-реактивный белок у госпитализированных взрослых пациентов с внебольничной пневмонией, обострением астмы и хронической обструктивной болезнью легких. Сундук . 28 октября 2010 г. [Medline].
Skerrett SJ. Диагностическое тестирование внебольничной пневмонии. Clin Chest Med . 1999 Сентябрь 20 (3): 531-48. [Медлайн].
Смит ПР.Какие диагностические тесты необходимы при внебольничной пневмонии ?. Мед Клин Норт Ам . 2001 ноябрь 85 (6): 1381-96. [Медлайн].
Кетаи Л., Иордания К., Маром Э.М. Визуализирующая инфекция. Clin Chest Med . 2008 29 марта (1): 77-105, vi. [Медлайн].
Купер М.С., Стюарт П.М. Кортикостероидная недостаточность у больных в острой форме. N Engl J Med . 2003 20 февраля. 348 (8): 727-34. [Медлайн].
Rivers E, Nguyen B, Havstad S, Ressler J, Muzzin A, Knoblich B и др.Ранняя целенаправленная терапия в лечении тяжелого сепсиса и септического шока. N Engl J Med . 2001, 8 ноября. 345 (19): 1368-77. [Медлайн].
Кан Я., Квон С.И., Юн Х.И., Ли Дж.Х., Ли CT. Роль С-реактивного белка и прокальцитонина в дифференциации туберкулеза от бактериальной внебольничной пневмонии. Корейский Дж. Стажер Мед. . 2009 24 декабря (4): 337-42. [Медлайн]. [Полный текст].
Pirracchio R, Mateo J, Raskine L, Rigon MR, Lukaszewicz AC, Mebazaa A, et al.Могут ли бактериологические образцы верхних дыхательных путей, полученные при приеме в отделение интенсивной терапии, служить ориентиром для эмпирической антибиотикотерапии при ИВЛ-ассоциированной пневмонии? Crit Care Med . 2009 Сентябрь, 37 (9): 2559-63. [Медлайн].
Гариб А.М., Стерн Э.Дж. Радиология пневмонии. Мед Клин Норт Ам . 2001 ноябрь 85 (6): 1461-91, x. [Медлайн].
Tarver RD, Teague SD, Heitkamp DE, Conces DJ Jr. Радиология внебольничной пневмонии. Радиол Клин Норт Ам .2005 Май. 43 (3): 497-512, viii. [Медлайн].
Gotway MB, Reddy GP, Webb WR, Elicker BM, Leung JW. КТ легкого высокого разрешения: паттерны болезней и дифференциальные диагнозы. Радиол Клин Норт Ам . 2005 Май. 43 (3): 513-42, viii. [Медлайн].
[Рекомендации] Деллинджер Р.П., Леви М.М., Карлет Дж. М. и др. Кампания по выживанию при сепсисе: международные рекомендации по ведению тяжелого сепсиса и септического шока: 2008 г. Intensive Care Med .2008, январь, 34 (1): 17-60. [Медлайн]. [Полный текст].
Семенюк Р.А., Мид М.О., Алонсо-Коэльо П., Бриэль М., Эванев Н., Прасад М. и др. Кортикостероидная терапия для пациентов, госпитализированных с внебольничной пневмонией: систематический обзор и метаанализ. Энн Интерн Мед. 2015 Октябрь 6. 163 (7): 519-28. [Медлайн].
Арнольд Ф.В., ЛаДжой А.С., Брок Г.Н., Пейрани П., Релло Дж., Менендес Р. и др. Улучшение результатов у пожилых пациентов с внебольничной пневмонией за счет соблюдения национальных рекомендаций: результаты когортного исследования Международной организации внебольничной пневмонии. Арк Интерн Мед. . 2009 14 сентября. 169 (16): 1515-24. [Медлайн].
МакКейб С., Киршнер С., Чжан Х., Дейли Дж., Фисман Д.Н. Согласованная с рекомендациями терапия и снижение смертности и продолжительности пребывания взрослых с внебольничной пневмонией: игра по правилам. Arch Intern Med . 2009 14 сентября. 169 (16): 1525-31. [Медлайн].
[Рекомендации] Центры услуг Medicare и Medicaid, Объединенная комиссия. Руководство по техническим условиям для национальных больничных мер качества стационарных пациентов.V. 2.6b. Ручная загрузка получена в апреле 2009 г.
Калил А.С., Мурти М.Х., Хермсен Э.Д., Нето Ф.К., Сан Дж., Рупп МЭ. Линезолид по сравнению с ванкомицином или тейкопланином при внутрибольничной пневмонии: систематический обзор и метаанализ. Crit Care Med . 2010 Сентябрь 38 (9): 1802-8. [Медлайн].
Лам AP, Wunderink RG. Роль MRSA при пневмонии, связанной с оказанием медицинской помощи. Semin Respir Crit Care Med . 2009 30 февраля (1): 52-60. [Медлайн].
Центры по контролю и профилактике заболеваний.Грипп h2N1: обновленные оценки CDC случаев, госпитализаций и смертей от гриппа h2N1 в США в 2009 г. — 10 апреля 2010 г. Доступно на http://www.cdc.gov/h2n1flu/estimates_2009_h2n1.htm. Доступ: 1 июня 2010 г.
Sullivan SJ, Jacobson RM, Dowdle WR, Poland GA. Грипп h2N1 2009 г. Mayo Clin Proc . 2010 январь 85 (1): 64-76. [Медлайн]. [Полный текст].
1. Филлипс Д. ACIP изменяет интервал вакцинации от пневмококка у пожилых людей из группы низкого риска. Medscape Medical News. WebMD Inc . 4 сентября 2015 г. Доступно по адресу http://www.medscape.com/viewarticle/850564.
Kobayashi M, Bennett NM, Gierke R, Almendares O, Moore MR, Whitney CG, et al. Интервалы между вакцинами против PCV13 и PPSV23: Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2015 4 сентября. 64 (34): 944-7. [Медлайн].
Центры по контролю и профилактике заболеваний.Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent для взрослых с иммунодефицитными состояниями: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2012 Октябрь 12, 61: 816-9. [Медлайн].
Tomczyk S, Bennett NM, Stoecker C, Gierke R, Moore MR, Whitney CG, et al. Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent среди взрослых в возрасте 65 лет: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2014 сентябрь 19, 63 (37): 822-5. [Медлайн]. [Полный текст].
Bonten M, Bolkenbaas M, Huijts S, et al. Испытание иммунизации взрослых от внебольничной пневмонии (CAPiTA). № аннотации 0541. Пневмония 2014; 3: 95. Доступно по адресу https://pneumonia.org.au/public/journals/22/PublicFolder/ABSTRACTBOOKMASTERforwebupdated20-3-14.pdf.
Tang KL, Eurich DT, Minhas-Sandhu JK, Marrie TJ, Majumdar SR. Частота, корреляты и результаты рентгенографии грудной клетки нового диагноза рака легкого у 3398 пациентов с пневмонией. Arch Intern Med . 2011 г. 11 июля. 171 (13): 1193-8. [Медлайн].
FDA запрашивает упакованные в рамку предупреждения о фторхинолоновых противомикробных препаратах: стремится усилить предупреждения, касающиеся повышенного риска тендинита и разрыва сухожилий [пресс-релиз]. Сильвер-Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США; 8 июля 2008 г. FDA. Доступно на http://bit.ly/fkBFeA. Доступ: 14 января 2011 г.
Kollef M, et al. ASPECT-NP: рандомизированное двойное слепое исследование III фазы, сравнивающее эффективность и безопасность цефтолозана / тазобактама и меропенема у пациентов с вентилируемой нозокомиальной пневмонией (VNP).Представлен на Европейском конгрессе клинической микробиологии и инфекционных заболеваний (ECCMID) 2019 г. (P1917). Амстердам, Нидерланды. 13-16 апреля 2019 г.
Пневмония | Воспаление легких — диагностика, оценка и лечение
Пневмония — это инфекция, которая вызывает воспаление в одном или обоих легких и может быть вызвана вирусом, бактериями, грибами или другими микробами.
Ваш врач может провести медицинский осмотр и использовать рентген грудной клетки, КТ грудной клетки, УЗИ грудной клетки или игольную биопсию легкого, чтобы помочь диагностировать ваше состояние.Ваш врач может дополнительно оценить ваше состояние и функцию легких с помощью торакоцентеза, установки плевральной дренажной трубки или дренирования абсцесса под визуальным контролем.
Что такое пневмония?
Пневмония — это инфекция, вызывающая воспаление одного или обоих легких. Это может быть вызвано вирусом, бактериями, грибками или другими микробами. Инфекция обычно передается, когда человек вдыхает воздух, несущий микробы.
У больных пневмонией могут быть следующие симптомы:
- Кашель с выделением мокроты или иногда крови
- лихорадка
- одышка или затрудненное дыхание
- озноб или дрожь
- усталость
- потеет
- боль в груди или мышцах
Наибольшему риску развития пневмонии подвержены дети младшего возраста или люди старше 65 лет.
Люди с существующими проблемами со здоровьем также подвергаются повышенному риску. Факторы риска и обстоятельства, которые могут увеличить шансы человека на развитие пневмонии, включают:
- страдающие такими заболеваниями, как эмфизема, ВИЧ / СПИД или другими заболеваниями легких или состояниями, влияющими на иммунную систему
- болеет гриппом
- Воздействие и вдыхание различных химических веществ
- курение или чрезмерное употребление алкоголя
- длительное пребывание в стационаре или реанимации
- недавняя операция
- недавняя травма
Пневмония иногда может приводить к серьезным осложнениям, таким как недостаточность дыхательной системы, распространение инфекций, жидкость, окружающая легкие, абсцессы или неконтролируемое воспаление по всему телу (сепсис).Состояние также может быть фатальным, поэтому важно немедленно обратиться за медицинской помощью, если вы испытываете эти симптомы.
вверх страницы
Как диагностируется и оценивается пневмония?
Ваш лечащий врач сначала спросит вас о вашей истории болезни и симптомах. Вы также пройдете медицинский осмотр, чтобы врач послушал ваши легкие. При проверке на пневмонию ваш врач выслушает аномальные звуки, такие как потрескивание, урчание или хрипы.Если ваш врач подозревает, что у вас пневмония, для подтверждения диагноза может быть проведено визуализирующее обследование.
Для оценки пневмонии может быть заказано одно или несколько из следующих тестов:
- Рентген грудной клетки : Рентгеновское обследование позволит вашему врачу осмотреть ваши легкие, сердце и кровеносные сосуды, чтобы определить, есть ли у вас пневмония. Интерпретируя рентгеновский снимок, радиолог будет искать в легких белые пятна (так называемые инфильтраты), которые идентифицируют инфекцию.Это обследование также поможет определить, есть ли у вас какие-либо осложнения, связанные с пневмонией, такие как абсцессы или плевральный выпот (жидкость, окружающая легкие).
- КТ легких : КТ грудной клетки может быть проведена, чтобы увидеть более мелкие детали в легких и обнаружить пневмонию, которую может быть труднее увидеть на простом рентгеновском снимке. КТ также очень подробно показывает дыхательные пути (трахею и бронхи) и может помочь определить, может ли пневмония быть связана с проблемой в дыхательных путях.КТ также может показать такие осложнения, как пневмония, абсцессы или плевральный выпот, а также увеличенные лимфатические узлы.
- УЗИ грудной клетки : Ультразвук можно использовать, если есть подозрение на наличие жидкости, окружающей легкие. Ультразвуковое исследование поможет определить, сколько жидкости присутствует, и поможет определить причину появления жидкости.
- МРТ грудной клетки : МРТ обычно не используется для диагностики пневмонии, но может использоваться для исследования сердца, сосудов грудной клетки и структур грудной стенки.Если легкие ненормальны из-за избытка жидкости, инфекции или опухоли, МРТ может предоставить дополнительную информацию о причине или степени этих аномалий.
- Игольная биопсия легкого : Ваш врач может запросить биопсию вашего легкого (легких), чтобы определить причину пневмонии. Эта процедура включает в себя извлечение нескольких небольших образцов из легких (легких) и их исследование. Биопсию легкого можно сделать с помощью рентгена, КТ, ультразвука и / или МРТ.
вверх страницы
Как лечится пневмония?
При пневмонии можно использовать следующие методы лечения под визуальным контролем:
- Торакоцентез : Жидкость может быть взята из грудной полости и изучена, чтобы помочь врачу определить, какой микроб вызывает ваше заболевание.Рентген, КТ и / или ультразвук могут использоваться во время плевроцентеза. Жидкость, удаленная во время этой процедуры, также может облегчить симптомы.
- Установка грудной трубки : Во время этой процедуры, также известной как торакостомия, тонкая пластиковая трубка вводится в плевральную полость (область между грудной стенкой и легкими. Трубка может помочь удалить излишки жидкости или воздуха. Процедура проводится под контролем КТ или УЗИ.
- Дренирование абсцесса под контролем изображения : Управление изображением помогает направить иглу в полость абсцесса и может помочь во время введения дренажной трубки.Если в легких образовался абсцесс, его можно дренировать, вставив небольшую дренажную трубку (катетер). Используется визуальное сопровождение, включая рентгеноскопию, рентген, ультразвук или компьютерную томографию.
Каждый из этих тестов поможет вашему врачу дополнительно оценить ваши легкие и функцию легких или поможет определить тип микроба, вызывающего вашу пневмонию.
вверх страницы
Эта страница была просмотрена 8 февраля 2021 г.