причины, признаки и симптомы. Быстрая диагностика и лечение ишемического инсульта в Москве
Ишемический инсульт — это внезапное нарушение тканей головного мозга, возникшее из-за нарушения мозгового кровообращения. Важно вовремя определить течение заболевания и получить лечение. Риск возникновения зависит от образа жизни, наследственности, пола и возраста пациента, а также наличия хронических заболеваний. Заранее следует знать, что такое ишемический инсульт, его симптомы, последствия и лечение. При первых же признаках болезни необходимо обратиться к врачу.

Что такое ишемический инсульт
Ишемическим инсультом считается нарушение мозгового кровообращения, которое возникает из-за закупорки сосудов тромбами, в результате чего поступление крови к тому или иному отделу головного мозга затрудняется или совсем прекращается. Паталогическое состояние сопровождается размягчением участков мозговых тканей — инфарктом мозга.
Классификация
Есть несколько классификаций ишемического повреждения головного мозга в зависимости от разных аспектов и локализации зоны инфаркта. Они различаются:
- по темпу формирования и продолжительности неврологического повреждения;
- по тяжести состояния пациента;
- по патогенезу;
- по локализации инфаркта головного мозга.
Стадии ишемического инсульта
Всего врачи выделяют четыре стадии завершенного ишемического инсульта:
- Острейший период приходится на первые трое суток с момента начала приступа. В первые же минуты развивается характерная заболеванию симптоматика: слабость, частичный паралич тела, головные боли и дезориентация в пространстве, рвота, тошнота, рябь в глазах, головокружение. У больного в этот период наблюдается нарушение слуха и речи, спазмы и расслабление мышц. Если симптомы самостоятельно прошли в течение суток, то диагностируется ишемическая атака.
- Острый период определяется временным промежутком между третьими и 21-ми сутками с начала заболевания. Основные перечисленные признаки ишемического инсульта постепенно сходят на нет.
- Период раннего восстановления начинается на 21 сутки с начала инсульта и длится до 6-ти месяцев. Если во время этой стадии ведется активное восстановление, то ранее утерянные функции возвращаются практически полностью.
- Период позднего восстановления приходится на промежуток с 6-го месяца до 24-го месяца с момента приступа. Функции организма при должной реабилитации продолжают активно восстанавливаться до максимального предела. В случае если некроза не произошло, функциональность можно восстановить полностью.
Причины и факторы развития опасного для жизни состояния
Факторы риска для сердечных и сосудистых заболеваний во многом схожи. Условно их можно разделить на внутренние и внешние.
Внутренними факторами считаются:
- сахарный диабет;
- избыточная масса тела;
- возраст, так как у пожилых людей инсульт диагностируется чаще;
- наследственность, проявляющаяся в наличии гипертонии, инсульта, инфаркта в анамнезе у ближайших родственников.
К внешним факторам риска относятся:
- Климат и время года. Наблюдается прямая зависимость ишемического инсульта от времени года и погодных условий. Самые неблагоприятные периоды — это зимнее и весеннее время года, когда часто происходит резкая смена погоды, выпадает большое количество осадков, колеблется атмосферное давление и температура воздуха. Именно в такие моменты и учащаются нарушения мозгового кровообращения.
- Курение. Пагубная привычка удваивает риск возникновения заболеваний сердца и сосудов. Из-за влияния никотина и множества других веществ изменяется состав крови, повышается артериальное давление и учащается сердцебиение. Сердце курящего человека делает больше сокращений, чем некурящего, что приводит к преждевременному изнашиванию сердечной мышцы.
- Малоактивный образ жизни. Недостаточная физическая активность пагубно сказывается на здоровье человека, ведет к ожирению, развитию артериальной гипертонии, сахарного диабета, многократному превышению уровня холестерина, что способствует образованию холестериновых бляшек и тромбов, увеличивающих риск нарушения кровообращения в головном мозге.
- Регулярное употребление алкоголя. Чаще всего инсульты у молодых людей случались в тот момент, когда они находились в состоянии алкогольного опьянения. Систематическое употребление алкоголя в большом количестве ведет к возникновению кровоизлияний в мозг и инфаркту мозга.
- Эмоциональное перенапряжение. Перенапряжение нервной системы изменяет биохимический состав крови, уровень содержания электролитов и приводит к кислородному голоданию сосудистой стенки, что грозит последующими изменениями.
Симптомы ишемического инсульта
Самым явным и первым предвестником ишемического инсульта является резкое увеличение артериального давления. Дальнейшие симптомы ишемического инсульта развиваются очень быстро. Самые типичные симптомы ишемического мозгового инсульта:
- потеря ясности речи;
- нарушение координации в пространстве;
- слабость мышц.
Нарушения в опорно-двигательной системе сигнализируют о поражении головного мозга, которое случилось из-за закупорки мозговой артерии. Кроме типичных симптомов, у больного могут наблюдаться:
- внезапные и сильные головные боли;
- тошнота;
- рвота;
- головокружение.
Однако нарушения речи и координации возникают стремительно. Именно по ним зачастую и диагностируют заболевание, лечение которого должно начаться моментально. Обязательно стоит знать симптомы ишемического инсульта сердца, так как последствия могут быть плачевны.
Диагностика и дифференциальная диагностика
Для правильного подбора лечебной тактики большое значение имеет ранняя диагностика
ишемического и геморрагического инсульта. Стоит учитывать, что точная клиническая диагностика характера заболевания возможна только в 70% случаев. Чтобы выявить наличие очагов геморрагического повреждения, проводится сбор анамнеза пациента, полный осмотр, анализ крови, кардиограмма, УЗИ сердца и экстракраниальных артерий, магнитно-резонансная томография, компьютерная диагностика и транскраниальная допплерография.
Догоспитальная диагностика
Догоспитальная диагностика занимает первое место в определении состояния пациента. В первую очередь оценивается состояние сосудов и сердца, дыхательные функции. При неврологическом осмотре доктор уточняет уровень сознания, проводит типическую диагностику очаговых поражений головного мозга.
Инструментальная диагностика
Во время острого периода ишемического инфаркта головного мозга проводится магнитно-резонансная томография, так как метод считается наиболее эффективным в плане ранней визуализации. На стандартной томограмме уже в первые сутки наблюдения становятся видимыми более 80% ишемических изменений.
При компьютерной томографии зону пониженной плотности можно обнаружить через 12-24 часа с момента развития заболевания. При меньшей давности болезнь обнаруживается менее чем в половине случаев. Лакунарные инфаркты и инфаркты в мозговом стволе часто не обнаруживаются на бесконтрастной компьютерной томографии даже на 3-5 сутки.
Дифференциальная диагностика различных видов инсульта
В медицине дифференциальная диагностика — это способ исключения заболевания, неподходящего по симптомам и факторам. При данном методе может потребоваться провести люмбальную пункцию. Проводится она только при отсутствии противопоказаний, таких как смещение срединных структур более чем на 5 мм. Их можно увидеть при помощи компьютерной томографии или магнитно-резонансной томографии. При ишемическом инсульте спинномозговая жидкость прозрачная, содержит нормальное количество белка и других клеточных элементов.
Лечение ишемического инсульта
При лечении ишемического инсульта необходимо действовать быстро и четко. При остром периоде заболевания пациента необходимо срочно госпитализировать.
Первая помощь больному
До прибытия специалистов скорой медицинской помощи необходимо:
- Положить больного на высокие подушки.
- Открыть окно, чтобы был приток свежего воздуха, расстегнуть воротник рубашки, снять тугую одежду, ремень, пояс.
- Измерять артериальное давление при помощи тонометра. Если оно повышено, необходимо дать привычное пациенту лекарство или опустить его ноги в теплую воду.
- Больной должен принять лекарства, защищающие нервные клетки. Например, средства-матаболиты мозговой активности.
Стоит запомнить, что при остром инсульте запрещается принимать любые сосудорасширяющие средства. Под их воздействием просветы сосудов в неповрежденных участках головного мозга становятся больше, в результате чего кровь стремится охватить все зоны, а в поврежденных начинается кислородное голодание.
Медикаментозная терапия
Лечение ишемического инсульта в первую очередь должно быть направлено на восстановление поврежденных участков головного мозга и защиту нервных клеток. Восстановление происходит при помощи такой группы препаратов, как нейропаранты. Здоровые нервные клетки защищаются нейропротекторами. Некоторые медикаменты объединяют в себе оба этих эффекта, поэтому их можно применять при комплексной терапии ишемического инсульта.
Помимо лечения нервных тканей, важно также уделить внимание тем болезням, которые способны спровоцировать заболевание повторно. Пациент должен пройти полный комплекс исследований, направленных на контроль опасных заболеваний.
Еще до госпитализации от врачей скорой помощи пациент получает базовую терапию, которая продолжается в приемном покое. Она необходима для стабилизации состояния больного и поддержки работоспособности систем, органов. Терапия включает в себя:
- Контроль температуры тела. При превышении значения 37,5°C применяются препараты из группы анальгетиков-антипиретиков.
- Купирование головной боли. Для снятия болевых ощущений вводятся медикаменты нестероидные противовоспалительные.
- Снятие судорог, если присутствуют.
- Поддержание водно-электролитного баланса при помощи введения растворов, поддерживающих осмотическое давление крови.
- Контроль и корректировка деятельности сердца.
- Коррекция артериального давления.
- Контроль содержания глюкозы в крови.
Специфическим лечением после ишемического инсульта является антикоагулянтная и тромболитическая терапия.
Препараты при ишемическом инсульте
Операция
В случае если ишемический инсульт сердца диагностирован, лечение может включать в себя даже оперативное вмешательство. Например:
- анатомическое шунтирование;
- установку стент-графтов в сонной артерии;
Одним из самых распространенных способов уменьшить негативные последствия инсульта является тромболизис. При ангиографии медикамент вводится в место образования тромба. Таким образом закупорка исчезает, а нормальное кровообращение восстанавливается.
Дополнительно применяются лекарственные средства, которые многократно улучшают обменные процессы в головном мозге. Поэтому лечение ишемического инсульта проходит эффективнее и быстрее. Если заболевание диагностировано вовремя и больной получил своевременную медицинскую помощь, то присутствует высокий шанс, что необратимые повреждения головного мозга еще не произошли.
Особенности питания
Пациент, перенесший острый ишемический инсульт, очень слаб в первое время. Поэтому даже обычный прием пищи или питье требует огромных усилий. Примерно первые три недели пациента кормят в лежачем или полулежачем положении. Питание стоит начинать с протертых вязких каш или супов, овощных пюре. Затем рацион можно постепенно расширять.
Основные принципы питания пациента после инсульта:
- дается легкоусвояемая пища, которая не требует особых энергозатрат при переваривании;
- еда должна быть питательной, но низкокалорийной;
- продукты не должны содержать холестерин, или их количество должно быть минимально;
- запрещается к употреблению горячая или холодная пища, все блюда должны быть теплыми или комнатной температуры;
- рекомендуется выпивать от 1,5 до 2 литров чистой воды, чтобы водно-электролитный баланс был в норме;
- объем порции стоит уменьшить, но количество приемов пищи увеличить;
- запрещается употребление алкоголя или курение.
Чтобы восстановление произошло быстрее, организм необходимо пополнять макро- и микроэлементами, витаминами. Рацион больного после перенесенной патологии должен состоять из:
- Овощей и фруктов. Именно в них содержится большое количество витаминов. Ежедневно их нужно употреблять примерно 400 грамм. Особого внимания заслуживают морковь, баклажаны, капуста, огурцы, томаты, свекла, тыква, яблоки, бананы, сливы, персики. Предпочтительнее употреблять их в запеченном или отварном виде, в небольшом количестве допускается есть в сыром виде.
- Свежевыжатые соки, натуральные морсы, отвары трав и шиповника, зеленый и некрепкий черный чай — это главные виды напитков, которые должны содержаться в рационе.
- Молочные блюда. О запорах помогут забыть творог и кисломолочные блюда. При этом запрещается принимать жирные молочные продукты: сгущенное молоко, сыр, сливки. Молочные продукты допускается употреблять 2-3 раза в неделю.
- Нежирная отварная рыба. Несколько раз в неделю в рацион следует включать лосося, скумбрию, сардину, щуку, треску, окуня, камбалу, навагу.
- Мясные продукты. Мясо способствует восстановлению нервных клеток и помогает набрать мышечную массу. Внимания заслуживает индейка, кролик, курица и телятина.
- Яйца. Рекомендуется применять 3-4 штуки в неделю.
Продукты, которые необходимо подвергать тепловой обработке, следует запекать или варить. Можно готовить на пару, но стоит отказаться от жареной пищи.
Запрещается употреблять супы, приготовленные на рыбном или мясном бульоне и содержащие бобовые продукты. Каши и овощи допускается заправлять растительным маслом.
Чтобы добавить блюду пикантности можно положить такие приправы, как:
- мята;
- розмарин;
- петрушка;
- лавровый лист;
- лимон;
- хмели-сунели;
- сушеные листья смородины, вишни.
Из сладостей допускается мармелад и галетное печенье. В рацион можно включить хлеб I и II сорта.
Реабилитация
Не все знают, что делать после ишемического инсульта. В период восстановления максимально важны первые три месяца после заболевания. Реабилитация обязательно должна быть комплексной. Она может включать в себя:
- восстановление опорно-двигательных функций;
- восстановление речевой и глотательной функций;
- правильный рацион, соответствующий требованиям;
- регулярный контроль артериального давления и лекарственную терапию;
- симптоматическое лечение;
- возвращение контроля органам малого таза;
- лечение депрессивного состояния при помощи опытного психолога.
Массаж, мануальная терапия и пассивные нагрузки
Эти вспомогательные меры направлены преимущественно на восстановление опорно-двигательной системы и работы внутренних органов. Регулярные сеансы помогут купировать головные боли, головокружения и проблемы с желудочно-кишечным трактом.
Лечебно-оздоровительные упражнения
Лечебная физкультура эффективна при реабилитации больных и инвалидов, а также для профилактики повторного развития заболевания. Упражнения проводятся под контролем лечащего врача.
Физиотерапия
Физиотерапия подразумевает лечебное использование различных физических средств: движения, тепла, жидкости и т.д. Метод оказывает мягкое воздействие на организм, стимулируя восстановительные процессы. Благодаря совокупности приемов происходит расслабление зажатых мышц, восстановление подвижности позвонков и нормализация состояния межпозвоночных дисков.
Профилактика
Чтобы избежать повторных инсультов, следует вести здоровый образ жизни, ограничить содержание в рационе жирных и жареных продуктов. В целях профилактики рекомендуется применять антиаритмические препараты, а чтобы предупредить образование тромбов, назначается применение антикоагулянтов. Препараты может назначить только лечащий врач, самолечение в данном случае недопустимо.
Профилактика поможет свести риск возникновения заболевания к минимуму.
Лучше заранее знать все про ишемический инсульт, чтобы избежать его. Также важно хорошо изучить симптомы ишемического инсульта, чтобы вовремя начать лечение.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Клиническая неврология с основами медико-социальной экспертизы. СПб.: ООО «Медлайн-Медиа», 2006.
- Широков, Е. А. Инсульт, инфаркт, внезапная смерть. Теория сосудистых катастроф / Е.А. Широков. — М.: Кворум, 2010. — 244 c.
- Виленский, Б. С. Инсульт: профилактика, диагностика и лечение / Б.С. Виленский. — Москва: Высшая школа, 1999. — 336 c.
Наши специалисты

Инструктор ЛФК

Врач-невролог, кандидат медицинских наук
Цены на лечение ишемического инсульта
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
Ишемический инсульт — симптомы, лечение, прогноз и восстановление
Что такое ишемический инсульт
Ишемический инсульт (инфаркт мозга) — это патологическое изменение кровоснабжения головного мозга с разрушением (деструкцией) его тканей и нарушением функций.
Ишемический инсульт — самый распространенный из всех видов инсульта: он встречается в 2 раза чаще геморрагического, субарахноидального и недифференцированного инсультов вместе взятых.
Смертность от этой болезни очень высока и сопоставима с таковой от заболеваний сердца. Ишемический инсульт развивается из-за закупорки мозгового сосуда (чаще всего, тромбом) и прекращения кровообращения в соответствующем участке головного мозга.
Скорость развития и тяжесть ишемического инсульта зависит от того, в какой степени другие сосуды компенсируют отсутствие кровотока в питающем сосуде. В любом случае нервные клетки (нейроны) начинают гибнуть через 5-10 минут после прекращения кровоснабжения (доставки кислорода и питательных веществ).
Гибель участка мозга (инфаркт мозга) происходит в несколько стадий: острый отек ткани; разрушение гемато-энцефалического барьера и проникновение иммунных клеток (лимфоцитов) в патологических очаг; деструкция поврежденной и близлежащей ткани мозга. При этом развиваются симптомы инсульта, которые усугубляются отеком мозга и смещением его структур. От момента возникновения очага инфаркта мозга до завершения каскада патологических реакций в среднем проходит 2 дня.
Смерть пациента в 70% случаев наступает из-за отека: происходит вклинение мозга в большое затылочное отверстие черепа.
Ишемический инсульт — крайне опасная болезнь, которая в каждом пятом случае заканчивается смертью, а в половине случаев — инвалидизацией пациента.
Причины ишемического инсульта
Закупорка сосудов головного мозга, приводящая к инфаркту мозга, происходит по следующим причинам:
Выделяют факторы риска ишемического инсульта:
Симптомы ишемического инсульта
Клиническая картина заболевания разнообразна, но неврологи выделяют «классические» симптомы:
- асимметричная улыбка;
- нарушения речи;
- отставание в работе одной конечности от другой;
- головная боль;
- головокружение;
- оглушенность и потеря сознания.
Разновидности ишемического инсульта и особенности течения
Атеротромботический — следствие атеросклеротического поражения артерий головного мозга. Развивается постепенно, в течение 2-3-х дней; в 80% случаев происходит во сне. За несколько дней и недель, как правило, появляются предвестники инсульта: преходящие (транзиторные) ишемические атаки, ухудшение общего состояния, кратковременные неполные параличи (парезы) рук, мышц лица (с противоположной стороны поражения), ухудшение или кратковременная потеря зрения в одном глазу, ухудшение памяти, головокружение, тошнота, рвота, потеря слуха.
Кардиоэмболический — возникает из-за полной закупорки сосуда головного мозга тромбом, попавшим с током крови из сердца. Развивается молниеносно и проявляется резкой слабостью, нарушением речи, кратковременной повторяющейся слепотой, нарушением походки. Спустя несколько минут пациент теряет сознание, развиваются судороги, паралич конечностей, повышение температуры тела до 39 градусов. При кардиоэмболическом инсульте, как правило, поражаются большие участки мозга.
Гемодинамический инсульт — возникает на фоне гипертонии. Сопровождается головной болью, рвотой, потерей сознания, отклонением глазного яблока, косоглазием, гиперемией лица, хриплым дыханием, параличом конечностей.
Лакунарный инсульт — развивается постепенно (3-10 часов), на фоне неконтролируемой гипертонии. Особенность данного инсульта — небольшие патологические очаги в головном мозге (до 15 мм в диаметре) и отсутствие классических симптомов инсульта. Пациенты жалуются на снижение памяти, нарушение походки, расстройство мочеиспускания и дефекации. В 70% случаев заболевание диагностируют при магнитно-резонансной томографии (МРТ).
Реологический — возникает на фоне нарушения вязкости крови (патологии в системе гемостаза и фибринолиза). Характеризуется скудностью клинических симптомов; выявляется нарушение показателей свертываемости крови.
Классификация ишемического инсульта по степени тяжести
- Легкая — скудная неврологическая симптоматика, которая убывает через 1 месяц после инсульта;
- Средняя — преобладают клинические симптомы, обусловленные локализацией патологического очага в мозге; нарушения сознания не отмечаются;
- Тяжелая — ярко выраженные симптомы нарушения мозгового кровообращения, сопровождающиеся потерей сознания и выраженной неврологической симптоматикой.
Прогноз и последствия ишемического инсульта зависят от степени тяжести болезни, своевременности и качества лечения, а также от эффективности восстановительного этапа (реабилитации).
Диагностика ишемического инсульта
Чтобы определить локализацию и размеры патологического очага при инсульте, невролог назначает МРТ, компьютерную томографию (КТ).
После установления диагноза проводят дополнительные инструментальные обследования: дуплексное и триплексное ультразвуковое сканирование шейных и мозговых артерий, транскраниальную допплерографию, ангиографию, ЭКГ, УЗИ сердца, рентгенографию легких. Из лабораторных анализов назначают общий анализ крови, коагулограмму, определение газового состава крови. Может потребоваться консультация нейрохирурга, терапевта, офтальмолога.
Лечение ишемического инсульта
Его следует начинать как можно скорее. Пациент должен быть в кратчайшие сроки доставлен в больницу. До приезда скорой помощи необходимо:
- исключить пищу и воду;
- при рвоте — повернуть голову на бок;
- уложить пациента так, чтобы голова и шея находились в одной плоскости;
- исключить резкие движения, избавиться от тесной одежды и аксессуаров;
- при остановке кровообращения выполнять искусственный массаж сердца и искусственное дыхание.
При ишемическом инсульте врачи назначают антикоагулянты (Аспирин), антиагреганты (Варфарин, Клопидогрель), нейропротекторы (Кавинтон), ноотропные средства (Церебролизин), антагонисты кальция (Нимодипин), диуретики (Фуросемид), препараты, улучшающими реологические свойства крови (Пентоксифиллин).
В течение первого часа болезни используют тканевой активатор плазминогена (Актилизе), который растворяет сосудистые тромбы. В дополнение назначают поддерживающую терапию, антиоксиданты, поливитамины.
В редких случаях выполняют удаление тромба, удаление внутренней оболочки (эндартерэктомию) сонных артерий, ангиопластику и стентирование тромбированного сосуда.
Восстановление (реабилитация) после ишемического инсульта
Восстановительный период после ишемического инсульта длиться 2-6 месяцев. Чем тяжелее и обширнее было поражение, тем длительнее реабилитация. К сожалению примерно в половине случаев полное восстановление невозможно. Тем не менее, 85% перенесших ишемический инсульт имеют шанс вернуться к привычной жизни. Специалисты утверждают, что квалифицированная реабилитация улучшает прогноз заболевания на 60%.
Вот главные направления реабилитации:
- регулярная гигиена тела, в том числе для профилактики пролежней;
- улучшение сна;
- нормализация питания;
- устранение нарушений речи;
- комплексный массаж;
- развитие двигательной активности.
Комплекс упражнений лечебной гимнастики направлен на увеличение объема движений, нормализацию повышенного мышечного тонуса, повышение способности к произвольным движениям мышц. Двигательная гимнастика начинается с регулярных пассивных упражнений с последующим усложнением. Главное — задействовать все группы мышц. Двигательные нагрузки подбирает реабилитог.
Разработаны специальные рекомендации по питанию пациентов. Вот перечень запрещенных продуктов:
- сдоба;
- жирные продукты;
- копчености, консервы, маринованные продукты;
- майонез;
- яйца;
- соль и сахар.
Питаться следует дробно, 5 раз в день. В рацион следует включить больше овощей и фруктов, кисломолочные продукты. Объем потребляемой жидкости до 1 литра. Общее количество мяса и рыбы 130 г в день.
К какому врачу обратиться
При первых симптомах ишемического инсульта, немедленно вызывайте скорую помощь.
Чтобы избежать осложнений во время реабилитации (восстановительного периода) после инсульта, проконсультируйтесь с неврологом, нейрохирургом.
Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов – ответы врачей Botkin.pro онлайн:
-
Может ли отмена аспирина привести к инсульту при атеросклеротических бляшках?
Бабушка 80 лет страдает гипертонической болезнью, ИБС, имеются атеросклеротические бляшки сонных артерий с обеих сторон, стеноз до 75-80%. Сосудистый хирург назначил консервативное лечение: аспирин (ацекардол), статины — постоянно. Кадиолог назначил: карведилол, лористу и моксонидин. На фоне указанного лечения наблюдалось стойкое повышение давления и коордиолог поменял схему лечения. Заменил карведилол и ацекардол на бисопролол и индапамид. Отмена аспирина может быть опасной? И можно ли ацекардол добавить в последнюю схему или это несовместимо? Спрашиваю, потому что кардиолог вероятно не знал (не прочитал в карте) про атеросклеротические бляшки. На прием к кардиологу только через 2 недели, поэтому переживаю.
При атеросклеротических бляшках аспирин отменять не желательно — статистически выше шанс ишемического инсульта, чем кровотечения.
-
Ишемический инсульт
У женщины 78 лет около пяти дней назад поднялось давление,очень трудно сбивали,всю ночь.кое как сбили,после появился герпес,распространился по лицу,по щеке и выше, сегодня утром,вызвали скорую,ибо она не могла открыть глаза,и речь была невнятная,вот до сих пор,это уже почти день,она в больнице,лежит кое как разговаривает,даже покормили, а глаза не открывает. Говорят откройте глаза,она отвечает что они у неё открыты. Не поможете разобраться,что это? Томограмма вроде показала что всё нормально с мозгом.
В возрасте 78 лет пациент переносить инсульт тяжело — на МРТ при инсульте не может быть ничего хорошего — если это инсульт то есть признаки ишемичсеского очага, если есть высыпания то возможно это вирусный постгерпетический энцефалит — который может проявиться и отеком мозга , зделайте скан МРТ высылайте записывайтесь на консультацию
-
Неврология какая-то?
В четверг онемела левая часть головы и появилось чувства глухоты,в пятницу это все прошло ну появилась головная боль в субботу стало тяжело дышать,левая рука начала неметь и сердце громко бьется,давление и кардиограмма в норме, мне 50 лет,сердечных заболеваний не было ,что это может быть?
Здравствуйте, как невролог могу определить как ишемический инсульт или ТИА транзиторная ишемическая атака, немедленно вызывайте скорую и ложитесь в неврологическое отделение. Надо проводить КТ или МРТ головного мозга
botkin.pro
Что такое ишемический инсульт: причины, формы, симптомы, лечение
Ишемический инсульт или ишемическое нарушение мозгового кровообращения – клинический синдром острого нарушения функционирования мозга, связанный с недостаточным поступлением крови в отдельные участки органа. Заболевание в острый период продолжается более 24 часов, и без медицинской помощи приводит к смерти.
Этиология заболевания связана с патологиями сосудов, эмболией, тромбозами или пороками сердца. Чаще обширный ишемический инсульт появляется у пожилых людей на фоне системных заболеваний и нарушений кровообращения.
Причины болезни
Основная причина ишемического инсульта — возраст
Основная этиология заболевания сочетает несколько факторов: наличие тромбов, атеросклероз, эмболию, гемодинамическое нарушение кровообращения в головном мозге, редкие патологии сердца и кровеносной системы.
Специфические причины ишемического инсульта:
- Тромбообразование и атеросклероз – это основная этиология заболевания, тромбы образуются преимущественно в прецеребральных артериях, что резко вызывает острый сбой мозгового кровообращения. Развитие такого состояния обусловлено отложением на стенке сосудов липидов, и образованная бляшка постепенно увеличивается в размерах, стенки сужаются, что заканчивается полной закупоркой артерии. Прогноз тромбообразования зависит от скорости патологического процесса и непосредственного расположения бляшки. Постепенное формирование бляшки может не закончиться острым ишемическим процессом и протекает без выраженных признаков, но прогрессивное развитие эмболии приводит к ограничению коллатерального кровообращения. Если в этот момент защитные механизмы не обеспечивают расширение артерии, появляется ишемический инсульт мозжечка или других отделов головного мозга.
- Гемодинамические нарушения появляются при стенозе сонных артерий, когда давление падает ниже нормы ауторегуляции. Такое состояние также возникает при деструктивных патологиях позвоночника в шейном отделе, и тогда даже грыжа может спровоцировать ишемический инсульт.
- Редкие причины: постоянное повышенное давление или артериальная гипертензия напрямую связана с ишемическими нарушениями в головном мозге. Помимо прямой связи, высокое давление предрасполагает к атеросклерозу, который является частой причиной заболевания.
Гематологические нарушения также могут спровоцировать ишемический инсульт головного мозга, включая такие отклонения, как эритроцитоз, полицитемию. Эти нарушения приводят к высокой вязкости крови, то есть предрасполагающему к инсульту состоянию.
Факторы риска
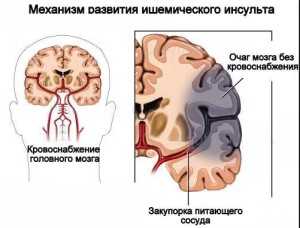
Развитие ишемического инсульта
Помимо основных причин, есть множество негативных факторов, которые могут запустить заболевание и повторный ишемический инсульт, если своевременно не была проведена терапия.
- Характерный гиподинамический синдром – это комплекс симптомов, включающий нарушение мозгового кровообращения, снижение объема крови, сбой ритма сердца. Эти состояния приводят к ухудшению кровотока и срыву ауторегуляции кровообращения, что влечет за собой лакунарный (провоцирующий инфаркт) или иной вид инсульта.
- Различные формы аритмии и высокое давление в сочетании приводят к кардиогенной эмболии и затем к острому нарушению кровообращения в отдельных структурах головного мозга.
- Кардиогенная эмболия становится причиной инсульта в 25% случаев. Появляется отклонение на фоне образования ферментов на сердечных клапанах и появления внутрисердечного тромба.
Инсульт может появиться вследствие мерцательной аритмии, инфаркта миокарда (лакунарный вариант), некроза, атеросклероза церебральных артерий.
Клиника ишемического инсульта
Симптомы прогрессирующего острого инсульта начинаются чаще внезапно. Клиника представлена неврологической и общемозговой симптоматикой. Ступенеобразное течение патологического процесса может происходить на протяжении нескольких дней, тогда первые 24 часы боль и неврологические признаки отсутствуют.
У больного наблюдается повышение артериального давления и затем спонтанное его снижение на фоне отека головного мозга.
Общемозговые проявления
- Присутствуют при патологии средней и тяжелой степени, характерно помутнение сознания, постоянная сонливость, усталость, беспричинное возбуждение, тошнота, головокружение.
- Дополнительно может возникать рвота, боль в глазах, сухость слизистой оболочки.
- Реже можно наблюдать выступающий холодный пот, сильное учащение сердцебиения, лихорадку, постоянную жажду.
Неврологические проявления
- Возникают при патологии любой тяжести, появляются очаговые нарушения.
- Специфика клиники определяется локализацией патологического процесса.
- Нарушается речь, слух, теряется зрительно-пространственная ориентация.
- Нарушение сухожильного рефлекса, спастичность, недержание мочи, персеверация.
- Парез верхних конечностей (приводит к инвалидности), языка (от чего и нарушается речь), части лица или всей стороны тела.
- Афазия, поражение лицевого нерва, отсутствие движения глаз.
Особенности лакунарного заболевания
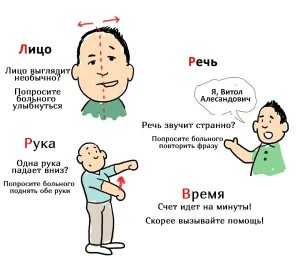
Ишемический инсульт — симптомы
Лакунарное поражение происходит внезапно, неврологические проявления постепенно нарастают. У больного отмечаются эпилептические припадки, помутнение сознания, нарушение зрения. Всего есть пять подтипов лакунарного заболевания.
- Двигательный ишемический инсульт лакунарного типа проявляется исключительно нарушением движения, наблюдается парез нижних или верхних конечностей, языка, нарушается речь. Степень поражения варьирует у всех пациентов.
- Сенсомоторный – при таком поражении сочетаются, как двигательные, так и чувствительные нарушения одностороннего типа, гемипарез. Такое поражение может закончиться инвалидностью, когда восстановить двигательную функцию ноги и руки не удается.
- Сенсорный – нарушение чувствительности по гемитипу (гемипарез), патологические очаги большого размера.
Отдельно описывают спинальный инсульт, когда ухудшается кровообращение в спинном мозге и нарушается его функция.
Виды ишемического инсульта
Различные виды и подтипы инсульта классифицируются зависимо от этиологического фактора, патоморфологии (клиника и патологические изменения), локализации и других факторов, которые учитываются в процессе дифференциальной диагностики.
По неврологической клиники
Зависимо от продолжительности периода и формирования неврологической клиники:
- транзиторные атаки – это очаговый патологический процесс в головном мозге, сопровождается слепотой на один глаз, состояние стабилизируется на протяжении суток;
- малый вид инсульта – это своеобразные ишемические атаки продолжительного воздействия, восстановление функций также происходит в течение 24 часов после появления основной клиники;
- прогрессирующие ишемические нарушения мозгового кровообращения – мозговые и очаговые симптомы появляются постепенно, реабилитация занимает около 21 дня, восстановление функции происходит в течение 48 часов;
- тотальный инсульт – полноценный лакунарный процесс с постепенной регрессией, но долгим реабилитационным периодом.
По тяжести состояния больного
Виды заболевания, зависимо от тяжести состояния больного:
- Легкой степени – постепенное развитие заболевания, клиника выражена незначительно, стихание симптоматики происходит за несколько дней, полная реабилитация занимает более 4 недель. Заболевание на первой стадии является подтипом малой формы инсульта.
- Средней степени – выраженная неврологическая симптоматика, сознание остается нормальным, возможен гемипарез и боли.
- Тяжелая форма инсульта – проявляется как неврологическая, так и общемозговая клиника, сознание больного нестабильное.
Патогенетическая классификация
- Атеротромботическая форма заболевания появляется на фоне атеросклероза крупной артерии. Этот вариант инсульта развивается поэтапно, симптоматический комплекс нарастает постепенно на протяжении нескольких часов или суток. Предшествуют этому состоянию транзиторные атаки. Некротические очаги по размеру отличаются у каждого пациента.
- Кардиоэмболический вид недуга имеет эмболический характер. Заболевание появляется при частичной или полной закупорке артерии головного мозга. Начинается приступ резко, когда человек бодрствует. Преобладает неврологическая симптоматика. Локализируется этот тип заболевания в зоне снабжения средней артерии головного мозга. Размеры повреждения большие и средние. В период незадолго до приступа наблюдается тромбоэмболия других органов (необходима срочная тромболитическая терапия).
- Гемодинамический тип представляет собой инсульт, возникший на фоне снижения давления крови, ятрогенной гипотензии и падения объема сердца. Заболевание начинается внезапно или протекает поэтапно, независимо от состояния пациента (во сне и во время бодрствования).
- Осложненная лакунарная форма происходит в процессе поражения перфорирующих ответвлений сосудов на фоне повышенного артериального давления. Формируется медленно на протяжении нескольких часов. Патологический очаг расположен чаще в базальных и подкорковых структурах. Размеры очагов не более 1 см, общемозговые симптомы отсутствуют.
- Прогрессивное острое нарушение кровообращения по типу гемореологической микроокклюзии появляется по причине нарушения гемостаза или фибринолиза. Присутствуют неврологические проявления и гемореологические нарушения выраженного характера.
Распространенными формами недуга выступают такие подтипы, как гемодинамический и кардиоэмболический инсульт.
Диагностика
Диагностика ишемического инсульта
В острый период инсульт можно заподозрить по специфическому клиническому комплексу, когда присутствуют мозговые и/или неврологические нарушения. Для правильного выбора терапии (тромболитическая, медикаментозная, мануальная, включая массаж) проводится диагностика ишемического инсульта путем физикального обследования, допплерографии, КТ и дополнительных методик.
Транскраниальная допплерография проводится для оценки состояния внутричерепной сетки артерий и скорости кровообращения. Ангиография необходима для исследования сосудов, выявления участков сужения. Такие методы, как КТ или МР-ангиография проводятся для дифференциальной диагностики.
Обязательная дифференциальная диагностика проводится с такими отклонениями, как ишемический инфаркт, острое или хроническое кровоизлияние в мозг, сбои в спином мозге, субарахноидальное кровоизлияние.
Профилактика и лечение
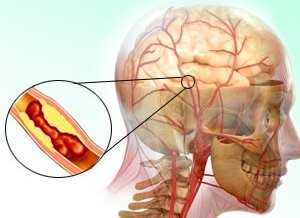
Тромболитическая терапия
С терапевтической целью назначаются лекарства для восстановления кровотока и симптоматической терапии (снятие боли, отека).
- Тромболитическая терапия – показана с целью лизиса тромба и восстановления кровотока в ишемических участках. Вводится внутривенно препарат тканевого активатора плазминогена.
- Специфическая терапия, введение лекарств (неотропы, антагонисты кальция) – назначается для обратного развития патологического процесса и восстановления работы головного мозга. Неотропы применяют уже в первые несколько часов острого процесса, представитель – церебролизин. Антагонисты кальция показаны для улучшения кровоснабжения пораженных участков головного мозга.
- Улучшение показателей крови – проводится гемодилюция, водятся растворы внутривенно – пентоксифиллин.
- Симптоматическое лечение – устраняется боль, нормализуется речь и движение. Профилактика ишемического инсульта также включает массаж и обследование у кардиолога при наличии системных недугов.
В реабилитационный период больному показан массаж для восстановления движения и улучшения кровообращения, лечебное питание и устранение стрессового фактора. Ишемический инсульт может закончиться инвалидностью, когда был запущен необратимый процесс отмирания отдельных участков головного мозга.
Профилактика ишемического инсульта заключается в своевременном лечении сосудистых нарушений, исключении негативных факторов, приводящих к сердечным патологиям.
headcure.ru
Симптомы ишемического инсульта
В случае если развивается такое патологическое состояние, как ишемический инсульт, симптомы могут нарастать постепенно или проявляться в крайне острой форме в зависимости от специфики повреждений мозга. Ишемический инсульт является наиболее распространенным цереброваскулярным заболеванием, нередко становящимся причиной летального исхода или тяжелых форм инвалидности.
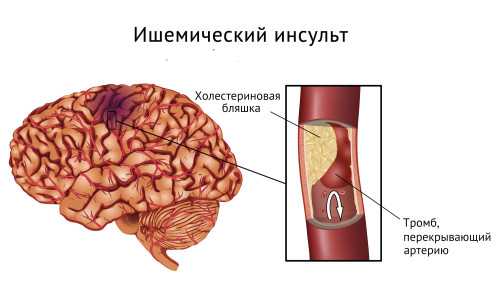
Согласно статистике, на долю ишемических инсультов приходится примерно 85% от всех случаев повреждения мозга. Характерной особенностью такого повреждения мозга является нарушение кровоснабжения из-за частичной или полной блокировки кровотока, обеспечивающего снабжение кислородом и питательными веществами отдельные участки мозга.
Особенности развития ишемического инсульта
Симптомы и признаки, а также интенсивность их проявления во многом зависят от типа ишемического инсульта. Кроме того, от того, какой тип инфаркта имеет место в конкретном случае, зависит прогноз касательно возможных последствий и успешности реабилитации. Можно выделить 3 основных типа ишемического инсульта, каждый из которых имеет свои особенности развития.
Лакунарный инфаркт мозга. Такой вариант ишемического инсульта считается наиболее опасным, так как при таком течении наблюдается появление полостей в мозге, заполненных кровью. Подобное явление, как правило, наблюдается вследствие незначительной перфорации стенки кровеносного сосуда.
Лакуны, образующиеся при таком варианте болезни, могут достигать значительного размера, что способствует серьезному повреждению мозговых структур. Как правило, у людей с этой формой патологии в первую очередь появляется ощущение онемения конечностей, что сопровождается значительным снижением двигательной способности. Симптоматические проявления в этом случае могут постепенно нарастать, но быстрое появление лакун может спровоцировать мгновенный летальный исход.
Тромбоэмболический ишемический инсульт. Подобный тип патологии развивается вследствие блокировки тромбами кровеносного сосуда. В этом случае симптомы инсульта головного мозга нарастают очень стремительно. При правильной и своевременной терапии, направленной на устранение тромба, можно не только сохранить больному жизнь, но снизить риск критического повреждения тканей мозга.
Гемодинамический ишемический инсульт. Этот вариант развития патологии наблюдается на фоне воздействия гемодинамических факторов, в том числе падения минутного объема сердца, понижение артериального давления и т.д. Отличительной чертой развития инсульта этого вида является внезапность проявления, причем симптомы могут нарастать и во время активной деятельности человека и в состоянии покоя.
Инсульт может проявляться самыми разнообразными симптомами, но набор признаков поражения мозга в большинстве случаев зависит от локализации поврежденного участка.
Набор симптоматических проявлений может зависеть не только от того, в каком именном кровеносном сосуде произошло нарушение кровоснабжения, но и от степени ишемии.
Симптомы и признаки ишемического инсульта
Клинические проявления могут быть чрезвычайно разнообразными, но в подавляющем большинстве случаев характеризуются внезапным выпадением функций того или иного отдела головного мозга вследствие нарушения кровообращения этих областей. Симптомы ишемического инсульта могут нарастать на протяжении длительного времени по мере развития острой фазы патологии.
К самым характерным признакам развития ишемического инсульта относится нарушения работы мимических мышц, потеря внятности речи и мышечная слабость на пораженной стороне. Нарушение работы мимических мышц, как правило, проявляется асимметричностью улыбки и опущением уголка губ на пораженной стороне. В подавляющем большинстве случаев больной не может внятно сформулировать мысли, его речь носит замедленный, невнятный характер. К распространенным предвестникам начала инсульта относятся:
- нарушение речи;
- различные двигательные дисфункции;
- обморочные состояния;
- резкие головокружения;
- беспричинная головная боль повышенной интенсивности.
К наиболее распространенным двигательным нарушениям, наблюдающимся на одной стороне тела при инсульте, относятся:
- Атаксия. Нарушения координации движений тела.
- Гемипарезы. Нарушения, характеризующиеся неловкостью движений и слабостью мышц. Причем в конечностях лишь на одной стороне тела.
- Тетрапарез и парапарезы. Нарушения, сопровождающиеся развитием слабости в конечностях на обеих сторонах тела.
- Дисфория. Нарушение нормального процесса глотания.
В случае если симптоматические проявления нарастают на протяжении 24 часов, может быть диагностирована транзиторная ишемическая атака. Если интенсивность симптоматических проявлений нарастает на протяжении более 24 часов, диагностируется ишемический инсульт.
При значительном повреждении тканей мозга больной может потерять сознание или находиться в полуобморочном состоянии. При отсутствии направленного лечения подобное нарушение кровоснабжения мозга может стать причиной летального исхода или комы. В большинстве случаев больные впадают в коматозное состояние не сразу, а примерно на 2-3 сутки. При развитии комы может наблюдаться цианоз кожных покровов лица, замедление пульса и тихое дыхание.
Основные осложнения ишемического инсульта
Несмотря на то что методы лечения инсульта с каждым годом совершенствуются, все же разнообразные последствия и осложнения являются почти неизменными спутниками этой болезни. Наиболее часто развитие осложнений наблюдается у людей, лечение которых было начато с некоторой заминкой. Нередко вследствие повреждения структур мозга могут наблюдаться некоторые осложнения:
- когнитивные нарушения;
- двигательные нарушения, в том числе параличи;
- эпилепсия;
- отек мозга;
- депрессивные состояния;
- переменчивость настроения;
- болевой синдром;
- чрезмерная раздражительность;
- эпилепсия;
- нарушения дефекации;
- нарушения мочеиспускания.
У пожилых больных, которые после инсульта из-за паралича остаются прикованными к постели, могут наблюдаться осложнения, связанные с неподвижностью. У лежачих больных чрезвычайно распространены инфекционные заболевания, которые развиваются на фоне застойных процессов. Наиболее частыми являются инфекции мочевыводящей системы, а также пневмония. У лежачих больных, перенесших ишемический инсульт, в некоторых случаях может наблюдаться инфицирование пролежней.
Методы диагностики и лечения ишемического инсульта
При появлении первых признаков развития ишемического инсульта следует немедленно обратиться за медицинской помощью для проведения необходимого обследования и назначения адекватного лечения.
Для подтверждения такого повреждения мозга и выявления его обширности проводятся специальные исследования:
- Ультразвуковое дуплексное сканирование.
- Общий анализ крови.
- 12-канальная электрокардиография.
- Анализ уровня холестерина, мочевины и электролитов крови.
- Компьютерная томография.
- Магнитно-резонансная ангиография.
- МРТ.
- Трансторакальная эхокардиография.
- Церебральная ангиография.
Медикаментозная терапия при лечении ишемического инсульта в первую очередь направлена на нормализацию уровня холестерина, электролитов и глюкозы в крови.
Кроме того, могут быть назначены средства для устранения тромбов в сосудах мозга. Для предупреждения отека мозга могут быть назначены диуретики. Лечение ишемического инсульта головного мозга зависит от имеющихся симптоматических проявлений. Далеко не всегда хороших результатов в восстановлении утерянных функций мозга можно достигнуть консервативными методами, поэтому в ряде случаев оправдано проведение хирургических операций.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка…vesinsult.ru