Инфаркт
Что такое инфаркт? Почему случается инфаркт?
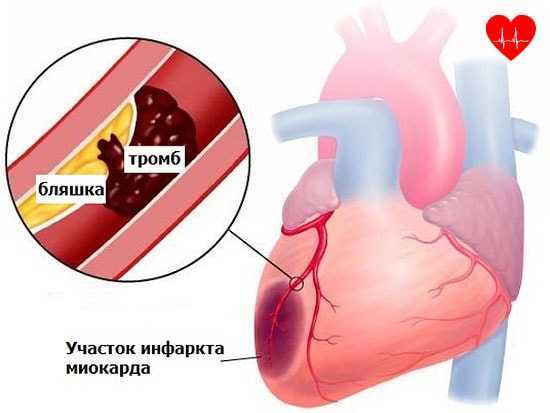
Инфаркт в переводе с латыни — «омертвление». А омертвление участка ткани сердца может наступить, если к нему прекратится приток крови. Нарушается этот приток, если на пути крови встречается препятствие. Таким препятствием становятся атеросклеротические бляшки, образующиеся на стенках сосудов. Поэтому основным заболеванием, приводящим к инфаркту, является атеросклероз, при котором повреждаются и видоизменяются (деформируются) кровеносные сосуды и в коронарных (сердечных) артериях образуются атеросклеротические бляшки.
Причинами атеросклероза, прежде всего, являются: курение (отрицательно влияющее на состояние сосудов), ожирение, употребление жирной пищи, малоподвижный образ жизни, высокое артериальное давление, повышенный уровень сахара в крови, преклонный возраст.
Образующиеся бляшки, состоящие из смеси жиров (в первую очередь, холестерина) и кальция, суживают просвет артерии. Когда сужение артерии из-за появления бляшек происходит медленно, годами, то организм успевает подготовиться к перекрытию основной артерии, и к моменту ее закупорки образуются пути окольного кровотока. Но бляшки могут образовываться и в течение непродолжительного времени.
В «жизни» атеросклеротической бляшки различают незрелый период и период зрелости. В период зрелости бляшка по плотности напоминает камень: мягкое содержимое замещается солями кальция. Впоследствии происходит изъязвление покрышки атеросклеротической бляшки, она начинает разрушаться. Такая атеросклеротическая бляшка называется нестабильной. Мелкие кусочки разрушенного ядра бляшки разносятся кровяным потоком, в результате чего возможна закупорка мелких сосудов. Но чаще всего закупорка происходит в результате образования тромба. Формируется тромб тогда, когда организм в разорвавшуюся бляшку направляет специальные клетки крови — тромбоциты для устранения «аварии». Тромбоциты «пломбируют» разрушенный кратер бляшки и в итоге формируется тромб. Если тромб перекрывает просвет артерии на 60 — 70 процентов, то возникают эпизоды кислородного голодания, то есть развивается стенокардия. Наличие стенокардии относят к предынфарктному состоянию, ведь просвет больной артерии в любой момент может закупориться полностью, и тогда наступит инфаркт миокарда.
Симптомы инфаркта
Спровоцировать инфаркт могут: тяжелый труд, чрезмерное волнение, похмелье, стенокардия. Случается, что пациенты несвоевременно обращаются к врачу, списывая тяжесть в груди, дискомфорт и ощущение нехватки воздуха на другие болезни. А ведь помощь, оказываемая пациентам на стадии еще не развившегося инфаркта миокарда, менее затратна и более эффективна.
Можно нарисовать типичный портрет пациента с подозрением на развитие инфаркта миокарда: мужчина в возрасте от 50 до 60 лет, которого мучают тупые боли (их он зачастую списывает на проявления остеохондроза). В редких случаях инфаркт развивается без боли. Обычно при инфаркте человек испытывает сильную боль за грудиной — жгучую, давящую, раздирающую, которая может отдавать в левую руку, плечо, под лопатку, в нижнюю челюсть, сопровождаться страхом смерти, одышкой, общей слабостью, холодным липким потом.
Первая помощь при инфаркте
Если у человека появились вышеописанные симптомы, вызывайте скорую по 03 (с мобильного — 030). Отвечайте четко на вопросы диспетчера, полученная информация позволит ему скоординировать действия ближайшей машины скорой помощи.
До приезда скорой уложите и успокойте больного. Верхнюю одежду расстегните. Откройте форточку или окно. Дайте больному таблетку нитроглицерина под язык (если боль не отпустит, то можно это повторить до 3 — 4 раз с интервалами в 5 — 10 мин), 1/2 таблетки аспирина, таблетку валидола. Далее можно дать пострадавшему 30 — 40 капель корвалола, валокордина или валерианы.
При нарастающей одышке, появлении влажных хрипов, слышных на расстоянии (признак отека легких), осторожно приподнимите больного до полусидячего положения, можно подложить под его спину свернутую одежду или подушки.
Транспортировка больного в лечебное учреждение осуществляется на носилках.
При запоздалом обращении теряется «золотой час», т. е. то драгоценное время, когда пациенту еще можно провести процедуру растворения тромба в закупоренной артерии (тромболизис).
Причины инфаркта
У людей, страдающих гипертонической болезнью (стойкое повышение артериального давления), инфаркты и инсульты возникают в три раза чаще, чем у тех, у кого этого заболевания нет, так как при гипертонии развивается атеросклероз сосудов. Согласно рекомендациям ВОЗ, нормальным является артериальное давление, не превышающее 140/90 мм рт. ст.
Возникновению гипертонии, кроме наследственного фактора, способствуют длительные стрессы, нерациональное питание, в частности недостаточное поступление калия в организм, ожирение.
Гипертоник обязан принимать прописанные лекарства ежедневно и пожизненно. Современные препараты помогают стабилизировать уровень артериального давления и, главное, избежать его перепадов, ведь каждый перепад может закончиться трагедией. Нельзя самостоятельно отменять лекарства, даже если давление на протяжении долгого времени сохраняется на нормальном уровне.
Те, кто перенес инфаркт, должны избегать стрессовых ситуаций, не перегружать свой организм работой, едой, хорошо высыпаться, не курить, не злоупотреблять алкоголем.
Факторы риска ИБС (ишемической болезни сердца), при которой нарушается кровоснабжение сердца, что, в свою очередь, также может привести к инфаркту, делятся на моделируемые и немоделируемые. Моделируемые — это то, на что мы можем повлиять: отказаться от вредных привычек, принимать рекомендованные лекарства, соблюдать диету, контролировать уровень АД, сахара и холестерина в крови. Немоделируемые факторы — те, на которые мы повлиять не можем: пол, возраст, наследственная предрасположенность.
Как видите, мы можем повлиять на значительное количество факторов риска развития болезней сердца.
Кстати, по поводу подбора медпрепаратов всегда советуйтесь с доктором. Так, в одних случаях необходимо 3 — 4 препарата, а в других достаточно и одного. Все строго индивидуально.
Реабилитация после инфаркта
Уже в первую неделю после инфаркта больного поворачивают в постели и начинают заниматься с ним лечебной физкультурой. Оптимальную нагрузку определяет врач. Ранняя дозированная физическая активность предотвращает осложнения — застойную пневмонию, пролежни.
Если вы решили восстанавливаться в санатории, то лучше всего это делать в той климатической зоне, где вы живете. Резкая смена климата чревата последствиями.
Около 80 процентов пациентов, перенесших инфаркт, возвращаются к труду.
Спустя 4 — 6 недель после инфаркта человек может вернуться и к интимной жизни, предварительно обсудив столь щекотливую тему с лечащим врачом и воспользовавшись его разумными советами.
После перенесенного инфаркта не редкость такая проблема, как задержка стула. В этом случае можно принимать слабительные средства, применять микроклизмы, но вообще главное — правильно составить рацион и дробно питаться (до 5 — 6 раз в день). Уменьшите потребление соли, сахара, животных жиров и хлеба. Периодически устраивайте разгрузочные дни (картофельные, творожные, яблочные и т. д.). Употребляйте больше овощей и фруктов. Полезны каши, морская рыба, кисломолочные йогурты.
В восстановительном периоде нередко у человека случаются перепады настроения, теряется интерес к жизни, появляются раздражительность, страх, развивается депрессия. Обычно со временем (примерно через 2 — 6 месяцев) все это исчезает. Однако если, кроме неустойчивого настроения, появляются такие симптомы, как бессонница, трудность засыпания или, наоборот, повышенная сонливость, нарушение аппетита, выраженная утомляемость, заторможенность, апатия или отчаяние, необходимо проконсультироваться с врачом.
После выписки пациента домой ему нужно в ближайшее время прийти на прием к врачу-кардиологу поликлиники (в случае его отсутствия — к участковому терапевту). В течение первого года необходимо бывать у врача не реже 1 раза в 3 месяца. Один раз в год нужно пройти (предварительно записавшись) контрольный прием в консультативном отделении сосудистого центра.
Следует опасаться любых инфекций. Перед стоматологической процедурой или операцией допустим профилактический прием антибиотиков.
На первых порах показаны прогулки в спокойном темпе в течение 5 — 10 минут. Постепенно это время увеличивают и к полутора месяцам реабилитационного периода прогулки достигают достаточной продолжительности. Затем прибавляются физические упражнения, направленные на повышение выносливости сердца, обогащения его кислородом: плавание, езда на велосипеде, ходьба по беговой дорожке.
doorinworld.ru
Как начинается инфаркт. Симптомы инфаркта. 4 стадии инфаркта
Инфаркт миокарда – опасная клиническая форма ишемической болезни сердца. Из-за недостатка кровоснабжения сердечной мышцы на одном из ее участков (левом или правом желудочке, верхушке сердца, межжелудочковой перегородке и др.) развивается некроз. Инфаркт угрожает человеку остановкой сердца, и чтобы обезопасить себя и своих близких, необходимо научиться вовремя распознавать его признаки.
Начало инфаркта
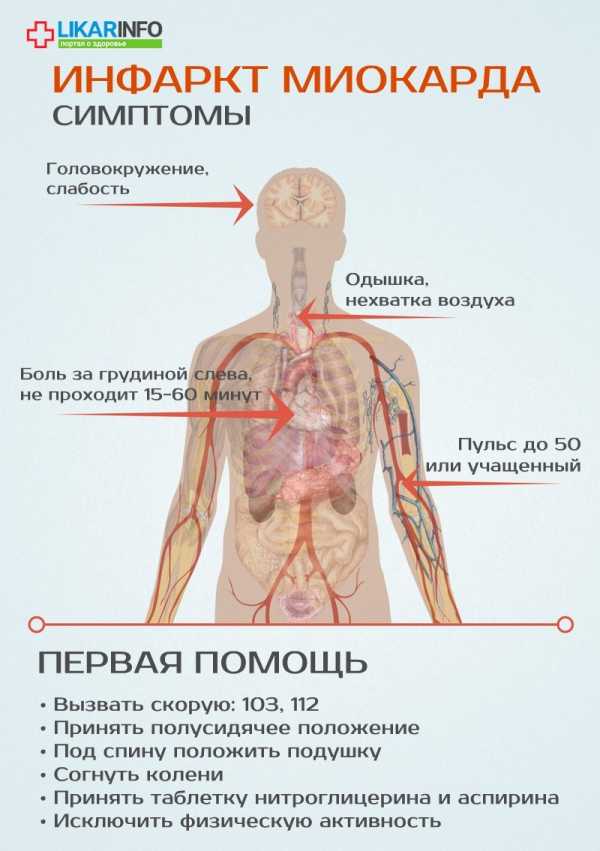
В 90% случаев начало инфаркта миокарда сопровождается появлением стенокардических болей:
- Человек жалуется на давящее, жгущее, колющее, сжимающее чувство боли прямо за грудиной или в левой ее половине.
- Боль нарастает за короткое время, может ослабевать и усиливаться волнообразно, отдает в руку и лопатку, правую сторону груди, шею.
- В состоянии покоя боль не проходит, прием нитроглицерина или других сердечных препаратов чаще всего не приносит облегчения.
- Характерными симптомами могут стать слабость, резкая одышка, нехватка воздуха, головокружение, усиленное потоотделение, чувство сильной тревоги, страх смерти.
- Пульс при инфаркте миокарда может быть либо слишком редким (менее 50 ударов в минуту), либо ускоренным (более 90 ударов минуту), либо нерегулярным.
Приступ стенокардии обычно длится около 30 минут, хотя известны случаи, когда он продолжался несколько часов. За ним следует короткий период без боли и затяжной болевой приступ.
Вам будет интересно: Ишемическая болезнь сердца и инфаркт миокарда
4 стадии инфаркта
По стадиям развития инфаркт разделяют на острейший, острый, подострый и период рубцевания. Каждый из них имеет свои особенности течения.
-
Острейший инфаркт миокарда длится до 2 часов от начала приступа. Сильные и продолжительные приступы боли говорят о разрастании очага некротического поражения.
-
Острый период инфаркта длится несколько суток (в среднем, до 10). Зона ишемического некроза отграничивается от здоровых тканей миокарда. Этот процесс сопровождается одышкой, слабостью, повышением температуры тела до 38-39 градусов. Именно в это время риск осложнений инфаркта или его рецидива особенно велик.
-
В подострой стадии инфаркта омертвевшие ткани миокарда замещаются рубцом. Она длится до 2 месяцев после приступа. Все это время больной жалуется на симптомы сердечной недостаточности и повышение артериального давления. Отсутствие приступов стенокардии – благоприятный показатель, но если они сохранились, это повышает риск повторного инфаркта.
-
Период рубцевания после инфаркта миокарда длится около полугода. Здоровая часть миокарда возобновляет свою эффективную работу, АД и пульс приходят в норму, симптомы сердечной недостаточности исчезают.
Связанные симптомы:
Что делать до приезда скорой
С момента инфаркта до наступления необратимых явлений в сердечной мышце проходит около 2 часов. Кардиологи называют это время «терапевтическим окном», потому заподозрив сердечный приступ нужно немедленно вызвать скорую помощь. До приезда врачей следует:
- Принять полусидящее положение, под спину положить подушку и согнуть колени.
- Измерить артериальное давление. Если оно окажется слишком высоким, необходимо принять таблетку от давления.
- Принять таблетку нитроглицерина и аспирина. Это сочетание расширит коронарные сосуды и сделает кровь более жидкой, благодаря чему зона инфаркта уменьшится.
При инфаркте не нужно двигаться, проявлять любую физическую активность: это увеличит нагрузку на сердце.
Осложнения инфаркта
Инфаркт миокарда опасен как сам по себе, так и осложнениями, которые возникают на разных стадиях болезни.
К ранним осложнениям инфаркта относят нарушение сердечного ритма и проводимости, кардиогенный шок, острую сердечную недостаточность, тромбоэмболию, перикардит, разрыв миокарда, артериальную гипотензию, нарушения дыхания и отек легких.
На поздних стадиях инфаркта есть риск развития хронической сердечной недостаточности, постинфарктного синдрома Дресслера, тромбоэмболии и других осложнений.
Связанные болезни:
www.likar.info
Инфаркт миокарда. Причины, симптомы, первая помощь
Инфаркт миокарда. Сердце является насосом, который проталкивает кровь по сосудам в замкнутом пространстве, которое называется большой и малый круг кровообращения. С самого рождения человека его сердце непрерывно, 24 часа в день, 7 дней в неделю работает. Страшно подумать, что будет, если оно остановится передохнуть минут на 5…
Что такое инфаркт миокарда?
Кровь продвигается благодаря сердцу снизу вверх, против силы тяжести, и происходит этот процесс потому, что давление в артериях и венах разное. Кровь, выходящая из сердца, имеет давление 100 мм рт.ст., а возвращаясь в него – 0 мм рт.ст.
Помимо общей кровеносной сети, у сердца есть свои собственные сосуды, которые питают сердечную мышцу и называются коронарными. Если просвет стенок сердечных артерий склерозируется, артерии становятся уже, и возникает ишемическая болезнь сердца.
Иногда возникает тромбоз сосудов сердца, в результате чего прекращается питание клеток. Как правило, клетки не могут жить без питания и кислорода долго, и если через 30 минут не нормализуется питание и доставка кислорода, наступает гибель клеток.
Логическим концом ишемической болезни может стать инфаркт миокарда, или попросту говоря, смерть клеток сердечной мышцы в результате нехватки кислорода и питательных веществ. Медицинское определение термина «инфаркт миокарда это» означает, что произошло полное или частичное повреждение сердца (некроз тканей), причиной которого стало нарушение кровоснабжения.
Причины появления
Основной причиной возникшего инфаркта миокарда считается атеросклероз сосудов. Атеросклеротическая бляшка состоит из твердого холестерина, и может существенно сужать просвет сосуда и быть причиной нарушения кровообращения. По мере увеличения и роста бляшки она может надорвать стенку сосуда, куда тут же устремляются тромбоциты и образуют кровяной сгусток.
Время, за которое образуется кровяной сгусток (тромб), может составлять несколько дней или даже недель. Для того чтобы перекрыть крупный сосуд, могут потребоваться годы. Если тромб станет занимать весь просвет сосуда, то кровоток в этом месте прекращается. Причем отмечено, что величина сосуда, перекрытого тромбом, влияет на площадь поражения при инфаркте. Другими словами говоря, чем больше размер тромба, тем обширнее инфаркт.
Кроме причин, вызывающих инфаркт, есть факторы, наличие которых может спровоцировать появление атеросклероза и тромбоза сосудов. К ним относятся:
- Фактор наследственности.
- Содержание в крови холестерина свыше 5,5 ммоль/л.
- Наличие вредной привычки – курения.
- Малоподвижный образ жизни.
- Избыточный вес тела.
- Высокое артериальное давление – свыше 140/90 мм рт.ст.
- Сахарный диабет.
- Многочисленные стрессы и состояние аффективного напряжения.
- Возраст мужчин старше 40 лет.
У человека могут встречаться не один, а несколько факторов риска, и тогда многократно увеличивается возможность появления инфаркта миокарда.
Симптомы
По статистике ВОЗ, смертность по причине сердечно-сосудистых заболеваний стоит на первом месте среди всех остальных причин. Средний возраст, когда случается инфаркт, 40-60 лет, но в последнее время все чаше появляются случаи, когда диагноз ставится совсем молодым людям. Мужчины подвержены заболеванию вдвое чаще, чем женщины, так как женский гормон эстроген защищает сосуды.

Симптомы заболевания в большинстве случаев проявляются ярко, но у 25% больных признаки болезни скрытые или вообще не проявляются.
Самыми часто встречающимися симптомами инфаркта миокарда являются:
- Боли в области сердца или за грудиной, отдающие в левую лопатку. Боли бывают давящими, жгучими, сжимающими, раздирающими, ломящими.
- Боли в левой руке (иногда бывают в правой руке).
- Бледность кожных покровов.
- Чувство страха, тревоги и нехватки дыхания.
- Потливость, слабость.
- Обморочное состояние.
- Резкое снижение давления.
Кроме классической картины заболевания, инфаркт миокарда может «маскироваться» под другие заболевания, от которых смертность наступает чаще всего:
- Абдоминальная форма, где основными симптомами становятся тошнота, рвота, не приносящая облегчения, сильные боли в животе. Картина напоминает острое отравление, и смерть наступает при попытке промыть желудок.
- Церебральная форма, когда на первый план выходят симптомы поражения нервной системы или инсульта, а на МРТ нет признаков кровоизлияния или ишемии головного мозга.
- Астматическая форма, когда налицо все симптомы бронхиальной астмы – нарастают одышка, чувство нехватки воздуха, но ингаляторы не снимают приступ.
- Аритмическая форма, где главным признаком является нарушение ритма сердца, при этом может не быть болевого синдрома.
- Атипичная форма, когда боли могут возникнуть в любом месте – в области головы, шеи, рук, позвоночника и даже челюсти, но обезболивающие препараты не снимают боль.
- Безболевая форма, при которой человек не испытывает никаких симптомов и внезапно умирает. Чаще всего причиной становится сильный стресс.
По стадиям развития заболевание делится на следующие стадии:
- Острейшая фаза (фаза повреждения сердечной мышцы). Обычно эта фаза длится от нескольких часов до нескольких суток. В эту фазу происходит отмирание клеток сердечной мышцы, и происходит большинство тяжелых осложнений заболевания. На этот период приходится самый большой процент смертности, так как вовремя не оказывается первая медицинская помощь. Но, с другой стороны, проведенные в этот период лечебные мероприятия, значительно снижают риск осложнений и обеспечивают скорое выздоровление больного.
- Острая фаза, в которой происходит формирование участка некроза. Если инфаркт миокарда протекает бессимптомно, в этой зоне начинается воспаление, приводящее к появлению других симптомов (повышение температуры, отек в зоне некроза). И конечно, если в этот период не оказывается врачебная помощь, отечный участок мышцы начинает давить на соседние, здоровые участки мышцы, ухудшая состояние больного.
- Подострая фаза, в которой участок некротизированной ткани замещается рубцом, состоящим из соединительной ткани.
- Хроническая фаза или стадия рубца.
Диагноз инфаркт миокарда ставится обычно на основании триады симптомов:
- Болевой синдром, не поддающийся терапии.
- Изменения на кардиограмме.
- Биохимические анализы крови.
- Осложнения инфаркта миокарда
Несвоевременная диагностика инфаркта может привести к появлению следующих осложнений:
- Разрыв сердца, при котором происходит разрыв стенки сердца. Это может произойти вследствие большого давления в зоне поражения, что вызывает так называемую тампонаду сердца. При тампонаде происходит скопление крови в околосердечной сумке и увеличивается давление на сердце. Клинически это проявляется тем, что у больного внезапно останавливается пульс и наступает смерть.
- Острая сердечная недостаточность, которая вызывает кардиогенный (болевой) шок. Клиника такого осложнения выражается в том, что у больного резко падает давление, ниже 90 мм рт.ст., что вызывает такие симптомы как одышка и отек легких. Предвестниками такого осложнения становится одышка, которая начинается в положении лежа и проходит в положении сидя.
- Нарушение сердечного ритма.
- Аневризма сердца, при которой мышечная стенка под давлением крови начинает растягиваться и образует грыжу сердца. Обычно такое осложнение бывает при обширном поражении миокарда.
Инфаркт и осложнения, вызванные им, требуют безотлагательной медицинской помощи и лечения в стационаре.
Лечение
Специалисты считают, что важно оказать первую помощь и начать медикаментозную терапию при инфаркте в первые 5-6 часов после начала болезни. Это значительно снижает риск появления осложнений и увеличивает шансы больного на выздоровление.
Эффект лечения инфаркта миокарда во многом зависит от величины очага поражения. Различают мелкоочаговый, крупноочаговый (обширный) и трансмуральный инфаркты. Последний возникает в том случае, если область инфаркта занимает всю площадь сердечной мышцы, и обычно несовместим с жизнью пациента.
Инфаркт может располагаться на задней, передней и боковой стенках сердца. Тяжелее всего протекает инфаркт, если поражена передняя стенка миокарда, а некроз тканей в боковой и задней стенках миокарда протекает легче. После инфаркта в области некроза тканей остается рубец.
Неотложная помощь при инфаркте миокарда
Каждый человек, независимо от рода занятий, должен уметь оказывать первую доврачебную помощь, в том числе и при инфаркте миокарда. В обычных условиях жизни умение оказывать первую помощь может иногда спасти жизнь больному.
Первая помощь – это ряд простых и нужных мер по охране здоровья человека в случае внезапной болезни. Если первую помощь человеку оказать правильно, это значительно сократит время его пребывания в стационаре.
Если вы заметили у человека некоторые симптомы инфаркта, главное, что вы должны сделать – положить больного в горизонтальное положение, а если это невозможно сделать, то нужно удобно его усадить. Необходимо помнить о том, что в ранние часы заболевания даже малейшее движение может ухудшить состояние больного. Именно поэтому необходимо не только уложить или усадить человека, но и не позволять ему двигаться.

Необходимо обеспечить больному доступ свежего воздуха, а также запретить ему курить. В этом периоде нельзя оставлять больного без присмотра. Если вы можете измерить человеку пульс и артериальное давление, то необходимо это сделать. При повышенном давлении можно дать человеку гипотензивное средство (Папазол, Адельфан, Клофелин).
Можно дать больному препараты, снимающие боли в сердце – Корвалол, Валидол, Нитроглицерин (рассасывается под языком), а также Аспирин, который надо разжевать. Эти средства для оказания первой помощи обычно имеются в аптечке пожилых людей или людей с заболеваниями сердечно-сосудистой системы.
Следующий шаг – вызов скорой помощи. Обычно к больным с болями в области сердца выезжает кардиологическая бригада, которая оснащена современной аппаратурой.
В задачи скорой помощи входят следующие мероприятия:
- Ранняя диагностика инфаркта миокарда (с помощью ЭКГ) и профилактика осложнений.
- Проведение противоболевой терапии.
- Проведение антиаритмической терапии.
- При необходимости – реанимационные мероприятия (дыхание «рот в рот», непрямой массаж сердца).
- Транспортировка и госпитализация больного в стационар.
- Ведение документации для дальнейшего лечения (фиксирование времени и места инфаркта миокарда).
Если вы не дозвонились до станции скорой помощи или находитесь вблизи любого стационара, можно доставить больного в стационар самим. При этом нужно соблюдать важнейшее правило транспортировки больного – ему нельзя ни в коем случае двигаться или ходить.
В этом случае обычно раскладывают переднее сиденье машины, чтобы больной мог ехать в полулежащем положении и медленно, не превышая скорости больше чем 60-70 км/час, доставить больного в стационар. В стационаре нужно также обратиться за помощью, чтобы больного от машины до реанимационного отделения несли на носилках.
Оказание врачебной помощи
В клинических условиях обязательно проводят полное обследование с целью выяснить состояние сердечной мышцы и ее резервные возможности. Терапия обычно проводится в реанимационном отделении и включает в себя:
- Обезболивающие препараты.
- Антикоагулянты (препараты, снижающие свертываемость крови).
- Средства, рассасывающие тромбы.
- Гипотензивные препараты.
- Средства, уменьшающие объем циркулирующей крови.
- Антиаритмические препараты.
- Средства, понижающие частоту сердцебиения.
- Препараты, снижающие потребность сердца в кислороде.
Одним словом, вся терапия направлена на обеспечение «экономичного» режима работы сердца.
Самым важным пунктом в лечении медикаментами являются противоболевая и рассасывающая тромб терапия. Для растворения тромба вводятся препараты, растворяющие его и активирующие плазминоген крови. Но самым оптимальным временем для такой терапии являются первые два часа после инфаркта. Поэтому так важно доставить в реанимационное отделение и оказать помощь.

В это время больному проводятся следующие мероприятия:
- Проводится мониторинг работы сердца и других показателей.
- Проводится лечение и профилактика нарушений ритма сердечной деятельности.
- Проводится симптоматическая терапия.
- Проводятся реабилитационные мероприятия.
Одним из условий лечения является соблюдение диеты, при которой исключаются все острые, жирные, жареные и соленые блюда. Диета обязательно включает в себя больше свежих продуктов, овощей, фруктов, свежевыжатых соков, блюд, приготовленных из диетических продуктов на пару или в духовке.
В последнее время широко применяется метод ангиопластики коронарных сосудов, при котором с помощью специальных катетеров делают пластику тех сосудов, которые стали причиной возникновения инфаркта. По показаниям можно провести аортокоронарное шунтирование. Эти методы относятся к немедикаментозным (инвазивным) методам лечения.
Профилактика
Профилактика – это комплекс мер, направленных на предупреждение возникновения заболеваний. В случае профилактики инфаркта миокарда это приобретает особую актуальность, так как инфаркт гораздо легче предупредить, чем лечить. Меры профилактики после заболевания могут быть первичными, а также вторичными, после перенесенного однажды инфаркта. В любом случае, правила профилактики от этого не меняются, за исключением того, что после инфаркта надо принимать прописанные лекарства.
Меры профилактики, которые применяются для предупреждения инфаркта:
- Физические занятия и упражнения.
- Употребление чистой питьевой воды не менее 1,5 литра в день.
- Рацион питания, включающий только натуральные продукты.
- Отказ от употребления алкоголя и курения.
- Отсутствие стрессов и больше положительных эмоций.
- Регулярное профилактическое посещение участкового кардиолога.
Сердечная мышца – это такая же мышца, как и все остальные, а мышцы необходимо тренировать. Причем начинать физические упражнения надо начинать делать постепенно, особенно если у вас не было опыта спортивных тренировок. Можно начинать в виде пеших прогулок на расстояние не меньше 5 км, а также занятий плаванием или легким бегом. Если вы решите пойти заниматься в спортзал, то лучше всего будет обратиться к специалисту за консультацией. В любом случае, физические нагрузки должны носить характер поступательный, то есть от простых упражнений надо переходить к сложным.
Кроме мышц, также тренируются и сосуды, а для этого надо закаливать организм. Для этого нужно обливаться или обтираться холодной водой, посещать сауну или баню, где можно принимать контрастный душ. «Побочным» явлением таких нагрузок является снижение избыточного веса, а также уменьшение эмоциональных нагрузок.
Употреблять чистую воду в достаточном количестве необходимо для того, чтобы кровь имела достаточный объем, и не была густой. В расчет не берутся жидкости, содержащие воду – кофе, чай, компоты, соки.
Что касается правильного питания, но это не значит, что надо себя ограничивать в каких-то продуктах. Если пища натуральная и в ней нет всяких пищевых добавок вроде консервантов и стабилизаторов, то начинать вводить в рацион надо все небольшими порциями, даже если врач по какой-то причине не рекомендует вам это есть.

Старайтесь уменьшить количество жиров животного происхождения, и ешьте лучше натуральные растительные масла холодного отжима. И вообще, в рационе должно быть соотношение мясных продуктов к растительным 30:70. То есть на 1 часть мяса должно приходиться не менее 2 частей овощей, фруктов или зелени. Говядину можно убрать из рациона вообще, так как этот продукт долго расщепляется, и заменить говядину на мясо кролика, рыбы, птицы.
Ради своего здоровья лучше всего отказаться от вредных привычек, особенно если вы употребляете много спиртных напитков или выкуриваете больше 1 пачки сигарет в день. Алкоголь вредит печени, которая в свою очередь плохо расщепляет холестерин, а холестерин, в свою очередь, откладывается на стенках сосудов. Никотин содержит канцерогенные вещества, снижающие потребление кислорода и вызывают ишемию сердечной мышцы.
И последнее – в современном мире, где количество стрессов на душу населения превышает все нормы, лучше всего научиться быть уравновешенным, доброжелательным, невозмутимым человеком. Именно у нервно-возбудимых людей и людей с низкой стрессоустойчивостью инфаркт миокарда возникает чаще всего.
Для того чтобы нервная система была лабильной, надо регулярно отдыхать, окружать себя положительными людьми и эмоциями, а лучше всего будет заняться новыми видами хобби. К таким увлечениям можно отнести уход за домашним питомцем (кошка или собака), увлечение поделками, сделанными своими руками и так далее.
Посещать кардиолога нужно для того, чтобы периодически сдавать анализ ЭКГ и другие анализы, получать советы о том, какие медикаменты лучше принимать и когда, а также для того чтобы не попасть в достаточно печальную статистику.
А статистика говорит о следующем:
- Около 20% больных с диагнозом инфаркт умирают, не доезжая больницы или до приезда скорой помощи.
- 15% всех больных, которые госпитализированы в стационар, умирают в стенах больницы, даже при самом хорошем уходе.
- Смертность от инфаркта занимает лидирующее положение в списке всех причин смертности и составляет 30-35%. Другими словами говоря, каждый третий из нас имеет риск заболеть инфарктом миокарда.
Всем тем, кому за 40 лет, необходимо посещать кардиолога и сдавать периодически все анализы, даже если нет никаких жалоб. И помните – ваше сердце бьется не только ради вас!
www.goagetaway.com
Что такое инфаркт миокарда из за чего он происходит
Что такое инфаркт миокарда из-за чего он происходит?
 Инфаркт миокарда – это процесс омертвления сердечной мышцы. Возникает он из-за нарушения целостности потока крови по хотя бы одной из ветвей коронарных артерий сердца. В основном причиной, ведущей к засорению артерий, является атеросклероз – болезнь, накапливающая жиры на стенках крупных артерий. Инфаркт миокарда может быть обнаружен на любой стороне сердца, хотя чаще всего он поражает левую часть, так как она испытывает большую нагрузку при работе с кровью. Существует 5 периодов инфаркта миокарда:
Инфаркт миокарда – это процесс омертвления сердечной мышцы. Возникает он из-за нарушения целостности потока крови по хотя бы одной из ветвей коронарных артерий сердца. В основном причиной, ведущей к засорению артерий, является атеросклероз – болезнь, накапливающая жиры на стенках крупных артерий. Инфаркт миокарда может быть обнаружен на любой стороне сердца, хотя чаще всего он поражает левую часть, так как она испытывает большую нагрузку при работе с кровью. Существует 5 периодов инфаркта миокарда:
1. Прединфарктный период. Продолжительность составляет до 1,5 месяцев. В это время возможны приступы стенокардии, которые происходят все чаще и чаще. В этот момент главное вовремя обратиться к врачу и начать лечение, ведь на этой стадии инфаркта можно избежать.
2. Острейший период. На этом этапе начинают прочно формироваться симптомы инфаркта. Самый частый симптом – болевой. Человек чувствует острую боль в груди, которая распространяется на всю левую верхнюю половину тела. Также инфаркт может начинаться с одышки и болей в животе.
3. Острый период длится примерно 10 дней. За это время образуется погибшая зона сердечной мышцы и на этом месте начинает появляться рубец.
4. 8 недель происходит полное формирование рубца. Этот период называется подострым.
5. И конечным итогом всего этого кошмара является постинфарктный период,в течение которого происходит улучшение состояния больного. Но тут же существует вероятность повторного инфаркта миокарда из-за нервных перенапряжений или сердечной недостаточности.
Лечение инфаркта миокарда ведется обязательно в специальном стационаре, но еще до попадания туда больного необходимо заняться борьбой с первыми симптомами инфаркта. Обычно, первое от чего стараются избавиться – это острейшая боль. Ее уменьшают при помощи нитроглицерина. Но это не всегда срабатывает. В этом случае используют различные наркотические средства.
my-znahar.com
Инфаркт миокарда — Признаки и первая помощь при инфаркте, методы лечения, советы врачей
Согласно статистике всё чаще инфаркт сердца, мышцы, так называемого миокарда встречается у людей молодого возраста. Если ранее к группе риска причисляли людей, достигших 50 лет, то теперь и в 25-30 нередко приходится врачам сталкиваться с этой проблемой.
Характеризуется инфаркт миокарда резким ухудшением самочувствия, остановкой жизненно важной функции, высоким уровнем смертности. Помощь должна быть оказана как можно быстрее. Только в этом случае удастся спасти жизнь, избежать осложнений.
Инфаркт миокарда, его симптомы, лечение, способы профилактики в наше время должен знать каждый человек.
Причины появления патологии
Что такое инфаркт?
Инфарктом миокарда называют нарушение поступления крови к сердечной мышце, некроз тканей.
Причины развития этого состояния немногочисленны. Оно тесно связано с ухудшением состояния сердечно-сосудистой системы в целом, возникает в связи с тромбозом коронарной артерии или на фоне атеросклеротических поражений. Сгустки крови могут появляться, прежде всего, из-за сужения стенок кровеносных сосудов – временного или постоянного.
На фоне усталости, при нарушениях терморегуляции происходит патологическое сужение, развиваются деформации. В процессе жизнедеятельности ткани организма изнашиваются, снижается способность к регенерации, может появиться болезнь. Это естественно и всё же не считается нормой.
При гипертонии, гипотонии наблюдаются отклонения скорости движения крови, а значит, и риск образования тромбов увеличивается. Помимо этого, тромбы могут появляться при врождённой патологии свёртываемости. Часто инфаркт развивается на фоне ишемической болезни. Виной всему холестерин, который поступает в кровь в слишком большом количестве, накапливается на внутренних стенках артерий, препятствует проникновению полезных веществ и кислорода в ткани.
Не менее важный фактор — противоестественное утолщение стенок сосудов, которое тоже наблюдается при ишемической болезни. Причины таких деформаций кроются в нарушении регенерации клеток, старении организма – своевременном и преждевременном. Иногда изменения стенок сосудов — это наследственная склонность, постепенно прогрессирующая. При наличии некоторых врождённых структурных патологий страдает миокард и увеличивается риск того, что произойдёт инфаркт рано или поздно.
Иногда страдает миокард, случается инфаркт из-за инфекционного заболевания, обладающего определённой спецификой. Операции на коронарной артерии могут сопровождаться осложнениями, в том числе и инфарктом, но чаще всего проходят удачно.
Спазм стенок – одна из причин развития ишемической болезни и инфаркта миокарда, как её наиболее острой формы. Гладкой мускулатурой кровеносных сосудов управляет головной мозг, вегетативная нервная система. Их сокращение является частью защитной реакции на внешние факторы.
В патологический процесс, причину инфаркта миокарда, спазм коронарных артерий может превратиться, если есть другие заболевания, наблюдаются необратимые изменения, старение организма, износ. Сокращение происходит, хотя внешних причин для этого нет. Они внутри человека.
Первые симптомы

Можно ли распознать угрозу, обнаружить её приближение, изменить ситуацию?
Такое заболевание, как инфаркт миокарда отличается внезапностью, неожиданностью именно из-за небольшого количества признаков. Согласно статистике люди, у которых наблюдается тяжёлое его течение, до момента поступления в отделение больницы доживают лишь в половине случаев.
Своевременная помощь может это изменить. Лечение, которое потребуется при инфаркте тоже будет более простым, если с самого начала не дать симптомам проявить свою разрушительную силу в полной мере.
Предынфарктное состояние – часто можно услышать этот термин.
Что же имеется в виду при этом?
Случается инфаркт чаще всего в ночное время, ближе к рассвету, хотя известно много случаев, когда он случался днём. Он не возникает просто так, есть факторы, его провоцирующие. В частности, стресс, эмоциональное напряжение, физическая нагрузка могут ему предшествовать, привести к сердечному приступу. Каждый из сердечных приступов может закончиться развитием этого состояния.
При инфаркте миокарда могут учащаться приступы ишемии, стенокардии, симптомы сердечной недостаточности. Появляются нарушения сердечного ритма. Своевременное обращение к врачу в этом случае снизит риски, поможет избежать угрозы.
Предынфарктное состояние будет вовремя диагностировано, актуальная терапия назначена.
По некоторым признакам можно также распознать непосредственно начало инфаркта. Начинается патологический процесс с резких болей в области сердца, отголоски которой ощущаются в левой части тела — под лопаткой, в руке, иногда в шее. Она называется ангиозной. Ощущения такие же, как и при приступе стенокардии. Могут быть знакомы человеку.
Но при инфаркте миокарда эту боль невозможно устранить — стандартные анальгетики не действуют. Признаком, отличительной особенностью является снижение эффективности лекарственных препаратов от проблем с сердечной деятельностью. Продолжаются боли в некоторых случаях 15 минут, в других — нескольких часов. Это симптом классического инфаркта миокарда, стандартная его разновидность, ангинозная. Она встречается чаще всего. Но в некоторых случаях всё идёт по другому сценарию.
Нетипичный сценарий
В зависимости от симптоматики различают ангинозный инфаркт, астматический, с синдромом кардиогенного шока, аритмический, церебральный, абдоминальный или гастралгический. Каждый из них характеризуется своей, специфической симптоматикой.
При астматическом наблюдается отёчность лёгких и в связи с этим человек чувствует удушье, ангинозная боль тоже беспокоит, но самым чётким признаком не является. Человек жалуется на отдышку. Ритм дыхания нарушается настолько, что и окружающие начинают это замечать. Меняется цвет лица: в области подбородка, губы, носа. Кожа приобретает пурпурный оттенок.
При инфаркте миокарда иногда развивается кардиогенный шок. В этом случае присутствует ангинозная боль.
Помимо этого, может проступать холодный пот, наблюдаться сильное нарушение циркуляции крови в конечностях — появляются покраснения, кожа приобретает синюшный оттенок. Давление в артериях резко снижается.
При аритмической форме появляются нарушения сердечного ритма. В первую очередь можно заметить именно их.
При церебральной форме голова кружится, координация движений нарушается, может пропадать зрение. Эти симптомы связаны с тем, что кровь поступает в недостаточном количестве не только к миокарду, но и к головному мозгу. Есть риск осложнений в виде одновременного инфаркта миокарда и инфаркта головного мозга.
При абдоминальной форме, известной также как гастралгическая, человек обращается в больницу с жалобами на боли в области желудка, тошноту, рвоту, вздутие. Во время пальпации обнаруживается болезненная реакция, напряжение мышц, однако, первые подозрения не подтверждаются при дальнейшей диагностике.
Оказание доврачебной помощи

Распознав инфаркт, его симптомы, важно помочь себе или близкому человеку. Лечить патологию будут врачи, но их приезда необходимо дождаться, до больницы надо успеть доехать. Следует учесть, что видимые признаки инфаркта миокарда не дают обычно полное представление о происходящих процессах. Желательно, чтобы у врача было время на диагностику. Вот почему так важно участие, вмешательство в биологический процесс самого человека и окружающих.
Первая помощь при инфаркте миокарда любой формы сводится к несложным манипуляциям, каждый может это сделать. Человек должен принять горизонтальное положение. Ему следует помочь в этом. Вещи, которые могут мешать дыханию, повышать температуру тела, следует убрать – расстегнуть рубашку, блузку, снять свитер или галстук.
Если человек давно страдает нарушениями в работе сердца, возможно, у него с собой есть лекарства, которые надо ему дать. Таблетка нитроглицерина, например, может пригодиться. Такие препараты замедлят процессы, помогут. Их применение с виду не эффективно, но на самом деле результат есть.
Если нитроглицерина нет, пригодится аспирин или ацетилсалициловая кислота, которая способствует исчезновению тромбов, устраняет боль. В том случае, если произошла остановка сердца, необходим непрямой массаж, искусственной дыхание.
Симптомы и лечение могут быть разными, а вот реакция должна быть быстрой.
Физиологические основы
Коронарные артерии обеспечивают поступление крови к сердцу.
Миокард – это большая его часть, основная его масса. Эта мышца обеспечивает сокращение каждого из желудочков, четырёх камер сердца, которые проталкивают кровь, заставляют её циркулировать по телу. Если миокард остановил своё движение, велики шансы, что человек умрёт.
Патологическое состояние наступает резко, но этому предшествует период образования тромбов, изменения стенок сосудов, формирования холестериновых отложений, снижение объёмов поступающей крови, питания тканей.
Сколько длится этот период – никогда точно неизвестно, ведь он протекает обычно без ярко выраженных, серьёзных симптомов, на которые можно было бы обратить внимание.
Человек курит, питается как обычно, употребляет алкоголь, наркотические вещества, стимуляторы, не занимается спортом – ведёт обычный для себя, способствующий износу всех систем органов и сердца в частности, образ жизни.
Сердце, выполняющее ежедневно тяжёлую работу, не успевает отдыхать при паузах в сокращении, повреждается. В медицине существует такое понятие, как точка невозврата – это условная величина, момент, после которого полное восстановление здоровья невозможно.
Но инфаркт практически всегда можно предотвратить.
Понять физиологию патологического процесса, корректировать поведение в соответствии с обстоятельствами – не проблема. Можно избежать его развития или сгладить его последствия. Если инфаркт случился, длился от 20 минут и более, наступает стадия необратимых изменений. Поражённые некротическими процессами участки замещаются соединительной тканью.
Принято выделять 5 стадии инфаркта миокарда:
- предынфарктная стадия (продромальная) длится от пары часов до нескольких недель, характеризуется учащением проявления симптомов, частыми приступами стенокардии;
- острейшая стадия – развитие ишемии, некрозов, которая наступает вслед за предынфарктной, может длиться от 20 минут до 2 часов;
- острая стадия – длится от 2 дней до двух недель, характеризуется появлением некротических изменений и так называемой миомаляцией, суть которой сводится к устранению погибших клеток иммунной системой, её ферментами;
- подострая – начинается замещение поражённых участков грануляционной тканью, длится от 4 недель до 8;
- постинфарктная стадия – формирование рубца из соединительной ткани на миокарде, привыкание органа к новой своей структуре, возобновление стандартного функционирования.
Эти стадии могут быть выражены в разной степени. Динамика, особенности их течения зависит от ситуации.
Методы диагностики
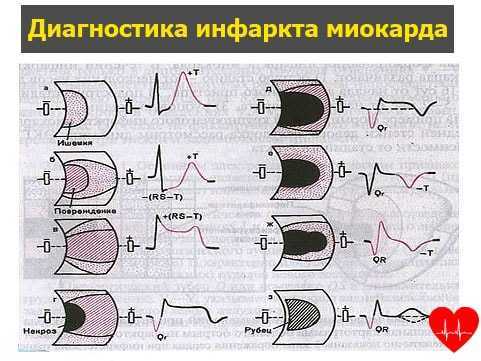
Основным методом диагностики является ЭКГ.
Именно кардиограмма даёт максимум информации. С её помощью определяется стадия течения патологического процесса, вероятные причины.
Коронография позволяет определить, в каком состоянии коронарная артерия. Применяется также компьютерная коронография, если в больнице есть соответствующее оборудование.
Анализ крови – один из методов диагностики. Он позволяет получить максимально подробную информацию о процессах в организме, составить общее представление, увидеть картину в целом.
Терапия инфаркта миокарда должна быть комплексной. Это всегда сложный, длительный процесс – лечение некрозов при инфаркте, последствий. Необходимо возобновить нормальное кровообращение в первую очередь, затем продолжить борьбу за жизнь. Без своевременного восстановления питания тканей лечение как таковое при инфаркте невозможно, оно не даст результатов.
Врачам предстоит устранить причины, вызвавшие ухудшение состояния и уменьшить последствия. Чтобы гарантировать выздоровление, нужно как можно быстрее остановить некроз и замещение стандартных тканей на соединительную. Теоретически это реально, если кровь, питательные вещества, кислород поступает в нормальном количестве, а продукты распады выводятся из организма. На практике, к сожалению, получается не всегда.
Изначально может наблюдаться мелкоочаговый инфаркт, небольшие по площади поражения, но в дальнейшем ситуация иногда ухудшается. Часто лечение проходит с попеременным успехом при инфаркте. Мелкоочаговый превращается в крупноочаговый. Иммунная система стремится остановить разрушение органа. Увы, механизм не эффективен, становится причиной утраты сердцем способности к выполнению функций на прежнем уровне.
По признаку серьёзности некротических поражений, глубины деформации, различают трансмуральный инфаркт, при котором вся толщина сердечной мышцы поражается некрозом. Может наблюдаться инфаркт интрамуральный, при котором деформация также направлена в глубину стенок сердечной мышцы, но в меньшей степени, чем при трансмуральном.
Ещё одна разновидность – субэндокардиальный инфаркт, для которого характерно развитие некроза в области эндокарда. Субэпикардиальный отличается тем, что поражаются ткани в районе эпикарда.
Данная патология предсказуема. Шансы на выздоровление можно значительно увеличить, как и предвидеть вероятные осложнения. Предотвратить их развитие удаётся не всегда, к сожалению. Решающее значение имеет возраст, общее состояние здоровья. Возможны такие осложнения, как сердечная недостаточность на фоне кардиосклероза, артериальная гипертония и увеличение площади поражённых участков, разрыв межжелудочковой перегородки, развитие болевого синдрома, а также синдрома Дресслера и не только.
Профилактика инфаркта

Профилактика может вызывать внутреннее сопротивление у человека, ведь повелевать своему телу, жить, пока живётся, рисковать, получать удовольствие – мечта каждого. Но лечение стоит дороже при инфаркте. Проще потратить психическую энергию, измениться раз и навсегда, простится с мечтой о вседозволенности, независимости от естественных законов мироздания, биологии, физики, химии.
По статистике инфаркт чаще всего встречается у мужчин. В то же время показатель смертности среди женщин выше.
Эта закономерность легко объясняется тем, что мужчины чаще курят, употребляют алкоголь, ведут неразмеренный образ жизни, постоянно подвержены влиянию стрессов. Женщины же уходят в декрет, наслаждаются радостью материнства, отдыхают от стрессов и перенапряжения, занимаясь хозяйством.
Правда, на занятия спортом обычно внимание не обращается. Женщины могут полнеть, уделять внимание только супругу и детям, семье. В период менопаузы риск инфаркта тоже увеличивается. Профилактика сводится к нормализации активности, режима дня, питания, смене философии, взгляда на жизнь.
Важно укреплять тело, ведь оно разрушается с годами. Только так можно противостоять силе, называемой старение, прожить много лет и не болеть.
kardiodok.ru
Что такое инфаркт миокарда? Признаки и методы лечения
Инфаркт миокарда является одним из наиболее серьезных осложнений, вызванных ишемической болезнью сердца, при которой отмечается нарушение кровоснабжения сердечной мышцы вследствие снижения уровня проходимости коронарных артерий атеросклеротическими бляшками. Последние выступают основным признаком атеросклероза. Сами бляшки образуются из холестерина и кальция. В течение жизни они откладываются на стенках сосудов и артерий, в том числе сердечных.
В настоящее время ишемическая болезнь сердца лидирует среди причин смертности в развитых странах, а в развивающихся находится на третьем месте после СПИДа и инфекций нижних дыхательных путей.
 Факторы, ведущие к развитию острого инфаркта миокарда:
Факторы, ведущие к развитию острого инфаркта миокарда:
- болезни сердечнососудистой системы;
- ранее перенесенный инфаркт;
- сердечная аритмия;
- вредные привычки;
- сахарный диабет;
- гипертония;
- ожирение;
- стрессы.
В повышенной зоне риска находятся люди в возрасте старше 40 лет и женщины, принимающие комбинированные оральные контрацептивы, а также, согласно недавним исследованиям, люди работающие в ночную смену.
Признаки инфаркта миокарда
У человека появляется выраженная загрудная боль и одышка. К основным признакам добавляются повышенное потоотделение, учащенное сердцебиение, тошнота, рвота, беспокойство и страх. Может появиться общая слабость и повышенная утомляемость. Однако встречаются случаи, когда инфаркт миокарда проходит бессимптомно.
Что происходит в организме?
Во время острого инфаркта из-за атеросклеротических бляшек происходит резкая закупорка просвета коронарной артерии. По этой причине к отдельному участку сердца перестает поступать кровь. В результате происходит некроз недоступной для поступления крови зоны. Данный процесс и вызывает болевые ощущения в загрудной области.
Основным методом исследования при диагностировании инфаркта миокарда является ЭКГ (электрокардиограмма). Данный способ является наиболее объективным, потому что благодаря нему появляется возможность максимально точно определить локализацию поражения миокарда.
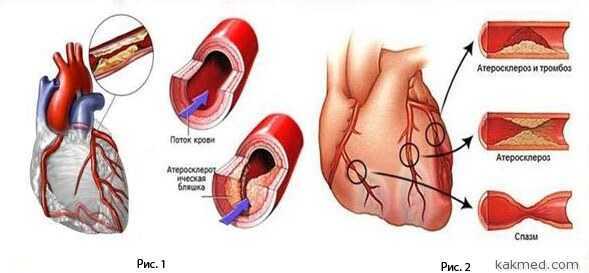
Рис. 1 Формирование атеросклероза в коронарной артерииРис. 2 Механизм развития ишемии мышцы сердца
В чем опасность инфаркта миокарда?
Когда происходит закупорка артерии и как следствие – некроз, обратный процесс невозможен. Через время омертвевшие клетки замещаются соединительной тканью, а она в отличие от миокарда не обладает возможностью сокращаться. По этой причине сердце утрачивает возможность нормальной работы. В результате кровь качается по сосудам с меньшей интенсивностью, а позднее развивается сердечная недостаточность. Если миокард был поражен слишком глубоко, есть вероятность, что сердечная мышца перестанет адекватно перекачивать кровь. Это в свою очередь может привести к недостаточному обогащению кислородом головного мозга и даже к летальному исходу. Чем глубже пораженное место, тем опаснее может быть прогноз.
Лечение
По наблюдению врачей, от того как человек, перенесший инфаркт, относится к своему состоянию и насколько четко следует предписаниям врачей, нередко зависит его дальнейшая возможность жить полноценной жизнью. Статистические данные свидетельствуют о том, что именно психологические факторы гораздо чаще иных становятся причиной, замедляющей процесс выздоровления.

Во время лечения инфаркта миокарда действие врачей направлено на устранение причин, которые привели к закупориванию коронарной артерии. С этой целью применяется ряд методов. В частности:
Тромболитическая терапия, при которой вводится препарат, способствующий растворению тромба и расширению просвета сосуда.
Эндоваскулярная хирургия, смысл которой заключается во введении катетера непосредственно в коронарную артерию. Благодаря катетеру устраняется бляшка, из-за которой произошла закупорка.
Аортокоронарное шунтирование. В данном случае для закупоренного участка сосуда специально создается обходной путь.
Наряду с вышеназванными методами лечения принято применять и медикаментозную терапию, при которой в организм пациента вводятся препараты, способствующие разжижению крови. Немаловажную роль в лечении инфаркта миокарда играет профилактика роста тромба и действия, направленные на сокращение площади, затронутой инфарктом. Также больным назначают обезболивающие препараты.
kakmed.com
medekocentr.ru
Инфаркт миокарда: симптомы и лечение
 Инфаркт миокарда – одна из клинических форм ИБС, которая сопровождается развитием ишемического некроза миокарда вследствие нарушения кровообращения этого участка. Согласно статистике, данное заболевание чаще всего развивается у лиц мужского пола (у женщин в два раза реже) в возрастном промежутке от сорока до шестидесяти лет. Риск смерти при инфаркте миокарда особенно высок на протяжении двух первых часов от его начала
Инфаркт миокарда – одна из клинических форм ИБС, которая сопровождается развитием ишемического некроза миокарда вследствие нарушения кровообращения этого участка. Согласно статистике, данное заболевание чаще всего развивается у лиц мужского пола (у женщин в два раза реже) в возрастном промежутке от сорока до шестидесяти лет. Риск смерти при инфаркте миокарда особенно высок на протяжении двух первых часов от его начала
Инфаркт миокарда — причины
В большинстве случаев инфаркту миокарда подвержены люди, ведущие недостаточно активный образ жизни на фоне психоэмоциональных перегрузок. Однако малоподвижный образ жизни не является определяющим фактором развития данного заболевания и инфаркт может неожиданно сразить даже молодых людей с хорошей физической подготовкой. К основным причинам, способствующим развитию инфаркта миокарда относят: вредные привычки (курение, употребление алкоголя), гипертоническую болезнь, недостаточную двигательную активность, переизбыток в употребляемой пище животных жиров, неправильное питание, переедание, ожирение. У физически активных людей вероятность развития инфаркта в несколько раз меньше, чем у ведущих в силу определенных причин малоподвижный образ жизни.
Сердце – мускулистый мешок, работающий как насос и перегоняющий через себя кровь. Снабжение самой сердечной мышцы кислородом происходит через подходящие к ней снаружи кровеносные сосуды. По каким-либо причинам часть этих сосудов закупоривается атеросклеротическими бляшками, вследствие чего не может пропускать необходимые объемы крови. Развивается ишемическая болезнь сердца (ИБС). Инфаркт миокарда развивается вследствие внезапной полной остановки кровоснабжения части сердечной мышцы из-за происходящей закупорки коронарной артерии. Чаще всего к этому приводит развившийся тромб на атеросклеротической бляшке, гораздо реже – спазм коронарной артерии. Лишенный питания участок сердечной мышцы погибает. Инфаркт – мертвая ткань (лат.)
Инфаркт миокарда — симптомы
Основным типичным симптомом данного заболевания является интенсивная боль в области сердца и за грудиной. Боль возникает неожиданно, в кратчайшие сроки достигая большой выраженности и «отдавая» в межлопаточное пространство, левую лопатку, нижнюю челюсть и левую руку. В отличие от боли наблюдаемой при стенокардии, болевые ощущения при инфаркте миокарда гораздо более интенсивные и не проходят после приема нитроглицерина (иногда не устраняются даже инъекциями морфина). У таких больных необходимо учитывать наличие ИБС в течении болезни, а также смещение боли в левую руку, нижнюю челюсть и шею. Помимо этого у лиц пожилого возраста данное заболевание может проявляться в виде одышки и потери сознания.
У 50% больных предвестниками возникновения инфаркта являются измененные по интенсивности и частоте приступы стенокардии. Они становятся более упорными, возникают гораздо чаще уже при незначительном физическом напряжении (иногда могут возникать даже в состоянии покоя), продолжаются дольше, а в их промежутках в области сердца остается чувство давления или тупая боль. Иногда инфаркту могут предшествовать не болевые ощущения, а головокружение и проявление общей слабости.
У 15% больных приступ боли продолжается не более одного часа, у 40% больных от двух до двенадцати часов, у 45% больных – порядка одних суток.
У некоторых больных инфаркт миокарда сопровождают развивающиеся внезапно шок и коллапс. Больной бледнеет, чувствует головокружение и резкую слабость, покрывается потом, может наступить кратковременная потеря сознания, тошнота, рвота, понос (редко). Больного преследует ощущение сильной жажды. Кожа становится влажной, постепенно принимая пепельно-серый оттенок, а кончик носа и конечности холодными, резко падает артериальное давление (иногда может вообще не определяться). Пульс на лучевой артерии не прощупывается совсем или очень слабого напряжения. Во время коллапса число сердечных сокращений может быть слегка уменьшенным, немного увеличенным или нормальным (чаще наблюдается тахикардия), температура тела слегка повышена. Если коллапс и шоковое состояние продолжаются на протяжении многих часов и даже суток, прогноз нормального исхода значительно ухудшается. При инфаркте миокарда могут наблюдаться серьезные нарушения со стороны ЖКТ – парез кишечника, боли в подложечной области, тошнота и рвота. Не менее серьезные нарушения могут наблюдаться со стороны ЦНС – обморочное состояние, кратковременная потеря сознания, общая слабость, трудно устранимая упорная икота. При инфаркте миокарда могут развиться серьезные нарушения мозгового кровообращения, проявляющиеся парезами, судорогами, коматозным состоянием, нарушением речи.
Помимо вышеописанной специфической симптоматики у больных могут наблюдаться общие симптомы: в крови повышается количество эритроцитов и наблюдаются другие биохимические изменения, появляется лихорадка, температура тела не превышает порог в 38*С
vlanamed.com