8. ПОДКОЖНАЯ ГРАНУЛЕМА ЛИЦА
8. ПОДКОЖНАЯ ГРАНУЛЕМА ЛИЦА
Подкожная гранулема лица является нередким заболеванием и представляет собой вяло протекающее очаговое воспаление в подкожной клетчатке. Чаще всего подкожная гранулема носит одонтогенный характер и представляет собой осложнение хронического периодонтита. Наряду с этим аналогичная клиническая картина наблюдается при наличии в подкожной клетчатке инородных тел. Развитие неодонтогенной подкожной гранулемы происходит только при внедрении органических инородных тел, металлические и стеклянные инородные тела не ведут к ее образованию.
Эту форму одонтогенного воспалительного процесса называют: мигрирующей гранулемой, подкожной мигрирующей гранулемой, ползучей мигрирующей гранулемой, мигрирующим абсцессом и наиболее часто —
В этиологии воспалительного процесса ведущая роль принадлежит микрофлоре, которая проникает из очага хронического гранулирующего периодонтита в подкожную клетчатку лица, где и развивается грануляционная ткань в виде отдельных скоплений — гранулем. Одонтогенная подкожная гранулема имеет генетическую связь (в виде тяжа) с пораженным зубом. Но не все авторы придерживаются такого взгляда на механизм развития одонтогенной подкожной гранулемы. Некоторые из них не видят различий между ней и поверхностным хроническим лимфаденитом челюстно-лицевой области, так как эти заболевания имеют сходное течение и клинические признаки (С.П. Бардышева, 1966; B.C. Дмитриева, 1969; Ю.И. Вернадский, 1970, 1984).
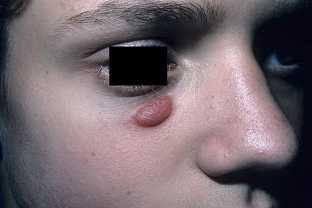
Рис. 8.1. Внешний вид больного Рис. 8.2. Внешний вид больной
с одонтогенной подкожной гранулемой с карбункулом околоушно-жевательной
лица (стадия абсцедирования) области.
Развитие одонтогенной подкожной гранулемы, как уже было ранее сказано, тесно связано с причинным зубом, и ее локализация зависит от места расположения последнего. По нашим данным, у 50% больных воспалительный процесс начинался от моляров нижней челюсти, у 36% — от больших, у 11% — от малых коренных зубов верхней челюсти, и лишь у 3% больных источником развития подкожной гранулемы был центральный резец нижней челюсти (А.А. Тимофеев, 1989).
Следует обратить внимание на сроки обращения больных к врачу с момента начала заболевания. Так, 25% больных обратились за медицинской помощью через 1-2 мес с начала заболевания, 32% — через 2-3 мес, 29% — через 3-4 мес, 14% — в более поздние сроки.
Клинически подкожные гранулемы бывают одиночными (рис. 8.1, 8.2) или множественными (рис. 8.3), что дает повод некоторым авторам называть их мигрирующими. Размеры гранулемы вариабельны (от 1 до 3-4 см), границы четкие, при пальпации они малоболезненны. Пораженная кожа резко истончена, синюшна, лоснится, образует складки и неровности. Определяется флюктуация, но при вскрытии гноя обычно нет. Симптом флюктуации объясняется обилием в патологическом очаге грануляционной ткани. От подкожной гранулемы тянется тяж к зубу, который и явился причиной развития заболевания.
Рис. 8.3. Внешний вид больного с множествен-ной подкожной гранулемой лица.
Мы наблюдали возникновение неодонтогенной подкожной гранулемы вследствие внедрения инородных тел, например, хвойных игл. Нами отмечен также уникальный случай, когда врач, удаляя зуб, срезал элеватором часть своего ногтя и протолкнул его в подкожную клетчатку подбородка больного. Удаление зуба закончилось благополучно, но через 2 мес в области подбородка образовалась подкожная гранулема, а во время операции удаления гранулемы в грануляционной ткани был обнаружен ноготь (A.M. Солнцев, А.А. Тимофеев, 1989).
Таким образом, подкожные гранулемы лица могут иметь одонтогенное и неодонтогенное происхождение. В первом случае мы всегда находим причинный зуб и тяж, идущий от него к гранулеме, во втором — эти признаки отсутствуют. При подкожной гранулеме размеры поражения кожи соответствуют размерам поражения подлежащей ткани, что является отличительным признаком этого заболевания.
В развитии одонтогенной подкожной гранулемы лица различают два периода: скрытый, когда изменений со. стороны кожи лица еще не отмечается, и период кожных проявлений, когда возникают изменения со стороны кожных покровов.
Выделяют четыре клинические формы подкожной гранулемы: начальную, стационарную, ползучую и абсцедирующую. При начальной форме заболевания отсутствуют изменения со стороны кожи, а в области причинного зуба определяется безболезненный инфильтрат, величина которого не превышает горошины. В полости рта на этой стадии можно обнаружить плотный тяж, идущий от альвеолы причинного зуба к инфильтрату. Стационарная форма заболевания характеризуется развитием процесса на ограниченном участке. Для ползучей формы характерным является то, что в одном участке инфильтраты претерпевают обратное развитие, а в другом — обостряются. При абсцедирующей форме заболевания подкожная гранулема принимает вид абсцесса.
По моему мнению, в клиническом течении одонтогенной подкожной гранулемы лица достаточно выделить две стадии — инфильтрации и абсцедирования. Стадия инфильтрации характеризуется наличием в коже и подкожной клетчатке плотного, подвижного, малоболезненного инфильтрата. Изменения со стороны кожи были описаны нами раньше. При абсцедировании происходит формирование поверхностного расположения абсцесса. Появляются жалобы на боль-, зуд и жжение в месте образования подкожной гранулемы. Общее состояние больных обычно не нарушается. На этой стадии развития процесса при вскрытии гранулемы из нее выделяется кровянистое или кровянисто- гнойное содержимое, а в ране видны обильные грануляции.
Наибольшие сложности представляет дифференциальная диагностика подкожной гранулемы с поверхностным лимфаденитом (распространяющееся по ходу лицевой вены воспаление поверхностных лимфатических узлов околоушно-жевательной области). Поражение лимфатических узлов, равно как и возникновение подкожной гранулемы, может иметь одонтогенное и неодонтогенное происхождение. Но независимо от этиологии своего развития лимфаденит отличается от подкожной гранулемы тем, что в случае его возникновения площадь поражения кожи будет меньше инфильтрата подлежащих тканей, а глубина – значительно больше. При подкожной гранулеме окраска кожи на всем протяжении имеет багрово-синюшный цвет, а при лимфадените — центральные отделы синюшны, а к периферии интенсивность окраски снижается.
Течение подкожной гранулемы всегда хроническое, вялое. Самоизлечение не наблюдается.
Лечение заболевания заключается в удалении зуба, явившегося причиной развития воспалительного процесса, и тщательном выскабливании лунки. Обязательно иссекают всю пораженную кожу. Выскабливать грануляции нужно до места образования грануляционного вала, который представляет собой плотную, малоболезненную белесоватую ткань, от которой довольно легко (при помощи хирургической ложки) отделяется грануляционная ткань. Отыскав тяж, его также иссекают. Хирургическое лечение лучше закончить местно- пластической операцией. Если из-за обширности поражения сделать это не удается, то проводят свободную пересадку кожи.
Профилактика данного заболевания заключается в своевременном лечении кариеса зубов и его осложнений.
studfiles.net
Одонтогенная подкожная гранулема
Длительное существование хронического одонтогенного очага инфекции приводит к дистрофическим изменениям окружающих тканей. В частности, при хронических периодонтитах отмечается частичная резорбция кортикальной пластинки лунки зуба и экссудат легко проходит через костно-мозговые пространства под надкостницу и в мягкие ткани. В результате проникновения микроорганизмов в подкожный жировой слой, в нем развивается грануляционная ткань в виде отдельных скоплений — гранулем.При гистологическом исследовании такие гранулемы состоят из фиброзной и грануляционной ткани с отложениями кристаллов холестерина и многоядерными гигантскими клетками инородных тел. В тканях отмечается скудная инфильтрация макрофагами с небольшим количеством лимфоцитов (Маслов В. В., Иванченко И. Г. [и др.], 1999).
Клинически одонтогенная подкожная гранулема (ОПГ) проявляется в виде вяло текущего продуктивного воспалительного процесса в подкожной или подслизистой жировой клетчатке, связанного с воспалительным очагом в пародонте «причинного» зуба. «Причинными» чаще всего являются первые и вторые моляры, нижние третьи и верхние первые моляры.
Локализация свища обычно соответствует расположению пораженного зуба, хотя свищи могут располагаться на коже и в нижних отделах шеи. В литературе описаны случаи развития одонтогенной подкожной гранулемы как осложнение затрудненного прорезывания нижнего третьего моляра (Солнцев А. М., Тимофеев А. А., 1989).
Клиника. Различают следующие клинические формы: начальную, стационарную, ползучую и абсцедирующую (Рабинович Л. М., 1967).
В развитии заболевания выделяют скрытый период и период кожных проявлений. В скрытом периоде в челюсти формируется хронический очаг одонтогенной инфекции. Затем в начальной стадии в подкожной жировой клетчатке щечной и подчелюстной областей или под слизистой оболочкой полости рта образуется полусферическое выпячивание, безболезненное или слабоболезненное. При пальпации обычно удается обнаружить плотный тяж, соединяющий инфильтрат с «причинным» зубом. Санация первичного очага в челюсти на этой стадии может привести к полной ликвидации патологического процесса. При отсутствии адекватного лечения заболевание прогрессирует.
Для стационарной формы характерно появление ограниченного инфильтрата синюшно-багрового цвета, в центре которого со временем образуется свищевой ход со скудным кровянисто-гнойным отделяемым. Такой свищ может функционировать длительное время (месяцы).
При абсцедирующей форме в подкожной клетчатке располагается четко ограниченный инфильтрат, кожа над ним истончена, симптом флюктуации может быть положительным.
Больные при этом жалуются на зуд, жжение, повышение температуры тела, что требует необходимости проведения дифференцированной диагностики с фурункулом.
При вскрытии абсцесса обычно выделяется небольшое количество сукровично-гнойного отделяемого и грануляционная ткань.
При ползучей мигрирующей форме течение заболевания вялое, возможно многократное образование новых свищей рядом с первичным очагом. Это приводит к поражению кожи на значительном протяжении.
Дифференциальный диагноз необходимо проводить с подкожно- межмышечной формой актиномикоза, одонтогенным остеомиелитом челюстей. В то же время Лукьяненко В. И. (1968) указывал на случаи развития ОПГ как осложнения течения одонтогенного хронического остеомиелита челюстей.
Дифференциальная диагностика ОПГ с фурункулом основана главным образом на разнице в этиологии их развития (Муковозов И. Н., 2001). Развитие фурункула протекает остро, захватывает только поверхностный слой жировой клетчатки и никак не связано с одонтогенными очагами.
Дифференциальная диагностика одонтогенной подкожной гранулемы
| Признак | Одонтогенная подкожная гранулема | Одонтогенный хронический остеомиелит | Актиномикоз (подкожно-межмышечная форма) |
| Длительность течения | Длительное течение | В анамнезе обычно острый процесс с явлениями общей интоксикации | Длительное течение |
| Асимметрия лица | При абсцедирующей форме | Выраженная | Выраженная |
| Выделения из свища | Кровянисто-гнойные | Густые гнойные | Кровянисто-гнойные |
| Осмотр, пальпация в полости рта | Определяется тяж, идущий от «причинного» зуба к гранулеме | Подвижность группы зубов | Плотные инфильтраты с нечеткими гранулами |
| При зондировании свища | Кость не определяется | Шероховатая поверхность кости | Кость не определяется |
| Рентгенологическая картина | Картина гранулирующего периодонтита | Деструкция костной ткани, возможно наличие секвестров | Утолщение участка кости с отдельными участками деструкции при продуктивно-деструктивной форме |
Лечение. Заключается в удалении первичного очага (удаление зуба, операции резекции верхушки корня, гемисекции) и выскабливании грануляций из полости гранулемы и по всему свищевому ходу. При истончении кожи лица в области гранулемы возможно иссечение кожи вместе со свищевым ходом и наложение швов. При возникновении дефекта тканей значительной величины и для профилактики западения тканей возможно ведение раны под ксероформным (йодоформным) тампоном. По мере заполнения полости грануляционной тканью тампон постепенно удаляют.
При абсцедирующей форме разрез проводят по краю зоны флюктуации, вскрывают полость абсцесса, промывают его растворами антисептиков и выскабливают патологические грануляции со дна абсцесса и с внутренней поверхности кожного лоскута. Операцию заканчивают введением в полость операционной раны дренажа.
«Заболевания, повреждения и опухоли челюстно-лицевой области»
под ред. А.К. Иорданишвили
medbe.ru
Причины возникновения подкожной гранулемы лица
Подкожная гранулема лица является болезнью, которая характеризуется вяло протекающим очаговым воспалением подкожной клетчатки. Многие специалисты называют подкожную гранулему мигрирующей гранулемой. Последние исследования показали, что процесс не меняет места локализации, поэтому использование термина «мигрирующая» не оправдано.
В зависимости от клинического течения гранулемы могут быть множественными и одиночными. В зависимости от причины подкожные гранулемы классифицируются на одонтогенные и неодонтогенные.
Одонтогенная гранулема возникает как осложнение хронического периодонтита. Неодонтогенная развивается при наличии инородных тел в клетчатке.
Что провоцирует рост подкожной гранулемы лица
Стеклянные и металлические инородные тела НЕ провоцируют развитие подкожной гранулемы.
Гранулема начинает расти при попадании органических инородных тел.
Исторический экскурс. Наблюдались гранулемы при попадании хвойных игл. Описан уникальный случай, когда при удалении зуба доктор случайно срезал элеватором часть своего ногтя и протолкнул его в подкожную клетчатку подбородка пациента. Процедура удаления зуба закончилась успешно, но спустя пару месяцев у больного на подбородке образовалась подкожная гранулема. При хирургическом вмешательстве в грануляционной ткани был обнаружен ноготь. Это безусловно казуистика. Но чег не случается в реальной жизни?
Причины развития и клинические проявления подкожной гранулемы лица
Причина одонтогенной гранулемы кроется в микрофлоре, которая проникает из очага хронического гранулирующего периодонтита в ткань подкожной клетчатки, где развивается грануляционная ткань с образованием гранулем.
Гранулемы могут достигать в размере до 4 см, имеют четкие границы. Пальпация гранулемы малоболезненная. Кожа над гранулемой резко истонченная, образует складки, неровности и приобретает синюшный оттенок. Присутствует ложный симптом флюктуации, потому как при вскрытии гранулемы гной отсутствует. Ложная флюктуация объясняется наличием грануляционной ткани в очаге.
Характерным клиническим признаком подкожной гранулемы лица является наличие причинного зуба, тяжа, который идет от этого больного зуба к гранулеме, и сама гранулема. Таким образом, подкожная гранулема располагается возле больного зуба.
Стадии развития одонтогенной подкожной гранулемы:
- Инфильтрация – образование в коже и подкожной клетчатке подвижного, плотного и неболезненного инфильтрата.
- Абсцедирование – формирование абсцесса, расположенного поверхностно. Пациент жалуется на зуд, жжение и боль в области образования гранулемы. Общее состояние не нарушается. Вскрытие гранулемы сопровождается выделением кровянистого или кровянисто — гнойного содержимого, на дне раны видны грануляции.
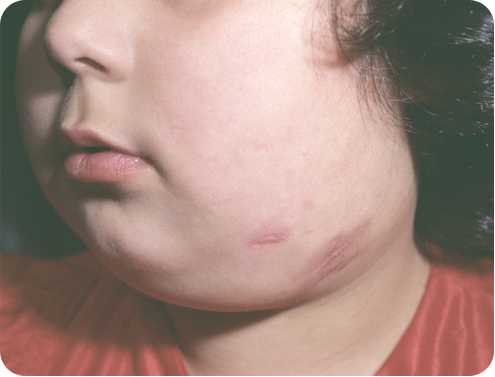
Дифференциальная диагностика и лечение подкожной гранулемы лица
Подкожную гранулему очень сложно отличить от поверхностного лимфаденита околоушно- жевательной области. Признаки поверхностного лимфаденита – площадь пораженной кожи меньше инфильтрата подлежащих тканей, при этом глубина значительно больше.
При подкожной гранулеме кожа багрово- синюшная, а при лимфадените синюшная окраска кожи наблюдается только в центральных отделах очага.
Течение гранулемы всегда хроническое и вялое. Самоизлечение гранулемы невозможно.
Лечение заключается в удалении больного зуба, который является причиной развития воспалительного процесса, и в тщательной ревизии лунки зуба. Пораженная кожа иссекается в обязательном порядке.
Выскабливание проводят на глубину до образования грануляционного вала. Грануляционный вал имеет вид плотной белой ткани, от которой легко отделяется грануляционная ткань. Хирургическое вмешательство завершают местно- пластической операцией. При большой обширности места поражения местная пластика не проводится, а проводится свободная пересадка кожи.
Для предотвращения образования подкожной гранулемы лица важно вовремя лечить кариес зубов. При наличии подозрительных инфильтратов на коже нельзя откладывать поход к специалисту.
estet-portal.com
Лечение подкожной гранулемы лица — Медицинский портал EUROLAB
Причины возникновения подкожной гранулемы лица
Подкожной гранулемой лица называют воспалительный процесс в подкожной клетчатке. Ему свойственны вялость течения и очаговая локализация. В медицинской терминологии существует такое определение той патологии как мигрирующая гранулема, однако доказано, что миграция подкожной гранулеме не свойственна. Подкожная гранулема лица — заболевание, которое весьма сложно оставить без внимания. По медицинской статистике, каждый четвертый обращается за медицинской помощью в первые месяцы ее развития; еще треть посещают доктора ко второму-третьему месяцу заболевания.
Причины возникновения подкожной гранулемы лежат в основе следующей ее классификации:
- одонтогенная — вторичное заболевание, которым осложняется, например, хронический периодонтит; из очага хронической инфекции в подкожную клетчатку распространяется патогенная микрофлора, из-за чего разрастается грануляционная ткань и отдельные гранулемы;
- неодонтогенная — воспалительный процесс, берущий начало от имеющихся в подкожной клетчатке инородных тел, что примечательно, органического происхождения.
Локализация одонтогенной гранулемы сопряжена с участком расположения причинного зуба. Обычно у половины больных воспаление берет начало с моляров нижней челюсти. Чуть менее распространено происхождение гранулемы от больших коренных зубов верхней челюсти, еще реже патология распространяется от малых коренных зубов верхней челюсти.
Одонтогенной подкожной гранулеме лица характерно несколько стадий течения:
- инфильтративная — в коже и подкожной клетчатке отмечается наличие плотного, подвижного, малоболезненного инфильтрата;
- стадия абсцесса — из сосредоточенного в клетчатке инфильтрата формируется абсцесс, располагается он на поверхности кожи.
С формированием открытого абсцесса у больного появляются жалобы на боль, зуд и жжение в месте образования подкожной гранулемы; при этом общее состояние не нарушается.
Еще одна классификация подкожных гранулем основывается на течении заболевания. Различают:
- одиночную гранулему,
- множественные гранулемы.
Гранулемы отличаются размером, однако всегда их объединяют такие критерии:
- четкие границы,
- слабый болевой синдром при пальпации,
- покрывающая гранулему кожа истончена, лоснящаяся, порой меняется в цвете, характеризуется неровностями и складчатостью.
 Причины возникновения подкожной гранулемы лица, кроме выше описанных, включают в себя травматический или аллергический фактор, влияние ультрафиолетового облучения или медикаментозных препаратов. К таким выводам может прийти доктор, приняв во внимание, что инфекции или инородного тела в основе конкретного случая не имеется.
Причины возникновения подкожной гранулемы лица, кроме выше описанных, включают в себя травматический или аллергический фактор, влияние ультрафиолетового облучения или медикаментозных препаратов. К таким выводам может прийти доктор, приняв во внимание, что инфекции или инородного тела в основе конкретного случая не имеется.
Подкожным гранулемам свойственен синдром так называемой ложной флюктуации. На первый взгляд может показаться, что новообразование содержит гной, однако вскрытие покажет его отсутствие в пользу патологического разрастания грануляционной ткани. При вскрытии гранулемы из нее выделяется кровянистое или кровянисто-гнойное содержимое, в ране видны обильные грануляции.
Течение подкожной гранулемы определяется как хроническое, причем вялотекущее. Следует отметить, что медицине неизвестны случаи самоизлечения от гранулемы лица, поэтому на любом из этапов развития болезни обращения за медицинской помощью избежать не удастся.
Как лечить подкожная гранулема лица?
Лечение подкожной гранулемы обычно не предполагает консервативной терапии, а необходимо оперативное вмешательство. Не удастся избежать и удаления зуба, от которого был распространен воспалительный процесс. Лунку зуба нужно будет тщательно выскоблить.
Иссечению подлежит и пораженная гранулематозом кожа, подкожная клетчатка. Глубина выскабливания измеряется глубиной залегания грануляционного вала. Последний представлен как плотная белесая ткань, от которой хирургической ложкой легко отделяется патологическое образование. После этой манипуляции производится иссечение грануляционного вала.
После того, как подкожная гранулема окончательно удалена, пациент подлежит местно-пластическому хирургическому вмешательству. При обширном поражении кожи альтернативой ему становится свободная пересадка кожи.
Примечательно, что исключить риск развития неприятной патологии можно своевременно принимаясь за лечение кариеса и тем более сложных стоматологических патологий.
С какими заболеваниями может быть связано
Подкожная гранулема лица в первую очередь находится во взаимосвязи с таким инфекционным очагом, как периодонтит. В преобладающем числе случаев именно из него и развивается. Другие заболевания полости рта, равно как и неподобающим образом проведенные стоматологические, также могут в конечном итоге спровоцировать образование гранулем в подкожной клетчатке.
К косвенным факторам гранулемы лица относят аллергическую реакцию и повышенную фоточувствительность.
Осложниться подкожная гранулема может абсцессом в области лица, что однако рассматривается как самостоятельная стадия вышеупомянутого заболевания.
Лечение подкожной гранулемы лица в домашних условиях
Лечение подкожной гранулемы лица в домашних условиях не проводится. Пациент должен в обязательном порядке обратиться за медицинской помощью, которой становится именно хирургическое вмешательство. Операция, зависимо от обстоятельств конкретного клинического случая, может быть малоинвазивной и проводиться в амбулаторных условиях.
После того пациенту будет показано диспансерное наблюдение, прием антибактериальных препаратов.
Какими препаратами лечить подкожная гранулема лица?
Медикаментозное лечение подкожной гранулемы лица не позволяет избежать хирургического вмешательства. В то же время не стоит исключать использования лекарств для обезболивания, профилактики инфекционных и воспалительных процессов в подкожной клетчатке и десне после удаления зуба. Конкретные наименования препаратов определяет лечащий врач. Примером могут быть:
- Дапсон — антибиотик, дозируется индивидуально;
- Каризон — кортикостероид, также дозируется индивидуально.
Лечение подкожной гранулемы лица народными методами
Применение народных средств в лечении подкожной гранулемы лица не принесет ожидаемого результата и не должно использоваться в исключительном порядке. Хоть эффективное лечение и заключается в хирургическом вмешательстве, вместе с чем могут быть назначены фармацевтические препараты, но пациент может обсудить со своим лечащим врачом перспективу использования травяных отваров. Например, отвары ромашки, шалфея, дубовой коры, зверобоя обладают противовоспалительным и бактерицидным действием, что позволяет использовать их в качестве полосканий.
Лечение подкожной гранулемы лица во время беременности
Подкожная гранулема и беременность — редко сочетаемая комбинация, но все же вероятная. Женщине в ожидании ребенка рекомендуется быть максимально внимательной к своему здоровью и любые заболевания устранять в начальных их стадиях. Таким образом, следует предположить, что и стоматологические заболевания будут своевременно вылечены.
Если же развилась подкожная гранулема лица неясной этиологии, на фоне других причин или даже из-за заболеваний полости рта, то женщине не рекомендуется медлить с обращением к профильному специалисту. С учетом положения, в котором находится пациентка, доктор назначит максимально безопасное лечение. Гранулему, скорее всего, будет устранено в соответствии с общими принципами лечения, а из фармацевтических препаратов назначено наиболее подходящие при беременности.
К каким докторам обращаться, если у Вас подкожная гранулема лица
Подкожную гранулему следует заподозрить при таких особенностях клинического случая:
- наличие причинного зуба;
- наличие тяжа, идущего от причинного зуба к гранулеме;
- непосредственно визуальное выявление гранулемы;
- соответствие размеров поражения кожи размерам поражения подлежащей ткани.
Подкожная гранулема лица в ходе диагностики должна быть дифференцирована с рядом более неблагоприятных заболеваний:
- лимфаденит — воспаление поверхностно расположенных лимфатических узлов;
- злокачественная гранулема лица или гранулематоз Вегнера;
- системная красная волчанка;
- саркоидоз.
Лечение других заболеваний на букву — п
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
www.eurolab-portal.ru
Одонтогенная подкожная гранулема
Эта форма хронического воспалительного процесса развивается из гранулирующего периодонтита. Гранулирующий периодонтит является наиболее активной формой хронического периодонтита. При прорастании грануляций под надкостницу и в мягкие ткани, окружающие челюсти, возникает одонтогенная гранулема.
Различают три типа одонтогенной гранулемы: поднадкостничную, подслизистую и подкожную.
При поднадкостничной одонтогенной гранулеме наблюдается выбухание кости альвеолярного отростка, чаще округлой формы, соответственно пораженному зубу. Слизистая оболочка над этим участком либо не изменена, либо слабо гиперемирована.
Подслизистая одонтогенная гранулема определяется как ограниченный плотный очаг, расположенный в подслизистой ткани переходной складки или щеки в непосредственной близости от зуба, явившегося причиной этого процесса и связанный с ним при помощи тяжа. Слизистая оболочка над очагом не спаяна. Нередко наблюдается обострение процесса и нагноение подслизистой гранулемы. Слизистая оболочка спаивается с подлежащими тканями, приобретает ярко-красный цвет, появляются боли. Абсцедирование подслизистого очага и выход содержимого наружу через образовавшийся свищ ведут к обратному развитию процесса. Чаще свищевой ход рубцуется, и подслизистая гранулема снова принимает спокойное течение.
Для подкожной гранулемы характерен округлый ограниченный инфильтрат в подкожной клетчатке, плотный, безболезненный или малоболезненный. По переходной складке пальпируется соединительнотканный тяж, идущий от альвеолы больного зуба к очагу в мягких тканях. Подкожная гранулема может нагнаиваться, создавая картину обострения. В таких случаях кожа спаивается с подлежащими тканями, приобретает интенсивно-розовый или красный цвет, появляется участок размягчения. Абсцедирующий очаг вскрывается наружу, прорывая истонченный участок кожи. Через образовавшийся свищевой ход содержимое изливается наружу.
Для диагностики проводят рентгенологическое исследование. На рентгенограмме определяется «причинный» зуб, на верхушке корня которого обнаруживаются изменения, типичные для гранулирующего периодонтита – очаг разряжения костной ткани с нечеткими контурами.
Лечение. Удаление «причинного» зуба, иссечение гранулемы и свищевого хода.
Тестовый контроль
1. При периостите гнойный очаг локализуется:
1) в периапикальных тканях
2) под надкостницей
3) в околочелюстных мягких тканях
4) внутри костной ткани
2. При одонтогенной флегмоне гнойный очаг локализуется:
1) в периапикальных тканях
2) под надкостницей
3) в околочелюстных мягких тканях
4) внутри костной ткани
3. При одонтогенном остеомиелите гнойно-некротический очаг располагается:
1) в периапикальных тканях
2) под надкостницей
3) в околочелюстных мягких тканях
4) внутри костной ткани
4. Лимфадениты челюстно-лицевой области у детей по клиническому течению делятся на (укажите все правильные ответы)
одонтогенные
ларингогенные
специфические
острые
хронические
хронические в стадии обострения
5. Клиника острого серозного лимфаденита (укажите все правильные ответы)
общее состояние удовлетворительное
общее состояние средней тяжести
лимфатический узел увеличен
температура тела повышена
гиперемия кожи
возможна слабая болезненность при пальпации
пальпация болезненна
наличие очага флюктуации
лимфатический узел подвижен
6. Клиника острого гнойного лимфаденита (укажите все правильные ответы)
общее состояние удовлетворительное
общее состояние средней тяжести
лимфатический узел увеличен
температура тела повышена
гиперемия кожи
возможна слабая болезненность при пальпации
пальпация болезненна
наличие очага флюктуации
лимфатический узел подвижен
7. Клиника хронического лимфаденита вне обострения (укажите все правильные ответы)
общее состояние удовлетворительное
общее состояние средней тяжести
лимфатический узел увеличен
температура тела повышена
гиперемия кожи
возможна слабая болезненность при пальпации
пальпация болезненна
наличие очага флюктуации
лимфатический узел подвижен
8. Аденофлегмоны развиваются по причине
абсцедирующего фурункула
периапикального воспаления
паренхиматозного сиалоаденита
распространения воспалительного процесса на другие области
распространения воспалительного процесса за пределы лимфатического узла
9. Серьезным осложнением флегмон верхних отделов лица является
паротит
медиастенит
парез лицевого нерва
гематома мягких тканей
тромбоз синусов головного мозга
10. Серьезным осложнением флегмон нижних отделов лица является
1) паротит
2) медиастинит
3) парез лицевого нерва
4) гематома мягких тканей
5) тромбоз синусов головного мозга
11. Хирургическое лечение одонтогенных гнойно-воспалительных процессов челюстно-лицевой области следует начинать:
1) со вскрытия гнойного очага и госпитализации больного
2) с удаления «причинного» зуба и назначения физиотерапии
3) со вскрытия гнойного очага и назначения тепловых процедур
4) с удаления «причинного» зуба и вскрытия гнойного очага
Типичный оперативный доступ при лечении периостита заключается в разрезе
окаймляющем угол нижней челюсти
в подподбородочной области по средней линии
слизистой оболочке по крылочелюстной складке
слизистой и надкостницы по переходной складке
в поднижнечелюстной области вдоль края нижней челюсти, отступив 1.5-2 см
Оперативный доступ при лечении флегмоны подподбородочной области
окаймляющем угол нижней челюсти
в подподбородочной области по средней линии
слизистой оболочке по крылочелюстной складке
слизистой и надкостницы по переходной складке
в поднижнечелюстной области вдоль края нижней челюсти, отступив 1.5-2 см
Оперативный доступ при лечении флегмоны поднижнечелюстной области
окаймляющем угол нижней челюсти
в подподбородочной области по средней линии
слизистой оболочке по крылочелюстной складке
слизистой и надкостницы по переходной складке
в поднижнечелюстной области вдоль края нижней челюсти, отступив 1.5-2 см
В комплекс лечения воспалительных заболеваний челюстно-лицевой области входит
криотерапия
физиотерапия
химиотерапия
рентгенотерапия
электрокоагуляция
В комплекс лечения воспалительных заболеваний челюстно-лицевой области входит
лучевая терапия
седативная терапия
мануальная терапия
гипотензивная терапия
антибактериальная терапия
В комплекс лечения воспалительных заболеваний челюстно-лицевой области входит
лучевая терапия
седативная терапия
мануальная терапия
гипотензивная терапия
десенсибилизирующая терапия
Причиной развития острого одонтогенного остеомиелита челюстей является
острый паротит
перелом челюсти
острый лимфаденит
обострение хронического периодонтита
обострение хронического периодонтита на фоне снижения реактивности организма
Первые рентгенологические признаки деструктивного одонтогенного остеомиелита челюсти проявляются на
30-е сутки
25-е сутки
20-е сутки
14-е сутки
7-е сутки
Секвестрэктомия при хроническом остеомиелите показана в период
после физиолечения
формирования секвестра
сформировавшегося секвестра
после антибактериальной терапии
Наиболее часто перфорация дна верхнечелюстной пазухи происходит (указать все правильные ответы)
при его низком стоянии
при удалении 3 2 1 | 1 2 3
при удалении 7 6 5 4 | 4 5 6 7
при удалении 2 1 | 1 2
Признаком перфорации дна верхнечелюстной пазухи является
носовое кровотечение
кровотечение из лунки
выделение из лунки пенистой крови при проведении носо-ротовой пробы
перелом альвеолярного отростка
Для устранения сообщения верхнечелюстной пазухи с полостью рта используют ткани
филатовского стебля
слизистой оболочки щеки
слизистой оболочки верхней губы
слизистой оболочки вестибулярной поверхности альвеолярного отростка верхней челюсти или неба
Возбудителем эпидемического паротита является
диплококк
стрептококк
стафилококк
фузобактерия
фильтрующийся вирус
Клинические симптомы острого эпидемического паротита (указать все правильные ответы)
осложнение у мальчиков – орхит
задержка секрета
железа бугристая, плотная
железа тестовато-пастозная
высокая контагиозность
поражается одна железа
нередко поражаются обе железы
общее состояние не изменено
повышение температуры тела до 39°С
возможно абсцедирование слюнной железы
Клиническая картина острого неэпидемического сиалоаденита характеризуется
незначительным уплотнением железы
болью, уменьшением железы, гиперсаливацией
болью, увеличением железы, гипосаливацией
припуханием железы во время приема пищи
Лечение острого неэпидемического сиалоаденита заключается
во вскрытии очага воспаления
в удалении пораженной железы
в снижении слюноотделения, снятии воспаления
в стимуляции слюноотделения, снятии воспаления
Хронический интерстициальный сиалоаденит характеризуется
расплавлением стромы
тотальным отеком паренхимы
образованием мелких гнойных полостей
разрастанием межуточной соединительной ткани
Клиническая картина обострения паренхиматозного сиалоаденита характеризуется
незначительным уплотнением железы
болью, припухлостью железы, слюной с гноем
болью, припухлостью железы, гипосаливацией
болью, уменьшением железы, гиперсаливацией.
Для хронического калькулезного сиалоаденита характерно (указать все правильные ответы)
боли при приеме пищи
пастозно-тестоватая консистенция железы
периодическое увеличение объема слюнной железы
задержка или отсутствие выделения секрета из протока железы
свободное выделение секрета из протока железы
studfiles.net
Подкожная гранулема лица — Стоматология. Детская стоматология. Стоматолог. Отбеливание, лечение, протезирование, удаление, имплантация зубов цены, стоимость, виниры, брекетыСтоматология. Детская стоматология. Стоматолог. Отбеливание, лечение, протезирование, удаление, имплантация зубов цены, стоимость, виниры, брекеты
Подкожная гранулема лица является нередким заболеванием и представляет собой вяло протекающее очаговое воспаление в подкожной клетчатке. Чаще всего подкожная гранулема носит одонтогенныи характер и представляет собой осложнение хронического периодонтита. Наряду с этим аналогичная клиническая картина наблюдается при наличии в подкожной клетчатке инородных тел. Развитие неодонтогенной подкожной гранулемы происходит только при внедрении органических инородных тел. Металлические и стеклянные инородные тела не ведут к ее образованию.
Эту форму одонтогенного воспалительного процесса называют: мигрирующей гранулемой, подкожной мигрирующей гранулемой, ползучей мигрирующей гранулемой, мигрирующим абсцессом и наиболее часто — подкожной гранулемой лица. Анализ многочисленных клинических наблюдений показал, что миграция процесса при данном заболевании не наблюдается, это подтверждает правильность применяемого нами термина.
В этиологии воспалительного процесса ведущая роль принадлежит микрофлоре, которая проникает из очага хронического гранулирующего периодонтита в подкожную клетчатку лица, где и развивается грануляционная ткань в виде отдельных скоплений — гранулем. Одонтогенная подкожная гранулема имеет генетическую связь (в виде тяжа) с пораженным зубом.
Развитие одонтогенной подкожной гранулемы, как уже было ранее сказано, тесно связано с причинным зубом и ее локализация зависит от места расположения последнего. По нашим данным, у 50% больных воспалительный процесс начинался от моляров нижней челюсти, у 36% —от больших, у 11% — от малых коренных зубов верхней челюсти, и лишь у 3% больных источником развития подкожной гранулемы был центральный резец нижней челюсти (А.А. Тимофеев, 1989).
Следует обратить внимание на сроки обращения больных к врачу с момента начала заболевания . Так, 25% больных обратились за медицинской помощью через 1 — 2 мес. с развития начала заболевания, 32% — через 2-3 мес, 29% — через 3-4 мес, 14% — в более поздние сроки.
Клинически подкожные гранулемы бывают одиночными или множественными , что дает повод некоторым авторам называть их мигрирующими. Размеры гранулемы вариабельны (от 1 до 3-4 см), границы четкие, при пальпации они малоболезненны. Пораженная кожа резко истончена, синюшна, лоснится, образует складки и неровности. Определяется флюктуация, но при вскрытии гноя обычно нет. Симптом ложной флюктуации объясняется обилием в патологическом очаге грануляционной ткани. От подкожной гранулемы тянется тяж к зубу, который и явился причиной развития заболевания.
Мы наблюдали возникновение неодонтогенной подкожной гранулемы вследствие внедрения инородных тел, например, хвойных игл. Нами отмечен также уникальный случай, когда врач, удаляя зуб, срезал элеватором часть своего ногтя и протолкнул его в подкожную клетчатку подбородка больного. Удаление зуба закончилось благополучно, но через 2 мес. в области подбородка образовалась подкожная гранулема, а во время операции удаления гранулемы в грануляционной ткани был обнаружен ноготь (A.M. Солнцев, А.А. Тимофеев, 1989).
Таким образом, подкожные гранулемы лица могут иметь одонтогенное и неодонто—генное происхождение. В первом случае мы кроме гранулёмы всегда находим причинный зуб и тяж, идущий от него к гранулеме, во втором — эти признаки отсутствуют. При подкожной гранулеме размеры поражения кожи соответствуют размерам поражения подлежащей ткани, что является отличительным признаком этого заболевания.
В развитии одонтогеннои подкожной гранулемы лица различают два периода: скрытый, когда изменений со стороны кожи лица еще не отмечается и период кожных проявлений, когда возникают изменения со стороны кожных покровов.
В клиническом течении одонтогеннои подкожной гранулемы лица необходимо выделить две стадии — инфильтрации и абсцедирования. Стадия инфильтрации характеризуется наличием в коже и подкожной клетчатке плотного, подвижного, малоболезненного инфильтрата. Изменения со стороны кожи были описаны нами раньше. При абсцедировании происходит формирование поверхностно расположенного абсцесса. Появляются жалобы на боль, зуд и жжение в месте образования подкожной гранулемы. Общее состояние больных обычно не нарушается. На этой стадии развития процесса при вскрытии гранулемы из нее выделяется кровянистое или кровянисто—гнойное содержимое, а в ране видны обильные грануляции.
Наибольшие сложности представляет дифференциальная диагностика подкожной гранулемы с поверхностным лимфаденитом (распространяющееся по ходу лицевой вены воспаление поверхностных лимфатических узлов околоушно—жевательной области). Поражение лимфатических узлов, равно как и возникновение подкожной гранулемы, может иметь одонтогенное и неодонтогенное происхождение. Но независимо от этиологии своего развития лимфаденит отличается от подкожной гранулемы тем, что в случае его возникновения площадь поражения кожи будет меньше инфильтрата подлежащих тканей, а глубина — значительно больше. При подкожной гранулеме окраска кожи на всем протяжении имеет багрово— синюшный цвет, а при лимфадените — центральные отделы синюшны, а к периферии интенсивность окраски снижается. Течение подкожной гранулемы всегда хроническое, вялое. Самоизлечение не наблюдается.
Лечение заболевания заключается в удалении зуба, явившегося причиной развития воспалительного процесса, и тщательном выскабливании лунки. Обязательно иссекают всю пораженную кожу. Выскабливать грануляции нужно до места образования грануляционного вала, который представляет собой плотную, малоболезненную белесоватую ткань, от которой довольно легко (при помощи хирургической ложки) отделяется грануляционная ткань. Отыскав тяж, его также иссекают. Хирургическое лечение лучше закончить местно—пластической операцией. Если из—за обширности поражения сделать это не удается, то проводят свободную пересадку кожи.
Профилактика данного заболевания заключается в своевременном лечении кариеса зубов и его осложнений.
www.stomatology.zp.ua
Одонтогенная подкожная гранулема
Длительное существование хронического одонтогенного очага инфекции приводит к дистрофическим изменениям окружающих тканей. В частности, при хронических периодонтитах отмечается частичная резорбция кортикальной пластинки лунки зуба и экссудат легко проходит через костно-мозговые пространства под надкостницу и в мягкие ткани. В результате проникновения микроорганизмов в подкожный жировой слой, в нем развивается грануляционная ткань в виде отдельных скоплений — гранулем.При гистологическом исследовании такие гранулемы состоят из фиброзной и грануляционной ткани с отложениями кристаллов холестерина и многоядерными гигантскими клетками инородных тел. В тканях отмечается скудная инфильтрация макрофагами с небольшим количеством лимфоцитов (Маслов В. В., Иванченко И. Г. [и др.], 1999).
Клинически одонтогенная подкожная гранулема (ОПГ) проявляется в виде вяло текущего продуктивного воспалительного процесса в подкожной или подслизистой жировой клетчатке, связанного с воспалительным очагом в пародонте «причинного» зуба. «Причинными» чаще всего являются первые и вторые моляры, нижние третьи и верхние первые моляры.
Локализация свища обычно соответствует расположению пораженного зуба, хотя свищи могут располагаться на коже и в нижних отделах шеи. В литературе описаны случаи развития одонтогенной подкожной гранулемы как осложнение затрудненного прорезывания нижнего третьего моляра (Солнцев А. М., Тимофеев А. А., 1989).
Клиника. Различают следующие клинические формы: начальную, стационарную, ползучую и абсцедирующую (Рабинович Л. М., 1967).
В развитии заболевания выделяют скрытый период и период кожных проявлений. В скрытом периоде в челюсти формируется хронический очаг одонтогенной инфекции. Затем в начальной стадии в подкожной жировой клетчатке щечной и подчелюстной областей или под слизистой оболочкой полости рта образуется полусферическое выпячивание, безболезненное или слабоболезненное. При пальпации обычно удается обнаружить плотный тяж, соединяющий инфильтрат с «причинным» зубом. Санация первичного очага в челюсти на этой стадии может привести к полной ликвидации патологического процесса. При отсутствии адекватного лечения заболевание прогрессирует.
Для стационарной формы характерно появление ограниченного инфильтрата синюшно-багрового цвета, в центре которого со временем образуется свищевой ход со скудным кровянисто-гнойным отделяемым. Такой свищ может функционировать длительное время (месяцы).
При абсцедирующей форме в подкожной клетчатке располагается четко ограниченный инфильтрат, кожа над ним истончена, симптом флюктуации может быть положительным.
Больные при этом жалуются на зуд, жжение, повышение температуры тела, что требует необходимости проведения дифференцированной диагностики с фурункулом.
При вскрытии абсцесса обычно выделяется небольшое количество сукровично-гнойного отделяемого и грануляционная ткань.
При ползучей мигрирующей форме течение заболевания вялое, возможно многократное образование новых свищей рядом с первичным очагом. Это приводит к поражению кожи на значительном протяжении.
Дифференциальный диагноз необходимо проводить с подкожно- межмышечной формой актиномикоза, одонтогенным остеомиелитом челюстей. В то же время Лукьяненко В. И. (1968) указывал на случаи развития ОПГ как осложнения течения одонтогенного хронического остеомиелита челюстей.
Дифференциальная диагностика ОПГ с фурункулом основана главным образом на разнице в этиологии их развития (Муковозов И. Н., 2001). Развитие фурункула протекает остро, захватывает только поверхностный слой жировой клетчатки и никак не связано с одонтогенными очагами.
Дифференциальная диагностика одонтогенной подкожной гранулемы
| Признак | Одонтогенная подкожная гранулема | Одонтогенный хронический остеомиелит | Актиномикоз (подкожно-межмышечная форма) |
| Длительность течения | Длительное течение | В анамнезе обычно острый процесс с явлениями общей интоксикации | Длительное течение |
| Асимметрия лица | При абсцедирующей форме | Выраженная | Выраженная |
| Выделения из свища | Кровянисто-гнойные | Густые гнойные | Кровянисто-гнойные |
| Осмотр, пальпация в полости рта | Определяется тяж, идущий от «причинного» зуба к гранулеме | Подвижность группы зубов | Плотные инфильтраты с нечеткими гранулами |
| При зондировании свища | Кость не определяется | Шероховатая поверхность кости | Кость не определяется |
| Рентгенологическая картина | Картина гранулирующего периодонтита | Деструкция костной ткани, возможно наличие секвестров | Утолщение участка кости с отдельными участками деструкции при продуктивно-деструктивной форме |
Лечение. Заключается в удалении первичного очага (удаление зуба, операции резекции верхушки корня, гемисекции) и выскабливании грануляций из полости гранулемы и по всему свищевому ходу. При истончении кожи лица в области гранулемы возможно иссечение кожи вместе со свищевым ходом и наложение швов. При возникновении дефекта тканей значительной величины и для профилактики западения тканей возможно ведение раны под ксероформным (йодоформным) тампоном. По мере заполнения полости грануляционной тканью тампон постепенно удаляют.
При абсцедирующей форме разрез проводят по краю зоны флюктуации, вскрывают полость абсцесса, промывают его растворами антисептиков и выскабливают патологические грануляции со дна абсцесса и с внутренней поверхности кожного лоскута. Операцию заканчивают введением в полость операционной раны дренажа.
«Заболевания, повреждения и опухоли челюстно-лицевой области»
под ред. А.К. Иорданишвили
medbe.ru