22. Гнойный плеврит
29. Гнойный плеврит
Гнойный плеврит — гнойное воспаление париетальной и висцеральной плевры. Гнойный плеврит в большинстве случаев бывает вторичным заболеванием — осложнением гнойных поражений различных органов. Первичный плеврит встречается значительно реже, главным образом при проникающих ранениях грудной клетки.
Классификация гнойного плеврита
I. По этиологии: стрептококковый, пневмококковый, стафилококковый, диплококковый, смешанный и др.
II. По расположению гноя: свободный — тотальный, средний, небольшой; осумкованный — многокамерный и однокамерный (базальный, пристеночный, парамедиастинальный, междолевой, верхушечный).
III. По характеру экссудата: гнойный, гнилостный, гнойно-гнилостный, пиопневмоторакс, гемопиоторакс.
IV. По клиническому течению:
Гнойный плеврит вызывают чаще стафилококк, реже — пневмококк, энтеробактерии, а также грамотрицательная микрофлора. Возбудителем гнойных плевритов у детей чаще является пневмококк.
Чаще всего острый гнойный плеврит является осложнением абсцесса лёгкого, прорыв которого в плевральную полость приводит к развитию пиопневмоторакса. В других случаях абсцесса лёгкого инфекция может проникать в плевру по лимфатическим путям
Плевропневмонии и гриппозные пневмонии нередко осложняются гнойным плевритом. Различают пара- и метапневмонический гнойный плеврит. Парапневмонический плеврит осложняет пневмонию в момент её разгара, а метапневмонический, или постпневмонический, возникает после разрешения пневмонии. Метапневмонический плеврит встречается чаще, чем парапневмонический, и при нём чаще развиваются серозно-гнойная и гнойная экссудация.
Гангрена лёгких также является причиной развития плеврита, обычно гнилостного. Раны, проникающие в плевру, особенно сопровождающиеся значительным гемопневмотораксом, при развитии инфекции приводят к гемопиотораксу. Наконец, гнойный плеврит может развиться при нагноении и прорыве паразитарной (эхинококк) или врождённой кисты лёгкого, распаде злокачественной опухоли лёгкого, кавернозном туберкулёзе лёгких в случае прорыва каверны в плевральную полость.
Инфицирование плевральной полости может произойти лимфогенным или гематогенным путём из внелёгочных очагов гнойной инфекции (гнойный аппендицит, гнойный холецистит, панкреатит, забрюшинные флегмоны, сепсис и др.).
Воспалительный процесс в плевре начинается с гиперемии, отёка, экссудации, появления точечных кровоизлияний, на поверхности плевры откладывается слой фибрина. Гиперемия нарастает, плевра подвергается инфильтрации лейкоцитами, гибель которых приводит к образованию гноя, скапливающегося в плевральной полости. На дне полости гной густой, содержит крошковидные массы, в более поверхностных слоях — жидкий. В самом верхнем слое может находиться прозрачный экссудат. Это следует учитывать при диагностической пункции. Отложение фибрина обусловливает склеивание листков плевры, что приводит к отграничению (осумкованию) эмпиемы. Скопление экссудата в плевральной полости при тотальном поражении плевры может быть значительным и вызывать сдавление лёгкого, смещение органов средостения в здоровую сторону, что ведёт к нарушению дыхания и кровообращения. Всасывание из гнойного очага в кровь бактериальных токсинов, продуктов распада тканей вызывает интоксикацию, тяжесть которой зависит от распространённости воспалительного процесса.
Клинические проявления заболевания включают:симптомы основного заболевания, послужившего причиной плеврита;признаки гнойной интоксикации;симптомы, обусловленные накоплением жидкости в плевральной полости.
Больные гнойным плевритом жалуются на боль в боку, кашель, ощущение тяжести или распирания в боку, затруднённое дыхание, невозможность глубоко вдохнуть, одышку, повышение температуры тела, слабость. Боль в грудной клетке больше выражена в начале заболевания, носит колющий характер, а по мере распространения воспаления и накопления экссудата ослабевает, присоединяется ощущение тяжести или распирания в боку. Постепенно нарастает одышка. Кашель, как правило, сухой, а при вторичном плеврите на почве пневмонии или абсцесса лёгкого — с мокротой слизистого или гнойного характера, иногда с большим количеством гнойной мокроты. При присоединении плеврита к основному заболеванию изменяется характер кашля, он становится более упорным, мучительным, больше беспокоит по ночам, может быть приступообразным, усиливается в положении на больном боку.
Одышка может быть выраженной, усиливается, как и боль, при положении больного на здоровом боку. Поэтому больные вынуждены лежать на больном боку, что облегчает дыхание и уменьшает боль в груди.
Температура тела высокая (39-40 °С), постоянного или гектического характера. Пульс достигает 120-130 в минуту, что обусловливается как гнойной интоксикацией, так и смещением сердца и сосудов средостения в здоровую сторону вследствие накопления экссудата.
При общем осмотре больного отмечаются бледность кожных покровов, одышка, вынужденное положение в постели — полусидячее или на больном боку. Число дыханий увеличивается до 20-25, в тяжёлых случаях — до 30-40 в минуту.
При осмотре грудной клетки определяется ограничение её дыхательных движений, больная сторона отстаёт при дыхании от здоровой или не участвует в дыхании Аускультация грудной клетки выявляет значительное ослабление или полное отсутствие дыхательных шумов над местом определяемой тупости.
В крови — лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Температура тела повышена до 38-40 °C, постоянная или перемежающегося гектического характера.
Рентгенологическое исследование (рентгеноскопия, рентгенография грудной клетки) показывает скопление жидкости в плевральной полости.
Терапия гнойного плеврита включает удаление гноя, борьбу с инфекцией, дезинтоксикационную терапию, восстановление нарушенных функций органов.
Быстрой ликвидацией очага гнойного воспаления в плевре и расправлением лёгкого достигается основная цель лечения — соприкосновение париетального и висцерального листков плевры и их сращение. Наступающая облитерация гнойной полости приводит к излечению больного. Основной метод лечения эмпиемы — закрытый, при котором не производят вскрытия плевральной полости. При открытом методе выполняют разрез грудной стенки для удаления гноя, фибрина и шварт.
К закрытым методам лечения гнойного плеврита относятся лечебные пункции плевральной полости и дренирование её путём прокола грудной стенки. Дренажную трубку можно вывести также через ложе резецированного ребра, зашив вокруг неё мягкие ткани для создания герметичности
В редких случаях при неэффективности закрытых методов лечения применяют открытый метод — торакостомию для удаления густого гноя, фибрина, секвестров лёгочной ткани, которые не удаётся вывести через иглу или дренаж
studfiles.net
Гнойный плеврит: причины, симптомы, лечение
Плеврит – представляет собой воспаление плевры, на которой образуется фибринозный налет на поверхности и выпота внутри. Обычно появляется как сопроводительная патология, в половине случаев как следствие течения заболеваний, но бывает проявление как отдельного самостоятельного видового заболевания, так называемого первичного плеврита.
90 процентов случаев возникновения гнойного плеврита происходит по вине хронических воспалительных процессов в легких сложных по своему свойству. Разделяется плеврит на два вида первый это сухой в медицине называемый фибринозный. И второй вид выпотный иначе серозно-фибринозный или гнойный. Подвиды плеврита это вирусный, бактериальный и аллергический подвиды имеют неспецифическую этиологию.
Симптомы плеврита
Симптомы и признаки плеврита полностью зависят от причин возникновения. Сухой плеврит проявляется на начальном уровне сильными болями в груди. Боль достаточно сильно проявляется при глубоком вдохе. Во время того как человек лежит на боку боль не проявляется. Возможно, покалывание в области мышц верхней части тела и шеи.
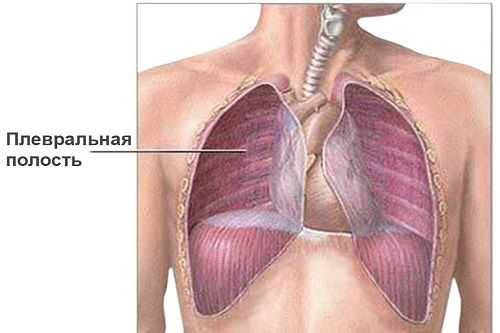
Гнойный плеврит проявляется во время дыхания, обычно вдох отдаётся болью по всему телу. Также во время воспалительного процесса температура тела повышается до 38 -39 градусов. В половине случаев заболевание проявляет себя в одышке, достаточно сильным потоотделением и краткосрочным ознобом. Исследования могут обнаружить превышенное содержание скопления жидкости в полости плевры.
Если лечение начато не своевременно это незамедлительно отражается на общем самочувствие человека и его внешнем виде. Человек начинает испытывать слабость буквально всего организма, нередки случаи интоксикации, кожа становится коричневого с желтым оттенком цвета и как следствие происходит резкое снижение веса человека.
Гнойный плеврит можно выявить, сделав рентгенологическое полное обследование лёгких. После сделанного обследования специалист устанавливает вариант лечения и те средства, которые можно использовать в конкретном случае. Очень важно соблюдать режим лечения, так как несоблюдение правил может вызвать рак легких.
Причины гнойного плеврита
Развитие плеврита может быть связано с простудными заболеваниями. Толчком также способны стать переохлаждения организма, переутомление человека который не соблюдает режим дня, особенно это касается недостаточного количества сна. Повлиять может нерациональное питание, питание на бегу, или отсутствие горячего питания. Плеврит в этих случаях достаточно длительно не проявляет себя и ждет момента, проявится как сопроводитель другой болезни. Но иногда выжидать не нужно это в том случае если человек на данный момент страдает хроническими заболеваниями, особенно если болезнь связана с легкими.
Плеврит гнойного типа развивается намного быстрее, чем другие виды этой патологии. Этот вид вызывают микроорганизмы стафилококки, стрептококки и пневмококки. Обычно развивается гнойный плеврит после атаки одного вида организмов, но в последние время специалисты замечают, что нападением может быть всей ассоциации микробов.
Развитие заболевания
Возбудитель плеврита попадает в организм человека контактным путём из субплеврально локализованных пневмонических (широкого спектра действия) очагов на легких и гнойных воспалений как внутри легкого, так и на стенках снаружи. Также возбудитель может проникнуть гематогенным путём при воспаление среднего уха, гнойном аппендиците и других распространённых проблемах.

Гнойный плеврит это большое скопление отложений на всей плевре, эти отложения называются гноем, толщина отложения достаточно солидная. Кроме того на плевре заметны очаги кровеносных сгустков (кровоизлияний). Стадии гнойного плеврита считаются одним из самых опасных для человека, характеризируют это с общей интоксикацией организма, и как уже говорилось лечение должно быть начато своевременно, в противном случае развитие болезни поставит жизнь человека под угрозу.
Лечение заболевания
Основа терапии это очищение организма от общей интоксикации и стабилизации работы основных органов. Первое что выполняется, очищается гнойный очаг, в медицине это называется ликвидацией очага воспаления. Следующий этап лечение, сращивание лепестков плевры и заращивание тканью полостей легкого. После проведенных процедур происходит улучшение самочувствия человека, и через определенное время выносится диагноз, здоров.
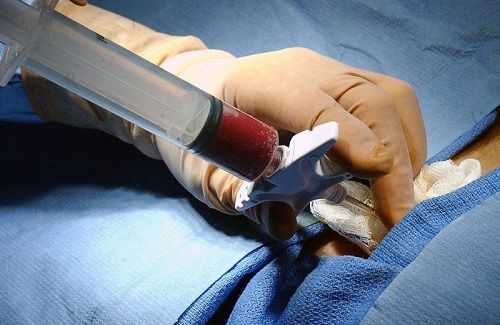
Местная форма лечения основывается на откачивание гноя из области его скопления. Для этого в места поражения вводится пенициллин, как правило, эта процедура требует последующего переливания крови. Если форма гнойного плеврита приобрела характер тяжелой формы, назначается незамедлительное хирургическое вмешательство. Что касается детей младше 14 лет, то в этом случае лечение специфическое, назначается процедура антибактериальной терапии с учетом чувствительности организма ребенка. В 3 случаях из 10 применяется переливание крови. После необходимых процедур, детям назначается специальная гимнастика, которая оказывает рассасывающее действие.
Народные средства
Многие люди, не понимая всей сложности болезни, прибегают к средствам народной медицины. В этом случае стоит сказать, что сегодня неизвестно ни одного метода лечения гнойного плеврита народными средствами. Народные методы используются только для скорейшего восстановления организма, после того как специалистами проделаны все необходимые процедуры.
Прежде чем прибегать к советам, которые невозможно проверить, подумайте, не сделаете ли вы себе хуже, ведь гнойный плеврит очень серьезное и опасное заболевания. Помните, вовремя выявленный вид плеврита позволит врачам назначить эффективное и быстрое лечение, а это именно то, что вам необходимо. Не теряйте время на бессмысленные поиски уникального рецепта, так как такого рецепта не существует.
medic-z.ru
Гнойный плеврит: симптомы, признаки, диагностика и лечение
Описание
Плеврит – это воспалительный процесс, который захватывает плевру, и в результате внутри нее образуется налет или выпот. Плеврит – это сопровождающая патология или же осложнение каких-либо заболеваний. Первичный плеврит может быть самостоятельной болезнью, но чаще всего, он является последствием хронических или острых пневмоний и других легочных воспалительных заболеваний.
Плеврит бывает серозным и выпотным (гнойным). Гнойный плеврит, в свою очередь, может подразделяться на виды, в зависимости от причин его возникновения: вирусный, бактериальный, неспецефический, аллергический.
Гнойный плеврит, как правило, бывает вызван такими микроорганизмами, как стафилококки, пневмококки или стрептококки. Реже плеврит гнойный вызывают эшерихийные или протейный палочки. В основном, в большинстве случаев гнойного плеврита, развитие его вызвано одним видом бактерий, реже развитие плеврита происходит под воздействие на организм целой микробной ассоциации.
Гнойный плеврит характеризуется крупными фиброзными отложениями на плевре. Эти отложения обычно, покрыты гноем, за счет которого достигают достаточно большой толщины. Происходит резкое переполнение сосудов кровью, и на поверхности плевры можно наблюдать небольшие области кровоизлияний.
Симптомы
Симптоматика гнойного плеврита зависит от возраста пациента, у которого обнаружилось данное заболевание.
Например, в младенческом возрасте вся симптоматика этой болезни сводится к очень общим проявлениями, характерными для сепсиса пупка, воспаления легких, что значительно осложняет диагностику гнойного плеврита.

В более старшем возрасте симптоматика становится более явной, но крайне схожей с проявлениями тотального плеврита. У пациента наблюдается сухой кашель, с гнойными выделениями (мокрота и гнойные выделения появляются при прорыве абсцесса).
К общим проявлениям гнойного плеврита в старшем возрасте можно отнести: болевые ощущения в области грудной клетки, кашель, повышенную температуру тела, затрудненное дыхание, одышка.
Диагностика
Главный и единственный метод диагностирования гнойного плеврита – рентгенологическое исследование грудной клетки. На снимках будут видны затемнения ткани легких и косой верхний уровень жидкости. Место, где скапливается жидкость зависит от количественного объема этой жидкости.
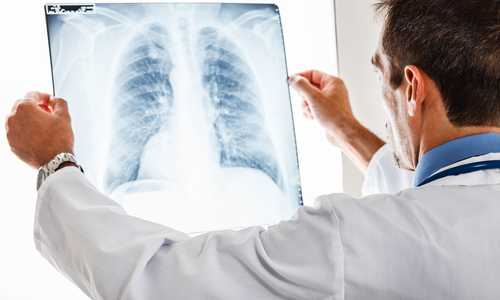
Второй метод диагностики плеврита гнойного – пункция легких. Анализ взятой жидкости точно укажет тип заболевания, после чего назначается курс лечения.
Профилактика
Профилактикой гнойного плеврита являются следующие мероприятия: своевременное выявление и выполнение всех назначений врача при воспалительных инфекционных заболеваниях, чтобы не допустить осложнений. Выполняя дыхательные упражнения можно избежать многих заболеваний легких, а с ними и осложняющего из плеврита.
Лечение
Лечение гнойного плеврита является комплексным. Прежде всего, проводится эвакуация гнойных скоплений из полости плевры. Затем обязательно проводится антибактериальная терапия, для чего исследуется выпот на чувствительность к антибиотикам различного спектра действия.
Применяется так же дробное переливание крови, концентрированного альбумина или плазмы, чтобы повысить иммунобиологическую активность организма.

Для пациента с гнойным плевритом должен быть тщательный уход, организовано рациональное питание, аэротерапия.
В восстановительный период обязательное прохождение физиотерапевтических мероприятий, таких как УВЧ, кварц, лечебная гимнастика.
Исход гнойного плеврита и скорость выздоровления пациента напрямую зависят от раннего выявления заболевания и комплексного лечения.
nebolet.com
Гнойные заболевания плевры. Хронический гнойный плеврит
Хроническая эмпиема плевры развивается у 3-4 % больных острым гнойным плевритом. К образованию остаточной плевральной полости и развитию хронической эмпиемы приводят неполное расправление спавшегося легкого, формирование мощных шварт.Причины перехода острой эмпиемы в хроническую: поздно начатое лечение, недостаточно полное удаление гноя, образование мощных шварт, мешающих расправлению легкого; нарушение эластичности легочной ткани в результате фиброзных изменений, обусловленных предшествующим заболеванием или длительным ателектазом; бронхоплевральный свищ, абсцесс, гангрена легкого или несостоятельность шва бронха после радикальных операций.
Кроме того, хроническая эмпиема может вызываться и поддерживаться остеомиелитом ребра, грудины, хондритом ребер, инородным телом (осколок снаряда, дренаж и др.).
При хронической эмпиеме париетальный и висцеральный листки плевры вблизи полости срастаются между собой и ограничивают остаточную полость.
Шварты париетальной плевры образуют соединительнотканные тяжи, прорастающие в мышцы грудной стенки и приводят к их соединительнотканному перерождению.
Шварты на висцеральной плевре обусловливают развитие пневмосклероза. Фиброзный панцырь, окружающий легкое, коллапс и ограничение поверхности легочной ткани, воспаление прилежащей к эмпиеме легочной ткани приводят к формированию склеротических изменений в легком, названных Policaid Yalg (1970) плеврогенным циррозом легкого.
Периплевральное распространение склеротических изменений в направлении легкого приводит к ограничению его функции, скоплению в просвете бронхов (особенно малого калибра, сегментарных и субсегментарных) слизи, гноя, из которых формируются слизисто-гнойные пробки — причина ателектазов периферических отделов легкого. В связи с этим санация бронхиального дерева особенно необходима при сочетании хронической эмпиемы с вялотекущим нагноительным процессом в легком, в свое время бывшим причиной развития острой эмпиемы.
Клинические проявления и диагностика
Хронический плеврит является следствием острой эмпиемы плевры. Переход острого воспаления в хроническое занимает 2—3 мес и сопровождается улучшением состояния больного: температура тела снижается до субфебрильных цифр, уменьшается лейкоцитоз, улучшается аппетит, уменьшается количество гноя.После некоторой стабилизации в первый период развития хронической эмпиемы состояние больного начинает постепенно ухудшаться, особенно при задержке гноя в остаточной полости. Выраженность ухудшения состояния зависит от величины остаточной полости, в которой задерживается гной, и интоксикации. Обеспечение хорошего оттока гноя опять приводит к снижению температуры, стиханию кашля и болей в груди, уменьшению отделяемого из плеврального свища. Обострения и ремиссии сменяют друг друга и приводят к выраженному истощению больного.
У больных с хронической длительно существующей эмпиемой плевры бледная, цианотичная, с восковидным оттенком кожа, одутловатое лицо, отмечается общая слабость, разбитость, плохой сон, боли в груди, отсутствие аппетита, тахикардия, одышка, пальцы в виде барабанных палочек. Больная половина грудной клетки отстает при дыхании, уменьшена в объеме, межреберные промежутки сужены.
Часто имеется плевральный свищ с гнойным отделяемым. Данные перкуссии и аускультации подтверждают существование остаточной плевральной полости, а рентгенологическое обследование — рентгеновский снимок в двух плоскостях и КТ помогают уточнить размеры и положение остаточной полости.
Для выбора метода лечения проводят специальные исследования, направленные на определение размера и формы остаточной плевральной полости, состояния ее стенок (рентгенография, КТ). Плеврография с рентгеновскими снимками в трех плоскостях позволяет получить наиболее точную информацию об остаточной полости. При плевробронхиальном свище возможны попадания контрастного вещества в бронх, его аспирация в здоровое легкое, что может привести к асфиксии или аспирационной пневмонии.
Торакоскопия, видеоторакоскопия — объективный способ оценки внутренних стенок остаточной полости — выявляют некротические ткани, инородные тела, бронхиальный свищ и его особенности. Этот метод исследования позволяет определить состояние шварт, перемычек, при показаниях выполнить биопсию.
Бактериологические исследования включают в себя определение вида и свойств вегетирующей микрофлоры, ее чувствительности к антибактериальным препаратам. Важно исследовать гной на микобактерии туберкулеза, так как тактика хирургического лечения гнойной неспецифической и туберкулезной хронической эмпиемы различна.
В.К. Гостищев
medbe.ru
Плеврит гнойный | Медицинский портал
Причины развития, патогенез. Основной причиной развития гнойного плеврита являются патогенные стафилококк, пневмококк, стрептококк, реже — синегнойная палочка, протей, эше-рихии.
Как правило, гнойный плеврит вызван одним возбудителем, но бывает и так, что заболевание вызывают несколько возбудителей вместе. В основе возникновения гнойного плеврита лежат тяжелая форма полисегментарной или очаговой бронхопневмонии или стафилококковое разрушение (деструкция) легких. Также развитию гнойного плеврита способствуют бронхоэктазии и перфорации (разрывы) пищевода (при бужировании (расширении). Как правило, возбудитель попадает в плевральную полость контактным путем непосредственно из пневмонических очагов воспаления, которые расположены субплеврально, или же из небольших абсцессов. Первичный гнойный плеврит встречается редко, в его развитии большую роль играет гематогенный путь передачи возбудителя из первичных очагов воспаления. Данная форма плеврита возможна при остеомиелите, отите, флегмоне пупка, гнойном аппендиците, пиелите, перитоните. Значительные фибринозные накопления на плевре, покрытые гноем, являются основным признаком гнойного плеврита. На плевральных листках выявляются участки кровоизлияний, резкое покраснение (гиперемия) , слущивание и разрушение эндотелия, обильная инфильтрация поли- и мононуклеара-ми. Разрушение эндотелия и образование спаек между листками плевры приводят к ограничению плеврального экссудата. Этот процесс приводит к формированию осумкованного плеврита. По характеру возникновения гнойный плеврит подразделяют на первичный и вторичный, по течению — на острый и хронический плеврит, по характеру процесса — на тотальный и ограниченный, по локализации — на пристеночный (паракостальный), апикальный, междолевой, ме-диастинальный, базальный (диафрагмальный). Вторичный плеврит подразделяется на пара-и метапневмонический.
Клиника, диагностика
Клинические проявления гнойного плеврита зависят от возраста ребенка. Так, например, у детей первых 3-х месяцев жизни гнойный плеврит развивается медленно и имеет симптомы, свойственные пупочному сепсису, септикопиемии или стафилококковой пневмонии. На глаз определяется асимметрия грудной клетки с увеличением ее на стороне поражения. Наблюдаются опущение плеча, ограничение подвижности руки, грудная клетка отстает при дыхании на стороне поражения. Абсолютно теряют подвижность межреберные промежутки, линия прикрепления диафрагмы и надключичная ямка. Выпот гнойного характера покрывает тонким слоем границу легкого и напоминает плащ (плащевидный плеврит), вследствие чего наблюдается укорочение перкуторного звука. Зона наибольшего укорочения звука расположена, как правило, в нижнем отделе легкого над областью диафрагмы. Линия Эллиса—Соколова—Дамуазо, треугольник Грокко—Раухфуса и Гарленда и пространство Траубе у маленьких детей незначительны. Дыхание, как правило, прослушивается на всем протяжении, но немного ослаблено и носит бронхиальный характер. В легких выслушивается большое количество крепитирующих и мелкопузырчатых хрипов. В некоторых случаях возможно выслушивание шума трения плевры. У детей старшего возраста чаще всего наблюдаются симптомы тотального гнойного плеврита. У них отмечается мучительный сухой кашель с небольшим количеством мокроты, которая имеет гнойный характер (если произошло поступление гнойного содержимого из плевральной полости в бронхиальное дерево). Лихорадка носит гектический (волнообразный) или субфебрильный характер. Г рудная клетка на стороне поражения приобретает форму бочки, заметно ее отставание в дыхательных движениях, происходят расширение межреберных промежутков и утолщение кожной складки. Притупление перкуторного звука наиболее выражено сзади и сбоку в аксилярной (подмышечной) области. Четко определяется линия Эллиса—Соколова—Дамуазо, треугольника Грокко—Раухфуса и Гарленда. Во время прослушивания легких выше зоны, где отмечается укорочение звука, отмечается бронхиальное дыхание, иногда может прослушиваться шум трения плевры, исчезающий с накоплением жидкости в плевральной полости, отмечается полное отсутствие дыхательных шумов. При резком накоплении выпота хрипы. В боковой и нижней части тупости гнойного экссудата происходит смещение органов средостения в здоровую сторону и развивается респираторная катастрофа: резкая боль за грудиной, одышка, кожные покровы приобретают синюшный оттенок (цианоз), беспокойство, увеличивается сердцебиение.
При осмотре наблюдается смещение сердечного толчка в здоровую сторону, который приобретает более разлитой характер. Отчетливо видны увеличение вен и пульсация крупных сосудов шеи. Дети, которые перенесли гнойный плеврит, уступают своим ровесникам в развитии, истощены. У таких детей молсет возникнуть хроническая эмпиема легких. В общем анализе крови выявляются огромное количество лейкоцитов (30—50 х 103 мкл) с увеличением количества нейтрофилов, палочкоядерным сдвигом до 15—20%, гипохромная анемия, повышение СОЭ до 50—60 мм/ч. К наиболее ранним рентгенологическим признакам острого гнойного плеврита относятся появление тени плащевидного плеврита и равномерное понижение прозрачности легочной ткани. При эмпиеме плевры на снимках определяется равномерное затемнение легочной ткани с ясной границей экссудата и воздушной легочной тканью над ним, купол диафрагмы не определяется, синус невидим. При накапливании экссудата наблюдается сдвиг органов средостения в здоровую сторону. Что касается других форм гнойного плеврита, то их рентгенологические характеристики напоминают серозный плеврит. Для хронической эмпиемы плевры на рентгеновском снимке характерны спавшееся легкое, которое покрыто толстой швартой, сухая плевральная полость или с экссудатом, имеющим горизонтальную границу. Для подтверждения диагноза проводят пункцию плевральной полости. Как правило, в ней содержится гной. Редко, но бывает, что пунктат имеет мутный вид. Полученную жидкость направляют для исследования в бактериологическую лабораторию.
Несмотря на сходство клинико-рентгенологических показателей между гнойным и серозным плевритом, все-таки их можно различить. Гнойный плеврит, как правило, возникает у детей младшего возраста и в большинстве случаев является синпневмоническим, что нехарактерно для серозного плеврита. Также выявляют активные процессы гнойного характера в легких (абсцесс легкого, абсцедирующую пневмонию), сильный токсикоз и характерную картину анализа крови (высокое содержание лейкоцитов со сдвигом лейкоцитарной формулы в сторону нейтрофилов, прогрессирующее малокровие, увеличение СОЭ). Окончательным пунктом в постановке диагноза является плевральная пункция с ее дальнейшим лабораторным исследованием. Гнойное воспаление плевры необходимо отличить от сливной долевой пневмонии. Основными отличительными признаками гнойного плеврита являются асимметрия и почти полное отсутствие движений грудной клетки во время дыхания, пастозность мягких тканей, увеличение венозных сосудов кожи на пораженной стороне. При перкуссии отмечается увеличение перкуторной тупости книзу. При аускультации выслушивается бронхофония. Иногда выслушиваются, а в некоторых случаях и полностью отсутствуют дыхательные шумы в легких. Границы тупости при пневмонии простукиваются только в области средней или нижней доли и не выходят за эту область. При аускультации выслушиваются сильное бронхиальное дыхание, бронхофония, большое количество влажных разнокалиберных хрипов. На рентгеновском снимке гнойный плеврит имеет однородную густую тень над всей легочной тканью и наблюдается смещение средостения в здоровую сторону, чего не наблюдается при пневмонии. Осумко-ванный гнойный плеврит необходимо отличить от абсцесса нижней доли легкого. При абсцессе легких, как правило, наблюдается влажный кашель с отхождением большого количества гнойной зловонной мокроты. Рентгенологически абсцесс легкого выглядит как круглая или овальная густо затемненная тень с ясными нижними границами и воздушной полостью над горизонтальным уровнем жидкости. В отличие от плеврита, отличительными чертами которого являются заполнение реберно-диафрагмального синуса и изменение границ жидкости при перемене положения тела, у абсцесса легкого наблюдается незначительное смещение уровня жидкости.
Лечение
В терапии гнойного плеврита одно из ключевых мест занимает лечение основного заболевания — пневмонии. Если говорить о методах лечения, то они могут быть как хирургические, так и консервативные. Очень часто используют метод одновременного введения антибактериальных препаратов через вену или внутримышечно, через трахею. Также показаны ультразвуковые или простые аэрозольные ингаляции. Как правило, назначают максимальные дозы противомикробных препаратов.
Внутриплевральное введение антибиотиков в настоящий момент считается необоснованным. Как правило, антимикробную терапию проводят сразу несколькими лекарственными препаратами, при этом учитывают их совместимость друг с другом и лекарственную чувствительность возбудителя. Рекомендуется проводить несколько последовательных курсов лечения (по 7—10 дней). Полный курс антибактериальной терапии составляет от 1 до 1,5 месяцев и более. В комбинации с антибиотиками применяют сульфаниламиды длительного действия — сульфадиметоксин или сульфапирида-зин, бисептол или нитрофураны. Сильным про-тивомикробным эффектом обладает 0,25%-ный спиртовой раствор хлорофиллипта. Его применяют внутривенно по 0,5—2 мл дважды в сутки. Хороший эффект отмечается при переливании гипериммунной антистафилококовой плазмы, переливании крови, плазменного альбумина, эритроцитарной массы, нативного стафилококкового анатоксина. Переливание крови проводят не реже 2 раз в неделю по 5—10 мг/кг массы. Антистафилококковую плазму вводят ежедневно в дозе 5— 10 мл/кг массы вплоть до получения положительных результатов.
Для восполнения потерянной жидкости и для снятия симптомов интоксикации применяют внутривенное капельное введение по-лиглюкина, реополиглюкина, неокомпенсана, раствора Рингера и 5%-ного раствора глюкозы, альвезина, аминона, которые назначают из расчета 10мл/кг массы и со скоростью 10—12 капель в 1 минуту. Объем вливаемой жидкости не должен превышать 70% от суточной потребности ребенка в жидкости, что в среднем составляет 50—80 мл/кг массы. При этом необходимо строго следить за объемом выделенной мочи. Коррекцию кислотно-основного состояния проводят внутривенным введением 4%-ного раствора натрия гидрокарбоната. Применение гормонов (преднизолона, гидрокортизона) целесообразно в первые 2 дня для того, чтобы вывести больного из токсического шока. Антишоковый эффект вызывает внутривенное, внутримышечное или подкожное применение 0,25%-ного раствора дро -перидола 0,1—02 мл/кг массы или 0,5%-ного раствора галоперидола в дозе 0,1—0,2 мл/кг массы. Назначают нейроплегические препарата — седуксен, аминазин, люминал, натрия оксибутират (50—100 мг/кг массы) внутривенно капельно, 1%-ный раствор промедола из расчета на 1 год жизни ребенка по 0,1 мл (разовая доза) внутримышечно. При слабости кишечника назначают клизму с гипертоническим раствором, внутримышечно вводят прозерин, внутривенно — калия хлорид.
Для терапии рекомендовано ис-пользовать полусинтетические пенициллины, цефалоспорины, аминогликозиды, противомикробные препараты разных групп (линкомицин, рифампицин, ристомицин, ванкомицин), полусинтетические тетрациклины (доксициклин, метациклин).
Для лечения гнойного плеврита также используют пункцию плевральной полос ти с целью откачки гноя. Данную манипуляцию проводят у детей с 6 месяцев для лечения плащевидного и ограниченного плеврита. При обширном гнойном воспалении плевры этот метод лечения, как правило, применяется у детей старше 1 года и лишь в тех случаях, когда выпот не очень густой и имеется тенденция к уменьшению его объема после первых пункций. В первые 2 дня терапии пункции проводят ежедневно, затем с периодичностью в 1—2 дня, а при стабилизации состояния ребенка — через 3—4 дня под контролем рентгенологических и клинических исследований. При тяжелом течении тотальной эмпиемы плевры у детей старше полугода при отсутствии эффекта от пункций и при наличии вязкого выпота целесообразны торакоцекгез и дренирование полости плевры с использованием пассивного дренажа по Бюлау или посредством активной аспирации содержимого. В случае тяжелого течения гнойного плеврита у детей в возрасте до 2 лет рекомендовано незамедлительное оперативное лечение. Дети, в анамнезе которых имеется диагноз «гнойный плеврит», подлежат диспансерному наблюдению у педиатра. Таким детям показано санаторно-курортное лечение. Исход заболевания зависит от возраста ребенка, от того, как скоро и правильно был поставлен диагноз, и от правильно построенной схемы лечения. У детей раннего возраста возможен летальный исход.
www.medicinaportal.com
Острый гнойный плеврит
Острый гнойный плеврит особенно часто встречается у детей до 3 лет, несколько реже в среднем возрасте и довольно редко у пожилых; среди взрослых он чаще встречается у мужчин.
Гноеродные микроорганизмы заносятся в плевральную полость либо прямым путем при ранениях, либо из соседних или отдаленных воспалительных очагов. В подавляющем большинстве случаев в мирное время источником инфекции служит расположенное в ближайшем соседстве воспаленное легкое.
Микробы проникают в полость плевры чаще всего путем прямого вскрытия осложнившего пневмонию небольшого пристеночного легочного абсцесса, редко лимфатическим путем. Более редкими местными источниками инфекции служат острый остеомиэлит ребер, поддиафрагмальный абсцесс, гнойный перикардит.
В ткани плевры или в подплевральной клетчатке инфекция первично развивается, повидимому, крайне редко. Из отдаленных воспалительных очагов микроорганизмы заносятся в плевральную полость метастатически, гематогенным путем: при аппендиците, паранефрите, ангине, фурункулах и пр. Гнойный плеврит может быть также проявлением пиемии.
Бактериальная флора при эмпиеме плевры разнообразна, причем она может быть однородной или смешанной. Из микроорганизмов чаще других встречается стрептококк, диплококк и стафилококк. Стрептококк чаще наблюдается у взрослых, диплококк — у детей.
Образующийся под влиянием инфекции выпот не всегда сразу развивается как гнойный. Нередко первоначально образуется серозный выпот, который позднее превращается в гнойный. Иногда серозный выпот, представляющий безмикробную реакцию на расположенный по соседству воспалительный очаг в легком, при вскрытии в плевральную полость пристеночного абсцесса легкого сразу становится гнойным.
Выпот может быть жидким, серозно-гнойным или густым, чисто гнойным, нередко с примесью свертков фибрина. Стенки плевральной полости в начале заболевания выстланы фибрином, который организуется в соединительную ткань. Слой отложений иногда достигает толщины 1 см и более. Таким образом, плевральная полость облитерируется.
Частичные формы эмпиемы плевры, в зависимости от анатомического расположения выпота, носят название верхушечных, пристеночных, междолевых, медиастинальных, наддиафрагмальных. Левосторонние эмпиемы встречаются чаще правосторонних, двусторонние — редко.
Острый гнойный плеврит: симптомы
Клиническая картина болезни, подробно описываемая в руководствах внутренних болезней, в общем складывается под влиянием двух факторов: во-первых, массы выпотной жидкости, количество которой может стать очень большим и послужить причиной смещения средостения в противоположную сторону и сильного затруднения и учащения дыхания, цианоза лица, и, во-вторых, гнойного характера этой жидкости. Будучи включена в замкнутую полость, эта жидкость всасывается и дает симптомы общей интоксикации (высокая температура, ослабление и учащение пульса).
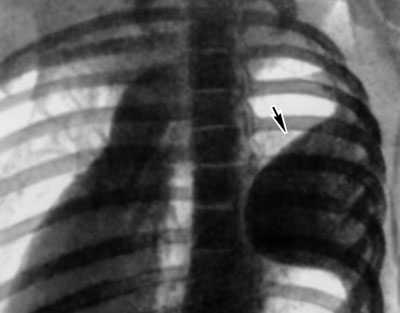
При рентгенологическом исследовании типичный острый гнойный плеврит в нижнем отделе легочного поля дает сплошное затемнение. Верхняя граница затемнения представляет косо идущую линию, направленную сбоку и сверху вниз и ксредине. Верхняя граница выпота соответствует определяемой постукиванием линии Дамуазо. Отмечается также низкое стояние и ограничение экскурсий диафрагмы.
Обследование завершается пробным проколом в восьмом или девятом межреберном промежутке. Иногда выпот, вследствие оседания относительно тяжелых лейкоцитов, в верхних слоях бывает значительно жиже, чем в нижних. В таких случаях прокол выше может дать серозную жидкость, хотя в нижних отделах находится гной. Добытый при проколе гной подвергают микроскопическому, бактериоскопическому и бактериологическому исследованию. Безмикробный выпот должен наводить на мысль о теберкулезном характере эмпиемы.
Труднее распознаются междолевые, медиастинальные и другие частичные эмпиемы, при которых требуется рентгеноскопия в разных положениях, томография и глубокие, нередко повторные проколы. Междолевой плеврит на рентгеновском снимке дает косую удлиненную тень. Положение тени соответствует междолевой границе. При медиастинальном плеврите тень расположена вертикально у края средостения. Осумкованные эмпиемы рентгенологически имеют некоторое сходство с опухолями легкого.
Течение острых гнойных плевритов, предоставленных самим себе, весьма неблагоприятно. Лишь очень редко, иногда при пневмококковых эмпиемах у детей, гной сгущается и всасывается. Обычно же количество гноя прогрессивно увеличивается и гнойник самопроизвольно опорожняется. Эмпиема вскрывается либо в бронх, после чего гной извергается кашлевыми толчками и рвотными движениями через дыхательные пути, либо через грудную стенку наружу (empyemanecessitatis).
Оба пути могут существовать одновременно. После прорыва гноя в бронх полное опорожнение и спадение эмпиемной полости, заращение прорывного отверстия в бронхе и выздоровление наблюдаются редко. Несравненно чаще в полость эмпиемы входит воздух и между ней и бронхом остается стойкое сообщение — внутренний плевробронхиальный свищ, открытый внутрь (pyopneumothorax). Распознавание плевро-бронхиального свища облегчается введением в эмпиемную полость раствора синьки, которая затем выводится с мокротой через дыхательные пути наружу. На рентгеновском снимке в плевральной полости виден горизонтальный уровень жидкости с воздухом над ним.
В случае вскрытия эмпиемы наружу (открытый наружу pyopneumothorax) почти всегда остается весьма редко заживающий самопроизвольно наружный плевральный свищ. Самопроизвольное вскрытие эмпиемы через грудную стенку происходит обычно по передней подмышечной линии, в местах выхода под кожу ветвей межреберных артерий и нервов.
При эмпиемах плевры, одновременно открытых в бронх, и наружу, часто формируется несклонный к заживлению наружный бронхиальный свищ.
Очень редко гной прокладывает путь из полости плевры в перикард. Иногда гнойный плеврит осложняется образованием метастатических мозговых абсцессов или же развивается сепсис.
Предсказание зависит от общего состояния больного, возраста и рода микробов. Заболевание хуже переносят малолетние дети и пожилые люди. Стрептококковые эмпиемы дают худшие исходы, чем диплококковые и стафилококковые.
Особенно плохой исход дают острые гнойные плевриты, предоставленные собственному течению. Самопроизвольно вскрывшаяся эмпиема, как правило, опорожняется недостаточно полно, гной частично задерживается в эмпиемной полости и заболевание принимает хроническое течение, сопровождаясь хрониосепсисом с повышенной температурой и хронической интоксикацией.
Непрекращающееся выделение гноя из свища ведет к истощению и нередко к амилоидному перерождению внутренних органов. Болезнь в громадном большинстве случаев рано или поздно заканчивается смертью.
medclin.ru
Острый гнойный плеврит эмпиема плевры: симптоматика, диагностика
Гнойный плеврит, или эмпиема плевры, наблюдается как у детей, так и у взрослых. Острый гнойный плеврит в подавляющем большинстве случаев — заболевание вторичное. Чаще всего при-чинами его возникновения являются воспалительные процессы в легком (бронхопневмония, абсцесс или нагноившаяся киста и др.).
Иногда эмпиемы плевры возникают вследствие общей гнойной инфекции гематогенным или лимфогенным путем (независимо от поражения легкого) или при проникающих ранениях грудной клетки. Гнойный плеврит может быть осложнением острых заболеваний органов брюшной полости (флегмонозный аппендицит, перитонит, прободная язва и др.).
Гнойный плеврит может возникать на почве остеомиелита ребра, гнойного медиастенита или перикардита. Бактериальная флора при эмпиеме плевры бывает однородной или смешанной, гнилостная эмпиема образуется вследствие наличия анаэробных микробов.
Клиническая картина болезни определяется наличием экссудата в плевральной полости, количество которого может быть на столько большим, что сдавливается все легкое, смещается средостение в противоположную сторону, возникает затруднение дыхания, появляется цианоз с признаками общей гнойной интоксикации.
Заболевание обычно начинается остро: внезапно повышается температура. Температуру нужно измерять регулярно подробнее здесь . Кроме того появляются боли в грудной клетке, одышка, озноб, учащение пульса. При перкуссии выявляется притупление в области патологического очага и отсутствие или резкое ослабление дыхательных шумов. В периферической крови обнаруживается различной степени анемия и у многих больных — лейкоцитоз.
На фоне субфебрильной температуры, небольшого озноба и общего недомогания больные жалуются на умеренный кашель, неопределенные боли в груди, отсутствие аппетита, ставится диагноз «грипп» или «пневмония». Только рентгенологическое обследование , а в дальнейшем и пункция плевральной полости подтверждают наличие гнойного плеврита.
При клинико-рентгенологическом исследовании притупление и сплошное затемнение более выражены в нижних отделах грудной клетки. Пункцию плевральной полости необходимо производить в самых нижних отделах (в седьмом — восьмом межреберье по задней подмышечной линии или в девятом — десятом межреберье по лопаточной линии по верхнему краю ребра).
Помимо свободных, могут встречаться ограниченные, осумкованные гнойники на любом уровне плевральной полости. Извлеченный при пункции плевры гной подвергают микроскопическому и бактериологическому исследованию (бактериоскопия и посев). Инфицирование мягких тканей во время прокола плевры может привести к развитию флегмоны грудной стенки.
ecohealthylife.ru