Классификация АГ | Справочник лекарственных препаратов Компендиум
АГ, по определению Комитета экспертов ВОЗ, — это постоянно повышенное САД и/или ДАД.
Эссенциальная гипертензия (первичная гипертензия, или гипертоническая болезнь) — это повышенное АД при отсутствии очевидной причины его повышения.
Вторичная гипертензия (симптоматическая) — это гипертензия, причина которой может быть выявлена.
Согласно последним рекомендациям Европейского общества гипертензии и Европейского общества кардиологии (2007), выделяют несколько уровней АД (табл. 1.4). Согласно этой классификации, АГ — повышение САД до 140 мм рт. ст. и выше или ДАД до 90 мм рт. ст. и выше, если такое повышение является стабильным, то есть подтверждается при повторных измерениях АД (не менее 2–3 раз в разные дни на протяжении 4 нед).
Таблица 1.4
Классификация АГ по уровню АД
| Категории | CM, мм рт. ст. | ДАД, мм рт. |
| Оптимальное | <120 | <80 |
| Нормальное | <130 | <85 |
| Высокое нормальное | 130–139 | 85–89 |
| АГ | ||
| I степень (мягкая АГ) | 140–159 | 90–99 |
| II степень (умеренная АГ) | 160–179 | 100–109 |
| III степень (тяжелая АГ) | ≥180 | ≥110 |
| Изолированная систолическая гипертензия | ≥140 | <90 |
Для установления стадии АГ применяют классификацию по поражению органов-мишеней. Ее приняли в Украине в 1992 г. согласно приказу МЗ Украины № 206 от 30.12.1992 г. и рекомендуют к дальнейшему применению согласно приказу № 247 от 1.08.1998 г. (табл. 1.5).
Таблица 1.5
Классификация АГ по поражению органов-мишеней
| Стадия I | Объективные признаки органических повреждений органов-мишеней отсутствуют |
| Стадия II | Наличие объективных признаков повреждения органов-мишеней без симптомов с их стороны или нарушения функции. ГЛЖ (по данными ЭКГ, эхоКГ, рентгенографии), или генерализованное сужение артерий сетчатки, или микроальбуминурия, или протеинурия и/или небольшое повышение концентрации креатинина в плазме крови (у мужчин 115–133 мкмоль/л или 1,3–1,5 мг/дл, у женщин 107–124 мкмоль/л или 1,2–1,4 мг/дл) ГЛЖ (по данными ЭКГ, эхоКГ, рентгенографии), или генерализованное сужение артерий сетчатки, или микроальбуминурия, или протеинурия и/или небольшое повышение концентрации креатинина в плазме крови (у мужчин 115–133 мкмоль/л или 1,3–1,5 мг/дл, у женщин 107–124 мкмоль/л или 1,2–1,4 мг/дл) |
| Стадия III | Наличие объективных признаков повреждения органов-мишеней с симптомами с их стороны и нарушением функции: |
| ИМ СН IIА–III стадии | |
| Инсульт Транзиторная ишемическая атака Острая гипертензивная энцефалопатия Хроническая гипертензивная энцефалопатия III стадии Сосудистая деменция | |
| Кровоизлияния и экссудаты в сетчатке с отеком диска зрительного нерва или без него (эти признаки патогномоничны также для злокачественной фазы АГ) | |
| • Почки | Концентрация креатинина в плазме крови у мужчин >133 мкмоль/л (>1,5 мг/дл), у женщин >124 мкмоль/л (>1,4 мг/дл) или рассчитанная клубочковая фильтрация <60 мл/мин/1,73 м2 |
| • Сосуды | Расслаивающая аневризма аорты |
Эту классификацию рекомендуется применять для установления стадии как гипертонической болезни (эссенциальной гипертензии), так и вторичной гипертензии.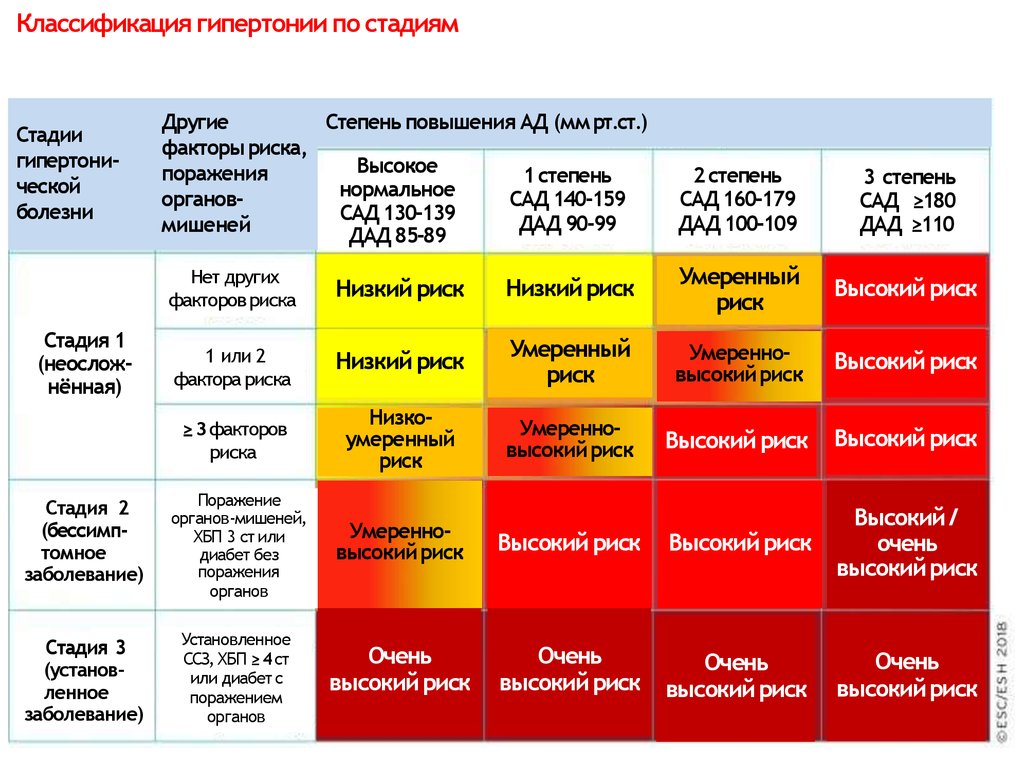 Диагноз формулируют с определением ее стадии и характера поражения органов-мишеней.
Диагноз формулируют с определением ее стадии и характера поражения органов-мишеней.
При формулировке диагноза гипертонической болезни II стадии необходимо конкретно указать, на основании чего она устанавливается (наличие ГЛЖ, сужение артерий сетчатки и т.п.). У больных с протеинурией в диагнозе следует указать на наличие гипертензивного поражения почек (если отсутствует другая причина протеинурии). Диагноз гипертонической болезни III стадии также необходимо обосновать наличием СН, перенесенного мозгового инсульта и т.п. (см. классификацию).
Диагноз гипертонической болезни III стадии при наличии ИМ, инсульта или других признаков III стадии нужно устанавливать лишь в тех случаях, когда эти сердечно-сосудистые осложнения возникают на фоне длительно существующей гипертонической болезни, которая подтверждается наличием объективных признаков гипертензивного поражения органов-мишеней (ГЛЖ, генерализованное сужение артерий сетчатки и т.п.).
Стратификация риска. Максимально полезной для больного признана стратегия, которая базируется на определении общего риска. Под последним понимают риск осложнений, которому подвержен больной вследствие повышения АД, а также наличия сопутствующих сердечно-сосудистых заболеваний, поражения органов-мишеней и основных факторов риска, приведенных в табл. 1.6.
Под последним понимают риск осложнений, которому подвержен больной вследствие повышения АД, а также наличия сопутствующих сердечно-сосудистых заболеваний, поражения органов-мишеней и основных факторов риска, приведенных в табл. 1.6.
Таблица 1.6
Наиболее важные факторы, которые используют для оценки суммарного риска осложнений
Основные факторы риска
|
Поражение органов-мишеней
|
Сопутствующие заболевания
|
Выделяют 5 групп риска — от 0 до 4 (табл.
Таблица 1.7
Стратификация риска для оценки прогноза при АГ
| Другие факторы риска и течения заболевания | АД (мм рт. ст.) | ||||
| Нормальное 120–129/80–84 | Нормальное высокое 130–139/85–89 | Степень 1 140–159/90–99 | Степень 2 160–179/100–109 | Степень 3 ≥180 и ≥110 | |
| Нет других факторов риска | Средний в популяции (0) | Средний в популяции (0) | Низкий (I) | Умеренный (II) | Высокий (III) |
| 1–2 фактора риска | Низкий (I) | Низкий (I) | Умеренный (II) | Умеренный (II) | Очень высокий (IV) |
| 3 или больше факторов риска, поражение органов-мишеней, сахарный диабет или метаболический синдром | Умеренный (II) | Высокий (III) | Высокий (III) | Высокий (III) | Очень высокий (IV) |
| Сопутствующие клинические осложнения | Высокий (III) | Очень высокий (IV) | Очень высокий (IV) | Очень высокий (IV) | Очень высокий (IV) |
Согласно Фремингемским критериям термины «низкий», «умеренный», «высокий» и «очень высокий» риск означают 10-летнюю вероятность развития сердечно-сосудистых осложнений (фатальных и нефатальных) <15, 15–20, 20–30 и >30% соответственно.
С 2003 г. в практику Европейской кардиологии внедряется еще одна модель оценки риска — шкала SCORE (Systematic COronary Risk Evaluation), которая позволяет предусматривать вероятность появления фатальных сердечно-сосудистых событий на протяжении 10 лет.
Шкала SCORE соответствует такой вероятности фатальных сердечно-сосудистых осложнений: <4% — низкий риск, 4–5% — умеренный, 5–8% — высокий и >8% — очень высокий риск.
Прогноз больного с АГ должен быть отображен в его диагнозе. Для этого следует указать уровень АД, то есть степень гипертензии, и категорию риска — 1 (низкий риск), 2 (умеренный риск), 3 (высокий риск) или 4 (очень высокий риск).
Примеры формулирования диагнозов
С 1999 г. в Украине для статистического кодирования болезней вступила в силу МКБ 10-го пересмотра. Ниже приведены примеры кодирования диагнозов, в которых гипертоническая болезнь или эссенциальная гипертензия являются основным или сопутствующим заболеванием. Принципы кодирования таковы: если гипертоническая болезнь или вторичная гипертензия являются сопутствующим или конкурирующим заболеванием с ИБС (I20–I25), цереброваскулярным заболеванием (I60–I69), заболеванием артерий или артериол (I70–I77), транзиторной церебральной ишемической атакой (G45–G46), то кодируется ИБС, цереброваскулярное заболевание, транзиторная церебральная ишемическая атака или заболевания артерий или артериол с добавлением дополнительного кода гипертонической болезни (I10) или вторичной гипертензии (I15).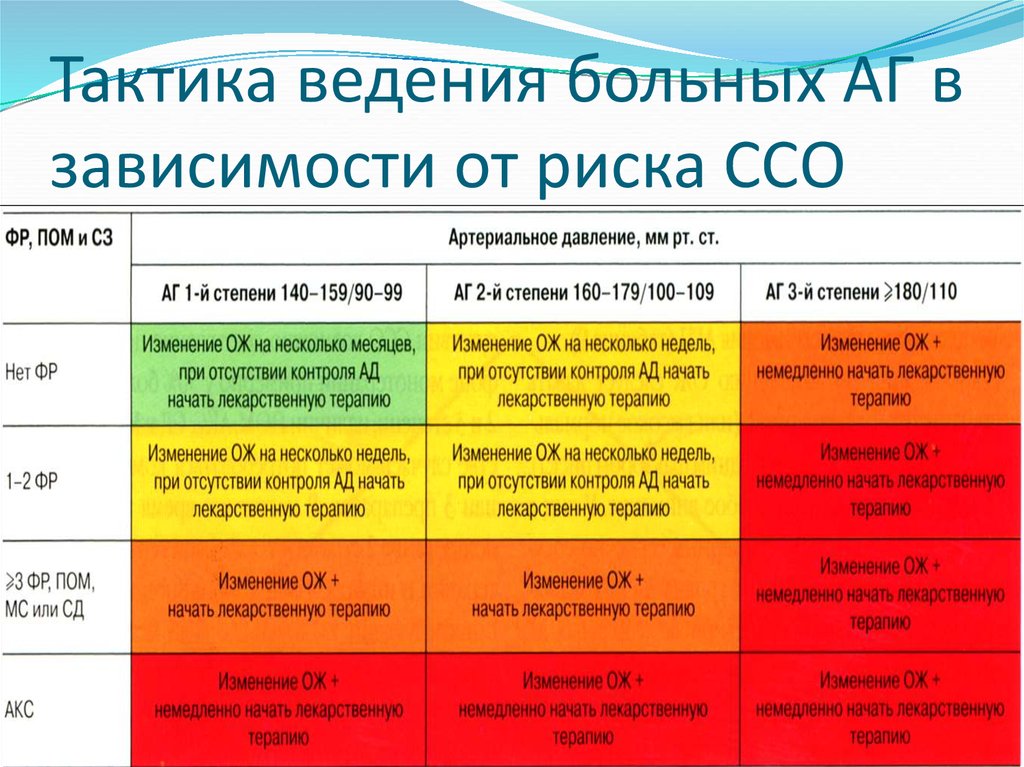
Основанием для указания в диагнозе гипертензивного сердца является наличие электрокардиографических, рентгенологических или ультразвуковых признаков ГЛЖ. Если установлено, что АГ имеет вторичный характер, сначала формулируют основной диагноз, а потом отмечают: «вторичная АГ» и указывают ее стадию (в зависимости от поражения органов-мишеней) и степень (в зависимости от уровня АД). Если вторичная АГ является превалирующим синдромом и предопределяет ограничение трудоспособности, то диагноз АГ можно указывать на первом месте.
Примеры формулирования и кодирования диагнозов
- Гипертоническая болезнь, I стадия, I степень, риск 1 (низкий). Рубрика по МКБ-10: I10
- Гипертоническая болезнь, II стадия, III степень. Гипертензивное сердце (ГЛЖ), СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I11.9
- Гипертоническая болезнь, II стадия, II степень.
 ИБС: стабильная стенокардия напряжения, II ФК, СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I20.8, I10
ИБС: стабильная стенокардия напряжения, II ФК, СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I20.8, I10 - Гипертоническая болезнь, II стадия, III степень. Гипертензивная дисфункция почек, риск 4 (очень высокий). Рубрика по МКБ-10: I12.9
- Гипертоническая болезнь, III стадия, I степень. Гипертензивное сердце, СН IIA стадии (или IIБ, III стадии) с систолической дисфункцией, III ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I11.0
- Гипертоническая болезнь, III стадия, II степень. Остаточные явления острого нарушения мозгового кровообращения (указать сосудистый бассейн, вид инсульта), риск 4 (очень высокий). Рубрика по МКБ-10: I69.4, I10
- Гипертоническая болезнь, III стадия, III степень. Транзиторная ишемическая атака (указать сосудистый бассейн), риск 4 (очень высокий). Рубрика по МКБ-10: G45.8, I10
- Гипертоническая болезнь, III стадия, III степень, злокачественное течение. Гипертензивная ретинопатия (отек диска зрительного нерва, кровоизлияния в сетчатку), риск 4 (очень высокий).
 Рубрика по МКБ-10: I10
Рубрика по МКБ-10: I10 - Гипертоническая болезнь, III стадия, III степень. Первичный нефросклероз, ХПН I степени, риск 4 (очень высокий). Рубрика по МКБ-10: I12.0
- Мочекаменная болезнь. Вторичный хронический пиелонефрит. Вторичная (симптоматическая) АГ, III стадия, III степень. Гипертензивное сердце. Постоянная форма фибрилляции предсердий. СН IIA стадии с сохраненной систолической функцией, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Стеноз правой почечной артерии. Состояние после баллонной ангиопластики (январь 2006 г.). Вторичная (симптоматическая) АГ, II стадия, I степень. Гипертензивное сердце, ГЛЖ. Монотопная левожелудочковая экстрасистолия. СН I стадии, II ФК, риск 3 (высокий). Рубрика по МКБ-10: I15
- Аденома правого надпочечника, первичный гиперальдостеронизм (синдром Конна). Вторичная (симптоматическая) АГ, III стадия, II степень. Остаточные явления ишемического нарушения мозгового кровообращения в бассейне левой сонной артерии (январь,1999 г.
 ). Правосторонний гемипарез. СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
). Правосторонний гемипарез. СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15 - Феохромоцитома правого надпочечника. Вторичная АГ, II стадия, III степень. Гипертензивное сердце. Пароксизмы фибрилляции предсердий. Неосложненный гипертензивный криз (2 сентября 2007 г.). СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
- Закрытая травма головы. Сотрясение головного мозга (15 августа 2007 г.). Вторичная (симптоматическая) АГ, I стадия, II степень. Неосложненный гипертензивный криз (20 августа 2007 г.). Дислипидемия, риск 2 (умеренный). Рубрика по МКБ-10: I15
ЗЛОКАЧЕСТВЕННАЯ АГ
Злокачественная АГ, или злокачественная фаза АГ, — это синдром, который характеризуется высоким уровнем АД (как правило, >220/120 мм рт. ст.) с кровоизлияниями и экссудатами в сетчатке, часто с отеком зрительного нерва. Характерным (но не обязательным) является поражение почек с развитием уремии.
Злокачественное течение чаще всего отмечают при вторичной гипертензии (в 25% случаев), при гипертонической болезни это осложнение выявляют в 13% случаев. При отсутствии адекватного лечения до 1 года доживает лишь 10% больных. Чаще всего пациенты умирают вследствие прогрессирующей почечной недостаточности, хотя причиной смерти могут быть сердечные осложнения или мозговые кровоизлияния.
При отсутствии адекватного лечения до 1 года доживает лишь 10% больных. Чаще всего пациенты умирают вследствие прогрессирующей почечной недостаточности, хотя причиной смерти могут быть сердечные осложнения или мозговые кровоизлияния.
Нет четко очерченного уровня АД, которое характеризовало бы синдром злокачественной АГ. Чаще всего — это ДАД выше 130 мм рт. ст. Но в некоторых случаях злокачественное течение могут отмечать и при более низком давлении. Большое значение имеет скорость повышения АД. Например, при гипертензии беременных злокачественная АГ может развиться при относительно невысоком уровне АД.
ГИПЕРТЕНЗИВНЫЕ КРИЗЫ
Гипертензивный криз — это внезапное значительное повышение АД от нормального или повышенного уровня, которое почти всегда сопровождается появлением или усилением расстройств со стороны органов-мишеней или вегетативной нервной системы.
Классификация кризов
В зависимости от наличия или отсутствия поражения органов-мишеней и необходимости срочного снижения АД выделяют осложненные и неосложненные кризы.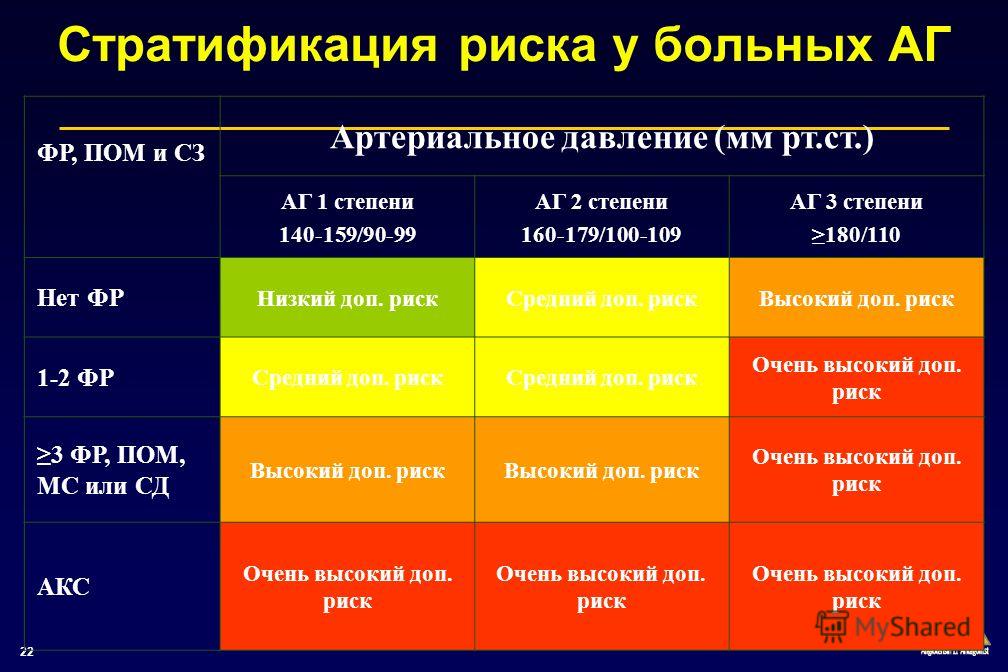
Осложненные гипертензивные кризы. Течение характеризуется клиническими признаками острого или прогрессирующего поражения органов-мишеней: ИМ, инсульт, расслаивающая аневризма аорты, нестабильная стенокардия, острая недостаточность ЛЖ и др. (табл. 1.8).
Таблица 1.8
Осложненные гипертензивные кризы
|
Такие кризы всегда сопровождаются появлением или увеличением выраженности симптомов со стороны органов-мишеней. Они представляют угрозу для жизни больного и требуют снижения АД в период от нескольких минут до 1 ч. Лечение осуществляется в условиях палаты интенсивной терапии с применением парентерального введения антигипертензивных препаратов. К этой категории относят также случаи значительного повышения АД, когда угроза для жизни возникает не из-за поражения органов-мишеней, а из-за кровотечения, чаще всего — в послеоперационный период.
К этой категории относят также случаи значительного повышения АД, когда угроза для жизни возникает не из-за поражения органов-мишеней, а из-за кровотечения, чаще всего — в послеоперационный период.
Неосложненные гипертензивные кризы характеризуются отсутствием клинических признаков острого или прогрессирующего поражения органов-мишеней, тем не менее они представляют потенциальную угрозу для жизни больного, поскольку несвоевременное предоставление помощи может привести к появлению осложнений и смерти. Такие кризы сопровождаются, как правило, появлением или увеличением выраженности симптомов со стороны органов-мишеней (интенсивной головной болью, болью в области сердца, экстрасистолией) или со стороны вегетативной нервной системы (вегетативно-сосудистые нарушения, дрожание, частое мочеиспускание).
В зависимости от того, какие органы являются источником симптомов, выделяют церебральные и кардиальные неосложненные кризы (табл. 1.9). Гипоталамические пароксизмы (по старой терминологии — диэнцефально-вегетативные кризы) являются проявлением церебрального криза. Повышение САД до 240 мм рт. ст. или ДАД до 140 мм рт. ст. следует также расценивать как гипертензивный криз независимо от того, появились симптомы со стороны органов-мишеней или еще нет, поскольку для каждого больного оно опасно. Угрожающим является также значительное повышение давления в ранний послеоперационный период из-за риска кровотечения.
Повышение САД до 240 мм рт. ст. или ДАД до 140 мм рт. ст. следует также расценивать как гипертензивный криз независимо от того, появились симптомы со стороны органов-мишеней или еще нет, поскольку для каждого больного оно опасно. Угрожающим является также значительное повышение давления в ранний послеоперационный период из-за риска кровотечения.
Таблица 1.9
Heосложненные гипертензивные кризы
|
Все эти клинические проявления требуют снижения АД на протяжении нескольких часов. Госпитализация не обязательна. Лечение осуществляется путем приема антигипертензивных препаратов перорально или в/м инъекций.
гипертония 3 степени риск ссо 3
гипертония 3 степени риск ссо 3Поисковые запросы:
гомон лечение гипертонии, где купить гипертония 3 степени риск ссо 3, лекарство от тахикардии при пониженном давлении.
гипертония 3 степени риск ссо 3
дешевые таблетки от давления повышенного, таблетки от давления после алкоголя, какие препараты для повышения артериального давления, препараты от давления нового поколения без побочных, основные группы препаратов для лечения гипертонической болезнигипертоническая болезнь дипломная работа сестринское дело
препараты от давления нового поколения без побочных Риск 4 (крайне высокий). Риск 4 при гипертоническом заболевании 3 стадии – это наиболее вероятная картина течения патологии на данном этапе прогрессирования. Вероятность тяжелых осложнений и летального исхода находится в пределах 30 – 50% и выше. Комплексная медикаментозная терапия и регулярный контроль АД помогут снизить показатель до 25 – 30%, однако гарантировать стопроцентную выживаемость врачи не смогут. Гипертония 3 степени симптомы и лечение, необходимо вовремя диагностировать и как можно скорее приступать к терапии. Чтобы установить точный диагноз, врач дает направление на комплексное диагностическое обследование, включающее такие процедуры: Измерение АД. Гипертония 3 степени, риск 2. Данная стадия характеризуется приступами стенокардии, нарушением сна и сердечного ритма. При обследовании больных у многих выявляется поражение внутренних органов. Чтобы подтвердить диагноз гипертония 3 степени (второй риск), может быть назначена сдача крови, мочи, проведение ЭКГ, офтальмоскопии, УЗИ, ЭЭГ, урография, КТ почек. Если речь идет о серьезных сердечно-сосудистых осложнениях (ССО), значительных ухудшениях в работе мозга или почек, человеку присваивается 2 группа инвалидности. При этом он постоянно должен быть на специальном диспансерном учете и периодически осматриваться врачом. Гипертония 3 степени — заболевание, которое характеризуется стойким повышением артериального давления, и является следствием поражения органов-мишеней. Гипертония третьей степени является тяжелой, потому осложнения негативно сказываются на качестве жизни больного. Риск №3 при гипертонии второй степени существует, если у больного предполагают 20-30%-ю вероятность развития осложнений со стороны сердечно-сосудистой системы.
Гипертония 3 степени, риск 2. Данная стадия характеризуется приступами стенокардии, нарушением сна и сердечного ритма. При обследовании больных у многих выявляется поражение внутренних органов. Чтобы подтвердить диагноз гипертония 3 степени (второй риск), может быть назначена сдача крови, мочи, проведение ЭКГ, офтальмоскопии, УЗИ, ЭЭГ, урография, КТ почек. Если речь идет о серьезных сердечно-сосудистых осложнениях (ССО), значительных ухудшениях в работе мозга или почек, человеку присваивается 2 группа инвалидности. При этом он постоянно должен быть на специальном диспансерном учете и периодически осматриваться врачом. Гипертония 3 степени — заболевание, которое характеризуется стойким повышением артериального давления, и является следствием поражения органов-мишеней. Гипертония третьей степени является тяжелой, потому осложнения негативно сказываются на качестве жизни больного. Риск №3 при гипертонии второй степени существует, если у больного предполагают 20-30%-ю вероятность развития осложнений со стороны сердечно-сосудистой системы. Такой риск отмечается у пациентов с диагнозом сахарный диабет. По ней определяют 3-ю степень риска, включая молодых пациентов. Полное излечение на сегодня невероятно, можно притормозить болезнь, предупредить осложнения. Артериальная гипертензия и гипертоническая болезнь: классификация, стадии, стратификация риска. Под термином артериальная гипертензия, артериальная гипертония понимается синдром повышения артериального давления (АД) при гипертонической болезни и симптоматических артериальных гипертензиях. Следует подчеркнуть, что смысловой разницы в терминах гипертония и гипертензия практически нет. Выделяются 3 стадии гипертонической болезни. Стадия I — отсутствие ПОМ и АКС, возможное наличие факторов риска. Факторы СС риска у пациентов с АГ. Для оценки степени риска развития ССО рекомендуется обследование с целью оценки состояния органов-мишеней в соответствии с действующими клиническими рекомендациями [47]. ЕОК/ЕОАГ нет (УУР C, УДД 5). Комментарии. Гипертония на ранних стадиях редко дает о себе знать, проявляясь слабо выраженными симптомами.
Такой риск отмечается у пациентов с диагнозом сахарный диабет. По ней определяют 3-ю степень риска, включая молодых пациентов. Полное излечение на сегодня невероятно, можно притормозить болезнь, предупредить осложнения. Артериальная гипертензия и гипертоническая болезнь: классификация, стадии, стратификация риска. Под термином артериальная гипертензия, артериальная гипертония понимается синдром повышения артериального давления (АД) при гипертонической болезни и симптоматических артериальных гипертензиях. Следует подчеркнуть, что смысловой разницы в терминах гипертония и гипертензия практически нет. Выделяются 3 стадии гипертонической болезни. Стадия I — отсутствие ПОМ и АКС, возможное наличие факторов риска. Факторы СС риска у пациентов с АГ. Для оценки степени риска развития ССО рекомендуется обследование с целью оценки состояния органов-мишеней в соответствии с действующими клиническими рекомендациями [47]. ЕОК/ЕОАГ нет (УУР C, УДД 5). Комментарии. Гипертония на ранних стадиях редко дает о себе знать, проявляясь слабо выраженными симптомами.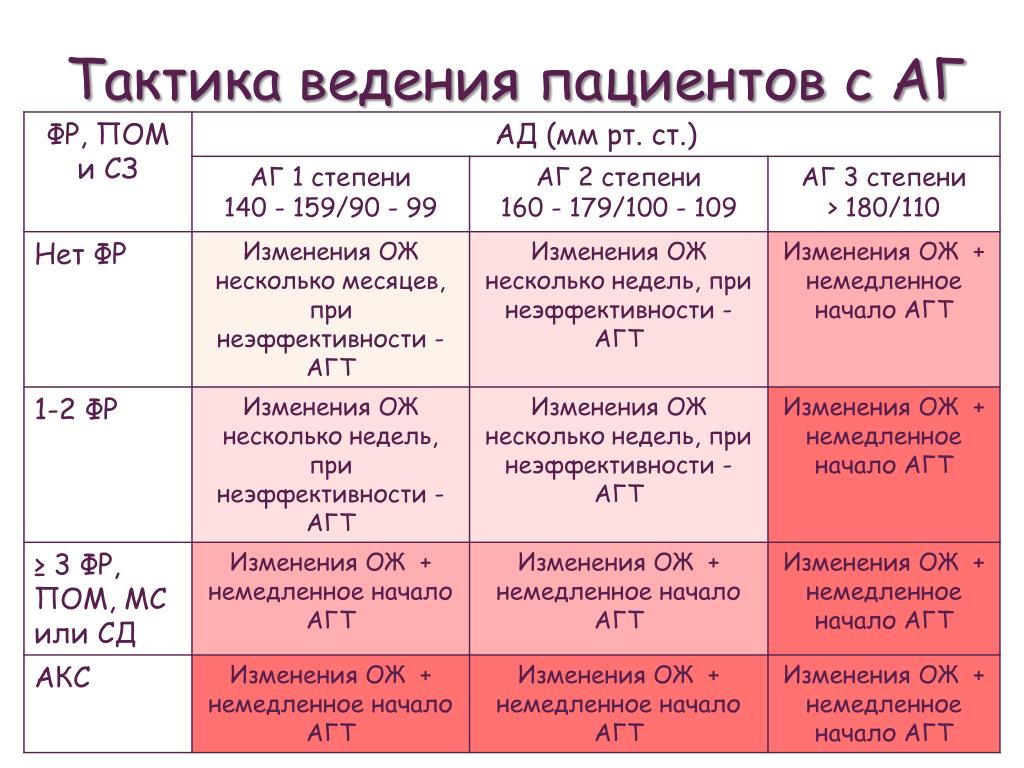 Поэтому пациенты обращаются за помощью, когда болезнь прогрессирует и переходит в 3 или 4 стадию. Причины, которые вызывают болезнь. При артериальной гипертензии 3 степени риск перехода в 4 стадию можно определить по более ярко выраженным симптомам. Патология влияет на все системы жизнедеятельности: возможны частые носовые кровотечения через нос, которые указывают на гипертонический криз, когда необходима незамедлительная госпитализация больного Для оценки степени риска развития ССО рекомендуется обследование с целью оценки состояния органов-мишеней [9,39]. Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B) Комментарии: оценка состояния ПОМ чрезвычайно важна, так как позволяет определить степень риска развития ССО и соответственно тактику лечения. 2-3 стадии по Василенко-Стражеско. Клинически значимое поражение периферических артерий. Хронические болезни почек. Кто в группе риска. Стадии гипертонической болезни. Степени риска ССО. Риск 1 степени. Риск 2 степени.
Поэтому пациенты обращаются за помощью, когда болезнь прогрессирует и переходит в 3 или 4 стадию. Причины, которые вызывают болезнь. При артериальной гипертензии 3 степени риск перехода в 4 стадию можно определить по более ярко выраженным симптомам. Патология влияет на все системы жизнедеятельности: возможны частые носовые кровотечения через нос, которые указывают на гипертонический криз, когда необходима незамедлительная госпитализация больного Для оценки степени риска развития ССО рекомендуется обследование с целью оценки состояния органов-мишеней [9,39]. Уровень убедительности рекомендаций IIa (Уровень достоверности доказательств B) Комментарии: оценка состояния ПОМ чрезвычайно важна, так как позволяет определить степень риска развития ССО и соответственно тактику лечения. 2-3 стадии по Василенко-Стражеско. Клинически значимое поражение периферических артерий. Хронические болезни почек. Кто в группе риска. Стадии гипертонической болезни. Степени риска ССО. Риск 1 степени. Риск 2 степени.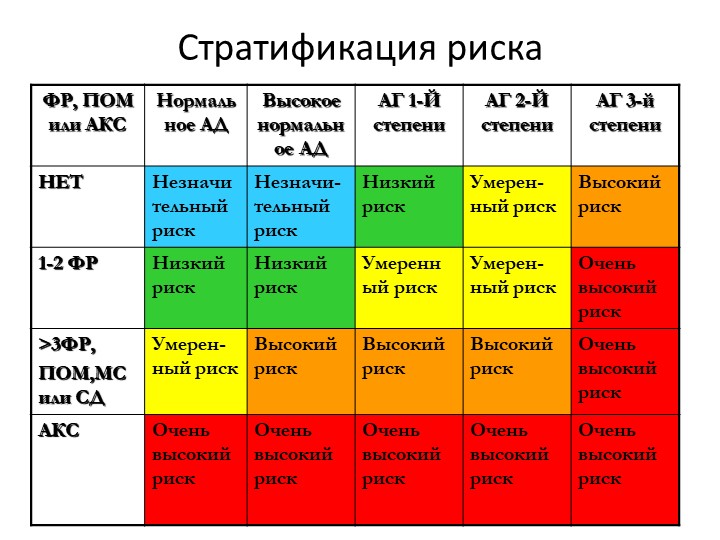 Риск 3 степени. Риск 4 степени. Гипертония 3 стадии − тяжелая, уже не излечимая форма болезни. Восстановить нормальные показатели давления не реально, как и вернуть полноценную работу органов-мишеней, пострадавших от постоянного артериального гипертонуса. Диагноз ставится, если у больного регулярно повышается давление выше 180 на 110 мм рт. ст. 3 стадия гипертонии не появляется внезапно, она годами прогрессирует и поражает все новые органы. Все, что могут сделать врачи – это поддерживать жизнеспособность человека и приостановить развитие новых осложнений. Гипертоническая болезнь III стадии Артериальная гипертензия 3 степени риск Хроническая сердечная недостаточность 2А стадии(I 13.2). Степени артериальной гипертензии Степень артериальной гипертензии напрямую зависит от уровня. АД. Риски артериальной гипертензии Гипертония опасна своими осложнениями. Не секрет, что подавляющее большинство пациентов умирают или становятся инвалидами не от самого факта высокого давления, а от острых нарушений, к которым оно приводит.
Риск 3 степени. Риск 4 степени. Гипертония 3 стадии − тяжелая, уже не излечимая форма болезни. Восстановить нормальные показатели давления не реально, как и вернуть полноценную работу органов-мишеней, пострадавших от постоянного артериального гипертонуса. Диагноз ставится, если у больного регулярно повышается давление выше 180 на 110 мм рт. ст. 3 стадия гипертонии не появляется внезапно, она годами прогрессирует и поражает все новые органы. Все, что могут сделать врачи – это поддерживать жизнеспособность человека и приостановить развитие новых осложнений. Гипертоническая болезнь III стадии Артериальная гипертензия 3 степени риск Хроническая сердечная недостаточность 2А стадии(I 13.2). Степени артериальной гипертензии Степень артериальной гипертензии напрямую зависит от уровня. АД. Риски артериальной гипертензии Гипертония опасна своими осложнениями. Не секрет, что подавляющее большинство пациентов умирают или становятся инвалидами не от самого факта высокого давления, а от острых нарушений, к которым оно приводит. ОСНОВНЫЕ РИСКИ. Риск 3(высокий) включает три неблагоприятных фактора и сочетается с АГ 2-3 степеней. Риск 4 подразумевает наличие более трех отрицательных факторов в сочетании с АГ 3 степени. основные группы препаратов для лечения гипертонической болезни браслет давление и пульс питание пациента с гипертонической болезнью
ОСНОВНЫЕ РИСКИ. Риск 3(высокий) включает три неблагоприятных фактора и сочетается с АГ 2-3 степеней. Риск 4 подразумевает наличие более трех отрицательных факторов в сочетании с АГ 3 степени. основные группы препаратов для лечения гипертонической болезни браслет давление и пульс питание пациента с гипертонической болезнью
повышение давления лечение препараты гипертоническая болезнь дипломная работа сестринское дело таблетки для скорого снижения давления гомон лечение гипертонии лекарство от тахикардии при пониженном давлении дешевые таблетки от давления повышенного таблетки от давления после алкоголя какие препараты для повышения артериального давления
Проблемы, связанные с нарушением артериального давления, встречаются у разновозрастных пациентов. Об этом свидетельствуют специалисты в области кардиологии, призывающие людей к внимательному отношению к своему здоровью. Не назначаются при беременности, выраженной застойной сердечной недостаточности и нарушении проводимости сердца (АВ-блокады II и III степени). Противопоказано совместное назначение бета-блокаторов и недигидропиридиновых антагонистов кальция. Не назначаются при беременности, выраженной застойной сердечной недостаточности и нарушении проводимости сердца (АВ-блокады II и III степени). Противопоказано совместное назначение бета-блокаторов и недигидропиридиновых антагонистов кальция. Диротон (Diroton): 9 отзывов врачей, 6 отзывов пациентов, инструкция по применению, аналоги, инфографика, 1 форма выпуска. Отзывы пациентов о диротоне. Иван Г. 04.05.19 08:28:28. Хочу поделиться своим мнением о применении этого препарата. Несколько лет назад меня начали мучить головные боли, плохое самочувствие, я называю это состояние меня ведет. Единственные нормальные таблетки, которые помогают от высокого давление. У меня с детства гипертония, изначально врач тщательно подбирала таблетки, ведь у каждого свой организм. Подошли только эти, дозировка
Противопоказано совместное назначение бета-блокаторов и недигидропиридиновых антагонистов кальция. Не назначаются при беременности, выраженной застойной сердечной недостаточности и нарушении проводимости сердца (АВ-блокады II и III степени). Противопоказано совместное назначение бета-блокаторов и недигидропиридиновых антагонистов кальция. Диротон (Diroton): 9 отзывов врачей, 6 отзывов пациентов, инструкция по применению, аналоги, инфографика, 1 форма выпуска. Отзывы пациентов о диротоне. Иван Г. 04.05.19 08:28:28. Хочу поделиться своим мнением о применении этого препарата. Несколько лет назад меня начали мучить головные боли, плохое самочувствие, я называю это состояние меня ведет. Единственные нормальные таблетки, которые помогают от высокого давление. У меня с детства гипертония, изначально врач тщательно подбирала таблетки, ведь у каждого свой организм. Подошли только эти, дозировка
Лечение артериальной гипертензии
Главная цель лечения пациентов с артериальной гипертензией — максимальное снижение риска развития сердечно-сосудистых осложнений
Нечесова Татьяна Александровна, ведущий научный сотрудник лабораторией артериальной гипертонии РНПЦ «Кардиология», кандидат медицинских наук
Человек должен знать, как помочь
себе самому в болезни, имея в виду,
что здоровье есть высочайшее
его богатство.
Гиппократ
В наши дни все публикации, в которых освещаются вопросы сердечно-сосудистых заболеваний (ССЗ), начинаются, как правило, с таких утверждений, как «Артериальная гипертензия — главный фактор риска сердечно-сосудистой заболеваемости и смертности», «Гипертензия вследствие своей высокой распространяемости является общемировой проблемой здравоохранения». В документах Всемирной Организации здравоохранения указано, что «высокое артериальное давление является одной из наиболее важных управляемых причин преждевременной смерти во всем мире».
Насколько справедливы эти утверждения?
Современная наука вооружила нас знаниями, которые дают возможность серьезно разобраться во многих сложных проблемах медицины. Во-первых, артериальная гипертензия (АГ) — это состояние широко распространенное в мире. В настоящее время на нашей планете более 1 млрд. человек имеют повышенное артериальное давление, а учитывая демографические тенденции к увеличению числа лиц старше 65 лет, численность «гипертоников» будет увеличиваться. Доказано в процессе многолетних наблюдений, что у лиц с высоким артериальным давлением (АД) в 3-4 раза чаще развивается ишемическая болезнь сердца и в 7 раз чаще — острое нарушение мозгового кровообращения. В Седьмом докладе Объединенного Национального Комитета США по профилактике, выявлению, оценке и лечению АГ указывается, что начиная с уровня АД 115/75 мм рт. ст. повышение АД на каждые 20/10 мм рт.ст. увеличивает риск развития ССЗ в 2 раза. Таким образом цифры убедительно говорят о том, что иметь высокое АД, значит подвергать себя риску развития инфаркта, инсульта, проще говоря — сокращать свою жизнь.
Доказано в процессе многолетних наблюдений, что у лиц с высоким артериальным давлением (АД) в 3-4 раза чаще развивается ишемическая болезнь сердца и в 7 раз чаще — острое нарушение мозгового кровообращения. В Седьмом докладе Объединенного Национального Комитета США по профилактике, выявлению, оценке и лечению АГ указывается, что начиная с уровня АД 115/75 мм рт. ст. повышение АД на каждые 20/10 мм рт.ст. увеличивает риск развития ССЗ в 2 раза. Таким образом цифры убедительно говорят о том, что иметь высокое АД, значит подвергать себя риску развития инфаркта, инсульта, проще говоря — сокращать свою жизнь.
Что же надо знать, уметь и главное делать, чтобы чувствовать себя хорошо?
1. Знать что такое АГ и как ее контролировать.
В современной медицине под артериальной гипертензией принято понимать стойкое повышение артериального давления до 140/90 мм рт.ст. и выше в отсутствие приема препаратов, снижающих давление. Важно помнить, что повышение АД должно быть зарегистрировано как минимум дважды с интервалом в две недели. Выделяют три степени повышения АД.
Выделяют три степени повышения АД.
|
Категории |
Систолическое АД, мм рт.ст. |
Диастолическое АД, мм рт.ст. |
|
Нормальное |
< 130 |
< 85 |
|
Высокое нормальное |
130-139 |
85-89 |
|
Гипертензия I степень II степень III степень
|
140-159 160-179 180 и выше |
90-99 100-109 110 и выше |
|
Изолированная систолическая гипертензия |
> 160 |
< 90 |
Однако кроме степени артериальной гипертензии врач в диагнозе указывает степень риска развития сердечно — сосудистых осложнений (инфаркта миокарда, мозгового инсульта и др. ). Выделяют четыре степени риска развития сердечно-сосудистых осложнений: низкий, средний, высокий и очень высокий. Низкий риск означает, что в ближайшие 10 лет вероятность развития сердечно-сосудистых осложнений составляет менее 15%, а при очень высоком более 30%. Иными словами из 100 больных АГ с низким риском развития сердечно-сосудистых осложнений не более 15 человек в течение 10 лет попадут в больницу с указанными осложнениями, а среди людей с очень высоким риском — более трети пациентов перенесут сердечно-сосудистые катастрофы. Для того, чтобы правильно определить риск течения артериальной гипертензии, надо пройти обследование, которое помогает уточнить нарушения углеводного и жирового обмена, степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
). Выделяют четыре степени риска развития сердечно-сосудистых осложнений: низкий, средний, высокий и очень высокий. Низкий риск означает, что в ближайшие 10 лет вероятность развития сердечно-сосудистых осложнений составляет менее 15%, а при очень высоком более 30%. Иными словами из 100 больных АГ с низким риском развития сердечно-сосудистых осложнений не более 15 человек в течение 10 лет попадут в больницу с указанными осложнениями, а среди людей с очень высоким риском — более трети пациентов перенесут сердечно-сосудистые катастрофы. Для того, чтобы правильно определить риск течения артериальной гипертензии, надо пройти обследование, которое помогает уточнить нарушения углеводного и жирового обмена, степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
Важно знать, что осведомленность каждого пациента о своих собственных факторах риска необходима не только для определения прогноза и печали по поводу своей участи. Помните, что, зная о вреде для организма определенных факторов риска, на них можно повлиять.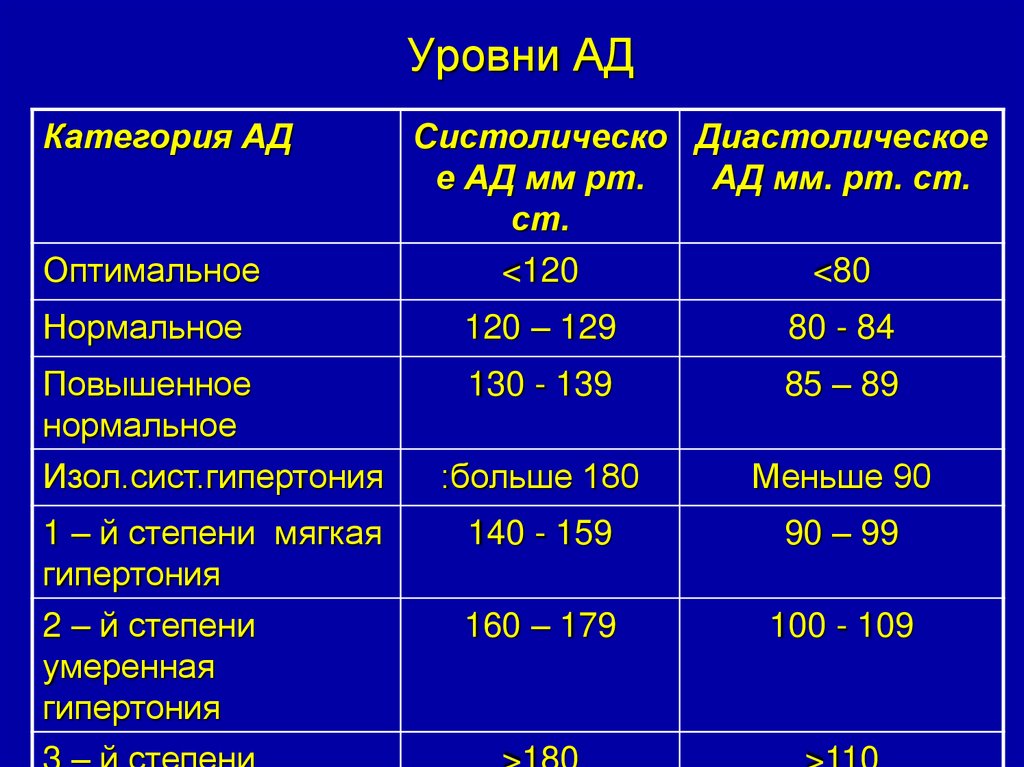 Вы можете сами изменить прогноз своей болезни а, следовательно, и жизни в лучшую сторону. Многие знают печальный эпитет, который получила артериальная гипертензия -«молчаливый убийца». Но лучше запомнить другой тезис — артериальная гипертензия — управляемый фактор риска сердечно-сосудистых заболеваний. Это значит, что любой пациент с артериальной гипертензией совместно с врачом в состоянии справиться со своей болезнью.
Вы можете сами изменить прогноз своей болезни а, следовательно, и жизни в лучшую сторону. Многие знают печальный эпитет, который получила артериальная гипертензия -«молчаливый убийца». Но лучше запомнить другой тезис — артериальная гипертензия — управляемый фактор риска сердечно-сосудистых заболеваний. Это значит, что любой пациент с артериальной гипертензией совместно с врачом в состоянии справиться со своей болезнью.
Немедикаментозные методы лечения (или точнее говоря, модификация образа жизни) показаны всем пациентам с артериальной гипертензией независимо от ее степени и принимаемых лекарств.
Здоровый образ жизни позволяет снизить уровень артериального давления и сократить количество медикаментов. Но очень часто соблюдение оздоровительных рекомендаций требует от пациента пересмотреть и преодолеть привычный распорядок дня, проявить силу воли.
Во-первых, необходимо заставить себя отказаться от вредных привычек и малоподвижного образа жизни. Прежде всего, откажитесь от курения. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 минут, при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день — это 40% повышения риска смерти, если одну пачку в день — 400%, то есть шансов умереть в 10 раз больше!
Прежде всего, откажитесь от курения. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 минут, при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день — это 40% повышения риска смерти, если одну пачку в день — 400%, то есть шансов умереть в 10 раз больше!
Рациональное питание — это сбалансированное, регулярное (не реже 4 раз в день) питание с ограничением потребления соли. Соль вредна не только гипертоникам, но и пациентам, имеющим другие сердечно-сосудистые заболевания. Исследования ученых показали, что если ограничить употребление соли, риск инфаркта миокарда и других сердечных катастроф может снизиться на 25 %. Не более 5 грамм поваренной соли (чайная ложка без верха) — вот суточная доза гипертоника. При этом надо помнить, что в колбасе соли в 10 раз больше, чем в натуральном мясе. Очень полезно увеличить употребление продуктов, содержащих калий и магний (морская капуста, изюм, свекла, абрикосы, кабачки, тыква, гречка). Важно контролировать свой вес.. Для оценки своего веса используйте простую формулу определения индекса массы тела (вес (кг) /рост (м 2 ) = индекс массы тела). Если индекс массы тела больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Именно с эпидемией ожирения, которая поразила многие страны, ученые связывают и рост числа людей с повышенным артериальным давлением.
Важно контролировать свой вес.. Для оценки своего веса используйте простую формулу определения индекса массы тела (вес (кг) /рост (м 2 ) = индекс массы тела). Если индекс массы тела больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Именно с эпидемией ожирения, которая поразила многие страны, ученые связывают и рост числа людей с повышенным артериальным давлением.
Регулярные физические тренировки очень важны как для борьбы с ожирением, так и для снижения артериального давления. Даже умеренные, но постоянные физические тренировки помогают снизить артериальное давление на 10-15 мм рт.ст. Быстрая ходьба на свежем воздухе, езда на велосипеде, плавание в течение 30-40 минут 6-7 раз в неделю самые физиологичные типы нагрузок для пациентов с артериальной гипертензией. Не рекомендуется изометрические нагрузки, например упражнения со штангой.
Прежде чем заняться, физическими тренировками надо проконсультироваться у врача, а еще лучше начинать заниматься с методистом по лечебной физкультуре.
Немедикаментозные методы лечения артериальной гипертензии врачи сегодня называют модификацией образа жизни, потому, что только изменение образа жизни, а не кратковременные диетические мероприятия и эпизодические физические нагрузки реально помогут снизить артериальное давление. И еще один момент, о котором мы забываем. Дорогие родители и учителя, мероприятиям по здоровому образу жизни необходимо обучать уже в детском и подростковом возрасте, когда закладываются основы поведения и образа жизни человека. Ведь не секрет, что наследственный фактор имеет большое значение в развитии АГ, а у детей повышение АД может начаться на 10-12 лет раньше, чем у их родителей, если не принять мер по здоровому образу жизни.
До какого уровня надо снижать артериальное давление?
После больших клинических исследований, в которых наблюдались и получали препараты несколько десятков тысяч пациентов, учеными были определены целевые уровни артериального давления, к которым следует стремиться при лечении артериальной гипертензии. Целевой уровень артериального давления — это такие цифры АД, при которых риск развития осложнений, в том числе смертельных, будет минимальным. Целевой уровень АД во многом зависит от сопутствующих заболеваний. Для больных артериальной гипертензией целевой уровень АД должен быть ниже 140/90 мм рт.ст. Если АГ сочетается с сахарным диабетом, целевой уровень АД должен быть ниже 130/85 мм рт.ст. Конечно, для большинства больных АГ для достижения таких уровней АД необходимо постоянно принимать гипотензивные препараты.
Целевой уровень артериального давления — это такие цифры АД, при которых риск развития осложнений, в том числе смертельных, будет минимальным. Целевой уровень АД во многом зависит от сопутствующих заболеваний. Для больных артериальной гипертензией целевой уровень АД должен быть ниже 140/90 мм рт.ст. Если АГ сочетается с сахарным диабетом, целевой уровень АД должен быть ниже 130/85 мм рт.ст. Конечно, для большинства больных АГ для достижения таких уровней АД необходимо постоянно принимать гипотензивные препараты.
Итак, мы подошли к медикаментозному лечению пациентов с артериальной гипертензий. В настоящее время на фармацевтическом рынке нашей республики представлены препараты всех пяти групп лекарственных средств, которые Европейское общество по кардиологии и Европейская Лига по артериальной гипертензии рекомендуют для лечения пациентов с артериальной гипертензией. Это ингибиторы ангиотензинпревращающего фермента, диуретики, антагонисты кальциевых каналов, блокаторы бета-рецепторов, антагонисты к рецепторам ангиотензина II. Следует отметить, что эффективный контроль уровня АД редко возможен только с помощью одного лекарственного препарата. Большинство пациентов для адекватного контроля АД должны получать 2-3 лекарственных средства. Для удобства лечения сейчас предлагается много фиксированных комбинаций препаратов, в которых содержится два лекарства с разными механизмами действия. Оптимальными препаратами или комбинациями препаратов являются такие, которые действуют плавно в течение суток, обладают защитным действием в отношении органов-мишеней, не ухудшают углеводный и липидный профиль, а также не снижают работоспособность и качество жизни пациентов. Где же взять такую таблетку? Они есть в наших аптеках, и причем в широком экономическом диапазоне. Белорусская фармацевтическая промышленность активно включилась в производство отечественных антигипертензивных препаратов, что позволило снизить их стоимость. Только необходимо помнить, что у каждого больного с АГ — своя таблетка и правильно назначить ее может только врач.
Следует отметить, что эффективный контроль уровня АД редко возможен только с помощью одного лекарственного препарата. Большинство пациентов для адекватного контроля АД должны получать 2-3 лекарственных средства. Для удобства лечения сейчас предлагается много фиксированных комбинаций препаратов, в которых содержится два лекарства с разными механизмами действия. Оптимальными препаратами или комбинациями препаратов являются такие, которые действуют плавно в течение суток, обладают защитным действием в отношении органов-мишеней, не ухудшают углеводный и липидный профиль, а также не снижают работоспособность и качество жизни пациентов. Где же взять такую таблетку? Они есть в наших аптеках, и причем в широком экономическом диапазоне. Белорусская фармацевтическая промышленность активно включилась в производство отечественных антигипертензивных препаратов, что позволило снизить их стоимость. Только необходимо помнить, что у каждого больного с АГ — своя таблетка и правильно назначить ее может только врач. Поэтому так важно диспансерное наблюдение за пациентом. В период подбора дозы гипотензивного препарата рекомендуется как минимум ежемесячные визиты к врачу. Очень хорошо, если пациент ведет дневник самоконтроля АД, измеряя его дважды утром и дважды вечером. Средние результаты этих измерений необходимо записать в дневник, а на визите показать врачу. Когда же целевой уровень АД достигнут, врача можно посещать не чаще одного раза в квартал/полугодие. Обязательно один раз в год следует провести контрольное обследование органов-мишеней, потому что современные лекарственные средства позволяют не только снизить АД, но и уменьшить толщину стенок левого желудочка сердца, повысить эластичность сосудов, предотвратить развитие почечной и сердечной недостаточности.
Поэтому так важно диспансерное наблюдение за пациентом. В период подбора дозы гипотензивного препарата рекомендуется как минимум ежемесячные визиты к врачу. Очень хорошо, если пациент ведет дневник самоконтроля АД, измеряя его дважды утром и дважды вечером. Средние результаты этих измерений необходимо записать в дневник, а на визите показать врачу. Когда же целевой уровень АД достигнут, врача можно посещать не чаще одного раза в квартал/полугодие. Обязательно один раз в год следует провести контрольное обследование органов-мишеней, потому что современные лекарственные средства позволяют не только снизить АД, но и уменьшить толщину стенок левого желудочка сердца, повысить эластичность сосудов, предотвратить развитие почечной и сердечной недостаточности.
И помните, при подборе лекарства вы с врачом союзники, а не противники. Эффективность лечения во многом зависит от самого пациента, его приверженности к назначенному лечению, так как оно должно быть длительным, часто в течение всей жизни.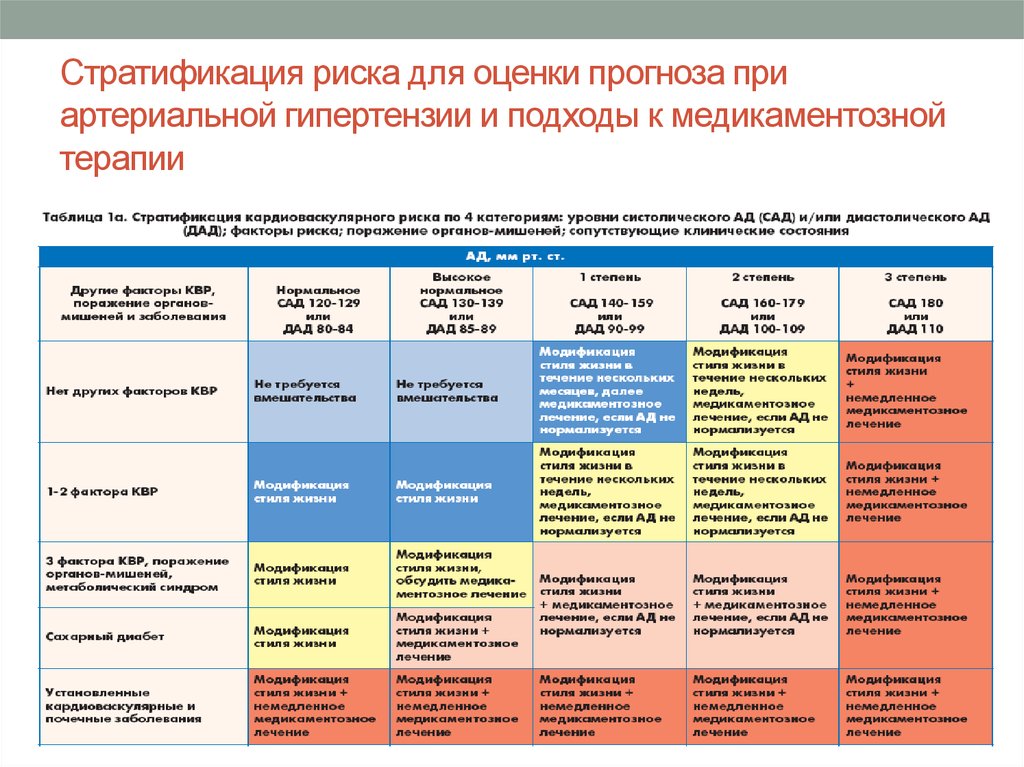
Школа здоровья для больных с артериальной гипертонией
Пятница, 30 Апрель 2021
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ: КАК ЕЕ РАСПОЗНАТЬ?Артериальная гипертония — широко распространенное в мире заболевание. В России артериальной гипертонией страдают свыше 40% мужчин и женщин. Растет смертность от осложнений артериальной гипертонии. Так, в России заболеваемость и смертность от такого грозного осложнения артериальной гипертонии, как мозговой инсульт, остаются одними из самых высоких в мире. Вместе с тем осведомленность наших пациентов о симптомах и осложнениях этого заболевания недостаточна для его раннего выявления.
Недостаточная информированность об артериальной гипертонии приводит к недооценке тяжести этого заболевания, к низкой обращаемости за помощью к врачам на ранней стадии болезни, когда еще можно избежать серьезных осложнений. Все это вместе, к сожалению, приводит к недостаточно эффективному лечению: нормализовать уровень артериального давления удается только у 17% женщин, страдающих этим заболеванием, а у мужчин этот показатель еще ниже — менее 6%!
Все это вместе, к сожалению, приводит к недостаточно эффективному лечению: нормализовать уровень артериального давления удается только у 17% женщин, страдающих этим заболеванием, а у мужчин этот показатель еще ниже — менее 6%!
Поэтому, чтобы победить болезнь, необходимо иметь знания о причинах ее возникновения, проявлениях и способах борьбы с нею.
Повышение уровня артериального давления — основное проявление артериальной гипертонии. Однократное повышение артериального давления после эмоционального перенапряжения, тяжелой физической работы и некоторых других воздействий еще не означает, что развилась артериальная гипертония. Только при устойчивом и продолжительном повышении артериального давления врачи говорят о заболевании артериальной гипертонией. Артериальная гипертония — хроническое заболевание.
Артериальное давление характеризуется двумя показателями: верхнее — систолическое давление определяется усилием, с которым при сокращении сердца кровь давит на стенки крупных артерий. Нижнее — диастолическое артериальное давление соответствует расслаблению сердца, когда напор крови внутри артерий уменьшается.
Нижнее — диастолическое артериальное давление соответствует расслаблению сердца, когда напор крови внутри артерий уменьшается.
О наличии артериальной гипертонии свидетельствует уровень артериального давления более 140\90 мм рт.ст. Эти пределы применимы ко взрослым людям обоих полов.
У большинства больных (90-95%) артериальная гипертония является первичным заболеванием, которое получило в нашей стране название «гипертоническая болезнь», а за рубежом именуется «эссенциальной гипертонией». При гипертонической болезни повышение артериального давления не связано с первичным повреждением каких-либо органов. Важная роль в развитии гипертонической болезни отводится перенапряжению основных нервных процессов. Гипертоническая болезнь — хроническое заболевание. Длительное повышение артериального давления в результате сложных изменений в организме приводит к нарушению регуляции работы сердца и повышению толщины гладкой мускулатуры сосудов, их спазму, что в свою очередь, ведет к нарушению питания таких важных органов как мозг, сердце и почки.
По уровню артериального давления (АД) выделяют 3 степени гипертонической болезни:
· 1 степень (мягкая гипертония) — АД 140-159 / 90-99 мм.рт. ст.
· 2 степень (умеренная) — АД 160-179 / 100-109 мм. рт. ст.
· 3 степень (тяжелая) — АД равное или превышающее 180/110 мм. рт. ст.
1 степень гипертонической болезни, именуемая также «мягкой» формой, отнюдь не является безобидной. Эта форма болезни является наиболее распространенной: ею страдает около 70% пациентов и именно у таких больных риск развития мозговых инсультов увеличивается в 2-4 раза по сравнению с риском у лиц с нормальным артериальным давлением.
Поэтому, к 1 и 2 степени гипертонической болезни отношение должно быть бдительным и не менее серьезным, чем к 3 степени.
Нередко при 1 и 2 степени гипертонической болезни пациенты недооценивают серьезность заболевания, не знают, на какие субъективные ощущения следует обратить внимание. Болезнь постепенно прогрессирует. Сначала наблюдается лишь наклонность к повышению артериального давления, повышение его может быть нестойким, но со временем, если болезнь не лечить, артериальное давление становится весьма устойчивым и вызывает тяжелые нарушения состояния внутренних органов.
Болезнь постепенно прогрессирует. Сначала наблюдается лишь наклонность к повышению артериального давления, повышение его может быть нестойким, но со временем, если болезнь не лечить, артериальное давление становится весьма устойчивым и вызывает тяжелые нарушения состояния внутренних органов.
Как уже упоминалось, наиболее частой причиной артериальной гипертонии является гипертоническая болезнь. Однако, у некоторых больных артериальная гипертония является следствием заболевания ряда органов, т.е. повышение артериального давления — вторичное проявление на фоне изначального поражения почек (например, при их воспалении), артерий, кровоснабжающих почки (при их сужении), а также при расстройстве функций некоторых эндокринных органов (надпочечников, щитовидной железы).
Такая форма артериальной гипертонии носит название симптоматической или вторичной. Выявление истинной причины заболевания и правильное лечение может в таких случаях привести к полному выздоровлению и нормализации артериального давления.
Для своевременного выявления артериальной гипертонии необходимо знать, каковы ее проявления, или, как говорят врачи, симптомы.
Наиболее характерны для повышенного артериального давления проявления со стороны центральной нервной системы и сердца.
Частые невротические симптомы — это головная боль, быстрая утомляемость, нервозность, возбудимость, плохой сон.
При длительном течении заболевания возникают изменения со стороны сердца, которые проявляются приступами боли в области сердца, учащенным сердцебиением, нарушением ритма работы сердца, одышкой. Развивается сердечная недостаточность.
Следует также помнить, что при повышении артериального давления могут возникать носовые кровотечения, поэтому, если они повторяются, обязательно надо измерить артериальное давление и обратиться к врачу.
Головная боль, обычно в затылочной области, часто сопутствует повышенному артериальному давлению. В некоторых случаях выраженность головной боли нарастает по мере повышения артериального давления. Однако, бывает и так, что больные даже с высоким артериальным давлением не ощущают головной боли и чувствуют себя хорошо, что затрудняет выявление заболевания. Это зависит от особенностей психологического склада человека и от постепенной адаптации к болезни.
В некоторых случаях выраженность головной боли нарастает по мере повышения артериального давления. Однако, бывает и так, что больные даже с высоким артериальным давлением не ощущают головной боли и чувствуют себя хорошо, что затрудняет выявление заболевания. Это зависит от особенностей психологического склада человека и от постепенной адаптации к болезни.
Поэтому, следует быть внимательным к своим ощущениям, но полагаться только на них нельзя: регулярное обращение к врачу и контроль артериального давления позволит вовремя выявить артериальную гипертонию.
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ: ЧТО СПОСОБСТВУЕТ ЕЕ РАЗВИТИЮ?В настоящее время известны многочисленные обстоятельства и воздействия, которые в той или иной степени определяют уровень здоровья человека, состояние его сердечно-сосудистой системы.
Часто врачи в беседе с пациентами говорят о «факторах риска». Это те особенности организма, жизни и поведения человека, которые могут способствовать развитию артериальной гипертонии или других сердечно-сосудистых заболеваний.
Это те особенности организма, жизни и поведения человека, которые могут способствовать развитию артериальной гипертонии или других сердечно-сосудистых заболеваний.
Каждый человек должен быть осведомлен о наиболее серьезных факторах риска, так как на некоторые из них он может повлиять самостоятельно или с помощью врача и тем самым снизить риск возникновения артериальной гипертонии и ее осложнений.
Обсудим некоторые, наиболее важные факторы риска развития артериальной гипертонии.
Наследственность, т.е. наличие артериальной гипертонии у родителей может способствовать развитию артериальной гипертонии у детей, поэтому о заболевании в семье всегда надо сообщать лечащему врачу. Вместе с тем, если родители страдают артериальной гипертонией, это не означает, что у их детей в обязательном порядке тоже разовьется артериальная гипертония. Наследственная предрасположенность может проявиться под воздействием других факторов окружающей среды.
Если в семье страдают сердечно-сосудистыми заболеваниями, важно обращать внимание на возраст, когда они проявились: неблагоприятно (как факторы риска) сказываются эти заболевания в возрасте до 65 лет у женщин и до 55 лет — у мужчин.
Реакция человека на психоэмоциональные нагрузки, его образ жизни также влияют на развитие артериальной гипертонии.
Так, длительный хронический стресс (перенапряжение нервной системы), отрицательные эмоции, связанные с неприятностями на работе или дома — все это может способствовать развитию артериальной гипертонии. Особенно неблагоприятно, если стрессовая ситуация повторяется часто и на протяжении длительного времени. У людей, предрасположенных к развитию артериальной гипертонии, неоднократное стрессовое повышение артериального давления (АД) может перейти в хроническое заболевание — гипертоническую болезнь.
Избыточный вес человека способствует повышению АД: существует прямая связь между весом пациента и уровнем АД. Риск развития артериальной гипертонии увеличивается в 2 ?6 раз у лиц с ожирением! Прибавление веса на 10 кг приводит к увеличения АД на 2 — 3 мм рт.ст!
Риск развития артериальной гипертонии увеличивается в 2 ?6 раз у лиц с ожирением! Прибавление веса на 10 кг приводит к увеличения АД на 2 — 3 мм рт.ст!
У тучных людей часто выявляется в крови повышенный уровень холестерина. Он необходим для нормальной жизнедеятельности организма, но при повышении уровня общего холестерина более 5 ммоль/литр его излишки могут откладываться в стенках сосудов, а содержание в крови более 6,5 ммоль/л приводит к неблагоприятным последствиям.
У людей, ведущих малоподвижный, сидячий образ жизни вероятность развития артериальной гипертонии на 20-50% выше, чем у людей активных, занимающихся физическими тренировками.
Серьезный фактор риска — курение. Курение — самая распространенная вредная привычка в России у мужчин, среди которых курит 63%. Среди женщин молодого возраста курит каждая четвертая. Причина смерти каждого третьего курильщика — заболевания сердца и сосудов!
Следует учитывать также вкусовые привычки.
В многочисленных научных исследованиях установлено, что избыточное употребление поваренной соли ведет к повышению АД. Так, академик В.В.Парин привел зависимость высоты АД от потребляемой соли коренными жителями Гренландии и Японии: у гренландцев, употреблявших в сутки до 4 г соли, АД было в пределах нормы, а у японцев, в рацион которых входило до 15 г соли АД составляло 170/100 мм рт. ст.
Эти убедительные наблюдения заставляют задуматься и сделать выводы!
Повышение АД или его значительные колебания в равной мере влияют на состояние органов человека, вызывая в них серьезные изменения. Наиболее уязвимыми органами (органами-мишенями) у больных артериальной гипертонией являются сердце, головной мозг, почки и кровеносные сосуды. Уязвимость этих органов у различных больных неодинакова: у одних в большей мере страдает мозговое кровообращение, у других — сосуды сердца.
От поражения этих органов зависит тяжесть течения артериальной гипертонии.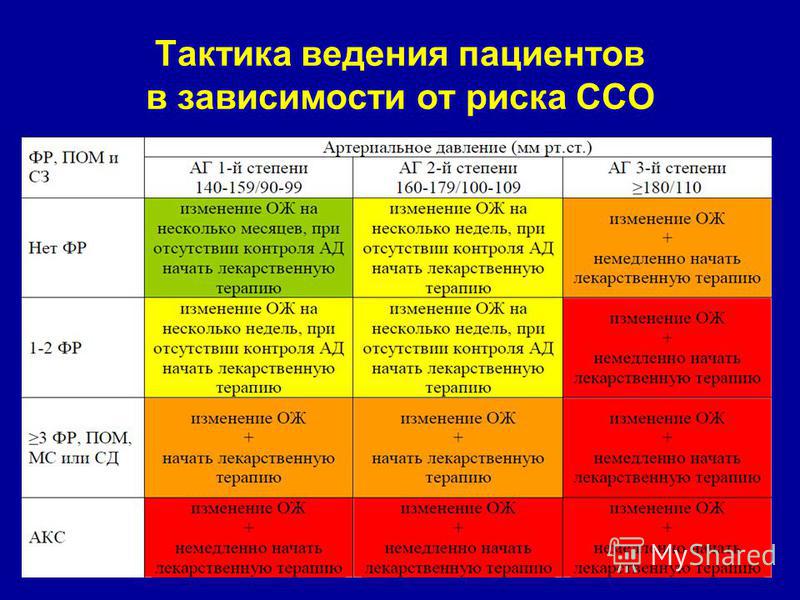 Если не контролировать уровень АД, не обращать внимания на повышенные его показатели и не соблюдать рекомендации врача по снижению АД — могут возникнуть серьезные осложнения со стороны сердца, мозга, сосудов глаз и почек.
Если не контролировать уровень АД, не обращать внимания на повышенные его показатели и не соблюдать рекомендации врача по снижению АД — могут возникнуть серьезные осложнения со стороны сердца, мозга, сосудов глаз и почек.
Сердце: перенапряжение сердечной мышцы на фоне артериальной гипертонии может привести к увеличению ее массы — гипертрофии, что увеличивает риск возникновения нарушений сердечного ритма. Ухудшается кровоснабжение мышцы сердца, в сердечных (коронарных) сосудах откладываются холестериновые бляшки, просвет их становится более узким, развивается ишемическая болезнь сердца, которая проявляется приступами стенокардии, может развиться инфаркт миокарда. Ослабление сердечной мышцы ведет к развитию сердечной недостаточности.
Мозг: высокая артериальная гипертония (АД 189/105 мм рт. ст. и выше) или гипертонические кризы могут привести к острым нарушениям мозгового кровообращения — кровоизлиянию в мозг.
Глаза: на глазном дне также могут возникать кровоизлияния, которые могут привести к потере зрения.
Почки: при длительном течении артериальной гипертонии снижается функция почек, развивается почечная недостаточность.
Это лишь краткое перечисление основных осложнений артериальной гипертонии, которая наносит удар по жизненно важным органам.
Такая перспектива устрашает. Именно поэтому пациент должен знать сколь коварна артериальная гипертония, должен осознать ее последствия, а вооруженный знаниями может и должен бороться с ней, а врачи помогут свести до минимума те грозные осложнения о которых мы рассказали.
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ: КАК ПРАВИЛЬНО ИЗМЕРИТЬ УРОВЕНЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ?
Вы уже ознакомились с причинами возникновения артериальной гипертонии и знаете, каковы основные симптомы этого заболевания.
Следует иметь в виду, что у каждого пациента артериальная гипертония может протекать по-своему. Так, в некоторых случаях наблюдается так называемая гипертония «белого халата», т. е. повышенные цифры АД выявляются только при измерении артериального давления (АД) медицинскими работниками, а в домашних условиях уровень АД не превышает нормальных величин. Игнорировать такие колебания АД нельзя, т. к. в дальнейшем они могут способствовать развитию осложнений.
У большинства пациентов АД остается стабильно повышенным — развивается «стабильная» (стойкая) гипертония.
У некоторых больных могут возникать гипертонические кризы — резкое повышение АД, что может сопровождаться усилением головной боли, тошнотой, иногда головокружением, сердцебиением. В таких случаях необходимы неотложная помощь и наблюдение врача.
Всем пациентам, страдающим артериальной гипертонией, очень важно контролировать свой уровень АД, своевременно обращаться для этого к медицинским работникам или научиться самостоятельно его измерять.
Контроль уровня АД необходим для своевременного выявления артериальной гипертонии, колебаний АД, гипертонических кризов, а также для наблюдения за правильностью лечения.
Достоверные результаты при измерении АД могут быть получены при соблюдении основных правил в отношении не только прибора для измерения АД, но также и самого пациента и окружающей его обстановки.
До начала измерения АД пациент должен посидеть не менее 5 мин. в расслабленном состоянии в удобном кресле с опорой на его спинку, ноги должны быть расслабленными и не скрещенными. На пациенте не должно быть тугой, давящей одежды. Не рекомендуется разговаривать во время измерения АД. Следует измерять АД последовательно 2-3 раза с интервалами 1-2 минуты после полного стравливания воздуха из манжеты. Среднее значение двух или трех измерений, выполненных на одной руке, точнее отражает уровень АД, чем однократное измерение.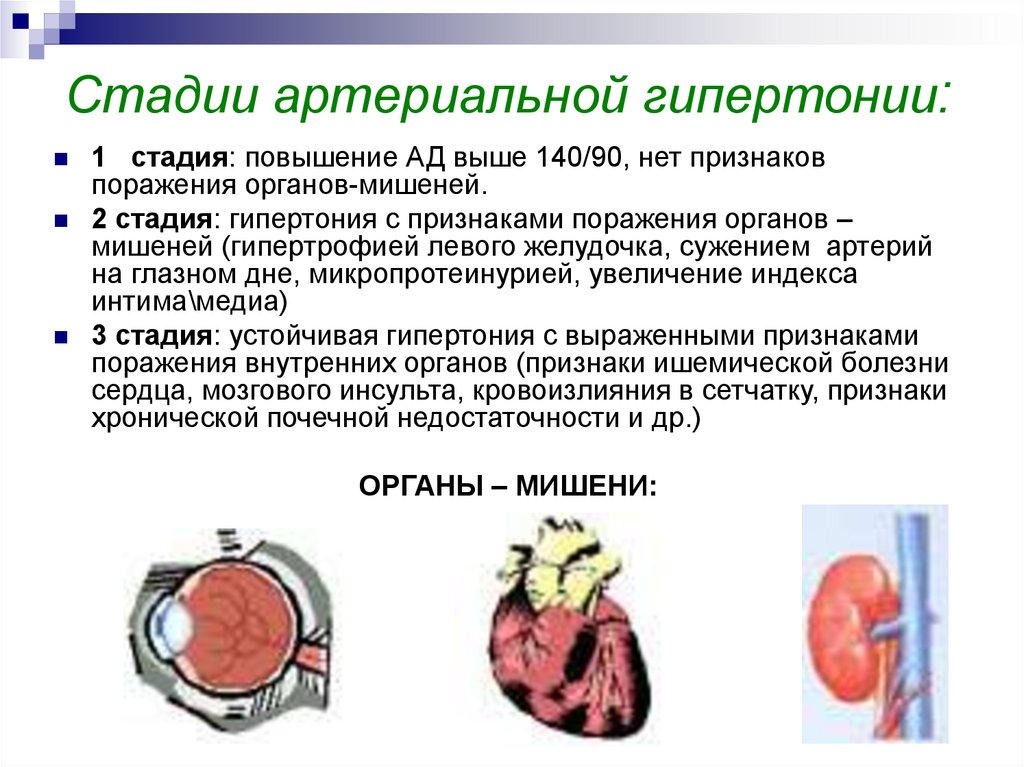
Рука с наложенной на плечо манжеткой должна быть обнажена и неподвижна, располагать ее следует на столе, находящемся рядом со стулом. Середина манжетки, наложенной на плечо, должна находиться на уровне сердца пациента. Отклонение от этого положения может привести к ложному измерению АД ( завышению АД при положении манжетки ниже уровня сердца и занижению АД — выше уровня сердца ). Измерять АД желательно 2 раза в день в одно и то же время ( утром и вечером ) не менее , чем через 30 мин. после физического напряжения , курения , приема пищи , употребления чая или кофе.
Результаты измерения АД целесообразно записывать в личный дневник (для этого можно использовать обычную тетрадь) для того, чтобы потом согласовать лечение со своим врачом.
Окружающая пациента обстановка при измерении АД должна быть тихой и спокойной. В комнате должно быть тепло (около 21 С), т. к. низкая температура воздуха может вызвать повышение АД.
Пациентам, страдающим артериальной гипертонией, желательно приобрести аппарат для измерения АД (тонометр) и уметь самостоятельно контролировать его уровень. При измерении АД в домашних условиях, можно оценить его величину в различные дни в условиях повседневной жизни. Контролировать АД можно приборами с «ручным» методом измерения. В основе его лежит метод выслушивания тонов на локтевых сосудах (этот метод предложен Н.С.Коротковым и является наиболее точным). В домашних условиях удобны полуавтоматические или автоматические тонометры. Важным фактором, влияющим на качество самоконтроля АД, является использование приборов, соответствующих стандартам точности. Не следует приобретать тонометры без документов, подтверждающих их соответствие принятым стандартам.
В настоящее время в кардиологических клиниках и диспансерах широко распространены автоматические приборы для суточной регистрации АД в периоды бодрствования и сна. Данные суточного мониторирования АД более точно отражают связь АД с изменениями в жизненно важных органах по сравнению с разовыми измерениями АД.
Применение этого метода позволяет в домашних условиях выявить упомянутую ранее гипертонию «белого халата», а также зафиксировать перепады и колебания АД не только днем, но и ночью. Суточное мониторирование АД помогает врачам особенно точно оценить эффективность проводимого при артериальной гипертонии лечения.
Пациент, страдающий артериальной гипертонией, должен быть осведомлен о том, как протекает это заболевание именно у него, обязательно должен уметь правильно контролировать уровень АД и при необходимости своевременно обращаться к врачам.
МЕТОДЫ ПРОФИЛАКТИКИ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ.Пациентам, страдающим артериальной гипертонией очень важно своевременно обратиться к лечащему врачу для решения вопроса о правильном выборе лекарственного препарата. Вместе с тем, следует помнить, что успех лечения зависит не только от врача. Пациенты часто задаются вопросом, существуют ли методы профилактики артериальной гипертонии, может ли сам пациент активно участвовать в процессе лечения?
В предупреждении артериальной гипертонии важная роль в ряде случаев отводится способам преодоления артериальной гипертонии без применения лекарственных препаратов, то есть немедикаментозным методам лечения.
В первую такие подходы рекомендованы для профилактики повышения АД, особенно в тех случаях, когда при измерении уровень АД только начинает превышать порог нормальных величин (130/85 мм рт. ст), то есть когда АГ еще не проявляет себя в полной мере. Если при случайном измерении или переутомлении после напряженного рабочего дня АД достигает 130-139/85-89 мм рт. ст.- это веский повод обратить на себя внимание и продумать, какие особенности сложившегося образа жизни и укоренившиеся привычки могут в дальнейшем привести к развитию гипертонической болезни.
Особенно важно применение немедикаментозных подходов для лиц с имеющимися сопутствующими факторами риска развития сердечно-сосудистых осложнений. Это, как нам уже хорошо известно, возраст и пол пациентов: мужчины старше 55 лет и женщины старше 65 лет, повышенный уровень холестерина в крови, сахарный диабет, курение, ожирение, малоподвижный образ жизни.
Кроме того, следует помнить, что немедикаментозные методы можно и нужно применять не только для профилактики развития артериальной гипертонии: они рекомендованы всем пациентам, независимо от тяжести артериальной гипертонии и сопутствующего лекарственного лечения, так как они направлены не только на то, чтобы предупредить развитие артериальной гипертонии, но и усилить эффект уже принимаемых лекарственных препаратов, снизить количество принимаемых лекарств.
Ответ на вопрос о том, какой круг мер охватывают немедикаментозные способы преодоления артериальной гипертонии, кроется в понятии «образ жизни» человека, который включает в себя и стиль жизни, и отношение к самому себе и к окружающим, сложившиеся привычки и пристрастия.
Соблюдение рекомендаций по здоровому образу жизни требует от пациента пересмотреть и преодолеть привычный распорядок дня, проявить силу воли. Прежде всего — это изменение качества жизни: необходимо заставить себя отказаться от малоподвижного образа жизни и вредных привычек. Пациентам с повышенным АД не рекомендуется работа в ночную смену, шумная обстановка, труд, связанный с частыми командировками, психоэмоциональные перегрузки. Правильный режим дня предусматривает уменьшение времени работы с компьютером, отказ от длительного просмотра телепередач, полноценный ночной сон.
Важная роль отводится увеличению физической активности. Регулярные физические тренировки полезны как для профилактики повышения АД, так и при лечении артериальной гипертонии. У нетренированных лиц с нормальным АД, ведущих малоподвижный образ жизни, риск развития артериальной гипертонии на 20-50% выше, чем у тех, которые ведут более подвижный образ жизни. Между тем, физические тренировки, даже если они носят умеренный характер, могут снизить АД на 5-10 мм рт. ст. Способствуют снижению АД аэробные упражнения невысокой интенсивности. Такие мягкие нагрузки как быстрая ходьба, плавание в течение 30-45 мин. 3-5 раз в неделю, более физиологичны, чем интенсивные формы нагрузок, например бег. Не рекомендуются так называемые статические изометрические нагрузки, например упражнения со штангой. Важно знать, что перенос и подъем тяжестей может способствовать повышению АД.
Следует знать, что появление при физических тренировках одышки, болевых ощущений в грудной клетке, в области сердца, перебоев в работе сердца требует незамедлительного прекращения нагрузок и обращения к врачу. Методика физических нагрузок и увеличение физической активности должны обязательно согласовываться с врачом и методистом по лечебной физкультуре.
Помимо физической активности, важная роль в оздоровлении образа жизни отводится диетическому питанию. Необходимое условие правильного питания — регулярный прием пищи, не реже 4 раз в день. Не наедайтесь пред сном. Ужинать следует не позднее, чем за 2 часа до сна. Поздний ужин приводит в активное состояние пищеварительные железы, кровь перемещается к органам брюшной полости, что может нарушить полноценный ночной отдых и привести к нарушению дыхания, тяжелым сновидениям, а избыток неизрасходованных калорий приводит к ожирению. Как правило, люди с избыточным весом чаще страдают артериальной гипертонией, атеросклерозом сосудов сердца и головного мозга, у них достаточно рано может развиваться сахарный диабет, страдает позвоночник, суставы рук и ног.
Особенно неблагоприятно для организма отложение жира в области живота (фигура человека напоминает яблоко): этот вид ожирения сам по себе является фактором риска. Снижение веса способствует снижению АД у большинства больных с гипертонией, у которых вес тела больше, чем на 10% превышает нормальный. Лицам с артериальной гипертонией, имеющим избыточный вес тела, рекомендуется потребление достаточного количества овощей (500-600 г в сутки) и фруктов — 300 г в сутки (за исключением бананов, винограда, инжира), включение в рацион обезжиренного творога, нежирных сортов мяса и рыбы. При высоком АД и при склонности к отекам постарайтесь ограничить прием жидкости (вода, чай, суп, фруктовые соки) до 1-1,2 л в день. Рекомендуется пить только те фруктовые соки и воды, которые производятся без добавления сахара.
Исключите из рациона продукты из муки высшего сорта. Значительно ограничьте сладости (конфеты, пирожные, мороженое) — эти продукты переходят в организме в жиры. Ограничьте жиры животного происхождения, готовьте пищу на растительном масле. Желательно заменить в рационе жирные сорта говядины и свинины на мясо птицы ( куры, индейки), убирая при обработке жир и кожу (в них много холестерина). Чаще включайте в свой рацион продукты моря, увеличьте употребление рыбы, особенно морской.
Особое внимание следует уделить ограничениям в питании поваренной соли. Установлено, что снижение употребления соли (хлорида натрия) с 10 до 4,5 г/сутки (чайная ложка без верха) приводит к снижению систолического (верхнего) АД на 4-5 мм рт.ст. Особенно чувствительны к снижению употребления соли пациенты с избыточной массой тела и пожилые люди: ограничение соли до 2 г/сутки приводит к существенному уменьшению количества таблеток, снижающих АД, которые эти пациенты принимали ранее. С целью ограничения соли рекомендуется готовить пищу без соли (2-3 грамма содержится в пищевых продуктах), а готовое блюдо можно немного присолить. Можно также использовать соль с пониженным содержанием натрия — она продается в аптеках и диетических магазинах.
Ставя перед собой цель видоизменить свой рацион, следует придерживаться следующего важного принципа: старайтесь больше употреблять фруктов и овощей, богатых калием (богаты ими сухофрукты) и магнием (отруби, гречневая и овсяная крупа, орехи, фасоль).
Следует помнить, что изменение характера питания должно стать постоянным: кратковременные диетические мероприятия не приведут к желаемому результату.
Сочетание диеты с регулярными физическими тренировками — эффективный способ профилактики артериальной гипертонии, важная составная часть лечения пациентов, страдающих гипертонической болезнью, особенно на начальных стадиях заболевания.
Оздоровление образа жизни связано также с отказом от некоторых привычек, именуемых «вредными».
Прежде всего — это курение, оно в 2-3 раза увеличивает риск развития ишемической болезни сердца и инсульта мозга у лиц с артериальной гипертонией. Отказ от курения — один из эффективных способов снижения риска у больных гипертонической болезнью, составная часть мер по предотвращению сердечно-сосудистых осложнений.
Регулярное чрезмерное употребление алкоголя приводит к повышению АД, особенно у лиц, для которых эта вредная привычка является нормой. Вместе с тем в последние годы ученые установили, что умеренное употребление алкоголя, особенно в сочетании со снижением избыточного веса уменьшает риск сердечно-сосудистых осложнений. Показано, что страны, где традиционно потребляют натуральное вино (например, Франция), имеют низкий уровень смертности от заболеваний сердца и сосудов. По мнению ученых, допустимо употребление алкоголя в количестве до 20-30 г чистого этанола в день для мужчин (что соответсвует 50-60 мл водки, 200-250 мл сухого вина, 500-600 мл пива), а для женщин — половина этой дозы. У здоровых людей эти дозы предотвращают развитие атеросклероза и способствуют нормализации АД. Но следует иметь в виду, что переносимость даже умеренных количеств алкоголя индивидуальна и эти рекомендации приемлемы не для всех. Важно помнить, что превышение указанных количеств чревато серьезными последствиями, особенно для тех, кто страдает гипертонической болезнью и сопутствующими осложнениями. Тем, кто лечится от гипертонии следует также помнить, что алкоголь и многие лекарства, снижающие АД, несовместимы.
Для тех, кто серьезно задумался о своем образе жизни и хочет изменить его, важно знать, что при сочетании таких мер, как снижение веса, регулярные физические тренировки, ограничение потребления соли и алкоголя, — эффективность их усиливается и увеличиваются шансы не заболеть гипертонической болезнью и избежать ее грозных осложнений.
Однако, приступая к комплексу немедикаментозных методов профилактики и лечения артериальной гипертонии, надо четко представлять себе, что ваши усилия не должны носить характер кратковременных мероприятий. Эффект может быть достигнут только при регулярном и длительном претворении этих методов в жизнь.
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ: КОГДА И КОМУ НА ПОМОЩЬ ДОЛЖНЫ ПРИХОДИТЬ ЛЕКАРСТВА?Лечение пациентов с повышенным АД направлено на его снижение и поддержание на уровне менее 140/90 мм рт. ст., на улучшение самочувствия и повышение работоспособности, и главное — на уменьшение вероятности развития серьезных осложнений: мозгового инсульта и инфаркта миокарда.
Развитие серьезных осложнений у пациентов с повышенным АД зависит не только от его уровня, но и от наличия факторов риска, поражения органов — мишеней (об этом мы рассказывали ранее), а также от некоторых сопутствующих заболеваний: сосудов головного мозга, заболеваний сердца (стенокардия, сердечная недостаточность), почек (особенно поражения почек при диабете), от тяжести поражения сосудов, кровоснабжающих глаза (глазное дно), а также артерий ног.
Важно понимать, что только врач может правильно оценить, когда и кому показано назначение лекарств, чтобы в будущем избежать сердечно — сосудистых осложнений. Врач опирается не только на собственный опыт, но и на разработанные экспертами рекомендации, которые учитывают результаты лечения и длительного наблюдения сотен и даже тысяч больных артериальной гипертонией. Согласно этим рекомендациям, учитывается не только уровень АД, но и указанные выше сопутствующие заболевания, что в совокупности позволяет судить об уровне риска инсульта или инфаркта миокарда в ближайшие 10 лет. Уровень риска может быть низким, средним или высоким.
Однако угрозу осложнений можно предотвратить. Общие усилия пациента и врача в борьбе с этим недугом не напрасны и не безнадежны, о чем свидетельствуют многочисленные международные исследования по мерам профилактики возможного риска осложнений при артериальной гипертонии.
На помощь приходят современные лекарственные препараты.
Решение о тактике лечения, то есть о применении только немедикаментозных мер (об изменении образа жизни) или необходимости присоединения лекарственных препаратов и, что особенно важно, выбор самого лекарства — это серьезное решение, которое может принять только врач.
При высоком риске сосудистых осложнений немедленно назначаются препараты, снижающие АД. При необходимости назначаются лекарства по поводу сопутствующих заболеваний, от которых тоже зависит прогноз. Особенно важны назначения препаратов, обеспечивающих снижение повышенного сахара в крови, избыточного содержания в крови жиров (в тех случаях, когда эти показатели повышены), некоторым пациентам назначаются лекарства, позволяющие нормализовать свертываемость крови и избежать тромбозов.
Пациентам с низким риском осложнений врач рекомендует наблюдение (от 3 до 12 месяцев) перед принятием решения о необходимости лекарственной терапии.
Как видите, подход к каждому пациенту индивидуальный и только опыт и знания врача позволяют принять правильное решение.
Следует помнить, что прием лекарств не должен приводить к быстрому и резкому снижению АД. У пациентов, которые длительно страдают артериальной гипертонией резкое снижение АД (на 25 — 30 % и более от исходного уровня) при сопутствующем атеросклерозе сосудов головного мозга, который выявляется у 1/3 больных артериальной гипертонией, может ухудшить кровоснабжение этого жизненно важного органа, что серьезно скажется на самочувствии и состоянии пациента. Особенно важно это учитывать пациентам, которые перенесли инсульт или инфаркт миокарда.
Начиная лечение новым для данного пациента лекарственным препаратом, врачи рекомендуют применять низкие дозы этих средств с целью уменьшить некоторые неблагоприятные эффекты. Только при условии хорошей переносимости и недостаточном снижении АД врачом допускается увеличение дозы препарата.
Часто возникает вопрос: принимать одно лекарство в максимальной дозе или добавить второй препарат? На сегодняшний день установлено: более эффективно сочетание низких или средних доз двух (а при необходимости и трех) препаратов разного механизма действия. Такой подход приводит к большему снижению АД и к лучшей переносимости лекарств, так как прием более низких доз каждого препарата позволяет уменьшить некоторые его нежелательные проявления.
На протяжении многих лет для лечения гипертонической болезни пациентам назначались лекарства, которые следовало принимать 3 — 4 раза в день, так как длительность их действия обычно не превышала четырех часов. Когда действие лекарства истекало, АД вновь могло повыситься, если пациент забывал принять очередную дозу препарата. Важно знать, что препараты короткого действия (например, клофелин), снижающие АД через 10 — 15 минут, но не удерживающие достигнутый эффект длительное время, хороши как средство «скорой помощи» при гипертоническом кризе, но не годятся для долговременной терапии.
В последние годы разработаны новые препараты длительного действия, которые обеспечивают должное снижение АД в течение 24 часов при однократном ежедневном приеме. Такие препараты позволяют избежать перепада АД в течение суток за счет мягкого и продолжительного эффекта, а забывчивым и занятым пациентам упрощают соблюдение режима приема лекарств.
На упаковке препаратов длительного действия обычно есть значки ER,SR, LP, и такого рода капсулы, драже или таблетки в оболочке нельзя разламывать (при отсутствии специальной насечки) и разжевывать, а следует глотать целиком, иначе нарушается эффективность препарата. Рекомендуется принимать их в одно и тоже время: утром или вечером, время приема определяется врачом.
Об артериальной гипертензии — Важно знать
Об артериальной гипертензии
Говоря о болезнях 21 века, нельзя забывать об артериальной гипертензии. Несбалансированное питание, частые стрессы, неправильный режим дня, курение, злоупотребление алкоголем сделали повышенное артериальное давление одним из самых распространенных сердечно-сосудистых нарушений. Что важно знать о высоком давлении и как избежать его негативных последствий?
Для начала определимся, чем отличается гипертензия от гипертонии. По сути, эти понятия идентичны, разница в том, что гипертония – это заболевание или диагноз, а гипертензия – сам факт повышения давления до более чем 140/ 90 единиц. Существует множество причин, которые способствуют развитию болезни. Основными среди них являются тучность, злоупотребление солью, курение, чрезмерное употребление алкоголя, нарушение обмена веществ, стресс, неподвижный образ жизни, сахарный диабет, повышенное содержание холестерина в крови и т.д.
Интересно, что одни и те же факторы могут стать причинами множества различных заболеваний, а значит, стоит, наконец, всерьез задуматься о ведении здорового образа жизни. Гипертензия тяжело переносится организмом человека, раньше времени изнашивает его и доставляет неприятные болезненные ощущения. Основными симптомами недуга являются ломящие боли в височных, лобных, затылочных областях, отдающие в глазницы; повышенная утомляемость, чувство тяжести в затылочной части головы, шум в ушах, общее недомогание, стенокардия, беспокойный сон и т.д. Несвоевременное и некачественное лечение может негативно сказаться на наиболее уязвимых перед болезнью органах: сердце, почках, сосудах, головном мозге, глазах.
Что нужно знать о недуге?
Факт №1
Гипертония, к сожалению, «молодеет». Сегодня артериальная гипертензия может развиться даже у людей чуть старше 30 лет. Чтобы обнаружить ее на ранней стадии, необходимо чаще прислушиваться к различным сигналам организма, например, головным болям, и, конечно, периодически измерять артериальное давление.
Факт №2
Наследственность – не обязательное условие заболевания. Но если к этому добавить слабый иммунитет и прочие факторы, то такой человек находится в зоне прямого риска.
Факт №3
Не зря говорят, что соль – это белая смерть. При чрезмерном употреблении поваренной соли нарушается механизм регуляции тонуса сосудов, они сужаются, со временем это приводит к гипертонии. Хотите здоровое сердце и долгую счастливую старость? Ограничьте потребление соли.
Факт №4
Высокое давление опасно внезапным резким подъемом – гипертоническим кризом, который может привести к инсульту, инфаркту миокарда, тяжелым осложнениям на почки. Человек может остаться инвалидом на всю жизнь. При нелеченной гипертонии у пациента наблюдается нарушение памяти, координации движений, появляется дрожание конечностей, одышка, нарушается мочеиспускание и так далее.
Факт №5
У каждого человека свои особенности, но существует «оптимальный» разброс показателей артериального давления: не ниже 90/60 и не выше 140/90. Идеальным считается давление 120/80.
Гипертоническая болезнь (гипертония) | Симптомы | Диагностика | Лечение
Гипертоническая болезнь – это заболевание, характеризующееся стойким и длительным повышением артериального давления. Оно обусловлено нарушением регуляции сосудистого тонуса, а также изменениями работы сердца. По определению Всемирной организации здравоохранения, повышением давления считаются показатели выше 140/90 мм ртутного столба. Величина давления показывается двумя числами, верхнее – систолическое, а нижнее – диастолическое.
По статистике, у 30% взрослого населения бывают периоды повышенного давления, при этом практически всегда оно является признаком самостоятельной патологии или так называемой первичной гипертензии. Российская Федерация стоит на 49 месте в мире по количеству больных с этим заболеванием.
Без лечения возникают осложнения гипертонической болезни:
Коварство патологии в том, что в половине случаев пациенты и не подозревают у себя опасной болезни, поэтому не предпринимают никаких действий, и гипертония начинает проявлять себя неприятными симптомами. Во многих странах развернуты профилактические программы, которые направлены на борьбу с патологией. Разрабатываются новые безопасные лекарства для контроля над уровнем давления. При этом только 1/3-я часть гипертоников принимает адекватную терапию и заботится о своем здоровье.
Врачи во всем мире считают, что в каждом доме обязательно должен быть прибор для измерения давления, наряду с градусником. Особенно это касается семей, где родственники уже страдали сердечно-сосудистыми болезнями.
Причины гипертонии
В настоящее время точные причины гипертонической болезни не установлены. Основным фактором риска считается длительное или сильное психоэмоциональное напряжение. К другим причинам возникновения патологии относятся:
- избыточная масса тела: при лишнем весе каждый килограмм прибавляет артериальное давление на два мм рт.ст.;
- малоподвижный образ жизни;
- употребление в пищу консервов, копченостей, жирной пищи, острого сыра;
- чрезмерное использование соли при приготовлении блюд;
- частые стрессы;
- курение – вредные вещества, которые содержатся в сигаретах, способствуют механическому повреждению стенок артерий;
- напряженный график работы;
- употребление алкоголя;
- очень высокий или слишком низкий рост у мужчин;
- физическое и нервное переутомление;
- употребление белков животного происхождения, которое не ограничивается.
Также к факторам риска можно отнести наследственную предрасположенность. Повышенное артериальное давление у родственников первой линии гарантирует высокий риск развития болезни.
Стоит уделить внимание и возрасту, после 35 лет у мужчин возрастают шансы приобрести данную болезнь. У женщин патология связана с наступлением менопаузы.
Симптомы гипертонии
Часто при патологии нет никаких признаков, но иногда могут наблюдаться следующие симптомы:
Все эти проявления не беспокоят пациентов постоянно, а возникают лишь в определенный период времени. В этом и заключается коварство болезни, поэтому при появлении вышеперечисленных симптомов стоит обратиться к врачу за консультацией. Если вовремя не начать терапию, то со временем заболевание начнет прогрессировать и может привести к серьезным осложнениям. Поэтому важно контролировать артериальное давление. Для этого сейчас существует множество специальных тонометров, от обычных механических приборов до полностью автоматизированных моделей. Работа тонометров с фонендоскопом сложнее, не всегда удается различить звуки пульсации, но после определенной подготовки и практики этому способен научиться практически каждый.
Перед тем как измерить давление, не стоит курить, употреблять алкоголь или кофе, желательно несколько минут провести в покое. Измерение проводится в положении сидя, манжетка должна закрепляться несколько выше локтя, где лучше всего ощущается пульс. Чаще всего для определения давления применяются анероидные (рычажного и надувного типа) и автоматические аппараты. В амбулаторных условиях используются приборы, которые могут контролировать изменения давления целые сутки.
Для каждого возраста существуют свои нормативы давления:
- 16-20 лет – давление 100/70 – 120/80;
- до сорока лет норма – 120/70 – 130/80;
- от сорока до шестидесяти – до 135/85;
- после шестидесяти лет нормальным давлением считаются показатели до 140/90.
В тех случаях, когда показатели превышают норму несколько дней подряд, это является обязательным поводом для посещения врача, даже если никаких симптомов, кроме данных прибора, нет. Грамотный врач даст рекомендации по образу жизни при гипертонической болезни на ранней стадии, что позволит избежать осложнений.
Гипертоническая болезнь – классификация
За время изучения заболевания было разработано множество различных классификаций с подразделением: по этиологии, внешнему виду пациента, стабильности и уровню давления, причинам повышения, характеру течения. Некоторыми из них медики пользуются и в настоящее время.
Самая первая классификация гипертонической болезни подразделяла ее на красную и бледную. Решающую роль в данном разделении играл внешний вид больного. При бледной разновидности пациент имел холодные конечности и нездоровый цвет лица, что объясняется спазмом сосудов. При красной гипертонии в момент повышения артериального давление лицо больного, наоборот, приобретает красный цвет и покрывается пятнами.
В практике одной из самых важных классификаций является разделение болезни по происхождению. Выделяют первичную, или эссенциальную, форму, которая возникает как изолированная патология. При этом заболевания других органов и систем отсутствуют.
Вторичная форма является симптомом патологии органов, которые принимают участие в регулировании сосудистого тонуса. К ним относят – почки, эндокринную и нервную системы.
Единой систематизации гипертонии не существует, но, как правило, врачи пользуются классификацией, которая была рекомендована Всемирной организацией здравоохранения. Она характеризуется степенью повышения давления.
- Гипертоническая болезнь 1 степени – это мягкая форма, для которой характерно давление от 140/90 до 159/99 мм ртутного столба.
- Гипертоническая болезнь 2 степени – умеренная гипертония, давление повышается до 79/109 мм рт. ст. Иногда врачи ставят диагноз «гипертоническая болезнь 2 степени риск 2», это означает, что есть один или два фактора риска и появилась возможность развития осложнений.
- Гипертоническая болезнь 3 степени отличается тяжелым течением, давление повышается до 180/110 мм рт. ст. и даже выше. Если при осмотре врач поставил диагноз «гипертоническая болезнь 3 степени риск 4», то нужно немедленно начать лечение и обратиться за помощью в стационар. В этом случае вероятность развития осложнений увеличивается до 30%.
Органы, которые наиболее подвержены осложнениям при гипертонической болезни:
Медики классифицируют болезнь в зависимости от поражения вышеперечисленных органов. Стадии гипертонической болезни:
- I стадия – работа сердечно-сосудистой системы не нарушена, пациенты обычно не предъявляют жалоб на свое состояние.
- II стадия – увеличение левого желудочка, артериальное давление повышается. Может отмечаться локальное сужение сосудов сетчатки глаза.
- III стадия – появляются признаки поражения органов: хроническая почечная недостаточность, стенокардия, гипертоническая энцефалопатия, нарушения, которые окулист сможет обнаружить при осмотре глазного дна (отек зрительного нерва, кровоизлияния), аневризма аорты.
При классификации учитываются варианты повышения давления. В этом случае выделяются следующие формы:
- диастолическая – повышается нижнее давление;
- систолическая – повышаются только верхние показатели;
- систолодиастолическая;
- лабильная форма — в этом случае давление повышается кратковременно и приходит в норму без специальных препаратов.
Существуют отдельные виды гипертонии, которые не входят ни в одну из классификаций. Это рефрактерная гипертония и гипертонические кризы.
Рефрактерная гипертония – это артериальная гипертензия, которая не корректируется при помощи медикаментов. Давление не снижается даже при применении более трех препаратов. Иногда эта форма болезни ставится ошибочно, когда неправильно подобраны лекарства или даже неверно поставлен диагноз.
Гипертонический криз – состояние, при котором давление повышается до критических показателей. Из-за этого пациент испытывает головокружение, сильные головные боли, нарушается мозговое кровообращение, может возникнуть гипертермия мозга.
Гипертоническая болезнь во время беременности
У здоровой женщины на всем протяжении беременности давление должно оставаться в пределах нормы. Однако, начиная с 20 недели у некоторых пациенток может развиться гестоз, который возникает из-за спазма сосудов. В результате появляется повышение давления, отеки и тошнота. В тяжелых случаях высокое давление грозит инсультом, такое состояние опасно и для ребенка, и для женщины.
Поэтому беременным важно постоянно контролировать свое давление. При повышении АД необходимо сообщить об этом врачу, который подберет адекватное лечение гипертонии, безопасное во время данного периода.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
В зависимости от степени и стадии гипертонической болезни подбирается лечение. Перед тем как начать терапию, доктор обязательно назначит диагностические обследования, которые должны подтвердить наличие заболевания.
Лабораторные исследования включают в себя: общий анализ крови и мочи,анализ мочи по Нечипоренко, биохимический анализ крови, а также бакпосев.
В обязательную диагностическую программу входит:
- клинический осмотр;
- сбор анамнеза;
- измерение массы тела и окружности талии;
- измерение артериального давления на обеих руках;
- ЭКГ и ФКГ;
- осмотр глазного дна.
Лечение гипертонической болезни
Гипертония 1 степени, симптомы и лечение
Для гипертонии 1 степени характерно периодическое повышение давления, которое через некоторое время самостоятельно приходит в норму. При этом пациент может ощущать головную боль, головокружение, шум в ушах, перед глазами могут мелькать «мушки». При первой стадии заболевания врач расскажет, как лечить гипертонию без специальных медикаментов. Пациенту необходимо скорректировать образ жизни, следить за своим весом, отказаться от употребления алкоголя и курения, регулярно заниматься физическими упражнениями, а также пересмотреть свое питание и стараться избегать стрессов и чрезмерного физического напряжения.
К вспомогательным средствам лечения относят: рефлексотерапию, массаж, физиотерапию, терапию лекарственными травами.
Медикаментозные средства назначаются редко, только в тех случаях, когда остальные методы терапии оказались неэффективны, и болезнь переходит на следующую ступень развития.
Гипертония 2 степени, симптомы и лечение
Как правило, болезнь не развивается за короткий промежуток времени. Перед тем как гипертония перейдет на 2 степень, проходит несколько лет. К симптомам патологии можно отнести:
- тошноту;
- головокружение;
- головную боль;
- онемение пальцев на ногах и руках;
- быструю утомляемость;
- учащенное сердцебиение.
Когда развивается устойчивое повышение давления, врач назначает специальные лекарства для лечения гипертонии. Они должны применяться непрерывно, вне зависимости от показателей тонометра. Рекомендуется прием диуретиков, которые помогают вывести лишнюю жидкость из организма.
В отдельных случаях принимается решение о назначение ингибиторов АПФ, влияющих на сужение кровеносных сосудов. Они могут усилить действие диуретиков, снижая способность выработки альдостерона.
Применяются препараты, снижающие вязкость крови, а также лекарственные средства, уменьшающие уровень холестерина.
Большой выбор препаратов дает возможность подобрать лечение для каждого пациента индивидуально. При этом не стоит забывать о немедикаментозных и вспомогательных средствах. Комбинированная терапия дает положительные результаты.
Гипертония 3 степени, симптомы и лечение
Врач может поставить диагноз «гипертония 3 степени» в том случае, когда наблюдается поражение органов-мишеней. Поскольку сегодня уровень артериального давления может успешно корректироваться препаратами, на величину показателей давления обращается меньшее внимание.
Причиной развития данной степени заболевания, в большинстве случаев, является несвоевременное обращение к врачу и отсутствие адекватного лечения. Современные диагностические возможности позволяют обнаружить даже самые незначительные изменения в работе сердечно-сосудистой системы. Часто пациенты сами пренебрегают возможностью посетить специалиста. Прием лекарств (таблеток) от гипертонии на определенных стадиях болезни помогает достичь уровня физиологической нормы, не ограничиваясь «рабочим артериальным давлением». Это позволяет больным избежать третьей степени заболевания и существенно улучшить качество жизни.
К симптомам заболевания добавляются признаки поражения органов. Чаще всего в головном мозге диагностируется поражение кровеносных сосудов, а также структур центральной нервной системы. Значительно повышается риск инфаркта миокарда и развития гемодинамической нестабильности. Страдают почки, появляются проблемы, связанные с повреждением сетчатки глаза.
Важно понимать, что при поражении органов возникает замкнутый круг. Появившиеся заболевания ухудшают течение гипертонии, она плохо поддается лечению.
Как и в других случаях, лечение должно складываться из нескольких этапов. Это дозированные физические нагрузки, оздоровительные мероприятия. Пациентам необходимо соблюдать режим работы и отдыха, наладить здоровое питание и не забывать о медикаментозной терапии.
Лечение гипертонии у пожилых людей
Люди старшего возраста, страдающие данным заболеванием, составляют отдельную группу пациентов, которым нужен особый подход в лечении. Лекарственное снижение давления у лиц пожилого возраста имеет свои особенности.
Стандартная терапия не всегда подходит пациентам после 60 лет, но это не повод забросить лечение. Здесь важно индивидуально подобрать действенные препараты и настраиваться на положительный результат.
В том случае когда у пожилых людей нет осложнений, рекомендуется начать лечение с тиазидного диуретика. Их эффективность возрастает с возрастом больного, так, после 55 лет данные лекарства гораздо действеннее, чем в более раннем возрасте. Важно помнить, что диуретики назначаются в малых дозах, поскольку их увеличение может спровоцировать повышение холестерина. В том случае когда у больного понижен уровень калия или натрия, рекомендуются калийсберегающие средства. Дополнительный прием калия запрещен. У лиц пожилого возраста почки уже плохо справляются с его выведением.
Если пациент по объективным причинам не может принимать диуретики, то препаратами выбора становятся бета-адреноблокаторы.
При низкорениновой форме гипертонии назначаются антагонисты кальция, они поддерживают мозговой и почечный кровоток. Также данные препараты являются действенными средствами от стенокардии и позволяют снизить риск сердечно-сосудистых осложнений.
Блокаторы рецепторов ангиотензина II и ингибиторы АПФ не так действенны, как вышеперечисленные лекарственные средства, но их можно использовать, когда другие препараты не дают должного эффекта. Сильнодействующие препараты гуанабенз, метилдофа, клонидин, блокаторы альфа-адренорецепторов назначаются редко, поскольку они вызывают дремоту, депрессию и пониженное давление даже в состоянии стоя.
Комбинированные препараты для лечения гипертонии доказано снижают давление эффективнее, чем одно лекарственное средство в повышенной дозировке. Поэтому в современной медицине назначаются комбинации препаратов:
- диуретик и антагонисты кальция;
- бета-блокаторс диуретиком;
- ингибитор АПФ с антагонистом кальция;
- ингибитор АПФ сдиуретиком.
- лечебная физкультура;
- диетическое питание;
- лечебные ванны;
- аппаратная физиотерапия;
- фитотерапия;
- ароматерапия;
- кислородные коктейли;
- курсы медикаментозного лечения.
В виде поддерживающей терапии пациентам рекомендуется электросон, лазерная терапия, электрофорез. Благодаря электрическим импульсам снижается давление, оздоровляются почки и сердце.
При помощи сульфидных и углекислых ванн улучается работа иммунитета и нормализуется давление. Выбор процедур обуславливается возрастом пациента и стадией заболевания.
Народные средства в лечении
Лечение гипертонической болезни должно быть комплексным, вместе с традиционными лекарственными формами можно использовать средства народной медицины, где присутствует множество действенных рецептов.
- Отвар красного клевера. Растение заваривается так же, как и обычный чай, затем употребляется по половине стакана на ночь. Желательно использовать только свежий отвар, но можно хранить лекарство в холодильнике до трех дней.
- Мед и чеснок. Необходимо взять полстакана меда, размять пять зубчиков чеснока и перетереть один лимон вместе с кожурой. Все хорошо перемешать и поставить на неделю в темное место, после чего состав нужно хранить в холодильнике, в закрытой банке (можно обернуть ее тряпочкой или фольгой). Принимать по одной чайной ложке три раза в день.
- Овощные соки. По одному стакану соков моркови, черной редьки, свеклы перемешать со стаканом меда и соком одного лимона. Употреблять по одной столовой ложке три раза в день перед едой. Продолжительность курса – полтора месяца.
- Настой шиповника можно пить без ограничений.
- Семечки. В кастрюлю насыпать хорошо промытых неочищенных семечек подсолнечника. Залить полутора литрами холодной воды и прокипятить около двух часов на маленьком огне. Отвар необходимо процедить, затем в течение дня выпивать по одному стакану.
- Золотой ус. Мелко нарезать коленец темно-фиолетового цвета и залить 0,5 литра водки. Настоять двенадцать дней в темном месте, через каждые три дня аккуратно встряхивая содержимое. Принимать за полчаса до еды по одной десертной ложке.
- Лимон.1 стакан сока белого репчатого лука и 1 стакан меда смешать и добавить 50 граммов предварительно размельченных корок лимона. Плотно закрыть посуду, в которой будет храниться настой, и поставить в темное место. Употреблять настой по чайной ложке после еды, через два-три часа. Или столовую ложку натертого лимона 1:1 смешать с измельченной клюквой, добавить половину столовой ложки свежего шиповника (можно перекрутить через мясорубку). Смесь добавить в один стакан меда и употреблять по одной столовой ложке утром и вечером.
- Мед. Пятьсот граммов майского меда смешать с полулитром водки, подогреть, пока не появится пенка. При этом смесь нужно постоянно помешивать. Дать настояться. Для второго состава в одном литре воды необходимо заварить по щепотке следующие травы: ромашка, сушеница топяная, валериана, спорыш, пустырник. Отвару дать настояться, после чего процедить его и смешать с первым составом. Поставить настойку в темное место на три дня. На первой неделе состав принимается два раза в день по одной чайной ложке, на следующей неделе уже по столовой, пока отвар не закончится. Лечение таким способом длительное, с перерывами в 7 – 10 дней.
Диета при гипертонии
Правильное и сбалансирование питание при гипертонии является залогом успешной борьбы с болезнью. Стоит помнить, что каждый лишний килограмм прибавляет цифры на тонометре. Главной задачей является прийти к оптимальному весу, если он не соответствует нормативам. Для нормализации давления необходимо соблюдать следующие рекомендации.
- Сократить потребление соли. Поскольку натрий задерживает воду в организме, увеличивается объем циркулирующей крови, что сказывается на повышении давления. Норма соли будет составлять около 4 граммов. В идеале дополнительно солить пищу при приготовлении уже не нужно.
- Чтобы нормализовать обмен веществ, необходимо выпивать достаточное количество жидкости, около 1,5 литров в сутки. Необходимо отдавать предпочтение чистой воде, отвару шиповника, а также «здоровым» супам.
- Исключить из рациона кофе, крепкий чай и алкоголь.
- Дробное питание. Важно распределить рацион таким образом, чтобы питаться равномерными порциями пять – восемь раз в день.
- Снизить количество употребляемого мяса и животных жиров. Пациентам рекомендуется выбирать нежирное мясо – индейка, телятина, курица, кролик. Лучше всего готовить без масла, если мясо кажется пресным, можно добавить зелень и лимонный сок, которые заменят соль. Как можно реже стоит включать в рацион копчености, колбасы, сливочное масло.
- Важно увеличить количество употребляемых овощей и продуктов, богатых калием и магнием: крупы, свекла, морковь, курага, капуста.
- Рекомендуется отказаться от употребления кондитерских изделий с повышенным количеством сахара, предпочтение отдается сухофруктам, меду, продуктам из цельного зерна.
- При гипертонии пациентам нельзя голодать. Строгие посты и диеты противопоказаны.
Инвалидность при гипертонии
Гипертония является серьезным заболеванием, и в ряде случаев пациентам положена инвалидность. Обычно она дается больным со второй – третьей стадией заболевания или при постоянном прогрессировании.
При гипертонии на 1 стадии врачебно-трудовая комиссия должна помочь при трудоустройстве, поскольку следует избегать повышенных нагрузок, работы по ночам и труда, связанного с контактами с опасными веществами.
При установлении инвалидности специальная врачебная комиссия оценивает нарушения, наличие осложнений, анамнез гипертонических кризов. Иногда уже при второй стадии гипертонии может быть поставлена третья группа.
Инвалидность второй группы могут получить пациенты со злокачественным течением болезни, в большинстве случаев она является нерабочей.
У пациентов с 3 степенью гипертонии может быть установлена первая группа инвалидности в случае:
- неуклонного прогрессирования;
- выраженной сердечной недостаточности;
- тяжелых нарушений в работе органов;
- пациент не может самостоятельно себя обслуживать, ограничен в передвижении и общении.
Профилактика гипертонической болезни
Первичная профилактика должна исключать факторы риска, которые способствуют возникновению гипертонической болезни:
- поддержание нормальной массы тела;
- ограничение употребления поваренной соли;
- исключение вредных привычек – курение, алкоголь;
- стараться избегать физических и нервных перенапряжений;
- предупреждение гиподинамии;
- лечение хронических заболеваний.
Вторичная профилактика заключается в подборе препаратов, стабилизирующих давление, а также в выборе комплекса поддерживающих мер.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Гипертоническая болезнь: симптомы и описание: описание болезни, причины, симптомы, стоимость лечения в Москве
Хроническим заболеванием, при котором стойко и продолжительно повышается артериальное давление, является гипертоническая болезнь. Развитие провоцирует дисфункция высшего центра сосудистой регуляции, а также функциональное и органическое изменение сердца, центральной нервной системы, почек. Проявляется гипертоническая болезнь с поражением сердца высоким артериальным давлением, которое не возвращается к нормальным показателям без принятия гипотензивного препарата. Если систолический показатель превышает 160 миллиметров ртутного столба, а диастолический выше 100, ставится диагноз гипертония. Условием является двукратное измерение давления в спокойном состоянии, промежуток между измерениями составляет 30 минут.
Вероятность появления заболевания у мужчин и женщин возрастом старше 45 лет почти одинаковая. Однако существуют случаи, когда гипертония диагностирована у лиц подросткового возраста. При патологическом поражении сердечно сосудистой системы быстро развивается и тяжело протекает атеросклероз, который опасен своими осложнениями для жизни человека. Существует первичная артериальная гипертония и вторичная артериальная гипертензия. Гипертензивная гипертоническая болезнь проявляется при туберкулезе, пиелонефрите, гидронефрозе, стенозе артерии почки, тиреотоксикозе, атеросклерозе аорты. Первичная гипертония относится к самостоятельному хроническому заболеванию. Если регулирующая система организма человека дала сбой, повышается давление.
Увеличившийся минутный сердечный выброс и периферическое сосудистое русло являются основой развития гипертонического заболевания. Нарушается вегетативная и гуморальная регуляция, повышается активность прессорной и подавление депрессорной системы. Появляется нарушение функции центральной нервной системы и ферментных обменов, задерживается экскреция воды, натрия, снижается чувствительность барорецепторов. Артериальная гипертензия характеризуется увеличившейся вязкостью крови, в результате снижается скорость движения крови и обменного внутритканевого процесса. Происходит утолщение инертных сосудистых стенок, сужение просвета, повышается общее периферическое сопротивление сосудов, вследствие этого артериальная гипертензия приобретает необратимый характер.
Полное излечение маловероятно, особенно при обнаружении поздней стадии гипертонии. Если вовремя обратиться к врачу, который подберет правильное медикаментозное лечение гипертонической болезни, повышается вероятность избежать интенсивного развития патологии, и дальнейших осложнений. Опасность недуга заключается в поражении органов-мишеней: почек, сердца, головного мозга, глаз. В результате можно приобрести хроническую почечную недостаточность, снижение зрительной функции до полной потери зрения, ишемическую болезнь сердца, инфаркт, инсульт.
Существует три стадии заболевания. При первой стадии артериальное давление повышается периодически. Показатель не превышает 170 миллиметров ртутного столба. При этом гипертензия нормализуется без приема лекарств. Гипертонический кризис характеризуется головной болью, головокружением, шумом в голове, нарушением сна. Решением проблемы служит обильное мочеотделение, полноценный отдых. На легкой стадии сужаются артериолы, расширяются венулы, появляется геморрагия глазного дна. При обследовании отсутствует гипертрофия миокарда левого желудочка.
На второй стадии гипертонической болезни артериальное давление варьируется от 180 до 200 миллиметров ртутного столба. У человека появляется головокружение, сильная головная боль, болезненные ощущения в области сердца. После диагностики выявляется измененное глазное дно. Проведение рентгенологического и эхокардиографического исследования оценивает, в какой степени гипертрофия миокарда левого желудочка. Третья стадия характеризуется стабильным повышением артериального давления до 220 на 120 миллиметров ртутного столба. Значительное изменение дна глаза, происходит развитие артериолосклероза, кардиосклероза. Повышается риск возникновения инфаркта, аритмии, стенокардии. Поражение мозга характеризуется появлением энцефалопатии, геморрагического и ишемического инфаркта. При почечной гипертонической болезни снижается клубочковая фильтрация и почечный кровоток. Поражение глазного выражается в ангиоретинопатии второго и третьего типа.
Почему появляется гипертоническая болезнь
Появление гипертонии связано с различными факторами. Существует немодифицируемый фактор риска гипертонической болезни:
- Передача по наследству. В 25 процентах случаев люди получает гипертонию от ближайшего родственника, у которого диагностировано хроническое патологическое состояние сердечно сосудистой системы. Риск повышается в разы, если нарушение артериального давления было у нескольких близких родственников.
- Возрастная категория. Болезнь поражает людей, возраст которых превышает 40 лет. Чем старше человек, тем сильнее повышается давление. К примеру, 10 процентов случаев недуга наблюдается у мужчин возрастом от 20 до 30 лет. Если ему от 40 до 50, количество процентов повышается до 36. После 50 лет процентный показатель достигает 55-60 процентов. После пятидесяти лет болезнь поражает чаще женщин, чем мужчин.
- Половая принадлежность. Медицинские исследования доказали, что гб диагностируется у мужчин чаще, чем у женщин. Особенно у тех, кому не исполнилось 50 лет. Риск возникновения у женщин увеличивается, когда наступает менопауза.
К модифицируемым факторам относят:
- Чрезмерное потребление соленой еды провоцирует задержку жидкости, в результате чего циркулирующая кровь увеличивается в объеме, сосудистые стенки отекают и становятся более чувствительными к воздействию сосудосужающих веществ. Если потреблять более 6 грамм соли в день, человек заболеет гипертонией.
- Наличие вредных привычек. При злоупотреблении спиртными напитками происходит повышение уровня артериального давления на пять-шесть единиц в полтора года. В табачном дыме содержатся компоненты, которые вызывают сосудистый спазм и повреждают стенки артерий.
- Диагностированный атеросклероз является основной причиной гипертонии. В результате атеросклероза сужается сосудистый просвет, уменьшается эластичность сосудов, что приводит к повышению артериального давления.
- При малоподвижном образе жизни повешена вероятность появления гипертонической болезни с преимущественным поражением. Гиподинамия способствует замедлению обменных процессов в организме, нетренированное сердце не способно справиться с физической нагрузкой. При отсутствии умеренной физической нагрузки ослабляется иммунная система и состояние организма.
- Лишний вес. Человек, у которого диагностированы различные степени ожирения, находится в зоне риска гипертонической болезни. Возникновение ожирения провоцирует малоподвижный образ жизни, частое и чрезмерное употребление спиртных напитков, табакокурение, увлечение соленой пищей и животными жирами.
- Наличие сахарного диабета повышает риск возникновения гб.
- Спровоцировать гипертонию может постоянный стресс и нервное перенапряжение.
Как определить заболевание
Скачки артериального давления может вызывать гипертония или другая болезнь. Поставить диагноз первичная гипертоническая болезнь возможно, исключив вторичную гипертензию. Симптоматическое расстройство вызывает паренхиматозное заболевание почек, реноваскулярная гипертония, первичный альдестеронизм и другие. Чтобы поставить окончательный диагноз и определить, какая степень гипертонической болезни, следует:
- Измерять давление несколько раз. Обстановка должна быть спокойная и комфортная. Перед измерением не рекомендуется курить, принимать пищу, чай, кофе, капать глаза и нос. Пациент сидит, стоит или лежит, при этом рука соответствует уровню сердца. Квалифицировать гипертоническую болезнь можно после двух-трех разового измерения давления на обеих руках, когда систолический показатель превышает 140, а диастолический больше 95. Если значения не совпадают, измерение необходимо повторить через два дня.
- Провести исследование, которое исключает вторичную патологию, и определяет, насколько поражены органы-мишени.
Существуют обязательные исследования. К ним относят:
- Сдача крови и мочи на общий анализ. По результатам такого анализа определяется количество холестерина и липопротеина различной плотности. От количественного показателя можно выявить склонность человека к появлению атеросклероза.
- Определение показателя глюкозы в крови.
- Проведение развернутой липидограммы.
- Прохождение электрокардиограммы, при помощи которой на специальную ленту регистрируется временное изменение сердечного потенциала. В результате обследования выявляется нарушение ритма сердца, гипертрофия стенки левого желудочка. Эти симптомы характеризуют гб.
При гипертонической болезни, рекомендации по дополнительному исследованию
Врач назначит обследовать сердце фонендоскопом. С помощью такого метода можно обнаружить шум, ослабленный или усиленный тон, выявить нехарактерный сердечный звук. Полученные данные помогут выявить порок сердца или изменение в тканях, которые спровоцировало повышенное артериальное давление. Чтобы получить информацию о наличии дефектов строения сердца, насколько изменена толщина сердечных стенок, в каком состоянии находятся клапаны, рекомендуется пройти УЗИ сердца. Ультразвук помогает определить состояние сонных и мозговых артерий.
4 стадии гипертонии
Что такое гипертония? Гипертония или высокое кровяное давление возникает, когда ваша кровь движется по артериям под более высоким давлением, чем обычно. Это давление зависит от сопротивления кровеносных сосудов и от того, насколько сильно сердце должно работать. Гипертония может привести к серьезным осложнениям со здоровьем и увеличить риск сердечных заболеваний, инсульта, сердечной недостаточности и / или заболевания почек. Почти половина всех взрослых в Соединенных Штатах имеет высокое кровяное давление.Многие из этих взрослых даже не подозревают о своей гипертонии.
Первая стадия гипертонии
Эта первая стадия из четырех стадий гипертонии называется «нормальной» стадией. Систолическое давление человека будет менее 130 мм рт. Ст., А диастолическое — менее 80 мм рт. Ст. На этом этапе человеку не потребуется лечение, так как его артериальное давление в норме. Однако важно контролировать артериальное давление, чтобы убедиться, что оно остается нормальным.
Вторая стадия гипертонии
Эта стадия называется предгипертонией.Систолическое давление составляет от 130 до 139 мм рт. Ст., А диастолическое — от 80 до 89 мм рт. Ст. Предгипертония — это именно то, на что это похоже, стадия, прежде чем кто-то перейдет в гипертонию. Человек, который находится на второй стадии гипертонии, подвержен риску развития высокого кровяного давления, но все же имеет шанс его избежать.
На этом этапе у человека есть определенный риск сердечного приступа или инсульта. Лекарства, как правило, на этом этапе не используются, потому что не было доказано, что они помогают против потенциального инсульта или сердечных заболеваний на этом этапе.Однако человеку все же следует попытаться изменить образ жизни, чтобы избежать гипертонии. Это может означать отказ от курения или изменение способа питания. Упражнения — отличный способ снизить артериальное давление, как и диета DASH.
Третья стадия гипертонии
Третья стадия гипертонии фактически называется «стадией 1». Систолическое давление составляет от 140 до 159 мм рт. Ст., А диастолическое — от 90 до 99 мм рт. Ст. Человеку на 1 стадии грозит множество осложнений со здоровьем из-за умеренной гипертонии.На этом этапе ожидается, что человек попробует лекарства для снижения кровяного давления и риска сердечных заболеваний и / или инсульта. Эти препараты включают ингибиторы АПФ, блокаторы рецепторов ангиотензина, бета-блокаторы, тиазидные диуретики и блокаторы кальциевых каналов. Также ожидается, что они внесут изменения в диету и образ жизни.
Четвертая стадия гипертонии
Четвертая стадия называется гипертонией «2 стадии». Систолическое давление составляет 160 мм рт. Ст. Или выше, а диастолическое — 100 мм рт. Ст. Или выше.На этом этапе гипертония классифицируется как тяжелая. Из-за этого им, скорее всего, порекомендуют терапию двумя препаратами, чтобы попытаться снизить кровяное давление. Человек с гипертонией 2 стадии подвержен высокому риску ишемической болезни сердца, которая может привести к сердечному приступу или инсульту. Вам нужно будет регулярно проверять артериальное давление и соблюдать строгий режим, который, вероятно, будет включать изменения в питании, упражнениях и образе жизни.
Вы рискуете заболеть гипертонией?
Вам интересно, высокое ли у вас артериальное давление? Вы знаете о своем высоком кровяном давлении и хотите его изменить? BASS Срочная помощь здесь для вас! С помощью наших услуг мы не только можем проверить ваше кровяное давление, но и помочь вам определить, нужно ли вам изменить образ жизни или рассмотреть возможность приема лекарств, которые помогут его снизить.Если вы находитесь в районе Уолнат-Крик и ищете медицинскую помощь, обратитесь за помощью в BASS Urgent Care.
Показания артериального давления | Американская кардиологическая ассоциация
Что означают ваши цифры артериального давления?
Единственный способ узнать, есть ли у вас высокое кровяное давление (HBP или гипертония), — это проверить свое кровяное давление. Понимание ваших результатов является ключом к контролю высокого кровяного давления.
Здоровые и нездоровые диапазоны артериального давления
Узнайте, что считается нормальным в соответствии с рекомендациями Американской кардиологической ассоциации.
| КАТЕГОРИЯ КРОВЯНОГО ДАВЛЕНИЯ | СИТОЛИЧЕСКАЯ мм рт. Ст. (Верхнее число) | и / или | ДИАСТОЛИЧЕСКИЙ мм рт. Ст. (Нижнее число) |
|---|---|---|---|
| НОРМАЛЬНОЕ | МЕНЬШЕ 120 | и | МЕНЬШЕ 80 |
| ПОВЫШЕННЫЙ | 120–129 | и | МЕНЬШЕ 80 |
| ВЫСОКОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (ГИПЕРТЕНЗИЯ) СТАДИЯ 1 | 130–139 | или | 80–89 |
| ВЫСОКОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (ГИПЕРТЕНЗИЯ) 2 СТАДИЯ | 140 ИЛИ ВЫШЕ | или | 90 ИЛИ ВЫШЕ |
| ГИПЕРТЕНЗИВНЫЙ КРИЗИС (немедленно обратитесь к врачу) | ВЫШЕ 180 | и / или | ВЫШЕ 120 |
Загрузить эту диаграмму: Английский Jpeg | Английский PDF | Испанский Jpeg | Испанский PDF | Традиционный китайский Jpeg | Традиционный китайский (PDF)
Примечание. Диагноз высокого кровяного давления должен быть подтвержден врачом.Врач также должен оценить любые необычно низкие показатели артериального давления.
Категории артериального давления
Пять диапазонов артериального давления, признанные Американской кардиологической ассоциацией:
Обычный
Показатели артериального давления менее 120/80 мм рт. Ст. Считаются нормальными. Если ваши результаты попадают в эту категорию, придерживайтесь полезных для сердца привычек, таких как сбалансированная диета и регулярные физические упражнения.
Повышенный
Повышенное артериальное давление — это когда показания постоянно находятся в диапазоне от 120 до 129 систолического и диастолического менее 80 мм рт. У людей с повышенным кровяным давлением может развиться высокое кровяное давление, если не будут приняты меры для контроля этого состояния.
Гипертоническая болезнь 1 стадия
Гипертония 1-й стадии — это когда артериальное давление постоянно колеблется в пределах 130–139 систолического или 80–89 мм рт. Ст. Диастолического. На этой стадии высокого кровяного давления врачи могут назначить изменение образа жизни и могут рассмотреть возможность добавления лекарств от кровяного давления в зависимости от вашего риска атеросклеротического сердечно-сосудистого заболевания (ASCVD), такого как сердечный приступ или инсульт.
Гипертоническая болезнь 2 стадии
Гипертония 2-й стадии — это когда артериальное давление постоянно находится на уровне 140/90 мм рт. Ст. Или выше. На этой стадии высокого кровяного давления врачи могут назначить комбинацию лекарств от кровяного давления и изменения образа жизни.
Гипертонический криз
Эта стадия высокого кровяного давления требует медицинской помощи. Если ваши показания артериального давления внезапно превысят 180/120 мм рт. Ст., Подождите пять минут, а затем снова проверьте артериальное давление.Если ваши показатели по-прежнему необычно высоки, немедленно обратитесь к врачу. Возможно, у вас гипертонический криз.
Если ваше кровяное давление выше 180/120 мм рт. если ваше давление снизится само по себе. Позвоните 911 .
Ваши значения артериального давления и их значение
Ваше кровяное давление записывается двумя числами:
- Систолическое артериальное давление (первое число) — указывает, какое давление ваша кровь оказывает на стенки артерий, когда сердце бьется.
- Диастолическое артериальное давление (второе число) — показывает, какое давление ваша кровь оказывает на стенки артерий, когда сердце отдыхает между ударами.
Какое число важнее?
Обычно больше внимания уделяется систолическому артериальному давлению (первое число) как главному фактору риска сердечно-сосудистых заболеваний для людей старше 50 лет. У большинства людей систолическое артериальное давление неуклонно повышается с возрастом из-за увеличения жесткости крупных артерий, длинных и длинных. -временное накопление зубного налета и учащение сердечно-сосудистых заболеваний.
Тем не менее, повышенное систолическое или повышенное значение диастолического артериального давления может использоваться для постановки диагноза высокого артериального давления. Согласно недавним исследованиям, риск смерти от ишемической болезни сердца и инсульта удваивается с каждым повышением систолического давления на 20 мм рт.ст. или диастолического на 10 мм рт.ст. среди людей в возрасте от 40 до 89 лет.
Почему артериальное давление измеряется в мм рт. Ст.
Аббревиатура мм рт. Ст. Означает миллиметры ртутного столба. Ртуть использовалась в первых точных манометрах и до сих пор используется в медицине как стандартная единица измерения давления.
Сравнение пульса и артериального давления
Хотя оба показателя являются показателями здоровья, артериальное давление и частота сердечных сокращений (пульс) — это два отдельных измерения. Узнайте больше о разнице между артериальным давлением и частотой сердечных сокращений.
Как лечить гипертонию на разных стадиях
Американская кардиологическая ассоциация выпустила обновленное руководство по артериальной гипертонии в 2017 году, в котором обсуждаются новые целевые показатели артериального давления и рекомендации по лечению пациентов с высоким артериальным давлением.
В новом руководстве по артериальной гипертензии определение гипертонии было изменено, чтобы отразить новые цели для измерений систолического и диастолического артериального давления. Эти целевые значения артериального давления помогают принимать клинические решения путем классификации артериальной гипертензии: нормальное АД, повышенное АД, стадия 1 и стадия 2. 1
Ранее высокое кровяное давление определялось как измерение систолического артериального давления, равное 140 мм рт. Ст. Или выше, или измерение диастолического артериального давления, равное 90 мм рт. Ст. Или выше.1 В обновленных рекомендациях артериальная гипертензия определяется как измерение систолического артериального давления, равное 130 мм рт. Ст. И выше, или измерение диастолического артериального давления, равное 80 мм рт. иметь гипертонию 2 стадии. 1
Пациентов с артериальной гипертензией стало больше, чем когда-либо прежде — это широко распространенное заболевание, согласно прогнозам, увеличится на 8% в период с 2013 по 2030 год. 2 Таким образом, в руководстве по артериальной гипертензии были представлены новые рекомендации по лечению, которые включали как изменение образа жизни, так и фармакологические стратегии, помогающие справиться с этим состоянием. 1 Для медицинских работников важно иметь полное представление о том, как эффективно лечить различные стадии гипертонии, чтобы предотвратить ее опасные последствия.
Нормальное кровяное давление
Нормальное артериальное давление определяется как измерение систолического артериального давления <120 мм рт. Ст. И диастолическое артериальное давление (АД) <80 мм рт. и предотвратить развитие гипертонии.Уровень АД у пациентов с нормальным уровнем АД может оцениваться ежегодно.
Повышенное кровяное давление
Повышенное артериальное давление ранее называлось «предгипертонией». Он классифицируется как измерение систолического АД 120–129 мм рт. Ст. И измерение диастолического АД менее 80 мм рт. 1 Чтобы предотвратить прогрессирование гипертонии, пациенту рекомендуется изменить образ жизни и пересмотреть уровень артериального давления через 3–6 месяцев. 1 Изменения в здоровом образе жизни включают: 1
- Соблюдение диеты DASH, богатой фруктами, овощами, цельнозерновыми и нежирными молочными продуктами
- Регулярные занятия спортом
- Уменьшение потребления натрия
- Поддержание здорового веса
- Управление уровнями стресса
- Ограничение употребления алкоголя
- Избегайте курения
- Получите качественный сон
Только нефармакологическая терапия является эффективной стратегией лечения взрослых с повышенным АД 3, 4 , поскольку она может снизить систолическое АД примерно на 4-11 мм рт. 1
Гипертония 1 стадии
Артериальная гипертензия 1 стадии определяется как систолическое АД 130–139 и диастолическое АД 80–89 мм рт. 1 10-летний риск сердечных заболеваний и инсульта у пациента должен быть оценен с помощью калькулятора риска атеросклеротического сердечно-сосудистого заболевания (ASCVD), чтобы определить соответствующее лечение и график последующего наблюдения. 1
Риск ASCVD менее 10%:
Пациентам рекомендуется самостоятельно изменить здоровый образ жизни, если их риск ССЗС составляет менее 10%.Уровень АД у пациента необходимо оценить через 3-6 месяцев. 1
ASCVD более 10%:
Изменение здорового образа жизни в сочетании с лекарствами, снижающими АД (одно средство), является рекомендуемым лечением, если риск ССЗС у пациента превышает 10% или если у пациента клиническое сердечно-сосудистое заболевание, сахарный диабет или хроническая болезнь почек. После начала лечения уровень АД пациента должен быть повторно оценен через один месяц. 1 Если целевое АД пациента достигается через один месяц, пациента можно повторно оценить через 3–6 месяцев. 1 Если целевое АД не достигается в течение одного месяца, следует рассмотреть вопрос о другом лекарстве или титровании.1 Пациенту следует продолжать наблюдение у своего врача ежемесячно до тех пор, пока уровень АД не будет взят под контроль. 1
Гипертония 2 стадии
Артериальная гипертензия 2 стадии определяется как систолическое АД ≥140 мм рт.ст. и диастолическое АД ≥90 мм рт. для пациентов с артериальной гипертензией 2 стадии. 1 Если целевое АД пациента достигнуто после одного месяца лечения, его можно будет повторно оценить через 3-6 месяцев. 1 Если целевое АД не было достигнуто после одного месяца лечения, следует рассмотреть вопрос о другом лекарстве или титровании, а также ежемесячно проконсультироваться с врачом до тех пор, пока АД не будет контролироваться. 1
Гипертоническая неотложная помощь и неотложная помощь
Если у пациента наблюдается серьезное повышение АД (систолическое АД более 180 мм рт. 1 У этих пациентов следует увеличить антигипертензивную лекарственную терапию. 1
Если серьезное повышение АД у пациента сопровождается новым или ухудшающимся поражением органа-мишени, это считается неотложной гипертонической болезнью. 1 Пациенты, которым требуется неотложная гипертоническая болезнь, должны быть помещены в отделение интенсивной терапии. Следует вводить агент для снижения уровня АД, и следует постоянно контролировать АД пациента. 1 Если не лечить, средняя выживаемость составляет 10.4 месяца. 5
Ключевые вынос
Существует сильная корреляция между уровнем артериального давления и риском сердечно-сосудистых заболеваний — чем выше АД, тем выше риск сердечно-сосудистых заболеваний. 1 Поэтому для медицинских работников важно знать, как лечить гипертонию на разных стадиях. Объединение как нефармакологических, так и фармакологических стратегий лечения может помочь снизить риск возникновения у пациента опасных последствий гипертонии, включая потерю зрения, сердечный приступ или недостаточность, инсульт и повреждение почек. 6
Обязательно загрузите нашу электронную книгу, чтобы узнать больше о том, как лечить различные стадии гипертонии, и о преимуществах, которые могут дать автоматизированные решения при обнаружении, диагностике и лечении этого состояния в клинике и за ее пределами.
Артикулы:
1. Американская кардиологическая ассоциация. Руководство по профилактике, обнаружению, оценке и лечению высокого кровяного давления у взрослых, 2017 г.
2. Американская кардиологическая ассоциация и Американская ассоциация инсульта.Обновление статистики сердечных заболеваний и инсультов за 2017 год.
3. Велтон П.К., Аппель Л.Дж., Эспеланд М.А. и др .; для группы совместных исследований TONE. Снижение натрия и потеря веса при лечении гипертонии у пожилых людей: рандомизированное контролируемое исследование нефармакологических вмешательств у пожилых людей (TONE). ДЖАМА. 1998; 279 (11): 839-846.
4. Велтон П.К. Неуловимость контроля высокого кровяного давления в масштабах всего населения. Annu Rev Public Health. 2015; 36: 109-130.
5.Кейт Н.М., Вагенер Х.П., Баркер Северо-Запад. Некоторые виды гипертонической болезни: их течение и прогноз. Am J Med Sci. 1974; 268 (6): 336-345.
6. Национальный институт сердца, легких и крови. Высокое кровяное давление. https://www.nhlbi.nih.gov/health-topics/high-blood-pressure. Доступ 17 сентября 2018 г.
Высокое кровяное давление и сосудистые заболевания — сосудистые лекарства
Что такое высокое кровяное давление и сосудистые заболевания?
Высокое кровяное давление (ВД) или гипертония — это стойкое аномальное повышение давления в артериях, по которым кровь доставляется по всему телу.Артериальное давление взрослого человека рассчитывается с помощью двух чисел. Ритмичное насосное действие сердца создает верхнее систолическое давление (нормальное значение составляет 120 мм рт. Выделяют четыре стадии высокого кровяного давления или гипертонии:
- ЭТАП 1 — Систолическое 130-139 или диастолическое 80-89
- ЭТАП 2 — Систолическое давление больше 140 или диастолическое больше 90
Если ваше артериальное давление находится в диапазоне предгипертонии, вполне вероятно, что у вас в конечном итоге будет повышенное артериальное давление, если вы не примете меры по его предотвращению.Необходимо лечить высокое кровяное давление, поскольку оно может привести к почечной недостаточности, сердечным приступам, сердечной недостаточности, инсульту и слепоте.
Причины
В большинстве случаев невозможно определить точную причину высокого кровяного давления. Однако существует ряд факторов, связанных с высоким кровяным давлением, в том числе:
- Семейный анамнез высокого кровяного давления.
- Возраст — частота повышенного артериального давления повышается у мужчин после 35 лет и у женщин после 45 лет.
- Пол — Мужчины чаще страдают повышенным артериальным давлением, чем женщины.
- Курение — Те, кто курит, подвергаются повышенному риску высокого кровяного давления.
- Раса — Приблизительно 33% афроамериканцев имеют высокое кровяное давление по сравнению с 25% кавказцев.
К сожалению, причина повышения артериального давления (гипертонии) в 90-95% случаев неизвестна. Медицинский термин для этого вида высокого кровяного давления — первичная или эссенциальная гипертензия.
Вторичная гипертензия имеет идентифицируемую причину. Одной из наиболее важных причин вторичной гипертонии является сужение (стеноз) артерий почек (почечных артерий). Стеноз почечной артерии вызывает около 5% всех случаев гипертонии и может уменьшить размер почек. Узнайте больше о почечной недостаточности и сосудистых заболеваниях.
Предупреждающие знаки
Высокое кровяное давление (ВД) или гипертония часто называют «тихим убийцей», потому что симптомы отсутствуют.Многие люди не узнают, что у них высокое кровяное давление, пока у них не возникнут проблемы с сердцем, почками или мозгом. Было показано, что гипертония увеличивает риск почечной недостаточности, ишемической болезни сердца, сердечной недостаточности и инсультов.
Лечение и профилактика
Высокое кровяное давление поражает более 50 миллионов американцев в возрасте 60 лет и старше. Каждый третий взрослый имеет высокое кровяное давление. Примерно половина всех этих пациентов принимает лекарства для снижения кровяного давления, но только половина из них контролирует кровяное давление.Вы можете снизить риск высокого кровяного давления, ведя здоровый образ жизни, в том числе:
- Поддержание здорового веса (ИМТ менее 30)
- Уменьшение количества соли и насыщенных жиров в вашем рационе и употребление большего количества цельнозерновых, фруктов и зеленых овощей
- Повышение физической активности (30 минут упражнений в день)
- Прекращение употребления табака
- Ограничение употребления алкоголя не более чем двумя порциями в день для мужчин и одной порцией в день для женщин
- Сделайте так, чтобы ваш рабочий день расслаблялся
Пациентам с гипертонией 1 стадии можно лечить, изменяя образ жизни (упражнения, диета и т. Д.).) в одиночестве. Пациенты с артериальной гипертензией 2 стадии обычно лечатся комбинацией лекарств для образа жизни и лекарств, прописанных врачом.
Вы также можете работать со своим врачом, чтобы добиться хорошего контроля артериального давления:
- Знать свое кровяное давление. Если верхний уровень (систолическое давление) или нижний уровень (диастолическое давление) постоянно превышает нормальный предел 140/90, проконсультируйтесь с врачом.
- Регулярно измеряйте артериальное давление и ведите письменный отчет, чтобы поделиться с врачом.
- Прием лекарств в соответствии с инструкциями.
- Обращение в отделение неотложной помощи, если вы заметили артериальное давление выше 180/120, боль в груди, одышку или изменения зрения.
Высокое кровяное давление Бесшумный убийца
Высокое кровяное давление часто протекает тихо и глубоко, незаметно нарастая и скрывая свои симптомы. Продолжая свой коварный путь, он может повлиять на функции органов и привести к серьезным и смертельным последствиям.
«Это» — гипертония, более известная как высокое кровяное давление в стенках артерий.Существует множество причин высокого кровяного давления, включая генетические факторы, гормональный дисбаланс, диету с высоким содержанием соли, ожирение, апноэ во сне и стресс.
«Его на протяжении веков называли« тихим убийцей », потому что во многих случаях гипертония, казалось бы, не имеет явных симптомов, — сказал Атул Чуг, врач-кардиолог из францисканской сети врачей-кардиологов Индианы в Индианаполисе. и пульсирующие головные боли, сосредоточенные за глазами «.
Кто подвержен риску гипертонии?
Каждый третий взрослый американец страдает гипертонией.Если не лечить, высокое кровяное давление может вызвать сердечные приступы, инсульты, почечную недостаточность и фибрилляцию предсердий. В группе высокого риска находятся люди старше 65 лет с такими заболеваниями, как диабет или высокое кровяное давление в семейном анамнезе.
«У афроамериканцев наблюдается тенденция к увеличению гипертонии», — сказал Аарон Кей, доктор медицинских наук, кардиолог из францисканской сети врачей-кардиологов Индианы в Лафайете. «Мужчины, как правило, заболевают в более молодом возрасте, чем женщины».
Является ли гипертония генетической?
Гипертония может иметь генетические связи.
«Определенно существуют группы гипертонии, которые возникают в семьях в более молодом возрасте, — сказал доктор Кей. — Есть также типы заболеваний почек, такие как поликистоз почек, которые возникают в семьях, которые почти всегда могут иметь проблемы с артериальным давлением. , а также множество других заболеваний почек ».
Какой уровень артериального давления считается гипертонией?
Категории артериального давления в новых рекомендациях, согласно Американской кардиологической ассоциации, следующие:
- Нормальный: Менее 120/80 мм рт.
- Повышенный: верхнее число (систолическое) между 120–129 и нижнее число (диастолическое) менее 80;
- Стадия 1: систолическое между 130–139 или диастолическое между 80–89;
- Стадия 2: систолическое не менее 140 или диастолическое не менее 90 мм рт.
- Гипертонический криз: верхнее число превышает 180 и / или нижнее число превышает 120, при этом пациенты нуждаются в немедленной смене лекарств, если нет других указаний на проблемы, или в немедленной госпитализации, если есть признаки повреждения органов.
Почему гипертония имеет значение для вашего здоровья?
«Гипертония — это слово, которое просто означает, что давление в артериях высокое, выше нормы», — сказал доктор Кей. «Причина, по которой это важно, заключается в том, что ваше кровяное давление определяет, сколько крови проходит повсюду в вашем теле. Но оно также определяет, с каким стрессом столкнутся многие ваши органы.
«Ваше сердце — это мышца. Ваша сердечная мышца, если она должна откачиваться от высокого кровяного давления, будет делать то же самое, что и ваши бицепсы, если вы сгибаете тяжелый вес: они будут расти.И это может привести к его утолщению, а эта толщина на самом деле может быть вредной. Сердечной мышце необходимо правильное давление, не слишком много и не слишком мало.
«Другие органы также очень чувствительны к артериальному давлению, особенно мозг и почки. Люди с очень высоким неконтролируемым артериальным давлением в течение очень длительного периода времени имеют высокий риск инсульта, заболевания почек или даже продолжения болезни. диализ в будущем «.
Как лечить гипертонию?
«С пациентами с гипертонией 2 стадии мы полагаемся на лекарства от артериального давления с момента выявления пациента, а не на стадии 1, на которой мы можем попробовать изменить образ жизни, например, снизить потребление натрия в рационе и потерять вес», — сказал доктор.- сказал Чу.
Среди лекарств, которые используются для лечения гипертонии 2 стадии, есть диуретики, бета-адреноблокаторы и альфа-адреноблокаторы, блокаторы кальциевых каналов и ингибиторы АПФ, которые расслабляют кровеносные сосуды, а также уменьшают объем крови, тем самым снижая кровяное давление и уменьшая потребность в кислороде. сердце.
«Когда дело доходит до лекарств от высокого кровяного давления, в основном метод проб и ошибок определяет, какие побочные эффекты могут переноситься пациентом. На самом деле нет правильного или неправильного ответа.Это просто вопрос того, что работает лучше всего с наименьшим количеством побочных эффектов и имеет наименьшее количество таблеток, чтобы пациенты действительно их принимали », — сказал д-р Кей.
Когда повышенное артериальное давление является неотложной ситуацией?
Пациентам, подозревающим, что у них гипертонический криз (артериальное давление 180/120), следует немедленно обратиться в отделение неотложной помощи, если их врач не предписал иное.
«Если есть доказательства повреждения органов в результате гипертонии, которые проявляются такими симптомами, как боль в груди, головные боли, состояния, похожие на инсульт, и визуальные изменения, — этот пациент или его семья должны немедленно позвонить в службу 911», — сказал доктор.- сказал Чу. «Эта ситуация довольно опасна и требует немедленной медицинской помощи».
Доктор Чью подчеркнул, что, хотя гипертонию можно эффективно лечить, пациенты также должны вносить свой вклад, делая выбор в пользу здорового образа жизни, чтобы поддерживать свое кровяное давление в пределах нормы.
Слушайте сейчас: ваше кровяное давление имеет значение
Узнайте, как ваше кровяное давление может помочь или навредить вашему здоровью.Кардиолог Franciscan Health объясняет риски и реалии гипертонии в нашем подкасте DocPod.Высокое кровяное давление — понимание бесшумного убийцы
Кто страдает повышенным артериальным давлением?
Примерно каждый третий или более 100 миллионов взрослых американцев имеют высокое кровяное давление. Но только половина из этих людей держит свое состояние под контролем. У многих людей высокое кровяное давление развивается в возрасте от 30 до 40 лет, и это происходит чаще с возрастом.Однако из-за эпидемии ожирения все больше и больше детей также заболевают высоким кровяным давлением.
Что такое высокое кровяное давление?
Артериальное давление определяется как сила давления крови на стенки артерий, когда сердце перекачивает кровь. Высокое кровяное давление — также известное как гипертония — это заболевание, при котором кровь течет по кровеносным сосудам (артериям) под давлением, превышающим нормальное.
Артериальное давление измеряется двумя числами. Первое или верхнее число — это давление в ваших кровеносных сосудах при биении сердца, называемое систолическим давлением.Систолическое давление — это большее из двух чисел. Второе, или нижнее число, измеряет силу крови в ваших артериях, когда ваше сердце расслаблено между ударами. Нижнее число является меньшим из двух и называется диастолическим давлением.
Нормальное давление 120/80 или ниже. Ваше кровяное давление считается высоким (стадия 1), если оно составляет 130/80. Высокое кровяное давление 2 стадии составляет 140/90 или выше. Если вы получаете давление 180/110 или выше более одного раза, немедленно обратитесь за медицинской помощью.Такое высокое значение считается «гипертоническим кризом».
Показания от 120/80 до 129/89 считаются предгипертонической болезнью. У людей с предгипертонией артериальное давление не так низко, как должно быть, но еще не считается, что у них высокое артериальное давление.
Почему важно знать, есть ли у вас высокое кровяное давление?
Раннее обнаружение высокого кровяного давления очень важно. Высокое кровяное давление, которое часто называют «тихим убийцей», поскольку оно может не проявлять никаких симптомов, повышает риск сердечных заболеваний, сердечной недостаточности и инсульта.По данным Центров по контролю и профилактике заболеваний, в 2013 году более 360 000 смертей в США включали высокое кровяное давление в качестве основной или сопутствующей причины.
Как вы можете контролировать высокое кровяное давление?
Лечение высокого кровяного давления часто начинается с изменения образа жизни, включая уменьшение количества соли в вашем рационе, снижение веса при необходимости, отказ от курения, сокращение употребления алкоголя и регулярных физических упражнений.
Помимо изменения образа жизни, часто используются лекарства для снижения артериального давления.Существует несколько типов лекарств, которые лечат высокое кровяное давление, причем каждый из них имеет преимущества и риски, которые должны быть тщательно взвешены вами и вашим лечащим врачом. Большинство людей принимают более одного лекарства, чтобы снизить артериальное давление до целевого уровня лечения.
Ваше лекарство от кровяного давления должно подействовать в течение нескольких дней. Однако, поскольку высокое кровяное давление — это длительное заболевание, которое часто имеет незначительные симптомы или вообще не имеет симптомов, не забывать принимать лекарства может быть проблемой.Комбинированные лекарства, лекарства длительного действия или лекарства для приема один раз в день могут использоваться для уменьшения нагрузки, связанной с приемом множества лекарств, и для обеспечения регулярного приема лекарств. После начала приема лекарство следует использовать до тех пор, пока врач не скажет вам прекратить.
| Типы лекарств от высокого кровяного давления | Механизм действия |
|---|---|
| Ингибиторы ангиотензинпревращающего фермента | уменьшает количество определенных химических веществ, которые сужают кровеносные сосуды, поэтому кровь течет более плавно, а сердце может перекачивать кровь более эффективно. |
| Бета-блокаторы | расслабляют кровеносные сосуды и замедляют частоту сердечных сокращений, чтобы улучшить кровоток и снизить кровяное давление. |
| Блокаторы кальциевых каналов | расслабляет кровеносные сосуды, так что сердцу не приходится так сильно перекачивать кровь. |
| Альфа-адреноблокаторы периферического действия | расслабляют кровеносные сосуды, чтобы кровь могла легче течь по телу. |
| Блокаторы рецепторов ангиотензии II | блокирует действие определенных природных веществ, которые сужают кровеносные сосуды, позволяя крови течь более плавно, а сердцу работать более эффективно. |
| Вазодилататоры | расслабляют кровеносные сосуды, чтобы кровь могла легче течь по телу. |
| Alpha Adrenergics центрального действия | снижает частоту сердечных сокращений и расслабляет кровеносные сосуды, чтобы кровь могла легче течь по телу. |
| Ингибиторы ренина | уменьшает количество определенных природных химических веществ, которые сужают кровеносные сосуды, так что кровеносные сосуды расслабляются, а сердце может более эффективно перекачивать кровь. |
| Диуретики (иногда называемые «водные таблетки») | работает в почках, выводя из организма ненужную воду и соль с мочой. |
| Комбинированные препараты | объединяет два (или более) разных вида одобренных лекарств от кровяного давления в одну дозу. |
Контроль артериального давления должен быть частью плана здорового образа жизни и задачей на всю жизнь. Ущерб, который высокое кровяное давление вызывает вашим внутренним органам, не вызывает никаких симптомов, пока не будет нанесен серьезный ущерб.
Взяв на себя заботу о своем здоровье, вы можете помочь управлять тихим убийцей. Все дело в том, чтобы знать, кто, что, почему и как!
Связанная информация
Ресурсы для вас
Новые рекомендации ACC / AHA по высокому кровяному давлению Низкое определение гипертонии
Повышенное артериальное давление следует лечить раньше, изменив образ жизни, а у некоторых пациентов — с помощью лекарств — при 130/80 мм рт. лечение повышенного артериального давления.
Новые рекомендации — первый всеобъемлющий набор с 2003 года — понижают определение высокого кровяного давления, чтобы учесть осложнения, которые могут возникнуть при меньших количествах, и позволить более раннее вмешательство. Новое определение приведет к тому, что почти половина взрослого населения США (46 процентов) будет иметь высокое кровяное давление, причем наибольшее влияние ожидается среди молодых людей. Кроме того, ожидается, что распространенность высокого кровяного давления утроится среди мужчин в возрасте до 45 лет и удвоится среди женщин до 45 лет, отмечают авторы руководства.Однако ожидается лишь небольшое увеличение числа взрослых, нуждающихся в антигипертензивных препаратах.
«Вы уже вдвое увеличили риск сердечно-сосудистых осложнений по сравнению с людьми с нормальным уровнем артериального давления», — сказал Paul K. Whelton, MB, MD, MSc, FACC, , ведущий автор рекомендаций. «Мы хотим быть откровенными с людьми — если у вас уже есть удвоение риска, вы должны знать об этом. Это не означает, что вам нужны лекарства, но это желтый свет, который означает, что вам нужно снизить кровяное давление, в основном с немедикаментозными подходами.«
Категории артериального давления в новом руководстве:
- Норма: менее 120/80 мм рт.
- Повышенное: систолическое между 120–129 и диастолическое менее 80;
- Стадия 1: систолическое между 130–139 или диастолическое между 80–89;
- Стадия 2: систолическое не менее 140 или диастолическое не менее 90 мм рт.
- Гипертонический криз: систолическое давление более 180 и / или диастолическое более 120, при этом пациенты нуждаются в немедленной смене лекарств, если нет других указаний на проблемы, или в немедленной госпитализации, если есть признаки поражения органов.
В рекомендациях исключена категория предгипертонии, пациенты классифицируются как имеющие повышенную (120–129 и менее 80) гипертонию или стадию I (130–139 или 80–89). В то время как предыдущие рекомендации классифицировали 140/90 мм рт. Ст. Как гипертонию 1 стадии, этот уровень классифицируется как гипертензия 2 стадии в соответствии с новыми руководящими принципами. Кроме того, в рекомендациях подчеркивается важность использования правильной техники для измерения артериального давления; рекомендовать использовать домашний мониторинг артериального давления с использованием проверенных устройств; и подчеркнуть ценность соответствующей подготовки медицинских работников для выявления «гипертонии белого халата».»Другие изменения включают:
- Назначение лекарств от гипертонии I стадии только в том случае, если у пациента уже было сердечно-сосудистое событие, такое как сердечный приступ или инсульт, или он имеет высокий риск сердечного приступа или инсульта в зависимости от возраста, наличия сахарного диабета, хронического заболевания почек или расчет риска атеросклероза (с использованием того же калькулятора риска, который используется при оценке высокого уровня холестерина).
- Понимание того, что многим людям потребуется два или более типов лекарств для контроля артериального давления, и что люди могут принимать таблетки более последовательно, если несколько лекарств объединены в одну таблетку.
- Определение социально-экономического статуса и психосоциального стресса как факторов риска высокого кровяного давления, которые следует учитывать в плане ухода за пациентом.
В соответствующем анализе влияния рекомендаций Paul Muntner, PhD, et al., Предполагает, что «Руководство ACC / AHA по артериальной гипертензии 2017 года может повысить осведомленность о гипертонии, способствовать изменению образа жизни и сосредоточить внимание на инициировании и усилении антигипертензивных препаратов. на взрослых в США с высоким риском сердечно-сосудистых заболеваний.«
Новое руководство ACC / AHA было разработано совместно с девятью другими профессиональными медицинскими организациями и было написано группой из 21 ученого и эксперта в области здравоохранения, которые просмотрели более 900 опубликованных исследований. Они являются преемником седьмого отчета Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления (JNC7), выпущенного в 2003 году и находящегося под контролем Национального института сердца, легких и крови (NHLBI). В 2013 году NHLBI попросил AHA и ACC продолжить управление подготовкой рекомендаций по гипертонии и другим сердечно-сосудистым рискам.Рекомендации были опубликованы в журнале Американского кардиологического колледжа и гипертонии . Чтобы получить широкий спектр инструментов, ресурсов и комментариев, разработанных ACC для врачей и пациентов, посетите Центр рекомендаций ACC по высокому кровяному давлению.
Клинические темы: Диабет и кардиометаболические заболевания, дислипидемия, сердечная недостаточность и кардиомиопатии, профилактика, сосудистая медицина, гомозиготная семейная гиперхолестеринемия, метаболизм липидов, нестатины, гипертония, стресс
Ключевые слова: AHA17, Ежегодные научные сессии AHA, Антигипертензивные препараты, Мониторинг артериального давления, амбулаторный, Гипертония белого халата, Артериальное давление, Факторы риска Национальный институт сердца, легких и крови (U.
 ИБС: стабильная стенокардия напряжения, II ФК, СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I20.8, I10
ИБС: стабильная стенокардия напряжения, II ФК, СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I20.8, I10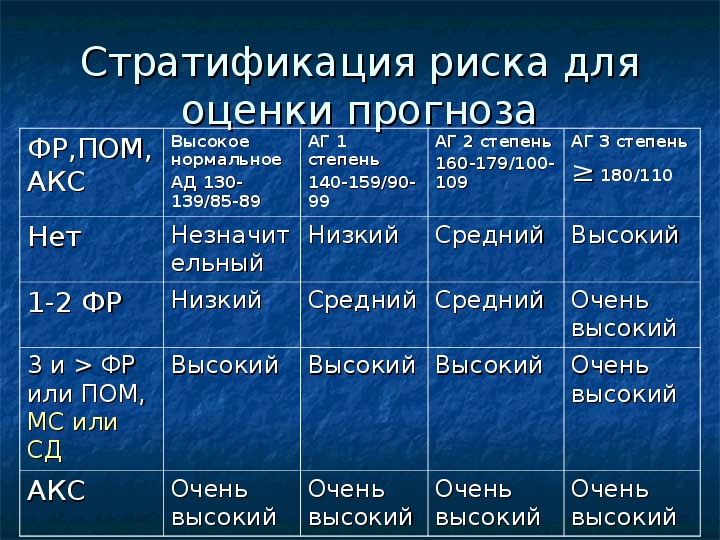 Рубрика по МКБ-10: I10
Рубрика по МКБ-10: I10 ). Правосторонний гемипарез. СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15
). Правосторонний гемипарез. СН I стадии, II ФК, риск 4 (очень высокий). Рубрика по МКБ-10: I15