Гипергликемия, кетоз и гипергликемическая (диабетическая) кома — Into-Sana
Гипергликемическая кома является острым, крайне тяжелым осложнением сахарного диабета. Связано данное состояние с тем, что при недостатке инсулина глюкоза не может поступить в ткани организма, и накапливается в крови. Клетки организма при этом испытывают недостаток в энергии, и начинается расщепление жиров с образованием кетоновых тел (одним из которых является ацетон).
Кетоновые тела являются кислотами (кроме ацетона) и приводят к ацидозу (закислению крови). Постепенно развивается серьезное нарушение углеводного, жирового, и, в далеко зашедших случаях, белкового обмена. Гипергликемическая кома в 30% случаев заканчивается фатально, несмотря на оказываемую специализированную медицинскую помощь.
В нашей стране, по данным экспертов, на каждого пациента с установленным диагнозом сахарного диабета приходится еще один диабетик, не знающий об имеющемся у него сахарном диабете, и, соответственно, никак не лечащийся.
Прежде всего, нужно обратить внимание на признаки в Вашем самочувствии, которые характерны для сахарного диабета:
- cильная жажда, увеличение потребления воды до 2,5 – 3 литров за сутки;
- cухость во рту, особенно ночью;
- учащенное мочеиспускание с выделением большого количества мочи;
- снижение веса;
- зуд кожи и половых органов;
При длительном повышении глюкозы присоединяются такие симптомы:
- слабость, утомляемость;
- снижение зрения;
- гнойничковые поражения кожи;
- пародонтоз, выпадение зубов;
- онемение в ногах, судороги ног в состоянии покоя.
Нужно учитывать, что при длительном повышенном уровне глюкозы человек перестает чувствовать эти симптомы, а поражение прогрессирует, приводя к развитию осложнений. Сахарный диабет – заболевание прогрессирующее, хроническое. Страдают при этой патологии, прежде всего мелкие сосуды и нервы во всех органах и тканях. Изменения в них приводят к нарушению функции глаз, головного мозга, сердца, почек, ног. Это так называемые органы-мишени.
Страдают при этой патологии, прежде всего мелкие сосуды и нервы во всех органах и тканях. Изменения в них приводят к нарушению функции глаз, головного мозга, сердца, почек, ног. Это так называемые органы-мишени.
Если наблюдаются вышеперечисленные жалобы, рекомендован осмотр эндокринолога. Допустимо также обратиться к терапевту, который назначит необходимые исследования для исключения или подтверждения диагноза.
Существует очень простой и достаточно точный метод профосмотра для раннего выявления сахарного диабета. Измеряют уровень глюкозы в утренней моче. Глюкоза в моче появляется тогда, когда ее уровень в крови выше 10 – 12 ммоль/л (при норме 3.3 – 6.6 ммоль/л). Таким образом, появление глюкозы в моче позволяет, как минимум, обоснованно заподозрить диабет. МОЗ Украины рекомендует всем здоровым людям ежегодно делать этот несложный анализ.
К сожалению, часто диабет выявляется уже с осложнениями: при госпитализации по поводу хирургической патологии, при длительном и неполном заживлении ран и швов, при госпитализации по поводу сердечнососудистой патологии.
Когда диагноз «диабет» установлен, то уменьшить риск развития осложнений и поражения органов-мишеней можно только тщательно выполняя рекомендации врача:
- соблюдение предписанной диеты;
- прием сахароснижающих препаратов или инсулина
- контроль уровня глюкозы крови.
Частота измерений уровня глюкозы крови зависит от степени компенсации сахарного диабета, от того, принимает ли пациент инсулин. При инсулинотерапии или в состоянии декомпенсации измерения должны быть ежедневными. Причем, для получения полной картины, в течение дня требуется несколько измерений: перед приемом пищи и через 2 часа после него.
Если пациент принимает таблетированные препараты, и у него стабильное компенсированное течение диабета, то контролировать глюкозу крови можно не каждый день, а реже – 2 дня в неделю, но так же несколько раз на протяжении дня.
Измерение призвано определить повышенный (или, в ряде случаев, сниженный) уровень глюкозы, и, по согласованию с врачом, помочь откорректировать нарушенный углеводный обмен.
Учитывая вышеизложенное, для всех пациентов с установленным диагнозом сахарного диабета очень желательным является наличие дома глюкометра. Измерения нужно записывать в дневник самоконтроля. Рядом нужно отмечать изменения в питании, изменения самочувствия, нервные перенапряжения.
Что должно насторожить диабетика?
Уровень глюкозы натощак выше 8–9 ммоль/л, через 2 часа после еды 13–14 ммоль/л и выше.
Многие пациенты, имея у себя в пользовании глюкометр, допускают весьма стандартную ошибку, контролируя глюкозу крови только утром натощак. Однократное измерение не дает полной картины. Ведь уровень глюкозы в крови может сильно колебаться в течение суток. Например, быть вечером в 2 раза выше, чем утром. А пациент, не проводя вечерние измерения, не знает этих показателей.
Иногда пациенту тяжело самому контролировать глюкозу (плохое зрение, сложно разобраться с глюкометром, боязнь прокола пальца, забывчивость пожилых или желание сэкономить на тест-полосках). В таком случае родные и близкие должны взять на себя контроль и проведение этого процесса.
В таком случае родные и близкие должны взять на себя контроль и проведение этого процесса.
И, наконец, если недоступен глюкометр или закончились тест-полоски, можно определить глюкозу и кетоновые тела в моче. Метод неточный, но дает представление о степени нарушения углеводного обмена. Для этого продаются специальные тест-полоски. Появление кетоновых тел в моче служит признаком декомпенсации сахарного диабета. Кроме выявления кетоновых тел в моче есть дополнительный «домашний» диагностический метод — запах ацетона в выдыхаемом воздухе. При этом необходимо немедленно обратиться к врачу.
Что может привести к значительному повышению уровня глюкозы крови:
- Отказ от введения инсулина, введение инсулина просроченного, подвергшегося заморозке.
- Самостоятельное изменение схемы приема и вида таблетированных сахароснижающих препаратов.
- Несоблюдение диеты.
- Беременность, о которой женщина еще не знает.
- Любые заболевания (инсульт, инфаркт, грипп, ОРВИ, лихорадка, пиелонефрит, хирургические вмешательства).

- Сильный стресс или психологическая травма.
- Длительное лечение рядом препаратов (глюкокортикоиды, неселективные бэта-адреноблокаторы, тиазидные диуретики).
При присоединении таких явлений как тошнота или рвота, боль в животе, боль в сердце или ощущение перебоев в его работе, снижение артериального давления, спутанность речи и сознания – необходимо думать о начале гипергликемической комы. В этом случае лучше вызвать карету скорой медицинской помощи. Если при высоком уровне глюкозы крови и наличии кетонов в моче нет нарушения сознания, до приезда врачей желательно пить негазированную щелочную минеральную воду.
Лечение гипергликемической комы, прекомы и кетоацидоза проводится в отделениях интенсивной терапии. Лечение гипергликемии и кетоза проводится врачом-эндокринологом. Врач принимает решение о возможности лечения амбулаторно или о необходимости госпитализации в профильный стационар.
Напоследок хочу отметить, что не стоит бояться больницы, перевода на инсулин, ограничений в питании. Ведь это цена жизни, а каждый хочет ее прожить, видя окружающий мир, имея возможность свободно двигаться и радоваться окружающему. Следите за своим здоровьем, проходите ежегодные профосмотры. Если вы диабетик, то контролируйте глюкозу крови, соблюдайте рекомендации по питанию, посещайте эндокринолога профилактически несколько раз в год, а не только при ухудшении своего состояния. И не скрывайте от врача и родных свое плохое самочувствие. Ведь каждая проблема имеет решение, и оно тем проще, чем раньше обращено на проблему внимание.
Ведь это цена жизни, а каждый хочет ее прожить, видя окружающий мир, имея возможность свободно двигаться и радоваться окружающему. Следите за своим здоровьем, проходите ежегодные профосмотры. Если вы диабетик, то контролируйте глюкозу крови, соблюдайте рекомендации по питанию, посещайте эндокринолога профилактически несколько раз в год, а не только при ухудшении своего состояния. И не скрывайте от врача и родных свое плохое самочувствие. Ведь каждая проблема имеет решение, и оно тем проще, чем раньше обращено на проблему внимание.
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Фев
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Гипергликемическая кома — Городская поликлиника №7 г.
 Гродно
ГродноГипергликемическая кома — кома, связанная с повышенным содержанием уровня глюкозы в крови.
Причины развития гипергликемической комы
К причинам развития гипергликемической комы относят:
А). Неадекватное лечение сахарного диабета.
- недостаточная дозировка инсулина.
- применения просроченного или замороженного инсулина.
- не соблюдение диеты.
Б). Травмы и прочие состояния, вызывающие повышение уровня глюкозы в крови.
- заболевания (например, панкреонекроз) поджелудочной, приводящие к снижению продукции инсулина.
- тяжелые воспалительные заболевания и травмы, особенно у лиц, страдающих сахарным диабетом. Дело в том, что при данных состояних повышен «расход» инсулина.
Патогенез гипергликемической комы
Ключевым моментом в развитии гипергликемической комы является повышение уровня глюкозы плазмы крови и изменения клеточного метаболизма. При этом, если имеется достаточный синтез инсулина клетками пожелудочной железы, то данные изменения могут наступать только тогда, когда отмечается чрезмерная концентрация глюкозы в крови, на фоне отсутствия ее фильтрации почками в кровь. Дело в том, что повышение уровня глюкозы выше 10 миллимоль/литр, приводит к тому, что она проникает в мочу. В результате этого, количество мочи становиться больше. Соответственно количество выведенного сахара почками увеличивается. Это своеобразный механизм снижения гипергликемии — повышенного уровня глюкозы в крови. Конечно, он не лишен своих побочных эффектов, как например, постепенное разрушение стенки канальцев. Но как, механизм избавления от кратковременной гипергликемии, очень даже необходим.
При этом, если имеется достаточный синтез инсулина клетками пожелудочной железы, то данные изменения могут наступать только тогда, когда отмечается чрезмерная концентрация глюкозы в крови, на фоне отсутствия ее фильтрации почками в кровь. Дело в том, что повышение уровня глюкозы выше 10 миллимоль/литр, приводит к тому, что она проникает в мочу. В результате этого, количество мочи становиться больше. Соответственно количество выведенного сахара почками увеличивается. Это своеобразный механизм снижения гипергликемии — повышенного уровня глюкозы в крови. Конечно, он не лишен своих побочных эффектов, как например, постепенное разрушение стенки канальцев. Но как, механизм избавления от кратковременной гипергликемии, очень даже необходим.
Поэтому, развитие гипергликемической комы возможно только при сахарном диабете и схожих состояних, которые сочетаются с некоторыми заболеваниями почек.
Теперь продолжим механизм развития комы.
Гипергликемия, на фоне недостатка инсулина, приводит к тому, что не смотря на избыток глюкозы в крови, клетки испытывают недостаток энергии. Их метаболизм, пытаясь это предотвратить, переходит на безглюкозны путь производства энергии. В результате, белки и жиры начинают превращаться в глюкозу. А это приводит к накоплению значительного количества продуктов их распада. Одними из самых значимых в клинике, являются кетоновые тела, которые обладают достаточной токсичностью. В результате, организм испытывает двойной «удар». С одной стороны — гипергликемия приводит к дегидратации («обезвоживанию» клеток), с другой — кетоновые тела «отравляют» организм, как токсины. Чем выше уровень гипергликемии и больше кетоновых тел, тем значительно их влияние по угнетению организма и, в первую очередь, головного мозга. А это является ключевым моментом в развитии самого коматозного состояния.
Их метаболизм, пытаясь это предотвратить, переходит на безглюкозны путь производства энергии. В результате, белки и жиры начинают превращаться в глюкозу. А это приводит к накоплению значительного количества продуктов их распада. Одними из самых значимых в клинике, являются кетоновые тела, которые обладают достаточной токсичностью. В результате, организм испытывает двойной «удар». С одной стороны — гипергликемия приводит к дегидратации («обезвоживанию» клеток), с другой — кетоновые тела «отравляют» организм, как токсины. Чем выше уровень гипергликемии и больше кетоновых тел, тем значительно их влияние по угнетению организма и, в первую очередь, головного мозга. А это является ключевым моментом в развитии самого коматозного состояния.
Клиника гипергликемической комы
В развитии гипергликемической комы, различают два периода, по аналогии с гипогликемической комой: прекома и гипергликемическая кома. Но, время на их развитие измеряется не десятками минут, а днями.
При развитии гипергликемической прекомы, больного беспокоят:
- сухость во рту.
- жажда.
- частое мочеиспускание.
- кожный зуд.
- головная боль.
Затем, по мере нарастания кетоновых тел, присоединяется тошнота и рвота. Причем, рвота не приносит облегчения. Часто отмечаются боли в животе. В критический момент, когда гипергликемия и кетоз (наличие кетоновых тел в крови) достигают значительных цифр, появляется спутанность сознания, увеличение частоты дыхания, которое становится шумным.
Кома имеет ряд особенных признаков, кроме потери сознания, что отличает ее от подобных состояний:
- кожа сухая, холодная на ощупь. Отмечается ее повышенное шелушение.
- дыхание частое, поверхностное и шумное. При этом, от больного исходит запах ацетона.
Скорость развития комы зависит от индивидуальных особенностей, но, в среднем, стадия прекомы длится 1-3 дня. А сама кома, без лечения, приводит к смерти не более чем за сутки. Хотя, может отмечаться и больший срок. К тому же, ряд клиницистов, выделяют промежуточную стадию — начинающейся комы, время которой исчисляется несколькими часами.
К тому же, ряд клиницистов, выделяют промежуточную стадию — начинающейся комы, время которой исчисляется несколькими часами.
Диабетическая кома у собак и кошек
Содержание- Факторы, приводящие к коме
- Периоды комы
Гиперосмолярная диабетическая кома является одним из осложнений сахарного диабета наряду с кетоацидозом. В основном нарушение обмена веществ при диабетичкеском кетоацидозе и гиперосмолярной диабетической коме обусловлены одинаковыми механизмами. Однако при гиперосмолярной диабетической коме не образуются кетоновые тела.
Факторы, приводящие к комеНеправильная дозировка инсулина, сахарный диабет без терапии, использование неэффективного инсулина (замороженного, с истекшим сроком годности), не соблюдение диеты, сопутсвующие заболевания и др.
В основе возникновения комы лежит: инсулиновая недостаточность, как следствие нарастания уровня глюкозы в крови. В результате гипергликемии нарушается реабсорбция ( т. е. обратное всасывание) воды и электролитов в почечных канальцах, происходит сгущение крови, увеличение вязкости крови, склонность к тромбообразованию, снижается клубочковая фильтрация.
е. обратное всасывание) воды и электролитов в почечных канальцах, происходит сгущение крови, увеличение вязкости крови, склонность к тромбообразованию, снижается клубочковая фильтрация.
На фоне инсулиновой недостаточности клетки печени более активно окисляют жирные кислоты.
Развивается гипергликемическая кома постепенно. С момента появления первых признаков до потери сознания проходят сутки и даже недели.
Периоды комыПоэтому различают следующие периоды:
- прекома Проявление симптомами декомпенсации сахарного диабета: полиурия, полидипсия, снижение массы тела, тошнота и рвота, общая слабость. Жажда, сухость во рту; кожный зуд. С нарастанием кетоновых тел в крови прекома переходит в начинающуюся кому.
- начинающаяся кома. Усиливается рвота (причем рвотные массы имеют вид кофейной гущи из-за присутствия примеси крови). Полиурия и полидипсия. В выдыхаемом воздухе улавливается запах ацетона. Боль в животе из-за дилатации желудка с парезом подвздошной кишки.
 Более выражены явления дегидратации.
Более выражены явления дегидратации. - кома. Кожа сухая, холодная, шелушащаяся, со следами расчесов, дряблая. Мягкие глазные яблоки. Температура понижена или в пределах нормы. Если температура тела повышена, это говорит о присоединившийся инфекции. При осмотре выявляют редкое шумное дыхание с изменением ритма, ощущается запах ацетона в окружающем воздухе. Отсутствие ацетона в моче не исключает диагноза диабетической комы, поскольку оно может быть обусловлено поражением почек. Пациент может быть без сознания, язык сухой с коричневым налетом. Отмечается гипотония мышц. Пульс частый, слабого наполнения.
Артериальное давление понижено. Нарушение сердечного ритма может сопровождаться мерцанием предсердий, желудочковой экстрасистолией. На ЭКГ — изменения комплекса QRS и зубца Т, характерные для гипокалиемии.
Характерна полиурия. Моча имеет высокий удельный вес (гиперстенурия). Характерна глюкозурия, кетонурия, протеинурия. При микроскопии осадка мочи обнаруживаются гиалиновые цилндры, эритроциты.
В крови: гипергликемия, кетонемия, гиперпротеинемия. Повышенное содержание азота (креатинина, мочевины). Увеличение количества гемоглобина, эритроцитов, как следствие ускорена СОЭ. При микроскопии мазков крови выявляют нейтрофильный лейкоцитоз со сдвигом ядра «влево»!
Содержание ионов натрия (Na+) в плазме несколько снижено, а калия (К+) повышено. Уровень иммунореактивного инсулина, дегидратации, возмещение потери электролитов.
Статья подготовлена врачами терапевтического отделения «МЕДВЕТ»
© 2014 СВЦ «МЕДВЕТ»
Основные симптомы состояния комы у человека. Первая помощь — клиника «Добробут»
Оказание первой помощи пострадавшему в состоянии комы
Кома – это тяжелое бессознательное состояние, характеризующееся нарушением важнейших функций организма, отсутствием рефлексов и угнетением сознания. Кома может наступить как мгновенно, так и развиться за несколько часов. Механизм ее возникновения – отек головного мозга на фоне гипоксии вследствие инфекции, травмы или влияния других патологических процессов. Симптомы состояния комы у человека – отсутствие сознания и реакции на любые раздражители. Лечение коматозного состояния проводится исключительно в отделении реанимации. Основная терапия направлена на предотвращение гибели мозговой ткани и поддержание жизненно важных функций организма. В статье будут рассмотрена симптоматика, лечение и оказание первой помощи пострадавшему в состоянии комы.
Механизм ее возникновения – отек головного мозга на фоне гипоксии вследствие инфекции, травмы или влияния других патологических процессов. Симптомы состояния комы у человека – отсутствие сознания и реакции на любые раздражители. Лечение коматозного состояния проводится исключительно в отделении реанимации. Основная терапия направлена на предотвращение гибели мозговой ткани и поддержание жизненно важных функций организма. В статье будут рассмотрена симптоматика, лечение и оказание первой помощи пострадавшему в состоянии комы.
Провоцирующие факторы:
- черепно-мозговые травмы и поражение электротоком;
- инсульт, эпилепсия;
- резкие колебания сахара в крови;
- инфекции ЦНС или головного мозга;
- гипоксия, асфиксия, остановка сердца;
- обезвоживание, потеря электролитов;
- тяжелая степень интоксикации организма;
- введение в кому по медпоказаниям (состояние искусственной комы).
В зависимости от глубины угнетения сознания выделяют следующие виды ком: I степени (легкая), II степени (умеренная), III степени (глубокая), IV степени (терминальная). В основе классификации лежат различные клинические симптомы.
В основе классификации лежат различные клинические симптомы.
На нашем сайте https://www.dobrobut.com/ есть подробная информация по теме. По вышеуказанным телефонам можно записаться на личный прием к врачу.
Гипергликемическая кома
Гипергликемическая кома – наиболее тяжелое осложнение сахарного диабета, развивающееся в результате нарастания инсулиновой недостаточности и снижения утилизации глюкозы в крови. Симптоматика – частое и шумное дыхание, тахикардия, снижение АД, резкий запах ацетона изо рта. Без своевременного и квалифицированного лечения гипергликемической комы больной может погибнуть. О доврачебной помощи речь пойдет дальше.
Почечная кома
Развивается постепенно. К основным симптомам такого состояния относятся: сухость кожи, отеки в зоне поясницы и нижних конечностей, запах мочи от больного, одутловатость лица, низкое артериальное давление, узкие зрачки и высокие сухожильные рефлексы. Также возможно непроизвольное подергивание отдельных групп мышц.
Гипертензионная кома
Возникает в результате резкого повышения внутричерепного давления. Кома развивается из-за сдавления некоторых отделов мозга и сопровождается брадикардией, рвотой, урежением частоты дыхания, высоким артериальным давлением. Во время консультации врач расскажет, как можно помочь больному в таком состоянии и в каком положении необходимо перевозить пострадавшего в состоянии комы.
Симптомы комы различной тяжести
Прекома длится от нескольких минут до 3-5 часов. Состояние характеризуется спутанностью сознания, сохранением всех рефлексов и нарушением координации. Периоды возбуждения чередуются с периодами полного торможения. Важно уметь отличить и знать, чем состояние комы отличается от обморочного состояния.
Кома легкой степени. Основные симптомы – вялость, заторможенность, больной плохо идет на контакт, сознание спутано.
Кома умеренной тяжести. Больной не реагирует на боль, свет, звуки и находится в ступоре. Давление снижается, сердечный ритм ускоряется, зрачки сужены. Изредка может наблюдаться хаотичная двигательная активность конечностей и самопроизвольное испражнение.
Изредка может наблюдаться хаотичная двигательная активность конечностей и самопроизвольное испражнение.
Глубокая кома. У больного увеличены зрачки, неглубокое дыхание, давление снижено, глотательные рефлексы отсутствуют.
Терминальная степень. Больной находится на искусственной вентиляции легких и парентеральном питании. Полное отсутствие рефлексов, критическое падение артериального давления, зрачки не реагируют на свет. В большинстве случаев стадия заканчивается смертью.
Диагностика
При постановке диагноза крайне важно опросить людей, окружавших больного, и провести дифференциации комы с помощью шкалы Глазго. После тщательного осмотра врач назначит анализы крови (общий, биохимию и на гормоны), анализ мочи, печеночные пробы, спинномозговую пункцию, КТ головного мозга, МРТ головы и энцефалограмму. После получения результатов будет проведен курс терапии. Лечение диабетических ком проводится по специальной схеме. Об особенностях такой терапии речь пойдет дальше.
Лечение диабетических ком
Лечение комы осуществляется в отделении реанимации. Первоочередная задача врачей – стабилизация состояние пациента и поддержание его жизненных функций. Дальнейшее лечение будет зависеть от результатов проведенных анализов.
Первоочередная задача врачей – стабилизация состояние пациента и поддержание его жизненных функций. Дальнейшее лечение будет зависеть от результатов проведенных анализов.
Особенности терапии при различных видах комы:
- антибиотикотерапия – при наличии воспаления;
- противосудорожные препараты – при эпилепсии;
- антикоагулянты – при острой ишемической болезни;
- дезинтоксикация организма – при любых отравлениях;
- инсулинотерапия при признаках кетоацидотической комы.
В период комы очень важно уделить особое внимание уходу за больным: профилактика пролежней, обработка кожи, кормление и правильное питание.
Вегетативное состояние после комы
Вегетативное состояние (апаллический синдром) – состояние после выхода их комы, при котором пациент дезориентирован в пространстве. У больного сохранены периоды сна и бодрствования, кардиореспираторная функция и рефлексы. Но нет понимания самого себя и собственного окружения.
Вегетативное состояние после комы развивается в силу поражения полушарий головного мозга, причинами которого могут стать травмы, инфекции, ишемия.
Прогноз
Прогноз зависит от степени повреждения головного мозга и первопричин. В медицинской практике шансы больного на выход из комы оцениваются так: при прекоме и коме I степени – прогноз благоприятный; при коме II и III – сомнительный, но есть шанс на выздоровление; кома IV в большинстве случаев заканчивается смертью.
Если у вас остались вопросы, запишитесь на консультацию к нашим специалистам. Врач поможет решить вопросы, связанные со здоровьем, и расскажет, какие действия предпринять при состоянии гипогликемической комы. Позаботьтесь о своем здоровье уже сейчас.
Диабетические комы > Клинические протоколы МЗ РК
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ И КЕТОАЦИДОТИЧЕСКАЯ КОМА
Жалобы на:
- жажду, полиурию, плохое самочувствие, слабость, боли в животе, тошноту, рвоту, снижение веса.

Анамнез:
Постепенное начало, часто на фоне интеркуррентных заболеваний, у пациентов с ранее диагностированным диабетом — прекращение/пропуск инъекций инсулина, погрешности в питании.
Физикальное обследование:
- при СД1 — дефицит массы тела, признаки обезвоживания и интоксикации, адинамия/гиподинамия, снижение АД, тахикардия, увеличение печени.
- при СД2 — на фоне, как правило, избыточной массы тела: признаки обезвоживания, адинамия/гиподинамия, сниженное/нормальное/повышенное АД, тахикардия, увеличение печени.
- могут быть клинические признаки специфических осложнений и сопутствующих заболеваний.
Лабораторные исследования:
- гликемия более 13,0 ммоль/л;
- рН менее 7,3;
- гиперкетонемия/кетонурия;
- бикарбонат сыворотки менее 15 ммоль/л;
Инструментальные исследования:
- ЭКГ — синусовая тахикардия, нарушение процессов реполяризации в миокарде желудочков; при гипокалиемии — снижение вольтажа всех зубцов, возможен отрицательный интервал S-T
- УЗИ органов брюшной полости: увеличение печени, при СД 2 — возможны признаки панкреатита
- флюорография — для исключения специфического процесса;
- при наличии сопутствующих заболеваний — по показаниямдругие инструментальные исследования
Показания для консультации специалистов:
- офтальмолог — при подозрении на диабетическое поражение органа зрения;
- нефролог — для пациентов с выявленной диабетической нефропатией;
- другие специалисты — по показаниям.

Диагностический алгоритм:
ГИПЕРГЛИКЕМИЧЕСКОЕ ГИПЕРОСМОЛЯРНОЕ СОСТОЯНИЕ (ГГС)
Жалобы на:
- постепеное ухудшение состояния — в течение нескольких дней или недель с усилением жажды, полиурии, слабости, снижением массы тела, ухудшением самочувствия, иногда рвоты. Полиурия сменяется олиго- и анурией. У пациентов пожилого и старческого возраста жажда часто отсутствует.
Анамнез:
Часто имеются указания на состояния, могущие быть пусковым фактором в развитии обезвоживания: прием диуретиков, понос, рвота, ожоги, лихорадка, применение глюкокортикоидов в больших дозах и др.
Физикальное обследование:
- Признаки выраженной дегидратации: сухость кожи и слизистых, снижение тургора кожи, мягкость глазных яблок при пальпации, тахикардия, артериальная гипотензия, нарастание недостаточности кровообращения вплоть до коллапса и гиповолемического шока.

- У всех — нарушение сознания: спутанность его исонливость у 40-50%, сопор у 27-54%, собственно кома — у 10%.
- Полиморфная неврологическая симптоматика
Лабораторные исследования:
| Общий клинический анализ крови | Лейкоцитоз: < 15000 – стрессовый, >15000 — инфекция |
| Общий анализ мочи | Массивная глюкозурия, протеинурия (непостоянно), кетонурии нет. |
| Биохимический анализ крови | Крайне высокая гипергликемия — до 30 ммоль/л и более, Отсутствие кетонемии Высокая осмолярность плазмы: >320 мосм/л Повышение креатинина (непостоянно; чаще указывает на транзиторную почечную недостаточность, вызванную гиповолемией) Уровень Na+ повышен* Уровень К+ нормальный, реже — снижен, при ХБП ≥С3 может быть повышен |
| КЩС | Ацидоза нет: рН>7,3; бикарбонат>15 ммоль/л, анионная разница < 12 ммоль/л |
Инструментальные исследования:
- КТ головного мозга
- остальные как при ДКА
Показания для консультации специалистов:
- невропатолог — всем пациентам;
- офтальмолог — всем пациентам;
- нефролог — для пациентов с выявленной диабетической нефропатией;
- другие специалисты — по показаниям.

Диагностический алгоритм:
ГИПОГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ/КОМА
Жалобы на:
- при легких гипогликемиях — на чувство голода, головокружение, дрожь в руках.
Анамнез:
Информация, свидетельствующая о передозировке сахароснижающих препаратов, пропуске очередного приема пищи, неисправности шприц-ручки, чрезмерной физической нагрузке, беременности в I триместре, раннем послеродовом периоде, наличии надпочечниковой и гипофизарной недостаточности.
Физикальное обследование:
- вегетативные симптомы (сердцебиение, тремор, бледность, нервозность, тревожность, ночные кошмары, повышенное потоотделение, парестезии)
- нейрогликопенические симптомы (нарушение сознания, слабость, повышенная утомляемость, снижение концентрации внимания, головокружение, зрительные и речевые нарушения, изменение поведения, судороги)
Кожные покровы влажные, мышечный тонус нормальный или повышен, АД повышено, пульс учащен, реакция зрачков на свет сохранена. Отсутствие реакции зрачков на свет прогностически неблагоприятный признак, свидетельствующий о структурных изменениях головного мозга.
Отсутствие реакции зрачков на свет прогностически неблагоприятный признак, свидетельствующий о структурных изменениях головного мозга.
Порог возникновения симптомов гипогликемии вариабелен. У пациентов с давним диабетом или боязнью гипогликемий клиническая симптоматика может появиться при уровне гликемии 5-7 ммоль/л (ложная, не требующая вмешательства). Пациенты с автономной нейропатией могут не распознать истинную гипогликемию (снижение гликемии ниже 2 ммоль/л).
Лабораторные исследования:
- определение гликемии.
Инструментальные исследования:
- по показаниям КТ головного мозга — при подозрении на острое нарушение мозгового кровообращения или отек головного мозга
Показания для консультации специалистов:
- невропатолог — всем пациентам;
- офтальмолог — всем пациентам;
- другие специалисты — по показаниям.

Диагностический алгоритм:
ЛАКТАТАЦИДОЗ
Жалобы на:
- боли в мышцах, тошноту, рвоту.
Анамнез:
Информация, свидетельствующая о приеме метформинаи других препаратов, а также наличие сопутствующих заболеваний, могущих вызвать развитие лактатацидоза.
Физикальное обследование:
Специфичеких признаков нет. Тошнота, рвота, нарушение сознания различной степени, бледность и сухость кожи, холодные конечности, артериальная гипотония, тахикардия, нарушение сердечного ритма, дыхание Куссмауля. Возможны клинические признаки сопутствующих заболеваний.
Лабораторные исследования:
- определение лактата и рН крови;
- диагноз подтверждают показатели более 5 ммоль/л и рН меньше 7,35 соответственно;
- диагноз вероятен при концентрации 2,2-5 ммоль/л в сочетании с рН артериальной крови менее 7,25;
- определение кислотно-основного состояния;
- концентрация бикарбоната сыворотки меньше 18 мэкв/л, анионная разница больше 15 мэкв/л с коррекцией на гипоальбуминемию;
- определение гликемии — чаще наблюдается гипергликемия;
- определение калия и натрия, креатинина и мочевины.
 Возможно повышение калия, креатинина и мочевины;
Возможно повышение калия, креатинина и мочевины; - общий анализ крови и общий анализ мочи — изменения характерны для сопутствующих заболеваний, спровоцировавших лактатацидоз.
Инструментальные исследования:
- ЭКГ;
- кардиомониторинг;
- по показаниям — другие методы, необходимые для диагностики сопутствующих заболеваний.
Показания для консультации специалистов:
- невропатолог — всем пациентам;
- другие специалисты — по показаниям.
Диагностический алгоритм:
Гипергликемическая (диабетическая) кома — симптомы болезни, профилактика и лечение Гипергликемической (диабетической) комы, причины заболевания и его диагностика на EUROLAB
Что такое Гипергликемическая (диабетическая) кома —
Гипергликемическая (диабетическая) кома — сравнительно медленно развивающееся состояние, связанное с повышением уровня глюкозы в крови при сахарном диабете и накоплением токсических продуктов превращения
Что провоцирует / Причины Гипергликемической (диабетической) комы:
-
Бесконтрольное лечение сахарного диабета с недостаточным введением инсулина.

- Отказ от применения инсулина.
- В начале сахарного диабета, когда больной еще вообще не знает о своем заболевании, до постановки диагноза, как правило, начинает развиваться диабетическая (гипергликемическая) кома.
- Различные погрешности в питании, травмы и инфекционные заболевания могут спровоцировать у больных сахарным диабетом развитие диабетической (гипергликемической) комы.
- Встречается, когда сахарный диабет длительно протекает с малой симптоматикой и больной не получает инсулин или получает малые дозы.
Симптомы Гипергликемической (диабетической) комы:
Нарастающая слабость, жажда, потеря аппетита, частое мочеиспускание, сонливость, покраснение кожи, учащенное дыхание — на начальном этапе.
Затем – потеря сознания, потеря кожной чувствительности, возможны подергивания конечностей, судороги, понижение тонуса глазных яблок (при надавливании глазное яблоко «мягкое»), низкое артериальное давление, запах ацетона при дыхании.
Данная симптоматика может прогрессировать вплоть до смертельного исхода.
Лечение Гипергликемической (диабетической) комы:
Прекоматозное и коматозное состояние больных сахарным диабетом требует их неотложной госпитализации. Комплексное лечение комы включает восстановление дефицита инсулина, борьбу с дегидратацией, ацидозом, потерей электролитов. В начальную стадию диабетической комы необходимо в первую очередь ввести инсулин. Вводят только кристаллический (простой) инсулин и ни в коем случае не препараты пролонгированного действия. Дозировку инсулина рассчитывают в зависимости от глубины коматозного состояния. При легкой степени комы вводят 100 ЕД, при выраженной коме — 120-160 ЕД и при глубокой — 200 ЕД инсулина. В связи с нарушением периферического кровообращения при развитии сердечно-сосудистой недостаточности в период диабетической комы замедляется всасывание введенных препаратов из подкожной клетчатки, поэтому половину первой дозы инсулина, следует вводить внутривенно струйно на 20 мл изотонического раствора хлорида натрия. Больным пожилого возраста.желательно вводить не более 50-100 ЕД инсулина из-за угрозы развития у них коронарной недостаточности. В прекоме вводят половину полной дозы инсулина.
Больным пожилого возраста.желательно вводить не более 50-100 ЕД инсулина из-за угрозы развития у них коронарной недостаточности. В прекоме вводят половину полной дозы инсулина.
В дальнейшем инсулин вводят каждые 2 ч. Дозу подбирают в зависимости от уровня глюкозы крови. Если через 2 ч содержание глюкозы в крови увеличилось, то дозу вводимого инсулина увеличивают вдвое. Общее количество инсулина, вводимое при диабетической коме, колеблется от 400 до 1000 ЕД в сутки. Наряду с инсулином следует вводить глюкозу, которая оказывает антикетогенное действие. Начинать введение глюкозы рекомендуется после того, как уровень ее в крови под влиянием инсулина начинает падать. Вводят 5% раствор глюкозы внутривенно капельно. Для восстановления потерянной жидкости и электролитов внутривенно капельно вводят 1-2 л в час изотонического раствора хлорида натрия в сочетании с 15-20 мл 10% раствора хлорида калия, подогретого до температуры тела. Всего вводят 5- 6 л жидкости в сутки; больным старше 60 лет, а также при наличии сердечно-сосудистой недостаточности — не более 2-3 л. Для борьбы с метаболическим ацидозом вводят внутривенно капельно 200-400 мл 4-8% раствора свежеприготовленного гидрокарбоната натрия, который нельзя смешивать с другими растворами. Показано внутривенное введение 100-200 мг кокарбоксилазы, 3-5 мл 5% раствора аскорбиновой кислоты. Для восстановления гемодинамических расстройств назначают сердечные гликозиды (1 мл 0,06% раствора коргликона внутривенно), подкожно или внутривенно вводят 1-2 мл 20% раствора кофеина или 2 мл кордиамина.
Для борьбы с метаболическим ацидозом вводят внутривенно капельно 200-400 мл 4-8% раствора свежеприготовленного гидрокарбоната натрия, который нельзя смешивать с другими растворами. Показано внутривенное введение 100-200 мг кокарбоксилазы, 3-5 мл 5% раствора аскорбиновой кислоты. Для восстановления гемодинамических расстройств назначают сердечные гликозиды (1 мл 0,06% раствора коргликона внутривенно), подкожно или внутривенно вводят 1-2 мл 20% раствора кофеина или 2 мл кордиамина.
К каким докторам следует обращаться если у Вас Гипергликемическая (диабетическая) кома:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гипергликемической (диабетической) комы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
| Аддисонический криз (острая недостаточность коры надпочечников) |
| Аденома молочной железы |
| Адипозогенитальная дистрофия (болезнь Перхкранца — Бабинского — Фрелиха) |
| Адреногенитальный синдром |
| Акромегалия |
| Алиментарный маразм (алиментарная дистрофия) |
| Алкалоз |
| Алкаптонурия |
| Амилоидоз (амилоидная дистрофия) |
| Амилоидоз желудка |
| Амилоидоз кишечника |
| Амилоидоз островков поджелудочной железы |
| Амилоидоз печени |
| Амилоидоз пищевода |
| Ацидоз |
| Белково-энергетическая недостаточность |
| Болезнь I-клеток (муколипидоз типа II) |
| Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия) |
| Болезнь Гоше (глюкоцереброзидный липидоз, глюкоцереброзидоз) |
| Болезнь Иценко-Кушинга |
| Болезнь Краббе (глобоидно-клеточная лейкодистрофия) |
| Болезнь Нимана — Пика (сфингомиелиноз) |
| Болезнь Фабри |
| Ганглиозидоз GM1 тип I |
| Ганглиозидоз GM1 тип II |
| Ганглиозидоз GM1 тип III |
| Ганглиозидоз GM2 |
| Ганглиозидоз GM2 тип I (амавротическая идиотия Тея — Сакса, болезнь Тея — Сакса) |
| Ганглиозидоз GM2 тип II (болезнь Сандхоффа, амавротическая идиотия Сандхоффа) |
| Ганглиозидоз GM2 ювенильный |
| Гигантизм |
| Гиперальдостеронизм |
| Гиперальдостеронизм вторичный |
| Гиперальдостеронизм первичный (синдром Конна) |
| Гипервитаминоз D |
| Гипервитаминоз А |
| Гипервитаминоз Е |
| Гиперволемия |
| Гиперкалиемия |
| Гиперкальциемия |
| Гиперлипопротеинемия I типа |
| Гиперлипопротеинемия II типа |
| Гиперлипопротеинемия III типа |
| Гиперлипопротеинемия IV типа |
| Гиперлипопротеинемия V типа |
| Гиперосмолярная кома |
| Гиперпаратиреоз вторичный |
| Гиперпаратиреоз первичный |
| Гиперплазия тимуса (вилочковой железы) |
| Гиперпролактинемия |
| Гиперфункция яичек |
| Гиперхолестеринемия |
| Гиповолемия |
| Гипогликемическая кома |
| Гипогонадизм |
| Гипогонадизм гиперпролактинемический |
| Гипогонадизм изолированный (идиопатический) |
| Гипогонадизм первичный врожденный (анорхизм) |
| Гипогонадизм первичный приобретенный |
| Гипокалиемия |
| Гипопаратиреоз |
| Гипопитуитаризм |
| Гипотиреоз |
| Гликогеноз 0 типа (агликогеноз) |
| Гликогеноз I типа (болезнь Гирке) |
| Гликогеноз II типа (болезнь Помпе) |
| Гликогеноз III типа (болезнь Кори, болезнь Форбса, лимитдекстриноз) |
| Гликогеноз IV типа (болезнь Андерсена, амилопектиноз, диффузный гликогеноз с циррозом печени) |
| Гликогеноз IX типа (болезнь Хага) |
| Гликогеноз V типа (болезнь Мак-Ардла, миофосфорилазная недостаточность) |
| Гликогеноз VI типа (болезнь Герса, гепатофосфорилазная недостаточность) |
| Гликогеноз VII типа (болезнь Таруи, миофосфофруктокиназная недостаточность) |
| Гликогеноз VIII типа (болезнь Томсона) |
| Гликогеноз XI типа |
| Гликогеноз Х типа |
| Дефицит (недостаточность) ванадия |
| Дефицит (недостаточность) магния |
| Дефицит (недостаточность) марганца |
| Дефицит (недостаточность) меди |
| Дефицит (недостаточность) молибдена |
| Дефицит (недостаточность) хрома |
| Дефицит железа |
| Дефицит кальция (алиментарная недостаточность кальция) |
| Дефицит цинка (алиментарная недостаточность цинка) |
| Диабетическая кетоацидотическая кома |
| Дисфункция яичников |
| Диффузный (эндемический) зоб |
| Задержка полового созревания |
| Избыток эстрогенов |
| Инволюция молочных желез |
| Карликовость (низкорослость) |
| Квашиоркор |
| Кистозная мастопатия |
| Ксантинурия |
| Лактацидемическая кома |
| Лейциноз (болезнь кленового сиропа) |
| Липидозы |
| Липогранулематоз Фарбера |
| Липодистрофия (жировая дистрофия) |
| Липодистрофия врожденная генерализованная (синдром Сейпа-Лоуренса) |
| Липодистрофия гипермускулярная |
| Липодистрофия постинъекционная |
| Липодистрофия прогрессирующая сегментарная |
| Липоматоз |
| Липоматоз болезненный |
| Метахроматическая лейкодистрофия |
| Микседематозная кома |
| Муковисцидоз (кистозный фиброз) |
| Мукополисахаридоз |
| Мукополисахаридоз типа I-S (болезнь Шейе; поздний синдром Гурлер) |
| Мукополисахаридоз типа I-Н (синдром Гурлер) |
| Мукополисахаридоз типа II (синдром Гунтера) |
| Мукополисахаридоз типа III (синдром Санфилиппо, болезнь Санфилиппо) |
Мукополисахаридоз типа IV (снидром Моркио, болезнь Моркио). |
| Мукополисахаридоз типа VI (синдром Марото-Лами, болезнь Марото-Лами) |
| Мукополисахаридоз типа VII (синдром Слая) |
| Мукополисахаридоз типа VIII (синдром Ди Ферранте) |
| Надпочечниковая гиперандрогения |
| Нарушение обмена тирозина |
| Недостаточность аскорбиновой кислоты ( гиповитаминоз С) |
| Недостаточность витамина B1 (тиамина) |
| Недостаточность витамина D |
| Недостаточность витамина А |
| Недостаточность витамина В12 (цианокобаламина) |
| Недостаточность витамина В6 (пиридоксина) |
| Недостаточность витамина Е |
| Недостаточность витамина К |
| Недостаточность никотиновой кислоты (ниацина, витамина РР, витамина В3) |
| Недостаточность селена (дефицит селена) |
| Нейрональный цероид-липофусциноз |
| Непереносимость лактозы |
| Несахарный диабет |
| Ожирение |
| Острый гнойный тироидит (струмит) |
| Острый негнойный тиреоидит |
| Острый тиреоидит |
| Подагра |
| Подострый тиреоидит (тиреоидит де Кервена) |
| Преждевременное половое созревание |
| Псевдогипопаратиреоз |
| Псевдогурлеровская полидистрофия (муколипидоз тип III) |
| Рахит |
| Сахарный диабет 1 типа |
| Сахарный диабет 2 типа |
| Синдром Видемана-Беквита |
| Синдром Грама |
| Синдром Дабина-Джонсона |
| Синдром Деркума |
| Синдром Жильбера |
| Синдром Криглера — Найяра |
| Синдром Лёша-Нихана |
| Синдром Маделунга |
| Синдром монорхизма |
| Синдром поликистозных яичников |
| Синдром Ротора |
| Тиреотоксикоз (гипертиреоз) |
| Тиреотоксический криз (тиреоидный криз) |
| Тирозиноз |
| Фенилкетонурия (фенилпировиноградная олигофрения) |
| Фиброзный тиреоидит (тиреоидит Риделя) |
| Хронический аутоиммунный тиреоидит |
| Энцефалопатия Вернике |

Диабетический гиперосмолярный синдром — Диагностика и лечение
Диагностика
При диабетическом гиперосмолярном синдроме очень важна своевременная диагностика. Бригада неотложной медицинской помощи проведет осмотр физического и психического состояния и может спросить тех, кто с вами, о вашей истории болезни.
Тесты
Вам, вероятно, предстоит пройти несколько лабораторных анализов, в том числе анализы крови и мочи для измерения уровня сахара в крови и функции почек, а также для выявления инфекций, среди прочего.Ваш врач может взять другие образцы для тестирования в лаборатории, если он считает, что у вас может быть инфекция. Вы также можете пройти электрокардиограмму, чтобы проверить наличие определенных проблем с сердцем.
Лечение
Неотложная помощь может устранить диабетический гиперосмолярный синдром в течение нескольких часов. Лечение обычно включает:
Лечение обычно включает:
- Жидкости, вводимые через вену (внутривенно) для лечения обезвоживания
- Инсулин, вводимый через вену (внутривенно) для снижения уровня сахара в крови
- Заместитель калия и иногда фосфата натрия, вводимый через вену (внутривенно), чтобы помочь вашим клеткам функционировать правильно
Если у вас есть инфекция или основное заболевание, такое как застойная сердечная недостаточность или заболевание почек, эти состояния также будут лечиться.
Подготовка к приему
Диабетический гиперосмолярный синдром — это неотложная медицинская помощь, к которой у вас не будет времени подготовиться.
Если у вас в течение нескольких дней наблюдаются симптомы высокого уровня сахара в крови, такие как сильная жажда и обильное мочеиспускание, проверьте уровень сахара в крови и обратитесь к врачу за советом. Если вы чувствуете симптомы чрезвычайно высокого уровня сахара в крови, позвоните по телефону 911 или в местный номер службы экстренной помощи.Не пытайтесь отвезти себя в больницу.
Если вы чувствуете симптомы чрезвычайно высокого уровня сахара в крови, позвоните по телефону 911 или в местный номер службы экстренной помощи.Не пытайтесь отвезти себя в больницу.
Если вы находитесь с кем-то, у кого диабет и он ведет себя сбито с толку, имеет одностороннюю слабость или потерял сознание, немедленно обратитесь за медицинской помощью.
После лечения и улучшения самочувствия вы можете задать своему врачу следующие вопросы:
- Как я могу лучше контролировать свой диабет?
- В каком диапазоне должен быть мой уровень сахара в крови?
- Нужно ли обращаться к специалисту?
- У меня есть другие проблемы со здоровьем.Как я могу управлять ими вместе?
- Какие диетические изменения мне необходимо соблюдать?
- Должен ли я обратиться к диетологу?
- Вызывает ли этот синдром употребление пищи с большим количеством сахара?
- Нужно ли мне пить больше жидкости?
- Может ли диабетический гиперосмолярный синдром повториться?
25 июля 2020 г.
- Hirsch IB, et al. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: эпидемиология и патогенез.https://www.uptodate.com/contents/search. По состоянию на 23 июня 2020 г.
- Hirsch IB, et al. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: клинические признаки, оценка и диагностика. https://www.uptodate.com/contents/search. По состоянию на 23 июня 2020 г.
- Walls RM, et al., ред. Сахарный диабет и нарушения гомеостаза глюкозы. В: Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 23 июня 2020 г.
- Американская диабетическая ассоциация. Лечение диабета в больнице. Стандарты медицинской помощи при сахарном диабете-2020. Уход за диабетом 2020; дои: 10.2337/dc20-S015.
- Hirsch IB, et al. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: лечение.
 https://www.uptodate.com/contents/search. По состоянию на 23 июня 2020 г.
https://www.uptodate.com/contents/search. По состоянию на 23 июня 2020 г. - Goldman L, et al., ред. Сахарный диабет. В: Медицина Гольдмана-Сесил. 26-е изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на 23 июня 2020 г.
- Гипергликемия (высокий уровень глюкозы в крови). Американская диабетическая ассоциация. https://www.diabetes.org/diabetes/medication-management/blood-glucose-testing-and-control/hyperglycemia. По состоянию на 24 июня 2020 г.
Связанные
Товары и услуги
Показать больше продуктов и услуг Mayo ClinicДиабетический гиперосмолярный синдром
Диабетическая кома — Диагностика и лечение
Диагностика
Если у вас диабетическая кома, необходима своевременная диагностика. Бригада неотложной медицинской помощи проведет медицинский осмотр и может спросить тех, кто с вами, о вашей истории болезни. Если у вас диабет, вы можете носить браслет или ожерелье с медицинским идентификатором.
Бригада неотложной медицинской помощи проведет медицинский осмотр и может спросить тех, кто с вами, о вашей истории болезни. Если у вас диабет, вы можете носить браслет или ожерелье с медицинским идентификатором.
Лабораторные анализы
В больнице вам могут понадобиться различные лабораторные анализы для измерения:
- Ваш уровень сахара в крови
- Ваш уровень кетонов
- Количество азота или креатинина в крови
- Количество калия, фосфатов и натрия в крови
Лечение
Диабетическая кома требует неотложной медицинской помощи.Тип лечения зависит от того, является ли ваш уровень сахара в крови слишком высоким или слишком низким.
Высокий уровень сахара в крови
Если уровень сахара в крови слишком высок, вам может понадобиться:
- Внутривенные жидкости для восстановления воды в тканях
- Добавки с калием, натрием или фосфатом для правильного функционирования клеток
- Инсулин, помогающий вашим тканям усваивать глюкозу из крови
- Лечение любых фоновых инфекций
Низкий уровень сахара в крови
Если уровень сахара в крови слишком низкий, вам могут сделать инъекцию глюкагона, которая вызовет быстрое повышение уровня сахара в крови. Внутривенно декстрозу также можно вводить для повышения уровня глюкозы в крови.
Внутривенно декстрозу также можно вводить для повышения уровня глюкозы в крови.
Подготовка к приему
Диабетическая кома — это неотложное состояние, к которому у вас не будет времени подготовиться. Если вы чувствуете симптомы чрезвычайно высокого или низкого уровня сахара в крови, позвоните по номеру 911 или по местному номеру службы экстренной помощи, чтобы убедиться, что помощь уже в пути, прежде чем вы потеряете сознание.
Если вы находитесь с кем-то с диабетом, который потерял сознание или ведет себя странно, возможно, как будто он или она выпили слишком много алкоголя, немедленно вызовите медицинскую помощь.
Что вы можете сделать в это время
Если вы не обучены лечению диабета, дождитесь прибытия бригады неотложной помощи.
Если вы знакомы с лечением диабета, проверьте уровень сахара в крови человека, находящегося без сознания, и выполните следующие действия:
- Если уровень сахара в крови ниже 70 мг/дл (3,9 ммоль/л), сделайте человеку инъекцию глюкагона.
 Не пытайтесь давать пить жидкости и не давайте инсулин человеку с низким уровнем сахара в крови.
Не пытайтесь давать пить жидкости и не давайте инсулин человеку с низким уровнем сахара в крови. - Если уровень сахара в крови выше 70 мг/дл (3,9 ммоль/л), дождитесь прибытия медицинской помощи. Не давайте сахар тому, у кого уровень сахара в крови не низкий.
- Если вы вызвали медицинскую помощь, сообщите команде неотложной помощи о диабете и о предпринятых вами шагах, если таковые предпринимались.
26 июня 2020 г.
Показать ссылки- Стандарты медицинской помощи при сахарном диабете — 2018. Помощь при сахарном диабете.2018; 41 (прил. 1).
- Служба FJ. Гипогликемия у взрослых: Клинические проявления, определение и причины. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.
- Советы по подготовке к чрезвычайным ситуациям. Американская диабетическая ассоциация. http://www.diabetes.org/living-with-diabetes/treatment-and-care/medication/tips-for-emergency-preparedness.
 html. По состоянию на 19 июня 2018 г.
html. По состоянию на 19 июня 2018 г. - Гипогликемия. Национальный информационный центр по диабету. http://диабет.niddk.nih.gov/dm/pubs/hypoglycemia/. По состоянию на 19 июня 2018 г.
- Недостатки использования инсулиновой помпы. Американская диабетическая ассоциация. http://www.diabetes.org/living-with-diabetes/treatment-and-care/medication/insulin/disadvantages-of-using-an.html. По состоянию на 19 июня 2018 г.
- Непрерывный мониторинг уровня глюкозы. Национальный информационный центр по диабету. http://diabetes.niddk.nih.gov/dm/pubs/glucosemonitor/. По состоянию на 19 июня 2018 г.
- Лечение диабета. Национальный институт диабета и желудочно-кишечных заболеваний.https://www.niddk.nih.gov/health-information/diabetes/overview/managing-diabetes. По состоянию на 19 июня 2018 г.
- Крайер ЧП. Лечение гипогликемии при лечении сахарного диабета. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.
- Хирш И.
 Б. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: клинические признаки, оценка и диагностика. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.
Б. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: клинические признаки, оценка и диагностика. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г. - МакКаллох Д.К.Клиника и диагностика сахарного диабета у взрослых. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.
- Хирш И.Б. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: лечение. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.
- Castro MR (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 24 июля 2018 г.
Связанные
Товары и услуги
Показать больше продуктов и услуг Mayo ClinicЛечение гиперосмолярного гипергликемического синдрома
ROBERT MATZ, M. D., Медицинская школа Маунт-Синай Городского университета Нью-Йорка, Нью-Йорк, Нью-Йорк
D., Медицинская школа Маунт-Синай Городского университета Нью-Йорка, Нью-Йорк, Нью-Йорк
Am Fam Врач. 1 октября 1999 г.; 60 (5): 1468–1476.
Эта статья является примером ежегодного клинического исследования AAFP 1999 года, посвященного лечению и профилактике осложнений диабета.
Гипергликемическая гиперосмолярность является частью клинического спектра тяжелых гипергликемических нарушений, варьирующихся от чистой гипергликемической гиперосмолярности без кетоза до диабетического кетоацидоза со значительным перекрытием в середине.От 50 до 75 процентов госпитализированных пациентов с неконтролируемым диабетом имеют значительную гиперосмолярность. Измененное состояние сознания, связанное с неконтролируемым диабетом, практически всегда является результатом тяжелой гиперосмолярной гипергликемии. Основой терапии является быстрое и быстрое введение кристаллоидных растворов с тоничностью, соответствующей уровню гиперосмолярности. Снижение концентрации глюкозы в плазме свидетельствует об адекватности терапии, особенно регидратации; цель состоит в том, чтобы уровень глюкозы в плазме снизился как минимум на 75–100 мг/дл (4. от 2 до 5,6 ммоль/л) в час. Пациенты с гиперосмолярным гипергликемическим синдромом часто хронически больны, и у них может наблюдаться выраженный общий дефицит калия, фосфатов и магния, а также витаминов группы В (особенно тиамина). Эти дефициты также требуют внимания и коррекции во время терапии.
от 2 до 5,6 ммоль/л) в час. Пациенты с гиперосмолярным гипергликемическим синдромом часто хронически больны, и у них может наблюдаться выраженный общий дефицит калия, фосфатов и магния, а также витаминов группы В (особенно тиамина). Эти дефициты также требуют внимания и коррекции во время терапии.
Неконтролируемая гипергликемия остается частым осложнением у больных сахарным диабетом. С 1989 по 1991 год в США среднегодовое число случаев выписки из стационара у пациентов с диабетом превысило 100 000 случаев диабетического кетоацидоза, 4 500 случаев диабетической комы, 10 800 случаев диабетической гиперосмолярной некетотической комы и 18 800 случаев ацидоза.1 Частота диабетического кетоацидоза колеблется от 4,6 до 8,0 случаев на 1000 пациентов с диабетом в год. 1 Зарегистрированные показатели смертности колеблются от 9 до 14 процентов для диабетического кетоацидоза и от 10 до 50 процентов для гиперосмолярной некетотической комы. 33 процента пациентов с классическим диабетическим кетоацидозом. 2,3
2,3
Чистый гиперосмолярный гипергликемический синдром, или гиперосмолярный неацидотический сахарный диабет, характеризуется выраженной гипергликемией, гиперосмолярностью и обезвоживанием при отсутствии значительного кетоацидоза.Однако наличие некоторой кетонурии или легкой кетонемии не исключает диагноза (табл. 1).4
ТАБЛИЦА 1Лабораторные показатели у пациентов с гиперосмолярным гипергликемическим синдромом
Правообладатель не предоставил права на воспроизведение этого объекта на электронных носителях. Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Синдром чаще встречается у пожилых пациентов с диабетом 2 типа (ранее известный как инсулиннезависимый диабет).Он развивается более коварно, чем диабетический кетоацидоз, и часто связан с признаками и симптомами со стороны центральной нервной системы (наиболее тяжелым из которых является кома), а также тяжелым обезвоживанием и нарушением функции почек.
Клинический спектр тяжелых гипергликемических расстройств варьирует от гипергликемической гиперосмолярности без кетоза до выраженного диабетического кетоацидоза со значительным перекрытием в середине (т. От половины до трех четвертей госпитализируемых пациентов с неконтролируемым диабетом имеют эффективную осмолярность 320 мОсм/л или выше.2
От половины до трех четвертей госпитализируемых пациентов с неконтролируемым диабетом имеют эффективную осмолярность 320 мОсм/л или выше.2
Патогенез
Инициирующим событием при неконтролируемом диабете является развитие глюкозурического диуреза.4 Присутствие глюкозы в моче ухудшает концентрационную способность почек и, таким образом, усугубляет потерю воды.
При адекватном потреблении жидкости и сохранении скорости клубочковой фильтрации потеря глюкозы почками действует как «предохранительный клапан», предотвращая накопление недиффундирующей осмотически активной глюкозы во внеклеточной жидкости наряду с гиперосмолярностью, связанной с этим накоплением.5 Нормально перфузионная почка не допускает сохранения выраженной гипергликемии даже в течение коротких периодов времени. Однако, если адекватная функция почек не поддерживается из-за первичного заболевания почек или вторичного истощения внутрисосудистого объема с падением скорости клубочковой фильтрации, уровень глюкозы в плазме заметно повышается и развивается гиперосмолярность.
У пациентов, которые не реагируют на чувство жажды из-за недееспособности или спутанности сознания, развивается гиперосмолярная гипергликемия. Часто эти пациенты не могут проглатывать или удерживать жидкости из-за ограничений, седативных средств, комы, тошноты, рвоты или диареи, или они не могут сообщить о своих потребностях или распознать их (т.г., некоторые пациенты в домах престарелых или больницах). Они могут получать недостаточное количество свободной воды или у них может быть нарушена функция почек, например, неспособность концентрировать мочу или адекватно реагировать на антидиуретический гормон за счет сохранения воды. Таким образом, они не могут потреблять или сохранять достаточное количество свободной воды для удовлетворения потребностей глюкозурического осмотического диуреза и теряют воду в избытке электролитов. 6 Если эти потери не восполняются, развиваются гиповолемия, внутриклеточная и внеклеточная дегидратация и гиперосмолярность.
Клинические проявления
Гипергликемия вследствие глюконеогенеза вызывает диурез растворенных веществ, что приводит к проявлениям неконтролируемого сахарного диабета: полиурии, полидипсии и потере объема, что приводит к гиповолемии, гипотензии, гипоперфузии органов и тахикардии.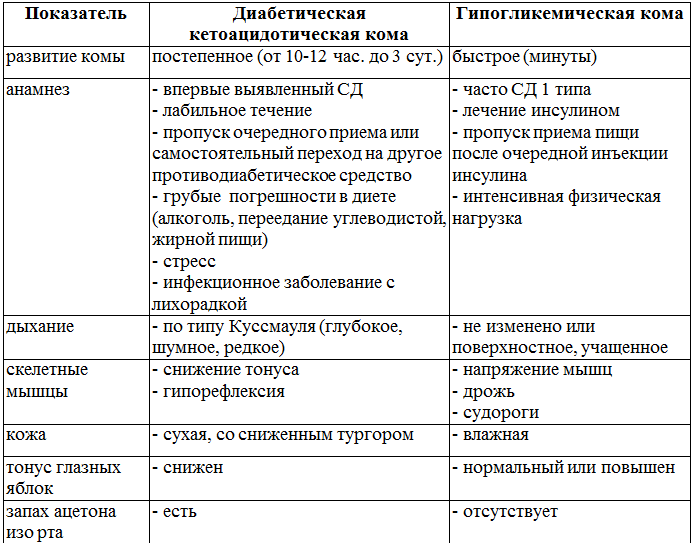
Хотя гиперосмолярный гипергликемический синдром обычно возникает у пожилых людей, он может возникнуть в любом возрасте. Часто о диабете не известно, или заболевание лечится диетой, пероральными гипогликемическими средствами или небольшими дозами инсулина.Пациенты с синдромом могут иметь депрессивное психическое состояние. В одной серии, включавшей 275 пациентов с неконтролируемым диабетом,2 45% пациентов с эффективной осмолярностью более 350 мОсм/л находились в коматозном состоянии при поступлении.
Пациенты с синдромом имеют в анамнезе от нескольких дней до недель жажду, полиурию и часто на фоне таких состояний, как инсульт или почечная недостаточность. Обычными симптомами являются потеря веса, слабость, нарушения зрения и судороги ног.Физикальное обследование показывает глубокое обезвоживание, плохой тургор тканей, мягкие, запавшие глазные яблоки, холодные конечности и временами учащенный нитевидный пульс. При поступлении у этих пациентов выявляют глюкозурию и минимальную кетонурию или кетонемию или их отсутствие. Легкий метаболический ацидоз с увеличенным анионным интервалом наблюдается почти у половины пациентов с гиперосмолярным гипергликемическим синдромом.
Легкий метаболический ацидоз с увеличенным анионным интервалом наблюдается почти у половины пациентов с гиперосмолярным гипергликемическим синдромом.
Тошнота, рвота и боль в животе возникают реже у пациентов с гиперосмолярной гипергликемией, чем у пациентов с диабетическим кетоацидозом.Иногда у пациентов с синдромом отмечаются запоры и анорексия. Желудочный стаз и кишечная непроходимость встречаются реже, чем у больных с классическим диабетическим кетоацидозом.
Боль или болезненность в животе, тошнота и рвота, отсутствие кишечных шумов и кишечная непроходимость у пациентов с неконтролируемым диабетом могут скрывать внутрибрюшные патологические процессы, требующие неотложного внимания. Таким образом, историческая информация и реакция на терапию имеют решающее значение. Развитие симптомов, вторичных по отношению к неконтролируемому диабету, следует за появлением симптомов, а не предшествует ему, и симптомы обычно заметно улучшаются после инфузии жидкости и инсулина.
Жировая инфильтрация печени, связанная с нарушением функции печени, может быть еще одной причиной болей и болезненности в животе у пациентов с неконтролируемым диабетом. Функциональные пробы печени отклоняются от нормы примерно у одной трети пациентов с неконтролируемым диабетом.4
Функциональные пробы печени отклоняются от нормы примерно у одной трети пациентов с неконтролируемым диабетом.4
Приблизительно 20-25% пациентов с гиперосмолярным гипергликемическим синдромом находятся в коме.2,7 Однако у многих пациентов помутнение сознания отсутствует.2 ,7 Если кома присутствует, это в первую очередь результат гипергликемии и гиперосмолярности, а не ацидоза.2,3,7,8 Кома возникает редко, если только измеренная осмолярность не превышает 340 мОсм/л или эффективная осмолярность не превышает 320 мОсм/л. В одном исследовании2 у большинства коматозных пациентов эффективная осмолярность превышала 350 мОсм/л. на л. Отсутствие гиперосмолярности (и гипогликемии) у пациента с глухотой и диабетом свидетельствует о причине, отличной от диабетической декомпенсации.4,8
У пациентов с диабетом и гиперосмолярностью могут наблюдаться неврологические нарушения, которые редко возникают у пациентов с негиперосмолярным диабетическим кетоацидозом.Эти аномалии включают судороги, транзиторный гемипарез и другие очаговые неврологические проявления, приводящие к ошибочному пониманию инсульта. 4
4
Лечение
ЖИДКОСТИ
снижает уровень глюкозы (и осмолярность) до 250–350 мг на дл (13,9–19,4 ммоль на л), если одновременно не восполняется общая потеря жидкости организмом.Как только глюкозурическая осмотическая нагрузка рассеивается, диурез падает до олигурического уровня до тех пор, пока не восстановится общее количество воды в организме и внутрисосудистый объем. Эти пациенты страдают от «латентного шока обезвоживания».9 Это состояние может стать явным при быстрой коррекции гипергликемии инсулином без адекватного пополнения запасов свободной воды.
У пациентов с неконтролируемым диабетом потери жидкости составляют от 100 до 200 мл на кг. У пациентов с гиперосмолярной гипергликемией средняя потеря жидкости составляет примерно 9 л.8
Расчет эффективной осмолярности может служить ориентиром при выборе типа замещения жидкости.4,10 Нормальная осмолярность сыворотки составляет 290 ± 5 мОсм/л. Грубое приближение измеренного значения можно получить следующим образом:
В этом уравнении Na + представляет собой уровень натрия в сыворотке, K + представляет собой уровень калия в сыворотке, а BUN представляет собой уровень азота мочевины в крови. В некоторых расчетах уровень калия в сыворотке не учитывается.
В некоторых расчетах уровень калия в сыворотке не учитывается.
Поскольку мочевина свободно диффундирует через клеточные мембраны, она мало влияет на «эффективную» осмолярность сыворотки для внутриклеточного пространства.Именно эффективная осмолярность имеет решающее значение для патогенеза гиперосмолярного состояния и определения осмотического содержания замещающих растворов.
Необходимо различать осмолярность, которая представляет собой осмолярную концентрацию раствора, и тоничность, которая представляет собой осмотическое давление раствора. Тоничность более точно отражает то, что называется эффективной осмолярностью11 (таблица 1).4 Первоначальное назначение жидкости пациентам с неконтролируемым диабетом должно быть изотоническим до тех пор, пока не станет известна эффективная осмолярность.
Если эффективная осмолярность превышает 320 мОсм/л, существует значительная гиперосмолярность, и это значение определяет тоничность используемого замещающего раствора.4,10 При эффективной осмолярности выше 320 мОсм/л можно использовать гипотонические кристаллоиды; ниже этого значения предпочтительны изотонические растворы электролитов.
Объем и скорость восполнения жидкости определяются функцией почек и сердца, а также признаками гиповолемии. Как правило, замещающие объемы составляют 1500 мл в первый час (от 15 до 30 мл на кг в час), 1000 мл во второй и, возможно, третий час и от 500 до 750 мл в четвертый час и, возможно, позже.Для врача ключом к управлению инфузионной системой является неусыпный мониторинг и постоянная корректировка реакции.
Замещение объемом имеет решающее значение для определения выживаемости и коррекции гипергликемической гиперосмолярности. Одно исследование12 пациентов с диабетическим кетоацидозом показало, что гидратация сама по себе (без какого-либо введения инсулина) снижает гипергликемию, гиперосмолярность, ацидоз и уровень гормона, противодействующего инсулину. Однако, как правило, также вводят инсулин.
Рекомендации по замещению жидкости при гипергликемической гиперосмолярности приведены в таблице 2.4 Клиническая оценка может потребовать изменения этих рекомендаций.
В начале лечения снижение уровня глюкозы в плазме служит показателем адекватности регидратации и восстановления почечной перфузии. Отсутствие снижения уровня глюкозы в плазме на 75–100 мг/дл (4,2–5,6 ммоль/л) в час обычно указывает либо на неадекватное введение объема, либо на нарушение функции почек, а не на резистентность к инсулину.4
Врач должен опасаться неконтролируемого диабета у пациентов с почечной недостаточностью. Эти пациенты могут иметь выраженную гипергликемию и повышенный уровень мочевины мочевины и креатинина. Если почечная недостаточность не диагностирована и назначено быстрое восполнение жидкости, вероятными последствиями являются застойная сердечная недостаточность и отек легких.
У пациентов с гипергликемией и почечной недостаточностью может быть достаточно введения инсулина. Инсулин снижает повышенный уровень калия в сыворотке.По мере снижения уровня глюкозы вода, освобожденная от осмотической задержки, выходит из внеклеточной жидкости во внутриклеточное пространство (внутриклеточная жидкость), уменьшая тем самым проявления циркуляторного застоя.
Внезапная потеря диабетического контроля при наличии почечной недостаточности может вызвать отек легких и опасную для жизни гиперкалиемию. Оба эти состояния могут быть устранены с помощью одного инсулина.4
ЭЛЕКТРОЛИТЫ
Дефицит электролитов у пациентов с неконтролируемым диабетом находится в следующих пределах: натрий — от 7 до 13 мЭкв на кг; хлорид, от 3 до 7 мг-экв на кг; калий, от 5 до 15 мг-экв на кг; фосфат (в виде фосфора) от 70 до 140 ммоль; кальций, от 50 до 100 мг-экв; и магний, от 50 до 100 мг-экв.4,13
Хлорид. Разнообразные физиологические полиэлектролитные растворы (например, Plasmalyte, Isolyte, Normosol, раствор Рингера с лактатом) используются вместо физиологического раствора2,4, чтобы избежать развития гиперхлоремии, которая часто встречается при введении хлорида в эквивалентных количествах с натрием в лечение кетоацидоза.14–16 Эти растворы также корректируют «замаскированный» гиперхлоремический ацидоз, который иногда возникает у пациентов с диабетическим кетоацидозом. 14–16
14–16
Натрий.Потеря натрия происходит из-за осмотического диуреза и отсутствия инсулина, необходимого для реабсорбции натрия в дистальных канальцах. Поскольку потери натрия пропорционально меньше потерь воды, может возникнуть гипернатриемия. В отсутствие инсулина глюкоза в основном ограничивается компартментом внеклеточной жидкости. Осмотическое действие глюкозы вызывает вытекание воды из внутриклеточной жидкости во внеклеточную жидкость с последующим разбавлением внеклеточного натрия.
Одна группа исследователей17 продемонстрировала, что измеренная концентрация натрия в сыворотке крови при наличии гипергликемии может быть скорректирована добавлением 2.4 ммоль на л к измеренной концентрации натрия в сыворотке на каждые 100 мг на дл (5,6 ммоль на л), если уровень глюкозы в плазме превышает нормальное значение 100 мг на дл.
Калий. Общее истощение калия в организме является правилом при неконтролируемом диабете и связанных с ним хронических катаболических состояниях (например, голодание, хронический плохо контролируемый диабет), хотя существующая концентрация калия в сыворотке может быть нормальной или высокой [18, 19
]. степень общего истощения калия в организме часто не распознается или недооценивается (из-за изначально повышенных концентраций в сыворотке) до тех пор, пока не будет предпринята коррекция лежащего в основе катаболического состояния.В это время, когда калий возвращается к своему внутриклеточному местоположению (наряду с магнием и фосфатом) под влиянием инсулина и возобновления синтеза белка, дефицит может стать химически и, иногда, клинически явным, если только добавки не будут вводиться на ранних этапах терапии.
степень общего истощения калия в организме часто не распознается или недооценивается (из-за изначально повышенных концентраций в сыворотке) до тех пор, пока не будет предпринята коррекция лежащего в основе катаболического состояния.В это время, когда калий возвращается к своему внутриклеточному местоположению (наряду с магнием и фосфатом) под влиянием инсулина и возобновления синтеза белка, дефицит может стать химически и, иногда, клинически явным, если только добавки не будут вводиться на ранних этапах терапии.
Рекомендации по введению калия у взрослых приведены в Таблице 2.4 Заместительную терапию калием следует начинать в первый час лечения, если диурез адекватный, электрокардиограмма (ЭКГ) не показывает признаков гиперкалиемии и уровень калия в сыворотке менее 5 мЭкв/мин. л (5 ммоль на л).Использование ацетата калия, фосфата калия или их смеси позволяет избежать введения избыточного количества хлорида. . Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Целью заместительной терапии калием является поддержание нормокалиемии. Общий дефицит калия в организме не может и не должен восполняться остро.Полная коррекция уровня калия требует от нескольких дней до нескольких недель устойчивого анаболизма.
Даже при наличии почечной недостаточности может быть показана ранняя заместительная терапия калием, поскольку, за исключением потери мочи, имеют место все другие факторы, снижающие уровень калия в сыворотке крови у пролеченного пациента. Следует соблюдать осторожность у пациентов с диабетической нефропатией, у которых может быть ацидоз почечных канальцев, связанный с гиперальдостеронизмом и гипоренинемией (и, как следствие, гиперкалиемией).
После введения инсулина калий перемещается внутриклеточно либо из-за стимуляции инсулином натрий-калиевой аденозинтрифосфатазы, либо из-за индуцированного инсулином внутриклеточного синтеза фосфатных эфиров. Эти анионы привлекают калий в клетки.19 Хлорид является преимущественно внеклеточным анионом. Таким образом, для возмещения внутриклеточных потерь калий следует вводить с анионом, который распределяется во внутриклеточной жидкости (т. е. фосфатом вместо хлорида).
Таким образом, для возмещения внутриклеточных потерь калий следует вводить с анионом, который распределяется во внутриклеточной жидкости (т. е. фосфатом вместо хлорида).
Фосфат.Польза и риски восполнения запасов фосфатов у пациентов с неконтролируемым диабетом изучались в первую очередь у пациентов с острым диабетическим кетоацидозом. [22]. Было высказано предположение, что, когда диабетическая декомпенсация происходит в течение нескольких дней или недель в сочетании с длительным осмотическим диурезом (как это типично при гипергликемических гиперосмолярных состояниях), общие запасы организма истощаются с большей вероятностью, чем при остром заболевании. (я.д., длительностью от часов до нескольких дней), например диабетический кетоацидоз.
Хронические катаболические состояния, включая гиперосмолярный диабет, вероятно, связаны с более тяжелым истощением общего количества фосфатов в организме и его демаскировкой во время лечения, как первоначально отмечалось при синдроме возобновления питания. 24 Это неудивительно, поскольку фосфат является преобладающим внутриклеточным анионом.
24 Это неудивительно, поскольку фосфат является преобладающим внутриклеточным анионом.
Хотя заместительная терапия фосфатами имеет физиологический смысл, нет контролируемых данных, демонстрирующих, что она изменяет исход или способствует выживанию пациентов с неконтролируемым диабетом, за исключением случаев серьезного снижения уровня фосфатов в сыворотке (т.е., менее чем от 1,0 до 1,5 мЭкв на л [от 0,32 до 0,48 ммоль на л]). Единственным риском введения фосфатов является случайное развитие гипокальциемической тетании, описанной при диабетическом кетоацидозе,22 но это состояние не возникает при дополнительном приеме магния.4
Магний. Целых 40 процентов амбулаторных пациентов с диабетом и 90 процентов пациентов с неконтролируемым диабетом после 12 часов терапии страдают гипомагниемией.18 Проявления, ранее приписываемые гипокалиемии и гипофосфатемии, также могут быть связаны с гипомагниемией.Эти проявления включают изменения на ЭКГ, аритмии, мышечную слабость, судороги, ступор, спутанность сознания и возбуждение. 25
25
Как и в случае с уровнем калия в сыворотке, концентрация магния в сыворотке крови является ненадежным маркером общих запасов этого преимущественно внутриклеточного катиона в организме. Многие пациенты имеют повышенный уровень магния в сыворотке при поступлении, а гипомагниемия может не проявляться в течение нескольких часов. Уровни магния в сыворотке и его запасы в организме параллельны и отражают уровни калия при гиперосмолярном гипергликемическом синдроме.Если этому не препятствует почечная недостаточность или гипермагниемия, рутинное введение магния пациентам с неконтролируемым диабетом является безопасным и физиологически целесообразным.
ВИТАМИНЫ
Поскольку многие пациенты с диабетом и гиперосмолярным гипергликемическим синдромом соответствуют критериям катаболического истощения, они подвержены риску развития синдрома возобновления питания. .4,20
Осложнения
Обеспокоенность, прежде всего связанная с потенциалом отека мозга, была выражена по поводу эффектов быстрого введения жидкости, использования гипотонических жидкостей для лечения гипергликемической гиперосмолярности и опасностей быстрого снижения эффективной осмолярности до 320 мОсм/л или уровень глюкозы до 250–300 мг/дл (13. от 9 до 16,7 ммоль/л). Отек головного мозга встречается почти исключительно у молодых пациентов с негиперосмолярным диабетом с диабетическим кетоацидозом. Это осложнение крайне редко встречается у взрослых пациентов с гиперосмолярным гипергликемическим синдромом.3,4,10
от 9 до 16,7 ммоль/л). Отек головного мозга встречается почти исключительно у молодых пациентов с негиперосмолярным диабетом с диабетическим кетоацидозом. Это осложнение крайне редко встречается у взрослых пациентов с гиперосмолярным гипергликемическим синдромом.3,4,10
В Соединенных Штатах диабетический кетоацидоз и гиперосмолярный диабет ежегодно являются причиной тысячи смертей, в то время как фатальный отек мозга у взрослых почти никогда не возникает.10 Таким образом, в свете потенциально тяжелых последствий недостаточного лечения необоснованно основывать терапевтические рекомендации на теоретическом предотвращении этого редко встречающегося осложнения, особенно потому, что ни одно исследование не продемонстрировало, что соблюдение рекомендаций по более медленной коррекции гипергликемической гиперосмолярности дает желаемые преимущества.
В результате недостаточного лечения умирает гораздо больше пациентов с неконтролируемым диабетом, чем в результате чрезмерного лечения. Любые рекомендации по снижению скорости коррекции гипергликемии рискуют увеличить уровень смертности и должны восприниматься с тревогой. Целью является быстрая коррекция гиперосмолярности до эффективной осмолярности 320 мОсм/л и уровня глюкозы в плазме до 250–300 мг/дл (13,9–16,7 ммоль/л). После этого гарантируется гораздо более медленная скорость коррекции к норме.2,4,10
Любые рекомендации по снижению скорости коррекции гипергликемии рискуют увеличить уровень смертности и должны восприниматься с тревогой. Целью является быстрая коррекция гиперосмолярности до эффективной осмолярности 320 мОсм/л и уровня глюкозы в плазме до 250–300 мг/дл (13,9–16,7 ммоль/л). После этого гарантируется гораздо более медленная скорость коррекции к норме.2,4,10
Инсулин оказывает прямое антинатрийуретическое действие на почки.После лечения кристаллоидными растворами и инсулином у пациентов может развиться значительный отек, называемый «инсулиновым отеком». Иногда у пациентов с ранее существовавшим сердечно-сосудистым заболеванием может развиться явная застойная сердечная недостаточность, отек легких или гипертензия.26,27
Сосудистые окклюзии (например, окклюзия брыжеечной артерии, инфаркт миокарда, синдром низкого кровотока и диссеминированное внутрисосудистое свертывание крови) являются важными осложнениями гиперосмолярной гипергликемии. синдром. При агрессивной регидратации частота этих осложнений может быть снижена до 2%. 2,4
2,4
Заключительные комментарии
Для улучшения результатов лечения гиперосмолярного гипергликемического синдрома требуется эффективная профилактическая стратегия. Пациенты с гиперосмолярным диабетом, как правило, пожилого возраста и имеют диабет 2 типа. Часто эти пациенты живут одни, и социальная изоляция является предпосылкой от одной трети до половины случаев гиперосмолярного диабета.
Необходим осведомленный «второй значимый человек», который поддерживает ежедневный контакт с пожилым пациентом с диабетом.Если у пациента обнаруживаются какие-либо изменения в психическом состоянии или симптомы потери контроля над диабетом, этому человеку рекомендуется немедленно связаться с врачом пациента.
Постояльцы домов престарелых склонны к развитию обезвоживания, гиперосмолярности и гипергликемии. Таким образом, обучение персонала домов престарелых методам профилактики и выявления проблем, связанных с диабетом, также имеет важное значение.4
Причины, факторы риска, лечение и профилактика
Обзор
Что такое диабетическая кома?
Диабетическая кома — это опасное для жизни неотложное состояние, которое может случиться с вами, если у вас диабет. В диабетической коме вы без сознания и не можете реагировать на окружающую среду. Вы либо страдаете от высокого уровня глюкозы в крови (гипергликемия), либо от низкого уровня глюкозы в крови (гипогликемия). Если вы впадете в диабетическую кому, вам потребуется немедленная медицинская помощь.
В диабетической коме вы без сознания и не можете реагировать на окружающую среду. Вы либо страдаете от высокого уровня глюкозы в крови (гипергликемия), либо от низкого уровня глюкозы в крови (гипогликемия). Если вы впадете в диабетическую кому, вам потребуется немедленная медицинская помощь.
Симптомы и причины
Каковы причины диабетической комы?
Диабетическая кома в основном вызывается чрезвычайно высоким или низким уровнем сахара в крови. Одним из таких состояний является диабетический гиперосмолярный синдром.Это происходит у людей с диабетом 2 типа. Если у вас развивается это состояние:
- Уровень сахара в крови может достигать 600 мг/дл.
- Обычно ваша моча не содержит кетонов.
- Ваша кровь будет намного гуще, чем обычно.
Другим заболеванием является диабетический кетоацидоз, который чаще встречается у людей с диабетом 1 типа. Вот что нужно знать об этом состоянии:
- Это может произойти при уровне сахара в крови всего 250 мг/дл или даже ниже в некоторых случаях.

- Ваше тело использует жирные кислоты вместо глюкозы в качестве топлива.
- Кетоны образуются в моче и кровотоке.
Каковы симптомы диабетической комы?
Следующие симптомы являются предупредительными сигналами вашего организма о том, что уровень сахара (глюкозы) в крови слишком высок или слишком низок.
Всякий раз, когда у вас появляются эти симптомы, проверьте уровень сахара в крови. Если он слишком высокий или слишком низкий, лечите его в соответствии с инструкциями вашего лечащего врача, чтобы предотвратить диабетическую кому.Если у вас диабет в течение длительного времени, вы можете впасть в кому, не проявляя никаких симптомов.
Некоторые симптомы гипергликемии (высокий уровень глюкозы в крови):
- Усталость.
- Боль в животе.
- Одышка.
- Увеличение мочеиспускания.
- Слабый пульс.
- Сонливость.
Другие симптомы высокого уровня сахара в крови включают:
- Неустойчивая походка.

- Повышенная жажда.
- Учащенное сердцебиение.
- Сухость во рту.
- Фруктовый запах изо рта.
- Голод.
Низкий уровень глюкозы в крови (гипогликемия) также имеет признаки и симптомы. К ним относятся:
- Слабость и усталость.
- Потливость.
- Быстрое дыхание.
- Дрожь, нервозность и/или тревога.
- Тошнота.
- Путаница и проблемы со связью.
- Предобморочное состояние, головокружение.
- Голод.
Когда уровень сахара в крови слишком низкий, мозг не получает достаточно топлива.Это может быть вызвано:
- Чрезмерное употребление алкоголя.
- Слишком мало ест.
- Слишком много тренируюсь.
- Слишком много инсулина.
Каковы факторы риска диабетической комы?
Хотя любой человек, страдающий диабетом, подвержен риску диабетической комы, причины зависят от типа диабета:
- У людей с диабетом 1 типа больше шансов впасть в диабетическую кому в результате диабетического кетоацидоза или гипогликемии.
 Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа. - Люди с диабетом 2 типа имеют больше шансов впасть в диабетическую кому из-за диабетического гиперосмолярного синдрома, чем из-за диабетического кетоацидоза или гипогликемии.
Другие риски, которые могут привести к диабетической коме у любого больного диабетом, включают:
- Хирургия.
- Травма.
- Болезнь.
- Проблемы с доставкой инсулина.
- Плохое лечение диабета.
- Употребление алкоголя.
- Пропуск доз инсулина.
- Использование запрещенных веществ.
Каковы осложнения диабетической комы?
Осложнения диабетической комы включают необратимое повреждение головного мозга и смерть.
Диагностика и тесты
Когда необходимо обратиться к врачу при сахарном диабете?
Звоните поставщику медицинских услуг в следующих ситуациях:
- Если у вас диабет и уровень сахара в крови составляет 300 мг/дл или выше два раза подряд по неизвестной причине.

- Если у вас низкий уровень сахара в крови (менее 70 мг/дл), который не поднялся после трех процедур, позвоните своему лечащему врачу или 911.
- Если вы видите человека с диабетом, который выглядит сбитым с толку, у него может быть эпизод низкого уровня сахара в крови. При отсутствии лечения низкий уровень сахара в крови может привести к диабетической коме. Если человек все еще в состоянии следовать инструкциям, дайте ему или ей что-нибудь попить или поесть и вызвать скорую помощь или 911.
- Если вы видите, что кто-то с диабетом перестал реагировать, позвоните по номеру 911.
Если вы позвоните по номеру 911, сообщите респондентам, что у человека диабет, если они не могут общаться. Если у вас диабет, возможно, вы захотите носить медицинский идентификационный предмет, например браслет или колье.
Когда вас доставят в медицинское учреждение, медработники проведут медицинский осмотр и возьмут кровь для определения уровня глюкозы, кетонов и других веществ.
Управление и лечение
Как лечить диабетическую кому?
Если вы впадаете в диабетическую кому, вам необходимо срочно лечиться.Вы подвергаетесь риску повреждения мозга или смерти, если есть какая-либо задержка с ответом.
Если у вас слишком высокий уровень сахара в крови, вы получите:
- Внутривенные жидкости.
- Добавки фосфата, натрия и калия.
- Инсулин.
Если уровень сахара в крови слишком низкий, вы получите:
- Глюкагон (гормон, повышающий уровень сахара в крови).
- Внутривенные жидкости.
- 50% раствор декстрозы.
Профилактика
Можно ли предотвратить диабетическую кому?
Вы можете помочь себе предотвратить диабетическую кому, приняв меры для поддержания уровня сахара в крови в целевых диапазонах.Встреча с сертифицированным преподавателем диабета (CDE) является важной частью понимания того, как лечить диабет. CDE поможет вам узнать о симптомах высокого и низкого уровня сахара в крови и о том, как лучше всего управлять своим состоянием.
Также важно, чтобы ваша семья, друзья и коллеги понимали, как помочь вам, если вам нужна помощь. Сообщите им о симптомах высокого и низкого уровня сахара в крови.
Что касается еды и питья, вот несколько советов по предотвращению диабетической комы:
- Узнайте о продуктах, влияющих на уровень сахара в крови, и о лучшем для вас плане питания.
- Не пропускайте приемы пищи.
- Всегда держите при себе лекарство от низкого уровня сахара в крови (например, четыре таблетки глюкозы, небольшую коробку сока или пять Life Savers®).
- Не пейте слишком много алкоголя.
- Попросите своего поставщика медицинских услуг выписать вам набор глюкагона и научите человека, оказывающего помощь, как его использовать, если у вас когда-либо возникнет сильный низкий уровень сахара в крови.
Другие рекомендации, которые помогут вам контролировать уровень глюкозы в крови:
- Проверяйте и записывайте уровень сахара в крови в часы, рекомендованные вашим лечащим врачом.

- Следуйте инструкциям по правильной дозировке и времени приема лекарств и инсулина.
- Узнайте, как различные виды упражнений влияют на уровень сахара в крови.
- Проверяйте мочу на наличие кетонов при высоком уровне сахара в крови.
- Спросите своего поставщика медицинских услуг, когда и как вам следует проверять кетоны.
- Проверяйте кетоны мочи при появлении симптомов диабетического кетоацидоза (ДКА).
- Рассмотрите возможность использования непрерывного монитора глюкозы, который отправляет предупреждение, если уровень сахара слишком низкий или слишком высокий.
- Научитесь справляться со стрессом.
- Носите ожерелье или браслет с медицинским опознавательным знаком, чтобы предупредить сотрудников службы экстренной помощи о том, что у вас диабет.
Причины, факторы риска, лечение и профилактика
Обзор
Что такое диабетическая кома?
Диабетическая кома — это опасное для жизни неотложное состояние, которое может случиться с вами, если у вас диабет. В диабетической коме вы без сознания и не можете реагировать на окружающую среду. Вы либо страдаете от высокого уровня глюкозы в крови (гипергликемия), либо от низкого уровня глюкозы в крови (гипогликемия). Если вы впадете в диабетическую кому, вам потребуется немедленная медицинская помощь.
В диабетической коме вы без сознания и не можете реагировать на окружающую среду. Вы либо страдаете от высокого уровня глюкозы в крови (гипергликемия), либо от низкого уровня глюкозы в крови (гипогликемия). Если вы впадете в диабетическую кому, вам потребуется немедленная медицинская помощь.
Симптомы и причины
Каковы причины диабетической комы?
Диабетическая кома в основном вызывается чрезвычайно высоким или низким уровнем сахара в крови. Одним из таких состояний является диабетический гиперосмолярный синдром. Это происходит у людей с диабетом 2 типа. Если у вас развивается это состояние:
- Уровень сахара в крови может достигать 600 мг/дл.
- Обычно ваша моча не содержит кетонов.
- Ваша кровь будет намного гуще, чем обычно.
Другим заболеванием является диабетический кетоацидоз, который чаще встречается у людей с диабетом 1 типа. Вот что нужно знать об этом состоянии:
- Это может произойти при уровне сахара в крови всего 250 мг/дл или даже ниже в некоторых случаях.

- Ваше тело использует жирные кислоты вместо глюкозы в качестве топлива.
- Кетоны образуются в моче и кровотоке.
Каковы симптомы диабетической комы?
Следующие симптомы являются предупредительными сигналами вашего организма о том, что уровень сахара (глюкозы) в крови слишком высок или слишком низок.
Всякий раз, когда у вас появляются эти симптомы, проверьте уровень сахара в крови. Если он слишком высокий или слишком низкий, лечите его в соответствии с инструкциями вашего лечащего врача, чтобы предотвратить диабетическую кому. Если у вас диабет в течение длительного времени, вы можете впасть в кому, не проявляя никаких симптомов.
Некоторые симптомы гипергликемии (высокий уровень глюкозы в крови):
- Усталость.
- Боль в животе.
- Одышка.
- Увеличение мочеиспускания.
- Слабый пульс.
- Сонливость.
Другие симптомы высокого уровня сахара в крови включают:
- Неустойчивая походка.

- Повышенная жажда.
- Учащенное сердцебиение.
- Сухость во рту.
- Фруктовый запах изо рта.
- Голод.
Низкий уровень глюкозы в крови (гипогликемия) также имеет признаки и симптомы. К ним относятся:
- Слабость и усталость.
- Потливость.
- Быстрое дыхание.
- Дрожь, нервозность и/или тревога.
- Тошнота.
- Путаница и проблемы со связью.
- Предобморочное состояние, головокружение.
- Голод.
Когда уровень сахара в крови слишком низкий, мозг не получает достаточно топлива. Это может быть вызвано:
- Чрезмерное употребление алкоголя.
- Слишком мало ест.
- Слишком много тренируюсь.
- Слишком много инсулина.
Каковы факторы риска диабетической комы?
Хотя любой человек, страдающий диабетом, подвержен риску диабетической комы, причины зависят от типа диабета:
- У людей с диабетом 1 типа больше шансов впасть в диабетическую кому в результате диабетического кетоацидоза или гипогликемии.
 Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа. - Люди с диабетом 2 типа имеют больше шансов впасть в диабетическую кому из-за диабетического гиперосмолярного синдрома, чем из-за диабетического кетоацидоза или гипогликемии.
Другие риски, которые могут привести к диабетической коме у любого больного диабетом, включают:
- Хирургия.
- Травма.
- Болезнь.
- Проблемы с доставкой инсулина.
- Плохое лечение диабета.
- Употребление алкоголя.
- Пропуск доз инсулина.
- Использование запрещенных веществ.
Каковы осложнения диабетической комы?
Осложнения диабетической комы включают необратимое повреждение головного мозга и смерть.
Диагностика и тесты
Когда необходимо обратиться к врачу при сахарном диабете?
Звоните поставщику медицинских услуг в следующих ситуациях:
- Если у вас диабет и уровень сахара в крови составляет 300 мг/дл или выше два раза подряд по неизвестной причине.

- Если у вас низкий уровень сахара в крови (менее 70 мг/дл), который не поднялся после трех процедур, позвоните своему лечащему врачу или 911.
- Если вы видите человека с диабетом, который выглядит сбитым с толку, у него может быть эпизод низкого уровня сахара в крови. При отсутствии лечения низкий уровень сахара в крови может привести к диабетической коме. Если человек все еще в состоянии следовать инструкциям, дайте ему или ей что-нибудь попить или поесть и вызвать скорую помощь или 911.
- Если вы видите, что кто-то с диабетом перестал реагировать, позвоните по номеру 911.
Если вы позвоните по номеру 911, сообщите респондентам, что у человека диабет, если они не могут общаться. Если у вас диабет, возможно, вы захотите носить медицинский идентификационный предмет, например браслет или колье.
Когда вас доставят в медицинское учреждение, медработники проведут медицинский осмотр и возьмут кровь для определения уровня глюкозы, кетонов и других веществ.
Управление и лечение
Как лечить диабетическую кому?
Если вы впадаете в диабетическую кому, вам необходимо срочно лечиться.Вы подвергаетесь риску повреждения мозга или смерти, если есть какая-либо задержка с ответом.
Если у вас слишком высокий уровень сахара в крови, вы получите:
- Внутривенные жидкости.
- Добавки фосфата, натрия и калия.
- Инсулин.
Если уровень сахара в крови слишком низкий, вы получите:
- Глюкагон (гормон, повышающий уровень сахара в крови).
- Внутривенные жидкости.
- 50% раствор декстрозы.
Профилактика
Можно ли предотвратить диабетическую кому?
Вы можете помочь себе предотвратить диабетическую кому, приняв меры для поддержания уровня сахара в крови в целевых диапазонах.Встреча с сертифицированным преподавателем диабета (CDE) является важной частью понимания того, как лечить диабет. CDE поможет вам узнать о симптомах высокого и низкого уровня сахара в крови и о том, как лучше всего управлять своим состоянием.
Также важно, чтобы ваша семья, друзья и коллеги понимали, как помочь вам, если вам нужна помощь. Сообщите им о симптомах высокого и низкого уровня сахара в крови.
Что касается еды и питья, вот несколько советов по предотвращению диабетической комы:
- Узнайте о продуктах, влияющих на уровень сахара в крови, и о лучшем для вас плане питания.
- Не пропускайте приемы пищи.
- Всегда держите при себе лекарство от низкого уровня сахара в крови (например, четыре таблетки глюкозы, небольшую коробку сока или пять Life Savers®).
- Не пейте слишком много алкоголя.
- Попросите своего поставщика медицинских услуг выписать вам набор глюкагона и научите человека, оказывающего помощь, как его использовать, если у вас когда-либо возникнет сильный низкий уровень сахара в крови.
Другие рекомендации, которые помогут вам контролировать уровень глюкозы в крови:
- Проверяйте и записывайте уровень сахара в крови в часы, рекомендованные вашим лечащим врачом.

- Следуйте инструкциям по правильной дозировке и времени приема лекарств и инсулина.
- Узнайте, как различные виды упражнений влияют на уровень сахара в крови.
- Проверяйте мочу на наличие кетонов при высоком уровне сахара в крови.
- Спросите своего поставщика медицинских услуг, когда и как вам следует проверять кетоны.
- Проверяйте кетоны мочи при появлении симптомов диабетического кетоацидоза (ДКА).
- Рассмотрите возможность использования непрерывного монитора глюкозы, который отправляет предупреждение, если уровень сахара слишком низкий или слишком высокий.
- Научитесь справляться со стрессом.
- Носите ожерелье или браслет с медицинским опознавательным знаком, чтобы предупредить сотрудников службы экстренной помощи о том, что у вас диабет.
Причины, факторы риска, лечение и профилактика
Обзор
Что такое диабетическая кома?
Диабетическая кома — это опасное для жизни неотложное состояние, которое может случиться с вами, если у вас диабет. В диабетической коме вы без сознания и не можете реагировать на окружающую среду. Вы либо страдаете от высокого уровня глюкозы в крови (гипергликемия), либо от низкого уровня глюкозы в крови (гипогликемия). Если вы впадете в диабетическую кому, вам потребуется немедленная медицинская помощь.
В диабетической коме вы без сознания и не можете реагировать на окружающую среду. Вы либо страдаете от высокого уровня глюкозы в крови (гипергликемия), либо от низкого уровня глюкозы в крови (гипогликемия). Если вы впадете в диабетическую кому, вам потребуется немедленная медицинская помощь.
Симптомы и причины
Каковы причины диабетической комы?
Диабетическая кома в основном вызывается чрезвычайно высоким или низким уровнем сахара в крови. Одним из таких состояний является диабетический гиперосмолярный синдром. Это происходит у людей с диабетом 2 типа. Если у вас развивается это состояние:
- Уровень сахара в крови может достигать 600 мг/дл.
- Обычно ваша моча не содержит кетонов.
- Ваша кровь будет намного гуще, чем обычно.
Другим заболеванием является диабетический кетоацидоз, который чаще встречается у людей с диабетом 1 типа. Вот что нужно знать об этом состоянии:
- Это может произойти при уровне сахара в крови всего 250 мг/дл или даже ниже в некоторых случаях.

- Ваше тело использует жирные кислоты вместо глюкозы в качестве топлива.
- Кетоны образуются в моче и кровотоке.
Каковы симптомы диабетической комы?
Следующие симптомы являются предупредительными сигналами вашего организма о том, что уровень сахара (глюкозы) в крови слишком высок или слишком низок.
Всякий раз, когда у вас появляются эти симптомы, проверьте уровень сахара в крови. Если он слишком высокий или слишком низкий, лечите его в соответствии с инструкциями вашего лечащего врача, чтобы предотвратить диабетическую кому. Если у вас диабет в течение длительного времени, вы можете впасть в кому, не проявляя никаких симптомов.
Некоторые симптомы гипергликемии (высокий уровень глюкозы в крови):
- Усталость.
- Боль в животе.
- Одышка.
- Увеличение мочеиспускания.
- Слабый пульс.
- Сонливость.
Другие симптомы высокого уровня сахара в крови включают:
- Неустойчивая походка.

- Повышенная жажда.
- Учащенное сердцебиение.
- Сухость во рту.
- Фруктовый запах изо рта.
- Голод.
Низкий уровень глюкозы в крови (гипогликемия) также имеет признаки и симптомы. К ним относятся:
- Слабость и усталость.
- Потливость.
- Быстрое дыхание.
- Дрожь, нервозность и/или тревога.
- Тошнота.
- Путаница и проблемы со связью.
- Предобморочное состояние, головокружение.
- Голод.
Когда уровень сахара в крови слишком низкий, мозг не получает достаточно топлива. Это может быть вызвано:
- Чрезмерное употребление алкоголя.
- Слишком мало ест.
- Слишком много тренируюсь.
- Слишком много инсулина.
Каковы факторы риска диабетической комы?
Хотя любой человек, страдающий диабетом, подвержен риску диабетической комы, причины зависят от типа диабета:
- У людей с диабетом 1 типа больше шансов впасть в диабетическую кому в результате диабетического кетоацидоза или гипогликемии.
 Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа. - Люди с диабетом 2 типа имеют больше шансов впасть в диабетическую кому из-за диабетического гиперосмолярного синдрома, чем из-за диабетического кетоацидоза или гипогликемии.
Другие риски, которые могут привести к диабетической коме у любого больного диабетом, включают:
- Хирургия.
- Травма.
- Болезнь.
- Проблемы с доставкой инсулина.
- Плохое лечение диабета.
- Употребление алкоголя.
- Пропуск доз инсулина.
- Использование запрещенных веществ.
Каковы осложнения диабетической комы?
Осложнения диабетической комы включают необратимое повреждение головного мозга и смерть.
Диагностика и тесты
Когда необходимо обратиться к врачу при сахарном диабете?
Звоните поставщику медицинских услуг в следующих ситуациях:
- Если у вас диабет и уровень сахара в крови составляет 300 мг/дл или выше два раза подряд по неизвестной причине.

- Если у вас низкий уровень сахара в крови (менее 70 мг/дл), который не поднялся после трех процедур, позвоните своему лечащему врачу или 911.
- Если вы видите человека с диабетом, который выглядит сбитым с толку, у него может быть эпизод низкого уровня сахара в крови. При отсутствии лечения низкий уровень сахара в крови может привести к диабетической коме. Если человек все еще в состоянии следовать инструкциям, дайте ему или ей что-нибудь попить или поесть и вызвать скорую помощь или 911.
- Если вы видите, что кто-то с диабетом перестал реагировать, позвоните по номеру 911.
Если вы позвоните по номеру 911, сообщите респондентам, что у человека диабет, если они не могут общаться. Если у вас диабет, возможно, вы захотите носить медицинский идентификационный предмет, например браслет или колье.
Когда вас доставят в медицинское учреждение, медработники проведут медицинский осмотр и возьмут кровь для определения уровня глюкозы, кетонов и других веществ.
Управление и лечение
Как лечить диабетическую кому?
Если вы впадаете в диабетическую кому, вам необходимо срочно лечиться.Вы подвергаетесь риску повреждения мозга или смерти, если есть какая-либо задержка с ответом.
Если у вас слишком высокий уровень сахара в крови, вы получите:
- Внутривенные жидкости.
- Добавки фосфата, натрия и калия.
- Инсулин.
Если уровень сахара в крови слишком низкий, вы получите:
- Глюкагон (гормон, повышающий уровень сахара в крови).
- Внутривенные жидкости.
- 50% раствор декстрозы.
Профилактика
Можно ли предотвратить диабетическую кому?
Вы можете помочь себе предотвратить диабетическую кому, приняв меры для поддержания уровня сахара в крови в целевых диапазонах.Встреча с сертифицированным преподавателем диабета (CDE) является важной частью понимания того, как лечить диабет. CDE поможет вам узнать о симптомах высокого и низкого уровня сахара в крови и о том, как лучше всего управлять своим состоянием.
Также важно, чтобы ваша семья, друзья и коллеги понимали, как помочь вам, если вам нужна помощь. Сообщите им о симптомах высокого и низкого уровня сахара в крови.
Что касается еды и питья, вот несколько советов по предотвращению диабетической комы:
- Узнайте о продуктах, влияющих на уровень сахара в крови, и о лучшем для вас плане питания.
- Не пропускайте приемы пищи.
- Всегда держите при себе лекарство от низкого уровня сахара в крови (например, четыре таблетки глюкозы, небольшую коробку сока или пять Life Savers®).
- Не пейте слишком много алкоголя.
- Попросите своего поставщика медицинских услуг выписать вам набор глюкагона и научите человека, оказывающего помощь, как его использовать, если у вас когда-либо возникнет сильный низкий уровень сахара в крови.
Другие рекомендации, которые помогут вам контролировать уровень глюкозы в крови:
- Проверяйте и записывайте уровень сахара в крови в часы, рекомендованные вашим лечащим врачом.

- Следуйте инструкциям по правильной дозировке и времени приема лекарств и инсулина.
- Узнайте, как различные виды упражнений влияют на уровень сахара в крови.
- Проверяйте мочу на наличие кетонов при высоком уровне сахара в крови.
- Спросите своего поставщика медицинских услуг, когда и как вам следует проверять кетоны.
- Проверяйте кетоны мочи при появлении симптомов диабетического кетоацидоза (ДКА).
- Рассмотрите возможность использования непрерывного монитора глюкозы, который отправляет предупреждение, если уровень сахара слишком низкий или слишком высокий.
- Научитесь справляться со стрессом.
- Носите ожерелье или браслет с медицинским опознавательным знаком, чтобы предупредить сотрудников службы экстренной помощи о том, что у вас диабет.
Лечение гипергликемического гиперосмолярного некетотического синдрома
Гипергликемический гиперосмолярный некетотический синдром (ГГНС) является опасным для жизни осложнением неконтролируемого сахарного диабета. Этот синдром характеризуется тяжелой гипергликемией, заметным повышением осмоляльности сыворотки и клиническими признаками обезвоживания без значительного накопления кетокислот.HHNS обычно наблюдается у пожилых пациентов с инсулиннезависимым сахарным диабетом, хотя редко может быть осложнением у более молодых пациентов с инсулинзависимым диабетом или у пациентов без диабета после тяжелых ожогов, парентерального переедания, перитонеального диализа или гемодиализа. Пациенты, получающие определенные препараты, включая диуретики, кортикостероиды, бета-блокаторы, фенитоин и диазоксид, подвергаются повышенному риску развития этого синдрома. У пациентов обычно наблюдается длительная фаза осмотического диуреза, приводящая к серьезному истощению как внутриклеточного, так и внеклеточного объема жидкости.Потери воды превышают потери натрия, что приводит к гипертонической дегидратации. Поэтому коррекция синдрома в конечном итоге потребует введения гипотонических жидкостей. У пациентов с HHNS также наблюдается значительное истощение калия и других электролитов, которые необходимо восполнить.
Этот синдром характеризуется тяжелой гипергликемией, заметным повышением осмоляльности сыворотки и клиническими признаками обезвоживания без значительного накопления кетокислот.HHNS обычно наблюдается у пожилых пациентов с инсулиннезависимым сахарным диабетом, хотя редко может быть осложнением у более молодых пациентов с инсулинзависимым диабетом или у пациентов без диабета после тяжелых ожогов, парентерального переедания, перитонеального диализа или гемодиализа. Пациенты, получающие определенные препараты, включая диуретики, кортикостероиды, бета-блокаторы, фенитоин и диазоксид, подвергаются повышенному риску развития этого синдрома. У пациентов обычно наблюдается длительная фаза осмотического диуреза, приводящая к серьезному истощению как внутриклеточного, так и внеклеточного объема жидкости.Потери воды превышают потери натрия, что приводит к гипертонической дегидратации. Поэтому коррекция синдрома в конечном итоге потребует введения гипотонических жидкостей. У пациентов с HHNS также наблюдается значительное истощение калия и других электролитов, которые необходимо восполнить. Основной целью в начале терапии должно быть восстановление внутрисосудистого объема для обеспечения адекватной перфузии жизненно важных органов. Остается спорным, следует ли 0,9% или 0,45% NaCl быть начальной жидкостью, введенной внутривенно.Мы предпочитаем вводить 0,9% NaCl до тех пор, пока жизненные показатели не стабилизируются, а затем заменить его 0,45% NaCl. Следует вводить от 10 до 15 единиц обычного человеческого инсулина в виде болюса с последующей непрерывной инфузией примерно 0,1 ЕД/кг/ч. Как только уровень глюкозы в крови приближается к 13,9–16,7 ммоль/л (250–300) мг/дл, к внутривенным жидкостям следует добавить 5% раствор декстрозы и снизить скорость инфузии инсулина. После выздоровления многим пациентам с HHNS не требуется длительная инсулинотерапия, и их можно эффективно контролировать с помощью диеты или пероральных препаратов.Предрасполагающие причины ГГНС необходимо выявлять и лечить одновременно с коррекцией метаболических нарушений. Соответствующее лечение провоцирующих заболеваний ограничит высокую смертность, связанную с HHNS.
Основной целью в начале терапии должно быть восстановление внутрисосудистого объема для обеспечения адекватной перфузии жизненно важных органов. Остается спорным, следует ли 0,9% или 0,45% NaCl быть начальной жидкостью, введенной внутривенно.Мы предпочитаем вводить 0,9% NaCl до тех пор, пока жизненные показатели не стабилизируются, а затем заменить его 0,45% NaCl. Следует вводить от 10 до 15 единиц обычного человеческого инсулина в виде болюса с последующей непрерывной инфузией примерно 0,1 ЕД/кг/ч. Как только уровень глюкозы в крови приближается к 13,9–16,7 ммоль/л (250–300) мг/дл, к внутривенным жидкостям следует добавить 5% раствор декстрозы и снизить скорость инфузии инсулина. После выздоровления многим пациентам с HHNS не требуется длительная инсулинотерапия, и их можно эффективно контролировать с помощью диеты или пероральных препаратов.Предрасполагающие причины ГГНС необходимо выявлять и лечить одновременно с коррекцией метаболических нарушений. Соответствующее лечение провоцирующих заболеваний ограничит высокую смертность, связанную с HHNS.

 Более выражены явления дегидратации.
Более выражены явления дегидратации.




 Возможно повышение калия, креатинина и мочевины;
Возможно повышение калия, креатинина и мочевины;
 https://www.uptodate.com/contents/search. По состоянию на 23 июня 2020 г.
https://www.uptodate.com/contents/search. По состоянию на 23 июня 2020 г. Не пытайтесь давать пить жидкости и не давайте инсулин человеку с низким уровнем сахара в крови.
Не пытайтесь давать пить жидкости и не давайте инсулин человеку с низким уровнем сахара в крови.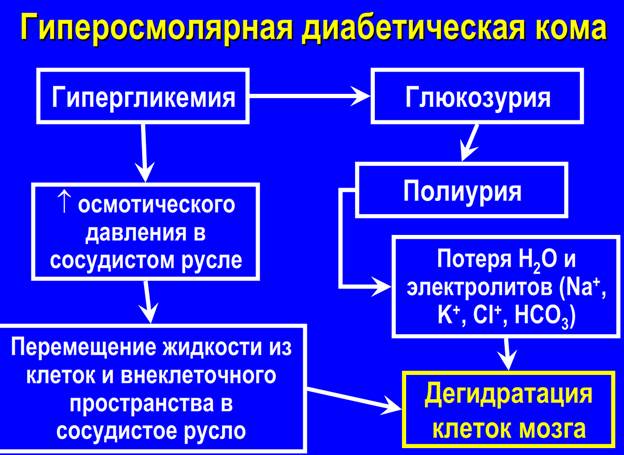 html. По состоянию на 19 июня 2018 г.
html. По состоянию на 19 июня 2018 г. Б. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: клинические признаки, оценка и диагностика. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.
Б. Диабетический кетоацидоз и гиперосмолярное гипергликемическое состояние у взрослых: клинические признаки, оценка и диагностика. https://www.uptodate.com/contents/search. По состоянию на 19 июня 2018 г.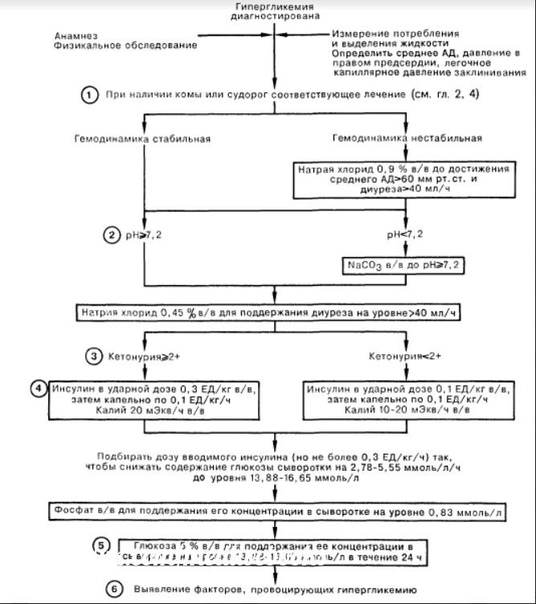

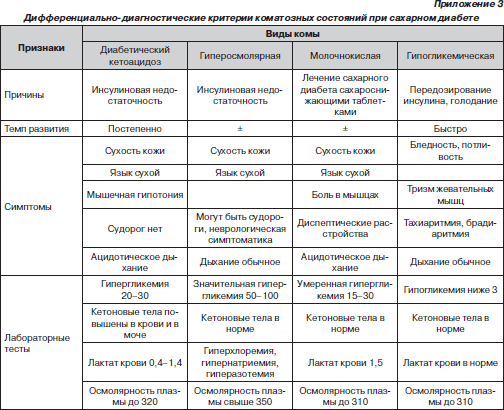 Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
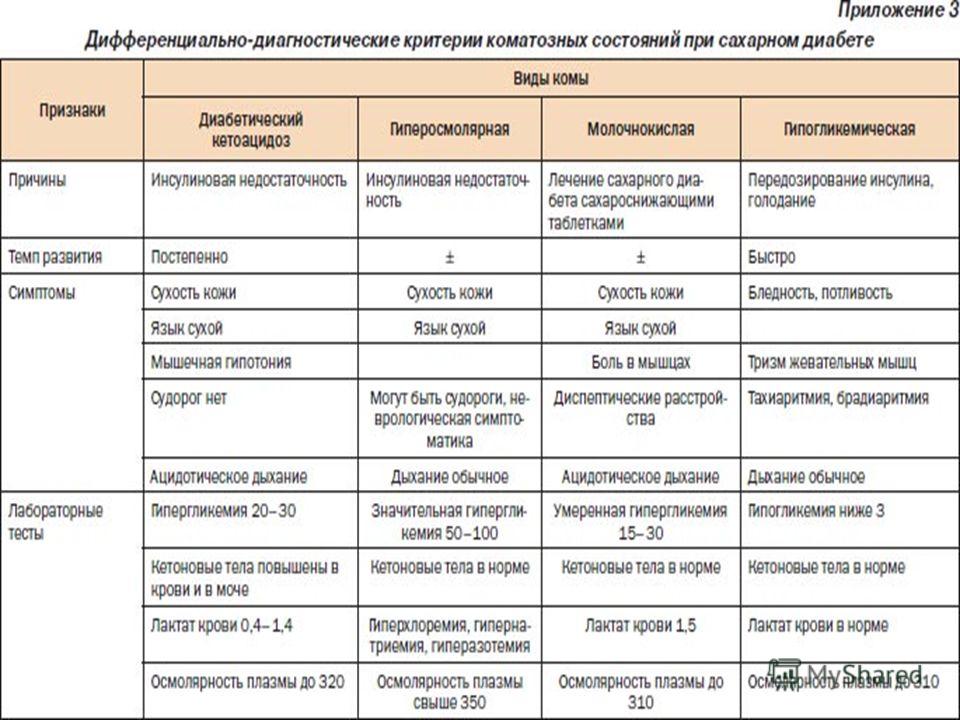


 Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.



 Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
Это связано с тем, что люди с диабетом 1 типа всегда нуждаются в инсулине и имеют более широкий диапазон уровней глюкозы в крови, чем люди с диабетом 2 типа.
