Врожденная эрозия шейки матки
В 21 веке эрозия шейки матки является наиболее распространённым заболеванием, которое встречается у 15% женщин. Многие, услышав данный диагноз, пугаются и начинают паниковать. Но переживать раньше времени не стоит. Давайте во всем разберемся. Что же такое эрозия шейки матки, и какая она бывает?
Термином «эрозия шейки матки» зачастую обозначают дефект, некое нарушение целостности влагалищного эпителия шейки матки. Выявляют ее при обычном гинекологическом исследовании. Измененный участок легко отличить от здоровой окружающей ткани по характерной розово-красной окраске и зернистости.
Врожденная эрозия шейки матки – это естественный процесс, который наблюдается у молодой женщины или девочки. Все дело в том, что шейка представляет собой некий цилиндр, изнутри он выстлан цилиндрическим эпителием, а снаружи – плоским. У девочек часто бывает так, что цилиндрический эпителий изначально расположен снаружи. Но с возрастом он смещается внутрь.
Также бывает истинная (приобретенная) эрозия шейки матки – это, как правило, нарушение у влагалищной части шейки матки целостности плоского эпителия слизистой оболочки. Возникает данная патология в результате воспалительного процесса шейки матки, который может быть вызван стрептококками, стафилококками, трихомонадами, хламидиями, гонококками, дрожжевыми грибками и др. Довольно часто эрозия шейки матки и ВПЧ (вирус папилломы человека) взаимосвязаны. Очень важно рано выявить наличие остроконечных вирусных кондилом и ВПЧ. Ведь инфекции, передаваемые половым путем, совместно с эрозией шейки матки являются хорошей предпосылкой для развития рака шейки матки. Эрозия может возникнуть в результате хирургического аборта, во время родов, при гормональном дисбалансе в организме, хотя жалобы при этом могут отсутствовать. Поэтому осматриваться у гинеколога необходимо в обязательном порядке 1 раз в полгода, чтобы эрозию шейки матки и ВПЧ вовремя выявить, устранить все причины и начать своевременно лечение.
У многих возникает вопрос: лечить или не лечить эрозию? Что делать, если ее обнаружили? Чаще всего эрозию лечить не нужно, так как она может пройти самостоятельно после гормональной встряски. Подобное случается во время полового созревания, беременности или родов. Если планируете завести ребенка, то эрозию лучше пока оставить в покое. Во время родов она не помешает, в период беременности может исчезнуть сама. «Врожденную эрозию» прижигать грубым методом не стоит, ведь при первых родах довольно важна эластичность шейки матки при ее раскрытии. А прижигание может нарушить этот процесс. Если же лечение необходимо, то прибегают к одному из таких методов, как диатермокоагуляция, криотерапия, лазеротерапия или радиоволновая хирургия.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Врожденная эрозия. | Медицинский центр «Тет-а-Тет»
Эрозия шейки матки – это распространенное заболевание, связанное с нарушением эпителиального покрова (слизистой оболочки) шейки матки.
Она встречается у 15-20% женщин детородного возраста. Чаще всего эрозию выявляют при стандартном гинекологическом исследовании. При этом измененный участок легко отличить от окружающих тканей по характерной зернистости и розово-красной окраске.
Чаще всего эрозию выявляют при стандартном гинекологическом исследовании. При этом измененный участок легко отличить от окружающих тканей по характерной зернистости и розово-красной окраске.
А «врожденная эрозия» — это вполне естественный процесс, который происходит в организме девочки или молодой женщины. Дело в том, что основной женский орган — матка состоит из 3 основных частей: тела матки, перешейка и шейки матки. Шейка представляет собой цилиндр, внутри которой канал, соединяющий ее с полостью матки. Изнутри канал шейки матки (цервикальный канал) выстлан тонким слоем особой покровной ткани – цилиндрическим эпителием. Эпителий служит барьером от бактерий, химических и физических повреждений. В норме он бывает двух видов: плоский снаружи шейки и цилиндрический внутри.
У новорожденной девочки цилиндрический изначально располагается снаружи. Но по мере взросления он постепенно смещается внутрь — так должно быть в идеале. Бывают случаи, когда этот процесс замедляется, и у молодой женщины сохраняется «девичье» состояние шейки. Это происходит в силу разных причин: возраста, гормонального фона, наследственности. Тогда как раз речь и заходит о «врожденной эрозии».
Это происходит в силу разных причин: возраста, гормонального фона, наследственности. Тогда как раз речь и заходит о «врожденной эрозии».
Лечить или не лечить
Чаще всего лечить ее действительно не нужно, эрозия проходит сама по себе в результате так называемой гормональной встряски. Подобное случается либо в период полового созревания, либо во время беременности и родов. То есть все само приходит в норму.
Прижигать «врожденную эрозию» грубыми методами тем более нежелательно, так как при первых родах очень важен процесс раскрытия шейки матки и ее эластичность. А из-за прижигания эти моменты могут быть нарушены.
Если врожденная эрозия не осложняется воспалительным процессом или другими воспалительными процессами, достаточно раз в год приходить на осмотр к гинекологу. При возникновении вышеописанной ситуации необходимо обследование и лечение.
Помимо консультации и осмотра врача нужно сдавать мазок и посев на вагинальную флору и на инфекции, передаваемые половым путем: хламидии, уреаплазму, мико-плазму, и вирус полового герпеса .
Особенно нужно быть осторожным тем, у кого обнаружен вирус папилломы человека. Так как в этом случае невнимательность к себе может привести к «перерождению» эрозии. При необходимости врач может предложить лечение. При принятии решения разумно руководствоваться следующим принципом: из двух зол выбирают меньшее. Так как инфекции могут принести вам и вашему малышу гораздо больше вреда, чем «дородовое» лечение эрозии.
В настоящее время в арсенале врачей имеется достаточное число методов лечения заболеваний шейки матки, которые должны применяться дифференцированно с учетом их преимуществ и недостатков
- Лекарственными средствами – Старые способы лечения заболеваний шейки матки, такие как: применение антибактериальных препаратов (синтамициновая эмульсия, тетрациклиновая мазь и т.
 д.), веществ, улучшающих заживление (облепиховое масло, масло шиповника….) в виде тампонов в настоящее время не рекомендуется в связи с длительностью и малой эффективностью лечения и иногда способствующему развитию профилеративных процессов.
д.), веществ, улучшающих заживление (облепиховое масло, масло шиповника….) в виде тампонов в настоящее время не рекомендуется в связи с длительностью и малой эффективностью лечения и иногда способствующему развитию профилеративных процессов. - Химическое удаление — Чаще всего применяют препарат Солковагин. Этот способ, возможно, использовать только при поверхностном поражении ткани или кондиломах. Более глубокие патологические процессы недоступны для проникновения химического препарата, поэтому при применении этого метода у женщин с серьезными поражениями шейки матки изменения нередко остаются и прогрессируют.
- Диатермокоагуляция (электрокоагуляция) — Это один из методов лечения патологии шейки матки. Противопоказан нерожавшим женщинам, так как вызывает образование рубцов, сужающих канал шейки матки, что во время родов может послужить причиной разрыва шейки.
- Криотерапия (обработка жидким азотом)- Более щадящий метод, не оставляет рубцов, безболезненный.
 Глубина проникновения достаточна только для лечения поверхностных поражений ткани и кондилом. Не применим при глубоких или серьезных повреждениях. Рекомендуется нерожавшим женщинам. Эффективность метода 54,96%.
Глубина проникновения достаточна только для лечения поверхностных поражений ткани и кондилом. Не применим при глубоких или серьезных повреждениях. Рекомендуется нерожавшим женщинам. Эффективность метода 54,96%. - Лазеротерапия – Один из методов выбора лечения. Одновременно удаляет ткань и останавливает кровотечение. Метод безболезненный, не оставляет рубцов, возможно применение даже для нерожавших, почти не дает осложнений, позволяет удалять повреждения под контролем микроскопа на необходимой глубине. Высокая эффективность метода.
- Радиоволновая хирургия (Радионож) — Наиболее эффективная хирургическая техника, использующая радиоволны. Принцип действия радионожа (аппарата «Сургитрон») основан на высокой энергии радиоволн. Преимущество — не выжигает, а отрезает поврежденный участок, который может быть подвергнут гистологическому исследованию, что позволяет уточнить диагноз.
 Радиохирургия является новым и безопасным методом, поскольку аппарат и удаляет ткани и останавливает кровотечение. Метод более предпочтителен, особенно для женщин, планирующих иметь детей.
Радиохирургия является новым и безопасным методом, поскольку аппарат и удаляет ткани и останавливает кровотечение. Метод более предпочтителен, особенно для женщин, планирующих иметь детей. - Иссечение шейки матки — Если по результатам биопсии обнаружено злокачественное образование, необходимо продолжать лечение не у гинеколога, а у онколога. Этого врача не надо бояться, нужно понимать, что он знает «свою» патологию лучше, чем любой другой специалист. Мрачные ассоциации связаны с тем, что, как правило, к онкологам обращаются люди, долго и безуспешно лечившиеся у врачей других специальностей, и к онкологу они попадают с запущенной стадией болезни. Операция может проводиться радионожом «Сургитроном». Рак шейки матки — заболевание, поддающееся полному излечению в начальной стадии.
Бывают редкие случаи, когда «врожденная эрозия» сохраняется во время родов или даже переходит в более сложную патологию. В таком случае лечение обязательно, и постарайтесь особо не затягивать с этим.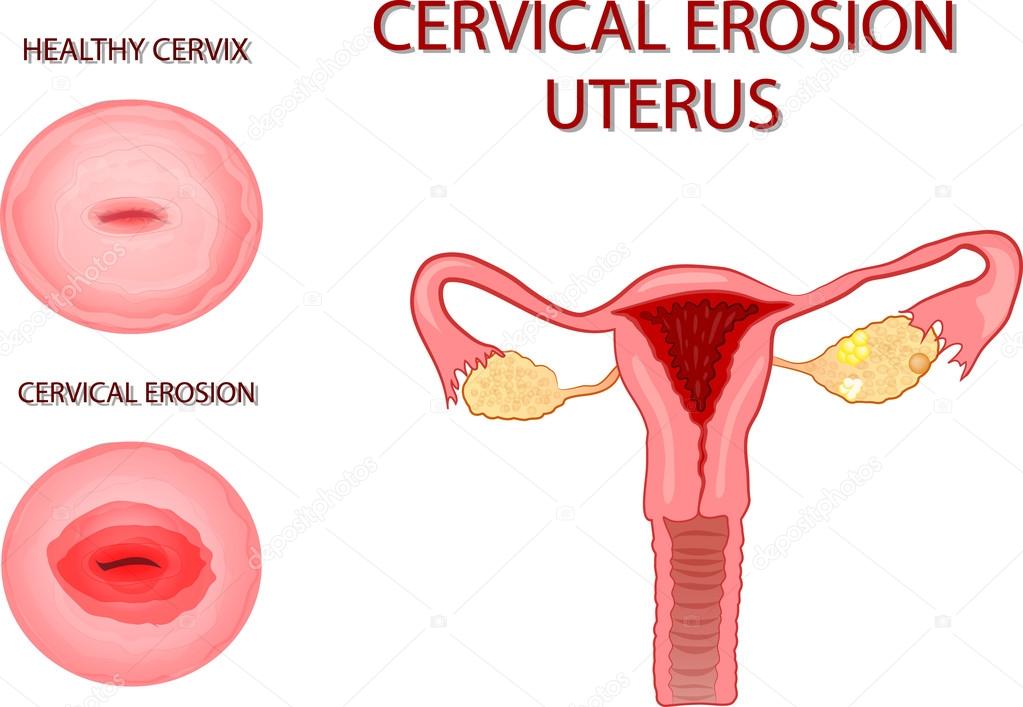
Ульянова С.М., акушер-гинеколог, врач высшей категории
Эрозия шейки матки: виды, причины, симптомы и лечение — Мир здоровья
Шейка матки, несмотря на свою эндогенную локализацию, довольно травматична. Выполняя транзитную роль между влагалищем и маткой, она в первую очередь страдает от неблагоприятного воздействия различных факторов, будь то травмы во время родов, воспалительные процессы или гормональный сдвиг. Поэтому риск заполучить «подарок» в виде повреждения выстилающих шейку матки эпителиальных клеток — эрозию — весьма высок.
Отличие псевдоэрозии от истинной эрозии шейки матки
Эрозия шейки матки Канал шейки матки выстлан цилиндрическим однослойным эпителием. Место входа канала во влагалище покрыто пластами многослойного эпителия. Между этими двумя слоями имеется четкая граница, представленная наружным отверстием цервикального канала. Для чего я так подробно на этом останавливаюсь? Дело в том, что очень важно отделять истинную эрозию шейки матки, о которой выше и шла речь, от так называемой, псевдоэрозии. В последнем случае как такового повреждения эпителия не происходит, а имеет место замещение многослойного эпителия влагалищной части шейки матки на цилиндрический, в результате чего вокруг наружного отверстия цервикального канала наблюдается покраснение. Это и есть псевдоэрозия или эктопия. Она может быть врожденной и приобретенной.
В последнем случае как такового повреждения эпителия не происходит, а имеет место замещение многослойного эпителия влагалищной части шейки матки на цилиндрический, в результате чего вокруг наружного отверстия цервикального канала наблюдается покраснение. Это и есть псевдоэрозия или эктопия. Она может быть врожденной и приобретенной.
Врожденная псевдоэрозия встречается не менее чем у половины женщин в возрасте до 40 лет, протекает без выраженных симптомов, не перерождается в злокачественную ткань и не требует какого-либо специфического лечения.
Приобретенная псевдоэрозия — это последствия истинной эрозии, которая спустя 2-3 недели трансформируется в псевдоэрозию: на месте многослойного эпителия появляется цилиндрический.
Причины эрозии шейки матки
- воспалительные процессы вследствие инфекционных заболеваний мочеполовой сферы. Здесь могут «постараться» хламидии, трихомонады, уреаплазмы, гонококки, стрептококки, стафилококки, кандиды, вирус папилломы человека… Выделяясь из канала шейки матки, воспалительный секрет воздействует на многослойный эпителий, приводя сначала к разъединению эпителиальных клеток, а затем и к отшелушиванию эпителия;
- ранний либо поздний «старт» половой жизни, неупорядоченные (редкие или частые) половые связи;
- травмы, полученные при родах, абортах, сексуальных контактах, оперативном вмешательстве;
- сбой в функционировании иммунной или гормональной систем.

Симптомы эрозии шейки матки
Сложно писать про симптомы, если они практически отсутствуют. Казалось бы, это хорошо: нет симптомов — нет и болезненного состояния, дискомфорта. На самом же деле в отсутствии симптомов и состоит основное коварство эрозии шейки матки. Болезнь, знай себе, развивается, а женщина при этом ничего не подозревает. Зато потом, когда она приходит к гинекологу, ее поджидает весьма неприятный сюрприз. Чтобы не допустить подобной ситуации, следует, как минимум, дважды в год проходить гинекологический осмотр. Иногда все-таки присутствуют симптомы в виде слизисто-гнойных или кровянистых выделений, не имеющих отношения к менструации, болевых ощущений при сексуальном контакте. В данном случае следует незамедлительно обратиться в женскую консультацию. Ранняя диагностика — залог успешного лечения.
Диагностика эрозии шейки матки
Сначала производится визуальный осмотр при помощи гинекологического зеркала. Убедившись, что с шейкой матки творится что-то неладное, врач назначает целую серию анализов и исследований:
- кольпоскопия с целью определить точную локализацию пораженных участков эпителия;
- исследование отторгающихся эпителиальных клеток, выделенных из цервикального канала, под микроскопом с целью выявления воспалительного процесса и возможного наличия злокачественных новообразований;
- определение возбудителя инфекции методом ПЦР либо посевом на культуральные среды;
- биопсия (в случае подозрения на онкопатологию).

Лечение эрозии шейки матки
Лечение определяется видом и размером эрозии, а также наличием сопутствующих инфекций. Врожденная псевдоэрозия требует постоянного наблюдения, с течением времени она, как правило, исчезает. Истинную эрозию надо не задумываясь ликвидировать. Так как в подавляющем большинстве случаев причиной истинной эрозии является инфекция, то на первом этапе следует уничтожить ее возбудителя. Это достигается приемом антибиотиков. Проводится также симптоматическая терапия противовоспалительными средствами и иммунотерапия. При выраженном воспалении шейку матки местно обрабатывают солкосерилом или актовегином, облепиховым маслом, олазолем. Если консервативное лечение не приносит ожидаемых результатов, при неоднократных рецидивах, при внушительных размерах эрозии применяют хирургические методы лечения (используются только при псевдоэрозии):
- диатермокоагуляция или, говоря русским языком, прижигание тканей высокочастотным электрическим током.
 Метод травматичный. Его следует использовать только у рожавших женщин, да и то только в том случае, если они не планируют забеременнеть в течение ближайшего года;
Метод травматичный. Его следует использовать только у рожавших женщин, да и то только в том случае, если они не планируют забеременнеть в течение ближайшего года; - криодеструкция или прижигание жидким азотом, так называемое «промораживание» пораженных тканей;
- лазеротерапия. Это один из лучших методов терапии, при использовании которого не образуется рубцовой ткани на шейке матки, да и сам процесс заживления более оперативен.
После процедуры назначаются антисептические и ранозаживляющие мази или свечи, которые принимаются курсом до 10 дней. После того, как результат достигнут, и эрозия вылечена, следует на 3 недели воздержаться от сексуальных контактов и чрезмерных физических нагрузок. Наличие в анамнезе эрозии шейки матки предполагает более внимательное отношение к личной гигиене: ведь эрозия сама по себе является идеальным местом для размножения патогенных микроорганизмов, при менструациях следует почаще менять тампоны или прокладку (по возможности каждые три часа), вести здоровый образ жизни.
Видео по теме: «Эрозия шейки матки»
Источник: https://webmedinfo.ru/
Последнее обновление: 07.04.2020
Назад
Эрозия шейки матки — цены на лечение, симптомы и диагностика заболевания в клинике «Мать и дитя» в Москве
Эрозия шейки матки — распространенное гинекологическое заболевание. Этой патологии подвержен большой контингент молодых женщин, что нередко отражается на их репродуктивном здоровье. Однако не всегда эрозия требует лечения, врожденная эктопия шейки матки является вариантом нормы и требует лишь наблюдения у гинеколога. Чтобы разобраться чем отличаются различные проявления этой патологии, необходимо уделить внимание анатомии.
Шейка матки условно делится на две части – маточную (цервикальный канал) и влагалищную (наружный зев). В связи с тем, что они выполняют разные функции, эпителиальная выстилка тоже разная. Цервикальный канал покрыт однорядным цилиндрическим эпителием. Эти клетки способны вырабатывать слизь и образовывать слизистую пробку, которая защищает матку от проникновения микроорганизмов. У здоровой женщины полость матки стерильна.
В связи с тем, что они выполняют разные функции, эпителиальная выстилка тоже разная. Цервикальный канал покрыт однорядным цилиндрическим эпителием. Эти клетки способны вырабатывать слизь и образовывать слизистую пробку, которая защищает матку от проникновения микроорганизмов. У здоровой женщины полость матки стерильна.
Влагалищная часть шейки матки покрыта многослойным плоским неороговевающим эпителием. Эти клетки расположены в несколько рядов и обладают высокой способностью к регенерации. На клеточном уровне половой акт достаточно травматичный процесс, поэтому влагалище и наружный зев шейки матки покрыты клетками, которые быстро восстанавливают свою структуру.
Граница цилиндрического и многослойного эпителия, так называемая зона трансформации, привлекает наибольшее внимание врачей, так как в 90% случаев, заболевания шейки матки возникают именно в ней. На протяжении жизни женщины эта граница смещается — в пубертатном периоде она расположена во влагалищной части, в репродуктивном возрасте на уровне внешнего зева, а в постменопаузе в цервикальном канале.
Эктопия шейки матки — смещение цилиндрического эпителия из цервикального канала во влагалищную часть шейки матки. Выделяют врожденную и приобретенную эктопию (псевдоэрозию). Если в пубертатном периоде граница двух видов эпителия не смещается к наружному зеву, как это происходит в норме, то в репродуктивном периоде наблюдается врожденная эктопия шейки матки. Это состояние относят к физиологическому, поэтому в случае отсутствия осложнений, его лишь наблюдают, не прибегая к лечению.
Истинная эрозия шейки матки выглядит как дефект многослойного эпителия на влагалищной части шейки матки. Клетки эпителия слущиваются, образуя неправильной формы эрозию ярко-красного цвета. Если дефект не затрагивает базальную мембрану, эрозия замещается клетками многослойного плоского эпителия, происходит восстановление тканей шейки матки.
В случае псевдоэрозии — замещение дефекта происходит за счет цилиндрических клеток цервикального канала. Замещение одного вида клеток другим — является патологией и предраковым состоянием, именно поэтому эрозия шейки матки требует тщательного обследования и своевременного лечения.
Причины эрозии
Причинами возникновения эрозии шейки матки являются:
- Воспаление, вызванное урогенитальными инфекциями, а также инфекциями передающимися половым путем.
- Гормональные нарушения.
- Вирус папилломы человека.
- Аборт.
- Травма.
- Нарушения иммунной системы.
Симптомы эрозии шейки матки
Характерные симптомы при эрозии шейки матки часто отсутствуют, и она может быть обнаружена на плановом осмотре у гинеколога. Поэтому ежегодные профилактические осмотры так важны для здоровья каждой женщины.
Любой из ниже перечисленных симптомов требует консультации врача:
- Нарушения менструального цикла.
- Боли внизу живота.
- Боли во время полового акта.
- Кровянистые выделения после полового акта.
- Зуд и рези в области гениталий.

- Выделения с резким неприятным запахом.
Диагностика
В клиниках «Мать и дитя» работают квалифицированные гинекологи с большим опытом диагностики и ведения больных с различными гинекологическими заболеваниями в том числе, с эрозией матки. В наших клиниках вы можете получить полный комплекс обследования:
- Гинекологический осмотр.
- Мазок с влагалищной части шейки матки и цервикального канала.
- Расширенную кольпоскопию (с пробой Шиллера).
- Микрокольпоскопию.
- Цервикоскопию.
- Жидкостную цитологию (наиболее современный и информативный метод диагностики).
- Биопсию.
- Соскоб из цервикального канала.
- Анализ на ПЦР.
- Ультразвуковое исследование (УЗИ).
- Допплеровское картирование.
- Магнитно-резонансная томография (МРТ).

Объем диагностических мероприятий определяет врач в каждом случае индивидуально. Диагностика эрозии шейки матки требует комплексного подхода и определение не только диагноза — эрозия, но и причины, вызвавшей патологию. Если в процессе диагностики обнаружена дисплазия шейки матки, необходимо гистологическое исследование для определения степени дисплазии. В зависимости от результата врачом будет выбрана оптимальная тактика лечения.
Лечение эрозии шейки матки
После тщательной диагностики и окончательного диагноза врач выбирает оптимальную тактику лечения. Она зависит от многих факторов, к которым относятся:
- размеры эрозии;
- наличие осложнений;
- наличие воспалительного процесса или патогенной микрофлоры;
- возраст женщины;
- гормональный фон;
- наличие сопутствующей патологии или хронических заболеваний;
- желание сохранить репродуктивную функцию.

ГК «Мать и дитя» может предоставить широкий спектр терапевтических процедур. Лечение может проводиться амбулаторно или в условиях стационара.
Если эрозия была выявлена на ранних этапах заболевания, достаточно пройти курс медикаментозной терапии и физиопроцедур. Лекарственные средства помогут убрать причину, вызвавшую эрозию — воспаление, инфекции, гормональный дисбаланс — и избавиться от неприятной симптоматики.
Физиопроцедуры улучшают кровоток и ускоряют заживление поврежденных тканей. В наших клиниках богатый выбор различных физиопроцедур, среди которых:
- Лазеротерапия
- Магнитотерапия
- Электротерапия
- Ультразвуковая терапия
- Воздействие холодом и теплом
- Ударно-волновая терапия
- Грязелечение
- Вибротерапия.
В случаях, когда эрозия имеет большие размеры (на всю шейку матки) или сопровождается осложнениями, следует прибегнуть к более решительным мерам: криодеструкция, диатермокоагуляция, конизация, лазерная вапоризация.
Криодеструкция — метод удаления патологических участков с помощью хладагента. Процедура проводится в течение 10-15 минут и не требует анестезии. Ощущения, которые женщина испытывает в процессе криодеструкции, небольшое жжение и покалывание. В наших клиниках этот вид лечения, по желанию пациентки и при отсутствии противопоказаний, можно провести под анестезией, как местной, так и кратковременной общей.
Во влагалище вводится криозонд, его прижимают к патологическим участкам и в течение 5 минут воздействуют хладагентом на пораженные ткани. Это приводит к их ишемии, отторжению и восстановлению нормальной структуры.
Полное восстановление шейки матки происходит через 1,5-2 месяца после процедуры. Метод криодеструкции хорошо себя зарекомендовал, как малоинвазивный, быстрый и щадящий. Он рекомендован нерожавшим, так как не оказывает отрицательного влияния на репродуктивную функцию женщины.
Диатермокоагуляция — этот метод направлен на выжигание патологических клеток с поверхности шейки матки. Процедура проводится в течение 20 минут.
Процедура проводится в течение 20 минут.
Во влагалище вводится электрод, он может быть в форме петли или иглы. На пораженные участки производится воздействие высокочастотным током, который прижигает патологические очаги. На их месте образуется ожог, а спустя 2 месяца рубец. Этот метод применяется в гинекологической практике с XVIII века и его эффективность проверена временем. Он не показан нерожавшим и женщинам, желающим сохранить репродуктивную функцию, так как приводит к стенозу шейки матки.
Конизация — это иссечение патологических тканей с конусообразной части шейки матки. Она применяется при диагнозе осложненной эрозии с наличием дисплазии.
В клиниках «Мать и дитя» конизация проводится двумя способами — при помощи лазера или высокочастотных радиоволн.
Лазерная конизация проводится под общей анестезией. С высокой точностью патологические ткани иссекаются лазером, как хирургическим инструментом.
Принцип радиоволновой конизации такой же как при термокоагуляции, при этом выжигание происходит с помощью высокочастотных радиоволновых излучений и распространяется на всю конусообразную часть шейки матки. Этот метод также требует анестезии.
Этот метод также требует анестезии.
Конизация шейки матки осуществляется в условиях стационара. Если проводился общий наркоз, после процедуры женщина остается на пару дней для наблюдения и затем реабилитация продолжается амбулаторно.
Лазерная вапоризация — этот метод направлен на выпаривание патологических очагов при помощи лазера. В процессе образуется коагуляционная пленка, способствующая восстановлению здоровых тканей шейки матки без образования рубца. Этот метод проводится без анестезии, процедура длится в среднем 20-30 минут. Лазерную вапоризацию можно применять нерожавшим и женщинам, желающим сохранить репродуктивную функцию. Шейка матки не травмируется и после восстановления сохраняет свою функцию.
Восстановление после лечения эрозии шейки матки
В зависимости от предложенного врачом типа лечения, период восстановления будет разным. При медикаментозной терапии и физиопроцедурах достаточно контрольных осмотров в гинекологическом кресле и анализа мазков в течение месяца.
Если же проводились процедуры по деструкции очагов или удаление участка шейки матки — период восстановления может занять до двух месяцев. В это время важно соблюдать рекомендации гинеколога, чтобы не нарушить естественное восстановление тканей и не усугубить ситуацию.
Первый месяц после лечения эрозии шейки матки:
- воздержаться от половых контактов;
- нельзя принимать ванны, париться в бане/сауне;
- нельзя купаться в открытых водоемах или бассейнах;
- отказаться от использования тампонов;
- нельзя поднимать тяжести;
- нельзя заниматься спортом.
Второй месяц после лечения:
- половые контакты только с использованием презерватива, даже если это постоянный партнер, чужеродная флора может привести к дисбалансу;
- можно поднимать до двух килограмм;
- не возбраняются небольшие физические нагрузки
Через месяц после лечения необходимо контрольное обследование — осмотр в гинекологическом кресле, анализ мазков, видеокольпоскопия.
Нарушения цикла после деструкции эрозии является нормой. Если цикл не восстановился спустя два месяца после лечения необходимо обратиться к гинекологу.
Специалисты в клиниках «Мать и дитя» подбирают необходимый объем лечебных процедур индивидуально для каждой пациентки. Главной задачей в лечении эрозии шейки матки стоит полное избавление от патологических тканей с сохранением детородной функции. Учитывая, что эрозии возникают чаще всего у молодых девушек и протекают бессимптомно, необходимо проходить осмотры регулярно. Если этого не делать эрозия шейки матки грозит перейти в предраковое состояние и может привести к опухоли, клинические проявления которой выявляются на поздних стадиях.
Важное условие успешного лечения — своевременная диагностика. Профилактический осмотр у гинеколога 1-2 раза в год — это жизненная необходимость и залог здоровья каждой женщины. Записаться на прием можно на нашем сайте или по телефону call — центра +7 800 700 700 1
Эрозия шейки матки: причины, симптомы
Эрозия шейки матки – это диагноз, который обычно вызывает у женщин множество вопросов.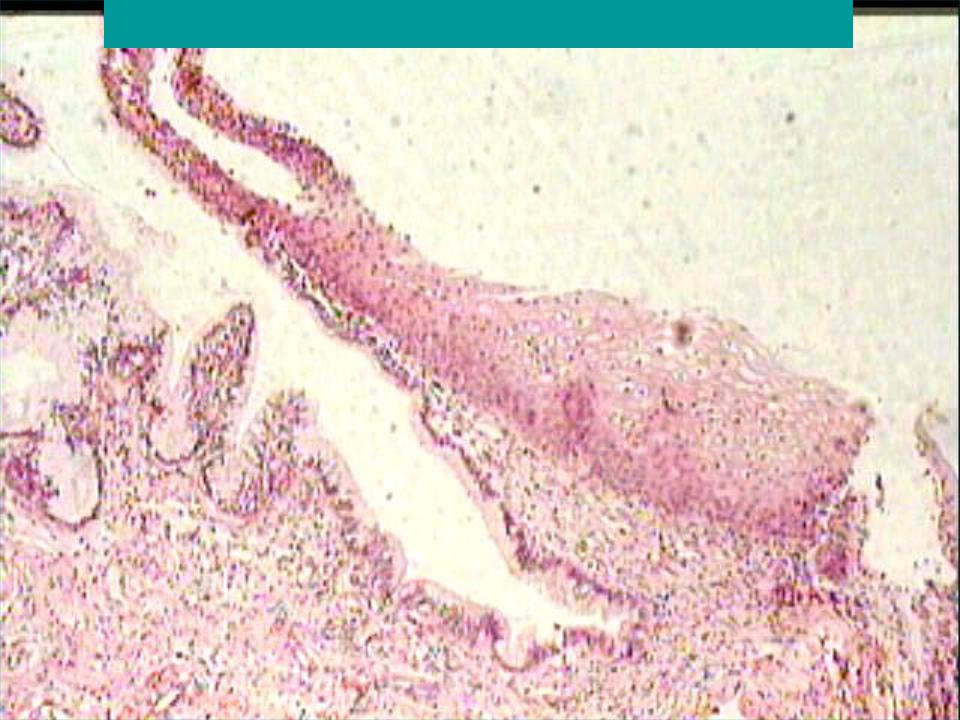 Надо ли ее лечить и как? А может, помогут рецепты народной медицины? Давайте во всем этом разберемся.
Надо ли ее лечить и как? А может, помогут рецепты народной медицины? Давайте во всем этом разберемся.
Согласно статистике, эрозия шейки матки обнаруживается у 1/3 женщин репродуктивного возраста. С этим заболеванием сталкиваются как совсем юные девушки, так и взрослые рожавшие женщины. Тысячи ученых по всему миру постоянно пребывают в поиске наиболее эффективных методов лечения, которые подошли бы всем представительницам прекрасного пола и навсегда бы избавили их от эрозии шейки матки. Но, несмотря на распространенность этого заболевания, пока не существует единого подхода к методам терапии.
В каждом конкретном случае успех лечения эрозии шейки матки зависит от правильного выбора клиники и от опыта и профессионализма врача-гинеколога, к которому вы обратитесь. Также необходимо понимать, что существует несколько видов эрозии шейки матки, которые требуют разных методов лечения.
Такая разная эрозия
Врожденная эрозия шейки матки формируется во время внутриутробного периода развития плода. Обычно она занимает небольшой участок и выглядит ярко-красным пятном с ровной поверхностью, при этом отсутствуют патологические выделения и симптомы заболевания.
Обычно она занимает небольшой участок и выглядит ярко-красным пятном с ровной поверхностью, при этом отсутствуют патологические выделения и симптомы заболевания.
Чаще всего врожденную эрозию шейки матки выявляют у детей и подростков. В большинстве случаев это состояние не требует специального лечения. Все, что необходимо подростку при наличии врожденной эрозии шейки матки – это наблюдение у детского, а затем и у взрослого гинеколога.
Истинная эрозия шейки матки представляет собой ярко-красную раневую поверхность участков матки. При этом наблюдаются признаки воспаления, ранки легко кровоточат при сексуальных контактах и осмотрах у гинеколога. Примерно через две недели этот вид эрозии переходит в эктопию – так называемую псевдоэрозию.
Эктопия может проявляться как появлением небольших язвочек на шейке матки, так и обширными ранами, охватывающими значительную часть шейки. Поверхность язв неровная, окраска слизистой ярко-алая, возможно появление участков с выделением гноя. Разрастание площади эрозии может происходить и в глубину шейки матки. При этом образуются полые ходы, которые с течением времени заполняются выделениями, что может привести к образованию кист.
Разрастание площади эрозии может происходить и в глубину шейки матки. При этом образуются полые ходы, которые с течением времени заполняются выделениями, что может привести к образованию кист.
Псевдоэрозия может существовать годами, поначалу не давая о себе знать никакими симптомами. Появление атипичных клеток на фоне эрозии шейки матки может привести к развитию онкологических заболеваний. Именно этот вид эрозии шейки матки требует лечения с учетом стадии развития и сопутствующих воспалительных процессов.
Причины развития эрозии шейки матки
Точных причин, которые приводят к появлению язвочек и ран на шейке матки, пока не выявлено. Но на сегодняшний день ученые выделяют ряд факторов, которые повышают риск развития эрозии, в их числе:
- слишком раннее начало половой жизни, когда половые органы девушки еще не полностью сформировались;
- заболевания, передающиеся половым путем (хламидиоз, трихомониаз), воспалительные болезни женской половой сферы;
- прерывания беременности, тяжелые роды, операции в анамнезе;
- гормональный дисбаланс, который выражается в нерегулярных менструациях, эндокринных заболеваниях, ослабленной иммунной защите.

Не забывайте регулярно посещать гинеколога как при наличии у себя этих факторов, так и без них. Только своевременные осмотры у опытного гинеколога дадут вам уверенность в завтрашнем дне и в том, что ваша репродуктивная система здорова и вы сможете рожать детей и жить половой жизнью в полном соответствии со своими планами.
Симптомы, требующие внимания
Эрозия шейки матки – это достаточно коварное заболевание, которое поначалу может никак себя не проявлять. Чаще всего о наличии язвочек на шейке матки женщине сообщает гинеколог после осмотра. Но иногда эрозия начинает заявлять о себе следующими симптомами:
- кровянистые выделения, наблюдающиеся после полового акта;
- тянущие боли внизу живота вне периода менструаций;
- изменившийся характер привычных выделений – например, увеличение их объема;
- нарушения менструального цикла.
Все этим симптомы могут свидетельствовать как о наличии эрозии шейки матки, так и о множестве других заболеваний. Поэтому ни в коем случае не пытайтесь лечиться самостоятельно, испытывая на себе эффективность рецептов народной медицины. Промедление может привести к развитию осложнений, с которыми не так просто справиться.
Поэтому ни в коем случае не пытайтесь лечиться самостоятельно, испытывая на себе эффективность рецептов народной медицины. Промедление может привести к развитию осложнений, с которыми не так просто справиться.
Будьте внимательны к себе и вовремя обращайтесь к врачу-гинекологу! Помните, что женское здоровье – это основа счастливой и полноценной жизни всей семьи!
Источники
- MacCormick A., Sharma H. Early Recurrent Symptoms After Anterior Cervical Discectomy and Fusion Done for Myelopathy. // Int J Spine Surg — 2021 — Vol14 — Ns4 — p.S1-S4; PMID:33900936
- Cheever K., McDevitt J., Phillips J., Kawata K. The Role of Cervical Symptoms in Post-concussion Management: A Systematic Review. // Sports Med — 2021 — Vol — NNULL — p.; PMID:33891292
- Chen H., Liu H., Deng Y., Gong Q., Wang B., Ding C. [Effect of modified lateral mass screws implantation strategy on axial symptoms in cervical expansive open-door laminoplasty]. // Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi — 2021 — Vol35 — N4 — p.
 445-452; PMID:33855828
445-452; PMID:33855828 - Moreno Alfonso JC., Molina Caballero AY., Pérez Martínez A., Arredondo Montero J., Zubicaray Ugarteche J., Bardají Pascual C. [Cranio-facial-cervical and subglottic hemangioma with respiratory symptoms. A therapeutic emergency]. // An Sist Sanit Navar — 2021 — Vol44 — N1 — p.113-117; PMID:33853216
- Kumar V., Dhatt SS., Subramaniyam SR., Neradi D. Letter to the editor concerning "primary cervical decompression surgery may improve lumbar symptoms in patients with tandem spinal stenosis" by Inoue T, et al. (Eur Spine J; 2021 jan 6. doi: 10.1007/s00586-020-06,693-0). // Eur Spine J — 2021 — Vol — NNULL — p.; PMID:33847815
- Inoue T., Imagama S. Reply to the Letter to the Editor of V. Kumar et al. concerning "Primary cervical decompression surgery may improve lumbar symptoms in patients with tandem spinal stenosis" by Inoue T, et al. (Eur Spine J; 2021 Jan 6. doi: 10.1007/s00586-020-06693-0). // Eur Spine J — 2021 — Vol — NNULL — p.
 ; PMID:33834278
; PMID:33834278 - Cha EDK., Lynch CP., Parrish JM., Jenkins NW., Geoghegan CE., Jadczak CN., Mohan S., Singh K. Role of Gender in Improvement of Depressive Symptoms Among Patients Undergoing Cervical Spine Procedures. // Neurospine — 2021 — Vol18 — N1 — p.217-225; PMID:33819948
- Honkanen EA., Korpela J., Pekkonen E., Kaasinen V., Reich MM., Joutsa J. Reappearance of Symptoms after GPi-DBS Discontinuation in Cervical Dystonia. // Mov Disord Clin Pract — 2021 — Vol8 — N3 — p.406-411; PMID:33816670
- Lin T., Wang Z., Chen G., Liu W. Predictive Effect of Cervical Spinal Cord Compression and Corresponding Segmental Paravertebral Muscle Degeneration on the Severity of Symptoms in Patients with Cervical Spondylotic Myelopathy. // Spine J — 2021 — Vol — NNULL — p.; PMID:33785472
- Baker JD., Sayari AJ., Harada GK., Tao Y., Louie PK., Basques BA., Galbusera F., Niemeyer F., Wilke HJ., An HS., Samartzis D. The Modic-endplate-complex phenotype in cervical spine patients: Association with symptoms and outcomes. // J Orthop Res — 2021 — Vol — NNULL — p.; PMID:33749924
Лечение эрозии шейки
Эрозия шейки матки – одно из самых частых гинекологических заболеваний. Она выявляется у женщин репродуктивного возраста и девочек-подростков, изредка возникает в преклимактерическом периоде. Эрозию боятся; многиедумают, что ее можно вылечить только лазером или скальпелем. Разберемся, так ли это на самом деле.
Под термином эрозия могут скрываться самые различные состояния. Обычно врач говорит: «У вас эрозия», если видит при осмотре округлое красное или розовое пятно на шейке матки. Он пока не знает, что это за образование и насколько оно опасно. Врач лишь может предположить:
- Это врожденная эрозия (эктопия), она возникает на фоне гормонального дисбаланса и, скорее всего, пройдет сама.
- Это эктропион, он появляется после травмы (в родах, после аборта и др.), самостоятельно не проходит.
- Это истинная эрозия, она возникла на фоне воспаления и уйдет после лечения.
Эрозия часто остается бессимптомной и выявляется случайно при гинекологическом осмотре. Порой она дает о себе знать кровянистыми выделениями после интимной близости, спринцевания, введения тампонов, взятия мазка и др.
Иногда под видом эрозии скрывается рак шейки матки. Поэтому при выявлении подозрительного образования всегда назначается обследование:
- Мазок на онкоцитологию (тест по Папаниколау). Позволяет оценить состав клеток эрозии, отличить доброкачественный процесс от предраковых изменений и рака.
- Кольпоскопия – осмотр шейки матки под увеличением. Врач может визуально оценить дефект шейки матки, при необходимости – прицельно взять биопсию и сделать анализ тканей.
- Обследование на ВПЧ. Рак шейки матки связан с активацией вируса папилломы человека.
Лечение будет зависеть от результатов обследования:
- При неосложненной врожденной эктопии или приобретенном эктропионе рекомендуется наблюдение. Достаточно ежегодно обследоваться у гинеколога.
- Если эрозия растет на фоне воспаления, назначаются лекарственные средства с учетом выявленной инфекции.
- При глубоком поражении шейки матки и предраковых состояниях практикуется хирургическое лечение – прижигание эрозии (лазером, радиоволнами, электрическим током), конизация.
Чем раньше обнаружена эрозия, тем проще с ней справиться. Поэтому всем женщинам, даже если нет жалоб, рекомендуется ежегодно посещать гинеколога. При обычном осмотре можно вовремя выявить эрозию и другие заболевания шейки матки и не допустить развития осложнений.
Лечение эрозии шейки матки в Барнауле
Под эрозией шейки матки подразумевается три определения.
1. Врожденная эрозия – видоизмененная с рождения шейка матки, цилиндрический эпителий которой расположен в сторону влагалища. В большинстве случаев к моменту полового созревания эпителий смещается, и шейка матки обретает здоровый вид. Многие специалисты не считают врожденную эрозию патологией.
2. Псевдоэрозия – это смещение клеток слизистой оболочки из канала шейки матки в сторону влагалища. Встречается преимущественно у женщин репродуктивного возраста.
3. Истинная эрозия – патологические состояние, сопровождающееся изменением целостности оболочки шейки матки. При этом плоский эпителий, характерный для слизистой оболочки, замещается цилиндрическим эпителием. Существует много причин, приводящих к подобным изменениям.
Симптомы эрозии шейки матки:
Истинная эрозия имеет вид ярко-красного пятна с четкими краями – это небольшая ранка на слизистой оболочке. Врожденная эрозия и псевдоэрозия при кольпоскопии напоминают красноватое кольцо, которое окружает канал шейки матки.
В 8 из 10 случаев вышеперечисленные дефекты не имеют симптомов. Исключения составляют ситуации, когда присоединяется сопутствующее воспаление канала шейки матки. В подобном случае отмечаются обильные выделения из влагалища. Указать на наличие эрозии могут болевые ощущения при половых контактах, а также кровянистые выделения после них, обусловленные механическим раздражением видоизмененной слизистой оболочки.
Диагностика эрозии шейки матки:
Диагностировать эрозию можно с помощью нескольких методов:
• при гинекологическом осмотре врач может увидеть воспаленный, покрасневший участок на слизистой оболочке. Незначительное механическое воздействие сопровождается кровоточивостью;
• расширенная кольпоскопия помогает рассмотреть в увеличенном виде слизистую оболочку. Уточняют заболевание пробы с применением красящих растворов;
• цитологическое исследование подразумевает изучение клеток, полученных в результате соскабливания с сомнительного участка слизистой;
• при биопсии исследуется ткань. Данный метод считается самым точным. С его помощью можно обнаружить рак.
Методы лечения эрозии шейки матки в медицинском центре Интервал:
1. Медикаментозный метод лечения.
Метод не является самостоятельным вариантом лечения, так как направлен на устранение воспалительных заболеваний, провоцирующих развитие и ухудшение текущего состояния эрозии шейки матки (лечение бактериальных инфекций, папилломавирусной инфекции).
Назначается чаще нерожавшим женщинам при отсутствии опасных признаков патологии шейки матки при обследовании (лейкоплакия, дисплазия шейки матки и т.д.). После проведения медикаментозной терапии, пациентка с эрозией шейки матки требует постоянного динамического наблюдения у гинеколога.
2. Хирургические методы:
Показания для применения хирургического метода определяет врач после обследования женщины.
Радиоволновая терапия эрозии шейки матки:
Достоинством этого метода является его способность безболезненно коагулировать и испарять патологические ткани, образуя на раневой поверхности тонкую коагуляционную пленку. Радиоволновую терапию патологии шейки матки проводят в первую половину цикла (на 4-7 дни м.ц.).
Петлевая электроэксцизия и диатермоконизация шейки матки.
Относится к наиболее серьезным и радикальным методам лечения патологии шейки матки.
Суть метода в удалении патологического очага шейки матки радиохирургическими ножами в виде специальных петель.
Используется метод при сочетании серьезной патологии шейки матки, развивающейся на фоне длительно нелеченной эрозии шейки матки (дисплазия шейки матки, выраженная деформация или гипертрофия шейки матки, при сочетании нескольких патологий шейки матки).
Профилактика эрозии
Чтобы предупредить возникновение эрозии, рекомендуется:
• соблюдать правила личной гигиены в интимной жизни;
• посещать гинеколога раз в полгода;
• избегать беспорядочных половых контактов.
Отчет об одиночном врожденном самовосстанавливающемся ретикулогистиоцитозе
Abstract
Врожденный самовосстанавливающийся ретикулогистиоцитоз (CSHRH) — редкая кожная самоограничивающаяся форма гистиоцитоза клеток Лангерганса. В то время как множественные поражения являются обычным явлением, одиночное поражение встречается редко. У 14-дневного новорожденного была обнаружена одиночная 5-миллиметровая овальная красноватая эрозированная папула с коркой на левом бедре, которая существовала с рождения. Системного вовлечения не обнаружено. Гистопатология выявила плотную инфильтрацию больших гистиоцитов с разбросанными эозинофилами и лимфоцитами в дерме.Иммуногистохимия показала положительную реакцию на S-100 и CD1a. Два месяца спустя кожное поражение спонтанно развивалось без признаков рецидива и внекожного поражения. На основании характерного клинического течения и типичных гистопатологических данных был поставлен диагноз одиночной CSHRH.
Ключевые слова: Синдром Хашимото-Притцкера, гистиоцитоз, клетки Лангерганса
ВВЕДЕНИЕ
Врожденный ретикулогистиоцитоз (CSHRH), впервые описанный в 1973 году Хашимото и Притцкера. проявляется при рождении или в неонатальном периоде и спонтанно инвертируется в течение недель или нескольких месяцев без вовлечения каких-либо других органов 2 .
Хотя CSHRH обычно представляет собой множественные кожные папулоноузлы, в дерматологической литературе появилось несколько сообщений об одиночных поражениях после Berger et al. 3 первое сообщение об отдельном варианте CSHRH 4 , 5 , 6 , 7 , 8 , 9 , 10 . В корейской дерматологической литературе было зарегистрировано только три таких случая: 4 , 5 .Здесь мы сообщаем о дополнительном редком случае одиночного CSHRH у 14-дневного новорожденного женского пола.
СЛУЧАЙ ИЗЛУЧЕНИЯ
14-дневная новорожденная женщина была доставлена в наше отделение ее матерью из-за поражения кожи на левом бедре, которое присутствовало с рождения. Она родилась естественным путем в срок, как первый ребенок, после неосложненной беременности. Ее вес при рождении, длина тела и оценка по шкале Апгар были в пределах нормы. У нее была единственная 5-миллиметровая овальная плотная красноватая эрозированная папула с коркой на левой передней части бедра ().В остальном физикальное обследование было нормальным, без признаков гепатоспленомегалии или лимфаденопатии. Лабораторные анализы, включая общий анализ крови, общий анализ мочи, уровень глюкозы в крови, функцию печени и почек, химический профиль, рентгенограмму грудной клетки и скрининговые тесты новорожденных, были без особенностей. На окрашенном гематоксилином и эозином срезе биопсии кожи из очага поражения наблюдались очаговая эрозия и образование корки эпидермиса, а дермоэпидермальное соединение было нечетким. Внутри дермы был плотный дермальный инфильтрат из больших и круглых гистиоцитарных клеток с обильной эозинофильной цитоплазмой.Ядра были различной формы и размера, от неправильной круглой до овальной или почковидной без атипии. Также наблюдались разбросанные лимфоциты, эозинофилы и нейтрофилы (). Большинство гистиоцитарных клеток показали положительное окрашивание на S-100 и CD1a, что указывает на то, что это были клетки Лангерганса (). Электронная микроскопия не проводилась. Через два месяца поражение кожи спонтанно разрешилось с образованием гипертрофического рубца (). Рецидивов и системного поражения не наблюдалось в течение 6 месяцев наблюдения.Диагноз одиночного CSHRH был поставлен на основании клинических и гистопатологических данных.
Клинические фотографии врожденного самовосстанавливающегося ретикулогистиоцитоза. (A) Единственная 5-миллиметровая, овальная, плотная, красноватая и эродированная папула с коркой на левой передней части бедра при первичном осмотре. (B) Через 2 месяца поражение клинически исчезло с появлением гипертрофического рубца.
Патогистологические данные поражения. (A) Видны очаговая эрозия и корка эпидермиса, нечеткое дермоэпидермальное соединение и плотный дермальный инфильтрат в верхней и средней части дермы.(B) Плотный дермальный инфильтрат состоит из больших и круглых гистиоцитарных клеток с ядрами различной формы и размера, от неправильной круглой до овальной или почковидной без атипии (A: H&E, × 40; B: H&E, × 400).
Иммуногистохимически гистиоцитарные клетки показали положительную реакцию на S-100 (A) и CD1a (B) (A: S-100, × 100; B: CD1a, × 100).
ОБСУЖДЕНИЕ
Гистиоцитоз клеток Лангерганса (LCH) характеризуется моноклональной пролиферацией клеток Лангерганса, и диагноз основан на гистологических критериях, установленных Международным обществом гистиоцитов в 1987 г. 6 .Клинические варианты LCH состоят из болезни Леттерера-Сиве, болезни Ханда-Шуллера-Кристиана, эозинофильной гранулемы и CSHRH 6 . LCH в основном поражает детей и обычно считается спорадическим заболеванием. Генетические факторы и вирусные инфекции считаются вероятными патогенными факторами 7 .
CSHRH встречается редко, и частота случаев, описанных в литературе, существенно различается. Это заболевание, вероятно, не было диагностировано, потому что поражения спонтанно регрессируют 8 , 9 .Он характеризуется врожденным или неонатальным изолированным поражением кожи, щадящим слизистые оболочки и без внекожного поражения 7 , 8 , 9 , 10 . Поражения могут быть множественными или, реже, одиночными 1 , 2 , 3 , 4 , 5 , 6 , 7 , 8 , 9 , 10 , 11 .Одиночный CSHRH, по-видимому, составляет около 25% пациентов среди всех случаев CSHRH 7 , 8 . Эта форма обычно представляет собой единичный кожный красно-коричневый узелок, который является твердым и безболезненным, и узел имеет тенденцию прогрессировать до корки или изъязвления 7 , 8 . Он может развиваться в любом анатомическом участке тела, а его средний размер составляет от 5 до 20 мм. 7 , 8 . В корейской дерматологической литературе было зарегистрировано только три случая одиночного CSHRH () 4 , 5 , 12 .В нашем случае кожное поражение присутствовало с рождения, без участков пристрастия. Клинические проявления всех четырех корейских случаев включали папулу с коркой. Системное поражение не было обнаружено по результатам лабораторных исследований, и поражения спонтанно регрессировали. Клинически корейские случаи мало чем отличаются от западных.
Таблица 1
Зарегистрированные случаи одиночного врожденного самовосстанавливающегося ретикулогистиоцитоза в корейской литературе
Гистопатологические данные одиночного CSHRH такие же, как и множественные папулонодулярные формы.Находки выявляют плотный дермальный инфильтрат, состоящий преимущественно из крупных гистиоцитов с обильной эозинофильной цитоплазмой и круглым или овальным ядром или ядром в форме почки 8 , 9 . Они сопровождаются смешанным инфильтратом с различным количеством эозинофилов и лимфоцитов 8 , 9 . Диагноз подтверждается положительным иммуногистохимическим окрашиванием на CD1a и S-100, маркеры клеток Лангерганса 8 , 11 .Электронно-микроскопическое исследование показывает гранулы Бирбека и слоистые плотные тела в гистиоцитах; однако обычно в этом нет необходимости и обычно не выполняется 8 , 11 , 13 .
Дифференциальный диагноз включает ювенильную ксантогранулему, гемангиому, врожденный невус шпица, врожденную фибросаркому, инфантильную фиброзную гамартому, инфантильную миофиброму и, хотя и не одиночное поражение, можно также рассматривать доброкачественный цефалический гистиоцитоз.В большинстве случаев рутинная гистология и иммуногистохимия, такие как окрашивание S-100 и CD1a, помогают исключить эти заболевания 8 , 9 , 10 .
Никакого лечения не рекомендуется, прогноз отличный, поражения спонтанно регрессируют в течение нескольких недель или месяцев 8 , 9 , 10 . В случае одиночного CSHRH связанные висцеральные аномалии никогда не были обнаружены ни на начальном этапе, ни во время последующего наблюдения, в отличие от классической формы CSHRH, для которой были зарегистрированы гематологические, печеночные, костные и легкие аномалии 3 , 4 , 5 , 7 , 8 , 9 , 10 .О рецидивах и поздних осложнениях также никогда не сообщалось для одиночных поражений 3 , 4 , 5 , 7 , 8 , 9 , 10 , 12 . Никаких руководств по наблюдению за CSHRH не разработано. Что касается одиночной CSHRH, Zunino-Goutorbe et al. 8 рекомендовал регулярный физический осмотр в течение как минимум 2 лет на начальном этапе, дополненный простыми лабораторными исследованиями и рентгенограммами, с повторением лабораторных анализов, возможно, исключительно через 6 месяцев и визуализационными исследованиями, только если этого требуют клинические проявления.Поражение у нашего пациента разрешилось через 2 месяца без какого-либо вмешательства, и не было никаких доказательств внекожного поражения, осложнений и рецидивов. Наш клинический случай важен, потому что он предоставляет фотографические документы о саморегрессирующем характере одиночного CSHRH.
Таким образом, одиночный CSHRH, вероятно, недооценивался из-за его самовосстанавливающегося характера, и врачи, возможно, пропустили диагноз в прошлом. Этот редкий одиночный CSHRH должен быть включен в дифференциальную диагностику врожденных одиночных кожных узелков, а гистопатологическое исследование имеет важное значение для дифференциации многочисленных заболеваний.
Отчет об одиночном врожденном самовосстанавливающемся ретикулогистиоцитозе
Abstract
Врожденный самовосстанавливающийся ретикулогистиоцитоз (CSHRH) — редкая, кожная, самоограничивающаяся форма гистиоцитоза клеток Лангерганса. В то время как множественные поражения являются обычным явлением, одиночное поражение встречается редко. У 14-дневного новорожденного была обнаружена одиночная 5-миллиметровая овальная красноватая эрозированная папула с коркой на левом бедре, которая существовала с рождения. Системного вовлечения не обнаружено. Гистопатология выявила плотную инфильтрацию больших гистиоцитов с разбросанными эозинофилами и лимфоцитами в дерме.Иммуногистохимия показала положительную реакцию на S-100 и CD1a. Два месяца спустя кожное поражение спонтанно развивалось без признаков рецидива и внекожного поражения. На основании характерного клинического течения и типичных гистопатологических данных был поставлен диагноз одиночной CSHRH.
Ключевые слова: Синдром Хашимото-Притцкера, гистиоцитоз, клетки Лангерганса
ВВЕДЕНИЕ
Врожденный ретикулогистиоцитоз (CSHRH), впервые описанный в 1973 году Хашимото и Притцкера. проявляется при рождении или в неонатальном периоде и спонтанно инвертируется в течение недель или нескольких месяцев без вовлечения каких-либо других органов 2 .
Хотя CSHRH обычно представляет собой множественные кожные папулоноузлы, в дерматологической литературе появилось несколько сообщений об одиночных поражениях после Berger et al. 3 первое сообщение об отдельном варианте CSHRH 4 , 5 , 6 , 7 , 8 , 9 , 10 . В корейской дерматологической литературе было зарегистрировано только три таких случая: 4 , 5 .Здесь мы сообщаем о дополнительном редком случае одиночного CSHRH у 14-дневного новорожденного женского пола.
СЛУЧАЙ ИЗЛУЧЕНИЯ
14-дневная новорожденная женщина была доставлена в наше отделение ее матерью из-за поражения кожи на левом бедре, которое присутствовало с рождения. Она родилась естественным путем в срок, как первый ребенок, после неосложненной беременности. Ее вес при рождении, длина тела и оценка по шкале Апгар были в пределах нормы. У нее была единственная 5-миллиметровая овальная плотная красноватая эрозированная папула с коркой на левой передней части бедра ().В остальном физикальное обследование было нормальным, без признаков гепатоспленомегалии или лимфаденопатии. Лабораторные анализы, включая общий анализ крови, общий анализ мочи, уровень глюкозы в крови, функцию печени и почек, химический профиль, рентгенограмму грудной клетки и скрининговые тесты новорожденных, были без особенностей. На окрашенном гематоксилином и эозином срезе биопсии кожи из очага поражения наблюдались очаговая эрозия и образование корки эпидермиса, а дермоэпидермальное соединение было нечетким. Внутри дермы был плотный дермальный инфильтрат из больших и круглых гистиоцитарных клеток с обильной эозинофильной цитоплазмой.Ядра были различной формы и размера, от неправильной круглой до овальной или почковидной без атипии. Также наблюдались разбросанные лимфоциты, эозинофилы и нейтрофилы (). Большинство гистиоцитарных клеток показали положительное окрашивание на S-100 и CD1a, что указывает на то, что это были клетки Лангерганса (). Электронная микроскопия не проводилась. Через два месяца поражение кожи спонтанно разрешилось с образованием гипертрофического рубца (). Рецидивов и системного поражения не наблюдалось в течение 6 месяцев наблюдения.Диагноз одиночного CSHRH был поставлен на основании клинических и гистопатологических данных.
Клинические фотографии врожденного самовосстанавливающегося ретикулогистиоцитоза. (A) Единственная 5-миллиметровая, овальная, плотная, красноватая и эродированная папула с коркой на левой передней части бедра при первичном осмотре. (B) Через 2 месяца поражение клинически исчезло с появлением гипертрофического рубца.
Патогистологические данные поражения. (A) Видны очаговая эрозия и корка эпидермиса, нечеткое дермоэпидермальное соединение и плотный дермальный инфильтрат в верхней и средней части дермы.(B) Плотный дермальный инфильтрат состоит из больших и круглых гистиоцитарных клеток с ядрами различной формы и размера, от неправильной круглой до овальной или почковидной без атипии (A: H&E, × 40; B: H&E, × 400).
Иммуногистохимически гистиоцитарные клетки показали положительную реакцию на S-100 (A) и CD1a (B) (A: S-100, × 100; B: CD1a, × 100).
ОБСУЖДЕНИЕ
Гистиоцитоз клеток Лангерганса (LCH) характеризуется моноклональной пролиферацией клеток Лангерганса, и диагноз основан на гистологических критериях, установленных Международным обществом гистиоцитов в 1987 г. 6 .Клинические варианты LCH состоят из болезни Леттерера-Сиве, болезни Ханда-Шуллера-Кристиана, эозинофильной гранулемы и CSHRH 6 . LCH в основном поражает детей и обычно считается спорадическим заболеванием. Генетические факторы и вирусные инфекции считаются вероятными патогенными факторами 7 .
CSHRH встречается редко, и частота случаев, описанных в литературе, существенно различается. Это заболевание, вероятно, не было диагностировано, потому что поражения спонтанно регрессируют 8 , 9 .Он характеризуется врожденным или неонатальным изолированным поражением кожи, щадящим слизистые оболочки и без внекожного поражения 7 , 8 , 9 , 10 . Поражения могут быть множественными или, реже, одиночными 1 , 2 , 3 , 4 , 5 , 6 , 7 , 8 , 9 , 10 , 11 .Одиночный CSHRH, по-видимому, составляет около 25% пациентов среди всех случаев CSHRH 7 , 8 . Эта форма обычно представляет собой единичный кожный красно-коричневый узелок, который является твердым и безболезненным, и узел имеет тенденцию прогрессировать до корки или изъязвления 7 , 8 . Он может развиваться в любом анатомическом участке тела, а его средний размер составляет от 5 до 20 мм. 7 , 8 . В корейской дерматологической литературе было зарегистрировано только три случая одиночного CSHRH () 4 , 5 , 12 .В нашем случае кожное поражение присутствовало с рождения, без участков пристрастия. Клинические проявления всех четырех корейских случаев включали папулу с коркой. Системное поражение не было обнаружено по результатам лабораторных исследований, и поражения спонтанно регрессировали. Клинически корейские случаи мало чем отличаются от западных.
Таблица 1
Зарегистрированные случаи одиночного врожденного самовосстанавливающегося ретикулогистиоцитоза в корейской литературе
Гистопатологические данные одиночного CSHRH такие же, как и множественные папулонодулярные формы.Находки выявляют плотный дермальный инфильтрат, состоящий преимущественно из крупных гистиоцитов с обильной эозинофильной цитоплазмой и круглым или овальным ядром или ядром в форме почки 8 , 9 . Они сопровождаются смешанным инфильтратом с различным количеством эозинофилов и лимфоцитов 8 , 9 . Диагноз подтверждается положительным иммуногистохимическим окрашиванием на CD1a и S-100, маркеры клеток Лангерганса 8 , 11 .Электронно-микроскопическое исследование показывает гранулы Бирбека и слоистые плотные тела в гистиоцитах; однако обычно в этом нет необходимости и обычно не выполняется 8 , 11 , 13 .
Дифференциальный диагноз включает ювенильную ксантогранулему, гемангиому, врожденный невус шпица, врожденную фибросаркому, инфантильную фиброзную гамартому, инфантильную миофиброму и, хотя и не одиночное поражение, можно также рассматривать доброкачественный цефалический гистиоцитоз.В большинстве случаев рутинная гистология и иммуногистохимия, такие как окрашивание S-100 и CD1a, помогают исключить эти заболевания 8 , 9 , 10 .
Никакого лечения не рекомендуется, прогноз отличный, поражения спонтанно регрессируют в течение нескольких недель или месяцев 8 , 9 , 10 . В случае одиночного CSHRH связанные висцеральные аномалии никогда не были обнаружены ни на начальном этапе, ни во время последующего наблюдения, в отличие от классической формы CSHRH, для которой были зарегистрированы гематологические, печеночные, костные и легкие аномалии 3 , 4 , 5 , 7 , 8 , 9 , 10 .О рецидивах и поздних осложнениях также никогда не сообщалось для одиночных поражений 3 , 4 , 5 , 7 , 8 , 9 , 10 , 12 . Никаких руководств по наблюдению за CSHRH не разработано. Что касается одиночной CSHRH, Zunino-Goutorbe et al. 8 рекомендовал регулярный физический осмотр в течение как минимум 2 лет на начальном этапе, дополненный простыми лабораторными исследованиями и рентгенограммами, с повторением лабораторных анализов, возможно, исключительно через 6 месяцев и визуализационными исследованиями, только если этого требуют клинические проявления.Поражение у нашего пациента разрешилось через 2 месяца без какого-либо вмешательства, и не было никаких доказательств внекожного поражения, осложнений и рецидивов. Наш клинический случай важен, потому что он предоставляет фотографические документы о саморегрессирующем характере одиночного CSHRH.
Таким образом, одиночный CSHRH, вероятно, недооценивался из-за его самовосстанавливающегося характера, и врачи, возможно, пропустили диагноз в прошлом. Этот редкий одиночный CSHRH должен быть включен в дифференциальную диагностику врожденных одиночных кожных узелков, а гистопатологическое исследование имеет важное значение для дифференциации многочисленных заболеваний.
Отчет об одиночном врожденном самовосстанавливающемся ретикулогистиоцитозе
JE Kim, et al.
250 Ann Dermatol
Получено 14 января 2011 г., пересмотрено 6 декабря 2011 г., принято для
публикация 7 декабря 2011 г.
Автор для корреспонденции : Хун Кан, отделение дерматологии, больница Св.
Пола, медицинский факультет Корейского католического университета,
180 Вангсан-ро, Тондэмун-гу, Сеул 130-709, Корея. Тел .: 82-2-
958-2143, факс: 82-2-969-8999, электронная почта: johnkang @ catholic.ac.kr
his — это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution
(http: /
creativecommons.org/licenses/by-nc/3.0), которая разрешает неограниченный доступ
без ограничений. -коммерческое использование, распространение и воспроизведение на любом носителе,
при условии правильного цитирования оригинальной работы.
Ann Dermatol Vol. 26, № 2, 2014 г. http://dx.doi.org/10.5021/ad.2014.26.2.250
СЛУЧАЙНЫЙ СЛУЧАЙ
Единственная врожденная эрозия у новорожденного: отчет
об одиночном врожденном самовосстанавливающемся ретикулогистиоцитозе
Чон Ын Ким, Бён Джик Ким, Хун Кан
Отделение дерматологии, Св.Пауля, медицинский факультет Корейского католического университета, Сеул, Корея
Врожденный самовосстанавливающийся ретикулогистиоцитоз (CSHRH) — это
редкая кожная самоограничивающаяся форма тиоцитоза клеток Лангерганса. В то время как множественные поражения являются обычным явлением, одиночное поражение
встречается редко. У 14-дневного новорожденного была обнаружена одиночная,
5-миллиметровая, овальная, красноватая, эродированная папула с коркой на левом бедре
, которая существовала с рождения.Системного вовлечения
не обнаружено. Гистопатология выявила плотную инфильтрацию
больших гистиоцитов с разбросанными эозинофилами и
лимфоцитами в дерме. Иммуногистохимия показала положительную реакцию на S-100 и
CD1a. Двумя месяцами позже поражение кожи вызвало спонтанную инверсию
, без признаков рецидива и экстра-
кожного поражения. На основании характерного клинического течения
и типичных гистопатологических данных был поставлен диагноз
одиночного CSHRH.(Ann Dermatol 26 (2)
250∼253, 2014)
-Ключевые слова-
Синдром Хашимото-Притцкера, гистиоцитоз, клетки Лангерганса
ВВЕДЕНИЕ
Врожденный самовосстанавливающийся ретикулогистиоцитоз в 1973 г., Хашимото и Прицкер
1
, это редкое
клеточное расстройство Лангерганса, которое обычно проявляется при рождении или
в неонатальном периоде и спонтанно разворачивается с
от недель до нескольких месяцев без вовлечения любые
прочие органы
2
.
Хотя CSHRH обычно представляет собой множественные папулоноузлы кожи
ous, в дерматологической литературе появилось несколько сообщений о
одиночных поражениях после того, как Ber-
ger et al.
3
впервые сообщил об отдельном варианте CSHRH
4-10
.
Только три таких случая описаны в корейской дерматологической литературе
4,5
. Здесь мы сообщаем о дополнительном
редком случае одиночного CSHRH у 14-дневной девочки
новорожденного.
СЛУЧАЙ ИЗЛУЧЕНИЯ
14-дневная новорожденная девочка была доставлена к нам в отделение-
ее матерью из-за поражения кожи на левом бедре
, которое присутствовало с рождения. Она родила
вагинально доношенными, как первый ребенок, после несложной
беременности. Ее масса тела при рождении, длина тела и оценка по шкале Апгар
были в пределах нормы. Она представила
с одиночным 5-миллиметровым, овальным, твердым, красноватым и эродированным слоем
с коркой на левой передней части бедра (рис.1А). В остальном осмотр
был нормальным, без признаков
гепатоспленомегалии или лимфаденопатии. Лабораторные
анализов, включая общий анализ крови, общий анализ мочи,
уровня глюкозы в крови, функцию печени и почек, химический профиль, рентгенограмму грудной клетки
и скрининговые тесты новорожденных,
не помечались. На окрашенном гематоксилином и эозином срезе биопсии кожи
из очага поражения наблюдались очаговые эрозии и корки на участке
эпидермиса, а дермоэпидермальное соединение
было нечетким.Внутри дермы имелся плотный дермальный инфильтрат
из больших и круглых гистиоцитарных клеток
с обильной эозинофильной цитоплазмой. Ядра имели
различных форм и размеров, от неправильной круглой до овальной или
почкообразных без атипии. Также наблюдались рассеянные лимфоциты, синофилы eo-
и нейтрофилы (рис. 2). Большинство гистиоцитарных клеток
показали положительное окрашивание на S-100 и
CD1a, что указывает на то, что это были клетки Лангерганса (рис.3).
Врожденная интралабиринтная холестеатома
Представлен пациент с врожденной интралабиринтной холестеатомой. Компьютерные томографические изображения с высоким разрешением и интраоперационные микрофотографии демонстрируют особенности интралабиринтного расширения. Мы обсуждаем патогенетические теории развития врожденной интралабиринтной холестеатомы. Обсуждается отличие этого состояния от врожденной холестеатомы с лабиринтной эрозией.
1.Введение
Присутствие белого сфероидального образования в передне-верхней части мезотимпанума, видимого через интактную барабанную перепонку у бессимптомного пациента без предшествующей отологической хирургии в анамнезе, является диагностическим признаком врожденной холестеатомы. Может возникнуть эрозия слуховых косточек, а в необычных случаях можно увидеть расширение сосцевидного отростка [1]. Врожденная холестеатома, возникающая в основном в сосцевидном отростке, может разрушать дуральные пластинки и приводить к поражению твердой мозговой оболочки [2, 3]. В отличие от этих дуральных пластин слуховая капсула создает значительный барьер для входа в лабиринт.Лабиринтная эрозия встречается редко, но при ее наличии обычно включает эрозию бокового полукружного канала с обнажением перепончатого лабиринта [3, 4]. Интралабиринтное распространение встречается крайне редко.
Мы описываем первый известный случай пациента с врожденной интралабиринтинной холестеатомой. Компьютерная томография с высоким разрешением (HRCT) височной кости и интраоперационные микрофотографии демонстрируют особенности интралабиринтного происхождения и протяженности. Мы обсуждаем патогенетические теории и обсуждаем отличие врожденной холестеатомы интралабиринтного типа от врожденной холестеатомы с лабиринтной эрозией.
2. История болезни
27-летний мужчина с давней историей потери правого слуха. В анамнезе не было шума в ушах, нарушения равновесия, головокружения или пареза / паралича лицевого нерва. В анамнезе имелась важная информация о травме головы в результате игры в баскетбол в возрасте двух лет. В анамнезе не было переломов или сотрясений мозга. В семейном анамнезе кондуктивного нарушения слуха не было.
Отоскопическое исследование показало нормальные барабанные перепонки без видимой массы в мезотимпануме.Остальные части отоларингологического осмотра были нормальными.
Аудиометрия выявила умеренную кондуктивную тугоухость справа с отличной разборчивостью речи и отсутствием рефлекса правой стремени на ипсилатеральную и контралатеральную стимуляцию (рис. 1). Компьютерная томография височной кости выявила образование эрозии и внутреннего расширения латерального полукружного канала (рис. 2).
Операция мастоидэктомии показала «костный колпачок» над лабиринтом.Когда «колпачок» был удален, была замечена холестеатома, заполняющая горизонтальный и верхний полукружные каналы (Рисунки 3 и 4). Холестеатома была хрупкой и удалялась по частям.
После операции у пациента возникла временная вестибулопатия и правый анакузис. Патологическое исследование выявило холестеатому. Во время повторного осмотра была выполнена формальная лабиринтэктомия с удалением дополнительных фрагментов холестеатомы. После последней процедуры вестибулопатия практически разрешилась.
3. Обсуждение
Проницательный врач может поставить диагноз врожденной холестеатомы. Белое образование в передне-верхней части мезотимпанума, видимое через неповрежденную барабанную перепонку, у пациента, ранее не подвергавшегося отологической хирургии, является диагностическим признаком этого состояния. Врожденная холестеатома может вызвать эрозию слуховых косточек и кондуктивное нарушение слуха; однако лабиринтная эрозия встречается редко. Поражение лабиринта чаще всего состоит из очаговой эрозии горизонтального или верхнего полукружного канала и обнажения перепончатого лабиринта.Видно, что матрица холестеатомы контактирует с перепончатым лабиринтом. Считается, что механизм эрозии слуховой капсулы — это ферментативная деструкция или ремоделирование, связанное с давлением.
Инвазия лабиринта и расширение интралабиринта, как видно в нашем случае, чрезвычайно редки. По нашему мнению, крошечный объем холестеатомы среднего уха, примыкающий к интралабиринтиновому компоненту, наблюдаемый в нашем случае, помогает подтвердить интралабиринтинное место происхождения. Spingarn et al. [5] сообщают о случае «холестеатомы внутреннего уха»; однако гистология интралабиринтной ткани в их случае выявила «хронически воспаленные грануляции и фибросоединительную ткань с редкими гигантскими клетками инородных тел».Авторы утверждают, что «на одном слайде был обнаружен небольшой очаг холестеатомы». Их результаты предполагают случай холестеатомы, вызывающей вторичное воспалительное заболевание лабиринта, а не врожденную интралабиринтинную холестеатому. Jang и Cho [6] сообщают о пациенте с врожденной холестеатомой с полной эрозией верхней части грудной клетки и распространением во внутренний слуховой проход и внутриулитковое пространство. Место происхождения в этом случае установить сложно из-за обширного разрушения височной кости.
Было распространено множество теорий, объясняющих генез врожденной холестеатомы. Неполная инволюция или сохранение эпидермоидного образования в расщелине среднего уха — наиболее широко принятая теория [1, 7–9]. Левенсон и др. [10] постулируют, что врожденная холестеатома является результатом метапластической трансформации хронически воспаленной слизистой среднего уха в ороговевший плоский эпителий. Были предложены и другие теории, включая аномальную миграцию эпителиальной ткани из развивающегося наружного слухового прохода в среднее ухо и засеивание расщелины среднего уха плоскими эпителиальными клетками в околоплодных водах [1].
Эти вышеупомянутые теории не объясняют механизм входа и расширения в лабиринте. В течение третьей недели эмбриогенеза формируется слуховая плакода, утолщенный участок эктодермы, прилегающий к ромбовидному мозгу. К четвертой неделе развития эта отическая плакода инвагинирует с образованием отоциста, предшественника перепончатого лабиринта. Окружающий нервный гребень и мезодермальная ткань образуют слуховую капсулу. Возможно, при врожденной интралабиринтной холестеатоме процесс инвагинации может захватывать плюрипотентные клетки, которые позже дифференцируются в ороговевший плоский эпителий и приводят к интралабиринтной холестеатоме.
Сообщалось о сохранении слуха при врожденной холестеатоме с лабиринтной эрозией [4]. В этих случаях предполагается, что утрикулоэндолимфатический клапан закрывается и играет роль в защите улитки. Сохранение слуха в нашем случае врожденной интралабиринтной холестеатомы при таком диффузном поражении лабиринта не представлялось возможным. В будущем потребуются тематические исследования врожденной интралабиринтинной холестеатомы, чтобы определить, возможно ли сохранение слуха у пациентов с меньшей распространенностью заболевания.
Диагноз врожденной интралабиринтинной холестеатомы следует подозревать у пациентов с односторонней кондуктивной тугоухостью, как в нашем случае, или анакузисом. За интактной барабанной перепонкой не может быть видно мезотимпанального образования. Этот случай подчеркивает важность ВРКТ у пациентов с кондуктивным нарушением слуха. При врожденной интралабиринтной холестеатоме визуализация HRCT может выявить расширенные интралабиринтные пространства. Предполагается, что причиной кондуктивного нарушения слуха является внутреннее ухо.Вестибулопатия может присутствовать или отсутствовать в зависимости от степени центральной вестибулярной компенсации.
Диагноз можно подтвердить только во время операции. Результирующий анакузис может быть хабилитирован с использованием технологии CROS (контралатеральная маршрутизация сигнала) или с помощью остеоинтегрированных имплантатов. Послеоперационная вестибулопатия разрешается центральной вестибулярной компенсацией. В некоторых случаях вестибулярная реабилитация может ускорить выздоровление.
4. Заключение
Врожденная интралабиринтинная холестеатома встречается крайне редко.Подозрение следует вызывать у пациентов с односторонней кондуктивной тугоухостью или анакузисом. КТВ височной кости может выявить поражение внутри лабиринта с расширением внутрилабиринтного пространства. По мнению автора, в большинстве случаев сохранение слуха хирургическим путем невозможно.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Авторские права
Авторские права © 2014 Sanjay Prasad et al.Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Рецидивирующая боль в глазах может быть вызвана предыдущей травмой или врожденной дистрофией роговицы
По мере того, как погода остывает и воздух высыхает, мы становимся более восприимчивыми к повторяющимся эрозиям роговицы. Синдром рецидивирующей эрозии роговицы — это состояние, при котором клетки на поверхности роговицы (эпителий) отделяются от подлежащей базальной мембраны.Лист этих клеток может свободно скользить или разорваться, вызывая истирание роговицы. Поскольку роговица сильно иннервируется, это состояние вызывает умеренную и сильную боль в глазах, светочувствительность, слезотечение и рубцевание роговицы, которые могут повлиять на зрение, если они расположены в центре. Эрозия роговицы чаще всего возникает из-за предыдущей травмы роговицы (45%), предрасполагающего состояния, называемого дистрофией базальной эпителиальной мембраны (ДБМ) (29%) или сочетания травмы и ДБМД (17%). Воспаление от травмы и сухого глаза, как полагают, увеличивает экспрессию фермента, называемого матриксной металлопротеиназой 9 (ММР9), который разрывает прикрепление эпителиальных клеток к лежащей в их основе базальной мембране.EBMD — это врожденное заболевание, при котором морфологические изменения эпителия или базальной мембраны препятствуют прикреплению эпителия. Испарение сухого глаза играет определенную роль, особенно при мейбомианите или розацеа, состоянии, при котором сальные железы на краях век блокируются, что приводит к более быстрому испарению слезной пленки. Без надлежащей смазки эпителий на поверхности роговицы прилипает к внутренней поверхности века, обычно во время сна. Когда веки открываются при пробуждении, эпителий разрывается и вызывает сильную боль.
Лечение острой эрозии роговицы включает смазывание искусственными слезами без консервантов, а также местную профилактику инфекций антибиотиками и пероральные НПВП, такие как ибупрофен от боли. Иногда боль может быть настолько сильной, что может потребоваться гидрокодон. Смазывающие мази, такие как Lacrilube или Refresh PM, также можно использовать перед сном, чтобы предотвратить утреннее раздражение, предотвратить раздражение от ссадины роговицы или хронических эрозий. Если есть ссадина роговицы, мазь с антибиотиком будет одновременно смазывать и служить профилактикой инфекций.Эти капли / мази можно охладить для большего комфорта. Для усиления прикрепления эпителия к базальной мембране можно использовать капли или мазь с хлоридом натрия. Осмотические свойства капель вытягивают воду из роговицы, что вызывает отек и может способствовать отслоению. Однако, чтобы не усугубить раздражение, Муро обычно не используют до заживления ссадины роговицы.
Для пациентов с хроническим синдромом сухого глаза, у которых смазка недостаточна, временная или постоянная закупорка слезных протоков может помочь в качестве дополнительного лечения.Помогая удерживать эндогенные и нанесенные извне слезы, пробки слезных точек могут способствовать заживлению и предотвращению дальнейшего разрушения. Людей, не реагирующих на смазку или имеющих сильное истирание роговицы, также можно лечить с помощью контактных линз с повязками длительного ношения до 2-8 недель с местными каплями антибиотика 2 раза в день для предотвращения инфекции. Это лечение особенно полезно для людей без розацеа или мейбомианита. У 75% из тех, кто лечился таким образом, в течение следующего года не наблюдается рецидивов.Если присутствует розацеа или мейбомианит, доксициклин 50 мг два раза в день и капли кортикостероидов для местного применения вызывают заметное улучшение, включая уменьшение боли, улучшение зрения и уменьшение рецидивов на срок до 2 лет. И доксициклин, и кортикостероиды ингибируют MMP9, белок, который расщепляет каркасный белок, прикрепляющий эпителий к базальной мембране, как описано выше. Это ингибирование способствует восстановлению и повторному прикреплению эпителиальных клеток.
Если лечение не помогает, доступно хирургическое лечение.Передняя стромальная пункция доступна при нецентральных эрозиях и включает использование изогнутой тонкой иглы для выполнения серии проколов базальной мембраны. Это стимулирует рубцевание, которое прикрепляет эпителий к базальной мембране. Однако этот способ лечения потерял популярность, потому что шрам может повлиять на зрение, вызвать блики и часто не помогает предотвратить повторную эрозию. Удаление раны и поверхностная кератэктомия могут выполняться даже при поражении центральной роговицы.Эта процедура, наряду с пункцией передней стромы, может проводиться в кабинете с обезболивающими каплями. Это включает в себя использование лезвия или алмазного бора, чтобы очистить роговицу после удаления эпителия. Бандажная контактная линза накладывается вместе с местными антибиотиками до тех пор, пока не вырастет новый, более прилипший эпителий. Наконец, фототерапевтическая кератэктомия (PTK) может быть выполнена с использованием эксимерного лазера, того же лазера, который используется для операции LASIK для изменения формы роговицы. Эта процедура является крайней мерой и особенно полезна после макроэрозий от травм.Удаляется очень тонкий слой между 5-10 микронами (роговица составляет около 550 микрон) с последующим нанесением местных капель антибиотика, перевязочной контактной линзы и капель кортикостероидов. В исследовании 76 глаз после ПТК было только 11% рецидивов.
Недавно у одного из моих пациентов через 6 месяцев после успешной операции по удалению катаракты возникла эрозия роговицы. В анамнезе не было травм роговицы (кроме самой операции) и не было никаких признаков дистрофии базальной мембраны. У него действительно был мейбомианит и сухость глаз, а операция по удалению катаракты, как известно, вызывает временное ухудшение сухости глаз.Он хорошо отреагировал на санацию эпителия, пункцию передней стромы, перевязку контактных линз и лечение мейбоминита и сухого глаза, вызванного испарением. Следовательно, манипуляции с роговицей во время глазных операций должны быть добавлены как потенциальная причина рецидивирующей эрозии.
Дистрофии роговицы — NORD (Национальная организация по редким заболеваниям)
Симптомы дистрофии роговицы возникают в результате накопления аномального материала в роговице, чистом внешнем слое глаза. Роговица выполняет две функции: защищает остальную часть глаза от пыли, микробов и других вредных или раздражающих материалов и действует как внешняя линза глаза, отклоняя падающий свет на внутреннюю линзу, откуда свет затем направляется на сетчатку. (перепончатый слой светочувствительных клеток в задней части глаза).Сетчатка преобразует свет в изображения, которые затем передаются в мозг. Роговица должна оставаться прозрачной (прозрачной), чтобы иметь возможность фокусировать падающий свет.
Роговица состоит из пяти различных слоев: эпителия, самого внешнего защитного слоя роговицы; мембрана Bowman, этот второй слой чрезвычайно прочен и труден для проникновения, что дополнительно защищает глаза; строма, самый толстый слой роговицы, состоящий из воды, коллагеновых волокон и других компонентов соединительной ткани, которые придают роговице ее прочность, эластичность и прозрачность; Десцеметовая мембрана, тонкий прочный внутренний слой, который также действует как защитный слой; и эндотелий, самый внутренний слой, состоящий из специализированных клеток, которые откачивают лишнюю воду из роговицы.
Дистрофии роговицы характеризуются скоплением инородного материала в одном или нескольких из пяти слоев роговицы. Такой материал может привести к потере прозрачности роговицы, что может привести к потере зрения или нечеткости зрения.
Симптомом, общим для многих форм дистрофии роговицы, является рецидивирующая эрозия роговицы, при которой внешний слой роговицы (эпителий) не прилипает (прикрепляется) к глазу должным образом. Рецидивирующая эрозия роговицы может вызывать дискомфорт или сильную боль, аномальную чувствительность к свету (светобоязнь), ощущение инородного тела (например, грязи или ресницы) в глазу и нечеткость зрения.
ПЕРЕДНИЕ ДИСТРОФИИ Роговицы
Эти дистрофии роговицы поражают внешние слои роговицы, включая эпителий, базальную эпителиальную мембрану (тонкую мембрану, отделяющую эпителиальные клетки от подлежащей ткани) и мембрану Боумена.
Дистрофия базальной эпителиальной мембраны
Эта форма дистрофии роговицы характеризуется развитием очень крошечных точек (микрокист), серых областей, которые в совокупности напоминают очертания стран на карте, или тонкие линии, напоминающие отпечатки пальцев на эпителиальном слое. слой роговицы.У большинства людей симптомы отсутствуют (бессимптомны). В некоторых случаях симптомы могут включать повторяющиеся эрозии и помутнение зрения, которым страдают, по всей видимости, 10 процентов людей. Также может возникнуть аномальная чувствительность к свету (светобоязнь) и ощущение инородного материала в глазу. Дистрофия базальной эпителиальной мембраны является распространенной формой дистрофии роговицы и также известна как дистрофия по карте-точке-отпечатку пальца и микрокистозная дистрофия Когана.
Дистрофия роговицы Meesmann
Это чрезвычайно редкая форма дистрофии роговицы, поражающая эпителиальный слой роговицы.Для него характерно развитие скоплений множественных небольших прозрачных кист. Кисты примерно одного размера. Больные могут испытывать легкое раздражение и небольшое снижение четкости зрения (остроты зрения). При этой форме дистрофии роговицы может наблюдаться чувствительность к свету (светобоязнь) и чрезмерное слезоотделение (слезотечение). Помутнение (помутнение) роговицы возникает редко, но может развиваться у некоторых пожилых людей. Дистрофия роговицы Месманна также известна как ювенильная эпителиальная дистрофия.
Дистрофия роговицы Лиша
Эта редкая форма дистрофии роговицы характеризуется скоплениями множественных крошечных кист или поражений, которые могут иметь форму ленты, изогнутые или спиралевидные (завитые) по внешнему виду. В некоторых случаях у пораженных людей нет никаких симптомов (бессимптомно). У некоторых людей может быть снижение четкости зрения (острота зрения), нечеткость зрения и двоение в глазах, поражающее только один глаз (монокулярная диплопия).
Дистрофия роговицы Рейса-Баклера
Эта форма поражает мембрану Боумена и характеризуется помутнением (помутнением) и прогрессирующим рубцеванием мембраны.В течение первого десятилетия жизни у пораженных людей могут начаться периодические эрозии, вызывающие сильную боль. Рецидивирующие эрозии могут в конечном итоге стабилизироваться по мере того, как пораженные люди становятся старше. Могут развиться дополнительные симптомы, включая аномальную чувствительность к свету (светобоязнь), ощущение или ощущение инородного тела в глазу и заметное снижение четкости зрения (остроты зрения) часто к 20 годам. Дистрофия роговицы Рейса-Баклера также известна как зернистая дистрофия роговицы III типа или дистрофия роговицы типа I слоя Боумена.
Дистрофия роговицы Тиля-Бенке
Эта форма дистрофии роговицы поражает мембрану Боумена, и ее очень трудно отличить от дистрофии роговицы Рейса-Баклера. Аномалии, поражающие роговицу, могут напоминать соты. Рецидивирующие эрозии роговицы начинаются в детстве, но острота зрения снижается только в более позднем возрасте. Также могут возникать боль и аномальная светочувствительность (светобоязнь). Дистрофия роговицы Тиля-Бенке также известна как сотовая дистрофия роговицы или дистрофия роговицы типа II слоя Боумена.
СТРОМАЛЬНЫЕ ДИСТРОФИИ Роговицы
Эти дистрофии роговицы поражают стромальный или центральный слой роговицы. Некоторые из этих заболеваний могут прогрессировать и поражать другие слои роговицы.
Гранулярная дистрофия роговицы, тип I
Эта форма дистрофии роговицы характеризуется образованием мелких частиц (гранул), которые в совокупности напоминают панировочные сухари, обычно в течение второго или третьего десятилетия жизни. Эти поражения медленно растут, в конечном итоге объединяясь (сливаясь), образуя более крупные поражения.У людей могут возникать повторяющиеся эрозии. Хотя на ранних стадиях болезни зрение обычно не нарушается, снижение остроты зрения может произойти к четвертому или пятому десятилетию. Некоторые люди могут иметь ненормальную чувствительность к свету (светобоязнь). Боль в глазах может быть следствием повторяющихся эрозий роговицы.
Гранулярная дистрофия роговицы, тип II
При гранулярной дистрофии роговицы типа II, также известной как дистрофия роговицы Авеллино, поражения на строме обычно появляются в первом или втором десятилетии жизни.Помутнения роговицы иногда напоминают нечто среднее между гранулярными поражениями при гранулярной дистрофии роговицы 1 типа и решетчатыми поражениями при решетчатой дистрофии роговицы (см. Ниже). По мере того как пораженные люди стареют, поражения могут становиться больше, более заметными и затрагивать весь слой стромы. У некоторых пожилых людей снижается четкость зрения (острота зрения) из-за помутнения (помутнения роговицы). В некоторых случаях могут развиваться рецидивирующие эрозии.
Решетчатая дистрофия роговицы
Решетчатая дистрофия роговицы является распространенной формой стромальной дистрофии, и были идентифицированы два основных варианта.Для них характерно развитие поражений, которые образуют ветвящиеся линии, напоминающие треснувшее стекло или перекрещивающийся, перекрывающийся узор решетки. Решеточная дистрофия I типа и ее варианты обычно возникают к концу первой декады. Рецидивирующие эрозии роговицы (которые могут быть болезненными) часто предшествуют этим характерным изменениям стромы. У больных может быть снижение четкости зрения (острота зрения) и аномальная светочувствительность (светобоязнь).
Решеточная дистрофия II типа классифицируется как дистрофия роговицы, но возникает как часть более серьезного заболевания, называемого синдромом Мережота, которое является более серьезным, чем заболевание роговицы.
Желатиновая каплевидная дистрофия роговицы, также известная как семейная субэпителиальная дистрофия роговицы, развивается у людей в течение первого десятилетия жизни и характеризуется потерей зрения, аномальной чувствительностью к свету (светобоязнь), чрезмерным слезотечением (слезотечение) и чувством чувствительности. (ощущение) инородных тел в глазу. Желатиновые массы амилоида, типа белка, накапливаются под эпителием роговицы и делают роговицу непрозрачной и постепенно ухудшают зрение.
Макулярная дистрофия роговицы
Люди с этой формой дистрофии роговицы рождаются со светлой роговицей, но в конечном итоге у них развивается помутнение стромы, обычно в возрасте от 3 до 9 лет.Развитие поражений приводит к снижению четкости зрения (остроты зрения) и раздражению в раннем возрасте. В некоторых случаях ко второму десятилетию может наступить значительная потеря зрения. К третьему или четвертому десятилетию может развиться серьезная потеря зрения. Иногда возникают болезненные рецидивирующие эрозии, но они встречаются реже, чем при других дистрофиях роговицы, поражающих строму. Макулярная дистрофия роговицы также известна как дистрофия Гренова II типа.
Кристаллическая дистрофия роговицы Шнайдера
Эта форма дистрофии роговицы обычно развивается в течение второго десятилетия жизни, но может развиться уже на первом году жизни.У пораженных людей роговица становится непрозрачной из-за накопления жира или холестерина в строме, что в конечном итоге вызывает помутнение, помутнение и помутнение зрения. Кристаллы обычно скапливаются в роговице. Пострадавшие люди имеют нарушение зрения, которое усугубляется ярким светом.
ПОСТЕРИАЛЬНЫЕ ДИСТРОФИИ Роговицы
Эти дистрофии роговицы поражают самые внутренние слои роговицы, включая десцементную мембрану и эндотелий, которые являются слоями роговицы, ближайшими к внутренним структурам глаза.Эти нарушения могут потенциально прогрессировать и поражать все слои роговицы.
Эндотелиальная дистрофия Фукса
Эта форма дистрофии роговицы обычно развивается в среднем возрасте, хотя изначально симптомы могут отсутствовать (бессимптомно). Дистрофия Фукса характеризуется проблемами с крошечными клетками, называемыми «pumper», на внутреннем слое роговицы. Обычно эти клетки выкачивают воду из глаза. При дистрофии Фукса эти клетки разрушаются («отмирают»), роговица наполняется водой и набухает.Припухлость усиливается, и появляется нечеткое зрение, которое ухудшается по утрам, но постепенно улучшается в течение дня. На роговице образуются крошечные пузыри, которые в конечном итоге разрываются и вызывают сильную боль. Пострадавшие люди также могут иметь ощущение песка или песка в глазу (ощущение инородного тела), быть ненормально чувствительными к свету и видеть блики или ореол при взгляде на свет. По мере прогрессирования заболевания зрение перестает улучшаться в течение дня, и может произойти значительная потеря зрения, что может потребовать пересадки роговицы.
Задняя полиморфная дистрофия
Эта необычная форма дистрофии роговицы может проявляться при рождении (с помутнением роговицы) или позже в течение жизни и характеризуется поражениями эндотелия. У большинства людей симптомы не развиваются (бессимптомно). Воздействие на роговицу может медленно прогрессировать. Обычно поражаются оба глаза, но один глаз может быть поражен более серьезно, чем другой (асимметричный). В тяжелых случаях у людей с задней полиморфной дистрофией может развиться отек (отек) стромы, аномальная светочувствительность (светобоязнь), снижение зрения и ощущение (ощущение) инородного материала в глазу.В редких случаях может возникнуть повышенное глазное давление (внутриглазное давление).
Врожденная наследственная дистрофия роговицы
Существует два типа врожденной наследственной дистрофии роговицы, один из которых наследуется как аутосомно-доминантный признак, а другой как аутосомно-рецессивный признак. Аутосомно-доминантная форма (тип I) характеризуется набуханием (отеком) роговицы, болью и роговицей, которые ясны при рождении, но становятся мутными в раннем младенчестве. Аутосомно-рецессивная форма (тип II) характеризуется отеком роговицы и помутнением роговицы при рождении.При этой форме могут возникать быстрые, нервные движения глаз (нистагм). Рецессивная форма встречается чаще, чем доминирующая.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки вашего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.
 д.), веществ, улучшающих заживление (облепиховое масло, масло шиповника….) в виде тампонов в настоящее время не рекомендуется в связи с длительностью и малой эффективностью лечения и иногда способствующему развитию профилеративных процессов.
д.), веществ, улучшающих заживление (облепиховое масло, масло шиповника….) в виде тампонов в настоящее время не рекомендуется в связи с длительностью и малой эффективностью лечения и иногда способствующему развитию профилеративных процессов. Глубина проникновения достаточна только для лечения поверхностных поражений ткани и кондилом. Не применим при глубоких или серьезных повреждениях. Рекомендуется нерожавшим женщинам. Эффективность метода 54,96%.
Глубина проникновения достаточна только для лечения поверхностных поражений ткани и кондилом. Не применим при глубоких или серьезных повреждениях. Рекомендуется нерожавшим женщинам. Эффективность метода 54,96%.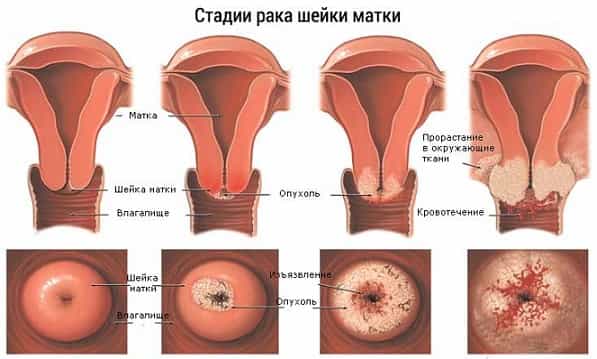 Радиохирургия является новым и безопасным методом, поскольку аппарат и удаляет ткани и останавливает кровотечение. Метод более предпочтителен, особенно для женщин, планирующих иметь детей.
Радиохирургия является новым и безопасным методом, поскольку аппарат и удаляет ткани и останавливает кровотечение. Метод более предпочтителен, особенно для женщин, планирующих иметь детей.

 Метод травматичный. Его следует использовать только у рожавших женщин, да и то только в том случае, если они не планируют забеременнеть в течение ближайшего года;
Метод травматичный. Его следует использовать только у рожавших женщин, да и то только в том случае, если они не планируют забеременнеть в течение ближайшего года;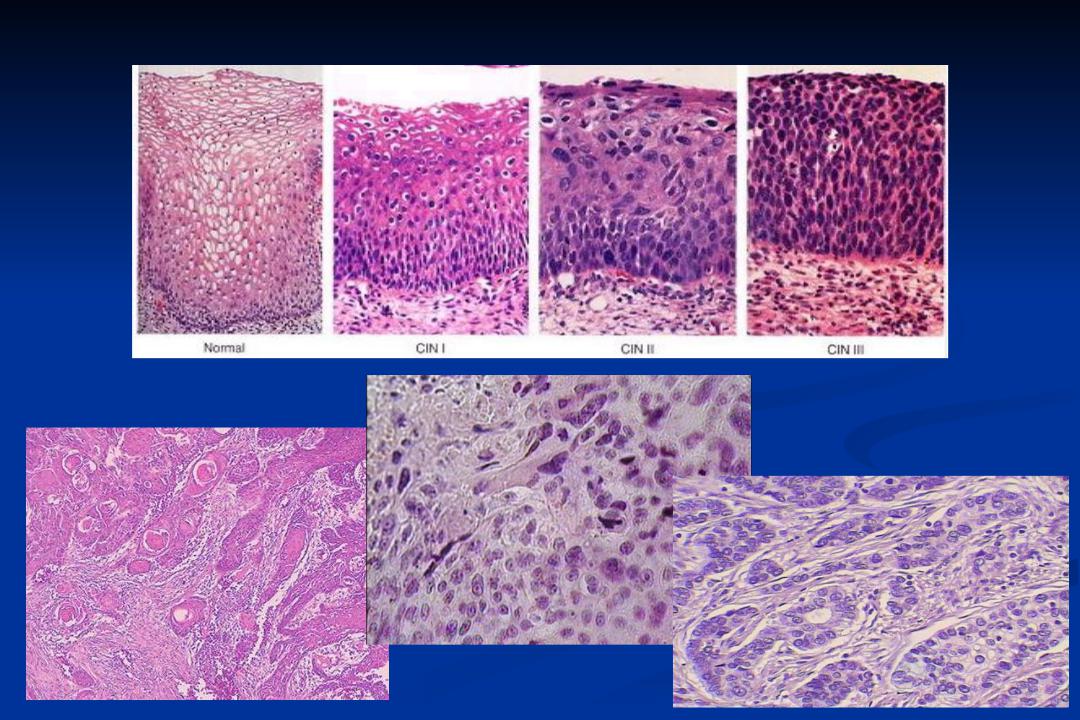

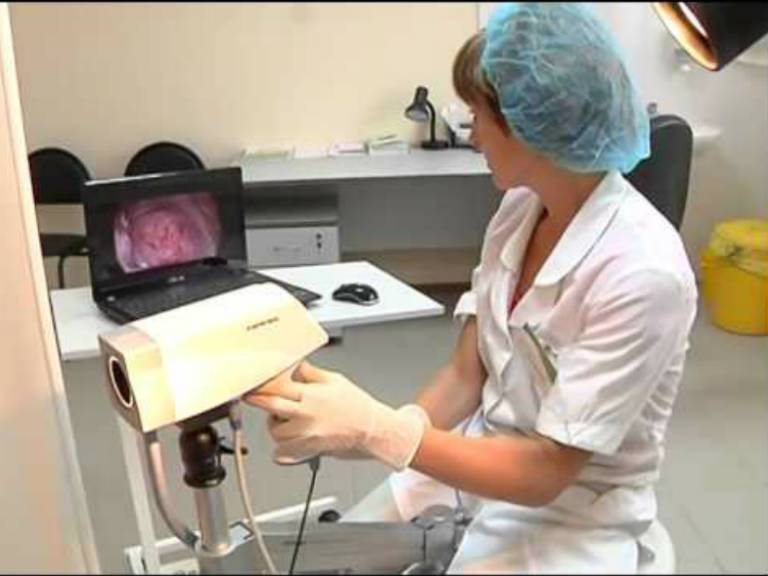

 445-452; PMID:33855828
445-452; PMID:33855828 ; PMID:33834278
; PMID:33834278