Эпикондилит — это… Что такое Эпикондилит?
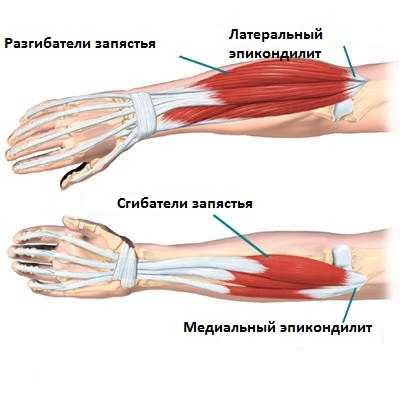
дистрофический процесс и местах прикрепления мышц к надмыщелкам плечевой кости, сопровождающийся реактивным воспалением соседних тканей. Различают наружный Э. плеча (так называемый теннисный локоть), который встречается чаще, и внутренний Э. плеча, или эпитрохлеит. Наружный Э. возникает преимущественно у лиц, производящих часто повторяющиеся, стереотипные движения (разгибание и супинацию предплечья), например массажистов, маляров, плотников, игроков в теннис и гольф, и бывает обычно правосторонним. Иногда он является следствием прямой травмы локтя. Мужчины страдают чаще женщин. Патогенез наружного Э. недостаточно ясен. Ряд авторов полагает, что в результате значительного натяжения инсерции сухожилий и частичного отслаивания и отрыва фибрилл от места их прикрепления к кости развиваются периостит и дистрофические изменения начальной части сухожилий разгибателей и супинатора. Другие указывают на то, что при сокращении мышц их сухожилия ущемляются на костном выступе мыщелка, что приводит к нарушению кровообращения и дистрофическим изменениям в сухожилиях. Существует также мнение, что патологический процесс развивается при определенных вариантах строения мягких тканей, которые при хроническом перенапряжении мышц увеличивают вероятность возникновения дистрофического процесса.В отличие от наружного, внутренний Э. обычно наблюдается у лиц преимущественно легкого физического труда — машинисток, швей, монтажниц и т.п., чаще у женщин. Клинически он проявляется болями при надавливании на внутренний надмыщелок, а также при сгибании и пронации предплечья. Боль иррадиирует вдоль внутреннего края предплечья. Течение внутреннего Э. как и наружного, хроническое.
Лечение Э. в большинстве случаев консервативное. Назначают покой для мышц, натяжение сухожилий которых сопровождается появлением или усилением боли. При выраженном болевом синдроме накладывают гипсовую повязку на 3—4 нед. Назначают противовоспалительные и обезболивающие лекарственные препараты (бутадион, ортофен, индометацин и т.п.). Проводят курс физиотерапевтического лечения — электрофорез раствора новокаина, амплипульстерапия, фонофорез гидрокортизона и др. Для купирования боли используют лазерную терапию, криотерапию (в т.ч. криомассаж). В ряде случаев эффективна рефлексотерапия. Хороший терапевтический эффект дает сочетание местного охлаждения (орошение болезненной области хладагентом, например хлорэтилом) с введением в точку максимальной болезненности местного анестетика (новокаина, лидокаина и т.п.) или гидрокортизона. После этого проводят медленное пассивное растягивание мышц, прикрепляющихся к наружному (при наружном Э.) или внутреннему (при внутреннем Э.) надмыщелку. В некоторых случаях, например при неэффективном консервативном лечении или нарастающей компрессии проходящих рядом нервов, производят операцию — отсечение лучевого разгибателя кисти в месте его проксимального прикрепления, глубокий разрез до кости в болезненной зоне, рассечение фасции, прикрывающей мышцы-разгибатели, дистальнее надмыщелка, иссечение сухожильных и околосухожильных тканей в болезненной зоне и др. При вертеброгенном синдроме эпикондилита проводят лечение основного заболевания массаж воротниковой зоны, лечебная гимнастики, по показаниям тракционная терапия и др. (см. Остеохондроз)Профилактика Э. состоит в предупреждении хронического перенапряжения соответствующих мышечных групп, рациональной технике профессиональных или спортивных движений, рабочей позы, правильном подборе инвентаря, например теннисной ракетки. В некоторых случаях используют налокотники или накладывают повязку из эластичного бинта в виде восьмерки.
dic.academic.ru
Латеральный эпикондилит — лечение — SportWiki энциклопедия
- Чрезмерные или повторные физические нагрузки в анамнезе.
- Боль в латеральном надмыщелке плеча с иррадиацией в предплечье.
- Болезненность в месте прикрепления короткого лучевого сгибателя запястья, особенно в точке, расположенной на 2 мм кпереди и латеральнее верхушки латерального надмыщелка.
- Сохранность движений в локтевом суставе.
- Частое отсутствие патологических изменений на рентгенограммах.
Дифференциальный диагноз проводят с шейной радикулопатией, компрессионной нейропатией лучевого нерва, компрессионной нейропатией заднего межкостного нерва, артритом локтевого сустава, остеохондропатией, а также с тендинитом мышц предплечья.
Развитию латерального эпикондилита способствует длительная нагрузка на локтевой сустав в связи с профессиональной деятельностью или особенностями досуга. Профилактика заключается в совершенствовании навыков и экипировки и устранении провоцирующих внешних факторов. При занятиях теми видами спорта, где используются ракетки, необходимо соблюдать ряд условий: 1) отрабатывать правильную технику удара — избегать подачи согнутой в локте рукой, стараться ударять по мячу центральной частью ракетки, отбивать мяч слева двумя руками; 2) пользоваться ракеткой с подходящим размером рукоятки; 3) не играть тяжелой ракеткой; 4) не играть ракеткой с туго натянутыми струнами; 5) ограничивать продолжительность тренировки двумя часами; 6) заниматься на относительно мягком покрытии. При латеральном эпикондилите, вызванном неблагоприятными условиями на рабочем месте, в большинстве случаев помогает эргономические усовершенствования.
Большинство больных предъявляют жалобы на длительную боль в области локтевого сустава, нарастающую постепенно и наиболее выраженную в области латерального надмыщелка плеча. При пальпации определяется болезненность в месте прикрепления мышц-разгибателей, прежде всего короткого лучевого разгибателя запястья. Боль можно вызвать разгибанием запястья и среднего пальца с преодолением сопротивления при разогнутом локтевом суставе. Объем движений и чувствительность обычно сохранены. Слабость мышц дистальных отделов руки обусловлена лишь болевым синдромом. В случае развития мышечной атрофии или пареза следует думать о другом заболевании. Для исключения радикулопатии, артрита или неврологических нарушений следует тщательно обследовать всю верхнюю конечность и шею. Обзорная рентгенография локтевого сустава является обязательным исследованием для исключения других причин боли, но при латеральном эпикондилите патологические изменения на рентгеновских снимках обычно отсутствуют. В некоторых случаях отмечается обызвествление мягких тканей вокруг латерального надмыщелка, не имеющее клинического значения. В отсутствие классических симптомов показаны рентгенография шейного отдела позвоночника и электрофизиологическое исследование для исключения вышеупомянутых причин боли в локте.
При макроскопическом исследовании иссеченных тканей выявляют частичный или полный разрыв сухожилий разгибателей в месте прикрепления, чаще сухожилия короткого лучевого разгибателя запястья. Патологические изменения проявляются в виде отека, разволокнения, грануляций, утраты параллельной ориентации коллагеновых волокон и соответствуют хроническому воспалительному и дегенеративному процессу.
Лечение латерального эпикондилита в основном консервативное и направлено на облегчение боли, устранение воспаления и укрепление мышц-разгибагелей. Следует обеспечить функциональный покой мышцам предплечья. Назначают внутрь НПВС, исправляют недостатки в технике игры и подбирают более подходящий спортивный инвентарь. Можно рекомендовать ношение ортеза для локтевого сустава, уменьшающего нагрузку на мышцы-разгибатели. Программа реабилитации включает растяжку и укрепление мышц-разгибателей предплечья сначала с помощью изометрических, а затем концентрических и эксцентрических упражнений с преодолением сопротивления. Часто помогает разогнутое в локтевом суставе положение руки и отведение ее на 90°. Другой рукой сгибают больную руку в запястье. Растяжку мышц-разгибателей выполняют 4 раза в день по 3 комплекса из 10 упражнений. В отсутствие эффекта некоторое улучшение могут дать ультразвуковая терапия и чрескожная электронейрости-муляция. Если болевой синдром сохраняется, можно прибегнуть к инъекциям глю-кокортикоидов. Препарат вводят глубоко под апоневроз в области места прикрепления короткого лучевого разгибателя запястья. Поверхностных инъекций и инъекций в сухожилие следует избегать.
В большинстве случаев консервативное лечение латерального эпикондилита позволяет добиться полного выздоровления, но при упорном течении требуется хирургическое вмешательство. Показанием к нему является отсутствие эффекта от консервативного лечения в течение 1 года, если исключены другие причины боли. Все операции выполняют на воспаленном сухожилии. Традиционно применяются четыре метода хирургического лечения: надсечение сухожилий разгибателей в месте прикрепления (послабляющая операция Гойманна), удлинение сухожилия лучевого разгибателя запястья, внутрисуставное удаление синовиальной сумки и кольцевой связки и иссечение патологически измененной ткани сухожилия с фиксацией его к латеральному надмыщелку. Последняя операция позволяет достичь клинического улучшения и избежать слабости мышц, наблюдающейся после классической тенотомии по Гойманну. Сухожилие разгибателя отсекают поднадкостнично у места прикрепления, иссекают патологически измененный участок и подшивают сухожилие внутрикостными швами к латеральному надмыщелку после его декортикации. После непродолжительной послеоперационной иммобилизации начинают постепенно восстанавливать объем движений в локтевом суставе; через 4 нед после операции начинают упражнения с преодолением незначительного сопротивления, через 6 нед — упражнения для укрепления мышц.
К осложнениям хирургического лечения относятся слабость мышц, упорный болевой синдром, а также ограничение двигательной активности, например невозможность поднимать тяжести.
Как консервативное, так и хирургическое лечение дает хорошие результаты — более чем у 90% больных удается достичь практически полного излечения и возвращения к прежнему уровню нагрузок.
Если движения в оперированном суставе не вызывают боли, можно разрешить спортивные занятия в обычном режиме с постепенным увеличением их длительности и повышением нагрузки. Участвовать в соревнованиях обычно разрешают через 16 нед.
Мой опыт показывает, что повязки при эпикондилите не всегда эффективны. Некоторым спортсменам помогает давящая лейкопластырная повязка на проксимальную треть предплечья (рис. 6.6). Также могут быть полезны специальные ортезы (рис. 6.7).
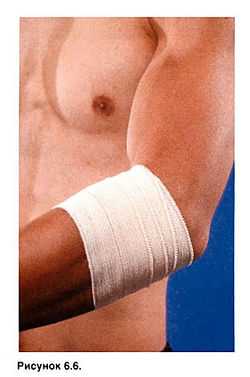
Рисунок 6.6. Лейкопластырная повязка на проксимальную треть предплечья при латеральном эпикондипите.
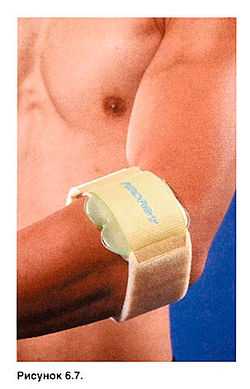
Рисунок 6.7. Ортез на проксимальную треть предплечья при латеральном эпи-кондилите.
Лечение медиального эпикондилита у подростков имеет свои особенности. У многих подростков сила мышц превышает прочность не вполне окрепшей костной ткани, и резкие метательные движения могут привести к отрывным переломам медиального надмыщелка. Поэтому не стоит накладывать подросткам повязок — нужно, чтобы во время занятий спортом они регулировали нагрузку, ориентируясь на болевые ощущения.
Упражнения при эпикондилите[править | править код]
После того как воспаление при латеральном эпикондилите спадет, назначают упражнения на укрепление и растяжку мышц плеча и предплечья. К упражнениям на растяжку относится сильное сгибание кисти при полной пронации предплечья (рис. 6.8). Силовые упражнения должны задействовать мышцы, обеспечивающие супинацию предплечья и разгибание кисти (рис. 6.4 и 7.5). При медиальном эпикондилите лучший метод лечения — это отдых.

Рисунок 6.8. Упражнение на растяжку разгибателей и супинаторов предплечья, которые обычно страдают при латеральном эпикондилите.
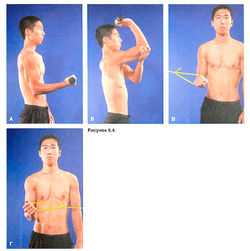
Рисунок 6.4. Упражнения с гантелями для укрепления мышц, сгибающих (А) и разгибающих (Б) руку в локтевом суставе, а также упражнения с резиновым эспандером для укрепления мышц, обеспечивающих пронацию (В) и супинацию (Г) предплечья.
Рисунок 7.5. Силовые упражнения с гантелями для сгибателей (А) и разгибателей кисти (Б).
Miller MD: Sports medicine. In: Review of Orthopaedics, 3rd ed. Milter MD (editor). W.B. Saunders, 2000.
sportwiki.to
Эпикондилит (локоть теннисиста, локоть гольфиста) — лечение, симптомы, причины, диагностика
Латеральный и медиальный эпикондилит — это похожие заболевания, с локализацией в верхних конечностях. Эпикондилит вызывает боль и функциональные нарушения и, как правило, возникает в результате определенной физической активности, связанной с профессиональной и спортивной деятельностью. Латеральный, первоначально описан Моррисом, как «теннисный локоть» в 1882 году. В настоящее время, «теннисный локоть» может возникнуть у людей при выполнении любой деятельности, которая сопровождается многократной сгибанием и разгибанием предплечья в локте с нагрузкой. Медиальный, который обычно называют «локоть гольфиста», может возникнуть у спортсменов метателей диска, теннисистов, а также у рабочих, профессии которых связаны с повторяющимися нагрузками (например, столяры). Латеральный встречается в 7-10 раз чаще, чем медиальный эпикондилит. Оба вида (латеральный и медиальный) наиболее часто встречаются в возрасте 40 — 50 лет жизни, как у женщин так и мужчин.
 Латеральный эпикондилит чаще всего является результатом повторяющихся микротравм, но может возникнуть в результате прямой травмы. Достаточно распространен среди теннисистов, особенно непрофессионалов, у которых отсутствие нормальной техники движений являются провоцирующим фактором. Латеральный эпикондилит вызывается повторяющимися сокращениями мышц предплечья разгибателей, особенно в месте прикрепления, в результате чего происходят микроразрывы с последующей дегенерацией, недостаточной регенерацией, и как следствие тендиноз. Отсутствие васкуляризации на нижней поверхности сухожилия вносит дополнительный вклад в дегенерацию и тендиноз.
Латеральный эпикондилит чаще всего является результатом повторяющихся микротравм, но может возникнуть в результате прямой травмы. Достаточно распространен среди теннисистов, особенно непрофессионалов, у которых отсутствие нормальной техники движений являются провоцирующим фактором. Латеральный эпикондилит вызывается повторяющимися сокращениями мышц предплечья разгибателей, особенно в месте прикрепления, в результате чего происходят микроразрывы с последующей дегенерацией, недостаточной регенерацией, и как следствие тендиноз. Отсутствие васкуляризации на нижней поверхности сухожилия вносит дополнительный вклад в дегенерацию и тендиноз.
Изначально считается, что заболевание возникает от воспалительного процесса с участием радиальной плечевой сумки, синовиальной оболочки, надкостницы, и кольцевой связки. В 1979 году Nirschl и Pettrone описал свои наблюдения как дезорганизацию нормальной архитектуры коллагена фибробластами, которые при недостаточной сосудистой сети в этой зоне вызывают процесс, который они назвали ангиофибропластической гиперплазией, позднее он был описан как «ангиофибропластический тендиноз». Со временем рубцовая ткань, возникающая вследствие этих процессов, замещает нормальную ткань, что еще больше ослабляет ткани, и подвергает их большему риску повреждений. Продолжение этого цикла травм и несовершенная регенерация ухудшают биомеханику, нарушают работу мышц и приводят к появлению симптоматики.
 Эпикондилит – это дегенеративно-дистрофический процесс с вовлечением сухожилий разгибателей при латеральном и сухожилий группы мышц сгибателей-пронаторов при медиальном. Считается, что систематические нагрузки приводят к тендинозу. Микротравмы и частичные разрыва могут привести к значительному утолщению сухожилия. Диагноз выставляется на основании тщательного анамнеза физикального и инструментального обследования. У большинства пациентов удается снять воспалительный процесс назначением короткого курса НПВС и использованием ортезов. Методы лечения включают в себя также инъекции аутологичной крови или богатой тромбоцитами плазмы, экстракорпоральную ударно-волновую терапию, ионофорез и фонофорез с лекарственными препаратами которые глубоко проникают в ткани.
Эпикондилит – это дегенеративно-дистрофический процесс с вовлечением сухожилий разгибателей при латеральном и сухожилий группы мышц сгибателей-пронаторов при медиальном. Считается, что систематические нагрузки приводят к тендинозу. Микротравмы и частичные разрыва могут привести к значительному утолщению сухожилия. Диагноз выставляется на основании тщательного анамнеза физикального и инструментального обследования. У большинства пациентов удается снять воспалительный процесс назначением короткого курса НПВС и использованием ортезов. Методы лечения включают в себя также инъекции аутологичной крови или богатой тромбоцитами плазмы, экстракорпоральную ударно-волновую терапию, ионофорез и фонофорез с лекарственными препаратами которые глубоко проникают в ткани.
Кроме того, в программу реабилитации направлены меры, способствующие постепенному увеличению мышечной силы, эластичности и функциональности, для того чтобы вернуть трудоспособность или возможность продолжать занятия спортом. В реабилитации, важно ликвидировать любые биомеханические нарушения, которые могли привести к изначальной травматизации.
Притом, что консервативное лечение нередко бывает успешным, иногда возникает необходимость инструментальных методов обследования, таких как МРТ или УЗИ. Эти исследования необходимы для верификации наличия кальцинатов, тепени повреждения сухожилий, наличия костных разрастаний и при планировании оперативных методов лечения. Дифференциальный диагноз необходимо бывает провести при латеральном эпикондилите с переломом, остеоартрозом, туннельным синдромом. При подозрении на медиальный эпикондилит, необходимо исключить медиальной остеоартроз, повреждение медиальной связки и невропатию локтевого нерва, хотя эти состояния могут иметь место одновременно с эпикондилитом.
Симптомы и диагностика
 У пациентов с латеральным эпикондилитом характерно наличие болей в локте, которые усиливаются при удержании в руке тяжести при разгибании. Игра в теннис или аналогичные спортивные движения могут быть действительно причиной возникновения эпикондилита, но нередко это бывает связано с другими видами деятельности. При пальпации в области крепления сухожилий, около 1 см дистальнее средней части надмыщелка отмечается уплотнение и болезненность. Кроме того отмечается снижение мышечной силы при сопротивлении захвату и при супинации кисти. Существуют также тесты, такие как подъем стула (с пронацией руки) и тест кофейной чашки (в котором пациент поднимает полную чашку кофе). Обычно при этих тестах происходит появление болей в локте. Диагноз латерального эпикондилита обычно выставляется на основании клинической картины. Эпикондилиты по степени могут быть средней тяжести и тяжелые.
У пациентов с латеральным эпикондилитом характерно наличие болей в локте, которые усиливаются при удержании в руке тяжести при разгибании. Игра в теннис или аналогичные спортивные движения могут быть действительно причиной возникновения эпикондилита, но нередко это бывает связано с другими видами деятельности. При пальпации в области крепления сухожилий, около 1 см дистальнее средней части надмыщелка отмечается уплотнение и болезненность. Кроме того отмечается снижение мышечной силы при сопротивлении захвату и при супинации кисти. Существуют также тесты, такие как подъем стула (с пронацией руки) и тест кофейной чашки (в котором пациент поднимает полную чашку кофе). Обычно при этих тестах происходит появление болей в локте. Диагноз латерального эпикондилита обычно выставляется на основании клинической картины. Эпикондилиты по степени могут быть средней тяжести и тяжелые.
При медиальном эпикондилите боль локализуется в медиальной части локтя. Симптоматика (боль) у пациентов с медиальным эпикондилитом развивается постепенно (за исключением острой травмы). Отмечается также слабость мышц при хватании. В анамнезе у пациентов могут быть занятия гольфом, баскетболом, волейболом. При пальпации в области сухожилий сгибателей-пронаторов (5-10 мм и дистальней средней части медиального надмыщелка) отмечается уплотнение и болезненность. Кроме того, боль усиливается при сопротивление запястьем сгибанию предплечья и пронации под углом 90°. Сгибательные контрактуры могут развиваться у профессиональные спортсменов из-за мышечной гипертрофии. Дифференцировать медиальный необходимо с туннельным синдромом и невритом локтевого нерва. Существует простой тест «доения» (имитация доения) вызывающий усиление болей при медиальном эпикондилите.
Однако иногда возникает необходимость инструментальной диагностики (визуализации) для дифф. диагностики с другими заболеваниями. Отмечено, что у 5% людей с первичным диагнозом латеральный эпикондилит имеется радиальный туннельный синдром. Радиальный туннельный синдром представляет собой сдавление заднего межкостного нерва (глубокая ветвь лучевого нерва) в радиальном туннеля. У многих пациентов с этим синдромом в анамнезе отмечалась деятельность связанная с частой пронацией и супинацией предплечья. Наиболее частая находка на МРТ при радиальном туннельном синдроме является отек денервация или атрофии в мышцах, иннервируемых задним межкостным нервом.
МРТ – диагностика помогает поставить точный диагноз. Но нормальная визуализация возможно только на аппаратах высокопольных (мощность магнитного поля 1 тесла и более).
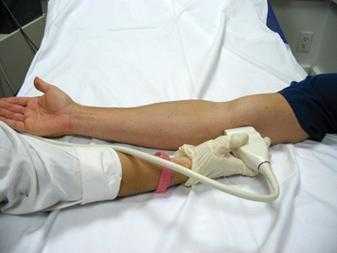
УЗИ – достаточно информативный метод исследования позволяющий визуализировать эту патологию.
ЭМГ – необходимо только при признаках нарушения проводимости (при туннельных синдромах и невритах).
Лечение эпикондилита
 Лечение эпикондилита в основном консервативное: использование ортезов на время обострения и ночью, ударно-волновая терапия, ультразвуковая терапия или гальванизация, иногда локальное введение кортикостероидов, медикаментозное лечение (НПВС). Кроме того, необходима ЛФК для восстановления функции (постепенное увеличение нагрузок на предплечье). Консервативные методы лечения эффективны в 90% случаев. При отсутствии эффекта от консервативного лечения в течение 3-6 месяцев рекомендовано хирургическое лечения.
Лечение эпикондилита в основном консервативное: использование ортезов на время обострения и ночью, ударно-волновая терапия, ультразвуковая терапия или гальванизация, иногда локальное введение кортикостероидов, медикаментозное лечение (НПВС). Кроме того, необходима ЛФК для восстановления функции (постепенное увеличение нагрузок на предплечье). Консервативные методы лечения эффективны в 90% случаев. При отсутствии эффекта от консервативного лечения в течение 3-6 месяцев рекомендовано хирургическое лечения.
www.dikul.net
Медиальный эпикондилит — лечение — SportWiki энциклопедия
- Интенсивные нагрузки в анамнезе, сопровождающиеся супинацией и отведением предплечья (игра в гольф, подача мяча в бейсболе и метательные движения в других видах спорта).
- Боль в медиальной локтевой области, усиливающаяся при метании и пронации предплечья с преодолением сопротивления.
- Разрыв или дистрофия мышц передней группы предплечья (обычно круглого пронатора и локтевого сгибателя запястья).
- Сохранение объема движений.
- Дифференциальный диагноз проводят с медиальной нестабильностью локтевого сустава и растяжением или разрывом локтевой коллатеральной связки, синдромом кубитального канала и шейной радикулопатией.
Профилактика включает отработку техники подачи и удара, поддержание физической формы, а также надлежащую разминку и растяжку мышц перед тренировкой.
Медиальный эпикондилит — более редкая по сравнению с латеральным эпикондилитом причина боли в локтевой области. Основной жалобой является постепенно нарастающая боль в медиальных отделах локтевого сустава, обычно не сопровождающаяся ограничением объема движений, уменьшением мышечной силы или чувствительности. Максимальная болезненность при пальпации определяется дистальнее и латеральнее медиального надмыщелка, в месте прикрепления к нему круглого пронатора и локтевого сгибателя запястья. Боль можно вызвать пронацией предплечья или сгибанием запястья с преодолением сопротивления. Обследование должно включать оценку стабильности медиальной части локтевого сустава, поскольку симптомы растяжения локтевой коллатеральной связки могут напоминать медиальный эпикондилит. Сходные симптомы возможны также при синдроме кубитального канала. У некоторых спортсменов при рентгенографии можно выявить обызвествление локтевой коллатеральной связки, другие отклонения отсутствуют. При сомнениях в диагнозе, неясных сопутствующих симптомах, а также безуспешном консервативном лечении показана МРТ. Она выявляет сигнал повышенной интенсивности от пораженных сухожилий, указывающий на воспалительные и дегенеративные изменения.
Как и в случае латерального эпикондилита, лечение начинают с консервативных мероприятий (покой, холод, НПВС, ношение ортеза и, при необходимости, электростимуляция). Для облегчения стойкого болевого синдрома можно прибегнуть к обкалыванию тканей вокруг пораженных сухожилий глюкокортикоидами. Затем отрабатывают технику метания и начинают растяжку сгибателей и пронаторов. Постепенно в программу реабилитации вводят изометрические упражнения, а после увеличения силы мышц переходят к упражнениям с большей нагрузкой. Если консервативное лечение в течение 6 мес оказалось безуспешным, показано хирургическое вмешательство.
Выполняемые в настоящее время операции направлены не только на удаление воспаленной ткани мышц и сухожилий, но и на сохранение силы сгибателей и пронаторов. При одной из таких операций, например, иссекают патологически измененные участки сухожилий лучевого сгибателя запястья и круглого пронатора с последующим сшиванием их концов. Над медиальным надмыщелком выполняют косой разрез. Выделяют и иссекают воспаленную ткань лучевого сгибателя запястья и круглого пронатора в месте прикрепления, не затрагивая локтевую коллатеральную связку. Для сохранения силы этих мышц сухожилия их вновь фиксируют к медиальному надмыщелку. После кратковременной иммобилизации приступают к осторожному восстановлению объема движений в локтевом и лучезапястном суставах. Через 6 нед разрешают сгибания запястья с преодолением сопротивления и пронацию предплечья, после чего приступают к восстановлению силы мышц.
Осложнения развиваются нечасто и включают слабость лучевого сгибателя запястья и круглого пронатора.
Как консервативное, так и хирургическое лечение медиального эпикондилита дает хорошие результаты примерно у 90% больных.
При консервативном лечении обычные нагрузки разрешают в том случае, если выполнение упражнений с отягощениями и движений, характерных для профессиональной деятельности, не вызывает боли. После хирургического лечения возобновить занятия спортом обычно разрешают на 4-м месяце.
Chen FS et al: Medial elbow problems in the overhead-throwing athlete. J Am Acad Orthop Surg 2001; 9:99.
sportwiki.to
Медиальный эпикондилит — лечение — SportWiki энциклопедия
- Интенсивные нагрузки в анамнезе, сопровождающиеся супинацией и отведением предплечья (игра в гольф, подача мяча в бейсболе и метательные движения в других видах спорта).
- Боль в медиальной локтевой области, усиливающаяся при метании и пронации предплечья с преодолением сопротивления.
- Разрыв или дистрофия мышц передней группы предплечья (обычно круглого пронатора и локтевого сгибателя запястья).
- Сохранение объема движений.
- Дифференциальный диагноз проводят с медиальной нестабильностью локтевого сустава и растяжением или разрывом локтевой коллатеральной связки, синдромом кубитального канала и шейной радикулопатией.
Профилактика включает отработку техники подачи и удара, поддержание физической формы, а также надлежащую разминку и растяжку мышц перед тренировкой.
Медиальный эпикондилит — более редкая по сравнению с латеральным эпикондилитом причина боли в локтевой области. Основной жалобой является постепенно нарастающая боль в медиальных отделах локтевого сустава, обычно не сопровождающаяся ограничением объема движений, уменьшением мышечной силы или чувствительности. Максимальная болезненность при пальпации определяется дистальнее и латеральнее медиального надмыщелка, в месте прикрепления к нему круглого пронатора и локтевого сгибателя запястья. Боль можно вызвать пронацией предплечья или сгибанием запястья с преодолением сопротивления. Обследование должно включать оценку стабильности медиальной части локтевого сустава, поскольку симптомы растяжения локтевой коллатеральной связки могут напоминать медиальный эпикондилит. Сходные симптомы возможны также при синдроме кубитального канала. У некоторых спортсменов при рентгенографии можно выявить обызвествление локтевой коллатеральной связки, другие отклонения отсутствуют. При сомнениях в диагнозе, неясных сопутствующих симптомах, а также безуспешном консервативном лечении показана МРТ. Она выявляет сигнал повышенной интенсивности от пораженных сухожилий, указывающий на воспалительные и дегенеративные изменения.
Как и в случае латерального эпикондилита, лечение начинают с консервативных мероприятий (покой, холод, НПВС, ношение ортеза и, при необходимости, электростимуляция). Для облегчения стойкого болевого синдрома можно прибегнуть к обкалыванию тканей вокруг пораженных сухожилий глюкокортикоидами. Затем отрабатывают технику метания и начинают растяжку сгибателей и пронаторов. Постепенно в программу реабилитации вводят изометрические упражнения, а после увеличения силы мышц переходят к упражнениям с большей нагрузкой. Если консервативное лечение в течение 6 мес оказалось безуспешным, показано хирургическое вмешательство.
Выполняемые в настоящее время операции направлены не только на удаление воспаленной ткани мышц и сухожилий, но и на сохранение силы сгибателей и пронаторов. При одной из таких операций, например, иссекают патологически измененные участки сухожилий лучевого сгибателя запястья и круглого пронатора с последующим сшиванием их концов. Над медиальным надмыщелком выполняют косой разрез. Выделяют и иссекают воспаленную ткань лучевого сгибателя запястья и круглого пронатора в месте прикрепления, не затрагивая локтевую коллатеральную связку. Для сохранения силы этих мышц сухожилия их вновь фиксируют к медиальному надмыщелку. После кратковременной иммобилизации приступают к осторожному восстановлению объема движений в локтевом и лучезапястном суставах. Через 6 нед разрешают сгибания запястья с преодолением сопротивления и пронацию предплечья, после чего приступают к восстановлению силы мышц.
Осложнения развиваются нечасто и включают слабость лучевого сгибателя запястья и круглого пронатора.
Как консервативное, так и хирургическое лечение медиального эпикондилита дает хорошие результаты примерно у 90% больных.
При консервативном лечении обычные нагрузки разрешают в том случае, если выполнение упражнений с отягощениями и движений, характерных для профессиональной деятельности, не вызывает боли. После хирургического лечения возобновить занятия спортом обычно разрешают на 4-м месяце.
Chen FS et al: Medial elbow problems in the overhead-throwing athlete. J Am Acad Orthop Surg 2001; 9:99.
beta.sportwiki.to
причины развития, основные симптомы, методы консервативной и нетрадиционной терапии
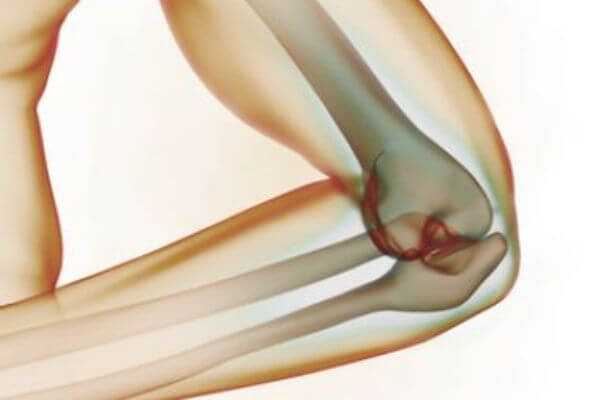
Локтевой сустав образован костями плеча и предплечья, а сгибательные и разгибательные движения руки обеспечиваются при помощи мышц, сухожилий и связок. Места прикрепления этих структур получили названия надмыщелков, они расположены над шарообразной конечной частью кости (ее именуют мыщелком).
Эпикондилит — весьма болезненный воспалительный процесс, происходящий в этой части локтевого сустава. В соответствии с принципами современной классификации болезней МКБ данной патологии присвоены коды М77.0 и М.77.1 (в зависимости от формы эпикондилита).
Основной патогенетической причиной заболевания являются постоянные микротравмы сухожилий и мышечной ткани в области надмыщелка. Связки обладают физиологически обусловленной способностью к растяжению, затем они приходят в норму, но для этого требуется определенное время.
При повторной нагрузке сухожилие растягивается еще сильнее, что и приводит к многочисленным микроповреждениям. В результате постоянного тонуса мускулатуры в месте прикрепления данных структур к кости нарушается микроциркуляция в этой зоне, что влечет за собой дегенеративные изменения нитей коллагена и мышц. Белковые структуры, из которых построены сухожилия (в медицинской литературе их называют фибриллами) могут отрываться от надмыщелка, что существенно усугубляет эпикондилит.
В некоторых случаях нежизнеспособные фрагменты связок пропитываются солями кальция. Иногда происходит формирование участков некроза, что объясняет быстрое развитие симптомов заболевания и возникающие у определенных пациентов трудности лечения. Также терапия существенно отличается от локализации очага поражения. В надмыщелке выделяют две поверхности: латеральную (наружную), куда крепятся сухожилия разгибателей кисти и пальцев, супинатор предплечья, и медиальную (внутреннюю), где присоединены сухожилия сгибателей пальцев и крупные мышцы кисти.
Как правило, эпикондилит напрямую зависит от образа жизни человека. Микротравмы сухожилий и связок возникают на фоне монотонных, часто повторяющихся движений. Например, данное заболевание характерно для маляров, столяров, теннисистов, гольфистов, массажистов. Причем обычно поражается рука, на которую приходится максимальное усилие (правая или левая у правшей или левшей соответственно). Обычно эпикондилит встречается чаще у представителей сильного пола (что вероятно связано с более интенсивной нагрузкой) в зрелом возрасте (40-60 лет, иногда раньше).
Другими причинами развития патологии служат следующие этиологические факторы:
- приобретенные или врожденные патологии костной, соединительной ткани, опорно-двигательного аппарата;
- профессиональные занятия спортом;
- специфика работы;
- частое ношение тяжестей;
- травмы.
 Если возникновение заболевания не связано с системными хроническими поражениями опорно-двигательного аппарата, лечение не представляет сложности.
Если возникновение заболевания не связано с системными хроническими поражениями опорно-двигательного аппарата, лечение не представляет сложности.
После постановки диагноза при осмотре пациента (например, обнаружение специфического для эпикондилита симптома Томпсона) и проведения необходимых исследований, назначают нестероидные препараты как для перорального, так и для наружного применения с целью купирования острого воспаления и устранения болевых импульсов.
В тяжелых случаях эпикондилит требует проведения анестетической блокады при помощи инъекций анальгетиков, ношения фиксирующих бандажей, ортезов или тейпов (эластичных бинтов) для предотвращения дальнейшего травмирования сухожилий.
При подостром патологическом процессе двигательная активность противопоказана, но после купирования основных симптомов для профилактики рецидива необходимая специальная гимнастика (начинать упражнения лучше под контролем инструктора ЛФК), регулярный массаж. Чуть позже «подключают» более интенсивные, но в то же время безопасные для пациента физические нагрузки, например, плавание.
При не слишком сильном поражении сухожилий, можно попробовать вылечить эпикондилит средствами народной медицины. Однако учитывая характер болевого синдрома, по силе воздействия на основные симптомы патологии они не превзойдут эффективность анестетической блокады и противовоспалительных препаратов.
Воспаление локтевого сустава эпикондилит: стадии и формы патологии
 В зависимости от особенностей локализации патологического процесса выделяют две основные формы заболевания. В большинстве случаев встречается латеральное (наружное) воспаление локтевого сустава эпикондилит. Его также называют болезнью теннисистов, так как такая разновидность патологии связана именно с профессиональной или спортивной деятельностью.
В зависимости от особенностей локализации патологического процесса выделяют две основные формы заболевания. В большинстве случаев встречается латеральное (наружное) воспаление локтевого сустава эпикондилит. Его также называют болезнью теннисистов, так как такая разновидность патологии связана именно с профессиональной или спортивной деятельностью.
Латеральная форма заболевания отличается хроническим течением с периодическими обострениями на фоне физических нагрузок.
Медиальное (внутреннее) воспаление локтевого сустава эпикондилит возникает при воспалении внутренней поверхности надмыщелка кости плеча. Учитывая особенности этиологии заболевания, подобное поражение иногда называют «локтем гольфиста».
По клинической симптоматике медиальное воспаление локтевого сустава эпикондилит мало отличается от латерального. Однако его характеризует мягкое течение, меньшая интенсивность болевого синдрома и малая склонность к переходу в хроническую форму. Подобное заболевание обычно отмечают у швей, фасовщиц, машинисток из-за специфики их работы.
В зависимости от проявлений патологии различают несколько стадий течения воспалительного процесса:
- острая, характеризующаяся выраженной симптоматикой в покое и при нагрузке на пораженную руку;
- подострая, в покое клинические проявления заболевания стихают, но с новой силой возникают при малейшем напряжении затронутого патологическим процессом участка сухожилий;
- хроническая, подобное воспаление локтевого сустава эпикондилит возникает, если симптомы болезни не проходят больше полугода, характеризуется длительной ремиссией и обострениями, спровоцированными тяжелыми физическими упражнениями, поднятием тяжестей и т.д.
Терапия эпикондилита обычно не зависит ни от стадии, ни от формы патологии. Однако если она начата при первых симптомах заболевании, высока вероятность полного излечения, в то время как хроническое поражение иногда требует хирургического вмешательства для восстановления работоспособности.
Воспаление мышц локтевого сустава: основные симптомы, методы диагностики
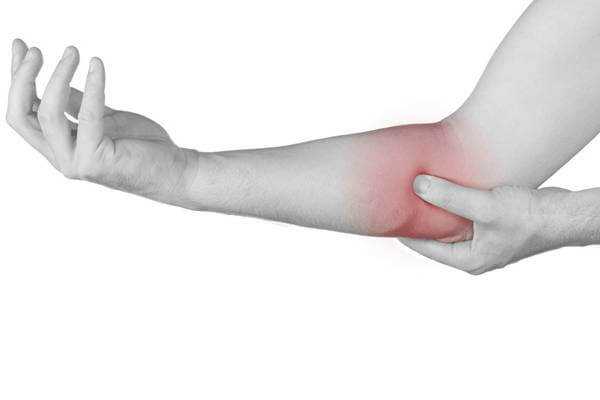 Главным клиническим признаком заболевания является боль. Ее локализация и особенности зависит от того, в какой форме протекает воспаление мышц локтевого сустава. При латеральной разновидности неприятные ощущения возникают снаружи локтя, дискомфорт усиливается при разгибании руки. Обычно патологический процесс затрагивает и нервные окончания, поэтому боль часто распространяется в область плеча и кисти.
Главным клиническим признаком заболевания является боль. Ее локализация и особенности зависит от того, в какой форме протекает воспаление мышц локтевого сустава. При латеральной разновидности неприятные ощущения возникают снаружи локтя, дискомфорт усиливается при разгибании руки. Обычно патологический процесс затрагивает и нервные окончания, поэтому боль часто распространяется в область плеча и кисти.
В покое болевой синдром пациента не беспокоит, однако симптомы заболевания возобновляются с новой силой при малейшей активной нагрузке на мышцу и сухожилия руки (сжатии кулака, сгибании или разгибании, поднятии тяжестей). Поэтому одним из основных принципов терапии является строгое ограничение двигательной активности при помощи фиксирующих повязок, для этого пациенту выписывают освобождающий от работы больничный лист до окончания курса лечения.
Воспаление мышц локтевого сустава не сопровождается отечностью, локальной гипертермией либо другими внешними признаками. Однако при пальпации пораженной области можно нащупать резко болезненный участок в зоне прикрепления сухожилий к надмыщелку плечевой кости.
Медиальное воспаление мышц локтевого сустава протекает не так тяжело. Как правило, оно развивается на фоне нетяжелых, но монотонных и однообразных движений, поэтому подобное заболевания часто относят к разряду профессиональных. В отличие от латеральной формы, болевые импульсы возникают с внутренней стороны локтевого сустава и усиливаются при сгибании. Неприятные ощущения могут также отдавать в другие зоны руки: пальцы, плечи.
Вне зависимости от того, в какой форме протекает воспаление мышц локтевого сустава, у некоторых пациентов боль возникает резко и бывает настолько сильной, что человек не в состоянии выполнять самые простые «повседневные» движения: удержать ложку, зубную щетку, налить себе воды при помощи пораженной руки.
Симптомы эпикондилита возникают только на фоне активных нагрузок, при пассивных движениях никакого дискомфорта не появляется.
Обычно воспаление мышц локтевого сустава диагностируют без особых проблем. Однако перед началом терапии необходимо исключить другие заболевания, характеризующиеся болью в руках: артрит, туннельный синдром, осложнения остеопороза и т.д. Но в отличие от большинства патологий опорно-двигательного аппарата, воспаление мышц локтевого сустава не сопровождается изменениями в клиническом анализе крови (в частности, показатели СОЭ и лейкоцитов остаются в пределах нормы), также воспалительный процесс не виден на рентгенограмме (иногда в запущенных случаях отмечают патологические скопления солей).
Для подтверждения диагноза проводят несколько дополнительных простых и безопасных тестов:
- Проба Велта. Пациента просят встать ровно и вытянуть перед собой руки. Пальцы разжать и поворачивать руки ладонями верх и вниз. Пораженная конечность будет двигаться гораздо медленнее.
- Проба с нагрузкой. Если доктор придерживая локоть двигает кистью в расслабленном состоянии, боли не возникает. Однако при попытке сопротивляться движению, напрягая мускулатуру, возникают интенсивные болевые импульсы.
- Проба Томпсона. При сжатии в кулак свободно висящей вдоль тела руки, кисть непроизвольно поворачивается ладонью наружу.
Воспаление мышц локтевого сустава не сопровождается наличием видимого на УЗИ выпота, ограничением подвижности в покое, хронической болью вне зависимости от нагрузки, припухлостью и деформацией. Также отсутствуют такие специфические маркеры поражений опорно-двигательного аппарата, как С-реактивный белок, ревматоидные факторы, иммунограмма также в норме. Поэтому в ходе диагностики эпикондилита ведущая роль отводится сбору анамнеза и внешнему осмотру пациента с проведением необходимых тестов.
Лечение эпикондилита локтевого сустава: консервативная, хирургическая терапия, использования фиксирующих устройств
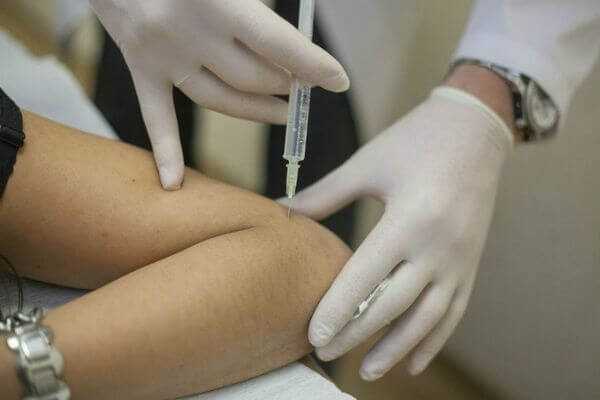 Основным звеном в патогенезе подобного заболевания является микротравмы прикрепленного к предплечью сухожилия.
Основным звеном в патогенезе подобного заболевания является микротравмы прикрепленного к предплечью сухожилия.
Поэтому лечение эпикондилита локтевого сустава начинают с ограничения подвижности руки.
Следующим этапом является назначение противовоспалительных и обезболивающих препаратов.
Медикаментами первой очереди служат НПВС. При отсутствии противопоказаний их назначают в форме таблеток, однако длительный прием лекарственных средств данной фармакологической группы может вызвать серьезные осложнения, поэтому многим пациентам лечение эпикондилита локтевого сустава рекомендуют начинать с НПВС в форме мазей или гелей.
Обычно прописывают:
- Артрум;
- Артрозилен;
- Кетопрофен;
- Фастум;
- Аэртал;
- Вольтарен.
Наносят кремы 2-3 раза в сутки на протяжении 10 дней. При отсутствии результата от перорального или наружного использования НПВС показаны кортикостероиды в виде инъекции. Обычно назначают растворы на основе бетаметазона, смешивают их с местным анестетиком и делают укол в область поражения. Обычно такую процедуру проводят однократно, иногда требуется повторная инъекция, но не раньше, чем через 7-10 суток.
Делать больше двух локальных инъекций кортикостероидов противопоказано.
На различных форумах, где обсуждают лечение эпикондилита локтевого сустава, рекомендуют заменить гели с НПВС противовоспалительным и обезболивающим препаратом Димексид. Однако такие советы относятся скорее к народным средствам, так как в официальных медицинских протоколах по ведению пациентов с подобной патологией применение данного лекарства не описано.
 Хирургическое лечение эпикондилита локтевого сустава проводят крайне редко. Операцию делают только при наличии упорного болевого синдрома, не купируемого стандартными медикаментозными методами.
Хирургическое лечение эпикондилита локтевого сустава проводят крайне редко. Операцию делают только при наличии упорного болевого синдрома, не купируемого стандартными медикаментозными методами.
В ходе вмешательства хирург через небольшой надрез (или прокол при использовании малоинвазивных техник) иссекает поврежденное сухожилие, что приводит к остановке патологического процесса. После проведения операции возможно полное восстановление подвижности пораженной конечности, однако для этого необходим длительный период реабилитации.
В настоящее время в ортопедических салонах предлагается широкий ассортимент фиксирующих ортезов для иммобилизации локтевого сустава. Необходимо полное ограничение движения, поэтому в некоторых случаях накладывают такую же лангету, как и при переломе. Конечность фиксируют в физиологически расслабленном положении, чтобы исключить любую нагрузку.
Однако окончание курса использования медикаментов и исчезновение основных симптомов заболевания не означает, что лечение эпикондилита локтевого сустава закончено. Для предотвращения повторных эпизодов патологии необходима регулярная гимнастика и разминка. Хороший результат дают занятия по методу доктора С.М. Бубновского. В некоторых российских городах открыты даже его клиники, где профильные специалисты облегчат процесс реабилитации.
Как лечить эпикондилит: народные средства, физиотерапия, профилактика
Несмотря на то что консервативная терапия заболевания в основном включает использование наружных препаратов, многие пациенты предпочитают более безопасные с их точки зрения народные методы, при решении проблемы как лечить эпикондилит.
Можно воспользоваться такими рецептами:
- Для компрессов и растираний используют спиртовую настойку на березовых почках (разводят в пропорции 1:5, настаивают неделю).
- Взять 2 ст.л. сушеных цветков каштана, залить половиной литра водки, оставить на 7 дней. После этого процедить и растирать пораженный участок руки.
- Также в качестве растирания используют и водный настой на почках черного тополя. Берут 2 ч.л. измельченного сырья, заливают 300 мл кипятка, оставляют на 1 час и процеживают.
- Делать местные ванны из соломы овса (40 г на 1 л воды).
- Пропустить через мясорубку неочищенный лимон и листья алоэ (всего должен получиться стакан такой смеси), добавить столько же цветков сон-травы, перемешать и залить 400 мл тройного одеколона. Использовать в качестве мази.
- Необходимо взять 200 г измельченных корзинок подсолнуха (сразу после сбора семечек), залить литром водки, добавить 20 г натертого детского мыла (без отдушек) и оставить на 10 дней в темном прохладном месте. Использовать для растирания пораженных суставов.
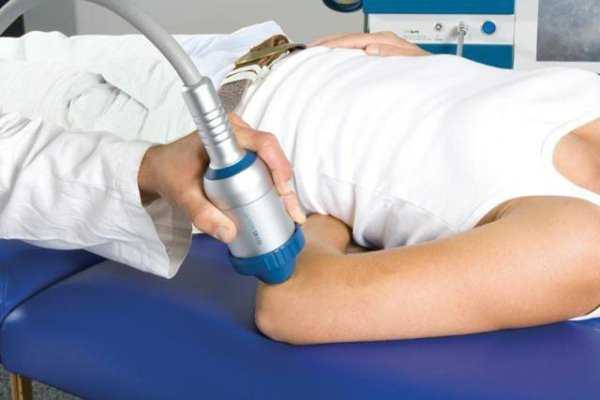 Еще одним средством, как лечить эпикондилит, являются физиопроцедуры. Сравнительно недавно в клиническую практику вошло использование ударно-волновой терапии. Она способствует ускорению регенеративных процессов, стимуляции кровотока. Аналогичным действием обладает и магнитотерапия.
Еще одним средством, как лечить эпикондилит, являются физиопроцедуры. Сравнительно недавно в клиническую практику вошло использование ударно-волновой терапии. Она способствует ускорению регенеративных процессов, стимуляции кровотока. Аналогичным действием обладает и магнитотерапия.
В стадии ремиссии показаны аппликации лечебных грязей или озокерита. А для улучшения проникновения в пораженные ткани лекарственных препаратов назначают электрофорез. В частных клиниках для устранения симптомов патологии применяют криотерапию.
Для предотвращения развития патологического процесса доктора рекомендуют соблюдать определенные ограничения в нагрузке на локтевой сустав. Следует снизить интенсивность занятий спортом, выполнять соответствующие упражнения для укрепления сухожилий плеча и предплечья.
Если профессиональная деятельность связана с риском возникновения патологии, нужно правильно оборудовать рабочее место, делать перерывы. Однако после первого эпизода заболевания, многим пациентам рекомендуют сменить профессию. Если соблюдать советы доктора, как лечить эпикондилит, в подавляющем большинстве случаев воспалительный процесс проходит. Однако хроническое течение болезни требует изменения образа жизни.
Автор: Оксана Свиридоваmed88.ru
Эпикондилит | Беленький А.Г. | «РМЖ» №25 от 07.12.2006
Эпикондилиты области локтевого сустава – одна из наиболее частых форм мягкотканных периартикулярных поражений. В основе заболевания лежат дегенеративно–воспалительные изменения в месте прикрепления к плечевой кости (в области локтевого сустава) сухожилий мышц наружной и внутренней области предплечья. Чаще поражается наружный надмыщелок (рис. 1), в этом случае устанавливают диагноз наружного эпикондилита, значительно реже в процесс вовлекаются сухожилия сгибателей кисти (внутренний эпикондилит). Генез эпикондилитов включает перегрузку (абсолютную или относительную) указанных энтезисов с вторичным развитием воспалительной реакции. Нужно отметить, что эпикондилиты никогда не возникают, как проявление первично–воспалительного процесса в рамках серонегативных спондилоартритов в отличие от энтезопатий других локализаций (плантарный фасциит, ахиллодения) (рис. 1).
Наружный эпикондилит – одно из самых распространенных заболеваний опорно–двигательного аппарата. Его истинная заболеваемость неизвестна в связи с большой частотой слабовыраженных форм, при которых пациенты не обращаются за медицинской помощью. В англоязычной литературе для обозначения этого заболевания используют термин «локоть теннисиста», в связи с высокой частотой этой патологии у игроков в большой теннис. Это вызвано тем, что при игре в теннис, особенно при неправильно подобранной ракетке и дефектах в технике удара слева, происходит перегрузка сухожилий разгибателей кисти с последующим развитием характерной симптоматики наружного эпикондилита. В России большой теннис пока не является массовым видом спорта, и у абсолютного большинства пациентов перегрузка зон проксимального прикрепления мышц предплечья связана с более прозаическими причинами (профессиональной деятельностью, ношением тяжестей, выполнение ремонта, домашнее консервирование).
Заболевание поражает лиц среднего возраста (40–60 лет). В процесс вовлекается преимущественно доминирующая конечность (правая рука). Патогенез заболевания заключается в возникновении, в результате перегрузки, микротравматизации сухожильной ткани с последующим развитием воспалительной реакции. В некоторых случаях заболеванию предшествует прямая травма. Имеет значение и предсуществующее состояние связочного аппарата. Так, гипермобильные лица (с признаками врожденной слабости связочного аппарата) имеют склонность к развитию этого заболевания; у них же наблюдается более тяжелое его течение.
Анамнез
Заболевание может начинаться после эпизода перегрузки (в упоминавшихся вариантах), при этом имеют значение повторяющиеся движения кистью в положении отведения руки и сгибания в локтевом суставе. Однако нередко боли в области локтевого сустава возникают на фоне обычного ритма жизни. В последнем случае речь идет о постепенных инволютивных изменениях в опорно–двигательном аппарате, которые проявляются дегенеративными процессами в области надмыщелков плечевой кости без видимых внешних причин. Однажды появившись, боли, вызванные эпикондилитом, могут продолжаться неделями и месяцами.
Клиническая картина
При латеральном эпикондилите пациенты жалуются на боль в области локтевого сустава, провоцируемую нагрузкой, связанной с разгибанием пальцев и супинацией кисти. При этом нагрузка может быть очень небольшой, например – попытка взять предмет со стола (даже такой небольшой, как чашка с чаем). Боль хорошо локализована – пациенты с уверенностью указывают на наружную (при наружном эпикондилите) или внутреннюю (при внутреннем эпикондилите) поверхность локтевого сустава. Боль может иррадиировать дистально по наружной или внутренней поверхности предплечья или вверх до нижней трети плеча. В покое боль отсутствует. Важным признаком, позволяющим отличить эпикондилит от поражения собственно локтевого сустава, является отсутствие боли при активном и пассивном сгибании–разгибании в локтевом суставе.
Диагностика
Диагноз эпикондилитов основан исключительно на данных клинического осмотра. Определяется строго локализованная болезненность наружного или внутреннего надмыщелка (одновременное вовлечение обеих структур не встречается). В ряде случаев болезненная зона включает прилежащие участки сухожилий. Дополнительную информацию, подтверждающую диагноз, получают при помощи тестов на сопротивление активному движению. В случае латерального эпикондилита это сопротивление разгибанию кисти (рис. 2), при медиальном эпикондилите боль провоцируется сопротивлением сгибанию в лучезапястном суставе. Попытка движения производится в лучезапястном суставе, но боль возникает в месте прикрепления мышц в области локтевого сустава (наружном или внутреннем надмыщелке) (рис. 2).
Перечень заболеваний, с которыми проводят дифференциальный диагноз эпикондилитов, включает поражения собственно локтевого сустава (артрит, асептический некроз суставных поверхностей) и туннельные синдромы этой области (синдром круглого пронатора – ущемление срединного нерва, синдром кубитального канала – ущемление локтевого нерва). Дифференциальная диагностика эпикондилитов и поражения локтевого сустава не вызывает сложности. В случае артрита боль воспроизводится движениями в локтевом суставе, нередко при артрите формируется сгибательная его контрактура. Болезненность локализована не в области надмыщелка, а в проекции самого сустава. Неврологические причины боли сопровождаются признаками поражения периферических нервов – нарушением чувствительности и слабостью соответствующих мышц.
При развитии клиники эпикондилита у молодых лиц целесообразен поиск у пациента признаков системной патологии – гипермобильность суставов, наличие других невоспалительных поражений соединительнотканых структур, которые позволили бы классифицировать данную патологию, как проявление системного заболевания – гипермобильного синдрома.
Инструментальные и лабораторные методы в диагностике эпикондилитов, как правило, не используются. Лишь в случаях явной травмы обычная рентгенография позволяет исключить костные повреждения (возможен перелом наружного надмыщелка), а нормальные лабораторные тесты (острофазовые показатели) исключают воспалительное заболевание суставов. При хроническом или часто рецидивирующем течении эпикондилита (что наблюдается крайне редко) на рентгенограмме можно видеть типичные для хронических энтезопатий изменения – разрыхления кортикального слоя, кистовидную перестройку костной ткани в области пораженного энтезиса и оссификацию энтезиса в виде «шпоры».
Поражаемые структуры при эпикондилитах настолько поверхностны, что применение методов визуализации мягких тканей (УЗИ, магнитно–резонансная томография) не дает какой–либо дополнительной полезной информации.
Лечение
Лечение эпикондилитов исключительно консервативное. В случае незначительной боли (когда пациента больше волнует причина его неприятных ощущений, чем собственно боль) лечение может быть ограничено охранительным режимом для пораженной конечности – «не совершать движения, вызывающие боль». Если эпикондилит возник у лица, занимающегося физическим трудом или спортсмена, логичен совет сделать перерыв в физической нагрузке (прекратить тренировки) до полного исчезновения симптомов с последующим постепенным увеличением объема нагрузки. В этих случаях целесообразно установить причину перегрузки – неправильный режим труда или неудобные инструменты. Если пациент действительно играет в большой теннис, то рекомендовать ему пользоваться ракеткой меньшего веса. Однако не у всех пациентов данные советы применимы. Как правило, за медицинской помощью обращаются люди, у которых болевой синдром имеет уже длительную историю и которые, несмотря на щадящий режим, устали ждать самостоятельного выздоровления.
В случае выраженной боли применяют кратковременную иммобилизацию – легкую лонгету на косыночной повязке. При развитии эпикондилита после травмы эффективен местный холод – прикладывание к болезненной зоне льда несколько раз в день. Показана эффективность лечебной гимнастики, направленной на растяжение соединительнотканых структур – в случае наружного эпикондилита это ежедневные курсы кратковременного переразгибания в лучезапястном суставе.
Так как основной причиной боли при эпикондилите является воспалительная реакция, то патогенетически оправданно применение противоспалительной терапии. В связи с поверхностным расположением надмыщелков можно ожидать хорошего эффекта от локального применения нестероидных противовоспалительных препаратов (НПВП) в виде мазей и гелей. Одним из наиболее эффективных средств из этой группы является Нурофен Гель.
Основным действующим веществом Нурофена Геля является ибупрофен, обеспечивающий его анальгетическую и противовоспалительную активность. Гель наносится полоской 3–5 см на болезненную область и тщательно втирается до полного впитывания. Кратность применения 3–4 раза в день. Нурофен Гель оказывает быстрое действие за счет подавления синтеза медиаторов воспаления непосредственно в очаге поражения, который при эпикондилите находится непосредственно под кожей. Препарат крайне редко вызывает побочные эффекты, в основном в виде гиперемии кожи, обусловленной индивидуальной чувствительностью к ибупрофену. Такая реакция быстро исчезает при прекращении использования препарата.
При эпикондилитах речь идет о подавлении воспаления в очень небольшой по объеме структуре, в связи с чем пероральный, а тем более парентеральный прием НПВП, при котором происходит распределение препарата по всему организму, нецелесообразен. В сравнительных исследованиях эффективность перорального приема НПВП не отличалась от эффекта плацебо.
В случае упорного болевого синдрома, не отвечающего на местное применение НПВП, методом выбора является локальное инъекционное введение микрокристаллических глюкокортикостероидов (ГКС) в смеси с анестетиком. Из имеющихся в распоряжении врача препаратов ГКС наиболее подходящим может считаться бетаметазона дипропионат. Применение препаратов триамцинолона крайне нежелательно, так как при попадании под кожу он может вызывать грубые дегенеративные изменения (депигментацию, рубцовое спаяние кожи с надмыщелком). Применение суспензии гидрокортизона или метилпреднизолона возможно, но в этом случае нужно предупредить больного об обязательном усилении болевого синдрома в первые сутки после инъекции в связи с развитием выраженного микрокристаллического воспаления (реакции тканей на введенные кристаллы препарата).
В связи с отчетливой локализацией процесса в области надмыщелка выбор места инъекции не представляет проблему. Это точка максимальной болезненности, которая может располагаться как в центре надмыщелка, так и по его краям. Схема и само введение ГКС при наружном эпикондилите показаны на рисунках 3 и 4. В ряде случаев необходимо провести инфильтрацию дополнительных болезненных точек, определяемых пальпаторно, в проекции прилегающих сухожилий. Добавление к препарату ГКС анестетика (2% лидокина) позволяет буквально через 1–2 минуты после проведения инъекции оценить правильность диагноза и точность самой инъекции – болезненность должна исчезнуть. Если где–то она сохраняется, то в эту зону вводят оставшуюся часть суспензии. Так как энтезис в области наружного надмыщелка представляет собой очень плотную ткань, то инъекцию приходится выполнять при большом давлении на поршень, что предполагает фиксацию иглы (0,6–0,4 мм–25 мм) пальцами другой руки. Это же ограничивает общий объем вводимой суспензии – в шприце находится 1,5–2 мл смеси ГКС с анестетиком. В одну точку вводят 0,5–0,7 мл суспензии. Процедуру проводят однократно, в редких случаях необходимо повторное введение через 7–10 дней. Более 2 раз инъекции не повторяют.
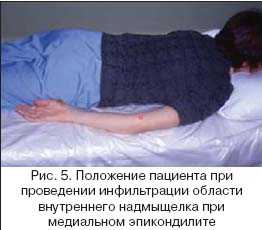
Определенные неудобства возникают при необходимости проведения инфильтрации в области внутреннего надмыщелка при положении пациента сидя. При медиальном эпикондилите гораздо удобнее положить пациента на кушетку животом вниз и руками, вытянутыми вдоль тела (рис. 5). При таком положении врачу легко доступна вся внутренняя область локтевого сустава, при этом практически исключена случайная травма локтевого нерва (проходящего между внутренним надмыщелком и локтевым отростком).
В абсолютном большинстве случаев приведенные методы лечения оказывают эффект – боли полностью исчезают в течение 2–3 недель при консервативном лечении и через 2–3 дня – после инъекции ГКС. Рецидивы возможны, для их профилактики важно объяснить пациенту необходимость соблюдения оптимального двигательного режима, исключающего перегрузки участвовавших в процессе энтезисов.
Однако у некоторых пациентов болевой синдром, вызванный эпикондилитом, носит упорный характер. Боль плохо поддается даже инфильтрации ГКС (эффект ограничивается несколькими днями). Факторами плохого прогноза (частые рецидивы, неполное купирование болевого синдрома) являются двустороннее поражение, присутствие системной слабости связочного аппарата (суставная гипермобильность) и одновременное выявление признаков астено–депрессивного синдрома (фибромиалгия). В последнем случае в комплексе лечебных мер нужно предусмотреть применение антидепрессантов (амитриптилина).
В упорных случаях эпикондилита показано применение относительно нового метода лечения – экстракорпоральной ударно–волновой терапии. В основе этого метода лежит воздействие на пораженную структуру ультразвука высокой энергетической мощности. Также описаны отдельные случаи успешного хирургического лечения эпикондилита – иссечения выявляемого оссификата энтезиса.
Таким образом, эпикондилиты области локтевого сустава являются распространеной, относительно легко диагносцируемой и благодарной в отношении лечения (кроме редких упорных случаев) формой мягкотканой околосуставной патологии. Имеющиеся в распоряжении современной медицины возможности позволяют добиться излечения абсолютного большинства пациентов.
1. Астапенко М.Г., Эрялис П.С. Внесуставные заболевания мягких тканей опорно–двигательного аппарата.– М. : Медицина, 1975; 65–68.
2. Бунчук Н.В. Болезни внесуставных мягких тканей. В руководстве по внутренним болезням. Ревматические болезни. Под ред. В.А. Насоновой, Н.В. Бунчука. –М. Медицина.1997 – С. 418–19.
3. Доэрти М.Б., Доэрти Д. Клиническая диагностика болезней суставов. – Минск. Тивали, 1993.
4. Hotchkiss R. Epicondilitis – lateral and medial. Hand clin., 2000;16; 505–8.
5. Speed CA. Corticosteroid injections in tendon lesions. BMJ, 2001; 323; 382–6.
6. Smidt N. Corticosteroid injection, physiotherapy or “wait–and–see” policy for lateral epicondilitis: a randomized controlled trial. Lancet, 2002, 309; 657–62.
7. Melikian E.Y. Extracorporal shock wave treatment for tennis elbow. A randomized dowble–blind trial. J. Bone Joint Surg Br, 2003; 85; 852–5.
Порекомендуйте статью вашим коллегам
www.rmj.ru