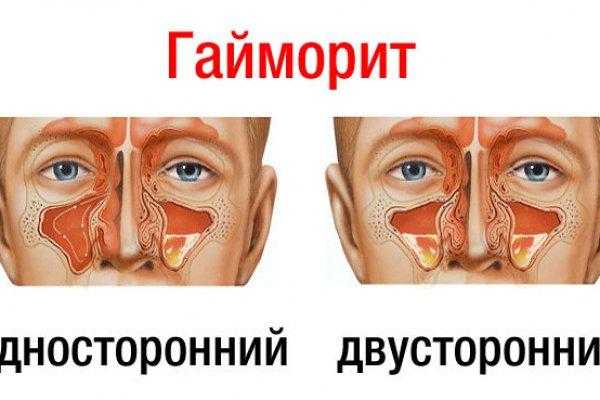
Двухсторонний гайморит (Как лечить острый синусит у взрослых в домашних условиях)
Двухсторонний гайморит – поражение обеих верхнечелюстных пазух. В сравнении с односторонним, имеет тяжелый характер. Распространено заболевание среди детей разных возрастов. Чаще прибегают к стационарному лечению из-за необходимости в проведении процедурных мероприятий и надзора специалиста.
Содержание статьи
Двухсторонний гайморит: что это?

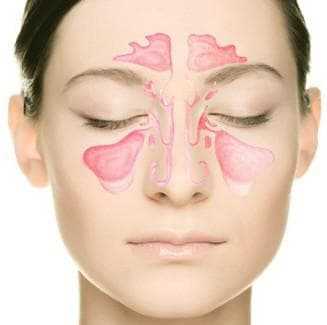
Выводное отверстие связывает гайморову полость и носовую. Вирусное воспаление развивает отечность слизистой. Выводное отверстие из-за воспалительного процесса сужается и перекрывается. Возможно как частичное перекрывание, так и полное.
Слизистая верхнечелюстной пазухи аналогичным образом терпит видоизменения. Воспалительный процесс затрагивает оболочку, которая выстилает синусы, в естественном оттоке происходят нарушения. Гайморова полость становится хорошей средой для вредоносных микроорганизмов.
Хроническому двустороннему гаймориту характерно тяжелое протекание. Острый характер заболевания может обернуться хроническим, особенно это касается ребенка.
Каким может быть гайморит?
Протекает гайморит в двух формах: острая и хроническая.
К острым формам патологии относятся:
- Серозный гайморит. Выделения в таком случае имеют слизистый характер. Больной страдает от обильного течения водянистых образований из носовой полости. Нарушение оттока в таком случае является благоприятным условием для развития гнойного заражения.
- Катаральный. Относится к легким формам заболевания. Зачастую происходит при заболевании острой респираторной вирусной инфекцией, когда больной страдает от сильного насморка. В госпитализации нужды нет. В основном симптоматика не является ярко выраженной: отек незначительный, выделения не обладают запахом и имеют прозрачный, тягучий характер.
- Гнойный. Относится к тяжелым формам синусита. Происходит в сопровождении выделения гноя желтовато-зеленого цвета, от которого исходит неприятный запах.
К хроническим формам относятся:
- Гипертрофический ринит. Воспалительный процесс незначителен, возможны новообразования, полипы или каверны.
- Атрофическая форма.
- Пристеночно-гиперпластическая форма.
Дети до трех-четырех лет могут страдать от заболевания из-за того, что околоносовые пазухи недоразвиты.
Причины

Воспалительный процесс, затрагивающий слизистую оболочку носовой полости, возникает из-за попадания вирусных инфекций и вредоносных микроорганизмов. Воспалиться может как одна сторона, так и обе, что характеризует само заболевание.
Проникновение инфекции возможно из-за следующих провоцирующих факторов:
- Воздушно-капельным путем. Простудное заболевание зачастую служит основной причиной возникновения синусита. Двухсторонний гайморит может возникнуть при их осложнении через неделю после начала заболевания.
- Гематогенная инфекция, или попадание микроорганизмов посредством кровяного тока. В таком случае близлежащие структуры становятся причиной заболевания. Глаза, уши, мягкие ткани лицевой области и другие синусы относятся к этим органам.
- Зубной путь. Верхняя челюсть близко расположена к синусу. Характерно для такого заболевания лево- или правосторонний характер, но в редких случаях возможно проявление двухстороннего одонтогенного синусита.
//youtu.be/tPQOF2UrOsk
Симптомы
Симптомы тесно связаны со стадией заболевания. Для острого катарального синусита характерна заложенность носовой полости и затруднения пациента в дыхании. Экссудативная стадия проявляется в активном выделении слизистых образований. Зачастую больные жалуются на следующие симптомы:
- острые головные боли;
- повышение температуры в районе от 37,5 до 38 градусов;
- пазухи сильно распирает.
Симптоматика местного характера начинает преобладать над общим. При развитии право- и левостороннего гайморита и выделении гноя больной плохо себя чувствует, усиливается апатия, пациент часто утомлен и ослаблен. При повышении температуры в пределах 39 градусов происходит усиление симптомов: больному невыносимо терпеть головные боли, появляется трудность в совершении движений, при давлении на пазухи пациент испытывает болезненные ощущения, происходит отечность век и щек.
В случае двухстороннего гайморита заболевание протекает особенно тяжело. Часто патология при поражении и одной, и другой стороны принимает хронический характер. Симптоматика такого синусита является ярко выраженной, а стадии быстро сменяются.
Диагностические мероприятия
Существует несколько диагностических мероприятий, к которым прибегают для правильной постановки диагноза:
- Рентген. Благодаря проведению рентгеновской диагностики появляется возможность увидеть состояния пазухи. Воспалительный процесс будет заметен на снимке из-за скопившихся выделений, образующих темную область.
- Сбор информации и осмотр пациента. Отоларинголог опирается на жалобы больного, опрашивая и осматривая носовую полость. Происходит пальпация области пазух. Благодаря мероприятию появляется возможность выявления отека и болезненности. Визуальный осмотр является важным методом в постановке диагноза.
- Компьютерная томография. Относится к самой точной методике выявления заболевания. Отличается дороговизной мероприятия, из-за чего применяется в редких случаях. Благодаря компьютерной томографии можно узнать об объемах выделений и исключить возможность осложнения.
- Эндоскопия. Является современной методикой в диагностировании патологии. Для совершения мероприятия пользуются специальной камерой – эндоскопом, которую вводят в носовые проходы. Изучается форма и структура полостей, выявляются новообразования, аномальные строения. Благодаря процедуре возможно изучение биологического материала, взятого из полости.
- Пункция. Процедура применяется, когда заболевание запущено, чтобы выявить истинную причину воспалительного процесса. Благодаря методу врач получает материал для изучения.
- Ультразвук. Применяется, чтобы изучить строение пазухи. Благодаря процедуре появляется возможность увидеть скопившийся секрет в полости и состояние ткани.
- МРТ. Применяется для выявления новообразований, из-за которых могли проявиться схожие симптомы с гайморитом.
Беременные женщины и дети не должны проходить рентгеноскопию. В таких случаях прибегают к диафаноскопии, благодаря которой можно осмотреть гайморовы пазухи. Пользуются для процедуры лампой Геринга.
Как лечить двухсторонний гайморит?
Лечить двухсторонний гайморит необходимо по рекомендациям специалиста. Курс терапии занимает две-четыре недели после диагностирования заболевания. Лечить следует своевременно, даже если это займет долгое время и будут использоваться неприятные процедуры, чтобы не допустить запущения процесса.
Медикаментозное лечение
Препараты, назначаемые врачом при заболевании:
- Антибиотики.
Специалист может назначить антибиотики при любой форме гайморита. В случае вирусной формы к антибактериальным препаратам прибегают, чтобы подавить активность вредоносных микроорганизмов, присутствующих в полостях.
Вирусное заражение служит снижению иммунитета, а значит, бурному размножению болезнетворных бактерий. В нормальном состоянии организм сдерживает собственную микрофлору защитой.
Если обойтись без антибактериальных препаратов, переход легкой катаральной формы синусита к гнойной осуществится за пару дней. Следом заболевание примет хронический характер.
Если ребенок заболевает двухсторонним гайморитом, терапия включает в себя суспензию, для взрослых больных выписывают таблетки в капсулах. В случае тяжелого течения гайморита лекарственные препараты начинают вводить в вену.
Зачастую ребенку, заболевшему острым двусторонним гайморитом, прописывают микролиды. Хламидийная, микоплазменная инфекции, часто проявляемая в детском возрасте, благодаря антибактериальным препаратам становятся менее активными.
- Сосудосуживающие препараты.
Благодаря средствам сосуды удается сузить, уменьшая таким образом отек ткани и способствуя прохождению воздушных масс в организм. Происходит насыщение воздухом нижних дыхательных путей. Эффективность препаратов временная, но благодаря сосудосуживающим каплям удается снять симптомы болезни и восстановить на несколько часов дыхание. Действующее вещество напрямую влияет на длительность эффекта медикаментозных средств.
Сосудосуживающие аэрозоли, а также капли продаются в розничных аптеках в широком доступе. Но в применении больному следует быть осторожным: через две недели бесконтрольного приема лекарств у организма возникает привыкание. Чтобы увлажнить эпителиальный слой, необходимо пользоваться каплями, в состав которых входят натуральные масла.
- Антигистаминные средства.
Прописываются пациентам, когда необходимо уменьшить отек вследствие аллергического гайморита. Ребенку назначаются сиропы, взрослым – таблетки. Самыми действенными лекарствами считаются средства последнего поколения: седативный эффект они не оказывают.
- Жаропонижающие средства, препараты, оказывающие обезболивающий эффект.
Прописывают, если есть необходимость. Некоторые препараты оказывают комплексное воздействие.
Физиотерапевтические процедуры
Двусторонний гайморит можно вылечить несколькими физиотерапевтическими методами:
- ультразвуковая терапия;
- ультравысокочастотная терапия;
- электрофорез;
- магнитотерапия.
Благодаря назначаемым специалистом процедурам происходит улучшение кровоснабжения, обменный процесс приходит в норму, снимается воспалительный процесс, и улучшается самочувствие.
Хирургическое вмешательство: прокол
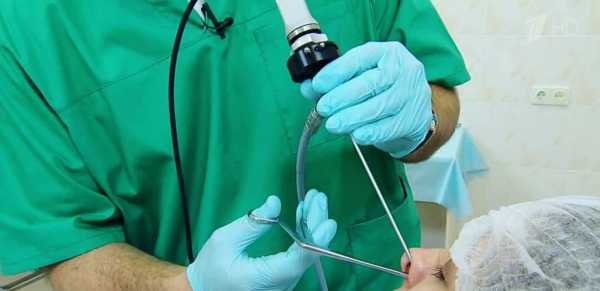
В случае, если острый двухсторонний гайморит протекает тяжело для пациента, а консервативное лечение не дает эффекта, врач назначает пункцию. Методика часто не применяется в ходе лечения детей от синусита, отдавая предпочтение бекспрокольным методам или медикаментозной терапии. Пользуются для пункции специальной иголкой, осуществляя прокол через нос.
Перед началом процедуры слизистая обрабатывается специальным веществом. Игла вводится после, зачастую не принося болезненных ощущений больному. Прокол помогает избавиться от скопившегося в полости гноя, слизистых образований, уничтожать посредством антибиотиков вредоносные микроорганизмы, засевшие в слизистой.
Пункция обладает высокой эффективностью в терапии. Лечение хирургическим методом способствует предотвращению перехода заболевания в хроническую форму и проявлений осложнения патологии.
Лечение в домашних условиях
Головные боли – распространенный симптом при гайморите, уменьшению которого способствуют травяные отвары. Носовые пазухи промываются растворами, оказывая положительное воздействие на организм. Компоненты для готовки отваров:
- Душица.
- Щавель.
- Черная бузина.
Приобрести травы, дающие лечебный эффект, можно в аптеках. Народные методы при этом не являются основным лечением, применять их необходимо в качестве дополнения к терапии, назначенной специалистом. Следует посоветоваться с врачом, прежде чем воспользоваться методикой, чтобы избежать осложнений.
При высмаркивании необходимо обращать внимание на выделяемый субстрат. Выделения желтоватого цвета, имеющие густой характер, в случае острого гайморита, говорят о гнойной форме заболевания. В таком случае необходимо отказаться от теплых компрессов и ингаляций, чтобы избежать ухудшение самочувствия.
Осложнения
Последствия хронического двухстороннего гайморита могут обернуться серьезной проблемой для пациента. Головной мозг располагается близко к близлежащим пазухам, из-за чего возможно воздействие на него инфекции. Результатом может стать диагностирование менингита.
Возможные осложнения запущенной формы синусита:
- Периостит.
- Отит.
- Неврит нервов.
- Нарушение в дыхании пациента, дефицит кислорода в организме.
- Сепсис.
В случае длительного течения заболевания возможно снижение обонятельных чувств, апатия, утомляемость и быстрая усталость. При своевременном обращении к врачу и грамотной терапии самочувствие больного улучшится через пять дней. Выздоровление происходит за две недели.
Профилактика двухстороннего гайморита
Для сведения к минимуму вероятности заболевания двухсторонним гайморитом прибегают к профилактическим мерам:
- Своевременно лечиться от простуды.
- Повышать иммунитет при помощи витаминов, закаливания, сбалансированного питания.
- Использовать маски, когда объявляются эпидемии.
- Избегать аллергены.
- Стараться не переохлаждать организм.
Двухсторонний гайморит является опасным заболеванием, последствия которого могут обернуться плачевным исходом для больного. На восстановление после запущенности болезни может уйти время. Благодаря своевременному обращению к специалисту и грамотной терапии можно избавиться от гайморита и предупредить осложнения.
//youtu.be/bMFyjXztOkY
lor-orvi.ru
лечение катарального, гнойного в домашних услвоиях народными средствами, стоит ли соглашаться на прокол
Не часто, но случается что после перенесенной простуды, гриппа и других инфекционных заболеваний появляется заложенность носа, слизистые или гнойные выделения из него. Ощущается чувство давления на глаза и донимает головная боль. Не стоит откладывать визит к врачу. Потому что это, скорее всего, признаки воспаления придаточных пазух (гайморит). А если заложенность носа чувствуется с обеих сторон, то это может быть и двухсторонний гайморит. Игнорирование же симптомов приведёт к развитию болезни и всевозможным осложнениям.
Определение заболевания
Гайморит – воспаление слизистой оболочки, а в некоторых случаях и костных стенок гайморовой (верхнечелюстной) пазухи. В области обеих верхнечелюстных костей находятся полости (придаточные пазухи носа). Эти пустоты заполнены воздухом, а в слизистой оболочке почти нет нервных окончаний. Гайморовы пазухи напрямую связаны со ртом. Вот и получается, что если возникает какое-то инфицирование в ротовой полости, то оно может распространиться и на верхнечелюстные пазухи.
Но так как нервных окончаний там очень мало, то и заболевание протекает вначале бессимптомно. Нижняя стенка пазухи тоже довольно тонкая, поэтому и через неё может пройти инфицирование и даже попадание пломбировочного материала при лечении кариеса. Когда вредоносные микроорганизмы проникают в гайморовы пазухи, то вызывают их воспаление. Слизистые отекают и перекрывают выводное отверстие. Оттока жидкости не происходит, и тем самым создаются идеальные условия для размножения инфицирующих микробов.
Если инфицированы обе придаточные пазухи, то диагностируется двухсторонний гайморит. Он очень плохо поддаётся лечению.
Необходимо очень грамотно подойти к выбору лекарственных средств. А это сможет сделать только опытный специалист.
Причины возникновения
Гайморит в большинстве случаев сопровождается простудой, гриппом, острыми респираторными вирусными инфекциями и другими инфекционными заболеваниями. Инфицирующие микроорганизмы, а это могут быть стрептококки, стафилококки, микоплазмы, вирусы, проникая в гайморовы пазухи, вызывают их воспаление. Вначале появляются катаральные изменения. Если их не лечить, то постепенно они переходят в гнойные и симптомы всё сильнее проявляют себя. Провоцирующими факторами также могут быть:
- Травмы костей носа;
- Аллергические заболевания;
- Врождённое или приобретённое искривление носовой перегородки;
- Табакокурение;
- Аденоиды у детей;
- Переохлаждение, а также постоянное пребывание в помещениях, воздух в которых насыщен химическими примесями.
Низкий уровень иммунитета играет немаловажную роль в инфицировании, а потом и развитии двустороннего гайморита.
Симптомы
Двусторонний гайморит может проходить в острой форме и хронической. Чтобы распознать заболевание потребуется рентгеновский снимок.
Острое воспаление придаточных пазух может быть результатом различных инфекционных заболеваний. Для острого течения характерны такие симптомы:
- Повышение температуры;
- Головная боль при резком повороте головы или наклоне. Может чувствоваться боль в области зубов, щёк, лба;
- Нос заложен и появляются слизистые или же гнойные зелёные, желто-зелёные выделения;
- Потеря частичная или полная обоняния;
- Видимая припухлость в верхней части щёк.
При хроническом гайморите симптомы выражены не так остро. Возможна головная боль, депрессия, усталость. Но, как и в случае острого двустороннего гайморита наблюдаются постоянные гнойные выделения из носа.
Если после перенесенного инфекционного заболевания начались или продолжаются выделения из носа, имеющие желто-зелёный или зелёный цвет, следует немедленно проконсультироваться у специалиста, чтобы обезопасить себя от двустороннего гайморита.
Возможные осложнения
Заболевание приносит не только дискомфорт в повседневную жизнь, головную боль и обильные вязкие выделения из носа. Если не лечить двусторонний гайморит, то могут последовать осложнения. Самым простым из которых, будет переход из острой в хроническую форму заболевания. Также инфекция в гайморовых пазухах может привести к таким болезням:
Двусторонний гайморит встречается гораздо реже, нежели односторонний. Но требует значительных усилий в лечении, как со стороны пациента, так и врача. Потому что недолеченая болезнь или запущенное её состояние может привести к серьёзным последствиям.
Лечение
Двусторонний гайморит довольно серьёзное заболевание. Неправильное его лечение может привести к неполадкам буквально каждой из систем организма. Не только дыхательной, но и сердечно-сосудистой, пищеварительной. И даже коры головного мозга. В связи с тем, что двустороннее воспаление придаточных пазух имеет различные формы: катаральную, гнойную, серозную, полипозную, то и каждая из них требует конкретного лечения. Вид заболевания и схему лечения может определить только специалист после тщательного осмотра и ряда диагностических процедур.
Применяется в случае неэффективности медикаментозного лечения
Правда, чаще всего для диагностики обходятся лишь рентгеновским снимком. А для определения возбудителя проводят посев на питательную среду слизи из носа. Самолечение к добру не приведёт, так как заболевание сложное и требует постоянного наблюдения врача. При обнаружении первых симптомов необходимо немедленно пойти на приём к отоларингологу.
В тяжелых случаях соблюдение постельного режима. При заболевании – домашний режим. Перехаживать на ногах болезнь опасно.
Медикаментозным способом
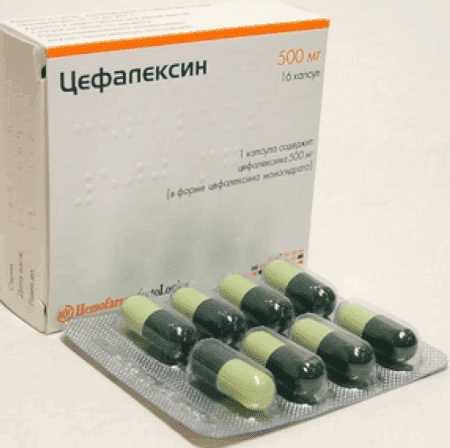
Медикаментозное лечение включает в себя, прежде всего, борьбу с вредоносными микроорганизмами, которые вызвали воспаление. В большинстве случаев это бактерии. Поэтому назначается курс антибиотиков. Они могут применяться как местно в виде спреев, так и в виде таблеток орально. Чаще назначают Цефалексин, Ампициллин, Макропен.
Лечение антибиотиками должно длиться не менее, но и не более курса, указанного в инструкции к нему.
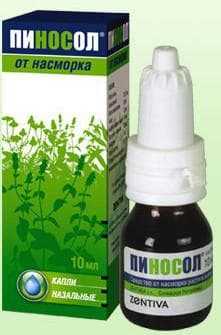
Назначают также противовоспалительные средства (Пиносол, Синупрет).
Для уменьшения отёчности слизистых врач выпишет сосудосуживающие препараты:- Називин, Назол-спрей. Действуют длительно, поэтому применять их можно не часто;
- Нафазолин (Санорин, Нафтизин). Хотя и цена невысокая, но действие их недлительное, поэтому требуется частое применение. Это приводит к увеличению сухости слизистой оболочки;
- Виброцил, Адрианол. Современные лекарства, обладающие противоотечным и сосудосуживающим эффектом.
Для уменьшения вязкости слизи и вывода её из полостей промывают носовые ходы. Хорошо для этих целей подойдёт Ротокан, раствор Фурацилина, Аква Марис, Долфин.
Курс лечения медикаментозными средствами проводят в течение первых 4–7 дней и следят за динамикой. Выздоровление может наступить через 10–14 дней при условии полного соблюдения рекомендаций врача. Если улучшения нет, то под местным наркозом делают прокол в области гайморовых пазух и вымывают оттуда специальным шприцем содержимое. Вводят непосредственно в полость лекарства.
Народными средствами
Народные рецепты могут быть применены только на начальной стадии заболевания и только для симптоматического лечения. Используют ингаляции, закапывание в ноздри природного лекарственного сырья.
При двустороннем остром гайморите очень болит голова. Поможет от неё избавиться сок цикламена. Просто взять листик, хорошенько помять пальцами и закапать по пару капелек в каждую ноздрю по очереди. То есть лечь на бочок, капнуть в одну. Потом немного полежать, повернуть голову и капнуть во вторую ноздрю. Сразу же начнётся чихание, а потом из носа пойдёт слизь густая и желто-зелёного цвета. Состояние улучшится.
Как применять соц цикламена при гайморите – смешать ингредиенты (сок, алоэ, каланхоэ, лука, цикламена, мазь Вишневского), настоять и закапывать нос
Отжать сок из листьев алоэ, каланхоэ. Перемолоть и отжать сок из луковицы. Смешать по чайной ложке каждого и закапать в ноздри. Для этого нужно лечь набок, капнуть в первую ноздрю. Так полежать не менее получаса. Потом такую же процедуру проделать и со второй ноздрёй. После прогреть гайморовы пазухи феном и лечь спать.
Хорошо помогут капли облепихи или шиповника в нос. Капать не менее восьми раз в день.
Приготовить сок из листьев семилетнего алоэ. Отжать сок из листьев чистотела. Добавить липовый или вересковый мёд. Всё должно смешиваться в пропорции 2: 1: 2.
Чистотел – ядовитое растение. Дозировка должна быть точно выверенной.
Положить в кастрюльке на водную баню воск с прополисом и образующийся пар втягивать носом, предварительно накинув на голову большое полотенце. Также можно влить в ёмкость литр воды, добавить чайную ложечку настойки прополиса и подышать этим паром.
Смешать лекарственное сырьё: зверобой, шалфей, лаванду, эвкалипт, ромашку (по две столовых ложки) и по столовой ложке тысячелистника и череды. Три ложки сбора кипятить 1 минуту в двух литрах воды. Делать ингаляции не менее 6 раз в день. Отвар нужно ещё и пить по рюмке такое же количество раз.
Применение тысячелистника требует осторожности. Применять строго по рецепту.
Профилактика
Всегда легче болезнь предупредить, чем потом от неё избавиться. Поэтому, соблюдая совсем несложные профилактические правила, можно обезопасить себя и быть всегда здоровым, позабыв о гайморите как о каком-то недоразумении, которое приключилось когда-то. Ведь быть здоровым это так важно. Что же необходимо делать для этого?
Чтобы здоровым быть, необходимо поддерживать в организме высокий уровень иммунитета. Тогда организм с успехом справляется с любым заболеванием. Кроме того:
- В холодный и слякотный день не выходить на улицу без головного убора;
- Не допускать развития ринита;
- Посещать стоматолога с профилактической целью хотя бы два раза в год должно стать правилом;
- Постараться не оставлять недолечеными респираторные заболевания, которые могут стать причиной двустороннего гайморита;
- Желательно делать профилактические прививки против гриппа;
- Необходимо избавиться от вредных привычек. Прежде всего, от табакокурения;
- В жилом помещении относительная влажность воздуха не должна быть ниже 60%.
Сердечная астма – симптомы и лечение
Приступ астмы -что делать и как оказать доврачебную помощь расскажет эта статья.
Последствия воспаления легких //drlor.online/zabolevaniya/legkix/pnevmoniya/tipovye-posledstviya-vospaleniya-u-vzroslyx-i-detej.html
Видео
Выводы
Двусторонний гайморит встречается гораздо реже, чем односторонний. Лечить его сложнее и немного дольше. Начинать необходимо сразу после появления первых симптомов. Опытный врач правильно подберёт схему лечения и назначит нужные медикаментозные средства. Помогут избавиться от заболевания, но только на начальной стадии и народные средства. Но важно помнить, что при остром развитии воспалительного процесса они не помогут, а применение их на данном этапе может усложнить лечение. Поэтому о необходимости или возможности использования народных рецептов следует проконсультироваться у лечащего врача.
drlor.online
Как лечить двухсторонний гайморит
Главная » Гайморит » Как лечить двухсторонний гайморит
Лечение острого двухстороннего гайморита
Вопрос о том, что такое двухсторонний гайморит, лечение и профилактика этого заболевания, интересует многих. Практически каждый человек как минимум один раз в жизни страдал от этого недуга. При двухстороннем гайморите происходит воспаление пазух, которые находятся над верхней челюстью.

Поскольку поражаются обе пазухи, то течение болезни проходит тяжелее, чем при одностороннем воспалении. Лечение, в свою очередь, длится дольше. Его продолжительность зависит от возраста, физиологического состояния больного и этапа, на котором было начато лечение. При переходе гайморита в хроническую форму лечить его становится намного труднее.
Причины возникновения двухстороннего гайморита
Организм человека довольно уязвим. Влияние различных факторов может вызывать сбои в его работе. Это приводит к возникновению воспалительных процессов.
Основные причины возникновения гайморита:
- Перенесенное вирусное заболевание. Одним из его осложнений может быть воспаление гайморовых пазух.
- Переохлаждение организма. Это приводит к нарушению его функций. Бактерии и вирусы, которые попадают на слизистую оболочку, не уничтожаются, а беспрепятственно размножаются и поражают различные органы.
- Патологические изменения структуры черепа. Различные искривления и сужения способствуют скапливанию в них естественных выделений из носа. Со временем происходит их преобразование в гнойную субстанцию, которая отравляет окружающие органы.
- Активизация стафилококка, который живет в крови практически у каждого человека. Происходит этот процесс, когда организм ослаблен. Это может быть время после перенесенной болезни или операции.
- Вирусная или бактериальная инфекция. Особенно велика вероятность заражения в период эпидемий. Нахождение человека в многолюдных местах в это время довольно опасно для здоровья.
- Полученная травма или ранение. Механическое повреждение стенок гайморовых пазух приводит к разрушению и воспалению слизистой оболочки.
- Курение. Дым от сигарет, проходя по дыхательным путям, вызывает раздражение слизистых покровов. Это приводит к повышенному выделению слизи и закупорке носовых каналов.
- Ослабление иммунитета. Происходит это из-за неправильного питания и вредных привычек.
- Увеличение аденоидов. Эти выросты могут стать источниками инфекции, если соберут на свою поверхность больше вирусов, чем сможет уничтожить иммунная система.
При возникновении заболевания нужна врачебная помощь.
Самолечение может привести к таким осложнениям, как менингит, остеомиелит и абсцесс мозга.
Симптомы двухстороннего гайморита
Раннее выявление недуга у ребенка и лечение различными методами позволяют купировать гайморит на ранней стадии, избежав многодневных страданий.Симптомы появления двустороннего гайморита:
- Ухудшение самочувствия. Человек чувствует ломоту во всем теле, тяжесть в ногах. Появляется быстрая утомляемость. Возникает головная боль, которая концентрируется в районе лба и висков.
- Поднимается температура. На начальной стадии воспаления она держится в диапазоне 37,2-37,6º С. При обострении возможно ее увеличение до 38-38,5º С.
- Происходит активное выделение слизи из носа, сопровождаемое чиханьем. Сначала выделения прозрачные, затем становятся белыми. Переход их в желто-зеленый цвет свидетельствует о том, что в пазухах начался воспалительный процесс.
- Носовое дыхание становится затрудненным. В отдельных случаях носовые ходы забиваются гноем полностью.
- Ослабевает или полностью пропадает обоняние.
- Появляется сильная, непрекращающаяся боль в области пазух, ушей и переносицы. Могут болеть зубы. Из-за близости очага воспаления и заражения возникают неприятные ощущения в глазах.
- Голос становится глухим и хриплым. Начинается кашель с обильной мокротой. Это выделения, которые стекают в гортань. Особенно силен такой кашель по утрам, когда больной пытается откашлять мокроту, скопившуюся за ночь.
Подобные симптомы характерны как для взрослых, так и для детей. У маленького ребенка диагностировать это заболевание довольно сложно, так как дети еще не умеют сморкаться. Их нос постоянно заполнен выделениями, которые могут напоминать гной. Поэтому для установления точного диагноза необходима консультация специалиста.
neb0ley.ru
Лечение острого двустороннего гайморита в домашних условиях
Острый гайморит – это воспаление гайморовых, или верхнечелюстных, пазух.
Гайморовы пазухи – это небольшие углубления в верхнечелюстной кости. Их предназначение в организме заключается в следующем:
- выравнивание воздушного давления по отношению к внешнему атмосферному давлению;
- очищение и согревание входящего воздушного потока;
- участие в формировании тембра голоса.
Гайморовы пазухи сообщаются с носовым проходом через маленькое устье. При дыхании человека воздушный поток через них свободно циркулирует, т. е. эти пазухи постоянно заполнены воздухом.
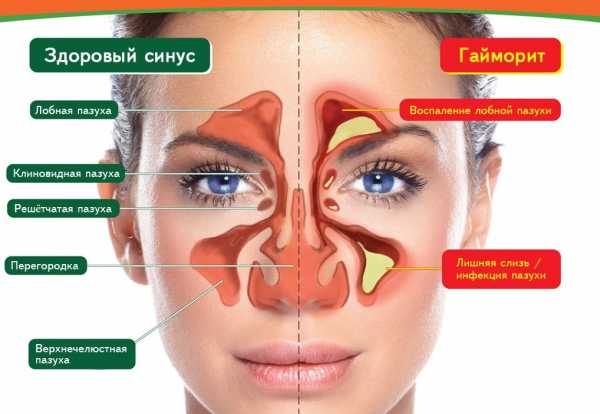
Если по какой-либо причине поступление воздушного потока в гайморовы пазухи прекращается, то они перестают «проветриваться» и очищаться, и в них создаются хорошие условия для поселения и развития микроорганизмов.
Следовательно, возникает воспаление, т. е. острый гайморит.
Содержимое, Оглавление, Содержание страницы
Причины возникновения острого гайморита
Следует разобраться, что может повлечь за собой нарушение свободной циркуляции воздушного потока через гайморовы пазухи, и какие микроорганизмы начинают в них свою жизнедеятельность.
- Простудные заболевания – ОРВИ, грипп и пр.
- Насморк
Острый гайморит может возникнуть как от острого насморка, так и от хронического. - Аденоиды у детей – чрезмерное увеличение носоглоточной миндалины, что затрудняет носовое дыхание.
- Врожденный узкий носовой проход ограничивает поступающий воздушный поток и, следовательно, гайморовы пазухи не вентилируются должным образом.
- Деформированная носовая перегородка или полипы в носовом проходе также не обеспечивают нормальное дыхание через носовую полость.
- Хронические заболевания горла – тонзиллит, фарингит.
- Кариес, пульпит
Больные коренные зубы в верхней челюсти являются источником инфекции, которая при благоприятных условиях оседает в гайморовых пазухах. - Аллергические заболевания
При воздействии аллергенов довольно часто у людей с такими заболеваниями возникает аллергический насморк. - Травмы и ранения, после которых в носовую полость могут попасть обломки костей и инородные тела. Все это может вызвать нагноения.
При воздействии любой из перечисленных причин в пазухах создается среда для развития самых разнообразных микроорганизмов: вирусов, бактерий, грибков, хламидий, микоплазмы.
Причем для каждой возрастной категории характерна своя микрофлора:- у взрослых людей острый гайморит наиболее часто развивается под воздействием вирусов, палочки инфлюэнцы, пневмококка. Пневмококк является естественным обитателем верхних дыхательных путей.
- дети страдают острым гайморитом чаще по вине хламидий и микоплазмы. Микоплазма представляет собой паразитарный микроорганизм, который не имеет ни ДНК, ни клеточной оболочки. Это нечто среднее между бактериями и вирусами. Хламидия – атипичный микроорганизм, который поселяется в слизистых оболочках.
- у больных людей, людей с ослабленной иммунной системой причиной острого гайморита являются грибки и сапрофитная микрофлора ротовой полости.
В зависимости от путей проникновения микроорганизмов в гайморовы пазухи острый гайморит можно разделить на следующие виды:
- Гематогенный
Инфекция попала в гайморову пазуху через кровеносное русло. Такой гайморит чаще встречается у детей, поскольку они любят засовывать в нос мелкие предметы, царапая внутреннюю полость. - Риногенный
Этот гайморит чаще диагностируется у взрослых людей и возникает по причине инфекции, попадающей через насморк. - Одонтогенный
Источником инфекции выступают кариесные зубы. - Травматический
Возникновение подобного гайморита обусловлено различными травмами.
Как проявляется недуг
Заболевание может быть диагностировано врачом по следующим симптомам:
Болезненные ощущения в области верхнечелюстных пазух, лба, корня носа, скуловой кости. При надавливании на эти участки боль значительно усиливается. Иногда боль отдает в висок и на остальную часть лица.
Головная боль разлитого характера считается классическим симптомом острого гайморита. Повышенная температура тела 38-39 С. В некоторых случаях температура имеет субфебрильный характер или не повышается вовсе.
Озноб. Вялость, слабость, утомляемость, потеря аппетита, нарушение сна.
Со стороны пораженной гайморовой пазухи носовое дыхание полностью нарушается. Если гайморит имеет двусторонний характер, то пациент вынужден дышать через ротовую полость.
Гнусавость голоса из-за заложенности носа. Носовые выделения изначально прозрачные и жидкие, а затем приобретают мутный и зеленоватый оттенок и становятся густыми.
Потеря обоняния. Может наблюдаться слезотечение из-за закупорки слезного канала. Следствием этого проявляется отек и покраснение век.

Опухшая щека со стороны воспаленной гайморовой пазухи. По степени поражения гайморовых пазух гайморит может быть односторонний или двусторонний.
В детском возрасте чаще всего развивается двусторонний гайморит, хотя до 5-ти лет заболевание практически не встречается, т. к. у детей придаточные пазухи развиты не до конца.
Длительность острого гайморита составляет обычно 2-3 недели и, если обеспечено правильное лечение, пациент полностью выздоравливает.
Если заболевание пустить на самотек или отнестись к лечению безответственно, то исходом станет появление хронического гайморита.
В период ремиссии состояние пациента никак не выдает присутствие заболевания. Обострение гайморита хронической формы имеет те же симптомы, что и острый гайморит.
Медикаментозная терапия
Лечение любого заболевания, в том числе и острого гайморита, следует начинать с устранения причины его возникновения.
Следовательно, если причиной острого гайморита выступают хронические болезни носоглотки, то их следует лечить. Если гайморит имеет одонтогенный характер, то обязательно нужно заняться здоровьем зубов.
Для упреждения развития острого гайморита необходимо хирургическим путем исправить деформированную носовую перегородку или удалить полипы из носовых проходов.
Лечение острого гайморита должно быть комплексным. Как правило, лечение проходит в домашних условиях, в редких случаях нужна госпитализация.Схематично консервативное лечение можно представить следующим образом:
- Назначение сосудосуживающих препаратов
Данные медикаменты назначаются для снижения отека слизистой, что влечет за собой нормализацию циркуляции воздуха в гайморовых пазухах. Лечить отек можно с помощью «Санорина», «Галазолина», «Нафтизина», «Називина» и т. п. Следует помнить, что лечение с помощью данных препаратов не должно длиться более 5-ти дней. В противном случае может быть спровоцирована атрофия тканей слизистой пазухи. - Общее лечение антибиотиками
Когда гайморит протекает с явно выраженной интоксикацией, назначается лечение антибиотиками в виде таблеток или инъекций. Антибиотиками нейтрализуется болезнетворная микрофлора.
Если возбудителем недуга выступают стрептококки и палочка инфлюэнцы, то лечить острый гайморит следует антибиотиками пенициллинового ряда («Амоксициллин», «Ампициллин», «Бензилпенициллин» и т. д.) и цефалоспоринами («Цефуроксим», «Цефтриаксон»).
Если у пациента есть аллергия на пенициллины или причиной острого бронхита стали хламидии и микоплазма или стафилококк, то лечение проводится антибиотиками макролидами («Азитромицин», «Кларитромицин»).
- Местное лечение антибиотиками
Во избежание нежелательных побочных эффектов, которые возникают при общей терапии антибиотиками, довольно часто используется местное лечение. Это позволяет обеспечить высокую концентрацию лекарственного средства в очаге воспаления. Местно лечить гайморит можно такими антибиотиками, как «Биопарокс», «Изофра». - Антигистамины
При аллергическом остром гайморите врач назначает антигистамины: «Астемизол», «Цетиризин», «Зодак», «Цетрин», «Лоратадин» и пр.
- Жаропонижающие средства «Ибупрофен», «Парацетомол». Данные препараты принимаются только при температуре выше 38 °С.
- Физиотерапия включает в себя солюкс (лечение инфракрасным светом) и УВЧ – терапия электрическим полем с ультравысокой частотой.
Другие методы лечения заболевания
Кроме описанной выше терапии острого гайморита. лор-врач может прописать и другие методы лечения недуга.
Пункция, или прокол
Если консервативное лечение острого гайморита не приносит никаких результатов или течение заболевания имеет сложный характер с обильным выделением гноя, то врач назначает пункцию (прокол). Последовательность процедуры следующая:
- сначала пациенту делается местная анестезия;
- с помощью специальной иглы врач делает прокол стенки пазухи;
- далее шприцем отсасывается гной;
- с помощью антисептиков («Диоксидин», «Хинозол», «Октенисепт») гайморовы пазухи промываются;
- в пазухи вводится антибиотик.
Промывание «Кукушка»
Для лечения острого гайморита могут быть использованы методы без прокола пазух. Один из них называется «кукушка». При промывании носа пациент должен повторять «ку-ку», чтобы избежать попадания жидкости в гортань.
Во время «кукушки» гнойное содержимое пазух смешивается с подаваемым раствором, а затем отсасывается в специальный сосуд.
Весьма эффективно использование вместе с «кукушкой» лазеротерапии, поскольку при этом не только проводится промывание гайморовых пазух, но и снятие воспаления.
Народная медицина
Вместе с медикаментозной терапией острого гайморита можно применять методы лечения в домашних условиях. Некоторые из них приведены ниже.
Прогрев гайморовых пазух. Довольно часто для прогрева пазух в домашних условиях используются яйца или соль. Для этого нужно сварить вкрутую яйцо и, не охлаждая, завернуть в хлопчатобумажную ткань, сложенную в несколько слоев.
Температура на поверхности ткани должна быть достаточно горячей, но не обжигающей. По мере остывания яйца можно убирать слои ткани. Аналогичные прогревания делаются с использованием поваренной соли. Соль предварительно нагревается на сухой сковороде и также заворачивается в многослойную х/б ткань.
В домашних условиях весьма просто и эффективно делать йодовую сетку на болезненных участках кожи лица. Однако здесь необходимо соблюдать осторожность, чтобы не сжечь кожу: цвет наносимой сетки должен быть едва желтоватым. Процедуру обычно проводят на ночь, к утру от йодовой сетки не остается никакого следа.
Для промывания носа в домашних условиях используется соль. Для этого в стакан теплой воды следует добавить 0,5 ч. л. соли (лучше морской). К этому раствору можно также добавить 0,5 ч. л. соды.
Прополис. Весьма эффективным является промывание носа раствором прополиса. Для получения данного раствора в 250 мл теплой воды следует капнуть 15 капель прополиса.
Итак, острый гайморит – заболевание не очень приятное, однако не такое тяжелое, и при верном лечении оно проходит без следа.
Надеемся, что приведенная информация поможет избежать вам всяческих осложнений и неприятностей после острого гайморита.bronkhi.ru
Как лечить двухсторонний гайморит, симптомы, фото
Двухсторонний гайморит – это одно из распространенных и тяжелых заболеваний. Неправильное лечение этой болезни может привести к тому, что она перетечет в хроническую форму. Это заболевание также может настигнуть и детей. Для того чтобы правильно диагностировать, правильно назначить лечение, необходимо обратиться к врачу. Какие же симптомы сопровождают двухсторонний гайморит?
Симптомы
Если гайморит начинает свое развитие сразу в двух пазухах, то протекает болезнь достаточно тяжело.
- Температура тела поднимается выше 38 градусов.
- Нос постоянно заложен.
- Появляется неприятный запах изо рта.
- Сначала появляются небольшие гнойные выделения из носа, затем эти выделения становятся густыми и желтыми.
В зависимости от того, какие формы гайморита возникают, зависят и симптомы. Не редко симптоматика совпадает с симптомами острого синусита. Если воспаления катаральные или серозные, то все проявления будут не сильно беспокоить. Обычно дыхание затруднено, появляется боль в районе переносицы и лба. Из носа появляются обильные выделения. При развитии гнойного двухстороннего гайморита нос забивается слизью, поэтому бактерии развиваются очень быстро, образуется гной. В этот период времени появляются следующие симптомы:
- озноб, лихорадка, высокая температура;
- слабость, упадок сил;
- головные боли.
Чем лечить насморк у новорожденного, указано в данной статье.
Как вылечить насморк народными средствами быстро, указано в статье.
Как происходит лечение насморка при беременности народными средствами, можно узнать здесь: https://prolor.ru/n/lechenie-n/lechim-nasmork-pri-beremennosti-narodnye-sredstva.html
На видео – двухсторонний гайморит:
Если возник гнойный процесс, то больного отсутствие нормального дыхания беспокоит не так сильно. Начнутся более серьезные процессы, если не лечить этот вид гайморита. Может появиться отит, менингит и ряд других заболеваний.
Человек с хроническим гайморитом не будет чувствовать каких-то очень сильных изменений. Беспокоить будет заложенный нос и достаточно плотные выделения. Также исчезает обоняние, а это, в свою очередь, затрудняет работу головного мозга. В результате человек достаточно быстро устает.
Стоит отметить, что дошкольники практически не страдают таким заболеванием. Гайморит возникает часто после 10 лет. Если в этом возрасте хорошо не пролечить воспаления, то это приведет к негативным последствиям.
Виды
- Острая форма – проявляется в результате проникновения бактерий или инфекций в пазухи носа, закупориваются протоки верхнечелюстных пазух.

- Хроническая форма – обычно возникает, если не долечить острую форму. Но также может возникнуть, если рядом расположены еще какие-нибудь очаги инфекции, например, в ротовой полости.

В зависимости от того, какая форма воспаления возникает, различают следующие виды:
- Катаральный вид – это самый легкий вид двустороннего гайморита. При такой форме затрагиваются только верхние слои слизистой в результате вирусной инфекции. Отек возникает, но проявляет себя незначительно. Из носа идут выделения, которые не имеют запаха и цвета.
- Серозный или экссудативный – в этом случае начинается выработка большого количества серозной жидкости, образуются слизистые выделения. Но в результате того, что нарушается отток слизи из носа, начинают возникать бактериальные инфекции, в результате образуются гнойники.
- Гнойный вид – это уже осложненная форма катарального или серозного процесса. В этом случае больного мучают более осложненные симптомы. Слизь, которая выделяется из носа, становится тягучей, а запах – неприятным. Именно гнойный двухсторонний гайморит встречается чаще других. Боли в переносице мешают спать, чувствуется дискомфорт, часто может быть повышена температура. Главное, что первые симптомы очень похожи на простуду. В связи с этим, люди не идут на прием к отоларингологу, что приводит к серьезным последствиям. О том как лечить гнойный гайморит без прокола, указано в статье.
На видео – лечение двухстороннего гайморита у ребенка:
Существует Международная классификация болезней или сокращенно МКБ 10. В этом документе зафиксированы все возбудители болезней, классификация и причина смерти. Каждое заболевание несет за собой определенный код МКБ. Острый гайморит имеет код J01.0. Относится этот вид к острым респираторным заболеваниям. А вот хронический гайморит имеет другой код – J32.0.
В статье указаны отзывы Альбуцида при насморке у детей.
Какие народные средства от насморка при беременности чаще всего используются, указано в статье.
Как происходит лечение насморка народными средствами в домашних условиях, указано здесь: https://prolor.ru/n/lechenie-n/narodnye-recepty-ot-nasmorka.html
Известно, что гайморит может быть вызван разными возбудителями. В связи с этим используют дополнительный код. В95 – возбудитель заболевания стрептококк или стафилококк. В96 – другие бактерии, В97 – вирусы, спровоцировавшие появление болезни.
На фото -двухсторонний гайморит:

Лечение
Самое важное в лечение – это удалить патогенную микрофлору. 90 % случаев сопровождается развитием болезни на фоне бактериальной инфекции. Для того чтобы точно определить возбудителя, необходимо взять выделяющуюся слизь на исследования. Медикаментозное лечение в основном состоит из применения следующих препаратов:
- Капли, сужающие сосуды. За счет их применения уменьшается отек слизистой оболочки, а, значит, проходы перестают забиваться, человек может дышать. Такие капли можно применять не более 5 дней, т. к. в последующем они вызовут привычку, и тогда нос не сможет дышать без их помощи.

- Промывание носа – эта процедура достаточно важна. За счет используемых растворов слизь лучше отходит, а патогенная микрофлора уничтожается. Промывание можно делать как в поликлинике, так и дома. В домашних условиях можно использовать солевой раствор, отвар трав, препараты, которые продаются в аптеке типа Ротокан, Хлорофиллипт. Промывания делают часто, в день нужно сделать не менее 4 процедур.

- Использование противовоспалительных препаратов. В состав этих препаратов входят антибактериальные компоненты. К таким каплям относят Пиносол, Синуфорте. А Синупрет можно использовать внутрь.

- Антибиотики. В лечение гайморита без них обойтись очень сложно. Цефалексин, Макропен назначают при разных формах гайморита. Самое важное – это пить антибиотики для лечения гайморита курсами. Нужно допить их до конца, в противном случае можно не достичь полного излечения.

- Антигистамины. Такие препараты обычно назначают детям. Снимается отечность, налаживается дыхание. Пить такие препараты можно в случае аллергии.

- Прогревание. Его используют в том случае, когда скопления гноя были удалены.
Стоит учесть, что его можно использовать в том случае, если при надавливании на определенные области на лице нет сильных болевых ощущений, температура тела не повышена. Как происходит прогревание при гайморите солью, указано в статье.
Если все эти виды консервативного лечения не помогли облегчить состояние, то используют такую процедуру, как прокол. Область носа обезболивают и прокалывают место между пазухой и носовым проходом – сквозь костную перегородку. Всю область прокола промывают антисептиком, удаляют излишки слизи, вводят лекарство в область пазух.
Народные средства
Народные методы используют в качестве дополнительных мер к основному лечению:
- Ингаляции. В этом поможет картофель. Необходимо взять 1 кг картофеля, но не чистить его. Когда картошка сварится, нужно слить воду, а над парами дышать. Необходимо укрыться сверху полотенцем, чтобы пары картофеля не уходили быстро. Время процедуры не ограничено: все зависит от способностей человека. После окончания процедуры нужно лечь на кровать без подушки, а голову запрокинуть назад. В нос закапайте раствор лука. Готовить его нужно следующим образом: выжать 15 капель сока из лука и смешать их с 15 каплями спирта, концентрацией в 96 %. В каждый носовой проход закапайте по 2 капли. Сначала эта процедура вызовет сильное жжение, но через 20 секунд все пройдет. Лучше всего делать такую процедуру на ночь. К утру все симптомы уйдут.

- Яйца и чеснок. Необходимо сварить 1 яйцо вкрутую. Теперь нужно прогреть пазухи им. Вместо яйца можно использовать соль, подогретую на сковороде и завернутую в холщовую бумагу. После прогревания натрите чесноком кожу над тем местом, где находится очаг воспаления. Затем нужно втирать смесь корня лопуха с березовыми углями. Процедура длится 30 минут. Добиться стоящего эффекта можно спустя 2-3 процедуры.

- Масло и трава. Понадобится 100 г оливкового масла, можно взять и подсолнечное, 1 ст. л. измельченного багульника. Смешав эти компоненты, поставьте их в темное место на 3 недели, не забывая периодически перемешивать состав. Затем нужно процедить раствор, избавив его от примесей багульника. Этим маслом можно закапывать нос. В первый раз нужно закапать 2-3 капли в каждый проход, последующие – 1 капля 4 раза в день. Курс длится одну неделю. Острый гайморит (код по мкб 10 – J01), а точнее насморк, за этот промежуток времени пройдет, а хронический необходимо лечить 2 недели.

- Ботва от помидор. Необходимо взять ботву высушенных помидоров, залить ее водой и вскипятить. С помощью этого раствора нужно делать ингаляции. Накрывшись одеялом, нужно вдыхать правой, левой ноздрей, ртом попеременно. Нужно проводить сеансы в течение 10 дней. Эффект не заставит себя ждать. Детям младшего возраста эту процедуру лучше не проводить.
- Бальзам “звездочка”. Нужно вскипятить 5 или 6 литров воды, добавить в емкость 1 ст. л. соды и немного бальзама звездочка. Если таковой нет, то в аптеке можно купить жидкость для ингаляций. Не лишним будет добавить и 2 ст. л. водки или спирта. Эти раствором нужно дышать в течение 20 минут. Вначале лучше дышать ртом, чтобы привыкнуть, это займет около 10 минут. Потом можно дышать носом, таким образом, носовые проходы и носоглотка прогреется. Следующий этап – это промывание. Нужно приготовить следующий раствор: в 200 мл кипяченой воды влить 25 капель аптечного прополиса, ½ ч. л. соли и 1 ч. л. соды. Этим раствором нужно промывать нос, используя шприц, но без иголки, или специальную спринцовку. После этих процедур нужно закапать нос раствором масла, которое нужно приготовить за 10 дней до начала процедур. Смешайте 200 г оливкового масла с 1 ст. л. сухой мяты, 20 г прополиса. Масло оставьте настаиваться на 10 дней, а затем процедите. В каждый проход нужно закапать по 1-2 капли. Весь этот комплекс выполняйте в течение 10 дней.
На видео рассказывается, стоит ли соглашаться на протокол при двухстороннем гайморите:
Особенности лечения у детей
У детей чаще всего развивается хроническая форма болезни из-за строения носа.
При лечении лучше всего использовать спреи и аэрозоли, а не капли, т. к. спрей равномерно распределяется в полости носа. При использовании антибиотиков сначала нужно провести тест на то, как реагирует ребенок на них.
Это поможет избежать побочных эффектов и впустую потратить время. Конечно, такой метод лечения, как прокол, используют только в самых крайних случаях. Выбирая народные методы лечения, тоже обращайте внимание на состав средств. Как лечить гайморит народными средствами, также может посоветовать врач-ЛОР. Также ребенку можно проводить точечный массаж и дыхательную гимнастику.
prolor.ru
лечение у взрослых и детей
Двусторонний гайморит характеризуется особой тяжестью своего протекания. Воспаление широко распространяется по носовым пазухам. Очень часто такие процессы начинаются у детей младшего и дошкольного возраста.
Данный вид заболевания регулярно становится причиной появления хронических заболеваний и различных осложнений. Лечение в большинстве случаев проводится в условиях стационара, так как домашнее лечение в редких случаях становится эффективным.

Характеристика болезни
Двухсторонним гайморитом называют острое воспаление слизистых оболочек околоносовых пазух, в процессе, которого происходит появление отечности и появляется гнойная слизь.
Чаще всего заболевание берет свое начало в результате снижения защитных функций организма, излишнего переохлаждения или из-за перенесенной острой бактериальной инфекции.
Болезнь может начать свое развитие как фоновое течение острого ринита любой этиологии, попадая в организм через пазухи, расположенные в области верхней челюсти. Особым отличием от односторонней разновидности недуга считается симметричное пагубное воздействие на обе пазухи.

Двухсторонний гайморит очень тяжело переносится и причиняет множество дискомфорта. Поэтому появляется острая и срочная необходимость начинать лечение, чтобы не предостеречь организм от появления осложнений.
Причины болезни
В большинстве случаев симптоматика острой формы заболевания образуется на фоне инфекции, спровоцированной вирусами. Если заболевание не сопровождается нарушениями оттока слизи из носоглотки, а только приводит к воспалительным процессам в пазухах, то терапия будет идентичной лечению обычного ринита.
Однако если заболевание развивается в качестве осложнения после простуды либо гриппа, то его первопричинами являются наслоения друг на друга различных бактерий и микробов.
Люди, которые обладают пониженными защитными свойствами организма или страдают от хронических заболеваний в области ЛОР-органов, во время неправильной терапии простого насморка под влиянием некоторых факторов могут пострадать от двухстороннего развития гнойных процессов в пазухах, имеющих воспалительный характер.
После того как человек очень сильно переохладится, бактериальный тип гайморита появляется сразу либо сочетается с другими заболеваниями, например, ангиной. В некоторых случаях двухстороннее воспаление возникает в результате неправильного или несвоевременного лечения простого гайморита в острой форме.
Заболевание становится хроническим, в особенности у малышей и подростков. Кроме того, двухсторонний гайморит может появиться как аллергическая реакция на определенные раздражители.
Существует ряд второстепенных причин появления болезни:
- В результате возникновения хронического ринита, сопровождаемого регулярными обострениями.
- После перенесения таких заболеваний, как корь и скарлатина.
- После травмирования носа или пазух. Травмирование может быть, как бытовым, так и операционным.
- Вследствие стоматологических заболеваний: пульпит, кариес, периодонтит.
- Две последние первопричины сначала вызывают односторонние воспаления в области околоносовых пазух, а уже затем распространяются на симметричные органы.
Риск появления такого заболевания увеличивается при появлении в носу кисты или полипов. Кроме того, стоит обращать внимание на искривление носовой перегородки и прочих патологий строения органов носа и горла.
Классификация болезни
Исходя из течения заболевания, можно выделить несколько разновидностей:
- Катаральный гайморит – самая простая форма острого заболевания. Бактерия провоцирует появление легкой отечности в области слизистой оболочки, которое сопровождается оттеком прозрачной жидкости без посторонних запахов.
- Экссудативный гайморит – такой тип двухстороннего заболевания характеризуется оттоком обильного количества жидкой слизи. Секрет начинает скапливаться из-за того, что появляются проблемы с её оттоком, и она накапливается. Такие накопления создают хороший микроклимат для появления и размножения различных инфекций.
- Гнойный гайморит – данная разновидность острого заболевания двустороннего типа отличается прямым заражением либо подсоединением инфекции. Болезнь развивается на стадии катарального или экссудативного вида. Характеризуется желтыми или зелеными выделениями слизи, отличающимися неприятным запахом.
Выделения гноя могут начать стекать по задней стенке носоглотки, что доставляет сильный дискомфорт больному.
Диагностика болезни
Диагностирование заболевания у взрослой категории граждан заключается в проведении рентгенографии, ультразвукового обследования и, при необходимости, проведении пункции.
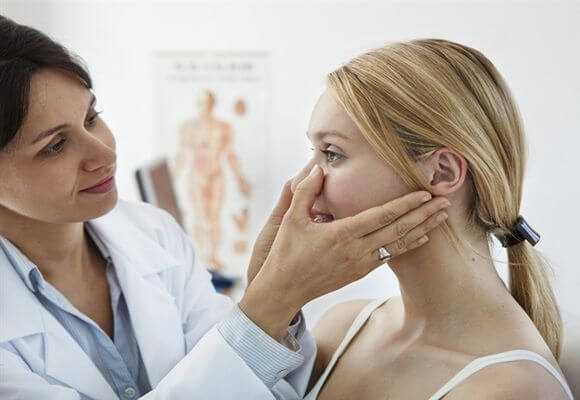
Для проведения диагностики двухстороннего гайморита у детей и женщин, которые ждут ребенка, применяется методика диафаноскопии. В процессе такого обследования анализируется прозрачность пазух.
Для этого в рот пациента помещается специальная лампа, которую называют лампой Геринга.
Симптоматика болезни
Проявление гайморита двухстороннего типа напрямую зависит от сложности заболевания и того, в какой стадии оно находится. Для таких форм болезни, как катаральная и экссудативная, характерна дисфункция дыхания носом, наличие мощных болевых ощущений в районе проекции гайморовых пазух, сильные выделения слизи из носа.
Состояние здоровья в целом становится значительно хуже, появляется ощущение слабости во всем теле, однако выносливость и трудоспособность остаются на должном уровне. Повышение температуры тела может быть незначительным, чего не скажешь о боли в голове, которая обретает яркий окрас.
Болевые ощущения могут распространяться на глазницы и область возле бровей. Может поменяться голос, он становится более гнусавым.
Во время заболевания острого типа симптоматика становится ярче и интенсивнее. Может наблюдаться повышение температуры вплоть до 39 °С. Боли в области головы становятся мучительными и отдают резкими ударами в область глаз, лба и по всему лицу.
Острое течение болезни нельзя излечить без применения антибиотиков. Такую терапию необходимо начинать при появлении первых симптомов.
Если вы заметите, что у вашего ребенка во время простой простуды из носа выделяется слизь зеленого цвета, при этом он жалуется на боль в голове, а температура повышена, то следует немедленно обратиться к ЛОРу.
Двухсторонний гайморит у ребенка очень часто перетекает в хроническую форму. Хронический тип заболевания очень сложно вылечить. Если симптомы острой болезни сохраняются более шести недель, то это говорит о том, что трансформация началась.
Способы лечения
Перед тем как определиться со схемой терапии болезни, необходимо проконсультироваться не только с ЛОРом, но и со стоматологом и аллергологом.
Разберемся в том, как лечить двухсторонний гайморит и какие методики при этом использовать.
Антибиотики
Антибиотики назначаются при двухстороннем гайморите любого вида: вирусного или бактериального.
Во время вирусной болезни необходимо устранить активную деятельность микрофлоры носоглотки, которая обрела патогенный окрас.
В нормальном состоянии микрофлора человека ограничивается иммунитетом, но при попадании вирусов защитные функции ухудшаются и микробы начинают свое активное размножение.
Без применения антибактериальных препаратов, простая катаральная форма заболевания может очень быстро превратиться в гнойную, а в итоге и вовсе стать хронической.
Детский двусторонний синусит можно вылечить препаратами группы макролидов. Такие лекарства обладают высокой активностью к инфекциям хламидийного и микроплазменного характера, которые чаще всего появляются у маленьких детей.
Детские антибиотики в большинстве своем выпускаются в виде суспензии, а взрослые – в форме таблеток и капсул. Во время осложнений и тяжелого течения болезни используется внутривенный ввод медикаментов.
Симптоматическое лечение
Для снятия симптомов двухстороннего гайморита зачастую назначают противовоспалительные средства и анальгетики. Чаще всего назначают аскорутин и хлористый кальций.
Нельзя обойтись и без антигистаминных средств, если провокатором появления симптоматики служит аллергическая реакция. Среди лекарств такой категории выделяют:
- Зиртек;
- Кларитин;
- Цетрин;
- Супрастин.
Для того чтобы освободить нос от слизи, тем самым улучшив дыхание, используют препараты, которые сужают сосуды в носовой полости, а также назначают промывания и ингаляции с раствором соли.
Лечение без медикаментов
Дополнительными методиками терапии гайморита двухстороннего характера являются иглоукалывание и физиотерапия. Но стоит учесть, что такие способы лечения не являются альтернативными и служат лишь во вспомогательных целях.
Стоит отметить, что терапия гнойного течения болезни не должна происходить с использованием тепла.
Если у вашего ребенка наблюдаются выделения слизи желтого цвета и густой консистенции, то это говорит о том, что заболевание обрело гнойный характер. Не стоит использовать горячие компрессы, ингаляции – это может лишь навредить здоровью вашего малыша.

Если вы лечите гайморит в домашних условиях, то не забывайте о регулярном промывании носа различными средствами. Можно использовать фурацилин, раствор соли либо купить в аптеке Дольфин или Аквалор.
Вероятные осложнения
Двухсторонний гайморит достаточно опасное заболевания, это обусловлено тем, что его очаг расположен в непосредственной близи от мозга. Инфекция может проникнуть в мозговую оболочку и спровоцировать в ней развитие воспалительных процессов. Такое явление называют менингитом.
Если запустить лечение двухстороннего гайморита, то может появиться неврит лицевого нерва. Заболевание неприятное и очень сложное в излечении.
Хроническое течение болезни тоже может нести угрозу вашему здоровью. Нос пациента с такой формой гайморита постоянно заложен, и дышать нормально невозможно. Это приводит к дефициту кислорода в организме.
При такой болезни, как гайморит лечение надо начинать немедленно, иначе это может привести к проблемам в области сердечно-сосудистой систем, почек и к повышению артериального давления.
Профилактические меры
Чтобы избежать появления заболевания или ограничить себя от возможных рецидивов вылеченного гайморита рекомендуется соблюдать такие правила:
- Старайтесь не допускать переохлаждения, особенно головы.
- Старайтесь своевременно лечить все заболевания в области ЛОР-органов.
- Если болезнь появляется как следствие аллергии, то старайтесь максимально устранить аллерген из вашей жизни.
- В профилактических целях промывайте нос растворами соли.
- В нашей статье мы дали развернутые ответы на самые частые вопросы о двухстороннем гайморите.
Заболевание довольно сложное и коварное, необходимо знать о том, как вылечить его и какие меры профилактики стоит принимать. Не забывайте о том, что его необходимо лечить немедленно, а правильный способ терапии может быть определен только в кабинете у лечащего врача.
lechiotit.ru
симптомы и лечение у взрослых и детей
Воспаление носовых пазух как следствие перенесенных вирусных и бактериальных инфекций встречается часто. Особенную опасность несет двухсторонний гайморит у ребенка, известный серьезными осложнениями. Он поражает обе носовые пазухи и трудно поддается лечению.
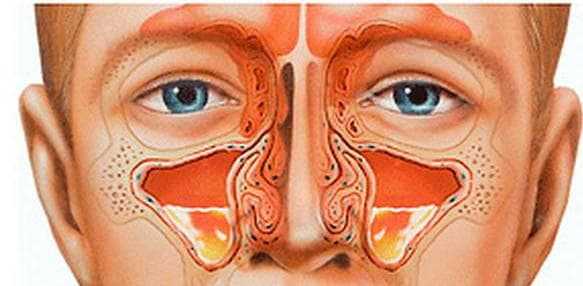
Строение гайморовых пазух, их функции
Парными синусами, или гайморовыми пазухами называют полости объемом в десять-тринадцать кубических сантиметров, находящиеся в кости над верхней челюстью. В соответствии с ростом костей черепа изменяются и размеры верхнечелюстных пазух. Образования похожи на пирамиду и соединяются стенками с соседними органами и тканями.
Тонкой стенкой отделены гайморовы пазухи от глазницы, где проходят кровеносные сосуды и подглазный нерв. Вверху стенки находится круглое отверстие, соединяющее полость носа с синусами. Особенностью лицевой стенки пазух является ее плотность и нахождение рядом с альвеолярными отростками верхней челюсти. По поверхности стенки гайморовых пазух проходит ветвь тройничного нерва и одно из сплетений вен.
Функциональное значение гайморовых пазух состоит в том, что они:
- согревают, очищают и увлажняют воздух, попадающий из окружающей среды;
- обеспечивают тембровую окраску голоса человека;
- формируют способность различать запахи;
- фильтруют патогенные микроорганизмы и частички пыли, попадающие в нос.
Так как гайморовы синусы расположены близко и к глазнице, и черепным нервам, и крупным сосудам, то воспаление их опасно для жизни и взрослого, и ребёнка.
Почему возникает воспаление синусов, чем опасно
Причиной двустороннего гайморита считают сбои в работе иммунной системы, когда организм ослаблен после тяжелого протекания вирусной инфекции. В период эпидемии гриппа, простуд длительный насморк приводит к воспалению эпителия гайморовых пазух лица.
Кроме того, острый гайморит возникает из-за:
- ринита аллергического типа;
- разрастания аденоидов у детей старше 3 лет;
- травм, переломов носа;
- искривления костных и хрящевых тканей;
- резкого переохлаждения;
- абсцесса верхних резцов;
- бактериальной инфекции.
К группе риска относятся лица, склонные к аллергическим реакциям, курящие, работающие на вредных производствах. Часто простуды возникают в межсезонье, когда иммунитет ребенка снижен. Тогда и возрастает появление осложнений в виде синуситов.
Когда к воспалению, вызванному вирусами, присоединяются патогенные бактерии, то болезнь перерастает в двухсторонний гнойный гайморит. Слизистые оболочки синусов не могут создать барьер для проникновения инфекции извне. Колонии микроорганизмов беспрепятственно разрастаются, образуя гнойный экссудат в гайморовых пазухах. Исследуя патогенный секрет, обнаруживают повышенное содержание живых и погибших лимфоцитов, бактерий, вирусов и клеток эпителия. Сначала воспаление развивается в одной гайморовой пазухе, переходя затем на другую сторону.
Двухсторонний гайморит опасен осложнениями в виде фронтита, флегмоны глазницы, абсцессов мозга и менингита.
Виды гайморита, его симптомы
Воспалительный процесс в парных пазухах протекает по-разному. Катаральная форма двухстороннего гайморита связана с отеком слизистой оболочки образований, выделением слизи без запаха и цвета. Признаки экссудативного гайморита проявляются обильным выделением секрета, а также скоплением его в гайморовых пазухах. Серозная жидкость представляет собой благоприятную среду для развития болезнетворных бактерий и грибков.
Гнойные выделения с неприятным запахом, также зеленоватые или желтоватые по цвету говорят о запущенности заболевания, опасности перетекания его в хронический двухсторонний гайморит.
При этом больной чувствует себя разбитым, он не может свободно дышать носом. Гайморит сопровождается симптомами:
- боли в голове, в области над бровями и за глазницами;
- изменения тембра голоса;
- нарушения обоняния;
- заложенности носа и ушей;
- отечности и покраснения век;
- повышения температуры тела до 39 градусов;
- насморка.
Если двусторонний гайморит у ребёнка развивается стремительно, то необходимо обратиться к специалисту. Только он может поставить точный диагноз, а также подобрать методы терапии. Своевременное лечение двухстороннего гайморита позволит избежать тяжелых последствий заболевания.
Методы диагностики гайморита
Поставить правильный диагноз – это главный шаг к выздоровлению. Определить двусторонний синусит специалист может по проведению ряда процедур:
- После осмотра носовой полости, пальпации области лицевых пазух определяют наличие отечности тканей лица и болезненности воспаленной области, что говорит о развитии синусита.
- С помощью рентгенологического аппарата осматривают состояние гайморовых пазух в различных проекциях. Место воспаления в носовых полостях будет выглядеть на снимках затемненным.
- Для выявления 1 или 2-стороннего гайморита у ребенка 1 года, а также женщин в период беременности используют обследование синусов с помощью лампы Геринга.
- Ультразвуковая аппаратура позволит определить состояние не только воспаленных областей гайморовых пазух, но и соседних органов и тканей.
- После компьютерной томографии диагностировать двухсторонний гайморит легче. По изображению на экране определяется объем скопившейся жидкости в гайморовых пазухах, наличие воспалительного процесса, его развитие.
- Метод магнитно-резонансной томографии позволит точно определить симптомы воспаления, опухоли и полипы в носоглотке, носовых и гайморовых пазухах.
- Введение в носовую полость зонда со специальной камерой способствует изучению формы и структуры образования. Эндоскопом определяют наличие структурных аномалий, кист и полипов в носовых каналах. А взятая из гайморовых пазух биологическая жидкость исследуется в лаборатории и дает представление о причинах гайморита. Бакпосевом определяют вид микроорганизмов, вызвавших гайморит.
Тщательно проведенная диагностика гайморита даст цельную картину воспаления. Отсюда и формируются терапевтические мероприятия, направленные на излечение двухстороннего гайморита. Это особенно важно для малышей.
Как лечить двухсторонний гайморит
Для подбора методов терапии двухстороннего гайморита осматривает пациента не только отоларинголог, но и невропатолог, стоматолог, аллерголог. Только комплексное лечение воспаления поможет излечить острый двухсторонний синусит.
Медикаментозное лечение
В зависимости от причины двухстороннего гайморита подбирают и лекарства.
Вирусную и бактериальную природу воспаления подавляет группа антибиотиков:
- Макролиды проявляют активность в отношении бактерий, вызывающих инфекции, в том числе и двухсторонний верхнечелюстной синусит. Среди препаратов выделяют Эритромицин, Азитромицин и Кларитромицин. Они обладают эффективностью в отношении возбудителей респираторных инфекций. Антибиотики проникают внутрь очага воспаления, длительно воздействуя на бактериальные клетки.
- Бета-лактамные антибиотики подавляют рост, развитие бактерий и микроскопических грибков. На современном этапе развития медицины эти препараты лежат в основе антимикробной терапии гайморита. Средства этой группы эффективны в отношении стафилококков, стрептококков и пневмококков. Препарат Аугментин вводится внутривенно, когда гайморит принял тяжелые формы течения.
- Цефалоспорины используют для терапии острого двустороннего гайморита. Так как антибиотики оказывают существенное влияние на функцию кишечника, то до трёх лет ребенку их не назначают. В педиатрии для лечения гайморита используют Цефалотин и Цефазолин, которые безопасны для организма ребенка. При тяжелых гнойных воспалениях применяют Цефтриаксон.
Предпочтение в лечении гайморита отдают макролидам. Для ребенка выбирают такие формы лекарства, как суспензии, взрослого – таблетки, капсулы.
Симптомы двухстороннего гайморита снимают:
- анальгетиками;
- противовоспалительными средствами;
- антигистаминными препаратами типа Супрастин, Тавегил;
- сосудосуживающими каплями и спреем;
- промыванием носа с помощью солевых растворов.
Облегчить носовое дыхание ребенку поможет мазь Мирамистин. Для укрепления иммунитета назначают растительные препараты на основе женьшеня, эхинацеи. Дети с воспалением в синусах должны получать витамины для обеспечения защиты от инфекции.
Физические методы лечения
В лечении двустороннего верхнечелюстного синусита играет значительную роль физиотерапия. Физические методы лечения разнообразны:
- Дренированием очищают гайморовы пазухи и ячейки решетчатой кости от скопившегося гноя и слизи. Пациенту с помощью шприца или катетера вводят в ноздрю антисептики и электроотсосом разрежают воздух в соседней полости. Процедуру проводят в течение пятнадцати минут. В качестве промывного раствора используют Мирамистин и Фурацилин.
- Метод синус-катетера дает возможность промыть околоносовые пазухи с обеих сторон. Беспрокольный способ лечения воспаления часто применяют при 2-х стороннем гайморите, так как он безопасен и дает положительный терапевтический результат.
- Доставка антибиотиков к месту воспаления осуществляется электродами во время сеансов электрофореза и фонофореза.
- На начальных этапах двухстороннего гайморита проводят лазерную терапию. Перед процедурой промывают носовые каналы. Во время сеанса используется устройство с гель-неоновым излучением. Лучи проникают в глубокие слои тканей, блокируя распространение воспаления из пазух на соседние области. Зонд вместе с микрокамерой вставляют в носовые проходы, обрабатывая слизистую, убирая полипы и кисты в гайморовых пазухах.
- Аппаратом ультразвуковой терапии воздействуют на участок воспаления носовых пазух. После проведения процедуры происходит расширение капилляров и повышается их проницаемость. Лечебный эффект достигается стимулированием тканевого обмена слизистой и устранением отечности в пазухах.
Физиопроцедуры помогают справиться с двухсторонним гайморитом у взрослого и ребенка в короткие сроки.
Как вылечить гайморит в домашних условиях
Самостоятельно лечение у взрослых синусита можно проводить в домашних условиях. Для восстановления состояния слизистой гайморовых пазух проводят:
- промывание полости носа солевым раствором;
- ингаляции с настоем из ромашки, эвкалипта, лаванды, шалфея и зверобоя, который готовят из трех столовых ложек сбора на два стакана воды;
- паровые ингаляции, добавив в два литра горячей воды две чайных ложки настойки прополиса;
- часовые сеансы выведения слизи накладыванием компрессов из глины на область гайморовых пазух.
Лечение двустороннего синусита в домашних условиях проводят только на стадии острого воспаления.

Меры профилактики
Предотвратить развитие двухстороннего гайморита можно, если:
- поддерживать чистоту в доме;
- проводить регулярную влажную уборку помещений;
- использовать защитные маски на лицо в период эпидемий гриппа;
- своевременно проводить лечение простуды;
- укреплять иммунитет, принимая витамины;
- использовать мази и капли для профилактики простуд, гриппа.
Только здоровый образ жизни, занятия физкультурой и спортом, процедуры закаливания позволят организму оставаться крепким, защититься от гайморита.
viplor.ru