Гастродуоденальные язвы
ГАСТРОДУОДЕНАЛЬНЫЕ ЯЗВЫ
ОПРЕДЕЛЕНИЕ
Язвенная болезнь (ЯБ) – хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии, основным признаком которого является образование дефекта (язвы) в стенке желудка или двенадцатиперстной кишки, проникающего, в отличие от эрозий, в подслизистый слой.
В странах Европы и Америки более распространен термин «пептическая язва». В Российской федерации, странах СНГ – термин «язвенная болезнь».
ЭПИДЕМИОЛОГИЯ
Язвенная болезнь широко распространена во всех странах мира, этой болезнью страдает 8% взрослого населения. Городское население страдает ЯБ чаще, чем сельское, мужчины болеют в 6- 7 раз чаще женщин (особенно ЯБ двенадцатиперстной кишки). Соотношение язв желудка и 12перстной кишки составляет 1:4, а у лиц молодого возраста – 1:13.
ЭТИОЛОГИЯ
В настоящее время ЯБ принято рассматривать как полиэтиологическое заболевание с различными звеньями ульцерогенеза.
1.Стрессовые влияния.
2.Конституционально-наследственные особенности, в том числе стойкое повышение кислотности
желудочного сока конституционного характера.
3.Наличие хронического гастрита, дуоденита, функциональных нарушений желудка и 12перстной кишки гиперстенического типа.
4.Нарушение режима питания.
5.Курение.
6.Употребление крепких алкогольных напитков.
7.Лекарственные препараты (нестероидные противовоспалительные препараты — НПВП, глюкокортикостероиды).
8.Инфекцию — Helicobacter pylori.
9.Другие редкие этиологические факторы ЯБ (химикаты, гастринома и др.).
Патогенез
Наиболее признаваемой в настоящее время теорией развития язвы является «теория весов H. Shay» (1961 г.), нарушение равновесия между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и 12-перстной кишки.
Факторы «агрессии»
1.Высокий уровень соляной кислоты и пепсина, что может быть связано с увеличением массы обкладочных клеток желудочных желез, избыточной их стимуляцией блуждающими нервами и гастрином.
2.Желудочно-дуоденальную дискинезию. При задержке содержимого в желудке вследствие пилороспазма создаются условия для образования гастральных язв. При интенсивном поступлении кислого содержимого в 12-перстную кишку («кислотный» удар) образуются язвы 12-перстной кишки.
3.В качестве факторов «агрессии» обсуждается также роль активации процессов свободнорадикального окисления липидов.
Факторы «защиты»
1.Слизистые оболочки образуют 2 «линии защиты». Первой из них является слизистобикарбонатный барьер, который состоит из нерастворимой слизи, состоящей из белковоуглеводных комплексов и слоя бикарбонатов, образуя единый барьер. В просвете 12перстной кишки кислое содержимое желудка ощелачивается также бикарбонатами сока поджелудочной железы. Вторую «линию защиты» составляет однослойный поверхностный эпителий.
2.Важнейшим фактором «защиты» следует считать должный кровоток.
3.В обеспечении процессов обновления слизистого бикарбонатного барьера крови и регенерации принимают участие простагландины.
4.Иммунная защита. У больных ЯБ уменьшаются Т-лимфоциты и увеличиваются В- лимфоциты.
5.Равновесие между факторами агрессии и защиты поддерживается нейроэндокринной регуляцией. В нейроэндокринную систему, регулирующую деятельность органов пищеварения, включают парасимпатическое звено вегетативной нервной системы:
5.1.симпатоадреналовая система
5.2.система гипоталамус – гипофиз – периферические эндокринные железы.
6.Гастроинтестинальные гормоны.
Нарушение равновесия в пользу преобладания факторов «агрессии» ведет к образованию язвы. При этом в генезе дуоденальных язв и язв пилорического отдела желудка имеет большее значение усиление агрессивных факторов, а в генезе медиогастральных язв – ослабление факторов защиты.
Инфекция H.pylori в патогенезе ЯБ усиливает факторы агрессии и ослабляет факторы защиты слизистой. Действие H.pylori на слизистую желудка рассмотрено в разделе хр.гастрит.
КЛАССИФИКАЦИЯ ЯЗВЕННОЙ БОЛЕЗНИ (А.Л. ГРЕБНЕВ, А.А. ШЕПТУЛИН, 1989 С ИЗМЕНЕНИЯМИ)
По этиологии
Ассоциированная с Нelicobacter pylori Не ассоциированная с Нelicobacter pylori
По локализации

Язвы желудка:
кардиального и субкардиального отделов тела антрального отдела
пилорического канала
Язвы двенадцатиперстной кишки:
луковицы залуковичного отдела (внелуковичные язвы)
Сочетанные язвы желудка и двенадцатиперстной кишки
По типу язв
Одиночные
Множественные
По размеру (диаметру) язв
Малые, диаметр до 0,5 см Средние, диаметр 0,5-1 см Большие, диаметр 1,1-2,9 см
Гигантские, диаметр 3 см и более для язв желудка, более 2 см для язв двенадцатиперстной кишки
По клиническому течению
Типичные
Атипичные:
с атипичным болевым синдромом безболевые (но с другими клиническими проявлениями) бессимптомные
По уровню желудочной секреции
Сповышенной секрецией
Снормальной секрецией
Спониженной секрецией
По характеру течения
Впервые выявленная язвенная болезнь
Рецидивирующее течение:
средкими обострениями (1 раз в 2-3 года и реже)
сежегодными обострениями
счастыми обострениями (2 раза в год и чаще)

По стадии заболевания
Обострение
Ремиссия:
клиническая
анатомическая:
-эпителизация
-рубцевание (стадия красного рубца и стадия белого рубца)
функциональная
По наличию осложнений
Кровотечение
Пенетрация
Перфорация
Стенозирование
Малигнизация
КЛИНИКАВедущим симптомом в фазу обострения является боль. Ее отличительными особенностями следует считать:
1)периодичность (чередование периодов обострения и ремиссии)
2)ритмичность (связь боли с приемом пищи)
3)сезонность (обострение болей весной и осенью)
4)исчезновение болей после приема пищи, медикаментов (антацидов, холинолитиков).
По времени появления болей они делятся на ранние, возникающие спустя ½ — 1 час после еды, поздние (через 1½ — 2 часа) и «голодные», появляющиеся через значительный промежуток времени (через 6-7 часов), т.е. натощак, и исчезающие после приема пищи. Близки к «голодным» ночные боли. Ранняя боль более характерна для желудочных, а поздняя, ночная и голодная – для дуоденальных язв.
Возможны различные атипичные варианты болевого синдрома:
1)появление или усиление болей после еды у пациентов с дуоденальной язвой
2)отсутствие зависимости между приемом пищи и болевыми ощущениями
3)постоянные, приступообразные или эпизодические боли.
Катипичным проявлениям ЯБ относятся также случаи безболевого течения с преобладанием в клинической картине диспепсических симптомов, кишечных расстройств (запоров), снижение веса тела или астено-невротического синдрома.
Кроме болевого синдрома, клиническая картина ЯБ проявляется различными диспепсическими явлениями.
1.Изжога встречается у 30-80% больных. Она может чередоваться с болью, предшествовать ей в течение ряда лет или быть единственным симптомом болезни.
2.Тошнота, отрыжка наблюдаются реже. Эти симптомы свидетельствуют о нарушении эвакуации из желудка.
3.Рвота при ЯБ, возникающая на высоте боли, возникает без предшествующей тошноты и приносит облегчение. Это нередкая жалоба при ЯБ, рвотные массы состоят преимущественно из примесей пищи.
4.Аппетит при не осложненной форме ЯБ обычно не снижается, а нередко даже возрастает, особенно при дуоденальных язвах («болезненное чувство голода»).
Убольшинства больных ЯБ имеются запоры, чаще обусловленные спастической дискинезией толстой кишки вагусного происхождения.Общее состояние в фазу обострения ухудшается, появляется повышенная утомляемость, слабость, потливость, наблюдается угнетенность или, наоборот, повышенная возбудимость. Больные худеют, но в процессе лечения масса тела довольно быстро восстанавливается.
Физикальное исследование
Определяются симптомы вегетативной дисфункции, локальной болезненности и напряжения мышц в эпигастрии и пилородуоденальной зоне, положительный синдром Менделя – локальная перкуторная болезненность в месте локализации язвы.
Особые формы локализации язв
1.Язвы пилорического канала составляют 5%. Локализуются чаще по малой кривизне. Возникают у лиц молодого возраста, сопровождаются интенсивными болями с иррадиацией в поясницу, правое подреберье. Боль не связана с приемом пищи. Наблюдаются отрыжка, изжога, упорная рвота, резкое похудание. Отсутствует сезонность. Уровень желудочной секреции высокий. Часты кровотечения и прободения. Такие больные резистентны к проводимой терапии. После прекращения лечения быстро наступает рецидив.
2.Внелуковичные (постбульбарные) язвы встречаются реже — 7%, чаще болеют молодые мужчины. Синдромы схожи с клиникой луковичных язв. В отличие от луковичных язв, боли купируются после еды не сразу, а через 15-20 минут. Иррадиация боли разнообразна, часто в процесс вовлекаются поджелудочная железа и желчные пути. У 4/5 больных возникает кровотечение, часто перипроцесс, стенозирование 12-перстной кишки, реже — прободение. Часто локализуются по задней или внутренней стенке кишки.
3.Сочетанные поражения желудка и 12-перстной кишки наблюдаются у 12% больных.
ОСЛОЖНЕНИЯ
Кровотечение.
1.Кровавая рвота (гематомезис) или рвотные массы приобретают цвет «кофейной гущи».
2.Дегтеобразный стуло (мелена). Стул кашицеобразный, липкий с угольным блеском, как деготь. Мелена возникает при потере больше 200 мл крови.
3.Симптомы острой кровопотери, которые проявляется внезапной слабостью, обильным потом, бледностью кожи, похолоданием конечностей, мягким учащенным пульсом, снижением АД.
4.Иногда при кровотечении исчезают болевые ощущения (симптом Бергмана). Оккультная (скрытая) кровопотеря проявляется признаками железодефицитной анемии и положительной реакцией Грегерсена.
Перфорация. Наиболее характерными симптомами перфорации являются: резкая «кинжальная» боль в подложечной области, доскообразное напряжение мышц передней брюшной стенки, особенно в эпигастрии, положительный симптом Щеткина – Блюмберга, исчезновение печеночной тупости, брадикардия, бледность кожных покровов. После острого начала возможно кратковременное улучшение состояния больного с последующим развитием картины разлитого перитонита. Через 6 – 8 часов от начала развивается перитонит, характеризующийся резким ухудшением общего состояния больного (частый нитевидный пульс, артериальная гипотония, лихорадка, явление динамической кишечной непроходимости, лейкоцитоз со сдвигом влево, нейтрофильный). В первые часы возможен стул и отхождение газов, затем нарастает метеоризм, присоединяется задержка стула и даже мочи. Рвота бывает редко. Диагноз становится несомненным, если обнаруживается газ в брюшной полости в поддиафрагмальном пространстве по типу полулуний.
Пенетрация — распространение язвы за пределы стенки желудка или 12-перстной кишки в окружающие ткани и органы. Пенетрируют чаще язвы задней стенки. Характерны длительный анамнез ЯБ, постоянные боли с иррадиацией в спину, подреберье; неэффективность лечения. Пенетрирующие язвы нередко кровоточат. Боль при пенетрации утрачивает суточный режим и связь с приемом пищи, боль не уменьшается от приема антацидов; усиливаются тошнота, рвота, появляются признаки воспаления – субфебрильная t , лейкоцитоз, повышается СОЭ.
Стеноз в 6-15% случаев ЯБ. Наиболее часто встречается стеноз при локализации язв в привратнике, луковице и реже при постбульбарных язвах. Различают органический стеноз, обусловленный постъязвленными рубцовыми изменениями и функциональное сужение, возникающее в период обострения ЯБ вследствие спастических явлений. Органический стеноз сопровождается постоянным нарушением эвакуаторной деятельности желудка и 12-перстной кишки. При функциональном сужении клиническая картина стеноза исчезает по мере заживления язвы и уменьшениям отека.
Малигнизация типична для язв желудка, чаще при их локализации на большой кривизне, задней стенке и высоко расположенных, язвы 12-перстной кишки практически не перерождаются. Малигнизация язвы желудка происходит в 2-10% случаев. Слабость, снижение аппетита, похудание, изменение характера болей, которые становятся постоянными и не уменьшаются от приема пищи или антацидов, проявления анемического синдрома — это основные клинические признаки, позволяющие предположить раковое перерождение язвы.
Перивисцериты (перигастрит, перидуоденит). В фазу обострения, как правило, имеется реакция серозной оболочки, выявляемая при пальпации (синдром локального мышечного напряжения) и симптом Менделя, исчезающие в фазу ремиссии. Возникают и спаечные, периульцерозные процессы, которые изменяют клинику ЯБ. Чаще образуются спайки между пилоробульбарным отделом и поджелудочной железой, между желудком и печенью. При перивисцеритах боль становится более интенсивной, усиливается вскоре после приема пищи, при физических нагрузках, сотрясении тела. Перивисцериты могут сопровождаться субфебрильной температурой,
повышением СОЭ. Отмечается гиперфибриногенемия, появляются в крови С-реактивный белок и другие показатели воспаления.
ДИАГНОСТИКА
Лабораторные исследования имеют лишь относительное, ориентировочное значение в распознавании ЯБ.
1.Клинический анализ крови при неосложненной ЯБ остается нормальным.
2.Диагностическое значение исследования желудочной секреции невелико. Исследование желудочной секреции необходимо не столько для диагностики ЯБ, сколько для выявления функциональных нарушений желудка.
Инструментальная диагностика
1.R-логическое исследование. Прямым R-признаком ЯБ является «ниша». Однако в 15-30% случаев язва зтим методом не выявляется.
2.Эндоскопический метод (ФГДС):
2.1.подтвердить диагноз заболевания
2.2.уточнить характер изъязвления с помощью биопсии,
2.3.проследить за темпами заживления язвы,
2.4.выявить сопутствующие поражения слизистой оболочки верхних отделов ЖКТ.
3.Диагностика Нelicobacter pylori (см. диагностика гастрита)
ЛЕЧЕНИЕ
Диета. В питании больных язвенной болезнью необходимо предусмотреть оптимальное количество белка (120-125 г). Полноценный белок, поступающий в достаточном количестве с пищей, снижает возбудимость железистых клеток, уменьшает продукцию соляной кислоты и пепсина, оказывает нейтрализующее действие на кислое содержимое (связывает соляную кислоту), что создает покой для желудка и приводит к исчезновению боли.
Медикаментозная терапия
1.Эрадикация хеликобактерной инфекции.
1.1.Терапия первой линии (трехкомпонентная): ингибитор протонной помпы (ИПП) в
стандартной дозе 2 раза в день + кларитромицин 500 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день или метронидазол 500 мг 2 раза в день. Тройная терапия назначается на 14 дней.
1.2.В случае отсутствия успеха лечения назначается терапия второй линии — четырёхкомпонентная: ингибитор протонной помпы в стандартной дозе 2 раза в день + висмута субсалицилат/субцитрат (Де-нол) 120 мг 4 раза в день + метронидазол 500 мг 3 раза в день + тетрациклин 500 мг 4 раза в день. Квадротерапия назначается на 14 дней.
2.Антисекреторные средства (подавляющие секрецию соляной кислоты, пепсина и повышающие интрагастральный рН или нейтрализующие и адсорбирующие соляную кислоту и пепсин).
3.Гастроцитопротекторы (повышающие резистентность слизистой оболочки желудка и двенадцатиперстной кишки и защищающие ее).
4.Средства, нормализующие моторную функцию желудка и двенадцатиперстной кишки.
5.Репаранты.
6.Средства центрального действия, воздействующие на центральную нейрогуморальную регуляцию функций гастродуоденальной зоны.
Фармакотерапия язвенной болезни желудка и двенадцатиперстной кишки, не ассоциированной с Нр. Эрадикационная антихеликобактерная терапия не проводится, а основой медикаментозной терапии является антисекреторная терапия. Лечение антисекреторными препаратами проводится в течение 4-х недель. Затем выполняется ФГДС и если рубцевание язвы не достигнуто, курс лечения следует продолжить, при этом возможно включение в курс терапии репарантов.
Противорецидивная медикаментозная терапия язвенной болезни желудка и двенадцатиперстной кишки является вторичной профилактикой ЯБ и проводится у больных, находящихся на диспансерном наблюдении с отсутствием полной клиникоэндоскопической ремиссии и может выполняться в двух режимах: непрерывная терапия и терапия «по требованию».
Хирургическое лечение язвенной болезни проводится строго по определенным показаниям. К абсолютным показаниям для хирургического лечения относятся осложнения ЯБ:
1)пенетрация язвы
2)перфорация язвы
3)массивное желудочно-кишечное кровотечение
4)декомпенсированный пилородуоденальный стеноз
5)подозрение на малигнизацию.
Относительными показаниями к хирургическому лечению ЯБ являются:
1)повторные желудочно-кишечные кровотечения
2)компенсированный пилородуоденальный стеноз
3)длительно не рубцующиеся хронические каллезные язвы
4)неэффективность неоднократно проводимой консервативной терапии.
studfiles.net
Язва двенадцатиперстной кишки – симптомы и рекомендуемая диета
Язва двенадцатиперстной кишки – это повреждение в первой части тонкого кишечника. Основными симптомами являются боли и изменения в стуле, зависящие от типа язвы и стадии заболевания.
Давайте рассмотрим причины, связанные, в основном, с неправильными привычками, и наиболее эффективные методы лечения язвенной болезни.
Что такое язва двенадцатиперстной кишки
Язва двенадцатиперстной кишки – это разрыв слизистой оболочки двенадцатиперстной кишки, начальной части тонкого кишечника.
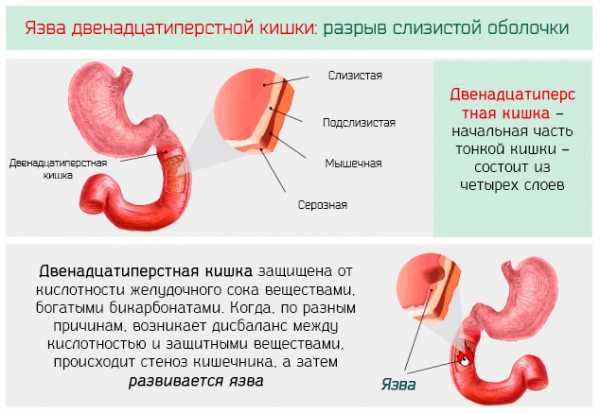
Это довольно частая патология, которая проявляется, главным образом, между 30 и 40 годами, и часто сопровождает язвенную болезнь желудка (влияет на ткани желудка). Поражает, в основном, мужчин (3 к 1). Возникает, в большинстве случаев, на уровне передней стенки двенадцатиперстной кишки, примерно, в 3 см от привратника (сфинктера, который соединяет желудок и кишечник).
Это патология с тенденцией к хронизации и рецидивам. Средний диаметр язвы двенадцатиперстной кишки – 1 см. На продвинутых стадиях (от третьей ступени и выше) – эта патология ведёт к инвалидности.
Что приводит к её развитию?
Как и почему происходит разрыв слизистой оболочки
«Источником» язвы двенадцатиперстной кишки являются пищеварительные соки, образующиеся в желудке в процессе пищеварения. В физиологических условиях из клеток слизистой оболочки желудка выделяется соляная кислота в ответ на высвобождение гормона гастрина.
Впоследствии, под влиянием перистальтических сокращений, содержимое желудка перемещается в двенадцатиперстную кишку и, одновременно, происходит торможение высвобождения гастрина и секреция на уровне двенадцатиперстной кишки ионов бикарбоната, которые компенсируют кислотность желудочного содержимого.
У лиц, которые страдают от язвы двенадцатиперстной кишки, по различным причинам, отмечается изменение этих механизмов, в частности:
- Повышенная секреция кислоты: то есть желудочные клетки производят слишком много соляной кислоты, как правило, в ответ на дополнительные раздражители.
- Изменения в механизме высвобождения гастрина: изменения в механизме торможения высвобождение гастрина приводят к чрезмерной секреции соляной кислоты, а ионы бикарбоната в двенадцатиперстной кишке не могут эффективно противостоять кислотности желудочного содержимого.
- Ускорение опорожнения желудка: содержимое желудка слишком быстро переходит в двенадцатиперстную кишку. Это приводит к тому, что механизмы компенсации кислотности не могут работать должным образом.
Этапы и типы язвы двенадцатиперстной кишки
Язва двенадцатиперстной кишки проходит в развитии через несколько стадий, которые описывают глубину и тяжесть поражения:
- Поверхностная или первая степень: язва локализуется на поверхностных слоях стенки двенадцатиперстной кишки и, как правило, не имеет тенденции к распространению на глубокие слои.
- Эрозивная: язва разъедает стенки кишечника и охватывает более глубокие слои. На втором этапе язва поражает подслизистую, на третьей стадии – углубляется до уровня мышечное слизистой, а на четвертой стадии – простирается вплоть до серозной оболочки.
Среди других типов язвенной болезни, мы имеем:
- Кровотечение: является осложнением язвы, в кишечных тканях появляются трещины и они начинают кровоточить, потеря крови незначительная, но, в долгосрочной перспективе, может привести к серьезным последствиям, например, анемии.
- Перфорация: другое осложнение язвенной болезни, вызванное поражением глубоких слоев кишечной стенки, вплоть до перфорации последнего слоя.
- Шрам: не является реальным типом язвы, представляет собой след зажившей язвы. Наличие рубцов может привести к развитию стриктуры кишечника (то есть сужения канала кишечника).
В зависимости от начала и продолжительности симптомов мы можем отличать следующие типы язвы двенадцатиперстной кишки:
- Острая: симптомы возникают внезапно и после надлежащего медицинского лечения исчезают, результатом чего является полное выздоровление.
- Хроническая: симптомы возникают постепенно и чередуются с периодами ремиссии.
Наконец, в зависимости от локализации можно выделить следующие типы язвы двенадцатиперстной кишки:
- Передней стенки: наиболее частая локализация (95%) и, как правило, имеет доброкачественный характер, но может вызвать осложнения, такие как перфорация и кровотечение.
- Задней стенки: более редкая локализация, не всегда является доброкачественной. Одним из осложнений является вовлечение головки поджелудочной железы с развитием острого панкреатита.
Причины язвы оболочки двенадцатиперстной кишки
Хотя ещё нет уверенности относительно истинных причин язвы двенадцатиперстной кишки, были определены факторы, которые могут способствовать возникновению язв в кишечнике.

Среди наиболее важных факторов мы имеем:
- Наличие Helicobacter pylori: является наиболее распространенной причиной (85-95%) язвы двенадцатиперстной кишки. Helicobacter pylori – это бактерия, которая обитает в слизистой оболочке желудка человека. Эта бактерия вызывает прямые повреждения слизистой оболочки и сильное воспаление, что ведёт к увеличению секреция кислот. Эти факторы предрасполагают к возникновению язвы двенадцатиперстной кишки.
- Использование лекарственных препаратов: некоторые категории лекарств, такие как нестероидные противовоспалительные средства, могут привести к язвенной болезни двенадцатиперстной кишки.
- Алкоголь: раздражает и агрессивно действует на слизистую оболочку желудочно-кишечного тракта и, кроме того, может повысить выделение кислоты. Если принимать ограниченное количество алкоголя с привязкой к пище, эти эффекты не так важны, но если алкоголь потребляется в больших количествах и на пустой желудок, это может привести к развитию язвы.
- Стресс: стрессовые ситуации, по всей видимости, так же вовлечены в патогенез язвенной болезни двенадцатиперстной кишки, однако, до сих пор не поняли, каковы механизмы его действия, и никто не рассматривает стресс как единственный фактор образования язв.
- Курение сигарет: курение оказывает раздражающее действие на все слизистые оболочки, в том числе двенадцатиперстной кишки. Кроме того, никотин, содержащийся в сигаретах, обладает способностью увеличивать секрецию соляной кислоты и, следовательно, может представлять собой фактор развития язвенной болезни кишечника.
- Питание: источники питания, богатые кофеином, специи и раздражающие вещества, может внести вклад в образование или обострение язвы двенадцатиперстной кишки. Эти вещества, по сути, увеличивают кислотность желудочного сока, что является одной из основных причин образования язвы.
Как распознать язву на ранней стадии
Уметь распознать симптомы язвы двенадцатиперстной кишки, как хронические, так и острые, – это очень важно, чтобы своевременно обратиться к врачу и начать лечение.
Среди наиболее распространенных симптомов, которыми характеризуется язва кишечника, мы имеем:
- Боли: как правило, появляются в эпигастральной области и имеют спастический характер, иногда могут локализоваться на на уровне задней части живота – ощущение сродни боли в спине. Обычно появляются ночью или когда вы голодны, имеет тенденцию исчезать после приема пищи. Если дойдёт до осложнений, такого как перфорация, боль может стать интенсивной и постоянной.
- Изменения стула: могут возникнуть явления диареи или присутствия в стуле темной крови. Обычно этот симптом появляется, когда имеются осложнения язвы, типа кровотечения, перфорации или стеноза просвета кишечника (сужение канала кишечника), на начальных этапах, как правило, полностью отсутствует.
- Рвота: обычно появляется через пару часов после еды, иногда может быть смешана с кровью, если имеется перфорация или кровотечение на уровне язвы.
- Анемия: один из главных симптомов «хронической» язвы, так как проявляется только после определенного периода времени с момента появления язвы. Это связано с небольшой и постоянной потерей крови, что постепенно приводит к снижению уровня гемоглобина и эритроцитов.
Риски кровотечения язвы или перфорации
В большинстве случаев язва двенадцатиперстной кишки – это доброкачественная патология и, при соответствующем лечении, полностью заживает.
Однако, возможно, если она не будет вовремя диагностирована, могут возникнуть осложнения, даже очень серьезные, например:
- Кровотечения: по мере того, как язва расширяется и углубляется, идёт процесс эрозии слизистой оболочки, могут возникнуть незначительные кровотечения, которые, тем не менее, приводят к существенным потерям крови, что часто является причиной анемии. Это осложнение, которое наблюдается в 10-20% случаев язв двенадцатиперстной кишки, может привести больного даже в состоянии шока из-за чрезмерной потери крови.
- Перфорация: возникает по мере того, как эрозия проникает через все слои кишечной стенки, пока не дойдут до серозного слоя. Через такое отверстие содержимое кишечника вытекает в брюшную полость, что приводит к сильному воспалительному процессу, который, если не лечить вовремя, может быть смертельно опасным для субъекта.
- Панкреатит: возникает во всех тех случаях, когда язва расположена на задней стенке двенадцатиперстной кишки и эрозия охватывает последний слой кишечной стенки. Ибо задняя стенка двенадцатиперстной кишки находится в тесном контакте с поджелудочной железой.
- Стеноз: проявляется в том случае, если язва приводит к образованию рубцовой ткани, которая перекрывает просвет кишечника (то есть внутренний канал кишечника). Рубцовая ткань может быть препятствием для прохождения пищи и вызывает явления кишечной непроходимости.
В настоящее время, связь между язвенной болезнью двенадцатиперстной кишки и развитие рака кишечника не подтверждена. |
Диагностика язвы: обследования и тесты
Диагностика язвы двенадцатиперстной кишки имеет решающее значение для установления правильной стратегии лечения, и выполняется с помощью инструментального и лабораторного исследования.
Среди диагностических исследований наиболее часто используют:
- Рентгенография с помощью контраста: основывается на рентгеновском исследовании брюшной полости после проглатывания пациентом контрастного вещества (обычно сернокислого бария), которое улучшает качество получаемого изображения. При выявлении каких-либо отклонений назначают гастроскопию.
- Гастроскопия: это исследование, которое выполняется с помощью зонда, называемого гастроскоп, который вводится через рот и проталкивается в пищевод до появления желудка и двенадцатиперстной кишки. К зонду подключена видеокамера, которая позволяет врачу увидеть изнутри желудочно-кишечный тракт в режиме реального времени, и щипцы для биопсии (то есть взятие небольшого фрагмента ткани на анализ).
- Тест уреазы: это лабораторный тест, который может быть быстро выполнен на образце ткани желудочно-кишечного тракта (биопсия) и служит для оценки наличия helicobacter pylori.
- TAC: может быть полезно как комплексный экзамен, так и для дифференциальной диагностики со злокачественными новообразованиями желудочно-кишечного тракта, или для выявления стеноза и перфорации кишечника.
Средства традиционной медицины
Лекарственная терапия для лечения язвенной болезни двенадцатиперстной кишки направлена, в основном, на уменьшение секреции желудочного сока и минимизацию симптомов.
Из лекарств наиболее часто используют:
- Антациды: препараты, которые уменьшают кислотность желудочного сока. Среди тех наиболее часто используемых следует назвать гидроксид алюминия и гидроксид магния.
- Ингибиторы протонной помпы: эти препараты действуют на уровне протоных насосов, подавляя секрецию ионов кислоты и гастрина, и, следовательно, снижая кислотность. Среди наиболее используемых мы имеем лансопразол, пантопразол и омепразол.
- Гастропротекторы: лекарства, которые повышают защитные способности слизистой оболочки желудка, например, образуя защитный слой. Вводят, как правило, вместе с антацидами или ингибиторами протонной помпы, они также обладают мягким бактерицидным действием, чаще всего используют ранитидин, салицилат висмута и сукральфат.
- Антибиотики: можно использовать в случае, если подтверждена инфекция Helicobacter pylori, эти препараты действуют на уровне бактериальной репликации. Среди наиболее часто используемых – амоксициллин и метронидазол, как правило, в комбинации с антацидами или ингибиторами протонной помпы.
Хирургия язвы двенадцатиперстной кишки
В случае, если язва двенадцатиперстной кишки даёт осложнения, такие как кровотечение, стеноз или перфорация, и в случае хронической или рецидивирующей болезни, врач может решиться на хирургическое вмешательство.
Могут быть выполнены два типа хирургического вмешательства:
- Резекция двенадцатиперстной кишки: в этом случае удаляют часть двенадцатиперстной кишки, пораженную язвой.
- Резекция ветвей блуждающего нерва: в этом случае перерезают ветви блуждающего нерва, которые несут ответственность за выделение кислоты в желудке.
| Оба этих вмешательства выполняются под общей анестезией и требуют периода стационарного восстановления пациента. |
Диета при язве двенадцатиперстной кишки
Питание при язве двенадцатиперстной кишки имеет особо важное значение, так как с помощью питания можно уменьшить или обострить симптомы.
В частности, рекомендуется принимать пищу часто и маленькими порциями, избегая больших приемов пищи, а также:
- Избегайте таких продуктов, как: специи, чай, кофе, алкогольные и газированные напитки, жареные продукты, соусы на основе приправ, жиры, цельное молоко и жирные молочные продукты, слишком кислые фрукты.
- Кушайте то, что рекомендуется при повышенной кислотности желудочного сока: миндальное молоко, морковный сок, ячменный кофе, бананы, рис, сухари, вареные яйца, йогурт и свежие сыры.
- Кроме того, рекомендуется готовить блюда в духовке, на пару и на гриле, чтобы получить легко усваивающиеся продукты.
sekretizdorovya.ru
Язва двенадцатиперстной кишки: симптомы, диагностика, лечение, диета
Язвенная болезнь двенадцатиперстной кишки — хроническое рецидивирующее заболевание, при котором в результате нарушения регулирующих нервных и гормональных механизмов и расстройств желудочного пищеварения образуется пептическая язва в двенадцатиперстной кишке.
Что такое пептическая язва двенадцатиперстной кишки?
Пептичекая язва — это название язвенной болезни по международной классификации. В отечественной медицине данное заболевание по-прежнему носит название «язвенная болезнь».
Внутренняя поверхность двенадцатиперстной кишки покрыта слизистой оболочкой, которая выполняет много функций, в том числе защитную. Инфекции, медицинские препараты вызывают воспаление и разрушают слизистую оболочку, в результате чего на ней появляются язвы.
В основе язвенной болезни лежит нарушение равновесия между агрессивным содержимым желудка, пропитанным желудочным соком, и защитными свойствами слизистой оболочки двенадцатиперстной кишки.
Язвы двенадцатиперстной кишки чаще всего обнаруживаются в области, расположенной приблизительно в двух сантиметрах от привратника желудка. Значительно реже встречаются постбульбарные язвы — это язвенные дефекты, которые расположены дистальнее луковицы двенадцатиперстной кишки, то есть на стенках кишки. Как правило, размер язв не превышает 1 см и сопровождается воспалением окружающей слизистой оболочки, которое характерно для хронического дуоденита.
Причины возникновения язвы двенадцатиперстной кишки
В последнее время установлено, что основной причиной развития этого заболевания является заражение бактерией Хеликобактер Пилори (Helicobacter Pylori). Исследования показали, что эта бактерия обнаруживается у 90-100% пациентов с язвенной болезнью. В России в настоящее время ею заражено примерно 70% жителей.
Хеликобактерии являются условно патогенными. При ослаблении иммунитета организма их колония увеличивается и вырабатываемый ими токсин (который является кислотой) повреждает слизистую оболочку желудка и двенадцатиперстной кишки.
Однако ряд факторов значительно повышают риск развития заболевания, особенно на фоне заражения Helicobacter Pylori.
- Длительный прием лекарственных препаратов, неблагоприятно воздействующих на слизистую оболочку двенадцатиперстной кишки, особенно обезболивающих лекарств.
- Нарушение режима и характера питания. Частое употребление острой пищи, торопливая еда, большие перерывы между приемами пищи.
- Курение.
- Злоупотребление алкогольными напитками.
- Крепкий кофе.
- Психоэмоциональные перегрузки, недостаточный отдых и сон, стрессовые ситуации.
- Физическое перенапряжение.
- Имеют значение тип телосложения, чаще язва встречается у людей астенического типа телосложения и 0(I) группы крови.
- Наличие заболевания у родственников. По наследству передается предрасположенность к этому заболеванию.
Симптомы
Симптомы заболевания проявляются по-разному в зависимости от области образования язвенных дефектов. Однако ведущими признаками язвенной болезни являются:
- боли, возникающие в подложечной области слева от срединной линии при язвах желудка и справа от нее при язвах в области канала привратника и луковицы двенадцатиперстной кишки,
- часто они могут распространяться в левую и правую половину грудной клетки, область мечевидного отростка грудины, грудной и поясничный отдел позвоночника,
- боли четко связаны с приемом пищи.
При язвах тела желудка боли появляются, как правило, через 30-60 минут после еды (ранние боли), при язвах канала привратника и луковицы двенадцатиперстной кишки — через 2-3 часа (поздние боли), а также натощак (голодные боли). Близки по механизму возникновения к «голодным» ночные боли. Они возникают обычно в период с 11 часов вечера до 3 часов утра и наблюдаются чаще при язве двенадцатиперстной кишки.
Боли язвенной болезни желудка уменьшаются при действии тепла, поздние и голодные боли прекращаются после приема пищи.
Типичным симптомом язвенной болезни является рвота кислым желудочным содержимым, возникающим на пике болей и приносящим облегчение. Нередко сопровождаются изжогой, тошнотой, отрыжкой, запорами.
Симптомы язвы луковицы 12-перстной кишки
Язвы луковицы двенадцатиперстной кишки обычно образуются на передней стенке кишки. Чаще это заболевание встречается у мужчин молодого возраста.
Обострение заболевания при локализации язвы на передней стенке кишки проявляется следующими признаками:
- возникновение болей в эпигастрии через 1,5-2 часа после еды, часто бывают ночные, ранние утренние, а также «голодные» боли (натощак),
- практически всегда отсутствует рвота,
- положителен симптом Менделя справа в эпигастрии (при постукивании по этой области возникает резкая боль).
Отличительной особенностью этого вида язв является их сезонность обострений и частое осложнение в виде перфорации (прободения).
При локализации язвы на задней стенке луковицы 12-перстной кишки возможно распространение боли в правую половину спины, лопатку и ключицу.
При некотором расположении внелуковичных язв боли могут локализоваться в области правого подреберья, вызывая обострение хронического холецестита.
В ряде случаев боль может вообще отсутствовать. При этом появляются такие признаки, как изжога, слюнотечение, повторяющие ту же периодичность возникновения, что и боли (ранняя, поздняя изжога и тд).
Характер течения язвенной болезни
Язвенная болезнь обычно протекает с чередованием обострений и ремиссий (спокойных периодов). Обострения имеют выраженный сезонный характер и возникают преимущественно весной и осенью. Продолжительность их от 3-4 до 6-8 недель и более. Ремиссии могут длиться от нескольких месяцев до до нескольких лет.
В большинстве случаев, прежде чем язва проявится обострением, человека беспокоят в течение нескольких лет тошнота, изжога, боли и распирание в подреберье, которые характерны для хронического гастрита или дуоденита. Эти заболевания рассматриваются как предъязвенные состояния.
Стадии язвенной болезни
В течении данной болезни выделяют четыре стадии, каждая из которых характеризуется своими признаками.
Первая стадия (стадия обострения)
Для стадии обострения свойственны колющие, режущие боли в животе, иррадиирующие в спину и поясницу. Боли возникают приступами. Они появляются как сразу после еды (ранние боли), так и спустя 1,5-2 часа после приема пищи (поздние боли), а также натощак и по ночам.
При этом существует четкая зависимость между болью и приемом пищи. На голодный желудок появляется боль, после приема пищи наступает облегчение, голод — боль и т.д. Мышцы живота напряжены, и пальпация затруднительна или невозможна. Эндоскопическое исследование определяет «свежую» язву.
Первая стадия длится 2-3 недели и переходит во вторую.
Вторая стадия
Эта стадия соответствует фазе стихания обострения. Симптомы при этом такие же, как в первой стадии, но менее выраженные. Боли после еды возникают, как правило, только в дневное время суток (ночные боли встречаются редко) и прекращаются после приема пищи.
Особенностью болей является их тупой, давящий, тянущий характер, а также менее выраженная иррадиация. Глубокая пальпация живота становится возможной, однако еще сохраняется напряжение мышц и выраженная болезненность в пилородуоденальной области. При эндоскопии отмечается начало эпителизации язвенного дефекта. Длительность второй стадии в среднем — 2-3 недели.
Третья стадия (ремиссия)
В третьей стадии (соответствует фазе восстановления) наблюдаются периодические «голодные» боли. После еды они полностью проходят. Тошнота, изжога, слабость выражены умеренно. Живот доступен для пальпации, однако болезненность в пилородуоденальной области сохраняется. Эндоскопически язвенный дефект не определяется, но сохраняются следы заживления в виде рубца или выраженный дуоденит.
Четвертая стадия
В четвертой стадии (полное выздоровление), наступающей в среднем через 1,5-2 года после выявления заболевания. При эндоскопическом исследовании слизистой оболочки изменений не выявляется.
Осложнения
Язва 12-перстной кишки является прогрессирующим заболеванием. Чем раньше будет поставлен диагноз, тем лучше прогноз полного излечения. Запущенное заболевание приводит к осложнениям и даже возможно перерождение язвы в злокачественную форму.
К осложнениям язвенной болезни относятся кровотечение, перфорация и пенетрация язв, перивисцерит, рубцово-язвенный стеноз привратника.
Наиболее частое осложнение, возникающее у 15-20% пациентов с язвенной болезнью, — кровотечение.
Кровотечение при язве 12перстной кишки
Кровотечение проявляется следующими симптомами:
- рвота, напоминающая кофейную гущу (гематемезис),
- черный, дегтеобразный стул (мелена).
Иногда кровотечение может сначала проявиться общими признаками, такими как:
- слабость,
- головокружение,
- падение артериального давления,
- бледность кожи.
А основные признаки (цвет кала и рвота) могут возникнуть лишь через несколько часов.
Перфорация (прободение) язвы
Перфорация язвы возникает по статистике у 5-15% больных, чаще у мужчин. Иногда пациенты не обращают внимание на проявления заболевания. В этих случаях при отсутствии лечения они узнают о заболевании только после прободения язвы. Предрасполагающими факторами могут быть физическое перенапряжение, прием алкоголя, переедание.
Признаки перфорации (прободения) язвы:
- острые «кинжальные» боли в подложечной (эпигастральной) области,
- развитие коллапса (резкое снижение артериального давления).
Внезапность и интенсивность боли не бывают выражены в такой степени ни при каком другом заболевании. Мышцы передней брюшной стенки резко напряжены («дискообразный» живот), отмечается резкая болезненность при пальпации. Если не принять срочных мер, развивается клиническая картина разлитого перитонита, иногда после кратковременного периода мнимого улучшения.
Пенетрация
Пенетрация — это проникновение язвы за пределы стенки желудка или двенадцатиперстной кишки в окружающие органы (поджелудочную железу, малый сальник, печень, желчные пути и др.).
При этом периодические боли превращаются в постоянные, распространяются на другие области туловища (например, в поясничную при пенетрации язвы в поджелудочную железу). Температура тела поднимается до субфебрильной (37,0 — 37,3 град. С), отмечается лейкоцитоз, увеличение СОЭ.
Перивисцерит (перигастрит, перидуоденит)
Перивисцерит развивается из-за образования спаек между желудком или двенадцатиперстной кишкой и соседними органами. Он проявляется возрастанием интенсивности болей, особенно после обильной еды, физического напряжения и сотрясения тела, иногда повышением температуры тела и увеличением СОЭ.
Рубцово-язвенный стеноз привратника
При рубцевании язвы, находящейся в начальном отделе двенадцатиперстной кишки, или после операции по ушиванию прободной язвы в этой области может развиться стеноз (дуоденостеноз). Под этим термином понимают образование рубца, который мешает продвижению пищевых масс по двенадцатиперстной кишке. Основным симптомом является рвота плотными пищевыми массами. Прогрессирование процесса приводит к истощению, обезвоживанию.
Диагностика
Периодичность и характерный ритм болей являются важным признаком, позволяющим заподозрить язву двенадцатиперстной кишки. При пальпации живота зачастую возможно определить локальную болезненную область.
Важное место в диагностике занимает анализ кала на скрытую кровь.
Основным методом диагностики является рентгенологическое исследование. Рентген проводится с контрастным веществом.
Наличие Хеликобактерии можно легко определить с помощью дыхательно-уреазного теста.
Для определения злокачественности язвы проводят биопсию и эндоскопию.
Лечение
Если обнаружена Хеликобактерия, то необходимо лечение антибиотиками. Кроме того принимаются препараты — ингибиторы протонного насоса. Лечение этими препаратами показывает хорошие результаты.
Обычно медикаментозное лечение приводит к полному рубцеванию язвы.
Чем можно себе помочь в домашних условиях?
- Лечение язвы должно проводиться врачом. Если появилась кровавая рвота, то больного необходимо уложить в постель, на живот положить холод (например, не тяжелый пузырь со льдом) и вызвать скорую помощь.
- Неосложненные язвы двенадцатиперстной кишки доставляют больному много неприятных ощущений. Боли можно облегчить теплой грелкой на живот (если появятся признаки кровотечения, заменить на холод).
- Хорошим обезболивающим и обволакивающим средством является настой семени льна. 2 столовые ложки семени льна заливают половиной литра кипятка, настаивают в термосе. Принимать настой по ½ стакана 3-4 раза в день до еды.
- Настой из семян подорожника большого применяют для лечения язвы и уменьшения болей. Столовую ложку семян заливают ½ стакана кипятка и настаивают 30 минут. Принимать по 1 столовой ложке за 30 минут до еды 3 раза в день.
- Для общего укрепления организма и как противовоспалительное средство используют настой шиповника. Одну столовую ложку плодов следует залить 2 стаканами кипятка, настаивать в термосе ночь. Пить по ½ стакана 2-3 раза в день перед едой.
- Необходимо отказаться от курения и ограничить употребление алкоголя.
- Избегать стрессовых ситуаций.
Питание
Последние исследования врачей показали, что при язве 12-перстной кишки нет необходимости отказываться от какого-либо вида продуктов. Наоборот, стол должен быть разнообразным, содержать все необходимые для здоровья компоненты.
Но разнообразие стола подразумевает продукты полезные для здоровья.
При обострениях можно использовать лечебную диету 4.
Специально для лечения язвенной болезни разработана диета М.И. Певзнера, диета №1 и диета №2. Подробнее о лечебном питании читайте в статье «Лечебное питание при язвенной болезни двенадцатиперстной кишки и желудка».
Очень важно кушать в спокойной обстановке, не торопясь, тщательно пережевывая пищу.
data-matched-content-rows-num=»4,2″ data-matched-content-columns-num=»1,2″ data-matched-content-ui-type=»image_stacked» data-ad-format=»autorelaxed»>
ogivote.ru
Язва двенадцатиперстной кишки. Острая с прободением (K26.1)
Как правило, перфорация острых язв не имеет «язвенного анамнеза», зато четко связана с причинами симптоматических язв и стрессорными или лекарственными факторами.
В течении типичной прободной язвы выделяют три периода:
1. Период болевого шока.
2. Период мнимого (ложного) благополучия.
3. Период развития перитонита (воспаления брюшины).
Период болевого шока возникает сразу же в момент прободения язвы. Характеризуется внезапным появлением очень сильной, острой, резкой боли в животе («кинжальная» боль). Боль возникает, когда язва прорывается и содержимое желудка или ДПК поступает в брюшную полость. Сначала боль появляется в верхней половине живота, затем распространяется на весь живот, резко усиливаясь при движении или кашле.
Пациент принимает вынужденную позу: лежа на спине или на боку с подтянутыми к животу ногами. Живот втянут, при дыхании не двигается; появляется резко выраженное напряжение мышц живота — живот очень твердый («доскообразное» напряжение). Общее состояние больного тяжелое: резкая бледность кожи, артериальное давление понижено, холодный пот, пульс замедлен. Некоторые пациенты могут быть возбуждены и кричат от боли.
Период болевого шока переходит в период мнимого благополучия спустя 6-7 часов. Боли в животе уменьшаются и могут совсем исчезать у некоторых пациентов. Пациент воспринимает это, как улучшение: напряжение мышц живота уменьшается, но не исчезает. Возникает парез кишечника, проявляющийся метеоризмом (усилением продукции газов в кишечнике). При прослушивании кишечника при помощи фонендоскопа не обнаруживаются нормальные шумы в кишечнике. Появляется сухость губ и языка. Сердцебиение, уреженное до этого, резко учащается, иногда возникают нарушения сердечного ритма. Артериальное давление остается низким. Длительность этого периода — до 10-12 часов.
После этого развивается гнойный перитонит — состояние всегда протекающее тяжело. Возникают жажда, сухость во рту, икота, рвота. Чувство облегчения сменяется заторможенностью, затем может случиться потеря сознания. Температура тела повышается до высоких цифр, кожа становится влажной и липкой с землистым оттенком. Черты лица приобретают характерную заостренность, глаза западают. Такой внешний вид пациента называют – «лицо Гиппократа».
Боли в животе могут уменьшиться, но напряжение брюшной стенки сохраняется. Резко уменьшается количество отделяемой мочи до полного исчезновения.
В редких случаях наблюдаются атипичные формы прободной язвы, когда прорыв язвы осуществляется в забрюшинную клетчатку, отверстие прикрывается большим сальником, или массивный спаечный процесс ограничивает распространение излившегося содержимого желудка или ДПК небольшим участком брюшной полости. То есть имеется в виду прикрытие прободного отверстия прилегающими органами или инородным телом (частицами пищи, слизью и др.). Если такое прикрытие происходит вскоре после перфорации, наступает ограничение процесса и даже его самостоятельное излечение. Прикрытие прободного отверстия может быть кратковременным, продолжительным и постоянным.
Клиническая картина прикрытых прободных язв характеризуется острым началом, типичным для перфорации язвы в свободную брюшную полость. После прикрытия прободного отверстия и ограничения процесса, сразу уменьшаются боли и напряжение брюшной стенки, заметно улучшается общее состояние больного.
и указание в анамнезе на кратковременные острые боли в животе, поскольку это может являться признаками прикрытой перфорации.
diseases.medelement.com
Язва двенадцатиперстной кишки: причины, симптомы и лечение
Язва двенадцатиперстной кишки (ДПК) – поражение слизистой оболочки вследствие пагубного действия кислотного содержимого и пепсина. Заболевание протекает в виде обострений и ремиссий. Основным признаком является наличие язвенного дефекта стенки.
Наряду с двенадцатиперстной кишкой часто поражается желудок. Сочетанными заболеваниями следует называть комбинации язвенной болезни желудка и 12-перстной кишки либо язвенной болезни желудка и пищевода.
Анатомия, физиология и функция ДПК
Чтобы понять причину развития данного заболевания, почему поражение язвы желудка и 12-перстной кишки появляются чаще, а не язвы других локализаций, необходимо ознакомиться с анатомией кишечника.
Физиология
Для лучшего понимания методов лечения необходимо понять, какие вещества выделяются в просвет, рассмотрим действие и функции кишечника.
Анатомическое строение и топографическое расположение ДПК
ДПК является начальным из отделов кишечника. Располагается перед тонкой кишкой. Начинается ДПК от желудка, в области привратника, заканчивается переходом в тощую кишку. Длина двенадцатиперстной кишки составляет 30 см. Диаметр примерно 5 см.
Расположена пониже эпигастрия, охватывая поджелудочную железу. По длине кишка подразделяется на ряд отделов. Ампулярная часть, место возникновения язвы, начинается в области привратника, потом изгибается, переходя в нисходящую часть на уровне III поясничного позвонка, где снова изгибается и образует следующую часть – горизонтальную. Описанная часть кишки пересекает брюшной отдел аорты и, изгибаясь, возвращается ко II поясничному позвонку – называется восходящая часть кишки.
Строение стенки ДПК
Стенка кишки состоит из 3 оболочек. Наружной является серозная, которая продолжается от желудка. Средняя оболочка – мышечная, состоит из наружного слоя и внутреннего слоя мышечных волокон. Внутренняя оболочка – слизистая. Оболочка представляет совокупность складок и ворсин, в глубине которых содержатся специальные железы, отвечающих за выработку сока двенадцатиперстной кишки. В слизистой ДПК вырабатывается ряд гормонов. Проявляющийся эффект гормонов виден при достаточной секреции желудочного содержимого.
Строение
Функция ДПК:
- Нормализация уровня Ph для дальнейшей обработки содержимого в кишечнике.
- Участвует в регуляции количества ферментов поджелудочной железы и желудочного сока.
- Участвует в процессах открытия/закрытия привратниковой части желудка.
- Секретирует гормоны, принимающие участие в пищеварении.
Этиология и патогенез заболевания
Причины язвы двенадцатиперстной кишки многогранны. Происхождение заболевания складывается из факторов, которые, собираясь воедино, атакуют слизистую. Одним фактором из нескольких является дисбаланс защитных и агрессивных факторов кишечной среды. К примеру: соляная кислота желудка при повышении кислотности желудочного сока. Подобное происходит из-за недостаточно эффективной работы привратниковой части, вызывая повреждение слизистой в области контакта содержимого желудка и ДПК.
Бактерия Хеликобактер Пилори (HP) способна выделять вещества, повышающих кислотную среду. Размножаясь и развиваясь в ДПК и желудке, выделяет вещества, разрушительно влияющие на стенку кишки. В случае недостатка «защитных факторов»: достаточное кровоснабжение, целостный бикарбонатный барьер, достаточное количество Т- и В- лимфоцитов, происходит сдвиг в пользу факторов агрессии, приводя к формированию язвы. До конца болезнь не изучена, этиологические факторы возникновения её не выяснены.

Язвенная болезнь
Факторы риска
Язвенная болезнь 12-перстной кишки возникает из-за неблагоприятных факторов среды. К факторам риска относятся мероприятия, заболевания, которые благоприятствуют повышению кислотности. Сюда относятся: курение, злоупотребление крепкими напитками: алкоголь, кофе. Важную роль играет наличие в анамнезе гастрита, что является предъязвенным состоянием, грубые нарушения режима питания (фастфуд, голодания, неполноценное питание). Употребление острого, копчёного, солёного приводит к снижению Ph, увеличивая кислотность. Подобное нарушение диеты приводит к нарушениям желудочно-кишечного тракта прочих локализаций.
При употреблении в значительном количестве нестероидных противовоспалительных препаратов либо глюкокортикостероидов значительно повышается кислотность. Не исключён генетический фактор: предрасположенность к высокой кислотности желудка.
Клиническая картина заболевания
Язва двенадцатиперстной кишки проявляется в периоды обострений, которые приходятся на весенне-осенний период. Первые жалобы пациента происходят на болезненность, напоминающую режущую боль с локализацией в эпигастральной области. Часто боль острая, иррадиирует в подреберье справа либо спину. Болезненность часто приурочена к приему пищи, нарушениям режима питания и наступает в районе 2 часов с момента приёма пищи. ДПК и желудок продуцируют соляную кислоту ночью, боли могут возникать в ночное время.
Метеоризм, вздутие живота, тошнота, рвотные позывы, периодически изжога. Нарушение стула в виде запоров. Аппетит отсутствует либо значительно снижен.
Диагностика язвы двенадцатиперстной кишки
Диагностика основывается на критериях. Они включают сбор жалоб, осмотр больного и полное обследование по списку: анализы крови, рентгенологические и прочие специфические для данного заболевания методы исследования.
Диагностические приёмы
Порядок назначения методов определяет врач. Исходя из клинической картины, доктор решает, какое исследование необходимо провести немедленно, а для какого отсутствуют показания в конкретной ситуации.
Сбор данных за наличие патологии ЖКТ
Для начала на приёме у доктора производится тщательный сбор жалоб, ведь заболевание проявляется соответствующей клинической картиной (болезненность в эпигастральной области, режущего характера, связанная с приёмом пищи и погрешностями в питании, порой снижение веса немотивированное). Сбор анамнестических данных (когда впервые появились данные жалобы, обследовался ли человек ранее, какие препараты принимал для купирования боли, дозировка лекарств и прочее).
Необоснованный прием нестероидных противовоспалительных препаратов в большой дозе провоцирует образование язвы желудка и дпк. Уточняется режим питания: пристрастие к каким видам пищи и напитков присутствуют в большей степени, употребляет ли пациент острые блюда. Симптомы язвы 12-перстной кишки у женщин и мужчин идентичны.
Выясняется семейный анамнез (регистрировались ли подобные заболевания у родственников 1 линии родства, злокачественные образования желудочно-кишечного тракта). Симптомы язвенной болезни выясняются у родственников больного, заболевание определённо инфекционного характера. Доктор обращает внимание пациента на время года появления либо усиления симптомов.
Следует обратить внимание на признаки язвы двенадцатиперстной кишки: ранние боли в эпигастральной области. Появляются через полчаса – час после приёма пищи, имеют сезонный характер. При поражении болезнью желудка и кишки признаки остаются схожими, но боли появляются в раннее время после еды и позже. Для язвы желудка характерны поздние боли, возникающие через полтора либо 2 часа после еды. Характерны боли, возникающие при длительных перерывах в пище – голодании. Диета, включающая моменты голодания, к примеру, при ожирении, запрещена к использованию.
Учитывая, что часто язва желудка и двенадцатиперстной кишки встречается у одного пациента, необходимо прицельно собирать анамнез и жалобы относительно патологии и желудка, не только кишечника.
Объективное исследование
Осмотр покровов. Кожа обычной окраски и влажности, чистая. При пальпаторном исследовании определяется напряжение передней брюшной стенки, болезненность в области верхней части живота (в области расположения язвы желудка и 12-перстной кишки), правее от пупочной области, в точке на уровне 12 ребра со спины по околопозвоночной линии. При поколачивании пальцами области под мечевидным отростком грудины определяется болезненность и напряжение мышц.
Лабораторные методы обследования
В развернутом анализе крови при неосложнённом течении заболевания изменений не будет. Если язва «открылась» и кровоточит в просвет кишечника, возможно появление эритроцитоза, снижение гемоглобина в развернутом анализе крови. Исследуется кал на скрытую кровь – при неосложнённом течении кровь не находят.
Инструментальные методы обследований
Диагностика заболевания структурирована, включает измерения:
- Наличие в сыворотке крови пациента антител к Хеликобактер Пилори (HP).
- Измерение уровня кислотности в желудочном соке. Если язва 12-перстной кишки имеет место у пациента, уровень окажется повышен, по причине увеличенной секреции соляной кислоты.
- Рентген ДПК. Рентгенологические симптомы язвы желудка и двенадцатиперстной кишки. Задержка бария (при проведении рентгена с контрастированием) в месте дефекта оболочки ДПК; указательного пальца – втяжение слизистой на противоположной стороне от язвенного дефекта (зеркальная язва). Появление воспалительных зон вокруг язвенного дефекта слизистой. Расположение складок в виде звезды в области вокруг язвы. Ускорение либо, наоборот, замедление эвакуации контраста (жидкого бария) из кишки.

Рентген снимок
- Фиброгастродуоденоскопия. При помощи фиброскопа определяют место язвенного дефекта, размеры, осложнения.
- Микроскопия биоптата из стенки ДПК, полученного при дуоденоскопии, для определения наличия Хеликобактер Пилори.
Лечение
При появлении вышеперечисленных жалоб необходимо обратиться на приём к врачу. Лечение подразумевает:
- Диета.
- Антибиотикотерапия согласно рекомендациям. Трёх- либо четырёх компонентные схемы. Схемы нового поколения.
- Хирургическое лечение по показаниям.
- Профилактика осложнений (кровотечения, прободения язвы).
Учитывая многогранность лечения, рассмотрим пункты по порядку.
Диета
Состоит из ограничения некоторого количества продуктов, влияющих на кислотность желудочного сока. Неограниченное продовольствие: кисломолочные продукты (творог, молоко), изделия из рыбы нежирного сорта, курица, сухари, овощи, фрукты, растительное масло. Из рациона следует исключить: алкоголь, солёное, острое, цитрусовые фрукты, жирное мясо, консервы.
Препараты для лечения
- Антибиотикотерапия включает препараты группы макролидов, к примеру, эритромицин или кларитромицин в дозе 500 мг 2 раза в день (утро/вечер) после приёма пищи. Антибиотики пенициллинового ряда: ампиокс в дозе 500 мг до 4 раз в день после приёма пищи. Из группы нитроимидазолов используется метронидазол в дозе 500 мг после завтрака, обеда и ужина.
- Терапия для обезболивания использует препарат висмута под названием Де-нол. Механизм действия: бактерицидный эффект, направленный на развитие и уничтожение хеликобактер пилори. Обладает вяжущим действием. Доза препарата составляет 120 мг до 4 таблеток в течение дня. ИПП (ингибиторы протонной помпы) – омепразол, препарат в капсулах по 20 мг. Принимают утром и вечером перед приёмами пищи. Ингибитор Н2-рецепторов – ранитидин в дозе 150 мг принимается по таблетке перед основным приёмом пищи (утро/вечер).
- Антацидные препараты (альмагель, маалокс) купируют болевой синдром при помощи образования защитной плёночки на внутренней поверхности стенки ДПК.
Хирургическое лечение
Хирургическое лечение язвы 12-перстной кишки приемлемо исключительно в случаях осложнений: кровотечение из язвы, перерождение в злокачественную, прободение.
Грозным осложнением является дуоденальный стеноз. При частых рецидивах происходит формирование осложнения – рубцующейся язвы. С одной стороны, подобный процесс означает закрытие язвенного дефекта и отсутствие опасности прободения язвы либо кровотечения. Но рубец представляет собой плотную соединительную ткань, стягивающую стенки кишки. Проходимость кишечника нарушается, появляется рубцовый затор, являющийся показанием для оперативного лечения. Проявляется осложнение в виде обильной рвоты, происходит из-за появления рубца: желудочное содержимое не может проникнуть дальше в кишечник и застаивается.
Хирургическое лечение представляет резекцию поражённого участка кишечной трубки, пересечение веточек n.vagus. Благодаря проводимым мероприятиям снижается секреция соляной кислоты и желудочного сока.
Хирургия язвенного участка 12-перстной кишки
После лечения язвы 12-перстной кишки рекомендуется реабилитация.
Физиотерапевтическое лечение
- Тепловая процедура с использованием грелок, компрессов с согревающим эффектом. Эффект достигается при помощи уменьшения спазма миоцитов стенки двенадцатиперстной кишки, снимаемый теплом. Лечение имеет противопоказания: осложнённое течение заболевания, подозрение на онкологию.
- Электрофорез. Используют снимающие спазмолитическую боль лекарства (дротаверин, папаверин). При приёме раствора перорально выполняется подача гальванических токов.
- Магнитотерапия.
- Гидротерапия.
- Кислородотерапия.
- Гипербарическая оксигенация.
Профилактика появления заболевания
Необходимо предупредить попадание хеликобактер пилори. Нужно:
- Использовать исключительно чистую тарелку, ложку, кружку.
- Не использовать посуду, которой пользовался прежде посторонний человек и не помыл. Язвенная болезнь – инфекционное заболевание. Передаётся через слюну. По указанной причине нельзя пробовать еду, отпивать из кружки, использовать чашку члена семьи. В кафетериях с друзьями нельзя пробовать еду друг друга.
- Вовремя выявленные и долеченные эрозивно-язвенные поражения слизистой ДПК.
Потребуется предупредить значительное увеличение уровня соляной кислоты в желудочном соке. Решение подразумевает строжайшее соблюдение диетических рекомендаций – исключение из пищи жареных, острых блюд, специй, излишне солёной продукции, консервов, зимних заготовок. Пациенты с язвенной болезнью желудка и двенадцатиперстной кишки часто пренебрегают диетой, лежащей в основе лечения.
Интересные данные получены по поводу благотворного влияния сна на пищеварение. Медики пришли к выводу, что после обеда человеку показан непродолжительный сон. Считается, что во время отдыха большее количество крови поступает в мозг и сердце. Доказано, что во сне указанные органы работают в «энергосберегающем» режиме, большая часть крови, по сравнению с часами бодрствования, попадает в желудок и кишечник, приводя к достаточному поступлению питательных веществ, быстрой регенерации слизистой оболочки ДПК, оказанию лечебного эффекта.
Болезнь язвы рассматривается не только как самостоятельное заболевание. Часто патология является причиной недолеченных эрозий. Эрозия – изменения слизистой на внутреннем слое. Эрозивно-язвенные поражения при правильном лечении исчезают бесследно, при запущенном случае переходят в язву.
Онкологическая настороженность
Многие доктора и учёные считают, что язвенная болезнь двенадцатиперстной кишки способна перейти в рак кишечника. Должны проявляться условия: генетическая предрасположенность к раковым заболеваниям, отягощённый семейный анамнез по онкологии, частые повторяющиеся обострения язвенной болезни 12-перстной кишки. Было ли пройдено лечение язвы в полном объёме? Когда пройдено последнее лечение? Необходимо изучить эрозивно-язвенные поражения в анамнезе, переходящие в язву.
Симптомы раковых заболеваний порой неспецифичны, необходимо получить определённую настороженность пациента по поводу возможной малигнизации язвы, для мотивации пациента в соблюдении режима питания, диеты и приёма лекарственных препаратов. Даже рубцующийся вариант язвы дпк является высоким риском озлокачествления: не до конца закрывшаяся язва может вновь осложниться кровотечением. Выполняя указания врача, снизится чистота рецидивов и риск озлокачествления язвы. Лечить язву двенадцатиперстной кишки должен единственно врач. При неправильно назначенном лечении либо самолечении высок риск частых рецидивов заболевания. Это приведёт к тяжелейшим осложнениям язвенной болезни. После лечения язвы 12-перстной кишки пациент остаётся на диспансерном наблюдении терапевтом по месту жительства.
Ответы на вопросы пациентов
- Какой врач должен заниматься лечением язвенной болезни? Ответ: терапевт либо гастроэнтеролог.
- Получится ли вылечить язвенную болезнь желудка и дпк? Ответ: да, вполне.
- Передаётся ли заболевание по наследству? Ответ: нет, заболевание не передается, исключительно предрасположенность к заболеванию.
- Может ли язвенная болезнь желудка и двенадцатиперстной кишки обнаружиться у одного пациента? Ответ: подобное случается.
- Удастся ли самостоятельно определить болезнь желудка и кишечника? Ответ положительный, если выявлены симптомы: боли в области верхней части живота, острого режущего характера. Они появляются весной – осенью и связаны с приёмом пищи. Считаются первыми признаками язвы.
- Можно ли заниматься спортом, если диагностирована язва желудка. Ответ: исключительно при компенсации. Нелеченная язва может открыться в любой момент, произойдёт кровотечение.
- Лечится ли кровотечение из язвы желудка и ДПК? Ответ: гемостатическими препаратами и хирургическим ушиванием раны.
- Что делать, если пациент обнаружил язву, будучи в пожилом возрасте? Ответ: обязательно, при первых симптомах обратиться к терапевту. Лечение не зависит от возраста человека. Известны противопоказания только для оперативного лечения.
- Повредит ли язва ребёнку во время беременности? Ответ: во время беременности большинство препаратов назначать нельзя, при появлении жалоб нужно пройти ФГС, язва страшна осложнениями. Проявляться заболевание у беременных будет аналогично прочим группам населения.
- Правда ли, что осложнения язвенной болезни могут возникнуть при перелётах? Ответ: отчасти – да, осложнения могут возникнуть в любое время при нелеченной форме болезни.
- Какие симптомы и лечение болезни существуют? Ответ: описаны в статье выше. Методы включают: диету, антибиотикотерапию, хирургическое лечение осложнений.
- Проявление каких заболеваний сходно с язвой ДПК? Ответ: язвенная болезнь прочих локализаций, гастриты, энтериты.
- Какое время занимает рубцевание язвы? Ответ: несколько лет. При адекватном лечении антибиотиками – несколько месяцев. При хирургическом лечении – несколько месяцев.
- Способны ли заболевания желудка и кишечника переходить в раковые? Ответ: малигнизация язвы возможна, также малигнизируются полипы.
- Какие локализации язвы возможны? Ответ: двенадцатиперстной кишки, желудка, пищевода. Первая из описанных, причины которой указаны выше, встречается чаще язвы пищевода.
gastrotract.ru
Как лечить язву двенадцатиперстной кишки
По статистике сегодня язвенной болезнью двенадцатиперстной кишки страдает примерно 10% населения. Возникает она, как правило, в 20-30 лет. У мужчин это патология встречается приблизительно вдвое чаще, чем у женщин. А заболеваемость среди жителей мегаполисов в несколько раз выше, чем среди обитателей сел. В этой статье мы расскажем о том, как лечить язву двенадцатиперстной кишки, какие существуют профилактические и диагностические мероприятия.
Язва двенадцатиперстной кишки – хроническая, прогрессирующая болезнь, проявляющаяся образованием дефектов на слизистой оболочке. Ее течение характеризуется чередованием бессимптомных периодов со стадиями обострения, которые обычно приходятся на весну или осень.
Причины язвенной болезни
 Главная причина язвы двенадцатиперстной кишки — бактерия Helicobacter Pylori.
Главная причина язвы двенадцатиперстной кишки — бактерия Helicobacter Pylori.Основным источником заболевания является бактерия Helicobacter Pylori, вырабатывающая вещества, которые повреждают слизистую и вызывают воспаление. Остальные факторы являются предрасполагающими к развитию патологии. К ним относятся:
- Наследственность. Увеличение количества клеток, синтезирующих соляную кислоту или снижение выделения компонентов желудочной слизи, защищающей стенки органа, закладывается на генном уровне;
- Нервно-психические особенности личности. Язва чаще развивается у легковозбудимых людей под влиянием стрессов, негативных эмоций, чрезмерных умственных нагрузок;
- Неправильное питание. Обилие острых, кислых, пересоленных блюд, нерегулярный прием пищи ведут к нарушению выработки желудочного сока;
- Прием медикаментов. Некоторые противовоспалительные нестероидные и обезболивающие препараты имеют раздражающее действие;
- Вредные привычки. Регулярное курение и частый прием алкогольных напитков ведут к повреждению слизистой.
В течение долгого времени язва двенадцатиперстной кишки может иметь незначительные проявления в виде дискомфорта в верхней части живота или легких расстройств пищеварения, которые быстро проходят. Если вовремя не обратить на них внимания и не принять необходимые меры, болезнь прогрессирует и переходит в острую стадию.
Симптомы язвы двенадцатиперстной кишки
- Боль вверху живота посредине или справа. Характер боли может быть разным. Она может быть тупой, ноющей или колющей, режущей. Возникает обычно через 3-5 часов после еды («голодные боли») или ночью. Проходит, если пациент поест или попьет молока;
- Тошнота, ощущение переполненности желудка, вздутие живота, изжога, отрыжка;
- Общая слабость, похудание, снижение работоспособности.
Диагностика
Для постановки диагноза нужно обратиться к врачу-гастроэнтерологу. Наиболее точным обследованием является фиброгастродуоденоскопия. Специалист осматривает слизистую оболочку желудка и двенадцатиперстной кишки с помощью эндоскопа. При обнаружении язвы оценивает ее расположение, размеры, тип, наличие рубцов. Во время процедуры производится забор образца слизистой по краю дефекта для исследования на присутствие хеликобактерий. Также эта методика позволяет исключить наличие полипов или опухолей. Иногда применяется рентгенологическое исследование. На снимке прослеживается язвенная и рубцовая деформация кишки. Клинический анализ крови может косвенно подтвердить наличие язвы.
Лечение язвенной болезни двенадцатиперстной кишки должно быть комплексным и включать в себя не только медикаментозную терапию, но и другие методы лечения, такие как диетотерапия, физиотерапия, лечебная гимнастика и санаторное лечение.
Медикаментозное лечение язвенной болезни двенадцатиперстной кишки
Лечение обострения болезни проводится в стационаре. В остром периоде заболевания для скорейшего рубцевания язвенного дефекта в слизистой оболочке кишки пациенту необходим постельный режим и эмоциональный покой. Со второй недели пребывания в стационаре режим больного расширяется.
Схема лечения заболевания выбирается врачом на основании проведенного обследования. Выбор лечебной тактики зависит от того, обнаружены в слизистой оболочке желудка и двенадцатиперстной кишки Helicobacter pylori или нет. Врачи назначают лечение, руководствуясь определенными стандартами, разработанными ведущими специалистами в области гастроэнтерологии.
В терапии используются несколько групп лекарственных препаратов:
- Антисекреторные препараты – это группа препаратов, действие которых направлено на угнетение желудочной секреции и уменьшение агрессии желудочного сока. Эта группа включает в себя ингибиторы протонной помпы (омепразол, париет, нексиум), блокаторы Н2-гистаминных рецепторов (фамотидин, ранитидин, циметидин), холинолитики (гастроцепин).
- Препараты, содержащие висмут, входят в схему лечения пациентов с язвенной болезнью двенадцатиперстной кишки, ассоциированной с Helicobacter pylori. Препараты угнетают жизнедеятельность бактерий, создают на поверхности слизистой оболочки кишки пленку, защищающую ее от агрессивного воздействия желудочного сока. К этой группе лекарственных средств относятся викалин, де-нол, викаир и др.
- Антибактериальные и противопротозойные препараты назначаются для угнетения жизнедеятельности Helicobacter pylori. Больным назначаются амоксициллин, кларитромицин, метронидазол, тетрациклин и др.
- Прокинетики (тримедат, церукал, мотилиум) – группа препаратов, улучшающих моторику двенадцатиперстной кишки, а также устраняющих тошноту и рвоту. Применение этих препаратов показано при чувстве тяжести и переполнения желудка, изжоге, раннем насыщении.
- Антацидные препараты (альмагель, маалокс, фосфалюгель) принимаются симптоматически при появлении изжоги. Их действие направлено на нейтрализацию агрессивного воздействия соляной кислоты на слизистую оболочку двенадцатиперстной кишки, также они обладают адсорбирующим и вяжущим действием.
- Гастропротекторные средства (вентер) покрывают пораженную слизистую оболочку двенадцатиперстной кишки, препятствуя тем самым агрессивному воздействию на нее соляной кислоты и пищеварительных ферментов.
- Другие группы лекарственных средств, такие как анальгетики (баралгин), спазмолитики (дротаверин), препараты, улучшающие питание слизистой оболочки кишечника (актовегин, витамины группы В).
Диетотерапия
 Человеку, страдающему язвенной болезнью ДПК, очень важно правильно питаться.
Человеку, страдающему язвенной болезнью ДПК, очень важно правильно питаться.Диета при язвенной болезни должна быть щадящей и направлена на защиту органа от химического, механического и термического воздействия. Для больных разработана специальная группа лечебных диет №1, рекомендованных в стадию обострения заболевания.
Диета подразумевает дробное питание (5-6 раз в сутки небольшими порциями) и включает в себя отварное мясо, рыбу, некислые молочные продукты, протертые овощи, не содержащие грубую клетчатку, протертые или проваренные сладкие фрукты и ягоды, разваренные крупяные каши, подсушенный белый хлеб, некрепкий чай, кофе и какао с молоком, отвар шиповника.
Полностью исключаются жареные, маринованные, острые, соленые блюда, копчености, консервы, овощи, содержащие грубую клетчатку, кислые фрукты и ягоды, грибы, кислые молочные продукты, жирные сорта мяса и рыбы, крепкий кофе, газированные напитки, кислые соки.
Физиотерапия
Физиотерапевтическое лечение увеличивает эффективность медикаментозной терапии при язвенной болезни двенадцатиперстной кишки. В стадии обострения заболевания по назначению врача возможно использование следующих методов:
- синусоидальные модулированные токи оказывают обезболивающее, противовоспалительное действие, а также способствуют улучшению кровообращения в органах пищеварительной системы;
- микроволновая, ультразвуковая терапия, электрофорез с лекарственными препаратами (новокаин, папаверина гидрохлорид) оказывают антисекреторное и обезболивающее действие;
- лечение теплом — согревающий полуспиртовой компресс, который можно использовать в домашних условиях, он оказывает согревающее, болеутоляющее действие, а также способствует улучшению кровообращения в слизистой оболочке двенадцатиперстной кишки.
Лечебная физкультура
Занятия лечебной физкультурой способствуют нормализации двигательной и секреторной функций двенадцатиперстной кишки, улучшению кровообращения в органе. Также лечебная гимнастика необходима для профилактики застойных явлений в желудочно-кишечном тракте, особенно в том случае, если какое-то время больной находился на постельном режиме.
Санаторное лечение при язвенной болезни проводится на следующих курортах: Трускавец, Моршин, Ессентуки, Боржоми, Железноводск и др. В домашних условиях возможно питье минеральных вод «Боржоми», «Джермук», «Ессентуки №4», «Смирновская» и др.
Хирургическое лечение
Оперативное лечение показано при перфорации язвы, кишечном кровотечении, выраженном стенозе привратника двенадцатиперстной кишки. Также хирургическая операция может быть рекомендована в том случае, если доброкачественная язва в течение 4 месяцев не имеет тенденции к заживлению, несмотря на проводимую консервативную терапию.
Осложнения язвенной болезни
- Кровотечение. Проявляется рвотой с кровью или наподобие «кофейной гущи», а также черным, дегтеподобным стулом;
- Перфорация (прорыв) язвы. Выражена острой болью по центру или справа под грудиной. Содержимое кишечника попадает в брюшную полость;
- Пенетрация (скрытый прорыв). При разрыве содержимое кишечника попадает в соседние органы из-за возникших раньше спаек. Характеризуется сильными болями, часто отдающими в спину. Описанные выше состояния требуют немедленного хирургического вмешательства, иначе больной может погибнуть. При возникновении симптомов кровотечения пациента нужно уложить на бок, приложить к подложечной области холод, срочно вызвать «скорую помощь». Есть, пить, принимать какие-либо лекарства категорически запрещено;
- Сужение привратника. Возникает из-за рубцов заживающей язвы, мешающих прохождению пищи по просвету кишки. Лечение оперативное.
Профилактикой рецидивов язвенной болезни является правильное питание, отказ от алкоголя и курения, предотвращение стрессов, физиотерапевтические процедуры, применение минеральных вод.
К какому врачу обратиться
Лечение язвенной болезни 12-перстной кишки проводит врач-гастроэнтеролог. Дополнительную помощь окажет диетолог, физиотерапевт, специалист по лечебной физкультуре. При необходимости больного направляют к хирургу.
Загрузка…Посмотрите популярные статьи
myfamilydoctor.ru
Язва двенадцатиперстной кишки — причины, симптомы и лечение — Медкомпас
Язвенной болезнью двенадцатиперстной кишки называется такой патологический процесс, который характеризуется системными изменениями в организме при наличии локальных проявлений в виде язвенного дефекта в стенке двенадцатиперстной кишки.
Симптомы болезни
Клиническая картина язвенной болезни двенадцатиперстной кишки характеризуется чередованием периодов ремиссии и периодов обострения. Каждый из этих периодов имеет разную выраженность симптомов, которые наиболее отчетливо определяются в стадии обострения.
Все клинические проявления язвенной болезни двенадцатиперстной кишки принципиально делить на три основных синдрома:
- Болевой
- Синдром, связанный с изменением уровня желудочной кислотности
- Синдром, обусловленный поражением нижерасположенных отделов желудочно-кишечного тракта.
Болевой синдром при наличии язвенной болезни двенадцатиперстной кишки характеризуется следующими признаками:
- Боли возникают в левой гипогастральной области
- Обычно при отсутствии осложнений язвенной болезни иррадиация болям не характерна
- Интенсивность болей может быть различной – от легкой до сильно выраженной
- Боли могут беспокоить постоянно или периодически
- Боли могут утихать либо сразу после еды, либо спустя определенное время
- Характер боли бывает разный – ноющая, тупая, режущая, схваткообразная, колющая.
Сопутствующий уровень желудочной кислотности определяет следующие клинические проявления язвенной болезни двенадцатиперстной кишки:
- При повышенной кислотности появляется изжога и запоры
- При пониженной кислотности имеет место отрыжка тухлым, а также склонность к поносам.
Синдром, обусловленный поражением нижерасположенных отделов желудочно-кишечного тракта, включает в себя:
- Вздутие живота (метеоризм)
- Урчание
- Ощущение переливание жидкости и т.д.
Причины болезни
Основная причина развития язвенной болезни двенадцатиперстной кишки – это попадание в желудочно-кишечный тракт такого микроорганизма, как хеликобактер. Обычно это возможно посредством следующих факторов:
- Грязные руки
- Инфицированная посуда
- Плохо обработанные и промытые продукты питания.
Таким образом, основной механизм заражения – фекально-оральный.
Диагностика
Диагностика язвенной болезни двенадцатиперстной кишки преследует следующие задачи:
- Выявить наличие язвенного дефекта в стенке двенадцатиперстной кишки
- Обнаружить хеликобактер в желудочно-кишечном тракте
- Исключить или подтвердить наличие осложнений язвенной болезни.
Для выявления язвенного дефекта в стенке двенадцатиперстной кишки проводятся такие исследования, как:
- Рентгенологическое, при котором обнаруживают затекание контрастного вещества за пределы слизистой оболочки
- Фиброгастродуоденоскопия, которая позволяет непосредственно рассмотреть язвенный дефект.
Обнаружить хеликобактер в желудочно-кишечном тракте помогают такие исследования, как:
- Уреазный тест, выявляет мочевину, образующуюся хеликобактером, в выдыхаемом воздухе
- Серологические реакции, определяющие уровень иммуноглобулинов различных классов в крови
- Специальные тесты, которые проводятся во время фиброгастродуоденоскопии
- Полимеразная цепная реакция, которая основана на определении уникальных последовательностей нуклеиновых кислот хеликобактера.
Для исключения или подтверждения различных осложнений язвенной болезни двенадцатиперстной кишки показаны следующие исследования:
- УЗИ органов брюшной полости
- Рентгенография
- Фиброгастродуоденоскопия.
Осложнения
При отсутствии своевременной диагностики и лечения язвенной болезни двенадцатиперстной кишки возможно развитие определенных осложнений. К ним относятся:
- Желудочно-кишечное кровотечение
- Малигнизация, то есть озлокачествление язвы
- Перфорация
- Пенетрация в рядом расположенные органы.
Лечение болезни
Лечение язвенной болезни двенадцатиперстной кишки основано на тех же принципах, что и лечение язвенной болезни желудка. Они заключаются в следующем:
- Проведение консервативного лечения при отсутствии осложнений
- Проведение оперативного лечения, когда развились осложнения.
Естественно, первое место отдается фармакологической коррекции. Для повышения ее эффективности параллельно проводится физиотерапевтическое лечение. Особенно хорошо себя зарекомендовал электрофорез с лекарственными препаратами.
Консервативное лечение преследует две основные задачи:
- Вызвать гибель хеликобактера
- Уменьшить кислотность желудочного сока до нормального уровня.
Длительность одного курса лечения обычно составляет 14-21 день.
www.medkompas.ru
