Дисплазия тазобедренного сустава: симптомы, лечение
Дисплазия тазобедренного сустава является врожденной патологией формирования сустава, обуславливающей последующий возможный подвывих или вывих головки бедра. Дисплазия тазобедренного сустава, симптомы которой могут проявляться или в форме недоразвитости сустава, или в форме чрезмерной его подвижности в сочетании с недостаточностью, актуальной для соединительной ткани, развивается обычно на фоне неблагоприятной наследственности, патологии течения беременности или гинекологических заболеваний, имеющихся у матери.
Общее описание
Опасность дисплазии тазобедренного сустава заключается в том, что несвоевременность ее выявления наряду с отсутствием требуемого лечения может обусловить последующее нарушение функций, выполняемых пораженной нижней конечностью, что возможно вплоть до развития патологии до такой степени, что она определит для ребенка соответствующую форму инвалидности. Учитывая это, патология, актуальная дли дисплазии тазобедренного сустава, должна быть устранена в рамках раннего периода ее выявления и, собственно, жизни ребенка.
Степень недоразвитости сустава на фоне дисплазии может существенно разниться в каждом конкретном случае, то есть это могут быть как грубые формы нарушений, так и чрезмерная подвижность, сочетающаяся с общей слабостью состояния связочного аппарата.
Дисплазия тазобедренного сустава является достаточно распространенной патологией, выявляемой у новорожденных. В среднем частота выявления составляет 2-3% к 1000 новорожденных. Что примечательно, в этой патологии выявлена зависимость по части расовой принадлежности. Так, представители афроамериканской расы сталкиваются с такой патологией реже, по сравнению с европейцами, в то время как американские индейцы, например, сталкиваются с ней чаще, чем любая другая раса. Также выявлено, что дисплазия тазобедренного сустава у девочек диагностируется в разы чаще, чем дисплазия тазобедренного сустава у мальчиков – в среднем на девочек приходится порядка 80% случаев выявления этого заболевания.
Не лишним будет остановиться на анатомических особенностях области, подлежащей поражению при дисплазии тазобедренного сустава, а также на том, какие изменения эта область претерпевает на фоне актуального патологического процесса.
Тазобедренный сустав образуется сочетанием вертлужной впадины и головки бедра. С верхней части впадины закреплена вертлужная губа в форме хрящевой пластины, за счет нее увеличивается площадь при соприкосновении суставных поверхностей, а также увеличивается глубина вертлужной впадины. Головка бедра способствует выполнению двух основных функций, в частности это амортизация нагрузок, приходящихся при беге, прыжках и ходьбе на бедренную кость во избежание травмирования, а также это обеспечение прохождения через нее суставов, за счет которых обеспечивается питание головки бедренной кости.
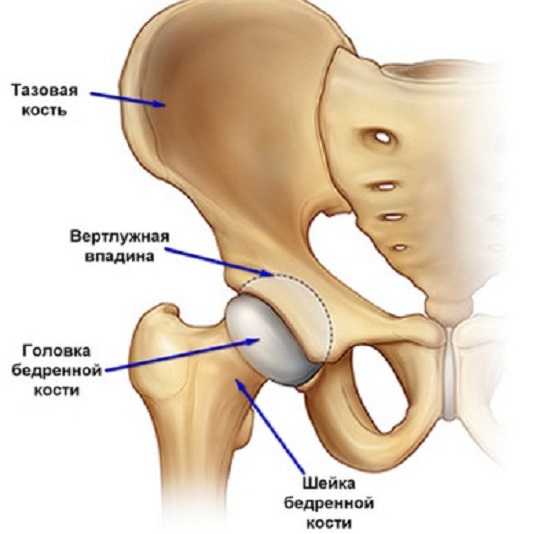
Строение тазобедренного сустава
Ввиду особой конфигурации тазобедренного сустава становятся возможными самые различные по типу движения: повороты наружу и внутрь, отведение и приведение, сгибание и разгибание. При нормальном состоянии перечисленные движения выполняются при незначительно амплитуде, что достигается за счет ограничения связкой головки бедра и хрящевым ободком. В окружении сустава, помимо этого, находится множество мышц и связок, с чьей помощью также до определенной меры ограничивается подвижность.
У новорожденного ребенка тазобедренный сустав даже в нормальном его состоянии отличается от анатомических особенностей сустава взрослого человека. Так, у ребенка вертлужная впадина имеет более плоскую форму, ее расположение также отличается, в частности она находится не в наклонном положении, как у взрослого человека, а практически в вертикальном положении, помимо этого у ребенка связки обладают здесь большей эластичностью. Удержание головки бедра обеспечивается во впадине за счет округлой связки, вертлужной губы и суставной капсулы.
Существует три основные формы дисплазии тазобедренного сустава, это ацетабулярная форма (нарушению подлежит развитие вертлужной впадины), ротационная дисплазия (характеризуется нарушением геометрических особенностей положения костей вдоль горизонтальной плоскости) и дисплазия бедренной кости со стороны верхних отделов.
Если нарушено развитие любого из отделов в тазобедренном суставе, то связки, суставная капсула и вертлужная губа утрачивают способность к адекватному удержанию головки бедра, то есть к удержанию его в необходимом месте. Это, в свою очередь, приводит к смещению головки бедра вверх и кнаружи. Смещению также подлежит и вертлужная губа, в связи с чем окончательно утрачивается и ее способность к обеспечению фиксации головки бедренной кости. В том случае если происходит частичный выход суставной поверхности головки за пределы расположения впадины, у ребенка развивается состояние, определяемое как подвывих.

Дисплазия тазобедренного сустава: подвывих
В дальнейшем, если патологический процесс прогрессирует, происходит смещение головки бедра выше, из-за чего она полностью утрачивает какую-либо связь с суставной впадиной. Положение вертлужной губы в таком случае сосредотачивается ниже головки, с заворотом внутрь сустава, что уже говорит о таком патологическом состоянии, как вывих.
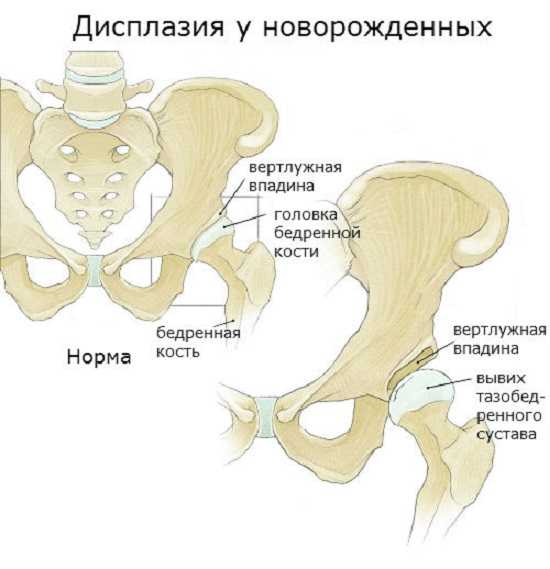
Дисплазия: норма и вывих тазобедренного сустава
В конечном итоге, если на фоне прогрессирования этой картины не предпринимается каких-либо попыток по части лечения, вертлужная впадина начинает заполняться жировой и соединительной тканью, что, в свою очередь, приводит к серьезным трудностям при дальнейших попытках вправления вывиха.
Дисплазия тазобедренного сустава: степени и виды
Дисплазия тазобедренного сустава может сопровождаться следующими анатомическими нарушениями:
- неправильность развития вертлужной впадины – здесь вертлужная впадина частичным образом корректируется в собственной шарообразной форме, приобретая форму более уплощенную, становясь в размерах меньше;
- слабость связок в области расположения тазобедренного сустава;
- недоразвитость хрящевого ободка в окружении вертлужной впадины.
Степени дисплазии тазобедренного сустава определяются на основании патологических изменений, сопутствующих данному состоянию, в общем рассмотрении мы их выделили выше, дополним несколько подробнее их особенности:
- Дисплазия. При самой дисплазии речь идет о неполноценности и неправильности развития тазобедренного сустава, но пока без сопутствующих изменений по части его конфигурации. Определить патологию только за счет визуального осмотра может быть трудно, потому как здесь она обнаруживается в основном за счет дополнительных диагностических процедур. Несколько ранее дисплазия в рамках этого периода в качестве заболевания и не рассматривалась вовсе, ее не диагностировали и, соответственно, не назначали необходимого лечения. Сейчас дисплазия является полноценным диагнозом, более того, бывает и так, что врачами осуществляется так называемая гипердиагностика, что объясняется «выявлением» этого заболевания у совершенно здорового ребенка, что, как понятно, также не является правильным.
- Предвывих. В данном случае речь идет о предшествующем подвывиху и вывиху состоянии. Капсула тазобедренного сустава здесь находится в растянутом состоянии, а головка бедренной кости хотя немного и смещена, но с легкостью возвращается в исходное, нормальное анатомическое положение. Постепенное прогрессирование патологических изменений приводит к тому, что предвывих, как уже отмечено, преобразуется в подвывих, а после – в вывих (если исключаются необходимые меры лечебного воздействия).
- Подвывих бедра. Имеет место частичное смещение головки тазобедренного сустава относительно впадины. В частности ею отгибается хрящевой ободок в вертлужной впадине при одновременном смещении его кверху. Из-за этого связка в головке бедра становится растянутой, она утрачивает свойственную ей напряженность.
- Вывих бедра. В этом случае происходит полное смещение головки бедренной кости по отношению к вертлужной впадине, с которой, как понятно, она изначально связана анатомически. То есть головка бедренной кости в таком случае находится вне впадины, а снаружи, выше нее. Хрящевой ободок по своему верхнему краю находится в прижатом головкой бедра положении, из-за чего загибается вглубь сустава. Связка бедренной головки и суставная капсула находятся в напряженном и растянутом состоянии.
Выделим также основные виды дисплазии:
- Ацетабулярная дисплазия.
- Дисплазия бедренной кости. Если рассматривать нормальное анатомическое положение шейки бедра, то здесь она сочленяется с телом бедра, что происходит под соответствующим углом. Если же такой угол нарушается, увеличиваясь или, наоборот, уменьшаясь, то это и определяет основной механизм в рассматриваемом нами заболевании, то есть в дисплазии тазобедренного сустава.
- Дисплазия ротационная. Такая форма дисплазии обусловлена нарушением конфигурации вдоль горизонтальной плоскости анатомических образований. Оси, в окружении которых осуществляется движение каждого из суставов в нижних конечностях, в нормальном анатомическом положении не совпадают между собой. При несовпадении осей при их выходе за пределы нормальных величин головка бедренной кости располагается неправильно относительно вертлужной впадины.
Дисплазия тазобедренного сустава: причины
В качестве причин в данном случае можно обозначить предрасполагающие факторы, способствующие развитию такой патологии у новорожденного ребенка:
- неправильное положение плода, в частности – тазовое предлежание, при котором в утробе плод находится в положении тазом к выходу из матки, а не как положено, головкой;
- крупные размеры плода;
- наследственность – то есть наличие у родителей рассматриваемой патологии;
- токсикоз у беременной женщины, что в особенности актуально при его появлении у молодой будущей роженицы.
Отдельная роль отводится еще некоторым факторам. В качестве одного из вариантов можно обозначить особенности экологической среды в регионе рождения ребенка. Выявлено, что дисплазия диагностируется в среднем в 6 раз чаще в тех регионах, где такая обстановка определяется как неблагополучная. В качестве другого фактора можно выделить особенности пеленания детей. Так, в странах, в которых не производится пеленания ребенка, за счет чего ножки могут на протяжении значительного периода времени быть в согнутом и отведенном положении, диагностирование дисплазии происходит в разы реже, чем в странах, где отдают предпочтение тугому пеленанию.
При наличии хотя бы одного из предрасполагающих факторов ребенок при рождении становится на учет по группе риска касательно развития патологии, причем даже в том случае, если ребенок находится в нормальном, здоровом состоянии, при отсутствии анатомических отклонений, присущих дисплазии.
Дисплазия тазобедренного сустава: симптомы
Симптоматика, о которой ниже пойдет речь, выявляется во время осмотра, потому этот пункт также может быть отнесен к диагностике дисплазии, заключается эта симптоматика в следующих особенностях:
- Нарушение расположения на коже складок, нарушение их глубины. В процессе осмотра врач обращает внимание на расположение складок под левой и правой ягодицами, паховых и подколенных складок. Они должны в нормальном состоянии располагаться на одинаковом уровне. Соответственно, при более глубоком положении складок с одной из сторон при сопоставлении с другой можно предположить актуальность рассматриваемого нами заболевания. Между тем, данный признак нельзя назвать надежным указателем на заболевание, потому как у большей части новорожденных детей в положении складок присутствуют определенные отличия при подобном сопоставлении. Как правило, выравниваются складки к достижению ребенком возраста 2-3 месяцев. Кроме того, отметим, что если актуален такой диагноз, как двусторонняя дисплазия, то асимметрии также в положении складок выявить, скорее всего, не удастся.
- Укорочение одной из ножек по сравнению с другой. Такой признак можно считать наиболее достоверным, однако выявить его можно лишь в случае с тяжелой формой проявления заболевания, при уже сформированном вывихе бедра. Смещение головки бедренной кости происходит назад, что и способствует укорачиванию конечности. Для проверки данного симптома врач во время осмотра вытягивает обе ножки малыша, сравнивая уровень, на котором располагаются коленные чашечки.
- Симптом соскальзывания («симптом щелчка» или симптом Маркса-Ортолани). Не менее надежный и, вместе с тем, достоверный метод для выявления рассматриваемого нами заболевания. Здесь ребенка необходимо уложить на спинку, после чего врачом его ножки берутся так, что большими пальцами захват производится изнутри, а остальными пальцами, соответственно, захват производится снаружи. Далее предпринимаются попытки разведения их в стороны. При отсутствии нарушений в конфигурации суставов, то есть в норме, бедра малыша практически могут быть уложены на поверхности, на которой он укладывается (на столе), то есть получается развести их до 80-90 градусов. Если же имеется дисплазия, то бедро со стороны поражения может быть отведено лишь до определенного положения, а затем рукой врач при таких манипуляциях ощущает характерный щелчок, указывающий на вправление головки бедра. В дальнейшем если ножка будет отпущена, то она вновь окажется в своем исходном положении, затем, в определенном периоде времени при резком движении вновь произойдет ее вывих. Выявление дисплазии врачом на основании данного симптома допускается лишь в возрасте ребенка около 2-3 недель, в других случаях метод диагностики неинформативен.
- Ограниченность отведения бедра. Такой симптом можно определить у ребенка в возрасте от 3 недель. Его определяют аналогично предыдущему симптому «щелчка». Со здоровой стороны ножка ребенка может опускаться на поверхность стола практически до самого конца, в то время как с пораженной ножкой добиться такого же результата не удастся.
Следует учитывать, что сохранение дисплазии при врожденном вывихе бедра становится впоследствии причиной нарушений походки в старшем возрасте. Принятие вертикального положения ребенком определяет впоследствии асимметричность положения складок (подколенных, паховых и ягодичных).
В качестве дополнительных методов диагностики дисплазии тазобедренного сустава в обязательном порядке проводится рентгенологическое исследование (допускается к проведению с 3-х-месячного возраста малыша) либо УЗИ (без возрастных ограничений). Также диагностика может быть дополнена МРТ или ультрасонографией сустава.
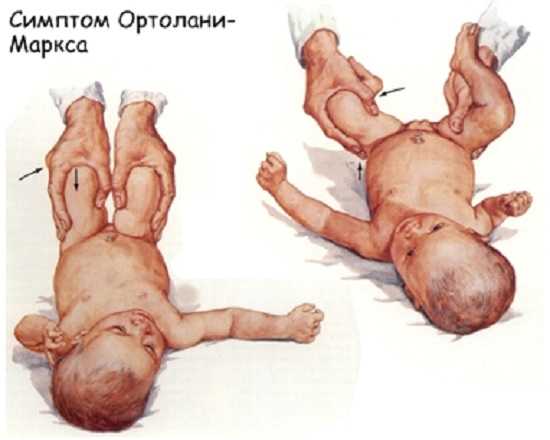
Дисплазия: диагностика на основании выделения симптома Ортолани-Маркса
Дисплазия тазобедренного сустава: последствия
Как понятно из специфики патологии, при отсутствии соответствующего подхода к заболеванию, его дальнейшее течение обуславливает развитие осложнений. Так, дети с дисплазией начинают ходить позже, чем их ровесники, для походки характерна неустойчивость, косолапость, переваливание с ноги на ногу, хромота. В частых случаях выявляется усиление лордоза со стороны поясницы при компенсаторном развитии кифоза со стороны грудного сегмента.
Инвалидность при дисплазии тазобедренного сустава может наступить буквально с раннего возраста малыша. Отсутствие лечения приводит также к ряду заболеваний во взрослом возрасте, что обуславливается прогрессированием этой патологии, сочетающейся с остеохондрозом.
Важной особенностью, актуальной для нижних конечностей при дисплазии, является то, что они просто не способны к перенесению длительных нагрузок.
Из-за гипермобильности бедра развивается общая «расшатанность» опорно-двигательной системы. Без своевременного устранения врожденного вывиха, сустав, постепенным образом приспосабливаясь к искаженной двигательной функции, получит несколько иные очертания, причем и со стороны головки бедренной кости, и со стороны расположения вертлужной впадины. Сустав, скорректированный подобным образом, не будет полноценным, ведь он попросту не приспособлен к тому, чтобы обеспечивать конечности опору или адекватное ее отведение. В этом случае речь идет уже и о такой патологии, как неоартроз.
В качестве самого неблагоприятного осложнения рассматриваемого нами заболевания можно обозначить развитие диспластического коксартроза. Это заболевание развивается к 25-35-летнему возрасту, если при его появлении не произвести оперативного вмешательства с заменой сустава, то человек утрачивает трудоспособность.
Лечение
Как уже отмечалось, лечение дисплазии тазобедренного сустава должно быть начато как можно раньше. В нем используются разнообразные средства, за счет воздействия которых обеспечивается фиксация ножек малыша в нужном положении, в частности это различные шины и аппараты, специальные подушки, штанишки, стремена и пр. Лечение малышей в период первых месяцев их жизни осуществляется только с применением эластичных и мягких конструкций, воздействие которых не станет препятствием для нормального движения конечностей.
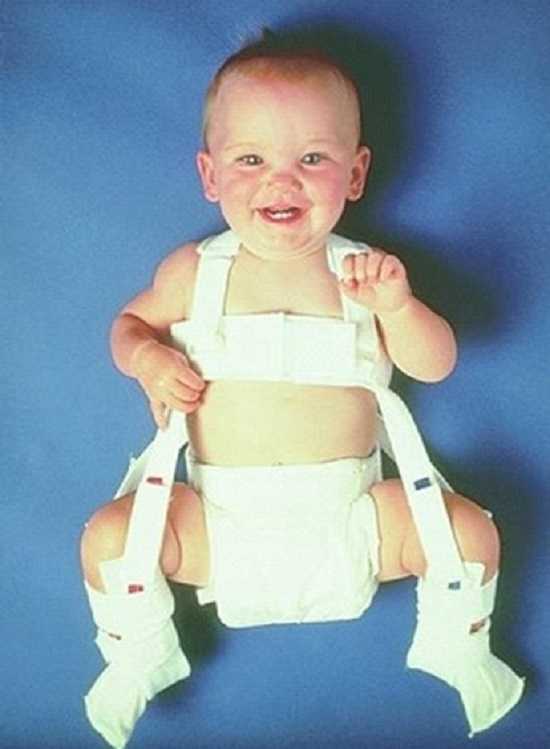
Дисплазия тазобедренного сустава: стремена как механизм для коррекции
В качестве одного из наиболее эффективных вариантов в лечении дисплазии проявили себя стремена Павлика. Это изделие в виде грудного бандажа, основу которого составляют мягкие ткани, к этому бандажу закрепляются специальные штрипки, благодаря которым обеспечивается соответствующее воздействие на ножки ребенка для принятия ими нужного положения. При такой фиксации обеспечивается не только необходимое воздействие на ножки, но и достаточноая свобода для движений.
Значимая роль отводится специальным упражнениям, направленным на восстановление объема движений, а также на стабилизацию сустава при одновременном укреплении мышц. На каждом конкретном этапе воздействия (разведение ножек, воздействие на удержание в нужном положении суставов, период реабилитации) подбирается отдельный вариант комплексных упражнений. Помимо этого лечение дисплазии также включает в себя массаж области ягодичных мышц.
При тяжелых формах проявления заболевания выполняется вправление вывиха с обеспечением дальнейшей иммобилизации за счет наложения гипсовой повязки. Такая манипуляция проводится для деток в возрасте от 2 до 5 или 6 лет. Достижение 5-6-ти-летнего возраста ребенком исключает возможность вправления как таковую. Иногда, в ситуации с высоким вывихом у ребенка от 1,5 до 8 лет проводится процедура скелетного вытяжения.
Если любые из перечисленных консервативных методов воздействия не привели к достижению эффективного результата, то тогда проводятся корригирующие оперативные вмешательства, в рамках которых осуществляется открытое вправление вывиха, оказывается прямое воздействие на верхнем участке бедренной кости и на вертлужной впадине.
При появлении симптомов, указывающих на дисплазию тазобедренных суставов необходима консультация детского ортопеда.
simptomer.ru
Дисплазия тазобедренного сустава: симптомы, диагностика и лечение
Врожденная патология, при которой тазобедренный сустав перестает правильно развиваться, называется дисплазией. В дальнейшем она может привести к вывиху или подвывиху головки бедра. При дисплазии выявляется или незрелость сустава, или увеличение его двигательной функции в сочетании с неполноценностью соединительной ткани. Патология может развиться по причине: неблагоприятной наследственности, гинекологических заболеваний матери или нарушений внутриутробного развития плода.
Если болезнь не обнаружить вовремя и не начать лечить, то дисплазия тазобедренного сустава у новорожденного может спровоцировать расстройство работы нижних конечностей, и даже грозит инвалидностью. Поэтому данная аномалия должна быть выявлена у грудничка как можно раньше. Чем быстрее будет обнаружена патология и проведено лечение, тем более результативным оно будет.
Дисплазия тазобедренного сустава
Данное врожденное отклонение может послужить причиной подвывиха или вывиха бедра. Стадии дисплазии разнятся от серьезных расстройств до чрезмерной подвижности в сочетании со слабыми связками. Чтобы предотвратить неблагоприятные последствия тазобедренной дисплазии для здоровья малыша, необходимо как можно раньше выявить и начать лечить это заболевание, желательно в первые месяцы жизни.
Эта патология в числе врожденных и приобретенных заболеваний диагностируется довольно часто: на 1000 новорожденных приходится 20-30 детей с дисплазией. Также замечено, что данная аномалия встречается у индейцев Америки чаще, чем у других рас, а афроамериканцы подвержены ей меньше, чем люди европеоидной расы. Отмечается и то, что у мальчиков данная патология встречается реже, чем у девочек: соотношение примерно 20% на 80%.
Дисплазия тазобедренного сустава по МКБ 10 выделена в самостоятельный класс и группу (код М24.8).
Анатомическое строение тазобедренного сустава и его нарушения
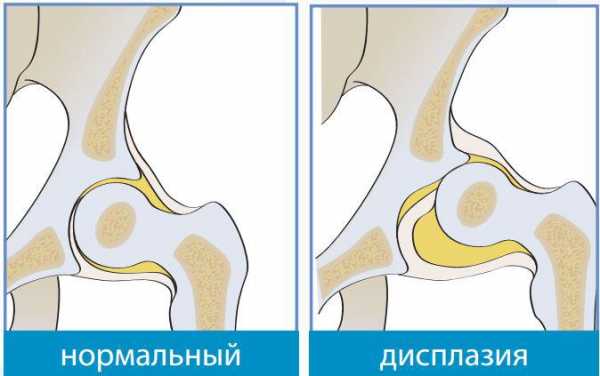
Данный сустав состоит из головки бедра, которая соединяется с вертлужной впадиной. К верхней части вертлужной впадины прикрепляется вертлужная губа – это пластинка из хрящевой ткани, которая увеличивает площадь соприкосновения поверхности сустава и глубину вертлужной впадины. У детей на первом месяце жизни этот сустав даже в норме отличается от строения тазобедренного сустава взрослого: более плоская вертлужная впадина располагается практически вертикально и связочный аппарат более эластичен. Головка бедра фиксируется во впадине округлой связкой, суставной капсулой и вертлужной губой.
Различают следующие формы дисплазии тазобедренного сутстава: ацетабулярная, для которой характерно нарушение формирования вертлужной впадины, дисплазия верхних отделов тазобедренных костей и ротационная дисплазия, при которой кости смещаются по отношению к горизонтали.
Если наблюдается аномалия формирования любого отдела тазобедренного сустава, это означает, что головка бедра не держится вертлужной губой, а также суставной капсулой и связочным аппаратом в положенном месте. В итоге идет ее смещение наружу и вверх. Также при этом смещается и вертлужная губа, которая более не будет способна зафиксировать головку бедра. При частичном выходе головки бедра за пределы вертлужной впадины, формируется подвывих бедра.
При дальнейшем развитии патологии происходит сдвиг головки бедренной кости еще выше, и она полностью теряет контакт с вертлужной впадиной. Таким образом, головка оказывается выше вертлужной губы, которая заворачивается внутрь сустава — формируется вывих бедра. Если не приступить к лечению, вертлужная впадина заполняется соединительной и жировой тканью. Восстановить запущенное состояние практически невозможно.

Причины развития тазобедренной дисплазии
Появление дисплазии может быть вызвано многими причинами.
- Во-первых, наследственностью: процент появления этой аномалии развития у ребенка повышается, если у отца или матери при рождении также была диагностирована дисплазия.
- Во-вторых, тазовое предлежание плода и другие факторы, нарушающие нормальное внутриутробное развитие ребенка.
- В-третьих, неблагоприятные экологические условия (в районах, где уровень загрязнения воздуха превышает допустимую отметку, данная патология возникает в 5-6 раз чаще, чем в местах, где экология более благоприятна).
Специалисты выяснили, что практика тугого пеленания, также вызывает предрасположенность к развитию у младенца дисплазии тазобедренного сустава. Ребенку необходимо предоставлять возможность свободно двигать ножками.
Диагностика дисплазии сустава бедра
Если у младенца врач заподозрил наличие дисплазии тазобедренного сустава, необходимо в течение 21 дня после выписки из роддома посетить детского врача-ортопеда. Специалист обследует ребенка и назначит соответствующее лечение. Для своевременного выявления этого заболевания дети проходят осмотр у специалиста со следующей возрастной периодичностью — в 1 месяц, в 3 месяца, в 6 месяцев и в год.
У ребенка повышается предрасположенность к возникновению этой аномалии при наличии следующих факторов: токсикоз матери при беременности, большой вес при рождении, тазовое предлежание и диагностирование дисплазии у матери или отца. Новорожденных, входящих в группу риска, обследуют с особой тщательностью.
Младенца осматривают, когда он спокоен и сыт. В помещении, где проходит осмотр, обязательно должно быть тепло и тихо. Врач проверяет наличие следующих признаков, указывающих на патологию: асимметричность кожных складок на ногах, укорочение бедра, ограниченность отведения бедер, а также симптом Маркса-Ортолани.
Асимметрия складок кожи в паху, под коленками, а также на ягодицах, становится более заметна у ребенка в 2-3 месяца. Обследуя новорожденного, врач внимательно смотрит на уровень расположения складок на обеих ножках, а также на их форму и глубину. Однако наличие или отсутствие этого симптома не является достаточным основанием для точного диагностирования. Симметричность кожных складок наблюдается у ребенка с двухсторонней дисплазией, а также у половины новорожденных с нарушением развития одного тазобедренного сустава. Асимметричность кожных складок в паху у грудничков до 2 месяцев тоже не дает повода для выявления дисплазии тазобедренного сустава, так как присутствует иногда и у здорового ребенка.
Более точно поставить диагноз можно при выявлении такого признака, как укорочение бедра. Ребенка нужно положить на спину и согнуть ему ножки в коленях и в тазобедренном суставе. Если в этом положении ног видно, что одно колено расположено выше другого, это указывает на то, что у ребенка самая серьезная форма данной патологии, а именно, врожденный вывих бедра.
Но главное подтверждение врожденного вывиха бедра – это симптом Маркса-Ортолани. Младенца следует положить на спину. Врач должен согнуть ножки ребенка и обхватить его бедра своими ладонями так, чтобы большие пальцы рук размещались на внутренней, а остальные пальцы на наружной стороне бедра. Взяв ножки ребенка, врач осторожно и равномерно начинает отводить бедра в стороны. Симптом, указывающий на наличие патологии – щелчок, который ощущается при вправлении головки бедренной кости в вертлужную впадину. Надо иметь в виду, что данный симптом недостаточно информативен у новорожденных в первые недели жизни. Проявляясь у 40% детей, родившихся недавно, он в дальнейшем пропадает без следа.
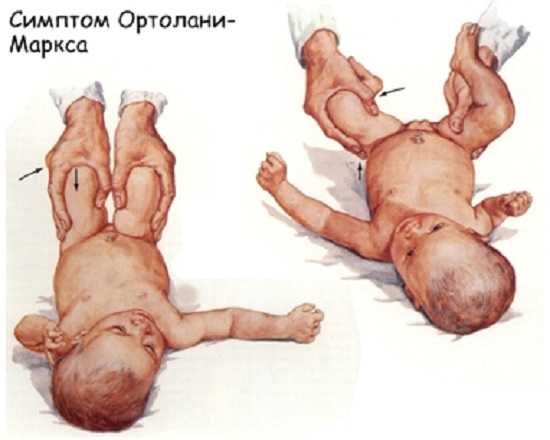
Ограниченность движений в тазобедренном суставе также указывает на нарушение в его развитии. Ноги здорового ребенка можно отвести на 80° или 90° и, не прикладывая усилий, положить их на поверхность стола. Если ножки не отводятся больше, чем на 50° или 60°, это дает основание предположить аномалию развития. В 7-8 месяцев у здоровых детей отвести ножки можно на 60° или 70°, а у детей с врожденным вывихом только на 40° или 50°.
Если врач сомневается в постановке диагноза, он может подтвердить или опровергнуть его при помощи рентгена и УЗИ. Однако, для диагностирования патологии у ребенка, которому еще нет 3 месяцев, рентгенографию не делают. В этом возрасте большую часть сустава образуют хрящи, которые на рентгеновском фото не отображаются. В дальнейшем для чтения рентгеновских снимков младенцев используют специальные схемы. По тому, как выглядит сустав на снимке, врач устанавливает степень тяжести дисплазии.
В первые месяцы жизни для обследования младенцев применяется ультрасонография. Данный метод с успехом заменяет рентген — в этом возрасте он не опасен и дает много информации.
Диагноз «дисплазия» ставится только при наличии симптомов патологии и отклонениях в развитии сустава, выявленных рентгеном или ультразвуковым исследованием. Если нарушение в развитии не было вовремя обнаружено, то двусторонняя дисплазия правого и левого суставов может обернуться очень тяжелыми последствиями для здоровья ребенка, вплоть до инвалидности.
Как лечить тазобедренную дисплазию

Необходимо лечить и принимать меры по профилактике дисплазии сразу же, начиная с ранних сроков. Для этого применяются самые разные средства, которые помогают удерживать ножки малыша в согнутом и отведенном положении: специальные подушки, шины, аппараты, штанишки, стремена. Для лечения новорожденных в первые месяцы жизни предусматривается использование мягких и эластичных устройств, ношение которых не мешает ребенку двигать ногами. Если нет возможности полноценно лечить ребенка, надо начать широко его пеленать. Этот же способ подойдет и младенцам, находящимся в группе риска, а также детям, у которых при ультразвуковом обследовании были выявлены симптомы незрелого сустава.
Хороший эффект в лечении дисплазии тазобедренного сустава у детей до года дает использование стремян Павлика. Эта конструкция из мягкой ткани представляет собой грудной бандаж, с прикрепленной к нему системой специальных штрипок, которые удерживают ножки младенца в согнутом и отведенном положении. Стремена Павлика служат для фиксации ног ребенка в нужном положении, но в тоже время дают ему возможность свободно двигаться.
Чтобы полностью восстановить движения и усилить эффект от лечения, необходимо делать упражнения для укрепления мышц. На каждой стадии: при разведении ног, для удержания суставов в нужном положении, а также для реабилитации, выполняются свои упражнения.
Помимо этого, для более эффективного лечения младенцу начинают делать массаж мышц на ягодицах.
Тяжелая степень патологии лечится при помощи закрытого одномоментного вправления вывиха с последующим наложением повязки из гипса для обездвиживания. Этот способ применяется для лечения детей со 2 года по 4 год жизни, реже в 5 или 6 лет. Ребенку старше 6 лет и подростку вправить вывих уже нельзя. Иногда, для лечения вывихов, детям в возрасте от 1 года 6 месяцев до 8 лет, делают скелетную вытяжку.
Если обычная терапия не приносит результатов, проводят коррекционную операцию: вправляют вывих, а также осуществляют хирургическое вмешательство на верхней части бедренной кости и вертлужной впадине.
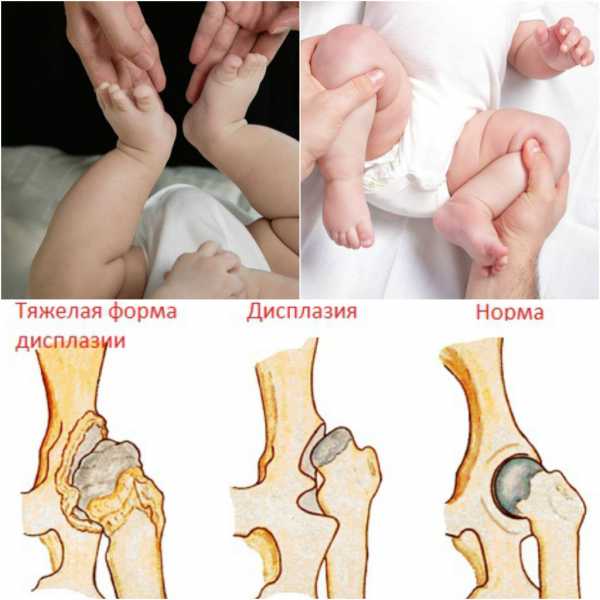
Прогноз при тазобедренной дисплазии
Если в раннем возрасте было проведено своевременное лечение, то симптомы болезни исчезают практически полностью и человек ведет полноценный образ жизни. Если же лечение не проводилось, или было неполным и не дало желаемого результата, то последствия будут варьироваться в зависимости от тяжести заболевания. При небольших отклонениях в развитии сустава болевой синдром и признаки болезни в подростковом возрасте иногда никак не проявляются. Но в дальнейшем, примерно с 25 до 55 лет, может развиться такое заболевание, как диспластический коксартроз.
Как определить первые признаки этой болезни? Человеку становится труднее передвигаться, наблюдается ограниченность движений. Женщины могут обнаружить симптомы при беременности, когда происходит гормональная перестройка организма.
Признаки, характеризующие диспластический коксартроз, следующие: болезненные ощущения в суставе, а также невозможность свободно им двигать. Со временем бедро деформируется, и положение ноги меняется — нога сгибается и разворачивается наружу. При 1 степени заболевания хороший результат дают специально подобранные упражнения. Если же проявления болезни уже сильно выражены, то врачи предлагают пациенту эндопротезирование.
Если врожденный вывих бедра вовремя не вправить, сустав начинает формироваться неправильно, что приводит к укорочению ноги и неполноценной работе мышечного аппарата. К счастью, эта аномалия развития в наше время встречается все реже.
© 2018, Голуб Олег Васильевич. Все права защищены.
systavi.com
Дисплазия тазобедренных суставов — причины, признаки у детей и взрослых, лечение и последствия
Пороки развития скелета и соединительных тканей, если их вовремя не лечить, могут вызвать множество серьезных проблем и доставить существенный дискомфорт своему обладателю. Врожденный вывих бедра или дисплазия тазобедренных суставов – частый диагноз. Узнайте, чем опасно данное заболевание, как лечить врожденные патологии костей таза и что делать в период реабилитации.
Что такое дисплазия тазобедренных суставов
Ложе бедра состоит из подвздошной кости, которая выстлана хрящевой тканью и называется вертлужной впадиной. В полости ложа находится головка бедренной кости, а вокруг нее образовываются связки. Это своеобразная капсула, которая помогает головке бедренной кости удерживаться внутри ложа при стандартном наклоне вертлужной впадины. Любое нарушение биомеханики – гипермобильность сустава, недостаточное окостенение головок, нарушение оси бедра – считается дисплазией.
У новорожденных
Вывих бедра у грудничков проявляется нарушением во время развития одного или нескольких его незрелых сочленений. При этом утрачивается эластичность хрящей, вертлужная впадина выравнивается, а бедренная головка становится мягкой. Со временем кости становятся короче или начинают расти в неправильном направлении. В зависимости от смещения структур такая патология характеризуется как вывих или подвывих.
Дисплазия тазобедренного сустава у новорожденных встречается гораздо чаще, чем схожая проблема у взрослых. При этом позднее окостенение появляется чаще у девочек. Почти в половине случаев недоразвитием тазобедренных органов страдает левая часть тела, а на долю двустороннего заболевания приходится лишь 20%. Ученые считают, что заболевание провоцируют патологии беременности, тазовое расположение плода, наследственность, плохая подвижность плода.
У детей после года
Выявить болезнь у годовалого малыша легко, ведь к этому времени дети начинают самостоятельно сидеть, ходить и ползать. При этом может появиться прихрамывание на ту ногу, со стороны которой находится патология таза. Если вывих бедра двусторонний, ребенок ходит утиной походкой. Кроме того, у больных детей уменьшается в размерах ягодичная мышца, а при давлении на пятку в положении лежа наблюдается подвижность оси ноги от стопы до самого бедра.
У взрослых
Геометрия сустава у взрослых может быть нарушена по причине травмы или являться продолжением детской болезни. Возникает подобное по причине внутриутробных нарушений, как последствие осложнений при тяжелых родах, при патологиях эндокринной системы организма. Лечение для взрослых более длительное и сложное. Очень часто стандартных методов терапии бывает недостаточно, тогда врачи рекомендуют делать эндопротезирование сустава.

Причины
Медики считают, что врожденный вывих бедра может случиться по разным причинам. К примеру, недавно ученые выяснили, что неблагоприятные природные условия, наследственные факторы, частые стрессы могут способствовать развитию данной патологии и усугубить лечение. В качестве основных причин выделяют:
- тазовое предлежание плода;
- слишком большой вес новорожденного;
- инфекционные заболевания матери;
- тугое пеленание;
- травмы суставов;
- отклонения в развитии позвоночника;
- деформацию стопы;
- патологии спинного мозга;
- гормональные нарушения;
- ограничение внутриутробных движений плода;
- возраст роженицы старше 35 лет.
Виды
Вывихи бедра бывают односторонние и двусторонние, последние встречаются очень редко. Кроме того, медики подразделяют патологию на три основных вида:
- Ацетабулярная дисплазия. Симптомы: вертлужная впадина нестандартного размера, как правило, уменьшена в диаметре, имеет плоское основание и недоразвитый хрящевой купол.
- Вывих бедренной кости. В норме шейка бедра соединяется с телом под углом в 40 градусов у взрослых и 60 градусов у новорожденных. Нарушение угла приводит к вывиху.
- Ротационная дисплазия. Описывается, как нарушение анатомического строения и размещения костей. Проявляется у детей в виде косолапости, укорочения конечности.
Степени дисплазии у детей
Медики различают несколько ступеней развития нарушений геометрии тазобедренного сустава в зависимости от тяжести. К ним относятся:
- Начальная стадия. Когда структурные изменения уже начались, но еще не развились до такого момента, чтобы врач смог поставить диагноз после визуального осмотра.
- Предвывих. Характеризуется растяжением капсулы, небольшим смещением головки бедренной кости.
- Подвывих бедра. Головка сустава заметно смещена по отношению к вертельной впадине. Она слегка смещает ободок, в результате чего связки бедра становятся растянутыми.
- Вывих. Головка находится за пределами вертлужной впадины, вверх и наружу. Край хрящевого обода прижат и загнут внутрь. Удерживающие эластичные связки утратили свою гибкость.
Чем опасна дисплазия тазобедренных суставов у детей
Вовремя не диагностированный вывих может вызвать серьезные нарушения в строении тазобедренного органа и множество неприятных симптомов. При одностороннем вывихе у детей наблюдается нарушение походки, ограничение подвижности, перекос таза, появляются боли в коленях и бедре, легкая атрофия мышц. Если была диагностирована двусторонняя дисплазия у ребенка, можно заметить утиную походку, ухудшение функций внутренних органов малого таза, появление болей в поясничном отделе.
Для взрослых последствия дисплазии чреваты артрозом тазобедренного сустава и диспластическим коксартрозом. Последняя патология опорно-двигательного аппарата характеризуется снижением физической активности, ухудшением состояния мышц, болями в спине, ногах, бедрах. Иногда на месте, где бедренная кость соприкасается с тазовой, наблюдается нарастание ложного сустава – неоартроз. Клинические симптомы проявляются в виде острой боли, хромоты, укорочения одной ноги. Нередко неоартроз наблюдается и в других соединительных тканях и грозит инвалидностью.

Признаки у грудничков
Визуальную диагностику желательно проводить до семи дней после рождения. На этом этапе мышечные связки малыша расслаблены, более подвижны и эластичны. Заподозрить вывих бедра врачи могут у детей, входящих в группу риска: девочек, младенцев с тазовым предлежанием, новорожденных у мам с сильным токсикозом или тогда, когда ребенок родился с большим весом. При этом внешние признаки дисплазии тазобедренных суставов у грудничков могут отсутствовать. Диагноз, как правило, ставят по трем основным критериям.
Асимметрия кожных складок
Кожные складки под коленом, в паху, на задней и передней поверхности бедра должны быть зеркальным отражением друг друга: они должны быть одинаковых размеров и глубины. Если в положении лежа на животе впадины расположены выше друг друга, велика вероятность, что симптом говорит о нестабильности суставов. Не стоит забывать, что незначительная асимметрия может быть даже у здоровых детей. Критерий диагностики ягодичных складок не объективен при двусторонних нарушениях.
Симптом щелчка
Такой признак считается самым достоверным только тогда, когда диагностику заболевания проводят не позднее 3 недели после рождения. Если головка бедренной кости смещается при отведении бедра или разворот ноги сопровождается щелчком – это свидетельствует о соскальзывании головки из суставной капсулы. Для выявления дисплазии у детей старшего возраста целесообразно использовать более информативные методы обследования.
Угол отведения тазобедренного сустава
Еще один симптом врожденного вывиха – невозможность развести ноги ребенка в положении лежа на спине под углом в 90 градусов. Для нездорового бедра 2 или 3 степени тяжести характерен угол наклона не больше, чем на 60 градусов. Такой симптом можно найти в возрасте от 3 до 6 недель. Когда мышечный тонус повышен, добиться нужно результата будет проблематично.
Как определить дисплазию тазобедренных суставов у новорожденных
Если клинические методы диагностики не дали определенного ответа, врач-ортопед назначит дополнительные обследования: рентгенографию или ультразвуковое исследование. Оба метода помогают обнаружить недоразвитость вертлужной впадины, отклонения в строении шейки, головки или кости. В случае, когда и это не дало результатов, прибегают к магниторезонансной томографии или КТ.
Рентгенологическая диагностика
Просвечивание костного скелета икс-лучами хоть и создает серьезную лучевую нагрузку на детский организм, но при этом помогает получить картину строения вертлюжной впадины и головки. У новорожденных и детей младшего возраста большая часть тазобедренных сочленений состоит из хрящей, поэтому исследование проводят особым образом. Снимок расчерчивают горизонтальными и вертикальными линиями так, чтобы получился цетабулярный угол. Его величина и является основой для постановки диагноза.
Ультразвуковая диагностика
Метод считается максимально безопасным. Первоначальное обследование врачи проводят до 7 дней после рождения детям, которые предрасположены к развитию патологии. В дальнейшем с помощью аппарата УЗИ тазобедренных сочленений отслеживают: состояние костной части, хрящевого выступа, изучают положение головки бедра в состоянии покоя и при движении, рассчитывают угол наклона вертлужной впадины. Для интерпретации полученных данных пользуются фиксированными таблицами нормы.

Лечение дисплазии у детей
Терапия врожденного вывиха сустава будет тем успешнее, чем раньше она была начата. Лечение всегда проводят комплексно с использованием лечебной гимнастики, физиотерапевтических процедур, специальных распорок, ортопедических шин и массажа. Полное восстановление анатомического строения тазобедренных сочленений займет много времени. В среднем врачи дают прогнозы от двух месяцев до года, но иногда схему лечения продлевают.
Широкое пеленание ребенка
Одним из эффективных методов лечения в первые дни жизни младенца является техника фиксированного пеленания. Для этого на промежности укладывают мягкую пеленку, сложенную в несколько раз, и закрепляют ее другой тканью. За счет этого ножки малыша остаются постоянно в разведенном положении разведения/сгибания под нужным углом. Если дисплазия у детей была выявлена на поздней стадии, ножки дополнительно закрепляют гипсовой повязкой.
Стремена Павлика
Принцип этого метода построен на том, чтобы зафиксировать сгиб ног в коленях, используя стремена. Приспособление Павлика выпускается готовым к применению – это грудной бандаж, сшитый из мягких тканей, с плечевыми и подколенными штрипками для фиксации конечностей. Носить бандаж нужно около месяца. Если результаты контрольного обследования неудовлетворительны, вывих вправляют под анестезией, а стремена продолжают носить еще 5-6 месяцев. Конструкцию Павлика нельзя использовать при:
- выраженном смещении головки бедренной кости;
- ущемлении капсулы;
- значительных нарушениях в строении вертлужной впадины.
Массаж
Лечебный массаж помогает ускорить кровообращение, укрепить тазобедренные группы мышц, улучшить трофику связочного аппарата. Техника подразумевает использование мягких поглаживающих, постукивающих или растирающих движений. Массаж делают ежедневно. Сначала разминают грудь, верхние и нижние части тела, живот. Затем плавно переходят массажу внутренней поверхности бедер, сгибают и отводят ноги в стороны, делают движения конечностями по кругу.
Физиотерапия
Для улучшения обменных процессов в тканях, нормализации кровообращения в поврежденном отделе используют физиотерапию. Разные методики способствуют устранению болевого синдрома и мышечных спазмов. Для детей, как правило, выбирают:
- теплые ванны;
- ультрафиолетовое облучение;
- парафиновые или озокеритовые компрессы;
- электрофорез с кальцием, фосфором или йодом.
Вправление врожденного вывиха бедра
Когда консервативное лечение дисплазии не помогает, врач может предложить провести процедуру коррекции суставов – закрытое вправление вывиха. Как правило, такой метод даст нужный эффект при лечении детей до двух лет. После бескровное вправление выполнить будет технически сложно, поэтому детям от 3 лет вправление головки делают способом скелетного вытяжения. После проведения процедуры для жесткой фиксации на ноги оденут гипсовые повязки, проходить в которых необходимо до 6 месяцев.
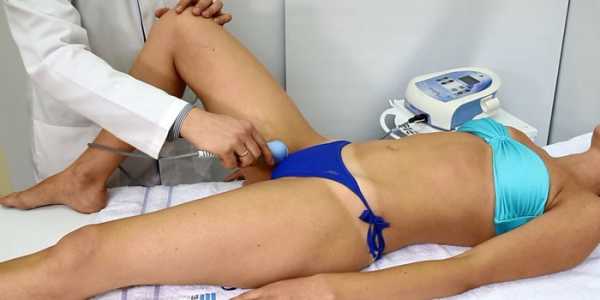
Хирургическое лечение
Операция показана детям, которым все вышеперечисленные методы не помогли. Суть ее состоит в расстановке всех составляющих тазобедренной части в правильном направлении. Хирургических методов лечения существует очень много: открытое вправление вывиха, корригирующая операция, остеотомия деротационного характера, операция по замене сустава и прочее. Выбор лучшего метода зависит от степени деформации впадины тазовой области и эластичности связок.
Лечение дисплазии у взрослых
Для снятия хронических болей и уменьшения воспаления используются препараты из группы НПВП, например, Кетопрофен, Напроксен, Ибупрофен или Диклофенак. Для профилактики осложнений или лечения остеоартрита, неоартрозов, для предотвращения развития коксартроза назначают хондопротекторы: Румалон, Артепарон и другие внутримышечные инъекции. Устраняют дефекты и служат профилактикой дисплазии упражнения ЛФК.
Упражнения
Задача гимнастики – укрепить мышцы, наладить двигательную активность. ЛФК применяют на всех этапах лечения, кроме оперативного вмешательства (непосрественно до и после). Делать упражнения рекомендуется ежедневно по 2-3 раза, в перерывах на отдых можно разминать конечности массажем. Примерный комплекс упражнений:
- Займите положение «лежа на спине». Подогните колени. На счет три начните имитировать езду на велосипеде, двигая ногами взад-вперед. Повторять гимнастику нужно по 10-15 раз.
- Из этого же положения тела попытайтесь максимально близко свести стопы друг к дружке.
- Делайте попеременное сгибание-разгибание ног, одинаково распределяя нагрузку на обе конечности.
Видео
vrachmedik.ru
симптомы, признаки и методы лечения
Заболевание, при котором нарушается развитие всех компонентов сустава, начинающееся еще у плода и продолжающееся на протяжении жизни человека, называется дисплазией тазобедренных суставов.
При этом недуге нарушается конфигурация сустава, вследствие этого головка бедра не соответствует суставной впадине на костях таза – таким образом, появляется врожденный вывих тазобедренного сустава.
Дисплазия тазобедренного сустава среди российских детей встречается у двух-четырех процентов, в местностях с плохой экологией – до 12 процентов.
Анатомия тазобедренного сустава и ее изменения при дисплазии
Тазобедренный сустав включает в себя головку бедра и вертлужную впадину. Вверху к впадине прикрепляется хрящевая пластинка – вертлужная губа, прибавляющая место касания суставных плоскостей и глубину вертлужной впадины.
 Если нарушается развитие в какой-то части тазобедренного сустава, то вертлужной губе, суставной капсуле и связкам тяжело удержать головку бедра в нужном положении. В следствие головка сдвигается. Также происходит смещение вертлужной губы, теряется возможность фиксировать головку бедренной кости. Если происходит неполный выход суставной поверхности головки за границы впадины, то возникает подвывих.
Если нарушается развитие в какой-то части тазобедренного сустава, то вертлужной губе, суставной капсуле и связкам тяжело удержать головку бедра в нужном положении. В следствие головка сдвигается. Также происходит смещение вертлужной губы, теряется возможность фиксировать головку бедренной кости. Если происходит неполный выход суставной поверхности головки за границы впадины, то возникает подвывих.
При продолжении процесса происходит еще большее смещение головки бедра, исчезает взаимодействие с суставной впадиной. Вертлужная губа становится ниже головки и загибается внутрь сустава. Появляется вывих. Если отсутствует лечение, то вправить вывих становится очень трудно.
Дисплазия суставов у детей
В последнее время у пациентов детского возраста специалисты часто диагностируют такой недуг как дисплазия суставов. Чаще всего это — врожденная патология в физическом развитии, обнаруживается дисплазия в первые шесть месяцев жизни.
Виды заболевания
Дисплазия подразделяется на следующие виды:
- Остаточная. Ее возникновение происходит при непроизвольном самостоятельном вправлении вывихнутого сустава. Будучи уже взрослым человек может почувствовать последствия, женщины могут ощутить последствия во время беременности.
- Легкая. Отличается недоразвитием сустава, для лечения применяются массажи, широкое пеленание и лечебная физкультура. Для лечения более серьезной дисплазии подключаются отводящие приспособления.
- Эпифизарная. Наследственное заболевание, которое характеризует нарушение эндохондрального окостенения, у страдающих этим недугом наблюдается невысокий рост, тугоподвижность суставов, боли и деформации конечностей, в особенности нижних.
- Ацетабулярная. Малый размер вертлужной впадины не позволяет охватывать головку бедра, которая находится в центральном положении в суставе. Впадина отличается различной степенью утолщения. При ацетабулярной дисплазии придается особенное значение утолщению впадины. Нормальная вертлужная впадина похожа на половину апельсина, этим подчеркивается ее полушаровидная форма. Плоская впадина сравнивается с половиной лимона.
Причины заболевания
Целый ряд причин способствует возникновению дисплазии. Врожденная дисплазия у детей развивается вследствие неправильного образа жизни и питания матери ребенка в течение беременности. Главные причины — это нарушения гормонального характера и обменных процессов беременной. Одним из главных факторов из-за чего происходит развитие дисплазии суставов – недостаточное количество кальция в крови мамы.
Резко отрицательно влияют вредные привычки. Развитие дисплазии происходит также из-за наследственности, сильного токсикоза, гестоза, инфекционных заболеваний, плохой экологической обстановки, вредной работы, поздней беременности, избыточных килограммов у матери во время беременности, неверного расположения плода в утробе. Тугое пеленание также негативно сказывается на суставах младенцев. Большую часть времени ножки должны находиться в естественном положении отведения и сгибания.
Симптомы дисплазии
Еще в родильном доме ребенку может быть поставлен предварительный диагноз – дисплазия. Детский ортопед, к которому необходимо прийти в первые три недели после роддома, выполнит нужное обследование, назначит лечение. Чтобы исключить данную патологию, также необходим осмотр в один, три, шесть месяцев и в год.
Повышенному вниманию подлежат дети из группы риска. Дополнительное исследование назначается при выявление симптомов патологии.
Если наблюдается укорочение бедра, асимметрия кожных складочек, ограничение в отведении бедра и симптом соскальзывания Маркса-Ортолани, то возникают подозрения на дисплазию тазобедренных суставов.
Асимметрию кожных складочек хорошо видно у малышей после двух-трех месяцев. Обращается повышенное внимание на уровень расположения складки, на ее форму и глубину. Но при этом не забывается, что при двухсторонней дисплазии отмечаются симметричные складки, а асимметричное расположение складок паха бывает и у здоровых малышей.
Информативнее в плане постановки диагноза выступает симптом укороченного бедра. Ребенок укладывается на спинку, ноги согнуты, если одно колено расположено выше другого, это говорит о том, что у ребенка тяжелая форма дисплазии — врожденный вывих бедра.
Самый важный симптом врожденной дисплазии — это симптом Маркса-Ортолани. При разведении бедер в стороны происходит шелчок — головка бедренной кости из положения вывиха вправляется в вертлужную впадину. Первые недели жизни этот метод не дает верной информации и может наблюдаться почти у половины младенцев.
Если у ребенка ограничиваются движения, то говорят еще об одном симптоме дисплазии. У младенцев ножки могут отводиться почти на 90 градусов и легко кладутся на стол. У новорожденных с дисплазией ножки разводятся на 50-60 градусов. У семи-восьми месячного малыша в норме отведение на 60-70 градусов, у больного ребенка – на 40-50 градусов.
Дисплазия тазобедренного сустава
«У Вашего ребенка дисплазия тазобедренного сустава» — очень часто эта фраза из уст доктора ортопеда вызывает у родителей малыша состояние, близкое к эмоциональному потрясению. Но так ли все мрачно и страшно, и что же это за патология?
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
 Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически. При выраженной незрелости тазобедренного сустава необходимо провести лечение для создания выгодных условий правильного созревания компонентов сустава.
Физиологическая незрелость заключается в незавершенном формировании компонентов сустава без нарушения конгруентности (правильного сопоставления) суставных поверхностей костей и, как правило, требует минимального лечения или только динамического наблюдения и именно этой форме патологии тазобедренного сустава в основном присваивается диагноз «дисплазия», хотя это не совсем правильно терминологически. При выраженной незрелости тазобедренного сустава необходимо провести лечение для создания выгодных условий правильного созревания компонентов сустава.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
Как часто встречается дисплазия тазобедренного сустава?
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
В первые 7-10 дней жизни ребенка при осмотре можно выявить «симптом щелчка» или «симптом соскальзывания» — вывихивание и вправление бедра в суставе. Выявляются эти симптомы у ребенка следующим образом: в положении на спине сгибают ножки в коленных и тазобедренных суставах под углом 90 градусов. Большие пальцы рук располагаются на внутренней поверхности бедер ребенка, указательный и средний пальцы на наружной. При осторожном отведении и тяге бедер головка бедра вправляется в вертлужную впадину с характерным щелчком.
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов. Ограничение отведения бедра с одной стороны в большинстве случаев является признаком патологии со стороны тазобедренного сустава.
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Наиболее широко известный у родителей (так сказать «мамочкин симптом») – ассиметрия подъягодичных складок – не является абсолютным и может быть вызван множеством факторов, но нельзя умалять его значения в диагностике дисплазии тазобедренного сустава, так как это наиболее частый вопрос, с которым обращаются к ортопеду.
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность. Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
У детей старше года основным симптомом является хромота на пораженную сторону при ходьбе или «утиная» походка при двустороннем процессе. Диагностика в этом возрасте является запоздалой. Клиническая картина в этом случае почти всегда требует подтверждении рентгенологически, так как необходимо точно выяснить взаимоположение компонентов сустава.
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т.п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
После лечения дисплазии тазобедренного сустава ребенок должен быть оставлен на диспансерном учете у ортопеда на длительное время – от 3-х — 5-ти лет до момента окончания роста. При необходимости выполняются контрольные рентгенограммы 1 раз в 2 года для контроля правильности развития сустава. Так же зачастую накладываются ограничения по нагрузке на сустав. Детям, получавшим лечение по поводу дисплазии тазобедренного сустава, желательно посещение специализированных ортопедических групп в детских дошкольных учреждениях.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
В первую очередь необходимо вовремя показать ребенка ортопеду. Рекомендованные сроки осмотра ортопедом — 1 месяц, 3 месяца, 6 месяцев и 1 год.
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.
Источник: www.familydoctor.ru
Дисплазия тазобедренных суставов: диагностика и лечение
Иногда случается так, что мама. разглядывая своего новорожденного малыша. замечает странные признаки: одна ножка явно короче другой, складки бедер и ягодиц не симметричны. Если такого ребенка положить на стол, согнуть ему ножки в коленях и развести их в разные стороны — коснуться стола не удастся.
Первое, что следует сделать в данной ситуации — как можно быстрее показать малыша детскому ортопеду. Вероятнее всего, у ребенка дисплазия – недоразвитие одного или обоих тазобедренных суставов. В зависимости от тяжести процесса дисплазия может проявляться предвывихом, подвывихом и вывихом сустава, различающихся по степени смещения головки бедренной кости («бедренный» компонент сустава) относительно вертлужной впадины («тазовый» компонент сустава). Крайним проявлением дисплазии тазобедренного сустава является врожденный вывих бедра.
Вызов врача на дом
Собственная Скорая помощь. Реанимация
Диагностика
В роддоме педиатры должны тщательно осмотреть ребенка на предмет врожденной патологии тазобедренного сустава. Кроме того, за состоянием суставов малыша внимательно следит педиатр, наблюдающий его с момента рождения. В случае, если у врача возникают какие-либо подозрения, ребенка направляют на дополнительное обследование — УЗИ тазобедренных суставов или на консультацию к детскому ортопеду .
Плановое посещение детского ортопеда обязательно проводится в 1 месяц, а затем — в 3, 6 и 12 месяцев (или когда ребенок начнет ходить).
Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследование (УЗИ) тазобедренных суставов. Это безвредный метод обследования, который однако не дает полной картины патологических изменений в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных на предмет патологии тазобедренных суставов (к сожалению, в нашей стране этот скрининг пока не практикуется). Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Роль витаминов для растущего организма ребёнка
Девять мифов о запорах у новорождённых
«Поход во взрослую жизнь» или как мы переходили с малышкой на общий стол
Если детский ортопед подтверждает диагноз вывиха (а также подвывиха или предвывиха) бедра, то лечение начинают немедленно. При недостаточности лечебных мероприятий с ростом ребенка наблюдается переход легкой степени дисплазии в подвывих, а подвывиха в вывих. Необходимо помнить, что лечение врожденного вывиха бедра длительное (как правило, от одного месяца до одного года) и комплексное. Родителям придется быть терпеливыми: терапия дисплазии тазобедренных суставов длительная, непрерывная, и поначалу тяжело воспринимается ребенком.
В первый месяц после рождения применяется широкое пеленание ребенка. Принцип широкого пеленания сводится к следующему: обычная фланелевая пеленка складывается в виде прямоугольной распорки шириной 15-17 см и прокладывается между отведенными в стороны на 60-80 ° ножками ребенка, согнутыми в тазобедренных и коленных суставах. Края свернутой пеленки должны доходить до колен. Если вы ребенка не пеленаете, можно прокладывать пеленку поверх памперса и ползунков и при помощи завязок в виде ползунков зафиксировать на плечиках малыша. Ребенок быстро привыкает к широкому пеленанию, хорошо переносит и при перепеленании самостоятельно удерживает ножки в положении отведения.
Также необходимо проведение лечебной гимнастики — разведение бедер при каждой смене памперса, переодевании ребенка. Полезно плавание на животе.
В случае, если широкого пеленания и гимнастики окажется недостаточно, ортопед назначит одно из ортопедических пособий :
- стремена Павлика — являются самими щадящими для тазобедренного сустава и самыми удобными для ребенка и родителей пособием. Назначаются детям с третьей недели до 9 месяцев.
- подушка Фрейка — пластиковые штанишки, которые поддерживают ножки в положении «лягушки». Назначается детям с 1 месяца до 9 месяцев со сменой пособия по мере роста ребенка.
- шины-распорки (шину с бедренными туторами, шина для хождения, шина с подколенными туторами).
Лечение направлено на фиксацию тазобедренных суставов в функционально выгодном положении — сгибания и отведения. Наиболее оптимальным устройством с 1 месяца до 6-8 месяцев считаются стремена Павлика или отводящая шина с подколенными туторами. С 6-8 месяцев назначают отводящую шину с бедренными туторами, а при разрешении врачом-ортопедом ходить ребенку — отводящую шину для хождения.
Что еще применяют для лечения ребенка:
- физиотерапию . в частности, электрофорез с кальцием на область тазобедренного сустава;
- массаж ;
- лечебную физкультуру. Массаж и лечебную физкультуру должен проводить только специалист.
Самое главное — не прерывать лечения. Иногда случается, что родители снимают шины и другие фиксирующие устройства, не проконсультировавшись с ортопедом. Ни в коем случае не следует этого делать, поскольку недолеченный врожденный вывих бедра может привести к развитию диспластического коксартроза . Это тяжелое инвалидизирующее заболевание тазобедренных суставов, проявляющееся болями. нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
При консервативном (то есть безоперационном) лечении врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя. ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
При неэффективности консервативного лечения проводится операция . Суть операции — вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Важно тщательно соблюдать все рекомендации врача – это позволит избежать развития осложнений и, в большинстве случаев, к 1-2 годам снять диагноз.
Профилактика
Для того, чтобы суставы малыша развивались нормально, врачи рекомендуют делать широкое пеленание или вовсе не пеленать ребенка.
Ни в коем случае не следует делать так называемое тугое пеленание, когда ножки малыша выпрямляются и туго стягиваются пеленкой. Врожденный вывих бедра редко встречается в странах, где не принято тугое пеленание детей (Африка, Корея, Вьетнам). Для правильного развития суставов необходим адекватный объем движений в них, а в покое — так называемое физиологическое (или естественное, предусмотренное природой) их положение, когда ножки ребенка согнуты в коленях и разведены.
По материалам журнала«9 месяцев»№2 2002 год
Источник: medportal.ru
Главная С чего начать? Это необходимо знать! Здоровье ребенка Дисплазия тазобедренных суставов
По статистике, с подобной проблемой сталкиваются родители троих из ста новорожденных малышей. Врачи под термином «дисплазия» подразумевают врожденное недоразвитие сустава, которое приводит к нарушению его работы и в самом тяжелом случае может стать причиной хронического вывиха бедра.
Подобное заболевание при отсутствии лечения ничем хорошим не заканчивается. Нарушение функции нижней конечности, походки, боли в тазобедренных суставах и высокий риск инвалидности — вот последствия запущенной дисплазии. А потому всем родителям нужно знать первые симптомы этого недуга и понимать важность своевременных визитов к ортопеду. Ранняя диагностика и правильное лечение помогут избежать осложнений. Помните, чем раньше будет поставлен диагноз, тем более благоприятным будет прогноз!
Единого мнения специалистов по поводу развития дисплазии тазобедренного сустава у детей до сих пор нет. По одной из версий, основная причина — порок развития суставных тканей на ранних сроках беременности (первые 2-3 месяца). К этому предрасполагают неблагоприятная экология, воздействие токсичных веществ и некоторые инфекционные заболевания.
По другой теории, на развитие суставов действует высокий уровень окситоцина — гормона, вызывающего начало родов. Накапливающийся к III триместру, окситоцин повышает тонус бедренных мышц плода, в результате чего постепенно развивается подвывих тазобедренных суставов. Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Еще повышают риск неправильное внутриутробное положение плода и затянувшиеся тяжелые роды (в ягодичном предлежании).
Склонность к дисплазии нередко передается по наследству, поэтому, если такие случаи уже были у кого-то из родственников, нужно заранее подумать о ранней диагностике.
Первые признаки
Заподозрить неладное родители могут и сами, еще до консультации ортопеда. Чаще всего это происходит при тяжелой форме заболевания, когда головка бедренной кости полностью выходит из суставной впадины. В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют. Однако есть основные признаки:
- ограничение подвижности (разведения) бедер, нередко малыш начинает плакать при попытке отвести ножку в сторону;
- асимметрия (несовпадение) паховых и ягодичных складок, которые становятся более выраженными на поврежденной стороне.
Но наличие только этих симптомов при дисплазии тазобедренного сустава у ребенка не является абсолютным признаком болезни и может быть следствием нарушения мышечного тонуса.
В случае вывиха тазобедренный сустав практически утрачивает свои функции, а пораженная ножка укорачивается. Возникает „симптом щелчка» — соскальзывание головки бедренной кости с поверхности сустава при сгибании ножек ребенка в коленных и тазобедренных суставах, а также ее вправление при их разведении.
Если дисплазия не была диагностирована в первые 6 месяцев жизни после родов, то поражение сустава прогрессирует — конечность еще более укорачивается, формируется патологическая („утиная») походка или перемежающаяся хромота (при двустороннем вывихе).
Диагностику дисплазии нередко проводят еще в роддоме. Если этого не произошло (в последнее время УЗИ делают только при наличии проблем), то родители могут сами попросить педиатра провести обследование. Оно безопасно для здоровья малыша и гарантирует высокую точность диагноза.
Однако, если однократное УЗИ показало нормальное развитие суставов, все равно не забывайте о постоянном наблюдении у ортопеда. Плановые обследования помогут ребенку избежать возможных проблем.
Первый визит к ортопеду должен состояться не позднее 1 месяца, тогда же выполняется обязательное УЗИ тазобедренного сустава. Это непременное условие ранней диагностики дисплазии. Повторное обследование проводят к концу 3-го, началу 4-го месяцев, тогда же доктор может порекомендовать сделать рентген. Наиболее сложен для диагностики подвывих тазобедренного сустава, который практически никак себя не проявляет и может быть замечен только на рентгеновском снимке.
Отнеситесь серьезно к профилактическому наблюдению у ортопеда — сроки осмотра назначены не случайно, каждый из них связан с важным этапом в детском развитии. Так, если дисплазию удалось выявить в первые 3 месяца жизни малыша, то после курса лечения работоспособность сустава полностью восстанавливается (как правило, к 6-8 месяцам), и отдаленных последствий не возникает.
Чем младше ребенок, тем легче проходит лечение дисплазии. Например, у малышей до 3-х месяцев сустав может восстановиться самостоятельно, при условии, что детские ножки все время будут находиться в нужном положении. Именно поэтому основной метод лечения на ранних стадиях болезни — свободное пеленание, при котором ножки ребенка находятся в разведенном состоянии. В возрасте 3-х месяцев разведенное положение ножек достигается с помощью использования подушки Фрэйка (Фото 1), подобранной по размеру ребенка. Чем позже начато лечения, тем более серьезные ортопедические аппараты используются, в 6 месяцев уже применяются шина Мирзоевой (Фото 2) или стремена Павлика (Фото 3).
Фото 1. Подушка Фрэйка
Фото 2. Шина Мирзоевой
Фото 3. Стремена Павлика
В этом отношении интересен опыт стран Азии и Африки, где матери традиционно большую часть времени носят детишек на животе или за спиной и не пеленают. Случаи дисплазии здесь редки, ведь суставам обеспечиваются идеальные условия для нормального развития. С другой стороны, в европейских странах принято достаточно плотно пеленать новорожденных (прижимая ножки друг к другу) — в таком положении даже самые легкие формы недоразвития суставов могут привести к формированию дисплазии.
Врачи считают, что свободное пеленание не только позволяет вывиху самостоятельно вправиться на раннем этапе, но также стимулирует дальнейшее развитие суставов, предупреждая возникновение осложнений. Смысл свободного пеленания в том, что ножки малыша должны все время находиться в разведенном положении, но при этом иметь достаточную свободу движений. Проще всего этого добиться при помощи широкой пеленки и одноразовых подгузников: после надевания на ребенка чистого подгузника поверх него укладывается плотная пеленка, свернутая в широкую ленту — так, чтобы малыш не мог сдвинуть ножки вместе. В таком положении маленький пациент должен находиться 24 часа в сутки. Нередко к этому врач добавляет курс лечебного массажа и ежедневной гимнастики (включающей отводяще-круговые движения в тазобедренных суставах). В большинстве случаев легких форм (подвывих, предвывих с небольшим смещением головки бедра) такого лечения оказывается достаточно.
Не успели.
Но если лечение и профилактика не проводились в первые 3 месяца жизни, то для полного выздоровления потребуется более серьезное и длительное лечение. Опасность нераспознанной дисплазии в том, что кости малыша в силу возрастных особенностей очень гибкие и подвержены различным деформациям. Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций. Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении. Через некоторое время сустав постепенно „закрепляется» и начинает правильно развиваться.
В возрасте 2-3-х месяцев маленьким пациентам с подозрением на дисплазию рентген обычно не проводят, так как даже с неподтвержденным диагнозом принято назначать профилактический курс лечения: применение мягких разводящих шин, курс лечебной гимнастики (с отводяще-круговыми движениями) и массаж ягодичных мышц. Шинирование и массаж хорошо сочетаются с методами физиотерапии, ускоряя выздоровление.
Используя разводящие шины, помните, что их конструкция не должна препятствовать свободным движениям ножек малыша, иначе эффективность лечения снижается. Снимать удерживающую конструкцию без разрешения врача нельзя, фиксированное положение суставов должно сохраняться постоянно. В случае легких форм заболевания разводящая шина надевается на малыша только на время сна. Решение о прекращении лечения принимается врачом на основании результатов нескольких рентгенологических исследований и исчезновения симптомов.
Если после 2-4 недель лечения не происходит самопроизвольного вправления вывиха, но достигнуто полное расслабление бедренных мышц, назначается более жесткая фиксация в сочетании с постоянным вытяжением. Для этого накладывают гипсовую повязку, которая позволяет удержать тазобедренные суставы ребенка полностью разведенными и согнутыми под прямым углом. К такому лечению прибегают в случае тяжелых форм или поздней диагностики дисплазии, когда более мягкие способы уже неэффективны. Поэтому еще раз хочется обратить внимание родителей на важность раннего обследования: при выявлении дисплазии в первые 3 месяца полное восстановление тазобедренных суставов у 95 % детей достигается в течение 3-6 месяцев лечения.
Многим такое длительное лечение кажется тяжелым и утомительным, нередко родители пытаются найти более эффективные методы и. совершают ошибку. Мягкое поэтапное лечение для грудного ребенка оказывается куда более эффективным и, безусловно, более щадящим, чем применение одномоментного закрытого вправления вывиха под наркозом, которое порой может повлечь за собой тяжелейшие осложнения.
Наблюдение
К концу первого года жизни все малыши снова проходят плановое обследование у ортопеда. Тогда условно выделяют несколько групп:
- дети с дисплазией, не получавшие никакого лечения;
- дети с тяжелыми, слабо корректируемыми формами дисплазии;
- малыши с остаточными явлениями дисплазии.
Каждому ребенку в случае необходимости назначается дальнейшее лечение — консервативное (массаж, гимнастика, физиотерапия) либо хирургическое вмешательство. Если подтверждается диагноз «невправимого вывиха», то необходима операция — открытое вправление сустава под наркозом.
Если же вывих удалось вправить консервативными методами, операция на суставе не проводится, но иногда требуется внесуставная операция, которая поможет закрепить (стабилизировать) сустав. Чаще всего подобные вмешательства проводят у малышей старше 3-х лет, когда детский организм легче переносит наркоз. Но хирургическое лечение самого сустава должно проводиться как можно раньше! Поэтому оптимальным считается формирование сустава к 12-13 месяцам, когда малыш начинает ходить.
Вы можете сделать пожертвование!
Вы можете поддержать работу проекта по содействию семейному устройству детей, оставшихся без попечения родителей!
Азиз Д. 9 лет
Источник: xn—-gtbbcgk3eei.xn--p1ai
zdorovyisustav.ru
симптомы, лечение и последствия / Mama66.ru
В первые недели после появления на свет грудных детей необходимо тщательно обследовать, чтобы выявить все возможные проблемы и отклонения в развитии. Чем раньше врачи обнаружат возможные «неполадки» в организме малыша, тем быстрее с ними можно будет справиться и свести количество опасных последствий для здоровья к минимуму.

Наряду с такими важными для грудничка специалистами, как невролог и окулист, ребёнка обязательно должен осматривать ортопед. Первый визит к ортопеду, как правило, наносят, когда малышу исполнится 1 месяц.
Когда после осмотра специалист пишет в карточке успокаивающее «здоров», родители могут немного успокоиться. Но случается, что у мамы подкашиваются ноги, когда в кабинете ортопеда она слышит: «Подозрение на дисплазию тазобедренного сустава». Такой диагноз звучит грозно, но прежде чем ударяться в панику, следует разобраться в сути заболевания, причинах, его вызывающих, а также узнать о методах лечения.
В чем заключается патология развития суставов
Дисплазия – это некорректное развитие тазобедренного сустава, при котором суставные структуры не формируются или же формируются с опозданием, что приводит к его неполноценности. Как это выглядит?
Подвижность и правильная работа тазобедренного сустава зависит от взаимодействия головки бедренной кости и впадины сустава, а также суставных связок. У новорождённого тазобедренный сустав – незрелая структура. Он отличается плоской вертлужной впадиной с вертикальным расположением и чрезмерной эластичностью суставных связок. Головка бедренной кости способна удерживаться во впадине только за счёт собственной капсулы. Для того чтобы не произошло смещения, сустав также удерживает хрящевая пластинка впадины под названием лимбус. По мере роста ребёнка и развития суставов впадина округляется, связки укрепляются, и все структуры сустава начинают функционировать нормально.
Но при замедленном или недостаточном развитии тканей тазобедренный сустав начинает формироваться с отклонениями, если суставная впадина сильно скошена или слишком плоская, связки и лимбус не в состоянии удерживать головку бедренной кости в правильном положении. При движениях головка может частично или полностью выходить из впадины, выворачивая лимбус. Вертлужная впадина может частично закрыться соединительной либо жировой тканью.
Помимо неправильного развития вертлужной впадины или связок, могут отмечаться нарушения развития кости сустава, при которых положение сустава и впадины относительно друг друга оказывается неправильным. Из-за этого нагрузка на сустав распределяется неверно, и сустав развивается с отклонениями от нормы.

Все нарушения тазобедренного сустава, вызванные неправильным развитием его составляющих (вертлужной впадины, связок, кости сустава) врачи склонны объединять в общую группу под названием «дисплазии тазобедренных суставов». Раньше в связи с несовершенством методов диагностики, врачи могли определять только вывих бедра, в случае которого головка тазобедренного сустава теряла контакт с вертлужной впадиной. В настоящее время дисплазией именуют предшествующие вывиху изменения тазобедренных суставов.
Симптомы и причины дисплазии
За последнее время случаи дисплазии тазобедренного сустава у детей, к сожалению, участились. Если раньше случаи дисплазии отмечались у 2–3 новорождённых из тысячи, то сейчас в некоторых странах число малышей с нарушениями тазобедренных суставов доходит до двухсот на тысячу. Некоторые склонны связывать это с ухудшением экологической обстановки, однако есть ещё целый ряд факторов, которые могут повлиять на возникновение и развитие дисплазии тазобедренных суставов у ребёнка. Рассмотрим их подробнее.
- Дисплазия тазобедренных суставов у новорождённых– одно из заболеваний, где влияние наследственного фактора довольно существенно. Так, если в семье отмечались случаи дисплазии, то очень высока вероятность её проявления и у детей в последующих поколениях. Причём нарушения тазобедренных суставов передаются преимущественно по женской линии. У девочек дисплазии отмечаются значительно чаще, чем у мальчиков, примерно в 70% случаев.
- Ещё одной распространённой причиной возникновения дисплазии являются внутриутробные нарушения в развитии плода. Если будущая мама мучилась от сильного токсикоза, неправильно или неполноценно питалась, то ребёнок получает недостаточно полезных веществ. Это отрицательно сказывается на формировании костных и соединительных тканей малыша, и как следствие не закладывается потенциал для правильного развития детских суставов.
- Желание родить ребёнка в зрелом возрасте – решение, для которого требуется настоящая смелость. Однако будущие дети мам, чей возраст старше 40 лет, чаще страдают от различных отклонений, среди которых дисплазия тазобедренного сустава — случай нередкий.
- Нарушения формирования тазобедренных суставов может произойти у детей, находящихся перед родами в ягодичном предлежании. Особенно рискованно предлежание ребёнка, при котором ноги в тазобедренных суставах согнуты и высоко подняты.
Однако не стоит излишне переживать: даже если при беременности присутствует один из факторов риска, это не значит, что малыш непременно родится с дисплазией. Нередки случаи, когда дисплазия тазобедренного сустава у матери передалась дочери, однако её дети оказывались совершенно здоровыми. Тем не менее, наличие в анамнезе матери и её родственников подобного заболевания требует пристального внимания к ребёнку, поскольку такие дети находятся в группе риска.

У новорождённого заметить дисплазию крайне сложно, поэтому в самый ранний период жизни малыша период врачи не берут на себя возможность точной постановки диагноза. Но уже к восьмой неделе жизни можно определить или заподозрить патологию у детей по следующим классическим признакам:
- асимметрия складок на ножках ребёнка. Ранее это был один из самых очевидных клинических симптомов дисплазии. У ребёнка с суставными нарушениями складки на сведённых вместе ножках не совпадают, их глубина и длина так же различна. Именно поэтому многие мамы начинают бить тревогу, изучая ножки ребёнка самостоятельно. Однако следует обратить внимание на следующее: информативной будет лишь асимметрия паховых и подколенных складок, а также складок под попкой. Складки на бёдрах могут и не совпадать и у абсолютно здоровых малышей. Так что оценку рисунка складок уместно оставить на откуп ортопеду;
- затруднённое отведение бедра в сторону. Ножки у здорового малыша можно без труда согнуть в коленках и развести в тазобедренных суставах таким образом, что они коснутся поверхности стола, при этом угол между туловищем и суставом в норме составит 80–90 градусов. Если одну ножку (в редких случаях — обе) отвести в сторону невозможно, есть все основания предполагать, что у малыша дисплазия или даже вывих бедра. Однако этот признак не всегда достоверен. Если малыш возбуждён, нервничает или напуган, он будет сопротивляться любой манипуляции со своими ножками, и развести их в стороны будет нелегко;
- ещё один симптом дисплазии тазобедренного сустава у детей – так называемый синдром укорочения бедра. Если ножки ребёнка согнуть в коленях и тазобедренных суставах, то в случае нарушений одно колено окажется ниже. Это симптом тяжёлой формы дисплазии – вывиха бедра;
- информативный показатель, которым руководствуются ортопеды при постановке диагноза – симптом соскальзывания (щелчка) известный также как синдром Маркса-Ортолани. Проявляется он следующим образом: при отведении согнутых ножек ребёнка в стороны и приведении их в исходное состояние при дисплазии тазобедренного сустава слышится лёгкий щелчок. Он является признаком того, что потерявшая контакт с вертлужной впадиной головка сустава вернулась в неё и снова отошла. Этот признак исчезает, когда малышу исполняется месяц, поэтому он информативен лишь первые несколько недель жизни ребёнка.
В любом случае, никогда не следует заниматься диагностикой нарушений тазобедренных суставов ребёнка самостоятельно. Трактовать симптомы дисплазии и точно определить наличие нарушений сможет только ортопед.
Степени дисплазии
Исходя из нарушения взаимодействия головки бедренной кости и вертлужной впадины, различают такие степени развития патологии:
1 степень – головка сустава излишне подвижна, однако не выходит за вертлужную впадину (так называемый предвывих бедра).
2 степень – значительное смещение головки сустава в пределах суставной впадины (подвывих бедра).
3 степень — врождённый вывих бедра: выход головки тазобедренного сустава за пределы вертлужной впадины.
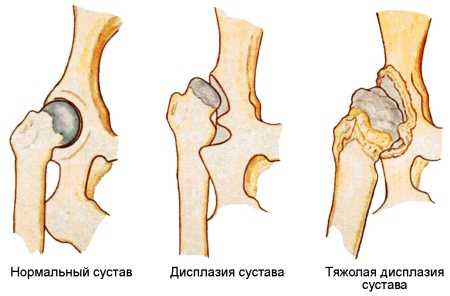
Дисплазия тазобедренного сустава 1 степени наблюдается у детей в период новорожденности довольно часто. В некоторых случаях она проходит сама собой, однако такие дети все же составляют группу риска и должны находиться под пристальным наблюдением ортопеда.
Диагностика
В первые недели и месяцы жизни малыша пренебрегать визитами к врачам-специалистам ни в коем случае не стоит. Особенно это касается врача-ортопеда, ведь чем раньше определить нарушения в формировании тазобедренного сустава, тем эффективнее окажутся принятые меры.
До полугода ребёнок, даже если он кажется здоровым, должен посетить ортопеда трижды: в 1, 3 и в 6 месяцев. Врач, осматривая малыша, сможет определить наличие или отсутствие нарушений по клиническим симптомам, описанным выше. Однако наиболее достоверной будет диагностика, основанная на всех возможных методах обследования.
Помимо врачебного осмотра диагностика развития тазобедренных суставов у детей проводится двумя методами: ультразвуковое и рентгеновское исследования.
Ультразвуковое исследование тазобедренных суставов осуществляется у детей до 3 месяцев. Это надёжный диагностический метод, позволяющий увидеть как непосредственный вывих бедра, так и спрогнозировать возможный риск. УЗИ – метод точный и для ребёнка безопасный.

Многих мам пугают непонятные слова и цифры в протоколе УЗИ. Нередко специалисты, проводящие ультразвуковые исследования, не слишком многословны и от комментариев воздерживаются. До визита к врачу особенно впечатлительные мамы могут пребывать в состоянии, близком к панике. Однако понять протокол исследования достаточно просто. Как правило, в нём указываются следующие параметры: форма костной крыши (верхнего отдела суставной впадины), угол α (показывает развитие костной крыши), угол β (показывает развитие хрящевой крыши), изменение лимбуса и центрирование головки бедра. Исходя из этих параметров, заключение может быть следующим:
- Угол α больше 60⁰, угол β меньше 55⁰, костная крыша квадратная, лимбус не изменен, а головка центрирована – 1-й тип, правильно сформировавшийся сустав.
- Угол α 43–47⁰, угол β 70–77⁰, костная крыша закруглённая и короткая, лимбус не изменен, а головка сустава слегка смещена – 2-й тип, лёгкая степень дисплазии, предвывих бедра. Если же головка сустава центрирована, говорят не о предвывихе, а о задержке развития сустава.
- Угол α больше 43⁰, угол β больше 77⁰, костная крыша скошена и слегка вогнута, лимбус короткий и деформированный головка сустава смещена – 3-й тип, подвывих бедра.
- Угол α 43⁰, угол β 77⁰, костная крыша скошена и сильно вогнута, лимбус деформированный, короткий и сдавленный, головка бедра смещена – 4-й тип, вывих бедра.
Рентгеновское исследование тазобедренных суставов, как правило, проводят у грудных детей ближе к 6 месяцам, в более ранние сроки оно не совсем достоверно, поскольку сустав в первые месяцы состоит в основном из хрящевой ткани, невидимой на рентгеновском снимке. Врач определяет наличие дисплазии, измеряя углы между элементами сустава.
Лечение
Ранняя диагностика заболевания очень важна, поскольку чем раньше начато лечение дисплазии, тем эффективнее будет результат. К примеру, обнаружение патологии сустава у ребёнка в 6 месяцев может привести к лечению, длящемуся несколько лет и не всегда приносящему полное восстановление. Именно поэтому необходимо определить наличие нарушений уже в первые два месяца жизни малыша.
Последствия невылеченной дисплазии крайне тяжелы: сильные нарушения походки, частые боли, ранняя инвалидность. Лечение патологии после года уже не будет эффективным. Раннее обнаружение проблемы и активное лечение – вот принципы борьбы с дисплазией. Только в этом случае последствия патологии вполне можно облегчить или вовсе свести к нулю.

Лечение должно быть комплексным, с использованием специальных приспособлений, обеспечивающих разведение и сгибание ножек малыша, массажа и лечебной гимнастики. Широко применяются следующие ортопедические устройства.
- стремена Павлика – приспособление, изобретённое чешским ортопедом Павликом в начале прошлого века. Изготавливается из мягкой ткани и состоит из сгибающих ножки ремешков и грудного бандажа. Обеспечивает правильное положение головки сустава во впадине, и со временем положение тазобедренного сустава корректируется. Устройство хорошо тем, что не ограничивает движений ребёнка полностью – он только не может выпрямлять и сводить ножки. В зависимости от возраста стремена Павлика надеваются по-разному, поэтому при первое надевание должен выполнять врач;
- подушка Фрейка представляет собой шину, которая укладывается между ножек ребёнка и фиксируется при помощи поясных и плечевых ремней. Ножки при этом широко разведены и согнуты в коленях. Степень разведения ножек и длительность ношения подушки Фрейка определяет только ортопед;
- шина Виленского (более известная как распорка) имеет вид металлической трубы с регулятором ширины разведения и кожаных манжет со шнуровкой. Ширину разведения регулирует врач. Носить шину нужно круглосуточно на протяжении 4–9 месяцев, снимая лишь при купании;
- шина Волкова представляет собой сложную пластиковую конструкцию из нескольких частей, напоминающую корсет. Обеспечивает полную неподвижность суставов.
На первый взгляд большинство этих приспособлений кажутся варварскими, а глядя на дискомфорт ребёнка в распорках, родители не находят себе места от жалости. Но лечение дисплазии тазобедренного сустава у детей – нелёгкий процесс. Следует набраться терпения: эти неудобства во благо, ведь при запущенных формах используют хирургические методы, после которых ребёнок вынужден проводить в гипсе до полугода. Так что шины, стремена и подушки – ещё не самая большая проблема, а ради здоровья можно и потерпеть. Последствия дисплазии тазобедренного сустава у детей приносят куда больше страданий.
Дополнительные меры
Полноценное лечение дисплазии невозможно без массажа. В комплекс массажных движений входят растирания, спиралевидные поглаживания, разминания, осторожные сгибания и разведения ножек ребёнка. Для качественного и эффективного массажа необходимо обратиться к специалисту и пройти полный курс процедур.

Лечебная гимнастика – также необходимая мера. Упражнения выполняются вместе с массажем и включают в себя сгибание и разведение ножек ребенка, сгибание и прижимание ножек к животу, вращательные движения суставами, разминание и поглаживания поверхности суставов. Гимнастика стимулирует кровообращение, улучшает подвижность суставов и нормализует тонус мышц. Лечебный эффект будет заметен только при регулярных упражнениях.
Ещё одна известная мера по лечению и профилактике дисплазии – широкое пеленание. Есть версия, что тяжёлые формы патологии в прошлом веке провоцировало тугое пеленание, когда ножки ребёнка были плотно сведены. В самом деле, риск дисплазии и её лёгкие формы могут быть скорректированы в первые недели жизни при помощи широкого пеленания. Выполняется оно просто: перед тем, как запеленать малыша, между его ножек необходимо проложить две свёрнутые пелёнки. Это обеспечит небольшое разведение ножек и нормализует положение сустава.
Профилактика
Как уже упоминалось выше, лёгкая степень дисплазии может быть исправлена уже в первые недели жизни ребёнка без дополнительных приспособлений. Поэтому желательно с рождения малыша позаботиться о правильном развитии суставов при помощи несложных профилактических мероприятий.
- Не нужно пеленать малыша, плотно сдвигая его ножки. Лучший вариант – свободное или упомянутое выше широкое пеленание.
- Носить ребёнка на руках необходимо правильно. Малыш должен прижиматься к взрослому всем телом, широко разведя ножки.
- Общеукрепляющий массаж обязателен! При этом особое внимание нужно обратить на упражнение «велосипед», при котором ноги ребёнка попеременно сгибаются и разгибаются, имитируя кручение педалей.
- Желательно укладывать малыша таким образом, чтобы его стопы свисали свободно. Это поможет расслабить мышцы бедра и избежать излишней нагрузки на суставы.
Очевидно, что дисплазия тазобедренного сустава у ребенка – не приговор. Но, к сожалению, лишь при условии, что она была вовремя замечена, а лечение было полным, упорным и всесторонним. Поэтому важно внимательно следить за развитием ребёнка, своевременно посещать специалистов и тщательно выполнять их рекомендации. И тогда первые шаги малыша станут одним из самых счастливых событий в жизни!
Рекомендуем к просмотру: Доктор Комаровский о дисплазии тазобедренного сустава у детей
mama66.ru
симптомы, диагностика и лечение / Mama66.ru
Рождение малыша всегда приносит маме огромную радость. Но иногда молодая мама замечает некоторые странные и тревожные признаки, например, несимметричность ягодиц малыша и его бедренных складок или различную длину ножек. Необходимо проделать простую проверочную процедуру, уложив грудничка на стол и согнув его ножки в коленках, и попытаться развести их в стороны, если возникнут значительные затруднения, нужно срочно показать малыша хирургу или ортопеду, поскольку, вероятнее всего, у крохи дисплазия тазобедренных суставов, при которой отмечается недоразвитие как одного сустава, так и обоих. Только врач сможет определить состояние малыша и назначить лечение, откладывать которое нельзя.

Симптомы и степени
Дисплазия тазобедренного сустава представляет собой нарушение в развитии тазобедренного сустава грудничка, при котором бедренный компонент сустава, головка бедренной кости имеет неправильную ориентацию относительно пространства тазовой части сустава − вертлужной впадины. Последствия такого состояния приводят к нарушению дальнейшей опорной функции ног малыша.
Дисплазию разделяют на 3 степени:
- 1 степень − предвывих. Состояние характеризуется недоразвитостью тазобедренного сустава, когда головка бедренной кости не имеет смещения относительно вертлужной впадины.
- 2 степень − подвывих. При этом происходит частичное смещение составляющих частей тазобедренного сустава.
- 3 степень − вывих. Характеризуется полным смещением суставных костей.
Кроме этого, дисплазия может иметь и крайнее проявление, выражающееся во врожденном вывихе бедра. Нарушение одного или обоих тазобедренных суставов нередко встречается у новорожденных и малышей первого года жизни, чаще всего у девочек.
По сути, дисплазия не является болезнью, это лишь функциональное нарушение, которое легко устраняется. Но оставлять без внимания это состояние у ребенка нельзя, поскольку без лечения травма может оказать серьезные последствия на общее здоровье ребенка, выражаясь в появлении хромоты, постоянных болях в суставе, а также может привести к хроническому вывиху.
Симптомы и признаки дисплазии у малышей условно разделяются на две категории:
- Те, которые могут заметить даже неопытные молодые родители, не имеющие медицинского образования.
- Те, увидеть которые сможет лишь опытный ортопед.
Не следует ставить диагноз ребенку самостоятельно, при обнаружении тревожных симптомов нарушения грудничка нужно сразу показать врачу, который сможет точно определить дисплазию и ее степень, а также назначить необходимое лечение. Симптомы дисплазии у новорожденных→
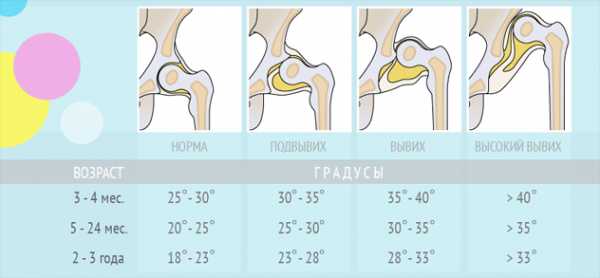
Мама при осмотре малыша может увидеть:
- Несимметричное расположение бедренных и паховых складок кожи ребенка, а также его ягодиц. Это является первым визуальным симптомом дисплазии. Чтобы проверить симметрию, необходимо положить кроху на животик (а потом на спинку), выпрямить ему ножки и посмотреть как именно располагаются складки кожи или ягодицы. Парные складки (ягодицы) должны располагаться одинаково и иметь идентичный угол.
- Коленные суставы имеют различную высоту. Чтобы это определить малыша нужно уложить на спинку, аккуратно выпрямить ножки и посмотреть на одном ли уровне располагаются его колени. После этого ножки нужно согнуть в коленях (поставить «домиком») и посмотреть уровень расположения суставов. Если наблюдается разная высота, необходимо сразу обращаться к врачу.
- Наличие различной амплитуды движений при разведении ножек в стороны. Для определения малыша укладывают на стол, на спинку, сгибают ножки в коленках и разводят их в стороны. У младенцев в возрасте до года бедренные суставы обладают высокой гибкостью, поэтому у здорового малыша развести коленки, не применяя усилий, можно так, что они коснутся стола. Применять силу категорически запрещено. Если при разведении ножек возникают трудности, это является симптомом дисплазии.
Диагностика нарушения
Еще в роддоме при появлении малыша на свет врачи проводят обследование для оценки состояния и здоровья малыша, в том числе проводится и проверка возможной патологии тазобедренных суставов.
Также за состоянием и развитием суставов младенца наблюдает педиатр при ежемесячном осмотре. При появлении у врача подозрений на наличие патологии, ребенку будет назначено УЗИ тазобедренных суставов, а также осмотр ортопеда.
Кроме этого, каждый младенец проходит обязательный осмотр хирурга в возрасте одного месяца, далее в 3 месяца, в полгода и в год. Врач проводит полный осмотр крохи и при необходимости назначает дополнительные исследования, например, УЗИ.
Процедура является безвредной для организма ребенка, но дает возможность получить полную картину состояния тазобедренных суставов, а при проведении лечения позволяет отслеживать его эффективность.
При наличии дисплазии высокой степени или врожденного вывиха ребенку может быть назначено проведение рентгенографии тазовой области для полноценной оценки состояния и выбора методики исправления нарушения.
Лечение дисплазии
Лечение малыша нельзя откладывать. При отсутствии лечения нарушение начинает прогрессировать, постепенно переходя в более тяжелую стадию, требующую более серьезной терапии.
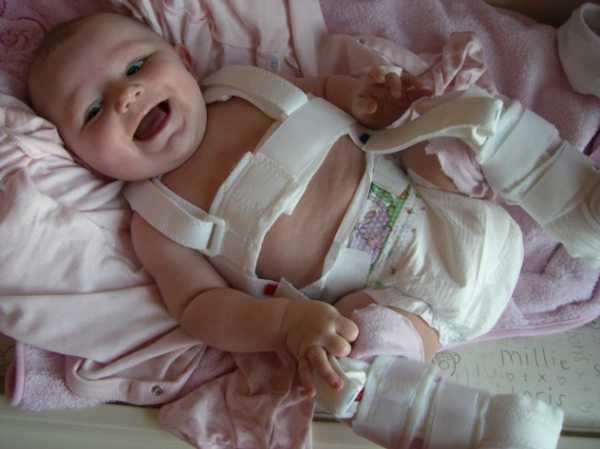
Лечение любой стадии всегда проводится комплексно, с обязательным применением специального массажа и ЛФК. Но родители младенца должны быть готовы к тому, что исправление такого нарушения является длительным и очень кропотливым делом, требующим много терпения, поскольку на начальном этапе все дети воспринимают проведение терапии очень тяжело.
В среднем длительность лечения может составить от одного месяца до года, но в некоторых случаях больше.
В первый месяц жизни малыша с дисплазией в качестве терапии, кроме специального массажа, применяется методика широкого пеленания, принцип которого заключается в том, что из теплой пеленки из мягкой фланели сворачивают прямоугольную распорку, ширина которой должна составлять около 15 — 17 см.
Приспособление прокладывается между разведенными ножками малыша (отведение проводится примерно на 60-80°), коленные суставы при этом должны быть согнуты. После этого проводится пеленание ребенка, оставляя пеленку на ножках слегка свободной. Малыши быстро привыкают к такому пеленанию и в дальнейшем уже сами удерживают ножки разведенными под нужным углом.
Некоторые молодые мамы не пеленают новорожденных, считая это своеобразным атавизмом. В этом случае можно закрепить пеленку поверх подгузника и ползунков, приделав к распорке завязки для крепления ее на плечах крохи.
При каждой смене подгузника необходимо делать массаж мышц и проводить упражнения ЛФК, заключающихся в сведении и разведении ножек для разработки тазобедренных суставов.
Если проведения ЛФК, массажа и широкого пеленания для лечения нарушения окажется недостаточно, врач может назначить одно из специальных ортопедических средств, к которым можно отнести:
- Стремена Павлика. Приспособление считается самым щадящим, а также наиболее удобным для ребенка. Устройство может быть назначено ребенку в возрасте от 1 до 9 месяцев.
- Подушка Фрейка. Устройство представляет собой штанишки, сделанные из пластика, цель которых поддерживать ножки малыша в нужной позиции, называемой положением «лягушки». Устройство может быть назначено ребенку от 1 до 9 месяцев, но по мере его роста потребуется приспособление большего размера.
- Распорки-шины. Устройство представлено в трех вариантах: шины для хождения, шины с бедренными туторами и шины с подколенными туторами.
Любая методика лечения, кроме проведения специального массажа и ЛФК, направлена на фиксацию тазобедренных суставов в правильном положении, функционально выгодном для устранения имеющегося нарушения, при этом сустав должен быть согнут и отведен.
Отводящая шина с подколенными туторами, как и стремена Павлика, чаще всего назначается малышам от 1-8 месяцев, после чего устройство меняется на шину с бедренными туторами. После того как ребенок начнет ходить, ортопедическим устройством становится специальная отводящая шина для хождения.

Кроме фиксации суставов в правильном положении, применяются и процедуры физиотерапии, например, электрофорез на область поврежденного сустава с кальцием. Обязательным элементом терапии является лечебный массаж, направленный на укрепление мышц.
Упражнения ЛФК, как и лечебный массаж должен проводить только специалист, чтобы эффект от терапии был положительным.
Важно соблюдать все особенности терапии, главной из которых является непрерывность лечения, то есть все процедуры и массаж должны проводиться ежедневно и в строго определенное время. Технику массажа, который необходимо делать ребенку при каждой смене подгузников, должна освоить мама, но это не означает, что крохе не понадобится массаж, проводимый специалистом.
Некоторые родители, считая что терапия затянулась и малыш здоров, начинают снимать ортопедические устройства самостоятельно, но делать этого нельзя ни в коем случае. Только врач может правильно определить устранено ли нарушение и можно ли прекращать лечение.
Недолеченная дисплазия может привести к возникновению и быстрому развитию диспластического каксартроза, в результате которого ребенок может стать инвалидом. Заболевание сопровождается нарушением походки, хромотой, сильными болями и может быть устранено исключительно оперативным путем.
При наличии врожденного вывиха бедра и проведении постоянного консервативного лечения дети поздно начинают ходить, поскольку ставить такого ребенка на ноги без разрешения врача категорически запрещено.
Если консервативное лечение не дало необходимых результатов, малышу предстоит операция, суть которой заключается во вправлении головки бедренной кости, и постановке всех составляющих сустава в правильное положение. План операции, как и ее объем, в каждом конкретном случае будет полностью индивидуальным и зависеть от масштаба нарушения и степени дисплазии.
После операции сустав на фиксируется, далее начинается период восстановления и курс консервативной терапии, включающей в себя не только ЛФК и массаж, но и процедуры физиотерапии, а также адекватные физические нагрузки и занятия на тренажерах.
Профилактика дисплазии
Для правильного развития тазобедренных суставов новорожденного врачи рекомендуют пеленать малыша по принципу широкого пеленания или не использовать пеленки вовсе. Ни в коем случае нельзя пеленать младенца туго, насильственно выпрямляя его ножки и перетягивая пеленкой. Согласно статистике, в странах, где не принято пеленать новорожденных, вывих бедра встречается очень редко.

Чтобы суставы развивались правильно, необходимо обеспечить им естественное движение, при этом в состоянии покоя ножки крохи должны находиться в их физиологическом положении, то есть разведенными в стороны и согнутыми в коленном суставе.
Родителям важно понимать, что лечение будет длиться долго. Конечно, ни одной маме не будет приятно постоянно надевать на кроху специальные ортопедические устройства и пеленать его с распорным бампером между ног, это грустно и не позволяет полноценно общаться с малышом, играть с ним.
Но все ограничения, усилия и процедуры обязательно принесут результаты, а, значит, стоит потерпеть, ведь речь идет о здоровье ребенка и его будущей полноценной жизни.
Автор: Ирина Ваганова, врач,
специально для Mama66.ru
Полезное видео о дисплазии тазобедренных суставов
Советуем почитать: Как распознать у детей ветрянку?
mama66.ru
Дисплазия тазобедренных суставов у детей: причины, симптомы и лечение
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
Дисплазия тазобедренных суставов у детей – врожденное недоразвитие суставной впадины и головки бедерной кости либо врожденная повышенная подвижность сустава из-за слабости связочно-мышечного аппарата. Такое нарушение развития элементов тазобедренного сустава (одного или сразу обоих) приводит к неправильному взаиморасположению суставных структур, вследствие чего головка бедра смещается относительно суставной поверхности, формируется подвывих, предвывих либо вывих сустава.
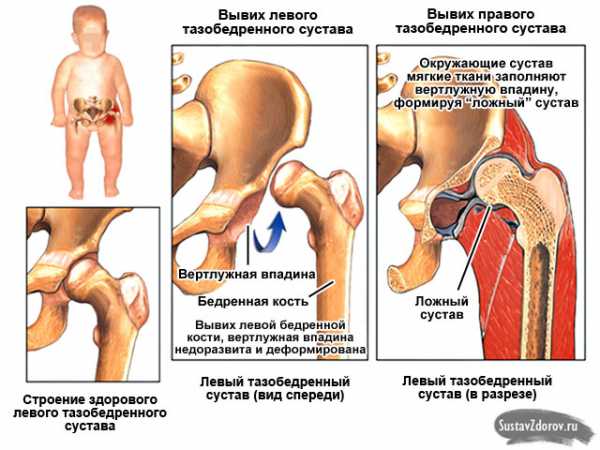
Нажмите на фото для увеличения
Четыре основные причины патологии:
наследственная предрасположенность,
ранние роды (недоношенность),
токсикоз или другие патологии беременности,
гормональные нарушения у матери во время вынашивания плода.
Патологию необходимо выявлять и лечить с первых дней жизни младенца – только так можно избежать серьезных нарушений двигательных функций ног. В раннем возрасте малыша дисплазия практически не беспокоит, но если ее вовремя не устранить, то впоследствии она может привести значительным трудностям при ходьбе и инвалидности.
По статистике диспластический процесс тазобедренных суставов (сокращенно ТБС) диагностируют у 2–3% новорожденных. В 80% случаев болеют девочки.
Дисплазия одного либо обоих тазобедренных сочленений успешно лечится. Комплексный подход плюс разработанные современные методики позволяют успешно устранять патологию в раннем детстве. Родителям нужно запастись терпением, потому что лечение в зависимости от степени недоразвития элементов суставов может быть длительным.
Далее из этой статьи вы узнаете о видах дисплазий, причинах их развития, особенностях симптомов у детей разных возрастов, о методах диагностики и современных способах лечения недуга.
Причины дисплазии тазобедренных суставов у детей
Точные причины этого врожденного недуга медики не знают. Существует несколько теорий, наиболее обоснованные их которых – это генетическая и гормональная:
Генетическая предрасположенность к ортопедическим отклонениям – причина закладки порока развития костно-суставных структур у плода на этапе его внутриутробного развития. Статистически доказана наследственность по женской линии у 25–30% новорожденных с диагностированной дисплазией тазобедренных суставов.
Гормональная теория подтверждена тем, что у девочек патологию обнаруживают чаще, чем у мальчиков. Во время вынашивания плода прогестерон (это так называемый «гормон беременности») размягчает хрящи и связки таза женщины, подготавливая к родам ее родовые пути. Попадая в кровь эмбриона женского рода, этот же гормон расслабляет связки его тазобедренных сочленений.
Факторы риска формирования дисплазии
(если таблица видна не полностью – листайте ее вправо)
Классификация дисплазии
Три основные формы патологии:
Ацетабулярная – нарушение развития вертлужной впадины.
Дисплазия верхнего отдела кости бедра с изменением угла между головкой и вертлужной впадиной.
Ротационная – нарушение геометрии бедерной кости в горизонтальной плоскости по отношению к впадине.
Четыре степени тяжести патологии:
Незрелость ТБС – пограничное состояние, чаще наблюдаемое у недоношенных детей. Характеризуется отставанием развития суставные структур.
Предвывих – вертлужная впадина скошена, смещение головки кости бедра отсутствует.
Подвывих – впадина более уплощена и скошена, головка кости смещается вверх и наружу, при определенных движениях способна выйти из вертлужной впадины.
Вывих – наиболее тяжелая форма, при которой головка бедра сдвигается еще выше, выходя из впадины.
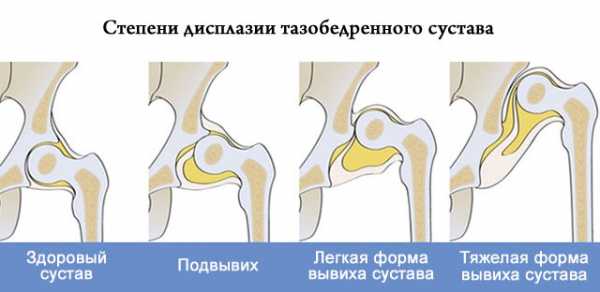
Дисплазия бывает односторонней или двусторонней. Двустороннюю диагностируют в 7 раз реже односторонней, а правостороннюю – в 1,5–2 раза реже левосторонней.
Симптомы недуга
1. Признаки дисплазии, когда ребенок еще не ходит
На начальном этапе недуг не причиняет новорожденному никакого дискомфорта или болей. Внешне ребенок практически ничем не отличается от здоровых малышей, но характерные признаки проблемы может обнаружить врач-ортопед или педиатр при осмотре в роддоме либо внимательная мама уже дома.
Дисплазия тазобедренных суставов у детей до года определяется по следующим симптомам (на которые можно обратить внимание во время купания, переодевания или пеленания грудничка):
- несимметричности кожных складочек на ягодицах и бедрах,
- разной длине ног,
- развороту стопы со стороны пораженного сустава наружу,
- ограничению подвижности в суставах бедер либо легкому и неестественному отведению ножки со щелчком.
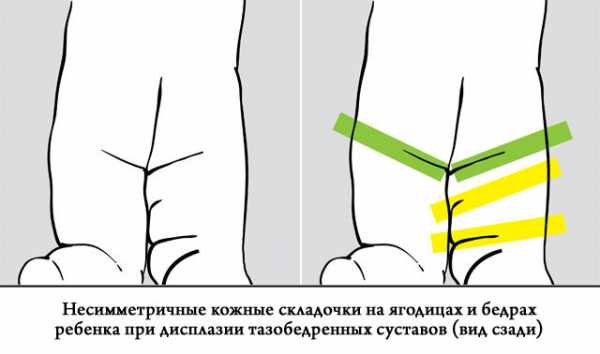
2. Симптомы, когда ребенок начал ходить
Явные симптомы диспластического процесса появляются у ребенка, когда он начинает ходить:
- при двусторонней дисплазии малыш во время ходьбы раскачивается из стороны в сторону (утиная походка), ходит на цыпочках, не наступая на пятки;
- при односторонней – прихрамывает;
- при врожденном вывихе боли возникают уже с первых шагов,
- нелеченный подвывих проявляется болевым синдромом к 3–5 годам.
3. Симптомы у подростков и взрослых
Если по каким-то причинам патологию не выявили и не устранили в раннем детском возрасте, то с годами она переходит в более тяжелую форму – диспластический коксартроз. При этом симптомы становятся ярко выраженными:
- У подростков или взрослых вывих одной или обоих головок бедра существенно влияет на походку: трудность вызывает обычная ходьба, а прыжки, бег, приседания или другие действия порой вообще невозможны.
- Движения ногами болезненны, при одностороннем процессе возникает атрофия мышц ноги, искривление позвоночного столба в районе поясницы, возможно нарушение функций органов малого таза.
- Вправление вывиха со временем становится все затруднительнее из-за постепенного заполнения суставной впадины соединительной и жировой тканью.
- Нередко пациенту дают 3 либо 2 группу инвалидности.
Методы диагностики
Первый осмотр новорожденного проводит неонатолог и врач-ортопед еще в родильном доме. Детей в возрастах 1, 3, 6 и 12 месяцев в обязательном порядке амбулаторно обследуют у детского ортопеда на предмет обнаружения дисплазии.
Диагностика при осмотре у грудничков до года
(если таблица видна не полностью – листайте ее вправо)
Врач предполагает дисплазию при обнаружении одного достоверного или трех неспецифических признаков. Для подтверждения диагноза доктор назначает рентген и УЗИ тазобедренного сустава.
УЗИ и рентген тазобедренных суставов для диагностики
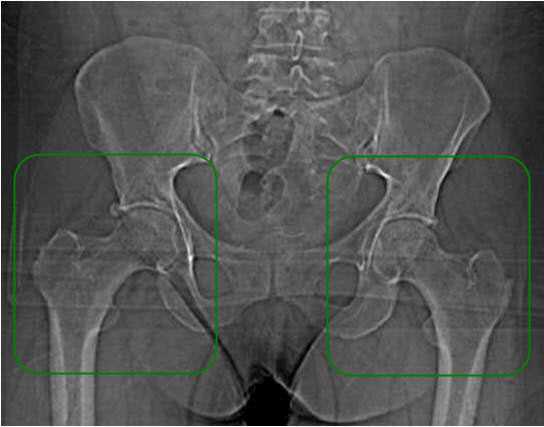
Рентгеновский снимок здоровых тазобедренных суставов

Рентгеновский снимок здоровых тазобедренных суставов при двусторонней дисплазии
УЗИ тазобедренных соединений – высокоинформативная и безопасная методика – отличная альтернатива рентгенограмме у новорожденных.
Рентгенограмму назначают малышам старше 3 мес. по причине того, что у детей младше этого возраста значительная часть суставной впадины и головки бедра состоит из хрящей, поэтому не видна на снимке. Для чтения детских рентгеновских снимков предусмотрены особые схемы с горизонтальными и перпендикулярными линиями.
Рентген- и УЗ-диагностика у взрослых – это основные классические методы обследования при подозрении на вывих или коксартроз тазобедренных сочленений.
Лечение дисплазии тазобедренных сочленений у детей
Лечат эту врожденную патологию детский ортопед совместно с мануальным терапевтом, врачом ЛФК, физиотерапевтом. Терапия дисплазии тазобедренных суставов у детей – длительный процесс, который начинают с первых месяцев жизни малыша (при ранней диагностике). Выбор способов лечения, их комбинация, длительность терапии зависят от степени дисплазии и возраста пациента.
Стандартное консервативное лечение
(если таблица видна не полностью – листайте ее вправо)
Операция
Хирургическое лечение необходимо в следующих пяти случаях:
неэффективность консервативного лечения;
позднее обнаружение патологии;
тяжелая форма дисплазии с истинным вывихом ТБС при невозможности его вправления;
повторный вывих после закрытого вправления;
диспластический коксартроз с разрушением сустава у взрослых.
Оперативное вмешательство проводят ребенку после достижения 1 года.
В тяжелых случаях делают открытое вправление вывиха либо проводят корригирующую операцию на кости бедра и вертлужной впадине. Взрослым в тяжелых случаях делают эндопротезирование пораженного сочленения.
Заключение
Дисплазию ТБС в младенческом возрасте лечат за несколько месяцев, после чего ребенок растет и развивается здоровым. Чем позднее ее обнаружат – тем больше времени и сил уйдет на лечение. Коррекция вывихов в подростковом или взрослом возрасте обычно не обходится без операции и длительной реабилитации.
Поэтому родителям следует посещать детского ортопеда и выполнять его рекомендации. Только своевременное обследование и лечение поможет избежать тяжелых последствий врожденного диспластического процесса.
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
sustavzdorov.ru