Принципы питания при пневмонии
(Памятка для населения)Пневмония – это острое инфекционное заболевание, возникающее самостоятельно или являющееся осложнением других заболеваний. Оно характеризуется воспалительным процессом в легких.
В лихорадочном периоде имеет место интоксикация («отравление») организма продуктами жизнедеятельности микроорганизмов (вирусов, бактерий), вызвавших болезнь; повышается нагрузка на сердечно-сосудистую систему, снижается функциональная деятельность органов пищеварения.
В этот период питание должно способствовать быстрейшему разрешению воспалительного процесса, снижению интоксикации, повышению защитных сил организма, щадящему режиму работы органов сердечно-сосудистой и пищеварительной систем. Показано достаточное количество витаминов, особенно витамина С, и жидкости до 1400-1700 мл. в сутки (при отсутствии сердечной недостаточности). Общую калорийность рациона в начале заболевания следует снизить до 1500 ккал.
Рекомендуются следующие продукты и блюда из них: приготовленные на пару нежирное мясо, печень, цыпленок, кролик; нежирная рыба в отварном виде; яйца всмятку или паровой омлет; свежий протертый творог, кефир, простокваша; молоко или сливки для приготовления блюд; сметана в блюда; сливочное и растительное масло, добавляемое в блюда; каши из манной крупы, протертые из риса, геркулеса, гречневой крупы; картофель в любом виде, кроме жареного; пюре из моркови, свеклы, цветной капусты; тушеные кабачки, тыква, свежие огурцы, помидоры; протертые крупяные и фруктовые супы, супы-пюре из овощей, свежие мягкие ягоды и фрукты в сыром виде, печеные яблоки, сухофрукты: чернослив, курага; некрепкий чай, настой шиповника, кисели, компоты, соки, хлеб без соли.
Исключаются из рациона: жирная, соленая, жареная пища, сыр, макаронные изделия, соленые и квашеные овощи, грибы, бобовые, мясные и куриные бульоны, пряности, томат в виде соуса, плоды с грубой клетчаткой, виноград, изюм, сладости (кроме сахара в чай, напитки), кофе, какао, виноградный сок.
В период выздоровления следует значительно повысить калорийность суточного рациона до 2500-3000 ккалорий, в основном за счет увеличения содержания белков до 130-150 граммов, жиров до 80-90 граммов, в меньшей степени углеводов – до 300-350 граммов.
Обогащение рациона белком способствует восполнению его потерь из-за распада в лихорадочный период болезни, стимуляции восстановительных процессов, препятствует изменениям состава формулы крови, связанным с употреблением антибактериальных препаратов.
Показано также употребление продуктов, стимулирующих желудочную секрецию (мясные и рыбные бульоны, хлебный квас, соусы, пряности, приправы, кофе, какао, фруктовые и овощные соки). По мере выздоровления объем порции увеличивается, а количество приемов пищи уменьшается до 4-5 раз в сутки.
Следует помнить, что наравне с лечебными мероприятиями, питание больного пневмонией имеет большое значение в процессе его выздоровления и укрепления иммунитета.
Питание при пневмонии: полезные продукты и общие принципы — АЗЕРТАДЖ
Баку, 20 апреля, АЗЕРТАДЖ
Воспаление легких характеризуется интоксикацией и яркой клинической картиной. Заболевание требует определенного режима, включая правильно подобранное питание. Диетический рацион при пневмонии рассчитан на быстрое выздоровление, повышение сопротивляемости организма к инфекции, разгрузку пищеварительной системы.
Заболевание требует определенного режима, включая правильно подобранное питание. Диетический рацион при пневмонии рассчитан на быстрое выздоровление, повышение сопротивляемости организма к инфекции, разгрузку пищеварительной системы.
При пневмонии рекомендуют придерживаться стола по Певзнеру No13 в острый период и стола No15 во время восстановления. АЗЕРТАДЖ со ссылкой на «МедикФорум» рассказывает подробнее особенности питания во время пневмонии.
Принципы питания по столу No13
Первые дни болезни сопровождаются слабостью, лихорадкой, воспалительными процессами. В таком случае необходим щадящий режим питания. В первые 3-5 дней рекомендуется пить около 2,5 литров очищенной воды, на голодный желудок. Желательно дополнительно пить воду со свежевыжатым лимонным/апельсиновым соком. В напитках содержится много витамина С, снижающего интоксикацию, усиливающего иммунитет.
Рекомендуется выпивать чай с мятой, шалфеем, цветами липы, шиповником. Благодаря травам увеличивается диурез, потоотделение, ускоряется выведение болезнетворных токсинов, продуктов жизнедеятельности бактерий, вызывающих воспаление легких. При заболевании должно в рационе присутствовать теплое молоко, смешанное с топленым сливочным маслом. Напиток насыщает кальцием, белками, жирами, необходимыми для усиления иммунитета.
При заболевании должно в рационе присутствовать теплое молоко, смешанное с топленым сливочным маслом. Напиток насыщает кальцием, белками, жирами, необходимыми для усиления иммунитета.
Если пациент в состоянии питаться самостоятельно, необходимо включить в рацион легкие овощные супы на мясном бульоне, супы-пюре или бульон. Грубые продукты и блюда пока не стоит употреблять, чтобы снизить нагрузку на пищеварительную систему.
Уменьшение температуры и выраженности интоксикации говорит о том, что необходимо потихоньку добавлять в рацион более калорийные продукты. Отлично подойдут при снижении проявлений болезни яйца, мясные/рыбные котлеты, хлеб из цельнозерновой муки, овощи, фрукты, хорошо разваренные каши, растительные масла (до 5 столовых ложек в сутки).
Вышеназванная пища направлена на восстановление клеток и тканей легкого, обеспечит строительным материалом, повысит защитные свойства организма.
Не рекомендованы к употреблению при пневмонии следующие виды пищи:
Сахар. Его следует заменить фруктозой, медом, листьями стевии, тростниковым сахаром.
Его следует заменить фруктозой, медом, листьями стевии, тростниковым сахаром.
Алкоголь снижает сопротивляемость организма, увеличивает интоксикацию в крови.
Бобовые, белокочанная капуста увеличивают газообразование в кишечнике, вздутие живота, резкий приток крови к пищеварительному тракту, замедляет восстановление легочной ткани.
Хлебобулочные изделия из белой очищенной пшеничной муки, макаронные изделия, картофель, белый рис. Это углеводы быстрой группы, разрешенные только людям с высокой физической активностью.
Копчености, пряные и острые блюда усиливают кровоток в желудке и кишечнике, уменьшают его в дыхательной системе и замедляют восстановление.
Жареные блюда. Из-за окисления растительных масел при высокой температуре уменьшится сурфактант, при пневмонии его и так мало.
Принципы питания по столу No15
Питаться по данной системе необходимо, когда интоксикация почти прошла, но дыхательные пути не очищены от мокроты, легкие не восстановились.
Каши можно есть более сухие, супы на мясном бульоне с обычными овощами, но без зажарки. Овощи и фрукты не подвергаются ограничению в количестве. Молочные продукты должны быть в рационе утром и вечером.
Работу кишечника потребуется налаживать после приема антибиотиков, сопровождающего лечение. Для этого потребуется устраивать эубиотический ужин: за полчаса до отбоя выпить кефир или на выбор съесть отварную свеклу, морковь, репу, гречневую кашу без мяса. В данных продуктах содержится полезная для органа клетчатка, другие компоненты для приведения в норму микрофлоры. Благодаря им он тоже восстановится после пневмонии.
AZERTAG.AZ :Питание при пневмонии: полезные продукты и общие принципы
© При использовании информации гиперссылка обязательна.
При обнаружении в тексте ошибки, надо ее выделить, нажав на клавиши ctrl + enter, и отправить нам
Врач рассказала, какие продукты восстановят здоровье после пневмонии
https://rsport. ria.ru/20200617/1573030714.html
ria.ru/20200617/1573030714.html
Врач рассказала, какие продукты восстановят здоровье после пневмонии
Врач рассказала, какие продукты восстановят здоровье после пневмонии — РИА Новости Спорт, 17.06.2020
Врач рассказала, какие продукты восстановят здоровье после пневмонии
Кардиолог и терапевт Светлана Зубаилова перечислила продукты, которые необходимы организму для восстановления после перенесенной пневмонии. РИА Новости Спорт, 17.06.2020
2020-06-17T07:30
2020-06-17T07:30
2020-06-17T07:30
зож
питание
здоровье
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/65425/93/654259360_0:54:1024:630_1920x0_80_0_0_f3d778d76241272205e95ab605ff5598.jpg
МОСКВА, 17 июн — РИА Новости. Кардиолог и терапевт Светлана Зубаилова перечислила продукты, которые необходимы организму для восстановления после перенесенной пневмонии.Она отметила, что для укрепления иммунитета важно ежедневно потреблять белок, витамины и минералы, играющие важную роль в клеточном обмене. В первую очередь в рацион следует включить нежирное мясо с низким содержанием холестерина: говядину, постную баранину, кролика, курицу. При этом жарить и использовать острые приправы не рекомендуется — после приема антибиотиков желудочно-кишечному тракту требуется некоторое время для нормализации работы.Морепродукты и морская рыба являются источником йода, который необходим для здоровья эндокринной системы.Для желудка и кишечника очень полезны супы, особенно овощные. Крупы (гречка, овсянка, не пропаренный рис, пшеничная и ячневая каши) содержат важные микроэлементы и способствуют ускорению перистальтики. Не менее ценными являются зелень (источник клетчатки и множества витаминов), а также фрукты и ягоды.
В первую очередь в рацион следует включить нежирное мясо с низким содержанием холестерина: говядину, постную баранину, кролика, курицу. При этом жарить и использовать острые приправы не рекомендуется — после приема антибиотиков желудочно-кишечному тракту требуется некоторое время для нормализации работы.Морепродукты и морская рыба являются источником йода, который необходим для здоровья эндокринной системы.Для желудка и кишечника очень полезны супы, особенно овощные. Крупы (гречка, овсянка, не пропаренный рис, пшеничная и ячневая каши) содержат важные микроэлементы и способствуют ускорению перистальтики. Не менее ценными являются зелень (источник клетчатки и множества витаминов), а также фрукты и ягоды.
https://rsport.ria.ru/20200616/1572973388.html
https://rsport.ria.ru/20200615/1572946921.html
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости Спорт
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/65425/93/654259360_57:0:968:683_1920x0_80_0_0_75803cef60c50c954f272118261f570c.jpgРИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
питание, здоровье
МОСКВА, 17 июн — РИА Новости. Кардиолог и терапевт Светлана Зубаилова перечислила продукты, которые необходимы организму для восстановления после перенесенной пневмонии.
Она отметила, что для укрепления иммунитета важно ежедневно потреблять белок, витамины и минералы, играющие важную роль в клеточном обмене.
В первую очередь в рацион следует включить нежирное мясо с низким содержанием холестерина: говядину, постную баранину, кролика, курицу. При этом жарить и использовать острые приправы не рекомендуется — после приема антибиотиков желудочно-кишечному тракту требуется некоторое время для нормализации работы.
16 июня 2020, 08:00ЗОЖЭндокринолог рассказала, каким должен быть правильный завтракМорепродукты и морская рыба являются источником йода, который необходим для здоровья эндокринной системы.
«Протеин морских животных легко усваивается и не содержит опасных жиров. Морская рыба — ценнейший источник витаминов А и Е, а также ненасыщенных Омега-3 и Омега-6 жирных кислот. Эти вещества очень важны для обеспечения иммунитета и регенерационных процессов», — говорит Светлана Зубаилова.
15 июня 2020, 14:05ЗОЖДиетолог рассказала, что произойдет с организмом, если часто есть чеснокДля желудка и кишечника очень полезны супы, особенно овощные. Крупы (гречка, овсянка, не пропаренный рис, пшеничная и ячневая каши) содержат важные микроэлементы и способствуют ускорению перистальтики. Не менее ценными являются зелень (источник клетчатки и множества витаминов), а также фрукты и ягоды.
Крупы (гречка, овсянка, не пропаренный рис, пшеничная и ячневая каши) содержат важные микроэлементы и способствуют ускорению перистальтики. Не менее ценными являются зелень (источник клетчатки и множества витаминов), а также фрукты и ягоды.
«Каждый день нужно выпивать не менее двух литров воды. Это важно для выведения токсинов, разжижения мокроты. Крайне полезны витаминизированные соки, кисели и компоты», — добавила врач.
Какой рацион питания рекомендуется при пневмонии?
Какой рацион питания рекомендуется при пневмонии?
Повысить защитные силы организма при этом недуге может полноценное питание с достаточным количеством витаминов С, А, группы В. Полезно включать в рацион продукты, богатые кальцием: молоко, творог, сыр, цветную капусту, салат. Повышенное количество солей кальция при одновременном ограничении в рационе поваренной соли и легко всасываемых углеводов (прежде всего сладостей) обеспечивает противовоспалительный эффект лечебного питания.
В первые дни заболевания предпочтительна жидкая пища: показаны различные фруктовые и овощные соки, клюквенный морс, чай с лимоном, минеральная вода («боржоми», «славяновская», «смирновская», «костромская»).
Больному показаны фрукты и ягоды, особенно лимоны, черная и красная смородина, сливы, черноплодная рябина, шиповник. Продукты, содержащие витамин А и каротин, способствуют хорошему функционированию эпителия дыхательных путей. Напомним, витамин А содержится в сливочном масле, сливках, сыре, яичном желтке, печени, а бета-каротин – в растительных продуктах. Каротина много в моркови, зеленом луке, сладком перце, петрушке, салате, абрикосах, ягодах облепихи.
Для лечения пневмонии врач назначает антибиотики и сульфаниламидные препараты, поэтому полезно включать в рацион питания продукты, содержащие витамины группы В (мясо, рыба, дрожжи), хлеб из муки грубого помола, крупы – овсяную, гречневую, способствующие уменьшению отрицательного влияния медикаментозной терапии на микрофлору кишечника.
Большое значение придается поддержанию хорошего аппетита, для стимуляции которого полезны слегка вымоченная сельдь, малосольные огурцы, квашеная капуста, пряности. Стимулирует аппетит и крепкий мясной бульон.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесПитание детей при пневмонии | Wedding.ua
Питание детей при пневмонии
Пневмония – это инфекционно-воспалительный процесс в легких. Она характеризуется высокой температурой, кашлем, утрудненным дыханием. Эффективное лечение обуславливается применением антибиотиков, которые, как известно, не лучшим образом влияют на микрофлору кишечника. Поэтому питание, которое играет немаловажную роль в выздоровлении заболевшего, должно быть подобрано правильно, чтобы восстановить защитные функции организма и компенсировать потерю необходимых микроэлементов и витаминов.
При воспалении легких важно обильное питье, чтобы вывести токсины из организма и возобновить нормальный водобаланс.
Питание заболевшего ребенка должно полностью соответствовать его возрасту и быть полноценным в каждый из периодов болезни. Так же, неплохой идеей было бы обратить внимание и на диетическое питание для детей.При остром периоде количество пищи сокращают как минимум на треть, компенсируя ее недостаток жидкостью. Особенно полезными будут отвары и масла шиповника и облепихи. В них содержаться каротиноиды, флавоноиды, аскорбиновая кислота, которые в совокупности оказывают лечебное действие на организм.
Если ребенок на грудном вскармливании, необходимо сохранить эту пищу, при этом лучше давать карапузу сцеженное материнское молоко из чашечки или ложки, поскольку в период болезни необходимость сосать утрудняет дыхание малыша.
При пневмонии необходимо увеличить в меню количество продуктов с содержанием кальция, то есть ввести в рацион больше нежирных молочных продуктов, яиц, уменьшить потребление соли (не больше 7-8 гр в сутки). Хорошо бы добавить в рацион кисломолочные продукты с содержанием про- и пребиотиков, для восстановления микрофлоры кишечника.
Хорошо бы добавить в рацион кисломолочные продукты с содержанием про- и пребиотиков, для восстановления микрофлоры кишечника.
Из других продуктов, при воспалении легких необходимо давать ребенку отварную рыбу, некрепкий и нежирный мясной бульон, отваренное мясо нежирных сортов, разваренную рисовую или гречневую крупу, макароны, супы на мясном или овощном бульоне, печеные яблоки. В период болезни энергетическая ценность продуктов в сумме должна составлять 1600-1700 ккал.
Врачи не рекомендуют при пневмонии чрезмерное потребление углеводов, поэтому на период болезни лучше исключить сладости, хлебобулочные изделия, печенье и конфеты. Их можно заменить фруктами.
Питание при пневмонии должно быть дробным, прием пищи – 5-6 раз в день небольшими порциями. Это способствует лучшему усвоению еды и ускоряет процесс выздоровления.
номер стола, особенности и нюансы приготовления пищи, назначения врача, терапия и восстановительный период
Одним из самых распространенных заболеваний дыхательных органов, которое встречается у населения является пневмония. Ежегодно в мире умирает от пневмонии более миллиона детей. В России каждые пять лет этим недугом заболевает один человек из четырех. В Америке – около 3 миллионов человек переносят пневмонию ежегодно. Пациентам возрастом старше 65 лет госпитализация необходима в 4 раза чаще, чем остальным заболевшим. Чаще всего болеют дети возрастом до 5 лет и пожилые люди старше 65.
Ежегодно в мире умирает от пневмонии более миллиона детей. В России каждые пять лет этим недугом заболевает один человек из четырех. В Америке – около 3 миллионов человек переносят пневмонию ежегодно. Пациентам возрастом старше 65 лет госпитализация необходима в 4 раза чаще, чем остальным заболевшим. Чаще всего болеют дети возрастом до 5 лет и пожилые люди старше 65.
Коварная пневмония
К сожалению, смертность от простой пневмонии составляет 5 %, а до того, как в процессе лечения начали использовать антибиотик пенициллин, погибало 83 % заболевших. Сегодня ситуация с лечением этой распространенной, но достаточно коварной болезни существенно улучшилась. Но, как и раньше, жертвами пневмонии становится немалая часть населения страны.
В зависимости от этиологии заболевания, способности организма к сопротивлению и степени тяжести реакция у заболевшего на пневмонию может быть разной. Инфекционные микроорганизмы отрицательно влияют не только на уязвимую легочную ткань, но и на другие органы. Особенно страдает при пневмонии сердечно-сосудистая система. Грамотно подобранная диета при пневмонии и у взрослых, и у детей даст положительный результат и усилит эффективность от лечения. Соответствующее питание уменьшит общую интоксикацию организма, процессы воспаления, поддержит работу сердечно-сосудистой системы и пищеварительного тракта – а это очень важно для истощенного организма, которому необходимо сохранять силы для борьбы с болезнью.
Особенно страдает при пневмонии сердечно-сосудистая система. Грамотно подобранная диета при пневмонии и у взрослых, и у детей даст положительный результат и усилит эффективность от лечения. Соответствующее питание уменьшит общую интоксикацию организма, процессы воспаления, поддержит работу сердечно-сосудистой системы и пищеварительного тракта – а это очень важно для истощенного организма, которому необходимо сохранять силы для борьбы с болезнью.
Лечение пневмонии осуществляется комплексно, с использованием современных антибиотиков и легочных препаратов. Однако ученые давно доказали связь между питанием и самочувствием человека, поэтому диета при пневмонии все чаще назначается врачами.
Когда эффективна диета?
При болезнях дыхательной системы лечебное питание детей и взрослых определяется, прежде всего, тяжестью состояния больного и интоксикацией дыхательных путей. Конечно же, диета при пневмонии у человека с температурой 39 °С и общим критичным состоянием малоэффективна, как минимум потому, что больной в таком состоянии практически не способен есть. Если же мы говорим о стабильном состоянии, тогда акцент на питании станет помощником в борьбе за здоровье.
Если же мы говорим о стабильном состоянии, тогда акцент на питании станет помощником в борьбе за здоровье.
Диета № 11
Давно не секрет, что все лечебные диеты имеют свой порядковый номер. Номер диеты при пневмонии – 11. И этот стол содержит в себе все необходимые для скорейшего выздоровления продукты. Кстати, диету с этим же номером назначают при туберкулезе. Общая калорийность этого лечебного стола составляет 3500 кКал и достигается за счет высокого содержания белка. Перед тем, как начинать диету, врачи рекомендуют сделать очистительную клизму или использовать более щадящий метод очистки организма – слабительное.
Диета при пневмонии
В условиях тяжелого протекания заболевания в первые несколько дней есть смысл сделать упор на жидкий рацион, в основе которого будут:
- Минеральная вода без газа.
- Слабые бульоны из птицы или мяса с низким содержанием жира.
- Сладкий чай с лимоном.
- Нежирные кисломолочные продукты.
- Свежевыжатые овощные и фруктовые соки.

- Отвар шиповника.
В дальнейшем можно разнообразить рацион, добавив в меню супы на основе мясных или овощных бульонов с добавлением макаронных изделий, овсяной, манной и рисовой круп.
Далее в питание больного добавляют отварную рыбу и мясные суфле, яйца, сваренные всмятку, протертый со сливками творог, печеные яблоки и фруктовые или овощные пюре.
Для того чтобы у организма было достаточно сил для борьбы с инфекцией, он должен получать достаточно белка. Рассчитать необходимое количество просто – 1 грамм белка на 1 килограмм массы тела больного. При этом очень важно соблюдать баланс жиров – около 60 процентов жиров должны иметь животное происхождение (сливочное масло, сыр, молоко, яйца, нежирное мясо, рыба и т. д.). Если же течение болезни тяжелое, и больной вынужден соблюдать постельный режим, то общую калорийность рациона необходимо снизить до 1900-2100 ккал.
Если соблюдается диета при пневмонии, стол должен быть разнообразным, но не обильным. Критично важно снизить потребление соли, обогатить рацион витаминами А и С и наладить достаточный питьевой режим. Страдающему от интоксикации организму просто необходимо достаточное количество жидкости – от полутора до двух литров в день. Особенно актуальными в период лечения пневмонии станут напитки, содержащие в себе достаточное количество аскорбиновой кислоты. Это чаи с сахаром и лимоном, отвары шиповника, кисло-сладкие фруктовые соки.
Страдающему от интоксикации организму просто необходимо достаточное количество жидкости – от полутора до двух литров в день. Особенно актуальными в период лечения пневмонии станут напитки, содержащие в себе достаточное количество аскорбиновой кислоты. Это чаи с сахаром и лимоном, отвары шиповника, кисло-сладкие фруктовые соки.
Кисломолочные напитки в составе лечебной диеты при пневмонии помогут восстановить микрофлору кишечника больного. Общие рекомендации – это дробное питание, легкоусвояемые продукты, не вызывающие запоры или вздутие, и никакой жареной пищи. Ослабленному больному еду лучше подавать в протертом виде.
Диета в период восстановления
Как только состояние больного улучшится или же если заболевание протекало достаточно легко, можно следовать принципам правильного питания, делая упор на кальций и дополнительные витамины. При этом важно исключить тяжелую для пищеварения и жирную пищу. Для того чтобы стимулировать отсутствующий у больного аппетит, можно прибегнуть к помощи таких продуктов, как икра, ветчина, сыр, маринованные или квашенные овощи, пряности. Есть смысл добавить в рацион небольшое количество качественного сухого вина, которое тоже крайне положительно влияет на повышение аппетита.
Есть смысл добавить в рацион небольшое количество качественного сухого вина, которое тоже крайне положительно влияет на повышение аппетита.
Какая диета при пневмонии поможет ребенку?
Лечебное питание детей при пневмонии также должно быть направлено на предотвращение побочных воздействий назначаемых врачами лекарств – особенно сульфаниламидных препаратов и антибиотиков. Хорошо справляются с поставленной задачей продукты, богатые витаминами группы В – гречневая и овсяная крупы, мясо, рыба, дрожжи и хлеб из муки грубого помола. Хороший противовоспалительный эффект оказывает включение в рацион ребенка продуктов, в составе которых есть достаточное количество солей кальция – творог, сыр, молоко, листовой салат, капуста и инжир. Так же, как и в случае со взрослыми, интоксикация организма хорошо снижается введением в суточный рацион ребенка достаточного количества жидкости и витамина С.
Как правило, дети плохо едят в первые дни болезни. Заставлять маленького больного есть ни в коем случае нельзя. В первые дни достаточно обильного питья по аналогии с напитками, входящими в диету для взрослых.
В первые дни достаточно обильного питья по аналогии с напитками, входящими в диету для взрослых.
Диета при пневмонии для детей в общих чертах такая же, как и для взрослых, однако есть некоторые отличия, о которых нельзя забывать:
- Бульоны из нежирного мяса, которые составляют основу рациона в диете № 11 для взрослых, категорически запрещены детям до полутора лет. Дело в том, что бульон содержит много так называемых экстрактивных веществ, которые выделяются из мяса в процессе приготовления. Детский организм может не справиться с их перевариванием, поэтому их лучше исключить из лечебной диеты ребенка. Малышам отлично подойдут овощные бульоны.
- Второй запрет в диете – мед. Подслащивать напитки медом запрещено, если ребенку не исполнилось три года. По достижении этого возраста можно включать в рацион мед.
Запрещенные продукты
Категорически запрещается употреблять при пневмонии следующие продукты:
- Колбасные изделия и консервы.
- Жирные сливки, молоко, сыр.

- Грибы, бобовые, лук, чеснок, огурцы, белокочанную капусту, редьку.
- Шоколад, кондитерские изделия, фрукты с грубой кожицей.
- Крепкий чай, кофе, какао и алкоголь.
Меню для больного пневмонией
Завтрак — зеленый час с лимоном и медом (сахаром), 200 г манной каши на нежирном молоке.
Второй завтрак — стакан слабого отвара шиповника, омлет из 2 куриных яиц.
Обед — чашка нежирного мясного бульона, 200 г отварного мяса птицы, в качестве гарнира 150 г пюре из картофеля, стакан брусничного морса.
Полдник — 250 г нежирного творога, заправленного йогуртом, печеное яблоко, чай.
Ужин — 300 г овощного салата, заправленного подсолнечным маслом, стакан нежирного кефира.
Грамотно составленный рацион позволит оказать страдающему пневмонией организму достаточную поддержку в период заболевания. Со временем пищевой режим обогащается полезными продуктами, и заболевание отступает окончательно.
Питание при пневмонии (воспалении легких)
Основные принципы лечебного питания при острой пневмонии
Острая пневмония — это острый инфекционно-воспалительный процесс в легких с вовлечением всех структурных элементов пораженного участка легочной ткани. Острая пневмония имеет разные варианты течения с различной степенью тяжести.
Острая пневмония имеет разные варианты течения с различной степенью тяжести.
Многообразие клинических проявлений пневмонии обусловлено различиями в объеме поражения легочной ткани, выраженности интоксикации, наличием осложнений. Симптомы пневмонии зависят от возбудителя инфекции и ответной реакции организма. Общие симптомы пневмонии связаны с токсическим действием микроорганизмов на нервную и сердечно-сосудистую систему, местные симптомы зависят от изменений самой дыхательной системы. Пневмонии протекают как с выраженной, так и с неяркой клинической картиной. Малосимптомные пневмонии являются одной из особенностей современного течения воспаления легких.
При острой пневмонии главным в лечении является противоинфекционная и иная лекарственная терапия, а питание должно способствовать повышению защитных сил организма, его сопротивляемости инфекции, уменьшению воспалительного процесса и интоксикации, щажению органов сердечно-сосудистой и пищеварительной систем.
При пневмонии средней тяжести при высокой температуре и постельном режиме показана диета пониженной энергоценности (1900-2100 ккал), в основном за счет уменьшения жиров, с ограничением поваренной соли до 7-8 г (при обильном потоотделении потребление соли может быть увеличено), увеличением содержания кальция (молочные продукты). Уменьшение содержания натрия за счет поваренной соли и увеличение содержания кальция в диете имеет противовоспалительное значение. Традиционное ограничение с этой же целью легкоусвояемых углеводов (сахар и содержащие его продукты) в настоящее время отвергнуто, так как эффект этого ограничения не доказан.
Уменьшение содержания натрия за счет поваренной соли и увеличение содержания кальция в диете имеет противовоспалительное значение. Традиционное ограничение с этой же целью легкоусвояемых углеводов (сахар и содержащие его продукты) в настоящее время отвергнуто, так как эффект этого ограничения не доказан.
Для поддержания противоинфекционной иммунной защиты организма необходимо обеспечение достаточного количества белка в рационе из расчета 1 г на 1 кг нормальной массы тела больного, из них не менее 60% животного происхождения, прежде всего за счет молочных продуктов, яиц и рыбы. Надо дополнять питание приемом поливитаминов, в составе которых должны быть витамины С и А. За день следует принимать до 2-3 драже поливитаминов в физиологических дозах. Для ослабления интоксикации показано обильное питье (1,5-2 л и более), в первую очередь содержащих витамин С напитков: разбавленных водой кисло-сладких соков фруктов и ягод, отвара шиповника, чая с лимоном, морсов, компотов. Обязательно включение в диету кисломолочных напитков (в том числе содержащих пробиотики и пребиотики), которые в какой-то мере способствуют нормализации состояния кишечной микрофлоры и деятельность кишечника, обеспечивают организм легкоусвояемым белком и кальцием. Цельное молоко используют только в блюдах. Пищу дают 5-6 раз в день, небольшими порциями.
Цельное молоко используют только в блюдах. Пищу дают 5-6 раз в день, небольшими порциями.
Диета предусматривает механическое и умеренное химическое щажение органов пищеварения. При разнообразии продуктового набора преобладают легкоперевариваемые, не способствующие повышенному газообразованию, вздутию кишечника и запорам продукты. Пищу готовят в рубленом и протертом виде, варят на воде или на пару. Характеристика рекомендуемых и исключаемых продуктов и блюд диеты при острой пневмонии средней тяжести представлена в статье «Питание при острых инфекционных болезнях».
В период выздоровления, а также при легком течении острой пневмонии показано здоровое питание с увеличением в пищевом рационе источников кальция и витаминов, кисломолочных напитков (особенно при лечении антибиотиками), исключением трудноперевариваемых и очень жирных продуктов и блюд.
При тяжелом течении пневмонии (высокая температура, интоксикация, одышка в покое и др.) в первые 1-3 дня заболевания предпочтительна жидкая пища: полусладкий чай с лимоном, соки различных фруктов и ягод, минеральные воды без углекислоты (дегазированные), отвар шиповника, некрепкий обезжиренный мясной бульон, нежирные кисломолочные напитки. При первых признаках улучшения состояния и появлении аппетита в рацион вводят супы на бульоне или овощном отваре с разваренной манной, рисовой, овсяной крупой или вермишелью, суфле и пюре из мяса, яйца всмятку, отварную рыбу, творог, протертый со сливками, фруктовые и овощные пюре, печеные яблоки и т.д. Энергоценность рациона должна составлять 1500-1600 ккал за счет резкого ограничения жиров (30-40 г), умеренного уменьшения углеводов (250 г) и белков (60 г). Далее диета строится в соответствии с изложенным выше вариантом питания при пневмонии средней тяжести.
При первых признаках улучшения состояния и появлении аппетита в рацион вводят супы на бульоне или овощном отваре с разваренной манной, рисовой, овсяной крупой или вермишелью, суфле и пюре из мяса, яйца всмятку, отварную рыбу, творог, протертый со сливками, фруктовые и овощные пюре, печеные яблоки и т.д. Энергоценность рациона должна составлять 1500-1600 ккал за счет резкого ограничения жиров (30-40 г), умеренного уменьшения углеводов (250 г) и белков (60 г). Далее диета строится в соответствии с изложенным выше вариантом питания при пневмонии средней тяжести.
При плохом аппетите используют умеренно соленые закуски (вымоченную сельдь, сыр, ветчину, икру и др.), квашеные, маринованные и пряные овощи, пряности, томатный и другие соки, сухое виноградное вино. После тяжелой и затяжной пневмонии с истощением показано усиленное питание по типу диеты при туберкулезе легких в стадии выздоровления (см. статью «Питание при туберкулезе»).
Источник: по материалам книги Б.Л. Смолянского и В. Г. Лифляндского «Лечебное питание»
Г. Лифляндского «Лечебное питание»
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
Список продуктов, которые можно есть при пневмонии
Сосредоточьтесь на жидкости, такой как чай, чтобы помочь, когда у вас пневмония.
Изображение предоставлено: Флавия Морлачетти/Момент/GettyImages
Хотя время восстановления может варьироваться от человека к человеку, вам может потребоваться до шести месяцев, чтобы почувствовать себя лучше после приступа пневмонии. Хотя не существует специальной пищи для лечения пневмонии, которая могла бы помочь вам быстрее выздороветь, здоровое питание может укрепить вашу иммунную систему и повысить уровень энергии.
Проще говоря, пневмония — это инфекция, которая возникает в легких. Инфекция может быть бактериальной, вирусной или грибковой и вызывать накопление жидкости или гноя в альвеолах — крошечных мешочках в легких, которые доставляют кислород в кровь и из нее в обмен на углекислый газ.
Симптомы пневмонии могут варьироваться в зависимости от вашего здоровья и основной причины инфекции, но ваши симптомы могут быть похожи на те, которые вы ожидаете, если бы у вас была простуда или грипп, и могут включать:
- Кашель, иногда с выделением мокроты
- Лихорадка
- Затрудненное дыхание
- Озноб
- Боль в груди
- Головные боли
- Потливость
- Усталость
Если вы испытываете эти симптомы, вам следует обратиться к врачу для постановки диагноза.Дети, взрослые старше 65 лет и люди с ослабленной иммунной системой особенно уязвимы к осложнениям, связанным с пневмонией, и им следует немедленно обратиться за медицинской помощью. Ваш врач может провести медицинский осмотр, а также специальные анализы, такие как рентген или анализ мокроты, чтобы поставить вам правильный диагноз.
Подробнее: Симптомы бронхиальной пневмонии
Вылечить пневмонию в домашних условиях невозможно. Ваш врач составляет план лечения пневмонии на основе основной причины пневмонии (бактериальной, вирусной или грибковой), ваших симптомов и общего состояния здоровья.
Ваш врач составляет план лечения пневмонии на основе основной причины пневмонии (бактериальной, вирусной или грибковой), ваших симптомов и общего состояния здоровья.
Ваш план лечения пневмонии может включать:
- Антибактериальные, противовирусные или противогрибковые препараты
- Кислородная терапия
- Безрецептурное обезболивающее
- Остальное
Если у вас серьезная инфекция, вам может потребоваться госпитализация. Внутривенное введение лекарств также иногда необходимо при определенных типах инфекций.
На ранних стадиях вашего выздоровления еда может быть самой далекой вещью от вашего ума, но это не делает ее менее важной.Если мысль о еде вас отталкивает, сосредоточьтесь на том, чтобы пить много жидкости. По данным Американской академии семейных врачей, помимо поддержания водного баланса, увеличение потребления жидкости может помочь разжижить слизь в легких.
Однако вам не обязательно ограничивать себя в воде. Добавьте сок, суп и чай, чтобы не только избежать обезвоживания, но и добавить немного питательных веществ в виде калорий, углеводов и небольшого количества витаминов, минералов и белка. Вы даже можете приготовить свой собственный коктейль, богатый питательными веществами, чтобы удовлетворить потребности как в жидкости, так и в питательных веществах, смешав свежие фрукты и овощи с молоком, ореховым маслом или протеиновым порошком и льдом.
Добавьте сок, суп и чай, чтобы не только избежать обезвоживания, но и добавить немного питательных веществ в виде калорий, углеводов и небольшого количества витаминов, минералов и белка. Вы даже можете приготовить свой собственный коктейль, богатый питательными веществами, чтобы удовлетворить потребности как в жидкости, так и в питательных веществах, смешав свежие фрукты и овощи с молоком, ореховым маслом или протеиновым порошком и льдом.
В то время как ваш врач может предоставить вам количество жидкости, которое вы должны пить каждый день во время выздоровления от пневмонии, клиника Майо рекомендует женщинам стремиться к 11,5 чашкам в день, а мужчинам — 15,5 чашкам. Вам может понадобиться больше или меньше в зависимости от вашего возраста и общих потребностей в области здравоохранения.
После того, как вы в течение нескольких дней будете следовать плану лечения пневмонии, составленному вашим врачом, включая прием лекарств, питье жидкости и отдых, в котором нуждается ваше тело, вы можете начать чувствовать себя немного лучше и лучше аппетит.
Нередко возникает тяга к нездоровой еде после того, как вы несколько дней ели очень мало, но сейчас не время баловаться пиццей, бургерами, картофелем фри и молочными коктейлями. Ваша диета при пневмонии обеспечивает ваш организм питательными веществами, необходимыми для поддержания сильной иммунной системы и высокого уровня энергии.
Чтобы помочь вам выздороветь от пневмонии, Британский фонд легких рекомендует здоровую, сбалансированную и разнообразную диету, которая поддержит ваши усилия по выздоровлению и сохранит ваши легкие здоровыми.
Здоровое питание при пневмонии включает:
- Фрукты и овощи для витаминов и минералов для борьбы с инфекциями
- Цельнозерновые продукты и питательные углеводы, такие как коричневый рис, овсянка и цельнозерновой хлеб для энергии и нормальной работы кишечника
- Полезные белки, такие как бобы, рыба и птица, для поддержания мышечной силы
- Нежирные молочные продукты для белка и кальция
- Полезные жиры для обеспечения иммунитета витаминами А и Е
Возможно, вам будет легче есть небольшими порциями и перекусывать в течение дня, особенно в первые недели выздоровления, чтобы получить необходимое вашему организму питание. Когда вы почувствуете себя лучше, вы можете начать есть как обычно.
Когда вы почувствуете себя лучше, вы можете начать есть как обычно.
Подробнее: Диета для больных пневмонией
Молочные и респираторные заболевания
Вы можете быть удивлены, увидев молочные продукты в списке продуктов для лечения пневмонии. Без сомнения, кто-то советовал вам избегать молочных продуктов, когда вы больны респираторным заболеванием, потому что это заставляет ваш организм вырабатывать больше слизи. Но Британский фонд легких сообщает, что нет никаких научных доказательств связи молочных продуктов и респираторных заболеваний.Единственная причина, по которой вам следует избегать молочных продуктов, — это аллергия.
При этом многие люди жалуются на то, что молочные продукты делают их слизь густой или трудноуправляемой. Вы можете легко устранить эти симптомы, выпивая воду после молока или йогурта.
Австралийское общество клинической иммунологии и аллергии не рекомендует исключать из своего рациона целые группы продуктов, такие как молочные продукты, если только это не предписано врачом, поскольку это может подвергнуть вас риску дефицита питательных веществ. Если вы не можете пить коровье молоко, подумайте о обогащенном растительном молоке, чтобы получить необходимые вашему организму питательные вещества.
Если вы не можете пить коровье молоко, подумайте о обогащенном растительном молоке, чтобы получить необходимые вашему организму питательные вещества.
Питание для здоровья легких
Если у вас хроническое заболевание легких, такое как астма или хроническая обструктивная болезнь легких, у вас может быть повышенный риск развития пневмонии. Согласно обзору, опубликованному в марте 2015 года в журнале Nutrients , то, что вы едите, может играть важную роль в развитии, прогрессировании и управлении состоянием легких.
По мнению авторов обзора, средиземноморская диета может быть наиболее эффективной защитой от заболеваний, поражающих легкие. Эта диета делает упор на фрукты и овощи, орехи, семена, молочные продукты и здоровые источники белка, такие как рыба и птица.
Подробнее: Как избегать обработанных продуктов и что есть вместо них
Для сравнения, типичная западная диета, состоящая из высоко обработанных, рафинированных углеводов и жирных продуктов, может ухудшить здоровье легких и сделать вас более уязвимыми для легочных заболеваний. Согласно обзору, дети, придерживающиеся более западной диеты, больше подвержены риску развития астмы, а для взрослых такая нездоровая практика питания увеличивает риск приступов астмы.
Согласно обзору, дети, придерживающиеся более западной диеты, больше подвержены риску развития астмы, а для взрослых такая нездоровая практика питания увеличивает риск приступов астмы.
при пневмонии: что есть, а что не есть
Пневмония — это инфекция, поражающая легкие, где избыток секрета блокирует трубки и заполняет воздушные мешки, где происходит газообмен. Это, следовательно, приводит к нарушению функции легких, что проявляется как симптом пневмонии.Инфекция может поражать одно или оба легких и может быть вызвана бактериями, вирусами и/или грибками. Хотя существуют методы лечения пневмонии, состояние может стать опасным для жизни, поэтому лечение следует начинать на ранних стадиях. В период выздоровления необходимы лекарства и протокол лечения, назначенный врачом, однако следует соблюдать диету при пневмонии.
К наиболее частым симптомам пневмонии относятся:
– Лихорадка
– Озноб
– Одышка
– Боль в груди
– Кашель с мокротой
– Слабость
Пневмония может поразить любого человека в любом возрасте, однако наиболее распространенными возрастными группами риска являются дети в возрасте до 5 лет и пожилые люди старше 65 лет. Люди, которые курят или пьют слишком много алкоголя, также подвержены риску развития пневмонии из-за изменения защиты легких и ослабления иммунной системы. Те, у кого диагностированы заболевания легких, такие как ХОБЛ, также подвержены риску, поскольку функция легких по очистке от слизи и аэрации нарушена.
Люди, которые курят или пьют слишком много алкоголя, также подвержены риску развития пневмонии из-за изменения защиты легких и ослабления иммунной системы. Те, у кого диагностированы заболевания легких, такие как ХОБЛ, также подвержены риску, поскольку функция легких по очистке от слизи и аэрации нарушена.
Диагноз пневмонии ставится на основании симптомов, клинического осмотра и лабораторных исследований. При осмотре у больных может быть учащение дыхания со звуками, слышимыми через стетоскоп.Также проводятся анализы крови и рентгенограммы грудной клетки, а в некоторых случаях рекомендуется компьютерная томография. В очень редких случаях рекомендуется бронхоскопия.
Пневмония Лечение – При легких симптомах: лечение назначается пероральными антибиотиками наряду с симптоматическим лечением.
– При тяжелом заболевании: пациента госпитализируют и ему вводят внутривенно антибиотики с кислородной поддержкой или без нее (в зависимости от случая и тяжести состояния и симптомов)
Дети более активны по сравнению со взрослыми, поэтому потребность их организма в энергии выше. Поскольку их тела растут, их потребность в белке также выше. План диеты для детей с диагнозом пневмония должен включать следующее:
Поскольку их тела растут, их потребность в белке также выше. План диеты для детей с диагнозом пневмония должен включать следующее:
– Углеводы , белки и полезные жиры помогут скорейшему выздоровлению.
– Полдник закуски должны быть включены в виде орехов и семян или жареной чаны и жареной моркови вместе с теплым молоком.
– Для ребенка, который невегетарианец , могут быть включены яйца или мясо на гриле с низким содержанием специй.
– Вегетарианцы Варианты ограничены, но могут быть включены такие продукты, как панир, бобовые, бобовые.
– Должны быть включены жидкости в виде воды, кокосовой воды, свежевыжатых соков, пахты.
– Увлажнение : 3-4 литра воды в день имеет решающее значение
– Целые зерна : a Пневмококковая инфекция приводит к усталости и увеличению потребности организма в энергии для борьбы с инфекцией. Это связано с тем, что организм расходует энергию на борьбу с микроорганизмами, поэтому важно включение большого количества углеводов.
Это связано с тем, что организм расходует энергию на борьбу с микроорганизмами, поэтому важно включение большого количества углеводов.
– Потребление белков : план диеты для больных пневмонией должен включать белки в каждый прием пищи. Белки составляют основу клеточной структуры, химические вещества, убивающие микробы, и антитела. В день необходимо потреблять 40-50 граммов белка. Примеры: можно употреблять бобовые, бобовые, курицу, рыбу, креветки, которые помогают восстанавливать ткани.
– Зеленые листовые овощи : содержат большое количество витаминов и минералов, которые действуют как мощные антиоксиданты и помогают предотвратить повреждение организма.
– Фрукты: рекомендуется употреблять ограниченное количество фруктов, а также фрукты с большим содержанием клетчатки, такие как яблоки.
– Пробиотики : помогают поддерживать здоровье кишечника, что способствует оптимальному функционированию иммунной системы.
– Теплые супы : тепло помогает уменьшить заложенность верхних дыхательных путей и в то же время обеспечивает организм необходимыми питательными веществами.
Тем, кто также страдает от пневмонии COVID-19, необходимо соблюдать здоровую сбалансированную диету, как указано выше.
Продукты, которых следует избегать при диагнозе пневмония
Крайне важно также понять, что нельзя включать в диету больным пневмонией.
– Следует избегать холодных напитков и продуктов, поскольку они могут привести к повышенному образованию слизи и бронхоконстрикции.
– Потребление соли должно быть ограничено.
– Насыщенные жиры и транс жиры следует избегать, так как они изменяют уровни иммунитета
Лечение основано на тяжести инфекции. Лабораторные тесты, такие как посев крови, подсчет крови, рентген грудной клетки, сканирование грудной клетки и посев мокроты, помогают диагностировать инфекцию. Курс антибиотиков, лекарств для уменьшения воспаления или образования слизи и кашля также являются частью плана лечения. Если у пациента тяжелое заболевание, кислородная поддержка и иногда искусственная вентиляция легких используются для поддержки пациента в случаях легочной недостаточности.
Лабораторные тесты, такие как посев крови, подсчет крови, рентген грудной клетки, сканирование грудной клетки и посев мокроты, помогают диагностировать инфекцию. Курс антибиотиков, лекарств для уменьшения воспаления или образования слизи и кашля также являются частью плана лечения. Если у пациента тяжелое заболевание, кислородная поддержка и иногда искусственная вентиляция легких используются для поддержки пациента в случаях легочной недостаточности.
Пневмококковые вакцины доступны для детей от 6 месяцев до 65 лет.Также следует принимать другую вакцину, вакцину HiB, которая предотвращает пневмонию. Помимо этих обычных вакцин, необходимо также принимать вакцину против гриппа и вакцину против COVID-19, поскольку они могут вызывать пневмонию у лиц моложе 5 лет и старше 65 лет, а COVID может вызывать пневмонию у пожилых возрастных групп и у лиц с хроническими болезни.
Советы по профилактике пневмонии – Вакцинация важна: дети младше 5 лет и взрослые старше 65 лет должны пройти вакцинацию.
– Чаще мойте руки , особенно после того, как вы высморкаетесь/кашляете/чихаете или до/после приготовления пищи.
– Не курить e: независимо от того, является ли это курением из первых рук или из вторых рук, так как курение считается одним из важных факторов риска пневмококковых инфекций.
– Будьте осторожны и получите лечение от симптомов простуды или инфекций верхних дыхательных путей, которые могут сохраняться более нескольких дней, поскольку пневмония может быть вызвана этими инфекциями.
– Следуйте хорошим здоровым привычкам : Регулярные физические упражнения и здоровое питание предотвратят любые вирусные заболевания и респираторные инфекции.
— Когда вы лечитесь дома от легкой пневмонии пероральными антибиотиками, вы должны связаться с врачом и сообщить о прогрессе.
– Дыхательные упражнения могут помочь в выздоровлении
– Ограничение количества контактов для предотвращения распространения
– Следует избегать самолечения . Если есть какие-либо тревожные признаки, следует немедленно обратиться к врачу, чтобы избежать осложнений.
Если есть какие-либо тревожные признаки, следует немедленно обратиться к врачу, чтобы избежать осложнений.
Пневмония не редкость, и ее можно предотвратить, следуя простым советам, таким как гигиена рук. Если есть подозрение на пневмонию, контакт с инфицированным человеком или если вы испытываете респираторные заболевания, такие как боль в груди, сильное выделение слизи, лихорадка и затрудненное дыхание, проконсультируйтесь с терапевтом или пульмонологом, чтобы предотвратить осложнения и начать соответствующий индивидуальный план лечения.
Продукты для быстрого выздоровления при пневмонии
Пневмония — это инфекция легких, которая приводит к воспалению воздушных мешочков в легких. В тяжелых случаях легкие могут быть заполнены жидкостью или гноем и даже могут быть опасными для жизни. Основными симптомами заболеваний являются кашель, насморк, затрудненное дыхание, боль в груди, озноб.
В случаях легкой и средней степени тяжести обычно требуется 10–15 дней для полного выздоровления с помощью антибиотиков. В более тяжелых случаях может потребоваться дополнительная подача кислорода, и восстановление может занять больше времени.
В более тяжелых случаях может потребоваться дополнительная подача кислорода, и восстановление может занять больше времени.
Вот несколько продуктов, которые вы можете съесть, чтобы ускорить выздоровление:
Апельсины
Апельсин богат витамином С, который является удивительным антиоксидантом для организма. Витамин С также помогает укрепить иммунную систему, что также помогает избавиться от пневмонии. Убедитесь, что вы не едите очень кислые апельсины, когда у вас болит горло, так как это может усугубить его. Вы также можете употреблять другие цитрусовые продукты, такие как лимон, ягоды и киви, чтобы получить хорошую дозу витамина С.
Цельнозерновые продукты
Когда человек болеет пневмонией, побочным эффектом болезни является истощение энергии. Боль в груди и затрудненное дыхание в сочетании с простудой и лихорадкой истощают энергию пациента. В такой ситуации вашему телу нужна оптимальная доза энергии, чтобы восполнить потерянную. Убедитесь, что ваша диета богата углеводами. Вы можете есть такие продукты, как овес, коричневый рис и киноа. Витамин В помогает контролировать температуру тела, а селен укрепляет иммунную систему.
Убедитесь, что ваша диета богата углеводами. Вы можете есть такие продукты, как овес, коричневый рис и киноа. Витамин В помогает контролировать температуру тела, а селен укрепляет иммунную систему.
Зеленые овощи
Зеленые листовые овощи обычно рекомендуются для здорового и сбалансированного питания. Они не только помогают поддерживать здоровье на должном уровне, но и помогают выздороветь больным пневмонией. Они являются богатым источником антиоксидантов и помогают выводить токсины из организма. Вы можете включать сезонные овощи в свой рацион, когда они доступны. Для начала подойдут такие овощи, как шпинат, цветная капуста, салат и кориандр.
Йогурт
Йогурт известен тем, что содержит хорошие бактерии, полезные для организма.Он содержит пробиотики, которые препятствуют росту микробов, вызывающих пневмонию. Вы также можете употреблять другие напитки с пробиотиками, если они доступны, поскольку они оказывают такое же воздействие на организм, как и йогурт. Вы должны включить йогурт в свой рацион, так как он также помогает укрепить иммунную систему.
Вы должны включить йогурт в свой рацион, так как он также помогает укрепить иммунную систему.
Диета, богатая белком
Несмотря на то, что больным пневмонией назначают сбалансированную диету, большее значение придается пище, богатой белком. Такие продукты, как яйца, тофу, сыр, бобовые и орехи, содержат много белка.Богатые белком продукты могут помочь выздороветь больному пневмонией, поскольку они обладают противовоспалительными свойствами. Белок также способствует росту новых тканей и избавлению от поврежденных.
Мед
Мед — это старинный ингредиент, известный своими целебными свойствами. Больные пневмонией должны включать мед в свой рацион, так как он облегчает тяжелые симптомы простуды, кашля и боли в горле. Вы можете либо добавить мед в свой лимонад, либо немного подогреть его и употреблять в сыром виде.
Молоко с куркумой и имбирем
Имбирь используется при лечении почти всех респираторных заболеваний, а также полезен при пневмонии. Это помогает уменьшить боль в груди и бороться с микробами, вызывающими пневмонию. Куркума — еще один удивительный ингредиент, который помогает уменьшить боль благодаря своим противовоспалительным свойствам. Он естественным образом удаляет слизь из бронхиальных протоков и облегчает дыхание. Лучший способ употреблять эти два вещества — добавлять их в теплое молоко.
Это помогает уменьшить боль в груди и бороться с микробами, вызывающими пневмонию. Куркума — еще один удивительный ингредиент, который помогает уменьшить боль благодаря своим противовоспалительным свойствам. Он естественным образом удаляет слизь из бронхиальных протоков и облегчает дыхание. Лучший способ употреблять эти два вещества — добавлять их в теплое молоко.
Убедитесь, что ваша иммунная система активна, чтобы эта болезнь не причинила вам дальнейшего вреда.Соблюдайте сбалансированную диету и держитесь подальше от алкоголя. Включите 30 минут упражнений в свой распорядок дня, чтобы ваше тело было подтянутым и гибким.
Обратите внимание, что перед тем, как следовать каким-либо диетическим рекомендациям, упомянутым в этой статье, вам следует проконсультироваться с врачом. Чтобы узнать больше о здоровье и питании, продолжайте читать HerZindagi.
Как восстановить силы после пневмонии
Если у вас пневмония, первоочередной задачей является устранение инфекции, вызвавшей ее..gif)
Это означает строгое следование плану лечения вашего врача. Да, побольше отдыхать. И, да, принимать каждую таблетку из флакона с антибиотиками, которые прописал вам врач, если ваша пневмония имеет бактериальную природу.
Но даже после того, как ваши основные симптомы исчезнут, вы можете чувствовать себя паршиво, с низким уровнем энергии и / или с кашлем, который просто не проходит. В некоторых случаях вы можете чувствовать слабость в течение нескольких месяцев.
Сколько времени нужно, чтобы вылечиться от пневмонии?«Пневмония — это серьезное заболевание, которое может сильно сказаться на легких и теле человека.Полное выздоровление может занять от недели до нескольких месяцев», — говорит доктор Рэйман Ли, пульмонолог из Хьюстонской методистской школы.
На время, необходимое для выздоровления от пневмонии, влияют:
- Ваш возраст
- Тяжесть вашего заболевания
- Есть ли у вас другие заболевания
- Тип пневмонии
Если вы в целом здоровы и у вас легкая форма пневмонии, ваши симптомы должны начать улучшаться через один-два дня после начала лечения.
«Большинство людей с легкой пневмонией могут вернуться к своей повседневной деятельности через неделю, хотя усталость и кашель могут сохраняться в течение целого месяца», — говорит доктор Ли.
Сроки восстановления становятся более туманными для людей с тяжелой пневмонией.
«В более серьезных случаях, требующих госпитализации, мы сосредоточены не только на устранении инфекции, но и на предотвращении или лечении осложнений, которые могут развиться, включая затрудненное дыхание, накопление жидкости в легких, сепсис, острую дыхательную недостаточность. синдром (ОРДС) и абсцессы легких», — предупреждает доктор.Ли.
Пневмония и ее осложнения могут нанести ущерб легким и телу человека. И человеку может потребоваться от одного до шести месяцев, чтобы выздороветь и восстановить силы после госпитализации по поводу пневмонии.
Почему так долго выздоравливают от пневмонии? Вы не можете видеть вред, причиняемый пневмонией, но вы, безусловно, чувствуете его.
Воздушные мешочки в легких воспаляются во время пневмонии, что приводит к болезненности и боли. Если инфекция и воспаление прогрессируют, ваши легкие могут наполниться жидкостью и мертвой легочной тканью, что приведет к зеленой, желтой или даже кровавой слизи, которую вы кашляете.Эта жидкость также может влиять на то, насколько хорошо кислород может поступать в кровоток, что приводит к затруднению дыхания.
«После того, как инфекция вылечена с помощью лечения, вашему организму все еще приходится иметь дело с удалением всей жидкости, повреждений и мусора, оставшихся в ваших легких. Это может занять несколько недель, что приводит к затяжному кашлю и уменьшению емкости легких», объясняет доктор Ли. «В это время физические нагрузки могут быть более утомительными, чем обычно».
Более тяжелый случай пневмонии может привести к еще большему повреждению легких, которое в некоторых случаях может быть значительным и даже необратимым.
«После тяжелой пневмонии объем легких снижается, а мышцы могут быть слабыми из-за болезни. Значительная потеря веса может дополнительно способствовать слабости, а другие состояния здоровья могут усугубляться из-за стресса, которому подвергается организм во время болезни. Это все вещи. вашему телу потребуется время, чтобы оправиться», — говорит доктор Ли.
Значительная потеря веса может дополнительно способствовать слабости, а другие состояния здоровья могут усугубляться из-за стресса, которому подвергается организм во время болезни. Это все вещи. вашему телу потребуется время, чтобы оправиться», — говорит доктор Ли.
На самом деле, вам может понадобиться еще несколько месяцев, чтобы полностью вылечиться и восстановить силы.
«Человека с пневмонией не выписывают из больницы до тех пор, пока его или ее инфекция не будет взята под контроль и жизненные показатели не стабилизируются, конечно, но его или ее организму еще предстоит проделать большую работу, пока он выздоравливает дома», — говорится в сообщении. Др.Ли.
Как восстановить силы после пневмонииВо время выздоровления от легкой пневмонии обязательно:
«Физическая активность может помочь вашим легким восстановить силу, но делайте это медленно. Начните с легких упражнений и остановитесь, если ваш кашель усилится или у вас возникнут проблемы с дыханием. — говорит доктор Ли.
— говорит доктор Ли.
Однако совет доктора Ли для тех, кто выздоравливает от тяжелой пневмонии, выглядит совсем по-другому.
«Первое, что нужно понять, это то, что ваше тело может быть очень слабым после выписки из больницы, поэтому вам нужно проявлять особую осторожность — по возможности опираться на свою сеть поддержки», — говорит доктор Ли.
Советы по восстановлению сил после тяжелой пневмонии
- Больше отдыхайте
- Медленно начните двигаться, как только будете готовы, но не переусердствуйте
- Выполните любое (и все) лечение, назначенное вашим врачом
- Соблюдайте питательную диету
- Бросьте курить и избегайте пассивного курения
- Ограничьте воздействие раздражителей горла, включая загрязнение окружающей среды и алкоголь
- Выполнение упражнений на глубокое дыхание
- Проконсультируйтесь с врачом, прежде чем вернуться к тренировкам
Стремитесь к медленно вернитесь к своему обычному распорядку (под руководством врача) и обязательно обратите внимание на любые признаки возможного возвращения инфекции.
«Пневмония может быть невероятно тяжелой, и не существует универсального способа выздоровления. Некоторые люди чувствуют себя лучше примерно через шесть недель, но другим может потребоваться несколько месяцев, чтобы почувствовать себя лучше после тяжелой пневмонии», — добавляет д-р Ли. «Самое главное, будьте терпеливы со своим телом».
Если ваше выздоровление затягивается, специализированная программа, ориентированная на легочную реабилитацию, может помочь вам вернуться на правильный путь.
Влияние управления питанием на аспирационную пневмонию у пожилых пациентов с дисфагией
https://doi.org/10.1016/j.cnre.2015.09.004Получить права и содержаниеРезюме
Цель
Исследовать влияние инструкций по безопасности кормления и диетических вмешательств на аспирационную пневмонию у пожилых пациентов с дисфагией.
Методы
В исследование были включены 40 длительно госпитализированных пожилых пациентов с дисфагией, нуждавшихся в пероральном приеме. По принципу добровольности и соответствия участники были разделены на группу вмешательства ( n = 20) и контрольную группу ( n = 20).Мы сформировали междисциплинарную команду, включающую клинических медсестер, реабилитационных терапевтов и диетологов. Клинические медсестры сотрудничали с диетологами и реабилитационными терапевтами для управления питанием. Пациентов в контрольной группе кормили полутвердой пищей, густой жидкостью, частично кашеобразной пищей и т. д. в зависимости от ситуации с глотанием и вкусов или предпочтений. Пациентов в группе вмешательства кормили полностью кашеобразной пищей. Пациенты обеих групп могли принимать пищу самостоятельно или с посторонней помощью.
По принципу добровольности и соответствия участники были разделены на группу вмешательства ( n = 20) и контрольную группу ( n = 20).Мы сформировали междисциплинарную команду, включающую клинических медсестер, реабилитационных терапевтов и диетологов. Клинические медсестры сотрудничали с диетологами и реабилитационными терапевтами для управления питанием. Пациентов в контрольной группе кормили полутвердой пищей, густой жидкостью, частично кашеобразной пищей и т. д. в зависимости от ситуации с глотанием и вкусов или предпочтений. Пациентов в группе вмешательства кормили полностью кашеобразной пищей. Пациенты обеих групп могли принимать пищу самостоятельно или с посторонней помощью.
Результаты
После трехмесячного вмешательства частота аспирационной пневмонии в обеих группах снизилась, и разница была статистически значимой ( P < 0,05). В контрольной группе у семи больных была аспирационная пневмония, в том числе двое умерли после назогастрального кормления вследствие усугубления дисфагии. В контрольной группе у 7 больных была аспирационная пневмония, из них 2 больных получали назогастральное питание в связи с усугублением дисфагии, затем 1 больной умер.В группе вмешательства у четырех пациентов была аспирационная пневмония. Ни в одной группе не было отсева.
В контрольной группе у 7 больных была аспирационная пневмония, из них 2 больных получали назогастральное питание в связи с усугублением дисфагии, затем 1 больной умер.В группе вмешательства у четырех пациентов была аспирационная пневмония. Ни в одной группе не было отсева.
Выводы
Пожилым пациентам с дисфагией требуется многопрофильная команда для тесного сотрудничества с ними для осуществления управления питанием. Медсестры должны проводить инструктаж по технике безопасности при организации питания и поощрять пациентов активно питаться мягкой пищей. Диета может снизить заболеваемость аспирационной пневмонией, поддерживать пероральный прием и улучшить качество жизни.
Ключевые слова
Пожилые люди
Дисфагия
Кормление
Аспирационная пневмония
Рекомендованные статьиСсылки на статьи (0)
Copyright © 2015 Авторы.Производство и хостинг Elsevier B.V.
Рекомендуемые статьи
Ссылки на статьи
Что это такое, причины, диагностика, лечение
Обзор
Аспирационная пневмония вызывается вдыханием чего-то, что приводит к инфекции, отеку бронхиол и заполнению жидкостью воздушных пространств, что затрудняет дыхание.
Что такое аспирационная пневмония?
Аспирационная пневмония — это пневмония, вызванная чем-то иным, чем вдыхание (аспирация) воздуха в дыхательные пути.Эти невоздушные вещества могут быть пищей, жидкостью, слюной, содержимым желудка, токсинами или даже небольшим посторонним предметом.
Существует также состояние, называемое аспирационным пневмонитом, которое вызывается тем же самым типом явлений, но имеет место только воспаление (отек) и раздражение, а не инфекция. Эти два состояния трудно отличить друг от друга.
Другие названия аспирационной пневмонии включают анаэробную пневмонию, некротизирующую пневмонию и аспирацию рвотных масс.
В чем разница между пневмонией и пневмонитом?
Пневмонит — это термин, обозначающий воспаление (отек) легких.Пневмония на самом деле является специфическим типом пневмонита. При пневмонии присутствует дополнительный фактор инфекции. Эти два состояния имеют схожие симптомы, и их часто трудно отличить друг от друга.
Насколько распространена аспирационная пневмония?
Аспирация еды или питья – явление относительно обычное. Вы, наверное, слышали, как кто-то сказал, что еда «пошла не по той трубе», имея в виду, что еда или питье попали в ваши легкие, а не в желудок. Когда это происходит, вы, вероятно, кашляете, пока не почувствуете себя лучше.
Когда то же самое происходит с кем-то, кто не может откашлять пищу или питье из легких, может развиться аспирационная пневмония.
Кто чаще всего заболевает аспирационной пневмонией?
Аспирационная пневмония чаще встречается у людей, которые:
- У вас была общая анестезия или стоматологические процедуры.
- Проблемы с кашлем или глотанием. Проблемы с глотанием известны как дисфагия. Эти проблемы чаще встречаются у людей с черепно-мозговой травмой или расстройствами нервной системы, такими как болезнь Паркинсона или рассеянный склероз.
- Были чрезмерно пьяны или принимали наркотики.
- Люди пожилого возраста (65 лет и старше).
 Аспирационная пневмония чаще встречается у людей, проживающих в домах престарелых.
Аспирационная пневмония чаще встречается у людей, проживающих в домах престарелых. - Имеют слабую иммунную систему из-за какого-либо заболевания или недоразвитую иммунную систему из-за очень раннего возраста (младше 5 лет).
Симптомы и причины
Что вызывает аспирационную пневмонию?
Аспирационная пневмония вызывается вдыханием инородных тел в легкие.Эти материалы могут быть:
- Бактерии из слюны и выделений изо рта и носа.
- Содержимое желудка, такое как пищеварительные соки или рвотные массы.
- Продукты питания или напитки.
- Мелкие посторонние предметы.
Каковы симптомы аспирационной пневмонии?
Симптомы аспирационной пневмонии включают:
Через какое время развивается аспирационная пневмония?
Симптомы аспирации (вдыхание чего-то вроде выделений) начинаются очень быстро, даже через один-два часа после того, как вы вдыхаете что-то, что вам не следовало вдыхать. Развитие пневмонии может занять день или два.
Развитие пневмонии может занять день или два.
Диагностика и тесты
Как диагностируется аспирационная пневмония?
Как правило, первое, что делает ваш врач в любой ситуации, — это собирает полную историю болезни и проводит медицинский осмотр. Они спросят вас о ваших текущих признаках и симптомах. Одна вещь, которая немного сложна в отношении аспирационной пневмонии, заключается в том, что часто никто на самом деле не видит, как вы вдыхаете предмет, пищу или слюну.
Помимо учета ваших симптомов, ваш врач назначит такие анализы, как:
- Рентген грудной клетки и/или компьютерная томография (КТ) . При аспирационной пневмонии часто наблюдается воспаление в нижней части легких.
- Анализы крови. Они могут включать общий анализ крови.
- Анализы мокроты . Мокрота или мокрота — это смесь слюны и слизи, выделяемая при кашле.

- Время от времени вам может потребоваться бронхоскопия — исследование, при котором используется специальное оборудование (бронхоскоп), позволяющее заглянуть внутрь легких.
- Исследования глотания .
Управление и лечение
Как лечится аспирационная пневмония?
Аспирационная пневмония лечится преимущественно антибиотиками.(Вирусная пневмония требует лечения противовирусными препаратами.) Выбор антибиотиков зависит от нескольких факторов, включая наличие аллергии на пенициллин и место заражения пневмонией. Внутрибольничные инфекции необходимо лечить антибиотиками, которые эффективны против многих типов бактерий.
Несмотря на то, что аспирационный пневмонит не является инфекцией, ваш врач может начать терапию антибиотиками в зависимости от клинической ситуации и сопутствующих заболеваний.
Дополнительное лечение может включать оксигенотерапию или, в опасных для жизни случаях, искусственную вентиляцию легких. Механическая вентиляция означает, что за вас дышит аппарат (аппарат искусственной вентиляции легких).
Механическая вентиляция означает, что за вас дышит аппарат (аппарат искусственной вентиляции легких).
Предотвращение дальнейшей аспирации является важной частью лечения, поскольку каждый случай аспирации может привести к воспалению или инфекции.
Профилактика
Как я могу предотвратить аспирационную пневмонию или снизить риск развития аспирационной пневмонии?
Что вы можете сделать, чтобы снизить риск аспирационной пневмонии, включает следующее:
- Избегайте чрезмерного употребления алкоголя и наркотиков.Это может повлиять на вашу способность глотать.
- Во время еды оставайтесь в вертикальном положении.
- Жуйте медленно и полностью.
- Если у вас проблемы с глотанием (часто что-то идет «не по тому пути»), поговорите со своим лечащим врачом. Возможно, им потребуется изменить или скорректировать вашу диету или лекарства. Они также могут заказать анализы или направить вас к логопеду или специалисту по глотанию.

- Не курите и не используйте никотиновые продукты.
- Береги зубы.
Перспективы/прогноз
Каковы перспективы (прогноз), если у меня аспирационная пневмония?
Большинство людей, заболевших аспирационной пневмонией и получающих лечение, выживают.Прогноз аспирационной пневмонии также зависит от вашего общего состояния здоровья и других состояний, которые у вас могут быть, а также от того, насколько вы были больны, когда начали лечение.
Невылеченная аспирационная пневмония может быть опасной, приводя к таким явлениям, как абсцессы легких или рубцевание легких. На самом деле, это может привести к смерти.
Сколько времени мне понадобится, чтобы вылечиться от аспирационной пневмонии?
Большинство людей выздоравливают от аспирационной пневмонии примерно через неделю после лечения. Хотя вы можете быть готовы вернуться к работе или учебе, через неделю вы все еще можете испытывать усталость.Многие люди все еще устают до месяца после выздоровления.
Рецидивирующая аспирация из-за основных медицинских или неврологических заболеваний может быть трудно поддающейся лечению и требует квалифицированной помощи со стороны многопрофильной команды.
Жить с
Когда мне следует обратиться к врачу по поводу аспирационной пневмонии?
Если у вас есть тревожные симптомы, такие как боль в груди, лихорадка и затрудненное дыхание, позвоните своему врачу или обратитесь за неотложной медицинской помощью. Пневмония может ухудшиться быстрее, чем вы думаете.
Если вам часто кажется, что вы задыхаетесь или вам трудно глотать, обратитесь к врачу. Возможно, вам придется обратиться к специалисту, который поможет вам выяснить, почему вы задыхаетесь или у вас проблемы с глотанием. Возможно, вам придется изменить то, что и как вы едите и пьете.
Записка из клиники Кливленда
Пневмония — это инфекция легких. Одним из способов заражения этой инфекцией является вдыхание слюны, пищи, содержимого желудка или даже посторонних предметов в легкие, что называется аспирационной пневмонией. Этот тип чаще встречается у определенных людей, в том числе у людей с нервными расстройствами или проблемами с глотанием. Аспирационную пневмонию обычно лечат антибиотиками. Лечение успешно для большинства людей. Обязательно обратитесь к своему лечащему врачу, если у вас есть боль в груди, лихорадка и затрудненное дыхание. Как и в большинстве случаев, наилучшие результаты достигаются при раннем выявлении аспирационной пневмонии.
Этот тип чаще встречается у определенных людей, в том числе у людей с нервными расстройствами или проблемами с глотанием. Аспирационную пневмонию обычно лечат антибиотиками. Лечение успешно для большинства людей. Обязательно обратитесь к своему лечащему врачу, если у вас есть боль в груди, лихорадка и затрудненное дыхание. Как и в большинстве случаев, наилучшие результаты достигаются при раннем выявлении аспирационной пневмонии.
границ | Нутритивная поддержка и клинические результаты тяжелых и критических пациентов с пневмонией COVID-19
Введение
В декабре 2019 года в Китае была выявлена серия случаев пневмонии, связанной с новым коронавирусом SARS-CoV-2.Новая коронавирусная пневмония была объявлена глобальной пандемией генеральным директором Всемирной организации здравоохранения (ВОЗ) Так Десаи 11 марта 2020 года. На сегодняшний день более 9 миллионов человек были инфицированы, и четыреста тысяч человек умерли от COVID-19. 19 (1). По диагностике и лечению новой коронавирусной пневмонии (седьмая экспериментальная версия) пневмонию SARS-CoV-2 можно разделить на легкую, общую, тяжелую и критическую формы (2). Большинство пациентов имеют легкие симптомы и хороший прогноз, в то время как некоторые тяжелые и критические случаи могут проявляться в виде острого респираторного дистресс-синдрома или септического шока, вплоть до летального исхода (3).Большое количество медицинских ресурсов было вложено в лечение тяжелых и критических случаев. По сравнению с тяжелыми пациентами, у критических пациентов прогресс был быстрым и трудно поддающимся контролю. В настоящее время эффективных противовирусных препаратов против этого патогена не существует. Реанимация является основным методом лечения тяжелых и критических пациентов с пневмонией, вызванной SARS-CoV-2 (4).
Большинство пациентов имеют легкие симптомы и хороший прогноз, в то время как некоторые тяжелые и критические случаи могут проявляться в виде острого респираторного дистресс-синдрома или септического шока, вплоть до летального исхода (3).Большое количество медицинских ресурсов было вложено в лечение тяжелых и критических случаев. По сравнению с тяжелыми пациентами, у критических пациентов прогресс был быстрым и трудно поддающимся контролю. В настоящее время эффективных противовирусных препаратов против этого патогена не существует. Реанимация является основным методом лечения тяжелых и критических пациентов с пневмонией, вызванной SARS-CoV-2 (4).
Респираторная поддержка и клиническая нутритивная поддержка являются важными составляющими поддерживающей терапии для тяжелых и критических пациентов.Хорошо известно, что оценка нутриционного риска (NRS2002) ≥3 приводит к неблагоприятному прогнозу (5). До сих пор исследования пневмонии, вызванной SARS-CoV-2, в основном были сосредоточены на клинических характеристиках и процессе лечения пациентов (6, 7). В предыдущих исследованиях сообщалось, что факторами высокого риска смерти у пациентов с пневмонией, вызванной SARS-CoV-2, являются пожилой возраст, высокий балл по шкале SOFA и уровень d-димера >1 мкг/л (8). До сих пор ни в одном исследовании не обсуждалась взаимосвязь между нутритивной поддержкой и клиническими исходами у тяжелых и критических пациентов, инфицированных COVID-19.
В предыдущих исследованиях сообщалось, что факторами высокого риска смерти у пациентов с пневмонией, вызванной SARS-CoV-2, являются пожилой возраст, высокий балл по шкале SOFA и уровень d-димера >1 мкг/л (8). До сих пор ни в одном исследовании не обсуждалась взаимосвязь между нутритивной поддержкой и клиническими исходами у тяжелых и критических пациентов, инфицированных COVID-19.
В этой статье мы описали исходные характеристики, пищевую поддержку и клинические исходы тяжелых и критических пациентов. Мы надеемся, что результаты нашего исследования могут дать ценные рекомендации по нутритивной поддержке тяжелых и критических пациентов с пневмонией, вызванной SARS-CoV-2.
Методы и материалы
План исследования и участники
Сорок восемь пациентов были набраны с 29 января по 6 марта 2020 года в специально отведенной больнице для лечения пневмонии, вызванной SARS-CoV-2.У всех пациентов была диагностирована пневмония SARS-CoV-2 в соответствии с временным руководством ВОЗ. Среди 48 включенных пациентов 26 были отнесены к тяжелой форме, а 22 — к критической. Мы рассчитали потребление питательных веществ тяжелыми и критическими пациентами и проанализировали взаимосвязь между обеспечением питанием и клиническими исходами. Назначенное время составило 7 дней с момента поступления в отделение интенсивной терапии (ОИТ) и выписки. Если время пребывания в отделении интенсивной терапии <7 дней, назначается время с первого дня пребывания в отделении интенсивной терапии до выписки.Первичным результатом было время элиминации вируса COVID-19. Это исследование было одобрено комитетом по этике исследовательского проекта в нашей больнице (2020-KY-115).
Среди 48 включенных пациентов 26 были отнесены к тяжелой форме, а 22 — к критической. Мы рассчитали потребление питательных веществ тяжелыми и критическими пациентами и проанализировали взаимосвязь между обеспечением питанием и клиническими исходами. Назначенное время составило 7 дней с момента поступления в отделение интенсивной терапии (ОИТ) и выписки. Если время пребывания в отделении интенсивной терапии <7 дней, назначается время с первого дня пребывания в отделении интенсивной терапии до выписки.Первичным результатом было время элиминации вируса COVID-19. Это исследование было одобрено комитетом по этике исследовательского проекта в нашей больнице (2020-KY-115).
Сбор данных
Данные о лечении и исходах были извлечены из электронных медицинских карт с использованием стандартной формы статистического анализа сбора данных (модифицированная форма истории болезни для клинической характеристики тяжелой острой респираторной инфекции, используемая Международным консорциумом по тяжелым острым респираторным и новым инфекциям). Мы напрямую связались с врачами или медсестрами, чтобы получить недостающие данные. Все данные были проверены двумя врачами (YXF и LM), а третий исследователь (WY) вынес решение о любых различиях в интерпретации между двумя основными рецензентами.
Мы напрямую связались с врачами или медсестрами, чтобы получить недостающие данные. Все данные были проверены двумя врачами (YXF и LM), а третий исследователь (WY) вынес решение о любых различиях в интерпретации между двумя основными рецензентами.
Определения
Пациенты в критическом состоянии соответствовали одному из следующих состояний (2): дыхательная недостаточность и потребность в искусственной вентиляции легких или шоке в сочетании с недостаточностью других органов и необходимостью наблюдения и лечения в отделении интенсивной терапии.
Тяжелые пациенты соответствуют одному из следующих состояний (2): дыхательная недостаточность или частота дыхания ≥30 раз/мин, насыщение кислородом ≤93%, PaO 2 /FiO 2 × [атмосферное давление (мм рт.ст.)/760 ] следует скорректировать по следующей формуле в области с PaO 2 /FiO 2 ≤300 мм рт.ст. (1 мм рт.ст. = 0.133 кПа) (высота более 1000 м). Кроме того, если визуализация легких показывает, что поражение прогрессирует более чем на 50% в течение 24–48 часов, состояние пациента также можно классифицировать как тяжелое.
Статистический анализ
Непрерывные переменные были представлены как среднее (SD), если они имеют нормальное распределение, или медиана (IQR), если это не так. Категориальные переменные были выражены в виде числа (%). Критерий Манна-Уитни U , независимый образец t -критерий, χ 2 -критерий или точный критерий Фишера использовали для сравнения различий между тяжелыми и критическими пациентами, где это уместно.Блочные диаграммы были нарисованы для описания потребления калорий и потребления белка. Статистический анализ проводили с использованием программного обеспечения SPSS (версия 21.0).
Роль источника финансирования
Спонсор исследования не участвовал в планировании исследования, сборе данных, анализе данных, интерпретации данных или написании отчета. Соответствующие авторы имели полный доступ ко всем данным исследования и несли окончательную ответственность за решение о подаче на публикацию.
Результаты
Базовые характеристики
Все 48 пациентов, участвовавших в этом исследовании, были идентифицированы как лабораторно подтвержденная инфекция SARS-CoV-2. Они были госпитализированы в отделение интенсивной терапии из-за неустранимой гипоксемии. Не было различий по возрасту ( P = 0,197), полу ( P = 0,514), массе тела ( P = 0,25) и индексу массы тела (ИМТ) ( P = 0,379) между тяжелым и критическим состояниями. больных на момент поступления. У всех пациентов был алиментарный риск (оценка NRS2002 ≥3). По шкале NRS2002 критические пациенты в основном составляли 5–7 (21 [95,5%]), а тяжелые пациенты — 3–4 (20 [76,9%]). Баллы NRS2002 у критических пациентов были выше, чем у тяжелых пациентов ( P < 0.0001) (табл. 1).
Они были госпитализированы в отделение интенсивной терапии из-за неустранимой гипоксемии. Не было различий по возрасту ( P = 0,197), полу ( P = 0,514), массе тела ( P = 0,25) и индексу массы тела (ИМТ) ( P = 0,379) между тяжелым и критическим состояниями. больных на момент поступления. У всех пациентов был алиментарный риск (оценка NRS2002 ≥3). По шкале NRS2002 критические пациенты в основном составляли 5–7 (21 [95,5%]), а тяжелые пациенты — 3–4 (20 [76,9%]). Баллы NRS2002 у критических пациентов были выше, чем у тяжелых пациентов ( P < 0.0001) (табл. 1).
Таблица 1 . Исходные характеристики пациентов включали * .
Среднее время от начала заболевания до поступления в ОИТ составило 16,5 дней (10,0–20,8), и не было различий между критическими и тяжелыми пациентами ( P = 0,259) (таблица 1). Сопутствующие заболевания отсутствовали только у 10 пациентов. Гипертония была наиболее распространенным хроническим заболеванием (16 [33,3%]), за ней следовали диабет, ишемическая болезнь сердца, хроническая обструктивная болезнь легких (ХОБЛ), рак и заболевания иммунной системы, а также хроническая почечная недостаточность. Двенадцати пациентам потребовалась инвазивная искусственная вентиляция легких, а одному пациенту потребовался гемодиализ перед поступлением в отделение интенсивной терапии (таблица 1).
Двенадцати пациентам потребовалась инвазивная искусственная вентиляция легких, а одному пациенту потребовался гемодиализ перед поступлением в отделение интенсивной терапии (таблица 1).
Поддержка жизни и питания
Двадцать три пациента (47,9%) получали инвазивную искусственную вентиляцию легких, 15 пациентов (31,3%) получали поддержку экстракорпоральной мембранной оксигенации (ЭКМО) и 11 пациентов (22,9%) получали гемодиализ до выписки из отделения интенсивной терапии. Процент пациентов в критическом состоянии, нуждавшихся в жизнеобеспечении, был заметно выше, чем у пациентов в критическом состоянии (табл. 2).
Таблица 2 . Включено питание пациентов и жизнеобеспечение продолжительностью 7 дней * .
Среднее потребление калорий у тяжелых и критических пациентов составляло 19,3 ккал/кг/сутки (5.4) и 15,3 ккал/кг/сутки (5.2) соответственно. Существовала значительная разница между двумя типами пациентов ( P = 0,018). Среднее потребление белка тяжелыми и критическими пациентами составляло 0,65 г/кг/сутки (0,21) и 0,62 г/кг/сутки (0,29) соответственно. Достоверной разницы между двумя типами пациентов не наблюдалось ( P = 0.076). Потребление калорий в сутки у тяжелых больных составило 1306,6 ккал (329,6), что выше, чем у больных в критическом состоянии (1082,1 ккал [374,8], P = 0,04). Потребление белка в сутки у тяжелых больных составило 39,0 г (12,7), что ниже, чем у больных в критическом состоянии (47,7 г [21,1]). Достоверной разницы также не наблюдалось ( P = 0,106) (табл. 2). 7-дневное потребление калорий и белка у тяжелых и критических пациентов показано на рисунке 1.
Среднее потребление белка тяжелыми и критическими пациентами составляло 0,65 г/кг/сутки (0,21) и 0,62 г/кг/сутки (0,29) соответственно. Достоверной разницы между двумя типами пациентов не наблюдалось ( P = 0.076). Потребление калорий в сутки у тяжелых больных составило 1306,6 ккал (329,6), что выше, чем у больных в критическом состоянии (1082,1 ккал [374,8], P = 0,04). Потребление белка в сутки у тяжелых больных составило 39,0 г (12,7), что ниже, чем у больных в критическом состоянии (47,7 г [21,1]). Достоверной разницы также не наблюдалось ( P = 0,106) (табл. 2). 7-дневное потребление калорий и белка у тяжелых и критических пациентов показано на рисунке 1.
Рисунок 1 .Ежедневное потребление калорий (A–C) , потребление белка (D–F) у тяжелых и критических пациентов через 7 дней после поступления в отделение интенсивной терапии (с 0-го по 7-й день). Потребность в калориях составляет 25 ккал/кг/сутки. Потребность в белке составляет 1,2 г/кг/сутки. Верхние панели показывают количество калорий, принимаемых ежедневно в течение 7 дней после поступления в отделение интенсивной терапии, выраженное в ккал/сутки (A) и ккал/кг/сутки (B). (C) Показывает процент потребления калорий по сравнению с требуемым уровнем. Потребление белка выражалось в г/сутки (D) и сутки/кг/сутки (E).(F) Показывает процент потребления белка по сравнению с требуемым уровнем.
Потребность в белке составляет 1,2 г/кг/сутки. Верхние панели показывают количество калорий, принимаемых ежедневно в течение 7 дней после поступления в отделение интенсивной терапии, выраженное в ккал/сутки (A) и ккал/кг/сутки (B). (C) Показывает процент потребления калорий по сравнению с требуемым уровнем. Потребление белка выражалось в г/сутки (D) и сутки/кг/сутки (E).(F) Показывает процент потребления белка по сравнению с требуемым уровнем.
По сравнению с тяжелыми пациентами, пероральный прием у критических пациентов был более нарушен: 11 тяжелых пациентов (42,3%) и 15 критических пациентов (68,2%) получали энтеральное питание. Частота задержки желудка была выше у пациентов в критическом состоянии ( P = 0,015). Не было различий в частоте диареи между двумя типами пациентов (таблица 2).
Клинические исходы и клинические показатели
Тест на нуклеиновые кислоты был отрицательным у 45 пациентов (93..gif) 8%), в то время как 3 пациента в критическом состоянии (6,2%) умерли до элиминации вируса до выписки из отделения интенсивной терапии. Тест на нуклеиновые кислоты был отрицательным у 20 (90,9%) критических пациентов и у 25 (96,2%) тяжелых пациентов ( P = 0,587). Средняя продолжительность выделения вируса у тяжелых пациентов составила 21,0 дня (МКИ 16,0–25,0) от начала заболевания и 24,0 дня (МКИ 10,0–20,8) у критических пациентов. Среднее время элиминации вируса у критических и тяжелых пациентов не имело существенной разницы ( P = 0,354) (таблица 3).
8%), в то время как 3 пациента в критическом состоянии (6,2%) умерли до элиминации вируса до выписки из отделения интенсивной терапии. Тест на нуклеиновые кислоты был отрицательным у 20 (90,9%) критических пациентов и у 25 (96,2%) тяжелых пациентов ( P = 0,587). Средняя продолжительность выделения вируса у тяжелых пациентов составила 21,0 дня (МКИ 16,0–25,0) от начала заболевания и 24,0 дня (МКИ 10,0–20,8) у критических пациентов. Среднее время элиминации вируса у критических и тяжелых пациентов не имело существенной разницы ( P = 0,354) (таблица 3).
Таблица 3 . Клинический исход и клинические показатели тяжелых и критических больных * .
Некоторые клинические показатели отражают состояние питания больных, такие как фосфор крови, мочевая кислота, холинэстераза (табл. 3). Не было существенной разницы в уровне фосфора в крови ( P = 0,51) между тяжелыми (0,88 [0,20]) и критическими пациентами (0,92 [0,18]). Мочевая кислота (215,5 [103,0]) у тяжелых больных была выше ( P = 0. 047), чем у пациентов в критическом состоянии (158,4 [64,6]). Холинэстераза (5,41 [1,82]) у тяжелых больных была значительно выше ( P = 0,016), чем у критических больных (3,92 [1,75]). Лабораторные маркеры регистрировались с момента поступления в отделение интенсивной терапии. По сравнению с тяжелой группой (326,8 [108,9]) лактатдегидрогеназа (ЛДГ) в критической группе (563,2 [310,6]) была значительно выше ( P = 0,001). Не было существенной разницы в абсолютном значении лимфоцитов между тяжелыми пациентами и критическими пациентами ( P = 0.06) (таблица 3).
047), чем у пациентов в критическом состоянии (158,4 [64,6]). Холинэстераза (5,41 [1,82]) у тяжелых больных была значительно выше ( P = 0,016), чем у критических больных (3,92 [1,75]). Лабораторные маркеры регистрировались с момента поступления в отделение интенсивной терапии. По сравнению с тяжелой группой (326,8 [108,9]) лактатдегидрогеназа (ЛДГ) в критической группе (563,2 [310,6]) была значительно выше ( P = 0,001). Не было существенной разницы в абсолютном значении лимфоцитов между тяжелыми пациентами и критическими пациентами ( P = 0.06) (таблица 3).
Обсуждение
Факторами риска плохого прогноза и высокой смертности у пациентов с пневмонией, вызванной SARS-CoV-2, являются пожилой возраст и множественные основные заболевания (8). Поэтому мы использовали инструмент скрининга NRS2002 (стационарный) для измерения риска, связанного с питанием. Как тяжелые, так и критические пациенты с пневмонией SARS-CoV-2 имели алиментарный риск (оценка NRS2002 ≥3). Более того, недавние исследования показали, что у пациентов с высокой ФМ прогноз неблагоприятный (9). Следует отметить, что ИМТ оставляет часть населения с ожирением нераспознанной при использовании инструмента скрининга NRS2002 (стационарного).Острый респираторный дистресс-синдром (ОРДС) был одним из частых серьезных осложнений у инфицированных COVID-19 пациентов в критическом состоянии, которым требовалась инвазивная искусственная вентиляция легких. Тем не менее, инвазивная механическая вентиляция потребляет много калорий и еще больше увеличивает частоту недоедания. Специальные средства жизнеобеспечения, такие как постоянная заместительная почечная терапия (ПЗПТ) и экстракорпоральная мембранная оксигенация (ЭКМО), также могут приводить к потере питания (10, 11). Пациенты с пневмонией SARS-CoV-2 часто страдали лихорадкой.Повышение температуры тела может привести к увеличению потребления калорий. Уровень альбумина у пациентов с тяжелой инфекцией был значительно ниже, чем у пациентов без тяжелой инфекции.
Более того, недавние исследования показали, что у пациентов с высокой ФМ прогноз неблагоприятный (9). Следует отметить, что ИМТ оставляет часть населения с ожирением нераспознанной при использовании инструмента скрининга NRS2002 (стационарного).Острый респираторный дистресс-синдром (ОРДС) был одним из частых серьезных осложнений у инфицированных COVID-19 пациентов в критическом состоянии, которым требовалась инвазивная искусственная вентиляция легких. Тем не менее, инвазивная механическая вентиляция потребляет много калорий и еще больше увеличивает частоту недоедания. Специальные средства жизнеобеспечения, такие как постоянная заместительная почечная терапия (ПЗПТ) и экстракорпоральная мембранная оксигенация (ЭКМО), также могут приводить к потере питания (10, 11). Пациенты с пневмонией SARS-CoV-2 часто страдали лихорадкой.Повышение температуры тела может привести к увеличению потребления калорий. Уровень альбумина у пациентов с тяжелой инфекцией был значительно ниже, чем у пациентов без тяжелой инфекции.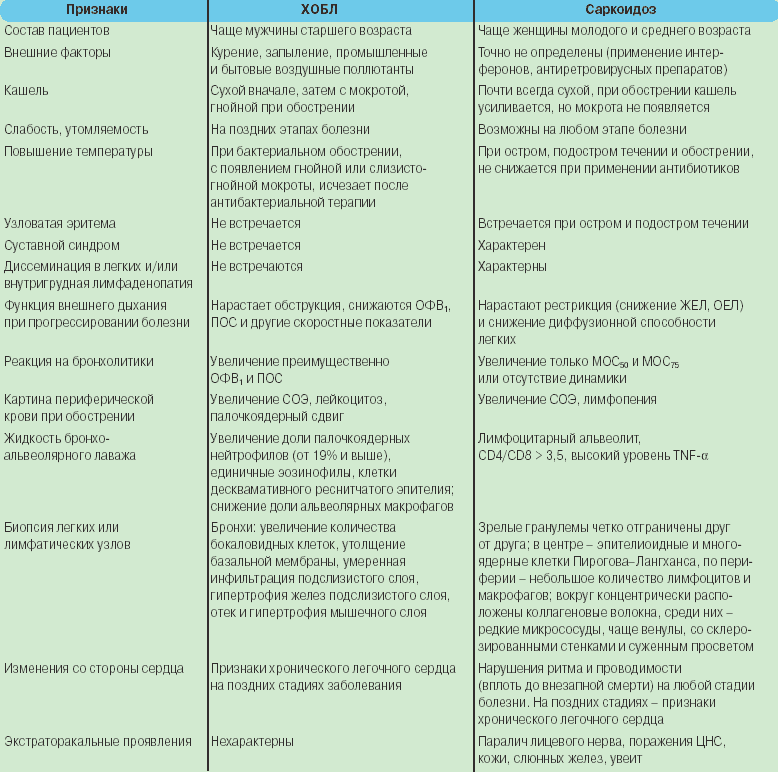 Гипоальбуминемия также может привести к отеку слизистой оболочки кишечника, что приводит к снижению способности всасывания питательных веществ. На ранней стадии стресса расщепляется большое количество висцеральных белков и скелетных мышц, чтобы компенсировать нехватку калорий в организме. Потеря объема и функции скелетных мышц увеличивает риск смерти (12).Недостаточность питания у пациентов ОИТ коррелирует с частотой инфекционных осложнений и уровнем смертности (13).
Гипоальбуминемия также может привести к отеку слизистой оболочки кишечника, что приводит к снижению способности всасывания питательных веществ. На ранней стадии стресса расщепляется большое количество висцеральных белков и скелетных мышц, чтобы компенсировать нехватку калорий в организме. Потеря объема и функции скелетных мышц увеличивает риск смерти (12).Недостаточность питания у пациентов ОИТ коррелирует с частотой инфекционных осложнений и уровнем смертности (13).
Таким образом, нутритивная поддержка стала одним из важных методов лечения пациентов отделения интенсивной терапии. Пищевая поддержка может уменьшить потерю эндогенного белка, вызванную стрессом (14). Руководящие принципы Европейского общества клинического питания и метаболизма (ESPEN) по нутритивной диагностике и лечению пациентов в критическом состоянии предполагают, что раннее нутритивное вмешательство должно быть начато в течение 24 часов после поступления в отделение интенсивной терапии для пациентов с нутриционным риском (15). Целевой уровень калорийности (25-30 ккал/кг/день) и уровень белка (1,2-2,0 г/кг/день) должны быть достигнуты в течение 3-7 дней, если гемодинамика стабильна (15).
Целевой уровень калорийности (25-30 ккал/кг/день) и уровень белка (1,2-2,0 г/кг/день) должны быть достигнуты в течение 3-7 дней, если гемодинамика стабильна (15).
Однако было трудно достичь целевого объема поставок для тяжелых и критических пациентов с COVID-19. Причины были следующие. Из-за состояния высокого стресса пациенты с пневмонией в критическом состоянии, вызванной SARS-CoV-2, чаще страдали от непереносимости энтерального питания (ЭП) с такими состояниями, как диарея, вздутие живота, запоры и застой в желудке (16).Хотя снижение скорости инфузии ЭП может облегчить симптомы желудочно-кишечной непереносимости (20-30 мл/ч), но суточная доза ЭП была снижена. Во-вторых, на ранних стадиях вспышки заболевания условия в изоляторе не позволяли осуществить установку тощекишечной трубки и тощекишечной стомы. Таким образом, больным с задержкой желудка было невозможно осуществлять тощекишечное питание. Дополнительное парентеральное питание (СПН) следует назначать, когда питание не может быть обеспечено за счет ЭП (<60% потребности в калориях) в течение более семи дней (17). Однако уровень натрийуретических пептидов (BNP) в головном мозге у пациентов с тяжелой пневмонией SARS-CoV-2 обычно был повышен, что приводило к более высокой частоте сердечной недостаточности. Общее количество суточного потребления жидкости ограничивалось снижением сердечной нагрузки. Лечебные препараты поглощали слишком много жидкости, что ограничивало количество парентерального питания. Внедрение ЭКМО ограничило использование жировой эмульсии, что затруднило достижение достаточного количества калорий с помощью СПН. Кроме того, из-за стресса, инфекции, гипоксии и применения глюкокортикоидов у наиболее тяжелых пациентов с пневмонией SARS-CoV-2 была разная степень гипергликемии.Гипергликемия может увеличить частоту инфекционных осложнений и, наконец, увеличить смертность (18). Поэтому препараты для энтерального питания при сахарном диабете с низкой калорийностью и плотностью белковой нутриентности (0,9 ккал/мл и 0,038 г ккал-1 соответственно) были впервые применены клиницистами, что не соответствовало целевому показателю питания (25 ккал/кг/сутки).
Однако уровень натрийуретических пептидов (BNP) в головном мозге у пациентов с тяжелой пневмонией SARS-CoV-2 обычно был повышен, что приводило к более высокой частоте сердечной недостаточности. Общее количество суточного потребления жидкости ограничивалось снижением сердечной нагрузки. Лечебные препараты поглощали слишком много жидкости, что ограничивало количество парентерального питания. Внедрение ЭКМО ограничило использование жировой эмульсии, что затруднило достижение достаточного количества калорий с помощью СПН. Кроме того, из-за стресса, инфекции, гипоксии и применения глюкокортикоидов у наиболее тяжелых пациентов с пневмонией SARS-CoV-2 была разная степень гипергликемии.Гипергликемия может увеличить частоту инфекционных осложнений и, наконец, увеличить смертность (18). Поэтому препараты для энтерального питания при сахарном диабете с низкой калорийностью и плотностью белковой нутриентности (0,9 ккал/мл и 0,038 г ккал-1 соответственно) были впервые применены клиницистами, что не соответствовало целевому показателю питания (25 ккал/кг/сутки). для пациентов с пневмонией SARS-CoV-2.
для пациентов с пневмонией SARS-CoV-2.
Как фармацевты-диетологи, мы испробовали множество методов для решения вышеупомянутых проблем во время нутритивной поддержки.Во-первых, вместо диабетического препарата применяли опухолеспецифический препарат для энтерального питания, который обеспечивал гораздо больше калорий (1,3 ккал/мл -1 ) и белка (0,045 г ккал -1 ). Он также оказал незначительное влияние на уровень глюкозы в крови из-за высокого содержания пищевых волокон и жиров, а также низкого содержания углеводов. Во-вторых, СПН начинали немедленно, если снабжение ЭП составляло <60% от целевого количества калорий. При этом доля аминокислот (≥20% от общей калорийности) была выше, чем в обычном составе ПП, особенно у пациентов, получавших ЭКМО и ПЗПТ.Это было причиной того, что потребление белка было выше у пациентов в критическом состоянии, чем у пациентов с тяжелым течением (хотя существенной разницы не наблюдалось). В-третьих, мы реформировали жидкость для обработки. Аминокислоту вводили отдельно, электролит и витамин добавляли в 5% глюкозу. Если к аминокислоте добавить электролиты, объем инфузии пациента будет уменьшен. По нашему опыту, реформирование жидкости было очень важно для критических пациентов с пневмонией SARS-CoV-2; это может уменьшить ненужное потребление жидкости и увеличить количество жидкости для питания.В результате калорийность рациона тяжелых и критических пациентов с пневмонией SARS-CoV-2 достигла более 60% от рекомендуемого количества за все 7 дней, кроме первого дня. Среднее потребление калорий у пациентов в тяжелом и критическом состоянии составило 77,2 и 61,2% от целевых показателей соответственно.
Аминокислоту вводили отдельно, электролит и витамин добавляли в 5% глюкозу. Если к аминокислоте добавить электролиты, объем инфузии пациента будет уменьшен. По нашему опыту, реформирование жидкости было очень важно для критических пациентов с пневмонией SARS-CoV-2; это может уменьшить ненужное потребление жидкости и увеличить количество жидкости для питания.В результате калорийность рациона тяжелых и критических пациентов с пневмонией SARS-CoV-2 достигла более 60% от рекомендуемого количества за все 7 дней, кроме первого дня. Среднее потребление калорий у пациентов в тяжелом и критическом состоянии составило 77,2 и 61,2% от целевых показателей соответственно.
Как показано в Таблице 3, не было различий в продолжительности выделения вируса и абсолютном значении лимфы между критическими и тяжелыми пациентами. Этот результат был похож на ранее сообщалось (8).Это может быть связано с аналогичным потреблением белка. В 2015 году Араби и соавт. исследовали влияние «допустимо низкой калорийности» (40–60% целевых калорий) и «стандартной калорийности» (70–100% целевых калорий) на прогноз пациентов ОИТ с одинаковым количеством белка. Результаты этого многоцентрового проспективного рандомизированного клинического исследования (РКИ) показали, что между двумя группами не было различий в краткосрочной или долгосрочной смертности, шкале последовательной органной недостаточности (SOFA), продолжительности пребывания в стационаре и времени искусственной вентиляции легких (19).Между тем, ряд исследований РКИ показал, что смертность отрицательно коррелирует с поступлением белка (20). В настоящее время не существует эффективного лечения пациентов с пневмонией, вызванной SARS-CoV-2. Элиминация вируса в основном зависела от аутоиммунной системы больных. В недавнем исследовании сообщалось, что у пациентов с пневмонией, вызванной SARS-CoV-2, с высоким уровнем лимфоцитов, за исключением В-клеток, и низким уровнем интерлейкина-6 (ИЛ-6) или интерлейкина-10 (ИЛ-10) выживаемость была выше (21). . Раннее вмешательство в питание может усилить терапевтический эффект у пациентов с тяжелой пневмонией и ОРДС и уменьшить системную воспалительную реакцию (22, 23).
Результаты этого многоцентрового проспективного рандомизированного клинического исследования (РКИ) показали, что между двумя группами не было различий в краткосрочной или долгосрочной смертности, шкале последовательной органной недостаточности (SOFA), продолжительности пребывания в стационаре и времени искусственной вентиляции легких (19).Между тем, ряд исследований РКИ показал, что смертность отрицательно коррелирует с поступлением белка (20). В настоящее время не существует эффективного лечения пациентов с пневмонией, вызванной SARS-CoV-2. Элиминация вируса в основном зависела от аутоиммунной системы больных. В недавнем исследовании сообщалось, что у пациентов с пневмонией, вызванной SARS-CoV-2, с высоким уровнем лимфоцитов, за исключением В-клеток, и низким уровнем интерлейкина-6 (ИЛ-6) или интерлейкина-10 (ИЛ-10) выживаемость была выше (21). . Раннее вмешательство в питание может усилить терапевтический эффект у пациентов с тяжелой пневмонией и ОРДС и уменьшить системную воспалительную реакцию (22, 23). Его механизм может быть напрямую связан с оптимизацией статуса питания и улучшением клеточной иммунной функции (24). Белок является материальной основой иммунной функции. При недостаточном потреблении белка структура и функция иммунных органов могут быть нарушены (25). Разрешенное низкокалорийное питание может уменьшить возникновение метаболических осложнений. В то же время достаточное потребление белка может способствовать синтезу белка, чтобы компенсировать потерю иммунопротеина и ускорить элиминацию вируса иммунной системой.
Его механизм может быть напрямую связан с оптимизацией статуса питания и улучшением клеточной иммунной функции (24). Белок является материальной основой иммунной функции. При недостаточном потреблении белка структура и функция иммунных органов могут быть нарушены (25). Разрешенное низкокалорийное питание может уменьшить возникновение метаболических осложнений. В то же время достаточное потребление белка может способствовать синтезу белка, чтобы компенсировать потерю иммунопротеина и ускорить элиминацию вируса иммунной системой.
Заключение
Насколько нам известно, это первое ретроспективное исследование, в котором сообщается о клиническом питании и жизнеобеспечении среди тяжелых и критических пациентов с пневмонией, вызванной SARS-CoV-2. В этом исследовании приняли участие 26 тяжелых пациентов и 22 критических пациента. В этой статье обсуждается статус нутритивной поддержки у тяжелых и критических пациентов с пневмонией, вызванной SARS-CoV-2. Сравнивались различия в потреблении калорий, потреблении белка, отрицательном статусе вирусной инфекции и клинических показателях между тяжелыми и критическими пациентами. Для обеспечения метаболической стабильности у пациентов в критическом состоянии им следует оказывать адекватную пищевую поддержку. Достаточное количество белка полезно для поддержания количества лимфоцитов, тем самым способствуя элиминации вируса. Следовательно, если адекватное потребление калорий не может быть достигнуто, допустимое низкокалорийное потребление с адекватным потреблением белка подходит для критических пациентов с пневмонией SARS-CoV-2.
Для обеспечения метаболической стабильности у пациентов в критическом состоянии им следует оказывать адекватную пищевую поддержку. Достаточное количество белка полезно для поддержания количества лимфоцитов, тем самым способствуя элиминации вируса. Следовательно, если адекватное потребление калорий не может быть достигнуто, допустимое низкокалорийное потребление с адекватным потреблением белка подходит для критических пациентов с пневмонией SARS-CoV-2.
Это исследование имеет некоторые ограничения. Размер выборки был небольшим, и пациенты поступали из одной больницы.То, что существует реальная клиническая польза допустимого низкокалорийного потребления и достаточного количества белка у пациентов с тяжелой пневмонией, вызванной SARS-CoV-2, должно быть дополнительно подтверждено крупными и прагматичными рандомизированными контролируемыми исследованиями.
Заявление о доступности данных
Необработанные данные, подтверждающие выводы этой статьи, будут предоставлены авторами без неоправданных оговорок.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены комитетом по этике исследовательского проекта Первой дочерней больницы Университета Чжэнчжоу (2020-KY-115).Комитет по этике отказался от требования письменного информированного согласия на участие.
Вклад авторов
XY, ML и SD внесли одинаковый вклад в концепцию и дизайн исследования. YW и JZ внесли свой вклад в разработку исследования. LK и XW внесли свой вклад в сбор и анализ данных. XW внес свой вклад в анализ данных. XZ внесла свой вклад в сбор, анализ и интерпретацию данных. Все авторы подготовили рукопись и утвердили окончательный вариант рукописи.
Финансирование
Эта работа была поддержана Национальным фондом естественных наук Китая (№ 81
5).
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Ссылки
2. Чжао ДЖИ, Ян ДЖИ, Цюй ДЖМ. Интерпретации «Протокола диагностики и лечения новой коронавирусной пневмонии (пробная версия 7)». Чин Мед J . (2020) 133:1347–9. дои: 10.1097/CM9.0000000000000866
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
3. Ding Q, Lu P, Fan Y, Xia Y, Liu M. Клинические характеристики пациентов с пневмонией, коинфицированных новым коронавирусом 2019 года и вирусом гриппа, в Ухане, Китай. Дж Мед Вирол . (2020) 92:1549–55. doi: 10.1002/jmv.25781
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
4. Юань X, Му JS, Мо GX, Ху XS, Ян П, Се LX.Респираторная поддержка при тяжелой пневмонии 2019-nCoV с острой дыхательной недостаточностью: время и стратегия. Чжунхуа Цзе Хе Хе Ху Си За Чжи . (2020) 43:177–80. doi: 10.3760/cma.j.issn.1001-0939.2020.0010
Полнотекстовая перекрестная ссылка | Академия Google
5. Кондруп Дж. , Расмуссен Х.Х., Хамберг О., Станга З.; Специальная рабочая группа ESPEN. Скрининг пищевого риска (NRS 2002): новый метод, основанный на анализе контролируемых клинических испытаний. Клин Нутр . (2003) 22:321–36.doi: 10.1016/S0261-5614(02)00214-5
, Расмуссен Х.Х., Хамберг О., Станга З.; Специальная рабочая группа ESPEN. Скрининг пищевого риска (NRS 2002): новый метод, основанный на анализе контролируемых клинических испытаний. Клин Нутр . (2003) 22:321–36.doi: 10.1016/S0261-5614(02)00214-5
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
6. Cao J, Tu W.-J, Cheng W, Yu L, Liu YK, Hu X, et al. Клинические особенности и краткосрочные исходы у 102 пациентов с коронавирусной болезнью в 2019 году в Ухане, Китай. Clin Infect Dis. (2020) 71: 748–55. doi: 10.1093/cid/ciaa243
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
7. Чжао Д., Яо Ф., Ван Л., Чжэн Л., Гао И., Йе Дж. и др. Сравнительное исследование клинических особенностей пневмонии COVID-19 с другими пневмониями. Клин Инфекция Дис . (2020) 71: 756–61. doi: 10.1093/cid/ciaa247
Полнотекстовая перекрестная ссылка | Академия Google
8. Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Клиническое течение и факторы риска смертности взрослых стационарных пациентов с COVID-19 в Ухане, Китай: ретроспективное когортное исследование. Ланцет . (2020) 395:1054–62. doi: 10.1016/S0140-6736(20)30566-3
Клиническое течение и факторы риска смертности взрослых стационарных пациентов с COVID-19 в Ухане, Китай: ретроспективное когортное исследование. Ланцет . (2020) 395:1054–62. doi: 10.1016/S0140-6736(20)30566-3
Полнотекстовая перекрестная ссылка | Академия Google
9. Де Лоренцо А., Тарситано М.Г., Фальконе С., Ди Ренцо Л., Романо Л., Македа С. и соавт.Жировая масса влияет на статус питания пациентов ОИТ с COVID-19. J Transl Med . (2020) 18:299. doi: 10.1186/s12967-020-02464-z
Реферат PubMed | Полный текст перекрестной ссылки
10. Klein CJ, Moser-Veillon PB, Schweitzer A, Douglass LW, Reynolds HN, Patterson KY, et al. Потеря магния, кальция, цинка и азота у пациентов с травмами во время непрерывной заместительной почечной терапии. JPEN J Parenter Enteral Nutr. (2002) 26:77–92; обсуждение 92-3. дои: 10.1177/014860710202600277
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
11.Jaksic T, Hull MA, Modi BP, Ching YA, George D, Compher C, Совет директоров Американского общества парентерального и энтерального питания (A. S.P.E.N.). А.С.П.Е.Н. клинические рекомендации: нутритивная поддержка новорожденных на фоне экстракорпоральной мембранной оксигенации. JPEN J Parenter Enteral Nutr . (2010) 34:247–53. дои: 10.1177/0148607110369225
S.P.E.N.). А.С.П.Е.Н. клинические рекомендации: нутритивная поддержка новорожденных на фоне экстракорпоральной мембранной оксигенации. JPEN J Parenter Enteral Nutr . (2010) 34:247–53. дои: 10.1177/0148607110369225
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
12. Чуанг С.И., Чанг Х.И., Ли М.С., Чиа-Ю Чен Р., Пан У.Х. Масса скелетных мышц и риск смерти у пожилых людей. Nutr Metab Cardiovasc Dis . (2014) 24:784–91. doi: 10.1016/j.numecd.2013.11.010
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
13. Lew CCH, Yandell R, Fraser RJL, Chua AP, Chong MFF, Miller M. Связь между недоеданием и клиническими исходами в отделении интенсивной терапии: систематический обзор. JPEN J Parenter Enteral Nutr . (2017) 41:744–58. дои: 10.1177/0148607115625638
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
14.Слоним А.Е., Вайсберг С., Бенке П., Эванс О.Б., Берр ИМ. Лечение миопатии, вызванной дефицитом дебранчера, с помощью высокобелкового питания. Энн Нейрол . (1982) 11:420–2. doi: 10.1002/ana.410110417
Лечение миопатии, вызванной дефицитом дебранчера, с помощью высокобелкового питания. Энн Нейрол . (1982) 11:420–2. doi: 10.1002/ana.410110417
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
15. Singer P, Blaser AR, Berger MM, Alhazzani W, Calder PC, Casaer MP, et al. Руководство ESPEN по лечебному питанию в отделении интенсивной терапии. Клин Нутр . (2018) 38:48–79. doi: 10.1016/j.clnu.2018.08.037
Полнотекстовая перекрестная ссылка | Академия Google
16. Воск RS, Кристиан MD. Практические рекомендации для бригад интенсивной терапии и анестезиологов, осуществляющих уход за пациентами с новым коронавирусом (2019-nCoV). Кан Джей Анест . (2020) 67: 568–76. doi: 10.1007/s12630-020-01591-x
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
17. Араби Ю.М., Алдавуд А.С., Аль-Дорзи Х.М., Тамим Х.М., Хаддад С.Х., Джонс Г. и соавт. Допустимое недоедание или стандартное энтеральное питание у взрослых в критическом состоянии с высоким и низким алиментарным риском: постфактум анализ исследования PermiT. Am J Respir Crit Care Med. (2016) 195:652–62. doi: 10.1164/rccm.201605-1012OC
Am J Respir Crit Care Med. (2016) 195:652–62. doi: 10.1164/rccm.201605-1012OC
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
18. Лю К.Г., Тонг С.В. Интерпретация согласованного заявления Китайского общества эндокринологов о цели управления гипергликемией у взрослых стационарных пациентов в Китае. J Диабет . (2013) 5:416–20. дои: 10.1111/1753-0407.12058
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
19. Араби Ю.М., Алдавуд А.С., Хаддад С.Х., Аль-Дорзи Х.М., Тамим Х.М., Джонс Г. и соавт.Допустимое недоедание или стандартное энтеральное питание у взрослых в критическом состоянии. N Engl J Med. (2015) 372:2398–408. дои: 10.1056/NEJMoa1502826
Полнотекстовая перекрестная ссылка | Академия Google
20. Нуньес Э.А., Филлипс С.М. Дополнительный белок и энергия, вероятно, объясняют мультиингредиентные добавки в снижении заболеваемости и смертности у ослабленных пожилых пациентов с истощением. Клин Нутр . (2016) 35:976. doi: 10.1016/j.clnu.2016.03.026
Клин Нутр . (2016) 35:976. doi: 10.1016/j.clnu.2016.03.026
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
21.Ян Л., Гоу Дж., Гао Дж., Хуан Л., Чжу З., Цзи С. и др. Иммунные характеристики предсказывают исход тяжелых и критических пациентов с COVID-19. Целевой преобразователь сигнала Ther . (2020) 5:179. doi: 10.1038/s41392-020-00296-3
Полнотекстовая перекрестная ссылка | Академия Google
22. Yuanyuan L, Qiang Z, Lan M, Dingding H. Прогностическое значение различных методов питания для пациентов с тяжелой пневмонией. J Clin Exp Genet Pract . (2019) 31:49–52. doi: 10.3969/j.issn.2095-140X.2019.08.011
Полнотекстовая перекрестная ссылка
23. Calder PC, Krauss-Etschmann S, de Jong EC, Dupont C, Frick JS, Frokiaer H, et al. Раннее питание и иммунитет – прогресс и перспективы. Бр Дж Нутр . (2006) 96:774–90. дои: 10.1079/BJN20061917
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
25..jpg)


 Аспирационная пневмония чаще встречается у людей, проживающих в домах престарелых.
Аспирационная пневмония чаще встречается у людей, проживающих в домах престарелых.
