Ранняя диагностика рака яичников
Многие женщины бывают удивлены, когда узнают о своем заболевании, так как они замечают лишь некоторые неопределенные симптомы, при этом действительно эффективные методы выявления заболевания на ранних стадиях отсутствуют.
Три четверти случаев рака яичников не диагностируются до того момента, когда заболевание уже достигает III и IV стадии. При стандартных методах диагностики, таких как УЗИ с использованием трансвагинального датчика, КТ и лапароскопия (минимально инвазивное хирургическое вмешательство), также можно пропустить очаг поражения на ранних стадиях при небольшом размере опухоли. У девяноста пяти женщин, у которых рак диагностируется до того, как опухоль распространяется за пределы яичника, отмечается пятилетняя и более длительная выживаемость, что означает, что раннее выявление представляет собой ключевой аспект ведения пациенток с этим заболеванием.Хотя врачи и ученые различных медицинских организаций определили цели улучшения программы ведения пациенток, прогресс в борьбе с раком яичника достигается невероятно медленно.
Поиск маркеров рака яичников
Многие женщины слышали, что анализ крови на выявление маркера CA 125 позволяет диагностировать ранние признаки рака яичников. К сожалению, только некоторые виды рака яичника секретируют белок CA 125 на ранней стадии заболевания. Частично проблема состоит в определении размера опухоли. Крупные по размеру опухоли секретируют большое количество CA 125, а небольшие — малое количество белка. Поскольку основной целью скрининга является выявление опухоли как можно меньших размеров, этот маркер является недостаточно значимым с диагностической точки зрения опухолевым маркером.
Разработанный учеными тест на определение CA 125, тем не менее, является хорошим методом мониторинга ответа опухоли яичника на терапию и определения рецидива заболевания у пациенток, которые ранее проходили терапию по этому поводу. Но у среднестатистической женщины регулярно определять CA 125 не имеет особого смысла, поскольку уровень этого белка может повышаться при многих состояниях, в том числе при эндометриозе (при котором наблюдается разрастание тканей матки за пределами малого таза), фиброзе, менструации и даже при беременности.
Для изучения потенциальных биомаркеров ученые осуществляют забор образцов крови, мочи и/или ткани у женщин, которым выполняется плановое хирургическое вмешательство по поводу возможного рака яичника. (Образцы ткани рака яичника на ранних стадиях получить сложно, поскольку у большинства пациенток опухоль диагностируется на поздних стадиях).
Далее ученый может избрать один из двух подходов. Первый подход предполагает использование методов протеомики с изучением всех белков в клетке при анализе образцов сыворотки с целью выявления уникального набора белков, отличающего раковую клетку от нормальной. Другой подход — использование методов геномики с изучением ДНК и РНК-изменений в клетке. Одним из инструментов для выявления таких изменений является определение профиля транскрипции, при котором происходит измерение уровней всех молекул, кодирующих белок РНК в клетке. Существует предположение, что рак яичника на ранней стадии имеет отличный от нормального набор генов или белков — своеобразный «отпечаток пальца».
Другой подход — использование методов геномики с изучением ДНК и РНК-изменений в клетке. Одним из инструментов для выявления таких изменений является определение профиля транскрипции, при котором происходит измерение уровней всех молекул, кодирующих белок РНК в клетке. Существует предположение, что рак яичника на ранней стадии имеет отличный от нормального набор генов или белков — своеобразный «отпечаток пальца».
Симптомы рака яичника
Наиболее распространенными симптомами рака яичника являются:
-
вздутие;
-
боль в животе или в малом тазу;
-
затруднения, возникающие во время приема пищи, или ощущение быстрого переполнения;
-
императивные позывы к мочеиспусканию (которые ощущаются как необходимость немедленно сходить в туалет) или частое мочеиспускание.
Поскольку эти симптомы часто появляются и в случае других заболеваний неонкологического характера, у женщин обычно не возникает мысли о возможном развитии рака яичника.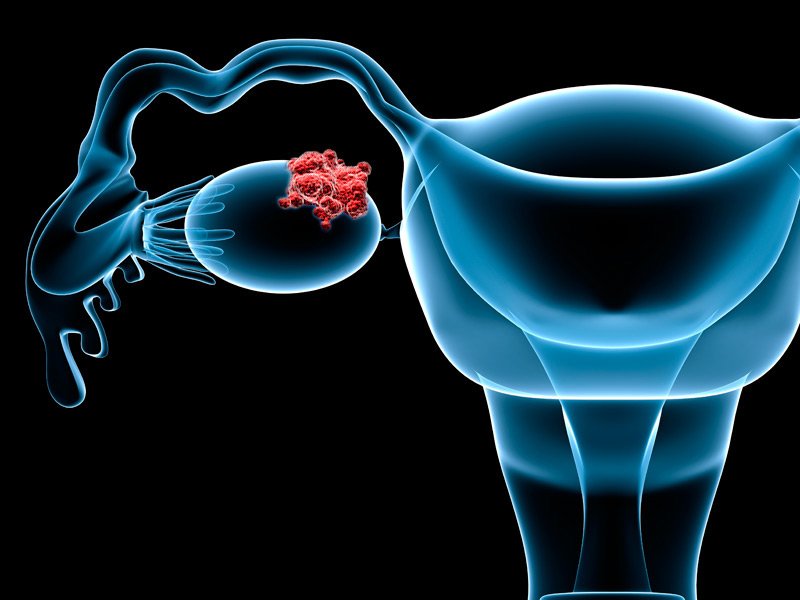 Когда подобные симптомы обусловлены развитием рака яичника, они характеризуются постоянством и значительно отличаются от нормальных ощущений. Если подобные симптомы возникают ежедневно в течение нескольких недель, или если отмечается нарастание тяжести симптомов, необходимо обратиться к гинекологу.
Когда подобные симптомы обусловлены развитием рака яичника, они характеризуются постоянством и значительно отличаются от нормальных ощущений. Если подобные симптомы возникают ежедневно в течение нескольких недель, или если отмечается нарастание тяжести симптомов, необходимо обратиться к гинекологу.
Оценить
Средняя: 5,00 (1 оценка)
Ваша оценка:
ОтменитьПричины, диагностика и лечение рецидивов рака яичников. Обзор литературы и анализ собственных данных
Известно, что рак яичников на ранних стадиях протекает асимптомно. В связи с этим, а также отсутствием эффективных скрининговых программ, более чем у 70% больных выявляется распространенный процесс (III—IV стадия) [1]. После завершения первичного комбинированного лечения у 80% больных с распространенным процессом развивается рецидив. В то же время даже при ранних стадиях заболевания с наличием неблагоприятных факторов прогноза очень часто возникают рецидивы [2, 3].
Совокупность ряда причин является предпосылкой к тому, что рецидивный рак яичников встречается у 50% больных и характеризуется возвратом заболевания после достижения полной ремиссии и при ее сохранении длительное время [4, 5].
К причинам возникновения рецидивов рака яичников относятся: выявление заболевания в распространенной форме, гистотип опухоли, прогностически неблагоприятные факторы, неадекватное первичное лечение, ошибки в наблюдении за больными в процессе и после окончания первичного лечения [6, 7].
На вероятность возникновения рецидива заболевания влияет интраоперационное выявление макроскопических изменений: прорастание опухоли в капсулу кистомы или наличие опухолевых клеток в асците, нарушение целостности капсулы опухоли при хирургических манипуляциях, массивные сращения и спайки опухоли с окружающими тканями [8, 9].
К неблагоприятным факторам прогноза относят гистотип опухоли (в частности, светлоклеточную аденокарциному), низкую дифференцировку, невыраженность лекарственного патоморфоза (в случае неоадъювантного лекарственного лечения).
Возникновение рецидива рака яичников зависит не только от стадии процесса, но и от адекватности первичного лечения. По данным Американской коллегии хирургов, почти в 75% первичные хирургические вмешательства по поводу опухолей яичников проводятся без участия онкогинеколога, что часто приводит к выбору неадекватного оперативного доступа, объема вмешательства, неправильной оценке стадии заболевания, соответственно значительно ухудшает прогноз [11, 12].
В 2007 г. В. Goff и соавт. [13], анализируя результаты мультицентрового исследования, получили данные, подтверждающие, что специалисты онкогинекологи почти в 2 раза чаще выполняют полноценные хирургические вмешательства, чем акушеры-гинекологи и общие хирурги (табл.
Таблица 1. Уровень адекватной хирургии в зависимости от специальности врача
Для большинства пациенток с карциномой яичников хирургическое лечение не является окончательным из-за распространения опухолевых клеток в различные отделы брюшной полости, в связи с чем прогноз заболевания зависит от дополнительной терапии [14].
При проведении химиотерапии специалистами могут быть допущены ошибки, связанные с нарушением определения дозы химиопрепаратов. Расчет необходимо проводить для каждого курса химиотерапии на основании изменения массы тела, роста, возраста и креатинина сыворотки крови пациентки. Однако зачастую дозировка препарата рассчитывается однократно перед началом лечения и не подлежит пересчету при последующих курсах терапии. Обращает на себя внимание несоблюдение сроков проведения курсов лечения, неаргументированная и несвоевременная смена схем, в том числе при прогрессировании заболевания на фоне лечения [15].
Диагностика рецидивов рака яичников
Маркерный рецидив
Рецидив, характеризующийся изолированным подъемом уровня СА125, без клинических проявлений заболевания, называется «маркерным».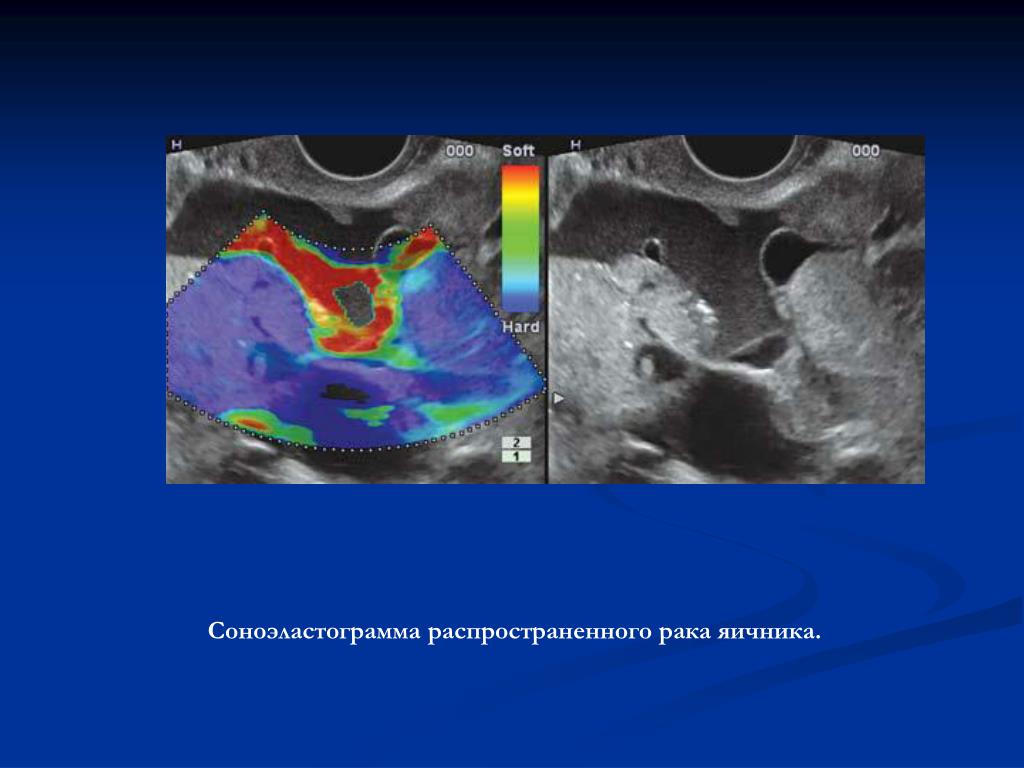 По данным G. Rustin и соавт. [18], рост уровня СА125 — эквивалент прогрессирования заболевания, доказанного стандартными клиническими или визуализирующими методами диагностики.
По данным G. Rustin и соавт. [18], рост уровня СА125 — эквивалент прогрессирования заболевания, доказанного стандартными клиническими или визуализирующими методами диагностики.
В каждом клиническом случае имеется индивидуальный базовый уровень маркера, зафиксированный после окончания лечения, изменения которого для конкретной больной используются как для оценки эффективности проводимого лечения, так и для определения сроков выявления рецидива. При отсутствии клинических данных, свидетельствующих о прогрессировании заболевания и низком уровне CA125, риск рецидива низкий, при выраженном повышении маркера значительно увеличивается возможность возврата заболевания.
Современный стандарт клинической трактовки маркера сводится к следующему: если после комбинированного лечения уровень СА125 ниже дискретного, а в процессе последующего наблюдения повышается, то необходимо углубленное обследование для выявления локализации и распространенности заболевания. Рекомендации GOG (Gynecologic Oncology Group Study), сформулированные в 2001 г. , подчеркивали необходимость лечения больных раком яичников даже при бессимптомном стойком повышении уровня СА125 выше 100 Ед/мл [16, 17].
, подчеркивали необходимость лечения больных раком яичников даже при бессимптомном стойком повышении уровня СА125 выше 100 Ед/мл [16, 17].
Однако имеется мнение и о том, что при выявлении повышения уровня маркера без выраженной клинической картины нет выигрыша в отдаленных результатах лечения. Это было подтверждено данными проспективного рандомизированного исследования (MRC OV05/EORTC 55955), в котором пациенток с повышением уровня маркера без признаков рецидива при физикальном или инструментальном обследовании оставляли под наблюдение до появления объективных признаков рецидива (263 пациентки). В другой группе начинали терапию второй линии немедленно, после 2-кратного повышения уровня СА125 (264 больные). При наблюдении в течение 49 мес от рандомизации различий в медиане выживаемости в группах не было зафиксировано [18]. Следует отметить, что в группе пациенток, где лечение начинали по результатам повышения уровня СА125, происходило это в среднем на 5 мес раньше, чем в группе с отложенным проведением химиотерапии.
В отделении гинекологии отдела опухолей репродуктивных и мочевыводящих органов ФГБУ «ФМИЦ им. П.А. Герцена» наблюдалась пациентка Ф. 1960 г. р. по поводу маркерного рецидива рака яичников IIIС стадии (T3сN0M0).
Первичное лечение было проведено в 2009 г.: выполнена экстирпация матки с придатками, резекция большого сальника, с последующим проведением 6 курсов ПХТ (доцетаксел + карбоплатин), лечение закончено в феврале 2009 г. Первый безрецидивный интервал составил 2 года. В феврале 2011 г. при комплексном обследовании (СА125, УЗИ, МРТ) выявлен маркерный рецидив. Проведено 6 курсов ПХТ по схеме ТС с хорошим клиническим эффектом, заключавшимся в выраженном снижении уровня СА125. Пациентка оставалась под строгим динамическим наблюдением. Через 8 мес выявлен рост уровня СА125 до 90 Ед/мл, другой очаговой патологии не выявлено. Пациентка обратилась в ФГБУ «ФМИЦ им. П.А. Герцена», где с учетом стадии и распространенности опухолевого процесса, длительности бесплатинового интервала сочли целесообразным провести 6 курсов МХТ топотеканом. На фоне противорецидивного лечения была отмечена тенденция к снижению уровня СА125 до 50 Ед/мл (рис. 1). Через 1 мес после окончания противорецидивного лечения выполнено комплексное обследование: отмечен рост уровня СА125 до 91,3 Ед/мл; УЗ- и МР-картина рецидива в полости малого таза (рис. 2, 3).
На фоне противорецидивного лечения была отмечена тенденция к снижению уровня СА125 до 50 Ед/мл (рис. 1). Через 1 мес после окончания противорецидивного лечения выполнено комплексное обследование: отмечен рост уровня СА125 до 91,3 Ед/мл; УЗ- и МР-картина рецидива в полости малого таза (рис. 2, 3).
Рис. 1. Лечение пациентки Ф. (описание в тексте).
Рис. 2. Сонограмма. Гипоэхогенный инфильтрат 12,3×8,3×9,3 мм с единичными сосудами.
Рис. 3. МР-томограмма. Рецидив в полости малого таза.
Учитывая прогрессирование заболевания, солитарный характер поражения, объем проведенного лечения, решено было выполнить оперативное вмешательство типа second-look и удаление рецидивной опухоли из полости малого таза. В ноябре 2013 г. выполнена ревизионная лапаротомия, подвздошно-обтураторная лимфаденэктомия слева. По вскрытии брюшной полости свободной жидкости в брюшной полости и полости малого таза не выявлено. При ревизии органов брюшной полости без видимой патологии, печень и диафрагмальная поверхность над печенью, селезенка и диафрагмальная поверхность над ней — без диссеминации, парааортальные лимфатические узлы незначительно увеличены. При ревизии малого таза культя влагалища не изменена. Сигмовидная кишка находится в спайках с левым латеральным каналом. В подвздошной области слева определяется невыраженный инфильтрат протяженностью до 1 см, расположенный над подвздошной веной. Широко раскрыт левый параметрий, произведено удаление клетчатки из области над и под наружными подвздошными сосудами и из обтураторной ямки, с удалением вышеописанного инфильтрата с участком брюшины малого таза.
При ревизии малого таза культя влагалища не изменена. Сигмовидная кишка находится в спайках с левым латеральным каналом. В подвздошной области слева определяется невыраженный инфильтрат протяженностью до 1 см, расположенный над подвздошной веной. Широко раскрыт левый параметрий, произведено удаление клетчатки из области над и под наружными подвздошными сосудами и из обтураторной ямки, с удалением вышеописанного инфильтрата с участком брюшины малого таза.
При гистологическом исследовании в удаленных лимфатических узлах метастазов не обнаружено.
Принимая во внимание данные комплексного обследования, несмотря на рост уровня СА125, данные интраоперационной ревизии и гистологического исследования, в настоящее время клинических проявлений (гистологически верифицированных) рака яичников нет. В связи с объемом противорецидивного лечения (6 курсов МХТ топотеканом + оперативное вмешательство в объеме подвздошно-обтураторной лимфаденэктомии слева), проводить профилактическую химиотерапию не представляется целесообразным. Решено оставить пациентку под динамическим наблюдением. В случае возникновения клинических проявлений заболевания будет решен вопрос о возможности возобновления и характере цитостатической терапии.
Решено оставить пациентку под динамическим наблюдением. В случае возникновения клинических проявлений заболевания будет решен вопрос о возможности возобновления и характере цитостатической терапии.
До настоящего времени пациентка находится под строгим динамическим наблюдением без признаков рецидива, маркер СА125 за время наблюдения не превышал 100 Ед/мл.
Таким образом, в настоящее время не существует однозначной позиции в отношении сроков начала химиотерапии второй линии. Неоспоримым остается, что эффективность лекарственного воздействия тем выше, чем меньше объем опухоли, однако более раннее начало терапии (лечение маркерного рецидива) достоверно не улучшает выживаемость больных.
Физические методы диагностикиВ стандарт комплексного обследования пациенток с рецидивом рака яичников входит оценка динамики уровня опухолевого маркера СА125, УЗИ, рентгенография, КТ и МРТ, в редких случаях используется ПЭТ-КТ [19].
Целью наблюдения за пациентами является возможность достоверно и объективно определять степень ответа существующих опухолевых поражений на проводимую терапию и своевременно выявлять появление новых очагов опухоли.
Ультрасонография в серой шкале и с использованием допплеровского сканирования в настоящее время является одним из самых распространенных методов лучевой диагностики. УЗИ является субъективным методом, что не всегда позволяет провести измерение опухолевого очага в одних и тех же проекциях перед началом лечения, в мониторинге или при контрольном исследовании. Ультрасонография обладает рядом преимуществ: простотой, быстротой исследования, безвредностью для пациентки и врача, возможностью многократного применения не только в госпитальных, но и в амбулаторных условиях, поэтому этот метод целесообразно применять при мониторинге. В случае возникновения рецидива заболевания для детализации опухолевых очагов целесообразно использовать КТ и МРТ [20].
Оценка ответа опухоли на лечение по критериям RESICTДля оценки эффективности проводимой терапии и объективного сравнения полученных результатов в различных клиниках недостаточно было унификации диагностических мероприятий, требовалось создание единой терминологии. В конце 70-х годов Международным противораковым союзом (International Union Against Cancer) и ВОЗ (World Health Organization) были введены, а с 1994 г., после многочисленных переработок, приняты и используются онкологами всего мира специальные критерии для оценки ответа на лечение и определения прогрессии солидных опухолей. Впоследствии они получили название критериев RECIST (Responce Evaluation Criteria in Solid Tumors) [21]. Данная система периодически пересматривается и обновляется специалистами из Responce Evaluation Criteria in Solid Tumors Groups на основании данных, получаемых в результате многоцентровых рандомизированных исследований.
В конце 70-х годов Международным противораковым союзом (International Union Against Cancer) и ВОЗ (World Health Organization) были введены, а с 1994 г., после многочисленных переработок, приняты и используются онкологами всего мира специальные критерии для оценки ответа на лечение и определения прогрессии солидных опухолей. Впоследствии они получили название критериев RECIST (Responce Evaluation Criteria in Solid Tumors) [21]. Данная система периодически пересматривается и обновляется специалистами из Responce Evaluation Criteria in Solid Tumors Groups на основании данных, получаемых в результате многоцентровых рандомизированных исследований.
В настоящее время к использованию приняты критерии RECIST 1.1. Основу классификации составляет измерение размера опухоли при помощи методов лучевой диагностики (рентгенография, КТ, МРТ, УЗИ) и эндоскопических методов. В соответствии с критериями RECIST опухолевые очаги подразделяются на два типа: измеряемые — объемное образование, выявляемое и составляющее по наибольшему диаметру при шаговом КТ ≥20 мм, а при СКТ ≥10 мм; не измеряемые — объемное образование, выявляемое и составляющее по наибольшему диаметру при шаговом КТ <20 мм, а при СКТ <10 мм.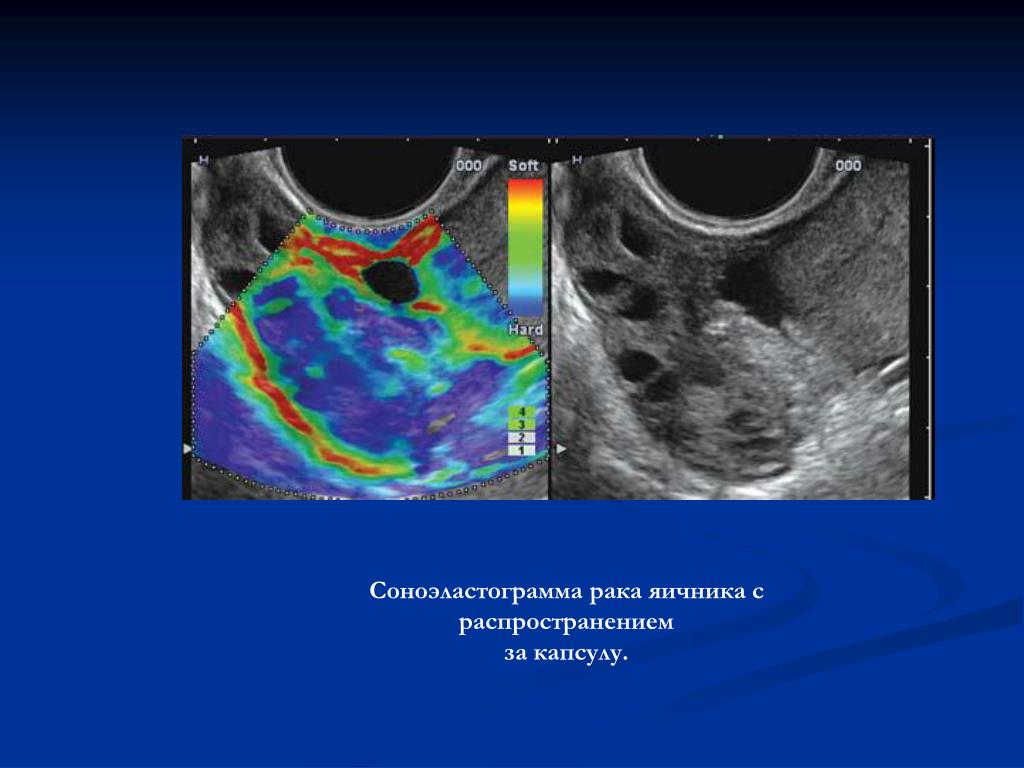 Кроме того, к не измеряемым очагам относятся: плеврит, асцит, перикардит, кисты, лимфангит, опухолевые поражения костей. В случае выявления солитарных измеряемых очагов целесообразно начинать противорецидивное комбинированное лечение с оперативного вмешательства, в то время как при множественных опухолях или не измеряемых очагах лечение следует начинать с химиотерапии [22].
Кроме того, к не измеряемым очагам относятся: плеврит, асцит, перикардит, кисты, лимфангит, опухолевые поражения костей. В случае выявления солитарных измеряемых очагов целесообразно начинать противорецидивное комбинированное лечение с оперативного вмешательства, в то время как при множественных опухолях или не измеряемых очагах лечение следует начинать с химиотерапии [22].
При рецидивах рака яичников одним из видов диагностических вмешательств являются операции second-look, которые используются в качестве заключительного диагностического этапа, в том числе для подтверждения рецидивов опухолевого процесса, и могут стать решающими в определении дальнейшей тактики у больных раком яичников. К операции second-look при раке яичников прибегают в случае необходимости повторного стадирования, когда у больной, возможно, был локальный процесс, но не выполнялось определение стадии во время операции в той последовательности и объеме, как было указано ранее. Вмешательства second-look используют для оценки эффекта химиотерапии у больных, получающих как стандартные, так и новые, исследуемые режимы; в некоторых центрах проводят повторные лапароскопии для оценки прогрессирования или регрессирования объемной остаточной опухоли через несколько месяцев после начала химиотерапии. Этот вид оперативного вмешательства применяют в случае обследования пациенток без клинических признаков заболевания, получивших достаточное число курсов химиотерапии, для решения вопроса о продолжении или прекращении лечения [23, 24].
Вмешательства second-look используют для оценки эффекта химиотерапии у больных, получающих как стандартные, так и новые, исследуемые режимы; в некоторых центрах проводят повторные лапароскопии для оценки прогрессирования или регрессирования объемной остаточной опухоли через несколько месяцев после начала химиотерапии. Этот вид оперативного вмешательства применяют в случае обследования пациенток без клинических признаков заболевания, получивших достаточное число курсов химиотерапии, для решения вопроса о продолжении или прекращении лечения [23, 24].
S. Sawicki и соавт. [25] проанализировали результаты 171 second-look лапаротомии у пациенток с подозрением на рецидив рака яичников. Больные были разделены на 2 большие группы: 96 пациенток с полным ответом опухоли на лечение и негативным результатом second-look и 75 пациенток с подтвержденным рецидивом заболевания при оперативном вмешательстве. Цель исследования заключалась в сравнении общей выживаемости в зависимости от результатов операции. В 22 случаях рецидив заболевания был верифицирован микроскопически (цитологическая верификация опухолевых клеток в смывах). У 53 пациенток продолженный рост опухоли был подтвержден морфологически. У 96 пациенток с полным ответом опухоли на проведенное лечение, подтвержденным при second-look, клинические проявления рецидива возникли в более поздние сроки (в 38,5%), и специальное лечение было начато позже. Выживаемость в 1-й группе пациенток (с негативным результатом second-look) оказалась значительно ниже по сравнению с больными, у которых рецидив заболевания был подтвержден микроскопически, что можно связать с началом химиотерапевтического лечения сразу после установления прогрессирования заболевания.
В 22 случаях рецидив заболевания был верифицирован микроскопически (цитологическая верификация опухолевых клеток в смывах). У 53 пациенток продолженный рост опухоли был подтвержден морфологически. У 96 пациенток с полным ответом опухоли на проведенное лечение, подтвержденным при second-look, клинические проявления рецидива возникли в более поздние сроки (в 38,5%), и специальное лечение было начато позже. Выживаемость в 1-й группе пациенток (с негативным результатом second-look) оказалась значительно ниже по сравнению с больными, у которых рецидив заболевания был подтвержден микроскопически, что можно связать с началом химиотерапевтического лечения сразу после установления прогрессирования заболевания.
Таким образом, была подтверждена диагностическая значимость second-look оперативных вмешательств, играющих важную роль в решении вопроса о сроках начала противорецидивного лечения и, как следствие, дающих ощутимый выигрыш в общей выживаемости пациенток с рецидивами рака яичников.
Более чем у половины больных с установленной III стадией, при выполнении операции типа second-look по поводу верификации рецидива, подтверждается наличие опухолевого процесса, что еще раз подчеркивает ценность операций second-look [26, 27].
Многие исследователи поддерживают мнение, что при стойком повышении уровня СА125 (при двойном исследовании с интервалом 2 нед) больным необходимо выполнять диагностическую лапароскопию [28].
Принимая во внимание накопленный опыт ревизионных лапаротомий и лапароскопических операций, показания к ним все еще остаются дискуссионными. В настоящее время, несмотря на высокую диагностическую ценность, операции типа second-look используются довольно редко.
Лечение рецидивов рака яичников
Хирургическое лечениеСтандартным подходом к лечению рецидива рака яичников является хирургическое вмешательство с последующей полихимиотерапией. Выбор хирургического метода лечения зависит от длительности безрецидивного интервала и размера резидуальных опухолей.
Выбор хирургического метода лечения зависит от длительности безрецидивного интервала и размера резидуальных опухолей.
Вторичные циторедуктивные операции (циторедукция после первичного лечения и периода ремиссии) показаны больным с технически удалимыми рецидивами опухоли в брюшной полости, солитарными метастазами в паренхиме печени или селезенки, в культе большого или малого сальника, в лимфатических узлах после проведенного ранее комбинированного лечения [29]. Целесообразность выполнения хирургического вмешательства основывается на соотношении удаленных и оставленных опухолевых очагов и в значительной степени зависит от профессионализма онкогинеколога. Даже когда оперативное вмешательство проводится опытными хирургами, не менее чем у 50% пациенток при III стадии заболевания остается «оптимальная» остаточная опухоль (<1 см) [30].
Длительность безрецидивного интервала не является предиктором резектабельности, однако это главный прогностический фактор, оказывающий влияние на общую выживаемость.
При хирургическом удалении рецидивной опухоли необходимо оценить продолжительность периода ремиссии после первичного комбинированного лечения либо интервал времени после первичного оперативного вмешательства. Решение о выполнении вторичной циторедукции должно быть основано на совокупности этих критериев (табл. 2).
Таблица 2. Рекомендации для выполнения вторичной циторедукции в зависимости от длительности безрецидивного интервала и характера рецидива
Чем дольше период после первичного лечения до прогрессирования заболевания, и чем меньше остаточная опухоль после первичной операции и химиотерапии, тем больше вероятность успеха повторной циторедуктивной операции.
В ряде случаев при распространенных опухолях возможны только паллиативные вмешательства (эвакуация асцита или жидкости из плевральной полости, наложение кишечных анастомозов из-за кишечной непроходимости и т. д.), цель которых заключается в улучшении качества жизни больных, даже если ее ожидаемая продолжительность невелика.
Несмотря на длительный период использования лучевой терапии для лечения карциномы яичников, мнения об ее эффективности весьма неоднозначны. Вероятнее всего, противоречивость взглядов связана с небольшим количеством исследований, невысокой чувствительностью опухоли к лучевой терапии и, соответственно, с невозможностью адекватной оценки накопленных данных при сравнении режимов облучения с химиотерапией. Сходное отношение к радиотерапии в составе современных химиотерапевтических протоколов прослеживается и применительно к паллиативной терапии при неэффективности химиотерапии рака яичников.
R. Hepp и соавт. [31] провели оценку адъювантной терапии у пациенток после оперативного лечения. В исследование были включены 60 пациенток, 5-летняя выживаемость которых составляла 55%, а средний период наблюдения — 96,5 мес. В группе, где выполнялась лучевая терапия, выживаемость оказалась сравнимой с таковой при химиотерапевтическом лечении.
Кафедрой акушерства и гинекологии медицинского колледжа Университета Ульсан был выполнен ретроспективный анализ (с 1997 по 2007 г.) историй болезни 38 пациенток с рецидивирующим раком яичников, получавших в плане комбинированного лечения лучевую терапию. У большинства пациенток был впервые выявлен рак яичников III стадии (27 пациенток). Преобладающий гистотип в исследованной группе был представлен серозной аденокарциномой (n=26). Все пациентки получили не менее одной линии химиотерапии по поводу рецидива, при этом у 24 возникший рецидив рака яичников относился к платиночувствительному типу. Наиболее распространенным объектом облучения были лимфатических узлы. Ответ на терапию составил 65%. Медиана выживаемости без прогрессирования — 7,2 мес. Выраженной гематологической и диспепсической токсичности не наблюдалось [32].
Следует отметить, что проведение лучевой терапии оправдано только в случае локального характера и небольшого размера рецидива, отсутствия диссеминации и отдаленных метастазов [33].
Принимая во внимание вышеизложенное можно считать, что лучевая терапия в индивидуальных случаях имеет ряд преимуществ, в частности при терапии рецидивов рака яичников: гомогенность радиационной дозы, прицельное воздействие на тазовые, парааортальные или лимфатические узлы надключичной зоны. Однако в настоящее время лучевая терапия остается скорее методом исключения при исчерпывании резервов других методов лечения рецидива рака яичников.
Лекарственное лечениеЭффективность противорецидивного лекарственного лечения в значительной мере зависит от гистотипа и степени дифференцировки, объема остаточной опухоли, характера неоадъювантного лечения, сроках констатации рецидива.
Согласно современным представлениям GOG, «оптимальной» считается циторедукция, после которой максимальный размер каждой остаточной опухоли не превышает 1 см. Субоптимальной циторедукции соответствует размер оставшейся опухоли 1—2 см. При размерах оставшихся опухолевых масс более 2 см объем операции считается неоптимальным.
При размерах оставшихся опухолевых масс более 2 см объем операции считается неоптимальным.
R. Bristow и соавт. [34] провели метаанализ 81 исследования, включающего 6885 пациенток, и продемонстрировали, что увеличение числа пациенток (которым была выполнена максимальная циторедукция) на каждые 10% коррелировало с удлинением медианы продолжительности жизни на 5,5%.
Зависимость медианы общей выживаемости от объема резидуальной опухоли нашла отражение и в другом исследовании, выполненном четырьмя годами позже. D. Chi в 2006 г. продемонстрировала, что при оптимальном объеме операции более высока вероятность достижения полной ремиссии после химиотерапии, а результаты общей и безрецидивной выживаемости выше как в случае первичного, так и противорецидивного лечения (табл. 3).
Таблица 3. Зависимость медианы общей выживаемости от объема резидуальной опухоли
В 2012 г. S. Chang и R. Bristow [35] опубликовали обзор исследований, посвященных значению максимальной циторедукции, и вновь подтвердили ведущую роль оптимального объема оперативного вмешательства для общей выживаемости пациенток с рецидивирующим раком яичников.
В случае если на первом этапе противорецидивного комбинированного лечения выполнение оптимальной или субоптимальной циторедуктивной операции маловероятно, следует начинать лечение с химиотерапии.
В настоящее время стандартом лекарственного лечения является использование комбинации таксанов и платиновых производных в первой линии химиотерапии. Такой подход привел к увеличению частоты ответа на лечение (по сравнению со схемами САР и СР) и, в конечном итоге, к пролонгации как безрецидивной, так и общей выживаемости.
Однако, несмотря на появление новых химиопрепаратов и схем, а также существенные разногласия в тактике лечения больных с рецидивами рака яичников, следует констатировать весьма скромные показатели эффективности последующей противорецидивной терапии — от 14 до 22%. При этом частота ответа на последующее лечение находится в прямой зависимости от длительности безрецидивного и бесплатинового интервала [37].
На основании накопленных данных в последние годы наметилась тенденция к изменению традиционного алгоритма лечения рецидивов рака яичников, что нашло отражение в новой классификации. Если ранее все пациенты делились на две большие группы: с рецидивом, выявленным более 6 мес после первой линии терапии, — платиночувствительные или поздние, и платинорезистентные, с интервалом менее 6 мес, которые относились к ранним рецидивам, то в настоящее время используется более детальная характеристика. В последние 5 лет, в зависимости от времени констатации рецидива, различают: платиночувствительные, потенциально (частично) платиночувствительные, платинорезистентные и рефрактерные формы заболевания (табл. 4).
Если ранее все пациенты делились на две большие группы: с рецидивом, выявленным более 6 мес после первой линии терапии, — платиночувствительные или поздние, и платинорезистентные, с интервалом менее 6 мес, которые относились к ранним рецидивам, то в настоящее время используется более детальная характеристика. В последние 5 лет, в зависимости от времени констатации рецидива, различают: платиночувствительные, потенциально (частично) платиночувствительные, платинорезистентные и рефрактерные формы заболевания (табл. 4).
Таблица 4. Характеристика рецидива в зависимости от времени его констатации
Доказательством влияния длительности бесплатинового промежутка на общую и безрецидивную выживаемость явился мультивариантный анализ результатов лечения рецидивов у 92 пациенток с предшествующим платиновым режимом. Продемонстрировано, что в 10% случаев ответ на лечение был отмечен при безрецидивном промежутке менее 6 мес, у 29% — в интервале от 6 до 12 мес и 84% составила группа пациенток, у которых время без прогрессирования было более 12 мес [16].
Е. Pujade-Lauraine и соавт. [38], изучая результаты терапии 583 больных с распространенными стадиями рака яичников, показали, что независимыми предикторными факторами при терапии рецидивов являются длительность безрецидивного промежутка и ответ на терапию первой линии. Уровень ответа у пациенток со стабилизацией заболевания и безрецидивным интервалом менее 12 мес колебался от 24 до 35%. При интервале более 12 мес ответ на лечение был у 52—62% пациенток.
Ретроспективный анализ 178 историй болезни женщин с рецидивами рака яичников продемонстрировал высокие цифры ответа на лечение (55—75%) в тех случаях, когда бесплатиновый интервал составлял от 12 до 17 мес, в то же время для промежутка менее 12 мес он не превышал 33% [39].
Таким образом, деление рецидивов в зависимости от длительности бесплатинового интервала полностью оправдано и является ориентиром для выбора противорецидивной терапии.
При развитии рецидива опухоль чаще всего уже резистентна к использованным ранее химиопрепаратам, а больная страдает от проявлений разных видов токсичности после перенесенной ранее терапии. В связи с этим, для достижения объективного ответа следует использовать моноагенты или комбинации с учетом разных механизмов действия, профилей токсичности полученного первичного и предполагаемого противорецидивного лечения, а также соматического статуса пациентки. Своевременный переход с одной линии терапии на другую, вследствие низкой эффективности или неэффективности проводимого лечения из-за приобретенной резистентности, является основным из факторов, влияющих на показатели общей выживаемости.
В связи с этим, для достижения объективного ответа следует использовать моноагенты или комбинации с учетом разных механизмов действия, профилей токсичности полученного первичного и предполагаемого противорецидивного лечения, а также соматического статуса пациентки. Своевременный переход с одной линии терапии на другую, вследствие низкой эффективности или неэффективности проводимого лечения из-за приобретенной резистентности, является основным из факторов, влияющих на показатели общей выживаемости.
Следует отметить, что когорта пациенток с платиночувствительной формой рака яичников всегда имеет более благоприятный прогноз для химиотерапевтического лечения. При терапии пациенток с платинорезистентным и рефрактерным раком яичников, а также больных с платиночувствительной формой заболевания, у которых рецидив констатирован менее чем через 12 мес после окончания предыдущего лечения, основной задачей терапии является разработка путей удлинения бесплатинового интервала с целью последующей платиновой реиндукции.
При лечении платинорезистентных форм необходимо использовать цитостатики, активные в отношении резистентного заболевания, отдавать предпочтение монотерапии, продолжать лечение до прогрессирования или неприемлемой токсичности. Следует помнить, что профиль токсичности применяемого режима должен отличаться от токсичности предыдущей терапии, на что указывают большинство исследователей.
Среди большого количества препаратов, использующихся в клинической практике в качестве второй линии терапии резистентного рака яичников, в настоящее время активно изучаются пегилированный липосомальный доксорубицин, пероральный этопозид, винорельбин, гемцитабин, доцетаксел, топотекан, в том числе большой спектр препаратов таргетной терапии.
Одним из наиболее перспективных препаратов второй линии в лечении рецидивов рака яичников является топотекан. Его механизм заключается в цитотоксическом действии. Топотекан связывается с комплексом топоизомераза I-ДНК и предотвращает повторное сшивание нитей ДНК. Полагают, что цитотоксичность топотекана обусловлена повреждением удвоенной нити ДНК, образующейся в процессе ее синтеза. При этом ферменты, участвующие в репликации, взаимодействуют с тройным комплексом, сформированным топотеканом, топоизомеразой I и ДНК опухолевой клетки [40, 41].
Полагают, что цитотоксичность топотекана обусловлена повреждением удвоенной нити ДНК, образующейся в процессе ее синтеза. При этом ферменты, участвующие в репликации, взаимодействуют с тройным комплексом, сформированным топотеканом, топоизомеразой I и ДНК опухолевой клетки [40, 41].
В отделении гинекологии отдела опухолей репродуктивных и мочевыводящих органов ФГБУ «ФМИЦ им. П.А. Герцена» с целью изучения целесообразности использования топотекана в качестве агента для пролонгации бесплатинового интервала были проанализированы результаты проведенной монохимиотерапии топотеканом в еженедельном режиме и мониторинга 63 пациенток с рецидивом рака яичников. Топотекан был использован в еженедельной схеме введения по 4 мг/м2 в 1, 8 и 15-й дни с длительностью курса 28 дней.
Всем пациенткам перед началом лечения рецидива проводилось комплексное обследование в том же объеме, что и перед началом первичного лечения. У 60 (95%) пациенток факт развития рецидива был верифицирован морфологически, у 3 (5%) лечение топотеканом начато по поводу маркерного рецидива.
Средний возраст больных составил 55 лет при колебаниях от 32 до 74 лет. Оцениваемая группа в 92% (58 случаев) состояла из пациенток в III—IV стадии заболевания и более чем 50% (33 пациентки) относились к группе платинорезистентного и платинорефрактерного рака яичников, что определяло неблагоприятный прогноз заболевания и низкую эффективность противорецидивной терапии.
В качестве второй линии терапии топотекан использовался у 77,7% (49 пациенток), третьей и четвертой — у 17,5% (11 больных) и у 3,22% (2 случая) соответственно. У одной пациентки (1,58%) топотекан применялся в качестве шестой линии лечения. У 63 пациенток было проведено 257 курсов, медиана составила 4 курса.
В зависимости от результатов проведенного комплексного обследования оценивались эффективность и токсичность проведенного лечения, а также принималось решение о возможности и целесообразности дальнейшей терапии топотеканом.
Оценка эффективности по критериям RECIST проводилась в межкурсовых интервалах каждые 2 курса химиотерапии и через 4 нед после окончания противорецидивного лечения.
Общий ответ (сумма полного и частичного ответов) был достигнут в 23,8% (в 15 из 63) случаев для всей исследуемой группы больных, в то время как для платинорезистентных — 12,1% (4/33), для потенциально платиночувствительных (безрецидивный интервал 6—12 мес) — в 31,7% (7/22), для чувствительных (более 12 мес) — в 50% (4/8) (табл. 5).
Таблица 5. Эффективность изучаемого режима
При анализе длительности времени до прогрессирования оказалось, что в группах платинорезистентного и потенциально платиночувствительного рака яичников показатели средних значений различаются на 3 нед (16,7 и 13,7 нед соответственно, в то время как для группы больных с первым безрецидивным интервалом более 12 мес этот показатель составил 58,8 нед. Полученные данные еще раз доказывают, что на прогноз заболевания, а также эффективность последующих линий терапии, существенное влияние оказывает продолжительность первого безрецидивного интервала.
Более чем у половины (40 больных, 63,5%) на фоне проводимого лечения или сразу после его окончания было отмечено прогрессирование заболевания, однако у 23 (57,5%) пациенток, учитывая достаточную пролонгацию бесплатинового интервала (12 мес и более), появилась возможность платиновой реиндукции, что нашло отражение в показателях общей выживаемости.
У 9 (14,3%) пациенток прогрессирование заболевания было отмечено на фоне лечения топотеканом (после 2-го курса), у 3 (4,8%) — при первом комплексном обследовании после окончания противорецидивного лечения. Однако у большинства — 51 (80,9%) пациентка, была достигнута ремиссия, позволяющая при дальнейшем прогрессировании заболевания осуществить платиновую реиндукцию.
Именно когорта пациенток с распространенным раком яичников, вынужденная получать неоднократное лечение и находиться в паритетных отношениях с лечащим врачом, требует пристального внимания. Только при должном внимании к больной, не только в момент введения цитостатика, но и в межкурсовых интервалах, тщательном анализе анамнестических данных и особенностей течения заболевания у конкретной женщины возможно персонализировать противорецидивную терапию и добиться более высоких результатов выживаемости.
Таким образом, проведение данного исследования позволило установить неоспоримые преимущества применения топотекана: возможность удлинения бесплатинового интервала с целью последующей платиновой реиндукции и увеличение общей выживаемости за счет чередования платиновых и бесплатиновых режимов.
В ведении клиницистом пациентки с рецидивом распространенного рака яичников есть следующие особенности: врач не может быть до конца убежден, что больная получит 6—8 курсов запланированной терапии (в отличие от стандарта первичного лечения). Также нельзя исключать тот факт, что проведение более 6 курсов химиотерапии одним цитостатиком приведет к возникновению вторичной резистентности и окажет скорее отрицательное, нежели иное воздействие на результаты лечения. При терапии рецидивов ориентируются на результаты обследования после каждых 2 курсов терапии, чтобы вовремя определить ответ опухоли на лечение, а в случае его отсутствия осуществить замену схемы лечения.
Несмотря на длительный период изучения проблемы диссеминированных процессов в яичниках и очевидные достижения в лечении данной патологии, по-прежнему невысокими остаются показатели общей выживаемости у таких больных. К сожалению, рецидивы при данной патологии неизбежны. И, несмотря на появление новых химиопрепаратов и схем, эффективность последующей противорецидивной терапии невелика.
Конфликт интересов отсутствует.
Рак яичников (опухоль Крукенберга) – Лечение в Киеве
рак яичников
Рак яичника входит в десятку наиболее распространенных онкозаболеваний у женщин. Такой диагноз встречается во всех возрастных категориях, но чаще рак яичника встречается у женщин в пред- и постклимактерическом периоде.
Лечение
Учитывая слабую выраженность симптомов заболевания, а также недостаточно высокую культуру регулярных профилактических обследований в обществе, пациентки с ранними стадиями рака яичников составляют крайне малочисленную группу среди всех тех, кому поставлен такой диагноз.
Лечение рака проводится комплексно, а его тактика в каждом конкретном случае определяется на междисциплинарном консилиуме. Во время консилиума врачи различных специальностей рассматривают все аспекты клинического случая — форму, стадию заболевания, распространенность процесса, наличие метастазов, общее состояние пациента, наличие заболеваний, влияющих на возможность проведения лечения и т. д.
д.
Фото: как выглядит рак яичника. Опухоль яичника, удаленная хирургическим путем
Традиционно, хирургическое лечение широко применяется при раке яичника. Хирургия составляет основу сочетанного (комбинированного) лечения при локальном характере заболевания. Химиотерапия в таком случае помогает достичь большей эффективности лечения.
В хирургическом лечении онкологии женской половой системы применяются органосохраннные малоинвазивные методики. В частности, лапароскопия, в зависимости от сложности злокачественного процесса. В большинстве случаев рака яичника пациенткам удается также сохранить репродуктивную функцию. После лечения заболевания многим пациенткам удается не только победить болезнь, но и в последующем испытать радость материнства.
Неоадъювантная химиотерапия при раке яичников проводится перед радикальной операцией с целью уменьшения активности клеток опухоли и уменьшения ее в размерах с тем, чтобы уменьшить объем хирургического вмешательства, что особо важно для повышения шансов сохранения детородной функции органа (как правило, ораносохраняющие операции показаны пациенткам на IА стадии).
Адъювантная химиотерапия при раке яичников применяется для устранения возможных микрометастазов опухолей яичника. Такой подход позволяет проводить более щадящие курсы химиотерапии при условии, что после радикальной хирургической операции не определяются признаки наличия остаточной опухоли.
При распространенном процессе хирургическое лечение рака яичников также является неотъемлемой частью сочетанной терапии. Однако помимо удаления первичной опухоли, которая выполняется хирургическим путем, важной задачей, тактика решения которой определяется на междисциплинарном консилиуме специалистов Клиники Спиженко, является борьба с метастазами рака яичников.
Наиболее результативным при диссеминированном характере является сочетание хирургии (проводится овариэктомия – удаление матки, придатков, большого сальника, крупных опухолевых очагов), послеоперационной лучевой терапии в зоне прилегания здоровых тканей к объему удаленного новообразования и лимфоузлов, а также химиотерапии. В случае наличия единичных локализованных метастазов (чаще всего локализуются в головном мозге) показана их радиохирургия на КиберНоже, что позволяет улучшить общее состояние пациента и повысить качество его жизни.
В случае наличия единичных локализованных метастазов (чаще всего локализуются в головном мозге) показана их радиохирургия на КиберНоже, что позволяет улучшить общее состояние пациента и повысить качество его жизни.
Классификация
Выделяют три типа заболевания:
- первичный (эндометриоидный) рак яичников
- вторичный
- метастатический
Первичный рак яичников чаще всего встречается у молодых женщин (до 30 лет), он характеризуется небольшим размером и двухсторонним поражением. Именно поэтому важное значение для раннего выявления и успешности лечения рака яичников следует проходить регулярные обследования у гинеколога.
Вторичный рак яичников в большинстве случаев представляет собой озлокачествление кист яичников — доброкачественных кистозных опухолей, заполненных различным содержимым (серозным, муцинозным и др.).
Метастатический рак яичника возникает при попадании метастазов опухоли другого органа, чаще всего первичной опухоли рака желудка. В таком случае опухолевые клетки заносятся потоком крови либо через лимфатическую систему (так называемая опухоль Крукенберга).
В таком случае опухолевые клетки заносятся потоком крови либо через лимфатическую систему (так называемая опухоль Крукенберга).
Метастатическому раку яичника присущи быстрый рост и высокая агрессивность опухоли, обуславливающая двухстороннее поражение обоих яичников и прорастание на брюшину малого таза.
Любая классификация злокачественных опухолей яичника довольно сложна, каждый вид/тип опухолей различаются по природе происхождения, возрастным характеристикам, степени агрессивности, характеру распространения, но клинические проявления, что наиболее важно для ранней диагностики, — у всех схожи.
Симптомы
На ранних стадиях симптомы рака яичников сходны симптомам доброкачественных опухолей, — их практически нет. Зачастую, даже достигшие крупного размера опухоли яичников не приносят никакого дискомфорта пациентке, и не вызывают нарушения менструального цикла.
Рак яичника. Ввиду позднего обращения, злокачественная опухоль яичника у пациентки достигла значительных размеров
Такие симптомы рака яичника, как жалобы на ощущение вздутия или инородного тела в нижней части живота, тяжесть, затрудненное мочеиспускание и дефекацию, запоры, болевые ощущения, отеки ног и тромбозы (вызванные сдавливанием опухолью вен таза) говорят уже о значительном размере опухоли и высокой вероятности метастазирования.
Кроме регулярного посещения гинеколога, выявить начало злокачественного опухолевого процесса в яичнике помогут и косвенные признаки, в особенности демонстрируемые при развитии рака, влияющих на гормональный фон пациентки.
Учитывая “скрытность” таких опухолей и низкую культуру регулярного профилактического обследования, почти 80% случаев рака яичников диагностируется на поздних стадиях.
Диагностика
Даже после того, как определено наличие опухоли яичника, сделать заключение о ее злокачественности — непростая задача. С одной стороны, не все доброкачественные опухоли яичника требуют немедленного удаления, с другой — каждая пятая опухоль может оказаться злокачественной.
Компьютерная томография
Поэтому диагностика рака яичника требует грамотного подхода, при этом на помощь специалисту приходят, в зависимости от расположения и особенностей опухоли, различные методы инструментальной диагностики (в первую очередь, УЗИ), а также морфологические и цитологические исследования и лабораторная диагностика, которая поможет определить наличие онкомаркеров в крови и уровень половых гормонов.
Также, даже если злокачественность опухоли яичников подтверждена, необходимо провести дополнительное расширенное исследование организма — рак яичника часто бывает метастатическим, а значит бороться нужно и с первичным очагом, расположенном в другой части организма. В таком случае врач-онколог обязательно назначит УЗИ, КТ, МРТ и другие методы диагностики, которые помогут обнаружить, где именно скрывается первичная опухоль и, возможно, ее метастазы.
Метастазы рака яичника
Чаще всего рак яичника метастазирует в пределах брюшной полости (сальник, по самой брюшине), реже — в забрюшинные лимфоузлы. Реже встречаются метастазы рака яичника в печень, легкие, причем метастазы могут расти крайне медленно и обнаружиться по истечении нескольких лет после первой постановки диагноза.
Является ли точным тест «быстрой диагностики» образования яичника во время операции?
Проблема
Когда женщины идут к своему врачу с образованием, которое может быть раком яичника, они обычно направляются на хирургическую операцию, так как образование, возможно, должно быть удалено и проверено микроскопически в лаборатории с помощью процедуры, известной как гистопатология парафиновых срезов. Треть женщин с раком яичника имеют кисту или образование без каких-либо видимых доказательств распространения куда-либо. Однако, при этих, казалось бы, ранних стадиях рака (относительно яичника), требуется хирургическое определение стадии для решения, требуется ли химиотерапия. Стадирование состоит из взятия проб тканей внутри брюшной полости, включая лимфатические узлы.
Треть женщин с раком яичника имеют кисту или образование без каких-либо видимых доказательств распространения куда-либо. Однако, при этих, казалось бы, ранних стадиях рака (относительно яичника), требуется хирургическое определение стадии для решения, требуется ли химиотерапия. Стадирование состоит из взятия проб тканей внутри брюшной полости, включая лимфатические узлы.
Существуют различные стратегии стадирования. Одним из них является проведение хирургического стадирования для всех женщин, которые могут иметь рак, чтобы получить информацию о распространении. Это может привести к осложнениям вследствие дополнительных хирургических процедур, которые могут оказаться ненужными примерно для двух третей женщин.
Вторая стратегия состоит в том, чтобы выполнить операцию, чтобы удалить только подозрительную массу и ждать диагноза парафинового среза. Это может привести к необходимости дальнейшей операции у одной трети женщин, если рак подтвержден, что подвергает их повышенному риску от другой операции.
Третьей стратегией является отправить образование в лабораторию во время операции для быстрой диагностики, известной как «замороженный срез». Это помогает хирургу решить, требуется ли дальнейшее хирургическое лечение во время операции.
Почему этот обзор важен?
Замороженные срезы не такие точные, как традиционное более медленно приготовленные парафиновые срезы. Использование замороженных срезов влечет за собой риск неправильного диагноза, что означает, что некоторым женщинам возьмут не все образцы во время первичной операции и им может потребоваться перенести вторую операцию; а другие могут подвергнуться ненужному хирургическому забору материала.
Как был проведен этот обзор?
Мы провели поиск всех доступных исследований, сообщающих об использовании замороженных срезов у женщин с подозрительными образованиям яичников. Мы исключили исследования без английского перевода и исследования без достаточной информации, позволяющей нам проанализировать информацию.
Каковы результаты?
Мы включили 38 исследований (11,181 женщин), сообщающих три типа диагнозов по тесту замороженного среза.
1. Рак, который наблюдался в среднем у 29% женщин.
2. Пограничная опухоль, которая наблюдалась у 8% женщин.
3. Доброкачественное образование.
В гипотетической группе из 1000 пациентов, где 290 имеют рак и 80 имеют пограничную опухоль, 261 женщина получит правильный диагноз рака и 706 женщинам будет правильно поставлен диагноз отсутствия рака, на основании результатов замороженных срезов. Однако, 4 женщинам будет поставлен неправильный диагноз — рак, где его не было (ложно-положительный), и 29 женщин с раком пропустят и они потенциально будут нуждаться в дальнейшем лечении (ложно-отрицательный).
Если бы хирурги использовали результаты замороженных срезов рака или доброкачественной опухоли для диагностики рака, 280 женщин с раком получили бы правильный диагноз и 635 женщин без рака получили бы правильный диагноз. Однако, 75 женщин получат неправильный диагноз — рак, а 10 женщин с раком пропустят при первичном тесте и рак будет обнаружен после операции.
Однако, 75 женщин получат неправильный диагноз — рак, а 10 женщин с раком пропустят при первичном тесте и рак будет обнаружен после операции.
Если результаты замороженных срезов сообщают, что образование доброкачественное или злокачественное, окончательный диагноз останется таким же в среднем в 94% и 99% случаев соответственно.
В случаях, когда диагнозом замороженного среза был пограничная опухоль, был шанс, что окончательный диагноз окажется раком, в среднем, у 21% женщин.
Что это значит?
Когда диагнозом замороженного среза является пограничная опухоль, диагноз менее точен, чем для доброкачественных или злокачественных опухолей. Хирурги могут выбрать выполнение дополнительной операции в этой группе женщин во время их первичной операции, чтобы уменьшить необходимость во второй операции, если окончательный диагноз окажется раком, так как это будет в среднем одна из пяти этих женщин.
Рак яичников симптомы и признаки, диагностика, лечение | Онкогинекологические заболевания
Типы рака яичников
Злокачественные опухоли яичников у женщин принято классифицировать в зависимости от той ткани, из которой они происходят:
- Эпителиальные опухоли.
 Это наиболее часто диагностируемый тип — к нему относятся почти 90% всех выявленных случаев. Такое новообразование развивается из эпителиальных клеток, выстилающих яичники.
Это наиболее часто диагностируемый тип — к нему относятся почти 90% всех выявленных случаев. Такое новообразование развивается из эпителиальных клеток, выстилающих яичники. - Стромальные опухоли. Формально они носят название сарком, поскольку происходят из соединительной ткани, имеющейся в яичниках. Такие новообразования обычно растут медленно, поздно метастазируют, но из-за крайне скудной симптоматики могут достигать очень больших размеров.
- Герминогенные опухоли. Это самый редкий тип опухолей яичников, который происходит из зародышевых клеток, а потому такое новообразование считается врожденным.
Симптомы рака яичников
Клинические проявления этой патологии обычно имеют слабую выраженность, а кроме того, во многом (особенно на ранних стадиях) напоминают признаки воспалительного процесса в яичниках. Это значительно затрудняет своевременное выявление этого опасного заболевания, усложняет его лечение и ухудшает прогноз. Кроме того, наибольшее число случаев рака яичников диагностируют у женщин в период постменопаузы. И поэтому опухолевые симптомы у пациенток старшего возраста часто маскируются жалобами, характерными для других заболеваний. Например, женщины нередко обращаются к врачу общего профиля по поводу патологий ЖКТ, сердца и сосудов, почек и т.д.
И поэтому опухолевые симптомы у пациенток старшего возраста часто маскируются жалобами, характерными для других заболеваний. Например, женщины нередко обращаются к врачу общего профиля по поводу патологий ЖКТ, сердца и сосудов, почек и т.д.
Среди неспецифических признаков рака яичников выделяют:
- болевые ощущения в нижних отделах брюшной полости и в тазу, имеющие слабо выраженную интенсивность и тянущий характер;
- увеличение (иногда несимметричное) размеров живота;
- скопление жидкости в брюшной полости (асцит) на более поздних этапах развития опухоли, когда она начинает прорастать в окружающие ткани и органы, затрагивая, в частности, брюшину.
Но в большинстве случаев ранние этапы развития раковой опухоли в яичнике протекают практически бессимптомно. Учитывая это, специалисты Онкологического центра «СМ-Клиника» рекомендуют всем женщинам старше 45 лет как минимум 1 раз в год проходить профилактическое обследование у гинеколога, а также УЗИ органов малого таза.
Диагностика рака яичников
Довольно часто рак яичников у женщин становится неожиданной находкой при обследованиях органов брюшной полости и малого таза по поводу других заболеваний. И при подозрении на опухолевый процесс первым этапом диагностики становится тщательный врачебный осмотр пациентки и гинекологическое обследование.
Немалое диагностическое значение имеет также и ультразвуковое исследование, которое в этих случаях проводят трансвагинально. Также сегодня имеется много научных работ, которые свидетельствуют о важности выявления специфических онкологических маркеров СА 125 (карбогидратный антиген 125) и HE4 (белок-4 эпидермиса человека). Эти маркеры не обладают узкой специфичностью именно для рака яичников, а их концентрация в крови может повышаться и при ряде других опухолевых заболеваний гинекологической и негинекологической сферы. Тем не менее в сочетании с результатами транвагинального УЗИ высокий уровень этих онкомаркеров является достаточно надежным диагностическим признаком.
Дополнительными методами исследования, которые используются в нашей клинике при раке яичников, являются компьютерная и магнитно-резонансная томография органов малого таза. Кроме того, наиболее информативным способом определения опухоли в яичнике является его непосредственная биопсия с последующим гистологическим исследованием.
Наконец, опухоль яичников в онкологии рассматривается и с точки зрения наследственной предрасположенности. А потому при наличии у других членов семьи рака яичников и/или рака молочной железы пациентке показано генетическое консультирование и проведение генетических анализов для выявления мутаций генов BRCA1/ BRCA2 и MLh2/MSh3.
Лечение рака яичников
Самый распространенный и результативный метод избавления от этого заболевания — радикальная хирургическая операция. При оперативном вмешательстве основной задачей является максимально полное иссечение первичного опухолевого очага, а также резекция его метастазов. Нередко выполняют удаление всей матки, включая и маточные трубы, а также самих яичников с обеих сторон. Кроме того, обычно проводят полную или частичную резекцию брюшины. В случае, если опухолевый процесс уже затронул кишечник, могут удаляться и его пораженные участки.
Нередко выполняют удаление всей матки, включая и маточные трубы, а также самих яичников с обеих сторон. Кроме того, обычно проводят полную или частичную резекцию брюшины. В случае, если опухолевый процесс уже затронул кишечник, могут удаляться и его пораженные участки.
Специалисты Онкологического центра проводят такие операции двумя способами: абдоминальным широким доступом или при помощи лапароскопии. Наши гинекологи-онкологи всегда отдают предпочтение малоинвазивным эндоскопическим методикам. Выполнение операции таким путем требует всего лишь нескольких небольших (1–2 см) разрезов на передней брюшной стенке. Через них в организм пациентки вводится миниатюрная видеокамера и все необходимые инструменты. Хирурги проводят вмешательство, глядя на большой экран, куда проецируется изображение с видеокамеры.
Преимущества лапароскопического способа по сравнению с традиционным широким абдоминальным доступом очевидны:
- минимальная травматизация окружающих здоровых тканей;
- снижение риска появления послеоперационных осложнений;
- существенное сокращение сроков госпитализации;
- минимизация эстетических нарушений после вмешательства.

Но применить эндоскопические методики при раке яичников удается далеко не всегда. Выбор метода проведения операции зависит от индивидуальных особенностей клинического случая каждой конкретной пациентки, ее общего состояния, распространенности опухолевого процесса и других параметров. Наши врачи учитывают их все и выносят решение о предпочтительном способе вмешательства.
Вне зависимости от методики, операция проходит с использованием общей анестезии и длится обычно около 2 часов. После ее завершения пациентку переводят в палату интенсивного наблюдения, где она проведет следующие несколько суток.
Часто хирургическое вмешательство при раке яичников сочетается с лучевыми воздействиями и химиотерапией. Химиотерапию используют как перед оперативным вмешательством, так и после него. В ее ходе применяют специализированные лекарственные средства, которые способны с высокой избирательностью уничтожать злокачественно перерожденные клетки.
Химиотерапевтические процедуры принято разделять на два основных вида:
- Неадъювантная химиотерапия. Ее используют для пациенток, у которых на данной стадии хирургическое лечение не является целесообразным. Такое лечение призвано максимально уменьшить количество опухолевых клеток в организме. После достижения этой цели врачи решают вопрос о возможности операционного вмешательства.
- Адьювантная химиотерапия. Проводят уже после хирургического лечения, ведь ее задача — уничтожение оставшихся после операции опухолевых клеток. Обычно курсы химиотерапии проходят циклично: введение препаратов занимает 1–2 дня, а затем следует перерыв на 2–3 недели. После этого проводится контрольное обследование и при необходимости цикл лечения повторяется. Кроме этого различают:
- Гипертермическую интраперитонеальную химиотерапию (HIPEC).
Суть метода заключается в том, что после хирургического удаления всех пораженных опухолью органов и видимых метастазов в брюшную полость вводится подогретый до 41-42 градусов раствор с химиопрепаратом. В отличие от традиционной системной внутривенной химиотерапии, такой метод имеет ряд преимуществ, позволяющих значительно улучшить качество жизни пациенток, их состояние, а также увеличить показатель выживаемости. HIPEC при лечении рака яичников доказала свою высокую эффективность у пациенток с распространенным процессом, когда имеется канцероматоз брюшины. Этот метод подходит пациенткам, которые в состоянии перенести обширное хирургическое вмешательство и при отсутствии других отдаленных метастазов в органах.
В отличие от традиционной системной внутривенной химиотерапии, такой метод имеет ряд преимуществ, позволяющих значительно улучшить качество жизни пациенток, их состояние, а также увеличить показатель выживаемости. HIPEC при лечении рака яичников доказала свою высокую эффективность у пациенток с распространенным процессом, когда имеется канцероматоз брюшины. Этот метод подходит пациенткам, которые в состоянии перенести обширное хирургическое вмешательство и при отсутствии других отдаленных метастазов в органах.
Осложнения рака яичников
Наиболее распространенным осложнением этой патологии является асцит на фоне канцероматоза брюшины. Его главный симптом при опухолях яичников у женщин — значительное увеличение объема живота, которое вызвано накоплением жидкости между листками брюшины. Кроме того, течение злокачественного процесса может осложняться метастазами в кости, легкие, печень и головной мозг, а также нарушениями проходимости кишечника.
Прогноз при раке яичника
Основным фактором, влияющим на прогноз, является стадия заболевания, на которой было начало лечение. В зависимости от нее пятилетняя выживаемость пациенток разнится от 70% на ранних этапах, до 5–10% — на поздних.
В зависимости от нее пятилетняя выживаемость пациенток разнится от 70% на ранних этапах, до 5–10% — на поздних.
Источники: + клинические рекомендации по диагностике и лечению рака яичника ассоциации онкологов России, 2020 г.
- Henderson J.T., Webber E.M., Sawaya G.F. Screening for Ovarian Cancer: Updated Evidence Report and Systematic Review for the Preventive Services Task Force. [Guideline]. The Journal of the American Medical Association. 2018. February, 13. 319 (6):595-606.
- Ovarian cancer statistics. World Cancer Research Fund, American Institute of Cancer Research, 22 August 2018. Andrew E. Green, Agustin A. Garcia, Samina Ahmed.
- Ovarian Cancer. Medscape. August, 10, 2020
- Ovarian Cancer. American Cancer Society. Cancer Information, Answers, and Hope. September, 2018.Ovarian, Fallopian Tube, and Primary Peritoneal Cancer Screening (PDQ®) – Health Professional Version. National Cancer Institute.
 April 20, 2020.
April 20, 2020. - Pedro T. Ramirez, Gloria Salvo. Ovarian Cancer. Merck Manuals Professional Edition, September, 2020.
- Ryerson A.B., Eheman C., Burton J., McCall N., Blackman D., Subramanian S., et al. Symptoms, diagnoses, and time to key diagnostic procedures among older women with ovarian cancer. Obstetrics & Gynecology. 2007 May. 109(5):1053-61.
- Никогосян С.О., Кузнецов В.В. Современная диагностика рака яичников // Российский онкологический журнал. — 2013. — № 5.
Рак яичника
Рак яичников составляет 4–6% злокачественных опухолей у женщин и занимает седьмое место по частоте.
Выживаемость больных данной патологией низкая. Основные причины низкой выживаемости больных злокачественными опухолями яичников кроются в бессимптомном течении заболевания на ранних стадиях, отсутствии полноценной диагностики, малоэффективном лечении, особенно при рецидивах заболевания. Профилактики рака яичников не существует в связи с отсутствием полноценного понимания этиологии и патогенеза этой патологии. К сожалению, единственное, что могут предложить онкологи в настоящее время, это регулярное наблюдение гинекологом с целью раннего выявления яичниковых образований, профилактика и лечение воспалительных заболеваний, приводящих к бесплодию. Последнее повышает риск заболевания, в то время как большое количество беременностей и родов обладает значительным защитным действием. Были многочисленные попытки деления опухолей яичника по степени злокачественности, однако его считают условным. Это связано с тем, что в больших опухолях наряду с высоко дифференцированными можно встретит умереннодифференцированные и низкодифференцированные клетки, а это вызывает значительные затруднения при трактовке гистологической формы новообразования.
К сожалению, единственное, что могут предложить онкологи в настоящее время, это регулярное наблюдение гинекологом с целью раннего выявления яичниковых образований, профилактика и лечение воспалительных заболеваний, приводящих к бесплодию. Последнее повышает риск заболевания, в то время как большое количество беременностей и родов обладает значительным защитным действием. Были многочисленные попытки деления опухолей яичника по степени злокачественности, однако его считают условным. Это связано с тем, что в больших опухолях наряду с высоко дифференцированными можно встретит умереннодифференцированные и низкодифференцированные клетки, а это вызывает значительные затруднения при трактовке гистологической формы новообразования.
Диагностика.
Ранняя диагностика рака яичников трудна, поскольку до настоящего времени не существует специфических диагностических тестов, позволяющих выявить опухоль на начальных этапах её развития. Одним из наиболее интересных и перспективных направлений в диагностике злокачественных опухолей считают определение опухолевых маркёров, основным является СА 125. Увеличение его концентрации отмечено у 88,8% первичных больных.
Увеличение его концентрации отмечено у 88,8% первичных больных.
Лечение.
Оперативному вмешательству в настоящее время придают первостепенное значение как самостоятельному методу и как важнейшему этапу в комплексе лечебных мероприятий.
Важным этапом в диагностике и лечении является выполнение лапароскопии, цели и задачи которой совершенно различны в каждом конкретном случае. Лапароскопия это малоинвазивная процедура, которая позволяет оценить характер и объем поражения, взять необходимое количество биопсийного материала патологических тканей и жидкостей из брюшной полости и малого таза для морфологического исследования, удалить первичную опухоль и при необходимости выполнить полный онкологический объем (пангистерэктомия с экстирпацией большого сальника и лимфаденэктомией). Важным этапом эндоскопической операции является извлечение препаратов с максимальным соблюдением принципов абластики. После пангистерэктомии, извлечение макропрепаратов сальника, лимфоузлов и матки из брюшной полости осуществляется в пластиковом контейнере трансвагинальным доступом. Обязательно данные гистологического исследования обсуждаются с врачами смежных специальностей (онколог, химиотерапевт, радиолог) для определения оптимальной тактики дальнейшего лечения.
Обязательно данные гистологического исследования обсуждаются с врачами смежных специальностей (онколог, химиотерапевт, радиолог) для определения оптимальной тактики дальнейшего лечения.
Лечение рака яичников — Клиники Беларуси
Лечение рака яичников
Под термином «рак яичников» понимают все злокачественные новообразования, возникающие в тканях яичников. Чаще всего это онкологическое заболевание на ранних стадиях протекает бессимптомно. К относительно постоянным признакам, которые могут указывать на развитие данной патологии, относят:
- нарушения менструального цикла,
- дискомфорт, чувство тяжести, боли в области таза или живота, подреберье, подложечной области,
- частые позывы к мочеиспусканию,
- быстрое насыщение, ухудшение аппетита.
При поздних стадиях рака яичников наблюдается увеличение объема живота из-за увеличения размеров опухоли, одышка, кашель, снижение массы тела, быстрая утомляемость. Болевой синдром более выражен, наблюдается частое вздутие живота и насыщение при употреблении малых порций пищи.
Диагностика
Для диагностики онкологии яичников выполняется комплексное исследование, включающее в себя:
- лабораторные исследования,
- бимануальное гинекологическое обследование,
- УЗИ органов малого таза,
- рентгенографию органов брюшной полости,
- биопсию тканей яичников,
- КТ или МРТ выполняется при подозрении на злокачественную опухоль, а также новообразование, происходящее из прилегающих органов.
Методика лечения рака яичников
Методы лечения определяются врачом исходя из стадии заболевания, вида опухоли, общего состояния пациентки и желания в дальнейшем иметь детей. Основными методами лечения рака яичников в Беларуси являются хирургический, радиотерапия и химиотерапия.
Все пациентки с подозрением на рак яичников подвергаются лапаротомии с целью уточнения диагноза, распространенности опухоли и максимального удаления опухолевых масс. Чаще всего при проведении операции происходит удаление яичников, тела и шейки матки и придатков, маточных труб, большого сальника.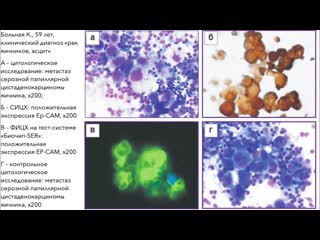
Химиотерапия может быть назначена как до, так и после выполнения оперативного вмешательства. До операции такое лечение своей целью имеет уменьшение размеров опухоли, после – уничтожение пораженных онкологическим процессом клеток или стабилизацию патологического процесса.
Обычно назначение препаратов имеет циклический характер, чтобы у пациентки была возможность восстановиться между курсами.
Лучевая терапия при раке яичников используется в дополнение к хирургическому методу с целью облучения раковых клеток.
Почему стоит выбрать Беларусь?
Ведущим медицинским центром Беларуси на высоком профессиональном уровне оказывается помощь пациенткам с раком яичников. У нас Вы найдете индивидуальный подход, чуткость и внимание. Оборудование, используемое Центром, а также применяемые технологии и системы, соответствует мировым стандартам. Прием, диагностические и лечебные манипуляции производят врачи высшей квалификации, кандидаты наук.
Примерная стоимость услуги
| Услуга | Стоимость |
|---|---|
| Стоимость лечения без учета наркоза и диагностических процедур | от 1000 долларов США |
| Пребывание в отделении анестезиологии и реанимации с палатами реанимации и интенсивной терапии | 400 долларов США/сутки |
| Пребывание в отделении | 35 долларов США/сутки |
| Пребывание в отделении (одноместная палата) | 40 долларов США/сутки |
| Пребывание в онкологическом торакальном отделении | 50 долларов США/сутки |
| Пребывание в онкологическом торакальном отделении (одноместная палата) | 55 долларов США/сутки |
| Пребывание в отделениии анестезиологии и реанимации с палатами реанимации и интенсивной терапии (одноместная палата) | 500 долларов США/сутки |
| Пребывание в отделении (двухкомнатная палата) | 80 долларов США/сутки |
Реабилитация
Важным этапом на пути пациентки к выздоровлению при раке яичников является реабилитация: Белоруссия предлагает свою помощь женщинам в возвращении к полноценной жизни. Также врачи клиник могут назначать гормональные препараты, поскольку прекращается самостоятельная выработка прогестерона и эстрагенов из-за удаления яичников.
Также врачи клиник могут назначать гормональные препараты, поскольку прекращается самостоятельная выработка прогестерона и эстрагенов из-за удаления яичников.
тестов на рак яичников | Как диагностируется рак яичников?
Если ваш врач обнаружит что-то подозрительное во время гинекологического осмотра или если у вас есть симптомы, которые могут быть связаны с раком яичников, ваш врач порекомендует пройти обследование и анализы, чтобы найти причину.
История болезни и медицинский осмотр
Ваш врач спросит о вашей истории болезни, чтобы узнать о возможных факторах риска, включая вашу семейную историю. Вас также спросят, есть ли у вас какие-либо симптомы, когда они начались и как долго они у вас были.Ваш врач, скорее всего, проведет гинекологический осмотр, чтобы проверить наличие увеличенных яичников или признаков жидкости в брюшной полости (что называется асцитом ).
Если есть основания подозревать у вас рак яичников на основании ваших симптомов и/или физического осмотра, ваш врач назначит дополнительные анализы для проверки.
Консультация специалиста
Если результаты гинекологического осмотра или других анализов показывают, что у вас рак яичников, вам понадобится врач или хирург, специализирующийся на лечении женщин с этим типом рака.Онколог-гинеколог — это акушер-гинеколог, специально обученный лечению рака женской репродуктивной системы. Лечение у гинеколога-онколога помогает гарантировать, что вы получите наилучший вид операции по поводу вашего рака. Также было показано, что он помогает пациентам с раком яичников жить дольше. Любой, у кого есть подозрение на рак яичников, должен обратиться к этому специалисту перед операцией.
Визуальные тесты
Врачи используют тесты визуализации, чтобы сделать снимки вашего тела изнутри.Визуализирующие тесты могут показать наличие новообразования в тазу, но они не могут подтвердить, что это новообразование является раком. Эти тесты также полезны, если ваш врач хочет увидеть, распространился ли (метастазировал) рак яичников на другие ткани и органы.
УЗИ
Ультразвук (УЗИ) использует звуковые волны для создания изображения на видеоэкране. Звуковые волны испускаются небольшим зондом, помещенным во влагалище женщины, а небольшой инструмент, похожий на микрофон, называемый преобразователем, испускает звуковые волны и улавливает эхо, когда они отражаются от органов.Компьютер превращает эти эхо в изображение на экране.
Ультразвук часто является первым тестом, который проводится при подозрении на проблемы с яичниками. Его можно использовать для обнаружения опухоли яичника и проверки того, является ли она твердым образованием (опухолью) или кистой, заполненной жидкостью. Его также можно использовать, чтобы лучше рассмотреть яичник, чтобы увидеть, насколько он велик и как выглядит внутри. Это помогает врачу решить, какие массы или кисты вызывают больше беспокойства.
Компьютерная томография (КТ)
Компьютерная томография — это рентгенологическое обследование, которое позволяет получить подробные изображения поперечного сечения вашего тела.Тест может помочь определить, распространился ли рак яичников на другие органы.
КТ-сканированиеплохо показывает небольшие опухоли яичников, но они могут видеть более крупные опухоли и могут быть в состоянии увидеть, прорастает ли опухоль в близлежащие структуры. Компьютерная томография также может обнаружить увеличенные лимфатические узлы, признаки распространения рака на печень или другие органы или признаки того, что опухоль яичников поражает почки или мочевой пузырь.
Компьютерная томография обычно не используется для биопсии опухоли яичника (см. биопсия в разделе «Другие тесты»), но ее можно использовать для биопсии подозреваемого метастаза (области распространения).Для этой процедуры, называемой пункционной биопсией под контролем КТ , пациент остается на столе для компьютерной томографии, а радиолог перемещает иглу для биопсии к новообразованию. КТ повторяют до тех пор, пока врачи не будут уверены, что игла находится в массе. Образец биопсии с тонкой иглой (крошечный фрагмент ткани) или образец биопсии с толстой иглой (тонкий цилиндр ткани длиной около ½ дюйма и диаметром менее 1/8 дюйма) извлекают и исследуют в лаборатории.
Рентгеновская клизма с барием
Клизма с барием — это тест, позволяющий определить, распространился ли рак на толстую кишку (толстую кишку) или прямую кишку.Этот тест редко используется для женщин с раком яичников. Вместо этого можно сделать колоноскопию.
Магнитно-резонансная томография (МРТ)
МРТ-сканированиетакже создает изображения ваших внутренностей в поперечном сечении. Но в МРТ для создания изображений используются сильные магниты, а не рентгеновские лучи. Контрастное вещество под названием гадолиний может быть введено в вену перед сканированием, чтобы лучше видеть детали.
МРТ-сканированиене часто используется для поиска рака яичников, но оно особенно полезно для исследования головного и спинного мозга, где рак может распространиться.
Рентген грудной клетки
Можно сделать рентген, чтобы определить, распространился ли рак яичников (метастазировал) в легкие. Это распространение может вызвать одну или несколько опухолей в легких и чаще вызывает скопление жидкости вокруг легких. Эту жидкость, называемую плевральным выпотом , можно увидеть при рентгенографии грудной клетки, а также при других видах сканирования.
Позитронно-эмиссионная томография (ПЭТ)
При ПЭТ-сканировании вводят радиоактивную глюкозу (сахар) для поиска рака.Клетки тела потребляют различное количество сахара в зависимости от того, насколько быстро они растут. Раковые клетки, которые быстро растут, с большей вероятностью поглощают большее количество сахара, чем нормальные клетки. Специальная камера используется для создания изображения участков радиоактивности в организме.
Изображение, полученное при ПЭТ, не такое подробное, как при КТ или МРТ, но оно дает полезную информацию о том, являются ли аномальные области, наблюдаемые при этих других исследованиях, раком или нет.
Если у вас уже был диагностирован рак, ваш врач может использовать этот тест, чтобы определить, распространился ли рак на лимфатические узлы или другие части тела.ПЭТ-сканирование также может быть полезным, если ваш врач считает, что рак мог распространиться, но не знает, куда именно.
ПЭТ/КТ: Некоторые аппараты могут одновременно выполнять ПЭТ и КТ. Это позволяет врачу сравнить области с более высокой радиоактивностью на ПЭТ-сканировании с более подробным изображением этой области на КТ-сканировании.
ПЭТ-сканированиеможет помочь найти рак, когда он распространился, но не часто используется для поиска рака яичников.
Прочие тесты
Лапароскопия
В этой процедуре используется тонкая трубка с подсветкой, через которую врач может осмотреть яичники и другие тазовые органы и ткани в этой области.Трубка вводится через небольшой разрез (разрез) в нижней части живота и отправляет изображения таза или живота на видеомонитор. Лапароскопия позволяет осмотреть органы, что может помочь спланировать операцию или другое лечение, а также помочь врачам подтвердить стадию (насколько далеко распространилась опухоль) рака. Кроме того, врачи могут манипулировать небольшими инструментами через лапароскопический разрез (разрезы) для выполнения биопсии.
Колоноскопия
Колоноскопия — это способ исследования внутренней части толстой кишки (толстой кишки).Врач осматривает толстую и прямую кишку по всей длине с помощью колоноскопа — тонкой, гибкой, освещенной трубки с небольшой видеокамерой на конце. Он вводится через задний проход в прямую и толстую кишку. Любые видимые аномальные области могут быть подвергнуты биопсии. Эта процедура чаще используется для поиска колоректального рака.
Биопсия
Единственный способ точно определить, является ли новообразование раком, — это удалить его кусочек и исследовать в лаборатории. Эта процедура называется биопсией .При раке яичников биопсию чаще всего проводят путем удаления опухоли во время операции.
В редких случаях при подозрении на рак яичников может быть проведена биопсия во время процедуры лапароскопии или с помощью иглы, введенной непосредственно в опухоль через кожу живота. Обычно игла направляется либо ультразвуком, либо компьютерной томографией. Это делается только в том случае, если вы не можете сделать операцию из-за распространенного рака или другого серьезного заболевания, потому что есть опасения, что биопсия может распространить рак.
Если у вас асцит (скопление жидкости внутри брюшной полости), образцы жидкости также можно использовать для диагностики рака. В этой процедуре, называемой парацентезом , кожа живота обезболена, и игла, прикрепленная к шприцу, вводится через брюшную стенку в жидкость в брюшной полости. Для направления иглы можно использовать ультразвук. Жидкость набирают в шприц, а затем отправляют на анализ, чтобы определить, содержит ли она раковые клетки.
Во всех этих процедурах полученные ткани или жидкости отправляются в лабораторию.Там его осматривает патологоанатом , врач , которые специализируются на диагностике и классификации заболеваний путем изучения клеток под микроскопом и с помощью других лабораторных тестов.
Анализы крови
Ваш врач назначит анализы крови, чтобы убедиться, что у вас достаточно эритроцитов, лейкоцитов и тромбоцитов (клеток, которые помогают остановить кровотечение). Также будут проведены тесты для измерения функции почек и печени, а также общего состояния здоровья.
Врач также назначит тест CA-125.Женщин с высоким уровнем СА-125 часто направляют к онкологу-гинекологу, но любая женщина с подозрением на рак яичников также должна обратиться к онкологу-гинекологу.
Некоторые герминогенные виды рака могут вызывать повышенный уровень в крови онкомаркеров хорионического гонадотропина человека (ХГЧ), альфа-фетопротеина (АФП) и/или лактатдегидрогеназы (ЛДГ). Они могут быть проверены, если ваш врач подозревает, что ваша опухоль яичников может быть опухолью зародышевых клеток.
Некоторые стромальные опухоли яичников вызывают повышение уровня в крови вещества, называемого ингибином , и гормонов, таких как эстроген и тестостерон.Эти уровни могут быть проверены, если ваш врач подозревает, что у вас опухоль этого типа.
Генетическое консультирование и обследование при раке яичников
Если у вас диагностирован эпителиальный рак яичников, ваш врач, скорее всего, порекомендует вам пройти генетическое консультирование и генетическое тестирование на наличие определенных наследственных изменений генов, даже если у вас нет семейной истории рака. Наиболее часто обнаруживаются мутации в генах BRCA1 и BRCA2 , но некоторые виды рака яичников связаны с мутациями в других генах, таких как ATM , BRIP1, RAD51C/RAD51D, MSh3, MLh2, MSH6 или ПМС6 .
Генетическое тестирование для поиска унаследованных мутаций может быть полезным по нескольким причинам
- Если у вас обнаружена генная мутация, у вас может быть больше шансов заболеть и другими видами рака. Вам может быть полезно сделать все возможное, чтобы снизить риск этих видов рака, а также пройти тесты, чтобы обнаружить их на ранней стадии.
- Если у вас есть генная мутация, члены вашей семьи (кровные родственники) также могут иметь ее, поэтому они могут решить, хотят ли они пройти тестирование, чтобы узнать больше о риске развития рака.
- Если у вас есть мутация BRCA1 или BRCA2 , в какой-то момент вам может помочь лечение таргетными препаратами, называемыми ингибиторами PARP .
- Даже если у вас нет ни одной из перечисленных выше генных мутаций, ваша опухоль может быть проверена на наличие некоторых из этих аномальных генов, потому что это может дать вам больше возможностей для лечения.
Возможно, вы слышали о некоторых домашних генетических тестах. Есть опасения, что эти тесты продвигаются компаниями без предоставления полной информации.Например, FDA одобрило тест на небольшое количество мутаций генов BRCA1 и BRCA2 . Однако известно более 1000 мутаций BRCA , и те, которые включены в утвержденный тест, не являются наиболее распространенными. Это означает, что существует множество мутаций BRCA , которые не будут обнаружены этим тестом.
Консультант-генетик или другой квалифицированный медицинский работник может помочь вам понять риски, преимущества и возможные пределы того, что может дать генетическое тестирование.Это может помочь вам решить, подходит ли вам тестирование и какое из них лучше.
Чтобы узнать больше о генетическом тестировании, см. Должен ли я пройти генетическое тестирование на риск рака?
Молекулярные тесты на генные изменения
В некоторых случаях рака яичников врачи могут искать специфические генные изменения в раковых клетках (не в образцах вашей крови или слюны), что может означать, что определенные таргетные или иммунотерапевтические препараты могут помочь в лечении рака. Эти молекулярные тесты можно проводить на кусочке опухоли, взятой во время биопсии или операции по поводу рака яичников.
Мутации генов BRCA1 и BRCA2: генов BRCA обычно участвуют в репарации ДНК, и мутации в этих генах могут привести к нарушению ДНК и невозможности правильной работы клеток. Это может привести к тому, что клетки выйдут из-под контроля и превратятся в рак. Немного рак яичников имеет мутации гена BRCA.
Тестирование генов MSI и MMR: Женщинам со светлоклеточным, эндометриоидным или муцинозным раком яичников может быть проведено обследование опухоли, чтобы определить, показывает ли она высокие уровни генных изменений, называемых микросателлитной нестабильностью (MSI).Также можно провести тестирование, чтобы увидеть, есть ли у раковых клеток изменения в каком-либо из генов восстановления несоответствия (MMR) ( MLh2 , MSh3 , MSH6 и PMS2 ).
Изменения в генах MSI или MMR (или в обоих) часто наблюдаются у людей с синдромом Линча (HNPCC). До 10% всех овариальных эпителиальных раков имеют изменения в этих генах.
Есть 2 возможные причины для тестирования рака яичников на MSI или изменения гена MMR:
- Для выявления пациентов, которым следует провести тестирование на синдром Линча.Диагноз синдрома Линча может помочь запланировать другие скрининги рака для пациента, такие как рак эндометрия или толстой кишки. Кроме того, если у пациента синдром Линча, его родственники также могут иметь его и могут захотеть пройти обследование на него.
- Для определения вариантов лечения рака яичников. Рак яичников с определенными изменениями гена MSI или MMR можно лечить иммунотерапевтическими препаратами.
Мутации гена NTRK : Некоторые виды рака яичников могут быть проверены на наличие изменений в одном из генов NTRK.Клетки с этими генными изменениями могут привести к аномальному росту клеток и раку. Ларотректиниб (Витракви) и энтректиниб (Розлытрек) являются таргетными препаратами, блокирующими синтез белков, вырабатываемых аномальными генами NTRK. Количество случаев рака яичников с этой мутацией очень мало, но это может быть вариантом для некоторых женщин.
Как тестировать, диагностировать и обнаруживать рак яичников
Хотя рак яичников может развиться у женщин любого возраста, чаще всего он диагностируется у женщин в постменопаузе в возрасте от 55 до 64 лет.Некоторые симптомы рака яичников могут быть малозаметными и имитировать общие проблемы с пищеварением.
Поиск подходящего плана лечения начинается с точного диагноза. Гинекологи-онкологи используют различные инструменты для диагностики рака яичников и определения типа и стадии заболевания.
Тазовый осмотр
Тазовые осмотры регулярно проводятся врачом первичной медико-санитарной помощи, которым может быть акушер-гинеколог. Это обследование может включать как визуальную, так и физическую оценку внутренних половых органов.Врач ощупывает увеличенный яичник и любые признаки жидкости в брюшной полости в рамках регулярного гинекологического осмотра. Это то же самое обследование, которое может выявить такие состояния, как воспалительные заболевания органов малого таза, кандидоз, полипы шейки матки, миомы матки, остроконечные кондиломы, бактериальный вагиноз и некоторые гинекологические виды рака.
Во время гинекологического осмотра врач вводит два пальца одной руки в перчатке во влагалище, а другую руку кладет на живот, чтобы проверить размер, форму и консистенцию яичников и матки.Он или она может также провести ректовагинальное исследование органов малого таза, поместив один палец во влагалище, а другой — в прямую кишку.
Обнаружение рака яичников только с помощью гинекологического осмотра встречается редко, особенно на ранних стадиях заболевания. Могут потребоваться другие диагностические тесты.
Визуальные тесты
Трансвагинальное УЗИ
Трансвагинальное ультразвуковое исследование, как правило, является первым методом визуализации, используемым при подозрении на какие-либо проблемы с яичниками. Этот диагностический визуализирующий тест использует высокоэнергетические звуковые волны, чтобы помочь вашему врачу точно увидеть, как выглядят ваши яичники, включая их размер и внешний вид.Он также помогает обнаружить аномалии, такие как опухоль яичника, которая может выглядеть как твердое образование или заполненная жидкостью киста. Трансвагинальное УЗИ может помочь визуализировать любые подозрительные характеристики яичников, а также любые нарушения во влагалище, матке, мочевом пузыре и фаллопиевых трубах.
Во время теста врач или специалист по УЗИ вводит зонд во влагалище для получения изображений различных органов и тканей. Ультразвук может обнаружить новообразование, но не может определить, является ли оно злокачественным (раковым) или доброкачественным (нераковым).
Скрининговый тест на рак яичников еще не разработан. В ранних случаях рак яичников может остаться незамеченным даже при трансвагинальном УЗИ. Это известно как «тихая болезнь», потому что она часто не вызывает заметных симптомов, пока не распространится. Врачи считают, что рак яичников может возникнуть в фаллопиевых трубах, где изменения труднее обнаружить.
Биопсия яичников
Для выявления рака яичников требуется биопсия яичников. Иногда вся опухоль может быть удалена хирургическим путем и протестирована.
Однако, если рак прогрессирует или у вас есть заболевание, не позволяющее провести операцию по полному удалению опухоли, вместо этого образец можно взять лапароскопически. Это выполняется с помощью иглы под контролем УЗИ или компьютерной томографии (КТ), называемой пункционной биопсией под контролем КТ. Иглу вводят в опухоль и берут образец.
- При тонкоигольной биопсии собирается очень небольшая часть ткани.
- При пункционной биопсии собирают большую цилиндрическую часть ткани.
У пациентов со скоплением жидкости в брюшной полости может быть выполнена процедура, называемая парацентезом. Парацентез включает удаление брюшной жидкости путем введения иглы в эту область. Процедура может проводиться под контролем УЗИ.
Патолог исследует образец ткани или жидкости, взятый в результате биопсии или парацентеза, на наличие раковых клеток.
Компьютерная томография (КТ)
После проведения медицинского осмотра и, в некоторых случаях, ультразвукового исследования врачи могут использовать компьютерную томографию для обнаружения опухоли перед операцией.(Хотя компьютерная томография полезна для наблюдения за более крупными опухолями, небольшие опухоли яичников не так хорошо видны при этих визуализирующих исследованиях.) Компьютерная томография также может помочь определить размер опухоли и выявить, распространился ли рак на другие органы (например, на мочевого пузыря или почек) или лимфатических узлов. Эти изображения также могут помочь вашему врачу увидеть, достиг ли рак мочевого пузыря или почек.
Магнитно-резонансная томография (МРТ)
МРТ часто используется в сочетании с другими тестами как часть процесса диагностической оценки.МРТ имеет более высокий контраст мягких тканей, чем компьютерная томография, что делает его полезным для обнаружения опухолей или рецидивов в других областях тела. Хотя МРТ помогает выявить области головного и спинного мозга, где распространился рак на поздних стадиях, этот визуализирующий тест редко используется для выявления рака яичников.
Позитронно-эмиссионная томография-компьютерная томография (ПЭТ/КТ) сканирование
Эта технология иногда используется для диагностики рака яичников, фаллопиевых труб или рака брюшины.Сканирование измеряет способность опухоли использовать глюкозу, которая является разновидностью сахара. Быстрее растущие клетки используют больше сахара и выглядят ярче на ПЭТ/КТ. Это может указывать на наличие рака до того, как он будет обнаружен другими способами.
Лабораторные тесты
Анализы крови
Ваш врач, скорее всего, проведет стандартные анализы крови, чтобы оценить уровень эритроцитов и лейкоцитов, а также количество тромбоцитов. Эти анализы крови также измеряют функцию почек и печени и помогают оценить общее состояние здоровья.
CA-125: Этот тест измеряет уровень белка CA-125 в крови. CA-125 является биомаркером, который может сигнализировать о наличии клеток рака яичников. Однако аномальные уровни могут быть вызваны другими состояниями, поэтому результаты тестов сами по себе не являются окончательными. При подозрении на определенные типы опухолей могут быть выполнены другие анализы крови, поскольку они могут вызывать повышенный уровень различных маркеров крови. Например, анализ крови может выявить высокий уровень гормона ингибина у пациентов с опухолью яичников.У пациентов с герминогенным раком могут быть повышены уровни хорионического гонадотропина человека (ХГЧ), альфа-фетопротеина (АФП) и/или лактатдегидрогеназы (ЛДГ).
Панель питания: С помощью этого анализа крови пациенты оцениваются на дефицит питательных веществ, таких как витамин D и железо. Тест помогает определить, какие питательные вещества необходимо заменить или повысить, чтобы поддержать качество жизни и снизить риск осложнений после операции.
Генетическое тестирование
Если диагностирован рак яичников, может быть рекомендовано генетическое тестирование, чтобы определить, унаследовал ли пациент гены или генные мутации, связанные с раком яичников.Эти варианты включают хорошо известные мутации BRCA1 и BRCA2, связанные с раком молочной железы, а также мутации, называемые ATM, BRIP1 и MSh3. Результаты могут определить, подвержен ли пациент риску других видов рака, и помочь в лечении.
Дополнительные испытания
При тестировании на рак яичников пациенты также могут быть проверены на рак фаллопиевых труб и первичный рак брюшины — все три вида рака формируются в одной и той же ткани.
Врачам может потребоваться дополнительное тестирование, чтобы получить более полное представление о природе рака и о том, распространяется ли он.Эти тесты могут включать:
- Рентген, который может помочь определить, распространился ли рак на легкие
- Бариевая клизма Рентген или колоноскопия могут быть использованы, чтобы увидеть, распространился ли рак на толстую кишку.
- Молекулярное тестирование на определенные генетические изменения может быть рекомендовано для определения вариантов лечения. В дополнение к тестам на мутации генов BRCA1 и BRCA2 врачи могут проверять повышенный уровень генных изменений, называемых микросателлитной нестабильностью (MSI), или изменения в генах MMR, которые обнаруживаются у пациентов с синдромом Линча.Они также могут проверить наличие мутаций гена NTRK, которые встречаются редко.
Диагностика рака яичников | Онкологический центр доктора медицины Андерсона
Специалисты MD Anderson используют самое передовое и точное оборудование для диагностики рака яичников и с высокой точностью определяют, распространился ли он и где. Они имеют большой опыт лечения всех видов рака яичников, включая редкие виды рака яичников. Шансы на успешное лечение рака яичников намного выше, если рак обнаружен на ранней стадии и точно диагностирован.Если рак яичников диагностирован на ранних стадиях, шансы на успешное лечение высоки.
Тестирование на рак яичников
Если у вас есть симптомы, которые могут свидетельствовать о раке яичников, ваш врач осмотрит вас и задаст вопросы о вашем здоровье и семейной истории болезни. Один или несколько из следующих тестов на рак яичников могут быть использованы, чтобы выяснить, есть ли у вас заболевание и распространилось ли оно. Эти тесты также могут быть использованы, чтобы выяснить, работает ли лечение.
Тазовый осмотрВрач вводит один или два пальца в перчатке во влагалище, а другой рукой надавливает на низ живота.Обычно врач одновременно вводит палец во влагалище и прямую кишку, чтобы глубже прощупать таз. Тазовый осмотр помогает выяснить, есть ли объемное образование по обе стороны от матки. Это может быть признаком рака яичников.
Кисты яичников
В некоторых других случаях новообразование может быть кистой яичника. Кисты яичников представляют собой твердые или заполненные жидкостью карманы на яичнике и обычно не являются злокачественными, хотя риск увеличивается с возрастом.
Этот анализ крови измеряет уровень в организме СА-125, белка, вырабатываемого раковыми клетками яичников.СА-125 известен как онкомаркер, поскольку его уровни обычно выше у женщин с раком яичников. Тестирование уровня СА-125 является наиболее надежным, когда оно используется для обнаружения рака, который вернулся после лечения. Врачи смотрят, как уровни СА-125 менялись с течением времени.
Также можно использовать измерение уровня CA-125:
- Чтобы проверить, работает ли лечение
- Предсказать, может ли лечение быть эффективным при раке яичников и некоторых других видах рака
Тест CA-125 сам по себе не может обнаружить рак яичников.Высокий уровень CA-125 не всегда означает, что у вас рак яичников. Другие состояния могут повышать уровень СА-125. Низкий уровень СА-125 не означает, что у вас нет рака. Некоторые типы рака яичников производят только низкие уровни СА-125 или не производят вообще.
Биопсия рака яичниковЕдинственный способ точно определить, является ли новообразование раком яичника, — это удалить из него клетки и изучить их под микроскопом (биопсия). Ткань можно удалить:
- Хирургия
- Лапароскопия
- Тонкоигольная аспирация (FNA)
- КТ или КТ (компьютерная аксиальная томография)
- МРТ (магнитно-резонансная томография)
- ПЭТ (позитронно-эмиссионная томография) сканирование
- Рентген грудной клетки
- Трансвагинальное УЗИ: во влагалище вводят сканер в форме палочки.На конце есть небольшой ультразвуковой прибор.
Если вы подвержены высокому риску рака яичников из-за личного или семейного анамнеза, ваш врач может попросить вас пройти дополнительные тесты, в том числе те, которые дают информацию о ваших генах. Эти тесты могут помочь вам принять важные решения о профилактике рака для себя и своих детей. Есть преимущества и риски генетического тестирования, которые вы должны обсудить со своим врачом.Анализы крови могут определить, есть ли у вас ген BRCA1 или BRCA2, который может вызывать рак яичников, а также рак молочной железы. Другие тестируют гены, которые играют роль в синдроме Линча, наследственном синдроме рака толстой кишки.
при диагностике рака яичников — NHS
Обратитесь к врачу общей практики, если у вас есть симптомы рака яичников . Они могут сделать некоторые первоначальные анализы, и вам также могут потребоваться дополнительные анализы в больнице.
Увидеть врача общей практики
Врач общей практики может:
- спросить о ваших симптомах и общем состоянии здоровья
- осторожно потрогать живот, чтобы проверить, нет ли припухлостей или уплотнений
- провести внутренний осмотр
- спросить , были ли в вашей семье случаи рака яичников или рака молочной железы
- взять образец крови — его отправят в лабораторию и проверят на наличие вещества под названием CA125
В некоторых случаях вас могут направить прямо к специалисту больницы (обычно гинекологу) для дальнейших анализов без анализа крови .
Анализ крови (тест CA125)
Если врач общей практики считает, что ваши симптомы могут быть связаны с раком яичников, он порекомендует сдать анализ крови на наличие вещества под названием CA125.
CA125 вырабатывается некоторыми клетками рака яичников. Высокий уровень СА125 в крови может быть признаком рака яичников.
Но повышенный уровень СА125 не означает, что у вас определенно рак, поскольку он также может быть вызван другими состояниями, такими как эндометриоз, миома и даже беременность.
Если тест показывает высокий уровень СА125, вас направят на сканирование для выявления возможных причин.
Иногда уровень СА125 может быть нормальным на ранних стадиях рака яичников. Если у вас был нормальный результат анализа крови, но ваши симптомы не улучшились, вернитесь к врачу общей практики, так как вам может потребоваться повторное тестирование.
Lab Tests Online UK содержит дополнительную информацию о тесте CA125.
УЗИ
Врач общей практики организует для вас ультразвуковое сканирование , если анализ крови предполагает, что у вас может быть рак яичников.
Это тип сканирования, при котором высокочастотные звуковые волны используются для создания изображения внутренней части вашего тела.
Это можно сделать двумя способами:
- УЗИ брюшной полости – небольшое устройство, называемое ультразвуковым датчиком, перемещают по животу, чтобы создать изображение яичников
- трансвагинальное УЗИ – ультразвуковой датчик вводят во влагалище, чтобы создайте более четкое изображение ваших яичников
Сканирование может показать изменения в ваших яичниках, которые могут быть вызваны раком или другой проблемой, такой как эндометриоз или скопление жидкости.
Если будут обнаружены какие-либо отклонения, вас направят к специалисту для дальнейшего обследования для подтверждения причины.
Дальнейшие испытания
Следующие тесты могут быть выполнены специалистом в больнице для подтверждения или исключения рака яичников:
- компьютерная томография — тип сканирования, при котором делается несколько рентгеновских снимков под разными углами для создания подробного изображения ваших яичников
- рентген грудной клетки, чтобы проверить, не распространился ли рак на ваши легкие
- лапароскопия – в животе делается небольшой надрез и вводится тонкая трубка с камерой на конце, чтобы можно было осмотреть ваши яичники; небольшой образец ткани также может быть удален для тестирования
Если обнаружен рак яичников, эти тесты также могут помочь определить, насколько далеко он уже распространился.
Стадии и степени рака яичников
Если у вас диагностирован рак яичников, ему будет присвоена «стадия».
Описывает размер рака и степень его распространения. Это может помочь вашим врачам спланировать для вас наилучшее лечение.
Различают 4 основные стадии рака яичников:
- Стадия 1 – рак поражает только 1 или оба яичника
- Стадия 2 – рак распространился из яичника в таз или матку рак распространился на слизистую оболочку живота, поверхность кишечника или на лимфатические узлы в области таза или живота
- Стадия 4 — рак распространился на другие части тела, такие как печень или легкие
Вашему раку также будет присвоена «оценка».Это способ описания того, насколько быстро рак может расти или распространяться.
Оценки варьируются от степени 1 (скорее всего, растут медленно) до степени 3 (скорее всего, растут быстро).
Дополнительная информация
Последняя проверка страницы: 10 февраля 2020 г.
Дата следующей проверки: 10 февраля 2023 г.
Рак яичников, фаллопиевых труб и брюшины: диагностика
НА ЭТОЙ СТРАНИЦЕ: Вы найдете список общих тестов, процедур и сканирований, которые врачи используют для выявления причины медицинской проблемы.Используйте меню для просмотра других страниц.
Врачи используют множество тестов, чтобы найти или диагностировать рак. Они проводят тесты, чтобы узнать, распространился ли рак на другую часть тела с того места, где он начался. Если это происходит, это называется метастазированием. Например, визуализирующие тесты могут показать, распространился ли рак. Визуализирующие обследования, такие как УЗИ, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), показывают изображения внутренней части тела. Врачи могут проводить тесты, чтобы узнать, какие методы лечения могут работать лучше всего.
Если ваш лечащий врач подозревает, что у вас может быть рак яичников/фаллопиевы трубы, вам следует обратиться к гинекологу-онкологу. Гинеколог-онколог — врач, специализирующийся на лечении онкологических заболеваний женской репродуктивной системы.
Проведение лабораторных анализов тканей яичников и фаллопиевых труб является для врача единственным надежным способом узнать, есть ли рак в той или иной области тела. В большинстве случаев для этого требуется хирургическое удаление этих органов.
В этом разделе описаны варианты диагностики рака яичников/фаллопиевых труб.Не все тесты, перечисленные ниже, будут использоваться для каждого человека. Ваш врач может учитывать следующие факторы при выборе диагностического теста:
Подозреваемый тип рака
Ваши признаки и симптомы
Ваш возраст и общее состояние здоровья
Результаты предыдущих медицинских анализов
Хотя раннее выявление и лечение важны, это часто невозможно для рака яичников/фаллопиевой трубы/брюшины. Эффективных методов скрининга рака яичников/фаллопиевых труб/брюшины не существует. Причина этого в том, что CA-125, который тестируется с использованием образцов крови, может быть на более высоком уровне из-за многих доброкачественных состояний, особенно эндометриоза, миомы и воспалительных заболеваний органов малого таза, помимо беременности и менструации. Между тем, многие доброкачественные состояния могут выглядеть раковыми на трансвагинальном УЗИ. Крупные клинические испытания не показали пользы от скрининга населения в целом на рак яичников/фаллопиевых труб/брюшины с использованием этих методов.
Ежегодный мазок Папаниколау, который многие женщины получают от своего гинеколога, не позволяет выявить рак яичников. Он определяет только рак шейки матки. Около 70% случаев эпителиального рака яичников/фаллопиевых труб, особенно высокодифференцированного серозного рака, не обнаруживаются до тех пор, пока заболевание не достигнет поздней стадии и не распространится на другие части тела, чаще всего на брюшную полость.
Следующие тесты могут быть использованы для диагностики рака яичников/фаллопиевых труб:
Абдоминально-тазовое исследование. Обычно первым обследованием является брюшно-тазовое исследование. Врач ощупывает матку, влагалище, яичники, мочевой пузырь и прямую кишку, чтобы проверить наличие каких-либо необычных изменений, например новообразований. Некоторые виды рака очень малы до того, как они распространится, и их невозможно надежно прощупать и обнаружить при гинекологическом осмотре. Мазок Папаниколау, обычно проводимый вместе с гинекологическим осмотром, вряд ли обнаружит или диагностирует эти виды рака, потому что этот тест используется для выявления рака шейки матки.
Анализы крови/анализ CA-125. Существует анализ крови, который измеряет вещество под названием CA-125, которое является онкомаркером. Этот маркер обнаруживается в более высоких уровнях у женщин с раком яичников/фаллопиевых труб. Женщины моложе 50 лет с такими заболеваниями, как эндометриоз, воспалительные заболевания органов малого таза и миома матки, также могут иметь повышенный уровень СА-125. Этот тест более точен у женщин, переживших менопаузу. Доступны другие тесты на онкомаркеры, такие как HE4, но ни один из этих маркеров не оказался эффективным для раннего выявления этих видов рака.
Трансвагинальное УЗИ. Ультразвуковой датчик вводится во влагалище и направляется на яичники и матку. Ультразвук использует звуковые волны для создания изображения яичников, включая окружающие ткани, кисты и опухоли. Исследователи изучают, может ли этот тест помочь в раннем выявлении рака яичников/фаллопиевых труб.
Компьютерная томография (КТ). Компьютерная томография делает снимки внутренней части тела с помощью рентгеновских лучей, сделанных под разными углами.Рентген — это способ создать изображение структур внутри тела с помощью небольшого количества излучения. Компьютер объединяет эти изображения в трехмерное изображение, на котором видны любые аномалии или опухоли. Иногда перед сканированием вводят специальный краситель, называемый контрастным веществом, чтобы обеспечить лучшую детализацию изображения. Этот краситель можно вводить пациенту в вену или давать в виде таблеток или жидкости для проглатывания. Компьютерную томографию можно использовать для измерения размера опухоли и определения степени распространения рака.Хотя технология компьютерной томографии продолжает развиваться, опухоли или аномалии размером менее 5 миллиметров (1/5 дюйма) трудно увидеть.
Позитронно-эмиссионная томография (ПЭТ) или ПЭТ-КТ. ПЭТ-сканирование может сочетаться с КТ-сканированием (см. выше), что называется ПЭТ-КТ-сканированием. Однако вы можете услышать, что ваш врач называет эту процедуру просто ПЭТ-сканированием. ПЭТ-сканирование — это способ создания изображений органов и тканей внутри тела. В организм больного вводят небольшое количество радиоактивного сахарного вещества.Это сахарное вещество поглощается клетками, которые используют больше всего энергии. Поскольку рак склонен активно использовать энергию, он поглощает больше радиоактивного вещества. Сканер обнаруживает это вещество для создания изображений внутренней части тела. ПЭТ-КТ можно использовать только для некоторых людей с раком яичников/фаллопиевых труб.
Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения подробных изображений тела. МРТ можно использовать для измерения размера опухоли.Перед сканированием вводится специальный краситель, называемый контрастным веществом, для создания более четкого изображения. Этот краситель можно вводить в вену пациента.
Парацентез . Это медицинская процедура, при которой удаляют перитонеальную жидкость, скопившуюся в брюшной полости человека. Это накопление жидкости можно назвать асцитом. Образец жидкости исследуют под микроскопом на наличие признаков рака (см. «Биопсия» ниже).
Биопсия. Биопсия – это взятие небольшого количества ткани для исследования под микроскопом.Другие тесты могут свидетельствовать о наличии рака, но только биопсия может поставить окончательный диагноз. Патологоанатом анализирует образцы. Патологоанатом — это врач, который специализируется на интерпретации лабораторных анализов и оценке клеток, тканей и органов для диагностики заболеваний.
Биопсия при раке яичников/фаллопиевых труб часто проводится в рамках первой операции. Во время операции врачи могут удалить максимально возможную часть опухоли (см. Виды лечения). Образец опухоли будет проанализирован патологоанатомом после окончания операции.Только биопсия иногда используется, если диагноз неясен или если опухоль слишком велика, чтобы удалить ее первоначально хирургическим путем. Обычно это делается, когда в качестве первого лечения планируется химиотерапия с последующей возможной операцией.
Молекулярное исследование опухоли. В дополнение к генетическому тестированию на наследственные или зародышевые мутации (см. Факторы риска и профилактика) ваш врач может также порекомендовать провести лабораторные анализы опухоли для выявления конкретных генов, белков и других факторов, уникальных для опухоли.Генетические изменения в опухолевых клетках называются соматическими мутациями. ASCO рекомендует всем женщинам с эпителиальным раком яичников/фаллопиевых труб, не имеющим зародышевой мутации, пройти обследование на соматическую опухоль. Тестирование соматической опухоли может искать мутации BRCA1 и BRCA2 в опухоли. А женщинам со светлоклеточным, эндометриоидным, муцинозным или другими типами эпителиального рака яичников также следует предложить соматическое тестирование на наличие дефекта репарации несоответствия (dMMR). Это означает, что опухоль не очень хорошо восстанавливает повреждения своей ДНК, что может привести к развитию мутаций или изменений ДНК опухоли.Результаты этих тестов могут помочь определить ваши варианты лечения.
Эта информация основана на рекомендациях ASCO по тестированию зародышевых и соматических опухолей при эпителиальном раке яичников. Обратите внимание, что эта ссылка ведет на отдельный веб-сайт ASCO.
После того, как будут проведены диагностические тесты, ваш врач ознакомит вас со всеми результатами. Как отмечалось выше, для получения полных результатов может потребоваться хирургическое вмешательство и обследование лимфатических узлов. Если поставлен диагноз рак, эти результаты анализов помогают врачу описать рак.Это называется постановкой.
Следующий раздел в этом руководстве — Этапы и классы . Это объясняет систему, которую врачи используют для описания степени заболевания. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Диагностика рака яичников | The BMJ
- Sudha Sundar, старший преподаватель гинекологической онкологии1,
- Richard D Neal, профессор первичной медико-санитарной помощи2,
- Sean Kehoe, профессор гинекологического рака1
- 55 и Больница Западного Бирмингема NHS Trust, Бирмингем, и Школа онкологических наук Бирмингемского университета, Бирмингем B15 2TT, Великобритания
- 2 Центр исследований первичной медицинской помощи Северного Уэльса, Бангорский университет, Уэльс, Великобритания
- Адрес для корреспонденции: С Сундар с.s.sundar{at}bham.ac.uk
Практический результат
NICE рекомендует тестирование, вызванное симптомами, с использованием последовательного CA125 и УЗИ для выявления рака яичников
Рак яичников чаще всего встречается в постменопаузальной возрастной группе3
СА125 не является специфическим маркером у женщин в пременопаузе и может повышаться во время менструации и при других состояниях
Кисты яичников часто встречаются у женщин в пременопаузе и могут быть физиологическими , содержащие жидкость кисты) размером <5 см по данным УЗИ являются обнадеживающими и связаны с риском малигнизации менее 1%
Всем женщинам с диагнозом серозного рака яичников высокой степени злокачественности может быть предложено рутинное тестирование на BRCA.Женщинам с известными мутациями BRCA может быть предложена снижающая риск хирургическая операция по удалению фаллопиевых труб и яичников
Рак яичников является седьмым наиболее распространенным видом рака у женщин во всем мире: в 2012 г. было диагностировано 239 000 новых случаев. географические различия в заболеваемости и смертности от рака яичников значительны, с более высокой заболеваемостью в экономически развитых регионах мира. чем 55 лет.3 У 80% женщин заболевание будет прогрессировать при поступлении с низкой пятилетней выживаемостью; пятилетняя выживаемость на всех стадиях в Соединенном Королевстве составляет 46%.4 Этот низкий уровень выживаемости в Великобритании был признан Международным партнерством по сравнительному анализу рака и, по крайней мере частично, объясняется менее своевременной диагностикой.5 В этом обзоре обобщены представленные особенности. , диагностические тесты, факторы риска и группы высокого риска рака яичников и предназначены для практикующих врачей первичной медико-санитарной помощи и врачей других специальностей.
Источники и критерии отбора
Мы провели электронный поиск в PubMed, Medline, Embase, Кокрановской библиотеке и Кокрановской базе данных систематических …
Рак яичников – диагностика, оценка и лечение
Рак яичников начинается в яичнике, одном из пары женских репродуктивных органов. Он часто не вызывает явных симптомов, поэтому его можно не обнаружить, пока он не разовьется. Симптомы включают давление или боль в животе или тазу, отек или вздутие живота, тошноту, постоянную усталость, неотложные или частые позывы к мочеиспусканию и аномальное вагинальное кровотечение.
Ваш врач, скорее всего, проведет гинекологический осмотр и использует анализы крови для оценки вашего состояния. Если ваши симптомы предполагают рак яичников, для исключения рака могут быть выполнены УЗИ малого таза, КТ брюшной полости и таза, диагностическая лапаротомия или лапароскопия. Если рак обнаружен, ваш врач может использовать КТ, МРТ, ПЭТ/КТ или рентгенографию нижних отделов желудочно-кишечного тракта, чтобы определить степень и размер опухоли, а также определить, распространилась ли она. Лечение зависит от того, ограничен ли рак яичником или он распространился на другие части тела.Варианты включают хирургию, химиотерапию и лучевую терапию.
Что такое рак яичников?
Рак яичников начинается в яичнике, одном из пары женских репродуктивных органов, расположенных в малом тазу по обе стороны от матки. В яичниках формируются яйцеклетки или яйцеклетки.
Большинство случаев рака яичников возникает у женщин старше 55 лет. Возраст и семейный анамнез рака яичников являются самыми сильными факторами риска. Женщины, которые никогда не были беременны, также сталкиваются с повышенным риском.Женщины с мутацией в генах BRCA 1 или BRCA 2 имеют повышенный риск рака яичников (в дополнение к повышенному риску рака молочной железы).
На ранних стадиях рак яичников часто не вызывает явных симптомов. Поэтому рак яичников часто не выявляют до тех пор, пока он не разовьется в продвинутую стадию. По мере роста рака симптомы могут включать:
- давление или боль в животе или тазу
- опухоль или вздутие живота
- тошнота, расстройство желудка, газы, запор или диарея
- стойкая усталость
- срочность или частота мочеиспускания
- необычные вагинальные кровотечения, такие как обильные менструации или кровотечения после менопаузы
начало страницы
Как диагностируется и оценивается рак яичников?
Ваш лечащий врач начнет с того, что расспросит вас об истории болезни и симптомах.Вы также пройдете медицинский осмотр, в том числе гинекологический осмотр. Часто проводится анализ крови, называемый CA-125.
Если у вас есть симптомы, указывающие на рак яичников, вам могут назначить один или несколько из следующих тестов:
- Ультразвуковое исследование органов малого таза : использует звуковые волны для получения изображений структур и органов малого таза и помогает выявить рак яичников или матки. При трансвагинальном УЗИ зонд вводится во влагалище для лучшего обзора матки и яичников.
- КТ органов брюшной полости и таза : делает снимки всей брюшной полости и используется для диагностики причин боли в животе или тазовой области и выявления рака яичников. Инъекция контрастного вещества, а также пероральное введение контраста обычно используются для улучшения видимости лимфатических узлов и других тканей во время исследования.
- Исследовательская лапаротомия требует разреза, который хирург делает на брюшной стенке, чтобы исследовать органы в брюшной полости и тазу на наличие признаков рака.Если обнаружен рак, эта операция обычно включает удаление яичников, матки и максимально возможного количества опухолевой ткани из брюшной полости.
- Лапароскопия проводится с использованием тонкой трубки с подсветкой, называемой лапароскопом, которая вводится через небольшой разрез в брюшной полости для поиска признаков рака.
Если рак был обнаружен, визуализация часто бывает полезной для определения размера опухоли в брюшной полости и распространения рака. Следующие визуализирующие тесты могут быть выполнены для определения стадии заболевания:
- КТ тела : (если это еще не было сделано ранее) делает серию подробных снимков таза, живота или грудной клетки.Инъекция контрастного вещества, а также пероральное введение контраста могут использоваться для улучшения видимости лимфатических узлов и других тканей во время исследования. Компьютерная томография может обнаружить рак в лимфатических узлах, легких или в других местах.
- Реже МРТ тела может использоваться для получения подробных изображений матки, лимфатических узлов и других тканей брюшной полости и таза. Инъекция контрастного вещества также может быть использована для улучшения видимости лимфатических узлов и других тканей во время исследования. Дополнительную информацию о контрастном веществе см. на странице безопасности.
- ПЭТ/КТ — это рентгенологическое исследование, при котором используется небольшое количество радиоактивного материала для определения степени или лечения различных заболеваний, включая рак. Сканирование ПЭТ можно накладывать на КТ или МРТ для получения специальных изображений, которые могут привести к более точным или точным диагнозам. ПЭТ/КТ можно использовать для оценки реакции рака яичников на терапию, такую как химиотерапия.
- Рентгенография нижних отделов желудочно-кишечного тракта (ЖКТ) — рентгенологическое исследование толстой кишки (ободочной кишки). Нижний отдел желудочно-кишечного тракта заполняется барием с помощью гибкой трубки, вводимой в прямую кишку для лучшей визуализации возможного распространения рака в желудочно-кишечном тракте.
начало страницы
Как лечится рак яичников?
Лечение основано на том, локализован ли рак в яичнике или он распространился на близлежащие ткани или другие части брюшной полости или тела.Общие варианты лечения включают:
- Оофорэктомия, хирургическое удаление одного или обоих яичников. Женщины, у которых удален только один яичник, все еще могут забеременеть, но беременность уже невозможна, если удалены оба яичника. Если удаляются и яичники, и фаллопиевы трубы, это называется двусторонней сальпингоофорэктомией. Оофорэктомия может быть использована у пациенток с очень ограниченным раком яичников, который поражает только один яичник и не распространяется за пределы его капсулы. Лимфатические узлы и другие ткани брюшной полости оценивают во время операции и проводят биопсию, чтобы убедиться, что опухоль ограничена яичником.
- Гистерэктомия (хирургическое удаление матки и шейки матки) и удаление другой опухоли, которая могла распространиться за пределы яичника, проводится при более поздних стадиях рака яичников. После удаления матки женщина больше не может забеременеть.
- Химиотерапия или препараты, убивающие раковые клетки, обычно используются при более поздних стадиях рака яичников после операции. У пациентов с раком яичников, который не может быть удален хирургическим путем, в качестве начального лечения назначается химиотерапия.Химиотерапия обычно проводится в течение длительного времени и чередуется с периодами отсутствия лечения.
- Лучевая терапия редко используется при раке яичников, в основном для лечения ограниченных участков опухолевого поражения в области таза и/или лимфатических узлов, которые вызывают боль и другие симптомы.
начало страницы
Какой тест, процедура или лечение лучше всего подходят для меня?
начало страницы
Эта страница была проверена 15 июня 2020 г.
. Это наиболее часто диагностируемый тип — к нему относятся почти 90% всех выявленных случаев. Такое новообразование развивается из эпителиальных клеток, выстилающих яичники.
Это наиболее часто диагностируемый тип — к нему относятся почти 90% всех выявленных случаев. Такое новообразование развивается из эпителиальных клеток, выстилающих яичники.
 April 20, 2020.
April 20, 2020.