Жизнь после инсульта
Инсульт – тяжелое и опасное заболевание. Тем, кому пришлось его пережить, предстоит пройти долгий и трудный путь восстановления. Необходимы поддержка семьи и близких, и, конечно, помощь врачей.
Такую помощь в Ростове-на-Дону оказывают в медицинском центре «Гиппократ». Здесь разработана и успешно применяется программа реабилитации после инсульта. Работает реабилитационный центр, руководит которым врач-невролог, заведующий неврологическим подразделением, кандидат медицинских наук Игорь Борисович Куцемелов.
По данным статистики, каждый год в России более 450 тысяч человек переносят инсульты. Из них 70-75 процентов приходится на ишемические инсульты. Смертность при инсультах очень высокая. А тем, кому удается выжить, предстоит серьезное испытание. В 80% случаев люди теряют трудоспособность, полностью или частично, становятся инвалидами. Они проходят долгий курс реабилитации, направленный на восстановление утраченных функций. Таких как речь, память, способность ходить и управлять движениями. По сути, учатся жить заново.
— Очень важно как можно раньше начать курс реабилитации у таких пациентов, — отмечает Игорь Борисович Куцемелов. – Утраченные функции лучше восстанавливаются в течение первых месяцев после инсульта, затем этот процесс замедляется. Мы рекомендуем уже через 2-3 недели после выписки из больницы пройти курс восстановления в реабилитационном центре. Именно в центре, дома трудно создать такие условия. В стационаре пациент будет под постоянным присмотром врачей, каждый день с ним будут заниматься врач лечебной физкультуры, логопед. Кроме того, проводятся сеансы массажа и физиотерапии (такие как магнитотерапия, электростимуляция мышц, иглорефлексотерапия, массаж парализованных конечностей). Для лечения спастичности используется введение ботулинистического пептида «типа А» под контролем ЭНМГ или УЗИ. Все это дает хорошие результаты.
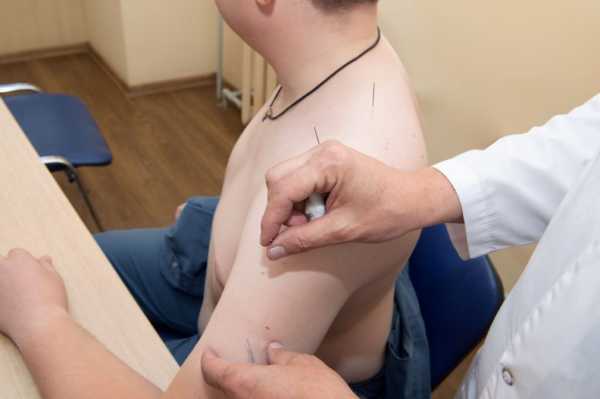
Преимущества реабилитации в частной клинике – комфортные, практически домашние условия, тихая и спокойная обстановка. Курс реабилитации в медицинском центре длится две недели. После этого, настоятельно рекомендуют медики, необходимо продолжать заниматься восстановлением утраченных функций на дому.
— После выписки мы подбираем для пациента индивидуальную программу по дальнейшей реабилитации в домашних условиях, – добавляет Игорь Борисович. – Индивидуально подбираем лекарства от давления, диабета, атеросклероза, для разжижжения крови – их в обязательном порядке нужно принимать, чтобы избежать повторения нарушения мозгового кровообращения. Даем рекомендации по диете и модификации образа жизни. Логопед выдает специальные методички для занятий по восстановлению речи. Специалист по ЛФК составляет индивидуальную программу для восстановления движения в конечностях в домашних условиях. И в дальнейшем пациент находится под нашим наблюдением (мониторингом), мы радуемся его достижениям, оказываем необходимую поддержку.
Врачи отмечают, что для успешного восстановления после такого тяжелого заболевания как инсульт необходима последовательность – следует переходить от более легких заданий к более сложным.
Для восстановления моторики и двигательных функций необходимо продолжать выполнять и дома упражнения, рекомендованные врачом лечебной физкультуры.
Восстановление памяти требует, в том числе, самостоятельной активной работы — выполнения специальных упражнений на мышление, внимание, запоминание (решение кроссвордов и заучивание стихов).
Заниматься нужно постоянно, не пропускать ни одного дня. Конечно, выполнять все эти рекомендации нелегко, требуются сила воли и терпение. В первую очередь, со стороны родственников.
Более 40 процентов пациентов, перенесших инсульт, страдают депрессией, той или иной степени выраженности, — рассказывает И.Б. Куцемелов. – Она проявляется в лености, нежелании работать над собой, апатии. Поэтому так важно создавать дома спокойную, доброжелательную обстановку, проявлять терпение и понимание. Мы сознаем, большая нагрузка ложится на семью, на родных и близких человека, перенесшего инсульт. Приходится работать и с ними, поддерживать, проводить беседы. Например, советуем стараться не говорить дома с пациентом о болезни. Лучше отмечать успехи в восстановлении речи или движений, обсуждать, чего удалось добиться. Немаловажна поддержка психологом не только пациента, но и его родных и близких.
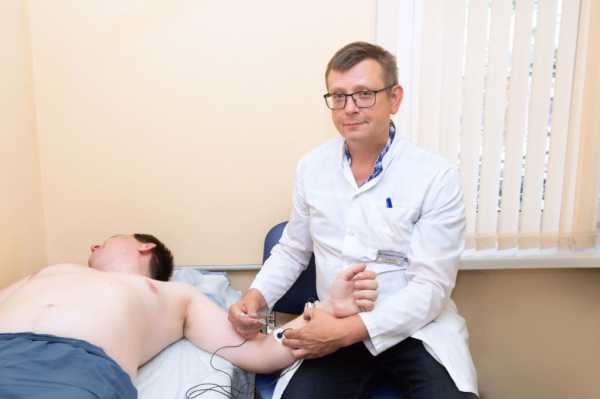
Врачи не любят давать прогнозы о том, как пойдет процесс реабилитации после инсульта. Известны случаи, когда при тяжелом поражении пациентам удавалось вернуться к нормальной жизни и, наоборот – когда легкая форма приводила к инвалидности. Все очень индивидуально, зависит от многих факторов. И, не в последнюю очередь – от положительного настроя самого человека, перенесшего инсульт.
Бывают уникальные случаи выздоровления. Об одном из них рассказал И.Б.Куцемелов. Так, недавно медикам Ростовской области удалось помочь 29-летней женщине, которая перенесла обширный ишемический инсульт на восьмом месяце беременности (сказался наследственный фактор)! Женщина родила здорового ребенка, ей удалось восстановить движение и речь. Можно считать это победой современной медицины.
— Игорь Борисович, когда узнаешь об инсульте и его последствиях, делящих жизнь человека на «до» и «после», страшно становится. Что можно сделать для того, чтобы его избежать, как снизить риски?
— Прежде всего – диагностика заболеваний, которые могут привести к инсульту – таких как гипертония, диабет, нарушение вязкости крови. И своевременное их лечение и профилактику. Необходимо нормализовать вес, следить за уровнем холестерина. А также соблюдать диету – придерживаться средиземноморской диеты с большим количеством зелени и овощей, рекомендуется 1-2 раза в неделю употреблять морскую рыбу. Отказаться от курения – оно увеличивает вязкость крови. Воздерживаться от чрезмерного употребления алкоголя. Вести здоровый образ жизни, больше времени проводить на свежем воздухе, заниматься физическими упражнениями. Очень важно уметь бороться со стрессами. Имейте в виду – если человек находится в постоянном стрессе, у него появляется такой же фактор риска, как у больного гипертонией или диабетом!
Елена Сипаткина
ВРЕЗКА:
Инсульт – это острое нарушение мозгового кровообращения. Различают ишемический и геморрагический инсульты.
Ишемический инсульт, или инфаркт мозга, происходит, когда просвет сосуда закупоривается атеросклеротической бляшкой, тромбом или эмболом. Также возможной причиной ишемического инсульта может стать резкое падение артериального давления, при котором кровь не поступает к определенным участкам мозга (гемодинамический инсульт) или нарушение свертывающей системы крови.
Геморрагический инсульт – обычно происходит на фоне резкого скачка артериального давления, в результате которого происходит разрыв сосуда мозга с последующим кровоизлиянием или вследствие разрыва аневризмы (артерио-венозной мальформации).
ВРЕЗКА № 2:
ВАЖНО ЗНАТЬ:
Для успешного восстановления важно вовремя распознать инсульт и начать лечение.
Приступ нарушения мозгового кровообращения, как правило, начинается с жалоб на внезапную острую боль в голове. Основные симптомы инсульта, которые врачи для удобства объединили в аббревиатуру УДАР:
У : улыбка. Попросите человека, у которого вы подозреваете инсульт, улыбнуться. Если при этом уголок губы с одной стороны остается опущенным (или все лицо словно перекосило), то это — признак инсульта.
Д: движения больного становятся асимметричными — он не может поднять обе руки или синхронно согнуть ноги, одна конечность отстает или не слушается вовсе. Также человек при инсульте часто теряет равновесие и падает на землю.
А: артикуляция (способность выговаривать слова) у больного затруднена, язык заплетается как у пьяного, иногда он не способен произнести самую простую фразу, путает слоги, заикается или мычит.
Р: решение нужно принять незамедлительно — если имеет место хотя бы один из перечисленных признаков, необходимо позвонить в скорую помощь и вызвать реанимационную бригаду. Счет идет на минуты.
03.09.2019Скольпо по времение оформляется инвалидность послп инсульта
Записи могут различаться в зависимости от вида инсульта, который испытываете, и от длительных эффектов, но МСЭ необходимо увидеть следующее:
- Результаты тестов диагностики инсульта.
- Регистрационные записи больницы, включая отделение неотложной помощи и/или стационарные записи.
- Хирургические заметки из операций, которые вы пережили (стентирование при стенозе или другое).
- Физический осмотр и заметки о прогрессе от врача первичной медико-санитарной помощи или невролога.
- Записи на физическом, профессиональном, речевом и других сеансах терапии.
- Рецептурные лекарства (стволовые клетки), которые принимаете или принимали, и их эффекты.
- Подробная отчетность, включая долгосрочный прогноз, от врача или невролога.
Заявка на оформление инвалидности после инсульта может быть отложена на неопределенный срок.
- Взять направление для прохождения МСЭК – данный документ предоставляется в поликлинике. Если у человека имеются нарушения двигательной функции, такую бумагу вправе выдать работник отдела соцзащиты или пенсионный орган. Но вначале все равно придется собрать документы, прямо подтверждающие значительную степень ухудшения здоровья.
- После обращения родственников или самого человека, работники соц.
служб обязаны произвести подготовку необходимых документов и предоставить человеку направление на освидетельствование. - Группа квалифицированных экспертов может выехать на дом для проверки состояния пациента, а также вынесения решения о получении инвалидности непосредственно на месте.
Инвалидность 1ой группы, подразумевает серьезные ограничения, к ней принадлежат значительные физические, а также психоэмоциональные нагрузки.
В расчет берется общее состояние человека, социальные и бытовые условия, история болезни и результаты обследований.
По каким критериям присваивается группа:
- Степень зависимости больного от посторонних лиц в повседневной жизни.
- Насколько человек способен обслуживать себя в быту.
- Способность передвигаться самостоятельно.
- Контроль отправления естественных нужд.
- Оценка степени адекватности, коммуникативных навыков, умения управлять поведением и эмоциями.
В медицине выделяют 3 группы инвалидности:
- I группа — тяжелое состояние с полной или частичной парализацией больного. Пациент нуждается в посторонней помощи.
- II — у больного выражены осложнения после
fsin-dostavka.su
При каком давлении дают группу инвалидности
Содержание страницы
Гипертония на последних стадиях существенно ухудшают жизнь человеку. А дают ли инвалидность при гипертонии?
На сегодняшний день ведущей причиной развития болезней сердечно-сосудистой системы, инвалидизации и повышения уровня смертности населения является повышенный уровень кровяного давления. Артериальная гипертензия часто приводит к тяжелым осложнениям со стороны почек, сердца и головы.
В стране отмечается стремительный рост смертности по причине стойкого повышения уровня кровяного давления! Также значительно вырос коэффициент нетрудоспособности за последнее время в результате болезней сердца и сосудов.
Определение группы инвалидности для человека означает определенное ограничение трудовой деятельности и социальной жизни в соответствующей степени. Подразумевает определенную тяжесть течения болезни и возможное развитие осложнений.
Группа инвалидности
Дают ли инвалидность при гипертонии? Если артериальное давление постоянно высокое и требуется принимать медикаменты, то это может стать поводом для получения группы временной нетрудоспособности и пересмотру условий труда.
Для того, чтобы установить инвалидность и определить какой именно группы необходимо проведение полного обследования.
Для этого в обязательном порядке собирается врачебная комиссия, которая и решает вопрос предоставления льгот пациенту.
Существует ряд определенных факторов, которые учитываются в установлении инвалидности:
- Анамнестические данные, связанные с эпизодами подъема уровня кровяного давления и течения болезни;
- Выясняется факт о наличии осложнений артериальной гипертонии и степени их тяжести;
- Учитываются особенности трудовых условий, при необходимости их меняют.
Вышеназванные факторы определяются для того, чтобы установить инвалидность 3 группы. Суть которой заключается, по большому счету, в изменении условий труда. Она устанавливается лицам с гипертонической болезнью 2 степени, с бессимптомным тканевым поражением органов мишеней.
Третья степень инвалидности может быть установлена лицам со 2 или 3 стадии развития артериальной гипертензии с поражением органов-мишеней (результат СН). Это позволяет установить риск высокий или средний. Пациенты, которые относятся к 3 группе считаются ограниченно трудоспособными.
Основания для 1 группы
Изменения в организме человека с высоким артериальным давлением, которые позволяют комиссии установить 1 группу инвалидности:
- Прогрессия болезни и ярко выраженная клиническая картина;
- Серьезные нарушения в работе внутренних органов;
- В большинстве случаев развивается тяжелая сердечная недостаточность;
- Человек теряет навыки самообслуживания. Не может самостоятельно передвигаться и т.д.
Как получить инвалидность гипертонику
Инвалидную группу можно получить только на основании документально оформленного заключения медико-социальной экспертной комиссии. Для того, чтобы попасть на эту экспертизу пациенту необходимо обратиться в учреждение медицинского профиля, к которому он закреплен с письменным заявлением.
Обязательным документом считается направление из поликлиники (по настоящему месту проживания) с такими данными:
- Информация о состоянии здоровья человека;
- Какие функциональные способности организма нарушены и в какой степени;
- Реабилитационно-профилактические мероприятия, которые были проведены и их результат.
Экспертиза проводится обычно в том медицинском учреждении, куда было подано заявление. Если пациент по каким-либо определенным причинам не может посетить данное учреждение, то возможно проведение ее на дому. В другом случае возможно проведение экспертизы заочно, но потребуется большее количество документов.
Экспертиза, которая проводится по поводу установления факта ограничения труда, группы и т.д. проводится всегда комиссионно. После установления группы необходимо ее освидетельствование через определенный период времени. Таким образом при установлении 1 группы инвалидности каждые два года необходимо проходить ее подтверждение. При установлении 2 и 3 группы – ежегодно. Однако существуют и исключения.
Повторно могут не подтверждать группы нетрудоспособности следующие лица:
- Мужчины в возрасте старше 60 лет;
- Женщины, возраст которых превышает 55 лет;
- Лица с группами инвалидности по причинам необратимых изменений в организме (анатомических дефектов).
При наличии гипертонической болезни определенной степени тяжести и документации (из медицинского учреждения). Также заключения экспертов комиссии можно получить соответствующую группу нетрудоспособности, которая требует последующего ее подтверждения (регулярного). Положена ли инвалидность при гипертонии решит комиссия. Но если болезнь ограничивает возможности человека, то это повод подать обращение на получение льгот и смене условий труда на предприятии.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Около 30-40% людей планеты страдают от регулярного повышения давления. Как получить инвалидность при гипертонии и что нужно для этого, какие состояния считаются крайне опасными и как происходят подготовительные мероприятия? Решать вопрос о нетрудоспособности человека должна специальная комиссия, которая оценивает состояние пациента. Все зависит от стадии гипертонии и нарушений в организме, которые нанесло данное заболевание.

Степени гипертонии
Артериальная гипертензия может серьезно повредить внутренние органы, нарушить их работу. Особенно страдают от этой болезни сердце и сосуды. Постоянно повышенное кровяное давление у человека требует особых условий труда, которые работодатель обязан создать для своего работника.
Диагноз «артериальная гипертония» ставится пациенту, кровяное давление которого может регулярно повышаться выше 140/90 мм ртутного столба.
Такая ситуация уже негативно отражается на здоровье человека, ему необходимо постоянное наблюдение врача и назначение гипотензивных медикаментозных средств.
Нарушения в организме:
- Происходит сужение сосудов.
- Расстройство зрительной функции.
- Нарушение деятельности всей сердечно-сосудистой системы, сбой сердечного ритма, ухудшение кровоснабжения левого желудочка сердца за счет увеличения его массы.
- Расстройство почечной деятельности из-за высокой нагрузки на этот орган.
- Быстрое развитие атеросклеротических поражений сосудов головного мозга, сердца, аорты.
При гипертонии могут страдать различные органы, медики называют их органами-мишенями. Лечащий врач оценивает риски такого пациента, чтобы определить, необходима ему группа инвалидности, или человек еще полностью трудоспособен.
Симптоматика болезни может проявляться по-разному, в зависимости от степени распространенности патологического процесса. Если у больного уже 3 стадия заболевания, то получение инвалидности по гипертонии не только возможно, но и необходимо. Считается, что людям с такими нарушениями здоровья нельзя работать, так как любые нагрузки чреваты для него опасными последствиями. При 1 стадии болезни вопрос о нетрудоспособности или ограничении трудовой деятельности решается отдельно, в каждой конкретной ситуации.
Считается, что гипертензия развивается постепенно, поэтому медики классифицируют болезнь по степеням или стадиям. Начало недуга обычно может протекать незаметно для человека, но это не значит, что без последствий для здоровья. Однако при артериальной гипертонии 1 степени, риск серьезных нарушений организма минимален, но создание благоприятных условий для труда нужно, поэтому доктор может отправить такого пациента на медицинское освидетельствование.
Особенности 1 степени болезни:
- Повышение давления происходит периодически.
- Поражения сердца еще не наблюдается.
- Трудоспособность человека сохранена.
Проявления недуга при таком течении заболевания слабые. Люди испытывают недомогания лишь в периоды повышения давления.
Симптомы 1 степени болезни:
- болевые ощущения в голове, которые усиливаются при физических нагрузках;
- учащение сердечных сокращений;
- шум в ушах;
- несильные боли ноющего характера в области левой части груди, которые могут отдавать в лопатку;
- мелькание мушек перед глазами.
Группа инвалидности при гипертонии 1 степени не положена, так как симптомы возникают время от времени и не считаются тяжелыми. Однако нельзя забывать, что болезнь способна прогрессировать, поэтому нужно постоянно контролировать свое здоровье. Такие больные нуждаются в улучшении условий труда. Шум, вибрация и ночные смены противопоказаны гипертоникам, даже если патология только на начальном этапе развития.
Дают ли инвалидность при гипертонии 2 степени? Однозначно ответить на этот вопрос нельзя, решение принимает комиссия.
Для такой стадии заболевания характерно регулярное повышение давления в пределах 180/110 мм рт. ст.
 Особенности 2 степени болезни:
Особенности 2 степени болезни:
- Поражение органов, являющихся мишенями; состояния, связанные с этим.
- Расстройство сердечного ритма.
- Нарушение сердечной деятельности и поражение мышечной ткани органа.
- Тромбоз сосудов.
Инвалидность при таком течение недуга вполне реальна, так как степень риска при второй стадии гипертонии может доходить до 4. Все зависит от сопутствующих патологий – зачастую это сахарный диабет, тяжелые поражения сосудов и внутренних органов. Состояние человека считается тяжелым, так как симптоматика выражена ярко.
Симптомы 2 степени болезни:
- ощущение постоянной усталости;
- повышенное потоотделение;
- покраснение кожи, особенно лица, за счет гиперемии;
- отечность тканей по причине поражения почек;
- отклонения зрения;
- тошнота;
- тремор верхних конечностей;
- гипертонический криз, возникающий часто.
Симптоматика этой стадии недуга может быть различной, так как от высокого давления расстраивается деятельность многих органов. Медики расценивают такое состояние как тяжелое, и обычно больным гипертонией 2 степени положена инвалидность.
Особые условия труда для этой категории людей обязательно должны быть соблюдены.
- Работа в горячих цехах.
- Снижение нагрузки, требующей высокой концентрации внимания.
- Запрет на деятельность с повышенной эмоциональной, физической и психической нагрузкой.
- Сокращение общего времени работы.
Данный недуг требует постоянного лечения и контроля, так как он быстро переходит в 3 стадию.
Гипертония 3 степени может считаться самой опасной формой этого заболевания, так как возникает масса нарушений в организме, что формирует риск 4 – высокая степень возможных разрушений органов и систем тела. Третья стадия недуга протекает с ярко выраженной симптоматикой, которая включает в себя общее ухудшение самочувствия и сильные боли в сердце.
Пациенты с такой стадией заболевания обычно признаются полностью нетрудоспособными, поэтому положено давать им инвалидность. Однако важным остается вопрос о группе. Некоторые больные могут считаться частично трудоспособными, им разрешено трудиться в улучшенных условиях или на дому.
Только специалисты, работающие в бюро медико-социальной экспертизы, решают, какая группа инвалидности положена конкретному человеку при гипертонии, и только после тщательной проверки этот пациент ее получит.
Как получить группу инвалидности?
Получение инвалидности представляет собой долгий процесс. На первом этапе больному надо написать заявление начальнику медицинского учреждения, в котором этот пациент состоит на учете. Направление на прохождение медико-социальной экспертизы должен написать лечащий врач. Вся медицинская документация должна содержать подробное описание всех нарушений организма, произошедших на фоне гипертонии.
- характеристика состояния здоровья пациента;
- данные о степени расстройства функций организма;
- результаты терапии и всех мероприятий лечения заболевания.
Кроме того, больному необходимо пройти ряд обследований, доказывающих наличие самого заболевания и всех нарушений.

Анализы и диагностические мероприятия:
- Общий анализ крови.
- Биохимия крови.
- Общий анализ мочи.
- Электрокардиограмма.
- Обследования глаз.
- УЗИ внутренних органов.
- Заключение всех врачей-специалистов (хирург, невропатолог, кардиолог и другие).
В зависимости от течения болезни, лечащий доктор подбирает обследования пациентам. Также важную роль в диагностических мероприятиях играет симптоматика заболевания. Экспертиза происходит в специализированном учреждении, но иногда специалисты выезжают на дом, если больной не в состоянии приехать самостоятельно. Решение о признании человека инвалидом принимается комиссией, проводившей консультацию.
Помимо прочего, установленная группа инвалидности дается пациенту на один год, после чего ежегодно нужно проходить переосвидетельствование. Только если человеку дана 1 группа инвалидности, то переосвидетельствование нужно провести через 2 года. Существуют определенные условия, при которых группа может быть установлена один раз и пожизненно.
Кто освобождается от повторного освидетельствования:
- Женщины, старше 55-летнего возраста.
- Люди с инвалидностью, которые имеют необратимые дефекты анатомического строения.
- Лица мужского пола, старше 60-ти.
Если человек признается нетрудоспособным из-за гипертонии несколько лет подряд, то комиссия может вынести решение о признании его инвалидом пожизненно, без необходимости ежегодного переосвидетельствования.
Особенности классификации
 Для присвоения группы инвалидности, медики изучают анамнез пациента, частоту его обращений в поликлинику и другие медицинские учреждения, степень распространения гипертензии.
Для присвоения группы инвалидности, медики изучают анамнез пациента, частоту его обращений в поликлинику и другие медицинские учреждения, степень распространения гипертензии.
- С какой частотой и насколько тяжело протекают гипертонические кризы.
- Сопутствующие патологии, осложнения, а также тяжесть их течения.
- Особенности труда каждого пациента, связанные с профессией.
Третий пункт не считается особенно важным, так как если человек нетрудоспособен полностью, он отстраняется от работы, ему назначается ежемесячная пенсия.
Можно ли заранее определить, какая группа инвалидности положена тому или иному человеку? Существуют критерии, являющиеся основными при постановке лиц на учет по нетрудоспособности.
- 3 группа обычно дается больным, страдающим от 2 степени гипертонии. Учитывая тот факт, что данный недуг не является очень опасным и протекает со слабовыраженным поражением органов-мишеней, то человек признается частично трудоспособным. Таким людям нужно создать определенные условия труда, исключив вредное воздействие.
- 2 группа при гипертонии дается людям со злокачественным течением недуга. Обычно у больных наблюдается умеренное поражение почек, сердца и других внутренних органов, а сердечная недостаточность выражена тоже несильно. 2 группа инвалидности может быть рабочей, но зачастую она исключает все виды трудовой деятельности пациента.
- 1 группа положена больным гипертонией, если течение заболевания тяжелое и не поддается терапии. При таких патологиях наблюдается выраженная сердечная недостаточность, функции органов-мишеней значительно нарушены. Человек признается полностью нетрудоспособным, он не может выполнять никакую работу.
Многие люди, страдающие постоянно повышенным артериальным давлением, не знают, как получить группу инвалидности. В первую очередь, нужно обратиться с этим вопросом к лечащему врачу, он даст все рекомендации, направит на освидетельствование. Гипертония считается серьезным недугом, поэтому человек может стать нетрудоспособным. Поражаются все органы и ткани тела, нарушаются процессы жизнедеятельности и ухудшается самочувствие, поэтому инвалидность положена большей половине таких больных.
Для подготовки материала использовались следующие источники информации.
Работа и заботы о семье отнимают у каждого немало времени. Порой на головную боль, недомогания, тошноту человек не обращает внимания.
Однако это не беспричинные показатели отклонения в состоянии здоровья, а начальные признаки повышения артериального давления.
Вряд ли до определенного момента дома обнаружится тонометр, поэтому контроль АД не ведется.
В результате приходится страдать, обнаружив однажды на приеме у врача высокие показания– 140/100 или значительно большие.
Дальше болезнь развивается стремительно. В результате многие становятся нетрудоспособными, затрудняются обслуживать себя.
Возникает вопрос, дают ли инвалидность при гипертонии 2 и 3 степени, возможно ли получение статуса инвалида при наличии указанного диагноза.
Попробуем разобраться, определить характер протекания серьезной патологии.
Особенности гипертонического заболевания
Решив в подробностях узнать, при гипертонии дают инвалидность и какую группу, надо разобраться с тонкостями заболевания.
На различных стадиях оно протекает неодинаково. Если вначале больные испытывают легкие недомогания, то при усугублении симптомов многие нуждаются в постоянном лечении в стационаре.
Исчезает возможность выполнять домашние обязанности, справляться с перечнем обязательств на рабочем месте из-за регулярных скачков АД.
Добавляются проблемы при поражениях почек, глаз, при опасных гипертонических кризах.
Виды заболевания
Чаще артериальная гипертензия выявляется у лиц, чей возраст перешагнул за 40-летний рубеж. Болезнь молодеет.
Медики констатируют, что диагноз нередко устанавливается тем, кому 25-30 лет.
Протекает патология в разных формах. Классификации учитывают форму заболевания, наличие осложнений.
По степени прогрессирования АГ бывает:
- медленнотекущая или доброкачественная: признаки мало выявлены, при раннем выявлении поддается лечению;
- злокачественная: прогрессирует быстро, состояние резко ухудшается, отказывают различные органы (почки, глаза).
Первичная форма
Врачи считают, что заболевание недостаточно изучено. Первичная гипертония появляется по причине наследственности, с возрастом.
АГ протекает в гиперадренергической, норморенинной и гипоренинной, гиперренинной форме.
Вторичная форма
Наблюдается при поражении некоторых внутренних органов, систем, влияющих на величину АД. Нередко вызвана нарушениями в работе почек.
Иногда причиной АГ становится длительный прием некоторых препаратов, заболевания эндокринной системы, крови.
К развитию артериальной гипертензии приводит наличие поражений сосудов, опухолей, пороков сердца.
Симптомы гипертонии у пожилых людей
АГ у многих пациентов преклонного возраста протекает бессимптомно. Выявить ее помогает лишь постоянное измерение уровня давления.
К симптомам гипертонии относятся:
- гудит в ушах;
- подташнивает;
- болит голова;
- цепенеют конечности;
- обнаруживается слабость;
- днем появляется сонливость;
- заметны головокружения;
- ухудшается стремительно зрения.
Стадии
Врачи называют три стадии артериальной гипертензии у пациентов с характерными особенностями.
Определяются также вероятные уровни риска. Могут быть тяжелейшие осложнения.
Первая
У пациентов наблюдает эпизодическое повышение АД до уровня 140/90 – 160/100. Внутренние органы работают нормально, никаких проблем в работе систем нет.
При повышенном АД у пациента отмечается приступ слабости. Нередко внезапно возникает пронизывающая головная боль.
Может чувствоваться тошнота. При повышенном АД наблюдаются проблемы со зрением, ощущается головокружение.
Однако пациент способен работать, себя обслуживать, если принимает прописанные препараты. Инвалидность не назначается.
Вторая
Симптомы становятся более выраженными, показатели АД расположены в рамках 160/100 – 180/110. Гипертензия становится хронической.
АД редко возвращается до нормальных показаний. В работе сердечно-сосудистой системы вскрываются изменения. Из-за повышенного давления быстро наступает усталость.
Постоянно чувствуется утомляемость, болит голова. По нескольку раз на день немеют конечности.
Без признаков отравления появляется тошнота. Гипертрофируется левый желудочек, страдает сетчатка. Стоит отметить, дают ли инвалидность при гипертонии 2 степени.
Ответ неоднозначен, но при тяжелой форме назначается 3-я группа. Старайтесь официально отмечать случающиеся гипертонические кризы.
Третья
Гипертоники отмечают, что давление устойчиво поднялось до 180/110. Постоянными становятся гипертонические кризы.
Происходят непоправимые изменения в строении внутренних органов. Сбои дают почки, сердце.
Резко падает острота зрения. Могут наблюдаться кровотечения. Речь больного в период криза становится невнятной.
Идти невозможно, тяжело, походка становится шаткой. У пациентов определяется сердечная или почечная недостаточность, стенокардия.
Диагностируется аневризма аорты, отмечается энцефалопатия.
Случаются инсульты, нередко бывают инфаркты. Далее рассмотрим, если гипертония 3 степени, дается ли инвалидность и какие документы требуются.
Степени риска
При любой стадии гипертонии существуют установленные степени риска здоровью пациентов, поэтому следует неукоснительно соблюдать рекомендации врачей. Их перечень отражается врачом в диагнозе.
Среди основных факторов учитывается:
- пол;
- показатели холестерина;
- возраст;
- предрасположенность;
- присутствие вредных привычек;
- лишний вес;
- проблемы с внутренними органами;
- частота двигательной активности.
Официально установлены 4 степени риска (СР):
| СР | Отягощающие факторы | Риск развития осложнений |
| 1 | Отсутствуют | 10-15% |
| 2 | 1-2 | Не выше 20% |
| 3 | 3 | Не превышают 30% |
| 4 | Более 3 | Выше 30% или органы-мишени больные |
Как получают инвалидность при гипертонии
Можно ли получить инвалидность при гипертонии пришедшему на прием пациенту, определит медико-социальная экспертиза.
Гипертоник отправляется на нее самостоятельно, но он должен предъявить направление участкового врача, у которого наблюдается, проходит лечение.
В направлении отмечается информация:
- перечень мероприятий по проведенному лечению;
- получение реабилитации и профилактических процедур с прослеживанием перемен в сторону улучшения или осложнений общего состояния;
- степень поражения внутренних органов;
- сведения об общем состоянии к моменту обращения в МСЭ.
Далее рассмотрим, как получить инвалидность по гипертонии, при тяжелой форме патологии.
Когда для установления инвалидности в медучреждение пациент явиться не может, к нему выезжает комиссия.
Иногда инвалидность выдается заочно. При невозможности специалистов посетить гипертоника дома, придется собрать достаточно увесистый пакет документов.
Многие интересуются, положена ли группа инвалидности при гипертонии пожизненно.
Решение неоднозначно, потому что при получении 1-й группы доказывать ее придется раз в 2 года. Если пациенту назначена 2-я или 3-я группа, на комиссию вызывают ежегодно.
Существуют из данного решения исключения. Они касаются отдельных лиц.
- мужчинам, достигшим 60 лет;
- женщинам после 55;
- гражданам обоих полов при выявлении у них патологических изменений в строении внутренних органов, следствии чего была выдана группа.
Не всегда положительный ответ приходится услышать, насобирав пакет документов и зная, какая инвалидность при гипертонии дается. МСЭ может дать отказ пациенту даже при 2-3-ей степени.
В подобных случаях обязательно аргументируется решение. Вместо группы гипертоникам выдаются рекомендации на перемену условий труда, образа жизни.
Могут быть временно определены социальные льготы на приобретение лекарственных препаратов, другая помощь.
Список нужных документов
Для подтверждения состояния здоровья гражданам назначаются диагностические осмотры, по итогам которых выдаются соответственные документы.
Инвалидность при гипертонии пенсионерам выдается на общих основаниях.
Непременно придется выполнить:
- анализ утреней мочи и крови;
- эхокардиографию;
- биохимическое исследование крови;
- ЭКГ;
- осмотр у невролога, офтальмолога, нефролога, кардиолога.
Заключение
На МСЭ приносится выписка из карты, полученные результаты инструментальных диагностики и проведенных анализов.
Узнав в деталях, при какой гипертонии дают инвалидность, советуем обратиться за поддержкой.
gribkovnet.ru
Дают ли инвалидность при сахарном диабете в 2019 году
Функционирование организма может иметь самые различные нарушения. К одним из таких нарушений является появление у человека сахарного диабета. В настоящее время эта болезнь является неизлечимой, медицина может лишь улучшать состояние человека, поддерживая организм на установленном уровне. В связи этим многие спрашивают, есть ли инвалидность, устанавливаемая при диабете.
Оглавление статьи
Дают ли инвалидность при диабете?
Под сахарным диабетом понимается болезнь, при которой организм не вырабатывает достаточного количества инсулина или он не воспринимает его так как, это предусмотрено природой. Считается, что это заболевание несмотря на то, что оно хроническое, не снижает качество жизни человека.Поэтому сахарный диабет не включается в перечень заболеваний, дающих право на получение инвалидности. Тем не менее многие больные являются инсулинозависимыми, им следует придерживаться диеты, вовремя вводить инсулин и многое другое.
Сахарный диабет имеет два типа:
- Инсулинозависимость.
- Инсулинрезистентный.
Первый тип
При данном виде сахарного диабета инсулин в организме человека вырабатывается в небольшом количестве, поэтому наблюдается его нехватка.
Для восполнения необходимо количества, человек должен в установленное время ежедневно делать уколы. Большинство больных им это дети и молодые люди до 40 лет. Он является редким видом, но часто приводить к серьезным патологическим процессам.
Течение болезни сопровождается появлением большого числа патологических процессов, которые со временем приводят к появлению болезней, какие предполагают получение группы инвалидности.
Наличие сахарного диабета не является основанием для оформления группы. Однако последствия его влияния на организм (появление различных болезней), дает возможность получить группу и инвалидности.
Второй тип
Он характеризуется тем, что клетки организма не реагируют на инсулин, в результате чего организм не функционирует так как это нужно. При таком диабете лечение осуществляется с помощью лекарственных препаратов, а также необходимо следование строгой диете.
В данной ситуации также, как и при первом типе, сам сахарный диабет не дает права на оформления группы инвалидности. Но болезни, которые он вызывает, снижают качество жизни человека, приводят к его нетрудоспособности и возможности оформления инвалидность.
Критерии, по которым дается инвалидность при сахарном диабете:
Критерии отнесения больных к той или иной группе инвалидности определяются приказом Минтруда РФ № 1024 от 17 декабря 2015 года. Данный документ определяет какие осложнения при сахарном диабете приводят к присвоению группы инвалидности.
Первая группа
Ограничение жизнедеятельности человека на уровне 90-100%. Данная группа устанавливается, если человек из-за сахарного диабета становится слепым, у него полностью отказывают почки, а язвы на конечностях, стопах, приводят к их ампутации.
Внимание! Такой человек теряет способность трудиться полностью, а также обслуживать себя самостоятельно.
Вторая группа
 Ограничение жизнедеятельности человека на уровне 60-80%. Данная группа определяется как инсулинонезависимый диабет, она может быть присвоена при увеличении сахара в крови более чем 15 ммоль/л.
Ограничение жизнедеятельности человека на уровне 60-80%. Данная группа определяется как инсулинонезависимый диабет, она может быть присвоена при увеличении сахара в крови более чем 15 ммоль/л.В мочи и крови человека происходит концентрация кетоновых тел. В результате перестают работать почки, человек полностью теряет зрение. На конечностях у него появляются язвы. Способность работать у него снижается, также, как и возможность обслуживать себя.
Третья группа
В этом случае ограничение жизнедеятельности человека на уровне 40-60%.
Данная группа может быть присвоена человеку, больному сахарным диабетом, если у него происходит проявляется следующее:
- Проявляется повышение сахара в моче
- Снижения зрения из-за ретинопатии.
- Развитие нефропатия и ухудшение работы почек.
- Развитие нейропатии с появлением дисфункции нервной системы.
- Развитие ангиопатии.
- Сахар в крови у человека поднимается до 8-15 ммоль/л.
Внимание! Появление этих болезней приводит к тому, что человеку становится трудно передвигаться и ориентироваться пространстве.
Инвалидность при диабете у детей
Диабет 1-го типа чаще всего проявляется в молодом возрасте, его причиной становятся острые инфекции, которые воздействуют на поджелудочную железу. Также в детском возрасте часто выявляется несахарный диабет.
Дети с такими заболеваниями обычно получают инвалидность при диабете, поскольку им требуется постоянный контроль со стороны взрослых.
Данный статус присваивается без конкретной степени и обычно до 14 лет. При достижении данного возраста происходит переосвидетельствование, которое либо подтверждает инвалидность, либо снимает ее.
Для прохождения комиссии направление на нее выписывает участковый педиатр.
Льготы и иные преференции диабетикам
Если гражданин становится на учет в качестве диабетика, то государство ему предоставляет некоторые социальные гарантии.
Необходимо отметить, что доплаты денежных средств, льготы на оплату ЖКХ и иные аналогичные денежные привилегии диабетикам не положены, но могут быть получены если будет присвоена группа инвалидности.
Независимо от стадии диабета, гражданин имеет право на следующие льготы:
- Получение необходимых лекарственных препаратов для проведения инсулинотерапии;
- Для юношей — отсрочка от призыва в армию;
- Медицинские приборы для контроля сахара в крови;
- Бесплатные осмотры у эндокринолога;
- Для женщин с диабетом — увеличенный декрет.
Если состояние диабетика стремительно ухудшилось, а у его родственников нет возможности ухаживать за ним, то можно претендовать на привлечение соцработника.
После присвоения группы инвалидности диабетик может пользоваться в полной мере установленными привилегиями, но также он будет продолжать получать лекарственные средства и медтехнику для больных диабетом.
Что необходимо сделать для получения инвалидности?
Для присвоения группы инвалидности необходимо пройти несколько этапов. Рассмотрим, как получить инвалидность при сахарном диабете 2 типа. На первом этапе собирается пакет документов.В него включаются:
- Паспорт для установления личности и его копия;
- Заявление формы 088/у-06;
- Направление на комиссию;
- Копия трудовой книжки с заверением кадровым специалистом;
- Справка о текущих условиях и характере труда;
- Для студента — характеристика из учебного заведения;
- Оригиналы и копии медзаключений для подтверждения диагноза;
- Карточка СНИЛС.
Все они подаются в комиссию МСЭ, которая в течение 1 месяца должна провести осмотр. В назначенный день специалисты проводят процедуру и делают заключение о соответствии текущего состояния гражданина критериям инвалидности.
Процесс осмотра вносится в протокол, на основании записей в котором затем оформляется акт МСЭ.
Почему комиссия может отказать в предоставлении инвалидности?
После проведения осмотра, комиссия МСЭ выносит решение о присвоении гражданину группы инвалидности, либо отказе в данном шаге.
Последнее чаще всего происходит, если текущее состояние человека не соответствует критериям, при которых присваивается группа, даже наименьшая 3-я.
Точная причина указывается в справке, которую можно затребовать у комиссии в письменной форме. Также гражданин имеет право запросить выдать ему копии протокола комиссии и акта.
Если с вынесенным решением гражданин не согласен, то он имеет право в течение 1 месяца с момента обжаловать его. Пересмотр проводится в течение 1 месяца в той же комиссии. Если результат будет таким же, то жалобу можно подавать уже в федеральную комиссию.
Последней инстанцией, в которой можно оспорить не присвоение группы инвалидности, является суд.
Может ли быть пересмотрена уже установленная инвалидность?
Основания
Инвалид по закону должен периодически проходить повторное освидетельствование. На нем комиссия снова проводит полный осмотр и по его результатам выносит решение о том, соответствует ли состояние гражданина присвоенной ему группе.
Может произойти так, что будет принято решение о снижении группы, либо полном снятии инвалидности. Обычно такое происходит в случае, если наблюдается улучшение состояния гражданина, по отношению к предшествующему осмотру.
Если произошло снятие группы, то необходимо потребовать комиссию выдать документ с описанием точной причины данного действия.
Если инвалид не согласен с действиями комиссии, он имеет право оспорить данное действие. Рекомендуется предварительно пройти осмотр в частной клинике, которая выдаст заключение о текущем состоянии больного, и затем с ним уже обращаться на повторную комиссию.
Частота переосвидетельствования
Периодичность, с которой инвалиду необходимо проходить снова комиссию, зависит от того, какая ему была установлена группа:
- Для инвалидов 1-й группы частота установлена в 1 раз в 2 года.
- Инвалиды 2 группы должны проходить комиссию заново каждый год.
- Для инвалидов 3-й группы срок также установлен как 1 год. Но они дополнительно должны собирать документы для подтверждения своего статуса.
Если гражданин в установленный срок не является на повторную комиссию, в результате группа с него может быть снята.
Дети с инвалидностью также должны перепроходить комиссию, но в этой ситуации срок будет зависеть от того, получен такой статус с рождения, либо уже в процессе жизни. Далее, при наступлении ребенку 18 лет он должен пройти комиссию для присвоения ему взрослой группы.
Закон устанавливает условия, когда гражданину может быть присвоена группа пожизненно (если улучшения не предвидится, инвалид является пенсионером и т.д.) — в этой ситуации никаких повторных осмотров уже не требуется.
Заключение
Сахарный диабет — это заболевание, которое выражается в то, что организм вырабатывает недостаточное количество инсулина. Сам по себе диабет не является болезнью, при наличии которой можно получить инвалидность.
Однако развитие патологических процессов в организме может изменить его таким образом, что группа будет присвоена. В здравоохранении различают два типа диабета.
Диабетики не имеют права на дополнительные льготы и выплаты, но получают от государства необходимые лекарства и медицинские приборы. После присвоения группы инвалидности они пользуются также всеми привилегиями, которые дает инвалидность.
infportal.ru
Начало лечения инсульта на 15 минут раньше может спасти жизнь и предупредить инвалидность
Просмотрено 3
Новое американское исследование, опубликованное в JAMA Network, показало, что если инсульт начинать лечить на 15 минут раньше, то это значительно улучшит исход болезни. Группа ученых из Медицинской школы им. Дэвида Геффена в Калифорнийском университете в Лос-Анджелесе пыталась определить связь между временем начала реперфузионной терапии и результатами лечения у пациентов с острым ишемическим инсультом. Они обнаружили, что более раннее и быстрое начало лечения может спасти жизнь и предотвратить длительную инвалидность.
Инсульт развивается, когда внезапно блокируется кровоснабжение определенной части мозга. В некоторых случаях это происходит при разрыве кровеносных сосудов мозга, когда происходит кровоизлияние в мозг. Сердечно-сосудистые заболевания, включая инсульт, являются основной причиной смерти во всем мире. Инсульт также является основной причиной тяжелой и долгосрочной инвалидности.
Лечение инсульта начинается с прибытия скорой медицинской помощи для доставки пациента в больницу. В клинических условиях пациент должен получить неотложную помощь, курс лечения для предотвращения повторного инсульта и реабилитацию. Реперфузионная терапия при остром ишемическом инсульте подразумевает внутривенное вливание лекарств, растворяющих тромбы в сосудах.
В новом исследовании ученые хотели определить связь между скоростью лечения с помощью реперфузионной терапии и ее эффективностью для пациентов с острым ишемическим инсультом. Ученые проанализировали данные 6756 человек, перенесших ишемический инсульт. Средний возраст пациентов составлял 70 лет и более половины из них были женщины. Они также учитывали время, потребовавшееся для доставки и начала лечения пациента. В результате они обнаружили, что на каждые 1000 пациентов, которых начинали лечить на 15 минут раньше, было на 15 случаев меньше смертей и случаев долгосрочной инвалидности. Кроме того, 17 из каждой тысячи этих пациентов смогли выйти из больницы без посторонней помощи, а 22 — могли позаботиться о себе сами после выписки.
Ученые также установили, что среднее время от прибытия в больницу до начала лечения составляло 1 час 27 минут, а среднее время от начала проявления симптомов до лечения составляло около 3 часов 50 минут. Дополнительные данные показывают, что больницы, проводящие реперфузионную терапию для более 50 пациентов ежегодно, начинают лечение в среднем быстрее, чем те, которые проводят ее для менее 30 пациентов в год. Кроме того, они обнаружили, что лечение в инсультных центрах происходит быстрее.
Пациенты, перенесшие инсульт в нерабочее время больницы (например, в праздничные и выходные дни, а также до 7 часов утра и после 6 часов вечера в будние дни), как правило, получают лечение с опозданием. Люди, которые живут одни или не могут сразу распознать симптомы, тоже чаще получают лечение поздно. Авторы рекомендуют расширить штат врачей, дежурящих в нерабочее время, чтобы пациенты, поступающие в два часа ночи, получали бы лечение настолько же оперативно, как и поступающие в два часа дня. Они пришли к выводу, что, если оказывать помощь пациентам на 15 минут раньше, то можно спасти тысячи жизней.
При инсульте важна каждая минута. Очень важно определить признаки и симптомы инсульта на ранней стадии. Они включают внезапную слабость или одностороннее онемение в руке, лице или ногах, внезапную потерю зрения (как одного, так и обоих глаз), внезапную затрудненность речи, проблемы с пониманием речи и внезапную спутанность сознания, внезапную сильную головную боль без известной причины, внезапные проблемы с двигательным аппаратом, такие как потеря равновесия, координации и головокружение.
Источник: medportal.ru
westroad.su
Инвалидность при остеохондрозе: правила оформления
Остеохондроз – заболевание опорно-двигательного аппарата, которое проявляется в изнашивание костной ткани, ограничении двигательной подвижности, боли. Так как ухудшается качество жизни больного, он не может выполнять некоторые виды работ и бытовые обязанности. Поэтому многие люди узнают про инвалидность при остеохондрозе.
Условия установления инвалидности
Остеохондроз – заболевание позвоночника, при котором положена группа инвалидности. Но не каждая форма патологии приводит к ограничению подвижности и болевому синдрому. Поэтому выделили определенные условия, при которых дают справку:
- обострение не реже 1 раза в месяц с последующим улучшением, но с сохранением периодических болей;
- формирование грыжи позвоночника;
- риск повреждения позвоночника грыжей;
- отсутствие эффективности терапевтического лечения;
- наличие патологических признаков, которые не дают быть работоспособным;
- нарушение системного кровообращения, которое приводит к дегенерации мышечной ткани;
- скованность в движениях, так как пациент в это время ощущает боль;
- невозможность координировать деятельность конечностей, сниженная подвижность мышц.
Это подтверждает лечащий врач, который проводил лечение пациента продолжительное время. Инвалидность при заболевании позвоночника дают не каждому пациенту. Только один терапевт не может установить ограничение профессиональной деятельности, поэтому проводится медицинская экспертиза.
Помимо документов пациент должен предоставить:
- уровень достатка;
- соответствие здоровья к отсутствию трудоспособности;
- условия проживания.
В список заболеваний, которые предоставляют социальные льготы, входят следующие патологии опорно-двигательного аппарата:
- грыжа позвоночника – выпячивание диска между позвонками в канал с нарушением целостности фиброзного кольца;
- остеохондроз;
- остеопороз – образование пор в костной ткани вследствие вымывания минерального содержимого, что приводит к сильной ломкости даже при малейших повреждениях.
Поэтому врачи дают положительный ответ, если пациент и узнает, можно ли получить инвалидность при грыже позвоночника, остеохондрозе без операции. Но все эти данные необходимо подтвердить.
Показания к проведению экспертизы
Чтобы выявить, можно ли получить инвалидность при грыже любого отдела позвоночника, определяют следующие критерии:
- продолжительное наблюдение пациента на учете в связи с развитием грыжи;
- обострение боли при грыже длится продолжительно, в этот период деятельность человека значительно ограничена функциональностью позвоночника;
- в период обострения отсутствует эффективность лечения и реабилитации;
- патологический процесс активно прогрессирует, поэтому боль образуется в любое время суток;
- появляются сильные головные боли, нарушается функция вестибулярного аппарата, из-за чего у человека утрачивается координация движений;
- лечащий врач дает запрет на трудовую деятельность;
- нестерпимые боли вызывают затрудненность работы органов дыхания, неврологические расстройства;
- возникает синдром конского хвоста (повреждение нервных волокон спинного мозга в области поясницы, вызывающее слабость нижних конечностей).
Терапевт дает направление в виде документа, на котором располагается перечень причин, наименование болезни и ее стадия. Помимо этого документа для прохождения комиссии необходимо взять с собой историю болезни, все выписки, данные по анализам, иные документы, подтверждающие диагноз. С ними направляются проходить комиссию.
Как определяется группа
Для определения инвалидности при остеопорозе проводят анализ состояния больного, определяют симптоматику болезни. Для каждой группы соответствуют определенные признаки.
Третья
Дают инвалидность при остеохондрозе, грыже позвоночника и остеопорозе, если пациент соответствует следующим критериям:
- возможность самообслуживания, но с большим временем;
- постоянные болевые ощущения без ремиссии;
- стойкое нарушение функции вестибулярного и двигательного аппарата;
- периодическое обострение заболевания со значительным ухудшением самочувствия.
Помимо остеохондроза при остеопорозе дают группу инвалидности, а также при грыже.
Вторая
Чтобы узнать, дают ли инвалидность 2 группы при остеохондрозе, необходимо выявить следующие критерии:
- обострения учащаются, становятся дольше;
- резко ограничивается объем движений, но сохраняется частичная возможность выполнения бытовые функций при наличии посторонней помощи;
- были проведены хирургические вмешательства для восстановления функции опорно-двигательного аппарата, но улучшений не возникло.
Вторую категорию дают и тем людям, у которых было стабильное состояние, но оно резко ухудшилось в результате осложнений от операции.
Первая
Дают ли 1 группу инвалидности при грыже позвоночника, как осложнения остеохондроза, определяют критерии:
- резкое снижение функциональности позвоночного столба с частичной или полной утратой функций;
- у больного отсутствует способность к самостоятельному движению и самообслуживанию.
Человек не может жить полноценно, если отсутствует помощь посторонних людей.
На сколько выдают инвалидность
При оформлении инвалидности пациент узнает о сроке годности справки. Она бывает двух видов:
- постоянная – у больного существуют необратимые осложнения, в результате которых костно-мышечная ткань не может восстановиться;
- временная – выдается на срок не более 2 лет, затем человек должен повторно пройти медицинскую комиссию для подтверждения диагноза.
Во время повторной комиссии могут быть выявлены данные об ухудшении или улучшении состояния пациента. Поэтому инвалидность могут продлить, повысить группу или отменить.
В каком случае инвалидность не будет получена
Некоторые пациенты переживают, дают ли инвалидность любой группы при остеохондрозе шейного отдела позвоночника, так как патология распространена не на весь позвоночник.
Если у больного есть диагноз остеохондроз, остеопороз, грыжа любого отдела позвоночника, это основание для прохождения медицинского освидетельствования, чтобы получить инвалидность. Но существуют обстоятельства, когда человек не получает ее, даже при наличии необходимых симптомов:
- отсутствие обращения за медицинской помощью;
- благоприятный прогноз, когда человек может выздороветь, если выполнит все предписания врача;
- сохранение трудоспособности;
- отказ от обследования, на которое был отправлен человек медицинской комиссией;
- отсутствие подтверждения больным или данными от анализа факта, что грыжа позвоночника постепенно прогрессирует.
Если после отказа человек настаивает на получении справки об ограниченной трудовой способности, он может подать на апелляцию. Дело будет рассмотрено повторно.
Что дает получение инвалидности
После получения справки больной может получить следующие привилегии и помощь:
- социальные льготы, пособия, размер которых соответствует группе;
- льготное получение жилья вне очереди;
- инвалидные коляски с проведением ремонта по необходимости;
- посещение социального работника;
- бесплатный проезд, парковки для инвалида или близких родственников, которые его перевозят.
Чтобы получать все льготы, человеку необходимо при себе иметь документ, подтверждающий его состояние.
Получение инвалидности при грыже и других серьезных болезнях позвоночника не только дает льготу на получение многих привилегий, но и защищает его. При ограничении способностей больной не в состоянии работать, поэтому ему необходима помощь государства.
opekarf.ru
Инвалидность при инфаркте миокарда группа инвалидности
Содержание страницы
Инфаркт миокарда (ИМ) – тяжелое заболевание, которое является серьезным осложнением ишемической болезни сердца. Чем крупнее сосуд закупорен, тем больший участок сердечной мышцы лишен кислорода, и тогда говорят об обширном инфаркте миокарда. Нередко это приводит к развитию других еще более тяжелых состояний, поэтому крайне важно вовремя пройти своевременную комплексную терапию.
При инфаркте миокарда чаще всего умирают больные. Например, в США ежегодно регистрируется около миллиона больных с острым инфарктом миокарда, с которых 213 тыс. летального исхода.
Заболевание требует длительного и тщательного реабилитационного периода. Тогда больным в некоторой мере удается восстановить нарушенное самочувствие. В других случаях сердечный приступ приводит к тяжелым осложнениям (сердечной недостаточности, кардиогенному шоку, перикардиту, желудочковым аритмиям и пр.), что в свою очередь снижает трудоспособность больного.
Видео: Кому дают инвалидность после инфаркта
Что такое инвалидность?
Острый инфаркт миокарда (ОИМ) и ишемическая болезнь сердца (ИБС) являются наиболее распространенными причинами смерти и четвертыми по распространенности заболеваниями во всем мире [1 – Global Atlas on cardiovascular disease prevention and control. Edited by: Mendis S, Puska P, Norrving B. 2011, Geneva: World Health Organization].
В 2008-2009 году у 22,9% всего немецкого населения в возрасте 65 лет и старше была диагностирована ИБС [2 – Robert Koch-Institut: Coronary heart diseases, diagnosed by a physician (percentage of the respondents). Classification: years, region, age, sex, level of education. German Health Update – Telephone Health Survey (GEDA)]. Краткосрочная летальность от ОИМ в промышленно развитых странах находится на этапе снижения из-за использования новых методов лечения и профилактики, тогда как в общем наблюдается старение популяции. Это приводит к увеличению количества пожилых людей, переживших ОИМ.
Инвалидность – это утрата способности человеком выполнять действия, необходимые для повседневной жизни по причине ранее полученной травмы или осложнений, развившихся на фоне основного заболевания.
При инвалидности человек не может выполнять самообслуживание и удовлетворять основные потребности, такие как стирка, уборка, приготовление пищи, мобильность и пр. Недостаточная трудоспособность указывает на снижение самостоятельности и большую зависимость от помощи других людей в повседневной жизни, что в свою очередь приводит к необходимости ухода за больными и / или выполнения других действий, связанных с их обслуживанием.
В то время как болезни сердца, такие как ИБС, были связаны в основном с инвалидностью у пожилых людей в нескольких исследованиях, лишь немногие из них до настоящего времени показали связь инвалидности с ростом численности больных, выживших после ОИМ. Показатели того, существуют ли различия в причинности и развитии инвалидности среди населения в целом и выживших после ОИМ, до сих пор остаются неизвестными.
Предрасполагающие факторы развития инвалидности после ИМ
Инвалидность при инфаркте миокарда чаще всего обусловлена наличием следующих осложнений:
- Стенокардии
- Повторного инфаркта
- Сердечной недостаточности
- Аритмии
- Риска внезапной смерти
Психологическое расстройство – признанная сопутствующая патология инфаркта миокарда, которая может инициировать образование порочного круга у пациентов, задерживать или усложнять процесс выздоровления.
Клиническая депрессия также нередко наблюдается после ОИМ и аналогично психологическим расстройствам усугубляет течение болезни.
Многочисленные исследования показали прямую отрицательную корреляцию между серьезностью ИМ и возвратом к привычной деятельности.
Увеличенный срок пребывания в больнице после инфаркта миокарда впоследствии способствовало снижению темпов возврата к работе.
В некоторых исследованиях было показано прямое влияние программ кардиологической реабилитации на увеличение процента пациентов, возвратившихся на работу и ведущих трудовую деятельность в течение длительного времени.
Особенности оформления инвалидности после ИМ
Инфаркт миокарда требует длительного периода лечения и еще больше уходит времени на реабилитацию после сердечного приступа. В целом, при благоприятных обстоятельствах, на восстановление требуется до шести месяцев, но нередко нужно и больше времени. Главное, всем больным после перенесенного ИМ строго рекомендуется избегать физической и эмоциональной нагрузки, что при некоторых условиях труда просто невозможно выполнить. Именно поэтому лечащий врач после лечения и реабилитации отправляет таких больных на ВТЭК.
ВТЭК (или МСЭ) – это врачебно-трудовая экспертная комиссия (медико-социальная экспертиза), которая занимается вопросами длительной и постоянной утраты трудоспособности. Именно с ее согласия больным присваивается та или иная группа инвалидности или вовсе предоставляется отказ.
Инвалидность присваивается с учетом строгих требований, среди которых одно из важных значений имеет степень утраты трудоспособности больным. Также принимается во внимание тот факт, может ли человек работать на том месте, где пребывал до ИМ. Иногда род занятий связан с физическими или психологическими напряжениями, также могут определяться вредные для здоровья условия труда, что позволяет больному получить группу инвалидности.
Документы, необходимые для оформления инвалидности после ИМ:
- Направление на МСЭ, которое дает лечащий врач
- Оригинал и ксерокопия паспорта
- Ксерокопия трудовой книжки, заверенная нотариусом
- Амбулаторная карта
- Оригинал и ксерокопии выписки из больницы
- Заявление на освидетельствование
Дополнительно могут потребоваться с места работы справка о доходах и характеристика.
Какую группу инвалидности можно получить после ИМ?
Существует три группы инвалидности, которые даются больным в соответствии со степенью потери ими трудоспособности. Решение о присвоении группы выдает ВТЭК после изучения истории болезни больного, результатов анализов и исследований до и после лечения, а также анализов врачебных заключений, которые даются при обследовании больного во время медико-социальной экспертизы.
- Первая группа – самая тяжелая, поскольку присваивается тем больным, которые нуждаются в постоянном уходе за собой из-за тяжелых осложнений, возникших на фоне ранее перенесенного ИМ (стенокардии, сердечной недостаточности, тяжелой формы аритмии). Больные с первой группой инвалидности считаются нетрудоспособными.
- Вторая группа – характеризует состояние больного средней степени тяжести. Таким больным требуется поддерживающая терапия, но они могут выполнять работу с незначительной нагрузкой. Подобная группа инвалидности нередко присваивается после оперативного вмешательства, связанного с восстановлением кровоснабжения миокарда.
- Третья группа – присваивается в случае наличия небольших нарушений сердечной деятельности, которые не позволяют выполнять прежние обязанности из-за ограничения физической нагрузки.
Инвалидность может быть бессрочной, но подобное заключение устанавливается при наличии доказательств абсолютной невозможности в реабилитации больного. В противном случае группа инвалидности закрепляется на один год, после чего больному нужно снова проходить комиссию, чтобы подтвердить группу или получить отказ о ее предоставлении.
Видео: Какие нужны документы для оформления инвалидности? Цикл 2
Люди, пережившие сердечный приступ, кардинально меняют свой образ жизни. Они соблюдают специальный режим и рацион питания, отказываются от вредных привычек (употребления алкогольных напитков, сигарет и других средств). Запрещено заниматься интенсивными физическими нагрузками, а также рекомендуется избегать стрессовых ситуаций, особенно, если пациентом было перенесено стентирование. Но дают ли инвалидность после инфаркта миокарда (МКБ-10, код 121), положены ли выплаты в связи с ограничением или полной утратой трудоспособности человеком? Об этом, а также о порядке оформления документов, назначениях и рекомендациях врачей, сколько и в каких размерах государство обязано платить — далее в этой статье.
Особенности оформления
 В период реабилитации человеку положено оформление больничного листа не менее, чем на четыре месяца. Но если за это время он полностью не восстановился, то может претендовать на пособие. Положена ли группа инвалидности после инфаркта и как ее оформлять – этот вопрос рассматривает специальная медицинская комиссия. Документ, свидетельствующий о том, что человек является инвалидом, выдается сроком на 365 дней. После необходимо повторное оформление.
В период реабилитации человеку положено оформление больничного листа не менее, чем на четыре месяца. Но если за это время он полностью не восстановился, то может претендовать на пособие. Положена ли группа инвалидности после инфаркта и как ее оформлять – этот вопрос рассматривает специальная медицинская комиссия. Документ, свидетельствующий о том, что человек является инвалидом, выдается сроком на 365 дней. После необходимо повторное оформление.
Как получить инвалидность после инфаркта, дают ли группу инвалидности и что нужно для этого? Больничный лист после перенесенного приступа — лишь формальная инвалидность, которая в обязательном порядке должна выдаваться каждому больному. Все эти четыре месяца восстановления оплачиваются. Поэтому люди, перенесшие в большинстве случаев операцию, имеют возможность восстановить свои силы и привыкнуть к новому образу жизни. Продлить лист нетрудоспособности можно, пройдя соответствующую аттестацию.
Согласно данным статистики, каждый второй пациент восстанавливается, что позволяет ему продолжить трудовую деятельность. Но если картина выглядит не столь оптимистично (например, если человек перенес кому, при полной блокаде правой ножки, был обнаружен инфаркт задней стенки и другие формы болезни), положена инвалидность при инфаркте миокарда (группа зависит от результатов реабилитации и дальнейших прогнозов). Во время его оформления учитываются следующие критерии:
- Профессиональная деятельность.
- Способность предоставлять качественные услуги в рамках профессиональной деятельности.
- Его образование.
- Дееспособность, возможность к самообслуживанию.
- Может ли нормально функционировать организм в новых условиях.
 Заполняется специализированный больничный лист, а также описываются результаты обследования. После того как все нужные документы собраны, они передаются комиссии на рассмотрение.
Заполняется специализированный больничный лист, а также описываются результаты обследования. После того как все нужные документы собраны, они передаются комиссии на рассмотрение.
Больной проходит реабилитационные мероприятия с целью избежать повторных приступов. Также осуществляется психологическая поддержка, проводится полноценная адаптация к новым условиям жизни. Доктора не рекомендуют в этот период постоянно находиться дома и лишать себя общения с окружающим миром. Следует изменить условия трудовой деятельности, не допускать эмоциональных потрясений, нагрузок и других ситуаций, способных причинить вред здоровью.
Как определяют группу
Первая группа полагается людям, у которых выражена крайняя степень постинфарктного состояния (например, перенесшим острый, обширный приступ). В таких случаях больных нередко беспокоят проявления стенокардии, сердечной недостаточности, а также другие признаки, которые тяжело купировать в процессе лечения.
Вторая группа присваивается людьми, у которых:
- Имеется ограниченная трудоспособность.
- Прослеживаются нарушения в функционировании сердца, но не сопровождаются видимыми симптомами.
- Была проведена реваскуляция (восстановление сосудистой сети).
Третья группа принадлежит людям с незначительными отклонениями в работе сердца и сосудов. Если до приступа больной занимался несложной трудовой деятельностью, после пройденного курса реабилитации он снова может стать полноценным сотрудником, вернувшись на прежнее место работы без негативных для себя последствий.
Постоянную или бессрочную группу человек получает лишь в том случае, если курс лечения не принес желаемого результата, а прогноз неутешителен. Тогда он не может вести полноценную жизнедеятельность и его рекомендуется оформить в реабилитационный центр с круглосуточным уходом.
Дают ли инвалидность после инфаркта и стентирования? В большинстве случаев, реабилитацию продлевают тем, кто перенес стентирование сосудов (предполагает установку специального стента, что позволяет расширить сосуды, суженные в результате развития патологического процесса.
Когда могут отказать в получении инвалидности
Отклонить просьбу могут и в том случае, если терапия оказалась эффективной. Но вынесение такого заключения должно основываться на результатах диагностики. Получить отказ также можно, если:

- Полностью сохранилась способность к самообслуживанию.
- Работа не связана с тяжелыми загрузками физического и психоэмоционального характера (нет надобности переходить на более легкие условия труда).
- Лечащий врач после тщательного обследования делает заключение, что продление больничного листа не требуется.
Как реагировать на отказ? Для обжалования в течение трех дней снова направить пакет документации в бюро. На протяжении месяца назначается повторное освидетельствование.
Также решение комиссии возможно обжаловать в судебном порядке. В таких случаях человек проводит собственную экспертизу. На основе полученных результатов суд выносит решение.
Что запрещено
Людям, которые перенесли сердечный приступ, не разрешено заниматься несколькими видами трудовой деятельности: управлять воздушными транспортными средствами, некоторыми видами наземного транспорта, работать в тяжелых условиях, ремонтировать электротехнические приборы. Также не рекомендуется осуществлять любую трудовую деятельность на высоте, слишком часто передвигаться, нужно избегать контактов с химикатами. Врачи не советуют работать поименно или на производствах с напряженным режимом работы.
Переосвидетельствование
Первую группу оформляют сроком на два года. Вторая и третья требуют от человека прохождения освидетельствования каждый год. В таких случаях понадобится собрать тот же пакет документов. В карте должны быть отметки, которые свидетельствуют о прохождении человеком всех восстановительных процедур, которые ранее назначила комиссия. От работодателя требуется справка с установлением о режиме работы.
Среди людей, перенесших сердечную болезнь, есть большое количество пациентов работоспособного возраста. В силу многих факторов и обстоятельств, большинство из них проявляет желание работать и в дальнейшем. Но врачи рекомендуют по завершению периода реабилитации избегать тяжелой физической работы, стрессовых ситуаций и других факторов, которые оказывают негативное воздействие на сердце и провоцируют инвалидность после инфаркта, возникшего повторно.
Следует учесть и тот факт, что среди людей, интересующихся как получить инвалидность после инфаркта, много пациентов пенсионного возраста, так как у них риск развития осложнений намного выше. Даже малейшие переживания или физические перенапряжения способны крайне негативно отразиться на работе сердечно-сосудистой системы.
Дают ли группу после инфаркта? Следует учесть тот факт, что ее получают не все. Так, согласно данным статистики, после шунтирования ее могут обрести лишь 10-15%. Но она также положена пациентам, перенесшим не менее серьезные заболевания (например, инсульт головного мозга, осложнения, вызванные сахарным диабетом). Ставить подобные диагнозы и делать какие-либо заключения должен врач, основываясь на результатах обследования. Неработающие из-за болезни мужчины и женщины получают пенсию каждый месяц. Ее размер зависит от группы инвалидности. Также учитывается прежний размер зарплаты и трудовой стаж.
Тяжелая болезнь серьезное испытание для всего организма человека. После выписки из больницы еще нужно провести много разных процедур, профилактических мероприятий для выздоровления. Не всегда получается достигнуть нужных результатов в полной регенерации трудоспособности. Начинаются проблемы с должностными обязанностями, особенно, если сложное производство. Возникает естественный интерес: после инфаркта миокарда инвалидность дают или нет?
В каком порядке оформляют инвалидность при инфаркте миокарда
У властных государственных структур находятся на этот случай разные механизмы помощи гражданам. Как один из способов поддержки больных от последствий после тяжелых заболеваний, подтвержденных медицинской комиссией, служит предоставление пенсионного содержания.
Людям после сложного и серьезного заболевания трудно возвращаться к нормальной жизни. Кроме тяжелой болезни, которая еще долго будет сказываться на состоянии здоровья, даже после выписки из больницы, наступают и материальные проблемы. Поэтому, первое время трудоустроенным гражданам выплачивают деньги по больничным листам, пока они лечатся и пропускают работу.
Дни строго регламентированы нормативами, когда платежи заканчиваются необходимо обратиться в поликлинику для тщательного обследования. Хронические случаи требуют продолжительного лечения и больших расходов.
Только врачебная комиссия способна определить:
- Степень поражения стенок органа инфарктом миокарда, давать инвалидность или нет;
- уровень осложнений;
- способность к выполнению производственных заданий;
- на какое время освободить от работы.
Если действия сопровождаются физическими и эмоциональными напряжениями пациенту назначают группу, при которой он может быть освобожден решением комиссии от сложных заданий, его переводят на облегченный труд.
Выражают необходимость формой:
- продлением больничных дней до 4 месяцев;
- после дополнительного исследования состояния здоровья больничный продлевают на год;
- назначают группу инвалидности.
Коллегиальным врачебным обследованием, профессионалами по разным специальностям, может определена степень восстановления здоровья пациента.
От каких факторов зависит группа
На решение медицинской комиссии влияют многие параметры к примеру, физическое состояние человека.
Врачам нужно найти ответы на многие вопросы:
- в какой степени пациента можно нагружать;
- способность к выполнению рабочих операций;
- как реагирует организм на привычные движения;
- каких качеств от профессии требует занятость на конкретной должности.
После рассмотрения факторов загруженности по специальности начинают изучать его степень восстановления:
- какого характера был инфаркт;
- уровень обнаруженных осложнений;
- выражение сердечной недостаточности, показания анамнеза;
- влияние, использованных лечебных методов и восприятие их органом.
Отказывают в назначении группы, если выявлены следующие случаи:
- небольшая степень инфаркта;
- нет осложнений и мышца сохранила способность к работе;
- сердце хорошо сокращается;
- легкие условия труда безвредные.
В МЭС входят врачи разного направления, каждый со стороны своей специальности определяет состояние здоровья исследуемого претендента на группу.
В каких ситуациях назначают группы?
Основным критерием для врачей насколько тяжело заболевание становится уровень и состояние сердечной недостаточности, угроза повторения инфаркта в нестабильной напряженной стенокардии. Сердце покажет, как орган работает, какой выявлен риск ухудшения здоровья от добавочных осложнений. Если анализы показывают, что существуют неоспоримые доводы для признания пациента в той или иной степени нетрудоспособным, чтобы прекратить сердечные нагрузки, исключить факторы опасности для жизни. Группу определяют по некротическим изменениям в сердце и тяжестью последствий. В разных ситуациях бывают свои обособленные показатели при назначении статуса инвалида:
- 1 группу утверждают, когда пациенту противопоказана любая работа. Необходимо соблюдение порядка и правил по строгому постельному режиму. Пациентам назначают длительную реабилитацию, рекомендуют курортную поддержку здоровья в санаториях. Для таких граждан назначается лечение в отделении кардиологии. Затем они годами проводят профилактическое наблюдение в санаториях с кардиологическим направлением. Возможно изменение на 2 группу, если здоровье стабилизируется, когда пройдены все этапы восстановления, а совершен перевод на основании решения комиссии. Самая серьезная инвалидность назначается, когда выполнено шунтирование сердечных сосудов или проведена сложная операция на сердечной мышце. Такие процедуры относятся к дорогим категориям лечения, поэтому никому не нужно свести на нет работу врачей с положительным результатом, чрезмерными нагрузками.
- 2 группу устанавливают, если эта степень необходима пациенту, чтобы поддержать нормальную жизнедеятельность сменой специальности, когда его работа сопровождается физическими нагрузками и эмоциональными стрессами. Часто на другой должности заработная плата меньше, поэтому больному для покупки лекарств до выздоровления не помешает пенсия из-за утраты трудоспособности.
- 3 группу получают больные, которые успешно прошли реабилитационный период. Но им необходимо время, чтобы предохранить себя от излишних перегрузок, провести профилактические процедуры.
Последнюю степень инвалидности назначают врачи, если пациент перенес ишемию миокарда, на сердце проведено стентирование, установлен каркас или стент оперативным вмешательством.
Дает ли право на инвалидность инфаркт миокарда пенсионерам
Аналитики выяснили, после разных исследований, когда соединили полученные факты и показатели, насколько «помолодел» инфаркт миокарда. На больничных койках с таким серьезным заболеванием все больше оказывается молодых людей. Это не значит, что старики перестали болеть. Эта категория граждан находится во всех группах риска из-за ослабленного организма, защита которого перестала действовать на эмоциональные и физические перегрузки. Пенсионный возраст назван потому, что люди начинают получать от государства содержание. Этот факт не становится препятствием для определения группы инвалидности после инфаркта. Для старшего поколения по общим медицинским правилам и нормативам назначает группу МЭС по реальному состоянию органа, уровню его поражения. Социальные привилегии и степень государственной помощи для стариков имеют другие рамки в сравнении с молодежью.
У выплат пенсий по старости и инвалидности существуют законодательные ограничения. Два материальных содержания положены людям, получившим травмы при выполнении военных операций или участникам ВОВ. Если человек не принадлежит к данным категориям он может выбрать, какую одну пенсию получать, обычно акцент ставят на большей. Инвалиду будут начислены дополнительные денежные выплаты в зависимости от группы и разные по размерам социальные дотации. Они выражаются в предоставлении бесплатных медицинских препаратов, выписки направлений для бесплатных путевок в санатории. Для этих случаев поликлиники оформляют договоры с рядом оздоровительных предприятий.
Процедура стентирования и её последствия
При выполнении малоинвазивной операции необходима установка стента в область коронарной артерии, суженной под воздействием атеросклеротических бляшек, которые разрушают стенки сосудов. Оперативное вмешательство не служит поводом, чтобы признать человека нетрудоспособным. После заживления поврежденных органов, больных возвращают к обычной жизни. Время для реабилитации определяют по уровню ишемического очага поражения сосудов, патологических сопровождений и способности органов к борьбе за выживание. От стенирования у больного создается ощущение полного выздоровления. Но оперативное вмешательство избавляет от симптомов, действия врача, какими бы они ни были компетентными, не могут принести полного выздоровления.
Пациенту устанавливают оздоровительные процедуры или мероприятия, которые он должен в точности соблюдать:
- назначают специальную диету;
- исключают физические нагрузки;
- рекомендуют избавиться от вредных привычек – курения и спиртного.
Назначение группы происходит после ухудшения состояния с диагнозом инфаркт. Получение инвалидности не означает, что она на всю оставшуюся жизнь. Человек находится под постоянным наблюдением медиков, каждый год проходит через тщательное обследование своим лечащим врачом или коллегиальным на комиссии. В зависимости от полученных результатов назначают процедуры. После подтверждения отсутствия улучшения, инвалидность продлевается или снижается её уровень.
Освобождены от таких просмотров пенсионеры. Субъектам, достигшим 50 лет инвалидность можно не подтверждать, но переосвидетельствование нужно проводить. Они находятся под наблюдением медиков до конца своего жизненного пути. Если больной не согласен с вынесенным вердиктом медицинской комиссии, он может его обжаловать в обычном судебном порядке. Ему назначают повторное независимое обследование.
Как развивается заболевание
Инфаркты распространённый вид заболевания, только степень тяжести у каждого разная. По врачебной статистике 50% умирают, не успев обратиться к врачебной помощи или доехать до больницы — смерть наступает в машине скорой. Опасны и послеоперационные осложнения. Развивается заболевание постепенно. Коронарные артерии поражаются, они закупориваются, а должны снабжать сердце кровью, передавать вместе с жидкостью в орган кислород. В результате образуются участки ткани, до которых не доходит снабжение необходимым питательным средством или поступает в недостаточном количестве.
От полного или частичного обескровливания, начинаются:
- резкие болевые ощущения в сердце;
- боль отдает в левую конечность;
- достается лопатке;
- челюсти.
Нитроглицерин перестает помогать, как прежде снимал тяжесть при стенокардии. В сердечных мышцах происходит необратимый процесс, после того как 20 минут нет питательного вещества, на тканевых участках начинается некроз или полное отмирание. Там образуется через определенный период сформированный рубец, и он никогда не заменит здоровую мышцу, так как работать полноценно не сможет. Места по размерам и обширности разные, степень поражения может быть крупной или установлен диагноз микроинфаркт.
Опасным участком для локализации является передняя стенка. Пациенты начинают очень тяжело себя чувствовать, вплоть до потери сознания, настолько болезненный кардиогенный шок. Положительным исходом считается прибыть живым в больницу после таких симптомов. В лечебном заведении начинается долгий процесс, даже после выздоровления нужно научиться заново передвигаться по палате. Состояния здоровья, какое было до поражения сердца, уже никогда не станет, поэтому единственное средство к существованию не работа, а пенсия по инвалидности. Для этого потребуется обращение к МСЭ, обследованием людей занимается высший федеральный орган, рядовые бюро городские, районные.
Комиссия принимает во внимание:
- сердечную недостаточность по функциональному классу;
- результат реабилитации;
- работоспособность пациента по трудовому анамнезу, образованию, стажу, должностному положению;
- способность жить в новых условиях, обслуживать себя.
Уровень ограниченности в жизни оценивают, учитывая:
- характер и длительность болевых ощущений;
- трудность передвижений обычных и при подъёмах по лестницам;
- аритмию, экстрасистолы, сердечные перебои;
- изменения ЭКГ, ЭхоКГ;
- допплерометрию;
- нагрузочные тесты.
Как бы ни была тяжела болезнь, врачи доказывают: после инфаркта жизнь продолжается, люди выполняют определенные режимом дела и обязанности. Только на должности без повышенных психоэмоциональных нагрузок, любое потрясение может довести до рецидива, прямой угрозы жизни.
Чем запрещено заниматься?
Вне зависимости от тяжести состояния здоровья, предрасположенности организма к сердечным приступам, после лечения, реабилитации, инвалидности — все это требует определенных ограничений не только в еде, сигаретах и крепких настойках. Необходимо с осторожностью подходить к выбору занятий, если государственного содержания на существование не хватает.
Врачи запрещают работать в отраслях, где установлены:
- повышенная опасность, нельзя быть водителем транспортных средств;
- необходимость в строгом внимании и нервном напряжении – диспетчеры транспортных компаний;
- в авиационных организациях на должностях пилотов, стюардесс, бортмехаников;
- в заведениях, где нужно долго ходить или выполнять обязанности стоя – почтальонам, поварам, курьерам, продавцам;
- далеких от района проживания – геологических, изыскательских партиях;
- опасность от токсических средств, с которыми нужно соприкасаться во время производственных процессов, во вредных условиях – промышленность химического, металлургического характера;
- смены ночные, сеточные;
- с высотными мероприятиями.
Когда человеку назначают 1 группу она до первого обследования длится 2 года. Остальные группы определяют на год. Когда гражданин в тяжелом состоянии вправе сотрудников МЭС вынести решение об оформлении пожизненной группы. Они исходят от дальнейшей возможности выздоровления.
Каждый год проходят обследование пациенты кому предназначено находиться в срочной группе. Необходимо учитывать, что сотрудники МСЭ не требуют являться на комиссию так часто для подтверждения статуса инвалида. Сами лечащие врачи рекомендуют такие обследования, они дают направления своим пациентам. В них указывают подробно о выполненных процедурах по реабилитации за конкретный оздоровительный период и настоящее состояние больного, которое требует переосвидетельствования.
Повторное приготовление к комиссии проходит в том же порядке, что и при первичном осмотре, собирают полностью все материалы по заболеванию со всеми вытекающими последствиями и результатами. Если инвалид продолжает работать, отражают условия его труда, переводы с отметками и подписью руководителя. В реабилитационной карте отмечают периодичность посещения больным поликлиники или домашние профилактические осмотры лечащим врачом.
Какие льготы положены после инфаркта смотрите в следующем видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
gribkovnet.ru