Лечение цирроза печени в домашних условиях
Необратимое хроническое заболевание печени, при котором клетки перерождаются в фиброзную ткань, называют циррозом. Болезнь не всегда является следствием алкогольной зависимости и поражает в одинаковой степени, как мужчин, так и женщин. Лечение цирроза печени в домашних условиях народными средствами невозможно. Без корректировки образа жизни, медикаментозной терапии и/или хирургического вмешательства обойтись нельзя.
Статьи по темеЧто такое цирроз печени
Патологическое состояние самого большого органа (железы) брюшной полости, которое является следствием нарушения кровообращения в печеночных сосудах и характеризующееся стойким поражением, называют циррозом. При этом заболевании здоровые ткани печени замещаются фиброзной соединительной тканью. Без лечения в конечном итоге развивается печеночная недостаточность, портальная гипертензия, после которой наступает летальный исход. Смерть настигает больного, как правило, на 2-4 год недуга. Иногда следствием цирроза является рак органа.
Симптомы
Основным признаком цирроза является боль в правом подреберье. Однако начало заболевания может сопровождаться и другими симптомами, а может протекать вообще бессимптомно (20% случаев). Нередко удается обнаружить патологию только после смерти человека. Например, на стадии компенсации признаков цирроза нет, кроме увеличения размеров печени. Замечено, что у мужчин заболевание на ранней стадии выявить труднее. Первые признаки цирроза:
- сухость и горечь в ротовой полости, особенно по утрам;
- периодические расстройства желудочно-кишечного тракта: вздутие, отсутствие аппетита, диарея, рвота, тошнота;
- периодические боли в животе, усиливающиеся после употребления алкогольной продукции, маринованной или жирной пищи;
- пожелтение белков глаз, кожных покровов, слизистых оболочек.


Как лечить цирроз печени
Лечение при циррозе печени после диагностики назначает гастроэнтеролог (специалист широкого профиля) или гепатолог (узконаправленный врач). Существует общепринятый стандарт для комплексной терапии, в который входит прием медикаментов, физиотерапия, строгая диета, дозированные физические нагрузки, по необходимости хирургическое вмешательство. Чтобы остановить развитие патологии, необходимо устранить причину, остановить перерождения тканей, уменьшить нагрузку на портальную вену. В последнее время применяется лечение цирроза печени стволовыми клетками.
Препараты при циррозе печени и гепатите
Тактика консервативного лечения хронического гепатита или цирротического перерождения печени у мужчины или женщины зависит от стадии и типа заболевания. Неактивный цирроз не требует никаких медикаментов, кроме витаминно-минеральных комплексов. Больному показано следование здоровому образу жизни, чтобы болезнь остановилась. Прогрессирование цирроза лечится гепатопротекторами на основе экстракта расторопши. Для остановки внутреннего кровотечения применяют внутримышечные инъекции Викасола.
Болезнь вирусной этиологии разной активности требует назначения кортикостероидных гормонов и противовирусных препаратов. Декомпенсированный цирроз лечится увеличенными дозами гепатопротекторов (инъекции) и липотропными лекарственными средствами. Терапия включает в себя также прием витаминов. При билиарном циррозе назначают стероидные гормоны, синтетические желчные кислоты, ингибиторы протеолиза. Эта стадия неизлечима, а вышеназванные препараты лишь замедляют течение болезни, облегчают симптоматику. Без каких лекарств не обойтись:
- Дюфалак. Мягкое слабительное, которое, помимо основного действия оказывает положительное влияние на рост полезной микрофлоры кишечника. Выпускается в виде сиропа или саше. Назначается при циррозе по 15-30 мл/сутки. Длительность терапии врач назначает индивидуально. При передозировке могут появиться боли в животе, развиться диарея.
- Молсидомин. Бета-блокатор, который назначают для понижения давления в воротной вене. Препарат уменьшает венозный приток к сердцу, снижает тонус периферических сосудов. Внутрь принимают по 1-2 г 2-4 раза/сутки после еды. Курс лечения проводится от нескольких месяцев до нескольких лет. При длительном приеме возможны головные боли, понижение артериального давления.
Гепатопротекторы
Препараты, оказывающие на печень защитное действие, называются гепатопротекторами. К этому семейству относится очень много лекарств. При циррозе назначаются препараты растительного, животного происхождения, эссенциальные фосфолипиды, синтетические желчные кислоты. Среди популярных:
- Эссенциале Форте. Восстанавливает клеточную структуру гепатоцитов, активизирует фермент, разрушающий фиброз, нормализует углевидно-липидный баланс в органе. Детям старше 12 лет и взрослым назначают по 2 капсулы 3 раза/сутки во время еды. Длительность курса – не менее 3 месяцев. Противопоказание: индивидуальная непереносимость компонентов.
- Карсил. Растительный гепатопротектор с экстрактом плодов расторопши. Убирает токсины, защищается клетки печени от разрушения. Взрослым и детям после 12 лет принимать по 2-4 драже 3 раза/сутки на протяжении 3 месяцев. При эндометриозе и беременности следует применять с осторожностью.

Антибиотики при циррозе печени
При неосложненной форме цирроза антибактериальные препараты не требуются. Их назначают при бактериальных осложнениях, подозрении на ОРВИ. Эффективные антибиотики:
- Супракс. Антибиотик 3 поколения на основе цефиксима. Механизм действия обусловлен разрушением целостности клеток возбудителя. Назначается по 1 капсуле 1 раз/сутки на протяжении недели. Среди побочных эффектов: тошнота, рвота, дисбактериоз, тромбоцитопения, нефрит, головокружение, зуд, крапивница, гиперемия кожи.
- Нормикс. Антибиотик широкого спектра действия. Вызывает гибель бактерий, провоцирующих кишечные инфекции. Принимать по 200 мг через каждые 6 часов от 1 до 3 дней. Длительность курса не должна превышать 7 дней, чтобы не спровоцировать развитие побочных эффектов: повышение артериального давления, лимфоцитоз, отек Квинке, анафилактический шок.
Мочегонные средства
Еще на этапе гепатита в печени возникают застойные явления, из-за чего происходит повышенная выработка лимфы. Жидкость постоянно накапливается, вызывая отеки внутренних органов и конечностей. Чтобы не развился асцит, нужно принимать диуретики. Среди них:
- Верошпирон. Калийсберегающий диуретик, препятствующий задержке воды и натрия. Суточная доза составляет от 50 до 100 мг однократно. Принимать таблетки надо 1 раз в 2 недели. Среди противопоказаний: болезнь Аддисона, гипонатриемия, гиперкалиемия, тяжелая почечная недостаточность, анурия.
- Диакарб. Является ингибитором карбоангидразы, имеющей диуретическую активность. При отеках принимают утром по 250 мг разово. Для достижения максимального действия необходимо принимать по 1 таблетке через день. Длительность лечения назначается индивидуально. Противопоказаниями к применению является уремия, острая почечная недостаточность, сахарный диабет.
Применение глюкокортикоидов
При раке печени применение глюкокортикоидов противопоказано, поскольку они негативно влияют на состояние пищеварительной системы, способствуют развитию осложнений, снижают продолжительность жизни больного. Часто эти препараты назначают вместе с гормональными средствами при аутоиммунном циррозе, не достигшем стадии декомпенсации. Для лечения применяются:
- Метипред. Синтетический глюкокортикостероид. Оказывает иммунодепрессивное, противоаллергическое, противовоспалительное действие. Начальная доза для внутривенного введения составляет 10-500 мг/сутки, в зависимости от симптоматики. Средняя длительность лечения – 3-5 дней. Среди противопоказаний: системный микоз, период грудного вскармливания.
- Урбазон. Глюкокортикостероид, оказывающий антитоксическое, противошоковое, десенсибилизирующее, противоаллергическое, противовоспалительное действие. Назначают внутримышечно или внутривенно по 4-60 мг/сутки в течение 1-4 недель. Не применяют препарат при эндокринных патологиях, тяжелых печеночных и/или почечных болезнях, язвенных образованиях, заболеваниях сердечно-сосудистой системы.
Преднизолон
Самый популярный при циррозе глюкокортикоид. Подавляет функции тканевых макрофагов и лейкоцитов. Ограничивает миграцию последних в область воспаления. Назначают по 20-30 мг/сутки. Продолжительность курса рассчитывается индивидуально, но не более 14 дней. Не назначают препарат при бактериальных, вирусных или грибковых кожных заболеваниях, при нарушении кожных покровов и в детском возрасте до 2 лет.

Диета
При данном заболевании режим питания диктует свои правила. Потребление суточных калорий не должно превышать 3000. Пища употребляется до 5-6 раз небольшими порциями. При патологиях печени допустимо потребление соли не более 2 ч. л. в сутки. Твердые продукты измельчаются, жареные блюда не допускаются. Для выведения токсинов необходимо проводить раз в неделю разгрузочные дни на молокопродуктах или овощных супах.
Нельзя употреблять ржаной и свежий хлеб, слоеное, сдобное тесто, жирные бульоны, мясо/рыбу/молочную продукцию повышенной жирности. Алкоголь, кофе, какао, специи тоже попадают под запрет. Разрешенные продукты:
- пшеничный хлеб из муки высшего сорта;
- овощные, крупяные, молочные супы;
- блюда из мяса низкой жирности;
- нежирная рыба;
- яйца;
- овощи, фрукты;
- растительное, сливочное масло;
- травяной чай, овощные, фруктовые соки, желе, компоты, кисель.
Физиотерапевтическое лечение
При комплексном лечении цирроза назначают физиотерапевтические процедуры. Схема лечения подбирается врачом, в зависимости от проблем, которые нужно решить. Нельзя проводить физиотерапию при тяжелых осложнениях и остром течении болезни. Арсенал разновидностей методов широк, но чаще применяются:
- Диатермия. В области проекции больного органа проводится прогревание токами высокой частоты. Продолжительность сеанса от 10 до 40 минут, курс – до 40 процедур ежедневно или через день.
- Индуктотермия. Лечение проводится электромагнитным полем высокой частоты. Осцилляторный эффект приводит к положительным изменениям в больном органе. Длительность процедуры – 10-20 минут. Курс – 10-15 сеансов, проводимых ежедневно.
- Электрофорез. Местное воздействие лекарственных средств проводится концентрацией через кожу путем токового воздействия. Продолжительность сеанса – 15-20 минут. Кур лечения составляет от 10 до 20 процедур, проводимых ежедневно.
Дозированные физические нагрузки
Если у больного нет в анамнезе асцита, врачи при печеночной патологии рекомендуют дозированные физические нагрузки. Леченая физкультура улучшает в клетках печени обмен веществ, нормализует кровообращение, способствует укреплению иммунной системы, укрепляет костно-мышечный аппарат. Упражнения для лечебной гимнастики подбираются индивидуально. Специалист учитывает тяжесть заболевания, возраст пациента, общее состояние организма. Несколько примеров ЛФК:
- в положении лежа на спине при вдохе выпячивается живот, при выдохе – опускается;
- то же положение, руки вдоль туловища, сначала левая нога сгибается, пятка не отрывается от пола, потом – правая;
- стоя на четвереньках на вдохе поднимается одна нога, на выдохе колено подтягивается к груди, потом то же повторить с другой ногой.
Хирургическое лечение
При необходимости пациенту назначается оперативное лечение – пересадка печени. Это дорогостоящая операция, которая усложняется поиском донора. Трансплантацию назначают, когда консервативная терапия не дает положительных результатов, а печень постоянно разрушается. Недостатком хирургического лечения является последующий пожизненный прием препаратов, подавляющих иммунитет. Противопоказаниями к операции является воспаления головного мозга, злокачественные опухоли желчных протоков и другая онкология, ожирение, инфекции, тяжелые сердечные патологии.
Как лечить народными средствами
Лечение алкогольного цирроза печени будет эффективно, если в домашних условиях вместе с медикаментами применять дополнительно народные рецепты. Следует помнить, что применением любых терапевтических методов нужно согласовывать с врачом во избежание осложнений болезни. Народные средства лечения цирроза печени, которые применяют в домашних условиях:
- Расторопша. Одна чайная ложка измельченных семян смешивается с 1 ч. л. листьев растения. Полученная смесь заливается стаканом кипятка, настаивается 20 минут. Лекарственную траву процеживают, выпивают за один раз. Принимать для очищения печени 3 раза\сутки: натощак, перед обедом и перед сном на протяжении месяца.
- Девясил. В небольшую емкость положить 1, 5 ст. л. измельченного корня девясила, залить 500 мл воды, варить на медленном огне полчаса, после чего 20 минут настаивать. Далее отвар процеживается и принимается за полчаса до еды 2-3 раза\день, за раз выпивая 200 мл. Длительность лечения – 10 дней.


Профилактика
Соблюдение профилактических мер не позволит развиться тяжелой патологии печени. Во избежание цирроза следует:
- полностью отказаться от приема алкоголя, табакокурения;
- вовремя лечить заболевания желудочно-кишечного тракта;
- ограничивать употребление острой, жирной, копченой, жареной пищи;
- не принимать лекарственные средства без консультации врача;
- обогащать рацион продуктами с высоким содержанием витаминов и микроэлементов;
- соблюдать правила личной гигиены.
Видео
 Основные способы лечения и диагностики цирроза печени
Основные способы лечения и диагностики цирроза печени
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
Цироз печінки: симптоми, ознаки, лікування
Невозвратимое зміна структурної організації печінки в результаті хронічних захворювань, зі стійким порушенням виконуваних нею функцій, зростанням тиску в системі портальних вен – називається цирозом печінки.
Хвороба має широке поширення і знаходиться на шостому місці як причина смерті у віковій групі від 35 до 60 років, з кількістю випадків близько 30 на 100 тисяч населення на рік. Особливу тривогу викликає те, що частота захворювання за останні 10 років збільшилася на 12%. Чоловіки хворіють у три рази частіше. Основний пік захворюваності припадає на період після сорока років.
Печінка – найбільша в організмі заліза травлення і внутрішньої секреції.
Найбільш важливі функції печінки:
- Нейтралізація і утилізація шкідливих речовин, що надходять в організм із зовнішнього середовища і утворюються в процесі життєдіяльності.
- Будівництво білків, жирів і вуглеводів, які використовуються для утворення нових тканин і заміни відпрацьованих свій ресурс клітин.
- Освіта жовчі, яка бере участь в обробці та розщепленні харчових мас.
- Регулювання реологічних властивостей крові шляхом синтезу в ній частині факторів згортання.
- Утримання балансу білкового, вуглеводного і жирового обміну шляхом синтезу альбумінів, створення додаткових резервів (глікоген).
Будова печінки
Структурною одиницею печінки є часточка (ацинус), складається їх декількох клітин (гепатоцитів). Вони об’єднуються у своєрідний шестикутний циліндр.
У центрі ацинуса проходить печінкова (центральна) венула, а по кутах передбачуваного гексаэдра, між гепатоцитів — портальні тракти.
Портальні тракти складаються:
- Печінкова артерія. Вона несе свіжу, збагачену киснем кров для забезпечення життєдіяльності печінки з гілок аорти.
- Печінкова венула. Вона є гілкою портальної (ворітної) вени, що утворюється шляхом злиття верхньої та нижньої брижових вен, що несуть кров від кишечника. Ця кров насичена засвоєними з їжі речовинами. Частина з них, без попередньої обробки самої печінки, може завдати непоправної шкоди організму.
- Жовчні капіляри. Вони збирають секретируемые гепатоцитами ферменти, необхідні для переварювання, тим самим формуючи жовч. Жовчні капіляри, зливаючись у великі жовчні ходи, депонуючи частину утвореного секрету в жовчному міхурі, в подальшому, шляхом загальної жовчної протоки, що виходять в просвіт 12-палої кишки, де жовч і змішується з їжею.
- Нервові стовбури.
- Лімфатичні судини.
Згідно з наявними даними про кровопостачанні, спільності розгалуження жовчних проток і іннервації, печінки виділяють вісім сегментів. Це має значення при проведенні операцій на цьому органі. Сегменти утворюють праву і ліву долі печінки. Умовна межа часткою проходить через ворота печінки до місця впадіння печінкових вен у нижню порожнисту.
Саме з порушення будови печінкової часточки, починається необоротна ланцюг структурних змін у печінці, що призводить, зрештою, до загибелі людини.
Процеси, що відбуваються при розвитку цирозу печінки:
- Загибель з різних причин деякої кількості гепатоцитів.
- Формування на їх місці сполучної тканини, здавлює і порушує нормальний потік крові в портальних трактах, центральної відні. Новоутворена сполучна тканина так само порушує формування і відтік жовчі по жовчних капілярах. В результаті цього, частина жовчі, необхідної для перетравлення їжі, що поглинається безпосередньо в кров, викликаючи інтоксикацію організму і прояви жовтяниці.
- Перебудова судинної системи, яка живила загиблий печінковий ацинус, з формуванням нових комунікацій (анастомозів).
- Проліферація жовчних проток.
- Розподіл решти гепатоцитів з формуванням вузлів-регенератів. Однак, функціональна недієздатність цих вузлів, не дозволяє в результаті з’явитися нормальної печінкової тканини.
- Частина вузлів-регенератів, через свого нестримного зростання, збідненого кровопостачання і здавлювання з боків утвореному сполучною тканиною – гинуть. Це викликає стимуляцію нових рубцевих процесів, що призводять до ущільнення печінки та зменшення і без того обмеженої кількості функціонуючих до того часу гепатоцитів.
Описані процеси йдуть дифузно, безперервно, у всій печінки, не обмежуються одним сегментом або часток. Часовий проміжок може розтягуватися на місяці і навіть роки. Поступово відбувається і порушення геномного апарату гепатоцитів. При мінімальних генетичних змінах, що включаються в процес аутоімунні механізми, що активізує швидкість відбуваються запально-склеротичних змін. При найбільших ж генетичних аномаліях, починає формуватися злоякісне новоутворення печінки, так званий «цироз-рак».
По мірі наростання обсягу ураженої тканини печінки, відбувається і якісний зсув у порушенні функцій печінки.
Причини розвитку цирозу печінки
- Хронічна алкогольна інтоксикація. У середньому, цироз формується через 10-15 років від початку зловживання. Причому, необхідна для цього добова доза споживання абсолютного алкоголю в розрахунку на 96% спирт, для жінки в три рази менше, ніж для чоловіка і становить 20 грам на добу.
- Вірусні гепатити B, C і D.
- Різні аутоімунні захворювання з початковим розвитком гепатиту.
- Хвороби жовчовивідних шляхів (вторинний біліарний цироз печінки).
- Механічна закупорка позапечінкових і внутрішньопечінкових жовчних шляхів обумовлена формуванням жовчних каменів. Для розвитку цирозу при цьому, досить наявність порушення проходження жовчі від 3 до 18 місяців.
- Первинний склерозуючий холангіт. Досить рідкісне захворювання, що поєднується, як правило, з наявністю виразкового коліту. При цьому відбувається інфікування жовчних проток. Запальний процес поширюється на прилеглу тканину печінки, відбувається її пошкодження з подальшим розвитком цирозу.
- Інтоксикація гепатотоксичними хімічними (чотирихлористий вуглець, иметилнитрозамин, хлороформ, бензол, нітро — і аміносполуки, ртуть, золото і свинець) і лікарськими речовинами (протитуберкульозні і протиракові препарати, анаболічні стероїдні засоби та ін).
- Рослинні отрути: грибні (фалоїдин, фаллоин, бетта-аманітин) і зернові (афлатоксини), що утворилися в перезимували злаках, кукурудзі, рисі. Ці речовини викликають гостру токсичну дистрофію печінки з масивним некрозом тканини. Замість неї в подальшому і формується цироз.
- Генетично обумовлені порушення обміну речовин (гепатолентикулярна дегенерація, хвороба Вільсона-Коновалова, гепатоцеребральная дистрофія, галактоземія, глікогенез, муковісцидоз, гемохроматоз, недостатність α1-антитрипсину).
- Зниження припливу крові через портальну вену при флеботромбозах, здавлюванні ззовні (хронічний панкреатит, пухлини підшлункової залози).
- Тривалий венозний застій печінки при хронічних серцево-судинних захворюваннях (констриктивний перикардит, венооклюзионная хвороба, серцева недостатність).
- Первинний біліарний цироз без видимої причини. Зустрічається переважно у жінок в клімактеричному періоді.
- Криптогенний цироз. Причина виникнення його залишилася не виявленою. Характеризується вкрай агресивним безперервним перебігом. Є абсолютним показанням для трансплантації печінки.
- Вроджена відсутність у немовлят жовчних проток.
- Хвороба Рандю-Ослера. Інакше це захворювання відоме як спадкова геморагічна телеангіектазії. Захворювання рідкісне і обумовлено природженим недорозвитком і нефункціональністю внутрипеченочной судинної системи печінки.
- Жирове переродження печінки при наявності порушень в обміні речовин (ожиріння, цукровий діабет).
- Паразитарні та інфекційні хвороби печінки (ехінококоз, бруцельоз, опісторхоз, токсоплазмоз, аскаридоз та ін).
- Причиною вродженого цирозу печінки у новонароджених може стати і розвинулася у матері при вагітності вірусна інфекція (цитомегалія, герпетична інфекція, краснуха). Можливість цих вірусів проникати через плацентарний бар’єр та наносити ураження печінки, стає тут основним механізмом виникнення цирозу у немовляти. Розвинувся сироватковий гепатит при імунізації вагітної жінки, так само може стати причиною цієї патології у народженої дитини. Відзначені так само ураження печінки у новонароджених при наявності у матерів таких захворювань, як сифіліс, токсоплазмоз, лістеріоз.
- Після шунтуючих операцій на шлунково-кишковому тракті.
Слід окремо зазначити, що у понад половини хворих на цироз печінки, є поліфакторні причини його виникнення. Найбільш часто зустрічається поєднання -це непомірна пристрасть до алкоголю і наявність хронічного гепатиту.
Симптоми цирозу печінки
У тих випадках, коли цироз печінки розвивається поступово, поза чіткої зв’язку з якою-небудь інтоксикацією або впливом агресивного фактора, захворювання може носити приховану клінічну симптоматику, проявляючись вперше на стадії ускладнень. Інтенсивність скарг, прояв симптомів і їх поєднань залежить від багатьох складових. Але в цілому, в початкових стадіях захворювання, можна виділити наступні групи симптомів, які об’єднуються у синдроми.
- Астенічний синдром (зниження апетиту, висока стомлюваність, загальна слабкість, схуднення, епізоди короткочасних невеликих підвищень температури тіла, складність у концентрації уваги, сонливість вдень при порушеннях нічного сну, дратівливість, слізливість, образливість і прискіпливість, підозрілість до оточуючих, істеричні реакції).
- Диспепсичний синдром (нудота, блювота, залишкове відчуття гіркоти у роті, відрижка, відчуття важкості в животі при прийомі жирної їжі та алкоголю з виникненням болі, метеоризм).
Поступово симптоматика розширюється. Суглоби збільшуються в розмірах, рухи в них стають болючими. Висока температура тіла не коригується призначенням антибіотиків. Неприємні відчуття в животі вже переважно локалізуються у верхньому поверсі черевної порожнини та правому підребер’ї.
З’являється жовтяниця шкірних покривів і склер очей. Колір шкіри може приймати різні відтінки від жовто-зеленого, до бронзово-коричневого. Сеча приймає вигляд насиченого темного пива. При цьому, кал стає кольору білої глини чи крейди.
Разом з жовтяницею з’являється шкірний свербіж, що приймає іноді нав’язливий характер. Іноді внутрішньошкірно, на повіках очей можна побачити дрібні жовті плями — ксантелазми. Пальці починають походити по контурах на барабанні палички. Нігтьові ложа повнокровні.
Нечіткі болі в животі посилюються одночасно зі збільшенням його в розмірах. Хворому стає важко дихати. Він задихається в горизонтальному положенні, а бічні поверхні живота при цьому западають. При пальпації живота визначається баллотирующая рідина, що свідчить про наявність асциту (випіт у черевній порожнині незапального генезу).
Так само, при обмацуванні живота, визначається збільшення нормальних меж печінки з выпиранием нижнього краю з-під реберної дуги. При крупноузловом цирозі навпаки, можна відзначити зменшення печінки в розмірах.
Волосяний покрив в області статевих органів і пахвових западин рідшає.
Різко знижується статевий потяг. У чоловіків ерекція слабшає і збільшуються грудні залози (гінекомастія). У жінок спостерігаються порушення менструального циклу різного типу.
У хворого зменшується загальна м’язова маса зі зниженням тонусу і сили залишилася. Діти з розвинувся цироз відстають у статевому та фізичному розвитку.
Починаються визначатися так звані «печінкові знаки»:
- Почервоніння долонних поверхонь кистей.
- Прояв у поверхневих відділах шкірних покривів верхньої третини тулуба, контурів дрібних капілярів червоного кольору. Вони сплітаються між собою і нагадують маленьких павучків. Їх ще називають «судинні зірочки». Характерно, що при натисканні на них, вони зникають і з’являються знову після відібрання пальця.
- Мова приймає яскраво-червоний, малиновий колір і стає гладким. Його ще називають у таких випадках «лаковий».
Через порушення системи згортання крові, з’являються ознаки геморагічного синдрому. У початкових стадіях він проявляється у вигляді великої кількості синців на тілі без певних причин, при звичайних до цього впливах, як, наприклад, від гумки трусів або від тісного бюстгальтера. При легких порізах кров зупиняється пізніше, ніж зазвичай. Потім з’являються тривалі носові і гемороїдальні кровотечі. При блювоті, в блювотних масах можна побачити кров.
З-за виникаючих труднощів струму крові через печінку, наростають прояви синдрому портальної гіпертензії, що включає в себе:
- Наявність вільної рідини в черевній порожнині (асцит).
- Розширення подслизистых вен прямої кишки з формуванням геморою при його відсутності раніше.
- Збільшення просвіту подслизистых вен нижньої третини стравоходу з утворенням сплетень.
- Варикозне розширення підшкірних вен нижніх кінцівок з наростанням набряку в підшкірній клітковині.
- Значне збільшення селезінки у розмірах, що проявляється болями в лівому підребер’ї. Крім того, непальпируемая раніше, вона починається прощупуватися і іноді можна бачити її контури в цій області живота.
- Поява варикозно розширених вен на передній поверхні живота, більшою частиною в околопупочной області. Сплітаючись між собою, зовнішній вигляд додаткових контурів вен може нагадувати вигляд голови легендарної медузи Горгони. Іноді можна прослухати венозний шум, особливо біля пупка – симптом Крювелье — Баумгартена. Здебільшого це спостерігається при незарощенні пупкової вени.
Жовтяниця, що супроводжується наростанням ознак портальної гіпертензії, свідчить про те, що цироз печінки у своєму розвитку перейшов у стадію декомпенсації і всі ресурси залишилися одиничних працездатних гепатоцитів — вичерпані.
Саме в цю стадії хвороби і з’являються ускладнення, що служать безпосередньою причиною смерті.
Ускладнення цирозу печінки
1. Спонтанний асцит-перитоніт. Найбільш часте пояснення його розвитку має теорія «пропотевания» кишкової флори, що знаходиться в просвіті кишечника при падінні загального імунітету, так характерного для цирозу печінки. Таким чином, відбувається обсіменіння стерильного до цього часу асциту і з’являється симптоматика «гострого живота», різко наростає інтоксикація. Іноді симптоматика може бути стерта або взагалі згладжена.
2. Кровотечі. З причини загальної кровоточивості і підвищення тиску в портальній системі, можуть виникати спонтанні повторювані внутрішні кровотечі в області воріт печінки.
Частіше ж трапляються кровотечі з варикозно-розширених вен стравоходу, приймаючи характер масивної крововтрати. Клінічно, хворий відчуває різку слабкість з непритомних станом, з’являється стілець чорного, дегтевидного кольору. При нудоті, в блювотних масах можна побачити кров від яскраво-червоного кольору, до виду «кавової гущі» в різних варіаціях і більших кількостях. За відсутності своєчасно наданої допомоги, такі випадки закінчуються летально.
Рідше виникають масивні кровотечі з гемороїдальних вен прямої кишки. У таких випадках у стільці можна побачити рідку кров і загальний вигляд калових мас буде нагадувати малинове желе.
При наявності хронічної виразки шлунка і 12-палої кишки, кровотечі з них при загостренні також можуть призвести до смерті.
Неостанавливающиеся звичайними методами носові кровотечі, так само можуть зустрічатися і ставати частиною загального геморагічного синдрому.
3. Печінкова кома. Це крайня ступінь прояви печінкової енцефалопатії, що розвивається внаслідок масивної інтоксикації, обумовленої печінковою недостатністю. Ранні ознаки енцефалопатії входять у симптоматику астенічного синдрому і проявляються змінами у психіці та поведінкових реакціях на навколишній. В подальшому, при приєднанні ниркової недостатності (нирки теж вже не справляються з дезінтоксикаційної функцією), неврологічна симптоматика наростає, хворий стає більш «оглушеним», повільним. Отруєння клітин головного мозку токсинами досягає такого ступеня, що вони не можуть виконувати свої функції. Глибока і тривала втрата свідомості з порушенням основних груп рефлексів – стає проявом настала печінкової коми, яка за допомогою набряку головного мозку зі здавленням життєво важливих центрів і стає причиною смерті.
4. Інфекційні ускладнення. Поряд з описаними раніше асцит-перитонітом, унаслідок зниженої імунної реакції на інфекційні агенти, хворі на цироз печінки частіше схильні до запальних процесів. Це проявляється пневмонії, інфекції сечовивідних шляхів. Причому хвороби носять затяжний характер, мають тенденцію до поширення на сусідні органи і по всьому організму з допомогою струму крові. Часто призводять до сепсису з подальшою смертю.
5. Розвиток гепатоцелюллярного раку (рак-цироз печінки).
6. Тромбоз ворітної вени.
Лабораторні та інструментальні методи діагностики захворювання
1. Загальний аналіз крові:
- анемія (зниження еритроцитів і гемоглобіну),
- лейкопенія (при приєднанні бактеріальної інфекції і при активності захворювання можливе збільшення лейкоцитів),
- тромбоцитопенія (додатково може вказувати на збільшення в розмірах селезінки),
- підвищення ШОЕ.
2. Загальний аналіз сечі:
- високий білок (протеїнурія),
- циліндрурія,
- мікрогематурія (еритроцити в сечі),
- виявляється білірубін і уробілін.
3. Біохімічний аналіз крові:
- підвищення активності АЛТ та АСТ, лужної фосфатази,
- зниження рівня загального білка та альбуміну в крові,
- високий вміст міді, заліза,
- зниження концентрації калію,
- зниження сечовини, холестерину,
- високі показники тимолової проби при одночасному зниження сулемовой,
- підвищення білірубіну.
4. Коагулограма вказує на зниження згортання крові (зниження протромбінового індексу).
5. Додатково проводиться дослідження на маркери вірусних і аутоімунних гепатитів для визначення причини цирозу.
6. Променева діагностика цирозу за допомогою УЗД, рентгенологічних методів (КТ та МРТ).
7. Радіонуклідні методи (застосовується колоїдна сірка, міченна технецій 99мТс) — сцинтиграфія. З її допомогою оцінюється ступінь зниження функції печінки, оцінити обсяг ураження.
8. Пункційна біопсія печінки під контролем УЗД або при лапароскопічній операції. Дозволяє визначати в деяких випадках причину, проте, основною метою її проведення є оцінка склеротичних змін в структурі тканини органу для можливого прогнозу захворювання. Крім того біопсія – основний метод диференційної діагностики раку печінки і цирозу.
9. Ендоскопічні методи дослідження служать для оцінки ступеня вираженості портальної гіпертензії станом подслизистых вен нижньої третини стравоходу.
10. Дослідження калу на приховану кров для виявлення шлунково-кишкових кровотеч.
11. Так само необхідний контроль показників крові креатиніну, електролітів для своєчасного визначення настання ниркової недостатності.
12. Визначення альфа-фетопротеїну в крові, наявність якого дозволяє запідозрити переходу цирозу печінки в рак.
13. Імунограма в активній фазі цирозу печінки: падіння активності і кількості Т-лімфоцитів-супресорів, високі показники рівня імуноглобулінів, підвищена чутливість Т-лімфоцитів до печінковому специфічному липопротеину.
Прогноз захворювання
При появі ускладнень (фаза декомпенсації), після закінчення трьох років, живими залишаються тільки 11-40% хворих.
В інших випадках, при чіткому дотриманні дієти і медикаментозному лікуванні можливе досягнення хворим похилого віку.
Велике поширення в оцінці ступеня тяжкості цирозу, у зв’язку з цим отримала шкала Чайльда-П’ю (Child-Ридһ).
Показники
Бали
1
2
3
Асцит
Немає
М’який, легко піддається лікуванню
Напружений, погано піддається лікуванню
Енцефалопатія
Немає
Легка (I—II)
Важка (III—IV)
Билирубинмкмоль/л(мг%)
менше 34 (2,0)
34-51 (2,0—3,0)
понад 51 (3,0)
Альбумін, г
більш 35
28-35
менше 28
Протромбіновий час (сек) або протромбіновий індекс (%)
1-4 (понад 60)
4-6 (40-60)
більше 6 (40)
Ступінь вираженості цирозу виставляється за сумою балів усіх параметрів.
5-6 балів відповідає класу A.
7-9 — клас B.
При сумі 10-15 балів – виставляється клас C.
Клас А – вказує на наявність компенсованого цирозу.
Клас В-і С – відносяться до декомпенсованим циррозам.
Семирічний рубіж при виявленні цирозу в компенсованій (А) стадії досягають половина хворих. Подальший прогноз індивідуальний і залежить від різних факторів.
Крім того, в стадії декомпенсації, при розвитку ускладнень, використовується й інша система оцінювання — SAPS (Simplified Acute Physiology Score).
Оціночні критерії в цій системі більш різноманітні: вік хворого, показники пульсу та дихальних рухів у хвилину, систолічний артеріальний тиск, температура тіла, гематокрит, лейкоцити крові, сечовина, калій, натрій, і бікарбонати плазми, добовий діурез, а також стадія печінкової коми.
Лікування цирозу печінки
До деяких пір, встановлення діагнозу «цироз печінки» мало на увазі під собою винесення смертного вироку хворому.
Однак, з розвитком трансплантології, операції з пересадки печінки стали рутинними в деяких країнах. Абсолютним показанням для трансплантації печінки стали криптогенний цироз і цироз-рак на ранніх стадіях. Після пересадки органу, більше 80% хворих проживають п’ятирічний рубіж і продовжують жити далі.
Великі надії покладаються на розвиток генної інженерії та терапією стовбуровими клітинами. Розробки в цій області вже ведуться.
Основа терапевтичного лікування лежить в неухильному дотриманні дієти, обмеження психічних і фізичних навантажень, і застосування лікарських засобів тільки за показаннями. Необхідно виключити вакцинацію. Слід обмежити вплив крайніх перепадів температур в будь-яку сторону, перебування під прямими променями сонця. Неприпустимо голодування і застосування сумнівних методів народної медицини.
Основи дієтотерапії при цирозі печінки:
- Виключається з раціону алкоголь, сіль, мінеральні води, що містять натрій, харчова сода (тістечка, бісквітне печиво, торти, випічка і звичайний хліб), продукти, що містять консерванти (соління, шинка, бекон, солонина, рибні і м’ясні консерви, банкові соуси), майонез, всі види сирів, устриці, мідії, морозиво, ковбаса.
- Відмова від смаженої і жирної їжі.
- При виготовленні їжі дозволяється застосування тільки натуральних приправ.
- Використовується м’ясо і риба повинні бути нежирних сортів і тільки у вареному або тушкованому вигляді. Добова доза м’ясних продуктів не повинна перевищувати 100 гр. і рівномірно розподілена протягом дня. Надлишок м’яса негативним чином позначається на самопочутті хворого. З появою ознак енцефалопатії, вживання білка в добу взагалі слід обмежити сорока грамами.
- Можна вживати яйця (взаємозамінність: одне яйце відповідає 50 гр. м’яса).
- Щодобове споживання молока не повинна перевищувати більше однієї склянки на добу. Можливе застосування сметани.
- Необхідно проводити розвантажувальні дні, під час яких білкова їжа не входить в раціон. Ці дні по переважанню вживаних продуктів можна назвати як «кавунові» або «огіркові».
- Можна вживати варений рис. Зрозуміло, без солі.
- Обмежується вершкове масло, однак широко застосовується рослинна.
- Овочі і фрукти вживаються у свіжому вигляді. Додаткова термічна обробка допускається незадовго до прийому їжі.
- При наявності набряків, прийняття рідини обмежується 1-1,5 л на добу.
Дотримання цих принципів, допоможе відстрочити настання декомпенсації деяких випадках на невизначено довгий час.
Застосування лікарських препаратів має бути спрямоване на запобігання можливих ускладнень.
Крім того, медикаментозне лікування основних захворювань, що призвели до цирозу, призводить до значного зниження активності процесу. Приміром — інтерферонотерапія при наявності вірусного гепатиту або застосування глюкокортикоїдів при аутоімунному гепатиті.
Широке застосування знаходить хірургічне лікування, направлене на відновлення желчеоттока при вторинному біліарному цирозі. Тому так важливий пошук причини цирозу.
Необхідно уникати, особливо при декомпенсації, вживання нестероїдних протизапальних препаратів (аспірин, ібупрофен), як можливу причину виникнення кровотеч і ниркової недостатності.
Лікування патологічних проявів і ускладнень при цирозі увазі під собою:
- Зменшення асциту консервативними (сечогінні препарати за схемою) і хірургічними (виведення рідини через дренажі) методами.
- Зняття проявів портальної гіпертензії — від застосування неселективних бета-адреноблокаторів (пропранолол, надолол) до перев’язки розширених вен під час операції.
- Лікування енцефалопатії (ноотропи, сорбенти).
- Лікування диспепсії з допомогою корекції харчування і застосування ферментних препаратів без жовчних кислот (панкреатин). Можливо в таких випадках і застосування еубіотиків — бактисубтил, ентерол, біфідумбактерин, біфідумбактерин сухий і лактобактерин.
- Превентивна антибіотикотерапія для профілактики інфекційних ускладнень при заплановані відвідування дантиста, перед інструментальними маніпуляціями.
- Показано застосування препаратів, що містять цинк для профілактики судом при звичайній м’язової навантаженні і в комплексі лікування печінкової недостатності, для зниження гіперамоніємії.
- Для зняття свербежу испорльзуют антигістамінні речовини, а також препарати, що містять урсодеоксихолевую кислоту.
- Призначення андрогенів чоловікам з вираженими проявами гіпогонадизму і корекція гормонального фону жінок для профілактики дисфункціональних маткових кровотеч – під контролем ендокринолога.
- Профілактика остеопорозу у хворих з хронічним холестазом і при первинному біліарному цирозі, при наявності аутоімунного гепатиту з прийомом кортикостероїдів. Для цього додатково вводиться кальцій у комплексі з вітаміном Д.
- При наявності поодиноких вогнищ переродження в гепатоцеллюлярную карциному і тяжкості перебігу захворювання класу А, хворим показано операційне видалення уражених сегментів печінки. При клінічному класі хвороби В і З і масивному ураженні, в очікуванні проведення трансплантації, призначають протипухлинне лікування для воспрепятствия прогресії. Для цього використовують як вплив струмів і температур (черезшкірна радіочастотна термальна абляція), так і хіміотерапію шляхом прицільної введення олійних розчинів цитостатиків в судини, що живлять відповідні сегменти печінки (хемоемболізація).
- Хірургічна корекція портальної гіпертензії для профілактики шлунково-кишкових кровотеч, включає в себе накладання судинних анастомозів (мезентерикокавальный і спленоренальный) а так само склеротерапію наявних розширених вен.
Лікування такого розвиненого грозного смертельного ускладнення як гострого масивного кровотечі з вен стравоходу включає в себе:
- Місцеве застосування зонда Блекмора, з допомогою якого раздувающаяся в просвіті стравоходу повітряна манжетка, здавлює розширені кровоточать вени.
- Прицільне обколювання стінки стравоходу склерозирующими речовинами.
- Кровезаместительная терапія.
На жаль, це стан і стає основною причиною смерті хворих на цироз печінки.
Профілактика цирозу печінки полягає у своєчасному виявленні і повноцінному лікуванні захворювань, що призводять до цирозу. Крім того, необхідно усунення впливу шкідливих факторів, що мають негативний вплив на клітини печінки.
knigamedika.in.ua
Цирроз печени — Симптомы и лечение народными средствами в домашних условиях
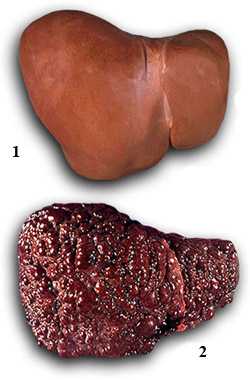 Постоянно присутствующее со временем усиливающее заболевание с различно выраженными по степени признаками функциональной недостаточности и с наличием портальной гипертензии, а также характеризующееся деструкциями и выраженной фиброзной деформацией органа, узелковой восстанавливающейся гиперплазией клеток печени с образованием ложных долек называется циррозом печени.
Постоянно присутствующее со временем усиливающее заболевание с различно выраженными по степени признаками функциональной недостаточности и с наличием портальной гипертензии, а также характеризующееся деструкциями и выраженной фиброзной деформацией органа, узелковой восстанавливающейся гиперплазией клеток печени с образованием ложных долек называется циррозом печени.
Цирроз печени — хроническое заболевание, следствием которого является образование множественных рубцов в печени. В результате этого рубцевания нарушаются функции органа, изменяются его внешний вид и строение. При циррозе наряду с замещением медленно разрушающихся клеток печени рубцовой тканью происходит и их регенерация. Однако новые клетки захватываются рубцовой тканью и поэтому не могут осуществлять свои функции. Обычно отмечаются деформация, сморщивание и уплотнение печени. Подобные структурные изменения препятствуют нормальному снабжению печени кровью. Нарушение кровотока в печени приводит к застойным явлениям в сосудах кишечника на всем его протяжении. Двумя основными причинами цирроза печени являются алкоголизм и хронический гепатит.
перенесенные инфекционные болезни, особенно вирусный гепатит; интоксикации (в том числе при алкоголизме) и др.
Симптомы заболевания обнаруживаются только после обширного повреждения ткани печени. Отмечаются следующие расстройства: повышение температуры, быстрая утомляемость и слабость, потеря аппетита, тошнота, рвота, истощение, снижение веса, боли в животе (иногда они концентрируются в верхней части правой половины живота) и желтуха. К другим симптомам заболевания относятся анемия, возникновение кровоподтеков даже при небольших ушибах, снижение содержания сахара в крови, скопление жидкости внутри живота и в других частях тела и желудочно-кишечные кровотечения. При выраженных нарушениях функций печени и печеночной недостаточности могут наступить внезапные тяжелые психические расстройства, кома и смерть.
Вылечить больных, страдающих циррозом печени, нельзя. Однако процесс разрушения печени можно замедлить и даже остановить.
В некоторых случаях рекомендуется хирургическое вмешательство. Иногда приходится решать вопрос о трансплантации печени.
Смешать поровну корня цикория, травы хвоща полевого, травы тысячелистника и травы зверобоя. Заварить 1 столовую ложку смеси 1 стаканом кипятка, настоять 4 часа и процедить. Выпить за 2-3 приема в деньпри циррозе печени .
Смешать по 2 части плодов шиповника и корневищ пырея и 1 часть листа крапивы. Заварить 1 столовую ложку смеси 1 стаканом кипятка, настоять 2 часа, процедить. Выпить за 2-3 приема в день при циррозе печени.
Взять поровну травы зверобоя, травы тысячелистника, травы горца птичьего, травы череды, листа шалфея, цветков пижмы, цветков ромашки, плодов шиповника, корня лопуха, корня девясила. 1 столовую ложку сбора настоять на 1 стакане кипятка 30 минут. Принимать по 0,5 стакана 3 раза в день за 20 минут до еды при циррозе печени.
В материнском молоке размешать белую муку, принимать утром и вечером перед едой по столовой ложке.
Кора крушины, плоды тмина, трава волчеца кудрявого, трава зверобоя, трава тысячелистника – всех видов по 10 г. Приготовить настой из одной столовой ложки смеси на стакан кипятка, выпить за день в 2 – 3 приема.
Кора цикория, трава хвоща полевого, трава тысячелистника, трава зверобоя – всех видов по 20 г. Приготовить и принимать, как № 2. Пить при циррозе печени.
Плоды шиповника, корневище пырея – по 40 г, листья крапивы двудомной – 20 г. Приготовить настой из одной столовой ложки смеси на стакан кипятка, выпить за день в 2 – 3 приема. Если нет возможности собрать все растения, можно применять одно-два из них.
При циррозе печени хорошо помогает сок квашеной белокочанной капусты, приготовленной обычным способом, только без соли. (Принимать по 1 стакану, чередуя со свекольным соком).
5 – 6 измельченных листьев хрена вместе с корнем настаивают на одной бутылке водки в течение недели, а потом принимают по 1 столовой ложке 3 раза в день до еды.
Принимать 0,35 г «мумие» утром натощак, 0,2 г вечером. Пить 10 дней, перерыв 5 дней, повторять до 10 курсов.
Трава лапчатки гусиной (1 столовая ложка), трава чистотела (1 столовая ложка), листья мяты перечной (1 столовая ложка) на стакан воды. Настой принимать по 1/2 стакана в день.
Бессмертник (1 столовая ложка на 1 стакан воды). Принимать за 30 минут до еды по следующей схеме: 1-й день – 1/3 стакана, 2-й – по 1/3 стакана 2 раза, 3-й – по 1/3 стакана 3 раза, 4-й – по 1/2 стакана 3 раза, 5-й – по 1/2 стакана 3 раза и 6-й день – 1/2 стакана 1 раз.
Трава зверобоя (2 столовые ложки), корень одуванчика (2 столовые ложки), цветки бессмертника песчаного (1 столовая ложка), листья вахты трехлистной (1 столовая ложка) на 0,5 л воды. Принимать утром и вечером по 1 стакану.
По 2 столовые ложки травы душицы, зверобоя и цветков бессмертника и по 1 столовой ложке травы тысячелистника, мелиссы, листьев мяты и кипрея (иван-чая), шишек хмеля и цветков пижмы.
Болгарская народная медицина советует употреблять при лечении печени жареные початки кукурузы./7гуру/
Взять 20 г листьев барбариса на рюмку ракии (водки). Настаивать 2 недели, отжать, отфильтровать. Принимать по 25 – 30 капель 3 раза в день в течение 2 – 3 недель. Хранить в темном прохладном месте в темной склянке.
Масло из зверобоя продырявленного 20 г цветков (свежих) заливают 200 мл оливкового масла и настаивают в течение 40 дней. Принимать по 1 – 2 чайной ложки за 30 минут до еды 2 – 3 раза в день.
Очень вредным для печени считается прием одного вида пищи сразу же после другого. Вредно питье холодной воды натощак и залпом, а также после бани.
Напротив, для печени полезны все те вещества, в которых есть горечь, а также разнообразные благовонные вещества, например китайская корица, соцветия ситника ароматного, шафран, изюм, одуванчик, цикорий садовый. Высушенные цикорий и одуванчик с медом очень хорошо помогают при циррозе печени.
При циррозе печени больному болгарские целители рекомендуют пить ячменную воду с цикорием. Вообще, цикорий можно при данном расстройстве добавлять во все лекарства. Иногда вареный цикорий едят со свежим кориандром или просто с уксусом.
Превосходными целебными свойствами обладает в данном случае также барбарис, который Ванга рекомендовала смешивать в равном количестве с сельдереем.
19- Взять по 30 г выжатого сока цикория, выжатого сока пузырной вишни и выжатого сока паслена, по 75 г выжатого сока свежего кориандра и выжатого сока фенхеля. К этой смеси добавить 1,5 г шафрана и дать пить больному.
Хороший эффект дает выжатый сок печеной тыквы с соком граната, сывороткой коровьего молока, соком яблока, груши, портулака огородного и выжатым соком свежей розы.
Помогает сырная сыворотка, которую пьют каждый день с сельдереем.
Иногда облегчение больному приносит лекарственная повязка, которую готовят из портулака огородного, предварительно истолченного с розовым маслом. Можно делать повязки также с выжатым соком холодных овощей, например соком тыквы, в который добавляют ячменное толокно, чечевицу и добавляют розового масла.
Из пищи, кроме вышеупомянутых веществ, больному рекомендуют вареную свеклу, плоды боярышника, айвы, груши, кисло-сладкие гранаты, шелковицу, ревень, не слишком сладкую дыню, не сладкий арбуз, кисло-сладкий виноград, мясо улиток, шпинат. Полезна вареная мелкая рыба с уксусом, мясо козлят, желудки водяных птиц Нужно избегать всего жареного и жирного.
Взять айвы, ячменной муки, воска, телячьего костного мозга, розового масла, горькой полыни, гвоздики. Этот состав использовать в виде пластыря.
Иногда полезными оказываются кисло-сладкие продукты, обладающие вяжущими свойствами, например гранатовые зернышки.
Взять по три части промытой смолы, корня ревеня, по пять частей выжатого сока посконника, семян фенхеля, семян лебеды, шесть частей горькой полыни, десять частей семян цикория, восемь частей семян повилики и четыре части семян сельдерея. Из этих веществ приготовить порошок, который давать больному в несколько приемов.
Взять примерно 75 г изюма, 4 г шафрана, 8 г душистого тростника, 4 г китайской корицы, 65 г меда и достаточное количество вина.
При любых болях в печени хорошо помогают лепешечки из ревеня в различных прописях, слабительная кашка из руты, кашка из дикого тмина.
Приносит пользу больному и лекарство, приготовленное из 60 г выжатого сока свежих листьев пинии или отвар пинии с ревенем.
Можно рекомендовать, кроме того, лекарство, приготовленное из сока паслена, ячменной воды, сока подорожника большого, сока пузырной вишни, сока свежего кориандра, тыквы, сока повилики. Ко всем этим сокам можно примешивать горькую полынь.
Полезным будет в данном случае такое лекарство: взять 30 г мякоти барбариса, по 15 г розы, по 9 г сердцевины семян тыквы, семян портулака огородного или семян цикория, 3 г семян фенхеля. Все это смешать и дать больному на прием примерно 8 г.
В начале заболевания циррозом печени можно использовать для клизм выжатый сок листьев свеклы с медом и солью или с красным сахаром.
Лучшая лекарственная повязка – это повязка, приготовленная из айвы, которую варили с уксусом, а потом добавили немного розового масла. Аналогично действует и айва, которую варили с душистым вином, а потом горькую полынь, ячменное толокно. Кроме того, хороший эффект дает айва с горькой полынью.
Народные средства при лечении цирроза всегда должны быть на втором месте после основного лечения. В дополнение к нему используются такие лекарственные травы, которые обладают следующими свойствами: противовоспалительными, желчегонными, стимулирующими регенерацию, мочегонными кровоостанавливающими, ветрогонными, вяжущими, седативными. Кроме того очень важен у лекарственных трав иммуномодулирующий эффект, что помогает в борьбе с иммунным воспалением, которое есть при циррозе печени. К таким растениям (иммуномодуляторам) относятся: девясил, вахта, чистотел, шалфей, репешок, расторопша, дягиль. Они в обязательном порядке должны быть в составе лекарственных сборов.
В периоде неактивности и когда цирроз компенсирован (так как в других стадиях пациент должен находиться в лечебном учреждении) целесообразно применять сборы, состоящие из следующих трав: всё растение земляники, корневища девясила, цикория, травы гусиной лапчатки, чистотела и ясменника, мяты перечной листья, одуванчика корень, плоды тмина; корневища аира, цветки барбариса, калины, ромашки, листья вахты, мелиссы, травы птичьего горца, крапивы, шалфея; листья березы, травы вербены, зверобоя, репешка, полевого хвоща, цветки пижмы, тысячелистника, плоды шиповника, корневища змеиного горца и корневища пырея; цветки бессмертника, ромашки, листья вахты, подорожника, корневища калгана, дягиля, травы крапивы, тысячелистника, чистотела, расторопши, плоды шиповника. Данные сборы помогут вместе с основным лечением снять воспаление, защитить печень, кроме того снять симптомы заболевания. Прием этих сборов очень длительный (пожизненный), первый год вообще без перерыва, при этом меняя сборы каждые два месяца. После стабилизации заболевания можно делать перерывы до двадцати дней каждые три – четыре месяца.
Кроме этих сборов подойдут ещё и те, которые указаны в статье о фитотерапии хронического гепатита.
Цирроз печени при адекватном лечении не должен прогрессировать, даже если он не обратима. При выраженной активности и неконтролируемости организмом процесса необходима госпитализация, а в стационаре постельный режим и соответствующая диета. При появлении признаков энцефалопатии уменьшают количество белков, при появлении асцита назначается бессолевая диета. Добавляют ферментные препараты, кислоты желчные которые не содержат (например, панкреатин, креон, панзитрат, мезим). По показаниям назначают эубиотики (интетрикс, энтероседив), бактисубтил, бификол. В этот период необходимо максимально снизить все медикаменты и лекарственные травы. Специфическое лечение, если причина цирроза алкоголь, то отказ от него повышает пятилетнюю выживаемость с 30 % до 70 %. Если причина вирус (гепатита В или С), то назначается интерферонотерапия. При аутоиммунном циррозе назначают глюкокортикоиды. Все пациентам назначают гепатопротекторы (корсил, липоевая кислота и другие). В некоторых случаях (портальная гипертензия с варикозно расширенными венами желудка и пищевода) назначается оперативное лечение. В ряде случаев ставится вопрос о пересадке печени.
xn—-jtbaaldsgaoflxr4fyc.xn--p1ai
Как лечить цирроз печени?
Цирроз печени довольно трудно поддается терапии, так как у больного начинаются необратимые процессы. Болезнь длительное время протекает без видимых симптомов, но тяжелая форма угрожает жизни пациента. Нельзя совсем избавиться от заболевания, но при использовании современных технологий медицины можно замедлить течение цирроза и улучшить качество жизни. Как лечить цирроз печени?
Стадии цирроза печени
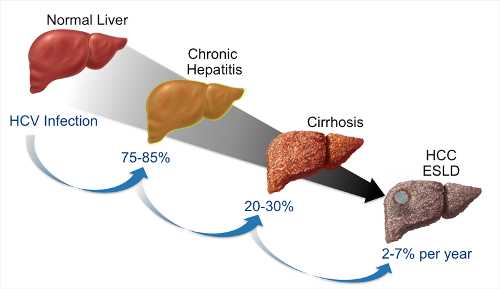
Успешность лечения заболевания зависит от стадии. На начальной ступени имеются высокие шансы получить стойкую ремиссию. На последнем этапе болезни прогноз чаще всего неблагоприятный. Выделяют следующие стадии цирроза:
- Стадия компенсации. Симптомы отсутствуют, так как оставшиеся здоровые клетки печени еще функционируют и работают с повышенной нагрузкой.
- Субкомпенсация. Появляются первые признаки болезни, человек теряет вес, присутствует тошнота, боль в правом подреберье. Печень не справляется с работой, симптомы дополняют диспепсические расстройства, боль в животе. При обследовании выявляется увеличение печени, она имеет бугристую поверхность.
- Декомпенсация. Это стадия опасна для жизни, пациент подлежит госпитализации. У пациентов развивается желтуха, печеночная кома. Симптомы стадии – увеличение живота (асцит), геморрагический диатез, повышение температуры, рвотные позывы, атрофия мышц. Угрожают жизни желудочно-кишечные кровотечения.
Чем лечат болезнь
Лечение цирроза печени направлено на замедление прогрессирующих процессов, результаты напрямую зависят от уровня тяжести заболевания. Лечение в компенсированной и декомпенсированной стадии различается.
Основные принципы терапии:
- соблюдение специального режима питания;
- устранение причины;
- медикаментозное лечение;
- снятие осложнений.
Что требуется для устранения причины, спровоцировавшей болезнь? Если цирроз возник на фоне длительного употребления алкоголя, то для эффективного лечения необходимо отказаться от любых спиртных напитков. Причина в вирусном гепатите? Лечение будет направлено именно на него. Когда цирроз развивается из-за лекарственного гепатита, то исключают препарат, вызвавший болезнь. Аутоиммунный цирроз предусматривает использование в схеме лечения иммунодепрессантов.
Лечение в стадии компенсации

Терапия на этой стадии зависит от причины, ограничиваются психические и физические нагрузки, назначается лечебное питание. Если болезнь вызвана вирусным гепатитом, то используется противовирусная терапия.
Компенсированный цирроз предполагает строгое ограничение лекарств. На этой стадии разрешено минимальное количество лекарственных препаратов.
Все медикаментозные средства назначаются только врачом, специалист подбирает наименее токсичные средства.
В стадии средней активности болезни назначаются витаминные препараты. Это следующие витамины:
- витамин В2;
- витамин В6;
- витамин В12;
- витамин С;
- рутин;
- кокарбоксилаза;
- фолиевая кислота.
Важно соблюдать профилактику других болезней печени, соблюдать меры предосторожности.
Как лечат цирроз печени в стадии декомпенсации
Больной с циррозом печени, находящийся в стадии декомпенсации, нуждается в медикаментозном лечении, в ряде случаев необходимо эндоскопическое и хирургическое вмешательство. Эта стадия характеризуется образованием тяжелых осложнений.
На этой стадии назначают средства, которые улучшают работу гепатоцитов. Они носят название гепатопротекторы. Препараты оказывают избирательное действие и помогают частично восстановить поврежденные клетки.
Гепатопротекторы делят на пять групп:
- Средства содержащие флавоноиды расторопши.
- Урсодеоксихолевая кислота.
- Средства с эссенциальными фосфолипидами.
- Препараты животного происхождения.
- Средства содержащие адеметионин.
В тяжелых моментах врач может назначить капельное введение раствора глюкозы, чтобы нормализовать электролитный баланс организма, так как он при циррозе нарушается.
Лечение осложнений
Стадия декомпенсация характеризуется развитием осложнений. Как их лечат?
- Асцит. Это самое серьезное осложнение при циррозе, его считают самым неблагоприятным развитием при заболевании. Симптомы проявления – портальная гипертензия из-за скопления жидкости в животе. Для лечения асцита используют диуретики, с помощью этих медпрепаратов выводится избыточная жидкость.
- Печеночная кома. Из-за скопления токсических веществ поражается головной мозг. Лечение часто затруднено, схема выстраивается строго индивидуально.
- Кровотечение вен пищевода. Осложнение происходит из-за расширения вен, у больного может начаться кровавая рвота, выходит черный кал. Для лечения нужна эндоскопия, хирургическая операция.
- Рак печени. Развитие этого осложнения происходит на фоне влияния вирусных гепатитов. Лечение определяет онколог, часто применяется пересадка печени.
Хирургическое лечение
Если общее состояние больного тяжелое, симптомы не поддаются медикаментозному лечению, то часто единственный метод – это пересадка печени. Для трансплантации необходим донор. По статистике у 80% операция заканчивается с благоприятным исходом, в остальных случаях развиваются осложнения.
Лечебное питание
При циррозе печени важно соблюдать определенное питание – лечебный стол №5. Необходимо готовить блюда без соли, вводить в рацион продукты, богатые калием, ограничивать количество свободной жидкости.
Все основные элементы пищи должны быть строго сбалансированы. Разрешается черный и белый хлеб, но в черством виде. Можно употреблять мед, варенье, печенье без сдобы. Не возбраняется использовать в рационе свежие фрукты в виде жиле или компотов. Вводятся муссы, пудинги, кисели. Можно употреблять инжир, чернослив, изюм – продукты богатые калием.
Нельзя употреблять бобовые продукты, сдобную выпечку. Запрещено использование чая, какао, кофе. Пища должна быть без соли, не входят в меню острые блюда, пряности, редис, сырой лук, чеснок. В меню необходимы овощи, но без эфирных масел.
Нельзя питаться холодной пищей, запрещено употреблять алкоголь в любых дозах.
При асците нужно ограничивать употребление жидкости, соли.
Цирроз печени можно привести к ремиссии в стадии компенсации, заболевание опасно осложнениями, в тяжелых случаях пациента может спасти только трансплантация печени. Важно соблюдать диету и не употреблять любой алкоголь.
Рекомендуем:
cirroz03.ru
Цироз печінки: симптоми та лікування
Ступінь вираженості клінічних симптомів при цирозі печінки залежить від стадії розвитку, компенсації, а також частково від причини його виникнення і збільшується з наростанням тривалості захворювання. У ряді випадків у хворих на цироз печінки відсутні клінічні прояви, хвороба протікає латентно (безсимптомно) або під маскою іншого гастроентерологічного захворювання і виявляється випадково. Розрізняють три фази розвитку цирозу печінки:
Жовтяниця обумовлена збільшенням кількості жовчного пігменту білірубіну, при цьому шкіра, склери, а також внутрішні органи, серозні та слизові оболонки забарвлюються в жовтий колір. Чим сильніше виражена жовтяниця, тим більше порушена функція печінки. Портальна гіпертензія — збільшення тиску в ворітної вени, яка несе кров до печінки.
Небезпечним ускладненням портальної гіпертензії є кровотеча з вен стравоходу і шлунка, яке клінічно проявляється відрижкою або блювотою кров’ю без попередніх яких больових відчуттів в епігастральній ділянці. Портальна гіпертензія супроводжується асцитом — скупчення вільної рідини в очеревинної порожнини. Асцит розвивається в результаті застою крові в очеревинної порожнини. У клінічній картині у хворих відзначається здуття живота і прогресуюче наростання ваги. Розвиток асциту вважають важливим несприятливим прогностичним ознакою прогресії цирозу, так як він пов’язаний з 50% смертністю протягом двох років.
Печеночно-клітинна недостатність розвивається при втраті більше 80% паренхіми печінки. Клінічно печінково-клітинна недостатність проявляється наступними симптомами і синдромами: жовтяницею, розширенням підшкірних вен передньої черевної стінки, прогресуючою втратою маси тіла, енцефалопатією, Гепаторенальний синдромом, коагулопатією, гипоальбуминемией, ендокринними порушеннями. При накопиченні в крові токсичних метаболітів (продукти обміну речовин), в зв’язку з нездатністю печінки їх перетворювати, розвивається енцефалопатія, яка проявляється дратівливістю, тремором, можливі «печінковий» запах з рота, психічні розлади. Як ускладнення розвивається печінкова кома. Гепаторенальний синдром характеризується гострою нирковою недостатністю з олігурією (зменшення кількості відокремлюваного нирками сечі). Коагулопатія — порушення функції системи згортання крові, розвивається у зв’язку з нездатністю печінки синтезувати фактори згортання крові.
Проявляється підвищеною кровоточивістю, можливий розвиток геморагічного синдрому — множинні точкові і зливаються крововиливи в шкірі, серозних і слизових оболонках, у внутрішніх органах, кровотечі. Гіпоальбумінемія — патологічне зниження рівня альбуміну у сироватці крові, виникає на пізніх стадіях хвороби, проявляється асцитом і набряками. Людський сироватковий альбумін, що міститься в крові людини, синтезується в печінці і становить близько 60% від усіх білків, що містяться в плазмі крові.
Ендокринні порушення виникають внаслідок нездатності печінки перетворювати стероїдні гормони. Надлишок естрогену викликає поява судинних зірочок на шкірі верхньої половини тулуба, «печінкових» долонь (розлита яскраво-червоне забарвлення долонь), у чоловіків також — збільшення грудної залози (гінекомастії), атрофії яєчок (гіпогонадизму). До тяжких ускладнень цирозу печінки також відноситься формування раку печінки — гепатоцелюлярної карциноми. Ця пухлина печінки займає п’яте місце в світі серед всіх знайдених пухлин (щорічно в світі діагностують близько 600тис випадків) і є третьою за поширеністю причиною всіх смертей від раку.
Лікування
Ранній початок терапії при цирозі печінки може призупинити прогресування патологічного процесу.
Базисна терапія включає лікувальний режим і харчування, медикаментозне лікування, профілактику та лікування ускладнень. Необхідно повністю виключити вживання алкоголю, гепатотоксичних лікарських засобів і препаратів, що викликають пошкодження печінки.
Велике значення має дотримання суворої дієти: важливо виключити продукти, що містять хімічні добавки, консерванти і токсичні інгредієнти, також виключаються жирна, смажена, гостра їжа, обмежується кількість вживаної солі. При розвитку набряково-асцитичної синдрому необхідно обмежити введення рідини і солі (до 2-5 г). При компенсованому цирозі, коли збережена здатність печінки знешкоджувати аміак шляхом синтезу сечовини, необхідно збагачення раціону повноцінними білками (120-140г на добу), які сприяють підвищенню регенераторних властивостей печінки, відновленню функціональної здатності гепатоцитів і підвищенню захисних, сил організму.
Рекомендується використання сиру, молока, кисляку, кефіру, худої яловичини, нежирних сортів риби, яєчного білка, соєвого борошна, пшона, гречаної крупи.
При декомпенсованому цирозі печінки з порушенням знешкодження аміаку, а також після накладення портокавальних анастомозів для зменшення інтоксикації організму (енцефалопатії), особливо в прекоматозном стані, слід обмежити введення білка до 20-30г на добу. Оскільки вміст калію в організмі зменшується, особливо при асциті, застосуванні ряду сечогінних препаратів та кортикостероїдних гормонів, важливо стежити за достатнім введенням калію з їжею. У зв’язку з цим доцільно використання овочів, фруктів, ягід і їх соків, які багаті солями калію (ізюм, курага, чорнослив, інжир, картопля і т. д.).
Слід також дбати про достатній вміст в їжі та інших мінеральних речовин (кальцію, фосфору, цинку, кобальту та ін.) Однак при гемохроматозе підлягають обмеженню продукти, багаті залізом (печінка, нирки, м’ясо тварин і птахів, яєчний жовток, какао, сушені білі гриби, сочевиця та ін), а при гепатолентикулярной дегенерації (хвороба Вільсона — Коновалова) — багаті міддю (какао, фундук, гречана, вівсяна крупи, горох, квасоля, печінка, кальмари та ін.)
Введення кальцію особливо важливо при тривалому застосуванні кортикостероїдних гормонів з метою профілактики остеопорозу і спонтанних переломів кісток. Медикаментозне лікування проводять з урахуванням етіологічного фактора (причини), переважаючого патогенетичного синдрому, стадії хвороби, активності процесу.
Якщо причиною цирозу є інфікування вірусом хронічного гепатиту В і С, показана противірусна терапія, переважна активність вірусу.
При алкогольному цирозі призначаються гепатопротектори, основною функцією гепатопротекторів є запобігання клітин печінки гепатоцитів від шкідливого впливу. За умови повної відмови від алкоголю гепатопротектори дають можливість зупинити процес прогресування цирозу.
Основою лікування хворих з вираженими імунними порушеннями, і у випадках коли цироз є результатом хронічного аутоімунного гепатиту, є імуносупресивна терапія, призначають глюкокортикоїди. При біліарної недостатності для заповнення дефіциту жовчних кислот у кишечнику призначають урсодезоксихолеву кислоту, яка сприяє відновленню процесів травлення. Урсодезоксихолева кислота також є препаратом вибору при наявності протипоказань до проведення етіологічної терапії хворим з цирозом печінки, інфікованим вірусом хронічного гепатиту В і С. Велике значення в базисної терапії цирозу печінки має нормалізація складу кишкових бактерій і в першу чергу усунення надмірного зростання мікрофлори в тонкій кишці, а також відновлення процесів травлення і всмоктування.
З цією метою використовується курсове лікування кишковими антисептиками, що не надають гепатотоксичної ефекту. Після закінчення антибактеріальної терапії при наявності показань призначають пробіотики, а також ферментні препарати, до складу яких не входять жовчні кислоти. Декомпенсований цироз характеризується розвитком важких ускладнень, основне з яких — портальна гіпертензія, тобто стійке підвищення тиску в ворітної вени, яка несе кров до печінки. Для лікування портальної гіпертензії застосовуються різні групи лікарських препаратів: вазоконстріктори і вазодилататори; при асциті для виведення з організму рідини, що накопичилася — діуретики. Показаннями до оперативного лікування є: стійкий асцит, варикозне розширення вен стравоходу, декомпенсація портальної гіпертензії.
При цьому проводять операцію, спрямовану на створення нових шляхів відтоку з судин портальної системи — накладення портокавальних судинних анастомозів; перев’язку гілок чревной артерії; спленектомію (видалення селезінки) — операції, спрямовані на зменшення припливу крові в судини портальної системи. Дренування черевної порожнини, парацентез проводять для відведення асцитичної рідини з черевної порожнини.
В термінальній стадії цирозу печінки тільки операція з пересадки печінки може зберегти життя хворого.
apteka-traw.com
Цироз печінки симптоми та лікування — Лечим печень
Необратимое хроническое заболевание печени, при котором клетки перерождаются в фиброзную ткань, называют циррозом. Болезнь не всегда является следствием алкогольной зависимости и поражает в одинаковой степени, как мужчин, так и женщин. Лечение цирроза печени в домашних условиях народными средствами невозможно. Без корректировки образа жизни, медикаментозной терапии и/или хирургического вмешательства обойтись нельзя.
Что такое цирроз печени
Патологическое состояние самого большого органа (железы) брюшной полости, которое является следствием нарушения кровообращения в печеночных сосудах и характеризующееся стойким поражением, называют циррозом. При этом заболевании здоровые ткани печени замещаются фиброзной соединительной тканью. Без лечения в конечном итоге развивается печеночная недостаточность, портальная гипертензия, после которой наступает летальный исход. Смерть настигает больного, как правило, на 2-4 год недуга. Иногда следствием цирроза является рак органа.
Симптомы
Основным признаком цирроза является боль в правом подреберье. Однако начало заболевания может сопровождаться и другими симптомами, а может протекать вообще бессимптомно (20% случаев). Нередко удается обнаружить патологию только после смерти человека. Например, на стадии компенсации признаков цирроза нет, кроме увеличения размеров печени. Замечено, что у мужчин заболевание на ранней стадии выявить труднее. Первые признаки цирроза:
- сухость и горечь в ротовой полости, особенно по утрам;
- периодические расстройства желудочно-кишечного тракта: вздутие, отсутствие аппетита, диарея, рвота, тошнота;
- периодические боли в животе, усиливающиеся после употребления алкогольной продукции, маринованной или жирной пищи;
- пожелтение белков глаз, кожных покровов, слизистых оболочек.

Как лечить цирроз печени
Лечение при циррозе печени после диагностики назначает гастроэнтеролог (специалист широкого профиля) или гепатолог (узконаправленный врач). Существует общепринятый стандарт для комплексной терапии, в который входит прием медикаментов, физиотерапия, строгая диета, дозированные физические нагрузки, по необходимости хирургическое вмешательство. Чтобы остановить развитие патологии, необходимо устранить причину, остановить перерождения тканей, уменьшить нагрузку на портальную вену. В последнее время применяется лечение цирроза печени стволовыми клетками.
Препараты при циррозе печени и гепатите
Тактика консервативного лечения хронического гепатита или цирротического перерождения печени у мужчины или женщины зависит от стадии и типа заболевания. Неактивный цирроз не требует никаких медикаментов, кроме витаминно-минеральных комплексов. Больному показано следование здоровому образу жизни, чтобы болезнь остановилась. Прогрессирование цирроза лечится гепатопротекторами на основе экстракта расторопши. Для остановки внутреннего кровотечения применяют внутримышечные инъекции Викасола.
Болезнь вирусной этиологии разной активности требует назначения кортикостероидных гормонов и противовирусных препаратов. Декомпенсированный цирроз лечится увеличенными дозами гепатопротекторов (инъекции) и липотропными лекарственными средствами. Терапия включает в себя также прием витаминов. При билиарном циррозе назначают стероидные гормоны, синтетические желчные кислоты, ингибиторы протеолиза. Эта стадия неизлечима, а вышеназванные препараты лишь замедляют течение болезни, облегчают симптоматику. Без каких лекарств не обойтись:
- Дюфалак. Мягкое слабительное, которое, помимо основного действия оказывает положительное влияние на рост полезной микрофлоры кишечника. Выпускается в виде сиропа или саше. Назначается при циррозе по 15-30 мл/сутки. Длительность терапии врач назначает индивидуально. При передозировке могут появиться боли в животе, развиться диарея.
- Молсидомин. Бета-блокатор, который назначают для понижения давления в воротной вене. Препарат уменьшает венозный приток к сердцу, снижает тонус периферических сосудов. Внутрь принимают по 1-2 г 2-4 раза/сутки после еды. Курс лечения проводится от нескольких месяцев до нескольких лет. При длительном приеме возможны головные боли, понижение артериального давления.
Гепатопротекторы
Препараты, оказывающие на печень защитное действие, называются гепатопротекторами. К этому семейству относится очень много лекарств. При циррозе назначаются препараты растительного, животного происхождения, эссенциальные фосфолипиды, синтетические желчные кислоты. Среди популярных:
- Эссенциале Форте. Восстанавливает клеточную структуру гепатоцитов, активизирует фермент, разрушающий фиброз, нормализует углевидно-липидный баланс в органе. Детям старше 12 лет и взрослым назначают по 2 капсулы 3 раза/сутки во время еды. Длительность курса – не менее 3 месяцев. Противопоказание: индивидуальная непереносимость компонентов.
- Карсил. Растительный гепатопротектор с экстрактом плодов расторопши. Убирает токсины, защищается клетки печени от разрушения. Взрослым и детям после 12 лет принимать по 2-4 драже 3 раза/сутки на протяжении 3 месяцев. При эндометриозе и беременности следует применять с осторожностью.
Антибиотики при циррозе печени
При неосложненной форме цирроза антибактериальные препараты не требуются. Их назначают при бактериальных осложнениях, подозрении на ОРВИ. Эффективные антибиотики:
- Супракс. Антибиотик 3 поколения на основе цефиксима. Механизм действия обусловлен разрушением целостности клеток возбудителя. Назначается по 1 капсуле 1 раз/сутки на протяжении недели. Среди побочных эффектов: тошнота, рвота, дисбактериоз, тромбоцитопения, нефрит, головокружение, зуд, крапивница, гиперемия кожи.
- Нормикс. Антибиотик широкого спектра действия. Вызывает гибель бактерий, провоцирующих кишечные инфекции. Принимать по 200 мг через каждые 6 часов от 1 до 3 дней. Длительность курса не должна превышать 7 дней, чтобы не спровоцировать развитие побочных эффектов: повышение артериального давления, лимфоцитоз, отек Квинке, анафилактический шок.
Мочегонные средства
Еще на этапе гепатита в печени возникают застойные явления, из-за чего происходит повышенная выработка лимфы. Жидкость постоянно накапливается, вызывая отеки внутренних органов и конечностей. Чтобы не развился асцит, нужно принимать диуретики. Среди них:
- Верошпирон. Калийсберегающий диуретик, препятствующий задержке воды и натрия. Суточная доза составляет от 50 до 100 мг однократно. Принимать таблетки надо 1 раз в 2 недели. Среди противопоказаний: болезнь Аддисона, гипонатриемия, гиперкалиемия, тяжелая почечная недостаточность, анурия.
- Диакарб. Является ингибитором карбоангидразы, имеющей диуретическую активность. При отеках принимают утром по 250 мг разово. Для достижения максимального действия необходимо принимать по 1 таблетке через день. Длительность лечения назначается индивидуально. Противопоказаниями к применению является уремия, острая почечная недостаточность, сахарный диабет.
Применение глюкокортикоидов
При раке печени применение глюкокортикоидов противопоказано, поскольку они негативно влияют на состояние пищеварительной системы, способствуют развитию осложнений, снижают продолжительность жизни больного. Часто эти препараты назначают вместе с гормональными средствами при аутоиммунном циррозе, не достигшем стадии декомпенсации. Для лечения применяются:
- Метипред. Синтетический глюкокортикостероид. Оказывает иммунодепрессивное, противоаллергическое, противовоспалительное действие. Начальная доза для внутривенного введения составляет 10-500 мг/сутки, в зависимости от симптоматики. Средняя длительность лечения – 3-5 дней. Среди противопоказаний: системный микоз, период грудного вскармливания.
- Урбазон. Глюкокортикостероид, оказывающий антитоксическое, противошоковое, десенсибилизирующее, противоаллергическое, противовоспалительное действие. Назначают внутримышечно или внутривенно по 4-60 мг/сутки в течение 1-4 недель. Не применяют препарат при эндокринных патологиях, тяжелых печеночных и/или почечных болезнях, язвенных образованиях, заболеваниях сердечно-сосудистой системы.
Преднизолон
Самый популярный при циррозе глюкокортикоид. Подавляет функции тканевых макрофагов и лейкоцитов. Ограничивает миграцию последних в область воспаления. Назначают по 20-30 мг/сутки. Продолжительность курса рассчитывается индивидуально, но не более 14 дней. Не назначают препарат при бактериальных, вирусных или грибковых кожных заболеваниях, при нарушении кожных покровов и в детском возрасте до 2 лет.

Диета
При данном заболевании режим питания диктует свои правила. Потребление суточных калорий не должно превышать 3000. Пища употребляется до 5-6 раз небольшими порциями. При патологиях печени допустимо потребление соли не более 2 ч. л. в сутки. Твердые продукты измельчаются, жареные блюда не допускаются. Для выведения токсинов необходимо проводить раз в неделю разгрузочные дни на молокопродуктах или овощных супах.
Нельзя употреблять ржаной и свежий хлеб, слоеное, сдобное тесто, жирные бульоны, мясо/рыбу/молочную продукцию повышенной жирности. Алкоголь, кофе, какао, специи тоже попадают под запрет. Разрешенные продукты:
- пшеничный хлеб из муки высшего сорта;
- овощные, крупяные, молочные супы;
- блюда из мяса низкой жирности;
- нежирная рыба;
- яйца;
- овощи, фрукты;
- растительное, сливочное масло;
- травяной чай, овощные, фруктовые соки, желе, компоты, кисель.
Физиотерапевтическое лечение
При комплексном лечении цирроза назначают физиотерапевтические процедуры. Схема лечения подбирается врачом, в зависимости от проблем, которые нужно решить. Нельзя проводить физиотерапию при тяжелых осложнениях и остром течении болезни. Арсенал разновидностей методов широк, но чаще применяются:
- Диатермия. В области проекции больного органа проводится прогревание токами высокой частоты. Продолжительность сеанса от 10 до 40 минут, курс – до 40 процедур ежедневно или через день.
- Индуктотермия. Лечение проводится электромагнитным полем высокой частоты. Осцилляторный эффект приводит к положительным изменениям в больном органе. Длительность процедуры – 10-20 минут. Курс – 10-15 сеансов, проводимых ежедневно.
- Электрофорез. Местное воздействие лекарственных средств проводится концентрацией через кожу путем токового воздействия. Продолжительность сеанса – 15-20 минут. Кур лечения составляет от 10 до 20 процедур, проводимых ежедневно.
Дозированные физические нагрузки
Если у больного нет в анамнезе асцита, врачи при печеночной патологии рекомендуют дозированные физические нагрузки. Леченая физкультура улучшает в клетках печени обмен веществ, нормализует кровообращение, способствует укреплению иммунной системы, укрепляет костно-мышечный аппарат. Упражнения для лечебной гимнастики подбираются индивидуально. Специалист учитывает тяжесть заболевания, возраст пациента, общее состояние организма. Несколько примеров ЛФК:
- в положении лежа на спине при вдохе выпячивается живот, при выдохе – опускается;
- то же положение, руки вдоль туловища, сначала левая нога сгибается, пятка не отрывается от пола, потом – правая;
- стоя на четвереньках на вдохе поднимается одна нога, на выдохе колено подтягивается к груди, потом то же повторить с другой ногой.
Хирургическое лечение
При необходимости пациенту назначается оперативное лечение – пересадка печени. Это дорогостоящая операция, которая усложняется поиском донора. Трансплантацию назначают, когда консервативная терапия не дает положительных результатов, а печень постоянно разрушается. Недостатком хирургического лечения является последующий пожизненный прием препаратов, подавляющих иммунитет. Противопоказаниями к операции является воспаления головного мозга, злокачественные опухоли желчных протоков и другая онкология, ожирение, инфекции, тяжелые сердечные патологии.
Как лечить народными средствами
Лечение алкогольного цирроза печени будет эффективно, если в домашних условиях вместе с медикаментами применять дополнительно народные рецепты. Следует помнить, что применением любых терапевтических методов нужно согласовывать с врачом во избежание осложнений болезни. Народные средства лечения цирроза печени, которые применяют в домашних условиях:
- Расторопша. Одна чайная ложка измельченных семян смешивается с 1 ч. л. листьев растения. Полученная смесь заливается стаканом кипятка, настаивается 20 минут. Лекарственную траву процеживают, выпивают за один раз. Принимать для очищения печени 3 раза\сутки: натощак, перед обедом и перед сном на протяжении месяца.
- Девясил. В небольшую емкость положить 1, 5 ст. л. измельченного корня девясила, залить 500 мл воды, варить на медленном огне полчаса, после чего 20 минут настаивать. Далее отвар процеживается и принимается за полчаса до еды 2-3 раза\день, за раз выпивая 200 мл. Длительность лечения – 10 дней.

Профилактика
Соблюдение профилактических мер не позволит развиться тяжелой патологии печени. Во избежание цирроза следует:
- полностью отказаться от приема алкоголя, табакокурения;
- вовремя лечить заболевания желудочно-кишечного тракта;
- ограничивать употребление острой, жирной, копченой, жареной пищи;
- не принимать лекарственные средства без консультации врача;
- обогащать рацион продуктами с высоким содержанием витаминов и микроэлементов;
- соблюдать правила личной гигиены.
Видео
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
gepasoft.ru
Симптомы цирроза печени на начальной стадии
Печень относится к одному из главных кроветворных органов, который призван совершать важные функции для жизнедеятельности организма: синтезировать важные микроэлементы, очищать от шлаков и токсинов, способствовать процессу пищеварения.
Цирроз считается одним из опасных заболеваний, когда структура тканей нарушается, что приводит к патологии работы органа и последующему летальному исходу из-за осложнений. Последняя стадия считается необратимым явлением, когда гибель клеток органа (гепатоцитов) выводит из строя печень и весь организм. Но первые признаки цирроза печени появляются уже на начальной стадии развития заболевания.
Сегодня болезнь затрагивает все больше людей старше 40 лет, страдают ею чаще мужчины. Обнаружить проблему, поставить правильный диагноз, назначить профилактические меры и методику лечения может только специалист, если человек, обнаруживший у себя патологические симптомы, вовремя обратится за помощью. В большинстве случаев это помогает пациенту сохранить жизнь.
Первые признаки нарушения работы печени
Особенности начала заболевания
Нарушение работы органа (печени) с разрушение на клеточном уровне происходит в течение нескольких лет. В самом начале, когда болезнь еще не проявляется симптоматически, здоровые клетки способны брать на себя нагрузку, замещая собой патологически измененные. Человек не обращает внимания на проблему, как на заболевание, потому что основными признаками могут стать хроническая усталость, сонливость в течение дня, бессонница ночью, апатичное состояние и низкая трудоспособность, которые присущи многим хроническим заболеваниям. Задержка шлаков и токсинов, с которыми не справляется печень, вызывает общую интоксикацию, в результате чего может снижаться уровень мыслительной деятельности. Признаки нарушения пищеварения рассматриваются, как общее недомогание. Плохое самочувствие чаще приписывается к стрессу и депрессии, не вызывая желания обратиться к врачу.
В группу риска для начала заболевания входят люди, которые:
Рекомендуем почитать:
- являются носителями одного из вирусов гепатита (B, C, G), причем вирус гепатита C приводит к началу заболевания в 97% случаев;
- имеют аутоиммунный гепатит;
- употребляют алкоголь на протяжении 10-15 лет;
- страдают болезнями, которые нарушают метаболизм тканей;
- заражены паразитами, живущими в печени;
- употребляют лекарства или токсические вещества в больших количествах на протяжении длительного периода;
- имеют заболевания желчевыводящей системы или другие, которые приводят к венозному застою печени.
Стадии
Заболевание, не выявленное в самом начале, способно пройти четыре стадии и привести к последним необратимым процессам. Каждая из стадий характеризуется особенностями протекания и клиническими признаками, по которым можно сказать, что человек болен циррозом:
- Стадия компенсации считается для человека незаметной, потому что не имеет ярко выраженной симптоматики. На этом этапе печень может справляться со своими функциями без ущерба для всего организма.
- Ко второй стадии – субкомпенсации приводит износ здоровых клеток, именно здесь появляются первые признаки цирроза.
- Стадия декомпенсации характеризуется ярко выраженной симптоматикой, когда организм в результате болезни начинает терять силы. На этом этапе большая часть клеток печени гибнет и замещается рубцовой тканью, поэтому орган практически не выполняет свои функции.
- Четвертая стадия цирроза печени имеет необратимые последствия, к которым привели множественные осложнения. Результатом становится летальный исход без всякой надежды на выживание.
Признаки начальной стадии
Снижение функции печени вызывает частые головные боли
Развитие заболевания условно можно разделить на начальную стадию, когда процессы считаются еще обратимыми, и на более позднюю. Начальная стадия цирроза включает в себя компенсационный и субкомпенсационный этап, которые имеют слабые симптомы болезни.
На стадии компенсации воспалительные процессы в печени только начинаются, погибающие клетки начинают замещаться рубцовой тканью, поэтому остальные участки работают в усиленном режиме. Самым явным признаком начала болезни является дискомфорт в правом подреберье, который чаще появляется после еды или физических нагрузок. Иногда может появляться тошнота и рвота, вздутие живота. Но эти симптомы больше присущи стадии субкомпенсации. Симптомы у женщин и мужчин несколько отличаются. Начало болезни у женщин сопровождается нарушением менструального цикла, у мужчин снижается потенция.
Анализы крови показывают небольшие отклонения от нормы. Альбумин соответствует норме, а билирубин немного занижен. Также снижен протромбиновый индекс до 60-80 единиц. Обнаруженные симптомы требуют немедленного вмешательства со стороны медицины, иначе цирроз входит в стадию субкомпенсации.
Рекомендуем почитать:
Продолжением начальной стадии заболевания являются небольшие симптомы недомогания, которые характерны для мужчин и женщин в равной степени. Функция печени снижается и вызывает частые головные боли, общую слабость, низкую трудоспособность, апатичное состояние. Приступы тошноты, рвоты, диареи, вздутия живота становятся более частыми. Аппетит у больного часто отсутствует. Дискомфорт в области печени дает о себе знать все чаще. Характерной особенностью развития болезни у мужчин является увеличение молочных желез. Как у женщин, так и у мужчин симптомы усугубляются, появляются носовые кровотечения, кровоточивость десен, небольшое надавливание на кожу вызывает появление синяков. Одновременно меняется биохимический анализ крови: альбумин и протромбиновый индекс снижаются все больше. Начальная стадия завершается проявлениями печеночной энцефалопатии, небольшие асциты появляются и проходят сами собой. Даже на этом этапе, если вовремя начать лечение заболевание можно перевести в компенсационную стадию.
Более яркие симптомы, такие как желтушность кожных покровов, выпадение волос, кожный зуд, сосудистые звездочки на лице, малиновый цвет ладоней, сложный асцит, желудочные кровотечения и другие тяжелые осложнения возникают значительно позже.
Как предотвратить прогрессирование болезни
Симптомы болезни очень часто путают с другими заболеваниями ЖКТ и желчевыводящих путей. Иногда последняя стадия цирроза выявляется только патологоанатом. Чтобы предотвратить переход болезни на позднюю стадию необходимо немедленно начать лечение под строгим наблюдением врача. Для лечения первичного цирроза обычно назначают препараты, способные угнетать интенсивность воспалительных процессов в желчных протоках. Также назначаются препараты снимающие зуд и нормализующие обмен меди в организме. Под особым контролем находится диета, цель которой восстановить функцию печеночных клеток, нормализовать метаболизм тканей, повысить защитные силы организма и предупредить развитие осложнений.
microbiologu.ru